2020
Año Internacional de la Enfermería y Matronería


Año Internacional de la Enfermería y Matronería

Año Internacional de la Enfermería y Matronería
Incondicionales de la vida
Bupa Chile S. A.
Representante legal: carlos jaureguizar Gerente General Bupa Chile
Dirección: Cerro Colorado 5240, Las Condes, Santiago – Chile www.bupa.cl
Una iniciativa Bupa en el Año Internacional de la Enfermería y Matronería.
Idea original carla alarcón
Dirección editorial ana maría q uezada josé soto ignacio vidaurrázaga
Comité editorial carla alarcón laura alvargonzalez gianina espinoza coral novo raquel pérez ana maría q uezada donna ritchie luis rojas josé soto ignacio vidaurrázaga
Coordinación General josé soto
© Bupa Chile © NegroEditores
isbn: 978-956-402-907-8
1ra edición: Marzo de 2021
1.500 ejemplares Santiago de Chile
Impresión: ograma impresores
Coordinación España donna ritchie
Investigación y entrevistas ignacio vidaurrázaga
Redacción relatos ignacio vidaurrázaga sandra bustos
Dirección de arte patricio arellano
Diseño Negro.cl
Ilustraciones manuela montero
Fotografías cristóbal marambio / Santiago christián jammet / Arica matías quilodrán / Antofagasta rodolfo muñoz / Reñaca Archivos Bupa Chile
Corrección de textos norinna carapelle
7 Introducción
8 Prólogos
16 Florence Nightingale
20 Relatos
23 No tengo miedo a morir anónimo
24 En la cercanía con la muerte se valora más la vida sofía gaete
28 Él solo quería un abrazo giannina allende
30 El invierno más duro de Madrid daniel millán
32 Tu madre estuvo acompañada en todo momento marta rodríguez
36 Lo que nunca se olvida silvia jiménez
38 Reconvertimos nuestras capacidades para ayudar al otro
mª ester smith
42 Un tsunami de lo desconocido sergio castaño
44 No somos héroes, somos profesionales preparados y comprometidos
donna ritchie
46 Hoy nos valoramos como equipo y apreciamos la vida
mª gloria marinas
51 En nuestros centros los pacientes no han muerto solos lidia gómez
52 Había pocas esperanzas, solo esperaba un milagro natalia castañeda
56 A cada paciente lo tratamos como si fuera el único adolfo vásquez
59 Turno nocturno, trauma posterior mª eugenia fernández
60 Me saco el sombrero por mi equipo yolanda huerta
62 Cuando estás atendiendo a la gente no tienes ningún miedo natalia sáez
66 Las personas llamaban con mucha angustia alejandra llorente
68 He tenido suerte de ser enfermera laura alvargonzalez
72 Mamá, ¿cuándo va a terminar esto? esther ulloa
74 Enfrentando la contingencia como equipo betsy moraga
77 Me gustó asumir este rol desde mi especialización de matrona paulina roa
80 Un granito de arena en la lucha contra la pandemia gianina espinoza
82 Cuando pasas a ser paciente te sientes vulnerable claudia escobar
84 Recuerdo la soledad de los pacientes claudia collao
88 Nunca abandoné la fuerza violeta carrión
91 Con todo, no cambio lo que me tocó vivir constanza núñez
93 Me presenté como voluntario, me decidí por apoyar a mis compañeros
óscar cruz
96 Apoyo psicológico purificación loeb
98 Me contagié de Covid rosa larios
146 Un afiliado, una familia evelyn jara
148 Vocación y amor a nuestro trabajo ximena báez
152 Todas las emociones de la vida concentradas en unos meses isabel rico
154 A veces, todo era como un laberinto mª victoria casas
158 Cooperación en todo momento marta quelle
160 Las enfermeras detrás de la gestión daniela figueroa
164 La videoconsulta llegó para quedarse patricia gajardo
166 Los pacientes no Covid también nos necesitan teresa fernández
168 Ningún número refleja la intensidad de lo vivido cristina satóstegui
173 Valorar lo simple begoña inchaurraga
174 Aprovechar cada momento de la vida laura visansay
176 El siguiente desafío ana maría quezada
178 Recibiendo nuevas vidas zaira villagra
183 Conciencia en las futuras generaciones paula feres
184 Cada paciente de alta: un gran triunfo beatriz estéfani
189 El rol de la Enfermería en pandemia equipo enfermería integramédica
192 Nos transformamos, para cuidar y salvar a más personas carla alarcón
comité editorial Diciembre 2020
Relatos de Pandemia nace del interés de Bupa Chile por crear un registro de las vivencias de las enfermeras y matronas de Chile y España, cómo la organización fue puesta a prueba y las soluciones que surgieron para hacer frente a la pandemia del Covid durante el 2020.
Atendiendo la relevancia histórica mundial de esta crisis sanitaria, nos convencimos de que la mejor forma de entregar una visión con perspectiva sobre la importancia del rol de los profesionales de la salud era a partir de entrevistas en profundidad, involucrando a todas las personas que configuran la cartografía organizacional de Bupa-Sanitas. Los testimonios que hoy tenemos a la vista fueron el resultado de la coordinación de más de 80 entrevistas realizadas durante tres meses, en más de 70 horas de grabación. Las voces fueron traspasadas a textos, velando celosamente porque no perdieran la emocionalidad e individualidad de cada historia
El conjunto de relatos da un panorama no sólo institucional sobre lo que ha significado esta pandemia, sino también las experiencias humanas que hay detrás de cada profesional, de los pacientes y de sus familias.
Generalmente, en este tipo de proyectos, la construcción del libro ocurre con posterioridad a las vivencias que componen su relato. En este caso fue todo lo contrario: el registro se hizo en vivo. Las entrevistas fueron realizadas entremedio de los turnos, desde el teletrabajo, en el tiempo de retorno a las casas o incluso en los descansos. La disposición de los participantes y sus relatos son conmovedores.
Dadas las condiciones excepcionales de los tiempos de cuarentenas y los estrictos protocolos, el registro fotográfico tuvo especial dificultad, las fotografías fueron realizadas por profesionales de Santiago, Reñaca, Antofagasta y Arica. El libro incluye también fotografías entregadas por las personas entrevistadas. Agradecemos la generosidad de todas ellas por compartirnos sus registros personales.
Estamos satisfechos con el resultado y agradecidos por la confianza depositada en este equipo editorial. Quedamos orgullosos de haber tenido la oportunidad de participar en la creación de un libro desarrollado al mismo tiempo en que están sucediendo estos hechos de alcance mundial. �
carlos jaureguizar
Gerente General
Bupa Chile
Resulta simbólico que un período tan extraordinario para el mundo como el que estamos viviendo, que ha exigido que las personas, empresas, sistemas y países hagamos nuestros máximos esfuerzos por cuidarnos y apoyarnos entre todos, haya coincidido con la conmemoración del Año Internacional de la Enfermería y Matronería. Quienes ejercen estas profesiones llevan impreso un sello de vocación, empatía y resiliencia. Son quienes cuidan a los pacientes en todo momento, y les toman de la mano o le dan una palabra de aliento en esos minutos de incertidumbre o temor.
En un año que la historia no olvidará, tampoco olvidaremos el compromiso, la fuerza y el amor que millones de enfermeras, enfermeros, matronas y matrones han transmitido en su trabajo y en cada una de las personas que han cuidado.
Este libro, en el que es un honor participar, busca reflejar las historias y experiencias personales de las y los profesionales de nuestra red, en Chile y en España, y busca ser un reconocimiento extensivo a todos quienes han y siguen luchando en el combate de esta pandemia.
Mi máxima admiración y orgullo para cada una de las personas que participaron y para aquellas que no y que siguen dando su máximo todos los días. Muchas gracias por su vocación y pasión. �
Nadie que trabaje en salud podría concebir una atención de calidad a los pacientes sin contar con un grupo de profesionales que desde la primera línea asistencial hasta las áreas de gestión y administración sanitarias, y siempre con una vocación de servicio, ofrecen lo mejor de sus conocimientos y entrega a los pacientes. Son los profesionales de enfermería y matronas a quienes la OMS ha dedicado específicamente este año 2020, en el que celebramos los 200 años del nacimiento de Florence Nightingale, sin duda una mujer que tuvo el mérito de crear la primera escuela de enfermería del mundo en el Hospital Saint Thomas de Londres.
En un año marcado por la mayor crisis sanitaria mundial provocada por la pandemia causada por Sars-CoV2, creo es momento no sólo de poner en valor el trabajo de la enfermería en todo el mundo para combatir al virus y sus consecuencias, sino de recordar a otra gran mujer, pionera en aquello en que estamos poniendo todas nuestras esperanzas, las campañas de vacunación. Me estoy refiriendo a Isabel Zendal, una mujer española nacida en un pequeño pueblo gallego de la provincia de La Coruña en 1771 y que participó en la Real Expedición Filantrópica de la Vacuna de Francisco Javier Balmis. El 30 de noviembre de 1803 zarpó desde La Coruña con la intención de realizar la mayor campaña de vacunación hasta ese momento emprendida en el mundo. Se trataba de vacunar contra la viruela a la población infantil de las entonces denominadas provincias ultramarinas. Con Isabel viajaban 22 niños que no habían pasado la viruela y a los que se transmitía de uno a otro utilizando el líquido de las lesiones pustulosas, estos niños eran portadores vivos de la vacuna. Tras arribar en Puerto Rico a comienzos de 1804, la expedición viajó a Nueva España, hoy México, y los virreinatos de Nueva Granada, del Perú y Chile. Luego la expedición continuó hasta las islas Filipinas, regresando a Acapulco en 1809. Se calcula que se vacunaron 250.000 personas, contribuyendo de este modo a la inmunización de la comunidad. Así, cuando vivimos ahora la esperanza de la vacuna, es importante recordar que fue una enfermera española, según la OMS reconoce, la primera enfermera de la historia en misión internacional y la primera en llevar las vacunas, entre otros países, a Chile. Sirva este ejemplo de esperanza y reconocimiento a todas nuestras enfermeras y matronas. �
Este libro surge en un año especial que nos genera sentimientos encontrados, por una parte, la preocupación y tristeza por la pandemia que nos afecta y por el dolor que muchas personas han vivido, y por otra, el orgullo y la esperanza que surgen al constatar una vez más el compromiso, la capacidad de respuesta y la excelencia en la atención que todos nuestros colaboradores, profesionales de la salud, personal técnico, administrativos, auxiliares y ejecutivos han mostrado frente a este desafío. La pandemia ha puesto a prueba todas nuestras competencias y conocimientos, nuestros procesos de trabajo y los modelos de relación con nuestros pacientes y sus familias; nos ha desafiado como profesionales y como personas y, cómo no, nos ha generado también temor e incertidumbre.
Y este desafío lo hemos enfrentado unidos como país, con un trabajo conjunto entre el sector público y privado, y también como equipo en todos los niveles de nuestra compañía, contando además con el apoyo de Bupa y con la importante ventaja que supuso el tener información anticipada de la evolución y lecciones aprendidas en los países en que la pandemia llegó unos meses antes que a Chile. El trabajo conjunto con Sanitas en todas las áreas y en temas como organización, teletrabajo, nuevos sistemas y flujos de atención, evidencia científica, experiencia práctica, cuidado de nuestros colaboradores, y las experiencias compartidas son una evidencia más de las ventajas de ser parte de una compañía de nivel mundial.
Como compañía, al tiempo que tomábamos todas las medidas necesarias para proteger a nuestros colaboradores clínicos y no clínicos, ampliamos y adaptamos nuestras capacidades, estructura y equipamiento para atender a quienes nos necesitan, tanto pacientes Covid-19 como no Covid-19. Desarrollamos de forma rápida y eficiente nuevas estrategias de atención, tales como videoconsultas, atención domiciliaria para consultas, exámenes y procedimientos, programa de parto seguro, entrega de recetas a distancia, triage y orientación telefónica y vía web, entre otros. Paralelamente, implementamos nuevos servicios de apoyo, orientación y coberturas especiales para nuestros clientes de isapre y seguros. Nuestro Laboratorio Clínico desarrolló en forma pionera en el país una técnica abreviada para el examen de pcr, que les permitió aumentar su capacidad para hacer frente a la gran demanda observada. Somos también parte de la red integrada públicoprivada para la atención de pacientes Covid-19, aportando a la estrategia nacional de enfrentamiento de la pandemia.
¿Cómo surge este libro “Relatos de Pandemia” en este contexto?
Sin duda, no esperábamos este escenario cuando a fines de 2019
nos preparábamos a celebrar 2020 como el “Año Internacional de la Enfermería y Matronería” de acuerdo a lo propuesto por la Organización Mundial de la Salud (OMS) y adoptado de inmediato por Bupa a nivel mundial. Nos ocupábamos en ese momento de preparar nuestro plan de celebración con los equipos de Enfermería y Matronería en diferentes ámbitos, tales como capacitación y desarrollo profesional, actividades de extensión para pacientes y clientes, cuidado del medioambiente a través de proyectos de reciclaje de material clínico, eventos de reconocimiento para todos los equipos y una premiación especial para enfermeras y matronas destacadas… Todo eso cambió con la pandemia y debimos reenfocar nuestro plan.
Pero de alguna manera, y como todo en la vida, ese cambio y este gran desafío nos abrieron también otra puerta y otra mirada, y nos hicieron centrarnos en el rol fundamental de la Enfermería y Matronería, que es el cuidado de las personas en todas las etapas de la vida.
Este año más que nunca valoramos, agradecemos y admiramos el trabajo de quienes cuidan a nuestros pacientes y sus familias, tratando y sanando a tantas personas afectadas por esta pandemia, cuidando y acompañando a quienes no podemos salvar y recibiendo las nuevas vidas que nacen y traen esperanza en estos momentos de dolor.
Nos enorgullece ver cómo frente a este nuevo escenario, en el que se aprende día a día y donde no existen certezas previas, los equipos de todas nuestras clínicas y centros médicos y áreas han implementado nuevas formas de garantizar el cumplimiento de nuestro rol y misión como Bupa Chile.
En efecto, como institución y como equipo de salud hemos respondido a este desafío innovando y creciendo en múltiples campos, incorporando cada día nuevos conocimientos sobre el cuidado de los pacientes afectados por Covid-19, aprendiendo y poniendo en práctica las medidas de prevención del contagio para proteger a familiares, a otros pacientes y al mismo equipo de salud, y adquiriendo en tiempo récord nuevas habilidades para poder cubrir estos nuevos requerimientos. Es así como hemos visto enfermeras generales capacitarse para manejar pacientes en cuidados intensivos, enfermeras pediátricas aprendiendo a tratar pacientes adultos, matronas apoyando labores de enfermería y también desarrollando estrategias de parto seguro, alumnas asumiendo las tareas básicas; en el área ambulatoria hemos visto a las enfermeras rediseñando flujos y procesos hacia pacientes y colaboradores, adquiriendo nuevos roles en la orientación telefónica y siendo pioneras en la toma de muestras para el diagnóstico del Covid-19. Todos estos ejemplos nos muestran, una vez más,
la tremenda capacidad humana y profesional que es propia de la Enfermería y Matronería.
Al mismo tiempo hemos buscado nuevas formas de atención que nos permitan seguir brindando el cuidado con la calidad y humanización que hemos prometido, aun con las restricciones que imponen las medidas preventivas y de aislamiento de pacientes. Los equipos de Enfermería y Matronería han sido también fundamentales en esta estrategia, mostrando una vez más la integralidad de su formación y su quehacer, en que la rigurosidad científica va de la mano con la calidez y cercanía. Muchos testimonios incluidos en este libro dan cuenta de cómo la humanización no solo no se dejó de lado, sino que se reinventó y reforzó durante esta emergencia.
Por todo lo anterior es que cuando Carla Alarcón Irribarra, Directora de Enfermería de Clínicas Bupa Chile, planteó esta iniciativa, no tuvimos dudas de que debíamos mostrar, reconocer y agradecer el enorme trabajo, dedicación y aporte de enfermeras y matronas en la pandemia -más aún en este su año-, y que fueran sus propios testimonios, reflejados en este libro, los que nos dieran una visión de su contribución y sus vivencias.
Como equipo directivo de Bupa Chile nos sumamos con entusiasmo a este proyecto y el equipo editorial conformado por representantes de diversas áreas lo hizo suyo desde el inicio. Más aun, el equipo de enfermería de Sanitas también quiso estar presente en este recuento y sumarse con las experiencias y vivencias en los hospitales y centros de esa red, mostrándonos a través de sus testimonios que somos todos parte de un gran equipo que comparte un mismo propósito y con valores comunes.
Y mirando hacia el futuro compartamos dos reflexiones finales: por una parte tenemos que mantener el esfuerzo y aprovechar lo aprendido para seguir enfrentando esta pandemia que aún no termina, cuya segunda ola ya se ha presentado con fuerza en España y de la que desconocemos la magnitud de la o las siguientes olas en Chile; y tenemos también que consolidar y hacer crecer las innovaciones que surgieron con la pandemia, pero que llegaron para quedarse y generar cada vez una mejor atención y experiencia para nuestros pacientes y clientes.
Los invito a leer y sentir cada uno de los testimonios que componen este libro y acompañar a quienes merecidamente hemos llamado “Incondicionales de la Vida”. �
Es un honor escribir un prólogo para este libro que muestra la realidad de la vida de las enfermeras y matronas durante la pandemia de Covid-19. Sus historias destacan la atención de alta calidad y eficiencia que brindan como profesionales calificadas y reflejan también la importancia de las habilidades y conocimientos de las enfermeras y matronas que lideran. El 2020 fue el Año Internacional de la Enfermería y Matronería y celebró el bicentenario del nacimiento de Florence Nightingale; habíamos planificado muchas actividades Nursing Now para celebrar este año la contribución crucial de las enfermeras y matronas a la salud mundial, pero gran parte de esto debió posponerse, cancelarse o realizarse virtualmente. No obstante lo anterior, a pesar de todos los desafíos de nuestra campaña, fue un año como ningún otro, justamente con la pandemia la atención se centró en la importancia fundamental del trabajo de las enfermeras a nivel mundial. Estas historias deben valorarse por la atención especializada que describen. Las enfermeras y matronas de todo el mundo alzan la voz con orgullo. Gracias a todas las enfermeras y matronas de Bupa por todo lo que han hecho y continúan haciendo y por compartir su historia. �
annette kennedy Presidenta del InternacionalLa oms declaró 2020 Año Internacional de la Enfermería y la Matronería en coincidencia con la celebración del bicentenario de Florence Nightingale. Las enfermeras tenían muchos planes para dar a conocer la enfermería, poner de relieve el papel extraordinario que desempeña la profesión y celebrar, pero la llegada del Covid-19 ha cambiado todo. Ha cambiado el mundo. Ha cambiado nuestra forma de vivir, socializar, trabajar, interactuar los unos con los otros y de dispensar cuidados de enfermería.
La pandemia de Covid-19 ha elevado la visibilidad de las enfermeras como nunca antes, además de poner de manifiesto que son indispensables para la atención de salud y representan la espina dorsal de cualquier servicio sanitario.
Las enfermeras se han enfrentado a los retos de la pandemia y las demás necesidades de salud, ofreciendo compasión, cuidados, resiliencia, creatividad y grandes habilidades de liderazgo, tal y como
Consejo de Enfermeras, cieilustran los testimonios e historias contenidos en esta publicación. Han salvado muchas vidas, pero por desgracia muchos de nuestros colegas han fallecido mientras cumplían con su deber. Tenemos que seguir construyendo sobre la visibilidad que hemos logrado este año durante la pandemia. Se lo debemos a las enfermeras que han fallecido y a la sociedad en su conjunto. Hemos de ser socios en la atención de salud y participar en cada decisión que se toma al diseñar políticas, hemos de ocupar un lugar central en las estrategias y los grupos de trabajo. Hemos de asesorar a quienes toman las decisiones para tener un futuro mejor, una sociedad mejor y un mundo mejor en la atención de salud.
El inmenso compromiso y valor que han demostrado las enfermeras durante 2020 me hacen ser optimista sobre el futuro y me gustaría instarlas a aprovechar la oportunidad para hacer que sus voces se escuchen, a pesar de los grandes retos que tenemos por delante.
El presente libro –a través de los testimonios de enfermeras en las primeras líneas de la pandemia en España y Chile– marca el Año Internacional de la Enfermería de una forma personal, real. Sus historias le llegarán y le conmoverán. Muestran la compasión, dedicación, conocimiento, habilidades y profesionalidad de las enfermeras durante este año increíblemente difícil. Estas profesionales siempre han sido conocidas por ofrecer la cara humana, atenta, holística de la atención sanitaria. Este año, como ningún otro, han mostrado al mundo por qué hemos de ir más allá del aplauso para poner en valor la enfermería de verdad e invertir en ella.
Seguiremos teniendo retos, pero podemos superarlos; podemos trabajar juntos para construir un futuro mejor para nuestras enfermeras y pacientes. He visto el valor de nuestras colegas jóvenes y estoy impresionada, la enfermería está en buenas manos. No podemos esperar a que lleguen las oportunidades, sino que hemos de generarlas y aprovecharlas. No podemos esperar a soñar, no podemos esperar a desear, tenemos que hacerlo y podemos hacerlo. Cada uno de nosotros puede marcar la diferencia, pero juntos los 27 millones de enfermeras podemos cambiar el mundo y en 2021 podemos comenzar a ver el cambio, el futuro está en nuestras manos.
Este libro muestra el lado humano real de la enfermería y es importante que todo el mundo lo lea y no solo las enfermeras o los profesionales de la salud. �

Florence Nightingale es considerada la madre de la enfermería moderna, creadora del primer modelo conceptual de enfermería, que integraba una visión intersectorial, interdisciplinar y global. De padres ingleses, nació el 12 de mayo de 1820 en Florencia.
El 2020, bicentenario de su natalicio, la Organización Mundial de la Salud (oms) lo declaró como el Año Internacional de la Enfermería y la Matronería. Coincidentemente a este reconocimiento, el mundo ha presenciado y sufrido la peor pandemia de las últimas décadas. En esta situación de crisis, la fortaleza y capacidad de actuación eficaz de Florence Nightingale ha sido puesta a prueba a nivel global. La enfermería de todo el mundo se ha visto obligada a desarrollar soluciones a problemas cotidianos, donde la observación, la organización, capacidad de adelantarse, la calidad humana y el análisis de los datos han sido cruciales para superar los embates del Covid.
Proveniente de una familia aristocrática inglesa, Florence Nightingale consideraba el conocimiento y el método estadístico como los instrumentos clave para entender los problemas y proponer soluciones concretas. Desde pequeña manifestó interés por las matemáticas; sin embargo, su madre la incitó a aprender labores del hogar y su padre le pidió que estudiara temas “más apropiados para una mujer”. Pero era tal su ímpetu, que sus padres accedieron a que comenzara a estudiar aritmética, geometría y álgebra.
Florence era experta en la presentación de datos de forma gráfica para enfatizar su mensaje y conseguir recursos. Fue tal su aporte a la estadística, que fue reconocida con la incorporación a la Royal Statistical Society, siendo la primera mujer en ocupar ese espacio. Incluso, llegó a ser también miembro honorífica de la American Statistical Association.
De una visión avanzada para su época, Nightingale debió luchar contra los prejuicios para trabajar como enfermera, administradora, investigadora, escritora y docente. Visitó recintos sanitarios de diversos países, como: Francia, Grecia, Suiza y Egipto. Fueron estos viajes sus primeros años formativos autodidactas, experiencias que quedaron plasmadas en sus diarios de viajes y otros escritos.
Para lograr su sueño de asistir a los enfermos tuvo que enfrentarse a su familia, que se oponía a que su hija, perteneciente a la aristocracia, desempeñara una tarea tan "denigrante" como ser enfermera. El futuro que le correspondía era casarse y cuidar a su familia. Pero sorprendentemente, su vida dio un giro gracias a la ayuda que recibió para comenzar sus estudios de su abuelo materno y de un amigo médico de la familia.
Florence era experta en la presentación de datos de forma gráfica para enfatizar su mensaje y conseguir recursos. Fue tal su aporte a la estadística, que fue reconocida con la incorporación a la Royal Statistical Society, siendo la primera mujer en ocupar ese espacio.
Este cambio en su historia personal sería también crucial para Gran Bretaña y el futuro de la atención de salud. Y es que entre octubre de 1853 y febrero de 1856 se desarrolló un conflicto bélico entre el Imperio Ruso y la alianza de Francia, Reino Unido, el Imperio Otomano y el Reino de Piamonte – Cerdeña (Guerra de Crimea). Aunque los aliados vencían a los rusos en el campo de batalla, las enfermedades estaban liquidando al ejército británico, debido a que no disponía de médicos, medicinas, ni de enfermeras suficientes. En aquel momento, Sidney Herbert, Secretario de Guerra de Gran Bretaña y conocido de la familia Nightingale, solicitó ayuda a Florence.
florence nightingale, Notas sobre Hospitales, 1863.
Junto a 38 enfermeras voluntarias, entrenadas por ella personalmente, en octubre de 1854 partieron hacia la base de operaciones británica en Scutari, península de Crimea. A su llegada encontraron un panorama desolador: un equipo médico superado, con soldados heridos que recibían tratamientos completamente inadecuados y en pésimas condiciones de higiene. Los suministros médicos eran escasísimos para la cantidad de infecciones. Tampoco se contaba con comida suficiente ni equipamiento apropiado para cocinar los alimentos de los pacientes. Fallecían 10 veces más soldados por enfermedades como fiebre tifoidea, cólera y disentería que por heridas de batalla. Al igual que los cambios de procedimientos, capacitaciones, adecuaciones de equipos y espacios, que se hicieron en todos los hospitales durante la actual crisis sanitaria mundial, bajo la administración de Florence, en Crimea, se ordenó la limpieza de los desechos contaminantes, se crearon nuevos protocolos para atender a los enfermos y se mejoró la ventilación del hospital para disminuir el índice de mortalidad. Fue tal el éxito en su tarea, que al finalizar la guerra fue recibida como una heroína de su país.
Después de la guerra, Florence se dedicó a promover ideas revolucionarias sobre la atención de enfermos y la salud pública en Gran Bretaña y el mundo. Debido a una larga enfermedad, lo hizo escribiendo muchas cartas a políticos, estadistas y redactando artículos científicos, a través de los cuales hizo sugerencias para fortalecer la educación en
Posteriormente, modernizó la educación en atención de pacientes, creando un nuevo modelo para su enseñanza. En 1859 se publicaron sus “Notas Sobre Enfermería: qué es y qué no es”, texto que sirvió como base del programa de estudios de la Escuela Nightingale y de otras escuelas de
enfermería militar.
«La observación indica cómo está el paciente, la reflexión: qué hay que hacer, la destreza práctica indica cómo hay que hacerlo. La formación y la experiencia son necesarias para saber cómo observar y qué observar; cómo pensar y qué pensar».
enfermería. Florence nunca se casó; dedicó su vida al servicio del prójimo y de aquellos que más lo necesitaban.
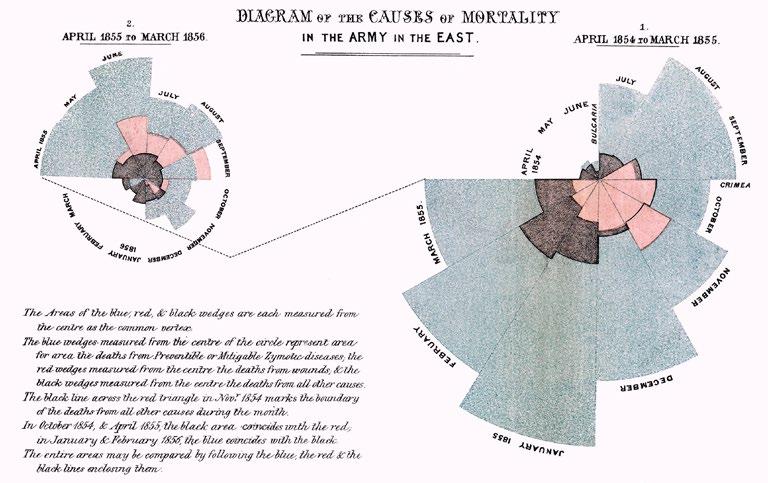

Sus estudios la llevaron a definir la enfermedad como el camino que utiliza la naturaleza para librarse de los efectos o condiciones que han interferido en la salud. Creía que para mantener una atención sanitaria adecuada era necesario disponer de un entorno saludable (aire puro, agua potable, alcantarillado, entornos limpios y luz). Le otorgaba también importancia a alimentar el espíritu humano, componentes que siguen teniendo vigencia en la actualidad.
Las lecciones de esta pandemia están por venir, pero sin duda hoy cobran más sentido las reflexiones de Florence en torno a actuar a pesar del miedo, a ponerse a la altura de los desafíos confiando en los datos duros y, sobre todo, su frase en la que nos habla del heroísmo: “Estoy convencida de que los héroes más grandes son aquellos que cumplen con sus deberes diarios y sus asuntos domésticos mientras el mundo va girando como una peonza enloquecida”. �
Si puedes curar, cura.
Si no puedes curar, alivia.
Si no puedes aliviar, consuela.
Y si no puedes consolar, acompaña.

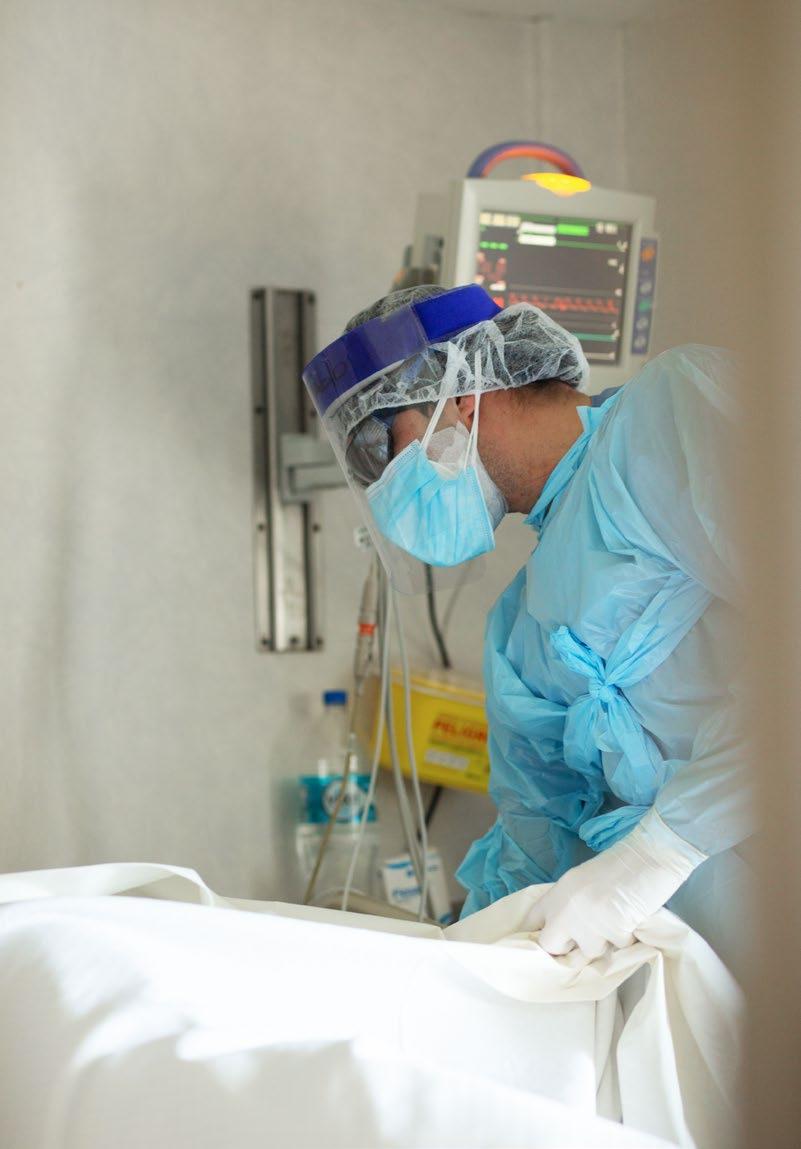
«Recibí mi turno como es habitual, hasta ese momento nada especial. Comenzamos a pasar visita y en ese intertanto una de mis pacientes se comenzó a deteriorar. En la medida en que han pasado los días vemos que el Covid es así… En ocasiones avanza muy rápido. La evaluó el doctor y comenzamos a preparar todo para intubar y llevarla a la uci; el médico habló con ella, se veía tranquila, dentro de todo. Cuando todos salieron, me miró y me dijo: cuando llegue mi hora, por favor, despídeme con un Padre Nuestro. No puedo negar que, pese a vivir a diario situaciones como esta, sentí un nudo en mi garganta y le dije: tranquila, confíe en que todo va a salir bien. Ella me respondió: no tengo miedo a morir, estoy a cuenta con el de arriba, solo te pido que, por favor, reces por mí en ese momento. Me comprometí con ella. Si no era yo, sería alguno de mis compañeros… Terminé mi turno y en todo momento estuve pendiente de cómo seguía, incluso desde mi casa preguntaba por ella. Es extraño, pero sentí un compromiso muy profundo y no quería fallar.
A mi siguiente turno, ella estaba muy mal. Cuando bajé a preguntar por su condición me dijeron que difícilmente pasaba esa noche, ya habían avisado a su familia, todos ellos estaban contagiados y no podían siquiera acercarse a mirarla desde el vidrio. Terminé mi turno y fui a verla, estaba muriendo. Entré, toqué su mano y recé por ella, sentí tanta paz, había cumplido. Me siento privilegiada de ser parte de la primera línea».
anónimo Junio 2020.Soy enfermera desde hace 10 años y trabajo en la Unidad de Cuidados Intensivos de Clínica Bupa Santiago. En mi trabajo siempre me ha gustado atender a los pacientes como si fueran familiares, preocuparme de sus necesidades y tratarlos como me gustaría que trataran a mis seres queridos. La clínica, además se caracteriza por espacios en que se involucra a la familia. Me ha pasado muchas veces que pacientes me dicen no quiero molestarla, señorita, y quiero que haga su trabajo tranquila, pero mi trabajo es ese, estar con ellos, hacerlos sentir bien y acompañarlos.
La pandemia ha sido una situación que nunca imaginamos vivir. Desde principios de este año empezamos a prepararnos para lo que se venía, capacitando personal adicional, y tratando de anticipar cómo se iba a comportar la pandemia en Chile cuándo tendríamos el peak y cómo lo manejaríamos. Resultó ser más duro de lo que esperábamos. Durante junio y julio estábamos viviendo la peor parte, muchas personas ni siquiera alcanzaron a llegar a la uti, y con otros se hicieron todos los esfuerzos y aun así no conseguimos recuperarlos.

Nos tocó recibir pacientes que tenían la urgente necesidad de un ventilador. Venían despiertos y teníamos momentos previos donde les explicábamos lo que íbamos a hacer. Eran personas que estaban conscientes, de edades entre 35 y 80 años. Para varios, estas fueron sus últimas conversaciones, esos diálogos se alojarían en nuestros recuerdos. Cuando una hablaba con los pacientes, antes de que los intubasen o los sedaran, no pensaban en tener una última voluntad, sólo nos pedían que los cuidáramos y que les transmitiésemos a sus familiares que los querían mucho y que ojalá después se volviesen a reunir.
Me marcó un paciente que tuvimos de 75 años, que no quería intubarse, nos llamaba su hija, muy desesperada: por favor, convenzan a mi papá de que esa es la única opción. Me tocó ir a hablar con él, había que explicarle que no conectarse al ventilador significaba que había que sacarlo de la uci, porque había siete u ocho personas esperando ese cupo. Todo era dramático. Finalmente logramos que hablara con su hija por teléfono y ella lo convenció, en ese momento fue que los tres lloramos. Luego, Don Raúl dijo: acepto, conéctenme y háganme lo que tengan que hacer para recuperarme. Antes de que lo conectáramos a la ventilación mecánica, nos pidió un papel y un lápiz para escribir una carta a su familia. Dejó un mensaje precioso diciendo que iba a estar bien, que los quería mucho y que lo esperaran para que lo pudieran venir a buscar cuando se fuera de alta. Lamentablemente, falleció.

La familia no pudo venir a buscarlo, y pensé que esa carta se podía perder, ya que al fallecer una persona los objetos personales se guardan en una bolsa. Entonces le pedí autorización a mi jefe para tomarle una foto y hacérsela llegar a la familia por correo electrónico. Su hija me agradeció, me dijo: Sofía, no sabes cuánto te agradezco, es una de las formas en que me siento cerca de mi papá y sé que tú le hablaste como yo lo hubiera hecho si lo hubiera tenido al lado, te lo agradezco de todo corazón.
Nuestra profesión no es comparable con otros trabajos, muchas veces, independiente de la calidad de la atención, hay cosas que van a ocurrir, hay situaciones que ya no van de la mano del ser humano. Durante este período no sólo hemos tenido momentos difíciles, también tuvimos grandes triunfos recuperando pacientes. Hubo un paciente, más que su nombre recuerdo su rostro. Tenía 33 años. Ingresó durante un turno de noche, muy angustiado, me contó que siguió trabajando porque quería comprarse un departamento y en una de esas salidas finalmente se contagió. Luego, se agravó, era joven, pero con factores de riesgo. Después de casi un mes y medio empezó a despertar, yo le decía: tranquilo, estamos aquí para cuidarte. Él sentía vergüenza porque teníamos que bañarlo; ahí ellos sienten que pierden su dignidad, pero una siempre puede hacerlos sentir mejor. Poco a poco se fue recuperando. Un día, a través de la mampara, me hizo un gesto con la mano y me dijo: gracias, Sofía. Se me cayeron las lágrimas.
Con todo lo que ha pasado, he aprendido que hay que estar consciente de lo que estamos viviendo, qué es lo que vamos a aprender, cómo vamos a ver la vida de aquí en adelante y, por supuesto, la fragilidad del ser humano. �
Con todo lo que ha pasado he aprendido que hay que estar consciente de lo que estamos viviendo, qué es lo que vamos a aprender, cómo vamos a ver la vida de aquí en adelante y, por supuesto, la fragilidad del ser humano.

Destacada por ser una uci humanizada en la Primera Región del norte de Chile. Tenemos la característica de hacer partícipe a la familia de nuestros pacientes en sus cuidados y tratamientos. Sin embargo, por la pandemia tuvimos que poner muchas restricciones a nuestro contacto con ellos, esto incluía a las visitas de los pacientes no Covid con enfermedades graves.
Para nosotros fue muy duro ver que los familiares no tuvieran la oportunidad de acompañar a las personas en los momentos de más dolor.
Personalmente, la experiencia más fuerte fue con don Juvenal, un paciente de 50 años, que entró a la clínica con un shock de tipo abdominal bastante grave. Estaba con ventilación mecánica no invasiva. Un día me dijo: por favor, señorita Giannina, ¿me puede abrazar? Sabíamos que se sentía solo y con Mónica -tens- lo abrazamos. Luego le tomé la mano, rezamos con él y le dije: esté tranquilo, no tenga miedo, lo estamos cuidando.
Ese día terminé mi turno de 24 horas muy preocupada. Una hora más tarde mi colega, Darío, me dijo: don Juvenal está mal, no hay nada más que hacer, va a fallecer en cualquier momento. Eso me marcó muchísimo, porque él pedía solo un abrazo. Lamentablemente falleció.
También he sido testigo de varios milagros en nuestra ami. Han llegado personas muy graves, en riesgo vital y hemos luchamos con todo para que ellos pudieran ganarle a la muerte.
Con mi hermana decidimos irnos a vivir solas por el riesgo Covid, ella trabaja con los pacientes en una uci. Nuestros abuelitos viven encerrados con una hermana menor y nosotras una vez al mes les mandamos víveres, que antes desinfectamos. �
«Terminaba el turno a las 10 o 12 de la noche y viajaba completamente solo por la carretera. Era marzo y en el invierno de Madrid todo es muy oscuro, entonces ahí me daba el bajón. En el coche me desahogaba. Era otra realidad, no podía estar pasando, no veías a nadie. Había jornadas muy frustrantes. Pacientes que llegaban andando a la urgencia y a las dos horas, o al día siguiente, habían fallecido. Sentías impotencia, porque no podías hacer más, porque ante esa saturación de demanda todo era insuficiente. La gente fallecía y su familia no los podía acompañar».

Hay instantes en que no son necesarias las respuestas y solo resta escuchar, porque las palabras sobran. Sencillamente, se trata de estar al lado de esa persona para que no se sienta sola. Creo que para nuestros residentes este lugar es como su hogar. Aquí, aparte de tener su habitación, cuentan con grandes áreas comunes y un jardín con árboles, césped y flores, además de un huerto. Tenemos residentes de 73 años para arriba, incluso tuvimos una paciente de 101 años. Los que son autónomos totalmente, no llegan a la mitad. Ahora, en agosto, tenemos 109 residentes. Toda esa paz y cotidianeidad se rompió en el mes de marzo, cuando el Covid llegó a nuestras vidas. Las decisiones las encabezó Eva, nuestra directora. Hubo que tomarlas con rapidez y seguridad. Fue necesario movilizar a muchos pacientes de sus habitaciones para ir configurando una zona de aislados. Paralelamente, tenías que decirles el motivo y hacerlo de forma entendible para cada uno.
Tuvimos que hacer test rápidos a toda la residencia, el resultado fue un shock. Era una situación desconcertante, había que comunicar al equipo y a las familias de los residentes que teníamos muchos contagiados. No quisiera volver a sentir esa tristeza, me angustiaba pensar que podíamos pasar de cuidar a nuestros residentes a tener que meterlos en bolsas. Eso para mí ha sido lo más duro de todo. Recuerdo que bajé a mi despacho y me encerré a llorar. La directora me mandaba para la casa: vete, porque no estás bien. Y yo: que si estoy bien, sólo necesito llorar, ¿me puedes
permitir que llore? No quería trasladar mi sufrimiento, no la quería angustiar, pero me vi en la necesidad de hacerlo para que me entendiera y así enfrentar la situación.
Hay que destacar que muy temprano Sanitas activó un teléfono de atención con psicólogos para todos quienes lo necesitasen.


Tengo 42 años y en Sanitas estoy hace 16. Considero que la enfermería ha dado el 100 por 100 a nivel asistencial y en el cuidado de las personas, adaptándonos a un entorno que nos cambió radicalmente (perchas por pies de suero, equipo de protección individual [epis], salones desiertos, todo transcurría en cada habitación, pasillos ocupados y no por residentes...).
Pese a esta vorágine vivimos momentos muy hermosos. Por ejemplo, el de la esposa hospitalizada de uno de nuestros residentes que no conseguíamos contactar. Al final, desde mi teléfono móvil lo volví a intentar y afortunadamente me cogió la llamada. Le dije: te llamo para que hables con tu marido, porque él no se encuentra muy bien, ¿le paso el teléfono?, me respondió: si, sí, pásamelo… quiero hablar con él. Luego, nuestro residente no me cogía el teléfono, fue entonces que tuve que poner “el manos libres”…

¡Cuánto amor había entre esas dos personas! Tuvieron una conversación emotiva y estremecedora, lamentablemente lo que se dijeron sería su despedida, porque horas después él falleció.
En algún momento, en una reunión de equipo, nuestra directora nos hizo la propuesta para que en los minutos finales de un residente

Recién en julio pasado pudimos hacer una despedida con los familiares de aquellos residentes que fallecieron. Se plantó un árbol de granado en la residencia como símbolo de resiliencia, creo que ese ritual nos hizo bien a todos, familiares y personal.

autorizáramos a un miembro de la familia a despedirse. Muy pronto llegaron familiares a esas despedidas. Darles esa oportunidad y su momento de despedida fue muy significativo, pese a no haber abrazos, besos y estar enfundados en epis.

Recuerdo a la hija de una residente decirme: lo único que te pido y quiero es que si a mi madre le llega ese último momento, que no esté sola. Le respondí: hoy la he visto unas 10 veces y te estoy diciendo poco, y cuando entro a su habitación no es solamente a colgar un suero o ponerle el antibiótico intravenoso… Cada vez le he tomado la mano y he hablado con ella. Quiero que sepas que tu madre ha estado acompañada en todo momento.

Recién en julio pasado pudimos hacer una despedida con los familiares de aquellos residentes que fallecieron. Se plantó un árbol de granado en la residencia como símbolo de resiliencia, creo que ese ritual nos hizo bien a todos, familiares y personal.
Estoy casada y tengo dos hijos: una niña de ocho años y un niño de seis. Durante dos meses hemos tenido un confinamiento dentro de casa, incluso al inicio dormía en una habitación separada. Los niños llevaban muy bien que yo me fuese a trabajar. Se me quedó marcado un día que estaba en la ducha y subió el pequeñajo, que desde que nació tiene un dudu (su Keko)… Entró a hacer pis y dejó su muñequito al lado de mi ropa limpia. Yo estaba duchándome y le miré de reojo y vi cómo con sus deditos cogió al muñequito y lo separó de mi ropa ¡eh! ¡Estaba tocando la ropa de mamá!
Mi marido, mi gran apoyo, nunca me trasladó la palabra miedo, pero en su cara me hacía saber su preocupación. Después, nos hicieron serología a todos los trabajadores, al recibir el resultado le dije: me han dado los resultados de la serología y estoy negativa. La decisión de seguir en esa anormalidad debía ser de los dos. Dos días después él les dijo a los niños: ya se puede salir a la calle, creo que en casa también podemos volver a la normalidad…
Han sido días duros y difíciles, pero me siento satisfecha, reforzada y orgullosa de estar donde estoy. Me gusta mi profesión, llevo la enfermería muy dentro. Hay quienes nos han puesto de superhéroes. No, no somos superhéroes, somos enfermeros y enfermeras, que ya es una palabra suficientemente grande para mí. La enfermería no solo cura, cuida.�
Me gusta mi profesión, llevo la enfermería muy dentro. Hay quienes nos han puesto de superhéroes. No, no somos superhéroes, somos enfermeros y enfermeras, que ya es una palabra suficientemente grande para mí.
Al principio de este proceso se hablaba a nivel nacional de cuántas camas uci o ventiladores teníamos. Pero es muy importante decir que un ventilador no se maneja solo, no salva a una persona. Tienes que tener un equipo multidisciplinario 24/7 para sacar adelante a un paciente. Estamos con una mayor carga laboral y emocional, esto último ha sido cada vez más fuerte. Nos ha tocado alejarnos de nuestras familias, incluso algunos colegas se han distanciado de sus parejas, para cuidarlas. Yo sigo viviendo con mi familia: mi esposo y mis tres hijas, además de mi suegra, pero he tenido que dejar de ver a mis papás, porque me dolería el alma si se enfermaran por mi culpa. Mi mamá ha estado muy angustiada, siempre en las despedidas de las videollamadas llora y eso es una carga emocional muy fuerte para mí.
Uno de los momentos más difíciles de estos meses fue el ingreso de un compañero que trabaja con nosotros, lo trasladaron desde la Clínica La Portada y llegó en mi turno. Fue muy fuerte vivir ese momento, porque uno nunca piensa ver caer a los que conoce. Cuando lo vi llegar angustiado y
con miedo, me dieron ganas de ponerme a su lado y llorar con él. No podía hacerlo, porque en ese minuto más que alguien cercano, era su enfermera, y creo que no se puede llorar frente a un paciente, porque se pierde la fuerza que uno le transmite; lo que hay que hacer es siempre entregar seguridad. Ahora estoy contenta, porque está mejor y finalmente salió adelante.
La semana pasada recibí a una mujer de 38 años, llegó desde pabellón en muy malas condiciones. Lo que más me marcó fue que tuvimos que dejar entrar a su esposo para que se despidiera, porque ellos venían de otra comuna de Antofagasta, de Mejillones. Lo hice pasar y era un hombre grande, corpulento. Le pusimos los elementos de protección y nos quedamos en la habitación con un paramédico y la doctora jefa. Se despidió de su esposa preguntándole por qué lo había dejado solo, qué les iba a decir a los niños. Luego se volteó y nos dijo ¿por qué fallaron tanto, si son los mejores?
En esos momentos hay que asumir la pena de ese familiar. Y eso nunca más se olvida. �

Estoy a cargo de dos servicios: hospitalización pediátrica con pacientes de menor complejidad y de la unidad paciente crítico (upc) pediátrica, donde están los enfermos de alta complejidad, así como casos de intermedio e intensivo. Los pacientes habituales de pediatría dejaron de llegar porque, estaban encerrados en sus casas y no iban a las salas cunas. O llegaban más a distancia: un apendicitis, algo de fiebre o que se cayó y tiene un tec, etcétera. El 19 de mayo me pidieron levantar 12 camas mq adulto en el piso de hospitalización pediátrica, rápidamente fueron 18 y para el fin de esa semana llegamos a 30 camas. Hicimos todo lo necesario para adaptarnos a las necesidades que la pandemia le iba imponiendo a la clínica. Teníamos que ser útiles. Seremos especialistas en enfermería pediátrica, pero tenemos una vocación de servicio, de ayudar al otro. Desde ahí comenzamos con capacitaciones para reconvertir a los equipos en el conocimiento del Covid adulto. En pediatría vivimos con aislamiento todo el año; en invierno, por ejemplo, son los virus respiratorios, entonces ya teníamos cierta costumbre de vestirnos con pechera y guantes para proteger a los otros pacientes y no transmitirles los virus.
mª ester s mith Enfermera Clínica Bupa SantiagoSiempre la institución nos ha pedido que nos apoyemos entre todos. Eso fue lo que hicimos, apoyar a otros seres humanos que pueden ser nuestros parientes, abuelitos, papás, un primo, en un momento de soledad. Eso lo traduje en algo consciente, concreto y práctico, como la necesidad de capacitarse para atender a pacientes adultos. Con Paola Vallarino, enfermera de capacitación, formalizamos un curso para todo el equipo de intensivo pediátrico, que era de conocimientos adulto, y en el mq disponibilizamos enfermeras para que fueran a capacitarse en lo que nos faltaba aprender.
En paralelo, a los que estaban en intensivo pediátrico los mandamos a capacitarse en adulto. Todo esto ocurrió a comienzos de abril; a mediados de ese mes ya teníamos el 100% de nuestros enfermeros y técnicos en enfermería de nivel superior (tens) de la upc formados teóricamente en el manejo del paciente adulto Covid.
En suma, reconvertimos capacidades. Mi primer objetivo fue que esta capacitación la realizara al menos el 80% de los funcionarios y lo hizo el 100%. Luego fue necesario identificar las brechas del paciente
adulto en insumos y fármacos, entonces también levantamos los insumos que necesitábamos tener: tubos endotraqueales más grandes, catéteres de otros calibres, etc. El intermedio adulto fue casi 100% externo y lo hicimos bastante bien. Al comienzo nadie se conocía e inventamos una sigla denominada C.O.T.O.: la C es de cuidado integral del paciente, la O de organización, la T de trabajo en equipo y la otra O de orden. Lo hicimos para poder unificar el trabajo, porque teníamos que partir de mundos distintos, con personas provenientes de diferentes clínicas y, además, nos sirvió para tener una identidad. Finalmente logramos una energía y sinergia de trabajo que nos permitieron salir adelante. Cooperamos con personas desconocidas que buscaban una oportunidad de trabajo. Y fuimos de menos a más.
A mi equipo les decía: nosotros somos la familia presente, así es que favorecimos mucho las llamadas y los videos. Acá se usa el sap como registro de ficha electrónica y logramos que se incluyera la cariñoterapia como plan y ejecución de enfermería. Y lo escribíamos para ir incentivándolo: hoy se hizo la llamada de don Pedro con su hija.
Mi estilo es dirigir, pero también acompañar mucho. Nos juntamos y conversamos: ¿Cómo están? ¿Cómo se sienten? Cuando estoy muy cansada también se los hago saber, porque estamos todos en la misma. Hace menos de un mes, la gerencia de calidad impulsó un piloto que se llama Pausa de Seguridad, que consta de cuatro preguntas y que apunta al cuidado del personal en términos de manejo de los implementos de seguridad. Una pregunta muy esencial es: ¿Cómo estás para partir este turno? Todos los días, en menos de 10 minutos, le pido a cada uno que nos diga con qué palabras llegan al inicio del turno.
¿Cómo ha sido esto para mí? Bueno, mi mamá falleció en febrero, –no fue de Covid–. Se deterioró muy rápido, la traje a la clínica y falleció en el intensivo adulto, tenía 88 años. Eso fue difícil. Vivo con mi marido y mis dos hijos: Emilio de 13 años y Josefa de 12. Nuestra casa tiene dos pisos, ellos se acomodaron en el segundo y yo en el primero. A mi marido lo despidieron en marzo, con todo esto de la contingencia. Eso fue malo y bueno. Me ayudó mucho con los niños y la casa, y también se reinventó. Se dedicó a cocinar y a vender cosas exquisitas y hoy le va muy bien. Mis hijos, en tanto, ven que su mamá está cooperando y me han dado aplausos. Como estoy a cargo de planificar, al comienzo no me sentí en la primera línea, pero llegó un minuto en que sí lo sentí. �
Lo que hicimos fue apoyar a otros seres humanos que pueden ser nuestros parientes, abuelitos, papás, un primo, en un momento de soledad.
sergio castaño
Enfermero
Hospital Sanitas La Moraleja
«No he descansado nada. No podía hacerlo, porque teníamos que cuidar a los demás y olvidábamos cuidarnos a nosotros. Doblábamos turnos; estábamos todo el día metidos en el hospital, tenías que estar muy pendiente de lo que pasaba, porque todo nos venía de nuevo, a cada hora nos cambiaban los protocolos. Luego, cuando fue más controlado, todo era diferente, pero al principio no sabíamos lo que estaba pasando. Se nos vino como un tsunami sin saber a lo que nos enfrentábamos. Desde el primer momento dije: nosotros no somos héroes, ni mártires, ni nada de eso. He estudiado Enfermería no para estar en una guerra, sino para estar en un hospital ayudando a la gente».
Hay mucha sinergia entre las diferentes unidades de negocio de Sanitas, y esto ha permitido dar lo mejor de nosotros en la pandemia, ya que se pudo aprovechar toda la estructura de la organización. Hubo muchos compañeros que se desplazaron de sus funciones habituales para dar apoyo donde más se necesitaba, que sin duda ha sido en los hospitales y las residencias de mayores. Tenemos cuatro hospitales, tres en Madrid y uno en Barcelona, además de 47 residencias repartidas por toda España.
Creo que atravesamos tres momentos muy diferenciados. Uno a principios de marzo, que fue de incredulidad. Luego, en abril que fue el pico máximo, donde todos estuvimos haciendo todo lo posible para proveer los servicios necesarios. Y el tercero fue cuando empezaron a descender los casos y, por lo tanto, la presión.
En las residencias se cuida a personas muy mayores y en general pluripatológicas, por desgracia esto les hace muy susceptibles al Covid. En cuanto se acercó el virus, se tomó la decisión de cerrar las residencias a las visitas, los residentes fueron aislados en sus habitaciones y se comenzó a realizar tests a toda la población. Tuve la oportunidad de
echar una mano en una de nuestras residencias. A pesar de la situación tan difícil que estuvimos viviendo, mi experiencia en la residencia fue muy positiva, el ambiente era muy cariñoso y viví momentos muy divertidos; los residentes me contaban anécdotas de sus vidas y he reído mucho con ellos. En Sanitas llevamos años apostando por la digitalización. Cuando llegaron la pandemia y el confinamiento estuvimos preparados con una plataforma de videoconsultas y cuadro médico digital de más de 3.000 profesionales. De esta manera, nuestros pacientes han podido realizar consultas médicas desde sus domicilios. Como parte de nuestro servicio, Sanitas cuenta con un sistema de urgencias telefónicas, que debido a la situación tuvo un incremento de demanda, por lo mismo, junto con otros compañeros, he estado dando apoyo en esa plataforma. He atendido a clientes con mucha diversidad de problemas de salud, todos afectados por la pandemia de una u otra manera, algunos con situaciones muy difíciles. Fue una experiencia muy enriquecedora y me dio mucha satisfacción profesional el poder ayudar.
La vivencia de la pandemia nos ha presentado retos y, para ayudarnos a superar las situaciones difíciles, Sanitas ofrece un servicio de apoyo psicológico al personal de salud, que somos unas "segundas víctimas" de esta pandemia. No somos héroes, sino profesionales; eso sí, preparados y comprometidos. Uno de los valores de Bupa es la valentía y de eso no ha faltado. Hemos podido apoyarnos unos a otros, pero sobre todo dar el mejor servicio posible a nuestros clientes, pacientes y residentes, que al final son nuestra razón de ser. �

Hace 20 años soy enfermera en el Hospital La Zarzuela. Nuestro foco cuando todo esto comenzó fue atender a la mayor cantidad de pacientes posible, por eso aumentamos el número de camas uci, casi las triplicamos. Además, montamos un hospital de campaña para intentar tener más espacio en caso de que fuera necesario. También colaboramos con la sanidad pública para atender más pacientes. Creo que hemos hecho un muy buen trabajo tanto a nivel del hospital como de sus profesionales.
Llegaron pacientes con enfermedades de base y muy mal pronóstico. Las recomendaciones sanitarias eran no dejar entrar acompañantes para evitar la transmisión comunitaria. Era un dilema ético, porque lo humano es que en sus últimos momentos, cualquier persona esté acompañada de sus seres queridos.
Urgencias era el lugar donde los pacientes se tenían que despedir, enfrentaban la situación de que no sabían qué iba a pasar y que a lo mejor ya no volverían a ver a sus familiares. Recuerdo cuando tuve que atender a una persona que estaba en un estadio terminal, porque tenía una enfermedad de base grave. Era bastante joven, de unos 50 y pico años. A su esposa la podíamos dejar pasar nada más que unos minutos para despedirse en el box, porque los acompañantes no podían entrar a las habitaciones en ningún momento. Fue muy triste cuando asumí que ese iba a ser el último momento en que ese matrimonio se iba a ver. Intenté normalizar la situación, hacerla colaborar en los pocos minutos que pudo estar ahí. Luego, había sencillamente que superar la pena y continuar.
También fue muy estresante esto de tener que aislar a todos los pacientes que llegaban y que teníamos que entrar con los epis en cada box. Ese cambio en la manera de trabajar nos desbordaba un poco, no solamente por lo que teníamos que hacer técnicamente, sino por la ansiedad que nos generaba estar protegiéndonos con la bata, la mascarilla, el gorro, la pantalla; y luego quitártelos. Es complejo saber que continuamente te estás exponiendo al riesgo.
La verdad es que todo eso se traducía en mucho cansancio, incluso había días en que llegaba a casa y me ponía a llorar en cuanto hablaba con la primera persona que me escuchaba. Creo que necesitaba descargar toda esa angustia y el dolor que estábamos viviendo.
Hay mucha tensión reunida, además porque temes por la salud de tu familia. En mi caso, mis dos hijos: una niña de 14 años y un niño de 11. Los primeros días de la pandemia retornaba a casa con muchísimo miedo de contagiarles, gracias a Dios no me he infectado. Mis hijos han sido los que más me han ayudado a estar más serena, me decían: mamá, tranquila, si tú lo tienes lo tenemos todos. Danos besos, abrázanos. Ellos lo necesitaban también, porque lo han pasado muy mal dado que su rutina y su modo de vida cambiaron radicalmente de un día para otro. Sé que para mi hijo ha sido duro no poder estar en contacto con sus amigos, de la forma en la que él estaba cuando iba al colegio, porque para él sus amigos son su motivación para muchas cosas. Mi hija, al ser un poquito mayor, pienso que ha sabido manejar mejor la frustración. Todos lo estábamos pasando mal y teníamos que apoyarnos. Creo que esta es una enfermedad que ha venido y se va a quedar, porque es muy complicado pararla del todo, pero también creo que se
La verdad es que todo eso se traducía en mucho cansancio, incluso había días en que llegaba a casa y me ponía a llorar en cuanto hablaba con la primera persona que me escuchaba. Creo que necesitaba descargar toda esa angustia y el dolor que estábamos viviendo.
está trabajando por conseguir una vacuna, lo que es fundamental para las personas que son más vulnerables. Hemos logrado frenar la pandemia gracias a las medidas como usar la mascarilla, lavarse las manos. Ahora que viene el invierno se prevé que va a ser más complicado; es lógico, porque en octubre y noviembre empiezan las enfermedades respiratorias por otro tipo de virus. Habrá un aumento de casos con síntomas respiratorios y con fiebre y se tendrá que evaluar si es Covid o si es una gripe o catarro por otro tipo de virus.
Es cierto, tenemos miedo de que se vuelva a dar la misma y dramática situación que ya vivimos, pero también es verdad que somos más fuertes y expertos. Nos valoramos como equipo y también apreciamos la vida. �


lidia gómez Enfermera
Hospital Sanitas La Zarzuela
«Estuvimos muy preocupados del acompañamiento final; cada persona requiere ese cuidado, de ese cariño. En nuestro centro los pacientes no han muerto solos. Nos parecía muy duro que las familias pensaran que el paciente había fallecido sin compañía. Por eso, decidimos hacer una pequeña carta para agregarla con las pertenencias de la persona y entregársela a la familia. Una nota informal, donde les escribíamos que éramos el equipo que había acompañado a su ser querido hasta su momento final».
Asumí como un desafío laboral y de aprendizaje el atender a pacientes Covid. Después me fui interiorizando de que significaba un desgaste emocional tremendo, porque los pacientes estaban solos. Peor que estar enfermos, era la angustia de no tener contacto con sus seres queridos, ni estar acompañados, algo que es parte esencial de la recuperación de toda persona.
Cuando comenzaron los contagios algunas compañeras infectaron a sus familias. Los equipos se empezaron a desgastar, tuvo que llegar gente nueva. Fue como un terremoto. Todo fue muy agotador. Yo había dejado de ver a mis abuelos desde que comencé a trabajar con pacientes Covid, porque no los quería exponer. En principio pensé en irme incluso de mi casa, porque vivo con mi madre que es adulto mayor y con mis sobrinas que son niñas. Me preocupaba exponerlas y por eso tomaba precauciones extremas al retornar de mis turnos. Me acuerdo que en mayo, mi abuela y mi mamá estaban un poco tristes porque no iban a poder pasar el Día de la Madre juntas, pero era algo que no podíamos hacer.
natalia castañeda Enfermera Clínica Bupa Santiago
Un día mi abuelito Osvaldo, de 88 años, empezó a tener problemas para dormir, estaba decaído y se sentía mal. Él tenía un problema crónico al pulmón, por lo que un equipo médico lo fue a ver a la casa. El diagnóstico fue neumonía. Por la pandemia y los síntomas que tenía se le tomó el examen pcr a toda la familia. Al día siguiente nos dieron la noticia: era Covid positivo. Resulta que días atrás habían ido a cobrar su pensión, era un trayecto de media hora, muy corto, pero fue suficiente para que todos se contagiaran.
Para la semana del 20 de mayo mi abuelito Osvaldo ya estaba muy mal y mi familia me decía que había que hacer algo, porque no estaba en condiciones de seguir en la casa. Decidí llevarlo a la clínica donde trabajo y conozco a las personas. ¿Dónde podría estar mejor atendido?
Era una semana súper compleja a nivel nacional, había falta de camas críticas, estábamos en el peak de la enfermedad, se estaban armando uci en las urgencias. Nunca había visto una clínica con la gente sentada afuera en los sillones; fue necesario habilitar lugares para acostar

Tengo los conocimientos teóricos para proyectar lo que podía suceder con su evolución, pero yo era su nieta, no quería que él se muriera y en el fondo esperaba un milagro.
a más pacientes, porque necesitábamos sacarlos de la urgencia. Al inicio, mi abuelo quedó en esas condiciones, hospitalizado en la urgencia, pero con la necesidad de una cama uti o uci Él estuvo siempre muy lúcido, en ningún momento se desorientó, tenía súper claro dónde estaba y lo que más lo angustiaba era presentir que ya no iba a volver a la casa. Me lo decía: llévame para la casa, no quiero estar acá. Le respondía: tata, no te puedo llevar para la casa, si pudiera lo haría.
Tengo los conocimientos teóricos para proyectar lo que podía suceder con su evolución, pero yo era su nieta, no quería que él se muriera y en el fondo esperaba un milagro. Era muy triste, porque nosotras, las enfermeras, siempre tratamos de dar un poco de aliento y de esperanza a los familiares, pero en este caso yo era enfermera y familiar al mismo tiempo.

Conversaba con el equipo médico las alternativas del tratamiento, luego se lo planteaba a mi familia, a mi mamá y a sus hermanos, ellos siempre confiaron en mí.
Comenzó a estar más complicadito, con mucho requerimiento de oxígeno y se agitaba, ese fue el penúltimo día que lo vi. Uno de los doctores me avisó que estaba la posibilidad de trasladarlo a la uti para iniciarle ventilación mecánica, pero no invasiva; lo ayudaba a respirar, pero no era una intubación. No había nada más que hacer, porque tenía una neumonía muy grande, y una enfermedad de base en el pulmón que prácticamente no le permitía respirar. Finalmente, al otro día murió.
Mi abuelito Osvaldo fue como un papá para mí. Él y mi abuela Edelmira (aunque todos la llaman Rosa) fueron quienes me criaron durante 20 años. Por eso, su fallecimiento fue muy doloroso. Me queda el consuelo de que disfruté de ambos.

Mi abuela, que tiene alzhéimer, todavía me dice: usted se llevó al Osvaldo, ¿cuándo lo va a traer? Seguramente debe sentir que con él se fue una parte de ella. Compartieron 70 años de vida y estoy segura de que fueron inmensamente felices.
Agradezco haber tenido la posibilidad de despedirlo, de que se fuera tranquilo, que una persona conocida y querida pudiera estar a su lado. No estuvo solo. Quise ser enfermera pediátrica, pero la vida me condujo a ver pacientes adultos. Probablemente, si eso no hubiese ocurrido, no podría haber despedido a mi abuelito. Siento que pude dar dignidad a sus últimos días. Tengo la tranquilidad de que se despidió con la manito tomada y se fue tranquilo.
Después me enfermé yo, pero esa es otra historia. �
Entré a la clínica el año pasado, antes de que empezara la pandemia. Me pidieron cubrir los pisos médico-quirúrgico, que son de pacientes que están hospitalizados y que si bien tenían Covid positivo, no estaban tan sintomáticos, no tenían tantos problemas respiratorios ni estaban descompensados metabólicamente. Para nosotros eran de mediana-alta complejidad.
Esas personas estaban totalmente aisladas, la única oportunidad que tenían de ver gente era cuando se relacionaban con alguien del equipo de la clínica, generalmente era el enfermero que entraba a tomarles los exámenes o a pasarles un medicamento. A algunos los vi muy angustiados, otros tenían muy buen ánimo. Uno podía empaparse de sus realidades, porque eran buenos conversadores y no habían visto a su familia en una o dos semanas; en esos encuentros les iba tomando cariño y eran momentos muy gratos en nuestros turnos.
Lo no grato y penoso era que a veces llegaba, por ejemplo, a la habitación 405, donde estaba un paciente que había visto toda la semana y no lo encontraba. Preguntaba: oye, ¿qué pasó con el paciente?, había sido trasladado a intermedia porque se había complicado. Después preguntaba en intermedia y había pasado a la uci y de repente había fallecido.
En esas ocasiones pensaba en nuestros pacientes fallecidos y con hijos. Soy de Villa Alemana y tengo dos retoños. Al volver a casa, me trataban como infectado, igual eso podía entenderse positivamente, porque significaba que estaban tomando conciencia, pero a la vez uno sólo quería llegar, descansar y abrazarlos.
Creo que elegí una buena carrera y destaco el espíritu de entrega de la gente que se desempeña en salud. De todos, porque hay personas de aseo que trabajan en Covid, hay auxiliares de servicio, técnicos paramédicos, enfermeros y médicos. Los he visto a todos sumamente profesionales y muy preocupados, pendientes de lo que necesite cada persona: si tiene dolor, ahí están; si se complicó, rápidamente le dan una interconsulta.
Aunque los pacientes sean muchos, cada uno se trata como si fuera el único, por eso cada nueva alta nos llena el espíritu, es un regocijo para el alma y la certeza de que se hicieron bien las cosas, que ganó la vida. �
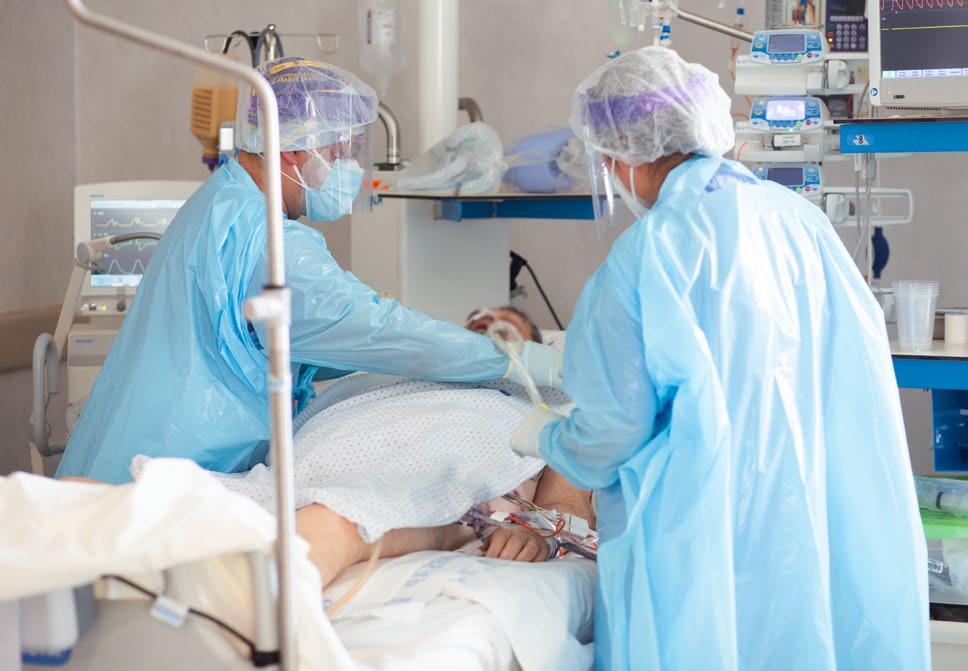

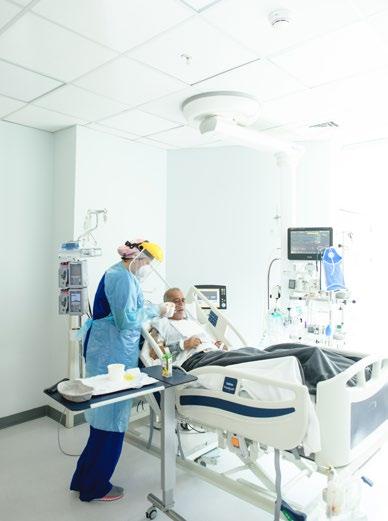
«Trabajo en el ámbito de gestión y cuando empeoró la crisis de Covid vi que faltaba gente en los hospitales, me puse a disposición para cubrir los turnos que se necesitara. Y ahí estuve en el hospital Virgen del Mar. Ahora necesito descansar, estar con mi familia, leerme un libro o simplemente dormir. Tengo una pena muy grande, porque tengo grabado el terror en esos rostros, como en una guerra. No se me van a olvidar, tengo mis recuerdos apuntados en una libreta, porque cada uno tuvo su historia y los llevo en el corazón. Recuerdo a una señora que se quedó viuda. Estuvo muchos días antes de irse de alta, tenía miedo de volver a su casa, porque ya no estaba su marido». MADRID — ES
mª eugenia fernández Supervisora Asistencial Sanitas SegurosNuestro trabajo fue dar seguridad y tranquilidad al paciente oncológico, porque pensaban que al decir pandemia o cuarentena se iban a suspender los tratamientos.
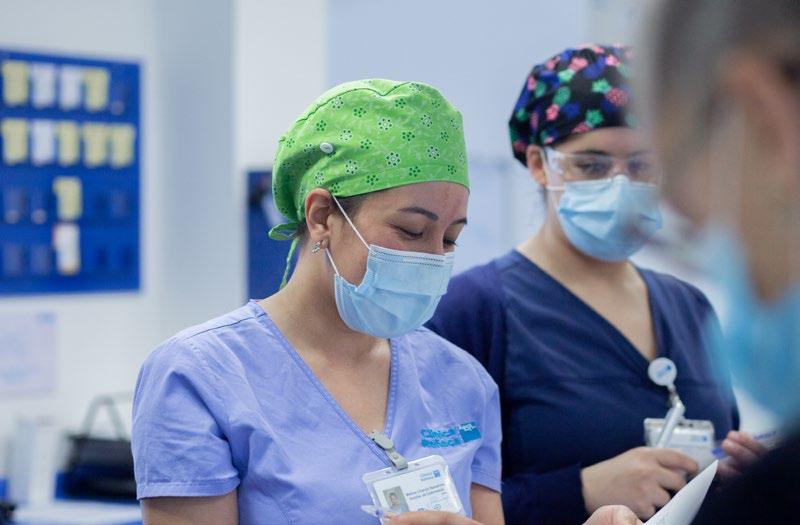
La primera indicación fue llamar a todos nuestros pacientes oncológicos, reiterando las medidas de prevención del contagio y coordinar con ellos cómo íbamos a programar sus controles médicos, qué documentación necesitaban para venir al centro, pedirles que no salieran de sus casas a menos que fuera estrictamente necesario y, por último, poner a disposición nuestros números de celulares para que pudieran esclarecer cualquier duda. Fue una tarea maratónica.
Nuestros pacientes van desde los 26 años hasta el de mayor edad que tiene 90 años, y por supuesto son todos pacientes inmunodeprimidos, por lo tanto extremadamente frágiles frente al Covid.
Si alguien estaba enfermo y tenía que venir a urgencia, tratábamos de que la coordinación fuera lo más óptima posible con el jefe de urgencia, para que el paciente no tuviera que esperar e ingresara de inmediato. Nuestro propósito siempre ha sido evitar exponerlos a riesgos innecesarios.
Ha sido triste ver cómo a la gente le ha costado tomar conciencia, ver en la calle a tantas personas que andan circulando. Y eso en paralelo a que nosotros hemos estado aquí al pie del cañón, dejando de lado familias, adecuando nuestra forma de vivir y trabajando el doble o el triple.
Para la mayoría de nuestros pacientes oncológicos el centro es como su segunda casa. Es una relación muy cercana, ellos nos dicen: ustedes nos alegran el día, nos solucionan nuestras cosas, siempre tienen una sonrisa. Por eso la muerte de un paciente no es algo fácil de llevar o de comunicar a la familia. Uno sufre, porque también se encariña, pero a la vez hay que estar feliz y ser positiva. En esos momentos un abrazo lo es todo y hoy no podemos hacerlo. Los médicos han sido bien protectores con nosotros para cuidarnos del Covid y también para evitar el contagio a los pacientes. Por eso tuvimos turnos de 14 días. Como coordinadora del centro oncológico estoy muy feliz con mi equipo, porque pese a lo duro de estos meses, se han portado un siete. Hemos apañado a las compañeras y gracias a Dios nadie se ha contagiado. Las familias del equipo también han andado súper bien, me saco el sombrero por todos ellos. �
El quirófano se paró y en una semana transformamos toda esa zona en una uci y desde ahí nos tocó hacer de enfermeras de uci. El trabajo era completamente distinto, tuvimos que cambiar nuestros métodos y aprender a movernos con toda la indumentaria de seguridad que rigidizaba los movimientos y hacía más lento todo.
Al principio nos decían que era gente mayor la más afectada, y muy luego comenzaron a llegar pacientes de nuestra edad, entonces ya el miedo se acrecentó. Era una sensación de mucha pena, porque ingresaba gente muy joven, con hijos, y en muy mal estado.
Nosotras estábamos acostumbradas a ver a los pacientes una, dos horas a lo más. Con los nuevos nos pasábamos ocho horas todos los días. Fue muy singular lo agresivo del virus, la gente entraba de una manera y en cuestión de pocos días se ponía muy mala y luego no se veía mejoría. Estaban semanas y no mejoraban. Eso no lo habíamos vivido nunca. Le contaba a mi familia que, aunque nunca había vivido una guerra, imaginaba que era la situación más parecida a una enfermería de guerra. Después de salir de la casa llegabas al hospital y pensabas: ¡madre mía, qué miedo entrar! Pero es verdad que una vez que ingresabas te olvidabas de esos temores. Cuando estabas atendiendo a la gente no tenías ningún miedo, hacías el trabajo lo mejor que podías. Después, salías de allí y era volver a pensar en el miedo a contagiar a los que te esperaban en casa.

Recién en abril comenzamos a controlar la situación. Desde ahí empezamos a ver que la gente se iba mejorando, me parece que un pelín antes de Semana Santa, o sea, por el 7 o el 8 de abril conseguimos extubar al primer paciente que teníamos en la uci, y eso fue una alegría inmensa, porque ver que la gente se iba curando, que iba saliendo, nos dio muchas esperanzas a todo el equipo.
Normalmente trabajaba en los turnos de la mañana, pero aquí ya no teníamos horarios, se podía ir de mañana, de noche o de tarde, en función de las necesidades que hubiese. A veces hacíamos dos turnos seguidos.
Hoy a nivel hospitalario ya no estamos colapsados. En general ahora hacemos más pcr y vemos que hay gente contagiada que antes no se hacía el examen. Evidentemente no estamos como en marzo, ahora la gente ingresada no está tan grave. A lo mejor dentro de un mes estaremos como estábamos a finales de marzo otra vez, eso sería fatal. Recuerdo a un paciente que era un par de años mayor que yo que cuando despertó tenía una traqueotomía y no podía hablar. Él estaba enfadado con todo el mundo y no lo entendíamos, le decíamos:
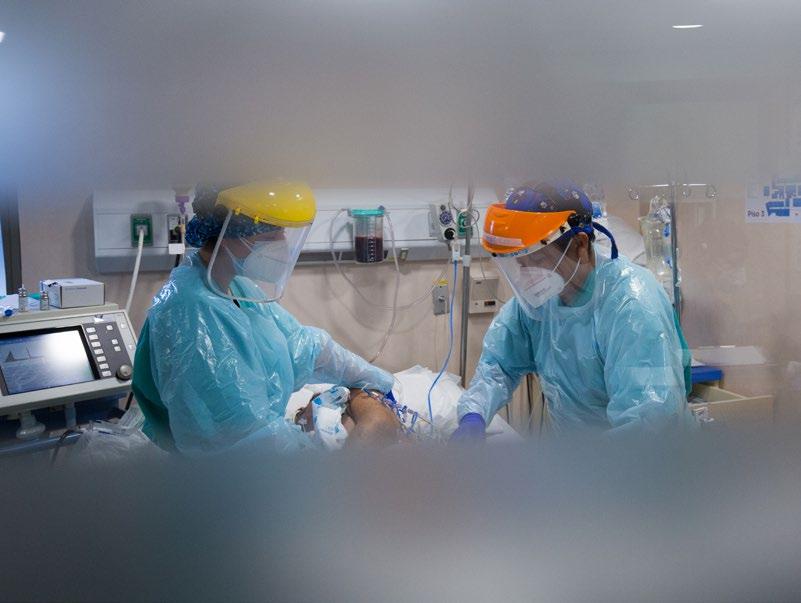
bueno hombre, ya estás despierto, todo va bien. No entendíamos por qué estaba tan enojado, le dimos una pizarra y nos escribió. Estaba molesto porque no sabía nada de su familia y pensaba que su mujer y sus hijos habían muerto por el Covid. Ese para mí ha sido el momento más emotivo, lo recuerdo todavía y se me ponen los pelos de punta. Él sabía de memoria el número de teléfono y me lo apuntó en una hoja y llamamos a su mujer y a sus hijos de 15 o 16 años. Todos se pusieron a llorar juntos. Les preguntaba por sus propios padres y estaban muy bien. De toda su familia el único que estaba malo era él. Después, cuando ya se puso bien nos mandó una carta muy emotiva junto a unos dulces. Para mí lo más significativo fue el trabajo en equipo y el apoyo de los compañeros. A veces ocurre que con uno te llevas mejor y con otros peor; pero fue tal la situación que ahora estábamos todos tan unidos que había una muy estrecha cooperación. Ese fue un momento único, no lo he vuelto a vivir, porque luego vuelves a tu vida cotidiana y cada uno retorna a su rol habitual y se olvida de ese momento único.
No sé cómo superaremos todo esto, me gustaría saberlo. Espero que saquen una vacuna, para que pueda ponérsela el mayor porcentaje de la población, pero no creo que sea la solución inmediata. Imagino que será a largo plazo, en un año o en dos.
Ahora me preocupa que en 15 días más vuelven los niños a sus clases, quizás no tanto por ellos, sino por los mayores. Creo que las medidas que están poniendo para empezar son acertadas y aparte creo que los niños necesitan relacionarse con sus iguales. Mi hija de 10 años quiere retornar, en cambio el más pequeño, de cinco, está muy a gusto con nosotros en casa.
Mi esposo ha estado con teletrabajo y se encargó de todo: de la casa, de los niños… de todo. El hospital nos dio la oportunidad de alojarnos en forma gratuita en pisos que habían alquilado para nosotros. Pero mi marido dijo que prefería arriesgarse a que estuviera con ellos, y yo compartía lo mismo. Hemos tomado un pequeño descanso, en un pueblecito de Ávila, de donde son mis padres, muy cerquita de Madrid. Ya entero 22 años como enfermera y creo que ahora he vuelto con más ganas a trabajar. �
extubar al primer paciente que teníamos en la uci, y eso fue una alegría inmensa.
Al principio fue difícil, porque en el servicio 24 horas veníamos atendiendo una media de 1.000 y pico llamadas diarias y llegamos a gestionar hasta 4.500. Todos tuvimos que atender, independiente del área de trabajo, lo importante era evitar que colapsara nuestro centro sanitario.
En medio de la pandemia hemos podido atender a través del teléfono gracias a la digitalización de nuestros programas de salud. Llevamos trabajando 10 años en estos sistemas, en algún momento incorporamos también la videollamada y muy pronto esperamos digitalizar los programas de salud hasta el punto de trabajarlos a través de una app.
En el servicio de promoción de la salud damos soporte a través de una plataforma on-line con un equipo de profesionales sanitarios compuesto por médicos, enfermeros, nutricionistas y psicólogos. Todos trabajamos a través del teléfono, videoconsulta y por chat con las personas que nos demandan. También tenemos un servicio 24 horas para gestionar posibles urgencias, envío de ambulancias o profesionales a domicilio, como médicos, enfermeros e incluso oxigenoterapia.
El crecimiento exponencial del número de llamadas se originaba en la angustia que sentían las personas. Para nosotros era muy difícil contestarles rápido, y a veces tenían que esperar mucho tiempo o le devolvías la llamada imaginando: ¡Madre mía! ¿Cómo me va a contestar esta
persona? Y luego, al otro lado del teléfono te encontrabas con una persona que te acogía de una manera asombrosa, porque lo único que quería era saber si lo estaba haciendo bien. Ahora en el mes de agosto estamos viendo un repunte muy grande, cada vez más casos. Hay muchos rebrotes en España y es de mucha preocupación qué puede llegar a pasar a partir del mes de septiembre. Ahora que se están detectando asintomáticos, hay más incertidumbre en la gente de lo que puede llegar a pasar. Esa es la consulta que más nos realizan, porque es lo que nos está pasando ahora como país. Vivo con mi marido y mis dos hijos. Nos hemos tenido que readaptar. Es difícil, sobre todo cuando los niños son tan pequeños. Pero bueno, si aparecen en una reunión o se los oye, no pasa nada. Todo el mundo entiende que estás en casa y que la escena es diferente.
Creo que hemos podido funcionar a pleno rendimiento y ahora tenemos que continuar e ir un pasito por delante, siempre intentando dar lo mejor. �

Nosotras teníamos que mantenernos –hablo de mis supervisoras y de mí– como las firmes, las que dábamos respuesta, aunque estuviésemos igual de afectadas que el resto. Pero es indescriptible la actitud y la entrega de todo el personal, no puedo expresar lo orgullosa que me he sentido de nuestra gente, las sorpresas tan positivas que me he llevado y lo que en este momento de crisis nos hemos podido conocer entre todos. El Covid se presentó de repente en nuestro hospital y tuvimos el primer caso un viernes. A la semana siguiente se habían multiplicado por 50 y así sucesivamente durante las dos primeras semanas. El 11 de marzo fue declarado el estado de alarma en España y el 18 estaba todo el hospital con pacientes Covid. Por esta razón nos vimos obligados a suspender el resto de las actividades programadas, salvo las urgencias. Fue necesario crear nuevos circuitos y procedimientos, diseñando una organización totalmente distinta. Abrimos unidades extras, tuvimos que doblar las camas de hospitalización y de uci e incluso fortalecer la atención de la urgencia. Madrid fue una de las zonas más afectadas de España. No había personal, porque tú les llamabas y ya la sanidad pública había reenganchado a todo el mundo. Teníamos más y más pacientes que atender, desde las áreas de gestión de la compañía nos pedían que abriésemos más y mi reacción ante la dificultad muchas veces era enfadarme con mi jefe, como si él fuese el responsable y no esta pandemia. Pero había que ir adecuando todo, estábamos acostumbradas a tener habitaciones individuales y las doblamos. Además del trabajo asistencial, estaba la carga psicológica.
Nosotras veníamos a trabajar a las siete de la mañana y nos íbamos a medianoche o a la una del día siguiente. Estuvimos así seis semanas, sin librar ni un solo día, porque no éramos capaces de quedarnos en casa. Pero no fuimos las únicas, la actitud de todos los profesionales -salvo contadas excepciones- era la misma. Asumían el doble de trabajo tanto físico como psíquico, y claro que se quejaban, pero no era por el trabajo en sí, sino por la impotencia que todos sentimos al vivir una situación que se escapaba totalmente de nuestras manos, de nuestro control y conocimiento. Hemos tenido una evolución en el conocimiento del Covid y, por lo tanto, ha existido una modificación de resultados. Al principio estábamos aplicando tratamientos fallidos y el resultado era malo. Poco a poco empezaron a ajustarse los procedimientos, a conocer lo que enfrentábamos y eso psicológicamente animó mucho al personal.
Un hito fue la recuperación de Juan Antonio, un hombre de 53 años, que fue nuestro primer paciente en la uci nueva, que era el quirófano reconvertido. Eso sucedió un 29 de marzo. Que se mejorara fue una inyección de fuerza para todos. Además de una gran y merecida recompensa para los profesionales que habían cogido experiencia ahí. Fueron las enfermeras del quirófano la que consiguieron salvar a un tío majísimo, ¡qué cuernos!
¡Qué suerte trabajar en esta compañía! Tuvimos mucha gente ayudándonos, solo tenías que levantar un teléfono y decir: necesito mascarillas, más camas, cuidadores para los hijos, para que nuestro personal pudiese venir a trabajar tranquilo; incluso alquilar hoteles o pisos para que no tuviesen miedo de contagiar a sus familias.
También fue muy importante que Sanitas llevaba trabajando bastante tiempo con las consultas por videollamada. Nuestro consejero delegado nos insistía en la incorporación de nuevas tecnologías digitales. La verdad es que los profesionales sanitarios somos muy reticentes en esos aspectos, porque nos gusta ver y tocar, por lo que llevábamos más de un año incorporando la digitalización y seguíamos arrastrando los pies. Y de repente, el Covid nos obligó en una semana a realizar lo que hubiese tardado 10 años. Quizás nunca seremos capaces de valorar todo el camino que ya teníamos recorrido y que nos facilitó el continuar con las consultas a distancia. No podemos olvidarnos que todos nuestros pacientes no Covid también necesitaban y merecían nuestra atención. En las dos primeras semanas el mundo se cerró y el paciente entraba solo, no podíamos dejarle ingresar con un acompañante, porque no éramos capaces de controlar lo que tocaban o si se protegían bien o no, y no podíamos descuidarnos en la propagación de la enfermedad.
¡Qué suerte trabajar en esta compañía! Tuvimos mucha gente ayudándonos, solo tenías que levantar un teléfono y decir: necesito mascarillas, más camas, cuidadores para los hijos, para que nuestro personal pudiese venir a trabajar tranquilo.


El trato humano que estamos tan acostumbrados a ofrecer a nuestros pacientes tuvimos que apartarlo. En los casos en que apreciábamos que la persona no se recuperaría y el deceso era inminente, llamábamos a los familiares para que vinieran a despedirse, pero todo era muy frío. Al final solo les dejabas entrar 20 minutos y sin acercarse.
Pero intentamos compensarlo nuevamente con la “bendita tecnología”. Ahí utilizamos de todo: los teléfonos, las tablets que nos puso la compañía estaban que quemaban. Hubo muchas despedidas desde esos artefactos y tú tenías que estar ahí invadiendo un espacio que idealmente debía ser solo de ellos.
Me quedo con los momentos buenos y he tenido muchos. Hemos acompañado a múltiples pacientes que se han recuperado, personas que han salido fortalecidas y, a la vez, eso nos ha alentado a salir adelante a nosotras.
De mi familia solo recibí apoyo. Estoy casada, tengo tres hijos de 17, 15 y 13 años. Mi marido es asmático, mi gran miedo era contagiarle. Jamás podré agradecerle lo fácil que me hizo todo. Las primeras semanas se quedó trabajando en casa, eso me dio mucha flexibilidad, no me tenía que encargar de absolutamente nada. Yo llegaba por la puerta de mi casa, abría y me metía en mi habitación. Al día siguiente, me duchaba y me iba. Así fue mi relación familiar durante dos o tres semanas; o sea, no existió. Mi marido me dijo: olvídate, yo me encargo de la casa, tú al hospital.
Esto me permitió estar más presente con mi gente, que estaba muy sobrecargada. Entonces intentaba alivianarles la carga haciendo las analíticas y ayudándoles con los fallecidos, para que ellas, que ya habían entablado una relación personal con los pacientes, no sufrieran más.
Le teníamos más miedo al mañana que al presente. Había momentos en que no veías la luz al final del túnel, pero a las cuatro semanas del confinamiento de España, empezamos a ver un rayito de sol, porque donde teníamos a 100 pacientes Covid esperando ingresos, nos reducimos a 20.
Creo que el Covid me devolvió la oportunidad de estar en primera línea con mis pacientes. Antes pensaba: para qué habré estudiado Enfermería si ejerzo de empresaria. Tendría que haber estudiado empresariales, solo hago planificación de proyectos, relaciones laborales, pero no hago nada de enfermería. Pero después de todo lo que hemos pasado solo puedo decir: ¡Qué suerte que he tenido de haber estudiado Enfermería!
Lo que ha pasado es lo más difícil y gratificante que he hecho en mis 10 años de directora. Es una gran satisfacción que el personal que está a tu cargo te diga que se han sentido muy apoyados y que saben que no han estado solos. �
«En la uci Pediátrica hemos tenido el desafío de recibir pacientes adultos. Actualmente aún tenemos un grupo reducido de niños, mientras trabajamos casi como un intermedio de adultos. Soy mamá de mellizos de cuatro años. Además de los turnos adicionales por pandemia, en estos meses, como no están abiertos los colegios se agregó el estrés de ser casi la profesora de mis hijos. Para ellos ha sido muy duro que estén sus amiguitos en la casa de abajo y no puedan juntarse.
Me preguntan: ¿Cuándo se va a terminar esto?
¿Cuándo se va a ir el coronavirus? Una se angustia, porque se agotan las ideas para entretenerlos. Mientras no esté la vacuna seguiremos en ascuas».

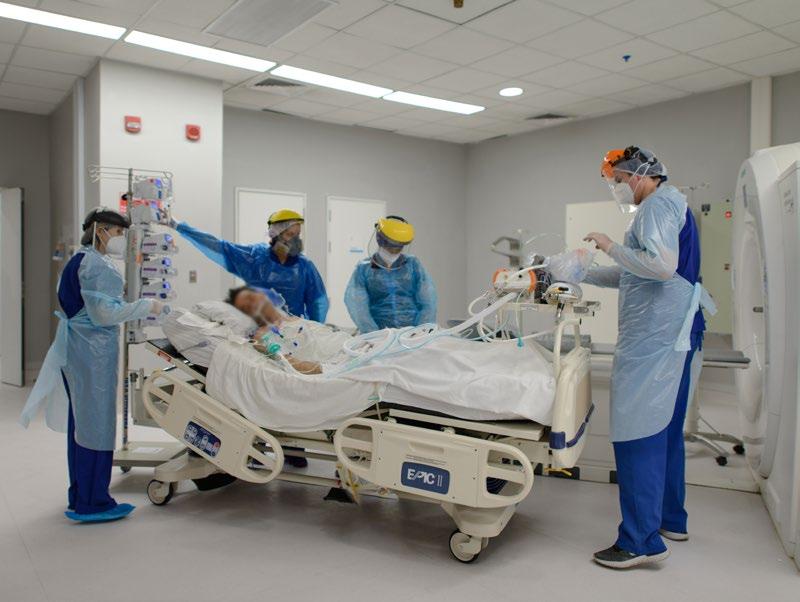
Lo que se ha podido realizar ha sido sobre la base del trabajo colaborativo, si no contáramos con el compromiso y el esfuerzo del equipo de enfermeras, técnicos paramédicos y del equipo de coordinación que trabaja para supervisar, habría sido imposible enfrentar esta contingencia. La pandemia para nosotros ha sido un escenario complejo, porque en los domicilios todo es distinto. Va una enfermera a una casa donde está el paciente, muchas veces crónico y acompañado de su familia. Nuestro servicio debe ingresar a un hogar donde no hay un ambiente hospitalario normal y es preciso hacer la asistencia clínica en ese contexto. Si ocurre algún problema, tienes que saber resolverlo con autonomía, porque no tienes un médico al lado al cuál preguntarle.
Somos un área distinta a cualquier otra, es un servicio que lleva la atención a los domicilios, en un rango de baja y alta complejidad y a pacientes muy diversos. Constituimos una red nacional, aunque la mayor concentración esté en Santiago. Atendemos en Antofagasta, La Serena, Viña del Mar, Puerto Montt, Concepción y Temuco, y el modelo de trabajo es exactamente el mismo.
Una las mayores complejidades ha sido el contar con la dotación necesaria para poder responder a la demanda. Había que recibir entre ocho y 10 pacientes diarios para liberar camas hospitalarias y continuar las atenciones y cuidados en domicilio.
No tengo ninguna duda de que el compromiso del equipo nos ha mantenido en pie y nos ha puesto a trabajar con fuerza, ánimo y entusiasmo. Se ha formado una red de lealtades potente y eso nos ha hecho muy fuertes. �

Antes trabajaba como matrona de urgencia en la misma clínica. Pero en junio me pidieron asumir un nuevo rol para apoyar la pandemia. En ese minuto estaba terminando mi posnatal en mi casa, mi guagua chica tenía ocho meses y tengo otra niña de cuatro años. En ese momento podía usar la licencia de emergencia que se había habilitado, pero me llamaron para este cargo de matrona residente, que era como tomar el buque, y yo dije: ya, vamos para adelante, voy a tomar este desafío. Porque este es un desafío, sobre todo porque siendo matrona podía ser más complejo, ya que hay ciertas aristas del área de enfermería que uno no conoce. Pero afortunadamente fue un rol súper gratificante, porque pude relacionarme con los distintos líderes de los servicios en un ambiente muy grato, pese a la complejidad de lo que estábamos viviendo.
Mi labor era gestionar las camas a nivel transversal de la clínica, sumado a trabajar las dotaciones del personal, porque tú tienes la visión global y haces la recepción de todos los servicios de la clínica, pasas a tomar el mando. Es una carga de trabajo súper grande, porque vas planificando y también apagando los “incendios” en cada uno de los sectores. Lo que hacíamos los residentes era recibir todos los turnos, posteriormente pasábamos por cada servicio viendo las dotaciones de personal, sus camas, evaluando si tenían algún tipo de dificultad. Una pasa a ser un poco la mamá de la organización.
Dentro de las cosas más difíciles que me tocó vivir es que cuando un paciente fallecía por Covid, la residente tenía que ser testigo
presencial. Luego había que contener a los familiares, muchos de ellos llegaban sin haber visto a la persona antes de que muriera; era el último espacio para aportar un granito de arena en ese momento tan difícil.
Durante los siete meses no vi a mis papás, porque son pacientes de riesgo, ambos con cáncer. Yo decía prefiero no verlos porque los amo, fue difícil.
Nadie te enseña cómo contener, menos en una situación así, entonces uno lo trabaja desde la improvisación. A veces hay situaciones tan tristes, en las que empatizas tanto que yo pensaba: si fuera él o ella qué me gustaría de respuesta o qué es lo que necesitaría. Había veces que decidía solo escuchar, porque no te sirven las palabras, quieres botar y que alguien esté ahí contigo, con eso ya te sientes mejor. Sentía que la escucha desde la comprensión les ayudaba más. Además, esa contención tenía que ser con distancia social y eso genera angustia. Te abrazaría si pudiera, no puedo, pero estoy aquí.
Nadie te prepara para un momento así, para este nivel de crisis sanitaria. Emocionalmente uno está siempre un poco dividida, hay situaciones que te llegan y una dice: la señora Marcela de la habitación 540 podría ser mi mamá y está viviendo esto. Y es súper chocante, una llora después, porque la idea es ser una ayuda, no un estorbo. Pero es difícil, a todos nos afecta.
Con todas sus complejidades, me gustó asumir este rol desde mi especialización como matrona, si bien hay cosas que desconozco de la enfermería, creo que tener una formación distinta me ayudó a desenvolverme bien. Por ejemplo, el hecho de que las matronas tenemos más autonomía en ciertos procedimientos respecto de los médicos, entonces eso te prepara para tomar decisiones que era algo que había que estar haciendo todo el tiempo en esta crisis.
Desde lo personal, estaba un poco complicada de dejar a mis hijas 24 horas. Yo hacía todas mis labores en la clínica y, al mismo tiempo, tenía que hacer mis extracciones de leche en cualquier minuto que tuviera un tiempo para descansar, porque mi gordita tenía alergia a la proteína de la leche, no era algo que pudiera descontinuar.
Mi marido me brindó el 100% de apoyo. Me dijo que él se hacía cargo de las niñitas. Es dentista y al principio no se podían abrir las consultas, entonces él estuvo con ellas el primer mes, después cuando ya podía trabajar las cuidó la persona que me ayuda con el aseo. Ella y mi marido fueron un apoyo incondicional.
A mi hija de cuatro años le costaba este tema de no ver a la mamá en las noches, porque típico que las acuesto, les leo un cuento. La más chiquitita lloraba mucho para dormirse, pero mi marido siempre logró subsanar que yo no estuviera. Cuando llegaba a mi casa ya llevaba 24 horas despierta, pero me duchaba y partía el día jugando con mis hijas.
Al final hacía muchas horas seguidas de actividad, estaba muy cansada. Durante los siete meses no vi a mis papás, porque son pacientes de riesgo, ambos con cáncer. Yo decía prefiero no verlos porque los amo, fue difícil, porque no los tenía para desahogarme, también era complejo explicarles a mis hijas por qué no podían ver a sus abuelos.
Fue difícil, pero fue una buena oportunidad, porque quizás eso me permitió estar en este rol ahora de matrona supervisora transversal, en un horario que me acomoda mucho más, porque ya no hago turnos de noche. Aquí en la clínica nos estamos preparando para la segunda ola, y una dice vamos a volver a estar en esa situación tan difícil, quizás desde otra perspectiva, con más experiencia, pero también más cansados, porque fue algo que nos shockeó a todos. El impacto principal en el personal de salud es el estrés, sentirse agotados. Incluso hay gente que sigue sin ver a su familia, eso también te genera un estrés, porque esa familia muchas veces es tu red de contención, entonces no solo no los ves, si no que no puedes contar con ellos.
Estoy agradecida de la experiencia de trabajar con súper buenos equipos a los que vi dar el 200% de forma transversal para sortear esta crisis. Reafirmé que ser matrona es lo que me gusta, porque lo pude trabajar desde la gestión. Creo que pude ser un aporte. �

Bupa Chile
«Aunque mi trabajo actual no es en el ámbito clínico, se desarrolla mejor en terreno, en contacto directo con la gestión asistencial. Toda mi vida profesional se ha centrado en ese aporte directo y por eso me hizo muy feliz durante esta contingencia poder estar presente con los equipos y agregar mi granito de arena en la lucha contra la pandemia. Estando en terreno pude aportar con una mirada distinta, mirando desde fuera de la operación diaria, pero aplicada en ella, con el conocimiento de los protocolos y con sugerencias de mejora e innovación en el aquí y ahora. He trabajado codo a codo con las clínicas y centros médicos donde, por ejemplo, hemos generado un sistema de puntos de control para minimizar el contagio».
Una semana antes de que empezara con síntomas evidentes tenía un dolor en la espalda, pero pensé que era por el tema de trasladar pacientes. Pero en la noche le dije a la doctora que me revisara y me encontró un ruido en el pulmón.
Cuando pasas a ser paciente te sientes muy vulnerable a todo. Fui una de las primeras en hacerme exámenes. El escáner salió bien y la pcr negativa. Una semana después me sentí rara, con escalofríos y cefalea. En la tarde me controlé y tenía fiebre. Luego, tuvieron que sacarme del turno. Me daba tristeza dejar a mi equipo de trabajo abandonado, porque implicaba una sobrecarga para ellos.
Me derivaron al centro médico, pero ahí la doctora me revisó y me envió nuevamente a la urgencia para una radiografía, porque estaba con una frecuencia cardíaca muy alta. Tuve que ingresar como paciente otra vez y me evaluó el mismo equipo con el que trabajo.
Después de los exámenes volví a mi casa, donde vivo con mis padres. Me encerré en mi pieza hasta ver el resultado del pcr. Me enfermé de las primeras, por eso opté por quedarme en casa. La segunda pcr también salió negativa, pero seguía con fiebre. Estuve 11 días con fiebre. Me sentía muy mal y mis papás decidieron llevarme a urgencia nuevamente. Ese día me levanté y fui a bañarme y no pude terminar. Ya tenía disnea y dificultad respiratoria. Era como una anciana sin siquiera fumar ni tener otra enfermedad.
Me recibió mi compañero Bartolomé. Ese día me atendió la doctora Vargas. Ella misma me llevó al escáner. En los resultados se evidenciaba la neumopatía multifocal y escucho afuera del box que dicen: oh, la Claudia está súper mal. Me pusieron oxígeno, estuve como una semana hospitalizada. Bajé cinco kilos, porque no tenía apetito. Me dieron un mes de licencia. Mi familia estuvo muy preocupada, mi madre me cuidó. Por suerte ninguno de ellos se enfermó, tampoco mi hermano.
Volví con todas las ganas de luchar contra la pandemia y siempre empatizar con los pacientes, poder entregar lo que les hacía falta, particularmente en acompañarlos y en conversar. Porque la persona en el box está perdida totalmente, desorientada en tiempo y espacio. La enfermedad te obliga a estar sola. Yo lo viví. �
Antes de la pandemia siempre había trabajado en el área de riesgo clínico, que tiene que ver principalmente con los eventos adversos que se producen en la atención sanitaria, y en especial con la prevención y la monitorización de la ocurrencia de esos casos.
Soy enfermera desde el 2001 y tengo una trayectoria muy asistencial, he trabajado en diversas uci y en distintos hospitales. Llevo en el corazón el querer atender directamente a los pacientes. En cambio, el rol de calidad es de perspectiva, de observar lo que pasa. Es en ese contexto que quise retomar el trabajo en turnos para participar más de cerca ante la pandemia.
Fue Carla, la directora de Enfermería, quien se enteró de que andaba buscando participar más activamente y me dio la oportunidad de asumir un nuevo rol que se abrió en la clínica: ser enfermera residente, ad portas del peak de la pandemia. Lo conversé con mi familia, la verdad es que ellos no tenían muchas ganas. Mi esposo me dijo: vas a estar más expuesta al contagio, pero si tú quieres y es lo que te nace, hazlo.
claudia collao Enfermera Clínica Bupa Santiago
Conformamos un grupo de cuatro personas y asumimos este nuevo rol. En la medida en que empezaron a aumentar los casos, subió la temperatura de la situación. En esa tarea fuimos constatando cómo el personal daba hasta la última gota de sudor durante los turnos; a momentos todo tenía una apariencia caótica. Era una situación muy estresante para todas las partes: los pacientes, los equipos de salud y también para los equipos administrativos que, aunque fueran “invisibles”, estaban dando soporte con las normativas de ese momento.
Entremedio se iban generando eventos adversos. Mi jefa se hizo cargo de las cosas que antes hacía yo, para que pudiera ejercer este nuevo rol plenamente. Todos en el fondo nos vimos muy exigidos. Por ejemplo, hubo un momento en que fue necesario implementar una preurgencia, donde instalamos unos sillones antes de pasar a la urgencia tradicional, porque ya no había más cupos.
Las enfermeras hacían turnos de 24 horas y muchas veces no podían descansar; todo era continuo. A las cinco o seis de la mañana estábamos trasladando pacientes. Se las veía agotadísimas, con todo el cansancio a cuestas. Se recibían y recibían nuevas personas y se hospitalizaban transitoriamente en la urgencia.

En mi rol de residente debía pasar visita por toda la clínica y particularmente en urgencia daban ganas de llorar. Me emociona acordarme de esos días, porque fue una situación al límite.
Una observaba la incomodidad de andar todo el día con la mascarilla, sentir la sensación de estar ahogada, y eso acentuado en los colegas que hacían 24 horas. De repente una encontraba a profesionales que estaban sin su mascarilla y me decían: estoy descansando, me siento ahogado. Mientras estuvieran alejados de otras personas se podía ser un poquito más permisiva, para que tomaran aliento y muy pronto volvieran a ponerse la mascarilla. Muchos colegas quedaban con lesiones en el puente de la nariz, aunque se pusieran unos parches para protegerse. En mi rol de residente debía pasar visita por toda la clínica. Particularmente en urgencia daban ganas de llorar. Me emociona acordarme de esos días, porque fue una situación al límite, de angustia y, a momentos, hasta de descontrol. Rememoro la actitud de las personas por querer sobrevivir. Recuerdo la soledad de los pacientes en las habitaciones de urgencia, estaban sin luz para que descansaran y una abría la puerta despacito y ahí estaba una persona, enrolladita y respirando apenas.
En este periodo vivimos angustia y tristeza, pero también contenciones inesperadas y hasta mágicas. Situaciones que reconfortan, donde una se va haciendo partner de sus compañeros. Recuerdo a una colega que también era residente, cuando yo estaba de turno ella me decía: Claudia, estoy acá, ¿quieres que te vaya a ayudar? Ella había terminado y también estaba cansada, pero hicimos una pausa y nos tomamos un café juntas. Para mí esos gestos fueron muy valiosos.
Respecto de los triunfos, los aprecio de turno en turno, finalizarlos siempre era un pequeño logro. Poder decir en la mañana: movimos estos pacientes; este otro se agravó y lo trasladamos; faltaba personal y trasladamos a esta persona de un lado para otro. En ese momento se valoran los pequeños y cotidianos avances.
Obviamente, este es el trabajo de toda una organización. Hubo un periodo de adaptación y de a poco se generó una forma de trabajo. Ese fue nuestro triunfo: llegar a un flujo de procesos en la emergencia, que significaba que ya se dominaba la pandemia. Ahora, la clínica vuelve a readaptarse a condiciones de mayor normalidad y a mediados de agosto estamos en la tarea de evaluar y hacer los ajustes requeridos. No quiero que la gente me vea como una heroína, porque finalmente es mi vocación y profesión. Estudié para atender pacientes, no para aspirar a una estatua. Cuando postulé a la universidad ¿por qué puse Enfermería dentro de mis opciones? Porque mi madre era auxiliar de enfermería y fue ella quien me orientó. Después, me fui dando cuenta que desde niña eso que hacía cuando mi mamá tenía fiebre y le ponía pañitos, era lo que quería estudiar y hacer.
Estoy feliz de haber tenido la oportunidad de participar donde las papas queman, y eso me va a marcar toda la vida. �
Los familiares nos llamaban porque necesitaban que fuéramos el puente, que les diera a los pacientes confianza y tranquilidad. A veces ni tú misma tenías esa tranquilidad y costaba trabajo transmitirla.
 violeta carrión Enfermera
violeta carrión Enfermera
Una mañana en mi turno, a finales de marzo, estaba controlando la temperatura otra vez a mis pacientes y uno de nuestros residentes más antiguos marco 38,3. En ese momento me asusté, dije es un error del termómetro, voy a probar con otro, pero no, efectivamente, marcaba 38. En cuestión de segundos se empezó a poner súper malo y comenzó a toser. Se desestabilizó completamente, le bajó la saturación de oxígeno. De esa mañana tengo recuerdos de algo caótico. Tuve la suerte de que en ese momento acudió un médico, le hizo una evaluación y le mandamos al hospital. Cuando se lo llevaban en la camilla, prácticamente todo el personal se acercó a despedirlo, porque teníamos la sensación de que algo no iba bien.
Pronto nos comunicaron que era Covid positivo; y al cabo de unos días, falleció. Por desgracia, desde el momento en que hubo ese positivo, en cuestión de días fueron brotando más casos en la residencia.
Tengo 28 años y vivo sola, obviamente no quise visitar a mis padres ni a mi familia. En abril, cuando estuvimos en el máximo brote estuve fatal, con un estrés horrible, porque además mi hermana me dijo que mis padres tenían síntomas de Covid. Llegó un momento en que dije: si le pasa algo a mi familia esto no tiene ningún sentido. Ahí fue cuando perdí siete kilos, no tenía ganas de comer, ni de nada.
Al final mis padres fueron positivo, pero no tuvieron nada grave. Cuando fui consciente hasta qué punto estaba mal, sobre todo cuando conversaba con mi hermana que me daba ánimo, decidí cambiar el chip. Entonces fui intentando en mis ratos libres mantenerme ocupada en alguna cosa que me gustase. Luego empezaron a bajar un poquito los contagios y comencé a sentirme mejor.
Nunca abandoné la fuerza, en el sentido de decir: estos pacientes a los únicos que tienen es a nosotros, no nos podemos venir abajo, tenemos que hacer todo lo que está en nuestras manos por ellos.
Ahora que las familias ya pueden visitar a sus mayores y han visto que les hemos cuidado lo mejor que hemos podido, me siento muy reconfortada. �

El 10 de junio desperté y no tenía ni gusto ni olfato, eso se llama anosmia y ageusia. No sentía los sabores. Ahí, llame a mi jefa Carol y le dije: no tengo ni olfato ni gusto, estoy asustada. Me respondió: vente a la clínica de inmediato y te tomamos la pcr Después, comencé una cuarentena preventiva. Mi primera pcr dio negativa y una segunda, 15 días después, dio positivo.
Me contagié por un paciente que estaba con Covid y tenía un trastorno ansioso no bien tratado, venía saliendo de mi horario de colación y él estaba experimentando una crisis en la mitad del pasillo y me tocó ponerle paños fríos. Él había ingresado caminando y una hora después se desorientó, se puso agresivo y lo tuvimos que conectar al ventilador. Una persona de 58 años y sin ninguna patología crónica. Eso sucede con la hipoxia: la falta de oxígeno en el cerebro los desorienta y desespera.
Fue súper difícil mantener a mi familia alejada. Sabía que tenía Covid, aunque la primera pcr estuviese negativa, porque los síntomas eran demasiado claros. Soy la hija mayor, tengo una hermana de 21 y mis papás son jóvenes, entonces tenemos una relación súper de piel; explicarles a mis papás que estaba enferma, que no podían venir a verme y mantenerlos tranquilos creo que fue lo más difícil. Ellos me
dejaban la comida en la puerta, yo sólo sacaba la basura. Estuve un mes recuperándome, pero fue el más eterno que he vivido. Tenía la convicción de que no me iba a morir de Covid. Reconozco que me daba pánico el tener trombosis, era mi máximo miedo, entonces intentaba hacer ejercicio de kinesioterapia acostada, porque estaba con reposo absoluto. No me podía levantar. Hacerlo requería un esfuerzo respiratorio que no aguantaba, ir al baño era terrible, me duchaba sentada en la tina, me ahogaba el vapor. Todo era horrible. Bajé seis kilos, pero salí adelante.
Como la fiebre era muy alta no sabía ni de mí misma; si el mundo se hubiese acabado yo me hubiese acabado con el mundo, porque no me daba cuenta de nada.
El día 30 de junio recién comencé a sentir algunos olores. Recuerdo que lloré cuando fui capaz de oler el café.
Retorné a trabajar el 13 de julio. Y como tenía que acostumbrarme a usar mascarilla, me preparé dos días antes y estuve todo el día con ella puesta para poder volver full.
Soy de las afortunadas que luego de recuperarme tengo mi escáner de alta limpio. No tengo otra secuela que no sea una tos residual que posiblemente va a continuar por un tiempo.
Como clínica, en la Región de Valparaíso hasta marzo funcionábamos con una sola urgencia, ahí se atendía de todo. Pasamos de una semana a otra a dividir los flujos en las urgencias y fue el momento en que todos comenzamos a emplear mascarilla quirúrgica y un traje completo.
Durante las dos primeras semanas de abril el virus ya se nos había arrancado de las manos y empezábamos a reconocer una mutación de diversas sintomatologías: solo fiebre y síntomas respiratorios; después las primeras semanas de mayo empezaron los síntomas gastrointestinales y, por lo tanto, quienes tuvieran diarreas o vómitos también comenzaron a ser sospechosos de Covid.
En abril conocimos las primeras dificultades respiratorias: una persona que ingresaba a la clínica saturando normal en menos de una hora o de minutos se descompensaba y requería ventilación mecánica urgente. En julio siguieron llegando pacientes más descompensados, porque la gente parece que tenía miedo de consultar y esperaba hasta el último momento en su casa y entonces llegaban a la urgencia en muy malas condiciones.
El Covid genera aerosoles; por ello, aunque en las terapias respiratorias las nebulizaciones son muy útiles, no se podían hacer, porque el bicho vive en el aerosol y permanece más tiempo suspendido en el aire.
Si el mundo se hubiese acabado yo me hubiese acabado con el mundo, porque no me daba cuenta de nada.
Otra situación muy compleja en pandemia fue la atención de enfermos no Covid; cualquier atención debía ser con restricción de acompañantes y visitas, por lo que las personas preferían no acudir a consultar si podían evitarlo.
Soy de la opinión que junto con la vacuna es la educación en salud lo que va a generar algún cambio. Son cambios pequeños, pero muy necesarios y tendremos que convivir con ellos. Por ejemplo, el lavado de manos, que antes no era algo tan obvio y que ahora es parte esencial en los hábitos de todas las personas.
Somos entes biopsicosociales y estar separados ha sido difícil, por ello considero que tendremos secuelas, la desconfianza de estar cerca de otras personas. Al retornar al trabajo, por ejemplo, me enteré que a una paramédico de nuestro equipo le diagnosticaron un melanoma en etapa terminal, estamos apoyándonos entre todos, viviendo el día a día.
Tenemos aromaterapia, se pone música de fondo, se hacen actividades grupales, pero creo que el trabajo grueso de la pospandemia tiene que ser más personal, volver a estar cerca.
Me desempeño como enfermera de urgencia en la clínica desde hace cinco años. Tengo 28 años y no he dudado en ningún momento que existo para hacer esto, que la enfermería es lo que respiro y lo que me gusta hacer. Con todo, no cambio la enfermería ni lo que me tocó vivir. Estoy agradecida de la oportunidad de desarrollarme profesionalmente y mi vocación no la cambio por nada en el mundo. �
óscar cruz Coordinador Sanitas 24 horas
Sanitas Seguros
Acostumbrábamos recibir llamadas de tres o cuatro minutos, eran de urgencia, pero las nuevas duraban hasta 10 o 15 minutos por un componente ansioso de los pacientes.

El 8 de enero fui papá de gemelos: Mateo y Bruno, que hoy tienen seis meses y medio. Mi pareja se llama Natalia y es nutricionista. Ambos estábamos en casa con el permiso posnatal. Tenía que reincorporarme el 12 de mayo, pero después de acordarlo con ella, me presenté como voluntario para hacer triaje por telefonía. No podía quedarme mirando televisión, me decidí por apoyar a mis compañeros, porque me preocupaba mucho que mi servicio se desmoronara.
Estábamos acostumbrados a recibir entre 800 y 900 llamadas diarias, con una media de entre 20 y 30 video-consultas de urgencia, ahora el día finalizaba con unas 6.500 llamadas y más de 200 videoconsultas.
Fui a la oficina a recoger el equipo de sobremesa e instalé la nueva oficina en la habitación de los niños, que teníamos desocupada, porque al ser gemelos y muy pequeños, habíamos decidido tenerlos en una cuna a cada lado de la cama matrimonial. Así comencé a hacer el triaje. Al principio me dedicaba a hacer sólo llamadas, porque había muchas en espera de ser atendidas. Estábamos acostumbrados a contactos de tres a cuatro minutos, lo usual en las llamadas de urgencia: pacientes con dolor de cabeza o un inconsciente. Pero las llamadas nuevas llegaban a los 10 o 15 minutos y tenían un fuerte componente ansioso.
Luego, en conjunto con mi responsable, decidimos que me dedicara nuevamente a enseñar el programa informático a quienes se incorporaban, porque con la cantidad de llamadas ya no dábamos abasto. Incluso, solicitamos voluntarios a otros departamentos de Sanitas para reforzarnos. Antes, al personal sanitario se le prepara en lo presencial, no en la atención a distancia, ese fue un cambio muy importante.
En mi caso, tenía las tareas de papá, por eso no podía seguir un horario estricto de trabajo, lo hacía a intervalos algunas horas al día. Uno imagina la primera experiencia de la paternidad como hermosa y aislada de todo, aunque siempre estás con la preocupación de que tus niños nazcan y crezcan sanos. Mi experiencia está siendo diferente, lo que estamos viviendo hoy es único en todo sentido. �
purificación loeb
Enfermera
Hospital Sanitas La Zarzuela
«Durante la pandemia hemos tenido un teléfono de contacto con psicólogos con los que podíamos hablar. Tengo compañeras que están de baja porque les afectó muchísimo todo el cambio organizativo y el temor reinante. También, he sabido de médicos que están necesitando ayuda de psicólogos, sobre todo ante el temor de los rebrotes.
En mis 35 años de experiencia como enfermera, lo más cercano a esto fue la experiencia con el vih. Cuando comenzó yo recién terminaba los estudios y estaba el miedo a pincharnos, pero con el vih la posibilidad de contagio era mucho más acotada».

La fatiga la tengo controlada, hago mis ejercicios inhalatorios y todo eso, pero muscularmente tengo dificultades en las piernas, me siguen doliendo.
Cuando comenzábamos el año nos enteramos por la televisión del virus en China, jamás imaginé que nos iba a afectar tan fuerte. Fue muy de improviso: llegaron dos, tres pacientes y muy luego se multiplicaron. De pronto, todos los espacios se llenaron de personas en mal estado, con fiebre y problemas de saturación. No sabíamos qué hacer, salías de una habitación y te enterabas que había fallecido otra persona.
Llevo 12 años viviendo en España y 10 en la clínica, soy soltera y toda mi familia, que vive en Perú, ha estado muy preocupada, acá solo tengo amistades. En octubre pensaba viajar de visita a mi país, pero no se pudo.
A finales de marzo empecé a sentir todos los síntomas luego de un turno de noche. Me hice el pcr en el mismo hospital y salió positivo. Cuando me fui a casa pensé que lo iba a superar, que iba a poder controlarlo, pero no pude, volví al hospital y, en total, estuve un mes y cuatro días hospitalizada.
Mis compañeros me arropaban con todos sus cariños. Sé que era algo muy impresionante para ellos que ahora fuera paciente. Pero no alcancé a estar intubada, solo con oxígeno. Lo que alargó mi estancia en el hospital fue la fiebre. Después, fui mejorando y pude salir.
En abril estuve de baja, porque casi no podía caminar, tenía mucha dificultad en las piernas, y además fatiga. Programé mis horarios para hacer ejercicios en la mañana y en la tarde, progresivamente comencé a sentirme mejor. A finales de junio volví a trabajar. Sabe Dios que yo estaba con ganas de retornar, aún así, ahora tengo un poco de incertidumbre.
El contagio no me sucedió solo a mí. Un compañero estuvo intubado, otra colega estuvo siete días hospitalizada y ya volvió a trabajar. Mi compañero superó la enfermedad, pero no está trabajando, parece que tiene problemas neurológicos. Este virus deja muy diversas secuelas: a veces fatiga; en mi caso, dolores en las piernas. Mis compañeros estuvieron conmigo, yo fui la paciente y ellos los enfermeros. �

Tengo 33 años, hasta el 2014 era técnico, luego pude estudiar Enfermería. He estado activa desde el comienzo de la pandemia, cuando mi bebé tenía tan solo cinco meses y medio. En esos momentos tuve que enfrentar muchas críticas de mi familia, incluso de mi madre, que me decía que por qué no pedía licencia, que cómo iba a exponer a mi hijo que era tan chiquitito.
Mi pequeño se llama Dante y nació el 27 de julio del año pasado (2019). Apenas terminé el posnatal retorné a trabajar y en ese momento tuve que dejar de amamantarlo. Se quedó en mi casa en Buin, a cargo de Carolina, que es su cuidadora.
Personas de mi familia me tacharon de mala madre, pero yo les decía: si yo me cuido, soy profesional, usando mis elementos de protección personal, no me voy a contagiar. Decidí estudiar esto y tengo que estar en estos momentos dando la cara, porque es lo que quise. No puedo escapar a la primera, lo hago con cariño.
Debido a todo lo que estaba pasando dentro, de mí siempre fue más fuerte el deseo de venir al trabajo. Además, tengo una muy buena relación con mi equipo de trabajo; entonces también sentía que los ayudaba a bajar los niveles de estrés. Tuve la suerte de que mi pareja entiende esto y siempre me apoyó.
Hasta marzo me desempeñaba normalmente en el pabellón de endoscopía, pero con la pandemia obviamente se suspendieron esas prestaciones por el riesgo, y ahí comencé a tomar los pcr para detectar
el Covid. En la normalidad trabajaba con las medidas de seguridad básicas, luego todo cambió. Comenzamos a usar el escudo facial, mascarillas especiales como la N°95 y a tener cuidados extremos al ponernos y retirarnos los trajes de protección. Todos los días había nuevos protocolos y eso estresaba al equipo. Lo más difícil sucedió cuando se contagiaron mis dos colegas y me quedé trabajando sola.
Buin fue parte de las comunas en cuarentena y eso afectó la locomoción colectiva. Me obligó a empezar a manejar, tenía licencia de conducir, pero no manejaba, porque me daba terror hacerlo por la autopista, apenas iba al supermercado en Buin. Por otro lado, andar en el Metro era exponerme, así que de un día para otro me puse a conducir por la autopista. Al principio lentito y por la pista de la derecha, de a poco, logré ir y volver de mi trabajo. Todo por mi hijo, como una forma de estar más protegida.
Tuvimos la suerte de que a mi esposo le redujeron la jornada laboral y podía pasar más tiempo con nuestro hijo. Además, estaba Carolina, en quien confío plenamente. Cuando me vengo a trabajar, él no se queda llorando y ese es un signo de que está bien. Durante el día estamos en comunicación. Ella también confía en mi trabajo, porque conoce que tomo los resguardos para protegerlos.
Al principio la demanda de exámenes fue un caos, entre marzo y abril fue muy elevado, porque toda la gente iba por el examen, en un momento llegaron a ser 100 diarios. Luego todo fue más selectivo, porque nosotros comenzamos a hacer un triaje más específico, considerando los síntomas de cada persona.
Primero tomábamos pcr con una tórula o un cotonito, después en abril comenzamos a realizar exámenes por aspirado, o sea, con una jeringa que saca secreciones. Y, por supuesto, seguíamos con los mismos elementos de protección. Ahora, en agosto, bajó mucho, desde hace tres semanas el piso 7, que es el de Covid, está con baja actividad, a lo más cinco exámenes al día.
Hoy el resultado de un pcr está en 48 horas. Es efectivo, pero eso no descarta que puedan fallar algunos. Los médicos nos han dicho que hay un porcentaje de falsos negativos. Conocemos casos con tres pcr negativos y, en paralelo, toda la sintomatología positiva: fiebre, tos, etc.
Respecto de mi salud mental, soy mucho de hablar con Dios, pero también exploto y hay días en que he llorado. Considero que tengo un ambiente laboral muy bueno. En algunos de mis

La decisión de estar en el trabajo la he defendido desde el corazón, porque siempre he querido ser enfermera, desde muy niña nunca soñé con otra profesión.
días más atroces tuve el apoyo del equipo de trabajo, personas con las que me río y lo pasamos bien. En los momentos de colapso me tenía que encerrar un momento en el baño para rezar y pedirle tranquilidad a Dios y luego retornar a mi turno con otra actitud.
En medio de esta pandemia hemos creado un ambiente de confianza extraordinario. En un momento tuve que hacer un reemplazo de jefatura, porque mi jefa se contagió. Siempre he sido de muy bajo perfil. Hace dos semanas me llamaron para invitarme a postular a un cargo de jefatura dentro del Centro Médico; me sentí muy reconocida, logré mostrar una parte de mí que no conocía, la capacidad de tomar decisiones y asumir el liderazgo. Dentro de todo lo estresante que ha sido la pandemia, esto ha sido algo positivo para mí.
La decisión de estar en el trabajo la he defendido desde el corazón, porque siempre quise ser enfermera, desde muy niña, nunca soñé con otra profesión. Recuerdo que cuando salí de cuarto medio no tuve dudas sobre lo que quería estudiar. Si primero estudié técnico en enfermería fue por una razón económica, pero siempre quise hacer lo que hago, ser enfermera. �

Soy parte de un call especializado para hacer triage a todos los pacientes positivos, y luego hacer los seguimientos de su evolución.
Nuestra principal preocupación han sido los adultos mayores, porque son la población con más tendencia a enfermarse de gravedad. Además se asustan, por eso debemos manejar esa ansiedad y el miedo a través de nuestro contacto telefónico. Hacemos una evaluación completa sobre su estado de salud, enfocada a definir la derivación en caso de gravedad. Para ello existe un protocolo de preguntas destinado a obtener la mayor cantidad de información, lo más rápido posible. En los casos en que la persona presente síntomas como dificultad respiratoria, la derivamos inmediatamente para ingresarla a una urgencia. Cuando a un paciente positivo le hemos recomendado un aislamiento obligatorio durante una cantidad de días, en general lo entiende. Pero hay algunos a los que he llamado y me responden desde la calle. En esos casos, les digo: aunque usted se sienta muy bien eso no significa que al salir no contagie a otras personas.
También nos corresponde gestionar atenciones médicas domiciliarias o videoconsultas o apoyar los trámites de las licencias médicas, en esos casos aparte de la enfermedad está la preocupación de perder su trabajo.
Egresé hace apenas un año, llevo muy poco tiempo como enfermera, entonces enfrentarse a una pandemia ha sido súper fuerte, porque el sufrimiento de las personas es muy alto. Junio fue el mes más duro emocionalmente. Me pasó que llamé a algunos de los pacientes a los que estaba haciendo seguimiento y habían fallecido. Llegué a imaginar que podíamos estar en una situación de apilar cuerpos sin poder darles una muerte digna. Me daba mucha angustia que se viviera de esa forma, por suerte no llegamos a eso.
A la enfermería le ha tocado estar de frente al paciente. En nuestro call hicimos un protocolo completo, una especie de guía Covid con un lenguaje muy cercano, para que al leerlo a las personas les fuera muy fácil de entender.
Creo que no solo en el trabajo asistencial de enfermería hemos sido fundamentales en estas circunstancias, sino que también en nuestra labor en educación y promoción. �

maría gonzález
naturales y otras que habitualmente uso. Cuando me mejoré no percibía ni olores ni sabores, todo eso fue cuando aún no se sabía del Covid. Cuando se declaró la pandemia nos hicieron los test y di con anticuerpos.
Al principio tuvimos mucho miedo y se nos notaba en la cara, pero nos apoyamos muchísimo, nos enseñábamos entre nosotros. Lo que no sabía uno lo sabía el otro. Hay que precisar que al inicio no éramos enfermeras de uci ni de anestesia, pero aprendimos muy rápido y llevábamos respiradores y bombas de medicación. Les cambiábamos de posición de supino a prono, y así fuimos dominando los cuidados que conlleva un paciente crítico. Todo eso lo aprendimos en menos de nada. Me acuerdo una vez en la uci que había un chico joven al que le estábamos haciendo un procedimiento y vino una psicóloga con un móvil. Grababa a las familias y retornaba con esas voces donde los pacientes. Usaba un iPad para que ellos pudieran ver a sus familias que les animaban para que se recuperasen pronto. Lo hacía estuvieran dormidos o despiertos, pero sobre todo dormidos. Les ponía el móvil y por ahí hablaban los nietos, los hijos, su mujer, el que fuera cercano. Una vez tuve que salir de la habitación e ir al baño a llorar y llorar, no podía parar cuando escuché a una hija de cuatro años hablarle a su padre: papá, por favor, recupérate, estamos esperándote.

Los pacientes que se han mejorado han salido caminando, sin ningún tipo de secuela, pero en apariencia se iban muy débiles. Algunos han venido a vernos, nos han traído bombones y han escrito cartas para felicitarnos.
Gracias a Dios, tengo una pareja bastante fuerte en casa que me apoyó mucho. También es profesional de la salud y tiene una psicología muy buena. Todos los días después de llegar a casa hablábamos. Además, hice mucho deporte y también meditaba un poco. Hace poco me fui a escalar a un nivel muy duro, que es casi un siete y medio, que es bastante para mí; incluso me caí de la cuerda, pero ya estoy bien.
Tengo las imágenes del confinamiento en Barcelona, al inicio no había nadie en las calles. Iba en coche al trabajo y la policía nos paraba, había que enseñar el salvoconducto. En el supermercado se respetaban las colas. Una vez que se levantó el estado de alarma, la gente volvió de repente a recuperar su vida normal.
Al principio tuvimos mucho miedo y se nos notaba en la cara, pero nos apoyamos muchísimo, nos enseñábamos entre nosotros. Lo que no sabía uno lo sabía el otro.
Soy española, originaria en las Islas Canarias y me he venido a la Isla del Hierro, que en principio se había declarado como Covid free. Mi familia está aquí, muy apartada de la realidad que vivimos en Barcelona, incluso vamos a la playa. Ahora llevamos mascarilla, pero los primeros 20 días de agosto la gente tenía vida prácticamente normal. Estamos hacia fines de agosto y creo que va a haber un rebrote, pero que no va a ser tan fuerte como lo que vivimos antes.
Por último, quisiera destacar que tenemos un equipo de compañeros en cima muy bueno. Seguramente gracias a ello hemos podido sacar este trabajo adelante, porque todos son lo máximo. ¡Que están dando el callo todos los días! Y hay un compañerismo excelente. Nunca había encontrado un lugar de trabajo así y he trabajado en Holanda, Bélgica y, en España, en Madrid y Canarias. �

Algunos pacientes oncológicos llevan más de uno o dos años viviendo con nosotros, hay de todas las edades, desde un adolescente de 17 años hasta adultos mayores. Otras personas de riesgo que tratamos son los inmunodeprimidos con vih y que, además, son oncológicos. Todos requieren un cuidado integral ante los riesgos del Covid.
Nuestros pacientes han estado aislados socialmente desde casi el inicio de su enfermedad, lo positivo es que entienden muy bien que no pueden recibir visitas. En algunos casos, se les ha permitido la visita de algún familiar. Son encuentros muy estrictos: con control de temperatura, cambio de mascarilla, uso de pecheras plásticas y prohibición de acercarse a más de un metro de distancia.
Nuestros pacientes han requerido aislamiento desde el inicio de su enfermedad y son conscientes de que en general no deben recibir visitas. En casos especiales se ha podido permitir la visita de un familiar con medidas de protección estrictas
(mascarillas, pechera, con distancia) y en muchos otros casos ni siquiera eso es posible por el alto riesgo que genera la baja de defensas. Son personas muy responsables, que asumen las medidas de seguridad con gran conciencia de la necesidad del autocuidado y ellos mismos educan a sus familiares
Las personas que cuidamos experimentan momentos fluctuantes de altas y de bajas, y pueden desestabilizarse muy rápido. Por ejemplo, en oncología es frecuente la fiebre, que obliga a iniciar tratamiento con antibióticos. Por otra parte, los pacientes se ven expuestos constantemente a mensajes de tv, prensa y otros que les recuerdan su condición de vulnerabilidad. Para contener eso ha sido necesario trabajar en conjunto con la psicooncóloga y el psiquiatra.
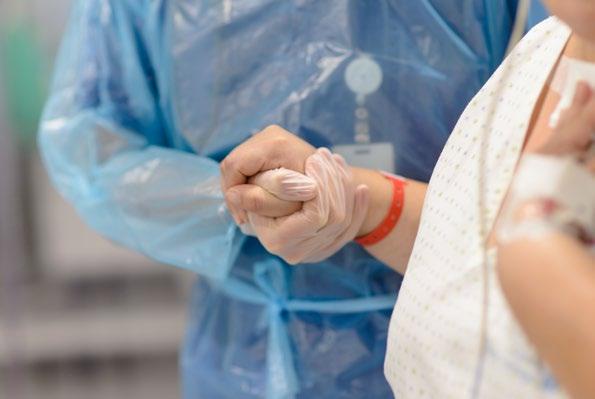
En nuestra área se da la oportunidad de tener una muy estrecha relación entre paciente y enfermera, porque las permanencias son extendidas y tenemos pocas personas internadas. Eso nos da tiempo para trabajar con ellos adecuadamente y cuidarlos de manera integral.
Afortunadamente, ningún paciente se ha contagiado y creo que eso es el resultado de un trabajo responsable y conjunto, tanto del equipo de oncología como de los pacientes y sus familias. �
Soy enfermera y supervisora de la residencia Almenara. Antes de la llegada del Covid todo era tranquilo, muy bien organizado en la residencia, además, estamos en un pueblo pequeño, quizás hasta un poco aislados y con un movimiento reducido de familiares. Estábamos a la expectativa de qué pasaría cuando llegara el virus.
A principios de marzo teníamos 106 residentes, todo cambió a finales del mes, en torno al 21 más o menos: un par de pacientes empezaron con tos, pero no tenían fiebre. De inmediato las aislamos, un poquito por el desconocimiento de la sintomatología clínica que había respecto del Covid. El 25 de marzo empecé a ver que la cosa se iba complicando y decidí dejar a Martín, mi niño, en casa de mis padres. En tanto, solamente compartía con mi pareja.
A fines de marzo ya teníamos prácticamente un 80% de la residencia enferma, tuvimos que buscar personal nuevo, porque había muchas bajas. Al inicio las personas no querían venir a trabajar en la residencia por el Covid. En torno al 28 de marzo, casi por un acto de magia, aparecieron un montón de jóvenes originarios de El Salvador,
tamara casado Enfermera Residencia Almenara Sanitasen Centroamérica (les llamo mis ángeles), que hace poco vivían en España. Cuando estos jóvenes ingresaron al centro los capacitamos en los cuidados: cómo se hacía una higiene, cómo se les daba de comer y cómo se les cuidaba. Aprendieron muy rápido, eso nos ayudó, porque necesitábamos manos para cuidar a los pacientes, de la parte asistencial ya nos encargábamos nosotras.

En la residencia teníamos dos zonas, una de Covid y la otra sin; aunque luego cuando hicimos el mapa serológico, realmente todos habían estado en contacto, excepto cinco de los 106. Todo quedó sectorizado. El personal no se podía mezclar en ningún momento, ni aunque fuesen al descanso, nunca.
El día más duro que recuerdo fue en abril, cuando fallecieron siete residentes. Recuerdo especialmente a uno de ellos, porque era muy cálido y llevaba mucho tiempo con nosotros, una mañana me contaron que había pasado mala noche, a las ocho y cinco de la mañana cuando entré a verle, estaba muy malo… recuerdo la impotencia de ese momento, de echarme a llorar y preguntarme: ¿adónde va todo esto?
La descompensación era muy rápida, desde estar bien a estar muriéndose. Personas de más de 71 años hasta gente de 95 o 96, y hemos tenido residentes de 100 años que han salido adelante. ¿De qué dependía? Aún no hemos llegado a descubrir esa causalidad.
A mi hijo Martín no lo pude ver en un largo y difícil mes. En ese transcurso cumplió su primer añito y empezó a caminar, y yo sin verle. Son cosas que te duelen, pero al final es lo que nos ha tocado vivir. Antes de volver a verle me acercaba a casa de mis padres a dejarles una compra, pero todo de lejos, sin entrar en casa ni nada, y él se ponía a llorar y me echaba sus manitas.
Alguna vez estuve en una clase de enfermería tropical donde te explicaban un poquito de enfermedades importantes en otros continentes. Pero nadie te orientaba ni clínica ni psicológicamente en cómo se afronta esto, porque al final no solamente es una cosa asistencial, sino que importa mucho lo que le sucede a una enfermera, luego de ver morir a 20 personas se siente una gran impotencia . Esa intensidad emocional es lo difícil.
Respecto de la salud mental, nos han dado las pautas de Sanitas. También ha habido sesiones de psicología, pero creo que hasta que no pase todo y no volvamos a una normalidad real, es difícil sentarse y hacer un balance o ver qué es lo que está fallando psicológicamente en cada una. Aún lo estamos vivenciando.
Llevo meses sin poder dormir ocho horas de un tirón, esa es una repercusión evidente, pero ahora tampoco tengo tiempo de pensar mucho en eso.
No sé cómo será en otros países, pero en España o lo sufres o a los dos días ya está olvidado, porque eso es así. ¡No todo el mundo imagina tener habitaciones llenas de cadáveres! Es lo mismo que ha ocurrido con las noticias, informan como si en las residencias no estuviéramos haciendo nada. Todo eso duele mucho. Soy una fiel de las residencias de Sanitas y siento pasión por mi trabajo, al final dices ¡jolinas! Me he sacado de mi hijo un mes y pico, me he perdido lo importante del principio de mi niño y no tengo ningún reconocimiento y más encima ¡tengo que escuchar esas noticias!
Creo que para el retorno a la normalidad falta que la gente tenga conciencia de lo que ha pasado con el Covid, y espero que con todo esto, algún día, de verdad, se reconozca el trabajo, no solo a nivel hospitalario, sino de todos los sanitarios. �
Llevo meses sin poder dormir ocho horas de un tirón, esa es una repercusión evidente, pero ahora tampoco tengo tiempo de pensar mucho en eso.

Cuando empezó la pandemia surgió la necesidad de colaborar con el servicio 24 horas, porque nuestros compañeros estaban saturados de llamadas. Mi director de zona de la dirección médica asistencial me preguntó si me interesaba apoyar y en ningún momento lo dudé.

Siempre me encantó ser enfermera y cuidar, ahora lo estoy haciendo quizás desde otra perspectiva. Empecé a trabajar en el servicio 24 horas, recabando información para saber cómo funcionaba todo el sistema. Inicialmente sabíamos que era un virus que tenía síntomas parecidos a la gripe, después se fueron agregando nuevos protocolos que iba pegando en la pared de mi cocina, donde tenía mi ordenador. Tengo una hija de 10 años con la que vivo en Avilés, Asturias. Mi exmarido vive muy cerca y eso nos ha permitido que ella pase una semana con cada uno, lo que ha sido muy bueno para todos.
Una de las llamadas que me quedó marcada fue la de un matrimonio joven. La chica estaba con muchísimo miedo y ansiedad. Luego, me pasó al marido, quien me dijo que tenía que trabajar de noche y ella se iba a quedar sola en casa. Yo le contesté que éramos un servicio de 24 horas y vuestra esposa nos podía llamar en el momento que fuera; nosotros íbamos a movilizar todos los recursos que ella necesitara. Así, ella se quedó tranquila y su marido nos agradeció el estar ahí.
Otra chica me decía que si podíamos hacerle algún tipo de prueba para que pudiera volver con su familia en Madrid. Sufría por el duelo de su padre, no había podido estar con él, y estaba pasando la cuarentena sola. Todas eran historias difíciles. Sin ninguna duda, una de las mayores tragedias de este confinamiento y pandemia es la soledad, el aislamiento de los enfermos y de sus familias.
Hubo momentos particularmente estresantes, pero tuvimos la suerte que desde la compañía nos facilitaron cursos de gimnasia a través de internet y asesoramiento psicológico por videollamadas. También hicieron una serie de conferencias con una psicóloga que fueron fantásticas.
He sentido que nos han dado seguridad plena desde el primer día, porque en ningún momento hemos pasado esa ansiedad de quedarnos sin trabajo y reconozco el hecho de que me hayan dado la oportunidad de colaborar en Sanitas 24 horas. �

He trabajado 10 años en la Unidad de Cuidados Intensivos, es una labor que me encanta, para mí es lo mejor que hay, nunca me ha costado trabajar bajo la presión que implica. En determinado momento decidí cambiar un poco el rumbo y me cambié a rayos y ahora estoy en consultas. Además del hospital, trabajo en una residencia de ancianos. Por cierto, tuvimos miedo de que el coronavirus llegara, íbamos con nuestras mascarillas y precauciones, hasta que un día de repente nos dijeron: ¡El Covid!, dejas de estar en consulta para ocupar tu puesto en la uci, que es donde más conocimiento tienes y donde más puedes apoyar a tus compañeros. Recuerdo muy bien ese día, porque fue de una gran velocidad, porque sabías que las cosas estaban pasando a 100 por hora, ¡Dios mío! Se estaba muriendo la gente…
Ya había trabajado como enfermera en la uci, había estado en paradas, o sea, infartos, cosas muy fuertes, pero todas eran puntuales. En 10 años nunca vi nada semejante a las semanas críticas, es decir, a tener a diario: paradas, intubaciones y ver gente morir. Considero que esto es lo más duro que hemos vivido.
Hacía mucho tiempo que no lloraba, creo que desde que falleció mi madre, y en este tiempo ha sido mucho, he tenido mucho miedo, mucha incertidumbre; miedo al retornar a casa porque pensaba: ¿y si contagio a mis hijas? Siempre me he enfrentado mucho a mis miedos, he tenido muchos en la vida, pero esto me ha hecho valorar que lo más importante es la salud y tu familia. Sin eso, no eres nada.
Cuando estábamos en la uci, muchos compañeros no estaban de acuerdo en ponerles las tablets con el videollamada y los audios de las familias, porque decían que los pacientes se alteraban mucho. Por mi parte, he visto a la gente reaccionar positivamente, simplemente que movieran un dedo o ver que la frecuencia cardíaca cambiara ha sido muy importante para mí. Todos los días que he estado en esa uci he intentado que los pacientes tuvieran contacto con sus familias. Junto con una compañera auxiliar siempre hemos creído que eso funcionaba y que es un gran apoyo para los pacientes.

Cada alta en la uci la hemos vivido como si fuera un fin de año, con música y aplausos. Muchos de los que han salido adelante, solo hacía unos días, en apariencia, no tenían futuro. Son muchas las emociones bonitas: como ese paciente que al mes de darle el alta retornó a la consulta de enfermería solamente a darnos las gracias. O cuando recuerdo a Víctor, el compañero que es auxiliar y que estuvo muy malito, me manda un mensaje que me dice: ¡gracias! O como soy de las poquitas que tengo familia, cuando mis compañeros han realizado cambios de turnos para que yo tuviera más días libres.
Creo que fui asintomática, no sé ni cuándo fue, en un momento me encontraba mal, estaba cansada, pero pasó. También hubo tiempos en que me pasaba semanas seguidas trabajando, y en dos lugares. Además de la casa... entonces pensaba: ¿Será lo normal?
A veces necesitaba distraerme, solo quería hacer algo en casa, y le decía a mi esposo: déjame al menos fregar. Mi marido se llama Alberto y mis hijas Covadonga, de siete años, y Carlota, de cinco, además está Bruno, nuestro perro. El nombre Covadonga es asturiano y el origen está referido a una batalla. La que peor lo ha pasado es mi hija mayor, es una persona súper sensible y todo el rato me decía: mamá, por favor, no te contagies, por favor deja de ayudar a la gente, ¿por qué no has decidido hacer otra cosa en la vida? Mamá, por favor, ayuda a los que puedas, pero sin que te toque el bicho.
Cada alta en la uci la hemos vivido como si fuera un fin de año, con música y aplausos.
Creo que si me muero, 100 veces volvería a ser enfermera, y se los reitero a mis hijas, a mis compañeros y a todo el mundo. La canción Resistiré se transformó en nuestro himno. Las penas que me quedan son muchas y la principal es sentir que cada muerte que hemos tenido para mí ha sido una derrota. A la vez, hago la reflexión que como la gente ha luchado tanto, considero que todos han sido ganadores en medio de lo duro de la situación.
Me han operado hace poquito de las manos, porque tenía el síndrome del túnel del carpo, pero ya estoy mejor. El día 10 de septiembre probablemente voy a reincorporarme, porque todavía tengo los puntos. Hablé con mi supervisora y me ha dicho que las cosas estaban bastante mal otra vez, en lugar de tener una planta como teníamos ocupada, ya hay dos. Espero que si las cosas se vuelven a poner mal, pueda retornar a ayudar. �
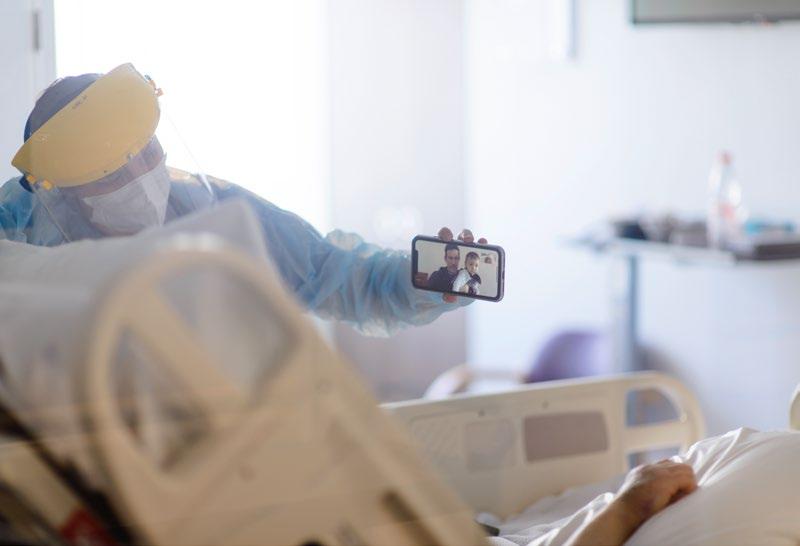
Pienso que la compañía desde el minuto uno estuvo por defender la salud de sus asegurados. Se nos dijo que intentáramos que a ningún enfermo le faltara nada, que evaluáramos todo lo solicitado y que ya veríamos la forma de abordarlo.
Soy enfermera y trabajo en gestión sanitaria desde hace 17 años. Aquel día de marzo en que nos dijeron que nos iban a confinar me llevé a casa lo justo: el portátil y pare de contar. Recuerdo que fue un jueves, pensé que serían 15 días y resulta que no volví a pisar la oficina hasta el 22 de junio. La central de Madrid no daba abasto para contestar las llamadas, se pidieron voluntarios a nuestro equipo para hacer apoyo en la unidad telefónica y en las videoconsultas. Mientras, el resto asumíamos el trabajo de las personas que eran trasladadas por la emergencia.
De a poco empezaron a colapsar los hospitales y a producirse carencia de camas. Se necesitaron traslados de unos centros a otros. El de aquí en Barcelona, que es el buque insignia de Sanitas Seguros, se convirtió en el referente para ingresos Covid. Multiplicamos la capacidad de este hospital por tres, fue una experiencia bastante angustiosa, sobre todo los primeros días y semanas, hasta que vimos que la curva se estabilizaba. Cada día revisaba el censo de pacientes. Recuerdo una oportunidad en que una persona no figuraba ingresada ni de
alta. Era un paciente de mi edad y estaba en la uci hacía casi un mes. Conocí su situación personal, era un señor viudo que tenía un hijo de la edad de mi hija: 17 años. Lo que más me angustiaba era pensar que ese niño podía quedarse sin sus padres. Afortunadamente esto no sucedió y el hombre pronto se fue de alta.
Al principio, para las familias fue algo estresante convivir 24 horas al día con todos en casa, pero creo que hemos aprendido que vivíamos muy de prisa, que no teníamos la capacidad de reflexionar sobre lo que estaba pasando en nuestro día a día.
También al principio me angustiaba el estrés de mi hija adolescente, pero pronto estuvo mucho más tranquila, reflexiva y colaboradora, eso nos permitió tener una mejor convivencia. Mi marido estuvo un tiempo corto en el erte (que es estar desempleado con derecho a parte de su anterior sueldo), afortunadamente luego volvió a trabajar.
Aunque todo ha sido muy enriquecedor, no quisiera repetir esto de estar confinados. �
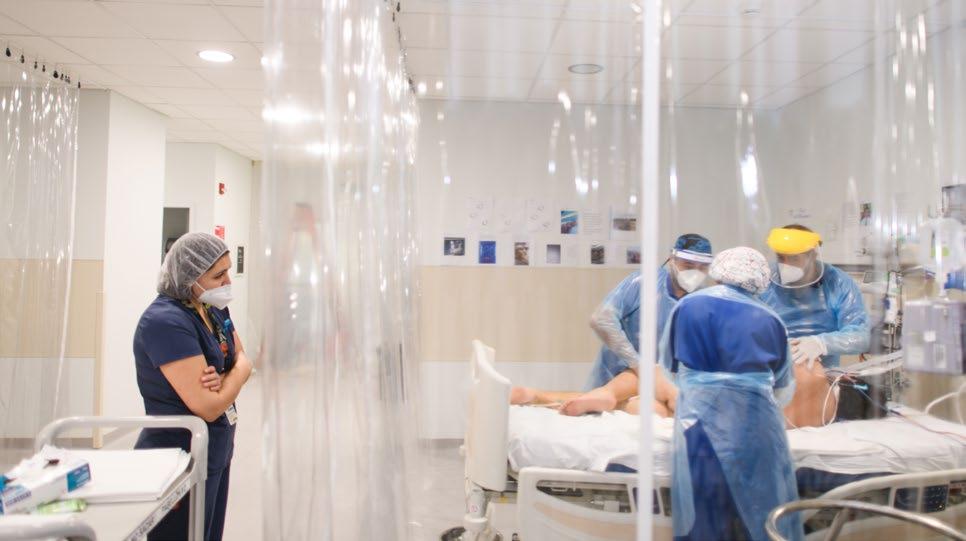
«Nuestra profesión es súper estructurada, trabajamos con normas y protocolos que no pueden cambiarse. Tenemos unos paradigmas muy cerrados, por lo tanto, la sola palabra incertidumbre es un factor de mucho estrés para los equipos de salud. Por eso ha sido tan importante el rol de mantener al equipo unido, ofreciendo los espacios para que todos se expresen y escuchen».


Soy enfermera jefa de la unidad de pacientes críticos. Tengo 25 años trabajando en enfermería, siempre en intensivo en la Clínica Bupa Antofagasta. Mi unidad la conforman tres subunidades que, basalmente, eran una uci y dos intermedios, pero que con el Covid se transformaron en tres unidades de intensivo más una unidad de intermedio, incrementando nuestras camas en un 100%.
Este cambio lo hicimos entre febrero y parte de abril, y el equipo de salud siempre se mostró muy interesado en cooperar en todo lo relacionado con la pandemia, de hecho, hubo varios que desde el principio participaron activamente en los cambios.
Pese a que hemos tenido muy pocas bajas en el equipo por Covid, tuvimos que incorporar más personas debido a los cambios y problemas que empezó a mostrar el personal producto del desgaste:
judith aguilera Jefe Unidad Paciente Crítico Clínica Bupa Antofagastadolencias físicas, lumbago o dolores en hombros (manguito rotador), porque la movilización de pacientes, sobre todo sedados, es muy pesada. Esto implicó organizar planes de formación, inducción y apoyo emocional especializado para los nuevos compañeros. También involucrar a los más antiguos, gente que lleva trabajando 30 o 35 años en una unidad intensiva, cambiar sus métodos y lograr puntos de equilibrio.
En general, nuestra mortalidad había sido muy baja, pero este último tiempo ha aumentado, eso nos preocupa. El momento más duro fue cuando alcanzamos el peak de la pandemia, que para nosotros fue bastante tardío, lo esperábamos entre junio y julio, y lo vivimos entre julio y agosto. En esos meses, los equipos de salud estaban cansados, no solo físicamente, sino también emocionalmente, ya que todo se siente más complejo cuando se enferma alguien cercano, como aconteció con nuestro compañero que tiene 47 o 48 años. No fue sencillo atenderlo estando grave. Creo que para todos fue el minuto más duro. Él es auxiliar de servicio de la uci y lleva los mismos 25 años que tengo yo en la clínica, de hecho, llegamos casi juntos a trabajar. Estuvo grave, pronado, con ventilación mecánica y drogas. Nuestros equipos hicieron de todo para sacarlo adelante. Recién a comienzos de agosto lo extubamos.
Cuando por fin lo dimos de alta, fue un momento de alegría y esperanza para todos.
Es muy importante considerar que cada persona que forma parte en un equipo es un mundo distinto, que tiene familia, preocupaciones y necesidades. A veces basta con que uno se acerque, le toque el hombro y le pregunte: ¿Cómo estás?
Aquí el 98% son mujeres, adultas jóvenes en su mayoría, con niños de dos a cinco años. Había que empatizar con la preocupación de muchas de ellas. Algunas decidieron dejar a sus hijos en otras ciudades con familiares y se quedaban viviendo solas; otras, dejaron a sus parejas a cargo de los hijos. Hubo mucho apoyo familiar.
Soy mamá de dos niños, Gabriela de nueve y Tomás, el mayor, de 14 años. Estoy llegando a casa tipo ocho de la noche todos los días, tengo todo un protocolo de cuidado y desinfección, y solo después de esto nos abrazamos y conversamos. Ese es el momento de compartir. A las 10 de la noche ya estoy muerta. Creo que me sostengo en el amor que recibo de mi familia, el apoyo de mi esposo; sin él, sacar a los niños adelante hubiera sido imposible. En esta etapa, los dos hemos estado trabajando por igual, mi marido no es del área de la salud, pero me conoció como enfermera intensivista de varios años y, gracias a Dios, entiende mi
En la vocación de ser enfermera siempre debe primar el amor por el otro, saber que nuestra formación es para cuidar personas, independiente de si hemos cuidado para mejorar o para acompañar cuando fallece o la persona ingresa a otra etapa.
trabajo. Él se llama Patricio y tuvo Covid y neumonía a principios de la pandemia y las secuelas físicas son impresionantes, porque la persona nunca queda igual. Es un hombre de 42 años, súper deportista, ha jugado rugby toda su vida, pero su rendimiento físico cambió: se siente más cansado, con menos ánimo, más ganas de dormir e incluso más irritable. Estuvo siempre en casa con nosotros. Le detectaron el virus porque empezó con cólico renal. Nunca vamos a saber quién contagió a quién, los niños y yo fuimos asintomáticos. Él emocionalmente es muy fuerte, justamente anoche estábamos conversando de eso, yo le preguntaba qué cómo estaba y él me respondía que bien. No te veo bien –le dije–, te veo distinto. Después de una pausa, me miró y dijo: en septiembre voy a retomar los entrenamientos.
En la vocación de ser enfermera siempre debe primar el amor por el otro, saber que nuestra formación es para cuidar personas, independiente de si hemos cuidado para mejorar o para acompañar cuando fallece. En mis 25 años de experiencia, todavía me afectan las muertes. Creo que hay que sentirse tranquila después que una sabe que ha hecho las cosas lo mejor que pudo. La persona trasciende más allá del cuerpo, trascienden los sentimientos y el legado que deja es más importante que lo físico. �
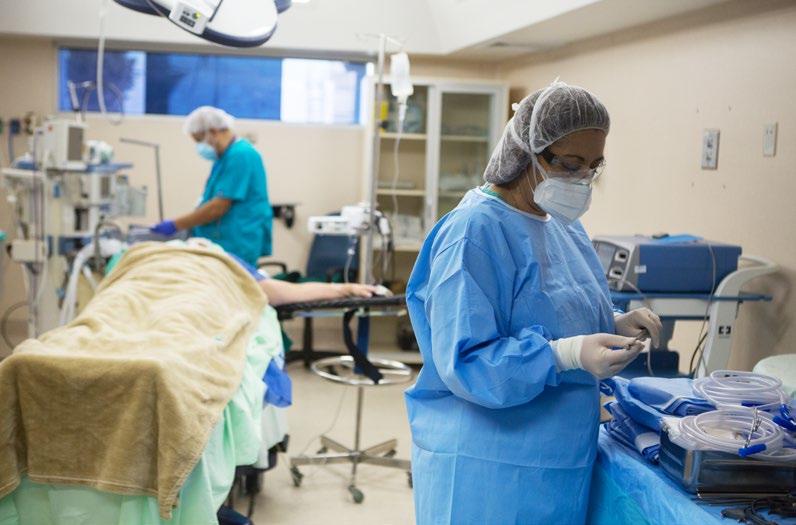
Lo singular de llegar a un domicilio en pandemia y con pacientes en rehabilitación de Covid es que uno habitualmente se dedica a la parte clínica, pero acá es casi 100% educación.
Cuando tomamos un paciente se realiza un ingreso protocolar, siempre tratamos de que haya un familiar responsable o un tutor, pero además que esté presente toda la familia. Se les dicta el programa de la hospitalización domiciliaria, y en ese contexto, se les educa de manera presencial en conjunto para que sepan lo que deben hacer: ¿Cuáles son los signos de alarma? ¿Cuándo nos deben avisar? El momento de acudir a un servicio de urgencia, etc. En cada ingreso nos quedamos con el nombre del tutor familiar responsable y les entregamos un número de celular que está encendido las 24 horas.
La secuela principal de los pacientes es la respiratoria; la segunda –diría yo– es la motora, porque pierden mucha movilidad, sobre todo los adultos mayores; la tercera es el trastorno de deglución, que ocurre en pacientes que estuvieron mucho tiempo inducidos por el ventilador mecánico. No pueden comer solos y tienen que estar con sonda mucho tiempo, en algunos casos con gastrostomía. Son personas que luego necesitarán rehabilitación con distintos especialistas.

Me acuerdo de una paciente que estaba con ventilación mecánica y la tuvimos que llevar a hospitalización domiciliaria. Cuando llegamos en ambulancia al hogar, su familia no la quería recibir. Me exigían llevarla de vuelta al hospital, pese a que se les había avisado con anterioridad de su traslado. Ellos ya tenían preparada una habitación, pero el temor los había invadido. Finalmente, luego de mucho conversar, accedieron y se pudo quedar. Esas son experiencias que uno no esperaría que sucedan.
En mi casa siempre he tenido mucha preocupación, sobre todo de mi pareja. También me contagié y estuve un par de semanas en cuarentena, pero por suerte lo mío fue leve.
Nosotros, como personal de salud, hemos tenido que aprender a vivir con todas las medidas e implementos de seguridad para darles tranquilidad a los más cercanos y uno ya lo internaliza. Creo que el método para cuidarse es siempre la educación y la prevención. Para ello, todos debemos respetar las medidas preventivas y de cuidado y mostrar respeto y empatía hacia los demás. �
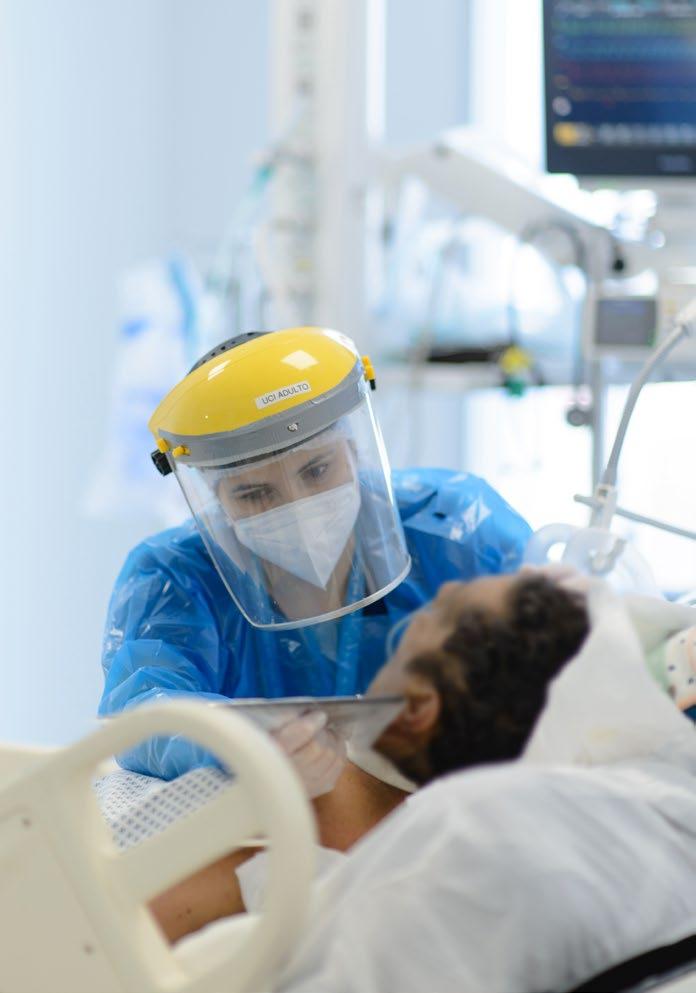
«Una de las situaciones que más me ha impactado es como ha sido golpeada la comunicación con las familias, el nexo interrumpido debido al aislamiento. En ese sentido, me han llenado de mucha felicidad y satisfacción, algunas iniciativas donde hemos podido utilizar la tecnología, bajo ciertas medidas de resguardo, y así las familias se han podido comunicar con sus familiares hospitalizados.
Personalmente me tocó experimentarlo como familiar, cuando mi hermano Gedeón estuvo hospitalizado en Santiago y fue una colega enfermera quién tuvo esa iniciativa. Eso hizo la diferencia en nuestra familia, todo fue mejor luego de tener noticias de nuestro hermano que estaba en regulares condiciones. Esa actitud para mí no es algo antojadizo ni esotérico, sino que es Dios ayudando en esta compleja realidad».
sarvia mardones Enfermera Clínica San JoséTrabajo en el departamento asistencial en Barcelona, pero estuve mucho tiempo en Madrid en el servicio de promoción de la salud, que es un servicio en línea no presencial y que también sostiene el servicio 24 horas, que es de urgencias telefónicas y de videoconsultas para pacientes de Sanitas. Al inicio de la pandemia nos enviaron a casa, no teníamos muy claro cómo iba a evolucionar todo esto, mi antigua jefa solicitó ayuda y a mí me dijeron: tú apoya el servicio 24 horas que lo conoces bien. Es verdad que estuve cogiendo llamadas cuando había momentos de saturación, pero sobre todo hice de nexo con todas aquellas personas que estaban colaborando debido al volumen de llamadas, lo mío fue dar una mano para organizar eso. En un día normal había 600 o 700 llamadas, en un periodo de gripe subían hasta unas 1.200 y ahora llegamos a tener entre cinco mil y seis mil llamadas diarias, ese fue nuestro peak. El 90% estaba relacionadas a Covid.
Al principio, las preguntas eran muy diversas, pero se fueron complicando con el tiempo. Nos llamaban y consultaban: ¿Qué tengo y qué puedo hacer?, ¿qué riesgos hay?, ¿estoy sano o estoy muy leve? Y muchas otras de ese tipo.
De alguna manera lo nuestro fue ser educadores u orientadores. Cuando te llamaban familiares es que la cosa estaba fastidiada. Recuerdo el caso de un joven que tenían aislado en la habitación de su casa, nadie quería tocar nada de él, era un chico que estaba súper preocupado por su familia: me tienen aquí medio encarcelado. También se comunicaba gente mayor pluripatológicos, que estaban muy ansiosos.
Como coordinador, a primera hora teníamos un reporte de cómo estaba la situación en cada hospital, a cuál se podía enviar y a cuál no. A las personas que no tenían una condición de gravedad intentábamos indicarles las primeras recomendaciones: uso de paracetamol, aislamiento domiciliario y reposo. Mientras que a quienes requerían de asistencia hospitalaria, las derivamos con la mayor premura.
De marzo a abril todo se fue complicando. A finales de abril, más o menos, era la gorda… la gorda. Después, en la primera semana de mayo pude retornar a mi trabajo habitual. Habíamos llegado a un nivel de cero ingresados de Covid, pero la última semana que trabajé ya volvíamos a tener nuevos ingresos.
En este momento, a inicios de agosto, estoy de vacaciones y pronto iremos a la casa de los padres de mi pareja. Mi apreciación es que hay muy poco movimiento. Soy de Barcelona y estamos con un rebrote importante que al parecer está siendo complicado de controlar. Tengo la sensación de que la gente lo intenta, pero que no hemos aprendido a convivir con ello, pareciera que no sabemos tomar las precauciones necesarias y simultáneamente intentar hacer una vida más o menos normal.
Considero que lo anterior tiene que ver con la educación y el rango de edad. Las personas de 25 años para arriba son muy conscientes, saben las medidas sanitarias que hay que tener en cuenta, pero los adolescentes son el gran problema, porque muchos son asintomáticos y transportan esta enfermedad. Como enfermero empecé hace 20 años, pero nadie a uno lo prepara para esto. Me he enterado que desde Rusia han dicho que van a empezar esta semana, o la que viene, con la vacuna. En tanto, la oms habla del 2022. Creo que es más probable lo del 2022 que el primer trimestre del 2021. En todo esto hay una parte de ensayo y error que nos estamos saltando, las vacunas puedan funcionar en ciertas personas y en otras no.
Nosotros no hemos tenido el miedo de contagiarnos o de contagiar a nuestro círculo más inmediato, porque hemos estado en teletrabajo, pero al final, cuando has hablado de lo mismo con 50, 60 o 70 personas, sientes mucho miedo al ver cómo no se detiene el contagio. Ningún sistema está preparado, a pesar de que Sanitas reaccionó de forma rápida y adecuada, en todo el sistema de salud el impacto ha sido muy grande.
Creo necesario que todo el sistema y la sociedad se hagan conscientes de la gravedad y letalidad de la situación, de la importancia que tiene el comportamiento individual, para que a nivel grupal podamos superar este momento. Si no se evita la transmisión, veo muy complicado que podamos retornar a una vida parecida a la que hacíamos antes. �
Creo necesario que todo el sistema y la sociedad se hagan conscientes de la gravedad y letalidad de la situación, de la importancia que tiene el comportamiento individual, para que a nivel grupal podamos superar este momento.
Suponía que en mi carrera tendría que enfrentar momentos difíciles, pero ahora es muy duro pensar incluso con qué me voy a encontrar mañana... esa angustia diaria no te deja descansar.
Hemos tenido momentos muy duros, porque el Covid es un poco caprichoso, tienes bien a tu paciente y en cuatro o cinco días empeora de manera muy brusca. No esperaba tener que trabajar en algo así. Una conoce la labor que desempeña, pero no cómo actuar en una pandemia: ¿de qué forma atender al paciente Covid? o ¿cómo comunicas a la familia ciertas cosas? Esos son algunos de los muchos aprendizajes de estos meses.
También, está la preocupación por mi propia familia, porque no soy de Madrid, sino de Granada. Aquí, vivo sola con mi pareja. Algunos días me hago una foto en un espejo, después de terminar de hacer todo, y se la envío a mi mamá para que vea que estoy protegida con los epis y ella me dice: no te reconozco por el montón de cosas que llevas puestas.
Cuando se dio el primer caso en Madrid teníamos 68 residentes, porque además de pacientes con alzhéimer atendemos a personas en rehabilitación de fractura de cadera. Antes de que se suspendieran las visitas algunos familiares se llevaron a los suyos. Finalmente se quedaron 48 residentes, a los que sus familias no podían visitar. Les hemos compartido todo lo que hemos podido para que estuviesen tranquilos, pero a veces no hay buenas noticias y es duro tener que decirle a una hija: a tu padre le quedan muy pocas horas de vida.
Recuerdo a una paciente del centro con un alzhéimer muy avanzado que tuvo unos días muy malos. Yo pensaba que se nos iba a ir, que no podría aguantar. Pero fue muy fuerte y salió adelante. Es cierto, con pérdida de peso y una inmovilidad producto de la situación que ha vivido. Ahora, cuando la veo me digo: mírenla, aquí está. Pienso que todo esto no se ha terminado, que la baja es solo una tregua. Creo que va a ir a más, porque la gente está muy cansada de las mascarillas, les cuesta entender que hay que cumplir ciertas normas y muchas veces no lo hacen. Nosotros tenemos que seguir alertas. �

Una conoce la labor que desempeña, pero no cómo actuar en una pandemia: ¿de qué forma atender al paciente Covid? o ¿cómo comunicas a la familia ciertas cosas? Esos son algunos de los muchos aprendizajes de estos meses.

«Creo que hemos constatado, una vez más, que el trabajo en equipo es muy significativo en todas las áreas, incluyendo tanto a quienes trabajan en terreno como a quienes lo hacen desde el área administrativa y quienes prestan apoyo remoto. De aquí sacaremos muchas enseñanzas para prepararnos para lo impensado por un lado y, por otro, para seguir insistiendo en que todos, desde el lugar en que estemos, podemos aportar a que las cosas siempre salgan lo mejor posible».
raquel pérez Subgerente Seguridad del Paciente Bupa ChileTengo 32 años y ocho de experiencia como enfermera. Nuestro centro es el más grande de todas las sedes y considero que no estábamos preparados para enfrentar esta pandemia. Lo que tuvimos que hacer fue colocar, en primer lugar, la calidad y seguridad en la atención del paciente.
En febrero comenzamos a hablar de cómo íbamos a prepararnos para esto. En la tercera o cuarta semana comenzaron a llegar los primeros casos de Covid. En marzo llegó como una avalancha y pasamos de tener uno o dos pacientes sospechosos a 15 o 20 por día. Marzo fue un mes súper complejo, en muchos instantes me vi al borde de la emoción. Ese mes se caracterizó por ser una mezcla entre exámenes de pcr y pacientes que llegaban por sus consultas crónicas: hipertensos, diabéticos, etc.
Durante marzo y abril empezaron a llegar los protocolos ministeriales, donde nos daban las directrices de cómo abordar la pandemia en los diferentes procedimientos y áreas del centro médico.
En abril pudimos ordenarnos con eso. Con el tiempo, hubo muchas situaciones que se fueron afinando.
mª francisca c astillo Enfermera IntegraMédica
Una de las cosas más complejas fue nuestra comunicación con la seremia para notificar correctamente y que no hubiese subnotificación a nivel nacional. Considero que entre abril y mayo la gente tomó más conciencia de la pandemia y comenzaron a ir al centro médico a lo estrictamente necesario.
Durante la primera quincena de junio hubo muchos contagios y exámenes. Todo se desbordó. Eran bastantes por día y además resultaban positivos en su gran mayoría.

La necesidad de la contención seguía latente, porque fallecieron muchas personas por día; en mayo había 50 diarios, a principios de junio alrededor 100, y 200 en la quincena. En julio se calmó y los pacientes disminuyeron la concurrencia al centro médico y hubo una baja importante en la cantidad de pacientes diagnosticados por pcr
A nivel mundial no es posible decir que no existe una reinfección o que el paciente que tuvo coronavirus queda con la inmunidad, pero hoy los exámenes igg y de igm nos permiten ver la inmunidad que creó el paciente.
Desde hace 10 años no me resfrío, nunca he tenido una bronquitis en mi vida, además soy vegetariana, cuido mucho mi alimentación. Confiaba en que no me iba a enfermar, pero mi familia tuvo miedo. Mi mamá, en vez de contenerme, me angustiaba, porque su tema era todo el rato: que te puede pasar algo con el Covid… ¿cómo vas a reaccionar? ¿Y si te contagias?
Las enfermeras siempre estamos educando; incluso en el correcto lavado de manos. Hasta antes del coronavirus había personas que aún no sabían estornudar. Cuando converso con la gente les digo: ¿Usted sabe que para enfermarse de un virus tiene que haber ingerido una microsecreción de alguien que lo dejó en alguna superficie? Me responden: ¡Qué asco! Y ¿cómo creen que nos contagiamos de las enfermedades?
En estricto rigor, confío más en el uso común del escudo facial que en la mascarilla, porque hemos visto que la mascarilla no siempre se usa correctamente, algunas personas la andan trayendo bajo la nariz o colgando al lado, finalmente pasa a ser más un vector de virus que un protector. Lo mismo con el
A nivel mundial no es posible decir que no existe una reinfección o que el paciente que tuvo coronavirus queda con la inmunidad, pero hoy los exámenes igg y de igm nos permiten ver la inmunidad que creó el paciente.
uso de los guantes: tiene que ser solo de uso clínico, porque reúnen microorganismos y también se transforma en un vector de contagio. Como nos desconfinaron la semana pasada comencé a salir en bicicleta y aún tengo que retornar a mis temas: hago pilates y yoga, en estos meses no los había podido practicar.
En términos emocionales, para mí, la mayor contención ha sido el estar súper aferrada a mi familia, mi hogar y a mi esposo. Además de mis dos perritos.
A quienes me preguntan si con la pandemia he llegado a dudar de seguir siendo enfermera, les he respondido que no tengo ninguna duda, que seguiría una y mil veces, con o sin pandemia. �

«Veo cuentas médicas y para mí, detrás de cada cuenta, tras esas cifras y detalles, está la familia de un enfermo. Por lo tanto, más que un afiliado, la persona siempre va a ser un paciente, porque vemos su historia, su evolución y si se recuperó o no. Me involucro en cada caso que me toca revisar. No son solo números, valores e insumos. Para mí ha sido tranquilizador el ver cómo, pese a todo el sufrimiento para las familias, la isapre ha estado comprometida con apoyarlos».
Isapre Cruz Blanca
Nací en la ciudad de Iquique, soy enfermera desde hace 12 años y llevo 10 en la empresa. Desde octubre de 2019 asumí como subgerenta de Enfermería. El 2020 había empezado muy agitado por la crisis social que estaba pasando en Chile, y cuando ya estábamos acostumbrándonos a este cambio se nos viene la pandemia. En un principio sólo escuchábamos noticias que nos generaban mucha incertidumbre, si bien teníamos claro lo que estaba pasando, en la clínica lo vivimos más tarde que en el resto de Chile, por lo que las expectativas eran muy altas. A mediados de marzo nos llegó el primer paciente, después un segundo, luego 20. Fue entonces que comenzamos a ampliar las unidades críticas rápidamente.
En abril ya estábamos viviendo la pandemia, la urgencia estaba llena y veíamos que en cualquier momento nuestro sistema se desbordaba. Transformamos camas críticas, segmentamos la clínica en áreas Covid y no-Covid. Tuvimos muchas bajas de personal por factores de riesgo y también algunos por estrés, por lo que empezamos un trabajo con los líderes para que pudieran prestar contención a sus equipos. En ese sentido, el equipo ha respondido de manera ejemplar, a pesar de que ninguno estaba preparado. Teníamos claro que la forma de salir adelante era estar unidos.
En este tiempo he podido realmente ver lo que significa la vocación y amor al trabajo, aun estando sobrepasados, cansados, frustrados, todos están dispuestos a seguir dando la pelea. Debo decir que estoy orgullosa del equipo. Dentro de las medidas que tomamos para protegernos y evitar los contagios fue capacitar en el uso de los elementos de seguridad y el distanciamiento social, pero lo que ha sido más efectivo fue reforzar e insistir en estas prácticas hasta convertirlas casi en un cambio cultural. Entre fines de abril y principios de mayo vivimos el momento más crítico, porque el hospital de Calama nos pedía recibir pacientes y no teníamos capacidad, y tampoco cómo generarla en el corto plazo, porque la recuperación de los pacientes es lenta, por lo menos dos semanas. Los pacientes que llegan al estado crítico son principalmente adultos – adultos mayores, pero también hay casos que escapan a la regla, como el primero que tuvimos: un joven deportista que nadie
entendía por qué estaba intubado, no tenía patologías, no era fumador y tenía una calidad de vida buena, ahí pensamos “nadie se salva” o quizás van tarde al hospital. Por lo mismo, cuando se fue de alta, fue una fiesta en el pasillo, aplausos, llanto, emociones, fue un momento precioso, porque fue el primer paciente crítico que se recuperó, hasta vino un periodista y le tomó fotos. Era un triunfo. Muchos pacientes que se han ido de alta nos dejan mensajes de agradecimiento, son muy gratificantes. Con todo lo que estaba pasando, yo no podía bajar mi intensidad de trabajo, porque tenía que estar presente en la clínica todos los días. Incluso los fines de semana. Mi esposo es médico y tenemos un hijo de cuatro años que se llama Andrés Emilio. Él es el niño de mis ojos. Mientras estaba en la clínica, en mi casa se quedaban mi hijo y mi esposo, que pudo adaptar un poco su trabajo. Pero nos apoyamos mucho en nuestra nana, que es parte de nuestra familia. En la casa teníamos que ser súper responsables, porque quizás, en algún minuto, mi esposo o yo podíamos caer enfermos y arrastrar al otro. Por eso me propuse extremar los cuidados, con una alta concentración, porque asumía que en cada instante que permanecía en la clínica había una carga viral potencial. Por lo tanto, me enfoqué en aplicar los protocolos de ingreso, permanencia y salida muy metódicamente.

Tengo una inmensa gratitud hacia todo el equipo de trabajo.
Vivo cerca de la clínica, por lo que me voy caminando y paso por un parque. Al principio se veía menos gente, pero a medida que el tiempo avanza, las calles van cobrando vida. Reconozco que me generaba temor ver a las personas que no mantenían las distancias recomendadas o a los pequeños que corrían sin sus mascarillas. Me preguntaba: ¿Qué hacer para que la gente tome conciencia de que esto es grave? Esto tendrá que terminar en algún minuto. Recién entonces vamos a poder juntarnos de nuevo, celebrar todos los cumpleaños atrasados que tenemos y volver a compartir, porque aún no podemos parar.

Toda esta experiencia me ha traído recuerdos de estudiante, cuando estaba en la universidad, aún recuerdo clarísimo a un profesor de epidemiología que nos hablaba de las pandemias y nos remarcaba la importancia del rol de la enfermería como una organizadora y líder de equipos. También se refería a Florence Nightingale, que estuvo en la guerra de Crimea a mediados del siglo xix y que fue quien comenzó con lo del manejo de las áreas: lo sucio para allá y lo limpio para acá. Insistió en la importancia de algo tan básico como el lavado de manos. Ella dijo: “La humanidad va a tardar 100 años en valorar la enfermería”. *

Esto ha sido como si hubiéramos cogido las emociones de toda una vida y las concentrásemos en unos meses, esa ha sido la intensidad.
Creo que a nivel organizativo hemos realizado un cambio radical. Éramos un centro abierto donde las familias formaban parte del cuidado diario, eran una parte más en el engranaje del cuidado de nuestros mayores, incluso participaban en las formaciones que íbamos haciendo. Pero ahora, a partir del sellado del centro, hemos tenido que aprender a trabajar de otra manera. De la socialización pasamos a hacer un cuidado más individual, donde no se pueden mezclar unas personas con las otras. Hasta el momento seguimos siendo un centro con cero contagios, tanto en el personal como en los residentes.
Nosotros en el equipo, entre auxiliares, mantenimiento, oficios, enfermería y médicos, teníamos en el momento de la pandemia 71 personas y los residentes eran 119, todos muy
frágiles, porque son personas mayores y nuestros jóvenes residentes viven conectados a ventilación asistida, son grandes dependientes. Por lo tanto, si el virus entraba al centro era fatal.

La comunicación ha sido la base del trabajo del equipo. No hay nada que yo supiera y que el resto del equipo ignorase. Me refiero a todos: limpiadoras, personal de cocina, auxiliares, etc. A nuestros residentes les hemos ido informando sobre la marcha las decisiones que tomábamos y que les afectaban directamente, como fue la sectorización de zonas. Recuerdo a una señora que tiene más de 100 años y que todavía mantiene bastante bien sus capacidades, le explicábamos y su comentario era: sí que es una gripe muy mala, eso fue hace 100 años que me acuerdo.
En Sanitas mayores tenemos una app que podemos contactar con las familias, es un proyecto bastante nuevo, tendrá un año y medio o dos. La activan en su teléfono móvil y así en cualquier momento pueden escribir a cualquier profesional del centro.
Aquí llevo 15 años, porque desde el 99 hasta hoy no he parado de trabajar, o sea, ya son 21 años como enfermera. En estos meses, también he debido proteger a una hija y a un hijo, además de mi marido, porque soy la única que sale a la calle.
maría casas
Enfermera Sanitas 24 horas Sanitas Seguros
Trabajo atendiendo urgencias telefónicas. No he vivido la pandemia de la misma forma que quienes han visto a los pacientes, pero hemos tenido que ofrecer el servicio a los familiares que no podían ir a los hospitales o hacer la atención telefónica ante la saturación de los establecimientos.
A todo el personal de este servicio nos mandaron a casa, nos entregaron unos portátiles y nos convertimos en la urgencia 24 horas telefónica.
Al principio había demasiadas llamadas, ya no de síntomas, sino esencialmente originadas por el miedo: que he viajado o he estado en contacto con alguien que ha viajado; que fui a Italia… Les decíamos que si no tienen síntomas de gravedad, como crisis respiratorias o fiebre, tenían que quedarse en casa. También les pedimos aislarse dentro de lo posible.
Lo más grave sucedía cuando el personal sanitario se infectaba, pues todo se tornaba aún más complicado. No había equipos sanitarios para atender, ni sabías dónde derivar a los pacientes. Incluso se montaron hospitales de campaña, porque los construidos no daban abasto. Muy pronto se conformaron equipos nuevos para hacer seguimientos a personas que estuvieran en casa con coronavirus.

A veces, todo era como un laberinto. Por ejemplo, una familia tenía que mandar en ambulancia a una pareja de adultos mayores, no podían acompañarlos; en principio, nosotros y la familia sabíamos a qué hospital irían, pero a veces perdíamos el rastro. No sabíamos si tendrían cama al llegar en la ambulancia, entre tanto la familia me insistía: por favor, anota este teléfono y nos llamas con lo que pase. Esos familiares sabían que, en el momento en que sus enfermos se iban en la ambulancia, era posible que no los volvieran a ver. Todo estaba aconteciendo en medio de una incertidumbre total, el conductor de la ambulancia les podía decir: me llevo a su padre a tal hospital. Pero tampoco podías saber cuánto tiempo iba a estar ahí o cómo evolucionaría, o si estaba con auxilio de respirador, o si luego sería derivado a otro. Y eso ocurriendo al inicio con centenares o miles de personas. Era extremadamente complejo.
Las preguntas de las familias eran múltiples al no saber de su familiar: ¿Estará muy solo? ¿Necesitará algo? ¿Sufrirá? ¿Se habrá dado cuenta de todo? ¿Tendrá atención de sus necesidades? Y todo ello se canalizaba mediante consultas telefónicas. Poco a poco, todo se fue organizando, se fueron centralizando los ingresos por coronavirus y eso hizo más rápido y seguro ubicar a las personas. La verdad es que era una sensación de impotencia total, al estar con el ordenador en casa, sabes que el servicio está continuamente falto de personal, hacías más horas para ayudar y seguir frente al teléfono.
Recibíamos en total unas ocho mil o 10 mil llamadas al día. En general la gente era bastante comprensiva y estaba más bien asustada, pero también había personas muy enfadadas. Al final entendías que atravesábamos una situación muy extrema.
Creo que mi estado de ánimo fue cambiando. Al principio no había ni tiempo de pensarlo, las llamadas eran muchas, las horas frente al ordenador también, una no se podía poner a pensar. Fue necesario irme a pasar el confinamiento a casa de mis padres y recién ahí tuve más respiro.
Luego, tuvimos un mes y medio o dos en que había un volumen de trabajo más o menos normal, equivalente a otros años en la misma época, pero desde principios de julio más o menos, otra vez se incrementó. Ha vuelto el miedo, han aumentado los casos otra vez; están más leves, no precisan de ingreso, pero pacientes enfermos los hay igualmente. Ahora, a mediados de agosto, están volviendo a haber muchos casos y llamadas. Se ha extendido la sintomatología, desde que se ha podido retornar a la vida “normal”, todo se ha vuelto a incrementar y eso se nota en el volumen del trabajo.
Creo que mi estado de ánimo fue cambiando. Al principio no había ni tiempo de pensarlo, las llamadas eran muchas, las horas frente al ordenador también, una no se podía poner a pensar.
Hoy sigo necesitando la ayuda de mis padres, que ya son mayores. Si mi hija se infectara en la guardería, a lo mejor para ella sería algo leve, pero no para mis padres. Entonces también me da miedo. Porque los niños comparten todo, recogen las cosas y las chupan, es muy difícil tenerles separados, ¿cómo vigilas que no se cambien el chupete, que es algo tan básico?
Como enfermera he trabajado muchos años en hospital y en urgencias y según ves a una persona entrar por la puerta ya tienes una idea de cómo se encuentra, qué es lo que le pasa, ese es nuestro conocimiento. Mi trabajo me ha resultado importante, porque pude contribuir a que no colapsaran los servicios de urgencia en los hospitales. �
Todos tuvimos miedo, cuando yo lo tuve me apoyé en mi directora, y ella en mí, así trabajábamos. Nadie estaba exento de tener miedo, pero entre todos nos hacíamos fuertes.
Soy enfermera desde hace 13 años y ahora trabajo en una residencia de mayores. Nuestro trabajo ha sido muy versátil: hemos sido enfermera, auxiliar, terapeuta e incluso tuvimos que hacer mantenimiento. Creo que lo más significativo que hemos aprendido de todo esto es que al final no era tu profesión o las otras, sino que había que superar esa idea para ayudarse en todo lo que fuera necesario para cuidar a los residentes.
Seguramente nuestros comportamientos están muy marcados culturalmente, porque somos latinos: de mucho contacto físico y mucho sociabilizar. Aquí en Galicia tenemos muchas fiestas que posiblemente este año no podrán suceder.
En mi caso, pude estar de vacaciones. No digo salir, porque me he quedado en casa y no hice nada más, porque mi familia está a 70 kilómetros y no vive conmigo.
¿Quién más necesitaría ir de vacaciones que los sanitarios, que hemos estado en directo en la emergencia y alejados de nuestras familias con extremos cuidados?

Durante estos meses hemos tenido notables aprendizajes. Las cooperaciones entre los equipos tienen un cierto orden, pero en esta situación muchas veces había una reacción espontánea frente a algo por resolver. Fue necesario inventar nuevas zonas de aislamientos y no teníamos muebles, porque todo era muy de improviso. Todo se creaba con el trabajo de muchos, entre ellos del auxiliar de mantenimiento que, por ejemplo, inventaba un mueble para poner los epis.
De mi vocación no he dudado en ningún momento. De hecho, cuando acabé el instituto pensé que podría haber entrado a Medicina, pero siempre quise ser enfermera. Mi opción fue vocacional, mi trabajo a nivel administrativo me encanta, aunque pareciera que nuestro aporte se da por hecho. Imagino que va a llegar el momento en que todo esté controlado y ahí posiblemente todos o una mayoría vamos a tener un bajón y ese será el próximo problema a resolver y superar. �
Soy enfermera hace 14 años, actualmente tengo una labor administrativa, en todas las clínicas hay colegas que tienen este tipo de tarea. Aunque no estemos en la primera línea del Covid, que son las que están atendiendo de manera directa a las personas enfermas, nosotras nos encargamos de que los pacientes tengan una buena atención.
Estoy a cargo del departamento ges/cae. El ges es una ley de Chile que reúne 85 patologías que tienen ciertas características especiales y el cae es un seguro que tienen las isapres para dar cobertura a las enfermedades catastróficas, que son de alto costo.
En marzo, antes de que empezara el Covid, había muchas reuniones del área médica sobre lo que estaba ocurriendo en China y cómo podía llegar a Chile. El 14 de marzo estuve de cumpleaños, viajé a celebrar a Santiago con mi familia y cuando veníamos de vuelta el 15 se anunció la emergencia por Covid para Chile.

En abril comenzó el caos, puede ser la última quincena de abril y continuó en mayo, pero en junio fue lo más fuerte. Más o menos a finales de mayo salió un comunicado del Ministerio de Salud que pedía a las isapres dar valores cae a todos los pacientes que fueran Covid positivo, porque obviamente iba a ser una enfermedad de alto costo; estar 20 días en una uci podía significar millones de pesos. Así se daría protección financiera a estos pacientes; desde ese momento empezamos a revisar todos los casos, incluso de manera retroactiva.

Mi labor era llamarlos para ver las cosas administrativas que pueden ser súper frías. Decirle a un familiar: vamos a traer a tu papá en una ambulancia y para eso necesito que me des un correo para mandarte unos documentos para que los firmes. Eso que parece tan frío puedes decirlo de una manera empática, humanizada y comprendiendo la angustia y los temores de ese familiar.
En eso estuvimos 24/7. A mí me llamaban a las 10 de la noche para un traslado y estábamos hasta las 2 o las 3 de la mañana coordinándolo, hasta que los pacientes llegaran a la clínica. Todo se fue complicando, por ejemplo, hubo casos en que los familiares no querían aceptar que mandaran al papá a otra ciudad.
En muchos casos di mi teléfono particular a los familiares, que me llamaban para decirme: no me ha llamado el médico de la uci y han pasado dos días. Ahí nos comunicábamos y nos respondían: hemos llamado y
no nos contestan, revisábamos y nos dábamos cuenta de que se habían equivocado en un número y por eso la familia llevaba dos días sin noticias. Lo que no siempre se sabe es que hay una cadena de gestiones administrativas que se hacen para que ese paciente pueda tener una atención de calidad y llegue, ojalá, a buen puerto, y ese es nuestro aporte invisible.

Tengo la suerte de practicar y tener los conocimientos de algunas terapias alternativas. Practico yoga hace mucho tiempo y con mi profesora acordamos continuar por videollamadas. Eso me ayudó un montón. En el trabajo notábamos que el personal clínico estaba muy angustiado y con alto desgaste. La enfermera jefa me ubica a mí porque sabe que soy “medio esotérica”, como dice ella. Entonces implementamos yoga en la clínica y eso ha sido súper lindo. También hace tres semanas comenzaron las sesiones de aromaterapia en la uci y en la urgencia. Todo como apoyo hacia el personal. Recuerdo que me afectó enterarme que en Santiago las uci comenzaron a estar casi con un 99% de ocupación. Desde las isapres nos solicitaban rescatar pacientes para poder traerlos a nuestras uci, porque todavía en la Quinta Región no había colapso. Creo que nos favoreció el que tuvimos como un mes de retraso en el peak respecto de Santiago, también que había hospitales del tamaño del Gustavo Fricke que estaban por inaugurarse, ahí se pudieron sumar muchas camas de Unidades Intensivas. Se logró contener el Covid con lo que teníamos dentro de la región. Cuando una miraba los indicadores de tendencia, nunca pasamos de 82 o del 83% de ocupación de la red de uci, es un número más o menos fuerte pero, afortunadamente, nunca llegamos al 90 o 98% que alcanzó Santiago. Desde que estudié Enfermería trabajé muy poco en lo clínico, porque siempre me atrajo la parte de gestión. Creo que las enfermeras estamos preparadas para hacer gestión y administración. Es importante visibilizar esta labor que también ha sido difícil y de intenso trabajo durante la pandemia. �

Me llamaban a las 10 de la noche para un traslado y estábamos hasta las 2 o las 3 de la mañana coordinándolo con sus familiares, hasta que los pacientes llegaran a la clínica.
¿Para qué te vas a desplazar a una atención presencial? No tiene mucho sentido si esa atención a distancia permite solucionar las atenciones de baja complejidad.
Hemos cuidado a nuestros beneficiarios velando porque no salgan de sus casas, para así evitar que la pandemia se amplíe. También, tratando de cuidar los sistemas de salud, que sabíamos podían colapsar en algún minuto.
Implementamos las videoconsultas, un servicio que existe hace mucho tiempo, pero que la gente en general no usaba, no lo conocía y, por lo tanto, no le tenía confianza. Pienso que el nivel de reacción fue extraordinario, considerando que todos los que conformamos la compañía estamos trabajando desde nuestras casas, de manera remota. Creo que esta modalidad llegó para quedarse y será una muy buena noticia para que la gente no pierda tiempo y no se arriesgue a un contagio cuando va a urgencia por una cosa menor.
A estas alturas, hay que considerar que los equipos de salud están agotados. Tengo una hija enfermera que trabaja en primera línea, la veo cómo ha bajado de peso y cómo
está de angustiada. Pero esa no es mi única preocupación, mi madre de 85 años tiene una enfermedad oncológica complicada y vive en su casa con un sobrino. No poder visitarla constantemente ha sido muy estresante.
Creo que como empresa se podría haber dicho: hago lo que estoy obligado y nada más. Pero la verdad es que siempre ha entregado más de lo que contractualmente estaba dispuesto, porque asumió que era una situación muy singular y que había que estar con las personas. Eso ha sido muy satisfactorio.
Tengo un balance bastante positivo, creo que en el contexto que hemos vivido, fuimos capaces de reaccionar para dar las respuestas que nuestros beneficiarios necesitaban. Nuestro objetivo, dentro de esta etapa, ha sido otorgar y mantener los servicios en la forma más oportuna posible. �

Enfermera
Clínica San José«Estoy a cargo de la uci aquí en la clínica. En marzo nos preparamos para el Covid, pero fueron pasando los días y pronto se nos informó que íbamos a ser una clínica “limpia”, porque el hospital base asumía los contagios. Incluso, nos pidieron los ventiladores de la unidad. Desde mi punto de vista, sentí que podría haber hecho mucho más. Me hubiera gustado haber actuado en esta pandemia aportando desde mi experiencia, porque trabajé muchos años en el hospital en la upc. Sin embargo, aportamos porque los pacientes no Covid nos necesitan y nos seguirán necesitando».
cristina satóstegui
Salía del hospital y llegaba a mi casa tomando todos los cuidados, ya que mi marido es totalmente de riesgo. Tenemos tres hijos, los dos chicos viven con nosotros y la hija mayor estaba estudiando en Estados Unidos, teníamos que traerla de vuelta a España, no fue nada de fácil, las fronteras estaban cerradas, hemos tardado bastante en eso, pero al fin quedó solucionado. Hoy tengo mayor preocupación por los abuelos que no viven con nosotros, pero que hay que hacerles las compras e intentar que no salgan.
Gracias al apoyo familiar he podido dedicarme 100 por ciento a mi trabajo. Así es como el 9 de marzo llegó nuestro primer paciente Covid, era el único que estaba en la uci donde teníamos 12 camas y dos boxes de aislamiento. Me dediqué exclusivamente a esta persona, todos los días lo asistí, hasta que murió. Él fue el primer fallecido de Covid en todo el hospital.
A partir de ahí empieza a llenarse. Así es como llegamos a tener cuatro uci con diversos roles. Por ejemplo: a mí me trasladaron de la uci de adultos para ir a la uci 3 con todo el personal de quirófano, y en vez de tener intensivistas llegaron los anestesistas. Eran médicos nuevos, espacios nuevos y respiradores de quirófano, digamos que nos van consiguiendo todo lo que necesitamos, de a poco, pero todo va llegando.
Los pacientes que entraban en la uci en ese momento venían para intubarse, ingresaban con una saturación de oxígeno muy baja, por lo cual a partir de ahí toda la patología que nosotros veíamos era fiebre; en algunos casos había, además, diarrea. Los enfermos no podían transmitirnos si les dolía en un sitio o en otro porque ya estaban dormidos. Había tratamientos muy agresivos que les provocaban alteraciones en el hígado. Al principio poníamos boca abajo a todos los pacientes, luego ya no tanto. El pronar a un paciente de estas características requiere una cantidad de personal y un esfuerzo físico que ya no lo teníamos al final de todo esto. También nos fuimos acostumbrando a llevar los trajes y al calor, entonces parece que empiezas a controlar algo y eso te hace sentirte mejor. Recibimos pacientes desde los 40 años, muy pocas mujeres, más o menos un 80% hombres y un 20% de mujeres. Muchos no tenían ninguna patología asociada, otros sí: obesidad e hipertensión principalmente. En este hospital hemos aceptado pacientes de todas las edades, no ha habido restricción, hemos tenido personas hasta de 85 años. Me parece que nuestro porcentaje de fallecimientos fue bastante bajo para lo que me han comentado de otros hospitales. Pero la verdad es que los porcentajes son demasiado fríos para reflejar la intensidad de lo vivido.
Respecto de las personas sobrevivientes están las secuelas: los problemas musculares han sido frecuentes. Se instauró un servicio de fisioterapeutas desde el principio, en cuanto el paciente empezaba a estar estable. Y en vez de hacer una sesión diaria se hacían dos, con un equipo por la mañana y otro por la tarde. Creo que eso ayudó a avanzar más rápido en la recuperación. En cuanto a los trombos, tuvimos un caso en que hubo que amputarle una pierna a un paciente, pero él ya tenía problemas en esa pierna, y acabó falleciendo. También hemos tenido muchos casos de taponamientos de la tráquea y requerimos que viniera la neumóloga para hacer fibros y conseguir destaponar.
Aquí los jefes de intensivos de la comunidad de Madrid estaban todos en comunicación, la sanidad pública y la privada. Lo que se probaba en un hospital grande y funcionaba llegaba a todos los hospitales. Eso quiere decir que si alguien obtenía buenos resultados, los protocolos cambiaban para todos. Cada día era un mundo nuevo.
Creo que la saturación en la comunidad de Madrid se espera para mediados de septiembre, antes de que llegue el frío en realidad. Y sobre los comportamientos o respuestas de la población depende de las zonas. Creo que los jóvenes y muchos mayores tenemos miedo de una persona que no conocemos que va a nuestro lado en el Metro y nos protegemos con la mascarilla, pero si quedamos con un amigo nuestro, parece que cambia la percepción, se instala la confianza y bajamos un poco nuestro nivel de atención, porque lo vemos como alguien cercano. Sin embargo, no deberíamos verlo así. Asumo que es muy difícil que los jóvenes lo entiendan.
En lo relativo a la salud mental, siempre he pensado que hablar de lo que a uno le pasa ayuda a soltar. Entonces lo que hacía era que cuando terminaba en la uci del quirófano subía y me sentaba con mis compañeros y les contaba lo que me había pasado esa mañana. Además, el hospital nos ha proporcionado un psicólogo: hemos hecho terapia semanal en grupo. Ahí he descubierto cómo estaban mis compañeros, hay gente que estaba muy afectada y otros que estaban mejor. Nosotros somos un equipo muy estable de mucho tiempo, y siempre hemos hablado entre nosotros, entonces no nos ha resultado difícil expresarnos.
Me siento agradecida y afortunada, dentro de todo esto, primero porque no me ha dado el Covid. Toda mi familia está bien y me he podido dedicar en exclusiva a mi trabajo, porque todo lo demás lo tenía solucionado. En mi casa, salvo la vuelta de mi hija, de todo lo demás se ocupó mi marido. �
Aquí los jefes de intensivos de la comunidad de Madrid estaban todos en comunicación, la sanidad pública y la privada. Lo que se probaba en un hospital grande y funcionaba llegaba a todos los hospitales.
PAMPLONA — ES
«Con el Covid no se podía hacer mucho, al que creía en Dios ya le rezabas su Padre Nuestro, al que tenía dudas sobre su religiosidad le ayudabas diciéndole: mira, ahí está tu mujer, tus padres… esperándote. Entregándoles esa paz que se necesita para cruzar al más allá. Hoy, mi vida está restringida a ir del trabajo a la casa por las restricciones propias del Covid. A finales de julio me sentía sobrecargada, porque nunca lo profesional había influenciado mi estilo de vida. Ahora, mi descanso es ir al monte y pasar el día con mi hijo y ya está».
laura visansay Enfermera Residencia Santa Provença
Durante los primeros días, diría 15 o 20, estuve durmiendo en una habitación aparte, pues vivo con mi marido y una niña de cinco años. Me empecé a aislar cuando vi lo complicada que estaba la situación.
Al principio parecía que nos estábamos librando de que entrara el bicho a la residencia y estábamos contentos. Pero de pronto empezó a aparecer un caso y rápidamente brotó el resto. No entendíamos cómo podía haber entrado cuando ya llevábamos como una semana de anticipación, pero claro, justamente el fin de semana previo habían venido familias y habían estado en contacto con los residentes e incluso con auxiliares. Una semana antes, íbamos sin epis, y claro, ahí fue cuando empezaron los contagios.
Lo que se decía por los medios de comunicación de las residencias lo vivíamos mal, porque desde aquí adentro se veía el esfuerzo que estábamos haciendo, la implicación de todos los sanitarios. En alguna ocasión incluso dije: no veo más ni telediarios, ni prensa, ni nada porque me pongo mala. Ahora, en agosto, cuando ya han transcurrido meses, todo es más complicado. En mi caso vengo de vacaciones y la verdad es que no tenía ganas de regresar, porque no sabía si estaba preparada para volver a pasar nuevamente lo mismo. Pero muy pronto piensas en ellos y sabes que tienes que ser fuerte y seguir para adelante, y si toca otra vez, pues a detectarlo lo antes posible.
Pienso que todo lo vivido sirve para situarse en la realidad, para aprovechar cada momento de la vida. A nivel general, todos llevábamos un ritmo de vida muy acelerado. Después de esto considero que tendríamos que mantener ciertas medidas de protección e higiene y deberíamos tomar conciencia de que hoy es este bicho y que pueden activarse otros, por lo que deberíamos protegernos de por vida. �
ana maría quezada Coordinadora Desarrollo Profesional Bupa Chile
«Creo que el estamento de enfermería se la ha jugado mucho en esta crisis, y ahora el siguiente desafío será atender todas las enfermedades postergadas durante la pandemia. Tenemos que retomar ese cuidado de nuestros pacientes».
Todo en este tiempo ha debido ser diferente, porque en una instancia normal nuestras pacientes hacen un trabajo de parto acompañadas todo el día de su pareja o de algún familiar cercano, ellos las contienen. En esos momentos de dolor, que son naturales y fisiológicos, tienen apoyo psicológico y emocional. Después, en el trabajo de parto, cuando ya están a punto de dar a luz, esa cercanía con tu ser querido es súper importante. Y luego, al salir del pabellón, cuando ya estás con todas las emociones del nacimiento de tu bebé y de querer expresarlo a tus cercanos, es aún más significativa. Ahora todo es distinto, no ven a sus familiares para poder decirles: me pasó esto en la noche, tuve esta sensación o me siento así. Particularmente, respecto de la lactancia, porque piensan que no están alimentando bien a sus bebés, siempre se producen esas pequeñas dudas que requieren consejos y escucha. Ahora, las parejas ingresan al pabellón solo en el momento del nacimiento, esa es la única instancia en la que están presentes físicamente.

Nosotros trabajamos con pacientes a nivel de urgencia también y pasa exactamente lo mismo, porque los atendemos con los epis. Entonces, para ellas es algo chocante ver a una persona que está completamente disfrazada y que no tiene cercanía con ellas físicamente. También he vivido esto con mi hija, que es pequeñita, aunque ella está súper clara que la mamá trabaja en la clínica y sabe que al llegar a la casa debo hacer todo el proceso de desinfección y que mi ropa no se puede tocar.
Lo cierto es que hemos hecho lo que está a nuestro alcance para que los nacimientos ocurran en un ambiente de normalidad, para que las madres se vayan contentas de haber parido aquí. Nuestro propósito ha sido, con cada una de ellas, que el proceso fisiológico y natural sea asumido como una buena experiencia. El Covid que está afuera, obviamente influye en el ambiente, pero hemos hecho todo lo posible por estar muy cerca de cada uno de esos nacimientos que significan nuevas vidas.
Las pacientes necesitan contención, porque no pueden recibir visitas. No hay ninguna persona cercana que pueda ir a verlas para saber cómo se sienten; por ello, nosotras: las matronas, hemos tenido que estar mucho más cercanas y atentas.
En el servicio de maternidad la matrona que está de turno está a cargo de las urgencias, de los recién nacidos, de las posoperadas, de las pacientes que entran tanto ginecológicas como obstétricas y de las mismas pacientes que después salen de la hospitalización. Entonces es un gran abanico de ocupaciones. Uno quiere atender bien, entregar lo mejor, que no pase nada, que no haya eventos adversos, y son muchos ámbitos que atender, pese a eso uno sale contenta, porque ve cada cosa, cada maravilla que pasa en los turnos. Finalmente es muy satisfactorio.
En esta situación particular nos pasó que al momento del alta, algunas madres salían casi corriendo por la necesidad de retornar pronto a sus hogares y estar con sus familiares. Para nosotros resulta muy evidente que hay ganas de que pase luego el parto, de irse a casa. Pero a la vez, muchas de ellas nos han dejado agradecimientos, porque han tenido que ser madres en una pandemia; entonces se van muy agradecidas por el tiempo que uno se da. A veces a las 3 am tocan el timbre porque ya están agobiadas, porque no pueden amamantar, porque les duele. Entonces una se queda ahí tratando de ayudarlas a ellas para que los bebés se calmen y dejen de llorar. Eso es un descanso, un alivio para las mamás. Y para ellas es muy significativo que una persona que no es su familiar las esté ayudando.
Lo cierto es que hemos hecho lo que está a nuestro alcance para que los nacimientos ocurran en un ambiente de normalidad, para que las madres se vayan contentas de haber parido aquí.
Hemos tenido que aprender cómo entregar ese soporte psicológico a través de un apoyo a la distancia, por decirlo de alguna forma. Ya no podemos abrazarlas o darles un masaje o cuando están en trabajo de parto darles la mano o acariciarles la espalda. Durante esta pandemia la empatía que tenemos las matronas ha tenido que multiplicarse desde una perspectiva más psicológica. Aprender a contener sin tocar ha sido un crecimiento tanto personal como a nivel de la matronería en sí. �
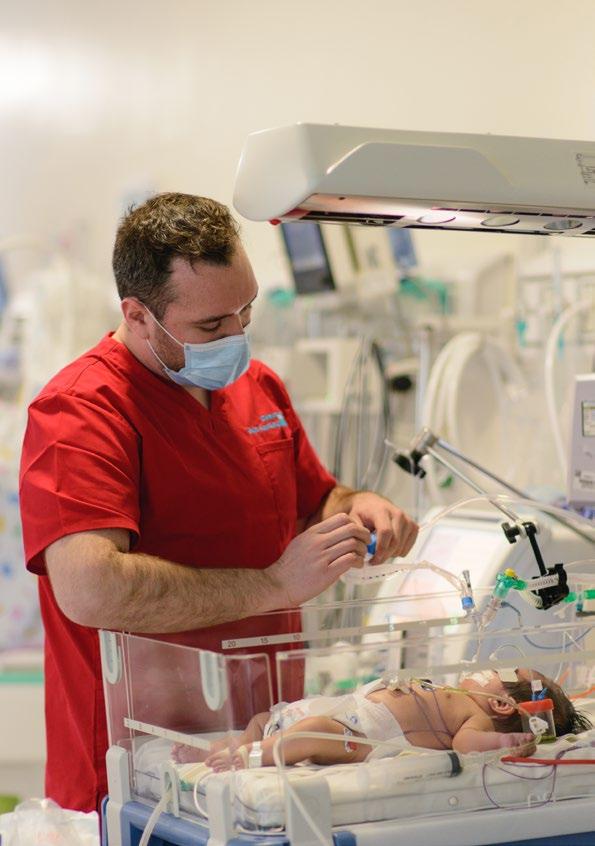

«Después de que todo esto pase nos vamos a tener que adaptar y cambiar el switch. Creo que se va a generar un cambio cultural de manera progresiva. El lavado de manos; el andar trayendo alcohol gel en la cartera o en la mochila para usarlo cuando uno se baja de la micro o tomar un pasamanos, se van a instalar como hábitos. También, el introducir en las mallas curriculares de las carreras de salud cómo manejar una pandemia. Por eso, el desafío ahora es generar conciencia en las generaciones futuras».
paula feres Enfermera beatriz estéfani Enfermera
beatriz estéfani Enfermera
Estuve unos días fuera y cuando retorné me encontré con la uvi prácticamente al 100% de ocupación, con todos los enfermos boca abajo y gravísimos.
El primer día sentía que me iba a morir, literal. ¿Qué hacemos aquí? Entonces ahí dudé, dije qué hago yo en este berenjenal. No he estudiado Enfermería para estar en una guerra y esto, al fin y al cabo, se parecía mucho a una guerra biológica. A momentos pensaba que mis compañeros habían enloquecido porque no podía ser que lo llevaran tan bien, que sonrieran, que hablaran de otras cosas. Pero eso ocurrió sólo el primer día, el segundo ya me sentí un poquito mejor. Después entendí que cumpliendo las medidas de protección no pasaba nada.
Pasado un tiempo llegué a pensar que todo el que se contagiaba es porque no se protegía bien y que yo no me iba a enfermar, y así fue, no sé si lo hice bien o fue casualidad, pero no me contagié.
Me impactó ver pacientes de menos de 50 años, sin antecedentes crónicos y con un pronóstico malísimo. Recuerdo especialmente a dos: uno salió adelante y el otro no. A veces, dejaban cartas en los boxes, que si se te ocurría leerlas te ponías muy triste. Porque al fallecer, los familiares no podían verlos, ni siquiera quedarse con sus objetos personales, porque todo se iba al crematorio.
Por eso, cuando teníamos pacientes que salían de uvi, tomamos como costumbre ponerles su canción preferida en los altavoces. Algunos elegían algo de Nirvana, Metallica, casi todos eran un poco heavy. Los aplaudíamos, los grabábamos y se lo mandábamos a su familia. Porque cada uno de los pacientes que se mejoró fue un gran triunfo para nosotros. Sé que por ahora la pandemia está rozando el mismo nivel que en marzo. Ahora mismo hay nuevos casos diarios, espero estar nuevamente trabajando con el equipo, sudando al máximo, pero para mí lo más difícil será volver a estar confinado. Hay otra gente que a lo mejor tiene un chalet, niños mayores, lo que les permite desahogarse de otra manera. Pero yo vivo en un piso y con un niño de tres años. A mí el confinamiento es lo que realmente me deja hecha polvo, más que el trabajar con los pacientes Covid. �

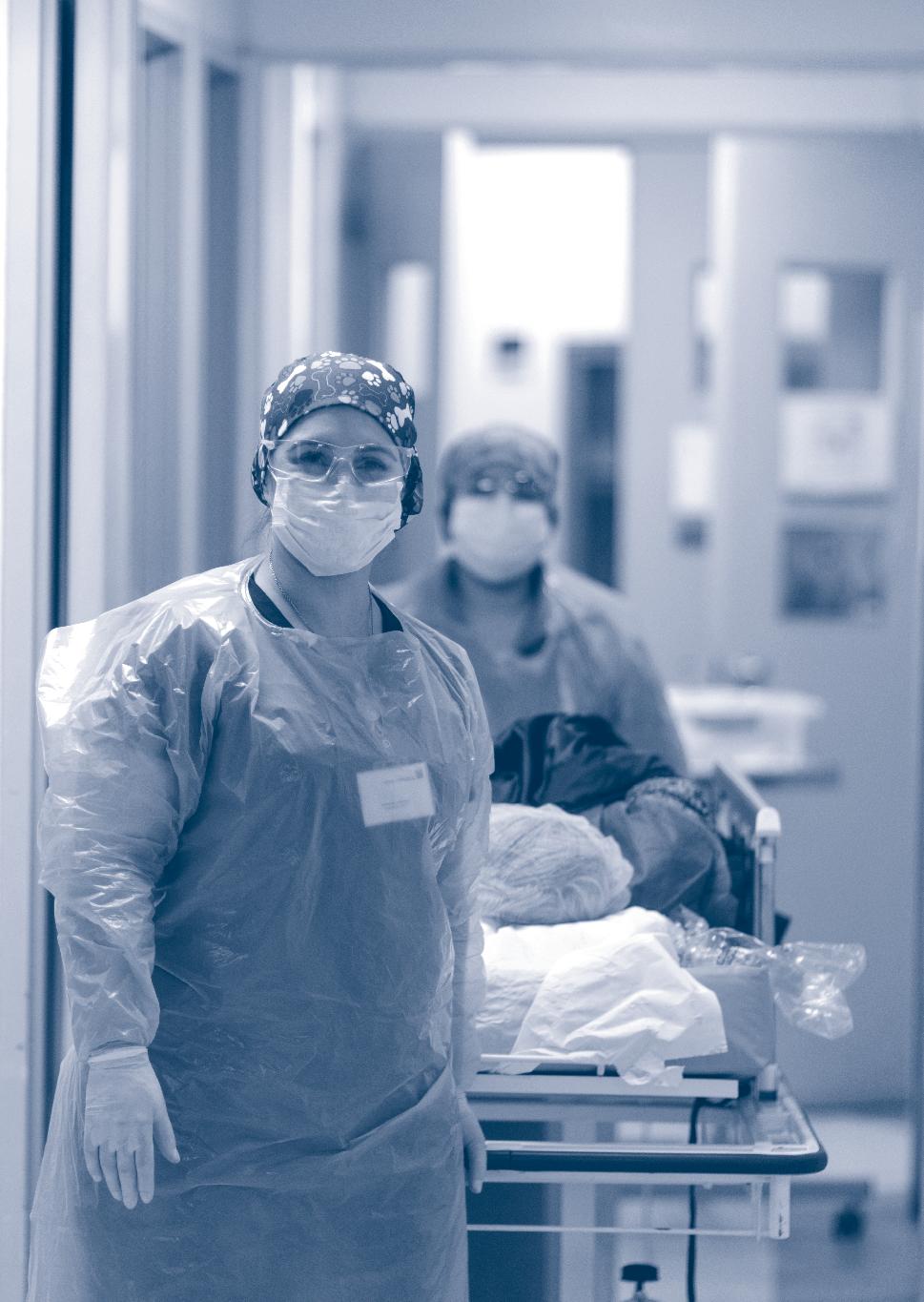

Al principio todo fue muy incierto, si bien sabíamos lo que se venía por lo ocurrido en otros países, vivirlo es muy distinto, porque inicialmente no contábamos con experiencia en la atención bajo protocolos Covid. Tuvimos que desarrollar todo un un proceso de información a los pacientes y capacitación a los colaboradores. Todo era nuevo. Como equipo de enfermería participamos en la elaboración de varios de estos protocolos, lo que fue un aporte al aprendizaje, nos permitió contar con mayores certezas y nos brindó una plataforma para trabajar seguros. Los documentos estuvieron en constante adaptación de lo normativo y de los procesos de atención, incorporando mejoras continuas que surgieron de nuestro propio aprendizaje y de las evidencias que se generaban en otros países del mundo.
Asimismo, fue el equipo de enfermería el primero en tomar el examen pcr Sars-CoV2, adquiriendo un rol relevante en el funcionamiento de los centros médicos; esto debido a que el personal tens no estaba familiarizado con la técnica, además que existía incertidumbre frente al manejo de dicho examen y a la probabilidad de contagio. En ese momento, nuestro rol fue educar y manejar los miedos. Fue bien complejo, pero tuvimos los resultados esperados, ya que de manera gradual pudimos dar seguridad y confianza al personal, porque sabíamos que se vendría un aumento de contagios y necesitaríamos cada vez más apoyo técnico para sobrellevar la alta cantidad de pacientes, lo que finalmente pudimos abordar en conjunto con el personal tens.
En términos humanos ha sido difícil sostener nuestras propias situaciones personales y las de todos quienes demandan nuestro apoyo. Es un gran desafío de liderazgo adaptativo. Pero hemos elegido como trabajo y como forma de vida cuidar a nuestros pacientes, y en esa convicción nos hemos fortalecido y crecido profesionalmente.
Otro desafío al que nos enfrentamos fue contar con el personal necesario para sobrellevar la demanda. Tuvimos que capacitar a mucha gente nueva, además de informar y dar seguridad a los colaboradores y pacientes sobre nuestras medidas para la atención. Aún estamos en ese camino, el que también conlleva estar todos los días insistiendo en las medidas preventivas, porque los pacientes se relajan. Seguimos en capacitación para educar al resto del personal, todos los días aprendemos un detalle más para llevar con éxito la demanda de atención de nuestros pacientes y brindar una atención segura y de calidad. También ha sido crítico durante la pandemia el manejo de los insumos y, particularmente, de los elementos de protección personal. Clave es hacer una estimación y gestión de manera eficiente; en este punto fue muy importante contar con protocolos clínicos que definieron tipos de epp según función. En las primeras etapas todos querían usar el máximo de elementos de protección, más allá de la evidencia y lo recomendado, fue una tarea compleja de abordar. Nuestro objetivo ha sido involucrar a todo el equipo de trabajo de los centros Médicos, para que entendieran y se adhirieran a los cambios y al nuevo modelo de atención en tiempos de Covid. Primero se privilegió la atención en consultas, toma de muestras e imágenes, hasta lograr protocolos seguros para los procedimientos clínicos. Para ello tuvimos que definir el viaje del paciente Covid y No Covid en cada centro médico de la red, con las particularidades de cada uno. Se implementó el triage en las zonas de ingreso para una correcta derivación de los pacientes según sus necesidades y condición clínica. También se pusieron en todas lás áreas paneles informativos con las medidas de prevención y la definición de flujos de atención, todo con un dinamismo que debía responder a la demanda creciente de pacientes, y luego dar paso, de manera gradual, a la normalización de la cartera de prestaciones, ya que la demanda fue desafiándonos a reabrir otras prestaciones y procedimientos bajo los nuevos estándares. Nuestro rol como enfermeros jefes de centro médico se caracterizó por una alta proactividad en operativizar la recopilación y aplicación de los distintos procedimientos, normas y check que se originaron con el avance de la pandemia, además de implementar todos los protocolos de seguridad de las prestaciones al momento de su publicación y de todas sus modificaciones posteriores, junto con velar por su cumplimiento permanente, sin permitir desviaciones e incumplimientos que pudieran significar un riesgo para nuestros pacientes y/o colaboradores. Todo esto
significó un aumento considerable de nuestro quehacer diario. Para lograrlo, tuvimos que hacer partícipes a distintas unidades del centro tanto administrativas como clínicas.
La capacidad resolutiva para la toma de decisiones para garantizar la continuidad y la oportunidad en la atención fue el foco primordial para lograr el éxito en la atención y responder con excelencia a las múltiples fiscalizaciones realizadas.
Gestionar e involucrarse en la alta dirección de equipos de trabajo, en un ambiente dinámico y cambiante en extremo, producto de una pandemia nunca antes vivida a nivel mundial, requirió un manejo pleno de las habilidades de dirección y gestión para conseguir su alineación. Fue un desafío practicar la resiliencia y la capacidad de adaptación al constante cambio.
El rol de enfermeros jefes de los centro médicos, designados como delegados epidemiológicos, ha contribuido en la trazabilidad de casos y el manejo oportuno de los contactos estrechos. Este nuevo rol complejizó nuestro quehacer administrativo, siendo un desafío diario compatibilizar esta función epidemiológica con las múltiples labores de enfermería que realizábamos antes y cuyo foco es velar porque la atención que brindamos se mantenga en los más altos índices de calidad y seguridad. Gracias al trabajo colaborativo hemos podido mantener la calidad y continuidad de la atención durante la pandemia y ser un aporte importante para el país, convirtiéndonos en una entidad indispensable, dado al gran número personas que atendemos y que confían en nosotros.�
Nuestro objetivo ha sido involucrar a todo el equipo de trabajo de los centros Médicos, para que entendieran y se adhirieran a los cambios y al nuevo modelo de atención en tiempos de Covid.
Queremos hacer trascender los testimonios de nuestros equipos, sacarlos de los pasillos y del anonimato, rescatarlos para que perduren en el tiempo. Así surgió este libro, como una forma de reconocer este dedicado trabajo profesional de los equipos de enfermería y matronería, que muchas veces no se dimensiona en su totalidad. Empezamos a planificar el 2020 como el Año Internacional de la Enfermería y la Matronería, así declarado por la oms. Sin embargo, al igual que el resto del mundo, debimos adaptarnos rápidamente al nuevo escenario creado por la pandemia, lo que no hizo más que sacar a relucir los valores vocacionales de estas profesiones.
En marzo comenzaron a llegar las primeras noticias. Teníamos que cambiar el foco rápidamente y planificar cómo enfrentaríamos la pandemia. Recibimos mucha información desde España, ya que ellos comenzaron a vivir los contagios antes que nosotros. Se generaron mesas de trabajo entre ambos países, en las cuales se comentaba el estado de situación de cada hospital de Sanitas. Nos compartieron sus estrategias y qué les había dado buenos resultados. La idea era aprender de las experiencias de sus equipos y replicar las buenas prácticas y
procedimientos implementados, vinculándolos con las normativas que dictaba el Ministerio de Salud en Chile. Desde esa base de información elaboramos nuestros propios protocolos.
Por mi parte, mantuve mucho contacto con Laura Alvargonzalez, directora de Enfermería de La Moraleja, uno de los hospitales de Sanitas en Madrid. Recuerdo muy bien una frase que ella me dijo: compra epps (elementos de protección personal, mascarilla, guantes, bata desechable, etc.) para parar un tren, porque nunca van a estar de más. Cuidar a tu personal es la clave del éxito.
El ser parte de una organización multinacional que nos vincula, y la temporalidad con que se presentó la pandemia en Chile respecto de España, nos permitió equiparnos de mejor manera para enfrentarla. Quedó demostrado que en ninguna parte del mundo estábamos preparados para una emergencia de esta índole, pero creo que en Bupa Chile fuimos capaces de desarrollar con agilidad los planes para afrontar la situación.
Por la magnitud de la respuesta requerida tuvimos que desarrollar una visión de conjunto bajo la cual se implementaron estrategias específicas, para anticiparse a situaciones particulares. Creo que eso se ilustra en el ejemplo de considerar la proyección de consumo de epp, porque requeríamos asegurar stock para la proyección de crecimiento en número de camas, con una ocupación proyectada cercana al 100%, donde más del 80% podría ser por Covid.
Otro de los temas relevantes fue asegurar las dotaciones del equipo de salud, porque tendríamos bajas por contagios o cuarentenas por contacto. Fue así como proyectamos aumento de dotación considerando dos variables: estándares o ratios de atención y equipos de back up para cubrir las bajas por contagio o cuarentenas por contacto, para lo cual estimamos un 30% del total de la dotación asistencial. Teniendo estos datos, el desafío era lograr reclutar personas en un entorno donde todos los prestadores sanitarios estábamos en lo mismo y frente a un mercado que parecía no dar abasto. Por lo tanto, tuvimos que idear formas de ser más atractivos para salir a competir.
Considerando que no había suficientes enfermeras(os) con experiencia en upc, generamos un sistema de capacitación de contenidos de atención y cuidado de pacientes en unidades críticas y de protocolos específicos de Covid.

Creamos un programa con cinco módulos: Generalidades Paciente Crítico, Hemodinamia, Patología Respiratoria, Farmacología y Otros sistemas enfocados en los principales objetivos de manejo y atención en cuidados críticos, para ello utilizamos la plataforma existente en Bupa Chile a la que acceden todas las clínicas del país. Además, asociamos una evaluación y construimos una red con delegados de todas las clínicas para incorporar, junto a nuestros equipos contratados, a todas las personas que recién ingresaban por la modalidad que fuera. Fue un éxito, porque superamos las 1.000 personas capacitadas. La plataforma nos permitió llevar un control y seguimiento de todas las clínicas y pudimos ir retroalimentando respecto de los avances o resultados parciales, para así reforzar e incentivar el aprendizaje. De esta manera, anticipadamente, capacitamos a nuestros equipos desde las unidades de más baja a más alta complejidad.
Nos preparamos bien desde el punto de vista técnico, pero no era suficiente, porque debíamos considerar muchos aspectos, como garantizar la seguridad para todas aquellas personas que necesitaban atención sanitaria de emergencia o impostergable por un motivo distinto a Covid. Entonces, plano en mano, y en un trabajo en conjunto con las áreas de operaciones, clientes, marketing, iaas, Calidad y otras, diseñamos los flujos de atención para segmentar las áreas de atención de urgencia. Fue un trabajo arduo y en equipo.
Generamos dos urgencias: una para pacientes respiratorios y otra para consulta general. También se segmentó el área de consultas ambulatorias con flujos de circulación exclusivos, pasillos y ascensores. Se instaló señalética para cada tipo de atención con líneas en los pisos, mensajes en nuestras plataformas digitales y capacitación de nuestros equipos para que pudieran orientar a los pacientes. La segmentación de flujos y áreas también consideró pisos de hospitalización en áreas respiratorios y áreas “limpias”, además de incluir un pabellón para las urgencias quirúrgicas de pacientes confirmados o con sospecha de infección por Covid con máquinas de anestesia exclusiva y con doble filtro, entre otras medidas.
La pandemia nos dio la oportunidad de poner a prueba y mostrar los valores vocacionales de las personas que trabajan en salud, y ello, asociado al conocimiento experto, nos permitió demostrar la versatilidad profesional de la enfermería y matronería. Quedaron en evidencia múltiples roles: el asistencial o atención directa de pacientes de alta complejidad, que requieren conocimiento especializado técnicoprofesional; el de administración y control de recursos para asegurar
disponibilidad y uso racional de insumos críticos, el rol de educación a pacientes, familias y colaboradores, dada la necesidad de capacitarlos con los conocimientos y habilidades necesarios para atender la demanda asistencial a la que debíamos dar respuesta. Quisiera destacar el rol de gestión clínica, porque durante la pandemia se incorporó un rol de turno 24/7 compuesto por enfermeras y matronas residentes, para gestionar las camas con los requerimientos internos y del extra sistema. Esto debido a que por orden ministerial pasamos a formar parte de una red integrada de prestadores a nivel nacional. A diario debíamos informar nuestra ocupación y disponibilidad de equipos de ventilación, para que pudieran derivarnos pacientes desde donde fuera, lo que requería un control muy fino.
Gran parte del equipo de pabellón (enfermeras, técnicos y anestesistas) se capacitaron y pudimos armar dotaciones mixtas: expertos con novatos para equilibrar los equipos. Además, con gran acierto incorporamos un rol de visita técnica para enfermería, integrado por enfermeros senior en upc. Ellos a diario visitaban las áreas nuevas de las uci y acompañaban a los enfermeros, con el objetivo de chequear todo lo relativo a la seguridad clínica. Se elaboró una lista de chequeo, donde incluimos aspectos claves que les llamamos "Los intransables".
En un inicio implementamos partes de cortesía. Salíamos a dar vueltas a la clínica con nuestra abogada y cuando veíamos a alguien sin el uso correcto de sus epp se lo cursábamos. Algunos se enojaban, pero era parte de la estrategia, aprovechamos esa situación para sensibilizar y recordar que era una norma y había que cumplirla. Simultáneamente, difundimos por WhatsApp cómo usar los epp. Incluso, en algún momento, pusimos espejos para apoyar la correcta colocación de los epp.
Creo que inicialmente no logramos dimensionar el impacto emocional que esto iba a tener en nuestros equipos. Sin duda, lo que más nos golpeó fue enfrentar y acompañar a nuestros pacientes, en su mayoría adultos mayores, en su proceso de muerte lejos de sus familias. No estaba permitido el acompañamiento por las medidas de prevención de
Ha quedado demostrado que la comunicación se puede lograr de cualquier manera, que la tecnología debe ser nuestra socia principal, la transformación digital se puede alcanzar a una mayor velocidad que la que llevábamos y que, ante contingencias como estas, solo podemos reaccionar oportunamente cuando nos unimos y trabajamos con un objetivo común.
contagios o porque eran traídos por ambulancias desde otros centros de salud y sus familias llegaban tarde. En esas situaciones eran nuestros equipos quienes acompañaban en la transición de la vida a la muerte. Quedaban muy comprometidos emocionalmente, pero debían continuar, la situación no daba pausa. Recuerdo varios de esos momentos y me emociono cada vez que lo hago.
Después ideamos un plan para que alguien de la familia pudiera estar cuando el pronóstico no era bueno y lo capacitamos en el correcto uso de epp. Logramos compatibilizar la prevención y la compañía a los pacientes. Esta fue una gran medida y ayudó a liberar un poco la carga emocional de los equipos.
Aunque ya habíamos incorporado varias iniciativas de apoyo a los equipos clínicos, todos los fines de semana armamos duplas del equipo directivo y visitábamos las unidades, conversábamos, recogíamos sugerencias, entregábamos snacks adicionales a las comidas habituales y agradecíamos el compromiso y esfuerzo que todos estaban realizando. En medio de todo, desde la gerencia de personas incorporamos psicólogas que apoyaran a nuestros equipos, buscando dar contención y que pudiéramos estar atentos para reaccionar a tiempo. También habilitamos un teléfono de apoyo, al que se podía llamar cada vez que alguien lo requiriera. Otra iniciativa que anduvo muy bien en urgencia fue el iniciar el día con una pausa de seguridad al momento del cambio de turno. Así, el equipo podía expresar las bajas de energías individuales y, al ponerlo en palabras, alertaba y comprometía al resto.
El apoyo psicológico también se dispuso para pacientes y familiares. Fue muy valorado por los equipos asistenciales, porque así ellos se podían enfocar en labores más técnicas, con la certeza de que las familias y los pacientes contaban con la contención emocional de otros expertos. Como profesionales de salud estamos preparados para ayudar y enfocados en salvar vidas de personas. Nos reconforta mejorar, cuidar y sanar a nuestros pacientes. Pero ahora muchas veces teníamos que entender que eso no era posible y que nuestro rol era acompañar y propiciar un buen morir: sin dolor, tranquilo, sabiendo que hicimos todo lo que estaba al alcance. Sé de varias ocasiones en donde las personas que acompañaban rezaban o simplemente estaban ahí en el momento de la transición de la vida a la muerte, eran nuestros técnicos, enfermeras, doctores, kinesiólogos.
Además del impacto de lidiar con la muerte de nuestros pacientes con más frecuencia de lo habitual, había miedo a contagiarse. En la mayoría de los casos no era ni siquiera por ellos, sino por actuar como vectores y enfermar a sus familias. Estadísticamente sabían que si ellos se contagiaban, la posibilidad de que se agravaran era muy baja, porque en general eran jóvenes sin factores de riesgo, pero el riesgo para sus familias siempre está presente.
Teníamos bajas por contagios o cuarentenas por contacto estrecho que al principio fueron difíciles de administrar. Luego, con los flujos más consolidados, llevábamos un control e íbamos vigilando posibles brotes en las unidades para hacer las intervenciones pronto. Para estas labores armamos equipos con los profesionales que, por políticas corporativas, fueron enviados a sus domicilios para protegerlos al ser de grupos de riesgo o vulnerables: embarazadas o portadores de alguna enfermedad que condicionara su respuesta inmune.
Las bajas las cubríamos con nuestros equipos o personal part time o de empresas de servicios transitorios. Tuvimos todas las alternativas disponibles, lo importante era acreditarlos y capacitarlos. Recuerdo el correo de una tens que estaba tiempo parcial con nosotros: no puedo dejar de decirles que quedé impresionada del ambiente de trabajo, de la gente, nunca había visto tanta vocación para la corta edad que tienen. Tengo más de 23 años de servicio y no había visto esto, es como si todos los pacientes fueran su padre, su madre; hasta preocupadas de que no hubiese una arruga en la cama para no dañar su piel. Esto me hizo sentir que estábamos logrando cumplir con nuestro objetivo, cuidar a los pacientes y ayudar a nuestros equipos a hacer su trabajo de la mejor manera posible.
Nuestras familias, un apoyo incondicional También es preciso reconocer a las familias de todos quienes trabajamos en salud, porque han tenido un rol fundamental. Puede que no sea

visible, pero ellos donan su tiempo en familia para que la mamá, papá, hermano o hijos pueda estar días, noches y fines de semana cuidando a quienes estaban solos.
Mi marido es médico, él ha pasado por lo mismo, pero ha podido organizar sus tiempos para estar más en casa y dedicar tiempo a acompañar a nuestras hijas en las nuevas rutinas de los colegios a distancia. Al principio era complejo, pero muy pronto se hizo habitual. Hablo mucho con mis hijas, les cuento historias, las pongo al día de cómo vamos. Quiero que ellas sepan lo que a diario vive su mamá y por qué debo estar tantas horas en la clínica. A principios de julio me contagié y luego todos en casa también se enfermaron. Gracias a Dios nadie estuvo grave.
La creatividad nos ayudó a resolver problemas surgidos de las restricciones extras que exige la pandemia. Por ejemplo: mantener la vigilancia y disminuir los ingresos a las habitaciones para así mitigar el riesgo de contagio. Para ello colocamos extensores y sacamos las bombas de infusión y los equipos de ventilación fuera de la habitación, lo que nos permitió reducir la exposición de nuestro personal.
Otro de esos destacables ejemplos de creatividad que desarrollamos en conjunto con el área de experiencia de clientes fue incentivar a los familiares de los pacientes a que les enviaran mensajes impresos con letra grande, que luego dejábamos en las ventanas de las habitaciones para que fueran visualizados por ellos. Eso fue muy importante para las personas hospitalizadas, hacía que no se sintieran tan solas. Otra idea para nuestros equipos, dado el daño que se producía en la piel por el uso extensivo de las mascarillas, fue hacer los gorros con botones para fijarlas.
En suma, ha sido un tiempo de respuestas creativas, múltiples, diversas y continuas frente a problemas y desafíos grandes que se nos hicieron cotidianos. En ese momento fue cuando estimamos que era justo y necesario hacer algo que les diera visibilidad y reconocimiento a nuestros profesionales. Contar al mundo todo lo que hacía y hace la enfermería, matronería y todos los miembros de los equipos de salud, pero también mostrar todas las habilidades que no siempre son tan reconocidas y que nacen de un compromiso profundo por el bienestar y cuidado de las personas. Sin este compromiso y el amor que entregan a su trabajo no sería posible lograr los mismos resultados.
Contar al mundo todo lo que hacía y hace la enfermería, pero también mostrar todas las habilidades que no siempre son tan reconocidas y que nacen de un compromiso profundo por el bienestar y cuidado de las personas.
Bupa Chile había creado un grupo de trabajo para preparar la celebración del Año Internacional de la Enfermería y Matronería liderado desde la Gerencia Médica y coordinado con Sanitas, que debió modificar su programa inicial dada la pandemia; en ese contexto este proyecto de un libro de reconocimiento se convirtió en la nueva forma de conmemorar en un año tan especial.
El proyecto de este libro testimonial fue una bola de nieve, a todo el mundo al que le íbamos compartiendo la idea la apoyó y nutrió. Con este mismo discurso fuimos entusiasmando a otras personas, compartimos la idea con las enfermeras de España y ¡les encantó! El gerente del segmento clínicas nos incentivó y generó el espacio para presentar el proyecto del libro en el comité de dirección de Bupa Chile y lo hicimos. Nos encontramos con un comité súper sintonizado, que motivado con las ideas y propósitos nos aportó nuevos conceptos para fortalecerlo. Finalmente, todos estuvieron de acuerdo en respaldar el proyecto.
Esta ha sido una tremenda experiencia que debemos traspasar a quienes les toque enfrentarla en el futuro, ayudarlos para que no sea ensayo y error. Esperamos que al disponer de información basada en la evidencia puedan actuar con más rapidez y certezas.
Durante la pandemia participamos y organizamos varios webinar, donde el tema era la pandemia con distintos enfoques. Siempre fue muy nutritivo y enriquecedor escuchar, conocer y aprender de las experiencias de otros y de las evidencias que a la fecha la ciencia colocaba a disposición del mundo para incorporarlas en nuestros protocolos y guías de actuación.
Seguramente, hay muchas cosas que de aquí en adelante haremos distintas. Por ejemplo, tendremos planes de actuación ante enfermedades emergentes y que contemplen medidas de segmentación para prevenir contagios.
Ha quedado demostrado que la comunicación se puede lograr de mil maneras, que la tecnología debe ser nuestra socia principal, que la transformación digital se puede alcanzar a una mayor velocidad que la que llevábamos y que, ante contingencias como estas, solo podemos reaccionar oportunamente cuando nos unimos y trabajamos por un objetivo común. �
Esta ha sido una tremenda experiencia que debemos traspasar a quienes les toque enfrentarla en el futuro, ayudarlos para que no sea ensayo y error. Esperamos que al disponer de información basada en la evidencia puedan actuar con más rapidez y certezas.

judith aguilera
carla alarcón
giannina allende
laura alvargonzalez
constanza avendaño
ximena báez
rossana bravo
carolina burgos
mª elena bustamante
violeta carrión
tamara casado
mª victoria casas
natalia castañeda
sergio castaño
mª francisca castillo
claudia collao
óscar cruz
geidy cuza
alicia díaz
claudia escobar
gianina espinoza
andrea espiñeira
beatriz estéfani
paula feres
mª eugenia fernández
teresa fernández
daniela figueroa
paulina roa
sofía gaete
patricia gajardo
marta garcía
patricia godoy
lidia gómez
maría gonzález
clara gonzález
sonia guerrero
estefanía hernández
yolanda huerta
begoña inchaurraga
evelyn jara
silvia jiménez
susana jorquera
rosa larios
alejandro lleixa
alejandra llorente
purificación loeb
sarvia mardones
mª gloria marinas
covadonga medrano
daniel millán
betsy moraga
constanza núñez
valeria pardo
raquel pérez
lucrecia pinillos
mª jesús puyol
marta quelle
isabel rico
nuria ríos
donna ritchie
angélica rodríguez
marta rodríguez
melanie rodríguez
natalia sáez
cristina satóstegui
elizabeth silva
mª ester smith
darío tapia
susana toro
esther ulloa
hilda vargas
adolfo vásquez
juan pablo vásquez
grace vera
zaira villagra
laura visansay
Agradecemos también a todo el personal de salud, cuyo trabajo y compromiso inspiraron este libro.
Agradecemos a todas y a todos quienes compartieron generosamente sus vivencias de pandemia, sin su valioso aporte este libro no hubiera sido posible.

Dedicamos este libro a todos los equipos de servicios sanitarios y los equipos de apoyo, cuyo trabajo y compromiso ha sido inspirador para todo el mundo, y en homenaje a los compañeros que han perdido sus vidas en esta pandemia, cuyas historias nunca podrán ser contadas.
En este libro, Bupa Chile rinde un homenaje a las mujeres y hombres que han probado su vocación y entregado lo mejor de sí mismos durante la peor pandemia de los últimos 100 años.
En el Año Internacional de la Enfermería y la Matronería, estas y estos profesionales fueron puestos a prueba en un trance histórico y supieron desplegar todas sus aptitudes y capacidades en la tarea de administrar, servir, sanar, aliviar o, sencillamente, acompañar.
En base a más de 80 entrevistas realizadas en medio de la crisis, tanto en Chile como en España, se desarrolló este relato con la tensión de lo inmediato, marcado por la profundidad de las emociones experimentadas, dando forma a un documento que permite dimensionar, desde la primera línea, lo que ha sido esta tarea titánica, así como dejar un testimonio para el futuro.
«Las historias de este libro destacan la atención de alta calidad y eficiencia que brindan como profesionales calificadas y reflejan también la importancia de las habilidades y conocimientos de las enfermeras y matronas que lideran».
barbara stilwell Directora Ejecutiva Campaña Global Nursing Now«Las enfermeras se han enfrentado a los retos de la pandemia y las demás necesidades de salud ofreciendo compasión, cuidados, resiliencia, creatividad y grandes habilidades de liderazgo, tal y como ilustran los testimonios e historias contenidos en esta publicación».
annette kennedy Presidenta del Consejo Internacional de Enfermeras, cie