4 minute read
Ningún número refleja la intensidad de lo vivido
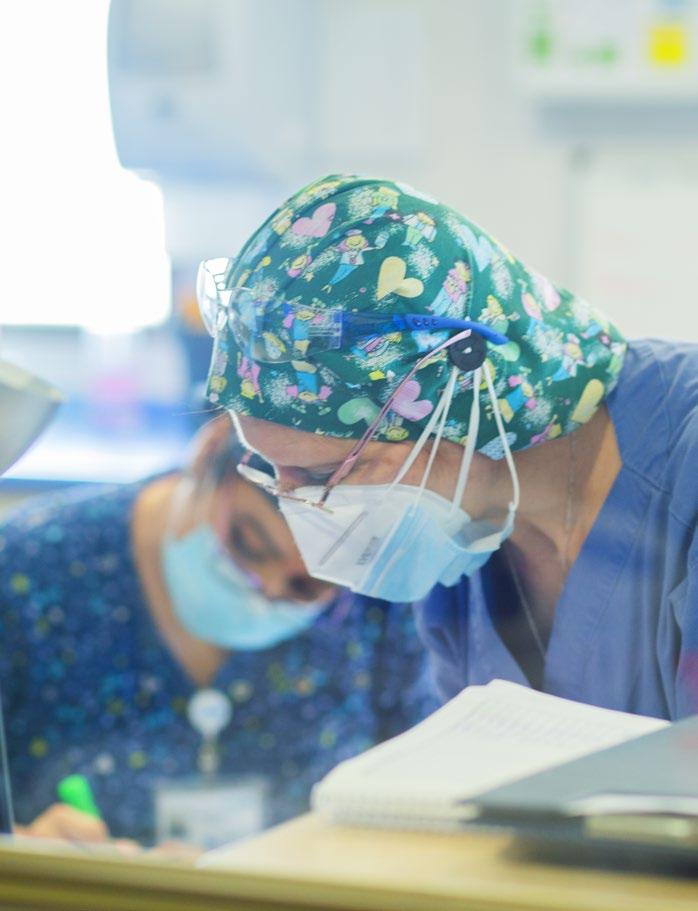
cristina satóstegui Enfermera Hospital Sanitas La Zarzuela
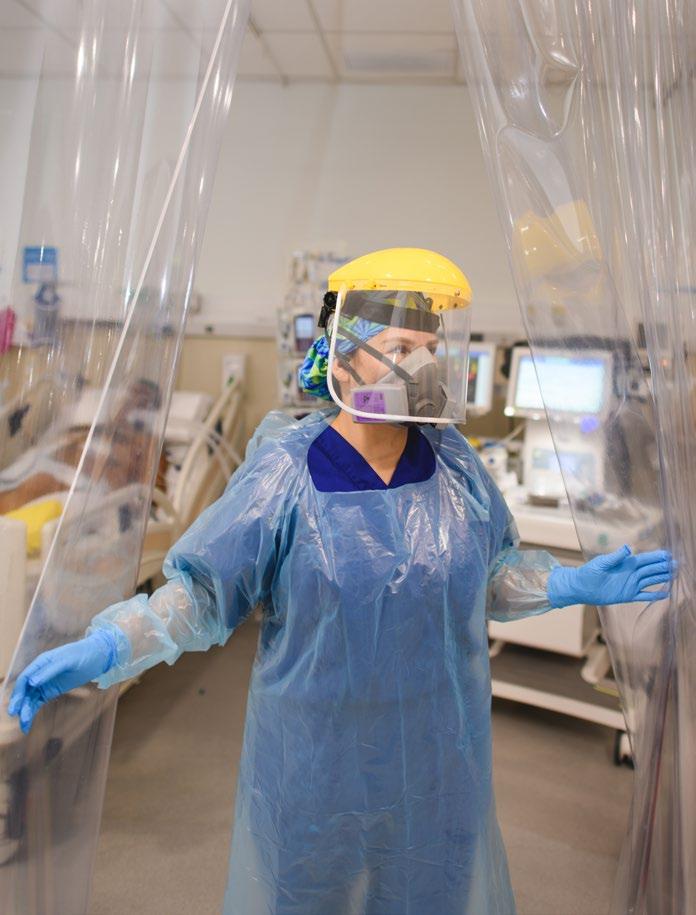
Salía del hospital y llegaba a mi casa tomando todos los cuidados, ya que mi marido es totalmente de riesgo. Tenemos tres hijos, los dos chicos viven con nosotros y la hija mayor estaba estudiando en Estados Unidos, teníamos que traerla de vuelta a España, no fue nada de fácil, las fronteras estaban cerradas, hemos tardado bastante en eso, pero al fin quedó solucionado. Hoy tengo mayor preocupación por los abuelos que no viven con nosotros, pero que hay que hacerles las compras e intentar que no salgan. Gracias al apoyo familiar he podido dedicarme 100 por ciento a mi trabajo. Así es como el 9 de marzo llegó nuestro primer paciente Covid, era el único que estaba en la uci donde teníamos 12 camas y dos boxes de aislamiento. Me dediqué exclusivamente a esta persona, todos los días lo asistí, hasta que murió. Él fue el primer fallecido de Covid en todo el hospital. A partir de ahí empieza a llenarse. Así es como llegamos a tener cuatro uci con diversos roles. Por ejemplo: a mí me trasladaron de la uci de adultos para ir a la uci 3 con todo el personal de quirófano, y en vez de tener intensivistas llegaron los anestesistas. Eran médicos nuevos, espacios nuevos y respiradores de quirófano, digamos que nos van consiguiendo todo lo que necesitamos, de a poco, pero todo va llegando.
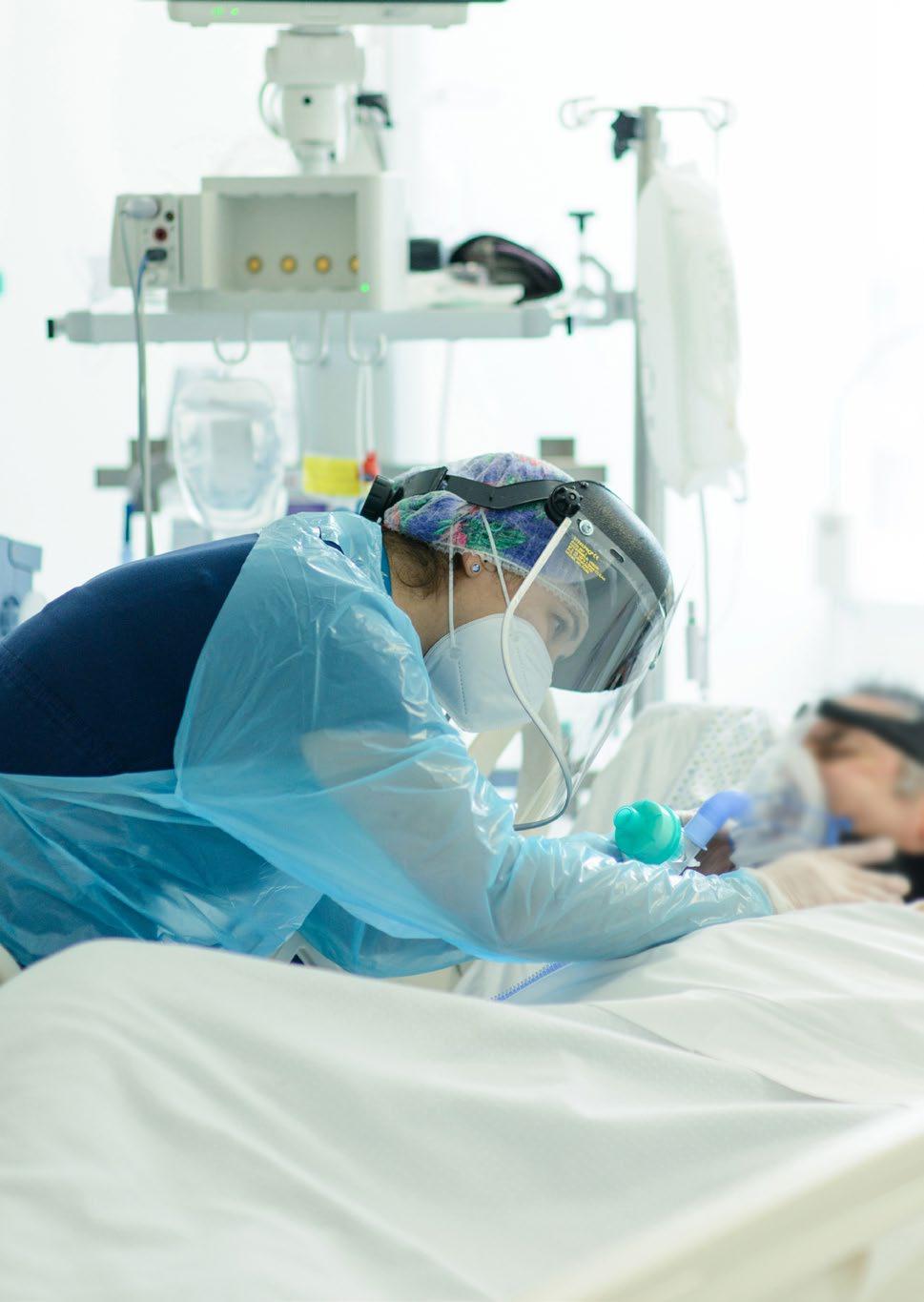
Los pacientes que entraban en la uci en ese momento venían para intubarse, ingresaban con una saturación de oxígeno muy baja, por lo cual a partir de ahí toda la patología que nosotros veíamos era fiebre; en algunos casos había, además, diarrea. Los enfermos no podían transmitirnos si les dolía en un sitio o en otro porque ya estaban dormidos. Había tratamientos muy agresivos que les provocaban alteraciones en el hígado. Al principio poníamos boca abajo a todos los pacientes, luego ya no tanto. El pronar a un paciente de estas características requiere una cantidad de personal y un esfuerzo físico que ya no lo teníamos al final de todo esto. También nos fuimos acostumbrando a llevar los trajes y al calor, entonces parece que empiezas a controlar algo y eso te hace sentirte mejor. Recibimos pacientes desde los 40 años, muy pocas mujeres, más o menos un 80% hombres y un 20% de mujeres. Muchos no tenían ninguna patología asociada, otros sí: obesidad e hipertensión principalmente. En este hospital hemos aceptado pacientes de todas las edades, no ha habido restricción, hemos tenido personas hasta de 85 años. Me parece que nuestro porcentaje de fallecimientos fue bastante bajo para lo que me han comentado de otros hospitales. Pero la verdad es que los porcentajes son demasiado fríos para reflejar la intensidad de lo vivido.
Respecto de las personas sobrevivientes están las secuelas: los problemas musculares han sido frecuentes. Se instauró un servicio de fisioterapeutas desde el principio, en cuanto el paciente empezaba a estar estable. Y en vez de hacer una sesión diaria se hacían dos, con un equipo por la mañana y otro por la tarde. Creo que eso ayudó a avanzar más rápido en la recuperación. En cuanto a los trombos, tuvimos un caso en que hubo que amputarle una pierna a un paciente, pero él ya tenía problemas en esa pierna, y acabó falleciendo. También hemos tenido muchos casos de taponamientos de la tráquea Aquí los jefes de intensivos y requerimos que viniera la neumóloga para de la comunidad de hacer fibros y conseguir destaponar. Madrid estaban todos en Aquí los jefes de intensivos de la comunidad de Madrid estaban todos en comunicación, la sanidad comunicación, la sanidad pública y la privada. pública y la privada. Lo que se Lo que se probaba en un hospital grande y funcionaba llegaba a todos los hospitales. Eso probaba en un hospital grande quiere decir que si alguien obtenía buenos y funcionaba llegaba a todos resultados, los protocolos cambiaban para los hospitales. todos. Cada día era un mundo nuevo. Creo que la saturación en la comunidad de Madrid se espera para mediados de septiembre, antes de que llegue el frío en realidad. Y sobre los comportamientos o respuestas de la población depende de las zonas. Creo que los jóvenes y muchos mayores tenemos miedo de una persona que no conocemos que va a nuestro lado en el Metro y nos protegemos con la mascarilla, pero si quedamos con un amigo nuestro, parece que cambia la percepción, se instala la confianza y bajamos un poco nuestro nivel de atención, porque lo vemos como alguien cercano. Sin embargo, no deberíamos verlo así. Asumo que es muy difícil que los jóvenes lo entiendan. En lo relativo a la salud mental, siempre he pensado que hablar de lo que a uno le pasa ayuda a soltar. Entonces lo que hacía era que cuando terminaba en la uci del quirófano subía y me sentaba con mis compañeros y les contaba lo que me había pasado esa mañana. Además, el hospital nos ha proporcionado un psicólogo: hemos hecho terapia semanal en grupo. Ahí he descubierto cómo estaban mis compañeros, hay gente que estaba muy afectada y otros que estaban mejor. Nosotros somos un equipo muy estable de mucho tiempo, y siempre hemos hablado entre nosotros, entonces no nos ha resultado difícil expresarnos. Me siento agradecida y afortunada, dentro de todo esto, primero porque no me ha dado el Covid. Toda mi familia está bien y me he podido dedicar en exclusiva a mi trabajo, porque todo lo demás lo tenía solucionado. En mi casa, salvo la vuelta de mi hija, de todo lo demás se ocupó mi marido. �
VALENCIA — ES