DO
Centargo’s daily set-up process can be completed in under 2 minutes.

One click
in less
20
CARE MORE.
Touch screen within the scan room so that you can be close to your patient.


The bar code reader reduces manual data entry and provides easy traceability and access to contrast and injection details.*



* When combined with Automated Documentation software

Innhold
Aktuelt og fag
4 De fikk Fagartikkelprisen 2021
8 Kapsel kan erstatte koloskopi i fremtiden
12 Hjerte-UL av covidpasienter
14 Studerer læring med fMRI
16 Republisering av artikkel om radiografers vurdering av henvisninger
24 På kongress i Baltikum

Faste spalter
10 Kryssord
26 Min arbeidsplass: 30 Kryssordløsning
32 Carls kommentar: Et folk uten barn
38 Hold Pusten fra arkivet

39 Quiz: Ti på tampen
«Hele ideen med kapselen er at dette er veldig brukervennlig. Det er lav terskel. Man slipper å dra til sykehus, men kan gjøre alt selv hjemme.»
Les om en kamerakapsel under utvikling på side 8.
«Svært mange arbeidstakere i eksempelvis helsesektoren har ikke rett på spesielt rause goder.»
Les forhandlingssjefens kommentar på side 32.
Forbundsaktuelt
7 Forbundslederen
30 Disse får stipend
31 Verv medlemmer, få penger!
34 Det akademiske kvarter 35 Kommentar: Gi pasienten et positivt inntrykk!
NRFs kursannonser
«Arbeidssituasjonen kan ha medvirket til at tradisjonen og kulturen for å hilse og presentere seg med navn og profesjon når vi møter pasienten, uteble.»
Les Hildegunn Ubostad Tofts kommentar på side 35.
Hold Pusten
Fagtidsskrift for Norsk Radiografforbund ISSN 0332-9410
Rådhusgt 4A, 0151 OSLO
Abonnement: nrf@radiograf.no 600 kr. pr. år (Norge) 735 kr. pr. år (utland)

NRF-medlemmer får bladet gratis.
Ansvarlig redaktør: Tone Rise Tlf. 470 19 141 tone.rise@holdpusten.no
Vitenskapelig redaktør: Elin Kjelle, epost: elin.kjelle@usn.no
Annonseansvarlig:
LK Media AS, Anne-Lise Fængsrud Telefon: 996 48 546 anne-lise@lkmedia.no
Grafisk design: Lovborn Design
Trykk: Merkur Grafisk Forsidefoto: Anne Elisabeth Næss
Fikk pris for artikkel

kompresjonskraft
om brystimplantater
De skrev en bacheloroppgave sammen, og på bakgrunn av den skrev de en fagartikkel til Hold Pusten. Sånt kan det fort bli pris av.
TEKST: TONE RISE FOTO: ANNE ELISABETH NÆSS
Artikkelen som stakk av med Fagartikkelprisen 2021 er som tidligere annonsert «Hvor mye kompresjonskraft tåler brystimplantater?». De fire forfatterne som står bak, er Yasmina Habbachi, Linda Jaha, Noura Hamed og Semanur Tektas. Fagartikkelen sto på trykk i nummer 6 2021 og er basert på en bacheloroppgave i radiografi de fire skrev sammen i 2021. Juryen, som ble ledet av NRF-fagsjef Håkon Hjemly, begrun ner sin avgjørelse som følger: Artikkelen er velskrevet, temaet har stor aktualitet, og resultatene kan bidra til mer kunnskap og forskning om mammografiundersø kelser av kvinner med brystproteser.

De fire forfatterne ønsket å undersøke hvor mye kompresjons kraft brystimplantater tåler før de blir skadet. Det gjorde de ved at de komprimerte ti implantater som var brukt og operert ut, og fire ubrukte, med henholdsvis 5, 10, 15 og 20 kilo i to pro jeksjoner for å etterligne en standard mammografiundersøkelse. Implantatene ble så vridd og komprimert med en kompresjons kraft på 20 kilo.
De fant ingen form for skade, ruptur eller lekkasje hverken ved visuell inspeksjon av implantatene eller ved granskning av «mammogrammene» av dem.
Tre av forfatterne, Yasmina, Linda og Semanur, deltar på lunsjen der Hold Pusten og Norsk Radiografforbund overrekker prisen.
– Ingen tegn til skade, var det overraskende?
– Ja, litt overraskende, vi hadde regnet med at de eldre implan tatene skulle bli skadet, det skjedde ikke, sier Yasmina.
– Noe tidligere forskning har vist at eldre implantater har større risiko for skade. Men generelt er det gjort lite forskning på området. Så vi ville være blant de første som skrev om dette, sier Linda.
Lite forsket på Det var koronatid, så de fire forfatterne møttes mest digitalt da de jobbet med bacheloroppgaven som ligger til grunn for fagartikkelen.
– Vi satt på Zoom og sammenlignet tidligere studier og disku terte hva vi ville ha med i vår studie, forteller Semanur.
– Mye av forskningen som fantes fra før av, er fra 60-70-tallet, forteller Linda.
De tre forteller at grovarbeidet for fagartikkelen var lagt
Helsepersonellkommisjonen og fremtidig behov for kompetanse
Mandag 3. oktober var Norsk

Radiografforbund i innspillsmøte med Helsepersonellkommisjonen.
Den er et av flere utvalg som jobber med helserelaterte spørsmål og utfordringer for fremtidens helsevesen. Fra før vet vi at det kommer en ny folkehelsemelding samt at det er satt ned et eget Sykehusutvalg, det siste skal blant annet vurdere dagens ord ning med sykehusenes organisering som helseforetak. Slik gjør vi det i Norge – vi lager utredninger der alle kan komme med innspill – noen utredninger får større betydning enn andre og atter andre havner i en skuff. Om helsepersonellkommisjo nens arbeid kommer til å gå i glemselen, gjenstår å se, men de områdene de skal se på, er viktige nok; hvordan skal vi sikre oss kompetanse i et fremtidig helsevesen? Eller som en del av mandatet sier:
Helsepersonellkommisjonen skal gi en helhetlig og kunnskapsbasert vurdering av behovene for personell og kompe tanse fram mot 2040 i lys av sentrale utviklingstrekk og behovet for å ivareta en bærekraftig og sammenhengende helse- og omsorgstjeneste i hele landet, jf. blant annet utfordringene som er trukket opp i Perspektivmeldingen (Meld. St. 14 (2020-2021)).
Hva sier så Perspektivmelingen; det korteste man kan si, er at den spår bud sjettknipe for Norge med dagens organi sering av helsetjenestene og den samlede arbeidsdeltagelse i samfunnet. Eldrebølgen medfører at det vil bli relativt færre arbeids takere igjen i arbeidslivet til å betale gil det, det være seg løpende pensjoner eller helsetjenester.
Det er med andre ord skyggen av de store samfunnsdilemmaer helsepersonell kommisjonen skal vurdere tiltak for å sikre kompetanse for i et fremtidig helsevesen. Det vil måtte omfatte mange forhold rundt hvordan kompetanse brukes og bygges, ikke minst – hvordan man skal beholde kompetansen i virksomhetene. Det vil videre innebære at kommisjonen må vur dere og kunne si noe om hvordan digitali sering, teknologi og nye arbeidsformer kan bidra til at færre hender enn i dag tar seg av hver pasient. Helsetjenesten er arbeids intensiv, den krever mange hender, det er også der de store kostnadene ligger, på
personalsiden og lønninger til de ansatte. Det kan bli utfordrende nok inn i en lenge bebudet eldrebølge med påfølgende forventede store økninger i kostnadene til helsehjelp.
Hvordan er så stoda i dagens helseve sen når det gjelder å sikre kontinuitet og kompetanse?
Status i 2022 er at mange ansatte i hel setjenestene, også radiografer, opplever et så stort samlet arbeidspress at de slutter og finner seg annet arbeid utenfor helsevese net. Arbeidsmarkedet er nå generelt bra i Norge, noe som medfører at det åpner seg muligheter også for radiografer utenfor helsevesenet.


Slik sett kom FAFO-rapporten om radiografenes arbeidshverdag «Mellom menneske og maskin», som ble laget på bestilling fra NRF offentliggjort i starten av koronapandemien i 2020, denne utvik lingen i forkjøpet – vi ser nå muligens resultatet av en tøff tid, i alle fall for enkelte sykehus og avdelinger de siste to årene. I etterkant av pandemien opplever vi en gryende mangel på radiografer der flere melder om vanskeligheter med å få besatt stillinger; spesielt ansvarsstillinger der det er særskilte krav til fagkompetanse.
Fra enkelte foretak meldes det om en turnover blant radiografer på langt over ti prosent, det er et høyt tall og en situasjon som vil slite på ethvert arbeidsmiljø – med andre ord vil det bli behov for en kontinu erlig opplæring av nyansatte som gjør lang siktig kompetansebygging vanskeligere.

Et større frafall enn vanlig fra radiograf studiene som følge av en vanskelig studie situasjon under pandemien vil ikke gjøre situasjonen enklere.
Hva skal til for at den enkelte kan ha kontinuitet og bygge sin kompetanse til beste for seg selv og sin virksomhet? Man kommer ikke unna at selve arbeidstaker perspektivet må bringes inn.
Et arbeidstakerperspektiv er at tjenestene må være organisert slik at arbeidstakere ser det som mulig og ikke minst ønskelig å stå i yrket til pensjonsalder. Dette innebærer blant annet at lønns- og arbeidsvilkår, mulighet for etterutdanning og påfyll av nødvendig kompetanse ikke skiller seg vesentlig fra slik situasjonen er for andre arbeidsgrupper.
Hvordan rekrutterer så sykehusene sin kompetanse, er virksomhetene klare på sine behov og hvilken rolle radiograf- og stråleterapikompetanse faktisk utgjør i virksomhetene, er slik spisset kompetanse å regne som kritisk for virksomhetene? Ja og nei. Vi ser flere eksempler på at ledere i virksomhetene er seg bevisst hvilken nøk kelrolle slik kompetanse har i driften. Det som likevel ofte mangler, er de nødvendige verktøy samt handlingsrom til å sikre seg den spisskompetanse man har behov for. Det faglige skjønn og behov en lokal ledelse kan ha i en ansettelsesprosess, får ikke alltid gehør oppover i et system, der det er HR som setter grensestolpene for rammene knyttet til rekrutering av kompetanse.Skal et fremtidig helsevesen sikre seg nødvendig spisskompetanse, må virksomhetene være samsnakket innad i sin organisasjon, og de med faktisk ansvar for at tjenestene er forsvarlig organisert, må bli lyttet til ved rekruttering av kompetanse. Det ansvaret ligger som vi vet, på avdelingsnivå, nært pasientene der den enkelte radiograf og stråleterapeut utfører sitt arbeid. n bent.r.mikalsen@radiograf.no
Vil påvise tarmkreft med kamerakapsel og KI
En liten svelgbar kapsel av glass blir snart prøvet på mennesker, og skal brukes til å påvise mulig kreft i tarmen.
TEKST: BJØRN LØNNUM ANDREASSEN
Kapselen har to kameraer, digitale komponenter, og den skal korrespon dere med en app. Det forklarer profes sor Ilangko Balasingham ved NTNU i Trondheim.

– Dette er det fascinerende å få jobbe med og en viktig problemstilling. At jeg kan bruke elektronikk og kunnskap om data til dette, er veldig interessant. Vi har sivilingeniører ved NTNU og grupper av forskere der og ved Universitetet i Oslo som utvikler kapselen, sier han.
Lavere kostnader Balasingham sammenligner kostnadene mellom forskjellige typer undersøkelser. En typisk pris for koloskopiundersøkelse i Norge ligger fra 6 000– 10 000 kr. USA har høyere priser, der undersø kelse koster mellom 3200 og 4800 dol lar (som tilvarer rundt mellom 34 500 og 52 000 kroner etter dagens kurs).
– Kapselen vil få ned prisen vesentlig, sier han.
Kapselen er utviklet siden 2010 og er tenkt til å undersøke tykktarm og detektere polypper. Polypper kan som kjent utvikle seg til kreft, men hvis man

oppdager dem tidlig og klassifiserer dem, kan man få satt i gang eventuell behandling tidligst mulig, sier han.
Koloskpiundersøkelser foregår på sykehus. Men kapselen er tenkt til bruk hjemme.
– Koloskopi er en lang slange og oppleves ofte som ubehagelig. Mange vegrer seg for å bli undersøkt, sær lig hvis de opplever seg som friske. Samtidig vet vi at alle over 55 er i risi kogruppen for å få kreft i tykktarmen. Vi har få leger som kan gjøre sånne undersøkelser, sier han.
Den nye teknolo gien kanProfessor Ilangko Balasingham ved NTNU i Trondheim. FOTO: PRIVAT
komme til å passe godt til et helsevesen som får stadig flere over 55 år å ta vare på.
– Meningen er at alle menn og kvinner skal få undersøkelse av tarmen hvert femte år etter at de er 55 år. Det er tenkt at de skal levere avføringsprøver for å se om det er blod i avfø ringen, men denne undersøkelsen er kanskje mindre spesifikk enn både koloskopi og kapselen, sier han.
På nett – enkelt
Meningen er at kapselen skal fås på apotek. Denne kobles opp via 5G og kunstig intelligens som detekterer og sender beskjed til fastlegen.
– Det blir sannsynligvis en app som forteller hvordan man skal gå fram. Dette er en forundersøkelse, og man må tømme tarmen først. Kapselen skal svelges, og det gis instruksjoner via appen. Slik får man en videofilm fra tarmen. Denne mer kes med personalia hvorpå filen sendes via sikker overføring til legen, sier han.
Kunstig intelligens brer om seg i en eksplosiv hastighet, og med muligheter få aner.
– En datamaskin analyserer og detekterer ved hjelp av bil dene, og gir beskjed om resultatet. Hele ideen med kapselen er at dette er veldig brukervennlig. Det er lav terskel. Man slipper å dra til sykehus, men kan gjøre alt selv hjemme. Bildene kan granskes av en datamaskin som igjen gir en diag nose, sier han.
– Vi tester ut kapselen og har en prototype. Vi går mot en industriell fase der produktet kan testes på mennesker.
Kapselen er først testet på gris ved Rikshospitalet.
– Vi prøver å kontakte industripartnere for å utvikle dette til et vanlig produkt. Da trengs mer finansering og en bedrift som er interessert, sier han.
Håpet er at kapselen kan utvikles ferdig og være klar til bruk i løpet av fire år.
Norsk forskingsråd, og EU står bak finansieringen til nå. n post@holdpusten.no
TUNGT Å JOBBE?
Du som må jobbe med strålevernklær, vet hvor tungt det blir. Nå kan du gjøre arbeidet lettere med strålevernklær i Kryptolite.
Klærne kan også utstyres med et spesielt fôr som er utviklet av NASA, som varmer eller kjøler etter behov. Du kan lese mer om Kryptolite og andre materialer på Calmeds nettside.
Der kan du også se hvilke muligheter som fin nes for å kombinere design og farger. Sjekk ut alle våre produkter til personlig strålevern.

Kontakt oss gjerne.
Calmed for røntgen
(0)31 281 795
Nå kan du få tilgang
Kryptolite, verdens
blyfrie stråle-
KRYSSORDFORFATTER: ROLF BANGSEID, FOTO: EZZEX/WIKIMEDIA COMMONS


Forsikring til medlemspris
Som medlem i Norsk Radiografforbund får du svært gunstige betingelser på forsikring. Du får blant annet:
• Gjennomsnittlig 60 % besparelse på livs- og uføreforsikring
• Kollektiv innbo-, reise- og barneforsikring med gode vilkår til stabilt lave priser
• Inntil 27 % rabatt på individuelle skadeforsikringer som bil-, hus- og hytteforsikring

• Rådgivning når du trenger det
• Profesjonell bistand ved eventuell tvist om skadeoppgjør
Bruk medlemsfordelene dine
Hjerte-UL av covidpasienter
Ekkokardiografi er viktig
TEKST: TONE AGUILAR
– Alle virusinfeksjoner kan gi akutt hjertesykdom, særlig myokarditt, sier Thor Edvardsen til Hold Pusten.
– Dette kjenner vi fra hver influensa epidemi hvor en god del får myokarditter, noen får hjertesvikt og blir veldig syke. Det gjelder også covid, men om det er van ligere enn ved andre influensaepidemier, det vet vi ikke.
Edvardsen er leder for kardiologisk avdeling ved Oslo universitetssykehus, og under den europeiske hjertekongressen,
med kjent eller mis
ESC, tidligere i høst snakket han om betydningen av å bildediagnostikk, spesielt ekkokardiografi, for covid-pasienter som har hjertesykdom, eller hvor det er mis tanke om at de har det. Foredraget hans er omtalt på Healthtalk.no.
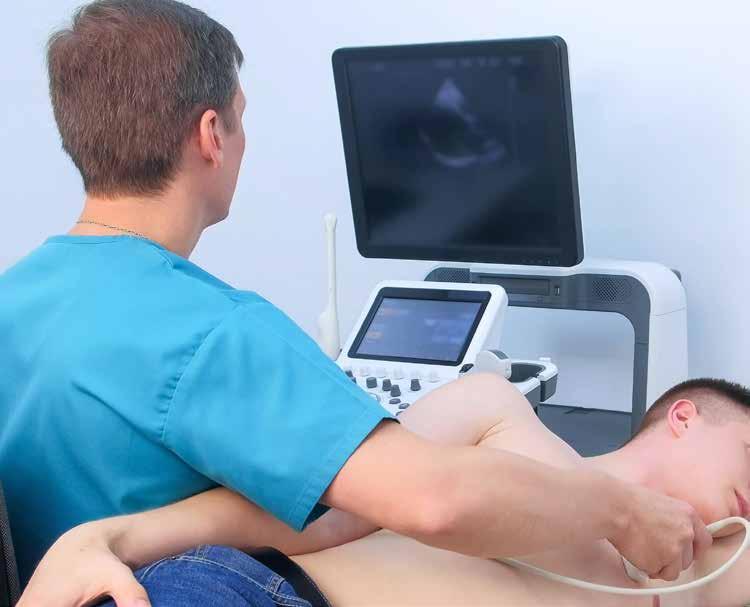
– I en studie vi gjorde, fant vi at ultralyd endret behandlingen hos en tredjedel av covid-pasientene hvor det var mistanke om hjertesykdom, påpeker Edvardsen.
– Det er derfor nyttig å gjøre en ekkokardiografi.
Ekko og MR
Kardiologen sier de derfor alltid begyn ner med en ekkokardiografi når det er mistanke om hjertesykdom hos covid-pasienter.
– Og da ser vi ganske fort om det er infarkt, sier han.
– Og når det gjelder myokarditt, kan man også få mistanke om det med ekkokardiografi.
Myokarditt er betennelse i hjertemuske len. For å få bekreftet om pasienten har det, er det riktignok nødvendig med MR.
– Så i de tilfellene hvor det er forsvarlig, vil vi gjerne gjøre en hjerte-MR av pasien ten, fortsetter Edvardsen.
– Men det er litt mer trøbbel fordi
pasienten må flyttes under et smitte-regime til MR-labben, og vi anbefaler i disse tilfel lene å gjøre kortest mulig MR-protokoll slik at pasienten er minst mulig tid i skanneren og i nærheten av personalet på røntgen.
Han påpeker riktignok at det ikke er mange covid-pasienter som er blitt sendt videre til MR på grunn av hjerteproblemer.
Mindre hjerteproblemer enn først antatt
Når det gjelder hvor mange som får hjerteproblemer som følge av covid, så forteller Edvardsen at det i starten av pandemien kom studier fra Kina og Europa som indi kerte at henholdsvis 80 og 50 prosent fikk myokarditt blant pasienter som hadde hatt covid.
I disse studiene ble det tatt MR av pasi entene for eventuelt å påvise eller avkrefte
betennelse i hjertemuskelen.
– Senere har vi gjort lignende studier hvor vi ser at forekomsten av myokarditt etter covid er under 10 prosent, sier han.
De gjorde også en ekkokardiografi-studie blant 100 covid-pasienter på Rikshospitalet og Ullevål sykehus, og fant her tegn til hjertesykdom som ikke kan forklares på annen måte enn covid hos seks prosent av dem.
– Så med mindre man hadde hjerte sykdom på forhånd, tror jeg den reelle forekomsten av hjertesykdom etter covid er ganske liten, presiserer Edvardsen.
– Når vi finner hjertesykdom, er det også vanskelig å vite om de har fått sykdommen nå i forbindelse med covid eller om det er en gammel hjertesykdom som de har hatt tidligere, og som de for eksempel ikke har oppdaget.
Han understreker derfor at ultralyd av hjertet tas kun når det er mistanke om en hjertesykdom, mens de anbefaler ekkokar diografi og hjerte-MR av de som hadde hjertesykdom på forhånd.
– For den vanligste problemstillingen er ikke at man får hjertesykdom av covid, men at 20-30 prosent av de som har hjer tesykdom fra tidligere, blir dårligere enn andre covid-pasienter, sier han.

Følger vanlig prosedyre Seksjonsleder for invasiv kardiologi ved Akershus universitetssykehus, Oliver
Meyerdierks, sier til Hold Pusten at ekko kardiografi blir mye brukt.
– Det er som å ta en blodprøve, det er noe du bare må gjøre, sier han.
– Er det mistanke om koronarsykdom, tas det helst først koronarangiografi og deretter ultralyd, mens standard utredning for myokarditt er først ultralyd og deretter MR.

Og prosedyrene er de samme for pasien ter både med og uten covid.
– Hvis du kommer inn og har covid, og hvis det er mistanke om at det foreligger en eller annen hjertesykdom, da kjøres de vanlige sløyfene for utredning, sier Meyerdierks.
– Vi behandler dessuten under pande mien alle akuttpasienter på angiolab som om de har smitte.
Blant covid-pasientene som ligger på respirator, sier han at det nesten alltid er standard på Ahus å ta ekkokardiografi.
– Man ser på hvordan lungene påvirker hjertet, fortsetter han.
– Det har med at dynamikken av syk dommene er veldig vanskelig, og det hjel per da å vite hvordan hjertet pumper.
At pasienter kan få både myokarditt og perikarditt, det vil si betennelse i hjerte posen, etter covid, understreker han at er kjent.
– Og vi er er også temmelig sikre på at man kan få disse tilstandene som følge av vaksine, legger han til.
– Men om det også kan være et langva rig sykdomsbilde under long covid, det vet vi ikke.
Sensitivt og nyttig hjelpemiddel
Målet er å oppdage hjerteproblemer i for bindelse med covid så tidlig som mulig.
Og Edvardsen fikk tidligere i år Nasjonalforeningens hjerteforskerpris for arbeidet sitt med kardiologisk bildediag nostikk, og da spesielt for videreutviklin gen av ekkokardiografi.
– Venstre hjertekammer er ekstremt vik tig i kardiologi fordi det er det som pum per blod ut i kroppen, forklarer Edvardsen.
– Vi har utviklet en metode hvor vi måler graden av sammentrekning av mus klene i hjertekammeret, og med den kan vi oppdage veldig tidlige tegn til hjertesvikt, og vi kan også oppdage veldig tidlige tegn til myokarditt ved covid, hvilket gjør denne ekkokardiografien til et sensitivt og nyttig hjelpemiddel. n post@holdpusten.no

Studerer læring med fMRI
Med funksjonell MR ser svenske forskere at hvordan vi lærer noe, påvirker hva som skjer i hjernen og hvor godt det vi lærer, sitter. Aktive læremetoder aktiverer hjernen annerledes enn når vi lærer noe med en passiv metode.
TEKST: TONE AGUILAR– Mange av de pedagogiske metodene som anvendes i skolen, baserer seg ikke på hvordan hjernen og hukom melsen fungerer, sier Carola WiklundHörnqvist til Hold Pusten.
Hun er lektor ved Instituttet for psy kologi ved Umeå universitet, og som en del av prosjektet «Learning to engage the brain» har hun og forskerkollegene studert effekten av aktive versus passive læremetoder.
Passive metoder går ut på at elevene blir fortalt hva som er løsningen på et problem eller en oppgave, mens de ved aktive metoder må involvere seg mer,
enten ved at de selv må huske infor masjon, eller de må komme opp med formler og metoder for å komme frem til korrekt svar.
Et av prosjektets studier ble publisert i det vitenskapelige tidsskriftet PNAS, og der viser de ved funksjonell MR at hjernen reagerer annerledes når elever lærer matematikk og språk på en aktiv måte sammenlignet med når de lærer med passive metoder.
Språk og matematikk
Wiklund-Hörnqvist forteller at fors kning på kognitiv psykologi har vist at
aktive metoder er mer effektive når du skal lære noe nytt.
– Men dette har ikke fått fotfeste i skolen, påpeker hun.
Derfor valgte de å studere fenomenet i en skolesammenheng.
– I studien var vi interessert i å undersøke og forstå hva det er som gjør aktive læremetoder så effektive, påpe ker en annen av studiens forfattere, Sara Stillesjö, overfor Hold Pusten.
Stillesjö er forsker ved Institutt for anvendt utdanningsvitenskap ved Umeå universitetet.
For at man skulle se på dette, ble elever i videregående skole undervist i matematikk og språk med både aktive og passive læremetoder.
– Vi valgte matematikk og språk fordi det er to av kjernefagene i skolen, og i høyeste grad relevant for undervisningen som drives, fortsetter Stillesjö.
Kunnskapstest i MR-skanneren
Elevene fikk halvparten av undervisningen med aktive metoder og den andre halvpar ten med passive metoder.
I matematikk-undervisningen med pas sive metoder skulle de løse oppgaver hvor de fikk oppgitt en formel mens de selv måtte generere formelen for å løse proble mene i den aktive metoden.
– Når det gjelder språk, handlet det om gloselæring, sier Stillesjö.
– Ved den passive metoden fikk de opp på dataskjermen et ord på swahili og det tilsvarende ordet på svensk gjentatte gan ger, og i den aktive versjonen så fikk de opp det svenske ordet, og så måtte de huske ordet på swahili.
Alle hadde først lest gjennom ordene.
En uke etterpå fikk et utvalg av elev ene en kunnskapstest mens de var i MR-skanneren.
– I MR-skanneren hadde de hjelm på seg, og inne i denne var det et speil som prosjekterte mot en dataskjerm slik at når de så i speilet, var det som om de satt foran datamaskinen, forklarer Wiklund-Hörnqvist.
– I tillegg hadde de boks med en knapp i hendene, og den trykket de på for å gi svar på spørsmålene som kom opp på skjermen.
Mens elevene gjennomførte kunnskaps testen, ble det tatt funksjonelle MR-bilder, blant annet en T2*-vektet EPI-sekvens.
For hver deltaker tok de også strukturelle T1-vektede bilder.
– Vi så altså ikke på selve innlæringen med fMRI, men brukte MR til å se hva som skjer i hjernen når de plukker fram informasjonen de har lært, presiserer Stillesjö.
– Dette for å se på effektene av de ulike læremetodene over tid.
Ulik aktivering
Og MR-bildene viste ulike reaksjonsmøn stre i hjernen.
– Når elevene svarte på oppgaver de hadde lært gjennom en aktiv metode, fant vi økt aktivering i områder i hjernen som kobles til hukommelse som for eksempel i venstre prefrontale cortex, sier Stillesjö.

Elevene svarte på spørsmål som de hadde lært med enten en passiv eller en aktiv læremetode. Når de svarte på spørsmål knyttet til temaer som de hadde lært med en passiv læremetode, fant ikke forskerne like høy aktivering i de samme hjerneområdene som når de hentet fram kunnskap de hadde lært ved en aktiv metode.
Og de så det samme aktiveringsmønste ret uavhengig av kompleksiteten i spørs målene og om det var matematikk- eller språkoppgaver.
Elevene gjorde det også best på oppga vene de hadde lært med aktive metoder.
– Dette viser at de aktive læremetodene genererer et bedre og sterkere minne, sier Wiklund-Hörnqvist.
– Og at dette er uavhengig av hvilket fag det dreier seg om, gjør det interes sant, fordi det beviser hvor viktig det er hvordan man lærer noe og at avhengig av dette så kommer hjernen til å engasjere seg forskjellig.
Hypoteser bekreftet
Wiklund-Hörnqvist uttaler videre at hun synes det er givende at de gjennom stu dien og dens MR-undersøkelser har fått vitenskapelig evidens for at aktive lære metoder er mer effektive.
– Funksjonell MR gjør det mulig å undersøke fenomener som det er umulig å studere utelukkende med atferdsstudier,
påpeker hun og legger til:
– Psykologiske atferdsstudier har vist at aktive læremetoder er effektive, og vi har hatt hypoteser om at det er slik, men nå har vi fått bekreftet dette. Hadde det vært andre områder i hjernen som ble aktivert, som for eksempel amygdala, som styrer følelser, så hadde vi ikke hatt samme belegg for å anvende aktive læremetoder.
I skolen dominerer de tradisjonelle metodene med passiv læring, forteller hun.
– Vi har en motor for læring som er hjernen, fortsetter hun.
– Og en grunnleggende forutsetning for en lærer er å stille spørsmålene hva elevene skal lære og hvordan de skal lære det, og da er det lurt å ta utgangspunkt i hvordan hjernen og hukommelsen fungerer.
Stillesjö på sin side trekker frem at stu dien ikke bare indikerer at aktive læreme toder påvirker hvordan vi lærer.
– Men også hvor godt kunnskapen sit ter over tid, understreker hun.
– Og dette gjelder for mange ulike fag.
Gunstig for alle
I prosjektet forteller Stillesjö og WiklundHörnqvist at de også har sett på individu elle forutsetninger for læring som kogni sjon, intelligens og motivasjon.
– I Umeå er vi så heldige å kunne bruke hjerneavbildning ved Umeå senter for funksjonell hjerneavbildning, for viten skapelig å kunne bevise fenomener vi ser i atferdsstudier, sier Wiklund-Hörnqvist.

– Og det vi da har sett, er at aktive læremetoder er lønnsomt for de som har lave kognitive evner så vel som for de som har høye kognitive evner. Dette gjelder også populasjoner som har spesifikke vanskeligheter med å lære, så metoden er gunstig for alle.
MR-bildene viser at hjernen aktiveres på samme måte for alle, uansett kognitive evner.
Neste steg for forskerne er å individua lisere metoden.
– Noen trenger å øve i 40 minut ter for å lære noe, mens andre kanskje bare trenger 20 minutter, poengterer Wiklund-Hörnqvist.
– Så vi skal nå jobbe med å finne adap tive programmer slik at metoden kan tilpasses hvert enkelt individ. n post@holdusten.no
Faktorer ved arbeidsplassen som tilrettelegger for radiografers vurdering av henvisninger til bildediagnostiske undersøkelser – en kvalitativ studie
HELENE MORK-KNUDSEN, KRISTIN BAKKE LYSDAHL OG CATHERINE CHILUTE CHILANGA/USNIntroduksjon
Berettigelsen av bildediagnostiske under søkelser krever at fordelene veier opp for de tilknyttede risikoene.1 Et stort antall radiologihenvisninger rapporteres å være uberettiget av en rekke årsaker,2,3 hvor mange henvisninger inneholder utilstrek kelig klinisk informasjon.4-7 Volumet av uberettigede undersøkelser kan grovt anslås til rundt 30 prosent i en europeisk kontekst.7-10 Utførelsen av uberettigede undersøkelser resulterer i unødvendige stråledoser til pasienter, samt høye kostnader og misbruk av radiologiske
Sammendrag
ressurser.11 Vurdering av henvisninger for hensiktsmessig bildediagnostikk er for melt radiologens ansvar,12 som da tar det kliniske ansvaret for den enkelte medisin ske eksponeringen.1 Imidlertid har økende bruk av bildediagnostikk13 sammen med radiologmangel,14 inspirert til nytenkning på området. Storbritannias forskrift om ioniserende stråling (medisinsk ekspo nering) av 201715 foreslår at radiografen kan få delegert ansvar fra radiologen. Dette inkluderer arbeidsoppgaven med å vurdere henvisninger for hensiktsmes sig bildediagnostikk. Samtidig finnes det variasjon i forskrifter, praksisbredde og bruk av terminologi mellom ulike land. I denne studien brukes «henvisnings vurdering» som et paraplybegrep for å
Denne artikkelen ble først publisert som en vitenskapelig artikkel i tidsskriftet Radiography og er oversatt til norsk av førsteforfatter Helene Mork-Knudsen.
beskrive evaluering og prioritering/tria gering av henvisninger («referral vetting» på engelsk),16 berettigelsesvurdering og autorisering/godkjenning av den ønskede medisinske bildeundersøkelsen,15 samt praksisen med å tildele protokoller for hvordan undersøkelsen skal utføres.17,18
Det har skjedd en utvikling i nyere tid, med søkelys på forbedring og kom petanseutvikling av radiografens rolle innad i det radiologiske teamet. Dette har
Introduksjon: Radiologiske henvisninger vurderes for å finne passende bildediagnostikk basert på den tilgjengelige kliniske informasjonen. Juridisk sett er oppgaven radiologenes ansvar, men den kan delegeres til radiografer under veiledning. Kunnskap om hvordan denne oppgaven er organisert ved radiologiske avdelinger er begrenset. Målet med studien var å identifisere faktorer ved arbeidsplassen som oppleves som tilretteleggende for radiografenes arbeid med vurdering av henvisninger til medisinsk bildediagnostikk.
Metode: Fem radiografer ble rekruttert ved hjelp av bekvemmelighets- og snøball-samplingsteknikk gjennom den elektroniske sosiale medi eplattformen LinkedIn. Deltakerne representerte ulike private og offentlige sykehus og hadde fra tre til over ti års erfaring med vurdering av henvisninger til røntgen, CT og/eller MR. Ved hjelp av en kvalitativ tilnærming ble 60 minutters semistrukturerte dybdeintervjuer gjennom ført som videomøter på nett. Intervjuene fulgte en temaguide med 15 spørsmål og 20 nøkkelord, tidligere testet gjennom et pilotintervju. Systematisk tekstkondensering ble utført ved hjelp av analyseverktøyet NVivo 12, hvor sentrale temaer og undertemaer ble utarbeidet.
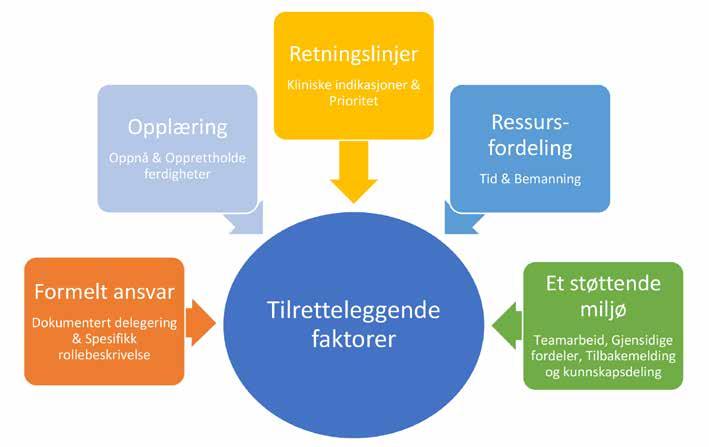
Resultater: Fem sentrale tilretteleggende faktorer ble identifisert, hver med sine undertemaer: (1) Formelt ansvar: Dokumentert delegering, spesifikk rollebeskrivelse, (2) Opplæring: Oppnå ferdigheter, opprettholde ferdigheter, (3) Retningslinjer: Kliniske indikasjoner, prioritet, (4) Ressursfordeling: Tid, bemanning, (5) Et støttende miljø: Teamarbeid, gjensidige fordeler, tilbakemelding og kunnskapsdeling.
Konklusjon: Studien tilfører ny og verdifull innsikt i faktorer ved arbeidsplassen som tilrettelegger for radiografenes delegerte arbeidsopp gave med vurdering av henvisninger. Arbeidsflyt som innarbeider slike faktorer kommer radiografer til gode ved økt kunnskap og faglig utvik ling, samtidig som det medfører en positiv omfordeling av radiologressurser.
Implikasjoner for praksisfeltet: Studiefunnene kan støtte radiologiske arbeidsplasser i etablering eller forbedring av henvisningsvurde ringer utført av radiografer. Som et resultat av dette kan man oppnå forbedret kvalitet på pasienttjenestene.
Stikkord: radiograf, rolleutvidelse, berettigelse, henvisningsvurdering, bildediagnostikk
Intervju-temaguide med nøkkelord
Bakgrunn
1. Hvor lenge har du jobbet som radiograf?
2. Har du startet på eller fullført videreutdanning?
3. Hvilke modaliteter har du erfaring med, og hvilke(n) jobber du med nå?
4. Fortell meg litt om din profesjonelle rolle på din arbeidsplass. Har du noen utvidede ansvarsområder?
5. Hvor lenge har du hatt denne/disse rollen(e)?
6. Arbeider du ved en privat eller offentlig arbeidsplass?
7. Omtrent hvor mange radiografer arbeider nå ved din arbeidsplass?
Del 1, henvisningsvurdering
8. Hvordan vurderer du henvisninger til medisinsk bildediagnostikk på din arbeidsplass? Kan du gi meg et eksempel?
9. Hvordan er ting organisert på din arbeidsplass for å hjelpe deg med denne arbeidsoppgaven (å vurdere henvisninger)?
Nøkkelord for oppfølgingsspørsmål: Opplæring, erfaring, modaliteter, retningslinjer, interne og eksterne protokoller/prosedyrer.
Del 2, arbeidsmengde
10. Omtrent hvor mange timer i uken bruker du på vurdering av henvisninger?
11. Hvordan er ting organisert på din arbeidsplass for å hjelpe deg med å håndtere arbeidsmengden?
12. Er arbeidsmengden likt fordelt mellom alle radiografene på din arbeidsplass?
Nøkkelord for oppfølgingsspørsmål: Antall mottatt, antall vurdert, tidsbruk, multitasking, organisering, fasilitering, distribuering.
Del 3, teamarbeid og kommunikasjon
13. Hvordan vil du beskrive teamarbeidet og kommunikasjonen på din arbeidsplass, med tanke på henvisningsvurderingen?
14. Anser du slikt teamarbeid og kommunikasjon som fordelaktig for ditt arbeid med vurdering av henvisninger? Kan du gi meg noen eksempler?
Nøkkelord for oppfølgingsspørsmål: Teamarbeid, tverrfaglig kommunikasjon, radiolo genes synspunkter, medisinsk sekretær sin rolle, administrasjonsansatte, støtte fra ledelsen, feilaktige henvisningsvurderinger, tilbakemelding.
Del 4, siste kommentarer
15. Er det noe du ønsker å legge til i forhold til ditt arbeid med vurdering av henvisninger? Du må gjerne utdype der du måtte ønske det.
resultert i nye og avanserte radiografrol ler19 og plattformer for å skape løsninger som involverer oppgavedeling mellom radiologer og radiografer.20,21 Vurdering av radiologiske henvisninger for å sikre at
bildediagnostikk er hensiktsmessig utført og begrunnet er en slik rolle. Fremskritt i radiografrollen har bidratt til å fjerne flaskehalser og å forbedre arbeidsflyten innen radiologien.12 Samtidig har studier
og rapporter illustrert behovet for bedre kommunikasjon og en endringskultur på arbeidsplassen for å forbedre praksisen med berettigelsesvurdering blant radio grafer.12,20 Radiografer fungerer normalt som «portvoktere» i berettigelsesprosessen: I dette tilfellet refereres det til radiogra fens ansvar med å informere radiologen eller henviser hvis henvisninger mistenkes å være uberettiget.12 Forskning viser i til legg at radiografer er effektive og nøyak tige når de tildeler protokoller til CT- og MR-undersøkelser, 17,18 som vi betrakter som en del av arbeidet med vurdering av henvisninger. Forskning har også vist at videreutdanning og ledende yrkesroller assosieres med høyere radiografprestasjo ner i henvisningsvurderingen.22 Det er imidlertid stort sett ukjent hvordan insti tusjoner utnytter radiografarbeidsstyrken til vurdering av henvisninger og hvordan arbeidet organiseres for dette formålet. Denne studien identifiserer faktorer ved arbeidsplassen som tilrettelegger for radiografers vurdering av henvisninger til medisinsk bildediagnostikk.
Metode
Dette er en kvalitativ studie basert på fenomenologiske ideer,23 som muliggjorde tolkning av menneskelig levd erfaring gjennom transkriberte tekster fra dybde intervjuer. Etisk godkjenning ble gitt av norsk senter for forskningsdata (NSD) under godkjenningsnummer 781462. Data tilknyttet studien ble trygt oppbe vart til enhver tid.
Utvikling av intervju-temaguide
En temaguide (tabell 1) ble utviklet ved hjelp av et intervjurammeverk av Kallio et al.24 Guiden besto av 15 spørsmål om deltakernes demografi, henvisningsvur dering, arbeidsmengde, teamarbeid og kommunikasjon. Sammen med et tillegg på 20 relevante nøkkelord sørget guiden for koherens på tvers av de enkelte inter vjuene. Temaguiden besto hovedsakelig av åpne spørsmål, som gjorde det mulig for deltakerne å uttrykke sine oppfatninger og erfaringer. Temaguiden ble testet gjen nom et 60 minutters pilotintervju med en radiograf som jobber i Norge, i forkant av datainnsamlingen. Pilottesten hadde til hensikt å se om de aktuelle temaene ville bli tilstrekkelig undersøkt av det foreslåtte innholdet i temaguiden, og om rekkeføl gen og flyten av spørsmålene ville passe til
samtalen. Testen førte ikke til ytterligere endringer, og pilotintervjudata ble ikke inkludert i de endelige resultatene.
Rekruttering av deltakere
Deltakere ble rekruttert ved hjelp av bekvemmelighetssampling25 som følge av to poster lagt ut via førsteforfatterens LinkedIn-profil. Videre rekruttering skjedde gjennom snøball-sampling,26 da to deltakere ble fortalt om prosjek tet av sine forbindelser som hadde sett LinkedIn-posten(e). En internasjonal rekrutteringstilnærming ble valgt fordi det, så vidt vi vet, er et begrenset antall radiografer som er spesifikt opplært i og for tiden utfører arbeidsoppgaven med å vurdere henvisninger for å rettferdiggjøre og autorisere bildediagnostikk. Selv om de endelig rekrutterte deltakerne bare var fra to land (Norge og Storbritannia), var inkluderingen aldri begrenset til kun disse to landene. LinkedIn-postene ble overvå ket med hensyn til personvern og åpen het, og overholdt nettstedets vilkår for bruk. Tolv mulige kandidater kontaktet vår korresponderende forfatter, men bare fem av disse samsvarte med inklusjons kriteriene (se tabell 2) og hadde mulighet til å gjennomføre intervju. De endelige utvalgte deltakerne mottok et detaljert informasjonsbrev og returnerte et signert samtykkeskjema før intervjuet.
Tabell 2: Deltakernes inklusjonskriterier
Inklusjonskriterier
Erfaren diagnostisk radiograf med minst to års klinisk erfaring
Deltakeren må ha nåværende eller nylig arbeidserfaring hvor arbeidsoppgaven med vurdering av henvisninger (innenfor én eller flere modaliteter) var delegert til denne deltakeren
Minst ett års arbeidserfaring med vurdering av henvisninger
Villig til å la seg intervjue på engelsk (eller norsk)
Datainnsamling
Totalt fem radiografer ble intervjuet mel lom 5. oktober og 30. november 2020. De dyptgående nettbaserte videointervjuene fulgte en semi-strukturert tilnærming. Dette ble oppnådd ved kombinasjonen
av en temaguide med spontan samtale, i tillegg til oppfølgings-spørsmål der dette var naturlig. Størrelsen på utvalget (delta kergruppen) ble styrt av oppfattet tema tisk metning, hvor metningen utgjorde «informasjonskraften» som er kritisk for å oppnå studiens mål.27 Intervjuer ble der for gjennomført til det ikke dukket opp nye temaer. Hver deltaker ble intervjuet for seg, og temaguiden ble brukt jevnt gjennom alle intervjuene. Intervjuene varte mellom 50 og 75 minutter.
Dataanalyse
Intervjutranskripsjonene ble importert inn i en programvare for kvalitativ dataa nalyse (NVivo12, 2019). Programvarer, som NVivo, fremmer åpenhet i dialogen mellom forsker og tekstuell data, sam tidig som det kan styrke kreativiteten.28 Systematisk tekstkondensering 29 ble brukt i prosessen hvor transkripsjoner ble kodet for å skape temaer. Se eksempel på hvordan en meningsbærende enhet ble kondensert og tildelt en kode i tabell 3. Intervjuene ble primært transkribert og kodet av studiens førsteforfatter, men rele vante seksjoner ble dobbeltsjekket og gjen nomgått med medforfatterne. Gjennom dataanalysen dukket det opp temaer og undertemaer. Etter analyse og kontroll ble temaer, underordnede temaer og støttende tekstutdrag drøftet og utvalgt.
tillegg tidligere erfaring med henvisninger til CT, og to deltakere hadde erfaring med henvisninger til vanlig røntgen. To delta kere hadde videreutdanning i MR, mens alle oppga at de hadde utvidet ansvar på sin arbeidsplass. Alle deltakerne hadde blant annet påtatt seg ansvar knyttet til utdanning/opplæring av studenter, radio grafer og/eller andre ansatte.
Tilretteleggende faktorer
Fem hovedtemaer ble identifisert i analy sen: Formelt ansvar, opplæring, retnings linjer, ressursfordeling og et støttende miljø. Disse temaene, sammen med deres respektive underordnede temaer (se figur 1) vil bli skissert og diskutert i det kom mende avsnittet.
Formelt ansvar
Det formelle ansvaret gjelder henvis ningsvurderingen, tidligere definert som et paraplybegrep som dekker evaluering og prioritering/triagering, berettigelse svurdering, autorisering/godkjenning og tildeling av protokoller. Det første underordnede temaet identifisert innenfor formelt ansvar var dokumentert delege ring. Formell dokumentasjon av faglige kompetanseområder og de arbeidsopp gavene som utføres, støttet radiografene i arbeidet med å vurdere henvisninger. Tre av arbeidsplassene la til radiografens navn
Tabell 3: Eksempel på kondensering av en meningsbærende enhet
Meningsbærende enhet
«Men hvis det er [doku mentert] så blir det et bevis som fungerer som et juridisk bindende dokument. Så en beskyttelse for alle parter også»
Resultater og diskusjon
Kondensering, koding Tema/ Undertema
Dokumentasjon skaper bevis & beskyttelse Formelt ansvar/ dokumen tert delegering
Utvalgsgruppen (tabell 4) besto av tre deltakere fra Storbritannia (to offent lige sykehus og ett privat institutt) og to deltakere fra Norge (ett offentlig sykehus og ett privat institutt). To av arbeidsplas sene hadde en landlig beliggenhet, mens tre var i urbane områder. Deltakerne hadde fra tre til over ti års erfaring med henvisningsvurdering. Alle deltakerne hadde nåværende eller nylig erfaring med henvisninger til MR. Én deltaker hadde i
i det lokale «delegasjonsdokumentet» så snart de fullførte opplæringen og ble delegert oppgaven. Deltakerne knyttet slik dokumentasjon til en følelse av å være beskyttet, forbundet med juridisk ansvar, demonstrasjon av profesjonalitet og vei ledning for utførelse av oppgaven. Som bakgrunn, uttalte P4:
Men hvis det er [dokumentert] så blir det et bevis som fungerer som et juridisk bin dende dokument. Så en beskyttelse for alle parter også.
Utvalgets karakteristika
Sykehusets beliggenhet*
med henvisningsvurdering
Relevant erfaring innen følgende modalitet
Relevant videreutdanning
Utvidet ansvar på arbeidsplassen**
* «Landlig» og «Urban» ble definert etter avstand til nærmeste bykjerne. De urbane arbeidsplassene var i eller i nærheten av bykjernen, mens de landlige arbeidsplassene var lokalisert i et mindre befolket område utenfor bykjernen. ** «Utvidet ansvar» beskriver arbeidsoppgaver som ikke ble utført av alle radiografer tilknyttet arbeidsplassen.
Dokumentasjon av den delegerte oppga ven ble i tillegg oppfattet som noe som gjorde radiografen autonom i beslutnin ger som omhandlet henvisningsvurde ringen. Deltakerne som manglet formell dokumentasjon av oppgavedelegasjonen, sa også at det ville vært nyttig å ha dette. På to arbeidsplasser var delegering kun dokumentert i fagradiografens rolle-/ arbeids-beskrivelse. De andre radiogra fene utførte så oppgaven etter verbal dele gering fra fagradiograf.
Så, formelt sett er det noe som blir gjort av fagradiografen. Så det som pleier å skje, er at fagradiografen ikke har nok tid til å gjøre det. Så da tar vi over det. (P1)
Det andre underordnede temaet for formelt ansvar var spesifikk rollebeskri velse. Formell identifisering av radiogra fenes rolle innen henvisningsvurdering ble oppfattet som tilretteleggende. En deltaker foreslo at oppgaven burde navn gis som en del av rolleutvidelsen og fore slo begrepet henvisnings-vurderer (HV).
Hvis du skal gi denne typen ansvar, sørg for at det blir en etablert rolle (...) Og navngi rollen! Det ville vært det beste. Noe sånt som … henvisnings-vurdereren. Du kan formalisere det og så blir det en tittel som følger med deg videre. (P4)
Dette ble oppfattet som en tilretteleg ger ettersom det ville bli anerkjent som radiografenes spesifikke kompetanse og ville være positivt for fremtidig kar riereutvikling. Noen deltakere beskrev imidlertid mangel på en spesifikk rolle beskrivelse på sin arbeidsplass.
Men det burde blitt litt mer ... kanskje tatt litt mer seriøst, synes jeg. For det blir aldri snakket om. Det er bare noe vi gjør. (P2)
Deltakere som manglet en spesifikk rolle beskrivelse, oppga at deres rolle i henvis ningsvurderingen ble «tatt for gitt».
Annen forskning viser at radiografer kan støte på barrierer som mangel på støtte og forståelse fra kolleger når de tar på seg nye roller.30 Anerkjennelse ved å navngi og dokumentere rollen som henvisningsvurderer (HV) kan videre øke forståelsen av at disse nye og avan serte ferdighetene har krevd spesifikk opplæring, og at arbeidet kan komme alle involverte parter til gode. En studie foreslo også en økonomisk kompensasjon
for oppgaven.31 Dokumentasjon av formelle ansvarsområder som opp står fra HV-rollen, kan også være til nytte for radiografen ved fremtidige karriereavgjørelser.
Opplæring
Opplæring ble identifisert som viktig for å oppnå ferdigheter og å opprettholde ferdigheter. For å oppnå ferdigheter poengterte deltakerne viktigheten av opplæring med både radiograf og radio log, gjennomgang av et forhåndsbestemt antall henvisninger og tilbakemelding på vurderingenes kvalitet. En deltaker beskrev et kurs i strålevern og anatomi som en god måte å oppnå ferdigheter på.
Tre deltakere ga uttrykk for at et godt opplæringsprogram besto av veiledet hen visningsvurdering, opplæring i bruk av lokale retningslinjer og andre relevante støttedokumenter.
Så de [radiologer] kom på denne planen og utarbeidet opplæringen ... jeg må vur dere, jeg tror det først var hundre henvis ninger ... som jeg må gjøre med radiologen ... og så godkjenner de vurderingene mine, eller så gir de meg tilbakemeldingene deres og så må jeg jobbe videre. (P4)
Vi fikk opplæring av en radiolog ... Og så etter en viss tid ga vi ytterligere fire radio grafer opplæring i å vurdere. De får først og fremst opplæring av oss radiografer. Når vi synes de er klare, må de vurdere en hel dag og gå gjennom dem med radiologen for å forklare hvorfor de gjorde sånn og hvorfor de gjorde sånn. (P5)
En deltaker forklarte at opplæringen ble etterfulgt av en eksamen, før «eleven» fikk sitt navn lagt til i delegasjonsdoku mentet. En annen deltaker støttet dette ved å gi uttrykk for at en eksamen ved slutten av opplæringen ville være gunstig for opplæringsprosessen. Å engasjere en lokal etisk komité for å gjennomgå opp læringsprosessen ble også oppfattet som å legge til rette for og opprettholde en vurderingspraksis av høy kvalitet.
Det ble faktisk akseptert av den etiske komiteen og teamet for klinisk styring. Så de sørget for at vi opprettholdt kvaliteten og at det ville bli gjennomført på en måte der det ikke kompromitterer pasientbehandlin gen. (P4)
Alle deltakerne uttrykte viktigheten av å opprettholde ferdighetene etter fullført
opplæring i henvisningsvurdering. Å kunne øve på og holde ferdighetene opp datert ble oppfattet som tilretteleggende for oppgaven. For å sikre nok praksis for henvisningsvurdererne, vektla alle delta kerne behovet for å begrense oppgaven til så få radiografer som praktisk mulig.
Systemet er mye smidigere fordi vi er i stand til å vurdere henvisninger regelmessig og vi kan prioritere dette arbeidet. Så vi har på en måte skreddersydd det foreløpig, til et bestemt antall radiografer ... slik at vi kan sørge for at opplæringen er robust og at de får nok tid til å øve seg. (P3)
Å implementere et system for kvalitets kontroll av henvisningsvurderinger etter gjennomført opplæring ble oppfattet som en måte å opprettholde den nye kompe tansen på.
For hvis du gjør den typen feil en uke og den type feil en annen uke ... så får du ikke vurdere flere på en stund. Da må du jobbe med ferdighetene dine under oppfølging, og så kommer du tilbake til det når du er klar. (P4)
Alle deltakerne opplevde arbeidet med henvisningsvurdering som nyttig, meningsfylt og lærerikt. Noen deltakere valgte å tilegne seg ytterligere kunnskap fra annen litteratur til tross for tilgjen geligheten av relevante henvisningsret ningslinjer for å utvide sin kunnskap og for å forstå klinisk informasjon og medi sinske terminologier.
Klinisk ser du på pasientens indikasjoner for å ta den avgjørelsen. Og med det følger enorme mengder kunnskap. Jeg tar meg selv i å google alle slags ting til tider. (P3)
Deltakerne foreslo å opprettholde fer digheter ved hjelp av kontinuerlig faglig utvikling (CPD på engelsk) og konstant læring. Våre funn stemmer overens med studier innen andre områder av radiogra fien, som viser at opplæring og støtte må etableres for at avanserte radiografroller skal lykkes.30 Opplæringsprogrammet til HV bør inkludere vurdering av et stort antall henvisninger under spesifikk veiledning av en spesialistradiograf og/ eller radiolog. Målet med denne opplæ ringen bør være å tilrettelegge for radio grafenes autonome utøvelse av disse nye ferdighetene.
Å begrense oppgaven til et utvalgt antall radiografer ble oppfattet som
hensiktsmessig for å oppnå tilstrekkelig trening av ferdighetene og for å opprett holde et høyt kompetansenivå, noe som også foreslås av Sheth et al.31
Retningslinjer
Det var hovedsakelig behov for retnings linjer for å vurdere henvisninger basert på kliniske indikasjoner og for å fastsette prioritet/hastegrad . Tre deltakere oppga å ha ganske omfattende lokale retnings linjer for å støtte seg i oppgaven med å vurdere henvisninger. Disse henvisnings retningslinjene var hovedsakelig basert på lokale radiologers erfaringer og til en viss grad på forskning, og ble i tillegg gjennomgått årlig.
Så snart det er oppdaterte retningslinjer tilgjengelig ... det er ofte radiologen som oppdager dem eller hører om dem på et seminar ... så går vi gjennom vår lokale henvisningsretningslinje og blir enige om at «vi må endre noe her», eller «fra nå skal vi gjøre det slik». (P5)
«... og så ser vi på artikler som kan ha blitt skrevet om det. (P3)
Uavhengig av omfanget av lokale hen visningsretningslinjer beskrev alle delta kerne vurdering av henvisninger basert på ulike kliniske indikasjoner. Å ha en veileder for å vurdere hensiktsmes sighet ut fra indikasjoner ble oppfattet som tilretteleggende for oppgaven. De lokalt utarbeidede henvisningsretnings linjene ble beskrevet som «leksikonlig nende», hvor kliniske indikasjoner for undersøkelser og protokoller var oppført ved siden av de tilknyttede anatomiske områdene.
Innad i avdelingen her har vi laget svært robuste dokumenter som spesifiserer kliniske problemstillinger ... Alle disse [anatomiske områdene] har forskjellige kliniske indi kasjoner skrevet ved siden av seg i et stort dokument, og vi har også tildelt dem tid og informasjon – som om pasienten trenger kontrast. Og så protokollen radiografene skal følge. (P3)
Alle deltakerne beskrev at de måtte bestemme prioriteten for hver henvis ning, også kalt «triagering», der henvis ningen ble gitt en dato eller tidsperiode for tiltenkt utførelse. Dette skjedde gjennom radiologiinformasjonssystemet (RIS) hvor radiografer altså tildelte hen visninger en passende hastegrad.
Når jeg vurderer henvisningene, ser jeg også på deres prioriteringsstatus, altså om de skal følge to-ukersregelen for kreftpasien ter (pakkeforløp), om de haster, om de er rutinemessige eller den slags ting også. (P3)
Alle deltakerne opplevde fastsettelse av hastegrad/prioritetsvurdering som utfordrende. Derfor vil det å ha denne prosessen beskrevet i detalj i retnings linjene støtte radiografene i deres henvisningsvurderingsoppgave.
Det vanskeligste er tidsperspektivet. Hvor lenge skal pasienten med ryggsmertene vente før han får MR? (P5)
Deltakerne uttalte at de søkte råd fra andre radiografer eller radiologer for å bestemme prioriteringen, ved mangel på retningslinjer.
Bruken av henvisningsretningslinjer kan sannsynligvis forbedre arbeidsflyten, sammen med en tilpasning av passende sjekklister.31 Henvisningsretningslinjer har vist seg å være av verdi når de anven des rutinemessig.2 Ifølge Royal College of Radiologists16 bør nedskrevne prosedyrer for vurdering av vanlige henvisninger med påfølgende autorisasjon/godkjen ning være på plass. Tilgjengelighet av bildediagnostiske henvisningsretnings linjer med doseinformasjon er også nødvendig.32 Basert på erfaringer fra våre deltakere foreslår vi at arbeidsplasser som tilpasser HV-rollen enten tar i bruk alle rede anerkjente henvisningsretningslinjer eller bruker disse som et grunnlag for å lage sine egne.
Ressursfordeling
Alle deltakerne var enige om at det å ha avsatt tid til oppgaven og å ha tilstrekke lig bemanning , lettet arbeidet med hen visningsvurdering. Deltakerne var enige om at det beste var å få oppgaven tildelt gjennom skiftplanen og å utføre den i et separat, stille miljø der de ikke ville bli forstyrret eller forventet å multitaske. Denne praksisen var avhengig av tilstrek kelig bemanning
På dagtid er det fullt kjør, alle er der. Ikke noe problem ... Det er klart at nok avsatt tid er det beste. For da vet du at du gjør denne tingen. Altså mindre press. Så, produktiviteten er muligens bedre. (P4)
Det beste er å ha tid til det. Bare det å få tildelt tid i vaktplanen og å ha det som en
oppgave for dagen, ikke å bli satt som ope ratør av en maskin samtidig. (P5)
Mangel på god nok fordeling av tid ble av tre deltakere oppfattet som et resultat av manglende ledelsesforståelse for opp gavens viktighet.
Og det har vært det vanskeligste, tror jeg for folk ... for ledelsen å forstå. Faktisk så kan du ikke multitaske med dette fordi det er da alvorlige feil blir gjort og du skanner feil ting for feil pasient, eller du legger inn feil informasjon, eller du vurderer noe feil. Det blir bare for farlig. (P3)
Vi får ikke tid til å vurdere. Jeg tror det bare er noe vi forventes å gjøre parallelt med de andre oppgavene vi gjør ... Jeg tror det er fordi at de [ledelsen] kanskje ikke innser viktigheten av jobben. Hvis du innså det, ville du satt av tid til denne typen arbeid. (P2)
Deltakerne som opplevde arbeidsflyten uten og med tilstrekkelige ressurser (det vil si tildelt tid og tilstrekkelig beman ning) oppfattet at sistnevnte hadde redu sert antallet vurderingsfeil.
Manglende ressursallokering til oppga ven med å vurdere henvisninger er alle rede kjent fra forskning på radiologens utførelse av oppgaven,32 og rapportert som en stor utfordring som radiologtje nestene står overfor.33 Tilstrekkelig til deling av tid og bemanning til oppgaven ble oppfattet av våre deltakere som avgjø rende for arbeidets suksess.
Støttende miljø
Deltakernes arbeid med henvisningsvur dering ble tilrettelagt av en oppfatning av å være en del av et støttende miljø, hvorav tre funksjoner ble identifisert: Teamarbeid, gjensidig nytte og tilbakemelding og kunnskapsdeling.
Teamarbeid ble av alle deltakerne beskrevet som det å arbeide sammen med andre radiografer, radiologer og andre medlemmer av radiologipersonalet for å produsere best mulig kvalitet på henvis ningsvurderingene. Dette teamarbeidet ble oppfattet som økende i takt med utviklende personlige relasjoner og flere års erfaring. Teamarbeid ser videre ut til å påvirke radiografenes standardmetoder i praksis.
Så, jeg vil si at teamarbeidet ... ehm ... fagradiografene, jeg og mine kolleger, har
gjort dette lenge. Så denne jobben, denne henvisningsvurderingen er en vane for oss. Så vi er veldig gode. Jeg vet i hodet mitt hva kollegaen min ville skrevet, for vi ville begge tenkt på samme måte. (P3)
Samarbeid med hensyn på henvis ningsvurderingen ble av alle deltakerne oppnådd gjennom bruk av elektroniske kommunikasjonssystemer. Dette ble praktisert ved å lage lister i RIS kalt «prioritering radiograf» og «prioritering radiolog» hvor komplekse henvisninger kunne tildeles radiolog eller fagradiograf. Ytterligere eksempler på slikt teamarbeid var den elektroniske chat-funksjonen (dvs. sending av elektroniske korte mel dinger), fargekoding av henvisninger, «flagg» og elektroniske post-its.
Hver henvisning som radiografene er usikre på blir «flagget» til radiologen, og så vurderer de dem. (P5)
Respondentene beskrev også en følelse av gjensidige fordeler. Å ha støtte fra avde lingens radiologer ble oppfattet som en viktig tilrettelegger for deres arbeid med henvisningsvurdering.
Uten tvil, støtte fra radiologene – det er det viktigste. Vi er virkelig heldige her! (P3)
Deltakerne erkjente samtidig hvordan radiografenes vurdering av henvisnin ger var fordelaktig for radiologene, ettersom de var i stand til å lette deres arbeidsbelastning.
Så, for dem så gjør vi dem en stor tje neste, fordi det betyr at de kan beskrive. Så de trenger ikke å gjøre dette. Ellers tar det flere timer om dagen. (P3)
Så de er glade. De sier det hjelper mye at vi gjør det. (P5)
Noen av deltakerne uttrykte imidlertid skyldfølelse hvis de ofte hadde behov for å «forstyrre» radiologer med spørsmål om henvisninger. Radiologens fysiske tilgjengelighet ble også oppfattet som en tilrettelegger for radiografens arbeid med henvisningsvurdering.
Jeg kan skrive en chat, jeg kan ringe. Men det er ikke det samme som å ha per sonlig kontakt ... det ville vært bedre å ha radiologene på huset. (P2)
En kultur med tilbakemeldinger og kunnskapsdeling fremmet et støttende
miljø. Å gi tilbakemelding om gode og dårlige henvisningsvurderinger og å dele kunnskap om undersøkelser og protokol ler innad i teamet ble oppfattet som til retteleggende for henvisningsvurderingen på alle de fem arbeidsplassene.
Jeg får tilbakemeldinger fra radiologene også, noe som hjelper ... Og så sender jeg det tilbake til de vurderende radiografene, slik at de også kan lære av dette. Så det er viktig med god kommunikasjon og deling av tilbakemeldinger hele tiden. (P3)
Likevel beskrev en av deltakerne en kultur hvor det ikke ble gitt uønsket til bakemelding på radiografkollegers vur deringer av henvisninger.
Jeg har lært i årene mine her at det anses som uhøflig å blande seg inn i kollegaens arbeid ... Jeg har ikke noe jeg skulle ha sagt, og jeg har til og med en tendens til å ikke se på noe som har blitt vurdert av mine kolle ger. Jeg lar det bare være som det er. (P1)
Slik «manglende tilbakemelding» ble individuelt rapportert av en deltaker i forbindelse med spørsmål om kom munikasjon innad i teamet, og dette ble oppfattet som en barriere for et støt tende miljø. Selv om dette kan tyde på subjektive vurderinger, uttalte deltakeren at det til syvende og sist ikke var noen store forskjeller i de endelige vurderin gene mellom radiografene i gruppen. Økt inter-rater-pålitelighet for vurderin ger kan indikere overholdelse av lokale skriftlige prosedyrer for avdelingens hen visningsvurdering. Slike prosedyrer letter vurderingsprosessen ved å tilby standar disering16 og er avgjørende for å sikre samsvar med IR(ME)R-lovgivningen.15
Arbeidsplassene som innarbeider radiograf-HV-rollen bør sette søkelys på å opprettholde et støttende miljø i det tverrfaglige teamet. Tilrettelegging av teamarbeid mellom radiografer og radio loger er videre anbefalt.20 Ifølge forskning har radiograf-HV-rollen bidratt til en positiv omfordeling av radiologressur ser.17,18,33 Denne oppfatningen støttes av våre deltakere.
Begrensninger
Denne studien har en rekke begrens ninger. Studien inkluderte kun erfarne radiografer som hadde personlig inter esse av oppgaven med henvisnings vurdering. Med en så ensartet og liten
deltakerpopulasjon kan ikke funnene i studien generaliseres. Studien har imidlertid vist enighet om viktige opp fatninger i to nasjonale kontekster. Dette kan tyde på at oppfatninger presentert i denne studien også kan representere synspunktene til andre radiografer i lignende posisjoner. En annen begrens ning er at førsteforfatteren har person lig erfaring med henvisningsvurdering og kan utilsiktet ha påvirket intervjuer eller dataanalyse med forhåndseksiste rende kunnskap og teorier. Den eneste erfaringen med henvisningsvurdering fra Norge var med MR-henvisninger, noe som også kan påvirke resultatene. Ett av intervjuene ble gjort på norsk og resten på engelsk. Utdrag er over satt fra norsk til engelsk (og engelsk til norsk for publisering i Hold Pusten) av førsteforfatteren, som snakker begge språkene flytende. Dette kan ha ført til oversettelsesskjevhet.
Konklusjoner
Studien identifiserer formelt ansvar, opp læring, retningslinjer, ressursallokering og et støttende miljø som viktige faktorer som kan støtte radiografer i vurdering av henvisninger for hensiktsmessig bil dediagnostikk. Arbeidsplasstilpasning av de presenterte faktorene har potensial til å forbedre eksisterende arbeidsflyter. De identifiserte faktorene styrker den faglige kunnskapen til og utviklingen av radiografer, samtidig som de gir en positiv omfordeling av radiologressurser. Videre kan forbedret kvalitet på pasient tjenestene oppnås. Videre forskning bør inkludere en større og mer mangfoldig deltakergruppe for å gi ytterligere innsikt i det aktuelle temaet.
Anerkjennelser
Vi er takknemlige overfor de anonyme deltakerne for deres tid og oppfatninger. Vi ønsker også å takke kolleger for tilba kemelding på tidligere utkast til teksten, og to anonyme reviewere som med sine forslag har bidratt til å forbedre og tyde liggjøre dette manuskriptet. Denne stu dien mottok ikke noe spesifikt tilskudd fra finansieringsbyråer i offentlige, kom mersielle eller ideelle virksomheter.
Interessekonflikter
Ingen oppgitte interessekonflikter. n post@holdpusten.no
Referanser
1. International Atomic Energy Agency. IAEA Safety Standards for protecting people and the environment: Radiation Protection and Safety in Medical Uses of Ionizing Radiation. Vienna: IAEA;2018. https://www-pub.iaea.org/ MTCD/Publications/PDF/PUB1818_web.pdf . Accessed 7.5.2021.
2. Tahvonen P, Oikarinen H, Pääkkö E, Karttunen A, Blanco Sequeiros R, Tervonen O. Justification of CT examinations in young adults and children can be improved by educa tion, guideline implementation and increased MRI capacity. The British journal of radiology. 2013;86(1029). DOI: https://doi.org/10.1259/ bjr.20130337
3. Oikarinen H, Meriläinen S, Pääkkö E, Karttunen A, Nieminen MT, Tervonen O. Unjustified CT examinations in young patients. European radiology. 2009;19(5):1161. DOI: https://doi.org/10.1007/s00330-008-1256-7
4. Vilar-Palop J, Hernandez-Aguado I, PastorValero M, Vilar J, González-Alvarez I, Lumbreras B. Appropriate use of medical imaging in two Spanish public hospitals: a cross-sectional analysis. BMJ open. 2018;8(3). DOI: https://doi. org/10.1136/bmjopen-2017-019535
5. Triantopoulou C, Tsalafoutas I, Maniatis P, et al. Analysis of radiological examination request forms in conjunction with justification of X-ray exposures. European journal of radio logy. 2005;53(2):306-311. DOI: https://doi. org/10.1016/j.ejrad.2004.02.012
6. Almén A, Leitz W, Richter S. National survey on justification of CT-examinations in Sweden. 2009;SSM 03. Sweden. https://inis.iaea.org/ search/search.aspx?orig_q=RN:40029225. Accessed 21.3.2021.
7. Sobiecka A, Bekiesińska-Figatowska M, Rutkowska M, Latos T, Walecki J. Clinically unjustified diagnostic imaging–a worrisome tendency in today’s medical practice. Polish journal of radiology. 2016;81:325. DOI: https:// dx.doi.org/10.12659%2FPJR.896847
8. Malone J, Guleria R, Craven C, et al. Justification of diagnostic medical exposu res: some practical issues. Report of an International Atomic Energy Agency Consultation. The British journal of radiology. 2012;85(1013):523-538. DOI: https://doi. org/10.1259/bjr/42893576
9. Lysdahl KB, Hofmann BM, Espeland A. Radiologists’ responses to inadequate refer rals. European radiology. 2010;20(5):12271233. DOI: https://doi.org/10.1007/ s00330-009-1640-y
10. Friberg E. HERCA European Action Week –Results of a coordinated inspection initiative assessing justification in radio logy. International conference on Radiation Protection in Medicine; 11-15 Desember, 2017; Wien. https://www.herca.org/uploaditems/docu ments/161108 - Inspection week/IAEA Paper EFriberg.pdf. Accessed 7.5.2021.
11. Ryan JW, Hollywood A, Stirling A, Glynn M, MacMahon PJ, Bolster F. Evidenced-based radiology? A single-institution review of imaging referral appropriateness including monetary and dose estimates for inappropriate scans. Irish Journal of Medical Science (1971-). 2019;188(4):1385-1389. DOI: https://doi. org/10.1007/s11845-019-02005-8
12. Vom J, Williams I. Justification of radio graphic examinations: What are the key issues? Journal of medical radiation scien ces. 2017;64(3):212-219. DOI: https://doi. org/10.1002/jmrs.211
13. Smith-Bindman R, Kwan ML, Marlow EC, et al. Trends in Use of Medical Imaging in US Health Care Systems and in Ontario, Canada, 2000-2016. JAMA. 2019;322(9):843-856. DOI: https://doi.org/10.1001/jama.2019.11456
14. Rimmer A. Radiologist shortage leaves patient care at risk, warns royal college. BMJ. 2017;359:j4683. DOI: https://doi.org/10.1136/ bmj.j4683
15. The United Kingdom Parliament. Ionising radiation (medical exposure) Regulations 2017. IR(ME)R. Stationary Office UK.
16. RCR. The vetting of requests for an imaging examination. The Royal College of Radiologists. https://www.rcr.ac.uk/audit/vet ting-requests-imaging-examination. Published 2008. Updated 2020. Accessed 21.3.2021.
17. Ginocchio LA, Rogener J, Chung R, Xue X, Tarnovsky D, McMenamy J. Brainstorming Our Way to Improved Quality, Safety, and Resident Wellness in a Resource-Limited Emergency Department. Current problems in diagnostic radiology. 2020. DOI: https://doi.org/10.1067/j. cpradiol.2020.03.005
18. Glazer DI, Alper DP, Lee LK, et al. Technologist productivity and accuracy in assigning protocols for abdominal CT and MRI examinations at an academic medical center: implications for physician workload. American Journal of Roentgenology. 2019;213(5):10031007. DOI: https://doi.org/10.2214/ AJR.19.21353
19. Nightingale J, McNulty J. Advanced prac tice: maximising the potential of the modern radiographer workforce. HealthManagement. 2016;16(3). http://shura.shu.ac.uk/id/ eprint/22045. Accessed 7.5.2021.
20. Hardy M, Johnson L, Sharples R, Boynes S, Irving D. Does radiography advanced practice improve patient outcomes and health service quality? A systematic review. The British Journal of Radiology. 2016;89(1062). DOI: https://doi.org/10.1259/bjr.20151066
21. Royal College of Radiologists. Team working in clinical imaging. Royal College of Radiologists; 2012. ISBN: 978-1-90503458-1. https://www.rcr.ac.uk/publication/teamworking-clinical-imaging. Accessed 7.5.2021.
22. Chilanga C, Lysdahl K, Olerud H, Toomey R, Cradock A, Rainford L. Radiographers’ assess ment of referrals for CT and MR imaging using
a web-based data collection tool. Radiography. 2020. DOI: https://doi.org/10.1016/j. radi.2020.04.001
23. Smith DW. Phenomenology. In: Zalta EN, ed. The Stanford Encyclopedia of Philosophy. 2018. Published 2003. Updated 2018. Accessed 7.5.2021. https://plato.stanford.edu/ archives/sum2018/entries/phenomenology/.
24. Kallio H, Pietilä AM, Johnson M, Kangasniemi M. Systematic methodological review: develo ping a framework for a qualitative semi‐structured interview guide. Journal of advanced nursing. 2016;72(12):2954-2965. DOI: https:// doi.org/10.1111/jan.13031
25. Panacek EA, Thompson CB. Sampling methods: Selecting your subjects. Air Medical Journal. 2007;26(2):75-78. DOI: https://doi. org/10.1016/j.amj.2007.01.001
26. Parker C, Scott S, Geddes A. Snowball Sampling. In: Paul Atkinson, Sara Delamont, Alexandru Cemat, Joseph W. Sakshaug, Williams RA, eds. SAGE Research Methods Foundations2019. DOI: http://dx.doi.org/10.41 35/9781526421036831710
27. Malterud K, Siersma VD, Guassora AD. Sample size in qualitative inter view studies: guided by information power. Qualitative health research. 2016;26(13):1753-1760. DOI: https://doi. org/10.1177%2F1049732315617444
28. Sinkovics RR, Penz E, Ghauri PN. Enhancing the trustworthiness of qualitative research in international business. Management International Review. 2008;48(6):689714. DOI: https://doi.org/10.1007/ s11575-008-0103-z
29. Malterud K. Systematic text conden sation: a strategy for qualitative analysis. Scandinavian journal of public health. 2012;40(8):795-805. DOI: https://doi. org/10.1177/1403494812465030
30. Caulfield L. A literature review exploring the perceived impact, challenges and barriers of advanced and consultant practice in thera peutic radiography. Radiography. 2021. DOI: https://doi.org/10.1016/j.radi.2021.01.002
31. Sheth S, Mudge B, Fishman EK. The pre-CT checklist: A simple tool to improve workflow and patient safety in an outpatient CT setting. Clinical Imaging. 2020;66:101105. DOI: https://doi.org/10.1016/j. clinimag.2020.05.014
32. Remedios D, Drinkwater K, Warwick R, The Royal College of Radiologists L, Committee CRA. National audit of appropriate imaging. Clinical radiology. 2014;69(10):10391044. DOI: https://doi.org/10.1016/j. crad.2014.05.109
33. Ebdon-Jackson S, Frija G. Improving justi fication of medical exposures using ionising radiation: considerations and approaches from the European Society of Radiology. Insights into Imaging. 2021;12(1):1-11. DOI: https://doi. org/10.1186/s13244-020-00940-0
På kongress i Baltikum

TEKST OG FOTO: HÅKON HJEMLY, FAGSJEF I NRF
Annet hvert år arrangerer de tre bal tiske landene Estland, Litauen og Latvia Baltic Congress of Radiology (BCR). Kongressens språk er engelsk siden det er store språkforskjeller mellom de tre lan dene, og den er et samarbeid mellom de nasjonale radiolog-, nukleærmedisin- og radiografforbundene.
I år var Tallinn i Estland vertskap for kongressen, som samlet mer enn 700 deltakere og 110 foredragsholdere. Dette er litt mer enn det som var vanlig før pan demien og er nok et resultat av at det var hele fire år siden de sist kunne arrangere
den. Selve kongressbygget var en gammel fabrikkbygning som nå var tilpasset store møter og kulturaktiviteter, og kongressens gallamiddag var i et maritimt museum med blant annet en diger ubåt midt i lokalet.
Programmet gikk over tre fulle dager og hadde seks parallelle sesjoner. Jeg del tok på flere av de mest radiografrettede foredragene og synes de fleste holdt høyt nivå både faglig og presentasjonsmessig (språklig). Dette er en kongress jeg tenker kan være et godt og rimeligere alternativ til for eksempel ECR og RSNA, spesielt om det kun er faglige foredrag som lokker fremfor store utstillinger fra leverandør bransjens side.
Det er også verdt å nevne at de baltiske landene er svært attraktive turistmål.
Standarden på hotellene, butikker og restauranter er generelt høy og prisene er hyggelige sett med norske øyne. Byene Tallin, Riga og Vilnius som ofte er verts byer for BCR, er alle veldig flotte å gå rundt i med sine mange godt bevarte his toriske byggverk og museer.
Selv var jeg invitert til å ha en presen tasjon på vegne av ISRRT, hvor jeg ga internasjonale perspektiver på radiograf profesjonen og dens utvikling og mulig heter. Her viste jeg hvorfor det er behov for å stå sammen i en global organisasjon, hva vi har fått til og hva vi arbeider med. Interessen for sesjonen var veldig stor, og
Gallmiddagen fant sted i maritimt museum, med en diger ubåt som kulisse.


den foregikk også i den største plenumssalen. At salen var full av deltakere, skyltes nok i stor grad at alle presentasjonene etter meg var av radiologer fra Ukraina. Det var en utrolig stor overgang fra mitt foredrag til å høre om og se bilder av de grusomme erfa ringene fra Ukraina: Om hvordan de klarer bedrive radiologi i bomberegn. Sykehus som er skadet eller helt bombet i stykker. Det store antallet livstruende krigsskader. I tillegg har over en tredjedel av personalet i radiologiske avdelinger måttet flykte, og mange har blitt kalt inn som soldater. Det var også et foredrag som handlet om amputasjoner og hvordan dette best kunne gjennomføres og følges opp radiologisk. En av radiologene fra Ukraina forsøkte å se litt positivt på situasjonen i alt det tragiske og sa at de nå i alle fall fikk unik kompetanse i diagnostikk og behandling av krigsskader, og at dette vil være nyttig å lære fra seg til andre om.
Det gjorde sterkt inntrykk å se bilder og videoer fra Ukraina, og jeg er i grunnen glad jeg var første taler i sesjonen. Jeg vet fak tisk ikke om jeg hadde fått til mitt foredrag om rekkefølgen var motsatt.
Oppsummert så var dette altså en kontrastrik og lærerik kon gress. n hakon@radiograf.no
BDS Haukeland
VED MARGRETHE BJELLAND HOFF, ANETTE KATHARINA GJELLESTAD OG LISE KRISTIN ØRENVelkommen til Brystdiagnostisk senter Haukeland universitetssjukehus!
Vår kliniske avdeling holder til i Bergen, nærmere bestemt i Ulriksdal 8, vis-à-vis Haukeland universitetssjukehus (HUS).

Vi har i tillegg ansvaret for det offent lige mammografiprogrammet i den sør lige delen av Vestland fylke (tidligere Hordaland), der screeningundersøkelsen foregår på Danmarksplass – selve inn fartsåren til Bergen sentrum.
Brystdiagnostisk senter (BDS) hører til under Radiologisk avdeling ved HUS. På BDS er vi 28 radiografer som jobber tett og tverrfaglig sammen med 11 leger/radiologer og 8 merkantile. Vi samarbeider med bio ingeniører, forskningsteknikere, patologer, kirurger og sykepleiere.
Litt historie
Vår avdeling har hatt en kraftig vekst og utvikling i løpet av de siste årene. Det hele startet i 1996 da HUS fikk etablert
mammografisenteret. Samtidig ble vi en del av prøveprosjektet til Kreftregisteret: Vi var da ett av fire prøvefylker som star tet med mammografiscreening. På dette tidspunktet hadde vi seks radiografer og to merkantile. Der var én radiolog fast i avde lingen, og andre radiologer fra Hkeland bidro på BDS nå og da. Den kliniske delen besto av ett mammografiapparat og ett ultralydapparat i tillegg til ett screeningap parat. Vi jobbet tett med, og var samlo kalisert med Bryst- og endokrinkirurgisk avdeling. I slutten av 2014 flyttet vi mam mografiscreeningen til Danmarksplass, og utvidet fra ett til to screeningapparater. I 2019 hadde vi for liten plass på HUS og flyttet vår kliniske drift til nye flotte lokaler som vi leier ved Haraldsplass Diakonale sykehus (HDS).
Maskinparken
Maskinparken vår er ny og oppdatert, den består av seks mammografiapparater hvorav to av apparatene er lokalisert i våre screeninglokaler, og de resterende på vår kliniske avdeling. Fem av seks appa rater er GE Pristina, og det siste er GE SenoClaire. Vi
kan ta tomosyntese («3D-mammografi»), og røntgenveiledet biopsi på alle fire kliniske apparater. Vi har mulighet for kontrastmammografi på tre apparater, og kan ta tomosyntese-veiledet biopsi på våre tre kliniske Pristina-apparater. Vi har nettopp oppgradert et apparat til å kunne ta kontrastmammografi-veiledet biopsi. Vi har i tillegg fem UL-laber.
Arbeidshverdag
Vi går i todelt turnus og jobber da primært dagvakter, med unntak av én senvakt i uken. Vi jobber gjennomsnittlig tre vakter med screening og to vakter klinisk per uke. Alle radiografene har kompetanse i samtlige prosedyrer på klinisk, bortsett fra kontrastmammografi – der har vi dedikerte superbrukere. Noen av radiografene har i tillegg egne ansvarsoppga ver de rullerer på, vi har tre superbrukere i Sectra. To radiografer
ansvaret for teknisk kvalitetskontroll (TKK), og to jobber jevnlig med bildevurdering (PAI). Vi har også fire radiografer som er pak keforløpskoordinatorer og rullerer på dette.
Jevnt gjennom hele året har vi 2. og 3. års-radiografstudenter fra Høgskulen på Vestlandet (HVL) i praksis. Fem ganger i året arrangerer vi fagdag hvor vi setter av en hel arbeidsdag til undervis ning og praktisk gjennomgang av faglig innhold.
Klinisk avdeling


Avdelingen undersøkte 5800 kliniske pasienter som hadde symptomer eller var selektert fra screening i 2021. I tillegg utførte vi 4000 mammografikontroller.
Pasienter som blir henvist fra fastlege, eller spesialist, får trippeldiagnostikk hvor vi starter med standard mammo grafi eller tomosyntese. Det blir tatt to ulike projeksjoner av hvert bryst, eventuelt tilleggsbilder. Deretter utføres ultra lyd og klinisk undersøkelse av radiolog, og er det behov, blir det tatt vevsprøve eller celleprøve.
Pasienter som har hatt brystkreft, går til årlig
«Minarbeidsplass»erenstafettder heterradiologiskeavdelingerogvirksom presenterersegselv,ogder-Denneetterutfordrerneste.gangenkanduleseomBDSHaukeland.
mammografikontroll i ti år etter operasjo nen. Vi gjennomfører også årlige mam mografikontroller av pasienter med genfeil, oftest BRCA1/BRCA2, og de med fami liær opphopning av brystkreft som er hen vist etter vurdering ved genetisk avdeling. Dagsprogrammet på klinisk avdeling har store variasjoner i arbeidsoppgaver. Vi jobber stort sett to radiografer på hver lab, og har vanligvis ansvaret for annenhver pasient. Radiografen assisterer radiologen på alle ultralydundersøkelsene og alle rønt genveiledede biopsier. Vi utfører preopera tive merkinger der pasienten skal videre til kirurgi, vi tar vakumbiopsier (utredning av kalk i bryst), tapper cyster og tar finnåls prøver (oftest av lymfeknuter). Vi undersø ker også pasienter med spørsmål om abscess i bryst, både ammende og ikke-ammende.
Screeninghverdag
Vi inviterer cirka 180 kvinner per dag til lokalene våre på Danmarksplass. Det er
satt av cirka ti minutter per kvinne. Vi job ber i team på tre radiografer, der vi rullerer på hver sjette kvinne - hvem som tar bilder av høyre og venstre bryst, og hvem som intervjuer. Alle kvinner som deltar, skal gjennom et intervju, for så å få gjennomført billedtaking. Å screene er et statisk arbeid, så vi har avsatt tid til pausegymnastikk for å forebygge muskulære plager, samt flere korte pauser gjennom arbeidsdagen. I Bergen har vi nylig gjennomført to store studier med bruk av tomosyntese i scree ning, Tomosyntesestudien i Bergen, To-Be

og To-Be 2, i perioden 2016–2020.

I distriktene i tidligere Hordaland reiste vi rundt med mammografibussen «James». I løpet av en toårs-periode sto vi på Voss, Stord, Austevoll, Rosendal og Odda. Nylig

Fem av radiografene våre på en av ultralydla bene. Bak (f.v.) Anita Iversen Lilleskare, Ina Heggernes Pedersen og Ingvild Ellen Dunn Riisnes. Foran (f.v.) Linn Hagesæther og Anita Grimstad Christensen.

har BDS i Haugesund tatt over områdene i Helse Fonna, så nå drifter vi mammogra fibussen kun når den er på Voss. Et team på tre radiografer reiser opp mandag mor gen og jobber til fredag. Vi overnatter på Voss og tar imot cirka én kvinne per femte minutt slik som på Danmarksplass.
Det å reise på buss gir oss et fint avbrekk i hverdagen, med mulighet til å jobbe på en annen måte, se nye plasser, samt ha mulig heten til å være sosial på kvelden. Vi setter stor pris på bussen!
Totalt inviterer vi ca. 52 000 kvinner per runde (to år). Alle undersøkelsene blir lest av to radiologer, og dersom minst en av dem finner noe mistenkelig, blir bildene diskutert i konsensus. Omtrent tre prosent blir kalt tilbake for videre undersøkelser. I 2019 fant vårt senter 199 krefttilfeller hos kvinner selektert fra screening.
Pasienten i fokus
Vår arbeidshverdag preges mye av at vi jobber tett og nært opp mot sårbare pasienter. For mange er det en stor belast ning å komme til oss. De er ofte veldig stresset, engstelige og nervøse etter at det er funnet endringer i brystet, eller de er blitt kalt tilbake fra årskontroll eller fra Mammografiprogrammet. De er avkledd på overkroppen, mange kan føle seg util pass, og at de blir fratatt noe av selvfølelsen. Vi prøver å få tatt alle mammografibil dene og eventuell prøvetaking på samme
dag for at pasientene skal få svar så fort som mulig. Radiologene våre snakker ærlig med pasientene, og noen vil derfor få beskjed når de er hos oss at de mest sannsynlig har brystkreft. De fleste får beskjed om at de er friske. Vi bruker mye tid på pasientene; snakker med dem, trøster og beroliger. Vi forsøker å sette oss inn i deres situasjon.
Tiden fremover
I dag leier vi lokaler til screeningen på Danmarksplass, og vi leier lokaler til den kliniske driften av HDS. Håpet for fremti den er å få samlet hele avdelingen vår under samme tak, kanskje i et eget brysthus?
Vi har måttet omstille driften betraktelig etter at vi vokste ut av de gamle lokalene. Avstanden mellom klinisk avdeling og screeninglokaler gjør at vi har lang vei å gå mellom avdelingene (25 minutter). Også bioingeniører må gå et stykke for å komme til oss (10 minutter). I tillegg må mye møte virksomhet og tverrfaglig samarbeid foregå digitalt.
Det blir tatt en god del MR av bryst ved HUS, det er våre radiologer som beskriver alle MR-undersøkelsene. Pasienter med genfeil går til årlig MR. I tillegg tas MR på en stor andel av pasienter med påvist kreft, og som responsevaluering underveis i behandlingen. Siden bruken av MR bryst er så stor, ønsker vi oss en egen MR-maskin ved avdelingen. Da kunne vi også hatt muligheten til å ta MR-veiledede biopsier.
Disse har vært:
St. Olavs Hospital, UNN, Haukeland univer sitetssjukehus, Helse Førde, Helse Fonna, Haugesund, Stavanger universitetssjuke hus, Rikshospitalet, Kristiansand sykehus, Hammerfest sykehus, Kiropraktoren AS på Voss, Voss sjukehus, Mosjøen sykehus, Sandnessjøen sykehus, Molde sykehus, Kirkenes sykehus, Tønsberg og Larvik sykehus, Drammen sykehus, Bærum syke hus, Kristiansund sykehus, Fredrikstad sykehus, Moss sykehus, Ahus, Kongsvinger sykehus, Tynset sykehus, Ålesund sjuke hus, Volda sjukehus, Nordlandssykehuset Vesterålen, Feiringklinikken, traumeteamet ved Ullevål, Curato Oslo City, Unilabs Bryn, Helgelandssykehuset Mo i Rana, Sykehuset Namsos, Diakonhjemmet Sykehus, OUS Aker, Hallingdal sjukestugu, Ringerike sykehus, Kongsberg sykehus, Arendal sykehus, Röntgenkliniken Norrköping, Nordlandssykehuset Bodø, radiografutdan ningen ved NTNU Gjøvik, Haraldsplass Diakonale Sykehus, Lovisenberg Diakonale Sykehus, Sykehuset Telemark HF, Sykehuset Levanger, radiografutdan ningen ved NTNU Trondheim, masterut danningen ved Institutt for optometri, radiografi og lysdesign ved USN, DSA, strå leterapiavdelingen ved SUS, Anicura Jeløy Dyresykehus, Nukleærmedisinsk enhet i Bodø, Radiologisk enhet i Lofoten, radiogra futdanningen ved Universitetet i Tromsø, Sykehusinnkjøp HF, Bryst- og endokrinkirurgisk avdeling i Tromsø, Nasjonalt ankomstsenter og St. Olavs Hospital, Orkdal sjukehus, Hamar sykehus, Sykehuset Innlandet Elverum, Sykehuset Innlandet Gjøvik, Stråleenheten SI Gjøvik og Unilabs røntgen, Hamar.
Vi er i tillegg i startfasen av et spen nende forskningsprosjekt i samarbeid med Kreftregisteret. Kvinnene blir invitert til å delta i en studie der vi skal bruke kunstig intelligens som førstetyder av mammo grafibildene hos dem som har lavest risiko for brystkreft i Mammografiprogrammet. Kunstig intelligens har vist lovende resul tater i studier når det gjelder å klassifisere mammografiundersøkelser som normale eller som suspekte på kreft. Studien blir en randomisert kontrollert studie. Det gleder vi oss til. n post@holdpusten.no
Hvem stakk av med seieren sist?
Løsningssetningen i kryssord nummer 4 2022 var «Flyktningestrømmen har økt behovet for røntgen thorax».

Berit Bø, Oslo, er den heldige vinner – vi gratulerer! Tre Flax lodd er sendt deg per snailmail.
Og, du: Du finner et ferskt kryssord på side 10.
Lik Hold Pusten på Facebook! facebook.com/holdpusten
Følg Hold Pusten på Twitter! twitter.com/Hold_Pusten
Stipendtildelinger til forsknings- og utviklingsarbeid (FoU) 2022
Tildelingene er et ledd i Norsk Radiografforbunds støtte til fors knings- og utviklingsarbeid.

Stipendordningen er ment å være et supplement til virksomhetenes eget ansvar for kompetanseutvikling for sine ansatte og er en støtte til de av våre medlemmer som er i et utdanningsløp samt utfører prosjekter tilknyttet våre fagområder.
Det var også i år søknader til spennende prosjekter der radiografer stadig søker ny kunnskap og strekker grensene for hvilke områder en kan bygge ny kompetanse innen.
Forbundsstyret har i septembermøtet behandlet årets søknader til FoU. Følgende medlemmer tildeles støtte i 2022:
Elin Kjelle
35 000,-
Prosjektstøtte: «Radiografen og pasienter med demens – behov for nye metoder»
Grete M. Engeseth
Artikkelskriving/publisering av forskning:
20 000,-

Evaluation of routine contouring of the pharyngeal constrictor muscles
Mette K. Henning
Støttet til bekjentgjøring av vitenskapelig arbeid:
16 000,-
Improved chest CT diagnostic and contrast medium administration
25 000,Støtte til studie av effekt av ulike kompresjonsplater i mammogra fiscreeningen samt publisering av vitenskapelig artikkel i forbindelse med studien.
Solveig Hofvind
Tuva Granbo
30 000,-
Støtte til prosjekt knyttet til fedmepasienter og MR diagnostikk. Forbundsstyret gratulerer og ønsker samtlige lykke til.
Verv en kollega, få et gavekort på 500 kroner.
Slik gjør du:
Du kan kun verve yrkesaktive medlemmer.
For hvert medlem du verver, får du et gavekort på 500 kroner. Vervepremien blir sendt ut etter at det nye medlemmet har betalt første måneds kontingent.
Det er viktig at medlemmet som blir vervet, oppgir ditt medlemsnummer som vervekode når han eller hun fyller ut innmeldingsskjemaet på radiograf.no. I tillegg skal følgende kampanjekode oppgis: L7J0W1. Skann QR-koden nederst i hjørnet for å komme til innmeldingsskjemaet.
De du verver, må være yrkesaktive og kvalifisert for medlemskap i Norsk Radiografforbund. Alle yrkesaktive medlemmer blir automatisk med i NRFs obligatoriske grunnforsikring, men kan reservere seg fra denne. Informasjon om grunnforsikringen finner du på radiograf.no/forsikring.


Oversikt over dine vervinger finner du på Min side på radiograf.no. Lykke til!

 FOTO: LIUDMILA FADZEYEVA/ISTOCK
FOTO: LIUDMILA FADZEYEVA/ISTOCK

Et folk uten barn
Mye tyder på at vi som samfunn ikke legger godt nok til rette for at arbeidstakere flest kan kombinere arbeids- og familieliv.
Barn er i ferd med å bli et sjeldnere skue.
I 2021 ble det født 1,55 barn per kvinne. Året i forveien var tilsvarende tall 1,48. Siden 1970 er tendensen jevnt nedadgående, og vi er nå vitne til rekordlave fødselstall. Hva skyldes denne utviklingen?
Grunnene til de lave fødselstallene er antakelig like mange som de er sammen satte, men hvorvidt den enkelte familie vurderer det som økonomisk gjennomfør bart å stifte familie/få flere barn er åpen bart av betydning.
Forskning viser at barnefamilier med vanlig inntekt kommer dårligere ut i
skattesystemet nå enn for 20 år siden (tall fra 2017). Dette er medregnet velferds statens kontantytelser. Relativt til de som ikke har barn, har barnefamiliene i en årrekke hatt en negativ kjøpekraftutvik ling. Vanligvis antar vi at økonomiske insentiver fungerer, og de økonomiske aspektene er derfor vanskelig å komme utenom når vi vurderer årsakene til situa sjonen vi står i.
I en tid hvor både priser og renter øker, virker det nærliggende å anta at de øko nomiske betingelsene for barnefamiliene i alle fall ikke blir noe bedre i årene som kommer. Sannsynligvis blir de dårligere. At det er lenge siden barnefamilienes sak
var en fremtredende politisk prioritet, virker derfor ganske klart å være en del av det større bildet.
De økonomiske faktorene er imidlertid ikke de eneste av betydning for beslut ningene om eventuelle familieforøkelser.
Mange familier peker på kombinasjonen av jobb og familieliv som krevende, og at tid har blitt en stadig knappere ressurs.
Den såkalte tidsklemma gjør tiden vår til en dyrebar ressurs de fleste av oss gjerne skulle hatt mer av. Antall tilgjengelige timer er én ting, vel så viktig er fleksibili tet nok i hverdagen til at timeplanen går opp.
Fordelingspolitikk og innretning av de økonomiske støtteordningene må kon gerikets folkevalgte ta hovedansvaret for, men også andre aktører kan med fordel legge bedre til rette for at man skal kunne
kombinere arbeids- og familieliv. Arbeidsgiver for eksempel.
En helt uunngåelig del av småbarnspe rioden er oppfølging som skaper et behov for korttidsfravær i arbeidstiden. Besøk på helsestasjonen, en to-års-kontroll, kan tjene som eksempel. Hvilke rettigheter du som arbeidstaker har, varierer stort fra arbeidsplass til arbeidsplass, og fra bransje til bransje. Ved noen arbeidsplasser dek kes slike besøk innen en gitt tidsramme uten fratrekk i lønn. Andre steder får man lønnstrekk. I enkelte tilfeller kan det være vanskelig å få fri i det hele tatt.
Legger vi i tillegg til at helsepersonell ofte jobber turnus og er så uunnværlige for virksomheten at mange må belage seg på nattarbeid og andre ugunstige arbeids tidspunkter, blir det fort mange hverdags utfordringer som samlet sett kan gjøre det vanskelig å prioritere familieforøkelse.
I alle fall kan det fremstå mer nærlig gende å la være.
Både de kollektive tariffavtalene og de individuelle arbeidsavtalene kan gi rett til lønnet permisjon ved denne type besøk, men svært mange arbeidstakere i eksem pelvis helsesektoren har ikke rett på spesi elt rause goder. Ei heller spesielt fleksible.
En del arbeidsgivere er flinke til å legge til rette for besøk på helsestasjonen og lig nende, men mange er i dag helt avhengig av arbeidsgivers humør, gunst og godvilje for å få gjennomslag for den type korttids fravær. I alle fall om de ønsker å unngå lønnstrekk.
Når vi vet at alt i tiden fremover blir dyrere, og at barnefamilier har dårligere
råd enn andre, kan mange ende opp i den situasjonen at de ikke kan ta seg råd til å følge opp barna. De fleste vil i en slik situasjon neppe velge å sette nytt liv til verden. Majoriteten er mer trygghetssø kende enn som så, og ønsker å forsikre seg om at de har ressurser til rådighet forut for en eventuell familieforøkelse.
utvikle en bekymret nerve i pannen over utviklingen.
Et annet spørsmål er hva utviklingen dersom den vedvarer, vil gjøre med oss som samfunn og oss som mennesker.
Om utviklingen skulle bli som beskre vet her, vil med andre ord insentivene for å få flere barn bli enda svakere.
Mye av suksessen i det norske arbeids livet og den nordiske modellen er at vi har investert i de ansatte. Vi har tenkt at dersom arbeidstaker har skikkelige betin gelser og ordnede forhold, vil alt fungere bedre, og det har vist seg å stemme. Vi har et høyproduktivt arbeidsliv på grunn av, ikke til tross for, at vi har lagt til rette for at arbeidstakere er hele mennesker, ikke brikker i et spill.
For storsamfunnet er dessuten utviklin gen problematisk fra et samfunnsøkono misk perspektiv.
Samfunnsdemografien er i endring. Vi blir stadig flere eldre. Blir vi i tillegg færre yngre, vil det til slutt bli flere eldre med legitime krav på pensjon enn yngre arbeidstakere til å bedrive verdiskapning som finansierer pensjonene.
Utviklingen utfordrer med andre ord bærekraften til det norske vel ferdssystemet. Det er grunn til å
Personlig er jeg av den oppfatning at barna har en uvurderlig plass i ethvert samfunn, og at familieliv er et grunn leggende behov for oss som mennesker. Et samfunn uten barn er en ubehagelig tanke i seg selv, og enda verre er det der som vår samfunnsorden gjør at folk ikke føler de kan prioritere familieliv selv om de ønsker det.
I vårt frie demokrati er det selvsagt helt opp til den enkelte hvordan man ønsker å leve livet sitt, men majoriteten av oss vil på et tidspunkt søke de gleder familieli vet gir. Vi er i ferd med å bli et folk uten barn, og det bør lede til en refleksjon over hvorvidt vi ønsker den situasjonen vel kommen eller ei. n carl.christian@radiograf.no

Kilder:
Statistisk sentralbyrå
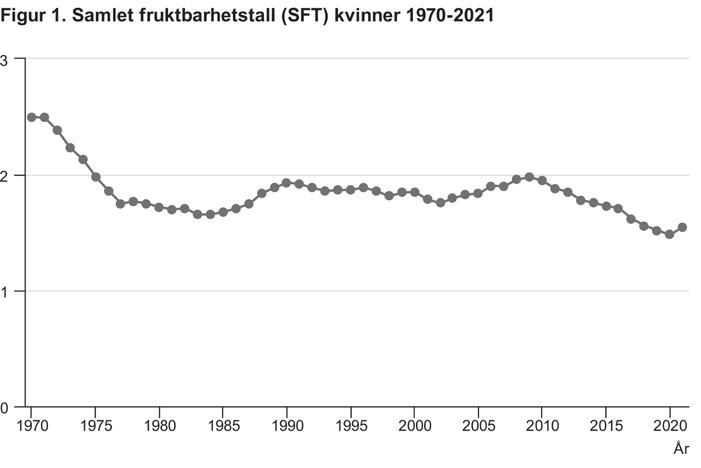
Finansdepartementets perspektivmeldinger
Civita-notat nr. 13 2018 Barnefamiliers økonomi
Ved Carl Christian Grue Solberg, forhandlingssjef i NRF.FOTO: TONE RISE
«Det er grunn til å utvikle en bekymret nerve i pannen over utviklingen.»
Hvordan kan vi jobbe kunnskapsbasert?
VED STYRINGSGRUPPEN I RADFORUM
Hva betyr det å jobbe kunnskapsbasert?
KBP, eller kunnskapsbasert praksis, er et begrep som mange i praksisfeltet begynner å få et forhold til, og som blir flittig brukt i mange sammenhenger. Vi vil her forsøke å kort forklare prosessen og relatere begre pene til radiografhverdagen.
Helsebiblioteket (1) definerer kunnskaps basert praksis som å ta faglige avgjørelser basert på systematisk innhentet forsknings basert kunnskap, erfaringsbasert kunnskap og pasientens ønsker og behov i en gitt situasjon.
Som radiografer og stråleterapeuter hen ter vi informasjonen vår fra mange ulike steder. Lurer du på noe, spør du gjerne først en kollega. Kanskje du også gjør et enkelt google-søk? Da er du allerede inne på noe. KBP handler nettopp om at vi skal benytte disse ulike kildene sammenlagt, og at vi i prosessen må være klar over de ulike kil dene sine styrker og svakheter.
Vi kan bruke et eksempel fra praksis til å sette oss inn i en KBP-tankegang gjen nom seks trinn. Du er på CT-lab og dere skal utføre en standard CT abdomen/ bekken-undersøkelse med intravenøs og peroral kontrast. Studenten har gjennom ulike praksisperioder observert forskjeller i praksis for bruk av peroral kontrast, og studenten spør: «Hvorfor skal pasienten drikke noe på forhånd, og hva er det de må drikke?». Selv om du er rimelig sikker på at den metoden som benyttes på din arbeidsplass er ideell, eller det vi kaller beste praksis, bestemmer du deg for å undersøke dette sammen med studenten. Dette er det første trinnet av KBP (1) – du reflekterer over egen praksis.
Erfaring
Først forteller du studenten om din erfaring med dette, så da forklarer du kanskje at pasienten drikker vann (negativ kontrast) for at magesekken og tarmene skal spiles ut og kunne avgrenses mot andre vevsstruktu rer i kroppen. Likevel vet du at en kollega på et annet sykehus har fortalt at det benyt tes en kontrasttype som heter Gastrografin (positiv kontrast) til det samme formålet, og du bestemmer deg for å sende en
Hvem er vi?
melding for å spørre kollegaen din om begrunnelsen for dette. Kollegaen din sva rer at radiologene på det aktuelle sykehuset foretrekker Gastrografin for å oppnå bedre fremstilling av innsnevringer, utvidelser og svulster. I trinn to av KBP skal man formulere et spørsmål, så da noterer du deg: «Hvilken peroral kontrast er best ved CT av abdomen/bekken?».
Forskning
Neste steg blir å innhente oppdatert infor masjon fra vitenskapelige studier eller andre kunnskapsbaserte publikasjoner. I tråd med KBPs tredje trinn, setter du deg ned med studenten for å gjøre innledende søk i søkemotoren Google Scholar. Her finner dere blant annet to studier (2, 3) som viser til at kun peroralt vann kan benyttes i stedet for Gastrografin blandet med vann. Dere finner også en publikasjon som antyder at peroral kontrast i seg selv kan være unødvendig og at dette kan gi et unødvendig langt sykehusopphold for pasienten (4). Du tar med funnene dine til avdelingens fagradiograf, som kan gjøre et mer avansert litteratursøk, og eventuelt kan koble på medisinsk ansvarlig radiolog for undersøkelsen.
Videre er det viktig å kritisk vurdere litteraturen vi har funnet – dette er trinn fire. Hensikten med å vurdere kvaliteten på litteraturen og konklusjonene i artiklene er å kunne svare på spørsmålet kan vi stole på resultatene vi har funnet? Bare resultater vi kan stole på, er aktuelle å bygge vår praksis på.
Radforum er en del av NRF og består av radiografer fra høyskoler/universiteter og det kliniske miljøet. Vi brenner for faget, fagutvikling og innovasjon. Blant aktivitetene våre finner du kurs og artikkelveiledning, vi har egne forskningsprosjekter og gir generelle råd angående FoU-arbeid.
Vi hører gjerne fra deg, send en mail til radforum@radiograf.no, og husk, ingen spørsmål er dumme!
Kan du bli medlem? Klart du kan! Så lenge du er organisert i NRF. Medlemskapet er gratis og gir ingen forpliktelser, kun goder. Send en epost til nrf@radiograf.no.
NB! Eksempelet fra praksis er kun ment veiledende og ikke som et svar på hva som er riktig å gjøre for denne undersøkelsen. Prøv gjerne de seks trinnene av KBP for å finne ut om dagens praksis kan oppdateres ved din arbeidsplass!
Brukerkunnskap og brukermedvirkning
Det er ikke bare det diagnostiske aspek tet som er av betydning når praksis skal revideres. Det spiller også en rolle hvordan pasientene (brukerne) opplever praksisen vår. For å finne ut hva som er best i et pasi entperspektiv, ser dere først om det finnes studier som sier noe om dette. I den ene studien dere fant, (3) lot de pasientene velge mellom å drikke én liter vann eller en én liters blanding med vann og kontrast (til svarende Gastrografin). Her valgte 233 av 320 å drikke kun vann. Dette kan kanskje gi dere et inntrykk av pasientens preferanse i en situasjon hvor de to alternativene har like god effekt. For å få videre innsikt i bru kerkunnskap og for å sikre brukermedvirk ning, gjør studenten en spørreundersøkelse i bacheloroppgaven sin, blant to grupper med pasienter for å få innsyn i pasientenes opplevelser rundt det å drikke Gastrografin eller kun vann før CT undersøkelsen. Resultatene fra studentens undersøkelse kan tas med når temaet skal drøftes på sek sjonens neste fagmøte.
Ved trinn fem av KBP skal man anvende forskningsbasert kunnskap sammen med erfaringsbasert kunnskap og brukerens behov. Deretter evaluerer man egen praksis, som er det aller siste trinnet. Det å systema tisk innhente informasjon på denne måten trenger ikke å være komplisert eller svært tidkrevende. Hvis vi lærer oss til å tenke på denne måten, kan vi innarbeide det som en naturlig del av rutinen vår for hvordan vi går fram når det er noe vi lurer på. n
Referanser
Helsebiblioteket. Kunnskapsbasert praksis. Sist oppda tert 17.09.2021. Tilgjengelig fra: https://www.helsebi blioteket.no/innhold/artikler/kunnskapsbasert-praksis/ kunnskapsbasertpraksis.no
Lee CH, Gu HZ, Vellayappan BA, Tan CH. Water as neutral oral contrast agent in abdominopelvic CT: comparing effectiveness with Gastrografin in the same patient. The Medical Journal of Malaysia. 2016 Dec;71(6):322-327. PMID: 28087955. de Wit, P.A.M., Tielbeek, J.A.W., van Diepen, P.R. et al. A prospective study comparing water only with positive oral contrast in patients undergoing abdo minal CT scan. Sci Rep 10, 6813 (2020). https://doi. org/10.1038/s41598-020-63838-3
Kielar A, Macdonald B, Krishna S. Use of Oral Contrast in Abdominal/Pelvic CT Scans. Canadian Association of Radiologists Journal. 2021;72(3):339-340. doi:10.1177/0846537120957322
Gi pasienten et positivt inntrykk!
Det skjer utrolig mye kommunikasjon i korte møter mellom mennesker. I slike møter kan vi løfte og glede hverandre eller tappe hverandre for energi. Som radiografer eller stråleterapeuter møter vi nye pasienter hele tiden. Bruker vi disse møtene godt nok?

For en tid tilbake måtte mannen min på røntgen for å få utført en undersøkelse. Da han kom hjem, var jeg nysgjerrig på om det hadde gått bra. «Ja, da», sa han. «Jeg fikk gjort det jeg skulle. Men de radiografene på røntgen kan trenge et smilekurs». Jeg prøvde å unnskyldende si: «Du kom sent på dagen, de var sikkert trøtte, og det du kom med, var jo en filleting.»
radiografene smilende, imøtekommende og glade ut for å hente pasientene.
I et langt yrkesliv har jeg jobbet ved to ulike avdelinger, som radiograf og strå leterapeut. Som radiograf befant jeg meg ofte i dette litt upersonlige rullebåndskjø ret. Vi rullerte på forskjellige laber og job bet turnus. Det var en travel avdeling med høyt tempo og mange pasienter, og det var viktig å sørge for gode bilder og minst mulig ventetid.
Arbeidssituasjonen kan ha medvirket til at tradisjonen og kulturen for å hilse og presentere seg med navn og profesjon når vi møter pasienten, uteble. For min egen del medførte dette at jeg fokuserte mer på den tekniske biten for å oppnå gode bilder og høy produksjon. Men av og til, når jeg utførte enkelte undersøkelser som tok len gre tid, oppdaget jeg viktigheten av å skape en god relasjon til pasienten for å få et godt samarbeid.
En god venninne var nylig med datteren sin på røntgen. De ble sittende utenfor skadelaben. I denne gangen er det flere innganger til flere laber. De ble tatt inn til undersøkelsen av en radiograf som verken smilte, hilste eller så dem inn i øynene, men som utførte billedtakingen raskt og greit. Etterpå ble de sittende på gangen og vente på svar. I denne tiden fikk de mulighet til å observere hva som skjedde både med andre pasienter og de ansatte. Da la de spesielt merke til to radiografer på nabolaben. De konkluderte fort med at de hadde tatt bilder på feil lab. For på nabolaben kom
Det var likevel ikke før jeg skiftet til strå leterapien at jeg virkelig endret mitt syn og oppførsel i møte med pasienten. Her lærte jeg hvor viktig det første møtet med pasi enten var. Dette møtet la nemlig grunnlag for et godt samarbeid i stråleperioden til pasienten. Her skulle jeg møte pasienten flere dager og kanskje uker. Jeg var ny, og kopierte de andre stråleterapeutenes opp førsel. Det var da jeg ble bevisst hvor viktig et enkelt smil kunne være. Om jeg i tillegg sa hei og møtte blikket til pasienten, kunne dette være med og endre stemningen og samarbeidet. Jeg lærte at det gjør ikke noe om jeg ikke har sett dem før. Alle trenger et smil og å bli sett.
I 2004 lagde vi en film i forbindelse med en radiograffaglig konferanse. I denne filmen trekker en av radiografene fram et viktig poeng:

Hildegunn Ubostad Toft er stråleterapeut ved Stavanger universitetssjukehus og av troppende medlem i NRFs forbundsstyre.
skryter veldig, så vi vet dere er hyggelige.»
Dette er like aktuelt i dag som det var i 2004.
Jeg har en venninne som jobber som kreftsykepleier på kreftavdelingen og hol der til i gangene der stråleterapien er. Hun sa en dag: «Dere er en egen rase dere på stråleterapien». Det var tydelig det ikke var positivt ment. Jeg ba henne forklare. Hun utdypet: «Hver dag, når jeg treffer dere i gangen, enten det er for å hente pasienter eller kaffe, er det ikke så mye som et smil eller et hei.»
Dette måtte jeg sjekke opp! Jeg spurte kolleger fra andre grupper som vi forhol der seg til oss hver dag, og ba om ærlige svar. Noen svarte først litt unnvikende: «Dere har sikkert mye å gjøre, og det virker som dere er i en egen boble». Etter hvert kom det ærlige svaret: «Det er ikke mye til øyekontakt, smil eller god morgen fra gjengen hos dere. Men pasientene
I pandemien da håndhilsing ikke var mulig og vi hele tiden måtte bruke munn bind i møte med pasienten, ble øyekontakt enda viktigere. Men også etter pandemien er dette en fin ting. Jeg vil derfor utfordre dere til å gjøre som tidligere USA-president Bill Clinton. Han er kjent for sin karisma, og mange som møter ham, sier de føler det som om han har kommet kun for å treffe nettopp dem. En av hemmelighetene hans er blikket. Bill Clinton ser dem han møter, inn i øyene. Det sies at han holder blikket så lenge at han kan reflektere over hvilken øyenfarge de han møter, har.
Vi har alle dårlige dager eller vakter som er for travle og med en belastning som er for stor. Men selv om dagen kanskje ikke er den beste og ventelista er lang, er min opp fordring: Ikke glem smilet, og møt blikket til pasienten. Legg merke til øyenfargen. Spre gode tradisjoner på avdelingen din. Hils, bruk Bill Clintons metode, si hva du heter, og hva du jobber som, og skap på denne måten et godt møte. n post@holdpusten.no
«De radiografene på røntgen kan trenge et smilekurs».
«Du skal kunne teknikken så godt at pasienten er i fokus.»
«Ikke glem smilet, og møt blikket til pasienten.»
Etterutdanning: Fagkurs
CT hjerte
Målgrupper:
Radiografer, radiologer og alle med interesse
Læringsmål:
Etter endt fagkurs skal deltakeren ha fått oppdatert kunnskap om hjertets og kransårenes anatomi og skal kjenne til anbefalinger og indikasjoner for bruk av CTA hjerte. Deltageren skal ha styrket sin forståelse for grunn leggende EKG, kunne identifisere de vanligste hjerterytmer og arytmier, samt kjenne til administrasjons- og forsiktighetsregler og bivirkninger for medisiner som brukes i forbindelse med CT hjerte.
Videre skal deltageren kjenne til hovedleverandørenes løsninger for CT hjerte og fått tips om optimalisering og problemløsning. Deltageren skal også forstå nytten og bruken av CT i tavi-utredning, samt ha fått et inn blikk i andre og nye metoder som anvender CT innen non-invasiv hjertediagnostikk.
Program og påmelding: www.radiograf.no/fagkurs
Etterutdanning: Fagkurs
Strålevern
Dosereduksjon og optimalisering
16.–17. november 2022 Hotell Opera i Oslo sentrum
Læringsmål:
Deltageren skal etter endt fagkurs ha fått oppdatert kunnskap om optimaliseringsprosesser innen bildediagnostiske undersøkelser, angio- og intervensjonsbehandling samt innen CT. Videre skal deltageren ha fått en innføring i hvordan jobbe kunnskapsbasert, og om hvordan man kan starte opp et optimaliseringsprosjekt på avdelingen. Deltageren skal også ha fått oppdatert kunnskap om berettigelse innen strålebruk, grunnleggende praktisk og teoretisk strålevern, samt ha fått en innføring i dosebegreper og utregning av doser.

Målgrupper:
Radiografer, strålevernkoordinatorer, strålevernkontakter, radiologer, medisinske fysikere og andre med interesse.

Påmelding og program: radiograf.no/fagkurs
november 2022 på hotell Opera i Oslo
Etterutdanning: Fagkurs
Bildebehandling
alle med interesse
februar 2023 på hotell Opera i Oslo sentrum
Læringsmål:
Etter endt fagkurs skal deltageren ha fatt styrket sin kunnskap om bildebehandling på diagnostiske modaliteter, med hoved vekt på konvensjonell røntgen og CT. Deltageren skal ha fått ny og oppdatert kunnskap om generelle prinsipper om digitale bilder, detektorteknologi, støy, oppløsning, SNR, CNR, EI, EItarget, dose creep, optimale valg av eksponeringsparametre, AEC, sensitivitet, spesifisitet og stråledoser. Deltageren skal også ha fått ny og oppdatert kunnskap om å vurdere et godt bilde, og om bildekvalitetsverktøyene VGA, ROC og IC, samt ha fått en innføring i og diskusjon rundt utdanning og fremtidens muligheter og behov.
Målgrupper: Radiografer, stråleterapeuter, radiologer, fysikere og andre med interesse.
Mer informasjon og påmelding: radiograf.no/fagkurs
Etterutdanning: Fagkurs
Etter endt fagkurs skal deltageren ha fått en fordypet kunnskap i nevro-, thorakale og abdominelle prosedyrer. Videre skal deltageren ha fått utvidet kunnskap om RF -og MW ablasjoner, embolisering av v. porta og forskjellige karmalformasjoner, samt innsikt i verdien av god diagnostikk for selektering av slagpasienter, og trombektomibehandling. Deltageren skal også ha fått oppdatert kunnskap om barne-intervensjoner og CT-punksjon/ intervensjoner, samt ferdigheter gjennom en handson workshop der deltageren får testet utstyr på fantom.
Målgrupper: Radiografer, radiologer og andre med interesse.

Program og påmelding: radiograf.no/fagkurs

Hold Pusten fra arkivet
VED TONE RISEI denne spalten presenterer vi smakebiter fra tidligere tider i Hold Pusten. De små snuttene forteller noe om NRF og Hold Pustens historie, noen av dem vitner dessuten om hvor fort tidene forandrer seg. Tenk for eksempel så ofte vi humrer av ting som slett ikke var lattervekkende for bare et par tiår siden! tone.rise@holdpusten.no
ENDELIG – NÅ ER VIDEREUTDANNINGEN
I STRÅLETERAPI FOR RADIOGRAFER I GANG
AV RADIOGRAF/HØGSKOLELEKTOR ANNE BERIT GRINDSTAD OG STRÅLETERAPEUT/ HØGSKOLELÆRER ERIC SUNDQVIST
Etter 15 års arbeid i ulike fagmiljø startet videreutdanningen i stråleterapi 5. januar i år. En historisk dato for strå leterapien i Norge. Dette er et studium det knytter seg store forventninger til, og vi vil gi en kort orientering om organise ring, innhold og rekruttering til studiet.
Organisering
Utdanningen er ett års heltids studium tillagt radiografhøgskolene i Oslo (Radiografhøgskolen, Rikshospitalet og Ullevål Radiografhøgskole). Radiograf/ stråleterapeut Eric Sundqvist er ansatt i høgskolelærerstilling for spesielt å ta seg av den daglige oppfølgningen av studiet.
Eric Sundqvist har terapiutdanning fra Sverige, samt erfaring fra flere års terapi arbeid og undervisning i Norge. I tillegg blir det benyttet en god del forelesere med variert faglig bakgrunn.
Studiet er lagt opp med en veksling mellom teori, parallell teori og praksis, og praksis. Av praktiske årsaker har studen tene daglig tilholdssted ved Det Norske Radiumhospital. Deler av praksls kan gjennomføres ved stråleterapisentra også utenfor Oslo. Et godt samarbeid mellom utdanning og praksis kan bidra til gjensi dig berikelse av fagmiljøene både i radio grafhøgskolene og i stråleterapisentrene.
Innhold
Utdanningen består av hovedde lene samfunnsfag, kliniske fag, real fag, strålebiologi/ strålebeskyttelse
ogstråleterapikunnskap. Det er lagt opp til et aktivt studium med stor grad av stu dentdeltakelse. Det skulle det være gode muligheter for i et kull på 9 studenetr. Det legges også opp til faglig fordypning i form av arbeid med prosjektoppgave. Slike oppgaver bør være viktige bidrag i fagmiljøene.
Rekrutterig
De 9 studentene kommer fra flere ste der i Norge. Alle har noe erfaring fra stråleterapi, selv om dette ikke er krav for opptak. Studentene representerer tre av stråleterapisentrene: Haukeland sykehus, Det Norske Radiumhospital og Regionsykehuset i Trondheim. Studentenes varierte bakgrunn gir store muligheter for å tilrettelegge læresitua sjoner med utgangspunkt i studentenes erfaringer.
Dagens rekruttering til studiet tap per stråleterapiavdelingene for ressurser. Stillingene studentene forlot (har permi sjon fra), må besettes. Det medfører økt belastning for stråleterapiavdelingene.
Nyansatte i disse stillingene har (som regel) behov for omfattende opplæring. På sikt bør derfor de som ansettes i stråle terapiavdelingene ha gjennomført videre utdanningen i stråleterapi før ansettelse i
VIL DU BLI RADIOGRAF
heter en brosjyre som er laget av syke pleier/høgskolelærer Ingrid Frølich ved Radiografhøgskolen i Bergen. Brosjyren forteller i grove trekk hva en radiograf er, hvordan undervisningen er lagt opp og hvilke opptaksvilkår radiografhøgskolene har, samt adresse og telefonnummer til landets fire skoler.
Brosjyren har en «dristig» sammenset ning av fargene hvitt, svart og gult, store skrifttyper og skråstilte bilder. Resultatet har etter vår mening blitt en iøynefallende og informativ brosjyre som man ikke over ser og ikke kan unnlate å lese. Formen er kort og konsis, uten lange utredninger.
Med andre ord, resultatet er etter vår mening svært vellykket!
slik avdeling. Rekrutteringen bør derfor enten være fra diagnostikkavdelinger eller nyutdannede kandidater. Slik rekruttering fører til en bedre utnyttelse av ressursene, da den enkelte stråleterapiavdeling får fri gjort betydelige ressurser som tidligere ble benyttet til opplæring av nyansatte.
Samtlige utdrag er hente fra Hold Pusten nummer 1 1987
7. NORDISKE KONGRESS, STOCKHOLM 21. - 22. MAI 1987:
Vi minner om søknadsfristen, som er 9. mars 1987
Ønsker du å holde deg ajour med siste nytt innen røntgendiagnostikk, nucleærmedisin og stråleterapi må du straks sende påmeldingsskjema. Program, opplysninger og påmeldings skjema er fordelt til fylkeskretsene. Ta kontakt med din krets, eller NRF-kontoret, hvis du ikke har fått disse enda.
Norsk Radiografforbund
Forbundsleder:
Bent Ronny Mikalsen Mobil: 913 14 088

bent.r.mikalsen@radiograf.no
Sekretariatsleder:
Thor Eivind
Halvorsen Mobil: 474 00 030 thor.eivind@radiograf.no
Økonomiansvarlig:
Faheem Ashraf Mobil: 459 02 310 faheem@radiograf.no
Fagutviklingsleder:
Hans Flaata Mobil: 408 57 476 hans@radiograf.no

Administrasjonskonsulent:
Ellinor D. Gunnerud Mobil: 948 84 980 ellinor@radiograf.no
Fagsjef:
Håkon Hjemly Mobil: 901 23 346 hakon@radiograf.no
Kommunikasjonsleder:
Elisabeth Norridge Mobil: 997 33 357 elisabeth@radiograf.no
Forhandlingssjef:
Carl Christian Grue Solberg Mobil: 976 22 185 carl.christian@radiograf.no
En skikkelig godbit i manges
Quiz: Ti på tampen
1 Hva heter det populære koreanske mattilbehøret laget av fermenterte grønnsaker?

2 Hva heter fetteren til Donald Duck?
3 Hvilken sport er den eneste som har blitt spilt på månen?
4 Hvilken italiensk designer ble drept utenfor huset sitt i Miami i 1997?
5 Hvilket land var det første som arrangerte OL?
6 Hva er den høyeste poengsummen du kan få i bowling?
7 Hvor i Norge befinner helleristningsfeltene som står på UNESCOs verdensarvliste seg?
8 Når danskene sier «frokost», er det det samme som hva på norsk?
9 Hvilken av Astrid Lindgrens figurer bor i Mattisborgen?
10 Hva kaltes ridderne til Kong Artur?
Redaktør:
Tone Rise Mobil: 470 19 141
tone.rise@holdpusten.no
Hold Pusten er Norsk Radiografforbunds fagtidsskrift, og utøver saklig, uavhengig og kritisk journalistikk i samsvar med NRFs formålsparagraf, medlemmenes faglige identitet og forbundets grunnleggende verdier.
Hold Pusten er medlem av Fagpressen, og følger prinsip pene i Redaktørplakaten og Vær Varsom-plakaten. Den som mener seg rammet av urettmessig omtale, bes ta kontakt med redaksjonen. Brudd på Vær Varsom-plakaten kan klages inn for Pressens Faglige Utvalg.
Hold Pusten er godkjent som vitenskapelig tidsskrift på nivå 1. ISSN 0332-9410
Returadresse:
Norsk Radiografforbund, Rådhusgt. 4, oppg. A, NO-0151 OSLO
Vår banebrytende teknologi muliggjør røntgenbilder av høyeste kvalitet
Vår enhet !M1 er utviklet for å ta røntgenbilder av høyeste kvalitet, også utenfor sykehus. For å gjøre dette mulig, har vi utviklet den banebrytende e X-tech cell®, som gir kort eksponeringstid av røntgenbilder uansett enhetens batterinivå. Batteriet, i kombinasjon med den siste detektorteknologien, gir bedre kliniske resultater, kortere undersøkelsestider og økt pasientsikkerhet. Nå kan alle få tilgang til røntgen av høyeste kvalitet under trygge forhold.
Vil du få muligheten til å se !M1 og møte oss? Besøk oss på RSNA i Chicago! Standen vår er 7412, og du finner oss i 3.


