










Ansvarshavende: Cand. polit John Vabø
Journalist: Gordon Vahle
gordon@sciencejournalist.dk
Redaktør Cand. polit John Vabø
Tlf. 39 90 80 00
Dir. 39 48 51 06/39 48 51 07
e-mail: john@vaboe.dk
Redaktionen:
Speciallæge dr. med., Jette Ingerslev
Speciallæge i gynækologi, Christine Felding
Professor emeritus, dr. med., Hans Ibsen

Tina Brage Vabø
Artikler, pressemeddelelser, produktinformationer m.v. modtages på e-mail: tina@vaboe.dk, og skal være redaktionen i hænde senest 3 uger før udgivelsestidspunktet. Illustrationer, fotos mv. skal leveres som orginalmateriale eller elektronisk som PDF, JPG. Citat tilladt med kildeangivelse.
Abonnement: 4 udgaver (incl. moms): Kr. 240,-




Adresseændringer m.v. bedes mailet til info@vaboe.dk
Ved henvendelse bedes abonnementsnummer oplyst (otte cifre, påtrykt bag på magasinet).
e-mail: info@vaboe.dk
Kontakt: John Vabø, jv@vaboe.dk
Tlf. +45 40 50 80 00
Udgiver: Vabø Publishing ApS
Fjordternevej 16
4760 Vordingborg
Tlf. 39 90 80 00
ISSN Nr. 0902-1787
Layout og tryk: Stibo Complete
I december sidste år så et nyt ’samfundspartnerskab’ dagens lys. ”Sundhedssektorens Prioriteringsråd” hedder det. Lægeforeningens formand Camilla Noelle Rathcke er også formand for rådet. Repræsentanter fra lægelige og faglige organisationer, regioner, patientforeninger, industrien, forskningen – 20 indflydelsesrige personer i alt – skal ifølge rådets første pressemeddelelse ”kickstarte en debat om nødvendige prioriteringer i sundhedssektoren”.
Prioritering betyder ifølge Den Danske Ordbog ”rangordning af en række sager eller emner ud fra en vurdering af, hvad der er vigtigst...”. Det kunne fx være en liste over opgaver med angivelse af, hvilke der skal løses først.
Men i et sundhedsvæsen, der er presset af mangel på snart sagt alle former for ressourcer, har ordet en anden og langt mere ildevarslende betydning. At prioritere bliver det samme som at vælge – eller rettere at vælge fra. Og når hverken de personalemæssige, kapacitetsmæssige eller økonomiske ressourcer rækker til ’det hele’, kan dét at vælge og vælge fra blive en særdeles ubehagelig opgave.
abstraktionsniveau. Formentlig vil de snakke mere om arbejdskraftsbesparelser, fx brug af velfærdsteknologi og digitalisering, end om prioritering mellem de enkelte patientgrupper. Uanset hvad er debatten dog relevant og helt nødvendig.”
– forskningsmæssigt fokus på sundhedsvæsenet
’Vid & Sans’ er et digitalt medie, der behandler forskningsresultater journalistisk og udgives af Aarhus Universitetsforlag. I slutningen af ’22 og i januar ’23 har mediet bragt en længere serie om ’Den Skæve Sundhed’, som kan være relevant for læger. Det kræver dog abonnement at læse artiklerne.
Kilde: vidogsans.dk
”Debatten om sundhedsprioritering er ubehagelig men nødvendig”
At rådgive om sådanne valg rejser en række etiske og moralske dilemmaer, der rækker langt ud over almindelig lægefaglig ekspertise. Én slags medicin kan måske forbedre både en patients livskvalitet og længde betydeligt; en anden medicin har kun den livsforlængende virkning men ingen virkning på symptomerne. Hvad gør man så, hvis den første koster ti gange mere end den sidste? Er ét ’godt’ liv mere eller mindre værd end ti ’dårlige’ med høje DALYtal (DisabilityAdjusted Life Years), som er et anslået mål for, hvor mange ’gode’ leveår man mister med større eller mindre funktionsnedsættelse som følge af sin sygdom?
Hvilke råd giver prioriteringsrådet?
Forskningsleder på Statens Institut for Folkesundhed på Syddansk Universitet, Sigurd Lauridsen forsker blandt andet i mental sundhed og evidensbaseret sundhedspolitik ud fra et moralfilosofisk perspektiv. Til forskningsmediet ’Vid & Sans’ udtaler han blandt andet:


”Spørgsmålet er, hvordan prioriteringsrådet griber problemet an og på hvilket
Sundhedssektorens Prioriteringsråd holdt sit første møde den 11. januar, en lille uge efter, at Vid & Sansartiklen blev publiceret. I pressemeddelelsen, som Lægeforeningen udsendte efter mødet, hedder det, at rådet ”på sit første møde har lagt en plan for, hvordan det kan arbejde med at finde veje til at prioritere og sikre en mere effektiv brug af sundhedspersonalets arbejdskraft til gavn for patienterne.”
Hvem gavner mere sundhed?
Fokus er altså på arbejdskraft og effektivisering, men Sigurd Lauridsen mener ikke, at vi kommer udenom også at se det hele ud fra blandt andet et ’moralfilosofisk perspektiv’ som jo er hans eget forskningsfelt.
”De to helt overordnede spørgsmål er, hvordan vi får mest sundhed for pengene – OG hvem der får mest gavn af den valgte prioritering… De færreste vil nok være uenige i den principielle ambition om at styrke danskernes sundhed. Men reelt vil de konkrete sundhedspolitiske beslutninger altid være en balancegang mellem flere forskellige samfundsmæssige hensyn,” påpeger han til Vid & Sans.
Ifølge Sigurd Lauridsen er der to overordnede etiske principper, som man uvægerligt må have med i overvejelserne, når sundhedsressourcerne skal fordeles. Han kalder dem ’princippet om maksimering af sundhed’ og ’princippet om lighed’.
Groft forenklet kan de to principper måske illustreres med det tidligere nævnte eksempel med en god men dyr medicin og en dårlig men billig. Man kan mene, at man får mest sundhed for pengene ved at redde ti ’dårlige’ liv, eller at man får mest kvalitet i sundheden ved at forvandle ét dårligt liv til et godt. Men i det sidste tilfælde kan man ikke være i tvivl om, at uligheden er voldsomt stor.
Sigurd Lauridsens pointe er dels, at det kan være meget vanskeligt at definere, hvad ’mest sundhed for pengene’ er, og dels, at det er nødvendigt at søge at forene princippet om en samlet maksimering af sundhedsvæsenet med princippet om lighed i sundhedsvæsenet
Ifølge Vid & Sans ”indtager Danmark en trist topplacering i Vesteuropa”, når det gælder ulighed på sundhedsområdet. Der er både en social og en geografisk ulighed i forhold til de fleste risikofaktorer som fx rygning, overvægt, fysisk aktivitet og i forhold til sygdom og dødelighed.
”Måske ville det være mere gavnligt for den samlede folkesundhed at investere i forebyggelse og sundhedsfremmende indsatser hos socialt udsatte grupper end at købe den nyeste blodtrykssænkende medicin, der er bedre, men også langt dyrere end alternativet,” foreslår Sigurd Lauridsen, der dog også med diverse rygestopkampagner in mente er klar over, at det ikke altid er let at finde den rigtige balance.
”Kampagner for rygestop har vist sig at have en begrænset effekt på de grupper, der ville have størst gavn af at kvitte smøgerne,” oplyser han.
Selv om Sundhedssektorens Prioriteringsråd begrænser sig selv til først og fremmest at kigge på de praktiske løsninger, som handler om at frigive arbejdskraft og finde smartere måder at løse arbejdsopgaverne på, så kommer vi ikke uden om, at både politiske og etiske hensyn også vil spille ind, når løsningerne skal implementeres.
Sigurd Lauridsen kalder samspillet mellem praktik, politik og etik for ”sundhedsvæsenets trilemma”.
”De danskere, der har det dårligste helbred, er også kendetegnet ved at have de korteste uddannelser og laveste indkomster. De bliver ofte klemt i debatten af grupper, der er bedre til at organisere sig og skabe politisk mobilisering. Men selv hvis ressourcerne anvendes både mest rationelt og til at minimere uligheden, vil det etiske dilemma altid bestå. Der vil altid være mange andre syge borgere, der også har brug for hjælp, men som bliver forbigået, fordi pengene eller andre ressourcer er brugt,” lyder forskningslederens konklusion i Maggiterningform.

Med et klimaanlæg får I et godt indeklima i klinikken. Det giver større velvære til dine patienter samt øger trivsel og effektivitet hos medarbejderne.
Klimaanlægget cirkulerer luften og forbedrer dermed indeklimaet i klinikken. Og så kan klimaanlægget sikre en behagelig temperatur på de varme sommerdage.
Kontakt Klimashop for et uforpligtende tilbud på et klimaanlæg.
Rådgivning, salg og servicering af klimaanlæg
Man taler en del om senfølger fra Covid hos mennesker, men måske kan man lige så vel tale om senfølger for sundhedsvæsenet. Og det gælder i de fleste lande i Europa, men i den grad også i Danmark. Sjældent har man set mage til holdningsskift til et sundhedsvæsen, som det der er sket gennem det seneste år i Danmark. Pressen og den offentlige debat er fyldt med grimme historier om lange ventetider, manglende behandling osv.
Det hele bunder mest i manglen på personale i sundhedsvæsenet, men presset skyldes flere ting. Dels er der ophobet en masse behandlinger til perioden efter Covid, dels er pandemien ikke forbi, men giver fortsat mange indlæggelser, og dels har en del af sundhedspersonalet givet deres job op, eller er gået på deltid, efter de hårde år med pandemien. Og det er jo så i øvrigt sammenfaldende med, at den demografiske udvikling betyder, at der er mange flere ældre med mange sygdomme, og meget færre yngre, der kan tage job – i sundhedssektoren og alle andre steder.

Sundhedsdebatten drejer sig i Europa, som i Danmark, i hovedsagen om, hvordan skal vi komme tilbage til et normalt fungerende og robust sundhedsvæsen uden de lange ventetider og andre problemer. Der er ikke en entydig løsning, der gælder for alle steder, men det er sikkert, at den sædvanlige løsning med at finde en pose penge, den holder ikke mere. Der er ingen løsning i at hælde flere penge i noget, der ikke virker! Derfor taler man ofte om, at vi skal igennem en transformationsproces, og det vil sige en dyb reform, der også kræver accept fra faglige grupper til at prioriteter og opgaver skal skifte. Et oplagt eksempel er, at der simpelthen skal gøres mere for at forhindre sygdomme – også de meget udbredte kroniske – og ikke kun for at helbrede.
Bruger vi penge nok til sundhed?
Men hvordan ligger det egentlig med penge i sundhedsvæsenet? Bruger vi flere eller færre penge end vores naboer i Europa?
Det kan man finde en masse oplysninger om i den helt nye udgave af bogen Health at a Glance, der udgives hvert andet år af OECD og EuropaKommissionen i fællesskab.1)
Danmark er blandt de lande i Europa, der spenderer mest på sundhed – ikke helt i top, men over EUgennemsnittet.
Så Danmark bruger en del penge på sundhed, men er der så mangel på personale?
Hvis man ser på antallet af læger, havde Danmark i 2020 4,3 læger pr 1000 indbyggere. Det var over gennemsnittet i EU, som lå på 4.0. Men Tyskland havde 4,5 læger pr 1000 indbyggere, og Sverige 4,3 som Danmark. Finland havde noget færre, nemlig 3,5. For sygeplejersker så situationen ud som vist i tabellen nedenfor.
Så selvom der er andre lande, som har lidt flere læger og sygeplejersker end Danmark, så ligger Danmark alligevel klart over EUgennemsnittet, så selv om der altid er brug for flere – som jo er vanskelige at finde – er spørgsmålet måske snarere om de personalemæssige ressourcer bliver brugt på en effektiv måde.
En ting – som der i øjeblikket er meget fokus på – er om der er personale nok til at tage sig af de syge, som er så syge, at de skal på hospitalet. Og det fortæller de mange eksempler i medierne os klart, at det er der ikke. Men på sigt kunne man måske overveje at sætte flere ressourcer ind på at forhindre, at folk bliver så syge, at de skal på hospitalet. Og når det gælder den generelle præventive indsats – og også tidlig behandling i det primære sundhedsvæsen, så halter Danmark bagud.
Danmark bruger kun 11 % af sundhedsudgifterne på den primære sundhedssektor, og det er under EU gennemsnittet på 13 % og efter f.eks. Finland med 15 %, mens Sverige bruger 12 %. En stor del af udgifterne til den primære sundhed går til tandlægebehandling, så der er ikke mere end omkring 6 % tilbage til egentlig lægelig behandling på det tidlige niveau. Og igen når man ser på den andel af sundhedsudgifterne, der bliver brug på forebyggelse af sygdomme, ligger Danmark efter EUgennemsnittet med en andel på godt 3 %.
Den nævnte rapport om de europæiske sundhedssystemer opgør, at på europæisk plan kunne over 1 million dødsfald være undgået, hvis sundhedssystemerne havde fokuseret mere på forebyggelse og – ikke mindst – have leveret bedre interventioner. Tallene viser, at i 2019 var der relative få tilfælde af dødsfald, der kunne være undgået, i lande som Italien, Spanien og Sverige, nemlig omkring 100110 dødsfald pr 100.000 indbyggere. I Danmark var tallet 151, i Finland 154, mens EUgennemsnittet var på 176 – stærkt trukket op af de Central og Østeuropæiske lande, hvor f.eks. Ungarn havde 315 ”unødvendige” dødsfald.
Af og til kan en krise gøre underværker, og det så man f.eks. i Danmark i forbindelse med influenzavaccinationen – en del af den forbyggende indsats. I 2019 var der i Danmark kun 52 % af befolkningen over 65 år, der fik influenzavaccination. Men fra en beskeden plads tilbage i feltet, så skød Danmark til tops i 2020, og havde der den højeste andel af influenzavaccinerede over 65 år i hele EU!
Bag ved den forebyggende indsats er der naturligvis også en række spørgsmål og problemstillinger, som ikke nødvendigvis skal løses med sundhedsprofessionelle, og det er forskellige risikofaktorer knyttet til livsstil.
Tallene viser, at danskerne faktisk får ret meget motion – og ligger som nr. 3
efter Holland og Sverige og klart over EUgennemsnittet. Der er dog en klar forskel i den fysiske aktivitet efter uddannelsesniveau, så de højest uddannede gør mest ud af motionen. Og det gælder i alle EU lande, og det giver naturligvis en klar indikation af, hvor indsatsen for en sund livsstil primært skal rettes.
Danmark ligger på en syvendeplads i EU når det gælder antallet af overvægtige personer, og det er også klart under EU gennemsnittet – og igen er der en klar sammenhæng mellem overvægt og uddannelsesniveau.
Bland de andre risikofaktorer er rygning og indtagelse af alkohol. De unge danskere – de 15 til 16årige – ryger stadig en del og ligger klart over EUgennemsnittet og der er ikke sket nogen forbedring over de sidste 10 år. Rygevanerne for de voksne ser dog meget bedre ud: Her var Danmark i 2020 tredje lavest i forbrug i EU – kun overgået af Sverige og Finland.
Til gengæld slår ingen Danmark, når det gælder at drikke alkohol! Især går de unge til den. Blandt de 15 til 16årige havde 59 % haft mindst en seriøs alkoholindtagelse indenfor de seneste 30 dage. EUgennemsnittet var nede på 37 % – og i Sverige og Finland var tallene nede omkring 20 %.
For voksne var tallet lidt lavere, men meget tæt på EUgennemsnittet – men til gengæld var der i Danmark flere end i andre EUlande, som rapporterede om kraftige episoder med alkohol indtagelse.
En af de store belastninger for sundhedsvæsenet er cancer i dens forskellige former, men de seneste tal (fra 2019) viser desværre, at Danmark fortsat ligger i toppen af EUlandene, når det gælder cancerdødeligheden. Danmark ligger langt over EUgennemsnittet og i selskab med en række Central og Østeuropæiske lande, mens lande som Sverige og Finland ligger i den lave ende af dødelighedstabellen. Der er formentlig en række forskellige faktorer, der forklarer dette, men med en så stor
dødelighed – og specielt med en dødelighed der er mange gange større end de nordiske nabolande – er der tale om en situation, som man bør se nærmere på og forsøge at finde løsninger på at nedbringe dødeligheden, som belaster sundhedsvæsenet, men så sandelig også patienter og deres familier.
På cancerscreeningområdet er der også en række data, som bl.a. viser, at Danmark sammen med Sverige ligger i top med antallet af kvinder, der bliver screenet for brystkræft. Men det viser sig også, at selv om man fanger mange på et tidligt tidspunkt af kræftens udvikling, er der i Danmark også mange, som først bliver diagnosticeret, når kræften har udviklet sig til de næste stadier.
For livmoderhalskræft er det kun 66 % af kvinderne, der blev screenet i 2020. Det rækker kun til en 15 plads blandt de 27 EUlande. På tarmscreeningsområdet ligger Danmark pænt på en femteplads med 60 af befolkningen mellem 50 og 74 år. I Finland er man oppe på 80 % – mens Sverige er helt nede på 26 %.
Det har ikke været hensigten at give retningslinier for hvordan transformationen af sundhedssystemets skal ske i de kommende år på basis af tallene fra den nye udgave af Health at a Glance. Det har mere været ideen at pege på nogle områder, hvor man ved sammenligning med de andre europæiske lande kan generere nogle spørgsmål, hvis besvarelse kan give nogle hints om, hvor man kunne ændre kursen og måske ligefrem lære noget af andre europæiske lande i stedet for enten selv at opfinde løsninger – eller slet ikke gøre noget.
1 Health at a Glance rummer virkeligt mange data om Europas sundhedsvæsener, og gør det på baggrund af sammenlignelige data. Det er synd, at der ikke er flere, som studerer bogen nærmere, for der kan her findes svar på mange problemstillinger og løsninger. Bogen kan downloades gratis på denne website: https://health.ec.europa.eu/statehealtheu/healthglanceeurope_en
Omkring 280.000 danskere har type 2 diabetes og er i øget risiko for at udvikle den diabetiske nyresygdom, hjertekarsygdom og kræft, hvilket primært forklarer overdødelighed ved type 2 diabetes. Den diabetiske nyresygdom kan ses allerede på diagnosetidspunktet, formentligt forklaret ved, at patienten i flere år har haft en ikkediagnosticeret diabetes. Forekomsten af diabetisk nyresygdom, også selv om der kun forekommer mikroalbuminuri (se nedenfor), er associeret til en øget risiko for hjertekarsygdomme.
Om en type 2 patient har nyresygdom afgøres ved mindst én gang årligt at måle urin albumin/kreatinin ratio og estimeret glomerulær filtrations ratio (eGFR). Hos patienter med erkendt diabetisk nyresygdom måles optimalt albuminuri og eGFR 24 gange årligt afhængig af stadiet af nyresygdom.

Definition af den diabetiske nyresygdom
Normal til let forhøjet urin albumin/kreatinin ratio: < 30 mg/g Moderat forhøjet ratio er urinalbumin/ kreatinin ratio: 30300 mg/g (mikroalbuminuri)
Svært forhøjet urin albumin/kreatinin ratio: > 300 mg/ (makroalbuminuri)
Bemærk, at dag til dag variationen i urin albumin/kreatinin udskillelsen er 2030%, hvorfor flere målinger er nødvendig for at klassificere albumin/kreatinin ration korrekt. Der benyttes spoturin til måling af albumin/kreatinin ratio. Oplagte fejlkilder til forhøjet ratio er urinvejsinfektion og menstruation.
Kronisk diabetisk nyresygdom defineres som eGFR < 60 ml/min og en urin albumin/kreatinin ratio > 30 mg/g.
Omkring 40 % af patienterne med type 2 diabetes udvikler en urin albumin/kreatinin ratio > 30 mg/g og 510 % får en urin albumin/kreatinin ratio > 300 mg/g.
Tidlig opsporing og behandling af den diabetiske nyresygdom kan reducere progressionen i eGFR og i albuminuri, samtidig med at risikoen for hjertekarsygdom reduceres.
Monitorering af patienter med diabetisk nyresygdom
Det er hensigtsmæssigt regelmæssigt at måle sekalium hos patienter med diabetisk nefropati, da f.eks. ARB, ACE og aldosteronantagonister (se nedenfor) har
Vurdering af patienten med kronisk diabetisk nyresygdom
- Blodtryksmåling, Vægt
- Ved vægtstigning undersøgelse for perifere ødemer, lungestase
- St c et p
- Albuminuri, eGFR, elektrolytter
- Hb, evt. undersøgelse for jernmangel
- Serum calcium, PTH, 25(OH) vitamin D
Livsstil: Vægttab, motion, sund kost, stop rygning
Basale behandling: god glykæmisk kontrol , blodtryks kontrol
Specifik behandling af kronisk diabetisk nyresygdom og hjertesygdom
SGLT2i
GLP-1 RA
ARB eller ACE
Non-steroid aldosteron hæmmer
Steroid aldosteron hæmmer
Statin Hjertemagnyl (evt. clopidogrel)
Ezetemibe PCSK-9 hæmmer
en tendens til at øge kalium, mens f.eks. behandling med loop diuretika og thiazid har en tendens til at reducere sekalium. I det senere forløb af den diabetiske nyresygdom bør hæmoglobin, calcium, PTH, og 25(OH) vitamin D samt vægten følges regelmæssigt (figur 1). NSAID bør frarådes til personer med kronisk nyresygdom, da de kan virke nefrotoksiske.
Behandling af den diabetiske nyresygdom
Primær forebyggelse af den diabetisk nyresygdom samt progression af nyresygdommen består i god glykæmisk kontrol og behandling af hypertension til et systolisk tryk på 130 mmHg, evt. ned til 120 mm Hg, hvis det kan opnås uden bivirkninger.
Patienten med diabetisk nyresygdom (figur 2)
Kost
Der anbefales omkring 0.8 gram protein/ kg legemsvægt per dag, og ikke over 2.3 gram salt i døgnet med henblik på at reducere hypertensionen.
Behandling med ARB eller ACE-hæmmer Hovedparten af patienter med type 2 diabetes har hypertension og er i behandling med en angiotensin 2receptorblokker
(ARB) eller en ACE hæmmer, der ikke kun sænker blodtrykket, men også har en direkt beskyttende effekt på nyren. Hvis der opstartes ARB eller ACE hos en diabetisk patient med kronisk nyresygdom, vil initialt ofte ses et fald i eGFR, men så længe det er < 30 % fortsættes behandlingen.
Behandling med en SGLT2i
Den nyrebeskyttende farmakologiske behandling starter i dag med en SGLT2i uanset den glykæmiske kontrol (figur 2) og anbefales til patienter med > 300 mg/g i albumin/kreatinin ratio og > 20 ml/min i eGFR eller ved albuminuri/kreatinin ratio > 30 mg/g og eGFR < 60 ml/min. SGLT2i reducerer også HbA1c, dog minimalt når eGFR < 45 ml/min, hvor den nyre og hjertebeskyttende effekt fortsat er intakt. Når SGLT2i startes, ses et mindre fald i eGFR, men så længe det < 30 %, fortsættes behandlingen. SGLT2i behandling reducerer effektivt risikoen for hjertesvigt, hvor det også er blevet standard behandling. Bemærk at alle studierne med SGLT2i er udført i patienter i samtidig behandling med en ARB eller en ACE inhibitor.
Behandling med en GLP-1 receptor agonist
GLP1 receptor agonister beskytter også den diabetiske nyre og reducerer albuminurien og faldet i eGFR, og specielt
semaglutide (Ozempic®) har en signifikant effekt på den glykæmiske kontrol og på vægten, der er bedre end de øvrige antidiabetika. Det gælder også sammenlignet med en SGLT2i. I det store ”FLOW studie”, der aktuelt foregår, undersøges specifikt effekten af semaglutid på den diabetiske nyresygdom.
Behandling med finerenon
Finerenon, (Kerendia®) er en nonsteroid miniralokorticoid antagonist, der reducerer progressionen i nyresygdom, og som beskytter mod hjertekarsygdom hos patienter med type 2 diabetes.
Finerenon har vist en reduktion af kardiovaskulære hændelser inklusiv hjertesvigt på 14 % (3 års opfølgning, NNT 46) og en 23 % reduktion af nyresvigt (terminal nyresvigt, fordobling af kreatinin eller nyredød), NNT 60. Der fandtes Ingen signifikant reduktion i risikoen for kardiovaskulær død, nonfatal MI, non fatal stroke, men 22 % reduktion i risikoen for at udvikle hjertesvigt
Der er klausuleret tilskud til finerenon (Kerendia®) til behandling af voksne med type 2diabetes og diabetisk nyresygdom med eGFR ≥25 men <60 ml/min og vedvarende albuminuri (urinalbumin/kreatininratio på >30mg/g) trods behandling med maksimalt tolerable doser af ACEhæmmer/ARB og SGLT2hæmmer.
Behandlingen skal være iværksat af eller konfereret med en speciallæge i nefrologi eller endokrinologi og Kalium skal være < 4.8mmol/l når behandlingen startes med 10 mg finerenon, der kan øges til 20 mg efter 4 uger hvis kalium er < 4.8 mmol/l. Ved kalium > 5.5 mmol/l pauseres behandlingen.
Indikationen for finerenon er betinget af nyresygdom og finerenon har ikke en kardiovaskulær indikation, som f.eks. Hjertesvigt. Finerenon har kun mindre effekt på blodtrykket (24 mm Hg). Finerenon er let at bruge, dog skal kalium monitoreres. Bivirkninger i øvrigt var ikke forskellige fra placebo. I modsætning til behandling med steroid mineralokorticoid antagonister, f.eks. spironolakton er forhøjet kalium et mindre problem, og det samme gælder risikoen for at udvikle gynækomasti.
Da den diabetiske nyresygdom er associeret med hjertekarsygdom er behandling med statin eller anden lipidsænkende behandling og hjertemagnyl afgørende for at reducere risikoen for kardiovaskulær sygdom (figur 2)

Patienten henvises til nefrolog ved eGFR < 30 ml/min eller ved hurtigt fald i eGFR eller anden sygdom end diabetisk nyresygdom mistænkes. Baggrunden for at henvise er, at sikre optimal behandling af nyresygdommen, og ved eGFR < 30 ml/min er der tiltagende problemer med calciummetabolismen, da personen pga. nyresygdommen ikke kan omdanne nok 25(OH) vitamin D til 1.25(OH) vitamin D, der er det aktive hormon.
Der er således de seneste år kommet flere muligheder for at reducere progressionen af den diabetiske nyresygdom, så færre får behov for dialyse og nyretransplantation. Diabetisk nyresygdom er dog fortsat den hyppigste årsag til dialyse i den vestlige verden.
Med de behandlingsmuligheder vi har i dag, er det vigtigt at diagnosticere den diabetiske nyresygdom tidligt, så effektiv behandling kan opstartes. Måling af albuminuri og eGFR bør derfor indgå i de ambulante kontroller af patienter med type 2 diabetes.
Besøg www.cotedor.dk






Effektiv statinbehandling er en hjørnesten i den sekundære forebyggelse efter akut myokardieinfarkt. I den daglige klinik oplever man imidlertid, at behandlingen er suboptimal og at behandlingen afsluttes efter nogen tid. Budskabet er ellers ret klart:
Den bedste forebyggende effekt af lipidregulerende behandling opnås ved den størst mulige reduktion af LDL-kolesterol og ved længst mulig varighed af behandlingen

Ovenstående budskab bygger på mange veldokumenterede videnskabelige undersøgelser og senest understøttes det af en ny finsk undersøgelse, der omfatter sammenhængen mellem den initiale statinbehandling af mere end 70.000 personer med akut myokardieinfarkt og udviklingen af nye kardiovaskulære hændelser i op til 10 år (1)
Undersøgelsen tog udgangspunkt i den initiale behandling af 72.401 konse
kutive patienter (67% mænd) indlagt med akut myokardieinfarkt. Intensiteten af statinbehandlingen blev klassificeret som høj (atorvastatin 4080 mg, rosuvastatin 2040 mg), moderat (atorvastatin 1020 mg, rosuvastatin 10 mg, simvastatin 2060 mg) og lav (simvastatin 10 mg). Dosisfordelingen forblev uændret gennem 10 år; men 24% af patienterne var ophørt med behandlingen efter de ti år.
Undersøgelsen viste at forekomsten af kardiovaskulære og cerebrovaskulære hændelser (MACCE) var lavest blandt patienter i intensiv statinbehandling og at patienterne i moderat behandling tilsvarende klarede sig bedre end patienterne i lavdosis behandling (Fig.1), uanset alder, køn og anden medicinering. Forfatterne konkluderer derfor, at en initial højdosis statinbehandling efter et myokardieinfarkt er associeret med en bedre kardiovaskulær prognose på lang sigt. Hermed understøttes også Dansk Cardiologisk Selskabs anbefaling af, at højdosis statinbehandling bør iværksættes allerede under indlæg

gelsen med akut myokardieinfarkt og fortsætte livslangt (2)
I den finske undersøgelse fandt man at 24% af patienterne var ophørt med statinbehandlingen og det fremgår at frafaldet faktisk skete allerede indenfor de første fire år. Lignende tal har været set i danske undersøgelser og diskussionen om bivirkninger blusser jævnligt op ikke mindst på sociale medier trods efterhånden 35 års klinisk erfaring med behandlingen. Overordnet taler man om begrebet statin intolerans (SI), der bredt defineres som enhver bivirkning, der påvirker livskvaliteten og fører til beslutningen om at reducere eller stoppe behandlingen. Resultatet af en hel ny metaanalyse viser imidlertid at forekomsten af SI er betydelig lavere end mange antager (3). Denne metaanalyse omfatter 176 studier fra det meste af verden med mere end 4 millioner patienter og viser en forekomst af SI på 9,1%. Analysen viser også at de væsentligste faktorer, der bidrager til forekomsten af SI er hypothyroidisme, høje statin doser, antiarytmika, overvægt og hyppigst ses hos kvinder og ældre.
I den daglige klinik oplever de fleste læger nok at patienterne hyppigst klager over muskelsmerter og er usikre på om det er en bivirkning af statin behandlingen. I en helt ny metaanalyse, der blev præsenteret ved den europæiske kardiologkongres sidste år fandt man imidlertid at 14 ud af 15 indrapporterede tilfælde af muskelsmerter ikke skyldtes statin (4) Analysen omfattede mere end 120.000
patienter, der havde deltaget i placebokontrollerede undersøgelser. I det første behandlings år fandt man en 7% større forekomst af muskelsmerter hos de statinbehandlede; mens forekomsten de følgende år var ens i de to grupper. Man konkluderede at statinbehandling medførte en let øget forekomst af muskelsmerter; men mere end 90% af de indrapporterede muskelsymptomer skyldtes ikke statin. Vejen frem må således være grundig information af patienterne, eventuelle dosis justeringer og overvejelser om sekundære årsager; men problematikken vil givetvis stadig fylde noget i den daglige klinik.
Hvem har ansvaret?
Det overordnede mål med højdosis statin behandling er i virkeligheden at opnå den nødvendige reduktion af LDLkolesterol, så patienten opnår de ønskede behandlingsmål, som for patienten med akut myokardieinfarkt er et LDLkolesterol mindre end 1,4 mmol/l. Hjerteafdelingerne bestræber sig på at udskrive patienten med den højest mulige statindosis; men tager sig sjældent af opfølgningen. Patienten skal ifølge retningslinjerne tilbydes et hjerterehabiliteringsforløb med den praktiserende læge som tovholder for at sikre kontinuitet og fastholdelse; men i dagens Danmark er det kun halvdelen af patienterne, der rent faktisk deltager i et rehabiliteringsforløb, på sygehuset eller i kommunen, og heraf opnår højst 40% behandlingsmålet for LDLkolesterol (5). Optimering af den lipidregulerende behandling påhviler derfor den praktiserende læge, da mange patienter vil have behov
for en mere intensiv behandling end den de blev udskrevet med. Ofte skal statinbehandlingen suppleres med ezetimibe og hos nogle yderligere med en såkaldt PCSK9 hæmmer, der alene kan sættes i værk af sygehuset.
Der er derfor stadig en del udfordringer før vi kan opnå den optimale lipidregulerende behandling til alle patienter, der har behov for intensiv højdosis og/eller kombinations behandling for at nå behandlingsmålene. Hjerteafdelingerne burde nok følge deres patienter lidt bedre til dørs, hjerterehabiliteringen og samarbejdet mellem primær og sekundærsektoren styrkes og muligheden for at henvise ”problempatienter” til sygehusenes lipidklinikker forbedres, hvis vi skal nå i mål.
1. Kytö V, Rautava P, Tornio A. Initial statin dose after myocardial infarction and longterm cardiovascular outcomes. European Heart Journal – Cardiovascular Pharmacotherapy 20221116; DOI: 10.1093/ ehjcvp/pvac064
2. Nationale Behandlingsvejledning (NBV). www.cardio.dk

3. Bytyci I, Penson PE, Mikhailidis DP, et al. Prevalence of statin intolerance: a metaanalysis. European Heart Journal (2022) 43:32133223
4. Cholesterol Treatment Trialists’ Collaboration. Effect of statin therapy on muscle symptoms: an individual participant data metaanalysis of largescale, randomized, doubleblind trials. Lancet (2022) 400:83245
5. Dansk Hjerterehabiliteringsdatabase (DHRD). Årsrapport 2021. www.rkkp.dk
Mange undersøgelser har vist den store gevinst ved blodtryksnedsættende behandling på hjertekredsløbstilfælde(1). I nogle undersøgelser er der også blevet påvist en reduktion i demensudvikling(2,3), men mængden af data har indtil nu ikke været overvældende stor. Da kardiovaskulære hændelser optræder hurtigere end udvikling af demens er de store undersøgelser blevet afbrudt tidligt, når man havde nået det beregnede planlagte antal hjertekar tilfælde – og inden antallet af demens var blevet stort(4)
Der er nu gennemført en stor metaanalyse(4) på individuelle data vedrørende demens udvikling ud fra fem dobbelt
blindede, placebokontrollerede randomiserede undersøgelser af blodtryksnedsættende behandling hos ældre, publiceret fra 1997 til 2010. Der indgår 28.000 personer med hypertension, gennemsnitsalder 69 år +/ 9,3 år, 47 % var kvinder. Efter median followup på 4,3 år var der registreret 861 tilfælde af demens. Diagnosen blev stillet ud fra validerede kriterier (the diagnostic statistical manual of mental disorders version IIIR eller IV). Personer med demens eller alvorlige kognitive tab ved baseline blev ikke inkluderet. Den gennemsnitlige forskel i blodtryk var 10/4 mmHg lavere i de aktivt behandlede grupper. Der var signifikant færre tilfælde af


There
cases, these were not routinely confirmed by pathology or imaging, and given that vascular risk was required to enter each trial, it is highly likely that some element of vascular pathology was present in most cases.
are inevitable limitations to our results. Examining outcomes by subgroup is predicated on balanced randomization, however only HYVET and PROGRESS explicitly stratified randomization by age and
aAnalysis adjusted for age, sex, and prior stroke, except where these variables define the subgroup.
and prior treatment with antihypertensive agents (see Supplementary material online, Supplementary table 2 show the main trial inclusion criteria and antihypertensive classes).
The mean differences in BP between the placebo and antihypertensive treatment groups at 12 months were 9.6 (SD 20.3) mmHg systolic and 3.7 (SD 10.4) mmHg diastolic (Figure 1). The equivalent values were 10.8 (SD 21.1) and 5.2 (SD 24.4), respectively, at 2 years. Overall, there were 9171 active and 8744 placebo participants with at least 2 years of follow-up [equivalent to 65.4 and 62.7% of active (antihypertensive) and placebo groups, respectively, at baseline]. Incident dementia occurred in 403 (2.9%) and 458 (3.3%) of those in active and placebo groups, respectively.
undervurdering af effekten på demens. Et længerevarende behandlingsforløb ville have været gunstigt, men selvfølgelig ikke forsvarligt i placebokontrollede studier.
Der har desværre ikke været undersøgelser inkluderet, som kunne differentiere mellem forskellige former for demens, så der er tale om ”demens af alle årsager”. Men da det er ældre og gamle med hypertension og vaskulær risiko, er det sandsynligt, at der er et element af vaskulær demens i de fleste tilfælde.
The trial designs were similar and there were no issues in combining the data for an IPD analysis.
demens hos de aktivt behandlede, odds ratio 0,87 (0,750,99). Der var en lineær relation mellem det opnåede blodtryk ved år 1 og antal demenstilfælde i såvel den aktivt behandlede gruppe som i placebogruppen, helt ned til et systolisk blodtryk på 100 mmHg og diastolisk på 70 mmHg, uden tegn til et U eller Jkurve forløb. Der fandtes heller ikke tegn på stigning i demens hos de aktivt behandlede med stigende alder ved baseline fra </= 60 år og op til > 80 år. Således er effekten til stede over et stort spektrum af alder og blodtryk. Der var større effekt ved større reduktioner i blodtryk uden tegn til risiko for skadelige ændringer i cerebral gennemblødning ved høj alder.
Da de indgåede undersøgelser i metaanalysen har været styret efter hjertekredsløbs hændelser og ikke efter demensudvikling, er de stoppet tidligt, og det har med stor sandsynlighed ført til
Multilevel logistic regression showed an unadjusted odds ratio (OR) of 0.868 (95% CI: 0.756, 0.996) in favour of BP-lowering treatment lowering the risk of incident dementia. After adjustment for age, sex and history of stroke, the OR was 0.865 (95% CI: 0.752, 0.994) (Table 2, Figure 2, n = 27999), and 0.860 (95% CI: 0.748, 0.989, n = 27768) with additional adjustment for BMI and diabetes mellitus. Further adjustment for educational level resulted in an OR of 0.857 (95% CI: 0.743, 0.988). The results were similar with multilevel multinomial regression in a model adjusted for age and sex where, compared with placebo, active treatment reduced risks of combined dementia (OR: 0.853, 95% CI: 0.742, 0.980) and death (OR: 0.876, 95% CI: 0.805, 0.954) compared with achieving neither outcome.
(Figures 1 and 2, Table 2)
There was no effect modification for treatment by baseline systolic BP as a continuous variable [P = 0.18 estimate 0.006, standard error (SE): 0.004]. Further examination of dementia outcomes by tertiles or
quintiles of baseline systolic BP similarly showed no clear pattern (Table 2, Figure 2). Results are presented for tertiles as these quantiles are the most similar to traditional clinically relevant treatment thresholds: <147 mmHg [OR: 0.77 (95% CI: 0.58, 1.03)], 147–167 mmHg [OR: 0.82 (95% CI: 0.64, 1.05)] and >167 mmHg [OR: 0.93 (95% CI: 0.75, 1.16)]. A similar pattern was observed for quintiles.
Undersøgelsen dokumenterer, at antihypertensiv behandling over adskillige år medfører en reduktion i risiko for demens. Den tilføjer yderligere en grund, udover kardiovaskulær risikoreduktion, til effektiv kontrol og behandling af hypertension.
1) Williams B, Mancia G, Spiering W, Agabiti Rosei E, Azizi M, Burnier M, et al. 2018 ESC ESH guidelines for the management of arterial hypertension: the task force for the mangement of arterial hypertension of the European Society of Cardiology (ESC) and the European Society of Hypertension (ESH). Eur Heart J 2018;39:3021–3104
2) Iadecola C, Yaffe K, Biller J, Bratzke LC, Faraci FM, Gorelick PB, et al. Impact of hypertension on cognitive function: a scientific statement from the American Heart Association. Hypertension 2016;68:e67–e94.
3) Lee CJ, Lee JY, Han K, Kim DH, Cho H, Kim KJ, et al. Blood pressure levels and risks of dementia: a nationwide study of 4.5 million people. Hypertension 2022;79:218–229.
There was also no effect modification by participant age (P = 0.80 estimate 0.002 SE 0.009), by sex (P = 0.72 estimate 0.060; SE: 0.163) or prior stroke (P = 0.22 estimate 0.219; SE: 0.180). Additional analysis in those without prior stroke showed this group to be older, with higher baseline BP [153.5 (SD: 23.0)/83.9 (SD: 11.2) mmHg], compared with [147.3 (SD: 20.6)/81.4 (SD: 10.9) mmHg] and more likely to be female, compared with those with a history of stroke. Finally, there was also no effect modification by baseline MMSE score (P = 0.18 estimate 0.025; SE: 0.019) in combined data using only HYVET, PROGRESS, ADVANCE, and SYST-EUR trial data. Figure 3 shows the effect of treatment plus treatment × age × systolic BP interaction to provide a continuous graphical representation by age and systolic BP.
4) Ruth Peters 1,2,3,4*, Ying Xu1,2,3, Oisin Fitzgerald 1,5, Htein Linn Aung1, Nigel Beckett6, Christopher Bulpitt4, John Chalmers3,5, Blood pressure lowering and prevention of dementia: an individual patient data metaanalysis. European Heart Journal (2022) 00, 1–11
Mean MMSE scores at baseline were similar in the active and placebo groups: 27.9 (SD: 2.7) and 27.9 (SD: 2.8) in the active and placebo groups. In 17581 participants with both baseline and 2-year MMSE scores, the mean change in the active group was a rise of 0.006 (SD: 2.18) of an MMSE point and a median change of 0; in the placebo group, the mean change was a decline of 0.05 (SD: 2.18) of an MMSE point and a median change of 0. In multilevel linear regression which accounted for study and adjustment for age and sex, there was no significant difference between the two groups (P = 0.15). For overall cognitive decline, defined categorically using a sustained fall in MMSE, there was similarly no respective effect of treatment (OR: 0.905, 95% CI: 0.695, 1.179) compared with placebo.
Den praktiserende læge er en nøgleperson i stressbehandlingen. De fleste patienter kommer til lægen med deres stresssymptomer og lægens ord hvad angår diagnose, sygemelding og tilbagevenden til arbejdet, betyder rigtig meget for den stressede. Lægen kender endvidere oftest patientens sygehistorie og familiære forhold. Nedenfor gives derfor en kort introduktion til, hvorledes håndtering af stresspatienten kan foregå. Vejledningen er baseret på dels randomiserede undersøgelser (13), dels mine erfaringer fra de stressklinikker, jeg har været med til at starte (46)
Den stressede patient i konsultationen
Lad patienten tale om sine symptomer og oplevelse af belastninger i både arbejdsmæssige og familiære situationer i op til 5 min.
Vurder derefter om der faktisk er tale om stress altså en belastningstilstand eller om, der er tale om en anden tilstand fx depression eller angst. De fleste stressede har både depressive og angst symptomer, så her kan det være på sin plads, at lade patienten udfylde et relevant depressionsskema fx Major Depression Inventory (MDI). MDI scoren kan være meget høj hos stresspatienter uden at der er tale om en egentlig depression men er der samtidig tidligere sygehistorie med depression og ikke umiddelbart nogen belastninger i patientens liv, der kan godtgøre en belastningstilstand, må primær depression overvejes. Det bedste råd er, at se tiden an et par uger og se om ikke jeres første samtale har medført en bedring.
Det er vigtigt at gøre patienten klart, at der er tale om en reversibel tilstand og at prognosen er god. En tommelfingerregel er at bedring i forhold til at kunne arbejde rimeligt normalt igen, tager halvt så lang tid, som belastningen har varet. Sørg for at patienten får sovet ordentligt og overvej sygemelding, hvis dagligdagen slet ikke fungerer. I lette tilfælde kan patienten bevare sin tilknytning til sin arbejdsplads fx ved at gå på nedsat tid og/eller får andre mindre krævende arbejdsopgaver. Se senere.

Giv patienten en ny tid om 2 uger og afsæt en halv time hertil. Alternativt bør henvisning til psykolog eller anden kvalificeret behandling overvejes, hvis det er muligt at få en tid relativt hurtigt. Mange sygemeldinger kan undgås, hvis der handles i tide.
konsultation
Her er det vigtigt at vurdere om patienten er i en krisefase eller om han eller hun er nået videre så egentlig handling fra patientens side kan forventes. I krisefasen er pointen at få behandlet symptomerne, hvilket mest formålstjenligt gøres ved at lade patienten forstå symptomernes natur. At symptomerne er udtryk for hjernens håndtering af den belastning patienten er udsat for. At fx trykken for brystet, svimmelhed og indre uro, der gør nattesøvnen vanskelig, er ufarlige symptomer, der bedst afhjælpes ved aflastning og værktøjer som åndedrætsøvelser, gå ture i naturen og fremfor alt samtale med sine nærmeste om, hvordan man har det. Bare det at ægtefællen eller en nær bekendt lytter til en uden at komme med gode råd er værdifuldt. Antidepressiva har ingen plads i stressbehandling.
De næste konsultationer
Nu er der gået en månedstid og det kan være tid til at se lidt fremad. Først er det dog vigtigt, at patienten selv føler at det går fremad. Her er en gentagelse af MDI eller anden form for stresstest et godt redskab. De fleste patienter kan ikke huske, hvordan de faktisk havde det for en måned siden og dokumentation af at der faktisk er en bedring løfter normalt patientens humør, selvom der ofte er en vis utålmodighed at spore.
Nu skal der fokuseres på de primære stressorer, dvs hvilke belastninger patienten er udsat for. Mange oplever primært at det er arbejdet, der stresser, men ofte er der også samtidig belastninger privat, som kun langsomt kommer op til overfladen. Især følelsesmæssige belastninger er svære at få frem i lyset. Konflikter ligger tit som et underlag for den dårlige trivsel. Hjælp patienten med at få løst konflikter
og få patienten til at italesætte, hvordan det kan forsøges gjort.
Ved alvorlige stresssymptomer er en sygemelding nødvendig. Derfor må du som læge gå ind i, hvad patienten selv mener, han eller hun kan klare og evt bruge din støtte og autoritet til at få dem til at acceptere en sygemelding. En hurtig reaktion tidligt i forløbet kan i mange tilfælde nedsætte længden af sygefraværet. Det kommer også an på hvilken type arbejde, der er tale om. Fx vil arbejde med stor kunde/klientkontakt være vanskeligere at gennemføre end hvis patienten har muligheder for at tilpasse sin arbejdsopgaver i samarbejde med nærmeste leder. En deltidssygemelding har den fordel at kontakten til arbejdspladsen bevares og det er lettere at optrappe arbejdstiden efterfølgende. Risikoen for fyring nedsættes markant.
Sygefraværssamtalen med lederen er lovpligtig og skal finde sted inden for 4 uger. Lederen vil ofte spørge, om hvornår patienten er i fuldt vigør igen. Derfor er det vigtigt at tale med patienten om, hvordan denne samtale skal forløbe og hvad patienten vil sige. Patienten bør give udtryk for motivation til at vende tilbage og diskutere ændringer i arbejdsopgaver i en opstartsfase. Samtidig kan patienten give et estimat om, hvornår tilbagevenden til arbejdet kan finde sted.
I mulighedserklæringen har man mulighed for at anføre relevante tidsperspektiver og forslag til ændringer af arbejdsforholdene. Det kan være et godt redskab i kommunikationen med arbejdspladsen. Kommunens jobcenter vil ofte være på banen efter 8 ugers sygemelding. Planlæg med patienten hvordan samtalen med jobcenteret skal forløbe. Jobcenteret vil ofte ved længerevarende fravær bede om en varighedsattest.
Er patienten sygemeldt skal der på et tidspunkt i samarbejde med denne, laves en plan for tilbagevenden til arbejdet. Støt patienten i at være realistisk. Start langsomt op, det er nemt at komme for hurtigt op i tid og sværere at komme ned i gen, selv om det er nødvendigt. Lav en plan på 14 dage ad gangen.
Man kan godt starte med arbejde igen, selvom man ikke er helt symptomfri. Patienten skal på det tidspunkt kunne sove rimeligt ordentligt mindst 6 timer hver nat. Patienten laver en aftale med sin leder om hvordan tilbagevenden til arbejdet skal foregå. Foreslå et par timer et par gange om ugen til en start og lav en plan for
optrapningen. Det afhænger meget af arbejdets karakter og patientens motivation, hvor hurtigt det kan foregå. Opfølgningen fra lægens side kan nu foregå via ekonsultation for at bevare kontakten til patienten og forebygge tilbagefald. Der er to faldgrupper. Typisk over eller undervurderer patienten selv deres tilstand. Enten er man for optimistisk og vil for enhver pris hurtigt tilbage til arbejdet eller også er man bange for tilbagefald og venter længere end nødvendigt. Forklar patienten, at der undervejs vil komme dage, hvor det kan se sort ud, men det at komme i gang igen er en vigtig faktor for velbefindendet.
Søvn
Søvn og restitution er vigtigt. Faste sengetider i mørkt afkølet rum hjælper. Undgå kaffe og alkohol mindst 6 timer før sovetid. Brug af smartphones hører ikke til i soveværelset. lav åndedræts/afspændingsøvelser i fem minutter i sengen. Gå ikke sulten eller overmæt i seng. Få afklaret dagens problemer inden sovetid. Stå op og læs i en bog, hvis søvnen ikke indfinder sig i løbet af en lille time.
Social støtte
Når man er stresset er det godt at få sat ord på. Så samtale med en bekendt, samlever eller en anden, man har tillid til hjælper ved at man får udtrykt sig om sin situation. Det hjælper oftest på at man selv kan identificere de belastninger, man er udsat for og handlemuligheder.
Motion
Motion virker både som en kur mod stress og som en styrkelse af forsvaret mod konsekvenserne af stress. Hvis patienten er helt udkørt er det nok at opfordre til at gå nogle ture helst i grønne omgivelser. Senere er det vigtigste at få pulsen op nogle gange om ugen ved en motionsform, patienten er vant til. Overdreven motion stresser for meget. Forklar patienten at motion øger velbefindendet og stimulerer de processer i hjernen der øger muligheden for at det fysiologiske stressrespons ikke bliver så kraftigt ved mentale belastninger. Motion giver også bedre nattesøvn
Man kan ikke forebygge stress ved at spise sundt. Det vigtigste er at holde blodsukkerniveauet på et stabilt niveau. Dvs at undgå søde sager der får blodsukkeret til at svinge for meget og derved skabe indre uro. Mange tager på i vægt når de er stressede fordi de spiser junk food og slik. Meget tynde mennesker taber sig imidlertid fordi appetitten nedsættes. Undgå alkohol, mange stressede har i et forsøg
på at finde ro, selvmedicineret sig, og øget forbruget af alkohol. Men det virker ikke –heller ikke på søvnen.
Afslapning
Yoga, meditation og andre teknikker, der nedsætter sympaticus tonus er effektive metoder til at nedsætte stressniveauet. Blot det at regelmæssigt lave vejrtrækningsøvelser med dybe ind og udåndinger giver ro. Patienten bør tilmelde sig et program fx yoga regelmæssigt for at opnå en effekt. Der findes talrige afspændingog afslapnings apps, som der kan henvises til.
Håndtering af mails, telefon mv Begræns brugen af skærme – skærmtid er stressende. Dels fordi afbrydelser af gøremål stresser, dels fordi notifikationer fra mail, sms eller face book forstyrrer den indre ro, den stressede har brug for. Endelig er det godtgjort at lyset fra smartphones mv påvirker nattesøvnen. Så indfør tidspunkter, hvor patienten kan bruge tid på sociale medier og lange perioder, hvor der bare er ro.
1. Netterstrøm B, Friebel L, Ladegaard Y. The effect of a multidiscipliary stress programme – the Kalmia concept on symptom reduction and return to work. J Environ Occup Sci. 2012;1:111120.
2. Netterstrøm B, Friebel l, Ladegaard Y. Effects of a multidisciplinary stress treatment programme on patient return to work rate and symptom reduction: results from a randomised, waitlist controlled trial. Psychother. Psychosom 2013:82:17786
3. Netterstrøm B, Eller NH, Borritz M. Prognostic factors for RTW – a one and three years follow up study. BioMedicalResearchInternational 2015 doi:10.1155/2015/596572.
4. Netterstrøm B & Bech P. Effect of a multidiciplinary stress treatment programme on the return to work for persons with workrelated stress. A nonrandomized controlled study from a stress clinic. BMC Public Health 2010;10:65865.
5. Borritz M, Netterstrøm B, Eller N. Stressbehandling – rådgivningsguide for almen praksis. Månedskrift for Praktisk Lægegerning 2012;90: 4329.
6. Just B, Hulvei P, Netterstrøm B. Stressbehandling – rådgivningsguide for almen praksis 2. Månedskrift for Praktisk Lægegerning 2012;90: 5329.
Piger og kvinder har i årevis været fejldiagnosticeret med angst, depression, stress, spiseforstyrrelser og personlighedsforstyrrelser, hvor svaret på deres livslange udfordringer i stedet skyldtes en underliggende opmærksomhedsforstyrrelse.
ADHD (Attention Deficit Hyperactivity Disorder) er i dag kendetegnet som en udviklingsforstyrrelse og således ikke længere som en adfærdsforstyrrelse. Dopaminhypotesen for ADHD lyder, at der i frontallapperne og de mere centrale områder i hjernen er en såkaldt ”hypodopaminerg neurotransmission” som er ansvarlig for udviklingen af symptomerne på ADHD. I frontallapperne styres vores eksekutive funktioner så som overordnet styring og planlægning. Jævnfør de nyere amerikanske diagnosekriterier i DSMV, er hovedbetegnelsen ADHD, hvorunder der markeres en subtype som eksempelvis kombineret type eller overvejende opmærksomhedsforstyrrelse. For praktiske formål dækker betegnelsen ADHD over både ADD, den såkaldte ”stille ADHD” uden hyperaktivitet og ADHD.

Kernesymptomerne ved ADHD er udfordringer relateret til opmærksomhed, hyperaktivitet og impulsivitet. Personer med ADD vil overvejende være præget af opmærksomhedsforstyrrelse, og vil oftere blive overset og diagnosticeret senere, da deres adfærd ikke er til lige så stor gene for andre som adfærden hos en person med ADHD kan være det gælder både drenge og piger. Mere udadrettet adfærd kan være uro, forstyrrelser, impulsivitet, afbryden andre. Kønsfordelingen for ADHD er nogenlunde 50/50 og generelt er den kombinerede ADHD hyppigst forekommende for begge køn. Diagnosetidspunktet for drenge er ca. 9 år, mens gennemsnittet for piger ligger på 17 år. Der er et stærkt genetisk islæt, hvor lidelsen i 80 % af tilfældene nedarves fra en eller begge forældre. Symptomerne skal have været til stede i barndommen, men kan vise sig på forskellige måder. En forskergruppe har identificeret tre ”typer” af piger, herunder ”ADDpigen,” som er dagdrømmende, stille, genert, forsigtig og ofte leger alene og påvirkes af ydre stimuli. Derudover ses ”ADHDpigen,”
den hyperaktive ”drengepige” der udviser risikofyldt adfærd, har svært ved at sidde stille i timerne, afbryder, dominerer i sociale sammenhænge og har søvnproblemer. En sidste type kaldes den ”dysforisketype,” med mange humørsvingninger, og generelt er mere utilpasset, krævende og ofte i opposition.
Den canadiske psykiater Martin Katzman har identificeret tre spørgsmål, der kan benyttes til at spore sig ind på en underliggende og udiagnosticeret opmærksomhedsforstyrrelse:
Katzman’s 3 spørgsmål:
1 Har du haft vedvarende problemer med opmærksomhed og distraktion?
2 Har generne stået på de sidste 1020 år?
3 Forestil dig selv i skolen, da du var barn. Hvordan vil du beskrive dig selv?
Hvis man svarer bekræftende på de første to spørgsmål, kan det tredje spørgsmål være med til at tegne et billede, der kan være foreneligt med en opmærksomhedsforstyrrelse. Herefter kan eksempelvis egen læge gå videre med screening i form af ASRS, Adult ADHD Selfreport Symptom Checklist, samt uddybende anamnese. Ved mistanke om ADHD laves henvisning til psykiater, der bruger det særlige DIVA5 spørgeskema til udredning af ADHD gerne med komparante oplysninger og grundig anamnese og observation. DIVA5 er udviklet ud fra de amerikanske diagnosekriterier for ADHD, og det der i praksis bruges i Danmark.
Mange kvinder diagnosticeres først i voksenlivet, eksempelvis som led i, at deres barn eller børn bliver udredt for en opmærksomhedsforstyrrelse. Som sundhedsfaglig er det vigtig at være opmærksom på nogle af de symptomer og livsfortællinger, der kan vække mistanke om en underliggende opmærksomhedsforstyrrelse. Derudover er det relevant at have kendskab til hvordan symptomerne kan ændres i takt med hormonelle svingninger, eksempelvis i puberteten, igennem
menstruationscyklussen, ved graviditet samt i overgangsalderen. En hypotese for hvorfor kvinder typisk diagnosticeres senere kan ligge i samspillet mellem dopamin og de kvindelige kønshormoner. Østrogen menes at øge dopaminsyntesen og nedsætte dets degradering foruden at opregulere dopaminreceptorer (Kooij). Fald i østrogen, som eksempelvis op til menstruationen, efter en fødsel eller ved klimakteriet, kan derfor medføre en forværring i symptomer på ADHD, mens en stigning i østrogen, som eksempelvis i første halvdel af menstruationscyklus og under en graviditet, kan have en beskyttende effekt.
Andre årsager til senere diagnostik hos piger og kvinder kan blandt andet skyldes, at forskning på området og diagnosekriterier i højere grad tager udgangspunkt i drenge og mænd. Derudover kan ses maskering, hvor piger og kvinder i højere grad udviser bedre copingstrategier og tilpasser sig sociale normer og forventninger. Mindre fokus på og viden om ADHD hos piger og kvinder i den generelle befolkning, i skoler, jobcentre samt hos fagprofessionelle i almen praksis, somatikken og psykiatrien spiller ligeledes en rolle. Derudover kan nævnes camouflering, hvor andre udfordringer som lavt selvværd og udfordringer der vækker mistanke om angst og depression skygger over symptomerne på en opmærksomhedsforstyrrelse og dermed spænder ben for den rette diagnostik. Et ”spotlys bias,” skyldes, at piger ikke i samme grad som drenge udviser udadtil forstyrrende adfærd (eksempelvis hyperaktivitet og impulsivitet) samt sjældnere har indlæringsproblemer og adfærdsproblemer, hvorfor de lettere overses.
Ved ADHD ses initielt hyppige differentialdiagnostiske overvejelser i forhold til en lang række psykiatriske tilstande. Dertil kan tilføjes, at der ved ADHD også ses hyppig komorbiditet i form af både psykiatriske og somatiske lidelser, hvorfor det kan være særligt udfordrende at komme frem til den eller de rigtige diagnoser. Har man gået længe med en ubehandlet opmærksomhedsforstyrrelse, vil mange til sidst udvikle angst, depression, belastningsreaktioner eller andre psykiatriske lidelser. Mange af disse lidelser er hyppigere forekommende hos kvinder. Eksempelvis ses hos kvinder med især uopdaget ADHD og samtidig spiseforstyrrelse både anorektiske symptomer men i langt højere grad overspisning, binge eating og bulimi som giver overvægt og kan ende med at kvinden bliver kandidat til en gastric bypassoperation. Spiseforstyrrelsen camouflerer ADHD, men trangen til overspisning kan være et resultat af rastløshed og impulsivitet som led i ubehand
let ADHD. Herfor er det vigtigt at screene kvinder, der indstilles til gastric bypassoperation for ADHD først som blot et af mange eksempler på samarbejdet mellem krop og psyke. Som det ses i skemaet nedenfor er også mange autoimmune sygdomme hyppigere hos kvinder med ADHD og herfor væsentligt at få sondret og diagnosticeret begge dele. Symptomer omkring menstruationen, herunder præmenstruel syndrom (PMS) og præmenstruel dysfori (PMD) forekommer ligeledes hyppigt hos kvinder med ADHD. Det giver et langt bedre behandlingsrespons for den somatiske lidelse, at der også tages hånd om den psykiatriske lidelse.
I skemaet nedenfor er angivet en række komorbide lidelser, symptomer udover kernesymptomerne ved ADHD, samt sociale situationer, som forekommer hyppigere ved ADHD, og som kan få netværk og sundhedsprofessionelle omkring piger og kvinder med overset ADHD til at få tan
ken: ”Kunne ADHD være underliggende årsag til den pågældendes udfordringer?”
Konsekvensen af en uopdaget opmærksomhedsforstyrrelse medfører store omkostninger for piger og kvinder, der ofte beskriver en følelse af at være anderledes eller beretter om mange afbrudte uddannelser, sygemeldinger med stress og skiftende jobs. Der kan hos især unge ses grænsesøgende og risikofyldt adfærd med eksempelvis ubeskyttet sex, stofmisbrug og underpræstation i skolen. En følelse af et uforløst potentiale eller undren over livets mange forhindringer og udfordringer kan være gennemgribende. Mange oplever sociale udfordringer med skiftende partnere og ustabile venskaber samt lavt selvværd og følelser af skyld, selvbebrejdelser og skam. Talrige psykologsamtaler eller medicinsk behandling for andre psykiatriske lidelser som angst, depression eller spiseforstyrrelser kan ligeledes være en omkostningsrig del af livshistorien.
Få tanken om ADHD hos kvinder
Sygdomshistorik
• Tidligere behandling for depression eller selvmordstanker og adfærd
• Tidligere behandling for angst, OCD eller PTSD
• Tidligere behandling for personlighedsforstyrrelse
• Tidligere behandling for spiseforstyrrelser, overvægt eller tidligere gastric bypassoperation
• Somatisk sygdom som autoimmune sygdomme, dysreguleret diabetes, inflammatoriske tarmsygdomme, hyppig hovedpine eller migræne
• Psykiske gener omkring menstruation, herunder PMS eller PMD
• Ufrivillig natlig vandladning efter 5års alderen
Symptomer
• Hyppige humørsvingninger
• Udpræget dagstræthed
• Forstyrret søvn
• Overstimulering af sanser
• Overspisning eller overdreven motion
• Utilsigtede vredesudbrud og irritabilitet
• Ubehag i sociale situationer og lavt selvværd
• Afbryder eller taler meget
• Kommer for sent eller glemmer aftaler
• Svært ved at initiere eller gennemføre projekter
• Følelse af, at være forkert og ikke passe ind
• Følelser af skyld, skam og selvbebrejdelser
• Overspringshandlinger
• Kravsafvisning, en stærk retfærdighedsfølelse og ambivalens
Socialt
• ADHD hos forældre, søskende eller børn
• Tidligere traume, herunder seksuelle krænkelser eller mobning
• Sygemeldinger, eksempelvis med stress
• Skiftende partnere
• Svært ved at fastholde venskaber og relationer
• Risikofyldt adfærd, herunder trafikulykker, skadestuebesøg, aborter, tidlig graviditet, kønssygdomme
• Underpræstation i skolen, afbrudte uddannelser eller skiftende jobs
• Afhængighed af cigaretter, alkohol eller rusmidler
”Forsiden” af medaljen for ADHD kan ses i en tendens til at være kreativ, iderig og initiativrig. Personer med ADHD kan være særligt energiske, humoristiske og spontane eller yderst arbejdsomme, grundige og pligtopfyldende. De fleste oplever dog først at få overskud tilbage i hverdagen i takt med at de får den rette diagnose, modtager undervisning om lidelsen (psykoedukation) samt kommer i behandling med medicin, der ”erstatter” noget af det manglende dopamin i synapsespalten, der ligger til grund for symptomerne. Behandlingen består som førstevalg af centralt stimulerende medicin, som øger koncentrationen af dopamin mellem hjernecellerne. Nogle kvinder har behov for øget dosis af medicin for ADHD i perioder op til menstruationen, mens nogle kan have gavn af en hormonspiral eller ppiller til lindring af symptomer på PMS og PMD. Et samarbejde mellem praktiserende læger, gynækologer og psykiatere er her at foretrække.
Melatonin kan ofte være nødvendigt for de hyppigt forekommende søvnforstyr
relser ved ADHD. Tyngdedyne er også et ”nyttigt redskab” for mange børn og voksne med ADHD og søvnforstyrrelse. Herudover er psykoedukation, fysisk aktivitet, ADHDgrupper, hjælp til struktur i form af AD apps, bulletjournals, samt noisereduktion høretelefoner til brug både for at dæmpe indtryk og tankemylder arbejde, gode tiltag og hjælpemidler.
Det er håbet, at en bedre forståelse for ADHD hos kvinder og piger samt viden
om ændringer i sværhedsgraden af symptomer i takt med hormonelle svingninger kan være med til, at sygdommen opdages hurtigere. At få tanken, at en underliggende opmærksomhedsforstyrrelse kan være årsag til en stor vifte af udfordringer er det første skridt i at få den rette hjælp til kvinderne og undgå udnødig lidelse og fejlbehandlinger. Det vil være til stor gavn for både patienterne, deres pårørende og behandlere.
Uddannet læge fra Aarhus og Københavns Universitet. Privatpraktiserende psykiater i Silkeborg med speciale i ADHD og ADHD hos kvinder. Underviser, foredragsholder, forfatter og medvirkende i flere podcasts om ADHD. Forfatteren udkommer med bogen ”At leve med AD(H)D som kvinde” på Gads Forlag i sommeren 2023. Den kan bestilles med rabatkode ADHD20 direkte på gad.dk eller købes hvor du ellers handler bøger.


ADHD er ikke altid til at få øje på. I mange år har børn og unge med diagnosen ADHD været betragtet som hyperaktive og dem, der ”kravler på væggene”. Men mange – især piger og kvinder – lever med ADHD som en skjult sygdom.
Hos piger med ADHD er det ikke nødvendigvis hyperaktiviteten, der er det mest iøjnefaldende. Ofte er de uopmærksomme, glemsomme og generte. Det er symptomer, der er svære at få øje på, og de bliver ofte overset af forældre og øvrige voksne, der omgås pigerne i deres dagligdag.
I vores brochureserie ”ADHD og ...” fokuserer vi på de mange aspekter ved ADHD. Brochurerne kan være til stor hjælp for dem, der har ADHD inde på livet – enten som patient eller som pårørende. Du finder alle 17 brochurer i serien på vores hjemmeside: medicenordic.dk
Patienter og pårørende kan have stor glæde af emnerne i de 17 temabrochurer. Du er også velkommen til at bestille brochurerne til udlevering.
Du kan læse, downloade og bestille brochurerne her: medicenordic.dk. Du er også velkommen til at kontakt os på mail info@medicenordic.dk eller på tlf. 5786 2525
Bliv klogere på ADHD med brochureserien ”ADHD og
Som sædvanlig lidt blandet info. Også en ny boganmeldelse samt flere interessante nyheder. For ikke at tale om historien om en ”skodfisse”.
Listen over præparater i restordre er som sædvanlig lang!
Ny medicin m.v.
Contrelle® Activgard fra firmaet CarePartner
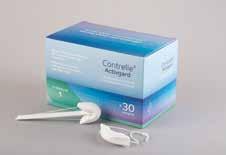
Contrelle® Activgard er en ”device” man sætter op i vagina – fortrinsvis ved stressinkontinens, hvilket rigtig mange kvinder lider af. Den forsvandt fra det danske sortiment for 56 år siden, men er nu heldigvis tilbage igen. Den findes i 3 størrelser, og man starter med en prøvepakke, så man kan finde den rigtige størrelse. Den er beregnet til engangsbrug, men kan anvendes i op til 16 timer på et døgn.
Multi-Gyn® Calming cream fra firmaet Karo Pharma.

MultiGyn® serien er jo velkendt og deres calming cream er det seneste skud på stammen, specielt beregnet til tørhed og ubehag i underlivet. Cremen indeholder diverse stoffer, hvor det vigtigste er 2QRkomplekset fra Aloe Barbadensis.
UNIKALK® Cal. Mag. Citrat. Complex med D-vitamin fra firmaet Orkla. Præparatet indeholder 200 mg Calcium, 58 mg Magnesium samt 2,5 µg D3 vitamin.

Xonvea® fra firmet Campus Pharma
Xonvea® er et middel mod graviditetskvalme, indeholdende 10 mg B6 vitamin (pyridoxinhydrochlorid) samt 10 mg doxylaminsuccinat (antihistamin). Startdosis er to tabletter ved sengetid. Der er signifikant effekt på kvalme og opkastninger i tidlig graviditet.
Sex & Samfund (fra Politiken)
Det viser sig, at til trods for coronaepidemien, er antallet af chlamydia smittede steget til 31.000 i forhold til tidligere år – blandt unge mellem 15 og 29 år. Derud
over er der formentlig et stort mørketal. Et tiltag går ud på, at de unge kan foretage en gratis test derhjemme – som også inkluderer gonoré. Sex & Samfund vil udbrede muligheden for hjemmetest.
Sex & Samfund mener også, at efter 50 år med fri abort, bør loven laves om, så alle kan få foretaget abort op til 18 uger. Nogle mener op til 22 uger.
Man kan støtte Sex og Samfunds arbejde ved at melde sig ind her: medlem@sexogsamfund.dk
I Indonesien er sex før ægteskabet blevet forbudt og kan give et års fængsel. Det er også forbudt for ugifte at bo sammen. Mage til brud på almindelige menneskerettigheder må man lede efter.
UNIVADIS diverse klip
Childbirth protects against endometrial cancer
An increased protective effect was seen with a higher number of live births.
Endometriosis associated with higher risk for endometrial hyperplasia and cancer
Periodic surveillance is needed in women with endometriosis for earlier diagnosis and treatment of endometrial hyperplasia and endometrial cancer.
Multiple Menopause Symptoms Linked to Increased Cardiovascular Risk
Multiple Menopause Symptoms Linked to Increased Cardiovascular Risk.


Birgitte Possing: ”Mod sædvane. En fortælling om at skabe liv”

Jeg har ikke selv læst bogen (endnu), men sexologiprofessor Christian Graugaard har anmeldt den på bedste vis i Politiken, så jeg låner lidt derfra (med hans billigelse).
CG omtaler kvinders ret – eller snarere manglende ret – til at bestemme over egen krop og dermed reproduktion. Han omtaler skoleinspektøren og folketingskvinden Inger Merete Nordentoft, der som enlig i 1946 valgte at få et barn – til skræk og rædsel for hele det etablerede samfund.
I løbet af halvfjerdserne kom der krav – specielt fra lesbiske kvinder – om at få børn. Men det krævede sædceller.
Læreren Ninna Arbo havde insemineret sig selv i 1977 og to år senere startede hun en filantropisk køkkenbordspraksis, hvor hun frem til 1996 foretog 590 inseminationer på 86 kvinder, hvilket resulterede i 32 børn – inklusive hendes eget.
Jeg kendte ikke denne Ninna personligt, men arbejdede i en del år sammen med jordemoder Nina Stork, der udførte det samme beundringsværdige arbejde. Loven med at læger ikke måtte inseminere enlige og lesbiske blev heldigvis omstødt den 1. januar 2007.
Birgitte Possings bog om Ninna Arbo fik 5 ud af 6 mulige hjerter.
Ditte Okman er vært på sladderpodcasten ”Det vi taler om”. Det giver anledning til en del hademails. F.eks. skrev ”Bjarne”, at hun var en ”Skodfisse”. Det satte gang i kreativiteten og resultatet blev dette nydelige askebæger, som indtil videre kan købes på skodfissen.dk, så længe lager haves.
Til sidst lidt sjov nostalgi fra mine gemmer: Lergigan mite fra firmaet Recip Promethazin 5 mg. Fra før blisterpakningernes tid! Røret er af træ og med skruelåg.

Pergotime® fra firmaet MerckSerono. Pergotime® er et syntetisk nonsteroid med svag østrogenvirkning. Tabletten indeholder 50 mg Clomifen. Præparatet er udgået fra det danske marked, men kan rekvireres på særlig udleveringstilladelse fra Lægemiddelstyrelsen
Calcium® Sandoz fra firmaet Sandoz Calcium Sandoz brusetabletter indeholder 500 mg calcium, som carbonat og lactogluconat. Præparatet er i taksten igen.
Colifoam® fra firmaet Meda. Colifoam® er rektalskum indeholdende 100 mg hydrocortisonacetat/dosis, bruges (af gynækologer) til behandling af Lichen planus. Præparatet er afregistreret.
Estring® fra firmaet Pfizer. Estring® er en vaginalring, som afgiver 7,5 µg østradiol daglig og som skiftes hver 3. måned. P.g.a. produktionsproblemer, vil præparatet være i restordre i nogle uger, formentlig til medio april.
Duavive® fra firmaet Pfizer. Duavive® er et præparat til behandling af kvinder i overgangsalderen, indeholdende 0,45 mg konjugeret østrogen og 20 mg bazedoxifen. Præparatet foreløbig godkendt til brug af kvinder, der ikke tåler gestagener. Præparatet er i restordre p.g.a. produktionsproblemer, og det er højst usikkert, om det kommer tilbage på markedet.
Minprostin® fra firmaet Pfizer. Minprostin® vagitorier indeholder 3 mg dinoproston og bruger til at modne cervix i forbindelse med igangsættelse af fødsler. Præparatet er i restordre indtil slutningen af marts 2023.
Octostim® fra firmaet Ferring. Octostim® næsespray indeholder desmopressin (en vasopressinanalog) og bruges bl.a. til behandling af menoragi ved von Willebrands sygdom. Hvert pust indeholder 50 µg desmopressinacetat. Præparatet er igen i taksten,
Ovestin® vagitorier fra firmaet Aspen Nordic Ovestin® vagitorier indeholder 0,5 mg østriol. Præparatet er i taksten igen.
Pregnyl® fra firmaet Organon (ikke i DK) Pregnyl® er beregnet til ovulationsinduktion og indeholder 5000 IE HCG. Kan indtil videre skaffes via https://laegemiddelstyrelsen.dk/da/godkendelse/udleveringstilladelser/
Tamoxifen® fra firmaet Viatris Tamoxifen® 20 mg tabletter til brug ved behandling af østrogenreceptor følsom mammacancer. Præparatet er i restordre indtil marts 2023.
Vivelle Dot® fra firmaet Sandoz Vivelle Dot® plastre er stadig i restordre. 25 µg skulle være tilbage i uge 19, 37,5 µg tilbage i uge 3, 50 µg i uge 11 og 100 µg i uge 9. Plastre med 75 µg skulle være i taksten.
Og så var der den forsigtige gynækolog, der tog et skridt ad gangen.

gemmer nemlig alle data om patienternes insulininjektioner, så de let kan deles digitalt med patientapps og kliniksystemer. Det giver et mere nøjagtigt billede af, hvordan patienternes injektionsadfærd påvirker blodsukkeret. Og det baner vejen for en mere individuel behandling, hvor du kan træffe beslutninger på basis af præcise injektionsdata.
Bliv klogere på den forskel vores flergangspenne kan gøre for dine patienter og dig.
Scan QR-koden med din mobil eller læs mere på pro.novonordisk.dk/smartpen

