6 minute read
Aortenaneurysma
Mario Lachat
Definition und Ätiologie
Advertisement
Wenn die Aorta auf das 1,5fache ihres normalen Durchmessers anwächst, wird von einem Aneurysma gesprochen. Häufigkeit: Etwa 70% der Aneurysmen sind abdominal (Bauchaortenaneurysma, BAA) und vor allem infrarenal (95% der BAA) gelegen. Thorakale Aneurysmen (TAA: Ascendens, Descendens und Bogen in der Reihenfolge der Häufigkeit) und thorakoabdominale AortenAneurysmen (TAAA) sind mit circa 25% respektive 5% aller Aneurysmen vertreten (Abb. 1; siehe «Akutes Aortensyndrom», Seite 94).
I II III IV
Abbildung 1: Klassifikation der thorako-abdominalen Aortenaneurysmen nach Crawford
Die meisten Aneurysmen entwickeln sich aufgrund entzündlichdegenerativer Prozesse (Wandschwäche durch Abbau von Elastin und Kollagen durch freie Radikale). Weitere Ursachen sind 7 Aortendissektion 7 Trauma 7 Bindegewebserkrankungen (Marfan, EhlerDanlos, zystische
Medianekrose) 7 Vaskulitis (Takayashu Arteritis) 7 Infektion (Syphilis, andere nach Bakteriämie)
Infrarenal Juxtarenal Suprarenal Abschnitt IV
Pararenal Abbildung 2: Anatomische Klassifikation des Bauchaortenaneurysma
Risikofaktoren für die Entstehung eines Aneurysmas
7 Nikotinabusus 7 Arterielle Hypertonie, Schlafapnoe 7 Hypercholesterinämie 7 Familiäre Belastung, genetische Erkrankungen (LoeysDietz,
Marfan, andere) 7 Hohes Alter (die Inzidenz nimmt mit dem Alter zu) 7 Chronic Obstructive Pulmonary Disease (COPD)
Klinische Komplikationen, die sich aus dem natürlichem Verlauf ergeben
7 Kompression umgebender Strukturen • Heiserkeit bei Kompression des Nervus reccurens • Hydronephrose bei Kompression des Urethers 7 Arrosion • Rückenschmerzen durch Arrosion von Wirbelkörpern • Aortoenterale, bronchiale oder cavale Fisteln 7 Ruptur • Symptomatisches Aneurysma – Rupturierend (kein Nachweis einer Extravasation) – Erhöhte perioperative Mortalität (über 10%) – Im Thorax: neu unter «Akutes Aortensyndrom» eingeordnet • Rupturiertes Aneurysma – Mediastinal/retroperitoneal (gedeckte) oder (freie) intraperitoneale/intrapleurale Ruptur
– Perioperative Mortalität nach offener Chirurgie 30–50% bei rupturiertem Bauchaortenaneurysma, über >50% bei rupturiertem thorakales Aortenaneurysma oder thorakoabdominelles Aortenaneurysma 7 Dissektion (endoluminale Wandruptur) • Einteilung nach Stanford (siehe Kapitel «Akutes Aortensyndrom», Seite 95) – Typ A: Aorta ascendens betroffen – Typ B: Aorta descendens (nicht aber Aorta ascendens) betroffen Bogen: «non A non B» Dissektion 7 Embolisierung
Risikofaktoren für die Ruptur eines Aneurysmas
7 Durchmesser: (siehe nachfolgende Tabelle) 7 Wachstumsrate: mehr als 0,5 cm in 6 Monaten bzw. 1 cm in 12 Monaten 7 Arterielle Hypertonie 7 Geschlecht (Frauen rupturieren bei gleichem Durchmesser häufiger als Männer) 7 Entzündliche Prozesse (COPD, postoperativ) 7 Steroidbehandlung
Bauchaortenaneurysma: Rupturrate und Durchmesser
Aortendurchmesser Rupturrate/Jahr 4–5 cm 3% Rupturrate/5 Jahre 15%
6–7 cm 7% 33%
>7 cm 19% 95%
Abklärungen
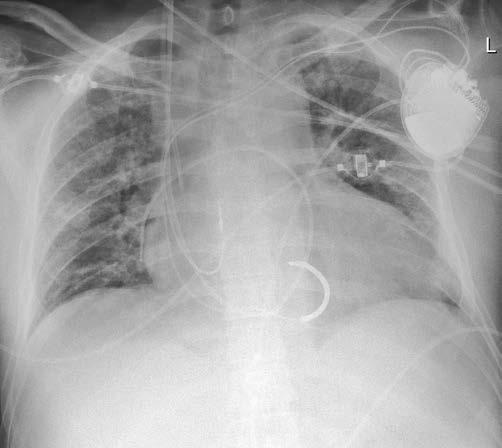
7 Anamnese (Rücken, Beckenbeschwerden, Gefässleiden) 7 Familienanamnese (Aneurysma, ruptur) 7 Röntgenbild (Zufallsbefund; Abb. 3) 7 Ultraschall (Abdomen) 7 Computed Tomographic Angiography (CTA, Abb. 5; Untersuchung der Wahl, insbesondere im Stadium der Ruptur, ausser
Ascendens und Bogen) Alternativen: Magnetic Resonance
Angiography (MRA) 7 Screening • Andere Gefässerkrankungen (zerebrovaskulär, peripher oder kardial) • Für die Operation wesentliche Erkrankungen (COPD, Niereninsuffizienz, usw.)
Operationsindikationen
Wird ein Aneurysma entdeckt, muss davon ausgegangen werden, dass es weiter wachsen und irgendwann rupturieren wird.
Elektiv (innerhalb weniger Monate)
7 Thorakales oder Thorakoabdominelles Aortenaneurysma: 5,5–6 cm 7 Bauchaortenaneurysma: 5,0–5,5 cm 7 Wachstumsneigung von mehr als 5 mm innerhalb von 6 Monaten bei gleicher Untersuchungsmethode (Ultraschall oder CT) bzw. 1 cm in 12 Monaten, unabhängig vom Durchmesser 7 Operationsrisiko: Offene Operation: <5%
StentgraftMethode: <1% (Abb. 3–5)
Beschleunigt (innerhalb von Stunden/einigen Tagen)
7 Symptomatisches Aneurysma 7 Mykotisches Aneurysma 7 Operationsrisiko 5–10%
Notfalleingriff (unmittelbar nach der Diagnose)
7 ADissektion und komplizierte BDissektion (Wandruptur, rasch wachsendes Aneurysma, viszerale oder periphere Durchblutungsstörung: siehe Aortendissektion) 7 Rupturiertes Aneurysma 7 Aortale Fistel 7 Operationsrisiko >30%–50%
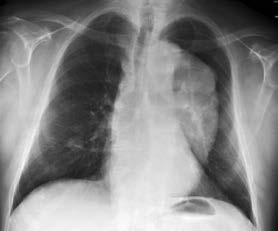
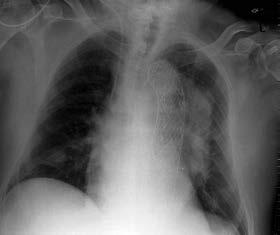
Abbildung 3: Thorakales Aortenaneurysma bereits in den konventionellen Thoraxröntgenaufnahmen gut sichtbar (links ap, rechts seitlich)
Abbildung 4: Gleicher Patient nach endovaskulärer Versorgung (links ap, rechts seitlich; in Zusammenarbeit mit Prof. Dr. T. Pfammatter, USZ)
Thorakales Stentgraft Aortenaneurysma
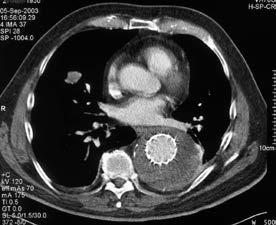
Abbildung 5: Postoperative CTA mit vollständig durch den Stentgraft ausgeschaltetem thorakalem Aortenaneurysma
Durchmesser Vorgehen < 5 cm CT/Echographie* halbjährlich sofern Durchmesser stabil** > 5–5,5 cm*** Bauchaortenaneurysma: Chirurgie oder EVAR > 5,5–6 cm*** TAA/TAAA: Chirurgie, EVAR oder Hybrid* * Bei Ascendens- oder Bogenaneurysmen **Intervention bei Wachstum von > 0,5 cm/6 Monate ***Bei Frauen sollte die Intervention bei der unteren Limite erwogen werden. EVAR = Endovascular Aneurysm Repair
Therapieoptionen
Grundsätzlich stehen heutzutage zwei invasive Optionen zur Behandlung eines Aneurysmas zur Verfügung: 7 Die endoluminale Stentgraftimplantation (Thoracic) Endovascular Aneurysm Repair; (T)EVAR 7 Auch mit Möglichkheit der Revaskularisation von Aortenäste 7 Der Hybrideingriff 7 Eine Kombination von offener Gefässchirurgie und endovaskulärer Technik 7 Der konventionelle offene Graftersatz
Es gelten folgende Kriterien
7 Auf Grund des tieferen Eingriffsrisikos und der überlegenen Ergebnisse im Langzeitverlauf ist (T)EVAR die Methode der ersten
Wahl. Die anatomischen Erfordernisse für die endovaskuläre
Methode müssen einhalten werden. Beim thorakoabdominalen
Aortenaneurysma und jungen Patienten (< 65 Jahren) mit normaler Lebenserwartung, normaler Herzfunktion und ohne grössere Komorbidität ist eine offene Operation mit Aortenersatz nach wie vor erste Wahl. Bei allen anderen Fällen soll eine endovaskuläre Option (inklusive Hybrideingriff) in Betracht gezogen werden. 7 Bei Patienten mit Bindegewebsschwäche (vor allem Marfan) sollte bis auf weiteres die Versorgungsmethode (offen, EVAR oder Hybrid) von Fall zu Fall individuell festgelegt werden.
Mortalitätsrate der offenen elektiven Bauchaortenaneurysma Chirurgie in Bezug auf die Altersklassen und assoziierte Pathologien
Kriterium KHK COPD Niereninsuffizienz Mortalitätsrate < 65-jährig − − − 1% + + + 23% 65 J.–80 J. − – + oder − 2% + + + 46% > 80-jährig − − − 4% + + + 49% Beim TAA bzw. TAAA sind die Risiken entsprechend höher.
Endovaskuläre Stent-Graft-Implantation (T)EVAR
Technik
7 Aneurysmaausschaltung von innen her (endoluminal) 7 Selbstexpandierende Stentgrafts (mit Goretex oder Dacron beschichtete Nitinolstents) werden über Führungsdrähte inguinal (Arteria femoralis oder iliaka) eingebracht und unter Röntgenkontrolle abgesetzt. 7 Gegebenenfalls (pararenales Aneurysma oder thorakoabdominelles Aneurysma) werden Stentgrafts mit kleinen Fenstern bzw.
Seitenarmen oder aber Stentgrafts kombiniert mit Parallelgrafts für die renoviszeralen Gefässe angewendet.
Vorteile
7 Minimal invasives Verfahren 7 Unter lokaler Betäubung durchführbar 7 Minimalste Belastung für den Patienten 7 Kann ambulant erfolgen
Nachteile
7 Langzeitresultate (länger als 5 Jahre) unbekannt 7 Nur bei adäquater Anatomie durchführbar 7 Lebenslängliche Nachkontrolle notwendig • Aneurysma kann weiter wachsen, da in situ belassen • Dislokation, der Endoprothese möglich
Technik
7 Gefässe welche im Aneurysma miteinbezogen sind, werden mittels Bypasschirurgie in einen gesunden
Abschnitt der Aorta oder
Beckengefässe umgeleitet.
Dies erlaubt (T)EVAR mit
Standardprothesen, meisten als separate (spätere, d.h. mehrzeitige) Eingriffe (Abb. 6).
Vorteile
7 Kann angewendet werden bei pararenalem, thorakoabdominellem oder
Aortenbogenaneurysma und Anatomie, die es nicht erlaubt, ausschliesslich (T)EVAR anzuwenden. 7 Gute und dauerhafte
Ergebnisse.
Nachteile
7 Kombiniert die Nachteile der offenen Chirurgie und der endovaskulären
Methode. • Erfordert Sternotomie oder Laparotomie und Intubationsnarkose. • Erfordert Langzeitkontrollen.
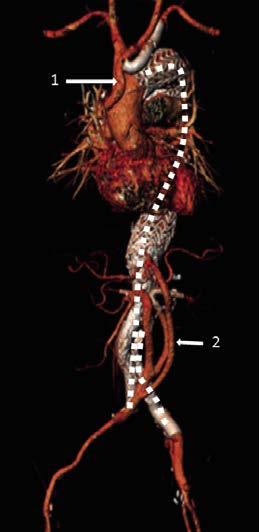
Abbildung 6: 1: Bypass zu den supraortalen Gefässen; 2: Bypass zu den Nieren- und Visceralgefässen; ···: Aortaler Stentgraft, der sich vom
Aortenbogen bis zur Iliakabifurkation beidseits erstreckt.
Kriterien Thorakales Aortenaneurysma Bauchaortenaneurysma
Aneurysma-Hals Länge Proximaler DM Distaler DM
>15 mm 36 mm (aortal) 36 mm (aortal) Beckengefässe DM >8 mm >15 mm 30 mm (aortal) 18 mm (iliakal) >8 mm, <18 mm
DM = Durchmesser
Die endovaskuläre Versorgung von thorakoabdominelles Aortenaneurysma ist nur mit Spezialprothesen und/ oder Spezialtechniken möglich. Diese Methode ist noch experimentell und soll wegen der hohen Strahlenbelastung für den Patienten und die Operateure sowie hohen Kontrastmittelverabreichung nur in Zentren angewendet werden, welche über die notwendige Infrastuktur und Expertise verfügen (Abb. 7).
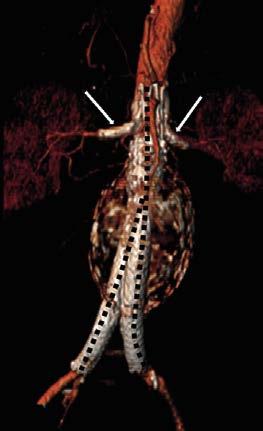
Abbildung 7: Aortenstentgraft, der sich von suprarenal bis zur Iliakabifurkation beidseits erstreckt. Pfeile = Nierenarterien
7 Strikte lebenslängliche Kontrolle der kardiovaskulären Risikofaktoren, insbesondere der arteriellen Hypertonie 7 Langzeitkontrolle nach Stentgraft Implantation • CT Angiographie/MR Angiographie Kontrolle 3–6 Monate postoperativ • Anschliessend jährlich 7 Langzeitkontrolle nach offenem Graftersatz • Bei Beschwerdefreiheit und normaler Restaorta keine spezifische Nachsorge notwendig • CTA/MRA ein Jahr postoperativ und anschliessend alle 2–3 Jahre, um Spätkomplikationen des Eingriffes (Anastomosenaneurysma) oder die Neuentwicklung eines anderen Aortenaneurysmas zu erfassen