Gesund.at


Gesund.at

Facharzttitel jetzt auch in Österreich
Positive Leadership: „Eine Frage der Haltung“ (Allgemein-)Medizin als Heilkunst

Gesunde Ernährung gemäß der EAT-Lancet-Guideline Praxiswissen:
Experteninterview: Cybersicherheitsrisiken von Herzimplantaten Bild vermitteln“
Ordination der Zukunft

Ein Plädoyer für mehr internationale Zusammenarbeit im Gesundheitsbereich hielt Gesundheitsminister Johannes Rauch Anfang November bei einer WHO-Tagung in Kopenhagen. Die 53 teilnehmenden Staaten diskutierten Wege, ihre Gesundheitssysteme zu stärken. „Viele Länder stehen derzeit vor ähnlichen Problemen“, sagte Rauch. „ Explodierende Kosten für Medikamente, der Fachkräftemangel im Gesundheits- und Pflegebereich sowie die wachsende Gefahr übertragbarer Krankheiten durch die Klimakrise. Solche Herausforderungen können nur gemeinsam bewältigt werden “ Österreich unterstütze die WHO deshalb sowohl inhaltlich als auch finanziell.
Die Zeit internationaler Auftritte als Gesundheitsminister neigt sich für Rauch freilich dem Ende zu. In Österreich nahmen Anfang November die Verhandlungen zur Regierungsbildung Fahrt auf. Es ist wahrscheinlich, dass eine neue Gesundheitsminister:in kommt, weil die Grünen kaum eine Chance haben, Regierungspartei zu bleiben. Die aktuelle Regierung hat zwar einige kleine bis mittelgroße Reformen im Gesundheitswesen umsetzen können. Doch der große Wurf blieb aus. Und Rauch tat sich schwer mit Kritik. In Diskussionen z. B. wurde dies immer wieder deutlich. Der Journalist Köksal Baltaci bezeichnete ihn in einem Kommentar in der Tageszeitung „ Die Presse“ deshalb als „ M inister für Ausreden“: Als Rauch im Zuge der Verhandlungen zum Finanzausgleich 2023 seine groß angekündigten, aber unrealistischen Strukturreformen nicht durchbracht habe, seien die Bundesländer und die Ärztekammer schuld gewesen –als im vergangenen Winter das Coronamedikament Paxlovid zur Mangelware geworden sei, die Apotheker:innen. Und nach dem hausgemachten Fiasko bei der Beschaffung der RSV-Impfstoffe heuer habe der Minister einmal mehr nach Rechtfertigungen gesucht – „von Fehlerkultur keine Spur“, so Baltaci.
Die Ärztekammer bedient sich zwar weniger harter Worte. Dennoch ist die Kritik nicht zu überhören. „Wir haben unsere Expertise im Gesundheitssystem dem aktuellen Noch-Ge-
sundheitsminister immer wieder angeboten, auch öffentlich“, so ÖÄK-Vizepräsident Dr. Harald Mayer in einer Aussendung. „Wir geben die Hoffnung nicht auf, dass seine Nachfolger:in besser zuhört und auch Hilfe annehmen kann.“
Die Stärkung des niedergelassenen Bereichs ist für die Ärztekammer ein wesentlicher Baustein des österreichischen Gesundheitssystems, um die Spitalsambulanzen zu entlasten. Neben dem Ausbau des extramuralen Angebots fordert die Standesvertretung eine verbindliche Patient:innenlenkung. Die niedergelassenen Allgemeinmediziner:innen stünden –nach einem wenn möglich ersten digitalen Anlaufpunkt – an vorderster Stelle in der Versorgungspyramide.
In der druckfrischen Novemberausgabe unseres Fachmagazins, die beim Allgemeinmedizinkongress in Graz aufliegen wird, widmen wir den Hausärzt:innen ab Seite 10 ein eigenes Dossier. Besonders hervorzuheben ist der Artikel über die PSY-Diplome ab Seite 18. Denn jene feiern dieses Jahr ihr 35-jähriges Jubiläum. Die ärztliche Berufsvertretung hat 1989 die Diplome für Psychosoziale, Psychosomatische und Psychotherapeutische Medizin initiiert und damit eine Erfolgsgeschichte geschrieben. Sie stehen für ärztliche Haltung, ärztliches Denken und ärztliches Handeln gleichermaßen.
Unser Fachmagazin Hausärzt:in wird übrigens 2025 seinen 35. Geburtstag feiern. Aber mehr dazu in einer unserer nächsten Ausgaben. Eine spannende Lektüre wünscht
Ihre
Mag.a Karin Martin Redaktionsleiterin RegionalMedien Gesundheit, karin.martin@regionalmedien.at
06 Von lebenswichtiger Bedeutung
Die Palliativbetreuung bekommt in der Onkologie immer mehr Gewicht
08 Mut zur effektiven Therapie
Migräne: Vermehrte individuelle Verordnung durch neue Prophylaxeund Akutmedikamente
21 DFP Praxiswissen: Ernährungsmedizin Gesunde Ernährung gemäß der EATLancet-Guideline
25 Den Teufelskreis durchbrechen Schlafcoaching bei nervöser Unruhe und insomnischen Störungen
28 „Ein realistisches Bild vermitteln“ Cybersicherheitsrisiken von Herzimplantaten
31 Mit-Leidende Herzen Studie: Krebsdiagnose Angehöriger kann kardiovaskuläres Risiko erhöhen
32 Mensch mit Maschine Künstliche Intelligenz könnte die Langlebigkeitsmedizin revolutionieren
34 „Armut & Co. als Angsttreiber“ Psychosoziale Risikofaktoren bei Angsterkrankungen
37 Management der Hausstaubmilbenallergie Nur allergenspezifische Immuntherapie kann die Allergie dauerhaft modifizieren
40 Der Stellenwert des Darmultraschalls anno 2024 „Ein unverzichtbares Werkzeug in der Behandlung von CED“

Entspannung ist der Königsweg zu gutem Schlaf.
10 Hauptrolle: Allgemeinmediziner:in Fachärzt:intitel endlich auch in Österreich
16 „In erster Linie eine Haltung“ Positive Leadership –die Rolle niedergelassener Ärzt:innen als Führungskraft
18 (Allgemein-)Medizin als Heilkunst Durch Beziehungskompetenz Ärger verhindern und Kosten einsparen
20 Ordination der Zukunft Rückblick: Das war der BdA-Kongress 2024
48 Less is More?
Ein Forschungsprojekt zur Verwendung von Antibiotika & Benzodiazepinen
51 Ihnen entgeht niemand Erkältungsviren sind weit verbreitet, Pflanzenarzneien wirken oft ursächlich
52 „Als erstes Mittel kann man Phytotherapie einsetzen“ Pflanzliche Arzneien in der Therapie von Harnwegsinfektionen
54 Nicht einfach hinnehmen
Blasenfunktionsstörungen: Eine zeitgerechte Abklärung und Behandlung ist essenziell
55 Einfluss auf chronische Krankheiten?
58 Den steigenden Anforderungen gerecht werden ÖDG fordert Attraktivierung von „Therapie aktiv“ und Refundierung spezieller Leistungen
59 SPRECHStunde „Kardiovaskuläre Komplikation nach Influenza?“
60 Fatigue ≠ Fatigue: eine Melange von Symptomen
63 Termine Aktuelle Kongresse und mehr extra
Neurology Alpine Summit 2024: Innovationen und Fortschritte – Teil 1
Eine Studie nahm die Stuhlfrequenz unter die Lupe
56 Versorgungssicherheit als Stütze
Ansätze zur Stabilisierung der Lieferketten und Infrastruktur
57 Die Top-Herpes-ZosterProdukte nach Menge und Wert
Marktanalyse von Beatrix Linke, Country Lead IQVIA Austria 57 Impressum
Ihr Arbeitsalltag ist stressig genug –verlieren Sie nicht auch noch Zeit mit der Suche nach medizinischen Informationen oder Terminen. Mit Gesund.at haben wir ein Portal geschaffen, das Ihnen diese Arbeit abnimmt. Selbstverständlich haben wir auch an Weiterbildung gedacht, so können Sie ab sofort DFP-Punkte auch unterwegs sammeln! Klingt gut, oder?



Die Palliativbetreuung bekommt in der Onkologie neben der therapeutischen Versorgung immer mehr Gewicht
GASTAUTOR:INNEN-TEAM:

Univ.-Prof.in PD DDr.in Eva Katharina Masel, MSc Vorstandsmitglied der Österreichischen Palliativgesellschaft

Prim. Univ.-Prof. Dr. Ewald Wöll Präsident der Österreichischen Gesellschaft für Hämatologie & Medizinische Onkologie
Die medizinische Fachwelt blickt stets mit Spannung auf innovative Therapien, die neue Ansätze und eine höhere Lebenserwartung versprechen. Doch in letzter Konsequenz muss jede:r von uns sterben, und die Menschheit wird sterblich bleiben. Deshalb stellt eine gute Betreuung in der letzten Lebensphase nicht nur einen persönlichen, sondern auch einen gesellschaftlichen Mehrwert dar, den wir als ebenso wichtig betrachten sollten wie die erfreulichen Fortschritte in der Medizin.
Dennoch ist das Bewusstsein für Palliativbetreuung in der Gesundheitspolitik, aber auch unter Ärzt:innen, in anderen medizinischen Berufsgruppen und bei Patient:innen noch zu gering ausgeprägt. Palliativmediziner:innen hören zwar Beteuerungen, wie wertvoll ihre Arbeit sei und dass unbedingt mehr getan werden müsse. Die Realität sieht jedoch anders aus. Alljährlich sterben in Österreich an die 90.000 Menschen. Etwa zehn bis 20 Prozent von ihnen, also zwischen 9.000 und 18.000, brauchen eine spezialisierte palliativmedizinische Betreuung. 2021 konnten Daten von österreichweit 480 Hospiz- und Palliativbetten für Schwerkranke und Sterbende erhoben werden.1 Davon befinden sich 351 Betten in Palliativstationen/-einheiten und 129
Betten in stationären Hospizen. Das unterstreicht die Notwendigkeit einer niederschwellig verfügbaren Kompetenz in Palliative Care.
Österreich investiert allerdings in den Ausbau und die Kapazitätserweiterung der Versorgungseinrichtungen für Erwachsene und Kinder: Im März 2022 wurde das Hospiz- und Palliativfondsgesetz (HosPalFG) vom Parlament beschlossen, um den flächendeckenden Auf- und Ausbau einer spezialisierten und qualitativ hochwertigen Hospizund Palliativversorgung sicherzustellen. Der Hospiz- und Palliativfonds trat rückwirkend mit 1. Jänner 2022 in Kraft. Danach wurden zweckgebundene Fördermittel des Bundes an die Länder ausgeschüttet. Der Fonds wurde mit € 108 Mio. dotiert, wobei für das Jahr 2022 € 21 Mio., für das Jahr 2023 € 36 Mio. und für das Jahr 2024 € 51 Mio. an Bundesmitteln vorgesehen waren. Die Mittel sind speziell für jene Bereiche vorgesehen, die nicht bereits von der Leistungsorientierten Krankenanstaltenfinanzierung (LKF) berücksichtigt werden, also etwa Palliativstationen, sondern für den Einsatz in mobilen Palliativteams, Palliativkonsiliardiensten, Hospizteams, Tageshospizen sowie stationären Hospizen für Kinder und Erwachsene.
Palliative Care in der Onkologie orientiert sich an den Bedürfnissen auf körperlicher, psychosozialer sowie spiritueller Ebene. Ziel ist das Wohlbefinden der Patient:innen – unabhängig von der Prognose sowie zu jedem Zeitpunkt einer Erkrankung. Eine palliative Betreuung sollte daher primär symptomorientiert und nicht prognoseorientiert erfolgen. Grundsätzlich wird zwischen primärer, sekundärer und tertiärer Palliativversorgung unterschieden. Primäres palliativmedizinisches Wissen sollte in jedem medizinischen Team vorhanden sein. Sekundäre Palliativversorgung wird


von spezialisierten Einrichtungen – wie mobilen Palliativteams oder Palliativambulanzen – angeboten. Und tertiäre Palliativversorgung findet in hochspezialisierten palliativmedizinischen Einrichtungen statt.
Je nach individueller Situation gilt es, die beste Betreuungsmöglichkeit zu finden. Generell kann man sagen: Umso komplexer die Situation, desto eher ist eine stationäre Betreuung notwendig. Wesentliche Elemente sind neben symptomlindernden Maßnahmen Gespräche über Therapieziele, über die Prognose sowie auf Wunsch über eine vorausschauende Planung, in der Eventualitäten im Vorfeld besprochen werden, um den Patient:innen Autonomie und Sicherheit zu geben.
Bei der Betreuung von Krebspatient:innen ist das zweifellos von eminenter Bedeutung, weshalb die American Society of Clinical Oncology (ASCO) dieses Jahr eine neue Leitlinie publiziert hat.2 Betont wurde erneut die Wichtig-
keit einer frühzeitigen Integration der Palliativmedizin in die onkologische Versorgung, wobei interdisziplinären Teams in der ambulanten und stationären Versorgung eine zentrale Rolle zukommt. Außerdem wird die Einbindung pflegender Angehöriger in die Palliativversorgung dringend angeraten. Denn so kann es gelingen, die Lebensqualität zu verbessern, das Symptommanagement zu optimieren und das individuelle Umfeld der Betroffenen zu unterstützen.
Sogar Telemedizin ist unterstützend und damit zukunftsreif
Auch innovative Ansätze der medizinischen Betreuung wie die Telemedizin werden dabei nicht außer Acht gelassen. Es hat sich gezeigt, dass selbst schwer kranke Menschen von telemedizinischen Palliativkonsultationen profitieren können. Eine 2024 im Journal of Clinical Oncology veröffentlichte Studie von Joseph Greer et al. konnte anhand der Therapie von 1.250 Patient:innen mit fortgeschrittenem nichtkleinzelligem Lungenkrebs belegen, dass virtuelle Palliative-Care-Visiten und persönliche als gleichwertig eingestuft wurden.
Entscheidend ist für die Patient:innen in jedem Fall, dass sie Zugang zu der für sie passenden Form der Palliativbetreuung erhalten – und dabei spielen die Hausärzt:innen eine maßgebliche Rolle. Niedergelassene Ärzt:innen sollten die Palliativmedizin in der Behandlung unheilbar kranker Patient:innen immer mitdenken und früh integrieren. Wesentlich sind die enge Zusammenarbeit mit interdisziplinären Teams (Diätolog:innen, Pflegepersonal, Physio-/Ergotherapeut:innen, Sozialarbeiter:innen), ein effektives
Symptommanagement sowie die psychologische und spirituelle Unterstützung der Patient:innen und ihres Umfelds. Auch die einfühlsame Kommunikation über die Prognose, die Möglichkeiten eines vorausschauenden Vorgehens und die Therapieziele sowie die ethische Entscheidungsfindung am Lebensende sind zentrale Aspekte, um die Lebensqualität in der letzten Lebensphase zu verbessern.
Quellen: 1 hospiz.at
Hier geht es zur aktuellen Leitlinie:
2 Saunders J et al., Palliative Care for Patients With Cancer: ASCO Guideline Update. Journal of Clinical Oncology Volume 42, Number 19, 2024. Quelle:
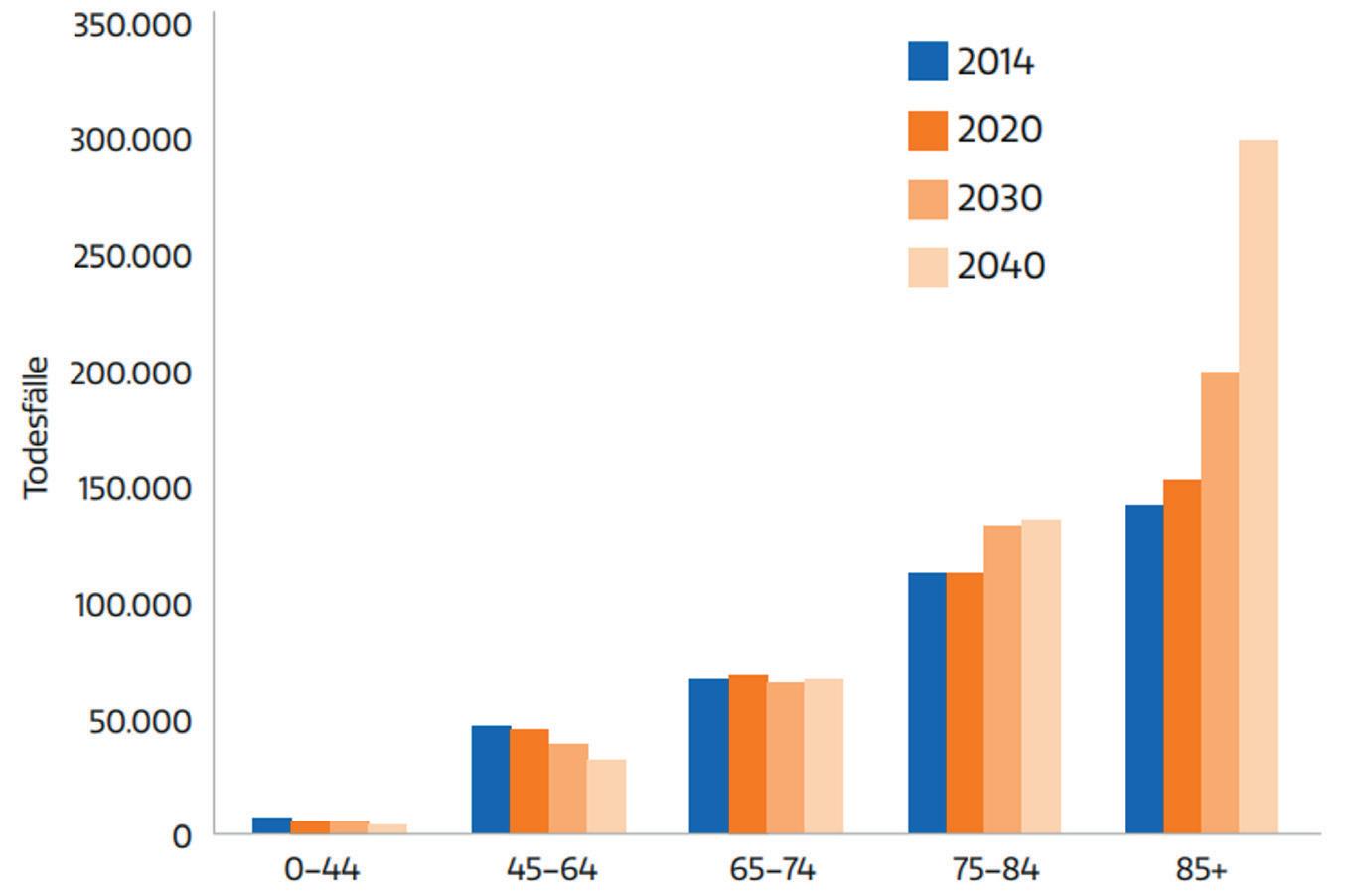
Abb.: Geschätzte Auswahl jener Menschen, die eine Palliativversorgung benötigen werden, geordnet nach Alter von 2014 bis 2040 (basierend auf Daten aus England und Wales).
Migräne: Hoffnung auf eine vermehrte individuelle
Verordnung geben neue Prophylaxe- und Akutmedikamente
„Das therapeutische Spektrum wird nach wie vor nicht entsprechend ausgeschöpft“, macht Univ.-Prof. Dr. Christian Wöber, Universitätsklinik für Neurologie, MedUni/AKH Wien, aufmerksam.* „ Dies hat zur Folge, dass Migränepatient:innen trotz Schmerzen arbeiten, aber auch, dass sich viele Mythen um ,leistungsorientierte, ehrgeizige Migränepersönlichkeiten‘ ranken“, so der Experte. Das sei die schlechte Nachricht. Die gute: Für Migränepatient:innen stünden heute vielfältige Therapiemöglichkeiten zur Verfügung, die individuell eingesetzt werden könnten. In dem im MANZ Verlag erschienenen Buch „Kopfschmerz. Richtig zuordnen und gezielt behandeln“ (siehe Buchtipp) erklären Prof. Wöber und Univ.-Prof.in Dr.in Çiçek Wöber-Bingöl, ebenfalls Universitätsklinik für Neurologie, MedUni/ AKH Wien, die verschiedenen Formen von Migräne und grenzen diese von anderen Kopfschmerzarten ab. Ebenso falsch wie besagte Mythen ist die gängige Meinung, dass man gegen Migräne nichts tun könne. „Diese Vorstellung ist nicht nur falsch, sondern auch mitverantwortlich dafür, dass Kopfschmerzen häufig erst mit großer Verzögerung diagnostisch geklärt und wirkungsvoll behandelt werden“, betonen die Autor:innen.
Gerade bei Migräne sind laut den Expert:innen mittlerweile neurobiolo-


gische Grundlagen wissenschaftlich bestätigt. Wobei etwa die genetischen und epigenetischen Hintergründe weiterhin Gegenstand der Forschung sind. Dass sich Migräne im Hirnstamm abspielt, ist hingegen seit etwa 30 Jahren bekannt. Anfang der 2000er-Jahre hat man mit der fMRT ein zweites „M igränezentrum“ im Hypothalamus gefunden. Das trigeminovaskuläre System hat eine zentrale Bedeutung. Wesentlich beteiligt ist der Botenstoff CGRP – dieser spielt u. a. eine Rolle bei der Entzündung in der Hirnhaut, beeinflusst die Blutgefäße und fördert die Schmerzleitung. CGRP („Calcitonin Gene-Related Peptide“) wird bei Migräneattacken vermehrt ausgeschüttet. Um dieses zu blockieren, können seit fünf Jahren monoklonale Antikörper herangezogen werden. Im Gegensatz zu den bisher zur Verfügung stehenden oralen Wirkstoffen für die Migräneprophylaxe, die alle ursprünglich für andere Indikationen entwickelt wurden, richten sich die monoklonalen Antikörper gezielt gegen ein wichtiges Substrat der Migräne-Pathophysiologie. Die Biologika schalten CGRP direkt ab (Fremanezumab, Galcanezumab, Eptinezumab) oder blockieren den CGRP-Rezeptor (Erenumab). Eptinezumab wird als Infusion verabreicht, die anderen genannten Substanzen werden subkutan appliziert. Die Medikamente wirken bei episodischer und chronischer Migräne, sie sind gut verträglich und haben in der Regel keine erheblichen Nebenwirkungen.
Schmerzfreiheit innerhalb von zwei Stunden
In der Akuttherapie sei es das Ziel, die Schmerzen binnen zwei Stunden abklingen zu lassen, erklärt Prof. Wöber. Dafür werden Analgetika empfohlen, Substanzen erster Wahl sind bekanntlich Acetylsalicylsäure (1.000 mg), Ibuprofen (400-800 mg) oder Diclofenac (50-100 mg). „Die Akuttherapie muss ausreichend früh und ausreichend hoch dosiert verabreicht werden“, hebt der Experte hervor. Als Mittel zweiter Wahl gelten Paracetamol (1.000 mg), Naproxen (500750 mg) und Metamizol (1.000 mg).
Wird keine Schmerzfreiheit erreicht, werden Triptane eingesetzt (Eletriptan, Frovatriptan, Naratriptan als Tabletten, Rizatriptan als Schmelztabletten, Zolmitriptan als Tabletten und Schmelztabletten sowie als Nasenspray. Sumatriptan kann auch gespritzt werden).
Neurologe Wöber: „ Studien zeigen, dass Triptane am effektivsten sind, sie werden aber zu wenig verordnet. Nur sechs Prozent der österreichischen Patient:innen erhalten Triptane, in Deutschland liegt die Rate bei acht Prozent.“ Gegen eine Verabreichung sprechen Erkrankungen wie Herzinfarkt, Schlaganfall, Angina pectoris, ein schlecht eingestellter Bluthochdruck, hohes Cholesterin oder ein Arterioskleroserisiko. Als Nebenwirkungen können Hitze-, Spannungsoder Druckgefühl im Nacken oder in der Brust sowie Müdigkeit auftreten.
Lebensbedrohliche Nebenwirkungen (Herzrhythmusstörungen, Schlaganfall) kommen bei einer von einer Million Anwendungen vor, sie sind bei Gefäßgesunden extrem selten.
Für Herz- oder Schlaganfallpatient:innen stehen zwei neue Medikamentenklassen zur Verfügung:
1. Ditane sind eine Weiterentwicklung von Triptanen, sie wirken jedoch nicht gefäßverengend. Dabei handelt es sich um 5-HAT-1F-Agonisten, darunter Lasmiditan, dieses eignet sich zur Akuttherapie.
2. Gepante sind CGRP-Antagonisten, etwa Rimegepant sowie Ubro- und Zavegepant, die beiden letztgenannten sind jedoch nicht in der EU zugelassen. Gepante werden sowohl in der Prophylaxe als auch in der Akuttherapie verabreicht. „ Das Therapieziel sind die Reduktion der Attackenhäufigkeit um 50 Prozent, ein besseres Ansprechen der Akuttherapie und weniger schmerzhafte Attacken“, so Prof. Wöber.
Als allgemeine Maßnahme wird empfohlen, die Triggerfaktoren für Migräne genau zu beachten. „ M igränetrigger
sind jedoch sehr individuell und lassen sich nicht verallgemeinern“, betonen die Neurolog:innen. So zeigte eine Studie unter Beteiligung der MedUni Wien, dass bestimmte Wetterwerte mit derselben Häufigkeit das Migränerisiko erhöhen und auch verringern.
Kopfschmerz
Richtig zuordnen, gezielt behandeln
Von Çiçek Wöber-Bingöl und Christian Wöber
MedUni Wien im MANZ Verlag 2024

„Wichtig ist es, die Betroffenen aktiv einzubinden und nicht allein auf passive Therapien wie Akupunktur, Medikamente oder andere Maßnahme zu setzen“, stellen Prof.in Wöber-Bingöl und Prof. Wöber klar. Spezieller Herangehensweisen bedarf es bei Kindern und Jugendlichen, Schwangeren und Personen über 60. „ Dank beachtlicher Fortschritte gelingt es heute in den allermeisten Fällen, die Lebensqualität von Patient:innen mit Migräne deutlich zu verbessern“, ermutigen die Kopfschmerz-Expert:innen Betroffene dazu, die Schmerzen nicht hinzunehmen, sondern ärztliche Hilfe zu suchen.
Mag.a Dr.in Doris Simhofer * MeinMed-Vortrag (06.06.2024), abrufbar unter: meinmed.at/krankheit/kopfschmerz-cephalgie/1783
Hier geht’s zur aktuellen Leitlinie Migräne (2022):

Fachärzt:intitel endlich auch in Österreich
Nach Diskussionen und Verhandlungen über mehrere Jahre – vor allem der Ärztekammer – und wohl auch nach einigen Stoßgebeten von Hausärzt:innen ist es tatsächlich so weit: Es gibt nun auch in Österreich als einem der letzten europäischen Länder den Facharzttitel für Allgemein- und Familienmedizin. So ist es zumindest in der Gesetzesnovelle verankert, welche kürzlich von Gesundheitsausschuss, National- und Bundesrat befürwortet wurde. Sie tritt am 1. Juni 2025 in Kraft. Wie sieht diese Novelle der Ausbildungsordnung – zumindest zum gegenwärtigen Zeitpunkt – aus? Sie wird über die nächsten fünf Jahre als Übergangsperiode bis zum 1. Juni 2030 schrittweise erweitert und ab dann insgesamt fünf Jahre dauern. Die Novelle besteht aus einer neunmonatigen Basisausbildung, 33 Monaten Sonderfach-Grundausbildung und schließlich der Lehrpraxis, welche ebenso über die nächsten Jahre kontinuierlich verlängert wird (sechs bis 24 Monate). Ärzt:innen, die bereits vor dem 1. Juni 2025 die Ausbildung in Allgemeinmedizin begonnen haben, können dann wählen, ob sie in der nach derzeitigem Recht geltenden Ausbildung bleiben oder in die neue Fachausbildung wechseln.

GASTAUTOR:
Dr. Christofer Patrick Reichel Präsident der ÖGAM Niederösterreich
Spezialisierung in diesem Fach ist etwas schwieriger zu erklären und zusammenzufassen als vielleicht in anderen Disziplinen, in denen sie beispielsweise als Fokussierung auf ein Organsystem festgelegt werden kann, etwa in der Dermatologie. Am anschaulichsten ist daher eine kurze Definition der Allgemein- und Familienmedizin anhand der „4 C “ , welche von Prof.in Barbara Starfield († 2011) an der John-Hopkins-Universität im Jahre 1992 festgelegt wurden. „ First Contact, Comprehensiveness, Continuity, Care Coordination“ wurden als Eckpfeiler der Primärversorgung definiert: Gemeint sind damit die Versorgung der Patient:innen durch die Allgemeinmediziner:in als ersten Kontakt im Gesundheitssystem, eine konti-
nuierliche Versorgung und Begleitung –sozusagen von der Wiege bis zur Bahre –, eine umfassende Betreuung, die alle Aspekte der Lebensumstände miteinbezieht, und eine koordinierende Funktion gemeinsam mit den Patient:innen im Sinne eines „ K notenpunktes“, in dem alle Informationen aus medizinischen und pflegerischen Diagnosen, Therapien etc. zusammentreffen.
Die Aufwertung der Primärversorgung im Sinne der Allgemein- und Familienmedizin hat viele durch mehrere Untersuchungen, Studien und Berichte untermauerte Vorteile – Vorteile für das Gesundheitssystem sowohl im Sinne der besseren Gesundheitsindikatoren als auch im Sinne der redu-
Eins, zwei, vier –nur drei Tage einnehmen!
Warum ist dieser Fachärzt:intitel denn für die in der Primärversorgung tätigen Ärzt:innen überhaupt so wichtig? Als wesentlicher Punkt ist hervorzuheben, dass nun von Allgemein- und Familienmedizin gesprochen wird, nicht mehr nur von Allgemeinmedizin. Das entspricht einerseits dem internationalen Standard, andererseits soll es auch im österreichischen Titel die Bedeutung der Familie als gesamtes biopsychosoziales System unterstreichen, welches von den Fachärzt:innen betreut wird. Die
Buccalin® ist ein Präparat zur Stärkung des Immunsystems, das die Bildung von sekretorischem Immunglobulin A (IgA) fördert und die Menge zirkulierender IgA erhöht. Es enthält inaktivierte Bakterienstämme, die für Atemwegsinfektionen relevant sind. Buccalin® stimuliert sowohl die zellvermittelte als auch die humorale Immunität und verbessert die spezifische Immunresistenz der Atemwegsschleimhaut. Zudem aktiviert es das Immunsystem im Darm, insbesondere die zellulären Immunkomponenten in den Peyer-Plaques.
Geeignet für die Anwendung bei Kindern und Jugendlichen ab 2 Jahren und Erwachsenen.
Wirkstoffe: Haemophilus influenzae, Streptococcus pneumococcus, Streptococcus sp., Staphylococcus aureus.
Packungsgröße: 7 Stk. Filmtabletten.

Dieses Arzneimittel ist auf ärztliche Verschreibung in der Apotheke erhältlich.
Quelle: sigmapharm.at

zierten Gesundheitsausgaben.* Somit kann diese Aufwertung der Ausbildung und der Ausübung der Primärversorgung auf gesetzlicher Basis jedenfalls in puncto Gesundheitsökonomie und Versorgungsrelevanz nur positiv bewertet werden.
Auch in Bezug auf die Ausbildungsneuerung kann diese in fast allen Belangen als sehr erfreulich erachtet werden. Warum nur fast? Es gibt einige Bereiche, die sich in der Novelle und Ausbildungsänderung noch als knifflige Punkte herauskristallisieren könnten. So könnten die Verlängerung der Ausbildungszeit und vor allem die sehr begrüßenswerte kontinuierliche Ausweitung der Lehrpraxis bis 2030 auf 18 Monate ein wenig am Ziel vorbeischießen, wenn diese auch in Notaufnahmen in Spitälern möglich wären. Man darf Erstversorgung keinesfalls mit Primärversorgung verwechseln. Erstversorgung ist zwar ein Teil der Primärversorgung, aber nicht umgekehrt. Als weiteren möglicherweise kritischen Punkt könnte man den Zeitpunkt der Lehrpraxis ansehen, welche auch am
Ende der Spitalsausbildung gemacht werden kann. So könnte den Auszubildenden in den ersten Jahren im Spital die hausärztliche Anbindung fehlen und es so eventuell zu Unsicherheiten bei der Wahl des Faches kommen. Da es auch in den Spitälern in anderen Fachrichtungen an Auszubildenden mangelt, könnten „ Abwerbungen” möglicherweise ein Thema sein. Um dem gegenzusteuern, befinden sich gerade Mentoringprogramme in Entwicklung, welche hier entscheidend sein könnten. Der Mehrbedarf an Lehrpraxen beziehungsweise Lehrpraxisleiter:innen ist ebenfalls als Qualitätsmerkmal zu interpretieren. Von Lehre und Austausch können beide Seiten profitieren: Ausbildner:innen und Auszubildende. Das Arbeiten im Team wird vermittelt und führt zu einer Verbesserung des Fachverständnisses. Weiters wird die interprofessionelle Zusammenarbeit durch die immer weiter ausgebauten neuen Versorgungsstrukturen (PVE, PVN, Gruppenpraxen ...) einen deutlicheren Stellenwert erfahren und kann
DER AG HERZINSUFFIZIENZ
Herzinsuffizienz als Komorbidität
Novotel Wien Hauptbahnhof, 9.00 –13.00 Uhr
Wissenschaftliche Leitung und Vorsitz:
Univ.-Doz. Dr. Martin Hülsmann (AKH Wien)
Priv.-Doz. Dr. Deddo MÖRTL (Universitätsklinikum St. Pölten)
Infektionskrankheiten und Herzinsuffizienz
Univ.-Prof. Dr. Stefan Winkler
Klimawandel und Herzinsuffizienz
Dr. Thomas Quinton
Adipositas und Herzinsuffizienz
Dr. Bianca-Karla Itariu
Hämato-onkologische Erkrankungen
Univ-Prof. Dr. Jutta Bergler-Klein
Anästhesie und Herzinsuffizienz
Univ.-Doz. Dr. Stephan Kettner
dadurch auch die effizientere Versorgung der Bevölkerung fördern.
So kommt es schließlich durch die Gleichstellung mit anderen Fachrichtungen zu einer Stärkung der Fachidentität der Allgemein- und Familienmedizin. Dadurch kann hoffentlich auch der Fokus mehr auf die Forschung gelegt werden, versorgungsrelevante Daten sucht man in Österreich ja leider meist noch vergeblich. Aber generell könnten die Vereinheitlichung durch die klarer strukturierte Ausbildung, das Fachverständnis an sich und die Standardisierung definitiv zur Verbesserung der Positionierung der Allgemein- und Familienmedizin in Österreich beitragen.
„Durch die Gleichstellung mit anderen Fachrichtungen kommt es zu einer Stärkung der Fachidentität der Allgemein- und Familienmedizin.“
Wie steht es jedoch um die teilweise schon seit vielen Jahren praktizierenden Hausärzt:innen? Diese können sich laut der Gesetzesnovelle akkreditieren lassen, wenn sie für mindestens zwei Jahre aktiv in der Primärversorgung tätig waren, davon mindestens sechs Monate in den letzten beiden Jahren vor dem 1. Jänner 2025. Inwieweit hier die Anrechenbarkeit einer Tätigkeit in Rehabilitations- oder Kureinrichtungen gegeben sein wird, ist derzeit noch nicht geklärt. Zusammenfassend ist aus Sicht eines selbst in der Primärversorgung tätigen Hausarztes die Einführung des Fachärzt:intitels für Allgemeinmedizin zu begrüßen. Und sie kann nur zu einer positiven Entwicklung führen: in der Versorgung der Patient:innen, in der interprofessionellen Zusammenarbeit, im intra- und extramuralen Austausch und auch in Bezug auf gesundheitsökonomische Aspekte.






Diese Veranstaltung entspricht 5 DFP-Punkten der Österreichischen Ärztekammer.

ANMELDUNG: per E-Mail an fortbildung @ medcongress.at Die Teilnahme ist kostenlos. Eine Anmeldung ist unbedingt erforderlich.
ORGANISATION: med Congress GmbH , Gabriele Rech 2221 Gr. Schweinbarth, Hochleitengasse 34/Top 1
Quellen: * who.int , unrwa.org <
„In erster Linie eine Haltung“

Dr. Markus Ebner, Wirtschafts- und Organisationspsychologe an den Universitäten Wien und Klagenfurt, im Interview.
HAUSÄRZT:IN: Welche Rolle spielt Positive Leadership in Ordinationen von Hausärzt:innen?
Dr. EBNER: Positive Leadership ist nicht so weit entfernt von dem, wie die WHO Gesundheit definiert. Die WHO sagt, Gesundheit sei nicht nur die Abwesenheit von Krankheit. Und genau so sehen wir es im Bereich von Positive Leadership – dass es nicht nur darum geht: „Was passt noch nicht und was muss man noch tun, damit etwas funktioniert?“ Da gibt es noch etwas Positives jenseits davon. Es geht auch darum, für eine Atmosphäre zu sorgen, in der die Menschen ihr Potenzial entfalten können.
Was ist dabei ein häufiger Knackpunkt, warum dies nicht so gut funktioniert? Dazu gibt es eine spannende Erkenntnis. In einer ärztlichen Praxis geht es nicht nur um die Expertise als Mediziner:in, sondern auch um jene der Führungskraft. Erfahrungsgemäß ist es im medizinischen Bereich gar nicht so einfach, dass die Ärzt:innen diese beiden Rollen für sich erkennen und sagen: „ Ich bin Mediziner:in und gleichzeitig Führungskraft“ Diese beiden Rollen erfordern aber unterschiedliche Fähigkeiten.
Welche Werkzeuge und Techniken können bei der Führung einer Arztpraxis eingesetzt werden?
Die Frage wird sehr oft gestellt. Das ist aus meiner Sicht jedoch ein falscher Zugang. Wir Menschen sind keine Computer, bei denen ich sage: „Welche Technik kann ich jetzt verwenden, damit das funktioniert?“ Deswegen ist Positive Leadership in erster Linie einmal eine Haltung und keine Technik. Das wäre so, als würde ich fragen: „Mit welcher Technik kann ich mein Kind motivieren?“ ... Die Haltung bei Positive Leadership ist, dass ich nicht nur die Managementrolle sehe – also es im Sinne von „Was muss gemacht werden, damit alles funktioniert?“ verstehe. Das ist wichtig. Positive Leadership bedeutet viel mehr, nämlich es als Führungsaufgabe zu sehen, für Rahmenbedingungen zu sorgen, in denen Menschen gerne arbeiten.
Wie kann das funktionieren?
Das kann etwas ganz Banales sein, beispielsweise die Teeküche. Man könnte etwa vereinbaren, sich zehn Minuten vor Arbeitsbeginn zu treffen, und da wird einfach mal geplaudert. Also das, was man früher aus Sicht von guter Führung verhindert hat: nämlich dass die Menschen miteinander plaudern, weil sie dabei nicht arbeiten. In unserer Forschung sehen wir, dass solche Kontakte relevant für das Zusammengehörigkeitsgefühl in Teams sind.
Wie könnte das in einem Primärversorgungszentrum aussehen, wo es nicht so viele Überschneidungen gibt?
Vor allem wenn die Leute vielleicht unterschiedliche Arbeitszeiten haben, muss man gezielt überlegen, wie man Möglichkeiten schaffen kann, sich zu treffen. Zeiten, in denen es nicht nur um Inhalt geht, der kommuniziert werden muss, sondern in denen man sich auf einer menschlicheren Ebene begegnet. Beispielsweise könnte man sich einmal im Monat treffen, um gemeinsam eine Pizza zu essen.
Man kann also sagen, dass man mittels Positive Leadership auch dem
Personalmangel beziehungsweise der Fluktuation entgegenwirken kann?
Ja, das kann man nicht nur so sagen, sondern wir haben das auch mittlerweile mit Studien eindeutig belegt. Ich habe vor zwei Jahren an der Uni Wien den Forschungscluster „Positive Leadership im Gesundheitswesen“ gegründet. Im Zuge dessen haben wir mehr als tausend Personen befragt, die im Gesundheitsbereich tätig sind. Was wir sehen können, ist: Je mehr eine Führungskraft Positive Leader ist, desto weniger haben die Mitarbeitenden das Bedürfnis, den Job zu wechseln.
Gibt es dazu konkrete Zahlen?
Ja. Im Gesundheitswesen haben wir oft das Thema Teilzeit. In einer kleinen Arztpraxis kann es gut passen, dass jemand in Teilzeit arbeiten möchte, weil da vielleicht gar nicht so viele Stunden zu vergeben sind. Aber auf Primärversorgungszentren trifft das nicht zu: Wenn ich da zwei Personen habe, die zukünftig in Teilzeit arbeiten möchten, dann ist das fast so wie eine Person, die kündigt. Wir haben uns angeschaut, wie groß der Wunsch ist, in den nächsten zwölf Monaten in Teilzeit zu gehen – in Zusammenhang mit dem Führungsstil. Was wir gesehen haben, ist: In jenen Teams, in denen die Führungskraft gar nicht als Positive Leader erlebt wird, planen 26 Prozent der Mitarbeitenden, im nächsten Jahr auf Teilzeit umzusteigen. In solchen Teams hingegen, in denen die Führungskraft sehr stark nach dem Positive-LeadershipPrinzip handelt, sind es mit 12,5 Prozent weniger als die Hälfte.
Können auch die Patient:innen von einem positiven Führungsstil profitieren? Ja. Es gibt eine spannende Studie, die wir jetzt gerade in Krankenhäusern gemacht haben. Wir haben gesehen: Wenn die Mitarbeitenden im Gesundheitswesen ihre jeweilige Führungskraft mehr als Positive Leader erleben, dann ist die Patient:innenzufriedenheit auf diesen Stationen auch messbar höher. Das heißt, es wirkt sich ebenso auf die
Patient:innen aus. Das kann man sicher auf Primärversorgungszentren und übrigens auch auf kleinere Arztpraxen übertragen.
Gibt es noch etwas, das Sie unseren Leser:innen zu dem Thema mitgeben möchten?
Ja. Wenn wir von Führung reden, meinen wir meistens Führung der anderen. Aber das, was das herausforderndste und genauso relevant ist, ist die Kompetenz, sich selbst zu führen. Ich sehe es als ganz wichtig an, dass Ärzt:innen auch gut auf sich selbst schauen können – dass sie ihre eigenen Emotionen erkennen und selbst Strategien erlernen, damit umzugehen. Wir bezeichnen das in der Organisationspsychologie mittlerweile als Selbstfürsorge.
Was bedeutet das konkret?
Gerade dann, wenn man viel Stress hat, wenn die Praxen voll sind, kann schon mal die Zeit für die Selbstfürsorge zu kurz kommen. Und wenn wir von Führung reden, dann reden wir eben auch von Selbstführung. Wie gut kann ich darauf achten, dass es mir gut geht? Denn dann kann ich auch weitaus besser darauf schauen, dass es den Menschen gut geht, die ich letztendlich führe. Und das ist eine ganz wichtige Botschaft: Führungskräfte, die sich selbst nicht gut führen können, sind in der Regel auch keine guten Führungskräfte für andere. Und die, die sich selbst gut führen und gut auf ihre eigenen Ressourcen achten können, das sind dann meistens auch diejenigen, die andere besser führen können.
Das Gespräch führte Margit Koudelka.
X HAUSÄRZT:IN-Buchtipp
Positive Leadership Wie Sie wissenschaftlich fundiert das volle Potenzial Ihres Teams entfalten

Positive Leadership in der Praxis Tools, Techniken und Best-Practise-Beispiele
Von Markus Ebner Facultas Verlag 2024

In ihrem Tätigkeitsbericht von 2022 gibt die Niederösterreichische Patienten- und Pflegeanwaltschaft (NÖ PPA) zu bedenken, dass sich im Durchschnitt eine von 865 behandelten Patient:innen beschwert. 426 Beschwerden sind in den Niederösterreichischen Landeskliniken verzeichnet worden. Somit zeigt sich ein Anstieg von beinahe 10 % im Vergleich zu 2021. Für Hausärzt:innen interessanter sind die 90 erfassten Beschwerden im niedergelassenen Bereich, die in etwa der Anzahl im Vorjahr entsprechen.1 Der Niederösterreichische Patienten-Entschädigungsfonds beschloss im Jahr 2022 Entschädigungszahlungen von 928.500 Euro, wobei einzelne Auszahlungsbeträge eine Höhe von bis zu 70.000 Euro erreichten.2 Wie kann der Kostenfaktor Patient:innenbeschwerden beeinflusst werden?
Reduktion von Patient:innenbeschwerden
Robyn Tamblyn et al. konnten im Jahr 2007 nachweisen, dass sich Beschwerden von Patient:innen durch die Qualität der Kommunikation zwischen Ärzt:in und Patient:in signifikant vorhersagen lassen.3 Ärztliche Kommunikationsfehler wurden zeitgleich von Gerald B. Hickson und Dale A. Jenkins als Ursache verhinderbarer Patient:innenbeschwerden bestätigt.4
Michael Balint hat 1957 die Wirksamkeit einer „ A rzt-Patienten-Beziehung“ unter der Bezeichnung „ Droge Arzt“ beschrieben.5 Im Jahr 2019 griff ein State-of-the-Art-Artikel der Österreichischen Ärztezeitung6 diese Idee auf und erläuterte den Mehrwert effektiver Kommunikation: Eine wirksame Beziehungsgestaltung und Kommunikation verbessert demnach die „ A rzt-Patienten-Beziehung“5, die Compliance bzw. Adherence, die gemeinsame Entscheidungsfindung und das Gesundheitsverhalten der Patient:innen. Ebenso werden auf diesem Wege die diagnostische Genauigkeit, die Behandlungsergebnisse, die Patient:innenzufriedenheit

GASTAUTOR:
Dr. Norbert Wißgott, MSc
Allgemeinmediziner und Arzt für Psychotherapeutische Medizin in Zwettl

und -sicherheit positiv modifiziert. Der geringere Zeitaufwand der Ärzt:innen und ihr gleichzeitig wachsendes Verständnis für die individuelle Situation der Patient:innen sind obendrein bemerkenswert. Gleichermaßen auf die professionelle Beziehungsgestaltung und wirksame Kommunikation zurückzuführen sind eine erhöhte Wertschätzung der ärztlichen Tätigkeit seitens der Patient:innen und ihrer Angehörigen sowie eine gesteigerte ärztliche Arbeitszufriedenheit. Somit verringert die in diesem Sinne verbesserte Versorgung der Patient:innen die Gesundheitskosten, „ außerdem nimmt die Wahrscheinlichkeit juridischer Klagen deutlich ab“ 6
Der wissenschaftlichen Evidenz entsprechend wird in Österreich bereits seit 2015 im Rahmen der ärztlichen Ausbildung per Gesetz der „ Erwerb psychosozialer Kompetenz“ gefordert, welcher „ Supervision mit der Möglichkeit zur Selbstreflexion mit einzuschließen hat“ 7 Eine aktuelle Umfrage des Institutes
für Medizinische Anthropologie und Bioethik verdeutlicht die Relevanz jener Forderung: 90 % der Studierenden an der Medizinischen Universität Wien wünschen sich eine stärkere Gewichtung von Ethik und Moral in der medizinischen Ausbildung. 66 % der Befragten gaben an, Angst vor der Konfrontation mit ethischen und moralischen Dilemmata zu haben, zumal sie laut eigener Einschätzung im Medizinstudium nicht ausreichend auf ebendiese vorbereitet worden sind.8
Zu jener Problemstellung bieten frühere Ausgaben der Hausärzt:in plausible Lösungen. * Auf den Wert der Balintgruppenarbeit als Supervisionsform, die für das Gesundheitswesen besonders geeignet ist, wurde im Jahr 2020 hingewiesen.9
Die lohnende Investition in ÖÄK-PsyDiplom-Weiterbildungen als Erweiterung des Wissens „über psychosoziale Wechselwirkungen, die spezifischen diagnostisch-therapeutischen Fähigkeiten und Fertigkeiten im Bereich der ArztPatienten-Kommunikation und des ärztlichen Gesprächs“ wurde dann 2022 empfohlen.10
Auch österreichische Studien bestätigten den Mehrwert psychosozialer und
psychosomatischer Weiterbildung von Ärzt:innen. So konnten Christian Fazekas et al. im Jahr 2024 zeigen: Eine Weiterbildung in Psychosomatischer Medizin erhöht sowohl die wahrgenommene Qualität der Patient:innenbetreuung als auch die Arbeitszufriedenheit der Ärzt:innen.11
Die ÖÄK-Weiterbildung „Psychosoziale
ÖÄK-Psy-Diplom
Kommende Weiterbildungslehrgänge des ÖAGG:
Psychosoziale Medizin (Psy1): von Jänner bis April 2025 (in Form von PräsenzBlockveranstaltungen an drei Wochenenden)
Psychosomatische Medizin (Psy2): ab September 2025
Veranstaltungsort:
Medizin (Psy1)“ des Österreichischen Arbeitskreises für Gruppentherapie und Gruppendynamik (ÖAGG) steigert die Effektivität ärztlicher Behandlung und wirkt burnoutprophylaktisch auf die Teilnehmer:innen, wie eine Evaluationsstudie nachgewiesen hat.12
* Dr. Wißgott im Fachmagazin HAUSÄRZT:IN: „Hausärzte als multikompetente Vertrauenspersonen“ (issuu.com/hausarzt/docs/ha_01_21_web), „ÖÄK-Psy-Diplom-Weiterbildung als Chance“ (issuu.com/hausarzt/docs/ha_2022_11_ohnefki).
Literatur:
1 NÖ Patienten- und Pflegeanwaltschaft (2022): Tätigkeitsbericht NÖ PPA 2022.
2 NÖ Patienten-Entschädigungsfonds –Tätigkeitsbericht 2022.
3 Tamblyn R et al., JAMA. 2007 Sep 5;298(9):993-1001.
4 Hickson GB, Jenkins AD, N C Med J. 2007 Sep-Oct;68(5):362-4.
5 Balint M (1957): Der Arzt, sein Patient und die Krankheit. Ernst Klett Verlag, Stuttgart.
6 Fazekas C, Österreichische Ärztezeitung 10/2019:26-32.
7 Ärztinnen-/Ärzte-Ausbildungsordnung (2015): Verordnung der Bundesministerin für Gesundheit über die Ausbildung zur Ärztin für Allgemeinmedizin/ zum Arzt für Allgemeinmedizin und zur Fachärztin/ zum Facharzt. § 9. (4).
Naturhotel Steinschalerhof in Rabenstein Information und Anmeldung: psy-diplome@oeagg.at, psydiplome.info <
Psy-Diplom-Weiterbildungen und Balintgruppen stellen eine wirksame Strategie dar, Patient:innenbeschwerden handzuhaben bzw. zu vermeiden. Außerdem verbessern sie die ärztliche Behandlungsqualität nachweislich. Die Teilnahme entspricht dem ärztlichen Selbstverständnis, da sie die Beziehungskompetenz fördert und als effiziente Form der Qualitätssicherung gilt. Auf diesem Wege kann eine Aufwertung der Medizin zur Heilkunst erfolgen. Besonders motivierend wirkt in dem Zusammenhang die Aussage eines Weiterbildungsabsolventen: „ Diese Weiterbildung ist ein Lichtblick in der ärztlichen Fortbildungslandschaft.“

8 Institut für Medizinische Anthropologie und Bioethik (2024): Medizinstudium: Angehende Ärzte wünschen sich bessere Ausbildung in Ethik und Recht, imabe.org/bioethikaktuel l
9 Wißgott N, Ärztekammer für Niederösterreich –Consilium 11+12/2020:51-52.
10 Wißgott N, Ärztekammer für Niederösterreich –Consilium 07+08/2022:34.
11 Fazekas C et al., BMC Health Serv Res. 2024 Feb 27;24(1):249.
12 Wißgott N, Balint Journal 2022; 23(03):85-89.

So individuell wie die
boso medicus exclusive lässt sich auf die persönlichen Bedürfnisse einstellen, bietet zahlreiche Statistikfunktionen für eine optimale Beurteilung der Blutdruckwerte und ist besonders empfohlen bei erhöhter Blutdruckvariabilität. Überzeugend in jeder Beziehung: das elegante Design, die hochwertige Verarbeitung und ein Funktionsumfang, der keine Wünsche offen lässt. Und das alles so einfach und benutzerfreundlich, wie Sie und Ihre Patienten es von boso gewohnt sind: Die große Anzeige und die zuschaltbare Sprachausgabe machen die Blutdruckmessung besonders einfach und komfortabel – nicht nur für ältere oder sehbehinderte Menschen.


Erhältlich in Apotheke und Sanitätsfachhandel.
BOSCH + SOHN GmbH & Co. KG Zweigniederlassung Österreich Handelskai 94– 96 | 1200 Wien | www.boso.at
Der heurige und zugleich zehnte Kongress des Berufsverbands der AssistentInnen in Ordinationen (BdA) fand am 12. Oktober im Wiener Hotel Savoyen statt. Das spannende Thema der Jubiläumsfortbildungsveranstaltung, organisiert von den RegionalMedien Gesundheit: „Ordination der Zukunft: Von der künstlichen Intelligenz (KI) in der Medizin bis zum Praxismanagement“ Die rund 200 Teilnehmenden – aus den unterschiedlichsten Fachbereichen und Settings (Einzelpraxis, PVE, Krankenhaus) und aus (fast) ganz Österreich – hatten die Gelegenheit, die Vorträge namhafter Fachexpert:innen zum Thema live mitzuverfolgen und Fortbildungspunkte zu sammeln. Darüber hinaus wurden praxisnahe Workshops abgehalten. Den krönenden Abschluss der Jubiläumsveranstaltung bildete ein Kabarett mit dem Molekularbiologen und Science Buster Martin Moder, PhD.
„Die digitale Zukunft im medizinischen Bereich muss von uns mitgetragen werden“, hob BdA-Präsidentin Mag.a
Elisabeth Hammer-Zach hervor. „I nformation und Schulung sind absolut notwendig, um bei den kommenden Herausforderungen und Änderungen mitzuhalten und weiterhin unsere niedergelassenen Ärzt:innen bestmöglich unterstützen und entlasten zu können. Eine optimale Patient:innenbetreuung wird nur gemeinsam mit Ärzt:innen, KI und gut geschultem Gesundheitspersonal möglich sein.“
Auch Mag.a Birgit Frassl, Geschäftsführerin der RegionalMedien Gesundheit, freute sich über die erfolgreiche Zehn-Jahres-Jubiläumsveranstaltung.
„ Die Vorträge zum Thema ,Ordination der Zukunft‘ waren besonders spannend und die rund 200 Teilnehmenden sehr interessiert – auch an unseren neuen digitalen Angeboten auf Gesund.at.“
Eine Hintergrundinfo: Die Ärzt:innenplattform Gesund.at ist ab sofort auch für Assistent:innen in Ordinationen zugänglich. Der Berufsgruppe werden spannende Nachberichte, Videos und Fotos von Veranstaltungen sowie wertvolle Fachartikel und Fortbildungen geboten (gesund.at/ordinationsassistenz).
KaM



AKTUELL
Eine Auswahl an Kurzinterviews, die mit den Expert:innen nach ihren Vorträgen beim BdA-Kongress geführt wurden, ist zu finden unter:
Ausgewählte Zitate des Tages (sinngemäß):
� Fabian Prinz, MSc, sprach zum Thema Ernährung und Selbstmedikation in der Ordination der Zukunft: „Wir sehen starke Zusammenhänge zwischen dem Auftreten von Erkrankungen und nicht optimaler Ernährung. Daher hoffe ich, dass Ernährungswissenschafter:innen bzw. Diätolog:innen künftig verstärkt in die Praxis einbezogen werden und dass dies von Politik und Kassen unterstützt wird.“
� Barbara Weber über das Ordinationsmanagement der Zukunft: „Wir Assistent:innen können ganz viele Prozesse verbessern und auch das Praxismanagement übernehmen. Sodass den Ärzt:innen mehr Zeit für die Diagnosefindung, für das Patient:innengespräch und die Behandlung bleibt.“
� Dr. Martin Hasenzagl über Telemedizin und künstliche Intelligenz:
„Die künstliche Intelligenz wird, wie die letzten Jahre schon, weiter in die Medizin Einzug halten, und wir werden sowohl im Diagnostik- als auch im organisatorischen Bereich zusätzliche Anwendungen sehen.“
� Ing.in Mag.a Christine Stadler-Häbich über KI und Anwendungssoftware im Management von chronischen Erkrankungen:
„Die KI kann helfen, chronische Erkrankungen frühzeitig zu erkennen, und eine personalisierte Therapie und das Monitoring unterstützen. Ich sehe große Chancen, aber auch noch Heraus'orderungen, die es zu meistern gilt.“



Gesunde Ernährung gemäß der EAT-Lancet-Guideline


GASTAUTOR:INNEN-TEAM:

Univ.-Prof. Dr. Kurt Widhalm Österreichisches Akademisches Institut für Ernährungsmedizin

Mag.a Karin Fallmann Österreichisches Akademisches Institut für Ernährungsmedizin
Laut WHO weist Europa die höchste Anzahl von ernährungsabhängigen Erkrankungen auf. Nicht übertragbare
Erkrankungen sind für über 70 % von Krankheiten wie kardiovaskulären Leiden, Diabetes mellitus und Krebs sowie für 86 % der Fälle von frühzeitiger Mortalität verantwortlich. Die Ursachen dafür sind gut bekannt und erforscht: die in Relation zum Energieverbrauch zu hohe Energiezufuhr, zu hohe Mengen von gesättigten und Transfettsäuren, von Zucker und Salz sowie die zu geringe Zufuhr von Obst, Gemüse und Vollkornprodukten. Rund 320.000 Todesfälle von Männern und Frauen sind pro Jahr in 20 Ländern Europas auf Übergewicht und Adipositas zurückzuführen. Die EAT-Lancet-Kommission, bestehend aus 37 internationalen Wissen-
DFP-Punktesammler
schaftler:innen, hat im Jänner 2019 Guidelines für eine gesunde und nachhaltige Ernährung in „L ancet“ veröffentlicht. Demnach sollen pro Tag maximal 43 g Fleisch konsumiert werden. Außerdem soll die tägliche Kost einen größeren Anteil von Hülsenfrüchten, Obst, Gemüse und Nüssen beinhalten. Die Aufnahme von gesättigten Fettsäuren soll reduziert werden, während jene von einfach und mehrfach ungesättigten Fettsäuren erhöht werden soll. Auf diese Weise könnten Sterbefälle – nach dem heutigen wissenschaftlichen Stand – bis zum Jahr 2030 um 20 % verringert werden. Das wären rund 11,1 Millionen vorzeitige Todesfälle weniger. >
Die Lebensmittelproduktion stellt die größte Ursache des Klimawandels dar. Wesentliche Klimaschutzmaßnahmen wären eine Reduktion des Wasserverbrauchs, des CO2-Ausstoßes sowie des Einsatzes von Pflanzenschutzmitteln. Dies kann durch die vorher beschriebene Ernährung erreicht werden.1
Die individuelle Lebensmittelauswahl und die mögliche Änderung der Essgewohnheiten sind komplexe Themen, die von der Verfügbarkeit und Akzeptanz von Nahrungsmitteln beeinflusst werden. Die Wahl unter den unzähligen Lebensmitteln, die für den Verzehr zur Verfügung stehen, basiert auf sozioökonomischen, kulturellen und individuellen Faktoren. Diäten sind durch einen abgeänderten Nährstoffgehalt bzw. eine abweichende Nährstoffrelation gekennzeichnet. Die Fülle der alternativen Ernährungsweisen und Diäten erweitert sich ständig, und einige dieser Ernährungsformen wurden bereits wissenschaftlich untersucht. Vor allem eine pflanzenbasierte Kost hat in den letzten Jahren weltweit an Bedeutung und Beliebtheit gewonnen.2
Pflanzenbasierte Ernährungsformen sind charakterisiert durch eine hohe Aufnahme von pflanzlichen Lebensmitteln wie Obst, Gemüse, Hülsenfrüchten und Getreide sowie eine geringe Aufnahme von tierischen Produkten wie Eiern, Milchprodukten, Fisch und Fleisch. Die steigende Beliebtheit lässt sich einerseits durch ein wachsendes Umweltbewusstsein erklären (günstigerer ökologischer Fußabdruck der Produktion von pflanzlichen Produkten im Vergleich zu tierischen), andererseits durch ein ausgeprägteres Gesundheitsbewusstsein. Eine prospektive Kohortenstudie mit 126.394 britischen Erwachsenen von 2023 belegt, dass eine qualitativ hochwertige pflanzenbasierte Ernährung mit geringer Aufnahme tierischer Produkte sich günstig auf die Gesundheit auswirkt. Ungeachtet vorhandener Risikofaktoren für chronische Erkrankungen und einer genetischen Veranlagung zeigte sich ein geringeres CVD-, Krebs- und Gesamtmortalitätsrisiko. Eine pflanzenbasierte Ernäh-
rung, die jedoch reich an Zucker bzw. Süßigkeiten, gesüßten Getränken und raffinierten Getreideprodukten ist, hatte keinen günstigen Einfluss auf die Gesundheit.3
Vegetarische Ernährungsformen gibt es seit der Antike – sowohl aus ethischen als auch aus philosophischen Gründen. Häufig sind diese Ernährungsweisen zudem Teil einer religiösen Überzeugung. In den letzten Jahrzehnten des 20. Jahrhunderts wurde überdies günstigen gesundheitlichen Effekten sowie ökologischen Benefits immer mehr Aufmerksamkeit geschenkt. Unter „vegetarischen Ernährungsformen“ versteht man eine Gruppe von Ernährungsweisen, bei welchen Fleisch und Fleischprodukte jeglicher Art vom Speiseplan gestrichen wurden. Von ihnen existieren unterschiedliche Formen (siehe Tabelle). Es gibt wissenschaftliche Evidenz dafür, dass eine vegetarische Ernährung mit einem geringeren Risiko für kardiovaskuläre Erkrankungen, ischämische Herzerkrankungen, Dyslipidämie, Diabetes Typ 2 und einige Krebsarten sowie Todesfälle jeglicher Art assoziiert ist.4-5 Neben den zahlreichen Vorteilen einer pflanzenbetonten Kost muss aber angemerkt werden, dass es bei stark restriktiven Formen auch zu einer Mangelversorgung bezüglich diverser Nährstoffe kommen kann. Dies betrifft – vor allem bei Veganer:innen – Vitamin B12 sowie Vitamin B2, Niacin, Jod, Zink, Kalzium, Kalium, Selen und Omega-3-Fettsäuren. Menschen, die sich vegan ernähren, sollten die Nährstoffversorgung daher regelmäßig mittels Blutanalysen erheben lassen und bei Bedarf spezifische Supplemente einnehmen.2
Bei „pflanzenbasierter Ernährung“ ist auch jene nach mediterranem Vorbild zu nennen. Ihre Wurzeln liegen bereits im Zweiten Weltkrieg: Zwei Wissenschaftler beschrieben die Ernährung nach mediterranem Vorbild damals als „besonders gut an die natürlichen und ökonomischen Ressourcen und Bedürfnisse angepasst“. Sie war gemäß Defini-
tion reich an Oliven, Getreide, Hülsenfrüchten, Obst, Gemüse und Kräutern und beinhaltete zudem geringe Mengen an Ziegenfleisch, Milch, Wild und Fisch. Vor allem Olivenöl machte dabei einen hohen Anteil der täglichen Gesamtenergie aus. Eine Untersuchung aus dem Jahr 1986 zeigte, dass Olivenöl als Hauptfettquelle in der Ernährung die Gesamt- sowie CVD-Mortalität reduzieren kann.6 Heutzutage wird die mediterrane Ernährung als pflanzenbasierte Ernährungsform definiert, die reich an Obst, Gemüse, Getreide, Hülsenfrüchten, Nüssen und Samen, fermentierten Milchprodukten, Olivenöl sowie arm an Geflügelfleisch und Fisch ist.2
Der Ernährung nach mediterranem Vorbild werden anhand wissenschaftlicher Studien zahlreiche gesundheitliche Vorteile zugeschrieben: u. a. die Reduktion von kardiovaskulären, Krebs-, neurodegenerativen Erkrankungen und Diabetes sowie des Mortalitätsrisikos. Die positiven Effekte ergeben sich aus vielen Mechanismen, etwa der Reduktion von Blutfetten sowie von inflammatorischen und oxidativen Stressmarkern, einer Verbesserung der Insulinsensitivität und der Prävention von zerebralen und degenerativen Veränderungen.5,7-8
Der Gesunde Teller (siehe Abbildung, S. 21) wurde – am Beispiel des „ Healthy Eating Plate“ der Harvard Medical School – 2018 vom Akademischen Institut für Ernährungsmedizin entwickelt. Er dient als einfacher und leicht verständlicher Wegweiser durch den komplexen „ Ernährungsdschungel“, der ein gesundes Ernährungs- und Bewegungsverhalten unterstützen soll. Mit dem Gesunden Teller werden keine Verbote oder strikten Vorschriften ausgedrückt. Er dient eher als Richtlinie für alle gesunden Personen ohne besondere Ernährungsbedürfnisse – vom Kleinkind bis zum älteren Menschen. Die zentrale Botschaft des Tellers lautet: „ A lle Lebensmittel sind erlaubt, jedoch in unterschiedlichen Mengen “ Die Menge orientiert sich an Geschlecht, Alter und körperlicher Aktivität. Gesunde Ernährung bzw. ein gesunder Lebensstil hat nichts mit strengem Verzicht auf be-
stimmte Lebensmittel oder -gruppen zu tun, wie es über zahlreiche Diäten propagiert wird. Eine „gesunde“ Kost besteht demnach zur Hälfte aus Gemüse und Obst, zu einem Viertel aus Getreide aus Vollkorn und stärkehaltigem Gemüse und zu einem Viertel aus Eiweißquellen wie Hülsenfrüchten, Milchprodukten, Eiern, Fisch und wenig – in erster Linie magerem weißem – Fleisch.
Es ist davon auszugehen, dass durch Übergewicht bedingte Erkrankungen in den nächsten 30 Jahren 90 Millionen Todesfälle verursachen und die Lebenserwartung um drei Jahre verringern werden. Die Kosten für Übergewicht betragen 3,3 % des BIP in den OECDLändern, für jede Bürger:in persönlich bedeuten sie eine finanzielle Belastung von 360 US-Dollar pro Jahr. Übergewicht betrifft in 34 von 36 OECD-Staaten ca. die Hälfte der Bevölkerung und etwa eine von vier Personen ist adipös. Kinder zahlen einen hohen Preis dafür, wenn sie übergewichtig sind: Sie haben schlechtere Schulerfolge, sind öfters in der Schule abwesend und als Erwachsene haben sie einen erschwerten Zugang zu höherer Bildung. Sie zeigen weniger „l ife satisfaction“ und werden dreimal häufiger ausgespottet. Betroffene Erwachsene haben ein deutlich höheres Risiko, chronische Erkrankungen wie Diabetes zu entwickeln, sowie eine verkürzte Lebenserwartung. Individuen
UNTERSCHIEDLICHE
Form
Veganismus
Laktovegetarische Ernährung
Ovovegetarische Ernährung
Laktoovovegetarische Ernährung
Pescatarische Ernährung
mit mindestens einer Folgeerkrankung haben eine um 8 % geringere Chance, im folgenden Jahr eingestellt zu werden. OECD-Länder geben 8,4 % ihres Gesamtbudgets für die Behandlung von adipositasassoziierten Folgeerkrankungen aus. Dies entspricht 311 Mrd. USDollar oder 209 US-Dollar pro Kopf und Jahr. Übergewicht ist zu 70 % verantwortlich für die Kosten von Diabetes, zu 23 % für jene von kardiovaskulären Erkrankungen und zu 9 % für die von Karzinomen. Prävention von Übergewicht bei Kindern ist ein zentrales Element. Jeder US-Dollar, der in die Präventionsmaßnahmen investiert wird, generiert einen ökonomischen Return von 6 US-Dollar. Laut OECD besteht „u rgent need“ Hier ist die gesamte Gesundheitspolitik aufgefordert, unverzüglich zu handeln. Es wird großer Anstrengungen bedürfen, kompetenzübergreifend (Bildung, Gesundheit, Wissenschaft, Sozialversicherungen etc.) nachweislich wirksame Maßnahmen in die Wege zu leiten und zu implementieren.9
Sowohl aus gesundheitlicher als auch aus ökonomischer Sicht hat eine pflanzenbasierte Ernährung in den letzten Jahren deutlich an Bedeutung und Beliebtheit gewonnen. Obwohl viele Ernährungsformen und Diäten mit dem ursprünglichen Ziel entwickelt wurden, das Körpergewicht zu kontrollieren, hat
die Zusammensetzung der Nahrung auch wichtige gesundheitliche Auswirkungen, die unabhängig von den Effekten auf das Körpergewicht sind. Eine allgemeine Überprüfung der Literatur legt nahe, dass eine pflanzenbetonte Ernährung mit einem moderaten Fettgehalt, die durch den hauptsächlichen Verzehr von Gemüse, Obst, Vollkorngetreide, Hülsenfrüchten, Nüssen und ungesättigten Fetten gekennzeichnet ist und nur geringe bis mäßige Mengen an Geflügel und Meeresfrüchten und geringe Mengen an rotem Fleisch und Zucker beinhaltet, erhebliche gesundheitliche Vorteile mit sich bringen kann. Die mediterrane Ernährung kann zumindest für einige Bevölkerungsgruppen eine günstige Option darstellen. Das Gesundheitspersonal sollte den Patient:innen zu einer pflanzenbetonten Kost raten (siehe „ Der Gesunde Teller“) und dabei auch auf individuelle Vorlieben, Kosten, Erschwinglichkeit und kulturelle Fragen eingehen.
Literatur:
1 Willett W et al., Lancet. 2019; 393(10170):447-492.
2 Yannakoulia M, Scarmeas N, N Engl J Med. 2024; 390(22):2098-2106.
3 Thompson AS et al., JAMA Netw Open. 2023; 6(3):e234714.
4 Dybvik JS et al., Eur J Nut. 2023; 62(1):51-69.
5 Dinu M et al., Eur J Clin Nutr. 2018; 72(1):30-43.
6 Keys A et al., Am J Epidemiol. 1986; 124(6):903-915.
7 Estruch R et al., N Engl J Med. 2013; 368(14):1279-1290.
8 Schwingshackl L et al., Br J Pharmacol. 2020; 177(6):1241-1257.
9 OECD (2019), The Heavy Burden of Obesity: The Economics of Prevention, OECD Health Policy Studies, OECD Publishing, Paris. Widhalm K (Hg.): Ernährungsmedizin. 2020, 4. Aufl., Verlagshaus der Ärzte.
Zusammensetzung
Ausschließlich pflanzliche Produkte.
Neben pflanzlichen Lebensmitteln werden auch Milch und Milchprodukte verzehrt.
Neben pflanzlichen Lebensmitteln werden auch Eier verzehrt.
Neben pflanzlichen Lebensmitteln werden auch Eier sowie Milch und Milchprodukte verzehrt.
Neben pflanzlichen Lebensmitteln werden auch Eier, Milch und Milchprodukte sowie Fisch und Meeresfrüchte verzehrt.
Fortbildungsanbieter: Österreichisches Akademisches Institut für Ernährungsmedizin (ÖAIE)
Lecture Board:
Dr.in Johanna Holzhaider
2. Vizepräsidentin der OBGAM; Gruppenpraxis Sandl, Oberösterreich
Prim. Univ.-Prof. Dr. Thomas Stulnig FA für Innere Medizin, Additivfach Endokrinologie und Stoffwechselerkrankungen, 3. Med, Klinik Hietzing, Wien
Nicht übertragbare Erkrankungen sind für über 70 % von Krankheiten wie kardiovaskulären Erkrankungen, Diabetes mellitus und Krebs sowie für über 80 % der Fälle von frühzeitiger Mortalität verantwortlich.
Laut EAT-Lancet-Guideline sollten maximal 43 g Fleisch pro Tag konsumiert werden und die tägliche Ernährung einen größeren Anteil von Hülsenfrüchten, Obst, Gemüse und Nüssen beinhalten.
Eine pflanzenbasierte Ernährung hat in den letzten Jahren weltweit an Bedeutung und Beliebtheit gewonnen.
Laut OECD werden durch Übergewicht bedingte Erkrankungen in den nächsten 30 Jahren 90 Millionen Todesfälle verursachen und die Lebenserwartung um drei Jahre verringern.
Übergewicht bei Kindern vorzubeugen, ist zentral. Jeder US-Dollar, der in die Präventionsmaßnahmen investiert wird, generiert einen ökonomischen Return von 6 US-Dollar.

So machen Sie mit: Entsprechend den Richtlinien der ÖÄK finden Sie im Anschluss an den Fortbildungsartikel Multiple-Choice-Fragen. Eine Frage gilt dann als richtig beantwortet, wenn Sie von den vorgegebenen Antworten alle richtigen angekreuzt haben. Für eine positive Bewertung ist erforderlich, dass Sie 2 der 3 Fragen richtig beantworten. In diesem Fall wird 1 DFP-Fachpunkt angerechnet. Online lesen und beantworten: Dieser Fortbildungsartikel inkl. Test steht online auf Gesund.at und meindfp.at noch 2 Jahre zur Verfügung. Wenn Sie dieses elektronische Angebot nutzen, erhalten Sie auch die Teilnahmebestätigung elektronisch. Per E-Mail oder Post: Schicken Sie den beantworteten Fragebogen bitte per Mail als ScanDokument an office@gesund.at oder per Post an Redaktion HAUSÄRZT:IN/RMA Gesundheit GmbH, Am Belvedere 10 / Top 5, 1100 Wien. Einsendeschluss: 31.05.2025. Unsere aktuellen Fortbildungen finden Sie unter Gesund.at (DFP Fortbildungen).
Jetzt onlineTeilnahme möglich:
Die Anzahl der richtigen Antworten ist nach jeder Frage in Klammern angegeben.
Laut den Guidelines der EAT-Lancet-Kommission sollte … (1 richtige Antwort)
… der Fleischkonsum etwas erhöht werden.
… der Fleischkonsum auf max. 43 g pro Tag reduziert werden.
… der Fleischkonsum auf max. 100 g pro Tag reduziert werden.
… komplett auf Fleisch verzichtet werden.
Die Ernährung nach mediterranem Vorbild … (3 richtige Antworten)
… zählt zu den „ p flanzenbasierten Ernährungsformen“
… ist eine vegetarische Kostform.
… ist reich an Obst, Gemüse, Hülsenfrüchten, Nüssen und Samen.
… zeigt zahlreiche günstige gesundheitliche Effekte, z. B. in Hinblick auf das kardiovaskuläre Risiko.
Der Gesunde Teller
… besteht zur Hälfte aus Gemüse und Obst.
… besteht zu einem Viertel aus tierischen Eiweißquellen.
… erlaubt nur „gesunde“ Lebensmittel.
… erlaubt alle Lebensmittel, jedoch in unterschiedlichen Mengen.

Sie haben ein Fortbildungskonto?
JA – dann buchen wir Ihre DFP-Punkte automatisch!
Dazu brauchen wir Ihre ÖÄK-Ärztenummer und E-Mail-Adresse:
NEIN – ich möchte meine Teilnahmebestätigung per Post erhalten per E-Mail erhalten
Bitte gut leserlich ausfüllen und E-Mail-Adresse angeben:
Name PLZ/Ort
Anschrift
Schlafcoaching bei nervöser Unruhe und insomnischen Störungen
Die meisten pathophysiologischen Modelle der Insomnie basieren auf dem sogenannten 3-P-Modell. Dieses postuliert, dass prädisponierende („predisposing“), auslösende („precipitating“) und aufrechterhaltende („perpetuating“) Faktoren an der Ätiologie der Schlafstörung beteiligt sind. Während genetische Einflüsse oder die Persönlichkeit, etwa maladaptiver Perfektionismus, zu den klassischen prädisponierenden Faktoren zählen, kann der Faktor Stress sowohl auslösender als auch aufrechterhaltender Natur sein.1

EXPERTIN:
Melanie Pesendorfer Schlafcoachin, ausgebildet an der MedUni Wien, dieschlafcoachin.at
schen, kortikalen und kognitivemotionalen Bereichen diskutiert wird. Für die letztgenannte Domäne sind schlafbezogene Gedanken und Sorgen sowie die damit verbundenen emotionalen Symptome typisch.2 „I n der Praxis zeigt sich, dass Klient:innen mit Schlafstörungen häufig von chronischer Nervosität oder Stress berichten“, macht Schlafcoachin Melanie Pesendorfer aufmerksam. „Patient:innen beschreiben oft einen ‚unruhigen Kopf‘, der das Einschlafen verhindert, was zu einer zusätzlichen Belastung am Tag führt.“
In vielen ätiologischen und pathophysiologischen Modellen spielt zudem eine Form des Hyperarousals eine Rolle – wobei Hyperarousal als ein Zustand relativ erhöhter Erregung in physiologi-
Die an der MedUni Wien ausgebildete Expertin resümiert: „ Nervöse Unruhe-
zustände und Schlafstörungen sind eng miteinander verknüpft.“ Entspannung sei „der Königsweg zu gutem Schlaf “ – Stress, Angst oder emotionale Belastungen würden aber häufig eine Überaktivierung des sympathischen Nervensystems auslösen, was sowohl körperliche Unruhe als auch mentale Anspannung zur Folge habe. Das „ Abschalten“ und das Einleiten des Schlafprozesses werde erschwert. „ Schlafmangel wiederum verstärkt die Anfälligkeit für psychische Probleme wie Angst und Depression, da das Gehirn in seiner Erholungs- und Regenerationsfähigkeit eingeschränkt ist. So entsteht ein Teufelskreis, bei dem sich Unruhe und Schlafprobleme gegenseitig verstärken.“ Jedoch könnten die Beschwerden durch Maßnahmen aus dem Schlafcoaching in vielen Fällen gelindert werden. Dieses ruht auf vier Säulen:
„Entspannung ist der Königsweg zu gutem Schlaf.“
Schlafcoachin Melanie Pesendorfer

u Schlafwissensvermittlung v Entspannungsverfahren wie progressive Muskelentspannung, autogenes Training oder Yoga w kognitive Verhaltenstherapie (CBT-I) – speziell zur Behandlung von Insomnie ist diese Methode gut erforscht und hilft Betroffenen, negative Gedankenmuster zu durchbrechen x Albtraumbewältigung
Zudem ist es laut Pesendorfer wichtig, auf eine gute Schlafhygiene zu achten: „ Dazu zählen feste Schlafenszeiten, der Verzicht auf elektronische Geräte vor dem Schlafen und die Reduktion von Koffein “ Außerdem könnten Achtsamkeitsübungen wie Meditation oder Atemtechniken nervöse Unruhe reduzieren. „ Ein strukturierter Tagesablauf mit regelmäßiger Bewegung, besonders an der frischen Luft, verbessert nicht nur die Schlafqualität, sondern reduziert auch die Anspannung “ Da sie sich gegenseitig beeinflussten, sei es sinnvoll, beide Problemfelder parallel zu behandeln, erklärt die Expertin. „I ndem die tägliche Unruhe reduziert wird, verbesHausärzt:in
INFO
Zusammenhang zwischen Lärm und Schlaf
FOKUS UMWELT MEDIZIN
Nicht nur „innerer Lärm“, sondern auch eine äußere Lärmbelastung kann Schlafstörungen begünstigen – wie ein Team rund um Dr. Xiangpu Gong von der Universität Leicester kürzlich nachweisen konnte. Frühere große Studien, die den Einfluss von Fluglärm auf den Schlaf untersuchten, basierten größtenteils auf der Auswertung subjektiver Angaben der Betroffenen. Die aktuelle Publikation1 hingegen analysierte sowohl subjektive als auch objektive Daten von rund 100.000 Personen aus der UK Biobank, die in der Nähe von vier großen Flughäfen lebten.
Anhand aktometrischer Aufzeichnungen wurde beobachtet, dass sich jene Proband:innen, die nächtlich einem Lärmpegel von 55 dB oder mehr ausgesetzt waren, nachts mehr bewegten – ein Hinweis für unruhigeren Schlaf. Außerdem zeigten sich veränderte Schlaf-wach-Zyklen. Ein Einfluss auf die Schlafdauer/Zeit im Bett wurde nicht erkannt. Korrelationen zwischen den objektiven Messungen mit dem Aktometer und den subjektiven Angaben zur Schlafqualität gab es – so etwa war nächtlicher Fluglärm mit mehr Tagesmüdigkeit assoziiert.
Bei vorab identifizierten vulnerablen Gruppen wie Menschen > 65 Jahre, Personen mit Diabetes oder Demenz fanden sich stärker ausgeprägte Effekte. Die Studienautor:innen weisen auf die komplexe Beziehung zwischen Gesundheit und Schlaf hin. Beispielsweise kann sich schlechter Schlaf laut früheren Publikationen auf den Blutdruck, die psychische Gesundheit und neurologische Erkrankungen auswirken.2-4 Zwischen Schlaf und Diabetes ließ sich ein bidirektionaler Zusammenhang feststellen.5,6 Um negative gesundheitliche Auswirkungen zu reduzieren, veröffentlichte die WHO 2018 eine umfangreiche Leitlinie für den Umgang mit Umgebungslärm.7 In puncto nächtlichen Fluglärms wird eine starke Empfehlung für Pegel unter 40 dB gegeben.
Quellen:
1 Gong X et al., Associations between Aircraft Noise, Sleep, and Sleep-Wake Cycle: Actimetric Data from the UK Biobank Cohort near Four Major Airports. Environ Health Perspect. 2024;132(9):97006.
2 Wang Q et al., Hypertens Res. 2012;35(10):1012-1018.
3 Scott AJ et al., Sleep Med Rev. 2021;60:101556.
4 Palagini L et al., J Sleep Res. 2022;31(4):e13628.
5 Nôga DA et al. JAMA Netw Open. 2024;7(3):e241147.
6 Surani S et al., World J Diabetes. 2015;6(6):868-873.
7 WHO, Environmental Noise Guidelines for the European Region, 2018.
sert sich meist auch die Schlafqualität. In Fällen von schweren Schlafstörungen bzw. Insomnien sollte Schlafcoaching als eine der effektivsten nichtmedikamentösen Therapien gezielt eingesetzt werden.“
Die CBT-I ist Mittel der ersten Wahl zur Behandlung der chronischen Insomnie – bei unzureichender Wirkung kommen medikamentöse Therapien zum Einsatz, die jedoch meist für eine kurzfristige Anwendung zugelassen sind.* Bei leichteren Formen von Unruhe und Schlafstörungen könnten pflanzliche Beruhigungsmittel wie Baldrian, Passionsblume oder Hopfen helfen, so die Schlafcoachin. „ Phytotherapeutische Präparate, etwa mit Baldrian, Melisse oder Johanniskraut, haben in Studien moderate Wirkungen gezeigt und können in Erwägung gezogen werden, bevor auf stärker wirksame Medikamente zurückgegriffen wird.
Bei moderaten bis schweren Fällen sind pflanzliche Mittel allein allerdings oft nicht ausreichend.“
Komorbiditäten beachten
Patient:innen mit Schlafstörungen oder nervöser Unruhe leiden zudem häufig an weiteren psychischen oder physischen Erkrankungen wie Angststörungen, Depressionen oder posttraumatischen Belastungsstörungen. „ Auch chronische Erkrankungen wie Fibromyalgie oder Migräne können nervöse Unruhezustände und Schlafprobleme verschärfen. Hier ist eine ganzheitliche Betrachtung wichtig, um nicht nur die Symptome, sondern auch die zugrunde liegende Krankheit zu behandeln“, betont die Expertin.
„D ie Erfolgsaussichten von Schlafcoaching bei nervöser Unruhe und Schlafstörungen hängen stark von der
Grunderkrankung und der konsequenten Anwendung von Therapien ab“, gibt Pesendorfer zu bedenken. Gute langfristige Erfolge bringen nichtmedikamentöse Ansätze demnach, wenn die Patient:innen bereit sind, Lebensstilveränderungen vorzunehmen. „ Der kombinierte Ansatz aus Verhaltenstherapie, Entspannungstechniken und gegebenenfalls medikamentöser Unterstützung – in Begleitung einer Psychiater:in/ Neurolog:in – bietet gute Chancen, die Symptome zu lindern und den Teufelskreis aus Schlaflosigkeit und Unruhe zu durchbrechen“, fasst die Expertin abschließend zusammen.
Anna Schuster, BSc
* Als vertiefende Lektüre empfiehlt Melanie Pesendorfer den Fortbildungsartikel von OÄ PD in Dr. in Anna Heidbreder: Chronische Insomnie – alte, neue und zukünftige Therapieoptionen. InFo Neurologie. 2023;25(5):38-49.
Literatur:
1 Riemann D et al., J Sleep Res. 2017;26(6):675-700.
2 Dressle RJ, Riemann D, J Sleep Res. 2023;32(6):e13928.
Cybersicherheitsrisiken von Herzimplantaten: Sowohl Ärzt:innen als auch Patient:innen sollten informiert sein

Univ.-Prof. Dr. Stefan M. Schulz, Professor für Verhaltensmedizin und humanbiologische Grundlagen für die Gesundheitswissenschaften sowie Geschäftsführer des Faches Pflegewissenschaft an der Universität Trier, im Interview.

Dass Patient:innen vor dem Einsetzen eines Herzschrittmachers oder implantierbaren Kardioverter-Defibrillators umfassend über die medizinischen Risiken aufgeklärt werden, ist Standard. Dabei auch Cyberrisiken von Herzimplantaten (siehe INFO, S. 30) zu besprechen, nicht. Eine aktuelle Studie der Universität Trier* unterstreicht, wie wichtig eine solche Aufklärung allerdings wäre. Leanne Torgersen, BBSc, MSc, MPH, und die Coautoren der Übersichtsarbeit fordern daher eine kontinuierliche Überprüfung und Aktualisierung der Einwilligungsprozesse, um sicherzustellen, dass Patient:innen stets über die neuesten Cybersicherheitsrisiken informiert sind. Im Gespräch mit der Hausärzt:in geht Univ.-Prof. Dr. Stefan M. Schulz, Diplompsychologe und Teamleiter, näher auf die Studienergebnisse ein und erläutert ihre Praxisrelevanz.
HAUSÄRZT:IN: Welche Rolle spielt die Aufklärung über Cyberrisiken von Herzimplantaten für Mediziner:innen? Prof. SCHULZ: Die Aufklärung über Cybersicherheitsrisiken sollte eigentlich bereits im Rahmen der informierten
Einwilligung stattfinden, z. B. vor der Implantation eines Herzschrittmachers oder implantierbaren KardioverterDefibrillators. Cyberrisiken bei CIED werden seit über zehn Jahren immer wieder öffentlich gemacht. Die neue NIS-2-Richtlinie** für kritische Infrastruktur, zu der auch das Gesundheitswesen gehört, schreibt nun entsprechende Schulungen für in diesem Bereich tätige Personen vor. Die Europäische Medizinprodukteverordnung (MDR) legt zudem fest, dass implantierende Ärzt:innen über die mit CIED verbundenen Cyberrisiken Bescheid wissen und darauf vorbereitet sein müssen, diese mit ihren Patient:innen zu besprechen. Insgesamt wird das Thema Cybersecurity in den letzten Jahren immer relevanter und so entstehen neue Fragen und möglicherweise auch Verunsicherung. Patient:innen sollten eine Anlaufstelle haben, um sich zuverlässig informieren zu können.
Wer könnte diese Anlaufstelle sein? Das können Kardiolog:innen, aber auch Hausärzt:innen sein. Das Problem: Das Thema ist komplex, und man müsste im Grunde IT-Expert:innen – oder für Laien verständliche Fachinformationen – zur Verfügung stellen, um diesen Dialog sinnvoll zu gestalten. Hierfür fehlen Standards und leicht zugängliche, griffige Informationen. Informationen zu Cyberrisiken aus den Herstellerinformationen herauszufiltern ist auch für Fachleute zeitaufwändig. Hausärzt:innen haben oft eine besondere Rolle, weil sie ihre Patient:innen meist gut einschätzen können und für viele Personen als erste Anlaufstelle fungieren. So sind sie in der Lage, zum Beispiel Patient:innenängste zu erkennen oder Informationen auf die individuellen Bedürfnisse zuzuschneiden. Viele Herzpatient:innen leiden unter subklinischen und klinischen Ängsten und Depressionen. Die Vorstellung, dass der eigene Defi gehackt werden könnte, kann dann besonders belastend sein und
muss mit mehr Zeit und Aufmerksamkeit besprochen werden.
„Klinikdatenbanken werden regelmäßig gehackt – dabei kann die Verbindung zwischen Herzimplantat und IT-Struktur im Krankenhaus ausfallen.“
Ist das medizinische Personal Ihrer Ansicht nach ausreichend über Cybersicherheitsrisiken informiert?
Im Rahmen unserer Forschung hatten wir vielfach Kontakt zu medizinischem Personal, und in unserer aktuellen Folgestudie versuchen wir, die Rückmeldungen systematisch zu dokumentieren. Aus derzeitiger Sicht muss man leider sagen, dass medizinisches Personal häufig nicht ausreichend über die spezifischen Cybersicherheitsrisiken von Herzimplantaten informiert ist. Dies liegt daran, dass Cybersecurity nicht Teil der traditionellen medizinischen Ausbildung ist und viele Ärzt:innen das Risiko von Cyberangriffen abstrakt oder gering einschätzen.
Welche rechtlichen Konsequenzen können sich ergeben?
Tatsächlich nimmt die neue EU-Verordnung Kliniken und ggf. auch implantierende Ärzt:innen unter gewissen Bedingungen in die Haftung, wenn ohne umfassende Aufklärung ein Cybersecurity-Ereignis auftritt. Entsprechende Fälle müssen seit diesem Jahr auch innerhalb kurzer Zeit öffentlich gemacht und nationalen Behörden gemeldet werden. Aktuell wird das Thema unterschätzt, weil noch kein konkreter Fall dokumentiert ist, in dem eine einzelne Person gezielt geschädigt wurde. Dass das möglich wäre, wurde aber bereits mehrfach gezeigt.
Welche Cybersecurity-Ereignisse abseits des Hackens eines CIED können medizinische Folgen haben? Wesentlich wahrscheinlicher als die Schädigung einer Einzelperson ist der Ausfall kritischer Infrastruktur. Patient:innendaten sind ein wertvolles Gut und Klinikdatenbanken werden regelmäßig gehackt. Dabei kann es eben auch zu einem Ausfall der Verbindung zwischen Herzimplantat und IT-Struktur im Krankenhaus kommen, sodass Ärzt:innen über kritische Herzereignisse, die das Gerät sonst per Funk meldet, nicht mehr informiert werden und somit notwendige medizinische Maßnahmen verspätet oder gar nicht eingeleitet werden können. Wir sehen daher einen dringenden Bedarf an Fortbildungen und standardisierten Leitlinien, um Ärzt:innen das nötige Wissen und die Werkzeuge an die Hand zu geben, um Patient:innen angemessen aufzuklären und informiert zu halten.
Nutzen versus Risiko: Wie schätzen Sie die Gefahr ein, dass Patient:innen eine
potenziell lebensrettende Therapie aus Sorge vor Cyberangriffen ablehnen? Derzeit überwiegt der medizinische Nutzen die potenziell von Cyberrisiken ausgehende Gefahr bei Weitem. Bis auf sehr spezielle Ausnahmen sollte niemand wegen Cyberrisiken auf ein Herzimplantat verzichten. Patient:innen können durch kursierende Informationen aber stark verunsichert werden. Vergleichbar ist das vielleicht mit Situationen, in denen bekannt wurde, dass bestimmte Elektroden dazu neigen, zu brechen. In der Folge wollten viele Patient:innen, dass ihr Defi mit diesen Elektroden explantiert wird. Das ist leider nahezu unmöglich. Diese Menschen haben als Konsequenzen einen nachhaltigen Verlust der Lebensqualität, Ängste und ein geringeres Vertrauen in ihren Defi erlebt. Wie würden Sie reagieren, wenn Sie in der Zeitung lesen, dass genau Ihr Defimodell gehackt wurde?
Solche Szenarien könnten wesentlich besser ablaufen, wenn Patient:innen proaktiv und frühzeitig von einer seriösen Stelle, z. B. der Kardiolog:in, informiert
worden wären und sie ein realistisches Bild der geringen Wahrscheinlichkeit, der ernstzunehmenden Risiken und der möglichen Gegenmaßnahmen erhalten hätten.
Sie erwähnten bereits Ihre Folgestudie, die sich auf Erfahrungen aus der Praxis fokussiert. Gibt es hier erste Erkenntnisse?
Die Folgestudie befasst sich tiefgehender mit der Frage, wie gut Patient:innen tatsächlich über die Risiken informiert sind und wie sich diese Informationen auf ihre Entscheidungsfindung auswirken. Wichtig ist uns auch die Sicht der Ärzt:innen, in der Hoffnung, gemeinsam eine für alle Parteien gute Strategie zum Umgang mit diesen potenziell bedrohlichen Informationen zu finden. Erste Erkenntnisse deuten darauf hin, dass es eine Diskrepanz zwischen dem Wissen des medizinischen Personals und der Wahrnehmung der Patient:innen gibt, was die Notwendigkeit für solche verbesserten Aufklärungsstrategien unterstreicht. >
Welche Möglichkeiten bestehen, sich vor Cyberangriffen zu schützen?
Ebenso vielfältig wie die Angriffsmöglichkeiten sind Schutzmaßnahmen: Sie reichen von der Verwendung aktueller Geräte bis hin zu klassischen Maßnahmen wie Verschlüsselung, Firewalls und vor allem die konsequente Pflege eines IT-Systems – das heißt Updates, Überwachung etc. Speziell für die Software auf den Herzimplantaten könnte man Code-Signing und ähnliche Maßnahmen ergreifen, um die Integrität der Programmierung dauerhaft zu überwachen und zu sichern – auch bei Updates über Fernwartung. Obwohl die Hersteller in der Vergangenheit auf Demonstrationen von Hackern reagiert haben, gibt es hier noch Optimierungspotenzial. Letztlich ist das aber eine dynamische Entwicklung, die aktuell etwa über neue Ansätze mit künstlicher Intelligenz einen Innovationsschub auf beiden Seiten – Hacken und IT-Sicherheit – erfährt.
Wie würden Sie die Take-homeMessages Ihrer aktuellen Publikation zusammenfassen?
Die zentrale Botschaft lautet: Die Aufklärung über Cybersicherheitsrisiken von Herzimplantaten muss verbessert werden. Entscheidend ist, dass das medizinische Personal über fundiertes Wissen verfügt, um Patient:innen effektiv aufklären zu können. Gleichzeitig sollte die Balance zwischen der Darstellung von Risiken und der Hervorhebung des Nutzens gewahrt werden, um unnötige Ängste zu vermeiden und das Vertrauen in lebensrettende Technologien aufrechtzuerhalten.
Das Interview führte Anna Schuster, BSc.
* Publikation: Torgersen LNS, Schulz SM, Lugo RG, Sütterlin S, Patient informed consent, ethical and legal considerations in the context of digital vulnerability with smart, cardiac implantable electronic devices. PLOS Digit Health. 2024; 3(5):e0000507.
** Die NIS(Netz- und Informationssystemsicherheit)2-Richtlinie soll die Resilienz und die Reaktion auf Sicherheitsvorfälle des öffentlichen und privaten Sektors in der EU verbessern. Sie ist am 16. Jänner 2023 in Kraft getreten. Quelle: nis.gv.at

© shutterstock.com/ AI
Für Patient:innen mit CIED gibt es drei – sich überlappende – Risikobereiche:
� körperlicher Schaden
� psychischer Schaden
� Privatsphäre/Datenschutz
Prinzipiell kann ein Cyberangriff z. B. auf eine Klinik oder ein CIED sowohl falsch positive als auch falsch negative Rückschlüsse auf den Gesundheitszustand der Patient:in nach sich ziehen, mit potenziell tödlichem Ausgang. Außerdem verletzt es mitunter die Privatsphäre, wenn auf sensible Daten zugegriffen wird. Beides birgt ein indirektes und direktes psychologisches Risiko für die Patient:in.
Welche Folgen kann es haben, wenn ein CIED gehackt wird?
Eine CIED-Modifikation mit der Absicht, einer Patient:in zu schaden, erfolgt etwa durch mechanistische Ansätze oder die Störung elektromagnetischer Frequenzen. Mögliche Auswirkungen sind z. B.:
� Batterieentleerung
� Deaktivierung, Veränderung oder Auslösung von Notfallfunktionen
� Auslesung und/oder Manipulation der Daten eines Herzschrittmachers: Die Hacker:in kann so etwa einen Elektroschock verabreichen, obwohl dieser medizinisch nicht erforderlich ist, oder einen notwendigen Schock verhindern
� Verzögerung, Störung oder Blockierung der Kommunikation zwischen der Patient:in und dem Leistungsanbieter/dem Gesundheitsteam
Studie: Die Krebsdiagnose eine:r
Angehörigen kann das kardiovaskuläre Risiko erhöhen
„Wird ein Familienmitglied mit Krebs diagnostiziert, kann das ein hochgradig traumatisches Erlebnis für die gesamte Familie sein“, machen Choudry MM et al. in einer aktuellen Publikation aufmerksam.1 Der psychologische Impact eines solchen Krankheitsfalls sei in früheren Studien bereits untersucht worden, wobei sich Emotionen wie Kummer, Sorge und Angst als weit verbreitet unter Angehörigen von Krebspatient:innen herausstellten.
Psychologischer Stress wiederum sei mit einem erhöhten kardiovaskulären Risiko assoziiert, wie mehrfach aufgezeigt werden konnte.
Darauf aufbauend, setzte sich das Forschungsteam zum Ziel, das Zusammenspiel von Krebsdiagnosen und der psychischen sowie kardiovaskulären Gesundheit von Familienmitgliedern in einer großen Population über einen längeren Zeitraum zu untersuchen. Die retrospektive Kohortenanalyse schloss 49.284 Personen aus der Utah Population Database ein, bei denen zwischen 1990 und 2015 ein urogenitaler Tumor diagnostiziert wurde, außerdem 77.938 Verwandte ersten Grades und Partner:innen. Die Kontrollgruppe umfasste 246.775 Patient:innen ohne solch eine Krebsdiagnose sowie 81.022 Angehörige. In Ein-, Drei- und Fünf-Jahres-Intervallen erfolgte die Nachbeobachtung.
Ein Jahr nach der Krebsdiagnose war für Angehörige das Risiko einer psychischen Erkrankung um 10 % erhöht (HR 1,10; 95 % CI 1,00-1,20). Das Risiko, an einer Herz-Kreislauf-Erkrankung zu leiden, war verglichen mit der Kontrollgruppe um 28 % erhöht (HR 1,28; 95 % CI 1,17-1,41). Bei den späteren Follow-ups ließen sich wieder geringer ausgeprägte Effekte feststellen. In Bezug auf kardiovaskuläre Erkrankungen zeigte sich nach drei Jahren eine Risikoerhöhung um 16 % und nach fünf Jahren eine um 14 %.
Die Ergebnisse unterstreichen laut den Studienautor:innen, dass Angehörige von onkologischen Patient:innen verstärkte klinische Aufmerksamkeit und Unterstützung erhalten sollten – es bestehe großer Bedarf an Stressreduktion bei Betroffenen und ihren Familien. Wichtig sei es auch, die Forschung auf andere Krebsarten und unterschiedliche ethnische Gruppen auszudehnen. AS
Publikation:
1 Choudry MM et al., Genitourinary cancer and family: The reverberating psychological and cardiovascular effects of a genitourinary cancer diagnosis on firstdegree relatives and spouses. Cancer. 2024 Sep 9, Epub ahead of print.
erstmals Herzgespannkraut als Arzneimittel erhältlich. Filmtabletten
Corimia®, das neue traditionelle pflanzliche Arzneimittel, hilft bei nervöser Anspannung und nervös bedingten Herzbeschwerden (Palpitationen).
Corimia® – das hol ich mir. Jetzt neu in Ihrer Apotheke.
Mehr Infos unter www.corimia.at
Künstliche Intelligenz könnte die Langlebigkeitsmedizin revolutionieren
Die Integration von künstlicher Intelligenz (KI) in die Medizin transformiert unser Verständnis der Gesundheit – und das gerade in solchen Bereichen, in denen mit hoher Komplexität umgegangen werden muss. Für unser Bestreben, die menschliche Gesundheits- und Lebensspanne zu verlängern, hat sich KI als leistungsfähiges Werkzeug zur Beschleunigung des Fortschritts und zur Erschließung neuer Möglichkeiten erwiesen. Unser Ziel sind dabei nicht nur die Lebensverlängerung und die Optimierung der körperlichen und geistigen Leistung, sondern auch die frühzeitige Erkennung und Bekämpfung von altersassoziierten Leiden wie Demenz und Herz-KreislaufErkrankungen.

GASTAUTOR:
Dr. Slaven
Stekovic, MBA Molekularbiologe und Experte für Langlebigkeit, Chief Science Officer bei Multiomics Health in London
genauere und umfassendere Bewertungen des biologischen Alters generieren als herkömmliche Methoden – und das sogar auf der Organ- und Gewebeebene. Diese Fähigkeit ist entscheidend für das Verständnis der nuancierten Alterungsprozesse und die Identifizierung potenzieller Interventionen.
Einer der bedeutendsten Beiträge der KI zur Langlebigkeitsmedizin war bisher in der Entwicklung fortschrittlicher Biomarker des Alterns zu sehen. Diese Werkzeuge bieten eine ganzheitliche Sicht auf biologische Prozesse und ermöglichen die Erstellung komplexer Kausalmodelle. Durch die Analyse enormer Mengen komplexer biologischer Daten können KI-Algorithmen subtile Muster und Korrelationen identifizieren, die für die menschliche Intelligenz aus den Daten oft nur sehr schwer erkennbar sind. Moderne Deep-Learning-Techniken eignen sich besonders gut zur Entwicklung von Altersprädiktoren. Diese KI-Modelle können verschiedene Datentypen integrieren – von genomischen, epigenetischen und proteomischen Daten über dynamische und longitudinale Metabolom- und klinische Messungen bis hin zu Digital-Health- und Bildgebungsdaten. Durch die Synthese dieser vielschichtigen Inputs kann KI
Basierend auf den großen Datenmengen, die im Lauf der Zeit gesammelt werden können, bietet sich auch die Möglichkeit an, mit KI prospektive und prognostische Simulationen durchzuführen. Dadurch läutet die künstliche Intelligenz eine neue Ära der Präzisionsmedizin mit Rücksicht auf die individuelle Biologie, den Lebensstil und die Krankengeschichte ein. Dieser personalisierte Ansatz ermöglicht gezielte und dynamische Interventionen, die auf das einzigartige Alterungsprofil jeder Person abgestimmt werden. Das betrifft nicht nur medikamentöse Behandlungen und Vorbeugungsstrategien – es können auch Ernährungs-, Trainingsund polypharmazeutische Maßnahmen kombiniert werden, die zur Verbesserung des Gesundheitsbildes der Einzelnen am besten geeignet sind.
Den größten Mehrwert der KI haben wir bisher allerdings im Bereich der Entdeckung und Umnutzung von Arzneimitteln beobachtet. Einerseits sehen wir dadurch eine deutliche Beschleunigung der Entwicklungszyklen in den frühen Phasen der Arzneientwicklung. Andererseits versprechen diese Systeme auch die Kosten der Entwicklung deutlich zu senken, wodurch die Produktivität der Pharmaindustrie wieder

© shutterstock.com/AI
X HAUSÄRZT:IN-Buchtipp
Jung bleiben, alt werden Neue Erkenntnisse der Langlebigkeitsforschung
Von Slaven Stekovic Carl Ueberreuter Verlag 2024

höher werden sollte. Die Analyse des Einsatzes bestehender Therapiemethoden in der realen Umgebung beleuchtet außerdem potenzielle neue Anwendungen. Gleichzeitig werden durch KI-unterstützte Beobachtungsstudien neue Endotypen verschiedener Erkrankungen entdeckt, was zu präziseren Behandlungen führt und neue Ansätze für die weitere Therapieentwicklung liefert. Das gilt insbesondere für Stoffwechselerkrankungen. Dadurch entsteht eine nahtlose Pipeline von der Biomarkerentwicklung bis zur Zielidentifizierung und Arzneimittelentdeckung, die gleichzeitig durch die Daten aus der realen Anwendung wieder zum Beginn zurückführt. So wird ein sich immer weiter verbesserndes System etabliert. Künstliche Intelligenz ist auf dem besten Weg, eine transformative Rolle in der (Langlebigkeits-)Medizin zu spielen, und bietet neue Werkzeuge für das Verständnis des Alterns, die Entwicklung von Interventionen und die Bereitstellung personalisierter Pflege. Mit ihrer Weiterentwicklung versprechen KI-Technologien den Fortschritt in Richtung Verlängerung der gesunden menschlichen Lebensspanne und Verbesserung der Lebensqualität für alternde Bevölkerungen zu beschleunigen. Dieses Wissen wiederum treibt die Entwicklung gezielter Interventionen und personalisierter Strategien voran. Dadurch werden die Fortschritte in der Gesundheitserhaltung und -verbesserung nicht nur in der Statistik zu sehen sein, sondern auch auf dem individuellen Niveau.
Herausforderungen und zukünftige Richtungen
Das Potenzial der KI in der Langlebigkeitsmedizin ist immens, aber wir stehen immer noch vor mehreren Herausforderungen:
uDie Sicherstellung der Qualität, Konsistenz und Interoperabilität verschiedener Datenquellen bleibt eine erhebliche Hürde. Trotz einiger Standardisierungsbemühungen wird oft die De-novoDatengenerierung präferiert, um die notwendige Granularität und Präzision zu erreichen.
vMit der zunehmenden Integration von KI in die medizinische Entscheidungsfindung müssen ethische Fragen zu Datenschutz, Einwilligung und algorithmischer Verzerrung genau berücksichtigt werden. Eine starke gesetzliche Limitierung der KI-Systeme könnte allerdings die Wettbewerbsfähigkeit europäischer Märkte und die Versorgung der zukünftigen Patient:innen beeinträchtigen. Ein multidisziplinärer und zukunftsorientierter Dialog ist aus ethischer Sicht absolut notwendig.
wWährend KI-Modelle in Forschungsumgebungen vielversprechend sind, ist eine rigorose klinische Validierung solcher Systeme von Anfang an erforderlich, um ihre Zuverlässigkeit und Wirksamkeit in realen Gesundheitsszenarien mit ihrer hohen Diversität sicherzustellen. Diese baut allerdings auf robusten und einheitlichen Datensystemen auf, die vielerorts noch fehlen oder nicht ausreichend erweitert sind.
1
2
3
EINFACH ZU SCHULEN einfach für Ihre Patienten – einfach für Sie
EINFACHE HANDHABUNG dank intuitiver Funktionen
EINFACH ZUVERLÄSSIG durch Überprüfung auf über 200 Störsubstanzen1
„Armut & Co. als Angsttreiber“

Prim. Dr. Georg Psota, Chefarzt der Psychosozialen Dienste und Leiter des Psychosozialen Krisenstabs der Stadt Wien, im Interview.

HAUSÄRZT:IN: Inwiefern können psychosoziale Faktoren – etwa Armut, Probleme in der Familie und in Beziehungen, Einsamkeit im Alter, negative Lebenserfahrungen bis hin zu Missbrauch – Angsterkrankungen auslösen bzw. begünstigen?
Prim. PSOTA: Angsterkrankungen gehören zu den häufigsten psychischen Krankheitsbildern. Rund jede sechste Person in Österreich leidet unter einer Angsterkrankung. Eine solche entwickelt sich durchschnittlich im Alter von 17 Jahren, mit dem Älterwerden nimmt die Inzidenz wieder ab. Eine deutsche Studie1 aus dem Jahr 2017, die eine Stichprobe von 2.863 Kindern und Jugendlichen im Alter von sieben bis 17 Jahren analysierte, hat ergeben: Bereits 15,6 % der Kinder leiden unter einer Angsterkrankung. Psychosoziale Faktoren wie Armut bzw. mangelnde finanzielle Ressourcen oder konfliktbehaftete Beziehungen in der Familie bzw. zwischen den Erziehenden tragen signifikant zur Entstehung oder auch zur Aufrechterhaltung von Angsterkrankungen im Kindes- und Jugendalter bei.
Welche psychosozialen Ursachen kommen in diesem Zusammenhang am öftesten vor?
Die häufigsten psychosozialen Risikofaktoren für psychische Auffälligkeiten sind neben einem niedrigen sozioökonomischen Status der Familie (25,3 %) eine chronische körperliche Erkrankung eines Elternteils (30 %) oder Familienkonflikte während der Kindheit der Eltern (12,3 %) – das zeigen die Ergebnisse einer Übersichtsarbeit, die sich mit österreichischen Daten befasste.2 Negative Erfahrungen wie frühkindliche Trennungs- oder traumatische Erlebnisse, z. B. körperliche Gewalt oder Extremsituationen wie Krieg, können ebenso die Entwicklung einer Angsterkrankung begünstigen.
Welche Rolle spielen die verschiedenen Lebensphasen bzw. das Alter?
Das Gefühl von Einsamkeit kennen viele Menschen und es kann dazu anregen, soziale Kontakte zu knüpfen oder sich um andere zu kümmern. Personen, die in jungen Jahren unter sozialen Ängsten leiden, neigen hingegen dazu, soziale Kontakte zu meiden, und können oft aufgrund ihres Krankheitsbildes keine sozialen Interaktionen eingehen, obwohl sie sich einsam fühlen. Im höheren Alter entsteht Einsamkeit häufiger durch den Verlust nahestehender Personen oder durch körperliche Einschränkungen, die das Aufrechterhalten sozialer Kontakte erschweren, und seltener durch Ängstlichkeit. Ob eine Person tatsächlich eine Angsterkrankung entwickelt, hängt stark von den eigenen Resilienzfaktoren und Coping-Strategien ab. Oftmals kann auch das soziale Umfeld eine wichtige Unterstützung bieten und der Entstehung einer Angsterkrankung entgegenwirken.
Wie lange dauert es durchschnittlich, bis sich jemand mit einer Angsterkrankung Hilfe sucht, und was halten Sie davon, wenn sich Menschen „ selbst therapieren“?
Bis eine Person, die unter einer Angsterkrankung leidet, sich in Behandlung begibt, dauert es erfahrungsgemäß bis zu einem Jahr oder länger. In dieser Zeit erproben die Betroffenen unterschiedliche

Strategien im Selbstversuch. Nicht selten spielen dabei enthemmende Substanzen wie z. B. Alkohol oder andere Suchtmittel eine Rolle – leider sehr zum Nachteil der Betroffenen, denn das Scheitern dieser Selbstbehandlung ist vorprogrammiert.
Wie relevant sind psychosoziale Ursachen im Vergleich zu anderen Faktoren wie Genetik, Hormone etc.?
Seit Ende der 1970er-Jahre gehen wir von einem biopsychosozialen Modell aus, das genetische, psychologische und soziale Faktoren für die Entstehung einer psychischen Erkrankung berücksichtigt. Meistens gibt es nicht nur eine Ursache, welche die Entstehung und Aufrechterhaltung einer psychischen Erkrankung bedingt, sondern sie entsteht aufgrund des Zusammenwirkens mehrerer Umstände.
Ergeben sich daraus Unterschiede in der Ausprägung und Prognose von Angsterkrankungen – ev. auch hinsichtlich ihrer Heilbarkeit?
Bereits mittelgradige Ausprägungen von Angsterkrankungen verschiedener Art können im Laufe eines Lebens große Nachteile mit sich bringen, sowohl auf persönlicher Ebene als auch im beruflichen Kontext. Dennoch: Man braucht vor der Behandlung keine Angst zu haben, denn Angsterkrankungen sind sehr gut behandelbar, und viele Menschen werden im Zuge einer adäquaten Therapie gesund.
Welche Therapien sind gemäß Ihrer Erfahrung am effektivsten, wenn psychosoziale Faktoren im Vordergrund stehen?
Wenn jemand sehr stark ausgeprägte Ängste hat, sodass das eigene Leben und die Möglichkeiten, zu lieben und zu arbeiten, eingeschränkt oder gar verhindert werden, empfiehlt sich eine multiprofessionelle Behandlung, bestehend aus medikamentöser Therapie, Psychotherapie und Sozialarbeit. Es können jedoch auch Ängste in einer leichten oder mittelgradigen Ausprägung vorliegen. In diesen Fällen wird eine Kombination
von medikamentöser und Psychotherapie in Form einer Verhaltenstherapie ausreichen, deren Ziel es ist, die eigene Angst kennenzulernen und ihre Muster zu verstehen. Verhaltenstherapeutische Methoden haben oft einen starken Trainingscharakter und reichen von einfachen Angstbewältigungstechniken bis hin zur Konfrontation mit der angstauslösenden Situation.
Wie relevant sind Komorbiditäten?
Nicht entsprechend behandelte Angsterkrankungen treten oftmals gemeinsam mit anderen psychischen Erkrankungen auf. Die häufigsten Komorbiditäten bei Angsterkrankungen sind andere Angsterkrankungen, Depressionen oder Suchterkrankungen. In einer ausführlichen Eingangsdiagnostik zu Beginn der Therapie können diese Komorbiditäten festgestellt werden und je nach Leidensdruck der betroffenen Person kann mit der Behandlung der vordringlich psychischen Erkrankung begonnen werden.
Welche Fragen sollte man Patient:innen bei Verdacht auf eine Angsterkrankung gezielt stellen, um psychosoziale Ursachen – auch in der Therapie – mitzuberücksichtigen?
Wenn bei einer Patient:in der Verdacht auf eine Angsterkrankung naheliegt, sind im Erstgespräch diagnostische Fragen nach der Symptomatik wichtig, außerdem sollte ermittelt werden, wann und in welchen Situationen diese Angstsymptome das erste Mal aufgetreten sind. Informationen über das Vorliegen einer psychischen Erkrankung in der (Kern-)Familie können möglicherweise Aufschluss geben über biologische Faktoren, welche die Entstehung einer psychischen Erkrankung begünstigen. Fragen nach sozialen Faktoren wie Armut, die sich ungünstig auf die Selbstfürsorge auswirkt, Freizeitgestaltung, das soziale (unterstützende oder aber wenig fördernde) Umfeld oder nach psychologischen Faktoren wie Mobbing-Erfahrungen, Hänseleien in der Kindheit oder ein sehr schüchternes Temperament sind ebenso für eine weiterführende Behandlung relevant.
Was möchten Sie den Hausärzt:innen zum Schluss noch mitgeben?
Hausärzt:innen pflegen einen regelmäßigen Kontakt und somit eine wichtige Beziehung zu ihren Patient:innen. Meistens sind sie die erste Anlaufstelle für Menschen, die unter einer Angsterkrankung leiden. Genau dieser Erstkontaktaufnahme von Angstpatient:innen kommt eine wesentliche Funktion zu, da Betroffene an Einrichtungen, die Angstpatient:innen multiprofessionell behandeln können, oder an Fachärzt:innen für Psychiatrie, Psychotherapeut:innen und Klinische Psycholog:innen überwiesen werden können.
Das Interview führte Justyna Frömel, Bakk. MA.
Quellen:
1 Klasen F, Meyrose AK, Otto C et al., Psychische Auffälligkeiten von Kindern und Jugendlichen in Deutschland. Monatsschr Kinderheilkd 165, 402–407, 2017.
2 Fuchs M, Karwautz A, Epidemiologie psychischer Störungen bei Kindern und Jugendlichen. Neuropsychiatr 31, 96–102, 2017.

Besuchen Sie uns am Stand von y-doc.
Wir informieren Sie gerne über aktuelle News bei einem RICH Prosecco und/oder einem 2B [to be].
Mitmachen und gewinnen! Ein y-doc Wartezimmer TV System* im Wert von € 2.499,-. Einen Kaffeevollautomaten von De‘Longhi im Wert von € 499,-. Versüßen Sie Ihren Tagungsbesuch mit unserem beliebten Mini-SchokoAdventkalender.
Nehmen Sie Ihre Kolleg*innen mit, wir freuen uns auf Sie!
+43-732-60 27 28-0 www.y-doc.at
Nur allergenspezifische Immuntherapie kann die Allergie dauerhaft modifizieren
Die häufigsten Hausstaubmilbenarten Europas, Dermatophagoides pteronyssinus und Dermatophagoides farinae, sind in allen besiedelten Gebieten beheimatet. Insbesondere im Schlafbereich menschlicher Wohnräume finden Hausstaubmilben (HDM) ideale Lebensbedingungen vor – am wohlsten fühlen sie sich bei Temperaturen zwischen 32 und 36° Celsius und hoher Luftfeuchtigkeit.1 Hohe HDM-Allergenkonzentrationen werden aber nicht nur in der Schlafumgebung, sondern zum Beispiel auch in Polstermöbeln und Teppichen nachgewiesen. Beim Verzehr von Lebensmitteln etwa aus kontaminiertem Mehl können Milbenallergene ebenfalls allergische Reaktionen verursachen.² Die klinische Symptomatik ist im Herbst und Winter akzentuiert,³ denn die HDM-Allergene finden sich nicht nur in den Milben selbst, sondern vor allem in deren Kotpartikeln, die in der kalten Jahreszeit bei trocken werdender Luft zerfallen und als sehr kleine Partikel leicht eingeatmet werden können.
Selbstverstärkende Sensibilisierung

GASTAUTOR:
Prof. Dr. Randolf
Brehler
Dermatologe und Facharzt am Studienzentrum
Allergologie des Universitätsklinikums Münster
Asthmapatient:innen ohne HDM-bedingte allergische Rhinitis haben jene mit HDMAllergie kennzeichnenderweise eine signifikant schlechtere Lungenfunktion und ein erhöhtes Exazerbationsrisiko.6 Bei typischer Beschwerdesymptomatik wird die Diagnose bevorzugt durch den HautPricktest mit Milbenextrakten gestellt. Das Serum wiederum kann auf allergenspezifische IgE-Antikörper gegen verschiedene Milbenextrakte und/oder -komponenten untersucht werden. Allerdings belegt der Nachweis einer Sensibilisierung noch keine klinisch manifeste Milbenallergie. Die Sicherung der klinischen Relevanz einer Sensibilisierung kann durch Provokation (meist nasal) erfolgen. Wenn eine lokale allergische Rhinitis beschrieben wurde, lässt sich die Diagnose durch nasale Provokation und gegebenenfalls auch durch den Nachweis von allergenspezifischen IgE-Antikörpern im Nasensekret stellen.
bekämpfen
Als besonders belastend empfinden Patient:innen Schlafstörungen infolge der nächtlichen Nasenatmungsbehinderung, die zu Tagesmüdigkeit und verminderter Leistungsfähigkeit führen.4 Zu den Milbenallergenen gehören auch Enzyme, die die Permeabilität der Schleimhautbarriere für Allergene erhöhen, andere können Entzündungen und damit die Sensibilisierung fördern. 5 Aufgrund der geringen Größe der HDM-Allergenpartikel ist das Risiko, Asthma zu entwickeln, bei Menschen mit Hausstaubmilbenallergie besonders hoch. Im Vergleich zu
Für die Behandlung können Maßnahmen zur Reduktion der Allergenexposition empfohlen werden. Dazu gehört insbesondere die Verwendung von Encasings, also milbendichten Bezügen für Matratzen und gegebenenfalls Kopfkissen und Oberbett. Auch Staubsaugen, der Einsatz von Luftfiltern und die Klimatisierung der Wohnung können zur Minderung der Allergenexposition beitragen. Vom Gebrauch akarizider Chemikalien zur Abtötung von Milben bzw. Inaktivierung von Milbenallergenen wird aufgrund der unsicheren Wirkung in tiefen Textilschichten und der möglichen gesundheitsbeeinträchtigenden Wirkung eher abgeraten.7
Zur symptomatischen Therapie können Antihistaminika (systemisch oder topisch) und insbesondere auch nasal anzuwendende topische Kortikosteroide herangezogen werden. Auf die behinderte Nasenatmung haben diese eine bessere Wirkung als Antihistaminika. Asthmatische Beschwerden werden nach aktueller Leitlinie vor allem mit inhalativen Beta-2-Mimetika und Kortikosteroiden therapiert, die auf Therapiestufe 1 und 2 heute auch bedarfsweise zur Anwendung kommen können. 8
Die einzige Behandlungsmethode, die eine Wirkung über die Therapiedauer hinaus zeigen kann, ist die allergenspezifische Immuntherapie (AIT). Induziert werden verschiedene regulatorische Zellen und blockierende Antikörper, die Aktivität von Effektorzellen wird gesenkt.9 Die verwendeten Hausstaubmilbenextrakte unterscheiden sich herstellerspezifisch sowohl in Allergenkonzentration als auch in Allergenkomposition, beide Faktoren sind für die Wirksamkeit der Therapie ausschlaggebend. Idealerweise sollten Extrakte eine „optimale Allergendosis“ enthalten, was bedeutet, dass sich die Wirksamkeit auch bei weiterer Dosiserhöhung nicht mehr steigern lässt. Selbstverständlich muss dabei die Sicherheit der Therapie berücksichtigt werden. Therapieextrakte müssen alle Allergenkomponenten beinhalten, gegen die eine Allergiker:in individuell sensibilisiert ist. Als Majorallergene sind drei HDM-Komponenten identifiziert worden: Gruppe 1 (Der p 1, Der f 1), Gruppe 2 (Der p 2, Der f 2) und Der p 23. Letzteres zeichnet sich durch eine geringe Konzentration im Ausgangsmaterial und eine schlechte Wasserlöslichkeit aus. Es wurde von allen HDMMajorallergenen als letztes identifiziert und kann in Extrakten daher unterrepräsentiert sein. Das Fehlen der besagten Komponente kann dazu führen, dass die AIT bei Patient:innen, welche gegen dieses Allergen sensibilisiert

sind, keine signifikante Wirkung erzielt.10 Bei einer Therapie mit Extrakten, die auch Der p 23 enthalten, hängt der Erfolg nicht von einer Sensibilisierung gegen das Allergen ab.11, 12 Die Bedeutung der AIT bei hausstaubmilbenallergiebedingtem Asthma resultiert insbesondere aus der Tatsache, dass die AIT eine signifikante Reduktion von Asthma-Exazerbationen sowie eine Reduktion von respiratorischen Infekten bewirkt.13 Erklären lässt sich dieser Effekt durch die Erhöhung der Resistenz bronchialer Epithelien gegen eine virale Infektion, die infolge der vermehrten Expression von Interferon IFN-ß in diesem Gewebe entsteht. Der Mechanismus konnte in der Literatur für die sublinguale Immuntherapie mit einem HDM-Extrakt belegt werden.14 Um den Verlauf der
Allergie dauerhaft zu modifizieren, muss sich die Therapie über mindestens drei Jahre erstrecken.
Literatur:
1 Platts-Mills TAE et al., J Allergy Clin Immunol 1987; 80:755–775.
2 Takahashi K et al., Allergol Int 2014; 63:51–56.
3 van der Heide S et al., Clin Exp Allergy 1997; 27:627–633.
4 Leger D et al., Allergy Asthma Clin Immunol 2017; 13:36.
5 Vrtala S, Allergo J Int 2022; 31:267–271.
6 Calderón MA et al., J Allergy Clin Immunol Pract 2015; 3:843–855.
7 umweltbundesamt.de/hausstaubmilbe#vorbeugendeund-alternative-bekampfungsmassnahmen
8 Lommatzsch M et al., Pneumologie 2023; 77:461–543.
9 Pfaar O et al., S2K-Guideline 061-004: Allergen Immunotherapy in IgE-mediated Allergic Diseases, Allergol Select 2022; 6:167–232.
10 Chen K-W et al., J Allergy Clin Immunol 2019; 143:1248-1252.e12.
11 Stranzl T et al., Allergy 2021; 76:1235–1238.
12 Potapova E et al., Allergy 2022; 77:3084-3095.
13 Woehlk C et al., Eur Respir J 2022; 60:2200446.
14 Woehlk C et al., Am J Respir Crit Care Med 2023; 207:1161-1170.
Gastautor Prof. Brehler war Vortragender am 15. Wörthersee Symposium, 24.-25. Mai 2024, Veranstaltungszentrum Velden am Wörthersee.
„Ein unverzichtbares Werkzeug in der Behandlung von CED“

Chronisch entzündliche Darmerkrankungen (CED) wie Morbus Crohn (MC) und Colitis ulcerosa (CU) stellen – sowohl für Patient:innen als auch für die betreuenden Gastroenterolog:innen – komplexe und belastende Herausforderungen dar, die eine präzise Diagnostik und effektive Überwachung notwendig machen. Traditionelle Methoden zur Beurteilung der Krankheitsaktivität, etwa die Endoskopie oder die Magnetresonanztomographie (MRT), bieten zwar detaillierte Einblicke in den Zustand des Darms, sind jedoch invasiv, teuer und für die Patient:innen oft unangenehm. In den letzten Jahren hat sich der Darmultraschall (IUS) als moderne, patient:innenfreundliche und präzise Alternative sowohl in der Diagnosestellung als auch in der Überwachung von CED etabliert. Der IUS ermöglicht eine wiederholbare und nichtinvasive Untersuchung, die nicht nur für die initiale Diagnosestellung, sondern auch für die

GASTAUTOR:
OA Dr. Marco
Franzoi
Facharzt für Innere Medizin im Krankenhaus der Barmherzigen Brüder in St. Veit/Glan
kontinuierliche Überwachung der Krankheitsaktivität und das Therapieansprechen geeignet ist. Angesichts der steigenden Prävalenz von CED und der Notwendigkeit, die Lebensqualität der Betroffenen zu verbessern, wird der Einsatz des IUS immer relevanter.
Der IUS zählt zu den Schnittbildverfahren. Die Hauptparameter, die durch den IUS untersucht werden, umfassen die Darmwanddicke, die Durchblutungsstärke sowie das Vorhandensein und die Ausprägung einer eventuellen Lymphadenopathie. Darüber hinaus ermöglicht der IUS die Erkennung praxisrelevanter und therapieentscheidender Komplikationen wie Fisteln und Abszesse. Im Gegensatz zu anderen Schnittbildverfahren bietet der IUS den Vorteil, ein dynamisches Bild aufzeichnen zu können, wodurch auch die Darmperistaltik beurteilt werden kann. Dies liefert zusätzliche wertvolle Informationen.
NACHBERICHT
In der Ära der Treat-to-Target-Strategie, die vom STRIDE-II-Konsensus1 geprägt ist, ist das regelmäßige Monitoring ein Schlüsselfaktor für eine erfolgreiche Therapie. Zudem wurde in letzter Zeit vermehrt festgestellt, dass immer mehr Patient:innen entweder nur eine Calprotectin-Erhöhung ohne weitere Beschwerden aufweisen oder ausschließlich an extraintestinalen Manifestationen leiden, die wie Begleiterscheinungen einer „gastrointestinalen Aura“ wirken.
Um ein solches Werkzeug in der Praxis zur Verlaufskontrolle einsetzen zu können, muss es eine gute Korrelation mit den Goldstandard-Methoden aufweisen, die für die Verlaufskontrolle gelten. In der Zeitschrift „Gastroenterology“ wurden im Jahr 2022 die Daten einer longitudinalen, prospektiven Studie von F. de Voogd veröffentlicht.2 Die 30 eingeschlossenen Patient:innen, bei denen eine Therapie mit Tofacitinib geplant war, wurden sowohl am Tag des Thera-
Der Gastautor war Vortragender bei den St. Veiter Gastroenterologen-Gesprächen der Österreichischen Gesellschaft für Gastroenterologie und Hepatologie am 28. und 29. Juni 2024.

piebeginns als auch nach acht Wochen sonographisch und endoskopisch untersucht. Die Ergebnisse zeigten eine starke Korrelation mit der endoskopischen Remission – sogar auf histopathologischem Niveau. Eine sonographische Remission wurde dabei durch eine Wandstärke von 2,8 mm definiert und ein sonographisches Ansprechen durch eine Abnahme der Wanddicke um 32 %.
Im Jahr 2024 fand in Stockholm der ECCOKongress statt. Einen Meilenstein im CEDPanorama stellt die PROFILE-Studie dar, die unter anderem gezeigt hat, dass eine rasche Therapieentscheidung und ein frühzeitiger Beginn einer Biologikatherapie eindeutige Vorteile bieten. Ein prädiktiver biologischer Marker für das Ansprechen konnte jedoch nicht bestätigt werden. Sonographisch kann das Therapieansprechen je-
doch bereits innerhalb von 48 Stunden nachgewiesen werden, wie in einem Paper von Ilvemark et al. nachzulesen ist, das 2020 im „ Journal of Crohn’s and Colitis“3 veröffentlicht wurde. Die Studie schloss Patient:innen mit einem akuten Schub einer Colitis ulcerosa ein, die eine
parenterale Kortikosteroidtherapie erhielten. Durch die Abnahme der Wanddicke und die Reduktion des Dopplersignals innerhalb der Darmwand konnten die Gastroenterolog:innen prädiktiv zwischen Patient:innen unterscheiden, die unter der Kortikosteroidtherapie eine Besserung des Schubes gezeigt hatten, und solchen, die eine „RescueTherapie“ benötigten.


• kühlend und juckreizlindernd und
pflegt die empfindliche Haut
Während Infliximab bereits nach zwei Wochen sonographische Ergebnisse erzielen kann, müssen bei Vedolizumab sechs Wochen abgewartet werden. Dies wurde in einem kürzlich veröffentlichten Artikel der SUPER-SONICStudie von Dollinger et al.4 über eine pädiatrische Population gezeigt. Die insgesamt 51 kleinen Patient:innen wurden sonographisch zu verschiedenen Zeitpunkten untersucht: zu Beginn der Therapie (Baseline), in Woche 2, Woche 6, Woche 8 und in Woche 26, wobei letztere Woche auch eine Endoskopie umfasste.

Mehr Bewegung. Erweitertes Gesundheitsmonitoring. Jährliche Kontrolle. Ein weiterer wichtiger Schritt zur Verbesserung der Tierhaltung. . . . Mehr zumThema TierhaltungPl u s . . . Jetztauf amainfo.at
Den Ergebnissen zufolge wiesen die Kinder, die nach zwölf Monaten eine endoskopische Remission erreichten, bereits nach zwei Wochen unter Infliximab und Tofacitinib und nach sechs Wochen unter Vedolizumab eine signifikante Abnahme der Wanddicke auf.
Der STRIDE-II-Konsensus1 teilt die Therapieziele in kurz-, mittel- und langfristige ein. Während bei den kurz- und mittelfristigen Zielen die klinische Beschwerdefreiheit und eine laborchemische Remission angestrebt werden, steht bei den langfristigen Zielen das Mucosal, aber vor allem das Transmural Healing im Fokus. Während das Mucosal Healing durch endoskopische Überwachung überprüft werden kann, ist die transmurale Remission nur durch Schnittbildverfahren beurteilbar. Das Anstreben einer transmuralen und nicht nur einer mukosalen Remission ist für die langfristige Prognose von entscheidender Bedeutung. In einer prospektiven Studie von Castiglione et al.5 wurden Patient:innen, die eine mukosale Heilung erreichten, mit Patient:innen ohne Remission und solchen mit einer transmuralen Remission verglichen. Die Daten zeigten, dass 95,6 % der Proband:innen mit transmuraler Heilung nach einem Jahr steroidfrei waren, im Vergleich zu 75 % der Studienteilnehmer:innen mit mukosaler Heilung und nur 41 % ohne Heilung. Zudem war die Rate klinischer Rückfälle bei Patient:innen mit transmuraler Heilung mit 4,4 % deutlich geringer als bei jenen mit mukosaler Heilung (25 %) oder ohne Heilung (59 %). Auch der Bedarf an Krankenhausaufenthalten nach einem Jahr war bei Patient:innen mit transmuraler Heilung signifikant niedriger (8,8 %) als bei denen mit mukosaler Heilung (28,3 %) oder ohne Heilung (66,6 %).
In ähnlicher Weise benötigten Patient:innen mit transmuraler Heilung seltener eine Eskalation der Medikamentendosis (11,7 %) im Vergleich zu jenen mit mukosaler Heilung (33,3 %) oder ohne Heilung (38,8 %). Interessanterweise war auch der Bedarf an chirurgischen Eingriffen bei Patient:innen mit transmuraler Heilung am geringsten (0 %), verglichen mit 10 % bei mukosaler Heilung und 35,5 % ohne Heilung. Schließlich war die Notwendigkeit, die Therapie zu wechseln oder anzupassen, bei Patient:innen mit transmuraler Heilung ebenfalls geringer (10,2 %) als bei denen mit mukosaler Heilung (15 %) oder ohne Heilung (26,6 %). Diese Ergebnisse unterstreichen die Bedeutung einer transmuralen Remission, nicht nur für eine verbesserte klinische Prognose, sondern auch für eine Reduktion von Komplikationen und Behandlungsbedarf.
Aber was sagen die Patient:innen dazu? In einer multizentrischen Studie aus dem Jahr 20176 wurden 916 Patient:innen aus 20 verschiedenen CED-Zentren befragt. Der IUS wurde nicht nur als genau erachtet, sondern auch als die bevorzugte Methode für ge-
plante Kontrollen von den Patient:innen gewählt. Patient:innen, die angaben, eine aktive Erkrankung zu haben und mittels eines Ultraschalls kontrolliert worden zu sein, berichteten von einem besseren Verständnis ihrer Krankheit direkt nach dem Klinikbesuch. Es zeigte sich ein signifikanter Unterschied im Verständnis der Krankheitssymptome (Mittelwertunterschied [95 % CI]: 0,60 [0,07, 1,12]; P = 0,025) sowie im allgemeinen Krankheitsverständnis (0,57 [0,07, 1,07]; P = 0,027) zwischen den Gruppen, wie eine Studie von Friedman et al. bestätigt7, die 2021 veröffentlicht wurde. Darüber hinaus fühlten sich diese Patient:innen zuversichtlicher, informierte Entscheidungen bezüglich des Managements ihrer CED treffen zu können. Insgesamt zeigten sie eine signifikante Verbesserung ihres Wissens über ihre Erkrankung (2,54 [0,87, 4,21]; P = 0,003).
Der Darmultraschall ist eine patient:innenfreundliche, kostengünstige, nichtinvasive, schnell verfügbare und wiederholbare Methodik. Dadurch ist er zum unverzichtbaren Werkzeug in der Behandlung von CED geworden. Der IUS ermöglicht eine präzise Verlaufskontrolle und unterstützt schnelle Therapieanpassungen. Zudem zeigt eine transmurale Heilung, nachweisbar mittels IUS, signifikant bessere langfristige Behandlungsergebnisse. Der Einsatz des IUS verbessert auch das Krankheitsverständnis der Patient:innen, was zu einer verstärkten Einbindung in die Therapieentscheidungen führt. <
UNTERSTÜTZT VON DR. BÖHM®
Wissenschaftliche Erkenntnisse zu Phytotherapie und Mikronährstoffen

Maga. pharm.
Susanne Lesch
Research and Development Scientist
Apomedica Pharmazeutische Produkte GmbH
VOM KÜCHENKRAUT ZUR WIRKSAMEN THERAPIE BEIM METABOLISCHEN SYNDROM
Das Metabolische Syndrom ist eine verhängnisvolle Kombination aus stammbetonter Adipositas und weiteren Grunderkrankungen wie Hypertonie, Dyslipidämie und Insulinresistenz. Diese Erkrankungen treten häufig gemeinsam auf und erhöhen bei etwa einem Viertel der Weltbevölkerung das Risiko an einem Herzinfarkt oder Schlaganfall zu sterben, drastisch. Die moderne Phytotherapie schickt nun eine kardioprotektive und blutzuckersenkende Arzneipflanze in den Kampf gegen das „Tödliche Quartett“– den Knoblauch.
Taillenumfang:
STAMMBETONTE
ADIPOSITAS
DYSLIPIDÄMIE
Sys. ≥130 mmHg Dia. ≥85 mmHg
HYPERTONIE
METABOLISCHES SYNDROM
INSULINRESISTENZ
Hyperglykämie: nüchtern ≥100 mg/dl oder Typ-2-Diabetes
CHRONISCHE, UNTERSCHWELLIGE ENTZÜNDUNG
Abb. 1: Faktoren, die das kardiovaskuläre Erkrankungsrisiko erhöhen und als Metabolisches Syndrom zusammengefasst werden.1
Adipositas, Insulinresistenz, Dyslipidämie und Hypertonie sind keine Diagnosen, die man vom Arzt gerne hört und erst recht nicht, wenn sie alle zusammen genannt werden. Diese vier „Gesundheitsgefährder“ werden auch als das „Tödliche Quartett“ bezeichnet. Das klingt nicht nur martialisch, sondern bringt es auf den Punkt. Der Fachterminus Metabolisches Syndrom wirkt im Vergleich fast harmlos und verdeckt die Schwere der dahinterliegenden pathophysiologischen Prozesse. Leidet ein Patient an abdomineller Adipositas und an mindestens zwei weiteren dieser Grunderkrankungen, spricht man bereits vom Metabolischen Syndrom (Abb. 1). Vielen Betroffenen ist klar, dass ihr Lebensstil – geprägt von hyperkalorischer Ernährung und Bewegungsmangel – eine entschei-

dende Rolle spielt. Dennoch erfordert die Behandlung oft mehr als nur eine Lebensstiländerung. Medikamente zur Kontrolle der Risikofaktoren werden notwendig, wenn sich allein durch Diät und Bewegung keine ausreichenden Effekte erzielen lassen.1,2 Sucht man nach einem einzigen Wirkstoff, der alle Komponenten des Metabolischen Syndroms in Schach halten kann, wird man enttäuscht. Es gibt „den Einen“ synthetischen Wirkstoff bislang nicht. Doch die Phytotherapie bietet mit Knoblauch (Allium sativum L.) eine erstaunlich vielseitige und klinisch bewährte Waffe gegen das Metabolische Syndrom. Dank seiner antiadipösen, antihypertensiven, lipidsenkenden und blutzuckersenkenden Eigenschaften ist
Knoblauch in der Lage das „Tödliche Quartett“ an allen vier Fronten erfolgreich zu bekämpfen.3
Tradition trifft auf Wissenschaft
Der Knoblauch (Allium sativum L.) ist nicht nur ein beliebtes, vielleicht auch etwas polarisierendes Küchengewürz, sondern eine der ältesten Arzneipflanzen der Menschheitsgeschichte. Bereits die alten Ägypter waren von seiner Heilkraft überzeugt – Arbeiter, die am Bau der Pyramiden beteiligt waren, erhielten Knoblauch, um ihre Leistungsfähigkeit zu erhalten. Außerdem galt in mittelalterlichen Legenden Knoblauch als das Schutzmittel gegen die „Verunreinigung“ des Blutes durch Vam-
pire. Diese Vorstellung könnte ihren Ursprung in der blutreinigenden und gefäßschützenden Wirkung des Knoblauchs haben.4
In der modernen Medizin ist seine Wirksamkeit wissenschaftlich belegt. Die schwefelhaltige Aminosäure Alliin, deren Abbauprodukte Allicin und weitere Metaboliten sind sowohl für das charakteristische Aroma als auch die kardioprotektiven und stoffwechselregulierenden Effekte verantwortlich.5
In der unversehrten Pflanze ist das geruchlose Alliin räumlich vom Enzym Alliinase getrennt. Erst durch Verletzung des Pflanzengewebes, beispielsweise beim Zerschneiden oder Quetschen, kommen beide Subs-
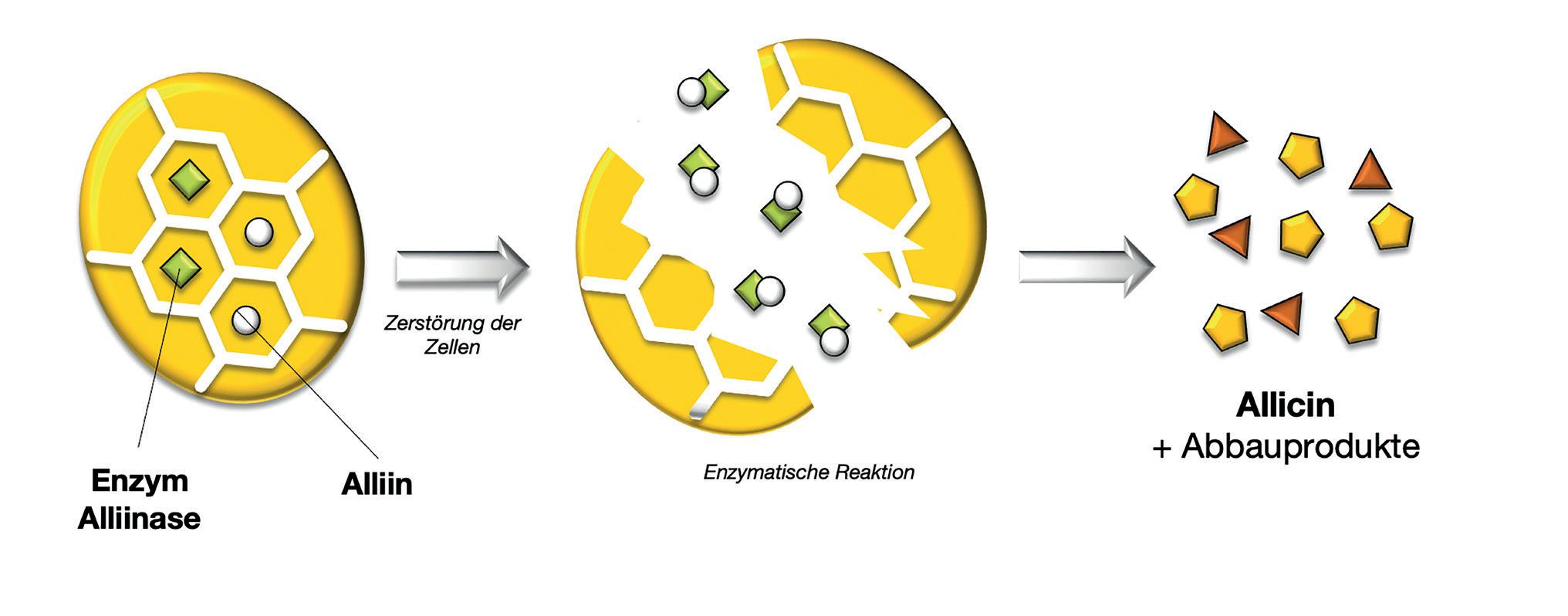
tanzen in Kontakt. Dadurch wird Alliin enzymatisch in Allylsulfensäure umgewandelt, die wiederum rasch zu Allicin, einer flüchtigen und instabilen Verbindung, zerfällt (Abb. 2). Dieses Allicin bildet zusammen mit seinen Abbauprodukten ein komplexes Vielstoffgemisch, das als Hauptträger der klinischen Wirksamkeit von Knoblauch gilt.6,7
Schlagkraft in vier Runden – Wirksamkeit klinisch belegt
KNOBLAUCH VERSUS ADIPOSITAS
Klinische Studien zeigen, dass Knoblauch eine signifikante Reduktion des Taillenumfangs bei adipösen Patienten bewirkt. Innerhalb von 12 Wochen konnte eine Reduktion um 1,6 cm gemessen werden, während die Placebogruppe keine Veränderung erfuhr. Darüber hinaus führte die Supplementierung von Knoblauch zu einer signifikanten Reduktion des Körperfettanteils (p < 0,001).8 Dies wird auf die kombinierten blutzucker- und lipidsenken-
den Eigenschaften des Knoblauchs zurückgeführt.
KNOBLAUCH VERSUS INSULINRESISTENZ
Studien legen nahe, dass Allicin die Freisetzung von Insulin aus den Beta-Zellen der Bauchspeicheldrüse stimulieren kann und gleichzeitig die Insulinsensitivität verbessert. Die Zellen reagieren dadurch effizienter auf Insulin, die intrazelluläre Glukoseaufnahme wird verbessert und in weiterer Folge der Blutzuckerspiegel gesenkt.9 Eine kürzlich veröffentlichte Metaanalyse zeigt, dass Knoblauch den Nüchtern-Blutzuckerspiegel um durchschnittlich 7,01 mg/dl (p < 0,001) senken kann und den Langzeit-Blutzuckerwert (HbA1c) im Schnitt um 0,66 % (p < 0,001) reduziert.10
Durch die Hemmung der HMG-CoAReduktase reduziert Knoblauch die
Systolischer Blutdruck ↓
Diastolischer Blutdruck ↓
Taillenumfang ↓
STAMMBETONTE ADIPOSITAS
Thrombozytenaggregation ↓ Plasmaviskosität ↓
HYPERTONIE
WIRKUNG VON KNOBLAUCH BEIM METABOLISCHEN SNDROM
DYSLIPIDÄMIE
Gesamtcholesterin ↓
LDL-Cholesterin ↓
HDL-Cholesterin ↑ Triglyceride ↓
INSULINRESISTENZ
Nüchtern-Blutzucker ↓
Langzeit-Blutzucker (HbA1c) ↓
Abb. 3: Vielfältige positive Wirkungen von Knoblauch auf das Herz-Kreislaufsystem und bei metabolischem Syndrom.3,15
körpereigene Cholesterinbiosynthese in der Leber.11,12 Eine kürzlich veröffentlichte Metaanalyse zeigt an knapp 1300 Teilnehmern eine signifikante Senkung (p < 0,001) des Gesamtcholesterins um 16,87 mg/dl, des LDL-Cholesterins um 9,65 mg/dl und der Triglyceridwerte um 12,44 mg/dl. Gleichzeitig wurde das „gute“ HDL-Cholesterin um 3,19 mg/dl erhöht.13 Zu einem ähnlichen Ergebnis kommen auch die Autoren einer weiteren Metaanalyse aus dem Jahr 2024, die den lipidsenkenden Effekt von Knoblauch weiter untermauert.10 Ein weiterer bedeutender Vorteil von Knoblauch ist seine Fähigkeit, die Oxidation von LDL-Cholesterin zu oxidiertem LDL (oxLDL), das sich in erhöhtem Maße in den Blutgefäßen ablagert, zu hemmen. Zusätzlich verbessert Knoblauch durch die Hemmung der Plättchenaggregation die Fließeigenschaften des Blutes. Dadurch wird nicht nur die Bildung von arteriosklerotischen Plaques, sondern auch die Entstehung von Blutgerinnseln verringert, was letztlich das Risiko für kardiovaskuläre Folgeerkrankungen wie Schlaganfall und Herzinfarkt deutlich senkt.
KNOBLAUCH VERSUS HYPERTONIE
Knoblauch, insbesondere dessen Hauptwirkstoff Allicin, setzt im Endothel vermehrt Stickstoffmonoxid (NO) frei. Dies führt zur Relaxation der glatten Gefäßmuskulatur und bewirkt über Vasodilatation eine Senkung des Blutdrucks.11,14 In einer Metaanalyse wurden insgesamt 20 Studien mit 970 Teilnehmern (> 140/90 mmHg) ausgewertet. Die Ergebnisse zeigen, dass Knoblauch bei HypertonikerInnen den Blutdruck besonders gut senkt. Knoblauch senkt den systolischen Blutdruck im Durchschnitt um 8,7 mmHg und den diatolischen Blutdruck um 6,1 mmHg signifikant (p < 0,001).15

Supplementen –Qualität entscheidet
Zur Behandlung des metabolischen Syndroms werden gemäß ESCOP-Monographie 6–10 mg Alliin, entsprechend 3–5 mg Allicin, empfohlen.16 Da diese Mengen über die normale Ernährung schwer zu erreichen sind, ist eine Supplementierung mit Knoblauchpräparaten sinnvoll. Bei hochwertigen Präparaten kommen standardisierte Trockenextrakte zum Einsatz, die sowohl die geruchlose Vorstufe Alliin als auch das Enzym Alliinase enthalten. Dadurch wird Allicin erst nach der Einnahme im Darm freigesetzt, was sowohl die Wirksamkeit sicherstellt
References
geruch vermeidet und die Compliance erhöht. Im Gegensatz dazu wird bei Präparaten von geringerer Qualität Knoblauchpulver eingesetzt. Bei diesen Präparaten kommt es zu einer raschen Wirkstoffabnahme, da Allicin leicht flüchtig ist.
Adipositas, Insulinresistenz, Dyslipidämie und Hypertonie stellen für etwa ein Viertel der Weltbevölkerung eine gefährliche und oft tödliche Kombination dar. In zahlreichen Studien hat Knoblauch eindrucksvoll seine Wirksamkeit gegen jedes einzelne dieser Risikoelemente des Metabolischen
stärkte Freisetzung von Stickstoffmonoxid senkt er den Blutdruck, fördert durch Stimulation der Beta-Zellen die Insulinsekretion und verbessert die Glukoseaufnahme. Gleichzeitig hemmt er die HMG-CoA-Reduktase, wodurch die Cholesterinsynthese im Körper verringert wird. Diese multifaktoriellen Wirkmechanismen machen Knoblauch zu einer vielversprechenden Option zur Reduktion von Blutzucker, Blutdruck, Blutfetten und abdomineller Adipositas. Daher kann Knoblauch zu Recht als „ultimativer Endgegner“ im Kampf gegen das Metabolische Syndrom bezeichnet werden.
1 Fahed G et al. Metabolic Syndrome: Updates on Pathophysiology and Management in 2021. IJMS 2022; 23 (2).; 2 Fu Z et al. Effects of garlic supplementation on components of metabolic syndrome: a systematic review, meta-analysis, and meta-regression of randomized controlled trials. BMC Complement Med Ther 2023; 23 (1): 260.; 3 Sangouni AA et al. Effects of garlic powder supplementation on metabolic syndrome components, insulin resistance, fatty liver index, and appetite in subjects with metabolic syndrome: A randomized clinical trial. Phytother. Res. 2021; 35 (8): 4433–41.; 4 Bäumler S. Heilpflanzen-Praxis heute: Porträts, Rezepturen, Anwendung. München: Elsevier Urban und Fischer, 2010.; 5 Bäumler S. Arzneipflanzenporträts. 2nd edn. München: Elsevier Urban & Fischer, 2012.; 6 Iciek M et al. Biological properties of garlic and garlic-derived organosulfur compounds. Environ Mol Mutagen 2009; 50 (3): 247–65.; 7 Blaschek W, Wichtl M, Bauer R, et al., eds. Wichtl - Teedrogen und Phytopharmaka: Ein Handbuch für die Praxis. 6th edn. Stuttgart: WVG Wissenschaftliche Verlagsgesellschaft, 2016.; 8 Sangouni AA et al. Effects of garlic powder supplementation on insulin resistance, oxidative stress, and body composition in patients with non-alcoholic fatty liver disease: A randomized controlled clinical trial. Complement Ther Med 2020; 51: 102428.; 9 Wang J et al. Effect of garlic supplement in the management of type 2 diabetes mellitus (T2DM): A meta-analysis of randomized controlled trials. Food Nutr Res 2017; 61 (1): 1377571.; 10 Zhao X et al. Effects of Garlic on Glucose Parameters and Lipid Profile: A Systematic Review and Meta-Analysis on Randomized Controlled Trials. Nutrients 2024; 16 (11).; 11 El-Saber Batiha G et al. Chemical Constituents and Pharmacological Activities of Garlic (Allium sativum L.): A Review. Nutrients 2020; 12 (3).; 12 Mikaili P et al. Therapeutic Uses and Pharmacological Properties of Garlic, Shallot, and Their Biologically Active Compounds. Iran J Basic Med Sci 2013; 16 (10): 1031–48.; 13 Shabani E et al. The effect of garlic on lipid profile and glucose parameters in diabetic patients: A systematic review and meta-analysis. Prim Care Diabetes 2019; 13 (1): 28–42.; 14 Okoro BC et al. The ethnobotanical, bioactive compounds, pharmacological activities and toxicological evaluation of garlic (Allium sativum): A review. Pharmacological Research - Modern Chinese Medicine 2023; 8: 100273.; 15 Ried K. Garlic Lowers Blood Pressure in Hypertensive Individuals, Regulates Serum Cholesterol, and Stimulates Immunity: An Updated Meta-analysis and Review. The Journal of Nutrition 2016; 146 (2): 389–96.; 16 European Scientific Cooperative on Phytotherapy, ed. E/S/C/O/P monographs: The scientific foundation for herbal medicinal products: 2nd Edition Supplement. THIEME, 2009.
Hausärzt:in
GASTAUTOR:INNEN-TEAM:
Univ.-Prof.in Mag.a Dr.in Janina Kehr1
Lisa Lehner, BBA, MMA, PhD1
Honja Hama, MSc2
Ap. Prof. Priv.-Doz. DDr. Igor Grabovac2
1 Institut für Kultur- und Sozialanthropologie, Uni Wien
2 Zentrum für Public Health, MedUni Wien
Was bedeutet
„Deprescribing“?
Im Allgemeinen lässt sich „ Deprescribing“ als der von einer medizinischen Fachkraft überwachte Prozess, unangemessene Medikamente abzusetzen, beschreiben. Ziel ist es dabei, Polypharmazie zu reduzieren und Behandlungsergebnisse zu verbessern. Deprescribing wird oft synonym zu „rational use“
verwendet und steht seit jeher eng mit Psychopharmaka wie Benzodiazepinen in Verbindung. Besonders bei älteren Menschen werden Benzodiazepine oft zu einem bestimmten Zeitpunkt und aus einem bestimmten Grund verschrieben, später aber nicht mehr auf ihre Effizienz und einen fortbestehenden Anlass hin überprüft. Sie werden so zu einer unhinterfragten Dauermedikation und können als solche die Sicherheit von Patient:innen gefährden.
Welche Ziele verfolgt das Forschungsprojekt „Less is More?“?
Wir wollen Verschreibungsroutinen besser verstehen und herausfinden, wie und warum Antibiotika und Benzodiazepine in Wien im niedergelassenen Be-
reich verordnet oder abgesetzt werden. Unser Projekt arbeitet daher mit einem bewusst weiter gesteckten Begriff von Deprescribing. Uns geht es auch um soziale und strukturelle Aspekte. Wir fragen also, in welcher Beziehung das Verschreiben und Weniger-Verschreiben mit allgemeinen Herausforderungen des Gesundheitssystems steht, z. B. mit Zeitressourcen, diagnostischer Kapazität oder dem Zugang zu ärztlicher Versorgung. Dafür ist auch die Sicht der Patient:innen, die so noch nie erhoben wurde, von zentraler Bedeutung. Unser Ziel ist es, auf der Basis neu generierter oder bisher unbeachtet gebliebener Daten ein Policy-Konzept zu erarbeiten, um bestehende Verschreibungsrichtlinien zu optimieren und die nachhaltige Verschreibung bzw. das Deprescribing beider Medikamentengruppen anzuregen.
Warum wurde der Fokus auf Antibiotika und Benzodiazepine gelegt?
Beide sind in Österreich weit verbreitete Substanzen. Allein in der Humanmedizin wurden hierzulande 2022 laut dem Resistenzbericht 54 Tonnen Antibiotika verbraucht, davon 64 % im niedergelassenen Bereich. Nach den letzten Schätzungen unseres Teams wurden in Wien rund 83.000 Benzodiazepine verschrieben, das sind im Jahr 2022 durchschnittlich 46 Verordnungen wegen Schlafstörungen oder Angstzuständen pro 1.000 Einwohner:innen. Antibiotika und Benzodiazepine stellen also eine zentrale Infrastruktur des Gesundheitswesens dar, die in der körperlichen und mentalen Gesundheitsversorgung omnipräsent ist. Im Unterschied zu anderen Substanzen bergen sie aber auch potenzielle Gefahren für Patient:innensicherheit und Public Health, etwa antimikrobielle Resistenzen und Abhängigkeiten.
4.
Was hat es mit der „kulturellen Wirksamkeit“ von Arzneimitteln auf sich?
Mit dem Begriff wollten Medizinanthropolog:innen in den späten 1990er Jahren darauf aufmerksam machen, dass es neben der medizinisch-biochemischen Zusammensetzung von Medikamenten kulturelle Aspekte im weitesten Sinne gibt, die die Wirksamkeit der Substanzen beeinflussen. Kulturelle Wirksamkeit heißt hier beispielsweise, dass Benzodiazepine nicht nur anxiolytisch wirken, sondern Individuen auch erlauben, trotz Schlafstörungen zur Arbeit zu gehen. Oder dass die Gabe von Antibiotika nicht nur auf Basis vorhandener bakterieller Infektionen erfolgt, sondern auch, um Patient:innen ein Gefühl der Fürsorge und Sicherheit zu geben. Medikamente werden also nicht immer und nicht nur nach ihren Wirkstoffen und evidenzbasierten Vorgaben verwendet. Sondern Medikamentengabe und -einnahme – und somit auch die Wirkung – werden von kulturellen, sozialen, ökonomischen und gesundheitssystemischen Aspekten beeinflusst.
Welche Hürden hat man beim Deprescribing identifiziert?
Oft genannt werden mangelnde Aufklärung, Information und „ Awareness“ – in Bezug auf Patient:innen wie auch Ärzt:innen. Doch wir müssen weitaus tiefer gehen. Es gibt allgemeine Faktoren, die das Weniger-Verschreiben von Benzodiazepinen und Antibiotika erschweren: Der Leidensdruck von Patient:innen einerseits, der Druck unserer Leistungsgesellschaft andererseits. Man muss funktionieren und arbeiten bzw. darf man nicht krank sein. Ein weiterer Faktor liegt im Gefüge des gesamten Gesundheitssystems: Wenn ein Medikament aus unterschiedlichen Gründen sparsamer verschrieben werden soll, dann müssen Ressourcen anderweitig eingesetzt werden, um das zu ermöglichen. Beispielsweise bräuchte es mehr Psychotherapieplätze oder eine stärker holistische und somit eine zeitintensivere Betreuung von Patient:innen, die wiederum mehr refundierbare Zeitressourcen und Kassenplätze im Gesundheitssystem erfordern würde.
5. >

Welche Rolle spielen
Hausärzt:innen?
Wir haben bewusst nach einer ersten Phase der Forschung den niedergelassenen Bereich fokussiert. Als oftmals erste und langjährige Anlaufstelle tragen Hausärzt:innen eine große Verantwortung im System. Sie sind auch diejenigen, die ihre Patient:innen und deren Lebensumfeld am besten kennen. Somit können sie am ehesten einschätzen, wie, wann und für wen Deprescribing einen Sinn ergibt. Hausärzt:innen in ihrem Engagement für Patient:innensicherheit und -wohlbefinden zu verstehen und sie zu unterstützen, ist ein zentrales Anliegen unseres Projekts.
Wie ließen sich wirtschaftliche, gesundheitspolitische und umweltmedizinische Interessen miteinander vereinbaren?
Einfache Lösungen sind bei systemischen Herausforderungen unangebracht. Allerdings sehen wir, dass es auf allen drei Ebenen Verhandlungsprozesse in Politik und Gesellschaft braucht, die wir mit anstoßen wollen. Hinsichtlich der Kostenreduktion sollten wir diskutieren, ob Deprescribing Gesundheitskosten senken, die Gefahren von Polypharmazie verringern und eine bessere Verteilung der nötigen Mittel auf präventive und patient:innenzentrierte Maßnahmen ermöglichen kann. Im Idealfall könnte Deprescribing somit zu mehr Patient:innensicherheit beitragen, allerdings im Rahmen einer Abwägung von individueller und kollektiver Gesundheit. Zunehmend werden auch die Umweltauswirkungen von übermäßigem Medikamentenkonsum bekannt, z. B. resistente Keime oder Hormone in Wasser und Boden. Deprescribing könnte hier weniger Umweltbelastung und mehr ökologische Nachhaltigkeit erzielen.
Liegen erste Projektergebnisse vor?
Derzeit nähern wir uns dem Ende der qualitativen Datenerhebung, die statistische Datenauswertung beginnt gerade. Während der ersten Monate unserer qualitativen Forschung hat sich herausgestellt, dass es nie nur um ein „Weniger“ gehen kann. Daher haben wir im Laufe des ersten Projektjahres unserem Projektnamen bewusst ein Fragezeichen hinzugefügt: „ L ess is More? “ Also ist weniger wirklich mehr? Gespräche mit Mediziner:innen, Sozialorganisationen, Pharmazeut:innen und Patient:innen haben gezeigt, dass es um einen qualitätsvolleren, gezielteren und nachhaltigen Einsatz von Medikamenten gehen sollte. Was richtig und wichtig ist, hängt vom medizinischen, sozialen und individuellen Kontext ab. Hierzu wird unsere Forschung im Verlauf der weiteren Datenanalyse neue Erkenntnisse hervorbringen und sie wird, so hoffen wir, eine umfassende und systemische Sicht ermöglichen.
AKTUELL
Mitmachen
„Less is More?“ – ein Kooperationsprojekt der MedUni Wien und der Universität Wien, gefördert vom Wiener Wissenschafts-, Forschungsund Technologiefonds (WWTF).
Allgemeinmediziner:innen, Pharmazeut:innen und Patient:innen in und um Wien, die Interesse haben, ihre Erfahrungen und Meinungen zum Thema Verschreibung/Verwendung von Benzodiazepinen und Antibiotika zu teilen, können sich gerne beim Projektteam melden.
Die Gespräche dauern etwa eine Stunde (online/persönlich) und werden vertraulich und anonym behandelt.
Kontakt:
Dr.in Lisa Lehner lisa.lehner@univie.ac.at
Tel.: 01/4277-49550
Zum Kontaktformular:
Ihnen entgeht niemand
Erkältungsviren sind weit verbreitet, Pflanzenarzneien wirken oft ursächlich © stock.adobe.com/ julija
Jede:r hat sie schon einmal gehabt: die banale Erkältung. Sie gehört weltweit zu den häufigsten Infektionskrankheiten, Erwachsene bekommen sie im Schnitt zwei- bis viermal pro Jahr.1 Doch so gewöhnlich die Krankheit ist, so rar sind tatsächlich wirksame Therapien. Etwa die Hälfte aller Erkältungen wird von Rhinoviren ausgelöst, insgesamt gibt es aber über 200 Erreger. Die Infektion heilt nach ein bis zwei Wochen von selbst aus, die Behandlung erfolgt daher meist symptomatisch. Eine kausale Therapie ist aktuell kaum möglich, denn antivirale Medikamente gegen Erkältungsviren sind nicht verfügbar. Weil es deren so viele gibt, ist auch keine Immunisierung möglich. Wer Erkältungen vorbeugen oder die Genesung beschleunigen will, greift deshalb gern zu Hausmitteln.1
Sehr beliebt sind Zink, Vitamin C und Sonnenhut (Echinacea). Cochrane-Analysen bezüglich deren Wirkung kommen zu keinem klaren Ergebnis, einige Studien beobachten einen schwachen Einfluss auf die Dauer der Infektion und die Schwere der Symptome, eine vorbeugende Wirkung konnte bisher für keinen der Wirkstoffe bestätigt werden.2, 3, 4 Die Kapland-Pelargonie, die in Afrika traditionell zur Infektionsbekämpfung eingesetzt wird, enthält Cumarine, Gerbstoffe und phenolische Verbindungen. Sie verfügen über antibakterielle, antivirale und schleimlösende Eigenschaften. Einzelne klinische Studien zeigen positive Ergebnisse. Vielversprechend sind zudem die Senfölglykoside, die hierzulande aus Meerrettich und
Kapuzinerkresse gewonnen werden. Sie haben neben starken antibakteriellen auch antivirale Eigenschaften und sind bereits in kleinen Mengen wirksam.5 Für andere Nahrungsmittel, die gern bei Erkältungen eingesetzt werden, wie etwa Ingwer, Thymian oder Knoblauch, wurden in vitro ebenfalls antivirale Effekte nachgewiesen. Dazu existieren aber erst wenige klinische Studien. Felicia Steininger Quellen :
1 Tesini B, MSD Manual „Grippaler Infekt”, überarbeitet 2022.
2 Nault D et al., Cochrane Library 2024.
3 Hemilä H et al., Cochrane Library 2013.
4 Karsch-Völk M et al., Cochrane Library 2014.
5 Rahman M et al., Int J Mol Sci 2024; 25(16):9039.
Hausärzt:in
„Als
Pflanzliche Arzneien in der Therapie von Harnwegsinfektionen

Mag.a Ilona Leitner, Vorstandsmitglied der Österreichischen Gesellschaft für Phytotherapie und Apothekerin in Wien, im Gespräch.

HAUSÄRZT:IN: Sie sind Vorstandsmitglied in der Gesellschaft für Phytotherapie, Ihre Apotheke ist auf Phytotherapeutika spezialisiert. Was hat Sie zur pflanzlichen Arzneikunde gebracht?
Mag.a LEITNER: Pflanzliche Wirkstoffe und deren Vorkommen im heimischen, traditionellen Arzneischatz waren Teil meiner Ausbildung und das hat mein Interesse geweckt: was man aus diesen Pflanzen alles machen kann, Pflanzen, die quasi aus dem eigenen Garten stammen. Aber das alles basiert natürlich auch auf wissenschaftlichen Erkenntnissen bzw. Erfahrungswerten – viele pflanzliche Arzneien werden ja schon lange erfolgreich eingesetzt.
Was sind die Vorteile der Phytotherapie gegenüber Antibiotika?
Die Phytotherapie dient zur schnellen Bekämpfung eines Krankheitsgefühls in unkomplizierten Fällen. Pflanzen produzieren nicht nur einen einzigen Wirkstoff, sondern eine ganze Reihe. Da wirken zum Beispiel Gerbstoffe, Flavonoide und andere Substanzklassen zusammen. Die
meisten pflanzlichen Arzneimittel haben außerdem keine bzw. sehr wenige Nebenwirkungen. Natürlich gibt es allergische Reaktionen zum Beispiel auf Korbblütler, aber das muss man bei den Kund:innen eben erfragen, und meistens kristallisiert sich im Gespräch dann heraus, wo man am besten ansetzt.
In den meisten Studien zeigen Phytotherapeutika bei Harnwegsinfektionen zwar Wirkung, die Symptomlast und das Komplikationsrisiko sind aber höher als bei der Behandlung mit Antibiotika. Wie wird Phytotherapie am sinnvollsten eingesetzt, um die Sicherheit der Patient:innen zu garantieren? Erstens einmal frage ich die Patient:in nach der Intensität der Beschwerden. Wenn sie Fieber hat, ohne Medikation ist, Blut im Harn hat, dann schicke ich sie postwendend zur Ärzt:in. Wenn ich sehe, dass es sich um ein wiederkehrendes Problem handelt, und die Patient:in das gar nicht erst so schlimm werden lassen will, bzw. wenn die Infektion erst im Anfangsstadium ist, dann kann ich auf pflanzliche Mittel zurückgreifen.
Mir liegt sehr viel an dieser Abgrenzung der Kompetenzen. Die Phytotherapie sehe ich als Lösung der Probleme in den unkomplizierten Fällen. Wenn etwas meine Kompetenz übersteigt, schicke ich die Betroffenen zur Ärzt:in.
Höre ich hier heraus, dass Ärzt:innen die Phytotherapie nicht so gerne anwenden?
Da muss ich widersprechen. Die Österreichische Gesellschaft für Phytotherapie, die ÖGPHYT, bietet Kurse für Ärzt:innen für ein sogenanntes Phytodiplom an. Dafür gibt es bereits Wartelisten, unter Ärzt:innen ist das Angebot also schon bekannt. Bei den pflanzlichen Arzneimitteln hat man aber schon immer wieder mit dem Vorurteil zu kämpfen: „Das ist ja ‚nur‘ eine Pflanze “ Denken Sie aber bitte an eine Tollkirsche. Davon braucht es relativ wenig, um eine große Wirkung zu erzielen. So harmlos sind pflanzliche Mittel also nicht.
Harnwegsinfektionen sind für einen großen Teil der Antibiotikaverordnungen verantwortlich, gleichzeitig breiten sich multiresistente Erreger aus. Deshalb sucht man inzwischen auch Alternativen, die Antibiotika zumindest in bestimmten Fällen vollständig ersetzen können. Wie schätzen Sie das Potenzial von Phytotherapie hier ein?


Die Phytotherapie hat schon auch das Potenzial, Keime zu reduzieren. Es gibt sogenannte pflanzliche Antibiotika, also Stoffe, die nachweislich antiinflammatorisch, immunmodulierend und antimikrobiell wirken. Das weiß man auch schon länger. Bei unkomplizierten Harnwegsinfektionen kann man Phytotherapie auf jeden Fall als erstes Mittel einsetzen, wenn man den Krankheitsverlauf genau beobachtet. Die Notbremse mit Ärzt:in und Antibiotikum kann man dann immer noch ziehen.
Welche pflanzlichen Wirkstoffe empfehlen
Sie Patient:innen?
Auf jeden Fall die Cranberry, Vaccinium macrocarpon, die aus Nordamerika kommt. Sie enthält Proanthocyanidine und andere Flavonoide. Cranberrypräparate können entweder in Tablettenform geschluckt oder als Pulver aufgelöst und getrunken werden, dadurch wird auch der Harn angesäuert und die Keime können sich nicht mehr verbreiten.
Was ich noch empfehle, sind Bärentraubenblätter, hier haben Sie das Arbutin, das im Körper zum pharmakologisch aktiven Hydrochinon gespalten wird. Weiters gibt es die Kombination von Kapuzinerkresse und Meerrettichwurzeln, die beide Senfölglykoside enthalten. Die bakteriellen Erreger haben die unangenehme Eigenschaft, dass sie sich zu Komplexen zusammenschließen und einen Biofilm bilden – weswegen das Antibiotikum nicht gut wirken kann. Die Senfölglycoside verhindern die Bildung dieses Films.
Sie haben vorhin schon gesagt, dass Sie für evidenzbasierte Phytotherapie eintreten, aber in diesem Bereich gibt es noch nicht viel Forschung. Wo sehen Sie hier Aufholbedarf?
Aufholbedarf gibt es bei seltenen Krankheitszuständen. Auf Seiten der Industrie muss man natürlich schauen, was Potenzial hat, was sich verkaufen lässt, denn Studien sind ja teuer. Gleichzeitig ist lange Zeit in eine andere Richtung geforscht worden, der traditionelle Arzneischatz wurde einfach weniger untersucht. Das Potenzial pflanzlicher Wirkstoffe halte ich für sehr groß. Mehr Forschung würde ich also begrüßen. Und aufgrund der steigenden Antibiotikaresistenzen von Keimen ist es auch notwendig, sich etwas Neues einfallen zu lassen.
Die Kosten für Antibiotika werden meist von der Krankenkasse übernommen, es fällt dann nur die Rezeptgebühr an. Sind also pflanzliche Wirkstoffe für die Patient:innen nicht teurer als Antibiotika? Je nach Krankenkasse werden manche antibiotischen Therapien übernommen, pflanzliche Mittel können aber oft nicht geltend gemacht werden. Bei privaten Krankenversicherungen ist das schon eher möglich, wenn die Arznei vom Arzt verordnet und die Indikation gegeben ist. Bei Pflichtkrankenkassen gibt es die Möglichkeit einer Chefarztbewilligung. Frei verschreibbar sind manche Mittel, zum Beispiel Teegemische bis 100 Gramm, die Teil unserer Arzneipraxis und als solche gekennzeichnet sind.
Finden Sie, dass sich hier etwas ändern sollte?
Meiner Meinung nach gehört die Phytotherapie besser honoriert. Die Krankenkassen sollten mehr pflanzliche Arzneien bezahlen. Zurzeit passiert aber das Gegenteil, es wird mehr und mehr aus den Kassenverträgen herausgenommen.
Das Interview führte Felicia Steininger.

Blasenfunktionsstörungen: Eine zeitgerechte Abklärung und Behandlung ist essenziell
Eine gut gefüllte Blase (auf Lateinisch: „vesica urinaria“) enthält etwa 300 bis 400 Milliliter Harn. „Ü ber die Entleerungsfunktion gibt sie diese Menge zu einem von uns bestimmten Zeitpunkt, an einem von uns bewusst gewählten Ort vollständig ab“, erklärt Dr.in Manuela Gruber, Oberärztin an der Abteilung für Urologie am Klinikum Wels-Grieskirchen. „Wichtig für die Speicherfunktion sind eine ausreichende Elastizität sowie keine Überaktivität der Blase. Für die Entleerungsfunktion sind die Kontrolle durch das Gehirn sowie das korrekte Zusammenspiel von Blase und Schließmuskel notwendig.“ Zu unterscheiden sind dementsprechend Störungen der Harnspeicherung und der Harnentleerung. Um die Lebensqualität der Betroffenen zu verbessern und Komplikationen wie rezidivierende Infektionen oder Nierenschädigungen zu vermeiden, ist eine zeitgerechte, stufenweise Abklärung wichtig. „ Diese beginnt mit der Anamneseerhebung, einer körperlichen Untersuchung und dem Führen eines Blasentagebuchs“, schildert Dr.in Gruber. Aufschlussreich könnten zudem eine Sonographie sowie das Messen von Harnfluss und Restharn sein. Zu den
diagnostischen Methoden zählen auch die Zystoskopie (Blasenspiegelung) und die Zystometrie (Blasendruckmessung).
Was Betroffenen kommuniziert werden sollte
„In der Therapie stehen dann eine Evaluierung des Trinkverhaltens und das Blasentraining an erster Stelle“, hält Dr.in Gruber fest. Patient:innen sollten, um Funktionsstörungen hintanzuhalten, die Blase nicht regelmäßig überdehnen. „Sie sollte überwiegend bei einer Füllmenge von unter 400 bis 500 Millilitern geleert werden. Entscheidend ist auch das richtige Harnlassen: Zeit dafür nehmen, locker lassen, rinnen lassen, nicht pressen!“
Die weiteren Möglichkeiten reichen der Expertin zufolge vom Beckenbodentraining über Medikamente bis hin zur operativen Therapie. Anticholinergika z. B. werden häufig bei Patient:innen mit überaktiver Blase eingesetzt. Sie entspannen die Muskeln und können Symptome wie unwillkürlichen Harnverlust oder unaufschiebbaren Harndrang lindern.
PA/red
Die Stuhlfrequenz könnte eine Rolle bei der Entstehung chronischer Krankheiten spielen, wie eine neue Studie1 aus der Fachzeitschrift „C ell Reports Medicine“ nahelegt. Demnach steht die Häufigkeit des Stuhlgangs im Zusammenhang mit dem Darmmikrobiom und möglicherweise mit dem Risiko für bestimmte chronische Erkrankungen.
Das Forschungsteam analysierte Gesundheits- und Lebensstildaten von über 1.400 Erwachsenen, die als „a llgemein gesund“ galten. Die Proband:innen kamen aus den USA und waren zwischen 19 und 89 Jahre alt. Sie gaben Stuhl- und Blutproben ab und beantworteten Fragebögen – unter anderem zum Stuhlgang, der in vier Kategorien eingeteilt wurde: Verstopfung (ein bis zwei Mal pro Woche), niedrig-normal (drei bis sechs Mal wöchentlich), hoch-normal (ein bis drei Mal täglich) und Durchfall (vier oder mehr Mal täglich).
Die Analyse zeigte, dass sowohl sehr niedrige als auch sehr hohe Häufigkeiten mit Veränderungen des Darmmikrobioms, der klinischen Laborwerte, der Blutplasmametabolite, der Ernährungsweise oder des Lebensstils einhergingen. Beispielsweise wurde bei Teilnehmer:innen mit niedriger Stuhlfrequenz eine erhöhte Konzentration

von Nebenprodukten der Proteinfermentation wie p-Cresol-Sulfat und Indoxyl-Sulfat nachgewiesen, die bekanntermaßen eine reduzierte Nierenfunktion verursachen. Hingegen traten bei Personen mit häufigem Stuhlgang Biomarker auf, die auf ein erhöhtes Risiko für Lebererkrankungen hindeuten.
Die Studie legt nahe, dass sowohl zu niedrige als auch zu hohe Stuhlfrequenzen das Risiko für Organschäden und chronische Krankheiten erhöhen könnten. Künftige Arbeiten müssen dies weiter untersuchen und prüfen, ob eine
Behandlung von Stuhlgangstörungen das entsprechende Risiko senken kann. Wichtig zu erwähnen ist, dass die Studie Einschränkungen aufweist: Durch die Eigenangaben der Teilnehmer:innen sowie durch das Fehlen detaillierter Nierenanalysen etwa könnten sich Fehler eingeschlichen haben. Dennoch liefert sie wichtige Hinweise darauf, dass bestimmte mikrobiell bedingte Toxine im Blut, die mit der Stuhlfrequenz zusammenhängen, die Nierenfunktion beeinträchtigen.
Mara Sophie Anmasser
Literatur: 1 Johnson-Martínez JP et al., Cell Rep Med. 2024 Jul 16;5(7):101646.
Die Frage der Versorgungssicherheit in Österreich rückt zunehmend in den Fokus. Angesichts globaler Unsicherheiten und steigender Anforderungen an Lieferketten widmeten sich Mag.a Monica Rintersbacher (Leitbetriebe Austria), Dr. Andreas Windischbauer (Herba Chemosan Apotheker-AG), DI Klaus Kaschnitz (Austrian Power Grid) und KR Franz Braunsberger (Kühne + Nagel) in einem Podiumsgespräch am 6. November in Wien der Frage: „Ist Österreich gut versorgt?“
Mag.a Rintersbacher betonte die Bedeutung heimischer Unternehmen: „L eitbetriebe sind das Rückgrat der österreichischen Wirtschaft. Sie spielen eine entscheidende Rolle, um einen stabilen und verlässlichen Versorgungsprozess sicherzustellen “ Das umfasse auch eine gute internationale Vernetzung, um Österreich nachhaltig und zuverlässig versorgen zu können.
Pharmaindustrie: Auf stabile Lieferketten angewiesen Die Versorgungssicherheit im Pharmasektor stehe laut Dr. Windischbauer vor besonderen Herausforderungen: „Gerade in Krisenzeiten zeigt sich, wie wichtig es ist, auf eine stabile und zuverlässige Versorgung mit Medikamenten zurückgreifen zu können “ Um diese zu gewährleisten, brauche es stabile Lieferketten und staatliche Unterstützung.
Energieversorgung: Infrastruktur und Flexibilität „Energie ist das Lebenselixier unserer Wirtschaft,“ so DI Kaschnitz. Er hob hervor, dass nicht nur kurzfristige Engpässe zu überbrücken, sondern auch ein langfristiger Infrastrukturausbau umzusetzen sei. Dabei müssten Erzeugungsschwankungen aus erneuerbaren Energiequellen berücksichtigt werden. „ Dies erfordert neben dem Ausbau der Netze und Speicher auch eine Flexibilisierung des Verbrauchs“, erläuterte der Experte. In Österreich habe diesbezüglich bereits ein Umdenken bei Konsument:innen und Unternehmen begonnen.
Logistik: Effizienz und regionale Versorgung
KR Braunsberger verwies auf die Bedeutung des Gütertransports: „Versorgungssicherheit ist ohne eine gut funktionierende Logistik schlichtweg nicht möglich.“
Die jüngsten Krisen wie Pandemie und geopolitische Spannungen hätten die Branche zu Anpassungen gezwungen: „ Europäische Beschaffungsmöglichkeiten und eine stärkere regionale Ausrichtung sind notwendig, um effizient und nachhaltig zu handel n“, resümierte KR Braunsberger.
PA/JuF
Marktanalyse

• Die Kategorie der Herpes-Zoster-Produkte erzielt in den öffentlichen Apotheken und Hausapotheken im MAT September 2024 mit ~921.000 Packungen ~16,8 Mio. Euro Umsatz FAP.
• Der entsprechende Markt wächst aktuell im Vergleich zum Vorjahr um
© Heuschneider-Platzer
+2,7 % nach Menge und steigt um 7,8 % nach Wert.
• 58,6 % aller Packungen sind topische Präparate.
• Der Anteil der Varizellen-Impfstoffe beträgt 10,7 % nach Menge und 60,7 % nach Wert.
• 48,8 % der abgesetzten Packungen sind erstattungsfähig.
• Die Top-10-Produkte nach Menge machen 87,6 % des Gesamtabsatzes aus. Zovirax® (Glaxosmithkline) liegt nach Einheiten an erster Stelle, gefolgt von Aciclobene® (Ratiopharm) und Activir Duo® (HaleonGebro).
*
• Die Top-10-Produkte nach Wert umfassen 85,4 % des Gesamtumsatzes. Nach Umsatz führen die beiden Impfstoffe Shingrix® (Glaxosmithkline) und Varivax® (Merck Sharp Dohme) vor Zovirax® (Glaxosmithkline).

Quelle: IQVIATM DPMÖ sell-out Österreich, Verkäufe der öffentlichen österreichischen Apotheken sowie Großhandelslieferungen an ärztliche Hausapotheken, ATC-Klassen J07E2 VARIZELLEN-IMPFSTOFF, D06D TOP.PROD.GEG. VIRUSINFEKT, J05B SONSTIGE ANTIVIRALE MITTEL exkl. Aldara, Condylox, Erazaban, Imikeraderm, Lipactin, Livtencity, Paxlovid, Prevymis, Tamiflu, Valcyte, Valganciclovir div., Zyclara, + alle entsprechenden Parallelimporte, ausschließlich registrierte Arzneimittel aus dem Warenverzeichnis I, Absatz/ Menge in Einheiten, Umsatz/Werte in Euro, bewertet zum Fabrikabgabepreis (FAP), Wachstum vs. Vorjahr, MAT September 2024 (November 2023 bis September 2024 kumuliert).
Wichtig
Herausgeber und Medieninhaber: RegionalMedien Gesundheit – RMA Gesundheit GmbH, Am Belvedere 10 / Top 5, 1100 Wien, Tel. 01/74321708114, office@gesund.at.
Geschäftsführung: Mag.a Birgit Frassl, Marlis Rumler. Redaktionsleitung: Mag.a Karin Martin.
Redaktion: Mag.a Karin Martin, Anna Schuster, BSc, Margit Koudelka, Felicia Steininger, Mara Sophie Anmasser, Justyna Frömel, Bakk. MA, Mag.a Sandra Burin, BA.
Lektorat: Mag.a Katharina Maier.
Produktion & Grafik: Angie Kolby.
Cover-Foto: shutterstock.com/AI.
Verkaufsleitung: Mag.a Birgit Frassl, birgit.frassl@regionalmedien.at. Kundenbetreuung: Mag.a Dagmar Halper, dagmar.halper@regionalmedien.at, Claudia Szkutta, claudia.szkutta@regionalmedien.at. Druckerei: Bösmüller Print Management GesmbH & Co. KG. Verlags- und Herstellungsort: Wien.
Grundlegende Richtung: Unabhängige österreichische Fachzeitschrift für niedergelassene Ärzt:innen.
Die HAUSÄRZT:IN – Praxis-Magazin für Primärversorgung –ist ein interdisziplinäres Informations- und Fortbildungsmedium.
(5) Pelpharma
(6) Viatris
(9) Sandoz
(1) Glaxosmithkline PH
Selbstverständlich erarbeiten wir alle Inhalte unserer Ratgeber sorgfältig. Dennoch können wir nicht garantieren, dass alles vollständig und aktuell ist bzw. sich seit dem Druck keine Gesetzesänderung ergeben hat.
(12) Stada Arzneimittel
(16) Haleon-Gebro
(2) Merck Sharp Dohme Stand: September 2024
Unsere Ratgeber dienen Ihnen als Erstinformation. Sie enthalten die häufigsten Fragen, viele anschauliche Beispiele, Hinweise auf Stolpersteine und einen Überblick über die wichtigsten gesetzlichen Regelungen. Bei individuellen Fragen steht Ihnen unsere Hotline zur Verfügung: (01) 501 65 0
Weitere Informationen finden Sie auch im Internet: www.arbeiterkammer.at
In unserem Fachmagazin setzen wir auf genderneutrale Sprache. Verwendet wird der Doppelpunkt – als beste Symbiose aus Leserlichkeit und Inklusion. Zugunsten der besseren Lesbarkeit verzichten wir teilweise auf die gänzlich orthografisch/ grammatikalisch korrekte Schreibweise. Etwa geben wir bei Artikeln und Pronomen jeweils nur eine Variante an – jene, die zur längeren Variante des gegenderten Wortes gehört. Weitere Informationen siehe: meinmed.at/kommunikation/genderneutrale-sprache/2688 issuu.com/hausarzt/docs/ha_2023_12/3 (Hausärzt:in 12/23, Editorial, S. 3)
Alle aktuellen AK Publikationen stehen zum Download für Sie bereit: wien.arbeiterkammer.at/publikationen
Weitere Bestellmöglichkeiten:
■ EMail: mitgliederservice@akwien.at
■ Bestelltelefon: (01) 501 65 1401
Artikelnummer 456
Namentlich gekennzeichnete Beiträge geben nicht unbedingt die Meinung der Redaktion oder des Verlages wieder, sondern fallen in den Verantwortungsbereich der Autor:innen. Der Inhalt von entgeltlichen Einschaltungen und Beilagen sowie die Angaben über Dosierungen und Applikationsformen liegen außerhalb der Verantwortung der Redaktion oder des Verlages und sind von der jeweiligen Anwender:in im Einzelfall auf ihre Richtigkeit zu überprüfen. Nachdruck nur mit schriftlicher Genehmigung des Verlages. Alle Rechte, insbesondere das Recht der Vervielfältigung und Verbreitung sowie der Übersetzung, vorbehalten. Kein Teil des Werkes darf in irgendeiner Form (Fotokopie, Mikrofilm oder ein anderes Verfahren) ohne schriftliche Genehmigung des Verlages reproduziert oder unter Verwendung elektronischer Systeme gespeichert, verarbeitet, vervielfältigt, verwertet oder verbreitet werden.
Mit „Bezahlte Anzeige“ gekennzeichnete Beiträge/Seiten sind gemäß §26 Mediengesetz bezahlte Auftragswerke. Offenlegung: gesund.at/impressum

Die Österreichische Diabetes Gesellschaft fordert eine Attraktivierung von „Therapie aktiv“ und die Refundierung spezieller diabetologischer Leistungen
„Trotz vieler Fortschritte im Bereich der Diabetestherapie hinkt die Versorgung von Menschen mit Diabetes in Österreich den medizinisch-wissenschaftlichen Möglichkeiten hinterher“, erklärte Prim. Univ.-Prof. Dr. Peter Fasching, MBA, Präsident der Österreichischen Diabetes Gesellschaft (ÖDG), bei einem Pressegespräch am 6. November in Wien anlässlich des Weltdiabetestages. „ Die große Herausforderung ist, dass diese komplexe Erkrankung sowohl Gerätemedizin als auch Gesprächsmedizin erfordert. Untersuchungen und Unterweisungen brauchen Zeit – ein Aufwand, der in unserem Gesundheitsverwaltungssystem nur ungenügend darstellbar ist.“
Die Zahl der Diabetesdiagnosen steigt in Österreich seit Jahren. Schätzungen zufolge könnten bis zum Jahr 2030 mehr als eine Million Menschen betroffen sein.
Die Behandlung von Diabetes und seinen Folgekrankheiten verursacht jährlich Kosten in Milliardenhöhe. Investitionen in eine bessere Versorgung könnten also langfristig Kosten senken, indem Folgeleiden wie kardiovaskuläre Erkrankungen, Nierenversagen und Fußkomplikationen hintangehalten werden.
Das DMP und seine Herausforderungen
Das Disease-Management-Programm (DMP) „Therapie Aktiv – Diabetes im Griff“ ist vor rund 20 Jahren zur strukturierten Behandlung von Menschen mit Diabetes mellitus Typ 2 ins Leben gerufen worden. Ziel war es, Patient:innen durch regelmäßige Arztbesuche, standardisierte Kontrollen und Beratungen besser zu betreuen und zu schulen. In der aktuellen Form des Programms fehlen jedoch grundlegende diätologische Schulungen und Diabetesberatungen für alle eingeschriebenen Patient:innen. Da jene oft zeitaufwendig sind, können sie nur durch
interdisziplinäre Teams adäquat umgesetzt werden – eine Struktur, die derzeit nicht flächendeckend vorhanden ist. Nur etwa 20–25 Prozent der Menschen mit Diabetes mellitus Typ 2 in Österreich nehmen so am DMP „T herapie Aktiv“ teil, zumal die Teilnahme sowohl für Ärzt:innen als auch für Patient:innen freiwillig und das Programm nicht sehr attraktiv ist. HR Dr. Thomas Holzgruber, Generalsekretär und Patientenombudsmann der Kammer für Ärztinnen und Ärzte in Wien, forderte deshalb eine Entbürokratisierung desselben, damit die Akzeptanz bei Ärzt:innen steigt:
„ Die regelmäßige Diabetesversorgung ist für Patient:innen essenziell. Alle Wege, diese zu verbessern und neu zu gestalten, werden von uns unterstützt.“
Die ÖDG sieht zudem eine zentrale Lösung in der Schaffung einer zweiten Versorgungsebene, die spezielle diabetologische Leistungen kassenärztlich refundiert und auf breiter Basis verfügbar macht. Diese sollte u. a. diätologische
Beratungen, intensive Schulungen sowie komplexe Glukosemonitorings umfassen. „ Heute müssen sich Patient:innen immer sofort an Spezialambulanzen wenden, wenn ihre Erkrankung komplexere Untersuchungen und Beratungen erfordert“, gab Priv.-Doz.in Dr.in Gersina Rega-Kaun, erste ÖDG-Sekretärin, zu bedenken. „ Dies führt zu längeren Wartezeiten und zu einer Überlastung der Ambulanzen und lässt für Menschen, die nicht in den urbanen Zentren leben, keine wohnortnahe Betreuung zu “ Dr. Holzgruber berichtete von den Schritten, die in Wien bereits gesetzt wurden, um Schwerpunktpraxen als zweite Ebene zu etablieren: „Die Diabeteszentren der Stadt Wien werden natürlich zur Verbesserung der Versorgung beitragen, reichen aber bei Weitem noch nicht aus“, stellte er klar. Der Patientenombudsmann forderte daher die Etablierung von Schwerpunktpraxen, mit der Möglichkeit, dort Spezialleistungen zur Diabetesversorgung auf der zweiten Versorgungsstufe anzubieten. Diese könnten bestehenden internistischen Gruppenpraxen in Wien angegliedert werden, wodurch Kosten für den Aufbau und die Organisation neuer Strukturen gespart würden.
PA/KaM
INFO
ÖDG-Vorschläge für die Weiterentwicklung der Diabetesversorgung in Österreich
u Schaffung einer refundierten zweiten Versorgungsebene: Diese soll auf spezialisierte diabetologische Leistungen fokussiert sein und durch kassenärztliche Abdeckung gesichert werden. v Verknüpfung von Primärversorgung und Digitalisierung: Die neue Initiative des Gesundheitsministeriums zur digitalen Ersterfassung von Diagnosen soll strukturiert mit dem DMP „Therapie Aktiv“ vernetzt werden, um durchgehende Versorgungspfade zu schaffen und die Patient:innen zu stärken.
w Verbesserung der Infrastruktur: Ausbau interdisziplinärer Teams in niedergelassenen Praxen, die spezielle Diabetesschulungen, Ernährungsberatungen und technische Therapien wie Glukosemonitoring übernehmen können.
x Österreichweite Sensibilisierung und Aufklärung: Steigerung der Bekanntheit des DMP „Therapie Aktiv“ und Erleichterung der Einschreibung für Ärzt:innen und Patient:innen durch verbesserte Information und Anreizsysteme.
Paul H., 57 Jahre alt, erlitt vor acht Monaten einen Myokardinfarkt (Risikofaktoren: Adipositas, Nikotinabusus, arterielle Hypertonie). Er war die vergangenen zwei Wochen wegen einer Influenza-Infektion im Krankenstand. Bei der hausärztlichen Kontrolle bekundet Herr H., es gehe ihm deutlich besser, wobei er sich noch ein wenig schwach fühle. Er möchte wieder zu seiner Arbeit als kaufmännischer Leiter zurückkehren und fragt, ob man ihn gesundschreiben könne bzw. was er beachten sollte, insbesondere angesichts seiner Herzerkrankung.
Dr.in CLODI-SEITZ: Wichtig ist es, den Patienten darüber aufzuklären, dass die akuten Symptome einer unkomplizierten Influenza-Infektion zwar nach drei bis sieben Tagen verschwinden, die vollständige Genesung aber in der Regel nach zehn bis 14 Tagen erreicht wird. Bei manchen Personen können Müdigkeit und Schwäche einige Wochen bestehen bleiben. Eine Gesundschreibung ist möglich, wenn sich der Patient ausreichend genesen fühlt, er soll jedoch seinen Gesundheitszustand beobachten und sich bei Bedarf wieder ärztlich vorstellen. Des Weiteren sollte man dem Patienten vermitteln, dass er aufgrund seiner kardiovaskulären Vorerkrankung – sowie des Übergewichts und des Nikotinabusus – ein erhöhtes Risiko aufweist, eine influenzaassoziierte Komplikation zu erleiden, und dass er auf entsprechende Symptome achten soll. Ein Beispiel für eine solche ist die bakterielle Pneumonie, welche v. a. durch Streptococcus pneumoniae oder Staphylococcus aureus ausgelöst wird.1
Typischerweise treten nach einer Influenza-Infektion und Symptomfreiheit von vier bis 14 Tagen erneut respiratorische Symptome auf – mit putridem Sputum, Fieber und Krankheitsgefühl. Zudem haben einige Studien gezeigt, dass es einen Zusammenhang zwischen einer Influenza-Infektion und kardiovaskulären Ereignissen wie Myokardinfarkt, Insult oder akutem Herzversagen gibt. Ein besonders hohes Risiko besteht bei Personen höheren Alters bzw. bei Nikotinabusus, chronischen kardiovaskulären Erkrankungen, Diabetes mellitus und Nierenerkrankungen.² Der Mechanismus ist noch nicht vollständig geklärt. Vermutet wird, dass es durch die vom Influenza-Virus ausgelöste Inflammation zu einer Plättchenaktivierung kommt und die Koronararterien durch Vasokonstriktion verengt werden. Dies bewirkt eine Destabilisierung des vaskulären Endothels sowie ein Ungleichgewicht zwischen dem Sauerstoffangebot und -bedarf des Myokards, welches das Risiko kardiovaskulärer Ereignisse erhöht. Beispielsweise ist das Risiko, einen Myokardinfarkt bzw. einen Insult zu erleiden, innerhalb der ersten 28 Tage nach einer Influenza-Infektion zwei- bis dreimal bzw. fünfmal höher als das von Personen ohne Influenza-Infektion.³
Prävention ist essenziell
Da der Patient ein erhöhtes Risiko eines schweren Influenza-Verlaufs hat, ist ab der nächsten Saison eine jährliche Influenza-Impfung empfohlen. Einerseits verringert jene das Risiko, an Influenza zu erkranken, andererseits senkt sie bei Erkrankten die Komplikations- und Hospitalisierungsrate sowie die Sterb-
EXPERTIN: Dr.in Tamara Clodi-Seitz FÄ für Innere Medizin und Infektiologie, Klinik Favoriten in Wien

lichkeit – besonders bei Menschen mit chronischen Krankheiten. Zum Beispiel ergab eine Studie4, welche 237.000 Personen eingeschlossen hat, dass eine jährliche Influenza-Impfung mit einer 18%igen Reduktion der kardiovaskulären Sterblichkeit assoziiert ist. Bei Personen mit einem rezenten Myokardinfarkt wurde beschrieben, dass das Risiko, ein weiteres schwerwiegendes kardiovaskuläres Ereignis zu erleiden, durch die Impfung um 45 % vermindert war.5 Zudem soll der Patient auf die empfohlene Impfung gegen Streptococcus pneumoniae hingewiesen werden.6 Pneumokokken sind die häufigste Ursache einer bakteriellen Pneumonie im Rahmen einer Influenza-Komplikation, außerdem besteht bei Herrn H. aufgrund der chronischen gesundheitlichen Probleme (HKE, arterielle Hypertonie, Nikotinabusus) ohnehin eine Indikation – auch vor Erreichen des 60. Lebensjahres. Zuletzt kann der Termin für ein Aufklärungsgespräch über Lifestyleänderungen genützt werden, mit dem Ziel der Gewichtsreduktion, der Nikotinkarenz und eines gut eingestellten Blutdrucks.
Literatur:
1 Klein EY et al., Influenza Other Respir Viruses. 2016;10(5):394-403.
2 Chow EJ et al., Ann Intern Med. 2020;173(8):605-613.
3 Warren-Gash C et al., Eur Respir J. 2018;51(3):1701794.
4 Yedlapati SH et al., J Am Heart Assoc. 2021;10(6):e019636.
5 Behrouzi B et al., JAMA Netw Open. 2022;5(4):e228873.
6 Impfplan Österreich 2024/2025, Version 1.0 (01.10.24).
Neurology Alpine Summit 2024: Innovationen und Fortschritte – Teil 1
Im Mittelpunkt des ersten Neurology Alpine Summit* am 10. Oktober 2024 in Bern stand die Präsentation aktueller Fortschritte und zentraler Erkenntnisse von internationalen neurologischen Kongressen (AAN, EAN, ECTRIMS, DGN). Die Veranstaltung brachte Expert:innen aus der Schweiz und Österreich zusammen, damit sie praxisrelevante sowie forschungsbasierte Highlights in der Neurologie diskutieren konnten (siehe Infobox). Nachfolgend eine exemplarische Zusammenfassung des Vortrags über Fatigue.
Prof.in Dr.in Dipl.-Psych.in Iris-Katharina Penner, Leiterin der Universitären Neuropsychologie am Inselspital in Bern sowie eidgenössisch anerkannte Neuropsychologin (EAN), präsentierte in ihrem Vortrag zentrale Erkenntnisse über Fatigue. Sie kann als Chronisches Fatigue-Syndrom (ME/CFS) auftreten oder als Begleitsymptom bei einer Vielzahl von Krankheiten wie der Parkinson-Krankheit, der Multiplen Sklerose (MS), der rheumatoiden Arthritis, Krebs oder COVID-19 und dem Post-COVID-Syndrom. Diese Unterscheidung ist laut der Expertin essenziell, da sich dementsprechend die Therapieform unterscheidet. „O ft tritt eine Melange von Symptomen auf, was die Diagnose zu einer Herausforderung mach t “ , erklärte Prof.in Penner, „daher ist es wesentlich, die Fatigue von anderen Krankheiten oder Beeinträchtigungen wie der Depression oder kognitiven Problemen abzugrenzen, da die Symptomenkomplexe oft überlappen und so die richtige Behandlung erschweren.“

Gemäß den Leitlinien1 des MS Council von 1998 ist Fatigue ein „subjektiver Mangel an körperlicher und/oder geistiger Energie, der von der Person oder der Pflegeperson als Beeinträchtigung der üblichen und gewünschten Aktivitäten empfunden wird“. Prof.in Penner wies darauf hin, dass die körperliche und die kognitive Fatigue auch unterschiedlich erfasst werden müssten, etwa mittels Fragebögen oder Skalen. Eine weitere Unterscheidung bestehe zwischen chronisch persistierender (anhaltend und an mehr als 50 % der Tage über einen Zeit-
raum von mindestens sechs Wochen) und akuter Fatigue (ein plötzlicher Anstieg des Fatigue-Gefühls über einen Zeitraum von sechs Wochen).2
„Fatigue etwa gehört zu den häufigsten Symptomen bei MS und betrifft 75 bis 95 Prozent der Patient:innen“, machte die Expertin aufmerksam. MS-Fatigue unterscheide sich stark von „gewöhnlicher“ Müdigkeit: Sie trete unerwartet auf, verschlechtere sich typischerweise am Nachmittag und könne durch Wärme verstärkt werden. Zudem habe sie gravierende negative Auswirkungen auf das soziale, private sowie berufliche Leben und könne zu einer teilweisen oder völligen Arbeitsunfähigkeit führen. Laut der Expertin besteht eine der Herausforderungen in der klinischen Praxis darin, Fatigue objektiv zu erfassen. Psychometrische Tests könnten im Zuge einer neuropsychologischen Untersuchung wertvolle Hilfe leisten.
Das Leben ist ein ständiges Lernen
Absolvieren Sie DFP approbierte Fortbildungen für Ihren Fachbereich auf
DFP-PRAXISWISSEN
Spurenelement Selen


Gesund.at
Selen hat eine besondere Bedeutung für die menschliche Gesundheit.
In dieser DFP-Fortbildung erfahren Sie Wissenswertes zu den chemischen Grundlagen des Mikronährstoffs, zur Labordiagnostik und zum therapeutischen Einsatz in der Praxis.

DFP-Fortbildungen g
s gibt Hypothesen, wonach die Inflammation eine zentrale Rolle in der Entstehung der Fatigue spielt“, so Prof.in Penner. Inflammatorische Mediatoren scheinen die Expression von „Clock Genes“ zu beeinflussen, die für die Regulierung der circadianen Rhythmen verantwortlich sind. Diese Erkenntnisse deuten darauf hin, dass Entzündungen eine Schlüsselrolle in der Pathogenese der MS-Fatigue spielen.³
Eine schwierige Aufgabe in der klinischen Praxis ist und bleibt gemäß der Expertin die Messung der Fatigue. Eines der wenigen messbaren Symptome bei MS-Patient:innen ist
INFO
Vortragende und Themen
PD Dr. Robert Hoepner –Multiple Sclerosis (Diagnostic & Therapy)
Assoc. Prof. Priv.-Doz. Dr. Paulus Rommer –Neuroimmunological disorders (NMOSD, MOGAD, AIE)
Prof. Priv.-Doz. Dr. Hakan Cetin, PhD. –Neuromuscular disorders (Diagnostic & Therapy)
Prof.in Dr.in Iris-Katharina Penner – Fatigue
Univ.-Prof.in Dr.in Ekaterina Pataraia –The therapy-refractory epilepsy
Hier geht’s zu den Expert:innenvideos auf Gesund.at
VORSCHAU
Lesen Sie in einer unserer nächsten Ausgaben der Hausärzt:in Teil 2 des Nachberichts zum Thema: MS – Diagnose & Therapie.
die Fatigability oder das sogenannte Performance-Decrement, bei dem Betroffene während mehrstündiger Leistungsüberprüfungen plötzliche Leistungseinbrüche erleben.
Abschließend stellte die Expertin die MoOzaRt-Studie vor, die derzeit in Deutschland und der Schweiz durchgeführt wird. Deren Ziel ist es, den Einfluss der Behandlung mit dem Immunsuppressivum Ocrelizumab auf die Fatigue von MS-Patient:innen zu untersuchen. Das erfolgt mittels FSMC, einer multidimensionalen Fatigue-Skala, mit der kognitive und motorische Fatigue abgebildet werden kann. Analysiert wird der Einfluss sowohl auf die Trait-Fatigue (chronisch, immer präsent) als auch auf die State-Fatigue (phasenweise, in Schüben auftretend).
Die bisherigen Ergebnisse zeigen, dass die Trait-Fatigue über die ersten zwölf
NACHBERICHT
Monate stabil bleibt. Es gab jedoch einen leichten Rückgang der höheren Fatigue-Grade, insbesondere bei der motorischen Fatigue, während die kognitive Fatigue stabil blieb. Interessant ist laut Prof.in Penner, dass der oft von Patient:innen berichtete Anstieg der Fatigue im unmittelbaren Zusammenhang mit den Infusionen nicht in den Daten bestätigt werden konnte. Die Fatigue blieb über den Infusionszeitraum stabil. Zusätzlich zeigt die Studie, dass ein höherer Behinderungsgrad (EDSS > 4), ein höheres Alter und das weibliche Geschlecht mit einer stärkeren Ausprägung der Fatigue verbunden sind.
Justyna Frömel, Bakk. MA.
Quellen:
1 Fatigue and Multiple Sclerosis.
MS Council for Clinical Practice Guidelines. 1998.
2 Penner IK, Paul F, Nat Rev Neurol. 2017 Nov;13(11): 662-675.
3 Patejdl R, Penner IK et al., Autoimmunity Reviews, 2016 Mar;15(3):210-20.
Weitere Literatur bei der Expertin.
* Neurology Alpine Summit, 10.10.2024, Welle 7, Bern; der nächste Neurology Alpine Summit ist 2025 in Wien geplant.
29.11.2024
Hearts Kongress 2024 „Prevention to Intervention“
Ort: Palais Zögernitz, Wien
18.01.2025
Österreichischer Impftag 2025
Ort: Austria Center Vienna & Online
20.-22.03.2025
Deutsch-Österreichischer AIDS-Kongress 2025
Ort: Wiener Hofburg
06.-12.12.2024
38. Sportärztewoche
Ort: Das Alpenhaus Kaprun
25.01.2025
24. Consensus-Meeting der AG Herzinsuffizienz
Ort: Novotel Wien Hbf
04.-05.04.2025
Pharmacy Meets Cardiometabolic Medicine
Ort: PMU, Salzburg
07.-14.12.2024
51. Gynäkologische Fortbildungswoche
Ort: Hotel Sonnenburg, Oberlech
12.-15.02.2025
43. Wiener intensivmedizinische Tage
Ort: AKH Hörsaalzentrum, Wien
Weitere Infos und Veranstaltungen finden Sie in unserem Kongresskalender unter: gesund.at/ kongresskalender






DFP-PRAXISWISSEN Herzinfarkt

DFP-PRAXISWISSEN Gelenkerhaltende Hüftchirurgie

DFP-PRAXISWISSEN Katheter und andere Kunststoffableitungen


DFP-PRAXISWISSEN Kinder- und Jugendrehabilitation in Österreich
DFP-Fortbildungen g Das Leben ist ein ständiges Lernen. Absolvieren Sie DFP-approbierte Fortbildungen für Ihren Fachbereich.