Hurra for heiagjengen!
Idenne utgaven av Diabetes kan du lese om friidrettsutøveren Andrea Nygård Vie. Tre måneder etter at hun fikk diabetes type 1, oppnådde hun den største idrettsprestasjonen hittil i karrieren. 9. august løp hun inn til gull på 3000 meter under U20-VM i Tampere i Finland.
– Etter målgang gikk jeg for å møte den norske troppen, der både pappa og treneren min sto klare. Da kjente jeg at tårene presset på, sier Andrea i intervjuet på side 14.
Andrea er takknemlig for støtteapparatet som har hjulpet henne.
hurra for heiagjengen som gjør hverdagen med diabetes lettere å mestre, som feirer små og store seiere og som backer deg opp og muntrer deg opp når du har en dårlig dag!
Jula er rett rundt hjørnet. Kanskje er det ikke lett å finne tid til trening i det som for mange er årets travleste måned. I denne utgaven av Finn Formen har Marte funnet fram seks enkle øvelser som gir fleksible muskler og ledd.
Alle med diabetes trenger et støtteapparat. Uten en heiagjeng, kan diabetes bli en ensom sykdom.
– Jeg er heldig som har et fantastisk støtteapparat rundt meg – en familie som alltid heier, og en trener som hjelper meg å finne ut hva som fungerer best i trening og konkurranser.
Alle med diabetes trenger et støtteapparat. Uten en heiagjeng, kan diabetes bli en ensom sykdom. Diabeteslegen, diabetessykepleieren, foreldre, søsken og venner –de er uvurderlige i diabeteshverdagen. Så


MED ANDRES ORD
Trump-administrasjonen innfører nye regler som tillater visumansatte å nekte innreise til utlendinger med kroniske sykdommer som diabetes. @AlertaNews24 på X
Julemat er tradisjon for de fleste, men ribbe på tredje dagen kan være en kulinarisk kjedsom affære. I Matnyttig finner du spennende forslag til hvordan du kan forvandle ribbe og pinnekjøtt til spennende restematretter.
Riktig god jul til alle med diabetes – og heiagjengen!



Diabetes utgis av
Diabetes er et medlemsblad for personer som har diabetes og andre som er interessert i diabetes. Bladet utgis av Diabetesforbundet og redigeres etter Redaktørplakaten.
Diabetesforbundet, postboks 6442 Etterstad, 0605 Oslo. Besøksadresse: Østensjøveien 18. Telefon: 23 05 18 00.
E-post: post@diabetes.no
Redaktør: Toril Haugen, 958 99 757, toril.haugen@diabetes.no
Journalist og korrekturleser: Atle Egil Knoff Glomstad atle.glomstad@diabetes.no
Medisinsk rådgiver: Torild Skrivarhaug, torild.skrivarhaug@medisin.uio.no
Annonser: Robin Hasle, 993 36 020, robin@hasleconsult.no
For spørsmål om ditt bladabonnement: Ring 21 04 77 46, eller mail til kundesenter@fagpressen.no
For spørsmål om ditt medlemskap: Torhild Karlsen, 466 25 772 torhild.karlsen@diabetes.no

Årgang: 75, ISSN 1502-1424
Opplag: 28 867
Layout: Mediamania.no
Trykk: Ålgård Offset AS Illustrasjonsbilder: Getty Images/ Shutterstock
Forsidefoto: Eivind Senneset
Håret mitt føles bedre, synet føles bedre, jeg har mer energi og merker at kroppen får i seg det den skal.
Ingrid Aguiluz på blogg.no om hva som endret seg etter hun fikk diabetes type 1
La oss feire forskere, klinikere og mennesker som lever med diabetes som fremmer vitenskapen. @Thriveabetes på X

Snakk med diabetesteamet ditt. Eller skann QRkoden for å lese mer om FreeStyle Libre 3 Plus.
Lev med diabetes på dine egne
vilkår
Med FreeStyle Libre 3-systemet kan du monitorere glukosen din i sanntid, når som helst1, slik at du kan ta mer informerte beslutninger2.
Med små skritt kan du oppnå stor fremgang
Bilder er kun ment som illustrasjoner. Ikke ekte pasient eller data.
1. En oppstartsperiode på 60 minutter kreves når sensoren påføres. 2. Fokkert, M. BMJ Open Diabetes Research & Care (2019). https://doi. org/10.1136/bmjdrc-2019-000809. © 2025 Abbott. Sensorenheten, FreeStyle, Libre og relaterte varemerker eies av Abbott. ADC-114509 v1.0 06/25. www.FreeStyle.Abbott • +47 800 87 100
Nr. 4 2025

Den største seieren kom etter type 1-diagnosen
FASTE SPALTER
Min diabetes SIDE 6
Kortnytt SIDE 8
Matnyttig SIDE 25
Den psykologiske siden SIDE 36
Diabeteslinjen SIDE 38
Finn formen SIDE 41
Litt på siden SIDE 50
Tre måneder etter hun fikk diabetes type 1, løp Andrea Nygård Vie inn til gull på 3000 meter hinder under U20-EM i friidrett i Tampere. – Da kjente jeg at tårene presset på – ikke bare hadde jeg kommet meg til EM etter å ha trodd sesongen var ødelagt, jeg sto også øverst på pallen!
SIDE 14
Styrk insulinfølsomheten
Insulinresistens gjør det vanskeligere for insulinet å fungere og få blodsukkeret til å holde seg på matten. Men det finnes gode råd.
SIDE 22

Restefest i romjula
Lei av restemat i romjula? Med disse oppskriftene løfter du restematen og forvandler ribbe og pinnekjøtt til helt nye retter.
SIDE 25
SAGT I DETTE BLADET
Jeg prøver ikke å skjule diabetesen. Jeg informerer kun om sykdommen dersom noen spør etter det, eller i konkrete situasjoner hvor det er naturlig.
JON EGIL JAKOBSEN SIDE 7
For de som lider av følingsangst vil den beste måten å unngå faren på – altså føling – være å unngå det som gjør at vi kan risikere å få føling.
FRIDA ERLANDSEN SIDE 36

Smidige muskler og ledd
Om vinteren er det ikke like lett å komme seg ut, og det er fort å stivne i kroppen. Her er 6 enkle øvelser for smidige muskler og ledd.
SIDE 41
Å gi støtte til forskning, er å gi fortsatt støtte til vårt felles håp om at diabetesgåten en dag skal bli løst. Dette er kanskje viktigere enn noen gang.
ATLE EGIL KNOFF GLOMSTAD SIDE 50









































Beregning av karbohydrater er ikke alltid lett, og i blant kan man glemme å sette bolus. Likevel kan resultatet bli bra!



Pumpen gir automatisk basal, beregnet på sensorglukoseverdier og autokorreksjoner opp til hvert 5 minutt, for eksempel ved glemt bolus.
Allt-i-ett sensor som er enkel å sette




Tilgjengelig med alle infusjonssett fra Medtronic, inkludert Extended som bare byttes en gang i uken


JON EGIL JAKOBSEN
66 ÅR. Bor på Bryne. Fikk diabetes type 1 som 17-åring, i 1976. Landbruksutdannet, med karriere i Gjensidige Forsikring og ved Time landbrukskontor. Gift med Signe, som også har diabetes type 1. Sammen har de en datter, to barnebarn, og to franske bulldogger.
BRUKER: Medtronic 780G.
SISTE HBA1C: 42 mmol/mol (6 %)
EN HELT ANNEN VIRKELIGHET
ENN FOR 50 ÅR SIDEN
− Deltatt i til sammen 37 sykkelritt
Sykkelentusiasten Jon Egil kan nok oppleve diabetesen som slitsom, men fordommer merker han lite til, de er mer til stede i cøliakihverdagen. Takknemligheten for moderne teknologi er stor, han og kona har tross alt lagt til sammen 110 diabetes-år bak seg.
− Hva vil du si er den største utfordringen med diabetesen din?
− En er alltid «på jobb» og må tenke konsekvenser og blodsukkerberegning. Av og til er dette slitsomt.
− Hvordan vil du si at diabetesen påvirker psyken din?
− Dager med enten mye høyt eller lavt blodsukker er slitsomt, og påvirker humøret.
− Hvor åpen og synlig er du?
− Jeg prøver ikke å skjule diabetesen. Jeg informerer kun om sykdommen dersom noen spør etter det, eller i konkrete situasjoner hvor det er naturlig.
− Hva motiverer deg?
− Å mestre ting «på tross av diabetes-sykdommen».
− Hvordan har diabetesen din påvirket kostholdet ditt og forholdet til mat?
− Muligens er kostholdet litt for stereotypt og «kjedelig». «Utfordrende mat» som for eksempel pizza og ris, spiser jeg sjelden.
− Hva med fysisk aktivitet?
prøving og feiling fikk jeg også skikk på blodsukkernivået under trening. Som motivasjon for trening har jeg deltatt i til sammen 37 sykkelritt, blant annet Nordsjørittet og Birkebeinerrittet.
Vi har to hunder av rasen fransk bulldog. Vi går hver dag på tur i området, blant annet på Jærstrendene, hvor det er veldig flott å gå.
− Hva har du møtt av fordommer og uvitenhet?
Aksepter sykdommen, og lev med den så godt en kan.
2 Du får til det du vil − ikke la diabetesen legge begrensninger.
3 Hold deg fysisk aktiv.
− For 17−18 år siden la jeg om livsstilen. Kuttet ut røyken etter 33 år, og begynte samtidig å trene på sykkel. Etter noe
− I nyere tid har jeg ikke møtt så mye fordommer, av og til litt uvitenhet kanskje. Det er verre med den andre diagnosen min, cøliaki. Her blir folk fort stressa dersom det er snakk om å servere glutenfri mat. Fikk påvist cøliaki i 2019, ca. 10 % av de med diabetes type 1 utvikler i tillegg cøliaki, har jeg lært.
− Hva er det beste du har opplevd med din diabetes?
− At vi nå har tilgang til så gode behandlingshjelpemidler. Det er en helt annen virkelighet enn da jeg debuterte for 50 år siden. Dette har vært en drøm i mange år, og er nå langt på vei blitt virkelighet.
− Og det verste?
− Før jeg ble diagnostisert med cøliaki, fikk jeg store problemer med diabetesbehandlingen, og mye problem med følinger. Dette fordi maten ikke ble sugd opp på normal måte. I tillegg gikk jeg mye ned i vekt.
Mørkt soverom best for hjertet
En studie på nær 89 000 personer har undersøkt sammenhengen mellom ulike mengder av lys på soverommet og forekomst av hjerteog karsykdom. Forskerne fant at eksponering for lys om natten kan knyttes til høyere risiko for koronarsykdom, hjerteinfarkt, hjertesvikt, atrieflimmer og hjerneslag. Det skriver forskning.no.
Personer som sov under de lyseste forholdene – tilsvarende å ha taklampen på i soverommet – hadde 56 prosent høyere risiko for å utvikle hjertesvikt enn de som sov i klissmørkt rom.
Det var også en økende risiko for dem som sov i dunkelt belyst rom og nesten mørkt rom, sammenlignet med dem som sov i stummende mørke.
Forskerne fra Massachusetts General Hospital i USA og Flinders University i Australia analyserte data fra deltakere i UK Biobank. Studien er fagfellevurdert og er nylig publisert i JAMA Network Open.


Sunt å sukke
Sukker du ofte? Da er du i så fall ikke alene. Voksne sukker hvert femte til 30. minutt, skriver forskning.no. Og et sukk hjelper både fysisk og mentalt. – Det hjelper kroppen å bevege seg mellom ulike fysiologiske og emosjonelle tilstander. For eksempel fra stress til avslapning, forklarer Sigrid Anna Aalberg Vikjord til forskning.no. Hun er postdoktor ved HUNT forskningssenter på NTNU.

Aluminium i vaksine gir ikke sykdom
En ny studie finner ingen sammenheng mellom aluminium i barnevaksiner og en rekke sykdommer, som astma, autoimmune sykdommer og utviklingsforstyrrelser. Det skriver forskning.no.
Aluminium blir tilsatt i ørsmå mengder i mange vaksiner. Grunnen til det er at stoffet kan forsterke immunsystemets respons – og dermed effekten av vaksinen. Forskerne ville undersøke om det er trygt å bruke aluminium i vaksiner. De har derfor studert data fra over 1,2 millioner danske barn født mellom 1997 og 2018. Forskerne undersøkte om det var noen sammenheng mellom vaksiner med aluminium og 50 ulike kroniske sykdommer. De fant ingen koblinger. Studien er publisert i Annals of Internal Medicine.
Hjernen eldes raskere ved dårlig søvn
I en ny svensk studie har forskere analysert bilder av hjernene til tusenvis av mennesker. Resultatene viser at de som sover dårlig, ofte har hjerner som ser eldre ut, ifølge forskerne. Studien er publisert i tidsskriftet eBioMedicine. Det skriver forskning.no. Betennelser i kroppen kan være en del av forklaringen, ifølge forskerne ved Karolinska Institutet (KI) i Stockholm.
4000 skritt ga eldre bedre
helse
Eldre som gikk 4.000 skritt én eller to dager i uken, hadde 26 prosent lavere risiko for tidlig død enn dem som ikke nådde det antallet skritt noen av dagene i uken.
Anemi vanlig ved diabetes
Lav blodprosent – anemi – er vanlig ved diabetes. Anemi kan gjøre at man føler seg trøtt, blir svimmel og får hodepine. En ny stor studie fra Australia viser at anemi er opp til fire ganger vanligere hos personer med diabetes sammenliknet med friske. I studien inngikk personer med både diabetes type 1 og type 2. Forskerne undersøkte imidlertid ikke om det var noen forskjell mellom gruppene, skriver Allt om Diabetes og viser til Diabetes Care.

De hadde også 27 prosent lavere risiko for å utvikle hjertesykdommer.
Det viser en ny studie gjort av forskere Harvard University og publisert i British Journal of Sports Medicine. Det er forskning.no som omtaler studien.
Jo flere skritt, jo mer helsegevinst, viser studien.
Hos dem som gikk 4.000 skritt tre eller flere dager i uken, var risikoen for tidlig død senket med rundt 40 prosent.
– Hvis vi kan fremme at eldre skal gå minst 4.000 skritt én gang i uken, så kan vi redusere dødelighet og hjertesykdom, sier I-Min Lee, en av forskerne bak studien til The Harvard Gazette.
Dårligere råd etter barnet diagnose
En svensk studie viser at foreldre til barn som får diabetes, får dårligere økonomi etter sykdommen. Det gjelder først og fremst mødre som taper inntekt etter at barnet har fått diabetes type 1, skriver Allt om Diabetes. Funnene fra studien er omtalt i Diabetologia. Ett år etter diagnosen, har mødrenes inntekt gått ned med 6,6 prosent. Ikke en gang 17 år senere er den pensjonsgivende inntekten innhentet.

Bukfedme gir stor helsefare hos normalvektige
En global studie viser at bukfedme hos normalvektige er en stor risiko for helsa. Hver femte – eller 22 prosent – av dem som er med i den globale studien, har bukfedme, men ellers normal vekt målt i kroppsmasseindeks (KMI), også kalt BMI. Det skriver forskning.no.
Studien viser at bukfedme hos normalvektige øker risikoen for hjerte- og stoffskifteproblemer. Særlig er det økt risiko for høyt blodtrykk, diabetes, høyt kolesterol og høye nivåer av triglyserider.
Over 470 000 personer fra 91 land er med i studien. Den er nylig publisert i det medisinske tidsskriftet JAMA Network Open.
Det er brukt data fra Verdens helseorganisasjon (WHO) sin STEPS-oversikt. Verken Norge eller EU er med der, men oversikten regnes som så omfattende at funnene gir et globalt bilde, skriver forskning.no.
Fokus på diabetes distress under EASD
For første gang kommer EASD med retningslinjer for diabetes distress.
Den årlige forskningskonferansen EASD (European Association for the Study of Diabetes) fant sted i Wien i september. En av de mange nyhetene som presenteres under årets konferanse var en ny EASD-retningslinje for «diabetes distress».
– Det er første gangen dette temaet, som er så viktig for mange som lever med diabetes i dagliglivet, løftes frem i en retningslinje for helsepersonell, sier leder av medisinsk fagråd, professor Kåre Birkeland.
De nye retningslinjene vil komme på plass i løpet av 2026, og vil blant annet ta for seg hvordan helsepersonell kan kartlegge diabetes distress blant de som har diabetes. Validerte verktøy som Diabetes Distress Scale (DDS) eller Problem Areas in Diabetes (PAID) og åpne spørsmål som hva er det mest utfordrende med din diabetes akkurat nå, er noe av det som foreslås i retningslinjene.

Sindre Lee-Ødegård: Rising Star
Norske Sindre Lee-Ødegård var en av fire yngre forskere som fikk utmerkelsen «Rising Star» under diabeteskonferansen EASD i september. Dette var første gang prisen gikk til en norsk forsker.
Under EASD holdt Lee-Ødegård foredrag om forskningen.
– Foredraget mitt handler om å forstå mekanismene bak fedme, insulinresistens og diabetes type 2, og hvordan målrettede intervensjoner, særlig med fysisk aktivitet, kan bidra til å forebygge sykdomsutvikling.
Vi fokuserer særlig på en sårbar gruppe – kvinner med tidligere svangerskapsdiabetes – som har svært høy risiko for diabetes type 2. Blant disse ser vi at sørasiatiske kvinner, vår største minoritetsgruppe, utvikler diabetes type 2 oftere og får flere komplikasjoner enn nordiske kvinner, til tross for mer intensiv medisinering. Jeg håper trening som medisin kan bli en del av løsningen, sier Sindre Lee-Ødegård.
Fikk feil diabetes-diagnose
‘N Sync-stjernen Lance Bass forteller på TikTok at han ble diagnostisert med LADA 45 år gammel, etter først å ha blitt feildiagnostisert med diabetes type 2. Bass sier på TikTok at han hadde problemer med å regulere blodsukkeret, til tross for at han endret kostholdet, tok medisiner og trente.

Med Accu-Chek SmartGuide CGM-systemet unngår du de store overraskelsene og får trygghet i hverdagen. Nyt et liv med færre fingerstikk og mer frihet til å fokusere på det som virkelig betyr noe.
Finn ut mer www.accu-chek.no/produkter/smartguide-CGM

Melder om alvorlige feil med noen typer sensorer
I 2025 er det rapportert om flere titalls «alvorlige hendelser» med sensorene FreeStyle Libre 3 Plus og Simplera. – Ingen grunn til panikk, men stol ikke blindt på sensoren. Hvis i tvil, mål i fingeren, sier lege Kristian Jong Høines.
TEKST FRØY LODE WIIG
Fra januar til oktober 2025 har Direktoratet for medisinske produkter (DMP) mottatt 77 meldinger om «alvorlige hendelser» med sensoren FreeStyle Libre 3 Plus. Den produseres av legemiddelselskapet Abbott.
Til DMP har Abbott oppgitt at det er minst 400 000 enheter av denne sensoren på det norske markedet i 2025. Antall hendelser er lavt i forhold til hvor mange sensorer som er i bruk.
Meldingene fordeler seg slik:
■ 40 meldinger med «høy glukose»
■ 23 meldinger med «lav glukose»
■ 14 meldinger med annet meldt problem
Det er også meldt om 88 hendelser med sensoren
Simplera fra produsenten Medtronic. I 2025 er det nesten 59 000 slike vevsglukosemålere på det norske markedet. Meldingene fordeler seg slik:
■ 15 meldinger med upresis måling
■ 71 meldinger med trådløst tilkoblingsproblem
■ 2 meldinger om annet
– Ved «alvorlige hendelser» plikter produsenten å følge opp, undersøke årsak og rapportere tilbake til oss, sier Tove Gullstein Jahr. Hun leder enheten for markedsovervåkning av medisinsk utstyr i DMP.
PRODUSENT HAR FUNNET FEIL
Abbott har oppdaget feil ved enkelte partier av Free Style Libre 3 Plus-sensoren. Feilen gjør at sensor kan gi feilaktig høye glukoseavlesninger. Produsen-


MARKEDSOVERVÅKER: Tove
Gulstein Jahr i Direktoratet for medisinske produkter (DMP) leder enheten for markedsovervåkning av medisinsk utstyr. DMP har mottatt flere titalls meldinger om feil ved sensorer så langt i 2025.
ten har sendt ut sikkerhetsvarsel og ber pasienter ikke bruke sensorer med bestemte lotnummer:
■ T60002941
■ T60002904
■ T60002944
■ T60002911
Det er kun sensorer med disse fire lotnumrene som er berørt. Nummeret står på bunnen av esken til sensoren. Hvis du ikke har esken, kan du sjekke om dette gjelder dine sensorer ved å legge inn serienummer på nettsiden www.freestyleconfirm.com.
– Produsentene er ansvarlige for å rette opp feilen. Vi følger opp for å sikre at nødvendige tiltak blir gjennomført, fastslår Jahr i DMP.
Diabetesforbundet har kontaktet Abbott for å spørre om årsaker til feilen, og hva selskapet gjør for å rette opp. Abbott har ikke besvart henvendelsene.
SENSORENE ER TIL Å STOLE PÅ
Kristian Jong Høines er medisinsk medarbeider i Diabetesforbundet og fastlege ved Helsehuset Tananger i Sola kommune. Han understreker at
KAN VISE FEIL: Innrapporterte hendelser viser at sensorer kan vise feil. Det kan være lurt å dobbeltsjekke med å måle i fingeren.
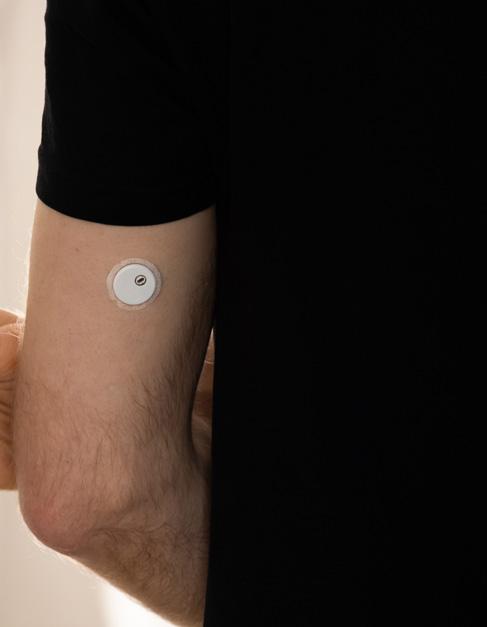
mennesker med diabetes har god grunn til å stole på sensorene, og at svært få opplever alvorlige feil med utstyret.
– Samtidig er det viktig at alle som bruker sensor har utstyr tilgjengelig, slik at de kan måle blodsukkeret i fingeren, fremholder han.
Han minner om at sensor måler vevsglukose, mens prøver fra fingeren måler blodsukker. Det er alltid blodsukkermålet som er riktig.
– Hvis i tvil, mål i finger, sier Høines.
SIKRE GOD DIABETESBEREDSKAP
Fastlegen slår et slag for god diabetesberedskap:
■ Sjekk at blodsukkerapparatet virker.
■ Sikre at teststrimlene ikke har gått ut på dato.
■ Ta kontakt med lege hvis du må fornye resepter.
■ Kjenn og stol på kroppens symptomer.
– Hvis sensoren har fungert prikkfritt i flere år, er det lett å tenke at den alltid har rett. Kanskje føler du deg litt uggen, men sensor viser normale verdier. Da skyldes vel uggenheten noe annet enn blodsukkeret? Ikke nødvendigvis. Dobbeltsjekk heller én gang for mye enn én for lite, sier fastlegen.

BEREDSKAP: Kristian Jong Høines er fastlege og medisinsk medarbeider i Diabetesforbundet. Han slår et slag for god diabetesberedskap, og oppfordrer alle til å sjekke at de har utstyr tilgjengelig, slik at de kan måle blodsukkeret i fingeren.
Hvis sensoren har fungert prikkfritt i flere år, er det lett å tenke at den alltid har rett. Kanskje føler du deg litt uggen, men sensor viser normale verdier. Da skyldes vel uggenheten noe annet enn blodsukkeret? Ikke nødvendigvis. Dobbeltsjekk heller én gang for mye enn én for lite.
Enhetsleder Jahr i DMP anbefaler at alle brukere av medisinsk utstyr gjør seg grundig kjent med bruksanvisningen.
– Det er viktig at pasienter som bruker sensorer er oppmerksomme på informasjon fra produsenten, spesielt når det gjelder sikkerhetsvarsler og brukerveiledning, sier hun.
Ved mistanke om feil ved utstyr, kontakt helsepersonell.
Meldeplikt ved alvorlige hendelser med medisinsk utstyr
Alle offentlige og private helsetjenester som håndterer eller tilbyr medisinsk utstyr har lovpålagt plikt til å melde om alvorlige hendelser.
En alvorlig hendelse er noe som direkte eller indirekte har ført, kunne ha ført eller kan føre til:
· Pasients, brukers eller annen persons død
· Midlertidig eller varig alvorlig forringelse av en pasients, brukers eller annen persons helsetilstand
· Alvorlig folkehelsetrussel
Alvorlige hendelser skal meldes til Direktoratet for medisinske produkter (DMP). (Kilde: DMP)
DIABETES OG TOPPIDRETT

EUROPAMESTEREN PÅ TRENING: Andreas treningshverdag har ikke endret seg stort siden hun fikk diabetes, men følingene kan komme som et kjipt supplement. Her er Andrea i storform på Skansemyren idrettsplass i Bergen.

Først fikk hun diabetes
– så tok hun EM-gull
9. august løp Andrea Nygård Vie inn til gull på 3000 meter hinder under U20-EM i friidrett i Tampere.
Andrea har håvet inn medaljer tidligere, men EM-gullet
tok hun først etter å ha fått diabetes type 1.
TEKST ATLE EGIL KNOFF GLOMSTAD FOTO EIVIND SENNESET

STUDERER MEDISIN: Andrea pugger hjemme på hybelen i Sandviken, dagens tema er passende nok karbohydrater.
Andrea fikk diabetesdiagnosen i mai i år. Det første den 19 år gamle jenta fra Frekhaug tenkte, var at dette ikke kunne stemme, hun brukte virkelig tid på å akseptere diagnosen. Friidrettsutøveren så for seg at årets sesong var over før den i det hele tatt hadde kommet ordentlig i gang.
Bare tre måneder senere skulle hun oppnå den største idrettspresentasjonen hittil i karrieren:
– Det å løpe først over målstreken i U20-EM i Finland var utrolig stort. Det er uten tvil mitt beste idrettsøyeblikk så langt i karrieren. Jeg har fortsatt ikke helt klart å ta innover meg at jeg faktisk er junior-europamester, men det er veldig stas å ha den tittelen, forteller hun.
TÅRENE PRESSET PÅ
Andrea er klar på at gullet betyr spesielt mye, siden det ramla inn som en dominobrikke med den ferske diagnosen. Dette gjorde nok seieren litt ekstra emosjonell:
– Etter målgang gikk jeg for å møte den norske troppen, der både pappa og treneren min sto klare. Da kjente jeg at tårene presset på – ikke bare hadde jeg kommet meg til EM etter å ha trodd sesongen var ødelagt, jeg sto også øverst på pallen!
Hun legger ikke skjul på takknemligheten for all støtte og engasjement som har hjulpet henne dit hun er i dag, enten det er i medgang eller motgang:
– Jeg er heldig som har et fantastisk støtteapparat rundt meg – en familie som alltid heier, og en trener

som hjelper meg å finne ut hva som fungerer best i trening og konkurranser.
UPS AND DOWNS
Med kyndig oppfølging fra trener, har allikevel ikke treningsregimet endret seg stort med en fersk diabetes på slep:
– Jeg trener egentlig akkurat som før jeg fikk diabetes. I starten var jeg redd det skulle bli vanskelig å få i seg nok karbohydrater, som jo er viktig i utholdenhetsidrett, men det har gått helt fint. Jeg spiser normalt, men må være ekstra nøye med å ha raske karbohydrater tilgjengelig under trening. Hvis jeg har tatt insulin for tett på
Ikke bare hadde jeg kommet meg til EM etter å ha trodd sesongen var ødelagt, jeg sto også øverst på pallen!

en økt – særlig under to timer før – kan blodsukkeret stupe, spesielt på lengre løpeturer. Men med litt saft, gel eller godteri i lomma går det alltid fint, betrygger Andrea.
Og på konkurransedager, da kan blodsukkeret like gjerne bestemme seg for å fly i været istedenfor å stupe, forklarer hun:
– Under konkurranse merker jeg at nervøsitet og adrenalin ofte gir høyt blodsukker. Derfor prøver jeg å spise godt før løpet, og inntar siste måltid omtrent fire timer før start. Da slipper jeg å måtte håndtere både mat og nerver samtidig. Jeg bruker foreløpig insulinpenner, siden jeg fortsatt
har noe egenproduksjon, og siden trening i seg selv senker blodsukkeret.
Utfordringene for Andrea kan altså være blodsukkerfall rett før eller under trening – da kan økten bli preget av det. Og i konkurranser skjer gjerne det motsatte, at nervøsiteten skyter blodsukkeret til himmels. Andrea erkjenner at et og annet løp har blitt ødelagt av nettopp dette.
– Jeg tror egentlig stresshåndtering er vel så viktig som insulinhåndtering i slike situasjoner. Når jeg klarer å roe nervene, holder også blodsukkeret seg mer stabilt. Hvis det først stiger, setter

jeg gjerne en liten korreksjon (0,5–2E) for å få kontroll igjen, illustrerer hun.
SUKSESS GIR EKSTRA MOTIVASJON
Friidrettsstjerna har tross sin unge alder ei pen merittliste å vise til. Under Sommer-EYOF 2023 kom hun på 3. plass på 2000 meter hinder, hun vant NM-sølv på 3000 meter innendørs i 2025, og tok 5. plassen på 1500 meter under NM i friidrett 2025.
Med EM-gullet hun tok i august, har Andrea vist at diabetes slettes ikke er noe hinder i hinderløp:
Jeg tror egentlig stresshåndtering er vel så viktig som insulinhåndtering.
– Da jeg fikk diagnosen, var jeg redd det ville bli vanskelig å fortsette på samme nivå, men etter hvert bestemte jeg meg for at det ikke er sykdommen som skal styre meg. Jeg vil vise at det går an å lykkes på tross av diabetes, og det gir meg faktisk ekstra motivasjon. Friidrett er noe av det kjekkeste jeg vet om – trenings-hverdagen, reiser i inn- og utland, og muligheten til å delta på ulike løp og mesterskap gir meg enorm glede, sier hun.
Og med motivasjon som fotfølger prestasjonene som en skrubbsulten katt, er planene framover også klinkende klare:
– Jeg ønsker å satse videre på friidrett. Utover høsten står flere terrengløp på planen – blant annet Nordisk mesterskap i november og forhåpentligvis EM i desember. Neste år er hovedmålet å ta kravet på 3000 meter hinder til EM i Birmingham. På lang sikt drømmer jeg om å etablere meg i norgestoppen og representere Norge i flere internasjonale seniormesterskap, ramser Andrea opp.

SPONSORPAKKE?: Andrea sjekker ut prøver med treningsklær hun har mottatt fra en produsent.
STUDENTBOLIG MED MANGFOLD: Hjemme på hybelhuset er alt tilrettelagt for unge som ønsker å kombinere idrett og studier. Andreas skohylle teller for tiden 14 par joggesko, mens startnummeret fra Tampere tjener som dørskilt.
«På tross av diabetes» blir nesten et overflødig begrep i sportssammenheng. For Andrea er langt fra den eneste på toppnivå med diabetes type 1. Vi har tidligere skrevet om blant annet den svenske skiløperen og VMvinneren Robin Bryntesson, hockeyproffen Joel Johansson, fotballspilleren Magnus Wolff Eikrem, Sondre Golid som nylig tok gull i NM i functional fitness, og Malin Amundsen som er fersk EM-vinner i samme gren. Internasjonalt er det i hvert fall et dusin andre idrettsutøvere med type 1 som har hevdet seg i toppsjiktet.
– IKKE LA SYKDOMMEN STOPPE DEG
Her hjemme har vi også Jørgen Mjøs Nilsson, kjent fra landslaget i roing. Han dro tidligere i år i gang forskningsprosjektet Idrettsglede med type 1 diabetes, et prosjekt som skal gjøre det lettere for unge med diabetes type 1 å håndtere trening og diabetes. Dette var noe Andrea hadde sett fram til å være med på. Men som medisinstudent ved Universitet i Bergen, faktisk blant de aller yngste på sitt kull, strakk ikke tida til.
– Jeg skulle egentlig delta, men det passet dessverre ikke med studiene, så jeg måtte trekke meg. Likevel synes jeg prosjektet er utrolig viktig – det viser at det er fullt mulig å drive med idrett selv om man har diabetes type 1, og det gir både kunnskap og inspirasjon til andre i samme situasjon, poengterer Andrea.
Hun har med dette en klar oppfordring til alle som bærer på en drøm om pallplassering, selv om bukspyttkjertelen henger utenpå:
– Jeg vil si at det absolutt er mulig å satse på toppidrett selv med diabetes. Det krever kanskje litt ekstra planlegging og tilpasning, men ikke la sykdommen stoppe deg i å følge drømmene dine. Det er fullt mulig!
OPPFORDRING:

Diabetesforbundets forskningspris til professor Bjørn Olav Åsvold
For sin sentrale og mangeårige rolle i studier av diabetesutviklingen i Norge, og gjennom sin rolle i HUNT-undersøkelsen, har Åsvold mottatt Diabetesforbundets forskningspris for 2025.
Forskningsprisen ble delt ut på Verdens diabetesdag 14. november. Det var fem nominerte kandidater til årets forskningspris. To nordiske fagfeller har rangert kandidatene, der kandidat Bjørn Olav Åsvold samlet sett står igjen som vinner. Og det er en svært takknemlig Åsvold som mottar anerkjennelsen for sitt pågående arbeid i HUNT-studien. – Jeg synes det er veldig stas å motta denne prisen. Det er mange dyktige diabetesforskere i Norge, så det føles som en stor ære. Og jeg setter stor pris på at arbeidet vårt med diabetes i HUNT-studien blir anerkjent på denne måten, sier Åsvold.
PÅGÅTT OVER MANGE TIÅR
Åsvold ser tilbake på flere milepæler som nok har bidratt til å gjøre prisen så fortjent: – En stor styrke ved HUNT er at den har pågått over mange tiår. Det gir oss mulighet til å studere hvordan diabetes utvikler seg gjennom hele livsløpet og på tvers av generasjoner. Vi har blant annet vist hvordan økningen i diabetes type 2 og fedme siden 1980-tallet henger sammen med både arv og miljø. Økningen har vært størst blant dem som har høy genetisk risiko, noe som viser hvordan gener og miljø påvirker hverandre, oppsummerer han og fortsetter: – Vi har også brukt genetisk informasjon fra foreldre og barn til å undersøke hvordan blant annet høyt blodsukker hos mødre under svangerskapet kan påvirke barnas metabolske helse som voksne. Funnene her var beroligende – vi så ikke alvorlige negative konsekvenser, i motsetning til enkelte studier som ikke kunne kontrollere for den genetiske disposisjonen som arves av barna.
Åsvold forteller at de i tillegg har undersøkt hvor mange som har diabetes uten å vite det, og hvordan FINDRISC fungerer som diabetesprediksjonsverktøy i den nåværende norske befolkningen.
– Vi er også blant de studiene som har best mulighet til å studere risikofaktorer og forløp ved LADA, som er nokså lite studert. HUNT gir oss bred og detaljert informasjon, og det gjør det mulig å studere mange sider ved diabetes, fra diabetesdistress til autoimmune tilleggssykdommer ved diabetes type 1, legger han til.
DYKTIGE KOLLEGER OG TÅLMODIG
FAMILIE
Åsvold er en overmåtelig virksom kløpper, men på latsiden forblir han nok en evig novise. Både som epidemiolog, behandler, og med en rekke vektige verv, er det imponerende at tida strekker til. Men han mener selv det er en stor fordel å både kunne være forsker og kliniker:
– Kunnskapen fra forskningen dras inn i klinikken, og spørsmål fra klinikken tas med til forskningsprosjektene og sørger for at forskningen har klinisk relevans. Forskningsprosjektene våre er samarbeidsprosjekter mellom mange dyktige kolleger – både ved NTNU, andre norske forskningsinstitusjoner, sykehus og primærhelsetjeneste, og med sterke internasjonale forskningsmiljø i blant annet Stockholm, Bristol og Brisbane. Og så hjelper det å ha en tålmodig familie, avslutter den meritterte prisvinneren.
SKRYT FRA FORSKERKOLLEGER
Professor Kåre I. Birkeland er ikke snau i sin ros av Åsvolds virke, og mener prisen kom som fortjent:
– Det er svært hyggelig å kunne gratulere Bjørn Olav Åsvold med Diabetesforbundet forskningspris 2025! Han er på alle måter en verdig prisvinner. Som en ledende diabetesepidemiolog i Norge og internasjonalt, spiller han er sentral rolle i å holde diabetesfokus i den svært anerkjente HUNT-undersøkelsen. Her har han og medarbeiderne fått frem mye ny og viktig kunnskap om diabetes. Bjørn Olav er en klok og erfaren diabetesbehandler og forsker, og har også markert seg ved å lede den skandinaviske foreningen for diabetesforskning (SSSD) gjennom mange år. Det er spesielt gledelig å samarbeide med ham i Diabetesforbundets medisinske fagråd, forteller Birkeland.
Også professor Trond Geir Jenssen tar hatten av for Åsvold, og hans årelange
TEKST ATLE EGIL KNOFF GLOMSTAD FOTO OLE MARTIN WOLD
Jeg synes det er veldig stas å motta denne prisen. Det er mange dyktige diabetesforskere i Norge, så det føles som en stor ære.

bidrag til up-to-date kunnskap på diabetesfeltet:
– Det er gledelig og veldig fortjent at professor Bjørn Olav Åsvold mottar årets forskningspris fra Diabetesforbundet. Hans forskning har i mange år gitt oss ny og nyttig kunnskap om diabetes og andre kroniske sykdommer, både gjennom publikasjoner og foredrag. Han er en svært flink formidler. Forskningen springer primært ut fra HUNT-databasen. Denne databasen fra Nord-Trøndelag, som siden 2017–2019 også har innhentet data fra Sør-Trøndelag, har i 40 år bidratt til banebrytende kunnskap om flere sykdomsgrupper, ikke minst diabetes. Vi gratulerer alle Bjørn Olav med en velfortjent pris. Dessuten er han også, som vi sier nordpå, «en likanes kar», sier Jenssen.
Juryens begrunnelse
Professor Åsvold er definitivt den mest meritterte av de nominerte forskerne for prisen.
Bjørn Olav Åsvold er professor i Trondheim og en sentral skikkelse i den store HUNT-studien. Han har publisert 245 arbeider i internasjonale tidsskrifter med høy påvirkning, har veiledet 18 doktorgradsavhandlinger og 14 masteravhandlinger. Hans H-indeks er 67.
I nominasjonsbrevet skrives følgende tekst, som på en utmerket måte beskriver professor Åsvolds betydning for diabetesforskningen i Norge:
«Bjørn Olav Åsvold spiller en sentral rolle i studier av diabetesutviklingen i Norge, og gjennom sin rolle i HUNT-undersøkelsen er han en garanti for at diabetes forblir et viktig satsningsområde også i fortsettelsen av denne internasjonalt kjente studien.
Professor Åsvold har lang erfaring med å følge opp individer med diabetes, leder en av de største diabetespoliklinikkene i Norge, utfører vellykket forskning, samt har fungert som formann i mange år for Scandinavian Society for the Study of Diabetes (SSSD). Følgelig har Åsvold vært en viktig aktør for personer med diabetes og har bidratt med ny forskningsbasert kunnskap om diabetes.»
INSULINRESISTENS
Din indre motstander
Insulinresistens er som en usynlig motkraft i kroppen – den gjør det vanskeligere for insulinet å fungere og blodsukkeret til å holde seg på matten. Insulinresistens er ofte kjernen i diabetes type 2 og kan være en tøff motstander for deg med diabetes type 1. Men hva innebærer det egentlig? Og hva kan du selv gjøre for å vri kampen til din fordel?
TEKST ULRIKA LUNDBERG, ALLT OM DIABETES
Hva er insulinresistens?
Normalt fungerer insulin som en nøkkel som åpner cellenes dører slik at blodsukker kan komme inn og brukes som energi. Ved insulinresistens blir nøkkelen sløv. Cellene svarer dårligere og mer sukker blir igjen i blodet. Kroppen forsøker ofte å kompensere gjennom å produsere mer og mer insulin – til insulincellene slites ut. Alle mennesker har en viss grad av insulinresistens som skifter naturlig. Overvekt, stress, eller en natt med for lite søvn gjør oss alle mindre følsomme for insulin. Det er en del av hvordan kroppen regulerer energi i ulike situasjoner. Forskjellen er at friske personer kan parere det automatisk gjennom å justere sin egen insulinproduksjon, mens den som lever med diabetes må ta høyde for variasjonene med ekstra insulindoser eller gjennom levevaner.
• Ved diabetes type 2 er insulinresistens ofte selve grunnproblemet.
• Ved diabetes type 1 kan insulinresistens gjøre hverdagen vanskelig gjennom økte insulindoser og et blodsukker som svinger.
En av fire voksne med type 1 har tegn på insulinresistens koblet til overvekt.
Årsakene bak
Genetikk – enkelte er mer sårbare.
Overvekt – spesielt bukfett, som frigjør stoffer som forstyrrer insulinet.
Stress og søvnmangel – høye nivåer av kortisol gjør kroppen mer insulinresistent.
Hormoner – pubertet, graviditet, menstruasjonssyklus og overgangsalder påvirker.
Stillesitting – minsker insulinfølsomheten.
Tilfeldig eller langvarig?
Insulinresistens kan være både en langvarig tilstand og noe som varierer fra dag til dag.
VISSTE DU AT …
❱ En eneste natt med dårlig søvn kan gjøre deg 20–30 % mer insulinresistent dagen etter.
❱ Enkelte kvinner må både doble og triple sine insulindoser ved eggløsning.
❱ En ti minutters gåtur etter maten forbedrer insulinfølsomheten direkte.
Langvarig insulinresistens henger ofte sammen med overvekt, genetikk og diabetes type 2. De fleste tilfeller av type 2 anses å begynne med insulinresistens, og gir symptomer når insulincellene blir utslitte og ikke orker å kompensere mer. Derfor er det viktig å forsøke å påvirke insulinresistensen med vaner og medisin – ellers gjør motstanden at din egen insulinproduksjon minsker, sakte, men sikkert.
Tilfeldig insulinresistens kan dukke opp ved feber, hormonforandringer (som menstruasjonssyklus, pubertet eller graviditet) – eller etter en natt med dårlig søvn. Mange med diabetes merker at de plutselig behøver mer insulin en dag, for å gå tilbake til sin vanlige dose igjen neste dag.
Hvorfor er insulinresistens farlig?
Insulinresistens er ikke bare en slitsom hverdagsfiende – på sikt øker også risikoen for:
Hjerte- og karsykdommer – insulinresistens er en del av det metabolske syndromet sammen med bukfedme, høyt kolesterol og høyt blodtrykk.
Fettlever – vanlig ved langvarig insulinresistens.
Diabeteskomplikasjoner – om blodsukkeret ligger høyt ofte.
Symptomene å holde
utkikk etter
Insulinresistens kan slå til fort eller komme smygende. Noen vanlige tegn er:
❱ Du behøver mer insulin enn tidligere for samme måltid.
❱ Svingende blodsukker til tross for at du er nøye.
❱ Du kjenner deg trøtt, sulten eller søtsugen selv etter måltider.
❱ Du legger på deg, spesielt rundt midjen.
❱ Hos kvinner: Uregelmessig mens eller vanskelig for å bli gravid (kan bero på PCOS).
Hvor vanlig er det?
• Om lag 80–90 % av alle med diabetes type 2 har langvarig insulinresistens.
• Selv om det er vanskeligere å måle ved diabetes type 1, viste en tysk studie fra 2016 at en av fire voksne med type 1 hadde tegn på insulinresistens koblet til overvekt.
• Kvinner med PCOS (polycystiskt ovarialsyndrom) har ofte insulinresistens allerede i unge år.
NÅR SKAL DU SØKE HJELP?
Om insulinbehovet ditt øker markant uten forklaring, om du har bukfedme, mistenker PCOS eller har risikofaktorer for hjerte–karsykdom – be ditt diabetesteam om råd. Kanskje trenger din behandling å justeres?
Kilder: American Diabetes Association (ADA), Diabeteshandboken, Medscape, National Institute of Diabetes and Digestive and Kidney Diseases (NIDDK), Läkartidningen.
5 ting som styrker insulinfølsomheten




1. Mosjon – muskler er insulinets beste venn
Rett etter at du har beveget på deg, er musklene mer følsomme for insulin – derfor er trening en av de mest kraftige «insulinforsterkerne». Effekten kan sitte i opptil tre døgn.
2. Vektnedgang – liten forskjell, stor effekt
Studier viser at 5–10 prosent vektnedgang kan øke insulinfølsomheten dramatisk, til og med om du fortsatt ligger over normalvekt.
3. Fiber og bra protein
Forskning viser at personer som spiser mye fullkorn og fiber, spesielt de løse (som finnes i havre, linser, bønner og frukt), har bedre insulinfølsomhet.
Mye rødt kjøtt og halvfabrikat av kjøtt har i flere studier blitt koblet til dårligere insulinfølsomhet.
Bytt gjerne med fisk, belgfrukter eller kylling.
4. Søvn og stressmestring
Sov sju til ni timer per natt. God søvn og mindre stress senker kortisolnivåene – og dermed motstanden mot insulin. Stresshåndtering (yoga, meditasjon, pusteøvelser) kan derfor være like viktig som trening.
5. Medisiner som gjør insulinet sterkere
For visse kan diabetes type 2-medisinene metformin, GLP-1analoger eller SGLT2-hemmere være aktuelle. Disse legemidlene senker insulinresistensen direkte eller indirekte. Snakk med din lege.

Støtte og samspill

Har du barn med diabetes?
for foreldre til barn med diabetes
Å ha ansvar for et barn med diabetes, kan være en følelsesmessig berg-og-dalbane. Visste du at 8 av 10 foreldre sier de har behov for emosjonell støtte?
Diabetesforbundet tilbyr trygge ressurser, veiledning og kunnskap
– alt samlet på ett sted.
På nettsiden diabetes.no/familiesamspill finner du:
• samtaleverktøy og råd fra fagpersoner
• artikler og guider om familiesamspill
• tips fra psykolog Nina Handelsby om hvordan helsepersonell og foreldre kan ta den viktige samtalen
Besøk oss i dag og oppdag hvordan du kan styrke både deg selv og familien din. Fordi ingen skal stå alene i møte med en kronisk sykdom.
Scan QR-kode for diabetes.no/familiesamspill

Ragnhild Gjevre er klinisk ernæringsfysiolog og kostholds- og organisasjonsrådgiver i Diabetesforbundet.

Restefest i romjula
Lei av restemat i romjula? Med disse oppskriftene blir ribbe og pinnekjøtt til helt nye retter.
Typisk norsk julemat er kanskje ikke den sunneste maten vi får i oss gjennom året. Men det gir oss bare enda større grunn til å nyte den når vi først setter oss til bords for et skikkelig høytidsmåltid. Som med det meste annet i livet handler det om balanse. Både når det gjelder selve julemiddagen, men kanskje aller mest kostholdet ellers i året. Er du bevisst på å også forsyne deg med grønnsaker, vil julemiddagen gjøre deg litt bedre, og ikke minst bidra til at du ikke blir altfor daff etterpå.
Å sette sammen et måltid med både fiberrik mat som grønnsaker eller grove kornprodukter, samt fett- og proteinkilder fra for eksempel fisk, kjøtt eller meieriprodukter, vil gjøre at blodsukkerstigningen blir litt mindre enn om man spiser et måltid med bare karbohydrater. Hvordan du ønsker å løse det er selvfølgelig opp til deg. Husk at vi alle er forskjellige, og det som fungerer for deg, er ikke nødvendigvis suksessoppskriften for andre. Men jevnt over kan man si at det som er sunt for folk flest, er ekstra sunt for deg som har diabetes.
Etter julemiddagen opplever vel de fleste at det blir rester som vi ikke helt vet hva vi skal gjøre med. I denne utgaven av matnyttig har jeg derfor tatt med noen forslag til hvordan du kan bruke opp restene fra julematen om det har vært pinnekjøtt eller ribbe på menyen. I tillegg har jeg tatt med en oppskrift for deg som er litt lei store og tunge middager, og trenger et annet alternativ. Håper det faller i smak.
Suppe med pinnekjøtt
En enkel måte å bruke opp rester av pinnekjøtt på! Her har du mulighet til både å bruke opp den deilige kraften i pinnekjøttgryta, og resten av kjøttet. Masse gode rotgrønnsaker gir en nydelig smak til suppa. Perfekt til både hverdag og fest!
4 porsjoner 30 minutter

INGREDIENSER
300 g rester av ferdigdampet pinnekjøtt
1 løk
2 gulrøtter
2 skiver sellerirot
2 skiver kålrot
4 poteter
1 l kraft fra koking, eventuelt grønnsaksbuljong (utblandet)
2 ss finhakket bladpersille
Diabetes 4/2025
FREMGANGSMÅTE
Plukk pinnekjøtt av beina, og del det i mindre biter. Rens bort fettet. Dette er lettere å gjøre når pinnekjøttet er litt varmt.
Kutt løk, gulrot, sellerirot, kålrot og potet i jevnstore terninger, og ha dem i en romslig kjele. Fjern fettet av pinnekjøttkraften, og sjekk at den ikke er for salt. Tynn den eventuelt ut med vann. Hell kraften i kjelen.
La suppen småkoke i ca. 15 minutter til grønnsakene er møre. Legg i kjøttbitene, og la alt bli gjennomvarmt. Smak til med pepper, og dryss over finhakket persille før servering.
Server suppen med godt, grovt brød.
NÆRINGSINNHOLD Per porsjon
243 kcal
13 g KH
13 g fett
15 g protein
Per 100 g
5,5 g KH
Oppskrift og bilde er hentet med tillatelse fra matprat.no. FOTO: SARA JOHANNESSEN

INGREDIENSER
150 g rester av stekt ribbe
1 halvstekt pizzabunn (velg gjerne en med fullkorn) (à 180 g)
3 ss hvit pizzasaus
150 g revet hvitost
75 g grønnkål
½ rødløk
1 ss grovhakkede hasselnøtter
½ granateple
NÆRINGSINNHOLD
Per porsjon
898 kcal
52 g KH
54 g fett
45 g protein
Per 100 g
12,5 g KH
Pizza med ribbe
Her har du en skikkelig julepizza! Pizza med rester av ribbe, grønnkål, hasselnøtter og snadder. Bruk en halvstekt pizzabunn eller lag pizzadeigen selv.
2 porsjoner 30 minutter
FREMGANGSMÅTE
Rens rester av ribbe fri for bein og svor. Skjær ribberestene i tynne skiver.
Legg pizzabunnen på en bakepapirkledd stekeplate. Smør på pizzasaus, og dryss på ost.
Rens grønnkål, ta eventuelt bort stilken og riv bladene i små biter. Drypp over noen dråper olje, og klem oljen inn i grønnkålen.
Rens rødløk, og skjær den i tynne skiver. Grovhakk hasselnøtter.
Legg grønnkål, rester av ribbe og rødløk på pizzaen. Dryss over hakkede hasselnøtter.
Stek pizzaen i stekeovn på 230 °C til osten er smeltet og bunnen er deilig sprø, ca. 6-7 minutter.
Rens granateple mens pizzaen står i ovnen, og strø over pizzaen når den er ferdigstekt.
Oppskrift og bilde er hentet med tillatelse fra matprat.no.
FOTO: SARA JOHANNESSEN
Laks i wok
En rask og herlig wok med laks og raust med friske, sprø grønnsaker – perfekt som travel hverdagsrett eller som et avbrekk fra julematen. Laksen kan du godt bytte ut med for eksempel ørret eller steinbit.
4 porsjoner 20 minutter

INGREDIENSER
600 g laksefilet
3 ss soyasaus
1 lime
1 ss revet frisk ingefær
2 dl fullkornsris
1 bunt vårløk
2 gule paprika
150 g frisk sjampinjong
1 rødløk
3 båter finhakket hvitløk
4 ss nøytral olje til steking
1 boks hermetiske
bambusskudd
Woksaus:
½ dl soyasaus
1 dl fiskebuljong (utblandet)
1 ts maisenna
FREMGANGSMÅTE
Skjær fisken i terninger og ha dem i en bolle. Hell over soyasaus, limesaft og revet ingefær og bland godt. La stå i minst 10 minutter.
Kok ris etter anvisning på pakken.
Kutt vårløk, paprika og sjampinjong i biter og rødløk i tynne båter. Finhakk hvitløk.
Varm en wokpanne eller dyp stekepanne med litt olje. Løft fisketerningene ut av marinaden og tørk dem med litt tørkepapir. Ta vare på marinaden.
Stek lakseterningene i litt av oljen til de er gylne på alle sider. Krydre med litt salt og pepper. Legg bitene over på en tallerken.
Varm pannen på nytt og ha i litt mer olje. Stek grønnsakene raskt på høy temperatur i noen minutter.
Bland soyasaus, fiskebuljong og maisenna med restene av marinaden. Hell den over grønnsakene. Legg fiskebitene tilbake i wokpannen og la alt bli gjennomvarmt.
Server rykende varm sammen med den kokte risen.
NÆRINGSINNHOLD
Per porsjon
671 kcal
46 g KH
35 g fett
38 g protein
Per 100 g
10,5 g KH
Oppskrift og bilde er hentet med tillatelse fra matprat.no.
FOTO: THERESE ELSTAD
LA OSS FEIRE DET SOM ER ENKELT

automatisk1
HJELPER TIL MED Å
HJELPER TIL MED Å
INDIKASJON: FOR ALLE MED INSULINAVHENGIG TYPE 1-DIABETES, FRA 2 ÅR OG OPPOVER
1. I Automatisert Modus bruker SmartAdjust™-teknologien ditt Totale Daglige Insulin (TDI) for å stille inn en ny Tilpasset Basaldose. Krever en kompatibel Sensor. En kompatibel Sensor forskrives fra sykehuset.
2. Brown S. et al. Diabetes Care. 2021;44:1630-1640. Prospektiv nøkkelstudie med 240 deltakere med type 1-diabetes i alderen 6–70 år. Studien omfattet en 14 dager lang fase med standardbehandling (ST) etterfulgt av en 3 måneder lang fase med Omnipod 5 Hybrid Closed Loop-systemet (HCL). Middelverdi for tid med hyperglykemi (>10,0 mmol/L) målt med CGM hos voksne/ungdommer og barn, ST sammenlignet med 3 måneder med Omnipod 5: 28,9 % jf. med 22,8 % respektive 44,8 % jf. med 29,7 %, P<0,0001. Middelverdi for tid med hypoglykemi (<3,9 mmol/L) målt med CGM hos voksne/ungdommer og barn, ST sammenlignet med 3 måneder med Omnipod 5: 2,89 % jf. med 1,32 %, P<0,0001 respektive 2,21 % jf. med 1,78 %, P<0,8153.
3.Sherr J. et al. Diabetes Care. 2022; 45:1907-1910. Enarmet multisenterstudie på 80 barn i førskolealder (2–5,9 år) med type 1-diabetes. Studien omfattet en 14 dager lang fase med standardbehandling (ST) etterfulgt av en 3 måneder lang AID-fase med Omnipod 5-systemet. Middelverdi for tid med hyperglykemi (>10,0 mmol/L) målt med CGM hos barn, ST sammenlignet med 3 måneder med Omnipod 5: 39,4 % jf. med 29,5 %, P<0,0001. Middelverdi for tid med hypoglykemi <3,9 mmol/L målt med CGM hos barn, ST sammenlignet med 3 måneder med Omnipod 5: 3,43 % sammenlignet med. 2,46 %, P=0,0204. *Omnipod 5 stopper alltid insulintilførselen når den siste registrerte sensorglukoseverdien er under 3,3 mmol/L. ©2024 Insulet Corporation. (Produsent Omnipod, Omnipod-logotypen, SmartAdjust og Simplify Life er varemerker eller registrerte varemerker som eies av Insulet Corporation USA og andre jurisdiksjoner. Med enerett. Insulet Netherlands B.V., Stadsplateau 7, 3521 AZ Utrecht, Nederland. www.myomnipod.com. Omnipod 5 Automated Insulin Delivery System er CEmerket i henhold til MDR (EU) 2017/74 INS-OHS-05-2025-00065 V1 OMNI.NO.131-01-MAY2025

BEHOVSSTYRT POLIKLINIKK
Flere barn med diabetes kan bli fulgt opp digitalt
Barneavdelingen i Haugesund har testet ut behovsstyrt poliklinikk, med gode resultater. Nå er en digital løsning klar for diabetesteam over hele landet.
TEKST FRØY LODE WIIG
Bjarte Leth er pappa til en åtte år gammel jente med diabetes type 1. Hun fikk diagnosen da hun var fem. Det første året var det en del turer inn til sykehuset i Haugesund, som ligger en time unna hjemstedet Stord. Men siden mars 2023 har familien benyttet seg av behovsstyrt poliklinikk ved barneavdelingen, og blitt fulgt opp digitalt. Det er Leth svært godt fornøyd med.
– Det er helt supert å slippe å ta turen så ofte, sier han.
I stedet for to timer reise hver tredje måned, fyller de nå inn et elektronisk skjema hver fjerde uke. Der rapporterer de blant annet datterens blodsukkerverdier, hentet fra sensor. Hele prosessen tar under fem minutter. Leth opplever at de får tett og god oppfølging.
– Nå vet vi at det er en fagperson som ser på og vurderer verdiene til datteren vår hver måned, og mener at ting ser greit ut. Det gir ekstra trygghet for oss. I tillegg er det lett å få kontakt med de ansatte hvis vi har spørsmål. De er svært tilgjengelige, roser han.
PILOTEN I HAUGESUND
Siden januar 2022 har barnediabetesteamet i Haugesund utviklet og testet digitale løsninger for oppfølging av pasienter. Fra høsten 2024 kan andre barneavdelinger i Norge ta en ny løsning i bruk. Dermed vil flere barn med diabetes type 1 få tilbud om behovsstyrt poliklinikk i tiden fremover.
– I en travel hverdag med knappe ressurser må vi tenke nytt rundt hvordan vi jobber. Ikke alle pasienter har behov for fire oppfølgingstimer i året, men noen trenger tettere oppfølging. Behovsstyrt poliklinikk gjør at vi kan bruke mer tid på de som trenger det, sier overlege Heiko Bratke ved barneavdelingen, Haugesund sjukehus.
Han har jobbet med barn med diabetes i 25 år. Diabetesteamet i Haugesund har i en årrekke oppnådd best tall av alle i Barnediabetesregisteret, og vunnet flere priser for arbeidet sitt. De følger opp rundt 180 barn og unge med diabetes type 1. Mellom 40 og 50 prosent oppnår langtidsblodsukker
(HbA1c) under 48 mmol/mol. Generelt har de yngste pasientene lavest HbA1c. – Mange foreldre har stålkontroll. Det er bortkastet tid og penger om de skal måtte komme til oss fire ganger i året. I tillegg risikerer vi å sykeliggjøre en situasjon som åpenbart er under kontroll, mener Bratke.
FÆRRE FYSISKE KONTROLLER
Et av målene med behovsstyrt poliklinikk er å redusere antall unødvendige fysiske konsultasjoner, og dermed frigjøre ressurser. Allerede i dag mangler Norge rundt 4700 sykepleiere, viser tall fra Statistisk sentralbyrå (SSB). Mangelen på helsepersonell forventes å øke kraftig frem mot 2040. Tall fra Danmark viser at behovsstyrt poliklinikk har bidratt til nesten 50 prosent reduksjon i antall besøk for pasi-

HELT SUPERT: – Det er helt supert å slippe å ta turen så ofte, sier diabetespappa Bjarte Leth. I stedet for to timer reise hver tredje måned, fyller foreldrene nå inn et elektronisk skjema hver fjerde uke, som de sender til sykehuset. Foto: Privat

PILOTPROSJEKT: – Ikke alle pasienter har behov for fire oppfølgingstimer i året, men noen trenger tettere oppfølging. Behovsstyrt poliklinikk gjør at vi kan bruke mer tid på de som trenger det, sier overlege Heiko Bratke ved barneavdelingen, Haugesund sjukehus.
enter med ulike kroniske sykdommer, som diabetes, epilepsi, KOLS og leddgikt.
Erfaringene fra Haugesund er tilsvarende. Nå blir barna som hovedregel innkalt til fysisk besøk to ganger i året. Individuell årskontroll om vinteren, og gruppetimer om høsten. Gruppetimene samler fire til åtte familier, barn i én gruppe, foreldre i en annen. Slik kan både barn og voksne utveksle erfaringer med andre i samme situasjon.
Resten av året foregår oppfølgingen digitalt. Da blir brukerne bedt om å fylle ut et spørreskjema som fra høsten 2024 er tilgjengelig via helsenorge.no.
Ungdom over 16 år svarer selv, foresatte svarer på
Nå kan vi gi alle pasientene våre enda bedre oppfølging, både de vi ser fysisk og de vi har kontakt med digitalt.
OVERLEGE HEIKO BRATKE
vegne av barn under 16. Helsepersonell kan bestemme hvor ofte skjema sendes ut. Hver fjerde uke er et vanlig intervall. Brukerne skal blant annet rapportere data fra sensor, som gjennomsnittlig glukose og time in range. De kan også hake av hvis de trenger ny resept eller ønsker time.
NY MÅTE Å JOBBE PÅ
Noen familier trenger tettere oppfølging, og må komme til sykehuset hver måned eller oftere. Det har avdelingen nå kapasitet til.
Overlege Bratke legger ikke skjul på at den nye måten å jobbe på har krevd sitt av de ansatte.
– I lange perioder møter vi kun de pasientene som sliter. Da kan vi få inntrykk av at lite fungerer. Pasientene som det går bra med, ser vi jo ikke, påpeker han. Bratke mener fordelene ved den nye arbeidsmåten er langt flere enn ulempene. Å kutte kraftig ned på antall fysiske kontroller har frigitt mye tid, og gitt teamet mer fleksibilitet.
– Nå kan vi gi alle pasientene våre enda bedre oppfølging, både de vi ser fysisk og de vi har kontakt med digitalt, mener han.
BEHOVSSTYRTE DIABETESPOLIKLINIKKER:
Må ikke bli et skalkeskjul for kutt i oppfølging
– Poliklinikker bedre tilpasset brukernes behov, er positivt, men må ikke bli en unnskyldning for å redusere tilbudet til mennesker med diabetes, sier leder i medisinsk fagråd.
TEKST FRØY LODE WIIG
Sykehus over hele landet er i ferd med å innføre ulike digitale løsninger for behovsstyrte poliklinikker for barn og voksne. Hovedprinsippet er at brukerne svarer på elektroniske spørreskjemaer om sin helsetilstand. Dersom alt ser greit ut, trenger de ikke møte opp på sykehuset for kontroll.
Målet er blant annet å redusere antall unødvendige fysiske konsultasjoner, og dermed frigjøre ressurser.
Kongstanken er at mer tid skal kunne brukes på de pasientene som trenger tettere oppfølging.
FÆRRE KONSULTASJONER
Behovsstyrte poliklinikker utvikles for en rekke ulike brukergrupper. Tall fra Danmark viser at ordningen har bidratt til nesten 50 prosent reduksjon i antall besøk for pasienter med ulike kroniske sykdommer, som diabetes, epilepsi, KOLS og leddgikt.
Kåre Birkeland er professor og overlege ved Oslo universitetssykehus, og leder Diabetesforbundets medisinske fagråd. Han er i utgangspunktet positiv til behovsstyrte poliklinikker, og vet at dette er noe mange brukere ønsker seg og setter pris på. Samtidig maner han til forsiktighet og oppmerksomhet.
– Vår bekymring er at det vil føre til kutt i diabetesoppfølgingen og redusere tilbudet, sier Birkeland.
VIL SYSTEMET FANGE OPP ALLE?
Han ser faren for at noen brukere vil falle gjennom og

MANER TIL FORSIKTIGHET:
Kåre Birkeland leder Diabetesforbundets medisinske fagråd. Han er i utgangspunktet positiv til behovsstyrte poliklinikker, og vet at dette er noe mange brukere ønsker seg og setter pris på. Samtidig maner han til forsiktighet og oppmerksomhet. – Vår bekymring er at det vil føre til kutt i diabetesoppfølgingen og redusere tilbudet, sier Birkeland.

ikke bli fanget opp av systemet: – Hva med brukere som har svak digital kompetanse? Hvordan skal systemene ivareta dem? undrer Birkeland.
Medlemmene i medisinsk fagråd mener det er flere ting som bør vurderes eller utredes før de digitale løsningene tas bredt i bruk:
• Vil dagens løsninger, som elektronisk spørreskjema, fange opp de pasientene som trenger det mest?
• Nasjonal faglig retningslinje for diabetes anbefaler at alle pasienter med diabetes type 1 skal ha tilbud om oppfølging i spesialisthelsetjenesten minst én gang i året.
Vår bekymring er at det vil føre til kutt i diabetesoppfølgingen og redusere tilbudet.
KÅRE BIRKELAND
Vil dette tilbudet falle bort for brukere som virker å ha god kontroll på sykdommen?
• Hvordan skal man håndtere reseptfornyelse og regelmessige blod-/urinprøver hvis man ikke går til årlig kontroll på poliklinikk?
• Mye kan endre seg hvis det går to, tre år mellom besøk på poliklinikk, både i brukerens liv – for eksempel ønske om å bli gravid – og behandlingsmuligheter på markedet. Hvordan skal det løses?
MÅ EVALUERES
– Vi vil ikke forhaste oss. Vi ønsker at dette evalueres nøye, helst gjennom kontrollerte kliniske forsøk. Evalueringen må se på kliniske utfall, brukernes opplevelser og økonomisk/administrative konsekvenser, sier Birkeland.
Diabetesforbundets medisinske fagråd oppfordrer sentrale helsemyndigheter til å ta et hovedansvar for å evaluere innføring av behovsstyrte poliklinikker, og at de involverer både brukere og helsepersonell i prosessen. BEHOVSSTYRT

I dag er diabetes en sykdom du må leve med resten av livet.
Hjelp oss å gi håp om en framtid uten.
I Norge har vi noen av de beste forskerne som søker svar på diabetesgåtene, men det trengs mer forskning. Hjelp oss å støtte deres arbeid for en framtid uten diabetes.
Støtt forskning på bidra.diabetes.no/forskning eller ved å skanne QR-koden. Tusen takk!
Gaven du gir går uavkortet til Diabetesforbundets forskningsfond. Diabetesforbundets forskningsfond har støttet norsk diabeteforskning med over 60 millioner kroner siden 1960.

Den psykologiske siden
Følingsangst og frykt for lavt blodsukker
De aller fleste mennesker har kjent på frykt en eller annen gang.
Og faktisk er frykt en livsviktig følelse. Vi hadde ikke overlevd uten.
ILLUSTRASJON: MARKUS ERLANDSEN

Frida
Erlandsen
Psykolog i spesialisering, klinisk helsepsykologi, psykolog ved Signo Conrad Svendsen senter, seksjon helse og språk, psykolog ved Doktorfive.
Fryktfølelsen fungerer som et av kroppens alarmsystem, som igjen skal beskytte oss mot fare og trusler. Når vi befinner oss i en situasjon som oppfattes som en trussel, går alarmsignalet av. Da settes det i gang en rekke kroppslige reaksjoner som gjør oss i stand til å agere raskt. Vi får for eksempel raskere puls, raskere pust og endret fokus. Noen kan kjenne prikkinger i armer og bein, kvalme, svimmelhet og tunnelsyn. Disse kroppslige reaksjonene settes i gang slik at kroppen er parat til å komme seg unna trusselen.
Når vi har angst derimot, har dette alarmsystemet blitt veldig sensitivt. Da kan det aktiveres i situasjoner der det ikke er noen reell trussel vi trenger å komme oss vekk i fra. I tillegg til de kroppslige signalene nevnt ovenfor, kan angst kan gi seg utslag i bekymringstanker, unngåelse av situasjoner og steder, eller som en opplevelse av at vi mister kontrollen. Hovedfokus i situasjoner der vi forventer å oppleve, eller opplever frykt og angst, vil være å gjenvinne trygghet og kontroll.
FØLINGSANGST
reell trussel mot helsa vår. På den andre siden, når det har utviklet seg til angst og får oss til å ta ugunstige valg for helsa vår, er det ikke lenger adaptivt.
UNNGÅELSESATFERD
Følingsangst kan ha stor innvirkning på hvordan vi har det, og hvor godt vi klarer å regulere blodsukkeret vårt.
Når vi fornemmer fare, settes altså alarmsignalet i gang, og vi vil forsøke å gjenoppnå en følelse av trygghet og kontroll. Dette gjenoppnås som nevnt ofte ved at man kommer seg vekk fra trusselen. Vi bedriver det vi kaller unngåelsesatferd eller sikkerhetsatferd. Denne typen atferd handler om å aktivt unngå situasjoner, steder eller aktiviteter som utløser angst eller for å redusere risikoen for at faren inntreffer. For de som lider av følingsangst vil den beste måten å unngå faren på – altså føling – være å unngå det som gjør at vi kan risikere å få føling. Dette er for mange insulin: man setter for lite insulin (unngåelsesatferd) for å slippe unna følingen (trusselen). For andre kan det være å unngå fysisk aktivitet, eller å spise mer karbohydratrik mat i forkant av situasjoner der man er redd for at blodsukkeret skal bli lavt.
Når vi med diabetes har lavt blodsukker – føling – kan vi få symptomer som skjelving, svetting, hjertebank og svimmelhet. Legg merke til at disse symptomene kan ligne på de symptomene kroppen produserer når vi er redde. Fordi det å ha føling kan oppleves ubehagelig –og noen ganger dramatisk – skjer det av og til at noen begynner å forbinde følingssituasjonen med fare, og utvikler det som kalles følingsangst. Dette er ingen egen diagnose, men heller betegnelsen på et fenomen man ser forekomme hos mange med diabetes. Følingsangst kan ha stor innvirkning på hvordan vi har det, og hvor godt vi klarer å regulere blodsukkeret vårt. Frykten for å få lavt blodsukker kan i utgangspunktet sees på som adaptiv – nettopp fordi at føling jo faktisk kan være en
HJERNEN LÆRER
Vi ser at det er en sammenheng mellom følingsangst, og det å ha én eller flere svært ubehagelige opplevelser med lavt blodsukker. Dette gjelder spesielt om følingen har vært så alvorlig at man har trengt hjelp fra andre. På denne måten kan man si at følingsangst er en form for «lært frykt». Hjernen vår er (heldigvis) svært god til å lære av erfaringer vi gjør oss. Men, dersom man en eller flere ganger har erfart lavt blodsukker som skremmende, kan faktisk hjernen sette i gang en fryktreaksjon bare av at man tenker på at man kan få lavt blodsukker. Dette er som nevnt over hjernens måte å prøve å beskytte oss på. Men, når frykten blir så sterk av vi gjør ugunstige valg for helsa vår – som å sette for lite insulin

– kan frykten skape mer problemer enn den løser. Som med all angst, kan følingsangsten ofte komme litt snikende. Mange har en del unngåelsesatferder i hverdagen sin uten at de er bevisst på det, noe som kan føre til at man bruker unødvendig energi og kapasitet, og strever mer med å oppnå eksempelvis de blodsukkerverdiene man ønsker.
FØLG MED PÅ KROPPENS SIGNALER
En viktig del av det å ha diabetes, er å følge med på hvilke signaler kroppen sender. Det innebærer å gjøre vurderinger som omhandler både insulinmengde, karbohydratinntak og aktivitetsnivå, og det er derfor helt naturlig at man blir litt ekstra oppmerksom og skjerpet. Men, om du vender fokuset litt innover i situasjoner der du eksempelvis skal sette insulin, og merker at du har mange «hva hvis-tanker», kan det hende du skal være litt nysgjerrig på om du er en av de som har mange unngåelses- eller sikkerhetsstrategier. Alle har nok noen – og det er helt normalt. Husk at det er først når frykten fører til at vi tar ugunstige valg for helsa vår, eller når den er i veien for at vi får levd det livet vi ønsker, at den kanskje skal adresseres nærmere. Diabetessykepleieren din er sannsynligvis godt kjent med dette fenomenet, og dersom du kjenner på noe av dette, kan det være fint å starte der.
Å behandle følingsangst er litt som å behandle en hvilken som helst annen type angst: man må lære hjer-
nen at den ikke trenger å sette i gang en fryktreaksjon i møte med en trussel, og man ser nærmere på de vurderingene en gjør av hva som er en reell fare, og hva som er en tenkt/fryktet fare. Dette kan eksempelvis gjøres med kognitiv atferdsterapi (CBT) hos en psykolog eller kognitiv terapeut.
Og til sist, dersom du nå har kikket litt innover og funnet ut at du er en av de som strever litt med dette; ikke få panikk! Det betyr ikke at det er noe galt med deg, og du er ikke den eneste som kjenner på dette. Snakk med diabetesteamet ditt, og du vil få hjelp til å finne ut av hvordan du kan få det bedre!
Referanser
Chatwin H, Broadley M, de Galan B, Bazelmans E, Speight J, Pouwer F, Nefs G. Effectiveness of educational and behavioural interventions for reducing fear of hypoglycaemia among adults with type 1 diabetes: Systematic review and meta-analyses. Diabet Med. 2023 May;40(5):e15071. doi: 10.1111/dme.15071. Epub 2023 Mar 2. PMID: 36807935.
Chatwin H, Broadley M, Speight J, Cantrell A, Sutton A, Heller S, de Galan B, Hendrieckx C, Pouwer F; Hypo-RESOLVE Consortium. The impact of hypoglycaemia on quality of life outcomes among adults with type 1 diabetes: A systematic review. Diabetes Res Clin Pract. 2021 Apr;174:108752. doi: 10.1016/j.diabres.2021.108752. Epub 2021 Mar 17. PMID: 33722700.
Spør oss DIABETESLINJEN

Gry Lillejordet Leder Diabeteslinjen. Diabetessykepleier siden 2012.

Nina Rye Veileder Diabeteslinjen. Har hatt diabetes type 1 siden 1980.

Elin Rebecka Minkkinen Peiponen Veileder og sykepleier Diabeteslinjen.

Støtte til tannbehandling?
SPØRSMÅL: Hvordan type økonomisk hjelp kan man få til tannbehandling når man har dårlige tenner som følge av diabetes i 20 år? Hilsen en med dårlige tenner
SVAR: Hei, og takk for spørsmålet.
Det er mange med diabetes som opplever utfordringer med tannhelsen etter mange år med sykdom, så du er ikke alene om
Årsak til polynevropati?
SPØRSMÅL: Kan langtidsblodsukker på mellom 42 og 48 mmol/mol i mer enn ti år, være årsaken til at jeg har fått polynevropati?
«Polynevropati er en samlebetegnelse på sykdommer eller skader som rammer mange perifere nerver samtidig, ofte symmetrisk i både armer og ben. Tilstanden gir vanligvis symptomer som nummenhet, prikking, smerter, svakhet eller redusert følsomhet, først i føtter og legger, og senere eventuelt i hender og armer.»
Hilsen en med prediabetes
SVAR: Polynevropati (nerveskade) kan ha forskjellige årsaker. Mange ganger, kanskje i 20–30 % av alle tilfeller er årsaken ukjent. Høyt forbruk av alkohol og bruk av

Ragnar Joakimsen Professor og spesialist i endokrinologi, leder av diabetesteam ved universitetssykehuset i Tromsø.

Kristian Furuseth Spesialist i allmennmedisin. Mangeårig erfaring med behandling av diabetes type 2.
dette. Det er forståelig at økonomien kan bli en ekstra belastning når man trenger omfattende tannbehandling.
Når det gjelder økonomisk støtte til tannbehandling for deg som har hatt diabetes i mange år: Diabetes gir dessverre ikke automatisk rett til gratis tannbehandling. Men dersom du har utviklet alvorlig tannkjøttsykdom (periodontitt) eller andre spesifikke tilstander, kan du ha rett til støtte fra folketrygden gjennom Helfo. Det er tannlegen din som vurderer om du har en tilstand som gir rett til slik støtte.
Noen tilstander som kan gi støtte:
• Alvorlig tannkjøttsykdom (periodontitt).
• Alvorlig tannslitasje eller syreskader.
• Munntørrhet som har ført til hull i tennene.
Det er viktig at du tar opp dette med tannlegen din, som kan vurdere og eventuelt dokumentere behovet for støtte. Du finner mer informasjon om hvilke tilstander som gir rett til støtte på Helsenorge sine sider (lenke finnes i Diabetesforbundets artikkel).
For mer informasjon, se Diabetesforbundets tekst om tann- og munnhelse ved diabetes og rett til økonomisk støtte: https://www.diabetes.no/diabetes-type-1/behandling/tann-og-munnhelse/ Vennlig hilsen Elin Rebecka Minkkinen Peiponen
visse medikamenter (særlig cellegift) er andre årsaker.
Det er også velkjent at diabetes kan være en årsak til polynevropati. Diagnostisk grense for diabetes er HbA1c (langtids blodsukker) lik eller større enn 48 mmol/ mol. Nerveskaden er da direkte knyttet til blodsukkerverdien slik at høy verdi gir høyere risiko for nerveskade. De tallene du nevner (42–48 mmol/mol) betyr at blodsukkeret stort sett har ligget lavere enn diagnostisk grense for diabetes. Likevel er det slik at det er en sammenheng mellom blodsukker på det nivået du nevner og økt forekomst av polynevropati. Det er derfor mulig at blodsukkeret ditt i hvert fall kan være en del av forklaringen. Kanskje kan også andre faktorer ha bidratt.
Uansett tror jeg det er umulig å finne et sikkert svar på dette. Kanskje finner du mer ut av det ved å ta det opp med legen din. Lykke til!
Vennlig hilsen Kristian Furuseth


Randi Abrahamsen Psykologspesialist.
Har jobbet med diabetes siden 1986. Selvstendig næringsdrivende.

Ragnhild Gjevre Klinisk ernæringsfysiolog i Diabetesforbundet

Ane WilhelmsenLangeland Psykolog og ph.d. ved Institutt for Psykologisk Rådgivning (IPR) og Bjørgvin DPS (Helse Vest).
Faste eller ikke
ved diabetes type 2?
SPØRSMÅL: Hei! Som nytt medlem, og med fersk diagnose diabetes type 2, opplever jeg at det er mye å sette seg inn i. Jeg lurer spesielt på periodisk faste – er det bra eller dårlig?
Når jeg faster i 18 timer, ligger blodsukkeret mitt rundt 5,5 mmol/l. Til sammenligning ligger morgennivået (etter 8–10 timer faste) vanligvis på ca. 6,5 mmol/l.
Målinger på kvelden, etter vanlig matinntak, er ofte litt høyere. Det virker også som at hva slags mat jeg spiser, påvirker mer enn om jeg faster eller ikke.
Derfor lurer jeg på:
Anbefaler dere faste eller ikke ved diabetes type 2?
Hva sier nyere og pålitelig forskning om dette?
Hilsen nydiagnostisert med diabetes type 2
SVAR: Hei og takk for henvendelsen!
Jeg skjønner at det er mye å sette seg inn i som ny med diabetes type 2. Og mange av disse tingene er det ikke et klart ja eller nei-svar på, da veldig mye rundt blodsukker og mat er individuelt.
Men for å ta dette med faste. I utgangspunktet viser forskningen at det beste/ enkleste for å opprettholde et jevnt blodsukker, er å spise jevne måltider. På
Ungdiabetes

Instagram: Ungdiabetesnorge Facebook: Ungdiabetes Snapchat: Ungdiabetesno

denne måten blir ikke hvert måltid alt for stort, og dermed også blodsukkerbelastningen mindre. Men det forutsetter selv-
I utgangspunktet viser forskningen at det beste/enkleste for å opprettholde et jevnt blodsukker, er å spise jevne måltider.
følgelig at man spiser sunn mat med lite raske karbohydrater.
Likevel er det noen som trives best med få måltider, og forskning viser også at det for noen er mulig å holde fin blodsukker-
regulering også med langvarig faste. Dette setter strengere krav til sammensetningen av måltidene, sånn at måltidene i minst mulig grad gir rask blodsukkerstigning og holder deg mett lenge. Altså må de primært bestå av protein, fett, fiber og noe langsomme karbohydrater.
Som du er inne på, er det viktigere for blodsukkerreguleringen hva man spiser enn akkurat når og hvor ofte. Du kan lese og lære mer om kosthold og blodsukkerregulering i nettkurset vårt her: https:// www.diabetes.no/tilbud-til-deg/kurs-panett/diabetes-type-2-sunt-kosthold/ Håper dette var litt oppklarende, og at du finner et kosthold og spisemønster som passer for deg. Det er litt viktig å ikke legge flere begrensninger og føringer for seg selv enn det man må og kan trives med.
Vennlig hilsen Ragnhild Gjevre
DIABETESLINJEN

Hvor kan jeg be om hjelp?
SPØRSMÅL: Jeg er en 65 år gammel kvinne som har hatt diabetes i 40 år. Diabetesen har vært vrien å regulere, og nå sliter jeg med nevropati og en fryktelig slitenhet. De sier jeg nå er velregulert, men det er ikke den hele sannheten. Selv om HbA1c er bra, så fyker blodsukkeret mye opp og ned. Jeg har mye smerter om
natten og sover dårlig. Finmotorikken er svekket, så det er vanskelig å skrive på PC. Dermed er jeg trøtt, sliten, oppgitt og har smerter.
Jeg har vært sykmeldt to måneder uten at det hjelper. Annen hjelp har jeg ikke fått. Nå vet jeg ikke hva jeg skal gjøre eller hvor jeg bør henvende meg. Fastlegen
Magnesium mot leggsmerter?
SPØRSMÅL: Hei, blir snart 60 år og har hatt diabetes type 2 i 15 år. Går på mange medisiner, men lurer på om jeg kan ta magnesium og K2-vitaminer også? Har problemer med leggsmerter om nettene, så håper det hjelper med bl.a. magnesium?
Hilsen en med leggsmerter
SVAR: Magnesiumtilskudd blir ofte brukt ved leggkramper, men dokumentasjonen på effekt er begrenset. For de fleste er det trygt å ta magnesium, men det kan være uheldig ved visse tilstander som f.eks. nyresvikt, hjerterytmeforstyrrelser og lavt blodtrykk. Siden du bruker mange medisiner og har hatt diabetes lenge, er det tryggest å få en «godkjennelse» fra behandlende lege før du begynner med magnesium.
Når det gjelder vitamin K2, er det et kosttilskudd og ikke et legemiddel. Kontrollen med kosttilskudd er mye dårligere enn kontrollen med legemidler. For deg som bruker mange medikamenter, er jeg skeptisk til bruk av kosttilskudd med mindre det foreligger en mangeltilstand fordi det f.eks. kan virke uheldig sammen med medikamentene dine. K2 er et interessant
later ikke til å forstå at jeg ikke klarer å jobbe nå. Hvor kan jeg be om hjelp?
Hilsen en som trenger hjelp
SVAR: Hei! Dette høres frustrerende ut. Jeg forstår det slik at du lurer på hvordan du skal få gehør for at du ikke klarer å jobbe fulltid? Jeg vet ikke hvor du bor i landet, men Norsk diabetessenter er et spesialisert senter der du nok kan få hjelp til det du opplever som diabetesrelatert. Ellers tenker jeg også endokrinologen på sykehuset har mer kunnskap om konsekvenser av diabetes type 1 over tid enn fastlegen din, og du kan nok få en uttalelse fra sykehuset. Ellers finnes det også private leger og psykologer du kan få uttalelser fra.
Dersom du også føler behov for hjelp til å håndtere livet med langvarig diabetes type 1, ville jeg for eksempel råde deg til å kontakte en likeperson i Diabetesforbundet. Det kan være godt å ikke føle seg alene: https://www.diabetes.no/tilbud-tildeg/likepersoner/
Jeg ønsker deg lykke til og håper du finner noen som tar vanskene dine på alvor! Vennlig hilsen Ane WilhelmsenLangeland

kosttilskudd, men reklamen for det lover mye mer enn det som er vist gjennom pålitelige undersøkelser og studier. Også for dette preparatet anbefaler jeg at du tar det opp med legen din som kjenner deg best.
Vennlig hilsen Kristian Furuseth

Finn formen


6 smidige øvelser
Når vinteren kommer, er det lett å kjenne at man stivner litt her og der. Her er 6 øvelser for smidige muskler og ledd.
Vinteren er her, og jeg regner med det er flere enn meg som kjenner på at lett tilgjengelig aktivitet har blitt mindre tilgjengelig. Som å tusle en tur ut med en iskaffe i hånda på sommerstid sammen med en god venn, sykle til nærmeste badeplass eller bare det å kunne bruke tid frem og tilbake og opp og ned i hagen med diverse sysler. Alt dette er faktisk naturlig funksjonalitetstrening som vi kanskje ikke en gang anerkjenner at vi gjør! Og selv om vinteren kommer, må vi ikke holde opp med funksjonalitetstrening!
Denne gangen har jeg snekret sammen en økt som utfordrer mobilitet og funksjonalitet, og som kan gjøres innendørs. Men ikke glem å ta turen ut selv om det er kjølig. Kjør en tur på spark, kanskje ta en runde i akebakken, lag snølykter, bygg en snømann, vær litt barnslig også, for all del! Det er SÅ sunt!
Marte Dyrnes, idrettslærer og danser. Foto: Erik M. Sundt
Finn formen









1. SKULDERMOBILITET 1
Hvordan: Ha en strikk (en kost eller klesplagg fungerer også) som du holder litt bredt med hendene. Start med armene på fremsiden av kroppen. Løft armene opp, slik at strikken kommer over hodet ditt, og skyv armene videre slik at de kommer på baksiden av kroppen. Det er ikke sikkert du klarer å føre armene så langt bakover, men mobiliteten kan trenes opp. Før armene samme vei tilbake. Dette kan du gjenta flere ganger og dermed varme opp skulderleddet, samt øke mobiliteten.
2. SKULDERMOBILITET 2
Hvordan: Bruk det samme objektet som sist. Denne gangen skal du arbeide i sirkler rundt hodet ditt. Først mot høyre en runde, så mot venstre, som vist på bildet. Hel sirkel eller halv sirkel, alt etter hvor begrensningene er. Kanskje greier du å komme litt og litt lengre for hver gang?
3. HAMSTRINGMOBILITET (BAKSIDE LÅR)
Hvordan: Sitt på rumpa på gulvet eller i en sofa. Ha en strikk (eller et klesplagg) under føttene dine som du holder i, i hver ende. Prøv å slapp av i overkroppen mens du trekker deg nærmere føttene dine ved hjelp av strikken. Slipp sakte opp, og gjenta rolig.
Er øvelsen utfordrende, går det an å ha en liten bøy i knærne.






4. RYGGMOBILITET
Hvordan: Samle armene bak knærne fra stående posisjon og krum ryggen. Herfra prøver du å «reise deg opp», men husk å hold igjen armene slik at du ikke kommer deg opp, men strekker ut ryggen i stedet.
5. «SQUAT TO STAND»
Hvordan: Start i froskeposisjon på gulvet. Fokuser på å ha en rett rygg, hælene ned i gulvet og press knærne ut med albuene dine. Sitt her i noen sekunder. Sett hendene i bakken, strekk ut beina og la overkroppen henge i noen sekunder. Gjenta. Her jobber vi med mobilitet i hofte, akilles, hamstring og du kjenner det kanskje også i ryggen.
6. STOLSTREKK
Hvordan: Finn en stol. Kryss armene og ta tak under setet. Når du har grep, strekker du deg opp med rett rygg mens du holder igjen med hendene. Hold i 5–10 sekunder før du slipper opp. Gjenta. Her kommer stressmusklene mellom skuldre og nakke til å slippe opp.
Ny sensor fra Roche er første som kan kjøpes på apotek
Roches nye KI-drevne sensor er den første CGM som kan kjøpes på apotek.
Pris: 899 kroner. Fagfolk er bekymret for mer sosial ulikhet i helse.
TEKST FRØY LODE WIIG
Fra 1. november 2025 kan hvem som helst gå inn på et norsk apotek og kjøpe Roches splitter nye sensor, Accu-Chek SmartGuide. Ifølge produsenten gir sensoren nøyaktige glukoseverdier i sanntid, og kan anslå glukosenivåer opptil to timer frem i tid og over natten.
– Det nye systemet bruker kunstig intelligens til å forutsi glukosenivået de neste to timene. Sensoren kan også varsle om nært forestående eller nattlig hypoglykemi, sier Kathrine Steinvik, kommunikasjonsrådgiver i Roche Diagnostics Norge.
Kristian Jong Høines er medisinsk medarbeider i Diabetesforbundet og fastlege ved Helsehuset Tananger i Sola kommune. Han understreker at han ikke er kjent med den nye sensoren fra Roche, men maner til en viss skepsis mot kunstig intelligens evne til å spå glukose over natten.
– Selv i de mest avanserte pumpene og closed-loop systemene ser vi at kunstig intelligens bommer en del, understreker han.
USOSIAL UTVIKLING
Fastlegen retter oppmerksomheten mot det han mener er en lite sosial utvikling i tilgang til diabetesutstyr.
På den ene siden blir det nå enklere å få tak i sensorer.
Roches CGM er den første som er tilgjengelig via apotek. Fra før har brukere kunnet kjøpe sensorer, for eksempel FreeStyle Libre, via leverandørenes nettsider. På den andre siden: Brukere som ikke får sensor fra spesialisthelsetjenesten, må betale selv. Prisen på Roches sensor er 899 kroner. Den kan brukes i 14 dager. Konkurrenten FreeStyle Libre koster en hundrelapp mindre og varer opptil 15 dager. Uansett blir den månedlige utgiften drøye 1800 kroner.
– Hvis tilgangen avhenger av privatøkonomi, blir det de som tjener mest og har mest ressurser som bruker sensor. Da får vi en enorm sosial gradient i helse, påpeker Jong Høines.
GEOGRAFISK VARIASJON
I dag får stort sett alle med diabetes type 1 sensor. Leger kan også gi CGM til mennesker med vanskelig og lite kontrollerbar diabetes type 2.
– Men terskelen er enormt høy. I tillegg er det stor – og økende – variasjon mellom helseforetak. Det betyr at hvis du har diabetes type 2, kan hvor du bor avgjøre om du får sensor eller ikke, fremholder fastlegen.
Det er stikk i strid med helsemyndighetenes uttalte mål om lik tilgang til helsetjenester.
Jong Høines er ikke i tvil om at mange pasienter med diabetes type 2 ville hatt stort utbytte av å bruke sensor i perioder. For eksempel kan sensor være særlig nyttig tidlig i diabetesløpet, for å bli kjent med blodsukkeret og hvordan det påvirkes av mat, trening, søvn og stress.
– Alle med diabetes skal ikke gå med sensor hele tiden. Men det kan være et svært godt hjelpemiddel for mange. Jeg er kritisk til at brukernes lommebok skal avgjøre om de har tilgang eller ikke, sier han.
Tidligere i år sendte Helse- og omsorgsdepartementet forslag til endringer i blåreseptordningen på høring.

NYHET: Kathrine Steinvik er kommunikasjonsrådgiver i Roche Diagnostics Norge. Produsenten har nettopp lansert den første sensoren som kan kjøpes på apotek i Norge. (Foto: Kolonihaven)

I sitt høringssvar foreslår Diabetesforbundet å likestille CGM med fingerstikk. Forbundet mener at begge bør ligge i blåreseptordningen, og skriver at dagens praksis gjør at mange pasienter som ville hatt god nytte av CGM, ikke får det.
OPPLÆRING OG SIKKERHET
Diabetesforbundets medisinske medarbeider stiller også spørsmål ved opplæringen som gis til brukere som kjøper sensoren på egen hånd. De som får CGM gratis via spesialisthelsetjenesten får også grundig opplæring av helsepersonell.
– Mennesker med diabetes type 2 kan kjøpe og bruke sensor uten at legen deres er informert. Sensor er et svært nyttig hjelpemiddel hvis den brukes riktig, men hvem sikrer opplæring når den kan kjøpes over disk på apotek? undrer Jong Høines.
Kommunikasjonsleder Steinvik i Roche påpeker at alle Accu-Chek SmartGuide leveres med en QRkode til bruksanvisning og forsiktighetsregler. Der opplyser produsenten om hva som er riktig bruk, og om risiko for feil. I tillegg har Roche et CGM læringssenter, og et bemannet kundesenter som kan svare på spørsmål.
Forbundsnytt
diabetes.no
Diabetesforbundet i høring om statsbudsjettet
Diabetesforbundet stilte til muntlig høring i Stortinget. Der framhevet vi tre viktige saker: bedre tilgang på CMG, refusjon på behandling hos fotterapeut og frys av egenandeler.
Det er dyrt å være kronisk syk.
Derfor krever Diabetesforbundet at Stortinget stanser den foreslåtte økningen av egenandelstaket, sa Diabetesforbundets generalsekretær Britt Inger Skaanes da hun deltok i muntlig høring i helse- og omsorgskomiteen på Stortinget.
Sammen med politisk rådgiver Camilla Huggins Aase, representerte hun Diabetesforbundet for å gi innspill til forslag til statsbudsjett for 2026.
Diabetesforbundet framhevet tre saker vi er opptatt av på vegne av våre medlemmer: egenandeler, fotbehandling og tilgang på sensor for personer med diabetes type 2.
VIL FLYTTE FINANSIERING AV CGM
Politisk rådgiver Camilla Huggins Aase viste for anledningen politikerne hvordan man fester og starter en sensor. Diabetesforbundet jobber mot politikerne for å få flyttet finansieringen av sensorer – som nå ligger under helseforetakene.
– Problemet er at helseforetakene ikke har råd til å finansiere sensor for flere. Derfor oppfordrer vi Stortinget til å legge CGM inn i blåreseptforskriften. Dette flytter utgiftene fra helseforetakene og inn i folketrygden.
VIL HA FOTTERAPEUTBEHANDLING UNDER EGENANDEL
Diabetesforbundet har i flere år bedt om refusjon på behandling hos autorisert fotterapeut med diabeteskompetanse. I innspill til statsbudsjett ba vi om at pasientenes utgifter til slik behandling legges inn under egenandelen.
– Det er utdannet over 600 fotterapeuter med diabetesspesialisering. De står klare til å forebygge fotsår og amputasjoner, påpekte Skaanes.
BEKYMRET FOR KUTT I HELSEDIREKTORATET
Diabetesforbundet har i tillegg levert et len-
I HØRING PÅ STORTINGET:
Generalsekretær Britt Inger Skaanes og politisk rådgiver Camilla Huggins Aase deltok i muntlig høring om statsbudsjettet 2026.
gre skriftlig høringssvar, der vi også pekte på at kutt i Helsedirektoratet kan vanskeliggjøre arbeidet i ny Nasjonal diabetesplan.
Du kan lese hele det skriftlige høringssvaret på: diabetes.no/om-oss/nytt-fraforbundet/nytt-fra-forbundet-2025/ diabetesforbundet-om-statsbudsjettet/

Bidrag og spørsmål kan rettes til redaktør Toril Haugen på telefon 958 99 757 eller på e-post: toril.haugen@diabetes.no.
Ansvarlig redaktør: Cecilie Waagan Roksvåg Redaktør: Toril Haugen
Høstvind i seilene for Ungdiabetes
Innholdsrike måneder – med både Diabetesweekend og generalforsamling med valg av nytt styre.
TEKST ATLE EGIL KNOFF GLOMSTAD
Diaweekend-helgen 26.–28. september ble en suksess, med 27 unge deltakere som delte erfaringer og koste seg sammen.
– Årets Diaweekend har vært en utrolig fin helg! Vi har hatt 27 deltakere, som alle har vært med å gjøre denne helgen så bra, sier Emma Nilsen Furland, leder av Ungdiabetes.
SEX OG ALKOHOL
Tema for helgen var tabuer – det vi ikke alltid snakker om, og målet var å skape en arena for å snakke om nettopp dette.
– Vi har hatt foredrag om alt fra mat, kropp og selvbilde til alkohol og seksuell helse, forteller Emma.
– Det viktigste med denne helgen er å skape en møteplass, hvor unge med diabetes får møte andre unge med diabetes, og kjenne på

hvor godt det er å være samme med andre som forstår hvordan du har det. Med andre ord en perfekt kombinasjon for en vellykket helg, sier Ungdiabetes-lederen.
NYTT STYRE
Siste helgen i oktober gjennomførte Ungdiabetes generalforsamling, og nytt nasjonalt styre for 2025/2026 ble valgt.
Emma Nilsen Furland ble gjenvalgt som leder, og Haakon Haugan fortsetter som nestleder. Ida Caroline Lindhe og Andreas Marsfjell ble ønsket velkommen som nye styremedlemmer.
Ungdiabetes takker med dette for jobben som avtroppende styremedlemmer har gjort, og for innsatsen de har vist. Det nye styret er klare og motiverte for et nytt og spennende år.
SEKRETARIATET HAR FLYTTET PÅ SEG
Diabetesforbundet har flyttet. Etter tolv år i Østensjøveien 18 har sekretariatet flyttet til Brynsengveien 2, bare et steinkast unna forrige adresse.
– Vi har fått flotte og mer moderne lokaler enn tidligere. Her kommer vi til å trives godt, sier generalsekretær Britt Inger Skaanes, som leder 19 ansatte i sekretariatet.
Flyttingen er et ledd i de siste årenes omorganisering i Diabetesforbundets administrasjon i Oslo. Økonomiske utfordringer og nedbemanning har ført til endrede behov. De nye lokalene er mindre i størrelse og derfor mindre kostbare enn Diabetesforbundets tidligere lokaler.
Det viktigste med denne helgen å skape en møteplass, hvor unge med diabetes får møte andre
unge med diabetes.

NY ADRESSE: foran Diabetesforbundet nye lokaler, med adresse Brynsengveien 2. Postadressen er uendret.
DET NYE STYRET: F.v. bak: Rebekka Elgvin, Haakon Haugan, Maria Sand og Andreas Marsfjell. F.v. foran: Emma Furland, Ida Caroline Lindhe og Emilie Haugan.
Forbundsnytt
HELT
FANTASTISK: Prosjektleder Gry Lillejordet er strålende fornøyd med både oppmøte og tilbakemeldinger.
Knallsuksess for digitale møteplasser
Tilbudet om en digital samlingsplass med rom for å snakke om tingene som tar plass i et diabetesliv, har virkelig truffet en nerve i den voksne type 1-befolkningen.
TEKST ATLE EGIL KNOFF GLOMSTAD
Pilotprosjektet som startet opp i oktober, har gitt vind i seilene. Det treårige prosjektet tilbyr en trygg, digital møteplass for personer i alderen 40 år og oppover som har hatt diabetes type 1 over 30 år, hvor det gis sosial støtte, rom for erfaringsdeling og innsikt i utfordringer etter mange år med diabetes.
Med samtaletemaer som diabetes slitenhet, teknologi og aktivitet, dekkes behov som eksisterende helse- og støttetilbud ikke tilbyr i utstrakt grad. For både deltakere og prosjektgruppa har høstens samlinger blitt en suksesshistorie:

men også med ønske om lengre samlinger. Det er jo begrenset hvor mye en rekker over på en time når en skal gå i dybden på utfordringer i diabeteshverdagen, sier Lillejordet.
VEIEN VIDERE
Alle deltakerne var aktive med å dele både spørsmål, svar og egne erfaringer på temaene som ble tatt opp.
– Dette har så langt vært helt fantastisk å være med på. Under påmeldingen til de to første samlingene ble alle plassene fylt opp med en gang, pågangen var så stor at vi dessverre måtte takke nei til flere. Alle deltakerne var aktive med å dele både spørsmål, svar og egne erfaringer på temaene som ble tatt opp, forteller en svært tilfreds prosjektleder Gry Lillejordet.
– FRIDA ER FANTASTISK GOD
Klinisk helsepsykolog Frida Erlandsen, som selv har diabetes type 1, har ledet samtalene – og er ifølge Lillejordet den rette person for jobben:
– Frida er fantastisk god på disse tingene. Hun er så flink til å fange opp tingene som deltakerne lurer på, og møter spørsmålene med trygt engasjement og masse kunnskap. Frida har også sagt ja til å bli med de neste to årene, da hun synes dette er et veldig givende prosjekt, ivrer Lillejordet. Hun legger til at også deltakerne er strålende fornøyde, men at samlingene med fordel kunne vært lengre. – Tilbakemeldinger fra deltakerne har vært utelukkende gode,
På bakgrunn av erfaringene så langt, satser prosjektgruppa på å skalere opp prosjektet kommende to år, med mål om flere samtalegrupper og hyppigere møter. Og i 2027 er det håp om å kunne gi frivillige likepersoner opplæring i arbeidet, slik at det også kan legges til rette for fylkesvise digitale grupper. I tillegg til opplæring planlegges en ordning der likepersonen blir med som observatører på andre samtalegrupper for å lære seg metodikken. Det vil også være viktig å ha med likepersonene i planleggingsfasen av de nye samtalegruppene.
LES MER ... om bakgrunnen for prosjektet på https://diabetes.no/om-oss/nytt-fra-forbundet/nytt-fraforbundet-2025/digital-moteplass-fordeg-som-har-levd-lenge-meddiabetes-type-1/

Har du en god idé?
Søk støtte fra Stiftelsen Dam!

Få støtte til tiltak som gjør en forskjell for personer med diabetes.
Velg mellom:
• Dam Ekspress til små, lokale tiltak og arrangementer – rask behandling og enkel søknadsprosess.
• Dam Helse til større prosjekter som fremmer mestring, aktivitet og livskvalitet.
Vi hjelper deg i gang! Les mer på diabetes.no/stiftelsendam
Sammen skaper vi aktivitet og engasjement – lokalt og nasjonalt!

Har du byttet adresse, e-post eller telefonnummer?
Ikke gå glipp av viktig informasjon! Gi beskjed så vi får oppdatert vårt medlemsregister.
post@diabetes.no
23 05 18 00

Eller oppdater selv på diabetes.no/minside
Har du spørsmål om diabetes?

Vi er her for å hjelpe!
Kontakt Diabeteslinjen man–tors fra kl. 10–14 diabetes.no/linjen


815 21 948
Den gang da

KOMPLISERTE RESEPTER
I november-utgaven av Diabetikeren 1975 forteller dr.med Erling Wang om hvor komplisert det kan være for en lege å skrive ut resepter. Det gjelder å holde tunga rett i munnen.
Ett annet irritasjonsmoment for legen er at han ikke bare må huske på navnet på den medisinen han vil bruke – og det kan være vrient nok, for det er mange fæle og tungebrekkende navn – og dosen den skal brukes i, men han bør også helst huske hvor store forpakninger en medisin selges i. Det finnes tablettbokser som inneholder 12, 16, 24, 50, 100 og 500 tabletter for bare å ta med noen. Mens de fleste sukkersyketabletter finnes i bokser på 100, har man for eksempel dibein og dibein retard bokser på 250 også –og det er dumt å skrive ut 200 eller 300. 100 dibein-tabletter koster kr. 37,50, 259 koster kr. 81,90.
(…) Her har vi en annen vanskelighet. En pasient har vært hos en annen lege og fått en medisin som kanskje er «aldeles utmerket» eller kanskje omvendt ikke tåles av pasienten, som da får spørsmålet: Hva het den medisinen? Og her kommer vi igjen til de skrekkelig vanskelige navnene, som man ikke kan forvente at den syke skal kunne gjengi.

Neste utgave av kommer 4. mars
Litt på siden

Forskning og håp
Under Verdens diabetesdag 14. november satte vi søkelyset på forskning, og på alt håp medisinsk forskning gir for en framtid uten diabetes. Det er forskning som er grunnen til at vi som lever med diabetes, faktisk lever. Og det er håpet som driver oss. Ikke bare lever vi, vi gjør det med et vitalt håp om at forskning en dag vil ta knekken på diabetespandemien, noe den stadig kommer et skritt nærmere, selv om det tar tid.
Apropos pandemi: Den amerikanske epidemiologen Michael Osterholm, kjent som rådgiver for Det hvite hus under koronaen, sier at neste globale pandemi kan bli langt verre enn covid-19. Advarselen kommer samtidig som dagens Hvite hus-administrasjon går til frontalangrep på forskningsmiljøene, med vanvittige kutt i bevilgninger, oppsigelser av forskere i stor skala, og generell latterliggjøring av både vitenskap og sunn fornuft.
med politiske ambisjoner ender opp som sinnsforvirrede autokrater med hamrende Trump-libido. Kontaminasjonen sprer seg rimelig ute av kontroll.
Vanlige folk mister plutselig alt av kontekstuelle perspektiver etter
Dette er en global pandemi jeg frykter like mye som jeg frykter dødelige virussykdommer. Jeg er livredd for hvordan slike tankesett forplanter seg, muterer, og kynisk angriper folks troskyldighet som vertsceller. Jeg gyser av tanken på at før diabetesgåten blir løst, er forskningsmiljøene erstattet av folk i lotusstilling som tygger på vendelrøtter og chanter for at chakrabalansen skal gi bukspyttkjertelen åndelig næring til å forstå at insulin er en illusjon skapt av Big Pharma, Obama og Antifa.
å ha sett konspivideoer på YouTube.
Et eksempel er USAs National Institutes of Health (NIH), som lenge har bidratt med uendelig viktig forskning innen blant annet biomedisin. Trump har gitt over 1000 ansatte og ledere fyken, og strammet vilt inn på bevilgningene. Ett eksempel av altfor mange. Dette går ikke bare utover «land of the free, home of the brave»-befolkningen, men også betydningen amerikansk forskning har for hele verden.
Og store deler av hele verden lar seg villig bedra, spinnville påfunn er like smittsomt som korona. Vanlige folk mister plutselig alt av kontekstuelle perspektiver etter å ha sett konspi-videoer på YouTube, og folk
Og om vi ender opp som ihjelkokte ingredienser i ei verdensgryte av konspiratorisk pseudovitenskap, er det ikke fordi århundrer med medisinsk forskning har tatt feil, men fordi vitenskapen er for tøff for autokratiske treskallers maktbegjær. Forskning er rett og slett for farlig, ikke bare fordi det forskes på «tullete» ting som kvinnehelse, minoritetshelse, vaksiner og klimaendringer, men også fordi forskere tilhører et folkeferd med irriterende hang til å poengtere forskjellen på demokrati og fascisme, på integritet og korrupsjon. Jeg synes derfor det er grunn til å være bekymret – og med dette bidra aktivt!
Å gi støtte til forskning, er å gi fortsatt støtte til vårt felles håp om at diabetesgåten en dag skal bli løst. Dette er kanskje viktigere enn noen gang, siden mektige krefter der ute gjør sitt beste for å frata oss håpet. Det skal de ikke få lov til.
Atle Egil Knoff Glomstad

Takk for minnegaver
Vi takker for minnegaver som kom inn ved følgende bisettelser og begravelser:
Jan Petter Hedemann Larsen
Øivind Morgan Olsen
Thor Lønnebakke
Jorunn Synnøve Pedersen
Einar Guttorm Strand
Bjørg Johanne Skatvedt
Synnøve Selte
Anne Berget
Greta Thorstensen
Ola Nystuen
Postboks 6442, Etterstad, 0605 Oslo
Ønsker du å gi en minnegave eller donasjon til vårt arbeid? Bruk bankgiro 7058.05.09035.
Minnegavebrosjyrer kan fås gratis ved å ringe Diabetesforbundet på tlf. 23 05 18 00.
Les mer på diabetes.no/stott-oss

FJERNTLIGGENDE MINDRE ENSEMBLE I SISTE ØYEBLIKK

BURFUGL
ALTOMFATTENDE KJASE OG MASE LITE SPENNENDE
FOLKEGRUPPE
LIDE NEDERLAG
DRIVE MED LØPETRENING REPARERE VARM HALVT SNES
NATURMATERIALE
AR-
HEMNINGSLØS I ALMINNELIGHET
JULETREPYNT
SKJENKE
ADVENTSFARGE AUSTRALSK FUGL
EN DEL JOURNAL
JULEKORTMOTIV KLISSETE AFFÆRE
TID FOR TRADISJONER TALL KONTRAKT
HYLLE FORENING STIRRE OFF. INSTANS FORÆRING PÅ NY
HUMØRFYLT JULEPYNT
MISVISENDE DERSOM LOKKEMAT GRÅVÆR

HELT I BEGYNNELSEN
KLABB OG BABB BOSS BEROLIGE
KARRIGE FORHOLD FORGUDE KRAKILSK

FREDELIG
KJØKKENREMEDIUM
TILTAKSLYST
BEIDSORDNING
FORENE LAGERROM BETRYGGELSE
GODTE SEG TYDELIG
ADVENTSGODSAK PÅFYLL AVTRYKK

SMELTE BAKERVARE
LØVFELLENDE VEKST
PARKETTMATERIALE
BYTTEMIDDEL I ELDRE TIDER ØDEMARK KJØLIG
MEDVIRKENDE EUROPEISK LAND FESTE SEG VED
FRI FRA TJENESTEN
TILHOLDSSTED
DiabeteX 4/2025
JULEKORTMOTIV
FJÆRKRE
Send kryssord og kupong til Diabetes, postboks 6442 Etterstad, 0605 Oslo. Eller du kan sende løsningen på e-post til kryssord@diabetes.no
Bli med i trekningen av en lommelykt.
Neste frist: 2. februar
Navn:
Adresse:
Vinnere av DiabeteX 3 2025
Eva Klausen, Åros
Aud Schwital, Sandefjord
Liv Unni Thrane, Larvik
Tips en venn om medlemskap!
Diabetesforbundet er for alle, også pårørende, venner og støttespillere. Velkommen til oss!
Medlemmer får:
Råd og støtte til deg og dine nære
Vårt prisvinnende medlemsblad
Gunstig medlemsforsikring
Webinarer og nettkurs
Lokale treff og arrangementer
Aktiviteter for barn og unge
DET ER ENKELT Å MELDE SEG INN

• Besøk diabetes.no/bli-medlem eller skann QR-koden
• Send e-post til post@diabetes.no
• Ring oss på 23 05 18 00