Spis treści
odstępy czasowe między podaniem preparatów zawierających przeciwciała a szczepieniami przeciwko odrze i ospie
ochronnych u dzieci w okresie stosowania
igły do wkłuć podskórnych i domięśniowych
Obowiązkowe szczepienia ochronne – Ewa Bernatowska, Bożena Mikołuć
Szczepień Ochronnych – szczepienia obowiązkowe na 2019 rok
obowiązkowe osób narażonych w sposób szczególny na zakażenia
Szczepienia przeciwko pneumokokom w grupach ryzyka
przeciwko ospie wietrznej w grupach ryzyka
3. Zalecane szczepienia ochronne dla niemowląt, dzieci, młodzieży i dorosłych – Anna Nitka, Paweł Grzesiowski
szczepienia zalecane w aktualnym Programie Szczepień
Szczepienie zalecane przeciwko wirusowemu zapaleniu wątroby typu B (WZW typu B)
Szczepienia zalecane przeciwko błonicy, tężcowi, krztuścowi
Szczepienia zalecane przeciw poliomyelitis
Szczepienia zalecane przeciwko Haemophilus influenzae typu b
przeciwko pneumokokom
Szczepienia przeciwko ospie wietrznej
Szczepienia przeciwko wirusowemu zapaleniu wątroby typu A
przeciwko grypie
Szczepienia przeciwko kleszczowemu zapaleniu mózgu
Szczepienia przeciwko wirusowi brodawczaka ludzkiego (HPV)
Szczepienia zalecane dla kobiet przed planowaną ciążą, w czasie ciąży
porodzie
przed planowaną ciążą
4. Szczepienia zalecane przeciwko Covid-19 – Ewa Bernatowska
Grupy objęte szczepieniami przeciwko Covid-19 – kolejność
5. Niepożądane odczyny poszczepienne. Bezpieczeństwo szczepień
Niepożądane odczyny po szczepieniu BCG u dzieci zdrowych oraz u dzieci z obniżoną odpornością 77
Niepożądane odczyny po szczepieniu DTP ..........................
Reakcje alergiczne związane z antygenami białka kurzego ..............
Bezpieczeństwo szczepień przeciwko grypie .........................
Szczepionki przeciw grypie a powikłania neurologiczne 82 Szczepienia przeciwko grypie u kobiet w ciąży 82
Bezpieczeństwo szczepień przeciwko grypie pandemicznej A/H1N1 82
Szczepienie przeciwko ospie wietrznej 83
Szczepienie przeciwko wirusowi brodawczaka ludzkiego
Bezpieczeństwo szczepionki przeciwko żółtej gorączce
Aspekty bezpieczeństwa szczepień w programie eradykacji poliomyelitis
Szczepienia u dzieci z zaburzoną odpornością
Wpływ leczenia steroidami na odpowiedź poszczepienną
leczenie steroidami
Wysokie dawki steroidów niebędące przeciwwskazaniem do szczepień przeciwko ospie wietrznej i innymi żywymi szczepionkami
Wysokie dawki steroidów i inne rodzaje leczenia immunosupresyjnego będące okresowym przeciwwskazaniem do szczepień przeciwko ospie wietrznej i innymi żywymi szczepionkami
Gdzie szukać bieżących informacji o bezpieczeństwie szczepień
6. Jak rozmawiać z rodzicami o szczepieniach. Rola lekarza i pielęgniarki w podstawowej opiece zdrowotnej – Anna Bernatowska .............
7. Aktualny stan prawny szczepień ochronnych w Polsce – Paweł Grzesiowski, Anna Nitka
Organizacja szczepień ochronnych w świetle obowiązujących przepisów
Zasady monitorowania bezpieczeństwa szczepień ochronnych
Oświadczenie świadomej odmowy szczepienia ochronnego
Skierowanie na specjalistyczne badanie lekarskie .....................
Formularz zgłoszenia niepożądanego odczynu po szczepieniu BCG (przeciw gruźlicy)
Formularz zgłoszenia niepożądanego odczynu po szczepieniu innym niż BCG .....................................................
Program Szczepień Ochronnych na rok 2021
Rozporządzenie Ministra Zdrowia z dnia 18 sierpnia 2011 r. w sprawie obowiązkowych szczepień ochronnych
Zaświadczenie o przeprowadzonym lekarskim badaniu kwalifikacyjnym .
uodpornienia
Książeczka szczepień
Sprawozdanie z przeprowadzonych obowiązkowych szczepień ochronnych wg informacji zawartych w kartach uodpornienia ........ 182
Sprawozdanie z przeprowadzonych obowiązkowych szczepień ochronnych wg ilości wykorzystanych szczepionek 183 Rozporządzenie Rady Ministrów z dnia 3 stycznia 2012 r. w sprawie wykazu rodzajów czynności zawodowych oraz zalecanych szczepień ochronnych wymaganych u pracowników, funkcjonariuszy, żołnierzy lub podwładnych podejmujących pracę, zatrudnionych lub wyznaczonych do wykonywania tych czynności 184
Szczepienia po przebytych zakażeniach
Tabela 1.5 przedstawia propozycje postępowania w określonych sytuacjach, z którymi spotykają się każdego dnia lekarz i pielęgniarka w gabi necie szczepień.
Tabela 1.5.
Wykonawstwo szczepień po przebytych zakażeniach
Rodzaj zakażeń
Zakażenia o lżejszym przebiegu, np.
zapalenie gardła
Antybiotykoterapia (dni) Wznowienie szczepień po zakończonym leczeniu (dni)
zapalenie uszu 7– 9 7
Zakażenia o średnim nasileniu, np.
angina
zapalenie zatok
zapalenie oskrzeli
zapalenie płuc (o niewielkim nasileniu)
zakażenia układu moczowego
Ciężkie zakażenia narządowe i uogólnione
zapalenie opon mózgowo rdzeniowych
zapalenie płuc (o ciężkim przebiegu)
zapalenie kości
posocznica
inne zakażenia narządowe
Choroby zakaźne
odra, świnka, różyczka
gorączka trzydniowa
Ospa wietrzna
1–2 miesiące w zależności od nasilenia objawów
2–3 miesiące w zależności od nasilenia objawów chorobowych
Szczepienia po przebytych zakażeniach
Realizacja szczepień ochronnych u dzieci w okresie stosowania immunoterapii
Zalecenia ACIP dotyczące odstępów między podaniem różnych szcze pionek (tab. 1.3) w znacznym stopniu ułatwiają wykonywanie szczepień ochronnych u osób z alergią. Prowadzenie terapii podtrzymującej w trakcie długotrwałego odczulania nie zaburza prawidłowej odpowiedzi poszczepiennej na szczepionki z obowiązującego kalendarza szczepień. Można również wykonywać dodatkowe szczepienia, które mają chronić przed wirusowymi i bakteryjnymi zakażeniami dróg oddechowych. Naj‑ właściwszym czasem ich podawania będzie okres między kolejnymi daw kami aplikowanego co miesiąc preparatu odczulającego, w dowolnym czasie. Jest to lepszy sposób niż podanie szczepionki i preparatu odczu lającego w tym samym dniu ze względu na możliwe ewentualne wątpli‑ wości co do tego, czy ewentualne niepożądane objawy związane były ze szczepieniem, czy z dawką preparatu odczulającego.
Podawanie preparatów immunostymulacyjnych, takich jak: Ribomunyl, Polyvaccinum, IRS-19, Luivac czy Broncho-Vaxom, nie jest przeszkodą w wykonywaniu obowiązkowych i zalecanych szczepień ochronnych, nie‑ mniej brakuje dostępnych danych z badań klinicznych na temat interakcji poszczególnych szczepionek z tą grupą leków.
Szczepionki różnych producentów
Obecnie dostępne wyniki badań dotyczące bezpieczeństwa i immuno genności szczepionek wskazują, że szczepionki skoniugowane przeciw‑ ko Haemophilus influenzae typu b, HBV i HAV różnych producentów podawane w schemacie uodpornienia pierwotnego niemowląt stymulu ją ochronne miana przeciwciał, podobnie jak szczepionki tego samego producenta. Ze względu na ochronne stężenia przeciwciał przeciwkrztuścowych szczepionki DTaP w uodpornieniu podstawowym powinny pocho dzić od tego samego producenta, natomiast dawki szczepionki innych producentów mogą być stosowane w szczepieniu uzupełniającym.
Ogólne zasady wykonywania szczepień ochronnych
Dobór igły do wkłuć podskórnych i domięśniowych
Długość igły i mięsień wykorzystywany do szczepienia należy każdorazo wo dobierać indywidualnie, uwzględniając wiek i masę ciała osoby szcze pionej (tab. 1.6). Szczepienie domięśniowe zawsze wykonuje się prosto padle do powierzchni skóry. Szczepienie podskórne zawsze wykonuje się pod kątem 45º do powierzchni skóry, igłą o długości 16 mm.
Ryciny 1.1 i 1.2 wskazują prawidłowe okolice iniekcji: w udo u niemowląt i w ramię u dzieci starszych.
Tabela 1.6.
Zalecane długości igieł i miejsca podania szczepionki u dzieci i osób dorosłych
Wiek, płeć, masa ciała Długość igły i miejsce szczepienia
Dzieci noworodek
16 mm – przednio boczna powierzchnia uda niemowlę
małe dziecko
dzieci i młodzież od 3. do 18. roku życia
25 mm – przednio boczna powierzchnia uda
25 mm – przednio boczna powierzchnia uda 16 mm – mięsień naramienny
16–25 mm – mięsień naramienny
25–32 mm – przednio boczna powierzchnia uda
Dorośli mężczyźni i kobiety < 60 kg 25 mm – mięsień naramienny
kobiety 60–90 kg
mężczyźni 60–118 kg
kobiety > 90 kg
mężczyźni > 118 kg
25–38 mm – mięsień naramienny
38 mm – mięsień naramienny
Dobór igły do wkłuć podskórnych i domięśniowych
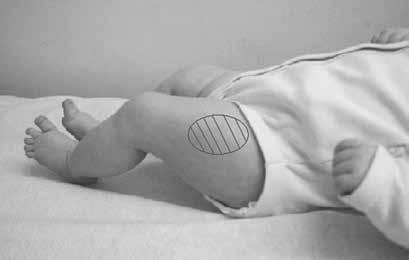
Rycina 1.1. U niemowląt i małych dzieci zaleca się szczepienie w przednioboczną okolicę uda. Uwaga: nie zaleca się szczepienia w pośladek.
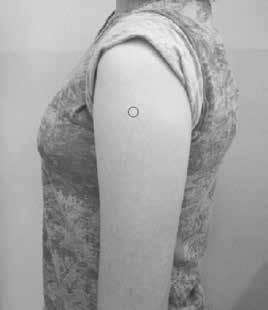
Rycina 1.2. Dzieci i dorosłych szczepi się w mięsień naramienny (centralna część okolicy naramiennej).
Ogólne zasady wykonywania szczepień ochronnych
od podania pierwszej dawki (optymalnie pomiędzy 6. a 12. miesią‑ cem od podania pierwszej dawki).
Vaqta 25 /MSD Polska/, dla dzieci i młodzieży od 1. do 18. roku życia włącznie, w schemacie szczepienia 2-dawkowym: 0, 6–18 miesięcy.
Avaxim 160U /Sanofi Pasteur/, dla młodzieży i dorosłych powyżej 16. roku życia, w schemacie szczepienia 2-dawkowym: 0, 6–12 mie sięcy (druga dawka szczepionki może być podana do 36 miesięcy po pierwszym szczepieniu).
Vaqta 50 /MSD Polska/, dla dorosłych powyżej 18. roku życia, w sche macie szczepienia 2-dawkowym: 0,6–18 miesięcy.
Havrix Adult /GSK Biologicals/, dla dorosłych powyżej 19. roku życia, w schemacie szczepienia 2-dawkowym: 0, 6–12 miesięcy.
Jeżeli dawka uzupełniająca nie zostanie podana zgodnie z zaleceniami, to należy ją zaaplikować w najbliższym możliwym terminie, nie rozpoczyna‑ jąc schematu szczepienia od początku. Skuteczność szczepień jest bardzo wysoka, nie zachodzi więc potrzeba oznaczania poziomu przeciwciał po szczepieniu ani stosowania dawek przypominających. Niepożądane od czyny poszczepienne to objawy miejscowe w miejscu wstrzyknięcia: za czerwienienie, obrzęk i niekiedy objawy ogólne: gorączka, bóle głowy, nudności. Przeciwwskazania do podania szczepionki są specyficzne i wy nikają z nadwrażliwości na składniki w niej zawarte oraz ciężkich reakcji alergicznych po podaniu poprzedniej dawki;
2) Skojarzone przeciwko WZW typu A i B:
Twinrix Junior /GSK Biologicals/, dla dzieci od 1. do 15. roku życia włącznie, w schemacie 0, 1, 6 miesięcy.
Twinrix Adult /GSK Biologicals/, dla młodzieży i dorosłych od 16. roku życia, w schemacie 0, 1, 6 miesięcy. Dla tej szczepionki zarejestro wany jest także przyspieszony schemat szczepienia podstawowego jako szczepienie pierwotne w terminach 0, 7, 21 dni i dawką uzu pełniającą 12 miesięcy od pierwszej dawki. Niepożądane odczyny poszczepienne to objawy miejscowe w miejscu wstrzyknięcia: za czerwienienie, obrzęk i niekiedy objawy ogólne (gorączka, bóle gło‑ wy, nudności). Specyficznym przeciwwskazaniem do podania szcze pionki jest nadwrażliwość na substancję czynną lub na którykolwiek ze składników, w tym także na białka drożdży używanych w procesie produkcji szczepionki.
Szczepienia przeciwko gr ypie
Wirus grypy wywołuje ostrą, zakaźną chorobę układu oddechowego, szerzącą się drogą oddechową i powodującą cykliczne epidemie i pan‑
demie. Zachorowania na grypę występują na całej kuli ziemskiej. W kli‑ macie europejskim okresy wzrostu zapadalności odnotowuje się od późnej jesieni do zakończenia zimy albo wczesnej wiosny. Zachorowa nia są wywołane trzema typami wirusów A, B oraz C. Wirus typu A ma wiele podtypów, różniących się właściwościami antygenowymi białek powierzchniowych hemaglutyniny i neuraminidazy. Charakterystyczne są cykle epidemiczne co 1–3 lata w odniesieniu do wirusa typu A i co 2–4 lata w przypadku wirusa typu B. Z powodu bardzo dużej liczby za chorowań podczas epidemii i masowego narażenia ludzi na kontakt z wirusem wzrasta wyraźnie odporność populacyjna. Jest ona wyższa u osób dorosłych, gdyż mają większą możliwość stymulacji odporno ści. Zalecane przez WHO szczepienia ochronne przeciwko grypie mają zwiększyć liczbę osób odpornych na zachorowania.
Z danych Narodowego Instytutu Zdrowia Publicznego – Państwowego Za‑ kładu Higieny (NIZP-PZH) wynika, że w sezonie 2019/2020 liczba zacho rowań na grypę i zachorowania grypopodobne była niższa w porównaniu do lat poprzednich. Stało sie tak z powodu koronawirusa – choć brzmi to przewrotnie. Wydaje się bardzo prawdopodobne, że po wprowadzeniu zasad dystansowania społecznego związanych z pandemią Covid-19 uda ło się również zmniejszyć rozprzestrzenianie się wirusa grypy. W okresie od 1.09.2019 do 15.07.2020 roku na grypę i zakażenia grypopodobne zachorowało 3 873 136 osób, co oznacza 13,2% mniej zachorowań niż w analogicznym sezonie roku poprzedniego. W wyniku grypy i powikłań po chorobie zmarło 65 osób.
Każdego roku pojawiają się szczepionki przeciwko grypie o zaktualizo wanym składzie, ponieważ wirus charakteryzuje się dużą zmiennością. Zgodnie z zaleceniami Światowej Organizacji Zdrowia (WHO) 4-walent‑ ne szczepionki przeciwko grypie przygotowane na sezon pandemiczny 2020/2021 powinny zawierać antygeny szczepów spokrewnionych ze szczepami:
– A/Guangdong-Maonan/SWL1536/2019(H1N1) pdm09 – wirus podobny,
– A/HongKong/2671/2019(H3N2) – wirus podobny,
– B/Washington/02/2019 (linia Victoria),
– B/Phuket/3073/2013 (linia Yamagata).
Szczepionka 3-walentna, zawierająca jedną linię wirusa grypy typu B, powinna posiadać w swoim składzie antygeny szczepu spokrewnionego ze szczepem B/Washington 02/2019 (linia Victoria).
Zalecane szczepienia ochronne dla niemowląt, dzieci, młodzieży i dorosłych
Jeżeli dostępna jest więcej niż jedna szczepionka przeciwko grypie sezo‑ nowej dla danej grupy osób, ACIP nie wskazuje przewagi konkretnego preparatu.
Skuteczność szczepień przeciwko grypie wynosi 50–95% i wyraża się zmniejszeniem liczby zachorowań, powikłań i zgonów w populacji ob jętej szczepieniami. Powikłania zdrowotne wywołane wirusem grypy to zapalenie płuc, najczęściej będące wynikiem nadkażenia bakteryjnego, zapalenie mięśnia sercowego, mózgu i rdzenia kręgowego. Ogólnoświa towe zalecenia dotyczące szczepienia przeciwko grypie mówią, zgodnie z wytycznymi organizacji ACIP i WHO, że zaszczepić powinien się każdy. W Polsce nie ma obowiązkowych (finansowanych z budżetu Ministerstwa Zdrowia) szczepień przeciw grypie. Szczepienia ochronne przeciwko gry pie zalecane są ze wskazań medycznych, epidemiologicznych i admini stracyjnych: zdrowym dzieciom i młodzieży w wieku od 6. miesiąca życia do 18 lat, a także bez względu na wiek osobom cierpiącym na cukrzy cę lub inne schorzenia przewlekłe (astma i inne schorzenia układu od dechowego, układu krążenia, choroby nowotworowe itp.), osobom po transplantacji narządów, chorym z wrodzonymi i nabytymi zaburzeniami odporności, osobom przed splenektomią lub po takim zabiegu, osobom w wieku powyżej 55. roku życia, kobietom planującym zajście w ciążę w czasie najbliższego sezonu grypowego, pracownikom ochrony zdro wia, szkół, handlu, transportu oraz innym osobom narażonym na kontak ty z dużą liczbą ludzi.
Stosowane są dwa typy inaktywowanych szczepionek przeciwko gry pie: zawierające rozszczepione wiriony (split) lub białka powierzchniowe wirusa HA i NA (subunit) oraz szczepionka żywa atenuowana w formie aerozolu do nosa. W Polsce zarejestrowane są inaktywowane szczepionki przeciw grypie, przygotowywane z wirusów namnożonych na zarodkach kurzych i szczepionka żywa atenuowana.
Nie podaje się dawek przypominających. Odporność po szczepieniu utrzy muje się ok. 6–10 miesięcy, co chroni osobę zaszczepioną w danym se zonie epidemicznym. Niepożądane odczyny poszczepienne to najczęściej reakcje miejscowe w miejscu podania szczepionki oraz objawy ogólne: gorączka, bóle głowy, mięśni i stawów, czasami reakcje alergiczne na składniki szczepionki. Przeciwwskazaniami specyficznymi do szczepienia przeciwko grypie są reakcje uczuleniowe na składniki szczepionki, w tym na białko jaja kurzego i antybiotyki z grupy aminoglikozydów, oraz ciężkie reakcje alergiczne po podaniu poprzedniej dawki szczepionki.
W sezonie 2020/2021 w Polsce dostępne są 4 różne szczepionki przeciw grypie:
Vaxigrip Tetra/Sanofi Pasteur/ – szczepionka przeciw grypie inakty‑ wowana, zawierająca jako antygeny rozszczepiony wirion wirusa grypy typu split, przygotowana w postaci zawiesiny do wstrzyknięć domięśniowo lub podskórnie, dawka 0,5 ml. Należy do grupy szcze pionek inaktywowanych II generacji, zawiera rozszczepiony wirion wirusa grypy, jest przygotowywana z inaktywowanych cząstek wiru sa grypy (wirusy są rozbijane i oczyszczane w celu usunięcia białek pochodzenia niewirusowego).
Schemat podania szczepionki:
– dzieci od ukończenia 6. miesiąca życia do ukończenia 17. roku
życia: jedna dawka 0,5 ml, – dzieciom w wieku poniżej 9 lat, które uprzednio nie były szcze pione, należy podać drugą dawkę 0,5 ml po co najmniej 4 tygo dniach,
– dorośli otrzymują jedną dawkę szczepionki 0,5 ml.
Influvac Tetra /Mylan IRE Healthcare Ltd./ – szczepionka przeciw gry pie inaktywowana, podjednostkowa, zawierająca oczyszczone an tygeny powierzchniowe wirusa grypy typu subunit, przygotowana w postaci zawiesiny do wstrzyknięć domięśniowo lub podskórnie, dawka 0,5 ml. Należy do grupy szczepionek podjednostkowych III generacji i jest przygotowywana w taki sposób, że w procesie wy twarzania stosowane są dodatkowe etapy oczyszczania w stosunku do etapów procesu wytwarzania szczepionki typu rozszczepiony wi rion. W efekcie produkt końcowy szczepionki zawiera głównie dwa oczyszczone antygeny: hemaglutyninę (HA) i neuraminidazę (NA) o zachowanych właściwościach antygenowych.
Schemat podawania szczepionki:
– dzieci od ukończenia 3. roku życia do ukończenia 17. roku życia: jedna dawka 0,5 ml,
– dzieciom w wieku poniżej 9 lat, które uprzednio nie były szcze pione, należy podać drugą dawkę 0,5 ml po co najmniej 4 tygo‑ dniach,
– dorośli otrzymują jedną dawkę szczepionki 0,5 ml,
– dzieci w wieku poniżej 3. roku życia: bezpieczeństwo oraz skutecz ność stosowania szczepionki Vaxigrip Tetra nie zostały dotychczas określone.
FLUARIX Tetra /GSK Biologicals/ – szczepionka przeciwko grypie in aktywowana II generacji, zawierająca jako antygeny rozszczepiony wirion typu split uzyskany z 4 wirusów grypy.
Zalecane szczepienia ochronne dla niemowląt, dzieci, młodzieży i dorosłych
Schemat podawania szczepionki:
– dorośli i dzieci od 6. miesiąca życia jedna dawka 0,5 ml, – dzieciom w wieku poniżej 9 lat uprzednio nieszczepionym prze ciwko grypie należy podać drugą dawkę szczepionki po upływie co najmniej 4 tygodni.
FLUENZ tetra /AstraZeneca/ – szczepionka przeciwko grypie, żywa, atenuowana w formie areozolu do nosa. Antygenami są atenuowa ne (osłabione) wirusy grypy, wielokrotnie pasażowane w ten spo sób, aby rozmnażały się tylko w niższej temperaturze ok. 25°C jamy nosowej, a nie w płucach.
Schemat podawania szczepionki:
– dzieciom i młodzieży od ukończenia 24. miesiąca życia do ukoń czenia 18. roku życia donosowo 0,2 ml, podawane po 0,1 ml do każdego nozdrza,
– dzieciom uprzednio nieszczepionym przeciwko grypie należy podać drugą dawkę w odstępie co najmniej 4 tygodni.
Pacjent może oddychać normalnie podczas podawania szczepionki, nie ma potrzeby aktywnego wdychania lub wciągania aerozolu do nosa. Szczepionki nie należy stosować w przypadku:
– nadwrażliwości na którykolwiek ze składników preparatu lub gen tamycynę,
– wystąpienia ciężkiej reakcji alergicznej (anafilaksji) na jaja lub biał ka jaja kurzego,
– dzieci i młodzieży z klinicznymi niedoborami odporności,
– podczas leczenia dużymi dawkami kortykosteroidów,
– dzieci i młodzieży do ukończenia 18. roku życia, leczonych salicy lanami, ze względu na ryzyko wystąpienia zespołu Reye’a, – niemowląt i dzieci do ukończenia 24. miesiąca życia.
Ze względu na szerszą ochronę czterowalentne szczepionki przeciw gry pie dostępne są na świecie i coraz szerzej stosowane od 2013 roku. Są one powszechnie rekomendowane przez najważniejsze instytucje zdrowia pu‑ blicznego na świecie i w Europie: WHO SAGE (Strategic Advisory Group of Experts), CDC (Advisory Committee on Immunization Practices, ACIP), ECDC (European Centre for Disease Prevention and Control). Szczepion kę 4-walentną rekomenduje w Polsce Ogólnopolski Program Zwalczania Grypy.
Szczepienia przeciwko kleszczowemu zapaleniu mózgu
W Polsce liczba zachorowań na kleszczowe zapalenie mózgu jest niedo szacowana. Według oficjalnych zgłoszeń waha się od 200 do 300 przy padków rocznie. Największa liczba zachorowań występuje endemicznie na obszarach leśnych północno-wschodniej Polski, późnym latem i wcze sną jesienią. Ryzyko zakażenia wirusem kleszczowego zapalenia mózgu istnieje również w rejonach niezalesionych. Poza Polską występują zacho rowania w krajach bałtyckich, w Niemczech, w Czechach, na Słowacji, na Węgrzech i w Austrii, a także w europejskiej części Rosji i na Białorusi. Szczepienia ochronne przeciwko tej chorobie zalecane są wszystkim oso bom przebywającym na terenach o nasilonym występowaniu tej choroby, w szczególności pracownikom leśnym, zatrudnionym przy eksploatacji lasu, funkcjonariuszom straży pożarnej i granicznej, wojsku stacjonujące mu w lesie, rolnikom i wszystkim przebywającym czasowo na obszarach leśnych (turystom, dzieciom i młodzieży na koloniach i obozach). Szcze‑ pienia ochronne przeciwko kleszczowemu zapaleniu mózgu najlepiej za początkować zimą, tzn. przed sezonem aktywności kleszczy, rozpoczynającej się wiosną. Szczepionki zawierają inaktywowane wirusy, namnożo ne na fibroblastach zarodków kurzych. Schemat szczepienia przeciwko kleszczowemu zapaleniu mózgu jest jednakowy dla dzieci i dorosłych i obejmuje 3 dawki szczepienia podstawowego, przy czym druga dawka podawana jest 1–3 miesiące po pierwszej, a trzecia po 5–12 miesiącach po drugiej dawce. Jeżeli istnieje konieczność szybkiego uodpornienia, to można podać drugą dawkę po 14 dniach od pierwszej. Pierwszą dawkę przypominającą podaje się po 3 latach od zakończenia szczepienia pod stawowego, kolejne – co 3–5 lat. Schemat szczepienia przyspieszonego dotyczy tylko osób dorosłych i obejmuje 4 dawki szczepionki w cyklu: 0, 7, 21 dni i 12 miesięcy. Szczepionki przeciw kleszczowemu zapaleniu mózgu wykazują wysoką skuteczność na poziomie ponad 90% po 2. daw ce i powyżej 98% po 3. dawce. Dlatego przed narażeniem warto podać przynajmniej dwie dawki szczepionki, a w przyszłości uzupełnić szczepie‑ nie podstawowe.
Niepożądane odczyny poszczepienne to zazwyczaj reakcje miejscowe w miejscu podania szczepionki. Przeciwwskazaniem do szczepienia prze ciwko kleszczowemu zapaleniu mózgu jest nadwrażliwość na składniki szczepionki (białko jaja kurzego, neomycynę, gentamycynę) oraz ciężkie reakcje alergiczne po podaniu poprzedniej dawki szczepionki.
W Polsce zarejestrowane są dwie szczepionki, do stosowania domięśnio wego:
Zalecane szczepienia ochronne dla niemowląt, dzieci, młodzieży i dorosłych
