Seite 3
Leben mit ... Krebs
Multiples Myelom und Corona-positiv, was nun?
Seite 4 + 8
Kleine Kämpfer: Sofia und Emely.
Seite 5
Die Zukunft der Krebstherapie.
Seite 17
„Mama, ich brauche dich noch!“ Yvonnes bewegende Geschichte.
Seite 18
Letzte Wünsche wagen – Sabines Sehnsucht nach dem Meer.

„Niemals aufgeben!“
Als Linda erfährt, dass sie einen bösartigen Tumor in der Brust hat, ist sie im fünften Monat schwanger. Im Interview spricht sie über ihren Kampf um zwei Leben –ihr eigenes und das ihres ungeborenen Babys.
Dieser kleine, verletzliche, geläuterte Körper. Der glatte Kopf und die von der Strahlung gerötete Haut. Seine Mutter, müde, erschöpft, gebrochen und doch mit einem verzweifelten Lächeln auf den Lippen und aufmunternde Worte flüsternd. Ich hatte gerade mein drittes gesundes Kind zur Welt gebracht und konnte diesen Schmerz kaum aushalten. Das war wohl der Tag, an dem ich entschieden habe, dass ich mein Leben nutzen will, um diesen Familien zu helfen, mit allen Mitteln, die mir zur Verfügung stehen.
Wie ist das mit dem Krebs?

Dr. Sarah Roxana Herlofsen
Stammzellforscherin, Buchautorin, Kuratorin der Stiftung Juno Kinderkrebshilfe
BUCHTIPP

Wie ist das mit dem Krebs? Ein Kindersachbuch über die Krankheit Krebs für Kinder ab 6 Jahren und ihre Familien. In Kooperation mit der Stiftung Deutsche Krebshilfe. Die aktualisierte Neuauflage ist ab 27.04.2023 erhältlich.
ISBN: 978-3-522-30630-0
Man kann wohl sagen, dass ich drei große Leidenschaften habe: Kinder, Bücher und Biologie. Mein Interesse für die Biologie und Medizin entstand schon sehr früh und ich habe lange überlegt, Ärztin zu werden. Aber die Vorstellung, nicht allen helfen zu können und Menschen zu verlieren, hat mich abgeschreckt, weil mir solche Schicksale emotional zu nah gehen. Ich wählte also den Weg zur Biologie- und Philosophielehrerin, damit ich Kindern die großen und kleinen Mysterien des Lebens erklären kann.
Als meine Oma die Diagnose metastasierter Darmkrebs, mit sehr schlechter Prognose, bekam und ihr angeboten wurde, an einer klinischen Studie teilzunehmen, in der Forscher versuchten, Antikörper gegen die Krebszellen auszubilden, sodass sie vom eigenen Körper gefunden und entsorgt werden können, war ich von dieser genialen Idee begeistert und wollte nun nicht nur Wissen vermitteln, ich wollte lieber Wissen selbst schaffen und wechselte den Studiengang zur molekularen Biomedizin. Neue Medikamente entwickeln, Durchbrüche in der klinischen Forschung erzielen und damit Leben retten war mein Ziel. Es folgten viele Jahre im Labor, und meine Spezialität wurde die klinische Stammzellforschung.
und kleine Geschichten über Krebszellen zu schreiben, um ihnen zu erklären, warum ich so traurig war. Diese offene Kommunikation war unendlich wertvoll. Nicht nur für meine Kinder, sondern auch für mich selbst. Da entstand die Idee für mein Kinderbuch.
„Neue Medikamente entwickeln, Durchbrüche in der klinischen Forschung erzielen und damit Leben retten war mein Ziel.“
Ich wollte mein gesammeltes Wissen nutzen, um allen Kindern ihre Fragen zu beantworten, egal ob sie eine Mutter mit Brustkrebs oder einen Opa mit Darmkrebs haben oder vielleicht selbst an Krebs erkrankt sind. Hier begann also mein Engagement für Kinder und Krebs. Die nächsten Jahre reiste ich viel umher, besuchte Kinderkrebsstationen und Kinder als Angehörige, sammelte Fragen und Erfahrungsberichte, traf mich mit Psychologen und Ärzten, Krebssurvivorn und Menschen, die ihre Liebsten an Krebs verloren haben. Das Thema Krebs wurde zu meinem absoluten Herzensthema. 2019 erschien mein Buch „Wie ist das mit dem Krebs?“ in Deutschland. Mittlerweile wurde es in viele Sprachen übersetzt. Im April erscheint die Neuauflage des Buches, mit einigen Zusatzkapiteln. Wenn ich daran denke, wie viele Tausend Kinder das Buch bereits in der ganzen Welt gelesen haben, rührt mich das immer wieder erneut zu Tränen.
Ein weiterer Krebsfall in der Familie lenkte mein Leben erneut in eine andere Richtung. Mein Opa wurde mit unheilbarem Blasenkrebs diagnostiziert. Meine Kinder waren noch sehr klein und ich begann, Bilder für sie zu malen
Meine wichtigste Botschaft für alle ist: Redet offen über eure Gedanken und Gefühle und sucht euch Hilfe im Kampf gegen Krebs. Ihr seid nicht alleine und es gibt viele Menschen, die euch gerne helfen und unterstützen wollen. Nehmt die Hilfe mit gutem Gewissen an. Denn gemeinsam ist man stärker als allein..
Leben mit ... Magazin Healthcare Mediapartner GmbH | Pariser Platz 6a | 10711 Berlin | www.healthcare-mediapartner.de Herausgeber Franziska Manske Redaktionsleitung Benjamin Pank Design Elias Karberg Coverbild privat Druck BNN Badendruck GmbH Kontakt redaktion@lebenmit.de | www.lebenmit.de
Alle Artikel, die mit “Gastbeitrag” gekennzeichnet sind, sind keine neutralen Beiträge der Leben-mit-Redaktion. Die Texte der Ausgabe schließen alle Geschlechter mit ein. Zur besseren Lesbarkeit wird jedoch nur eine Geschlechtsform verwendet.
Patientengeschichte

Jürgen Martens und seine Frau Diane gehen die Herausforderungen der Corona-Pandemie als Team an. Foto: privat
Multiples Myelom und Corona-positiv, was nun?
Gute Aufklärung ist ein entscheidender Wissensvorteil für Patienten
Schon seit 2008 lebt Jürgen Martens mit der Diagnose Multiples Myelom, einer Form von Knochenmarkkrebs. Obwohl die Krankheit derzeit nicht heilbar ist, haben sich die Behandlungsmöglichkeiten in den letzten 20 Jahren deutlich verbessert, was sich auch in der gestiegenen Lebensqualität der Betroffenen widerspiegelt.1 Mit Beginn der CoronaPandemie steht Jürgen jedoch vor einer ganz neuen Herausforderung: Aufgrund seiner Krebserkrankung hat er ein geschwächtes Immunsystem, sodass er durch Impfung (nicht) ausreichend vor einem schweren Verlauf von COVID-19 geschützt werden kann.2 Für den 67-Jährigen ist es wichtig, gut über seine Erkrankung informiert zu sein, um auf dieser Basis gemeinsam mit dem Arzt wichtige Entscheidungen fällen zu können – und das trifft auch auf das Thema Corona zu. Zu wissen, welche Schritte im Fall einer Infektion wichtig sind, half ihm, ruhig zu bleiben und richtig zu handeln, als er sich im Sommer 2022 trotz aller Vorsicht mit COVID-19 infizierte.
Als 2020 die Corona-Pandemie begann, hatte Jürgen bereits seit rund 12 Jahren die Diagnose Multiples Myelom. Schnell war ihm klar, dass die Pandemie seine Lebenssituation verändern würde.
„Ich habe ein geschwächtes Immunsystem, und wenn ich COVID-19 bekomme, habe ich ein Risiko für einen schweren Verlauf.“
Im aktiven Austausch mit Experten und anderen Betroffenen lernte Jürgen, wie er sich bestmöglich vor einer Infektion mit dem Virus schützen kann und wie er sich im Fall einer Infektion verhalten sollte. Neben den empfohlenen Schutzimpfungen wusch sich der 67-Jährige regelmäßig die Hände, trug eine Maske und hielt sich möglichst von großen Menschenansammlungen fern, da Abstandhalten hier nur schwer möglich ist. Jürgen beschreibt sich selbst als Experten in eigener Sache, da er seine Gesundheitskompetenz eigenverantwortlich mitgestaltet. Genau
diese kam ihm, als er sich trotz aller Vorsicht im Sommer 2022 mit COVID-19 infizierte, zugute: Er wusste, dass ihm professionelle Hilfe und eine rasche Behandlung im Notfall helfen können. (Hinweis d. Red.: Frühes Handeln ist wichtig, da Therapien gegen COVID-19 in der frühen Phase der Infektion, d. h. 5 Tage nach Auftreten von Symptomen, eingesetzt werden müssen.3)
„Als ich gemerkt habe, dass ich COVIDpositiv bin, stellte sich mir natürlich die Frage: Wie intensiv trifft mich das?“
Daher hatten seine Frau Diane und er stets ein Auge auf die Entwicklung seiner Symptome. „Glücklicherweise war ich zu diesem Zeitpunkt nicht in Behandlung gegen das Multiple Myelom und konnte mich vergleichsweise unproblematisch in Quarantäne begeben. Zudem verlief bei mir die Infektion sehr moderat“, resümiert Jürgen und erzählt weiter: „Die COVID-Infektion habe ich innerhalb von 14 Tagen relativ gut überstanden.“ Doch das ist keine Selbstverständlichkeit. Gerade Krebspatienten haben laut Deutschem Krebsforschungszentrum (DKFZ) tendenziell ein erhöhtes Risiko für einen schweren Verlauf.4 Anderen Betroffenen mit Multiplem Myelom rät Jürgen deshalb, stets gut informiert zu bleiben und sich wie empfohlen gegen COVID-19 impfen zu lassen – aber vor allem selbstbewusst zu sein, wenn es darum geht, die eigenen Hygieneinteressen in den Vordergrund zu stellen. Denn „die Pandemie ist noch nicht vorbei“, erklärt Jürgen.
„Der aktive Schutz vor einer weiteren Ansteckung steht für mich als Risikopatient im Vordergrund.“
Seit wieder mehr Veranstaltungen stattfinden, müsse er sich daran erinnern, dass die anderen Leute nicht der Maßstab seien. „Man neigt schnell dazu, leichtsinnig zu werden“, merkt er an. Während für einen Großteil der (gesunden) Bevölkerung das öffentliche Leben mittlerweile ohne größere Einschränkungen weitergeht, ist der Alltag für immungeschwächte Patienten wie
Jürgen noch nicht wieder wie vor der Pandemie. So müsse man das eigene Verhalten immer wieder kritisch hinterfragen.
„Die Pandemie hat dazu geführt, dass mir eine gewisse Leichtigkeit abhandengekommen ist“, sagt er heute. „Als Hochrisikopatient lernt man, mit seiner Krankheit zu leben, aber nun schwingt immer eine Unsicherheit mit. Das lässt einen auch ein Stück weit vereinsamen.“ Deshalb ist Jürgen und seiner Frau auch wichtig, sich mit anderen Betroffenen auszutauschen. „Manchmal ist geteiltes Leid halbes Leid“, sind sich die Beiden einig.
Das Multiple Myelom: Jürgens Geschichte Im Rahmen einer Routineuntersuchung wurde bei Jürgen 2008 ein auffälliger Blutwert festgestellt. Nach einer ergänzenden Untersuchung bekam er die überraschende Diagnose Multiples Myelom. „Das haut einen natürlich vom Hocker“, erinnert er sich heute.
„Wir haben schnell gemerkt: Multiples Myelom ist eine Teamgeschichte.“
Gemeinsam mit seiner Frau Diane fasste er den Entschluss, weiterhin selbstbestimmt zu leben. Zuerst ließ er sich deshalb die Krankheit von seinem Hämatologen erklären. Nach kurzer Zeit schloss sich das Ehepaar zudem einer Selbsthilfegruppe für Betroffene mit Multiplem Myelom an, die Jürgen inzwischen leitet.
Weitere persönliche Einblicke in das Leben mit Multiplem Myelom: bit.ly/3IkAFh6
Referenzen:
1Baertsch MA, Goldschmidt H. Multiples MyelomWas ist gesichert in der Therapie? Internist 2017;58:1250–1257
2Ständige Impfkommission: Beschluss der STIKO zur 21. Aktualisierung der COVID-19-Impfempfehlung Epid Bull 2022;33:3-19 | DOI 10.25646/10412.
3https://www.rki.de/DE/Content/Kommissionen/Stakob/Stellungnahmen/ Stellungnahme-Covid-19_Therapie_Diagnose.pdf?__blob=publicationFile%20 (Webseite%20Stand%2022.02.2022)" RKI - Stellungnahmen - STAKOB: Hinweise zu Erkennung, Diagnostik und Therapie von Patienten mit COVID-19 (6.4.2022, in Überarbeitung).
4.Deutsches Krebsforschungszentrum: Corona, COVID-19 und Krebs: Antworten auf häufige Fragen. Stand 16.11.2022, online abrufbar unter: bit.ly/3FmT7SZ (letzter Zugriff 07.12.2022). NP-DE-COU-ADVR-220001 (12/2022)
Mit freundlicher Unterstützung von GSK
„Unsere kleine, heile Welt brach zusammen“
Sofia ist ein fröhliches kleines Mädchen, mit einem ansteckenden Lachen und unbändiger Lebensfreude. Kurz vor ihrem zweiten Geburtstag wird Sofia sehr krank. Diagnose: Akute Lymphatische Leukämie (ALL). Im Interview spricht Sofias Mutter, Jessica Amann, über den Kampf gegen den Krebs und erklärt, warum es so schwer ist, zurück in die Normalität zu finden.
Frau Amann, wie hat sich die Erkrankung bei Sofia bemerkbar gemacht?
Am 5. August 2019 bekam Sofia plötzlich sehr hohes Fieber. Als es auch am nächsten Tag nicht besser wurde, gingen wir zum Kinderarzt. Der vermutete, dass es am Wachstum oder den Zähnen lag, und schickte uns mit Zäpfchen nach Hause. Drei Tage später war das Fieber so schnell weg, wie es gekommen war. Doch zwei Tage später fing es wieder an. Erneut gingen wir zum Kinderarzt. Da es Sofia bis auf das Fieber gut ging, schickte er uns mit anderen Zäpfchen nach Hause. Am 13. August, dem Tag der Einschulung meines mittleren Sohnes, wachte Sofia morgens mit einem großflächigen Hautausschlag, der an Masern oder Windpocken erinnerte, auf. Mein Mann fuhr sofort mit ihr zum Kinderarzt, um abklären zu lassen, was das ist und ob wir bedenkenlos zur Einschulung könnten, ohne andere zu gefährden. Der Arzt gab Sofia ein Antibiotikum, machte einen Termin zur Blutabnahme am kommenden Mittwoch und wir gingen zur Einschulung. Am nächsten Tag verschlechterte sich Sofias Zustand rapide. Sie wollte nichts mehr essen und trinken und lag nur noch lethargisch im Bettchen. Mittwochs ging mein Mann mit Sofia zur Blutabnahme. Der Arzt schickte ihn dann direkt ins Krankenhaus. Dort wurden wir aufgenommen und Sofia wurde gründlich untersucht. Ein paar Stunden später kamen der Stationsarzt und der Oberarzt auf unser Zimmer und sagten uns, dass sie Sofia nicht weiter behandeln könnten, da sie für solche Fälle nicht ausgestattet seien. Wir fragten nach, was Sofia denn habe, und sie antworteten, dass nur zwei Diagnosen infrage kämen: das Parvovirus oder Leukämie. Was es wäre, könnten die Kinderonkologen in der Uniklinik Frankfurt feststellen.
Die Ärzte wünschten uns alles Gute und verließen das Zimmer.
Wie geht man mit so einer Nach richt um?

Wir waren erstarrt, geschockt, am Boden zerstört – alles gleichzeitig. Doch viel Zeit zum Nachdenken blieb uns nicht, denn kurze Zeit später wurde Sofia bereits mit dem Rettungswagen nach Frankfurt gefahren.
Wie ging es dort weiter?
Die Ärzte stellten eine Sepsis sowie eine Blutarmut fest. Noch am gleichen Tag bekam Sofia eine Bluttransfusion und Breitbandantibiotika. Am folgenden Tag wurden eine Lumbalpunktion und eine Knochenmarkpunktion durchgeführt. Das musste ein paar Tage später noch einmal wiederholt werden. Es brach mir das Herz, als ich sie dort liegen sah, halb benommen, mit ihrem Schmusekissen „Diddi“ im Arm, und sie uns einfach nur ansah und wir ihr nicht helfen konnten. Wir waren machtlos und verzweifelt und klammerten uns an die Hoffnung, dass es keine Leukämie sei.
Dann kam der 20. August 2019 … … und unsere kleine, heile Welt brach zusammen, als wir die Diagnose Leukämie bekamen. Warum unser Mädchen? Warum unser kleiner Schatz? Sie war nie krank, bis auf einen Schnupfen im Winter 2018. Sie war so lebensfroh, aktiv, glücklich – und jetzt so krank.
Bitte erzählen Sie uns von Sofias Kampf gegen den Krebs.
Sieben Tage nach der Diagnose begann die Chemotherapie. Mittlerweile wussten wir

auch, dass Sofia die Akute Lymphatische Leukämie (ALL) hatte. Sie war während der gesamten Zeit unglaublich tapfer – unser kleines, starkes Mädchen. Auch heute dauert die Therapie noch an, in Tablettenform. Wenn alles gut geht, gilt Sofia mit sieben Jahren als krebsfrei. Bis dahin versuchen wir, nach vorn zu schauen und uns von der Angst nicht besiegen zu lassen.
Was waren die größten Herausforderungen in den letzten Jahren?
Neben der ständigen Angst um das Leben unseres Kindes ganz klar die finanziellen Probleme, die durch so eine Diagnose auf Familien zukommen. Ich war, ehrlich gesagt, geschockt, wie wenig Unterstützung es für solche Ausnahmesituationen gibt. Das Geld wurde bei uns sehr knapp. Mein Mann ließ sich damals beurlauben, um den Kampf mit Sofia gemeinsam zu kämpfen. Dadurch bekam er nur noch 67 Prozent des Lohnes. Ich hatte eine Teilzeitstelle. Die Existenzängste waren immens. Hätten wir nicht Hilfe durch GoFundMe und verschiedene Stiftungen bekommen, wären wir finanziell am Ende gewesen. Dafür bin ich nach wie vor sehr dankbar.
Wie haben Sie den Weg zurück in den Alltag geschafft?
Ehrlich gesagt noch gar nicht – die Krankheit hat Spuren bei uns allen hinterlassen. Sofia musste viel zu schnell groß werden und hat viel von ihrer Kindheit verpasst. Auch ihren großen Brüdern fällt es schwer, das Erlebte zu verarbeiten. Zu tief sitzen die Sorgen und Ängste, die der Krebs ausgelöst hat. .
„Krebs, du kannst mich mal!“

Gastbeitrag
Jedes Jahr erkranken in Deutschland rund 2.000 Kinder an Krebs. Da die Krankheit bei Kindern häufig aggressiv verläuft, müssen sie rasch behandelt werden. Die gute Nachricht: Die Chancen, den Krebs zu besiegen, sind recht hoch – 80 Prozent aller krebskranken Kinder können heute geheilt werden. Vanessa steht sinnbildlich für viele Kinder. Sie hat den Kampf gegen den Krebs gewonnen. Doch der Weg zurück in den Alltag war für sie und ihre Familie schwierig. Die Familie hat die Möglichkeit bekommen, eine vierwöchige Familiennachsorgereha in Tannheim zu machen. Dort arbeiteten die medizinischen, psychosozialen und pädagogischen Bereiche ganzheitlich eng zusammen. Vanessa besuchte vormittags die Klinikschule und hatte währenddessen Anwendungen. Sie ging beispielsweise in den Therapiestall reiten, während ihre Eltern an Gesprächsgruppen teilnahmen. Nachmittags hat die Familie sich bei gemeinsamen sportlichen Aktivitäten wie Schwimmen, Wandern oder beim Fahrradfahren erholt. Gemeinsam Zeit zu verbringen und wieder unbeschwert lachen zu können, hat allen sehr dabei geholfen, zurück ins Leben zu finden.
DEUTSCHE KINDERKREBSNACHSORGE –Stiftung für das chronisch kranke Kind Wenn Kinder von Geburt an krank sind oder in jungen Jahren bereits schwer erkranken, ist der Weg für sie und ihre Familien meist ein sehr schwerer. Die DEUTSCHE KINDERKREBSNACHSORGE – Stiftung für
das chronisch kranke Kind setzt sich für krebs-, herz- und mukoviszidosekranke Kinder, Jugendliche und junge Erwachsene sowie verwaiste Familien ein und schenkt ihnen neuen Lebensmut.
Die Stiftung gilt als Hauptinitiator und Hauptgesellschafter der Nachsorgeklinik Tannheim. Nach wie vor unterstützt sie die Klinik mit hohen Zuwendungen, um im Rahmen der intensiven familienorientierten Nachsorge das medizinisch-therapeutische Konzept abzusichern. Die DEUTSCHE KINDERKREBSNACHSORGE hat den Bau der Klinik und die Förderung der familienorientierten Nachsorge bereits bei ihrer Gründung am 9. Dezember 1990 als wichtigste Ziele formuliert und konsequent umgesetzt. Das Vorhaben wurde bis zum heutigen Tage mit über fünf Millionen Euro unterstützt – das Ergebnis unzähliger Spendenaktionen. Unterstützen auch Sie die DEUTSCHE KINDERKREBSNACHSORGE – Stiftung für das chronisch kranke Kind mit einer Spende. Nur mit Ihrer Hilfe können wir helfen..
Spendenkonto
Deutsche Kinderkrebsnachsorge
Sparkasse Schwarzwald-Baar
IBAN DE41694500650000005000
BIC SOLADES1VSS
Stichwort „Lebenshelfer“
www.kinderkrebsnachsorge.de
ZEIT ZUM LEBEN
GIB MIR NOCH EIN BISSCHEN ZEIT, ZEIT, UM WENIGSTENS EIN PAAR MEINER ZIELE ZU ERREICHEN.
GIB MIR NOCH EIN BISSCHEN ZEIT, ZEIT, UM MEINE TRÄUME ZU LEBEN.
GIB MIR NOCH EIN BISSCHEN ZEIT, ZEIT, UM ANDEREN ZU ZEIGEN, WORAUF ES IM LEBEN WIRKLICH ANKOMMT.
GIB MIR NOCH EIN BISSCHEN ZEIT, ZEIT, UM ANDEREN KRANKEN MUT ZU MACHEN.
GIB MIR NOCH EIN BISSCHEN ZEIT, ZEIT, UM DAS LACHEN MEINER KLEINEN SCHWESTER ZU HÖREN.
GIB MIR NOCH EIN BISSCHEN ZEIT, ZEIT, UM DIE LIEBE NEU ZU ENTDECKEN.
GIB MIR NOCH EIN BISSCHEN ZEIT, ZEIT, UM DIE NATUR ZU GENIESSEN.
GIB MIR NOCH EIN BISSCHEN ZEIT, ZEIT, UM ANDEREN ETWAS VON MIR ZU GEBEN.
GIB MIR NOCH EIN BISSCHEN ZEIT, ZEIT, UM ZU LEBEN, IMMER WIEDER UND JEDEN TAG NEU LEBEN!
Dieses Gedicht hat Simone (17) geschrieben. Ein halbes Jahr später ist sie verstorben.

Präzisionsstrahlentherapie: Der MR-Linac kombiniert einen Linearbeschleuniger mit einem Magnet-Resonanz-Tomographen (MRT). Foto: UKD/Kirsten Lassig
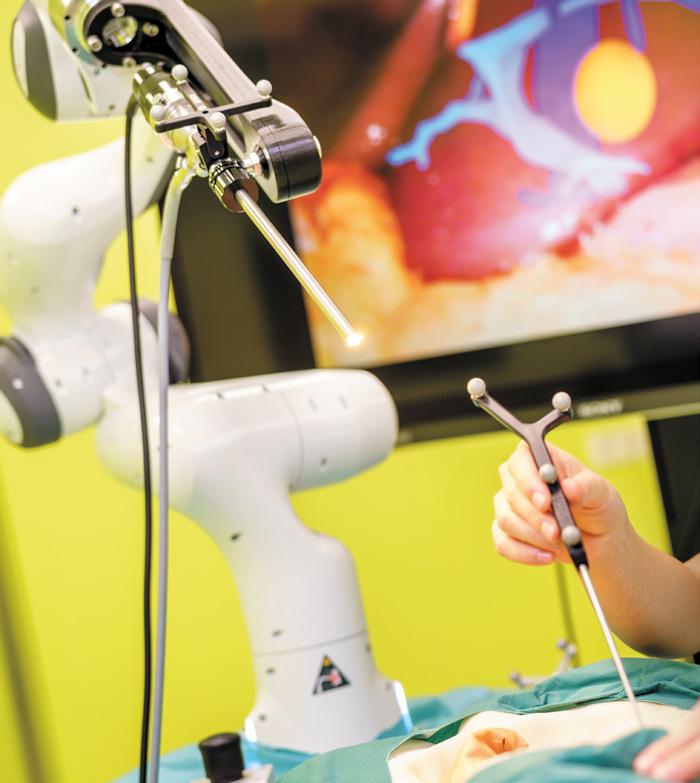
Die Zukunft der Krebsbehandlung
Krebsforschung made in Germany. Lesen Sie hier, welche innovativen Wege Wissenschaftler und Ärzte am Top-Krebsforschungsstandort Dresden gemeinsam gehen, um Patienten die bestmögliche Krebstherapie oder bestenfalls ein Leben ohne Krebs zu ermöglichen.

Prof. Dr. Stefanie Speidel
Professorin für Translationale
Chirurgische Onkologie

Prof. Dr. med. Martin Bornhäuser
Geschäftsführender Direktor, NCT/UCC Dresden
Frau Prof. Speidel, Sie forschen am Nationalen Centrum für Tumorerkrankungen Dresden (NCT/UCC) an innovativen KI-gestützten Assistenzsystemen für die Krebschirurgie und sind zugleich Gründungsdirektorin der neuen Außenstelle des Deutschen Krebsforschungszentrums (DKFZ) in Dresden. Zudem leiten Sie die Abteilung Translationale Chirurgische Onkologie. Was kann man sich darunter vorstellen?
Translation bedeutet, die Lücke zwischen der Grundlagenforschung und der Anwendung am Patienten zu schließen. Meine Abteilung entwickelt computer- und robotergestützte Assistenzsysteme für die Krebschirurgie. Der Operateur kann ja nicht ins Organ hineinschauen, sondern sieht nur die Oberfläche, muss aber wissen, wo genau sich Risikostrukturen oder Zielstrukturen befinden, also der Tumor, der entfernt werden soll. Die Erfahrung des Operateurs ist extrem bedeutend, um Komplikationen während und nach der Operation zu vermeiden. Unser Ziel ist es, die Lösungswege vieler sehr erfahrener Chirurgen zu erfassen und mithilfe künstlicher Intelligenz weniger erfahrenen Kollegen auch an anderen Standorten zur Verfügung zu stellen.
Das fängt ja bereits vor dem OP-Saal an. Sie entwickeln auch eine Datenbrille zur Operationsplanung. Wie genau läuft das ab?
Es gibt eine Vielzahl von Daten, die bereits vor einem chirurgischen Eingriff anfallen: aus der Bildgebung (CT, MRT), Laborwerte und die Patientenhistorie. Auf Basis aller verfügbaren Daten des Patienten wird eine dreidimensio-
nale Projektion erstellt, sodass der Operateur vorab die OP durchspielen kann. Mit der Datenbrille lassen sich unterschiedliche Operationswege simulieren. Am DKFZ-Standort Dresden werden künftig weitere Zukunftstechnologien gegen Krebs entwickelt, beispielsweise Mikround Nanoroboter, die Medikamente gezielt zum Tumor transportieren, oder neue Sensoren zur frühzeitigen Krebsdiagnose.
Wird es künftig in der Krebschirurgie mehr KI, Robotik und Technik und weniger Mensch geben?
Nicht weniger Mensch, wir wollen den Chirurgen ja nicht ersetzen, sondern ihm Assistenzsysteme für eine noch präzisere Krebschirurgie zur Seite stellen. Es gibt Sachen, die kann der Mensch besser, und Dinge, die kann die Maschine gut. Es geht darum, beides zu ergänzen, um letztlich dem Patienten eine bessere Lebenssituation zu verschaffen.
Herr Prof. Bornhäuser, Ihr Fokus liegt auf der Forschung und Weiterentwicklung innovativer Zell- und Immuntherapien. Wie funktioniert die zelluläre Therapie bzw. Immuntherapie? Es gibt verschiedene Arten der Zelltherapie. Zum einen die autologe Zelltherapie, wobei die blutbildenden Zellen oder Immunzellen direkt vom Patienten entnommen und diesem nach einer entsprechenden Vorbehandlung zurückgegeben werden. Das neueste, innovative Verfahren, woran auch wir forschen, ist die CAR-T-Zell-Therapie. Dabei werden vom Patienten selbst Lym-
Im Experimental-OP des NCT/UCC werden neu entwickelte roboter- und computergestützte Systeme für die Krebschirurgie erprobt. Mithilfe einer Datenbrille werden der Chirurgin situationsbezogen wichtige Informationen eingeblendet –zur genauen Lage des Tumors oder zu Nerven und Gefäßen, die nicht verletzt werden dürfen.
Foto: NCT/UCC/André Wirsig


Sebastian Gemkow
phozyten, die T-Zellen, entnommen, außerhalb des Körpers genetisch verändert und nach zwei bis drei Wochen in dieser veränderten Form an den Patienten zurückgegeben. Mit dem neuen künstlichen Immunrezeptor auf der Oberfläche können CAR-T-Zellen sehr effektiv Krebszellen eliminieren.
Für welche Patienten ist diese Immuntherapie vorgesehen?
Dies funktioniert bisher v. a. bei Lymphknotenkrebs und bestimmten Leukämieformen. Zwar können dabei auch ungewollte Nebenwirkungen auftreten, jedoch sind diese inzwischen besser vorhersehbar und in Dresden entwickelte Formen der CAR-T-Zellen ermöglichen zusätzlich auch das An- und Ausschalten der übertragenen Immunzellen. Unser Anspruch ist es, die Zelltherapie universeller für mehr Patienten anbieten zu können. Wir wollen hin zur allogenen Therapie, bei der vom gesunden Menschen Zellen entnommen und verändert werden oder diese auch aus frühen Stammzellen entwickelt werden. Ziel ist es, für den individuellen Therapiebedarf veränderte Zellen zur sofortigen Verfügung bereitzuhaben, statt diese erst mühevoll in einem aufwendigen Prozess herzustellen.
Wo sehen Sie das größte Potenzial künftiger erfolgreicher Krebstherapien?
Die Immuntherapie ist bereits auf einem anhaltenden Siegeszug in der Krebstherapie. Gerade hier am Forschungsstandort Dresden arbeiten wir daran, die Zelltherapie zu optimieren. Wir wollen das Immunsystem dazu bringen, eine langfristige Heilung zu erreichen. Es gibt hier sicher noch viel zu tun. Im Idealfall sollte es in Zukunft natürlich gelingen, frühzeitig Präventionsstrategien zu entwickeln, um die Häufigkeit von Krebserkrankungen zu reduzieren..
Redaktion Nicole Kraß
Weitere Informationen finden Sie unter: www.nct-dresden.de Wie mehr Patienten der Zugang zu klinischen Studien ermöglicht werden kann und worin die größten Potenziale der chirurgischen Onkologie liegen, lesen Sie auf: www.lebenmit.de
„In der Forschung verfolgt Sachsen bewusst einen fachgebietsübergreifenden Ansatz“
Gastbeitrag des sächsischen Wissenschaftsministers Sebastian Gemkow
Krebs ist eine Erkrankung mit höchst unterschiedlichen Ausprägungen und ebenso unterschiedlichen Krankheitsverläufen. Um die Chancen auf Heilung zu verbessern, braucht es immer wieder neue, innovative Ansätze, die in Sachsen permanent erdacht, erforscht und fast unmittelbar in die klinische Anwendung überführt werden.
Schon heute gibt es eine Vielzahl unterschiedlicher Therapien, teils hochindividuell auf den einzelnen Patienten abgestimmt. Waren noch vor wenigen Jahren standardisierte Chemotherapien oder Bestrahlungsverfahren im Einsatz, hat sich die Art der Behandlung inzwischen deutlich gewandelt. Mithilfe der hoch spezialisierten Forschung an den Uniklinika in Dresden und Leipzig, aber auch mit außeruniversitären Partnerinstitutionen werden heute neueste Technologien mit weiterentwickelten Behandlungsmethoden kombiniert.
Daran sind längt nicht mehr ausschließlich Mediziner beteiligt. In der Forschung verfolgt Sachsen bewusst einen fachgebietsübergreifenden Ansatz. IT-Spezialisten, Physiker, Ingenieure und andere Professionen arbeiten gemeinsam mit Ärzten. Das Ergebnis sind Therapien, die einerseits eine bessere Wirkung im Kampf gegen Krebs entfalten und gleichzeitig deutlich schonender und für Patienten während der Behandlung besser verträglich sind.
Bei der Bestrahlung von Tumoren ist etwa die Präzision entscheidend, in der Chirurgie sind es z. B. die Assistenzsysteme, auf die sich die Operateure stützen müssen. Die dafür erforderlichen Geräte werden in Sachsen in der Forschung immer weiterentwickelt, sowohl in Software als auch in Hardware.
Mikro- und Nanoelektronik, Robotik und künstliche Intelligenz werden die Anwendungsmöglichkeiten in der Krebstherapie in den nächsten Jahren noch einmal deutlich verbreitern und damit die Chancen auf ein Leben ohne Krebs für noch mehr Menschen erhöhen. Das gilt ebenso für den Pharmabereich, also zur unterstützenden medikamentösen Behandlung von Krebs. Auch in der Biotechnologie hat sich Sachsen in den vergangenen Jahren mit seinen Forschungsaktivitäten zu einem führenden Standort entwickelt. Möglich war das unter anderem mit Millioneninvestitionen in diesen Bereichen, die der Freistaat gezielt für die Forschung zur Krebsbekämpfung eingesetzt hat.
Und dennoch: Bei aller Hochtechnologie, die den medizinischen Fortschritt treibt, bleibt für uns der Mensch mit seinen Fähigkeiten das zentrale Element im Umgang mit Patienten. Es geht darum, diesen Menschen die besten Rahmenbedingungen zu bieten und Instrumente an die Hand zu geben, um den Krebs eines Tages zu besiegen..
Patientengeschichte
Emelys Kampf
Emely ist ein glückliches Mädchen. Sie liebt es zu tanzen, zu reiten und zu lachen. Mit 10 Jahren erkrankt sie an Krebs – und plötzlich ist nichts mehr, wie es war. Im Interview sprechen Emely und ihre Mutter Kathrin über die schwerste Zeit in ihrem Leben.
Emely, wann hast du zum ersten Mal gemerkt, dass etwas nicht stimmt?
Nachdem meine Brüder und ich Corona hatten, ging es los, dass ich sehr schlecht Luft bekam. Ich kann mich noch erinnern, dass ich mit meiner Klasse einen Ausflug in den Tierpark gemacht habe, und da war es ganz schlimm. Ich konnte nicht mehr richtig weiterlaufen, alles war zu anstrengend. Nachts habe ich so viel geschwitzt, dass meine Matratze klitschnass war. Ich habe dann Antibiotikum bekommen, doch es wurde nicht besser. Nein, es wurde eigentlich jeden Tag schlimmer.
Kathrin, wie haben Sie diese Zeit wahrgenommen?
Als es trotz Antibiotika nicht besser wurde, begann ich mir große Sorgen zu machen, und die Ängste um Emelys Gesundheit wurden von Tag zu Tag größer. Ich habe mich sehr hilflos gefühlt, da ich nicht wusste, was sie hatte, und nichts tun konnte, damit es ihr besser geht.
Wann und wie kam es dann zur Diagnose?
Da es Emely immer schlechter ging, sind wir zu einer Kinderklinik gefahren. Da ihr Allgemeinzustand sehr schlecht war und sie kaum Luft bekam, hat man sie stationär aufgenommen. Als ich sie am nächsten Tag besuchte, wurden bereits viele Untersuchungen gemacht. In der Lunge und in den Bronchien hat man etwas gefunden, was da nicht hingehört – mehr hat man mir aber zu dem Zeitpunkt nicht gesagt. Im Laufe des Tages wurde Emelys Zustand lebensbedrohlich und sie wurde mit einem Rettungswagen in ein Krankenhaus ins 40 Kilometer entfernte Bielefeld gebracht, wo sie auf die Intensivstation kam. Dort klärte man mich dann über Emelys Gesundheitszustand auf: „Ihre Tochter hat Lymphknotenkrebs und es war kurz vor knapp.“
Emely, was ging dir durch den Kopf, als du erfahren hast, dass du Krebs hast?
Ich hatte Angst. Ich habe am Anfang nicht richtig verstanden, was das für mich bedeutet. Ich wusste nur, dass mein Gewicht sehr wenig war, und so fühlte ich mich auch – schwach und kraftlos. Meine Mutter war jeden Tag bei mir. Ich wusste da gar nicht richtig, wo ich bin, in welchem Ort – es war alles irgendwie fremd. Meine Mutter hat viel geweint, wenn
die Ärzte bei ihr waren. Irgendwann habe ich realisiert, dass es nicht gut um mich steht.
Kathrin, wie verkraftet man eine solche Diagnose?
Gar nicht. Ich habe einfach funktioniert und nie die Hoffnung aufgegeben, dass es besser wird. Den größten Halt gaben mir mein Mann und meine Mutter. Sie wusste zum Beispiel in vielen Dingen Bescheid, da ihre Eltern auch verschiedene Krebsarten hatten. Ich musste einfach stark bleiben, für Emely.
Wie sieht derzeit ein normaler Tag bei Ihnen aus?
Normale Tage gab es bei uns schon lange nicht mehr, aber ich versuche mal, einen Tag in unserem derzeitigen Leben zu beschreiben: Morgens kümmere ich mich darum, dass die Geschwister zur Schule und in den Kindergarten gehen und Emely ihre Medikamente bekommt. Dann geht es zur Corona-Teststelle und den Rest des Tages sind wir in Kliniken. Egal ob Strahlenbehandlung oder Tagesklinik – irgendwas ist immer. Am frühen Abend kommen wir nach Hause und ich kümmere mich um die Kontrolle der Hausaufgaben und den Haushalt – waschen, kochen, putzen. Nach dem Abendessen geht es dann langsam für die Kinder ins Bett und ich beginne mit dem liegengebliebenen Papierkram.
Das ist ein großes Pensum. Würden Sie sich mehr Unterstützung wünschen?
Unterstützung ist das falsche Wort. Verständnis trifft es eher. Teilweise war und bin ich überfordert mit alldem. Ich finde, besonders Ämter, Sozialarbeiter, aber auch Ärzte sollten mehr auf die Familien eingehen und sie unterstützen – nicht nur fordern. Hätte ich meinen Mann nicht, der immer da ist, weiß ich nicht, ob ich das alles schaffen würde.
Emely, bitte erzähle uns von deinem Kampf gegen die Krankheit. Mittlerweile geht es mir besser. Die letzten Monate waren sehr anstrengend und hart. Ich hatte viele Nebenwirkungen wie Fressattacken, Schleimhautentzündungen, Übelkeit. Ich kann mich immer noch nicht lange auf den Beinen halten. Das nervt. Ich möchte wieder tanzen, reiten, auf den Spielplatz gehen – einfach wieder ein

normales Kind sein. Aber aufgeben war nie eine Option. Aufstehen und weitermachen. Doch ich habe Angst, was auf mich zukommen wird, wenn ich wieder in die Schule kann. Meine Haare sind weg, ich habe durch die Medikamente zugenommen ... Das ist für mich mittlerweile okay, aber für meine Klassenkameraden wird das vielleicht nicht okay sein. Vielleicht werde ich gemobbt oder geärgert. Zu Hause fühle ich mich sicher und meine Brüder stehen hinter mir, das weiß ich.
Was hilft euch in dieser schweren Zeit besonders?
Emely: Dass meine Familie immer für mich da ist. Viele meiner alten Freunde haben den Kontakt abgebrochen, aber meine Familie ist da – egal wann, egal wie.
Kathrin: Gemeinsame Zeit, zum Beispiel bei Spieleabenden, hilft uns sehr – dabei fühlt sich alles an wie vorher und wir können die Krankheit für einen Moment vergessen. Auch unser Hund ist unser Anker und unser Ruhepol. Wenn wir zusammen eine Runde Gassi gehen und an nichts denken, tut das sehr gut und gibt uns das Gefühl von Normalität.
Emely, was wünschst du dir am meisten für die Zukunft?
Ich hoffe, dass der Krebs mich nicht mein Leben lang begleiten wird. Dass ich tanzen und reiten kann, einfach wieder ein normales Leben führe. Ich hoffe, dass ich akzeptiert und nicht geärgert werde – ja, das wünsche ich mir am meisten für die Zukunft. .
Redaktion Emma Howe
look good feel better –
das kostenlose Kosmetikseminar für Krebspatientinnen
Gastbeitrag DKMS LIFE
Jährlich erkranken in Deutschland rund 230.000 Mädchen und Frauen neu an Krebs. Infolge der Behandlung leiden die meisten Frauen an schwerwiegenden, wenn auch vorübergehenden äußerlichen Veränderungen. Durch Haarausfall, Wimpern- und Augenbrauenverlust oder starke Hautirritationen fühlen sich viele zusätzlich von der Krankheit gezeichnet.
Die DKMS LIFE gemeinnützige GmbH macht es sich daher mit dem „look good feel better“Patientenprogramm seit mehr als 25 Jahren zur Aufgabe, Krebspatientinnen während der Therapie Hilfe zur Selbsthilfe im Umgang mit den äußeren Veränderungen anzubieten: In kostenfreien Kosmetikseminaren erhalten
In den Kosmetikseminaren erhalten krebskranke Mädchen und Frauen professionelle Tipps zur Gesichtspflege und zum Schminken sowie zum Thema Kopfbedeckung.
krebskranke Mädchen und Frauen professionelle Tipps zur Gesichtspflege und zum Schminken sowie zum Thema Kopfbedeckung. Sie erlernen besondere Techniken, um Augenbrauen und Wimpern natürlich nachzuzeichnen oder beispielsweise Hautflecken, die aufgrund der Bestrahlung entstanden sind, unauffällig abzudecken. Darüber hin-

aus werden sie zum Thema Tücher und Kopfschmuck sowie zum Umgang mit Perücken beraten.
Dabei geht es aber um viel mehr als Make-up. Die Kosmetikseminare für Krebspatientinnen ab 22 Jahren und die Beauty-Workshops für junge Krebspatientinnen zwischen zehn und 21 Jahren schenken den Teilnehmerinnen ein paar unbeschwerte Stunden, sind interaktiv und schaffen einen Platz zum ungezwungenen Austausch unter Betroffenen. Sie zeigen den Patientinnen: „Ihr seid nicht allein!“
Ziel ist es, den Krebspatientinnen Lebensqualität, Selbstwertgefühl und damit verbunden Hoffnung zu schenken, um sie während ihrer Therapie zu unterstützen und ihren Heilungsprozess positiv zu beeinflussen.
Bundesweit organisiert die gemeinnützige Organisation DKMS LIFE jährlich bis zu 1.600 kostenfreie „look good feel better“Kosmetikseminare für Krebspatientinnen in über 320 Kliniken, Krebsberatungsstellen, sozialen und medizinischen Einrichtungen. Aufgrund der Einschränkungen der CoronaPandemie pausieren diese Vor-Ort-Seminare aktuell. Seit Mitte 2020 bietet DKMS LIFE das „look good feel better“-Patientenprogramm für krebskranke Mädchen und Frauen virtuell in Form von Online-Kosmetikseminaren an. Die Teilnahme sowie eine Tasche mit den benötigten Kosmetikprodukten und Informationsmaterialien sind für die Patientinnen kostenlos.
DKMS LIFE bietet zudem weitere kostenlose Seminare zu den Themen Entspannung, Ernährung und Fotografie sowie einen Workshop speziell für männliche Krebspatienten. .

Hier können sich Krebspatientinnen für die kostenlosen Online-Kosmetikseminare anmelden: www.dkms-life.de/ seminare
FIGHT WITH CARE.
LA ROCHE POSAY STEHT DIR BEI.
Gemeinsam mit Dermatolog:innen und Onkolog:innen arbeiten wir daran, die Lebensqualität von Krebspatient:innen mit therapiebegleitender Pflege während und nach der Therapie zu verbessern.


ÜBER DIE HAUTPFLEGE HINAUS KANN JEDE:R VON UNS UNTERSTÜTZEN. Mehr Informationen dazu gibt es auf unserer Website. Jetzt QR-Code scannen!
VON KREBSPATIENTEN
GETESTET
FÜR EIN BESSERES
WOHLBEFINDEN DER HAUT



REINIGEN
LIPIKAR SYNDET AP+
Juckreizmildernde Duschcreme


PFLEGEN
LIPIKAR BAUME AP+M
Beruhigende und juckreizmildernde Körperpflege
TOLERIANE DERMALLERGO
Feuchtigkeitsspendende und beruhigende Gesichtspflege

REGENERIEREN
CICAPLAST BAUME B5+
Reparierende Creme

SCHÜTZEN
ANTHELIOS UVMUNE 400
Sonnenschutz für empfindliche Gesichtshaut

„Therapiebedingte Hautnebenwirkungen sind keine Seltenheit und erschweren, neben der seelischen Belastung, die Krebstherapie. Unser Ziel ist es, dass Krebspatient:innen die Therapie aufgrund von zu starken Hautnebenwirkungen nicht abbrechen müssen.“
Dr. Katrin Kipper, Head of Medical Communication La Roche Posay
DENN WENN MENSCHEN VON KREBS BETROFFEN SIND, IST ES IHRE HAUT AUCH.
Bei Fragen bitte an das medizinische Fachpersonal der Apotheke oder an Dermatolog:innen wenden.
Patientengeschichte

„Ich wollte leben. Überleben! Für meine Kinder. Für meinen Mann. Für mich.“
Interview mit unserem Covergesicht Linda.
Redaktion Leonie Zell
Bitte erzähle uns von der Diagnose. Ich habe beim Stillen meines damals anderthalb Jahre alten Sohnes eine Verhärtung in der Brust gespürt und dachte, es sei ein Milchstau. Ich war zu der Zeit schwanger und zeigte den Knubbel meiner Frauenärztin bei einer Schwangerschaftskontrolluntersuchung. Die überwies mich zur Stanzbiopsie und ein paar Tage später bekam ich die Diagnose Brustkrebs.
Was waren deine ersten Gedanken?
Im Gespräch mit dem Arzt lief ab dem Wort „Brustkrebs“ alles wie im Rausch an mir vorbei. Ich wusste gar nicht, woran ich zuerst denken sollte. Ich hatte Angst. Angst zu sterben. Angst um mein Ungeborenes. Angst, meinen Kindern keine Mama sein zu können. Ich hatte die schlimmsten Bilder im Kopf.
Hast du mit deinem kleinen Sohn über die Krankheit gesprochen?
Nein, um Krebs und alles, was dazugehört, zu verstehen, war er noch zu jung. Doch wir haben nichts vor ihm versteckt. Er durfte meine Gefühle, egal ob fröhlich oder traurig, so erleben, wie sie eben gerade waren. Ich finde es wichtig, dass Kinder wissen, dass auch die Angst und das Traurigsein ihre absolute Daseinsberechtigung im Leben haben dürfen und einfach dazugehören.
Welche Therapieentscheidung wurde getroffen?
Es war mit der Diagnose unumgänglich, dass ich eine Operation, Chemotherapie und Bestrahlung benötigen würde. Und das alles noch in der Schwangerschaft. Zu aggressiv und bösartig war mein Tumor, als dass man hätte abwarten können.
Wie groß war deine Angst, dass die Chemotherapie deinem Baby schadet?
Riesig! Doch der Arzt erklärte mir, dass in der Regel
Mehr über Linda erfahren Sie auf: www.instagram. com/just_inked87


keine schweren Nebenwirkungen für das Kind zu erwarten sind. Das nahm mir ein wenig meine Sorgen. Es blieb mir nichts anderes übrig, als der Medizin zu vertrauen. Aktiv beschützen konnte ich mein ungeborenes Kind nicht – das machte mich oft sehr traurig. Doch es gab einfach keine andere Option. Ich wollte leben. Überleben! Für meine Kinder. Für meinen Mann. Für mich.
Wie verlief die Geburt?
Um keine zu lange Therapiepause entstehen zu lassen, musste die Geburt in der 38. Woche eingeleitet werden. Das Ganze dauerte mehrere Tage und brachte mich an den Rand meiner Kräfte. Es deprimierte mich so sehr. Mein Baby war einfach noch nicht bereit und trotzdem musste es auf die Welt kommen, damit ich weiter mit der Therapie machen konnte. Weder mein Baby noch ich hatten eine Wahl. Doch als er dann geboren wurde und kerngesund war, waren all die Strapazen vergessen. Die Emotionen sprudelten nur so aus mir heraus. Endlich konnte ich ihn beschützen. Das war ein so wundervolles Gefühl, woran ich mich so gern zurückerinnere.
Wie ging deine Therapie nach der Geburt weiter?
Bereits zwei Wochen nach der Geburt ging es direkt weiter mit den nächsten, wöchentlichen Chemotherapien. Zwölf an der Zahl, also weitere drei Monate Chemotherapie. Ich hatte kein Wochenbett, keine Zeit der Ruhe, keine Wahl.
Der Alltag mit zwei kleinen Kindern ist auch ohne Krebsbehandlung oft sehr chaotisch. Wie hast du es geschafft, Familienleben und die Therapie unter einen Hut zu bekommen? Wie wir das alles geschafft haben, weiß ich bis
heute nicht. Wir haben einfach funktioniert. Als Paar, als Team, als Eltern. Und nur so ging es.
Du hast die Operation, die Chemo und die Bestrahlungen hinter dich gebracht – und wirst weiter behandelt …
Ja, ich habe mit dem Ende der Bestrahlung mit der Antihormontherapie begonnen. Dabei wird mein Körper künstlich in die Wechseljahre versetzt, um zu verhindern, dass eventuell noch vorhandene hormonsensitive Krebszellen im Körper wachsen können. Diese Therapie begleitet mich nun die nächsten fünf bis zehn Jahre.
Bei einer Kontrolluntersuchung im Dezember hast du erfahren, dass etwas in deiner Brust ist, was da nicht hingehört. Was ging in dir vor?
All das bereits Erlebte lief in Sekunden wieder vor meinen Augen vor mir ab. Leuchtende vier Millimeter, die wieder all die Ängste und Sorgen mit einem Fingerschnippen hervorholten. Die Angst, alles noch mal erleben und durchmachen zu müssen.
Wie gehst du jetzt damit um?
Mein Arzt sagte, dass es sich um nichts Bedenkliches handele und kein Agieren notwendig wäre. Doch eins weiß ich ganz sicher, ich werde keinerlei Zeit mit „Abwarten“ verschwenden und handeln. Was auch immer das in meiner Brust ist, es muss raus. Krebs ist unberechenbar und mir mein Leben mit meinen Kindern zu kostbar, als dass ich irgendeiner eventuellen Gefahr zu lange die Chance gebe, sich auszubreiten. .
Warum Linda sich auf Instagram engagiert und welche Tipps sie allen Frauen mit auf den Weg geben möchte, lesen Sie online: www.lebenmit.de
Prof. Dr. Pia Wülfing hat die Onkologie im größten deutschen Brustzentrum in Hamburg geleitet. Dann hat sie PINK! gegründet. Im Interview spricht sie über ihre Intention dahinter und erklärt, wie die App auf Rezept Patientinnen hilft.

Prof. Dr. Pia Wülfing Ärztin und Gründerin von PINK!
„Wir
bei PINK! möchten Betroffenen dabei helfen, selbst aktiv gegen Brustkrebs zu werden. Und wir hoffen, so auch Krankheitsverläufe positiv beeinflussen zu können.“
Digitale Hilfe für Brustkrebspatientinnen
Wie ist die Idee zu PINK! entstanden? Woher kommt Ihr persönliches Engagement? Ich habe PINK! gegründet, um Brustkrebspatientinnen und ihre Angehörigen in der schweren Zeit während und nach der Therapie zu unterstützen. Die Idee ist aus meiner klinischen Erfahrung heraus entstanden. Ich habe als Gynäkologin und Brustkrebsspezialistin 20 Jahre lang in zwei großen Brustzentren Patientinnen onkologisch betreut und immer zu wenig Zeit gehabt, alle Fragen zu beantworten. Und die Not der Patientinnen erlebt, die in dieser kritischen Situation ausführliche und verständliche Informationen brauchen, um wieder „Boden unter den Füßen“ zurückzuerlangen.
Wir bei PINK! möchten Betroffenen dabei helfen, selbst aktiv gegen Brustkrebs zu werden. Wir wollen die Patientensouveränität stärken und die Patientinnen gezielt coachen, sich gesünder zu verhalten. So können Patientinnen auch besser mit ihren Therapien leben und besser mit ihren Nebenwirkungen umgehen. Und wir hoffen, so auch Krankheitsverläufe positiv beeinflussen zu können.
Was genau hat es mit digitalen Gesundheitsanwendungen, kurz DiGAs, auf Kassenkosten auf sich?
Rezept verordnet werden. Und Patienten bekommen sie dann vollumfänglich von den gesetzlichen Krankenkassen erstattet. Die Benutzung einer DiGA ersetzt natürlich keinen Arztbesuch oder die Einnahme eines Arzneimittels. Sie kann aber eine sinnvolle Ergänzung und Unterstützung darstellen.
Was bietet der PINK! Coach den Patientinnen?
Die App begleitet als „digitaler Coach“ die Patientinnen während der Therapie und in der Nachsorge und motiviert sie Tag für Tag mit personalisierten Zielen, gesund zu essen, sich zu bewegen und achtsam zu sein. Viele Patientinnen sind unsicher, ob sie selbst genug tun. Durch ein individuell tagtäglich zusammengestelltes Programm, das man „abarbeiten“ kann, wird vorgegeben, zum Beispiel welche Kombination aus Dehn- und Kraftübungen und Ausdauersport sinnvoll ist, welche Lebensmittel wie verarbeitet gesund sind, was man selbst tun oder besser lassen sollte. Außerdem bietet die App eine große Infothek mit wissenschaftlich fundierten Texten und Videos von unseren Experten aus den Bereichen Ernährung, Bewegung und Meditation. Die App ist ein CE-zertifiziertes Medizinprodukt und DiGA. Ihre klinische Wirksamkeit wurde in einer Studie an der LMU München bestätigt.

Scannen Sie den QR-Code und gelangen Sie zur PINK! Coach-Seite mit weiterführenden Informationen oder: www.pink-brustkrebs.de
DiGAs sind Gesundheits-Apps auf Rezept, die dabei helfen, eine Krankheit zu erkennen, Patienten während der Behandlung zu begleiten und dadurch den Behandlungserfolg zu verbessern und die Lebensqualität zu steigern. Darunter versteht man CEzertifizierte Medizinprodukte, die auf digitalen Technologien basieren und erfolgreich vom Bundesinstitut für Arzneimittel und Medizinprodukte (BfArM) geprüft wurden. Der Zulassungsprozess ist dem bei einem neuen Medikament sehr ähnlich. Besonders wichtig ist, dass man den medizinischen Nutzen wissenschaftlich in Studien beweisen und höchste Datensicherheit und Schutz der sensiblen Patientendaten nachweisen muss. Wenn diese und viele weitere Kriterien erfüllt sind und man als DiGA gelistet wird, kann die App von allen Ärzten und Psychotherapeuten budgetneutral per
Wie kommen Patientinnen an die App auf Rezept?
Über alle Ärzte und Psychotherapeuten, ob sie niedergelassen oder in einer Klinik oder Ambulanz tätig sind. In Kliniken muss die Verordnung über das sogenannte „Entlassmanagement“ erfolgen. Als Patientin erhält man also ein rosa Kassenrezept für PINK! Coach, auf dem drei Angaben stehen sollten: 1) DiGA, 2) PINK! Coach, 3) PZN 18206191. Dann reicht die Patientin dieses Rezept bei der Krankenkasse ein und erhält innerhalb weniger Tage einen Freischaltcode von der Kasse. Nachdem man die App PINK! Coach im App Store oder Google Play Store auf sein Smartphone geladen hat, muss man diesen Freischaltcode in der App eingeben, um diese nutzen zu können. .
Gastbeitrag PINK!
Patientengeschichte
„Lebensqualität dank Cannabis“
Brustkrebspatientin Uta Melle setzt sich für medizinisches Cannabis ein. Warum, erzählt sie im Interview.
Bitte erzähle uns von deiner Erkrankung. Anfang April 2009, gerade 40 geworden, bekam ich die Diagnose Brustkrebs links. Zwei Tage später starb meine Mutter an der gleichen Krankheit. Ihre sehr ähnliche Erstdiagnose bekam sie im gleichen Alter wie ich. Leider hatte sie sich lediglich für eine einseitige Mastektomie ohne Chemo entschieden. So tauchte der Krebs einige Jahre später in der anderen Brust wieder auf und war dann nicht mehr aufzuhalten.
Welche Therapie hast du bekommen?
Ich entschied mich also für die beidseitige Mastektomie und eine Chemotherapie. Zusätzlich entschied ich mich aufgrund des bei mir nachgewiesenen BRCA-Gens zur Entfernung der Eierstöcke. Ich habe mich gegen einen Aufbau der Brüste entschieden. Eine Entscheidung, die ich bis heute nicht bereut habe.
Während der Chemotherapie sind Nebenwirkungen aufgetreten und du hast dich für deine ganz eigene Behandlung entschieden.
Eine Chemotherapie ist natürlich kein Spaß. Wenn sie wirkt, tut sie weh. Man hat ganz neue Schmerzerfahrungen. Zusätzlich konnte ich kaum schlafen, war nicht hungrig und hatte Depressionen – die Angst vor dem Tod und der Verlust meiner wunderbaren Mutter waren sehr vorherrschend.
Natürlich gibt es gegen die Nebenwirkungen ausgezeichnete Medikamente, jedoch bin ich mit einer kaputten Niere und einer Epilepsie geboren. Das bedeutet, ich darf meine Nieren nicht zusätzlich belasten und viele Wirkstoffe haben Wechselwirkungen mit meinen Antiepileptika.
Mein Mann erzählte mir, dass Cannabis eventuell gegen Schmerzen, Appetitlosigkeit und Angstzustände helfen könnte – so habe ich das probiert. Und tatsächlich: Ich konnte wieder essen, war definitiv lebendiger, interessierter am Leben; meine Ängste lösten sich in Wohlgefallen auf. Auch die Schmerzen wurden merklich besser. Ein „Joint“ wirkte da wie eine 800er Ibuprofen.
Damals war das noch illegal. Was hat sich seitdem verändert?
Seit 2017 kann man sich Cannabis über ein
Betäubungsmittelrezept in Deutschland verschreiben lassen. Seitdem gibt es viel mehr Darreichungsformen, wie Öle, Tropfen, Cremes und Tabletten, die leichter zu dosieren sind. Natürlich gibt es jetzt aber auch die Blüten zum Verdampfen. Bekommt man diese, gibt es auch einen Verdampfer auf Rezept.
Wofür kann Cannabis eingesetzt werden?
Die Bandbreite ist weit. Ich habe mit über 60 Patienten gesprochen, deren Behandlung von anderen Medikamenten auf Cannabis umgestellt wurde. Darunter waren viele Schmerzpatienten mit MS oder Fibromyalgie, die vorher Opioide oder Morphine nehmen mussten. Vor der Umstellung nahmen sie eigentlich nicht mehr am Leben teil. Sie vegetierten vor sich hin. Nach der Umstellung waren es wieder glückliche, lachende Leute; einige konnten dem alten Job wieder nachgehen. Bei einem Patienten ersetzte Cannabis bis zu 16 andere tägliche Medikamente. Natürlich gibt es auch Patienten, bei denen der Einsatz von Cannabis nicht funktioniert, und es kann Wechselwirkungen mit anderen Präparaten wie z. B. Tamoxifen geben. Das gilt allerdings für jeden Wirkstoff, der in der Medizin eingesetzt wird.
Trotzdem ist die Cannabistherapie mit vielen Vorurteilen verbunden. Was ist, deiner Meinung nach, der Grund?
In unserem Sprachgebrauch ist das Wort Droge sehr negativ behaftet, obwohl alle Wirkstoffe natürlich Drogen sind. Morphine und Opiate sind anerkannte Drogen, weil der medizinische Einsatz bekannt ist. Obwohl Cannabis viel breitere Einsatzmöglichkeiten bietet und sehr viel sanfter in der Behandlung als solche Wirkstoffe ist, muss die Seriosität erst noch von Ärzten und Patienten aufgebaut, müssen Vorurteile abgebaut werden.
Wie kam es dazu, dass du dich so stark für medizinisches Cannabis einsetzt?
Es ist einfach ein richtig gutes Zeug, das mir und vielen anderen Menschen geholfen hat.
Was wünschst du dir für Krebspatienten bzgl. der Therapie mit Cannabis?
Ich wünsche mir, dass sich mehr Ärzte für Cannabis interessieren und sich schulen lassen. Hier sehe ich noch viel Nachholbedarf. .

„Mein
Mann erzählte mir, dass Cannabis eventuell gegen Schmerzen, Appetitlosigkeit und Angstzustände helfen könnte – so habe ich das probiert. Und tatsächlich: Ich konnte wieder Essen, war definitiv lebendiger, interessierter am Leben; meine Ängste lösten sich in Wohlgefallen auf. Auch die Schmerzen wurden merklich besser. Ein ‘Joint’wirkte da wie eine 800er Ibuprofen.“
Gemeinsam die Zukunft der Cannabinoid-Therapie gestalten
Wir setzen uns dafür ein, die Lebensqualität von Menschen zu verbessern. Dies ermöglichen wir mit unseren innovativen Produkten und Serviceleistungen.
Lebensqualität und Symptomlinderung
Patient:innen stehen an erster Stelle. Unsere innovativen Produkte und Serviceleistungen dienen der Unterstützung der Therapie – vor allem bei Indikationen, in denen die Wirkung der Standardtherapie begrenzt ist oder große Nebenwirkungen zeigt.
Evidenzbasierte Therapie im Fokus
Gemäß unserer “Patient First” Philosophie wählen wir Geschäftspartner:innen nach Aspekten der Qualität, Nachhaltigkeit und Geschäftsethik aus. Unser Hauptanliegen ist das Erzeugen von Wissen anhand von medizinischen Daten, damit Patient:innen, Ärzt:innen und Apotheker:innen uns und unseren Produkten vertrauen können.
Allianzen für den Fortschritt
Wir wollen Innovation im Cannabis-Sektor voranbringen. Dafür schaffen wir strategische Allianzen mit Vordenker:innen und führenden Einrichtungen im Gesundheitswesen und den Wissenschaften, um Fortschritt im Interesse der Patient:innen und medizinischen Fachkreise zu fördern.
Wir fordern Fortschritt. Deshalb sind wir Mitglied in mehreren Verbänden:






Vayamed ist eine Marke der Sanity Medical, die sich der medizinischen und gesundheitlichen Nutzung von Cannabinoiden verschrieben hat: vayamed.com
Inspiration

Yoga in der Krebs- und Palliativtherapie
Eine Vielzahl wissenschaftlicher Studien belegt die Wirksamkeit von Yoga als begleitendem Verfahren in der Krebstherapie. Achtsamkeitsbasiertes, medizinisches Yoga mindert nachweislich Fatigue, Stress und Angst. Das gilt für alle Stufen der Krebserkrankung, also während der Primärbehandlung genauso wie bei Rezidiven und in der palliativen Phase.
Das medizinische Yoga kombiniert Entspannungsverfahren mit körperlicher Aktivität. Dabei werden die individuellen Gegebenheiten der Betroffenen beachtet und eine Überforderung vermieden. Aus diesem Grund können auch sehr geschwächte und fortgeschritten erkrankte Krebspatienten Yoga machen.
Da nicht nur mit Körperübungen, sondern auch mit Atemtechniken, inneren Bildern und Meditationen gearbeitet wird, ist Yoga
Gastbeitrag Yoga und Krebs
auch bei stationären Aufenthalten und auch in einer Palliativsituation gut geeignet.
Nebenwirkungen von Krebstherapien können durch Yoga gelindert werden. Die Datenlage ist inzwischen so überzeugend, dass Yoga in internationalen Leitlinien für komplementäre Verfahren in der Krebstherapie fest verankert ist.
Besonders hilfreich ist Yoga bei der Linderung von Fatiguesyndrom, Ängsten, Depressionssymptomen und Schmerzen. Außerdem vermindert Yoga das Stressempfinden, kann
Interview mit der Gründerin der Akademie, Gaby Nele Kammler.
Wie sind Sie zu Yoga für Krebspatienten gekommen?
Als nach meiner Ausbildung zur Yogalehrerin die ersten Krebspatienten in meine Kurse kamen, habe ich angefangen zu recherchieren: Was kann man mit Yoga bei Krebs erreichen? Gibt es Studien und Erfahrungswerte dazu? Da es kaum etwas dazu gab, habe ich mit meinem Wissen aus 20 Jahren im wissenschaftlichen Außendienst in der Schulmedizin und dem, was ich über Yoga wusste, spezielle Yogastunden erstellt, die den Krebspatienten sehr geholfen haben. Im Laufe der Jahre ist durch viele Fortbildungen, eine intensive eigene Praxis und viel Erfahrung mit Yogastunden für Krebspatienten ein eigenes Konzept entstanden. Dies gebe ich in einer onkologischen Ausbildung nun an Yogalehrer weiter.
Was zeichnet das Konzept Yoga und Krebs aus?
Zunächst einmal wird jede Yogastunde an das jeweilige Therapiestadium angepasst. Während einer Chemo- und Bestrahlungsphase sind andere Übungen hilfreich als in der Rehaphase. Von uns ausgebildete „Yoga und Krebs“-Trainer

Gaby Nele Kammler
10 Jahre Unterrichtserfahrung
Yoga bei Krebs, Referentin Stiftung Deutsche Krebshilfe
kennen sich mit modernen Therapien und ihren Nebenwirkungen aus und wissen, wie sie diese gezielt mit Yoga lindern können. Ängste, Fatiguesyndrom, Lymphödeme oder Schmerzen lassen sich wunderbar mit Yoga lindern. Zudem lösen einige Körperübungen (Asanas), die gesunde Menschen als angenehm empfinden, bei Krebspatienten eher unangeneh-
Entzündungsparameter senken und verhilft zu mehr Vitalität und einem besseren Schlaf.
Onkologische Patienten sollten unbedingt auf eine onkologische Zusatzausbildung der Yogalehrer achten. Ein fundiertes medizinisches Wissen über Krebserkrankungen ist notwendig, um Yogastunden anzuleiten, die in dieser Situation tatsächlich hilfreich sind. Die Kammler Akademie ist die Top-Adresse für Aus- und Weiterbildungen zu Yoga und Krebs. Hier finden Yogalehrer und medizinische Fachkreise alle wichtigen Informationen und Weiterbildungen.
me Gefühle aus oder sind gar nicht machbar. Auch neueste Erkenntnisse aus der Neurowissenschaft sind mit eingeflossen und helfen bei der Anleitung hilfreicher Meditationen und der Entwicklung von positiven inneren Bildern.
Was stärkt, Ihrer Meinung nach, Menschen mit oder nach einer Krebserkrankung am meisten?
Eine gute Wahrnehmung der eigenen Bedürfnisse und eine gute Selbstfürsorge. Yoga macht den Körper nach OPs auf sanfte Weise wieder beweglicher, kräftiger, schenkt neue Energie. Achtsamkeits- und Meditationsübungen lassen den Menschen spüren, was seine eigenen Kraftquellen sind und wie er seinen weiteren Lebensweg gestalten möchte. Häufig ist die Zeit einer Krebserkrankung auch eine Zeit der Veränderung und Transformation, die das bisherige Leben auf den Prüfstand stellt. Diesen Weg können wir mit Yoga wunderbar begleiten..
Weitere Informationen und Yogalehrer in Ihrer Nähe finden Sie unter: www.yoga-und-krebs.de

„Mama, ich brauche dich noch“
Mehr über Yvonne erfahren Sie auf: www.instagram. com/lachen_ gegen_krebs
Yvonne war 32 Jahre alt, stand mitten im Leben und plante ein zweites Kind, als sie die Diagnose Zervixkarzinom, verursacht durch HPV 16, bekam. Im Interview spricht sie über schwierige Operationsentscheidungen, Palliativtherapie und den Grund, warum sie nie aufhören wird, für das Leben zu kämpfen.
Redaktion Leonie Zell
Krebs ist eine stille Erkrankung, die häufig lange Zeit symptomfrei verläuft. Auch ich hatte keinerlei Symptome oder Beschwerden. Ich bin nur zur Frauenärztin gegangen, weil ich abklären lassen wollte, ob ich problemlos ein zweites Kind bekommen kann. Dabei wurde die Krebsvorsorge gleich mitgemacht und der Abstrich eingeschickt. Dieser war leider auffällig und es wurde sechs Wochen später ein zweiter Abstrich gemacht. Der war noch schlechter und ich bekam die Diagnose HPV-16-positiv, Gebärmutterhalskrebs.
Und Sie mussten eine Entscheidung treffen … Ja, ich musste mich zwischen zwei Operationen entscheiden. Die erste Variante war die sicherste, dabei werden die Gebärmutter, der Eileiter und der Gebärmutterhals entfernt. Bei der zweiten Variante hätte ich möglicherweise noch Kinder bekommen können, denn das war ja mein Herzenswunsch. Doch als mein damals zwölfjähriger Sohn mein Dilemma mitbekam, sagte er: „Mama, entscheide dich bitte für die sichere Variante – ich brauche dich noch. Was will ich mit einem Geschwisterchen, wenn du nicht mehr da bist?“ Das hat mich dazu bewogen, auf Nummer sicher zu gehen und die radikale Variante zu wählen.
Krebsfrei zu sein, war das Ziel der Operation – doch es kam alles anders. Nach der überstandenen OP teilten mir die Ärzte mit, dass sie alles entfernen konnten und ich froh sein kann, denn es waren keine Lymphknoten befallen und ich sollte mich somit auf das Gesundwerden konzentrieren und mein Leben weiterleben. Doch ein Jahr später, während einer Reha, bekam ich starke Schmerzen im Becken. Ich konnte nicht mehr richtig laufen und schaffte es nur mit starken

Schmerzmitteln durch den Tag. Es begannen zahlreiche Untersuchun gen, um die Ursache für die Schmerzen herauszufinden. Nachdem ich einmal auf den Kopf gestellt wurde, bekam ich die Diagnose Metastase im Knochen, ausgehend vom Zervixkarzinom.

Wie haben Sie darauf reagiert?
Ich bekam den Anruf aus der Klinik, als wir gerade Besuch hatten. Ich weiß noch, dass ich wie ein Roboter am Telefon war, und nach dem Gespräch habe ich nur noch geweint.
Wie ging es dann weiter?
Nach der Diagnose besprach sich das Tumorboard und beschloss eine palliative Therapie. Damals konnte ich mit dem Wort gar nichts anfangen. Doch es hieß, dass ich eine Kombination aus Chemotherapie und anschließend 25-mal Bestrahlung bekomme. Ich war voller Tatendrang und bereit, gegen den Krebs zu kämpfen. Doch dann kam die Ärztin und erklärte mir, dass es nicht mehr heilbar ist und ich nie wieder gesund werden würde, doch dass versucht wird, meinen Zustand so lange wie möglich stabil zu halten.
Was ging in diesem Moment in Ihnen vor?
Mit einem Schlag war die Angst übermächtig. Die Angst zu sterben, meinen Sohn und meine Familie allein lassen zu müssen. Es war für mich das Schlimmste, als ich die neue Diagnose meinem Sohn und meiner Familie mitteilen musste. Mein Sohn war und ist trotzdem immer derjenige, für den ich stark sein will! Und so kam es dann auch. Mit der Hilfe meiner Familie und meiner Freunde habe ich die Chemo und Bestrahlung überstehen können. Jedoch habe ich mich seitdem verändert,
weshalb meine Beziehung in die Brüche ging und Freundschaften auseinandergebrochen sind.
Wie werden Sie heute therapiert?
Ich bekomme alle drei Wochen eine Antikörpertherapie und eine Knochenaufbauspritze.
Woher nehmen Sie die Kraft, weiterzumachen und nicht aufzugeben?
Mein Ziel war es immer, meinen Sohn aufwachsen zu sehen, ihm Halt zu geben und ein gutes Vorbild zu sein. Außerdem liebe ich das Leben und alles, was ich daraus machen kann. Seit fast vier Jahren habe ich außerdem meinen Seelenhund gefunden, der mir zusätzlich zu allen Menschen um mich herum Kraft gibt, um weiterzumachen.
Was hilft Ihnen in schwierigen Momenten am meisten?
Ich glaube, es kommt auf die Situation an. Mir hilft allerdings immer der Rückhalt meiner Familie und meiner Freunde, das Zusammensein mit meinem Hund oder einfach der Glaube daran, dass mein Weg noch nicht zu Ende ist. Ich habe mir aber auch schon Hilfe geholt durch Psychotherapie, und auch der Aufenthalt in der psychosomatischen Tagesklinik hat mir sehr geholfen, aus einem Tief wieder herauszukommen. Wichtig ist es, sich eingestehen zu können, dass es keine Schwäche ist, wenn man um Hilfe bittet. .
Warum Yvonne angefangen hat, sich zu engagieren, und warum sie sich für die HPV-Impfung einsetzt, lesen Sie auf: www.lebenmit.de

Endlich! Endlich bin ich hier, das habe ich mir schon so lange gewünscht!“, ruft die 80-jährige Sabine, als sie das Meer sieht. Sie ist froh, am Strand zu sein, mal rauszukommen aus dem Seniorenzentrum und dem Alltag, der von ihren multiplen Erkrankungen geprägt ist. Eingemummelt in Mantel und Schal geht ihr Blick zum Horizont. Er bleibt irgendwo da draußen hängen, wo Himmel und Erde sich begegnen. Alle Sorgen fließen mit den Wellen weg. Und auch die Gewissheit, dass das Leben unweigerlich mit dem Sterben in den Tod übergeht.
Mit dem Projekt „Der Wünschewagen –Letzte Wünsche wagen“ erfüllt der ArbeiterSamariter-Bund Deutschland e. V. seit 2014 an mittlerweile 23 Standorten bundesweit Menschen am Ende ihres Lebens einen letzten Herzenswunsch.
Dabei sind die Wünsche so individuell wie die Menschen: noch einmal das Meer sehen, noch einmal das eigene Zuhause besuchen, die Lieblingsband erleben oder mit dem Lieblingsfußballverein im Stadion fiebern. Das Besondere an diesem Projekt: Es wird rein ehrenamtlich getragen und ausschließlich durch Spenden finanziert. Für die Fahrgäste und Begleitpersonen sind die Fahrten kostenlos. Wunschfahrten werden grundsätzlich mit den speziell dafür entwickelten Wünschewagen durchgeführt, einem Krankentransportwagen, der neben dem üblichen medizinischen Equipment über eine besondere Ausstattung
Erfahrungsbericht
Alle Sorgen fließen mit den Wellen weg
Gastbeitrag Arbeiter-Samariter-Bund Deutschland e. V.
wie eine verspiegelte Rundumverglasung für einen Panoramablick in die Umgebung verfügt und auch Wunschfahrten über eine längere Distanz ermöglicht. Und im ASB-Wünschewagen gehen wirklich (fast) alle Wünsche in Erfüllung. So spielen die Wunscherfüller auf der Fahrt nach Scheveningen in Holland Mozarts „Kleine Nachtmusik“. Sabine dirigiert und singt aus vollem Herzen mit.
Für die Fahrgäste des ASB-Wünschewagens ist eine Wunschfahrt eine Möglichkeit, für ein paar Stunden das Krankenhaus, die Pflegeeinrichtung oder das Hospiz zu verlassen und Krankheit und Leid zu vergessen. Und so genießt Sabine aus vollem Herzen – am Zielort angekommen – die Fahrt am Strand und das Essen in einem der vielen Restaurants entlang der Strandpromenade. Sie probiert „Kibbeling“, und der holländische Backfisch schmeckt ihr ausgezeichnet. Dass ihre Tochter mit Familie ebenfalls spontan nach Scheveningen gekommen ist, sorgt für einen zusätzlichen Höhepunkt.
Knapp 2.000 ehrenamtliche Wunscherfüller engagieren sich in ihrer Freizeit für das Herzensprojekt des ASB. Sie sind hauptberufliche Fachkräfte aus dem medizinischen, pflegerischen oder rettungsdienstlichen Bereich. Sie schenken den Wünschewagen-Fahrgästen und ihren Angehörigen ein wunderbares Erlebnis, sorgen für unbeschwerte Stunden und einzigartige Momente, die den Hinterbliebenen nach dem Unabwendbaren viel Kraft in ihrer Trauer geben. Ihre Begleitper-
Die ASB-Wünschewagen erfüllen sterbenskranken Menschen jeden Alters einen letzten Herzenswunsch.
son können Fahrgäste frei wählen. Weitere Familienmitglieder, Verwandte oder Freunde können außerdem selbst zum Zielort anreisen. Wir sind überzeugt: Die Erfüllung eines Wunsches ist auch die Würdigung eines Lebens. Der ASB trägt dazu bei, dass seine Wünschewagen-Fahrgäste in Frieden vom Leben Abschied nehmen können.
Mehr als 3.000 Wünsche haben die ASB-Wünschewagen bereits deutschlandweit erfüllt. Die Fahrgäste suchen sich oftmals Orte mit Bedeutung in ihrem Leben. Nicht selten geht die Reise noch einmal zum Geburtsort oder in die ehemalige Heimat, zu Familienfeiern oder Urlaubsorten. Erinnerungen aufleben lassen, sich Zeit füreinander nehmen, die Arbeit der Wünschewagen trägt dazu bei, die Einzigartigkeit und den unschätzbaren Wert des Lebens stets in Gedanken zu behalten. Das Beschwerliche des Alltags verliert an Bedeutung, einzig der schöne Moment, die Wunschfahrt zählt. Es ist nicht viel nötig, um in diesen Zeiten glücklich zu sein. Das weiß auch Sabine: ein herzliches, jederzeit zugewandtes, geduldiges und in allen Belangen geschultes Team, ein Wettergott, der unterwegs Schnee und Graupel schickt, aber am Zielort den Himmel blau strahlen lässt, ein Wunsch und der Mut, diesen Wunsch zu wagen. Und schließlich der ASB-Wünschewagen! Dann ist „Endlich!“ ein gutes und schönes Wort. Ein Sternenhimmel im Wünschewagen und „Der Mond ist aufgegangen“ lassen auch die stilleren Momente der Rückfahrt zu einem besonderen Erlebnis werden. .
ASB-Wünschewagen –Letzte Wünsche wagen
Schwerstkranken Menschen jeden Alters einen innigen Wunsch zu erfüllen, dieser Aufgabe hat sich der Arbeiter-SamariterBund Deutschland e. V. mit seinem Projekt „Der Wünschewagen – Letzte Wünsche wagen“ verschrieben. 2014 in Essen gestartet, finden sich ASB-Wünschewagen an 23 Standorten bundesweit. Das Projekt ist rein ehrenamtlich getragen und wird ausschließlich durch Spenden finanziert. Für die Fahrgäste und Begleitpersonen sind die Fahrten kostenlos. Sie haben selbst einen letzten Wunsch oder kennen jemanden, der in der letzten Lebensphase gerne etwas unternehmen würde? Zögern Sie nicht, unsere Wunscherfüller vor Ort zu kontaktieren: www.wuenschewagen.de
Spenden helfen uns, die Reisekosten zu den Wunschorten, die Schulungen unserer ehrenamtlichen Helferinnen und Helfer, Dienstkleidung sowie Anschaffung und Ausstattung der Fahrzeuge zu finanzieren. Jede Unterstützung ermöglicht es uns, letzte Wünsche wahr werden zu lassen. Werden auch Sie zum Wunscherfüller.
Spendenkonto
Arbeiter-Samariter-Bund Deutschland e. V. Bank für Sozialwirtschaft
IBAN: DE84 3702 0500 0007 0607 05
BIC: BFSWDE33XXX
Stichwort: Wünschewagen



Der ASB trägt dazu bei, dass seine WünschewagenFahrgäste in Frieden vom Leben Abschied nehmen können.

