www.medmag bg
DESIGN

Spiruterra



www.medmag bg
DESIGN

Spiruterra
08
Н. Поповски
14 ДИСЛИПИДЕМИЯДИАГНОСТИЧЕН ПОДХОД,
СИНДРОМ И НЕГОВОТО ЗНАЧЕНИЕ ЗА УВЕЛИЧЕН КАРДИОВАСКУЛАРЕН РИСК Ц. Тотомирова, М. Арнаудова
40 МАСТНАТА ТЪКАН КАТО ЕНДОКРИНЕН ОРГАН М. Калинкова
46 РОЛЯ НА ИНСУЛИНОВАТА РЕЗИСТЕНТНОСТ ПРИ ЗАТЛЪСТЯВАНЕ И ВЪЗМОЖНОСТИ ЗА НЕЙНОТО ПОВЛИЯВАНЕ М. Арнаудова, Ц. Тотомирова ХИРУРГИЯ И УРОЛОГИЯ
50 БЕЗСИМПТОМНА БАКТЕРИУРИЯ ПРИ БРЕМЕННИ


с постигането на по-ниски нива
на холестерол, то носи по-висок риск от развитие на диабет тип 2, отколкото аторвастатин, установява проучване, публикувано от The BMJ.
Дългосрочните клинични ефекти на розувастатин и аторвастатин са анализирани от изследователи в Южна Корея в клиничното изпитване LODESTAR, включващо 4400 възрастни (средна възраст 65 години; 28%
са и няколко други резултата за безопасност, включително развитие на диабет тип 2, прием в болница поради сърдечна


„Лекарствените регулатори по све
А. Николов¹, Н. Поповски² ¹Сектор "Предклинични
и клинични науки", Факултет „Фармация”, МУ - Плевен
²Катедра „Акушерство и гинекология”, МУ - Плевен
ЛИТЕРАТУРНИ ДАННИ
I.Дефиниция и класификация на хи -
пертонията по време на бременност
I.1. Дефиниция на хипертонията по време на бременност:
Определя се на базата само на офисни (в кабинет) или болнични стойности на АН; САН ≥140 mmHg и/или
ДАН ≥90 mmHg. Въз основа на настоящите дефиниции на ESH 2023 се раз -
граничават следните степени на хипертония през бременността: лека (140–159/90–109 mmHg) или тежка (≥160/110 mmHg).
I.2 Класификация
гестационна хипертония с протеинурия (д) антенатално некласифицируема хипертония[1]
• Предшестваща (хронична) хипертония: предшества бременността или се развива преди 20-та гестационна седмица. Тя обикновено персистира повече от 42 дни post partum и може да е свързана с протеинурия.
• Гестационна хипертония: развива се след 20-та гестационна сед
след 20 г.с.: * Сигнификантна протеинурия (>300 mg/24 ч. или ACR ≥30 mg/
(серумен креатинин >90 µmol/l; 1 mg/ dL); Засягане на черния дроб (повишени ALT или AST >40 IU/l; 0.67 >mkat/l с или без коремна болка
плеров анализ на формата на вълната на умбиликалната артерия или мъртво раждане).
Настоящите насоки приемат по-широко определение за прееклампсията, одобрено преди това от Международното дружество за изследването на хипертонията при бременност (ISSPH)[2]. Съответно прееклампсията понастоящем може да се дефинира като гестационна хипертония при наличие на едно или повече от следните новопоявили се състояния на или след 20 гестационна седмица: (1) значителна протеинурия (ACR 30 mg/g или албуминурия >300 mg/24 часа)
(2) дисфункция на органите на майката: Тромбоцитопения - брой на тромбоцити по-малко от 100 000x10⁹/L; Нарушена чернодробна
функция - повишени кръвни концентрации на чернодробни ензими (двойно повече от горната граница на нормалната концентрация); Бъбречна недостатъчност - серумна концентрация на креатинин повече от 1.1 mg/dL или удвояване на серумната концентрация на креатинина при липса на други бъбречни заболявания; Белодробен оток и (3) утероплацентарна дисфункция
Важно е да се отбележи, че въз основа на Доказателства Ниво С, базирани на консенсуса и експертните мнения, диагноза прееклампсия може да се постави и при отсъствие на протеинурия, при наличие на новопоявила се хипертония и едно от гореизброените състояния с тежки характеристки.
Комбинацията от хемолиза, тромбоцитопения и повишените трансаминази определят синдрома HELLP и следователно трябва да се оценят допълнителни характеристики на ПЕ. В практиката вече не се препоръчва използването на предишната класификация на прееклампсията въз основа на клиничните характеристики като лека или тежка,
телесно тегло[4-6]
Освен това може да се обмисли добавяне
риска
прееклампсия при жени с нисък прием на калций (т.е. <600 mg/ден)[7]. Въпреки че ограничаването на солта не се препоръчва за намаляване на ХСБ, разумно е жените с предшестваща хипертония да продължат да следват диета с ограничен прием на сол[8]
II.2 Фармакологично лечение: Докато целта на лечението на хипертонията е ефективност и намаляване на майчиния риск, подбраните средства трябва да бъдат и безопасни за плода.
• Лечение при лека-умерена хипертония: По време на първия триместър всички блокери на RAS, т.е. ACEis, ARB или директни инхибитори на ренина, трябва да бъдат спрени. Клиницистите трябва да решат на база индивидуална основа дали да се приложи антихипертензивна терапия по време на органогенезата на плода (до седмица 16) оценявайки риска от лекарствени ефекти върху плода, тъй като всеки медикамент може да бъде потенциално опасен през първия триместър, включително алфа-метилдопа[9]
Решението за използване или прекратяване на антихипертензивното лечение през първия и началото на втория триместър може да бъде индивидуализирано въз основа на: (1) нелекуваните нива на АН преди бременността, (2) ранните стойности на АН през първия триместър по време на лечението, (3) наличие на хипертензивно-медиирани
лечение в ранния втори триместър
може да предотврати много значимото спадане на АН, потенциално придружено от спонтанен аборт поради физиологичното понижение на АН по време на този период на бременността.
От голямо значение за настоящите препоръки са резултатите от проучванията Control of Hypertension in Pregnancy Study (CHIPS) и Chronic Hypertension and Pregnancy (CHAP).
През 2015 г. CHIPS включва 987 жени с лека хронична или гестационна хи -
пертония със/без протеинурия за
сравнение на крайния изход според честотата на тежка хипертония при
интервенция с "по-малко строг" (тар -
гетно ДАН - 100 mmHg) vs. "строг"
контрол (таргетно ДАН - 85 mmHg).
През 2022 г. CHAP включва 2408 бре -
менни жени с лека хронична хипертония на <23 г.с., получаващи ан -
тихипертензивна терапия съгласно
актуалните препоръки vs. група без
такова лечение при условие, че не е
развита тежка хипертония (САН≥160 mmHg; или ДАН≥105 mmHg).
В големите проучвания CHIPS[10] и CHAP[11] строгият (ДАН – 85 mmHg)
спрямо по-малко строг (ДАН – 100 mmHg) контрол на ДАН или лекарствено лечение спрямо плацебо при жени с предшестваща (хронична) хипертония е бил по-полезен и не носи вреда.
Освен това, в post hoc анализ на изпитването CHIPS, ефектът на понижаване на АН е бил от полза за първичния ре-
зултат от проучването CHAP, т.е. тежки характеристики, медицинско показано преждевременно раждане на по-мал-
от 35 гестационна седмица, абруп-
на плацентата или фетална/неона-
с 35% в CHIPS и
от по-ниски стойности на
Намаляване на ДАН <80 mmHg не се препоръчва. В светлината на стойностите на АН по време на лечението, наблюдавани в проучванията CHIPS и CHAP (съответно 133/85 и 129/79 mmHg) се предполага, че прагът за започване или потенцииране на лечение за понижаване на АН може да бъде ≥140/90 mmHg и като цяло не трябва да се преследва агресивно понижаване на АН поради риска от фетална хипоперфузия. Това е разлика от препоръките на Американския колеж по акушерство и гинекология (ACOG) 2020, съветващи започване на антихипертензивна терапия при жени с ПЕ или хронична хипертония със САН 160 mmHg или ДАН 110 mmHg и цел 120160/80-110 mmHg. При бременни жени с лека хронична хипертония, стратегия за понижаване на АН под 140/90 mmHg се свързва с по-добри резултати от бременността, отколкото стратегия за запазване на лечението само за тежка хипертония, без повишаване на риска за раждане на плод с малко за гестационната възраст тегло.
Лабеталол и алфа-метилдопа са лекарствата на първи избор за контрол на АН при жени с предшестваща хипертония[12]. Употребата на лабеталол е противоречива и не е избор в няколко страни, в които той е премахнат от пазара преди 30 години, поради хепатотоксичност, която може да
средства, i.v. приложение на
Поведение при прееклампсия: 1) Всички жени с прееклампсия трябва да бъдат хоспитализирани и внимателно наблюдавани.
2) Диагноза прееклампсия на или след 37 гестационна седмица подчертава необходимостта от контрол на хипертонията и бързо раждане.
3) Клинично стабилни жени с прееклампсия преди 37 гестационна седмица могат да бъдат лекувани амбулаторно. Въпреки това, независимо от оптималното антихипертензивно лечение, раждането е показано дори преди 37 седмици,
дови усложнения, чернодроб -
на дисфункция или бъбречна дисфункция) трябва да се третира с инфузия на MgSO 4 (и раждане), за да се предотврати еклампсия.
• Инфузията на MgSO 4 за 24 часа след раждането изглежда удачна с цел профилактика, като MgSO 4 остава лечението на избор при
екламптични припадъци.
• Контролът на хипертонията може да се постигне с лабеталол (освен ако няма противопоказания) или с комбинация от лабеталол, нифедипин с удължено освобождаване и/или алфа-метилдопа.
• В случаите на прееклампсия без тежки характеристики или тежка хипертония без прееклампсия трябва да се използва терапевтичен режим с множество антихипертензивни лекарства с посте -
пенно увеличаване на дозата за
понижаване на АН до таргета, до -
като преди раждането хидралазинът трябва да се избягва поради връзката му с неблагоприятни перинатални ефекти.
• Хидралазин трябва да бъде за -
пазен в случаи при липса на лабеталол или урапидил, липса на терапевтичен отговор при понижаването на АН, AV блок II или III степен, тежка СН, астма, брадикардия или тежка следродилна хипертония.
• Натриевият нитропрусид трябва да се използва като последен агент поради повишен риск от отравяне на фетуса с цианид при продължително приложение.
• Когато прееклампсията е свърза -
на с белодробен оток, лекарство -
като i.v. инфузия
хипертония е често срещана през първата седмица. Освен това, при жени с нормотензивна бременност, повишаването на АН през първия ден след раждането обикновено се свързва с: (1) употребата на вазоактивни лекарства за подпомагане на контракцията на матката (окситоцин, метергин), (2) кръвопреливания, (3) физиологичен маточен „феномен на автотрансфузия“ или (4) прекомерен прием на течности.
съвместими с кърменето.
ACEis са съвместими с кърменето и
повишени стойности на
АН след 6-те седмици от пуерпериума. Друг необичаен фенотип на следродилна хипертония е т.нар. фенотип на „късна следродилна хипертония“, който се появява 6 месеца след раждането и отзвучава няколко месеца по-късно[17]
• Патогенезата на това състояние е неизвестна, но една от възможностите е, че връщането на следродилния менструация повишава BP чрез излишък от прогестерон и активиране на минералкортикоидните рецептори.
време на пуерпериума, тъй като увеличава риска от следродилна депресия.
• ARB понастоящем не се препоръчват при кърмещи жени поради ограничени доказателства за безопасност [19]
РИСК ОТ ПОВТОРНА ПОЯВА НА ХИПЕРТЕНЗИВНИ СЪСТОЯНИЯ ПРИ СЛЕДВАЩА БРЕМЕННОСТ Жените, страдащи от хипертония през първата си бременност, са изложени на повишен риск от хипертония и хипертензивни състояния при следваща бременност. Колкото по-рано се появи хипертонията при първата бременност, толкова по-висок е рискът от повторна поява при следваща бременност. ДЪЛГОСРОЧНИ СЪРДЕЧНО-СЪДОВИ ПОСЛЕДИЦИ
ПО ВРЕМЕ НА БРЕМЕННОСТ Няколко регистъра[20,21]
с по-тежки характеристики е свързана с по-голяма степен на бъдещо заболяване в сравнение с прееклампсия с по-мал -
ко тежки характеристики[26]. Същест-
вува връзка между ХСБ и по-висо -
кия риск от развитие на КАБ и инсулт.
ХСБ могат да бъдат обсъждани като рискови фактори за ССЗ[27]. Жените с
анамнеза за ПЕ имат 2-4 пъти по-висок риск за развитие на ССЗ пост-
партум, отколкото жените, които са имали нормотензивна бременност. Значимо по-висока е вероятността за летален
пациентки страдали от ПЕ, отколкото при жени
с нормална бременност. При жени, прекарали
1. Mancia G, Kreutz R, Brunström M, et al. 2023 ESH Guidelines for the management of arterial hypertension The Task Force for the management of arterial hypertension of the European Society of Hypertension: Endorsed by the International Society of Hypertension (ISH) and the European Renal Association (ERA). J Hypertens. 2023 Dec 1;41(12):1874-2071.
2. Brown MA, Magee LA, Kenny LC, Karumanchi SA, McCarthy FP, Saito S, et al. The hypertensive disorders of pregnancy: ISSHP classification, diagnosis & management recommendations for international practice. Pregnancy Hypertens 2018; 13:291–310.
3. Seely EW, Ecker J. Chronic hypertension in pregnancy. Circulation 2014; 129:1254–1261.
4. Barakat R, Pelaez M, Cordero Y, Perales M, Lopez C, Coteron J, et al. Exercise during pregnancy protects against hypertension and macrosomia: randomized clinical trial. Am J Obstet Gynecol 2016; 214:649; e641-648.
5. Di Mascio D, Magro-Malosso ER, Saccone G, Marhefka GD, Berghella V. Exercise during pregnancy in normalweight women and risk of preterm birth: a systematic review and meta-analysis of randomized controlled trials. Am J Obstet Gynecol 2016; 215:561–571.
6. Santos S, Voerman E, Amiano P, Barros H, Beilin LJ, Bergstrom A, et al.
Impact of maternal body mass index and gestational weight gain on pregnancy complications: an individual participant data meta-analysis of European, North American and Australian cohorts. BJOG 2019; 126:984–995.
7. Hofmeyr GJ, Lawrie TA, Atallah AN, Torloni MR. Calcium supplementation during pregnancy for preventing hypertensive disorders and related problems. Cochrane Database Syst Rev 2018; 10:CD001059.
8. Webster K, Fishburn S, Maresh M, Findlay SC, Chappell LC, Guideline C. Diagnosis and management of hypertension in pregnancy: summary of updated NICE guidance. BMJ 2019; 366:l5119.
9. Hoeltzenbein M, Beck E, Fietz AK, Wernicke J, Zinke S, Kayser A, et al. Pregnancy outcome after first trimester use of methyldopa: a prospective cohort study. Hypertension (Dallas, Tex: 1979) 2017; 70:201–208.
10. Magee LA, Singer J, von Dadelszen P, Group CS. Less-tight versus tight control of hypertension in pregnancy. N Engl J Med 2015; 372:2367–2368.
11. Tita AT, Szychowski JM, Boggess K, Dugoff L, Sibai B, Lawrence K, et al. Treatment for Mild Chronic Hypertension during Pregnancy. N Engl J Med 2022; 386:1781–1792.
12. Garovic VD, Dechend R, Easterling T,
Karumanchi SA, McMurtry Baird S, Magee LA, et al. Hypertension in pregnancy: diagnosis, blood pressure goals, and pharmacotherapy: a scientific statement from the American Heart Association. Hypertension (Dallas, Tex: 1979) 2022; 79:e21–e41.
13. Whelan A, Izewski J, Berkelhammer C, Walloch J, Kay HH. Labetalol-Induced Hepatotoxicity during Pregnancy: A Case Report. AJP Rep 2020; 10: e210–e212.
14. Deng NJ, Xian-Yu CY, Han RZ, Huang CY, Ma YT, Li HJ, et al. Pharmaceutical administration for severe hypertension during pregnancy: Network metaanalysis. Front Pharmacol 2022; 13:1092501.
15. Brown MA, Magee LA, Kenny LC, Karumanchi SA, McCarthy FP, Saito S, et al. The hypertensive disorders of pregnancy: ISSHP classification, diagnosis & management recommendations for international practice. Pregnancy Hypertens 2018; 13:291–310.
16. Cifkova R, Johnson MR, Kahan T, Brguljan J, Williams B, Coca A, et al. Peripartum management of hypertension: a position paper of the ESC Council on Hypertension and the European Society of Hypertension. Eur Heart J Cardiovasc Pharmacother 2020; 6:384–393.
18. Geller DS, Farhi A, Pinkerton N, Fradley M, Moritz M, Spitzer A, et al. Activating mineralocorticoid receptor mutation in hypertension exacerbated by pregnancy. Science 2000; 289:119–123.
19. Podymow T, August P. Update on the use of antihypertensive drugs in pregnancy. Hypertension (Dallas, Tex: 1979) 2008; 51:960–969.
20. Lykke JA, Langhoff-Roos J, Sibai BM, Funai EF, Triche EW, Paidas MJ. Hypertensive pregnancy disorders and subsequent cardiovascular morbidity and type 2 diabetes mellitus in the mother. Hypertension (Dallas, Tex: 1979) 2009; 53:944–951.
21. Mannisto T, Mendola P, Vaarasmaki M, Jarvelin MR, Hartikainen AL, Pouta A, et al. Elevated blood pressure in pregnancy and subsequent chronic disease risk.
Circulation 2013; 127:681–690.
22. Parikh NI, Gonzalez JM, Anderson CAM, Judd SE, Rexrode KM, Hlatky MA, et al. Adverse Pregnancy Outcomes and Cardiovascular Disease Risk: Unique Opportunities for Cardiovascular Disease Prevention in Women: A Scientific Statement From the American Heart Association.
Circulation 2021; 143:e902–e916.
17. Lindheimer MD, Taler SJ, Cunningham FG. American Society of H. ASH position paper: hypertension in pregnancy. J Clin Hypertens (Greenwich) 2009; 11:214–225.
23. Visseren FLJ, Mach F, Smulders YM, Carballo D, Koskinas KC, Back M, et al. 2021 ESC Guidelines on cardiovascular disease prevention in clinical practice. Eur Heart J 2021; 42:3227–3337.
24. Boucheron P, Lailler G, Moutengou E, Regnault N, Gabet A, Deneux-Tharaux C, et al. Hypertensive disorders of pregnancy and onset of chronic hypertension in France: the nationwide CONCEPTION study. Eur Heart J 2022; 43:3352–3361.
25. Brouwers L, van der Meiden-van Roest AJ, Savelkoul C, Vogelvang TE, Lely AT, Franx A, et al. Recurrence of pre-eclampsia and the risk of future hypertension and cardiovascular disease: a systematic review and meta-analysis. BJOG 2018; 125:1642–1654.
26. Grandi SM, Filion KB, Yoon S, Ayele HT, Doyle CM, Hutcheon JA, et al. Cardiovascular Disease-Related Morbidity and Mortality in Women With a History of Pregnancy Complications. Circulation 2019; 139:1069–1079.
27. Rayes B, Ardissino M, Slob EAW, Patel KHK, Girling J, Ng FS. Association of Hypertensive Disorders of Pregnancy With Future Cardiovascular Disease. JAMA Network Open 2023; 6:e230034–e1230034.
28. Parikh NI, Gonzalez JM, Anderson CAM, Judd SE, Rexrode KM, Hlatky MA, et al. Adverse Pregnancy Outcomes and Cardiovascular Disease Risk: Unique Opportunities for Cardiovascular Disease Prevention in Women: A Scientific Statement From the American Heart Association. Circulation 2021; 143:e902–e916.








Сърдечно-съдовите (СС) за -
болявания са едни от ос -
новните причини за смъртност в световен мащаб.
Профилактиката и намаля -
ване влиянието на водещите рискови фактори е изключително важно за редукция на тази заболеваемост и СС смъртност.
Основното иницииращо събитие на
атерогенезата е натрупването на холестерол в липопротеини с ниска плътност (LDL-C) и на другия богат на холестерол аполипопротеин (Apo)
B-съдържащ липопротеини в артериалната стена.[1]
Редица клинични изпитвания показват ясно, че колкото по-ниски са постигнатите
тях е необходимо активно лечение на всички рискови фактори.
естерифициран
попротеини, които действат като лиганди за свързване с клетъчните рецептори и ензимни активатори или инхибитори.
В кръвта има шест основни липопротеина: хиломикрони, липопротеини с много ниска плътност (VLDL), липопротеини с междинна плътност (IDL), липопротеини с ниска плътност (LDL), липопротеин (а) (Lp(a)) и липопротеини с висока плътност (HDL).
Изследването на липидите и липопротеините се използва за оценка на риска от атеросклеротични сърдечно-съдови заболявания и служи като ориентир при вземането на решение за лечение.
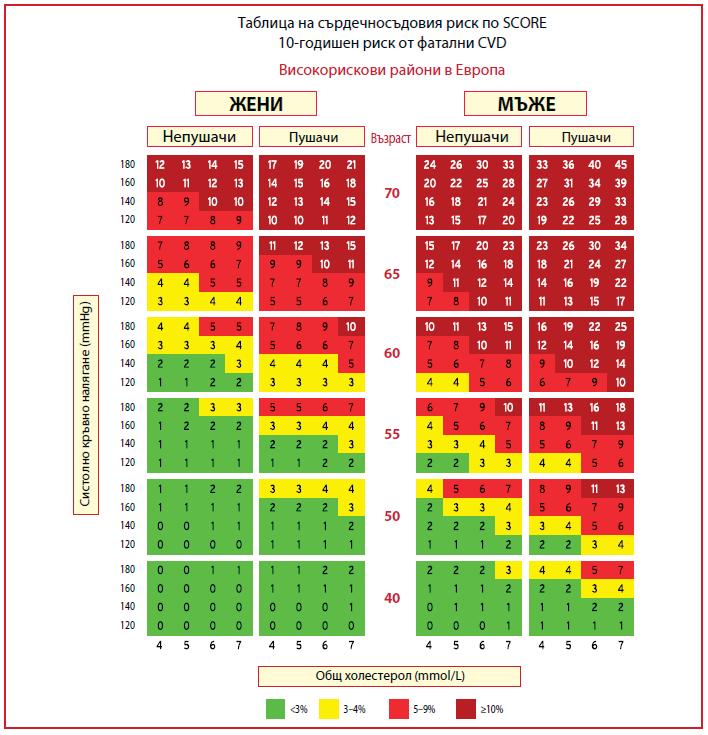
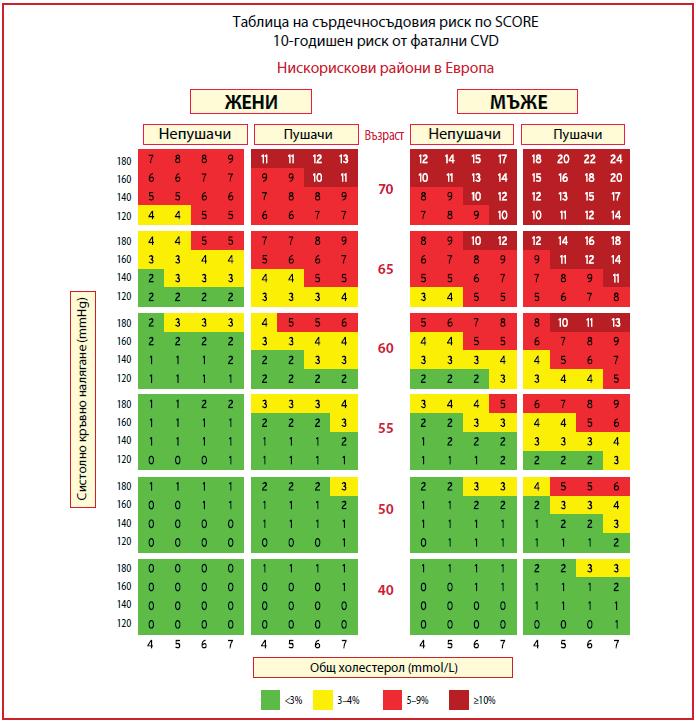
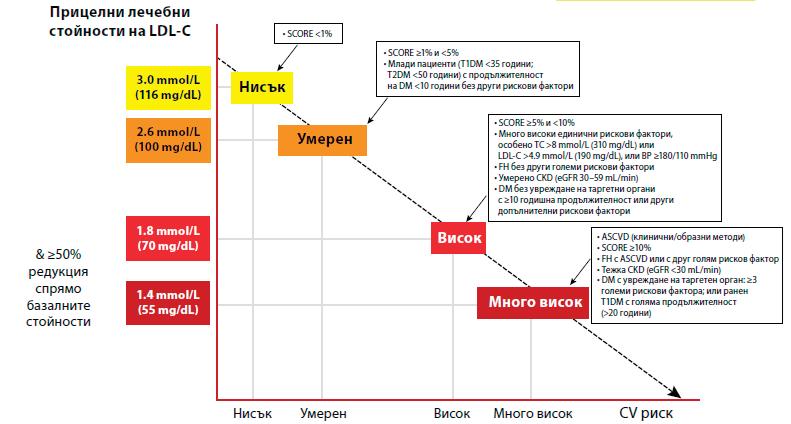
При пациенти с висок риск се препоръчва редукция на LDL-C с ≥50% спрямо базалните стойности и прицелна стойност на LDL-C <1.8 mmol/L[3,4,23,24].
За първична превенция при лица

недостатъчност; CV = сърдечно-съдов/а/о/и; DM = захарен диабет; eGFR = изчислена скорост на гломерулна филтрация; FH = фамилна хиперхолестеролемия; LDL-C = холестерол в липопроте
каментозна терапия, която на първо
състои от статини и в допълнение инхибитори на холестероловата резорбция (езетимиб), пропротеин конвертаза субтилизин/кексин
тип 9 инхибитори (PCSK9), както и фибрати, секвестранти на жлъчната киселина и др.
СТАТИНИ Статините намаляват синтезата на холестерол в черния дроб чрез конкурентна инхибиция на ензима 3-хидрокси 3-метил глутарил коензим А редуктазата, която ограничава холестероловата биосинтеза. Редукцията на вътреклетъчния холестерол води до повишена

Езетимиб добавен към продължаваща стати -
нова терапия редуцира нивата на LDL-C с до -
пълнителни 21–27%. При статин-наивни пациенти, комбинираната терапия с езитимиб и
статин е довела до около 15% по-голяма ре -
дукция на LDL-C в сравнение със същите статини и дози при монотерапия[11]
В проучването IIMPROVE-IT (Improved Reduction of Outcomes: Vytorin Efficacy
International Trial), езетимиб е бил добавен към симвастатин (40 mg) при пациенти получили остър коронарен синдром. Общо 18 144 пациенти са били рандомизирани да получават статин или статин плюс езетимиб. В гру-
пата вземащи симвастатин плюс езетимиб са регистрирани 170 нежелани събития по-малко (32.7 vs. 34.7%) (P=0.016). Средният LDL-C
по време на проучването е бил 1.8 mmol/L в
групата със симвастатин и 1.4 mmol/L при пациенти приемащи
21% (P=0.008)[12]
този протеин в плазмата редуцира експресията на LDLR, като след свързване с тях засил -
ва лизозомния катаболизъм на LDLR и води до нарастване на плазмените концентрации на LDL, докато по-слабата концентрация или функция на PCSK9 е свързано с повишена екс -
пресия на LDLRs върху клетъчната повърхност и следователно до редукция на циркулиращите нива на LDL-C[16]
PCSK9 инхибиторите, използвани в клиничната практика, са алирокумаб и еволокумаб, като те самостоятелно или в комбинация със статини и/или други липидопонижаващи терапии демонстрират значима редукция на нивата на LDL-C. Ефикасността изглежда е до
голяма степен независима от каквато и да е фонова терапия. В комбинация с високоинтензивни или максимално толерирани статини, алирокумаб и еволокумаб редуцират LDL-C с 46–73% повече
влияване на популацията с фамилна хиперхолестеролемия.
ИНТЕРФЕРИРАЩА РНК (SIRNA)
Инклизиран (Leqvio, Novartis) е пър -
вият от нов клас средства за понижаване на холестерола, известен като малка интерферираща РНК (siRNA). Това е двуверижна молекула РНК, която използва естествения про -
цес на човешка РНК интерференция, за да се свърже с информационната (матрична) РНК (mRNA), кодираща PCSK9 протеина, да намали нивата на mRNA и да попречи на черния дроб да произвежда PCSK9 протеин, което
пряко резултира в увеличено утили -
зиране на плазмения LDL-C.
За разлика от моноклоналните антитела, насочени към инхибиране на
протеина PCSK9, инклизиран действа
чрез пряко спиране на производството му в черния дроб.
Резултатите от два следкланич -
ни анализа от три клинични изпит-
вания фаза III (ORION-9, ORION-10, ORION-11) ясно доказват ефектив -
ността на новаторската siRNA терапия при лечението на възрастни
пациенти с атеросклеротично сър -
дечно-съдово заболяване (ASCVD)
или фамилна хиперхолестеролемия.
Тези следклинични анализи оценяват въздействието на възрастта и
пола върху ефикасността и безопас -
ността на инклизиран, като данните показват, че на 17-ия месец, незави -
симо от възрастта и пола на паци -
ента, когато се използва с други те -
рапии за понижаване на липидите, инклизиран се понася добре и може ефективно и непрекъснато да понижава нивата на
(PPAR-α), действащ чрез транскрипционни фактори, регулиращи, различни етапи от липидния и липопротеинния метаболизъм. Те имат добра ефикасност за понижаване на TG нива на гладно, както и на постпрандиалните TGs и на богатите на TGs липопротеинни (TRL) остатъчни частици.
Проведените клинични изпитвания с фибрати и обобщените резултати от метаанализи подсказват редукция на големите усложнения на сърдечно-съдови заболявания при пациенти с високи нива на триглицериди и ниски HDL-C, които са лекувани с фибрати, но без намаляване на сърдечно-съдовата смъртност или общата смъртност. [18-20] В заключение общата ефикасност на фибратите върху
чрез активна резорбция.
Чрез свързването на жлъчни киселини се прекратява тази резорбция и по този начин се отстраняват голяма част от жлъчните киселини от ентерохепаталната циркулация. Лишен от жлъчка, черният
ръчва при много високорискови пациенти с фамилна хиперхолестетолемия, ако с максимално поносима доза статин

си стойност с максимална
поносима доза статин и езетимиб се препоръчва комбинация с PCSK9 инхибитор[7,8,23,24].
ЗАКЛЮЧЕНИЕ В заключение представяме основните препоръки за поведение при дислипидемия[23,24]
При безсимптомни лица на възраст >40 години без данни за сърдеч -
но-съдови заболявания, захарен ди -
абет, хронична бъбречна недостатъчност, фамилна хиперхолестеролемия или LDL-C >4.9 mmol/L се препоръчва
изчисляване на тоталния риск с по -
мощта за система за оценка на риска, като SCORE.
Препоръчва се идентификация на лица с висок и много висок риск на базата на документирани сърдечно-съдови заболявания, захарен диабет, умерени до тежки бъбречни заболявания, много високи нива на рискови фактори, фамилна хиперхолестеролемия или висок SCORE риск.
При такива лица се препоръчва приоритетно даване на съвети и повлияване на всички рискови фактори.
Изследването на LDL-C се препоръчва като основен метод за липидно
1. Ference BA, Ginsberg HN, Graham I, Ray KK, Packard CJ, Bruckert E, Hegele RA, Krauss RM, Raal FJ, Schunkert H, Watts GF, Boren J, Fazio S, Horton JD, Masana L, Nicholls SJ, Nordestgaard BG, van de Sluis B, Taskinen MR, Tokgozoglu L, Landmesser U, Laufs U, Wiklund O, Stock JK, Chapman MJ, Catapano AL. Low- density lipoproteins cause atherosclerotic cardiovascular disease. 1. Evidence from genetic, epidemiologic, and clinical studies. A consensus statement from the European Atherosclerosis Society Consensus Panel. Eur Heart J 2017;38:2459-2472.
2. Mortensen MB, Falk E, Li D, Nasir K, Blaha MJ, Sandfort V, Rodriguez CJ, Ouy- ang P, Budoff M. Statin trials, cardiovascular events, and coronary artery cal- cification: implications for a trial-based approach to statin therapy in MESA. JACC Cardiovasc Imaging 2018;11:221-230.
3. Cholesterol Treatment Trialists
Collaboration, Baigent C, Blackwell L, Ember- son J, Holland LE, Reith C, Bhala N, Peto R, Barnes EH, Keech A, Simes J, Collins R. Efficacy and safety of more intensive lowering of LDL cholesterol: a meta- analysis of data from 170,000 participants in 26 randomised trials. Lancet 2010;376:1670 -1681.
4. Cholesterol Treatment Trialists
Collaboration, Fulcher J, O’Connell R, Voysey M, Emberson J, Blackwell L, Mihaylova B, Simes J, Collins R, Kirby A, Colhoun H, Braunwald E, La Rosa J, Pedersen TR, Tonkin A, Davis B, Sleight P, Franzosi MG, Baigent C, Keech A. Efficacy and safety of LDL-lowering therapy among men and women: metaanalysis of individual data from 174,000 participants in 27 randomised trials.
Lancet 2015;385:1397-1405.
5. Cholesterol Treatment Trialists
Collaboration, Mihaylova B, Emberson
J, Blackwell L, Keech A, Simes J, Barnes EH, Voysey M, Gray A, Collins R, Baigent C. The effects of lowering LDL cholesterol with statin therapy in people at low risk of vascular disease: meta-analysis of individual data from 27 ran- domised trials.
Lancet 2012;380:581-590.
Cannon CP, Blazing MA, Giugliano RP, McCagg A, White JA, Theroux P, Darius H, Lewis BS, Ophuis TO, Jukema JW, De Ferrari GM, Ruzyllo W, De Lucca P, Im K, Bohula EA, Reist C, Wiviott SD, Tershakovec AM, Musliner TA, Braunwald E, Califf RM; IMPROVE-IT Investigators. Ezetimibe added to statin therapy after acute coronary syndromes. N Engl J Med 2015;372:2387-2397
6. Cholesterol Treatment Trialists
Collaboration, Fulcher J, O’Connell R, Voysey M, Emberson J, Blackwell L, Mihaylova B, Simes J, Collins R, Kirby A, Colhoun H, Braunwald E, La Rosa J, Pedersen TR, Tonkin A, Davis B, Sleight P, Franzosi MG, Baigent C, Keech A. Efficacy and safety of LDL-lowering therapy among men and women: metaanalysis of individual data from 174,000 participants in 27 randomised trials.
Lancet 2015;385:1397-1405.
7. Sabatine MS, Giugliano RP, Keech AC, Honarpour N, Wiviott SD, Murphy SA, Kuder JF, Wang H, Liu T, Wasserman SM, Sever PS, Pedersen TR; FOURIER Steering Committee and Investigators. Evolocumab and clinical outcomes in patients with cardiovascular disease. N Engl J Med 2017;376:1713-1722
8. Schwartz GG, Steg PG, Szarek M, Bhatt
DL, Bittner VA, Diaz R, Edelberg JM, Goodman SG, Hanotin C, Harrington RA, Jukema JW, Lecorps G, Mahaffey KW, Moryusef A, Pordy R, Quintero K, Roe MT, Sasiela WJ, Tamby JF, Tricoci P, White HD, Zeiher AM; ODYSSEY OUTCOMES Committees and Investigators. Alirocumab and cardiovascular outcomes after acute coronary syndrome. N Engl J Med 2018;379:2097-2107.
9. Mozaffarian D, Micha R, Wallace S. Effects on coronary heart disease of increasing polyunsaturated fat in place of saturated fat: a systematic review and metaanalysis of randomized controlled trials. PLoS Med 2010;7:e1000252.
10. Phan BA, Dayspring TD, Toth PP. Ezetimibe therapy: mechanism of action and clinical update. Vasc Health Risk Manag 2012;8:415-427
11. Morrone D, Weintraub WS, Toth PP, Hanson ME, Lowe RS, Lin J, Shah AK, Ter- shakovec AM. Lipid-altering efficacy of ezetimibe plus statin and statin monotherapy and identification of factors associated with treatment response: a pooled analysis of over 21,000 subjects from 27 clinical trials. Atherosclerosis 2012;223:251-261.
12. Ference BA, Cannon CP, Landmesser U, Luscher TF, Catapano AL, Ray KK. Reduction of low density lipoproteincholesterol and cardiovascular events with proprotein convertase subtilisinkexin type 9 (PCSK9) inhibitors and statins: an analysis of FOURIER, SPIRE, and the Cholesterol Treatment Trialists Collaboration. Eur Heart J 2018;39:25402545.
14. Koskinas KC, Siontis GCM, Piccolo R, Mavridis D, Raber L, Mach F, Windecker S. Effect of statins and non-statin LDLlowering medications on cardiovascular outcomes in secondary prevention: a meta-analysis of randomized trials. Eur Heart J 2018;39:1172-1180.
15. Abifadel M, Varret M, Rabes JP, Allard D, Ouguerram K, Devillers M, Cruaud C, Benjannet S, Wickham L, Erlich D, Derre A, Villeger L, Farnier M, Beucler I, Bruckert E, Chambaz J, Chanu B, Lecerf JM, Luc G, Moulin P, Weissenbach J, Prat A, Krempf M, Junien C, Seidah NG, Boileau C. Mutations in PCSK9 cause autosomal dominant hypercholesterolemia. Nat Genet 2003;34:154-156.
16. Norata GD, Tibolla G, Catapano AL. Targeting PCSK9 for hypercholesterolemia. Annu Rev Pharmacol Toxicol 2014;54:273-293.
17. E Cho L, Rocco M, Colquhoun D, Sullivan D, Rosenson RS, Dent R, Xue A, Scott R, Wasserman SM, Stroes E. Clinical profile of statin intolerance in the phase 3 GAUSS-2 Study. Cardiovasc Drugs Ther 2016;30:297-304.
18. Bruckert E, Labreuche J, Deplanque D, Touboul PJ, Amarenco P. Fibrates ef- fect on cardiovascular risk is greater in patients with high triglyceride levels or atherogenic dyslipidemia profile: a systematic review and meta-analysis. J Cardiovasc Pharmacol 2011;57:267-272.
13. Khan SU, Talluri S, Riaz H, Rahman H, Nasir F, Bin Riaz I, Sattur S, Ahmed H, Kaluski E, Krasuski R. A Bayesian network meta-analysis of PCSK9 inhibitors, statins and ezetimibe with or without statins for cardiovascular outcomes. Eur J Prev Cardiol 2018;25:844-853.
20. Lee M, Saver JL, Towfighi A, Chow J, Ovbiagele B. Efficacy of fibrates for cardiovascular risk reduction in persons with atherogenic dyslipidemia: a metaanalysis. Atherosclerosis 2011;217:492498.
21. Mills EJ, Rachlis B, Wu P, Devereaux PJ, Arora P, Perri D. Primary prevention of car- diovascular mortality and events with statin treatments: a network metaanalysis involving more than 65,000 patients. J Am Coll Cardiol 2008;52:1769-1781.
22.
ESC/EAS Guidelines for the management of dyslipidaemias: lipid
to reduce cardiovascular
The Task Force for the management of dyslipidaemias of the European Society of Cardiology (ESC) and European Atherosclerosis Society (EAS) - François Mach, Colin Baigent, Alberico L Catapano, Konstantinos C Koskinas, Manuela Casula, Lina Badimon, M John Chapman, Guy G De Backer, Victoria Delgado, Brian A Ference European Heart Journal, Volume 41, Issue 1, 1 January 2020, Pages 111–188,
19. Jun M, Zhu B, Tonelli M, Jardine MJ, Patel A, Neal B, Liyanage T, Keech A, Cass A, Perkovic V. Effects of fibrates in kidney disease: a systematic review and metaanalysis. J Am Coll Cardiol 2012;60:20612071.







от сърдечно-съдови (СС) усложнения и преждевременна смърт“,
Стайкова обърна внимание на факта, че сърдечно-съдо
включват превенция, ранна диагностика и създаване на критерии и протоколи за работа на специалистите, които да доведат до забавяне на процеса на влошаване на заболяването и подобряване качеството на живот на пациентите“, каза проф. Стайкова. Проф. Стайкова сподели, че кардио-бъбречно-метаболитните (КБМ) нарушения, каквото е и хроничното бъбречно заболяване, са сред водещите причини за преждевременна смърт – най-често поради сърдечно-съдо-
ви причини. Тя посочи, че например
при пациент на 60 г., който е едновременно с често срещаните заболявания - ХБЗ и ЗДТ2, смъртта е с вероятност да настъпи средно с 9 години по-рано в сравнение с човек, който няма кардио-бъбречно-метаболитно заболяване. „Много е важно заболяванията от спектъра на КБМ нарушения, каквото е ХБЗ, да се установят навреме - не когато са в стадий и състояние, когато не могат да бъдат толкова добре повлияни, а в самото им начало, за да се забавят техните прогресии и усложнения, както и възникаването на заболявания в другите свързани органи и системи“, посочи специалистът.
Проф. Стайкова обясни пред аудиторията, че КБМ нарушенията са резултат от каскадни дисфункции, които
настъпват при органите на сърдечно-съдовата система, метаболитната система и бъбреците. В основата им са рискови фактори като захарен диабет, артериална хипертония, дислипидемия и затлъстяване, които водят до ендотелна дисфункция и структурни и функционални нарушения в таргетните органи. „Това е един континуум от нарушения, който преминава през рискови фактори, кардиоренални и метаболитни заболявания, албуминурия, сърдечно-съдови инциденти
девременна смърт“, категорично отбеляза проф. Стайкова. В рамките на симпозиума, в хронологичен ред бе разгледана историята на empagliflozin в лечението на ЗДТ2 и в терапията на хроничната СН, след което към тези терапевтични показания се добавя
е статистически значимо още на 59 ден от приема на empagliflozin. В първичната крайна цел наблюдаваме снижение с 14% на триточковия MACE, намаляване с 35% на хоспитализациите поради СН и намаляване с 39% на влошаването на нефропатията“, отбе-

ни, че историята на този медикамент започва от ендокринологията с първата одобрена индикация на empagliflozin за ле-
чение на ЗДТ2. Проф. Танкова посочи, че лечението е разработено да атаку-
ва патогенетични механизми, водещи до развитие на ЗДТ2, да намалява ни-
вото на кръвната захар чрез изхвър-
ляне на излишното количество кръвна захара чрез урината. Понижение на
високата кръвна захар като количест-
вен резултат е в зависимост от изходното ниво на гликирания хемоглобин (HbA1c). Проф. Танкова подчерта, че при лечението на ЗДТ2, освен намаляването на кръвната захар, empagliflozin демонстрира
EMPAREG OUTCOME,
рат намаляване на
се или влошена нефропатия с 39%, намаляване на прогресия до макроалбуминурия с 38%, снижение на релативния риск от удвояване на серумния креатинин с 44%, редукция на релативния риск от започване на бъбречнозаместителна терапия с 55% и снижаване с 46% на риска от удвояване на серумния креатинин или започване на диализа или от настъпване на т.нар. „бъбречна смърт“. Тоест тези пациенти с ЗДТ2 и СС заболяване имат изключително голяма полза от empagliflozin, тъй като се забавя прогресията на бъбречното заболяване“, посочи проф. Танкова. Експертът допълни, че ефектите на empagliflozin върху кардио-бъбречно-метаболитната ос се дължат на
четири основни компоненти на грижа: „Ние не лекуваме само кръвната захар като ендокринолози, а лекуваме четири взаимосвързани компоненти, които включват - контрол на кръвната захар, контрол на телесно тегло, контрол на сърдечно-съдовите рискови фактори и кардиоренална протекция. Всеки от тези компоненти е
изключително важен“, каза проф. Танкова. Тя обърна внимание, че SGLT2 инхибиторите присъстват в препоръките за лечение при всякакви пациенти със ЗДТ2.
В заключение проф. Танкова обобщи: „Empagliflozin е медикамент, който трябва да се започне възмож-
но най-рано в хода на заболяването
ЗДТ2, защото повлиява благоприятно множество аспекти на кардио-бъбречно-метаболитните нарушения.“
След споделянето на ендокринологичната гледна точка, проф. д-р Мария Токмакова, Медицински университет Пловдив, Ръ-

ководител на отделение по кардиология в УМБАЛ „Св. Георги“ - гр. Пловдив, представи историята на empagliflozin
през погледа на кардиолога. Тя сподели, че
(EMPERORReduced и EMPEROR- Preserved), както и при болни със СН, които са били хоспитализирани наскоро (EMPULSE), а на ход е и още един проект от програмата, който изследва болните със СН и остър миокарден инфаркт (ЕMPACT – MI). Кардиологът
EMPEROR-Preserved, които обхващат болни
ват общ
установена хоспитализация
цели включ
хоспитализации
(първа и поредна), годишен спад на скоростта на гломерулната филтрация (eGFR) и др.
„Резултатите от EMPEROR-Reduced са изключително впечатляващи“, отбеляза проф. Токмакова. „По отношение на първичната крайна цел наблюдаваме редукция на RR с 25%, а във вторичните крайни цели имаме редукция на всички хоспитализации за СН с 30%. По отношение на бъбреч-
жи на връзките между
от сърдечно-съдови заболявания (ССЗ) и лица със съществуващо ССЗ. След представянето на историята на empagliflozin през погледа на ендокринолога и кардиолога, модераторът на срещата – проф. Стайкова, отбеляза, че през 2022 г. бяха публикувани резултатите от клиничното проучване EMPA-KIDNEY, които доказват терапевтични ползи на медикамента при широк спектър пациенти с ХБЗ със/без захарен диабет, със/без албуминурия. Тя
добави, че тези данни значително ще
променят поведението спрямо при-
лагането на SGLT2 инхибитори и отбе-
лязват нова ера в лечението на това социално значимо заболяване. Проф.
Стайкова отбеляза, че сега настъпва времето и за нефролозите да сътворят история с empagliflozin.
Темата „Empagliflozin – вече одобрен за лечение на ХБЗ“ беше представена от гост-лектора - проф. д-р Кристоф Ванер, нефролог и експерт към Медицински университет Вюрцбург, Германия и Оксфорд, Великобритания, член на Комитета по проучванията EMPAREG OUTCOМE, EMPEROR Reduced и EMPA-KIDNEY.
Проф. Ванер представи акценти от данните от клиничното проучване EMPA-KIDNEY - международно, рандомизирано, двойно-сляпо, плацебо-контролирано клинично изпитване, предназначено да оцени ефекта на empagliflozin по отношение на прогресията на бъбречното забо -
ляване и риска от сърдечно-съдова смърт при хора с хронично бъбречно заболяване. Първичната крайна цел на проучването е съставна от времето до първия случай на сърдечносъдова смърт или прогресия на нефропатията, определена като настъпване на крайна степен на ХБЗ (необходимост от бъбречно-заместителна терапия – хемодиализа или бъбречна трансплантация), трайно понижение на eGFR до <10 ml/min/1,73/m2, смърт поради бъбречно заболяване или продължителен спад от ≥40% на eGFR в сравнение с изходното ниво
при рандомизацията. В клиничното изпитване участват 6609 възрастни пациенти с установено ХБЗ, със или без захарен диабет, както и със
или без албуминурия, които приемат 10 mg empagliflozin веднъж днев -
но или плацебо, в допълнение към стандартна терапия. „Това е най-голямото и широкообхватно клинично проучване със SGLT2 инхибитор при ХБЗ до момента, което показа сигнификантни ползи на терапията с empagliflozin. В клиничното проучване EMPA-KIDNEY empagliflozin демонстрира значително снижение с 28% на относителния риск от прогресия на бъбречното заболяване или сърдечносъдовата смърт спрямо плацебо при възрастни пациенти с хронично бъбречно заболяване, както и статистически значимо намаляване на относителния риск от хоспитализация поради каквато и да е причина с 14% с empagliflozin спрямо плацебо“, отбеляза проф. Ванер, като допълни, че общите данни за безопасност съответстват
В седмицата, включваща датата 14 март, отбелязваме Световния ден за борба с бъбречните заболявания, който тази година е под наслов „Бъбречно здраве за всеки - равнопоставен достъп до грижа и оптимално лечение!“. Апелът от симпозиума на фармацевтична компания Boehringer Ingelheim "Направете протекцията Ваша суперсила!" е в унисон с глобалните тенденции и призовава към обединени и навременни усилия в борбата с кардио-бъбречно метаболитните заболявания, каквито са захарният диабет тип 2, хроничната сърдечна недостатъчност и хроничното бъбречно заболяване.
1. Кратка характеристика
empagliflozin.
2. Davies MJ, Aroda VR, Collins BS, Gabbay RA, Green J, Maruthur NM, Rosas SE, Del Prato S, Mathieu C, Mingrone G, Rossing P, Tankova T, Tsapas A, Buse JBDiabetes Care 2022; https://doi.org/10.2337/dci22-0034. Diabetologia 2022; https://doi.org/10.1007/s00125-022-05787-2.
3. 2021 ESC Guidelines for the diagnosis and treatment of acute and chronic heart failure, European Heart Journal, Volume 42, Issue 36, 21 September 2021, Pages 3599–3726.
4. McDonagh T, Metra M. 2023 Focused update of the 2021 ESC Guidelines for the diagnosis and treatment of acute and chronic heart failure. Presented at ESC 2023.
5. Ndumele et al; on behalf of the American Heart Association. A synopsis of the evidence for the science and clinical management of cardiovascular-kidney-metabolic (CKM) syndrome: a scientific statement from the American Heart Association.Circulation. 2023; 148:16361664. doi: 10.1161/CIR.0000000000001186.
6. Fernández-Fernandez B et al. EMPA-KIDNEY: expanding the range of kidney protection by SGLT2 inhibitors, Clin Kidney J 2023;16:1187.
7. World Kidney day: 2024 campaign - World Kidney Day 2024, достъпен
SC-BG-01730.
КЛИНИЧЕН СЛУЧАЙ
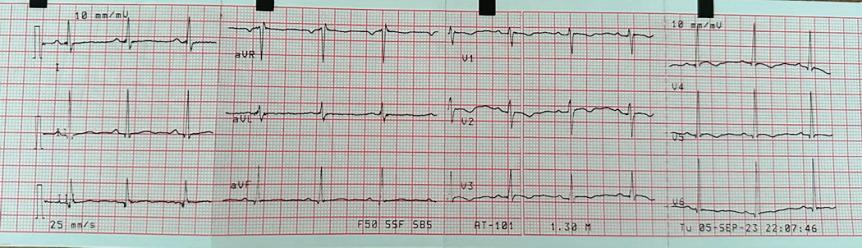
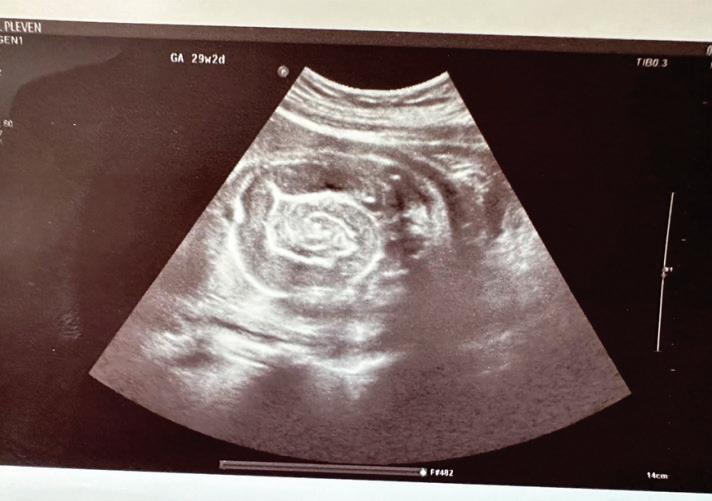
20-годишна бременна жена в 29 ге -
стационна седмица, примигравида, е хоспитализирана в Клиниката
по акушерство и гинекология на УМ -
БАЛ ,,Д-р Георги Странски” – гр. Пле -
вен с преждевременно пукнат око -
лоплоден мехур, високи стойности на артериалното налягане (150/100 mmHg) и изразени отоци по долните крайници. Пациентката е с придружаващо заболяване ЗДТ1, диагностициран в детска възраст, на терапия с бързодействащ инсулинов аналог (Glulisine) и дългодействащ инсули -
нов аналог (Glargine). Анамнестичните данни показват, че пациентката е с
повишено артериално налягане от 20 дни със стойности до 160/100 mmHg,
кифосколиоза, силно раздути дебелочревни бримки, ехопозитивни тънкочревни бримки, единична пъпна артерия, десностранно криво ходило, съмнение за артрогрипоза на големите стави, отговарящи на caudal regression sequence.
Физикалният преглед на бременната показа нормална белодробна функция с везикуларно дишане без добавени хрипова находка и норморитмична, нормофреквентна сърдечна дейност с АН 150/100 mmHg.
околоплодна течност, което затруднява визуализацията на вътрешните органи на плода. Прави впечатление
на същите. Проведе се токолитична терапия, антибиотична
провежданата антихипертензивна терапия.
На третия ден от хоспитализацията мултидисциплинарен екип обсъди по-нататъшното поведение. Взе се решение за родоразрешение чрез Цезарово сечение в интерес на майката поради екстремно незрелия гестационен срок, седалищно пред
персистиращите високи стойности на артериалното налягане и
от УЗИ за малформативен плод.
Роди се плод в се -
далищно предлежание от женски пол с
тегло 1170 гр., с нисък Apgar score, което наложи интубация
на същия веднага след раждането.
При първичния пре -
глед се установяват множество малфор -
мации и стигми на дисембриогенеза
– лицево-черепен дисморфизъм, камптодактилия на
пръстите на дясна ръка, еквиноварусно
часове, интерпретирана
следствие на незрелостта и свързания с нея ендогенен сърфактант дефицит, се
приложи двукрат-
но екзогенен сърфактант на фона на
инвазивна апаратна вентилация. Изяви се синдром на
остър хирургичен
корем с наличие -
то на балониран ко -
рем, вяла до липс -
ваща перисталтика,
липса на дефекация след раждането. От
проведените образ -
ни изследвания и
консултация с детски хирург се установява чревна непроходимост. Предприе се оперативно лечение, като интраоперативно
рационна пневмония, анемичен синдром, токсично увреждане на черния дроб с холестаза, кахексия, синдром на късото тънко черво. По-късно е насочена към друго лечебно заведение за последващо лечение.
След родоразрешението нивата на кръвната
захар и на артериалното налягане на майката отново флуктуират, което налага осъществя -
ването на нови консултации с ендокринолог и кардиолог и оптимизиране на терапията. На 7-мия ден след родоразрешението пациентката бе дехоспитализирана в добро общо състояние, със стойности на артериалното
1. Chan BW, Chan KS, Koide T, Yeung SM, Leung MB, Copp AJ, Loeken MR, Shiroishi T, Shum AS. Maternal diabetes increases the risk of caudal regression caused by retinoic acid. Diabetes. 2002 Sep;51(9):2811-6.
2. Yeniel AÖ, Ergenoğlu AM, Sağol S. Prenatal diagnosis of caudal regression syndrome without maternal diabetes mellitus. J Turk Ger Gynecol Assoc. 2011 Sep 1;12(3):186-8.
3. Lemaitre M, Ternynck C, Bourry J, Baudoux F, Subtil D, Vambergue A. Association Between HbA1c Levels on Adverse Pregnancy Outcomes During Pregnancy in Patients With Type 1 Diabetes. J Clin Endocrinol Metab. 2022 Feb 17;107(3):e1117-e1125.
4. Rodolaki K, Pergialiotis V, Iakovidou N, Boutsikou T, Iliodromiti Z and Kanaka-Gantenbein C (2023) The impact of maternal diabetes on the future health and neurodevelopment of the offspring: a review of the evidence. Front. Endocrinol. 14:1125628.
5. Ornoy A, Becker M, Weinstein-Fudim L, Ergaz Z. Diabetes during Pregnancy: A Maternal Disease Complicating the Course of Pregnancy with Long-Term Deleterious Effects on the Offspring. A Clinical Review. Int J Mol Sci. 2021 Mar 15;22(6):2965.
6. Ornoy A, Reece EA, Pavlinkova G, Kappen C, Miller RK. Effect of maternal diabetes on the embryo, fetus, and children: congenital anomalies, genetic and epigenetic changes and developmental outcomes. Birth Defects Res C Embryo Today. 2015 Mar;105(1):53-72.
ерминът миокардит е из-
ползван за първи път в на-
чалото на XIX век, за да се
опишат заболявания на мио -
карда, които не са свързани
с
клапни аномалии. Острият миокар -
дит (ОМ) се дефинира като възпа-
ление на миокарда със скорошно
начало (давност под 1 месец). Фулми-
нантният миокардит (ФМ) се отличава
с внезапно начало, тежки хемодина-
мични нарушения и бърза прогресия[1]. ФМ е животозастрашаващо със-
тояние и една от основните причини за кардиогенен шок. Пациентите с
ФМ обикновено нямат подлежащо сърдечно заболяване. Честотата му
на разпространение е по-голяма сред
деца и млади хора. Основните патохистологични промени, наблюдавани
при ФХ са оток, апаптоза, некроза, дифузно възпаление и клетъчна инфил-
случаи миокардитът
а
(CoV).
друга страна в ин
терстициума се инфилтрират макрофаги, лимфоцити и неутрофили. В протичането на миокардита се разграничават три отделни фази, всяка с различна степен на тежест[3]. Първата, остра фаза продължава от 3 до 5 дни и е свързана с активна вирусна репликация, по време на която могат да настъпят сериозни увреждания на миокарда. Вътреклетъчната репликация на вируса води до дегенерация, некроза и миокардна дисфункция (цитотоксичен ефект). В следващата, подостра фаза основна роля играе имунният отговор на организма (както вроденият, така и придобитият).
шок.
се
с
на сърдечна смърт, което съставлява приблизително 10% от смъртни
ми на протичане. Повечето пациенти се възстановяват спонтанно. Сред доказаните с биопсия случаи на миокардит до 30% от тях могат да прогресират до ДКМ, която се свързва с лоша прогноза[8]. На базата на данни от аутопсии от 2-42% от случаите на вне -
сърдечна смърт при млади хора се дължат на ОМ[9]. Пациентите с по -
достри и хронични форми по-често се представят със СН или злокачествени аритмии. При индивиди с генетич-
на предиспозиция персистиращата миокардна инфекция може да доведе до хронично възпаление и сърдечно ремоделиране с първоначално необяснима ДКМ и СН[10]. Сърдечните аритмии, сред които с най-голяма честота се срещат предсърдното мъждене и камерните тахикардии, се наблюдават предимно при тежките случаи на протичане. При пациенти със стягане в гърдите, сърцебиене, хемодинамична дисфункция, абнормна електрокардиограма (ЕКГ) и повишен сърдечен тропонин трябва да се подозира ФМ.
CoV, MERS-CoV, SARS-CoV-2) с тропизъм към ангиотензин-конвертиращия ензим 2 (ACE2), които потенциално могат да индуцират директно сърдечно увреждане[12]. Предполага се също, че тези CoV индиректно предизвикват миокардит, по
начин на грипните вируси, чрез цитокин-медиирана кардиотоксичност или чрез задействане на
засиленото освобождаване на възпалителни цитокини може да доведе до апоптоза или некроза на миокардни клетки. Взаимовръзката
вирусна инвазия играят важна роля в прогнозата на миокардита. Наличието на възпалителен инфилтрат с обилно присъствие на мононуклеарни
клетки и преобладаване на лимфоцити при миокардни лезии с вирусна ге -
неза, разкрива широкото участие на клетъчно-медиирания имунен отговор. Открит е човешки трансмембранен протеин, наречен коксакивирусен
1
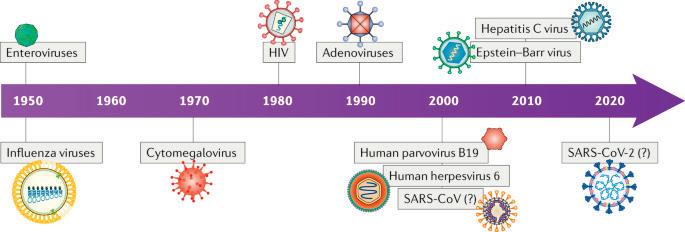
кардиомиопатия (Nat Rev Cardiol)
Вирусите са най-честата причина за миокардит и съставляват около 5070% от всички случаи[11]. През годините броят на признатите вируси, свързани с възпалителна кардиомиопатия нараства (Фиг. 1). Преобладаващите вирусни причинители на миокардит включват първични кардиотропни вируси (EV и AdV); васкулотропни вируси (Parvo B19); лимфотропни вируси с персистенция през целия живот (HHV6, ЕВV, СМV); вируси, които косвено чрез имуномедииран механизъм отключват миокардит (Influenza, HIV, HCV); и коронавируси (CoV: SARSсе възстановяват напълно без остатъчни увреждания.
COXSACKIEVIRUSES
Ентеровирусите (EV), основно Коксаки вируси група B (Coxsackieviruses B, CV-B) са кардиотропни и се считат за най-честата причина за остър инфекциозен миокардит. Вероятните механизми на вирусиндуцираната миокардна увреда включват имуномедиирана и директна цитотоксичност. CAR е ключов елемент в
в сърдечната тъкан, активира се и автоимунен процес. Въпреки че случаите могат да бъдат асимптоматични, възможно
Случаите на CV-B миокардит са често срещани при малки деца и са спорадично разпространени при по-големи деца и възрастни. Данните сочат, че на CV-B се дължат от 20-25% от случаите на ОМ при млади пациенти[17]. Между 25 и 40% от случаите на ми-
2022/2023 г. в Южен Уелс и Югозапад-
на
Англия са диагностицирани чрез
PCR (polymerase chain reaction) необи-
чайно голям брой случаи на CV-B ми-
окардит при новородени на фона на
повишена циркулация на CV-B, серо -
типове 3 и 4[20]. CV-A инфекцията може
да причини вирусен миокардит, но
протича по-доброкачествено от CV-B
миокардита. Серотипове А4 и А16 са
най-често замесени в редките случаи
на миокардит, свързан с CV-A[21]. През
2020 г. е докладван случай на EV мио -
кардит с причинител ЕСНО 6[22]
ADENOVIRUSES
Аденовирусите са важна причина за
миокардит при деца и възрастни. AdV
може директно да заразят кардио -
миоцитите с последващо им увреж-
дане и разрушаване на цитоскелета.
Основна роля в патогенезата на сър -
дечното увреждане има CAR. Доклад-
ван е случай на миокардит с интер -
стициална пневмония, свързани с AdV
21 при 11-месечно бебе[23]. По вре -
ме на атипично избухване на остър
фебрилен синдром през юли-август
2005 г. в Куба се съобщава, че осем
деца на възраст от 5 месеца до 15 го -
дини са починали поради развил се
миокардит. Докладвани са фатални случаи на ОМ, асоциирани с AdV 5[24]
PARVOVIRUS B19
Много проучвания идентифицират Parvo B19 като причинител на остър миокардит. Този вирус с ДНК геном
има изразен тропизъм към еритроидните прогениторни клетки. Проучва-
нията сочат, че ендотелните клетки на
миокарда, а не сърдечните миоцити, са идентифицирани като специфични
прицелни клетки за този васкулотропен вирус. Parvo B19 е в състояние да
инфектира ендотелните клетки и да
задейства освобождаването на про -
цитокини чрез
се счита, че само наличието на голям брой копия на вирусната ДНК в сърдечната тъкан е свързано с миокардит. Високото разпространение на геноми на Parvo B19 при 35% от пациентите с хронична ДКМ предполага, че хронично сърдечно заболяване се развива след прекаран миокардит, свързан с Parvo B19[28]
HHV-6
HHV-6 проявява тропизъм към Т-лимфоцитите. Въпреки че над 90% от възрастните са серопозитивни за този херпесен вирус, ролята му в миокарното увреждане не е изчерпателно проучена. HHV-6 се смята, че участва като причинител на миокардит и ДКМ
при педиатрични пациенти[29]. HHV6А може да предизвика директна инвазия на кардиомиоцитите, докато HHV-6B инфектира съдовия ендотел. При деца <2 години HHV-6B се свързва с възпалителна кардиомиопатия по време на първична инфекция[30] Докладван е случай на фатален остър миокардит при 5-месечно бебе, възникнал след първична инфекция (exanthemа subitum) с HHV-6. Данните от аутопсията показват инфилтрация на мононуклеарни клетки и неутрофили, с оток, дегенерация и загуба на клетки в интерстициума на миокарда. Чрез PCR анализ е доказана ДНК на HHV-6B в миокардната тъкан, а серологичното изследване е открило наличието на специфични IgM антитела срещу вируса[31]. В редки случаи
с грип[37]. Съобщените случаи на грипен миокардит сред педиатрични пациенти са от 0.4 до 5% [38]. Миокардит, свързан с пандемичен грип A (H1N1) през 2009 г., е описан сред хоспитализирани пациенти в Япония. От общо 15 докладвани случая,
е била потвърдена чрез ендомиокардна биопсия (ЕМБ)[39].
но увреждане се открива при 21% от случаите на COVID -19 и четирикратно повече при тежките форми на протичане[41]. Резултатите от две проучвания показват, че от 19.7-27.8% от пациентите с COVID-19 са имали остро миокардно увреждане[41]. До 30% от хоспитализираните пациенти са изложени на риск от развитие на миокардит, като
дългосрочните им резултати са по-лоши в сравнение с пациентите без сър-
дечно увреждане[44]. Данните сочат, че миокардитът е по-често срещан сред мъжете[45]. Развитието на миокардит в хода на инфекцията със SARS-CoV-2 увеличава клиничната тежест на заболяването и вътреболничната смъртност, която достига до 50-70%.
ДИАГНОЗА Вирусният миокардит се диагностицира при наличие
1. Veronese G, Ammirati E, Cipriani M, Frigerio M. Fulminant myocarditis: Characteristics, treatment, and outcomes. Anatol J Cardiol. 2018 Apr;19(4):279-286.
2. Cooper LT Jr. Myocarditis. N Engl J Med. 2009 Apr 9;360(15):1526-38.
3. Mason JW. Myocarditis and dilated cardiomyopathy: An inflammatory link. Cardiovasc Res. 2003; 60:5-10.
4. Fung G, Luo H, Qiu Y, Yang D, McManus B. Myocarditis. Circ Res. 2016 Feb 5;118 (3):496-514.
5. Guglin, M., Nallamshetty, L. Myocarditis: Diagnosis and Treatment. Curr Treat Options Cardio Med 14, 637–651 (2012).
6. Corrado, D., Basso, C. & Thiene, G. Sudden cardiac death in young people with apparently normal heart. Cardiovasc. Res. 50, 399-408 (2001).
7. Ammirati E, Cipriani M, Moro C, Raineri C, Pini D, Sormani P, et al. Clinical presentation and outcome in a contemporary cohort of patients with acute myocarditis. Circulation
138, 1088–1099 (2018).
8. Towbin JA, Lowe AM, Colan SD, Sleeper LA, Orav EJ, Clunie S, et al. Incidence, causes, and outcomes of dilated cardiomyopathy in children. JAMA. 2006 Oct 18;296(15):186776.
9. Caforio AL, Pankuweit S, Arbustini E, Basso C, Gimeno-Blanes J, Felix SB, et al.; European Society of Cardiology Working Group on Myocardial and Pericardial Diseases. Current state of knowledge on aetiology, diagnosis, management, and therapy of myocarditis: a position statement of the European Society of Cardiology Working Group on Myocardial and Pericardial Diseases. Eur Heart J. 2013 Sep;34(33):2636-48, 2648a-2648d.
10. Sozzi FB, Gherbesi E, Faggiano A, Gnan E, Maruccio A, Schiavone M, Iacuzio L, Carugo S. Viral Myocarditis: Classification, Diagnosis, and Clinical Implications. Front Cardiovasc Med.2022 Jun 20; 9:908663.
11. Dennert R, Crijns HJ, Heymans S. Acute viral myocarditis. Eur Heart J. 2008
Sep;29(17):2073-82. 12. Tschöpe, C., Ammirati, E., Bozkurt, B. et al. Myocarditis and inflammatory cardiomyopathy: current evidence and future directions. Nat Rev Cardiol 18, 169–193 (2021).
13. Van Linthout, S., Klingel, K. & Tschope, C. SARS-CoV2-related myocarditis-like syndroms: Shakespeare’s question: What’s in a name? Eur. J. Heart Fail. 22, 922–925 (2020).
14. Carson SD. Receptor for the group B coxsackieviruses and adenoviruses: CAR. Rev Med Virol. 2001; 11:219-26.
15. Bowles NE, Javier Fuentes-Garcia F, Makar KA, et al. Analysis of the coxsackievirus B-adenovirus receptor gene in patients with myocarditis or dilated cardiomyopathy. Mol Genet Metab. 2002;77: 257–59.
16. Kuhl, U. et al. High prevalence of viral genomes and multiple viral infections in the myocardium of adults with “idiopathic”
left ventricular dysfunction. Circulation 111, 887–893 (2005).
17. Kim KS, Hufnagel G, Chapman NM, Tracy S. The Group B Coxsackieviruses and Myocarditis. Rev Med Virol.2001;11:355–368.
18. Leonard EG. Viral myocarditis. Pediatr Infect Dis J. 2004 Jul; 23(7):665-6.
19. Zhang M, Wang H, Tang J, He Y, Xiong T, Li W, Qu Y, Mu D. Clinical characteristics of severe neonatal enterovirus infection: a systematic review. BMC Pediatr. 2021 Mar 15;21(1):127.
20. Singanayagam A, Moore C, Froude S, Celma C, Stowe J, Hani E, et al. Increased reports of severe myocarditis associated with enterovirus infection in neonates, United Kingdom, 27 June 2022 to 26 April 2023. Euro Surveill. 2023 Sep;28(39):2300313.
21. Bendig JW, O'Brien PS, Muir P, Porter HJ, Caul EO. Enterovirus sequences resembling coxsackievirus A2 detected in stool and spleen from a girl with fatal myocarditis. J Med Virol. 2001 Aug;64(4):482-6.
22. Weickmann J, Gebauer RA, Paech C. Junctional ectopic tachycardia in neonatal enterovirus myocarditis. Clin Case Rep. 2020 Apr 6;8(6):987-990.
23. Henson D, Mufson MA. Myocarditis and Pneumonitis With Type 21 Adenovirus Infection: Association With Fatal Myocarditis and Pneumonitis. Am J Dis Child. 1971;121(4):334–336.
24. Valdés O, Acosta B, Piñón A, Savón C, Goyenechea A, Gonzalez G, et al. First report on fatal myocarditis associated with adenovirus infection in Cuba. J Med Virol. 2008 Oct;80(10):1756-61.
25. Duechting, A. et al. Human parvovirus B19 NS1 protein modulates inflammatory signaling by activation of STAT3/PIAS3 in human endothelial cells. J. Virol. 82, 7942–7952 (2008).
З. Калъпова1 , И. Желева-Кючукова1 , М. Станева2 , В. Гелев1
1Kлиника по кардиология 2
Остър
ърдечно-съдовите заболя -
вания са причина за една трета
смъртните случаи
световен мащаб, като по последни данни 7.5 млн.
годишно се дължат на исхемична бо -
лест на сърцето, в частност на остър
коронарен синдром. Общоприето е, че честотата на ОКС се увеличава
с възрастта и е пол-зависима, като мъжете са засегнати 7 до 10 години
по-рано. Интересна е обаче тенденцията, че във възрастовата група над
75 г. преобладава нежният пол. Ос -
вен възрастта и пола, експозицията на традиционните рискови фактори като табакизъм, дислипидемии, артериална хипертония и захарен диабет значимо повлияват броя и
тежестта на случаите с ИБС. Епидемиологичните тенденции при острия
коронарен синдром непрекъснато се
изменят. Това най-вече е свързано с демографските промени, тенденцията към застаряване на населението и увеличена честота на хроничните бо -
същия начин. От 2002 до 2011 г. се наблюдава ръст на случаите
нява с
52.8% до 68.6%,
се
демографски промени. Острият коронарен синдром без СТ-сегмент елевация превалира в групата над 75-годишна възраст.
МЕДИКАМЕНТОЗНО ЛЕЧЕНИЕ НА
ОСТЪР КОРОНАРЕН СИНДРОМ
Лечението на острия коронарен синдром е извървяло дълъг път, като най-изявени промени се наблюдават през последните петдесет години. През 70-те години на миналия век, единствена опция за лечение на пациентите
смъртност, MACE, остра инстент тромбоза са сравними. Тук
подход при избор на антикоагулант и продължителността на неговото приложение с оглед повишен риск от кървене, особено при пациенти на възраст над
вен период след първична коронар -
на реваскуларизация, когато меди -
каментът се приложи при поставяне на диагнозата. Подобни са резултатите за Тикагрелор в проучването PLATO. При Празугрел (ACCOAST trial)
няма статистически значима разли -
ка при прием на медикаментна преди или след диагностичната коронарография. Медикаменти на избор при СТЕМИ остават Празугрел и Тикагрелор, като Клопидогрел се предпочита при необходимост от продължителна антикоагулантна терапия. Продължителността на двойната антиагрегантна терапия е от поставяне на диагнозата ОКС до дванадесет месеца след това, независимо дали е проведена първична коронарна интервенция или консервативно медикаментозно лечение.
Друга важна група медикаменти са GP IIb/IIIa рецепторните инхибитори. Одобрени за употреба са Аbciximab, Еptifibatide и Тirofiban. Препоръчва се употребата им в хода на първична коронарна интервенция, като тогава значимо се намалява смъртността. При прилагането им като кон -
сервативно лечение, без последващо интервенционално такова, няма данни за редукция на смъртността и усложенията от ОКС. Тези данни са потвърдени в ACUITY Timing trial, където се потвържават и данните за приложението на GP IIb/IIIa рецепторни инхибитори след провеждане на диагностичната корорнарография. Медикаментите са свързани обаче с повишен риск от кървене в тридесетдневен период след тяхното приложение и трябва
свързва най-вече с исхемичното време. По тази причина основно място в лечението на ОКС заемат и всички организационни мероприятия с цел максимална редукция на исхемичното време. При ОКС реваскуларизацията повлиява симптоматиката, скъсява болничния престой и подобрява дългосрочната прогноза. Индикациите и моментът, в който да се проведе коронарна реваскуларизация, зависят от множество фактори, включително общото състояние
дружаващи заболявания и допълнителни рискови фактори.
ИНВАЗИВНО
СПЕШНОСТ (<2 Ч.)
констелация
реваскуларизация при пациенти с
остър коронарен синдром без СТ-сегмент елевация е обект на обстойни проучвания. В тях обаче рядко се
включват пациенти с хемодинамичен нестабилитет, животозастрашаващи
камерни тахиаритмии, механични усложнения и декомпенсирали прояви на сърдечна недостатъчност. Тези
пациенти подлежат на спешно инвазивно изследване, независимо от параклиничната находка. Изключение
В същия анализ се установява зависимост между забавянето и възрастта, давността на оплакванията и локализацията на миокардния инфаркт. При пацинети на възраст под 65 години с преден инфаркт времетраенето е по-малко от час, докато при тези над 65-годишна възраст с друга локализация на инфаркта - над два часа. Ако се вземат предвид всички посочени данни, следва да се заключи, че времето от поставяне на диагноза СТЕМИ до иницииране на реперфузионна
поведение се пре -
предимно при пациенти с висок риск (Grace score >140). Проучването TIMACS подкрепя данните за понижен риск от вътреболнична смъртност, миокарден инфаркт и
вторични усложнения при ранна реваскуларизация. В ретроспективния
анализ ACUITY забавяне по-голямо от
24 часа до коронарна реваскуларизация се доказва като независим рисков
фактор за тридесетдневна и едного -
дишна смъртност. Значимо увеличение на преживяемостта се наблюдава
при пациенти с повишени маркери за
миокардна некроза, захарен диабет,
Grace score над 140 и възраст над 75
години. При тези, отговарящи на по -
сочените данни, се препоръчва ранна
коронарна реваскуларизация.
ИНВАЗИВНО ИЗСЛЕДВАНЕ
ДО 72-РИЯ ЧАС
При пациенти, които не попадат във
високорисковата група, инвазивното изследване може да бъде отложе -
но до 72-ия час на хопитализацията,
като при тези с нисък риск след провеждане на инвазивно диагностично
изследване може да се предпочете стрес-тест
с нисък риск, които биха имали полза от консервативна терапия, до тези с висок риск, които следва да се насочат за коронарна ревакуларизация в ускорен порядък. Следователно, рисковата стратификация играе основа роля в избора на стратегия за лечение. Анализирането на рисковите факори най-често се извършва чрез наложени алгоритми, като Grace score скалата. Възрастта, наличието на захарен диабет, предшестващ миокарден инфаркт, хипотония, както и BMI <25 kg/m2 или >35 kg/m2, са независими рискови фактори, свързани с повишена сърдечно-съдова смъртност. Редица рандомизирани клинични проучвания и мета-анализи
на рутинното инвазивно изследване срещу консервативното поведение в краткосрочен и дългосрочен период. Един такъв мета-анализ на седем рандомизирани клинични проучвания с над
инфаркт (9.1% vs 7.6; p = 0.012), както и рехоспитализация
повод ОКС (28.7% vs 19.9%; p <0.0001). Като заключение можем да кажем, че лечението на острия коронарен синдром е претърпяло динамич
ИЗПОЛЗВАНА ЛИТЕРАТУРА:
1. GBD 2015 Mortality and Causes of Death Collaborators. Global, regional, and national life expectancy, all-cause mortality, and cause-specific mortality for 249 causes of death, 1980–2015: a systematic analysis for the Global Burden of Disease Study 2015. Lancet 2016;388:1459–544.
2. Ec.europa.eu [Internet]. Eurostat: Cardiovascular Diseases Statistics [updated 15 Dec 2016]. http://ec.europa. eu/eurostat/statistics-explained/ index.php/Cardiovascular_diseases_ statistics#Dedicated_section
3. Pinto DS, Kirtane AJ, Nallamothu BK, Murphy SA, Cohen DJ, Laham RJ, Cutlip DE, Bates ER, Frederick PD, Miller DP, Carrozza JP, Jr., Antman EM, Cannon CP, Gibson CM. Hospital delays in reperfusion for ST-elevation myocardial infarction: implications when selecting a reperfusion strategy. Circulation 2006;114:2019–25.
4. Mehta SR, Yusuf S, Peters RJ, Bertrand ME, Lewis BS, Natarajan MK, Malmberg K, Rupprecht H, Zhao F, Chrolavicius S, Copland I, Fox KA; Clopidogrel in Unstable angina to prevent Recurrent Events
trial (CURE) Investigators. Effects of pretreatment with clopidogrel and aspirin followed by long-term therapy in patients undergoing percutaneous coronary intervention: the PCI-CURE study. Lancet 2001;358:527–33
5. Cannon CP, Harrington RA, James S, Ardissino D, Becker RC, Emanuelsson H, Husted S, Katus H, Keltai M, Khurmi NS, Kontny F, Lewis BS, Steg PG, Storey RF, Wojdyla D, Wallentin L; PLATelet inhibition and patient Outcomes Investigators. Comparison of ticagrelor with clopidogrel in patients with a planned invasive strategy for acute coronary syndromes (PLATO): a randomised double-blind study. Lancet 2010;375:283–93.
6. Montalescot G, van ‘t Hof AW, Lapostolle F, Silvain J, Lassen JF, Bolognese L, Cantor WJ, Cequier A, Chettibi M, Goodman SG, Hammett CJ, Huber K, Janzon M, Merkely B, Storey RF, Zeymer U, Stibbe O, Ecollan P, Heutz WM, Swahn E, Collet JP, Willems FF, Baradat C, Licour M, Tsatsaris A, Vicaut E, Hamm CW; ATLANTIC Investigators. Prehospital ticagrelor in ST-segment elevation myocardial infarction. N Engl J
Med 2014;371:1016–27.
7. Roffi M, Chew DP, Mukherjee D, Bhatt DL, White JA, Moliterno DJ, Heeschen C, Hamm CW, Robbins MA, Kleiman NS, Théroux P, White HD, Topol EJ. Platelet glycoprotein IIb/IIIa inhibition in acute coronary syndromes. Gradient of benefit related to the revascularization strategy. Eur Heart J 2002;23:1441–8
8. White HD, Ohman EM, Lincoff AM, Bertrand ME, Colombo A, McLaurin BT, Cox DA, Pocock SJ, Ware JA, Manoukian SV, Lansky AJ, Mehran R, Moses JW, Stone GW. Safety and efficacy of bivalirudin with and without glycoprotein IIb/IIIa inhibitors in patients with acute coronary syndromes undergoing percutaneous coronary intervention 1-year results from the ACUITY (Acute Catheterization and Urgent Intervention Triage strategY) trial. J Am Coll Cardiol 2008;52:807–14.
9. Mehta SR, Granger CB, Boden WE, Steg PG, Bassand JP, Faxon DP, Afzal R, Chrolavicius S, Jolly SS, Widimsky P, Avezum A, Rupprecht HJ, Zhu J, Col J, Natarajan MK, Horsman C, Fox KA, Yusuf S; TIMACS Investigators. Early
versus delayed invasive intervention in acute coronary syndromes. N Engl J Med 2009;360:2165–75.
10. Sorajja P, Gersh BJ, Cox DA, McLaughlin MG, Zimetbaum P, Costantini C, Stuckey T, Tcheng JE, Mehran R, Lansky AJ, Grines CL, Stone GW. Impact of delay to angioplasty in patients with acute coronary syndromes undergoing invasive management: analysis from the ACUITY (Acute Catheterization and Urgent Intervention Triage strategY) trial. J Am Coll Cardiol 2010;55:1416–24.
11. Mehta SR, Cannon CP, Fox KA, Wallentin L, Boden WE, Spacek R, Widimsky P, McCullough PA, Hunt D, Braunwald E, Yusuf S. Routine vs selective invasive strategies in patients with acute coronary syndromes: a collaborative meta-analysis of randomized trials. JAMA 2005;293:2908–17
12. Ibanez B, Heusch G, Ovize M, Van de Werf F. Evolving therapies for myocardial ischemia/reperfusion injury. J Am Coll Cardiol 2015;65:1454–71.
13. Zijlstra F, Hoorntje JC, de Boer MJ, Reiffers S, Miedema K, Ottervanger JP, van ‘t Hof AW, Suryapranata H. Longterm benefit of primary angioplasty as
compared with thrombolytic therapy for acute myocardial infarction. N Engl J Med 1999;341:1413–9.
14. Keeley EC, Boura JA, Grines CL. Primary angioplasty versus intravenous thrombolytic therapy for acute myocardial infarction: a quantitative review of 23 randomised trials. Lancet 2003;361:13–20.
15. Betriu A, Masotti M. Comparison of mortality rates in acute myocardial infarction treated by percutaneous coronary intervention versus fibrinolysis. Am J Cardiol 2005;95:100–101.
16. Ibanez B, James S, Agewall S, Antunes MJ, Bucciarelli-Ducci C, Bueno H, Caforio ALP, Crea F, Goudevenos JA, Halvorsen S, Hindricks G, Kastrati A, Lenzen MJ, Prescott E, Roffi M, Valgimigli M, Varenhorst C, Vranckx P, Widimský P. 2017 ESC Guidelines for the management of acute myocardial infarction in patients presenting with ST-segment elevation: The Task Force for the management of acute myocardial infarction in patients presenting with ST-segment elevation of the European Society of Cardiology (ESC). Eur Heart J 2018;39:119–77.
Диагностицирането на
пациентите с наличен метаболитен синдром
се осъществява въз ос -
нова на определяне на
някои клинични и биохимични пара -
метри, а именно: обиколка на талията, повишени триглицериди, понижени липопротеини с висока плътност (HDL), повишено кръвно налягане
и глюкоза. Въпреки че голяма част от лекарите са запознати с петте критерия, предложени от National Cholesterol Education Program-Adult Treatment Panel III за поставяне на диагнозата метаболитен синдром, често причината за дефинирането на точно тези граници остава
ската или селска среда, състава на населението (пол, възраст, раса и етническа принадлежност)[2]. Социално-икономически статус, заседналия начин на живот, различията в генетичния произход, диетата, нивата на физическа активност, тютюнопушенето, фамилната анамнеза за захарен диабет и образованието влияят на разпространението на метаболитния синдром и неговите компоненти. Още през 1988 г. Reaven поставя на преден план идеята, че инсулиновата резистентност не е само основен дефект, увеличаващ риска от захарен диабет
WHO (1998)
тологичният фенотип на затлъстяване включва прекомерното количества както на висцерална мастна тъкан, така и на чернодробна мазнина[5].
Когато инсулиновата резистентност е налице, се нарушава медиираното от инсулин инхибиране на липолизата в мастната тъкан. Произтичащото увеличение на циркулиращите свободни мастни киселини (FFA) на свой ред влошава инсулиновата резистентност като причинява промени в инсулиновата сигнална каскада в различни органи, като по този начин създава един порочен кръг. В мускулите свободните масни киселини повлияват свързания с инсулин рецепторен субстрат (IRS-1) и фосфо-инозитид 3 киназната (PI3K) активност, което води до намалено преместване на GLUT-4 към повърхността и оттам - намалява усвояването на глюкоза. FFA оказват въздействие върху черния
AACE (2003) IDF (2005)
дислипидемия, причинена от инсулинова резистентност.
Инсулиновата резистентност има значение за развитието на артериална хипертония, което е причинено отчасти от загуба на вазодилататорния ефект на инсулина и от вазоконстрикция, предизвикана от FFA поради производството на реактивни
стимулация и индуцираната от ренин реабсорбция на натрий
ни
честотата на голямо сърдечно-съдово събитие (комбинация от миокарден инфаркт, инсулт или смъртност от сърдечно-съдови причини), както и честота на нефатален миокарден инфаркт и нефатален инсулт, сърдечно-съдова смъртност и смъртност по всякаква причина. Установява се, че метаболитният синдром се свързва с по-висок риск от честота на голямо сърдечно-съдово събитие, сърдечно-съдова и обща смъртност, но не е свързано нито с по-висок риск от миокарден инфаркт, нито инсулт. За всеки допъл -
нителен компонент, честотата на голямото сърдечно-съдово събитие се е увеличила относително с 22% (1.22, 95% CI 1.09–1.36) за период от 2.31 години (0.88 – 3.74).
ватна физическа активност и диетичен режим заедно с редукция на телесното тегло са основен подход. Даването на метформин има позитивен ефект върху всички компоненти
1. Alberti KGMM, Eckel RH, Grundy SM et al. Harmonizing the metabolic syndrome: a joint interim statement of the international diabetes federation task force on epidemiology and prevention; National heart, lung, and blood institute; American heart association; World heart federation; International atherosclerosis society; And international association for the study of obesity. Circulation, 2009, 120, 16, 1640–1645
2. Thaman RG, Arora GP. Metabolic Syndrome: Definition and Pathophysiology–the discussion goes on! J Phys Pharm
Adv 2013, 3(3): 48-56 DOI: 10.5455/ jppa.20130317071355
3. Reaven, G.M. Banting lecture 1988. Role of insulin resistance in human disease. Diabetes 1988, 37, 1595–1607.
4. Lemieux I, Després JP. Metabolic syndrome: past, present and future. Nutrients. 2020 Nov 14;12(11):3501.
5. Neeland IJ, Ross R, Després JP, et al. Visceral and ectopic fat, atherosclerosis, and cardiometabolic disease: A position statement. Lancet Diabetes Endocrinol. 2019, 7, 715–725. 6. Yki-Jarvinen H. Non-alcoholic fatty liver
disease as a cause and a consequence of metabolic syndrome. Lancet Diabetes Endocrinol. 2014, 2, 901–910
7. Ladeiras-Lopes R, Sampaio F, Leite S, Santos-Ferreira D, Vilela E, LeiteMoreira A, Bettencourt N, Gama V, Braga P, Fontes-Carvalho R. Metformin in nondiabetic patients with metabolic syndrome and diastolic dysfunction: the METDIME randomized trial. Endocrine. 2021 Jun;72:699-710
8. Farooq Q, Uthman M, Malik A, Jang FF. Effect of Metformin on Lipid Level in Patients Presenting with Metabolic
Syndrome. InMed. Forum 2021 May (Vol. 32, No. 5, p. 61).
9. Boden, G.; Shulman, G.I. Free fatty acids in obesity and type 2 diabetes: Defining their role in the development of insulin resistance and beta-cell dysfunction. Eur. J. Clin. Investig. 2002, 32, 14–23.
10. Tripathy, D.; Mohanty, P.; Dhindsa, S.; Syed, T.; Ghanim, H.; Aljada, A.; Dandona, P. Elevation of free fatty acids induces inflammation and impairs vascular reactivity in healthy subjects. Diabetes 2003, 52, 2882–2887.
12. Guembe MJ, Fernandez-Lazaro CI, Sayon-Orea C, Toledo E, MorenoIribas C. Risk for cardiovascular disease associated with metabolic syndrome and its components: a 13-year prospective study in the RIVANA cohort. Cardiovascular diabetology. 2020 Dec;19:1-4.
13. Eckel RH, Grundy SM, Zimmet PZ. The metabolic syndrome. The lancet. 2005 Apr 16;365(9468):1415-28.
11. Esler, M.; Rumantir, M.; Wiesner, G.; Kaye, D.; Hastings, J.; Lambert, G. Sympathetic nervous system and insulin resistance: From obesity to diabetes. Am. J. Hypertens. 2001, 14, 304S–309S.


















Първоначалното схващане, че мастната тъкан е само
депо на енергия е от-
хвърлено. Първоначално
през 90-те години на ХХ
век започва да се говори за нея като за орган, в който се осъществява ме -
таболизмът на половите хормони.
Установява се, че се произвежда ле -
птин, който има свойства на хормон, като това окончателно потвърждава, че тя е ендокринен орган[1]. Към
момента е установено, че в нея се
произвеждат редица пептиди, известни като адипокини, които имат ендокринни функции в целия организъм. В мастната тъкан има и рецептори, чрез които тя може да отговаря на сигнализацията
често състояние на инсулинова резистентност, артериална хипертония, хронично възпаление[3]. Наличието на затлъстяване, често е в рамките на метаболитен синдром, който в днешно време има пандемични обхвати. Въпреки това, при дефицит на мастна тъкан, както при хора така и при животни, се установяват метаболитен синдром. В настоящия обзор са представени основните ендокринни функции на мастната тъкан и тяхната роля


мишки, които са лептин-резистентни, въпре -
ки затлъстяването. С ниска доза заместителна терапия с лептин се постига нормализиране на този отговор на организма. При индивиди
със затлъстяване, обаче, се установяват високи лептинови нива. Лептиновата резистент-
ност, за съжаление, не може да бъде преодоляна нито с терапия с лептин, нито с високи
нива на ендогенен лептин[7,8]. Като цяло лептинът е хормон на ситостта, което е важен факт еволюционно, но повдига много въпросителни в днешния свят на излишества.
Друга важна способност на лептина е регулация на невроендокринната система и ендокриниума. Дефицитът на лептин при миши модели е свързан с активация на хипоталамо-хипофизо-надбъбречната ос и супресия на тиреоидната и половите оси. Лептинът потиска секрецията
тема, като регулира хематопоезата,
костната хомеостаза и имунните ре -
акции. Например, при недохранване
и недостиг на лептин, лептинът нор -
мализира функциите на имунитета[9]
Той стимулира хематопоезата, произ -
довството на цитокини и ускорява заздравяването. Неговият ефект върху
костите е да намалява костната маса чрез активация на симпатикусовата
нервна система. Това се потвърждава и с проучвания при лабораторни
плъхове с дефект в симпатикусова -
та
нервна система поради дефицит
на допамин-бета хидроксилаза, като при тях се наблюдава повишена костна маса и резистентност към ефекти -
на лептина[10]
Тумор некротизиращ фактор алфа
(ТНФ-алфа)
ТНФ-алфа е цитокин, които първоначално се е смятал за фактор, стиму-
лиран от ендотоксините, причиняващ некроза на туморните клетки и е
идентичен с кахексина, произвеждан от макрофагите[11]. В мастната тъкан
ТНФ-алфа е експресиран от мастните и стромалните клетки[12]. Количеството на ТНФ-алфа е по-голямо във
висцералната мастна тъкан, като количеството му зависи от различните зони в тялото[13]. Адипоцитите също
така имат и двата вида рецептори за
свързване на ТНФ-алфа - за неговата
свободна и свързана форма. Освен това, ТНФ-алфа се свързва с разви -
тието на инсулинова резистентност и затлъстяване[10]. Неговите нива се завишават с процента на затлъстяване и напредването на инсулиновата резистентност, което, обаче, не се потвърждава от всички проучвания[14].
Различни са възможните хипотези, чрез които ТНФ-алфа влияе на метаболитните
ТНФ-алфа влияе и на инсулиновата сигнализация. Той активира серин-киназите, които увеличават фосфорилирането на инсулиновия рецептор 1 и 2, като прави свързването им с инсулин рецепторните кинази слабо и усилва така тяхното разрушаване. ТНФ-алфа влияе и непряко на инсулиновата сигнализация чрез повишаване на неестерифицираните мастни киселини, които увеличават инсулиновата резистентност в различни тъкани[11]. Именно поради всички тези факти, ТНФ-алфа се смята, че има участие в редица метаболитни процеси главно чрез паракринна и автокриина модулация на неестерифицираните мастни киселини и хормоните, секретирани от мастната тъкан.
Интерлевкин-6 (ИЛ-6) ИЛ-6 е друг цитокин, заемащ главна роля в развитието на инсулиновата резистентност и затлъстяването[14] Той циркулира в големи концентрации в кръвообращението, като една трета от него се произвежда в мастната тъкан[14]
тъкан от мактофаги[16]. Активираните макрофаги произвеждат редица възпалителни фактори, които пряко влияят на развитието на инсулинова резистентност, като например ИЛ-6, ТНФ-алфа. МХП-1 е хемокин, секретиран и експресиран от мастната тъкан, който насочва моноцитите към възпалението. МХП-1 има както ендокринна роля, така и локална. Той намалява инсулин-стимулираното глюкозно усвояване
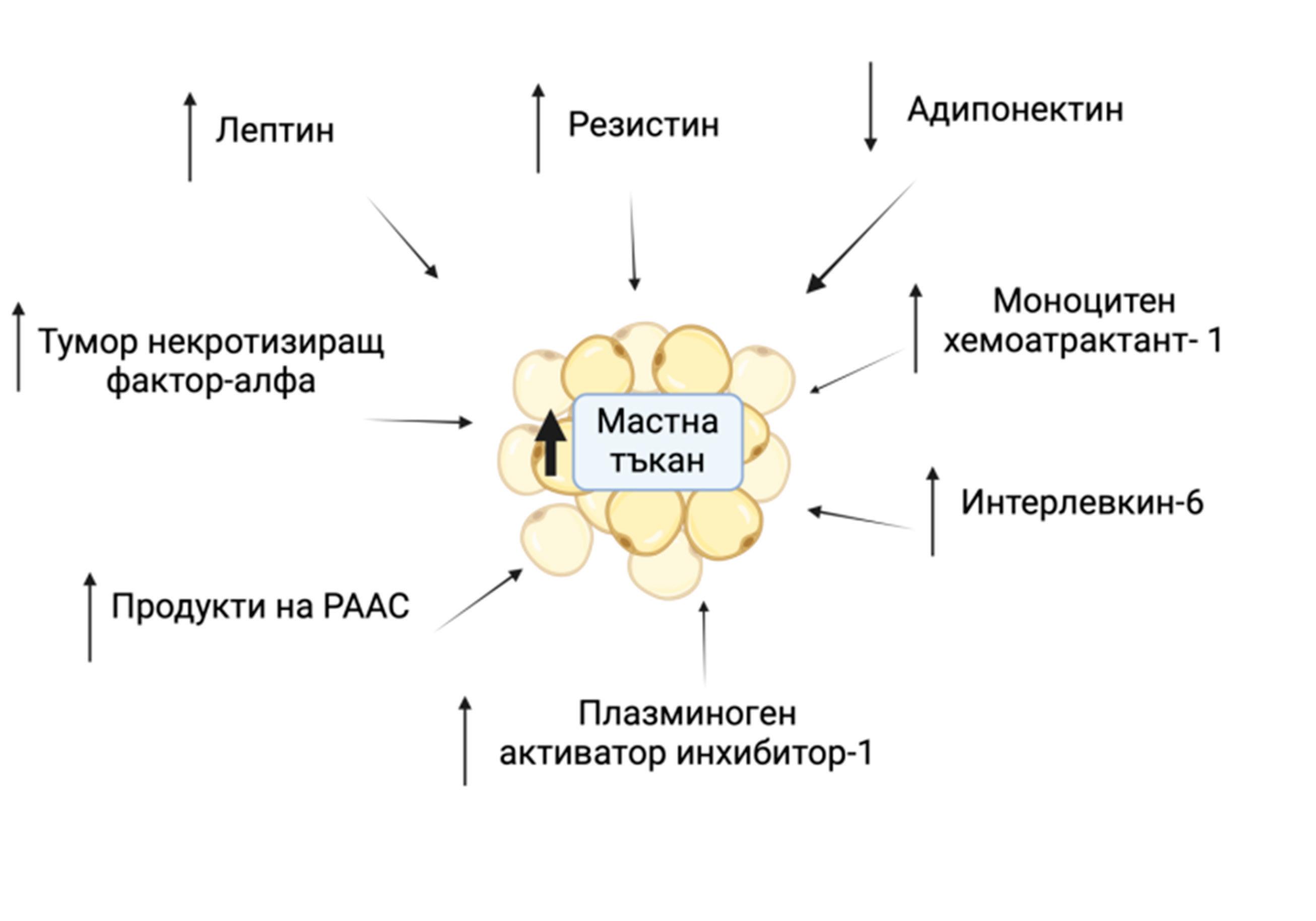
ния плазминогенен активатор. ПАИ-1 взима участие и в други процеси като ангиогенеза и атеросклероза. Неговото производство и експресия е повече във висцералната мастна тъкан[13]
Адипонектин Адипонектинът е протеин, който се отделя само и единствено от диференцираните
адипоцити, като се открива в голям процент в кръвообращението[19]. Преобладава предимно в подкожната мастна тъкан, а не във висцералната[12]. Има установени два рецептора за адипокентин- рецептор 1 и рецептор 2[20]. Адипонектин рецептор 1 се намира предимно в мускулите, а рецептор 2 е предим
та чувствителност, нивата на адипонектин се повишават.
Описани са няколко механизма на този ефект на адипонектин. В черния дроб адипонектинът води до инсулинова чувствителност, намалява притокът на неестерифицирани мастни киселини, повишава оксидацията на мастни киселини и намалява производството на глюкоза. В мускулите, от друга страна, адипонектинът повишава усвояването на глюкозата и оксидацията на мастни киселини. В съдовете намалява адхезията на моницити,
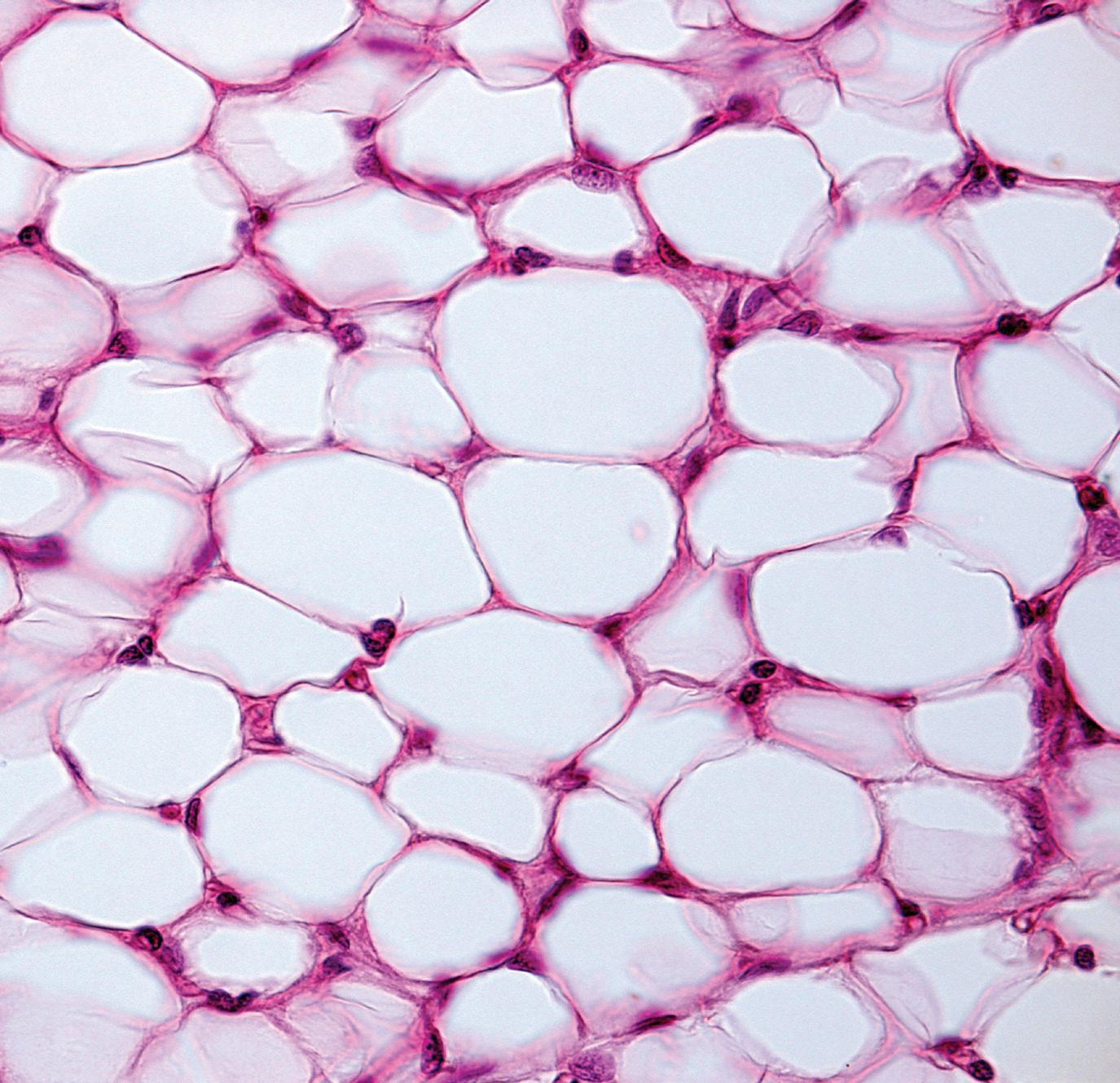
тинови антитела, този ефект се спира[22]. При затлъстели гризаци също се установяват повишени нива на резистин[22]. При лабораторни мишки, които имат дефицит на резистин, се установява подобрение на инсулинова чувствителност, като се намалява глюконеогенезата в чре
1. Siiteri PK. Adipose tissue as a source of hormones. Am J Clin Nutr. 1987;45(1 Suppl):277-82.
2. Zhang Y, Proenca R, Maffei M, Barone M, Leopold L, Friedman JM. Positional cloning of the mouse obese gene and its human homologue. Nature. 1994;372(6505):425-32.
3. Grundy SM, Brewer HB, Jr., Cleeman JI, Smith SC, Jr., Lenfant C, American Heart A, et al. Definition of metabolic syndrome: Report of the National Heart, Lung, and Blood Institute/American Heart Association conference on scientific issues related to definition. Circulation. 2004;109(3):433-8.
4. Margetic S, Gazzola C, Pegg GG, Hill RA. Leptin: a review of its peripheral actions and interactions. Int J Obes Relat Metab Disord. 2002;26(11):1407-33.
5. Friedman JM, Halaas JL. Leptin and the regulation of body weight in mammals. Nature. 1998;395(6704):763-70.
6. Flier JS. Clinical review 94: What's in a name? In search of leptin's physiologic role. J Clin Endocrinol Metab. 1998;83(5):1407-13. 7. Flier JS. Obesity wars: molecular progress confronts an expanding epidemic. Cell. 2004;116(2):337-50. 8. Bjorbaek C, Kahn BB. Leptin signaling in the central nervous system and the periphery. Recent Prog Horm Res. 2004;59:305-31.
9. Lord GM, Matarese G, Howard JK, Baker RJ, Bloom SR, Lechler RI. Leptin modulates the T-cell immune response and reverses starvation-induced immunosuppression. Nature. 1998;394(6696):897-901.
10. Cock TA, Auwerx J. Leptin: cutting the fat off the bone. Lancet. 2003;362(9395):15724. 11. Ruan H, Lodish HF. Insulin resistance in adipose tissue: direct and indirect effects of tumor necrosis factor-alpha. Cytokine Growth Factor Rev. 2003;14(5):447-55.
12. Fain JN, Madan AK, Hiler ML, Cheema P, Bahouth SW. Comparison of the release of adipokines by adipose tissue, adipose tissue matrix, and adipocytes from visceral and subcutaneous abdominal adipose tissues of obese humans. Endocrinology. 2004;145(5):2273-82.
13. Wajchenberg BL. Subcutaneous and visceral adipose tissue: their relation to the metabolic syndrome. Endocr Rev. 2000;21(6):697-738.
14. Fernandez-Real JM, Ricart W. Insulin resistance and chronic cardiovascular inflammatory syndrome. Endocr Rev. 2003;24(3):278-301.
15. Ruan H, Miles PD, Ladd CM, Ross K, Golub TR, Olefsky JM, Lodish HF. Profiling gene transcription in vivo reveals adipose tissue as an immediate target of tumor necrosis factor-alpha: implications for insulin resistance. Diabetes. 2002;51(11):3176-88.
16. Wellen KE, Hotamisligil GS. Obesityinduced inflammatory changes in adipose tissue. J Clin Invest. 2003;112(12):1785-8.
17. Sartipy P, Loskutoff DJ. Monocyte chemoattractant protein 1 in obesity and insulin resistance. Proc Natl Acad Sci U S A. 2003;100(12):7265-70.
18. van Royen N, Hoefer I, Buschmann I, Kostin S, Voskuil M, Bode C, et al. Effects of local MCP-1 protein therapy on the development of the collateral circulation and atherosclerosis in Watanabe hyperlipidemic rabbits. Cardiovasc Res. 2003;57(1):178-85.
19. Chandran M, Phillips SA, Ciaraldi T, Henry RR. Adiponectin: more than just another fat cell hormone? Diabetes Care. 2003;26(8):2442-50.

21. Hotta K, Funahashi T, Bodkin NL, Ortmeyer HK, Arita Y, Hansen BC, Matsuzawa Y. Circulating concentrations of the adipocyte protein adiponectin are decreased in parallel with reduced insulin sensitivity during the progression to type 2 diabetes in rhesus monkeys. Diabetes. 2001;50(5):112633.
22. Cianflone K, Xia Z, Chen LY. Critical review of acylation-stimulating protein physiology in humans and rodents. Biochim Biophys Acta. 2003;1609(2):127-43.
23. Engeli S, Schling P, Gorzelniak K, Boschmann M, Janke J, Ailhaud G, et al. The adipose-tissue renin-angiotensinaldosterone system: role in the metabolic syndrome? Int J Biochem Cell Biol. 2003;35(6):807-25.
20. Wang Y, Lau WB, Gao E, Tao L, Yuan Y, Li R, et al. Cardiomyocyte-derived adiponectin is biologically active in protecting against myocardial ischemia-reperfusion injury. Am J Physiol Endocrinol Metab. 2010;298(3):E663-70.




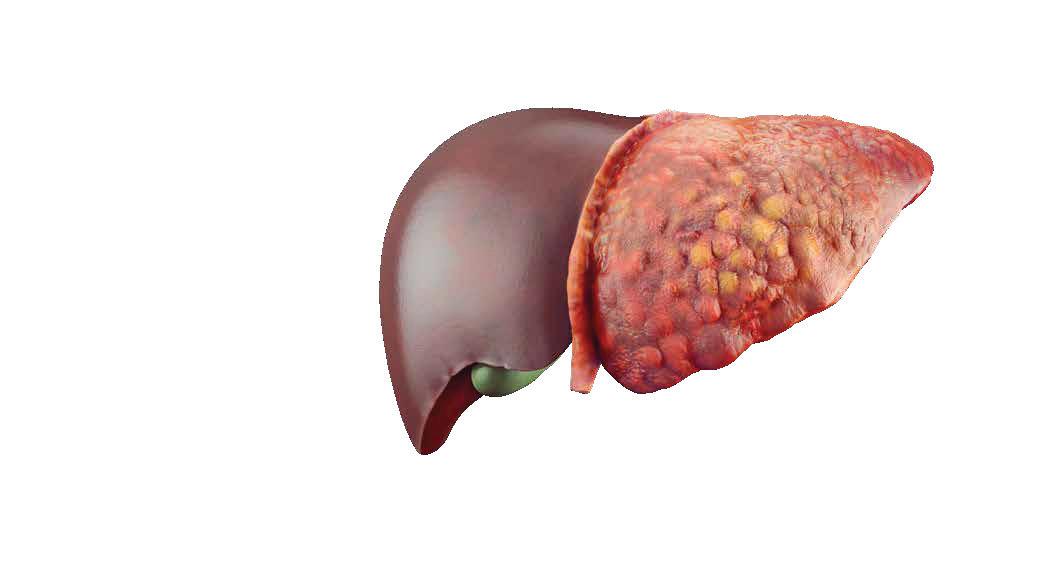



Инсулиновата резистентност е метаболитна ано -
малия, свързана с нарушен глюкозен и липиден метаболизъм, възпале -
ние и окислителен стрес чрез редица сигнални пътища, включително митоген-активиран протеин киназа (MAPK), ядрен фактор-κB (NF-κB) и фосфоинозитид 3-кинази (PI3K)/ протеин киназа В. При инсулин резистентното състояние, чувствителността на инсулинозависими клетки като адипоцити, хепатоцити, макрофаги и кардиомиоцитите към инсулин отслабва, което води до повишаване на
Все по-често понастоящем
ването се
като заболяване, а не като състояние.
Адипоцитите секретират различни хормони (наричани адипокини или адипоцитокини), които имат разнообразни биологични ефекти върху
кулиращата кръвна захар, което определя
инсулиновата резистентност. За преодоля -
ване на инсулиновата резистентност β-клет-
ките се опитват да произведат повече инсулин в отговор на нарушено снабдяване с глюкоза.
Смята се, че тази последователност от промени - повишено ниво на кръвната захар, намалена инсулинова чувствителност, и повишена инсулинова секреция се наблюдават 13 го -
дини преди развитието на тип 2 захарен диабет и неговото диагностициране. Развитието
на заболяването преминава най-общо през
три етапа - първият етап включва сравнитело дълъг компенсаторен период, през който се
развива инсулинова резистентност, повишава се нивото на кръвната захар и се увеличава бета-клетъчната маса. Вторият етап е
чувствителност, а те не са склонни
развитие
свързани заболявания. Въпреки това метаболитно-здравословното затлъстяване не е безобидно състояние - при тези пациенти не се развиват метаболитни заболявания в продължение на десе -
тилетия, но са изправени пред повишен риск
от сърдечно-съдови събития в дългосрочен план[8]. При метаболитно-нездравословните
обезни индивиди се наблюдават по-големи количества висцерална мастна маса и долна
подкожна мастна маса.
Различни обяснения се дават относно механизмите на инсулиновата резистентност. Те включват: затлъстяването, възпалениетo, митохондриална дисфункция, хиперинсулинемия, липотоксичността и хиперлипидемия, генетичен произход, стрес
на ендоплазмения ретикулум, остаряването, оксидативен стрес, омазняването на черния дроб, хипоксията, липодистрофията
не, включват свободните радикали, които водят до оксидативен стрес при стареене и митохондриална дисфункция[9]
Генетичният фактор има важно значение за развитието на инсулинова резистентност. Установено е, че пациентите с инсулинова резистентност често имат фамилна анамнеза
за захарен диабет тип 2. Също така
налице е висок риск от инсулинова
резистентност при определени ет-
нически популации.
Свободните мастни киселини (FFA)
са рисков фактор за инсулинова
рези стентност. Те се повишават на
гладно и намаляват след хранене при физиологично състояние. Плаз -
меното ниво на FFA се контролира
от инсулиновите нива. Когато FFA се
поддържат постоянно високи, това
води до системна инсулинова рези -
стентност и захарен диабет тип 2.
При здрави хора повишаването на FFA от липидна инфузия предиз -
виква инсулинова резистентност в
скелетните мускули. FFA могат да
потиснат IRS-1 чрез активиране на
отрицателната обратна връзка на
инсулиновия рецепторен път. Двата междинни метаболита на FFA (DAG и ceramide) участват в инхибирането на инсулиновата чувствителност.
Намаляването на DAG и ceramide в скелетните мускули чрез физически упражнения е в състояние да подобри инсулиновата чувствителност [10] . Стресът
рети
предизвиква хронично възпаление при
чрез активиране на JNK. Той се явява рисков фактор за инсулинова резистентност и лептинова резистентност при затлъстяване. Експериментални проучвания показват, че метформин води до подобрения на инсулиновата резистентност, като това може да бъде свързано с няколко механизма, включително повишение на инсулин рецепторната тирозин киназна активност, повишен синтез на гликоген и увеличаване на набирането и активността на GLUT4. Тези ефекти могат да бъдат постигнати чрез директни
дефекти на инсулиновото действие в инсулиновата резистентност [11] .
Чрез инхибиране на митохондриален комплекс I и други потенциални пътища, метформин може да активира аденозин-монофосфат-активирана протеин киназа (AMPK), така нареченият сензор за клетъчна енергия. Освен това, има способност та да стимулира освобождаването на глюкагоноподобен пептид-1, като по този начин повишава секрецията на инсулин
-0.72), а намаляването на BMI е най-значимо в популацията с обикновено затлъстяване (-1.31; 95% CI, -2.07 до -0.54). Анализът на подгрупите показа, че лечението с метформин значително намалява BMI при пациенти със затлъстяване с BMI >35 kg/m2 (-1.12; 95% CI, -1.84 до -0.39). ИТМ в групата с висока доза намалява с 1.01 единици (-1.01; 95% CI, -1.29 до -0.73) и ИТМ не продължава да намалява значително след лечение за повече от 6 месеца [14] .
1. Popkin BM, Adair LS, Ng SW. Global nutrition transition and the pandemic of obesity in developing countries. Nutr Rev, 2012, 70(1):3–21
2. Kern PA, Saghizadeh M, Ong JM, Bosch RJ, Deem R, Simsolo RB (1995) The expression of tumor necrosis factor in human adipose tissue. Regulation by obesity, weight loss, and relationship to lipoprotein lipase. J Clin Invest 95(5):2111–2119.
3. Kern PA, Di Gregorio GB, Lu T, Rassouli N, Ranganathan G (2003) Adiponectin expression from human adipose tissue:
relation to obesity, insulin resistance, and tumor necrosis factor-alpha expression. Diabetes 52(7):1779–1785
4. Finkelstein ЕА, et al., Obesity and severe obesity forecasts through 2030, Am. J. Prev. Med. 2012, 42 (6), 563–570.
5. Jezek P, et al., Fatty acid-stimulated insulin secretion vs. lipotoxicity, Molecules (Basel, Switzerland) 2018, 23 (6), 1483.
6. U. Hostalek, Global epidemiology of prediabetes - present and future perspectives, Clin. Diabetes Endocrinol. 2019, 5, 5-5.
7. Apovian CM. Obesity: definition, comorbidities, causes, and burden. Am J Manag Care. 2016 Jun 1;22 (7 Suppl): s176-85.
8. Eckel N, et al., Transition from metabolic healthy to unhealthy phenotypes and association with cardiovascular disease risk across BMI categories in 90 257 women (the Nurses’ Health Study): 30 year followup from a prospective cohort study, Lancet Diabetes Endocrinol. 2018, 6 (9) 714–724
9. Reznick RM, Zong H, Li J, Morino K, Moore IK, Yu HJ, Liu ZX, Dong J, Mustard KJ, Hawley SA, Befroy D, Pypaert M, Hardie DG,
Young LH, Shulman GI. Aging-associated reductions in AMP-activated protein kinase activity and mitochondrial biogenesis. Cell Metab 2007; 5(2): 151–156
10. Schenk S, Horowitz JF. Acute exercise increases triglyceride synthesis in skeletal muscle and prevents fatty acid-induced insulin resistance. J Clin Invest 2007; 117(6): 1690–1698
11. Giannarelli R., Aragona M., Coppelli A., Del Prato S. Reducing Insulin Resistance with Metformin: The Evidence Today. Diabetes Metab. 2003, 29, 6S28–6S35
12. McCreight L.J., Bailey C.J., Pearson, E.R. Metformin and the Gastrointestinal Tract. Diabetologia 2016, 59, 426–435
13. McDonagh MS, Selph S, Ozpinar A, et al. Systematic review of the benefits and risks of metformin in treating obesity in children aged 18 years and younger. JAMA Pediatr 2014; 168: 178–184
14. Pu R, Shi D, Gan T, et al. Effects of metformin in obesity treatment in different populations: a meta-analysis. Therapeutic Advances in Endocrinology and Metabolism. 2020;11



Д. Башчобанов, З.
ВЪВЕДЕНИЕ Инфекциите на уринарния тракт (ИУТ) засягат всяка възраст и пол, но се срещат по-често при жени поради по-късия пикочен канал, бре -
менността, по-лесната контаминация от фекална флора и др.[1]
ИПУ могат да бъдат два видасимптоматични и асимптоматични, асимптоматична бактериурия (АБУ) се дефинира като: наличие на активно разможаващи се бактерии в пикочните пътища, с изключение на дисталната уретера при липса на
симптоми от уринарния тракт. АБУ
засяга от 2% до 10% от бременните
жени [2] . За разлика от безсимптомната бактериурия при небременни
жени, то АБУ не се приема за безобидна, тъй като по време на бременност се получава
МИКРОБИОЛОГИЯ
ПАТОФИЗИОЛОГИЯ
микробиологична диагноза, базираща се на наличието на бактерии в урината (около 100,000 бактерии/ml) без наличието на клинични симптоми [5]
Най-честият причинител е бактерията Escherichia coli, тя се среща при 75-90% от случаите на АБУ и е отговорна за до 40% от усложненията[6]. В проучване, проведено от Girishbabu и съавтори, изследвали 100 бременни жени с АБУ се доказва наличието на Е. coli в 30% от пациентките, същият процент се отнася и за Klebsiella pneumoniae, следвани от Proteus mirabilis (15%), Citrobacter koseri (8%), Pseudomonas aeruginosa (7%), Staphylococcus aureus (4%), Staphylococcus saprophytics (3%) и Enterococcus faecalis (3%)[1].
татата са причина за развитието на по-чести уринарни инфекции при жените. Влияние оказват и социално-икономическият
Proteus
увеличава се размерът на пикочния мехур и се намалява действието на детрузора, което води до повишен капацитет на пикочния мехур и задръжка на урина, освен това се дилатират пикочопроводите и се намалява перисталтиката им [10] . Поради повишения застой на урина, и визикоуринарния рефлукс се увеличава честотата на ИУТ.
УСЛОЖНЕНИЯ
Нелекуваната АБУ има неприятни
последствия както за майката, така и за плода. За майката най-честите усложнения са пиелонефрит до 50%, цистит до 30%, и сепсис, въз -
можно е развитието на анемия, хориоамнионит и следродилен ендометрит. За плода нелекувана АБУ
може да доведе до преждевременно раждане, ниско тегло, перинатална смърт, умствено изоставане, по-рядко се наблюдава и раждане на мъртво дете.
СКРИНИНГ
Препоръчва се извършването на скрининг за АБУ през различни периоди на бременността, като мето -
ди за
извършването му си остават анализ на урината, тест за уринна проба и микробиологично изследване на урина. Микробиологичното изследване на уринна проба е златен стандарт, той обаче има огра -
ничения като по-висока цена, необходимостта от добра лаборатория, по-дългия период, необходим за получаване на разултати. Въпреки че си остава златен стандарт, чувствителността му е 86%, което може да доведе до фалшиво-отрицателни резултати. Други тестове, които са базирани на изследване на урина, но в практиката не са толкова срещани са: тест
pipercillintazobactum,
nitrofurantoin е 68%, подобна е
за ceftazidime и cefotaxime - 62%, а най-ниска е за ampicillin - 11% [1] За провеждане на рационално антибактериално лечение
избегнат усложненията. Огромен проблем, пред който се из -
правя съвременната медицина, е антибио тичната резистентност на патогенните микроорганизми. Поради тази причина е необходимо, освен култивиране на микроорганизмите, и изготвяне на антибиограма, в която се описва чувствителността на бактериалния причинител
да, здравословното състояние на майката и наличието на съпъстващи
която се прилага.
ЗАКЛЮЧЕНИЕ Асимптомната бактериурия при бременни налага приложението на антибактериално лечение, което трябва да бъде съобразено с редица фактори. Сред най-често срещаните микроорганизми, водещи до АБУ, е E. coli, въпреки това е необходимо провеждането на скринингови програми, при които се цели изолирането на патогения
1. Girishbabu, R. J., R. Srikrishna, and S. T. Ramesh. "Asymptomatic bacteriuria in pregnancy." Int J Biol Med Res 2.3 (2011): 740-2.
2. Kacmaz B, Cakir O, Aksoy A, Biri A. Evaluation of rapid urine screening tests to detect asymptomatic bacteriuria in pregnancy. Jpn J Infect Dis.2006;59(4):261-263.
3. Patterson TF, Andriole VT: Bacteriuria in pregnancy. Infect DisClin North Am 1987;1(4):807-822.
4. Kass EH. The role of asymptomatic bacteriuria in the pathogenesis of pyelonephritis. In Quinn EL & Kass EH (eds). Biology of pyelonephritis. Boston: Little, Brown and Co., 1960, pp. 399–412.
5. Smaill, Fiona. "Asymptomatic bacteriuria in pregnancy." Best practice & research Clinical obstetrics & gynaecology 21.3 (2007): 439450.
7. Raguraman, S., B. Balagobi, and J. C. Camilas. "Asymptomatic bacteriuria in pregnancy." (2023).
8. Sheiner E, Mazor-Drey E, Levy A. Asymptomatic bacteriuria during pregnancy. The Journal of Maternal-Fetal and Neonatal
6. Gayathree L, Shetty S, Deshpande SR, Venkatesh DT. Screening for asymptomatic bacteriuria in pregnancy: An evaluation of various screening tests in Hassan District Hospital, India. JCDR 2010;4(4):2702- 2706.
Medicine. 2009; 22(5): 423-7.
9. Allan R. Sex and Urinary Tract Infections. The New England Journal of Medicine. 1996; 11. 10. Patterson TF, Andriole VT. DETECTION, SIGNIFICANCE, AND THERAPY OF BACTERIURIA IN PREGNANCY. Infectious Disease Clinics of North America. 1997 Sep; 11(3): 593-608.
12. Smaill FM, Vazquez JC. Antibiotics for asymptomatic bacteriuria in pregnancy. Cochrane Pregnancy and Childbirth Group, editor. Cochrane Database of Systematic Reviews [Internet]. 2019 Nov 25 [cited 2022 May 19]; 2019(11).
11. WHO Reproductive Health Library. WHO recommendation on the method for diagnosing asymptomatic bacteriuria in pregnancy (December 2016). The WHO Reproductive Health Library; Geneva: World Health Organization.
Вна вътреабдоминалните структури. Пора-
имунологичната функция на дала-
ка, интересът през последния век се е
превърнал в спасяване на далака, а не в спленектомията. Появата на СТ ска-
ниране направи консервативното лечение възможно за пострадали с ув-
реждане на далака.
ЕТИОЛОГИЯ Нараняването на слезката най-често се наблюдава при тъпа травма. Докато проникващата травма (напр. рани от изстрел с пистолет, рани от нож) може да включва далака, честотата на нараняванията е много под тази на тънкото и дебелото черво. Трети
механизъм, който съчетава аспекти
на тъпа и проникваща травма, въз-
никва с наранявания от експлозивен тип, което се наблюдава при военни действия.
Най-честа причина за травма на далака са катастрофи с
тежестта на травмата на далака. Инфекциозната мононуклеоза, малария и хематологични заболявания могат да доведат до остро или хронично разширение на далака. Това често е придружено от изтъняване на капсулата, което прави далака по-крехък, по-къслив. Съобщава се, че незначителното травматично въздействие при пациенти със спленомегалия води до големи наранявания и нужда от спленектомия.
ДИАГНОСТИКА[11] Клинична картина Клиничната симптоматика от увреждането на слезката е силно променливо. Повечето пациенти се оплакват от тъпа болка в корема в левия горен квадрант. Болката в лявото рамо може също да се съобщи, което е в резултат на дразнене на диафрагмалния нерв.
При наличие на свободна интраперитонеална кръв са по-вероятни дифузни коремни болки, перитонеално дразнене и палпаторна болезне
предполага тъпа травма на паренхимен коремен орган (или мезентериално нараняване) и възможността за нараняване на слез
CT
При хемодинамично стабилния пациент
сканиране осигурява
лака и
органи. Интравенозният контраст, инжектиран по време на сканирането, подобрява способността да се определи тежестта на нараняването. Активното кървене от далачния паренхим може да се пропусне с неконтрастна СТ.
Мултидетекторните СТ скенери имат подобрени възможности за диагностика, но все още могат да пропуснат някои съдови наранявания[2]. При пациент със стабилна травма, обикновено определян като пациент със систолно кръвно налягане над 90 mmHg и със сърдечна честота под 120 удара в минута, СТ сканиране осигурява най-идеалното неинвазивно средство за оценка на далака. Спиралните скенери могат да предоставят още повече информация и могат да изяснят сте -
нараняване. В случаите на компютърна томография с документирано увреждане на далака, решението за оперативна намеса се определя от степента на нараняването, състоянието на пациента и наличните условия в болницата, включително интензивното отделение. Някои проучвания, сравняващи СТ с оперативната експлорация, показват, че СТ сканирането надценява нараняването с до 10%. Резултатите от СТ сканиране обаче добре корелират с необходимостта от оперативна намеса (Фиг. 1 и 2).
АНГИОГРАФИЯ Ангиографията рядко е първият избор за оценка на пациента с увреждане на далака, но тя се използва по-често за първично терапевтично лечение на нараняванията на слезката. Ангиографията обикновено се извършва след получаване на CT сканиращи изображения, показващи артериална травма или активна екстравазация. Ангиографията е по-малко диагностична модалност
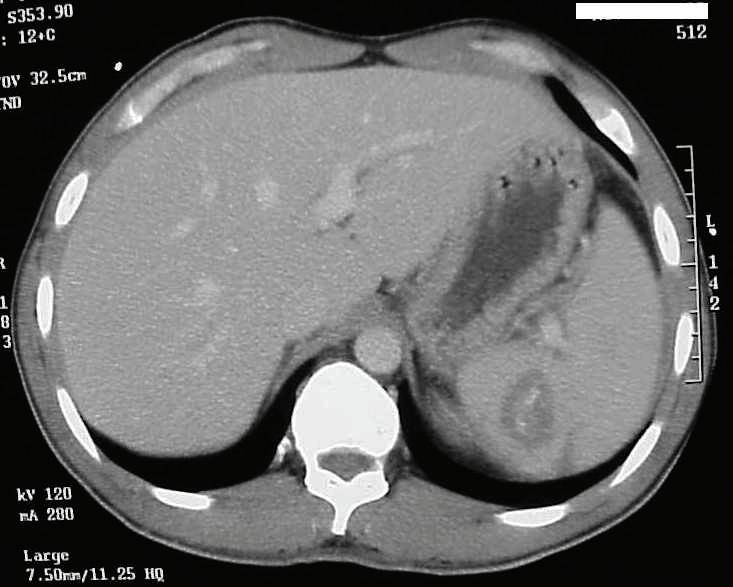
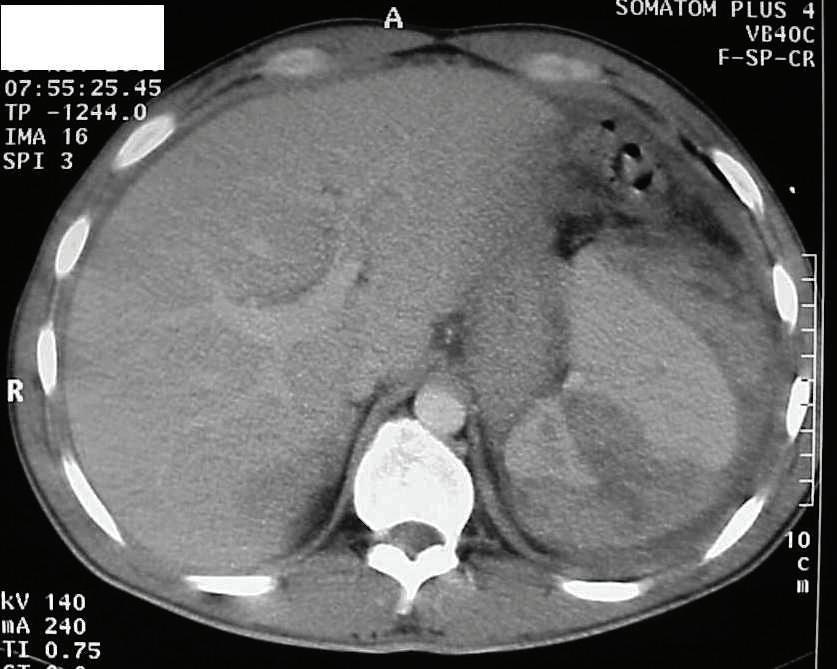
DPL (ДИАГНОСТИЧНА ПЕРИТОНЕАЛНА ПРОМИВКА/ЛАВАЖ)
DPL е метод за бързо определяне на наличието на свободна интраперитонеална кръв. Този тест е особено полезен при хипотоничен пациент. DPL е бърз и евтин. Той има нисък процент на усложнения в опитни ръце. FAST замести DPL в много институции, тъй като тя е неинвазивен метод, но все още не е доказано, че е по-чувствителна или специфична от DPL в повечето публикувани проучвания. DPL може да бъде ценна добавка в диагностичния арсенал, ако времето позволява и има множество дру-
малария) и чернодробни заболява-
ния (напр. портална и спленна хипертония).
ЛЕЧЕНИЕ[11]
Хирургична тактика
Нестабилните хемодинамично паци-
енти, заподозрени в нараняване на слезката и вътреабдоминални кръвоизливи, трябва да се подложат на ди-
агностична лапаротомия с възстано -
вяване или отстраняване на далака. Пациент с тъпа травма с данни за хе -
модинамична нестабилност, неотго -
варяща на ресусцитация с течности, без други признаци на външен кръво -
излив, трябва да се счита за наличие
на животозастрашаващо увреждане
на паренхимен орган (далак), докато
не бъде доказано друго. Тези пациен-
ти, които реагират на първоначален
болус с течност, след което се влоша-
ват отново със спад на кръвното налягане и засилваща се тахикардия, също има вероятност да са получили живо -
тозастрашаващо увреждане на паренхимен орган с продължаващ кръвоизлив. Пациентите с компенсиран шок
могат да бъдат лекувани чрез ангиоемболизация, но само ако може това
да се извърши своевременно, еквивалентно на тази оперативна намеса.
Основните определящи фактори при
оперативната интервенция при ста-
билния пациент с увреждане на да-
лака включват степен на нараняване (Американска асоциация за хирургия
на травмата [скала AAST]), наличие
на интраперитонеална кръв, наличие на лезия при CT сканиране, изчислен риск от повторно кървене, наличие и
на интервенция при хемодинамично нестабилен пациент с увреждане на далака.Хипотонията или нестабилните жизнени признаци са противопоказание за СТ сканиране. Нестабилните пациенти могат да бъдат оценени чрез FAST или DPL в допълнение към клиничния преглед, но не трябва да се подлагат
хемо
признаци, стабилни нива на хемоглобин над 12-48 часа, минимални изисквания за трансфузия (2 U или по-малко), 1 или 2 степен на увреждане при сканиране с компютърна томография и пациенти по-млади от 55 години. За случаите, в които пациентите имат значителни наранявания на други системи, може да се обмисли хирургическа намеса дори при наличие на отбелязаните по-рано констатации. Пациентите на антикоагуланти, като варфарин (Coumadin или Sintrom) и антитромбоцитни лекарства, като клопидогрел (Plavix), клинично се считат за повишен риск от забавено кървене, но това все още не
машни съдове се идентифицират и лигират по подобен начин.
Първо лигирането на далачната артерия, последвано от вената, има теоретичното предимство да позволи известно запазване на интраспленичната кръв. В спешна ситуация с опасност за живота количеството на запазената кръв не си струва допълнителното време, което може да отнеме за отделното изолиране на съдовете с първо лигиране на артерията. В
лигатура има
от нараняване на опашката на панкреаса по време на работа.
В по-малко възникващи ситуации спленорафията е предпочитаният метод за хирургична помощ. Множество техники са описани в литературата, но всички те се опитват да овладеят активното кървене или чрез частична резекция и селективно лигиране на съдовете, или чрез оказване на външен натиск върху далака чрез абсорбираща се мрежа или шев (Фиг. 4). При пациенти с капсулно увреждане електрокаутеризацията или коагулацията на аргонов лъч може да осигури адекватна хемостаза и да позволи запазване на слезката.
ПРЕДОПЕРАТИВНА ПОДГОТОВКА Тъй като повечето операции за нараняване на далака са резултат от нестабилност на пациента, се въвеждат стандартни протоколи за спешни случаи-венопункция с инсталиране на 2 широкопроходни (16F или по-големи) абокати за съдов достъп, 4-6 единици кръв за опе
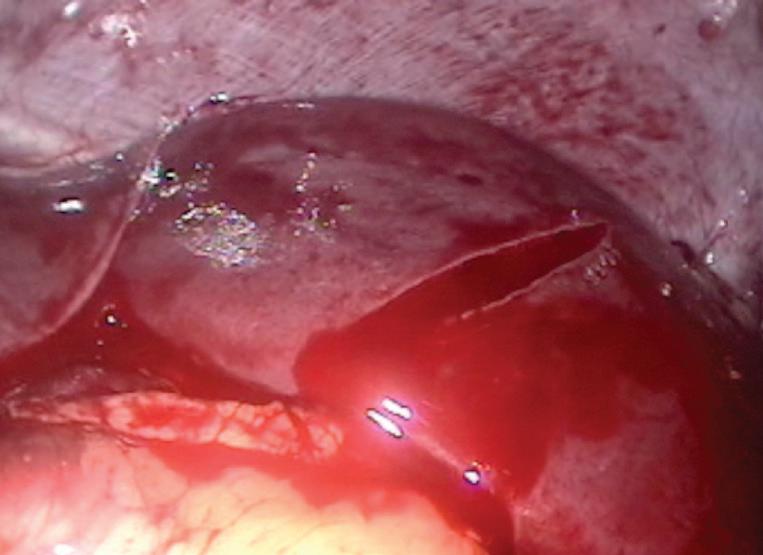
също трябва да бъдат оценявани за имунизации срещу раз-
лични видове пневмококи като рутина на следоперативното лечение. Някои автори и някои центрове също
ваксинират рутинно срещу видове хе -
мофилус и менингокок.
Различни автори предполагат, че иму-
низацията трябва да се прилага на-
всякъде от 24 часа след нараняване до 2 седмици, позовавайки се на про -
учвания за подобрения физиологичен
отговор от ваксинацията след непосредствения следоперативен период.
Удачно е да се имунизират всички па-
циенти преди изписването.
ПОСЛЕДВАЩИ ДЕЙСТВИЯ
Препоръчва се реваксинация с пневмо-
кокова ваксина след 4-5 години един
път. Последваща реваксинация не се
препоръчва, тъй като няма доказателства, че подобрява защитата от постспленектомичен сепсис, но има доказателство, че може да причини сериозни неблагоприятни ефекти.
Пациентите трябва да бъдат предупре-
на 0.030.8%, смъртността на тези, които развиват усложнението, се приближава до 70% (Фиг. 5). Трябва да се подчертае адекватното образование на признаците и симптомите на пневмококова инфекция.
УСЛОЖНЕНИЯ Усложненията при неоперативното лечение включват забавено кървене, образуване на
от артерии гастрици бревес или далачни съдове и най-страшното, но най-рядкото усложнение, инфекция
Материалът, използван за компресивно обвиване на далака при спленорафия, често е изтъкан и може да имитира мехурчета
1. Rozycki GS, Knudson MM, Shackford SR. Surgeon-performed bedside organ assessment with sonography after trauma (BOAST): a pilot study from the WTA Multicenter Group. J Trauma. 2005 Dec. 59(6):1356-64.
2. Marmery H, Shanmuganathan K, Mirvis SE, Richard H 3rd, Sliker C, Miller LA, et al. Correlation of multidetector CT findings with splenic arteriography and surgery: prospective study in 392 patients. J Am Coll Surg. 2008 Apr. 206(4):685-93. 3. Hedrick TL, Sawyer RG, Young JS. MRI for the diagnosis of blunt abdominal trauma: a case report. Emerg Radiol. 2005 Jul. 11(5):309-11.
2008 Feb. 15(2):201-8.
5. Vick LR, Islam S. Recombinant factor VIIa as an adjunct in nonoperative management of solid organ injuries in children. J Pediatr Surg. 2008 Jan. 43(1):195-8; discussion 198-9.
4. Lin WC, Chen YF, Lin CH, Tzeng YH, Chiang HJ, Ho YJ. Emergent transcatheter arterial embolization in hemodynamically unstable patients with blunt splenic injury. Acad Radiol.
6. Sims CA, Wiebe DJ, Nance ML. Blunt solid organ injury: do adult and pediatric surgeons treat children differently?. J Trauma. 2008 Sep. 65(3):698-703.
7. Shatz DV, Romero-Steiner S, Elie CM, Holder PF, Carlone GM. Antibody responses in postsplenectomy trauma patients receiving the 23-valent pneumococcal polysaccharide vaccine at 14 versus 28 days postoperatively. J Trauma. 2002 Dec. 53(6):1037-42.
8. Killeen KL, Shanmuganathan K, Boyd-Kranis R. CT findings after embolization for blunt splenic trauma. J Vasc Interv Radiol. 2001 Feb.
12(2):209-14. 9. Wu HM, Kortbeek JB. Management of splenic pseudocysts following trauma: a retrospective case series. Am J Surg. 2006 May. 191(5):631-4. 10. Runyan BL, Smith RS, Osland JS. Progressive splenomegaly following splenic artery embolization. Am Surg. 2008 May. 74(5):437-9. John Geibel, MD ,H Scott Bjerke, MD. Ruptura lienis- E med escape