10 minute read
Conséquences cliniques des retards d’accès aux médicaments
par Cheryl Petruk, MBA
L’accès rapide aux médicaments constitue une pierre angulaire d’un système de santé efficace Les retards dans l’obtention des traitements prescrits peuvent entraîner une dégradation de l’état de santé, une augmentation des coûts pour le système de santé et une diminution de la qualité de vie des patients.
Cet article examine les impacts multiples de ces retards, tant sur le plan clinique qu’économique, tout en mettant en lumière les obstacles systémiques.
Dans les milieux de soins aigus comme les urgences et les unités de soins intensifs l’administration de médicaments joue souvent un rôle crucial et urgent dans la stabilisation et la survie des patients. Dans ce contexte, un retard n’est pas une simple gêne : il peut mettre la vie en danger.
Interventions critiques dans le temps
Certains médicaments possèdent une fenêtre thérapeutique étroite, ce qui signifie qu’ils doivent être administrés dans un délai précis pour être efficaces Par exemple :
Insuline : Chez les patients atteints d’acidocétose diabétique (ACD), un retard dans l’administration de l’insuline peut rapidement aggraver l’acidose métabolique, la déshydratation et entraîner un effondrement cardiovasculaire Les lignes directrices de l’American Diabetes Association (ADA) soulignent l’importance d’un traitement insulinique rapide dans la première heure suivant le diagnostic (Kitabchi et al., 2009).
Lévodopa : Chez les patients atteints de la maladie de Parkinson, un retard d’administration même de 30 minutes peut provoquer une dystonie aiguë, de la rigidité musculaire et une perte de la motricité, ce qui nuit gravement à la récupération et prolonge le séjour hospitalier. Une étude observationnelle menée au Royaume-Uni par MartinezRamirez et al. (2015) a démontré que les patients parkinsoniens ne recevant pas leurs médicaments à temps à l’hôpital avaient un risque 2,5 fois plus élevé de complications, y compris des pneumonies par aspiration et des chutes.
Thrombolytiques : Dans le cas d’un AVC ischémique, un délai dans l’administration de l’activateur tissulaire du plasminogène (tPA) audelà de la fenêtre de 4,5 heures réduit considérablement l’efficacité du traitement Chaque délai de 15 minutes dans l’administration du tPA est associé à une diminution des chances de marcher de manière autonome au congé, et à un risque accru de handicap à long terme (Saver et al , 2013)
Conséquences cliniques des retards d’accès aux médicaments suite
Goulots d’étranglement opérationnels
Divers obstacles systémiques contribuent aux retards d’administration des médicaments, notamment : Ratios infirmierères/patientes : Une étude publiée dans la revue BMJ Quality & Safety a révélé que des charges de travail plus élevées chez le personnel infirmier retardent significativement les tournées de médication et les procédures de vérification des erreurs (Griffiths et al , 2018)
Transitions de quart de travail : Les erreurs et omissions médicamenteuses surviennent le plus fréquemment lors des passations de service entre infirmierères Ces moments critiques créent des silos d’information et des bris dans la continuité des soins (Riesenberg, Leitzsch et Cunningham, 2010).
Délais à la pharmacie : Les pharmacies centrales hospitalières peuvent prendre plusieurs heures pour livrer des médicaments non stockés aux unités, surtout durant la nuit ou la fin de semaine.
Bien que les systèmes de distribution automatisés atténuent certains retards, ils ne sont pas encore adoptés partout.
Conséquences sur la santé
Les doses retardées ou manquées dans des milieux de soins aigus sont directement associées à : une morbidité accrue à l’hôpital (ex. : plaies de pression, infections, délire), un prolongement de la durée d’hospitalisation, ce qui augmente l’occupation des lits et les coûts, des taux de réadmission à 30 jours plus élevés, surtout chez les aînés et les patients polymédicamentés, une mortalité plus élevée dans les cas critiques comme l’infarctus du myocarde, la septicémie ou l’état de mal épileptique (Kumar et al , 2006)
Gestion des maladies chroniques
Dans le cas des maladies chroniques, le retard dans la mise en route ou l'interruption de la médication peut exacerber la progression de la maladie. Dans le cas du cancer du poumon non à petites cellules (CPNPC), les retards dans l'accès aux médicaments oncologiques ont été associés à une réduction de la survie globale et de la survie sans progression. De même, l'inobservance des traitements liée aux coûts dans le cas de maladies chroniques comme le diabète et l'hypertension a été associée à des taux de mortalité plus élevés.
Les maladies chroniques telles que le cancer, le diabète, les maladies cardiovasculaires et les troubles auto-immuns nécessitent une gestion pharmacologique à long terme pour maintenir la stabilité, ralentir la progression de la maladie et prévenir les complications Lorsque l'accès à ces médicaments essentiels est retardé, que ce soit pour des raisons de coût, de disponibilité ou de barrières administratives, les ramifications cliniques sont profondes
Le traitement du cancer retarde
En oncologie, le moment de l'initiation du traitement après le diagnostic peut affecter de manière significative les résultats :
Dans le cas du cancer du poumon non à petites cellules (CPNPC), un délai de plus de six semaines entre le diagnostic et le traitement est associé à une diminution de la survie globale (Bozcuk et al., 2005).
L'une des raisons est la progression de la tumeur vers un stade plus avancé et inopérable. Pour le cancer du sein, un délai de plus de 90 jours entre la chirurgie et la chimiothérapie adjuvante est associé à un risque de décès accru de 34 % (Biagi et al., 2011).
Conséquences cliniques des retards d’accès aux médicaments suite
L'accès aux nouvelles thérapies telles que les immunothérapies ou les inhibiteurs de tyrosine kinase (ITK) est souvent retardé en raison des restrictions de la liste des médicaments, des décisions provinciales de financement des médicaments (au Canada) ou des processus prolongés d'approbation des remboursements, ce qui entraîne un accès inéquitable et desdisparitéspotentiellesenmatièredesurvie
Non-observancemédicamenteuseliéeaucoût
Les obstacles financiers restent l'une des principales causes de retard dans l'instaurationoulapoursuited'untraitement:
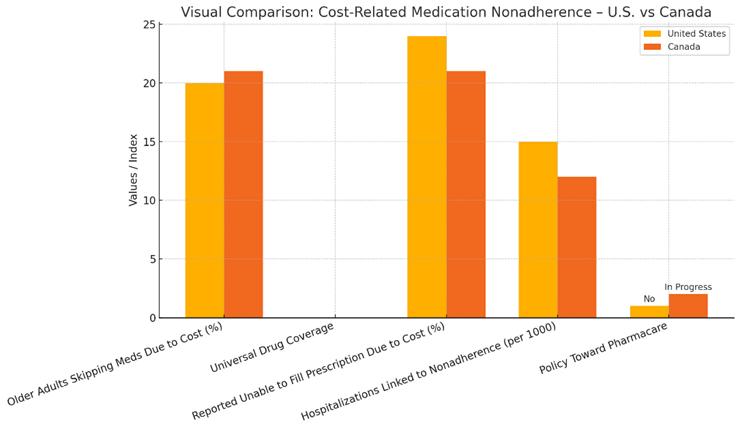
Une étude réalisée par Kennedy et al (2020) à partir des données de la NHANES a révélé qu'un adulte sur cinq âgé de plus de 65 ans aux États-Unis déclarait sauter ou rationner des médicaments en raison de leur coût, beaucoup d'entre eux gérant des maladies chroniques telles que l'hypertension,l'hyperlipidémieetlediabètedetype2.
Dans le traitement du diabète, l'oubli de doses de médicaments antidiabétiques peut rapidement déstabiliser le contrôle de la glycémie, entraînant des complications telles que la rétinopathie, la neuropathie, la néphropathieoul'étathyperglycémiquehyperosmolaire(HHS).
Une étude observationnelle de référence publiée dans Circulation (2006) a démontré que la non-observance des statines ou des antihypertenseurs prescrits entraînait un risque accru de 30 % d'événements cardiovasculaires surunepériodedetroisans.
La non-adhésion liée au coût (CRN) est un problème omniprésent et bien documenté dans les pays à revenu élevé comme dans les pays à faible revenu. Malgré la couverture médicale universelle dans de nombreuses régions, y compris au Canada, les obstacles financiers à l'accès aux médicaments prescrits continuent de retarder la mise en place du traitement et de compromettre la gestion de la maladie. Les effets en aval ne se font pas seulement sentir au niveau individuel, par la dégradation de l'état de santé et la perte de qualité de vie, mais se répercutent également sur le système de santé par le biais d'hospitalisations évitables et d'une augmentation des dépenses de santé
Le point de vue canadien
Bien que le système de santé canadien soit financé par l'État, les médicaments sur ordonnance ne sont pas universellement couverts, ce qui crée d'importantes disparités d'accès entre les provinces et les populations.
Lacunes dans la couverture des médicaments au Canada

Environ 1 Canadien sur 5 (21,1 %) déclare ne pas prendre ses médicaments prescrits en raison du coût (Law, Cheng et Dhalla, 2018)
Contrairement aux services médicaux et hospitaliers, les médicaments sur ordonnance destinés aux patients externes ne sont pas entièrement assurés en vertu de la Loi canadienne sur la santé Au lieu de cela, la couverture est assurée par un ensemble disparate de régimes d’assurance-médicaments provinciaux, d’assurances privées et de paiements directs
Conséquences cliniques des retards d’accès aux médicaments suite
En 2021, 3,5 millions de Canadiens ont déclaré ne pas avoir les moyens de payer au moins une ordonnance (Statistique Canada, 2022).
Cette réalité touche particulièrement :
Les personnes âgées qui ne sont pas couvertes par un régime provincial d’assurance-médicaments, surtout dans les provinces où les formulaires sont restreints ou les franchises élevées (ex. : le programme Fair Pharmacare de la ColombieBritannique)
Les jeunes adultes, qui sont moins susceptibles de bénéficier d’un régime d’assurance-médicaments lié à l’emploi
Les patients atteints de maladies rares, dont les traitements, souvent coûteux, ne figurent pas sur les formulaires publics en raison du manque de négociation ou de leur prix élevé
Conséquences concrètes dans la vraie vie
Les impacts de l’inobservance thérapeutique liée au coût sont tangibles et mesurables au Canada : Une étude publiée dans le Journal de l’Association médicale canadienne (JAMC) en 2012 a démontré que l’introduction de frais même minimes (2 $) pour des médicaments essentiels a mené à une hausse des consultations à l’urgence et des hospitalisations, notamment chez les personnes vivant avec le diabète ou une maladie cardiovasculaire.
En Ontario, l’accès retardé aux antihypertenseurs de deuxième intention, en raison d’une couverture publique limitée, a contribué à une augmentation des AVC et des infarctus du myocarde, en particulier chez les personnes à faible revenu (Gupta et al , 2017)
De plus, des organisations de patients partout au Canada ont signalé que le stress financier lié à l’achat de médicaments amène souvent les patients à faire des compromis, en privilégiant le loyer ou la nourriture plutôt que leurs médicaments, ce qui exacerbe les déterminants sociaux de la santé.
Exemple concret : le diabète dans les communautés autochtones
Les Canadiens autochtones présentent des taux particulièrement élevés de diabète de type 2, et nombre d’entre eux vivent dans des régions éloignées où l’accès à une pharmacie est limité. Bien que le Programme des services de santé non assurés (SSNA) couvre le coût des médicaments sur ordonnance pour les membres admissibles des Premières Nations et les Inuits, les retards logistiques, les ruptures de stock et les inefficacités administratives entraînent des délais importants dans la réception des traitements. Cela mène à une augmentation des complications du diabète et à une mortalité prématurée plus élevée (Reading & Wien, 2009).
Le mouvement du Canada vers un régime d'assurance-médicaments
En réponse à l’inquiétude croissante concernant la non-observance liée aux coûts, un élan s’est développé en faveur de la mise en œuvre d’un régime national d’assurance-médicaments Le Conseil consultatif de 2019 sur la mise en œuvre d’un régime national d’assurance-médicaments a recommandé la mise en place d’un système public d’assurance-médicaments universel à payeur unique.
Les avantages potentiels d'un tel système comprennent :
Réduction de la non-observance grâce à des frais à la charge du patient réduits ou éliminés.
Accès simplifié dans toutes les provinces, garantissant l'équité, peu importe la géographie ou le revenu.
Économies de coûts grâce à l'achat en gros de médicaments et à l'efficacité administrative
Conséquences cliniques des retards d’accès aux médicaments suite
Le Directeur parlementaire du budget (DPB) a estimé qu’un régime national d’assurance-médicaments pourrait générer des économies annuelles de 4 à 11 milliards de dollars, principalement grâce à une meilleure observance thérapeutique, à l’amélioration des résultats de santé et à une réduction des hospitalisations évitables (DPB, 2017)
Cependant, la volonté politique et la coopération intergouvernementale demeurent des obstacles majeurs
En l’absence d’un régime universel, de nombreux Canadiens restent sousassurés et continuent de faire face à des retards dangereux dans l’accès aux médicaments nécessaires.
Le coût caché de la non-observance
Même si le fardeau financier lié aux médicaments est bien documenté aux États-Unis, le système de santé canadien, malgré ses nombreuses forces, souffre aussi d’inégalités importantes en matière d’accès aux traitements. L’inobservance thérapeutique liée au coût (ITC) ne se limite pas à l’aggravation des maladies chroniques. Elle entraîne aussi une cascade de coûts supplémentaires pour le système de santé en raison de soins aigus évitables et de complications à long terme.
L’expérience des deux pays démontre que sans résoudre les retards d’accès liés aux coûts, même les traitements les plus innovants perdent leur efficacité réelle. Au Canada, faire progresser un régime d’assurancemédicaments n’est pas simplement un débat politique c’est une priorité en santé publique
Conséquences cliniques des retards d’accès aux médicaments suite
Progression des maladies et complications
Les conséquences à long terme d’une mauvaise prise en charge des maladies chroniques, souvent causée par des retards d’accès aux traitements, comprennent notamment : des dommages organiques (ex : insuffisance rénale liée à l’hypertension, cirrhose causée par l’hépatite C) une hausse des taux d’hospitalisation, en particulier pour des complications évitables comme les AVC, l’hypoglycémie ou l’insuffisance cardiaque une détérioration de la qualité de vie et une augmentation de la charge des proches aidants, surtout dans le cas de maladies dégénératives comme la sclérose en plaques ou la maladie de Parkinson
Impact sur la santé mentale
Les patients confrontés à des retards d’accès aux médicaments vivent souvent une détresse psychologique importante Ils peuvent ressentir de l’anxiété liée à la détérioration de leur état, un sentiment d’impuissance, et une perte de confiance envers le système de santé
Dans les maladies rhumatologiques, comme la polyarthrite rhumatoïde, les retards dans l’instauration des médicaments modificateurs de l’évolution de la maladie (DMARDs) sont associés à une activité pathologique accrue et à un risque plus élevé d’invalidité à long terme (Nell et al., 2004).
Dans le cas du trouble dépressif majeur, les retards dans l'accès au traitement antidépresseur peuvent augmenter le risque d'idées suicidaires, d'absentéisme et de retrait social. Il a été démontré que l'instauration d'un traitement dans les premières semaines suivant l'apparition des symptômes améliore les résultats à court et à long terme.
Les conséquences cliniques d'un retard dans l'accès aux médicaments s'étendent à tout le spectre des soins, des crises aiguës dans les services d'urgence à la détérioration lente des maladies chroniques
L’accès rapide aux médicaments ne relève pas simplement d’une commodité logistique c’est une exigence clinique. Les conséquences des retards peuvent être quantifiées en décès évitables, en complications irréversibles et en souffrances qu’il aurait été possible de prévenir. Un système de santé qui ne donne pas la priorité à un accès rapide et protégé aux médicaments essentiels compromet sa mission première : soigner et aider
Au Canada, l’un des plus grands obstacles à l’accès rapide est le processus long et complexe d’approbation et de remboursement des médicaments Bien que le pays soit reconnu à l’échelle internationale pour la rigueur de ses normes réglementaires, cette même rigueur entraîne souvent des retards considérables parfois de deux ans ou plus entre l’approbation d’un médicament dans d’autres pays, comme les États-Unis ou ceux de l’Union européenne, et sa disponibilité pour les patients canadiens.
Le processus d’approbation au Canada comprend plusieurs étapes au-delà de l’autorisation initiale de Santé Canada. Une fois qu’un médicament est jugé sécuritaire et efficace, Santé Canada émet un Avis de conformité (AC).

Conséquences cliniques des retards d’accès aux médicaments suite
Cependant, l’émission d’un Avis de conformité ne garantit pas l’accès aux patients Pour qu’un médicament soit remboursé par les régimes publics provinciaux ce qui est essentiel pour de nombreux Canadiens sans assurance privée il doit passer par des évaluations supplémentaires en technologies de la santé (ETS)
Cela comprend une évaluation menée par l’Agence canadienne des médicaments et des technologies de la santé (ACMTS) et, au Québec, par l’Institut national d’excellence en santé et en services sociaux (INESSS). Ces organismes déterminent si le médicament offre un bon rapport qualité-prix par rapport aux traitements existants.
Bien que cette étape soit importante pour assurer une utilisation efficiente des fonds publics, elle allonge considérablement les délais d’accès. Une fois l’évaluation terminée, les fabricants doivent négocier le prix du médicament avec l’Alliance pharmaceutique pancanadienne (APP) un processus qui peut durer de quelques mois à plus d’un an, selon la complexité des négociations et le domaine thérapeutique concerné.











