yovueloporlaexcelencia
Manual de preguntas y respuestas acreditación
Acreditación en salud
Es el conjunto de procesos, procedimientos y herramientas de implementación voluntaria por parte de las entidades de salud, para comprobar el cumplimiento gradual de niveles de calidad superiores a los requisitos mínimos obligatorios para la atención en salud
No acreditado
Menor a 200 puntos
Acreditado condicionado
Entre 200 y 279 puntos
Acreditado
Entre 280 y 399 puntos
Acreditado con excelencia
400 puntos en adelante
Niveles de calidad
Gestión clínica excelente y segura
Sistema Único de Acreditación
Se compone de 6 ejes transversales en una institución
Humanización y atención centrada en la persona
Gestión del riesgo
Gestión de la tecnología
Transformación cultural
Responsabilidad social empresarial

¿Cómo se articula acreditación con los procesos institucionales?
Se articula a través del mapa de procesos el cual pueden encontrar cuando ingresan en Almera, este mapa de se relaciona con los estándares evaluados por Acreditación

Estándares de Acreditación
Direccionamiento
Gerencia
Cliente asistencial
Gerencia del talento humano
Gerencia del ambiente físico
Gestión de la tecnología
Gerencia de la información
Mejoramiento de la calidad
¿Cómo está definida la plataforma estratégica de la clínica?

Nuestro destino para el Futuro

Misión
Contribuir al cuidado de la vida y la recuperación de la salud, a través de la prestación de servicios de alta complejidad, centrados en la persona, con un equipo humano cálido y calificado para alcanzar desenlaces clínicos superiores, promover el cuidado del medio ambiente, la sostenibilidad económica y la permanencia en el tiempo.

Visión
Para el año 2025 la Clínica El Rosario será reconocida por el desarrollo de centros de cuidado clínico con enfoque de atención basada en valor, consolidándose como una institución con estándares superiores de calidad, innovación y desarrollo tecnológico y como el mejor lugar para trabajar.
Oferta de Valor
“Amor que acompaña y servicio que alivia”
Valores Corporativos
¿En qué consiste nuestro modelo de atención?

Está centrado en la persona
Se compone de tres pilares
Desenlaces clínicos superiores
Experiencia de las personas Eficiencia operacional
Sigue un ciclo de atención desde el ingreso, la prestación del servicio hasta la salida, buscando seguridad, excelencia clínica y humanización
Se han definido tres (3) líneas estratégicas
Desenlaces
clínicos superiores
Experiencia de las personas
Eficiencia operacional de estas líneas se desprenden nueve (9) objetivos estratégicos con sus respectivas iniciativas que corresponde a los proyectos que desarrolla la clínica para el logro de la visión.
¿Cuáles son los gobiernos de la institución?
Gobierno Corporativo
Hace referencia a la Comunidad de Hermanas Dominicas de la presentación como el máximo

órgano social, a la Junta Directiva como máximo
órgano administrativo y a la Gerencia quienes lideran la gestión institucional acompañados por las diferentes direcciones: científica, financiera y administrativa y talento humano
Gobiernos alineados
Plan Estratégico
Gobierno Clínico

Hace referencia a la gestión clínica bajo la responsabilidad d ellos equipos con e fin de enlazarlos diferentes aspectos de la calidad: efectividad clínica, reducción de errores, gestión del riesgo, práctica basada en la evidencia, auditoria de los parámetros que definen la calidad y retroalimentación, formación continuada de los profesionales y participación del paciente
Gobierno del Dato
El gobierno del dato permite a las organizaciones gestionar su información de manera eficiente a través de políticas, estándares y procedimientos para la recopilación,almacenamiento, procesamiento y análisis de datos.
Modelo de Atención


Capacidad instalada

Hospitalización General adultos
Camas hospitalización gene y pediatría
Camas UCI-UCE adultos
Camas UCI-UCE
Pediátrica Y Neonatal
Camillas Urgencias
Adultos y Pediatría
Consultorios
Quirófanos
Sala de partos
Sala de Radioterapia
Sillas de Quimioterapia
Junta Directiva
Su principal función es velar por el cumplimiento de los objetivos misionales de la institución

Hna. Gloria Luz Villegas Santamaria
Superiora Provincial Presidente Junta Directiva

Hna. Ángela María Vélez Restrepo
Gerente

Hna. Marta Luz Arango
Subdirectora de Servicios Clínicos

Hna. Quiteria Orozco Ospina
Asistente Administrativo - Gerencia


Hna. Ruth María Vallejo Isaza
Ecónoma Provincial



Hna. Maria Nelfi Rincón Ríos
Dra. Adriana Helena Posada
Directora Científica- Tesoro

Dr. Sergio Alejandro Torres
Director Científico- Centro

Consejera Provincial Giovanny Piedrahita Arroyave
Director Administrativo y FInanciero
Junta Directiva


¿Como está establecida la estructura organizacional?
Junta directiva Gerencia
Sudirecciones Coordinaciones
Son aquellas políticas formuladas a partir de los ejes de acreditación que tienen como propósito el logro de los objetivos
¿Cuáles son las políticas institucionales?
Políticas estratégicas Políticas operativas
Prestación de servicios
Gestión integral del riesgo
Gestión de la tecnología
Transparencia
Talento humano y transformación
cultural
Responsabilidad social empresarial
Humanización y atención centrada en la persona
Convenios docencia servicio
Identificación correcta del paciente
Gestión segura de medicamentos
Reducir riesgo de infecciones asociadas a la atención en salud
Seguridad del paciente
No reúso de dispositivos médicos de uso único
Silencio y control del ruido
Son formuladas para dar cumplimiento a una norma, regulación o directriz obligatoria sobre temas específicos emanado desde la alta dirección
Humanización

¿Cuáles son las competencias organizacionales?
Seguridad

Trabajo en equipo

Liderazgo

Líneas de intervención de la gestión clínica
Gestionar los recursos
Aplicar la mejor evidencia científica disponible en el proceso de atencion
Realizar gestión de los procesos
Puntos claves de la Gestión
Clínica en acreditación
Prevención de infecciones
Consentimiento informado
Guías de práctica clínica
Análisis de casos clínicos complejos
Seguridad del paciente
Historia clínica
Correlación diagnóstica y evaluación de resultados clínicos
¿Cuáles son las 6 Metas de seguridad del paciente?






Identificación correcta de pacientes
Cirugía y procedimiento seguro
Prevención y control de infecciones
Comunicación efectiva
Gestión segura de medicamentos
Prevención de caídas
Estrategias para la identificación correcta del paciente
Identificadores
Nombre y apellidos completos + número de documento

Semaforización riesgos del paciente


Homónimos
Adicional a la manilla de identificación se instala manilla azul neón y pictograma en la Puerta/ cubículo


Condiciones
Recién nacido: hijo de nombre madre + nacido vivo
NN: # departamento/municipio + fecha ingreso + consecutivo
Transgénero: Nombre que indica el documento emitido por la Registraduría Nacional
5
momentos Higiene de manos
Estrategias para la prevención de infecciones
Mayor adherencia
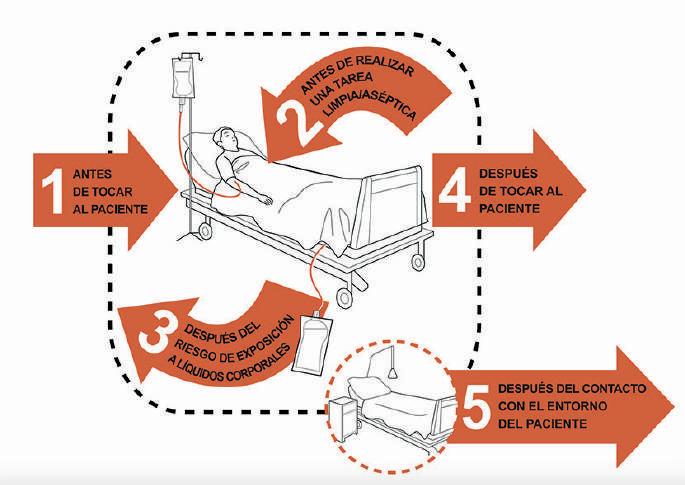
Menor adherencia
Adherencia global a la higiene de manos


Resultado global: 76%
Recuerda: este resultado es bueno ya que superamos la meta (70%)
Aislamiento de pacientes






5 aislamientos:
Gotas, contacto, vectores, aerosol y ambiente protegido.
2 precauciones especiales:
Perilla roja: germen multirresistente
Perilla amarilla: Clostridioides Difficile
Limpieza & desinfección de áreas y superficies


Recuerda: Equipos biomédicos con paños desechables de amonio cuaternario


Recuerda: Superficies con cloro orgánico
Prevención ITS AC

¿Cuáles son los bundless o paquetes de medidas para la prevención de infecciones asociadas a dispositivos?

Prevención NAV

Paquete de medidas para la prevención de neumonías asociadas a ventilación mecánica
Paquete de medidas para la prevención de infección del torrente sanguíneo asociada al uso de catéter venoso central
Prevención ISTU AC

Paquete de medidas para la prevención de infección sintomática del tracto urinario asociado a catéter
Estrategias para la gestión segura de medicamentos
ALTO RIESGO

Son medicamentos con alta probabilidad de causar daños graves e incluso mortales cuando se utilizan incorrectamente.
Son medicamentos que pueden provocar errores en la administración por su similitud en su presentación /nombre y pronunciación.
En la historia clínica se diferencian a través de letras mayúsculas donde la palabra suena diferente: BETAmetasona – DEXAmetasona.

Todos los medicamentos tanto en el área de preparación, almacenamiento como en el paciente deben permanecer correctamente rotulados

¿Cómo es el proceso de conciliación de medicamentos en la institución?


1
Al momento del ingreso
2
Durante su estancia
3
Al momento del egreso


Debe poderse visualizar: los antecedentes farmacológicos registrados; la tabla de conciliación con la decisión médica y las órdenes de estos en el sistema.
1 2 3 4
Estrategias para cirugía/procedimientogarantizarseguro
Contar con los consentimientos informados completos
Realizar marcación sitio quirúrgico si aplica: en los adultos usando la palabra SI y en los niños
Diligenciar la lista de cirugía segura la cual consta de 3 momentos: antes de la inducción anestésica, antes de la incisión quirúrgica y antes de salir del quirófano


Aplicar comunicación efectiva entre el equipo de salud SI






S
B
A R
¿Cómo aplicamos la comunicación efectiva?
SITUACIÓN/SITUATION
Identificamos quien da la información; hacemos
identificación del paciente y cuál es la situación por la que se llama
ANTECEDENTES/ BACKGRAUND
¿Qué circunstancias llevaron a esta situación? Antecedentes clínicos de importancia
EVALUACIÓN/ ASSESSMENT
¿Qué puede estar ocurriendo?
Concluir la situación y expresar problemas
RECOMENDACIONES/ RECOMMENDATION
¿Qué puede estar ocurriendo?
Concluir la situación y expresar problemas
¿Qué se requiere para corregir el problema? Establecer soluciones
Utilizada en situaciones de emergencia, ordenes verbales presenciales o telefónicas y para la comunicación de resultados críticos.
Ej: Ponemos 1mg de adrenalina intravenosa Dr. confirmo, 1mg de adrenalina intravenosa

¿Cómo se comunican los resultados críticos?


Actuar
Reportar

Escribir
El servicio de imágenes o laboratorio se comunica a través de llamada al especialista que lo ordena o a la enfermera y/o médico del servicio de procedencia del paciente para hacer el reporte.
La persona que recibe la llamada debe dejar nota en la historia clínica a través de la pestaña “Reporte crítico”, debe repetir y confirmar con quien reporta si el valor o información que le ha dado es correcto

Confirmar

Leer
Se debe responder oportunamente frente al resultado crítico y consignar en historia clínica los actos que se realizan frente a esos resultados.
Tiempos de entrega de resultados en la institución
Laboratorio médico de referencia Imágenes diagnósticas
Clasificación de la solicitud al laboratorio
Fase del proceso, tiempo transcurrido entre:
Solicitud y toma de la muestra
Excelente: 5
Regular: 3 Bueno: 4
Clasificación de la solicitud al laboratorio
Fase del proceso, tiempo transcurrido entre:
Tiempo de espera
min
Urgente
Urgente Mayor
Toma de la muestra y entrega de resultados
No urgente
Prioritario
No urgente
Prioritario
Solicitud y toma de la muestra
Toma de la muestra y entrega de resultados
Solicitud y toma de la muestra Urgente
Toma de la muestra y entrega de resultados
No urgente
hora
Urgente 2 a 6 horas 1 a 4 horas
Solicitud y toma de la muestra
Prioritario 6 a 12 horas
No urgente
Prioritario
Toma de la muestra y entrega de resultados
2 a 6 horas
Estrategias para la prevención de caídas


Enfermería realiza la escala para medir el riesgo de caídas en los pacientes, MORSE usada en adultos y HUMPTY DUMPTY en pediátricos

De acuerdo al riesgo, cuando es medio o alto se instala en la manilla de identificación el sticker color amarillo

Riesgo alto Riesgo medio Riesgo bajo



Recuerda realizar los reportes de daños en infraestructura para ayudar a minimizar el riesgo de caídas en el paciente
¿Cómo se reporta y gestionan los eventos de seguridad?

Todos los eventos e incidentes de seguridad puedes reportarlos por:
Hospital seguro: ingresando desde la historia clínica por la pestaña “Hospital seguro” ubicada en la parte inferior izquierda. Correo electrónico: seguridadclinica@clinicaelrosario.com
Teléfono: extensión 5109


El análisis de los eventos adversos se realiza a través de la metodología Protocolo de Londres a través del cual se buscan identificar las brechas en el proceso de atención y las causas que llevaron a cometer el error.
Recuerda: reportar genera cultura, no se buscan culpables; buscamos que nuestros procesos sean seguros para nuestros pacientes y lograr el aprendizaje organizacional.
¿Cuál es el top 5 de eventos adversos 2024?




Lesiones por presión asociadas a dispositivos médicos





Retiro accidental de tubos y drenajes

de eventos adversos


Lesiones por presión




Signos de complicación durante el proceso de atención



Infecciones asociadas a la atención en salud

Quiénes pueden
ser
víctimas
ante la ocurrencia de un evento adverso?
Tercera Víctima

Tercera Víctima
3
Primera Víctima

1
Segunda Víctima

2
Se solicita acompañamiento al área jurídica por el riesgo reputacional si es necesario. Se mantiene contacto con la aseguradora del paciente y se mitiga en la medida de lo posible el daño ocasionado a la primera y acompañamiento a la segunda victima
¿Quién?
Institución
Paso 1 Paso 2
Informar lo más pronto posible
Validar que información tiene del evento y notificar los detalles necesarios de lo ocurrido
Paso 3
Se designa un solo profesional para el diálogo
¿Quién?
Paciente
Familia y/o cuidador
¿Cuándo se activa?
Ante un evento centinela y ante síntomas de ansiedad, frustración o culpa por parte de los profesionales implicados en el evento. Estos reciben acompañamiento por psicología.
¿Quién?
Colaborador
¿Cuál es la clasificación de triage institucional y sus tiempos de atención?
Reanimación
Triage II =
Atención primeros 30 min
Condición clínica puede evolucionar a un rápido deterioro o muerte
Urgencia
Triage IV =
Atención primeros 120 min
Condiciones médicas que no comprometen el estado general, puede recibir cita prioritaria en las próximas 24 horas
No urgente
Triage I = Atención inmediata
Riesgo inminente de muerte
Emergencia
Triage III = Atención primeros 90 min
Estables fisiológicamente, pero requieren exámen complementario o rápido tratamiento
Menos urgente
Triage V = Atención primeros 180 min
Condiciones clínicas agudas que no representan ningún riesgo evidente, puede ser atendido en consulta externa en las próximas 72 horas
1
Gestor clínico revisa cada caso y realiza reporte de estos pacientes a las aseguradoras para intervención
¿Qué es y cómo se identifica un consultador crónico?
Se considera consultador crónico aquel paciente que en el periodo de un año consulta 7 o más veces por diferente causa.
Para intervenir estos casos se procede así:
3
2
Personal administrativo diariamente revisa los pacientes que reciben en el servicio de urgencias para identificar aquellos hiperfrecuentadores
Indagar número de visitas al servicio de urgencias en los últimos meses/año
¿Qué es código S?

Protocolo de Atención para Pacientes con ideación suicida o intento de suicidio
Triage I =
Triage II = Alto riesgo de muerte – No apoyo familiar
Ideación suicida – cuenta con acompañante
Tomar medidas de seguridad: Ubicar en cubículos a la vista, debe usar bata institucional, retirar cualquier objeto cortopunzante o potencialmente dañino del área, revisar en compañía de familia y vigilancia las pertenencias, acompañante permanente
Realizar evaluación del riesgo: SAD PERSONS y determinar el nivel de riesgo bajo, medio o alto.
Valoraciones: Psiquiatría y trabajo social
Psiquiatría: Si no es posible por fin de semana se remite a centro de salud mental.
Trabajo social: Menores de edad – riesgo de maltrato
Necesidad de hospitalización: Necesidad de tratamiento médico quirúrgico, paciente psicótico, sin apoyo social, agitado.
UCI: intoxicado, primeras 24 horas, alto riesgo
UCE: alto riesgo, mínimo 2 acompañantes
¿Cómo se identifican las necesidades de salud de los pacientes?
Se identifican a través de la asignación de las citas, admisiones, triage, durante la valoración, las rondas médicas y de enfermería, Patient Safety Huddle, rondas de atención al usuario, pastoral, entre otras

Deben ser registradas en historia clínica en la pestaña “Educación y Entrenamiento” y gestionadas según aplique al ingreso o al traslado entre servicios.


Puntos clave de la Gestión del riesgo en Acreditación

¿Qué
es un Riesgo?
Es la probabilidad que suceda algo que tendrá un impacto sobre los objetivos institucionales y la óptima atención del paciente.
Los riesgos se miden en términos de impacto y frecuencia
Impacto: se refiere a las posibles consecuencias o efectos que pueden causar la materialización de los riesgos.
Frecuencia: la cantidad de veces que ocurre un evento en un tiempo determinado.
Riesgos identificados en la institución
¿Cómo se gestionan los riesgos?
Se gestionan a través de controles o barreras para evitar que se materialicen los riesgos.
¿Qué es el riesgo clínico?

Definición
Riesgo clínico que un paciente presente una complicación debido a su condición clínica o a las decisiones médicas.

Objetivo
Identificar los riesgos en los pacientes atendidos de acuerdo con su patología y/o tratamiento, estableciendo intervenciones dirigidas que permitan minimizarlos
Alcance

Aplica para todos los pacientes atendidos en la Clínica El Rosario

Ejemplos de riesgos clínicos: Riesgo de caídas, lesiones por presión, broncoaspiración, falla respiratoria, trombosis, alergias a medicamentos, infecciones, hipotensión, entre otros


Puntos clave de la Humanización en Acreditación



El modelo de humanización está centrado en la persona, trabaja 3 aspectos principales:
Paciente, familia y/ cuidador
Colaboradores y otras partes interesadas
Infraestructura y tecnología para el servicio de las personas
A través de los derechos y deberes garantizamos estos pilares y generamos experiencias memorables para las personas.
Recuerda: Contamos con una carta de derechos y deberes para el paciente, los niños, las víctimas de violencia sexual y los colaboradores.
Paciente, familia y cuidador
Estructura y tecnología de la persona Atención Centrada en la persona
Colaboradores, partes interesadas
Cultura de Humanización
Puntos clave del talento humano en Acreditación

Necesidades del colaborador


Calidad de vida de los colaboradores
Educación y capacitación continua

Seguridad y salud en el trabajo

Escucha activa

¿A través de cuales estrategias se identifican las necesidades de los colaboradores?
Buzones somos cercanos

Encuestas y mediciones





¿Cómo se realiza el proceso de inducción y reinducción?

1 2
La Clínica cuenta con un programa de inducción y reinducción
4
Todos los colaboradores deben participar en esta





3
Su objetivo es fortalecer la cultura, los valores y la filosofía institucional
Modalidad virtual para aliados estratégicos 1 2 6
Abarca temas como: direccionamiento estratégico, humanización, seguridad de paciente, control de infecciones, confidencialidad de la información, habeas data , SST, educación al paciente , mejoramiento continuo, tecnología, entre otros.

4
5
Modalidad presencial y virtual para colaboradores vinculados

5

6
Estos son algunos beneficios que recibimos como colaboradores
Calidad en el empleo
Reconocimiento al buen samaritano
Precios asequibles en el comedor institucional
Celebración día del cumpleaños
Fiesta y regalo de navidad
Jornadas de autocuidado a la salud
Aguinaldo navideño
Estímulos a la permanencia
Homenaje a jubilados
Desarrollo profesional y personal
Permiso remunerado para asistencia a capacitaciones
Descuentos educativos con convenio docencia-servicio
Permiso para asistencia a grados
Asesorías psicológicas
Apoyo a la familia de los colaboradores
Disfrute de vacaciones posterior a una licencia de maternidad/paternidad
Auxilio escolar para los hijos
Permisos por calamidad
Acompañamiento en el duelo
Flexibilidad temporal y espacial:
Flexibilidad para la asignación y cambio de turnos laboral o cuando se encuentra en estado de gestación.
Igualdad de oportunidades:
Cobertura de vacantes con preferencia para aquellos estudiantes que realizaron practicas formativas en la clínica






Solicitud del código a la ARL SURA por parte de admisiones
¿Qué es un accidente de trabajo y que se debe hacer ?
Todo suceso repentino que sobrevenga por causa o con ocasión del trabajo, y que produzca en el trabajador una lesión orgánica, una perturbación funcional o psiquiátrica, una invalidez o la muerte.

Remisión al servicio de urgencias
Realización de la atención médica
Prestación de los primeros auxilios
Investigación del accidente e implementación del plan de acción
Realización del reporte interno del evento por parte del jefe del servicio
Principales riesgos de los colaboradores








Se enfoca en la gestión integral de todos los recursos tecnológicos, desde su planeación hasta su renovación, y el análisis de los efectos de su utilización.
En el año se han recibido 50.998 ataques informáticos en la clínica, 0 de ellos efectivos



2024: $ 3.841’900.571
Puntos clave de la responsabilidad social en Acreditación


La responsabilidad social trabaja por 4 pilares: derechos humanos, estándares laborales, lucha contra la corrupción y medio ambiente


Se realizan acercamientos con la comunidad a través de la parroquia del sector y la Junta de Acción Comunal para intervenir los determinantes sociales y promover la articulación con poblaciones vulnerables.


La Clínica está certificada en Huella de carbono neutro, es decir, somos una institución con baja producción de gases de efecto invernadero. Además, durante el 2024 se iniciaron las mediciones de la huella hídrica la con el objetivo de conocer el volumen de agua dulce necesario para la prestación de los servicios en la clínica
¿Cómo se segregan correctamente los residuos en la institución?

Residuos No
Aprovechables: servilletas, icopor, vasos desechables usados, papeles y cartones usados con comidas, restos de alimentos.
Residuos
Aprovechables:
plástico, latas, vidrio, papel cartón limpio, seco y sin arrugar.
Residuos biosanitarios:
Papel higiénico, pañales, tapabocas, guantes, aplicadores, gasas.
¿Qué políticas institucionales aportan a la seguridad del ambiente físico en la institución?
Política Manejo Seguro del Ambiente Físico
Política del silencio y control del ruido
Política de NO fumador
Política de Gestión Ambiental
Política Gestión del Riesgo
Política de seguridad y salud en el trabajo

CÓDIGO AMARILLO
¿Cuáles son los códigos de emergencia institucional?
Alerta No movilización
CÓDIGO NARANJA
CÓDIGO AZUL
Evacuación- Es activado por el PMU
Paro Cardiorespiratorio
CÓDIGO ROJO
CÓDIGO ROSA
CÓDIGO FUCSIA
Hemorragia Obstétrica
Procedimiento para la Búsqueda de Menor Perdido
Violencia Sexual
En todos los casos indicar el servicio donde ocurre el evento. Repetir el mensaje 3 veces consecutivas marcando el #10
¿Qué hacer en caso de emergencia?
Identifique desde el ingreso su ubicación y las rutas de evacuación en el servicio.

Utilice las escalerasra evacuar. Conserve la calma.
Siga las indicaciones del líder de evacuación.
En caso de humo desplácese agachado por el piso, cubra nariz y boca.
En caso de sismo, no se desplace, trate de protegerse donde se encuentre.
Siga las instrucciones del líder de evacuación de su servicio; todos cuentan con un kit de emergencias y los insumos necesarios para que esta se lleve de la manera más segura posible
Puntos de Encuentro
Sede Tesoro

Entrada puerta norte

Bahía Carrera 20
G rupo 3
N o re qui e re soporte de ox i ge no
Estado de conci e nci a: De spi e rto
Re qui e re soporte av anzado para trasl ado G rupo 1 G rupo 2
N o re qui e re soporte para trasl ado ( Se trasl ada de mane ra i nde pe ndi e nte )
Re qui e re n soporte de ox íge no ( N o Inv asi v a, Baj os paráme tros)
Estado de conci e nci a: Somnol i e nto o e f e ctos
re si dual e s de se daci ón
Re qui e re soporte bási co para trasl ado
Re qui e re v e nti l aci ón me cáni ca
Estado de conci e nci a: Se dado o e n Estado de coma




¿Cómo se minimiza el riesgo de pérdida de un paciente?
Identificando al paciente de forma correcta durante todo el proceso de atención.
Debe evaluarse el riesgo de pérdida al momento del ingreso y durante el proceso de atención. Si se identifica que el paciente es susceptible de pérdida, rotularlo con sticker azul en la manilla de identificación.
Los pacientes con riesgo de pérdida idealmente deben portar o vestir bata de pacientes institucional.
Deben ubicarse lo más cerca al puesto de enfermería cuando sea posible.
Se debe notificar al equipo de salud y a control en cada turno los pacientes con la condición de riesgo de pérdida.
Todo menor de edad que requiera acceso como visitante deberá junto con su adulto responsable portar una manilla color fucsia que llevará un número consecutivo y será revisada por el personal de vigilancia al momento del egreso.

Informática
Enfermería
Registros hospitalarios
Médicos y otras especialidades
Dirección científica
¿Qué es y cómo funciona el plan de contingencia del sistema de información?
La contingencia es una estrategia institucional que establece mecanismos para afrontar los inconvenientes que se puedan presentar en caso de falla de los diferentes sistemas de información
Informan suspensión del sistema programada
Detectan suspensión no programada del sistema e informan su retorno
Generan Kardex de medicamentos físicos
Transcriben notas y registros cuando retorna el sistema
Descargan la historia clínica
Generan órdenes y notas en documentos físicos
Transcriben notas, registros y órdenes médicas cuando retorna el sistema
Recibe la llamada de notificación e informa al jefe de departamento de enfermería
Jefe del departamento de enfermería informa a líderes de unidades funcionales
Activan cadena de llamadas
¿¿Qué son y cómo se tiene definido el proceso de adopción e implementación
Guias de práctica clínica en la institución?
La contingencia es una estrategia institucional que establece mecanismos para afrontar los inconvenientes que se puedan presentar en caso de falla de los diferentes sistemas de información



Se realiza prioritariamente la adopción de las Guías del Ministerio de Salud y Protección social

En caso de no contar con una guía colombiana, se adopta una guía de práctica clínica internacional

El Instrumento AGREE es la herramienta usada para la evaluación de calidad metodológica de las guías, para ser adoptadas deberán tener una calificación global igual o mayor a 60%

Geográficas

¿Cuáles son las barreras de acceso definidas en la institución?
Las barreras de acceso son todas aquellas situaciones que retrasan o dificultan la prestación de los servicios.



Culturales

Económicas Administrativas


