Beoordeling verslag
De registratiecommissie heeft jouw verslag bestudeerd en keurt je verslag goed. Gefeliciteerd met dit resultaat!
Hieronder lees je onze argumenten en de toelichting daarop.
Sterke punten
Jouw verslag bevat een aantal sterke punten, hieronder staan ze op een rij:
• Je begint met een persoonlijk voorwoord, wat niet noodzakelijk is, maar wel een prettige toevoeging.
• Je hebt een bondige schrijfstijl en kan het proces desondanks helder verwoorden.
• Je beschrijft het intake proces, met aandacht voor de aanmeldreden, hulpvraag, korte beschrijving van het traject rondom de aanmelding, intake, indicatiestelling en eerdere hulpverlening.
• Je geeft een volledig overzicht van de klachten en probleemgedragingen. Daarbij heb je ook aandacht voor de ontwikkeling, de achtergrond, de samenhang, de ernst en het beloop ervan, en noem je factoren die mogelijk meespelen bij de leergeschiedenis van de klachten.
• Je komt tot een beargumenteerde beschrijvende diagnose en geeft een (voorlopige) DSM-5 classificatie die voor de lezer toetsbaar is omdat je gebruik hebt gemaakt van klachtenlijst(en).
• De door jou genoemde (differentiaal) diagnostische overwegingen zijn goed te volgen.
• Je komt tot een helder onderbouwde theorie over het ontstaan en het in stand houden van de klachten en/of het probleemgedrag van de cliënt, en presenteert deze theorie in de vorm van een holistische theorie.
• Je noemt de beargumenteerde keuze van het te behandelen probleemgebied (de probleemselectie).
• Je maakt over het gekozen probleemgebied samenhangende gedragsanalyses met behulp van functie- en betekenisanalyses De analyses sluiten goed op elkaar aan
• Je maakt goed gebruik van wetenschappelijke literatuur om je theorie over de klachten en/of het probleemgedrag te onderbouwen.
• Je behandelplan baseer je op de hulpvraag van je cliënt en de analyses van klachten en/of probleemgedragingen en onderbouw je met wetenschappelijke literatuur en richtlijnen. Je maakt expliciet welke interventies gebaseerd zijn op richtlijnen en welke op analyses en hoe deze samenkomen
• Je legt uit hoe de specifieke interventies (in het door jou gebruikte protocol) passen in het behandelplan van deze client. Zie ook punten van aandacht.
• Je formuleert heldere doelstellingen, SMART geformuleerd.
• Je laat zien dat je de behandeldoelen en de keuze voor de behandeling maakt in samenspraak met de cliënt. Je beschrijft hoe je cliënt reageerde op het behandelplan.
• Je noemt een of meer logische onderzoeksvragen die betrekking hebben op je behandeldoelen. Je onderzoeksvragen zijn helder en SMART.
• Je beschrijft hoe je gaat onderzoeken hoe de interventies die je hebt gekozen om de behandeldoelen te bereiken ook daadwerkelijk tot het beoogde resultaat zullen leiden. Hiervoor gebruik je een juist design.
• Je beschrijft per onderzoeksvraag op welke momenten je metingen gaat doen en wat je gaat evalueren. Je voert meerdere metingen uit per fase zodat je een goed beeld krijgt van het functioneren van je client
• Je geeft per onderzoeksvraag kort weer hoe dit onderdeel van de behandeling is verlopen.
• Je beschrijft mooi tegen welke problemen je aanloopt en hoe je deze hebt opgelost.
• Je geeft antwoord op de onderzoeksvragen door je metingen visueel weer te geven en licht het tekstueel toe.
• Je geeft in de grafiek aan waar de fasen van je design beginnen en eindigen.
• Je kijkt in je kritische reflectie terug op de behandeling door uit te leggen welke factoren een rol speelden bij het wel of niet behalen van je behandeldoelen.
• Je reflecteert kritisch, open en eerlijk op je eigen handelen in alle stappen van het cognitief gedragstherapeutisch proces.
• Je beschrijft de therapeutische relatie en reflecteert hier kritisch op.
• Je geeft mooi aan wat je met de kennis van nu anders zou doen en waarom. Zie ook punten van aandacht.
• In jouw kritische reflectie maak je gebruik van recente wetenschappelijke literatuur.
Punten van aandacht
• Je schrijft dat op basis van BA1 (negatieve zelfevaluatie) geïntervenieerd kan worden op het archief middels technieken als EMDR, imaginaire rescripting of schrijfopdrachten, en dat ervoor gekozen is gebruik te maken van imaginaire rescripting. Een toelichting van deze keuze ontbreekt.
• Je schrijft in je kritische reflectie dat het niet mogelijk was het effect van de interventies los van elkaar te beoordelen, omdat je de interventies door elkaar aanbiedt, en dat het in deze casus niet anders kon. Je geeft echter ook aan de volgende keer imaginatie en activatie niet tegelijk op te willen starten; dan kun je het effect van de interventies wel los van elkaar beoordelen. Dat had ook een antwoord opgeleverd op je hypothese dat het negatieve zelfbeeld het profiteren van de activatie in de weg zit.
Je hebt een heldere, goed opgebouwde N=1 studie geschreven van een positief verlopen behandeling. Hier mag je trots op zijn! Je hebt hiermee laten zien dat je het CGT-proces voldoende beheerst en zelfstandig kunt uitvoeren.
Tot slot
De registratiecommissie feliciteert je van harte met de goedkeuring van jouw N=1-verslag.
1) De voorzitter van de registratiecommissie ondertekent alle beoordelingen van de registratiecommissie. De beoordelingen van de N=1 verslagen worden uitgevoerd door de taakgroep N=1 van de registratiecommissie.
VOORBEELD N=1-verslag
Disclaimer en copyright
Dit voorbeeldverslag is beschikbaar gesteld voor persoonlijk gebruik in het kader van de opleiding tot cognitief gedragstherapeut VGCt®. Je mag dit voorbeeldverslag niet verveelvoudigen, verspreiden, opslaan in een geautomatiseerd gegevensbestand en/of openbaar maken op welke wijze en in welke vorm dan ook zonder voorafgaande schriftelijke toestemming van de VGCt.
Je kunt dit verslag gebruiken als voorbeeld voor het schrijven van je eigen N=1-verslag. De registratiecommissie heeft dit voorbeeldverslag als goed beoordeeld. Je kunt aan dit voorbeeldverslag echter geen rechten ontlenen voor je eigen N=1-verslag.
Lees het Registratiereglement voor cognitief gedragstherapeuten en supervisoren, artikel 2.1.7 en de Herziene richtlijnen N=1-verslag nieuwe stijl voor de actuele regels en richtlijnen voor het schrijven van een N=1-verslag. Je kunt deze documenten downloaden van de website van de VGCt.

Vereniging voor Gedragstherapie en Cognitieve Therapie
Lunettenbaan 57
3524 GA Utrecht www.vgct.nl info@vgct.nl
‘Als een rots in de branding’
N=1-verslag VGCt
Voorwoord
Leuk dat u mijn N=1 leest!
Ik ben de oudste uit een gezin van vier kinderen en opgegroeid in……. Al vanaf kinds af aan hield ik ervan in mijn vrije tijd veel buiten te zijn en te bewegen. Deze interesse vertaalde zich uiteindelijke ook in mijn studiekeuze en interesse op het gebied van werk. Na mijn bachelor Pedagogiek en Onderwijskunde besloot ik Sport en Prestatiepsychologie te gaan studeren. ‘Hoe kan ik met mijn hoofd mijn lichaam beter laten presteren?’ was de vraag die mij interesseerde. Hoe meer ik leerde over deze wisselwerking tussen lichaam en geest, hoe meer ik mijzelf ben gaan interesseren in psychopathologie en lichamelijke klachten. Sindsdien staat mijn interesse voor deze combinatie centraal. Ik ben inmiddels 2,5 jaar werkzaam bij ……..waar ik zowel regulier als binnen de somatiek mijzelf met veel liefde en plezier mag blijven ontwikkelen en ook in september mijn GZ opleiding start. Ik ben als basis psycholoog werkzaam bij …….. Hier breng ik voornamelijk met alle plezier het geleerde van het VGCt traject in praktijk. Als basis psycholoog verricht ik diagnostiek en behandeling onder supervisie. Dit is dan ook de plek waar ik mijn N=1 casus heb uitgevoerd. Het slotstuk waar ik trots op ben en een traject waarvan ik heb genoten. Hopelijk geldt dit ook voor u. Ik wens u veel leesplezier!
1. Samenvatting cliëntgegevens
1.1 Anamnestische gegevens en aanmelding
Cliënte is een 37-jarige vrouw aangemeld door de huisarts vanwege een nieuwe depressieve episode. Zij is van Turks-Koerdische afkomst, getrouwd en heeft een zoontje van twee jaar oud die regelmatig last heeft van longproblemen. Cliënte is WO opgeleid en is werkzaam in het onderwijs. Er is geen sprake van een ziekmelding. Daarnaast volgt cliënte voor haar werk momenteel een studie. Cliënte geeft tijdens het intake proces aan dat zij sinds haar 16e jaar bekend is met depressieve periodes. Zij geeft aan hier eerder behandeling voor te hebben gehad bij verschillende instellingen. Zij kreeg destijds wandel- en cognitieve gedragstherapie. Ook werd destijds medicatie voorgeschreven. Cliënte geeft aan dat zij eerdere behandeling vroegtijdig heeft afgebroken omdat de behandeling volgens haar niet goed van de grond kwam; groepstherapie voelde voor haar niet passend en zij voelde zich in individuele therapie niet gezien door haar therapeut. De drempel tot het opnieuw zoeken van hulp was daarom groot, aldus cliënte. Cliënte meldt zich nu aan bij ………..
De intakeprocedure bestaat allereerst uit het thuis online invullen van zelfrapportage vragenlijsten Cliënte heeft de Symptom Questionnaire-48 (SQ-48) ingevuld. Dit is een vragenlijst gericht op het algehele niveau van psychisch dan wel lichamelijk disfunctioneren (Carlier et al.,2012). Verder heeft zij de Assessment of Personality Disorders (ADP-IV) ingevuld welke een zelfrapportagelijst is ten behoeve van de screening van persoonlijkheidsproblematiek (Schotte & De Doncker, 1994).
Vervolgens is er een intake afgenomen door een basispsycholoog waarin tevens een semigestructureerd interview werd afgenomen middels de Diagnostisch Screening Instrument (DSI)
De DSI is een online diagnostisch instrument voor DSM 5 stoornissen Vervolgens heeft er een regie behandelaarsgesprek plaatsgevonden waarin een terugkoppeling van het intake gesprek plaatsvond en uitleg is gegeven over de behandeling. De behandeling is door mij als basispsycholoog uitgevoerd middels cognitieve gedragstherapie onder leiding van een regiebehandelaar.
1.2 Inventarisatie klachten en leergeschiedenis
Cliënte rapporteert tijdens het intake gesprek de volgende klachten: somberheid, afgenomen belangstelling en activiteitenniveau, piekeren, een negatief zelfbeeld (‘ik doe er niet toe’), slaapproblemen en gedachten aan de dood. Cliënte heeft in het verleden meerdere suïcidepogingen gedaan (op 16, 20 en 30-jarige leeftijd) De suïcidepogingen zijn gestopt na de geboorte van haar zoontje. De klachten zijn sinds augustus 2020, na een drukke periode op werk, her opgetreden en zijn sindsdien toegenomen. Cliënte vertelt dat zij sinds haar jeugd last heeft van terugkerende depressies.
Cliënte geeft aan tijdens haar jeugd lichamelijk en geestelijk mishandeld te zijn. Zij brengt haar somberheidsklachten hiermee in verband. Cliënte is opgegroeid in een gezin met zeven kinderen. Volgens cliënte heeft moeder meerdere psychische stoornissen maar is dit nooit officieel vastgesteld. Moeder was onvoorspelbaar; was het ene moment vrolijk en het andere moment agressief. Cliënte is boos op moeder en vraagt zich af hoe moeder zoiets heeft kunnen doen. Vader was veel aan het werk en hierdoor afwezig. Cliënte neemt het vader kwalijk dat hij er niet voor haar was. Cliënte is vanwege de slechte thuissituatie op haar 16e uit huis geplaatst naar een vrouwen crisisopvang
Andere leerervaringen die hebben bijgedragen zijn ervaren afwijzingen door haar schoonfamilie vanwege haar afkomst.
Hulpvraag van cliënte is om weer gelukkig te worden en te verwerken wat er in haar jeugd is gebeurd.
1.3 DSM diagnose en differentiaal diagnostiek
De diagnose die op basis van de DSM-5 bij intake is gesteld is als volgt: 296.32 Depressieve stoornis: recidiverende episode – ernstig
Omgevingsdiagnose: Andere voorgeschiedenis van psychotrauma.
Beschrijvende diagnose
Depressieve kenmerken, namelijk somberheid, afgenomen belangstelling en een afgenomen activiteitenniveau, zijn in symptomatische toestand vrijwel de gehele dag, bijna iedere dag en in een periode van minimaal twee weken aanwezig, zodat van een depressie sprake is. Gedachten aan de dood zijn aanwezig. Cliënte heeft geen concrete plannen om haar leven te beëindigen.
Cliënte vertelt dat de gedachte ‘ik doe er niet toe’ haar somber maakt. Om het negatieve zelfbeeld te voorkomen heeft cliënte het gevoel dat zij in het dagelijks leven op het gebied van werk, studie en in het gezinsleven overcompenseert (hard werken/geen hulpvragen). Wanneer cliënte echter geconfronteerd wordt met haar negatieve zelfbeeld dan heeft zij de neiging zichzelf terug te trekken.
Differentiaal diagnostische overwegingen
Posttraumatische stressstoornis: cliënte heeft psychotraumatische gebeurtenissen meegemaakt in de vorm van geweld. Cliënte voldoet hiermee aan het A-criterium maar ervaart geen recidiverende intrusieve symptomen die samenhangen met de gebeurtenissen waarmee ze niet voldoet aan het Bcriterium (Jongedijk, 2018). Wanneer cliënte denkt aan de gebeurtenissen dan maken deze haar voornamelijk verdrietig in plaats van angstig. Cliënte heeft middels haar leerervaringen de overtuiging gekregen dat zij er niet toe doet. De omgevingsdiagnose ‘andere voorgeschiedenis van psychotrauma’ is daarom passender.
Sociale angststoornis: cliënte heeft de neiging te overcompenseren op haar werk of in haar thuissituatie. Cliënte doet dit voornamelijk om imperfectie en hiermee een negatief zelfoordeel te voorkomen. De angst voor afwijzing door anderen lijkt in deze situaties aanwezig maar is eerder gerelateerd aan angst voor bevestiging van het negatief zelfbeeld. Uit onderzoek blijkt dat wanneer iemand met een negatief zelfbeeld niet gelooft dat hij of zij aan de eigen vereisten kan voldoen dit kan leiden tot negatieve voorspellingen, angst en disfunctioneel gedrag (vermijding, veiligheid zoekend gedrag) (Andersen & Rasmussen, 2017). In geval van cliënte verwacht zij perfectie van zichzelf. Dit komt niet alleen voor in een sociale context maar ook wanneer zij alleen is. De eis tot perfectionisme is een van de meest voorkomende overtuigingen gerelateerd aan een negatief zelfbeeld (Andersen & Rasmussen, 2017).
Somatisch symptoomstoornis: cliënte heeft de neiging over haar grenzen te gaan en zichzelf te overbelasten. Cliënte rapporteert bijvoorbeeld vermoeidheidsklachten maar deze roepen geen negatieve gedachten, gedragingen of emoties op.
Persoonlijkheidsproblematiek:
Eerdere cognitief gedragstherapeutische behandelingen gericht op het toestandsbeeld van cliënt hebben geen tot onvoldoende effect gesorteerd. Derhalve is het belangrijk om in het achterhoofd te houden dat er mogelijk sprake is van meer structurele problematiek zoals persoonlijkheidsproblematiek. Cliënte scoort op de Assessment of Personality Disorders (ADP-IV) (Schotte & De Doncker, 1994) ten behoeve van de screening van persoonlijkheidsproblematiek verhoogd op schizoïde persoonlijkheidstrekken. Cliënte scoort bijvoorbeeld verhoogd op items die betrekking hebben op het niet of nauwelijks behoefte hebben aan diepgaande relaties, het niet ervaren van plezier of het graag uitvoeren van activiteiten in haar eentje. Hierbij dient echter te worden opgemerkt dat deze screeningslijst gevoelig is voor het toestandsbeeld en de uitkomst met voorzichtigheid dient te worden geïnterpreteerd.
2. Casusconceptualisatie/holistische theorie, probleem selectie en gedragsanalyses

2.1 Holistische theorie
Om de klachten van cliënte te leren begrijpen is gekeken naar de samenhang van persoon- en omgevingsfactoren en het ontstaan van de klachten. Daarnaast wordt gekeken naar in standhoudende factoren die van invloed zijn op de klacht. Om een hypothese te vormen over de samenhang van de problematiek is gebruik gemaakt van de holistische theorie volgens de factsheet van de VGCT (Orlemans, 1987; Rombouts & Scholing, 2003; Wispelwey, 2011), zie Figuur 1.
Toelichting holistische theorie
Cliënte heeft in haar voorgeschiedenis meerdere leerervaringen opgedaan die hebben bijgedragen aan een relatief vaststaande negatieve overtuiging over zichzelf (‘ik doe er niet toe’). Als kind maar ook als volwassene heeft cliënte geleerd om met deze nare ervaringen om te gaan door enerzijds situaties te vermijden en zich terug te trekken en anderzijds over compenserend gedrag te laten zien. Dit uit zich ook in de leefregels van cliënte die vooral gericht zijn op het vertonen van gedrag om haar tegen haar negatief zelfbeeld te beschermen. Dit zorgt ervoor dat er in de klachtenpresentatie enerzijds klachten voortkomen vanuit de betekenisverlening van het negatieve zelfbeeld (‘ik doe er niet toe’) maar ook vanuit de functie van haar gedrag (overbelasting en passiviteit). Daarnaast zijn er nog stressoren die het klachtenbeeld onderhouden. Cliënte vertelt dat haar baan en studie veel van haar vragen. Verder ervaart zij zorgen rondom de gezondheid van haar zoon en geeft het terugkerend beeld van haar depressieve klachten haar spanning. Aan de andere kant zijn er ook beschermende factoren die ervoor zorgen dat de klachten niet verder toenemen. Zo ervaart cliënte bijvoorbeeld liefde voor haar gezin en haalt zij ondanks de werkdruk plezier uit haar werk.
2.2 Probleemselectie
Het negatieve zelfbeeld van cliënte lijkt centraal te staan en komt voort uit verschillende leerervaringen Dit maakt cliënte verdrietig en zorgt ervoor dat cliënte gedrag vertoont om dit te voorkomen of niet verder toe te laten nemen. Om meer inzicht te krijgen in de samenhang worden daarom gedragsanalyses opgesteld volgens het operante en klassieke leermodel middels functie- en betekenisanalyses.
Figuur 1.2.3 Functie- en betekenisanalyses

In dit hoofdstuk zal nader ingegaan worden op de functie- en betekenisanalyses van de problematiek aan de hand van de notitie van Korrelboom en Ten Broeke (2014). Het negatief zelfbeeld van cliënte lijkt centraal te staan. Daarom wordt gestart met een referentiële betekenisanalyse gevolgd door de bijbehorende betekenis- en functieanalyses Daarna worden de functie- en betekenisanalyses van depressie besproken.
BA1 Negatieve zelfevaluatie: ‘ik doe er niet toe’
Deze analyse (zie BA1) geeft de activatie van het US/UR-kernthema met betrekking tot het negatief zelfbeeld weer. Cliënte heeft door verschillende archief ervaringen de kern overtuiging gekregen dat zij er niet toe doet. Dit maakt haar somber en roept de gedragsmatige neiging op tot vluchten en zichzelf onzichtbaar maken. Volgens Ten Broeke en Korrelboom (2021) is het aannemelijk dat er bij een recidiverende depressie, waarbij door milde ervaringen somberheid wordt geactiveerd, er sprake is van een US/UR kernthema met betrekking tot het zelfbeeld.
BA2 Negatieve beoordeling anderen: spanning voor bevestiging negatief zelfbeeld wanneer cliënte imperfect is
In BA2 wordt de spanning weergeven die cliënte ervaart rondom de negatieve beoordeling van anderen. Cliënte vertelt dat zij bang is dat wanneer zijn imperfect is anderen zullen bevestigen dat ze er niet toe doet of dat zij niet goed genoeg is. Volgens Ten Broeke en Korrelboom (2021) worden er bij cliënten met (recidiverende) depressieve episodes in veel gevallen faal of verlieservaringen waargenomen in het verleden. Bij cliënte is dit ook het geval (zie BA1). Zij heeft zich in het verleden vaker afgewezen gevoeld. Het is dan ook een logisch gevolg dat cliënte dit in de toekomst wil voorkomen en niet opnieuw zoveel verdriet wil meemaken. Vanuit een referentiële betekenisanalyse waarbij juist de kern opvatting van cliënte centraal staat (zie BA1) ontstaat daarom ook een sequentie betekenisanalyse die vooral voorspellend van aard is (BA2) Cliënte zal activatie van de kernopvatting (‘ik doe er niet toe’) en bevestiging hiervan door anderen willen voorkomen (zie FA1 en FA2).

FA1 Negatieve zelfevaluatie: hard werken om imperfectie te voorkomen

FA2 Negatieve zelfevaluatie: terugtrekking bij imperfectie
Cliënte probeert in het dagelijks leven op verschillende levensgebieden (werk, relatie en als moeder) zoveel mogelijk imperfectie te voorkomen (FA1). Dit doet zijn door veel en hard te werken en te studeren. Daarnaast geeft zijn aan dat zij verder probeert alle ballen (gezin, werk, studie) hoog te houden zonder hulp te vragen. Dit zorgt ervoor dat zij zich uitgeput voelt, slecht slaapt, piekert, geen tijd heeft om leuke dingen voor zichzelf of met het gezin te doen en haar eigen behoeften helemaal aan het prioriteiten lijstje zet. Wanneer cliënte echter geen perfectie meer kan leveren en geconfronteerd wordt met imperfectie dan trekt zij zich terug om verder faalervaring en hiermee tevens activatie van het negatief zelfbeeld te voorkomen (FA2) Dit gedrag zorgt er echter voor dat de somberheid en negatieve gedachten over zichzelf verder toenemen.

BA3 Depressie: angst om nooit meer uit de depressie te komen
Cliënte heeft meerdere depressieve episodes gehad en benoemt dat zij bang is dat zij hier nooit meer uit gaat komen. Dit roept het schrikbeeld van een uitzichtloze situatie op waarin zij niks meer kan en een TS wil uitvoeren. De gedragsmatige neiging van cliënte is om over de somberheid te piekeren waarbij tevens het negatief zelfbeeld getriggerd wordt ‘ik ben waardeloos’. Volgens de differentiële activatie theorie van Williams, Van der Does, Barnhofer, Crane en Segal (2007) wordt er tijdens eerdere depressieve episodes een verband gevormd tussen een depressieve stemming en hopeloze en suïcidale cognities. Hierdoor ontstaat er een reactie patroon wat makkelijk opnieuw geactiveerd kan worden wanneer er op een later tijdstip opnieuw een depressieve stemming wordt ervaren. Hierdoor neemt het kans op suïcidale gedachten toe. Daarnaast vergroot dit patroon de kans op terugval doordat in het dagelijks leven situaties die voor een stemmingsdalingen zorgen door eerdere leerervaringen toegeschreven worden aan een toename van de depressie (zie BA4).
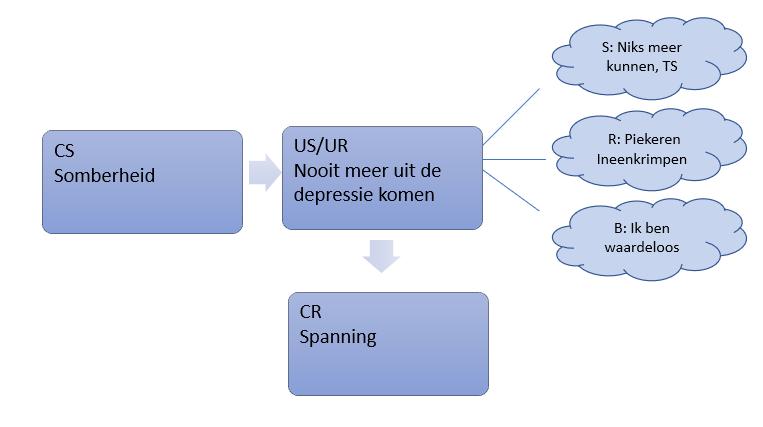
BA4 Depressie: voelen somberheid doet denken aan eerdere depressieve periodes

FA3 Depressie: inactiviteit als reactie op somberheid
In FA3 is de functie analyse van depressie te zien. Zodra cliënte zich somber voelt trekt zij zich terug en wordt zij inactief. Cliënte probeert hiermee het gevoel van hopeloosheid rondom de situatie te vermijden. Volgens het leer theoretische model van Lewinsohn (Lewinsohn et al., 1986; bewerkt door Bockting et al., 2017) verdwijnen door inactiviteit positieve bekrachtigers wat juist zorgt voor een verdere toename van de depressie. De toename van de somberheid zorgt er echter weer voor dat men inactiever wordt. Men belandt hierdoor in een vicieuze cirkel.
Bespreking functie- en betekenisanalyses met cliënte Tijdens de eerste sessie zijn BA 1, 2, FA 1,2 en 3 in samenspraak met cliënte opgesteld. Cliënte vond dit inzichtelijk. Zij begreep hierdoor dat de archief ervaringen hebben bijgedragen aan de vorming van haar negatief zelfbeeld en dat dit haar in het dagelijks leven somber maakt. Cliënte ervaart het daarnaast ook als helpend haar gedrag in een functie analyse te zien. Zij geeft aan dat haar gedrag haar eigenlijk niet oplevert wat zij hoopt en vooral veel nadelen heeft. Samen met cliënte is vanuit de analyses gekeken naar mogelijke aangrijpingspunten waar vanuit ook direct een koppeling gemaakt kon worden naar het behandelplan (zie Hoofdstuk 3).
BA 3 en BA 4 zijn door de therapeut wel direct bij aanvang bij de behandeling opgesteld maar niet gedeeld met cliënte. De reden hiervoor was dat het voor mij onduidelijk was hoe groot de onderhoudende rol van deze analyses was in het huidige klachten beeld. Mogelijk zorgt het opklaren van de depressie voor minder depressie gerelateerde cognities waardoor de angst voor terugval minder op de voorgrond zou komen te staan.

3. Behandelplan
3.1 Behandeldoelen
De hulpvraag die cliënte bij intake is om weer gelukkig te worden en te verwerken wat er in haar jeugd is gebeurd. Met cliënte zijn, aansluitend op haar hulpvraag en de samen opgestelde analyses behandeldoelen geformuleerd. Doelen van cliënte zijn gericht op het ervaren van een positiever zelfbeeld (Behandeldoel 1) en een verbetering in stemming (Behandeldoel 2). Wanneer dit verbetert dan zal zich dit naar verwachting vertalen in ander gewenst gedrag en hiermee in meer balans tussen werk en privé (Behandeldoel 3).
• Behandeldoel 1: Ik denk positiever over mijzelf; ‘ik doe er toe’ Als ik positiever over mijzelf denk dan heb ik de ervaringen in mijn jeugd verwerkt en ben ik in staat tijd voor mijzelf vrij te maken. Ik doe dan één uur per week iets voor mijzelf zoals bijvoorbeeld pottenbakken
• Behandeldoel 2: Mijn stemming is verbetert; ik ben tevreden als ik dit behaald heb aan het einde van de behandeling of ik weet hoe ik dit (opnieuw) kan. Ik voel mijzelf gelukkiger en heb meer energie en zin om dingen te doen.
• Behandeldoel 3: Ik ervaar een balans tussen werk en privé. Dit uit zich in het volgende gedrag. Ik heb één uur per week voor mijzelf waarin ik iets leuks doe voor mijzelf zoals bijvoorbeeld pottenbakken. Ik wandel een half uur per dag en ik ga er op zaterdag 1 uur op uit met mijn zoontje en maak een ontbijtje
Samen met cliënte is vervolgens besproken hoe deze doelen geobjectiveerd kunnen worden (zie Tabel 1, 2 en 3).
Behandeldoel 1: verbetering negatief zelfbeeld
Tabel 1
Behandeldoel
Ik denk positiever over mijzelf; ‘ik doe er toe’.
In Tabel 1 is te zien dat cliënte als doel heeft aan haar zelfbeeld te werken. Met cliënte is besproken dat bepaald wordt of dit doel is behaald aan de hand van de Visual Analogue Scale, afgekort VAS (Freyd, 1923), en de Rosenberg Self-Esteem Scale, afgekort RSES (Franck et al., 2008). Op de aspecifieke meetschaal van de VAS van 0 tot 100 is 0 de minimum score en 100 de maximumscore. Samen met cliënte is een score bij aanvang bepaald en een gewenste score bij ontslag Cliënte zou tevreden zij als zij op een schaal van 0 tot 100 aan het einde op 60 zou zitten. Daarnaast is de Nederlandse vertaling van de RSES vragenlijst gebruikt. Een betrouwbare vragenlijst om de eigenwaarde van cliënte te meten (Everaert et al., 2010). De vragenlijst meet middels 10 items positieve en negatieve gevoelens ten opzichte van de zelfwaardering bestaande uit een 4puntsschaal lopend van ‘helemaal akkoord’ tot ‘helemaal niet akkoord’. De scoring van de schaal loopt van 0 tot 30. Hoe hoger de score hoe hoger de zelfwaardering. Ook hier is met cliënte een gewenst score bij ontslag opgesteld. Cliënte is tevreden als zij 20 zou scoren op deze vragenlijst.
Behandeldoel 2: verbetering stemming
Tabel 2
Behandeldoel
Mijn stemming is verbetert; ‘ik ben gelukkig’. Ik ben tevreden als ik dit behaald heb aan het einde van de behandeling of ik weet hoe ik dit (opnieuw) kan bereiken middels de aangeleerde technieken. Bij
*Score BDI <14 normaal/geen depressie, 14-19 mogelijk tot lichte depressie, 20-28 matige depressie, 29-63 ernstige depressie (Nolen & Dingenmans, 2004)
Om te monitoren met cliënte of haar stemming verbetert is opnieuw een doel middels een VAS score opgesteld. Cliënte beoordeeld de overtuiging ‘ik ben gelukkig’. Cliënte geeft aan dat zij tevreden is als zij op deze schaal 70 scoort. Daarnaast is ook nog de Nederlandse vertaling van de Beck Depression Inventory (BDI) vragenlijst afgenomen (Van der Does, 2002). De BDI is een zelfrapportage vragenlijst bestaande uit 21 items die de mate van depressiviteit meet. Items worden gescoord op een 4puntsschaal. Bij intake is er sprake van een score van 33 die duidt op een ernstige depressie. Cliënte hoopt dat er bij ontslag nog sprake is van een minimale tot lichte depressie. Zij zet de gewenst BDI score daarom op 13.
Tabel 3
Behandeldoel 3: resultaat in gedrag
Behandeldoel
Gewenste gedrag bij ontslag behaald
3. Ik ervaar een balans tussen werk en privé. Dit uit zich in het volgende gedrag:
Ik heb één uur per week voor mijzelf waarin ik iets leuks doe voor mijzelf bv pottenbakken
Ik wandel een half uur per dag
Ik ga er op zaterdag 1 uur op uit met mij zoontje en maak een ontbijtje
Ja/nee
Ja/nee
Ja/nee
Tot slot zijn er in samenspraak met cliënte ook gedragsmatige doelen opgesteld. De verwachting is dat wanneer het zelfbeeld verbetert en de somberheid opklaart cliënte beter in staat is een balans te vinden in haar dagelijks leven. Zoals FA 1 en 2 laten zien heeft cliënte enerzijds de neiging zichzelf te overbelasten en anderzijds een patroon laat zien van inactiviteit. Cliënte geeft aan dat haar behandeling is geslaagd wanneer zij bijvoorbeeld in staat is om tijd voor zichzelf vrij te maken en meer plezierige activiteiten onderneemt zoals wandelen of iets leuks doen met haar zoontje.
3.2 Behandelplan




Volgens protocol en richtlijnen
Op basis van de classificaties kan gestart worden met de protocollaire behandelingen voor een depressieve stoornis (Bockting et al., 2017). Het protocol voor een depressieve stoornis bestaat uit: psycho-educatie, registratie opdrachten, gedragsactivatie, cognitieve therapie en terugvalpreventie (zie Figuur 2)
Uit onderzoek blijkt dat CGT een effectieve behandelmethode is voor de behandeling van depressie Daarnaast blijken ook alle onderdelen apart effectieve behandelmethodes (Cuijpers et al., 2008; Cuijpers et al., 2013). Hoewel vanuit de literatuur blijkt dat CGT behandeling ook werkzaam is voor ernstige depressie wordt er vanuit de Multidisciplinaire richtlijn Depressie en Angststoornissen geadviseerd om dit aan te vullen met antidepressieve medicatie (LSMR, 2013). Uit onderzoek blijkt dat het gebruik van medicatie de kans op recidive verkleint. De kans op terugval na een eerste depressieve episode ligt tussen de 40-60% en na drie episodes rond de 90% (Bockting et al., 2015). Cliënte geeft echter aan niet opnieuw medicatie te willen gebruiken.
Hoewel cliënte al meerdere therapievormen heeft geprobeerd en ook meermaals ingezet is op activatie kan gesteld worden dat zij hier onvoldoende baat bij heeft gehad. Op basis van de opgestelde analyses is dan ook zichtbaar dat het negatief zelfbeeld een grote onderhoudende rol speelt in de aanhoudende somberheid. Om deze reden zal op basis van de analyses het behandelplan vorm gegeven worden waarbij het protocol voor depressie de basis blijft. De basis van het protocol van depressie sluit goed aan bij FA3.
Volgens FA/BA
Veel depressieve cliënten hebben last van een negatief zelfbeeld. Een negatief zelfbeeld wordt volgens sommigen ook beschouwd als een risicofactor voor het ontstaan, in stand houden en terugvallen in een depressie (Maarsingh et al., 2010). BA1 en BA laten zien dat dit ook bij cliënte een grote rol speelt binnen de problematiek. Gekeken naar de analyses, wordt met in achtwording van het depressie protocol, het behandelplan aangevuld met interventies gericht op het negatief zelfbeeld, zie Figuur 3. Uit onderzoek blijkt dat het resultaat van de behandeling groter is wanneer er twee zittingen aangeboden worden in plaats van één. Daarom is ervoor gekozen cliënte op het begin van de behandeling, week één tot en met week vijf, wekelijks twee zittingen aan te bieden (Broeke et al., 2021).
Figuur 2. Psycho educatie Gedragsactivatie Cognitieve therapie TerugvalpreventieFiguur 3.
Op basis van BA1 (negatieve zelfevaluatie) kan geïntervenieerd worden op het archief middels technieken als EMDR, imaginaire rescripting of schrijfopdrachten. Er is voor gekozen gebruik te maken van imaginaire rescripting. Uit een meta analyse van Morina en collega’s (2017) blijkt dat rescripting een effectieve methode is voor de behandeling van nare herinneringen bij verschillende stoornissen waaronder een depressieve stoornis. Imaginaire rescripting grijpt aan op nare autobiografische herinneringen uit ons leven die opgeslagen liggen in het geheugen waardoor men klachten krijgt. Deze herinneringen worden opgehaald en vervolgens bewerkt in een meer gewenste richting (van der Wijngaart, 2020). Dit zal er naar verwachting voor zorgen dat de negatieve opvatting ‘ik doe niet toe’ zal afnemen.

Om de opvatting ‘ik doe er toe’ in lijn van behandel doel 1 te versterken zal daarnaast ook gebruik gemaakt worden van COMET. Deze indirecte techniek is gericht op het verzwakken van de US/UR en het vervolgens versterken van een meer functionele opvatting. Dit wordt gedaan door meer oog te hebben voor positieve aspecten van jezelf en gedragsverandering . Verwacht wordt dat middels COMET de opvatting ‘ik doe er toe’ wordt versterkt en dat dit ook zal leiden tot meer functioneel gedrag (Broeke et al., 2021). Uit onderzoek blijkt dat de toevoeging van COMET naast een reguliere behandeling zorgt voor een verbetering in het zelfbeeld en een afname van depressieve klachten (Maarsingh et al., 2010).
Tot slot zal er aandacht zijn voor terugvalpreventie. Het geven van psycho educatie over terugval bij depressie, het gebruik van eventuele cognitieve uitdaagtechnieken en aandacht middels terugvalpreventie kan mogelijk voldoende zijn. Uit onderzoek blijkt dat een terugval preventie middels cognitieve therapie effectief is na herstel (Bockting, 2009). Wanneer het herstel echter stagneert zal mogelijk een specifieke interventie gericht op BA 3 of BA4 moeten worden ingezet. Mogelijk kan gedacht worden aan een flashforward voor de verzwakking van depressie gerelateerde ramp gedachten passend bij BA3 . Bij BA 4 kan gedacht worden aan US-herevaluatie technieken zoals bijvoorbeeld emdr gericht op de depressie gerelateerde beladen herinneringen. In twee studies van het DeprEnd© protocol laat het gebruik van EMDR op triggers van een depressieve episode, eerder meegemaakte depressieve of suïcidale episodes een remissie van 38% tot 80% zien op de depressieve klachten (Hofmann et al., 2016). Daarnaast laat het protocol een significante verlaging van terugval zien van depressie binnen een jaar. Het gebruik van emdr technieken is echter nog weinig onderzocht in de literatuur en vraagt nog om verder onderzoek
4. Onderzoeksvragen, design en metingen
Onderzoeksvraag 1: Heeft de behandeling geleid tot een positiever zelfbeeld?
Deze onderzoeksvraag sluit aan bij behandeldoel 1 (zie Hoofdstuk 3).
Design: Er is ervoor gekozen onderzoek te doen volgens het AB-design (Van Emmerik & Rijnders, 2017). Dit design is gebruikt omdat de interventies door elkaar heen lopen waardoor de behandeling alleen in het totaal geëvalueerd kan worden. De meting vindt in twee fases plaats bestaande uit een baseline meting (fase A) en een behandelfase meting (fase B).
Meting: Om te onderzoeken of de behandeling zorgt voor een positiever zelfbeeld wordt wekelijks tijdens de sessie de overtuiging ‘ik doe er toe’ beoordeeld middels de VAS score (Freyd, 1923).
Daarnaast wordt om de vijf sessies de gevalideerde RSES (Franck et al., 2008) afgenomen Deze vragenlijst is nog niet door de COTAN beoordeeld maar wordt door het artikel van Franck et al. (2008) met een hoge interne consistentie beoordeeld (Cronbach’s alpha is .86) en een goede construct validiteit. Er is geen norm score bekend maar de mate van zelfwaardering wordt middels een ruwe score weergeven op een schaal van 0 tot 30.
Onderzoeksvraag 2: Heeft de behandeling geleid tot een verbetering in stemming?
Deze onderzoeksvraag sluit aan bij behandeldoel 2 (zie Hoofdstuk 3).
Design: Er zal opnieuw gebruik gemaakt worden van een AB-design vanwege hebt gebruik van verschillende analyses. Het is hierdoor niet mogelijk het behandeleffect toe te schrijven aan aparte interventies waardoor de behandeling in zijn geheel geëvalueerd moet worden.
Meting: Om te onderzoeken of de stemming verbetert als effect van de behandeling wordt wekelijks middels de VAS score de stemming beoordeeld van 0 (slecht) tot 100 (goed). Daarnaast wordt om de vijf sessies de BDI afgenomen om de ernst van de depressie te bepalen De vragenlijst is valide betrouwbaarheid (Cronbach’s alpha is . 92) (Beck et al. 1961). Men kan tussen de 0 en 63 scoren op de vragenlijst waarbij een score lager dan 14 duidt op geen depressieve klachten, tussen de 14 en 19 op mogelijke tot lichte depressieve klachten, 20-28 duidt op matige depressieve klachten en van 29 tot 63 op ernstige depressieve klachten (Nolen & Dingenmans, 2004)
De verwachting is dat wanneer het zelfbeeld verbetert en de somberheid opklaart cliënte beter in staat is een balans te vinden in haar dagelijks leven en dit leidt tot een verandering in gedrag. In de sectie 5.2 Behandelresultaten zal daarom naast de hierboven beschreven onderzoeksvragen ook gereflecteerd worden op het behaalde resultaat in gedrag volgens de opgestelde behandeldoelen 1, 2 en 3 uit Hoofdstuk 3.
5. Korte beschrijving verloop en resultaat behandeling
5.1 Korte beschrijving behandeling
Er is ervoor gekozen het verloop van de behandeling te bespreken per vijf weken. Dit is gedaan omdat er sprake is van een AB design en er verschillende interventies ingezet zijn gedurende de behandeling die verantwoordelijk zijn voor het behandeleffect. De behandeling heeft bestaan uit 21 sessies van drie kwartier. De eerste vijf weken hebben er twee sessies in de week plaatsgevonden. Uit onderzoek blijkt dat dit zorgt voor een grotere behandel effect (Broeke et al., 2021).
Week 1-5
De eerste sessie stond in het teken van kennismaking en het gezamenlijk opstellen van de FABA’s. Cliënte was goed in staat om helder verslag te doen van haar klachten. Samen met cliënte heb ik haar klachten in een rijtje op het bord geschreven waarna we de klachten samen als bouwstenen in de FABA’s hebben geplaatst. Door samen te puzzelen en te analyseren ontstond er al snel een prettige werkrelatie. Cliënte voelde zich gezien en serieus genomen. Daarnaast gaf zij aan dat zij het opstellen van de analyses inzicht gevend vond. Zij zag bijvoorbeeld in dat het gedrag wat zij vertoonde (overcompenseren en terugtrekken) haar op de lange termijn niet hielp maar dat dit voor haar moeilijk te veranderen was door haar negatief zelfbeeld wat gevoed werd door de negatieve leerervaringen. Hierdoor was de koppeling naar het behandelplan makkelijk te maken. Samen met cliënte werd besproken waarop geïntervenieerd ging worden. Tijdens de eerste vijf weken vonden er twee sessies in de week plaats waarbij gedurende de eerste sessie imaginaire rescripting werd ingezet en in de andere sessie aandacht was voor activatie.
De eerste inhoudelijk behandelsessie bestond uit inventarisatie van de belangrijke archief ervaringen die hebben bijgedragen aan de vorming van de overtuiging ‘ ik doe er niet toe’. Cliënte gaf aan dat de ervaringen van de fysieke en geestelijke mishandeling door moeder de meeste emoties opriepen. Hier is als eerste mee gestart. Tijdens het rescripten van de eerste sessies ben ik als therapeut in het plaatje ingestapt. In de beginfase van de therapie verdient dit de voorkeur omdat je zo een rolmodel kan zijn voor de cliënt (van der Wijngaart, 2020). Cliënte gaf tijdens de sessie aan dat de rescripting indruk op haar maakte. Zij vertelde dat zij het naar vond om te zien dat een meisje wat zo jong was dit moest overkomen en dit ook niet verdiende. Cliënte vertelt compassie te voelen voor het kleine meisje. Daarnaast gaf zij aan te merken dat zij verrassend genoeg ook compassie voelde voor haar moeder. Zij zag een vrouw staan die veel last had van haar mentale problemen en die simpelweg niet in staat was goed voor haar dochter te zorgen. Cliënte vertelt dat zij na enkele sessie het gevoel had meer mildheid jegens zichzelf te ervaren maar ook het contact met haar moeder voelde prettiger aan.
Parallel aan de rescripting sessies is ook aandacht besteed aan gedragsactivatie. Met cliënte is eerst volgens het protocol de rationale besproken (Bockting et al., 2017) Cliënte herkende de vicieuze cirkel van somberheid en inactiviteit. Cliënte begrijpt dat zij hierdoor positieve ervaringen misloopt. Het patroon van cliënte kenmerkt zich echter niet alleen door inactiviteit. Cliënte heeft namelijk de neiging op haar werk te overcompenseren en heeft ook het idee dat zij als partner en moeder moet voldoen. Zij maakt hierdoor alleen tijd vrij voor dingen die ‘moeten’ om een negatief zelfbeeld (‘ik ben een slechte werknemer/moeder’) te voorkomen. Tijdens de gedragsactivatie is er daarom aandacht besteed aan het vergroten van plezierige en ontspannende activiteiten voor cliënte zelf. Gedurende de eerste sessie merkt cliënte op dat zij het lastig vindt tijd voor zichzelf vrij te maken omdat dit een negatief oordeel oproept. Het ondernemen van activiteiten voor cliënte zelf lijkt een te grote stap. Daarom zijn de doelen aangepast op het ondernemen van plezierige activiteiten met haar zoontje. Daarnaast viel het op dat cliënt ook tijdens de sessies de neiging heeft te overcompenseren. Cliënte stelde gedurende de eerste sessie geen haalbare doelen waardoor zij de keer erna teleurgesteld terug kwam. Bij het na bespreken vertelt cliënte dat zij het graag goed wil doen tijdens de therapie en een goede cliënte wil zijn. Met cliënte is besproken dat we niet
verwachten dat ze direct een marathon kan lopen maar dat we hiervoor stap voor stap moeten trainen. Ik heb met cliënt de afspraak gemaakt dat ik het als mij taak zie dat we haalbare trainingsdoelen stellen en ik haar soms zal remmen zodat we samen het einddoel kunnen halen. Cliënte stond hier achter en gaf mij toestemming om haar hierop aan te spreken indien nodig
Tijdens de vijfde sessie vond de evaluatie sessie plaats. Cliënte vertelt tijdens deze sessie al veel verschil te voelen. Cliënte vertelt dat zij soms positiever over zichzelf te denkt. Zij was bijvoorbeeld op haar werk in staat haar kwaliteiten en haar grenzen aan te geven. Cliënte benoemt uit zichzelf een helpende gedachte ‘mijn goed is goed genoeg’. Daarnaast vertelt zij dat ze haar somberheidscirkel herkent en beter in staat is deze te doorbreken waardoor zij zich soms wat blijer voelt. Zij vertelt dat het haar helpt om de doelen klein te houden. De scores op de VAS en de vragenlijsten ondersteunde deze bevindingen. Cliënte benoemt tijdens deze sessie dat zij voor het eerst de toekomst positiever inziet. Zij geeft aan dat dat ze goed op weg is in het behalen van haar doelen. Met cliënte is besproken de activatie voort te zetten maar in de volgende fase ook de overstap te maken naar cognitieve therapie. Verder is besproken nog enkele sessies imaginaire rescripting te doen waarbij de focus meer ligt op het zelf vervullen van haar eigen behoeftes vanuit haar eigen gezonde volwassen kant zodat zij niet langer hoeft terug te vallen op oude overlevingsmechanismen (van der Wijngaart, 2020).
Week 6-10
Allereerst hebben er in deze fase, parallel aan de zelfstandige activatie, nog twee sessies rescripting plaatsgevonden waarbij de focus lag op het zelf leren vervullen van de emotionele behoeften van cliënte. Een van de situaties die cliënt uitkiest om te rescripten is een situatie waarbij haar moeder haar uitscheld en haar vertelt dat zij niks waard is. Cliënte is in staat haar eigen kleine versie van zichzelf te troosten middels een knuffel en de woorden ‘ik ben trots op je je bent een slimme meid’. Daarna stuurt zij haar moeder weg en creëert zij een fantasie plek voor zichzelf waar ze tot rust kan komen hoog in de wolken. Bij het afronden maken we de afspraak met het kleine kind dat wanneer zij een knoop in haar borst voelt zij dit voortaan als een signaal functie beschouwd. Indien nodig mag zij altijd haar volwassen versie erbij halen om haar gerust te stellen of te voorzien in haar emotionele behoeften.
In week acht heb ik uitleg gegeven over cognitieve therapie en is het gedachten formulier geïntroduceerd. Met cliënte is besproken te onderzoeken welke gedachten haar somber maken. Volgens het cognitief model van Beck speelt de manier waarop we ervaringen interpreteren een grote rol bij depressieve klachten. Deze referentiekaders ook wel leefregels genoemd vormen zich door leerervaringen. Cliënte heeft de overtuiging (zie 2.1 Holistische theorie) ik moet doorgaan, mag geen fouten maken en moet voor anderen klaar staan anders ben ik niet goed genoeg of doe ik er niet toe. Met cliënte is gekeken naar actuele voorbeelden. Eén van de voorbeelden is een situatie met haar partner. Cliënte vertelt dat zij met haar partner op de bank zat en hij het geluid van de tv hard aan had staan terwijl zij op haar telefoon zat. Cliënte vertelt dat de belangrijkste gedachte die haar op dat moment somber maakte was ‘ik doe er niet toe voor mijn partner’ Deze gedachten was voor 80% geloofwaardig en zorgde ervoor dat cliënte zich terug trok Door samen, middels de rechtbank methode, de bewijzen voor en tegen te bekijken komt cliënte tot een nieuwe geloofwaardige evenwichtige gedachten ‘ik doe er wel toe voor mijn partner alleen houden we op dat moment geen rekening met elkaar’. Cliënte vertelt dat het bekijken van deze situatie haar helpt. Bij het nabespreken benoemt cliënte dat het vaker voorkomt dat zij zich terug trekt wanneer zij zich somber voelt. In dit voorbeeld houdt zij contact af terwijl zij juist de behoefte heeft aan gezien worden. Zij vertelt dat zij vanuit vroeger heeft geleerd zichzelf terug te trekken en onzichtbaar te maken. Met cliënte is besproken dat zij het gedachten formulier blijft gebruiken en we tijdens de sessies tijd maken om deze te bespreken. In de opvolgende sessies worden situaties besproken die voornamelijk werk of studie gerelateerd zijn. Na een paar sessies is cliënte zelf goed in staat de gedachten formulieren voor zichzelf in te vullen.
Op sessie 10 is er geëvalueerd. Cliënte geeft aan dat zij merkt dat zij een grote sprong heeft gemaakt maar dat zij nog regelmatig tegen haar negatieve zelfbeeld aanloopt en haar stemming daarom niet verder verbetert. Besproken is dat we hier aan gaan werken middels COMET.
Week 11-16
Met cliënte is besproken dat we ons meer gaan focussen op het versterken van het positieve zelfbeeld. Met cliënte is de rationale besproken en het incompatibel tegenbeeld. Cliënte vertelt dat zij geraakt werd toen haar partner haar probeerde te motiveren om het werkboek van COMET te lezen. Zij kreeg hierdoor het gevoel niet goed genoeg te zijn waardoor zij verdrietig werd. Daarnaast vertelt zij mij de sessie erna dat zij nog vaak merkt dat wanneer zij positiever probeert te denken er vaak een strenge kant omhoog komt die zegt dat zij het niet kan. Cliënte herkent hierin de stem van haar moeder. Daarom is tijdens de stappen van het emotionele versterken van het tegenvoorbeeld ook gebruik gemaakt van de meerstoelentechniek. Samen met cliënte is geoefend middels de aangeleerde sterke houding en stem door COMET de strenge stem weg te sturen. De sterke houding van cliënte past bij de visualisatie die we hebben gebruikt. Cliënte vertelt dat zij altijd het gevoel heeft gehad er toe te doen voor haar zoontje. Zij voelt zich voor hem als een ‘rots in de branding’; iemand die trots rechtop staat, vrij ademt en ruimte voelt. Het in staat zijn afstand te doen van de strenge stem zorgt ervoor dat cliënte meer ruimte krijgt om voor haar emotionele behoeftes te zorgen en haar positief zelfbeeld te laten groeien.
Tijdens het afrondende fase van de behandeling hebben we sessies om de week laten plaatsvinden om het vertrouwen in de zelfstandigheid van cliënte te laten groeien. Cliënte krijgt echter in deze fase nog enkele tegenslagen te verduren. Zij vertelt dat haar oma is overleden en dat er bij haar schoonvader een kwaadaardige tumor is gevonden. Cliënte vertelt dat zij in eerste instantie bang was om terug te vallen. Zij geeft echter aan dat ze de aangeleerde technieken goed kan blijven inzetten zoals beschreven in het samen opgestelde terugvalpreventieplan. Ze zorgt dat ze blijft wandelen, trekt zij zichzelf niet terug maar blijft erop uit gaan. Daarnaast blijft ze gedachten schema’s invullen en vraagt zij zichzelf af 'wat gebeurt er hier nu echt?'. Verder stuurt zij haar strenge stem weg wanneer deze aanwezig is waardoor zij meer rust ervaart. Bij het evalueren van de behandeling durft cliënt te zeggen dat ondanks alle moeilijke omstandigheden zij zich nu voelt als ‘de rots in de branding; sterk en rustig.
5.2 Behandelresultaten
In deze sectie zullen eerst de behandelresultaten besproken worden van onderzoeksvraag 1 en 2 gevolgd door een reflectie op de opgestelde behandeldoelen 1, 2 en 3 uit Hoofdstuk 3.
Onderzoeksvraag 1: Heeft de behandeling geleid tot een positiever zelfbeeld? Deze onderzoeksvraag sluit aan bij behandeldoel 1 (zie Hoofdstuk 3).
Om te onderzoeken of de behandeling heeft geleid tot een positiever zelfbeeld werd wekelijks tijdens de sessie de overtuiging ‘ik doe er toe’ beoordeeld middels de VAS score (Freyd, 1923). Met cliënte is besproken dat zij bij aanvang van de behandeling tevreden zou zijn als zij aan het einde 60 zou scoren. Dit doel is behaald. Cliënte scoort aan het einde van de behandeling 70. Figuur 4 laat zien dat de grootste stijging te zien is tussen week 2 en week 6. Daarna lijkt de lijn zich voor een aantal weken te stabiliseren waarna er een kleine stijging te zien is in week 15. Aangezien er sprake is van een AB-design kan het behandeleffect niet toegeschreven worden aan specifieke interventie maar kan er geconcludeerd worden dat de gehele behandeling heeft geleid tot een toename van de positieve overtuiging ‘ik doe toe’.
Daarnaast is om de vijf sessies de Rosenberg Self-Esteem Scale, afgekort RSES afgenomen (Franck et al., 2008) Deze vragenlijst meet de eigenwaarde van cliënte (Everaert et al., 2010). De scoring van de schaal loopt van 0 tot 30. Hoe hoger de score hoe hoger de zelfwaardering. Ook hier is met cliënte een gewenst score bij ontslag opgesteld. Cliënte gaf bij aanvang aan dat zij tevreden zou zijn als zij 20 zou scoren op deze vragenlijst. In Figuur 5 is te zien dat gedurende de interventie fase de eigenwaarde van cliënte stijgt en cliënte bij afronding van de behandeling 24 scoort.
Figuur 4. Zelfbeeld: beloop van de VAS totaalscoreOnderzoeksvraag 2: Heeft de behandeling geleid tot een verbetering in stemming? Deze onderzoeksvraag sluit aan bij behandeldoel 2 (zie Hoofdstuk 3).
Figuur 6. Stemming: beloop van de VAS totaalscore

Om te onderzoeken of de stemming verbetert als effect van de behandeling is wekelijks middels de VAS score de overtuiging ‘ik ben gelukkig’ beoordeeld van 0 tot 100. Cliënte gaf aan tevreden te zijn als ze op deze schaal 70 zou scoren. Bij ontslag scoort cliënte 80. Het doel is hiermee behaald. Figuur 6 laat zien dat de stemming gedurende de behandeling fluctueerde maar in de gehele linie een stijgende lijn laat zien. Ook hier is het effect van de losse interventies niet toe te schrijven aan een enkele interventie. Het behandeleffect is enkel toe te schrijven aan de volledige behandeling.
Daarnaast werd om de vijf weken de BDI afgenomen om de ernst van de depressie te bepalen (zie Figuur 7) Men kan tussen de 0 en 63 scoren op de vragenlijst waarbij een score lager dan 14 duidt op geen depressieve klachten, tussen 14 en 19 op mogelijke tot lichte depressieve klachten, 20-28 duidt op matige depressieve klachten en van 29 tot 63 op ernstige depressieve klachten (Nolen & Dingenmans, 2004). Bij ontslag scoort cliënte 12. Deze score suggereert dat er geen sprake is van depressieve klachten.
Evaluatie behandeldoelen
Deze evaluatie is de evaluatie van behandeldoel 1,2 en 3 (zie Hoofdstuk 3).

Evaluatie behandeldoel 1
• Behandeldoel 1: Ik denk positiever over mijzelf; ‘ik doe er toe’. Als ik positiever over mijzelf denk dan heb ik de ervaringen in mijn jeugd verwerkt en ben ik in staat tijd voor mijzelf vrij te maken. Ik doe dan één uur per week iets voor mijzelf zoals bijvoorbeeld pottenbakken.
Cliënte vertelt bij ontslag dat zij trots op zichzelf is en zichzelf de moeite waard vind. Cliënte vertelt dat zij op het werk beter in staat is complimenten te ontvangen en hierop te reageren met een dankjewel. Ook is zij beter in staat haar eigen kwaliteiten aan te geven. Daarnaast vertelt zij dat zij het gevoel heeft dat zij het verleden een plekje heeft gegeven Het contact met haar moeder is beter geworden en voelt voor haar minder beladen aan.
Evaluatie behandeldoel 2
• Behandeldoel 2: Mijn stemming is verbetert; ik ben tevreden als ik dit behaald heb aan het einde van de behandeling of ik weet hoe ik dit (opnieuw) kan. Ik voel mijzelf gelukkiger en heb meer energie en zin om dingen te doen.
Volgens de vragenlijsten is er bij ontslag geen sprake meer van depressieve klachten. Cliënte vertelt dat zij dit ook zo ervaart. Zij geeft aan dat zij weer het gevoel heeft te kunnen lachen van binnen. Daarnaast vertelt zij dat zij vertrouwen heeft in de toekomst. Cliënte vertelt inzicht te hebben in haar patronen en heeft het gevoel middels de aangeleerde technieken meer grip te hebben op haar stemming.
Figuur 7. Stemming: beloop van de BDI totaalscoreEvaluatie behandeldoel 3
In samenspraak met cliënte zijn ook gedragsmatige doelen opgesteld. De verwachting was dat wanneer het zelfbeeld zou verbeteren en de somberheid opklaarde cliënte beter in staat zou zijn een balans te vinden in haar dagelijks leven Dit gedragsmatige doel is behaald. Cliënte vertelt dat zij minder de neiging heeft om te overcompenseren op werk. Zij heeft besloten hier enkele taken uit handen te geven zodat zij meer tijd heeft voor zichzelf en haar gezin. Verder is zij in staat meer tijd voor zichzelf vrij te maken. Cliënte is bijvoorbeeld weer gaan lezen, wandelt iedere dag een stukje en heeft bij ontslag een aantal keer een les pottenbakken gehad. Cliënte vertelt bij ontslag dat zij ook na de behandeling verder wil gaan met het ondernemen van activiteiten waar zij intrinsiek blij van wordt. Zij wil voor zichzelf verder uitzoeken wie zij is zonder haar rollen (werknemer, moeder, partner). Zij denkt erover om alleen op vakantie te gaan en hierover na te denken.
Tabel 4
Behandeldoel
3: resultaat in gedrag
Behandeldoel
Gewenste gedrag bij ontslag behaald
3. Ik ervaar een balans tussen werk en privé. Dit uit zich in het volgende gedrag:
Ik heb één uur per week voor mijzelf waarin ik iets leuks doe voor mijzelf bv pottenbakken
Ik wandel een half uur per dag
Ik ga er op zaterdag 1 uur op uit met mij zoontje en maak een ontbijtje
Ja/nee
Ja/nee
Ja/nee
6. Kritische reflectie
Zowel ik als cliënte zijn erg tevreden over het verloop van de behandeling. De behandeling lijkt dan ook het gewenste effect te hebben gehad. Cliënte heeft het idee dat zij er toe doet, voelt zich gelukkiger en gedraagt zich hier ook naar. Ik kijk met veel plezier terug op dit traject. Dit zijn de trajecten waar ik veel energie uit haal. Ik hou ervan om samen met cliënten te puzzelen aan analyses en vervolgens met de neuzen dezelfde kant op aan de slag te gaan. Hoewel het resultaat van de behandeling naar tevredenheid is behaald is er natuurlijk ruimte om op het gedragstherapeutisch proces, de behandelresultaten en therapeutische relatie te reflecteren. Graag neem ik u hier nog in mee.
6.1 Gedragstherapeutisch proces
Terugkijkend op het traject zijn er twee punten waarbij een kritische kanttekening geplaatst kan worden. Allereerst is ervoor gekozen in dit traject om de eerste vijf weken twee sessie per week te laten plaatsvinden waarbij één sessie in het teken stond van imaginaire rescripting en één sessie gericht was op activering. Achteraf gezien zou ik in het vervolg ervoor kiezen om in de eerste vijf weken alleen archief ervaringen te bewerken middels imaginaire rescripting en daarna pas aan de slag te gaan met gedragsactivatie. Cliënte gaf gedurende de eerste paar sessies aan dat zij het lastig vond activatie opdrachten uit te voeren en tijd voor zichzelf vrij te maken omdat dit een negatief oordeel over zichzelf opriep. Hier heb ik gedurende het traject wel op ingespeeld door eerst te activeren middels het uitvoeren van plezierige activeren met haar zoontje. Dit toont echter wel aan dat het negatief zelfbeeld nog teveel op de voorgrond stond om te profiteren van de gedragsactivatie. Door in het vervolg eerst aan de slag te gaan met de archief ervaringen zal cliënte in mindere mate het gevoel hebben te falen tijdens de gedragsactivatie omdat het verband minder referentiëel wordt geactiveerd.
Ten tweede ben ik in de behandeling, in overleg met mijn supervisor, zo vrij geweest de aangeleerde technieken uit het COMET protocol te verwerken in de meerstoelentechniek. Cliënte gaf aan dat zijn ondanks de verwerkingsgerichte technieken last bleef houden van een strenge stem die haar deed denken aan haar moeder. Door deze stem weg te sturen middels de aangeleerde sterke houding door COMET kreeg zij hier meer controle over. Hoewel de combinatie van interventies voor mij als passend voelde is er geen wetenschappelijk bewijs die deze combinatie van technieken ondersteunt. Gemotiveerd zou echter kunnen worden dat de toepassing van deze twee technieken veel op de ‘EHBO’ fase, stap 7, van het COMET protocol lijkt. Hierbij wordt eerst een moeilijk situatie ingebeeld inclusief negatieve gedachten en gevoelens over zichzelf waarna omgeschakeld wordt naar het positieve gevoel met betrekking tot de eigenwaarde van cliënte (Maarsingh et al., 2010).
6.2 Behandelresultaten
Zoals in mijn N=1 te lezen is heb ik veel gebruik gemaakt van interventies die door elkaar heen lopen. Hierdoor is het alleen mogelijk geweest om de behandeling in zijn totaliteit te evalueren. Ik kan hierdoor niet goed het effect bepalen van de losse interventies die ik heb uitgevoerd. Om hierover meer te kunnen zeggen zou een ABC-design passend zijn geweest. Dit was echter niet mogelijk in deze casus.
Daarnaast is een kanttekening te plaatsen bij het gebruik van de baseline meting (A) van het AB design. Omdat ik niet zelf de intake heb gedaan heb ik geen klacht specifieke vragenlijsten kunnen afnemen na de intake. De klacht specifieke vragenlijsten zijn pas afgenomen na de eerste sessie. In feite geeft dit geen accuraat beeld van de start meting omdat in deze sessie al enige psycho-educatie is gegeven en samen met de cliënte de opgestelde analyses en het behandelplan zijn besproken. De aanname kan gemaakt worden dat dit invloed heeft gehad op de motivatie en stemming van cliënte Het immers geven van perspectief, het gevoel begrepen te worden en hier samen met je therapeut
aan gaan werken kan een vertekend beeld geven. De Kempeneer (2015) ondersteunt dit vermoeden. Volgens haar zorgt alleen al het gebruik van psycho-educatie voor empowerment van de cliënt. In het vervolg zou het daarom passend zijn de klacht specifieke vragenlijsten het liefst tijdens of direct na de intake in te laten vullen.
Een vragenlijst die bij ……. wel standaard wordt afgenomen voor de intake fase is de Symptom Questionnaire-48 (SQ-48). Dit is een vragenlijst gericht op het algehele niveau van psychisch dan wel lichamelijk disfunctioneren (Carlier et al.,2012). Hoewel ik deze vragenlijst niet terug heb laten komen in mijn N=1 verslag is deze wel om de vijf sessies bij cliënte afgenomen. Achteraf gezien heb ik mijzelf mogelijk te veel gefocust op de klacht specifieke vragenlijsten passend bij de stemming en het negatieve zelfbeeld (Behandeldoel 1 en 2). De uitwerking van Behandeldoel 3 is hierdoor mogelijk wat mager geworden. Achteraf gezien had ik bijvoorbeeld de schaal ‘vitaliteit’ uit de SQ-48 ter ondersteuning kunnen gebruiken voor de uitwerking van dit behandeldoel.
Tot slot heb ik twee klacht specifieke vragenlijsten gebruikt maar heb ik daarnaast ook veel getoetst middels de VAS. De VAS is geen gevalideerd meetinstrument en is enkel een subjectieve score die toegekend wordt door cliënte zelf. Tijdens het traject heb ik gedurende de gedragsactivatie fase middels het registratieformulier de gemiddelde score met betrekking tot de stemming per week uitgerekend. Nadat deze fase was afgerond heb ik cliënte zelf een score laten toekennen op een schaal van 0 tot 100 Naast dat de VAS geen zuiver meetinstrument is, is in dit geval het toekennen van de scores ook niet helemaal zuiver geweest. Het simpelweg noemen van een score aan het begin van de sessie kan door verschillende factoren beïnvloed worden. Zo kan bijvoorbeeld de stemming van de dag invloed hebben, sociale wenselijkheid of de angst om te falen.
6.3 Therapeutische relatie
Bij aanvang van de behandeling heb ik veel aandacht besteed aan de therapeutische relatie. Deze heb ik iedere vijf sessies geëvalueerd middels de Werk Alliantie Vragenlijst (WAV), zie Figuur 8 (Stinckens et al., 2009) Cliënte vertelt dat zij al vaker psychologische behandelingen heeft gehad alleen vaak zonder het gewenst effect. Zij geeft aan dat het zoeken tot hulp een grote stap voor haar was en vertelt dat zij deze behandeling als haar laatste hoop beschouwd. Deze laatste uitspraak zorgde ervoor dat ik als therapeut wel enige druk ervoer. Het heeft mij echter geholpen tijdens de eerste sessie meteen met cliënte te bespreken wat haar verwachtingen waren ten aanzien van mij als therapeut en waar ik rekening mee moest houden. Hierdoor was gedurende het traject de therapeutische relatie goed bespreekbaar en was er naar mijn inziens een eerlijke en transparante communicatie Verder heeft het mij als therapeut geholpen bij aanvang van de behandeling de tijd te nemen om samen de analyses op te stellen. Dit zorgde ervoor dat we in termen van de Roos van Leary in de ‘samen’ positie kwamen (Leary, 1957; in Korrelboom et al., 2014). Daarnaast zorgde dit ervoor dat voor mij de aangrijpingspunten en de focus in de behandeling duidelijk waren Hierdoor ging ik met vertrouwen aan de slag kon ik dit ook uitdragen naar mijn cliënte. Uit onderzoek van Elkin et al. (2014) blijkt dat het ook zinvol is om te investeren in de therapeutische relatie in de eerste twee sessies omdat dit een goede voorspeller is voor de uitkomst van een CGT behandeling bij depressieve cliënten. Hoewel ik hiervoor in deze casus veel tijd heb genomen voel ik echter soms ook de druk van de zorgverzekeraar om behandeltrajecten niet te lang te laten duren. Ik mag echter hieruit concluderen dat het zijn vruchten afwerpt om eerst de tijd te nemen om een goede basis te bouwen voor een effectieve behandeling.
Werk Alliantie Vragenlijst Totaalscore WAV
* De Werk Alliantie Vragenlijst (WAV) bestaat uit 12 stellingen over de therapeutische relatie en er wordt gescoord op een 5-puntsschaal lopend van “nooit = 1” tot “altijd = 5”. Hoe hoger de score hoe beter de therapeutische relatie.
Tot slot heb ik gebruik gemaakt van zowel een socratische als directieve stijl maar maak ik ook veel gebruik van positieve bekrachtiging. Van nature ben ik zelf erg positief ingesteld en ben ik getraind om in mijn behandelingen met functionele bewegingsstoornissen veel positieve suggesties te geven en datgene wat goed gaat uit te vergroten. Ik merk dat ik hier in mijn reguliere werkzaamheden ook vaak gebruik van maak. Over het algemeen reageren cliënten hier goed op maar ik merk dat ik dit goed moet doseren en nuanceren. Mijn ervaring is dat ik dit niet te scheutig moet zijn op het begin van een behandeling bij cliënte met een depressieve stoornis omdat cliënten dan het gevoel krijgen dat ik ze niet goed begrijp. Ik heb tijdens mijn supervisies geleerd eerst ruimte te maken voor het erkennen van klachten in plaats van direct positief aan de slag te gaan. Uit onderzoek blijkt echter dat een optimistische kijk bij depressieve cliënten wel helpend kan zijn omdat cliënten over het algemeen moeite hebben om positieve punten te zien (Carter et al., 2015). Mijn positieve kant is dus enerzijds mijn kracht maar kan gedurende de behandeling ook een belemmerende factor zijn in het aansluiten. Dit doseren blijft dus een aandachtspunt voor in de toekomst. Echter, oefening baart kunst. Ik hoop dat ik dit nog vaak mag oefenen maar kijk voor nu met trots terug op een geslaagde behandeling.
Dit was mijn N=1 verslag.
Figuur 8. Werk Alliantie Vragenlijst (WAV): beloop van de totaalscore *Literatuurlijst
Andersen, B., & Rasmussen, P. H. (2017). Transdiagnostic group therapy for people with self-critic and low self esteem, based on compassion focused therapy principles. Journal of Compassionate Health Care, 4(1), 1-11.
Beck, A. T., Ward, C., Mendelson, M., Mock, J., & Erbaugh, J. J. A. G. P. (1961). Beck depression inventory (BDI). Archives of General Psychiatry, 4(6), 561-571.
Broeke, E. T., Korrelboom, C. W., Verbraak, M. J. P. M., & Meijer, S. B. (2021). Praktijkboek geïntegreerde cognitieve gedragstherapie: Protocollaire behandelingen op maat (2de herz. dr.). Bussum: Coutinho.
Bockting, C. (2009). Preventieve cognitieve training bij terugkerende depressie. Bohn Stafleu van Loghum. Houten.
Bockting, C. L. H., van Rijsbergen, G.D., & Huibers, M. J. H. (2017) Protocollaire behandeling van patiënten met een depressieve stoornis. In G. P. J. Keijsers, A. van Minnen & C. A. L. Hoogduin (Eds.), Protocollaire behandelingen voor volwassenen met psychische klachten, deel 1. Amsterdam: Uitgeverij Boom
Bockting, C. L., Smid, N. H., Koeter, M. W., Spinhoven, P., Beck, A. T., & Schene, A. H. (2015). Enduring effects of preventive cognitive therapy in adults remitted from recurrent depression: a 10 year follow-up of a randomized controlled trial. Journal of Affective Disorders, 185, 188-194.
Carlier, I. et al (2012). Development and validation of the 48 item Symptom Questionnaire (SQ-48) in patients with depressive-, anxiety- and somatoform disorders. Psychiatry Research, 200 (2-3), 904910.
Carter, J. D., Crowe, M. T., Jordan, J., McIntosh, V. V., Frampton, C., & Joyce, P. R. (2015). Predictors of response to CBT and IPT for depression; the contribution of therapy process. Behaviour Research and Therapy, 74, 72-79.
Cuijpers, P., Berking, M., Andersson, G., Quigley, L., Kleiboer, A., & Dobson, K. S. (2013). A metaanalysis of cognitive-behavioural therapy for adult depression, alone and in comparison with other treatments. The Canadian Journal of Psychiatry, 58(7), 376-385.
Cuijpers, P., Van Straten, A., Andersson, G., & Van Oppen, P. (2008). Psychotherapy for depression in adults: a meta-analysis of comparative outcome studies. Journal of Consulting and Clinical Psychology, 76(6), 909.
De Kempeneer, E. Psycho-educatie in therapie: informatie en empowerment, van https://vvkp.be/sites/default/files/TKP%2004-2015_04_Psychoeducatie%20in%20therapie_informatie%20en%20empowerment.pdf
Elkin, I., Falconnier, L., Smith, Y., Canada, K. E., Henderson, E., Brown, E. R., & Mckay, B. M. (2014). Therapist responsiveness and patient engagement in therapy. Psychotherapy Research, 24(1), 52-66.
Everaert, J., Koster, E. H., Schacht, R., & De Raedt, R. (2010). Evaluatie van de psychometrische eigenschappen van de Rosenberg zelfwaardeschaal in een poliklinisch psychiatrische populatie. Gedragstherapie, 43(4), 307-317.
Franck, E., De Raedt, R., Barbez, C., & Rosseel, Y. (2008). Psychometric properties of the Dutch Rosenberg self-esteem scale. Psychologica Belgica, 48(1), 25-35.
Freyd, M. (1923). The graphic rating scale. Journal of Educational Psychology, 14(2), 83. Hofmann, A., Hase, M., Liebermann, P., Ostacoli, L., Lehnung, M., Ebner, F., & Luber, M. (2016). DeprEnd© EMDR therapy protocol for the treatment of depressive disorders. Eye movement desensitization and reprocessing (EMDR) therapy scripted protocols and summary sheets: Treating anxiety, obsessive-compulsive, and mood-related conditions, 289-311.
Jongedijk, R. (2018). De posttraumatische stressstoornis in de DSM-5.
Korrelboom, C.W., & ten Broeke, E. (2014). Geïntegreerde cognitieve gedragstherapie: Handboek voor theorie en praktijk. Bussum: Coutinho.
Kresznerits, S., Rózsa, S., & Perczel-Forintos, D. (2022). A transdiagnostic model of low self-esteem: pathway analysis in a heterogeneous clinical sample. Behavioural and Cognitive Psychotherapy, 50(2), 171-186.
Landelijke Stuurgroep Multidisciplinaire Richtlijnontwikkeling in de GGZ (LSMR). (2013). Multidisciplinaire richtlijn depressie en angststoornissen. Utrecht: Trimbos-instituut.
Maarsingh, M., Korrelboom, K., & Huijbrechts, I. (2010). Competitive Memory Training (COMET) voor een negatief zelfbeeld als aanvullende behandeling bij depressieve patiënten; een pilotstudie. Directieve Therapie, 30(2), 94-112.
Morina, N., Lancee, J., & Arntz, A. (2017). Imagery rescripting as a clinical intervention for aversive memories: A meta-analysis. Journal of Behavior Therapy and Experimental Psychiatry, 55, 6-15. In Van der Wijngaart, R. (2020). Imaginaire Rescripting: Theorie en praktijk (pp. 9). Springer Nature.
Nolen, W. A., & Dingemans, P. M. A. J. (2004). Meetinstrumenten bij stemmingsstoornissen. Tijdschrift voor Psychiatrie, 681-686.
Orlemans, J.W.G. (1987). Modellen voor probleemkeuze en functieanalyse. In J.W.G. Orlemans, P. Eelen, & W.P. Haaijman, Handboek voor Gedragstherapie (pp. A.17-1/A.17-27). Deventer: van Loghum Slaterus.
Rombouts, W., & Scholing, A. (2003). Ernstige angststoornissen: een model voor probleemanalyse. Dth jaargang 23(2), 187- 210.
Schotte, C. K. W., & De Doncker, D. (1994). adp-iv Vragenlijst. Universitair Ziekenhuis Antwerpen
Stinckens, N., Ulburghs, A., & Claes, L. (2009). De werkalliantie als sleutelelement in het therapiegebeuren. Meting met behulp van de WAV-12: de Nederlandse vertaling van de Working Alliance Inventory. Tijdschrift Klinische Psychologie, 39, 44-60.
Van der Does, A. J. W. (2002). BDI-II-NL. Handleiding. De Nederlandse versie van de Beck depression inventory.
Van der Wijngaart, R. (2020). Imaginaire rescripting: Theorie en praktijk. Springer Nature. Houten.
Van Emmerik, A., & Rijnders, P. (2017). N= 1 Gevalsstudies volwassenen. Amsterdam: Boom.
Williams, J. M. G., Van der Does, A. J. W., Barnhofer, T., Crane, C., & Segal, Z. S. (2008). Cognitive reactivity, suicidal ideation and future fluency: Preliminary investigation of a differential activation theory of hopelessness/suicidality. Cognitive Therapy and Research, 32(1), 83-104.
Wispelwey, M. (2011). Betekenisgevende gedragstherapie; een nieuw model van probleemsamenhang. Kind & Adolescent Praktijk, 3, 112-119.
