

UNA BUSSOLA PER NON PERDERSI
La nuova classificazione ESCRS delle IOL, un linguaggio chiaro fondato su evidenze cliniche
LARGO AI GIOVANI
Quanto può inquinare una cheratoplastica endoteliale?
RIFLETTORI
SULL’ESPERTO
Francesco Carones
CASI DA INCUBO L’Ospite Indesiderato


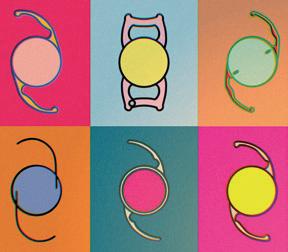
Redazione
Timothy Norris
Laura Gaspari, MA redazione@eyeseenews.it www.eyeseenews.it
Pubblicità info@fgeditore.it tel 01411706694
Direttore responsabile
Ferdinando Fabiano f.fabiano@fgeditore.it
Grafica e impaginazione Cristiano Guenzi
Copertina
Silvia Schiavon
Coordinamento scientifico
Vittorio Picardo, MD
Hanno partecipato a questo numero
Matteo Airaldi, MD
Pasquale Aragona, MD, PhD
Michael Assouline, MD, PhD
Stefano Barabino, MD, PhD
Alfredo Borgia, MD, FEBO
Lucio Buratto, MD
Francesco Carones, MD
Joaquín Fernández Pérez, MD, PhD
Matteo Forlini, MD
Sri Ganesh MBBS, MS, DNB, DSC(Hon), FRCS(Glasg), FWCRS
Leonardo Mastropasqua, MD
Giacomo Savini, MD
Editore
FGE srl – Fabiano Gruppo Editoriale
Redazione: Strada 4 Milano Fiori, Palazzo Q7
20089 Rozzano (MI)
Sede legale: Regione Rivelle, 7 14050 Moasca(AT)
Tel 0141/1706694 - Fax 0141/856013
Registrazione presso il Tribunale di Asti n. 1/2020 del 05/02/2020
Copia omaggio
EditorialE
CovEr topiC
UNA BUSSOLA, PER NON PERDERSI
riflEttori Sull’ESpErto
CON GLI OCCHI, CON IL CUORE, CON LA TESTA
largo ai giovani QUANTO PUÒ INQUINARE UNA CHERATOPLASTICA ENDOTELIALE?
CaSi da inCubo L’OSPITE INDESIDERATO
innovazioni
DALLA FANTASCIENZA ALLA CLINICA
nEwS approfondimEnti
KLEX: PRECISIONE E INNOVAZIONE
in riCordo
IN RICORDO DEL PROFESSOR MAURIZIO ROLANDO
tECniChE ChirurgiChE DI NECESSITÀ VIRTÙ
nEwS dallE aziEndE
UNA NUOVA CLASSIFICAZIONE
DELLE IOL
Dalla lente all’esperienza visiva
di Dottor
Lucio Buratto, Direttore Scientifico di Neovision Cliniche oculistiche

CLa chirurgia della cataratta ha conosciuto in pochi decenni una trasformazione radicale: da intervento puramente “ricostruttivo”, mirato a restituire trasparenza ai mezzi diottrici, a vera chirurgia refrattiva, capace di correggere difetti visivi complessi e offrire ai pazienti indipendenza dagli occhiali e dalle lenti a contatto. Il passo più recente in questa direzione è la proposta di nuova classificazione delle IOL presentata all’ESCRS, che si distingue per chiarezza e utilità pratica. Non più soltanto un elenco di modelli, ma una cornice che colloca ciascuna lente in base al suo principio ottico e soprattutto al risultato che si prefigge di garantire. Il focus oggi non è più semplicemente la diottria finale. I nostri pazienti ci chiedono di leggere senza occhiali, di guidare in sicurezza anche di notte, di lavorare al computer senza fastidi, di riconoscere i volti dei nipoti senza lenti aggiuntive. In altre parole, ci chiedono indipendenza dai mezzi ottici esterni, ma senza pagare il prezzo delle disfotopsie che hanno limitato l’accettazione delle prime multifocali.
La nuova classificazione risponde a questa esigenza, distinguendo con maggiore precisione le diverse famiglie di IOL:
● Monofocali evolute, che offrono una profondità di fuoco ampliata rispetto alle monofocali e una visione intermedia funzionale.
L’introduzione di criteri comuni consente al chirurgo di orientarsi in un panorama in continua espansione e, soprattutto, di personalizzare l’indicazione . Non esiste la lente ideale per tutti: esiste la lente giusta per quel singolo paziente, con il suo profilo refrattivo, le sue aspettative, le sue abitudini visive. Dal punto di vista pratico, questo significa: valutare attentamente i candidati, discutere con loro i benefici e i limiti di ciascuna opzione, e utilizzare la classificazione come linguaggio condiviso per trasformare la complessità del mercato in uno strumento di scelta chiaro e comunicabile.
La sfida dei prossimi anni sarà duplice: da un lato, continuare a migliorare i profili ottici delle IOL per garantire qualità visiva priva di disfotopsie; dall’altro, integrare questi progressi in un percorso chirurgico sempre più standardizzato e sicuro, con il supporto di mezzi diagnostici e operatori sempre più avanzati.
Tutte le interviste contenute in questo numero sono consultabili collegandosi al sito: www.eyeseenews.it
● EDOF, con estensione continua del focus e ridotto rischio di aloni; in questo gruppo si trovano sia modelli refrattivi che diffrattivi con performance diverse come profondità di fuoco e qualità visiva
● Multifocali e trifocali, più efficaci per lettura ravvicinata, ma ancora piuttosto critiche in termini di fotopsie.
Se nel passato l’innovazione ha significato introdurre nuovi materiali o nuovi design, oggi innovare significa soprattutto mettere il paziente al centro: liberarlo da occhiali e lenti a contatto senza sacrificare la naturalezza della visione. La nuova classificazione dell’ESCRS rappresenta uno strumento prezioso in questa direzione, perché traduce la complessità tecnica in un approccio clinico concreto, utile e condiviso. In definitiva, la chirurgia della cataratta si conferma la porta d’ingresso alla refrattiva per milioni di persone. E le IOL, più che mai, non sono semplicemente dispositivi: sono il cuore dell’esperienza visiva che possiamo restituire ai nostri pazienti.

UNA BUSSOLA, PER NON PERDERSI
La nuova classificazione ESCRS delle IOL, un linguaggio
chiaro fondato su evidenze cliniche
Intervista al Dottor
DJoaquín Fernández Pérez, Segretario del Direttivo di ESCRS, CEO di Qvision e Direttore Medico dell’Istituto Andaluso di Oftalmologia al Vithas Hospital, Almería, Spagna e al Dottor
Giacomo Savini, Studio Oculistico D’Azeglio, Bologna
Dresda, fine del XVIII secolo. L’oculista di corte e innovatore Johan Virgilius Casaamata è sulla soglia della storia. Una piccola lente di vetro viene cautamente inserita nell’occhio di un paziente appena operato di cataratta. Il chirurgo trattiene il respiro. Se fosse andato a buon fine, l’esperimento avrebbe iscritto senza dubbio il medico laureato a Padova negli annali; eppure, in quel momento qualcosa andò storto. La lente cadde in camera posteriore, infrangendo le speranze del rinomato oculista.
Cosa lo avesse ispirato a tentare qualcosa di simile ben due secoli prima del primo impianto di IOL effettuato con successo dal celebre Harold Ridley, è tuttora discusso dagli storici. Non fu infatti l’oculista di Dresda a essere ricordato come il primo ad aver perlomeno effettuato un tentativo di impianto di una lente intraoculare, ma il suo collega Felice Tardini, protagonista di un’esuberante racconto dello scrittore Giacomo Casanova che coinvolge l’esplosione di una bottiglia di spumante e frammenti di vetro nell’occhio.
Fu probabilmente proprio l’abilità di “marketing” del veneziano a porre in ombra l’oculista Casaamata. La parola edulcorata fu più potente della pragmaticità, abbastanza da riscrivere il corso degli eventi.
È il 1949 e al Saint Thomas di Londra, Ridley inserisce la prima lente intraoculare in PMMA dopo aver osservato i frammenti acrilici nell’occhio del pilota Gordon “Mouse” Cleaver. Fu il vero big bang per la chirurgia della cataratta, rendendola una delle prime operazioni per numero al mondo e trasformando completamente l’aspetto della chirurgia del segmento anteriore. La semplice lente di PMMA
iniziò a moltiplicarsi in un’incredibile varietà, con un’industria pronta a rispondere a qualsiasi esigenza del chirurgo e del paziente, in una corsa spalla a spalla per la produzione migliore, più efficace, più innovativa, in un mercato in costante crescita dato l’invecchiamento della popolazione globale. Dalle monofocali, alle bifocali, le trifocali, le EDOF, le monofocali plus e molte altre, in un processo disordinato, che nel tempo iniziava a generare confusione nel chirurgo oculista, costretto a giostrarsi tra le promesse del mercato e le aspettative del paziente.
I primi tentativi di classificare le lenti furono promosse dalla Organization for Standardization (ISO), faticando tuttavia a mantenere il passo con i tempi e con le nuove proposte promosse sul mercato anno per anno. Il vero cambiamento del paradigma è giunto solo nel 2024, con la formazione su iniziativa della European Society of Cataract and Refractive Surgeons (ESCRS) del Functional Vision Working Group e la seguente pubblicazione di un editoriale sul Journal of Cataract and Refractive Surgery dove si esprimeva la volontà di raggiungere un consensus per una nuova e definitiva classificazione delle lenti intraoculari.
“Le prime prove della possibilità di un sistema per raggruppare le IOL sulla base dei risultati clinici erano già presenti nel paper del JRS,” racconta Joaquín Fernández Pérez, MD, PhD. “Dopo aver testato ogni possibile endpoint in condizioni mono e binoculare, abbiamo osservato come certe misurazioni, specialmente la sensibilità al contrasto e le disfotopsie variano troppo in letteratura per considerare attendibili le attuali categorizzazioni”.
di Timothy Norris
Puntiamo inoltre a raffinare ulteriormente i nostri strumenti e le nostre terminologie per rendere l’intero sistema usabile a livello globale e, specialmente, sempre più incentrato sul paziente
Joaquín Fernández Pérez

Segretario del Direttivo dell’ESCRS e Presidente del Research Committee, CEO di Qvision e Direttore Medico dell’Istituto Andaluso di Oftalmologia al Vithas Hospital, Joaquín Fernández ha fin da subito co-guidato l’iniziativa del Functional Vision Working Group, gruppo fondato dalla Presidente uscente della rinomata società europea, la Professoressa Filomena Ribeiro. “Con il Functional Vision Working Group abbiamo deciso di fare un passo avanti allo scopo di dare al medico un sistema chiaro e semplice per descrivere al paziente cosa aspettarsi davvero dall’impianto di IOL, sulla base dell’evidenza scientifica. Questo gruppo si propone di consolidare ciò che i dati scientifici già sostengono andando a correggere le limitazioni che la ricerca più recente ha svelato, raffinando gradualmente il sistema uno studio dopo l’altro,” afferma.
“Il Functional Vision Working Group lavora a stretto contatto con l’ISO, la collaborazione non manca,” osserva Giacomo Savini, MD. “Tuttavia, la classificazione ISO non aveva un riferimento alle lenti più recenti come le monofocali enhanced. Il problema dal punto di vista del medico è che le aziende immettono sul mercato lenti intraoculari definendole come appartenenti a una categoria o a un’altra, lasciando al clinico il dubbio se questa decisione è più figlia di studi scientifici o del marketing,” aggiunge.
Da sempre attivo nella ricerca, Giacomo Savini è riconosciuto come uno dei maggiori esperti internazionali del calcolo delle lenti intraoculari, nonché uno degli acquisti più recenti del Functional Vision Working Group.
“La classificazione ESCRS è stata sviluppata per fornire i criteri più og-
Dottor Joaquín Fernández Pérez
Cover TopiC
Avere modo di spiegare al paziente quali sono i potenziali risultati usando dati scientifici basati sulla profondità di campo migliorerebbe di molto il rapporto con le aspettative
Giacomo
Savini
gettivi possibili che ci permettono di dire se un determinato modello appartiene a una delle sei categorie in cui si iscrivono ora le lenti,” aggiunge.
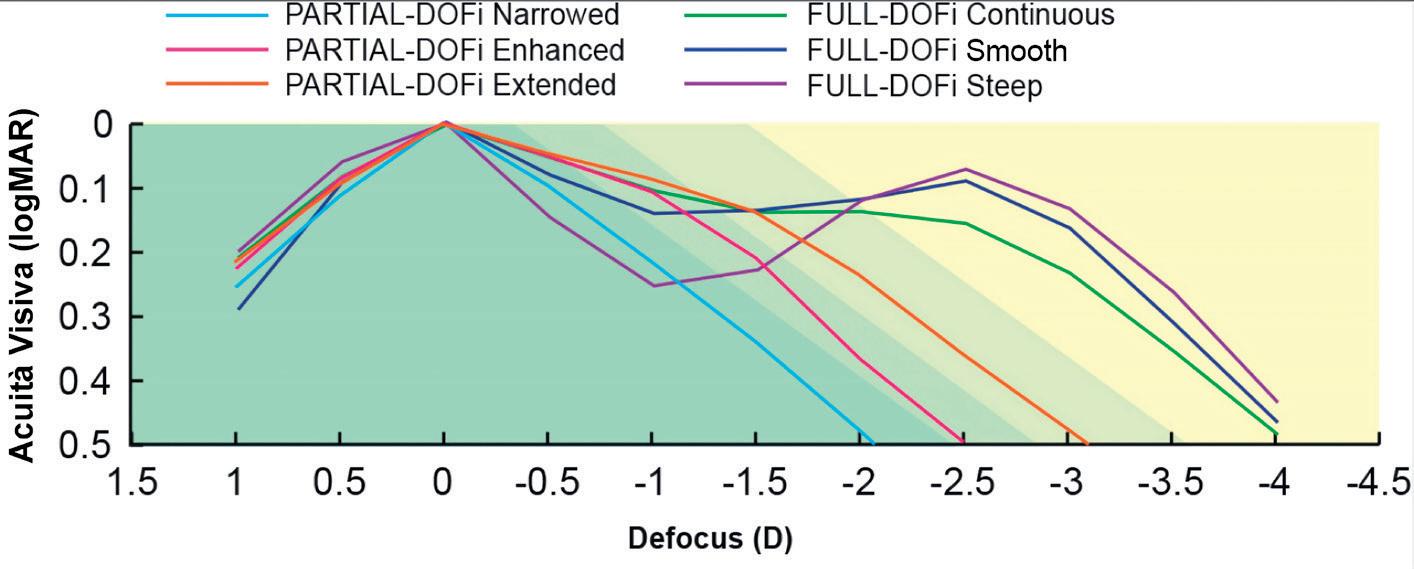
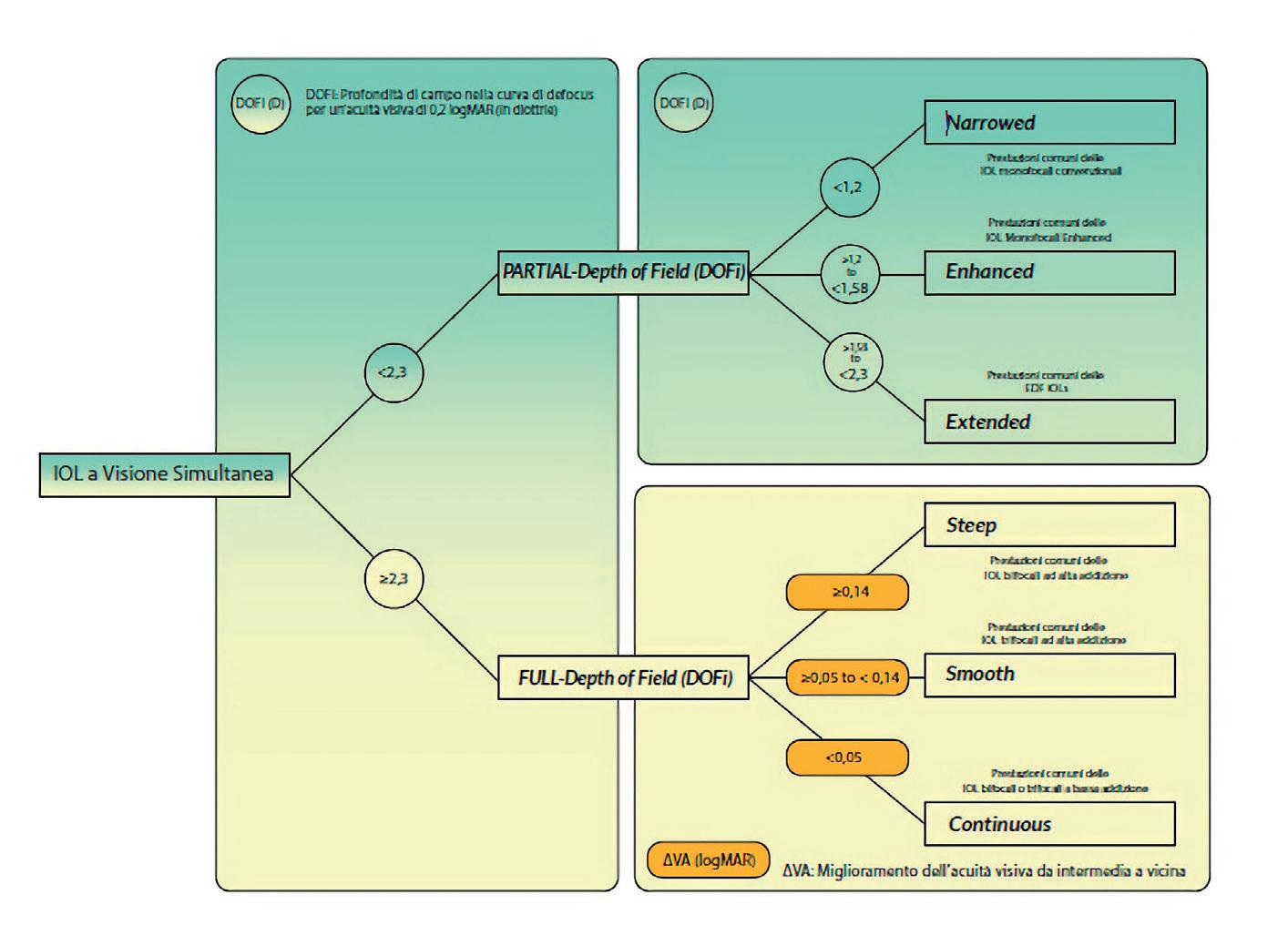
IL CUTOFF
Alla base della nuova classificazione si trova la curva di defocus monoculare. “Il parametro principale è il Depth of Field, la profondità di fuoco divisa da un cutoff impostato sulla curva di defocus monoculare a 0.2 LogMAR, pari a 6,3 decimi,” spiega Savini. “Questo permette di dividere in due macroca-
tegorie: la Partial Depth of Field, che definisce le lenti che ottengono a 0.2 LogMAR un risultato inferiore a 2.3 Diottrie e la Full Depth of Field le lenti con un valore superiore a 2.3 Diottrie allo stesso livello di acuità visiva”. All’interno della definizione di Partial Depth of Field, le lenti si suddividono ulteriormente in tre differenti sottocategorie. “Al cutoff, le lenti al di sotto di 1,2 Diottrie di profondità sono chiamate Narrow, quelle fra 1.2 e 1.58 Diottrie vengono classificate come Enhanced, e quelle tra le 1.58 Diottrie e il cutoff di 2.3 vengono classifi-

cate come Extended,” spiega Savini. Andando alla classificazione delle Full Depth of Field, si incontrano altre tre sottocategorie. “Queste si basano sul DeltaVA, ossia l’aumento di acuità visiva tra vicino e intermedio”, spiega Fernández. “Le lenti che forniscono un incremento dell’acuità tra intermedio e vicino inferiore a 0.05 LogMAR sono categorizzate come Continuous, caratterizzate da un decremento tendenzialmente piatto e continuo sulla curva di defocus. La seconda sottocategoria è chiamata Smooth e include le lenti con un incremento tra 0.05 e 0.14 LogMAR tra intermedio e vicino, e infine le lenti Steep, che mostrano una delta maggiore di 0.14 LogMAR,” descrive.
STANDARD GLOBALE
Il raggiungimento di un consensus che si estende a tutte le maggiori società internazionali è al momento il principale obiettivo del Functional Vision Working Group. Grazie infatti al dialogo con diverse realtà continentali, la nuova classificazione sta prendendo forza. “Tre sono gli sviluppi che sono stati portati dal consensus con la società americana ASCRS. La prima è stata la scelta di adottare la terminologia ‘depth of field’, o DoFi, al posto di Range of Field (RoF); la seconda ha determinato la struttura delle sei sottocategorie; e la terza ha integrato risultati ulteriori come quelli ottenuti tramite l’AIOLIS, integrando meglio l’esperienza quotidiana del paziente,” racconta Fernández. “È stato il giovane collega Kamran M. Riaz a proporre di sostituire RoF con DoFi,” spiega Savini. “Seguirà molto presto un erratum per adattare le pubblicazioni alla definizione più aggiornata,” aggiunge. Parallelamente, altre società internazionali si sono fatte coinvolgere nel processo. “APACRS e LATAMCRS, rispettivamente le società sorelle dell’Asia-Pacifico e dell’America Latina, hanno enfatiz-
Dottor Giacomo Savini

Il controllo della superficie oculare parte da Lacrifill® .
Non lasciare che la secchezza oculare comprometta l’esito dell’intervento chirurgico – proteggi la superficie oculare dei tuoi pazienti con Lacrifill, il gel canalicolare a base di acido ialuronico che garantisce il miglioramento con un unico trattamento fino a 6 mesi. 1,2
✔ Autorizzato dalla FDA
✔ Marchio CE
✔ Una siringa, un paziente
Trattamento dell’occhio secco, reinventato.

Cover TopiC
zato l’uso delle metriche del banco ottico durante le prime fasi di vita di una nuova IOL. Questo promuove un dato iniziale e standardizzato di come la lente dovrà performare, in attesa di ulteriori evidenze cliniche più robuste,” aggiunge Fernández. “Questo processo globale di consensus ci permette di allineare la terminologia, ampliare la base dei dati, e rendere sempre più pratica e adattabile la struttura man mano che viene sviluppata,” afferma.
Secondo Fernández, l’adozione del sistema all’interno degli stessi Stati europei e delle loro società sarà rapida. “Il consensus intercontinentale sta dando il giusto slancio,” osserva. “Le nuove generazioni di chirurghi impareranno questo sistema anche grazie alla guida delle società nazionali. Stiamo lavorando tutti assieme per eliminare le barriere in modo da implementare le linee guida e alline-
are le terminologie e gli standard a livello europeo”.
CAMBIO AZIENDALE
Secondo Fernández e Savini, le aziende produttrici di lenti intraoculari non avranno difficoltà ad adattare i propri prossimi prodotti alla nuova definizione, con dei benefici aggiunti per tutti. “Le aziende arriveranno a dire quante diottrie di profondità di campo ha una determinata lente e in quale classificazione questa rientra. Un ulteriore passo avanti consisterebbe nel definire in quali occhi un determinato modello di lente funziona meglio e in quali queste potrebbero indurre disfotopsie o una riduzione della qualità visiva,” spiega Savini. “È chiaro che tutte le aziende hanno interesse a far vedere i lati positivi dei loro prodotti, ma se dessero dei cutoff precisi i chirurghi reagirebbero in maniera positiva senza
rischiare di essere diffidenti nei confronti di nuove soluzioni,” aggiunge. “Descrivere i prodotti secondo la performance funzionale prevista, supportata da dati basati sul DoFi, aggiunge un livello di certezza in linea con una comunicazione funzionale atta alla riduzione del rischio,” aggiunge Fernández. “Questo riuscirebbe a mettere in pari l’esperienza del paziente con le aspettative del chirurgo”.
ASPETTATIVE E RISULTATI
Gli effetti di una più chiara comunicazione tra l’azienda e il chirurgo possono giovare notevolmente sul grado di soddisfazione del paziente. Secondo il Dottor Savini, la discrepanza attuale tra la promessa aziendale e l’effettivo risultato refrattivo può essere un boomerang per il chirurgo. “Dico sempre al paziente che posso raggiungere il target refrattivo nel 90% dei casi. Il 100% non lo posso garantire. Oltre all’imprevisto sempre dietro l’angolo, abbiamo pazienti che rispondono diversamente all’impianto della stessa lente. La IOL è sempre in combinazione con la pupilla e la cornea, e da questo punto di vista ci stiamo lavorando,” osserva. “Avere modo di spiegare al paziente quali sono i potenziali risultati usando dati scientifici basati sulla profondità di campo migliorerebbe di molto il rapporto con le aspettative. Al momento, comunque, ci stiamo ancora focalizzando sul comportamento della lente intraoculare e non sul binoculare,” puntualizza.
LA PRAGMATICITÀ, ALL’ORIZZONTE.
Secondo Fernández, il Functional Vision Working Group ha ancora molto lavoro da fare di fronte a sé. “C’è altro all’orizzonte,” afferma. “Stiamo lavorando all’integrazione di nuovi endpoint come la sensibilità al contrasto, e i dati qualitativi raccolti dai pazienti”. Questo, secondo lui, porterà all’ulteriore pubblicazione di nuove linee guida pratiche, incluse le percentuali di efficacia che aiuteranno ulteriormente a classificare l’affidabilità delle lenti intraoculari. “Puntiamo inoltre a raffinare ulteriormente i nostri strumenti e le nostre terminologie per rendere l’intero sistema usabile a livello globale e, specialmente, sempre più incentrato sul paziente,” conclude Fernández.
Gentile concessione del Dottor Fernández
Non tutte le lezioni si apprendono dai libri di testo.
Alcune lezioni vengono scambiate tra colleghi. Altre si colgono in momenti che contano davvero. Potrai trovarle nella Masters Video Library — autentiche, essenziali e degne di essere riviste.

Scansiona il QR code o clicca sul link per registrarti

MastersVideoLibrary
Laddove la formazione chirurgica supera la teoria.
Benvenuto nella Masters Video Library, la principale fonte di contenuti formativi nel campo dell’oftalmologia, con un focus particolare al segmento anteriore. La MVL è una raccolta ampia e facilmente consultabile di video di chirurgia oftalmica, concepita per supportare i chirurghi che si occupano di chirurgia della cataratta e refrattiva in ogni fase del loro


Personalizza la ricerca in base al tuo livello di competenza e al tempo a tua disposizione.
Visualizza i passaggi e le tecniche chirurgiche attraverso video di procedure reali.
Accedi ai migliori esperti della chirurgia della cataratta e della refrattiva.
RiflettoRi sull’espeRto
CON GLI OCCHI, CON IL CUORE, CON LA TESTA
Quando la grandezza sta nell’aiutare e nel crescere come esseri umani e meno nell’apparire, secondo Francesco Carones
Intervista al Dottor Francesco Carones, Co-fondatore e Direttore Medico, Clinica Advalia, Milano
Per collegarsi al video, scansionare il codice QR

IIl rispetto del Giuramento di Ippocrate per un medico chirurgo è soprattutto migliorare la vita dei propri pazienti. Mettersi al servizio degli altri è la vocazione di ogni specialista e il lavoro non è solo fatto di ambizioni, carriera e fama. Lo sa bene il Dottor Francesco Carones, Co-fondatore e Direttore Medico della Clinica Advalia di Milano. Il suo è un nome molto noto sui palchi nazionali e internazionali ed è una delle eccellenze italiane riconosciute a livello globale: inserito nella Power List 2024 di The Ophthalmologist e parte del Board of Directors di AECOS (American-European Congress of Ophthalmic Surgery), nel suo racconto a EyeSee, il Dottor Carones riesce a rimanere comunque una persona capace di grande umiltà. Un chirurgo che mette i suoi pazienti al primo posto e che con gli anni ha trovato una sua dimensione nel passare le sue conoscenze alle nuove leve, oltre che lavorare con la missione di garantire

un futuro e nuove possibilità a chi verrà. Uno specialista che ha scelto di essere anche qualcos’altro oltre alla sua professione, nonostante i successi e la fama, che con l’amore per l’innovazione, la curiosità e gli insegnamenti ricevuti ha deciso che essere oculisti è prima di tutto una crescita personale e un arricchimento per l’anima.
Qual è la sua specialità o la sua area di interesse prevalente in oculistica?
L’area in cui io sono specializzato è la chirurgia refrattiva. Tuttavia, vorrei fare una piccola precisazione. La chirurgia refrattiva che intendo non è solo la chirurgia con il laser. La chirurgia refrattiva è tutto ciò che porta un paziente che ha bisogno di un intervento chirurgico a vedere il meglio possibile. Per questo mi piace aggiungere questa cosa che spiego spesso: la chirurgia della cataratta è la regina della chirurgia refrattiva, perché alla fine quello che conta è il risultato refrattivo che il paziente ottiene con essa.
Oltre agli interventi basati sul laser, quindi la classica PRK, la LASIK, o l’estrazione del lenticolo, parte delle mie competenze è la gestione delle IOL fachiche, così come quella dei pazienti con cheratocono che hanno bisogno di crosslinking.
Qual è stato il suo contributo nazionale e internazionale al progresso dell’oculistica e quali ritiene siano i traguardi professionali che ha raggiunto?
Arrivati a sessant’anni o giù di lì, si spera sempre di dare ancora più contributi anche se non si è più giovanissimi. Tuttavia, sono abbastanza fiero nel poter condividere il fatto che la chirurgia refrattiva come la conosciamo oggi è
Dottor Francesco Carones
Prima di appendere il laser al chiodo, come si dice, mi piacerebbe poter dire ai miei pazienti che posso ridare loro le stesse performance di quello che avevano trenta o più anni prima.
Francesco Carones
nata quando muovevo i primi passi in oculistica. Ho avuto la fortuna di poter manovrare il secondo laser ad eccimeri importato in Italia nel 1988: ovviamente non subito sul paziente perché ero ancora in specialità, ma successivamente ho iniziato a operare in prima persona all’Ospedale San Raffaele di Milano. I miei contributi principali allo sviluppo dell’oculistica, sia dal punto di vista scientifico che da quello clinico sono tutti nell’ambito della chirurgia refrattiva nel suo insieme. Con il laser, appunto, sono stato tra i primissimi ad adottare la tecnica LASIK, a utilizzare il laser a femtosecondi. Allo stesso modo, ho introdotto nella mia pratica quotidiana l’uso delle IOL fachiche nel 1998, poi la prima versione delle ICL, le lenti a sospensione iridea, poi di nuovo le ICL. Più recentemente il contributo che sto apportando in maniera sostanziale riguarda le lenti che correggono la presbiopia.
Quali sono state le figure più influenti per la sua carriera? Chi considererebbe un maestro o un mentore?
Non ho solo un mentore, ma ben tre. Il primo, anche se dal punto di vista clinico non ha fatto molto, è mio padre, Alessandro Carones, che era un oculista. Quando ero all’università non volevo fare quello che faceva lui. Poi alla fine, un po’ per sua spinta, e un po’ perché mi sono scoperto non adatto a chirurgie invasive dove si vede troppo sangue - che mi infastidisceho abbracciato l’oculistica. Considero quindi mio padre colui che mi ha messo in questa direzione.
La persona che però mi ha dato la possibilità di crescere ed emergere è stato il Professor Rosario Brancato dell’Ospedale San Raffaele di Milano, all’epoca Direttore della Scuola di Spe-

cialità che ho frequentato. Mi ha dato la possibilità di imparare e sviluppare una mentalità scientifica, mi ha dato fiducia affidandomi la divisione di chirurgia refrattiva, mi ha dato la possibilità di avere un contatto con l’estero dove ho conosciuto tante persone. Grazie a lui ho potuto essere me stesso, libero nelle mie scelte e nello sviluppo della mia carriera. Un riconoscimento speciale va a un mio stimato collega americano, venuto a mancare come il Professor Brancato, il Dottor George Waring III. Ho fatto una fellowship da lui nel 1992, al termine della Scuola di Specializzazione. Lì ho imparato l’inglese, che per me è stato fondamentale, e una metodologia scientifica diversa da quella italiana, l’importanza degli studi scientifici, della ricerca sistematica. Soprattutto, ho imparato a vedere la chirurgia refrattiva da un’ottica diversa rispetto a quella italiana. Negli Stati Uniti la chirurgia refrattiva era più sviluppata, aveva più storia all’epoca.
Quanto è importante la sua professione nella sua vita? In una scala da 1 a 10?
In una scala da 1 a 10 oggi la professione conta 7 o 8. A sessant’anni, credo di essere arrivato a quel punto della mia carriera dove è un po’ più importante essere sé stessi rispetto al passato. Se questa domanda mi fosse stata rivolta cinque o dieci anni fa, avrei risposto 9, e venti o venticinque anni fa addirittura 10 o 10 e lode. Mi interessa ancora molto il mio lavoro, ma anche essere in primis una persona: mi interessa molto la relazione con il paziente, sia dal punto di vista chirurgico che clinico, ma non solo. La chirurgia refrattiva è fatta di relazioni, oltre che di skill tecniche. Il paziente, qualsiasi scelta faccia, deve scendere a compromessi. Quindi il colloquio che si ha con i pazienti è critico nell’identificare questo compromesso, che deve essere adatto. Oggi mi piace dedicare più tempo alla didattica, a insegnare a chi lavora con me. Mi piace formare i giovani, e ➧
di Laura Gaspari
Fotografia del Dottor Carones fatta in Namibia.
RiflettoRi sull’espeRto
chi non ha la stessa fortuna che ho avuto io.
Amo dedicare tempo alla mia famiglia, ai miei figli, mi piace avere un mondo che non sia solo l’oculistica. Se questa domanda mi verrà fatta tra cinque anni, potrà darsi che l’interesse sia ulteriormente diminuito e credo sia la storia naturale di chi evolve e cresce, non solo professionalmente, ma come esseri umani.
Carriera professionale a parte quali sono le sue passioni e i suoi hobby?
La professione è stata un veicolo per sviluppare il mio hobby principale: il viaggio. Ho avuto modo di viaggiare tantissimo, visitando tutti e cinque i continenti, e sono riuscito a unire l’utile e il dilettevole. Oggi per me viaggiare è invece spendere del tempo a conoscere culture nuove, visitare luoghi che non ho mai visto, esplorare nuovi paesaggi e modi di pensare e venire a contatto con abitudini diverse. Sono fortunato ad avere una famiglia molto aperta e liberale, che mi ha insegnato ad accettare tutto e tutti. C’è un detto abbastanza famoso che dice che la nostra vita è come un libro e non viaggiare significa leggerne solo l’introduzione: per questo credo che il viaggio sia una componente fantastica nell’arricchimento di una persona. Collegata al viaggio, un’altra mia

passione è la fotografia. Non sono un fotografo professionista, ma mi piace portare la mia macchina fotografica grossa con gli obiettivi intercambiabili. Fotografo anche dal cellulare, ma solo nei momenti in cui non ho gli strumenti con me. Del resto, mi piace cercare l’inquadratura, i soggetti, la fotografia naturalistica.
L’ultima mia passione è la montagna, che però si è modificata con il passare del tempo. Una volta era

collegata allo sci, ero uno sciatore agonista prima di cominciare gli studi di medicina. Oggi invece è sentirsi bene in un posto familiare. La montagna è quell’area geografica dove traggo il maggiore conforto.
La lampada di Aladino. Un desiderio, un’innovazione che vorrebbe già oggi per i suoi pazienti?
La Lampada di Aladino, o meglio, il Sacro Graal che piacerebbe a tutti i chirurghi che si occupano di chirurgia refrattiva, specie a chi si occupa di presbiopia, è una lente intraoculare che possa tornare a dare le stesse prestazioni del cristallino naturale. Una lente quindi veramente accomodativa, che possa muovere il fuoco e non soltanto allungarlo come fanno le IOL per la presbiopia oggi. Questo non soltanto per ottimizzare le varie distanze di fuoco, ma per liberare i nostri pazienti da quei piccolissimi inconvenienti legati all’allungamento del fuoco stesso. Quindi quei sacrifici e compromessi che ora i nostri pazienti devono accettare nell’ambito della qualità della visione notturna, o della sensibilità al contrasto. Prima di appendere il laser al chiodo, come si dice, mi piacerebbe poter dire ai miei pazienti che posso ridare loro le stesse performance di quello che avevano trenta o più anni prima. Credo veramente sia il mio sogno nel cassetto.
Paesaggio della Namibia, fotografia del Dottor Francesco Carones

Largo ai giovani
QUANTO PUÒ INQUINARE UNA CHERATOPLASTICA ENDOTELIALE?
L’impatto ambientale, le emissioni di gas serra e l’urgenza di un cambiamento di rotta per le nuove generazioni di oculisti
Intervista al Dottor
Alfredo Borgia, Ospedale Mons. Dimiccoli - Barletta e Dottor
Matteo Airaldi, Università di Brescia
IIl cambiamento climatico è ormai riconosciuto come la più grande minaccia per l’umanità di questo secolo. Un fatto spaventoso che, nonostante colpisca in maniera inversamente proporzionale prima le popolazioni e le aree più povere del mondo, non esclude veramente nessuno di noi da questa minaccia. Le conseguenze sono sotto i nostri occhi ogni giorno.
Una della più grandi minacce del cambiamento climatico è rivolta verso la salute mondiale: eventi climatici avversi, temperature estreme e condizioni al limite aumentano i rischi di malattie infettive o altri problemi di salute, come
patologie cardiache o respiratorie, tumori, diabete mellito, malnutrizione. Gli eventi estremi legati al cambiamento climatico possono portare serie difficoltà anche solo a raggiungere ospedali e cliniche per chi ne ha bisogno. È largamente riconosciuto che i responsabili del problema siamo noi, gli esseri umani, e dello sfruttamento intensivo di risorse negli ultimi decenni che ha portato a una situazione insostenibile.
Dottor Alfredo Borgia

Il settore sanitario stesso è parte del problema: è per il 5% responsabile delle emissioni di gas serra. Se la sanità fosse un paese, sarebbe il quinto maggiore emettitore di gas serra al mondo. L’oftalmologia è direttamente coinvolta: è infatti una grossa parte nel settore sanitario, poiché coinvolge altissimi volumi di pazienti di ogni età, e con svariate patologie che richiedono visite frequenti, cure a lungo termine o addirittura croniche e interventi chirurgici. Proprio la chirurgia oftalmica e il suo impatto ambientale hanno fatto alzare numerosi campanelli d’allarme negli ultimi anni.
Sempre più oftalmologi sono consapevoli di essere parte del problema e che servono nuove soluzioni più sostenibili, come dimostrato dall’impegno delle più grandi società scientifiche come l’AAO, l’ASCRS o l’ESCRS. Il tema della sostenibilità è ormai parte integrante di meeting e congressi, e sono numerosi gli studi che vanno a misurare il peso di chirurgie come quel -
I giovani medici possono davvero essere i protagonisti di un cambiamento culturale. La sostenibilità deve entrare a far parte della pratica quotidiana, dalle scelte dei materiali, all’uso razionale delle risorse
Alfredo Borgia e Matteo Airaldi

la della cataratta, la più eseguita al mondo, sull’ambiente a causa dell’alto volume di rifiuti prodotti.
Sempre più iniziative sono rivolte a trovare delle soluzioni che giovino sia ai pazienti, ma anche al pianeta. L’oftalmologia però non è solo chirurgia della cataratta: anche le procedure di cheratoplastica vengono largamente eseguite, e anche queste possono avere un impatto negativo a causa dell’uso dei gas fluorurati. Tuttavia, non sono ancora molti gli studi sul tema. Uno di questi è stato condotto però dai Dottori Alfredo Borgia e Matteo Airaldi, con risultati che dimostrano quanto l’emergenza sia reale. Con loro abbiamo parlato dei risultati che hanno ottenuto e perché bisogna delle soluzioni, e del ruolo che i giovani oculisti possono avere in un sempre più necessario cambiamento di rotta.
L’IMPATTO DEI GAS FLUORURATI
SULL’AMBIENTE
“Nella cheratoplastica endoteliale si usano spesso gas fluorurati per
tamponare la camera anteriore, e questi sono potenti gas serra”, spiegano i Dottori Borgia e Airaldi. Gas come l’esafluoruro di zolfo (SF6), l’esafluoroetano (C2F6) e l’ottafluoropropano (C3F8) sono di uso comune come tamponanti anche nella chirurgia vitreoretinica. In particolare l’SF6 è riconosciuto come il più potente gas serra dall’IPCC (il Gruppo intergovernativo sul cambiamento climatico), ed era già stato messo sotto stretta osservazione all’epoca del Protocollo di Kyoto nel 1997, con l’impegno dei governi di ridurne le emissioni. Seppur l’utilizzo di questi gas è limitato a piccole quantità, la minaccia rimane. “Il loro effetto cumulativo diventa rilevante se si considerano le migliaia di trapianti eseguiti ogni anno nel mondo” , puntualizzano Borgia e Airaldi. I danni all’ambiente e all’atmosfera quindi non sono da sottovalutare. “Nella cheratoplastica endoteliale questi gas vengono utilizzati per stabilizzare il lembo trapiantato, ma hanno un impatto ambientale
enorme: il loro potenziale di riscaldamento globale è oltre 23.000 volte superiore all’anidride carbonica e restano nell’atmosfera per millenni”, continuano. Per misurare l’impatto ambientale delle chirurgie della cornea in cui vengono utilizzati questi gas, i Dottori Borgia e Airaldi hanno organizzato uno studio monocentrico retrospettivo presso l’ospedale della Royal Liverpool University in Regno Unito e pubblicato su Cornea , analizzando 357 casi di cheratoplastica endoteliale eseguiti tra il 1 gennaio 2021 e il 1 gennaio 2024 in cui è stato utilizzato l’SF6 diluito con aria (SF6 20%) come endo-tamponante, disponibile in canister da 15 mL e 30 mL. Sono stati utilizzati 312 canister. Tra gli interventi presi in considerazione vi sono 160 DMEK (tra cui 79 combinate con facoemulsificazione e impianto di una IOL), 118 UT-DSAEK e 79 re-bubbling. Nelle procedure di re-bubbling si è utilizzata anche aria come tamponante. Come raccontano Borgia e Airaldi,
di Laura Gaspari
Largo ai giovani

per lo studio sono state seguite le linee guida dell’IPCC per calcolare le emissioni equivalenti di CO2. I risultati ottenuti sono stati sconcertanti. “Dai dati è emerso che i canister monouso più grandi hanno un’impronta di carbonio nettamente superiore”, spiegano. “L’uso di SF6 nei trapianti di cornea ha generato quasi una tonnellata e mezza di CO2 equivalente in soli tre anni”. Come si legge infatti nello studio, l’impatto ambientale di queste procedure in quel limitato periodo di tempo equivale a quello di un’auto che percorre quasi 14.000 km. Ogni canister da 30 mL di SF6 ha emesso 4,93 kg di CO2, ovvero quattro volte di più rispetto a quelle da 15 mL di C2F6 o C3F8, mentre le bombolette da 15 mL di SF6 hanno emesso 2,46 kg di CO2 ciascuna.
IL MOTORE DI UN CAMBIAMENTO CULTURALE
La soluzione, secondo lo studio di Borgia e Airaldi, è molto semplice. “In chirurgie a basso rischio di distacco del lembo si può considerare l’uso di aria ambiente filtrata al 100% come tamponante: offre risultati chirurgici sovrapponibili,
con un tasso di re-bubbling simile a quello ottenuto con il gas”, affermano. In alternativa, aggiungono, si possono usare gas con minore impatto climatico come il C2F6 o il C3F8, o ridurre i volumi utilizzati. Nello studio viene sottolineato come questa scelta non solo sia sostenibile dal punto di vista ambientale, ma risulti anche più efficiente in termini di costi. Infatti, è emerso come le emissioni di CO2 per sterlina era quattro volte superiore per i canister di SF6 da 30 mL rispetto a quelli da 15 mL di C2F6 e C3F8, e doppia rispetto a quelli da 15 mL di SF6. Nello studio, gli autori fanno un appello a trovare delle soluzioni più sostenibili che coinvolgano sia le aziende produttrici, che un cambiamento di policy. Si suggerisce infatti l’uso di un canister monodose anche per più procedure, con soluzioni che mantengano la sterilità. Ciò che infatti è importante, è che queste soluzioni non compromettano la sicurezza del paziente e l’alta qualità dell’intervento. “Piccoli accorgimenti tecnici possono fare una grande differenza senza compromettere la sicurezza dell’intervento”, osser-
vano Borgia e Airaldi. Il motore del cambiamento deve però arrivare in primis dai chirurghi di cornea: una chiamata verso un approccio più ecosostenibile che, secondo loro, può passare prima nei colleghi più giovani. “I giovani medici possono davvero essere i protagonisti di un cambiamento culturale. La sostenibilità deve entrare a far parte della pratica quotidiana, dalle scelte dei materiali, all’uso razionale delle risorse” , affermano. “Ogni gesto conta: rendere la chirurgia più sostenibile significa proteggere non solo la vista dei pazienti, ma anche il futuro del nostro pianeta”, concludono.
BIBLIOGRAFIA
1 Tee NCH, Yeo JA, Choolani M, Poh KK, Ang TL. Healthcare in the era of climate change and the need for environmental sustainability. Singapore Med J. 2024;65(4):204-210. doi:10.4103/singaporemedj.SMJ-2024-035
2 Borgia A, Airaldi M, Kaye S, et al. Carbon Footprint of Fluorinated Gases Used in Endothelial Keratoplasty. Cornea. 2025;44(11):1395-1399. doi:10.1097/ ICO.0000000000003707
Dottor Matteo Airaldi
LA
SOLUZIONE CHE HA RIVOLUZIONATO
LA GESTIONE DELLA MIOPIA.

La sua efficacia nel rallentare la progressione miopica è sostenuta da oltre 90 pubblicazioni scientifiche e riconosciuta dai Professionisti della Visione È ideale per tutte le esigenze dei giovani miopi anche in esterni con l’esclusiva versione fotocromatica Chamaleon
Continuiamo ad agire insieme, prendendoci cura del benessere visivo dei giovani con MiYOSMART.
Per informazioni, contatta il tuo Medical Relations Specialist o scrivi a oculisti@hoya.it miyosmart.it - Seguici su: Hoya Lens Italia
L’OSPITE INDESIDERATO
Anche quando si è chirurghi affermati, continuare a imparare dai propri errori può salvare la situazione
Intervista al Dottor Sri Ganesh, Nethradhama Hospitals Pvt Ltd, Bangalore, India
S
Ci sono principi base nell’esercizio di una professione avanzata come la chirurgia oculare che non devono essere mai dimenticati. Principi che un chirurgo deve sempre tenere a mente, esercitare nella memoria e nella pratica, usare per affinare le proprie abilità in un processo continuo e costante di apprendimento. Una filosofia portante per uno stimato esperto internazionale di chirurgia del segmento anteriore come Sri
Ganesh MBBS, MS, DNB, DSC(Hon), FRCS(Glasg), FWCRS, che da sempre ha portato avanti l’idea del chirurgo “agonista”, l’atleta in costante moto di allenamento e perfezionamento. Per corroborare questo punto di vista, il Dottor Sri Ganesh ha presentato un caso da incubo in grado di metterlo in grossa difficoltà durante il 37° Congresso Annuale della Società di Chirurghi Refrattivi e della Cataratta dell’Asia-Pacifico (APACRS) svoltosi lo
Per collegarsi al video, scansionare il


Dottor Sri Ganesh
codice QR
Se non si continua a apprendere di nuovo ogni volta, è facile pensare che l’operazione sia finita con l’inserimento della lente, sottovalutando una complicanza o non riuscendo a gestirla nel modo corretto
Sri Ganesh
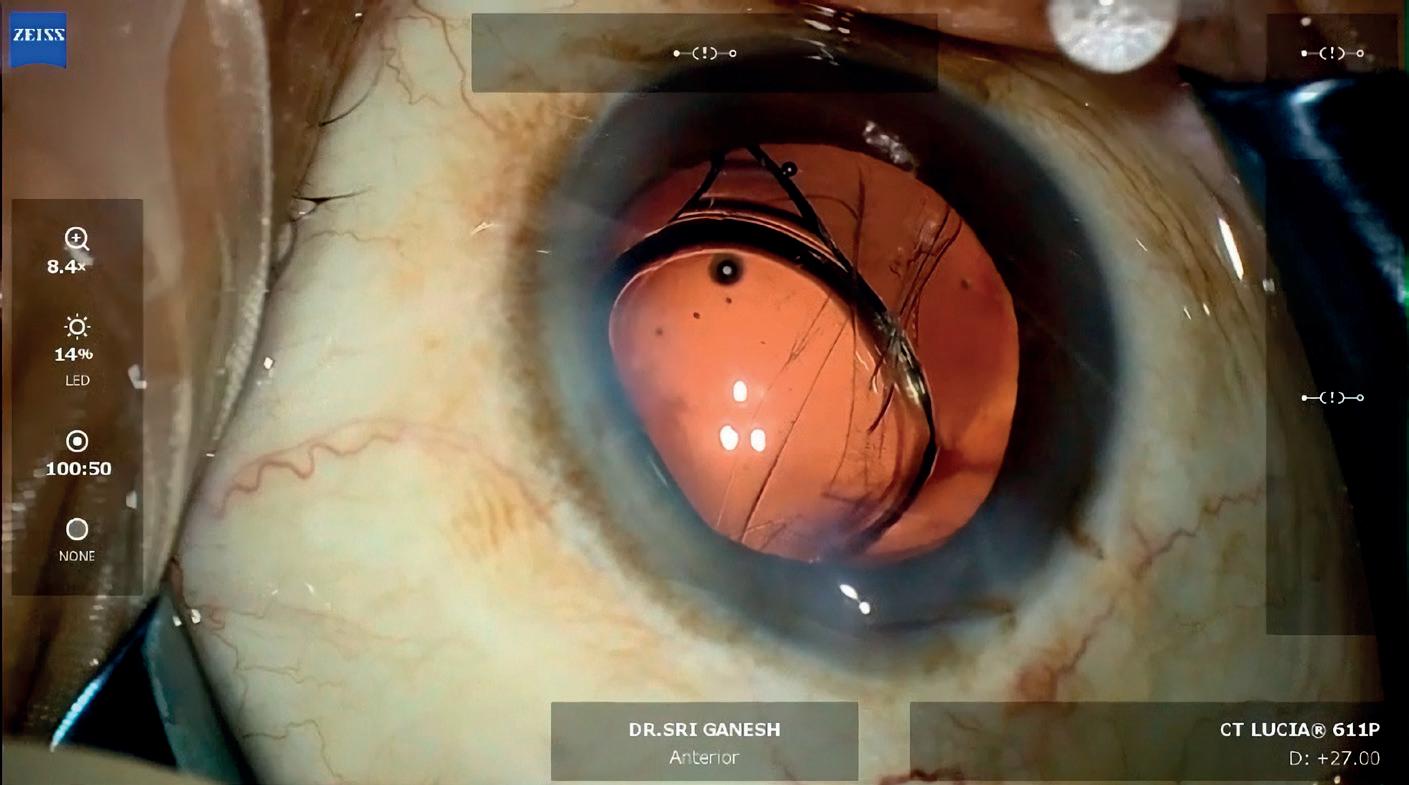
scorso agosto ad Ahmedabad, India. “Si trattava di un caso assolutamente normale di cataratta, con l’impianto di una normalissima monofocale”, inizia a raccontare Sri Ganesh al pubblico. “Tutto stava procedendo come previsto. Dopo la rimozione del cristallino sono passato all’idroimpianto della lente intraoculare, come da procedura, e tutto stava andando per il verso giusto”.
Tuttavia, subito dopo l’impianto della lente, la situazione si complica in un istante. “La capsulotomia ha preso una forma a V e in quel preciso momento mi sono reso conto di aver creato un distacco delle zonule, probabilmente durante la fase d’impianto”, spiega. Secondo Sri Ganesh questo potrebbe essere stato causato dal manipolo coassiale irrigazione/aspirazione premuto con troppa forza sulle aptiche al momento del dispiegamento della lente. “Una volta uscita la seconda aptica sono entrato con il manipolo e ho spinto verso il basso, causando il distacco”.
A quel punto Sri Ganesh non si scoraggia e corre velocemente ai ripari. “Mi sono detto, nessun problema!
Inserisco un anello di tensione capsulare e risolvo, ma questo non vuole saperne di entrare”. Sri Ganesh insiste. “Approccio il problema con una tecnica a due mani, ma non è comunque facile inserire l’anello con le pinze. Riesco a inserirlo, ma mi rendo conto che una delle aptiche è rimasta fuori. Prima la lente si decentra e poi tutto il resto inizia a inclinarsi inesorabilmente”. Dopo diversi tentativi a vuoto di recuperare la lente, Sri Ganesh passa quindi a un capsular hook. “Penso, bene… è il momento di supportare il tutto con una CTS”. Sri Ganesh inserisce quindi il segmento di tensione capsulare, ma nuovamente qualcosa sembra impedire l’entrata. “Ho pensato che fosse il segmento a essere di dimensioni importanti, ed era per quello che stavo lottando per inserirlo nella capsula”, racconta. “Una volta inserito mi sono accorto che era decentrato, e non voleva mettersi in posizione. In quel momento ho realizzato che stavo facendo tutto nel modo sbagliato”, afferma. Intuendo cosa stesse causando tutti questi problemi, Sri Ganesh inietta in
Dal video presentato all’APACRS dal Dottor Sri Ganesh, il momento del distacco zonulare
camera anteriore del triamcinolone. “Passo a una vitrectomia anteriore e inizio a ripulire l’area da possibili filamenti di vitreo”, spiega. “In un istante vedo la lente ricentrarsi e la capsulotomia tornare circolare. Avevo trovato l’ospite indesiderato”. Come un imbucato rumoroso a una festa che fin quando non viene cacciato a forza continua a disturbare la pace, il vitreo stava occupando lo spazio di manovra, complicando tutta l’operazione. “Dobbiamo sempre imparare e imparare nuovamente la lezione”, afferma Sri Ganesh. “Il primo passo deve quindi essere la completa rimozione del vitreo, senza grossi ripensamenti. Il fatto di non aver pensato prima a questa possibilità ha complicato tutto e mi ha fatto usare tutti gli strumenti che avevo nell’armamentario” , osserva. “Se non si continua a apprendere di nuovo ogni volta, è facile pensare che l’operazione sia finita con l’inserimento della lente, sottovalutando una complicanza o non riuscendo a gestirla nel modo corretto”, conclude.
di Timothy Norris
DALLA FANTASCIENZA ALLA CLINICA
La tecnologia EyeLib™ Suite: sfruttare agenti virtuali, robotica e intelligenza artificiale per supportare e migliorare l’assistenza oculistica
NIntervista al Dottor Michael Assouline, Presidente e Co-Fondatore di MIKAJAKI SA, Ginevra, Svizzera, Fondatore e Direttore Medico del Centre Ophtalmologique Iéna Vision e di Clinique de la Vision, Parigi, Francia
Nelle opere di fantascienza, che sia letteratura o sul piccolo e grande schermo, non è insolito trovare dispositivi capaci di fare uno scanner biomedico completo del corpo umano con uno solo sguardo, grazie al supporto di intelligenze artificiali che in pochi minuti processano dati che, nel mondo reale, richiederebbero più esami per ottenere una diagnosi. Una possibilità così fantastica che fa sorridere da quanto può sembrare assurda e aliena. Tuttavia, oggi non siamo così lontani. L’attuale sviluppo di tecnologie come l’intelligenza artificiale o la robotica sta rivoluzionando il mondo della medicina in modo sempre più rapido e sofisticato. Proprio l’IA inizia a essere presente in molti dispositivi diagnostici, come ad esempio l’OCT, rendendo più facile trovare patologie che il nudo occhio umano non riesce a identificare.

C’è chi sta provando ad andare oltre questo status quo, dove ancora nessuno era giunto: una tecnologia che sembra uscita da un racconto di fantascienza, ma che è diventata realtà grazie alla scommessa della start up svizzera MIKAJAKI. Fondata nel 2019 dal Dottor Michael Assouline, oftalmologo francese e Jacques Hochner, esperto in tecnologie per l’oftalmologia, ha lanciato la sua EyeLib™ Suite, una sinergia di tre tecnologie capaci di rivoluzionare il mondo della diagnostica oculistica.
Proprio con il Dottor Assouline abbiamo parlato di come è nata l’idea di EyeLib, del suo funzionamento e del suo potenziale per affrontare le future sfide dell’oftalmologia.
PER AMORE DELL’INNOVAZIONE “Ho incontrato Jacques Hochner nel 2017, stavo dando una presentazione come key opinion leader. Abbiamo iniziato a discutere del futuro dell’oftalmo-
logia e pensavamo entrambi che tutte le tecnologie che sono ormai disponibili nella vita di tutti i giorni non sono realmente implementate nella nostra pratica quando potrebbero veramente aiutare i pazienti”, racconta il Dottor Michael Assouline. Da questa comunione di intenti nasce quindi la vision di MIKAJAKI: creare una soluzione innovativa per la diagnosi e il processo decisionale nella salute visiva, implementando i più recenti progressi di medicina digitale, robotica e IA. Con la pandemia di COVID, questa necessità diventa ancora più forte. “Siamo partiti con lo sviluppo di un agente virtuale, perché non si potevano vedere i pazienti e quindi serviva una soluzione principalmente via telefono”, afferma Assouline. “Quindi abbiamo trovato il modo di processare tutte le informazioni che raccoglievamo dai pazienti con un algoritmo e produrre una diagnosi”. Il primo pilastro di EyeLib Suite, lo Smart Bot, prendeva così forma. “Con una matrice di connessioni tra 600 criteri e 160 patologie, abbiamo sviluppato un modello probabilistico in grado di individuare il percorso di domande ottimale per il paziente e arrivare alla miglior diagnosi possibile basandosi su sintomi oggettivi riferiti, anamnesi, storia familiare, fattori di rischio e qualsiasi altra informazione ritenuta rilevante”, spiega. Tuttavia, si poteva ancora fare di più. “Contemporaneamente, abbiamo iniziato la costruzione di un macchinario robotico che potesse operare device diagnostici e fare le misurazioni dell’occhio automaticamente, che abbiamo poi industrializzato con l’aiuto di Segula Technologies”. La EyeLib Station prendeva così forma, un rivoluzionario macchinario diagnostico compatto con una caratteristica peculiare. “Il macchinario
Dottor Michael Assouline
L’oftalmologo non verrà sostituito dall’IA, ma verrà potenziato da essa: questa è la dottrina in materia di IA oggigiorno
Michael Assouline

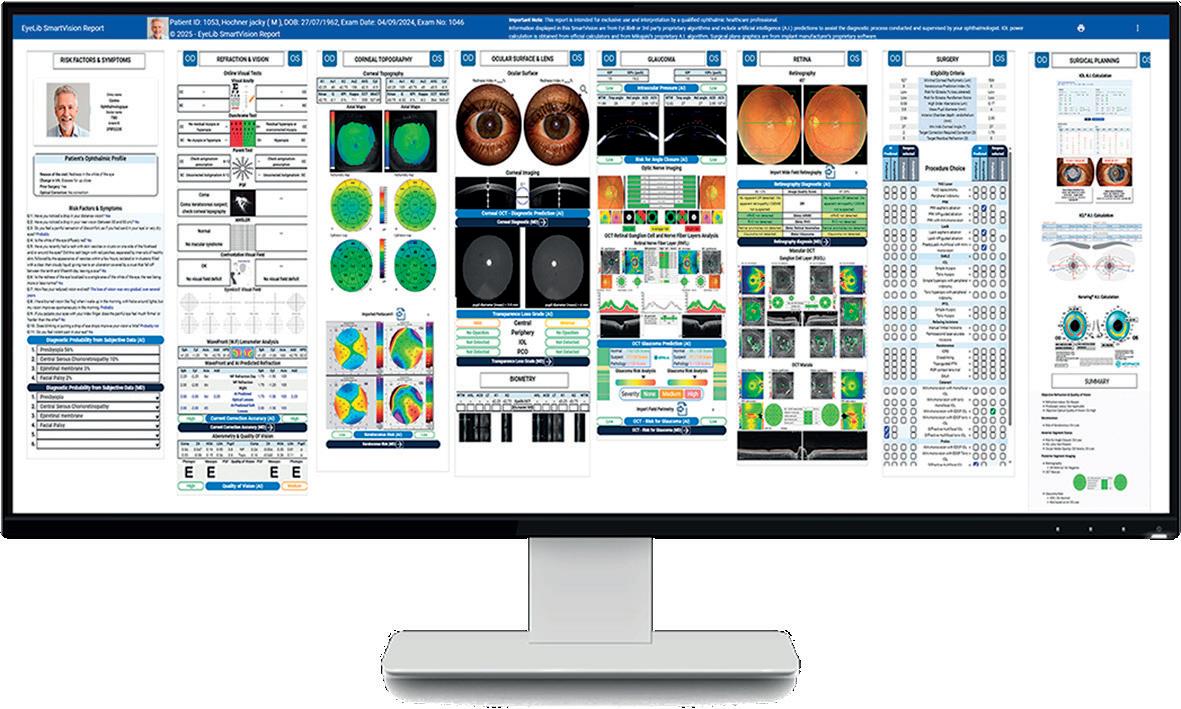
è in grado di fare tutte le misurazioni dell’occhio in sei minuti. Quindi si usa un solo strumento invece che cinque o più separati”, afferma Assouline. Infatti, il macchinario optoelettronico completamente automatizzato include l’OCT anteriore e posteriore, la mappatura epiteliale ad alta definizione, biometria, imaging retinico, refrattometria, aberrometria, topografia a elevazione, analisi Scheimpflug, retroilluminazione, tonometria, oltre che imaging ad alta definizione dell’occhio. “Tutti possono operare il robot, non serve una risorsa altamente specializzata come un tecnico”, spiega Michael Assouline. A completare la Suite di MIKAJAKI, i dati ottenuti con lo Smart Bot e la stazione vengono integrati nello Smart Vision Report, generato da 30 algoritmi decisionali o di IA, che mette sotto gli occhi del medico tutto quello che gli serve. “In un unico schermo pano-
ramico da 40 pollici c’è tutto, in modo da velocizzare l’accesso a informazioni cliniche rilevanti. L’ultimo passo completato quest’anno è l’introduzione dell’interattività con l’IA, con follow up e feedback”. Una soluzione semplice che può supportare il medico a formulare la diagnosi migliore e selezionare il miglior trattamento per il paziente.
IN SOLI SEI MINUTI
Il percorso del paziente con EyeLib Suite inizia con le risposte alle domande poste dallo Smart Bot alla presa dell’appuntamento e la sottomissione di test visivi online, incluso un campo visivo computerizzato avanzato quando richiesto. Il giorno della visita, il paziente viene fatto accomodare alla stazione, che subito si adatta all’altezza e alla misura del viso, rendendo l’esame fattibile e veloce anche per pazienti pediatrici o per quelli con mobilità ridotta. “Si adatta alla morfologia del paziente e in sei minuti fa tutti gli esami. Un unico operatore può gestire due stazioni contemporaneamente o a distanza”, afferma Assouline. I dati soggettivi raccolti dallo Smart Bot e quelli oggettivi del macchinario si integrano nel report, con un approccio multimodale, a disposizione del medico. “Per le prescrizioni di occhiali e lenti a contatto, la tecnologia è migliore di quella esistente con una capacità predittiva del 92% rispetto al 70% dei rifrattometri convenzionali”, spiega. Il report permette di valutare lo stato di salute della cornea in modo preciso grazie alla completezza delle misurazioni, così come il fare predizioni precise riguardo la diagnosi di catarat-
ta, la presenza di IOL nell’occhio, o la diagnosi di opacizzazione della capsula posteriore. Lo stesso vale per la presenza o meno di glaucoma o dell’analisi dello stato di salute della retina. “Ora possiamo calcolare il potere delle IOL, basato sulle migliori formule con IA esistenti e modificare i piani di impianto delle lenti toriche sovrapposti all’immagine dell’occhio. Abbiamo sviluppato anche un sistema di raccomandazione per la chirurgia che usa tutti i dati raccolti dando una previsione della migliore soluzione chirurgica da una lista di 39 procedure”, spiega il Dottor Assouline. Il medico che interpreta il report trova quindi un sistema a colori per la lettura dei dati: le predizioni in azzurro chiaro sono quelle fatte dall’IA, mentre quelle in blu scuro registrano la conferma da parte dello specialista. Questo può attivare un sistema di machine learning che ri-addestra l’intelligenza artificiale, per perfezionarla sempre di più. “L’output si distingue poi con tre colori: verde se tutto va bene, giallo quando ci sono cose da verificare nel paziente e rosso quando viene rilevata una malattia”, afferma Assouline.
L’algoritmo può essere customizzato dal medico stesso. “Diamo ai medici uno spreadsheet in cui possono inserire le loro preferenze chirurgiche o di trattamento. Questo diventa un parametro standard per quel determinato specialista”, chiarisce Assouline. “La funzione ‘Show me where’ consente al chirurgo di verificare quali criteri predefiniti e personalizzabili sono stati presi in considerazione per il suggerimento dell’IA”. La cosa importante, sottolineata dal Dottor Assouline, è che lo specialista ha sempre la parola finale sulla diagnosi e su quali chirurgia o trattamento preferire, aiutando l’IA a migliorarsi per tutta la comunità di medici. ➧
di Laura Gaspari
La stazione robotica diagnostica EyeLib Station
InnovazIonI
ADATTARSI AL FUTURO
IL PRIMA POSSIBILE
La stazione robotica EyeLib ha ottenuto il marchio CE nel 2021 e numerosi riconoscimenti sia a congressi nazionali che internazionali come il DOC, l’Ophthalmic Future Forum e l’ESCRS, così come dall’agenzia francese per la salute (ARS) e il Ministero della Salute spagnolo. Il suo potenziale si esprime principalmente nel prepararsi alle sfide future in oftalmologia. “Questo strumento ci dà funzionalità completa per analizzare e individuare le malattie oculari, rendendo tutto più semplice per medici e pazienti. Abbiamo sviluppato un approccio ad ampio spettro (tutte le condizioni oculari sono coperte), multimodale (tutte le fonti dei dati sono coperte) e comprensivo perché credo che le diagnosi siano spesso complesse e abbiamo bisogno di più di una fonte per stabilirle”, afferma Assouline. “In più, la nostra soluzione interattiva permette a ogni medico di contribuire direttamente al miglioramento dell’IA per il bene dell’intera comunità oftalmologica, sia per condizioni comuni che per malattie rare”.
Ora EyeLib Suite è presente in 15 Paesi, con 30 diversi macchinari, con soluzioni economicamente sostenibili e dal modello di business flessibile per il mondo sanitario. In alcuni sistemi sanitari, l’ospedale non deve investire nel macchinario, acquistando solo il risultato da un altro operatore.
“Più di un medico può fare riferimento a un solo macchinario, cosa che ottimizza l’allocazione dei device e delle risorse umane” , sottolinea Assouline.
Uno strumento così, spiega Michael Assouline, permette anche al medico di beneficiare della vasta e avanzata expertise attraverso l’assistenza dell’IA e migliorarsi senza fare troppo affidamento su colleghi più specializzati. “Io sono uno specialista di chirurgia refrattiva e della cataratta, e spesso riferivo i casi di retina ai miei colleghi più esperti. Ora sono più indipendente”, dice. Non solo: avere un report così chiaro permette ai pazienti di capire meglio le loro condizioni, rendendo anche il trattamento più semplice da seguire perché ne comprendono veramente il valore e l’importanza. Il più grande beneficio lo trarrà sicuramente il flusso dei pazienti. Come sottolinea Assouline, il macchinario può essere messo ovunque. Sebbene per ora sia solo nelle cliniche, la soluzione può essere implementata in futuro in altri luoghi come dispensari, farmacie o i negozi di ottica. Lo Smart Bot può essere utilizzato come triage per velocizzare il flusso dei pazienti e ridurre gli appuntamenti. Tuttavia, la parte più difficile resta convincere la comunità medica. La telemedicina, l’IA, la robotica, il monitoraggio home-based e le altre tecnologie che avanzano fanno ormai parte della nostra vita quotidiana. “Lo scorso anno
Lo Smart Report, visibile per intero su uno schermo panoramico da 40 pollici
all’ESCRS Future Forum, una delle relatrici ha detto una cosa molto intelligente che vorrei citare: coloro che adottano oggi l’IA avranno in futuro ancora un lavoro, mentre chi non lo farà, non ne avrà più uno”, afferma Assouline. Secondo il Dottor Assouline, non possiamo opporci al progresso e alla tecnologia che avanza. “Faccio l’oculista da quasi 40 anni e ogni progresso che abbiamo visto ha cambiato in positivo il nostro lavoro. Quello che questa tecnologia ci può portare è un miglioramento al nostro lavoro e ai nostri pazienti. Costerà meno e saremo in grado di servire anche tutti coloro che non hanno accesso alle cure nel mondo”. Come cita il Dottor Assouline, secondo l’OMS manca un milione di professionisti della visione al mondo. “Non possiamo pensare di addestrare nuove persone nel farlo, è troppo dispendioso in termini di tempo e denaro. Uno dei modi secondo me per rendere le cure oftalmologiche accessibili a tutti è proprio puntare sul potere delle macchine e l’IA” , puntualizza.
I medici quindi non devono avere paura di questo progresso. “L’oftalmologo non verrà sostituito dall’IA, ma verrà potenziato da essa: questa è la dottrina in materia di IA oggigiorno. Non vogliamo che i nostri pazienti non abbiamo più bisogno di noi, ma vogliamo fare un lavoro sempre migliore per il maggior numero di persone possibili”, conclude.
MICURO INTENSIVE Gocce-Gel




AZIONE MIRATA NELLA SINTOMATOLOGIA DELL’OCCHIO SECCO
CON L’ ESCLUSIVO
A base di acido ialuronico allo 0,3% e aloe vera
Antinfiammatorio (aloe vera)
Lubrificante
Riparatore
Idratante
Senza conservanti


ESSILORLUXOTTICA PUNTA SULL’IA
E ACQUISISCE RETINAI
EEssilorLuxottica ha annunciato l’acquisizione di Ikerian AG, azienda svizzera di tecnologia sanitaria meglio conosciuta con il nome del suo marchio, RetinAI.
L’obiettivo è chiaro: rafforzare la presenza del gruppo nel campo della salute visiva digitale e dell’intelligenza artificiale. RetinAI è una realtà specializzata in soluzioni IA e piattaforme di gestione dei dati per l’oculistica. Grazie all’acquisizione, EssilorLuxottica potrà integrare la sua suite software proprietaria, che utilizza machine learning e computer vision per semplificare i flussi di lavoro clinici, di ricerca e dell’industria farmaceutica.
In sostanza, sistemi in grado di offrire ai professionisti della vista analisi e insight immediati, facilitando diagnosi e gestione di patologie oculari complesse.
La piattaforma principale, RetinAI Discovery, è già approvata dalla FDA e marchiata CE. Il sistema sfrutta l’intelligenza artificiale per raccogliere, processare e analizzare grandi quantità di immagini retiniche e dati biometrici, supportando diagnosi e monitoraggio di malattie come AMD, glaucoma e retinopatia diabetica.
“Nell’ultimo anno abbiamo compiuto
passi decisivi in ambito medtech, con un obiettivo chiaro: costruire un’esperienza di cura sempre più completa, integrata e digitale,” ha commentato Francesco Milleri, Presidente e Amministratore Delegato di EssilorLuxottica in un comunicato stampa dell’azienda.
“RetinAI porterà nuovo valore alla nostra piattaforma in cui già oggi convergono percorsi completi di cura della vista, diagnostica avanzata, innovazione terapeutica ed eccellenza chirurgica. Con la potenza analitica dell’IA, saremo ora in grado di trasformare i dati clinici in insight che renderanno le diagnosi più tempestive e accurate e allo stesso tempo monitoreremo in modo più efficace l’evoluzione di numerose patologie. Inizia una nuova era per la salute: sempre più intelligente, più integrata e destinata a trasformare la vita dei pazienti nel mondo”.
Oltre all’ambito clinico, RetinAI collabora già con importanti aziende farmaceutiche e centri di ricerca per fornire dati reali che accelerano studi clinici e sviluppo di farmaci, contribuendo così ad abbreviare i tempi dell’innovazione terapeutica e migliorare gli esiti per i
pazienti. “Entrare a far parte di EssilorLuxottica segna una tappa importantissima nel nostro percorso. Questa acquisizione apre un nuovo e stimolante capitolo, sia per il nostro team sia per la nostra tecnologia”, ha aggiunto Carlos Ciller, PhD, Presidente e Amministratore Delegato di RetinAI/Ikerian AG. “Da sempre crediamo nel potere dei dati e dell’IA di trasformare in profondità il percorso di cura dei pazienti. Grazie alla presenza globale di EssilorLuxottica e al suo costante impegno nell’innovazione, potremo realizzare la nostra visione su una scala del tutto nuova, generando un impatto ancora più significativo. Insieme costruiremo il futuro della tecnologia applicata alla salute, con l’obiettivo di rendere i percorsi di cura più efficienti e migliorare il modo in cui ci prendiamo cura della vista e dell’esperienza per i pazienti”, conclude.
Fonte: https://www.essilorluxottica.com/ it/area-stampa/comunicati-stampa/essilorluxottica-acquisisce-retinai/
Le lenti Essilor®
Stellest® rallentano

Le lenti Stellest® sono la soluzione visiva di Essilor® progettata per contrastare la miopia dei tuoi bambini. Rallentano in media del 67%(1) la progressione della miopia rispetto alle lenti monofocali, se indossate 12 ore al giorno
1) Rispetto alle lenti monofocali, se indossate dai bambini almeno
giorno, tutti i giorni. Bao, J., Huang, Y., Li, X., Yang, A., Zhou, F, Wu, J., Wang, C., Li, Y., Lim, E.W., Spiegel, D.P. Drobe, B., Chen, H., 2022. Spectacle
sono
di Essilor International. Montatura Ray-Ban®
MOSTRA RISULTATI PROMETTENTI
NELLO SCREENING PRECOCE
L IA E GLAUCOMA: NUOVO STUDIO
L’intelligenza artificiale ha già dimostrato di essere uno strumento efficace per lo screening della retinopatia diabetica, ma applicarla al glaucoma si è rivelato un compito molto più complesso. Nonostante queste difficoltà, la ricerca sta facendo passi avanti e l’uso dell’IA nello screening del glaucoma sta guadagnando terreno. Un nuovo studio presentato al 129° Congresso annuale dell’American Academy of Ophthalmology (AAO) conferma questa tendenza: un algoritmo di machine learning ha ottenuto risultati migliori rispetto a valutatori umani esperti nell’identificare pazienti a rischio di glaucoma, una delle principali cause di cecità irreversibile a livello mondiale.
Il lavoro è stato condotto da un team dell’University College London (UCL) Institute of Ophthalmology e del Moorfields Eye Hospital,
che ha analizzato 6304 immagini del fundus oculare provenienti dallo studio EPIC-Norfolk Eye Study, una vasta coorte di popolazione. I ricercatori hanno confrontato le prestazioni dell’algoritmo IA con quelle di valutatori umani nella stima del rapporto cup/disc verticale, un parametro chiave per valutare il danno glaucomatoso. Le diagnosi finali sono state poi confermate da uno specialista per stabilire il riferimento clinico.
I risultati parlano chiaro: l’algoritmo ha identificato correttamente l’88–90% dei casi, mentre i valutatori umani si sono fermati tra il 79 e l’81%. Pur non distinguendo tra casi confermati e sospetti, la tecnologia ha mostrato un potenziale significativo come strumento di screening di prima linea.
Un elemento chiave dello studio è l’utilizzo di un dataset rappresen -

tativo della popolazione generale, a differenza di ricerche precedenti basate su campioni con un’alta prevalenza di glaucoma noto. Solo l’11% degli occhi esaminati apparteneva a casi sospetti, offrendo così un test più realistico della capacità dell’algoritmo di funzionare in uno scenario clinico reale.
Il coordinatore dello studio, il Dottor Anthony Khawaja, PhD, FRCOphth, ha ammesso di essere rimasto colpito dalla performance dell’IA rispetto agli esperti umani. “Il glaucoma resta una delle cause più frequenti di perdita visiva irreversibile a livello globale,” ha dichiarato. “Fino a oggi lo screening è stato troppo costoso, ma spero che le soluzioni basate su AI, combinate con approcci come la stratificazione del rischio genetico, possano essere la risposta”. Khawaja immagina un futuro in cui l’IA diventerà uno strumento di screening preliminare a basso costo, soprattutto se integrata con altri indicatori di rischio come la pressione intraoculare o l’analisi genetica.
Serviranno ancora studi di validazione e integrazione clinica, ma i risultati aprono la strada a una nuova era nello screening del glaucoma. Strumenti basati sull’IA potrebbero colmare il divario diagnostico soprattutto nelle aree con carenza di specialisti, permettendo di intercettare la malattia in fase precoce e prevenire così milioni di casi di cecità irreversibile nel mondo.
Fonte: https://eyewire.news/news/ artificial-intelligence-guided-glaucoma-screening-shows-promise?c4src=article:infinite-scroll
TUTTI I BAMBINI MIOPI HANNO BISOGNO DI LENTI PER IL CONTROLLO DELLA MIOPIA

Rodenstock MyCon ® Corregge la miopia e ne rallenta la progressione miopica. Facili da usare, amiche dei bambini.
L OCULUS PORTA LA TECNOLOGIA
PER IL CAMPO VISIVO SULLA STAZIONE SPAZIALE INTERNAZIONALE
La tecnologia oftalmica di Oculus ha fatto un importante passo nello spazio: il perimetro portatile Smartfield è stato infatti lanciato con successo a bordo della Stazione Spaziale Internazionale (ISS) per supportare le ricerche sulla Sindrome Neuro-oculare associata al volo spaziale (SANS), disturbo che può compromettere la vista degli astronauti durante missioni di lunga durata.
Compatto e facile da usare, Smartfield consentirà agli scienziati di monitorare con precisione i cambiamenti nel campo visivo degli astronauti, offrendo dati fondamentali per comprendere meglio come la microgravità influisca sulla salute de -
gli occhi e sul funzionamento visivo. Queste scoperte potrebbero aprire la strada a nuove strategie diagnostiche e terapeutiche anche per i pazienti sulla Terra.
La SANS, caratterizzata da fenomeni come l’edema del disco ottico e l’appiattimento del globo oculare, è un tema di crescente interesse nella medicina spaziale. Inserire uno strumento affidabile come lo Smartfield sulla ISS permette di effettuare valutazioni oggettive e continue durante la missione, un elemento cruciale per tutelare la salute neuro-oculare degli astronauti.
“Il lancio dello Smartfield sulla ISS dimostra quanto le tecnologie
oftalmiche avanzate siano ormai parte integrante della ricerca scientifica spaziale,” ha commentato Bill Tullo, vicepresidente di Oculus in un comunicato stampa dell’azienda. “Siamo orgogliosi che il nostro dispositivo contribuisca a proteggere la vista dei nostri astronauti e confermi il nostro impegno nell’innovazione per la cura degli occhi, sia sulla Terra che nello spazio.”
Fonte: https://www.oculus.de/us/ aktion/2025/oculus-smartfield-heads-to-the-international-space-station-to-support-vision-research/

UN COLLIRIO COME POSSIBILE
ALTERNATIVA
PER LA PRESBIOPIA
PRESENTATO ALL’ESCRS
NNuove ricerche presentate al 43° Congresso della European Society of Cataract and Refractive Surgeons (ESCRS) a Copenaghen suggeriscono che un collirio appositamente formulato, che combina pilocarpina e diclofenac, potrebbe offrire un’alternativa sicura, efficace e ben tollerata rispetto agli occhiali da lettura o alla chirurgia per la gestione della presbiopia. “Abbiamo condotto questo studio per rispondere a un bisogno medico ancora insoddisfatto nella gestione della presbiopia,” ha spiegato la Dottoressa Giovanna Benozzi, Direttrice del Center for Advanced Research for Presbyopia di Buenos Aires, Argentina, che ha presentato i dati all’ESCRS. “Le soluzioni attuali, come gli occhiali o gli
interventi chirurgici, presentano limitazioni in termini di praticità, disagio sociale e potenziali rischi o complicazioni. Ci rivolgiamo in particolare a quei pazienti presbiti che hanno poche alternative oltre agli occhiali e non sono candidati alla chirurgia. Il nostro obiettivo era fornire prove cliniche robuste a sostegno di una soluzione farmacologica innovativa, non invasiva e conveniente”.
Lo studio retrospettivo ha coinvolto 766 adulti (373 donne e 393 uomini, età media 55 anni), che hanno utilizzato il collirio due volte al giorno, con una terza dose opzionale in caso di sintomi occasionali. Ogni formulazione contiene una dose fissa di diclofenac e concentrazioni variabili di pilocarpina
(1%, 2% o 3%). Un’ora dopo la prima somministrazione, la capacità visiva da vicino senza correzione è migliorata in media di 3,45 linee Jaeger, un effetto che si è mantenuto per una mediana di 434 giorni e monitorato fino a due anni. I risultati in base alla dose sono stati i seguenti: nel gruppo 1% (148 pazienti), il 99% ha letto almeno due linee in più; nel gruppo 2% (248 pazienti), il 69% ha letto tre o più linee in più; infine, nel gruppo 3% (370 pazienti), l’84% ha letto tre o più linee in più. Circa l’83% di tutti i pazienti ha mantenuto una buona visione funzionale da vicino a 12 mesi. Gli effetti collaterali sono stati lievi e transitori, con visione temporaneamente offuscata (32%), irritazione lieve all’instillazione (3,7%) e cefalea (3,8%). Non sono stati segnalati eventi avversi gravi, come aumento della pressione intraoculare o distacco della retina, durante il follow-up di due anni.
La Dottoressa Benozzi ha sottolineato che la concentrazione ottimale di pilocarpina può essere personalizzata in base alla gravità iniziale della presbiopia. Nonostante sia stato segnalato durante la discussione che sono necessari più studi multicentrici in materia, la Dottoressa Benozzi ha infine precisato che questo trattamento non vuole sostituire la chirurgia, ma rappresenta “una soluzione preziosa per i pazienti che cercano alternative sicure, efficaci e personalizzate, liberandosi dagli inconvenienti degli occhiali”.
Fonte: https://www.escrs.org/channels/news/could-we-use-eye-dropsinstead-of-reading-glasses-as-we-age
Approfondimenti
KLEX: PRECISIONE E INNOVAZIONE
Una tecnica avanzata che richiede esperienza e gestione mirata delle complicanze.
al Professor Leonardo Mastropasqua, Università G. D’Annunzio di Chieti-Pescara

LLa chirurgia refrattiva sta vivendo anni di grande dinamicità e innovazione. Da quando è stata proposta nel 2023 in un editoriale sul Journal of Refractive Surgery, la terminologia KLEx (Keratorefractive Lenticule Extraction) si è fatta spazio nelle presentazioni e ai meeting di specialisti in oftalmologia. Quella che una volta chiamavamo limitatamente solo SMILE, oggi compresa nell’universo KLEx, è diventata un mondo in espansione, che ha rivoluzionato l’approccio alla correzione dei difetti visivi. Meno invasiva rispetto alle più datate LASIK e PRK, la KLEx offre risultati eccellenti in termini di stabilità refrattiva e qualità visiva, riducendo al minimo alcune complicanze tipiche delle tecniche già citate. Tuttavia, come ogni procedura chirurgica, non è esente da rischi: esistono complicanze intra e postoperatorie che richiedono esperienza, precisione e strategie dedicate per essere prevenute e gestite in modo efficace.
Il Professor Leonardo Mastropasqua dell’Università G. D’Annunzio di Chieti-Pescara è riconosciuto come uno dei massimi esperti di chirurgia refrattiva a livello nazionale e internazionale. In questa intervista, il Professor Mastropasqua ha spiegato quali sono le complicanze più frequenti della KLEx, come affrontarle e quali sono i criteri per selezionare il paziente ideale, delineando al contempo gli sviluppi futuri di una tecnica destinata a diventare sempre più centrale nella pratica refrattiva. Un tema che ha portato sull’esclusivo palco dell’ultimo meeting annuale dell’ESCRS a Copenaghen, che ha dedicato l’intera prima giornata proprio alla chirurgia refrattiva, i passi che sono stati fatti e il futuro che ci attende.
MAGGIORE L’ESPERIENZA, MINORI LE COMPLICANZE
“Le complicanze della KLEx hanno, in chirurghi dedicati, un’incidenza bassa e sono differenti da quelle della FemtoLASIK, necessitando di specifiche strategie di trattamento”, esordisce il Professor Mastropasqua. Non avendo un flap infatti, il chirurgo ha accesso diretto al letto stromale, praticando le manovre in una piccola incisione. “Bisogna riservare particolare attenzione all’identificazione dei piani stromali, alla dissezione del lenticolo e all’estrazione completa di quest’ultimo”, spiega. Come ha specificato Mastropasqua, le complicanze possono essere intraoperatorie e postoperatorie. Tra le prime le più importanti sono la perdita di suzione, la lacerazione dell’incisione, la perforazione del cap, un taglio non perfetto con OBL (opaque bubble layer) o con la presenza di black spots, confusione dei piani anteriore e posteriore, eccessiva manipolazione nella preparazione lenticolare con trauma interfaccia e incompleta rimozione del lenticolo. “Sono complicanze legate alla curva di apprendimento e, come dimostra la letteratura, si riducono dell’80% dopo aver effettuato almeno 100 interventi”, afferma Mastropasqua.
Le complicanze postoperatorie sono simili a quelle della FemtoLASIK, ma in percentuale minore. “Non abbiamo il flap, non tagliamo il plesso nervoso sub-Bowman e non usiamo il laser ad eccimeri, quindi un’architettura corneale mantenuta con minor rischio di ectasia, occhio secco e non regressione negli anni”, spiega.
Tuttavia, gestire le complicanze è generalmente semplice. “Queste vengono brillantemente trattate con terapia medica topica, comprendente sia antibiotici che steroidi; in alcuni casi può
Professor Leonardo Mastropasqua
Intervista
essere necessario utilizzare una lente a contatto terapeutica per agevolare la guarigione”, puntualizza. L’adeguata valutazione preoperatoria rimane comunque fondamentale per scongiurare eventi avversi nel postoperatorio e trattare con anticipo eventuali problematiche del paziente. “L’expertise del chirurgo è altrettanto fondamentale perché la KLEx, più di altre tecniche, è una vera chirurgia ‘corneale’. Per questo un adeguato training è molto importante per chi si approccia alla KLEx per migliorare la propria curva di apprendimento, e può essere fatto con i wet lab, i primi casi in affiancamento con chirurghi esperti, video analisi dell’intervento, e una graduale progressione nella difficoltà dei casi”, consiglia il Professor Mastropasqua.
OGNI COMPLICANZA
HA LA SUA GESTIONE
In caso di perdita di suzione nelle fasi iniziali, che con i moderni laser è ormai rara, il consiglio del Professor Mastropasqua è di riagganciare e ripartire con la procedura, mentre nelle fasi avanzate di affidarsi allo strumento che prevede un programma specifico di prosecuzione, o di procedere poi a un’altra tecnica a cicatrizzazione avvenuta. In caso di estrazione incompleta del lenticolo si può procedere immediatamente all’identificazione e localizzazione del residuo con l’OCT del segmento anteriore, per poi riportare il paziente al microscopio operatorio per rimuovere il residuo. “In caso di OBL consiglio di aspettare un po’ di tempo per la scomparsa delle stesse prima di
dissecare il lenticolo, mentre per i black spots di identificare le aree e cambiare strategia chirurgica, evitando la dissezione diretta”, spiega. Per la perforazione del cap, si consiglia di lasciare per alcuni giorni una lente a contatto e usare lacrime artificiali fino alla riepitelizzazione completa. Per la confusione dei piani, infine, si troverà il piano superiore attaccato al cap e quello posteriore disseccato. “Bisognerà identificare il piano superiore partendo da un quadrante non aderente”, afferma.
OGNI PROCEDURA
HA IL SUO PAZIENTE
Ovviamente anche la procedura KLEx ha dei criteri di esclusione di alcuni pazienti, che non differiscono da quelli delle altre tecniche refrattive, tra cui stabilità del difetto refrattivo, cheratocono o altre ectasie corneali sospette o conclamate, opacità dei diottri, patologie sistemiche e oculari flogistiche, allergiche e infettive, glaucoma e ovviamente gravidanza e allattamento. “Attualmente la KLEx non è indicata per età inferiore ai 18 anni per motivazioni inerenti la stabilità del difetto refrattivo, ma sono convinto che in futuro questo parametro potrà e dovrà essere nuovamente discusso”, afferma Mastropasqua.
Per quanto riguarda i criteri di ammissibilità, per una correzione totale del difetto refrattivo è possibile arrivare fino a 10 diottrie di equivalente sferico miopico e fino a 5 diottrie di astigmatismo. “Questo a patto che lo spessore corneale, il diametro pupillare e la curvatura corneale siano sufficienti
di Timothy Norris
per correggere tale difetto anche se questi parametri non rappresentano un limite assoluto in tutti i casi”, specifica Mastropasqua. Le aspettative e le necessità del paziente sono fondamentali da discutere nel preoperatorio. Ci sono però dei limiti entro cui non spingersi e che potrebbero far insorgere complicanze, tra cui uno spessore stromale corneale residuo inferiore a 270 micron, un diametro pupillare mesopico superiore ai 7 mm e una curvatura postoperatoria prevista inferiore a 35 diottrie o superiore a 47 diottrie. “Il concetto di paziente ideale nella KLEx è sempre relativo a ciò che egli si aspetta dalla chirurgia e da quelle che sono le sue esigenze visive in rapporto ai parametri anatomici dei suoi occhi”, aggiunge.
PRESENTE E FUTURO
La KLEx, grazie al perfezionamento chirurgico e tecnologico, diventerà secondo il Professor Mastropasqua il gold standard della chirurgia refrattiva corneale, pur non abbandonando LASIK e PRK, ancora rilevanti per determinati casi. Sebbene oggi siamo arrivati a traguardi come la KLEx per la correzione dell’ipermetropia, il futuro riserva ancora ulteriori avanzamenti ed evoluzioni. L’estrazione lenticolare, secondo Mastropasqua, è uno dei vantaggi cruciali della KLEx. Il lenticolo infatti può essere riutilizzato e non scartato come accade normalmente. “Il tessuto corneale è prezioso e con la KLEx possiamo ottenere lenticoli che, dopo essere stati opportunamente trattati, possono essere re-impiantati. Una tecnica che chiamiamo addizione lenticolare su altri pazienti a scopo terapeutico e in futuro probabilmente anche refrattivo”, afferma. “Ad esempio la SLAK, Stromal Lenticule Addition Keratoplasty, di cui siamo pionieri, consiste nell’inserzione di un lenticolo corneale realizzato mediante taglio con femtolaser allo scopo di ridurre l’ipercurvatura corneale e aumentare lo spessore corneale ridotto, elementi tipici del cheratocono”. A tal proposito sono in corso di realizzazione delle “banche dei lenticoli” estratti con procedura KLEx per fornire tessuti idonei a impianti corneali e risolvere i problemi di procurement per i trapianti. “La KLEx ha un futuro brillante davanti a sé, considerati i multipli campi di applicazione, sia in chirurgia corneale che refrattiva”, conclude il Professor Mastropasqua.
IN RICORDO DEL PROFESSOR MAURIZIO ROLANDO
SSi è spento lo scorso 5 ottobre il Professor Maurizio Rolando, Docente dell’Università di Genova. Genovese di nascita e di formazione, il Professor Rolando era tra i massimi esperti della malattia dell’occhio secco nel nostro Paese. “Lo definirei il signore dell’oculistica, colui che più di altri ha portato l’argomento della malattia dell’occhio secco in Italia e ha in -

segnato a tanti come diagnosticare le malattie della superficie oculare,” lo ricorda il Dottor Stefano Barabino, dell’Ospedale L. Sacco di Milano.
Oltre che alla superficie oculare, il Professor Rolando aveva dedicato la sua carriera clinica, di ricerca e insegnamento anche alla cornea e al glaucoma. Dopo la specializzazione in oculistica nel 1979, la sua attenzione per la superficie oculare e per la malattia dell’occhio secco si è sviluppata durante un periodo a Boston presso lo Schepens Eye Research Institute e una fellowship al Massachussets Eye and Ear Infirmary dell’Università di Harvard nei primi anni ’80.
Il Professor Rolando è stato autore di centinaia di paper scientifici, e ha partecipato come relatore a numerosissimi congressi in giro per il mondo. Tra i suoi principali traguardi si annoverano un contributo significativo nella ricerca della patogenesi del dry eye, per quanto riguarda l’evaporazione e la parainfiammazione, nuovi metodi diagnostici, tra cui il tear clearance test, il DLIP (Dynamic Lipid Interference Pattern) test e, come ultimo, l’utilizzo di una soluzione di verde di lissamina. Si è distinto come innovatore nel campo delle terapie per l’occhio secco, come l’uso di lacrime artificiali a base di acido ialuronico, la prima combinazione di acido ialuronico e mucomimetici e l’impiego di acidi grassi omega-3 sistemici. Ha partecipato anche al primo utilizzo
Professor Maurizio Rolando

di tecniche chirurgiche per la ricostruzione della superficie oculare in Italia tramite trapianto di cellule staminali limbari e quello di membrana amniotica. Ha inoltre fatto parte di numerosi team di ricerca internazionali, tra cui quello dello studio del 1995 del National Eye Institute, che ha definito l’occhio secco, fino al Delphi panel che ha definito la prima classificazione, fino al Tear Film and Ocular Surface Society’s Dry Eye Workshop. Un appassionato insegnante e mentore per moltissimi giovani in oculistica, il Professor Rolando era inoltre membro attivo di molte società nazionali e internazionali, tra cui la Società Oftalmologica Universitaria, di cui ha ospitato il primo meeting dei fondatori a Genova insieme al Professor Calabria, la Società Italiana Uveiti e Malattie Infiammatorie Oculari (SIUMIO) e la Società Italiana di Dacriologia e Malattie della Superficie Oculare (SIDSO). Era Vicepresidente e fondatore della European Dry Eye Society (EUDES), che gli ha conferito il premio alla carriera lo scorso giugno a Cracovia.
Come ricorda il Dottor Barabino, Maurizio Rolando era un grande appassionato e collezionista di arte moderna contemporanea. “Anche qui è riuscito a farla apprezzare a tanti con passione ed entusiasmo. Molti di noi ricordano i corsi in cui abbinava le lezioni sulla superficie oculare all’arte contemporanea,” racconta. “La conoscenza dell’arte gli ha dato una visione aperta
del mondo e delle sue evoluzioni”, ricorda il Professor Pasquale Aragona. “Averlo come guida nei più rinomati e importanti musei del mondo è stata un’esperienza impareggiabile per coloro che sono stati abbastanza fortunati da accompagnarlo”.
“La personalità di Maurizio porta -
va calore e gioia a chiunque lo incontrasse”, scrive Barabino, che lo descrive come un vero gentiluomo che ha segnato la storia dell’oculistica italiana e internazionale. “È stato un grande Maestro e soprattutto un grande amico”.
“Ciò che distingueva il Professor Rolando era la sua immensa signorilità che, combinata con un grande senso dell’umorismo, ne faceva un compagno eccezionale e un costante punto di riferimento. Mancherà a tutta la comunità oftalmologica, italiana e internazionale e per me è una perdita sia dal punto di vista umano che professionale”, conclude Aragona.
Anche la redazione di EyeSee si unisce al cordoglio per la perdita del Professor Rolando e si stringe attorno alla famiglia e agli amici in questo momento doloroso. La gratitudine provata nei confronti del Professore è immensa, che non ha mai negato un contributo o un’intervista alla rivista, permettendo alla sua expertise e conoscenza di venire disseminata per il bene dell’oculistica.
Prof Rolando coi colleghi
Prof Rolando ricerca
Tecniche chirurgiche
DI NECESSITÀ VIRTÙ
Una
soluzione
semplice per casi complessi, ma che necessita di attenzione, training ed expertise
Intervista al Dottor Matteo Forlini, Ospedale di Stato di San Marino
Per collegarsi al video, scansionare il codice QR

FFino al 2022, prima dell’invasione dell’Ucraina da parte della Russia e delle conseguenti sanzioni che hanno colpito i mercati globali, l’armamentario del chirurgo di traumatologia oculare poteva avvantaggiarsi di un piccolo dispositivo medico di grande utilità. Si trattava dell’iride artificiale prodotta da REPER, un’azienda appunto russa, che integrando alla protesi una lente intraoculare, poteva essere facilmente inserita dal chirurgo in un occhio aniridico e afachico. Un dispositivo di nicchia, per casi rari, ma che rispondeva perfettamente a una necessità, semplificando di molto il lavoro del chirurgo.
“Molti colleghi si sono quindi impegnati a trovare una soluzione

Il Dottor Matteo Forlini presenta la tecnica a Copenaghen durante il Congresso ESCRS 2025
alternativa all’irreperibile REPER”, afferma giocando con le parole Matteo Forlini, MD, “e molti di noi sono arrivati alla stessa conclusione, migliorando ciò che già avevamo e creando una tecnica che potesse rispondere alle stesse esigenze”.
Questa nuova tecnica ha subito catturato l’attenzione del pubblico presente al corso “Different ways of secondary IOL implantation without capsular support”, tenutosi all’ESCRS quest’anno a Copenaghen, dove Forlini, affiancato da nomi di eccellenza dell’oculistica mondiale come Ike Ahmed, Gabor Scharioth, Roberto Bellucci, Andreas Mohr e Carlo Carlevale, ha spiegato con precisione e minuzia ogni passaggio necessario a portare a termine l’inserimento di un’iride artificiale e una IOL integrate in un singolo dispositivo.
“Da quando la REPER è uscita dal mercato siamo dovuti tornare indietro a quando avevamo solo a disposizione l’iride artificiale HumanOptics, dove era necessario suturare l’iride alla lente oculare prima del suo inserimento e successivamente optare per una tecnica di fissazione sclerale classica”, ricorda Forlini. “La novità di questa tecnica è di utilizzare proprio una IOL Carlevale, sfruttando il vantaggio delle particolari aptiche a T della lente per ottenere una fissazione sclerale sutureless”, afferma.
ATTENZIONE E PAZIENZA Descritta da Forlini, la tecnica richiede solo qualche passaggio in più rispetto al semplice impianto di una lente Carlevale.
di Timothy Norris
La novità di questa tecnica è di utilizzare proprio una IOL
Carlevale, sfruttando il vantaggio delle particolari aptiche a T della lente per ottenere una fissazione sclerale sutureless
Matteo Forlini
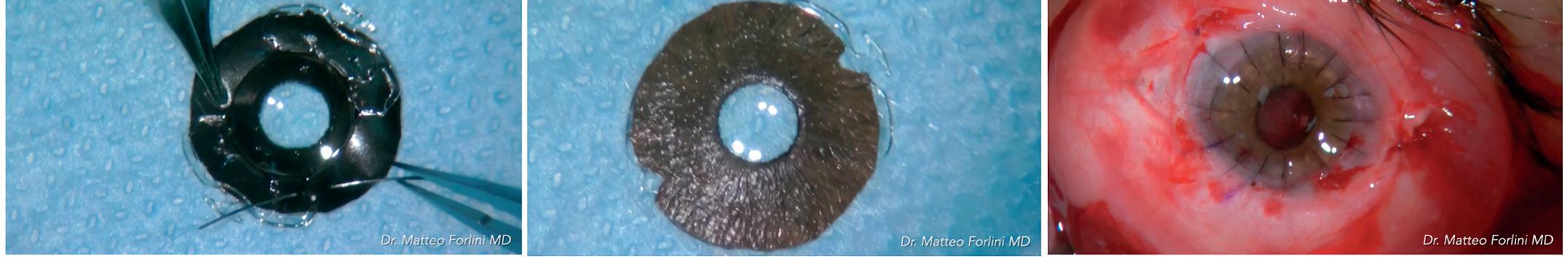
Foto a sinistra: sutura della IOL Carlevale sulla superficie posteriore dell’iride artificiale; foto centrale: Iride Artificiale con IOL Carlevale suturata pronta per l’impianto: foto a destra: impianto di Iride Artificiale con IOL Carlevale e PK. Gentile concessione del Dottor Matteo Forlini
“Prima di tutto, è necessario effettuare due sclerotomie a due millimetri dal limbus, dove verranno fissate le aptiche della lente”, spiega. “Successivamente, si prende l’iride artificiale HumanOptics e la si gira preparando la parte posteriore alla fissazione. È importante prendere il white-to-white prima di procedere, in modo da poter ridurre il diametro dell’iride artificiale e adattarlo all’occhio del paziente”, consiglia.
La lente viene quindi suturata all’iride usando del Prolene 10-0. “Per quanto alcuni colleghi usino solo due suture per fermare l’iride artificiale alle aptiche, io preferisco andare con un totale di quattro suture per assicurarmi una maggiore stabilità”, osserva.
Dopo aver saldamente unito assieme lente e iride artificiale, Forlini consiglia di effettuare due iridectomie sulla protesi, necessarie per assicurarsi la circolazione dell’umore acqueo, scongiurando così il rischio di un glaucoma secondario. L’inserimento della lente può dunque avvenire come una normale Carlevale, con qualche piccolo accorgimento. “La fissazione scle -
rale di una Carlevale è molto più semplice di quella classica, grazie alle aptiche a T. La differenza è che non è possibile mettere la lente nel cartridge, ed è necessario effettuare un’incisione più larga”, spiega Forlini. “Il dispositivo viene comunque inserito ‘a panino’, quindi non si parla di un’apertura superiore ai 4-5 millimetri”, aggiunge.
Secondo Forlini, la tecnica si presenta con pochi rischi nell’intraoperatorio. “L’unico accorgimento importante è stare attenti che non si stacchi l’iride dalla IOL, altrimenti tutto si può improvvisamente complicare”, spiega. “Si tratta solo di avere un po’ di attenzione nelle fasi di preparazione e un po’ di delicatezza durante l’impianto, in modo da evitare che le suture si rompano o si stacchino”.
TECNICA SEMPLICE, NON PER TUTTI
Durante la presentazione, Matteo Forlini ha proposto il caso di una paziente che presentava aniridia, afachia e opacizzazione corneale totale.
“La paziente è stata operata open
sky, una situazione che tiene sempre il chirurgo sulla corda per la paura di imprevisti disastrosi come delle emorragie espulsive”, racconta. “Ovviamente lavorare in open sky ha reso più semplice la procedura, e una volta fissato il dispositivo iride artificiale-Carlevale, ho avuto la possibilità di giovare di un tappo protettivo che ha reso la fase di trapianto corneale molto più sicura e tranquilla”.
Secondo Forlini, per quanto questa tecnica sia semplice nella sua ideazione, non si tratta comunque di qualcosa che può essere effettuato da un chirurgo alle prime armi.
“Un occhio afachico e con aniridia mi capita al massimo una volta al mese; pertanto, non è facile istruire uno specializzando come si potrebbe fare con la chirurgia della cataratta”, osserva. “In particolare, la Carlevale non è una lente semplice da impiantare. Se la T delle aptiche si rompe nell’occhio può essere un vero dramma. Consiglio di esercitarsi molto con questa lente prima di passare alla tecnica in combinazione con la HumanOptics”, conclude.
CSO AL CONGRESSO AIMO
SISO 2025: PRECISIONE, QUALITÀ E RICERCA AL SERVIZIO DELLA DIAGNOSTICA OFTALMICA
CCSO - Costruzione Strumenti Oftalmici - è presente al primo Congresso nazionale AIMO – SISO, dove allo stand n. 85 espone l’ampia gamma della strumentazione diagnostica avanzata.
Punto di riferimento a livello internazionale nel settore dell’oftalmologia, l’azienda, con sede a Scandicci (Firenze) in uno stabilimento all’avanguardia di 13.000 metri quadrati, ha conquistato i mercati europeo, asiatico e americano, imponendosi per la qualità e l’affidabilità dei propri strumenti di precisione, interamente progettati e realizzati in Italia.
GLI STRUMENTI DI PUNTA
MS-39 AS-OCT è il dispositivo sviluppato per l’analisi del segmento anteriore e della superficie corneale. L’elevata risoluzione assiale, 3.6 micron in tessuto, consente la mappatura dello spessore stromale ed epiteliale. La tecnologia SD-OCT consente di penetrare attraverso le opacità della cornea

fornendo misurazioni affidabili anche in caso di mezzi ottici non trasparenti. Importante si rivela la misura del NIBUT per la valutazione oggettiva delle disfunzioni del film lacrimale. Questa funzionalità trova impiego nell’analisi pre e post-operatoria degli interventi di chirurgia refrattiva. La misurazione della lunghezza assiale oculare e la suite di calcolo IOL arricchiscono le funzionalità del dispositivo per la chirurgia della cataratta refrattiva. Per il dimensionamento delle lenti fachiche (pIOL), MS-39 include un calcolatore basato sulle più recenti formule di calcolo.
Aberrometro Osiris consente la valutazione pre e post-operatoria del fronte d’onda oculare. Grazie all’analisi di 45.000 punti sul fronte d’onda, Osiris è in grado di rappresentare la curva di defocus oggettiva dell’occhio analizzato, informazione utile per valutare la performance visiva a varie distanze del pazien-

te sottoposto a chirurgia premium. Tomografo Topografo Corneale SIRIUS + combina topografia a riflessione ottica con tecnologia Scheimpflug per l’analisi accurata della cornea, della camera anteriore e delle disfunzioni del film lacrimale.
Lampada a Fessura SL99k Élite, presentata nel 2024, introduce funzionalità che migliorano l’esperienza dell’utente nell’acquisizione di immagini delle strutture oculari. Il joystick multifunzione, il potenziometro con doppi controlli, il variatore di ingrandimenti sono alcune tra le principali caratteristiche della nuova versione.
Tutti i partecipanti sono attesi per una dimostrazione e per scoprire come la strumentazione CSO supporta la pratica clinica con precisione e affidabilità.
www.csoitalia.it


LA RICERCA CONFERMA: MYOGA RALLENTA LA PROGRESSIONE MIOPICA

DDal 2019, MYOGA, l’unico design italiano di lente free-form dedicata al controllo della miopia, si è affermata come riferimento nella gestione della progressione miopica. Sviluppata dal Centro Studi di Dai Optical, MYOGA combina precisione ottica e conoscenze cliniche per controllare il defocus periferico, rallentare la progressione della miopia e garantire un elevato comfort visivo.
Con oltre 80.000 soluzioni vendute a livello globale, MYOGA si distingue per affidabilità e versatilità, risultando efficace su diverse prescrizioni e fasce d’età.
EVIDENZE CLINICHE

Gli studi scientifici hanno dimostrato come MYOGA raggiunga un alto controllo della progressione miopica, con risultati in linea con i leader di mercato.
• Riduzione della progressione miopica (SER): 63,5% in 12 mesi (Akagün & Altıparmak, 2025)
• Riduzione dell’allungamento assiale (AL): 67,9% in 12 mesi (Akagün & Altıparmak, 2025)
I dati relativi alle riduzioni sono stati
calcolati con riferimento al gruppo di controllo.
Questi risultati sono particolarmente rilevanti perché il controllo dell’allungamento assiale, e quindi della crescita del bulbo oculare, è riconosciuto dalla comunità scientifica come un fattore chiave per ridurre il rischio futuro di sviluppare patologie retiniche gravi. Questo è stato sottolineato nei rapporti pubblicati dall’International Myopia Institute (IMI) e dall’Organizzazione Mondiale della Sanità (OMS) nel trattato The Impact of Myopia and High Myopia (2015).
PERCHÉ SCEGLIERE MYOGA
• Design basato su evidenze cliniche: efficace nel rallentare la progressione miopica
• Controllo dell’allungamento assiale: riduce il rischio di complicanze retiniche future
• Comfort e adattamento visivo ottimizzati
• Affidabilità riconosciuta da professionisti e pazienti in Italia e nel mondo MYOGA unisce innovazione, ricerca e risultati comprovati, offrendo agli ottici una soluzione concreta per affrontare una delle sfide più rilevanti della moderna cura della vista.
BIBLIOGRAFIA
1. Akagün, N. & Altıparmak, U.E., 2025. Myopi-X lenses vs. low-dose atropine in myopia control: a Turkish retrospective study. Turkish Journal of Ophthalmology, 55(1), pp.1–5. DOI: 10.4274/tjo.galenos.2024.17971.
2. Akagün, N. & Altıparmak, U.E., 2024. Combination therapy with Atropine 0.05% and Myopi-X® glasses: Is it effective in myopia control? Turkish Journal of Ophthalmology. DOI: 10.4274/tjo.galenos.2024.17971.
GARANZIA DI SODDISFAZIONE
LA SODDISFAZIONE DEI NOSTRI CLIENTI È LA NOSTRA PRIORITÀ.
SE UN CLIENTE NON È PIENAMENTE SODDISFATTO DEI SUOI OCCHIALI, LI SOSTITUIAMO O RIMBORSIAMO L‘IMPORTO PAGATO
Fielmann mette al primo posto le esigenze dei propri clienti, offrendo soluzioni ottiche su misura. Grazie a una serie di servizi esclusivi assicura un’esperienza di acquisto serena e totalmente tutelata.
COPERTURA ASSICURATIVA
COMPRESA NEL PREZZO
GARANZIA DEL MIGLIOR PREZZO
3 ANNI DI GARANZIA SU TUTTI I PRODOTTI
Da oltre 50 anni vediamo il mondo con occhi diversi: quelli dei nostri clienti
UNA NUOVA PARTNERSHIP
STRATEGICA: XALATAN E XALACOM ORA DISPONIBILI CON EYE PHARMA

DDa oggi, Eye Pharma, da sempre impegnata nella ricerca di soluzioni innovative, è il concessionario esclusivo per la vendita in Italia di Xalatan e Xalacom. Questi farmaci sono pilastri indiscussi nel trattamento del glaucoma, riconosciuti per la loro efficacia nel controllo della pressione intraoculare e l’ottimo profilo di tollerabilità. Non ci limitiamo a dare continuità a prodotti di riferimento, ma ci impegniamo a riattivare l’informazione scientifica per condividere con voi le novità che arricchiranno in futuro questa linea.
EYE PHARMA E IL GLAUCOMA: UN IMPEGNO PER L’INNOVAZIONE E LA CURA

La nostra missione è da sempre quella di fornire agli specialisti soluzioni all’avanguardia per la gestione delle patologie oftalmiche. Nel campo del glaucoma, il nostro impegno si traduce in un approccio che mira a coprire tutte le fasi della malattia, dalla diagnosi al trattamento.
Siamo stati pionieri nell’introdurre il concetto di trabeculoprotezione, un approccio terapeutico innovativo che si concentra sulla salvaguardia delle cellule del trabecolato, un elemento cruciale nella gestione a lungo termine del glaucoma.
A completamento della nostra visione, stiamo terminando lo sviluppo di Glaucotest , un dispositivo diagnostico innovativo. L’obiettivo è supportare il clinico nell’identificazione precoce e precisa della patologia, permettendo interventi tempestivi che fanno la differenza nella progressione della malattia.
L’integrazione di farmaci consolidati come Xalatan e Xalacom con il nostro approccio innovativo offre un ventaglio di strumenti terapeutici e diagnostici completo, per contrastare il glaucoma nel modo più efficace possibile.




HHOYA introduce sulle lenti MiYOSMART la tecnologia, STX – Smooth Touch Xtreme, che rivoluziona lo strato idrofobico del trattamento antiriflesso per lenti più pulite più a lungo. I ragazzi sono curiosi per natura e sempre in movimento: che si tratti di arrampicarsi al parco giochi, esplorare la natura o vivere mille avventure quotidiane. Questo stile di vita attivo, fondamentale per la loro crescita, espone inevitabilmente le lenti a impronte, sporco e possibili danni. Non sorprende quindi che i giovani abbiano bisogno di pulire le lenti molto più spesso degli adulti, complice il gioco, il cibo e il fatto di maneggiare frequentemente gli occhiali. Il gioco all’aperto non è solo una parte gioiosa dell’infanzia, ma anche un elemento essenziale per un sano sviluppo visivo. La luce naturale, l’attività fisica e la possibilità di mettere a fuoco oggetti lontani hanno dimostrato di contribuire a ritardare l’insorgenza e a rallentare la progressione della miopia nei bambini.1

Per rispondere a queste esigenze, HOYA ha introdotto sulle lenti MiYOSMART la tecnologia STX – Smooth Touch Xtreme, che rivoluziona lo strato idrofobico del trattamento antiriflesso. Grazie a questa innovazione, le lenti rimangono più pulite più a lungo: acqua, impronte, sporco e grasso vengono respinti con efficacia, assicurando prestazioni durature.2
Il risultato? Una visione nitida e performance fino a 3 anni di utilizzo, dando ai bambini la libertà di vivere, giocare e crescere senza limiti.2
Con lenti pensate per affrontare le sfide quotidiane tipiche della giovane età, ogni avventura diventa più sicura e senza compromessi. L’innovazione di HOYA mantiene il mondo sempre a fuoco, così che i bambini non si perdano mai un momento.
Lasciamo che i bambini siano bambini: liberi di esplorare, con la visione di cui hanno bisogno. Senza limiti, senza compromessi grazie a:
• Maggior facilità di pulizia Respinge l’acqua 5 volte meglio rispetto alla generazione precedente1
• Barriera superiore Protegge più efficacemente da impronte, polvere e sporco1
• Performance di lunga durata Mantiene le performance inalterate per circa 3 anni1
• Maggior resistenza ai graffi Resiste ai graffi, grazie alla minor necessità di pulizia quotidiana1
Disclaimer: Le lenti oftalmiche per la gestione della miopia MiYOSMART non sono state approvate per l’uso nella gestione della miopia in tutti i Paesi, inclusi gli Stati Uniti, e non sono attualmente disponibili per la vendita in tutti i Paesi, inclusi gli Stati Uniti.
BIBLIOGRAFIA
1. Xiong S, Sankaridurg P, Naduvilath T, Zang J, Zou H, Zhu J, Lv M, He X, Xu X. Time spent in outdoor activities in relation to myopia prevention and control: a meta-analysis and systematic review. Act Ophthalmol. 2017 Sep;95(6):551-566
2. HOYA data on file. Product assessment report –STX MiYOSMART Green PAR. 06/2025

RIGENERAZIONE DELL’EPITELIO CORNEALE: IL RUOLO CHIAVE DEGLI AMINOACIDI

ILa cornea è la lente più esterna dell’occhio, una membrana trasparente che si interfaccia con l’ambiente attraverso un epitelio la cui integrità risulta fondamentale per il processo visivo. Alcune condizioni patologiche, come abrasioni e cheratiti, o postoperatorie, come nel caso della chirurgia refrattiva, sono caratterizzate da una disepitelizzazione corneale più o meno estesa, la quale può comportare seri problemi visivi se non risolta tempestivamente.

L’epitelio corneale possiede una straordinaria capacità di rigenerazione in risposta al danno, contribuendo a preservare la funzionalità della cornea. Tuttavia, questo equilibrio può pericolosamente alterarsi: se i processi di genesi, migrazione e differenziamento delle cellule epiteliali sono mal supportati a causa di carenze nutrizionali, oppure ostacolati, come
ad esempio in presenza di secchezza oculare o diabete, si verifica un inadeguato recupero epiteliale che espone al rischio di danni corneali più profondi e irreversibili, tali da compromettere la normale visione.
La rigenerazione dell’epitelio corneale comporta un aumentato fabbisogno di aminoacidi, i quali hanno un ruolo chiave su più livelli: sono infatti richiesti per la sintesi di fattori di crescita specifici per l’epitelio; di componenti strutturali, come le giunzioni occludenti tra le cellule epiteliali più superficiali; di componenti funzionali, come le mucine transmembrana che interagiscono con il film lacrimale; di fattori antimicrobici, come catelicidine e defensine, i quali prevengono e contrastano infezioni che ostacolerebbero il processo di recupero.
Pertanto, di fronte a una significativa disepitelizzazione corneale – sia essa di origine traumatica, postchirurgica, infettiva o dismetabolica – la supplementazione aminoacidica orale è riconosciuta come intervento valido per assicurare che l’epitelio corneale si rigeneri in modo tempestivo e completo, evitando le complicazioni che potrebbero derivare da un’inadeguata riposta riepitelizzante da parte del paziente, piuttosto che comorbidità della sua superficie oculare.
In questo scenario, KERATRENE® è un integratore aminoacidico nuovo e specifico per la riepitelizzazione corneale, formulato in bustine per consentire un apporto completo e bilanciato di aminoacidi, compresi quelli essenziali, in monosomministrazione giornaliera, favorendo così anche l’aderenza terapeutica da parte del paziente.


ASEKOfta™: IL PRIMO SUPPORTO MEIBO-NORMALIZZANTE PER IL PAZIENTE CON DRY EYE
AASEKOfta™ rappresenta una novità assoluta nel panorama dei nutraceutici oftalmici, configurandosi come il primo supporto meibo-normalizzante sviluppato per la gestione del Dry Eye. La sindrome dell’occhio secco è oggi considerata una condizione multifattoriale, ma quasi la totalità dei pazienti presenta una componente iper-evaporativa correlata ad una disfunzione delle ghiandole di Meibomio. ASEKOfta™ si rivolge quindi in particolare a questa forma, agendo sulle principali alterazioni fisiopatologiche delle ghiandole e del loro secreto, il meibum. Il quadro clinico della MGD è caratterizzato da riduzione ed alterazione dei meibociti con produzione di un meibum più denso poiché ricco di lipidi saturi, iperespressione dei geni della cheratina e conseguente ipercheratinizzazione dei dotti. Questi
fenomeni portano a un film lacrimale instabile, infiammazione cronica e peggioramento dei sintomi del dry eye. (fig 1 modif. da Du et al. 2023)
ASEKOfta™ agisce a più livelli: sul metabolismo lipidico, sul controllo dell’infiammazione, sulla prevenzione dello stress ossidativo, che influenza la cheratinizzazione e sul ripristino dell’innervazione corneale.
La formulazione di ASEKOfta™ include infatti DHA, in primis capace di migliorare la qualità e la fluidità del meibum, favorendo un aumento della quota di lipidi insaturi al suo interno; il ripristino dei lipidi consente una maggiore stabilità del film lacrimale. Studi clinici hanno mostrato un miglioramento del meibo-score e del TBUT in pazienti trattati con DHA rispetto al placebo.
Alla sua azione si aggiunge quella della N-acetilcisteina (NAC), precursore del glutatione ridotto, fondamentale per contrastare lo stress ossidativo e prevenire i processi di ipercheratinizzazione dei dotti. (Gupta et al. 2021; Fig. 2A, 2B da Tomlinson et al. 2011; Fig. 2C da )
Margine palpebrale normale con orifizi delle ghiandole di Meibomio (frecce) e meibum dall’aspetto chiaro
Figura 1
Il profilo antinfiammatorio è garantito sia dal DHA che dal Polygonum cuspidatum, ricco in polidatina. Quest’ultima inibisce la traslocazione del fattore
nucleare NF-kB e riduce il rilascio di citochine pro-infiammatorie, limitando la cronicizzazione dei processi flogistici. (Fig. 3 modif. da Jones et al. 2025)
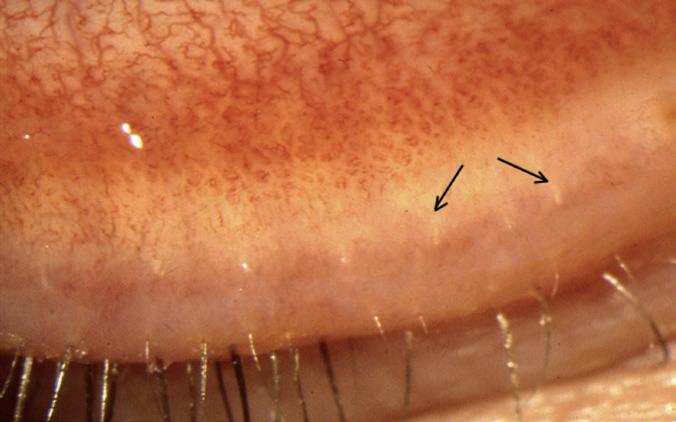
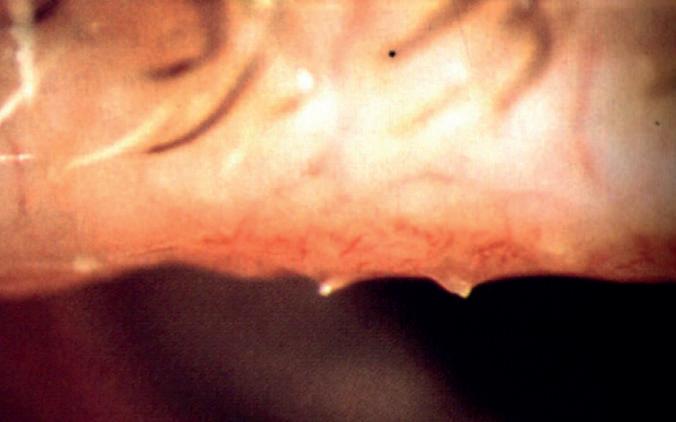
Parallelamente, l’associazione di mecobalamina e tiamina svolge un’azione neurotrofica e neurorigenerativa, supportando l’arco riflesso della lacrimazione attraverso l’aumento della densità dei nervi corneali, come confermato da studi clinici.
ASEKOfta™ si distingue anche per i suoi plus formulativi: l’impiego di DHA microincapsulato, che garantisce una maggiore biodisponibilità rispetto alle forme in olio emulsionato, e l’utilizzo della mecobalamina, più biodisponibile e con evidenze specifiche nel DED rispetto alla cianocobalamina. Queste caratteristiche ne potenziano l’efficacia e ne ampliano le possibilità di utilizzo.
Le indicazioni di ASEKOfta™ riguardano pazienti che non trovano sollievo con la sola terapia topica, ma anche quelli alla prima diagnosi, per i quali l’associazione precoce può migliorare l’outcome clinico. I profili ideali in questo senso includono soggetti con dry eye associato a calazio ricorrente, o blefarite o condizioni sistemiche legate all’omeostasi lipidica, come patologie dermatologiche e sindromi metaboliche.
ASEKOfta™ si propone quindi come un valido alleato nella gestione a lungo termine del Dry Eye, introducendo un approccio integrato e scientificamente fondato a una delle patologie oculari più diffuse.
Figura 3
Tutti gli orifizi aperti verso la congiuntiva marginale, con alcuni evidenti dotti terminali, segno di occlusione totale o parziale
Due orifizi estroflessi, segno di cheratinizzazione
B C
FIELMANN, DIECI ANNI IN ITALIA E UN NUOVO DIALOGO CON I MEDICI OCULISTI

IIl 2025 segna un passaggio importante nella storia di Fielmann in Italia. L’azienda tedesca, presente da oltre 50 anni nel settore dell’ottica, celebra il decennale della propria presenza nel nostro Paese con un progetto che guarda al futuro: per la prima volta ha avviato un percorso strutturato di dialogo con i medici oculisti, figure centrali nella prevenzione e nella cura della vista.
La convinzione di partenza è chiara: la salute visiva può essere garantita solo attraverso la sinergia tra competenze cliniche e retail, con al centro sempre il paziente. Finora la relazione con i professionisti della vista si era sviluppata in modo autonomo sul territorio, grazie all’iniziativa dei singoli store manager e alla
Fielmann Milano
disponibilità degli specialisti, ma mancava una cornice in grado di dare continuità e prospettiva a questo confronto. Per rinforzare questa sinergia, Fielmann ha istituito un ufficio dedicato, che funge da ponte tra i responsabili di negozio e i professionisti della vista, con tre obiettivi principali: diffondere i valori aziendali nella comunità medica, supportare concretamente i negozi nella gestione dei rapporti locali e creare occasioni di incontro che stimolino fiducia e collaborazione I primi risultati non si sono fatti attendere. Nel 2025 l’azienda ha scelto di presentarsi sulle pagine di EyeSee, rinomata realtà di settore, di partecipare a Congressi Nazionali e Regionali e di promuovere incontri territoriali tra store manager e oculisti. Iniziative che hanno permesso a Fielmann di farsi conoscere meglio, raccontare la propria filosofia e ascoltare direttamente le esigenze dei professionisti della visione.
L’obiettivo è duplice: rafforzare la collaborazione quotidiana tra negozi e professionisti della vista e posizionarsi come interlocutore credibile anche nell’ambito medicoscientifico. Non si tratta solo di promuovere prodotti o servizi, ma di contribuire alla creazione di un ecosistema in cui competenze diverse si integrano a beneficio della salute visiva dei pazienti. Il 2025 rappresenta, in questo senso, l’anno delle fondamenta. Un punto di partenza che apre a una nuova fase di crescita per Fielmann in Italia: quella in cui l’ottica non si limita a offrire soluzioni commerciali, ma diventa parte attiva di una rete più ampia per la tutela e il benessere della vista. In Fielmann, offriamo una serie di vantaggi esclusivi, pensati per garantire un’esperienza d’acquisto serena e completamente tutelata. Questo perché il nostro punto di forza è l’attenzione che riserviamo al consumatore, alle sue abitudini ed ai suoi bisogni, per trovare la soluzione visiva migliore. E dato che la soddisfazione per noi è di lungo periodo, garantiamo dei servizi unici – nessuno altro

nel mercato offre garanzie simili – anche dopo l’acquisto. Nel dettaglio parliamo di:
GARANZIA DI SODDISFAZIONE
La soddisfazione dei nostri clienti è la nostra priorità. Se un cliente non è pienamente soddisfatto dei suoi occhiali, li sostituiamo o rimborsiamo l‘importo pagato.
GARANZIA DEL MIGLIOR PREZZO
Siamo sicuri di avere i prezzi più competitivi del mercato, infatti, se entro sei settimane dall‘acquisto trovi lo stesso prodotto ad un prezzo inferiore, ti faremo un‘offerta con un prezzo più basso o rimborseremo il prezzo d‘acquisto.
3 ANNI DI GARANZIA SU TUTTI GLI OCCHIALI
Tutte le montature della collezione Fielmann hanno superato i test sul prodotto previsti dallo standard DIN EN ISO 12870. Per garantire ai nostri clienti la tranquillità di un acquisto tutelato, offriamo una garanzia di tre anni su tutti i nostri occhiali, un anno in più rispetto a quanto richiesto per legge.
COPERTURA ASSICURATIVA COMPRESA NEL PREZZO
Un anno di copertura contro smarrimento, furto, danneggiamento o rottura, su tutti gli occhiali graduati, senza costi aggiuntivi.
Fielmann Milano
CONTROLLO DELLA MIOPIA1
NEI BAMBINI: UN’ESIGENZA CRESCENTE, UNA SOLUZIONE COMPROVATA2
RRodenstock MyCon® con tecnologia HAPD™: per una visione migliore oggi, per il benessere visivo domani. La miopia infantile è in forte aumento in tutto il mondo. Un trend che preoccupa e che trova origine in abitudini visive sempre più “da vicino”: ore su tablet, smartphone, libri, schermi. La domanda che ogni professionista della visione si pone è una: come possiamo agire oggi per proteggere la visione dei nostri piccoli nel lungo periodo?
La risposta di Rodenstock è chiara, concreta, clinicamente testata: le lenti MyCon® e MyCon® 2, progettate specificamente per il controllo attivo della miopia nei bambini, grazie alla comprovata tecnologia HAPD™ (Horizontal Asymmetrical Peripheral Defocus).


Oltre la correzione: un’azione doppia per contrastare la progressione miopica
A differenza delle lenti monofocali tradizionali, che correggono la visione centrale ma non influiscono sullo sviluppo della miopia, le lenti MyCon® uniscono correzione e controllo.
Grazie al design innovativo con zone periferiche di defocus asimmetrico, la luce viene gestita in modo tale da ridurre lo stimolo all’allungamento del bulbo oculare – uno dei principali responsabili della progressione miopica.
• Visione nitida al centro a favore del comfort visivo del bambino
• Controllo miopico mirato in periferia
• Tecnologia testata e consolidata sul campo
UN DOPPIO APPROCCIO: CORREZIONE E CONTROLLO
Le lenti monofocali tradizionali, pur correggendo la visione centrale, possono far convergere la luce periferica dietro la retina. In alcuni bambini, questo stimola l’occhio a crescere ulteriormente3, aggravando la miopia.
Le lenti MyCon® si basano su una tecnologia validata da studi a lungo termine. In uno studio clinico europeo, è stata osservata una riduzione media del 40% della progressione miopica nei bambini tra i 6 e i 14 anni4.
Dati ancora più recenti, raccolti in Spagna nell’ambito di un programma PMPF (Post-Market Performance Follow-up), confermano e superano questi risultati2: Riduzione della progressione miopica (SER): tra il 47% e il 64%
Riduzione dell’allungamento assiale: fino al 55%
Campione: 158 bambini – Età: 6-14 anni –Durata: 12 mesi
UNA LENTE PENSATA PER LA VITA REALE DEI BAMBINI
Con le lenti MyCon® e MyCon® 2, i giovani portatori possono affrontare ogni momento della giornata con serenità: a scuola, nel tempo libero, all’aperto.
• Design sottile e leggero: estetica gradevole, massima compatibilità con ogni montatura
• Facile adattamento: comfort visivo fin da subito
• Opzioni versatili: disponibili anche fotocromatiche, vista-sole e polarizzate
• Adatte dai 6 ai 14 anni
In particolare, MyCon® 2 rappresenta un’evoluzione ancora più personalizzata: le lenti vengono calcolate in base a ai parametri della MONTATURA in posizione d’uso, per prestazioni visive ancora più confortevoli e maggiore libertà nella scelta della montatura.
PERCHÉ PROPORRE MYCON ®
AI GENITORI OGGI?
È una soluzione proattiva che va oltre la semplice correzione.
È un investimento nel benessere visivo dei bambini.
È un supporto concreto nella prevenzione di patologie oculari future legate all’allungamento assiale
Con Rodenstock MyCon®, offri ai tuoi piccoli molto più di una lente: offri loro un futuro benessere visivo più sano.
1 Brennan, Noel A., et al. “Efficacy in myopia control.” Progress in retinal and eye research 83 (2021): 100923.
2 Rodenstock. Rodenstock MyCon White Paper Compendium. 2025. (https://www.rodenstock-pro.com/com/mycon-whitepaper)
3 Tabernero J, Vazquez D, Seidemann A, Uttenweiler D, Schaeffel F. (2009). Effects of myopic spectacle correction and radial refractive gradient spectacles on peripheral refraction. Vision Res. 2009
4 Tarutta EP, Proskurina OV, Tarasova NA, Milash SV, Markosyan GA. (2019). Long-term results of perifocal defocus spectacle lens correction in children with progressive myopia. Vestn Oftalmol. 2019;135(5):46-53
* One optician provided both AL and SER data, the other provided SER data only
Sistema Termo Responder che gelifica in situ
IL GEL HIGH TECH PER TUTTI

DRY EYE DISEASE
moderato-severo
EVENTI TRAUMATICI
• Chirurgia della cataratta
• Chirurgia Refrattiva
• Trapianto di cornea
• Corpo estraneo È indicato in caso di: 1 1

1) Foglietto illustrativo del prodotto

Aderisci anche tu

In omaggio il kit essenziale per la gestione della presbiopia
Il kit contiene:
Manuale “La compensazione della presbiopia con lenti progressive: oftalmiche e a contatto”
Opuscolo “Le principali cause di perdita della vista”
Opuscolo “Lenti Progressive: vedere bene, a ogni distanza”
Ricettario
Modulo di accompagnamento al medico oculista
Scopri di più su
www.osservatoriopresbiopia.com info@fgeditore.it

ORDINA LA TUA COPIA

Chirurgia della cataratta in casi difficili con la tecnica mini incisionale M-SICS
Alfonso
Anania
FABIANO GRUPPO EDITORIALE
Redazione: Strada 4 Milano Fiori, Palazzo Q7 – 20089 Rozzano (MI) Sede operativa: FGE srl – Regione Rivelle 7/F – 14050 Moasca (AT) Tel. 0141 1706694 – Fax 0141 856013 – e-mail: info@fgeditore.it – www.fgeditore.it
1. DENOMINAZIONE DEL MEDICINALE Roclanda 50 microgrammi/mL + 200 microgrammi/mL collirio, soluzione
2. COMPOSIZIONE QUALITATIVA E QUANTITATIVA Ogni mL di soluzione contiene 50 microgrammi di latanoprost e 200 microgrammi di netarsudil (come mesilato). Eccipiente con effetti noti Ogni mL di soluzione contiene 200 microgrammi di benzalconio cloruro. Per l’elenco completo degli eccipienti, vedere paragrafo 6.1.
3. FORMA FARMACEUTICA Collirio, soluzione (collirio). Soluzione limpida, incolore, pH 5 (indicativamente). Osmolalità: 280 mOsm/kg.
4. INFORMAZIONI CLINICHE 4.1 Indicazioni terapeutiche Roclanda è indicato per la riduzione della pressione intraoculare (PIO) elevata in pazienti adulti con glaucoma primario ad angolo aperto o ipertensione dell’occhio nei quali la monoterapia con una prostaglandina o netarsudil determini una riduzione della PIO insufficiente. 4.2 Posologia e modo di somministrazione Il trattamento con Roclanda deve essere iniziato esclusivamente da un oculista o da un operatore sanitario qualificato in oftalmologia. Posologia La dose raccomandata è di una goccia nello(negli) occhio(i) affetto(i) una volta al giorno alla sera. I pazienti non devono instillare più di una goccia nello(negli) occhio(i) affetto(i) ogni giorno. Se si dimentica una dose, il trattamento deve continuare con la dose successiva alla sera. Popolazione pediatrica La sicurezza e l’efficacia di Roclanda nei bambini di età inferiore a 18 anni non sono state stabilite. Non ci sono dati disponibili. Modo di somministrazione Per uso oftalmico. I dati sulle potenziali interazioni specifiche per latanoprost + netarsudil sono riportati nel paragrafo 4.5. Se l’associazione latanoprost + netarsudil deve essere usata in concomitanza con altri medicinali oftalmici per uso topico, ogni medicinale deve essere somministrato a distanza di almeno cinque minuti dall’altro. A causa delle proprietà vasodilatatorie di netarsudil, gli altri colliri devono essere somministrati prima di latanoprost + netarsudil. Gli unguenti oftalmici devono essere somministrati per ultimi. Le lenti a contatto devono essere rimosse prima dell’instillazione di latanoprost + netarsudil e possono essere riposizionate 15 minuti dopo la sua somministrazione (vedere paragrafo 4.4). Come per ogni collirio, per ridurre il possibile assorbimento sistemico si raccomanda di comprimere il sacco lacrimale a livello del canto mediale (occlusione puntale) per un minuto. Questa operazione deve essere effettuata immediatamente dopo aver instillato ogni goccia. Al fine di evitare la contaminazione della soluzione, la punta del contagocce non deve entrare in contatto con l’occhio, le strutture circostanti, le dita o qualsiasi altra superficie. Dall’uso di soluzioni contaminate possono derivare gravi danni agli occhi e conseguente perdita della vista. 4.3 Controindicazioni Ipersensibilità ai principi attivi o ad uno qualsiasi degli eccipienti elencati al paragrafo 6.1. 4.4 Avvertenze speciali e precauzioni d’impiego Pigmentazione dell’iride Latanoprost può causare una graduale alterazione del colore dell’occhio poiché aumenta la quantità di pigmento marrone presente nell’iride. Prima di istituire la terapia, i pazienti devono essere informati della possibilità di una variazione permanente del colore degli occhi. Il trattamento unilaterale può causare eterocromia permanente. L’aumento della pigmentazione dell’iride non ha mostrato di determinare conseguenze cliniche negative ed è possibile proseguire il trattamento con medicinali contenenti latanoprost anche dopo aver riscontrato la pigmentazione dell’iride. I pazienti devono comunque essere monitorati regolarmente e, nel caso in cui il quadro clinico lo richieda, il trattamento con medicinali contenenti latanoprost può essere sospeso. Cheratite erpetica I medicinali contenenti latanoprost devono essere usati con cautela in pazienti con anamnesi di cheratite erpetica e devono essere evitati nei casi di cheratite da herpes simplex in fase attiva e nei pazienti con anamnesi di cheratite erpetica ricorrente specificamente associata agli analoghi delle prostaglandine. Rischio di edema maculare Le segnalazioni di edema maculare con medicinali contenenti latanoprost hanno riguardato principalmente pazienti afachici, pseudofachici con rottura della capsula posteriore del cristallino o con lenti in camera anteriore o in pazienti con fattori di rischio noti per l’edema maculare cistoide (come la retinopatia diabetica e l’occlusione venosa retinica). I medicinali contenenti latanoprost devono essere usati con cautela nei pazienti afachici, pseudofachici con rottura della capsula posteriore del cristallino o con lenti in camera anteriore o nei pazienti con fattori di rischio noti per l’edema maculare cistoide. Rischio di irite/uveite Nei pazienti con noti fattori di rischio predisponenti allo sviluppo di irite/uveite, i medicinali contenenti latanoprost possono essere usati con cautela. Esacerbazione dell’asma Vi è un’esperienza limitata sull’uso di latanoprost in pazienti asmatici, ma dopo la commercializzazione del medicinale sono stati segnalati alcuni casi di esacerbazione dell’asma e/o della dispnea. I pazienti asmatici devono quindi essere trattati con cautela in attesa di acquisire un’esperienza sufficiente con l’associazione. Alterazione del colore della pelle periorbitale Nel corso del trattamento con medicinali contenenti latanoprost è stata osservata un’alterazione del colore della pelle periorbitale; la maggior parte delle segnalazioni ha riguardato pazienti giapponesi. L’esperienza acquisita finora dimostra che l’alterazione del colore della pelle periorbitale non è permanente e in alcuni casi risulta reversibile mentre si prosegue il trattamento con latanoprost. Cambiamenti nelle ciglia Il trattamento con medicinali contenenti latanoprost può gradualmente modificare le ciglia e la peluria dell’occhio trattato e delle aree circostanti; questi cambiamenti includono l’allungamento, l’ispessimento, la pigmentazione e l’infoltimento delle ciglia o della peluria e la crescita di ciglia con orientamento anomalo. I cambiamenti nelle ciglia sono reversibili con la sospensione del trattamento. Edema corneale epiteliale reticolare L’edema corneale epiteliale reticolare (RECE) è stato segnalato a seguito della somministrazione di medicinali contenenti netarsudil, in particolare in pazienti con edema corneale preesistente o precedente intervento chirurgico oculare. Il RECE si risolve in genere con l’interruzione del medicinale contenente netarsudil. I pazienti devono essere avvisati di informare il proprio medico in caso manifestino una riduzione della vista o dolore agli occhi durante l’uso di Roclanda. L’efficacia di Roclanda non è stata studiata oltre i 12 mesi. Eccipiente con effetti noti Benzalconio cloruro Questo medicinale contiene benzalconio cloruro. È stato segnalato che benzalconio cloruro provoca irritazione oculare, sintomi di secchezza oculare e può influire sul film lacrimale e sulla superficie corneale ed è noto per causare cambiamento di colore delle lenti a contatto morbide. Deve essere usato con cautela nei pazienti con occhi secchi e nei pazienti in cui la cornea può essere compromessa. I pazienti devono essere monitorati in caso di uso prolungato. 4.5 Interazioni con altri medicinali ed altre forme d’interazione Studi di interazione in vitro hanno mostrato che mischiando colliri contenenti tiomersal a latanoprost + netarsudil si può formare del precipitato. Eventuali altri colliri devono essere applicati a distanza di almeno cinque minuti (vedere paragrafo 4.2). Studi in vitro hanno indicato che netarsudil è un potenziale inibitore degli isoenzimi del CYP450 nella cornea; tuttavia, finora non sono state osservate evidenze cliniche di interazioni farmacocinetiche locali. Sono stati riferiti casi di aumenti paradossi della PIO dopo la somministrazione oftalmica concomitante di due analoghi delle prostaglandine. L’uso di due o più prostaglandine, analoghi delle prostaglandine o derivati delle prostaglandine non è pertanto raccomandato. 4.6 Fertilità, gravidanza e allattamento Gravidanza I dati relativi all’uso di latanoprost + netarsudil in donne in gravidanza non esistono o sono in numero limitato. Non si ritiene che netarsudil possa causare effetti durante la gravidanza, dal momento che l’esposizione sistemica a netarsudil è trascurabile (vedere paragrafo 5.2). Gli studi sugli animali con somministrazione endovenosa di netarsudil non indicano effetti dannosi diretti o indiretti di tossicità riproduttiva a esposizioni clinicamente rilevanti (vedere paragrafo 5.3). Latanoprost potrebbe causare effetti farmacologici dannosi durante la gravidanza e/o sul feto/neonato (vedere paragrafo 5.3). L’associazione latanoprost + netarsudil non deve pertanto essere usata durante la gravidanza. Allattamento Non è noto se netarsudil/metaboliti siano escreti nel latte materno. Tuttavia, sebbene non si ritenga che netarsudil possa causare effetti su neonati/lattanti, dal momento che l’esposizione sistemica a netarsudil di donne che allattano è prevedibilmente trascurabile, non sono disponibili dati clinici rilevanti (vedere paragrafo 5.2). Latanoprost e i suoi metaboliti potrebbero essere escreti nel latte materno. Si deve decidere se interrompere l’allattamento o interrompere la terapia/astenersi dalla terapia con Roclanda tenendo in considerazione il beneficio dell’allattamento per il bambino e il beneficio della terapia per la donna. Fertilità Non sono disponibili dati relativi agli effetti di netarsudil sulla fertilità maschile o femminile. Tuttavia, non sono previsti effetti, poiché l’esposizione sistemica a netarsudil è trascurabile (vedere paragrafo 5.2). Gli studi sugli animali hanno dimostrato che latanoprost non ha effetto sulla fertilità maschile o femminile (vedere paragrafo 5.3). 4.7 Effetti sulla capacità di guidare veicoli e sull’uso di macchinari Roclanda altera in modo trascurabile la capacità di guidare veicoli e di usare macchinari. RIASSUNTO
In caso di visione offuscata transitoria durante l’instillazione, prima di guidare veicoli o usare macchinari il paziente deve attendere che la visione torni nitida. 4.8 Effetti indesiderati Riassunto del profilo di sicurezza Le reazioni avverse più comunemente osservate negli studi clinici sono state l’iperemia congiuntivale, (46% dei pazienti), dolore in sede di instillazione (14%), cornea verticillata (12%) e prurito oculare (7%). Negli studi clinici non sono state segnalate reazioni avverse serie. Tabella delle reazioni avverse Le seguenti reazioni avverse sono state segnalate con l’associazione latanoprost + netarsudil, somministrata una volta al giorno e durante gli studi clinici e la sorveglianza post-commercializzazione con i singoli componenti latanoprost e netarsudil. Le reazioni avverse sono presentate in base alla classificazione per sistemi e organi secondo MedDRA. All’interno di ciascuna classe sistemico-organica, le reazioni avverse sono classificate in base alla frequenza e alla seguente convenzione: molto comune (≥1/10), comune (≥1/100, <1/10), non comune (≥1/1 000, <1/100), raro (≥1/10 000, <1/1 000), molto raro (<1/10 000) oppure non nota (la frequenza non può essere definita sulla base dei dati disponibili). Descrizione di reazioni avverse selezionate Iperemia della congiuntiva L’iperemia della congiuntiva è stata la reazione avversa più frequentemente segnalata associata al trattamento con latanoprost + netarsudil negli studi clinici ed è attribuita all’effetto di vasodilatazione della classe di medicinali inibitori della Rho-chinasi. L’iperemia della congiuntiva era tipicamente di severità lieve e sporadica. Tuttavia, una percentuale relativamente ridotta di soggetti con iperemia moderata o severa ha sospeso il trattamento a causa di questa reazione avversa (5% negli studi clinici di fase 3). Cornea verticillata La cornea verticillata si è verificata in circa il 13% dei pazienti in studi clinici controllati di fase 3. La cornea verticillata osservata nei pazienti trattati con latanoprost + netarsudil è stata riscontrata per la prima volta dopo 4 settimane di somministrazione giornaliera. Questa reazione non ha comportato alcuna apparente alterazione funzionale visiva nei pazienti. La maggior parte dei casi di cornea verticillata si è risolta con la sospensione del trattamento. L’incidenza della cornea verticillata è stata più elevata in alcune sottopopolazioni: anziani (≥ 65 anni) rispetto a non anziani (18,8 contro 11,5%); maschi rispetto a femmine (18,8 contro 13%) e nei bianchi rispetto ad altre razze (21,7 contro 2,5%). Pigmentazione dell’iride Roclanda contiene latanoprost, che è un analogo della prostaglandina F2α. La maggior parte delle reazioni avverse associate a latanoprost è di natura oculare. In uno studio della durata di 5 anni sulla sicurezza di latanoprost, la pigmentazione dell’iride è stata riscontrata nel 33% dei pazienti (vedere paragrafo 4.4). Questa alterazione del colore dell’occhio è stata osservata in prevalenza in pazienti con iridi di colore misto, ossia blu-marrone, grigiomarrone, giallo-marrone e verde-marrone. Negli studi su latanoprost, l’insorgenza dell’alterazione è stata generalmente osservata nei primi 8 mesi di trattamento, raramente durante il secondo o terzo anno e mai dopo il quarto anno di trattamento. La frequenza di progressione della pigmentazione dell’iride si riduce nel tempo ed è stabile per cinque anni. L’effetto dell’aumentata pigmentazione dell’iride oltre i cinque anni non è stato valutato. Nella maggior parte dei casi l’alterazione del colore dell’iride è lieve e spesso non osservabile clinicamente. L’incidenza in pazienti con iridi di colore misto oscilla tra il 7 e l’85% e l’incidenza maggiore si osserva nelle iridi di colore giallo-marrone. L’alterazione non è stata osservata in pazienti con occhi di colore blu omogeneo ed è stata riscontrata solo raramente in pazienti con occhi di colore grigio, verde o marrone omogeneo. L’alterazione del colore è dovuta a un aumento del contenuto di melanina nei melanociti dello stroma dell’iride e non a un aumento del numero di melanociti. Di solito la pigmentazione marrone attorno alla pupilla si diffonde concentricamente verso la zona periferica dell’occhio interessato, ma può imbrunire anche tutta l’iride o settori dell’iride. Dopo la sospensione del trattamento non è stata osservata un’ulteriore pigmentazione marrone dell’iride. Negli studi clinici condotti finora, questo effetto non si è associato ad alcun sintomo o alterazione patologica. Nevi ed efelidi dell’iride non sono stati influenzati dal trattamento. Gli studi clinici non hanno evidenziato un accumulo di pigmento nella rete trabecolare o in altre zone della camera anteriore. Altre popolazioni speciali Anziani Ad eccezione della cornea verticillata (vedere sopra), non è stata osservata alcuna differenza nel profilo di sicurezza di latanoprost + netarsudil tra soggetti di età <65 o ≥65 anni. Segnalazione delle reazioni avverse sospette La segnalazione delle reazioni avverse sospette che si verificano dopo l’autorizzazione del medicinale è importante, in quanto permette un monitoraggio continuo del rapporto beneficio/rischio del medicinale. Agli operatori sanitari è richiesto di segnalare qualsiasi reazione avversa sospetta tramite il sistema nazionale di segnalazione all´indirizzo: Agenzia Italiana del Farmaco. Sito web: https://www.aifa.gov.it/content/segnalazioni-reazioni-avverse. 4.9 Sovradosaggio L’esposizione sistemica al componente netarsudil dell’associazione latanoprost + netarsudil in seguito a somministrazione oftalmica topica si è dimostrata trascurabile. Eccetto irritazione oculare e iperemia della congiuntiva, non sono noti altri effetti indesiderati oculari correlati al sovradosaggio di latanoprost. In caso di ingestione accidentale di latanoprost, possono essere utili le seguenti informazioni: un flacone contiene 125 microgrammi di latanoprost. Più del 90% è metabolizzato durante il primo passaggio nel fegato. L’infusione endovenosa di 3 microgrammi/kg in volontari sani non ha indotto sintomi, ma una dose di 5,5-10 microgrammi/kg ha causato nausea, dolore addominale, capogiro, stanchezza, vampate di calore e sudorazione. Latanoprost è stato somministrato per infusione endovenosa nella scimmia a dosi fino a 500 microgrammi/kg senza causare effetti importanti sul sistema cardiovascolare. Somministrazioni endovenose di latanoprost nella scimmia sono state correlate a broncocostrizione transitoria. Tuttavia, se applicato per via topica nell’occhio ad una dose sette volte superiore a quella usata in clinica, latanoprost non ha indotto broncocostrizione in pazienti affetti da asma bronchiale moderata. In caso di sovradosaggio topico di latanoprost + netarsudil, lo(gli) occhio(i) può(possono) essere lavato(i) con acqua corrente. Il trattamento del sovradosaggio include una terapia di supporto e sintomatica.
5. PROPRIETÀ FARMACOLOGICHE 5.1 Proprietà farmacodinamiche Categoria farmacoterapeutica: oftalmologici, preparati antiglaucoma e miotici, codice ATC: S01EE51 Meccanismo d’azione Roclanda contiene due principi attivi: latanoprost e netarsudil. Questi due componenti abbassano la PIO aumentando il deflusso dell’umore acqueo. Sebbene sia latanoprost sia netarsudil riducano la PIO aumentando il deflusso dell’umore acqueo, i rispettivi meccanismi d’azione sono diversi. Gli studi sugli animali e sull’uomo suggeriscono che il principale meccanismo d’azione di netarsudil, un inibitore della Rho-chinasi, è l’aumento del deflusso trabecolare. Questi studi indicano inoltre che netarsudil riduce la PIO abbassando la pressione venosa episclerale. Gli studi sugli animali e sull’uomo indicano che il principale meccanismo d’azione di latanoprost, un analogo della prostaglandina F2α, è l’aumento del deflusso uveosclerale, sebbene nell’uomo sia stato riferito un certo aumento della facilità di deflusso (riduzione della resistenza al deflusso). Efficacia e sicurezza clinica Roclanda è stato valutato in 3 studi clinici di fase 3 randomizzati, in doppio cieco, multicentrici, condotti su 1 686 pazienti con glaucoma ad angolo aperto e ipertensione oculare. Gli studi 301 e 302 hanno arruolato soggetti con PIO <36 mmHg e confrontato l’effetto di riduzione della PIO dell’associazione latanoprost + netarsudil somministrata una volta al giorno con la somministrazione dei singoli componenti, netarsudil 0,02% una volta al giorno e latanoprost 0,005% una volta al giorno. Il trattamento è durato 12 mesi nello studio 301 e 3 mesi nello studio 302. L’età mediana dei partecipanti agli studi era di 66 anni (intervallo compreso tra 18 e 99 anni). Lo Studio 303 ha valutato l’efficacia ipotensiva sull’occhio di latanoprost + netarsudil rispetto a bimatoprost 0,03%/timololo 0,5%. La durata del trattamento era di 6 mesi. Gli studi 301 e 302 erano progettati per dimostrare la superiorità dell’associazione latanoprost + netarsudil somministrata una volta al giorno la sera rispetto ai singoli componenti netarsudil 0,02% una volta al giorno e latanoprost 0,005% una volta al giorno. L’indicatore primario dell’esito di efficacia era la PIO media (minimi quadrati, LS) in ciascuno dei 9 punti temporali misurati alle ore 08:00, 10:00 e 16:00 al giorno 15, al giorno 43 e al giorno 90. L’effetto di riduzione della media della PIO dell’associazione latanoprost + netarsudil è stato di 1-3 mmHg superiore rispetto alla monoterapia sia con netarsudil 0,02% sia con latanoprost 0,005% nel corso di 3 mesi (figure 1 e 2). Nello studio 301 le riduzioni della PIO si sono mantenute, dimostrando la superiorità statistica di latanoprost + netarsudil nei 12 mesi del periodo di trattamento. In tutti i casi, le differenze nella PIO media (LS) sono risultate clinicamente rilevanti e statisticamente significative (p < 0,0001) fino al mese 3. Circa il 30% dei soggetti inclusi negli studi di fase 3 aveva una PIO al basale ≥ 27 mmHg (132, 136 e 143 nei gruppi trattati rispettivamente con latanoprost + netarsudil, latanoprost e netarsudil). In tali soggetti, l’associazione latanoprost + netarsudil ha evidenziato, in tutti i punti temporali, un’efficacia di diminuzione della PIO superiore in misura statisticamente significativa rispetto a ciascuno dei suoi componenti. In entrambi gli studi, il medicinale in associazione ha ridotto la PIO di ulteriori 1,7 mmHg, a un valore di 3,7 mmHg, rispetto a latanoprost da solo, e di ulteriori 3,4 mmHg, a un valore di 5,9 mmHg, rispetto a netarsudil da solo. Circa il
Classificazione per sistemi e organi Frequenza
Infezioni ed infestazioni
Raro
Disturbi del sistema immunitario Non comune
Patologie del sistema nervoso Non comune
Patologie dell’occhio
Molto comune
Comune
Non comune
Reazioni avverse
Cheratite erpetica2
Ipersensibilità
Cefalea, Contrazioni muscolari involontarie, Capogiro, Difetto del campo visivo3
Iperemia congiuntivale1, Cornea verticillata1, Dolore in sede di instillazione, Iperpigmentazione dell’iride2 , Cambiamenti delle ciglia o della peluria delle palpebre (allungamento, ispessimento, pigmentazione e aumento del numero delle ciglia)2
Emorragia della congiuntiva, Visione offuscata, Lacrimazione aumentata, Eritema della palpebra, Prurito oculare, Irritazione oculare, Acuità visiva ridotta, Edema delle palpebre, Cheratite puntata, Disturbo corneale, Edema congiuntivale, Congiuntivite allergica, Dolore oculare, Occhio secco, Sensazione di corpo estraneo negli occhi, Croste del margine palpebrale, Blefarite, Eritema in sede di instillazione, Fastidio in sede di instillazione, Colorazione vitale della cornea presente
Prurito della palpebra, Disturbo della congiuntiva, Opacità corneale, Secrezione oculare, Depositi corneali, Congiuntivite, Dacriostenosi acquisita, Infiammazione oculare, Parestesia dell’occhio, Follicoli della congiuntiva, Tumefazione degli occhi, Disfunzione delle ghiandole di Meibomio, Pigmentazione corneale, Diplopia, Congiuntivite non infettiva, Sensibilità oculare anormale, Cheratite, Disturbo della rifrazione, Flare della camera anteriore, Irritazione della congiuntiva, Pressione intraoculare aumentata, Eruzione cutanea della palpebra, Secchezza cutanea della palpebra, Crescita delle ciglia, Affezione lacrimale, Irite, Compromissione della visione, Distrofia della cornea, Secchezza in sede di instillazione, Prurito in sede di instillazione, Reazione in sede di instillazione, Complicazione oculare associata a dispositivo, stanchezza, Parestesia in sede di instillazione, Edema maculare, incluso edema maculare cistoide2 , Uveite2 , Iperemia oculare, Retinopatia diabetica3, Allergia oculare3, Fastidio oculare, Disturbo palpebrale3, Ectropion3, Opacità lenticolari3, Astenopia3, Iperemia episclerale3, Visione con alone3, Infiammazione della camera anteriore3, Cecità3, Congiuntivocalasia, Eczema delle palpebre3, Glaucoma3, Aderenze dell’iride3, Iride bombé3, Ipertensione dell’occhio3, Irritazione in sede di instillazione3, Occhi vitrei3, Edema in sede di instillazione3, Colorazione della congiuntiva3, Rapporto fovea/disco del nervo ottico aumentato3, Madarosi3 Pigmentazione delle palpebre, Disturbi dell’occhio, Emorragia retinica, Fotofobia
Classificazione per sistemi e organi
Frequenza
Raro
Patologie cardiache
Patologie respiratorie, toraciche e mediastiniche
Molto raro
Non nota
Non comune
Reazioni avverse
Edema corneale2 , Erosione della cornea2 , Edema periorbitale2 , Trichiasi2 , Distichiasi2 , Cisti dell’iride2 , Reazione cutanea localizzata sulle palpebre2 , Scurimento della pelle delle palpebre2 , Pseudopemfigoide della congiuntiva oculare2
Alterazioni periorbitali e palpebrali che provocano un approfondimento del solco palpebrale2
Edema corneale epiteliale reticolare3
Angina2 , Palpitazioni2
Molto raro Angina instabile2
Non comune
Raro
Patologie gastrointestinali Non comune
Patologie della cute e del tessuto sottocutaneo
Patologie del sistema muscoloscheletrico e del tessuto connettivo
Patologie generali e condizioni relative alla sede di somministrazione
Traumatismi, intossicazioni e complicazioni da procedura
Comune
Non comune
Epistassi, Congestione nasale, Fastidio nasale3, Rinalgia3
Asma2 , Dispnea2
Esacerbazione di asma2
Nausea, Vomito
Dermatite da contatto
Lichenificazione, Cute secca, Eritema, Malattia della pelle, Dermatite allergica3 Petecchie, Eczema
Raro Prurito2
Non comune
Dolore alla mandibola/mascella, Mialgia2 , Artralgia2 , Policondrite3, Debolezza muscolare, Sindrome di Sjögren
Non comune Dolore toracico2
Non comune Escoriazione3
1 Per ulteriori informazioni, vedere Descrizione di reazioni avverse selezionate
2 Ulteriore reazione avversa osservata con latanoprost in monoterapia
3 Ulteriore reazione avversa osservata con netarsudil in monoterapia
67% dei soggetti inclusi nei gruppi di trattamento con latanoprost + netarsudil degli studi di fase 3 era caucasico e il 30% nero o afroamericano. Oltre la metà aveva un’età ≥65 anni. Ad eccezione dell’incidenza della cornea verticillata (paragrafo 4.8), non sono state osservate altre differenze nel profilo di sicurezza tra razze o fasce di età. I tassi di completamento negli studi 301 e 302 erano inferiori nei gruppi trattati con latanoprost + netarsudil e con netarsudil rispetto al gruppo trattato con latanoprost. I tassi di sospensione dovuti a eventi avversi al mese 3 sono stati dell’8,7% per il gruppo trattato con latanoprost + netarsudil aggregato rispetto al 7,6% per il gruppo trattato con netarsudil aggregato e all’1% per il gruppo trattato con latanoprost aggregato. I tassi di sospensione dovuti a eventi avversi al mese 12 nello studio 301 sono stati del 19,7% per il gruppo trattato con latanoprost + netarsudil rispetto al 21,7% per il gruppo trattato con netarsudil e all’1,7% per il gruppo trattato con latanoprost. La maggior parte delle sospensioni era associata a eventi di natura oculare. L’evento avverso più frequentemente segnalato, associato alla sospensione nel gruppo trattato con latanoprost + netarsudil è stata l’iperemia della congiuntiva (7,6% al mese 12). Nella maggior parte dei casi gli eventi avversi riferiti con latanoprost + netarsudil erano di intensità lieve. Lo Studio 303 era uno studio prospettico in doppio cieco, randomizzato, multicentrico, con controllo attivo, a gruppi paralleli, della durata di 6 mesi, volto a valutare la sicurezza e l’efficacia ipotensiva sull’occhio di latanoprost + netarsudil rispetto a bimatoprost + timololo in 430 soggetti con pressione intraoculare elevata. I soggetti sono stati randomizzati a un regime di trattamento programmato a dose fissa con latanoprost + netarsudil (218 soggetti), una goccia una volta al giorno (QD) ogni sera in entrambi gli occhi (OU) o al trattamento di confronto bimatoprost + timololo (212 soggetti) una goccia QD ogni sera OU per circa 180 giorni dopo un periodo di washout. L’esito primario di efficacia era il confronto di latanoprost + netarsudil rispetto a bimatoprost + timololo per la IOP media in punti temporali specifici alla Settimana 2, Settimana 6 e al Mese 3. L’analisi primaria è stata eseguita sulla popolazione ITT con imputazione tramite metodo Monte Carlo basato su Catena di Markov (Markov Chain Monte Carlo, MCMC). Questa analisi ha dimostrato la non inferiorità clinica della soluzione oftalmica latanoprost + netarsudil rispetto a bimatoprost + timololo con dosaggio QD nella popolazione ITT entro il limite superiore dell’IC al 95% con una differenza (latanoprost + netarsudil - bimatoprost + timololo) ≤ 1,5 mmHg in tutti e 9 i punti temporali e ≤ 1 mmHg nella maggior parte (6 su 9) dei punti temporali dalla Settimana 2 fino al Mese 3, in conformità ai criteri di successo. La soglia per la non inferiorità clinica di latanoprost + netarsudil QD rispetto a bimatoprost + timololo QD (la differenza tra gruppi ≤ 1,5 mmHg) è stata dimostrata nella popolazione PP in 8 punti temporali su 9 (08:00, 10.00 e 16:00) alla Settimana 2, fino al Mese 3 utilizzando il metodo MCMC. Tuttavia, la non inferiorità clinica non è stata rispettata complessivamente, dal momento che al punto temporale 08:00 della Settimana 6, il limite superiore dell’IC al 95% era di 1,55. Complessivamente, c’è stata una riduzione media della IOP nel corso della giornata di circa 9,5 mmHg sia tra il gruppo latanoprost + netarsudil che tra il gruppo bimatoprost + timololo. Il tasso di sospensione complessivo dal trattamento dello studio dovuto a TEAE è stato dell’11,2%. Un numero superiore di soggetti nel gruppo di trattamento latanoprost + netarsudil QD ha sospeso il trattamento dello studio a causa di TEAE (20,2%) rispetto al gruppo bimatoprost + timololo QD (1,9%), e la maggior parte dei TEAE che hanno causato la sospensione erano TEAE oculari. In nessun gruppo di trattamento sono stati segnalati eventi avversi gravi associati al trattamento, e il profilo di sicurezza rimane coerente con il profilo noto per latanoprost + netarsudil e/o latanoprost o netarsudil come monoterapia. L’efficacia e la sicurezza di latanoprost + netarsudil in soggetti con epitelio corneale compromesso o patologie oculari coesistenti, ad es. la sindrome pseudoesfoliativa e quella da dispersione del
Figura 1. PIO media (mmHg) per gruppo di trattamento e di erenza della PIO media tra i trattamenti dello studio 301
Roclanda Netarsudil Latanoprost
Giorno 15 (08:00)
latanoprost + netarsudil vs netarsudil, IC 95%
latanoprost + netarsudil vs latanoprost, IC 95%
Giorno 15 (10:00) Giorno 15 (16:00) Giorno 43 (08:00) Giorno 43 (10:00) Giorno 43 (16:00) Giorno 90 (08:00) Giorno 90 (10:00) Giorno 90 (16:00)
(2,5-3,6)
(1,7-2,8)
(2,4-3,6)
(2,0-3,2)
(2,3-3,5)
(1,3-2,5)
(1,7-2,8)
(1,1-2,2)
(2,5-3,8)
(0,9-2,1)
(2,5-3,8)
(1,1-2,3)
(1,4-2,6)
(0,7-1,9)
La PIO media (LS) in ciascuno dei punti temporali post-basali è stata calcolata utilizzando un’analisi della covarianza aggiustata per la PIO basale e basata sui dati osservati in tutti i soggetti randomizzati (238 nel gruppo latanoprost + netarsudil, 244 nel gruppo netarsudil, 236 nel gruppo latanoprost).
2. PIO media (mmHg) per gruppo di trattamento e di erenza della PIO media tra i trattamenti dello studio 302
latanoprost + netarsudil vs netarsudil, IC 95%
latanoprost + netarsudil vs latanoprost, IC 95%
Figura
pigmento, non sono state stabilite. Popolazione pediatrica L’Agenzia europea dei medicinali ha previsto l’esonero dall’obbligo di presentare i risultati degli studi con Roclanda in tutti i sottogruppi della popolazione pediatrica per la riduzione della pressione intraoculare elevata in pazienti con glaucoma ad angolo aperto o ipertensione oculare (vedere paragrafo 4.2 per informazioni sull’uso pediatrico). 5.2 Proprietà farmacocinetiche Assorbimento Le esposizioni sistemiche a netarsudil e al suo metabolita attivo, AR-13503, sono state valutate in 18 soggetti sani dopo somministrazione oftalmica topica di netarsudil 200 microgrammi/mL una volta al giorno (una goccia bilateralmente al mattino) per 8 giorni. Non erano riscontrabili concentrazioni plasmatiche quantificabili di netarsudil [limite inferiore di quantificazione (LLOQ) 0,100 ng/mL] dopo la somministrazione della dose al giorno 1 e al giorno 8. È stata osservata soltanto una concentrazione plasmatica di 0,11 ng/mL del metabolita attivo per un soggetto al giorno 8, 8 ore dopo la somministrazione della dose. Latanoprost (peso molecolare 432,58) è un profarmaco esterificato con un gruppo isopropile, di per sé inattivo, che diventa biologicamente attivo dopo reazione di idrolisi nella forma acida. Il profarmaco è ben assorbito attraverso la cornea e tutto il principio attivo che entra nell’umore acqueo viene idrolizzato durante il passaggio attraverso la cornea. Gli studi sull’uomo indicano che il picco di concentrazione nell’umore acqueo viene raggiunto circa due ore dopo la somministrazione per via topica. Dopo instillazione locale nella scimmia, latanoprost si distribuisce soprattutto nel segmento anteriore, nella congiuntiva e nelle palpebre. Solo piccole quantità di latanoprost raggiungono il segmento posteriore. Biotrasformazione Dopo somministrazione oftalmica topica, netarsudil viene metabolizzato dalle esterasi nell’occhio in un metabolita attivo, AR-13503. La forma acida di latanoprost non viene praticamente metabolizzata nell’occhio. Il metabolismo principale avviene nel fegato. Nell’uomo l’emivita plasmatica è di 17 minuti. Gli studi sugli animali hanno dimostrato che i metaboliti principali (1,2-dinor e 1,2,3,4-tetranor) non esercitano alcuna o solo una debole attività biologica e sono escreti soprattutto nell’urina. 5.3 Dati preclinici di sicurezza Netarsudil I dati preclinici relativi a netarsudil non rivelano rischi particolari per l’uomo sulla base di studi convenzionali di sicurezza farmacologica, tossicità a dosi ripetute, genotossicità e tossicità dello sviluppo. Negli studi preclinici sono stati osservati effetti soltanto a esposizioni considerate sufficientemente superiori alla massima esposizione nell’uomo, il che indica una scarsa rilevanza clinica. La somministrazione endovenosa di netarsudil a ratti e conigli in gravidanza durante l’organogenesi non ha prodotto effetti embriofetali avversi a esposizioni sistemiche clinicamente rilevanti. Nei ratti in gravidanza, la dose di 0,1 mg/kg/die non ha mostrato effetti avversi materni o embriofetali, mentre un dosaggio pari o superiore a 0,3 mg/kg/die ha mostrato un aumento della perdita post-impianto e una riduzione della vitalità fetale. Nei conigli in gravidanza, la dose di 3 mg/kg/die non ha mostrato effetti materni o embriofetali, mentre la dose di 5 mg/kg/die ha mostrato un aumento della perdita post-impianto e una riduzione ponderale del feto. Non sono stati condotti studi a lungo termine su animali per valutare il potenziale cancerogeno di netarsudil. Netarsudil non è risultato mutageno in un saggio di mutazione batterica, in un saggio sul linfoma murino o in un test del micronucleo nel ratto. È stato scoperto che netarsudil e il suo metabolita attivo AR-13503 possiedono un potenziale fototossico in un saggio in vitro 3T3 NRU-PT modificato, in cui la lunghezza d’onda è stata estesa per includere la luce UVB. Latanoprost La tossicità oculare di latanoprost, al pari di quella sistemica, è stata valutata in diverse specie animali. In genere latanoprost è ben tollerato, con un margine di sicurezza tra dose clinica oculare e tossicità sistemica di almeno 1 000 volte. Dosi elevate di latanoprost, pari a circa 100 volte la dose clinica/kg di peso corporeo, somministrate a scimmie non anestetizzate per via endovenosa hanno dimostrato un aumento della frequenza respiratoria probabilmente indotta da broncocostrizione di breve durata. Negli studi sugli animali latanoprost non ha evidenziato proprietà sensibilizzanti. Non sono stati osservati effetti tossici nell’occhio con dosi fino a 100 microgrammi/occhio/die nel coniglio o nella scimmia (la dose clinica è di circa 1,5 microgrammi/occhio/die). Nella scimmia, comunque, latanoprost ha dimostrato di indurre un aumento della pigmentazione dell’iride. La pigmentazione sembra essere determinata da una stimolazione della produzione di melanina nei melanociti dell’iride; non sono state osservate alterazioni di tipo proliferativo. L’alterazione del colore dell’iride può essere permanente. Studi di tossicità oculare cronica hanno inoltre dimostrato che la somministrazione di 6 microgrammi/occhio/ die di latanoprost può indurre un allargamento della rima palpebrale. Questo effetto è reversibile e si verifica in seguito alla somministrazione di dosi superiori alla dose clinica. Tale effetto non è stato riscontrato nell’uomo. Latanoprost è risultato negativo nei test di mutazione inversa nei batteri, di mutazione genica nel linfoma murino e nel test del micronucleo nel topo. Aberrazioni cromosomiche sono state osservate in vitro su linfociti umani. Effetti simili sono stati osservati con la prostaglandina F2α, una prostaglandina di origine naturale; ciò sta ad indicare che si tratta di un effetto di classe. Ulteriori studi di mutagenesi in vitro/in vivo nel ratto, su sintesi di DNA non programmata, hanno dato risultati negativi e indicano che latanoprost non ha proprietà mutagene. Studi di carcinogenesi sul topo e sul ratto sono risultati negativi. Gli studi sugli animali hanno dimostrato che latanoprost non ha effetto sulla fertilità maschile o femminile. Negli studi di tossicità embrionale sul ratto non è stata riscontrata tossicità embrionale con dosi di latanoprost (5, 50 e 250 microgrammi/kg/die) per via endovenosa. Comunque latanoprost induce effetti letali per l’embrione nel coniglio alla dose di 5 microgrammi/kg/die e a dosi superiori. La dose di 5 microgrammi/kg/die (circa 100 volte la dose clinica) ha causato tossicità embrionale e fetale significativa, caratterizzata da aumentata incidenza di riassorbimento ritardato e aborto e da peso fetale ridotto. Non è stato rilevato alcun potenziale teratogeno. 6. INFORMAZIONI FARMACEUTICHE 6.1 Elenco degli eccipienti Benzalconio cloruro Mannitolo (E 421) Acido borico Sodio idrossido (E 524) (per la regolazione del pH) Acqua per preparazioni iniettabili 6.2 Incompatibilità Non pertinente. 6.3 Periodo di validità 3 anni. Flacone aperto: 4 settimane dopo la prima apertura del flacone. Non conservare a temperatura superiore a 25°C. 6.4 Precauzioni particolari per la conservazione Conservare in frigorifero (2°C – 8°C). Conservare nella confezione originale per proteggere il medicinale dalla luce. Per le condizioni di conservazione dopo la prima apertura vedere paragrafo 6.3. 6.5 Natura e contenuto del contenitore Roclanda viene fornito in flaconi di polietilene trasparente a bassa densità (2,5 mL di contenuto in un contenitore da 4 mL) e punte in polipropilene a bassa densità con tappi a vite in polipropilene bianco e sigilli anti-manomissione. Scatola contenente 1 o 3 flaconi. È possibile che non tutte le confezioni siano commercializzate. 6.6 Precauzioni particolari per lo smaltimento Il medicinale non utilizzato e i rifiuti derivati da tale medicinale devono essere smaltiti in conformità alla normativa locale vigente.
7. TITOLARE DELL’AUTORIZZAZIONE ALL’IMMISSIONE IN COMMERCIO Santen Oy Niittyhaankatu 20 33720 Tampere Finlandia
8. NUMERO(I) DELL’AUTORIZZAZIONE ALL’IMMISSIONE IN COMMERCIO EU/1/20/1502/001 EU/1/20/1502/002
9. DATA DELLA PRIMA AUTORIZZAZIONE/RINNOVO DELL’AUTORIZZAZIONE
Data della prima autorizzazione: 7 gennaio 2021 Data del rinnovo più recente: 14 agosto 2025
10. DATA DI REVISIONE DEL TESTO 08/2025
Informazioni più dettagliate su questo medicinale sono disponibili sul sito web dell’Agenzia europea dei medicinali, https://www.ema.europa.eu.
CLASSIFICAZIONE AI FINI DELLA FORNITURA, REGIME DI RIMBORSABILITÀ E PREZZO Roclanda “50 mcg/ml/200 mcg/ml - collirio, soluzione - uso oftalmico - flacone (HDPE)” 2,5 ml - 1 flacone (AIC n. 049317011/E) Classificazione ai fini della fornitura: Medicinale soggetto a ricetta medica ripetibile (RR) Regime di rimborsabilità: classe A Prezzo al pubblico (IVA inclusa): € 14,00
Codice AIFA: ROC-IT-250019
Pubblicità rivolta ai medici depositata presso AIFA in data 24/09/2025. VIETATA LA DISTRIBUZIONE/ESPOSIZIONE AL PUBBLICO
Roclanda®, l’associazione fissa che agisce anche sul trabecolato: l’evoluzione nel trattamento del glaucoma* 1-2

riduce efficacemente la IOP agendo sul tessuto trabecolare disfunzionale 2-6
é una combinazione fissa contenente un inibitore del fattore ROCK 2, un’evoluzione nella gestione terapeutica del glaucoma 1
i meccanismi d’azione complementari di latanoprost e netarsudil sono in grado di aumentare il deflusso sia trabecolare che uveosclerale 2
è stato considerato ben tollerato 7, senza eventi avversi seri correlati al trattamento 2,4
Roclanda®, una valida opzione di prima scelta 1 nel passaggio dalla monoterapia 2
Roclanda® è indicato per la riduzione della pressione intraoculare (IOP) elevata in pazienti adulti con glaucoma primario ad angolo aperto o ipertensione dell’occhio nei quali la monoterapia con una prostaglandina o netarsudil determini una riduzione della IOP insufficiente. 2
*Glaucoma primario ad angolo aperto
CLASSIFICAZIONE AI FINI DELLA FORNITURA, REGIME DI RIMBORSABILITÀ E PREZZO
Roclanda® “50 mcg/ml/200 mcg/ml - collirio, soluzione - uso oftalmicoflacone (HDPE)” 2,5 ml - 1 flacone (AIC n. 049317011/E)
Classificazione ai fini della fornitura: Medicinale soggetto a ricetta medica ripetibile (RR)
Regime di rimborsabilità: classe A
Prezzo al pubblico (IVA inclusa): € 14,00
Bibliografia: 1. Schehlein EM et al. Drugs 2019; 79:1031-1036. 2. Roclanda®. Riassunto delle Caratteristiche del Prodotto 3. Buffault J.J Clian Med 2022; 11:1001. 4. Stalmans l et al. Graefe’s Arch Clin Exp Ophthalmol 2023. https://doi.org/10.1007/s00417-023-06192-0.
5. Al-Humimat G et al. J Experiment Pharmacol 2021; 13:197-212. 6. Moshirfar M et al. Med Hypothesis Discov Innov Ophthalmol 2018; 7(3): 101-111. 7. Roclanda.European Public Assessment Report (EPAR). EMA/CHMP/637805/November 2020
Codice AIFA: ROC-IT-250019
Pubblicità rivolta ai medici Vietata la distribuzione/esposizione al pubblico. Depositato presso AIFA in data 24/09/2025
“Guardare al vitreo e non solo attraverso di esso”
J. Sebag, “Vitreous: In Health and Disease”, Springer 2014.
FORMULA COMPLETA
POOL DI ANTIOSSIDANTI
APPOSITAMENTE SELEZIONATI
ACIDO IALURONICO
BROMELINA

Contenuti medi
Vitamina C
Bromelina
N-acetilcisteina
L-metionina
L-serina
L-carnosina
Vitamina E
Acido ialuronico
Superossido dismutasi (SOD)
Zinco
Selenio
Indicato in caso di: DEGENERAZIONE VITREALE, MIODESOPSIE DEGRADANTI LA VISTA (VDM)
ACUTE E CRONICHE, DISTACCO POSTERIORE DEL VITREO (PVD).
Trattamento per un mese: Confezione da 30 bustine
Modalità d’uso: si consiglia l’assunzione di una bustina al giorno diluita in almeno 100 ml di acqua.
