Pulsations

Cerveau
Les troubles neurologiques fonctionnels

Juillet-Septembre2025

DOSSIER Anesthésie
Infographie
Les muscles
Les coulisses de l’exploit


Cerveau
Les troubles neurologiques fonctionnels

Juillet-Septembre2025

DOSSIER Anesthésie
Infographie
Les muscles
Les coulisses de l’exploit

LIGNE ADOS 24H/24 ET 7J/7 PLUS D’INFOS


22
Rencontre Pr Jean Villard
Juillet - Septembre 2025
Unité dédiée à l’ultrasonographie
L’étude Specchio se poursuit
Le chatbot ConfIAnce


L’invité
Pierre Maudet, conseiller d’État chargé du Département de la santé et des mobilités
Dre Sara Arsever : au cœur du planning familial
Vrai / faux L’alopécie

Mieux comprendre les troubles neurologiques fonctionnels
Mieux comprendre la santé des femmes et des enfants 36
Témoignage
Souffrir d’un Covid long

Surmonter les crises existentielles
Livres & Web
Pour en savoir plus
IMPRESSUM Éditeur Robert Mardini, Hôpitaux universitaires de Genève, Rue Gabrielle-Perret-Gentil 4, CH-1211 Genève 14, www.hug.ch Réalisation Bertrand Kiefer, Michael Balavoine, Planète Santé / Médecine et Hygiène, www.planetesante.ch Responsable de publication Frédérique Tissandier Rédactrice en chef Suzy Soumaille Édition Laetitia Grimaldi, Giuseppe Costa Maquette et mise en page Jennifer Freuler, Bogsch & Bacco Publicité Michaela Kirschner, pub@medhyg.ch Abonnements Version électronique : gratuit, www.hug.ch/ pulsations-magazine. Version papier : gratuit, Tél. 022 702 93 11, www.pulsations.swiss Fiche technique Tirage : 38 500 exemplaires, 4 fois par an. Référence 441696, ISSN 2813-5385 — La reproduction totale ou partielle des articles contenus dans Pulsations est autorisée, libre de droits, avec mention obligatoire de la source. Crédits couverture: Adobe Stock Crédits sommaire : Fred Merz | lundi13, Hervé Annen, Gettyimages, Nicolas Schopfer


www.fondationhug.org
+41 (0)22 372 56 20
Email : fondation.hug@hug.ch




Loin du paternalisme médical, peu collaboratif, le partenariat dans les soins défend l’information des patients et des patientes, ainsi que leur implication dans les décisions qui les concernent. Le partage du savoir professionnel, couplé à l’expérience de la personne vivant avec la maladie, influence positivement la relation thérapeutique et la prise en charge.

La clé pour faire valoir son point de vue et discuter en toute connaissance de cause des examens ou des traitements proposés ? L’accès à des données crédibles si des questions subsistent. Internet et les réseaux sociaux, et bien sûr l’intelligence artificielle (IA), sont aujourd’hui des fournisseurs incontournables. Oui, mais comment être pleinement acteur ou actrice de sa santé quand le mieux côtoie le pire dans l’offre pléthorique en ligne ? En vérifiant la fiabilité et l’indépendance de la source.
Rédactrice en chef
À l’heure où certaines personnes réduisent les vérités scientifiques à de simples croyances à réfuter, il est bon de rappeler l’existence de nombreux sites ou applications experts, par exemple, animés par les sociétés savantes, l’Office fédéral de la santé publique, les milieux associatifs et bien sûr les hôpitaux universitaires ! Cela fait longtemps que les HUG ont mis l’accent sur l’information aux patientes et aux patients en leur offrant des contenus compréhensibles et validés.
Le dernier-né s’appelle
ConfIAnce (lire en page 9), un agent conversationnel qui utilise son IA vérifiée par des médecins des HUG. Entre deux consultations, les réponses de ce chatbot médical fournissent des explications générales sur les troubles chroniques fréquents. Une manière de prolonger la discussion et de favoriser l’éducation thérapeutique, essentielle pour acquérir des compétences dans la gestion de sa maladie au quotidien.
Les HUG vous informent : hug.plus/confiance hug.plus/infosante hug.plus/infosante-reseaux-sociaux
Deux consultations, une destinée aux adultes et l’autre aux enfants, ont obtenu l’accréditation de la Coordination nationale des maladies rares (kosek), faisant d’elles un centre de référence en Suisse. Une reconnaissance qui favorise le travail en réseau des équipes médico-soignantes à l’échelle nationale, au profit des personnes souffrant de ces pathologies complexes.
Les maladies neuromusculaires sont des affections qui touchent les nerfs, les muscles, ou la jonction entre ces deux structures. Aux HUG, deux consultations prennent en charge les personnes concernées. La première, pour les enfants, est dirigée par le Dr Joël Fluss, médecin adjoint responsable de l’Unité de neurologie pédiatrique ; la seconde, destinée aux adultes, par la Dre Agustina Lascano,
médecin adjointe responsable de l’Unité des maladies neuromusculaires. Ces deux structures sont les premières des HUG à avoir obtenu (en 2021) une accréditation de la kosek, plateforme de coordination nationale des maladies rares. Elles sont ainsi désormais reconnues comme un centre de référence des maladies neuromusculaires à l’échelle nationale. « Cela nous donne une légitimité dans l’expertise du suivi de ces patients et patientes, ainsi

que la possibilité de fonctionner en réseau étroit avec les autres centres suisses prenant en charge ces pathologies. L’objectif est de discuter avec d’autres experts et expertes de situations complexes nécessitant, par exemple, des approches thérapeutiques individualisées comme la thérapie génique. Cette accréditation garantit par ailleurs aux personnes concernées un accès à des soins de qualité », explique le Dr Fluss.
Prise en charge pluridisciplinaire
Pour rappel, les enfants qui souffrent de maladies neuromusculaires bénéficient d’une prise en charge pluridisciplinaire. Infirmiers et infirmières, nutritionnistes, ergothérapeutes, physiothérapeutes, mais aussi pneumologues, cardiologues, orthopédistes, médecins de réhabilitation font partie de l’équipe qui gravite autour de ces jeunes. Les conséquences de ces maladies affectent tout l’organisme, d’où l’importance d’un tel suivi. « La consultation prend aussi en compte la vie au quotidien. Des aides en classe ou à la maison, via la mise en place de moyens auxiliaires notamment, sont souvent discutées », poursuit le médecin.
Chez les adultes, l’approche multidisciplinaire est aussi proposée, mais principalement pour les personnes atteintes de la sclérose latérale amyotrophique (SLA), aussi appelée « maladie de Charcot ». La SLA se déclare généralement entre 50 et 60 ans et provoque une paralysie progressive des muscles. À l’heure actuelle, aucun traitement curatif n’est disponible. Cependant, d’autres maladies neuromusculaires, comme la myasthénie grave, disposent de traitements récemment mis sur le marché. La Dre Lascano précise :
« Ils sont très onéreux et leur remboursement est limité à certains cas. En tant que centre de référence accrédité, nous avons davantage de poids pour obtenir des accords en faveur de la prise en charge des coûts. »
Enfin, grâce aux nouvelles molécules et thérapies disponibles pour certaines de ces maladies rares, l’espérance de vie des enfants qui en souffrent s’allonge et leur suivi se poursuit dans l’unité pour adultes. « Nous mettons en place des consultations avec les neuropédiatres afin de garantir une transition fluide pour ces jeunes et de favoriser une prise en charge continue et adaptée à leurs besoins spécifiques », conclut la spécialiste
Témoignage
« Mon fils et l’équipe de l’hôpital ont développé un très beau lien »
Depuis ses 3 ans, Tom est suivi par l’équipe du Dr Joël Fluss, médecin adjoint responsable de l’Unité de neurologie pédiatrique. Âgé de 20 ans aujourd’hui, le jeune patient souffre de la dystrophie musculaire de Duchenne, une maladie génétique rare provoquant une dégénérescence progressive des muscles. Sa mère confie : « Pendant toutes ces années, le suivi pluridisciplinaire de mon fils a été merveilleux. Nous sommes dorlotés à chaque visite. Mon fils et l’équipe du Dr Fluss ont développé un très beau lien, qui va au-delà de la blouse blanche. Il se rend aux consultations sans crainte et sait qu’il sera bien traité. »
Par Anna Bonvin
Les HUG inaugurent la première unité dédiée à l’échographie focalisée de Suisse, qui permet d’effectuer des échographies diagnostiques directement dans la chambre des personnes hospitalisées.
Les plus petits tiennent bel et bien dans la poche des médecins ! Connectés à des supports portables (tablettes ou téléphones), les échographes POCUS (point-of-care ultrasonography) fonctionnent comme des stéthoscopes miniaturisés et ultra-performants. Leur but : améliorer le diagnostic et ajuster le traitement au moment de la consultation. Pratiquée au lit du ou de la patiente, cette méthode précise l’examen clinique, notamment pour les investigations au niveau abdominal, cardiaque, urinaire ou pulmonaire.
Encadrer l’activité
Celle-ci assure d’abord une formation rigoureuse des médecins des HUG (lire encadré) – avant de l’élargir dans certaines indications au personnel soignant –, et la gestion technique des vingt échographes répartis entre les services de médecine interne générale et des urgences. L’unité mène également des recherches, notamment pour évaluer l’utilité clinique de cette technique.
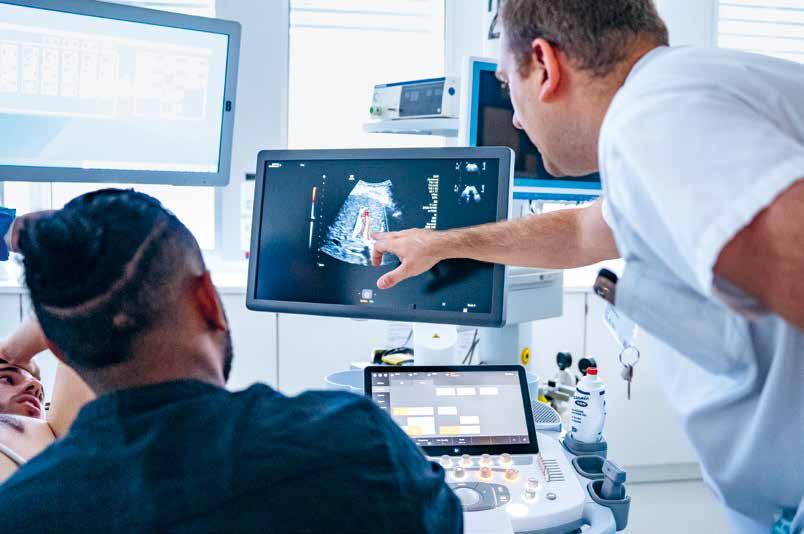
La création d’une unité spécialisée – l’Unité d’ultrasonographie en médecine (U2M) –relève les défis de l’implémentation de cette nouvelle technologie, notamment en définissant strictement son champ d’application. « L’échographie ciblée répond à des objectifs plus simples, mais la radiologie conventionnelle reste évidemment indispensable pour les cas complexes et les examens approfondis », explique le Dr Olivier Grosgurin, médecin adjoint agrégé, responsable de cette unité.
D’ici 2027, la Fédération des médecins suisses exigera un certificat en échographie ciblée pour l’obtention du titre de spécialiste en médecine interne et générale. « Notre nouvelle unité dédiée à l’échographie ciblée a donc pour mission d’assurer l’ensemble de la formation au sein des HUG, sans frais pour les médecins. Cela inclut la phase théorique et la pratique initiale, ainsi qu’une supervision post-formation. Celleci se fait par binômes et grâce à une ligne téléphonique directe pour les médecins en formation dans les unités de soins », précise le Dr Olivier Grosgurin, médecin adjoint agrégé, responsable de l’U2M.
: J.
Lancé en 2019, ce vaste projet recueille des informations auprès d’un grand nombre de personnes afin d’évaluer leur état de santé. Genevoises et Genevois volontaires sont toujours les bienvenus !
En italien, specchio signifie « miroir ». Ce n’est donc pas un hasard si l’étude qui porte ce nom souhaite récolter des informations auprès de la population genevoise pour refléter son état de santé et en connaître l’évolution au fil du temps. Via des questionnaires en ligne et une plateforme digitale, les personnes participantes fournissent des renseignements sur différentes thématiques, comme le sommeil, l’alimentation, la santé mentale ou sexuelle, ou encore les addictions. « Nous avons lancé ce projet en 2019. Aujourd’hui, Specchio compte environ 12 000 participantes et participants, dont 7000 qui répondent régulièrement. Plus il y a de personnes qui s’inscrivent, plus les données collectées permettent de connaître l’état de santé de la population genevoise.
Tout individu qui réside dans le canton peut participer », explique le Pr Idris Guessous, médecin-chef du Service de médecine de premier recours.
Mieux répondre aux besoins
Ce projet, soutenu par l’Office cantonal de la santé et le Département de la santé et des mobilités, est également précieux pour aider les instances politiques à se rapprocher des exigences du plan cantonal de promotion et de prévention de la santé. « Grâce aux données récoltées, nous avons des indicateurs très détaillés visant à évaluer si les objectifs de ce plan sont atteints ou pas. Cela devrait permettre de développer de nouvelles mesures afin de répondre aux besoins en santé de la population. Specchio propose des baromètres accessibles à toutes et tous. Il est possible, par exemple, de savoir quelle proportion de femmes âgées de 45 à 55 ans renonce aux soins. Les HUG sont actifs dans la promotion et la prévention de la santé, Specchio est donc un bon outil pour mieux connaître la population dont ils s’occupent », conclut le Pr Guessous.
Pour en savoir plus ou rejoindre l'étude www.specchio-hub.ch

Pensé par le Service de médecine de premier recours et soutenu par la Fondation privée des HUG, l’outil conversationnel confIAnce fournit des informations fiables et vérifiées sur les principales maladies chroniques.
Lorsqu’une personne souffrant d’une maladie chronique, comme l’asthme ou le diabète, se rend chez son ou sa médecin, la consultation dure en moyenne une vingtaine de minutes. Mais parfois, à peine le temps de poser quelques questions à l’issue de l’examen clinique, qu’il faut déjà fixer le prochain rendez-vous. « Entre les deux, il ne se passe rien et c’est pour poursuivre la conversation engagée au cabinet que l’outil confIAnce a été créé », introduit le Pr Idris Guessous, médecinchef du Service de médecine de premier recours (SMPR).
Ce chatbot d’informations médicales, accessible d’un téléphone portable comme d’un ordinateur, permet d’obtenir des réponses claires et fiables, avec des mots simples et adaptés. « À l’aide de l’intelligence
artificielle (IA), nous avons compilé, retravaillé, mis à jour des informations médicales déjà existantes de notre service, puis les avons fait vérifier et valider par des médecins et des spécialistes en communication », décrit la Dre Mayssam Nehme, médecin adjointe au SMPR. Selon la question, le chatbot peut exceptionnellement. mobiliser des connaissances acquises sur des sites externes. Ces réponses restent encadrées tout en répondant aux besoins des patientes et patients. Le résultat est bluffant : la discussion est fluide mais aussi, et surtout, utile, précise et adaptée.
Fiabilité et précision
Pourquoi faire confiance à confIAnce ? Car tout est fait pour que l’outil conversationnel propose un contenu scientifiquement juste. Il est pour cela suivi de près avec des indicateurs de performance, de fiabilité et de
précision. « Nous vérifions par exemple que les réponses apportées à une même question ne diffèrent pas avec le temps », illustre la Dre Nehme. Et d’ajouter que le projet a également bénéficié de la contribution d’une patiente partenaire.
Actuellement, le chatbot discute autour d’une trentaine de maladies chroniques. À l’avenir, il devrait en aborder une soixantaine. L’occasion pour les patients et patientes d’en savoir davantage sur leur maladie et de devenir, ainsi, toujours plus acteurs et actrices de leur santé.
Pour lancer la discussion, une seule adresse : www.hug.ch/ medecine-depremier-recours/ confiance
Le Service de néphrologie et hypertension, en collaboration avec celui de transplantation, propose un programme de douze semaines alliant activité physique et groupe de parole pour les personnes en attente d’une greffe de foie ou de rein ou venant d’être transplantées.
Pour les personnes affaiblies par une maladie du rein ou du foie et qui attendent une transplantation ou viennent d’en avoir une, se remettre en forme physiquement est un enjeu majeur. D’où l’idée du programme « Réhabilitation pré et post-transplantation d’organe » des HUG, qui a été lancé à l’automne 2024, grâce au soutien de la Fondation privée des HUG. Il est le fruit d’une collaboration entre le Service de transplantation et celui de néphrologie et hypertension.
Pendant douze semaines, à raison de quatre séances hebdomadaires, les patients et patientes se rendent à l’Hôpital Beau-Séjour
afin de se « reconditionner » physiquement. « La plupart de ces personnes sont sous dialyse et donc très fatiguées et affaiblies. Ce n’est malheureusement pas idéal avant une greffe d’organe. L’objectif est de les remettre en mouvement et de les aider à regagner la musculature perdue au fil des années », explique la Dre Anne Dufey Teso, médecin adjointe au Service de néphrologie et hypertension.
Perdre du poids, gagner de la force
Ce qui est valable pour les individus en attente d’une greffe l’est aussi pour celles et ceux qui viennent d’en subir une. « Le déconditionnement physique ne s’inverse pas après une greffe. Et cela, d’autant que les personnes ont tendance à prendre du poids après une transplantation, à cause des traitements ou simplement parce qu’elles retrouvent l’appétit. La majorité des participants et participantes à la première session de l’automne dernier était en surpoids », précise la Dre Dufey Teso. Or perdre des kilos, gagner du muscle et de la force aide à mieux se préparer à une greffe. La Pre Sophie de Seigneux, médecincheffe du Service de néphrologie et hypertension, poursuit : « Chaque moment est opportun pour bouger, car le reconditionnement physique diminue aussi les complications opératoires. Un ou une physiothérapeute se déplace également au chevet des personnes durant leur hémodialyse et leur propose des exercices statiques adaptés, à pratiquer pendant les heures qu’elles passent connectées à la machine. »

Bouger et créer des liens
Lors des quatre rencontres hebdomadaires, trois sont dédiées à des activités physiques en groupe sous la supervision d’un ou d’une physiothérapeute, et une est consacrée aux aspects de la vie quotidienne à aborder différemment après une greffe. Parmi eux : la consommation de tabac ou d’alcool, la vaccination, le droit au travail ou encore la prise de médicaments. « Ces groupes permettent aux personnes concernées de créer des liens. Cela améliore l’adhésion aux traitements, mais aussi aux sessions d’activité physique elles-mêmes, l’effort étant alors mieux supporté. Ce programme s’inscrit dans la mouvance actuelle qui considère la prise en charge des patients et patientes globalement et ne s’arrête pas aux traitements médicaux », conclut la Pre de Seigneux.
Témoignage
« Nous avons créé un groupe pour continuer les balades »
En attente d’une greffe de rein, Raphaël* est en dialyse péritonéale (technique d’épuration du sang via le péritoine, la membrane entourant l’abdomen) depuis des années. Le quinquagénaire a fait partie du premier groupe de patients et patientes invitées à participer au programme de reconditionnement physique proposé par les HUG. « C’est sûr que le rythme était soutenu, car trois séances d’activité physique par semaine, c’est épuisant. Les mercredis par exemple, nous faisions deux heures de marche dans la nature. Mais à l’issue des douze semaines, nous avons créé un groupe de messagerie instantanée avec plusieurs des participants et participantes pour continuer les balades. Je trouve dommage que le programme n’ait pas duré plus longtemps, car j'ai créé des liens. Avec les autres malades, nous nous comprenons vraiment, nous vivons les mêmes difficultés familiales, les mêmes peurs concernant la greffe. C’est bénéfique de partager cela. »
* Prénom d’emprunt.
Depuis juin 2023, Pierre Maudet
dirige le Département de la santé et des mobilités. Deux politiques publiques conduites tambour battant avec, pour la première, un objectif : protéger le capital santé de la population.
Pulsations Vous dirigez la politique de la santé depuis deux ans. Qu’avez-vous découvert sur cet univers qui ne vous était pas familier ?
Pierre Maudet J’ai découvert l’hôpital comme patient ! Trois jours après mon entrée en fonction, j’ai été opéré en urgence de l’appendicite aux HUG. J’ai pu ressentir la chance que nous avions, à Genève, de bénéficier d’une prise en charge sanitaire de grande qualité. Un peu plus tard, j’ai compris qu’au vu des pressions économiques et de l’évolution démographique, il faudrait s’atteler à des réformes en profondeur pour préserver cette chance.
Que faut-il réformer ?
Nous nous sommes longtemps focalisés sur les soins ambulatoires et hospitaliers, une fois la maladie déclarée. Avec le vieillissement de la population, la prédominance des maladies chroniques et le renchérissement des traitements hospitaliers, cette approche a atteint ses limites. Il faut désormais encourager les comportements
de santé, par la prévention et les soins à domicile. Moins recourir à l’hospitalisation, grâce à des actions concertées de l’Institution genevoise de maintien à domicile (IMAD), des HUG et du secteur privé. Les partenariats public-privé – comme le Centre de chirurgie ambulatoire HUG/ Hirslanden ou les maisons de santé –sont prometteurs à cet égard. Le secteur hospitalier se concentrera sur les prises en charge plus lourdes, nécessaires dans certains cas. Le privé joue à cet égard un rôle important à Genève, en assurant un tiers des soins aigus.
Quid des HUG ?
Dynamiques et dotés de talents remarquables issus de notre excellence universitaire, les HUG continueront de jouer un rôle d’avant-garde dans les soins de haute technicité, en investissant dans l’innovation et la recherche orientée patient. Il s’agit de préserver la plus-value universitaire et la médecine hautement spécialisée. Pour le reste, il faudra devenir plus agile : collaborer avec les autres acteurs, gérer les urgences domiciliaires de manière efficiente et positionner l’hôpital comme l’ultime recours, lorsque les solutions plus légères et moins invasives ne suffisent plus. Je sais bien que c’est une révolution copernicienne, mais ce qui doit nous guider, c’est l’intérêt du patient et de la patiente, leur santé et le maintien de leur autonomie le plus longtemps possible.


En matière de santé, beaucoup de décisions se prennent à Berne. Comment Genève peut-il faire entendre sa voix ?
En prenant l’initiative. Par exemple, le projet de caisse maladie publique intégrée à un réseau de soins a le mérite d’explorer une nouvelle voie en combinant la perspective d’un allégement des primes au développement de la prévention et des soins dans la communauté.
Ce projet promet d’enrayer l’augmentation des coûts et des primes maladie. Est-ce possible alors que la population croît et vieillit ?
C’est un défi. Mais si nous ne faisons rien, les primes continueront d’augmenter massivement. Une caisse publique apportera déjà de la transparence. Ensuite, la coordination optimale de tous les acteurs de soins, notamment des HUG et de l’IMAD, améliorera le suivi des patients, encouragera la prévention et évitera les interventions inutiles. C’est ce cercle vertueux qui peut contribuer à freiner l’augmentation des primes.
Quelle est votre vision pour les HUG ?
En premier lieu, je remercie tout le personnel des HUG, du personnel soignant aux médecins, en passant par les équipes administrative et technique, dont le travail et l’engagement permettent d’offrir des soins de grande qualité à la population. En tant que magistrat fortement attaché au service public, je défends une formation d’excellence, notamment à la Haute Ecole de santé Genève (HEdS), pour une relève qui se raréfie dans les professions de santé. En tant qu’hôpital public, les HUG doivent assumer une triple mission de proximité, de soins de référence et de haute technicité en s’adaptant à une demande de soins et d’accompagnement en mutation constante. Ce sont des défis passionnants qui doivent toutes et tous nous porter.

Légère ou profonde, qui rassure ou qui inquiète : l’anesthésie multiplie les prouesses afin de favoriser les soins, y compris pour des personnes toujours plus âgées ou fragiles. Parmi ses défis ? Rendre possibles les interventions chirurgicales les plus complexes, les examens les plus délicats et prendre en charge les douleurs notamment postopératoires. Le tout avec trois mots d’ordre immuables : performance, sécurité et confort. Pour tout comprendre des rouages à l’œuvre, direction le bloc… mais pas seulement !
Pour beaucoup, c’est ce moment déroutant : à peine le temps de compter « 1… 2… 3… » que les yeux s’ouvrent en salle de réveil, avec une voix apaisante annonçant « Tout s’est bien passé ». Pour d’autres, ce sont les douleurs de l’accouchement qui soudain s’estompent. Ou encore, cette zone du corps endormie pour un examen ou un bref acte chirurgical. Le point commun à ces situations ? Une anesthésie qui se veut toujours plus précise et personnalisée. Si elle endosse trois missions clés – l’endormissement (de tout ou partie du corps), la gestion de la douleur et le relâchement musculaire (indispensable aux actes chirurgicaux) –, la discipline revêt des dimensions plus vastes encore. « Notre travail allie sécurité des patients et patientes, diminution des risques liés à une procédure chirurgicale, réponse aux imprévus et anticipation des complications postopératoires, ainsi que la prise en charge des douleurs aiguës et chroniques », résume le Pr Georges Savoldelli, médecin-chef du Service d’anesthésiologie.
39 %
La proportion d’anesthésies réalisées en urgence.
En 2024, le Service d’anesthésiologie comptait plus de 140 médecins et plus de 260 infirmiers, infirmières, aidessoignants et aides-soignantes. 36 978
Le nombre annuel de prises en charge anesthésiques.

Des progrès spectaculaires
Autant de dimensions qui ont fait des progrès spectaculaires au fil du temps. « En termes de maîtrise des risques et de performance, l’anesthésie est aujourd’hui au sommet d’une vague sans précédent », se réjouit le Pr Eduardo Schiffer, médecin adjoint agrégé au Service d’anesthésiologie. Et de rappeler : « Au début du 20e siècle, les premières anesthésies se faisaient à l’éther, avec un taux de mortalité frôlant les 25%. Puis des améliorations se sont succédé les unes aux autres, notamment grâce à une meilleure compréhension de l’oxygénation, de la pression artérielle et de la respiration. Sans oublier l’évolution des médicaments : presque aucun de ceux qui existaient il y a trente ans n’est utilisé. Ce n’est pas tant leur efficacité qui était problématique, mais leur durée d’action et leurs effets sur les malades. Non seulement les anciennes molécules mettaient du temps à être éliminées par l’organisme, mais elles y étaient en plus transformées en d’autres composés. Tout cela engendrait des effets secondaires parfois majeurs. Aujourd’hui, les médicaments disparaissent rapidement et presque tels quels. »
Toutes ces avancées permettent à l’anesthésie d’affronter un autre défi majeur qui s’impose désormais à elle : la prise en charge de personnes de plus en plus âgées et fragiles. « L’âge moyen des patients et patientes que nous voyons en consultation a augmenté de cinq ans en vingt ans. Mais la fragilité n’est pas uniquement liée à l’âge : elle peut être inhérente à une situation de handicap, à des problématiques d’addiction, de maladies chroniques ou encore à des interventions survenant chez de grands prématurés », poursuit le Pr Savoldelli. Et d’expliquer : « Le stress lié à un acte chirurgical majeur est comme un tremblement de terre pour l’organisme. Et à l’instar d’une habitation, plus la personne
est fragile, plus elle a de risques d’en souffrir. D’où l’un de nos impératifs phares : l’anticipation. Cela se joue dès la consultation d’anesthésie (lire en page 18, ndlr), en collaboration si besoin avec d’autres spécialistes, puis à l’issue de l’opération, avec une prise en charge hautement personnalisée (lire en page 19, ndlr). C’est ainsi que l’anesthésie s’inscrit dans une médecine périopératoire, soit active avant, pendant et après l’intervention. »
L’évolution découle aussi d’interventions de plus en plus nombreuses – en raison de l’essor de la chirurgie ambulatoire –ou se déroulant hors du bloc opératoire. « L’anesthésie évolue pour accompagner les progrès de la médecine, notamment en radiologie, en cardiologie ou en pneumologie dites ‟interventionnelles”.


« C’est ainsi que l’anesthésie s’inscrit dans une médecine périopératoire, soit active avant, pendant et après l’intervention »
Pr Georges SALVODELLI, médecin-chef du Service d’anesthésiologie
Ainsi, il est par exemple possible aujourd’hui de remplacer une valve cardiaque chez un patient de 80 ans sous simple sédation, au sein d’un service de cardiologie », illustre le Pr Savoldelli.
Un trinôme à l’œuvre
Reste la question des stratégies de l’anesthésie. « Notre mission est de tout faire pour rendre simples, stables et sûres des situations étant – ou devenant – compliquées. Ce qui est à l’œuvre pour cela allie l’indispensable maîtrise des protocoles et des outils (médicaments, instruments et surveillance), mais également la force collective », souligne le Pr Schiffer. C’est ainsi que se dévoile une organisation par « trinôme », en particulier au bloc opératoire. « Toute anesthésie s’élabore grâce à la coordination entre des anesthésistes, des infirmières et infirmiers experts en soins d’anesthésie, et
des aides-soignants et soignantes. Chacune de ces personnes a un rôle précis qui interagit avec celui des autres pour rendre l’ensemble efficace en toutes circonstances », explique Grégoire Bula, infirmier adjoint du responsable des soins au Service d’anesthésiologie. Avant de résumer : « Durant l’intervention, le ou la médecin anesthésiste est en charge de coordonner l’ensemble de la prise en charge, d’assurer notamment certaines procédures qui lui sont exclusives (comme la pose de péridurale) et d’être la personne de référence pour gérer les situations les plus complexes ou d’urgence absolue. Bénéficiant d’une formation de deux ans en soins d’anesthésie, le personnel infirmier présent au bloc opératoire assure la prise en charge globale de la personne, en garantissant sa sécurité, son confort et la continuité des soins. Cela va de l’accueil du ou de la patiente, à la participation à l’induction et au maintien de l’anesthésie, à la surveillance constante tout au long de l’intervention (lire en page 18). Infirmiers et infirmières accompagnent ensuite le réveil de la personne et assure sa prise en charge post-opératoire. Quant aux aides-soignantes et soignants, leurs missions associent l’hygiène des lieux, la gestion du matériel ou encore l’optimisation du confort des patients et patientes prises en charge. »

Trois questions à la Pre Nadia Elia, responsable de l’Unité d’investigations anesthésiologiques.
Pulsations Quelles sont les objectifs de l’Unité d’investigations anesthésiologiques ?
Pre Nadia Elia Elle se consacre à la fois à la recherche clinique – parfois en impliquant des patients et patientes volontaires – et translationnelle, autrement dit à l’interface entre les recherches clinique et fondamentale (ou « expérimentale »). Notre rôle est d’accompagner les projets de recherche proposés par des médecins, des équipes soignantes et des organismes nationaux ou internationaux qui nous sollicitent. Une fois le protocole établi et le dossier validé par la Commission cantonale d’éthique de la recherche, le projet démarre.
Quels sont les axes de recherche actuels en anesthésie ?
Ils sont nombreux, car même si l’anesthésie est un domaine qui fonctionne bien, certains aspects restent peu ou mal compris. Les thématiques sur lesquelles nous travaillons vont ainsi de la chronicité des douleurs post-chirurgicales à l’impact de l’anesthésie sur le cerveau, en passant par les troubles confusionnels survenant après une opération ou la prédiction des difficultés d’intubation selon la morphologie du visage.
Vous collaborez également avec des patients et patientes partenaires. Est-ce un atout majeur ?
Absolument. Tout est parti d’une discussion, en 2018, au sein de notre unité de recherche : nous trouvions dommage de ne pas avoir de cadre précis pour faire des retours aux personnes ayant participé à des projets de

recherche. Un vaste dossier et quelques années plus tard, à l’aide du soutien de la Fondation privée des HUG, nous avons mis en place le réseau PartnerREC (partenariat en recherche clinique), qui inclut les patients et patientes partenaires dans l’élaboration des protocoles, en partageant leur vécu, ainsi qu’une plateforme répertoriant tous les projets de recherche en cours aux HUG (https://recherche.hug.ch/etudes).
« Nous travaillons sur la chronicité des douleurs post-chirurgicales, l’impact de l’anesthésie sur le cerveau ou encore les troubles confusionnels survenant après une opération »
Pre Nadia ELIA, responsable de l’Unité d’investigations anesthésiologiques
La consultation d’anesthésie
Essentielle pour préparer le jour J, elle concerne les actes chirurgicaux mineurs comme les opérations les plus lourdes, les futurs accouchements comme les interventions chez les enfants. Explications avec le Dr Julien Maillard, médecin adjoint au Service d’anesthésiologie.
La consultation d’anesthésie est déterminante pour assurer la sécurité et le confort des patientes et patients avant, pendant et après l’intervention.
Avant Pour identifier les risques en évaluant l’état de santé physique et psychique de la personne au regard de l’intervention prévue, déterminer si un examen complémentaire est nécessaire (avec un ou une cardiologue, par exemple), adapter les médicaments et planifier l’anesthésie au plus près des besoins.
Pendant Pour ajuster au cas par cas les stratégies d’anesthésie (médicaments, protocoles, systèmes de surveillance).
Après Pour anticiper et prévenir toute complication ou douleur post-opératoires en tenant compte notamment des facteurs de risque et des antécédents médicaux.
Pour obtenir la vision la plus précise et globale possible de chaque situation, l’évaluation s’établit sur la base de la consultation elle-même, des examens récents, des ordonnances en cours, ainsi que des préoccupations exprimées par les patients et patientes. En cas de forte anxiété par exemple, l’échange suffit parfois à dissiper les appréhensions, mais il peut aussi mettre en lumière le besoin d’une prise en charge spécifique (recours à l’hypnose (lire en page 20), traitement médicamenteux, etc.). Pour les situations complexes (fragilité de la personne ou chirurgie lourde), une discussion autour du plan de soins anticipé (directives anticipées notamment) pourra être proposée.
Ce qui se passe pendant que je « dors »
Tout le monde est prêt, cathéters et masque à oxygène sont en place. Doucement, le mélange anesthésique – alliant hypno-inducteur, myorelaxant et analgésique – commence à s’écouler dans les veines (ou via un masque facial pour les enfants). Mais que va-t-il se produire…
… DANS MON CERVEAU ?
« La plongée quasi immédiate dans un état hypnotique, maintenu aussi longtemps que les médicaments seront administrés. Leur durée d’action est très courte : dès que leur débit est arrêté, le réveil se produit dans les minutes qui suivent », explique le Pr Laszlo Vutskits, médecin adjoint agrégé, responsable de l’Unité d’anesthésiologie pédiatrique. Ce qui distingue cet état du sommeil naturel ? « Notamment l’abolition du sommeil paradoxal (cycle au cours duquel nous rêvons le plus, ndlr) et l’incapacité de se réveiller, même sous l’effet de bruits ou d’une intense douleur. En cause, les modifications cérébrales : sous l’effet des substances anesthésiques, certaines zones du cerveau sont totalement désactivées tandis que d’autres sont encore plus actives, mais surtout, c’est la communication entre elles qui est interrompue. Le phénomène s’apparente à un “brouillage chimique” empêchant tout dialogue entre des neurones voisins », dévoile l’expert.
… AUTOUR DE MOI ?
En parallèle de l’acte médical lui-même, place à une surveillance de tous les instants allant de celle des signes vitaux aux traitements administrés, en passant par la ventilation et l’état de conscience de la personne. Parmi les paramètres enregistrés : fréquence cardiaque, taux de saturation en oxygène, tension artérielle (via un brassard ou directement dans l’artère radiale du poignet) et fréquence respiratoire. S’y ajoute, de plus en plus souvent, un neuromonitoring pour suivre l’activité et le taux d’oxygénation du cerveau, via plusieurs électrodes placées sur la tête. « L’ensemble de ces dispositifs permet de surveiller les constantes vitales, d’ajuster le niveau d’anesthésie au plus près des besoins, mais également de détecter tout signe d’anomalies qui ne seraient pas visibles extérieurement, comme un pic douloureux ressenti par l’organisme », résume Xavier Albanel, infirmier expert clinique en soins d’anesthésie au Service d’anesthésiologie.

Un parcours personnalisé
À l’issue d’une intervention ayant nécessité une anesthésie, trois parcours de soins sont possibles : la salle de réveil, les soins intermédiaires périinterventionnels (SINPI) et les soins intensifs, pour les situations les plus sévères. Défini au préalable selon la personne et l’acte médical prévu, le parcours peut être redéfini à tout moment selon les besoins. Si les soins intensifs sont assurés par le service dédié, salle de réveil et SINPI sont quant à eux gérés par le Service d’anesthésiologie. Ses trois principales missions : la surveillance des paramètres vitaux et des suites de l’intervention, la gestion de la douleur et la prévention des complications postopératoires. « En salle de réveil, la vigilance est axée sur l’état général et le confort de la personne. La gestion des douleurs notamment est un axe clé. À l’issue du traitement antalgique administré au bloc opératoire, nous prenons le relais. De nombreuses stratégies sont à notre disposition : poche de glace, position “antalgique”, recours à l’hypnose (lire en page 20, ndlr) et médicaments (paracétamol, antiinflammatoires, morphine, etc.).
Pour des cas spécifiques, d’autres alternatives sont envisagées, comme la pose de bloc nerveux (lire en page 21, ndlr) ou de péridurale supplémentaires. La prise en charge adéquate de la douleur est un enjeu essentiel pour éviter que celle-ci ne soit source d’anxiété pour de futurs soins ou ne devienne chronique », rappelle Charlène Vacherand, infirmière au Service d’anesthésiologie.
Disposant de dix lits, les SINPI sont réservés aux personnes nécessitant une surveillance continue dans les heures ou jours suivant l’intervention.
« Opérationnel depuis près de dix ans, ce dispositif est extrêmement précieux, car il détecte et d’agit dès les premiers signes de complications, qu’elles soient cardiaques, pulmonaires, neurologiques ou encore rénales. Il est composé d’une équipe spécialisée présente 24 heures sur 24 et travaillant en étroite collaboration avec des chirurgiens et chirurgiennes, cardiologues ou encore physiothérapeutes. Les SINPI représentent un outil majeur dans le cadre de la médecine périopératoire pour lutter contre les complications post-opératoires et ainsi favoriser la qualité de vie des patients et patientes », explique le Dr Bernardo Bollen Pinto, médecin adjoint agrégé au Service d’anesthésiologie.
Témoignage #1
THOMAS* et MYRIAM*, respectivement 63 et 59 ans
« Tout a été pensé pour apaiser notre fille le jour J »
« L’intervention chirurgicale que devait subir notre fille, lourdement handicapée, représentait de nombreux défis. Car Clara* a 33 ans, mais pour de multiples aspects, elle est comme une toute jeune enfant. De plus, elle ne parle pas et ne peut pas comprendre les explications qui pourraient la rassurer. Cela serait d’autant plus important qu’elle a été traumatisée par des soins médicaux et a fait des réactions paradoxales à certains médicaments qui, au lieu de la détendre, engendrent des bouffées d’agitation extrême. Le parcours de soins d’une personne handicapée comprend des combats éprouvants, mais nous devons dire que pour cette intervention aux HUG, tout s’est très bien passé. D’abord grâce à la consultation spécialisée du Programme handicap, qui a personnalisé toute la prise en charge, en collaboration avec les anesthésistes et l’équipe de chirurgie. Ainsi, tout a été pensé pour que Clara soit apaisée le jour J, depuis le départ au bloc opératoire (en chaise roulante plutôt qu’en brancard) jusqu’au retour en chambre (une péridurale a été ajoutée pour éviter toute douleur), en passant par la salle de réveil, où l’un de nous a pu rester. »
* Prénoms d’emprunt.
Capable de s’intégrer à chaque étape du parcours de soins, l’hypnose est devenue une précieuse alliée du Service d’anesthésiologie et de la médecine périopératoire. De plus en plus de médecins anesthésistes notamment ont suivi la formation leur conférant le titre d’hypnothérapeute, grâce au soutien de la Fondation privée des HUG.
« Le recours à l’hypnose peut être envisagé dès la consultation d’anesthésie. Qu’il s’agisse d’apaiser des peurs, de surmonter des phobies ou de revenir sur une expérience de soins passée douloureuse, quelques séances peuvent contribuer à apporter sérénité et confiance. Le jour de l’intervention, l’hypnose est proposée en fonction des besoins de la personne, pour apaiser une anxiété soudaine ou accompagner une anesthésie locorégionale, potentiellement longue ou délicate (cela aura alors été soigneusement préparé en amont). En postopératoire, l’hypnose est un outil extrêmement efficace pour la prise en charge des douleurs », détaille la Dre Nour Elhouda Abidi, médecin adjointe au Service d’anesthésiologie et responsable de l’hypnose au Département de médecine aiguë.
Aux personnes curieuses, mais persuadées de« ne pas être réceptives » à cette approche, la médecin rappelle : « Nous avons toutes et tous cette capacité naturelle à nous laisser absorber dans un livre, un film ou nos pensées. L’hypnose repose sur cette faculté d’attention focalisée, à laquelle un objectif thérapeutique – comme la gestion de la douleur ou de l’angoisse – est ajouté. L’accompagnement se construit ensuite au cas par cas, au travers des stratégies mobilisant les ressources propres à la personne, la rendant ainsi active dans sa prise en charge.
Outil à la fois simple et puissant, l’hypnose transforme le vécu des soins, et va même bien au-delà. Les études montrent qu’elle réduit le recours aux médicaments antidouleur et aux anxiolytiques, ainsi que les effets secondaires des traitements, comme les nausées et les vomissements. En postopératoire, elle est associée à une diminution de la douleur perçue, une amélioration de la récupération, parfois un retour plus rapide à domicile. L’hypnose trouve également toute sa place en pédiatrie où elle facilite la réalisation de soins anxiogènes, tout en aidant les enfants et leurs parents à mieux vivre l’hospitalisation et les traitements. »
Si son engagement pour le confort et la sécurité des patients et patientes est une priorité absolue, l’anesthésie fait face à un dilemme majeur : l’urgence de faire évoluer certaines de ses pratiques pour lutter contre la pollution qu’elle engendre. Car son impact est considérable. En cause ? Les gaz anesthésiants qui sont aussi… « à effet de serre », le volume de déchets générés au bloc opératoire ou encore les difficiles alternatives aux instruments médicaux à usage unique. « Arrivant troisième des systèmes de santé les plus polluants au monde par habitant, la Suisse n’est pas une bonne élève en la matière. Mais les initiatives se multiplient, notamment aux HUG dans le cadre de la stratégie de transition écologique dans les soins », souligne la Dre Laurelie Perret, cheffe de clinique au Service d’anesthésiologie. Avant d’illustrer : « Les dernières avancées concernent la réduction du recours aux gaz anesthésiants. Une fois expirés par les patients et patientes, ils sont rejetés directement dans l’atmosphère où ils persistent plusieurs années. Nous recherchons des solutions pour les capter en amont. Dans l’intervalle, nous avons éliminé de notre pratique le plus polluant (le desflurane) et réduit l’utilisation du sévoflurane, délétère également, en recourant plus fréquemment à des anesthésies intraveineuses ou locorégionales. Quand des gaz restent nécessaires, par exemple chez les enfants, leur usage est optimisé pour limiter leur impact environnemental. Parmi les autres avancées : le tri spécifique de chaque déchet au bloc opératoire et une bien meilleure gestion des médicaments délivrés au cas par cas. Concernant les instruments à usage unique utilisés, nous dépendons beaucoup des avancées de l’industrie. » Et de conclure : « La marge de progression reste considérable et chaque geste compte. »
Témoignage #2
ROXANNE, 37 ans
« J’ai réalisé que j’avais un rôle à jouer pour cette anesthésie »
« Il y a quelques années, j’ai subi une intervention qui s’est mal passée. Il s’agissait de la pose d’un port a cath (dispositif inséré sous la peau pour administrer des traitements comme la chimiothérapie, ndlr) sous anesthésie locale. J’ai été envahie par le stress et la douleur. J’avais donc beaucoup d’appréhensions lorsqu’il a fallu, plus récemment, envisager une intervention chirurgicale sous anesthésie générale.
Je craignais de perdre tout contrôle et toute visibilité sur le déroulement de la procédure, et finalement d’être totalement démunie le moment venu. Alors j’ai décidé de prendre les choses en main en consultant une anesthésiste des HUG spécialisée en hypnose. Les séances m’ont permis de mieux comprendre l’anesthésie et de m’y préparer. J’ai réalisé que j’avais un rôle à jouer en l’abordant non pas comme un abandon de moi-même, mais comme ma part du “travail”. Cela a très bien fonctionné. Quand de nouvelles interventions sont nécessaires, je garde cet état d’esprit en tête. Et cela m’a également motivée à devenir patiente partenaire des HUG, pour des projets de recherche liés par exemple aux modalités de pose de port à cath. »

« Docteur, j’ai encore une question... » Retrouver la version intégrale du dossier sur www.hug.ch/pulsations-magazine

«
Déjà utilisée pour soigner certains cancers notamment, la thérapie cellulaire est une technologie prometteuse, soutenue par la Fondation privée des HUG. Le Pr Jean Villard, responsable de la Plateforme des laboratoires de thérapie cellulaire et de transplantation au sein du Département diagnostique, lève le voile sur les développements en cours aux HUG.
Pulsations Expliquez-nous ce qu’est la thérapie cellulaire et comment elle fonctionne ?
Pr Jean Villard Cette technique repose sur le fait de considérer les cellules, et les tissus qu’elles constituent, comme des médicaments. En effet, les cellules de notre corps sont de véritables petites usines capables d’effectuer

des tâches précises et efficaces. Mais parfois, elles dysfonctionnent ou meurent. La thérapie cellulaire consiste à prélever des cellules spécifiques chez la personne malade (ou chez une personne donneuse saine), puis à les réinjecter dans un but thérapeutique après une ou plusieurs étapes visant à les multiplier ou à les modifier génétiquement pour les rendre plus efficaces.
Vu les perspectives infinies, peut-on de parler de révolution médicale ? Il s’agit plutôt d’une évolution, car nous ne partons pas d’une page blanche. Nous travaillons avec la thérapie cellulaire depuis plusieurs années et de nombreux programmes sont développés, notamment dans le cadre de maladies pour lesquelles il s’agit déjà du traitement le plus efficace. Plusieurs de ces médicaments sont même remboursés par l’assurance maladie. Toutefois, nous comprenons en effet de mieux en mieux le fonctionnement des cellules et leur rôle dans diverses maladies, ce qui ouvre la voie à de nouvelles options thérapeutiques. Mais le chemin est long entre les concepts observés en laboratoire et la fabrication d’un médicament efficace. La difficulté tient au fait que chaque produit est spécifique non seulement aux cellules – ou tissus – qu’il
entend remplacer, mais également aux outils techniques nécessaires et aux nombreuses étapes à franchir jusqu’à la mise sur le marché.
Quelles maladies la thérapie cellulaire soigne-telle déjà ?
Elle est particulièrement utilisée en oncologie. Elle est notamment très efficace pour le traitement de leucémies ou de lymphomes. Les projets de vaccination antitumorale (consistant à « éduquer » le système immunitaire pour qu’il lutte contre des cibles spécifiques propres à la tumeur, ndlr) présentent également un espoir face à des cancers particulièrement agressifs. Outre les cancers, de plus en plus de maladies sont traitées par la thérapie cellulaire, comme certaines formes de diabète. Parfois, ce ne sont pas uniquement des cellules qui sont transplantées, mais des tissus. C’est le cas par exemple pour la greffe de cornée, qui est à ce jour la transplantation la plus pratiquée en Suisse et dans le monde.
Des pistes de recherche prometteuses sont-elles en développement ?
Oui. Les avancées dans ce domaine passent par le développement des ATMP (advanced therapy medicinal products ou « médicaments de thérapie innovante »). Ces traitements complexes
combinent les thérapies cellulaire, tissulaire et génique. Récemment, un médicament fondé sur des ATMP spécifiques, issus de l’ingénierie tissulaire et développés aux HUG, a obtenu une autorisation de Swissmedic pour le traitement des plaies chroniques.
Les HUG sont une référence dans le domaine de la thérapie cellulaire. Quelles sont les missions de votre unité ?
Notre institution tient en effet un rôle central sur le plan de la recherche et de la transplantation cellulaires. La Plateforme des laboratoires de thérapie cellulaire et de transplantation des HUG se compose de deux entités reconnues. D’une part, il y a le Laboratoire national de référence pour l’histocompatibilité. Il est chargé de réaliser, pour toute la Suisse, les tests génétiques préalables à une transplantation afin d’identifier la compatibilité entre la personne donneuse et la receveuse. D’autre part, plusieurs laboratoires de thérapies cellulaires possédant des activités spécifiques (hémato-oncologie, thérapie cellulaire clinique, banque de tissus thérapeutiques, etc.) travaillent en synergie pour soutenir le développement de programmes de recherche innovants et la mise au point de médicaments à partir de cellules ou de tissus.
3%

La force musculaire (maximale) perdue chaque année après 60 ans.
Structure essentielle de l’organisme, les muscles représentent 30 à 40% de la masse corporelle. Nombreux et variés, ils constituent une véritable « usine » à la mécanique millimétrée pour rendre possibles les mouvements du squelette et le fonctionnement des organes, notamment en participant à la thermorégulation.
Le nombre de muscles du corps humain. >600
Le muscle squelettique est constitué, sur toute sa longueur, de faisceaux parallèles contenant des fibres musculaires (ou myocytes). Celles-ci sont composées de plusieurs centaines de myofibrilles, des unités intracellulaires se contractant pour permettre le mouvement.
Expert : Dr Philippe Tscholl, médecin adjoint au Service de chirurgie orthopédique et traumatologie de l’appareil moteur et responsable médical du Centre de médecine de l’appareil locomoteur et du sport des HUG.
Corps musculaire
Faisceau de fibres musculaires
Les muscles striés* squelettiques assurent les mouvements du corps. Le muscle strié cardiaque (ou myocarde) fait battre le cœur.
Les muscles lisses constituent les parois des organes tels que l’estomac, les intestins, la vessie, les vaisseaux, etc.
* Appelés ainsi car ils sont constitués de filaments leur donnant un aspect rayé.

Les muscles squelettiques sont reliés aux os par des tendons et soumis à un contrôle volontaire répondant à un signal du système nerveux central (qui contrôle la plupart des fonctions du corps).
Relâchement
Lorsque la stimulation provoquée par le calcium s’arrête, les sarcomères reviennent à leur état décontracté.
Le muscle retrouve sa longueur initiale.
Atteintes
Une lésion musculaire peut découler de causes extérieures (choc, chute, etc.) ou être liée à la mauvaise exécution d’un mouvement. Elle peut être :
Légère : courbature, contracture.
Modérée : élongation, claquage.
Sévère : rupture partielle ou totale d’un muscle. Des maladies neuromusculaires (par exemple les myopathies) peuvent également altérer le développement ou le fonctionnement des muscles.
Contraction musculaire
2
La libération de calcium stimule les protéines (actine et myosine) contenues dans les sarcomères, éléments constitutifs des myofibrilles. Ces dernières se contractent, provoquant le raccourcissement du muscle.
Entraînement : une activité physique régulière (150 minutes d’intensité modérée ou 75 minutes d’intensité soutenue) ainsi que deux séances de renforcement musculaire par semaine entretiennent et renforcent les muscles, même à un âge avancé (avec des ajustements).
Échauffement : bouger les articulations permet de débuter l’effort en douceur. En revanche, les étirements musculaires n’ont pas d’effet démontré pour la prévention des blessures. Repos : la récupération limite le risque de blessures musculaires. Il est conseillé de se reposer entre deux séances de sport et de varier les groupes de muscles sollicités.
Alimentation : les protéines (viande, poisson, œufs, tofu, légumineuses...) sont essentielles à la santé musculaire.
3 Juillet
Envoi du message
1
Un signal nerveux envoyé par une zone du cerveau, appelée cortex moteur, provoque la libération de calcium intracellulaire.
Les muscles sont présents dès la naissance, mais le tonus musculaire se renforce petit à petit par l’effort naturellement fourni pour lutter contre la gravité. Dès l’enfance, l’activité physique consolide la masse musculaire. Entre 30 et 35 ans, la masse musculaire commence à diminuer. Cette perte naturelle est accélérée par les changements hormonaux, les carences en protéines ou encore un mode de vie inactif. Avec l’âge, la fonte musculaire (sarcopénie) s’accélère, ce qui augmente notamment le risque de chute. Un entraînement adéquat peut ralentir ce phénomène.
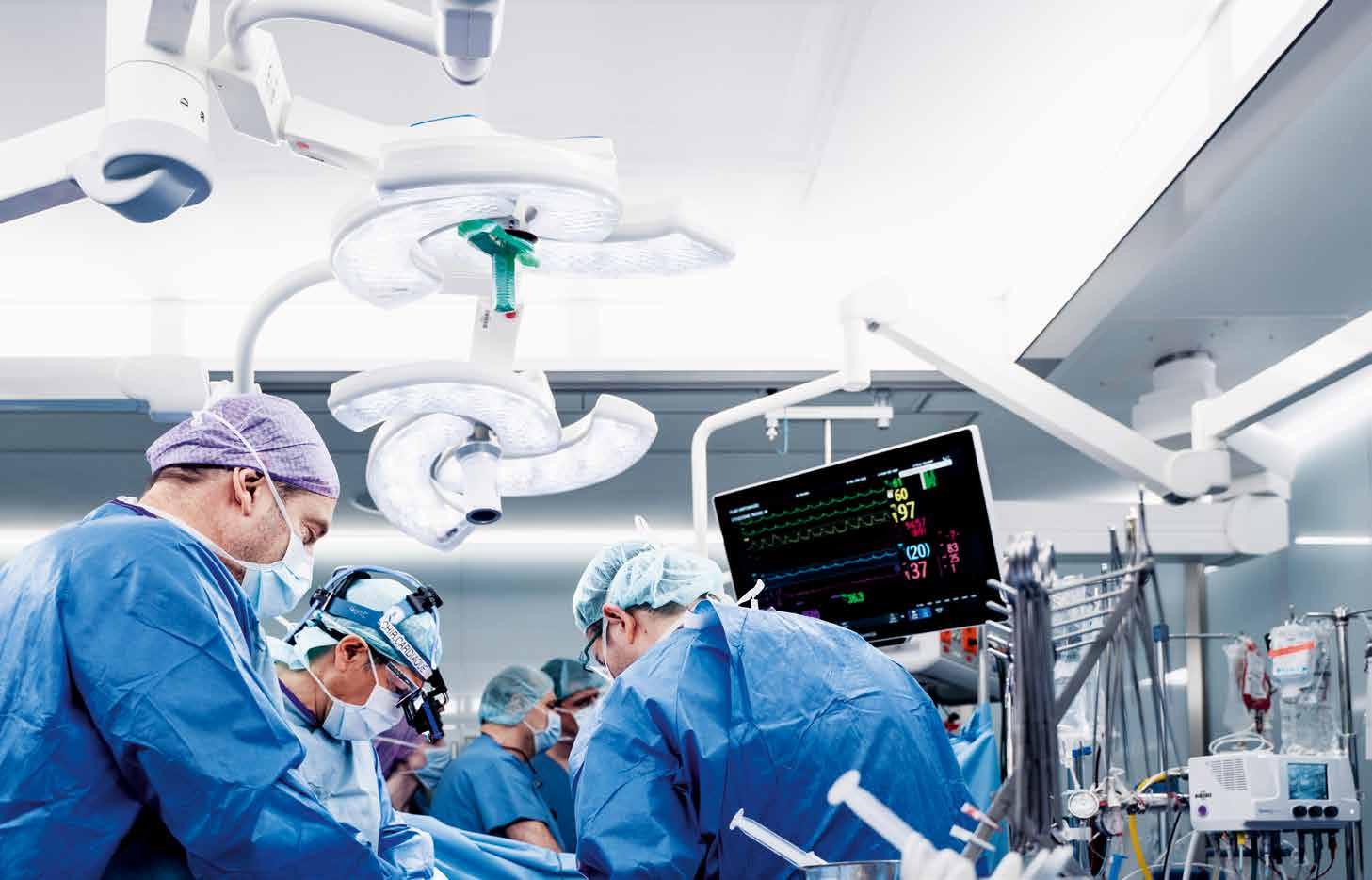
Cinq nouvelles salles d’opération ultra-performantes font rimer modernité avec efficacité et sécurité. Leur spécialité : les interventions chirurgicales au niveau du cerveau, de la colonne vertébrale ou encore du cœur et de ses vaisseaux.
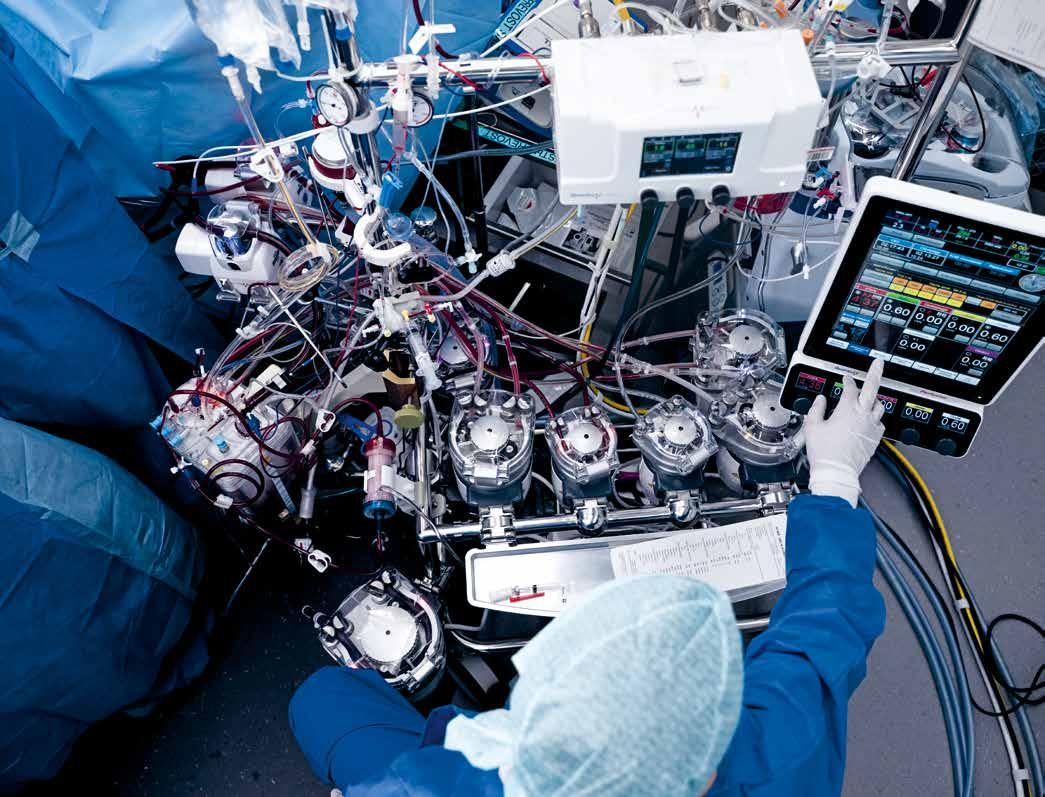

Inédite et ultraperformante, la machine permet de remplacer le cœur le temps de l’opération.
Les nouvelles salles d’opération regorgent d’écrans et d’appareils dernière génération.
Au cœur du nouveau bloc
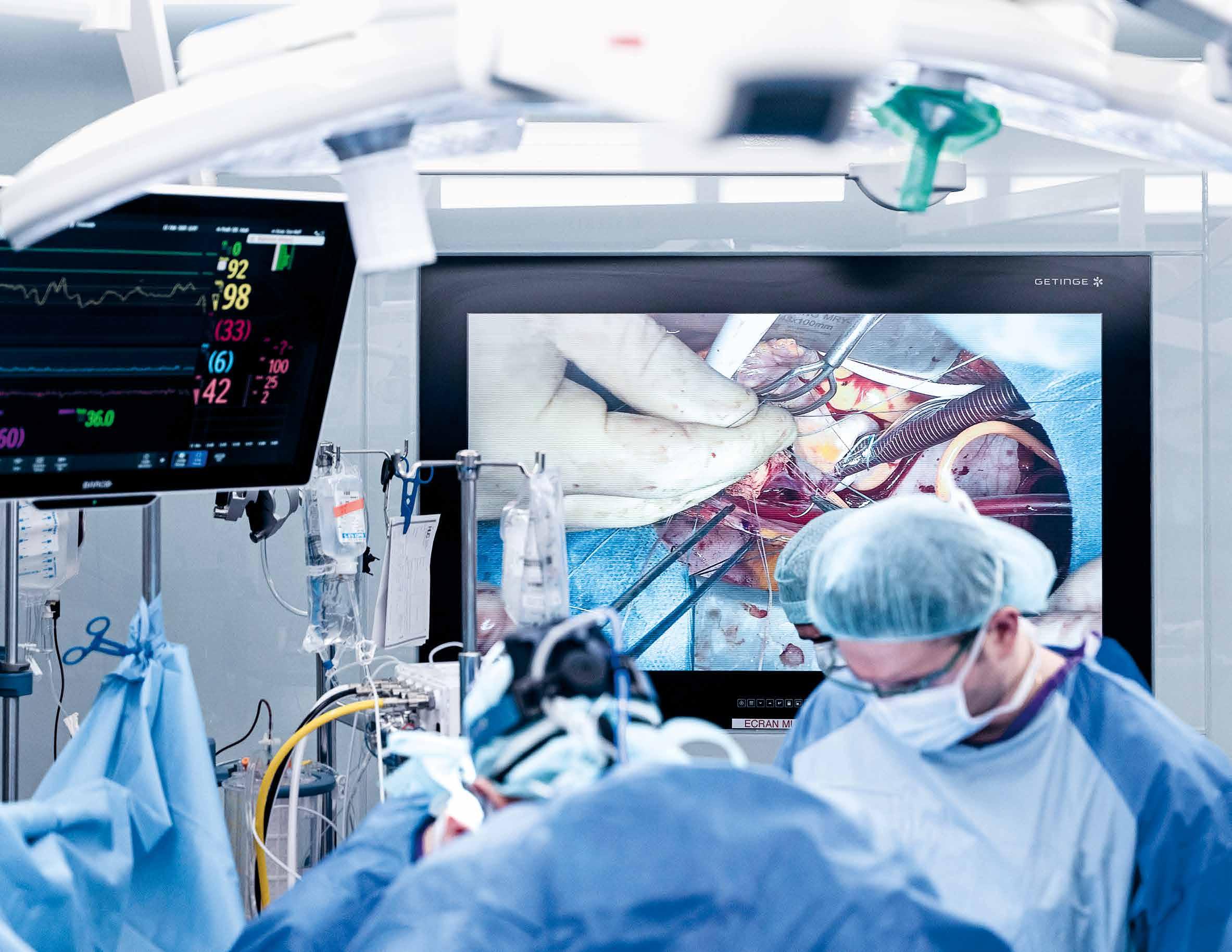
Prévost des HUG se trouvent cinq salles d’opération entièrement rénovées, dédiées à la neurochirurgie et à la chirurgie cardiovasculaire et thoracique. Disposant à chaque recoin de nouvelles technologies, ces lieux hors du commun accueillent des interventions programmées comme des opérations en urgence.
En ce mercredi matin, direction la salle 3, l’un des trois blocs dits « classiques ». Aujourd’hui, c’est l’équipe du Pr Christoph Huber, médecin-chef du Service de chirurgie cardiovasculaire qui est à l’œuvre pour réparer une valve cardiaque chez un octogénaire. L’air ambiant de la salle, très frais, est constamment ventilé. En fond sonore, les bips des machines flambant neuves. De l’ensemble, se dégage une atmosphère calme et feutrée. Et pourtant, beaucoup de personnes sont présentes autour de ce patient opéré à cœur ouvert : des chirurgiens, un cardiologue, des anesthésistes, une équipe infirmière instrumentiste et anesthésiste… Les gestes sont précis et la surveillance, permanente. Partout ou presque, des caméras captent l’intervention en cours. Et sur la plupart des murs du bloc opératoire, des écrans diffusent les images en temps réel, ainsi que les paramètres vitaux du patient.
PR FRÉDÉRIC TRIPONEZ, chef du Département de chirurgie
« Un travail collectif toujours plus efficace »
« Pour ce projet, les anciens blocs des urgences, inutilisés, ont été entièrement refaits. Nous disposons maintenant de trois blocs classiques et de deux blocs hybrides. Ces derniers nous permettant d’allier chirurgie et imagerie pour la neurochirurgie et la chirurgie cardiovasculaire. Nous sommes désormais à la pointe de la technologie et proposons des traitements toujours plus précis. Cette rénovation a aussi développé un fort esprit d’équipe au sein des blocs opératoires. Toutes les professions ont été incluses dans le projet, pour un travail collectif toujours plus efficace. »
JOSÉ LUIS RAMOS, architecte
« Nous avons dû composer avec l’existant »
« Pour mener à bien cette rénovation, nous avons dû composer au mieux avec l’existant. Il y avait par exemple un pilier supportant dix étages et impossible à supprimer... Il trône désormais au milieu de la salle de préparation des patients et patientes avant l’intervention ! Il a fallu répondre aux demandes des équipes soignantes en nous adaptant à l’environnement. Un autre défi a été de composer avec la surface disponible. Les mètres carrés ont vraiment été le nerf de la guerre. »
Le robot, mobile, fournit à l’équipe médicale des informations en temps réel.
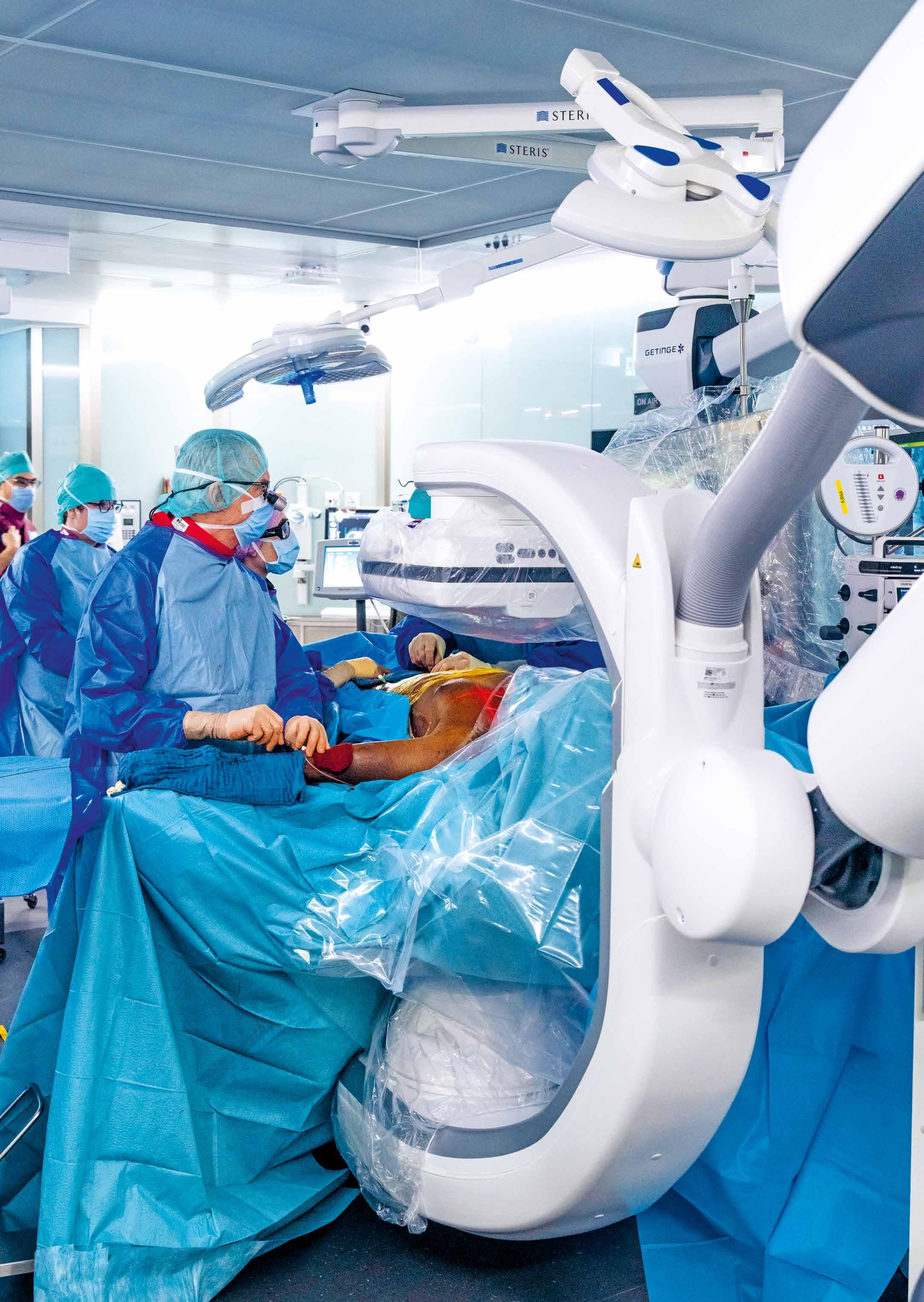
Des salles dites « hybrides »
Deux portes automatiques plus loin, la salle 5 est l’une des deux salles dites « hybrides », alliant dans un même lieu chirurgie et imagerie. Là aussi, les murs sont couverts d’écrans et encore davantage de personnel s’active autour du patient endormi. L’équipe du Dr Nicolas Murith, responsable de l’Unité de chirurgie vasculaire et endovasculaire, place une endoprothèse afin de réparer son aorte grâce à une toute nouvelle approche. Mais aucune ouverture du thorax n’est nécessaire pour accéder à l’aorte malade. La technique consiste à introduire, par le bras (l’artère radiale) et la jambe (l’artère fémorale) via de petits trous, la prothèse ainsi que les outils nécessaires à sa pose. Et ce n’est pas tout puisqu’un immense robot dernière génération d’une tonne et demie surplombe la table. Avec son bras articulé, il peut procéder à toutes les radiographies nécessaires et ainsi fournir en temps réel des images de très grande qualité. L’équipe peut alors déplacer sereinement la prothèse, puis la déployer à l’endroit souhaité.
Deux mondes combinés
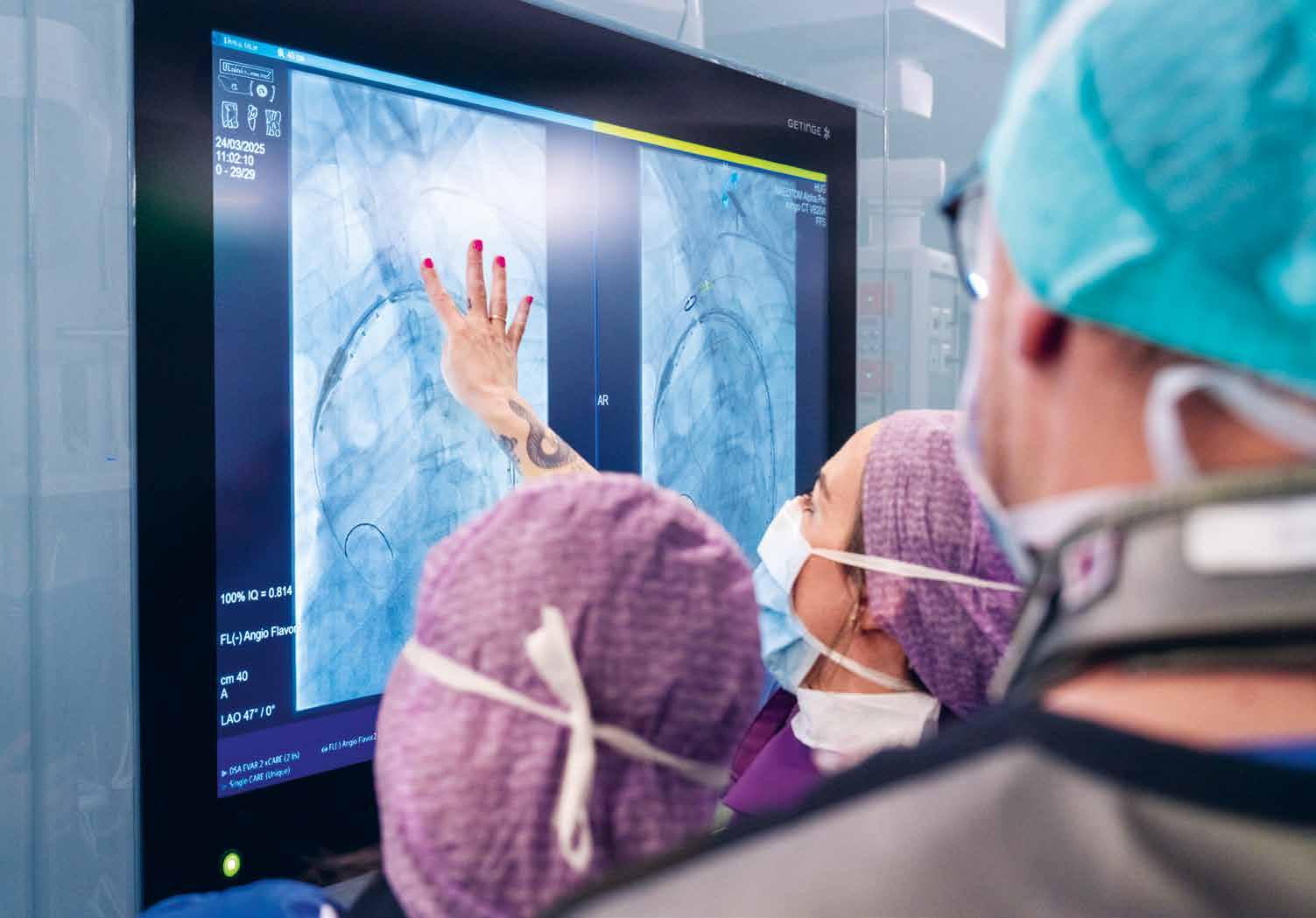
Les images prises par le robot sont d’une impressionnante précision.
Les HUG disposent ainsi désormais de deux salles hybrides ultramodernes. Elles sont similaires, mais l’une est dédiée à la neurochirurgie avec, aux commandes, le Pr Philippe Bijlenga, médecin adjoint du service concerné, et l’autre à la chirurgie cardiovasculaire. Leur organisation diffère légèrement, notamment afin de s’adapter aux spécificités de chacune de ces deux disciplines. Mais elles ont en commun d’associer la chirurgie et la radiologie. Cette synergie offre la possibilité de réaliser des traitements plus précis et moins invasifs, et donc moins lourds. Mais aussi de gagner du temps, notamment parce que les images, y compris de contrôle, sont prises sur place, sur le moment et sans déplacement. De nouvelles salles qui, aussi, ouvrent de nouvelles perspectives. « Nous sommes extrêmement contents. Ces salles hybrides nous font réaliser un grand bond en avant », s’enthousiasme le Dr Murith.
Les nouveaux blocs opératoires facilitent la prise en charge ainsi que le suivi.
ANGÉLIQUE MARCADET, responsable de bloc « Une certaine sérénité »
« Je gère l’équipe des infirmières et infirmiers spécialisés, ainsi que les aides de salle du bloc opératoire Prévost et du bloc des urgences adultes. Grâce à la rénovation, nous travaillons au sein du bloc spécifiquement dédié à certaines chirurgies, ce qui nous apporte une certaine sérénité. Même si un tel changement a nécessité des ajustements, nous sommes toutes et tous très satisfaits de ces nouveaux locaux. »

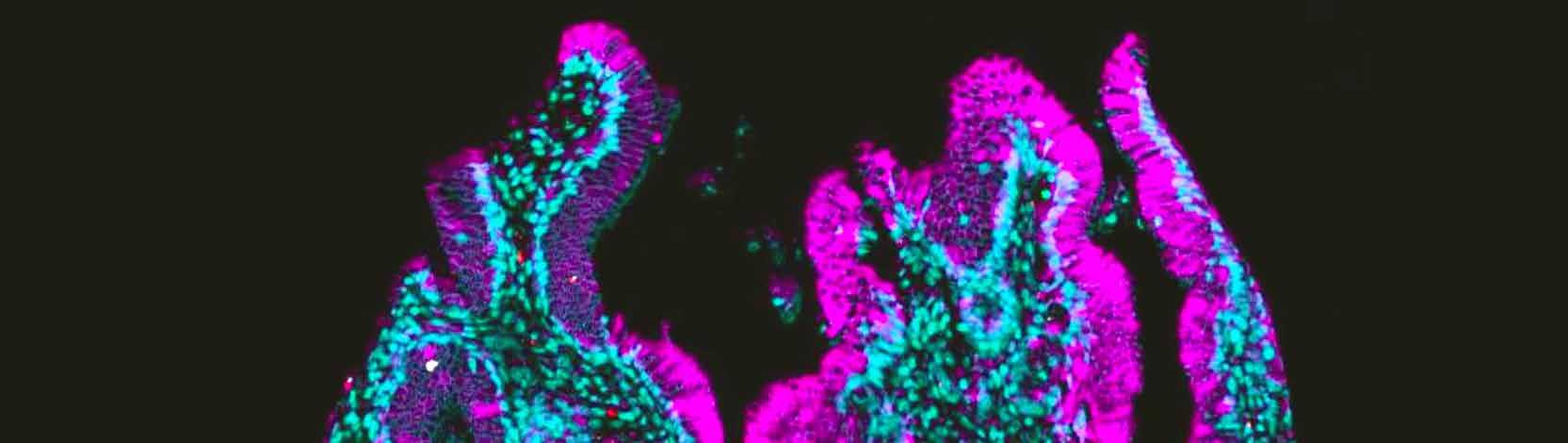
Largement méconnus, les troubles neurologiques fonctionnels ont un impact majeur sur la qualité de vie des personnes qui en souffrent. Dépendants de facteurs biologiques, psychologiques et sociaux, ils ne sont pas encore complètement élucidés et nécessitent une prise en charge globale.
Les symptômes sont là, une paralysie soudaine ou des tremblements par exemple, mais rien d’anormal ne ressort lors des examens cliniques. Pas de signe d’atteinte neurologique, ni à l’imagerie ni au niveau des analyses biologiques. Pour Zoé*, atteinte de troubles neurologiques fonctionnels (TNF), cela commence par des maux de tête. Elle devient ensuite très sensible à la lumière et au bruit, puis sa vision se brouille. S’ajoutent alors des problèmes d’équilibre. « Les premières manifestations sont apparues il y a deux mois. Je souffrais terriblement et j’avais de la peine à réfléchir », décrit-elle. Très inquiète, elle se rend aux urgences des HUG. Examens neurologiques et prises de sang sont réalisés : tout est parfait. « D’un côté, les nouvelles étaient bonnes mais, de l’autre, mon état continuait d’empirer. Je ne pouvais plus marcher et j’ai finalement été hospitalisée », poursuit la jeune femme de 22 ans.
L’annonce, le moment clé
L’équipe médicale qui la suit, après avoir écarté toute cause physiologique, lui parle alors de TNF. « L’annonce du diagnostic est un moment très important, car les personnes concernées se sont parfois entendu dire : “C’est dans votre tête” ou “Vous n’avez rien”. Aux HUG, c’est un binôme neurologue-psychiatre qui s’en occupe », décrit le Dr Vasileios Chytas, médecin adjoint au Service de psychiatrie de liaison et d’intervention de crise.
La survenue d’un TNF étant souvent reliée à un événement stressant ou traumatique, la prise en charge doit être globale et tenir compte autant du volet somatique (les symptômes) que psychologique.
Approche globale payante
À ce jour, aucun traitement spécifique n’existe, mais des médicaments sont prescrits, notamment en cas de douleur, de dépression ou d’anxiété. La physiothérapie est par ailleurs indispensable
pour améliorer les capacités physiques largement mises à mal par la maladie. Un suivi psychothérapeutique ou d’autres approches complémentaires, telles que l’hypnose ou la méditation de pleine conscience peuvent aussi aider. « Notre priorité est d’améliorer la qualité de vie des personnes concernées. Il est indispensable d’opter pour une approche globale, à la fois biologique, psychologique et sociale, qui soit centrée sur les souffrances, aussi bien physiques que psychiques», précise le Dr Chytas.
Environ deux mois après sa prise en charge, notamment à l’Hôpital Bellerive en réadaptation, Zoé va mieux. Grâce à de très nombreuses séances de physiothérapie et d’ergothérapie et une volonté à toute épreuve, elle est rentrée chez elle. Elle marche toujours avec une béquille et ressent encore quelques difficultés d’équilibre. Mais elle a repris ses études. « Ces troubles pourraient revenir, je le sais, mais j’ai appris de mes erreurs et, désormais au moindre signal, je consulterai », conclut-elle.
Qu’en est-il de la recherche ?
* Prénom d'emprunt
Les troubles neurologiques fonctionnels (TNF) constituent un véritable trouble neurologique. Dans le cadre de la recherche en neuro-imagerie, notamment par l’imagerie à résonance magnétique fonctionnelle, des altérations des connexions neuronales ont été repérées. « Ces découvertes récentes prouvent que les TNF sont bien liés à des défauts de la connectivité cérébrale et qu’ils ont, en partie au moins, une base neurobiologique ne relevant pas uniquement d’une cause psychologique. La recherche doit encore mieux comprendre ces phénomènes, mais aussi l’impact possible du stress ou d’un traumatisme psychologique. L’objectif sera à l’avenir d’explorer de nouveaux traitements visant à améliorer cette connectivité altérée », détaille le Dr Vasileios Chytas, médecin adjoint au Service de psychiatrie de liaison et d’intervention de crise.

« La santé sexuelle est une spécialité médicale à part »
Responsable de l’Unité de santé sexuelle et planning familial depuis 2021, la Dre Sara Arsever est la première médecin à occuper cette fonction. Un poste qui associe sa passion pour la médecine et ses valeurs humanistes.
Entourée d’une dizaine de spécialistes en santé sexuelle, la Dre Sara Arsever est la seule médecin de l’Unité de santé sexuelle et planning familial (USSPF). Ce lieu propose des entretiens gratuits et confidentiels sur de nombreux thèmes en lien avec la vie affective, sexuelle et reproductive (contraception, orientation sexuelle, crise de couple, ménopause, interruption de grossesse, etc.). L’unité contribue ainsi à promouvoir la qualité de vie et la santé des individus, des couples et des familles. Pour remplir cette mission, la structure collabore avec un réseau de partenaires publics et privés.
Travailler dans cette unité relève-t-il d’un choix militant ? « Comme toute personne employée aux HUG, nous n’affichons pas nos convictions politiques, mais défendre les droits de toute personne, quels que soient son âge, sa culture, sa religion ou son orientation sexuelle, fait partie intégrante de nos missions. Pour cela, nous échangeons régulièrement avec des instances politiques », rappelle la médecin, qui a été bénévole dans des associations locales durant plusieurs années. Ce qui l’a conduite vers ce poste ? « Cette unité n’est pas tout à fait comme les autres aux HUG. La santé sexuelle est une spécialité médicale à part, il n’y a pas de formation spécifique dans le cursus médical, il est possible d’y arriver par différents chemins. »
Médecine, bénévolat et tour du monde D’aussi loin qu’elle s’en souvienne, la Dre Sara Arsever a toujours su qu’elle serait
1983
Naissance à Genève.
2012
Tour du monde durant une année.
2019
Spécialité FMH en médecine interne générale à Genève.
2020
Master en santé publique de la London school of hygiene and tropical medicine, Royaume-Uni.
2021
Responsable de l’Unité de santé sexuelle et planning familial.
médecin. « Je suis née dans une famille de “lettreux”, mais je me rappelle avoir été marquée, alors que je n’étais qu’une enfant, par les grandes avancées médicales qui étaient très médiatisées à la télévision. »
Les années passant, cette envie ne s’est pas démentie même si, avant d’entamer ses études, la jeune femme a ressenti le besoin de s’octroyer une année sabbatique. « Depuis, j’en ai pris deux autres, dont une pour faire le tour du monde ! J’ai aussi très vite su que je voulais exercer à temps partiel. Ce n’est pas très courant dans ce milieu, mais j’assume totalement la nécessité d’avoir du temps pour réfléchir, passer du temps en famille – avec mes deux enfants –, et me ressourcer. C’est tout cela qui me permet de rester toujours aussi investie dans mon travail », confie la médecin.
Promotion de la santé et prévention
Hormis la parenthèse pour son voyage autour du globe, la Dre Arsever a fait ses études en Suisse. Tentée un temps par la médecine humanitaire – elle s’est envolée pour plusieurs stages à l’étranger, en Équateur et en Turquie notamment –, elle décide finalement d’exercer en Suisse. « Outre trois années passées à Lausanne et à La Chaux-de-Fonds, j’ai fait tout mon cursus à Genève. » À cette époque, elle s’imagine devenir pédiatre, mais ses premières expériences auprès des jeunes patients et patientes sèment le doute en elle. « J‘aimais travailler avec les enfants, mais je n’étais pas très à l’aise avec la relation triangulaire avec les parents », se souvient-elle. Ce sont finalement ses expériences en médecine de premier recours qui vont s’avérer les plus marquantes. S‘y ajoute l’envie d’accompagner aussi des personnes en bonne santé et de s’impliquer dans la promotion de la santé et la prévention. Des attentes que l’USSPF semble aujourd’hui parfaitement combler. « J’ai de plus la chance de travailler au quotidien avec des personnes dont les valeurs humanistes sont alignées avec les miennes et qui partagent mes engagements. Cela est très précieux », souligne la Dre Arsever.

Par Anna Bonvin
Dre Audrey Loretan, cheffe de clinique au Service de dermatologie et vénéréologie, apporte son éclairage sur l’alopécie dite « androgénétique », une perte de cheveux progressive qui concerne principalement les hommes, mais touche aussi de nombreuses femmes.
L’alopécie androgénétique ne concerne que les hommes.
Faux. L’alopécie androgénétique est la cause la plus fréquente de perte de cheveux. Elle touche tout particulièrement les hommes, 80% d’entre eux étant affectés au cours de leur vie. Mais les femmes ne sont pas épargnées : environ la moitié d’entre elles y sont confrontées, surtout après la ménopause.
L’alopécie se manifeste différemment chez les femmes.
Vrai. Chez les hommes, la perte de cheveux commence souvent par les tempes et le sommet du crâne, tandis que chez les femmes, elle est plus diffuse et touche surtout la raie centrale, sans recul marqué de la ligne frontale. Les causes de l’alopécie féminine restent mal comprises.
Les causes de l’alopécie sont multifactorielles.
Vrai. Chez les hommes comme chez les femmes, deux facteurs expliquent l’alopécie androgénétique : l’hérédité et l’aspect hormonal. À noter l’implication de la dihydrotestostérone, un dérivé de la testostérone qui contribue à la calvitie en réduisant la longueur et l’épaisseur des cheveux. Chez les femmes, outre
la ménopause, l’alopécie peut également résulter d’un déséquilibre hormonal autre que le ou la médecin devra investiguer (cycles menstruels irréguliers, prises de certains contraceptifs, etc.).
Il existe des traitements efficaces.
Vrai. Même s’il n’existe pas de prévention efficace, des traitements médicamenteux peuvent ralentir la chute des cheveux et stimuler leur repousse. L’efficacité de plusieurs molécules est aujourd’hui scientifiquement prouvée : les plus utilisées sont le Minoxidil (approuvé chez les hommes et les femmes) et le Finastéride (approuvé uniquement chez les hommes, mais parfois envisagé chez les femmes). Les résultats varient selon les individus. À noter qu’il est nécessaire de poursuivre le traitement à vie pour en conserver les effets.
En l’absence de résultat ou si l’alopécie est très étendue, une greffe de cheveux peut être envisagée. Toutefois, cette solution est rarement proposée aux femmes, car leur perte de cheveux est généralement plus diffuse que celle des hommes.
Les HUG proposent un accompagnement sur mesure pour faciliter les projets de recherche sur la santé des enfants et des femmes.
Pour faire face aux défis propres à la recherche pédiatrique, les HUG se sont dotés en 2005 d’une plateforme destinée à aider médecins et scientifiques dans leurs démarches. Comportement moteur des bébés, amélioration de la prise en charge des pneumonies des enfants, mais aussi santé menstruelle : les projets accompagnés couvrent un large spectre de thématiques qui s’est étendu à la santé des femmes suite à la création, en 2020, du Département de la femme, de l’enfant et de l’adolescent (DFEA). La structure est alors devenue la Plateforme de recherche clinique en pédiatrie, gynécologie et obstétrique (Plateforme PGO). « Notre équipe rassemble différentes professions et nous offrons une palette fournie de ressources pour répondre aux besoins des équipes de recherche. Nous proposons par exemple un accompagnement dans la mise en place d’un projet, sa coordination, les soins infirmiers et l’analyse statistique des données », détaille le Pr Arnaud L’Huillier, responsable de la plateforme. En 2024, 46 projets de recherche en pédiatrie et

19 en gynécologie et obstétrique ont ainsi bénéficié d’un appui de la plateforme. À noter que celle-ci contribue également à former à la recherche clinique étudiants, étudiantes et jeunes médecins.
Les protocoles de recherche nécessitent souvent de comparer les données des enfants malades à celles de volontaires en bonne santé et du même âge. Pour faciliter leur recrutement, un registre a été créé en 2024. « Il compte à ce jour plus de 130 enfants volontaires sains, dont une partie participe déjà à des études », précise le Pr Arnaud L’Huillier, responsable de la Plateforme de recherche clinique PGO. De 0 à 18 ans, toutes et tous les jeunes en bonne santé sont les bienvenus. Lors de l’inscription, seules des données personnelles sont enregistrées. Les parents sont recontactés ultérieurement si leur enfant correspond à un profil recherché.

Plus d'informations
En scannant le code QR ou en écrivant à l’adresse : recherche.pgo@hug.ch
Hervé Annen
Par Geneviève
En janvier 2022, suite à une infection par le Covid-19, Floriane Debons passe une semaine au lit. Comme beaucoup de monde. Sauf que la fatigue, l’essoufflement et le « brouillard mental » qu’elle ressent persistent trois ans plus tard.

Covid long ou syndrome post-Covid : ces termes désignent des symptômes persistant plusieurs mois ou années après l’infection initiale. Les plus fréquents sont la fatigue, l’essoufflement, les troubles de la concentration ou les douleurs musculaires. Le Covid long affecte environ 5% des personnes infectées. Il peut survenir quel que soit l’âge et en l’absence de facteur de risque. Il n’existe à l’heure actuelle pas de traitement. La prise en charge est axée sur le soulagement des symptômes et la réadaptation.
Covid long ou syndrome post-Covid : ces termes désignent des symptômes persistant plusieurs mois ou années après l’infection initiale. Les plus fréquents sont la fatigue, l’essoufflement, les troubles de la concentration ou les douleurs musculaires. Le Covid long affecte environ 5% des personnes infectées. Il peut survenir quel que soit l’âge et en l’absence de facteurs de risque. Il n’existe à l’heure actuelle pas de traitement. La prise en charge est axée sur le soulagement des symptômes et la réadaptation.
Lasse, Floriane Debons confie :
« Il m’arrive de comparer ma vie d’‟avant” et ma vie d’‟après”. La personne que je suis devenue n’a plus grandchose à voir avec celle que j’étais… Cela fait mal. » Le passé dont il est question se situe avant que cette femme âgée de 51 ans, éduquant seule son fils, ne contracte le Covid-19. Sportive, elle pratiquait le foot, la natation, le tennis ainsi que la randonnée dans les montagnes proches de son domicile, à Sion. Elle adorait son métier d’éducatrice en santé bucco-dentaire au sein des écoles primaires. « Je travaillais avec une super équipe, j’étais autonome, souvent sur la route pour me rendre dans les différents centres scolaires du canton. » Seulement, en janvier 2022, juste après s’être fait vacciner, Floriane Debons est infectée par le Covid-19 et passe une semaine alitée.
Deux ans d’attente pour le diagnostic
Les mois passent et la quinquagénaire sent un changement dans son corps. « J’étais toujours essoufflée. Et il y avait cette fatigue terrassante, accompagnée d’une sensation de ‟brouillard mental”. » Mais Floriane Debons poursuit sa vie malgré l’impossibilité, parfois, de marcher normalement ou, a fortiori, de pratiquer le moindre sport. Elle ne s’écoute pas. « J’élève mon fils seule et je n’ai personne
sur qui m’appuyer. J’ai donc l’habitude de fonctionner en mode ‟survie”. » Finalement, quelques mois plus tard, elle finit par consulter après avoir fait plusieurs malaises. Un burn-out est diagnostiqué. « J’étais convaincue que c’était faux : je sentais que mon problème était physique. » Dès que son niveau d’énergie le permet, elle entame alors des recherches et découvre que ses symptômes ressemblent à ceux du Covid long. Elle change ensuite de médecin à plusieurs reprises, tout en alternant périodes de travail et arrêts maladie. Ce n’est qu’au début de l’année 2024, après avoir été orientée vers la consultation post-Covid de l’Hôpital de Martigny, qu’une série d’examens confirme ses soupçons.
« Cela a été à la fois une claque et un soulagement, celui de comprendre enfin ce dont je souffrais. » Car pendant des mois, Floriane Debons a dû affronter une forte incompréhension, tant dans son entourage privé que professionnel. « Tout le monde me disait que je devais me secouer, que mes symptômes étaient imaginaires. Cela m’a isolée. »
Une fois le bon diagnostic posé, elle bénéficie de plusieurs traitements, incluant de la physiothérapie pulmonaire, et d’un séjour à la Clinique lucernoise de Montana, où elle découvre diverses techniques de gestion de l’énergie. Une amélioration se fait sentir, mais
elle est partielle. Ses symptômes reviennent par vagues et une nouvelle épreuve surgit : Floriane Debons est licenciée. Les difficultés financières s’accumulent alors. « Aujourd’hui, mon budget est réduit à peau de chagrin, aucune institution ne m’aide. Des thérapies me sont recommandées, mais je ne peux pas me les permettre. Je vis dans un stress permanent. »
Une prise en charge qui redonne de l’espoir À cela se sont ajoutés de nouveaux symptômes : des sensations de décharges électriques et de l’anxiété. Un second diagnostic tombe : fibromyalgie. « La bonne nouvelle, c’est que certains médicaments que je prends désormais apaisent aussi mes symptômes du Covid long. Et, comme cette double pathologie complexifie mon cas, mon médecin m’a récemment mise en contact avec la consultation postCovid des HUG. » Même si elle a encore peu de recul, Floriane Debons est très satisfaite de cette prise en charge globale qui comprend des tests d’effort, une consultation avec un ou une neurologue, un bilan sanguin, de la physiothérapie avec un ou une spécialiste du Covid-19, ainsi que de l’ergothérapie. « Après plusieurs années difficiles, cela me redonne de l’espoir. Mon but est de retrouver un travail et de m’en sortir. Ma vie ne sera plus jamais celle d’avant, mais je veux qu’elle soit belle. »

7 200 cm 2
La surface totale d’ongles poussant en moyenne au cours de la vie, soit l’équivalent… d’une table de cuisine !
4 mm
La croissance mensuelle moyenne des ongles des doigts. Elle est d’un millimètre pour les orteils.

10%
La prévalence de la mycose sur l’ongle au sein de la population générale. Elle passe à 30 % chez les personnes âgées de plus de 70 ans.
La durée de renouvellement complet des ongles des mains. Pour les pieds, cela prend de 12 à 18 mois.


Le corps est une formidable <<machine>> capable de se rafra chir toute seule lorsque c'est nécessaire. P sour cela, notre organisme utilise le mécanisme de la transpiration, qui lui permet d'éviter la surchauffe.

Expert
Dr Michael Mühlstädt, médecin responsable de l’Unité de dermatochirurgie.

Pourquoi je transpire ?
Pour bien fonctionner, le corps humain a besoin de conserver une température située autour de 37 C. Mais, lors d’un effort physique, quand il fait chaud ou encore en cas de fièvre, celle-ci augmente. Un système de régulation se met alors en place grâce à la sueur qui se forme à la surface de la peau, puis s’évapore. C’est cela qui aide ton corps à se refroidir.

Pourquoi je ne transpire que sur certaines parties du corps ?
Les glandes produisant de la sueur sont présentes dans la peau dès la naissance. Il en existe de deux types. Les premières sont les glandes eccrines, qui se trouvent surtout sur la paume des mains, la plante des pieds et au niveau du front. Les secondes sont appelées glandes apocrines. Situées au niveau des aisselles et des parties génitales, elles ne s’activent qu’à la puberté, sous l’effet des hormones.

Comment est produite la sueur ?
Deux à quatre millions de minuscules glandes situées dans la peau fabriquent la sueur. Elles portent le nom de <<glandes sudoripares (ou sudorales)>>. Lorsque la température monte dans ton corps, la sueur est expulsée de ces glandes par un petit chemin appelé <<canal sudoripare>> jusqu’à la surface de l’épiderme, la couche supérieure de la peau.


De quoi est composée la sueur ?
Elle contient essentiellement de l’eau (99%), mais aussi des sels minéraux, parfois des protéines et des lipides. L’eau éliminée lors de la transpiration est compensée par l’alimentation et les boissons que nous ingérons.



Lorsque la transpiration est très importante et que la sueur coule sans raison apparente (effort physique ou forte chaleur par exemple), il peut s’agir d’une maladie appelée hyperhidrose. Elle nécessite de voir un ou une médecin pour la traiter.



La sueur <<fraîche>> est sans odeur. Mais lorsqu’elle est libérée, notamment dans la région des aisselles, elle entre en contact avec des bactéries présentes à la surface de la peau. Celles-ci se nourrissent de la sueur et la transforment en particules chimiques, provoquant une odeur désagréable.


La transpiration est un mécanisme naturel du corps, qui témoigne de son bon fonctionnement. Mais il est possible d’éviter les odeurs désagréables en s’attaquant aux bactéries présentes sur la peau. Pour cela, il est conseillé de bien se laver, notamment les zones particulièrement concernées par la sueur (aisselles, parties intimes, pieds, etc.). Les vêtements doivent aussi être nettoyés régulièrement. Des déodorants, qui neutralisent les odeurs grâce à des ingrédients antibactériens et à des parfums, peuvent être utilisés en cas de transpiration légère. Certains produits sont adaptés aux enfants et ne contiennent pas de substances nocives comme les sels d’aluminium, les parabènes, les phtalates ou encore certaines huiles essentielles déconseillées chez les plus jeunes.
En partenariat avec

La crise dite « de milieu de vie » n’est pas incontournable et, surtout, il existe des moyens pour traverser plus sereinement cette période de transition.
Conseils à l’intention des quadragénaires, mais pas seulement.
Une motivation en berne, l’impression que les meilleures choses appartiennent au passé ou, au contraire, l’envie de tout transformer dans votre vie : et si vous traversiez la fameuse « crise de milieu de vie » ? « Seuls 10 à 20% des personnes âgées de 40 à 50 ans environ seraient concernées. Mais, un peu comme à l’adolescence, il y a des transitions plus ou moins «bruyantes» et les manifestations peuvent être assez diverses selon les cas. Par ailleurs, avec l’augmentation de l’espérance de vie, cette crise peut survenir plus tard, jusque dans la soixantaine », nuance Béatrice Weber, psychologue au Service des spécialités psychiatriques.

Remise en question
Si tout le monde sait que le corps change avec les années, c’est une autre chose de le constater sur soi-même et de faire la liste de tout ce qui semble fonctionner moins bien ou nécessiter plus d’efforts. Chez les femmes, les bouleversements hormonaux liés à la périménopause et à la ménopause peuvent avoir des conséquences sur la régulation de l’humeur. Côté masculin, la diminution, plus progressive, de la testostérone est aussi susceptible de contribuer, chez certains, à une vulnérabilité psychique. « C’est aussi l’âge auquel surviennent parfois les premiers gros problèmes de santé. Un cancer ou un infarctus du myocarde, par exemple, nous confrontent brusquement à notre propre finitude. Cela peut faire surgir une urgence et provoquer une remise en question de toute notre existence », décrit Béatrice Weber.
À cela s’ajoutent des enjeux familiaux susceptibles de contribuer à une certaine perte de repères. Pris entre des parents dont l’autonomie décroît et des enfants qui s’émancipent, il n’est pas toujours aisé de savoir où est sa place. « Celles et ceux qui ont beaucoup misé sur leur rôle de parent sont plus à risque de mal vivre le départ de leurs enfants et d’avoir le sentiment de ne plus servir à grand-chose. Le moment de la retraite ou simplement l’impression de “plafonner” dans son emploi peuvent avoir le même effet chez les personnes très investies dans leur travail. Mais l’impact de ces changements est différent selon notre capacité de résilience : nous ne sommes pas à égalité face à ces phases de transition », souligne l’experte.
Éviter l’anticipation anxieuse
Se préparer à ces échéances de vie peut amortir leur impact. Béatrice Weber précise : « Il ne faut pas que cette préparation soit une anticipation anxieuse. L’idée est plutôt de contempler ce qui nous attend,
de se projeter dans cet “après” pour voir aussi les bonnes choses qu’il peut apporter et essayer de trouver des solutions pour ce qui semble vraiment insurmontable. Si vous ne vous sentez pas capable de devoir un jour assister vos parents au quotidien, mieux vaut l’admettre et faire le tour des alternatives possibles. »
La psychologue invite également à s’octroyer des points d’étape pour faire le bilan de ses besoins et vérifier l’adéquation avec son mode de vie. « Se rendre compte à 40, 50 ou 60 ans que nous avons négligé nos valeurs et nos envies profondes génère une forte frustration. Or, c’est cela qui nourrit l’envie soudaine de tout envoyer balader… un phénomène assez typique de ces crises. Se questionner est sain, mais je conseille de considérer aussi les conséquences des choix qui peuvent en découler sur l’entourage et de voir si des décisions moins radicales ne sont pas envisageables », explique la thérapeute. Ainsi, au lieu de démissionner par exemple, pourquoi ne pas mettre un peu moins d’énergie dans son travail et s’investir dans un projet personnel qui a du sens ?
Échanger avec des amis ou participer à des activités avec des personnes du même âge permet de partager ses problèmes, mais aussi de trouver des solutions. « Ce n’est pas parce que ces crises sont banalisées qu’il faut s’isoler avec sa souffrance. Si des symptômes gênent le quotidien ou ont un retentissement sur les proches, il ne faut pas hésiter à consulter. Il existe des thérapies brèves qui, en un nombre limité de séances centrées sur ces difficultés, peuvent aider à les surmonter », insiste Béatrice Weber, psychologue au Service des spécialités psychiatriques.

Médecin infectiologue, responsable de l’Unité VIH des HUG, directrice du Centre de recherche clinique des HUG et de la Faculté de médecine, la Pre Alexandra Calmy s’est vu décerner un Viktor Award, l’oscar du secteur de la santé en Suisse. Très impliquée dans la santé internationale et humanitaire, de même que dans

l’information sur les maladies infectieuses, elle remporte le trophée « Prouesse médicale ». Ce prix salue son inventivité dans la recherche et son engagement de longue date dans les pays en développement, notamment dans le domaine du VIH/sida. Les Viktor Awards récompensent les personnalités, les institutions, les services et les prestations du secteur de la santé suisse qui ont particulièrement marqué l’année écoulée. De son côté, la Communauté des jeunes des HUG, qui implique les moins de 25 ans dans les projets et orientations stratégiques, a été nominée dans la catégorie « Initiative la plus audacieuse en matière de développement organisationnel ».

Les cantons de Genève, Vaud et Valais ont lancé une campagne conjointe de sensibilisation et d’information sur leurs dispositifs de prise en charge des victimes d’agression sexuelle dans leurs hôpitaux publics. Disponibles 24h/24 et 7j/7, ces services accueillent

les victimes avec une équipe spécialisée composée d’une ou un médecin spécialiste et d’une ou un médecin légiste. Fondée sur les résultats d’une étude menée entre 2018 et 2021 par les HUG et le Centre hospitalier universitaire vaudois, la campagne a pour but d’informer sur l’existence et le fonctionnement de ce dispositif spécialisé, de déconstruire les préjugés et fausses croyances liés aux agressions sexuelles et d’encourager les victimes à solliciter cette prise en charge disponible dans les hôpitaux publics des trois cantons. Pour en savoir plus : https://www. agression-sexuelle-urgences.ch

La Maternité des HUG propose un moment d’échanges, de partage et de détente : le bain émotionnel enveloppé. Ce soin, proposé par une sage-femme formée à cette pratique, reconnecte le bébé aux sensations vécues in utero et lui offre une transition en douceur entre la vie intra et extra-utérine. L’eau chaude associée au massage libère les éventuelles tensions et

favorise le sommeil. Pour les parents, c’est un moment d’échanges avec la sagefemme pour évoquer le vécu de la grossesse ou de la naissance. Ils participent également à l’emmaillotage du bébé, à son immersion dans le bain et apprennent les gestes pour le sécuriser dans l’eau. Ce soin peut être réalisé dès le dixième jour de vie et jusqu’aux trois mois de l’enfant. Il peut être reproduit à la maison si les parents en ressentent l’envie ou le besoin. Cette prestation est payante. Informations et inscription : https://www.hug.ch/ bain-emotionnel-enveloppe

HUG : chiffres-clés 2024
692 085 journées d’hospitalisation.
146 767
urgences, dont 112 260 adultes et 34 507 enfants.
30 621 interventions chirurgicales, dont 10187 réalisées en ambulatoire et 2 585 en pédiatrie.
Retrouvez le rapport d’activité des HUG sur https://panorama. hug.ch/
Les HUG contribuent à des avancées majeures en biomédecine. La Pre Jasmine Abdulcadir, médecin adjointe au Service de gynécologie des HUG, dirige l’un des deux projets récompensés par les Prix scientifiques Leenaards 2025, alors que le Pr Olivier Michielin, chef du Département d’oncologie et médecin-chef du Service d’oncologie de précision des HUG, collabore activement à l’autre. Dotés d’un montant total de 1,4 million de francs

(700 000 francs chacun), ces prix soutiennent des recherches biomédicales dans l’arc lémanique qui visent à améliorer la prise en charge des personnes dans des domaines encore peu étudiés. Le premier projet cherche à mieux comprendre la sensibilité des organes génitaux féminins, tandis que le second explore une approche pour surmonter la résistance des cellules cancéreuses aux immunothérapies. Par ces prix, la Fondation Leenaards soutient des projets associant les recherches fondamentales et cliniques en vue de transformer les découvertes scientifiques en traitements.

Les traumatismes crâniens représentent un enjeu de santé souvent sous-estimé dans le monde du sport. Ils désignent tout choc subi à la tête, entre le cerveau et la boîte crânienne. Lorsqu’ils sont légers, ils sont appelés commotions cérébrales. Fréquents dans de nombreuses disciplines sportives, ils peuvent avoir des

conséquences sérieuses à long terme : troubles cognitifs, troubles de l’humeur, atteintes motrices, etc. L’étude
TraumaSport-GE des HUG vise à mieux comprendre comment les traumatismes crâniens liés à la pratique sportive sont perçus, gérés et pris en charge dans le canton de Genève. Elle évalue les connaissances, les attitudes et les comportements des sportives et des sportifs, afin de renforcer les actions de prévention et de sensibilisation. Les personnes de 18 ans ou plus, pratiquant une activité sportive, quel que soit leur niveau, peuvent participer en répondant à un questionnaire sur hug.plus/traumasport-ge
Expositions
Domaine de Belle-Idée
Ch. du Petit-Bel-Air 2 1226 Thônex
Sous le titre « Somnambulisme, art brut et planète Mars », ArtHUG vous invite à découvrir trois expositions, chacune révélant une facette intrigante de l’expérience humaine. Découvrez les photographies envoûtantes de Fred Boissonnas, la vision novatrice du Pr Charles Ladame sur l’art brut et les voyages mystiques d’Hélène Smith. L’exposition se tient jusqu’au 31 décembre.

25/07 & 29/08 & 26/09
Midi en musique
12h
Terrasse Opéra
Rue Gabrielle-Perret-Gentil 4
1205 Genève
Entrée libre
Pour la troisième année consécutive, ArtHUG invite à des pauses musicales d’une heure le dernier vendredi du mois en juillet, en août ainsi que le 26 septembre pour terminer l’été. Chaque concert propose un univers musical différent : de la bossa nova fusion (Matheus Fonseca, le 25 juillet) au Maghreb pop (Ôrès, le 29 août), en passant par le bal folk (Cara , le 26 septembre), il y en a pour tous les goûts. En cas

de pluie, les concerts ont lieu à l’accueil de l’hôpital.
Cancers du sein et gynécologiques
Jardin anglais
Quai du Général-Guisan 34 15h-17h
Entrée libre
Envie de bonne humeur, danse, endurance, souplesse, musique ? La zumba est idéale. Le Centre du sein et le Centre d’onco-gynécologie des HUG invitent la population à découvrir les bienfaits de l’activité physique pour les personnes touchées par le cancer tout en partageant un moment de convivialité. Une activité physique régulière contribue en effet à la diminution des effets secondaires comme la fatigue, les nausées, les vomissements et les douleurs articulaires. Elle réduit également le risque de récidive. Habillez-vous pour l’occasion en vert ou… en violet ! En cas de pluie, la manifestation est annulée.
de tissus
Stands d’information
À l’occasion de la Journée nationale du don d’organes au mois de septembre, les HUG organisent deux journées d’information destinées au grand public et aux collaborateurs et collaboratrices. L’équipe de la Coordination du don d’organes et de tissus sera présente pour informer et répondre aux questions. Pour en savoir plus sur le Programme latin du don d’organes : www.pldo.ch/fr
Mardi 16
Entrée de l’Hôpital
9h30-17h
Rue Gabrielle-Perret-Gentil 4
Lundi 22
Hôpital des Trois-Chêne
11h-14h
Cafétéria
Ch. du Pont-Bochet 3 /
Rte de Mon-Idée 1226 Thônex
Journée genevoise
18h-20h30
Auditoire Marcel Jenny et hall d’accueil
Rue Gabrielle-Perret-Gentil 4
Entrée libre
Le Centre de la mémoire des HUG, l’Association suisse pour la recherche sur l’Alzheimer (APRA) ainsi

que Alzheimer Genève proposent aux patientes et patients du centre, à leurs proches, aux partenaires de recherche et au personnel professionnel d’échanger sur les dernières avancées de la recherche sur la maladie d’Alzheimer, l’arrivée sur le marché de nouveaux médicaments et la qualité de vie des personnes atteintes par la maladie et celle de leurs proches.
22/09
Ateliers gratuits
13h30-16h
Hall d’entrée de la Maternité
Bd de la Cluse 30
À l’occasion de la semaine mondiale de l’allaitement, des consultantes en lactation proposent, à la Maternité et en présence de pédiatres, des ateliers gratuits autour du nouveau-né portant sur les bases de l’allaitement, les pleurs, l’alimentation et la méthode Brazelton pour communiquer avec votre
bébé. Inscriptions et détails sur les ateliers : hug.plus/ smam-2025
Peintures et dessins
Espace Opéra et Bâtiment Prévost, 1er étage
Rue Gabrielle-Perret-Gentil 4 1205 Genève
Bernard Kohli, dit AVRIL, est un artiste suisse qui se distingue par la diversité et la richesse des techniques utilisées : peinture, crayon, collage, de l’abstrait au figuratif. À l’image de son existence, ses créations sont une exploration des extrêmes, de l’opposition et de l’harmonie. Elles témoignent d’un voyage intérieur, d’une quête de sens et d’un désir de se réconcilier avec ses multiples facettes. Ses œuvres invitent à découvrir un univers où la diversité, la créativité et la recherche existentielle sont omniprésentes.
Sans cheveux
Tereza Drahonovska, Stepanka Jislova
Glénat, 2024
Covid
Cette association a pour objectif la reconnaissance du Covid long en tant que maladie, la recherche de traitements cliniques et le soutien aux personnes concernées. https://long-covid-info.ch/fr/
Les HUG réalisent régulièrement des vidéos d’information pour les patients et patientes. Retrouvez sur leur chaîne Youtube une vidéo consacrée à l’anesthésie générale : https://youtu.be/S1zx-iK92LE et une autre, portant sur l’anesthésie loco-régionale: https://youtu.be/iCZr57ldN2A

Tereza n’aurait jamais cru qu’un jour elle perdrait la queue de cheval qui lui chatouillait le dos. Mais il faut se rendre à l’évidence, elle devient chauve. La cause : l’alopécie, une maladie auto-immune qui peut survenir pour diverses raisons. Un témoignage sensible qui interroge les normes de beauté et le regard de la société.
Association La Tresse

Destinée aux personnes atteintes d’alopécie, cette association française propose des informations, des témoignages et des groupes de paroles. https://latresseassociation.com/
Tous les livres référencés sont disponibles à la Bibliothèque de l’Université, site CMU. Ils peuvent être consultés et/ou empruntés gratuitement par tous. La collection « patients » de la bibliothèque de médecine s’adresse à tout un chacun qui souhaite s’informer sur une thématique en lien avec la santé.
Bibliothèque de l’Université de Genève Centre médical universitaire Avenue de Champel 9 1206 Genève Lu-ve : 8h-22h et sa-di : 9h-18h biblio-cmu@unige.ch 022 379 51 00
Pers. de contact : Annick Widmer www.unige.ch/biblio/patients/
La crise du milieu de vie
Un tournant, une seconde chance
Lisbeth von Benedek Eyrolles, 2015
Cet ouvrage nous invite à découvrir ce que nous sommes en profondeur. Accéder à la liberté confiante d’être soi, nous libérer de nos revendications, de nos souffrances infantiles sans cesse ressassées, de nos projections sur les autres. Ou comment ce milieu de vie peut alors être l’occasion d’un nouveau départ.

Maintenant ou jamais !
La vie commence après quarante ans
Christophe Fauré
Albin Michel, 2020
muscles
Je bouge grâce à mes muscles
Nicolas Place, Nadège Zanou Planète Santé, 2022 Dans cet ouvrage simple et accessible, découvrez comment nos muscles développent de la force et comment leur bon fonctionnement se répercute positivement sur les autres organes du corps. Une partie consacrée à l’activité physique aborde quelques méthodes simples pour conserver ou redévelopper de la force afin de vieillir en bonne santé.

Psoas
Une nouvelle méthode d’entraînement pour renforcer sa posture sans douleur et en souplesse
Dr Ingo Froböse, Ulrike Schöber Médicis, 2019

Le Dr Christophe Fauré, psychiatre et psychothérapeute, aborde les différents aspects concernés par cette phase charnière du passage de la quarantaine : le corps, le couple, le travail, la relation aux enfants et aux parents, la conscience du temps qui passe, la réalisation de soi... Il nous offre des clés pour accompagner cette transition et enclencher une véritable dynamique d’évolution afin de devenir enfin la personne que l’on aspire à être.

Le psoas est l’un des muscles les plus importants du squelette humain et joue un rôle essentiel dans tous nos mouvements. Ce livre propose un entraînement physique pour lutter contre les douleurs de la hanche et du dos, améliorer sa posture et acquérir une meilleure capacité de coordination.
pour favoriser le maintien à domicile des personnes fragiles de plus de 65 ans


