

Mon sang, ma santé
UnprogrammeemblématiquedeHealCanada
« Lier la santé à la connaissance et à la protection des droits des patients »

Points forts de la 66e réunion annuelle d’ASH
Leucémie myéloïde chronique (LMC)
Myélofibrose (MF)
Polycythémie vraie (PV)
Thrombocytémie essentielle (TE)
Table des matières
Bienvenue
Le pouvoir de la présence : pourquoi les défenseurs des patients doivent-ils assister à des conférences comme ASH ?
Quelles sont les meilleures façons de gérer la LMC en 2025 ?
La myélofibrose est-elle mieux traitée en 2025 ?
Polyglobulie vraie : surfons sur la vague !
Quelqu'un a-t-il entendu parler de TE ? TE pour thrombocytémie essentielle.
Essais cliniques et sondages auprès des patients Collaborateurs

Bienvenue dans le magazine numérique Mon sang, ma santé
Dans ce cinquième numéro, nous nous concentrerons sur ASH 2024, le congrès annuel de l'American Society of Hematology Pourquoi ASH ? Cette conférence, créée en 1958, est devenue, au fil du temps, l'événement mondial le plus complet en hématologie Les données présentées lors de cette conférence influencent la façon dont les hématologues et les oncologues prendront en charge les maladies du sang Environ 8 000 présentations ont été faites à plus de 30 000 hématologues et chercheurs orientés vers l'hématologie cette année.
Dans ce numéro, nous nous concentrerons sur les cancers myéloïdes, tels que la néoplasie myéloproliférative et la leucémie myéloïde chronique. La recherche et le développement clinique sont essentiels pour les patients. Cependant, notre mission est de discuter de ce que vous pouvez faire aujourd'hui pour améliorer votre vie. Ainsi, sur ces pages, vous trouverez quelques perles que nous avons trouvées à ASH que vous pouvez appliquer dès maintenant à votre vie et prendre le contrôle de votre parcours. Restez à l'écoute pour d’autres numéros exceptionnels d’ASH 2024 sur d'autres troubles sanguins prochainement.
Avec ce magazine, nous souhaitons poursuivre la mission de Heal Canada qui consiste à donner aux patients les moyens d’accéder à des services meilleurs et équitables. Nous sommes profondément reconnaissants envers nos lecteurs pour leur intérêt et leur soutien continus. Votre engagement nous pousse à produire un contenu pertinent et précieux qui encourage une approche centrée sur le patient dans les soins de santé.
Merci d'avoir participé à notre voyage et bienvenue dans ce numéro éclairant !
De votre équipe dévouée, Brigitte et Cheryl.


Cheryl Petruk, MBA B.Mgt. PDG et créateur de Heal Canada
Cheryl Petruk, MBA B.Mgt. PDG et créateur de Heal Canada

Brigitte Léonard, Ph.D. Directeur scientifique principal de Mon sang, ma santé
Heal Canada est une organisation non lucrative enregistrée au Canada. healcanada.org
Avis de non-responsabilité : Le magazine numérique Patient Advocacy offre des informations générales et des ressources visant à favoriser l'autonomisation et la sensibilisation des patients Le contenu ne se substitue pas à un avis ou à un traitement médical professionnel Il est toujours recommandé de consulter des professionnels de la santé qualifiés pour obtenir des conseils personnalisés relatifs à votre état ou à votre situation médicale spécifique.


Le pouvoir de la présence : pourquoi les défenseurs des patients doivent-ils assister à desconférencescommeASH?
CherylPetruk,MBA
Les congrès comme la réunion annuelle de l’American Society of Hematology (ASH) sont des rassemblements monumentaux où sont dévoilées les dernières avancées en hématologie. Pour beaucoup, ces événements sont synonymes de recherche de pointe, de thérapies révolutionnaires et de convergence des meilleurs esprits du domaine. Cependant, au milieu de cette concentration académique et clinique dense se cache un participant souvent sous-estimé mais tout aussi essentiel : le défenseur des patients. L’importance de la participation des défenseurs des patients à de telles conférences va au-delà d’une représentation symbolique ; il s’agit de favoriser un partenariat qui élève l’impact de la recherche hématologique et garantit des résultats centrés sur le patient.
Cet article explore pourquoi les défenseurs des patients doivent participer activement à des conférences comme l’ASH, en soulignant leur rôle dans la compréhension des essais cliniques, l’engagement dans des initiatives de recherche, l’identification des lacunes de la recherche et le façonnement de l’avenir de l’hématologie.
Démystifier les essais cliniques
Les défenseurs des patients servent d’interprètes de l’écosystème des essais cliniques. Leur position unique, armée d’un mélange d’expérience vécue et de connaissances, leur permet de distiller le jargon médical complexe en termes simples et pertinents Lors de conférences comme « ASH », les défenseurs des patients ont un accès direct aux derniers développements des essais cliniques et aux recherches actuelles et en cours sur les hémopathies malignes et les troubles, ce qui leur permet de :
Éduquer leurs communautés sur les nouveaux essais cliniques, les recherches et les thérapies émergentes.
Atténuer les craintes et les conceptions erronées entourant la participation aux essais. Promouvoir un accès équitable en s’attaquant aux barrières spécifiques aux populations mal servies.


Amplifier la voix des patients dans la conception des essais
Les essais cliniques échouent souvent en raison de faibles taux de recrutement ou de rétention, problèmes liés à un décalage entre la conception des essais et les besoins réels des patients. Les défenseurs des patients qui assistent aux conférences peuvent fournir des commentaires essentiels aux chercheurs, en veillant à ce que les essais soient conçus en tenant compte des considérations centrées sur le patient, telles que :
Commodité des lieux d’essai.
Gérer les effets secondaires dans la vie quotidienne. Communication claire des avantages et des risques potentiels
En favorisant ce dialogue, les défenseurs des patients contribuent à créer des essais qui sont non seulement scientifiquement solides, mais également conviviaux pour les patients, améliorant ainsi les taux de participation et de réussite.
La participation des patients aux initiatives de recherche en hématologie : une nécessité collaborative
L’inclusion des défenseurs des patients dans les initiatives de recherche en hématologie n’est plus une option, c’est une nécessité. Des conférences comme ASH offrent aux défenseurs des patients une plateforme pour communiquer directement avec les chercheurs, les cliniciens et les leaders du secteur, en faisant comprendre que les patients sont des partenaires, et non des sujets passifs, dans le parcours de la recherche.


Les défenseurs des droits comme ponts entre les parties prenantes
Les défenseurs des patients excellent à combler le fossé entre les chercheurs et la communauté des patients Leur implication garantit que le point de vue des patients est intégré dans la trame des initiatives de recherche, influençant les:
Priorités de recherche : les défenseurs des droits des patients peuvent mettre en évidence les domaines qui comptent le plus pour les patients, comme la qualité de vie et la gestion des symptômes.
Stratégies de communication : les défenseurs peuvent guider les chercheurs dans la communication efficace des résultats aux publics non spécialisés.
En participant à des conférences, les défenseurs peuvent entrer en contact avec des chercheurs et des décideurs politiques, établissant ainsi des réseaux collaboratifs qui donnent la priorité aux objectifs centrés sur le patient.
Instaurer la confiance dans le processus de recherche
La confiance est un élément fondamental pour faire avancer la recherche en hématologie. Les défenseurs des patients jouent un rôle essentiel dans l’instauration de la confiance grâce à leurs liens profonds avec leurs communautés. Leur présence à des conférences comme ASH symbolise la transparence et l’engagement, rassurant les patients sur le fait que leur voix est entendue et valorisée dans le processus de recherche.
Identifier les lacunes dans la recherche en hématologie : le point de vue du défenseur
Malgré les progrès considérables réalisés en hématologie, des lacunes persistent, notamment en ce qui concerne la prise en compte des besoins des populations mal servies, des communautés atteintes de maladies rares et des résultats thérapeutiques non traditionnels. Les défenseurs des patients sont particulièrement bien placés pour identifier ces lacunes et plaider en faveur d’une recherche inclusive et complète
Mettreenévidencelesbesoinsnonsatisfaits
Les défenseurs des droits des patients apportent une perspective nouvelleaudébatsurlarecherche.Ilspeuventmettreenlumièredes domainesquinesontpasforcémentimmédiatementapparentsaux chercheurs,comme:
L’impactpsychosocialdelavieavecdesmaladieshématologiques Latoxicitéfinancièredestraitementsetdessoinsdelonguedurée. Lemanquededonnéessurlestroubleshématologiquesrares.
Lesdéfenseursdesdroitsdespatientspeuventcontribueràfaçonnerun programmederecherchequicorrespondauxréalitésdespatientsen sensibilisantàcesbesoinsnonsatisfaits.

Plaidoyer pour la diversité dans la recherche
La diversité dans la recherche est essentielle pour générer des résultats qui s’appliquent à toutes les populations de patients. Cependant, de nombreuses études cliniques en hématologie souffrent d’un manque de représentation. Les défenseurs des patients peuvent faire pression pour une plus grande inclusion des éléments suivants :

Participants d’origines ethniques diverses.
Patients âgés et ceux présentant des comorbidités. Participants issus de milieux ruraux ou à faibles revenus.
Leur plaidoyer garantit que les résultats de la recherche sont équitables et reflètent l’ensemble de la population de patients.
La défense des droits des patients en tant que partenaire précieux de la recherche
Pour faire progresser l’hématologie, le rôle des défenseurs des patients doit évoluer, passant du statut d’observateur à celui de partenaire actif. Des conférences comme ASH offrent l’environnement idéal pour mettre en valeur la valeur de ce partenariat.
Conduire des décisions en matière de politique et de financement
Les défenseurs des droits des patients peuvent influencer les décisions de financement et de politique en exposant l’impact humain de la recherche en hématologie. Leurs histoires et leurs points de vue constituent un argument convaincant pour donner la priorité aux initiatives de recherche qui apportent des avantages tangibles aux patients.
Résultats de recherche en co-rédaction
Les modèles collaboratifs dans lesquels les patients sont encouragés à co-rédiger des articles de recherche et à contribuer à des présentations lors de conférences gagnent du terrain Cette pratique reconnaît leurs contributions et garantit que le point de vue du patient est intégré dans le discours universitaire.


Créer une culture de collaboration
La présence des défenseurs des patients lors des conférences favorise une culture de collaboration. Leur implication encourage les chercheurs, les cliniciens et les chefs de file de l'industrie à considérer les patients comme des alliés, ouvrant ainsi la voie à des innovations ayant un impact scientifique et social.

Briser les barrières : surmonter les défis pour promouvoir la participation
Bien que l’importance des défenseurs des patients lors des conférences soit indéniable, des obstacles à leur participation subsistent. Les contraintes financières, le manque de soutien institutionnel et l’accessibilité limitée sont quelques-uns des défis qu’il faut relever.


Renforcement des capacités
Fournir un soutien financier
Les organisateurs et sponsors de conférences doivent reconnaître la valeur des défenseurs des patients et leur fournir un soutien financier pour leur participation. Des subventions de voyage, des réductions d'inscription et des allocations peuvent faire une différence significative.
Améliorer l'accessibilité
Les efforts visant à améliorer l’accessibilité, tels que la fourniture l’options de participation virtuelle, la procurer des résumés de présentations en langage clair et simple ainsi que la garantie d’aménagements physiques, sont essentiels pour rendre les conférences inclusives pour tous les défenseurs.
Investir dans des programmes de formation pour les défenseurs des patients permet de leur donner les moyens de contribuer efficacement Des ateliers sur la culture scientifique, la prise de parole en public et les techniques de plaidoyer peuvent leur permettre de maximiser leur impact.
Les défenseurs des droits des patients qui participent à des conférences comme celle de l’American Society of Hematology ne sont pas seulement symboliques, ils ont aussi un rôle transformateur. Leur implication enrichit le processus de recherche, comble les lacunes en matière de communication, identifie les besoins critiques et garantit que les avancées en hématologie trouvent un écho auprès des patients qui comptent le plus
Alors que nous continuons à pousser les limites du possible en hématologie, n’oublions pas que les véritables progrès ne sont possibles que lorsque les patients ne sont pas seulement des participants, mais des partenaires. Ensemble, chercheurs et défenseurs de la cause peuvent bâtir un avenir dans lequel les avancées en hématologie amélioreront la vie de manière significative. Des conférences comme ASH sont les étapes où cette collaboration commence et prospère.
Pour les défenseurs des patients, assister à ces conférences n’est pas seulement une opportunité, mais aussi une responsabilité envers leurs communautés et un témoignage du pouvoir des voix communes pour susciter le changement. Pour la communauté scientifique, accueillir et responsabiliser ces défenseurs est un pas vers un avenir plus inclusif et plus impactant en hématologie.



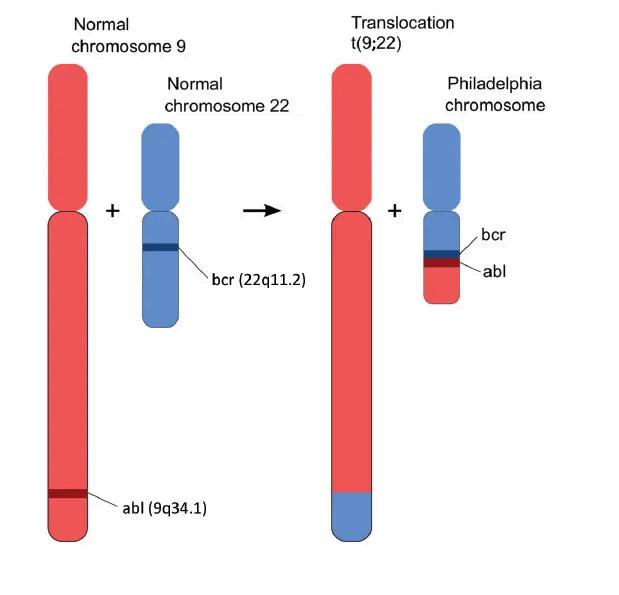
Quelles sont les meilleures façons de gérer la LMC en 2025 ?
Brigitte Leonard, Ph.D
Depuis l'introduction de Gleevec (imatinib), un traitement ciblant le gène BCR-ABL (ITK - Inhibiteur de tyrosine kinase), en 2000, le paysage du traitement de la LMC (Leucémie myéloïde chronique) a considérablement évolué. Les patients atteints de ce cancer ont désormais une espérance de vie presque égale à celle de la population générale, ce qui contraste fortement avec l'espérance de vie de 5 ans auparavant.
Ces progrès remarquables suscitent l’espoir et l’optimisme quant aux avancées futures dans le traitement de la LMC. La plupart des organismes de réglementation du monde entier ont approuvé six ITK BCR-ABL pour le traitement de la LMC. Le développement d’ITK supplémentaires a été initialement encouragé car tous les patients ne répondent pas adéquatement à l’imatinib.
En 2025, les experts en LMC confrontent encore des défis. L'un d'entre eux consiste à sélectionner le meilleur ITK en première ligne. Le deuxième est de maximiser les chances du patient d'atteindre une réponse moléculaire profonde pour tenter une rémission sans traitement. L'objectif ultime pour la plupart des patients.
Découvrez ce que nous avons appris à ASH concernant ces défis qui demeurent.
La rémission
sans traitement est l’objectif ultime du traitement
Au début, les médecins prescrivaient des ITK aux patients atteints de LMC jusqu'à ce que le patient cesse de réagir ou décède. La communauté médicale pensait que les ITK ne pouvaient pas guérir les patients atteints de LMC comme la transplantation.
Moins d'une décennie après l'approbation du 1er ITK (imatinib) et avec la sophistication de la technique de surveillance, l'équipe du Dr Mahon a démontré que certains patients qui ont atteint des niveaux indétectables de cellules cancéreuses BCR-ABL pouvaient arrêter leur traitement et rester en rémission. Ce phénomène a été appelé rémission sans traitement (RST). Le terme de guérison n'était pas acceptable pour la communauté des experts de la LMC, car environ la moitié des patients devaient reprendre leur traitement en raison du retour des cellules BCR-ABL à des niveaux détectables.

LesniveauxindétectablesdecellulescancéreusesBCR-ABLsontsouventappelésréponse moléculaire profonde (RMP). La profondeur de la réponse est le principal facteur d’éligibilitépourtenterunarrêtdutraitementsuperviséetresterenrémission.Audépart,la communautémédicalepensaitqueseuleuneminoritédepatientspouvaittenteruneRMP. Cespatientsdevaientbienrépondreàleurpremièrelignedetraitement,atteindrelaRMP etmaintenirleurtraitementpendantunepériodeprolongée(5à10ans) Plusieursétudes cliniquesontdémontréquelesprofessionnelsdelasantépeuventtenterentoutesécurité uneRMPchezlespatientsquireçoiventplusieurslignesdetraitementtantqu’ilsatteignent laRMP.
LorsdeASH2024,desétudessupplémentairesenconditionsréellesviennentrenforcerles preuves selon lesquelles les patients peuvent tenter la RST en toute sécurité dans divers contextes:
Patientsayantéchouéàplusieurslignesdetraitement(1778)
PatientsprésentantdesmutationssupplémentairestellesqueASXL1(3158).
Patientsdanslespaysoulesvillesàfaiblerevenu(3162)
L'arrêtdutraitementdoitêtreprisavecprudenceetsoussurveillanceétroitecarlamoitié despatientsdoiventreprendreleurtraitementjusqu'àcequ'ilspuissenttenterdestentatives supplémentairesdeRST.
L'imatinibn'estpaslemeilleurITKpourlespatientsquisouhaitenttenteruneRST.Lechoixde la1èrelignepeutavoirunimpactsignificatifsurleschancesdespatientsd'atteindrelaRST etsurladuréedestraitements.MoinsdepatientsontatteintlaRMPlorsqu'ilsontététraités parl'imatinibparrapportauxITKdedeuxièmegénération(30%contre50%).Deplus,les patientstraitésparITKdedeuxièmegénération peuventarrêterplustôtcarilsatteignentla

RMP plus rapidement. Certains répondeurs précoces peuvent arrêter après seulement trois ans de traitement. L'asciminib, l'ITK le plus récent, offre une réponse plus rapide et plus profonde que les ITK de deuxième génération.
Meilleur traitement de première ligne
Indépendamment de la possibilité d'une RST, le choix du ITK de première ligne est crucial pour l'issue du traitement. Il a un impact sur les chances du patient d'acquérir des mutations supplémentaires et de progresser vers des formes plus agressives. La progression est une condamnation à mort pour la plupart des patients avec un taux de survie inférieur à un an.
La plupart des patients répondent bien à tous les ITK ; moins de 5 % d'entre eux passeront à une phase plus agressive s'ils prennent leur traitement comme prescrit. Ainsi, le choix d'un ITK plutôt qu'un autre n'a pas d'impact sur les courbes de survie. Cependant, les progressions ont tendance à se produire rapidement au cours des premiers mois de traitement. Le niveau de réponse à un ITK à 3 mois prédit les chances de survie des patients, et même si un changement d'ITK est effectué, il ne peut pas toujours changer le sort du patient.
Lorsque nous avons analysé les essais de phase III menés en première ligne, nous avons constaté une tendance claire : au moins deux fois plus de patients dans le groupe imatinib (2 à 5 %) ont progressé au cours de la première année par rapport aux ITK de deuxième génération et à l'asciminib (1 à 2,3 %)
L’ITK de première ligne peut également avoir un impact sur la réponse à long terme Les essais de phase III menés en première ligne ont montré que les patients traités par imatinib développaient davantage de mutations que ceux traités par des ITK de deuxième génération Ces mutations supplémentaires peuvent avoir un impact sur le taux de réussite des lignes de traitement suivantes.
D’après plusieurs registres et études en conditions réelles à ASH, imatinib reste l’ITK le plus prescrit en première ligne. Pourquoi les patients continuent-ils à recevoir un ITK de qualité inférieure ? Imatinib a un profil de sécurité cardiovasculaire (CV) perçu comme meilleur. La communauté médicale recommande d’éviter les ITK de deuxième génération chez les patients présentant des facteurs de risque CV, quelle que soit la gravité de la LMC.
Pour évaluer l’impact de ces recommandations, l’équipe de Dr Kim à l’hôpital Princess Margaret de Toronto a analysé les résultats de la LMC en fonction d’un score de risque CV validé (score de risque de Framingham) (1768). Au moment du diagnostic, 40 à 60 % des patients atteints de LMC présentent au moins une affection comorbide et 30% présentent des facteurs de risque CV. Les patients présentant des facteurs de risque CV ont tendance à recevoir davantage imatinib que les patients sans risque (69,2 % contre 14,9 %). Dans cette analyse, le type d’ITK de première ligne est le facteur le plus critique influençant les résultats du traitement, les ITK de deuxième génération montrant des résultats supérieurs à imatinib Ces résultats soulignent la nécessité de traitements alternatifs plus efficaces et mieux tolérés.

Est-ce que asciminib est bon ?
Asciminib apparaît comme une option prometteuse de première ligne pour les patients atteints de LMC, susceptible de remodeler le paysage thérapeutique. Le suivi de 96 semaines de l'étude
ASC4FIRST a révélé que l'asciminib offre un taux de réponse supérieur et présente un profil mieux toléré en première ligne par rapport à tous les autres ITK (imatinib et ITK de deuxième génération) Ce développement passionnant ouvre la voie à un traitement de la LMC plus efficace et plus tolérable.
Asciminib offre la meilleure réponse moléculaire et la meilleure tolérance :
Réponse moléculaire profonde : basé sur les résultats de l'étude, après 3 à 4 ans de traitement, 3 patients sur 10 seront éligibles à une tentative de RST contre 1 s'ils ont débuté sur imatinib et 2 s'ils ont débuté par un ITK de deuxième génération
Tolérance : Les patients traités par asciminib avaient deux fois moins de risques d’être retirés de l’étude en raison d’effets secondaires que les patients traités par imatinib ou par un ITK de deuxième génération
Les meilleures options de deuxième ligne
L’espoir demeure pour les patients qui échouent à leur traitement de première ligne. Les médecins peuvent prescrire un ITK de deuxième génération après l’échec d’imatinib ou d’un autre ITK de deuxième génération. Cependant, dans ce dernier cas, leur efficacité est moins impressionnante. Ponatinib, un ITK de troisième génération, a fourni la meilleure réponse dans le contexte postdeuxième génération Ponatinib est associé à des effets secondaires cardiovasculaires graves et les médecins recherchent une alternative plus sûre. Asciminib donne des résultats prometteurs dans l’étude ASC2ESCALATE, avec 96 % des patients atteignant leurs étapes de réponse précoce à 3 mois et 11 % atteignant une RMP à 6 mois. La tolérance était cohérente avec les essais précédents dans les contextes de première ligne et de ligne ultérieure (3+)
L'ajout d’asciminib à l'arsenal thérapeutique garantit une meilleure couverture en ce qui concerne les mutations. Les patients qui ont développé des mutations dans le site de liaison de l'ATP de BCRABL devraient très bien répondre à asciminib En revanche, les patients qui développent une mutation dans la poche myristoyle ou qui hébergent ASXL1 devraient très bien répondre aux ITK typiques. L'association des deux inhibiteurs du site de liaison de l'ATP avec asciminib peut maximiser la réponse chez les patients qui ne répondent pas adéquatement
L’avenir de la LMC
Un autre site de liaison à l'ATP de l'inhibiteur de BCR-ABL, l'Olverembatinib, est en cours de développement clinique et présente un taux de réponse et un profil de sécurité adéquats Un deuxième inhibiteur de poche de myristoyle, Tgrx, est également en cours de développement clinique et présente un taux de réponse et un profil de sécurité adéquats.
Les patients atteints de LMC peuvent prendre le contrôle de leur parcours en suivant les résultats de leur PCR, en recourant au RMP et en prenant soin de leur santé générale en réduisant leurs risques cardiovasculaires, en faisant de l’exercice et en mangeant sainement car, après tout, ils ont une espérance de vie presque normale
Références:ASH24AbstractNumbers@https://ashconfexcom/ash/2024/webprogram

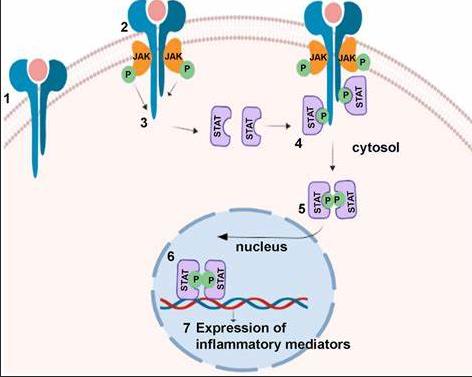
La myélofibrose est-elle mieux traitée en 2025 ?
Brigitte Leonard, Ph.D
La réduction de la taille de la rate et des symptômes est essentielle pour les patients, car ces deux facteurs ont un impact sur leur qualité de vie (QdV) et leur survie. Depuis 2010, les patients bénéficient d'un traitement ciblé, ruxolitinib, un inhibiteur de JAK (JAKi), pour gérer ces deux caractéristiques de la myélofibrose (MF).
Depuis l'introduction de ruxolitinib (également connu sous le nom de JAKAFI ou JAKAVI), un type de médicament appelé inhibiteur de la Janus kinase (JAKi), trois autres JAKi ont été approuvés : fedratinib (Inrebic), momelotinib (Ojjaara) et pacritinib (Vonjo). Ruxolitinib reste le traitement de première ligne le plus fréquemment utilisé contre les JAKi.
Alors que la communauté des experts en néoplasie myéloproliférative (NMP) débat encore des catégories de risque et du meilleur critère d’évaluation des essais cliniques pour évaluer un nouveau traitement de la myélofibrose, les patients reçoivent-ils les meilleurs soins au quotidien ? Existe-t-il des lacunes dans la pratique clinique qui peuvent être facilement comblées ?
Voyons ce que nous avons appris cette année à ASH ! 3:45min.
Besoins médicaux non satisfaits avec le ruxolitinib
Ruxolitinib reste le traitement JAKi de première ligne le plus fréquemment. On sait que la moitié des patients doivent arrêter ruxolitinib dans les 3 ans en raison d'une cytopénie (anémie) ou d'un manque de réponse. Avant l'approbation du nouveau JAKi, lorsque les patients échouaient au ruxolitinib, les options cliniques étaient limitées et leur espérance de vie était inférieure à 1 an.
L'anémie reste l'un des principaux facteurs limitant le traitement des patients traités par ruxolitinib Les approches alternatives de prise en charge de l'anémie impliquant des thérapies de soutien sont d'une efficacité limitée.
Il est donc rassurant pour la communauté d’avoir accès à momelotinib. Pourquoi le momelotinib dans ce contexte ? Momelotinib est le seul à pouvoir restaurer la formation des globules rouges en inhibant une molécule de gestion du fer appelée ACVR1. À ASH, plusieurs analyses de traitement en vie réelle avec momelotinib ont confirmé son bénéfice marqué dans l’amélioration de l’anémie, avec des taux élevés de patients devenant indépendants de la transfusion (1790). Les taux d’hémoglobine et la numération plaquettaire augmentent rapidement dans les 3 mois suivant le traitement (2430). Plus important encore, momelotinib réduit la mortalité d’environ 50 % par rapport aux meilleures thérapies disponibles auparavant chez les patients exposés au JAKi tout en réduisant le volume de la rate et en améliorant les symptômes avec un profil de toxicité acceptable (3187). Cette amélioration significative des taux de survie devrait insuffler un sentiment d’espoir et d’optimisme dans la communauté médicale.
Le plus tôt est le mieux
JAKi est généralement réservé aux patients présentant des symptômes et une forme plus agressive de MF (risque intermédiaire ou élevé). Cela est regrettable car les bénéfices cliniques sont supérieurs au stade précoce de la maladie, avec de meilleures réponses de la rate et des symptômes et moins d'effets secondaires hématologiques et non hématologiques (1786). Cela souligne l'importance d'une intervention précoce, permettant à la communauté médicale d’être proactive et responsable dans son approche des soins aux patients.
De plus, le traitement par un JAKi tel que ruxolitinib réduit significativement le risque de thrombose chez les patients atteints de MF, qui reste une cause importante de mortalité dans les NMP (3168)
Où sont les lacunes dans les pratiques cliniques actuelles ?
Malheureusement, les médecins évaluent encore mal la charge symptomatique réelle de leurs patients. Une analyse rigoureuse a démontré que les médecins rapportaient une présence de symptômes bien inférieure à celle des patients, même dans les cas où la charge symptomatique était importante (485). Cette observation est dramatique pour les patients car :

Les symptômes sont le principal déclencheur du début du traitement par un inhibiteur de JAK.
Certains symptômes, comme la fièvre, la perte de poids et les sueurs nocturnes, ont un impact sur la survie. La gestion des symptômes est donc essentielle non seulement pour la qualité de vie, mais aussi pour la survie.
Ces résultats soulignent la nécessité d’inclure des outils de résultats rapportés par les patients, tels que des questionnaires validés sur les symptômes, dans l’évaluation clinique de routine des patients atteints de NMP. Il s’agit d’une solution rapide, car un questionnaire validé sur les symptômes existe déjà. Le questionnaire est appelé MPN-SAF (MPN-Symptom assessment form) ou MPN-10. Les patients peuvent facilement accéder à ce formulaire (cliquez sur le lien : MPN Symptoms Assessment Form (MPN-SAF) | Jakafi.com).


À ASH, une étude portant sur l'impact des programmes de formation continue et d'amélioration de la qualité dans la myélofibrose peut influencer les comportements des médecins (3673). Les résultats de ces programmes de formation continue et d'amélioration de la qualité démontrent que les cliniciens spécialisés dans le cancer peuvent améliorer les soins aux patients atteints de myélofibrose en intégrant des tests appropriés et en adaptant la thérapie en fonction des scores pronostiques et des symptômes du patient. Après l'intervention, l'évaluation des symptômes avec le formulaire MPN-SAF est passée de 0 % à 80 %. Le score pronostique a été évalué à 60 % contre 25 % au départ. La proportion de patients traités par un JAKi s'est améliorée
Les groupes de défense des patients atteints de NMP encouragent les patients à suivre leurs symptômes à l'aide du formulaire et à utiliser les résultats lors des consultations avec les médecins. Cela peut avoir un impact positif et améliorer leur gestion des soins.
L'avenir de la myélofibrose
Plusieurs nouveaux agents aux mécanismes d’action différents de ceux des inhibiteurs de la JAK sont en cours de développement clinique. Certains agents prometteurs pourraient être administrés en monothérapie ou en association avec un inhibiteur de JAK pour maximiser la réponse clinique. Les principaux candidats sont Navtemadlin et Selinexor, qui font l’objet d’essais cliniques de phase III et dont les résultats préliminaires sont encourageants. Cela devrait susciter l’enthousiasme et la curiosité de la communauté médicale quant au potentiel de ces nouveaux agents.
La myélofibrose sera-t-elle mieux traitée en 2025 ?
La réponse est oui.
Les JAKi sont efficaces, bien tolérés et sûrs. Les patients sous JAKi bénéficient d'une meilleure qualité de vie, d'un meilleur contrôle de la maladie et d'avantages en termes de survie.
Chez les patients souffrant d’anémie et de faibles taux de plaquettes, momelotinib et pacritinib permettent un meilleur contrôle de la maladie par rapport au ruxolitinib. Nous savons que plus tôt est mieux. Si JAKi est administré plus tôt dans le parcours du patient, le bénéfice clinique est amplifié et les effets secondaires sont réduits.
Tous les médecins n’utilisent pas le formulaire d’évaluation des symptômes et le score pronostique pour évaluer leurs patients, ce qui retarde le début du traitement JAKi.
En tant que patient ou soignant, vous disposez de tous les outils dont vous avez besoin pour améliorer votre vie. Prenez le contrôle de votre parcours. Évaluez vos symptômes, demandez à votre médecin quelle est votre catégorie de risque et demandez le JAKi le plus adapté à votre situation. Vous pouvez également vous joindre à un groupe de patients comme le réseau canadien NMP pour vous soutenir dans votre parcours.
Références:ASH24AbstractNumbers@https://ash.confex.com/ash/2024/webprogram

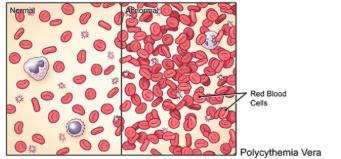
Polyglobulie Vaquez : surfons sur la vague !
Brigitte Leonard, Ph.D
La polycythémie vraie (PV) est un cancer du sang caractérisé par une production excessive de globules rouges qui se traduit par des taux élevés d'hématocrite (Hct). L'excès de globules rouges augmente le risque de formation de caillots sanguins dans les veines ou les artères (thrombose). La thrombose est étroitement liée à des taux élevés d'Hct (> 45 %). L'intervention médicale la plus urgente est d'éviter la coagulation avec de l'aspirine et de contrôler les taux d'Hct en extrayant une grande quantité de sang (phlébotomies) car la moitié des patients mourront de complications cardiovasculaires (CV). Qu'en est-il des symptômes des patients atteints de PV et du risque de progression vers des formes de cancer plus agressives ?
Une analyse récente a estimé que les patients atteints de PV traités dans des centres de soins spécialisés présentaient un risque de mortalité inférieur de 65 % (Kuykendall, 2024). Pourquoi ? Certaines explications ont émergé des présentations d’ASH 2024. Les experts en PV discutent de la modification de l'évaluation des risques et de l'ajout de nouveaux critères pour influencer les décisions de traitement.
C’est une bonne nouvelle pour les patients atteints de PV, car certaines solutions simples et rapides permettent d’optimiser les traitements actuels. De plus, de nouveaux traitements sont en cours de développement pour gérer les patients qui n’ont plus d’options.
Etes-vous prêts pour une révolution ? Parce que nous le sommes.
Bien que les patients atteints de myélofibrose bénéficient de nombreuses mises à jour de la classification des risques, notamment des mutations, la PV est toujours évaluée avec une approche plus simpliste basée sur l'âge et les antécédents de thrombose. Les patients atteints de PV sont considérés comme à haut risque s'ils ont déjà eu une thrombose ou s'ils sont âgés de 60 ans ou plus. Cependant, comment se comparent les patients à faible risque par rapport à la population générale ? La réponse n'est pas très claire. Les patients à faible risque ont 2,5 à 3,7 fois plus de thromboses que la population générale. En comparaison, les patients à haut risque ont 3,5 à 5 fois plus de thromboses que la population générale.
D'après une revue de dossiers réalisée en 2020-2021, les résultats moins bons dans les centres PV non spécialisés peuvent s'expliquer par la faible adhésion aux recommandations de traitement actuelles (Crodel, 2021) :
Dans certains centres de cancérologie, moins de 10 % des patients à haut risque sont traités par traitement cytoréducteur.
Souvent, les patients à faible risque restent dans la catégorie à faible risque lorsqu’ils atteignent 60 ans et leur traitement ne change pas.
Une fois traités, les patients peuvent être maintenus sous hydroxyurée (HU) malgré des signes évidents de contrôle insuffisant de la maladie.
Pour les patients à faible risque, les recommandations de traitement incluent l'aspirine et les phlébotomies pour maintenir Hct en dessous de 45 %. Le problème avec ce plan de traitement est que moins de 10 % des patients ont réussi à maintenir leur Hct en dessous de 45 % avec seulement des phlébotomies (Verstovsek, 2023). Soyons francs : les phlébotomies fréquentes peuvent être gênantes. De plus, elles sont associées à des effets secondaires et à des complications dues à la déplétion en fer Les experts en PV ont dressé une liste de signes et symptômes cliniques, identifiant les patients à faible risque qui devraient être considérés comme à haut risque et recevoir une thérapie de cytoréduction. La liste comprend :
Hct supérieur à 53 % au moment du diagnostic
Difficulté à contrôler l’Hct ou besoin de phlébotomies fréquentes (> 6 par an)
Intolérance à la phlébotomie
Les signes de progression de la maladie comprennent des niveaux élevés de globules blancs ou des niveaux élevés de plaquettes ou une hypertrophie de la rate
Des symptômes importants tels que la fatigue et les démangeaisons
Facteurs de risque cardiovasculaire (CV) non contrôlés
Une analyse rétrospective démontre que ces signes cliniques sont plus prédictifs que l'âge pour identifier les patients atteints de PV présentant un risque thrombotique accru, confirmant ainsi qu'ils sont utiles et améliorent la stratification du risque. De plus, selon la classification conventionnelle, la plupart des patients à faible risque nécessitent un traitement cytoréducteur (242)

Qu'en est-il des mutations autres que JAK2 ?
Les mutations de JAK2 sont invariablement associées à la PV. Cependant, plus de 50 % des patients atteints présentent également des mutations non JAK2, certaines considérées comme pertinentes sur le plan pronostique. Ces mutations supplémentaires peuvent être liées à la progression de la myélofibrose et/ou de la leucémie. Trois mutations sont significativement associées à une survie inférieure : SRSF2, ASXL1 et IDH2. Les mutations SRSF2 et AXL1 sont associées à un risque accru de progression de la myélofibrose et/ou de la leucémie (1797) Les tests de mutation peuvent évaluer le risque de progression et éventuellement faciliter la personnalisation du traitement. Les inhibiteurs d'IDH2 peuvent-ils être utilisés chez les patients porteurs de mutations IDH2 ? Seul l'avenir le sait !
Parlons de la thérapie de cytoréduction !
Malgré plusieurs problèmes, le premier agent le plus couramment utilisé est l'hydroxyurée (HU). Avec l'HU, seulement 24 % des patients ont obtenu une réponse complète. Le taux de réponse complète est plus élevé chez les patients tolérant une dose de 1 g ou plus par jour. Cependant, cette dose quotidienne est associée à une anémie et à des lésions cutanées accrues. En fait, 10 à 15 % des patients sont intolérants à l'HU. Plusieurs médecins sont réticents à utiliser l'HU chez les patients plus jeunes. L'HU est donc réservée aux patients à haut risque et les données sur les patients à faible risque sont limitées.
En 2025, de nouvelles thérapies telles que l'interféron et le JAKi peuvent remplacer l'HU. L'interféron (IFN) est connu depuis des décennies pour fournir des résultats intéressants dans le PV Cependant, la mauvaise tolérance de l'ancienne formulation a eu un impact sur son adoption dans les pratiques cliniques. RopegIFN (BESREMI) a été étudié dans des populations de patients à faible et à haut risque. RopegIFN réduit le besoin de phlébotomie et normalise le nombre de leucocytes et de plaquettes, ce qui n'entraîne aucun événement thrombotique. Considéré comme un modificateur de la maladie. RopegIFN réduit la charge de mutation JAK2 Il a également amélioré la qualité de vie des patients atteints de PV, répondant aux préoccupations concernant la tolérance et la toxicité des médicaments. Chez les patients à faible risque, la dose peut être augmentée de 100 µg toutes les 2 semaines à 250 → 350 → 500 µg toutes les deux semaines si les bénéfices cliniques ne sont pas observés (1799). RopegIFN fournit des résultats supérieurs chez les patients naïfs à l'hydroxyurée L'évitement de l'HU et l'initiation du traitement par RopegIFN pourraient améliorer les soins à long terme. Sur la base de ces résultats, le National Cancer Network (NCCN) a recommandé RopegIFN comme traitement cytoréducteur privilégié en première intention pour les patients atteints de PV à faible risque et comme traitement par interféron privilégié en cas de PV à haut risque.
Qu'en est-il des symptômes ?
Chaque patient atteint de PV et son soignant savent à quel point le fardeau des symptômes peut être lourd au fil du temps et comment il affecte la qualité de vie.

Les symptômes tels que la fatigue, les démangeaisons, les difficultés de concentration, l'insomnie, le dysfonctionnement sexuel, les sueurs nocturnes et la satiété précoce sont principalement causés par une dysrégulation inflammatoire et des troubles vasculaires. Malheureusement, les médecins évaluent encore mal le fardeau réel des symptômes de leurs patients. Une analyse robuste a démontré que les médecins rapportaient une présence de symptômes bien inférieure à celle des patients, même dans les cas où le fardeau des symptômes était important (485).
Ce constat est dramatique pour les patients car les symptômes sont le principal déclencheur pour initier un traitement plus efficace comme l’interféron ou un inhibiteur de JAK. Il s’agit d’une solution rapide car un questionnaire validé sur les symptômes existe déjà. Le questionnaire est appelé MPN-SAF (MPNSymptom assessment form) ou MPN-10. Les patients peuvent facilement accéder à ce formulaire (cliquez sur le lien : MPN Symptoms Assessment Form (MPN-SAF) | Jakafi.com). Les patients et les soignants peuvent le remplir et l’utiliser pour discuter des choix de traitement avec leur médecin
L'avenir

Plusieurs nouvelles molécules introduites tôt dans leur développement clinique ont été présentées.Lesfavorisseront:
Rusfertideaterminéunessaidephase2,aucoursduquellespatientsontobtenuun meilleur contrôle de l’Hct à long terme et ont réduit le besoin de phlébotomie. Les patients ont également observé une amélioration des symptômes lorsqu'ils ont été traités avec Rusfertide. L'étude randomisée de phase 3 VERIFY (NCT05210790) est en coursetévalueraRusfertideparrapportauplacebochezlespatientsatteintsdePV Dans un essai de phase 2, l'OB756, un inhibiteur de JAK2, a montré des bénéfices cliniquessignificatifschezlespatientsatteintsdePV,enparticulierpouruneréduction rapide de la rate et une réduction importante de la charge de mutation de JAK2. L'OB756aégalementmontréuneréponsehématologiquecomplèteetdurableetpeu d'effets secondaires La phase 3 est en cours, comparant l'OB756 à l'HU dans la PV (3180).

Que peuvent faire les patients atteints de PV pour améliorer leurs chances aujourd’hui ? Suivez vos symptômes avec le formulaire d'évaluation NMP Surveillez votre Hct et votre numération sanguine. Discutez avec votre médecin des options de traitement si votre maladie n'est pas correctement contrôlée. Même si vous êtes un patient à faible risque, vous pourriez avoir besoin d'une thérapie cytoréductrice. RopegIFN offre un meilleur contrôle que HU. RopegIFN est-il une bonne option pour vous ? De plus, les patients PV doivent être encouragés à gérer leurs facteurs de risque cardiovasculaire :
Arrêterdefumer
Faireplusd'exercice
Mangersainementetviserunpoidssanté
Dormirsuffisamment
Contrôlerlatensionartérielleavecdesmédicamentsen casd'hypertension
Contrôlerlaglycémieavecdesmédicamentsencasde diabète
C'estbeaucoupdetravailmaisvouspouvezlefaire!
Références:ASH24AbstractNumbers@https://ashconfexcom/ash/2024/webprogram









Groupe de défense des droits et d'éducation des patients du Réseau canadien des NMP

Fournir un soutien et une éducation aux patients atteints de NMP
Info@canadianmpnnetwork.ca




Quelqu'un a-t-il entendu parler de la TE ? TE pour thrombocytémie essentielle.
Brigitte Leonard, Ph.D
La thrombocytémie essentielle (TE) est un cancer du sang caractérisé par des taux élevés de plaquettes. En ce qui concerne la polycythémie vraie (PV), l'espérance de vie est plus courte que celle de la population générale et les principales causes de décès sont les complications vasculaires et l'évolution vers des cancers plus agressifs.
Contrairement à d’autres néoplasies myéloprolifératives (NMP), telles que la myélofibrose (MF) et la PV, les patients atteints de thrombocytémie essentielle (TE) n’ont pas beaucoup bénéficié des avancées scientifiques récentes Pourquoi ? La TE est la NMP la plus fréquente. Elle devrait donc retenir le plus d’attention, n’est-ce pas ? Pas vraiment, car la TE a le meilleur pronostic et une espérance de survie de près de 20 ans. Une étude évaluant l’efficacité d’un nouvel agent prendra au moins 5 ans pour démontrer des bénéfices cliniques substantiels contre la thrombose et 10 ans contre la progression vers la myélofibrose et d’autres leucémies
Ainsi, la plupart des recommandations de traitement sont basées sur d'anciens scores de classification des risques et se concentrent sur l'aspirine pour bébé et la gestion des facteurs de risque cardiovasculaire (CV). Le traitement cytoréducteur, principalement l'hydroxyurée (HU), n'est recommandé que pour les patients à haut risque ou les patients qui présentent des signes de progression. Même les critères de changement de traitement ne sont pas bien établis.
Y a-t-il un espoir pour les patients atteints de la TE d’avoir accès à un plan de soins plus complet ?
Nous avons remarqué certaines tendances intéressantes à ASH qui peuvent être encourageantes pour les patients atteints de la TE. Il existe également des solutions simples pour améliorer le parcours des patients atteints de la TE aujourd'hui.
Objectifs actuels du traitement de la TE
En 2017, une enquête a révélé que les objectifs thérapeutiques des médecins étaient axés sur la prévention des complications vasculaires, tandis que les patients étaient également préoccupés par le ralentissement de la progression de la maladie et l'obtention d'une numération sanguine saine. Cette divergence peut expliquer pourquoi, même lors de ASH en 2024, la plupart des études se sont concentrées sur le risque cardiovasculaire et les traitements anticoagulants
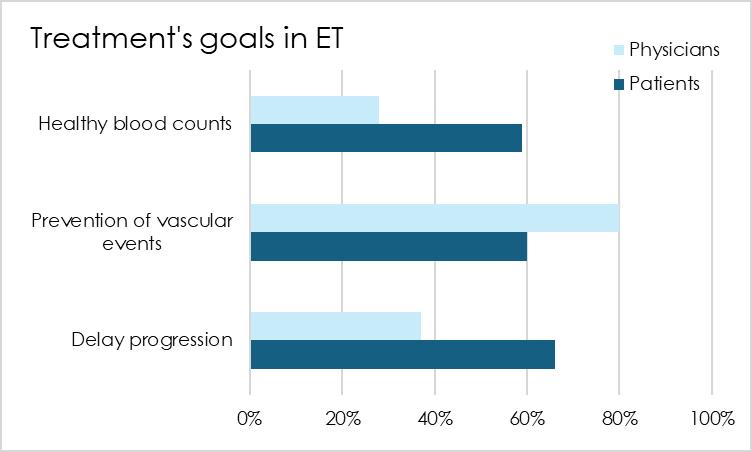
Les médecins se concentrent sur le problème le plus urgent dans le traitement de la TE : les complications cardiovasculaires, ce qui est parfaitement logique. Cependant, il est normal que les patients souhaitent une approche plus globale qui tienne compte de tous les risques associés à la maladie.
L'impact de la mutation du conducteur
La TE est un cancer complexe. Les mutations motrices peuvent être JAK2, CALR, MPL ou triple-négatif (TN) dans une proportion similaire à celle de la myélofibrose. Il n'est peut-être pas encore courant de tester les mutations, car ce n'est pas obligatoire pour confirmer le diagnostic. Cependant, des découvertes récentes ont démontré que le type de mutation a un impact sur le parcours clinique (Abu-Zeinah, 2024). Les patients porteurs d'une mutation JAK2 ou TN sont plus à risque de présenter des événements thrombotiques. En revanche, les patients porteurs d'une mutation CALR ou MPL sont plus à risque de voir leur maladie progresser vers la myélofibrose (MF)
Comment l'hydroxyurée (HU) se comporte-t-elle dans la TE?
L'HU sera le principal traitement de première ligne proposé aux patients TE. L'HU induit 67 % de réponse hématologique complète (RHC), et il faut une année complète pour obtenir cette réponse. La RHC signifie la normalisation du nombre de plaquettes, une réduction du nombre de globules blancs en dessous de 10, l'absence de symptômes de la maladie et une rate normale. Parmi les répondeurs initiaux, 20 % des patients ont développé une résistance ou une intolérance à l'HU. Les patients qui ont obtenu une RHC ont de meilleurs taux de survie, un risque de thrombose plus faible et un taux de progression de la maladie plus faible L'échec de l'obtention d'une RHC sous HU pourrait être considéré comme un critère d'éligibilité en deuxième ligne de traitement (241). Le peg-interféron (PegIFN) ou l'anagrélide sont également proposés en première ligne. Sur la base de cette analyse, 53 % des patients devraient être en deuxième ligne de traitement au cours de la deuxième année de leur traitement. Les thérapies proposées en 2e ligne post-HU sont le PegIFN, l'anagrélide ou le ruxolitinib (inhibiteur de JAK2 utilisé dans la MF et la PV). Dans un résumé

de dernière minute présenté à ASH24, RopegINF, une formulation d'IFN mieux tolérée et approuvée dans le PV, a démontré des résultats intéressants en matière de RHC chez les patients ET (LBA-4). RopegINF pourrait devenir une alternative thérapeutique prometteuse. Un essai de phase 3 est en cours pour évaluer RopegINF chez les patients ET qui sont intolérants ou réfractaires aux traitements cyto
L’anagrélide est-elle toujours une bonne option de traitement ?
Lors de ASH24, une analyse récente de la charge de mutation du gène CALR au cours du traitement a démontré des différences significatives entre les thérapies proposées. Cette analyse a combiné 60 patients MF et 82 patients TE CALR-positifs(485). L'interféron (IFN), le ruxolitinib, l'HU et l'anagrélide ont été testés.
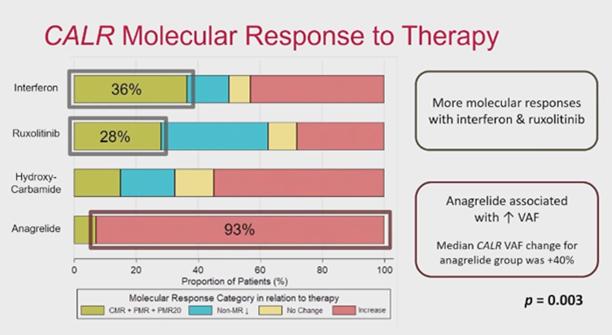
Presque tous les patients traités par anagrélide voient leur fréquence de CALR augmenter au cours du traitement. En revanche, environ 30 % des patients traités par IFN et ruxolitinib ont connu une diminution de leur fréquence de CALR. Une augmentation de la fréquence de CALR est corrélée à une augmentation de la fibrose de la moelle osseuse. L'anagrélide nécessite une prudence particulière et l'INF ou le ruxolitinib peuvent être utilisés à la place jusqu'à ce que davantage de données soient générées.
Qu'en est-il des symptômes ?
Chaque patient atteint de la TE et son soignant savent à quel point le fardeau des symptômes peut être lourd au fil du temps et comment il affecte la qualité de vie. Les symptômes tels que la fatigue, les sueurs nocturnes, les étourdissements, la dépression, l'engourdissement, les maux de tête, les troubles de la vision et l'insomnie sont principalement causés par une dysrégulation inflammatoire et des troubles vasculaires.
Malheureusement, les médecins évaluent encore mal la charge symptomatique réelle de leurs patients. Une analyse rigoureuse a démontré que les médecins rapportaient une présence de symptômes bien inférieure à celle des patients, même dans les cas où la charge symptomatique était sévère (485).

Cette observation est dramatique pour les patients, car les symptômes sont le principal déclencheur pour initier un traitement plus efficace comme l'interféron ou un inhibiteur de JAK. Il s'agit d'une solution rapide, car un questionnaire validé sur les symptômes existe déjà. Le questionnaire est appelé MPN-SAF (MPN-Symptom assessment form) ou MPN-10 Les patients peuvent facilement accéder à ce formulaire (cliquez sur le lien : MPN Symptoms Assessment Form (MPN-SAF) | Jakafi.com). Ainsi, les patients et les soignants peuvent le remplir et l'utiliser pour discuter des choix de traitement avec leur médecin.
Quepeuventfairelespatientsoulessoignantsaujourd’huipouraméliorerleurparcours?

En tant que patient ou soignant, vous disposez de tous les outils nécessaires pour améliorer votrevie.Prenezlecontrôledevotreparcours.
1) Etes-vous sûr d'avoir une TE ? Une rate hypertrophiée ou un taux élevé de LDL (marqueur du cancer) sont rares chez les TE. Dans ce cas, vous pourriez avoir une myélofibrose au stade pré-fibrotique au lieu d'une TE. Ces deux cancers du sang peuvent facilement être confondus. Cependant, les risques et les traitements sont différents. Il est donc préférable devérifier.
2) Sachez quelle mutation est à l’origine de votre cancer et discutez avec votre médecin delamanièredegérervosrisquespersonnalisés
3) Évaluez vos symptômes à l’aide du formulaire d’évaluation des symptômes du NMP et utilisez les résultats lors de votre discussion avec votre médecin Une conversation franche sur vos symptômes avec votre médecin traitant est essentielle, car ils sont liés à la progression de la maladie et à une survie plus faible Ce n’est pas seulement une question dequalitédevie
4) Suivez vos numérations sanguines et discutez des changements de traitement si les résultatsnesontpasoptimaux.Pouvez-vousavoiraccèsàRopegIFN,PegINFouàunJAKi?

5)Évaluezvosfacteursderisquecardiovasculaireavecvosmédecinsetréduisez-lesautant quepossible:
Arrêterdefumer
Faireplusd'exercice
Mangersainementetviserunpoidssanté
Dormirsuffisamment
Contrôlerlatensionartérielleavecdesmédicamentsencas d'hypertension
Contrôler la glycémie avec des médicaments en cas de diabète












Vous pouvez également vous joindre à un groupe de patients comme le réseau canadien NMP pour vous accompagner dans votre parcours. Nous vous souhaitons sincèrement le meilleur et espérons que ces informations vous seront utiles.
Références:ASH24AbstractNumbers@https://ashconfexcom/ash/2024/webprogram
Groupe
de défense des droits et d'éducation des patients du Réseau canadien des NMP

Fournir un soutien et une éducation aux patients atteints de NMP
Info@canadianmpnnetwork.ca


encourager les Canadiens à faire analyser leur sang chaque année
Mon Sang, Ma Santé est une campagne de sensibilisation qui encourage les Canadiens à prendre soin de la santé de leur sang lors de leur examen annuel.

E s s a i s c l i n i q u e s e t e n q u ê t e s




Visitez le site Mon Sang, Ma Santé et participez à nos différentes enquêtes monsangmasante.ca monsangmasante.ca
Enquêtes ouvertes :
Qualité de vie (QoL) des individus souffrant d'un cancer du sang
Impact de la transfusion sanguine sur la QoL
Impact de la myélofibrose sur la QoL
Impact de la LAM sur la QoL
Alliances
























Partenaires







L’équipe de Mon sang, ma santé
Brigitte Léonard, Ph.D.

Brigitte Léonard est directrice scientifique chez Mon sang, ma santé, une organisation à but non lucratif enregistrée qui milite pour un accès équitable à des soins de santé de qualité à travers le Canada. Elle a eu le privilège de travailler dans l'industrie pharmaceutique pendant plus de 20 ans, contribuant à offrir aux patients des traitements qui changent la vie, conformément aux normes éthiques es plus élevées Actuellement, elle souhaite partager son expertise et utiliser ses compétences scientifiques, stratégiques et de communication pour aider la communauté des patients.
Elle a obtenu son doctorat en sciences biomédicales à l'Université de Montréal en 2003. Ses recherches doctorales ont été menées sous la supervision de Dr Denis-Claude Roy au Centre de recherche GuyBernier de l'hôpital Maisonneuve-Rosemont. Elle a développé un test diagnostique quantitatif pour le lymphome non hodgkinien et a évalué la pertinence de ce marqueur dans l'évolution du patient
Cheryl Petruk, MBA B.Mgt.

Cheryl A. Petruk est une experte polyvalente dont la carrière englobe la défense des droits des patients, le secteur des affaires et l'enseignement supérieur, illustrant son engagement à exercer une influence notable dans chacun de ces domaines.
Cheryl a choisi de se consacrer à la défense des droits des patients en raison de sa passion pour sa famille et de son engagement profond à garantir les droits des patients ainsi que l'accès aux soins. Elle a travaillé sans relâche pour réduire le fossé entre le système de santé, les patients et les parties prenantes du secteur pharmaceutique, s'assurant que la voix des patients soit entendue et que leurs besoins soient satisfaits. Son travail consiste à collaborer avec les parties prenantes et les organisations de défense des patients, à plaider pour un centrage sur les patients et à leur fournir soutien et conseils. L'approche empathique et le dévouement de Cheryl en matière de défense des droits ont fait d'elle une figure respectée dans ce domaine, admirée par les patients, les professionnels de la santé et ses collègues défenseurs des droits.
Cheryl est également la directrice et le principal membre du corps professoral de CACHEducation, Formation en Plaidoyer pour les Patients.
