Administración segura de
medios de contraste
en el Departamento de Imágenes Diagnosticas de la Fundación Santa Fe de Bogotá

Francy Zulay Pinzón Rayo. Enfermera Egresada de pregrado de la Universidad Nacional de Colombia, Magíster en enfermería perfil investigativo con énfasis en gerencia en salud y enfermería de la Universidad Nacional de Colombia. Enfermera Experta en el Departamento de Imágenes Diagnosticas de la Fundación Santa fe de Bogotá.

Resumen

sustancias que se inyectan en el organismo para mejorar la visualización de las estructuras internas en las imágenes diagnósticas. Su uso implica algunos riesgos, como la extravasación, que es la salida accidental del medio de contraste al tejido circundante, causando inflamación, dolor y posibles complicaciones.
Objetivo: El objetivo de este estudio es describir la experiencia del Departamento de Imágenes Diagnosticas (DID) de la Fundación Santa Fe de Bogotá (FSFB) en la administración de medios de contraste, la prevención y manejo de la extravasación.
Metodología: Se realizó un análisis descriptivo retrospectivo de los datos de los estudios que requirieron la administración de medios de contraste entre enero del 2021 y julio del 2023 en el DID de la FSFB. Se revisó la adherencia a la guía para la administración de medios de contraste, que incluye los criterios de selección, preparación, monitorización y tratamiento de los pacientes. Se registró la incidencia, el tipo, la cantidad y la localización de la extravasación, así como las medidas tomadas y los resultados obtenidos.
Resultados: Se realizaron 64.775 estudios con medios de contraste, de los cuales 65 presentaron extravasación, lo que representa una incidencia del 0,1%. La mayoría de las extravasaciones fueron leves y se resolvieron con medidas conservadoras, como compresas frías, elevación y masaje. Solo dos casos requirieron cirugía plástica por necrosis cutánea. La adherencia a la guía para la administración de medios de contraste fue del 98%.
Conclusión: La administración de medios de contraste en el DID de la FSFB, se realiza de forma segura y eficaz, siguiendo las recomendaciones de la guía para la administración de medios de contraste. La incidencia de extravasación es baja y las complicaciones fueron raras. Esta experiencia puede servir de referencia para otras instituciones que buscan mejorar la calidad de la atención en imágenes diagnósticas.

Actualizaciones en Enfermería 7

Introducción
Los medios de contraste se han convertido en una herramienta importante para la radiología, ya que permiten establecer un diagnóstico frente a la sospecha de diferentes patologías difíciles de determinar por otros métodos. También son utilizados en el control imagenológico en algunos tratamientos y se utilizan durante procedimientos de intervencionismo mínimamente invasivos con fines diagnósticos o para el tratamiento de lesiones específicas.
Los medios de contraste son utilizados ampliamente en la actualidad, debido a que al ser administrados a través de un vaso sanguíneo o por vía oral. Estos permiten observar estructuras que a simple vista no sería posible identificar, facilitando la diferenciación de los órganos según su densidad. Se utilizan ampliamente en tomografía computarizada (TAC), en resonancia magnética (RM) y en procedimiento que requieren fluoroscopia, siendo considerados agentes seguros por la gran tolerancia en los pacientes a quienes se les ha administrado (1). Teniendo en cuenta lo anterior, es importante que el personal de salud que se encuentre involucrado con la administración de estos agentes de contraste, conozcan su composición, la forma segura de administración y los factores de riesgo para un evento adverso en el paciente, ya sea por alergias al medio de contraste o por riesgo a que el medio de contraste escape a través de la pared de la vena hacia los tejidos contiguos, lo que se conoce como extravasación.
La extravasación puede ser causada por diferentes motivos, entre los que destacan los relacionados con el paciente, la técnica de inyección incorrecta o una mala elección en la canalización del vaso sanguíneo, lo que puede generar consecuencias no deseadas en el paciente que van desde efectos leves como dolor y enrojecimiento, hasta unas más graves como necrosis y lesiones tisulares.
Este tema cobra relevancia para la Fundación Santa Fe de Bogotá (FSFB), debido al amplio uso de medios de contraste. A nivel mundial la incidencia notificada de extravasación de medios de contraste intravenosos (IV) relacionada con la inyección mecánica para TC ha oscilado entre 0,1 % y 1,2 % (1/1000 pacientes a 1/83 pacientes) (2).
Por lo anterior, desde el Departamento de Imágenes Diagnosticas (DID) se prioriza el cuidado integral del paciente a la hora de realizar estudios que requieren la administración de medios de contraste. Esto se logra, a través, de una valoración adecuada del paciente, examinando su anatomía vascular y su condición clínica. Además, de contar con equipos de alto valor tecnológico como son los inyectores que facilitan la administración controlada demedio de contraste en relación con presión y volumen según la necesidad del paciente. De igual forma, se cuenta con insumos de canalización específicos para este tipo de estudios, conocidos como catéteres de inserción vascular periférica de alto flujo (Nexiva), los cuales por sus características evitan el riesgo de ruptura de la pared del vaso.
El DID cuenta con un protocolo de atención para la administración de medios de contraste, en donde se encuentra una descripción de los tipos de medios de contraste que se utilizan, factores de riesgo para presentar complicaciones como son las reacciones alérgicas o la extravasación de medio de contraste, se encuentran consignadas las medidas a tener en cuenta para una administración segura señalando el paso a paso del actuar del personal de salud y finalmente se encuentra especificado el actuar en caso de presentarse un evento adverso, con el fin de actuar de forma oportuna y disminuir la incidencia de complicaciones en el paciente. También se cuenta con herramientas tecnológicas que buscan generar barreras de seguridad, como listas de chequeo, que permiten identificar factores de riesgo en los pacientes y así poder direccionar las actividades del personal de salud de forma efectiva.
8 Actualizaciones en Enfermería

Se realizó un estudio descriptivo retrospectivo que evalúa la experiencia del Departamento de Imágenes Diagnosticas (DID) de la Fundación Santa Fe de Bogotá (FSFB) en la administración de medios de contraste y la prevención y manejo de la extravasación. La FSFB es una institución de alta complejidad que realiza alrededor de 100.000 estudios con medios de contraste al año. La población de estudio está conformada por todos los pacientes que recibieron medios de contraste intravenosos (IV) para la realización de tomografía computarizada (TC) o angiografía en el DID de la FSFB entre enero del 2021 y julio del 2023.
Se excluyeron los pacientes que recibieron medios de contraste por otras vías o para otros estudios, como resonancia magnética (RM). Los datos se obtuvieron de las historias clínicas electrónicas y los registros del DID de la FSFB.
Para la administración de medios de contraste y la prevención y manejo de la extravasación, se siguió la “Guía de Administración Segura para Medios de Contraste” del DID, basada en las políticas de seguridad del paciente. Esta guía busca proporcionar cuidado integral y de calidad a los pacientes, especialmente aquellos que requieren medios
de contraste, considerando su riesgo de eventos adversos durante la administración. La guía incluye los criterios de selección, preparación, dosificación, vía y velocidad de infusión de los medios de contraste, así como las medidas de prevención, detección y tratamiento de la extravasación.
La guía comienza con una sección que presenta generalidades sobre los medios de contraste (MC). Luego, detalla el proceso de atención desde el ingreso del paciente al DID. Se destaca la importancia del consentimiento informado para la administración de medios de contraste y la utilización de una lista de chequeo institucional. Esta lista incluye información relevante como peso, talla, edad, alergias, reporte de creatinina y valor de depuración de creatinina, evaluados bimensualmente como indicador operativo, actualmente promediando un 96,46% desde enero de 2017 a julio de 2023.
La caracterización del paciente considera su condición clínica y destaca la necesidad de una comunicación efectiva, ya que las dificultades en este aspecto pueden limitar la identificación oportuna de extravasaciones de medios de contraste.

Actualizaciones en Enfermería 9
El personal de enfermería, capacitado previamente, utiliza equipos de última tecnología, como inyectores controlados por presión, seleccionando acceso venoso adecuado y catéteres de alto flujo para reducir el riesgo de extravasación.
Se detalla la administración de los medios de contraste utilizados en la FSFB, como el iohexol para TC y angiografía, y el gadoterato meglumina para RM. Se sigue la Guía para la administración de medios de contraste de la FSFB, que incluye criterios de selección, preparación, monitorización y tratamiento, evaluando la función renal y aplicando medidas de prevención de nefropatía inducida por contraste.
Los medios de contraste utilizados en la FSFB fueron los siguientes:
Medio de contraste yodado: se empleó el iohexol, un medio de contraste no iónico de baja osmolaridad (600 mOsm/kg H2O), que se inyectó mediante bombas de presión a una velocidad de 3 a 5 ml/s, según el tipo de estudio y el calibre de la vía. La dosis se calculó según el peso y la edad del paciente, sin superar los 2 ml/kg ni los 150 ml totales. El medio de contraste yodado se utilizó para TC y angiografía, excepto para estudios de hígado y páncreas, que requirieron un medio de contraste específico (gadoxetato disódico).

Medio de contraste paramagnético: se empleó el gadoterato meglumina, un medio de contraste basado en el gadolinio, que se inyectó mediante jeringas manuales a una velocidad de 2 ml/s. La dosis se calculó según el peso del paciente, sin superar los 0,1 mmol/kg ni los 20 ml totales.
El medio de contraste paramagnético: se utilizó para RM, excepto para estudios de hígado y páncreas, que requirieron el mismo medio de contraste que para TC (gadoxetato disódico).
Se siguió la Guía para la administración de medios de contraste de la FSFB, que establece los criterios de selección, preparación, monitorización y tratamiento de los pacientes que reciben medios de contraste. Se evaluó la función renal de los pacientes mediante la creatinina sérica y el filtrado glomerular estimado (FGe) y se aplicaron las medidas de prevención de nefropatía inducida por contraste, como la hidratación oral o intravenosa, según el riesgo de cada paciente. Se verificó el estado de la vía intravenosa, el calibre y la fijación del catéter, y se comprobó la ausencia de alergias o contraindicaciones para el uso de medios de contraste. Se monitorizó la presión arterial, la frecuencia cardíaca, la saturación de oxígeno y la temperatura de los pacientes antes, durante y después de la administración de medios de contraste. Se registró la incidencia, el tipo, la cantidad y la localización de la extravasación de medio de contraste, así como las medidas tomadas y los resultados obtenidos.
10 Actualizaciones en Enfermería
Manejo de Extravasaciones de Medio de Contraste en el DID: Clasificación y Protocolo de Actuación.
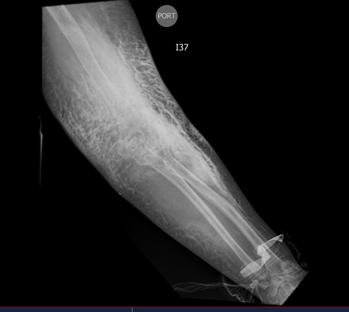
Las extravasaciones de medio de contraste se dividen en tres categorías según su gravedad. La extravasación leve, representativa en el 97,4% de los casos, se manifiesta con síntomas leves como dolor, edema o eritema, y generalmente se resuelve por sí sola. La moderada, que ocurre en un 2,2% de los pacientes y presenta síntomas más intensos como edema marcado, eritema y dolor persistente, pudiendo formarse vesículas que suelen desaparecer en dos semanas. La extravasación severa (Figura 1), presente en aproximadamente el 0,4% de los casos, exhibe síntomas graves como dolor intenso, edema severo y limitación en la movilidad, pudiendo desarrollar el síndrome compartimental y persistir por más de dos semanas (12).
En el proceso de administración segura del medio de contraste, se requiere una colaboración estrecha entre el personal de enfermería y los radiólogos. La enfermera se encarga de la valoración, preparación y seguimiento del paciente, así como de la identificación y manejo de posibles complicaciones, mientras que el radiólogo supervisa el proceso, define los parámetros y evalúa los resultados del medio de contraste. Esta colaboración asegura un enfoque coordinado y eficiente.
A pesar de todas las precauciones, las extravasaciones pueden ocurrir en ocasiones. En caso de sospecha o identificación de una extravasación, se debe suspender inmediatamente el estudio y la inyección del medio de contraste. Es crucial mantener una comunicación constante entre el paciente y el tecnólogo en radiología mediante el sistema de intercomunicación. En la mayoría de los casos, estas extravasaciones son leves, y se aplican estrategias de manejo conservador como la elevación del miembro afectado, aplicación de hielo local y monitoreo continuo.
En situaciones más graves, se recomienda la consulta con un especialista en cirugía si se sospecha una lesión severa (13). El seguimiento del paciente se realiza utilizando un formato establecido, donde se registran los datos básicos de identificación y el proceso de recuperación. A nivel institucional, se emite un reporte del evento para identificar las posibles causas de la extravasación y desarrollar un plan de mejora (14). Cuando se trata de extravasaciones moderadas o severas, se implementa como medida adicional la interconsulta y valoración por cirugía plástica. Este enfoque integral garantiza una respuesta efectiva y una atención especializada ante cualquier complicación derivada de la extravasación de medio de contraste.
Tac de brazo izquierdo, paciente quien fue canalizado en región braquial, se evidencia en el área colección de medio de contraste.
Figura 1.
Actualizaciones en Enfermería 11
Resultados
De los 64.775 estudios que requirieron la administración de medios de contraste intravenosos (IV) en el DID de la FSFB entre enero del 2021 y julio del 2023, se presentaron 76 casos de extravasación, lo que representa una incidencia del 0,1%. La incidencia fue similar para los estudios de tomografía computarizada (TC) y angiografía, con 0,1% y 0,09%, respectivamente. El medio de contraste más frecuentemente asociado a la extravasación fue el yodado, con 74 casos (97,4%), seguido del paramagnético, con 2 casos (2,6%). La cantidad de medio de contraste extravasado varió entre 1 y 50 ml, con una media de 10,5 ml. La localización más común de la extravasación fue el antebrazo, con 38 casos (50%), seguido del brazo, con 24 casos (31,6%), y la mano, con 14 casos (18,4%).
La mayoría de los casos de extravasación fueron clasificados como leves, con 75 casos (98,7%), y solo uno fue clasificado como moderado, con 1 caso (1,3%). No se presentaron casos de extravasación severa. El caso moderado correspondió a un paciente que recibió 50 ml de medio de contraste yodado por una vía periférica de 22G en el antebrazo, que presentó edema, eritema y dolor en el sitio de punción. El paciente fue tratado con compresas frías, elevación del miembro, analgésicos y antiinflamatorios, y evolucionó favorablemente sin complicaciones (Tabla 1).
Las medidas tomadas ante la extravasación fueron las siguientes: parar la inyección inmediatamente y no retirar la cánula (76 casos, 100%), aspirar el contraste residual y drenar la zona presionando suavemente (76 casos, 100%), calcular la cantidad de contraste extravasado y anotarlo en la hoja de enfermería (76 casos, 100%), elevar la zona afectada y aplicar trombocid con masaje ascendente (76 casos, 100%), colocar compresas frías durante 20 a 60 minutos, 3 o 4 veces al día (76 casos, 100%), valorar la evolución del paciente y notificar al médico (76 casos, 100%).
Número total de estudios con contraste IV
Número de casos de extravasación
Tabla 1.
64.775
76
Incidencia de extravasación 0,1%
Incidencia de extravasación por tipo de estudio
Tipo de contraste más asociado a extravasación
Cantidad de contraste extravasado
Localización más común de extravasación
Gravedad de la extravasación
Medidas tomadas ante la extravasación
TC: 0,1%, Angiografía: 0,09%
Yodado: 74 casos (97,4%)
Media: 10,5 ml, Rango: 1-50 ml
Antebrazo: 38 casos (50%)
Leve: 75 casos (98.7%), Moderada: 1 caso (1.3%), Severa: 0 casos
Parar la inyección y no retirar la cánula: 76 casos (100%), Aspirar el contraste y drenar la zona: 76 casos (100%), Compresas frías: 1 caso (1,3%), Elevación del miembro: 1 caso (1,3%), Analgésicos y antiinflamatorios: 1 caso (1,3%)
Incidencia, características y manejo de la extravasación de medios de contraste intravenosos en el DID entre enero del 2021 y julio del 2023.
Nota. Datos obtenidos de la base de datos del DID de la FSFB. Fuente: Elaboración propia.
La adherencia a la Guía para la administración de medios de contraste de la FSFB fue del 98%, lo que indica que se cumplieron los criterios de selección, preparación, monitorización y tratamiento de los pacientes que recibieron medios de contraste. Los dos casos que no cumplieron la guía fueron los que presentaron extravasación de medio de contraste paramagnético, ya que se utilizó una vía periférica de 24G, que es inferior al calibre recomendado de 20G.
Parámetro Valor
12 Actualizaciones en Enfermería
Discusión
El presente estudio retrospectivo del Departamento de Imágenes Diagnósticas (DID) de la FSFB, se alinea con la literatura científica sobre la administración de medios de contraste y la gestión de extravasaciones. En comparación con la evidencia recopilada, este estudio revela una incidencia de extravasación del 0,1%, en línea con el rango del 0,1-0,9% reportado en estudios de tomografía computarizada multicorte (TCMC) según la Revista Chilena de Radiología (8).
El medio de contraste yodado está más relacionado con la extravasación, especialmente en estudios de tomografía computarizada (TC) y angiografía, es comprensible dada su mayor utilización en estos procedimientos. La menor incidencia de extravasación con el medio de contraste El paramagnético en estudios de resonancia magnética (RM) se atribuye a la menor velocidad de inyección y al volumen reducido de contraste requerido en comparación con los estudios de TC (15).
La cantidad promedio de medio de contraste extravasado, que se sitúa en 10,5 ml, es considerada pequeña. La discusión sobre la gravedad de la lesión enfatiza la complejidad de este tema, destacando la importancia de factores como el tipo de contraste, la localización de la extravasación, el estado vascular del paciente y la respuesta inflamatoria local, más que la cantidad de contraste extravasado (16).
La distribución de extravasaciones en áreas de punción comunes, como el antebrazo, el brazo y la mano, coincide con la práctica clínica habitual. Aunque algunos estudios sugieren mayores riesgos en la extravasación en la mano debido a la menor capacidad de distensión de los tejidos y la proximidad a estructuras nerviosas, este estudio no observó diferencias significativas en la gravedad de la lesión según la localización (17).
Actualizaciones en Enfermería 13
La clasificación de la gravedad de la extravasación según los criterios de la Oncology Nursing Society (ONS) ofrece una guía clara (18). En este estudio, la mayoría de los casos fueron leves, respaldando la percepción general de la extravasación como un evento de baja gravedad. La resolución exitosa del caso moderado mediante medidas conservadoras sin secuelas destaca la eficacia de las estrategias adoptadas.
Las medidas tomadas ante la extravasación, alineadas con las guías de manejo, subrayan la importancia de detener la inyección de inmediato, aspirar el contraste residual, drenar la zona y aplicar medidas para reducir el daño tisular. La decisión de no utilizar antídotos específicos se respalda por la falta de evidencia de su eficacia y la posibilidad de efectos adversos (19,20).
La implementación de protocolos de seguridad, la identificación de factores de riesgo, la educación del personal sanitario y de los pacientes, así como la documentación y reporte de casos, son prácticas cruciales para prevenir y manejar eficazmente la extravasación. Estas conclusiones respaldan la importancia de continuar siguiendo prácticas clínicas seguras en la administración de medios de contraste intravenosos (18,19,20).
El profesional de enfermería tiene un papel importante en la prevención, detección y tratamiento de las extravasaciones de citostáticos, ya que es el responsable de la administración de estos fármacos por vía intravenosa. Para disminuir el riesgo de extravasación, el profesional de enfermería debe aplicar una técnica de administración adecuada y adaptada a las necesidades del paciente, elegir el mejor lugar de venopunción, identificar los factores de riesgo del paciente y educar al paciente sobre los signos y síntomas de extravasación.
Igualmente, el personal de enfermería debe monitorizar de forma continua la aparición de signos de extravasación durante la infusión y actuar de forma rápida y eficaz ante la sospecha o la confirmación de este evento, siguiendo las medidas recomendadas por las guías de manejo. También, es de suma importancia la documentación y reporte de los casos de extravasación, así como evaluar la evolución y el resultado de las intervenciones realizadas.
Conclusiones
Debido al compromiso del DID de la FSFB con la atención segura de los pacientes y la consciencia del uso seguro de los medios de contraste en los estudios que lo requieren, se ha logrado construir una guía de atención que ha sido interiorizada por todo el personal asistencial, logrando resultados beneficiosos para el paciente que se ven reflejados en los indicadores institucionales en los que se evidencia que desde enero del 2021 a julio del 2023 se han realizado un total de 64.775 estudios que requirieron de administración de medios de contraste de los cuales 76 casos presentaron extravasación de medio de contraste, con 1 caso con clasificación moderada con evolución adecuada sin complicaciones. Demostrando así, que las buenas prácticas de atención y cuidado establecidas por el DID de la Fundación Santa Fe de Bogotá, han permitido brindar una atención segura para los pacientes y puede servir de guía para otras instituciones cuyo enfoque de atención busca ser de alta calidad.
14 Actualizaciones en Enfermería
Referencias
1. Tardáguila de la Fuente MSA, Martínez González FT. Administración de contrastes intravenosos: las extravasaciones. Radiología. 2014;56(S1):38-44.
2. Rivers. ACR Manual On Contrast Media [Internet]. American College of Radiology; 2021 [citado 22 ago 2023]. Disponible en: 1.
3. Thomsen HS, Webb JAW. Contrast media. Berlin Heidelberg: Springer-Verlag; 2006.
4. Sartori P, Núñez T, Varela A, Cáceres S, Rodríguez C, Martínez C, et al. Medios de contraste en imágenes. Revista argentina de radiología. 2013;77(1):49-62.
5. García Mónaco R, López OJ. Medios de contraste radiológicos, lo que un médico no puede dejar de conocer. Buenos Aires: Journal; 2011.
6. Bellin MF, Jakobsen JA, Tomassin I, Thomsen HS, Morcos SK. Contrast medium extravasation injury: guidelines for prevention and management. European radiology. 2002;12:2807-2812.
7. Mandlik V, Prantl L, Schreyer AG. Contrast media extravasation in CT and MRI - A literature review and strategies for therapy. Rofo. 2019;191(1):25-32. Inglés, alemán. doi: 10.1055/a-0628-7095. PMID: 29913522.
8. Varela U, Sánchez PP, Pérez R, Jiménez J, Sánchez CV. Extravasación de medios de contraste intravenosos: Lo que todo radiólogo debe saber. Revista chilena de radiología. 2015;21(4):151-157.
9. Roditi G, Kucher N, Dörffel M, Alkadhi H, Baumgartner I, Blum AG, et al. Intravenous contrast medium extravasation: systematic review and updated ESUR Contrast Media Safety Committee Guidelines. European Radiology. 2022;32(5):3056-3066.
10. Mandlik V, Prantl L, Schreyer AG. Contrast media extravasation in CT and MRI–A literature review and strategies for therapy. En: RöFo-Fortschritte auf dem Gebiet der Röntgenstrahlen und der bildgebenden Verfahren. 2019;191(1):25-32.
11. Salazar RJ, Rodríguez ER, Jiménez I. Extravasación de medio de contraste: Revisión y Manejo. Revista Clínica de la Escuela de Medicina de la Universidad de Costa Rica. 2020;10(3):64-70.
12. Triana DG, Buitrago DP, Martínez DÁ. Guía de Práctica Clínica para la Administración Endovenosa de Medios de Contraste Yodados. Bogotá: Fundación Santa Fe de Bogotá; 2021.
13. De Laforcade GD, Baudin B, Boffa M, Cordonnier O, Garaix G, Nivet H, et al. ESUR recommendations on the use of contrast media: Practice survey, review and commentary by CJN, FIRN and SFNDT. Nephrologie & Therapeutique. 2021;17(2):80-91.
14. Universidad del Valle. Guía de Práctica Clínica para la Administración Endovenosa de Medios de Contraste Yodados. Cali: Universidad del Valle; 2021.
15. Murphy KJ, Brunberg JA, Cohan RH. Adverse reactions to gadolinium contrast media: a review of 36 cases. AJR Am J Roentgenol. 1996;167(4):847-9.
16. Cohan RH, Bullard MA, Ellis JH, Jan SC, Francis IR, Garner WL. Local reactions after injection of iodinated contrast material: detection, management, and outcome. Acad Radiol. 1997;4(11):711-8.
17. Cohan RH, Ellis JH, Garner WL. Extravasation of radiographic contrast material: recognition, prevention, and treatment. Radiology. 1996;200(3):593-604.
18. Polovich M, Olsen M, LeFebvre KB. ONS Chemotherapy and Biotherapy Guidelines and Recommendations for Practice. 4th ed. Pittsburgh, PA: Oncology Nursing Society; 2014.
19. Ministerio de Sanidad, Servicios Sociales e Igualdad. Guía de seguridad del paciente en radiología intervencionista. Madrid: Ministerio de Sanidad, Servicios Sociales e Igualdad; 2015.
20. Cohan RH, Ellis JH. Extravasation of nonionic iodinated contrast medium: efficacy of conservative treatment. Radiology. 1991;178(1):249-52.
Actualizaciones en Enfermería 15

Prácticas de enfermería
para la identificación y el manejo oportuno del riesgo de depresión durante la gestación y el postparto: un artículo de revisión
Estefanía Neira Jaimes. Enfermera especialista en gerencia de la calidad y gestión clínica, líder condición clínica mujer y niño Fundación Santa Fe de Bogotá.
Heirlen Valentina Sánchez Galeano. Enfermera egresada Universidad Pedagógica y Tecnológica de Colombia. Angela Marina Alean Garces. Enfermera, Magister en salud pública, candidata de segundo año de maestría en epidemiologia, coordinadora de la línea de salud materna e infantil en el Eje de Salud Poblacional de la Fundación Santa Fe de Bogotá y líder del grupo de investigación en enfermería de la Fundación Santa Fe de Bogotá.
Resumen
Introducción: La detección y atención temprana de la depresión gestacional y postparto se ven a menudo limitados por la falta de recursos y protocolos. En este contexto, las enfermeras desempeñan un papel crucial al abordar este riesgo mediante prácticas basadas en evidencia. La revisión de la literatura es esencial para identificar estrategias efectivas que mejoren la salud mental tanto de las mujeres como de las familias.
Objetivo: El objetivo principal de este estudio fue identificar intervenciones y estrategias de enfermería respaldadas por evidencia para detectar y manejar la depresión gestacional y postparto en el Hospital Universitario de la Fundación Santa Fe de Bogotá.
Metodología: Se aplicó el modelo JHNEBP de enfermería basada en evidencia, con fases de identificación del problema, revisión y clasificación de la evidencia, y traslación a la práctica. Se utilizaron las escalas JHNEBP para clasificar la evidencia según su fuerza y calidad, identificando prácticas con la mejor evidencia.
Resultados: La revisión de alcance, clasificada por nivel de evidencia, sugiere estrategias para prevenir la depresión perinatal. Se destaca la importancia de una evaluación integral del riesgo, utilizando la escala de Edimburgo para la detección temprana durante la gestación y el puerperio. Además, se enfatiza la relevancia de la educación personalizada, apoyo social, programas de habilidades parentales y un enfoque holístico para abordar la salud mental de las mujeres.
Este estudio proporciona un marco sólido para la traslación de prácticas basadas en evidencia a la atención clínica en el hospital, buscando mejorar la prevención y manejo de la depresión perinatal en el contexto específico de la unidad obstétrica de la Fundación Santa Fe de Bogotá.
Palabras clave: Depresión postnatal, depresión postparto, depresión puerperal, depresión gestacional, puerperio, Enfermería Materno infantil, salud mental.
Actualizaciones en Enfermería 27
1. 2. 3.

Introducción
a depresión, un trastorno mental que afecta a personas de todas las edades y culturas a nivel internacional, representando un importante problema de salud pública con consecuencias significativas tanto a nivel individual como social. En los últimos años, se ha observado un preocupante aumento en los casos de depresión en diversos países alrededor del mundo.
La prevalencia de trastornos mentales en mujeres embarazadas y puérperas alcanza hasta el 13%, siendo la depresión especialmente destacada en países en desarrollo con un 15,6% durante el embarazo y un 19,8% postparto. Entre el 10-15% de las mujeres en embarazo, desarrolla depresión postparto, con una incidencia mayor en primíparas y grupos de riesgo (1,2).
En una encuesta realizada en Irán a 205 mujeres gestantes, se encontró una prevalencia de síntomas de depresión del 32% (2). En Canadá, se encuestó a 1987 participantes, utilizando la escala de Edimburgo, y se reportó una prevalencia de síntomas depresivos en gestantes y puérperas (del día 1 al 42 posterior al nacimiento) del 37%.
Además, una revisión rápida de literatura que incluyó 17 estudios en diferentes países reveló una prevalencia de síntomas depresivos del 56% en Turquía y del 58% en España (3). Esta condición no solo afecta la vida de la mujer, sino también la del hijo, con tasas de recurrencia del 60-80% después del primer episodio (4).
Las anteriores cifras no difieren mucho de las reportadas en Colombia, donde la depresión afecta hasta un 66% de las mujeres en gestación, superando el 46,5% de las gestantes en Brasil, el 11% en España, o el 30,7% en México. Según la Primera Encuesta Nacional de Salud Mental y Consumo de Sustancias Psicoactivas en 25,135 personas en Colombia, el 11,8% de la población encuestada presentaba depresión leve, y un 4% sufría de depresión mayor (3).
El impacto de la depresión durante el embarazo se manifiesta como un predictor significativo de la depresión postparto, con un 50% de probabilidades de desarrollo. Comorbilidades maternas, como
la hipertensión gestacional, se asocian con la depresión postparto inmediata (5). Las parejas desempeñan un papel crucial en la identificación del malestar emocional posparto, y un mayor compromiso paterno se vincula a una menor ansiedad materna (6). El apoyo durante el parto mejora los resultados para madres y recién nacidos, reduciendo las cesáreas y mejorando las experiencias.
El tratamiento de la depresión perinatal debe considerarse de manera individualizada, evaluando los riesgos y beneficios de intervenciones psicoterapéuticas y psicofármacos. La prevención se centra en intervenciones psicosociales durante el embarazo y postparto, involucrando a la pareja. Estrategias de promoción y prevención deben implementarse en la Atención Primaria de Salud, abarcando pesquisas y seguimiento integral.
La depresión perinatal no tratada puede resultar en complicaciones para la madre y el hijo, incluyendo la falta de cuidados maternos, preeclampsia, riesgo suicida y alteraciones en la relación madre-hijo (7)(8). En este contexto, la guía de la Organización Mundial de la Salud (OMS) recomienda diversas intervenciones psicosociales, tales como psicoterapia cognitivo conductual, actividades físicas y de relajación, así como el apoyo social (9).
28 Actualizaciones en Enfermería
El rol de enfermería en la prevención de la depresión postparto es crucial durante el periodo gestacional y postparto (10), ofreciendo oportunidades de educación en salud y detección temprana. Sin embargo, la literatura muestra que este tema es poco abordado en el ámbito hospitalario, reflejando una falta de conocimiento y comprensión entre los profesionales de enfermería (11). La falta de tiempo y conocimientos sobre tratamientos para trastornos mentales obstaculiza una atención efectiva (12). Las enfermeras, como primer punto de contacto con las pacientes, tienen el potencial de realizar un tamizaje para identificar señales y síntomas. Por consiguiente, desempeñan un papel esencial en mejorar la salud mental de las mujeres en el puerperio, facilitando el acceso a los tratamientos adecuados (13). La capacitación continua y la atención centrada en la recuperación son fundamentales para abordar estos desafíos y mejorar la calidad de los servicios prestados (14). Además, se destaca la necesidad de integrar en la formación de enfermería un enfoque más amplio sobre la salud mental perinatal y de implementar intervenciones preventivas para mujeres de alto riesgo, contribuyendo así al bienestar global de la madre, el recién nacido y su familia (15,16).
Materiales y métodos
e realizó un análisis comparativo y una revisión de literatura sistemática de tipo integrativa en 5 bases de datos (Science Direct, Redalyc, Lilac, PubMed y Scielo). Usando terminos como: “Maternal Health AND Women Postpartum”, “postpartum depression AND puerperium”, “postpartum depression AND Edinburgh Postnatal depression Scale”, “postpar tum depression OR postnatal depression”,“pos tpartum depression AND Maternal-Child Nursing” y su equivalente en español y portugues. Los criterios de inclusión fueron artículos de revistas indexadas, publicados entre 2013 y 2023. Se seleccionaron ensayos clínicos, revisiones que cumplen con los estándares de PRISMA, artículos en inglés, portu gués y español, como también, estudios sobre depresión postparto y sus factores predictivos, información sobre validez y confiabilidad de instru mentos de medición, temáticas relacionadas con la depresión en padres, intervenciones de enfer mería, uso de la escala de Edimburgo u otras escalas de evaluación, análisis de intervenciones
para reducir el riesgo de depresión postparto en otras instituciones en Colombia, Latinoamérica y el mundo, y artículos sobre competencias necesarias en enfermería para liderar intervenciones.
Se excluyeron estudios que abordaran la depresión postparto en poblaciones vulnerables. Esta elección se realizó con el propósito de establecer una base homogénea que permitiera análisis más claros y generalizables. Al evitar la inclusión de artículos que trataran la depresión postparto en poblaciones vulnerables, se buscó identificar patrones sólidos sin introducir variables y contextos específicos asociados, como la vulnerabilidad, que pudieran influir en los resultados). También se excluyeron investigaciones sin intervenciones realizadas por profesionales de la salud, estudios fuera del periodo establecido y aquellos que no cumplían con los requisitos de búsqueda. Recuperando con ello un total de 26 artículos, siguiendo los criterios de PRISMA.
Esta revisión de la mejor evidencia para la práctica de enfermería (PBE) se basó en el modelo Johns Hopkins para la práctica basada en la evidencia de enfermería (JHNEBP, por sus siglas en inglés), que consta de tres fases: primero, la identificación y formulación del problema de la práctica, segundo la revisión y clasificación de la evidencia y tercero la traslación a la práctica.

Actualizaciones en Enfermería 29
Fase 1
Identificación y formulación del problema
Problema identificado en la práctica
No se cuenta con prácticas de enfermería que permitan identificar y gestionar el riesgo de depresión en las gestantes y puérperas durante la gestación y el postparto en la unidad obstétrica de la Fundación Santa Fe de Bogotá.
Formulación de la pregunta PIO
P:
Mujeres embarazadas o en el periodo postparto
I: O: Pregunta: ¿Qué prácticas de enfermería con mayor evidencia científica existen para detectar y manejar el riesgo de depresión gestacional y postparto?
Prácticas de enfermería basadas en la evidencia para la detección y el manejo del riesgo de depresión.
Detección y manejo del riesgo de depresión gestacional y postparto.
Fase 2
Revisión y clasificación de la evidencia
Para identificar las prácticas de enfermería con mayor evidencia científica para detectar y manejar el riesgo de depresión gestacional y postparto, se realizaron los siguientes pasos:
1.
Búsqueda sistemática de la literatura científica sobre las prácticas de enfermería relacionadas con la depresión gestacional y postparto, utilizando bases de datos especializadas y criterios de inclusión y exclusión definidos.
Clasificación de los artículos seleccionados según el nivel y la calidad de la evidencia, utilizando la escala de clasificación de la fuerza de la evidencia JHNEBP y la escala de clasificación de la calidad de la evidencia JHNEBP.
Identificación de las principales prácticas de enfermería que se han demostrado efectivas para detectar y manejar el riesgo de depresión gestacional y postparto, según el nivel y la calidad de la evidencia.
Análisis de las características, los beneficios y las limitaciones de las prácticas de enfermería identificadas, así como los factores que facilitan o dificultan su implementación en el contexto de la unidad obstétrica de la Fundación Santa Fe de Bogotá.

Evaluación de la evidencia
La evidencia fue evaluada mediante la selección y lectura de artículos, considerando criterios específicos de inclusión y exclusión.
Clasificación de la evidencia
Para clasificar el nivel de evidencia de los artículos seleccionados, se utilizó la escala de clasificación de la fuerza de la evidencia JHNEBP y la escala de clasificación de la calidad de la evidencia JHNEBP1. Estas escalas tienen los siguientes niveles:
2.
3.
30 Actualizaciones en Enfermería
4.
Nivel I:
Incluye estudios experimentales, metaanálisis, revisiones sistemáticas de estudios experimentales y ensayos aleatorizados controlados.
Nivel II:
Incluye estudios cuasiexperimentales, revisiones sistemáticas con o sin metaanálisis de estudios cuasiexperimentales.
Nivel III:
Incluye estudios no experimentales, revisiones sistemáticas de estudios no experimentales o estudios cualitativos.
Nivel IV:
Incluye opinión de expertos reconocidos a nivel nacional basada en evidencia científica o panel de consenso.
Nivel V:
Incluye evidencia obtenida de revisiones literarias, programas de evaluación, reportes de casos u opinión de expertos reconocidos a nivel nacional basada en evidencia experimental.
Selección y clasificación por calidad
Posterior a esto se realizó una selección de artículos según su calidad, mediante la calidad de la evidencia JHNEBP1. Los 3 niveles de clasificación son:
Niveles A (alta calidad).
B (buena calidad).
C (baja calidad): También fue usado el instrumento para clasificación del nivel de la evidencia y la fuerza de la evidencia Johns Hopkins para identificar los artículos con mayor relevancia (28).
Fase 3
Traslación a la práctica
En esta fase crucial, se creará un estándar para el tamizaje en mujeres gestantes o en periodo postparto. Este estándar guiará la implementación efectiva de prácticas basadas en evidencia, centrándose en evaluar el impacto de las intervenciones para la detección y manejo del riesgo de depresión.
Los elementos clave incluyeron procedimientos estandarizados:
Se establecieron prácticas uniformes en enfermería.
Criterios de Evaluación:
Se monitorizó el riesgo de depresión con criterios claros, utilizando instrumentos validados como la Escala de Edimburgo.
Formación del Personal:
Se incluyeron programas formativos para una comprensión completa del tamizaje y su importancia en la identificación temprana de la depresión.
Integración en Prácticas Clínicas:
Se incorporaron los estándares en las prácticas clínicas existentes sin inconvenientes.
Evaluación del Impacto:
Se establecieron indicadores específicos para evaluar el impacto del tamizaje, permitiendo mediciones cuantitativas y cualitativas.
Retroalimentación Continua:
Se implementó un sistema sólido de retroalimentación para ajustar el estándar según la experiencia del personal y los resultados obtenidos.
Actualizaciones en Enfermería 31
Este estándar no solo facilitó la implementación con sistente de prácticas basadas en la evidencia, sino que también proporcionó una base sólida para eva luar y mejorar continuamente la efectividad de las intervenciones. Este enfoque sistemático garantiza un impacto positivo en la identificación y manejo del riesgo de depresión gestacional y postparto en la unidad obstétrica de la Fundación Santa Fe de Bogotá.
Resultados
En el Diagrama 1 están descritos los resultados obtenidos de la búsqueda sistemática.
Pubmed
Redalyc 148
Scielo 7
Lilac 39
Resultados de la revisión bibliográfica de alcance.
La clasificación se realizó considerando los Niveles de evidencia, la calidad de las fuentes, la fuente de publicación, la distribución geográfica y los temas relevantes. Los resultados del análisis descriptivo se describen en la Tabla 2.
Niveles de Evidencia:
Más del 50% de los artículos (57,69%) ostentan niveles de evidencia elevados (IA o IIA), indicando una base en revisiones sistemáticas de ensayos clínicos aleato rizados. Este aspecto es trascendental al proporcio nar una evidencia robusta sobre la eficacia en la pre vención, diagnóstico y tratamiento de la depresión postparto. Es imperativo señalar que aproximada mente un tercio de los artículos (32,31%) exhiben nive les de evidencia más bajos (III o IV) o no especificados, disminuyendo la confianza en sus resultados.


de búsqueda
de datos Títulos elegibles
111
Estrategia
Base
ScienceDirect
17
Diagr. 1.
32 Actualizaciones en Enfermería Filtros: Maternal AND Women, Postpartum Postpartum depression AND Puerperium Nursery and pospartum depression Maternal Health AND Women, Postpartum (postpartum depression) AND NOT (personality discorder) Enfermería AND depresión postparto (postpartum depression) AND Edinburgh Postnatal Depression Scale nursery and pospartum depression. Periodo de Tiempo: 2013 - 2023 Idioma: Español, inglés, portugués Palabras clave: Depresión post parto, Posparto, Escala de Depresión Posparto de Edimburgo, Salud Mental, salud materna, Paternidad, Enfermería Maternoinfantil.
Nivel I
Número total de fuentes: 14
Total de calificación de la calidad del artículo: artículos IA: 1 artículo IC: 1
Tabla 1.
Nivel II
Número total de fuentes: 4
Total de calificación de la calidad del artículo: 2 artículos IIB; 2 artículos IA
Nivel III
Número total de fuentes: 3
Total de calificación de la calidad del artículo: 3 artículos IIB
Clasificación del nivel de evidencia.
Nivel IV
Número total de fuentes: 3
Total de calificación de la calidad del artículo: 1 artículo IVA, 2 artículos IVB
Nivel V
Número total de fuentes: 1
Total de calificación de la calidad del artículo: 1 artículo VB
Se realizó la clasificación del nivel de evidencia de 25culos no contaba con los elementos suficientes según el instrumento de evaluación para esta clasificación
La mayoría de los artículos (76,92%) ha sido evaluada como de alta calidad segúnculos (CASP), indicando un diseño y ejecución sólidostante, es relevante destacar que casi el 23,08% de los artículos no fueron evaluados o fueron evaluados como de buena o mala calidad, posiblemente debido a la falta de información suficiente o a evaluaciones realizadas por expertos con limitados conocimientos
Los artículos fueron difundidos en diversas revistas y medios, incluso algunos de renombre internacional, subrayando el interés global en la investigación sobre depresión postparto. Sin embargo, es esencial resaltar que el 73.08% de los artículos se publicaron en fuentes no accesibles abiertamente, lo que podría dificultar el acceso a la -
La diversidad geográfica de los artículos refleja la universalidad y pertinencia de la depresión postparto como fenómeno global. Sin embargo, más del 65% de los artículos se basaron en muestras de países o regiones no especificados, lo cual puede restringir la generalización y comparación

Actualizaciones en Enfermería 33
Distribución geográfica
IA 15 57,69% IIA 3 11,54% IIB 2 7,69% IC 1 3,85% IVA 2 7,69% IVB 1 3,85% VB 1 3,85% No especificado 1 3,85% Alta calidad 20 76,92% Buena calidad 1 3,85% No evaluada 5 19,23% Journal of Emergency Nursing 1 3,85% Midwifery ELSEVIER 3 11,54% ElSevier 1 3,85% Pediatria del Hospital General El Sevier 1 3,85% Criterio Categoría Número de artículos Porcentaje Niveles de evidencia Calidad de las fuentes
de
Revista Colombiana de Psiquiatría 1 3,85% Otras fuentes 19 73,08% Japón 1 3,85% Hungría 1 3,85% Taiwán 1 3,85% Brasil 3 11,54% Colombia 2 7,69% Chile 1 3,85% Otros países o regiones 17 65,38%
Fuente
publicación
Análisis descriptivo de artículos sobre depresión postparto.
34 Actualizaciones en Enfermería
Tabla 2.
Estos resultados proporcionan una visión clara y fundamentada sobre la investigación reciente en depresión postparto, identificando áreas de fortaleza y posibles limitaciones para orientar futuras investigaciones en este importante campo de la salud materno-infantil.
En esta revisión de alcance se identificaron 17 temas relevantes que abordan diferentes aspectos de la depresión postparto (Tabla 3). Estos temas representan el 73,08% de los artículos seleccionados, mientras que el 26,92% restante se agrupó en la categoría de otros temas. Los temas más frecuentes fueron los efectos de la relajación en embarazos de alto riesgo, con dos artículos (7,69%), y los factores de riesgo y protección en Taiwán, con
un artículo (3,85%). Los demás temas se refieren a cuestiones como la educación prenatal, el apego materno-fetal, la intención de amamantar, el mindfulness o atención plena, que es una práctica que consiste en estar consciente del momento presente sin juzgar (42) , la angustia mental de las parejas, la escala de ansiedad específica posparto, la experiencia de parto anterior, el apoyo continuo durante el parto, el trauma de parto, la actualización en depresión postparto, las necesidades y desafíos de las visitas domiciliarias, la prevalencia de tamiz positivo para depresión postparto, los factores de riesgo relacionados con la depresión postparto, la autoeficacia en la lactancia materna y la actuación de enfermería frente a la depresión postparto.
Tema Número de artículos Porcentaje Educación prenatal y depresión postparto 1 3,85% Apego materno-fetal 1 3,85% Intención de amamantar y mindfulness rasgo 1 3,85% Perspectivas de parejas con angustia mental 1 3,85% Escala de ansiedad específica posparto 1 3,85% Experiencia de parto anterior y síntomas en embarazos posteriores 1 3,85% Apoyo continuo durante el parto 1 3,85% Factores de riesgo y protección en Taiwán 1 3,85% Efectos de la relajación en embarazos de alto riesgo 2 7,69% Trauma de parto y relaciones familiares 1 3,85% Actualización en depresión postparto 1 3,85% Necesidades y desafíos de visitas domiciliarias 1 3,85% Prevalencia de tamiz positivo para depresión postparto 1 3,85% Factores de riesgo relacionados con la depresión postparto 1 3,85% Autoeficacia en la lactancia materna y depresión postparto 1 3,85% Actuación de enfermería frente a la depresión postparto 1 3,85% Otros temas 7 26,92% Temas centrales.
Actualizaciones en Enfermería 35
Tabla 3.
Al profundizar en el contenido de los artículos, también se observó un esfuerzo global para abordar la estigmatización y subvaloración de la depresión gestacional o puerperal (19). Se destaca la falta de formación amplia en programas de pregrado para profesionales de la salud en la identificación y tratamiento de este trastorno. Se subraya la urgencia de identificar y tratar problemas de salud mental desde el embarazo hasta un año después del parto (20), ya que la omisión de este abordaje tiene impactos significativos en la madre, el niño(a), la pareja y la dinámica familiar.
Se identificó que el periodo más crítico para la depresión postparto es entre la semana 6 y 8 después del parto (21), lo cual enfatiza la necesidad de un seguimiento continuo desde la etapa prenatal hasta los controles de crecimiento y desarrollo (22). Se subraya la importancia de una valoración holística de la paciente obstétrica, identificando factores de riesgo desde el embarazo, durante el parto y postparto (18).
A pesar de las limitaciones de tiempo en la atención a cada paciente, se sugiere la implementación de estrategias educativas para pacientes y sus familias, destacando el papel fundamental de la enfermería en la educación sobre la identificación de situaciones de riesgo en salud mental (19). El rol de los enfermeros se ve como esencial, no solo por su formación específica en salud mental, sino también por su enfoque holístico y contacto continuo con los pacientes en todas las etapas de la vida. Estos resultados proporcionan una base sólida para orientar futuras investigaciones y mejoras en la atención a la salud materno-infantil.
Discusión
os resultados de la revisión de literatura mostraron que la depresión postparto es un trastorno mental frecuente y grave (20), que afecta a un porcentaje variable de mujeres y hombres después del nacimiento de un hijo y que tiene consecuencias negativas tanto para la salud de los padres como para el desarrollo del niño (21). En el caso de Colombia, la depresión posparto (DPP) es un problema de salud mental frecuente, con una tasa de incidencia de 1 caso por cada 1.000/días-persona de seguimiento en la zona metropolitana de Bucaramanga,
lo que se traduce en aproximadamente 640 casos nuevos cada año. Además, se estima que alrededor del 20% de las mujeres que dan a luz en el país experimentan síntomas de DPP (26). Estos hallazgos sugieren la necesidad de implementar estrategias de prevención, detección y tratamiento efectivo para la DPP en nuestro país, que consideren el contexto familiar y social.
Se encontró que la depresión postparto está asociada a diversos factores de riesgo, como el estrés, la falta de apoyo social, los antecedentes personales o familiares de trastornos mentales, las complicaciones obstétricas, entre otros (22,23,5).
Estos hallazgos coinciden con los de otros estudios realizados en diferentes contextos y poblaciones, que han evidenciado la alta prevalencia y el impacto de la depresión postparto, así como la necesidad de implementar estrategias de prevención, detección y tratamiento efectivas (24)(27). Sin embargo, también se observó que existe una escasez de intervenciones específicas desde la enfermería, que aborden este problema desde una perspectiva integral y humanizada. Además, se constató que hay una falta de validación y confiabilidad de los instrumentos utilizados para la medición de la depresión postparto (28), así como de protocolos y guías clínicas basadas en la evidencia, que orienten la práctica de la enfermería en este ámbito.
Estos resultados tienen importantes implicaciones para la práctica y la investigación en enfermería. Por un lado, sugieren la necesidad de incorporar contenidos sobre la depresión postparto y sus factores predictivos en los planes de estudio de pregrado, así como de promover la formación continua y la actualización de los conocimientos y habilidades de los profesionales de la enfermería que trabajan en el área materno-infantil. Por otro lado, indican la conveniencia de desarrollar y validar instrumentos de medición de la depresión postparto, que sean sensibles, específicos y culturalmente adecuados. Asimismo, se propone diseñar y ejecutar intervenciones de enfermería basadas en la evidencia, que incluyan la aplicación de escalas de riesgo, como la de Edimburgo, durante la gestación y el postparto, y que ofrezcan apoyo psicoeducativo, consejería y derivación oportuna a los padres con depresión postparto o con alto riesgo de padecerla.
36 Actualizaciones en Enfermería

Limitaciones
o obstante, este artículo también presenta algunas limitaciones que deben tenerse en cuenta. En primer lugar, la búsqueda sistemática se realizó solo en cinco bases de datos, lo que puede haber excluido algunos artículos relevantes que se encuentren en otras fuentes. En segundo lugar, la revisión de literatura no incluyó un análisis crítico ni una síntesis de los resultados de los artículos, lo que limita la profundidad y la comparabilidad de los hallazgos. En tercer lugar, el artículo no incluyó un estudio empírico propio, que permitiera evaluar la situación de la depresión postparto y las intervenciones de enfermería en el contexto colombiano.
Estas limitaciones abren nuevas líneas de investigación para futuros estudios. Por ejemplo, se podría ampliar la búsqueda sistemática a otras bases de datos y a otros idiomas, así como aplicar criterios de clasificación de los niveles de evidencia específicos para la enfermería. También se podría realizar un meta-análisis o una revisión sistemática con meta-síntesis, que permita integrar y comparar los resultados de los diferentes estudios. Asimismo, se podría diseñar y ejecutar un estudio empírico, que evalúe la situación de la depresión postparto y las intervenciones de enfermería en Colombia, así como su efectividad y su impacto en la calidad de vida de los padres y sus hijos.
Conclusiones
istóricamente, la responsabilidad de abordar la salud mental ha recaído principalmente en la profesión médica. No obstante, es imperativo reconocer el papel crucial que desempeña la enfermería al proporcionar educación esencial sobre la identificación de situaciones de riesgo en salud mental, especialmente en el contexto de la depresión postparto. Más allá de la formación específica en salud mental, el rol de los enfermeros se extiende hacia un enfoque holístico, aprovechando el contacto continuo que mantenemos con los pacientes a lo largo de todas las etapas de la vida. Esta conexión constante posiciona a la enfermería como un elemento fundamental en la detección temprana y la búsqueda de apoyo necesario para mitigar las posibles consecuencias de la no intervención en casos de depresión postparto.
Este artículo ha mostrado la relevancia de la depresión postparto como un problema de salud pública, que requiere una atención integral y multidisciplinaria, en la que la enfermería puede desempeñar un papel clave. Sin embargo, también ha evidenciado la necesidad de mejorar la formación y la intervención de la enfermería en este ámbito, así como de generar más evidencia científica que sustente y oriente la práctica clínica. Se espera que este artículo contribuya a sensibilizar y motivar a los profesionales de la enfermería, así como a los investigadores y a los responsables de las políticas de salud, sobre la importancia de abordar la depresión postparto desde una perspectiva holística, humanizada y basada en la evidencia.
Actualizaciones en Enfermería 37
Referencias
1. Shimpuku Y, Iida M, Hirose N, Tada K, Tsuji T, Kubota A, et al. Prenatal education program decreases postpartum depression and increases maternal confidence: A longitudinal quasi-experimental study in urban Japan. Women Birth [Internet]. 2022 [citado el 21 de noviembre de 2023];35(5):e456–63. Disponible en: https://pubmed.ncbi.nlm.nih.gov/34866021/
2. Pohárnok M, Kopcsó K, Polgár PI. The structure and correlates of the 20-item Maternal-Fetal Attachment Scale in a population-based sample of Hungarian expectant women. Midwifery [Internet]. 2022 [citado el 21 de noviembre de 2023];112(103422):103422. Disponible en: https://pubmed.ncbi.nlm.nih.gov/35816918/
3. Hulsbosch LP, Potharst ES, Boekhorst MG, Nyklíček I, Pop VJM. Breastfeeding intention and trait mindfulness during pregnancy. Midwifery [Internet]. 2021 [citado el 21 de noviembre de 2023];101(103064):103064. Disponible en: https://pubmed.ncbi.nlm.nih.gov/34161916/
4. O’Hara, M. W., & Wisner, K. L. (2014). Perinatal mental illness: definition, description and aetiology. Best practice & research Clinical obstetrics & gynaecology, 28(1), 3-12.
5. Atkinson J, Smith V, Carroll M, Sheaf G, Higgins A. Perspectives of partners of mothers who experience mental distress in the postnatal period: A systematic review and qualitative evidence synthesis. Midwifery [Internet]. 2021 [citado el 21 de noviembre de 2023];93(102868):102868. Disponible en: https://pubmed.ncbi.nlm.nih.gov/33260004/
6. Costas-Ramón N, Silverio SA, Fallon V, Aparicio-García ME. Psychometric evaluation and validation of the Postpartum Specific Anxiety Scale for the Spanish-speaking population: PSAS-ES. Gen Hosp Psychiatry [Internet]. 2023 [citado el 21 de noviembre de 2023];83:59–65. Disponible en: https://pubmed.ncbi.nlm.nih.gov/37119779/
7. Davidsen AS, Birkmose AR, Kragstrup J, Siersma V, Ertmann RK. The association of a past childbirth experience with a variety of early physical and mental symptoms in subsequent pregnancies. Midwifery [Internet]. 2022 [citado el 21 de noviembre de 2023];112(103406):103406. Disponible en: https://pubmed.ncbi.nlm.nih.gov/35772244/
8. Bohren MA, Hofmeyr GJ, Sakala C, Fukuzawa RK, Cuthbert A. Continuous support for women during childbirth. Cochrane Libr [Internet]. 2017 [citado el 20 de noviembre de 2023];2017(8). Disponible en: https://pubmed.ncbi.nlm.nih.gov/28681500/
9. Lin Y-H, Chen C-P, Sun F-J, Chen C-Y. Risk and protective factors related to immediate postpartum depression in a baby-friendly hospital of Taiwan. Taiwan J Obstet Gynecol [Internet]. 2022 [citado el 20 de noviembre de 2023];61(6):977–83. Disponible en: https://pubmed.ncbi.nlm.nih.gov/36428001/
10. Araújo WS de, Romero WG, Zandonade E, Amorim MHC. Effects of relaxation on depression levels in women with high-risk pregnancies: a randomised clinical trial. Rev Lat Am Enfermagem [Internet]. 2016 [citado el 20 de noviembre de 2023];24(0):e2806. Disponible en: https://www.scielo.br/j/rlae/a/Jz9cMRWQKkDhybHM7ByjzLS/?lang=en
11. Reshef S, Mouadeb D, Sela Y, Weiniger FC, Freedman SA. Childbirth, trauma and family relationships. Eur J Psychotraumatol [Internet]. 2023 [citado el 20 de noviembre de 2023];14(1). Disponible en: https://pubmed.ncbi.nlm.nih.gov/37052080/
12. Mendoza B C, Saldivia S. Actualización en depresión postparto: el desafío permanente de optimizar su detección y abordaje. Rev Med Chil [Internet]. 2015 [citado el 20 de noviembre de 2023];143(7):887–94. Disponible en: https://www.scielo.cl/scielo.php?script=sci_arttext&pid=S0034-98872015000700010&lng=en&nrm=iso&tlng=en
13. Doering JJ, Maletta K, Laszewski A, Wichman CL, Hammel J. Needs and challenges of home visitors conducting perinatal depression screening. Infant Ment Health J [Internet]. 2017 [citado el 20 de noviembre de 2023];38(4):523–35. Disponible en: https://pubmed.ncbi.nlm.nih.gov/28618008/
14. Ortiz Martinez RA, Gallego Betancourt CX, Buitron Zuñiga EL, Meneses Valdés YD, Muñoz Fernandez NF, Gonzales Barrera MA. Prevalencia de tamiz positivo para Depresión Postparto en un Hospital de tercer nivel y posibles factores asociados. Rev Colomb Psiquiatr [Internet]. 2016;45(4):253–61. Disponible en: https://www.sciencedirect.com/science/article/pii/S0034745016300026
15. Herrera Dutan EV, Carriel Alvarez MG, García Pacheco AV. Factores de riesgo relacionados con la depresión postparto. Revista Vive [Internet]. 2022 [citado el 20 de noviembre de 2023];5(15):679–87. Disponible en: https://revistavive.org/index.php/revistavive/article/view/221
16. Vieira E de S, Caldeira NT, Eugênio DS, Lucca MM di, Silva IA. Breastfeeding self-efficacy and postpartum depression: a cohort study. Rev Lat Am Enfermagem [Internet]. 2018 [citado el 20 de noviembre de 2023];26(0). Disponible en: http://www.revenf.bvs.br/scielo.php?script=sci_arttext&pid=S0104-11692018000100348
17. Tamires Alexandre F, Nogueira Ferreira AG, d’ Ávila Siqueira D, Vieira do Nascimento K, Ximenes Neto FRG, Muniz Mira QL. Actuación de enfermería frente a la depresión postparto en las consultas de puericultura. Enferm Glob [Internet]. 2013 [citado el 20 de noviembre de 2023];12(29):404–19. Disponible en: https://scielo.isciii.es/scielo.php?script=sci_arttext&pid=S1695-61412013000100022&lang=e
18. Almeida Brito AP, Oliveira Gonçalves Paes S, Lima Feliciano WL, Gonzalez Riesco ML. SOFRIMENTO MENTAL PUERPERAL: CONHECIMENTO DA EQUIPE DE ENFERMAGEM. Cogitare Enferm [Internet]. 2022 [citado el 20 de noviembre de 2023];27(27):1–13. Disponible en: https://www.scielo.br/j/cenf/a/KWvtZv9nmRJj6X39KhmWdKk/?lang=pt
19. Araújo WS de, Romero WG, Zandonade E, Amorim MHC. Effects of relaxation on depression levels in women with high-risk pregnancies: a randomised clinical trial. Rev Lat Am Enfermagem [Internet]. 2016 [citado el 20 de noviembre de 2023];24(0):e2806. Disponible en: https://www.scielo.br/j/rlae/a/Jz9cMRWQKkDhybHM7ByjzLS/?lang=en
38 Actualizaciones en Enfermería
20. Rodrigues Albuquerque M, Corrêa H, Castro e Couto T, Santos W, Romano-Silva MA, Pacheco Santos LM. A proposal for a new Brazilian six-item version of the Edinburgh Postnatal Depression Scale. Trends Psychiatry Psychother [Internet]. 2017;39(1):29–33. Disponible en: https://www.redalyc.org/articulo.oa?id=311050433004
21. Redalyc.org. [citado el 20 de noviembre de 2023]. Disponible en: https://www.redalyc.org/journal/3054/305463364012/
22. Redalyc.org. [citado el 20 de noviembre de 2023]. Disponible en: https://www.redalyc.org/journal/3070/307057135003/
23. Redalyc.org. [citado el 20 de noviembre de 2023]. Disponible en: https://www.redalyc.org/journal/719/71964730008/
24. Redalyc.org. [citado el 20 de noviembre de 2023]. Disponible en: https://www.redalyc.org/journal/719/71965087006/
25. Redalyc.org. [citado el 20 de noviembre de 2023]. Disponible en: https://www.redalyc.org/journal/2611/261157250004/
26. Latorre-Latorre,JF, Contreras-Pezzotti,LM, Herrán-Falla,OF. Depresión posparto en una ciudad colombiana. Factores de riesgo [citado 15 de diciembre de 2023] Disponible en:
https://www.elsevier.es/es-revista-atencion-primaria-27articulo-depresion-posparto-una-ciudad-colombiana--13086714
27. Guedeney A, Guedeney N, Wendland J, Burtchen N. Treatment – Mother–infant relationship psychotherapy. Best Pract Res Clin Obstet Gynaecol [Internet]. 2014 [citado el 20 de noviembre de 2023];28(1):135–45. Disponible en: https://pubmed.ncbi.nlm.nih.gov/24045134/
28. Minsal.cl. [citado el 20 de noviembre de 2023]. Disponible en: https://www.minsal.cl/sites/default/files/files/ProtocoloProgramaEmbarazoypospartofinal12032014.pdf
29. Poe S, White KM. Johns Hopkins Nursing evidence-based practice: Implementation and Translation Indianápolis, IN, Estados Unidos de América: Sigma Theta Tau International, Center for Nursing Press; 2010. [citado 14 de diciembre de 2023]
30. ACOG Committee Opinion No. 725: Depression in Pregnancy and Postpartum. American College of Obstetricians and Gynecologists. Obstet Gynecol. 2017;130(6):e201-e210. [citado 14 de diciembre de 2023] Disponible en: doi:10.1097/AOG.0000000000002457
31. Centers for Disease Control and Prevention (CDC). Depression and Anxiety Disorders Among Women of Reproductive Age. Atlanta, GA: CDC; 2021. [Citado 14 de diciembre del 2023]. Disponible en: https://www.cdc.gov/nchs/products/databriefs/db395.htm
32. Dennis CL, Ross L, Russo J, et al. Postpartum depression: A systematic review and meta-analysis of risk factors, interven tions, and outcomes. JAMA Psychiatry. 2017;74(3):291-302. [Citado 14 de diciembre del 2023] Disponible en: doi:10.1001/jamapsychiatry.2016.4125
33. Dennis CL, Ross L, Wells M, et al. Postpartum depression and maternal suicidal ideation and behavior: A systematic review and meta-analysis. Am J Psychiatry. 2017;174(1):38-49. [Citado 14 de diciembre del 2023] Disponible en: doi:10.1176/appi.ajp.2016.16060782
34. Gupta S, Creedy DK. The prevalence of postpartum anxiety: A systematic review and meta-analysis. J Affect Disord. 2014;167:150-162. [citado 14 de diciembre de 2023] Disponible en: doi:10.1016/j.jad.2014.07.026
35. Leduc D, Murray J, Stewart DE, et al. The effectiveness of interventions to prevent postpartum depression: A systematic review and meta-analysis. Can J Psychiatry. 2017;62(1):1-10. [citado 14 de diciembre de 2023] Disponible en: doi:10.1177/0706743716675783
36. McKay PM, Kim YM, Kwon C, et al. Interventions to prevent postpartum depression: A systematic review and meta-analy sis. J Clin Psychiatry. 2015;76(2):e20-e35. [citado 14 de diciem bre de 2023] Disponible en: doi:10.4088/JCP.14m09706
37. Meltzer-Brody S, Dennis CL, Einarson A, et al. Postpartum depression: A systematic review of international prevalence rates. J Clin Psychiatry. 2011;72(1):20-30. [citado 14 de diciembre de 2023] Disponible en: doi:10.4088/JCP.09m05832
38. O'Hara MW, Wisner KL, Stuart S, et al. Postpartum depres sion. Lancet. 2009;373(9662):1356-1363. [citado 14 de diciembre de 2023] Disponible en: doi:10.1016/S0140-6736(09)60772-4
39. Pinquart M, Duberstein PR. Risk factors for postpartum depression: A meta-analysis and review. Arch Womens Ment Health. 2010;13(6):437-448. [citado 14 de diciembre de 2023] Disponible en: doi:10.1007/s00730-010-0263-x
40. Rasmussen SA, Howard LM, Reif S, et al. Interventions for postpartum depression. Cochrane Database Syst Rev. 2017;7:CD001008. [citado 14 de diciembre de 2023] Disponi ble en: doi:10.1002/14651858.CD001008.pub3
41. Rhodes JM, Dennis CL, Jones I. Psychosocial interventions for postpartum [citado 14 de diciembre de 2023]
42. Jadresic M. E. DEPRESIÓN POSPARTO EN EL CONTEXTO DEL HOSPITAL GENERAL. Rev médica Clín Las Condes [Internet]. 2017 [citado el 3 de enero de 2024];28(6):874–80. Disponible en: https://www.elsevier.es/es-revista-revista-medica-clini ca-las-condes-202-articulo-depresion-posparto-en-el-con texto-S0716864017301426
Actualizaciones en Enfermería
Revisión narrativa centrada en la práctica basada en la evidencia sobre la evaluación del impacto de la educación en los pacientes después de un
accidente cerebrovascular (ACV)
Laura Camargo Berbeo
Enfermera especialista en cuidado crítico del adulto y en gestión de sistemas de información gerencial
Palabras clave:
Educación, accidente cerebrovascular, enfermería, factores de riesgo, signos y síntomas, conocimientos, impacto.

Resumen
Introducción: Medir el impacto de la educación en los pacientes después de un accidente cardio vascular (ACV), permite tener un mejor control de si la intervención educativa realizada por enfermería sensibiliza al paciente sobre su enfermedad y el cuidado para prevenir un nuevo evento cerebrovascular. También nos permite identificar las necesidades educativas de los pacientes frente a la enfermedad, tratamiento, cuidados, reconocimiento de factores de riesgo y su actuar frente a la presentación de signos de alarma, para esto se debe buscar el mejor instrumento o escala para poder realizar dicha medición y obtener resultados objetivos, ya que hay evidencia de alta calidad que es estadísticamente significativa para respaldar la educación sobre accidentes cerebrovasculares en relación con reducción del riesgo de padecerlo o de recurrencia de la enfermedad.
Objetivo: Identificar las prácticas más efectivas para la evaluar el impacto de la educación brindada a los pacientes que han sufrido un ACV.
Materiales y métodos: Revisión narrativa de la literatura, orientada en la práctica basada en la evidencia (PBE) para ser aplicada a los pacientes del centro de cuidado clínico de accidente cerebrovascular de la Fundación Santa Fe de Bogotá.
Resultados y discusión: Según la clasificación de la evidencia se obtuvieron los siguientes resultados: En el nivel I, se seleccionaron tres artículos de alta calidad, en el nivel II, se seleccionaron cuatro artículos ( uno de alta calidad y tres de buena calidad), en el nivel III, siete artículos; tres de alta calidad y cuatro de buena calidad, en el nivel IV, un artículo de buena calidad, no se encontró evidencia no científica. Del total de artículos analizados el 73% se encontraron en nivel II y III de evidencia con una calidad entre buena y alta. Esto muestra que es necesario y relevante medir el impacto de la educación en salud brindada a los pacientes que han sufrido un ataque cerebrovascular, ya que esto impacta en los desenlaces clínicos de los pacientes.
Conclusiones: Es importante que los pacientes y familias que han sufrido un accidente cerebrovascular y pertenezcan al centro de cuidado clínico de la Fundación Santa Fe reciban una educación activa previo al egreso para mejorar los conocimientos y que su impacto pueda ser medible a corto y mediano plazo para reevaluar si es necesario refuerzos o cambios en las estrategias educativas utilizadas, su eficacia a largo plazo como prevención de recurrencia de la enfermedad.
40 Actualizaciones en Enfermería

Introducción
El accidente cerebrovascular (ACV) es una enfermedad aguda con un impacto relevante en la sociedad, ya que representa la primera o segunda causa de muerte en el mundo y la principal causa de discapacidad. En diferentes estudios realizados en población sana, se ha observado que la enfermedad o sus síntomas no son claramente comprendidos, lo que conlleva a retrasos en la consulta a urgencias y por ende el poder beneficiarse de un tratamiento oportuno para su manejo.
Para mitigar el riesgo de sufrir un ACV se deben tomar acciones orientadas al fortalecimiento de hábitos de vida saludable y control de los factores de riesgo modificables como el alcoholismo, el consumo de cigarrillo, la hipertensión arterial, la diabetes mellitus, el hipercolesterolemia, el sedentarismo y la obesidad. Los profesionales de la salud suelen intervenir cuando el paciente ya ha experimentado la enfermedad y se encuentra hospitalizado, convirtiéndose en una intervención educativa de prevención secundaria. En este contexto, la intervención educativa se centra en abordad directamente al paciente y su familiar para identificar las necesidades educativas frente al ACV en cuanto a la enfermedad, tratamiento, cuidados y seguimiento, además de evaluar la adherencia de los pacientes a las estrategias propuestas mediante el seguimiento y control de estos, así como los desenlaces clínicos.
Fortalecer los conocimientos de los pacientes que han sufrido un ACV y evaluar el impacto mediante de la adaptación de las mejores estrategias educativas sobre la enfermedad y tratamiento hacen parte de la prevención de complicaciones y recurrencia de la enfermedad para los pacientes del centro de cuidado clínico de la Fundación Santa Fe de Bogotá, esto también les permite tomar decisiones informadas sobre su estilo de vida y tratamiento, lo que puede mejorar significativamente la calidad de vida, ayudándoles a comprender y abordar los factores de riesgo modificables que pueden reducir la probabilidad de futuros ACV.
La educación suministrada en los cinco puntos clave de información: adherencia al tratamiento farmacológico, actividad fisca, alimentación saludable, hábitos de vida saludable y reconocimiento de signos de alarma, capacita a los pacientes para que participen activamente en la autogestión de su salud. Esto implica el reconocimiento de los síntomas, la identificación temprana de signos de advertencia y la capacidad de tomar decisiones informadas sobre cuándo asistir a urgencias.
También, mediante la educación brindada por parte de enfermería a los pacientes y sus familiares del centro, se busca generar mayor conciencia en su entorno familiar y social. El propósito es que la educación no se limite únicamente a los pacientes individuales, sino que también genere conciencia en la comunidad circundante sobre los riesgos y la prevención del ACV.
Actualizaciones en Enfermería 41
Esto podría llevar a un cambio de comportamiento más amplio y la promoción de estilos de vida más saludables en la sociedad en general. El objetivo de este estudio fue identificar las mejores prácticas e instrumentos según la evidencia científica publicada para evaluar el impacto de la educación proporcionada a pacientes que han experimentado un ACV en el Centro de Cuidado Clínico de la Fundación Santa Fe de Bogotá.
Materiales y métodos
Se realizó una revisión narrativa de la literatura, orientada en la Práctica Basada en la Evidencia (PBE), un método que permite la búsqueda de las mejores prácticas mediante la utilización de la mejor evidencia posible para la toma de decisiones, para lograr la excelencia e innovación frente a atención del paciente y su familia (1).
La búsqueda de artículos científicos en las bases de datos Pubmed, Google Academic, Scopus, Mendeley y Elsevier. Mediante la siguiente ecuación de búsqueda: Términos DeCS-MeSH educación, stroke, impacto, enfermería, conocimientos y uso de operadores booleanos (AND, OR). Esto redujo la búsqueda a 354 documentos, de los cuales 15 artículos fueron considerados elegibles.
Los criterios de inclusión fueron artículos para los periodos de publicación entre 2000-2023, escritos en inglés y español. Se consideraron ensayos clínicos aleatorizados, ensayos cuasiexperimentales, estudios de cohortes, casos y controles, guías de práctica clínica, revisiones sistemáticas y estudios multicéntricos.
Se utilizó como instrumento de valoración de la calidad de la evidencia el modelo para la práctica basada en la evidencia de enfermería Johns Hopkins (JHNEBP) (2). Este modelo se desarrolla en 3 fases. La primera fue el planteamiento de la pregunta de investigación. La segunda, la revisión del alcance con la búsqueda sistemática en bases de datos y clasificación de la evidencia. La tercera, la traslación: o implementación de la herramienta.
Pregunta de investigación:
¿Cuál es la mejor evidencia en la medición del impacto de la educación en los pacientes que han sufrido un ACV?
Búsqueda interna y externa de la evidencia:
Se realizó una búsqueda en las bases de datos de Pubmed, Mendeley, Google Academic y Scopus; encontrado en total 850 artículos con las palabras clave: stroke, education, impact, knowledge and test y operadores boléanos AND y OR, reduciendo a 354 documentos y siendo elegibles 15 artículos.
Nivel y calidad de la evidencia:
Se realizó la revisión a través de la herramienta de evaluación de evidencia investigativa y no investigativa, encontrando artículos de nivel de evidencia entre II y III con una calificación de calidad entre buena y alta y sin encontrar artículos de evidencia no investigativa.
Recomendaciones para el cambio de la evidencia: A pesar de encontrar una evidencia buena y consistente, se debe considerar la validación y adaptación transcultural de una escala encontrada en la mayoría de los artículos que ya lo ha sido en otros países y la cual es el SKT (Stroke knowledge test) (3).
Traslación (ajuste, viabilidad y adecuación):
No fue posible llegar a la traslación ya que la revisión sistemática de la literatura evidenció la necesidad de un instrumento para realizar la medición del impacto de la educación. El instrumento más citado, validado y adaptado es la prueba de conocimiento del ACV (SKT por sus siglas en ingles). Por consiguiente, es necesario un estudio investigativo para validar el instrumento y hacer una adaptación transcultural teniendo en cuenta las variables demográficas, sociales y educativas de los pacientes y su familia o según comentarios ajustarlo para la realización de nuestra propia herramienta.
42 Actualizaciones en Enfermería
Títulos Resumenes elegibles Artículos incluidos
Estrategia de búsqueda
Términos DeCS-MeSH: Stroke, education, impact, Knowledge, test, nurse Operadores boleanos (AND,
Según la clasificación de la evidencia, se obtuvieron los siguientes resultados: En el nivel I, se seleccionaron 3 artículos de alta calidad. En el nivel II, 4 artículos (1 de alta calidad y 3 de buena calidad). En el nivel III, 7 artículos (3 de alta calidad y 4 de buena calidad). En el nivel IV, 1 artículo de buena calidad. No se encontró evidencia no científica. Del total de artículos analizados 73% se encontraron en nivel II y III de evidencia con una calidad entre buena y alta. Esto demuestra que medir el impacto de la educación en salud brindada a los pacientes que han sufrido un ataque cerebrovascular mediante una prueba inicial antes de la intervención educativa y otra prueba después de la intervención demuestra que genera un cambio en los conocimientos de los pacientes y promueve la alfabetización en salud. La evidencia también aborda las estrategias educativas utilizadas en los diferentes centros donde se desarrollaron los estudios, así como las herramientas estructuradas, como cuestionarios, que ya han sido validadas para este propósito. Estas herramientas tienen en cuenta la caracterización sociodemográfica del paciente, y al aplicarlas, se evidencia el incremento en las puntuaciones de los conocimientos adquiridos.
Al analizar los artículos seleccionados encontramos que en Latinoamérica y Colombia no se han realizado estudios que permitan mostrar resultados del impacto o efectividad de la educación brindada en pacientes después de un evento cerebrovascular. Se encontró un estudio desarrollado en la población del común acerca de los conocimientos que tienen de la enfermedad en síntomas y factores de riesgo de enfermedad cerebrovascular en convivientes de personas en riesgo (4) y otro que midió el conocimiento de síntomas y factores de riesgo de enfermedad cerebro vascular en una población urbana colombiana (5). Estos estudios evidenciaron el alto grado de desconocimiento que tiene la comunidad frente a la enfermedad, se ve reflejado cuando los pacientes consultan con sintomatología que se ha presentado inclusive hasta 24 horas después de ingresar a urgencias. Esto acrecienta a que sea una de las enfermedades de causa de muerte en el mundo y la segunda que más genera discapacidad como lo menciona la Organización Mundial de la Salud (OMS). Además, el tiempo que se pierde es vital para poder recibir un tratamiento de manera oportuna o ser candidato a terapias de reperfusión
Revisión bibliográfica de alcance y selección de artículos.
Actualizaciones en Enfermería 43
Diagr. 1.
OR) Base de datos PUBMED 404 13 6 MENDELEY 200 8 3 GOOGLE ACADEMIC 101 12 4 SCOPUS 145 32 2
como es la trombólisis farmacológica y/o la trombectomía mecánica. Si tan solo la población conociera los riesgos y aprendiera a identificar los signos y síntomas de manera oportuna los desenlaces serían diferentes.
Discusión
Lamentablemente, al realizar la educación durante la hospitalización del evento, se identificó que la mayoría de las pacientes no conoce ni siquiera el nombre de la enfermedad, tienden a confundir trombosis con derrame y cuando se les habla acerca del término ACV o accidente cerebrovascular, lo desconocen. De ahí la importancia del material educativo que se entregue, la forma de explicar y la resolución de dudas. La evidencia también nos muestra que es importante saber la caracterización de la población en cuanto a edad, género y nivel de escolaridad, puesto que hay una asociación entre estos datos y la forma de entender la educación brindada (10), así como las herramientas (videos, revistas, folletos) o número de intervenciones educativas realizadas.
En la actualidad, los riesgos cerebro cardiovasculares y metabólicos, representan la mayor carga de enfermedad crónica en el mundo, la poca práctica de hábitos de vida saludable y la presencia de afectaciones de salud cada vez a más temprana edad nos genera un llamado muy importante al como equipo de salud aportar y ayudar a la población. Por ello, es importante que desde la práctica pueda incluirse espacios de información, comunicación y educación para que los pacientes puedan aprender y reconocer los riesgos que puede tener a lo largo de su vida,
(12) ya que estadísticamente 1 de cada 4 perso nas mayor de 25 años puede sufrir un ACV, es la segunda causa de muerte en el mundo después de un IAM y es la primera enfermedad que más causa discapacidad (6). En 2022, la segunda causa de muerte se atribuyó a enfermedades cerebrovasculares. Por consiguiente, se han desarrollado diferentes estrategias para la iden tificación de signos y síntomas por la asociación Colombiana de neurología como la estrategia CORRE, que incluye Cara torcida, Ojo (alteración de la visión), Rápida debilidad de un brazo o una pierna, Raro al hablar, Equilibrio y emergencias (7) y el acrónimo RÁPIDO: Alteración del habla, Parálisis de la cara y/o disminución del campo visual, Incapacidad para mover una pierna, un brazo, la mitad, del cuerpo, que pierda el equili brio hacia un lado, Dolor de cabeza fuerte de inicio súbito, Ojo llame al 123 o acuda de inme diato a urgencias (8).

Esta educación debería hacerse como prevención primaria, pero dado al desconocimiento, los pacientes ingresan a los servicios de urgencia con la enfermedad instaurada. Además, existe un mayor riesgo de presentar otro accidente cerebrovascular. Es muy común entre los sobrevivientes de la enfermedad sobre todo en los siguientes dos años (12). Esto puede ser en parte, el resultado de un déficit de conocimiento acerca del ACV y por consiguiente una mala adherencia al tratamiento farmacológico y no farmacológico, para esto, el personal de la enfermería y la salud debe realizar esfuerzos para mejorar dichos conocimientos y también ayudar a reducir costos disminuyendo el riesgo de recurrencia de la enfermedad o de otras enfermedades cardio cerebrovasculares.
44 Actualizaciones en Enfermería

falta mayor comprensión (9) y que, al aplicarla, se evidencia que es urgente establecer progra mas educativos solidos frente a la enfermedad en el sector salud, mejorando la prevención y el reconocimiento temprano de los primeros signos de accidente cerebrovascular (10).
Después del alta, se ha observado que el paciente y su familia aún tienen preguntas o necesidades educativas. Por este motivo, se recomienda facilitar un acceso continuo a la información (11). Es fundamental fomentar la autogestión para empoderar a los pacientes en el manejo de la enfermedad, incluyendo el seguimiento del plan de rehabilitación y las recomendaciones, tanto farmacológicas como no farmacológicas. Además, se busca fortalecer la autoeficacia en el reconocimiento de los signos de alarma, instando a la actuación inme diata y la visita al hospital en caso necesario. Al realizar la revisión de la literatura, se logró esta blecer que es necesario contar con un instru mento que permitan evaluar el impacto de la educación entregada. La revisión mostró que en total 10 de los artículos, se empleó la herramien ta para evaluación de los conocimientos en ACV (SKT) (3), la cual se encuentra validada, adapta da y traducida para otros países y ha demostra do un grado de confiabilidad bueno al aplicarlo

Actualizaciones en Enfermería 45
Referencias
1. Poe S, White K. Johns Hopkins Nursing Evidence-based Practice: Implementation and Translation. [Internet]. Estados Unidos: Sigma Theta Tau; 2010 [citado 11 Mayo 2022]. Disponible en: https://books.google.com.co/books?id=_W3OTUMuaAoC&pg=PT3&hl=es&source=gbs_selected_pages&cad=2#v=onepag e&q&f=true
2. Browse.welch [Internet]. Estados Unidos: Johns Hopkins University; 2020 [actualizado 2020; citado 23 Marzo 2022]. Disponible en: https://browse.welch.jhmi.edu/nursing_resources/jhnebp.
3. Grech, R., & Grech, P. (2021). The Stroke Knowledge Assessment Tool (SKAT): Development, Reliability and Validity. Journal of Medical and Health Studies, 2(2), 81–90. https://doi.org/10.32996/jmhs.2021.2.2.9.
4. Diaz R. Conocimiento de síntomas y factores de riesgo de enfermedad cerebrovascular en convivientes de personas en riesgo. http://www.scielo.org.co/pdf/anco/v31n1/v31n1a03.pdf
5. Díaz R., Ruano M. Conocimiento de síntomas y factores de riesgo de enfermedad cerebro vascular en una población urbana colombiana. Acta Neurol Colomb 2011;27:195-204. http://www.scielo.org.co/scielo.php?pid=S0120-87482011000400002&script=sci_abstract
6. (American Heart Association Council on Epidemiology and Prevention Statistics Committee and Stroke Statistics Subcommittee. 2022)
7. CORRE. Acrónimo autoría Dr. Luis Fernando Roa - Neurólogo y ACN.
8. R.Á.P.I.D.O. Derechos de autor ©2021‐20XX, la University of Texas Health Science Center en Houston. Stroke.org/speakwithus
9. Sowtali, Harith, Mohamed, Mohd Yusoff. Stroke Knowledge Level among Stroke Patients Admitted to Hospital Raja Perempuan Zainab II, Kelantan, Malaysia. J Exp Stroke Transl Med. 2016 March. Online access at www.jestm.com.
10. Olfa ChakrounWalha, Amal Samet, Marwa BenAbdallah, Sana Benmansour, Fadhila Issaoui, Manel Rebai, Karama Ben Messaoud, Cyrine Benali, Wassel Mokni, Abdennour Nasri, Imen Rejeb, Noureddine Rekik. Stroke knowledge among emergency centre visitors: A cross-sectional multicenter survey. 2021. https://doi.org/10.1016/j.afjem.2020.10.012
11. Hafsteinsdóttir TB, Vergunst M, Lindeman E, et al. Educational needs of patients with a stroke and their caregivers: a systematic review of the literature. Patient Educ Couns 2011;85:14–25. DOI: 10.1016/j.pec.2010.07.046
12. Perez-lázaro C, Iñíguez-Martínez C, Santos Lasaosa S, Alberti-González O, Martínez Martínez L, Tejero-Juste C, Mostacero E. Estudio sobre el conocimiento de la población acerca del ictus y de los factores de riesgo vascular. Rev Neurol 2009; 49: 113- 118. DOI: https://doi.org/10.33588/rn.4903.2008525
13. Widjaja, K.K., Chulavatnatol, S., Suansanae, T. et al. Knowledge of stroke and medication adherence among patients with recurrent stroke or transient ischemic attack in Indonesia: a multi-center, cross-sectional study. Int J Clin Pharm 43, 666–672 (2021). https://doi.org/10.1007/s11096-020-01178-y
14. Benoit C, Lopez D, Loiseau M, Labreuche J, Kyheng M, Bourdain F, Lapergue B. Impact of a Pre-Discharge Education Session on Stroke Knowledge: a Randomized Trial. J Stroke Cerebrovasc Dis. 2020 Dec;29(12):105272. doi: 10.1016/j.jstrokecerebrovasdis.2020.105272. Epub 2020 Sep 15. PMID: 32992206.
46 Actualizaciones en Enfermería
Actualizaciones en Enfermería