
Edición N°05 / Mayo 2025





Sexo: Características biológicas que distinguen a las personas como hombres, mujeres o intersexuales (anatómicas, hormonales y genéticas).
Género: Construcción social y cultural sobre lo que se considera “femenino” o “masculino”. Incluye normas, comportamientos, relaciones y roles asignados a las personas según su sexo.
Identidad de género: Sentimiento interno y personal de ser hombre, mujer, ambos, ninguno, u otra identidad de género. No necesariamente coincide con el sexo asignado al nacer.
Orientación sexual: Atracción emocional, afectiva y/o sexual hacia

otras personas, como heterosexualidad, homosexualidad, bisexualidad, a sexualidad, entre otras.
• Roles de género: Expectativas culturales y sociales sobre cómo deben comportarse las personas según su género. Por ejemplo, el rol tradicional de la mujer como cuidadora o del hombre como proveedor.
• Estereotipos de género: Creencias rígidas sobre las características, capacidades y comportamientos “adecuados” de mujeres y hombres. Estos limitan el desarrollo personal y perpetúan desigualdades.














• Las mujeres, personas trans y otras identidades de género enfrentan barreras en el acceso a servicios de salud (discriminación, estigmatización, falta de servicios específicos).









• Hay diferencias en la investigación médica (mayor estudio en hombres que en mujeres), atención diferenciada, y condiciones de salud relacionadas con el género (violencia de género, salud sexual y reproductiva, salud mental, etc.).
• El enfoque de género permite identificar estas desigualdades y actuar para garantizar una atención justa, integral y sin discriminación.
Internacional
• Convención sobre la Eliminación de Todas las Formas de Discriminación contra la Mujer (CEDAW).
Principios de Yogyakarta: Derechos humanos con orientación sexual e identidad de género.
Nacional
• Políticas públicas de salud con perspectiva de género.
• Leyes contra la violencia de género.

• Normativas que garantizan derechos sexuales y reproductivos.
• Inclusión de la identidad de género en sistemas de salud.








Mejora la calidad de la atención al reconocer las distintas necesidades y experiencias de género.
Favorece la equidad, el respeto y la inclusión en los servicios de salud.
Contribuye a eliminar prácticas discriminatorias y violencias estructurales.

Derechos de los usuarios:
• A la privacidad y a la confidencialidad de la información.
• A ser atendido sin discriminación con un trato digno e individualizado.
• A recibir los servicios de salud en condiociones de higiene seguridad y confort.
• Acceder a los servicios de salud con los requisitos de norma.
• A recibir información comprensible y continua sobre su enfermedad y a participar de las decisiones.
• A elegir el profesional que le genere confianza, seguridad y empatía.
• A recibir una segunda opinión cuando así lo requiera.
• A que se le informen los canales de comunicación con el equipo de salud y demás y demás servicios administrativos.
• A la cercanía y cuidado de su familia o allegados.

• A recibir un servicio integral facilitándose la asistencia espiritual según sus creencias y necesidades.
• Al manejo de dolor y del sufrimiento y los efectos segundarios del proceso de atención y tratamiento.
Deberes de los usuarios:
• Cumplir con las normas y protocoolos de la clínica.
• Respetar a las personas que lo atienden, a los demás usuarios y sus acompañantes.
• A actuar de buena fe proporcionando información confiable .
• Cumplir los protocolos de protección y seguridad institucionales.
• Cuidar su salud y la de los demás, siguiendo las recomendaciones del tratamiento.
• Cuidar y hacer buen uso de los implementos, equipos e instalaciones de la clínica.


Aprendizaje organizacional








Autoevaluación




Selección de procesos a mejorar

Evaluación del mejoramiento






Ejecución del plan de acción











Formulación del plan de acción













Priorización de procesos






calidad esperada

Medición inicial del desempeño de los procesos







Atención segura al paciente crítico - 100%
Altas seguras - 50%
Cansancio del personal - sin iniciar


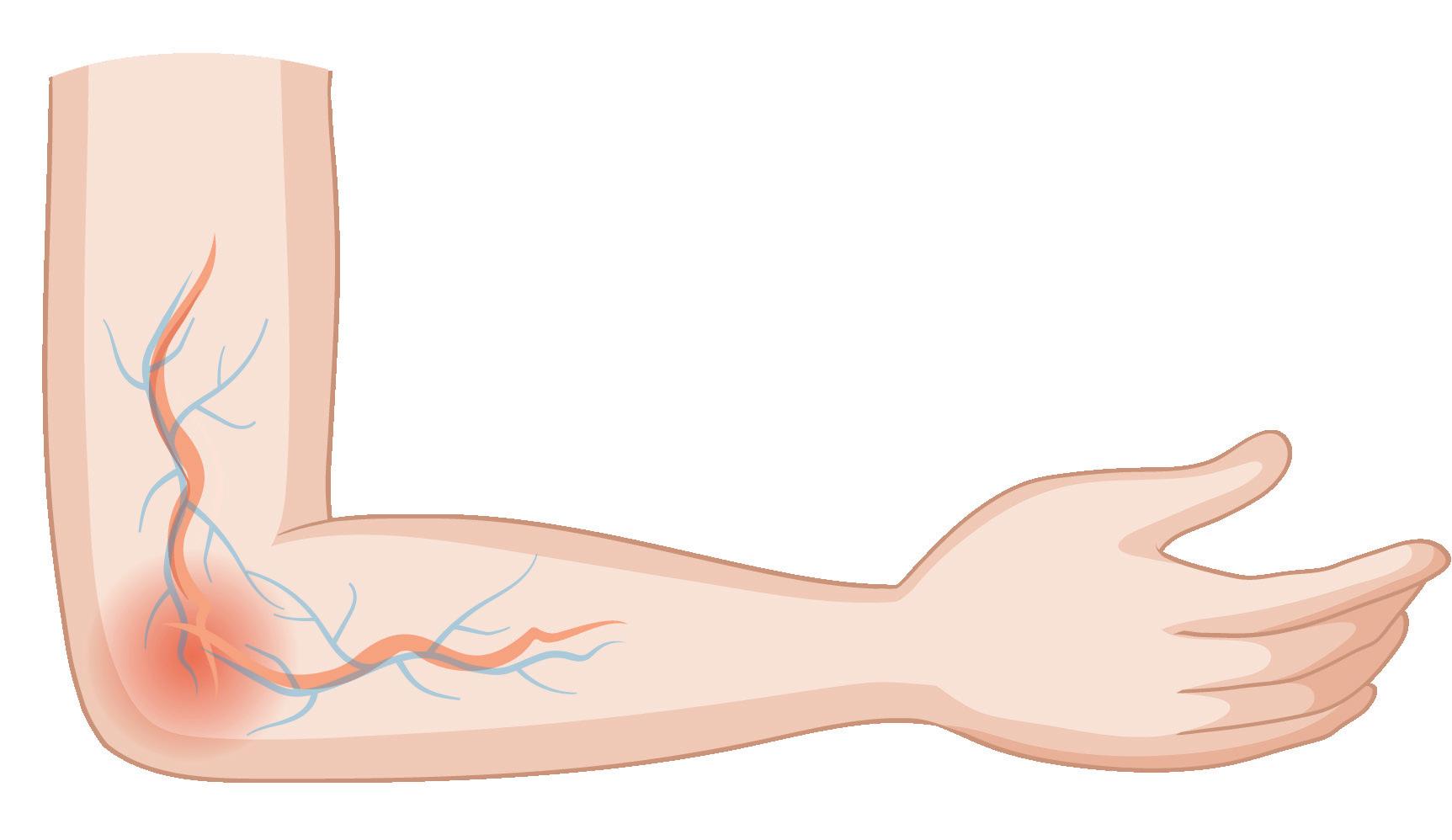


• Realice el procedimiento con delicadeza y con la técnica adecuada.
• Elija calibre adecuado del catéter.
• Estabilice la vena manteniendo la piel tensa en sentido contrario a la dirección de la punción.
• Recuerde al paciente no realizar movimientos bruscos del brazo.
• Realice una dilución correcta del medicamento.
• Elija las venas de acuerdo al tipo de solución y la osmolaridad.
• Gradúe la velocidad en la administración de los medicamentos.
• Lave el sistema con solución salina, una vez haya aplicado el medicamento.

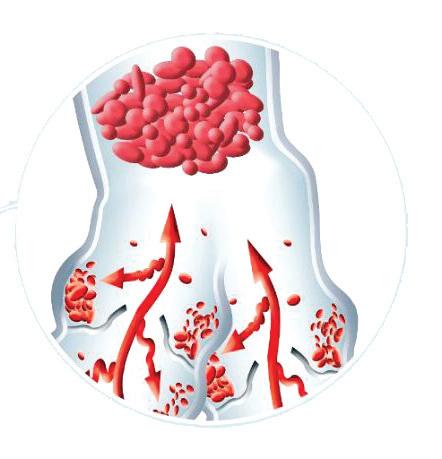
Bacteriana ¿Cómo evitarla?



evitarla?
• Realice higiene de manos SIEMPRE
• Evalúe la pertinencia del uso del catéter
• Use elementos de protección personal.
• Limpie los puertos.



















• Vigile el sitio de inserción con apósito transparente Cubra el catéter para el baño.
• Retirar el catéter.
• Elevar la extremidad.
• Detener el me dicamento.
• Hacer paños con sulfato de magnesio.
• Administrar analgésicos o antibióticos según decisión médica.
• Registre en historia clínica y reporte por Almera.

¿Qué hacer si el paciente presenta







Desde el e scritorio d e todos los equipos institucionales, a través del icono ALMERA:

Al d ar doble clic sobre este icono, inmediatamente se va habilitar la opción de usuario y contraseña, y listo, ya puedes empezar a navegar por l a plataforma.


A través de l a página web de la clínica: https://clinicavida.com/, por la opción: Nuestra clínica, Almera.

Igualmente, al dar clic sobre esta opción, se va habilita r el ingreso a través de usuario y contraseña.

Si eres colaborador activo, estas son tus credenciales de ingreso:
Si p resentas i nconvenientes con t u usuario, por f avor reportarlo al correo: calidad@clinicavida.com


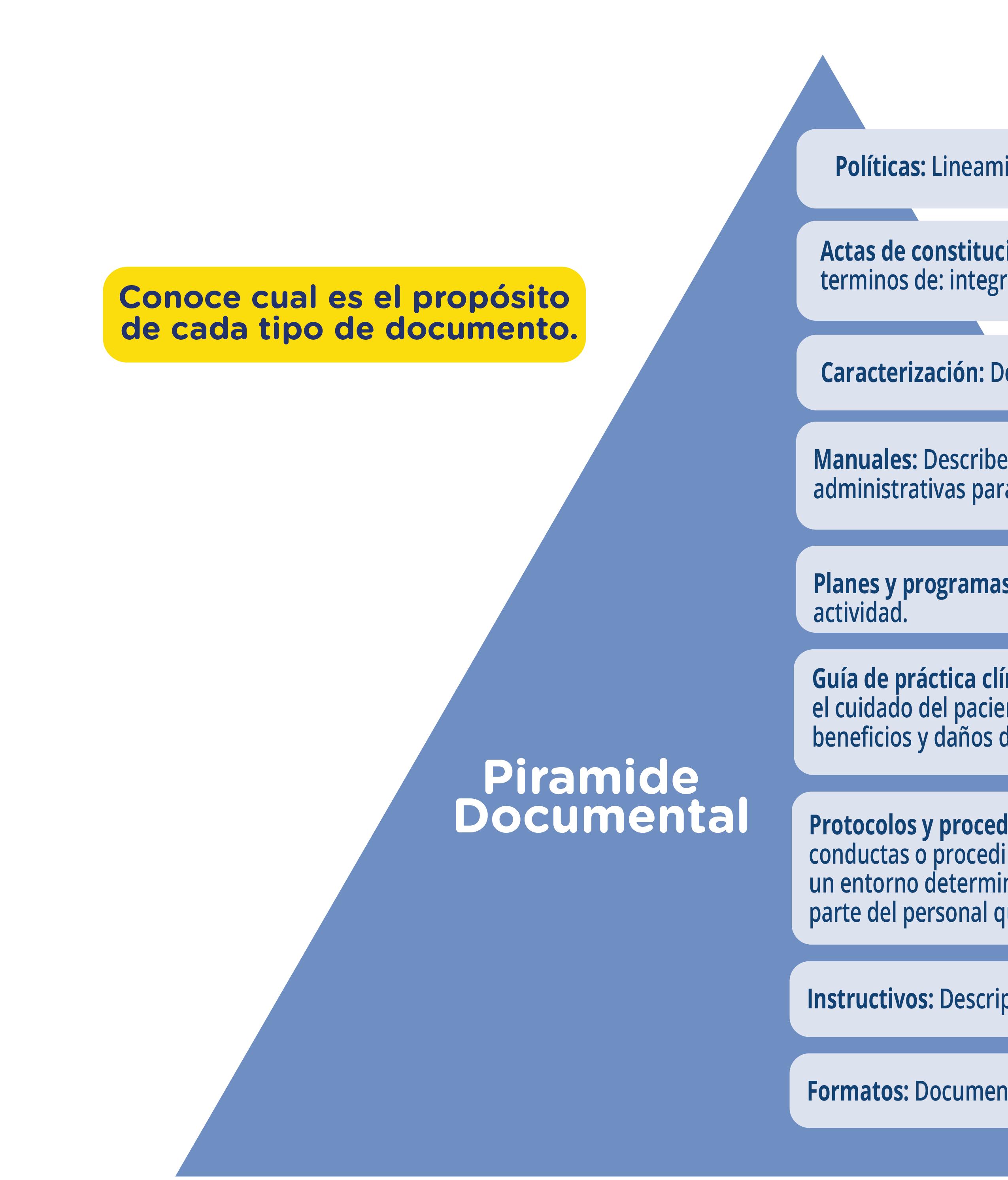




Conoce el listado de documentos creados en el mes de Abril:
• IN-SI-06 CUIDADOS DE ENFERMERÍA EN PROCEDIMIENTOS ENDOSCOPICOS
• PD-SI-21 SISTEMA DE PRESIÓN NEGATIVA
• PD-UR-02 RUTA DE INGRESO PACIENTES PEDIATRICOS A CIRUGÍAS AMBULATORIAS
• GU-CE-01 GENÉTICA EN CANCÉR
• PT-SQ-15 CUADRANTECTOMIA
• PT-SQ-16 MASTECTOMIA
• IN-SI-07 GESTIÓN DE NECROPSIAS EN PACIENTES CON EVENTOS DE INTERES EN SALUD PÚBLICA
• PG-SI-01 PROGRAMA DE NAVEGACIÓN
• IN-TI-01 DILIGENCIAMIENTO DE LA INCAPACIDAD EN SERVINTE
• PG-CE-01 PROGRAMA DE VACUNACIÓN

Conoce el listado de documentos actualizados en el mes de Abril:
• MA-CE-01 CLÍNICA DE HERIDAS
• PO-CIN-01 CONFIDENCIALIDAD DEL CENTRO DE INVESTIGACIÓN
• PO-CIN-02 CONFLICTO DE INTERES DEL CENTRO DE INVESTIGACIÓN
• PT-SQ-14 ANTISEPSIA QUIRURGICA
• MA-UR-01 TRIAGE EN URGENCIAS
• PD-SI-19 REFERENCIA Y CONTRARREFERENCIA DE PACIENTES
• AC-EP-02 COMITÉ DE EXPERIENCIA DE LAS PERSONAS
• PT-SI-11 EQUIPO DE RESPUESTA RAPIDA


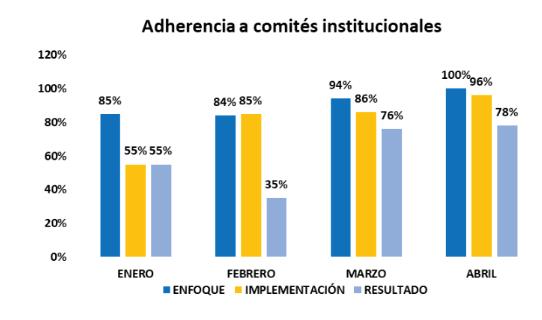
TIPS para la gestión efectiva de los comités
• Definir claramente las funciones, el alcance y el grado de autoridad que representa el comité.
• Seleccionar los integrantes apropiados teniendo en cuenta las competencias técnicas y científicas.
• Asignar un número razonable de integrantes.
• Preparar y planear detalladamente las reuniones para asegurar la productividad del mismo.
• Designar un presidente y secretario idóneo para el liderazgo del comité.

¡Descúbrelo en este video!

Si estás interesado en realizar este curso en una próxima fecha, te invitamos a diligenciar la siguiente encuesta
clic aquí


Justificación del uso de guantes médicos

Reducir el riesgo de contaminación del personal de salud
Reducir el riesgo de deseminación de gérmenes al medio ambiente
Los guantes no proporcionan protección completa contra la contaminación de las manos.
• Los guantes pueden contaminarse con la misma facilidad que las manos desnudas y no ofrecen una protección completa.
• La higiene de las manos en el momento y la forma adecuados son una de lasmedidas más importantes para proteger a quienes reciben atención, así como a los trabajadores de la salud y la atención.
• Según la OMS, entre febrero y agosto de 2020, se utilizaron 3 mil millones de equipos de protección individual. Lo que resultó en 591 toneladas de desechos por día. La mayor contribución provino de los guantes Justificación




Guantes de examen indicado en situaciones clínicas
Guantes no indicados
(salvo precauciones de contacto)

• INDICADO en cualquier procedimiento quirúrgico; parto vaginal; procedimientos radiológicosinvasivos; realización de accesos y procedimientos vasculares (vías centrales); preparación denutrición parental total y agentes quimioterapéuticos.
• Posibilidad de contacto con sangre, fluidos corporales, secreciones, excreciones y objetos visiblemente sucios con fluidos corporales. EXPOSICIÓN DIRECTA DEL PACIENTE: Contacto con sangre; contacto con mucosas y piel nointacta; posible presencia de organismos altamente infecciosos y peligrosos; situaciones epidémicas o de emergencia; inserción y extracción de vías intravenosas; extracción de sangre;interrupción de la vía venosa; exploración pélvica y vaginal; aspiración de líquido no cerrado. sistemas de tubos endotraqueales. EXPOSICIÓN INDIRECTA DEL PACIENTE: Vaciado de cubetas para vómitos; manipulación/limpieza instrumentos; manipulación de residuos; limpieza dederrames de fluidos corporales.
• No hay potencial de exposición a sangre o fluidos corporales, o ambiente contaminado. EXPOSICIÓN DIRECTA DEL PACIENTE: Tomar la presión arterial, la temperatura y el pulso; realizar inyecciones subcutáneas e intramusculares; bañar y vestir al paciente; transportar al paciente;cuidar los ojos y los oídos. (sin secreciones); cualquier manipulación de la línea vascular enausencia de fuga de sangre.
• EXPOSICIÓN INDIRECTA DEL PACIENTE: Utilizar el teléfono; escribir en la historia clínica delpaciente; administrar medicamentos orales; distribuir o recoger bandejas dietéticas parapacientes; retirar y reemplazar la ropa de cama de los pacientes; colocar dispositivos no invasivosEquipos de ventilación y cánulas de oxígeno; movimiento de muebles de pacientes.


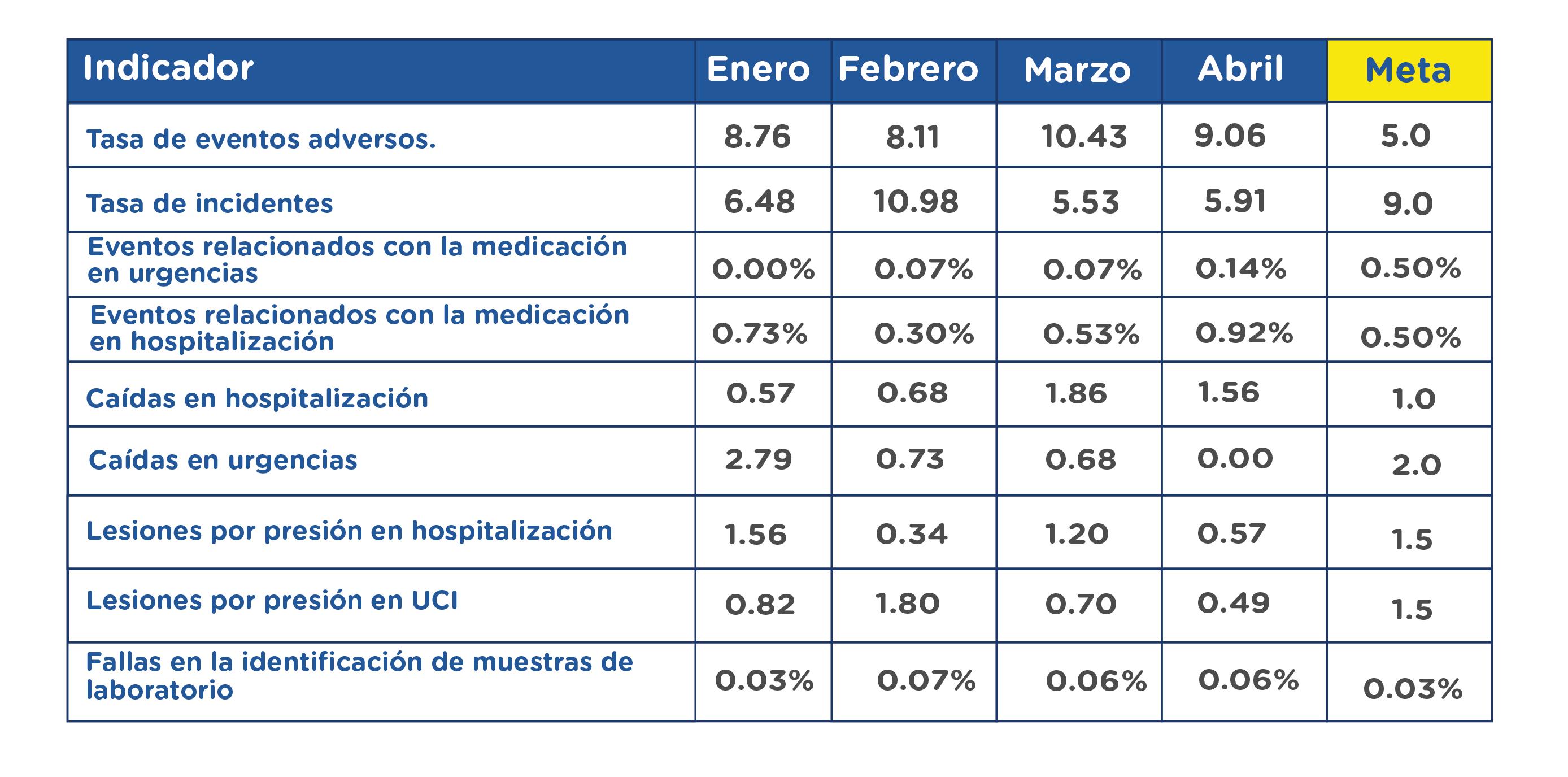
¿Qué
Se evalúa la calidad de la práctica en losservicios de salud brindados, asegurandoque se cumplan los protocolos establecidosy se fomente la seguridad del paciente.
Para el mes de abril estos fueron losresultados
Venopunción: 5 auditorias

Toma de muestras de laboratorio: 3 auditorias

Toma de hemocultivos: 1 auditoria

¡Cuidar el agua y la energía es tarea de todos!
Proteger nuestros recursos naturales es un compromiso de todos.
Aquí te dejamos algunas razones y tips para lograrlo:
¿Por qué cuidar el agua? ¿Y la energía?
•Los glaciares se derriten más rápido por el cambio climático, alterando el ciclo del agua.
• Es vital para nuestra salud y para producir alimentos.
• Gran parte de la energía se genera usando recursos naturales no renovables.
•Su uso excesivo contribuye al cambio climático y a la contaminación del aire.
•Ahorrar energía reduce costos y ayuda al planeta














•Aunque el 71% del planeta es agua, menos del 1% es dulce y apta para consumo humano.




Cierra la llave mientras te cepillas los dientes o enjabonas tus manos
Reporta y repara oportunamente fugas de agua o goteos.

















































































































Apaga luces y equipos que no estés usando.
Usa la luz natural siempre que sea posible.
Desconecta cargadores cuando no los necesites.

Te informamos que los dos kits de derrames que están a cargo del área de gestión ambiental son los de fluidos corporales y cortopuzantes, de acuerdo a la sede o servicio donde te encuentres están ubicados los encuentras en:
•EPP:
Tapabocas.
Guantes desechables.
Bata manga larga desechable.
Gorro
Polainas desechables.
•Paños absorbentes
•Cinta peligro
•Materia o sustancia solidificante
•Cinta peligro
•Materia o sustancia
solidificante
•Pala pequeña
•Brocha
•Sustancia desinfectante
Nota: Para el descarte de cortopunzantes que hayan caído al suelo se utilizan los EPP descritos y adicional:
•Pinzas largas.
•Imán.




1.Porte los EPP que trae el kit
2.Demarque el área con la cinta peligro.
3.Utilice la materia agregante como aserrín o sustancia química solidificante y espere 2 minutos a que agregue todo el fluido.
4.Marque la bolsa roja con fecha, área y tipo de residuo (biosanitario) y responsable.
5.Recoja el residuo con la pala y la brocha y deposite en la bolsa roja.
6.Anude la bolsa y déjela a un lado.
7.Aplique la sustancia desinfectante.
8.Trapee el área.
9.Ubique el letrero de piso húmedo.
10.Retire la cinta peligro.
11.Transporte la bolsa hasta el acopio intermedio de residuo.
12.Realice limpieza y desinfección de los elementos utilizados; trapera, recogedor o pala, brocha.
13.Realice la limpieza y desinfección de los EPP reutilizable.
14.Bote los EPP desechables en una caneca roja para residuos biosanitarios.

1.Porte los EPP que trae el kit
2.Demarque el área con la cinta peligro.
3.Coja las pinzas y con estas, sostenga el imán y atraiga las agujas.
4.Vaya depositando las agujas en el guardián de seguridad
5.Selle el guardián con cinta de enmascarar o micropore.
6.Marque el guardián de seguridad roja con fecha y responsable.
7.Marque la bolsa roja con fecha, área y tipo de residuo (cortopunzante) y responsable.
8.Deposite el guardián en la bolsa roja.
9.Anude la bolsa y déjela a un lado.
10.Aplique la sustancia desinfectante.
11.Trapee el área.
12.Ubique el letrero de piso húmedo.
13.Retire la cinta peligro.
14.Transporte la bolsa hasta el acopio intermedio de residuos.
15.Realice limpieza y desinfección de los elementos utilizados; trapera, recogedor.
16.Realice la limpieza y desinfección de los EPP reutilizable.
17.Bote los EPP desechables en una caneca roja para residuos biosanitarios.


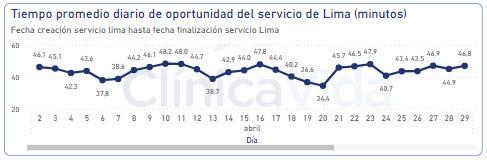
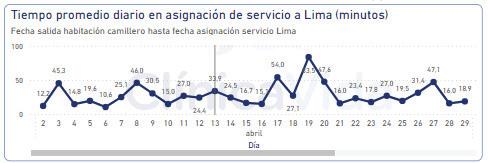
Desde el 1 de abril está en funcionamiento el aplicativo de Altas, el nuevo aplicativo de Altas ha permitido medir los tiempos del personal de servicios generales, tanto el tiempo de oportunidad como de duración de los alistamientos.

Para el mes de abril, el tiempo promedio de oportunidad para el alistamiento fue de 27 min

Para el mes de abril, el tiempo de duración de los alistamientos fue de 46 min: