Introduction
Coronary heart disease is a disease caused by plaque accumulation in the coronary arteries that supply oxygen to the heart muscles (Maulidia, 2021). The acute coronary syndrome is also caused by increased oxygen demand, and reduced blood oxygen transport, and is often caused by reduced coronary flow due to narrowing or obstruction of the arteries due to atherosclerosis (Wibowo & Andina, 2018). The acute coronary syndrome consists of Unstable Angina Pectoris (UAP), non-ST elevation myocardial infarction (NSTEMI), and ST-elevation myocardial infarction (STEMI) (Indonesia, 2016; Maulidia, 2021). Angina pectoris is a clinical syndrome caused by an imbalance between demand and supply of coronary artery flow (Indonesia, 2016).

Non-ST Elevation Myocardial Infarction (NSTEMI) is an acute coronary syndrome with clinical symptoms of chest pain typical of infarction, electrocardiogram (ECG) without ST-segment elevation, and elevated cardiac enzymes (CKMB, troponin T). NSTEMI can cause various complications, such as acute pulmonary edema, cardiac arrest, and even death (Elfi, 2015).
Acute ST Elevation Myocardial Infarction (STEMI) is a clinical syndrome defined by myocardial ischemia symptoms related to persistent ST elevation and release of myocardial necrosis biomarkers (Gayatri et al., 2016).Acute myocardial infarction is diagnosed based on the typical clinical symptoms of chest pain, increased cardiac biomarkers, and changes in electrocardiogram patterns (Kurniawan et al., 2015). Increased cardiac-specific markers found in acute myocardial infarction are MB isoenzyme of creatinine kinase (CKMB), troponin T, and troponin I. CKMB isoenzymes are plentiful in cardiac muscle cells. Increased levels of CKMB indicate the extent and severity of infarction in the heart muscle (Kurniawan et al., 2015).On the electrocardiogram, an assessment of ST elevation is performed at the J point and is found in two opposite leads. The ST segment elevation threshold value in the diagnosis of STEMI for males and females in most leads is 0.1 mV (Indonesia, 2018). ST-segment elevation without Left Ventricular Hypertrophy (LVH) or Left Bundle Branch Block (LBBB) is a new ST-segment elevation at the J point >2mm (0.2 mV) in males or >1.5 mm (1.5 mV) in females in leads V2V3 and/or >1 mm (0.1 mV) in another precordial lead or limb lead, in at least 2 contiguous leads. (Gayatri et al., 2016; Indonesia, 2018).
Typical chest pain in STEMI located in the substernal, with >20 minutes duration, accompanied by cold sweat, chest pain that is described as feeling crushed and can spread to the left arm, back, jaw, or epigastrium. Risk factors for STEMI include diabetes, cholesterol, high
blood pressure, chronic kidney disease, and heredity (Indonesia, 2016). STEMI is an indicator of total coronary artery occlusion. This condition requires revascularization to restore blood flow and myocardial reperfusion as soon as possible, either medically using fibrinolytic agents or mechanically through primary percutaneous coronary intervention (Indonesia, 2018). Several factors must be considered when choosing reperfusion therapy. Initiation of reperfusion management does not need to wait for the results of increased cardiac biomarkers (Gayatri et al., 2016; Indonesia, 2018).
Percutaneous coronary intervention (PCI) is a non-surgical intervention procedure using a catheter to dilate or open narrowed coronary arteries due to atherosclerosis or thrombosis with ballooning or deploying a stent.For STEMI patients who come to a hospital with PCI facilities, primary PCI must be performed within 90 minutes with the onset of complaints <12 hours. While patients who come to a hospital without PCI facilities, fibrinolytic therapy should be initiated at <12 hours of onset and if primary PCI cannot be performed within 120 minutes of first medical contact (Gayatri et al., 2016; Indonesia, 2016). Early reperfusion therapy can reduce in-hospital mortality rates and show better outcomes in patients with acute myocardial infarction. However, STEMI still causes various complications, including myocardial dysfunction, heart failure, cardiogenic shock, arrhythmias, mechanical complications, and pericarditis (Wilar et al., 2019).
Based on the background explanation above, the problem that can be concluded is how the distribution of acute coronary syndrome patients who were admitted through the emergency room and an overview of what risk factors can cause mortality of acute coronary syndrome patients during hospitalization in Bekasi Regency General Hospital during January to December 2021.
Research Method

This study is a descriptive cross-sectional study using secondary data. The study subjects included all the patients aged over 35 who were admitted through the ER in Bekasi Regency General Hospital from January to December 2021 with chest pain or shortness of breath and later hospitalized. The research is conducted from December 28th, 2021 to March 28th, 2022. This study used secondary data from the medical records of Bekasi Regency General Hospital.
Results and Discussion
Data Selection and Collection
The initial study was carried out by collecting register data for all patients with acute coronary syndrome who were admitted through ER from January to December 2021. From the data register, there were 149 patients with acute coronary syndrome in the past year. From there on, a search for medical record status was conducted to collect the necessary data. Out of the 149 statuses, 12 statuses could not be found and 20 statuses were not included in the inclusion criteria. Therefore, the final sample in this study is 117 statuses.
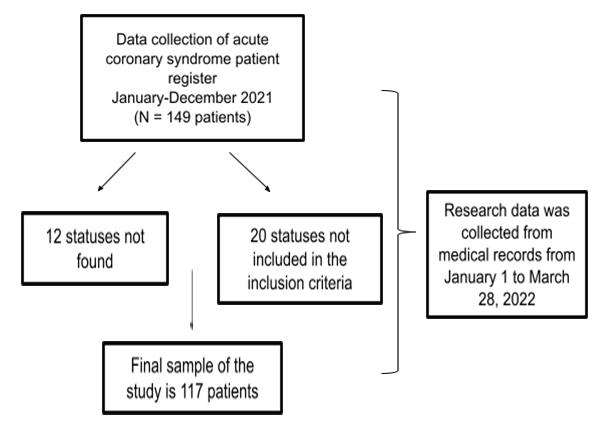

Acute Coronary Syndrome Characteristics
Acute coronary syndrome is classified into three types, acute ST-elevation myocardial infarction with (STEMI), acute non-ST elevation myocardial infarction (NSTEMI), and unstable angina pectoris (UAP). Unstable angina pectoris and NSTEMI can be distinguished from cardiac biomarkers. If a significant increase is found, the diagnosis is NSTEMI and if there is no significant increase, the diagnosis is UAP (Indonesia, 2018).
This study shows that the number of acute coronary syndrome cases admitted through the ER in the medical record data of Bekasi Regency General Hospital during the period January 1 to December 31 2021 was 149 cases. Later, out of these 149 cases, 12 cases had no medical
Figure 1. Sampling Processrecords, and 20 cases were not included in the inclusion criteria. Thus, the final sample of this study was 117 cases. Out of the 117 cases, there were 16 cases of STEMI (14%), 18 cases of NSTEMI (15%), and 83 cases of UAP (71%). This is in line with the data register from the Jakarta Acute Coronary Syndrome (JAC) in 2008-2009 where there were more UAP patients than STEMI and NSTEMI patients (Dharma et al., 2012).
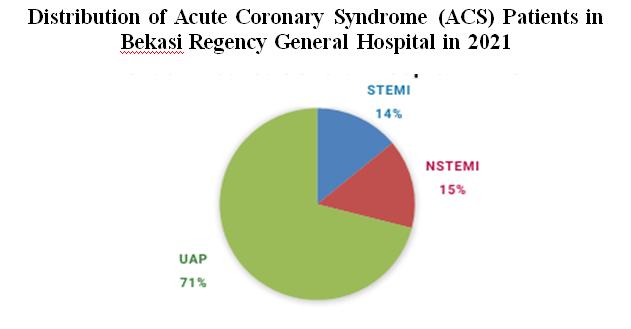
Figure 2. Distribution of Acute Coronary Syndrome (ACS) patients in Bekasi Regency General Hospital in 2021

This study found that acute coronary syndrome patients are dominated by male patients (54%) rather than female patients (46%). Age is a part of the risk factor for acute coronary syndrome. This study classified the patients’ age into the under 65 years old age group and the over 65 years old age group. Out of 117 patients, 99 patients are under 65 years old (85%), and 18 patients are over 65 years old (15%). This is in line with the findings of Torry et al. (2014) that the 41-60 age group is the most affected age group. The risk of developing acute coronary syndrome is increasing in men who are over 45 years old and women who are over 55 years old (Torry et al., 2014).
Pendahuluan
Penyakit jantung koroner adalah penyakit yang disebabkan adanya penumpukan plak di dalam pembuluh darah arteri koroner yang mensuplai oksigen ke otot jantung (Maulidia, 2021). Sindrom koroner akut juga disebabkan oleh kebutuhan oksigen bertambah, transpor oksigen darah berkurang, dan paling sering disebabkan oleh aliran koroner yang berkurang akibat adanya penyempitan atau obstruksi arteri karena aterosklerosis (Wibowo & Andina, 2018). Sindrom koroner akut terdiri dari angina pektoris tidak stabil (APTS) / Unstable Angina Pectoris (UAP), infark miokard akut non-elevasi segmen ST (IMANEST) / non-ST elevation acute coronary syndrome (NSTEACS), dan infark miokard akut dengan elevasi segmen ST (IMAEST) / ST elevation acute coronary syndrome (STEACS) (Indonesia, 2016; Maulidia, 2021). Angina pektoris adalah sindroma klinik yang disebab oleh ketidakseimbangan antara kebutuhan (demand) dan suplai aliran arteri coroner (Indonesia, 2016). Infark miokard akut non-elevasi segmen ST (IMANEST) merupakan salah satu sindrom koroner akut dengan gejala klinis nyeri dada khas infark, gambaran elektrokardiogram (EKG) tanpa disertai elevasi segmen ST, dan terdapat peningkatan enzim jantung (CKMB, troponin T). IMANEST dapat menimbulkan berbagai komplikasi, seperti udem paru akut, henti jantung, hingga kematian (Elfi, 2015).

Infark miokard akut dengan elevasi segmen ST (IMAEST) adalah suatu sindrom klinis yang didefinisikan sebagai kumpulan gejala iskemi miokard yang berhubungan dengan elevasi ST persisten dan pelepasan biomarker nekrosis miokard (Gayatri et al., 2016). Infark miokard akut ditegakkan berdasarkan gejala klinis nyeri dada yang khas, peningkatan biomarka jantung, dan perubahan pola elektrokardiogram (Kurniawan et al., 2015). Peningkatan penanda spesifik jantung yang ditemukan pada infark miokard akut, yaitu isoenzim MB dari kreatinin kinase (CKMB), troponin T, dan troponin I. Isoenzim CKMB banyak terdapat pada sel otot jantung. Peningkatan kadar CKMB menunjukkan luas dan beratnya infark pada otot jantung (Kurniawan et al., 2015).Pada elektrokardiogram, penilaian elevasi ST dilakukan pada titik J dan ditemukan pada 2 sadapan yang bersebalahan. Nilai ambang elevasi segmen ST dalam diagnosis IMAEST untuk laki-laki dan perempuan pada sebagian besar sadapan adalah 0,1 mV (Indonesia, 2018). Elevasi segmen ST tanpa Left Ventricular Hypertrophy (LVH) atau Left Bundle Branch Block (LBBB) adalah elevasi segmen ST baru pada titik J >2 mm (0,2 mV) pada laki-laki atau >1,5 mm (1,5 mV) pada perempuan di lead V2-V3 dan/atau >1 mm (0,1 mV) di precordial lead lain atau pada limb lead, setidaknya pada 2 sadapan yang bersebalahan. (Gayatri et al., 2016;
Indonesia, 2018).
Nyeri dada khas pada IMAEST berlokasi di substernal, durasi >20 menit, disertai keringat dingin, nyeri dada seperti ditimpa beban berat dan dapat menjalar ke lengan kiri, punggung, rahang, atau ulu hati. Faktor risiko terjadinya IMAEST diantaranya kencing manis, kolesterol, darah tinggi, gagal ginjal, dan keturunan (Indonesia, 2016). IMAEST merupakan indikator kejadian oklusi total pembuluh darah arteri koroner. Kondisi ini memerlukan tindakan revaskularisasi untuk mengembalikan aliran darah dan reperfusi miokard secepatnya, baik secara medikamentosa menggunakan agen fibrinolitik ataupun secara mekanis melalui intervensi koroner perkutan primer (Indonesia, 2018). Beberapa faktor harus dipertimbangkan untuk memilih terapi reperfusi. Inisiasi tatalaksana reperfusi tidak perlu menunggu hasil peningkatan biomarka jantung (Gayatri et al., 2016; Indonesia, 2018).
Intervensi koroner perkutan / Percutaneous Coronary Intervention (PCI) adalah prosedur intervensi non bedah dengan menggunakan kateter untuk melebarkan atau membuka pembuluh darah koroner yang menyempit akibat aterosklerosis atau trombosis dengan balon atau stent. Untuk pasien IMAEST yang datang ke rumah sakit dengan fasilitas PCI, primary PCI harus dilakukan dalam 90 menit dengan onset keluhan <12 jam. Untuk pasien yang datang ke rumah sakit tanpa fasilitas PCI, terapi fibrinolitik harus diberikan pada onset <12 jam dan jika primary PCI tidak bisa dilakukan dalam 120 menit sejak kontak medis pertama (Gayatri et al., 2016; Indonesia, 2016).Terapi reperfusi dini mampu menurunkan tingkat mortalitas di rumah sakit dan menunjukkan hasil yang lebih baik pada pasien infark miokard akut. Meski demikian, IMAEST masih menimbulkan berbagai komplikasi, antara lain disfungsi miokard, gagal jantung, syok kardiogenik, aritmia, komplikasi mekanik, dan pericarditis (Wilar et al., 2019).

Berdasarkan latar belakang di atas, masalah yang dapat disimpulkan adalah bagaimana distribusi pasien sindrom koroner akut yang masuk melalui IGD dan gambaran faktor risiko apa saja yang dapat menyebabkan mortalitas pasien sindrom koroner akut dalam masa perawatan rumah sakit di RSUD Kabupaten Bekasi periode Januari hingga Desember 2021.
Metode Penelitian
Penelitian ini merupakan penelitian deskriptif dengan studi cross-sectional menggunakan data sekunder. Subjek penelitian ini adalah semua pasien berusia >35 tahun yang masuk melalui
IGD RSUD Kabupaten Bekasi periode Januari hingga Desember 2021 dengan keluhan nyeri
dada atau sesak nafas dan dirawat inap. Penelitian ini dilakukan mulai dari tanggal 28 Desember 2021 sampai dengan 28 Maret 2022. Penelitian ini menggunakan data sekunder yang diperoleh dari bagian rekam medis RSUD Kabupaten Bekasi.
Hasil dan Pembahasan
Proses Seleksi dan Pengambilan Data
Awal penelitian dilakukan dengan mengumpulkan data register seluruh pasien sindrom koroner akut yang masuk melalui IGD periode Januari hingga Desember 2021. Dari data register tersebut, diperoleh 149 pasien yang menderita sindrom koroner akut dalam satu tahun terakhir.

Setelah itu, dilakukan pencarian status rekam medisnya untuk mengumpulkan data-data yang diperlukan. Dari 149 status tersebut, 12 status tidak bisa ditemukan dan 20 status tidak termasuk kriteria inklusi. Sehingga, sampel akhir penelitian ini adalah sebanyak 117 status.
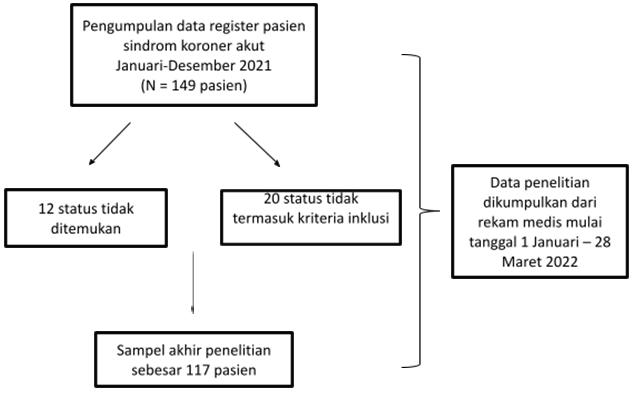
Gambar 1. Alur Seleksi Sampel Penelitian
Karakteristik Pasien Sindrom Koroner Akut
Klasifikasi sindrom koroner akut dibagi menjadi tiga jenis, yaitu infark miokard akut dengan elevasi segmen ST (IMAEST), infark miokard akut non-elevasi segmen ST (IMANEST), dan angina pektoris tidak stabil (APTS). Angina pektoris tidak stabil dan IMANEST dapat dibedakan dari hasil pemeriksaan biomarka jantung. Bila terjadi peningkatan bermakna, maka diagnosisnya IMANEST dan bila tidak terjadi peningkatan bermakna maka diagnosisnya APTS (Indonesia, 2018).
Pada penelitian ini menunjukkan bahwa jumlah kasus sindrom koroner akut yang masuk
melalui IGD pada data rekam medik RSUD Kabupaten Bekasi periode 1 Januari hingga 31
Desember 2021 adalah sebanyak 149 kasus. Kemudian, dari 149 kasus ini, 12 kasus rekam mediknya tidak berhasil didapatkan dan 20 kasus tidak termasuk kriteria inklusi. Sehingga, jumlah akhir sampel penelitian ini adalah 117 kasus. Dari 117 kasus tersebut, terdapat 16 kasus IMAEST (14%), 18 kasus IMANEST (15%), dan 83 kasus APTS (71%). Hal ini sesuai dengan data register dari Jakarta Acute Coronary Syndrome (JAC) tahun 2008-2009 dimana pasien
APTS lebih banyak daripada pasien IMAEST dan IMANEST (Dharma et al., 2012).
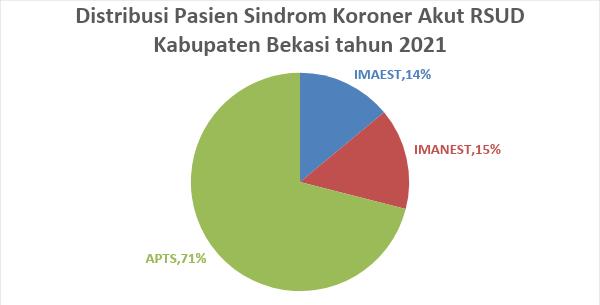
Gambar 2. Distribusi Pasien SKA RSUD Kabupaten Bekasi Tahun 2021

Pada penelitian ini, pasien sindrom koroner akut lebih banyak berjenis kelamin laki-laki, yaitu 63 pasien (54%) daripada perempuan sebanyak 54 pasien (46%). Usia juga merupakan salah satu faktor risiko terjadinya sindrom koroner akut. Pada penelitian ini dibedakan menjadi kelompok usia 65 tahun ke bawah dan 65 tahun ke atas. Dari 117 pasien, 99 pasien berusia dibawah 65 tahun (85%) dan 18 pasien berusia diatas 65 tahun (15%). Hal ini sesuai dengan penelitian yang dilakukan oleh Torry bahwa kelompok usia 41-60 tahun merupakan kelompok usia penderita terbanyak. Laki-laki yang berusia lebih dari 45 tahun dan perempuan yang berusia lebih dari 55 tahun, risiko terkena sindrom koroner akut semakin meningkat (Torry et al., 2014).
