časopis o laboratórnej diagnostike I 1. číslo, 12. ročník I marec/2024
Onkológia








10 Chceme stáť na pevných medicínskych základoch I Rozhovor s Veronikou Bencovou, MD, Ph.D., medicínskou riaditeľkou Unilabs pre Slovensko a Česko 26 Nukleárna medicína je pri diagnostike nádorov kľúčová I Rozhovor s doc. MUDr. Richardom Hrubým, PhD., MBA, MPH, klinickým lídrom pre onkológiu v Nemocnici Bory v Bratislave 66 Diagnostika a liečba karcinómu prsníka I Významný posun v diagnostike a liečbe za posledné obdobie a jeho míľniky

inVitro 1. číslo, 12. ročník marec/2024
Vydavateľ:
Unilabs Slovensko, s. r. o.
Záborského 2, 036 01 Martin
IČO: 31647758
Adresa redakcie:
Unilabs Slovensko, s. r. o.
Digital Park II, Einsteinova 23 851 01 Bratislava, Slovensko
Šéfredaktor:
Ing. Eva Šabová
Odborný garant:
Veronika Bencová, MD, Ph.D.
Redakcia:
Ing. Eva Šabová
Jana Klimanová
Elena Akácsová
Danka Šoporová
MUDr. Antonín Polách
Marek Bezák
Tomáš Turčan
MUDr. Mária Rečková, PhD.
MUDr. Bela Mriňáková, PhD., MPH
MUDr. Miriam Hančinová
MUDr. Klaudia Gočárová, PhD.
doc. MUDr. Igor Andrašina, Csc.
MUDr. Lea Balážová
prof. MUDr. Alexandra Kolenová, PhD.
MUDr. Jozef Bodnár
RNDr. Jana Verebová, PhD.
MUDr. Zuzana Mažeriková
Fotografie:
Shutterstock
archív respondentov a autorov rozhovorov
archív Unilabs Slovensko
Layout a grafický dizajn:
Studio Milk
Návrh obálky:
2create
Tlač:
printio, s. r. o.
Periodicita:
vychádza 3-krát ročne
Náklad:
1 500 ks, nepredajné
Copyright:
Unilabs Slovensko, s. r. o., 2024
ISSN 1339-5912
Evidenčné číslo:
EV 4948/14. Časopis je indexovaný v Bibliographia medica Slovaca a zaradený do citačnej databázy CiBaMed
InVitro je nezávislý časopis.
Za obsah, pôvod, úplnosť, odbornú úroveň článkov, pravdivosť textov zodpovedajú výlučne ich autori, ktorých názory v článkoch sa nemusia zhodovať s názorom vydavateľstva alebo redakcie.
Pripomienky a podnety môžete zasielať na invitro@unilabs.com
Milí priatelia,
onkologické ochorenia sú medzi príčinami úmrtí pacientov dlhodobo na popredných miestach. Hoci sa doba mení a naše možnosti postupujú míľovými krokmi vpred, slovo „rakovina“ v nás stále vyvoláva husiu kožu. V tomto čísle časopisu sme sa preto na nádorové ochorenia pozreli bližšie. Zamerali sme sa pritom hlavne na výzvy, ktoré sa pri ich diagnostike a liečbe objavujú.
Onkologické ochorenia často prichádzajú nečakane. Nezriedka sa stáva, že ich liečba už nie je účinná, pretože je nasadená príliš neskoro. Práve preto sú kriticky dôležité preventívne prehliadky – zachraňujú životy, a to doslova. Napriek osvete, o ktorú sa snažíme aj my, však realita nie je práve radostná. Podľa internej analýzy jednej zo zdravotných poisťovní zanedbala preventívnu prehliadku v rokoch 2021 a 2022 viac ako polovica jej poistencov.
V Unilabs vieme, že správna a včasná diagnostika je kľúčová, a preto venujeme rozvoju a zlepšovaniu diagnostických metód množstvo úsilia. Je to prvý a nevyhnutný krok na ceste k nastaveniu správnej liečby a k záchrane života. Moderné formy diagnostiky – vrátane tej genetickej – nám umožňujú odhaliť množstvo detailov, napríklad genetické predispozície, čo je neoceniteľné pri mnohých skríningových vyšetreniach. V prvom rade však takáto diagnostika pomáha odhaliť potenciálne riziká a predvídať problémy. Dáva nám šancu ochoreniu úplne predísť alebo ho včas zastaviť. Inovatívne diagnostické metódy majú v našej ponuke dôležité miesto – rozsahom a kvalitou našich služieb sa radíme medzi európsku špičku.
Pokroky pri onkologických ochoreniach však veda nedosahuje len v oblasti diagnostiky. Experimentálna liečba už nie je len vzdialenou nádejou, ale stáva sa realitou. Dnes už dokážeme aplikovať vhodné liečivo doslova na bunkovej úrovni. Precízna diagnostika je však stále základ. Okrem odhalenia príčin ochorení nám poskytuje aj cenné informácie o efektivite liečby a umožňuje terapiu rýchlo prispôsobiť vývoju.
Vedieť viac, rozumieť lepšie, zasahovať skôr – to je to, čomu v spoločnosti Unilabs veríme. S hrdosťou môžeme povedať, že každý deň prispievame k lepším výsledkom liečby. Pracujeme, skúmame a neustále zlepšujeme diagnostické postupy. Mnohé procesy sme zautomatizovali, okrem zvýšenia efektivity sme tak navyše minimalizovali riziko potenciálnych chýb.
Nezabúdajme ale ani na ľudskú stránku našej práce. Na pacientov a ich rodiny, ktorým naše služby prinášajú nielen výsledky, ale aj nádej. V rozhovore s Janou Špankovou z organizácie „Nie rakovine“ nájdete dôležitý odkaz. Dozviete sa, akú nezastupiteľnú úlohu zohrávajú pacientske organizácie a aké je dôležité, aby sme naďalej pracovali na zlepšení dostupnosti diagnostiky.
Aj to je dôvod, prečo sa s vervou púšťame každý deň do práce. Chceme posúvať hranice možného – smerom k záchrane a k zlepšeniu životov.
6 UDIALO SA
Čo je nové
v Unilabs Slovensko

10 ROZHOVOR
Chceme stáť na pevných medicínskych základoch
rozhovor s Veronikou Bencovou, MD, Ph.D., medicínskou riaditeľkou pre Unilabs na Slovensku a v Českej republike
Tomáš Turčan

14 ŠPECIÁL
Ministerka Dolinková: Bez laboratórnej diagnostiky by dnešná medicína nemohla fungovať
rozhovor s ministerkou zdravotníctva, Zuzanou Dolinkovou Marek Bezák
20 BLOG
Strašidlo rakoviny
MUDr. Antonín Polách

26 PROGRESÍVNE ZDRAVOTNÍCTVO
Nukleárna medicína je pri diagnostike nádorov kľúčová
rozhovor s doc. MUDr. Richardom Hrubým, PhD., MBA, MPH Danka Šoporová
34 AKTUÁLNE
Pacient pacientovi rozumie Jana Klimanová
42 Z DRUHEJ STRANY
Nemôžeme sa spoliehať len na zbierky

rozhovor s Janou Pifflovou Špankovou, prezidentkou a spoluzakladateľkou aliancie NIE RAKOVINE
Jana Klimanová

50 OSOBNOSŤ
Choroba ma naučila hovoriť nie rozhovor s moderátorkou TV JOJ, Anetou Pariškovou Elena Akácsová
57 KOMENTÁR
Nebojujme, liečme sa Elena Akácsová
TÉMA ČÍSLA — ONKOLÓGIA
60 Stav onkológie na Slovensku z pohľadu Národného onkologického inštitútu
MUDr. Mária Rečková, PhD.
66 Diagnostika a liečba karcinómu prsníka
MUDr. Bela Mriňáková, PhD., MPH
MUDr. Miriam Hančinová
76 Nádory hlavy a krku
MUDr. Klaudia Gočárová, PhD.
84 Nádory hrubého čreva
doc. MUDr. Igor Andrašina, CSc.
MUDr. Lea Balážová
92 Najčastejšie solídne nádory raného detstva (neuroblastóm, nefroblastóm, hepatoblastóm, retinoblastóm)
prof. MUDr. Alexandra Kolenová, PhD.
102 Nové možnosti diagnostiky nádorových ochorení z pohľadu patológa
MUDr. Jozef Bodnár
110 Nové možnosti diagnostiky nádorových ochorení a ich využitie v onkológii
RNDr. Jana Verebová, PhD.
120 Geneticky podmienené onkologické ochorenia
MUDr. Zuzana Mažeriková










LABORATÓRNA DIAGNOSTIKA
Praktická príručka/Technická príručka
2 Unilabs Slovensko — partner č. 1 v laboratórnej diagnostike
3 Procesná mapa
4 1. Žiadanka a objednanie vyšetrení
5 Vyplnenie žiadanky
6 Výber vyšetrení
6 Značenie vzoriek
9 Telefonické doobjednanie
10 Biochémia a hematológia
19 Imunológia a alergológia
30 Mikrobiológia
42 Genetika
46 Patológia
49 2. Odber
50 Žiadanka na odberový materiál
51 3. Transport
52 Mapa pokrytia zvozovými trasami
54 4. Registrácia a príprava vzorky
56 5. Komplexná diagnostika a analýza
56 Komplexná diagnostika
58 Analýza vzoriek
64 6. Validácia a distribúcia výsledkov
65 Výsledkový list

66


Kvalita a akreditácia
68 Kontakty

69 Manažment
72


72 Sieť laboratórií a pracovísk

Čo je nové v Unilabs Slovensko
Novinky, zmeny a aktuality z prostredia našej spoločnosti. Prečítajte si viac o našich aktivitách.
Malignity prsníka a ovárií


Od 8. do 9. septembra 2023 ste Unilabs Slovensko mohli stretnúť na odbornej konferencii Malignity prsníka a ovárií s podtitulom „Ak dokážeme cieľ diagnostikovať včas, potom môžeme aj úspešne cielene liečiť“. Konferencia sa konala v hoteli Falkensteiner v Bratislave.
Ambíciou tohto podujatia bolo priblížiť poznatky z oblasti personalizovanej liečby karcinómu prsníka a ovárií. Unilabs Slovensko ako jeden z partnerov prispel aj odbornou prednáškou našej kolegyne RNDr. Jany Verebovej, PhD., s témou „Deficiencia homológnej rekombinácie pri karcinóme ovária“.

XXXVI. Hildebrandove bardejovské gastro dni
Tridsiatyšiesty ročník odborného gastroenterologického podujatia konajúceho sa 8. – 9. septembra 2023 v hoteli Alexander v Bardejovských Kúpeľoch sa sústredil na tému „Poruchy motility horného a dolného GITu“. V stánku Unilabs Slovensko sme jeho účastníkom predstavili naše špičkové služby, pričom sme sa sústredili na vyšetrenia SEPTIN 9 a PEPTEST. Okrem prezentácie našej spoločnosti sme obohatili odborný program prednáškou nášho kolegu MUDr. Jozefa Bodnára na tému „Algoritmus vyšetrenia v biopsii diagnosticky nejasných lézií GITu a faktory ovplyvňujúce presnosť diagnózy“.

Konferencia gynekológov, urológov a sexuológov
Témou IV. ročníka Konferencie gynekológov, urológov a sexuológov, ktorá sa konala 7. – 8. októbra 2023 v Demänovskej Doline v Hoteli Grand Jasná, bola „Obezita a reprodukčné zdravie“.
Ako partner tohto odborného eventu sme v našom stánku účastníkom predstavili ponuku našich špičkových vyšetrení GynTect, Preeklampsia, Epicheck, PHI a LBC – LIQUID BASED CYTOLOGY.


Veľtrh práce v zdravotníctve
10. októbra 2023 sme sa už tradične zúčastnili obľúbeného Veľtrhu práce v zdravotníctve, ktorého aktuálny ročník sa konal v priestoroch Hotela Saffron v Bratislave


Zaujímavé pracovné možnosti u nás v Unilabs Slovensko sme študentom medicíny a ostatných zdravotníckych odborov predstavili pútavou formou v našom stánku. Aj tento rok bol súčasťou našej prezentácie náš kolega – patológ MUDr. Mojmír Ducár, s ktorým si mohli študenti preveriť svoje odborné znalosti. Akcia mala aj tento rok veľký úspech.


XXXIII. Izakovičov Memoriál
Hlavnými témami rezonujúcimi už na XXXIII. ročníku prestížnej genetickej konferencie Izakovičov memoriál boli: klinická genetika, onkogenetika, prenatálna diagnostika, molekulárna genetika, zriedkavé ochorenia. Podujatie sa konalo 18. – 20. októbra 2023 v hoteli Družba v Jasnej
Aj tento rok boli súčasťou programu vysoko odborné prednášky a prezentácie posterov na rôzne témy. Za Unilabs Slovensko vystúpila MUDr. Petra Drenčáková a kol. s prednáškou „Zriedkavé geneticky podmienené neurovývinové poruchy“. Postermi prispeli MUDr. Paula Stretavská a kol., MUDr. Miroslav Vasil a kol. a tiež MUDr. Martin Mistrík a kol.
Sme hrdí na to, že ako jedna z najväčších diagnostických sietí laboratórií v Európe máme vďaka špičkovému technickému vybaveniu a vysokokvalifikovanému personálu možnosť poskytovať slovenskému zdravotníctvu širokú ponuku služieb v oblasti genetiky, ktorú sme účastníkom pred-

stavili v našom stánku Unilabs Slovensko. Zároveň sme sa potešili z úspechu našej kolegyne MUDr. Petry Drenčákovej z Ambulancie lekárskej genetiky v Košiciach, ktorá na tomto podujatí vyhrala Cenu SSLG SLS za najlepšiu prednášku autora do 35 rokov. Víťazstvo jej zabezpečí účasť na „National Fellowship“ Európskej spoločnosti pre lekársku genetiku (ESHG) v rámci Európskej konferencie humánnej genetiky (EHGC).
Na Poliankach sme zaradili novú rýchlosť

Stanislav Čársky, Country Manager pre Slovensko, vyjadril spokojnosť s tým, že sme v Unilabs Slovensko stihli úspešne zrealizovať všetky zadefinované kľúčové projekty na rok 2023 už viac-menej behom prvého polroku. „Zavŕšili sme to otvorením našej druhej plnoautomatickej linky Aptio na Poliankach,“ dodal. Vďaka otvoreniu tejto linky na Poliankach v Bratislave od septembra 2023 zaraďujeme úplne novú rýchlosť – spolu s linkou v Stropkove budeme schopní zrealizovať viac než 17-tisíc vyšetrení za hodinu! Realizujeme tak postupnú, zásadnú modernizáciu laboratórnej techniky po celom Slovensku, kde sa nám ku koncu roka 2023 podarilo obnoviť a vymeniť 65 % prístrojov v laboratóriách rutiny.
Unilabs Slovensko na Healthcare Summit
Ako prebrať zdravotníctvo z klinickej smrti? Túto otázku riešil aktuálny ročník SME konferencie Healthcare summit 2023 prebiehajúci 4. – 5. decembra 2023 v hoteli NH Gate One v Bratislave. Podujatie sme aj tento rok podporili ako partner. Počas dvoch dní si v rámci diskusií mohli návštevníci vypočuť viacero zaujímavých názorov a odporúčaní, akým smerom by sa malo uberať slovenské zdravotníctvo. Na konferencii vystúpila aj ministerka zdravotníctva SR Zuzana Dolinková.


Za Unilabs Slovensko vystúpil náš kolega Ing. Gabriel Gajdoš, Head of IT, ktorý spoločne s ostatnými hosťami diskutoval na tému „Čo môže pre zdravotníctvo urobiť súkromný sektor?“. Diskutujúci sa zhodli, že privátni poskytovatelia zdravotnej starostlivosti sú flexibilnejší a dokážu priniesť investície do sektora. „Aj preto by som od štátu privítal viac priestoru pre privátnych poskytovateľov, ideálne cielene a nielen ako nutné zlo. Digitalizácia bez inovácie procesov je len premárnená šanca na zmenu a otázna investícia,“ dodal.
Chceme stáť na pevných medicínskych základoch
Unilabs na Slovensku a v Českej republike rozšíril svoj manažérsky tím o novú pozíciu medicínskej riaditeľky pre obe krajiny. Na jeseň minulého roku sa tejto úlohy ujala Veronika Bencová, MD, Ph.D. Uznávaná lekárka a manažérka prináša do Unilabsu svoje cenné skúsenosti získané v klinickej praxi aj vo svete medzinárodných korporácií. Veronika Bencová sa stáva základným pilierom medicínskeho oddelenia v Unilabse, ktoré práve prechádza koncepčnou zmenou. To všetko preto, aby Unilabs dokázal v dynamicky sa meniacom prostredí ešte viac posilniť svoju odbornosť, dôveryhodnosť a prvenstvo medzi poskytovateľmi laboratórnej diagnostiky.
 ROZHOVOR
ROZHOVOR
Chceme stáť na pevných medicínskych základoch

„Mojou víziou ako medicínskej riaditeľky je vybudovať nový tím, ktorý bude podporovať vzájomné zdieľanie riešení v rámci jednotlivých funkcií v spoločnosti, nadväzovať na existujúce skúsenosti a posúvať ich ďalej. Chcem podporovať medicínske know-how a zamerať sa na ďalšie vzdelávanie, ako aj na zdieľanie vedeckých a výskumných aktivít odborníkov tímu Unilabsu. To je jasne vytýčená cesta, ktorá povedie k neustálemu napredovaniu kvality diagnostickej služby pre pacientov v oboch krajinách.“
Ste lekárka s dlhoročnou klinickou praxou. Ako sa pozeráte na úlohu laboratórnej diagnostiky v zdravotnom systéme?
Laboratórna diagnostika je neoddeliteľnou súčasťou zdravotného systému. Presné, včasné a rýchlo doručené výsledky vyšetrení sú absolútnym kľúčom pre identifikáciu potenciálneho problému a nastavenie správnej a efektívnej liečby pacienta. Laboranti, lekári a diagnostici majú v celej tejto mozaike svoju nezastupiteľnú úlohu. Stoja pri pacientovi od začiatku jeho cesty a odovzdávajú na nej kolegom lekárom cenné vstupy.
Čo je podľa vás kľúčové, aby tento vzťah v rámci systému fungoval?
Som presvedčená, že základom úspechu v každej oblasti je vzájomný dialóg a komunikácia. Ak chceme ako experti v laboratórnej diagnostike plniť svoje poslanie, je nevyhnutné, aby sme otvorene komunikovali s kolegami lekármi, s ktorými spolupracujeme. Iba tak dokážeme spoločnými silami pomôcť pri stanovení diagnózy a liečebného postupu.
Bezpochyby viete, o čom hovoríte, keďže ste vzišli z lekárskej praxe. Priblížite nám, ako vyzerala vaša profesijná cesta?
Takmer 20 rokov som pracovala v klinickej praxi s atestáciou v oblasti vnútorného lekárstva a nefrológie. Som za toto obdobie veľmi vďačná, keďže ma priviedlo k hĺbkovému poznaniu medicíny. Po tejto etape som dostala možnosť prejsť do firemného sektora. V rámci neho som pôsobila 12 rokov na vedúcich medicínskych pozíciách vo veľkých farmaceutických spoločnostiach. Nadšenie pre medicínu mi ostalo, pričom som sa venovala najmä rozširovaniu dostupnosti inovatívnej liečby pre onkologických pacientov a spolupráci s poprednými lekárskymi kapacitami v tejto oblasti. Popri tom som získavala manažérske skúsenosti s riadením medzinárodných tímov zložených z rôznych špecialistov.

„Musíme byť otvorení potrebám externých partnerov, aby sme si tak vedeli nájsť to správne miesto na trhu.“
Čo vás napokon priviedlo do sveta zdravotníckych laboratórií – na súčasnú pozíciu medicínskej riaditeľky v Unilabse na Slovensku aj v Českej republike?
Príležitosť prejsť do Unilabsu bola pre mňa ako lekárku veľmi zaujímavá. Spoločnosť sa práve minulý rok naplno integrovala do jednej z najsilnejších diagnostických skupín na svete s čím súvisia aj nové výzvy. Jednou z nich je ambícia vybudovať medicínske oddelenie a ďalej zvyšovať svoju odbornosť. Považujem to za – pre mňa – prirodzený krok aj z hľadiska dlhoročných skúseností v medzinárodnom prostredí, keďže nová
pracovná pozícia zahŕňa nastavovanie medicínskych aktivít Unilabsu nielen na Slovensku, ale aj v Českej republike.
Vytvorenie spojeného tímu medzi našimi dvomi krajinami súvisí so spomínaným vývojom v skupine Unilabs. V čom má byť úloha medicínskej riaditeľky pre oba trhy prínosom?
Stratégiou vedenia Unilabsu a tiež mojím cieľom je maximálne využiť potenciál, ktorý táto situácia ponúka. Som presvedčená, že sa nám otvára nová príležitosť synergicky rásť. Cezhraničnou spoluprácou môžeme efektívne zdieľať medicínske poznatky, osvedčené postupy, kontakty a inovácie. Vytváranie priestoru pre zdieľanie skúseností a vzájomnú odbornú komunikáciu považujem za jednu z mojich priorít. A to nielen naprieč krajinami, ale aj naprieč funkciami v rámci štruktúr Unilabsu a externým prostredím.
Týmto sa dostávame k samotnej úlohe medicínskeho oddelenia. Ako by ste ju definovali?
Novou medicínskou víziou Unilabsu je ešte viac sa sústrediť na odbornú úroveň našej komunikácie – smerom navonok, ale aj dovnútra. Aby boli všetky naše medicínske tvrdenia jasné a ich zdroje a referencie dohľadateľné. Chceme byť firmou, ktorá stojí na pevných medicínskych základoch a medicíne založenej na dôkazoch. Úlohou nášho oddelenia bude preto aktívne rozvíjať spoluprácu našich odborníkov s lekármi a odbornými spoločnosťami – aby sme pre nich boli dôveryhodným partnerom.
Ako ste už aj v úvode povedali, komunikácia s partnermi v systéme zdravotníctva je kľúčová pre to, aby mala práca diagnostických spoločností pre pacientov zmysel… Presne tak. V Unilabse potrebujeme rozvíjať naše vzťahy a otvoriť sa komunikácii s lekármi z rôznych oblastí, s ktorými prichádzame do kontaktu. Mojím cieľom je sústrediť sa na aktivity, vďaka ktorým vieme získať re-
Chceme
alistický pohľad na to, ako nás vlastne externí partneri vnímajú. Musíme byť otvorení ich potrebám, aby sme si tak vedeli nájsť to správne miesto na trhu. Aby mohol na jednej strane optimálne fungovať náš biznis a na druhej strane sme dokázali poskytovať tie najlepšie služby pre medicínskych partnerov, lekárov a pacientov.
Môžete priblížiť už aj niektoré z riešení, nad ktorými v tomto zmysle uvažujete?
Čo sa týka nášho programu pre samoplatcov, snažíme sa ho stále inovovať v smere rozširovania portfólia vyšetrení. Do budúcna zároveň chystáme spoluprácu s lekármi a odbornými spoločnosťami pri jeho príprave a správnej interpretácii výsledkov.
Máte vo výhľade aj ďalšie aktivity, ktoré v rámci medicínskeho tímu chystáte pre lekárov na Slovensku?
Chceme nadviazať na formát odborných stretnutí s lekármi aj so zdravotnými sestrami, ktoré Unilabs organizoval pred pandémiou a ktoré boli vždy prínosné. V rámci tzv. klinických dní sa chystáme opäť pravidelne pozývať už spolupracujúcich aj ostatných zdravotníkov zo spádových oblastí našich laboratórií. Cez prednášky našich interných špecialistov či panelové diskusie s odborníkmi chceme takto bezprostredne poskytovať informácie o novinkách v laboratórnej diagnostike, ktoré sa ich priamo týkajú. Výhodou stretnutí bude aj ich zaradenie do systému kontinuálneho vzdelávania zdravotníckych pracovníkov, čiže budú kreditované. Tento projekt je zároveň jedným z príkladov nášho interného zdieľania dobrej praxe. Podobný formát plánujeme realizovať aj v Českej republike.
V akých témach môže byť vzdelávanie v réžii medicínskych expertov z Unilabsu prínosom pre lekárov z praxe?
V prvom rade takto vieme zdieľať detaily k novým vyšetreniam, ktoré môžu cez nás realizovať. Inovácie
v diagnostike sa však týkajú nielen nových trendov vyšetrovania, ale napríklad aj noviniek v oblasti digitalizácie a našich informačných systémov. Táto časť môže byť prínosná pre zdravotné sestry, ktorým sa touto formou uľahčí a výrazne urýchli proces zadávania požiadaviek na vyšetrenia, čakanie na výsledky a pod.
Unilabs sa začína čoraz intenzívnejšie zaoberať otázkami kvality svojich vyšetrení. Do akej miery do toho vstupuje práve medicínske oddelenie?
To, že firma hovorí o kvalite a potrebe maximálne predchádzať chybným výsledkom, je pre mňa indikátor, že sa snažíme poskytovať skutočne kvalitné diagnostické služby. Kvalitu na jednej strane pozitívne ovplyvňujú moderné technológie a čoraz väčšia automatizácia najmä rutinných vyšetrení, v čom ide Unilabs na vlne prvotriednych inovácií. Na druhej strane sú tu ale ďalšie faktory, na ktorých treba pracovať. Som rada, že aj v tejto oblasti môžem poskytnúť svoje vedomosti a že ostatným kolegom pomáha náš medicínsky pohľad.
Unilabs Slovensko 13

Ministerka Dolinková: Bez laboratórnej diagnostiky by dnešná medicína nemohla fungovať
Post ministerky obsadila ako sedemnásty človek v histórii slovenskej samostatnosti. Žiadna iná ministerská stolička nezažila toľko ministrov. Právničke Zuzane Dolinkovej nie je zdravotníctvo cudzie, pôsobila ako výkonná riaditeľka a neskôr ako prezidentka Zväzu ambulantných poskytovateľov, kde zastupovala takmer 2 000 ambulantných poskytovateľov zdravotnej starostlivosti. V rozhovore približuje svoje ambície na rezorte a to, ako ho chce (konečne) priviesť do 21. storočia.

Vaša nominácia na post ministerky zdravotníctva SR súvisí pravdepodobne aj so skúsenosťami právničky, ktorá bola expertkou na zdravotníctvo. Viedli ste mnohé rokovania v prospech privátnych klientov, dnes sa karta obrátila. Vidíte zdravotníctvo inak z pozície štátu?
Zdravotníctvo je len jedno, nie je ani opozičné ani koaličné. Rovnako nemá byť o ideológii, ale v prospech pacienta, ktorý má identické potreby a túžby po zdraví bez ohľadu na to, koho volil v minulých parlamentných voľbách. Slepé črevo operujeme rovnako sociálnemu demokratovi, liberálovi alebo konzervatívcovi. Dnes riešim denne akútne problémy slovenského zdravotníctva z pozície ministerky.
Stolička ministerky alebo ministra zdravotníctva zvykne byť na Slovensku celkom horúca. Vystriedalo sa na nej doposiaľ 17 ľudí za 31 rokov. V čom vnímate svoje hlavné výhody oproti predchodcom?
Pevne verím, že na rozdiel od mojich predchodcov mám a budem mať podporu vlastnej strany, predsedu strany a premiéra. V minulom období sme mohli v priamom prenose vidieť, že Marek Krajčí mal podporu premiéra a predsedu strany v jednej osobe, no v pozícii nevydržal, pretože bol pre slovenské zdravotníctvo hádam väčšou pohromou ako Covid-19. Vladimír Lengvarský nemal podporu ani premiéra, ani predsedu vlastnej strany. Týchto chýb sa treba vyvarovať a správať sa tak, ako dlhodobo deklarujeme – teda v prospech pacienta, ktorý má byť stredobodom celého poskytovania zdravotnej starostlivosti.
Nedostatok peňazí v zdravotníctve je nekonečná téma. Súvisí však aj s investičným dlhom, ktorý je v celom reťazci poskytovania zdravotnej starostlivosti. Ako plánuje ministerstvo zavádzať moderné technológie do slovenského zdravotníctva?
Všetky zdravotné systémy v Európe a vo svete majú jednu spoločnú charakteristiku – nie sú dlhodobo udržateľné bez zásadných zmien. Dopyt po zdravotnej starostlivosti je neobmedzený, no zdroje v zdravotníctve limitované sú. V poslednom období sme častokrát počúvali o tom, či máme istý liek hradiť z verejného zdravotného poistenia. Problémom je, že cenovka za tento liek prevyšuje sumu 1 milióna eur. Na európsky trh však budú prichádzať ďalšie inovatívne lieky, ktoré budú zo začiatku
„Slepé črevo operujeme rovnako sociálnemu demokratovi, liberálovi alebo konzervatívcovi.“


„Zdravotné systémy v Európe a vo svete nie sú dlhodobo udržateľné bez
zásadných zmien.“
ešte drahšie. Rovnako do zdravotníctva prichádzajú nové liečebné metódy a technika, ktorá posúva poskytovanie zdravotnej starostlivosti o míle dopredu. Budeme musieť nájsť alternatívy, ako najmodernejšiu zdravotnú starostlivosť poskytnúť našim pacientom. Do zdravotníctva jednoducho musí prísť väčšie množstvo zdrojov a naše výdavky budú stúpať.
Až do čias covidu bol sektor laboratórnej diagnostiky známy iba pre odborníkov, po miliónoch PCR testov sa dostal do pozornosti aj laickej verejnosti a médií. Ako vy vnímate sektor laboratórnej diagnostiky na Slovensku? Laboratóriá sú integrálnou súčasťou systému poskytovania zdravotnej starostlivosti. Bez
JUDr. Zuzana Dolinková, Topoľčany, 1983
Aktuálna ministerka zdravotníctva Slovenskej republiky JUDr. Zuzana Dolinková má bohatú odbornú kariéru v oblasti zdravotníckeho práva. Svoje vzdelanie získala na Právnickej fakulte Univerzity Komenského v Bratislave, kde v roku 2007 získala titul Mgr. a v roku 2009 úspešne absolvovala rigoróznu skúšku a získala titul JUDr.
Profesionálne sa Dolinková venovala zdravotníckemu právu po dobu 15 rokov. Od roku 2015 do 2021 pôsobila ako výkonná riaditeľka a neskôr ako prezidentka Zväzu ambulantných poskytovateľov, kde zastupovala takmer 2 000 ambulantných poskytovateľov zdravotnej starostlivosti.
V politike má Dolinková pomerne krátku kariéru, no napriek tomu v roku 2020 kandidovala za poslankyňu ako členka strany Dobrá voľba, neskôr sa pripojila k strane HLAS, kde sa stala hlavnou odborníčkou na zdravotníctvo a podpredsedníčkou strany.
„S digitalizáciou zdravotníctva sme oproti našim susedom pozadu.“
tohto segmentu by dnešná medicína nemohla fungovať. Je to jednoznačne sektor, kde je viacero mimoriadne úspešných firiem, ktoré sú inovatívne a aj medzinárodne konkurencieschopné.
Mohla by digitalizácia diagnostiky pomôcť zamedzeniu duplicitných testov medzi rôznymi špecialistami pri rovnakom pacientovi?
Áno, žiaľ s digitalizáciou zdravotníctva sme oproti našim susedom pozadu. Urobím všetko pre to, aby sme ich počas tohto volebného obdobia dobiehali.
Myslíte si, že by sa pri čerpaní zdrojov z verejného zdravotného poistenia malo prihliadať na celkové náklady na liečbu pacienta, vrátane diagnostiky, liečby a prípadnej hospitalizácie, alebo treba brať do úvahy iba aktuálny náklad – napríklad drahú prevenciu s otáznym výsledkom?
Prevencia je vždy lacnejšia ako liečba. Práve pravidelné preventívne prehliadky dokážu predísť ochoreniu, ktoré môže mať fatálne následky na zdravie človeka. Diskutujeme so všetkými tromi zdravotnými poisťovňami a veľmi ma teší, že pri otázke podpory prevencie sme na jednej lodi.


„Zameriavame sa na problém nevhodného využívania pohotovostných služieb prostredníctvom edukačných iniciatív orientovaných na pacientov.“
Ako ministerstvo plánuje riešiť problém zneužívania pohotovostných služieb? Uvažuje sa v tejto oblasti o zavedení sankcií alebo o posilnení vzdelávacích programov pre zdravotnícky personál? Zameriavame sa na problém nevhodného využívania pohotovostných služieb prostredníctvom edukačných iniciatív orientovaných na pacientov. Je dôležité, aby pacienti nehľadali pomoc v pohotovostných službách pri problémoch, ktoré nie sú urgentné a ktoré mohli byť adresované skôr. Povedané inak – osoby, ktoré dlhšiu dobu pociťujú bolesť, ale riešenie odkladajú až do momentu, keď vyhľadajú pohotovostnú službu, by mali byť motivované k inému prístupu k svojmu zdraviu. Ministerstvo sa momentálne zameriava skôr na vzdelávanie a osvetu než na zavádzanie sankcií.
Ako vnímate úlohu súkromných nemocníc v slovenskom zdravotníckom systéme? Myslíte si, že by mali dodržiavať rovnaké pravidlá ako štátne nemocnice, alebo by mali mať viac autonómie?
Každá jedna nemocnica na Slovensku je pre mňa prioritou a ku všetkým sa budeme správať rovnako. Deklarovali sme to jasne aj v Programovom vyhlásení vlády SR. Všetky nemocnice musia dodržiavať úplne rovnaké kritériá kvality pri poskytovaní zdravotnej starostlivosti. Pre pacienta je kľúčové, aby dostal potrebnú, dostupnú a kvalitnú zdravotnú starostlivosť bez ohľadu na to, o akého poskytovateľa ide.
Strašidlo rakoviny
rakoviny
 MUDr. Antonín Polách internista Landeskrankenhaus Südsteiermark Wagna, Rakúsko www.apolach.cz
MUDr. Antonín Polách internista Landeskrankenhaus Südsteiermark Wagna, Rakúsko www.apolach.cz
Asi žiadnej choroby sa ľudia neboja tak ako rakoviny. Možno ich straší aj mozgová porážka s ochrnutím, ale nejaký srdcový infarkt nemôže zhubnému nádoru konkurovať ani v najmenšom. Hrajú tu svoju rolu predovšetkým dva faktory. Po prvé je to choroba zákerná, ktorá môže rásť v tele nepozorovane po dlhý čas a keď sa prejaví, môže už byť na jej liečbu neskoro. A po druhé, nesľubuje rýchlu smrť, ale dlhé a často bolestivé umieranie. Trpiacemu človeku sa ľudia podvedome vyhýbajú, čo vedie k sociálnej izolácii, ktorá utrpenie chorého ešte ďalej zvyšuje.
K najčastejším nádorom patria nádory pohlavných orgánov – u žien je to prsník, u mužov prostata.
Vnovinách a časopisoch často čítame, že niektorý slávny človek „podľahol zákernej chorobe“ alebo „že po dlhom a statočnom boji prehral zápas s neliečiteľným ochorením“. V podvedomí ľudí má stále rakovina povesť rozsudku smrti. Oznámenie takej diagnózy pacientovi je pre mňa vždy problematické a zvažujem, ako mu to podať. Keď som raz mojej známej dva dni pred Vianocami našiel neliečiteľnú rakovinu žalúdka, nechcel som jej to povedať. Nech si užije ešte jedny – zrejme posledné – vianočné sviatky. Povedal som jej, že výsledky neprišli. Klamal som. Lenže ten výsledok prišiel aj môjmu šéfovi a tak som sa 23. decembra dozvedel, že moja známa sedí u neho a on jej práve oznamuje diagnózu. Viackrát som ju už nevidel. Nedožila sa jari.
Osudom lekára je, že objavuje choroby aj u svojich známych, a to aj choroby smrteľné. Je logické, že kamaráti a príbuzní hľadajú pomoc u známeho lekára. A ja neviem, ako im potom tú fatálnu informáciu predať. Tak zomrel môj priateľ Walter, kamarátka sestrička Eva, kolega Mohamed a mohol by som pokračovať. Nebudem.
Liečba rakoviny totiž v posledných desaťročiach urobila obrovský pokrok. Veľa nádorov je liečiteľných a ich počet stále narastá. Tu by som mohol vlastne spísať oveľa dlhší zoznam. Záleží samozrejme na tom, o aký nádor sa jedná, v ktorom orgáne vznikol a z akých buniek je tvorený – a človek musí mať samozrejme aj šťastie. Bez toho nejde nič.
Prvé také pozitívne prekvapenie som zažil ešte v Poprade. Prijali sme vtedy sedemnásťročné dievča. Vyzeralo hrozne a ešte horšie sa správalo. To žieňa bolo zmätené, agresívne, dôvodom boli metastázy v mozgu. Hľadanie nádoru, ktorý ich spôsobil, nebolo ľahké, ale nakoniec sme objavili malý, niečo cez jeden centimeter veľký nádor v štítnej žľaze. Pacientku sme poslali na operáciu a následne na liečbu radioaktívnym jódom. Asi o rok ma na ulici v Poprade nadšene zdravilo krásne mladé dievča. Pri najlepšej vôli som si ju nedokázal zaradiť, aj keď som prelistoval v hlave všetky moje registre. Musela mi pomôcť, až keď sa mi pripomenula, mohol som sa radovať s ňou. Radiácia v podanom jóde zničila všetky metastázy a dievča bolo zdravé. A krásne.
Prostata je slabým miestom silného pohlavia, rakoviny prostaty sa človek musí jednoducho dožiť, minie len mužov, ktorí zomrú „včas“.
V čase môjho štúdia medicíny sa vyučovali onkologické lieky – cytostatiká – len na okraji odboru farmakológie. Veľa ich nebolo. Možno do desať, väčšinou zaťažené nepríjemnými vedľajšími účinkami a s otáznym účinkom. Okrem lymfatickej leukémie mladistvých, ktorá mala už vtedy dobrú prognózu (nie u dospelých) dokázali cytostatiká chorobu v najlepšom prípade spomaliť, nie však vyliečiť. A človek za to platil nechutenstvom, vracaním, hnačkami a vypadávaním vlasov. Dnes je situácia diametrálne odlišná.
K najčastejším nádorom patria nádory pohlavných orgánov, u žien je to prsník, u mužov prostata. Obidve choroby sú vyliečiteľné – možno až v deväťdesiatich percentách prípadov. Podmienkou liečebného úspechu je, aby nádorové bunky potrebovali k svojmu rastu a množeniu pohlavné hormóny. U žien estrogén a progesterón, u muža je to testosterón. Prostata je slabým miestom silného pohlavia, rakoviny prostaty sa človek musí jednoducho dožiť, minie
len mužov, ktorí zomrú „včas“. U deväťdesiatročných pacientov bola pri pitve zistená u všetkých zomrelých. Lenže v tom čase už nikoho nezabíja. Či sa to mužom páči, alebo nie, ich hladina testosterónu s vekom klesá a nádor nemá z čoho žiť. Iné je to u mladých mužov. Okolo päťdesiatky je rakovina prostaty potenciálne smrteľnou chorobou a orgán treba rýchlo vybrať. Aj keď to môže (ale nemusí) mať za následok impotenciu alebo močovú inkontinenciu. Blokáda mužských hormónov môže mať u liečených mužov zasa za následok rast pŕs a iné prejavy ich nedostatku. K urológovi by mal zájsť každý muž a nechať si prostatu prehmatať. Hodnota takzvaného prostatického špecifického antigénu nie je veľmi spoľahlivá, aj malý nádor sa dá dobre zistiť vyšetrením magnetickou rezonanciou a diagnózu samozrejme potvrdí biopsia. Páni, neľakajte sa, ale pri podozrení na rakovinu prostaty vás budú do tohto citlivého orgánu pichať najmenej desaťkrát. Samozrejme sa jedná o desať vpichov pri jednom vyšetrení.
PD-L1 inhibítory dokážu masku z nádorových buniek strhnúť, urobiť ich pre imunitné bunky viditeľnými a imunitný systém na nich zaútočí.
Rakovinu prsníka malo už niekoľko žien v mojom príbuzenstve, ale aj v okruhu priateľov a známych. Pri rakovine ženských pohlavných orgánov môže hrať úlohu aj genetická predispozícia (mutácia génu BRCA1 alebo BRCA2) a niektoré ženy, u ktorých sa takýto gén zistí, si nechávajú odstrániť oba prsníky aj s vaječníkmi preventívne. Angelina Jolie išla príkladom. Prvá otázka pri diagnóze rakoviny prsníka vždy je, či je nádor závislý od estrogénov – hormónov, ktoré robia ženu ženou. Ak áno, vyliečiteľnosť je prakticky stopercentná. Liekmi sa dá prívod týchto hormónov k nádoru zablokovať a on bez nich zanikne alebo sa aspoň zmenší. O niečo horšie je to pri pozitivite receptorov pre progesterón alebo herceptín, ale aj tu je liečba k dispozícii. Len nádor kamarátky Evy bol negatívny na všetko a rýchlo ju zahubil. Nie je rakovina ako rakovina, a to ani v tom istom orgáne. Pretože liečba sa môže podávať ihneď po zistení nádoru a vedie k jeho zmenšeniu, robí sa
v súčasnosti väčšina operácií prsníka tak, že ho je možné zachrániť. Ale aj pri amputáciách je dnes možné využiť služby plastickej chirurgie.
Toto zmenšenie nádoru pred operáciou sa volá neoadjuvantná liečba a používa sa aj pri nádoroch konečníka. Keď som pred veľa rokmi našiel takýto nádor manželke môjho kamaráta a poslal som ju na takú liečbu, pri operácii už nenašli žiadne nádorové bunky. A pani Erika žije dodnes, darovala mi z vďačnosti krásnu, na dreve maľovanú ikonu Panny Márie, ktorá teraz visí u nás nad vchodom do obývačky.
Obrovským pokrokom v liečbe nádorov bolo zavedenie imunitnej liečby. Je to pomerne nová, ale už dobre zabehnutá liečebná opcia. A zlý sen študentov medicíny, pretože s ňou narástli počty liekov na rakovinu do trojciferných čísel – odhliadnuc od toho, aké komplikované a často aj nezmyselné mená tie
Obrovský pokrok zaznamenala imunitná liečba u pľúcnych nádorov, ale uplatňuje sa už aj v liečbe zhubného melanómu.
U rakoviny žalúdka, podžalúdkovej žľazy alebo žlčových ciest účinnú liečbu stále ešte len hľadáme.
liečebné substancie majú. Onkologická liečba dnes už nie je súčasťou farmakológie, ale skúša sa na medicínskych fakultách osobitne. Obrovský pokrok zaznamenala imunitná liečba u pľúcnych nádorov, ale uplatňuje sa už napríklad aj v liečbe „kráľa zhubných nádorov“ – u zhubného melanómu.
Princíp tejto liečby je sprístupniť nádor vlastnému imunitnému systému, aby ho mohol zničiť. Nádorové bunky sa totiž dokážu dobre skrývať. Je to dané často aj genetickými defektmi. Každá bunka v tele je kontrolovaná, či je v poriadku. Ak nie je, imunitný systém ju označí za cudziu a nekompromisne ju zničí. Na to majú bunky systém tzv. check-pointov. Podozrivá bunka musí prebehnúť všetkými, kým je uznaná za súcu. Pri defekte týchto bunkových kontrolných systémov môže zhubná bunka ujsť pozornosti a začne sa množiť. Pritom sa maskuje tak, aby ju imunitné bunky neodhalili, keď „pôjdu okolo“. Takzvané
PD-L1 inhibítory dokážu túto masku z nádorových buniek strhnúť, urobiť ich pre imunitné bunky viditeľnými a imunitný systém na nich zaútočí. Často úspešne.
Kolega pľúciar (ťažký fajčiar, ktorý svojim pacientom naozaj nešiel príkladom) dostal nádor pľúc a mal už mozog plný metastáz. Imunitnou liečbou všetky metastázy zmizli a potom aj ten nádor. Je to už vyše desať rokov, nádor je preč, aj keď ho teraz predsa len dostihol trest za tie množstvá vyfajčených cigariet – kvôli ťažkej obštrukčnej pľúcnej chorobe potrebuje k životu substitúciu kyslíka. Prognóza nádorov sa vďaka zavedeniu imunitnej liečby výrazne zlepšila, aj keď nie u všetkých. U rakoviny žalúdka, podžalúdkovej žľazy alebo žlčových ciest účinnú liečbu stále ešte len hľadáme. Ale kto hľadá, ten aj nájde a ja som optimistický v tom, že sa o pár rokov budú dať liečiť aj tieto choroby.
Rakovina pankreasu u môjho kamaráta bola jednou z posledných diagnóz, ktoré som stanovil pred mojím odchodom do Rakúska. Dlho sme diskutovali, či sa má dať operovať, alebo nie. Nakoniec som ho na operáciu prehovoril, aj keď som mu veľké šance nedával. Aké bolo moje prekvapenie, keď som v roku 2002 navštívil v Poprade kongres pľúcnych lekárov a stretol som ho tam zdravého a v plnej sile. Kongres pomáhal organizovať. Takže nádej je vždy.
Najlepšie je ale rakovine predchádzať. Samozrejme, dôležitá je životospráva, ale rozprávajte mladému človeku, čo má a nemá jesť, že má športovať, aj keď sa mu nechce a že nemá fajčiť. To sa ešte cíti nezraniteľný, kým ho v určitom veku staré hriechy nedostihnú. Ale rakovine hrubého čreva sa dá predísť kolonoskopiou. Nádor hrubého čreva sa totiž vždy vyvíja z črevných polypov a trvá až desať rokov, kým sa polyp zmení na rakovinu. Takže je dosť času nechať sa vyšetriť. Prvé vyšetrenie sa odporúča v päťdesiatke, prípadne skôr, keď niekto blízky príbuzný ochorel v mladšom veku. Rakovina prsníka sa dá vo včasnom štádiu odhaliť mamografiou.
A múdre je si čas od času nechať pozrieť materské znamienka, či sa nezačínajú meniť na zhubný melanóm. Táto beštia medzi nádormi dokáže vytvoriť metastázy aj roky po svojom odstránení, u matky mojej kolegyne to bolo až sedemnásť rokov po operácii. Kolegovi anestéziológovi na Stolzalpe objavili melanóm na chrbte – tam ho človek nevidí, a preto bol už hlboko zarastený v koži. Metastázy v mozgu sa objavili o dva roky neskôr a nešťastnému kolegovi, veľmi sympatickému mladému chlapcovi, nebolo pomoci. To ma motivovalo k tomu, aby som navštívil dermatológa, vlastne dermatologičku. Bola to veľmi sympatická, milá a zhovorčivá kolegyňa. Nechala ma vyzliecť a prezerala môj chrbát. Počul som, ako si
mrmle: „to je v poriadku, to nie je nič, to je ok.“ A potom sa náhle ozvalo „Mein Gott!“ Hádam nemusím prekladať, aby čitatelia tohto článku pochopili, ako som sa vydesil.
„Čo ste objavili?“ opýtal som sa a ako hovorila moja stará mama – ani zastrúhaný vlas by mi do zadku nestrčili. „Nič, nič,“ snažila sa ma ukľudniť. „Keď nič, tak prečo voláte môj bože?“ „To hneď odstránime, podpíšte mi tu informovaný súhlas a máme to o desať minút preč.“
Podpísal som a o chvíľu som videl, ako odnáša pár deka mäsa z môjho chrbta niekde preč. Kľudný som nebol, kým mi o týždeň nezavolala. Jej hlas znel priamo nadšene: „Ešte to nebolo
až 10 rokov
Trvá až desať rokov, kým sa črevný polyp zmení na rakovinu.
zhubné, môžete kľudne spávať. Bol to síce už pokročilý predstupeň melanómu, ale ešte nie zhubný.“
Vydýchol som si a odvtedy spomínam pravidelne s vďačnosťou na nebohého kolegu anestéziológa, ktorý mi svojím nešťastím zachránil život. Bez pohľadu na jeho utrpenie by som vtedy k tej milej pani doktorke nešiel.
Ako som písal na začiatku tohto článku, človek musí mať aj šťastie.

Nukleárna medicína je pri diagnostike nádorov kľúčová
Personálna kríza v zdravotníctve neobchádza ani onkológiu, a preto doc. MUDr. Richard Hrubý, PhD., MBA, MPH, považuje za najsilnejšiu stránku tejto oblasti veľký ľudský potenciál odborníkov, ktorí sa obetavo venujú liečbe onkologických pacientov. On sám jej zasvätil celý profesijný život. Aj keď sa v začiatkoch svojho profesionálneho pôsobenia nechcel venovať onkológii, prudký rozvoj technológií v danom segmente postupne zmenil jeho názor. Na základe skúseností tiež tvrdí, že za jednu z najväčších výziev v kariére považuje komunikáciu s ľuďmi – či už s kolegami, alebo s pacientmi. Nájsť spôsob, aby boli všetci spokojní, je totiž extrémne náročné. Napriek technickým vymoženostiam i progresu v oblasti medicíny vidí kameň úrazu pri liečbe onkologických ochorení, možno paradoxne, v nedostatočnej prevencii.

Autor: Danka Šoporová
Foto: archív R. Hrubý
Keď sa povie onkológia, laici i nezainteresovaní ľudia pocítia okamžite strach. Sú onkologické ochorenia ešte aj dnes tým najväčším strašiakom oprávnene?
Určitá obava je na mieste. Onkologické ochorenia patria k mimoriadne závažným ochoreniam aj v súčasnosti. Po chorobách obehovej sústavy sú druhou najčastejšou príčinou úmrtí nielen na Slovensku, ale aj vo svete. Slovensko je v Európskej únii dlhodobo na čele rebríčka úmrtnosti na onkologické ochorenia. Každoročne sa na Slovensku novodiagnostikuje 40-tisíc pacientov. Úmrtnosť má u väčšiny onkologických ochorení klesajúci trend, čo súvisí so zlepšenou zdravotníckou starostlivosťou, no takisto so záchytom ochorení vo včasnejších štádiách.
V poslednej dobe sa o rakovine veľa píše aj v súvislosti s onkologickými ochoreniami známych ľudí. Zvyšuje choroba u osobností, ku ktorým mnohí vzhliadame, záujem ľudí o prevenciu? Žiaľ, nie. Onkologické ochorenie známych osobností v každom z nás vyvoláva obavu a smútok. Stávajú sa určite príkladom a dodávajú odvahu ostatným pacientom pri náročnej onkologickej liečbe. Bol by som však nesmierne rád, ak by sa zvyšoval aj záujem o prevenciu.
Je práve nedostatočná prevencia to, čo trápi onkológov najviac? Býva včasné zistenie diagnózy určujúcim faktorom pri liečbe väčšiny typov nádorových ochorení?
Zázračný liek na onkologické ochorenia neexistuje. No prax
„Bunková terapia prestavuje nádejnú súčasnosť aj budúcnosť onkologickej liečby.“
samozrejme ukázala, že prevenciou a včasnou diagnostikou možno boj s rakovinou úspešne zvládnuť. Alarmujúce je, že podľa štatistík Európskej únie majú ľudia žijúci na Slovensku o 20 % vyššiu pravdepodobnosť úmrtia na onkologickú diagnózu v porovnaní s priemerom EÚ. Slovensko zaostáva za vyspelými krajinami EÚ prakticky na všetkých úrovniach starostlivosti o chorých na nádorové ochorenia – od prevencie cez skríning až po liečbu (systémovú liečbu).
Je možné štatisticky určiť, pri akých typoch onkologických diagnóz býva ich rekurencia najčastejšia?
Je ťažké určiť, pri akých typoch, no u mužov sú najčastejšími nádorové ochorenia hrubého čreva a konečníka, pľúc a prostaty. U žien dominuje rakovina prsníka, maternice a pľúc. Návratnosť ochorenia je daná aj liečebnými možnosťami pre danú onkologickú diagnózu. Onkologické ochorenie, ktoré je generalizované, patrí iste k najzákernejším. Ide zväčša o nádorové ochorenie pankreasu, pľúc, prsníkov a o malígny melanóm.
Do akej miery sa na vzniku rakoviny podieľa vonkajšia skutočnosť, ktorú vieme ovplyvniť, respektíve vnútorné javy, ktoré sa vyvíjajú bez ďalšieho vplyvu v každom jedincovi zvlášť?
biologické karcinogény: niektoré bakteriálne (Helicobacter pylori), vírusové (žltačka typu B a C, HIV, HPV) či parazitické infekcie (motolica).
V súvislosti s onkologickými ochoreniami sa často spomína genetika. Môže byť rakovina výlučne geneticky podmienená?
Seriózne výskumy ukazujú, že vrodená genetická mutácia vyvoláva zhruba 10 – 15 % zhubných nádorov. Navyše, aj keď sme nositeľmi rakovinových génov, neznamená to automaticky, že na rakovinu aj ochorieme. Tieto gény sa jednoducho nemusia prejaviť. Do úvahy musíme brať aj iné faktory. Tie vznik rakovinového ochorenia buď podporujú, alebo naopak odvracajú. Takže ak máme zlé stravovacie návyky, sme obézni a žijeme v škodlivom prostredí, máme pochopiteľne bližšie k zhubnej rakovine.
Aké limity má diagnostika onkologických pacientov u nás na Slovensku? Diagnostika onkologických ochorení závisí od typu ochorenia. Je to celá škála neinvazívnych a invazívnych výkonov, ktoré prispievajú ku konečnej diagnóze. Cieľom diagnostiky je stanoviť štádium lokálneho ochorenia a určiť rozsah prípadného vzdialeného postihnutia organizmu. Tým vytvoriť predpoklad pre správnu stratégiu liečby, ktorá je pochopiteľne kľúčová. Hlavným limitom je slovenská regionálna rozmanitosť v dostupnosti, respektíve v nedostupnosti správnej diagnostiky.
Príprava protinádorovej vakcíny založenej na dendritických bunkách môže byť jedna z ciest budúceho vývoja onkologickej liečby.
K vzniku rakoviny výrazne prispieva nezdravý životný štýl, ktorý väčšina ľudí (v produktívnom veku) vedie. Je plný negatívnych faktorov, ktoré na nás vplývajú. K najčastejším príčinám vzniku rakoviny patria, okrem sedavého zamestnania, aj nesprávna životospráva, stres či málo pohybu. Naďalej platí, že je najistejšie vyvarovať sa známym rizikám a žiť zdravšie.
K druhej časti otázky dodám: k vzniku onkologického ochorenia prispievajú tiež faktory, ktoré neovplyvníme: prirodzené starnutie, nezdravé životné prostredie (prítomnosť chemikálií, pesticídov, nadmerného ionizačného žiarenia, UV žiarenia). Rovnako tak
Kde vidíte jej najslabšie stránky, ktoré by ste navrhovali z vašej pozície renomovaného odborníka posunúť vpred? Napriek tomu, že sa na Slovensku zaviedli niektoré onkologické skríningy, značná časť slovenskej verejnosti sa ich nezúčastňuje. Naďalej absentuje cielená osveta o prevencii a v mnohých oblastiach nie je správne nastavená cesta onkologického pacienta od diagnostiky až po liečbu. Vďaka novele zákona o lieku majú síce pacienti
s onkologickou diagnózou lepší prístup k inovatívnym terapiám, avšak kvôli nedostatočným finančným zdrojom bývajú mnohé onkologické lieky ťažko dostupné.
Keď sa pozrieme na onkológiu 10-20 rokov späť, ktoré fakty či objavy považujete za najdôležitejšie míľniky jej vývoja? Dokázali sme tieto zmeny na Slovensku zachytiť?
Určite áno, sám som mal možnosť zažiť technologickú revolúciu v radiačnej onkológii na Slovensku v troch vlnách. Od starých ožarovacích prístrojov k súčasným moderným lineárnym urýchľovačom s IMRT, IGRT s možnosťou plánovania pomocou umelej inteligencie. Podobný vývoj sme zaznamenali aj v klinickej onkológii príchodom nových onkologických liekov. Vývoj sme nezaznamenali len v prístrojoch, liečivách, ale aj v chirurgických intervenciách (robotická chirurgia) či postupoch v optimalizácii liečby onkologických pacientov.
Ako z pohľadu svojho času najmladšieho primára onkológie na Slovensku hodnotíte dostupnosť moderných terapií?
Ako som uviedol, v radiačnej onkológii máme na Slovensku vybudované pracoviská na európskej úrovni. V rámci klinickej onkológie je limitujúcim faktorom prístup k inovatívnym terapiám pri obmedzených finančných možnostiach. Nemusíme ísť ďaleko, výrazne lepšiu dostupnosť k inovatívnej liečbe majú pacienti v Českej republike.
Pokiaľ ide o výsledky onkologickej liečby, zatiaľ nesiahame na tie najlepšie západné štáty. Čo urobiť, aby sme neustále napredovali?
Kľúčom k lepším výsledkom sú pacienti vo včasných štádiách onkologického ochorenia, ktorí majú najlepšie predpoklady k vyliečeniu. To znamená, významne podporovať prevenciu a skríningové programy, ktoré nám umožnia priblížiť sa výsledkami k EÚ.
Nukleárna

Kým si nezačneme vážiť svoje zdravie a kým nepochopíme, že zdravie je najvyššia hodnota, o ktorú sa musíme aktívne starať, dovtedy všetky preventívne programy nebudú ani zďaleka také úspešné, ako očakávame.
Všeobecne najsilnejší nástroj na posun v medicíne predstavujú klinické štúdie. Napĺňame v tomto smere vlastný potenciál?
Národný Onkologický Inštitút založil Register onkologických skúšaní na Slovensku 15. januára 2019 s cieľom poskytovať informácie lekárom, ktorí liečia onkologických pacientov. Pri vzniku registra boli do neho zapísané
doc. MUDr. Richard Hrubý, PhD., MBA, MPH
Profesionálnu kariéru započal v žilinskej nemocnici, do ktorej nastúpil v roku 1994. V roku 2003 sa stal najmladším primárom onkológie na Slovensku vo veku iba 32 rokov. Oddelenie onkológie v žilinskej nemocnici viedol 15 rokov, kým dostal ponuku od Sveta zdravia. Nastúpil na pozíciu primára a súčasne obsadil aj post námestníka riaditeľa pre liečebno-preventívnu činnosť. Spolupodieľal sa na tvorbe medicínskeho programu a ako jeho autor bol v roku 2018 vymenovaný za riaditeľa nemocnice. V tom istom roku sa Rimavská Sobota stala najlepšou nemocnicou siete. Richard Hrubý získal ocenenie TOP lekár v kategórii onkológia.
Po celú svoju klinickú prax pôsobí aj ako vysokoškolský pedagóg. Už v Žiline sa mu podarilo zriadiť externé pracovisko Slovenskej zdravotníckej univerzity. V roku 2020 habilitoval na docenta v odbore verejného zdravotníctva. Učí vybrané kapitoly v oblasti onkofarmakológie a radiačnej onkológie. V Prahe vyštudoval manažment zdravotníckych zariadení a stratégií riadenia. V súčasnosti pôsobí v bratislavskej Nemocnici Bory, kde zastáva pozíciu klinického lídra pre onkológiu.

„Po chorobách obehovej sústavy sú onkologické ochorenia druhou najčastejšou príčinou úmrtí nielen na Slovensku, ale aj vo svete.“
všetky onkologické klinické skúšania, v rámci ktorých je na Slovensku otvorený nábor pre pacientov. Následne sú informácie v registri priebežne aktualizované, čo umožňuje širokú dostupnosť pre pacientov.
Máte obľúbené publikácie, ktoré výrazne ovplyvnili vašu prácu a čerpáte z nich vo svojej praxi dodnes?
Určite je to onkologická „biblia“ DeVita, Hellman, and Rosenberg's Cancer: Principles & Practice of Oncology. Mám rád publikáciu The MD Anderson manual of Medical oncology z pracoviska, na ktorom som stážoval. V neposlednom rade je to databáza UpToDate.
V oblasti onkológie sa pohybujete celý profesijný život. Napadá vám, čo od nás prevzali zahraniční kolegovia, prípadne sa nami inšpirovali?
Mnoho kolegov, ktorí sú zapojení v onkologickom výskume, a to veľakrát v spolupráci so zahraničnými pracovis-
kami, prezentujú a publikujú svoje výsledky, ktoré určite inšpirujú kolegov v zahraničí. Ja sám som členom autorského tímu, ktorý pripravuje novú publikáciu pre postgraduálne vzdelávanie v onkológii.
V Prahe ste vyštudovali manažment zdravotníckych zariadení a stratégií riadenia, čo podľa vlastných slov využívate dodnes aj v praxi. Budete aj konkrétnejší, akým spôsobom?
Najčastejšie vo svojej praxi využívam procesné riadenie, ktoré vytvára predpoklad pre vysokoefektívnu prácu. Patrí k tradičným manažérskym prístupom pri tvorbe pracovných tímov. Strategické plánovanie optimalizuje rozhodovacie procesy a dá sa uplatniť pri riadení cesty onkologického pacienta.
Oddelenie onkológie Nemocnice Bory disponuje viacerými technologickými novinkami. Pracovisko radiačnej onkológie je vybavené dokonca špičko-
Ľudia žijúci na Slovensku majú o 20 % vyššiu pravdepodobnosť úmrtia na onkologickú diagnózu v porovnaní s priemerom EÚ.
vými prístrojmi pre telerádioterapiu, ako aj brachyterapiu. O akých prístrojoch je reč?
Pracovisko disponuje najnovším modelom robotického lineárneho urýchľovača CyberKnife S7. CyberKnife používa rotujúce, robotické rameno, ktoré sa pohybuje a ohýba okolo onkologického pacienta, aby zacielilo na nádory s vysokou presnosťou. Táto presnosť chráni okolité zdravé tkanivá a umožňuje dodávanie vyšších, ablatívnejších dávok žiarenia, než je možné tradičnými ožarovacími technikami. Podávaním vyšších dávok môže pacient dokončiť svoju liečbu za niekoľko sedení namiesto týždňov dennej liečby. U onkologických pacientov, ktorí podstupujú aj systémovú liečbu, to môže minimalizovať prestávky v tejto liečbe.
Svetovou novinkou je tiež lineárny urýchľovač Elekta Harmony a Nemocnica Bory bola štvrtá na svete, ktorá si ho objednala. Čím je tento prístroj jedinečný?
Na trh prístroj uviedli v roku 2020 a doteraz bol nainštalovaný len v 22 nemocniciach po celom svete. Vďaka funkcii FastTrack umožňuje skrátiť čas pri polohovaní pacienta pred liečbou až o polovicu, čím sa zvyšuje komfort pacienta. Pomocou tohto lineárneho urýchľovača je možné liečiť niekoľko desiatok indikácií, vrátane napríklad rakoviny prostaty, pľúc či prsníkov. Aktuálne prebieha jeho postupná inštalácia (v čase vzniku rozhovoru, pozn. redakcie) a po jej dokončení sa bude v nasledujúcich mesiacoch prístroj konfigurovať. To zahŕňa napríklad zbieranie dát, modelovanie ožarovacích lúčov, verifikáciu meraní, ale aj školenie personálu. Následne bude prístroj pripravený pomáhať stovkám pacientov s onkologickými ochoreniami.
Vďaka takémuto prístrojovému vybaveniu vytvárame jedinečné podmienky pre špecializovanú liečbu onkologických pacientov na Slovensku.
Súčasťou onkologického oddelenia Nemocnice Bory je tiež pracovisko nukleárnej medicíny. V čom spočívajú jeho špecifiká?
Nukleárna medicína patrí k veľmi dynamicky sa rozvíjajúcim lekárskym odborom a je kľúčová v diagnostike nádorových ochorení. V súčasnosti je základom pre stanovenie stratégie liečby onkologických pacientov (chirurgická liečba, rádioterapia). Ambíciou pracoviska v Nemocnici Bory je poskytovať rádionuklidovú diagnostiku pomocou dvoch techník – konvenčnej scintigrafie a pozitrónovej emisnej tomografie. Konvenčná nukleárna medicína poskytuje tomografické obrazy orgánových funkcií, a teda nie striktnú anatómiu orgánov. Tieto obrazy vznikajú ako následok distribúcie rádionuklidov. Tieto rádionuklidy vyžarujú do priestoru gamafotóny detegované zariadeniami, ktorých základom je scintilačný detektor.
„Nukleárna medicína patrí k veľmi dynamicky sa rozvíjajúcim lekárskym odborom a je kľúčová v diagnostike nádorových ochorení.“

„Pre terapeutické účely sa ľudské mezenchýmové
kmeňové bunky dajú izolovať z kostnej drene, ale aj zo stromálnej vaskulárnej frakcie adipózneho tkaniva.“
Seriózne výskumy ukazujú, že vrodená genetická mutácia vyvoláva zhruba 10 – 15 % zhubných nádorov.
Najrozšírenejším detekčným zariadením je scintilačná gamakamera. Pri použití konvenčných zobrazovacích metód sa distribúcia rádiofarmák v organizme transformuje do dvojrozmerného obrazu. Prínosom SPECT je trojrozmerné zobrazenie skúmaného objektu, ktoré sa realizuje podobne ako pri CT vytváraním veľkého počtu pohľadov – projekcií na vyšetrovaný objekt. Základom je tak vyhotovenie dostatočného počtu projekcií gamakamerou, ktorá sa pohybuje okolo objektu v definovanom geometrickom usporiadaní.
V čom vidíte prínosy pozitrónovej emisnej tomografie a na akom fyzikálnom princípe funguje práve táto technika?
európske pracoviská. Ktoré považujete za tie najprepracovanejšie a čím vás primárne oslovili?




„Výskum posledných rokov sa zameral na využitie dendritických buniek v imunoterapii nádorov.“
Pozitrónová emisná tomografia (PET) značí, že niektoré rádionuklidy pri rádioaktívnej premene jadra emitujú pozitróny. Preto sa nazývajú pozitrónovými žiaričmi. Fyzikálnym princípom PET je v podstate jav, ktorý poznáme pod názvom anihilácia častíc. PET je založená na koincidenčnej detekcii fotónov žiarenia gama, ktoré sú emitované pri premene pozitrónových rádionuklidov aplikovaných do organizmu z diagnostických dôvodov. Z údajov nameraných pri detekcii fotónov sa pomocou počítača matematicky rekonštruuje trojrozmerný obraz distribúcie zlúčenín, ktoré vo svojej molekule obsahovali pozitrónový žiarič. Detekcia oboch gama fotónov musí prebiehať vo vzájomnej koincidencii, preto sú detektory usporiadané symetricky.
Pomocou PET možno hodnotiť rozdiely regionálnej metabolickej aktivity rôznych látok v pokoji i pri zaťažení – napríklad sú dokumentované rozdiely v distribúcii rôznych látok na PET tomografoch mozgu pri hlbokom premýšľaní, vybavovaní spomienok, počúvaní, pozeraní a pod., pri normálnych a patologických stavoch.
Ako člen projektového onkologického tímu ste navštívili viaceré špičkové
Academic Medical Center Amsterdam, Maria Sklodowska Curie Memorial Institute of Oncology, Institut Gustave Roussy sú veľké pracoviská, majú významnú históriu s inštaláciami najnovších technológií, ktoré sú dostupné pre liečbu onkologických pacientov. Okrem technológií ma najviac oslovili rozhodovacie procesy, ktoré optimalizujú liečbu onkologických pacientov. Tie máme možnosť zavádzať v Nemocnici Bory. Jedným z nich je proces rozhodovania v multiodborových tímoch, kde sú zástupcovia kľúčových odborníkov (patológ, rádiodiagnostik, zástupcovia chirurgických oborov a nukleárnej medicíny, radiačný a klinický onkológ), ktorí stanovujú liečebnú stratégiu. Posúdenie klinického nálezu pacienta tak v rámci celého spektra procesov v mamodiagnostike (ultrasonografické vyšetrenie, mamografia, magnetická rezonancia, biopsia a zhodnotenie odberu patológom) prebieha na jednom pracovisku.
Ako vnímate budúcnosť onkologickej liečby vy? Veľa sa v tomto smere hovorí o očkovaniach a prevratných liekoch, ktoré už máme takpovediac na dosah.
Súčasná liečba nádorov (chirurgia, chemoterapia, rádioterapia) je relatívne veľmi účinná vo svojej schopnosti zredukovať množstvo nádorových buniek. U mnohých typov malignít zostáva problémom perzistencia malého množstva buniek rezistentných na použité lieky – minimálne reziduálne ochorenie. Prežívajúce bunky vytvárajú v ďalšom priebehu ochorenia vznik novej choroby, terapeuticky už ťažšie ovplyvniteľnej nádorovej populácie. Aktivácia protinádorovej odpovede prebieha v niekoľkých krokoch:
1) rozpoznanie nádorových antigénov nezrelými dendritickými bunkami, čo sú najúčinnejšie bunky predklada-

júce antigény, 2) pohltenie, spracovanie nádorových antigénov, 3) aktivácia a namnoženie nádorových špecifických T lymfocytov, 4) migrácia efektorových T lymfocytov na miesta nádorového bujnenia a špecifická eliminácia nádorových buniek. Na každom z týchto stupňov môže nádor uniknúť imunitnému dohľadu. Dôvod, prečo nádorové bunky in vivo nevyvolávajú imunitnú odpoveď, ktorá by viedla k eliminácii nádoru, spočíva často v ich neschopnosti stimulovať dendritické bunky. Výskum posledných rokov sa zameral na využitie dendritických buniek v imunoterapii nádorov. Ten by mohol v kombinácii s ostatnými terapeutickými modalitami prispieť k eradikácii minimálnej reziduálnej choroby a u pokročilých nádorov spomaliť ich progresiu. Príprava protinádorovej vakcíny založenej na dendritických bunkách môže byť jedna z ciest budúceho vývoja onkologickej liečby.
Ako by ste zo svojej pozície klinického experta na onkológiu zhodnotili liečbu pomocou bunkovej terapie?
Využitie mezenchýmových kmeňových buniek (MSC) pre terapiu nádorov je založené na zistení, že mezenchýmové kmeňové bunky izolované z kostnej drene alebo tukového tkaniva rozoznávajú nádor ako poškodenie tkaniva a putujú do miesta vznikajúceho nádoru v snahe toto poškodenie opraviť. Ich migračné schopnosti smerom k nádorovým bunkám sprostredkujú rozpustné faktory a zápalové signály uvoľňované z nádoru, na základe čoho sa MSC stávajú súčasťou nádorovej masy a tvoria podpornú nádorovú strómu. Okrem toho, expresia integrínov na cirkulujúcich (z MSC derivovaných) prekurzorových bunkách podporuje adhezívne procesy k nádorovým krvným kapiláram. Migračná schopnosť MSC sa dá využiť na transport liekov či génovú terapiu priamo v nádore.
Pre terapeutické účely sa ľudské mezenchýmové kmeňové bunky dajú izolovať z kostnej drene, ale aj zo stromálnej vaskulárnej frakcie adipózneho tkaniva. Ľahká dostupnosť z tuku izolovaných MSC a ďaleko vyšší výťažok ich uprednostňuje na použitie v terapii založenej na kmeňových bunkách. Terapeutickými génmi modifikované adipózne tkanivá MSC si zachovali schopnosť migrácie do všetkých doteraz testovaných ľudských nádorov. Bunková terapia tak predstavuje nádejnú súčasnosť aj budúcnosť onkologickej liečby.


Pacient pacientovi rozumie



Autor: Jana Klimanová
Foto: Shutterstock, archív OZ NIE RAKOVINE
Správa o onkologickom ochorení je pre každého človeka obrovským šokom. Z prvých slov lekára si pamätá jediné: Máte rakovinu… Po tie ostatné, povzbudzujúce slová a rady si prichádza do poradne, kde vyškolení dobrovoľníci aliancie NIE RAKOVINE z radov bývalých pacientov pomáhajú iným onkologickým pacientom.
















„Mala som pocit, že ako lekárka nemôžem radiť iným pacientom, veď sama som predsa chorá.“
Aby sa poradkyne vedeli odosobniť a rozhovory zvládnuť na profesionálnej úrovni, majú podporu psychologičky.
„Čo so mnou bude? Čo ma čaká? Prežijem to?“ jedna otázka za druhou búšili do Katkinej hlavy deň po tom, čo jej oznámili, že na jej krčku maternice sa usídlila rakovina. V hlave mala zmätok, rovnako ako v srdci. Jediný, o koho sa mohla v danej chvíli oprieť, bol jej manžel. Aj ten bol však z novej situácie vystrašený a zmätený. Nevedel, ako má svoju Katku povzbudiť, ako jej pomôcť… V práci si sadol za počítač a na internete sa pokúšal zistiť všetko o metastázujúcom nádorovom ochorení. A hoci mu myšlienky behali kade-tade, zapísal si aspoň kontakt na poradňu pre onkologických pacientov.
O necelý týždeň už s Katkou stáli vystrašení pred dverami pacientskej poradne OZ NIE RAKOVINE. Chva-
labohu, nebolo sa treba objednávať. „Katarína bola presvedčená o tom, že keď má metastázy, nie je možné, aby sa vyliečila. Pýtala sa, či niektorá z nás, pacientskych poradkýň, mala ochorenie s metastázami. Keď som jej povedala, že aj ja som mala dve, takmer vyskočila zo stoličky: Konečne vidím, že niekto s metastázami žije! Katka odišla šťastná, usmiata, s potrebnými informáciami a povzbudením,“ spomína s úsmevom na jednu z pacientok dobrovoľná poradkyňa Elena Šušková.
Nedokázala som o svojom ochorení hovoriť
Elena Šušková začala spolupracovať s OZ Europacolon v roku 2007. V tom čase bola v čiastočnej remisii z rakoviny hrubého čreva. „Oslovil ma môj

onkológ, ktorý stál pri zrode združenia a ponúkol mi dobrovoľnícku spoluprácu. Keďže som mala za sebou ťažké obdobie, počas ktorého som o svojom ochorení vôbec nedokázala rozprávať, bola to pre mňa veľká výzva. Okrem rodiny o mojej rakovine nevedel nikto. Mala som pocit, že ako lekárka nemôžem radiť iným pacientom, veď sama som predsa chorá... V tom čase sme sa v rámci združenia venovali rakovine hrubého čreva a konečníka a ja som chodila na tlačové konferencie a verejne som rozprávala o svojich skúsenostiach. Aj vďaka tomu mi už teraz nerobí problém hovoriť o svojom ochorení,“ hovorí Elena Šušková, ktorá od roku 2012 s ďalšími šiestimi kolegyňami trikrát týždenne vedie pacientsku poradňu v Národnom onkologickom ústave na Klenovej v Bratislave.
Jednou z podmienok pre túto prácu je, aby bol pacientsky poradca v remisii alebo vyliečený. Aby vedel precítiť všetky obavy, smútky, prežívania tých, ktorí si prídu po radu a povzbudenie alebo sa len vyrozprávať. „Vieme, o čom hovoríme a prečo to robíme, pretože sme si to prežili. Z vlastných skúseností vieme, čo znamená počuť ‚máte rakovinu‘ a ako sa s ňou žije. Je veľmi dôležité, aby ľudia s onkologickým ochorením cítili, že nie sú opustení, že im má kto pomôcť, poradiť, vypočuť ich. Zažili sme to na vlastnej koži. Pacient má právo byť smutný, aj slabý. Nie je jeho úlohou hrať pred verejnosťou statočného. Aj to si u nás môže dovoliť, pretože pacient pacientovi rozumie najlepšie,“ hovorí Elena Šušková.
Moje najväčšie víťazstvo V jeden jesenný deň pribehla do poradne mladá žena a Annu Chudíkovú doslova vytiahla do čakárne pred ordináciou. Priviedla ju k asi štyridsaťročnému – mladému a vyšportovanému – mužovi. V čakárni sedel so sklonenou hlavou, nekomunikoval. V tvári mal

smútok celého sveta a žiaden záujem o život. Jeho žena Anke po ceste stihla povedať, že muž má rakovinu konečníka. Čaká ho ožarovanie a vývod. „V čakárni plnej ľudí som si k nemu kľakla a pýtala som sa, čoho sa bojí. Neodpovedal. Začala som mu rozprávať príbeh našej kolegyne Aničky a ďalších stomičiek, ktoré s vývodom žijú plnohodnotne 25 rokov. Cestujú, chodia sa kúpať, športujú, chodia na túry aj diskotéky. Povedala som mu, že aj on bude môcť športovať, aj trénera robiť. Asi po pol hodine zdvihol hlavu a opýtal sa: Myslíte si, že budem môcť ísť s kamarátmi do krčmy? V tom momente som vedela, že mám vyhraté. Bol to môj najťažší boj a zároveň najväčšie víťazstvo počas mojej dobrovoľníckej práce v poradni,“ vracia sa Anna Chudíková v spomienkach k mladému mužovi, ktorý dnes žije a trénuje deti.
Anka oslovila občianske združenie Europacolon pred dvanástimi rokmi sama. „Bolo to v čase, keď ma dali do invalidného dôchodku kvôli chrbtici. Vzhľadom na to, že som hyperaktívna, mala som veľmi veľa voľného času. A chcela som byť užitočná. Keďže v rodine máme dedičné ochorenie, rakovinu hrubého čreva, ktorým som si prešla aj ja, napísala som pani Jane
Jednou z podmienok pre túto prácu je, aby bol pacientsky poradca v remisii alebo vyliečený.

Tá holá veta „máte rakovinu“ zmení život každému človeku.
Špankovej, že by som sa rada stala členkou združenia a pomáhala,“ približuje svoje začiatky v poradni, ktorá v tom čase rozbiehala svoju činnosť. Bývalá novinárka bola skvelou kandidátkou pre túto prácu – bola zvedavá, komunikatívna a… pragmatická.
Prácu dobrovoľníka nemôže robiť každý
Mnohí pacienti, ktorí si prešli ochorením a sú v remisii, sa nechcú vracať k náročnému obdobiu svojho života. Dobrovoľníčky v pacientskych poradniach naopak jatria svoje rany, vracajú sa na miesta, kde bojovali o život a pomáhajú iným. „Ani prácu dobrovoľníka nemôže robiť každý. A čo sa týka nášho onkologického ochorenia, museli sme sa dostať do stavu, keď sme o ňom mohli a chceli rozprávať. Museli sme sa tiež naučiť robiť túto prácu tak, aby to neuškodilo nášmu zdraviu a našej psychike. Aby sme na seba nepreberali strach, obavy pacienta. My radi preberáme, ale radosť. To je naša odmena,“ zdôrazňuje Anka. A pacienti, ktorí prídu do onkologického centra na kontrolu, sa veru zvyknú u týchto pozitívnych žien zastaviť, zakývať im a prehodiť zopár pozitívnych slov.
Aby sa poradkyne vedeli odosobniť a rozhovory zvládnuť na profesionálnej úrovni, aby nespálili svoje vnútorné ja problémami, ktoré sa riešia v poradni, majú podporu psychologičky. Každý mesiac má supervízie a pracuje s dobrovoľníkmi. Na týchto stretnutiach poradkyne preberajú pracovné, ale aj osobné problémy. „Ja sa k tomu staviam ako skala, som pragmatická, ale taká som aj v živote, čo je určite aj moja výhoda,“ hovorí Anna.
O niečo emotívnejšia Elenka dodáva:. „Predtým, než sme začali pomáhať združeniu, sme museli absolvovať pohovor so psychológom. Nie každý totiž môže robiť túto prácu, niekomu by mohla ublížiť. Keď som začala robiť poradkyňu, prvé stretnutia s pacientmi boli pre mňa náročné. Po ceste domov príbeh doznieval v mojej hlave, aj v srdci. Zaoberala som sa tým, či som pre pacienta urobila všetko, či som na niečoho nezabudla. Postupom času som si zvykla a už s tým viem pracovať.“
Sme na jednej lodi
A hoci všetky dobrovoľníčky majú za sebou skúsenosť s onkologickým ochorením, pred pacientom túto tému neotvárajú. „Jedine vtedy, ak sa nás pacient na našu diagnózu konkrétne opýta. Občas je to aj prvá otázka, ktorú nám položí: A vy? Akú máte diagnózu? Čo vám je? Odpoviem, áno mám rakovinu hrubého čreva, ale do ďalších podrobností nezachádzam. Pacientovi stačí pocit, že sme na jednej lodi, osmelí sa a začne rozprávať,“ približuje Anka. „Niekedy sa aj začuduje, ako dobe vyzeráme a to ho motivuje,“ dopĺňa Elenka.
Aj zo svojej lekárskej praxe Elena Šušková potvrdzuje, že po oznámení diagnózy sú pacienti v obrovskom šoku. „Nevedia, čo sa majú lekára opýtať, nemá im kto vysvetliť všetky detaily a zodpovedať otázky, ktoré prídu neskôr. My ich vieme upokojiť, po-
Prvé stretnutia s pacientmi boli pre Elenu Šuškovú náročné.vzbudiť a usmerniť. Sprevádzame ich liečbou, pomáhame im pozbierať sa, postaviť sa na nohy a zamerať sa na niečo pozitívne.“
Anke pomáha novinársky background a jej rozhovor s pacientom má svoje pravidlá. „Pýtam sa, o akú chorobu ide, ako to pacient zistil, genézu problémov až po diagnostikovanie ochorenia, v akom štádiu ochorenia je, či je v liečbe, ako sa cíti a prečo prišiel, čo ho zaujíma. Počas rozhovoru si urobím obraz o tom, s akým človekom rozprávam, aby som vedela nastaviť úroveň komunikácie, aby mi rozumel a aby mi veril,“ objasňuje. Pochvaľuje si systém fungovania občianskeho združenia NIE RAKOVINE, ktoré svojich dobrovoľníkov neustále vzdeláva. „Nielen v tom, aby sme boli odolné po psychickej stránke, ale máme pravidelné semináre a školenia, na ktorých sa dozvedáme základné informácie o jednotlivých ochoreniach. Darmo by ku mne prišiel pacient s rakovinou pankreasu, keby som o tom nemala ani páru... Do odborných vecí a liečenia nezasahujeme, školenia sú na to, aby sme boli v obraze, o čom choroba je, aké má príznaky, ako sa dá liečiť, aby sme vedeli povedať pacientovi, čo ho čaká.“
Máte rakovinu!
Napriek tomu, že Elenka mala dlhoročné skúsenosti s poradňou, keď po štrnástich rokoch dostala rakovinu druhý raz, tentoraz karcinóm prsníka, jej strach bol rovnako veľký ako pri prvej diagnóze. „Keď som sa dozvedela pozitívny výsledok histológie, prežívala som to rovnako ako prvý raz. Nedá sa naučiť reagovať inak, ani takáto prax vás nenaučí nebáť sa. Našťastie, v tom čase sme boli na školení v Turčianskych Tepliciach v spoločnosti ďalších dobrovoľníkov – onkologických pacientov. A bola tam aj Anka Chudíková, ktorá mi v prvých chvíľach veľmi pomohla.“
Rovnaký osud stretol aj Annu, ktorá sa opäť lieči. „Ja som však ani pri prvej diagnóze ‚nejančila‘. Rakovinu hrubého čreva mal aj môj otec, sestra sa z nej vyliečila a ja som sa nastavila tak, že sa vyliečim tiež. Inú možnosť som nepripúšťala. Hoci je to teraz horšie, som nastavená rovnako. Tá holá veta ‚máte rakovinu‘ zmení život každému človeku. Vtedy sa začnú diať veci medzi nebom a zemou a vtedy vieme najviac pomôcť nielen pacientom, ale aj rodinným príslušníkom, ktorí za nami takisto často prichádzajú.“
Poradňu vyhľadávajú pacienti, ktorým bolo ochorenie čerstvo diagnostikované. Sú vystrašení, lebo nevedia, čo ich čaká, ako sa majú stravovať, ako žiť, ako majú komunikovať s lekárom.
 Anka Chudíková – na edukácii s nafukovacím črevom
Anka Chudíková – na edukácii s nafukovacím črevom
Keď po štrnástich rokoch
dostala
Elenka rakovinu druhý raz, jej strach bol rovnako veľký ako pri prvej diagnóze.
Rodičia, partneri, súrodenci či deti totiž rakovinu nedokážu uchopiť. Nevedia, ako majú s pacientom komunikovať. „Pýtajú sa nás, či sa o ochorení majú rozprávať, či ho majú brať na výlety, alebo či majú držať ochorenie v tajnosti. Radíme im, aby boli s pacientom, aby mu pomáhali, veď rakovina je choroba ako každá iná,“ hovorí Anka.
Podľa jej slov najčastejšie poradňu vyhľadávajú pacienti, ktorým bolo ochorenie čerstvo diagnostikované. Sú vystrašení, lebo nevedia, čo ich čaká, aký bude mať ochorenie a liečba priebeh, ako sa majú stravovať, pohybovať, ako žiť, ako majú komunikovať s lekárom. „Mnohí si myslia, že je to konečná, že už nikdy nebudú môcť nič robiť. Tu ich treba podporiť, trpezlivo vysvetliť, že môžu mať plány do budúcnosti, aj nádej.“
„Chodia aj pacienti po liečbe, ktorí majú problémy s vedľajšími účinkami chemoterapie a rádioterapie. Majú problémy so stravou, neraz podľahnú nezmyslom a doktorovi Google – pijú ocot, petrolej, úplne vysadia cukor alebo sa vyhladujú. Ďalším veľkým problémom sú financie. Informujeme ich o invalidných dôchodkoch, možnosti ZŤP, o kúpeľnej liečbe, kompenzačných pomôckach a o ďalších nárokoch. Konzultujú s nami aj chemoterapiu. Vysvetľujeme im, prečo je dôležitá a upozorníme ich aj na možné vedľajšie účinky,“ vyratúva formy pomoci Elenka, ktorá si váži aj vzájomnú pomoc medzi rovnako naladenými poradkyňami.
Aj Anke táto dobrovoľnícka práca prospieva. „Doslova ma nabíja. Som rada, keď môžem ísť do poradne, teším sa, že som pomohla aspoň zopár ľuďom. Ten pocit je na nezaplatenie.“
 Anka Chudíková a Elenka Šušková – v prírode s kolegyňami
Anka Chudíková a Elenka Šušková – v prírode s kolegyňami

Anna Chudíková
Narodila sa v roku 1957, absolvovala žurnalistiku na FFUK v Bratislave. Venovala sa novinárčine a neskôr oblasti PR viacerých firiem. Absolvovala viaceré školenia v oblasti komunikácie, v roku 2010 začala pracovať ako dobrovoľníčka OZ Europacolon Slovensko, neskôr aj pre OZ NIE RAKOVINE. Je vydatá, má jedného syna.

MUDr. Elena Šušková
Narodila sa v roku 1947 v Bratislave. Po absolvovaní LFUK pracovala ako všeobecná lekárka pre dospelých na internom oddelení Kliniky pracovného lekárstva v NsP akad. L. Dérera. Od roku 2011 pracuje v ProCare (Penta Hospitals) ako všeobecná lekárka pre dospelých. Pôsobila tiež ako externý odborný asistent na Katedre všeobecného lekárstva SZU Bratislava. Ako dobrovoľníčka spolupracuje s OZ Europacolon a OZ NIE RAKOVINE od roku 2007. Má dve deti a štyri vnúčatá.
Pacientske poradne OZ NIE RAKOVINE
Pomáhajú onkologickým pacientom a ich príbuzným zvládnuť náročné situácie – poskytujú psychickú podporu, sociálne poradenstvo a praktické rady ako zvládať liečbu. Vyškolení dobrovoľníci z radov bývalých onkologických pacientov poskytujú psychosociálnu podporu súčasným onkologickým pacientom v piatich pacientskych poradniach na Slovensku.
● Národný onkologický ústav Klenová 1, Bratislava Konzultácie: pondelok, utorok a streda 9.00 – 12.00 hlavná budova, 2. poschodie
● Východoslovenský onkologický ústav Rastislavova 43, Košice Konzultácie: streda 9.00 – 12.00 poradenská miestnosť na 1. poschodí
● Fakultná nemocnica Nitra – Onkologický pavilón Špitálska 6, Nitra Konzultácie: streda 9.00 – 12.00 poradenská miestnosť na 2. poschodí oproti výťahom
● Fakultná nemocnica Trnava – Onkologická klinika A. Žarnova 11, Trnava Konzultácie: streda 9.00 – 12.00 ambulancie klinickej onkológie, miestnosť č. 15
● Fakultná nemocnica Prešov
Jána Hollého 14, Prešov
Konzultácie: streda 9.00 – 12.00 oddelenie klinickej onkológie, miestnosť č. 112
Nemôžeme sa spoliehať len na zbierky
Boj s rakovinou nezačína a nekončí len u pacienta, ktorému prišla do života.
Ovplyvňuje rodinu, priateľov, prácu.
Je prítomná všade, nedá sa pred ňou ukryť pod perinu. Tým, ktorí ju dostali do vienka, podáva pomocnú ruku pacientska aliancia
NIE RAKOVINE. „Osveta a konkrétna pomoc je do veľkej miery v rukách jednotlivcov, pacientskych aktivistov a odhodlaných ľudí,“ hovorí jej prezidentka a spoluzakladateľka Jana Pifflová Španková.
Kde ste sa prvýkrát stretli s témou zdravia vo svojej profesii moderátorky?
Pracovala som v rádiu aj v Slovenskej televízii ako hlásateľka. Bolo to v čase, keď ešte neexistovali komerčné rádiá ani televízie, takže som sa dostala k rôznym témam. V rámci moderovania relácie Lekár a vy som „pričuchla“ k zdravotníctvu a k medicíne, od ktorej bola moja pôvodná profesia na hony vzdialená. Vyštudovala som totiž stavebnú fakultu. Dnes, keď sa so mnou rôzne relácie na zdravotnú tému s prestávkami ťahajú celý život, mi nejeden lekár povedal, že by som už z medicíny urobila aj atestáciu.
Venoval sa niekto v rodine medicíne?
Nespomínam si. Ani na to, že som vraj chcela byť v detstve zdravotná sestra. To viem len z rozprávania mojej mamy. Na základnej škole som však patrila do hliadky mladých zdravotníkov, s ktorou sme pravidelne vyhrávali okresné kolá…
Prečo ste sa neskôr, už v rámci občianskeho združenia, zamerali na karcinóm hrubého čreva?
Po pôrode som mala prekancerózny nález na hrubom čreve aj ja. Našťastie, išla som včas na vyšetrenie, v rámci ktorého mi polyp odstránili. Ak by som nešla, možno by som sa zaradila do neblahej štatistiky úmrtí na rakovinu hrubého čreva, ktorú má Slovensko v Európe najvyššiu. Každoročne na toto ochorenie zomrie takmer dvetisíc pacientov.
Kvôli tejto alarmujúcej štatistike ste sa dali dokopy s Patrikom Hermanom?
V čase mojich zdravotných problémov som evidovala, že kolegovi Patrikovi Hermanovi zomrel na rovnakú diagnózu otec. Preto som ho oslovila, aby sme spolu vytvorili združenie, ktoré by suplovalo nedostatok informácií, podporilo skrí-
Nemôžeme

ning, odtabuizovalo celú tému kolorektálneho karcinómu aj samotnú kolonoskopiu. Zistili sme totiž, že média o tejto rakovine takmer nehovoria. Nebola to atraktívna téma – pacienti boli väčšinou starší ľudia, skloňovali sa slová ako stolica, konečník… Na výročie úmrtia Paťovho ocka sme preto založili občianske združenie Europacolon, zakladajúcu listinu sme podpisovali na kapote jeho škodovky. Začali sme chodiť po Slovensku s obrovskou nafukovacou maketou hrubého čreva, presadili sme pozývací skríning na preventívne vyšetrenie a test na odhalenie skrytého krvácania zo stolice. Dnes je skríning už zabehnutá realita – aj pre krčok maternice a prsníky.
„Dnes, keď sa so mnou rôzne relácie na zdravotnú tému s prestávkami ťahajú celý život, mi nejeden lekár povedal, že by som už z medicíny urobila aj atestáciu.“
„Naši vyškolení dobrovoľníci
z radov bývalých onkologických pacientov poskytujú psychosociálnu podporu súčasným onkologickým pacientom v 5 pacientskych poradniach na Slovensku.“
Čo všetko sa vám od roku 2007, keď Europacolon vznikol, podarilo urobiť?
Vytvorila sa mediálna skupina, v ktorej sú pacientske organizácie, poisťovne aj ministerstvo zdravotníctva. Presviedčali sme odborníkov, pacientov, publikovali sme články, nakrúcali videá. Dostali sme sa dokonca do hlavného vysielacieho času so spotmi, v ktorých gynekológ vyzýva dámy, aby išli z lásky ku svojim blízkym na preventívnu mamografiu. Neskôr k nám pribudla herečka Bibiana Ondrejková, ktorej otec zomrel na rakovinu pankreasu a v roku 2016 sme spolu založili pacientsku organizáciu NIE RAKOVINE, ktorá obhajuje práva onkologických pacientov. Vznikla platforma, ktorá nielen zastrešuje a pokračuje v činnosti Europacolon Slovensko, ale svoje aktivity naďalej rozširuje.
Čo všetko pacientska aliancia pokrýva?
Spájame všetkých, ktorí môžu zlepšiť onkológiu na Slovensku, podporujeme primárnu prevenciu

a včasnú diagnostiku. Pomáhame onkologickým pacientom a ich príbuzným zvládnuť náročné situácie – poskytujeme psychickú podporu, sociálne poradenstvo a praktické rady ako zvládať liečbu. Naši vyškolení dobrovoľníci z radov bývalých onkologických pacientov poskytujú psychosociálnu podporu súčasným onkologickým pacientom v piatich pacientskych poradniach na Slovensku. Máme tiež online poradňu a bezplatnú pacientsku infolinku.
Rakovine prsníka ročne podľahne až 900 Sloveniek. Pravidelné samovyšetrovanie prsníkov a mamografický skríning by mohol na Slovensku zachrániť za rok až 300 žien. Prečo sú tieto čísla stále také vysoké?
Osveta a konkrétna pomoc sú do veľkej miery v rukách jednotlivcov, pacientskych aktivistov a odhodlaných ľudí. My v NIE RAKOVINE tento boj dobre poznáme a vieme, že tých tristo skvelých žien ročne zomiera zbytočne. Možno nevedeli o prevencii, možno sa nedostali na včasné vyšetrenia, možno dostali do vienka zlý typ rakoviny, ktorý rýchlo metastázuje a možno od začiatku nedostali tú najadekvátnejšiu liečbu. Musíme urobiť všetko pre to, aby sme tieto „možno“ zmenili.
Vašou cieľovou skupinou nie sú len ženy s rakovinou prsníka, ale aj s nádormi krčka maternice a pacienti s rakovinou hrubého čreva a konečníka. Do vášho portfólia ste nedávno pribrali aj karcinóm pankreasu. Pribúdajú prípady s týmto ochorením?
Čísla spájajúce sa s touto diagnózou nie sú dobré – len 5 % pacientov s karcinómom pankreasu prežije viac než päť rokov. Medián prežívania je približne rok. Rakovina pankreasu má povesť „tichého zabijaka“ – býva zvyčajne odhalená veľmi neskoro a jej liečba je preto často neúspešná. Je to naozaj mimoriadne krutá choroba, ktorá postihuje čoraz viac mladších ľudí. Preto chceme verejnosť upozorňovať na jej príznaky a rizikové faktory. V spolupráci s vedú-

cimi onkologických oddelení a kliník naprieč celým Slovenskom, ktorú si veľmi vážime, zakladáme register pacientov s karcinómom pankreasu. Pre pacientov sme taktiež zriadili internetovú aplikáciu homeapp, ktorú si môžu stiahnuť na webe nášho pacientského združenia NIE RAKOVINE. V rámci tejto platformy zhromažďujeme pre pacientov najdôležitejšie a najnovšie informácie a je to tiež miesto, kde môžu komunikovať s ostatnými pacientmi. Okrem toho sme vydali príručku s názvom Životospráva pri liečbe nádorov tráviacej sústavy Je to trochu sprievodca, poradca aj kuchárska kniha.
Je určená aj iným onkopacientom?
Určite áno. Publikácia odpovedá na otázky, čo sa deje v tele človeka, keď sa v ňom objaví rakovina, čo môžu jesť onkologickí pacienti, ako sa majú stravovať v rôznych fázach ochorenia a liečby, aké sú fakty a mýty o stravovaní či hladovaní
alebo ako využiť silu správneho stravovania v prospech zdravia a života. Sú tam aj recepty našich pacientov. Pripravujeme ďalšie, doplnené vydanie, na ktoré sme získali grant.
Prečo je výživa onkopacientov taká dôležitá?
Už v štádiu diagnostiky je 40 % pacientov nutrične podvýživených. Môžu mať aj kilogramy navyše, ale v tkanivách im chýbajú aminokyseliny a ďalšie dôležité látky, vďaka ktorým dokážu tkanivá regenerovať. Je zbytočné operovať podvýživeného pacienta, lebo sa mu tkanivá nebudú hojiť. Do nemocnice by sme nemali nosiť sladkosti, ale nutrienty s vyšším obsahom bielkovín, ktoré dostať v lekárni. To všetko sa pacienti a ich príbuzní dozvedia v knihe.
Rakovina krčka maternice je jediná onkologická diagnóza, ktorej sa dá predísť očkovaním proti HPV vírusu.
Jana Pifflová Španková Zakladateľka a prezidentka pacientskej organizácie NIE RAKOVINE a OZ Europacolon Slovensko. Líderka pacientskej advokácie, autorka a moderátorka zdravotníckych televíznych formátov. Je autorkou celoslovenských i medzinárodných osvetových a komunikačných projektov a autorkou televíznych seriálov Medicína, Ambulancia, Moja diagnóza v RTVS.
Jana Pifflová Španková pomáha onkologickým pacientom už 17 rokov.„Spolu s MZ SR a NOI sa nám podarilo spustiť pozývací skríning na rakovinu prsníka pre ženy nad 50 rokov.“
Štúdie ukázali, že až 1 z 3 žien s diagnostikovanou rakovinou krčka maternice mala napriek tomu negatívny výsledok Pap testu.
Existujú aj moderné HPV genotypizačné testy, ktoré pracujú na báze DNA. Máme ich na Slovensku? V čom sú unikátne?
Je to test podobný tomu, ktorý sme absolvovali počas pandémie, len sa robí „zospodu“. Hoci sa Pap testy (cytologické vyšetrenia) robia na Slovensku už 50 rokov, počet zachytených karcinómov sa nijako nemení, tento spôsob testovania je už zastaraný. Štúdie ukázali, že až 1 z 3 žien s diagnostikovanou rakovinou krčka maternice mala napriek tomu negatívny výsledok Pap testu. Cytológia steru z krčka maternice môže teda vykazovať falošnú negativitu u žien, ktorým sa už vyvíja karcinóm krčka maternice. Oveľa vyššiu citlivosť majú moderné HPV testovacie metódy pracujúce na báze DNA. Dokážu vylúčiť možné ochorenie na tri až päť rokov, alebo naopak odhaliť príčinu ochorenia ešte skôr, než sa rozvinie. Na Slovensku nie je tento skríningový test uhrádzaný zo zdravotného poistenia ako primárna skríningová metóda, hoci v mnohých krajinách je už súčasťou národných skríningových programov či regionálnych programov.
Cytologický ster pravidelne absolvuje len niečo vyše 20 % žien. To isté platí aj v prípade mamografie. Ak by ženy chodili na preventívne gynekologické prehliadky, mnohé by si mohli zachrániť život…
Rakovina prsníka je najčastejšie onkologické ochorenie u žien, týka sa už každej ôsmej ženy. Jej včasnou diagnostikou vieme zabezpečiť aj úplné vyliečenie. Mnohé ženy po päťdesiatke odmietajú chodiť na preventívne prehliadky. Argumentujú tým, že rodili už pred 30 – 40 rokmi, a pritom si pestujú v podprsenke nádor, o ktorom nechcú ani počuť, lebo sa boja. U žien nad 50 rokov musíme na preventívne vyšetrenia preto tlačiť oveľa viac – motivujeme ich, aby chodili na mamografie a na skríningy, pretože v tejto vekovej skupine majú najväčší efekt. Často stačí iba odstrániť malú hrčku a ak je nález včasný, po krátkej liečbe ide život
ďalej… V tejto súvislosti ďakujeme Ministerstvu zdravotníctva SR a Národnému onkologickému inštitútu. Podarilo sa nám spolu spustiť pozývací skríning práve pre túto vekovú kategóriu. Všetky informácie sú dostupné na našej stránke nierakovine.sk a tiež na stránke onkokontrola.sk.
Rakovina prsníka môže byť aj dedične podmienená a nositelia génu BRCA majú niekoľkonásobne vyššie riziko vzniku tohto karcinómu, ako aj karcinómu vaječníkov či podžalúdkovej žľazy. Kto by sa mal na prítomnosť BRCA génov otestovať? Hradia testovanie zdravotné poisťovne?
Ak patríte do skupiny pomerne zdravých žien, ale všimli ste si, že sa vo vašej rodine príliš často vyskytujú onkologické ochorenia, dôvodom môže byť aj tento gén. Preto je dobré prekonzultovať túto skutočnosť s lekárom a zvážiť, či je vhodné sa dať otestovať. Otestovať by sa mali dať aj pacienti, ktorí trpia karcinómom prsníka. Nie všetky zdravotné poisťovne testy preplácajú. Ženy, ktoré majú karcinóm vaječníka, sa u nás testujú automaticky.
Na preventívne mamografické vyšetrenie majú každé dva roky nárok pacientky od 50 do 69 rokov. Od 40 do 50 rokov sa vykonáva skríningová mamografia. Ako by sa mali stavať k prevencii mladšie ročníky?
Ani jedna z nás nie je výnimkou, rakovina prsníka útočí čoraz častejšie aj na mladšie ženy. Najmladšia pacientka, s ktorou sme sa v našej pacientskej poradni stretli, nemala ešte ani tridsať. Na našu pacientsku organizáciu NIE RAKOVINE sa obracajú ženy okolo tridsiatky, výnimkou nie sú tehotné, teda budúce mamičky alebo dojčiace mamičky. To nás všetkých vždy veľmi zasiahne. Nepáči sa nám snaha štátu zrušiť úhradu preventívnej sonografie pre mladé ženy od 20 do 40 rokov. Súhlasíme, že v tejto vekovej kategórii nie je tak veľa nádorov, avšak mladé ženy môžu mať zložitejší a agresívnejší typ. V jeho prípade je včasné odhalenie ešte oveľa dôležitejšie.
Argumentuje sa však tým, že sonografické vyšetrenie je už ako preventívna metóda zastarané a v Európe sa už nepoužíva… Dôvodom je vraj finančná náročnosť a fakt, že zbytočne stresuje ženy, ktorým často preukáže falošnú pozitivitu. Môže ho nahradiť pravidelné samovyšetrovanie prsníkov?
Áno, celkom vážne tým argumentujú aj moje priateľky, lekárky, rádiologičky… Ale opakujem: nesúhlasíme s tým. Nie je to až také drahé vyšetrenie vzhľadom na to, že zachráni pár mladých životov. Ja osobne si myslím, že sonografia by sa nemala rušiť. Prípad Paťky Janečkovej alebo mladých žien, ktoré dojčia a majú nález, hovorí za všetko. Samozrejme, rádiológov obťažuje, že za nimi chodia vystresované dievčatá s „cystičkami“. Aj my to poznáme, pretože takisto vypisujú do našich poradní. Chýba edukácia, na ktorú lekári nemajú čas. Aj preto vznikla kampaň Poznaj svoje prsia. Učíme ženy a dievčatá samovyšetreniu prsníkov. Treba si ho robiť pravidelne, po menštruácii, pred zrkadlom. Ženy samy zistia, čo všetko v prsníkoch majú – sú tam hrče, áno – máme tam mliečne žľazy, lymfatické uzliny, sú tam cysty, môžu tam byť fibrózy… Dôležité je vedieť o tom a sledovať, či nevznikla nejaká odchýlka. A keď vznikla, treba ísť k lekárovi . Ak je nádor maličký, odstráni sa a vyhrali sme! Hru o život… K tomu sme vytvorili mapu pomoci s pracoviskami, kde nájdu pomoc. Je dostupná na stránke nierakovine.sk/mapapomoci.
Minulý rok prišlo vaše združenie so zaujímavou kampaňou, v ktorej hrala jednu z hlavných úloh výzva #mirrorchallenge. Čo bolo jej cieľom?
Každé samovyšetrenie prsníkov začína s rukou hore pred zrkadlom. Preto sa v tejto výzve dievčatá a ženy mali odfotiť pred zrkadlom s jednou rukou zdvihnutou nahor. Fotku publikovali ako príbeh na Instagram s hashtagom
#mirrorchallenge. Označili ďalšie dve ženy, na ktorých im záležalo, aby sa do výzvy tiež zapojili.
Na podporu prevencie rakoviny prsníkov ste spustili aj online poradňu Ochorenia prsníka. Je určená len pacientkam s diagnostikovaným zhubným nádorom prsníka?
Nemôžeme

Výzva #mirrorchallenge na samovyšetrenie prsníkov
Unilabs Slovensko 47

„Učíme ženy a dievčatá samovyšetreniu prsníkov. Treba si ho robiť pravidelne, po menštruácii, pred zrkadlom.“
a rôzne cystické zmeny typické pre mladšiu vekovú skupinu. Keďže súčasťou prevencie je ultrazvukové a mamografické vyšetrenie prsníkov, rieši už spomenuté nálezy, poskytuje medicínske rady pacientkam zrozumiteľne a naviguje ich v mori veľakrát nejasných a nepravdivých informácií.
Edukačnú kampaň cielite len na dospelé ženy, alebo aj na dievčatá? Počas jesene sme zorganizovali zážitkové osvetové TURNÉ NIE RAKOVINE po slovenských mestách a školách. Pomocou simulátora samovyšetrovania prsníkov učíme ženy a dievčatá, ako si majú správne a pravidelne kontrolovať prsia. Prinášame im život zachraňujúce informácie nielen o samovyšetrovaní, ale aj o pravidelných preventívnych gynekologických prehliadkach, o možnostiach, ako sa zúčastniť mamografického skríningu, tiež o podpore a poradenstve v pacientskych poradniach na onkológiách, o bezplatnej
telefonickej infolinke, aj o novej odbornej online poradni Ochorenia prsníka na našom webe.
Zaoberáte sa aj ženami s metastatickou rakovinou. Napriek tomu, že toto ochorenie vyvoláva dojem blízkeho konca, mnohé ženy žijú plnohodnotný život veľmi dlho a mohli by ešte dlhšie. Liečba karcinómu prsníka na Slovensku však zaostáva za okolitými krajinami.
Na Slovensku chýbajú inovatívne lieky na liečbu karcinómu prsníka od počiatočných štádií až po pokročilé – metastatické. Žiadame pre naše ženy dostupnú modernú onkologickú liečbu, tak ako v okolitých štátoch. Práve vďaka modernej inovatívnej liečbe môžu mať pred sebou roky dobrého, kvalitného života nielen pacientky s metastatickou rakovinou prsníka. V prípade skorého nasadenia inovatívnej cielenej liečby či imunoterapie dokáže moderná medicína významne oddialiť relaps (návrat ochorenia) až na niekoľko desaťročí.
Vo väčšine prípadov rakoviny prsníka však zdravotné poisťovne preplácajú inovatívnu liečbu len výnimočne. Nemala by byť dostupná pre všetky ženy bez rozdielu?
Keď sa pred štyridsiatimi rokmi o žene povedalo, že má rakovinu prsníka, bola to konečná. Lekári mali k dispozícii jeden liek, dnes ich máme desiatky. Aj keď nie na Slovensku. Preto o ne bojujeme. Ženy musia robiť verejné zbierky, aby si kúpili mesiace aj roky života, predávajú autá, byty, aby sa zachránili a dožili aspoň, kým vypiplajú deti. Žijeme v dobe, keď moderné lieky proti rakovine prsníka menia toto ochorenie na chronické, v dobe, keď život s týmto ochorením môže byť plnohodnotný a kvalitný. U nás ešte stále nie sú dostupné moderné lieky na rôzne podtypy a štádiá karcinómu prsníka, ktoré prevratne zmenili prognózy žien s HER2+, triple negatívnymi či geneticky podmienenými nádormi. Máme
o 30 % väčšiu úmrtnosť než rozvinuté európske krajiny – Belgicko alebo Holandsko. Tieto lieky sú dostupné už aj pre pacientky v Česku, Slovinsku aj v Bulharsku. Na ťahu je teraz hlavne štát, nemôžeme sa donekonečna spoliehať na zbierky…
Vďaka intervencii aj vášho združenia bol schválený liek ciklib. Pre koho je určený a čo to pre onkopacientky znamená?
Je určený na hormonálne pozitívny karcinóm prsníka – je to cielená molekulárna liečba zameraná na zastavenie rozmnožovania karcinogénnych buniek. Onkologickým pacientom v Európe sa poskytuje už od roku 2016. Napríklad v Maďarsku, Poľsku, Rakúsku či dokonca v Rumunsku a Kazachstane. A čo to pre naše ženy znamená? To, že poisťovne už nebudú liečbu odmietať preplatiť, hoci ju predpísali lekári – s argumentom, že nie je v zozname kategorizovaných liekov. Znamená to, že ženy nebudú musieť žobrať peniaze na lieky a predávať majetok, aby sa udržali nažive… Okrem ciklibu bol tesne pred voľbami schválený do úhrady aj ďalší prevratný kombinovaný liek pre HER2 pozitívne pacientky. Je to liek s mimoriadnymi parametrami – veľká pomoc pre naše ženy, na ktorú sme dlho čakali. Ďakujeme kategorizačnej komisii, Ministerstvu zdravotníctva SR a zdravotným poisťovniam za to, že to pochopili.
Aké ďalšie problémy trápia onkologické pacientky a pacientov?
Chýba napríklad sociálna pomoc pre samoživiteľky s onkologickou diagnózou. Deti nemôžu za ochorenie svojej mamy – potrebujú jesť, žiť, chodiť do školy. Prečo som ešte doteraz nepočula ani o jednom štátnom projekte promptnej podpory po zistení onkodiagnózy pre samoživiteľky? Prípadne o podpore zvýhodneného zamestnávania týchto žien vracajúcich sa do života po liečbe? Aj to sú problémy, ktoré trápia naše pacientky.

NIE RAKOVINE
Zakladajúci členovia Jana Pifflová Španková, Bibiana Ondrejková a Patrik Herman založili alianciu NIE RAKOVINE 17. 11. 2016. Tento dátum je Medzinárodným dňom boja proti rakovine pankreasu. Vznikla platforma, ktorá nielen zastrešuje a pokračuje v činnosti Europacolon Slovensko, ale svoje aktivity aj naďalej rozširuje.
Pacientska organizácia NIE RAKOVINE obhajuje práva onkologických pacientov. Spája všetkých, ktorí môžu zlepšiť onkológiu na Slovensku, podporuje primárnu prevenciu a včasnú diagnostiku. Pomáha onkologickým pacientom a ich príbuzným zvládnuť náročné situácie – poskytuje psychickú podporu, sociálne poradenstvo a praktické rady ako zvládať liečbu. Svoje poradenské služby poskytuje na týchto platformách:
● Online poradňa: nierakovine.sk/online-poradna
● Bezplatná pacientska linka: 0800 800 183
● Pacientske poradne (Bratislava, Nitra, Košice, Trnava, Prešov): nierakovine.sk/pacientske-poradne
Kontakt:
NIE RAKOVINE, o. z.
Cukrová 2272/14
81101 Bratislava-Staré Mesto
www.nierakovine.sk
Mobil: +421 911 843 336
E-mail: office@nierakovine.sk Bezplatná infolinka: 0800 800 183


















Choroba ma naučila hovoriť nie









Únavu a zlé pocity, dokonca i svrbenie celého tela pripisovala stresu z pracovného i rodinného vypätia po nástupe covidu. Ani navretú žilu na krku nebrala celkom vážne a keď ju otec poslal na pohotovosť, trochu sa hanbila, že tam zaberá miesto ľuďom, čo sa dusili. Keď moderátorke TV Joj Anete Pariškovej oznámili, že má v medzihrudi veľký nádor, poplakala si na záchode a potom sa vrhla do práce. K liečbe pristupovala ako novinárka, hľadala si informácie a overovala si ich u lekárov. Dnes je v remisii, každý deň považuje za dar a podľa toho sa aj snaží správať. Cez pacientske združenie pomáha ľuďom, ktorí sa ocitnú v tejto novej situácii a potrebujú sa v nej zorientovať a upokojiť.











Na strašnú únavu som zvyknutá, no potom prišlo niečo, čo som predtým nezažila – neznesiteľné svrbenie celého tela.
Ako ste prišli na to, že máte rakovinu? Aké boli prvé príznaky?
V marci 2020 nastúpil covid, zavreli mi moju súkromnú škôlku, čo mňa ako majiteľku a riaditeľku vystavilo obrovskému tlaku. Navyše, v 3-izbovom byte bolo treba riešiť online vyučovanie pre troch školákov, manžel bol v Amerike, bolo to obdobie mimoriadneho stresu. Vtedy som sa začala cítiť veľmi zle, ale myslela som si, že som len vyčerpaná a vynervovaná. Na strašnú únavu som zvyknutá, nepripisovala som to žiadnej chorobe. No potom prišlo niečo, čo som nikdy predtým nezažila – neznesiteľné svrbenie celého tela.
To musí byť strašné.
Bolo to strašné. Kdesi som čítala, že v Japonsku používali šteklenie ako mučiaci nástroj. Už to chápem. Svrbelo ma úplne všetko od hlavy po päty, ešte aj chodidlá. Bola som do krvi doškriabaná. Niektorí mi hovorili, že to mám určite zo stresu a mám si dať liek na upokojenie, iní, že mám alergiu, nech zmením prací prášok. Nemohla som ani spávať. Svrbenie bolo trochu znesiteľné, len keď som ležala vo vani s teplou vodou, ale tam sa zase spať nedá. Keď som si potrebovala trošku zdriemnuť, striedali sa pri mne deti a manžel, sedeli pri vani a kontrolovali ma, aby som sa neutopila.
Iné príznaky ste nemali? Nie, žiadne hrčky, lymfóm bol skrytý v medzihrudi. Prvý viditeľný prejav bola až navretá žila na krku. Jedného dňa, bolo to také bežné ráno v covidovom období, som kričala po synoch a prosila ich, aby po sebe umyli riad. A zrazu hups, žila na krku navrela. To sa stáva, keď človek kričí, ale ona sa nechcela stiahnuť späť. Prišla som okolo obeda do práce na vysielanie a stále bola mimoriadne navretá, tak som si to aj odfotila a poslala mame. Ani maskérka mi to nedokázala zatrieť mejkapom, tak som sa počas vysielania snažila natáčať tak, aby ju nebolo vidieť. Zostávala totiž stále rovnako navretá.
Stále ste s tým nešli lekárovi?
Mamka aj môj manžel, s ktorými som telefonovala, hovorili, že sa mám upokojiť a žila sa stiahne. Lenže potom mi po polnoci zazvonil telefón. Volala mamka, zľakla som sa, že sa rodičom niečo stalo. Lenže ona mi povedala, že ukázala fotku mojej žily otcovi a ten chce so mnou okamžite hovoriť. Viete, my si s otcom nezvykneme volať len tak, aby sme si poklebetili a určite nie po polnoci. Pochopila som, že to bude niečo vážne. Povedal mi, že si mám okam-
žite zavolať záchranku a trval na tom, že nemám čakať do rána. On bol ten impulz, že som šla do nemocnice. No ani jemu nenapadlo, že by som mohla mať zhubný nádor.
Čo si myslel, že to je?
U nás všetci z rodiny – či už z otcovej, alebo maminej strany – zomierajú na infarkt. Dedia sa predispozície na srdcovo-cievne ochorenia, aj mamka má vrodenú srdcovú chybu, tzv. zväčšené srdce. Otec sa obával, že mám upchatú cievu. Vravela som mu, nepanikár, pôjdem ráno, ale on trval na tom, že mi ide o život a musím ísť okamžite. Nikdy som ho nepočula takto naliehavo rozprávať, tak som o jednej v noci zavolala k deťom švagrinú a potom sebe záchranku. Cítila som sa trápne, že si ju volám, keď viem chodiť po vlastných. Bolo mi nepríjemné v čase covidu otravovať na pohotovosti, ale poslúchla som a išla som.
Neodbili vás?
Mala som veľké šťastie, že som natrafila na lekára, ktorému záležalo na tom, aby určil diagnózu. Dočkala som sa jej až napoludnie. Dovtedy som sedela v čakárni, bola mi zima, bola som hladná, smädná, pozorovala som ľudí, ktorí sa dusili a stále ma
Po šoku z diagnózy som začala riešiť veci ako robot. Až potom som sa psychicky zrútila.
cukalo, že pôjdem domov. Lekár mi zobral krv, všetko bolo v poriadku, až na jednu jedinú vec. D-dimér, faktor, ktorý poukazuje na to, že sa v tele deje niečo zlé. Lekár na pohotovosti v ružinovskej nemocnici, Adam Žilík, mi povedal, že ma nemôže pustiť domov, kým nebudem mať urobené poriadne vyšetrenie, lebo môžem mať upchaté cievy, i keď takisto netušil, že to je zhubný nádor. Takže som absolvovala sono, CT, medzitým tomu lekárovi skončila služba a odovzdal ma kolegyni. Tá mi 13. apríla 2020 o 12:00 oznámila, že mám v medzihrudi veľký nádor, ktorý mi tie cievy zatlačil. Myslím, že mal 16 × 9 cm.
To musel byť šok.
Obrovský. Povedala mi, že už domov nepôjdem, okamžite mi musia zobrať vzorku na histológiu. Operácia pripadla na skúseného kardiochirurga, doktora Miroslava Janíka. Som človek, ktorý má rád informácie, veď s nimi aj pracujem, preto som veľmi ocenila, že doktor Janík prišiel večer za mnou na izbu a odpovedal mi na všetky moje otázky. Vravel: „Ak vám niekto povedal, že
to môže byť nezhubné, tak mu radšej neverte a nerobte si falošné nádeje. Som si takmer istý, že to zhubné je, aj keď to musia overiť na histológii.“ Ešte dodal, že s najväčšou pravdepodobnosťou je to lymfóm, čo je síce zlá správa, ale dobrou správou je, že to patrí medzi liečiteľné druhy rakoviny. Som doktorovi Janíkovi nesmierne vďačná, že mi to takto povedal, úprimne, ale aj s nádejou.
Ako ste zareagovali?
Po šoku som začala riešiť veci, ako stroj, ako robot. Už počas toho čakania na CT som si urobila povinnosti, vybavila e-maily, dala som pokyny učiteľkám do škôlky, čo a ako treba urobiť. Keď som sa dozvedela diagnózu, šla som na záchod a zatelefonovala som manželovi do Ameriky, čo sa stalo. Zavolala som švagrinej, aby mi doniesla do nemocnice oblečenie, kefku i zubnú pastu a poprosila som ju, aby sa postarala o mojich synov. A potom som sa psychicky zrútila. Na záchode som si poplakala, utrela slzy a išla som na izbu. Operovali ma a odobrali mi vzorku na histológiu hneď nasledujúce ráno.
Čo sa dialo po odbere vzorky?
Šla som domov a čakala na výsledok histológie, čo chvíľu trvalo. Ten som následne oznámila mojej praktickej lekárke, doktorke Sollárovej. Jej reakcia bola veľmi racionálna a upokojujúca, čo oceňujem. Povedala, že ma spojí s docentom Drgoňom z Národného onkologického ústavu a on ma určite vylieči.
Kto je docent Drgoňa?
Presne toto bola moja reakcia. Povedala mi, že je to skvelý onkohematológ, ktorý jej zachránil zatiaľ všetkých pacientov, ktorých mu doteraz poslala, a zachráni aj mňa. Nádej je pre pacienta veľmi dôležitá. Po tri a pol roku, čo som s docentom Drgoňom v kontakte, môžem potvrdiť, že je to úžasný odborník, aj úžasný človek. Pred chemoterapiou som išla na PET CT, kde zistili, že mám ešte malú hrčku pri kľúčnej kosti. 5. mája 2020 som začala s chemoterapiu. Mala som tú najsilnejšiu, najagresívnejšiu a zase veľmi oceňujem, že mi docent Drgoňa priamo povedal, že mám dve možnosti: buď pôjdem kombináciou klasická chemoterapia plus ožarovanie, s tým, že mi to môže poškodiť srdce, alebo, ak zaberie najsilnejšia možná chemoterapia, ožarovanie nebude potrebné. Vtedy som sa ho opýtala: Keby ste boli môj otec alebo brat, čo by ste mi odporučili? Najsilnejšiu možnú chemoterapiu a skúsiť sa vyhnúť ožarovaniu, povedal. Tak ideme do toho! Samozrejme, vysvetlil mi, že to zároveň znamená veľa vedľajších účinkov a tak aj bolo.
Vypadali vám vlasy?
Keď mi začali vypadávať chumáče vlasov, tak sme celú hlavu oholili, aby to nerobilo neporiadok. Keďže chemoterapia prebiehala v lete, nenosila som ani parochňu, bolo mi v nej horúco a svrbenia som už mala plné zuby. Nosila som
teda len šiltovku. Parochňu som si dávala len na vysielanie. Dokonca som dostala pár komplimentov, že mi to bez vlasov celkom pristane, lebo mám pekný tvar lebky. Vlastne som svoju lebku videla prvýkrát. (Smiech.)
Mali ste aj ďalšie vedľajšie účinky?
Jedna zo zložiek chemoterapie mi úplne zastavila pohyb čriev, mala som aj desaťdňovú zápchu, takže v ďalšom kole mi tú zložku museli znížiť. V ústach sa mi tvorili bolestivé afty, boli dni, keď som nemohla jesť. Už po druhom cykle ma to hodilo do menopauzy, úplne mi to rozkývalo hormóny. Mala som problém s nechtovými lôžkami, muselo sa to chirurgicky riešiť, veľa takýchto vecí… K tomu totálna slabosť, únava, ale pokiaľ sa v JOJke nevyskytol covid a ja som bola vo fáze, že som mala nejaké biele krvinky a nebolo mi až tak zle, tak som šla vysielať.
Neprestali ste vôbec pracovať?
Práca je pre mňa jeden zo zdrojov šťastia, jeden z pilierov môjho života. Aj keď som predtým mala v živote najťažšie časy, vždy ma zachránila práve práca. Potrebovala som si zamestnať hlavu niečím iným, ako sú starosti o to, či prežijem a čo bude ďalej. Práca mi dáva aj pocit istoty. Škodlivé by pre mňa bolo, keby som len tak doma sedela a nariekala. Potrebujem byť aktívna. Samozrejme, bolo to obmedzené, potrebovala som veľa spať, oddychovať, veľa času som trávila v nemocnici. Ale mala som tam počítač a fungovala som ako riaditeľka škôlky na telefóne a cez počítač. S mojimi dievčatami – učiteľkami v škôlke – sme boli stále v kontakte, som im vďačná, že ma veľmi podporili aj ľudsky. So všetkými som si vlastne len telefonovala, aj s rodinou, lebo návštevy počas covidu neboli možné.

Skomplikoval vám covid liečbu? Skomplikoval aj neskomplikoval. Keďže mi pri chemoterapii extrémne klesali biele krvinky, pomerne často som mala neuropéniu a nakazilo by ma hocičo, telo by sa nedokázalo brániť, bolo vlastne celkom výhodné, že sa všade nosili rúška a respirátory a všetko sa neustále dezinfikovalo, nebola som tak ohrozená všelijakými vírusmi.
Aneta Parišková
(* 26. máj 1973, Košice)
● Slovenská televízna moderátorka, podnikateľka a pedagogička.
● Vyštudovala angličtinu a slovenčinu na pedagogickej fakulte UPJŠ v Prešove.
● Už počas štúdia pracovala v košickom štúdiu STV ako externá programová hlásateľka.
● Desať rokov bola moderátorkou Televíznych novín v Markíze, získala päťkrát divácke ocenenie TOM a trikrát sošku OTO.
● Od roku 2007 pracuje ako moderátorka a redaktorka v TV JOJ.
● Vlastní súkromnú materskú školu.
● Je ambasádorka darcovstva krvi a Občianskeho združenia Lymfoma a Leukémia Slovensko.
Ako sa s tým všetkým zžila rodina, deti, manžel?
Manžel vtedy pricestoval z Ameriky, na výnimku. On sa staral o chlapcov a to boli prázdniny, covid obmedzil cestovanie, obmedzil všetko. Bol pri mne počas celej liečby, každý deň mi pichal injekcie na riedenie krvi. Keď mi klesali biele krvinky, tak mi pichal aj injekcie na stimuláciu ich tvorby, takže do jedného pleca jedna, do druhého druhá. Rodičov aj deti som musela po celý čas upokojovať, aby sa o mňa nebáli.
Aký ste typ pacientky? Kladiete lekárom otázky ako pred kamerou, alebo sa úplne spoľahnete na doktora?
Veľa som si googlila, zisťovala, pýtala som sa. Keď som išla na kontrolu k môjmu onkológovi, docentovi Drgoňovi, vždy sa smial, lebo som mala spísané otázky, aby som na nič nezabudla, aby sme boli v komunikácii efektívni. Prichádzala som s perom a papierom v ruke, aby som si mohla robiť poznámky. Keď som ležala v nemocnici, najviac som
„otravovala“ sympatickú doktorku Barborku Kašperovú, ktorá mala tú trpezlivosť, že mi nielen odpovedala na všetky otázky, ale aj žartovala a svojím prístupom mi vždy aj zlepšila náladu. Mala som šťastie na lekárov, zdravotné sestry aj ostatný personál v nemocnici. Som im všetkým veľmi vďačná.
Nedávno médiá rozvíril herec Jaroslav Dušek vyjadreniami o tom, že rakovina je voľba ľudí, ktorí nenávidia život. Ako reagujete na takéto vyhlásenia?
Myslím si, že rakovina – ako aj iné ochorenia – do veľkej miery súvisí so psychikou a nastavením človeka, s mierou stresu, ktorú má a s ktorou sa dokáže, alebo nedokáže vysporiadať. Takže z tohto hľadiska by som sa na vyjadrenia pána Dušeka nepozerala úplne čierno-bielo.
Skúšali ste nejaké alternatívne metódy liečby?
Snažím sa pochopiť ľudí, ktorí nechcú ísť na chemoterapiu, lebo si napríklad myslia, že keď si sadnú na zem a budú sa pozerať do slnka, tak
z nich slnko nádor vytiahne. Alebo riešia rakovinu hladovkou. No ja verím predovšetkým lekárom. Možno je to aj tým, že som natrafila na docenta Drgoňu, ktorý mi vždy pokojne odpovedal na všetky otázky a vyliečil ma. Riešila som s ním aj rady, čo mi dávali známi, najčastejšie, že mám celý mesiac držať pôst a rakovinu vyhladovať. Ale to by som určite nerobila, lebo ja rada jem a pokiaľ nemám v ústach afty, tak jesť budem! Mala som aj pocity nechutenstva, lebo človek tú chémiu cítil všade, ale pre mňa hladovka nie je cesta.
Prečo nie?
Keďže ma zaujímajú fakty, išla som aj za nutričnou poradkyňou Petronelou Forišek Paulovou, ktorá v tom čase začínala pracovať v NOÚ. Povedala mi, že keď chcú ľudia vyhladovať rakovinu, alebo zrazu začnú zdravo žiť, pchať do seba len zeleninu, tak to všetko je pre organizmus, ktorý potrebuje práve v tej chvíli bojovať s rakovinou, zbytočný stres. Telo podľa nej oslabíme vo chvíli, keď potrebuje mať silu na boj
Parochňu som si dávala len na vysielanie. Dokonca som dostala pár komplimentov, že mi to bez vlasov celkom pristane.
s rakovinou. Takže naopak mi povedala, že sa mám snažiť neschudnúť, jesť výživné veci.
Vy ste novinárka, zvyknutá sa pýtať. Existuje nejaká poradňa pre menej asertívnych pacientov, kam sa môžu s podobnými otázkami obrátiť?
Napríklad na občianske združenie Lymfoma a Leukémia Slovensko, v ktorom teraz aktívne pracujem a som jeho ambasádorkou. Človek je zrazu v úplne novej situácii a potrebuje sa v nej zorientovať, upokojiť sa. Jedným z riešení je aj kontaktovať naše združenie. Je v ňom aj Laco Lekár, ktorý sa síce volá Lekár, ale nie je lekár, no je výborný pacientsky dôverník a predseda tohto združenia. Prevedie pacientov celým ochorením, odpovedá im trpezlivo na všetko, čo ich trápi, poradí, povzbudí. Sám
Každý deň považujem za dar a podľa toho sa aj snažím správať. Nie som už ochotná plytvať časom na ľudí, ktorí za to nestoja.

si prešiel peklom tohto ochorenia a má bohaté skúsenosti. A je stále na telefóne, k dispozícii pacientom, ktorí potrebujú poradiť a pomôcť. V združení máme aj doktorku Simonu Pavúkovú, ktorá zas vedie medicínsku poradňu pre pacientov. Pravidelne robíme aj pacientske stretnutia na rôznych miestach Slovenska, sme stále v kontakte, navzájom si radíme, pomáhame.
Ste aj ambasádorkou darcovstva krvi pre Slovenský červený kríž. Krv ste naposledy darovali 14. februára 2020. Môžete vôbec ešte niekedy darovať krv?
To bola Valentínska kvapka krvi a bolo to poslednýkrát, pretože v apríli mi už diagnostikovali rakovinu krvi. Už nikdy nemôžem darovať krv. Teraz už len ďakujem všetkým darcom, že ju nám pacientom poskytujú.
Teraz ste tri roky v remisii, nebojíte sa, že sa to vráti?
Bojím a som stále v strehu. Slovami pána doktora Vranovského, šampanské môžem otvoriť po 5 rokoch. No Laco Lekár a ďalší pacienti, s ktorými sa stretávam, sú pre mňa varovaním, že lymfóm sa môže vrátiť aj po 8 rokoch, po 12, kedykoľvek. Ale poznám aj takých, ktorí sú v remisii už 20 rokov. Tak uvidíme.
Ako sa s tým vedomím žije?
Dobre, lebo každý deň považujem za dar a podľa toho sa aj snažím správať. Už napríklad nie som ochotná plytvať mojím časom na ľudí, ktorí za to nestoja, nemám čas na hejterov, naučila som sa hovoriť nie a nevyčítať si to. Snažím sa čo najviac času tráviť s mojimi blízkymi, robiť to, čo ma baví, tešiť sa zo života.
Som človek, ktorý má rád informácie, veď s nimi aj pracujem.

Nebojujme, liečme sa

Prehrala boj so zákernou chorobu. Podarilo sa mu zvíťaziť nad rakovinou, je to veľký bojovník. Noviny sú plné takýchto správ. Používať vojenský slovník v súvislosti s rakovinou však neprospieva nikomu a ničomu.
Ako človeka, ktorý pracuje so slovami a s jemnými nuansami ich významov, mi vždy zaškrípe v ušiach, keď počujem označenie rakoviny ako „zákernej choroby“. Myslím si, že zákerní môžu byť akurát ľudia – choroba predsa nemá žiadny úmysel, len sa šíriť v tele hostiteľa a čo najdlhšie prosperovať. Alebo teda, keď už prisudzujeme chorobe zákernosť, v zmysle zradnosti, nečakaného úderu, tak takto by sme mohli označiť aj mnohé iné choroby. Ale ešte som nepočula, že by bol zákerný infarkt, alebo že niekto prehral boj s cukrovkou.
Sú to také hnidopišské úvahy, veď metafory používame v jazyku sústavne a vždy ich treba brať s rezervou, tak čo tu otravujem? Komu záleží na slovách, keď ide o život? Zdá sa, že nielen mne. Pred pár rokmi sa objavilo viacero výskumov, ktoré sa zaoberali škodlivosťou militantnej terminológie používanej pri liečbe rakoviny, a to nielen na pacientov a ich okolie, ale aj celkovo na všetkých ľudí.
Psychológ David Hauser z Queen's University v Kanade publikoval začiatkom roka 2019 štúdiu, ktorá naznačuje, že bojové metafory by mohli mať negatívny vplyv na to, ako
jednotlivci uvažujú o rakovine a to môže podkopávať ich ochotu starať sa o svoje zdravie, vyhľadať lekára a podstúpiť vyšetrenia pri varovných symptómoch. Spolu s Norbertom Schwarzom z Univerzity v Južnej Kalifornii zistili, že vojenské metafory viedli k tomu, že zdraví jedinci hodnotili liečbu rakoviny ako náročnejšiu, ako keď boli tieto liečby popísané bez metafor alebo ako proces. Bojové metafory tiež viedli k tomu, že ľudia boli fatalistickejší. Vraveli, že ak má niekto dostať rakovinu, dostane ju bez ohľadu na to, čo robí.
Rakovina nie je nepriateľ, ale choroba, ktorá hrá podľa vlastných pravidiel a nie vždy reaguje tak, ako predpokladáme. Liečba rakoviny nie je vojna, ktorá sa dá vždy vyhrať dobrou stratégiou a bojovým odhodlaním. Bojové metafory preto môžu vyvíjať priveľký tlak aj na novodiagnostikovaných pacientov.
Rakovina nie je nepriateľ, ale choroba, ktorá hrá podľa vlastných pravidiel. Liečba rakoviny nie je vojna, ktorá sa dá vždy vyhrať dobrou stratégiou a bojovým odhodlaním.
Ak sa choroba nevyvíja dobre, liečba nezaberá, alebo ak pacient zle znáša vedľajšie účinky liečby, môže nadobudnúť pocit, že bojuje zle – že nerobí dosť, že sa nesnaží dosť. Ak bojovú terminológiu používa jeho lekár, môže mu vopred nahnať strach, že sklame jeho očakávania. Výskum, ktorý uskutočnili vedci z Pensylvánskej univerzity, ukázal, že lekári, ktorí používali militantný slovník, boli k pacientom s rakovinou menej empatickí. Viac sa sústreďovali na víťazstvo nad ra-
kovinou, ako na to, aby poskytli pacientom najlepšiu možnú starostlivosť.
Iste, sú pacienti, ktorí sami túto terminológiu v pohode používajú a dokonca ich povzbudzuje, vyvoláva v nich pocit, že majú chorobu pod kontrolou, že sa k nej stavajú aktívne. Výskumníci z Kalifornskej univerzity pod vedením psychoonkológa Davida Spiegela však zistili, že pacienti, ktorí o svojej liečbe hovorili ako o boji, boli častejšie úzkostní a depresívni.
Na druhej strane sú pacienti, ktorí sa už len pri slovách ako boj doslova zhrbia v obrannom reflexe. Ak sa popri podstupovaní liečby snažia aj normálne žiť, môže to v nich vyvolať pocit viny. Takto predsa boj nevyzerá! Opisujú obavy zo sklamania rodiny i priateľov, ak by „s rakovinou nebojovali“. Lenže nikto nedokáže neustále bojovať. A najmenej zo všetkého potrebuje človek na konci so silami od svojho okolia počuť slová ako: Ty si veľký bojovník, ty to zvládneš! Všetky tieto nepríjemné pocity môžu emocionálne a fyzicky vyčerpávajúci proces liečby zhoršovať ešte viac.
Namiesto toho, aby sa o liečbe rakoviny hovorilo ako o boji, je lepšie hovoriť o nej ako o procese, ktorý môže byť náročný, ale nie je nevyhnutne zápasom. Nebojujme s rakovinou, radšej podstupujme liečbu. Rakovina nie je zákerná ale závažná choroba. A namiesto potreby zvíťaziť nad ňou, sa s ňou vysporiadajme. Podstatné je pristupovať k onkologickej starostlivosti s nádejou a rozhodovať sa na základe informácií.
Elena Akácsová publicistka



























60
Onkológia
66
110

Stav onkológie na Slovensku z pohľadu Národného onkologického inštitútu
Diagnostika a liečba karcinómu prsníka
Nové možnosti diagnostiky nádorových ochorení a ich využitie v onkológii

inštitútu


Stav onkológie na Slovensku z pohľadu Národného onkologického inštitútu


MUDr. Mária Rečková, PhD. Riaditeľka Národného onkologického inštitútu Národný onkologický ústav, Bratislava
















Počet onkologických ochorení má vo svete rastúci trend. Význam pochopenia a riešenia problematiky onkológie tak nadobúda význam v rámci zdravotnej politiky jednotlivých krajín, ale tiež v širšom kontexte, v ktorom zohráva dôležitú úlohu aj individuálna zodpovednosť za vlastné zdravie. Európska komisia schválila v roku 2021 strategický plán na pomoc riešenia problematiky onkologických ochorení, Európsky plán boja proti rakovine, ktorý je dôležitým záväzkom Európskej únie v oblasti zdravotných politík. V roku 2018 bol po prvýkrát v histórii samostatného Slovenska schválený vládou Slovenskej republiky Národný onkologický program, ktorý je strategickým plánom na riešenie problematiky onkologických ochorení na Slovensku. Tento článok je prehľadom stavu vybraných oblastí slovenskej onkológie z pohľadu Národného onkologického inštitútu.
Úvod
Onkologické ochorenia sú v súčasnosti považované za novodobú epidémiu, s ohľadom na dlhodobo rastúci trend počtu nových prípadov. Z hľadiska úmrtnosti sú na druhom mieste po kardiovaskulárnych ochoreniach. Súvisí to jednak s rastúcim vekom ľudskej populácie, s osobnými rizikovými faktormi, ako sú napríklad fajčenie, obezita, nízka fyzická aktivita, diétne faktory, ale tiež s vplyvmi životného prostredia, ktoré sú pre vznik onkologických ochorení rizikové, vrátane infekčných vplyvov.
Celosvetovo pribudne každoročne viac než 19 miliónov onkologických pacientov a takmer 10 miliónov ochoreniu podľahne (1). V Európe pribudnú ročne viac ako 3 milióny nových prípadov onkologických ochorení a viac ako 1 milión úmrtí (1). Na Slovensku sa v súčasnosti odhaduje vyše 40-tisíc ľudí, ktorí sú každoročne diagnostikovaní s onkologickým ochorením a približne 13-tisíc ročne tomuto ochoreniu podľahne (2). Najčastejšie sa u mužov vyskytujú nádory hrubého čreva a konečníka, prostaty
Onkologické ochorenia sú v súčasnosti považované za novodobú epidémiu.
a pľúc, u žien dominujú v rámci počtu nových prípadov nádory prsníka, hrubého čreva a konečníka a nádory tela maternice.
S ohľadom na naliehavú potrebu riešiť situáciu v oblasti onkologických ochorení v Európe prijala Európska komisia (EK) záväzok vo forme Európskeho plánu boja proti rakovine, ktorý definuje aktivity s cieľom zlepšenia prevencie, diagnostiky a liečby, ale tiež výskumu a vývoja a využívania nových technológií a poznatkov v oblasti onkológie. Cieľom je tiež posilniť
spoluprácu a príležitosti pre realizáciu aktivít v rámci Európy. Na Slovensku bol v roku 2018 schválený vládou Slovenskej republiky (po prvýkrát v histórii samostatného Slovenska) strategický dokument, Národný onkologický program (NOP) s akčnými plánmi na roky 2019 a 2020 a v roku 2021 bol NOP aktualizovaný na roky 2021 – 2025 (3). Rozdelený je do piatich akčných plánov:
1. primárna prevencia,
2. sekundárna prevencia, teda skríning, 3. diagnostika a liečba vrátane podpornej a terminálnej starostlivosti,
4. výskum, vývoj a vzdelávanie, 5. zdravotné údaje a informácie.
V roku 2018 bol súčasne v Národnom onkologickom ústave zriadený Národný onkologický inštitút (NOI). Poslaním NOI je slúžiť ako klinicko-výskumná, akademická a vzdelávacia platforma pre spoluprácu pri zabezpečovaní aktivít, ktoré napomáhajú napĺňať NOP v stanovených piatich oblastiach:
1. epidemiológia,
2. veda a výskum,
3. prevencia a skríning,
4. diagnostika a liečba, 5. podporná starostlivosť.
Stav onkológie na Slovensku z pohľadu NOI Od svojho vzniku NOI každoročne mapuje situáciu v oblasti onkológie na Slovensku a publikuje Výročnú správu o stave onkológie na Slovensku (4). V rámci výročnej správy sú mapované pracoviská špecializované na poskytovanie onkologickej starostlivosti na Slovensku vrátane pracovísk radiačnej onkológie, pediatrickej onkológie, ako aj paliatívnej onkologickej starostlivosti. Pracoviská sú prehľadne zobrazené a aktualizované na ročnej báze v rámci siete pracovísk na webe NOI (www.noisk.sk).
Každoročne je tiež mapovaná dostupnosť onkologickej liečby a v rámci spolupráce NOI s InovaHealth bol vytvorený pravidelne aktualizovaný nástroj (www.onkoportal.sk), ktorý je zoznamom onkologických liekových indikácií registrovaných Európskou liekovou agentúrou (EMA) a kategorizovaných Ministerstvom zdravotníctva Slovenskej republiky (MZ SR). V Onkoportáli je pri každej liekovej indikácii uvedené skóre klinického prínosu podľa Európskej spoločnosti medicínskej onkológie (skóre ESMO-MCBS, Magnitude of Clinical Benefit Scale) a link na publikácie, na základe ktorých bola lieková indikácia registrovaná

Poslaním NOI je slúžiť ako klinicko-výskumná, akademická a vzdelávacia platforma pre spoluprácu pri zabezpečovaní aktivít, ktoré napomáhajú napĺňať NOP v stanovených oblastiach.
EMA. V rámci dostupnosti inovatívnych liečebných prístupov má tiež význam dostupnosť klinických skúšaní, pričom v rámci NOI je pravidelne na mesačnej báze aktualizovaný Register onkologických klinických skúšaní, ktorý je dostupný vo forme zvlášť pre odbornú a pre laickú verejnosť. Register je dostupný na webe NOI a v rámci registra je možnosť filtrovať otvorené klinické skúšania podľa diagnózy a centier klinického skúšania.
Prioritnou oblasťou činnosti NOI je koordinácia onkologických skríningových programov s garanciou MZ SR. Hlavným cieľom skríningu, teda sekundárnej prevencie, je zníženie mortality na príslušné onkologické ochorenie jeho včasnou detekciou. Od roku 2019 boli postupne v svojej organizovanej podobe zavádzané onkologické skríningové programy odporúčané EK na základe jednoznačnej medicínskej evidencie, skríning rakoviny hrubého čreva a konečníka, skríning rakoviny prsníka a skríning rakoviny krčka maternice. Diskusie prebiehajú na Európskej úrovni i na Slovensku ohľadom zavádzania ďalších populačných onkologických skríningových programov v rizikových populáciách, konkrétne ohľadom skríningu rakoviny pľúc, rakoviny prostaty a rakoviny žalúdka. Okrem dôkladnej prípravy a organizácie skríningového programu na všetkých jeho úrovniach je dôležité pochopenie jeho významu u všetkých zainteresovaných vrátane samotnej populácie, ktorej sa onkologický skríning týka.
Bez dostatočnej účasti cieľovej populácie totiž skríning nemôže byť úspešný. NOI každoročne publikuje Správu o stave onkologických skríningov na Slovensku.
Informácie o onkologických skríningoch na Slovensku sú tiež pravidelne aktualizované na webe NOI, zvlášť pre odbornú a laickú verejnosť. Keďže osveta má jednu z kľúčových úloh v rámci onkologických skríningových programov, mediálna pracovná skupina MZ SR (súčasťou sú všetci zainteresovaní, teda MZ SR, NOI, pacientske organizácie a zdravotné poisťovne) vytvorila jednotnú komunikačnú platformu pre verejnosť s názvom Onkokontrola (www.onkokontrola.sk).
V rámci onkológie pôsobia na Slovensku štyri odborné spoločnosti: Slovenská onkologická spoločnosť s dvomi sekciami (SEKCAMA a Sekcia geriatrickej onkológie), Slovenská spoločnosť radiačnej onkológie, Slovenská spoločnosť detských onkológov a hematológov, Slovenská chemoterapeutická spoločnosť a štyri kooperatívne skupiny: Lymfómová skupina, Kooperatívna skupina pre nádory hlavy a krku, Leukemická pediatrická skupina a Slovenská kooperatívna onkologická skupina. Správy o činnosti jednotlivých odborných spoločností a kooperatívnych skupín sú každoročne publikované vo výročnej správe o stave onkológie na Slovensku (4). Súčasne sú vo výročnej správe publikované hlavné onkologické konferencie, ktoré boli organizované v predchádzajúcom roku a konferencie, ktoré sú plánované v nasledujúcom roku.
V oblasti experimentálnej onkológie pôsobí na Slovensku viacero vzájomne spolupracujúcich univerzitných, výskumných a klinických pracovísk vrátane Lekárskej fakulty Univerzity Komenského (LF UK) v Bratislave, Jesseniovej LF UK v Martine, LF Univerzity Pavla Jozefa Šafárika v Košiciach, Slovenskej zdravotníckej univerzity, tiež klinických pracovísk, predovšetkým Národného onkologického ústavu a Onkologického ústavu svätej Alžbety v Bratislave a k výskumu v oblasti onkológie prispievajú aj výskumné pracoviská Slovenskej akadémie vied, najmä ústavy Biomedicínskeho centra SAV, ktoré je členom OECI (Organizácie Európskych onkologických ústavov/centier) (4).
Úlohou biobanky v NOÚ je organizovaný programovaný systém odberu, spracovania a dlhodobého uskladnenia biologického materiálu získaného od pacientov s rôznymi diagnózami pri extrémne nízkych teplotách.
TRU


Jediným špecializovaným pracoviskom pre translačný výskum je Jednotka translačného výskumu (TRU), ktorá pôsobí na II. onkologickej klinike LF UK a NOÚ v Bratislave.





Od roku 2019 boli postupne zavádzané onkologické skríningové programy: skríning rakoviny hrubého čreva a konečníka, rakoviny prsníka a rakoviny krčka maternice.
Jediným špecializovaným pracoviskom pre translačný výskum – teda pre aplikáciu poznatkov základného výskumu do klinickej praxe, ako aj pre spätné riešenie klinicky významných problémov v onkológii využitím in vitro a in vivo modelov v onkológii – je Jednotka translačného výskumu (TRU, Translation Research Unit), ktorá pôsobí na II. onkologickej klinike LF UK a NOÚ v Bratislave (5). Významná je jej bohatá výskumná spolupráca s domácimi a zahraničnými pracoviskami.
Dôležitou súčasťou pre rozvoj výskumu je tiež biobankovanie, pričom v roku 2022 bola dobudovaná biobanka v Národnom onkologickom ústave a jej úlohou je vysoko organizovaný programovaný systém odberu, spracovania a následného dlhodobého uskladnenia biologického materiálu získaného od pacientov s rôznymi diagnózami pri extrémne nízkych teplotách. V rámci budovania platformy pre systémový rozvoj biomedicínskeho a klinického výskumu je v súlade s Národným onkologickým programom podporovaná spolupráca MZ SR/Inštitútu výskumu a vývoja (IVV), NOÚ/NOI, NOÚ/Oddelenia klinického skúšania (OKŠ) a národného partnera SLOVACRIN, ktorý je súčasťou paneurópskej organizácie ECRIN zameranej na rozvoj akademického klinického výskumu (4).
Pre rozvoj onkológie na Slovensku má dôležitý význam medzinárodná spolupráca: zapájanie sa Slovenska do európskych projektov, vytváranie podmienok pre adekvátne vzdelávanie na všetkých úrovniach poskytovania zdravotnej starostlivosti a podpora výskumu a vývoja. Národný onkologický inštitút vyhlasuje dvakrát ročne výzvy o NOI grant, ktorý je určený pre zdravotných
pracovníkov pracujúcich na onkologických pracoviskách, ktorí majú záujem absolvovať krátkodobú, 1- až 3-mesačnú stáž na prestížnom zahraničnom pracovisku. Cieľom je podporiť prenos poznatkov a skúseností, vytvoriť základy a budovať medzinárodnú spoluprácu. Dátumy výziev a podmienky žiadosti o NOI grant sú dostupné na webovej stránke NOI (6).
V súčasnosti je NOÚ/NOI zapojený do dvoch medzinárodných aktivít: do projektu CraNE JA (Joint Action on EU Network of Comprehensive Cancer Centers) s cieľom tvorby štandardov a siete komplexných onkologických centier v krajinách EÚ (7) a do projektu ECHoS (Establishing Cancer of Mission Hubs: Networks and Synergies), ktorého cieľom je vytvoriť siweť centier (uzlov) pre efektívnu realizáciu Misie rakovina v krajinách EÚ (8).
Záver
Onkologické ochorenia sú považované za novodobú epidémiu a význam jej riešenia rezonuje celosvetovo aj v rámci EÚ. Dôležitosť venovať sa danej problematike vnímajú aj mnohí zainteresovaní v rámci Slovenska. Aj keď má Slovensko vypracovaný a schválený Národný onkologický program s aktualizovanými akčnými plánmi na roky 2021 – 2025, doposiaľ absentuje kontinuálna politická a finančná podpora plánovaných aktivít. Významné je preto
2-krát ročne
NOI vyhlasuje 2-krát ročne výzvy o NOI grant určený pre zdravotných pracovníkov pracujúcich na onkologických pracoviskách, ktorí majú záujem absolvovať 1- až 3-mesačnú stáž na prestížnom zahraničnom pracovisku.
onkoportal.sk
Zoznam onkologických liekových indikácií registrovaných
Európskou liekovou agentúrou (EMA) a kategorizovaných
MZ SR.
v najbližšom období nastavenie procesov tak, aby bola zabezpečená kontinuita napĺňania aktivít akčných plánov Národného onkologického programu a Európskeho plánu boja proti rakovine, ale tiež flexibilné reagovanie na nové neočakávané výzvy a proaktívne zapájanie sa Slovenska do medzinárodných projektov, ktoré sú príležitosťou na zlepšenie situácie v oblasti onkológie aj vďaka spoločnému úsiliu viacerých zapojených krajín a inštitúcií. V rámci súčasných trendov – všeobecne v oblasti medicíny, a teda aj onkológie – rezonuje význam tímovej práce zameranej na holistický prístup, pričom pacient v centre záujmu je vnímaný ako biopsychosociospirituálna bytosť, ktorá má tiež zodpovednosť za vlastné zdravie a spoluprácu v preventívnych, diagnostických a liečebných procesoch. Aj keď platia všeobecné princípy, každý pacient je s jeho ochorením jedinečný, a tak nadobúda dôležitosť personalizovaný prístup. Významný technologický pokrok sa prejavuje v oblasti digitalizácie a využívania umelej inteligencie aj v medicíne. V rámci poskytovania onkologickej starostlivosti rezonuje význam centralizácie vysokokvalitnej starostlivosti, kde výskum, vývoj a vzdelávanie na všetkých úrovniach sú integrálnou súčasťou poskytovanej starostlivosti v komplexných onkologických centrách. V rámci Európskeho plánu boja proti rakovine je jedným z cieľov vybudovanie aspoň jedného komplexného onkologického centra v každom členskom štáte EÚ, pričom cieľom je aby 90 % pacientov, ktorí vyžadujú starostlivosť
v komplexnom onkologickom centre, malo k danej starostlivosti prístup. Jedným z ďalších cieľov je prepojenie a spolupráca komplexných onkologických centier v rámci Európy, napríklad v prípade diagnostiky a liečby zriedkavých onkologických ochorení alebo špecifických diagnostických a liečebných modalít. Treba tiež spomenúť význam onkologickej osvety s cieľom edukácie v oblastiach prevencie, diagnostiky a liečby, vrátane podpornej starostlivosti a starostlivosti na konci života, ale tiež vzdelávania v oblasti výskumu a vývoja. Význam má tiež prístup ku kvalitným a aktuálnym dátam s cieľom pravidelnej priebežnej kontroly a hodnotenia klinicko-epidemiologických či nákladových aspektov poskytovanej onkologickej starostlivosti.
Našim konečným cieľom by malo ostať neustále platné: „Primum non nocere, secundum cavere, tertium sanare.“
Literatúra
1. Global Cancer Observatory: https://gco.iarc.fr/
2. Národné centrum zdravotníckych informácií: https://www.nczisk.sk/ Statisticke_vystupy/Tematicke_statisticke_ vystupy/Onkologia/Pages/default.aspx
3. Úrad vlády Slovenskej republiky: https:// rokovania.gov.sk/RVL/Material/26288/1
4. Výročná správa o stave onkológie na Slovensku: https://www.noisk.sk/o-nas/ vyrocne-spravy
5. Jednotka translačného výskumu: https:// www.nou.sk/jednotka-translacnehovyskumu-lfuk-a-nou
6. https://www.noisk.sk/lekar/vyskum-avyvoj/noi-granty
7. CraNE Joint Action: https://crane4health.eu/
8. ECHoS: https://cancermissionhubs.eu/
Diagnostika a liečba karcinómu prsníka


MUDr. Bela Mriňáková, PhD., MPH I. onkologická klinika LFUK a OÚSA, Bratislava



MUDr. Miriam Hančinová I. onkologická klinika LFUK a OÚSA, Bratislava













V diagnostike a liečbe karcinómu prsníka sledujeme posledné desaťročia významný posun. Vzhľadom na vysokú incidenciu a prevalenciu je táto diagnóza dlhodobo prioritou tak vedeckej snahy a výskumu, ako aj
prioritou verejného zdravotníctva a dominantou
dennej onkologickej praxe. Správna diagnostika ochorenia umožňuje zostavenie personalizovaného plánu multimodálnej liečby s najlepším liečebným výsledkom.
Úvod
Karcinóm prsníka (KP) predstavuje komplexné a multifaktoriálne ochorenie ovplyvnené mnohými vnútornými, ako aj vonkajšími rizikovými faktormi. Epidemiológia tohto ochorenia odhaľuje globálne rozdiely v prístupe k zdravotnej starostlivosti aj v informovanosti populácie. Pochopenie etiológie a epidemiológie KP je nevyhnutné pri prevencii a včasnej detekcii. Diagnostika ochorenia sa zameriava na určenie histopatologického a prípadne aj molekulárneho podtypu, na určenie rozsahu ochorenia, ale aj prediktívnych a prognostických faktorov, ktoré zohrávajú významnú úlohu pri plánovaní liečby. Globálna iniciatíva WHO má za cieľ znížiť úmrtnosť KP o 2,5 % ročne, čo by v priebehu 20 rokov mohlo zachrániť až 2,5 milióna životov. Vplyvom rozdielov v dostupnosti liečebných stratégií sa zvýrazňujú rozdiely medzi jednotlivými krajinami. Slovensko sa bude snažiť pridať k tejto vlne a vylepšiť nelichotivé výsledky, ktoré aktuálne dosahuje najmä z pohľadu mortality ochorenia. Dominantnými stratégiami sú vylepšenie fungovania skríningu, ktoré zvýši záchyt ochorenia vo včasných kurabilných štádiách a zvýšenie dostupnosti pokrokovej liečby. Už od včasných štádií ochorenia sa liečba KP vyznačuje multidisciplinárnym prístupom, práve preto je veľmi prínosná centralizácia a certifikácia špecializovaných centier. Pri operácii skúseným chirurgických tímom sa 5-ročné celkové prežívanie (OS) zlepšuje o 10 % a pri implementácii multidisciplinárneho rozhodovania až o 20 %. (1) V liečbe je dôležitá prioritizácia postupov s najvyšším očakávaným prínosom.
Etiológia a epidemiológia karcinómu prsníka
Zhruba 5 – 10 % KP je dedične viazaných a spájajú sa s mutáciami zárodočných génov, ktoré sú zdedené od rodičov. Patologické varianty zárodočných génov posúvajú často nástup ochorenia do nižších vekových skupín v porovnaní so sporadickou formou KP. Takzvané vysoko penetrujúce gény môžu spôsobiť celoživotné riziko vzniku KP až u 80 % prípadov. Medzi najznámejšie z týchto génov patria nepochybne nádorové supresorové
Okrem špecifických génových mutácií vyvinuli vedci skóre polygénneho rizika, ktoré hodnotí kumulatívny vplyv viacerých genetických variantov.
gény BRCA1 a BRCA2. Identifikácia zárodočných mutácií je možná vďaka pokročilým technológiám sekvenovania a postupne sa tiež rozširuje spektrum génov, o ktorých vieme, že môžu súvisieť so vznikom KP. Medzi ďalšie takéto gény patria PTEN a SKT11, PALB2, ATM, CHEK2, BARD1, BRIP1 a mnohé ďalšie, pri ktorých je riziko známe, ale náchylnosť jednotlivca k ochoreniu je len mierne vyššia. Okrem sledovania špecifických génových mutácií vyvinuli vedci skóre polygénneho rizika, ktoré hodnotí kumulatívny vplyv viacerých genetických variantov.
Toto skóre môže pomôcť identifikovať jedincov s vyššou genetickou predispozíciou na rakovinu prsníka, a to aj pri absencii známych vysoko rizikových mutácií. Vyšetrenie genetických mutácií má dané indikačné kritériá a je v rukách lekárskeho genetika, ktorému majú byť odoslané pacientky s pozitívnou rodinou anamnézou (najmä v zmysle prípadov KP, vaječníkov a pankreasu) a aj pacientky s novodiagnostikovaným a anamnestickým KP. V prípade mutácií BRCA1 a BRCA2 má identifikácia ich prítomnosti aj priamy preventívny, ale aj liečebný dopad. Individualizovaná prevencia nosičiek génu začína v nižšom veku a častejšími vyšetreniami, po individuálnej konzultácii je možné pristúpiť aj k profylaktickým chirurgickým zákrokom vrátane podkožnej mastektómie a adnexektómie.
Pri liečbe zistené mutácie predikujú liečebnú odpoveď na biologickú liečbu inhibítormi PARP. Genetické testovanie a poradenstvo majú preto v diagnostike a liečbe KP nezastupiteľné miesto. (2)
Hormonálne faktory sú tiež kľúčovými hráčmi vo vývoji rakoviny prsníka. Ústrednú úlohu pri iniciácii a ďalšej progresii ochorenia zohráva estrogén – ako primárny ženský pohlavný hormón. Dlhodobé vystavenie estrogénu, či už prostredníctvom skorej menštruácie, alebo neskorej menopauzy a hormonálnej substitučnej liečby, zvyšuje riziko vzniku ochorenia. Svoj podiel majú aj reprodukčné faktory. Bezdetnosť, odloženie tehotenstva a pôrodu do vyššieho veku, menej tehotenstiev a absencia dojčenia môžu zvýšiť riziko KP.


Životný štýl a faktory životného prostredia predstavujú ďalší rizikový faktor. KP sa častejšie vyskytuje v krajinách s takzvaným západným štýlom života. Ukazuje sa, že tento vplyv je veľmi výrazný, keďže napríklad po presťahovaní z krajiny s nízkym rizikom vývoja ochorenia sa po istom čase riziko vyrovná s populáciou, do ktorej sa žena presťahovala. Predpokladá sa spoluúčasť faktorov ako výber stravy, obezita, úroveň fyzickej aktivity, konzumácia alkoholu a fajčenie, ale aj znečistenie životného prostredia. (3) Obrázok č. 1:
A) Pacientka s TBNC (trojito negatívny nádor). Iniciálne MR vyšetrenie prsníkov pred neoadjuvantnou liečbou (chemoterapia plus imunoterapia pembrolizumab), dynamická kontrastná štúdia. Viditeľný ložiskový infiltrát vpravo rLQQ veľkosti 24 × 23 × 30 mm s vysokou reštrikciou difúzie a proliferačnou aktivitou.
B) Stav po ukončení chemoterapie a imunoterapie pembrolizumabom, kompletná regresia infiltrátu. Po operácii potvrdená patologická kompletná remisia ochorenia po systémovej liečbe. (Zdroj: Mrinakova et al.)
Dlhodobé vystavenie estrogénu, či už prostredníctvom skorej menštruácie, alebo neskorej menopauzy a hormonálnej substitučnej liečby, zvyšuje riziko vzniku ochorenia.
pokles mortality ochorenia, avšak v SR sa nám na tento trend zatiaľ nepodarilo nastúpiť a mortalita v roku 2020 predstavovala 37,06/100 000 prípadov, pričom v danom roku zomrelo 1 035 žien s diagnózou KP. Odhad počtu žijúcich pacientok s KP v SR predstavuje približne 36 000 prípadov. Pri zavedení účinného skríningu ochorenia sa očakáva vzostup počtu prípadov zachytených v skorých klinických štádiách podľa TNM klasifikácie ochorenia, keď je aj liečba najmenej zaťažujúca. So stúpajúcim klinickým štádiom stúpa aj riziko relapsu ochorenia po lokálnej liečbe. V SR sa diagnostikuje približne 38,3 % ochorení diagnostikovaných v I. klinickom štádiu, 29,5 % v II. klinickom štádiu, 22,5 % v III. štádiu a 8,5 % vo IV. štádiu ochorenia. (5) V tomto prípade sú skríning a včasná detekcia naozaj kľúčové. Pravidelné mamografické vyšetrenia a zvýšené informačné kampane celosvetovo prispeli k včasnejšej diagnostike, čo viedlo k zlepšeniu miery prežitia v mnohých krajinách.
Klinický obraz
Aktuálne vieme identifikovať aj predispozíciu v oblasti prsníka, napríklad prítomnosť atypickej hyperplázie a denznej žľazy. Zaujímavosťou je, že aj výskyt jedného diagnostikovaného nádoru u pacientky zvyšuje pravdepodobnosť výskytu ďalšieho nádoru prsníka. (3)
Z pohľadu epidemiológie je KP najčastejšie sa vyskytujúcim zhubným nádorom u oboch pohlaví, a to napriek faktu, že u mužov sa vyskytuje extrémne vzácne. Pomer žien s diagnózou KP k mužom predstavuje 100 : 1. KP je najčastejšou príčinou úmrtia v dôsledku nádorového ochorenia u žien a druhou najčastejšiou príčinou u oboch pohlaví spolu (po nádoroch pľúc). Odhad počtu novodiagnostikovaných prípadov KP v celosvetovom meradle predstavuje ročne 2 261 419 prípadov u žien s odhadovaným počtom úmrtí 684 996 prípadov. 5-ročná svetová prevalencia prípadov dosahuje takmer 8 miliónov. (4)
Z pohľadu Slovenskej republiky bol za rok 2020 odhadovaný počet 3 587 nových prípadov ochorenia. Priemerný vek pacientok sa pohybuje okolo 60 rokov. Celosvetovo sa pozoruje
Toto heterogénne ochorenie sa môže prejavovať rôznymi spôsobmi. Vo včasnom štádiu typicky nemá klinické prejavy a dá sa zachytiť len pomocou zobrazovacích vyšetrení. V lokálne pokročilých štádiách môže nádor v prsníku infiltrovať kožu alebo hrudnú stenu a lymfatické uzliny (LU) v oblasti podpazušia, čo sa môže prejaviť ich zväčšením, prípadne opuchom končatiny. V metastatickom štádiu sú prejavy závislé od postihnutej lokality. (6) Medzi typické prejavy ochorenia patria:
1. Hrčka v prsníku alebo v podpazuší (axila): Tieto hrčky sa môžu líšiť veľkosťou, tvarom a konzistenciou a môžu byť nebolestivé alebo spojené s nepríjemnými pocitmi. Väčšina takýchto nálezov býva nezhubná, avšak každý nový nález vyžaduje kontrolu odborníkom. Podľa výsledkov vyšetrení môže byť indikovaná biopsia ložiska.
2. Zmeny na koži prsníka: KP môže spôsobiť zmeny na koži v postihnutej oblasti. Tieto zmeny môžu zahŕňať začervenanie, jamky (pripomínajúce pomarančovú kôru) alebo zhrubnutie kože, pokožka môže byť hrejivá na dotyk.
3. Abnormality bradavky: Zmeny na bradavke môžu zahŕňať stiahnutie alebo prevrátenie bradavky, vznik vredu alebo nezvyčajný výtok (krv alebo číra tekutina).
4. Bolesť prsníka: V počiatočných štádiách je tento príznak menej častý. Vyskytuje sa častejšie pri rýchle rastúcich agresívnych nádoroch. Naopak, bolesť sa môže vyskytovať aj pri nezhubných nálezoch.
5. Zmeny veľkosti alebo tvaru prsníka: KP môže viesť k zmenám veľkosti alebo tvaru prsníka. Postihnutý prsník sa môže zdať väčší alebo naopak menší ako druhý. Takéto zmeny môžu byť niekedy nepatrné, ale žena si ich všimne pri samovyšetrení.
6. Zväčšenie LU: Býva prejavom rozšírenia ochorenia do regionálnych LU. Na určenie štádia ochorenia môže byť už predoperačne plánovaná biopsia LU, aby sa určil najlepší liečebný postup.
7. Bolesť, najčastejšie v oblasti kostí alebo zlomeniny. V prípade metastatického rozsevu postihuje KP často kosti. Príznakom býva okrem bolesti kostí aj zvýšené riziko zlomenín.
Ostatné prejavy ochorenia môžu byť veľmi rozmanité, ale vyskytujú sa menej často, patria sem rôzne paraneoplastické prejavy, napríklad neurologické, endrokrinologické a dermatologické, ale aj symptomatológia podľa lokality metastatického postihnutia. Medzi prognosticky najhoršie považujeme rozšírenie na leptomeningy, do mozgu, kostnej drene s potlačením krvotvorby, ako aj do parenchymatóznych orgánov spôsobujúce poruchu ich činnosti. Takýto stav v onkológii označujeme ako viscerálna kríza.
Diagnostika karcinómu prsníka
Zobrazovacie vyšetrenia
Diagnostické hodnotenie je potrebné na určenie štádia ochorenia. TNM štádium predstavuje jeden z najdôležitejších prognostických ukazovateľov a úzko súvisí s indikáciou rôznych liečebných modalít.
Mamografia je pri KP základná skríningová (alebo preventívna) a diagnostická metóda. Dokáže odhaliť abnormality prsníkov vrátane kalcifikácií, a to s vysokou presnosťou. Najpresnejšie je hodnotenie prípade dostupnosti predošlých vyšetrení, keď zachytí aj drobné zmeny vo vývoji. Ultrazvuk sa využíva ako doplnkové vyšetrenie, ktoré vie dobre identifikovať prípadné postihnutie LU. Nezastupiteľné miesto má aj pri cielej biopsii nádorového ložiska a uzlín. Magnetická rezonancia (MRI) predstavuje ďalšie veľmi citlivé vyšetrenie. Výhodou vyšetrenia je aj možnosť veľmi presného sledovania liečebnej odpovede počas neoadjuvantnej liečby. Špecializované pracoviská ponúkajú rozšírené možnosti diagnostiky, biopsie a nádorového značenia na presnejšie sledovanie liečebnej odpovede, ale aj cielené operačné techniky – či už v prsníku, alebo v axile.
Pri pátraní po vzdialených metastázach sa u pacientok indikujú takzvané stagingové vyšetrenia počítačovou tomografiou (CT) alebo ďalšími možnosťami, ako sú PET/CT, MRI rôznych lokalít a scintigrafické vyšetrenie skeletu.
Biopsia a patologické vyšetrenie Po stanovení štádia ochorenia je nevyhnutnou podmienkou plánovania liečby realizácia biopsie a histologické vyšetrenie nádoru. Táto biopsia musí byť realizovaná ešte pred chirurgickou liečbou nádoru, keďže niektoré agresívne podtypy nádoru prsníka (napríklad trojito negatívny nádor – TNBC) a nádory s pozitivitou ľudského epidermálneho rastového faktora 2 (HER2) vyžadujú ešte v predoperačnom manažmente systémovú liečbu.
Vhodná metóda biopsie prsníka je jadrová biopsia. V prípade zachytenia nádoru patrí medzi minimálne požiadavky stanovenie typu nádoru. Najvyššie zastúpenie z invazívnych nádorov majú duktálny a lobulárny karcinóm. Zriedkavé podtypy sa vyznačujú inou
Priemerný vek pacientok v SR sa pohybuje okolo 60 rokov (r. 2020).
prognózou, na čo sa môže prihliadnuť pri plánovaní terapie. Medzi zriedkavé podtypy patrí napríklad metaplastický, apokrinný, mucinózny, tubulárny, papilárny, glykogén bohatý karcinóm a mnohé ďalšie.
Pri imunohistochemickom (IHC) vyšetrení je potrebné stanovenie percentuálnej miery expresie hormonálnych receptorov (HR), najmä estrogénového a progesterónového receptora a HER2, histologický grade. Výhodou pri plánovaní liečby a v dnešnej dobe už štandardným vyšetrením v špecializovaných pracoviskách je aj stanovenie markerov proliferácie, najmä Ki67. Prognostická hodnota sa dokázala aj pri stanovení tumor infiltrujúcich lymfocytov (TIL). Luminálne podtypy nádorov sa zvyčajne vyznačujú nižšou proliferáciou a agresivitou. Naopak HER2 pozitívne nádory a TNBC sú často dediferencované, vysokoproliferatívne a majú horšiu prognózu. Na základe realizovaných vyšetrení (zobrazovacích, vyšetrenia germinatívnych mutácií a patologického nálezu) by mal multidisciplinárny tím zložený z diagnostika, chirurga, klinického onkológa, radiačného onkológa a prípadne ďalších prizvaných špecialistov rozhodnúť o plánovanom liečebnom postupe a o sekvencii jednotlivých modalít. (7, 8)
V prípade indikácie predoperačnej (neoadjuvantnej) systémovej liečby býva cieľom zmenšenie nálezu v prsníku, za účelom možnosti realizácie prsník záchovného výkonu, alebo takzvaný „downstaging“, čiže zníženie štádia pri postihnutí LU. Neoadjuvantná liečba je vhodná aj pri agresívnych podtypoch ochorenia. Pri operácii rozhoduje chirurg alebo multidisciplinárny tím o operačnom manažmente axily. V prípade klinicky negatívneho vyšetrenia axily je indikovaná biopsia sentinelových LU, ktorá má menej nežiaducich účinkov ako axilárna disekcia, najmä z pohľadu pooperačných komplikácií a lymfedému. Po neoadjuvantnej liečbe je možná aj cielená biopsia vopred značených, pôvodné bioptovaných LU. U starších pacientok bez zjavného zväčšenia LU je možné aj vynechanie chirurgického manažmentu axily, ktoré prináša najmä prognostickú informáciu.
Patologický nález z operácie prináša podrobnejšiu informáciu o podtype nádoru, jeho veľkosti, o prítomnosti neinvazívnej komponenty (napríklad DCIS, LCIS), hodnotí lymfovaskulárnu a perineurálnu infiltráciu, prítomnosť nekróz, krvácania, informácie o forme usporiadania, ohraničenia a resekčných okrajoch, opakuje sa vyšetrenie expresie receptorov.
RCB
Hodnotenie škály residual cancer burden (RCB) poskytuje náhľad do účinnosti podanej liečby.
V prípade vyšetrenia po absolvovaní neoadjuvantnej liečby by sa mala hodnotiť patologická odpoveď nádoru, keďže výsledok je podmienkou pri indikácii adjuvantnej systémovej liečby. Dosiahnutie patologickej kompletnej remisie (pCR) predstavuje významný prognostický faktor a odvíja sa od neho indikácia ďalšej liečby pri TNBC aj HER2 pozitívnych nádoroch. Hodnotenie škály residual cancer burden (RCB) poskytuje náhľad do účinnosti podanej liečby. Hodnotí zmeny proliferácie, vitalitu nádorových buniek po podanej liečbe aj rozsah reziduálneho postihnutia v oblasti tumoru a LU. (9)
Pri metastatickom relapse ochorenia môže byť klinickým onkológom vyžiadaná opätovná analýza tkaniva, najmä doplnenie vyšetrenia PD-L1 ako prediktívneho ukazovateľa pri indikácii imunoterapie v paliatívnej liečbe TNBC. V hodnotení HER2 sa už nevieme uspokojiť s pôvodne akceptovaným nálezom pozitívny/negatívny, ale
z pohľadu liečby treba stanoviť stupeň pozitivity HER2. Okrem monoklonálnych protilátok, ktoré boli indikované pre HER2 3+ nádory a HER2 2+ s potvrdenou amplifikáciou génu, vstupujú do liečby veľmi účinné protilátkové konjugáty, ktoré preukázali efekt už pri nízkej expresii HER2 na úrovni 1+.
Pri trende takzvanej precíznej medicíny sa dá v budúcnosti očakávať, že nové inovatívne možnosti terapie budú závislé od identifikácie molekulárnych prediktívnych faktorov v nádorovom tkanive alebo z tekutej biopsie. Napríklad hodnotenie ESCAT prehľadne identifikuje vhodnú liečbu na základe takýchto cieľov naprieč všetkými solídnymi nádormi vrátane KP. Medzi zaujímavé ciele patria mutácie ESR1, HER2, somatické mutácie BRCA, PALB2, PD-L1, NTRK, mikrosatelitová instabilita (MSI) a ďalšie. (7)
Najvyššie zastúpenie z invazívnych nádorov majú duktálny a lobulárny karcinóm.
Systémová liečba karcinómu prsníka Systémová liečba sa vyznačuje komplexnosťou, umožňuje personalizáciu podľa rozsahu a charakteru ochorenia a aktuálne možnosti umožňujú aj optimalizáciu liečebnej stratégie podľa pacienta, napríklad podľa komorbidít, predošlej liečby a podobne. Od personalizovanej liečby, ktorej základ sa buduje na prediktívnych a prognostických faktoroch, sa aktuálne postupne hýbeme k ére precíznej medicíny podľa spomínaných genomických cieľov.
Liečba KP patrí k najaktívnejšie sa vyvíjajúcim oblastiam onkológie. Pokrok aktuálne umožňuje vyliečenie alebo dlhodobé bezrelapsové prežívanie pacientok diagnostikovaných vo včasnom alebo lokálne pokročilom štádiu ochorenia. Na druhej strane v oblasti










iCDK4/6
Prelomovým míľnikom bolo pridanie inhibítorov cyklín dependentných kináz 4/6 (iCDK4/6) do kombinácie s hormonálnou liečbou, čím sa výrazne zvýšila efektivita liečby.
paliatívnej liečby metastatického ochorenia sa pri mnohých podtypoch (najmä HR a HER2 pozitívne) predlžuje výrazne prežívanie pacientok s ochorením pri dobrej kvalite života. Tak onkológovia, ako aj pacientky vnímajú tento výrazný posun, keď sa z KP stáva v mnohých prípadoch chronické ochorenie s dlhou perspektívou prežívania.
Výber systémovej liečby KP výrazne presahuje možnosti tohto článku, a preto len stručne zhrnieme, akými možnosťami aktuálne disponujú klinickí onkológovia pri liečbe KP. Jednotlivé možnosti liečby sa často dopĺňajú a pôsobia kumulatívne, či už sa indikujú v liečebných kombináciách, alebo v sekvencii. Výsledok prežívania pacientok preto často odzrkadľuje celkové liečebné možnosti a významný faktor je aj dostupnosť inovatívnej liečby s vysokou účinnosťou a často výhodnejším bezpečnostným profilom v porovnaní napríklad s chemoterapiou.
Hormonálna terapia KP je indikovaná u pacientok s pozitivitou HR. Medzi liečebné možnosti patrí tamoxifén, aromatázové inhibítory a selektívne downregulátory estrogénových receptorov (SERD), kam v minulosti patril výlučne fulvestrant, aktuálne sme však svedkami etablovania sa perorálnych SERD. Výhodou hormonálnej liečby je jej nízka toxicita, a preto je preferovanou liečebnou možnosťou využiteľnou v neoadjuvantnej, adjuvantnej aj v paliatívnej



liečbe. Prelomovým míľnikom bolo pridanie inhibítorov cyklín dependentných kináz 4/6 (iCDK4/6) do kombinácie s hormonálnou liečbou, čím sa výrazne zvýšila efektivita liečby, tak z pohľadu nádorovej odpovede, ako aj predĺženia prežívania. Medzi využívané a v SR etablované preparáty patria abemaciklib, ribociklib a palbociklib.
Chemoterapia – napriek pokroku a novým liečebným možnostiam – stále patrí medzi základné kamene liečby KP. Výhodou liečby je možnosť kombinácie s cielenou terapiou a imunoterapiou, pričom sa výrazne zvyšuje liečebná odpoveď. Medzi základné lieky patria najmä taxány (docetaxel, paklitaxel alebo nabpaklitaxel), antracyklíny (najmä epirubicín a doxorubicín, aj v pegylovanej forme). Ďalšími nenahraditeľnými molekulami sú platinové deriváty karbo a cisplatina, eribulín, vinorelbín, kapecitabín a 5-FU, cyklofosfamid, gemcitabín, metotrexát atď.
Imunoterapia zaznamenala prelomové výsledky najmä v liečbe lokálne pokročilého a metatstatického TNBC. Inhibítory imunitných kontrolných bodov pembrolizumab a atezolizumab je podľa indikácií SPC možné pridať k liečbe chemoterapiou v prípade metastatického alebo lokálne pokročilého inoperbilného TNBC. Kým atezolizumab dokázal efektivitu iba v kombinácii s nab-paklitaxelom, výhodou pembrolizumabu je možnosť kombinovanej
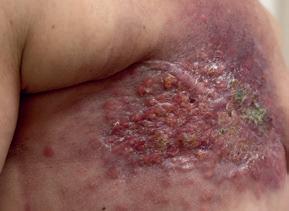

Obrázok č. 2:
A) Pacientka s lokálnym relapsom karcinómu prsníka – TNBC, HER2 1+ s postihnutím hrudnej steny, stav po predošlej lokálnej rádioterapii. Viditeľné mokvajúce lentikulárne metastázy.
B) Výrazný efekt liečby s ústupom nálezu a jazvením iba po dvoch podaniach protilátkového konjugátu trastuzumab deruxtekan. Liečba v 2. línii paliatívnej liečby, celkovo vrátane neoadjuvantnej a adjuvantnej terapie. 5. typ systémovej terapie v priebehu 14 mesiacov, chemorezistentné ochorenie.
(Zdroj: B. Mriňáková, Onkologický ústav sv. Alžbety)
liečby s rôznymi, aj bežne dostupnými cytostatikami u pacientok s pozitivou PD-L1 podľa CPS. Pembolizumab sa etabluje aj ako štandard neoadjuvantnej liečby TNBC. (Obrázok č. 1) Zaujímavosťou je, že v tomto prípade je PD-L1 pozitivita iba prognostickým a nie prediktívnym faktorom, preto sa liečba indikuje nezávisle od výsledku CPS. Vyšetrenie preto indikujeme až v prípade metastatického ochorenia. (10, 11, 12)
Biologická liečba KP aktuálne zahŕňa široké spektrum rôznych molekúl. Takzvané malé molekuly sú napríklad iCDK4/6, tyrozínkinázové inhibítory (TKI) lapatinib, neratinib, tukatinib, alpelisib, everolimus, olaparib, talazoparib a ďalšie. Možnosti liečby monoklonálnymi protilátkami (mAb) sa tiež výrazne rozširujú, napríklad trastuzumab, pertuzumab, margetuximab. Z pohľadu účinnosti liečby dosiahli prelomové výsledky takzvané protilátkové konjugáty (ADC). Výhodou takéhoto typu liečby je dopravenie vysokoúčinného chemoterapeutika priamo do nádoru navedením monoklonálnou protilátkou. Nové typy ADC disponujú štiepiteľným spojovacím mostíkom, ktorý v nádorovom mikroprostredí spustí tzv. bystander efekt s efektom na okolité bunky. (13) Výhodou je následná účinnosť aj v prípade diskontinuálnej expresie cieľovej molekuly, prípadne nižšej expresir cieľa (napríklad HER2 1+). (Obrázok č. 2) Medzi využívané ADC patrí trastuzumab emtanzín a novšie podtypy umožňujúce bystander efekt zahŕňajú trasntuzumab deruxtekan a sacituzumab govitekan.

Z pohľadu účinnosti liečby dosiahli prelomové výsledky takzvané protilátkové konjugáty (ADC).
Záver
V diagnostike a liečbe KP sledujeme posledné desaťročia významný posun. Zistenia z predklinického a translačného výskumu viedli k rozsiahlej vedeckej snahe a vývoju veľkého množstva efektívnych liečebných možností. Aj vzhľadom na vysokú incidenciu a prevalenciu KP je táto diagnóza dlhodobo prioritou tak vedeckej snahy a výskumu, ako aj prioritou verejného zdravotníctva a dominantou dennej onkologickej praxe. V dávnejšej minulosti bola liečba ochorenia nešpecifická, dominantne cieliacia na bunkovú proliferáciu. Významný posun nastal po identifikácii cieľových molekúl, najmä HR a HER2. Od pôvodného konceptu priamej identifikácie liečebného cieľa, na ktorý cielime biologickú liečbu, sa aktuálne posúvame ku komplexnejšiemu posúdeniu prediktívnych faktorov a k identifikácii nových typov terapeutických cieľov. Dobrými príkladmi sú určovanie PD-L1 pozitivity a CPS skóre pri imunoterapii, BRCA mutácií pri liečbe inhibítormi PARP, genomické analýzy (napr. PIK3CA) pre liečbu alpelisibom až po komplexné vyšetrenie mutačnej záťaže z nádorového tkaniva alebo tekutej biopsie. Správna diagnostika ochorenia umožňuje zostavenie personalizovaného plánu multimodálnej liečby s najlepším liečebným výsledkom.
Literatúra
1. Balic, M., et al. St. Gallen/Vienna 2023: Optimization of Treatment for Patients with Primary Breast Cancer – A Brief Summary of the Consensus Discussion. Breast Care 18, 213–222 (2023).
2. Skol, A. D., et al. The genetics of breast cancer risk in the post-genome era: thoughts on study design to move past BRCA and towards clinical relevance. Breast Cancer Research 18, 99 (2016).
3. Admoun, C., et al. The Etiology of Breast Cancer. in Breast Cancer 21–30 (Exon Publications, 2022). doi:10.36255/exonpublications-breast-cancer-etiology.
4. Ferlay, J., et al. Global Cancer Observatory, Cancer Today, IARC, Lyon, France. 2020. dostupný online: https://gco.iarc.fr/today, 23.03.2022. (2020).
5. Ondrusova, M., et al. Deskriptívna epidemiológia zhubných nádorov prsníka v SR. Onkológia. 16(6) 2021, p. 411-414. - ISSN 1336-8176. (2021).
6. McDonald, E. S., et al. Clinical Diagnosis and Management of Breast Cancer. Journal of Nuclear Medicine 57, 9S-16S (2016).
7. Gennari, A. et al. ESMO Clinical Practice Guideline for the diagnosis, staging and treatment of patients with metastatic breast cancer. Annals of Oncology 32, 1475–1495 (2021).
8. Cardoso, F. et al. Early breast cancer: ESMO Clinical Practice Guidelines for diagnosis, treatment and follow-up. Annals of Oncology 30, 1194–1220 (2019).
9. Yau, C. et al. Residual cancer burden after neoadjuvant chemotherapy and long-term survival outcomes in breast cancer: a multicentre pooled analysis of 5161 patients. Lancet Oncol 23, 149–160 (2022).
10. Schmid, P. et al. Pembrolizumab for Early Triple-Negative Breast Cancer. N Engl J Med 382, 810–821 (2020).
11. Cortes, J. et al. Pembrolizumab plus chemotherapy versus placebo plus chemotherapy for previously untreated locally recurrent inoperable or metastatic triple-negative breast cancer (KEYNOTE-355): a randomised, placebocontrolled, double-blind, phase 3 clinical trial. Lancet 396, 1817–1828 (2020).
12. Mrinakova B., et al. Postavenie imunoterapie v liečbe trojito negatívneho karcinómu prsníka: literárny prehľad a vlastné skúsenosti. Lek Obz 2023, 72 (10): 440-444
13. Schnog J. B., et al.Trastuzumab Deruxtecan in HER2-Low Breast Cancer. New England Journal of Medicine 387, 1143–1146 (2022).




Nádory hlavy a krku


MUDr. Klaudia Gočárová, PhD. Primár
I. onkologická klinika LFUK a OÚSA
Onkologický ústav sv. Alžbety, Bratislava


















Nádory hlavy a krku predstavujú závažný zdravotný problém. Slovensko patrí medzi krajiny s najvyšším výskytom v rámci Európy. Fajčenie tabaku, bezdymový tabak a nadmerná konzumácia alkoholu patria medzi dobre známe rizikové faktory a v poslednom období hrá dôležitú úlohu aj ľudský papilomavírus. Biomarkery slúžia ako kľúčové nástroje pri diagnostike, prognóze, výbere liečby a monitorovaní celkového ochorenia. Umožňujú personalizovanejší prístup k manažmentu ochorenia a v konečnom dôsledku zlepšujú výsledky liečby.
400 000
Nádory hlavy a krku majú na svedomí celosvetovo vyše 400 000 úmrtí ročne.
Úvod
Nádory hlavy a krku predstavujú heterogénnu skupinu nádorov s blízkou topografickou lokalizáciou. Patria sem nádory ústnej dutiny a jazyka, nosovej dutiny a prínosových dutín, nádory hltana (nosohltan, orofaryng a hypofaryng), nádory laryngu a slinných žliaz (Obrázok č. 1).
Celosvetovo ide o siedmu najčastejšiu malignitu s odhadovaným počtom 900 000 nových prípadov a vyše 400 000 úmrtí ročne. Výskyt sa zvyšuje s vekom, väčšina prípadov je diagnostikovaná u jedincov starších ako 50 rokov. Muži sú častejšie postihnutí než ženy, pomer mužov a žien sa pohybuje od 2 : 1 do 4 : 1, pričom v poslednom období narastá výskyt ochorení u žien. Existujú veľké geografické rozdiely v incidencii a primárnej lokalizácii, čo súvisí s rozdielnou prevalenciou rizikových faktorov, ale aj s etnickými a genetickými rozdielmi
medzi jednotlivými populáciami. Aj v rámci Európy pozorujeme značné rozdiely v incidencii – v Maďarsku, Rumunsku a na Slovensku je toto ochorenie u mužov približne trikrát častejšie než vo Švédsku alebo Fínsku, rozdiely v úmrtnosti sú ešte väčšie. Slovensko patrí medzi krajiny s vyšším výskytom zhubných nádorov hlavy a krku. Podľa údajov z Národného onkologického registra z roku 2014 je hrubá incidencia spolu pre obe pohlavia 25,2/100 000, čo predstavuje celkovo 1 368 prípadov za rok. U mužov je to 42,7/100 000 (1 127 prípadov/rok) a u žien 8,68/100 000 (241 prípadov/rok). Celková štandardizovaná incidencia (ASR-W) na Slovensku je 28,4/100 000 u mužov a 4,9/100 000 u žien, čo spolu predstavuje 16,6/100 000 obyvateľov.
Prežívanie pri nádoroch hlavy a krku závisí od viacerých faktorov vrátane anatomickej lokality, štádia ochorenia a stavu HPV. Päťročné relatívne prežívanie bolo najhoršie pri nádoroch hypofaryngu (25 %) a najlepšie pri rakovine hrtana (59 %). Značný počet pacientov je diagnostikovaných v pokročilých štádiách, čo prispieva k vyššej úmrtnosti. HPV-pozitívny stav nádoru je silným pozitívnym prediktorom prežívania, tieto nádory vykazujú lepšiu odpoveď na liečbu a prežívanie sa zlepšuje približne o 50 %. Pochopenie etiológie a epidemiológie je kľúčové pre prevenciu, včasnú detekciu a cielené intervenčné stratégie.

Obrázok č. 1: Oblasti hlavy a krku.
Obrázok ilustruje umiestnenie vedľajších prínosových dutín, nosovú dutinu, ústnu dutinu, jazyk, slinné žľazy, hrtan a hltan. (Zdroj: National Cancer Institute. Head and neck cancers. http://www.cancer.gov/cancertopics/factsheet/Sites-Types/head-and-neck.)
Etiológia a rizikové faktory
Etiológia nádorov hlavy a krku nie je známa, v patogenéze sa uplatňuje niekoľko rizikových faktorov. Fajčenie tabaku zostáva jedným z najvýznamnejších rizikových faktorov, rozhodujúcou je pravdepodobne koncentrácia kancerogénnych látok v slinách. Tabakové karcinogény, vrátane polycyklických aromatických uhľovodíkov a nitrozamínov, môžu poškodzovať DNA a podporovať rozvoj rakovinových lézií. Riziko závisí od dávky, pričom silní fajčiari majú výrazne vyššie riziko ako mierni alebo slabí fajčiari.
V posledných rokoch sa čoraz obľúbenejším stáva bezdymový tabak, keď dochádza k priamemu kontaktu so sliznicami. Žuvací tabak je populárny najmä v západnej Európe a Severnej Amerike, vlhký šnupavý tabak sa stal bežným v Severnej Amerike a Škandinávii.
Nadmerná konzumácia alkoholu je ďalším dobre známym rizikovým faktorom rakoviny hlavy a krku. Alkohol môže pôsobiť ako rozpúšťadlo, ktoré zvyšuje absorpciu karcinogénov z tabakového dymu. Kombinované užívanie tabaku a alkoholu synergicky zvyšuje riziko, čo má za následok 35-násobné zvýšenie rizika skvamocelulárnych karcinómov u silných fajčiarov (> 2 balenia/deň) a konzumentov alkoholu (> 4 nápoje/deň).
Stravovacie návyky, predovšetkým nízky príjem vlákniny a vitamínov (hlavne skupina A), nedostatočná orálna hygiena a zlý stav dentície môžu prispievať k zvýšenému riziku vzniku nádorov v tejto oblasti.
Ďalšími rizikovými faktormi sú vírusové infekcie, Ebsteinov-Barrovej vírus (EBV) pre karcinóm nosohltana, humánny papilomavírus (HPV) pre karcinóm orofaryngu alebo herpes vírusy pre nádory dutiny ústnej. Ľudský papilomavírus, hlavne typ 16, hrá dôležitú úlohu v patogenéze, HPV onkoproteíny E6 a E7 inaktivujú v hostiteľskej bunke tumor supresorový gén p53 a pRb, zvyšujú delenie buniek a inhibujú apoptózu. HPV asociované nádory sa odlišujú epidemiologicky, klinicky a molekulárne od HPV negatívnych tumorov a majú lepšiu prognózu.
Pri vzniku karcinómov tejto oblasti sa môžu uplatniť aj profesionálne faktory (drevený, kožený a textilný prach, formaldehyd). Ionizujúce žiarenie má vplyv na vznik karcinómov slinných žliaz a expozícia slnečnému žiareniu je riziková pre karcinóm pery.
Predpokladá sa, že epitelové nádory hlavy a krku vznikajú postupne zo sérií genetických udalostí, ktoré ovplyvňujú kľúčové molekulové a biologické dráhy. Genetické abnormality
môžeme pozorovať už vo včasných premalígnych léziách. Tieto zmeny zahŕňajú mutáciu RAS a BCL-2 protoonkogénov, inaktiváciu tumor supresorových génov (napríklad p53) alebo zvýšenie expresie receptorov potrebných pri raste a diferenciácii buniek, ako napríklad EGFR alebo VEGFR. Akumulácia chromozómových abnormalít, aktivácia onkogénov a rozdielnosť v genetickej vnímavosti ovplyvňujú prognózu nádorového ochorenia.
Klinický obraz
Nádory hlavy a krku sa prejavujú symptómami z horného dýchacieho a zažívacieho traktu, zahŕňajúc alteráciu prehĺtania, fonácie, sluchu a dýchania. Lokálne príznaky závisia od miesta a veľkosti primárneho tumoru. Pre nádory dutiny ústnej je typická perzistencia slizničnej ulcerácie, bolestivosť, biele alebo červené lézie na jazyku, ďasnách alebo podnebí, bolesti zubov, prípadne ich uvoľňovanie, problémy s protézami, dysartria pri postihnutí jazyka, pocit cudzieho telesa. Pri nádoroch hltana je prítomná bolestivosť v krku s vyžarovaním do ucha, dysfágia a odynofágia. Najčastejšou klinickou prezentáciou nádorov nosohltanu bývajú bolesti hlavy, obštrukcia nosového priechodu, recidivujúci zápal stredného ucha, strata sluchu, paréza hlavových nervov alebo hmatateľná rezistencia na krku v dôsledku metastáz do krčných lymfatických uzlín.






Kombinované užívanie tabaku a alkoholu synergicky zvyšuje riziko, čo má za následok 35-násobné zvýšenie rizika skvamocelulárnych karcinómov u silných fajčiarov (> 2 balenia/deň) a konzumentov alkoholu (> 4 nápoje/deň).
Inhibítory imunitného kontrolného bodu, ako sú pembrolizumab a nivolumab, sa ukázali ako sľubné pri liečbe rekurentného a/alebo metastatického ochorenia.
Vzhľadom na anatomickú lokalitu môžu byť pacienti veľmi dlho asymptomatickí. Zachrípnutie je typické pre nádory hlasiviek. Pri supraglotických tumoroch je prítomný dráždivý kašeľ, dysfágia alebo odynofágia, dušnosť, stridor a hemoptýzy sú časté pri subglotických nádoroch. Nepriechodnosť nosa, prejavy zápalu dutín so zapáchajúcou sekréciou, protrúzia bulbu, poruchy zraku, postihnutie hlavových nervov (n.V, VI, VII, IX – XII) sprevádzajú nádory nosovej dutiny a prínosových dutín. Zväčšenie slinnej žľazy alebo hmatná rezistencia svedčia pre tumor slinných žliaz, klinické rozlíšenie benígnych a malígnych lézií často nebýva možné. Nezriedka sa môže malignita hlavy a krku prejaviť len nebolestivým zväčšením krčných lymfatických uzlín. Z celkových príznakov býva častá slabosť a strata hmotnosti. Spoločnou charakteristikou nádorov hlavy a krku je tendencia k lokálnemu šíreniu so včasným vznikom metastáz v regionálnych uzlinách. Naproti tomu, vzdialené metastázy sú menej časté a sú prevažne v pľúcach.
Diagnostika
V procese stanovenia diagnózy je na prvom mieste dôkladná anamnéza a fyzikálne vyšetrenie. Začíname aspexiou, pri ktorej si všímame stav chrupu, súmernosť podnebných oblúkov a stav slizníc. Veľmi dôležitou súčasťou je palpácia dutiny ústnej a všetkých spádových lymfatických oblastí. Nasleduje ORL vyšetrenie (predná a zadná rinoskopia, nepriama a priama laryngoskopia, panendoskopia). Zobrazovacie vyšetrenia majú kľúčovú úlohu pri určovaní rozsahu ochorenia a pri rozhodovaní o liečbe. Počítačová tomografia (CT), magnetická rezonancia (MRI), pozitrónová emisná tomografia (PET) a integrovaná PET/CT sú dôležité na posúdenie stupňa lokálnej infiltrácie, postihnutia regionálnych lymfatických uzlín a prítomnosti vzdialených metastáz.
Krvné testy sa používajú na posúdenie celkového zdravotného stavu pacienta a na zistenie prítomnosti špecifických nádorových markerov. Pri rakovine hlavy a krku sa môžu vyšetrovať nádorové markery ako SCCA (antigén skvamózneho bunkového karcinómu), CYFRA 21-1 alebo CEA (karcinoembryonálny antigén). Zvýšené hladiny môžu naznačovať prítomnosť alebo progresiu ochorenia, ale nie sú špecifické len pre nádory hlavy a krku.
Definitívna diagnóza je stanovená biopsiou tkaniva. Výsledky biopsie poskytujú informácie o type nádoru, stupni diferenciácie a o molekulárnych charakteristikách. Z malígnych nádorov ide najčastejšie o epitelové nádory – karcinómy (90 %). Z histologicky odlišných malígnych novotvarov sú v tejto oblasti relatívne časté malígne lymfómy a uzlinové metastázy rôznych solídnych nádorov zo vzdialených oblastí. Vzácne sa vyskytujú zhubné nádory mezenchýmového pôvodu (sarkómy).

Ki-67
Vysoký index Ki-67 môže naznačovať agresívnejší nádor s vyššou rýchlosťou rastu a mohol by ovplyvniť rozhodnutia o liečbe.
Liečebné možnosti HNSCC
Včasné ochorenie (štádium I, II)
Chirurgia alebo Rádioterapia
Lokálne pokročilé (štádium III-IVB)
Chirurgia + - RT/CRT Definitívna CRT IC → CRT
(CRT = RT + platina, RT + cetuximab, RT + docetaxel,...)
Imunoterapia?
Kuratívna intencia
Obrázok č. 2: Liečebné možnosti nádorov hlavy a krku. Vysvetlivky: RT = rádioterapia
CRT = chemorádioterapia
IC = indukčná chemoterapia
(Zdroj: Machiels JP, Rene Leemans C, Golusinski W, et al. Squamous cell car[1]cinoma of the oral cavity, larynx, oropharynx and hypopharynx: EHNS[1]ESMO-ESTRO Clinical Practice Guidelines for diagnosis, treatment and follow-up. Ann Oncol. 2020;31(11):1462-1475)
Metastatické ochorenie (štádium IVC)
Imunoterapia Chemoterapia Cielená liečba
Paliatívna intencia
Štádium ochorenia sa určuje podľa klasifikácie TNM (tumor, regionálne lymfatické uzliny, vzdialené metastázy). Všeobecne, štádiá I alebo II sú definované ako relatívne malý primárny tumor bez postihnutia lymfatických uzlín. Štádiá
III a IVA, IVB zahŕňajú veľké primárne nádory, ktoré sa môžu šíriť do okolitých štruktúr a/alebo regionálnych lymfatických uzlín. Štádium
IVC je charakterizované prítomnosťou vzdialených metastáz.
V súvislosti s nádormi hlavy a krku zohrávajú biomarkery významnú úlohu pri diagnostike, prognóze a pri plánovaní liečby. Biomarkery sú biologické molekuly alebo genetické zmeny, ktoré môžu poskytnúť cenné informácie o charakteristikách nádoru a o jeho reakcii na liečbu. Imunohistochemické markery je možné použiť napríklad na odlíšenie skvamocelulárneho karcinómu (najčastejší typ rakoviny hlavy a krku)


a iných, menej bežných typov, ako sú nádory slinných žliaz alebo neuroendokrinné nádory. Testovanie HPV DNA alebo biomarkerov súvisiacich s HPV (p16 proteín) v nádorovom tkanive môže pomôcť identifikovať HPV pozitívne nádory, ktoré majú často lepšiu prognózu a môžu reagovať odlišne na liečbu.
Biomarkery môžu poskytnúť informácie o pravdepodobnom priebehu ochorenia a očakávanom výsledku pacienta. Prítomnosť určitých genetických mutácií alebo nadmerná expresia niektorých proteínov v nádorovom tkanive môže byť spojená s agresívnejšou rakovinou a horšou prognózou. Naopak, absencia takýchto markerov môže naznačovať lepšiu prognózu. Proteín Ki-67 je markerom bunkovej proliferácie. Vysoký index Ki-67 môže naznačovať agresívnejší nádor s vyššou rýchlosťou rastu a mohol by ovplyvniť rozhodnutia o liečbe.
Biomarkery sa využívajú aj pri personalizácii a vyššej efektívnosti liečebných stratégií. Expresia receptora epidermálneho rastového faktora (EGFR) v nádoroch hlavy a krku bola spojená so slabšou odpoveďou na samotnú radiačnú terapiu, ale môže naznačovať potenciálny prínos z cielených terapií, ako je cetuximab, ktorý sa zameriava na EGFR.
V poslednom období patrí medzi významné biomarkery aj PD-L1 proteín. Nachádza sa na povrchu niektorých nádorových aj imunitných buniek. Má význam pri regulácii imunitnej odpovede v rámci nádorového mikroprostredia. PD-L1 používajú nádorové bunky ako únikový mechanizmus. Väzba PD-L1 proteínu na PD-1
Biomarkery umožňujú personalizovanejší prístup k manažmentu ochorenia.
receptor na T-lymfocytoch vysiela inhibičné signály. Táto interakcia v podstate „vypína“ imunitnú odpoveď, čo umožňuje nádorovým bunkám uniknúť detekcii a zničeniu imunitným systémom. Vysoké hladiny expresie PDL1 pri nádoroch hlavy a krku sú spojené s agresívnejším ochorením a horšou prognózou, na druhej strane predstavujú novú liečebnú možnosť inhibítormi imunitného kontrolného bodu. Expresia PD-L1 sa používa na stratifikáciu pacientov pred imunoterapiou (pembrolizumab, nivolumab).
Biomarkery slúžia ako kľúčové nástroje pri diagnostike, prognóze, výbere liečby a pri monitorovaní celkového ochorenia. Umožňujú personalizovanejší prístup k manažmentu ochorenia a v konečnom dôsledku zlepšujú šance na úspešné výsledky liečby.
Liečba
Liečba nádorov hlavy a krku vyžaduje multidisciplinárny prístup. Voľba jednotlivých liečebných modalít (chirurgický výkon, rádioterapia, chemoterapia, cielená liečba, imunoterapia) závisí od lokalizácie tumoru, štádia ochorenia, od celkového stavu pacienta (vrátane nutričného), ako aj od jeho preferencií (Obrázok č. 2). Dôležitou súčasťou liečby je abstinencia fajčenia a alkoholu. Chirurgia a rádioterapia sú jediné kuratívne liečebné metódy. Chirurgická resekcia je primárnou liečebnou modalitou, najmä v prípade včasných štádií. Zahŕňa odstránenie nádoru a v niektorých prípadoch aj blízkych lymfatických uzlín alebo postihnutých štruktúr. Na obnovenie funkcie a vzhľadu môže byť
potrebná rekonštrukčná chirurgia. Radiačná terapia využíva rôzne druhy žiarenia na zacielenie a zničenie nádorových buniek. Môže sa použiť ako primárna liečba alebo v kombinácii s chirurgickým zákrokom alebo s chemoterapiou. Implementácia precíznych techník rádioterapie s modulovanou intenzitou zväzku (intensity-modulated radiation therapy, IMRT) a volumetricky modulovanej rádioterapie (volumetric-modulated arc therapy, VMAT) umožňuje presné dodanie dávky a zároveň minimalizuje poškodenie blízkych zdravých tkanív.





HPV
Testovanie HPV DNA alebo biomarkerov súvisiacich s HPV (p16 proteín) v nádorovom tkanive môže pomôcť identifikovať HPV pozitívne nádory, ktoré majú často lepšiu prognózu a môžu reagovať odlišne na liečbu.

Systémová liečba samotná nie je kuratívnou metódou, používa sa ako paliatívna liečba u pacientov s metastatickým ochorením. V kombinácii s rádioterapiou pôsobí ako rádiosenzibilizátor a zvyšuje účinnosť rádioterapie. Využitie má aj ako indukčná alebo neoadjuvantná liečba pri orgán zachovávajúcich postupoch. Cielené terapie, ktoré interferujú so špecifickými molekulárnymi dráhami, sa objavujú ako cenné možnosti pre niektorých pacientov. Inhibítory imunitného kontrolného bodu, ako sú pembrolizumab a nivolumab, sa ukázali ako sľubné pri liečbe rekurentného a/alebo metastatického ochorenia. Blokujú interakciu medzi PD-1/PD-L1, čím reaktivujú imunitnú odpoveď proti nádorovým bunkám. Nezanedbateľnou súčasťou liečby je manažment toxicity onkologickej liečby a udržiavanie kvality života pacienta. Podporná starostlivosť musí zahŕňať aj nutričnú podporu, rečovú terapiu a zvládanie bolesti. Účasť v klinických skúšaniach ponúka pacientom prístup k inovatívnej liečbe.
Záver
Nádory hlavy a krku predstavujú závažný zdravotný problém pre rizikovú populáciu. Integrovaná multidisciplinárna spolupráca medzi chirurgom, radiačným onkológom a klinickým onkológom je základným predpokladom na dosiahnutie čo najlepších výsledkov pre pacienta. Rakovina hlavy a krku je multifaktoriálne ochorenie s komplexnou súhrou genetických, environmentálnych a behaviorálnych rizikových faktorov. Zatiaľ čo súvislosť medzi užívaním tabaku, alkoholu a rakovinou hlavy a krku sa už dlho uznáva, výskyt orofaryngeálneho karcinómu súvisiaceho s HPV priniesol do tejto oblasti nové perspektívy. Včasná detekcia a prispôsobené liečebné stratégie zostávajú kľúčové pri zlepšovaní výsledkov u jedincov postihnutých rakovinou hlavy a krku.
Úsilie v oblasti prevencie by sa malo zamerať na odvykanie od tabaku a alkoholu, očkovanie proti HPV a na kampane v oblasti verejného zdravia s cieľom zvýšiť informovanosť o rizikových faktoroch. Inkorporácia nových liečebných postupov do praxe by v budúcnosti mohla priniesť lepšie liečebné odpovede, lepšiu toleranciu liečby a samozrejme lepšiu prognózu pacientov.
Literatúra
1. Global Cancer Observatory. International Agency for Research on Cancer. World Health Organization. Dostupné na: https:// gco.iarc.fr/
2. Marková ZS a kol. Epidemiológia a rizikové faktory zhubných nádorov hlavy a krku.
3. Onkológia (Bratislava), 2023; 18(3): 191 – 196
4. Národné centrum zdravotníckych informácií. Dostupné na: https://www.nczisk.sk/
5. Stenson KM. Epidemiology and risk factors for head and neck cancer. Dostupné na: https://www.uptodate.com/contents/ epidemiology-and-risk-factors-for-headand-neck-cancer
6. Poon CS, Stenson KM. Overview of the diagnosis and staging of head and neck cancer. Dostupné na: https://www.uptodate. com/contents/overview-of-the-diagnosisand-staging-of-head-and-neck-cancer
7. Kaušitz J a kol. Špeciálna onkológia. Solen SK, 01/2020. ISBN: 978-80-89858-18-7
8. Zhoubné novotvary hlavy a krku. Dostupné na: https://www.linkos.cz/files/modra-kniha/
9. Machiels JP et al. Squamous cell carcinoma of the head and neck: EHNS–ESMO–ESTRO
10. Clinical Practice Guidelines for diagnosis, treatment and follow-up. Dostupné na: https://www.esmo.org/guidelines/guidelinesby-topic/head-and-neck-cancers/ squamous-cell-carcinoma-of-the-headand-neck
Nádory hrubého čreva


doc. MUDr. Igor Andrašina, Csc. Klinika rádioterapie a klinickej onkológie VOÚ, a. s., Košice


MUDr. Lea Balážová Klinika rádioterapie a klinickej onkológie VOÚ, a. s., Košice




















Kolorektálny karcinóm (KRK) predstavuje tretie najčastejšie onkologické ochorenie na svete s vysokou incidenciou v priemyselne rozvinutých krajinách a druhú najčastejšiu príčinu úmrtia
na nádorové ochorenie. Podľa výsledkov Globocan z roku
2020 je KRK najčastejšou malignitou na Slovensku a predstavuje závažný spoločenský problém s nutnosťou precízneho skríningu a skorej diagnostiky (1).
Úvod
Kolorektálny karcinóm predstavuje najčastejšie ochorenie spomedzi gastrointestinálnych malignít. Podľa Národného onkologického registra Slovenskej republiky (NOR SR) a Globocan bol počet nových prípadov KRK v roku 2020 vyše 4 800 (Obrázok č. 1), čím sa Slovenská republika, spolu s Maďarskom, radí ku krajinám Európskej únie (EÚ) s najvyššou incidenciou (1, 2). Rizikové faktory ovplyvňujúce jeho rozvoj možno rozdeliť na ovplyvniteľné (životný štýl, stravovacie návyky) a neovplyvniteľné (vek, pohlavie, genetická predispozícia). Incidenciu a dôsledky KRK možno signifikantne redukovať dôslednou primárnou prevenciou, ako je zmena životného štýlu, redukciou rizikových faktorov a skorou diagnostikou v rámci skríningových programov (2).

Kolorektálny karcinóm je najčastejšou malignitou na Slovensku (podľa výsledkov Globocan z roku 2020).
Etiológia a rizikové faktory
KRK predstavuje multifaktoriálne ochorenie, na ktorého vzniku sa podieľajú vnútorné (genetické faktory, predispozícia, komorbidity pacienta) a vonkajšie (stravovacie návyky, abúzus alkoholu, fajčenie, sedavý spôsob života) faktory, ktoré možno ďalej rozdeliť na faktory modifikovateľné a nemodifikovateľné (Obrázok č. 2) (2, 3).
V súčasnosti poznáme niekoľko molekulárne biologických pochodov vedúcich k vzniku KRK, ktoré sa môžu vyskytovať v rámci hereditárnych syndrómov alebo ako sporadické mutácie. Najčastejšie sa vyskytujúcou mutáciou je mutácia tumor supresorového APC (adenomatous polyposis coli) génu, ktorá podmieňuje proliferáciu a vznik polypov. Následne dochádza k aktivácii Kirsten ras homolog (KRAS) onkogénu, inaktivácii p53 tumor suppresorového génu a k ďalším mutáciám, ktoré podmieňujú rozvoj karcinómu. Proximálne nádory sú charakterizované prítomnosťou mikrosatelitovej instability (MSI) s hypermutáciami. Deficit missmatch repair proteínov (dMMR) a MSI sú podmienené defektmi v opravnom systéme DNA, ktoré vedie k akumulácii nukleotidových mutácií a k alterácii dĺžky repetitívnych mikrosatelitových sekvencií v genóme. Táto cesta rozvoja KRK je charakteristická pre Lynchov syndróm, ktorý je autozomálne dominantne dedičný s mutáciami v MMR génoch MSH2, MLH1, MSH6, PMS2, MLH3 a Exo2, ale aj pre niektoré sporadické nádory (4, 5).
Pacienti s pozitívnou rodinnou anamnézou KRK majú významne zvýšené riziko vzniku KRK, a to v dôsledku genetickej predispozície, ale aj životného štýlu rodiny. Približne 10 %
KRK vzniká v rámci hereditárnych syndrómov. Medzi hlavné dedičné syndrómy vedúce k vzniku KRK patria nonpolypózny Lynchov syndróm a polypózne adenomatózne (familiárna adenomatózna polypóza) a hamartomatózne (Peutzov-Jeghersonov syndróm) syndrómy. Pacienti s dedičnými syndrómami podliehajú prísnejšiemu dohľadu v rámci endoskopických vyšetrení (6). Ďalšou vysoko rizikovou skupinou pre vznik KRK sú pacienti s idiopatickými zápalmi čreva (IBD, inflammatory bowel diseases), ktoré sú imunitne mediované a vedú k chronickej inflamácii. U týchto pacientov je 2- až 6-krát vyššie riziko vzniku KRK oproti zdravým jedincom (7). Chronický zápal vo všeobecnosti podporuje rast a progresiu nádorových ochorení. S tým súvisí aj dysbalans v črevnom mikrobióme, ktorý vzniká zlými stravovacími návykmi. Ako rizikový faktor vzniku KRK sa uvádza konzumácia červeného mäsa a priemyselne spracovaných potravín s nízkym príjmom vlákniny, surovej zeleniny a ovocia. Z nutričných faktorov sa ďalej uplatňuje nedostatočný príjem vápnika, vitamínov a mliečnych fermentovaných produktov. Fyzická inaktivita (sedavý spôsob života) zvyšuje riziko vzniku KRK o 50 % oproti fyzicky aktívnym jedincom. Pravidelná pohybová aktivita zlepšuje funkciu imunitného systému, pomáha regulovať hladiny hormónov a zlepšuje metabolické pochody (8). Črevné polypy sú významný rizikový faktor vzniku KRK. Sú definované ako abnormálne výrastky z tkaniva črevnej mukózy. Histologicky sú klasifikované ako benígne (hamartomatózne, hyperplastické) a neoplastické (adenómy), ktoré predstavujú prekancerózu (3, 9).
KRK – 4 821 (15,9 %)
Karcinóm pľúc – 3 316 (10,9 %)
Karcinóm prsníka – 3 078 (10,2 %)
Karcinóm prostaty – 2 501 (8,2 %)
Karcinóm obličky – 1 336 (4,4 %)
Ostatné nádory – 15 264 (50,3 %)
Celkový počet – 30 316
Obrázok č. 1: Počet nových prípadov nádorových ochorení na Slovensku – obe pohlavia, všetky vekové kategórie (1). (Zdroj: Globocan, 2020)

Rozsah ochorenia určujeme pomocou TNM klasifikácie prostredníctvom celotelového staging CT vyšetrenia s kontrastom.


Klinický obraz
Pacienti s KRK môžu byť úplne bezpríznakoví alebo naopak s plne rozvinutým klinickým obrazom. Hlavným symptómom pre KRK je krvácanie z dolného gastrointestinálneho traktu (GIT), ktoré môže byť okultné (makroskopicky nepozorovateľné) alebo makroskopické (enterorágia, hematochézia). Klinicky, ale aj patofyziologicky delíme nádory hrubého čreva (HČ) na nádory pravostranné (proximálne) a ľavostranné (distálne), pričom hranicou je flexúra lienalis. Tumory v proximálnej oblasti HČ, lokalizované pred flexúrou linealis, majú odlišný embryologický pôvod a molekulárne charakteristiky, častejšie ide o mucinózne adenokarcinómy, prítomná býva zápalová odpoveď a dMMR/MSI-H s vyššou frekvenciou RAS a BRAF mutácií. Tumory v proximálnej oblasti majú agresívny charakter a horšiu prognózu. Klinicky sa prejavia okultným krvácaním, chudnutím, dyspepsiou a abdominalgiami. Niekedy pozorujeme aj palpovateľnú masu v abdomene. Ich diagnostika je neskoršia, často vo IV. klinickom štádiu. Naopak, tumory distálnej časti HČ vznikajú častejšie chromozomálnymi alteráciami (sporadický typ), prítomná je amplifikácia EGFR a HER2 génov, nebývajú prítomné
Nemodifikovateľné rizikové faktory
Modifikovateľné rizikové faktory
• vek nad 50 rokov
o 50 %
Fyzická inaktivita (sedavý spôsob života) zvyšuje riziko vzniku KRK o 50 % oproti fyzicky aktívnym jedincom.
• pozitívna rodinná anamnéza
• pozitívna osobná anamnéza
• polypy hrubého čreva/rekta
• idiopatické črevné zápaly (ulcerózna kolitída, Crohnova choroba)
• hereditárne syndrómy (Lynchov syndróm, FAP)
• zvýšená konzumácia červeného mäsa a priemyselne spracovaných potravín
• nedostatočná konzumácia vlákniny, ovocia a zeleniny
• konzumácia alkoholu
• fajčenie tabaku
• obezita a nadváha
• fyzická inaktivita
Proximálne tumory
– MSI-high – BRAF mutácia
– ženy – vek > 70 rokov – NHPC (Lynchov syndróm)
– agresívny charakter – zlá prognóza
Kolon ascendens
Cékum
Kolon transverzum
Kolon sigmoideum
Obrázok č. 3: Porovnanie charakteristík proximálneho a distálneho KRK (2)
hybné mutácie (KRAS, NRAS, BRAF), charakteristická je skoršia manifestácia symptómov (obštrukcia, enterorágia) a lepšia prognóza. Odlišnosti podľa lokalizácie KRK sú uvedené na Obrázku č. 3 (10, 11, 12).
Diagnostika a diferenciálna diagnostika
Diagnostika KRK sa opiera o anamnestické údaje, klinické vyšetrenie pacienta, kolonoskopické vyšetrenie a využitie zobrazovacích metód.
Väčšina pacientov v skorých štádiách KRK nepociťuje žiadne klinické ťažkosti. V týchto prípadoch zohráva dôležitú úlohu skríning. Na Slovensku funguje skríningový program pre KRK v spolupráci so zdravotnými poisťovňami, ktoré poistencovi posielajú test na okultné krvácanie (OK), ktorý so vzorkou stolice odovzdá svojmu všeobecnému lekárovi a ten následne test vyhodnotí. Na testovanie OK majú nárok muži a ženy od 50. roku veku, jedenkrát za 2 roky. Pri pozitívnom výsledku by mal pacient následne absolvovať kolonoskopické vyšetrenie s cieľom zistenia príčiny krvácania (11). V rámci diferenciálnej diagnostiky enterorágie myslíme na IBD (najmä ulcerózna kolitída), divertikle, ischémiu, na infekčné kolitídy, fistuly, postpolypektomické krvácanie, angiodysplázie, postradiačnú kolitídu/ proktitídu a na hemoroidy (10). Samotné kolonoskopické vyšetrenie je okrem prípadu okultného krvácania indikované u pacienta s krvácaním do zažívacieho traktu, ktoré sa prejaví viditeľnou prítomnosťou krvi v stolici, pri anémii z nedostatku železa nejasného pôvodu, pri dolnom dyspeptickom syndróme (bolesti, hnačky), pri konkrétnom podozrení na nádorové ochorenia, pri sledovaní
Distálne tumory
– mutácie APC génu, KRAS, p53 – mužské pohlavie – mladší pacienti – FAP – lepšia prognóza
Kolon descendens
Karcinóm rekta – vek menej ako 50 rokov
MSI/dMMR
Dôležitým krokom v diagnostickom algoritme je genetické vyšetrenie MSI/ dMMR, ktoré pomáha pri rozhodovaní o adjuvantnej liečbe, ale aj o liečbe metastatickej choroby.
pacientov s pozitívnou rodinnou anamnézou (výskyt KRK), pri sledovaní pacientov s IBD a pri pravidelnom sledovaní pacientov po endoskopickom, prípadne operačnom odstránení polypov. Každý pokročilý polyp, ktorý identifikujeme kolonoskopiou, treba eradikovať a podrobiť histologickému vyšetreniu.
V prípade zisteného adenokarcinómu pT1, bez rizikových faktorov (carcinoma in situ), je endoskopické odstránenie s následnou ročnou endoskopickou kontrolou postačujúce. V opačnom prípade treba ďalšie vyšetrovanie a chirurgický výkon (9). V prípade potvrdenia KRK je indikovaná kompletná kolonoskopia, prípadne CT kolonografia. Rozsah ochorenia určujeme pomocou TNM klasifikácie prostredníctvom celotelového staging CT vyšetrenia s kontrastom. V prípade nejasných lézií v pečeni je indikované vyšetrenie magnetickou rezonanciou. FDG/PET-CT vyšetrenie je využívané iba u pacientov s eleváciou
Krehký a chradnúci pacienti
Komorbodity a metastatické ochorenie nie vhodné na kuratívnu liečbu
nádorových markerov bez zjavného metastatického postihnutia na CT. Dôležitým krokom v diagnostickom algoritme je genetické vyšetrenie MSI/ dMMR, ktoré nám pomáha pri rozhodovaní o adjuvantnej liečbe u sporných prípadov, ale aj o liečbe metastatickej choroby. Pri metastatickom ochorení je stratégia liečby podmienená aj vyšetrením hybných mutácií (KRAS, NRAS, BRAF). Prítomnosť týchto mutácií kontraindikuje biologickú liečbu anti-EGFR. Dôležitým krokom je aj vyšetrenie nádorových markerov (karcinoembryonálny antigén- CEA a CA 19-9) ešte pred chirurgickým výkonom a následne sledovanie ich dynamiky v rámci monitoringu nádorového ochorenia (12, 14).
Liečba
Liečba kolorektálneho karcinómu závisí od klinického štádia. Vo všeobecnosti sa využíva chirurgická liečba, chemoterapie, rádioterapia, imunoterapia a biologická liečba.
Štádium IV neresekovateľného mCRC: liečba 1L
RAS-wt a BRAF-wt
ĽAVÝ KOLÓN
ChT doublet – anti-EGFRa,b,d,e [I, A]
Fluoropyrimidín bevacizumaba [I, B]
RAS-wt: ChT–anti-EGFRa,b [I, A] alebo
Anti-EGFR samostatne [IV, C]
Fluoropyrimidín bevacizumaba [I, B]
PRAVÝ KOLÓN
Preferované: ChT doublet bevacizumaba,b,d,f,g [II, B] al.
ChT triplet bevacizumaba,b,d,g,h [I,B]
Len ak zmenšenie nádoru je cieľom
ChT doublet – anti-EGFRa,b,d,e [I, C]
RAS-mut BRAF-mut dMMR/MSI-H
ChT doublet bevacizumaba,b,d,f,g al.
ChT triplet bevacizumaba,b,f,g,h [I, B]
ĽAVÝ KOLÓN
ChT doublet bevacizumaba,b,d,f,g [I, B]
PRAVÝ KOLÓN
ChT doublet bevacizumaba,d,g al. triplet bevacizumaba,g,h [II, B]
Pembrolizumab [I, A; MCBS 4i; ESCAT I-Aj]
Genetické vyšetrenie MSI (mikrosatelitová instabilita) v súčasnosti vnímame ako najvalidnejší molekulárny prognostický marker v rozhodovaní o adjuvantnej liečbe KRK.
Pre skoré štádiá karcinómu hrubého čreva (klinické štádium I, II, III) je indikovaná resekcia. Adjuvantná (zabezpečovacia) chemoterapia je indikovaná vždy v III. klinickom štádiu (t. j. postihnutie aj uzlín) a v druhom klinickom štádiu je zvažovaná, ak máme prítomné negatívne prognostické parametre: veľkosť nádoru T4, vyšetrenie LU < 12, nízky stupeň diferenciácie, lymfovaskulárna invázia, perineurálne šírenie, elevácia CEA (karcinoembrionálny antigén) predoperačne, obštrukcia nádorom v čase diagnostiky. Genetické vyšetrenie MSI (mikrosatelitová instabilita) vnímame v súčasnosti ako najvalidnejší molekulárny prognostický marker v rozhodovaní o adjuvantnej liečbe KRK (pacienti s dMMR, MSI nemajú prospech z adjuvantnej terapie). Medzi kľúčové cytostatiká v liečbe KRK radíme 5-fluorouracil (5-FUL) a oxaliplatinu v kombinovaných režimoch (12). Stratégia liečby karcinómu rekta v skorých štádiách je odlišná vzhľadom na topoanatomické pomery a obmedzené operačné možnosti. Podľa štúdií RAPIDO a PRODIGE 23 zostáva naďalej štandardom liečby lokálne pokročilého karcinómu konečníka so stredným a vysokým rizikom totálna neoadjuvantná liečba. Najčastejšie využívaná schéma je krátky kurz rádioterapie (5 × 5 Gy) nasledovaný CHT (kombinovaný režim 5-FUL a oxaliplatiny) pred operáciou (12, 13).
Metastatické ochorenie liečime systémovou onkologickou liečbou. Približne 20 % pacientov s novodiagnostikovaným KRK má metastatické postihnutie a asi 25 – 50 % pacientov s primárne lokálnym KRK prejde do metastatického štádia. V I. línii metastatického ochorenia
využívame kombinované CHT režimy (5-FUL, kapecitabín, oxaliplatina, irinotekan) spolu s biologickou liečbou anti-EGFR (cetuximab, pamitumumab) alebo anti-VEGF (bevacizumab), v závislosti od prítomnosti hybných mutácií (RAS mutácií a lokalizácie primárneho tumoru). U starších pacientov je možná kombinácia anti-VEGF liečby a kapecitabínu. U pacientov s prítomnou BRAF mutáciou sa aplikuje intenzívnejšia chemoterapia (triplet: irinotekan, 5-FUL, oxaliplatina s alebo bez bezacizumabu). U časti pacientov s liečebnou odpoveďou je možné aplikovať udržiavaciu liečbu na báze fluoropyrimidínov v kombinácii s biologickou liečbou. Príčinou je potenciálna neurotoxicita oxaliplatiny (14).
V prípade KRK s MSI-high a dMMR je v I. línii podľa európskych štandardov indikovaná imunoterapia (pembrolizumab). Chirurgické výkony majú v tomto štádiu iba paliatívny charakter, ak však ide o oligometastatické ochorenie (1 – 5 mts lézii v 2 oblastiach, lokálny nádor je pod kontrolou/resekovaný, všetky mts sú eradikovateľné lokálnou terapiou), cieľ lokálnej liečby môže byť kuratívny (14).
V II. línii liečby metastatického ochorenia sa rozhodujeme na základe výkonnostného stavu pacienta, na type liečbe aplikovanej v prvej línii liečby. Vo všeobecnosti to znamená
20 %
Približne 20 % pacientov s novodiagnostikovaným KRK má metastatické postihnutie.
výmenu cytostatík (oxaliplatina, irinotekan) pri ponechaní liečby 5-FUL. Vo vybraných prípadoch sa mení aj typ biologickej liečby (antiangiogénna liečba), anti-EGFR monoklonálne protilátky. V druhej línii liečby je možné využiť aj kombinovanú liečbu encorafenib a cetuximab, ak je prítomná mutácia BRAF 600V. (14)
Záver
Kolorektálny karcinóm predstavuje heterogénne nádorové ochorenie s vysokou incidenciou a mortalitou, ktoré je do istej miery preventabilné. Redukciou ovplyvniteľných rizikových faktorov možno primárne predchádzať vzniku KRK a dôsledným skríningom možno odhaliť včasné prípady, ktorých liečba ma lepšiu prognózu. Systémová liečba karcinómov hrubého čreva je obmedzená počtom registrovaných cytostatík, ako aj chýbaním viacerých možností cielenej liečby.
Literatúra
1. SUNG, Hyuna; FERLAY, Jacques; SIEGEL, Rebecca L.; LAVERSANNE, Mathieu; SOERJOMATARAM, Isabelle et al. Global Cancer Statistics 2020: GLOBOCAN Estimates of Incidence and Mortality Worldwide for 36 Cancers in 185 Countries. Online. CA: A Cancer Journal for Clinicians. 2021, roč. 71, č. 3, s. 209-249. ISSN 0007-9235. Dostupné z: https://doi.org/10.3322/ caac.21660.
2. KEUM, NaNa a GIOVANNUCCI, Edward. Global burden of colorectal cancer: emerging trends, risk factors and prevention strategies. Online. Nature Reviews Gastroenterology & Hepatology. 2019, roč. 16, č. 12, s. 713-732. ISSN 1759-5045. Dostupné z: https://doi. org/10.1038/s41575-019-0189-8.
3. SAWICKI, Tomasz; RUSZKOWSKA, Monika; DANIELEWICZ, Anna; NIEDŹWIEDZKA, Ewa; ARŁUKOWICZ, Tomasz et al. A Review of Colorectal Cancer in Terms of Epidemiology, Risk Factors, Development, Symptoms and Diagnosis. Online. Cancers. 2021, roč. 13, č. 9. ISSN 2072-6694. Dostupné z: https://doi.org/10.3390/ cancers13092025.
4. Comprehensive molecular characterization of human colon and rectal cancer. Online. Nature. 2012, roč. 487, č. 7407, s. 330-337. ISSN
0028-0836. Dostupné z: https://doi. org/10.1038/nature11252.
5. BILLER, Leah H. a SCHRAG, Deborah. Diagnosis and Treatment of Metastatic Colorectal Cancer. Online. JAMA 2021, roč. 325, č. 7. ISSN 0098-7484. Dostupné z: https://doi.org/10.1001/ jama.2021.0106.
6. STJEPANOVIC, N.; MOREIRA, L.; CARNEIRO, F.; BALAGUER, F.; CERVANTES, A. et al. Hereditary gastrointestinal cancers: ESMO Clinical Practice Guidelines for diagnosis, treatment and follow-up†. Online. Annals of Oncology. 2019, roč. 30, č. 10, s. 1558-1571. ISSN 09237534. Dostupné z: https://doi.org/10.1093/annonc/ mdz233.
7. STIDHAM, Ryan a HIGGINS, Peter. Colorectal Cancer in Inflammatory Bowel Disease. Online. Clinics in Colon and Rectal Surgery. 2018, roč. 31, č. 03, s. 168-178. ISSN 1531-0043. Dostupné z: https://doi.org/10.1055/s-0037-1602237.
8. KENKHUIS, Marlou-Floor; MOLS, Floortje; VAN ROEKEL, Eline H.; BREEDVELD-PETERS, José J. L.; BREUKINK, Stéphanie et al. Longitudinal associations of fast foods, red and processed meat, alcohol and sugar-sweetened drinks with quality of life and symptoms in colorectal cancer survivors up to
24 months post-treatment. Online. British Journal of Nutrition. 2023, roč. 130, č. 1, s. 114-126. ISSN 0007-1145. Dostupné z: https://doi.org/10.1017/ S0007114522003051
9. SHAUKAT, Aasma; KAHI, Charles J.; BURKE, Carol A.; RABENECK, Linda; SAUER, Bryan G. et al. ACG Clinical Guidelines: Colorectal Cancer Screening 2021. Online. American Journal of Gastroenterology. 2021, roč. 116, č. 3, s. 458-479. ISSN 0002-9270. Dostupné z: https://doi.org/10.14309/ ajg.0000000000001122.
10. BARAN, Burcin; MERT OZUPEK, Nazli; YERLI TETIK, Nihal; ACAR, Emine; BEKCIOGLU, Omer et al. Difference Between Left-Sided and Right-Sided Colorectal Cancer: A Focused Review of Literature. Online. Gastroenterology Research. 2018, roč. 11, č. 4, s. 264273. ISSN 1918-2805. Dostupné z: https://doi.org/10.14740/gr1062w.
11. KIM, Bong Sik Matthew. Diagnosis of gastrointestinal bleeding: A practical guide for clinicians. Online. World Journal of Gastrointestinal Pathophysiology. 2014, roč. 5, č. 4. ISSN 2150-5330. Dostupné z: https:// doi.org/10.4291/wjgp.v5.i4.467
12. ARGILÉS, G.; TABERNERO, J.; LABIANCA, R.; HOCHHAUSER, D.; SALAZAR, R. et al. Localised colon cancer: ESMO Clinical Practice Guidelines for diagnosis, treatment and follow-up. Online. Annals of Oncology. 2020, roč. 31, č. 10, s. 1291-1305. ISSN 09237534. Dostupné z: https://doi. org/10.1016/j.annonc.2020.06.022.
13. BAHADOER, Renu R; DIJKSTRA, Esmée A; VAN ETTEN, Boudewijn; MARIJNEN, Corrie A M; PUTTER, Hein et al. Short-course radiotherapy followed by chemotherapy before total mesorectal excision (TME) versus preoperative chemoradiotherapy, TME, and optional adjuvant chemotherapy in locally advanced rectal cancer (RAPIDO): a randomised, open-label, phase 3 trial. Online. The Lancet Oncology. 2021, roč. 22, č. 1, s. 29-42. ISSN 14702045. Dostupné z: https://doi. org/10.1016/S1470-2045(20)30555-6.
14. CERVANTES, A.; ADAM, R.; ROSELLÓ, S.; ARNOLD, D.; NORMANNO, N. et al. Metastatic colorectal cancer: ESMO Clinical Practice Guideline for diagnosis, treatment and follow-up. Online. Annals of Oncology. 2023, roč. 34, č. 1, s. 10-32. ISSN 09237534. Dostupné z: https://doi.org/10.1016/j. annonc.2022.10.003.
Najčastejšie solídne nádory raného detstva (neuroblastóm,
nefroblastóm, hepatoblastóm, retinoblastóm)
 prof.
prof.

retinoblastóm)



MUDr. Alexandra Kolenová, PhD. Prednostka
Klinika detskej hematológie a onkológie, NÚDCH a LF UK Bratislava









Liečba detských onkologických ochorení dosiahla v posledných desaťročiach významný pokrok.
Spektrum nádorových ochorení u detí sa líši od toho u dospelých. Medzi nádormi v detskom veku majú dominantné postavenie leukémie, nasledujú nádory centrálneho nervového systému, lymfómy a extrakraniálne solídne nádory charakteristické pre detský vek. Pre malé deti vo veku od 0 do 5 rokov sú typické neuroblastóm, nefroblastóm hepatoblastóm a retinoblastóm, ktorým sa v článku podrobne venujeme.
Úvod
Rakovina v detskom veku je zriedkavá, predstavuje menej než 1 % všetkých prípadov nádorových ochorení. Avšak v rozvinutých krajinách sú po úrazoch druhou najčastejšou príčinou úmrtia u detí do 15 rokov. Podľa údajov z celého sveta sa každoročne u 400 000 detí diagnostikuje rakovina (1). Na Slovensku sa údaje o výskyte nádorov zbierajú v Národnom onkologickom registri a od roku 2000 aj v spoločnej
databáze slovenských detských onkologických centier (DOC). Databáza DOC za obdobie 2000 – 2017 zaznamenala 3 121 prípadov nádorových ochorení u detí vo veku 0 – 18 rokov (Obrázok č. 1) (2).
Leukémie majú dominantné postavenie medzi nádormi v detskom veku, nasledujú nádory centrálneho nervového systému, lymfómy a extrakraniálne solídne nádory charakteristické pre detský vek. Spektrum nádorových ochorení u detí sa líši od toho u dospelých. Karcinómy, ktoré sú typické pre dospelých, tvoria len 1,5 % prípadov u detí. Rozdiely sa prejavujú aj v rámci vekových skupín. U dojčiat tvoria neuroblastómy spolu s retinoblastómami a Wilmsovými nádormi polovicu nádorov u najmladších detí. Leukémie a embryonálne nádory sú najčastejšie v 1. – 4. roku veku a extrémne zriedkavé po 5. roku. Vo veku 5 – 14 rokov tvoria leukémie, nádory CNS a lymfómy dve tretiny všetkých nádorov a pridávajú sa nádory kostí. Po 15. roku prevládajú Hodgkinov a nehodgkinov lymfóm, germinálne nádory a objavujú sa karcinómy a malígny melanóm, ktoré sú typické pre dospelých (3).
takmer 80 %
Zatiaľ čo v 60. rokoch bolo 5-ročné prežívanie detí s malignitami len 28 %, dnes sa takmer 80 % detí lieči úspešne.
Liečba detských onkologických ochorení dosiahla v posledných desaťročiach významný pokrok. Zatiaľ čo v 60. rokoch bolo 5-ročné prežívanie detí s malignitami len 28 %, dnes sa takmer 80 % detí lieči úspešne (4). Tento pokrok je spojený s centralizáciou pacientov, rozvojom medzinárodného akademického klinického

Obrázok č. 1: Zastúpenie nádorových ochorení pacientov vo veku 0 – 18 rokov na Slovensku (2000 – 2017, n = 3 121) (Zdroj: Makohusová, Kolenová, 2021)
Vysvetlivky:
AL – akútna leukémia
CL – chronická leukémia
HD – Hodgkinova choroba
NHL – non-Hodgkinov lymfóm
CNS – centrálny nervový systém
NBL – neuroblastóm
WT – Wilmsov tumor
GCT – nádor zo zárodočných buniek
SAK – sarkóm kostí
SMT – sarkóm mäkkých tkanív
RBL – retinoblastóm
TUP – tumor pečene
HLH – hemofagocytujúca lymfohistiocytóza
LCH – histiocytóza z Langerhansových buniek
AL (n = 759; 24 %)
CNS (n = 688; 22 %)
HD (n = 270; 9 %)
SAK (n = 209; 7 %)
GCT (n = 208; 7 %)
NHL (n = 184; 6 %)
NBL (n = 180; 6 %)
SMT (n = 143; 5 %)
WT (n = 122; 4 %)
LCH (n = 69; 2 %)
RBL (n = 57; 2 %)
TUP (n = 45; 1 %)
MDS (n = 27; 1 %)
CL (n = 18; 1 %)
GN (n = 13; 0 %)
HLH (n = 9; 0 %)
iné (n = 120; 4 %)
výskumu, so zlepšením chirurgických techník, s novými liečebnými metódami ako cielená terapia a s manažmentom nežiaducich účinkov onkologickej liečby. Ďalším kľúčovým faktorom úspešnosti liečby je čas od objavenia sa prvých príznakov ochorenia po začatie adekvátnej liečby. Po úspešnom liečení sa u veľkého množstva detí môžu objaviť rôzne neskoré následky samotného ochorenia alebo liečby (5). Cieľom tohto článku je zamerať sa na najčastejšie a vybrané extrakraniálne solídne nádory typické pre raný detský vek – neuroblastóm, nádory obličiek, retinoblastóm a nádory pečene.
Neuroblastóm
V 50 % prípadov sa neuroblastóm prejaví do veku 2 rokov a v 90 % prípadov sa diagnostikuje u detí do 5 rokov (6). Vychádza zo sympatických buniek drene nadobličky alebo zo sympatického nervového systému. Tento druh nádoru má nezvyčajnú biológiu, ktorá sa prejavuje rôznymi klinickými formami: od spontánnych ústupov u veľmi malých dojčiat až po veľmi agresívne správanie s vysokou úmrtnosťou napriek intenzívnej multimodálnej liečbe. (7) V nedávnej
dobe sa objavili nové poznatky v pochopení tohto nádoru na bunkovej a molekulárnej úrovni; prežívanie pri agresívnych formách sa v priebehu posledných 10 rokov zvýšilo o 20 % (8).
Klinická prezentácia neuroblastómu sa líši v závislosti od miesta postihnutia a od neuroendokrinnej funkcie nádoru. Medzi charakteristické príznaky patria: bolesti kostí, brucha, nechutenstvo, strata hmotnosti a podráždenosť. V 65 % prípadov sa nádor vyskytuje v oblasti brucha, súčasne môže spôsobiť zväčšené lymfatické uzliny, opuch v okolí očných jamiek, zmeny v oblasti očného viečka, tumorčeky na lebke, zväčšenú pečeň alebo až kompresiu miechy. Krčný neuroblastóm môže byť spojený s Hornerovým syndrómom (unilaterálna ptóza, mióza a anhidróza) alebo s heterochrómiou iridis (rozdielne sfarbenie dúhovky). Paravertebrálne tumory sa môžu rozšíriť do miechového kanála, vyvolávajúc kompresiu až po transverzálnu léziu miechy. Neuroblastóm môže byť sprevádzaný aj nezvyčajnými paraneoplastickými prejavmi, ako sú opsoklonus-myoklonus (tancujúce oči a nohy) a chronická hnačka z dôvodu sekrécie hormónov (7).
Laboratórne testy ukazujú zvýšené hladiny katecholamínov (vanilmandľová kyselina a homovanilmandľová kyselina) v sére a moči. Zobrazovacie metódy ako MRI umožňujú vizualizáciu nádoru, jeho tlak na okolité štruktúry a prítomnosť metastáz v pečeni a lymfatických uzlinách. Diagnostika neuroblastómu vyžaduje histologickú analýzu biopsiou nádoru a aspiráciou kostnej drene. Molekulárno-genetické testy, vrátane metylácie, sa teraz odporúčajú spolu s histopatologickou analýzou. Identifikácia genómových charakteristík buniek môže predpovedať výsledok liečby (8).
Liečba neuroblastómu sa riadi stratifikáciou do rizikových skupín na základe klinických, biologických a genetických faktorov. U najagresívnejších prípadov zahŕňa 18-mesačný medzinárodný liečebný protokol s chemoterapiou, chirurgickým odstránením nádoru, vysoko dávkovanou chemoterapiou s autológnou transplantáciou kostnej drene, rádioterapiou, s imunoterapiou a diferenciačnou bioterapiou. Pacienti s nižším a stredným rizikom podstupujú menej náročnú chemoterapiu a chirurgickú liečbu s prípadnou rádioterapiou alebo diferenciačnou liečbou (9, 10, 11). Prognóza liečby závisí od rizikových skupín, pričom vyliečenie môže dosiahnuť 95 – 100 % u nízkeho rizika
a 50 – 60 % u vysokého rizika. Aj keď prognóza klesá so stúpajúcim klinickým štádiom ochorenia, vek dieťaťa je kľúčovým faktorom: deti mladšie ako jeden rok majú výrazne lepšiu prognózu než staršie deti.
Wilmsov nádor
Wilmsov nádor tvorí asi 5 – 6 % všetkých detských malignít u detí do 15 rokov. Vo väčšine prípadov ide o sporadický výskyt nádoru, ale u niektorých detí sa vyskytuje v kontexte s ďalšími asociovanými kongenitálnymi malformáciami alebo syndrómami, pri ktorých je prítomná delécia alebo mutácia WT1 génu – anirídia, hemihypetrofia, genitourologické malformácie (napr. kryptorchizmus, hypospádia, gonadálna dysgenéza, pseudohermafroditizmus a horshoe kidney), Beckwithov-Wiedemennov syndróm, Denysov-Drashov syndróm a WAGR syndróm (Wilmsov tumor, anirídia, genitálne malformácie, mentálna retardácia). Klinická manifestácia sa v 80 % prípadov prejavuje asymptomatickým brušným nádorom, náhodne zisteným u inak asymptomatického dieťaťa, niektoré deti môžu mať bolesti bruška. Môže byť prítomná aj hypertenzia, skôr mikroskopická hematúria (12). Základom diagnostiky je zobrazovacie vyšetrenie: sonografický a MRI nález intraabdominálneho tumoru, ktorý tvorí solídny, expanzívne rastúci útvar zatláčajúci okolitý parenchým obličky a deformujúci jej dutý systém. Je dôležité vyšetriť aj kontra laterálnu obličku. Sonografia s Dopplerom dolnej dutej žily určí rozsah propagácie nádoru. Treba vylúčiť prítomnosť metastáz v pečeni a pľúcach.

50 %
V 50 % prípadov sa neuroblastóm prejaví do veku 2 rokov a v 90 % prípadov sa diagnostikuje u detí do 5 rokov.
Liečba
Wilmsov nádor je dobre citlivý na chemoterapiu. Väčšina európskych pracovísk detskej onkológie postupuje podľa medzinárodného protokolu Umbrella pre nádory obličiek. U detí mladších ako 6 mesiacov je iniciálnym terapeutickým postupom nefrektómia. U starších detí sa v prípade lokalizovaného ochorenia aplikuje predoperačná chemoterapia pozostávajúca z dvojkombinácie cytostatík vinkristín a aktinomycín D v trvaní 4 týždňov, v prípade metastatického ochorenia sa podáva chemoterapia v kombinácii rozšírenej o doxorubicín v trvaní 6 týždňov. Po ukončení predoperačnej liečby sa pristupuje k operačnému výkonu – totálnej alebo parciálnej nefrektómii (13).
Prognóza ochorenia je v prípade priaznivých prognostických faktorov dobrá, vylieči sa takmer 90 % pacientov. Ako histologický priaznivý nádor sa označujé klasický trifázický WT a jeho varianty. Ako histologicky nepriaznivé sa označujú tie nádory, ktoré majú difúznu anapláziu – tvoria asi 5 % . Strata heterozygozity chromozómov 1p a 16q predstavuje nepriaznivú prognózu. Problematickou zostáva aj mala skupina pacientov s nádormi s difúznou anapláziou, rekurentným ochorením, bilaterálnym postihnutím, u ktorých sú horšie výsledky liečby dôvodom k pokračujúcej snahe o vývoj nových liečebných postupov (14).
Hepatoblastóm
Hepatoblastóm tvorí približne 91 % všetkých primárnych nádorov pečene u detí do 5 rokov. Napriek tomu je to vzácny tumor, zo všetkých onkologických ochorení v detskom veku tvorí len 1 – 2 %. Miera výskytu je najvyššia

u dojčiat a so zvyšujúcim sa vekom pravdepodobnosť výskytu postupne klesá. Incidencia výskytu sa udáva od 0,5 – 1,5 prípadov na 1 000 000 detí do 14 rokov. Z benígnych nádorov predstavujú 60 % hamartómy alebo vaskulárne nádory, ako sú hemangiómy (15). Vyšší výskyt nádorov pečene je u niektorých konštitučných genetických syndrómov (Tabuľka č. 1). Hepatoblastóm môže byť asociovaný aj s genetickými syndrómami predisponujúcimi vzniku malígnych ochorení (napríklad familiárna adenomatózna polypóza, Li-Fraumenioho syndróm).

V hepatoblastóme sa nachádzajú viaceré chromozómové abnormality. Ukazuje sa význam numerických a štrukturálnych abnormalít chromozómov 1q, 4q, 2, 8, 11 a 20. Sekvenčnou analýzou hepatoblastómu sa ukázala dôležitá úloha proteínovej dráhy Wnt/ꞵ-katenínu. Táto signálna dráha je zapojená do dôležitých bunkových procesov vrátane proliferácie, apoptózy a migrácie bunky. Mutácie vo Wnt signálnej dráhe vedú k akumulácii beta-katenínu, čo bolo pozorované vo viacerých prípadoch hepatoblastómu. Tento proteín môže byť v budúcnosti potenciálnym terapeutickým cieľom pre hepatoblastóm. (16)
Väčšina nádorov pečene sa klinicky manifestuje ako asymptomatická nádorová expanzia spojená so zväčšením brucha, ktoré si všimnú rodičia alebo pediater. Asi 10 % hepatoblastómov je objavených náhodne pri rutinnom vyšetrovaní. Výnimočne môže byť u chlapcov prezentujúcim príznakom predčasná puberta. Alfa-fetoproteín je často zvýšený a je vhodným markerom na sledovanie odpovede na liečbu.
Pri stanovovaní diagnózy sú nevyhnutné zobrazovacie vyšetrenia brucha (sonografia, CT, MRI). Malígne nádory sú difúzne hyperechogénne, zatiaľ čo benígne nádory sú obyčajne veľmi slabo echogénne. Vaskulárne lézie obsahujú oblasti s rôznym stupňom echogenity. Sonografia je vhodná aj na zobrazenie hepatálnych, portálnych žíl a dolnej dutej žily. Na stanovenie rozsahu tumoru je nevyhnutné CT/MRI pečene. Na zistenie rozsahu metastatického šírenia vyšetrujeme vždy aj CT pľúc. Medzi prognostické faktory patria chirurgická resekabilita nádoru, prítomnosť metastáz

Wilmsov nádor sa u niektorých detí vyskytuje v kontexte s ďalšími asociovanými kongenitálnymi malformáciami alebo syndrómami, pri ktorých je prítomná delécia alebo mutácia WT1 génu.


a extra hepatálne šírenie (vrátane intravaskulárneho šírenia). Predoperačná chemoterapia sa podáva pri primárne neresekovateľných tumoroch s následným chirurgickým riešením Pooperačne sa tiež aplikuje chemoterapia. Pri inoperabilných tumoroch sa po predoperačnej cytostatickej liečbe indikuje aj transplantácia pečene, v 70 % prípadov s 5-ročným prežívaním. Asi 50 – 60 % hepatoblastómov je možné kompletne resekovať a šanca na vyliečenie je v súčasnosti až 80 % (17).
Retinoblastóm
Je to najčastejší vysokomalígny nádor oka u malých detí a vo vyspelých štátoch je príčinou slepoty u 5 % detí. Retinoblastóm (RBL) je neuroektodermálny malígny nádor, ktorý vychádza z embryonálnej neurálnej retiny. Bilaterálne nádory sa vyskytujú v 20 – 30 % prípadov a sú diagnostikované u mladších detí (s mediánom veku 14 mesiacov) v porovnaní s unilaterálnym ochorením (medián veku 23 mesiacov). Retinoblastóm je prototypom hereditárneho onkologického ochorenia, je geneticky podmienený mutáciou alebo deléciou tumor supresorového génu RB1 na 13. chromozóme (13q14). Je to tumor supresorový gén,
Väčšina nádorov pečene sa klinicky manifestuje ako asymptomatická nádorová expanzia spojená so zväčšením brucha.
ktorý za normálnych okolností reguluje bunkový rast. Keď je gén inaktivovaný, ako je tomu v prípade RBL, rast bunky nie je kontrolovaný. Nekontrolovaný bunkový rast vedie k formácii nádoru. Aby vznikol nádor, je nevyhnutá inaktivita oboch alel (18).
Retinoblastóm môže vzniknúť buď v dedičnej, alebo nededičnej forme. Podľa rozdielneho klinického správania dvoch foriem. Mutácia na RB1 lokuse môže byť vrodená alebo vznikne spontánne. V prípade hereditárnych foriem vzniká prvá mutácia počas gametogenézy, a to
Tabuľka č. 1: Diferenciálna diagnostika brušných nádorov malých detí
Nefroblastóm Neuroblastóm Frekvencia
Celkový stav dieťa väčšinou asymptomatický väčšinou obraz chorého dieťaťa väčšinou asymptomatický
Priemerný vek v čase diagnózy
3,6 roka
Združené kongenitálne anomálie anirídia, hemihypertrofia, urogenitálne anomálie
Klinický nález hladká, na bok sa vyklenujúca masa, zvyčajne ohraničená na jednu stranu, môže sa rýchlo zväčšovať
Rádiologické vyšetrenie
intrarenálna masa s distorziou či deformáciou kalichov, bez výraznejších zmien osi obličky
menej ako 2 roky 1 rok
vzácne hemihypertrofia, Beckwithov-Wiedemannov syndróm, prematurita, Gardnerov syndróm
tuhá nepravidelná masa, často presahujúca stredovú čiaru
asymptomatická nádorová expanzia spojená so zväčšením brucha
dislokácia obličky nabok alebo dolu, mikrokalcifikáty
tumorózna masa, difúzne hyperechogénna
Nádorové markery žiadne katecholamíny v moči, NSE u viac ako 90 % zvýšené AFP
Metastázy pľúca, pečeň, lymfatické uzliny pečeň, kosti, kostná dreň, lymfatické uzliny, koža pečeň, LU, cievy
Stanovenie diagnózy MRI/biopsia biopsia biopsia
buď spontánne (90 %), alebo prenosom od rodiča (10 %). Táto mutácia je prítomná v každej retinálnej bunke a tiež vo všetkých somatických a zárodočných bunkách. U 90 % ľudí, ktorí sú nositeľmi takejto zárodočnej mutácie, vznikne retinoblastóm. K vzniku nádoru je nutná strata

1 – 2 %
Hepatoblastóm je vzácny tumor, zo všetkých onkologických ochorení v detskom veku tvorí len 1 – 2 %, pričom miera výskytu je najvyššia u dojčiat.
aj druhej RB1 alely. Druhá mutácia vzniká len v somatickej (retinálnej) bunke. V prípade nezdedených foriem (60 %) vznikajú obidve mutácie v somatických bunkách, teda až po ukončení gametogenézy. Všetky bilaterálne tumory a 20 % unilaterálnych tumorov sú hereditárne (18). Najčastejšou klinickou manifestáciou (v 60 % prípadov) retinoblastómu je leukokória (biely pupilárny reflex). Niekedy si môžu rodičia všimnúť nezvyčajný obraz alebo asymetriu očí na fotografii. K diferenciálnej diagnostike leukokórie patria toxocara canis granuloma, astrocytický hamartróm, retinopatia alebo prematurita. Strabizmus (20 % pacientov) sa objaví v prípade, že tumor postihuje makulu a je prítomná strata centrálneho vízu. Vzácne je prítomné (7 % pacientov) červené oko s glaukómom, hyfémou alebo s proptózou. Niekedy je prítomná heterochrómia (rozdielna farba dúhoviek) pri neovaskularizácii. Pri podozrení na RBL treba detailné o almoskopické vyšetrenie oboch očí v celkovej anestézii. O almológovia stanovia diagnózu pri vyšetrení, ktoré ukáže krémovo
ružovú masu projektujúcu sa do sklovca, prípadne odlúčenie retiny a krvácanie do sklovca. Sonografické vyšetrenie bulbu a orbity doplnené MRI vyšetrením odhalí rozsah nádoru. V 48 % sa nájdu kalcifikáty. Iniciálne vyšetrenie nádoru by malo byť doplnené stagingovým vyšetrením kostnej drene a meningov.
Cieľom liečby je vyliečenie ochorenia a zachovanie zraku. Výber liečby závisí od veľkosti, lokalizácie a od počtu intraokulárnych lézií. Na lokálnu kontrolu sa používa kryoterapia, fotokoagulácia, intravitreálna aplikácia chemoterapie. Vďaka včasnej detekcii nádoru sa rádioterapiou a chemoterapiou trvalo vylieči väčšina pacientov. Prognóza metastatického ochorenia je stále zlá, prežíva len 10 % chorých. Absolútnu indikáciu k enukleácii zhŕňa poškodený visus, neovaskulárny glaukóm, nemožnosť kontroly nádorového rastu. Deti s RBL limitovaným na retinu majú výbornú prognózu, šanca na vyliečenie je až 90 %. Mortalita je v korelácii s rozsahom postihnutia optického nervu, orbitálneho postihnutia alebo masívnej invázie choroidu. Pacienti s vrodenou mutáciou majú vysoké riziko vzniku sekundárnych primárnych nádorov (19). Osteosarkóm sa objavuje až v 40 % prípadov. 30-ročná kumulatívna incidencia sekundárnych nádorov je 35 % u tých, ktorí boli liečení rádioterapiou a 6 % u tých, ktorí nedostávali rádioterapiu. Riziko sa zvyšuje s časom. Hoci rádioterapia zvyšuje riziko vzniku sekundárnych malignít, hlavnou príčinou je prítomnosť RBL génu (7).
5 %
Retinoblastóm je vo vyspelých štátoch príčinou slepoty u 5 % detí.
Záver
Niektoré diagnózy ľuďmi otrasú od základov bytia. Rakovina, bezpochyby, patrí medzi ne. Pre rodičov je správa o diagnóze rakoviny u ich dieťaťa nesmierne bolestivá, avšak výrazne povzbudivé je, že nie každý prípad rakoviny v detskom veku je nevyhnutne smrteľný. V mysli nejedného človeka však hneď vystanú otázky o zmysle života a smrteľnosti. V čase, keď sa takéto diagnózy objavia, ľudia hľadajú zdroje vnútornej i vonkajšej sily, aby mohli čeliť a prekonať všetky výzvy spojené s diagnózou a liečbou rakoviny u ich dieťaťa. Pre nás detských onkológov je najdôležitejšie poskytnúť všetkým pacientom a ich rodinám istotu, bezpečie a dôveru, že diagnostika a liečba sú podľa najnovších overených poznatkov. Na Slovensku sa pacienti liečia jednotne v špecializovaných centrách prostredníctvom multidisciplinárnych tímov a podľa najpokrokovejších medzinárodných protokolov. Tieto protokoly zahŕňajú aj inovatívne metódy liečby, čo nám umožňuje poskytovať najkvalitnejšiu starostlivosť v súlade s najnovšími poznatkami.
Literatúra
1. Surveillance, epidemiology, and end results program. (n.d.). SEER. Retrieved November 24, 2023, from https://seer. cancer.gov
2. Makohusová M.(2021) , EPIDEMIOLÓGIA
NÁDOROVÝCH OCHORENÍ V DETSKOM VEKU V SLOVENSKEJ REPUBLIKE, špecializačná práca, Univerzita Komenského v Bratislave
3. Atestačná práca Pediatria, Univerzita Komenského v Bratislave
4. Ondruš D., Kaušitz J. (2020). Špeciálna onkológia, Sole
5. Lupo, P. J., Spector, L. G. (2020). Cancer progress and priorities: Childhood cancer. Cancer Epidemiology, Biomarkers & Prevention: A Publication of the American Association for Cancer Research, Cosponsored by the American Society of Preventive Oncology, 29(6), 1081–1094. https://doi. org/10.1158/1055-9965.EPI-19-0941
6. Saletta, F., Seng, M. S., Lau, L. M. S. (2014). Advances in paediatric cancer treatment. Translational Pediatrics, 3(2), 156–182. https://doi.org/10.3978/j. issn.2224-4336.2014.02.01
7. Parodi, S., Haupt, R. (2009). Epidemiology of Neuroblastoma. Nova Science.
8. Kolenová A., (2014). Detské onkologické ochorenia, ISBN 978-80-223-3586-7, Univerzita Komenského v Bratislave.
9. Moyes, J., McCready, V. R., & Fullbrook, A. (2011). Neuroblastoma: MIBG in its Diagnosis and Management. Springer.
10. Nader, J. H., Bourgeois, F., Bagatell, R., Moreno, L., Pearson, A. D. J., DuBois, S. G. (2023). Systematic review of clinical drug development activities for neuroblastoma from 2011 to 2020. Pediatric Blood & Cancer, 70(5), e30106. https://doi.org/10.1002/pbc.30106
11. Ladenstein, R., Pötschger, U., ValteauCouanet, D., Luksch, R., Castel, V., Ash, S., Laureys, G., Brock, P., Michon, J. M., Owens, C., Trahair, T., Chi Fung Chan, G., Ruud, E., Schroeder, H., Beck-Popovic, M., Schreier, G., Loibner, H., Ambros, P., Holmes, K.,
Lode, H. N. (2020). Investigation of the role of dinutuximab beta-based immunotherapy in the SIOPEN highrisk neuroblastoma 1 trial (HR-NBL1). Cancers, 12(2), 309. https://doi. org/10.3390/cancers12020309
12. Sarnacki, S., Pio, L. (Eds.). (2020). Neuroblastoma: Clinical and surgical management (1st ed.). Springer Nature.
13. Bánki, T., Drost, J., van den HeuvelEibrink, M. M., Mavinkurve-Groothuis, A. M. C., de Krijger, R. R. (2023). Somatic, genetic and epigenetic changes in nephrogenic rests and their role in the transformation to Wilms tumors, a systematic review. Cancers, 15(5). https://doi.org/10.3390/ cancers15051363
14. Groenendijk, A., van Tinteren, H., Jiang, Y., de Krijger, R. R., Vujanic, G. M., Godzinski, J., Rübe, C., Schenk, J.-P., Morosi, C., Pritchard-Jones, K., Al-Saadi, R., Vaidya, S. J., Verschuur, A. C., Ramírez-Villar, G. L., Graf, N., de Camargo, B., Drost, J., Perotti, D., van den Heuvel-Eibrink, M. M., MavinkurveGroothuis, A. M. C. (2022). Outcome of SIOP patients with low- or intermediaterisk Wilms tumour relapsing after initial vincristine and actinomycin-D therapy only - the SIOP 93-01 and 2001 protocols. European Journal of Cancer (Oxford, England: 1990), 163, 88–97. https://doi.org/10.1016/j. ejca.2021.12.014
15. Groenendijk, A., Spreafico, F., de Krijger, R. R., Drost, J., Brok, J., Perotti, D., van Tinteren, H., Venkatramani, R., Godziński, J., Rübe, C., Geller, J. I., Graf, N., van den Heuvel-Eibrink, M. M., Mavinkurve-Groothuis, A. M. C. (2021). Prognostic factors for Wilms tumor recurrence: A review of the literature. Cancers, 13(13), 3142. https://doi. org/10.3390/cancers13133142
16. Muiesan, P., Schlegel, A., Grimaldi, C., Bici, K. (2023). Primary neoplasms of the liver: Hepatoblastoma. In M. Rela, P.-A. Clavien, S. Nundy, & D. J. Gouma (Eds.), Liver, Gall Bladder, and Bile Ducts (pp. 187-C18P283). Oxford University PressOxford.
17. Chen, T., Tian, L., Chen, J., Zhao, X., Zhou, J., Guo, T., Sheng, Q., Zhu, L., Liu, J., Lv, Z. (2021). A comprehensive genomic analysis constructs miRNA-mRNA interaction network in hepatoblastoma. Frontiers in Cell and Developmental Biology, 9, 655703. https://doi.org/10.3389/fcell.2021.655703
18. Aronson, D. C., Czauderna, P., Maibach, R., Perilongo, G., Morland, B. (2014). The treatment of hepatoblastoma: Its evolution and the current status as per the SIOPEL trials. Journal of Indian Association of Pediatric Surgeons, 19(4), 201–207. https://doi.org/10.4103/09719261.142001
19. Bouchoucha, Y., Matet, A., Berger, A., Carcaboso, A. M., Gerrish, A., Moll, A., Jenkinson, H., Ketteler, P., Dorsman, J. C., Chantada, G., Beck-Popovic, M., Munier, F., Aerts, I., Doz, F., Golmard, L., European Retinoblastoma Group EuRbG. (2023). Retinoblastoma: From genes to patient care. European Journal of Medical Genetics, 66(1), 104674. https://doi.org/10.1016/j. ejmg.2022.104674
20. Global Retinoblastoma Study Group. (2022). The Global Retinoblastoma Outcome Study: a prospective, clusterbased analysis of 4064 patients from 149 countries. The Lancet. Global Health, 10(8), e1128–e1140. https://doi. org/10.1016/S2214-109X(22)00250-9
Nové možnosti diagnostiky nádorových ochorení z pohľadu patológa



MUDr. Jozef Bodnár
Diagnostické centrum patológie Košice
Unilabs Slovensko patológie Košice











Patológia je veda – náuka o chorobe. Tvorí akýsi pomyslený most medzi vedou a medicínou.
Podporuje každý aspekt starostlivosti o pacienta, od stanovenia diagnózy ochorenia, kritérií liečebného postupu až po aplikáciu
špičkových genetických technológií v predikcii a prevencii chorôb.
Úvod
Vo svete diagnostickej (bioptickej) „anatomickej“ patológie sa toho v posledných rokoch veľa zmenilo, ale veľa sa toho aj nezmenilo.
Čo sa nezmenilo, je základ diagnostiky v bioptickej patológii. Týmto základom bolo historicky hrubé (makroskopické) vyšetrenie tkanív a mikroskopické vyšetrenie tkanivových rezov a buniek zafarbených hematoxylínom a eozínom, ktoré boli získané z biopsií a chirurgických resekcií. Tieto prístupy dominujú vo svete diagnostickej bioptickej patológie naďalej a majú takú silu, že sa pravdepodobne budú používať ako diagnostické nástroje aj v budúcnosti.
Klinické aspekty patológie
To, čo sa v tejto ére molekulárnej medicíny zmenilo, je, že paleta diagnostických nástrojov patológa sa rozšírila o techniky, ktoré umožňujú diagnostickú charakterizáciu chorobných procesov na molekulárnej úrovni. Cielená identifikácia špecifických molekúl na diagnostiku sa v skutočnosti začala v 80. rokoch 20. storočia s príchodom diagnostickej imunohistochémie. Táto technika umožňuje simultánne vizualizovať bunkový typ a diferenciačné markery v štandardných tkanivových rezoch svetelnou mikroskopiou a spôsobila revolúciu v bioptickej patológii.
Stanovenie p16 v bioptickom materiáli z krčka maternice potvrdzuje prekancerózny, resp. nádorový stav, ktorého príčinou je možná infekcia HPV.
Je nenahraditeľná pri diagnostickej typizácii nádorov, dokonca aj pri biopsiách malých rozmerov, ako aj pri materiáloch odobratých hrubou ihlou (core cut). Je nenahraditeľná aj pri diagnostických postupoch, ktorých úlohou je stanovenie biologickej povahy lézie, ako aj základné stagingové kritériá ako napríklad penetrácia novotvaru do okolia alebo lymfovaskulárna propagácia.
Diagnostické nástroje molekulárnej genetickej patológie boli pôvodne použiteľné iba na čerstvé alebo zmrazené bunky a tkanivá, ale dnes sa už bežne používajú na tkanivách fixovaných vo formalíne a zaliatych do parafínu, čo je bežný stav bioptických a resekčných tkanív dostupných na analýzu. Diagnostika molekulárnej patológie mala veľký vplyv na diagnostiku mnohých druhov nádorov. Napríklad klasifikácia mnohých leukémií a lymfómov podľa Svetovej zdravotníckej organizácie je založená na kombinácii svetelno-mikroskopických znakov (morfológie), imunofenotypu a molekulárnej genetiky.
Diagnostická anatomická patológia ako špecializácia v medicíne zahŕňa prax všeobecnej bioptickej patológie, cytopatológie a pitevnej patológie.
Pre mnohé nenádorové ochorenia a väčšinu solídnych nádorov je svetelná mikroskopia stále zlatým štandardom. Svetelný mikroskop je základným pracovným nástrojom patológa. Všetky pracovné postupy spracovania bioptického a cytologického materiálu majú za úlohu umožniť vyšetrovanie tkanív a buniek vo svetelnom mikroskope. S nástupom digitalizácie dôjde aj k zmene pracovného nástroja, čo v praxi bude znamenať náhradu okulárov mikroskopu monitorom počítača. Svetelný mikroskop v zmysle prenosu obrazu nahradí digitálny scanner. Hovorí sa tomu dnes nie celkom
epiteliálne nádorové bunky

makrofág
extracelulárny matrix
spojivová migrácia
prechodové epiteliálno-mezenchymálne nádorové bunky ameboidné nádorové bunky
ameboidná migrácia
fibroblasty mezenchymálne nádorové bunky
mezenchymálna migrácia
invázia nádorových buniek
multicelulárne prúdenie
neutrofily
prežívanie nádorových buniek v cirkulácii

obdobie spánku
extravazácia

metastáza
endotel
Obrázok č. 1: Stručný prehľad invázie nádorových buniek z primárneho ložiska do ciev, ich prežívanie v cirkulácii a ich extravazácia (Zdroj: autor)
správne „digitálna patológia“, čo však nie je presné označenie, lebo ide len o zmenu pracovného prostredia – rovnako ako k tomu došlo v rádiodiagnostike, kde tiež došlo k digitalizácii obrazu a klasické snímky nahradil monitor počítača. A nehovoríme tomu digitálna rádiodiagnostika (aj keď tá by mala k tomuto názvu bližšie). Všetky pracovné postupy ale ostanú zachované. A v zálohe aj svetelný mikroskop…
Molekulárna patológia je a aj bude čoraz užitočnejšia už nielen v zložitých diagnostických prípadoch, ale hlavne pri stratifikácii rizika pacientov a pri predikcii odpovede na špecifické terapie. Už dnes sa menia klasifikácie nádorov podľa molekulárnych parametrov a odpovede na liečbu.
Vlastnosti nádorov
Správanie nádoru, hlavne jeho agresívne správanie, je dané vlastnosťami ako: schopnosť
HE
prerastať do okolitých tkanív a orgánov, schopnosť šíriť sa krvnou alebo lymfatickou cestou, rýchlosť množenia nádorových buniek atď.
Jednotlivé nádory sa líšia nielen medzi sebou navzájom, tzv. intertumorálna heterogenita, ale aj vlastnosťami medzi jednotlivými nádorovými bunkami v tom istom nádore, tzv. intratumorálna heterogenita. Vlastnosti nádorov sú charakterizované aj plasticitou, takže môžu reagovať na vonkajšie aj vnútorné podnety a tým sa prispôsobovať, teda meniť svoje vlastnosti. A práve spomínané dve charakteristiky – intratumorálna heterogenita a plasticita – do veľkej miery ovplyvňujú agresívne správanie nádoru.
Nádor je heterogénne zoskupenie buniek s rozdielnymi vlastnosťami. Tieto vlastnosti sa môžu meniť aj v dôsledku interakcie buniek s mikroprostredím nádoru alebo vzájomnej interakcie buniek novotvaru.
luminálne podtypy
basal-like podtyp
naivná predstava
realita
HERZ+ podtyp
Expresia luminálnych markerov v silnejšej a slabšej intenzite
Expresia bazálnych markerov v silnejšej a slabšej intenzite
Expresia HER2
Obrázok č. 2: Heterogenita bunkovej populácie nádorov prsníka, keď ani v rámci jedného molekulárneho podtypu nie sú všetky nádorové bunky identické. (Zdroj: autor)
V normálnom krčku maternice je Ki-67 lokalizovaný v bazálnej a suprabazálnej vrstve, zatiaľ čo v dysplastických léziách je exprimovaný vo všetkých epitelových vrstvách.
Táto heterogenita môže viesť k agresivite nádorov a náročnejšej liečbe. Pochopenie molekulárnych a bunkových mechanizmov heterogenity nádorov, ktoré sú relevantné pre vývoj rezistencie na liečbu, predstavuje hlavnú oblasť výskumu nádorov, ale aj nástrojov molekulárnej patológie.
V dôsledku nádorovej heterogenity a plasticity sa do popredia dostal koncept tzv. personalizovanej terapie (medicíny), ktorý vychádza zo skutočnosti, že neexistujú dvaja pacienti s identickým nádorom. Podstatou personalizovanej medicíny je podanie správnej liečby, správnemu pacientovi, v správnej chvíli.
Cielená liečba nádorových ochorení súvisí s pokrokmi v molekulovej patológii, ktoré umožnili poznať signálne cesty nádorového ochorenia a definovať možné ciele pre novú generáciu liekov.
Pri nádoroch bol v poslednom období zaznamenaný pozoruhodný pokrok v oblasti definovania molekulových cieľov, predovšetkým pri mutáciách kľúčových génov (riadiace mutácie – driver mutations) alebo pri amplifikácii týchto génov.
Tieto poznatky viedli v priebehu posledných rokov k zavedeniu niekoľkých nových liekov aj do bežnej klinickej praxe a ich výsledkom je, že sa nádor stáva chronickým ochorením a umožňuje pacientovi prežívanie.
Karcinóm krčka maternice a prsníka ako príklad interaktivity v diagnostike a liečbe onkologického ochorenia
Infekcia vysokorizikovým ľudským papilomavírusom (HPV) a integrácia HPV genómu do hostiteľského chromozómu cervikálnych epiteliálnych buniek sú kľúčovými skorými udalosťami v neoplastickej progresii cervikálnych lézií.
Vírusové onkoproteíny, hlavne E6 a E7 inaktivujú dva hlavné nádorové supresorové proteíny, p53 a pRb. Inaktivácia týchto hostiteľských proteínov narúša mechanizmy opravy DNA, ako aj apoptózu, čo vedie k rýchlej bunkovej proliferácii.
Vírus musí byť schopný integrovať sa do hostiteľskej bunky, aby inicioval infekciu, kde dochádza k sérii genetických udalostí v bazálnych epiteliálnych bunkách, ktoré priamo umožňujú replikáciu vírusu. Tieto udalosti potom vytvárajú prostredie permisívne pre neoplastickú progresiu. V tomto bode sa vírus musí vyhnúť imunitnému systému hostiteľa, aby sa zabezpečila jeho nepretržitá replikácia v bazálnych epiteliálnych bunkách.
Mierna dysplázia epitelu označovaná ako LSIL/ CIN 1 je prekancerózne štádium, keď vírus trvalo infikuje bunky krčka maternice. Prechod z prekanceróznej lézie na invazívny karcinóm trvá asi 10 – 12 rokov, ale infekcia sa môže aj spontánne vyhojiť.
Z lézií LSIL/CIN 1, ktoré neregredujú, sa môže v priebehu 2 – 3 rokov po infekcii vyvinúť stav označovaný ako High grade SIL (HSIL), čo je prekancerózny stav blízky nádorovej proliferácii, predtým označovaný ako stredne ťažká dysplázia – CIN 2/3.
K onkogenéze dochádza iba v dôsledku plodných genómových a epigenomických zmien v týchto bunkách. Samotná HPV infekcia nestačí na spustenie rozvoja rakoviny krčka maternice.
30 %
Až 30 % žien s rakovinou prsníka je HER2 pozitívnych.
vnútorné faktory
vonkajšie faktory
MTS kostí
MTS pľúc
MTS pečene
Obrázok č. 3: Schematické znázornenie heterogenity bunkovej populácie na základe organotropizmu, keď sa zloženie nádorového ložiska v rôznych orgánoch do určitej miery líši a je odlišné aj od primárneho ložiska. (Zdroj: autor)
Po integrácii začnú vírusové proteíny poškodzovať hostiteľské bunky. Hostiteľské bunky si vyvinuli špeciálny mechanizmus na opravu poškodenia spôsobeného ich DNA prostredníctvom reakcie na poškodenie DNA. Akonáhle je poškodená DNA opravená, môžu byť kontrolné body bunkového cyklu zmiernené a bunky môžu pokračovať v delení.
Poznanie špecifických molekulárnych mechanizmov, ktoré sú základom etiopatogenézy rakoviny krčka maternice, je dôležité pri objavovaní potenciálnych molekulárnych markerov – biomarkerov pre identifikáciu prekanceróznych lézií a včasného štádia rakoviny krčka maternice, čo podporuje včasnú liečbu a poskytne lepšiu prognózu jednotlivcom.
Takýmto biomarkerom je CDKN2A (známejší ako p16). Upregulácia CDKN2A (p16) pri včasnej rakovine je indikátorom odpovede hostiteľa pri deaktivácii pRb a uvoľnení rodiny E2F. Stanovenie p16 v bioptickom materiáli z krčka maternice, ale aj niektorých nádorov, potvrdzuje prekancerózny, resp. nádorový stav, ktorého príčinou je možná infekcia HPV. Ide o HPV indukované nádory anogenitálneho traktu,
orofaryngeálne nádory, niektoré nádory pažeráka a močového mechúra, endocervikálny adenokarcinóm a niektoré nádory maternice.
Ďalším biomarkerom pri rakovine krčka maternice je Ki-67, jadrový antigén spojený s proliferáciou buniek. V normálnom krčku maternice je Ki-67 lokalizovaný v bazálnej a suprabazálnej vrstve, zatiaľ čo v dysplastických léziách je exprimovaný vo všetkých epitelových vrstvách, čo znamená zvýšenú (nádorovú) bunkovú proliferáciu. U iných solídnych nádorov je Ki-67 spojený s proliferačnou aktivitou a je prognostickým faktorom možnej odpovede na liečbu.
V posledných rokoch sa zistilo, že pozitivita HPV bola pozitívne korelovaná so zvýšenou expresiou PD-L1. Taktiež sa zistilo, že zvýšená expresia PD-L1 je významným faktorom pri metastázovaní nádoru, progresii nádoru a je spojená so zlou prognózou karcinómu krčka maternice.
Inhibítory PD-1/PD-L1 môžu byť novou voľbou na zlepšenie klinických výsledkov pri liečbe pacientov s rekurentným, pretrvávajúcim alebo metastatickým karcinómom krčka maternice, kde iná liečba zlyháva.
Vyšetrovanie expresie PDL-1 je prediktívne vyšetrenie pre indikáciu imunoterapie, teda liečby pomocou inhibítorov imunitných kontrolných bodov ovplyvňujúcich interakcie medzi

molekulami PD-1 a PD-L1. Pred zahájením imunoterapie v 1. línii systémovej liečby je nevyhnutné uskutočniť vyšetrenie expresie proteínu PD-L1 v nádorových bunkách. Vyšetrenie sa robí imunohistochemicky tak v prípade nedlaždicovobunkových, ako aj dlaždicovobunkových karcinómov.
Ďalším príkladom je karcinóm prsníka. Zjednodušene sa dá povedať, že to nie je jedno ochorenie, ale ide o heterogénnu skupinu ochorení, ktoré pomocou molekulárnych, respektíve genetických metód môžeme rozlíšiť na niekoľko odlišných podtypov. Tie sa líšia svojím epidemiologickým pozadím, biologickou povahou, prognózou a rôznou odpoveďou na protinádorovú liečbu.
Po niekoľko desaťročí sa karcinómy prsníka klasifikovali iba podľa histologického typu, prípadne stupňa zrelosti. S rozvojom molekulárnej biológie a lepším poznaním biologickej podstaty karcinómu prsníka sa postupne pridávali ďalšie parametre.
Na podklade podobnosti génovej expresie medzi primárnymi nádormi, nádorovými bunečnými líniami a zdravým tkanivom prsníka sa rozlíšili tieto podtypy:
1. basal-like karcinómy (minimálna alebo žiadna génová expresia ER, zvýšená expresia cytokeratínu 5, 6 a 17, expresia EGFR, často prítomná mutácia p53),
2. HER2 pozitívne karcinómy (zvýšená expresia HER2/neu génu, génu GRB7),
3. luminal-like karcinómy
a. luminal A, b. luminal B,
4. normal breast-like (profil génovej expresie podobný profilu normálneho prsníka).




Predpokladá sa, že z 1 g nádorového tkaniva sa v priebehu 24 hodín uvoľňujú približne 3 milióny nádorových buniek do obehu.
Keďže v bežnej praxi často nie je možné adekvátne vyšetrenie génovej expresie, z klinického pohľadu sa uplatňuje model a rozdelenie na základe jednoduchšieho imunohistochemického vyšetrenia expresie estrogénového receptora (ER), progesterónového receptora (PgR), HER2 receptora a indexu Ki-67:
• karcinómy ER/PgR pozitívne (luminal A s nízkou hodnotou Ki-67, luminal B s vysokou hodnotou Ki-67),
• HER2 pozitívne (zvýšená expresia HER2),
• a triple-negatívne karcinómy (negativita ER, PgR i HER2).
Najlepšiu prognózu majú pacientky s karcinómami s pozitivitou ER/PgR receptoru (a to najmä pacientky s luminal A).
Historicky boli HER2 pozitívne karcinómy spájané s výrazne horšou prognózou, agresívnym správaním ochorenia, kratším časom do relapsu a kratším celkovým prežívaním. Vďaka možnostiam cielenej liečby zameranej proti HER2 receptoru sa prognóza tejto skupiny pacientok výrazne zlepšila (podľa niektorých prác je porovnateľná ako u ER/PgR pozitívnych karcinómov).
HER2 je receptor, ktorý sa nachádza na povrchu mnohých buniek a zúčastňuje sa ich odpovede na prítomnosť určitých rastových faktorov. V niektorých nádorových bunkách sa nachádza abnormálne vysoké množstvo HER2 receptorov, ktoré môžu vyvolať delenie buniek, ich rýchlejšiu
novotvorbu a bujnenie (proliferáciu). Tieto bunky sa nazývajú HER2 pozitívne bunky. Až 30 % žien s rakovinou prsníka je HER2 pozitívnych.
Receptor HER2 (Human Epidermal Growth Factor Receptor 2) je súčasťou rodiny štrukturálne podobných receptorov HER, čiže ErbB, ktoré sú exprimované bunkami rozličných tkanív epitelu a uplatňujú sa pri proliferácii a diferenciácii buniek, a tak môžu mať vplyv na vývoj rakoviny prsníka. Gén HER2 produkuje HER2 proteíny, ktoré sú receptormi na povrchu buniek. V zdravom prsníku HER2 proteíny napomáhajú kontrole rastu, delenia a reparácie buniek.
Približne v 25 % nádorov prsníka nepracuje gén HER2 správne a vyrába veľké množstvo kópií (známych ako amplifikácia), čo má za následok zvýšenú tvorbu HER2 receptorov (overexpresia HER2 proteínu). Overexpresiu či amplifikáciu HER2 vykazuje 15 – 20 % karcinómov prsníka. HER2 pozitivita je spojená s nepriaznivou prognózou a so špecifickým patologickým profilom karcinómu prsníka – znížená expresia HR, vyšia proliferačná aktivita (score Ki67) a horší stupeň diferenciácie.
Vyšetrovanie HER2 proteínu sa robí imunohistochemicky (zlatý štandard) alebo pri neistej imunohistochemickej expresii florescenčnou in situ hybridizáciou (FISH). FISH dokazuje množstvo kópií HER2 génu v nádorových bunkách. Výsledky FISH testu môžu byť pozitívne (amplifikácia HER2 génu) alebo negatívne (bez amplifikácie HER2 génu).
A aká je budúcnosť patológie?
Ešte dlhý čas ostane klasické morfologické vyšetrenie zlatým štandardom. Budú však pribúdať ďalšie a ďalšie možnosti, ktoré so sebou molekulárna patológia prináša. Bude to cesta, ktorá určite prinesie aj negatívne výsledky, ale aj tie posunú možnosti diagnostiky a vyhliadky pacienta.
Cirkulujúce a diseminované nádorové bunky Prítomnosť cirkulujúcich nádorových buniek (CTC) v periférnej krvi je jedným z nových a sľubných prognostických faktorov u onkologických pacientov. Cirkulujúce nádorové bunky sú bunky zapojené
Prítomnosť cirkulujúcich nádorových buniek (CTC) v periférnej krvi je jedným z nových a sľubných prognostických faktorov u onkologických pacientov.

Obrázok č. 6: KE, zv. 10x. Histologický obraz jedného z typov karcinómu prsníka. (Zdroj: autor)

Obrázok č. 7: IHC, zv. 20x. Marker proliferačnej aktivity Ki67. (Zdroj: autor)
do metastatickej kaskády a nádorového šírenia. Predpokladá sa, že z jedného gramu nádorového tkaniva sa v priebehu 24 hodín uvoľňujú približne 3 milióny nádorových buniek do obehu. Cirkulácia predstavuje nepriaznivé prostredie pre CTC a predpokladá sa, že 99 % CTC uhynie s biologickým polčasom 1 − 2,5 hod. Asi 1 % buniek prežije pobyt v cirkulácii a 0,1 % z nich je schopných vytvoriť metastázy.
Klinické využitie detekcie CTC sa môže uplatniť:
• pri určovaní prognózy, pri monitorovaní efektu liečby,
• ako miniinvazívna biopsia nádoru v reálnom čase umožňujúca individualizáciu liečby,
• pri identifikácii terapeutických cieľov.
Metóda je založená na princípe imunofluorescencie a umožňuje kvantifikáciu CTC. Prognostická hodnota CTC bola opakovane preukázaná pri metastatickom karcinóme prsníka, prostaty a pri kolorektálnom karcinóme.
Cirkulujúca nádorová DNA
Analýza cirkulujúcich nukleových kyselín sa v súčasnosti ukazuje ako najvhodnejší spôsob neinvazívneho DNA skríningu.
Po zavedení metód MPS (multiparalelného sekvenovania) sa postupne preukázalo, že cirkulujúcu nádorovú DNA (ctDNA) možno špecificky detegovať, a to: kvalitatívne (detekcia nádorovo špecifických patogénnych zmien v cirkulujúcej DNA)
aj kvantitatívne (množstvo ctDNA koreluje s veľkosťou nádorovej masy) a tiež s vyššou senzitivitou a špecificitou než pri využití cirkulujúcich nádorových buniek.
Rýchle odburávanie ctDNA nastáva po odstránení nádorového tkaniva. Udržanie, respektíve nárast hladiny ctDNA u pacientov je prítomný pri neúspešnom chirurgickom odstránení nádorového tkaniva alebo u pacientov s relapsom ochorenia.
Záver
S rozvojom molekulárnej patológie a s poznaním signálnych dráh vzniku nádorového ochorenia by v dnešnej dobe malo byť vyšetrenie genetických mutácií štandardným vyšetrením v procese diagnostiky. Nie vždy sa však vzorky nádorového tkaniva vyšetrujú aj geneticky, a to najmä z týchto dôvodov:
• nedostatočná vzorka nádorového tkaniva,
• zlý výkonnostný stav pacienta,
• nedostupnosť laboratórneho vyšetrenia,
• príliš dlhý čas do získania výsledku, kvôli ktorému nechce lekár/pacient odďaľovať liečbu,
• vysoký vek pacienta,
• vysoké náklady na liečbu,
• stále zaužívaná predstava, že tieto vyšetrenie sú niečo „nad rámec“ bežnej diagnostickej praxe, alebo že predstavujú akýsi „nadštandard“, a preto by mali byť realizované len v obmedzených prípadoch. Tento pohľad na vec však dnes už neplatí. Ako bolo uvedené vyššie, tieto vyšetrenia sú diagnostickým štandardom a ich rozsah neustále narastá a stávajú sa súčasťou bežnej diagnostickej praxe. Svedčí o tom aj fakt, že výsledky týchto vyšetrení majú zásadný vplyv na vytváranie nových klasifikácií nádorových ochorení. Tvoria základ personalizovanej liečby, ktorá šetrí nielen zdroje z verejného zdravotníctva, ale v konečnom dôsledku aj pacienta.
Literatúra
1. J.Bodnár, M.Kuncová, P.Štefková, Heterogenita nádoru a plasticita nádorových buniek počas progresie malígnych nádorov prsníka, Diagnóza? ,Číslo2, 7-18, (2021)
2. 2H.G. Russnes, O.C.Lingjaerde, A.L. Borresen_ Dale, C.Caldas.Breast cancer molecular stratification: from intrinsic subtypes to integrative clusters. Am.J.Pathol.187,2152-2162 (2017)
3. V.Tancoš, J.Bodnár. Snychronny výskyt high-grade skvamóznej intraepiteliálnej lézie krčka maternice a karcinómu endometria. Diagnóza?, číslo 2, 17-21 (2023)
Nové možnosti diagnostiky nádorových ochorení a ich využitie v onkológii















Výskum na úrovni molekulovej patogenézy nádorov prináša stále nové poznatky o špecifických génoch, epigenetických a molekulových faktoroch a pomáha pochopiť procesy nádorovej patogenézy, čo prispieva k identifikácii molekulových cieľov pre liečbu
nádorov.
Nádorové ochorenia sú celosvetovo hlavnou príčinou úmrtí a v roku 2020 si vyžiadali takmer 10 miliónov životov Najčastejšie ide o nádory prsníka, pľúc, hrubého čreva a konečníka a prostaty. Na Slovensku pribudne ročne približne 35-tisíc novodiagnostikovaných onkologických ochorení a sú dlhodobo 2. najčastejšou príčinou hospitalizácií. V posledných dekádach dochádza k veľkému pokroku v oblasti molekulárnej biológie a molekulárnej genetiky nádorov. Do klinickej praxe sa dostávajú nové vyšetrovacie postupy, ktoré sú založené na nových inovatívnych diagnostických metódach a princípoch. Pokroky na úrovni molekulovej patogenézy nádorov prinášajú neustále nové poznatky o špecifických
génoch, epigenetických a molekulových faktoroch a pomáhajú pochopiť procesy nádorovej patogenézy, čo prispieva k identifikácii molekulových cieľov pre liečbu nádorov.
Cielená terapia predstavuje v ostatnej dekáde významný pokrok v liečbe viacerých malignít. Na rozdiel od tradičnej nešpecifickej liečby pôsobí na špecifické molekuly, ktoré bývajú v nádoroch vo zvýšenej expresii alebo sa vyskytujú v abnormálnom stave (1).
Pri karcinóme prsníka určuje prítomnosť pozitivity receptora ER (estrogenový receptor) a PR (progesteronový receptor) pravdepodobnosť odpovede na hormonálnu terapiu.
Molekulárne testovanie a jeho vývoj Komplexné molekulárne profilovanie nádorov sa v posledných rokoch skúmalo pri rôznych typoch nádorov, čo viedlo k vývoju novej disciplíny, tzv. personalizovanej alebo presnej medicíny. Molekulárne profilovanie nádoru sa stáva štandardnou praxou pre väčšinu pacientov – predovšetkým s pokročilým štádiom ochorenia – a nahrádza používanú liečebnú paradigmu podávania štandardnej chemoterapie na základe orgánu pôvodu, histológie a štádia nádoru (2, 16). Pri výbere liečby sa teda pozornosť postupne sústreďuje skôr na biomarkery než na anatomické miesto pôvodu daného nádoru. Vďaka tejto zmene boli veľké skupiny pacientov, ktorých nádory nesú určitý molekulárny znak, úspešne liečené jediným cieleným liekom. (3).
Biomarkery môžeme definovať ako špecifické molekuly na povrchu alebo vo vnútri nádorových buniek, ktorých prítomnosť (expresia), nadmerná prítomnosť (overexpresia) alebo zmena štruktúry (mutácia) môže mať prognostický a/alebo prediktívny význam pre ďalší vývoj ochorenia a úspešnosť terapie.
Prognostický marker predpovedá prognózu ochorenia, ako sa bude ochorenie správať
Tabuľka č. 1: Prediktívne molekulárne testovanie nádorov (2, 17)
Biomarker Aberácia Technológia Odporúčania Typ nádoru
Solídne nádory MSI (mikrosatelitová nestabilita)
zmeny v krátkych opakovaných sekvenciách DNA
MLH1, MSH2, MSH6, PMS2 mutácia (= dMMR expresia)
PCR, NGS odpoveď na terapiu pembrolizumabom, odporúčanie pre ďalšie testovanie Lynchovho syndrómu
NGS odporúčanie pre ďalšie testovanie Lynchovho syndrómu
MMR expresia IHC odpoveď na terapiu pembrolizumabom
všetky typy
Pľúca ALK fúzia, expresia FISH, NGS, RT-PCR odpoveď na terapiu ALK TKI adenokarcinóm, veľkobunkový, NSCLC NOS
EGFR T790M mutácia NGS, AD-PCR rezistencia EGFR TKI
EGFR exón 21 (L858R, L861), exón 20 (S768I), exón 19 del, exón 18 (G719X, G719)
mutácia, delécia NGS, AS-PCR citlivosť na EGFR TKI
EGFR exón 20 inzercia NGS, AS-PCR rezistencia EGFR TKI
ROS1 fúzia NGS, FISH, RT-PCR citlivosť na ROS1 TKI
PD-L1 expresia NGS odpoveď na terapiu pembrolizumab
KRAS mutácia NGS, AS-PCR rezistencia EGFR TKI NSCLC
KRAS G12C mutácia NGS, AS-PCR citlivosť na KRAS inhibítor
BRAF mutácia NGS, AS-PCR odpoveď na kombináciu BRAF a MEK inhibitorov
MET amplifikácia, mutácia NGS, FISH, RT-PCR odpoveď na terapiu
HER2 mutácia NGS, FISH, RT-PCR odpoveď na terapiu
RET fúzia NGS, FISH, RT-PCR odpoveď na terapiu
Hrubé črevo a konečník
KRAS/NRAS mutácia NGS, AS-PCR neodporúča sa terapia anti-EGFR metastatický synchrónny adenokarcinóm
BRAF mutácia V600E NGS, AS-PCR odpoveď na terapiu metachrónne metastázy
Žalúdok, pažerák a gastroezofageálne spojenie
HER2 amplifikácia FISH terapia trastuzumabom karcinóm žalúdka, pažeráka a gastroezofageálneho spojenia
PD-L1 (CD274) a HER2 proteín
Pankreas BRCA1, BRCA2 mutácia (somatická, zárodočná)
Prostata BRCA1, BRCA2 mutácia (somatická, zárodočná)
ATM zárodočná mutácia
IHC, FISH odpoveď na anti-PD-L1 terapiu
NGS terapia PARP inhibítory adenokarcinóm pankreasu
NGS terapia PARP inhibítory karcinóm prostaty
NGS terapia PARP inhibítory karcinóm prostaty
Biomarker Aberácia Technológia Odporúčania
Typ nádoru
Vaječníky BRCA1, BRCA2 mutácia NGS terapia PARP inhibítormi, odpoveď na chemoterapiu karcinóm vaječníkov ATM mutácia NGS
BRIP1 mutácia NGS
CHEK2 mutácia NGS
PALB2 mutácia NGS
RAD51C, RAD51D mutácia NGS
Prsník ER expresia IHC odpoveď na terapiu neinvazívny a invazívny karcinóm prsníka
PR expresia IHC odpoveď na terapiu
HER2 amplifikácia FISH odpoveď na terapiu
HER2 (ERRB2) expresia bielkovín IHC odpoveď na terapiu
BRCA1, BRCA2 zárodočná mutácia NGS terapia PARP inhibítory
invazívny karcinóm prsníka
Centrálny nervový systém
Vysvetlivky:
IDH1, IDH2 mutácia NGS, IHC prognostické a diagnostické
1p/19q kodelécia delécia chromozómov FISH prognostický, odpoveď na terapiu a diagnostický infiltratívny, supratentoriálny astrocytóm/ oligodendroglióm nízkeho stupňa, anaplastické gliómy/ glioblastóm
MGMT metylácia promótora PCR, MLPA prognostický
AS-PCR – alelovo špecifická polymerázová reťazová reakcia
dMMR – deficiencia opravy chybného párovania
ER – estrogénový receptor
FISH – fluorescenčná in situ hybridizácia
IHC – imunohistochémia
ISH – in situ hybridizácia
mCRC – metastatický kolorektálny karcinóm
MMR – oprava nesprávne zaradených báz
MLPA – multiplexná amplifikácia prób závislá od ligácie
MSI – mikrosatelitná nestabilita
NGS – sekvenovanie novej generácie
NOS – inak nešpecifikované
NSCLC – nemalobunkový karcinóm pľúc
PARP – poly (ADP-ribóza) polymeráza
PCR – polymerázová reťazová reakcia
PD-L1 – ligand programovanej smrti-1
PR – progesterónový receptor
RT-PCR – reverzná transkripcia – polymerázová reťazová reakcia
TKI – inhibítory tyrozínkinázy
(agresivita, pravdepodobnosť metastázovania a i.), čo môže ovplyvniť celkovú liečebnú stratégiu, nepredpovedá však účinnosť konkrétneho lieku.
Prediktívny marker predpovedá (predikuje) pravdepodobnú účinnosť konkrétneho lieku. Napríklad pri karcinóme prsníka určuje prítomnosť pozitivity receptora ER (estrogenový receptor) a PR (progesteronový receptor) pravdepodobnosť odpovede na hormonálnu terapiu (2, 4).
Prvé príklady použitia prediktívnych markerov v onkológii sa týkali karcinómu prsníka.
Analýza expresie estrogénového receptora (ER) v tkanivách karcinómu prsníka ukázala, že iba ER+ karcinómy profitujú z ovariektómie alebo z iných typov estrogénovej ablácie. V súčasnosti je stanovenie stavu estrogénových a progesterónových receptorov povinnou súčasťou diagnostiky karcinómu prsníka, ktorá riadi použitie endokrinnej terapie (5).
Objav amplifikácie a nadmernej expresie
HER2 pri karcinóme prsníka viedol k vývoju niekoľkých terapií zameraných na HER2, pričom trastuzumab bol prvým liekom vo svojej kategórii. Podávanie trastuzumabu bolo od začiatku šité na mieru ženám, ktorých nádory
vykazovali jasný dôkaz aktivácie génu HER2 Analýza stavu HER2 sa teraz rutinne využíva pri liečbe karcinómu prsníka a žalúdka (5, 6).
Cielená terapia vykazuje účinnosť v správnej podskupine pacientov. V Tabuľke č. 1 uvádzame príklady prediktívnych biomarkerov pre vybrané skupiny ochorení, ktoré možno použiť na manažment liečby podľa usmernení pre klinickú prax v onkológii (NCCN Guidelines), NCCN Biomarkers Compendium (NCCN.org) a odporúčaní a schválení FDA.
Molekulárne profilovanie nádorov a jeho metodológia Molekulárne profilovanie sa týka analýzy DNA, RNA a/alebo proteínov v rámci nádoru jednotlivého pacienta v bunkách získaných z biopsie nádoru alebo prostredníctvom zachytenia nádorových buniek cirkulujúcich v krvnom riečisku. Termín „molekulárne profilovanie“ bol pôvodne aplikovaný na analýzu DNA, ale s pokrokom v technológii nadobudol širší význam a zahŕňa analýzy RNA a proteínov.
Pri diagnostike nádorov sa identifikujú rôzne typy alterácií/génových zmien, medzi hlavné radíme:
• Jednonukleotidové varianty (SNV), tiež známe ako bodové mutácie. SNV sú výsledkom substitúcie bázy na jednom nukleotide. Tieto môžu viesť k zmene aminokyselinovej sekvencie kódovaného proteínu (missense variant) alebo k predčasnému skráteniu proteínu (nonsense variant).
• Malé duplikácie po sebe idúcich nukleotidov, inzercie alebo delécie zahŕňajúce jeden alebo niekoľko nukleotidov alebo komplexnejšie mutácie zahŕňajúce súčasné delécie a inzercie jednej alebo niekoľkých báz (indely). Tieto typy mutácií môžu byť „in frame“, čo vedie k pridaniu alebo odčítaniu aminokyselín v proteíne, alebo môžu spôsobiť „frame shi “, čo zvyčajne vedie k predčasnému skráteniu proteínu.
• Zmeny počtu kópií exónu alebo génu. Zmeny počtu kópií exónu zahŕňajú veľké duplikácie alebo delécie zahŕňajúce celé exóny a ovplyvňujúce funkčné domény proteínu. Zmeny v počte kópií génu zahŕňajú amplifikácie alebo delécie celého génu.
Cielená terapia na rozdiel od tradičnej nešpecifickej liečby pôsobí na špecifické molekuly, ktoré bývajú v nádoroch vo zvýšenej expresii alebo sa vyskytujú v abnormálnom stave.
• Štrukturálne varianty (SV) alebo veľké štrukturálne anomálie genetického materiálu vrátane translokácií alebo inverzií, ktoré sú výsledkom bodov zlomu medzi viacerými chromozómami alebo v rámci jedného chromozómu. Výsledkom sú často fúzne gény a súvisiace fúzne proteíny (14).
Najjednoduchšie molekulárne testy detegujú iba jeden typ mutácie/variantu v jednom géne, napríklad SNV. Príkladom takéhoto testovania je detekcia špecifickej substitúcie T za A na pozícii c.1799 génu BRAF, čo vedie k aminokyselinovej zámene kyseliny glutámovej za valín (p. V600E). Mutácia V600E sa bežne identifikuje pri melanóme. Naopak, najkomplexnejšie testy, tzv. testy pre komplexné genomické profilovanie nádoru, dokážu súčasne odhaliť všetky hlavné typy génových zmien vrátane substitúcií, duplikácií, inzercií, delécií, indelov, variácií počtu génových kópií a štrukturálnych variantov vrátane inverzií a translokácií. Pridanou hodnotou týchto testov je identifikácia tzv. imuno-onkomarkerov, mutačnej nálože nádoru (TMB) a mikrosatelitovej instability (MSI), ktoré predikujú odpoveď na imunoterapiu.
Molekulárne profilovanie nádoru sa vo všeobecnosti vykonáva z DNA extrahovanej zo vzoriek tkaniva stabilizovaného vo formalíne a zaliateho v parafínových blokoch (FFPE). Pred testovaním si vzorka tkaniva vyžaduje vyšetrenie patológom, aby sa potvrdila prítomnosť nádoru a určil sa obsah nádoru vo vzorke.
Typy molekulárnych testov
• Alelovo špecifická PCR Cielená analýza na detekciu špecifických jednonukleotidových variantov (SNV). PCR v reálnom čase, ktorá využíva sadu 3 primerov vo dvoch kombináciách PCR reakcií, dva primery majú odlišnú sekvenciu na 3´ koncoch, jeden na detekciu wt (wild type) a druhý primer na detekciu mutantnej alely,
TCAGTAATGC
TCAGTAA
TCAGTA
TCAGTAATGCCA
DNA na sekvenovanie
AGTCATTACGGT
DNA templát
polymeráza, ddNTP, dNTP, primer (T)
TC TCA
TCAGTAAT
TCAGTAATGCC
TCAGTAATG
TCAGTAATGCCA
TCAGTAATGCC
TCAGTAATGC
TCAGTAATG
TCAGTAAT
TCAGTAATGCCA
Obrázok č. 1: Automatizácia Sangerovej metódy s využitím florescenčne značených ddNTP (9)
reakcia neprebehne ak miesto na templátovej DNA nie je komplementárne k 3´ koncu primeru, pretože DNA polymeráza vyžaduje úplnú hybridizáciu primera na 3´ konci. Takto je možné rozlíšiť prítomnosť štandardnej (wildtype – wt) a mutantnej alely, respektíve SNV (7).
Dĺžka analýzy: 1 – 2 dni.
Výhody: Citlivosť – dokáže detegovať mutovanú DNA, ak je prítomná v množstve 1 – 5 %. Netreba žiadne dodatočné vybavenie.
Nevýhody: Cieľovo špecifická a nemôže detegovať iné mutácie, ktoré môžu byť prítomné v nádorovej DNA.
• Sekvenovanie podľa Sangera
Využíva sa predovšetkým na identifikáciu neznámych mutácií vrátane SNV a malých duplikácií, inzercií, delécií a indelov. Sangerovo dideoxynukleotidové sekvenovanie sa typicky uskutočňuje na PCR produktoch. Sekvenačné primery hybridizujú s PCR produktom a predĺžujú sa pomocou DNA polymerázy, štyroch deoxynukleotidov (dNTP) a zmesi fluorescenčne značených dideoxynukleotidov (ddNTP). Každý zo štyroch ddNTP je označený iným fluorescenčným farbivom. Náhodné začlenenie značených ddNTP vedie k ukončeniu reťazcov v každom mieste pozdĺž sekvencie. Kapilárna elektroforéza oddeľuje vlákna podľa veľkosti a koncové nukleotidy sa merajú pomocou fluorescenčnej spektroskopie. V rámci Sangerovej metódy sú v súčasnosti používané automatizované zariadenia, využívajúce na separáciu a zoradenie fragmentov DNA kapilárnu elektroforézu, veľmi často v paralelnom usporiadaní (8). Jednotlivé modifikácie umožnili spojiť replikáciu a následnú elektroforézu do jednej reakcie, namiesto pôvodných štyroch, čo prispelo k zrýchleniu a zlacneniu celého procesu sekvenovania (Obrázok č. 1). Emitované fluorofory sú v priebehu elektroforézy snímané a následne analyzované a vyhodnotené v podobe chromatogramu.
Dĺžka analýzy: 2 – 3 dni.
Výhody: Je možné detegovať rôzne neznáme mutácie. Môže sa využiť aj na detekciu génových fúzií, ak sa zo vzorky najskôr extrahuje RNA z fúzneho transkriptu. Netreba žiadne dodatočné vybavenie.
Nevýhody: Zdĺhavé pracovné workflow. Vyžaduje prítomnosť mutantnej DNA na úrovni 20 – 25 %. Nie je možné stanoviť zmeny v počte kópií génu.
• Multiplexná amplifikácia prób závislá od ligácie – MLPA (multiplex ligation-dependent probe amplification)
Používa sa na určenie počtu kópií exónu a génu na úrovni DNA alebo mRNA. V závislosti od experimentálneho dizajnu môže detegovať aj SNV. Multiplexná amplifikácia prób závislá od ligácie je variácia multiplexnej PCR umožňujúca namnoženie viacerých úsekov DNA za použitia iba jedného páru primerov, avšak s podmienkou vytvorenia sekvenčne špecifickej próby ligáciou sekvenčne špecifických oligonukleotidov.
MLPA môže byť použitá na analýzu CpGmetylácie (MS-MLPA, Methylation-Specific MLPA). MS-MLPA je určená na detekciu aberantných metylácií imprintovaných oblastí, ako aj na detekciu metylačných zmien CpG ostrovčekov lokalizovaných blízko promótora. Rozdiel oproti štandardnej MLPA spočíva v použití metylačne senzitívneho restrikčného enzýmu HhaI, ktorý štiepi MS-MLPA próby hybridizované k nemetylovanej sekvencii. Amplifikované produkty sa detegujú a analyzujú kapilárnou elektroforézou (7).
Dĺžka analýzy: 2 – 3 dni.
Výhody: Rýchlosť a schopnosť detekovať viacero mutácií súčasne. Netreba žiadne dodatočné vybavenie.
Príprava templátov
Príprava knižnice
gDNA/cDNA fragmentovanie DNA
ligácia adaptérov
A. B.
Amplifikácia knižnice a generovanie klástrov
emulzná PCR SOLID amplifikácia

100 – 200 mil. nanoguličiek prichytených chemicky na podklad

100 – 200 mil. klastrov na „flow cell“

D.
Primárna analýza
Sekundárna analýza
Terciárna analýza
C.
Analýza dát
• prevod dát na ACTG kód
• vytvorenie sekvencie čítaní
• vytvorenie ukazateľov kvality
• filtrácia čítání (kontrola kvality)
• porovnanie a skladanie čítání
• rekalibrácia dát
• vyhľadanie SNP a iných sekvenačných variantov
• kontrola kvality odčítaných SNP
• anotácia a filtrácia sekvenačných variantov podľa zvolených variantov
• analýza väčších súborov vzoriek
• analýza génovej expresie
• vizualizácia dát

Sekvenovanie a zobrazovanie
Obrázok č. 2: Schematické znázornenie všeobecného postupu sekvenovania druhej generácie. Amplifikácia knižnice sa môže uskutočniť buď emPCR (A), alebo amplifikáciou na pevnej fáze (B). (C) Sekvenovanie a zobrazovanie pomocou niektorej z platforiem. (D) Analýza údajov pomocou dostupného so véru alebo integrovaného pracovného postupu, akým je napríklad GATK. (11)





V rámci Sangerovej metódy sú v súčasnosti používané automatizované zariadenia využívajúce na separáciu a zoradenie fragmentov DNA kapilárnu elektroforézu, veľmi často v paralelnom usporiadaní.

Dĺžka analýzy: 2 – 3 dni.
Výhody: Ľahko deteguje zmeny počtu kópií génu a cielené štrukturálne varianty, ktoré nie sú tak ľahko detekovateľné inými metódami.
Nevýhody: Na detekciu variantu exónu alebo kópie génu sa vyžaduje prítomnosť mutantnej DNA v úrovniach 20 – 40 %. Cielené SNV aj varianty počtu exónových a génových kópií sú špecifické a iné mutácie v nádorovej DNA nemožno detegovať. Próby nie sú dostupné pre všetky gény.
• Fluorescenčná in situ hybridizácia – FISH Využíva sa na identifikáciu cielených zmien počtu kópií génu (delécie, amplifikácie) a cielené štrukturálne varianty (translokácie a fúzie). In situ hybridizácia (ISH) lokalizuje a určuje špecifickú sekvenciu DNA alebo RNA v tkanivovom reze (in situ) alebo v cirkulujúcich nádorových bunkách pomocou značenej komplementárnej DNA, RNA alebo pomocou sondy modifikovaného vlákna nukleovej kyseliny. Génové fúzie sa bežne vyskytujú pri epiteliálnych nádoroch ako výsledok genómových preskupení alebo abnormálneho spracovania mRNA. Techniky ISH zahŕňajú chromogénnu in situ hybridizáciu (CISH) a fluorescenčnú in situ hybridizáciu (FISH). Fluorescenčné sondy sa používajú na lokalizáciu požadovaných génov alebo sekvencií na jednom alebo viacerých chromozómoch. Na vizualizáciu sa používa fluorescenčná mikroskopia.
Nevýhody: Vyžaduje tkanivo zaliate parafínom na nezafarbených sklíčkach, nedokáže odhaliť väčšinu typov mutácií vyskytujúcich sa v novotvaroch solídnych nádorov (14).
• Sekvenovanie novej generácie (NGS – next generation sequencing) Metóda sekvenovania novej generácie (NGS) využíva princípy sekvenovania, ktoré kombinujú techniky vyvinuté v Sangerovom sekvenovaní. Umožňuje paralelné sekvenovanie miliónov fragmentov DNA v jednej analýze. Proces NGS sekvenácie pozostáva zo 4 hlavných krokov. Príprava knižnice – mechanická/enzymatická fragmentácia vlákien DNA (150 – 500 bp) a následné priradenie adaptérov (krátka molekula DNA o presnej sekvencii) k jednotlivým fragmentom DNA. Tvorba klastrov – prichytenie jednovláknových DNA fragmentov pomocou adaptérových sekvencií na sklenenú platničku, tzv. flow cell (Illumina) alebo na magnetické nanoguličky (Ion Torrent) a následná amplifikácia jednotlivých fragmentov – bridge amplifikácia (Illumina) alebo emulzná emPCR (Ion Torrent), ktorej výsledkom je mnoho kópií fragmentu DNA (klaster). Sekvenovanie – priradenie jednotlivých fluorescenčne značených báz k templátu a ich súčasná detekcia – SBS technológia (sequencing by synthesis). Analýza dát zahŕňa 3 stupne. Primárna analýza dát prebieha automaticky v samotnom sekvenačnom systéme
a pozostáva zo zobrazovania signálov, ich intenzity, base calling a určenia skóre kvality. Sekundárna analýza dát môže prebiehať v samotnom systéme alebo na vzdialenom serveri. Zahŕňa alignment a detekciu variantov. Terciárna analýza obnáša výslednú interpretáciu variantov (10, 12, 15). (Obrázok č. 2)
Z hľadiska tzv. šírky pokrytia (breadth of coverage) alebo percenta pokrytia genómu sekvenačnou reakciou delíme základné aplikácie NGS na:
• cielené (hotspot) sekvenovanie, respektíve panelové sekvenvanie,
• celoexómové sekvenovanie (WES – whole exome sequencing),
• celogenómové sekvenovanie (WGS – whole genome sequencing).
Sekvenovanie novej generácie – panelové sekvenovanie
Využitie: Substitúcie, duplikácie, inzercie, delécie a indely, zmeny počtu kópií a vybrané translokácie.
Dĺžka analýzy: Niekoľko dní až týždňov, v závislosti od zložitosti testu.
Výhody: V porovnaní s inými metódami NGS môžu byť tieto panely lacnejšie a menej časovo nákladné, pretože majú obmedzenejší rozsah. Cielenie na konkrétne gény a varianty (hotspoty) umožňuje ich jednoduchú klinickú interpretáciu.
Nevýhody: Hlavnou nevýhodou je nízka šírka pokrytia daná počtom sekvenovaných génov, ktorá môže viesť k nezachyteniu potenciálne klinicky významných variantov.
Sekvenovanie novej generácie – celoexómové sekvenovanie
Využitie: Substitúcie, duplikácie, inzercie, delécie a zmeny počtu kópií.
Dĺžka analýzy: Niekoľko dní až týždňov.
Výhody: Väčšina patogénnych variantov (85 %) leží v kódujúcich častiach genómu. Funkčné dopady takýchto variantov sú lepšie interpretovateľné.
Nevýhody: Neumožňuje identifikáciu variantov v nekódujúcich oblastiach. Problém s náhodnými, potenciálne rizikovými nálezmi.
Sekvenovanie novej generácie – celogenómové sekvenovanie
Využitie: Určenie kompletnej genómovej sekvencie DNA.
Dĺžka analýzy: Niekoľko dní až týždňov, v závislosti od platformy NGS a metód analýzy.
Výhody: Poskytuje sekvencie kódujúcich aj nekódujúcich oblastí genómu a podáva najkomplexnejšiu charakteristiku genómovej DNA.
Nevýhody: Veľké množstvo získaných dát kladie vysoké nároky na ich interpretáciu. Finančná a časová náročnosť analýzy (2, 13, 14).
Dnes sa pre účely personalizovanej onkológie najviac využíva cielené (hotspot) sekvenovanie, tzv. panelové sekvenovanie.
Takýto prístup umožňuje zadefinovať panel v rozpätí desiatok až stoviek génov, ktorý zahŕňa gény obsiahnuté v kľúčových odporúčaniach (guidelines) pre nádorové ochorenia.
Záver
V súčasnosti sa pre účely personalizovanej onkológie najviac využíva cielené (hotspot) sekvenovanie, tzv. panelové sekvenovanie. Takýto prístup umožňuje zadefinovať panel v rozpätí desiatok až stoviek génov, ktorý zahŕňa gény obsiahnuté v kľúčových odporúčaniach (guidelines) pre nádorové ochorenia a v klinických štúdiách. S narastajúcim počtom génov zaradených do panelu narastá aj pravdepodobnosť záchytu klinicky relevantných mutácií. Na druhej strane, komplexné genomické profilovanie pomocou celogenómového sekvenovania (WGS) alebo celoexómového sekvenovanie (WES) môže pokryť všetky potenciálne klinicky relevantné genómové varianty.
Zavedenie masívneho paralelného sekvenovania do rutinnej diagnostiky prináša možnosť rýchlejšej diagnostiky onkologických ochorení, manažmentu liečebných nákladov a aplikácie personalizovaného prístupu v onkológii.
Literatúra
1. Mladosievičová B a kol. Molekulové mechanizmy patogenézy nádorov, SAP, Bratislava 2011, 123 s
2. El-Deiry, W. S., Goldberg, R. M.; Lenz H-J., Shields, A. F., Gibney, G. T. et al. The current state of molecular testing in the treatment of patients with solid tumors, 2019. Online. CA: A Cancer Journal for Clinicians. 2019, roč. 69, č. 4, s. 305 – 343. ISSN 0007-9235. Dostupné z: https://doi.org/10.3322/caac.21560. [cit. 2023-10-28]
3. Gambardella, V., Tarazona, N., Cejalvo, J. M., Lombardi, P., Huerta, M. et al. Personalized Medicine: Recent Progress in Cancer Therapy. Online. Cancers. 2020, roč. 12, č. 4. ISSN 2072-6694. Dostupné z: https://doi.org/10.3390/ cancers12041009. [cit. 2023-10-29]
4. Thenrajan, T., Alwarappan, S., Wilson, J. Molecular Diagnosis and Cancer Prognosis—A Concise Review. Online. Diagnostics. 2023, roč. 13, č. 4. ISSN 2075-4418. Dostupné z: https://doi. org/10.3390/diagnostics13040766. [cit. 2023-10-28]
5. Sokolenko, A. P., Imyanitov, E. N. Molecular Diagnostics in Clinical Oncology. Online. Frontiers in Molecular Biosciences. 2018, roč. 5. ISSN 2296-889X. Dostupné z: https:// doi.org/10.3389/fmolb.2018.00076. [cit. 2023-10-29]
6. Bartley, A. N., Washington, M. K., Colasacco, C., Ventura, Ch. B., Ismaila, N. et al. HER2 Testing and Clinical Decision Making in Gastroesophageal Adenocarcinoma: Guideline From the College of American Pathologists, American Society for Clinical Pathology, and the American Society of Clinical Oncology. Online. Journal of Clinical Oncology. 2017, roč. 35, č. 4, s. 446 – 464. ISSN 0732-183X. Dostupné z: https://doi.org/10.1200/ JCO.2016.69.4836. [cit. 2023-10-28]
7. Pastoráková, A., Petrovič, R. Molekulárne metódy aktuálne používané v klinickej genetike, 2016 Univerzita Komenského v Bratislave, Lekárska fakulta, ISBN 97880-223-4231-5
8. Kamps R. et al. Next-Generation Sequencing in Oncology: Genetic Diagnosis, Risk Prediction and Cancer Classification. International Journal of Molecular Sciences [online]. 2017, 18(2) [cit. 2021-12-05]. ISSN 1422-0067. Dostupné z: doi:10.3390/ijms18020308
9. Zdroj z internetu: https://atdbio.com/ nucleic-acids-book/Next-generationsequencing#Applications-of-Nextgeneration-sequencing [online]
10. Metzker ML. Sequencing technologies — the next generation. Nature Reviews Genetics [online]. 2010, 11(1), 31 – 46 [cit. 2021-12-05]. ISSN 1471-0056. Dostupné z: doi:10.1038/nrg2626
11. Bahassi E. et al. Next-generation sequencing technologies: breaking the sound barrier of human genetics. Mutagenesis [online]. 2014, 29(5), 303 –310 [cit. 2021-12-05]. ISSN 0267-8357. Dostupné z: doi:10.1093/mutage/geu031
12. Zdroj z internetu: https://biopedia.sk/ molekularna-biologia/sekvenovanienovej-generacie [online]
13. prof. RNDr. Ondřej Slabý, Ph.D. Technologie genomového sekvenování pro účely precizní onkologie, Datum publikace: 28. 5. 2019
14. Zdroj z internetu: https://www. mycancergenome.org/content/page/ molecular-testing/ [online]
15. Zdroj z internetu: https://www.genetica. sk/next-generation-sequencing [online]
16. Kodet O., Lacina L. Základy molekulární biologie nádorů pro praxi. Čes-slov Derm, 92, 2017, No. 6, p. 247 – 262
17. Zdroj z internetu: https://www.nccn.org/ guidelines/category_1[online]

Geneticky podmienené onkologické ochorenia



MUDr. Zuzana Mažeriková
Lekár
Ambulancia lekárskej genetiky, Humenné Unilabs Slovensko







Nádorové ochorenia sú genetickým ochorením. Sú spôsobené zmenami v génoch, ktoré zabezpečujú kontrolu bunkových funkcií, ako sú rast, delenie, reparačné a metabolické funkcie. Ak tieto zmeny vznikli postkoncepčne, počas života v dôsledku rôznych
rizikových faktorov, ako sú napríklad faktory životného štýlu a prostredia, ide o sporadický typ ochorenia, ktorý nie je dedičný. Pokiaľ sú však tieto zmeny v zárodočných bunkách rodiča (germinálne mutácie), môžu byť príčinou dedičnej dispozície, sú prítomné vo všetkých bunkách tela a môžu sa prenášať ďalej z rodiča na potomkov.


Tento článok bude venovaný všeobecným aspektom hereditárnych nádorových ochorení, ktorých príčinou sú zárodočné patogénne varianty.

Úvod
Onkologické nádorové ochorenia sú na Slovensku druhou najčastejšou príčinou úmrtí hneď po kardiovaskulárnych ochoreniach. Predstavujú záťaž pre zdravotníctvo a významné sú tiež psychosociálne aspekty onkologických ochorení ovplyvňujúce celú rodinu pacienta.
prípadov onkologických ochorení. Najčastejšie boli diagnostikované nádory kolorekta (15,9 %),

Podľa dostupných recentných údajov (Globocan, 2020), v roku 2020 pribudlo na Slovensku 30 316 prípadov onkologických ochorení. Najčastejšie boli diagnostikované nádory kolorekta (15,9 %), nasledovali nádory pľúc (10,9 %), takmer s rovnakým zastúpením nádory prsníka (10,2 %), ďalej nádory prostaty (8,2 % ) a nádory obličiek (4,4 %). (Graf č. 1)
U mužov boli najviac zastúpené nádory kolorekta (17,4 %), nasledovali nádory pľúc (15,4 %) a nádory prostaty (15,2 %). (Graf č. 2)
U žien tvorili najpočetnejšiu skupinu nádory
U žien tvorili najpočetnejšiu skupinu nádory prsníka (22,1 %), nasledovali nádory kolorekta (14,2 %) a nádory maternice (7,8 %). (Graf č. 3)
Každý z nás má kombináciu rôznych genetických variantov, ktoré ovplyvňujú našu vnímavosť k ochoreniam.
Hereditárne nádorové syndrómy
vé nádory kože.

V týchto údajoch nie sú zahrnuté nemelanómové nádory kože.
Naša genetická vnímavosť je vytváraná polygénne, každý z nás má kombináciu rôznych genetických variantov, ktoré ovplyvňujú našu vnímavosť k ochoreniam. Varianty mierneho alebo stredného rizika tvoria určité genetické pozadie vzniku nádoru a väčšina populácie bude v oblasti bežného alebo mierne zvýšeného rizika. Iba malá časť populácie nesie varianty vo vysokorizikových génoch. V týchto prípadoch ide o rodiny s mendelovským prenosom vlohy (predispozície) k ochoreniu, ktorú vo všeobecnosti nazývame hereditárny nádorový syndróm.
faktorov
Dedičnú predispozíciu môže mať akýkoľvek nádor. Odhaduje sa, že 3 – 20 % nádorov môže byť dedičných, závisí to od typu ochorenia. Napríklad pri nádoroch pľúc sa iba minimálne predpokladá dedičná príčina, zatiaľ čo pri nádoroch vaječníkov môže byť dedičná príčina až v 20 % prípadov. Niektoré nádory majú familiárny výskyt, bez zistenej genetickej zmeny, čo môže byť spôsobené vekom, zdieľaním faktorov životného štýlu, a tým aj rizikových faktorov a polygénnou variabilitou. (4)
Pre diagnostiku hereditárnych nádorových syndrómov je dôležité vedieť, kedy treba myslieť na možné hereditárne ochorenie a v akých prípadoch odoslať pacienta na genetickú konzultáciu, pri ktorej bude stanovený ďalší postup. Aby sa pacient dostal na genetickú konzultáciu, musia byť správne rozpoznané určité varovné signály v rodinnej alebo osobnej anamnéze pacienta. Vzhľadom na to, že tempo, komplexnosť a sofistikované vyšetrenia sa rýchlo začlenili do klinickej praxe, technicky nenáročnej rodinnej anamnéze sa venuje menej času, čo môže pripraviť pacienta aj lekára o cenné informácie, ktoré môžu mať podstatný vplyv na klinické rozhodovanie a manažment pacienta. (1)
Na genetickú konzultáciu odosielajú pacienta najčastejšie onkológovia, ale odoslať pacienta s podozrením na hereditárny nádorový syndróm môže aj praktický lekár alebo akýkoľvek ošetrujúci lekár.
Podozrenie na hereditárne nádorové ochorenie môžu vzbudiť nasledujúce údaje:
• mnohopočetné primárne nádory v jednom alebo v rôznych orgánoch,
• bilaterálne nádory v párových orgánoch,
• multifokálne, duplicitné nádory,
• nízky vek nástupu nádorového ochorenia,
• nádory vzácnejšieho histologického typu (napr. medulárny karcinóm štítnej žľazy),
• výskyt vzácnych nádorov (napr. retinoblastóm, adrenokortikálny karcinóm),
• netypické pohlavie pre daný nádor (napr. karcinóm prsníka u muža),
• nádory asociované s inými vzácnymi ochoreniami (napr. tuberózna skleróza),
• nádory asociované s kongenitálnymi defektmi (napr. Wilmsov tumor a genitourinárne abnormality),
• nádory určitého typu opakujúce sa vo viacerých generáciách,
• známy patogénny variant identifikovaný v rodine.
3 – 20 %
Odhaduje sa, že 3 – 20 % nádorov môže byť dedičných, závisí to od typu ochorenia.
Onkogenetická konzultácia
Genetická konzultácia je proces komunikácie medzi genetickým lekárom a pacientom, ktorej cieľom je identifikovať pacientov, pre ktorých môže byť genetické vyšetrenie prínosom, vysvetliť limity, zhodnotiť riziká, benefity a význam testovania. Po primeranej edukácii pacient potvrdí súhlas s testovaním podpisom informovaného súhlasu. (3)
Základným princípom genetickej konzultácie má byť nedirektívny prístup zo strany lekára s ohľadom na rešpektovanie práva pacienta slobodne a bez nátlaku sa rozhodnúť pre genetické vyšetrenie.
Onkogenetická konzultácia pozostáva z nasledujúcich krokov:
1. zhodnotenie rodinnej anamnézy, 2. analýza osobnej anamnézy pacienta, 3. objasnenie možností a významu genetického testovania, časový horizont vyšetrenia, informovaný súhlas pacienta,
Tabuľka č. 1: Príklady niektorých hereditárnych nádorových syndrómov, asociovaných génov, orgánového postihnutia s odhadovanou frekvenciou výskytu a typom dedičnosti
Syndróm Asociovaný gén Nádory Frekvencia Dedičnosť
Familiárna adenomatózna polypóza APC početné adenómy kolorekta, duodena, nádory štítnej žľazy, desmoidy
Hereditárne nádory prsníka/ ovárií BRCA1, BRCA2, PALB2, ATM, CHEK2, BARD1… nádory prsníka, ovárií, kolorekta, žalúdka, prostaty, pankreasu, melanómy, biliárne nádory
Hereditárny nepolypózny kolorektálny karcinóm (Lynchov syndróm)
Li-Fraumeniho syndróm
MLH1, MSH2, MSH6 ,PMS2, EPCAM nádory kolorekta, endometria, ovárií, tenkého čreva, žalúdka, močových ciest, biliárne nádory, CNS, nádory prsníka, kože
TP53 sarkómy, adrenokortikálne nádory, nádory prsníka, mozgu
MEN1 MEN1 nádory hypofýzy, endokrinnej časti pankreasu, prištítne telieska
MEN2 RET medulárny karcinóm štítnej žľazy, feochromocytóm
Neurofibromatóza 1 a 2 NF1, NF2 neurofibrómy, schwannómy, meningeómy
Peutzov-Jeghersov syndróm STK11 hamartomatózne polypy tenkého čreva, žalúdka, hrubého čreva, pigmentácie slizníc
Retinoblastóm RB1 bilaterálny alebo multifokálny retinoblastóm
Von Hippelov-Lindauov syndróm
VHL hemangioblastóm mozgu, miechy, retiny, nádory obličky, neuroendokrinné nádory, feochromocytóm
MUTYH-asociovaná polypóza MUTYH polypy hrubého čreva, duodena
1 : 8 000 – 1 : 10 000 AD
1 : 70 (pre rôzne gény) AD
1 : 279 AD
4. oboznámenie s výsledkami testovania, edukácia ohľadom dedičnosti, manažmentu, riziko redukujúcich zákrokov,
5. informácia o pacientskych organizáciách, podporných skupinách, výskumných projektoch,
6. ďalšie sledovanie, odporučenie genetickej konzultácie pre príbuzných v riziku.
1 : 5 000 AD
1 : 500 000 – 1: 30 000 AD
2 – 5 : 100 000 (MEN2A)
0,9 – 1,6 : 1 000 000 (MEN2B)
1 : 2 500 (NF1)
1 : 25 000 – 33 000 (NF2)
AD
AD
1 : 25 000 – 1 : 280 000 AD
1 : 15 000 – 1 : 28 000 AD
1 : 35 000 – 1 : 40 000 AD
1 : 20 000 – 1 : 60 000 AR
Prevažná väčšina hereditárnych nádorových ochorení sa dedí autozómovo dominantným spôsobom dedičnosti a riziko prenosu na potomkov je 50 %, bez ohľadu na pohlavie, pričom penetrancia ochorenia je neúplná (ale vysoká). To znamená, že nie každý jedinec s diagnostikovaným hereditárnym nádorovým ochorením ochorie na nádorové ochorenie,
ale riziko je významne vyššie ako pre bežnú populáciu. Fenotypový prejav ochorenia však už môže byť závislý od pohlavia (napr. pri hereditárnych nádoroch prsníka a vaječníkov).
Menej často ide o autozómovo recesívny typ dedičnosti, keď je riziko nádorového ochorenia len u nosičov 2 recesívnych alel zdedených od oboch rodičov. Rodičia sú v tom prípade zdraví heterozygotní prenášači uvedeného ochorenia. Ide hlavne o vzácne syndrómy spojené s vrodenými chybami a ďalšími prejavmi, ako napríklad poruchy imunity, rastu a hlavne s vysokým rizikom pre malígne ochorenia už v detskom veku (napr. Fanconiho anémia). Aj niektoré syndrómy s rizikom polypózy tráviaceho traktu patria medzi autozómovo recesívne syndrómy (napr. MUTYH asociovaná polypóza).
Na úrovni dnešných poznatkov je známych vyše 200 rôznych nádorových syndrómov. K najčastejším dedičným nádorovým syndrómom patria hereditárny syndróm nádorov prsníka, vaječníkov (Hereditary Breast and Ovarian Cancer syndrome, HBOC syndróm) a hereditárny nepolypózny karcinóm (Lynchov syndróm, Hereditary Nonpolyposis Colorectal Cancer, HNPCC), medzi ďalšie vzácne dedičné
syndrómy patria napríklad familiárna adenomatózna polypóza, Li-Fraumeniho syndróm, von Hippelov-Lindauov syndróm, syndróm mnohopočetnej endokrinnej neoplázie a iné.
V Tabuľke č. 1 sú uvedenú niektoré častejšie sa vyskytujúce hereditárne nádorové ochorenia, gény, ktorých patogénne varianty sú zodpovedné za uvedený syndróm a najčastejšie postihnuté orgány.
Diagnostika
Ak klinický genetik indikuje genetické vyšetrenie, pristupuje sa k laboratórnemu genetickému vyšetreniu. Laboratórnemu vyšetreniu predchádza predtestová konzultácia s vysvetlením významu a podpis informovaného súhlasu s molekulárno-genetickým vyšetrením. Po získaní výsledku nasleduje potestová konzultácia s objasnením nálezu a plánovaním ďalšieho postupu, ako sú možnosti preventívnych vyšetrení, profylaktických zákrokov a v určitých prípadoch zabezpečenie psychologickej podpory.
Pokiaľ je to možné, začína sa s vyšetrením od pacienta, ktorého označujeme ako proband. Ak je v rodine viac členov
s onkologickou diagnózou, začína sa od najmladšieho jedinca s ochorením. Indikačné kritériá pre genetické testovanie sú dostupné na stránkach Slovenskej spoločnosti lekárskej genetiky (SSLG), pre vzácnejšie syndrómy napríklad na stránkach NCCN (National Comprehensive Cancer Network).
Testovanie zahŕňa väčšinou množstvo génov metódou sekvenovania novej generácie (NGS) a môže trvať aj viac týždňov. Pokiaľ sa v rodine identifikuje patogénny variant v určitom géne, môže sa pristúpiť k prediktívnemu vyšetreniu príbuzných, keď sa vyšetruje už len konkrétny patogénny variant, čo už trvá podstatne kratší čas. Takéto testovanie zdravých príbuzných označujeme ako prediktívne testovanie. Vo väčšine prípadov sa realizuje od 18 rokov veku, jednak preto, lebo väčšina týchto ochorení sa vyvíja až v dospelosti, ale tiež, aby nebola narušená autonómia jednotlivca a aby sa mohol samostatne rozhodnúť, či chce uvedené vyšetrenie absolvovať. Pri nádorových syndrómoch, pri ktorých sa nádory vyskytujú už v detskom veku, sa odporúča aj vyšetrenie detí (napr. pri familiárnej adenomatóznej polypóze, alebo pri Li-Fraumeniho syndróme).
Výsledkom genetického testovania môže byť zistenie patogénneho variantu. Riziko nádorového ochorenia sa stanoví podľa konkrétneho génu, odporučia sa preventívne prehliadky a navrhne sa prediktívne vyšetrenie u príbuzných v riziku. Ak sa u príbuzných z rodiny so známym patogénnym variantom nezistí uvedený variant, tak je vyšetrenie negatívne a informatívne. V takých prípadoch je potom jedinec bez zvýšeného rizika pre nádorové ochorenie, vo väčšine prípadov je riziko nádorového ochorenia na úrovni bežnej populácie. Ak sa vyšetrením nezistí žiadny patogénny variant alebo sa zistí variant s neznámym klinickým významom, taký výsledok označujeme ako neinformatívny a v rodine je vhodné hodnotiť empirické riziká ochorenia podľa rodinnej anamnézy. (4)
50 %
Prevažná väčšina hereditárnych nádorových ochorení sa dedí autozómovo dominantným spôsobom dedičnosti a riziko prenosu na potomkov je 50 %, bez ohľadu na pohlavie.
Metódy laboratórneho genetického vyšetrenia
Molekulárno-genetická analýza germinálnych (zárodočných) mutácií vychádza z genomickej DNA izolovanej z periférnej krvi. Vstupným materiálom pre vyšetrenie môže byť tiež RNA, ktorá je však proti DNA menej stabilná a má špecifické požiadavky na odber a spracovanie.
V súčasnom období sa najviac využíva sekvenovanie novej generácie (next generation sequencing-NGS) metódou masívneho paralelného sekvenovania, ktoré umožňuje rýchlu analýzu a testovanie mnohých génov súčasne (panelové testovanie). Možná príčina nádorového ochorenia tak môže byť zistená aj v géne, ktorý by pôvodne nebol primárne považovaný za kauzálny. V rámci NGS vyšetrenia sa dá realizovať tiež CNV analýza (copy number variation analysis), ktorou sa vyhľadávajú oblasti s pravdepodobným výskytom rozsiahlych intragénových delécií/duplikcií. Tieto výsledky je však vhodné overiť inou metódou (napr. MLPA-multiplex ligation dependent probe amplification). (5)
Toto multigénové testovanie zvyšuje záchyt patogénnych variantov asociovaných s rôznymi hereditárnymi nádorovými syndrómami, ale zvyšuje sa tiež pravdepodobnosť záchytu variantov s neznámym klinickým významom. S pribúdajúcimi poznatkami a dostupnosťou testovania však v budúcnosti bude možná aj ich exaktnejšia klasifikácia.
Liečba
Po diagnostikovaní hereditárneho nádorového syndrómu v rodine je pre rizikových členov rodiny odporúčané preventívne sledovanie, podľa aktuálnych štandardov. Tie sú dostupné napríklad na stránkach Slovenskej spoločnosti lekárskej genetiky (SSLG) alebo na stránkach Európskej spoločnosti pre lekársku onkológiu (European Society for Medical Oncology-ESMO) a NCCN (National Comprehensive Cancer Network). Usmernenia sú pravidelne aktualizované podľa pribúdajúcich poznatkov.
V prípade vysokého rizika nádorových ochorení, po zvážení všetkých pre a proti, je tiež vhodné zvážiť profylaktické chirurgické výkony. Ako príklad je možné uviesť preventívnu bilaterálnu mastektómiu a/alebo adnexektómiu u žien s nálezom patogénneho variantu v génoch BRCA1 alebo BRCA2.
Pri niektorých nádorových syndrómoch je však prevencia veľmi obtiažna, pretože rizikové sú viaceré orgány, napr. pri Li-Fraumeniho syndróme. Náročné sledovacie preventívne protokoly sú vyvíjané s cieľom diagnostiky možného onkologického ochorenia v čo možno najvčasnejšom štádiu, ale s prihliadnutím na zachovanie kvality života jedinca, ktorý môže byť týmito vyšetrovacími metódami významne narušený.
Pochopenie biologickej podstaty hereditárnych nádorových syndrómov je nevyhnutné pre vývoj cielenej liečby ako pre hereditárne, tak aj pre sporadické formy s podobnými patologickými mechanizmami. Ako príklad možno uviesť PARP inhibítory (olaparib, rucaparib, niraparib) pre liečbu nádorov prsníka, vaječníkov, prostaty a pankreasu pri nádoroch s germinálnymi alebo sporadickými patogénnymi variantami v génoch BRCA1 a BRCA2 alebo deficienciou dráhy homologickej rekombinácie.
Belzutifan ako inhibítor hypoxia-inducibilného faktoru 2 alfa pre pacientov s Von Hippelovým-Lindauovým ochorením či ako checkpoint inhibítor pre pembrolizumab u pacientov s Lynchovým syndrómom. (2) Pri mnohých sporadických formách nádorov sa využíva jedinečný molekulárny profil každého nádoru na výber cielenej terapie. Budúcnosť (nielen) onkologickej liečby smeruje práve k personalizovanej medicíne, ktorá bude „šitá na mieru“ pre každého pacienta.
V súčasnosti sa najviac využíva sekvenovanie novej generácie (NGS) metódou masívneho paralelného sekvenovania, ktoré umožňuje rýchlu analýzu a testovanie mnohých génov súčasne.
vyše 200
Na úrovni dnešných poznatkov je známych vyše 200 rôznych nádorových syndrómov. Indikačné kritériá pre genetické testovanie sú dostupné na stránkach Slovenskej spoločnosti lekárskej genetiky (SSLG), pre vzácnejšie syndrómy napríklad na stránkach NCCN (National Comprehensive Cancer Network).
Záver
Nádorové ochorenia predstavujú závažný zdravotný spoločenský problém. Incidencia väčšiny nádorových ochorení v populácii stále stúpa. V posledných desaťročiach pribudli nové objavy a poznatky o molekulárnych príčinách nádorových ochorení, do klinickej praxe sa na ich základe rýchlo zavádzajú nové diagnostické a liečebné možnosti.
Genetické vyšetrenie má význam pre zistenie dedičnej etiológie pre pacienta aj jeho rodinných príslušníkov. Cieľom lekárskeho genetika je, aby pacient pochopil význam vyšetrenia a aby nepovažoval pozitívny výsledok testovania za „stigmu“. Celá táto snaha je však založená na medziodborovej spolupráci od odosielajúcich lekárov až po špecialistov v centrách, ktoré by mali pacientom zabezpečiť preventívne sledovacie programy.
Jedine vzájomne prepojená spolupráca založená na najnovších výskumoch môže pacientom zaručiť kvalitnú a rýchlu diagnostiku, liečbu a poradenstvo v rodine.
Literatúra
1. Lindor NM, McMaster ML, Lindor CJ, et al.: Concise handbook of familial cancer susceptibility syndromes - second edition. J Natl Cancer Inst Monogr (38): 1-93, 2008. [PUBMED Abstract]
2. Hasanov E, Pimentel I, Cruellas M, Lewis MA, Jonasch E, Balmaña J.: Current Systemic Treatments for the Hereditary Cancer Syndromes: Drug Development in Light of Genomic Defects. Am Soc Clin Oncol Educ Book. 2022 Apr;42:1-17. doi: 10.1200/ EDBK_350232. PMID: 35671435.
3. Hereditary Cancer Syndromes and Risk Assessment: ACOG COMMITTEE OPINION, Number 793. Obstet Gynecol. 2019 Dec;134(6):e143-e149. doi: 10.1097/ AOG.0000000000003562. PMID: 31764758.
4. Foretová L, Macháčková E, Gaillyová R, et al.: Hereditární nádorová onemocnění v klinické praxi. Praha: Grada Publishing 2022: 21-83
5. Foretová L, Macháčková E., Gaillyová R, et al.: Hereditární nádorová onemocnění. In: Foretová L, Svoboda M, Slabý O, et al. Molekulární genetika v onkologii. Praha: Mladá fronta 2014: 116-155
6. Obr. zo str. 121: https://winshipcancer. emory.edu/about-us/newsroom/pressreleases/2016/new-study-women-withhistory-breast-ovarian-cancer.html
GynTect R
Ako ďalej v prípade abnormálneho výsledku skríningového vyšetrenia na rakovinu krčka maternice alebo ak má pacientka pozitívny výsledok testu na HPV? Aj keď oba testy poukazujú na možné nádorové ochorenie, v mnohých prípadoch nejde o malígny stav. Pre spoľahlivé upresnenie výsledkov siahnite po vyšetrení GynTectR .

Ako toto vyšetrenie funguje?

Premene zdravých buniek krčka maternice na bunky nádorové predchádza množstvo zmien na mikroskopickej úrovni. Jednou takou zmenou je aj zvýšená úroveň metylácie vybraných oblastí DNA. Test GynTectR umožňuje pomocou vysokocitlivej kvantitatívnej real-time PCR metódy stanoviť úroveň metylácie v 6 špecifických oblastiach DNA. Zvýšená úroveň metylácie je prítomná nielen v nádorových, ale už aj v prekanceróznych bunkách krčka maternice.

Detekcia markerov metylácie umožňuje vyselektovať zo skupiny pacientok s pozitívnym výsledkom HPV testu (pozitívny vysokorizikový typ HPV) a pacientok s abnormálnym cytologickým nálezom pacientky so skutočným zvýšeným rizikom nádorovej transformácie.






Jednoznačné výhody testu GynTectR pre vaše pacientky:
• umožňuje spresniť riziko rozvoja rakoviny krčka maternice,
• na základe negatívneho výsledku môže pacientku ušetriť od zbytočných invazívnych zákrokov,
• pri pozitívnom náleze môže lekár ihneď prispôsobiť následnú zdravotnú starostlivosť.









Výsledky musia byť posudzované spolu s ďalšími klinickými a laboratórnymi nálezmi a sú k dispozícii do 2 týždňov (v závislosti od doručenia a prijatia vzorky v laboratóriu) formou: markery metylácie (GynTectR test) negatívne/pozitívne.
Vyšetrenie nie je hradené z verejného zdravotného poistenia, je realizované v samoplatcovskom režime.
V prípade záujmu kontaktujte vášho medicínskeho reprezentanta.
www.unilabs.sk





Laboratórna diagnostika


PRAKTICKÁ PRÍRUČKA/ TECHNICKÁ PRÍRUČKA

2 Unilabs Slovensko – partner č. 1 v laboratórnej diagnostike
3 Procesná mapa
4 1. Žiadanka a objednanie vyšetrení



5 Vyplnenie žiadanky
6 Výber vyšetrení
6 Značenie vzoriek
9 Telefonické doobjednanie
10 Biochémia a hematológia
19 Imunológia a alergológia
30 Mikrobiológia
42 Genetika
46 Patológia
49 2. Odber
50 Žiadanka na odberový materiál
51 3. Transport



52 Mapa pokrytia zvozovými trasami
54 4. Registrácia a príprava vzorky
56 5. Komplexná diagnostika a analýza
56 Komplexná diagnostika
58 Analýza vzoriek
64 6. Validácia a distribúcia výsledkov
65 Výsledkový list
66 Kvalita a akreditácia
68 Kontakty

69 Manažment

72 Sieť laboratórií a pracovísk



Unilabs Slovensko – partner č. 1
v laboratórnej diagnostike


Unilabs Slovensko predstavuje komplexnú modernú laboratórnu diagnostiku s vysokou kvalitou a širokou dostupnosťou. Naše služby poskytujeme prostredníctvom siete viac než 60 laboratórií na území celého Slovenska. V súčasnosti ponúkame viac než 2 200 vyšetrení v odboroch klinická biochémia, hematológia a transfúziológia, klinická imunológia a alergológia, klinická mikrobiológia, lekárska genetika a patologická anatómia, pričom výsledky rutinných vyšetrení dodávame lekárom do 24 hodín.




nej a externej kontroly kvality postupne prechádza akreditáciou jednotlivých laboratórií, ktorá je zárukou spoľahlivosti výsledkov laboratórnych vyšetrení. Na odber biologického materiálu poskytujeme bezplatne potrebný odberový materiál a transport vzoriek realizujeme vlastnou dopravnou službou. Zabezpečujeme tak dohľad nad dodržaním podmienok predanalytickej fázy po odbere vzorky v súlade so správnou laboratórnou praxou.
Vďaka tomuto prístupu vieme pacienta odbremeniť od zbytočnej traumatizácie z nutnosti opakovaného odberu vzorky, znížiť čas potrebný na vyšetrenie a v konečnom dôsledku napomáhame efektívne realizovať zdravotnú starostlivosť.





Kontinuálne rozširujeme paletu vyšetrení, zavádzame moderné metódy diagnostiky v súlade so svetovými trendmi. Vyvíjame maximálne úsilie na to, aby naša diagnostika bola účinným a efektívnym nástrojom v rukách klinických lekárov. Využívame pritom poslednú generáciu prístrojovej techniky od svetovo renomovaných výrobcov a aplikujeme výlučne technológie certifikované Európskou úniou.

Máme záujem aj o vzdelávanie ďalšej generácie personálu laboratórií. V spolupráci so Slovenskou zdravotníckou univerzitou sa tak naše pracovisko – Centrálne laboratórium v Bratislave – stalo spoločnou výučbovou základňou. Zdravotnícki pracovníci, ktorí si zvyšujú svoju kvalifikáciu, tak získavajú odborné vedomosti a zručnosti v laboratórnych disciplínach pod kvalifikovaným a odborným vedením našich špecialistov.



Denne v našich laboratóriách vyšetríme vzorky od 12 500 pacientov, ktorým zrealizujeme vyše 90 000 vyšetrení. Takýto výkon je možné dosiahnuť iba dokonalým zvládnutím všetkých potrebných procesov od odberu vzorky až po doručenie výsledku s permanentným monitorovaním kvality a výkonu každej etapy tohto procesu. Unilabs Slovensko okrem inter-


Spolupracujeme s odborníkmi vo všetkých medicínskych odboroch doma i v zahraničí. Naši zamestnanci sa aktívne vzdelávajú a sledujú trendy a inovácie v oblasti laboratórnej diagnostiky. Spolupracujeme s nemocnicami či svetovo renomovanými výrobcami liekov na odborných klinických štúdiách, naši odborníci prednášajú doma i v zahraničí na odborných fórach.
Kontinuálny rast spoločností združených v Unilabs Slovensko nám umožňuje širokú interdisciplinárnu spoluprácu naprieč jednotlivými pracoviskami, ako aj veľmi rýchle zavádzanie nových diagnostických postupov do klinickej praxe. Samozrejmosťou je poskytovanie odborných konzílií či konzultačných služieb.
Spoločnosť Unilabs Slovensko je zmluvným partnerom všetkých zdravotných poisťovní na Slovensku. Naše služby poskytujeme 80 nemocniciam a poliklinikám a viac než 7 tisíckam lekárov.



Procesná mapa
Predanalytická fáza



Vysvetlivky
NIS – nemocničný informačný systém
AIS – ambulantný informačný systém
TAT – turn around time, čas odozvy, čas od objednania vyšetrenia po doručenie výsledku lekárovi

LD – laboratórna diagnostika

1. Žiadanka a objednanie vyšetrení Priamo z NIS a AIS



2. Odber

Kompletný odberový materiál
zdarma: uzatvorený odberový systém, transportné pôdy, ostatné odberové médiá

6. Validácia a distribúcia výsledkov
Dvojstupňová kontrola výsledkov a ich odoslanie

Postanalytická fáza

3. Transport Bezplatný zvoz niekoľkokrát denne

4. Registrácia a príprava vzorky
Unikátny čiarový kód


Kvalita a akreditácia
EN: ISO 15189:2012 str. 66

5. Komplexná diagnostika/ analýza vzoriek
Vyšetrenia v širokej palete odborov LD vrátane možnosti doordinovania vyšetrení, veľkokapacitné analyzátory, vysoký stupeň automatizácie, krátke TAT


Analytická fáza


Kontakty
Medicínski reprezentanti Sieť laboratórií a pracovísk str. 68


1. Žiadanka a objednanie vyšetrení
Výber vyšetrení je možný prostredníctvom elektronickej alebo papierovej žiadanky, ktorá obsahuje ponuku vyšetrení jednotlivých laboratórií. Elektronické žiadanky sa tvoria na webovej platforme sk.unilabs.pro alebo prostredníctvom jednotlivých špecifických NIS alebo AIS.



Vyplnená žiadanka je považovaná za oficiálnu objednávku na realizáciu vyšetrení. Je to zároveň dokument na preukázanie požadovanej zdravotnej starostlivosti pre zdravotné poisťovne.

1 Základné vyšetrenie
Preventívna prehliadka, základné vyšetrenia
2 Biochémia a hematológia
Klinická biochémia a hematológia
Biochémia – prenatálny skríning
Diabetológia
Špeciálna hematológia
Likvor





Papierové žiadanky treba vypísať čitateľne paličkovým písmom.


V spoločnosti Unilabs Slovensko sa používa viac druhov žiadaniek, ktoré sú diferencované podľa odborov. Aktuálne verzie formulárov papierových žiadaniek nájdete na www.unilabs.sk/ziadanky-tlaciva
3 Imunológia a alergológia
Imunológia a alergológia
Príloha č. 1 k žiadanke Imunológia a alergológia
– Špecifické IgE – Zoznam alergénov, Príloha č. 2 k žiadanke Imunológia a alergológia
– Špecifické IgG – Zoznam antigénov
4 Mikrobiológia
Klinická mikrobiológia – Bakteriológia a parazitológia, Diagnostika TBC, Mykológia, Likvor


5 Sérológia, virológia, molekulárna biológia
infekčných ochorení
Infekčná sérológia, molekulárna biológia, Diagnostika Covid-19, Likvor
6 Genetika
Rutinná diagnostika
Zriedkavé ochorenia
Cytogenetika
Somatické mutácie
Skríningové vyšetrenia
Genetika – FISH vyšetrenia
7 Špeciálne balíky
TROMBOtest
8 Patologická anatómia


Patologická anatómia – biopsia, negynekologická cytológia
Gynekologická cytológia
Gynekologická cytológia – preventívna prehliadka
Endoskopia
Vyšetrenie antinukleárnych a iných protilátok metódou nepriamej imunofluorescencie
9 Odberový materiál
Žiadanka na odberový materiál





Vyplnenie žiadanky – zoznam základných informácií o pacientovi
Pri papierových žiadankách je potrebné čitateľne vyplniť paličkovým písmom všetky požadované polia. Na základe uvedených informácií o pacientovi sú priraďované intervaly referenčných hodnôt, ktoré sa líšia podľa veku, pohlavia, prípadne fázy menštruačného cyklu. Z tohto dôvodu je potrebné dôsledne dbať na vyplnenie všetkých požadovaných polí, viažucich sa k požadovaným vyšetreniam.
Priezvisko a meno pacienta
Platiteľ
– číselný kód poisťovne v prípade, že sú vyšetrenia hradené zo ZP – samoplatca, ak sú vyšetrenia hradené na priamu platbu; v tomto prípade treba uviesť, komu výkony fakturovať (pacientovi alebo lekárovi) a fakturačnú adresu uviesť v kolónke „dôležité poznámky“, ak fakturačná adresa nie je zhodná s adresou klienta.

Je oslobodené od DPH
– NIE sa začiarkne v prípade samoplatcu, ktorého vyšetrenia nie sú realizované v rámci zdravotnej starostlivosti – vyšetrenia na plastické operácie, ktoré nie sú robené zo zdravotných dôvodov, potvrdenia na zbrojný preukaz, vodičský preukaz, laboratórne vyšetrenia potrebné na prácu do zahraničia a pod.; od DPH nie sú oslobodené ani vyšetrenia pre veterinárnych lekárov

– uviesť názov pracovnej zdravotnej služby v prípade, že sú vyšetrenia hradené cez PZS
ŽIADANKA O VYŠETRENIE – PREVENTÍVNA PREHLIADKA, ZÁKLADNÉ VYŠETRENIA
Rodné číslo pacienta
Platiteľ
Rodné číslo kód ZP, samoplatca,PZS
Priezvisko
Ulica, číslo domu*
PSČ*

Meno

Oslob. od DPH áno nie
Samoplatca – telefón
Mesto/obec*
Fakturovať lekár pacient
Samoplatca – e-mail

Pečiatka a podpis ordinujúceho lekára – v prípade úhrady vyšetrenia cez ZP alebo pri fakturácii lekárovi je tento údaj povinný
Užívané lieky
IČ EÚ Kód krajiny
priložiť kópiu preukazu poistenca
Výška
Hmotnosť
cm

kg
Diuréza
Dôležitá poznámka Pohlavie muž žena
Dátum narodenia Dátum a čas odberu Dátum vystavenia žiadanky
Dg. (MKCH)
n Nepovoliť sprístupnenie výsledku v EZKO
PREVENTÍVNA PREHLIADKA
Kód hospit. prípadu
Hebd. ml/ hod.
Podpis a pečiatka ordinujúceho lekára
Odporúčajúci lekár Meno a priezvisko A kód P kód
Štandardne budú výsledky laboratórnych vyšetrení nahrané do NZIS. Ak lekár požaduje, aby neboli okamžite sprístupnené na nahliadnutie pacientovi cez elektronickú zdravotnú kartu občana, vyznačí tento fakt prostredníctvom doplneného poľa (štandardne sa predpokladá, že nezávisle od vôle indikujúceho lekára sa tak stane po 10 kalendárnych dňoch).


FMC t.
* adresu pacienta žiadame vyplniť v prípade samoplatcu alebo vyšetrení hlásených v zmysle zákona č. 355/2007 Z. z.
Dátum a čas odberu vzorky – dôležitý údaj z hľadiska zabezpečenia predanalytickej fázy
Náplň preventívnych prehliadok uhrádzaných z verejného zdravotného poistenia podľa prílohy č. 2 zákona č. 577/2004 Z. z.

Klinické informácie

Dátum narodenia a pohlavie – vypĺňa sa v prípade, ak z rodného čísla, resp. IČ poistenca nie je možné určiť dátum narodenia a pohlavie pacienta
Adresa pacienta
– vypĺňa sa u všetkých pacientov, aby sme v prípade pozitivity na prenosné ochorenia predišli zdržaniu v procese včasného nahlásenia na RÚVZ (aj pre prípad fakturácie na samoplatcu)

Diagnózy – treba uviesť všetky relevantné diagnózy, najmä v prípade, ak sú ordinované špeciálne vyšetrenia, ktoré poisťovňa hradí len pri konkrétnych diagnózach
n V špecializácii všeobecné lekárstvo 020 (od 18 r.), pediatria 007 a vš. starostlivosť o deti a dorast 008 (od 17 r.), diagnózy Z00.0, Z00.1, Z52.0 (PPDO, PPDO18, PPDO40, PPDO50)
– diuréza, výška, váha, fáza menštruačného cyklu, týždeň tehotenstva, užívané lieky, ktoré môžu mať vplyv na výsledok vyšetrenia; každá položka je označená piktogramom, ktorý je zobrazený pri vyšetrení, ktoré túto informáciu vyžaduje; ak je ordinované vyšetrenie označené niektorým piktogramom, treba vyplniť požadovanú klinickú informáciu
n V špecializácii pediatria 007 a vš. starostlivosť o deti a dorast 008 (0 – 15 r.), diagnóza Z00.1 (PPD11, PPD17, PPD18, PPD19, PPD)

IČ EÚ a kód krajiny – vyplniť v prípade, že ide o poistenca, ktorý má preukaz európskeho poistenca, resp. nemá poistenie v SR (k žiadanke treba priložiť kópiu preukazu poistenia)

n V špecializácii gynekológia a pôrodníctvo 009, diagnóza Z01.4 (PPG)
Dôležitá poznámka – pobyt v zahraničí, rizikové sexuálne správanie, HCV pozitivita a podobne
n V špecializácii urológia 012, diagnóza Z12.5 (PPU50, PPU40)

V prípade, že chcete ordinovať vyšetrenia, ktoré nie sú náplňou preventívnej prehliadky, zadajte ďalšiu diagnózu. Vzorku stačí odobrať iba raz bez ohľadu na rozsah požadovanej diagnostiky.
ZÁKLADNÉ VYŠETRENIA


Výber vyšetrení
Podrobnosti o odberovom materiáli, o spôsobe a podmienkach odberu nájdete na našich webových stránkach alebo sa môžete informovať v call centre či u medicínskych reprezentantov.


Výber požadovaných vyšetrení na Žiadanke o vyšetrenie – preventívna prehliadka, základné vyšetrenia

4. Ak sa rozhodnete u pacienta realizovať preventívnu prehliadku a zároveň žiadate vyšetriť ďalšie parametre zo séra, ktoré nie sú jej súčasťou, odber potrebnej vzorky realizujete iba jedenkrát. Čiarové kódy nalepte na 1. stranu Žiadanky o vyšetrenie – preventívna prehliadka, základné vyšetrenia a:
• doplňte ďalší kód diagnózy podľa platného zákona č. 160/2013 Z. z.,

Po vyplnení záhlavia žiadanky s identifi káciou pacienta a žiadateľa:
1. Na realizáciu laboratórnych vyšetrení patriacich do príslušnej preventívnej prehliadky treba vyznačiť krížikom požiadavku na prehliadku, odobrať vždy materiál vyznačený podľa príslušnej špecializácie indikujúceho lekára a nalepiť čiarové kódy na 1. stranu Žiadanky o vyšetrenie – preventívna prehliadka, základné vyšetrenia.





• vyznačte navyše požadované vyšetrenie.
Ak žiadate vyšetriť parameter, ktorý sa stanovuje z iného druhu vzorky, ako je potrebný na preventívnej prehliadke, odoberte potrebný biologický materiál a nalepte čiarový kód aj na príslušné miesto žiadanky.
Značenie vzoriek
Označovanie vzoriek prešlo do predanalytickej fázy, čím sa znížilo riziko zámeny vzorky na minimum. Čo je však oveľa dôležitejšie, značenie vzoriek klasickými papierovými štítkami sme vo väčšine odberov nahradili čiarovými kódmi (tzv. barcode). Tento spôsob identifikácie eliminuje možnosť zámeny vzorky, je manuálne menej náročný a vďaka bezplatnému dodávaniu čiarových kódov predstavuje aj úsporu nákladov na strane odosielateľa.
Papierové žiadanky


2. Ak žiadate len o jednotlivé vyšetrenia, ktoré nemusia byť súčasťou preventívnej prehliadky a o základné vyšetrenia , odporúčame vám využiť 2. časť Žiadanky o vyšetrenie – preventívna prehliadka, základné vyšetrenia. Pri odbere je potrebné:
• doplňte diagnózu pacienta,
• vyznačte požiadavku na vyšetrenie krížikom v žiadanke vedľa požadovaného vyšetrenia,
• nalepte – tak ako je obvyklé – čiarový kód na príslušné miesto žiadanky a na skúmavku so vzorkou.


3. V zmysle platnej legislatívy by mal lekár pacientovi zrealizovať preventívne vyšetrenie v stave, keď nejaví objektívne ani subjektívne žiadne znaky choroby či zdravotných problémov. To znamená, že v prípade realizácie preventívnej prehliadky by ste v čase odberu nemali vyžadovať iné laboratórne vyšetrenia.
Pri papierových žiadankách sa využíva tzv. dvojitý barcoding. Lekár od nás získava samolepiace čiarové kódy, kde je každý kód dodávaný v páre – menší a väčší.


Jedinečné čiarové dvojkódy na papierovú žiadanku





Jednotlivé skúmavky s odobratým materiálom sa označia po dĺžke skúmavky dlhšou časťou čiarového kódu s doplneným menom pacienta. Druhá, menšia časť kódu sa nalepí na žiadanku do farebného štvorca, ktorý je umiestnený vždy nad blokom vyšetrení, ktoré možno vyšetriť z 1 odberu (z 1 skúmavky, z 1 tampónu, v 1 médiu…).


Aplikácia čiarových dvojkódov




NESPRÁVNE označená skúmavka












SPRÁVNE označená skúmavka














KEDY POUŽIŤ MALÉ ČIAROVÉ KÓDY
Malé čiarové kódy sú určené na tzv. malé odberové súpravy. Z nich sa realizujú nasledovné vyšetrenia:
• glukóza z kapilárnej krvi
(813805 – Skúmavka s KF + Na2 250 µl),
• CRP z kapilárnej krvi – odberový materiál je k dispozícii priamo v nemocničných laboratóriách,


• sedimentácia
(14250 – Skúmavka NC 1,6 ml),
• pediatrická biochémia (810176 – Skúmavka s gélom 800 µl – ped.),
• pediatrický krvný obraz (813510 – Skúmavka K2EDTA 500 µl – ped.).



Jedinečné čiarové kódy na papierovú žiadanku

EDI Jednokódy biele – RUTINA

Požadované vyšetrenia sa vyznačia krížikom vo štvorčeku pred príslušným vyšetrením. Farba obdĺžnika určená na nalepenie čiarového kódu zodpovedá farbe uzáveru odberovej skúmavky (skúmavky Vacutest, skúmavky s transportným médiom, sterilnej skúmavky), do ktorej treba materiál odobrať. Vo farebných rámikoch môžu byť uvedené ďalšie dôležité údaje – množstvo vzorky, ktoré treba odobrať, typ antikoagulačného činidla alebo transportného média, respektíve teplota, pri ktorej treba uchovať vzorku po odbere.
Elektronické žiadanky


Sme prvá a zatiaľ jediná spoločnosť na Slovensku, ktorá ambulantnýn lekárom ponúka možnosť využívať elektronické žiadanky prostredníctvom modulu v ambulantnom informačnom systéme (AIS). Táto jedinečná výhoda umožňuje ambulancii efektívny manažment pacientov v čase odberov, znižuje chybovosť, šetrí čas a v konečnom dôsledku skracuje proces diagnostiky. Modul elektronickej žiadanky zároveň obsahuje systém indikačných pravidiel, ktorý je aktualizovaný našou spoločnosťou, a tak lekárovi zjednodušuje orientáciu v pravidlách 3 zdravotných poisťovní. Funkcionalitu elektronickej žiadanky možno využívať až po doplnení technického vybavenia (kúpa SW modulu v AIS a čítačky čiarových kódov). Unilabs Slovensko prepláca tieto náklady na základe dohody u tých lekárov, ktorí odosielajú vzorky vo vyššom počte. V prípade záujmu nás kontaktujte na SK-obchod@unilabs.com.


EDI Jednokódy malé
STATIM značenie Zatiaľ čo bežné vzorky sa označujú bielym čiarovým kódom, prioritné vzorky STATIM sa označujú červeným kódom a sú používané výlučne v elektronickej žiadanke ako jednokód. Indikácie na tieto vyšetrenia musia byť zo strany žiadateľa opodstatnené. Čas dodania výsledku sa pohybuje v závislosti od typu požadovaného parametra od 15 do 60 minút.



EDI Jednokódy červené – STATIM


Aktuálny stav AIS a NIS umožňujúcich takéto prepojenie s naším laboratórnym systémom (LIS) nájdete na www.unilabs.sk/elektronicke-sluzby.
V prípade elektronických žiadaniek stačí len jeden čiarový kód doplnený o meno pacienta, ktorý je po nalepení na vzorku ihneď po odbere v ambulancii nasnímaný čítačkou čiarových kódov.

V prípade záujmu o prihlásenie do laboratórneho systému (výsledky aj žiadanky) používajte, prosíme, Unilabs Pro (novšiu a vylepšenú verziu systému AlphaLAB).
V prípade akýchkoľvek otázok sa, prosíme, obráťte na vášho medicínskeho reprezentanta alebo na call centrum 0850 150 000.




DÔLEŽITÉ UPOZORNENIE
Biologický materiál a žiadanky od HBsAg, HCV alebo HIV pozitívnych pacientov musia byť výrazne označené, najlepšie červenými písmenami (napríklad HBsAg pozit.), pričom materiál musí byť uložený do samostatného transportného vrecúška.
Skúmavka na vyšetrenie krvnej skupiny + RhD faktora a antierytrocytárnych protilátok musí byť označená čiarovým kódom, ktorý je doplnený aj menom, priezviskom a rodným číslom pacienta.

Telefonické
doobjednanie



Prípadné užívanie liekov treba napísať do určenej kolónky.
Ak je odber robený deň pred odoslaním do laboratória, treba tento fakt pravdivo uviesť na žiadanke. Niektoré parametre môžu byť v takom prípade vyradené z procesu analýzy, a tak vyšetrenia nebudú realizované.
Legenda a iné údaje


Vyšetrenia s červeným podfarbením je možné objednať len na základe predchádzajúcej individuálnej dohody s kontaktným laboratóriom.
Vyšetrenia nie sú hradené zo zdravotného poistenia. Je možné ich objednať len na priamu platbu.
Kontrolný súčet ordinovaných vyšetrení Podľa najnovších pokynov zdravotných poisťovní treba uvádzať aj kontrolný súčet ordinovaných vyšetrení.




Ošetrujúci lekár, prípadne ním poverená zdravotná sestra, môže dodatočne telefonicky doordinovať vyšetrenie niektorých parametrov z už odobratej krvi, ktorá bola dodaná do nášho laboratória. Telefonické doordinovanie možno veľmi pohodlne realizovať prostredníctvom call centra (0850 150 000), ale iba z telefónneho čísla nahláseného lekárom ako súčasť verifikačných údajov, ktoré umožňujú identifikovať volajúceho.
Pri doordinovaní vyšetrenia treba zohľadniť stabilitu požadovaného parametra pri skladovaní za daných podmienok, pôvodný dátum odberu vzorky, ako aj dobu skladovania vyšetrených vzoriek v laboratóriu. Záznam o doordinovaní bude uvedený aj na výsledkovom liste v rámci komentára k žiadanke.

Vyšetrenia koagulačných parametrov a vyšetrenia krvného obrazu je možné doordinovať len pri dodržaní špecifi ckých podmienok stability vzorky. Vyšetrenia zo séra a zbieraného moču sa môžu dodatočne objednať najneskôr do dvoch pracovných dní (48 hodín) od doručenia vzorky do laboratória. Je to doba, počas ktorej sa vyšetrené vzorky séra a zbieraného moču skladujú.


Takmer všetky vyšetrované parametre stanovované zo séra sú stabilné pri chladničkovej teplote 2 – 8 °C, a to najmenej 2 dni (s výnimkou niektorých mimoriadne citlivých parametrov, ktoré sú nestabilné).
Naše laboratóriá majú vypracované pracovné postupy pre možnosť doordinovania jednotlivých parametrov. V prípade nesplnenia týchto podmienok nemôžeme doordinovanie akceptovať, o čom bude ošetrujúci lekár ako objednávateľ vyšetrení informovaný formou komentára na výsledkovom liste.


Ordinovanie vyšetrení, ktoré nie sú v ponuke Unilabs Slovensko
V prípade, že vyšetrenie na žiadanke nie je uvedené, klient napíše svoju požiadavku do kolónky „Iné vyšetrenia“. Zároveň sa telefonicky informuje v laboratóriu o možnostiach transportu do iného laboratória mimo siete Unilabs Slovensko. Spoločnosť Unilabs Slovensko zabezpečuje odvoz biologického materiálu potrebného na tieto vyšetrenia len na pracoviská, ktoré sa nachádzajú v rámci existujúcich zvozových trás Unilabs Slovensko. Za kvalitu a doručenie výsledkov z iných ako vlastných pracovísk reťazec Unilabs Slovensko nepreberá zodpovednosť.



Biochémia a hematológia


Spoločnosť Unilabs Slovensko má najviac skúseností práve v odbore klinickej biochémie, kde dnes ponúka viac než 900 vyšetrení. S výnimkou niektorých špeciálnych vyšetrení sú výsledky lekárom k dispozícii do 24 hodín a samozrejmosťou je poskytovanie urgentnej diagnostiky vo všetkých laboratóriách spoločnosti.
Rutinné vyšetrenia pokrývajú:
• pečeňové testy,
• obličkové testy,
• hormonálne testy,
• posúdenie metabolizmu minerálov a sacharidov,
• poruchy lipidového spektra,
• markery zápalu a sepsy,




900


• onkomarkery,
• kostné markery,
• stanovenie vitamínov.
Naše laboratóriá lekárom rutinne ponúkajú kompletnú paletu základných vyšetrení potrebnú na diagnostiku ochorení:
– dýchacej sústavy,
– kardiovaskulárnej sústavy,
– tráviacej sústavy,
– močovej sústavy,
– žliaz s vnútorným vylučovaním, – pohlavnej sústavy.



Vďaka najmodernejšiemu vybaveniu ako jedni z mála na Slovensku vyšetrujeme močové sedimenty prietokovou cytometriou. Pri patologickej hodnote erytrocytov vo vzorke je výhodou takéhoto stanovenia okamžité určenie pôvodu erytrocytov, ktoré zrýchľuje diagnostiku a následnú liečbu pacienta. Ponúkame tiež stanovenie stopových prvkov, žlčových kyselín či hladín vybraných liečiv.

Naša ponuka vyšetrení pokrýva aj vysoko špecifické potreby lekárov – špecialistov, ako sú napríklad:
– diagnostika v oblasti porúch fertility (vyšetrenia hormonálnych profilov a vitamínov, protilátky proti ováriám a spermiám, anti Müllerian hormón (AMH), komentovaný prenatálny skríning pre tehotné samostatne v I. a II. trimestri, ako aj integrovaný prenatálny skríning s odporúčaním klinického genetika,
– parametre poškodenia myokardu,


– katecholamíny a ich metabolity, – testy na diagnostiku a sledovanie diabetes mellitus, – vyšetrenia na diagnostiku a kontrolu úspešnosti liečby osteoporózy.

Naše CL – Z ÁPAD v Bratislave ponúka na Slovensku najnovšie a najmodernejšie vyšetrenia, akými sú napríklad:
– p2PSA – proenzymová forma prostatického špecifického antigénu, ktorá je frakciou v plazme cirkulujúceho voľného PSA; stanovenie PHI (Prostate Health Index) má v súčasnosti najvyššiu špecificitu pri diagnostike karcinómu prostaty, – sd-LDL cholesterol (malé denzné LDL častice), – kalprotektín v stolici, – DAO – vyšetrenie histamínovej intolerancie, – stanovenie vitamínu A, E, aktívnej formy vitamínu B12, – vyšetrenie ťažkých kovov – chróm, nikel a olovo, – vyšetrenie stopových prvkov – meď, zinok, selén.



PREVENTÍVNA PREHLIADKA

ŽIADANKA O VYŠETRENIE – PREVENTÍVNA PREHLIADKA, ZÁKLADNÉ VYŠETRENIA
01 Krv na sérum

IMUNOLÓGIA

Náplň preventívnych prehliadok uhrádzaných z verejného zdravotného poistenia podľa prílohy č. 2 zákona č. 577/2004 Z. z.
Krv na sérum
Krv s EDTA
Moč ranný
Sedimentácia
Stolica
– V špecializácii všeobecné lekárstvo 020 (od 18 r.), pediatria 007 a vš. starostlivosť o deti a dorast 008 (od 17 r.), diagnózy Z00.0, Z00.1, Z52.0
Krv na sérum
Moč ranný
Sedimentácia

– V špecializácii pediatria 007 a vš. starostlivosť o deti a dorast 008 (0 – 15 r.), diagnóza Z00.1
Krv na sérum
Moč ranný

– V špecializácii urológia 012, diagnóza Z12.5
– V špecializácii gynekológia a pôrodníctvo 009, diagnóza Z01.4
ZÁKLADNÉ VYŠETRENIA
02 Krv s EDTA HEMATOLÓGIA
B − Krvý obraz
B − Krvý obraz s diferenciálom
HEMOKOAGULÁGIA
P − PT-ratio

ZÁKLADNÁ BIOCHÉMIA
Metabolity
S − Glukóza
S − Glukóza po jedle
S − Močovina
S − Kreatinín
S − Cystatín C

S − Kyselina močová
S − Celkové bielkoviny
S − Albumín
S − Bilirubín celkový
S − Bilirubín konjugovaný
Odhad GF
GF podľa Cockroft & Gaulta
GF podľa Schwartza (do 18 rokov)
GF podľa CKD EPi
GF z cystatínu

P − INR (liečení pacienti)
P − APTT – ratio
P − Fibrinogén
P − Trombínový čas – ratio
P − Antitrombín III
P − D-dimér
ZÁKLADNÉ VYŠETRENIA
V RANNOM MOČI
U − Moč chemicky
U − Močový sediment
U − Amyláza
SEDIMENTÁCIA ERYTROCYTOV
P− Sedimentácia erytrocytov
IMUNOHEMATOLÓGIA
Krvná skupina + RhD

Enzýmy
S − AST
S − ALT
S − GGT
S − ALP
S − Amyláza
S − Pankreatická amyláza
S − Lipáza
S − Cholínesteráza
S − Laktátdehydrogenáza
S − CK
Lipidy
S − Cholesterol
S − HDL cholesterol
S − LDL cholesterol
S − Triacylglyceroly


Antierytrocyt. protilátky (NAT)
Základná imunológia
S − IgA
S − IgM
S − IgG
Zápalové markery
S − CRP
S − ASLO
S − Reumatoidný faktor
HORMÓNY
Gravidita
S − Celkový hCG
S − Voľný beta-hCG
S − TSH v gravidite
S – aTPO / Tyreoperoxidáza
– autoprotilátky

Hormóny štítnej žlazy
S − TSH
S − T4 voľný
Preeklampsia
Index sFlt-1/PIGF € sFlt-1 € PIGF €
Onkomarkery
S − AFP
S − Celkový hCG
S − CA 125

ROMA index (CA125; HE4)
S − PSA
INFEKČNÁ SÉROLÓGIA

Index LDL/HDL
Index CHOL/HDL
Non-HDL-cholesterol
Aterogénny index plazmy
Minerály a stopové prvky
S − Sodík
S − Draslík
S − Chloridy
S − Vápnik
S − Fosfor
S − Horčík
Metabolizmus železa a hemoglobínu
S − Železo
S − Celková väzbová kapacita Fe Voľná väzbová kapacita Fe
S − Transferín Saturácia transferínu

– Anti Rubeola IgM, IgG
– Anti Toxoplasma gondii IgM, IgG (skríning)
– Anti CMV IgM, IgG (skríning)
– Anti HCV IgG
– HBsAg
– RRR, anti Treponema pallidum
– Anti HIV 1/2, p24 HIV antigén
07 Stolica
VYŠETRENIE STOLICE
F − Stolica na OK
14 Krv s NaF/Na2EDTA METABOLITY
P − Glukóza
P − Glukóza po jedle



01 Krv na sérum
Metabolity
ŽIADANKA KLINICKÁ BIOCHÉMIA A HEMATOLÓGIA

Minerály a stopové prvky

Kardiálne markery

ZÁKLADNÁ BIOCHÉMIA (SÉRUM)
S − Glukóza
S − Glukóza po jedle
S − Močovina
S − Kreatinín
S − Cystatín C
S − Kyselina močová
S − Celkové bielkoviny
S − Albumín

S − Bilirubín celkový
S − Bilirubín konjugovaný
S − Fruktozamín
S − Žlčové kyseliny
Odhad GF
GF podľa Cockroft & Gaulta
GF podľa Schwartza (do 18 rokov)

GF podľa CKD EPi
GF z cystatínu C
Elektroforéza bielkovín
S − Elektroforéza bielkovín
S − Imunoelektroforéza
Enzýmy
S − AST
S − ALT
S − GGT
S − ALP
S − ALP izoenzýmy
S − Amyláza
S − Pankreatická amyláza
S − Lipáza
S − Cholínesteráza
S − Laktátdehydrogenáza
S − CK
S − CK-MB

S − HBDH
Lipidy
S − Sodík
S − Draslík
S − Chloridy
S − Vápnik
– Vápnik ionizovaný výpočtom
– Vápnik s korekciou na albumín
S − Fosfor
S − Horčík
S − Zinok
S − Meď
S − Selén
Osmolalita séra výpočtom
Metabolizmus železa a hemoglobínu
S − Železo

S − Celková väzbová kapacita Fe – Voľná väzbová kapacita Fe
S − Transferín

S − Troponín I hs
S − Troponín T hs
S − Myoglobín
S − NT-proBNP
B − BNP (odber do EDTA)
ŠPECIÁLNE VYŠETRENIA
Vitamíny
S − Vitamín B12
S − Vitamín B12 aktívny
S − Kyselina listová
S − Vitamín D
S − Vitamín A
S − Vitamín C
S − Vitamín E
Iné vyšetrenia
S – Koenzým Q10 €


– Saturácia transferínu
S − Solubilný transferínový
receptor
S − Feritín
S − Haptoglobín
IMUNOLÓGIA
Základná imunológia
S − IgA
S − IgM
S − IgG
S − IgE
S − C3 komplement
S − C4 komplement
S − Cirkulujúce imunokomplexy
Zápalové markery
S − CRP

S – Profil mastných kyselín €
Liečivá
S − Digoxín
S − Lítium
S − Kyselina valproová
S – Karbamazepín
S − Fenobarbital
S − Teofylín
S − Gentamycín
S − Vankomycín
HORMÓNY
Gravidita
S − Celkový hCG
S − Voľný beta-hCG
S − TSH v gravidite

S − Angiotenzín konvertujúci enzým
S − Cholesterol
S − HDL cholesterol
S − LDL cholesterol
S − Triacylglyceroly
S − sd-LDL cholesterol €
S − Lipoproteín (a)
S − Apolipoproteín A1
S − Apolipoproteín B
– Index LDL/HDL
– Index CHOL/HDL
– Aterogénny index plazmy

S − CRP hs
S − Reumatoidný faktor
S − Prokalcitonín
S − Anti CCP
S − Prokalcitonín
S − Interleukín 6
S − Prealbumín
S − Beta-2-mikroglobulín
Markery streptokokovej infekcie
S − ASLO

S − ADNáza B
Špecifické bielkoviny
S − Alfa-1-antitrypsín
S − Alfa-2-makroglobulín
S − Alfa-1-kyslý glykoproteín
S − Ceruloplazmín
S – aTPO/Tyreoperoxidáza – autoprotilátky

S − Homocysteín (odber do EDTA)
Hormóny štítnej žlazy
S − TSH
S − T3 voľný
S − T4 voľný
S − T3 celkový
S − T4 celkový
S − Tyreoglobulín
S − aTG/Tyreoglobulín – autoprotilátky
S − aTPO/Tyreoperoxidáza – autoprotilátky
S − TSI/Tyreoideu stimulujúci imunoglobulín
Fertilita
S − Anti Műllerian hormón

S − Luteinizačný hormón

S − FSH
S − Estradiol
S − Progesterón
S − Prolaktín
S − Testosterón
S − SHBG

Voľný estradiol
Biologicky dostupný estradiol Androgénny index
Voľný testosterón
Biologicky dostupný testosterón

02 Krv s EDTA HEMATOLÓGIA
B − Krvný obraz
B − Krvný obraz s diferenciálom
B − Retikulocyty
GLYKOVANÝ HEMOGLOBÍN
B − HbA1c
14 Krv s NaF/NA2EDTA METABOLITY

S − 17-OH-progesterón
S − DHEA-sulfát
S − Androstendión
Iné hormóny
S − Pregnenolón
S − Aldosterón v ľahu
S − Aldosterón v stoji
P − Renín v ľahu (odber do EDTA)
P − Renín v stoji (odber do EDTA) Pomer aldosterón-renín
S − C-peptid
S − C-peptid po záťaži
S − Inzulín
S − Inzulín po záťaži
HOMA – IR (inzulínová rezistencia)
S − Kortizol ranný odber
S − Kortizol poobedný odber
P − Glukóza

S − Somatotropín
S − IGF-1
S − IGFBP-3
S − Kalcitonín
S − Parathormón (intaktný)
S − Erytropoetín
S − Gastrín
S − Serotonín €
ONKOMARKERY
S − AFP

S − Celkový hCG
S − Voľný beta-hCG
S − CEA
S − CA 19-9
S − CA 125
ROMA index (CA125/HE4)
S − CA 15-3
S − CA 72-4
S − CYFRA 21-1
S − NSE
S − SCCA
S − PSA

S − Tkanivový polypeptidový antigén
S − Voľný PSA PSA ratio (fPSA/PSA) Index zdravej prostaty € (PSA/fPSA/p2PSA)
S − Tymidínkináza
S − Proteín S100
S − Chromogranín A
KOSTNÉ MARKERY
S − Osteokalcín
S − Beta-CrossLaps
S − P1NP

A6,C6,D6,25 Kapilára/ Striekačka na ABR
Miesto odberu:
– artéria
– véna
– kapilára
– pupočník
VNÚTORNÉ PROSTREDIE
A METABOLITY
B − Acidobázická rovnováha

P − Glukóza po jedle
P − Laktát
03 Krv s citrátom HEMOKOAGULÁCIA
P – PT-ratio
P − INR (liečení pacienti)
P − APTT-ratio
P − Fibrinogén
P − Trombínový čas-ratio
P − Antitrombín III
P − D-dimér
ŠPECIÁLNE KOAGUL. VYŠETRENIA
P − Dabigatran
P − Anti Xa aktivita
P − Faktor II
P − Faktor V
P − Faktor VII
P − Faktor VIII
P − Faktor IX
P − Faktor X
P − Faktor XI
P − Faktor XII

10 Sedimentácia
SEDIMENTÁCIA ERYTROCYTOV
P − Sedimentácia erytrocytov
12 Krv s EDTA



B – Aniónová medzera
– mikroionty
B − Vápnik ionizovaný
B − Karbonylhemoglobín
B − Methemoglobín
B − Bilirubín
B − Laktát
07 Stolica
7B Stolica
VYŠETRENIA STOLICE
F − Stolica na OK
F − Pankreatická elastáza
F − Kalprotektín
04 Moč ranný
ZÁKLADNÉ VYŠ. V RANNO M MOČI

6 ml, deti – 3 ml Na skúmavke musí byť meno a rodné číslo pacienta IMUNOHEMATOLÓGIA
– Krvná skupina + RhD – Antierytrocyt. protilátky (NAT) – Skúška kompatibility – Priamy antiglobul. test (PAT)
06 Kapilárna krv
VYŠETRENIA KAPILÁRNEJ
KRVI
B − Glukóza
B − Glukóza po jedle
B − CRP
ED Krv s EDTA
INÉ VYŠETRENIA Z PLAZMY
P − Amoniak
P − ACTH

U − Moč chemicky
U − Močový sediment
METABOLITY V RANNOM MOČI
U − Glukóza
U − Močovina
Frakčná exkrécia močoviny
U − Kreatinín
U − Kyselina močová Frakčná exkrécia kys. močovej
U − Celkové bielkoviny
U − Mikroalbuminúria
Index albumín/kreatinín
Osmolalita ranného moču (výpočet)
ELEKTROFORÉZA BIELKOVÍN MOČU

U − Elektroforéza bielkovín
U − Imunoelektroforéza
ENZÝMY V RANNOM MOČI
U − Amyláza
Frakčná exkrécia amylázy
U − Pankreatická amyláza
MINERÁLY V RANNOM MOČI
U − Sodík
Frakčná exkrécia Na
U − Draslík
Frakčná exkrécia K
U − Chloridy

P − Metanefrín, Normetanefrín
Frakčná exkrécia CI
U − Vápnik
Index vápnik/kreatinín
Frakčná exkrécia Ca


U − Fosfor
Index fosfor/kreatinín
U − Horčík

Frakčná exkrécia P
Frakčná exkrécia Mg
INÉ VYŠETRENIA V RANNOM MOČI
U − Beta-2-mikroglobulín
U − Kortizol
Index kortizol/kreatinín
U − Porfyríny

POT
POT − Chloridy
EJAKULÁT
– Spermiogram
MOČOVÝ KAMEŇ
– Rozbor močového kameňa
DIALYZÁT
DI − Glukóza

ŽIADANKA O VYŠETRENIE – BIOCHÉMIA – PRENATÁLNY SKRÍNING


U − Pyrilinks
5A, 05 Moč zbieraný
– 12 hod. – 24 hod.
METABOLITY V ZBIERANOM MOČI dU − Glukóza dU − Močovina
Frakčná exkrécia močoviny dU − Kreatinín
Kreatinín klírens dU − Kyselina močová
Frakčná exkrécia kys. močovej dU − Celkové bielkoviny dU − Mikroalbuminúria
Index albumín/kreatinín
Osmolalita zbieraného moču (výpočet)

MINERÁLY V ZBIERANOM MOČI
dU − Sodík
Frakčná exkrécia Na dU − Draslík
Frakčná exkrécia K dU − Chloridy
Frakčná exkrécia CI dU − Vápnik
Index vápnik/kreatinín
Frakčná exkrécia Ca dU − Fosfor
Frakčná exkrécia P dU − Horčík
Frakčná exkrécia Mg dU – Meď

DI − Kyselina močová
DI − Sodík
DI − Draslík
DI − Chloridy
DI − CRP
DI − Laktát
PUNKTÁT
PU − pH
PU − Glukóza
PU − Celkové bielkoviny
PU − Albumín
PU − AST
PU − ALT

PU − Bilirubín celkový
PU − Amyláza
PU − Laktátdehydrogenáza
PU − CRP
I. TRIMESTER
– PAPP-A, voľný beta-hCG
– USG
II. TRIMESTER
– Double test: celkový hCG + AFP
– Triple test: celkový hCG + AFP + voľný estriol
– USG

PREEKLAMPSIA
– Index sFlt-1/PIGF €
– sFlt-1 €
– PIGF €

PU − Laktát
PU − Reumatoidný faktor
SLINY
17 SLINY
SA − Kortizol ranný odber (odber medzi 7:00 – 9:00)
B7 SLINY
SA − Kortizol poob. odber (odber medzi 16:00 – 19:00)
C7 SLINY

SA – Kortizol nočný odber (odber o 24:00)
TOXIKOLÓGIA
1G Krv na sérum


INÉ VYŠ. V ZBIERANOM MOČI
dU − Addisov sedimen (len 12 hod.) dU − Beta-2-mikroglobulín dU − Kortizol
Index kortizol/kreatinín dU − Aldosterón dU − Serotonín €
5B Moč zbieraný
DO 6M HCl dU − Katecholamíny dU − Kyselina 5-OH-3-indoloctová dU − Kys. homovanilová
XX
VYŠETRENIE Z PLODOVEJ VODY
PV − AFP

S – Karbohydrátdeficientný transferín
S – Chróm €
S – Nikel €
U4 Moč ranný
U − Multidrogový test
W4 Moč ranný
U – Etylglukuronid
U − Metabolity organických rozpúšťadiel €
1F Krv na sérum
S – Alkohol

ET Krv s EDTA

B – Olovo €



ŽIADANKA DIABETOLÓGIA


– autoprotilátky IgG

ŽIADANKA ŠPECIÁLNA HEMATOLÓGIA

O-GTT (OGTT, OGTTS, OGTTP)
Krv na OGTT
– odber na lačno
– 1 hod. po záťaži glukózou
– 2 hod. po záťaži glukózou
U-GTT (UOGTT)
Moč
– odber na lačno
– 1 hod. po záťaži glukózou
– 2 hod. po záťaži glukózou

GLYKEMICKÝ PROFIL
Kapilárna krv
02 Krv s EDTA
GLYKOVANÝ HEMOGLOBÍN
B − HbA1c
01 Krv na sérum
1E Krv na sérum 2 (záťažové testy)
VYŠETRENIA ZO SÉRA
S − Glukóza
S − Glukóza po jedle
S − Kreatinín
S − AST
S − ALT
S − GGT
S − CK
S − Cholesterol


– IAA/Inzulín – autoprotilátky IgG
– anti-IA2/Tyrozínfosfatáza – autoprotilátky IgG
04 Moč ranný METABOLITY V RANNOM MOČI
U − Glukóza
U − Kreatinín
U − Celkové bielkoviny
U − Mikroalbuminúria
– Index albumín /kreatinín
04 Moč zbieraný METABOLITY V ZBIERANOM MOČI

S − HDL cholesterol
S − LDL cholesterol
S − Triacylglyceroly
– Index LDL/HDL
– Index CHOL/HDL
– Non – HDL cholesterol
– Aterogénny index plazmy
S − C-peptid
S − C-peptid po záťaži
S − Inzulín
S − Inzulín po po záťaži
– HOMA – IR (inzulínová rezistencia)
dU − Glukóza dU − Kreatinín
– Kreatinín klírens dU − Celkové bielkoviny dU − Mikroalbuminúria
– Index albumín /kreatinín


– anti-GAD/Dekarboxyláza kyseliny glutámovej
02 Krv s EDTA HEMATOLÓGIA
B − Krvný obraz
B − Krvný obraz s diferenciálom
B − Retikulocyty
03 Krv s citrátom KOAGULAČNÉ FAKTORY
P − Faktor II
P − Faktor V
P − Faktor VII
P − Faktor VIII
P − Faktor VIII chromogénny
P − Faktor IX
P − Faktor X
P − Faktor XI

P − Faktor XII

P − Faktor XIII
03 Krv s citrátom
TROMBOFILNÝ STAV – SKRÍNING
P − ProC global
P − ProC global/faktor V
P − Proteín C
P − Proteín S
P − Voľný proteín S Ag
03 Krv s citrátom
ZÁKLADNÁ KOAGULÁCIA
P − PT-ratio

P − INR (liečení pacienti)
P − APTT-ratio
P − Fibrinogén
P − Trombínový čas-ratio
P − Antitrombín III

P − D-dimér
HEMATOLÓGIA
P − Trombocyty v citráte
03 Krv s citrátom
ANTIKOAGULAČNÁ LIEČBA
P − Dabigatran
P − Anti Xa aktivita
P − Rivaroxaban
P − Apixaban
P − Edoxaban
03 Krv s citrátom
FIBRINOLÝZA
P − PAI-1

P − Plazminogén
P − Alfa-2-antiplazmín

VON WILLEBRANDOV SYNDRÓM
P − vWF: Aktivita


P − vWF: Antigén
02 Krv s EDTA
HEMATOLÓGIA
B − Krvný obraz
B − Krvný obraz s diferenciálom
B − Retikulocyty
03 Krv s citrátom
KOAGULAČNÉ FAKTORY
P − Faktor II

01 Krv na sérum ANTIFOSFOLIPIDOVÝ SYNDRÓM
– Fosfolipidy – autoprotilátky IgG skríning
– Fosfolipidy – autoprotilátky IgM skríning
– Kardiolipín – autoprotilátky IgG

02 Krv s EDTA IMUNOFENOTYPIZÁCIA
LEUKOCYTOV
B − Základná imunofenotypizácia hematologického ochorenia
B − Akútna leukémia
B − Lymfoproliferatívne ochorenie (LPO)

P − Faktor V
P − Faktor VII
P − Faktor VIII
P − Faktor VIII chromogénny
P − Faktor IX
P − Faktor X
P − Faktor XI
P − Faktor XII
P − Faktor XIII
03 Krv s citrátom
TROMBOFILNÝ STAV – SKRÍNING
P − ProC global
P − ProC global/faktor V
P − Proteín C
P − Proteín S

P − Voľný proteín S Ag

– Kardiolipín – autoprotilátky IgM
– β -2-glykoproteín 1
– autoprotilátky skríning
– Anexín V – autoprotilátky IgG
– Anexín V – autoprotilátky IgM
– Fosfatidylserín – autoprotilátky IgG
– Fosfatidylserín – autoprotilátky IgM
– Kyselina fosfatidylová
– autoprotilátky IgG
– Kyselina fosfatidylová
– autoprotilátky IgM
– Fosfatidylinozitol
– autoprotilátky IgG
– Fosfatidylinozitol
– autoprotilátky IgM

B − Vlasatobunková leukémia (HCL)
B − Mnohopočetný myelóm (MM) /Monokl. gamapatia nej. významu (MGUS)
B − Myeloproliferatívne neoplázie (MPN) /Myelodysplast. syndróm (MDS)
15 Kostná dreň Li Heparinát IMUNOFENOTYPIZÁCIA
LEUKOCYTOV
– KD − Základná imunofenotypizácia hematologického ochorenia
– KD − Akútna leukémia

03 Krv s citrátom
ZÁKLADNÁ KOAGULÁCIA
P − PT-ratio
P − INR (liečení pacienti)
P − APTT-ratio
P − Fibrinogén
P − Trombínový čas-ratio
P − Antitrombín III
P − D-dimér

HEMATOLÓGIA
P − Trombocyty v citráte
03 Krv s citrátom
ANTIKOAGULAČNÁ LIEČBA
P − Dabigatran
P − Anti Xa aktivita
P − Rivaroxaban

– Fosfatidyletanolamín
– autoprotilátky IgG
– Fosfatidyletanolamín
– autoprotilátky IgM
– Protrombín
– autoprotilátky skríning
03 Krv s citrátom AGREGÁCIA TROMBOCYTOV
P − Agregácia – ADP
P − Agregácia – EPI
P − Agregácia – kolagén
P − Agregácia – kyselina arachidónová
P − Agregácia – RIPA
P − Agregácia – spontánna

– KD − Lymfoproliferatívne ochorenie (LPO)
– KD − Vlasatobunková leukémia (HCL)
– KD − Mnohopočetný myelóm (MM)/Monokl. gamapatia nej. významu (MGUS)
– KD − Myeloproliferatívne neoplázie (MPN) /Myelodysplast. syndróm (MDS)
15 Iný materiál Špecifikujte materiál
– Biopsia zo žalúdka, čreva – prietoková cytometria
– BAL, likvor – prietoková cytometria


P − Apixaban
P − Edoxaban
03 Krv s citrátom
FIBRINOLÝZA
P − PAI-1
P − Plazminogén
P − Alfa-2-antiplazmín
VON WILLEBRANDOV SYNDRÓM
P − vWF: Aktivita
P − vWF: Antigén
03 Krv s citrátom ANTIFOSFOLIPIDOVÝ SYNDRÓM
P − Lupus antikoagulans skríning


P − Lupus antikoagulans konfirmácia
P − Kaolínový čas – ratio
SYNDRÓM LEPIVÝCH DOŠTIČIEK (len ako súčasť AGR)
PRIETOKOVÁ CYTOMETRIA
01 Krv na sérum
02 Krv s EDTA
– Protilátky proti leukocytom
– Protilátky proti trombocytom
– HIT – Heparínom indukovaná trombocytopénia
02 Krv s EDTA
– Aktivačné markery trombocytov

– PNH – Paroxyzmálna nočná hemoglobinúria
– T-LPO, biopsia z kože, MF – prietoková cytometria



09 Likvor
BIOCHEMICKÉ
ŽIADANKA LIKVOR

– Anti HSV IgG (CSF/sérum)


L − Vzhľad

VYŠETRENIA (LBIO)
L − Elementy
L − Glukóza
L − Chloridy
L − Celkové bielkoviny
L − Laktát
L − Laktátdehydrogenáza
L − Albumín
L − IgM v likvore
L − IgG v likvore
VÝPOČTY:
– Koeficient energetickej bilancie
51 Likvor
MIKROBIOLOGICKÉ
AI Index

– Anti VZV IgG (CSF/sérum)
AI Index
– Anti Parotitis IgG (CSF/sérum)
AI Index
– Anti CMV IgG (CSF/sérum)
AI Index
– Anti EBV, EBNA-1 IgG (CSF/sérum) AI Index
– Anti Kliešťová encefalitída IgM, IgG (CSF/sérum) AI Index
– Cryptococcus neoformans antigén (aglutinácia) (nevyžaduje sa sérum)


VYŠETRENIE (LMIKRO)
– Aeróbna kultivácia
– Anaeróbna kultivácia
– Kultivácia po pomnožení
– Mikroskopia
– Mykológia
– Voľný antigén v likvore
LD Likvor
PRIAMY DÔKAZ

MIKROORGANIZMOV
– DNA Borrelia burgdorferi s. l. kvalitatívne
– DNA HSV 1 kvantitatívne
– DNA HSV 2 kvantitatívne
– DNA VZV kvantitatívne
– DNA CMV kvantitatívne
– DNA EBV kvantitatívne

Žiadanka na stiahnutie: www.unilabs.sk/ziadanky-tlaciva



– DNA Chlamydia pneumoniae kvalitatívne
– DNA Mycoplasma pneumoniae kvalitatívne
– RNA TBEV (kliešťová encefalitída) kvalitatívne
TL Likvor
LIKVOR NA TBC
– Kultivácia, mikroskopia
– DNA Mycobacterium tuberculosis kvalitatívne
9B Likvor
01 Krv na sérum
MIKROBIOLOGICKÉ VYŠETRENIE / PROTILÁTKY


– Anti Borrelia spp. IgM, IgG (CSF/sérum) AI Index, Anti Borrelia spp. IgM, IgG (Line Blot)




ŽIADANKA IMUNOLÓGIA A ALERGOLÓGIA
BUNKOVÁ IMUNITA


S − Reumatoidný faktor

liny glutámovej – autoprotilátky IgG

02 Krv s EDTA
B – Krvný obraz s diferenciálom
IMUNOFENOTYPIZÁCIA
B − Imunofenotypizácia lymfocytov
T-lymfocyty: CD3+
T-lymfocyty pomocné: CD3+CD4+
T-lymfocyty cytotoxické: CD3+CD8+
Imunoregulačný index (IRI): CD4+/CD8+
NK bunky: CD16+56+
B-lymfocyty: CD19+
B − Aktivované T-lymfocyty (CD3+HLA-DR+) len ako súčasť
IFELY
B – Regulačné T-lymfocyty CD4+CD25highCD127 low
S − Prokalcitonín

S − Interleukín 6
S − Prealbumín
ŠPECIFICKÉ BIELKOVINY
S − Alfa-1-antitrypsín
S − Alfa-2-makroglobulín
S − Alfa-1-kyslý glykoproteín
S − Ceruloplazmín
H ISTAMÍNOVÁ INTOLERANCIA
S − Diaminooxidáza
PROTILÁTKY PROTI MIKROBIÁLNYM ANTIGÉNOM
S − ASLO
S − ADNáza B
Candida mannan – protilátky IgG, IgA, IgM

IAA/Inzulín – autoprotilátky IgG anti-IA2/Tyrozínfosfatáza – autoprotilátky IgG
Autoimunitná hepatitída
AMA/Mitochondrie – autoprotilátky IgG
LKM/Mikrozómy pečene a obličky – autoprotilátky IgG
SLA/Solubilný pečeňový antigén – autoprotilátky IgG
Antifosfolipidový syndróm
Fosfolipidy – autoprotilátky IgG skríning
Fosfolipidy – autoprotilátky IgM skríning
Kardiolipín – autoprotilátky IgG
Kardiolipín – autoprotilátky IgM
β-2-glykoproteín 1


20 Krv s heparinátom
NEŠPECIFICKÁ BUNKOVÁ IMUNITA
P − Fagocytárna aktivita
E2 Krv s EDTA
INÉ VYŠETRENIA
B − HLA-B27
HUMORÁLNA IMUNITA
01 Krv na sérum
04 Moč
IMUNOGLOBULÍNY A KOMPLEMENT
S − IgA
S − IgM
S − IgG
S – Podtriedy IgG (IgG1-4)
S − IgE


S − C3 komplement
S − C4 komplement
S − Cirkulujúce imunokomplexy
ELEKTROFORÉZA BIELKOVÍN
S − Elektroforéza bielkovín
S − Imunoelektroforéza
U − Elektroforéza bielkovín
U − Imunoelektroforéza
GAMAPATIE
S − Voľné reťazce kappa
S − Voľné reťazce lambda
S − Celkové reťazce kappa
S − Celkové reťazce lambda
U − Voľné reťazce kappa
U − Voľné reťazce lambda
Aspergillus – protilátky IgG
PROTILÁTKY PROTI ĎALŠÍM ANTIGÉNOM
Potravinová intolerancia
Bielkoviny kravského mlieka – protilátky IgM, IgA, IgG
Laktóza – protilátky IgA, IgG Sója – protilátky IgA, IgG Ovalbumín – protilátky IgA, IgG α – laktalbumín – protilátky IgA, IgG β – laktoglobulín – protilátky IgA, IgG
Kazeín – protilátky IgA, IgG Sacharomyces cerevisiae – protilátky IgA
Sacharomyces cerevisiae – protilátky IgG
Celiakia


U − Bence Jonesova bielkovina
ZÁPALOVÉ MARKERY
S − CRP

Deaminovaný gliadín – protilátky IgA, IgG
Tkanivová transglutamináza – protilátky IgA, IgG
AUTOPROTILÁTKY
Reumatológia
ANA/Bunkové jadro – autoprotilátky IgG skríning ENA/Extrahovateľné nukleárne antigény – autoprotilátky IgG skríning dsDNA/Dvojšpirálová DNA – autoprotilátky IgG, IgA, IgM ACCP/Cyklické citrulínované peptidy – autoprotilátky IgG
– autoprotilátky skríning
Anexín V – autoprotilátky IgG
Anexín V – autoprotilátky IgM
Fosfatidylserín
– autoprotilátky IgG
Fosfatidylserín
– autoprotilátky IgM
Kyselina fosfatidylová
– autoprotilátky IgG
Kyselina fosfatidylová
– autoprotilátky IgM
Fosfatidylinozitol
– autoprotilátky IgG
Fosfatidylinozitol
– autoprotilátky IgM
Fosfatidyletanolamín
– autoprotilátky IgG
Fosfatidyletanolamín

Diabetes mellitus
anti-GAD/Dekarboxyláza kyse-

– autoprotilátky IgM
Fosfatidylcholín
–autoprotilátky IgM
Fosfatidylcholín
–autoprotilátky IgG
Trombín – autoprotilátky skríning
Protrombín – autoprotilátky skríning
Vaskulitída a renálne ochorenia
c-ANCA/Proteináza 3
– autoprotilátky IgG
p-ANCA/Myeloperoxidáza
– autoprotilátky IgG
anti-GBM/Bazálna
membrána glomerulov
– autoprotilátky IgG
Štítna žľaza
aTG/Tyreoglobulín

– autoprotilátky aTPO/Tyreoperoxidáza
– autoprotilátky


TSI/Tyreoideu stimulujúci imunoglobulín
Reprodukčný systém
Zona pellucida
– autoprotilátky IgG
Ováriá – autoprotilátky IgG
Spermatozoa – autoprotilátky IgG
Dermatológia
Iné

POTRAVINY
Huby
Autoimunitné bulózne dermatózy – autoprotilátky IgG
APCA/Parietálne bunky
– autoprotilátky IgG
Systémová skleróza
– protilátky proti špecifickým antigénom
7B STOLICA
VYŠETRENIA STOLICE
Pankreatická elastáza
Kalprotektín

ŠPECIFICKÉ IgE
01 Krv na sérum

ALERGÉNY − SKRÍNING
Atopický profil − deti, dospelí (g6, g12, t3, w6, d1, e1, e2, e3, m2, m6, f1, f2, f3, f4, f9, f14, f17, f31, f35, f49)
Inhalačný profil − deti (g1, g3, g6, g12, t2, t3, t4, t7, w1, w6, w9, d1, d2, e1, e2, e3, m1, m2, m3, m6)
Inhalačný profil − deti, dospelí (g6, g12, t2, t3, t4, w6, w8, w9, d1, d2, e1, e2, e3, e6, e82, e84, m1, m2, m3, m6)
Inhalačný profil − stredozemný (g2, g6, t3, t4, t9, t11, t23, t210, w1, w6, w9, w19, d1, d2, d70, e1, e2, e3, m3, m6)

Pediatrický profil (gx, t3, w6, d1, d2, e1, e2, e3, e204, m2, m3, m6, f1, f2, f3, f4, f9, f13, f14, f17, f31, f35, f49, f75, f76, f78)
ŠPECIFICKÉ I g G
PRÍLOHA Č. 1 K ŽIADANKE IMUNOLÓGIA
A ALERGOLÓGIA – ŠPECIFICKÉ IgE – ZOZNAM ALERGÉNOV


f212 – Pečiarka záhradná – Šampiňón (Agaricus hortensis)
Koreniny
f271 − Aníz (Pimpinella anisum)
f269 − Bazalka (Ocimum basillicum)
f278 − Bobkový list (Laurus nobilis)
f280 − Čierne korenie (Piper nigrum)
f279 − Čili (Capsicum frutescens)
f272 − Estragón (Artemisia dracunculus)
f219 − Fenikel (Foeniculum vulgare)
Mlieko a syry


f89 − Horčica (Sinapis spp)
f19 − Kajenské korenie (Pepper cayenne)
f281 − Kari korenie
f268 − Klinček (Syzygium aromaticum)
f317 − Koriander (Coriandrum sativum)
f277 − Kôpor (Anethum graveolens)
f274 − Majoránka (Origanum majorana)
f405 − Mäta (Mentha piperita)
f282 − Muškátový oriešok (Myristica fragrans)
f283 − Oregano (Origanum vulgare)
Potravinový profil − deti, dospelí (f1, f2, f3, f4, f5, f9, f13, f14, f17, f20, f23, f25, f31, f35, f45, f49, f75, f84, f85, f237)
Vyšetrenie oneskorenej potravinovej intolerancie IgG (54 antigénov) €
Vyšetrenie oneskorenej potravinovej intolerancie (108 antigénov) €
Vyšetrenie oneskorenej potravinovej intolerancie (216 antigénov) €


Zoznam jednotlivých antigénov je v prílohe č. 2.

f76 − Alfa-laktalbumín
f77 − Beta-laktoglobulín
f79 − Glutén
f360 − Jogurt
f78 − Kazeín
f409 − Mlieko kozie
f2 − Mlieko kravské
f231 − Mlieko kravské prevarené
f236 − Srvátka
f81 − Syr Čedar
f67 − Syr parmezán
f82 − Syr s plesňou
f170 − Syr švajčiarsky
Obilniny
f6 − Jačmenná múka
f90 − Jačmenný/pivný slad
f8 − Kukurica

f218 − Paprika (Capsicum annuum)
f265 − Rasca (Carum carvi)
f344 − Šalvia lekárska (Salvia o cinalis)
f220 − Škorica (Cinnamomum spp.)
f273 − Tymián (Thymus vulgaris)
f234 − Vanilka (Vanilla planifolia)
f270 – Zázvor (Zingiber o cinale) Mäso
f26 − Mäso bravčové
f27 − Mäso hovädzie
f88 − Mäso jahňacie

f7 − Ovsená múka
f11 − Pohánka (Fagopyrum esculentum)
f55 – Proso (Panicum miliaceum)
f56 – Proso lúpané (pšeno)
f4 – Pšenica múka
f5 – Raž múka (Secale cereale)
f9 – Ryža (Oryza sativa)
Orechy a semená
f299 − Gaštan jedlý (Castanea sativa)
f224 − Mak (Papaver somniferum)
f20 − Mandľa (Amygdalus communis)
f13 – Orech arašidový (Arachis hypogaea)
f202 − Orech kešu (Anacardium occidentale)

f213 − Mäso králičie
f83 − Mäso kuracie
f284 − Mäso morčacie

f17 − Orech lieskový (Corylus avellana)
f345 − Orech makadamový (Macadamia spp)
f18 – Orech para (Bertholletia excelsa)
f201 − Orech pekanový (Carya illinoensis)
t253 – Orech píniový (Pinus edulis)
f256 – Orech vlašský (Juglans regia)
f203 – Pistácie (Pistacia vera)
f10 – Sézam (Sesamum indicum)
Ostatné
f21 − Cukrová trstina (Saccharum o cinarum)

f222 − Čaj čierny (Camellia sinensis)


f105 − Čokoláda (Theobroma cacao)
f93 − Kakao (Theobroma cacao)
f221 − Káva (Co ea spp.)
f247 − Med
f403 – S. carlsbergensis (Pivovarské kvasinky)
f45 – S. cerevisiae (Pekárenské kvasinky) Ovocie


f210 − Ananás (Ananas comosus)
f96 − Avokádo (Persea americana)
f92 − Banán (Musa spp.)
f95 − Broskyňa (Prunus persica)
f341 − Brusnica (Vaccinicum vitis-idaea)
f208 − Citrón (Citrus limon)
f242 − Čerešňa (Prunus avium)
f288 − Čučoriedka (Vaccinium myrtilleus)
f289 − Datle (Phoenix dactylifera)
f402 − Figa (Ficus carica)
f209 − Grapefruit (Citrus paradisi)
f259 − Hrozno (Vitis vinifera)
f94 − Hruška (Pyrus communis)
f301 − Hurmikaki (Diospyros kaki)
f49 − Jablko (Malus sylvestris)

f59 − Chobotnica (Octopus vulgaris)
f258 − Kalmár obyčajný (Loligo vulgaris)
f23 − Krab (Cancer pagurus)
f338 − Lastúra (Pecten spp)
f41 − Losos (Salmo salar)

f44 − Jahoda (Fragaria vesca)
f102 − Kantalup (Cucumis melo L. var. Cantalupensis)
f84 − Kivi (Actinidia deliciosa)
f36 − Kokos (Cocos nucifera)
f306 − Limetka (Citrus aurantifolia)
f343 − Malina (Rubus idaeus)
f302 − Mandarínka (Citrus reticulata)
f91 − Mango (Mangifera indica)
f294 − Marakuja (Passiflora edulis)
f237 − Marhuľa (Prunus armeniaca)
f329 − Melón vodový (Citrullus lanatus)
f87 − Melón žltý (Cucumis melo)
f401 – Mišpula (Eriobotrya japonica)


f349 – Losos keta ikry (Oncorhynchus keta)
f50 − Makrela japonská (Scomber japonicus)
f206 − Makrela obyčajná (Scomber scombrus)
f312 − Mečiar obyčajný (Xiphias gladius)
f3 37 − Morský jazyk (Solea solea)
f207 – Mušľa (Ruditapes spp.)
f65 − Ostriež (Perca spp)
f147 − Platesa (Pleuronectes platessa)
f254 − Platesovité ryby
f204 − Pstruh (Oncorhynchus mykiss/ Salmo gairdnieri)
f320 − Rak riečny (Astacus astacus)

f223 – Oliva zelená (Olea europea)
f293 − Papája (Carica papaya)
f33 − Pomaranč (Citrus sinensis)
f255 − Slivka (Prunus domestica)
Ryby a iné vodné živočíchy
f313 − Ančovičky (Engraulis encrasicolus)
f408 − Belička (Alburnus alburnus)
f24 − Garnát (Pandalus borealis)
f303 − Halibut (Hipoglossus hippoglossus)
f80 − Homár (Homarus spp.)
f381 − Chňapal červený (Lutjanus campechanus)
Zelenina
f358 − Artičoka (Cynara scolymus)
f262 − Baklažán (Solanum melongena)
f260 − Brokolica (Brassica oleracea var. italica)
f47 − Cesnak (Allium sativum)
f48 − Cibuľa (Allium cepa)
f216 − Kapusta biela (Brassica oleracea)

f61 − Sardinka (Sardinops melanosticta)
f37 − Slávka jedlá (Mytilus edulis)
f205 − Sleď (Clupea harengus)
f314 − Slimák (Helix pomatia)
f350 – Treska aljašská ikry (Gadus chalcogrammus)
f3 – Treska obyčajná (Gadus morhua)
f42 – Treska škvrnitá (Melanogrammus aeglefinus)
f40 − Tuniak (Thunnus albacares)
f290 − Ustrica (Ostrea edulis)
Strukoviny
f309 − Cícer (Cicer arietinum)
f15 − Fazuľa biela (Phaseolus vulgaris)



f291 − Karfiol (Brassica oleracea var. botrytis)
f217 – Kel ružičkový (Brassica oleracea var. gemmifera)
f31 − Mrkva (Daucus carota)
f263 − Paprika (Capsicum annuum)
f25 − Paradajka (Solanum lycopersicum)
f86 − Petržlen (Petrosilenum crispum)
f119 − Reďkev siata (Raphanus sativus)
f406 − Rukola (Eruca vesicaria ssp. sativa)
f54 − Sladký zemiak (Ipomoea batatas)

f287 − Fazuľa červená (Phaseolus vulgaris)
f182 − Fazuľa mesiacovitá (Phaseolus lunatus)
f300 – Fazuľa Pinto (Phaseolus vulgaris)
f315 – Fazuľa zelená (Phaseolus vulgaris)
f12 – Hrach (Pisum sativum)
f14 – Sója (Glycine max)
f265 – Šošovica (Lens esculenta)
Vajce
f232 − Ovalbumín
f233 − Ovomukoid
f245 − Vajce slepačie
f1 − Vaječný bielok

f215 – Šalát hlávkový (Lactuca sativa)
f261 − Špargľa (Asparagus o cinalis)
f214 − Špenát (Spinachia oleracea)
f225 − Tekvica (Cucurbita pepo)
f244 − Uhorka (Cucumis sativus)
f85 − Zeler (Apium graveolens)
f35 − Zemiak (Solanum tuberosum)
BAKTÉRIE
o72 – S aureus enterotoxín A
o73 – S aureus enterotoxín B
PARAZITY

f75 − Vaječný žĺtok

p4 – Sleďový červ (Anisakis simplex)
p1 – Škrkavka detská (Ascaris sp)
p5 – Škrkavka psia (Toxocara canis)
ROZTOČE
d70 – Acarus siro
d201 – Blomia tropicalis
d2 – Dermatophagoides farinae
d3 – Dermatophagoides microceras
d1 – Dermatophagoides pteronyssinus
d74 – Euroglyphus maynei
d73 – Glycyphagus domesticus
d71 – Lepidoglyphus destructor

d72 – Tyrophagus putrescentiae


PRACHOVÉ
h1 – Domáci prach – Greer
h6 – Domáci prach – Japan
HMYZ
i71 – Komár jarný ( Aedes communis)
i8 – Moľa (Bombyx mori)
i70 – Mravec čierny (Monomorium minimum)

i3 – Osa (Vespula spp.)
i5 – Osa (Dolichovespula arenaria)
i2 – Osa (Dolichovespula maculata)
i4 – 0sík (Polistes spp.)
i204 – 0vad (Tabanus spp.)
i6 – Rus domový (Blattella germanica)
i75 – Sršeň obyčajný (Vespa crabro)
i1 – Včela medonosná ( Apis mellifera)
i203 – Vijačka múčna (Ephestia kuehniella)
ZVIERACIE
e215 – Holub perie
e7 – Holub trus
e70 – Hus perie
C419 – Fenylbutazón
C286 – Ibuprofén
C388 – Ketoprofén
C217 – Kyselina acetylsalicylová
C209 – Paracetamol
Antibiotiká

C288 – Aminoglykozidy
c204 – Amoxicilín
c203 – Ampicilín
C309 – Cefalexín

k226 – Askorbát oxidáza
o1 – Bavlna – vlákno
k202 – Bromelín
k81 – Fikus (Ficus spp.)
k80 – Formaldehyd (E240)
k77 – Hexametylén-1,6diizokyanát (HDI)
k74 – Hodváb prírodný (Bombyx)
k8 – Chmeľ (Humulus lupus)
k225 – Chrenová peroxidáza
e78 – Andulka perie
e86 – Kačica perie
e201 – Kanárik perie
e80 – Koza epitel
e82 – Králik epitel

e3 – Kôň kožné šupiny
e4 – Krava kožné šupiny
e85 – Kura perie
e219 – Kura sérové bielkoviny
e1 – Mačka kožné šupiny
e6 – Morča epitel
e89 – Morka perie
e71 – Myš epitel
e88 – Myš epitel, sérové a močové bielkoviny

C307 – Ciprofloxacín
C212 – Erytromycín
C213 – Gentamycín
C222 – Makrolidy
C398 – Metronidazol
C1 – Penicilín G
C2 – Penicilín V
C295 – Streptomycín
C223 – Sulfametoxazol
C211 – Tetracyklín
Antiepileptiká
C338 – Karbamazepín
Antiflogistiká
C282 – Indometacín
C304 – Piroxicam

C296 – Propyfenazón
Barbituráty
C243 – Tiopental

Bronchodilatanciá, antiastmatiká
C257 – Teofylín
Hormóny
c71 – Inzulín (hovädzí)
c73 – Inzulín (ľudský)
c70 – Inzulín (prasací)
Imunosupresíva
c254 – Prednisolon
Mukolytiká
c202 – Sukcinylcholín
Potravinárske aditíva

c711 – Dusitan sodný (E250)
c704 – Chinolínová žltá (E104)
c649 – Chlorid cínatý (E512)
c645 – Chlorid titaničitý (E171)
c312 – Laktóza
e72 – Myš močové bielkoviny
e76 – Myš sérové bielkoviny e81 – Ovca epitel e91 – Papagáj perie e2 – Pes epitel
e5 – Pes kožné šupiny e209 – Pieskomil epitel e73 – Potkan epitel e87 – Potkan epitel, sérové a močové bielkoviny e74 – Potkan močové bielkoviny e75 – Potkan sérové bielkoviny e83 – Prasa epitel e222 – Prasa sérové bielkoviny e84 – Škrečok epitel
LIEČIVÁ A ADITÍVA
Analgetiká, antipyteriká C281 – Diklofenak



k70 – Kávové zrná – zelené (Co ea arabica)
k82 – Latex
K76 – Metyléndifenyldiizokyanát (MDI)
k301 – Múčny prach
k20 – Ovčia vlna spracovaná
k72 – Psyllium (Ispaghula laxative)
k71 – Ricín obyčajný (Ricinus communis)
k84 – Slnečnica (Helianthus annuus)
o201 – Tabak (Nicotiana tabacum)
k75 – Toluyléndiizokyanát (TDI)
c637 – Striebro IgE
c726 – Kyselina karmínová (E120)
PLESNE

c713 – Metylparabén (E218)
c604 – Peroxodisíran amónny (E923)
c636 – Sacharín (E954)
c638 – Talk (mastenec) (E553b)
c717 – Tartrazín (E102)
Priemyselné aditíva
c643 – Toluén
Vakcíny
c801 – Haemophilus influenzae Vitamíny
c721 – Vitamín B12 (Kyanokobalamín)
PROFESNÉ A KONTAKTNÉ
k87 – Amyláza (Fungal)
k210 – Anhydrid kyseliny maleínovej (MA)
k213 – Anhydrid tetrachlorftalátu (TCPA)

m6 – Alternaria tenuis
m312 – Aspergillus clavatus
m311 – Aspergillus flavus
m3 – Aspergillus fumigatus
m310 – Aspergillus nidulans
m207 – Aspergillus niger
m304 – Aspergillus oryzae
m309 – Aspergillus terreus
m12 – Aureobasidium pullulans
m7 – Botrytis cinerea
m5 – Candida albicans
m202 – Cephalosporium acremonium
m2 – Cladosporium herbarum
m16 – Curvularia lunata
m14 – Epicoccum purpurascens


m300 – Eurotium herbariorum (Aspergillus glaucus)
m9 – Fusarium moniliforme
m8 – Helminthosporum halodes
m45 – Hormodendrum hordei
m208 – Chaetomium globosum
m212 – Micropolyspora faeni
m4 – Mucor racemosus
m305 – Penicillium brevicompactum
m1 – Penicillium notatum
m13 – Phoma betae
m70 – Pityrosporum orbiculare
m11 – Rhizopus nigricans
m10 – Stemphylim botryosum
m88 – Stemphyllium solani
m15 – Tricoderma viride
m203 – Trichosporon pullulans

m204 – Ulocladium chartarum


PELE BYLÍN A STROMOV
t280 – Agát biely (Robinia pseudoacacia)
t19 – Akácia (Acacia longifolia)
t211 − Ambrovník styraxový (Liquidambar styraciflua)
w36 – Ambrózia ( Ambrosia deltoidea)
w36 – Ambrózia (mix druhov)


w4 – Ambrózia nepravá (Franseria acanthicarpa)
w1 – Ambrózia palinolistá ( Ambrosia artemisifolia)
w3 – Ambrózia trojzárezová (Ambrosia trifida)
w2 – Ambrózia trvalka (Ambrosia psylostachya)
w67 – Baccharis halimifolia
g17 – Bahijská tráva (Paspalum notatum)
w17 – Basia metlovitá (Kochia scoparia)
t6 − Borievka netatová (Juniperus sabinoides)
t60 – Borievka západná (Juniperus occidentalis)

w90 – Chmeľ japonský popínavý (Humulus japonicus)
g71 – Chrastnica trsťovitá (Phalaris arundinacea)
w16 – Iva (Iva ciliata)
g70 – Jačmenica (Elymus triticoides)
t33 – Jaseň (Fraxinus velutina)
t15 – Jaseň americký (Fraxinus americana)

t16 − Borovica hladká (Pinus strobus)
t43 − Borovica kadidlová (Pinus taeda)
t8 − Brest (Ulmus spp)
t44 − Brestovec západný (Celtis occidentalis)
t3 − Breza previsnutá (Betula alba)
t5 − Buk lesný (Fagus silvatica)
t219 – Céder červený (Juniperus virginiana)
g10 – Cirok alpský (Sorghum halepense)
t23 − Cyprus vždyzelený (Cupressus sempervirens)
t80 – Cypruštek japonský (Chamaecyparis obtusa)


t1 – Javor (Acer spp)
t27 – Javor červený (Acer rubrum)
t81 – Jelša japonská (Alnus japonica)
t2 – Jelša sivá (Alnus incana)
W69 – Jódový ker (Allenrolfea occidentalis)
g4 – Kostrava lúčna (Festuca elatior)
t17 – Kryptoméria japonská (Cryptomeria japonica)
g202 – Kukurica siata (Zea mays)

t21 − Čajovník (Melaleuca leucadendron)
t406 – Ďatľovník pravý (Phoenix dactylifera)
t7 − Dub biely (Quercus alba)
t42 − Dub červený (Quercus rubra)
t103 – Dub kalifornský (Quercus agrifolia)
t77 − Dub mix (červený, biely, čierny) (Quercus)
t18 − Eukalyptus (Eucalyptus spp)
t209 – Hrab obyčajný (Carpinus betulus)
t41 – Orechovec (Carya tomentosa)
t22 – Orechovec pekanový (Carya illinoinensis)
g14 – Ovos siaty (Avena sativa)
t404 – Pajaseň žliazkatý (Ailanthus altissima)
w6 – Palina obyčajná ( Arthemisia vulgaris)

w14 – Láskavec ohnutý ( Amaranthus retroflexus)
w82 – Láskavec Palmerov ( Amaranthus palmeri)
w24 – Láskavec tŕnistý ( Amaranthus spinosus)
t4 – Lieska obyčajná (Corylus avellana)
t208 – Lipa malolistá (Tilia cordata)
g8 – Lipnica lúčna (Poa pratensis)
w15 – Loboda (Atriplex lentiformis)
W37 – Loboda (Atriplex wrightii)
t83 – Mangovník indický (Mangifera indica)



w5 – Palina pravá ( Arthemisia absinthium)
w43 – Palina stepná (Artemisia tridentata)
t72 – Palma kokosová (Syagrus romanzo anum)
t401 – Pieprovník peruánsky (Schinus molle)
t402 – Pistácia mastixová (Pistacia lentiscus)
t11 – Platan javorolistý (Platanus acerifolia)
t73 – Prasličník (Casuarina equisetifolia)
w20 – Pŕhľava dvojdomá (Urtica dioica)
t20 – Prosopis (Prosopis juliflora)

w7 – Margaréta biela (Chrysanhmum leucanthemum)
g5 – Mätonoh trváci ( Lolium perenne)
g13 – Medúnok vlnatý (Holcus lanatus)
t70 – Moruša biela (Morus alba)
t71 – Moruša červená (Morus rubra)
w10 – Mrlík biely (Chenopodium album)
w19 – Múrovník lekársky (Parietaria o cinalis)
w21 – Múrovník palestínský (Parietaria judaica)
t9 – Olivovník európsky (Olea europaea)
t10 – Orech (Juglans california)

g2 – Prstnatec obyčajný (Cynodon dactylon)
g16 – Psinček lúčna ( Alocepurus pratensis)
g9 – Psinček výbežkatý ( Agrostis stolonifera)
g15 – Pšenica siata (klíčky) (Triticum sativum)
w8 – Púpava lekárská (Taraxacum vulgare)
g12 – Raž siata (Secale cereale)
w203 – Repka olejná (Brasicca napus)
g3 – Reznačka laločnatá (Dactylis glomerata)
w46 – Ruman smradľavý (Anthemis cotula)


w9 – Skorocel kopijovitý (Plantago lanceolata)
w11 – Slanobyľ drasnomilná (Salsola kali)
g203 – Slanomilná tráva (Distichlis spicata)
t201 – Smrek obyčajný (Picea excelsa)
g11 – Stoklas bezosťový (Bromus inermis)
w23 – Štiavec kučeravý (Rumex crispus)
w18 – Štiavička obyčajná (Rumex acetosella)
g6 – Timotejka lúčna (Phleum pratense)
t37 – Tisovec dvojradový (Taxodium distichum)



g1 – Tomka voňavá ( Anthoxanthium odoratum)
t14 – Topoľ (Populus spp)
t96 – Topoľ biely (Populus alba)
g7 – Trstina obyčajná (Phragmites communis)
w13 – Voškovník obecný ( Xanthium commune)
t12 – Vŕba biela (Salix alba)
t218 – Vresna (Myrica spp)


t210 – Vtáčí zob obyčajný (Ligustrum vulgare)
w12 – Zlatobyľ obyčajný (Solidago virgaurea)
PANELY ALERGÉNOV
Inhalačné
IP1 – Mix inhalačné 1 (G3, G6, T17, W1, W6)
IP10 – Mix inhalačné 10 (T9, T11, T23, W9, W21)
IP2 – Mix inhalačné 2 (G6, M6, T3, W6)
IP3 – Mix inhalačné 3 (D1, E1, E2, E3)
IP4 – Mix inhalačné 4
(D1, E1, E3, E5, I6, M2)
IP5 – Mix inhalačné 5

TP8 – Mix stromy 8 (T1, T3, T4, T7, T11)
TP9 – Mix stromy 9 (T2, T3, T4, T7, T12)
GP1 – Mix trávy 1 (G3, G4, G5, G6, G8)
GP2 – Mix trávy 2 (G2, G5, G6, G8, G10, G17)
GP3 – Mix trávy 3 (G1, G5, G6, G12, G13)

(G12, G15, M3, M6)
IP6 – Mix inhalačné 6
(G6, M2, M6, T3, W6)
IP7 – Mix inhalačné 7
(D1, E1, E3, E5, E82)
IP8 – Mix inhalačné 8
(D1, E1, E5, G6, G12, M2, T3, W6)
IP9 – Mix inhalačné 9
(E1, E5, G4, M6, W9)
Pele bylín a stromov
WP1 – Mix byliny 1
(W1, W6, W9, W10, W11)
WP2 – Mix byliny 2 (W2, W6, W9, W10, W15)
WP3 – Mix byliny 3 (W6, W9, W10, W12, W20)
WP5 – Mix byliny 5 (W1, W6, W7, W8, W12)


GP4 – Mix trávy 4 (G1, G5, G7, G12, G13)
GP5 – Mix trávy 5 (G1, G2, G3, G6, G7)
Plesne
MP1 – Mix plesne 1 (M1, M2, M3, M5, M6)
Potraviny
FP4 – Mix potraviny 4 (F4, F8, F9, F10, F11)
FP1 – Mix potraviny 1 (F13, F17, F18, F20, F36)
FP13 – Mix potraviny 13 (F12, F15, F31, F35)
FP15 – Mix potraviny 15 (F33, F49, F92, F95)
FP2 – Mix potraviny 2 (F3, F24, F37, F40, F41)

WP6 – Mix byliny 6 (W9, W10, W11, W18)
WP7 – Mix byliny 7 (W7, W8, W9, W10, W12)
TP1 – Mix stromy 1 (T1, T3, T7, T8, T10)
TP2 – Mix stromy 2 (T1, T7, T8, T14, T22)
TP3 – Mix stromy 3 (T6, T7, T8, T14, T20)
TP4 – Mix stromy 4 (T7, T8, T11, T12, T14)
TP5 – Mix stromy 5 (T2, T4, T8, T12, T14)
TP6 – Mix stromy 6 (T1, T3, T5, T7, T10)
TP7 – Mix stromy 7 (T9, T12, T16, T18, T19, T21)
Zvieracie
EP1 – Mix zvieratá 1 (E1, E3, E4, E5)
EP2 – Mix zvieratá 2 (E1, E5, E6, E87, E88)
EP70 – Mix zvieratá 70 (E6, E82, E84, E87, E88)
EP71 – Mix zvieratá 71 (E70, E85, E86, E89)
EP72 – Mix zvieratá 72 (E78, E91, E201)

FP24 – Mix potraviny 24 (F17, F24, F84, F92)
FP25 – Mix potraviny 25 (F10, F45, F47, F85)
FP26 – Mix potraviny 26 (F1, F2, F13, F89)
FP27 – Mix potraviny 27 (F3, F4, F14, F17)
FP28 – Mix potraviny 28 (F10, F24, F27, F84)
FP3 – Mix potraviny 3 (F4, F7, F8, F10, F11)
FP5 – Mix potraviny 5 (F1, F2, F3, F4, F13, F14)
FP50 – Mix potraviny 50 (F84, F91, F92, F210)
FP51 – Mix potraviny 51 (F25, F31, F35, F47, F89)



MOLEKULÁRNE ALERGÉNY
Roztoče
A295 – Dermatophagoides farinae nDer f 1
A302 – Dermatophagoides
farinae nDer f 2
A310 – Dermatophagoides pteronyssinus nDer p 1
A316 – Dermatophagoides
pteronyssinus nDer p 2
Hmyz
A670 – Osa (Vespula vulgaris)
rVes v 5
A45 – Včela (Apis mellifera)
rApi m 1

FP6 – Mix potraviny 6 (F4, F9, F10, F11, F14)
FP7 – Mix potraviny 7 (F1, F2, F4, F9, F13, F14)
FP73 – Mix potraviny 73 (F26, F27, F83, F88)
FP8 – Mix potraviny 8 (F8, F10, F11, F23, F24)
Profesné
KP1 – Mix profesné 1 (E3, E4, E70, E85)
Roztoče
HP1 – Mix prach a roztoče 1 (D1, D2, H1, I6)
DP1 – Mix roztoče 1 (D1, D2, D3, D71, D72, D73, D74, D201)

A46 – Včela (Apis mellifera)
Zvieracie
rApi m 2
A345 – Mačka (Felis domesticus) nFel d 1
A174 – Pes (Canis familiaris)
nCan f 1
PLESNE
A3050 – Aspergillus restrictus
nAsp r 1





Vyšetrenie oneskorenej potravinovej intolerancie (54 antigénov) €


PRÍLOHA Č. 2 K ŽIADANKE IMUNOLÓGIA A ALERGOLÓGIA – ŠPECIFICKÉ IGG –
ZOZNAM ANTIGÉNOV
F5 – Ražná múka (Secale cereale)

F49 – Jablko (Malus sylvestris)

F92 – Banán (Musa spp.)
F77 – Beta-laktoglobulín
F260 – Brokolica (Brassica oleracea var. italica)
F47 – Cesnak (Allium sativum)
F48 – Cibuľa (Allium cepa)
F113 – Čierny čaj (Camellia sinensis)
F15 – Fazuľa biela (Phaseolus vulgaris)
F132 – Fazuľové lusky (Phaseolus vulgaris)
F328 – Figa (Ficus carica)
F79 – Glutén
F89 – Horčica (Sinapis spp)
FS902 – Hrozno (Vitis vinifera)

FS900 – Huby mix 1 (hliva,šampión, shitake, liška)
F49 – Jablko (Malus sylvestris)
F6 – Jačmenná múka (Hordeum vulgare)
F73 – Kakao (Theobroma cacao)
F216 – Kapusta biela (Brassica oleracea)
F281 – Kari korenie
F74 – Káva (Co ea spp.)
F78 – Kazeín
F84 – Kivi (Actinidia deliciosa)
FS903 – Korenie čierne/biele
F953 – Kreveta (Pandalus borealis)
F292 – Kukurica (Zea mays)
F41 – Losos (Salmo salar)
F20 – Mandľa (Prunus dulcis)
F64 – Mäso bravčové
F27 – Mäso hovädzie
F83 – Mäso kuracie
F247 – Med
F218 – Mlieko kozie
F2 – Mlieko kravské


F9 – Ryža (Oryza sativa)
F45 – S. cerevisiae (Pekárenské kvasinky)
F14 – Sója (Glycine max)
F929 – Syr tavený
F235 – Šošovica (Lens esculenta)
F3 – Treska obyčajná (Gadus morhua)
F40 – Tuniak (Thunnus albacares)
F1 – Vaječný bielok
F75 – Vaječný žĺtok
F239 – Vanilka (Vanilla planifolia)
F35 – Zemiak (Solanum tuberosum)
Vyšetrenie oneskorenej potravinovej intolerancie (108 antigénov) €


F72 – Ananás (Ananas comosus)
F438 – Ančovička (Engraulis encrasicolus)
F172 – Artičoka (Cynara scolymus)
F262 – Baklažán (Solanum melongena)
F92 – Banán (Musa spp.)
F269 – Bazalka (Ocimum basillicum)
F260 – Brokolica (Brassica oleracea var. italica)
F95 – Broskyňa (Prunus persica)
F47 – Cesnak (Allium sativum)
F48 – Cibuľa (Allium cepa)
F32 – Citrón (Citrus limon)
F151 – Cuketa (Cucurbita pepo)
F319 – Cvikla (Beta vulgaris)
F31 – Mrkva (Daucus carota)
F13 – Orech arašidový (Arachis hypogaea)
F17 – Orech lieskový (Corylus avellana)
F256 – Orech vlašský (Juglans spp)
F7 – Ovsená múka
F25 – Paradajka (Solanum lycopersicum)
F11 – Pohánka (Fagopyrum esculentum)
F33 – Pomaranč (Citrus sinensis)

F66 – Pór (Allium porrum)
F4 – Pšeničná múka

F6 – Jačmenná múka (Hordeum vulgare)
F44 – Jahoda (Fragaria vesca)
F360 – Jogurt
F73 – Kakao (Theobroma cacao)
F185 – Kapusta červená (Brassica rubra)
F74 – Káva (Co ea spp.)
F84 – Kivi (Actinidia deliciosa)
F36 – Kokos (Cocos nucifera)
FS903 – Korenie čierne/biele
F953 – Kreveta (Pandalus borealis)
F292 – Kukurica (Zea mays)
F106 – Kvaka (Brassica rapa)
F917 – Ľanové semienka (Linum usitatissimum)
F41 – Losos (Salmo salar)
F128 – Mak (Papaver somniferum)
F20 – Mandľa (Prunus dulcis)


F97 – Čerešňa (Prunus avium)
F113 – Čierny čaj (Camellia sinensis)
F313 – Čili (Capsicum frutescens)
F289 – Datle (Phoenix dactylifera)
F15 – Fazuľa biela (Phaseolus vulgaris)
F132 – Fazuľové lusky (Phaseolus vulgaris)
F79 – Glutén
F30 – Grapefruit (Citrus paradisi)
F89 – Horčica (Sinapis spp)
F12 – Hrach (Pisum sativum)
FS902 – Hrozno (Vitis vinifera)
F94 – Hruška (Pyrus communis)
FS900 – Huby mix 1 (hliva,šampión, shitake, liška)
FS901 – Huby mix 2 (suchohríb, hríb)
F237 – Marhuľa (Prunus armeniaca)
F64 – Mäso bravčové
F27 – Mäso hovädzie
F88 – Mäso jahňacie
F83 – Mäso kuracie
F130 – Mäso morčacie
F126 – Mäta pieporná Peppermint (Mentha balsamea Wild)
F164 – Mečúň (Xiphias gladius)
F247 – Med
F329 – Melón vodový (Citrullus lanatus)
F218 – Mlieko kozie
F2 – Mlieko kravské
F926 – Mlieko ovčie
F162 – Morský jazyk (Solea solea)

F31 – Mrkva (Daucus carota)
F282 – Muškátový oriešok (Myristica fragrans)
F324 – Mušľa (Ruditapes spp.)
F170 – Nektarinka (Prunus nucipersica)
F122 – Oliva (Olea europea)
F310 – Oregano (Origanum vulgare)
F13 – Orech arašidový (Arachis hypogaea)
F158 – Orech kešu (Anacardium occidentale)
F17 – Orech lieskový (Corylus avellana)
F256 – Orech vlašský (Juglans spp)
F7 – Ovsená múka

F375 – Chren (Armoracia rusticana)

F46 – Paprika (Capsicum annuum)


F25 – Paradajka (Solanum lycopersicum)
F86 – Petržlen (Petrosilenum crispum)
F144 – Pistácie (Pistacia vera)
F11 – Pohánka (Fagopyrum esculentum)
F33 – Pomaranč (Citrus sinensis)
F66 – Pór (Allium porrum)
F98 – Proso (Panicum miliaceum)


F204 – Pstruh (Oncorhynchus mykiss)
F4 – Pšeničná múka
F320 – Rak riečny (Astacus astacus)
F5 – Ražná múka (Secale cereale)
F318 – Rozmarín (Salvia rosmarinus)
F9 – Ryža (Oryza sativa)
F155 – S. carlsbergensis (Pivovarské kvasinky)
F45 – S. cerevisiae (Pekárenské kvasinky)
F10 – Sézam (Sesamum indicum)
F255 – Slivka (Prunus domestica)
U87 – Slnečnica (Helianthus annuus)

F172 – Artičoka (Cynara scolymus)
F96 – Avokádo (Persea americana)
F262 – Baklažán (Solanum melongena)
F221 – Bambusové výhonky
F92 – Banán (Musa spp.)
F269 – Bazalka (Ocimum basillicum)

F14 – Sója (Glycine max)
F205 – Syr kozí
F187 – Syr ovč
F100 – Šalát hlávkový (Lactuca sativa)
F220 – Škorica (Cinnamomum spp.)
F235 – Šošovica (Lens esculenta)
F99 – Špalda (Triticum spelta)
F261 – Špargľa (Asparagus o cinalis)
F38 – Špenát (Spinachia oleracea)
F3 – Treska obyčajná (Gadus morhua)
F40 – Tuniak (Thunnus albacares)
F273 – Tymián (Thymus vulgaris)
F244 – Uhorka (Cucumis sativus)

F77 – Beta-laktoglobulín
F307 – Bobkový list (Laurus nobilis)
F925 – Bôb (Vicia faba)
F260 – Brokolica (Brassica oleracea var. italica)
F95 – Broskyňa (Prunus persica)
F341 – Brusnica (Vaccinicum vitis-idaea)
F47 – Cesnak (Allium sativum)
F48 – Cibuľa (Allium cepa)
F159 – Cícer (Cicer arietinum)
F32 – Citrón (Citrus limon)

F79 – Gluté
F203 – Granátové jablko (Punica granatum)
F30 – Grapefruit (Citrus paradisi)
F912 – Harmanček pravý (Matricaria chamomilla)
F80 – Homár (Homarus spp.)
F89 – Horčica (Sinapis spp)

F151 – Cuketa (Cucurbita pepo)
F319 – Cvikla (Beta vulgaris)
F928 – Čakanka (Cichorium)
F97 – Čerešňa (Prunus avium)
F175 – Černica (Rubus fruticosus)
F113 – Čierny čaj (Camellia sinensis)
F313 – Čili (Capsicum frutescens)
F166 – Čínska kapusta (Brassica rapa subsp. pekinensis)
F229 – Čučoriedka (Vaccinium myrtilleus)

F1 – Vaječný bielok
F75 – Vaječný žĺtok
F906 – Valeriánka (Valerianella locusta)
F239 – Vanilka (Vanilla planifolia)
F85 – Zeler (Apium graveolens)
F35 – Zemiak (Solanum tuberosum)
Vyšetrenie oneskorenej potravinovej intolerancie (216 antigénov) €
F900 – Agar-agar
F901 – Aloa (Aloe vera)
F72 – Ananás (Ananas comosus)
F438 – Ančovička (Engraulis encrasicolus)


F271 – Aníz (Pimpinella anisum)
F289 – Datle (Phoenix dactylifera)
F933 – Egreš (Ribes uva-crispa)
F272 – Estragón (Artemisia dracunculus)
F15 – Fazuľa biela (Phaseolus vulgaris)
F287 – Fazuľa červená (Phaseolus vulgaris)
F920 – Fazuľa mungo (Vigna radiata)
F132 – Fazuľové lusky (Phaseolus vulgaris)
F276 – Fenikel (Foeniculum vulgare)
F328 – Figa (Ficus carica)

F12 – Hrach (Pisum sativum)
F940 – Hráškové lusky (Pisum sativum var. saccharatum)
F199 – Hrozienka
FS902 – Hrozno (Vitis vinifera)
F938 – Hroznový list
F94 – Hruška (Pyrus communis)
FS900 – Huby mix 1 (hliva, šampión, shitake, liška)
FS901 – Huby mix 2 (suchohríb, hríb)
F910 – Chmeľ (Humulus lupus)
F59 – Chobotnica (Octopus vulgaris)
F375 – Chren (Armoracia rusticana)


F49 – Jablko (Malus sylvestris)
F6 – Jačmenná múka (Hordeum vulgare)
F44 – Jahoda (Fragaria vesca)
F360 – Jogurt
F19 – Kajenské korenie
F73 – Kakao (Theobroma cacao)
F258 – Kalmár obyčajný (Loligo vulgaris)
F934 – Kambala veľká (Scophthalmus maximus)
F913 – Kapary (Capparis spinosa)

F361 – Gaštan jedlý (Castanea sativa)

F180 – Kapor obyčajný (Cyprinus carpio)
F216 – Kapusta biela (Brassica oleracea)
F185 – Kapusta červená (Brassica rubra)
F291 – Karfi ol (Brassica oleracea var. botrytis)
F281 – Kari korenie
F154 – Karob (Ceratonica siliqua)
F74 – Káva (Co ea spp.)
F230 – Kaviár
F78 – Kazeín
F915 – Kefír
F909 – Kel (Brassica oleracea)
F304 – Kel hlávkový (Brassica oleracea var. sabauda)



F331 – Kel ružičkový (Brassica oleracea var. gemmifera)
F84 – Kivi (Actinidia deliciosa)
F268 – Klinček (Syzygium aromaticum)
F36 – Kokos (Cocos nucifera)
F916 – Kolový orech (Cola nitida)
FS903 – Korenie čierne/biele

F309 – Koriander (Coriandrum sativum)
F315 – Kôpor voňavý (Anethum graveolens)
F23 – Krab (Cancer pagurus)
F953 – Kreveta (Pandalus borealis)
F292 – Kukurica (Zea mays)
F106 – Kvaka (Brassica rapa)
F917 – Ľanové semienka (Linum usitatissimum)
F348 – Liči (Litchi chinensis)
F306 – Limetka (Citrus aurantifolia)
F41 – Losos (Salmo salar)

F329 – Melón vodový (Citrullus lanatus)
F87 – Melón žltý (Cucumis melo)
F218 – Mlieko kozie
F2 – Mlieko kravské
F926 – Mlieko ovčie
F162 – Morský jazyk (Solea solea)


F274 – Majorán (Origanum majorana)
F128 – Mak (Papaver somniferum)
F206 – Makrela obyčajná (Scomber scombrus)
F156 – Malina (Rubus idaeus)
F20 – Mandľa (Prunus dulcis)
F93 – Mango (Mangifera indica)
F359 – Mangold (Beta vulgaris)
F237 – Marhuľa (Prunus armeniaca)
F357 – Maslo
F64 – Mäso bravčové
F27 – Mäso hovädzie
F907 – Mäso husacie
F88 – Mäso jahňacie
F157 – Mäso kačacie
F939 – Mäso kozie
F167 – Mäso králičie
F83 – Mäso kuracie
F130 – Mäso morčacie
F192 – Mäso prepeličie
F935 – Mäso pštrosie
F227 – Mäso srnčie
F300 – Mäso z koňa
F921 – Mäso z perličky

F332 – Mäta (Mentha piperita)
F126 – Mäta pieporná Peppermint (Mentha balsamea Wild)
F164 – Mečúň (Xiphias gladius)
F247 – Med
F102 – Melón cukrový (Cucumis melo cantalupensis)

F436 – Morský vlk (Dicentrarchus labrax)
F31 – Mrkva (Daucus carota)
F282 – Muškátový oriešok (Myristica fragrans)
F324 – Mušľa (Ruditapes spp.)
F170 – Nektarinka (Prunus nucipersica)
F122 – Oliva (Olea europea)
F310 – Oregano (Origanum vulgare)
F13 – Orech arašidový (Arachis hypogaea)
F158 – Orech kešu (Anacardium occidentale)
F17 – Orech lieskový (Corylus avellana)

F5 – Ražná múka (Secale cereale)
F214 – Reďkev siata (Raphanus sativus)
F316 – Repka olejná (Brassica napus)
F171 – Ríbezľa červená (Ribes rubrum)
F326 – Ríbezľa čierna (Ribes nigrum)

F345 – Orech makadamový (Macadamia spp)
F18 – Orech para (Bertholletia excelsa)
F253 – Orech píniový (Pinus edulis)
F256 – Orech vlašský (Juglans spp)
F65 – Ostriež (Perca spp)
F7 – Ovsená múka
F149 – Papája (Carica papaya)
F46 – Paprika (Capsicum annuum)
F25 – Paradajka (Solanum lycopersicum)
F930 – Pažítka (Allium schoenoprasum)
F86 – Petržlen (Petrosilenum crispum)

F318 – Rozmarín (Salvia rosmarinus)
F406 – Rukola (Eruca vesicaria ssp. sativa)
F9 – Ryža (Oryza sativa)
F155 – S. carlsbergensis (Pivovarské kvasinky)
F45 – S. cerevisiae (Pekárenské kvasinky)
F945 – Sardinka (Sardinops melanosticta)
F10 – Sézam (Sesamum indicum)
F936 – Sladké drievko (Glycyrrhiza glabra)
F54 – Sladký zemiak (Ipomoea batatas)


F21 – Sleď (Clupea harengus)
F255 – Slivka (Prunus domestica)
U87 – Slnečnica (Helianthus annuus)
F14 – Sója (Glycine max)
F924 – Syr Camembert
F911 – Syr Cottage
F905 – Syr Ementál
F205 – Syr kozí
F919 – Syr Mozzarela
F187 – Syr ovčí
F929 – Syr tavený
F325 – Šafrán (Crocus sativus)
F100 – Šalát hlávkový (Lactuca sativa)
F293 – Šalát ľadový (Lactuca sativa)

F144 – Pistácie (Pistacia vera)
F11 – Pohánka (Fagopyrum esculentum)
F33 – Pomaranč (Citrus sinensis)
F904 – Požltový olej


F66 – Pór (Allium porrum)
F902 – Prášok do pečiva
F437 – Pražma kráľovská (Sparus aurata)
F98 – Proso (Panicum miliaceum)
F204 – Pstruh (Oncorhynchus mykiss)
F4 – Pšeničná múka
F320 – Rak riečny (Astacus astacus)
F265 – Rasca (Carum)

F927 – Šalotka (Allium salota)
F931 – Šalvia (Salvia o cinalis)
F330 – Šípky (Fructus cynosbati)
F220 – Škorica (Cinnamomum spp.)
F235 – Šošovica (Lens esculenta)
F99 – Špalda (Triticum spelta)
F261 – Špargľa (Asparagus o cinalis)
F38 – Špenát (Spinachia oleracea)
F163 – Šťuka (Esox)
F191 – Tekvica (Cucurbita pepo)

F937 – Topinambur (Helianthus tuberosus)


F3 – Treska obyčajná (Gadus morhua)
F178 – Treska šktvrnitá (Melanogrammus aeglefinus)
F40 – Tuniak (Thunnus albacares)
F923 – Tvaroh
F273 – Tymián (Thymus vulgaris)




F55 – Úhor európsky (Anguilla anguilla)
F244 – Uhorka (Cucumis sativus)
F177 – Ustrica (Ostrea edulis)
F1 – Vaječný bielok
F75 – Vaječný žĺtok
F906 – Valeriánka (Valerianella locusta)
F239 – Vanilka (Vanilla planifolia)
F240 – Zázvor (Zingiber o cinale)
F908 – Zelený čaj
F85 – Zeler (Apium graveolens)
F35 – Zemiak (Solanum tuberosum)




Žiadanka na stiahnutie: www.unilabs.sk/ziadanky-tlaciva










Mikrobiológia
Laboratóriá klinickej mikrobiológie poskytujú laboratórnu diagnostiku bakteriálnych, vírusových, mykotických a parazitárnych infekcií, ako aj infekcií vyvolaných mykobaktériami. Vykonávame aj laboratórnu diagnostiku na úrovni molekulárnej biológie a tiež nepriamy dôkaz infekčného agensa na základe tvorby protilátok.





– parazitologické vyšetrenie stolice na mikroskopický dôkaz vajíčok helmintov, cýst protozoí alebo dospelých parazitov, prípadne ich častí koncentračnou metódou sedimentačného typu a mikroskopicky, – diagnostiku tuberkulózy a iných mykobakterióz.


Na oddeleniach infekčnej sérológie vykonávame diagnostiku na úrovni molekulárnej biológie ako priamy dôkaz DNA mikroorganizmov a ako nepriamy dôkaz mikroorganizmov na základe tvorby protilátok z krvi. Poskytujeme bakteriologické a mykologické kultivačné vyšetrenia klinického materiálu – výtery, punktáty, exudáty, laváže, spútum, sekréty, krv, stolica, moč, likvor, ako aj kanýl, katétrov, drénov a pod. Vyšetrenia poskytované v odbore klinickej mikrobiológie tak komplexne pokrývajú potreby lekárov pri diagnostike a kontrole liečby infekcií v rôznych miestach ľudského organizmu.
V prípade rezistencie mikroorganizmov alebo na požiadanie lekára okrem bežného antibiogramu ponúkame rozšírenie citlivosti o rezervné antibiotiká. Čas dodania výsledku vyšetrení je úzko závislý od typu vyšetrenia. Naše laboratóriá disponujú najmodernejšou technikou.

Mikrobiologické (bakteriologické, sérologické a PCR) laboratóriá poskytujú:
– kultiváciu a následnú identifikáciu vysokonáročných mikroorganizmov – anaeróbne baktérie, Gardnerella vaginalis, Campylobacter, Mycoplasma, Ureaplasma,


– dôkaz protilátok a antigénov bakteriálnych, vírusových a parazitárnych pôvodcov infekcií imunochemickými metódami; dôkaz DNA mikroorganizmov realizujeme hybridizačnými metódami a real time PCR,


– dôkaz protilátok a antigénov aglutinačnými metódami, – špecifické testy, ktoré môžu zistiť príčinu hepatitídy; medzi špecifické testy patrí detekcia zložiek vírusových častíc a protilátkovej odpovede v sére pacienta na vírusy HAV, HBV, HCV, EBV, HSV, CMV, VZV, – dôkaz antigénu vírusov, baktérií a parazitov zo stolice a respiračného traktu: rotavírusy, adenovírusy, norovírusy, RSV – respiračný syncyciálny vírus, vírus chrípky A, B, toxín Clostridium difficile A a B, antigén Gardia intestinalis, antigén Chlamydia trachomatis z výterov z urogenitálneho traktu imunochromatograficky,


Na rutinnú identifikáciu mikroorganizmov využívame štandardné postupy a tiež hmotnostnú spektrometriu proteínov a peptidov pomocou laserovej desorpcie, vďaka ktorej sme schopní identifikovať baktérie a kvasinky počas niekoľkých minút. V mikrobiologickej diagnostike sa môžeme oprieť o moderné plnoautomatické analyzátory VITEK 2 na určenie minimálnych inhibičných koncentrácií antibiotík (výsledky od 8 do 18 hodín). Hoci sú tieto analyzátory na Slovensku stále unikátom, disponujeme nimi na všetkých mikrobiologických pracoviskách. Výsledky testov citlivosti sú interpretované a každoročne aktualizované podľa medzinárodnej antibiotickej smernice EUCAST. Vďaka VITEK-om sú výsledky našich vyšetrení rýchlejšie, presnejšie a kvalitnejšie. Za zmienku stojí aj ultramoderný systém na mikrobiologickú identifikáciu MALDI Biotyper. Tento hmotnostný spektrometer umožňuje presnú druhovú identifikáciu mikroorganizmov v priebehu niekoľkých minút.

V oblasti enzýmových imunochemických stanovení využívame jeden z najmodernejších automatických pipetorov EVO Clinical v spojení so systémom BEPIII analyzátorov, ktoré zvyšujú kvalitu, bezpečnosť a výkon klinického diagnostického procesu.
Aj vďaka progresívnej technike vieme poskytnúť výsledky parazitologických vyšetrení stolice a imunochromatografických vyšetrení do 24 hodín . Moderné technické a prístrojové vybavenie a nepretržitá centrálna ELISA prevádzka infekčnej sérológie je schopná poskytnúť prevažnú časť výsledkov sérologických vyšetrení do 48 hodín . V prípade





pozitívnych výsledkov protilátok infekčnej sérológie ako nepriameho dôkazu infekčného agensa je možné špeciálnymi konfirmačnými diagnostickými metódami alebo priamym dôkazom DNA na úrovni molekulárnej biológie potvrdiť tieto výsledky, a tak urýchliť správne zahájenie liečby pacienta.
Klasické bakteriologické a mykologické vyšetrenie biologického materiálu sme schopní zrealizovať v intervale 24 – 72 hodín . Výsledky ostatných vyšetrení dodávame v čo najkratších lehotách , ktoré sú obmedzené výlučne typom konkrétneho vyšetrenia a metódou, ktorou je realizované.




INFEKCIEGASTROINTESTINÁLNEHOTRAKTU
(TRKAR) Výterzrekta Amiesovomédium 35
n Karbapenemáza skríning
Výterzrekta Amiesovomédium 35
(TRE) n Mykológia
(REMYK)
n Kultivácia
StolicaNádobka 36
n Kultivácia
Rodnéčíslo
n Helicobacterpylorimikroskopiaaureázový test


Mikrobiológia
Samoplatca–telefón
ŽIADANKAOVYŠETRENIE−KLINICKÁMIKROBIOLÓGIA BAKTERIOLÓGIAAPARAZITOLÓGIA
Ulica,číslodomu*
n Protozoáahelminty(STOLP1)Stolica1.Nádobka 36 n Mikroskopia (PZ1) Perianálny zlep1. Zlepnapodložnom sklíčku 37 nProtozoáahelminty(STOLP2)Stolica2.Nádobka 2A n Mikroskopia (PZ2) Perianálny zlep2. Zlepnapodložnom sklíčku 2P n Protozoáahelminty(STOLP3)Stolica3.Nádobka 3A
Priezvisko PSČ*
Dg.(MKCH)
Fakturovaťlekár pacient Oslob.odDPH áno nie
Hmotnosť Výška FMC t. Hebd. ml/ hod. Diuréza
kg
Samoplatca–e-mail
cm Podpisapečiatkaordinujúceholekára
UžívanéliekyDôležitápoznámka Pohlaviemuž žena
ŽIADANKA O VYŠETRENIE − MYKOLÓGIA Platná od
Pkód

Hmotnosť
Mesto/obec*
Dátumačasodberu
kódZP,samoplatca,PZSPlatiteľ priložiťkópiupreukazupoistenca IČEÚ
(TKAHP) Tkanivozbiopsie Sterilnánádoba 55 n Mikroskopia (PZ3) Perianálny zlep3. Zlepnapodložnom sklíčku 3P
Kódkrajiny Dátumnarodenia
Menoapriezvisko
(STOL) n Mykológia
Dátumvystaveniažiadanky Meno
Ulica, číslo domu*
Fakturovať pacient Oslob. DPH áno nie Rodné číslo ZP, samoplatca,PZS Platiteľ priložiť kópiu preukazu poistenca IČ EÚ
Kódhospit.prípadu Odporúčajúcilekár
GDH+toxínyA,B (STOLCD) n DôkazantigénuAdenovírusuaRotavírusu
(SMYK) n Dôkazantigénu Clostridiumdifficile
nNepovoliťsprístupnenievýsledkuvEZKO
Akód
(STOLR) n DôkazantigénuAstrovírusu
(STOLG) n Dôkazantigénu Helicobacterpylori
(STOLAS) n DôkazantigénuNorovírusu
(STOLN) n Dôkazantigénu Giardiaintestinalis
(SHEPY)
n Kultivácia (OKOL) Výterzľavéhooka(spojivkovývak)Amiesovomédium 43
44
n Kultivácia (OKOP) Výterzpravéhooka (spojivkovývak)Amiesovomédium
57
Sterzrany Amiesovomédium
47
(STKO) Sterzkože Amiesovomédium
46
Lokalizácia:
n Kultivácia
n Kultivácia (UCHOL) VýterzľavéhovonkajšiehozvukovoduAmiesovomédium
Spútum Sterilnýkontajner/ skúmavka 31
Výterznosa Amiesovomédium
KT
VYŠETRENIA: ŽIADANKA MIKROBIOLÓGIA

Lokalizácia:
n Kultivácia
n Kultivácia
Samoplatca – e-mail Priezvisko PSČ*
Mesto/obec* Dg. (MKCH)
Užívané lieky Dôležitá poznámka Pohlavie muž žena
*adresupacientažiadamevyplniťvprípadesamoplatcualebovyšetreníhlásenýchvzmyslezákonač.355/2007Z.z.
Kód krajiny Dátum narodenia Dátum čas odberu Dátum vystavenia žiadanky
n Kultivácia (MAM) MaterskémliekoSterilnýkontajner/ skúmavka 54 PlodovávodaSterilnýkontajner/ skúmavka 53
Priezvisko PSČ*
Kód hospit. prípadu Odporúčajúci lekár Meno priezvisko
n Kultivácia
Sterzjazyka Amiesovomédium 33
kód
Výška Hebd. ml/ hod. Diuréza
Výter znazofaryngu Amiesovomédium 29
Výterzlaryngu Amiesovomédium 28
n Kultivácia (NAZ)
kg Podpis pečiatka ordinujúceho lekára
Oslob.odDPH áno nie
(UT) Uterus UT Punktátzabscesu /výpotku Sterilnýkontajner/ striekačka ihlou zapich.vgume 48
Výter zdutinyústnej Amiesovomédium 30
n Kultivácia PLVO) (aeróbna,anaeróbna)
n Kultivácia (DU)
n Kultivácia (TJ)
Rodnéčíslo kódZP,samoplatca,PZS Platiteľ priložiťkópiupreukazupoistenca
DK
Hnis(lokalizácia) Sterilnýkontajner/ striekačka ihlou zapich.vgume 49
(RANA
RANAA) (aeróbna,anaeróbna)
n Kultivácia (SPU)
(KT) Katéter Sterilnáskúmavka
n Kultivácia

Aspirát/sekrét Sterilnýkontajner/ skúmavka 32
Lokalizácia:
Dekubit
INÉ ZÁVAŽNÉ OCHORENIE
n Kultivácia
ZÁKLADNÉ ZÁVAŽNÉ OCHORENIE
nNepovoliťsprístupnenievýsledku EZKO
n Kultivácia
(PUNM) (aeróbna,anaeróbna)
n Kultivácia (UCHOP) VýterzpravéhovonkajšiehozvukovoduAmiesovomédium 45 Inýklinický materiál 70
n Mikroskopia (PUMIKR)
Výterznosa naantigénchrípky Tampónbez 2Ftransportnéhomédia
HNIS) (aeróbna,anaeróbna)
Lokalizácia:
n Kultivácia (ASP
Moč Sterilnáskúmavka 38
KN
n Kultivácia (KN) Kanyla Sterilnáskúmavka
n2.ODBER n3.ODBER

Výterznosa naantigén Adenovírusu Tampónbez transport.média 2B n Kultivácia (LAR)
PREDPOKLADANÝ SPÔSOB INFEKCIE Práca v sťaženom prostredí Práca v potravinárstve Trauma, poranenie nechtového lôžka
SP
n Kultivácia (SPI) Špička Sterilnáskúmavka
Inýmateriál
n Kultivácia BAL
69
Meno Samoplatca–e-mail
Fakturovať lekár pacient
IČEÚ Kódkrajiny Dátumnarodenia Dátum časodberu Dátumvystaveniažiadanky
2023 adresu pacienta žiadame vyplniť prípade samoplatcu alebo vyšetrení hlásených zmysle zákona č. 355/2007 Z. z. n Nepovoliť sprístupnenie výsledku v EZKO
n Dôkazantigénu Adenovírusu(NADENO)
(KLI)
n Dôkazantigénu RSV (NAZRSV)
n Kultivácia
DEK) n1.ODBER
27 n Dôkazantigénu chrípky (TNFLU)
Bronchoalveolárna laváž Sterilnýkontajner/ skúmavka BL n Kultivácia (MOC) (semikvantitatívne stanovenie)n Mykológia (MMYK)

Výterzuretry Tampónpreuretru sAmiesovým médiom 39
DIAGNOSTIKATBC n DNAMycobacterium tuberculosiskvalitatívne(SPUTBCPCR)
Laryngeálny
(URE1) n KultivácianaNeisseria gonorrhoeae
Sterzkože zmiestavpichupredodberomhemokultúry H5
Urogenitálny materiál XY
Vysvetlivky:
n Anaeróbnakultivácia (aktinomykóza) (AKTINOMYK)
Výterzpošvy Amiesovomédium 40
(URGO) n Anaeróbnakultivácia(URANAER)n Mikroskopia* (URMIKR)
MYKOLOGICKÉ INFEKCIE Na správnu diagnostiku je potrebné kompletné vyplnenie dotazníka. KULTIVAČNÝ DÔKAZ DERMATOFYTOV Lokalizácia: Lokalizácia: Lokalizácia: Lokalizácia: Lokalizácia: Materiál: Vlasy Sterilný kontajner, skúmavka 61 Vlasy Sterilný kontajner, skúmavka MV
Výterzcervixu Amiesovomédium 41
n Kultivácia
Diuréza
Ulica,číslodomu* Mesto/obec* Dg.(MKCH) Kódhospit.prípadu Odporúčajúcilekár Meno priezvisko kód Pkód
Užívanélieky Dôležitápoznámka Pohlavie muž žena
Výterznazofaryngu naRSV Tampónbez 2Stransportnéhomédia n Kultivácia
n Kultivácia
Hmotnosť
kg Podpisapečiatkaordinujúceholekára
Výška FMC t.
*adresupacientažiadamevyplniťvprípadesamoplatcualebovyšetreníhlásenýchvzmyslezákonač.355/2007Z.z.
(CER1) n KultivácianaNeisseria gonorrhoeae
(VAG1) nSkríningStreptococcus agalactiaevgravidite (GBS) n Anaeróbnakultivácia (PANAERO) n Mikroskopia*
n Anaeróbnakultivácia (HEMANAER) Hemokultúra BioHemBact/AlertFN Plus anaerobic H2
(PMIKR)
(CGON) n Anaeróbnakultivácia (CANAE)
(HEMAERO) HemokultúraBioHemBact/AlertFAPlus–aerobic H1
Spútum Sterilnýkontajner TS
Spútum Sterilnýkontajner TS nDNAMycobacteriumtuberculosis kvalitatívne (SPUTBCPCR)
n Aeróbnaamykologická kultivácia
(TRIP)
Vhodnédodaťzaschnutýsekrétnapodložnomsklíčku.
Odberovásúprava vaginalisTrichomonas Urogenitálny materiál XY
Dakronovýtampón vytrepaťdomédia naurogenitálne mykoplazmy
n Aeróbna,anaeróbnaamykologickákultivácia (HEMAERP) Hemokultúra BioHemBactAlertPF Plus–pediatric H4
n Kultivácia
(EJA1) n KultivácianaNeisseria gonorrhoeae
(EGON) n Anaeróbnakultivácia(EANAERO)
n Kultivácia (MOCBK)
výter 1.tampónnadrôte TR Laryngeálny výter 2.tampónnadrôte TR Laryngeálny výter tampónnadrôte TR
Urogenitálny materiál XY
Moč Sterilnýkontajner 60ml TM n Kultivácia (LVTBC)
Suchýtampón bezmédianadôkazantigénu Chlamýdiatrachomatis
Moč Sterilnáskúmavka B4
Ejakulát Sterilnýkontajner/ skúmavka 42 KultivácianaTrichomonasvaginalis n uretra
Lokalizácia: Materiál: Lokalizácia: SPOLUVYŠ. Podpispacienta Osobnéúdajesú spracovávanénaúčelystanoveniaklinickejdiagnózy služieb týmspojených.
Viacinformáciíospracovanívašichosobnýchúdajovaoprávachnájdetena https://www.unilabs.sk/ochrana-udajov
Bronchoalveolárny výplach Sterilnýkontajner TB n Kultivácia,mikroskopia (BAVBK) Bronchoalveolárny výplach Sterilnýkontajner TB n DNAMycobacteriumtuberculosis kvalitatívne (BAVTBCPCR)
Iné TRVANIE OCHORENIA HYPERKERATÓZA nie áno LIEČENÝ ANTIMYKOTIKAMI nie áno Akými: V OKOLÍ nie áno POBYT V ZAHRANIČÍ nie áno Kedy a kde: KONTAKT SO ZVIERAŤOM: nie áno S akým:
(TRVAU) n pošva
Samoplatca telefón reg. značka: KMIII/bez €/07/2023/13
ŽIADANKAOVYŠETRENIE−DIAGNOSTIKATBC reg. značka: KMII/TBC/bez €/07/2023/14
n Kultivácia,mikroskopia (PUNBK)
n DôkazantigénuStreptococcus pneumoniae (USPNEU) n DôkazantigénuLegionella pneumophila (LEGUR)
Inýklinický materiál TK Materiál:
Platná od 1. 2023 KULTIVÁCIAMYKOBAKTÉRIÍ MOLEKULÁRNABIOLÓGIA–DIAGNOSTIKATBC QUANTIFERON–IMUNOLOGICKÝTESTNADÔKAZINTERFERÓNUGAMA(NEPRIAMYDÔKAZTBC)
n Kultivácia,mikroskopia (LIKBK)
Kultivácianamykoplazmyaureaplazmy+citlivosť n uretra
Nechty Sterilný kontajner, skúmavka 62 Nechty Sterilný kontajner, skúmavka MN
(MYKOP) nmoč(prvýrannýmoč) (MYKOM)
(MYKOUM) n cervix
(MYKOC) n pošva
Šupiny Sterilný kontajner, skúmavka 63 Šupiny Sterilný kontajner, skúmavka MS
DôkazantigénuChlamydiatrachomatis n uretra
(CHLAU) n cervix
Punktát Sterilnýkontajner, skúmavka TP
(CHLAM)
(CHLAC) n moč(prvýrannýmoč –lenmuži)
Chlpy Sterilný kontajner, skúmavka 64 Chlpy Sterilný kontajner, skúmavka MH
TL
Likvor Sterilnáskúmavka
n Kultivácia,mikroskopia (KLIBK)
nKultivácia, mikroskopia NECH n Citlivosť CITN) n Kultivácia, mikroskopia SUP n Citlivosť (CITSU) n Kultivácia, mikroskopia nCitlivosť CITCHL) n Kultivácia, mikroskopia MYK n Citlivosť CITKLI) DÔKAZ DERMATOFYTOV (PCR)
Iný materiál na mykológiu Sterilný kontajner, skúmavka 65 Iný materiál na mykológiu Sterilný kontajner, skúmavka MK
Punktát Sterilnýkontajner, skúmavka TP n DNAMycobacteriumtuberculosis kvalitatívne (PUNTBCPCR)
n Kultivácia, mikroskopia nCitlivosť (CITVL) n Dôkaz DNA dermatofytov n Dôkaz DNA dermatofytov DERN n Dôkaz DNA dermatofytov DERS n DôkazDNAdermatofytov DERCH n DôkazDNAdermatofytov DERK
Podpispacienta nIGRAtest(Quantiferon)
Samoplatca–telefón SPOLU VYŠ.
Likvor Sterilnáskúmavka TL n DNAMycobacteriumtuberculosis kvalitatívne (LIKTBCPCR)
Osobnéúdajesúspracovávanénaúčelystanoveniaklinickejdiagnózy služieb týmspojených. Viacinformáciíospracovanívašichosobnýchúdajov oprávachnájdetenahttps://www.unilabs.sk/ochrana-udajov Máteotázkyčiproblém?Volajtecallcentrum0850150000,www.unilabs.sk,info.sk@unilabs.com Quantiferon NIL 22°C(+/-5°C) QS Quantiferon QTB1 22°C(+/-5°C) QTB1 Quantiferon QTB2 22°C(+/-5°C) QTB2 Quantiferon MITOGEN 22°C(+/-5°C) QF


VYŠETRENIA: ŽIADANKA – MYKOLÓGIA ŽIADANKA – DIAGNOSTIKA TBC



Rezistencia na antibiotiká
Infekcie horných a dolných dýchacích ciest












Vysvetlivky:
Rezistencia 100 % znamená prirodzenú rezistenciu alebo klinickú neúčinnosť antibiotika pre daný bakteriálny druh.
Rezistencia 0 – 10 % znamená, že antibiotikum možno použiť na empirickú liečbu.
* Kmeň citlivý pri vyššej expozícii daného antibiotika.






Pseudomonas aeruginosa
Proteus mirabilis
Klebsiella pneumoniae

Escherichia coli
Enterobacter cloacea
Citrobacter freundii

Acinetobacter baumanii
Streptococcus pyogenes
Streptococcus agalactiae

Klinický






G
Staphylococcus aureus
Enterococcus faecalis






% znamená, že antibiotikum možno použiť na empirickú liečbu.
–
expozícii daného antibiotika.

Vysvetlivky:
% znamená prirodzenú rezistenciu alebo klinickú neúčinnosť antibiotika pre daný bakteriálny druh. Rezistencia


Pseudomonas aeruginosa
Proteus mirabilis
Klebsiella pneumoniae

Escherichia coli
Enterobacter cloacea
Citrobacter freundii

Streptococcus agalactiae
Staphylococcus aureus
Staphylococcus sp. koaguláza negat.
Enterococcus faecium
Enterococcus faecalis













–10 % znamená, že antibiotikum možno použiť na empirickú liečbu.

Vankomycín
Vysvetlivky: Rezistencia 100 % znamená prirodzenú rezistenciu alebo klinickú neúčinnosť antibiotika pre daný bakteriálny druh.
Rezistencia
pri vyššej expozícii daného antibiotika.

*




Ureaplasma species








Rezistencia na antibiotiká

Gynekologické infekcie



Vysvetlivky: Rezistencia 100 % znamená prirodzenú rezistenciu alebo klinickú neúčinnosť antibiotika pre daný bakteriálny druh.
Rezistencia 0 –10 % znamená, že antibiotikum možno použiť na empirickú liečbu.

citlivý pri vyššej expozícii daného antibiotika.
Kmeň


ŽIADANKA KLINICKÁ
MIKROBIOLÓGIA – BAKTERIOLÓGIA A PARAZITOLÓGIA


INFEKCIE RESPIRAČNÉHO TRAKTU
26 Výter z tonzíl / hrdla
Amiesovo médium
– Kultivácia
– Kultivácia (preventíva) – MRSA skríning
27 Výter z nosa
Amiesovo médium
– Kultivácia
– Kultivácia (preventíva)
– MRSA skríning
28 Výter z laryngu
Amiesovo médium
– Kultivácia


XY Urogenitálny materiál
Suchý tampón bez média na dôkaz antigénu Chlamydia trachomatis Chlamydia trachomatis antigén – uretra
– cervix
– moč (prvý ranný moč – len muži)


29 Výter z nazofaryngu
Amiesovo médium – Kultivácia
30 Výter z dutiny ústnej
Amiesovo médium
– Kultivácia
33 Ster z jazyka
Amiesovo médium – Kultivácia
31 Spútum
Sterilný kontajner/skúmavka – Kultivácia

INFEKCIA UROGENITÁLNEHO TRAKTU
38 Moč
Sterilná skúmavka
– Kultivácia (semikvantitatívne stanovenie)
– Mykológia
39 Výter z uretry
Tampón pre uretru s Amiesovým médiom
– Kultivácia
– Kultivácia na Neisseria gonorrhoeae
– Anaeróbna kultivácia
– Mikroskopia

32 Aspirát/sekrét
Sterilný kontajner/skúmavka – Kultivácia
BL Bronchoalveolárna laváž Sterilný kontajner/skúmavka – Kultivácia
2F Výter z nosa na antigén chrípky
Tampón bez transportného média – Dôkaz antigénu chrípky
2S Výter z nazofaryngu na RSV
Tampón bez transportného média – Dôkaz antigénu RSV

INFEKCIA GASTROINTESTINÁLNEHO TRAKTU
35 Výter z rekta
Amiesovo médium
– Kultivácia
– Kultivácia (preventíva)
– Mykológia
35 Výter z rekta
Amiesovo médium
– Karbapenemáza skríning
36 Stolica
Nádobka
– Kultivácia

40 Výter z pošvy
Amiesovo médium
– Kultivácia
– Skríning Streptococcus agalactiae v gravidite
– Anaeróbna kultivácia
– Mikroskopia
41 Výter z cervixu
Amiesovo médium
– Kultivácia
– Kultivácia na Neisseria gonorrhoeae
– Anaeróbna kultivácia
42 Ejakulát
Sterilný kontajner/skúmavka


– Kultivácia
– Kultivácia na Neisseria gonorrhoeae
– Anaeróbna kultivácia
XY Urogenitálny materiál
Odberová súprava na Trichomonas vaginalis
Kultivácia na Trichomonas vaginalis – uretra
– pošva
XY Urogenitálny materiál
Dakronový tampón vytrepať do média na urogenitálne mykoplazmy Kultivácia na mykoplazmy a ureaplazmy + citlivosť
– uretra
– cervix

– Mykológia
– Clostridium di cile toxín
– Adenovírus a Rotavírus antigén
– Norovírus antigén
– Giardia intestinalis antigén
– Helicobacter pylori antigén
55 Tkanivo z biopsie
Sterilná nádoba
– Helicobacter pylori mikroskopia a ureázový test
37 Perianálny zlep 1.
Zlep na podložnom sklíčku – Mikroskopia
2P Perianálny zlep 2.


Zlep na podložnom sklíčku – Mikroskopia
3P Perianálny zlep 3.
Zlep na podložnom sklíčku – Mikroskopia
36 Stolica 1.
Nádobka – Protozoá a helminty
2A Stolica 2.
Nádobka
– Protozoá a helminty
3A Stolica 3.
Nádobka
– Protozoá a helminty


– moč (prvý ranný moč)

OSTATNÉ INFEKCIE – KLINICKÝ MATERIÁL
43 Ľavé oko (spojivkový vak)
Amiesovo médium – Kultivácia
44 Pravé oko (spojivkový vak) Amiesovo médium – Kultivácia


KN Kanyla
Sterilná skúmavka – Kultivácia
SP Špička
Sterilná skúmavka – Kultivácia
70 Iný klinický materiál – Kultivácia

ŽIADANKA O VYŠETRENIE − DIAGNOSTIKA TBC
57 Výter z ľavého vonkajšieho zvukovodu
Amiesovo médium – Kultivácia
45 Výter z pravého vonkajšieho zvukovodu
Amiesovo médium – Kultivácia
UT Uterus – Kultivácia

54 Materské mlieko
Sterilná nádobka, skúmavka – Kultivácia
46 Ster z kože
Amiesovo médium – Kultivácia
47 Ster z rany
Amiesovo médium – Kultivácia
– Kultivácia (aeróbna, anaeróbna)
49 Hnis (lokalizácia)
Sterilný kontajner/striekačka s ihlou zapich. v gume – Kultivácia (aeróbna, anaeróbna)
DK Dekubit – Kultivácia
48 Punktát z abscesu/výpotku

53 Plodová voda
HEMOKULTÚRA
– 1. odber – 2. odber – 3. odber
H5 Ster z kože z miesta vpichu pred odberom hemokultúry – Kultivácia
H1 Hemokultúra

Bio Hem Bact/Alert FA Plus – aerobic
– Aeróbna a mykologická kultivácia

H2 Hemokultúra
Bio Hem Bact/Alert FN Plus – anaerobic – Anaeróbna kultivácia
H4 Hemokultúra

Bio Hem BactAlert PF Plus – pediatric – Aeróbna, anaeróbna a mykologická kultivácia
Sterilný kontajner/striekačka s ihlou zapich. v gume – Kultivácia (aeróbna, anaeróbna) – Mikroskopia
Sterilný kontajner/skúmavka – Kultivácia (aeróbna, anaeróbna)
KT Katéter
Sterilná skúmavka – Kultivácia



KULTIVÁCIA MYKOBAKTÉRIÍ
TS Spútum
Sterilný kontajner – Kultivácia, mikroskopia
TB Bronchoalveolárny výplach
Sterilný kontajner – Kultivácia, mikroskopia
TM Moč
Sterilný kontajner 60 ml – Kultivácia
TP Punktát
Sterilný kontajner, skúmavka – Kultivácia, mikroskopia
TL Likvor


Sterilná skúmavka – Kultivácia, mikroskopia
TR Laryngeálny výter
1. tampón na drôte
– Kultivácia
TR Laryngeálny výter
2. tampón na drôte
TR Laryngeálny výter
3. tampón na drôte
TK Iný klinický materiál – Kultivácia, mikroskopia


PRIAMA DIAGNOSTIKA TBC (PCR)
TS Spútum
Sterilný kontajner – Priama diagnostika TBC
TB Bronchoalveolárny výplach
Sterilný kontajner
– Priama diagnostika TBC
TP Punktát
Sterilný kontajner, skúmavka
– Priama diagnostika TBC
TL Likvor
Sterilná skúmavka


– Priama diagnostika TBC

QUANTIFERON –IMUNOLOGICKÝ TEST NA DÔKAZ INTERFERÓNU GAMA (NEPRIAMY DÔKAZ TBC)
QS Quantiferon NIL 22 °C (+/−5 °C) – IGRA Test (Quantiferon)



ŽIADANKA O VYŠETRENIE − MYKOLÓGIA

Quantiferon QTB1 22 °C (+/−5 °C)
Quantiferon QTB2 22 °C (+/−5 °C)
QF Quantiferon MITOGEN 22 °C (+/−5 °C)



DERMATOMYKÓZY (dermatofytózy, kandidózy, keratomykózy)
61 Vlasy
Sterilný kontajner, skúmavka – Kultivácia, mikroskopia – Citlivosť
62 Nechty
Sterilný kontajner, skúmavka – Kultivácia, mikroskopia – Citlivosť
63 Šupiny
Sterilný kontajner, skúmavka – Kultivácia, mikroskopia – Citlivosť


INVAZÍVNE MYKÓZY
Poznámka: V prípade pozitívneho kultivačného nálezu laboratórium automaticky poskytuje citlivosť na relevantné antimykotiká.
BL Bronchoalveolárny výplach
Sterilný kontajner (2-8 °C)
– Kultivácia, mikroskopia
BD Bronchoalveolárny výplach
Sterilný kontajner (2-8 °C)
– DNA Aspergillus species kvalitatívne
– DNA Pneumocystis jirovecii kvalitatívne

64 Chlpy
Sterilný kontajner, skúmavka – Kultivácia, mikroskopia – Citlivosť
65 Iný materiál
Sterilný kontajner, skúmavka – Kultivácia, mikroskopia – Citlivosť
DÔKAZ DERMATOFYTOV (PCR)
MV Vlasy

– DNA Cryptococcus neoformans kvalitatívne
– DNA Mucorales species kvalitatívne
L2 Bronchoalveolárny výplach
Sterilný kontajner (2-8 °C)
– Aspergillus galactomannan antigén
31 Spútum
Sterilný kontajner, skúmavka (2-8 °C)
Poznámka: Spútum musí byť z dolných ciest dýchacích.
– Kultivácia, mikroskopia

Sterilný kontajner, skúmavka – Dôkaz DNA dermatofytov
MN Nechty
Sterilný kontajner, skúmavka – Dôkaz DNA dermatofytov
MS Šupiny


Sterilný kontajner, skúmavka – Dôkaz DNA dermatofytov
MH Chlpy
Sterilný kontajner, skúmavka – Dôkaz DNA dermatofytov
MK Iný materiál
Sterilný kontajner, skúmavka – Dôkaz DNA dermatofytov

SD Spútum
Sterilný kontajner, skúmavka (2-8 °C)
Poznámka: Spútum musí byť z dolných ciest dýchacích.
– DNA Cryptococcus neoformans kvalitatívne
– DNA Mucorales species kvalitatívne
VN Výplach prínosových dutín
Sterilný kontajner, skúmavka (2-8 °C)
– Kultivácia, mikroskopia
9B Likvor
Sterilná skúmavka (2-8 °C)
– Cryptococcus neoformans antigén



LD Likvor
Sterilná skúmavka (2-8 °C)
– DNA Aspergillus species kvalitatívne
– DNA Cryptococcus neoformans kvalitatívne
38 Moč
Sterilná skúmavka (2-8 °C)
– 1. vzorka:
– 2. vzorka:


– Kultivácia, mikroskopia
*Bez prítomnosti močového katétra
65 Iný materiál
Sterilný kontajner, skúmavka
– Kultivácia, mikroskopia
01 Krv na sérum
Antigény
– Aspergillus galactomannan antigén
– Candida mannan antigén
– Cryptococcus neoformans antigén
Protilátky
– Anti Aspergillus IgG

– Anti Candida albicans IgM, IgA, IgG
SE Krv na sérum
– DNA Aspergillus species kvalitatívne
– DNA Cryptococcus neoformans kvalitatívne
– DNA Mucorales species kvalitatívne

ŽIADANKA INFEKČNÁ SÉROLÓGIA, PRIAMY DÔKAZ MIKROORGANIZMOV
INFEKČNÁ SÉROLÓGIA
01 Krv na sérum


INÉ VÍRUSY
– Anti Rubeola IgM, IgG
VÍRUSOVÉ HEPATITÍDY
Hepatitída A
– Anti HAV IgM
– Anti HAV total
Hepatitída C
– Anti HCV IgG (skríning, konfirmácia Line Blot)
Hepatitída B
– HBsAg
– Anti HBs
– Anti HBc IgM
– Anti HBc total
– HBeAg
– Anti HBe
SYFILIS


– RRR, anti Treponema pallidum
AIDS
– Anti HIV 1/2, p24 HIV antigén
HERPETICKÉ VÍRUSY
CMV
– Anti CMV IgM, IgG (skríning)
– Anti CMV IgG avidita
– Anti CMV IgM, IgG (konfirmácia, Line Blot)
EBV
– Anti EBV – VCA IgM, IgG, EBNA-1 IgG (skríning), IM test
– Anti EBV – heterofilné protilátky: IM test
– Anti EBV IgM (konfirmácia Line Blot)
Iné



– Anti Morbilli IgM, IgG
– Anti TBEV (kliešťová encefalitída) IgM, IgG
– Anti Parotitis IgM, IgG
– Anti Parvovirus B19 IgM, IgG
BORÉLIE
– Anti Borrelia spp. IgM, IgG (skríning + konfirmácia, Line Blot)
– Anti Borrelia spp. IgM, IgG (konfirmácia Line Blot)
CHLAMÝDIE A MYKOPLAZMY
– Anti Chlamydia trachomatis IgM, IgA, IgG (skríning)
– Anti Chlamydia pneumoniae IgM, IgA, IgG (skríning)

– Anti EBV IgA (konfirmácia Line Blot)
– Anti EBV IgG (konfirmácia Line Blot)
– Anti HSV 1/2 IgM, IgG (Herpes simplex)
– Anti VZV IgM, IgG (Varicella zoster)
RESPIRAČNÉ VÍRUSY
Chrípka
– Anti Influenza A, B, IgM, IgG
Iné
– Koronavírus SARS-CoV-2 protilátky €

– Anti Chlamydia spp. IgA, IgG (konfirmácia Line Blot)
– Anti Mycoplasma pneumoniae IgM, IgA, IgG (skríning)
– Anti Mycoplasma pneumoniae IgM, IgA, IgG (konfirmácia Line Blot)
INÉ BAKTÉRIE
– Anti Bordetella pertussis IgA, IgG (odobrať 2 vzorky s odstupom 2 – 4 týždňov)
– Anti Bordetella parapertussis (aglutinácia) (odobrať 2 vzorky s odstupom 3 týždňov)
– Anti Legionella pneumophila IgM, IgG


– Anti Adenovirus IgM, IgG
– Anti RSV IgM, IgG (respiračný syncyciálny vírus)
– Anti Helicobacter pylori IgM, IgA, IgG
– Anti Yersinia spp. IgA, IgG (skríning)
– Anti Yersinia spp. IgA, IgG (konfirmácia Line Blot)
– Anti Salmonella (Widalova reakcia)
ANTROPOZOONÓZY
Toxoplasma gondii
– Anti Toxoplasma gondii IgM, IgG (skríning)
– Anti Toxoplasma gondii IgG avidita
– Anti Toxoplasma gondii KFR
– Anti Toxoplasma gondii IgA (ELISA)

– Anti Toxoplasma gondii IgE (ELISA)


– Anti Toxoplasma gondii IgM, IgA (konfimácia Line Blot)
– Anti Toxoplasma gondii IgG (konfirmácia Line Blot)
Toxocara canis
– Anti Toxocara canis IgG
– Anti Toxocara canis IgA
– Anti Toxocara canis IgG avidita
Iné
– Anti Brucella abortus IgM, IgG (ELISA)


– Anti Listeria monocytogenes, anti Listeria ivanovii (aglutinácia)
– Anti Francisella tularensis (aglutinácia)
– Anti Echinococcus IgG
– Anti Trichinella spiralis IgG
– Anti Schistosoma mansoni IgG
– Anti Taenia solium IgG
– Anti Entamoeba histolytica IgG
FUNGÁLNE PATOGÉNY
– Candida – mannan antigén
– Candida – mannan protilátky IgM, IgA, IgG
– Aspergillus fumigatus galactomannan antigén

PRIAMY DÔKAZ
MIKROORGANIZMOV NO Výter
tampóny v transportnom médiu (4 ˚C)
VÝTER Z NAZO A OROFARYNGU
– RNA Koronavírus SARS-CoV-2
– RNA Influenza vírus A, B RNA RSV A, B
FD Výter

– Aspergillus protilátky IgG
– Cryptococcus neoformans antigén (aglutinácia)
04 Moč
– Legionella pneumophila – antigén
QUANTIFERON – IMUNOLOGICKÝ TEST NA DÔKAZ INTERFERÓNU GAMA (NEPRIAMA DIAGNOSTIKA TBC)
QS Quantiferon NIL


tampón v prízdnej skúmavke (2 – 8 ˚C) mraziť > 12 hod.
VÝTER Z NAZOFARYNGU
– DNA Chlamydia pneumoniae kvalitatívne
– DNA Mycoplasma pneumoniae kvalitatívne
CH Výter z cervixu na HPV
tampón na hlien + odberová súprava na HPV (2 – 8 ˚C)
VÝTER Z CERVIXU NA HPV
– Dôkaz vysokorizikových HPV
UH Ster + výter

22 °C (+/- 5 °C) IGRA test (Quantiferon)
QTB1 Quantiferon QTB1
22 °C (+/- 5 °C) IGRA test (Quantiferon)
QTB2 Quantiferon QTB2
22 °C (+/- 5 °C) IGRA test (Quantiferon)
QF Quantiferon MITOGEN
22 °C (+/- 5 °C) IGRA test (Quantiferon)
– DNA Ureaplasma species kvalitatívne
– DNA HSV 1 kvalitatívne
– DNA HSV 2 kvalitatívne
UD Výter
cobas PCR Media Dual Swab Sample (2 – 8 °C)
VÝTER Z URETRY NA DNA
– DNA Chlamydia trachomatis kvalitatívne

uretrálny tampón + odberová súprava na HPV (2 – 8 ˚C)
STER Z GLANS PENISU + VÝTER
Z URETRY NA HPV – Dôkaz vysokorizikových HPV DNA €
CD Výter
cobas PCR Media Dual Swab Sample
Kit (2 – 8 °C)
VÝTER Z CERVIXU
– DNA Chlamydia trachomatis kvalitatívne
– DNA Neisseria gonorrhoeae kvalitatívne
– DNA Mycoplasma hominis kvalitatívne



– DNA Neisseria gonorrhoeae kvalitatívne
– DNA Mycoplasma hominis kvalitatívne
– DNA Mycoplasma genitalium kvalitatívne
– DNA Ureaplasma species kvalitatívne
– DNA HSV 1 kvalitatívne
– DNA HSV 2 kvalitatívne
MD Moč
sterilný kontajner + cobas PCR Urine Sample Kit (2 – 8 °C)
STERILNÝ MOČ
– DNA Chlamydia trachomatis kvalitatívne
– DNA Neisseria gonorrhoeae kvalitatívne

– DNA Mycoplasma genitalium kvalitatívne
– DNA Ureaplasma species kvalitatívne
– DNA HSV 1 kvalitatívne
– DNA HSV 2 kvalitatívne
VD Výter
cobas PCR Media Uni Swab Sample Kit (2 – 8 °C)
VÝTER Z VAGÍNY
– DNA Chlamydia trachomatis kvalitatívne
– DNA Neisseria gonorrhoeae kvalitatívne
– DNA Mycoplasma hominis kvalitatívne
– DNA Mycoplasma genitalium kvalitatívne

– DNA Mycoplasma hominis kvalitatívne
– DNA Mycoplasma genitalium kvalitatívne
– DNA Ureaplasma species kvalitatívne
OL Výter
tampón v prázdnej skúmavke (2 – 8 °C) mraziť > 12 hod.
VÝTER Z ĽAVÉHO OKA
– DNA Chlamydia trachomatis kvalitatívne
– DNA VZV kvalitatívne
– DNA HSV 1 kvalitatívne
– DNA HSV 2 kvalitatívne
OP Výter z pravého oka


tampón v prázdnej skúmavke (2 – 8 °C) mraziť > 12 hod.
VÝTER Z PRAVÉHO OKA
– DNA Chlamydia trachomatis kvalitatívne
– DNA VZV kvalitatívne
– DNA HSV 1 kvalitatívne
– DNA HSV 2 kvalitatívne
JD Ejakulát
sterilná skúmavka, 1 ml, 2 – 8 °C < 12 hod., mraziť > 12 hod. Ejakulát
– DNA Chlamydia trachomatis kvalitatívne
– DNA Neisseria gonorrhoeae kvalitatívne


€ Vyšetrenia označené týmto symbolom nie sú hradené z verejného zdravotného poistenia a je možné ich objednať len na priamu úhradu.

– DNA Mycoplasma hominis kvalitatívne
– DNA Mycoplasma genitalium kvalitatívne
– DNA Ureaplasma species kvalitatívnePD
Punktát na DNA
sterilná skúmavka, 1 – 2 ml, 2 – 8 °C < 12 hod., mraziť > 12 hod.
PUNKÁT NA DNA


– DNA Chlamydia trachomatis kvalitatívne
– DNA Chlamydia pneumoniae kvalitatívne
– DNA Borrelia burgdorferi s. l. kvalitatívne
– DNA Mycoplasma pneumoniae kvalitatívne
– DNA Neisseria gonorrhoeae kvalitatívne
– DNA Mycoplasma hominis kvalitatívne (PCR)
– DNA Mycoplasma genitalium kvalitatívne
– DNA Ureaplasma species kvalitatívne
MD Moč
sterilný kontajner

ED Krv s EDTA
2 – 8 °C < 12 hod., mraziť > 12 hod.
KRV s EDTA
– DNA CMV kvantitatívne
– DNA EBV kvantitatívne
– DNA VZV kvantitatívne
– DNA HSV 1 kvantitatívne
– DNA HSV 2 kvantitatívne
– DNA Borrelia burgdorferi s. l. kvalitatívne (PCR)

2 – 8 °C < 12 hod., mraziť > 12 hod.
STERILNÝ MOČ
– DNA Borrelia burgdorferi s. l. kvalitatívne (PCR)
– DNA CMV kvantitatívne
– DNA EBV kvantitatívne
– DNA HSV 1 kvantitatívne
– DNA HSV 2 kvantitatívne
BD Bronchoalveolárna laváž sterilná skúmavka, 2 – 3 ml, 2 – 8 °C < 12 hod., mraziť > 12 hod.
BRONCHOALVEOLÁRNA LAVÁŽ
– DNA CMV kvantitatívne
– DNA EBV kvantitatívne


– DNA Chlamydia pneumoniae kvalitatívne (PCR)
SD Spútum na DNA
sterilný kontajner, 2 – 8 °C < 12 hod., mraziť > 12 hod.
SPÚTUM NA DNA
– DNA Chlamydia pneumoniae kvalitatívne
– DNA Mycoplasma pneumoniae kvalitatívne
XX Iný materiál na DNA Špecifikujte materiál

– DNA HSV1 kvantitatívne
– DNA HSV2 kvantitatívne
– DNA VZV kvantitatívne
– DNA Chlamydia pneumoniae kvalitatívne
– DNA Mycoplasma pneumoniae kvalitatívne
RD Ster
dakrónový tampón + prázdna skúmavka (2 – 8°C), mraziť > 12 hod.
STER Z RANY
– DNA VZV kvalitatívne
– DNA HSV 1 kvalitatívne
– DNA HSV 2 kvalitatívne


ŽIADANKA DIAGNOSTIKA COVID-19
NO, KLS Výter alebo KLS

– Koronavírus SARS-CoV-2 RNA
– Koronavírus SARS-CoV-2 RNA (PCR, kloktací test)
01 Krv na sérum
– Koronavírus SARS-CoV-2 protilátky
01 Krv na sérum

– Koronavírus SARS-CoV-2 postvakcinačné protilátky IgG €


Žiadanka na stiahnutie: www.unilabs.sk/ziadanky-tlaciva




Genetika



Diagnostika ochorení v odbore lekárskej genetiky je vykonávaná v rámci vzájomnej spolupráce troch odborných pracovísk: ambulancií lekárskej genetiky, cytogenetického laboratória a laboratórií molekulárnej genetiky.
Pri podozrení na ochorenie, pri ktorom by mohol pacient profi tovať z genetickej laboratórnej diagnostiky, sú dve možnosti postupu. Len pri relatívne úzkej skupine molekulárno-genetických vyšetrení nazývaných aj rutinná diagnostika (potravinové intolerancie, trombofílie, celiakia a niektoré iné) je možná indikácia vyšetrenia viacerými špecialistami a odobratý materiál sa odošle priamo do genetického laboratória. Pri podstatne väčšej skupine ochorení defi novaných ako zriedkavé ochorenia je nutný manažment pacienta prostredníctvom ambulancie lekárskej genetiky.


Okruh pacientov v oblasti lekárskej genetiky je rozsiahly, rôznorodý a neustále rastie. K najbežnejším indikáciám patria nasledovné:
– dieťa s vrodenou vývojovou chybou, – zaostávanie dieťaťa v psychomotorickom vývine, závažné poruchy reči, správania, učenia, – partnerský pár trpiaci primárnou neplodnosťou, opakovanými potratmi, narodením mŕtveho dieťaťa,
– plánovanie gravidity v rodinách s genetickým ochorením, – onkologické ochorenie u pacienta v mladom veku, – opakovaný výskyt onkologických ochorení v rodine, – tehotenstvo so zvýšeným genetickým rizikom (patologické výsledky skríningu, USG, vysoký vek rodičov), – neurodegeneratívne ochorenia, – patologicky nízky vzrast, obezita, poruchy sluchu, zraku,

Cytogenetické laboratórium je vybavené modernými mikroskopmi Olympus, Nikon a Leica. Na urýchlenie kultivácie využívame CO2 inkubátor Memmert a N-BIOTEK. Na hodnotenie karyotypov používame hodnotiaci softvér LUCIA. Analýzu karyotypov realizujeme z leukocytov periférnej krvi a z amniocytov plodovej vody. Karyotypy sú hodnotené podľa medzinárodného štandardu ISCN 2020, podľa slovenských a medzinárodných štandardov sa hodnotí konvenčné farbenie, G- a C-prúžkovanie chromozómov.




– pacienti s výskytom atypického tromboembolizmu (mladý vek, neobvyklá lokalizácia, rekurencia), – pacienti s poruchami trávenia, suspektnými potravinovými intoleranciami, vrodenou hepatopatiou, – prognóza terapie niektorými cytostatikami, warfarínom a inými liečivami.
V prípade pochybností o najvhodnejšom postupe je optimálne konzultovať prípad so špecialistom v ambulancii lekárskej genetiky.
V rámci molekulárnej genetiky využívame štandardné techniky PCR, real-time PCR, MLPA , MS-MLPA , fragmentačnú analýzu, ďalej metódu priameho sekvenovania (metóda sekvenovania podľa Sangera), ktorá je v súčasnosti považovaná za zlatý štandard v molekulárnej genetike, ako aj najmodernejšie diagnostické prístupy, akými sú napríklad sekvenovanie novej generácie, SNP microarray a onkogenetická FISH analýza. Pracoviská molekulárnej genetiky disponujú týmto prístrojovým vybavením: real-time PCR cykléry (LightCycler 480, Cobas z 480 od firmy Roche, Rotor-Gene 3000 od Corbett, Bio-Rad CFX96 a CFX Opus Real-Time PCR Systems), genetické analyzátory (3130xl od firmy Applied Biosystems) a najmodernejší, plne automatizovaný systém myCrobe od firmy GeneProof. Do laboratória v Banskej Bystrici pribudol špičkový analyzátor 3500 Dx Genetic Analyzer (CE-IVD, IVDR).













V rámci rutinnej genetickej diagnostiky vyšetrujeme napríklad trombofilné varianty, potravinové intolerancie, analyzujeme vybrané varianty DNA pre nasadenie vhodnej farmakoterapie a iné. Z hľadiska komplexnosti prístupu poskytujeme v molekulárno-genetickej diagnostike širokú škálu moderných postupov s využitím najmodernejšej techniky, akou je sekvenovanie novej generácie – NGS (NextSeq550 a iSeq100 od firmy Illumina) alebo tiež SNPmicroarray. V neposlednom rade ponúkame diagnostiku širokého spektra zriedkavých ochorení, pričom naše portfólio obsahuje viac ako 650 chorobných jednotiek (patrí sem napr. Duchennova muskulárna dystrofia, neurofibromatóza, Marfanov syndróm a iné). V oblasti onkogenetiky a predispozícií k onkologickým ochoreniam vieme stanoviť prítomnosť patogénnych variantov pri viac než 50 onkogenetických chorobných jednotkách, ako napríklad analýza génov BRCA1 a BRCA2 zodpovedajúcich za vrodenú predispozíciu k dedičnej forme rakoviny prsníka a ovárií či skríningové vyšetrenie pre kolorektálny karcinóm – metylácia promótorovej oblasti génu SEPTIN9 V oblasti molekulárnej patológie robíme genetickú analýzu somatických variantov v nádorovej DNA v génoch EGFR, KRAS, NRAS, BRAF a máme zavedený panel, ktorý umožňuje kompletné genomické profilovanie nádorov pre cielenú liečbu onkologických pacientov. Disponujeme prístrojovým vybavením podľa aktuálnych trendov v molekulárnej patológii (Cobas z480 – Roche, Idylla – Biocartis, QuantStudio 3D Digital PCR System – ThermoFisher). Prenatálne zabezpečujeme tzv. rýchlu diagnostiku aneuploídií, aCGH a cielenú diagnostiku prítomnosti známeho patogénneho variantu v súvislosti s monogénovými ochoreniami.



teste sa prostredníctvom technológie sekvenovania novej generácie (NGS) analyzujú fragmenty materskej a fetálnej cirkulujúcej DNA. Následne sa zmapuje množstvo sekvencií zodpovedajúcich každému chromozómu, ktoré sa ďalej analyzuje pomocou komplexnej bioinformačnej analýzy s využitím platformy ILLUMINA Identifikácia chromozómového pohlavia plodu (fetálne pohlavie) sa vykonáva pomocou detekcie prítomnosti alebo neprítomnosti chromozómu Y v materskej krvi. Potenciálna prítomnosť aneuploídie sa deteguje porovnávaním materského a fetálneho genómového materiálu s referenčnými hodnotami. Bližšie informácie nájdete na stránke www.unilabs.sk/tomorrow.



Podmienkou úhrady uvedených druhov vyšetrení zdravotnými poisťovňami je indikácia klinickým genetikom.
Jedným z mnohých vyšetrení, ktoré ponúkame, je aj prenatálny neinvazívny test TOMORROW spoločnosti CGC Genetics , ktorý je vhodný na detekciu najbežnejších aneuploídií: trizómia chromozómov 21, 18 a 13, stanovenie chromozómového pohlavia plodu a vyšetrenie numerických aberácií pohlavných chromozómov (monozómia X, XXX, XXY, XYY). Test možno vykonávať už v 12. týždni gravidity a je vhodný pre všetky gravidné ženy, nezávisle od veku alebo stupňa rizika tehotenstva. Možno ho vykonávať aj v prípade dvojičiek a IVF. Pri


Objednajte si Tomorrow NIPT test elektronicky www.unilabs.sk/tomorrow

Meno Dátumnarodenia
ŽIADANKAOVYŠETRENIE−GENETIKA–RUTINNÁDIAGNOSTIKA
Pkód
Priezvisko PSČ*
Ulica,číslodomu*
Kódkrajiny DátumodberuSuspektnádiagnóza(slovom)
Dátumvystaveniažiadanky
Kódhospitalizačnéhoprípadu
Dg.(MKCH) Indikujúcilekár Menoapriezvisko
Dg.(MKCH)
Mesto/obec* Dg.(MKCHpodľaOrphanetu)
K3/K2EDTAkrv 02
TYPDIAGNOSTIKY

Pohlavie:muž žena Adresupacientažiadamevyplniť prípadesamoplatcualebovyšetreníhlásených zmyslezákonač.355/2007Z.
kód
Meno priezvisko
Inýmateriál (plodovávoda,izolovanáDNA, PAXskúmavka(RNA), bukálnyster,tkanivo,iné)
Upozornenie:Indikácialaboratórnychvyšetrenízostranyindikujúceho lekáramusíbyťvykonanázadodržaniapríslušných„Pravidiela kritérií uznávanialaboratórnychvýkonov, podobnýchvyšetrenía indikačných obmedzení“stanovenýchpríslušnouzdravotnoupoisťovňoukudňuindikovanialaboratórnychvyšetrenív odborelekárskagenetikapodľaich zverejnenianawebovejstránkezdravotnejpoisťovne.
Pohlavieplodu:**
578/2004Z.z.)
DD Materiál: Gestačnýtýždeň:**
nPRENATÁLNA nPOSTNATÁLNA
KLINICKÉINFORMÁCIEKVYŠETRENIU –nevyhnutnepotrebnékriadnemuasprávnemuposkytnutiuindikovanýchlaboratórnychvyšetrenípacientovi(§80ods.6písm.a)zákona
VYHLÁSENIAPACIENTA SAMOPLATCULABORATÓRNYCHVYŠETRENÍ pacient(príp.zákonnýzástupcapacienta),svojímpodpisompotvrdzujem,že: a) bol a úplnepoučenýpodľazákona 576/2004 o anamnéze,odbere a biologickéhoteriálu diagnostickéúčely,bola vysvetlenápodstata,spôsob účelmolekulárno-genetickéhovyšetrenia, dôvernosťvýsledkovvyšetrení poučeniusomporozumel; súhlasíms vykonanímgenetickýchvyšetreníšpecifikovanýchv žiadankeformouinformovanéhosúhlasu zákona 576/2004Z.z.a s úhradouceny laboratórnychgenetickýchvyšetrenímojouosobou; som informovanýo nevyhnutnostispracúvaniaosobnýchúdajovv súvislostis poskytnutímvyšetrení právnom základe vyplývajúcom z právnych predpisov oboznámil som s informáciami spracúvaní osobnýchúdajov.
Pohlavie: muž Osobnéúdajesúspracovávanénaúčelystanoveniaklinickejdiagnózy služieb týmspojených. Viacinformácií spracovanívašichosobnýchúdajov právachnájdetenahttps://www.unilabs.sk/ochrana-udajov

KLINICKÉINFORMÁCIEKVYŠETRENIU –nevyhnutnepotrebnékriadnemuasprávnemuposkytnutiuindikovanýchlaboratórnychvyšetrenípacientovi(§80ods.6písm.a)zákonač.578/2004Z.z.)
KLINICKÉINFORMÁCIEKVYŠETRENIU –nevyhnutnepotrebnékriadnemuasprávnemuposkytnutiuindikovanýchlaboratórnychvyšetrenípacientovi(§80ods.6písm.a)zákonač.578/2004Z.z.)
POLIAOZNAČENÉ**súprelaboratóriumkvykonaniuvyšetrenianevyhnutnepotrebné.Priabsenciidôležitýchúdajovbudetakátožiadankaoznačenáakonezhodováa spolusmateriálom vrátenáindikujúcemulekárovi.
Vyhradenéprelaboratórium ĎakujemezaVašudôveruaspoluprácu! V prípadeakýchkoľvekotázoknásneváhajtekontaktovať. Volajtecallcentrum0850150000,www.unilabs.sk,info.sk@unilabs.com



ŽIADANKA O VYŠETRENIE − GENETIKA – RUTINNÁ DIAGNOSTIKA



RUTINNÁ DIAGNOSTIKA
Vyšetrovaný biologický materiál:
– Periférna krv (K3/K2 EDTA)
Ponuka vyšetrení: TROMBOFILNÉ VARIANTY
Faktor II (Protrombín)

– F2 : 20210G>A (rs1799963)
Faktor V
– F5: 1691G>A − Leiden (rs6025)
Metyléntetrahydrofolátreduktáza
– MTHFR : 677C>T (rs1801133)
– MTHFR : 1298A>C (rs1801131)
Inhibítor aktivátora plazminogénu 1
– PAI1 : -675 4G⁄5G (rs1799768)
Faktor XIII
Gilbertov syndróm
– UGT1A1 : promótor (A(TA)nTAA) (rs3064744)
Hereditárna hemochromatóza 1. typu
– HFE: His63Asp, Ser65Cys, Cys282Tyr (rs1799945, rs1800730, rs1800562)
HLA-B27
–Vyšetrenie prítomnosti rizikových alel
Intolerancia fruktózy

– ALDOB : ∆4E4, Ala149Pro, Ala174Asp, Asn334Lys (rs387906225, rs1800546, rs76917243, rs78340951)

SOMATICKÉ MUTÁCIE
Vyšetrovaný biologický materiál:
– Tkanivo
– Iný materiál
Ponuka vyšetrení:
– BRCA1, BRCA2 (všetky exóny)
– BRAF (kodóny 600 a 601)
– KRAS (kodóny 12, 13, 59, 61, 117 a 146)
– NRAS (kodóny 12, 13, 59, 61, 117 a 146)
– EGFR (exóny 18, 19, 20 a 21)
– MSI (mikrosatelitová nestabilita), treba dodať aj zdravé tkanivo

Intolerancia laktózy
– F13A1 : Val34Leu (rs5985)
Doštičkové glykoproteíny
– ITGA2 : 807C>T (rs1126643)
– ITGB3 : Leu33Pro (rs5918)
Faktor XII
– F12 : 46C>T (rs1801020)
β -fibrinogén

– FGB : -455G>A (rs1800790)
FARMAKOGENETIKA
Metabolizmus tiopurínov
–TPMT: 238G>C, 460G>A, 719A>G (rs1800462, rs1800460, rs1142345)
Metabolizmus warfarínu


– CYP2C9 : 430C>T, 1075A>C; VKORC1 : -1639G>A (rs1799853, rs1057910, rs9923231)
ONKOHEMATOLÓGIA
– JAK2 : detekcia patogénneho variantu Val617Phe (rs77375493)
STANOVENIE MIKRODELÉCIÍ
– Mikrodelécie chromozómu Y (delécie v AZF oblasti)
DEDIČNÉ OCHORENIA
Celiakia
– HLA typizácia DQ2 a DQ8
Cystická fibróza
– CFTR : detekcia 67 patogénnych variantov
– CFTR : Phe508del (rs113993960)
– LCT: -13910C>T (rs4988235)
Wilsonova choroba
– ATP7B : detekcia najčastejších patogénnych variantov (His1069Gln, Gln447Leufs*50, Ala1135Glnfs*13, Trp779Ter, Arg778Gly ) (rs76151636, rs1057517444, rs137853281, rs137853282, rs137853284)
ZRIEDKAVÉ OCHORENIA
Vyšetrovaný biologický materiál: – Periférna krv (K3/K2 EDTA) – Iný materiál



– ctDNA- KRAS (12,13,59,61,117 a 146 kodóny)
– ctDNA- NRAS (12,13,59,61,117 a 146 kodóny)
– ctDNA- BRAF (kodón 600)
– ctDNA- EGFR (18, 19, 20 a 21 exón)
– IDH1 (kodón 132)
– IDH2 (kodón 172)
– Metylácia promótora MLH1, treba dodať aj zdravé tkanivo
– Oblasť IS 6110 – Mycobacterium complex
– KIT (exóny 9, 11, 13, 17 a 18)
– PDGFRA (exóny 12, 14 a 18)
– POLE (286, 297, 367, 411, 436, 456, 459 kodóny)
– NSCLC- ALK, ROS1, RET, NTRK1/2/3 fúzie, MET ex14 skipping
– FOXL2 (c.402C>G)

Typ diagnostiky:
– Prenatálna
– Postnatálna
Ponuka vyšetrení:
– Analýza aneuploídií – Analýza genómu metódou SNP MICROARRAY / ARRAY CGH
– Analýza vybraného génu / génov / variantov – Segregačná analýza – NGS analýza panelu génov (podľa aktuálnej ponuky)
(Zoznam vyšetrení dostupný na: https://www.unilabs.sk/ziadanky-tlaciva)

– Somatický NGS panel génov
– CGP
FISH VYŠETRENIA
Vyšetrovaný biologický materiál:
– Tkanivo
– Iný materiál
Ponuka vyšetrení: Adenoidný cystický karcinóm – t(6;9)(q22-23;p24.1) MYB/NFIB
– MYB (6q23.3)



Adenokarcinóm pľúc
– RET (10q11.21)
– KIF5B (10p11.22)
Burkittov lymfóm
– MYC (8q24.21)
Dermatofibrosarcoma protuberans
– t(17;22)(q22;q13) COL1A1-PDGFB
– COL1A1 (17q21.33)
– PDGFB (22q13.1)
Karcinóm vaječníka
– trizómia chromozómu 12
Liposarkóm – ampl. MDM2
Melanóm a iné zhubné nádory kože

– CCND1 (11q13.3) /2q11/CEN6
– CCND1 (11q13.3)
– ALK /2q11

Dezmoplastický tumor z malých okrúhlych buniek
– WT1 (11p13)
Dobre diferencovaný liposarkóm – delécia RB1
Endometriálny stromálny sarkóm, high-grade
– YWHAE (17p13.3)
Endometriálny stromálny sarkóm, low-grade
– JAZF1 (7p15.1-p15.2)
Endometriálny stromálny tumor
– PHF1 (6p21.32)
Extraskeletal myxoid chondrosarcoma

– NR4A3 (9q22.33-q31.1)
Ewingov sarkóm
– t(11;22)(q24;q12) EWSR1-FLI1
– ERG (21q22)
– EWSR1 (22q12.2)
Fibromyxoidný sarkóm
– FUS (16p11.2)
Folikulový lymfóm, Lymfóm z B-buniek
– BCL2 (18q21.33)
Glióm
– kodel. 1p/19q
– delécia CDKN2A/B – ampl. EGFR


Sarkómy s prestavbou génu BCOR – BCOR (Xp11.4)
Solídne nádory – NTRK1 (1q23.1)
– NTRK2 (9q21.33) – NTRK3 (15q25.3)
Synoviálny sarkóm

– t(X;18)(p11;q11) SS18-SSX – SS18 (18q11.2)
– IRF,DUSP22 (6p25)
– ampl. MYB
– KMT2A (11q23.3)
– delécia CDKN2A/B
Mnohopočetný myelóm
– t(11;14)(q13.3;q32.3)
CCND1-IGH
– IGH (14q32.33)
Mukoepidermoidny karcinóm – t(11;19)(q21;p13.1)
MAML2
Myxoidný liposarkóm
– DDIT3 (12q13.3)

Nemalobunkový karcinóm pľúc
– ROS1 (6q22.1)

Inflamatórny myofibroblastický tumor
– ALK (2p23)
Karcinóm prsníka – ampl. CTNNB1 (3p21)
Karcinóm prsníka a ovárií – BRCA1/CEN17q
Karcinóm prsníka a žalúdka – ampl. HER2


Mola hydatidosa (numerické aberácie chromozómov)
– CEN17 (alpha satellites) – X (Xp11.1-q11.1)
– t(X;Y)(p11.1-q11.1;p11.1-q11.1) X/Y
Zhubný nádor maternice
– ampl. GLI1
CYTOGENETIKA
Vyšetrovaný biologický materiál: – Periférna krv (Lítium heparín) – Plodová voda
Ponuka vyšetrení:

Nezhubný lipomatózny tumor, bližšie neurčený
– delécia RB1
Non - Hodgkinov lymfóm
– BCL6 ( 3q27.3)
Osteosarkóm, Atypický lipomatózny tumor, Liposarkóm – ampl. CDK4
Papilárny karcinóm štítnej žľazy – RET (10q11.21)
Pilocytický astrocytóm
– BRAF/KIAA


– Karyotyp (periférna krv)
– Karyotyp (plodová voda)
SKRÍNINGOVÉ VYŠETRENIA
Vyšetrovaný biologický materiál: – Periférna krv (K3/K2 EDTA) – Guthrieho karta
Ponuka vyšetrení: Ťažká kombinovaná imunodeficiencia /agamaglobulinémia – TREC/KREC
Spinálna svalová atrofia
– SMN1 : exón 7

– BRAF (7q34)
Pleomorfný lipóm/ lipóm vretenovitých buniek – delécia 13q – delécia 16q
Rabdomyosarkóm – ampl. MYOD1
Renálny bunkový karcinóm – TFE3 (Xp11.23) – TFEB (6p21.2)
Sarkóm mäkkých tkanív – ETV6 (12p13.2)

Žiadanka na stiahnutie: www.unilabs.sk/ziadanky-tlaciva



Patológia
Na rozdiel od iných laboratórnych pracovísk, kde hrá významnú úlohu prístrojová diagnostika, na pracoviskách patológie sú prístroje síce významným pomocníkom, ale výsledok vyšetrenia je najmä produktom individuálneho procesu diagnostiky lekárom – kvalifikovaným patológom. Ten definuje konečnú diagnózu, na základe ktorej klinickí lekári stanovujú ďalší postup liečby pacienta. Naše pracoviská – Diagnostické centrum patológie Bratislava, Diagnostické centrum patológie Košice, Diagnostické centrum patológie Banská Bystrica, Diagnostické centrum patológie Prešov a Patológia Topoľčany – sú výlučne laboratórnymi pracoviskami.




ROZSAH ČINNOSTI
Biopsia
Vyšetrenie tkanív a častí orgánov z operácií pacientov.


Peroperačná biopsia

Gynekologická cytológia sa zameriava na prevenciu karcinómu krčka maternice, vyšetruje sa z náterov alebo metódou LBC (liquid based cytology). Iné cytologické vyšetrenia sa robia z punkcie orgánov či dutín a takisto možno spomenúť vyšetrenie telových tekutín na prítomnosť buniek a ich posúdenie hlavne z hľadiska prítomnosti zápalu alebo nádoru.
Imunofluorescenčné vyšetrenia
Pri diagnostike niektorých ochorení treba kombinovať ďalšie špeciálne vyšetrovacie metódy. Imunofl uo rescenciu využívame najmä v prípade, ak treba zvýrazniť prítomnosť a druh depozitov v štruktúrach tkanív a orgánov alebo séra pacientov. Ich prínos je teda najmä pri vyhľadávaní prítomnosti protilátok proti štruktúram buniek, tkanív a ich subštruktúr, ako aj pri stanovení druhu (auto) protilátok:

Rýchla biopsia počas operácie pacienta. Operujúcemu lekárovi oznámi lekár – patológ výsledok bioptického vyšetrenia do 10 – 15 minút a ten podľa výsledku vyšetrenia modifikuje ďalší postup operácie.
Imunohistochemické vyšetrenia
Sú pomocné vyšetrenia k bioptickému a cytologickému vyšetreniu a pomáhajú vizualizovať:
• komponenty určujúce stupeň diferenciácie a histogenézy tkanív (svalový aktín, desmín, vimentín, epitelový-cadherín, cytokeratíny 5/6, 7, 8 a 20),


• markery onkogenézy, resp. dediferenciácie tkanív (karcinoembryonálny antigén, epitelový marker EMA, melan-A, lambda a kappa reťazec imunoglobulínu, molekula CD34, antigén PSA prostaty, proteín S-100, proteín Her2),

• antinukleárnych protilátok (ANA), protilátok proti bunkovým, tkanivovým a orgánovým komponentom, hlavne pri autoimunitných (systémových) ochoreniach, kolagenózach,
• protilátok proti spermiám, protilátok proti trofoblastu, proti ovariálnym štruktúram, hlavne pri vyšetrení neplodnosti,
• protilátok pri ochoreniach GITu, hlavne pri podozrení na celiakiu, autoimunitné hepatitídy, na diferenciálnu diagnostiku ulceróznej kolitídy, Crohnovej choroby a iných.

Imunofluorescenciu používame – okrem tejto diagnostiky – aj na tkanivách pri punkčnom vyšetrení obličiek, pri diferenciálnej diagnostike kožných chorôb a iných orgánov.
Histochemické vyšetrenia
• proteohormóny a neuroendokrinné peptidy (gastrín, synaptophysín, somatostatín, chromogranín A), proteíny regulujúce bunkové delenie (onkogény a anti-onkogény) a anti-apoptotické bielkoviny (proteíny p53, Ki-67, p16, bcl-2, receptor pre rastový faktor EGF, PCNA, survivin a iné).
Cytológia


Predstavuje vyšetrenie buniek získaných aktívnym odberom alebo spontánne uvoľnených z tela pacienta.

Vykonávame aj vyšetrenie enzýmovej aktivity v natívnych vzorkách z tenkého čreva. Toto vyšetrenie sa vykonáva pri rôznych intoleranciách.
Za vopred dohodnutých podmienok realizujeme aj vyšetrenia vzoriek priečne pruhovaného svalu na diagnostiku myozitíd.
Podľa potrieb a požiadaviek klinických lekárov realizujeme aj ďalšie vyšetrenia.



VÝSLEDKY A TERMÍNY



Výsledky peroperačnej biopsie oznamuje lekár – patológ telefonicky alebo osobne po vyšetrení fixovaného materiálu. Výsledky vyšetrení biopsie, cytológie a imunofluorescencie sú obvykle doručené odosielateľovi materiálu do 4 – 15 dní od prijatia materiálu na pracovisku patologickej anatómie. Výnimku tvoria vyšetrenia, pri ktorých je spracovanie materiálu časovo náročné (napr. spracovanie kostného materiálu dekalcifikáciou, imunohistochemické a enzýmohistochemické vyšetrenia) alebo vyšetrenia neobvyklých nálezov vyžadujúce si konzultácie a tzv. druhé hodnotenie. V prípade náročných prípadov to môže trvať aj dlhšie. V naliehavých prípadoch a po vzájomnej dohode sa snažíme vyjsť v ústrety požiadavkám lekárov a sme schopní skrátiť túto lehotu, ktorá je limitovaná najmä dodržaním potrebných technologicko-diagnostických postupov. Výsledky všetkých vyšetrení vrátane stanovenia diagnózy patológom sú doručované priamo do rúk ošetrujúceho lekára alebo ním určenej osoby alebo na lekárom uvedenú adresu.


Ponuka vyšetrení: AUTOPROTILÁTKY


ANA – antinukleárne protilátky IgG dsDNA – protilátky proti dvojšpirálovej DNA
ANCA – protilátky proti neutrofilným leukocytom
ASCA – protilátky proti Saccharomyces cerevisiae
AMA – protilátky proti mitochondriám
ALKM – protilátky proti mikrozómom obličky
ABBA – protilátky proti brush border kanálikov obličky
ABMT – protilátky proti bazálnym membránam tubulov
ABMG – protilátky proti bazálnym membránam glomerulov
AmzgA – protilátky proti mezangiu glomerulov
ASMA – protilátky proti hladkému svalu
ALMA – protilátky proti membránam hepatocytov

ŽIADANKAOVYŠETRENIE–PATOLOGICKÁANATÓMIA
Gynekologickácytológia
Priezvisko
odPlatná
Rodnéčíslo Odporúčajúcilekár Menoapriezvisko
Dg.(MKCH)–PP
Dg.(MKCH) Ulica,číslodomu*Mesto/obec*
pôrodypotratyUPT
IUD
HATK
Gastrointestinálnytrakt(GIT)–endoskopia
kódZP,samoplatca,PZSPlatiteľ PSČ* Meno
Dátumodberu
muž
ŽIADANKAOVYŠETRENIE–PATOLOGICKÁANATÓMIA
žena Podpisapečiatkaordinujúceholekára
ČíslovyšetreniaDátumprijatia Fakturovať: lekár pacient Pohlavie:
Dátumvystaveniažiadanky Kódhospit.prípadu
kód
EDK
D&C
HRT
amenorea klimaxMENŠTRUAČNÝCYKLUS
kód adresupacientažiadamevyplniť prípadesamoplatcualebovyšetreníhlásených zmyslezákona 355/2007Z.z.
ŽIADANKAOVYŠETRENIE–PATOLOGICKÁANATÓMIA bioptickýmateriál cytologickýmateriál(iný)
KLINICKÉINFORMÁCIE
dátumzákroku,nález,diagnózy konizácia
prípadesamoplatcualebovyšetreníhlásených
Terapia(chemoterapia,ožarovanie pod.):
2023 ODOBRATÝMATERIÁL označenieskla
Onkologickádiagnózavanamnéze: Záverendoskopickéhovyšetrenia:Ďalšieklinickéinformácie: Záverzobrazovacíchvyšetrení(napr.USG,CT):
spekulum
počet dátumposlednéhoANAMNÉZA,STAVPACIENTA dátumPM pravidelnýnepravidelný
exocervix
HISTOLÓGIAGASTROINTESTINÁLNEHOTRAKTU
vyšetrované:
endocervix
kolposkopia AKTUÁLNYNÁLEZ

vagína
GRAV AKTUÁLNATERAPIA,GRAVIDITA značka:reg. AMDCP/07/2023/14
označenieskla
nCytológiahodnotenáklasifikačnýmsystémom Bethesda2014 OBJEDNANÉVYŠETRENIA

www.unilabs.sk, info.sk@unilabs.com
vulva
HYE ABSOLVOVANÉZÁKROKY PREDCHÁDZAJÚCECYTOLOGICKÉVYŠETRENIE(opis) PREDCHÁDZAJÚCEHPVVYŠETRENIE(opis)
tekutémédium(LBC) LBCPlnehradenézverejnéhozdravotnéhopoisteniaprepoistencovZPDôveraaZPUnion)
nLBC(Plnehradené verejnéhozdravotnéhopoisteniaprepoistencovZPDôveraaZPUnion) nDôkazvysokorizikovýchHPVDNA
[HPVCP] DetekciagenotypovHPV16,HPV18askupinovádetekciaďalších12vysokorizikových HPVgenotypov(31,33,35,39,45,51,52,56,58,59,66,68) UPOZORNENIE:VyšetrenieHPVjerealizovanéibazovzorkyLBCodobratejzkrčkamaternice. IndikácianavyšetreniesariadiplatnýmipravidlamiZP,ktorésúdostupnéajnawww.unilabs.sk.
POZNÁMKAODODOSIELAJÚCEHOLEKÁRA
Podpis:
reg. značka: AMP/BM/07/2023/08
BDVA025-542-442 otázkyMáte 000,1500850centrumcallVolajteproblém?
ODOBRATÝMATERIÁL–OPIS GRAFICKÉZNÁZORNENIELÉZIE
PREDMETVYŠETRENIAALOKALIZÁCIA
000, www.unilabs.sk, info.sk@unilabs.com
KLINICKÝPRIEBEH,TERAPIA,OŽAROVANIE,DIAGNÓZA
VYHLÁSENIAPACIENTA–SAMOPLATCULABORATÓRNYCHVYŠETRENÍ Žiadamoposkytnutiezdravotnejstarostlivostivrozsahuvyšetreníuvedenýchtejtožiadanke,vzmysle právanavýberposkytovateľavsúladesustanovením§11ods.6zákona 576/2004Z.z.ozdravotnej starostlivosti,službáchsúvisiacich poskytovanímzdravotnejstarostlivostivplatnomznení. Súhlasím súladesustanovením§ ods.1zákonač.428/2002Z. ochraneosobnýchúdajov v platnomznenísospracovanímsvojichosobnýchúdajovuvedenýchnažiadankezaúčelomposkytnutia zdravotnejstarostlivosti.Súhlasudeľujemnadobuneurčitúajemožnéhoodvolať prípadenezákonného nakladaniasosobnýmiúdajmi. Dátum:
Osobnéúdajesúspracovávanénaúčelystanoveniaklinickejdiagnózy služiebstýmspojených. Viacinformáciíospracovanívašichosobnýchúdajov oprávachnájdete nahttps://www.unilabs.sk/ochrana-udajov
VYHLÁSENIAPACIENTA–SAMOPLATCULABORATÓRNYCHVYŠETRENÍ Žiadamoposkytnutiezdravotnejstarostlivosti rozsahuvyšetreníuvedenýchvtejtožiadanke,
v platnomznenísospracovanímsvojichosobnýchúdajovuvedenýchnažiadankezaúčelomposkytnutia zdravotnejstarostlivosti.Súhlasudeľujemnadobuneurčitú
prípadesamoplatcualebovyšetreníhlásenýchvzmyslezákonač.355/2007 z.


íslopredchádzajúcehovyšetrenia
POZNÁMKA
Osobnéúdaje spracovávanénaúčelystanoveniaklinickejdiagnózy služieb týmspojených. Viacinformáciíospracovanívašichosobnýchúdajov oprávachnájdete nahttps://www.unilabs.sk/ochrana-udajov

ABKA – protilátky proti žlčovodom
Aema – protilátky proti endomýziu
AGA – protilátky proti gliadínu
ARA –protilátky proti retikulínu
APCA – protilátky proti parietálnym bunkám žalúdočnej sliznice
AIFA – protilátky proti vnútornému faktoru (intrinsic factor)
ASKMA – protilátky proti priečne pruhovanému svalu
AMCA – protilátky proti srdcovému svalu
AICA – potilátky proti pankreasu
AGCA – protilátky proti intestinal goblet cells
ATA – protilátky proti štítnej žľaze
Anti Yo/Anti Hu – protilátky proti cytoplazme Purkyňových buniek (Yo-antigén) a jadrám neurónov (Hu-antigén)


APA – protilátky proti štruktúram placenty
ASA – protilátky proti ľudským spermiám
AOaB – protilátky proti štruktúram ovária
ATrA – protilátky proti trombocytom
ALyA – protilátky proti lymfocytom
AVEA – protilátky proti cievnemu endotelu
ABMA/ICS – protilátky proti bazálnym membránam a intercelulárnej substancii dlaždicového epitelu
PIF-koža – priama imunofluorescencia kože
Profily protilátok
– Stanovenie profilu ANA protilátok (IgG): nRNP/Sm, Sm, SS-A, Ro-52, SS-B, Scl-70, PM-Scl, Jo-1, CENP B, PCNA, dsDNA, nukleozómy, históny, rib. P-proteín, AMA-M2, DFS 70



– Stanovenie profilu protilátok pri autoimunitnom ochorení pečene: AMA-M2, M2-3E(BPO), Sp 100, PML, gp 210, LKM-1, LC-1, SLA/LP, Ro-52
– Stanovenie profilu protilátok pri Systémovej skleróze (SSc) profil (IgG): Ro-52, PDGFR, Ku, PM-Scl 75, PM-Scl-100, Th/To, NOR-90, Fibrillarin, RP 155 (RNAP-III), RP 11 (RNAP-III), CENP B, CENP A, Scl-70


– Stanovenie profilu ANCA protilátok: MPO (Myeloperoxidáza), PR3 (Proteináza 3)
– Stanovenie profilu neuronálnych protilátok (IgG): amfifyzín, CV2, PNMA2 (Ma-2/Ta), Ri, Yo, Hu
– Diferenciálna diagnostika colitis ulcerosa a morbus Crohn (stanovenie protilátok proti pankreasu, intestinal goblet cells, Saccharomyces cerevisiae, pANCA)
BIOPSIA
BVPLU – biopsia pľúc
BVKOS – biopsia kosti
BVLUZ – biopsia lymfatickej uzliny

BVNSD – biopsia nadsemenníka a semenných duktov
BVSTC – biopsia steny ciev
Bioptické vyšetrenie gastrointestinálneho traktu
PAZBI – biopsia pažeráka
GEFBI – biopsia gastroezofageálneho prechodu

BVSVA – biopsia svalu
BVMOZ– biopsia mozgu
BVPRS – biopsia prsníka
BVCER – biopsia cervixu
BVUTE – biopsia uteru
BVOVA – biopsia ovária
BVOBL – biopsia obličiek
BVPEC – biopsia pečene
BVPAN – biopsia pankreasu
BVPER – biopsia peritonea
BVPLE – biopsia pleury
BVPRO – biopsia prostaty
BVREK – biopsia rekta
BVKOZ – biopsia kože
BVSLE – biopsia sleziny
BVZAL – biopsia žalúdka


KARBI – biopsia žalúdoka – kardia
TELBI – biopsia žalúdoka – telo
ANTBI – biopsia žalúdoka – antrum
INEZBI – biopsia žalúdoka – iné
DUOBI – biopsia tenkého čreva – duodenum
JEJBI – biopsia tenkého čreva – jejunum
ILEBI – biopsia tenkého čreva – ileum
INTCBI – biopsia tenkého čreva – iné
CEKBI – biopsia hrubého čreva – cekum
ASCBI – biopsia hrubého čreva – colon ascendens
TRANBI – biopsia hrubého čreva – colon transversum

BVSEM – biopsia semenníka
BVSZL – biopsia štítnej žľazy
BVTKN – biopsia tkaniva
BVMOM – biopsia močového mechúra
BVNAD – biopsia nadobličky
BVKDR – biopsia kostnej drene
BVMAX – biopsia maxilofaciálnej oblasti
BVNFO – biopsia nazofaryngeálnej oblasti
BVLAR – biopsia laryngu
BVSLI – biopsia slinných žliaz
BVPBS – biopsia pankreatiko-bilárneho systému
BVMED – biopsia mediastina
BVPEN – biopsia penisu
CVDLP – cytológia duktálnej laváže prsníka
CVTAP – cytológia tenkoihlov. aspirátu prsníka
CVBRU – cytológia bronchiálneho steru (BRUSH)
CVVZB – cytológia výtoku z bradavky
CVSPU – cytológia spúta

DESCBI – biopsia hrubého čreva – colon descendens
SIGBI – biopsia hrubého čreva – sigma
RESIGBI –biopsia hrubého čreva – rektosigma
RECBI – biopsia hrubého čreva – rectum
INEBI – biopsia iné
BIINE – biopsia iné
DUODBI – biopsia tenkého čreva – duodenum DAO
TERBI – biopsia tenkého čreva – term. Ileum DAO
ENZÝMO-HISTOCHEMICKÉ VYŠETRENIE


BVVZG – biopsia vonkajšieho ženského genitálu
BVVAJ – biopsia vajíčkovodu

CVASZ – cytológia aspirátu štítnej žľazy
CVTAT – cytológia aspirátu z tkaniva
CVMOC – cytológia moču
CVLIK – cytológia likvoru
CVPAN – cytológia aspirátu pankreasu
CVALU – cytológia aspirátu lymfatickej uzliny
Gynekologická cytológia
CVCVS – cytológia cervik. alebo vagin. steru KC
CVSPA – cytológia cervik. alebo vagin. steru LBC

LAKTEN – enzýmohistochémia – laktáza
SACHEN – enzýmohistochémia – sacharáza
TREHEN – enzýmohistochémia – trehaláza
MALTEN – enzýmohistochémia – maltáza
ALKFEN – enzýmohistochémia – alk. fosfatáza
TUKPEN – enzýmohistochémia – tuky
ACHEE – ehch. rectum – acetylcholínesteráza
Negynekologická cytológia
CVBAL – cytológia bronchoalveolárnej laváže

Žiadanka na stiahnutie: www.unilabs.sk/ziadanky-tlaciva


CVTEL – cytológia telesnej tekutiny



2. Odber
Spoločnosť Unilabs Slovensko ponúka svojim klientom široké spektrum odberového materiálu najvyššej kvality, a to celkom zdarma.


Kompletnú ponuku odberového materiálu nájdete v Odberovej príručke na: www.unilabs.sk/ media/2023/08/1/7/odberova-prirucka-Unilabs-2023.pdf
Z ponuky špičkového odberového materiálu si vyberie každý
U praktických lekárov i špecialistov je odber biologického materiálu na dennom poriadku. Naša spoločnosť Unilabs Slovensko zabezpečuje nielen transport odobratých vzoriek, ale aj široký sortiment uzavretého odberového systému Vacutest. Ďalšou prednosťou je označovanie vzoriek čiarovými kódmi a práca s moderným informačným systémom, ktorý umožňuje zasielanie laboratórnych výsledkov v elektronickej podobe.


Dostatočne široká ponuka pre každého lekára
V ponuke uzavretého odberového systému Vacutest nájdete 24 typov skúmaviek na odber krvi a moču (skúmavky s objemom pre dospelých i pediatrických pacientov):
• skúmavky na vyšetrenia krvného obrazu ako antikoagulačné činidlo sa používa K2-EDTA alebo K3-EDTA


• skúmavky na sérologické vyšetrenia skúmavky so separačným gélom a s aktivátorom zrážania krvi
• skúmavky na odber a vyšetrenie koagulačných parametrov skúmavka obsahuje antikoagulant citrát sodný
• odberové sústavy potrebné na vybrané imunotesty skúmavky obsahujúce heparinát lítny
• špeciálne skúmavky s uzavretým systémom, ktoré slúžia na odber vzoriek moču pre dialýzy, kde hrozí väčšie riziko kontaminácie
• 8 druhov ihiel vrátane pediatrických ihiel a tzv. fly-ihiel
• zelené lancety, mikropipety, skúmavky na sliny, sterilné tampóny na plastovej alebo hliníkovej tyčinke


• špeciálne súpravy s technológiou quantiferon na nepriamu diagnostiku tuberkulóznej infekcie

VÝHODY OD NÁS DODÁVANÝCH
ODBEROVÝCH SYSTÉMOV


– odberové systémy dodávame bezplatne – skúmavky so stabilizačnými činidlami – škrtidlá a FW stojany
ZABEZPEČÍME EDUKÁCIU
Lekárom a sestrám zabezpečujeme edukáciu so zameraním na postupy a metódy analýzy vzorky, spôsob realizácie správnej predanalytickej fázy, význam a interpretáciu výsledkov vo vzťahu ku klinickému stavu pacienta. Súčasťou vzdelávania sú aj praktické ukážky odberu materiálu určeného na laboratórne použitie, informácie o spôsobe objednania odberového materiálu či podmienkach vykonávania odberu.



Pracujeme efektívnejšie a bezpečnejšie Označovanie vzoriek je súčasťou predanalytickej fázy, čím sa znížilo riziko zámeny vzorky na minimum. Čo je však oveľa dôležitejšie, značenie vzoriek štítkami sme vo väčšine odberov nahradili čiarovými kódmi (tzv. barcode). Lekár nielenže ušetrí na nakupovaní štítkov, keďže čiarové kódy dodávame zadarmo, ale tento spôsob identifikácie ešte viac eliminuje možnosť zámeny vzorky. Pri papierových žiadankách sa využíva dvojitý barcoding (jeden čiarový kód s číslom sa lepí na žiadanku a druhý na skúmavku), zatiaľ čo v prípade elektronických žiadaniek stačí jeden čiarový kód, ktorý je po nalepení na vzorku ihneď po odbere v ambulancii nasnímaný čítačkou čiarových kódov. Prioritné vzorky STATIM sa označujú červeným kódom, bežné vzorky čiernym čiarovým kódom.
Objednanie odberového materiálu Odberový materiál si môžu lekári objednať prostredníctvom:
1. online formulára na našej webovej stránke, 2. objednávkového listu, ktorý sa pribalí k vzorkám na vyšetrenie.


Vďaka zavedenej centrálnej expedícii je lekárovi objednaný materiál doručený vo veľmi krátkom čase.













ELEKTRONICKÉ ŽIADANKY


Sme prvá a zatiaľ jediná spločnosť na Slovensku, ktorá ambulantným lekárom ponúka:




– AlphaLAB /unilabs.pro – moderné elektronické laboratórium poskytujúce výsledky aj žiadanky na jednom mieste; viac na www.alphalab.sk/sk.unilabs.pro, – možnosť využívať elektronické žiadanky prostredníctvom modulu v ambulantnom systéme. Tieto moderné formy komunikácie umožňujú urýchliť a zefektívniť prácu v ambulancii, čo vedie k výraznému progresu v spolupráci lekárov s naším laboratóriom.
Objednajte si odberový materiál elektronicky www.unilabs.sk/objednanie-odberoveho-materialu








3. Transport


Unilabs Slovensko zabezpečuje bezplatný zvoz biologického materiálu od svojich klientov (ambulantní lekári, špecialisti, polikliniky, nemocnice) vlastnou dopravnou službou už od svojho vzniku. Naše zvozové trasy pokrývajú vyše 90 % okresov Slovenska.
Logistika jednotlivých zvozových trás je plánovaná s cieľom doručenia biologického materiálu do laboratórií v čo najkratšom čase. Materiál je podľa typu

Kontakty na zodpovedných pracovníkov pre jednotlivé strediská dopravy

Stredisko dopravy Bratislava
vedúci dopravy: Ladislav Nagy mobil: 0904 653 138
e-mail: ladislav.nagy@unilabs.com
Stredisko dopravy Nové Zámky
vedúci dopravy: Dušan Zaťko
mobil: 0911 994 131


e-mail: dusan.zatko@unilabs.com
Stredisko dopravy Bánovce nad Bebravou
vedúci dopravy: Ján Gieci
mobil: 0910 270 405
e-mail: jan.gieci@unilabs.com
Stredisko dopravy Banská Bystrica
vedúci dopravy: Patrik Fukal
mobil: 0910 888 969


e-mail: patrik.fukal@unilabs.com


vzoriek prevážaný v termoboxoch, chladničkách či mrazničkách tak, aby boli zabezpečené optimálne podmienky trasportu.
V prípade potreby akútneho vyšetrenia mimo plánovaného denného zvozu zabezpečujeme urgentný zvoz po predchádzajúcom telefonickom dohovore lekára s call centrom 0850 150 000, prípadne priamo s vodičom danej zvozovej trasy.
Stredisko dopravy Žiar nad Hronom

vedúci dopravy: Roman Zaťko
mobil: 0911 403 719
e-mail: roman.zatko@unilabs.com
Stredisko dopravy Likavka
vedúci dopravy: Milan Mach
mobil: 0910 888 951
e-mail: milan.mach@unilabs.com
Stredisko dopravy Stropkov

vedúci dopravy: Gabriel Gondek
mobil: 0910 888 933
e-mail: gabriel.gondek@unilabs.com


Stredisko dopravy Košice
vedúci dopravy: Marek Čelko
mobil: 0915 907 567
e-mail: marek.celko@unilabs.com

Spádové oblasti pre jednotlivé strediská dopravy sú farebne zaznačené na mape na nasledujúcich stranách.




Mapa pokrytia zvozmi









Stupava

Bzince pod Javorinou Čachtice
Trenčianska Turná Trenčianske Stankovce
Hôrka n. Váhom
Ivanka pri Dunaji

Šamorín

Krásno n. Kysucou Kysucké Nové Mesto Lednické Rovné
Bytča
Oščadnica Považská Bystrica
Trenčianske Teplice Trenčín Banka
Beckov Bojná Bošany

Urmince

Senec Sládkovičovo

Štvrtok na Ostrove
Uhrovec
Dolné Vestenice
p. Predmier Pruské
Rajec Rajecké Teplice



Turzovka Veľké Rovné Vrútky

Melčice Myjava Nováky Osľany Piešťany Radošiná
Chynorany Klátova Nová Ves
Rybany Skačany Šišov Šulekovo
Horné Štitáre

Šintava Šoporňa
Pata
Záhorská Znievom
Raková Rakovo Slovenské Pravno

Novoť Oravská Lesná
Štiavnik Turany


Sučany
Lietavská Lúčka Mošovce
Stará Bystrica Turčianske Teplice



Rabča Ružomberok
Námestovo Nižná na Orave
Čadca Lovinobaňa
Trstená Tvrdošín Veličná
Lokca Lúčky
Zakamenné Zázrivá Suchá Hora
Dlhá n. Oravou Dolný Kubín
Oravské Veselé Oravský Podzámok Partizánska Lupča
Habovka -Zuberec
Liptovská Osada
Liptovská Teplá Liptovské Sliače
Zemianske Kostoľany Žabokreky n. Nitrou Trhová Púchov ĽUBOCHŇA Beluša Kláštor
Liptovský Mikuláš

Liptovský Ondrej Lisková
Beňadiková
Hruštín Liesek Liptovská Lužná

Staré Hory Valaská
Nemecká
Vlkanová

Zvolen Zvolenská Slatina
Pliešovce


Malinec Mýtna Podkriváň
Divín Cinobaňa
Kalinovo Halíč
Lučenec
Porubka Rapovce

Veľký Krtíš
Želovce








Mad






Podrobnejšie informácie ohľadom časových okien zvozov v jednotlivých mestách nájdete na našej stránke: unilabs.sk/transport





Važec Východná
Liptovský Hrádok

Štrba
Liptovská Teplička


Jesenské
Huncovce
Lendak Lipany
Bardejovské kúpele
Chminianská Nová Ves

Dobšiná
Jelšava
Holumnica Hucín

Giraltovce
Batizovce Belá n. Cirochou
Bystré Bzenov Čaklov

Jasov
Gemerská Hôrka
Gemerská Ves


Trhovište Valaliky


Lenártovce





Centrálne laboratóriá
STROPKOV
Strediská dopravy
BRATISLAVA
NOVÉ ZÁMKY
BRATISLAVA BÁNOVCE N. BEBRAVOU

ŽIAR N. HRONOM
BANSKÁ BYSTRICA
LIKAVKA
STROPKOV
KOŠICE
LIKAVKA
Rozlíšenie miest podľa písma na mape

Sady n. Torysou Slanec Streda n. Bodrogom




Rozlíšenie podľa spádového územia jednotlivých stredísk dopravy
Miesta patriace pod stredisko dopravy BRATISLAVA
Miesta patriace pod stredisko dopravy LIKAVKA


Miesta patriace pod strediská dopravy BRATISLAVA a LIKAVKA
Miesta patriace pod stredisko dopravy BÁNOVCE N. BEBRAVOU

Miesta patriace pod strediská dopravy BRATISLAVA a BÁNOVCE N. BEBRAVOU
Miesta patriace pod stredisko dopravy NOVÉ ZÁMKY
Miesta patriace pod strediská dopravy NOVÉ ZAMKY a BRATISLAVA
Miesta patriace pod stredisko dopravy ŽIAR N. HRONOM
Miesta patriace pod stredisko dopravy BANSKÁ BYSTRICA
Miesta patriace pod strediská dopravy BANSKÁ BYSTRICA a STROPKOV
Miesta patriace pod strediská dopravy STROPKOV
Miesta patriace pod strediská dopravy KOŠICE a STROPKOV
Miesta patriace pod stredisko dopravy LIKAVKA
Miesta patriace pod stredisko dopravy KOŠICE
V miestach vypísaných VEĽKÝMI TUČNÝMI PÍSMENAMI zabezpečujeme zvoz a máme v nich aj svoje laboratóriá.
V miestach vypísaných obyčajnými písmenami zabezpečujeme iba zvoz.












4. Registrácia a príprava vzorky





Biologický materiál, ku ktorému boli požiadavky zadané elektronicky, sa prijíma do laboratórneho informačného systému (LIS) jednoduchým naskenovaním čiarového kódu. Vzorky označené barkódom s priloženou papierovou žiadankou sa po príchode do laboratória evidujú v LIS, kde sa podľa žiadanky od lekára zaznamenávajú všetky požadované vyšetrenia k danej vzorke.
JEDNODUCHŠIA ELEKTRONICKÁ REGISTRÁCIA

Naša spoločnosť ponúka možnosť využívať elektronické žiadanky. Táto výhoda umožňuje urýchliť a zefektívniť prácu v nemocniciach aj ambulanciách, čo vedie k výraznému progresu v spolupráci lekárov s laboratóriami. Momentálne je Unilabs Slovensko jediná spoločnosť, ktorá prostredníctvom partnerov dodávajúcich AIS ponúka možnosť využívať výhody elektronickej žiadanky.
Na presnú evidenciu a nastavenie procesov na vyhodnocovanie využívame tzv. barcoding – značenie čiarovými kódmi (s výnimkou patologických vyšetrení).






Barcoding
Pri klasických žiadankách sa využíva dvojitý barcoding (jeden čiarový kód s číslom sa aplikuje na žiadanku a druhý na skúmavku), zatiaľ čo v prípade elektronických žiadaniek stačí jeden kód, ktorý sa nalepí na materiál a naskenuje do NIS (nemocničný informačný systém), resp. AIS (ambulantný informačný systém). Pre bežné vyšetrenia sa používajú čiarové kódy na bielych štítkoch, pre prioritné vzorky STATIM sú určené čiarové kódy na červených štítkoch.




Značenie žiadaniek a vzoriek čiarovými kódmi má viacero výhod. Azda najväčšou z nich je zefektívnenie práce, pretože čiarový kód je sám o sebe dostačujúcim identifikačným znakom. A čo z toho vyplýva? Nielenže sa zvýši efektivita práce, ale sa aj eliminuje nebezpečenstvo zámeny vzorky.
Spracovanie a príprava vzorky


Po zaevidovaní vzorky a vyšetrení zo žiadanky do LIS dochádza k samotnému spracovaniu vzorky. Tá sa pripravuje na testovanie priamo v laboratóriu alebo pre transport do príslušného laboratória v sieti, kde budú realizované špeciálne vyšetrenia. Spracovanie séra je realizované prostredníctvom scentrifugovania a vytvorenia alikvóty tak, aby boli dodržané podmienky stability pre stanovované parametre. Každá alikvóta sa označí zhodným čiarovým kódom s originálom, podľa ktorého je navyše možné presne identifikovať, do ktorého laboratória alikvóta smeruje.


Objednajte si odberový materiál elektronicky www.unilabs.sk/objednanie-odberoveho-materialu












5. Komplexná diagnostika a analýza












Komplexná diagnostika
Logistika našej spoločnosti sleduje jednoznačný cieľ – vyšetriť vzorky v čo najkratšom čase a čo najrýchlejšie poskytnúť lekárovi výsledok.
Naša laboratórna sieť je postavená na:







• dvoch centrálnych laboratóriách, ktoré v sebe integrujú minimálne 2 odbory laboratórnej medicíny,
• troch desiatkach satelitných laboratórií v rámci logistického zabezpečenia spádovej oblasti,

• piatich patologických centrách a ich detašovaných pracoviskách,
• laboratóriách lekárskej genetiky a
• sieti odborných ambulancií.






Vďaka precízne stanovenému procesu spracovania vzorky, od momentu jej odberu cez transport až po analýzu s vyhodnotením výsledkov, dokážeme realizovať komplexnú laboratórnu diagnostiku.


VYŠETRENIA NA DOOBJEDNANIE
V HODINÁCH OD ODBERU VZORKY





Písomne vyhodnotené výsledky do 24 hodín.


Komplexná diagnostika


Satelitné laboratóriá poskytujú lekárom urgentné analýzy a predanalytické spracovanie biologického materiálu pred jeho odvozom a analytickým spracovaním v centre, kde sa zvyčajne realizujú špeciálne vyšetrenia (ale aj rutinné). Ak je teda potrebné špeciálne vyšetrenie, ktoré sa vyšetruje v inom laboratóriu v rámci siete, pripravia sa zo vzorky alikvóty (spomínané vo štvrtej kapitole), ktoré sa následne vložia do prepravných vreciek. Každé prepravné vrecko je označené čiarovým kódom, odkiaľ a kam daná vzorka smeruje a pri akej teplote je potrebný jej prevoz (zmrazené, chladené alebo v termoboxoch). Spracované a rozdelené vzorky sú podľa požiadaviek predanalytickej fázy zasielané na vyšetrenie do centrálneho laboratória na ďalšiu analýzu. Vďaka tejto distribúcii a následnej centralizácii sme schopní realizovať takmer všetky vyšetrenia v rutinnom režime, a to aj tie, pri ktorých sa čas dodania výsledkov v minulosti meral v týždňoch. Lekár tak môže bez ohľadu na lokalitu ordinovať plnú paletu vyšetrení a takmer všetky písomne vyhodnotené výsledky dostávať do 24 hodín.


koagulačné faktory, proteín C

do 24 hod. do hod.
do 4 hod.


fibrinogén, APTT-R, TT-R, D-dimér, Pro C Global

krvný obraz


do hod. do hod.

antitrombín III, PT-ratio, INR
VYŠETRENIA ZO SÉRA A ZBIERANÉHO MOČU
MOŽNO DOOBJEDNAŤ DO DVOCH DNÍ (48 HODÍN) OD DORUČENIA VZORKY DO LABORATÓRIA




Analýza vzoriek
Deväťdesiat percent zariadení v laboratóriách Unilabs Slovensko tvorí technika SIEMENS, ktorú dopĺňajú značky Roche, Beckman coulter, Sysmex, BIOMERIEUX, Brucker, Becton Dickinson a ďalšie. Zabezpečujeme komplexnú modernú laboratórnu diagnostiku s vysokou kvalitou a širokou dostupnosťou. Naše služby poskytujeme prostredníctvom siete viac než 60 laboratórií na území celého Slovenska.


Aptio® Automation


– Umožňuje zlepšiť využitie laboratórnych zdrojov, zvýšiť efektivitu, urýchliť spracovanie vzoriek.



– Ponúka rozsiahle diagnostické portfólio: biochemickú analýzu, imunoanalýzu, hematologickú analýzu, analýzu hemostázy a testovanie plazmatických proteínov.
– Poskytuje maximálnu automatizáciu v pred-, posta analytickej fáze.






Aptio Automation – automatizácia v predanalytickej fáze
• Input/Output Modul Rutinný a statimový riadiaci vstup a výstup skúmaviek. Kapacita 780 skúmaviek, 15 stojanov, 48 polôh.
• Bulk Input Modul Vysokorýchlostný nakladač skúmaviek. Kapacita 1 000 skúmaviek za hodinu.
• Centrifúga Modul
Kapacita 80 skúmaviek. Priechodnosť až 300 skúmaviek za hodinu s 10-minútovým odstreďovaním.
• Decapper Modul


Kapacita 2 000 odpadových vrchnákov. Priechodnosť 800 skúmaviek za hodinu.







Automatické skladovanie, vyhľadávanie a likvidácia skúmaviek. Kapacita 15 360 skúmaviek. Priechodnosť 800 skúmaviek za hodinu.
















Aptio Analýza
Atellica® Sample Handler
Komponent na spracovanie vzoriek pre vstup/výstup rutinných, statimových vzoriek, kalibrátorov a kontrol (QC). Pomocou komponentu spája Atellica Magline biochemický (CH) a imunoanalytický (IM) analyzátor. Kapacita až 500 skúmaviek za hodinu.






Analyzátor Atellica® CH 930
Biochemický systém, ktorý prevádzkuje až 1 800 testov za hodinu.
• Fotometrické: 1 200 testov za hodinu.
• Integrovaná multisenzorová technológia (IMT): 600 testov za hodinu.


• Kapacita palubného systému: 70 testov. Typ vzoriek: sérum, plazma, CSF, moč. Automatická kontrola hladiny vzoriek, detekcia zrazeniny, detekcia bublín, hemolýza, ikterus a kontrola lipémie (HIL). Automatické opakovanie vzorky, automatické riedenie vzorky 1 : 5. Požadovaný objem vzorky: 0,4 µl až 5,0 µl (mení sa podľa analýzy). Doba testu 3 až 10 minút. Metóda: potenciometrická, fotometrická, turbidimetrická.


Analyzátor Atellica IM 1600
Imunologický analyzátor s metódou testovania chemiluminiscencie s využitím pokročilého akridínu esterovej technológie.
• Prevádzkuje až 440 testov za hodinu.
• Kapacita palubného systému: 42 primárnych stanovení (35 pomocných reagencií).


Typ vzoriek: sérum, plazma, plodová voda, moč, celá krv (špecifi cké pre test). Automatická kontrola hladiny vzoriek, detekcia zrazeniny, detekcia bublín, hemolýza, ikterus, kontrola lipémie (HIL). Automatické opakovanie vzorky a automatické riedenie, závislé od testu. Doba testu 10 až 54 minút.




Analyzátor Sysmex CS-5100 Široké optické spektrum spracováva širokú škálu testov.
• Vysoká výkonnosť až 400 testov PT/APTT za hodinu.


• Kapacita palubného systému: až 3 000 testov a až 40 reagencií.
• Metóda: chromogénna, imunoanalýza a agregácia.















Sysmex® CS 2500
Plne automatizovaný koagulačný analyzátor pre in vitro diagnostiku umožňuje rýchlo a s veľkou presnosťou spracovať veľký objem vzoriek. Je založený na koagulačnej, chromogénnej a imunologickej metóde.
ADVIA 1800





Biochemický systém ADVIA® 1800 je automatický analyzátor pre klinickú biochémiu, ktorý analyzuje vzorky ľudského séra, plazmy alebo moču s kapacitou 1 200 fotometrických a 600 ISE testov za hodinu. Dokáže stanoviť mnohé parametre od glukózy cez enzýmy, lipidy, špecifické proteíny, stopové prvky ako Fe, Mg, Li až po terapeutické hladiny liekov
ADVIA Centaur XP
Je automatizovaný imunoanalytický analyzátor ponúkajúci optimálnu produktívnu účinnosť. Skupiny testov zahŕňajú diagnostiku z oblasti fertility, ochorení štítnej žľazy, onkológie, kardiovaskulárnych ochorení, monitorovania liekových hladín, infekčných chorôb , alergií , f unkcie nadobličiek a kostného metabolizmu


Immulite 2000XPi


Vysokocitlivý plnoautomatický imunochemický analyzátor, ktorý pracuje na princípe chemiluminiscencie. Je určený na stanovenie hormónov, kardiomarkerov, onkomarkerov, rastových hormónov, diabetu, markerov anémie, sérologických parametrov infekcií, hladiny liekov a markerov zápalu. Je kľúčovým v diagnostike alergií – analyzuje obrovské spektrum špecifických IgE alergénov (vyše 400).
CentraLink™
Systém správy údajov poskytuje výkonnú platformu pre centrálne riadenie laboratórnych dát a nástrojov , pričom automatizuje manuálne procesy a workflow.
VersaCell®
Je kompaktný robotický systém, ktorý spája 2 samostatné nástroje flexibilnej konfigurácie.


ROCHE Cobas e411

Plne automaticky analyzátor určený na imunochemickú analýzu založenú na ECL. Využitie má najmä v diagnostike napríklad kostných markerov.


BN II ProSpec
Umožňuje plne automatizované stanovenie plazmatických proteínov nefelometrickou analýzou séra, plazmy, moču a likvoru.
Sysmex UF-1000i a Sysmex UF-4000i


Prietokové cytometre na bakteriologický skríning. Dnes sú už štandardnou výbavou všetkých našich laboratórií. Umožňujú efektívne využitie kultivačných vyšetrení a výrazne zrýchľujú čas diagnostiky.
Sysmex U-WAM

bakteriálneho kmeňa. Výsledky testov citlivosti sú interpretované a každoročne aktualizované podľa medzinárodnej antibiotickej smernice EUCAST. Vďaka VITEK-u sú výsledky našich vyšetrení rýchlejšie, presnejšie a kvalitnejšie.
BACT/ALERT® 3D

Umožňuje automatizované kultivačné vyšetrenie hemokultúr so signalizáciou pozitívnej hemokultúry.
Tissue-Tek Xpressx120
Plne automatizovaná linka na analýzu moču. Zahŕňa prietokovú cytometriu, mikroskopiu a chemické stanovenie moču na stripoch.
Mindray BC 6200 a 6000


Analyzátor MINDRAY BC 6000 a BC 6200 je určený na in vitro vyšetrovanie krvného obrazu (KO) s 5-parametrovým diferenciálnym rozpočtom leukocytov (neutrofily, lymfocyty, eozinofily monocyty, bazofily). Princípy, ktoré používa analyzátor pre merania, sú nasledujúce: impedančná metóda s tieneným prietokom, laserový rozptyl a patentovaná technológia SF

Plnoutomatický tkanivový procesor, ktorý umožňuje spracovať bioptické vzorky v „zrýchlenom“ procese (do 1,5 hodiny oproti štandardným 15 hodinám) pomocou kombinácie mikrovlnovej technológie a presycovacích reagencií.
Tissue-Tek AutoTEC

Plnoautomatický zalievací prístroj umožňujúci zaliať spracovanú vzorku do paraformu bez manuálneho zásahu – čiže oproti štandardnému postupu s orientáciou vzorky pri zalievaní, prípadne stratou materiálu počas tohto procesu.
Cube (3D analýza využívajúca informácie z rozptylu laserového svetla v dvoch uhloch a z fluorescenčných signálov pre rozlíšenie a počítanie buniek).
Beckman Coulter NAVIOS
Prietokový cytometer na imunofenotypizáciu bielych krviniek. Výsledky sú k dispozícii do 24 hodín.
TECAN EVO Clinical 200


Pipetor na riedenie a následne rozpipetovanie vzoriek do mikrotitračných testovacích platničiek, ktoré sú ďalej spracované pomocou analyzátora BEP III metodikou ELISA.


BEP III
Dokáže stanoviť vírusové hepatitídy, syfilis, herpetické vírusy, respiračne vírusy, borélie, chlamýdie a mykoplazmy.
MALDI TOF
Analyzátory umožňujúce rýchlu a presnú druhovú identifikáciu mikroorganizmov pomocou hmotnostnej spektrofotometrie.
VITEK 2 BIOMERIEUX


Plnoautomatické analyzátory na stanovenie kvantitatívnej citlivosti, ktoré okrem stanovenia citlivosti detegujú aj mechanizmy rezistencie testovaného




Sekvenovanie novej generácie
NextSeqTM 550
• sekvenovanie 30 – 120 Gb/run
• 400 miliónov čítaní
• celkový čas sekvenovania 12 – 30 h
• sevenovanie 300 bp v 1 čítaní


• veľké panelové analýzy, analýza klinického exómu, exómu


iSeq™ 100
Genetický analyzátor (sekvenátor)
Umožňuje získať informácie o poradí nukleotidov (báz) v molekule DNA (stanovenie primárnej štruktúry DNA). Inými slovami, pomocou sekvenátora je možné „prečítať“ gén a nájsť v ňom mutáciu zodpovednú za genetické ochorenie, prípadne predispozíciu k ochoreniu.



• sekvenovanie 1,2 Gb/run
• 4 milióny čítaní
• celkový čas sekvenovania 9 – 17 h
• maximálna dĺžka čítania 300 bp
• malé panelové analýzy, analýza veľkých génov


Real-Time PCR cykler (LightCycler 480)
Meraním fluorescencie pri určitých vlnových dĺžkach umožňuje stanoviť genotyp pacienta (detegovať prítomnosť mutácie), napríklad v súvislosti s trombofilnými stavmi, hemochromatózou a s mnohými ďalšími.
IdyllaTM


IdyllaTM, Biocartis je plne automatický real-time PCR molekulárny diagnostický systém navrhnutý pre rýchle získanie klinických molekulárnych informácií. IdyllaTM zahŕňa kompletný proces od vloženia vzorky až po zobrazenie výsledku (od 35 do 150 minút). IdyllaTM je použiteľná pre široké spektrum klinických typov vzoriek: FFPE (formalínom fixované, v parafíne zaliate) tkanivové rezy, krv, moč, stolica, spútum alebo tkanivo. Plne integrovaný systém umožňuje klinickému laboratóriu uskutočňovať široké spektrum onkologických, infekčných a ďalších vyšetrení. Ďalšie výhody systému: mimoriadne jednoduché použitie, vysoká špecificita a senzitivita a krátky čas na prípravu vzorky (menej ako 2 minúty).
Využívame testy:
• IdyllaTM NRAS/BRAF Test
• IdyllaTM KRAS Test
• IdyllaTM EGFR Test


• IdyllaTM MSI Test


• IdyllaTM ctNRAS/BRAF Test
• IdyllaTM ctKRAS Test
• IdyllaTM ctEGFR Test


• najnovšie aj IdyllaTM GeneFusion Test





6. Validácia a distribúcia výsledkov
Každý výsledok pacienta pred odoslaním z laboratória podlieha dvojstupňovej kontrole – technickej aj klinickej. Naše procesy sú nastavené tak, aby sme v maximálne možnej miere eliminovali pravdepodobnosť pochybenia na strane automatického spracovania alebo ľudského faktora.



Distribúcia výsledkov Výsledky sa štandardne zasielajú v tlačenej podobe (aby mohli byť evidované v karte pacienta). Popri tejto základnej forme ponúkame možnosť dostupnosti výsledkov aj elektronicky.
Rozlišujeme dva výsledkové listy:
1. priebežný výsledkový list
– vzťahuje sa na rutinné denné vyšetrenia – na konci výsledkového listu sa uvádzajú neukončené vyšetrenia s popisom „vyšetríme“ + text (konkrétne parametre)
2. konečný výsledkový list


– vzťahuje sa na dovyšetrované parametre (označené znakom „««“)
– konečný výsledkový list sa považuje za skompletizovaný prehľad zahŕňajúci všetky vyšetrenia, ktoré boli ordinované v deň prijatia žiadanky do laboratória


Zasielanie výsledkov elektronicky Laboratóriá Unilabs Slovensko zároveň poskytujú možnosť bezplatného prístupu k elektronickým výsledkom prostredníctvom internetu s využitím kryptovanej komunikácie bežného internetového prehliadača. Klient tak po zadaní svojich prihlasovacích údajov (meno, heslo) získava možnosť prístupu k výsledkom laboratórnych vyšetrení z ktoréhokoľvek počítača pripojeného na internet, a to v identickom vizuálnom formáte voči papierovému výsledku. Elektronický výsledok je umiestený v dispozičnej sfére klienta bezprostredne po jeho klinickej validácii v laboratóriu. Ak lekár disponuje ambulantným IS, je možné laboratórne výsledky automaticky prepojiť s kartou pacienta, čím je zabezpečený komplexný prehľad o zdravotnom stave pacienta.
Telefonické hlásenie výsledku



Zasielanie písomných výsledkov Čo sa týka štandardných písomných výsledkov, tie sa okamžite po schválení oprávnenou osobou, ktorej registratúrna skratka je uvedené na výsledkovom liste, vytlačia a vyexpedujú ošetrujúcemu lekárovi, resp. sú k dispozícii v elektronickom režime. V každom laboratóriu sú určené kompetencie jednotlivých pracovníkov, čím je zabezpečená jednoznačná zodpovednosť za technické, respektíve klinické, uvoľnenie výsledkov vyšetrení.


O výsledkoch vyšetrení sa možno informovať prostredníctvom call centra 0850 150 000. Môže tak urobiť iba príslušný ošetrujúci lekár alebo ním poverená zdravotná sestra. Vyšetrenia krvných skupín, Rh protilátok, antierytrocytových protilátok a výsledky z patológie nie je možné telefonicky poskytnúť. Každá telefonická informácia o výsledkoch vyšetrení je v laboratóriu zaznamenaná v LIS. Výsledky vyšetrení, ktoré sú označené ako STATIM (urgentné vyšetrenia), sa hlásia ošetrujúcemu lekárovi čo najrýchlejšie po ukončení analýzy a klinickom schválení výsledku, a to na číslo oddelenia alebo ambulancie priamo ošetrujúcemu lekárovi alebo zdravotnej sestre. Pri hlásení je nevyhnutná presná identifikácia pacienta a odberu.



Výsledkový list
Identifikačné údaje o pacientovi

Dátum a čas vydania
Akreditačná značka
Názov vyšetrenia
Výsledok
Hodnotiace kritériá
Komentár k vyšetreniu

Logo a adresa spoločnosti
Uni abs Slovensko s r o Záborského 2, 036 01 Marn
OR OS Žilina oddie : Sro v ožka č 63112/L www un labs sk 0850 150 000 info sk@un labs com
Vydanie 13 11 2023 10:41

Ikonky na interpretáciu záveru

Dátum a čas uvoľnenia výsledku
Identifikácia pracovníka a laboratória
Identifikácia laboratória
Informácia podľa GDPR
Číslo strany z počtu strán
Identifikačné údaje žiadateľa

Označenie akreditovaného vyšetrenia

Druh a číslo výsledkového listu
Dátum a čas odberu vzorky

Vysvetlivky Jednotky
Konečný laboratórny výsledok číslo BA/82472906 k žiadanke zo dňa 13 11 2023
Meno a pr ezvisko: XY YZ Rodné číslo: 111111111
Adresa: XX, XX, TEST
Dátum narodenia: 11.11.1911 Plateľ: nepoužívať
Diagnózy: Z340
Lekár: Lekár NEUVEDENÝ
Kód ekára:
X12345678 Kód PZS: X00020ZH1101
Dátum a čas odberu: 13.11.2023
- Krvný obraz




Laboratór um ZH Unilabs Slovensko s r o Sládkovičova 11 965 01 ŽIAR NAD HRONOM
Vysvetlivky: V norme Nad referenčný rozsah Pod referenčný rozsah Na posúdenie Akreditované vyšetrenie podľa ISO 15189; na neoznačené sa akreditácia nevzťahuje Základná



Materiál




Kvalita a akreditácia




V garancii správnosti výsledkov sa môže spoločnosť Unilabs Slovensko oprieť o vykonávanie pravidelnej internej (IQC) a externej kontroly kvality (EQC). Povinnosť vykonávať pravidelné merania IQC a EQC vyplýva z dodržiavania pravidiel správnej laboratórnej praxe a je základným predpokladom pre udelenie osvedčenia o akreditácii pre laboratórium. Interná kontrola kvality slúži na kontinuálnu revíziu správnosti a presnosti merania. V procese externej kontroly kvality preukazuje laboratórium nadväznosť svojich výsledkov merania jednotlivých parametrov na medzinárodné štandardy.

AKTUALIZOVANÉ


• prístroje/zariadenia/pomôcky certifikované a validované ich výrobcami, pravidelne verifikované autorizovanými servisnými organizáciami a kde je treba, tak aj kalibrované kompetentnými poskytovateľmi metrologických služieb,
• výlučne certifikované reagencie, kalibrátory a kontrolné materiály,
• kvalifikovaný a kompetentný personál,
• stanovené politiky a ciele kvality zamerané na neustále zlepšovanie starostlivosti o pacientov a služieb pre lekárov.
Akreditované pracoviská sú pravidelne posudzované počas dohľadov zo strany národného akreditačného orgánu (SNAS).

Osvedčenie o akreditácii sa udeľuje na obdobie 5 rokov. Akreditované pracoviská sú zárukou maximálnej spoľahlivosti a presnosti, hoci si to mnohí lekári, ktorí akreditované a neakreditované laboratóriá neodlišujú, neuvedomujú.
Spoločnosť Unilabs Slovensko má v súčasnosti väčšinu laboratórií akreditovaných Slovenskou národnou akreditačnou službou (SNAS). Všetky laboratóriá našej spoločnosti sú akreditované podľa medzinárodne platnej normy ISO 15189. Akreditované sú aj naše laboratóriá lekárskej genetiky v Bratislave, v Banskej Bystrici a v Košiciach, cytogenetiky v Spišskej Novej Vsi a takisto pracoviská diagnostických centier patológií (DCP) v Bratislave, Košiciach, Banskej Bystrici a v Prešove.


Výhody akreditovaného laboratória

Interná kontrola
V rámci systému internej kontroly kvality (IQC) sa v laboratóriách pravidelne monitorujú výsledky kalibrácii, variácia v stanovovaní kontrolných látok a správna funkciu jednotlivých analyzátorov. Denná frekvencia IQC je závislá od objemu vzoriek, ktoré laboratórium počas dňa spracováva.
Pri vyhodnocovaní IQC sa postupuje nasledovne:

Rozdiel medzi akreditovanými a neakreditovanými laboratóriami, ktoré sú certifi kované podľa požiadaviek na systém manažérstva kvality (QMS) ISO 9001, je najmä v tom, že akreditácia je potvrdenie kompetentnosti laboratórií vykonávať odborné činnosti, ktoré sú akreditované a že v laboratóriu bol zavedený systém manažérstva kvality v súlade s ISO 15189 a certifikácia je potvrdenie, že v laboratóriu bol zavedený QMS podľa ISO 9001, avšak certifikácia nepotvrdzuje odbornú kompetentnosť/spôsobilosť Všetky procesy v akreditovanom laboratóriu sú podrobne zdokumentované a laboratórium má:


• zavedený kvalitný systém internej a externej kontroly/riadenia kvality,

• pred spustením rutinnej prevádzky sa vykonáva kontrola kvality na každom analyzátore a pre každú metódu, ktorá bude v daný deň používaná,
• po analýze kontrolných látok skontroluje zodpovedná osoba výsledky kontrolných látok v číselnej, resp. grafickej forme.
Metódy vyhodnocovania
Výsledky meraní IQC sa vyhodnocujú podľa Westgardových pravidiel a Six sigma metriky. Hodnota six sigma je mierou kvality metódy a je kľúčová pre nastavenie kontrolných pravidiel. Hodnoty 6 a viac predstavujú „svetovú“ triedu kvality. Hodnoty pod 3 signalizujú nedostatočnú kvalitu a malo by sa uvažovať o výmene vyšetrovacej metódy. Všeobecne platí, že čím vyššia je six sigma, tým sú jednoduchšie pravidlá pre kontrolu kvality.



Externá kontrola kvality
Externá kontrola kvality (EQC) začína doručením špeciálnej testovacej sady vzoriek do laboratória, ktorých analýza sa uskutočňuje v rutinnej prevádzke s ostatnými vzorkami štandardným spôsobom. Namerané výsledky kontrolnej vzorky sa zadajú online na webovej stránke dodávateľa externej kontroly kvality. Vyhodnotenie kontrolného cyklu je zasielané e-mailom na kontaktnú adresu laboratória, a to najneskôr 2 dni po STOP termíne. Výsledky vyhodnoteného EQC skontroluje zodpovedný pracovník za danú prevádzku. V prípade potreby urobí nápravné opatrenia, ktoré vyplynú z vyhodnotenia EQC a všetko zaznamená v ISOhelpe.
Akreditácia


V roku 2019 sme rozbehli nový systém akreditácie laboratórií na úseku operácií. V predošlých rokoch boli akreditované jednotlivé prevádzky samostatne. Akreditačná dokumentácia sa vedie elektronicky, čím prispievame k ochrane životného prostredia.
Začiatkom roku 2020 sme obdržali prvé osvedčenia v novom systéme akreditácie pre laboratórium v Likavke (klinická biochémia a hematológia, klinická mikrobiológia), v Banskej Bystrici, Spišskej Novej Vsi a v Žiari nad Hronom a tiež pre Centrálne laboratórium


VÝCHOD – laboratóriá Stropkov a Rožňava. V Likavke je špeciálne konfirmačné pracovisko. V Stropkove boli akreditované biochemické, hematologické a sérologické vyšetrenia, ktoré sa realizujú na novej linke
APTIO a široká paleta novozavedených špeciálnych hemokoagulačných vyšetrení. Na mikrobiológii pribudli k širokej palete akreditovaných kultivačných a sérolo-




gických ELISA vyšetrení nové kultivačné a PCR vyšetrenia na TBC. V priebehu roka 2022 sa nám podarilo pod Úsekom operácií (Osvedčenie M-082) akreditovať 3 centrálne a 3 satelitné laboratóriá. V roku 2023 sme získali osvedčenie o akreditácii pre Laboratórium klinickej biochémie a hematológie Bory v Bratislave.

Diagnostické centrá patológie, laboratóriá lekárskej genetiky a cytogenetiky prešli začiatom roka 2024 úspešným reakreditačným posudzovaním zo strany SNAS podľa požiadaviek nového vydania normy ISO 15189 z roku 2022, a to ako prvé medicínske laboratóriá v Slovenskej a Českej republike.


NAŠE LABORATÓRIÁ SA AKREDITUJÚ
UŽ OD ROKU 2006
– Prvé akreditované laboratóriá našej spoločnosti boli Laboratórium klinickej biochémie a hematológie a Laboratórium klinickej mikrobiológie v Ružomberku.


– Tieto laboratóriá sa v júni 2006 ako prvé na Slovensku akreditovali podľa medzinárodne platnej normy ISO 15189, ktorá je vytvorená práve pre klinické laboratóriá.


Naše laboratórium klinickej biochémie, hematológie a patologickej anatómie v nemocnici Bory dodáva od marca 2023 laboratórne služby pre Nemocnicu Bory, a. s., ktorá je najmodrenejšou nemocnicou v strednej Európe. Naše laboratóriá zaberajú plochu viac ako 500 m2. Máme ambíciu vyšetriť až 200 000 vzoriek ročne. Staneme sa tak dominantným poskytovateľom laboratórnych služieb v rámci Bratislavy.



Kontakty
+421 2 32 11 22 22
Digital park II, Einsteinova 23 www.unilabs.sk
unilabs@unilabs.com


Sídlo spoločnosti
Záborského 2
036 01 Martin
Slovenská republika
IČO: 31647758
DIČ: 2020577603
IČ DPH: SK2020577603
Adresa na fakturáciu
Unilabs Slovensko, s. r. o. Záborského 2
036 01 Martin
Slovenská republika
IČO: 31647758
DIČ: 2020577603

Call Centrum
Riaditeľstvo

0850 150 000
Digital park II, Einsteinova 23 851 01 Bratislava
tel: +421 2 32 11 22 22
• za cenu miestneho hovoru
• v pracovných dňoch od 7.00 — 16.30
Administratíva
Záborského 2
036 01 Martin
tel: +421 43 422 00 41
RNDr. Alexandra Malaníková


Veľkí klienti: nemocnice – vedenie
Digital park II
Einsteinova 23, 851 01 Bratislava
0903 160 894 I alexandra.malanikova@unilabs.com
Špecialista predaja a analytik kontroly
Mgr. Lukáš Lednický
Digital park II
Einsteinova 23, 851 01 Bratislava 0902 529 992 I lukas.lednicky@unilabs.com
Klientske centrum


IČ DPH: SK2020577603
Bankové spojenie: UniCredit Bank
č. účtu: 6602253029/1111
IBAN: SK59
1111 0000 0066 0225 3029
Spoločnosť zapísaná v Obchodnom registri Okresného súdu Žilina, oddiel: Sro, vložka č. 63112/L.
Medicínski reprezentanti Obchodný manažér
1 Diana Kemp
Digital park II, Einsteinova 23, 851 01 Bratislava 0910 139 477
2 Mgr. Mária Chotváčová
Nová nemocnica 511, 958 01 Partizánske 0911 066 515
3 Mgr. Mária Majtánová
Záborského 2, 036 01 Martin 0902 829 481
5 Ing. Jana Mišíková

4 Mgr. Annamária Mališová

J. Bellu 66, 034 95 Likavka 0911 102 740
6 Mgr. Liana Hríbová
Jánskeho 1, 952 01 Spišská Nová Ves 0904 604 193
7 Mgr. Iveta Varadzinová
Gorkého 2, 040 01 Košice 0911 820 568


(sk.unilabs.online, B2C klienti)
Veronika Bilaninová
Manažérka klientského centra
Trnavská cesta 45 (N!DO), 831 04 Bratislava 0901 764 048 I veronika.bilaninova@unilabs.com
Podpora predaja
Mgr. Monika Vernarská
Covid-19 (PCR, Atg, Protilátky) – firmy Trec | Krec, SMA – celá SR
Záborského 2, 036 01 Martin 0910 138 972 I monika.vernarska@unilabs.com



Horná 67, 974 01 Banská Bystrica 0910 994 229




Manažment








Unilabs Slovensko plní svoj počiatočný sľub poskytovať kvalitnú a dostupnú laboratórnu diagnostiku už 26 rokov. Každým rokom nášho pôsobenia prinášame nové atribúty, ktoré sú s týmto záväzkom spojené – ďalšie odbory diagnostiky, rozšírenie laboratórnej siete, nové moderné metódy testovania, rýchlejšie výsledky, vzájomnú kompatibilitu a porovnateľnosť v rámci siete, komfortnejší servis. Sme silným a spoľahlivým partnerom, s ktorým môžete počítať – kdekoľvek na Slovensku a kedykoľvek, keď to váš pacient práve potrebuje. Spoločne sa staráme, aby ľudia v našej krajine mali svoje zdravie pod kontrolou. To je to, čo nás motivuje byť každým dňom o kúsok lepší v tom, čo robíme.











 Ing. Peter Kelčík HR Manager Senior Business Partner SK peter.kelcik@unilabs.com
Ing. Peter Kelčík HR Manager Senior Business Partner SK peter.kelcik@unilabs.com



Ing. Lucia Sýkorová Head of Procurement lucia.sykorova@unilabs.com



RNDr. Viera Zboňáková, MSc. Manažér pre dane a účtovníctvo viera.zbonakova@unilabs.com


Tibor Majer Senior koordinátor logistiky tibor.majer@unilabs.com

Ing. Ivan Zaťko Manažér logistiky ivan.zatko@unilabs.com



Ing. Kristína Langerová Manažér pre styk so zdravotnými poisťovňami kristina.langerova@unilabs.com

Ing. Róbert Lamoš Projektový manažér TaHO robert.lamos@unilabs.com



Manažment centrálnych laboratórií a úseku operácií

MUDr. Ivana Revayová, MPH, MBA Manažér prevádzky ambulancií ivana.revayova@unilabs.com





RNDr. Alexandra Malaníková Obchodný manažér alexandra.malanikova@unilabs.com




Mgr. Katarína Dudová, MPH Manažér Centrálneho laboratória – ZÁPAD katarina.dudova@unilabs.com

Mgr. Bibiana Straková, MPH Centrálny manažér kvality pre úsek operácií bibiana.strakova@unilabs.com

Mgr. Stanislava Vargová Manažér Centrálneho laboratória – VÝCHOD stanislava.vargova@unilabs.com



Manažment špecializovaných laboratórií patológie a genetiky


MUDr. Iveta Mečiarová, PhD. Manažér DCP Bratislava a odborný zástupca iveta.meciarova@unilabs.com


MUDr. Ľubomír Straka
Manažér DCP Prešov a odborný zástupca lubomir.straka@unilabs.com




MUDr. Jozef Bodnár
Manažér DCP Košice a odborný zástupca jozef.bodnar@unilabs.com


MUDr. Mojmír Ducár
Manažér DCP Banská Bystrica a odborný zástupca mojmir.ducar@unilabs.com


MUDr. Miroslav Žatko
Manažér DCP Topoľčany a odborný zástupca miroslav.zatko@unilabs.com

RNDr. Jana Verebová, PhD. Manažér Laboratória lekárskej genetiky Košice jana.verebova@unilabs.com


MVDr. Eva Drusová
Manažér Laboratória lekárskej genetiky Spišská Nová Ves eva.drusova@unilabs.com

RNDr. Renáta Zemjarová Mezenská
Manažér Laboratória lekárskej genetiky Bratislava – Polianky renata.zemjarovamezenska@unilabs.com




Mgr. Lenka Tomášiková
Manažér Laboratória lekárskej genetiky Banská Bystrica lenka.tomasikova@unilabs.com

RNDr. Jaroslava Veljačiková Manažér Laboratória lekárskej genetiky Bratislava – Šancová jaroslava.veljacikova@unilabs.com



Ing. Tibor Czocher, MPH Zastupujúci Centrálny manažér kvality pre laboratóriá patológie a genetiky tibor.czocher@unilabs.com



Sieť laboratórií a pracovísk






Centrálne laboratórium − ZÁPAD
Laboratórium klinickej biochémie a hematológie
Laboratórium klinickej mikrobiológie
Laboratórium klinickej imunológie a alergológie
Polianky 7, 841 01 Bratislava
Laboratórium lekárskej genetiky
Patologická anatómia − DCP Bratislava
Unilabs Slovensko, s. r. o.
Polianky 7, 841 01 Bratislava
Laboratórium klinickej biochémie a hematológie Bory
Unilabs Slovensko, s. r. o.
Ivana Kadlečíka 2, 841 06 Bratislava
Laboratórium klinickej biochémie a hematológie
Unilabs Slovensko, s. r. o.

centrálne laboratórium
patologická anatómia – DCP laboratórium v rámci nemocnice
Centrálne veterinárne laboratórium laboratórium

Hviezdoslavova 23/3, 957 01 Bánovce nad Bebravou
Laboratórium klinickej biochémie a hematológie
Unilabs Slovensko, s. r. o.
Nová nemocnica 511, 958 01 Partizánske
Laboratórium klinickej biochémie a hematológie
Unilabs Slovensko, s. r. o.
Veľkoblahovská č. 23, 929 01 Dunajská Streda
Laboratórium klinickej biochémie a hematológie
Unilabs Slovensko, s. r. o.
Hodská 373/38, 924 22 Galanta
Laboratórium klinickej biochémie a hematológie
Unilabs Slovensko, s. r. o.
Pavlovova 17, 955 20 Topoľčany
Laboratórium klinickej biochémie
Unilabs Slovensko, s. r. o.
Piešťanská 1184/24, 915 01 Nové Mesto n. Váhom
Laboratórium klinickej biochémie

Unilabs Slovensko, s. r. o.

Ivana Krasku 2464/38, 926 01 Sereď

patológia
laboratórium lekárskej genetiky
ambulancia
územie pokryté pravidelnými zvozovými trasami ambulancia hematológie a transfúziológie

Laboratórium klinickej biochémie
Unilabs Slovensko, s. r. o.
Slovenská 11, 940 02 Nové Zámky
Laboratórium klinickej biochémie
Unilabs Slovensko, s. r. o.
Fatranská 12, 949 01 Nitra
Laboratórium klinickej biochémie
Unilabs Slovensko, s. r. o.
Senný trh 6, 945 01 Komárno
Laboratórium klinickej biochémie
Unilabs Slovensko, s. r. o.
Komenského 36, 937 01 Želiezovce
Patologická anatómia
Laboratórium patologickej anatómie
Unilabs Slovensko, s. r. o.



Antolská 11, 851 07 Bratislava
Patologická anatómia
Unilabs Slovensko, s. r. o.
Ružinovská 6, 826 06 Bratislava, areál FNsP
Patologická anatómia
Unilabs Slovensko, s. r. o.
Pavlovova 17, 955 20 Topoľčany
Laboratórium lekárskej genetiky
Unilabs Slovensko, s. r. o.
Šancová 110, 831 04 Bratislava



Laboratórium klinickej biochémie a hematológie
Laboratórium klinickej mikrobiológie
J. Bellu 66, 034 95 Likavka
Centrálne veterinárne laboratórium
Unilabs Slovensko, s. r. o.
J. Bellu 66, 034 95 Likavka
Laboratórium klinickej biochémie a hematológie
Unilabs Slovensko, s. r. o.
Janského 1, 052 01 Spišská Nová Ves

Laboratórium klinickej biochémie a hematológie
Unilabs Slovensko, s. r. o.
Sládkovičova 11, 965 01 Žiar nad Hronom
Laboratórium klinickej biochémie
Unilabs Slovensko, s. r. o.
Horná 67, 974 01 Banská Bystrica

Laboratórium klinickej biochémie
Unilabs Slovensko, s. r. o.
Československej armády 3, 036 01 Martin
Laboratórium klinickej biochémie
Unilabs Slovensko, s. r. o.
Školská 153/2, 034 91 Ľubochňa
Patologická anatómia – DCP Banská Bystrica
Unilabs Slovensko, s. r. o.
Námestie L. Svobodu 1, 974 01 Banská Bystrica
Laboratórium lekárskej genetiky

Unilabs Slovensko, s. r. o.
Námestie L. Svobodu 1, 974 01 Banská Bystrica
Laboratórium lekárskej genetiky
Unilabs Slovensko, s. r. o.
Janského 1, 052 01 Spišská Nová Ves
Centrálne laboratórium − VÝCHOD
Laboratórium klinickej biochémie a hematológie
Laboratórium klinickej imunológie a alergológie
Laboratórium klinickej mikrobiológie
Unilabs Slovensko, s. r. o.
Hviezdoslavova 37/46, 091 01 Stropkov
Laboratórium klinickej biochémie a hematológie
Unilabs Slovensko, s. r. o.
MUDr. Pribulu 412/4, 089 01 Svidník

Laboratórium klinickej biochémie
Unilabs Slovensko, s. r. o.
Masarykova 9, 040 01 Košice
Laboratórium klinickej biochémie a hematológie

Unilabs Slovensko, s. r. o.
Garbiarska 19, 060 01 Kežmarok
Laboratórium klinickej biochémie a hematológie
Unilabs Slovensko, s. r. o.
Sama Chalupku 5, 071 01 Michalovce
Laboratórium klinickej biochémie a hematológie
Laboratórium klinickej mikrobiológie
Unilabs Slovensko, s. r. o.
Špitálska 1, 048 01 Rožňava
Laboratórium klinickej biochémie a hematológie
Unilabs Slovensko, s. r. o.
SNP 1079/76, 075 01 Trebišov
Laboratórium klinickej biochémie a hematológie
Laboratórium lekárskej genetiky
Unilabs Slovensko, s. r. o.
1. mája 2045, 066 01 Humenné
Laboratórium klinickej biochémie a hematológie

Laboratórium klinickej biochémie a hematológie
Unilabs Slovensko, s. r. o.
Šrobárova 1, 979 01 Rimavská Sobota
Laboratórium klinickej biochémie
Unilabs Slovensko, s. r. o.
Jurkovičova 19, 080 01 Prešov
Patologická anatómia – DCP Košice
Unilabs Slovensko, s. r. o.
Gorkého 8, 040 01 Košice


Patologická anatómia – DCP Prešov
Unilabs Slovensko, s. r. o.
Dilongova 11239, 080 01 Prešov
Laboratórium lekárskej genetiky
Unilabs Slovensko, s. r. o.
Gorkého 8, 040 01 Košice
Ambulancia lekárskej genetiky
Unilabs Slovensko, s. r. o.
Šustekova 2, 851 04 Bratislava
Ambulancia lekárskej genetiky
Unilabs Slovensko, s. r. o.
Horná 67, 974 01 Banská Bystrica
Ambulancia lekárskej genetiky
Unilabs Slovensko, s. r. o.
Janského 1, 052 01 Spišská Nová Ves
Ambulancia lekárskej genetiky
Unilabs Slovensko, s. r. o.



Dilongova 11239, 080 01 Prešov
Ambulancia lekárskej genetiky
Unilabs Slovensko, s. r. o.
Brigádnická 2, 040 01 Košice
Ambulancia lekárskej genetiky
Unilabs Slovensko, s. r. o.
1. mája 21, 066 01 Humenné
Ambulancia hematológie a transfúziológie
Unilabs Slovensko, s. r. o.
Garbiarska 19, 060 01 Kežmarok
Ambulancia hematológie a transfúziológie
Centrum hemostázy a trombózy
Unilabs Slovensko, s. r. o.
Šustekova č. 2, 851 04 Bratislava
Ambulancia hematológie a transfúziológie
Centrum hemostázy a trombózy
Unilabs Slovensko, s. r. o.
Prieložtek 1, 036 01 Martin


Ambulancia hematológie a transfúziológie
Centrum hemostázy a trombózy
Unilabs Slovensko, s. r. o.
Jurkovičova 19, 080 01 Prešov
Ambulancia hematológie a transfúziológie
Centrum hemostázy a trombózy
Unilabs Slovensko, s. r. o.
Strojárenská 11/A, 040 01 Košice


Unilabs Slovensko, s. r. o.
M. R. Štefánika 187/177B, 093 27 Vranov nad Topľou



















S liečbou a diagnostikou pomáhame po celom Slovensku
Naša sieť ambulancií lekárskej genetiky (Bratislava, Banská Bystrica, Spišská Nová Ves, Prešov, Humenné, Košice) poskytuje zdravotnú starostlivosť pacientom vo všetkých oblastiach lekárskej genetiky, a to deťom aj dospelým.
SŤAHOVANIE AMBULANCIE
AMBULANCIA LEKÁRSKEJ GENETIKY v Košiciach sa presťahovala zo súčasnej adresy na Gorkého ulici 2 do nových priestorov na adresu: Poliklinika Centrum, Brigádnická 2, Košice
Našu ambulanciu nájdete na 2. nadzemnom podlaží.
Ambulancia na novej adrese je v prevádzke od 19. februára 2024
Prešov Spišská Nová Ves Banská Bystrica
Ordinačné hodiny a kontaktné údaje (e-mail, mobilné číslo) zostávajú bez zmeny
ORDINAČNÉ HODINY
• Pondelok 7:30 – 12:00 12:30 – 16:00
• Utorok 7:30 – 12:00 12:30 – 16:00
• Streda 7:30 – 12:00 12:30 – 16:00
• Štvrtok 7:30 – 12:00 12:30 – 16:00
• Piatok 7:30 – 12:00 12:30 – 16:00
Bližšie informácie týkajúce sa špecializovaných ambulancií vrátane kontaktných údajov nájdete na: www.unilabs.sk/kontakt/ambulancie
Bratislava Košice12. ročník ankety najzamestnávateľ 2023
Sme jedným z najatraktívnejších zamestnávateľov za rok 2023
Kategória – Nemocnice a zdravotná starostlivosť
Sme hrdí na to, že práca v spoločnosti Unilabs Slovensko patrí medzi najžiadanejšie na Slovensku. Nielen široká odborná verejnosť, ale aj naši zamestnanci rozhodli v tejto prestížnej ankete o umiestnení Unilabs Slovensko v TOP5 v kategórii Nemocnice a zdravotná starostlivosť. Naša spoločnosť bodovala na popredných priečkach hneď pri prvej účasti v ankete, čo je pre nás zároveň záväzok naďalej vytvárať čo najpríjemnejšie a čo najviac inšpirujúce prostredie. www.unilabs.sk
Spolu s vami stále pracujeme na zdravšej budúcnosti.
