1.Skolioza–wiadomościogólne –
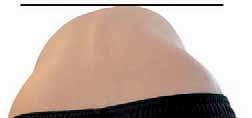
Rycina2.3.

Widok garbu żebrowego (A) oraz wału lędźwiowego (B) pojawiających się w czasie testu. Materiał własny.
Badanie przy użyciu pionu
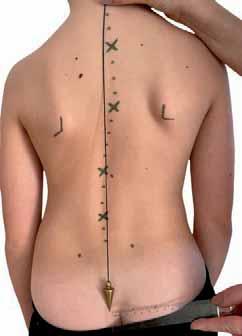
Występujące asymetrie tułowia mają istotne znaczenie dla równomiernego rozłożenia ciężaru ciała na kończyny dolne, a utrzymujące się niewłaściwe obciążenie kończyn dolnych i miednicy może być przyczyną wielu zmian przeciążeniowych i zniekształcających tułów [16]. Mechaniczne wyrównanie skoliozy powoduje powstawanie przeciwskrzywień i rzutowanie pionu spuszczonego z siódmego kręgu szyjnego lub guzowatości potylicznej zewnętrznej na szparę pośladkową. Zjawisko to nazywa się kompensacją liniową. Dekompensację prawo- lub lewostronną określa się w milimetrach jako odległość między pionem a szparą pośladkową (ryc. 2.4).
Rycina2.4.
Pomiar kompensacji liniowej. Materiał własny. AB
Badanie
Maksymalne odchylenie linii wyrostków kolczystych kręgosłupa od pionu stanowi jeden z objawów deformacji skoliotycznej. Pion fizjoterapeutyczny służy do pomiaru odległości szczytów łuków skoliozy – od najbardziej oddalonego wyrostka kolczystego kręgu skrzywienia do rzutu pionu. Badanie to ułatwi wcześniejsze zaznaczenie markerem na ciele pacjenta punktów anatomicznych w postaci wyrostków kolczystych kręgów od siódmego kręgu szyjnego do piątego kręgu lędźwiowego.
Informacje o zmianie konfiguracji skoliozy oraz jej edycji w czasie przekazują fizjoterapeucie także odległości punktów stałych od pionu. Są to wyrostki kolczyste trzeciego, siódmego i dwunastego kręgu piersiowego oraz trzeciego kręgu lędźwiowego (ryc. 2.5). W ocenie deformacji ważne jest nie tylko zwiększanie się wartości parametrów badania postawy w kierunku progresji, lecz także zmiana lokalizacji łuków skoliotycznych, która następuje w przypadku przeobrażania skoliozy. Taka sytuacja ma miejsce chociażby przy zmianie skoliozy jednołukowej w dwułukową w momencie zadziałania mechanizmów kompensacyjnych.
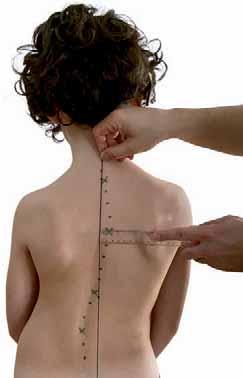
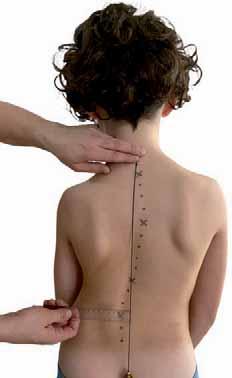
Rycina2.5.
Pomiar odległości szczytu łuku skrzywienia od pionu na wysokości odcinka piersiowego (A) i lędźwiowego (B) kręgosłupa. Materiał własny.

Rycina4.5.
Zdjęcie z naniesionymi liniami siatki (A) i opracowany na jej bazie model kręgosłupa (B). Materiał własny.
Pomiary i raporty badań
W trakcie oceny kształtu kręgosłupa z wykorzystaniem systemu DIERS najczęściej wykorzystuje się parametry opracowane przez dr. Harzmanna [2] (ryc. 4.6), pozwalające na określenie typu deformacji (postawa skoliotyczna/skolioza). Są to:
odchylenie od pionu VP–DM [mm] – obrazuje odchylenie VP (wyrostka kolczystego siódmego kręgu szyjnego) od DM (środka linii łączącej prawy i lewy kolec biodrowy tylny górny); odchylenie boczne VP–DM [mm] – oznacza maksymalne odchylenie linii środkowej kręgosłupa od linii VP–DM w płaszczyźnie czołowej (wartość na szczycie łuku skrzywienia);
skośność miednicy [mm] – oznacza różnicę w wysokościach dołeczków lędźwiowych w odniesieniu do płaszczyzny poziomej (przekrój poprzeczny); skręcenie miednicy [°] – oblicza się z wzajemnej torsji płaszczyzn w punktach dołeczków lędźwiowych (komponent pionowy); rotacja powierzchni [°] – oznacza maksymalną rotację powierzchni na linii symetrii;
kąt kifozy [°] – kąt zmierzony między oszacowanym położeniem Th12 a VP; kąt lordozy [°] – kąt zmierzony między oszacowanym położeniem Th12 a DM.
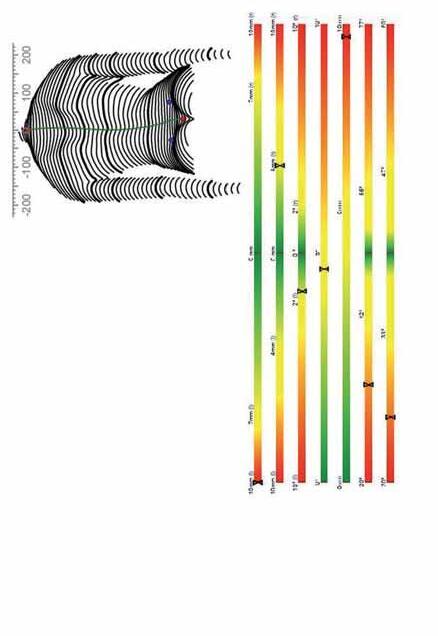
Odchylenie od pionu VP-DM25mm L
Skośność miednicy DL-DR4mm R
Skręcenie miednicy DL-DR2° L
Rotacja powierzchni (rms)5°
Odchylenie boczne VPDM (rms)10mm
Kąt kifozy VP-T1230°
Kąt lordozy T12-DM26° z „klucza diagnostycznego VRS” według dr. Harzmanna
Odchylenie od pionu VP-DM
Skośność miednicy DL-DR
Skręcenie miednicy DL-DR
Rotacja powierzchni (rms)
Odchylenie boczne VPDM (rms)
Kąt kifozy VP-T12
Kąt lordozy T12-DM
Rycina 4.6. Obrazowe przedstawienie parametrów wykorzystywanych do oceny postawy ciała w systemie DIERS Formetric.
Materiał własny.

AB

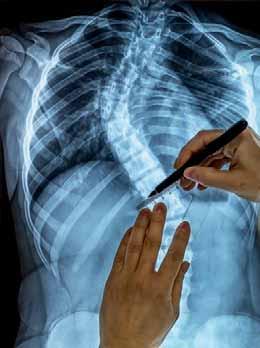
Rycina3.1.
Wyznaczanie kąta skrzywienia skoliozy metodą Cobba: schemat (A) i zdjęcie RTG (B). Materiał własny.
Ustalenie na podstawie zdjęcia radiologicznego typu i stopnia skoliozy może ułatwić komunikację w zespole medycznym. Określenie wielkości skoliozy pozwala na ocenę progresji deformacji i efektywności podjętych działań leczniczych, a także na dobór zaopatrzenia ortopedycznego – gorsetu.
Powszechnie stosowana klasyfikacja Grucy dotycząca określenia stopnia wielkości skoliozy, czyli kątowych wartości skrzywień ocenianych metodą Cobba, stopniowo wypierana jest przez podział wypracowany przez SOSORT (ang. Society on Scoliosis Orthopaedic and Rehabilitation Treatment). Biorąc pod uwagę, że zmiany strukturalne w skoliozie zaczynają się już od 25°, nowsza klasyfikacja zmienia rozpiętości kątowe deformacji i uzależnia je od wieku pacjenta, dzięki czemu podział ten staje się bardziej przydatny w praktyce zawodowej.
Klasyfikacja skolioz według SOSORT: skolioza I° – 10–24° – z przebiegiem chaotycznym; skolioza II° – 25–45° – progresywna w okresie wzrostowym; skolioza III° – powyżej 50° – brak stabilności w wieku dorosłym.
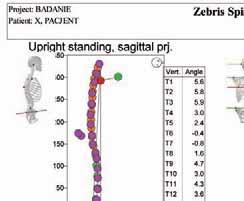
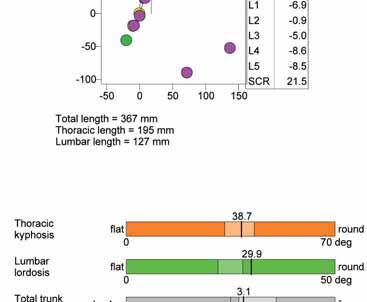
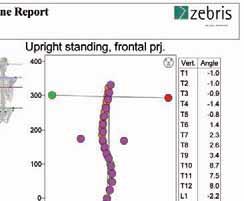
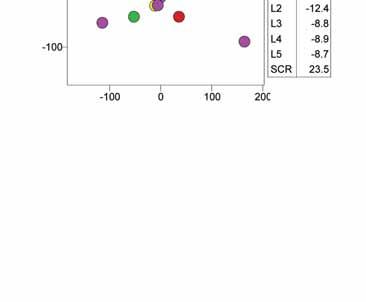
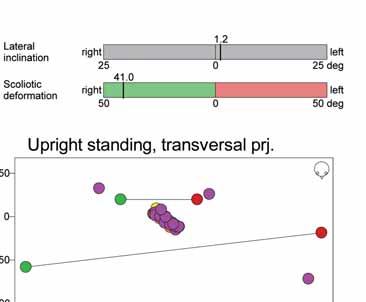
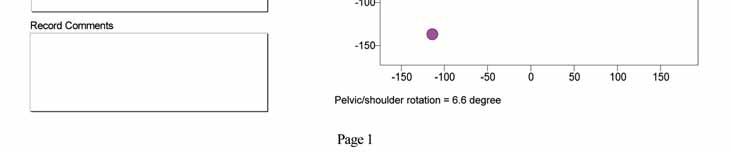
Raport z badania pacjenta ze skoliozą idiopatyczną systemem Zebris CMS10. Materiał własny.

Rycina3.5.
Zdjęcie radiologiczne przedstawiające 75% rozwoju apofizy – IV stopień według testu Rissera. Materiał własny.
Analizę zdjęcia radiologicznego standardowo wykonuje się ręcznie z wykorzystaniem linijki, kątomierza oraz ekierki, niemniej jednak rozwój technologii sprawił, że obecnie coraz częściej zdjęcia wykonane na kliszy stopniowo wypierane są przez obraz zapisany na nośnikach pamięci, a dokonywanie pomiarów odbywa się za pomocą programów komputerowych (ryc. 3.6). Wykorzystanie nowoczesnej technologii zwiększa możliwość powiększenia obrazu, a tym samym wykonania bardziej rzetelnego pomiaru.
AB
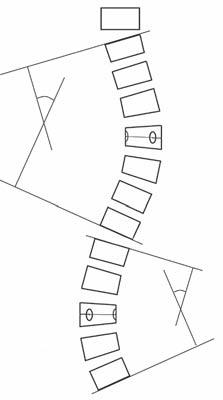
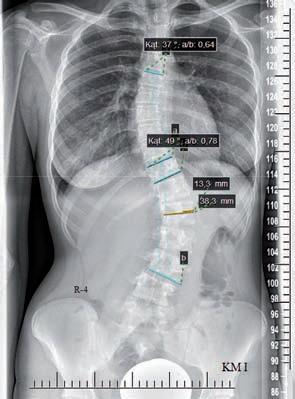
Rycina3.6.
Analiza zdjęcia RTG: schemat (A) oraz pomiary komputerowe (B) na zdjęciu radiologicznym. Materiał własny.
