
28 minute read
Geluiden uit het veld
Disclaimer
Deze rubriek bevat willekeurige fragmenten van personen en organisaties op openbare media. De redactie van FysioPraxis en het KNGF zijn niet verantwoordelijk voor de inhoud van de berichten.
“Zelf was ik eerst huiverig voor de manueel therapeut. Ik wist niet wat ’t inhield en hou totaal niet van spooky things ofzo. Maar ’t was puur ‘n soort van fysio.”
Yvon39 op Community.24baby.nl/forum
“Elke dag moet ik wel dertig pillen slikken die het slijm verdunnen en ontstekingen tegengaan. Als ik dat niet doe krijg ik buikpijn en doen mijn longen en spijsvertering het niet goed. Ik krijg ook fysiotherapie omdat beweging helpt tegen luchtweginfecties.”
Abby (12 jaar) met CF-genmutatie dubbele delta F508 (taaislijmziekte) in De Gelderlander
“Joe rijmt op veel dingen: Tokio Joe, Joe the Show schijnt een tv-programma te zijn en hij studeert voor fysiotherapeut, Joe de Fysio.”
Trainer Guido Bonsen over paralympiër Joël de Jong op Omrop Fryslân
“De competitie is er nog niet eens en we hebben al mensen met letsel in de praktijk gezien. We verwachten dat er nog meer blessures komen.”
Marloes van Lierop, sportfysiotherapeut en bestuurslid van NVFS op AD.nl
“Niet alleen topsporters moeten bewegen, maar ook de normale burger.”
Fysiotherapeut Se-Sergio Baldew op Waterkant.net. Hij wil er met het Surinaamse ministerie van Regionale Ontwikkeling & Sport naar toewerken dat de hele gemeenschap meer gaat bewegen. “Langdurige en ernstige eenzaamheid kan leiden tot angststoornissen, depressies en het hanteren van een minder gezonde leefstijl, wat diverse gezondheidsproblemen in de hand werkt.”
Cleme Wermers, derdejaars student Fysiotherapie aan de Hogeschool Utrecht, op Regioonline.nl over zijn onderzoek rondom het thema eenzaamheid en leefstijl in de Krimpenerwaard.
“Ik vind ze in Gorinchem iets verder. Daar hanteren ze een beweegprotocol. Drie uur na de operatie ga je al bewegen. Een dag later had ik al fysiotherapie op de gang.’’
Jeffrey Kleijn in De Gelderlander over zijn darmoperatie in het Beatrixziekenhuis in Gorinchem
“Prijzenregen voor IVG tijdens de jaaropening: studenten van de bacheloropleiding Fysiotherapie en de masteropleiding Kinderfysiotherapie winnen de Student Awards.”
Jeroen Oversier, directeur Instituut voor Gezondheidszorg, hogeschool Rotterdam op Twitter “Ik vergelijk dat weleens met een soort brandalarm: het vuur is gedoofd, maar het alarm raast nog door. De pijn gaat op andere plekken zitten en je zenuwstelsel maakt overuren zonder dat het precies weet waartegen het aan het vechten is.”
Fysiotherapeut Tom de Weert op Nu.nl over een overprikkeld zenuwstelsel en muisarm
Onderliggende processen van spontaan neurologisch herstel en hersenstimulatie Herstel van sensomotorische functie na een beroerte
Na een beroerte heeft ongeveer 75% van de patiënten een parese.1 Een deel van deze patiënten herstelt spontaan, maar helaas niet iedereen. Om therapie op maat aan te kunnen bieden, is het belangrijk goed te kunnen voorspellen of en hoeveel iemand zal herstellen. Er is nog nauwelijks bekend welke factoren spontaan neurologisch herstel beïnvloeden. Voor mijn proefschrift hebben we onderzoek gedaan naar spontaan neurologisch herstel van motorische functie na een beroerte.
Tekst en beeld: Sarah Zandvliet
Neurologische uitvalsverschijnselen kunnen in de eerste weken na een beroerte soms snel opknappen.2 Hersencellen die niet irreversibel zijn beschadigd en hersengebieden die op een afstand in verbinding stonden met het geïnfarceerde gebied, kunnen zich herstellen, waarbij zich ook nieuwe netwerken kunnen vormen. Aangenomen wordt dat deze veranderingen plaatsvinden door onder andere een verhoogde afgifte van groeihormonen die zorgen dat hersenen zich kunnen aanpassen.3 Deze gezamenlijke processen, bekend als reactieve plasticiteit, kunnen leiden tot aanzienlijke klinische verbeteringen, zoals de arm- en handfunctie in de eerste weken na de beroerte.4 Dit snelle herstel wordt spontaan neurologisch herstel genoemd en bereikt een plateau in de eerste 4 tot 10 weken na de beroerte.5,6 Spontaan neurologisch herstel lijkt tevens in verhouding te staan tot de ernst van de parese vlak na de beroerte.7,8 Helaas laat niet iedereen herstel zien. Een kwart tot ongeveer een derde van de patiënten herstelt niet tot nauwelijks en blijft een zwaar aangedane arm- en handfunctie houden.8 Naast reactieve plasticiteit kunnen ook andere vormen van hersensplasticiteit bijdragen aan het herstel na een beroerte. Veranderingen in de hersenen treden gedurende de gehele levensduur van de mens op en kunnen specifieke functies versterken of verzwakken.9 Dit langzamere proces van leerafhankelijke plasticiteit, is naast reactieve plasticiteit, belangrijk in de revalidatie na een beroerte.10
In de eerste studie van mijn proefschrift hebben we gekeken naar de invloed van somatosensorische functiestoornissen op het motorisch herstel van de arm en hand in de eerste 6 maanden na een beroerte.11 In een groep van 94 patiënten die in de eerste 3 weken na de beroerte zowel motorische als somatosensorische functiestoornissen van de arm en hand hadden, is het herstel op beide domeinen binnen 3 weken en op 5, 12 en 26 weken gemeten. Motorische functiestoornissen van de arm en hand werden gemeten met de Fugl-Meyer motor assessment van de arm (FM-UE) en somatosensorische functiestoornissen met de Erasmus MC modificatie van de Nottingham sensory assessment van de arm (EmNSA). Met behulp van een statistisch longitudinaal lineair mixed associatiemodel hebben we gekeken of het verbeteren van de functiestoornissen op beide domeinen verklaard zou kunnen worden door een generiek proces van spontaan neurologisch herstel. Daarnaast is gekeken of een somatosensorische functiestoornis een mogelijke beperkende invloed heeft op het motorisch herstel van de arm en hand. De resultaten lieten zien dat somatosensorische en motorische functie geassocieerd zijn. Als we echter corrigeerden voor het effect van tijd, en dus het generieke proces van spontaan neurologisch herstel, verdween deze relatie. Dit betekent dat het herstel in beide domeinen voor een belangrijk deel verklaard kan worden door een generiek proces, waarschijnlijk onder invloed van reactieve plasticiteit. Binnen de groep met een ernstige somatosensorische functiestoornis in de eerste 3 weken na de beroerte vonden we geen negatieve invloed op het motorisch herstel na 6 maanden. In de groep patiënten die motorisch functieherstel van de arm liet zien bleef de relatie tussen somatosensorische en motorische functie echter wel aanwezig, ook na correctie voor tijd en comorbiditeiten. Anders gezegd: een slecht herstel van de somatosensorische functiestoornissen in de maanden na de beroerte was gerelateerd aan het niet volledig herstellen van motorische functies. Bij geen enkele patiënt in de onderzochte groep zagen we een volledig herstel van de motorische functie zonder dat de somatosensorische functie ook volledig hersteld was. Concluderend lijkt het herstel van somatosensorische en motorische functiestoornissen te worden veroorzaakt door generieke achterliggende processen, alleen voor volledig herstel van motorische functie lijkt goede somatosensorisch functie voorwaardelijk. »
Figuur 1
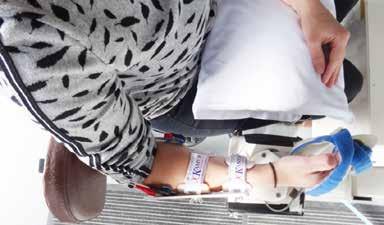

Meetbus waarmee patiënten na een beroerte werden bezocht voor het onderzoek
» Markers voor herstel
Om herstel beter te begrijpen en daardoor vroegtijdig optimaal passende zorg te kunnen bieden, is het zinvol te zoeken naar markers in de hersenen die voorspellend zijn voor spontaan neurologisch herstel. Hersenactiviteit gemeten met behulp van elektro-encefalografie (EEG) zou mogelijke markers voor spontaan neurologisch herstel kunnen opleveren. In mijn proefschrift zijn meerdere mogelijke markers vanuit het EEG onderzocht. Patiënten zijn hiervoor gedurende het eerste half jaar na de beroerte gevolgd om het herstel van de arm- en handfunctie in kaart te brengen en prospectief te onderzoeken of dit herstel gerelateerd is aan maten vanuit het EEG. De metingen vonden plaats in een speciaal ingerichte meetbus met benodigde apparatuur om metingen op locatie te kunnen uitvoeren (zie figuur 1). Hierdoor konden patiënten onderzocht worden zonder dat ze hoefden te reizen. Naast 62 kanalen EEG werden verschillende klinische meetschalen zoals de FM-UE, EmNSA, National Institutes of Health stroke scale (NIHSS) en action research arm test (ARAT) herhaaldelijk afgenomen om het herstel van elke patiënt in de loop van de tijd te kunnen volgen.
Rust EEG
Allereerst hebben we bij 41 patiënten EEG-metingen uitgevoerd tijdens rust met de ogen open.12 In overeenstemming met eerdere onderzoeken werd bij de patiënten in de aangedane hersenhelft een verhoging gevonden van langzame hersenactiviteit, ook wel deltaactiviteit genoemd.13 Ook vonden we het te verwachten herstelpatroon in de klinische meetschalen, waarbij een snel herstel tot 12 weken na de beroerte gevolgd werd met een plateaufase tot 26 weken.2 In dit onderzoek hebben we als eerste ook specifiek gekeken naar de ontwikkeling van de EEG-maten over de tijd tijdens de eerste zes maanden na de beroerte. We zagen dat de EEG-maten zich geleidelijk normaliseerden over de eerste 26 weken, ook voorbij 12 weken na de beroerte. Het patroon van herstel kwam dus niet volledig overeen met het spontaan neurologisch herstel gemeten met de klinische meetschalen. De maten van symmetrie in delta-activiteit tussen de aangedane hersenhelft en de niet-aangedane hersenhelft, was longitudinaal gerelateerd aan herstel in globaal neurologische stoornissen, gemeten met de NIHSS, en het motorisch herstel, gemeten met de FM-UE. Concluderend lijkt rust EEG ook longitudinaal een indicatie te geven van globaal neurologisch herstel. De normalisatie van asymmetrieën in hersenactiviteit beperken zich echter niet tot het tijdvenster van spontaan neurologisch herstel. Dit zou een aanhoudend neuraal herstel kunnen weerspiegelen ook na drie maanden, dat niet kan worden gedetecteerd door maten op stoornisniveau zoals de NISSS of FM-UE. Toekomstig onderzoek zal de meerwaarde van symmetrie in hersenactiviteit als prognostische marker voor herstel verder moeten onderzoeken.
Overeenkomst tussen polsbeweging en EEG
De tweede maat die we hebben onderzocht is EEG gemeten tijdens een polsbeweging.14 Met behulp van een robotarm werd de pols passief bewogen met hele kleine snelle bewegingen. Vervolgens werd de overeenkomst tussen de polsbeweging en het gemeten EEG-signaal berekend: de positie-corticale coherentie (PCC). Voor dit onderzoek werd PCC gemeten in 44 patiënten gedurende de eerste 6 maanden na de beroerte. De ontwikkeling van de PCC-maten over de tijd verliep parallel met de spontane verbetering in motorische en somatosensorische functie. De PCC-maten bleken gerelateerd te zijn aan somatosensorische functie, maar niet aan motorische functie. Een groep van 8 patiënten met een zeer zwaar aangedane motorische functie van de arm in de eerste 3 weken liet tegen de verwachting in later toch een goed herstel zien. In deze onverwachte herstellers waren de gemeten PCCwaardes significant hoger dan de groep van 13 patiënten die geen goed herstel liet zien. Dit resultaat lijkt erop te wijzen dat de hersenen in de vroege fase na een beroerte een sterkere reactie geven op het verstoringssignaal in de groep patiënten die een groter herstel liet zien. Deze resultaten laten dan ook de potentie zien van PCC-maten voor voorspellingsmodellen in de toekomst.

Herstel van stabalans na een beroerte
In het tweede deel van mijn proefschrift is onderzocht of het verbeteren van stabalans na een beroerte versneld kan worden door tijdens een balanstraining hersenstimulatie te geven (zie figuur 2). Aangezien stabalans belangrijk is voor veel activiteiten in het dagelijks leven, zoals lopen en het uitvoeren van transfers, is het streven dit zo snel mogelijk na de beroerte te verbeteren. Mogelijk zijn de hersenen direct na de beroerte gevoeliger en ontvankelijker voor leren en kan daarmee spontaan neurologisch herstel beïnvloed worden.10 Transcraniële direct current stimulatie (tDCS) is een niet invasieve techniek waarbij de neuronen onder de positief geladen elektroden in een verhoogde staat van paraatheid gebracht kunnen worden.15 Het idee achter deze hersenstimulatie is dat als de neuronen tijdens het uitvoeren van een taak sneller vuren, men daardoor sneller een taak zou kunnen leren. De kleine hersenen (het cerebellum) spelen een belangrijke rol bij de controle van de stabalans en tijdens het leren van een nieuwe taak.16 Het optimaliseren van de processen in het cerebellum door middel van een combinatie van training en tDCS zou een positief effect kunnen hebben op de stabalans bij patiënten met een beroerte.17 Met deze hypotheses in gedachten hebben we eerst onderzoek gedaan naar de korte termijneffecten van cerebellaire tDCS voor het verbeteren van de stabalans bij 15 patiënten die langer dan 6 maanden voor het onderzoek een beroerte hebben gehad maar nog steeds balansstoornissen hadden.18 Stabalans werd in dit onderzoek gemeten met behulp van een krachtenplaat waarmee schommelingen in de lichaamspositie gemeten worden tijdens het staan.
De resultaten lieten zien dat patiënten na elke trainingssessie stabieler stonden. In de trainingssessie waarbij de hersenstimulatie gegeven werd aan de zijde die verbonden is met het aangedane been, was de meeste vooruitgang in stabalans zichtbaar. Voor het bewerkstelligen van een merkbare verbetering in het dagelijks leven van patiënten is natuurlijk meer dan een enkele trainingssessie nodig. Om dit te onderzoeken is een gerandomiseerde en geblindeerde effectstudie opgezet.19 In deze studie werd gekeken wat het effect is van een intensieve balanstraining van meerdere weken, toegepast in de eerste weken na de beroerte. Hierbij zijn klinische meetschalen gecombineerd met metingen met behulp van een krachtplaat en EEG. Door deze combinatie van technieken kan niet alleen gekeken worden naar het effect van deze gecombineerde training, maar ook meer inzicht verkregen worden in de onderliggende processen van spontaan neurologisch herstel. In mijn proefschrift is het studieprotocol terug te lezen, de resultaten van het onderzoek waren voor het afronden van mijn proefschrift echter nog niet bekend en worden later gepubliceerd.
Figuur 2
Opstelling voor het verbeteren van stabalans met behulp van transcraniële direct current stimulatie
Conclusie
De kracht van mijn proefschrift ligt in het samenbrengen van methode en kennis uit hele verschillende disciplines zoals de fysiotherapie en revalidatie, neurowetenschappen, biostatistiek en systeemidentificatie. »
» Om tot conclusies te komen die direct van invloed zijn op de klinische praktijk, zijn echter studies nodig met veel grotere groepen patiënten. Toekomstig onderzoek zal zich verder richten op het voorspellen en beïnvloeden van spontaan neurologisch herstel.
Hierin zal goed onderscheid gemaakt worden in factoren die iets zeggen over de ernst van de beroerte, bijvoorbeeld de NIHSSscore vlak na de beroerte, en factoren die meerwaarde hebben om het daadwerkelijke herstel in de eerste 6 maanden na de beroerte in kaart te brengen, bijvoorbeeld de verbetering van motorische functie gemeten met de FM-UE. Door klinische meetschalen te combineren met sensitieve meetapparatuur die de kwaliteit van bewegen kunnen meten en hersenactiviteit, kan het spontaan neurologisch herstel voor de individuele patiënt na een beroerte in kaart worden gebracht. Om behandelmethodes te onderzoeken zullen interventiestudies selectie of stratificatie van patiënten in subgroepen moeten toepassen, die vergelijkbaar zijn in tijd na de beroerte en met betrekking tot prognose van het herstel. Alleen op die manier zal een eventuele meerwaarde van een nieuwe behandelmethode kunnen worden aangetoond die kan leiden tot gerichtere therapie voor de individuele patiënt. Veel fysiotherapeuten doen onderzoek naar of zijn betrokken bij behandeling van mensen met hersenaandoeningen. In de oktober-editie van FysioPraxis, een themanummer over hersenaandoeningen, komen meer ontwikkelingen en inzichten aan bod.
WAT KAN DE FYSIOTHERAPEUT MET DE RESULTATEN VAN DIT ONDERZOEK?
De resultaten zijn nog niet direct toepasbaar in de praktijk. Wel onderstrepen ze het belang van herhaald en op vaste momenten meten om het herstel in de eerste 6 maanden na een beroerte goed in kaart te brengen. Resultaten uit dit onderzoek zullen helpen om patiënten al vroeg na de beroerte een realistische prognose en therapiedoelstellingen te geven. Ook helpen de resultaten om goede interventiestudies op te zetten, waarin rekening wordt gehouden met het spontane herstel. Deze ontwikkelingen zullen er in de toekomst voor moeten zorgen dat mensen na een beroerte nog beter therapie op maat krijgen.
Sarah.zandvliet@hotmail.com Literatuur: www.kngf.nl/fysiopraxis
Sarah Zandvliet studeerde fysiotherapie aan de Hogeschool Utrecht en bewegingswetenschappen aan de VU in Amsterdam. Van 2013 tot 2018 werkte ze als promovenda op de afdeling Revalidatiegeneeskunde bij het AmsterdamUMC, locatie VUmc. Van 2019 tot 2021 werkte ze als wetenschappelijk medewerker bij de technische universiteit van Lausanne (EPFL), binnen revalidatiecentrum: Clinique romande de réadaptation, Sion, Zwitserland. Ze deed hier onderzoek naar gepersonaliseerde langetermijnbegeleiding van mensen met een beroerte. Momenteel is ze docent fysiotherapie aan de Fontys Paramedische Hogeschool in Eindhoven.

Titel proefschrift: Spontaneous neurobiological recovery and modulation of sensorimotor function after ischemic stroke
Promotie: 29 oktober 2020 aan de Vrije Universiteit Amsterdam, AmsterdamUMC. Promotieteam: prof. dr. Gert Kwakkel (promotor), dr. Erwin van Wegen (copromotor), dr. Carel Meskers (copromotor).
Hoe ben je tot dit promotietraject gekomen?
Tijdens de opleiding Fysiotherapie sprak neurorevalidatie me al direct aan. Tijdens mijn master Bewegingswetenschappen kreeg ik in het LUMC bij Carel Meskers de kans mee te werken aan het lopende EXPLORE-stroke-onderzoek, waarbij patiënten na een beroerte gevolgd werden. Na het afronden van mijn master wilde ik graag met het onderzoek verdergaan. Voor een volledig promotietraject heb ik het EXPLOREstroke-onderzoek gecombineerd met het POTENTIAL-onderzoek onder leiding van Erwin van Wegen, gericht op hersenstimulatie tijdens balanstraining. Beide onderzoeken zijn tot stand gekomen met subsidie van de hersenstichting.
Waarom dit onderwerp?
Er is nog zo veel dat we niet weten over hersenen. Tijdens mijn opleiding tot fysiotherapeut zag ik voor het eerst in de praktijk de snelle functieverbeteringen die sommige mensen na een beroerte kunnen laten zien. Waarom gebeurde dit bij de ene persoon wel en bij de andere niet? Neurorevalidatie is me vanaf dat moment altijd blijven fascineren.
Hebben de conclusies je verrast?
Wat me verrast heeft, is dat ondanks de heterogeniteit aan symptomen na een beroerte, en de verscheidenheid aan factoren die van invloed kunnen zijn op herstel, spontaan neurologisch herstel toch vooral gedreven lijkt te worden door generieke processen.
Wat zou je doen met 1 miljoen euro onderzoeksgeld?
Spontaneous neurobiological recovery and modulation of sensorimotor function after ischemic stroke
Geen enkele patiënt met een beroerte is hetzelfde. Voor het goed kunnen voorspellen van herstel na een beroerte zijn dan ook grote datasets nodig die verschillende factoren meenemen die van invloed kunnen zijn op het herstel. Om dit soort databanken of registers op te richten is samenwerking essentieel. Ik zou die 1 miljoen euro dan ook besteden aan het opzetten van dit soort structuren die grootschalig onderzoek mogelijk maken.
vervolg van pag. 13
Fysiotherapeut Nicky van Melick:
Eind 2018 maakte ik kennis met Lynn, een paar dagen na haar VKB-reconstructie en laterale meniscal root repair. De behandeling van een adolescent na een VKB-reconstructie is eigenlijk een verlengd traject van dat van een volwassene, waarbij terugkeer naar wedstrijden op zijn vroegst pas na 12 maanden is toegestaan. Natuurlijk ook alleen na het behalen van diverse kracht- en hoptesten en met een goede kwaliteit van bewegen. Lynn wilde weer handballen en ging vol overgave, samen met haar ouders, het hele traject in. Ze was supergemotiveerd en speelde uiteindelijk na ruim een jaar haar eerste wedstrijdminuten. Helaas ging het afgelopen november weer mis en elongeerde haar VKB-graft bij een nieuw trauma. Na lang twijfelen heeft Lynn vanwege blijvende instabiliteit toch gekozen voor een revisie-operatie. Deze is begin juni uitgevoerd met een quadricepspees-graft, inclusief reconstructie van het ALL. Ik behandel haar zelf nog maar één keer per maand in mijn rol als casemanager, waarbij we samen steeds nieuwe doelen stellen waar ze die maand naar toe kan werken. Daarnaast controleer ik altijd de beweegketen en behandel ik deze waar nodig én gaan we de oefenzaal in om te werken aan kracht, stabiliteit en (nu nog) aspecifiek uithoudingsvermogen. Ze gaat er opnieuw volle bak tegenaan, zo ontzettend knap van haar!
Meer weten over de aanpak? Neem contact op met Nicky van Melick (kneesearch@gmail.com).

Nicky van Melick, freelance-consultant sportfysiotherapie en docent bij KneeSearch, post-doc-onderzoeker sportorthopedie bij het Kenniscentrum Sport en Bewegen van het St. Anna Ziekenhuis Geldrop – Top Support Eindhoven
Fysiotherapeutische diagnostiek bij normale druk hydrocefalie Fysiotherapeuten medebepalend bij operatieindicatie
In het Universitair Medisch Centrum Utrecht (UMCU) wordtde fysiotherapeut regelmatig in consult gevraagd voor diagnostiek bij patiënten met een normale druk hydrocefalie. Het doel van dit consult is om een vergelijking te maken tussen het motorisch functioneren voor en na het uitvoeren van een tap-test: een tijdelijke drainage van hersen- en ruggenmergsvocht (liquor) met tijdelijke verlaging van de hersendruk als gevolg. De uitkomst van deze vergelijking is belangrijk, omdat deze medebepalend is voor een mogelijke operatie.
Tekst: David Sluiter, Bea Visser-de Heus, Vera Schepers
Bij patiënten met een normale druk hydrocefalie, afgekort met de Engelse term Normal Pressure Hydrocephalus (NPH), neemt door een verstoorde circulatie van het hersen- en ruggenmergsvocht (liquor) de druk op het brein toe, met een klachtenbeeld van incontinentie, achteruitgang in cognitie en verstoring van het gangbeeld als gevolg. De combinatie van deze drie klachten wordt ook wel de Hakim triad genoemd.1 Het ziektebeeld heeft een prevalentie van 1,4% bij alle mensen boven de 65 jaar.2 De oorzaak van deze aandoening is niet altijd bekend. Een doorgemaakte hersenbloeding of hersenvliesontsteking kan de oorzaak zijn, of mogelijk speelt veroudering van het brein een rol.3 Het gangbeeld van een patiënt met een NPH wordt gekarakteriseerd door een afname van de loopsnelheid, een verminderde en meer variabele staplengte, het breedbasisch en naar buiten-geroteerd plaatsen van de voeten, een verminderde hoogte van de stap en een toename van double support (het percentage van de gangcyclus waarbij beide voeten in contact zijn met de grond) waardoor een ‘magnetisch’ schuifelend gangbeeld ontstaat. Hierdoor heeft de patiënt moeite met transfers, heeft hij opstartproblemen, een trage loopsnelheid, kan hij vallen en draait hij onstabiel met kleine stapjes (scan de QR-code voor een voorbeeld).4,5,6 Dit gangbeeld heeft kenmerken die overeenkomen met ziektebeelden als vasculaire dementie, de ziekte van Alzheimer en verschillende parkinsonismen. Maar hoe wordt dan het onderscheid gemaakt tussen een NPH en beelden met een gelijksoortige klinische presentatie?
Figuur 1

Op een hersenscan is in geval van een NPH te zien dat de ventrikels zijn vergroot (ventriculomegalie) als gevolg van de verhoogde druk op het brein. Links een brein met normale ventrikelgrootte, rechts een brein met ventriculomegalie. Diagnose
Om dit onderscheid te maken heeft de neuroloog of neurochirurg verschillende middelen tot zijn beschikking. Binnen het UMCU bestaat de diagnostiek bij verdenking NPH uit de klinische beoordeling van de patiënt door de neuroloog of neurochirurg en het maken van een hersenscan (zie figuur 1). Wanneer de hersenscan en de klinische verschijnselen passend zijn bij een NPH wordt er besloten tot een diagnostische opname. Tijdens deze opname wordt de liquordruk gemeten door middel van een ruggenprik, ook wel lumbaalpunctie genoemd. Daarnaast wordt er een tap-test uitgevoerd. Deze test bestaat uit het tijdelijk draineren van liquor door middel van een ruggenprik (een eenmalige afname die vaak tijdens een dagopname wordt uitgevoerd) of door het plaatsen van een externe lumbaaldrain (een langere afvloeiing
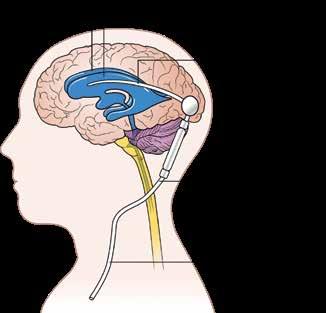
van liquor tijdens een meerdaagse opname). De hierdoor tijdelijke verlaging van de liquordruk leidt in geval van een NPH tot een tijdelijke verbetering van het gangbeeld. Om de vergelijking tussen het motorisch functioneren voor en na de lumbaalpunctie te maken wordt de fysiotherapeut geconsulteerd. Deze vergelijking dient op accurate wijze te worden gemaakt. De uitkomst is namelijk medebepalend voor het stellen van een operatie-indicatie, waarbij een permanente interne drain geplaatst wordt die overtollig liquor afvoert vanuit de hersenkamers (ventrikels) naar de buikholte (ventriculoperitoneale drain, zie figuur 2). De vergelijkingen van motorisch functioneren en gangbeeld vinden plaats door voorafgaand aan en 2 tot 4 uur na de lumbaalpunctie of verwijdering van de externe lumbaaldrain tests af te nemen en de uitkomsten met elkaar te vergelijken. De tap-test heeft een hoge positief voorspellende waarde voor een positief effect van het plaatsen van een permante interne drain (73-100%), wisselende specificiteit (33-100%), een lage negatief voorspellende waarde (18-50%) en een matige sensitiviteit (26-87%).8 Dit betekent dat een negatief resultaat op de tap-test niet altijd betekent dat patiënten geen baat kunnen hebben bij het plaatsen van een permanente drain. Daarnaast is er in de wetenschappelijke literatuur geen consensus over welke testen voor motorisch functioneren en gangbeeld gebruikt dienen te worden om het effect op motoriek aan te tonen, waardoor een eenduidige werkwijze ontbreekt. In dit artikel beschrijven we op basis van klinische ervaringen en wetenschappelijke literatuur welke stappen voor diagnostiek van motorisch functioneren worden uitgevoerd. Het doel hiervan is om een opzet te maken voor een éénduidige werkwijze en een handreiking voor kennisuitwisseling met ziekenhuizen die de tap-test ook uitvoeren.
Welke testen en verschilwaarden?
Een systematische review van Scully et al.,9 waarbij studies tot en met september 2017 werden geïncludeerd, beschrijft welke motorische testen bij de tap-test het meest worden gebruikt. Data van 17 studies met in totaal 812 participanten zijn gebruikt om de meest gebruikte tests voor motoriek en gangbeeld te evalueren. In tabel 1 zijn de bijbehorende sensitiviteit en specificiteit gekoppeld aan de uitkomsten op motorische testen na het plaatsen van een permanente drain. In het merendeel van de geïncludeerde studies wordt geconcludeerd dat de 18-meter-looptest, beoordeling van het gangbeeld en de timed-up-and-gotest (TUG) een matige tot goede voorspellende waarde hebben. Dit wil zeggen dat de uitkomsten van deze testen van meerwaarde zijn in het voorspellen van een positief resultaat na het plaatsen van een permanente drain. Er is echter een grote variabiliteit tussen de geïncludeerde studies in welke verschilwaarden bij deze tests als significant worden beoordeeld. Hierdoor is het onduidelijk welke grensscores duiden op een daadwerkelijke vooruitgang op de tap-test en niet zijn toe te schrijven aan toeval of een meetfout. Het wordt daardoor in deze studie aanbevolen om de indicatie tot het plaatsen van een drain op basis van de tap-test op meer dan één van deze testen te baseren. Opvallend in deze resultaten is het regelmatig gebruik van de 18-meter-looptest, waar in Nederland de 10-meter-looptest meer wordt gebruikt. Maar bij welke verschilwaarden per test beslis je of er sprake is van een NPH en dat de uitkomst van de tap-test niet het gevolg is van toeval of een meetfout? De volgende studies geven inzicht
Figuur 2
Ventrikels
Ventriculaire katheter
De katheter ligt getunneld onder de huid
De drain leegt zich in de borst of buikholte
Een ventriculo-peritoneale drain is een permanente interne drain die overtollig liquor afvoert vanuit de hersenkamers (ventrikels) naar de buikholte. © Cancer Research UK/Wikimedia Commons
Sensitiviteit en specificiteit van meest gebruikte testen om motorisch functioneren en gangbeeld te evalueren9 (BHI: betrouwbaarheidsinterval)
Tabel 1
Aantal studies
Aantal patiënten
Sensitiviteit (BHI 95%) 18-Meter-looptest 6 134 0,83 (0,57-0,99)
Beoordeling gangbeeld d.m.v. video-opname 4 211 0,85 (0,47-0,99)
Timed-up-andgo-test 5 218 0,89 (0,79-0,95) Specificiteit (BHI 95%) 0,67 (0,33-0,95) 0,68 (0,33-0,96)
0,63 (0,24-0,90)
Tabel 2
in welke verschilwaarden per test te gebruiken. In een studie van Gallagher et al. worden voor het eerst de grenswaarden die wijzen op een positieve tap-test statistisch vastgesteld.10 In deze studie werd bij 74 patiënten die een tap-test ondergingen onderzocht welke testen en bijbehorende afkapwaarden voorspellers waren voor besluit tot plaatsing van een permanente interne drain door de behandelend neuroloog of neurochirurg (zie tabel 2). Zij baseerden hun besluit op basis van beschikbare radiologie, cognitieve tests, testen voor gang en balans en rapportage van klachten door de patiënt. Een tekortkoming van deze studie is dat deze verschilwaarden vervolgens niet werden getoetst aan het motorisch functioneren na het plaatsen van de permanente drain. Het is dus niet duidelijk of de uiteindelijke operatie het beoogde effect heeft gehad. De timed-up-and-go-test (TUG) lijkt een veelzeggende test qua loopsnelheid en balans. In een studie van Davis et al. wordt beschreven dat de TUG correleert met andere maten voor loopsnelheid, balans en uithoudingsvermogen.11 Echter, deze testen werden ook niet gekoppeld aan het functioneren na het plaatsen van een permanente drain. In een studie van Yamada et al. waar dit wel is gedaan, blijkt een afname van ≥ 5 seconden op de TUG na de tap-test een significante voorspeller voor een afname van ≥ 10 seconden 12 maanden na de plaatsing van een permanente drain.12 De vraag hierbij is echter wat deze toename betekent voor het dagelijks functioneren van de patiënt. Merkt deze hierin ook daadwerkelijk een vooruitgang?
Test Waarden significant verschil pre-/post LP (BHI 95%)
Positieve voorspeller VPD-plaatsing – Tinetti Toename van ≥ 3,88 punten (-4,68 tot -3,07) – Timed-up-and-go-test Afname van ≥ 3,98 sec (0,54 tot 8,18) –10-Meter-looptest Toename in snelheid van ≥ 0,08m/sec (-0,14 tot -0,02) – Berg Balance Scale Toename van ≥ 5,29 punten (-6,43 tot -4,15)
Negatieve voorspeller VPD – Tinetti Toename van ≤ 0,91 punten (-1,64 tot -0,18) – Berg Balance Scale Toename van ≤ 2,06 punten (-3,36 tot -0,77)
Voorspellende motorische testen en significante verschilwaarden pre-/post lumbaalpunctie (LP) voor plaatsing permante drain volgens Gallagher10 (BHI: betrouwbaarheidsinterval, LP: lumpbaalpunctie, VPD: ventrikel drain-plaatsing) Rapportage van de patiënt
De patiënt vragen om de mate van verandering in lopen en balans uit te drukken in een score kan volgens Gallagher ook helpen in het oordelen of er sprake is van een positieve tap-test. In de eerder beschreven studie van Gallagher et al.10 wordt beschreven dat bij een groep van 74 patiënten die een lumbaalpunctie ondergingen de subjectieve verandering gerapporteerd door de patiënt significant verschilde tussen de patiënten die vervolgens wel of niet in aanmerking kwamen voor plaatsing van een permante interne drain. Patiënten werd gevraagd de mate van verandering aan te geven op een visuele 10-puntsschaal (lopend van -5 (complete achteruitgang), 0 (gelijk gebleven), 5 (complete verbetering), zie figuur 3). Een vooruitgang van ≥ 2 punten voor lopen en ≥ 2,5 voor balans bleek hierbij een significante voorspeller voor besluit tot drainplaatsing door neuroloog of neurochirurg (mede gebaseerd op beschikbare radiologie, cognitieve tests, testen voor gang en balans). Ondanks dat deze afkapwaarden nog niet gekoppeld zijn aan de uiteindelijke uitkomst van het plaatsen van een permanente drain, kunnen deze wel het oordeel sterken of de tap-test positief is of niet.
Conclusie en aanbevelingen
Er blijkt in de literatuur geen consensus te zijn over welke testen voor motorisch functioneren met welke verschilwaarden het best bij de taptest gebruikt kunnen worden. Om hier meer richting aan te geven, stellen wij de volgende aanbevelingen voor: • Baseer de uitkomst van de tap-test en de daaropvolgende operatie-indicatie op meerdere testen. Stel op basis van de klachten van de patiënt een testbatterij op waarbij je kiest uit de 10MWT, TUG, Berg Balance Scale (BBS), en
Tinetti. Neem hierin zeker de TUG op (sterke correlatie met loopsnelheid, balans en uithoudingsvermogen11 en verschilwaarde onderzocht in relatie tot functioneren na drain-plaatsing12).
Ondanks dat de verschilwaarden van de 10MWT,
BBS en Tinetti in onderzoek niet aan het functioneren na plaatsing van een permante drain zijn gekoppeld, geven zij wel een indicatie van een significante verandering op de tap-test. • Vraag aan de patiënt of deze na de lumbaalpunctie veranderingen bemerkt in balans en lopen. Het wordt aanbevolen om de patiënt het verschil in kwaliteit van het lopen en balans na de lumbaalpunctie aan te laten geven op een 10-puntsschaal. Een dergelijke schaal is bijgevoegd in bijlage 1 (zie www.kngf.nl/fysiopraxis). • Observeer het gangbeeld voor en na de lumbaalpunctie, dit het liefst in aanwezigheid van een tweede beoordelaar (bij voorkeur de
neuroloog of neurochirurg). Overleg na de voor- en nameting over de observaties en bespreek samen in hoeverre de uitkomst van de testen en de rapportage van de patiënt hierbij aansluiten.
Vorm zo in samenspraak met de chirurg, patiënt en fysiotherapeut de uiteindelijke uitkomst van de tap-test en operatie-indicatie. • Indien de testen niet afgenomen kunnen worden door motorische of cognitieve problematiek dient met de neuroloog of neurochirurg overlegd te worden of de tap-test uitgevoerd moet worden. Dit komt naar schatting bij 1 op de 10 mensen voor. De therapeut kan in deze situatie een inschatting maken van het verschil voor en na de lumbaalpunctie op basis van zijn/haar klinische blik. Dit is echter aan subjectiviteit onderhevig en het is de vraag of de tap-test dan nog een adequaat en passend diagnostisch middel is.
Discussie
In dit artikel doen wij op basis van recente wetenschappelijke literatuur een aanbeveling om de uitkomst van de tap-test te vormen op basis van meerdere testen voor gangbeeld en motoriek (10MWT, TUG, BBS en Tinetti), dit in combinatie met de ervaring van de patiënt (weergave op een 10-puntsschaal) en observatie van het gangbeeld samen met een tweede beoordelaar. De studies opgenomen in dit artikel gaan over de uitvoering van een tap-test door middel van een lumbaalpunctie. Een vraag die bij ons regelmatig ter sprake kwam, was of dezelfde verschilwaarden gelden voor de tap-test waarbij een externe lumbaaldrain met langere afvloeiing van liquor tijdens een meerdaagse opname wordt gebruikt. Enerzijds verwacht men dat door de meerdaagse afvloeiing van liquor – en daarmee een grotere afname van de hersendruk – de verschillen in motorisch functioneren meer uitgesproken zijn in geval van een NPH. Anderzijds kunnen de gevolgen van deconditionering door vijf dagen bedrust de vergelijking beïnvloeden. In de studie van Davis et al. wees een sensitiviteitsanalyse uit dat er geen verschillen waren in de verschilscores tussen deze liquordrainagetechnieken.11 Een gangbeeldanalyse in een looplaboratorium waarbij men de verschillende aspecten van het gangbeeld beter kan kwantificeren lijkt een veelbelovende methode.4,5 Een nadeel hiervan is dat er in verschillende studies verschillende typen looplaboratoria worden gebruikt waardoor er nog geen universele, uniforme combinatie is van tests en welke aspecten van het lopen worden beoordeeld, en wat hierin de minimale klinisch relevante verschilwaarden zijn. Zo zijn er in de studies gericht op de tap-test systemen met meerdere sensoren en camera’s4 of systemen met een drukplaat5 gebruikt, die niet in alle praktijken aanwezig zullen zijn. Daarnaast is de aanschaf van een looplaboratorium duur en de toepassing complexer dan de hierboven beschreven tests. In het UMCU is gekozen voor de fysiotherapeutische testen zoals hierboven beschreven. Ondanks het gebrek aan consensus in de literatuur lijkt het bepalen van de uitkomst van de tap-test op basis van het patroon dat meerdere testen voor gangbeeld en motoriek laten zien, dit in combinatie met de ervaring van de patiënt en observatie van het gangbeeld samen met een tweede beoordelaar, een adequate methode.
Figuur 3
In welke mate is uw lopen veranderd ten opzichte van voor de lumbaalpunctie/plaatsen van drain?
-5 -4 -3 -2 -1 0
Complete Achteruitgang
Gelijk Gebleven 1 2 3 4 5
Complete Verbetering
10-Puntsschaal om patiënt de mate van verandering in lopen aan te laten geven ten opzichte van voor de lumbaalpunctie
Veel fysiotherapeuten doen onderzoek naar of zijn betrokken bij behandeling van mensen met hersenaandoeningen. In de oktobereditie van FysioPraxis, een themanummer over hersenaandoeningen, komen meer ontwikkelingen en inzichten aan bod.
David Sluiter MSc, fysiotherapeut afdeling
Revalidatie, Fysiotherapiewetenschap & Sportgeneeskunde, Hersencentrum Rudolf Magnus, Universitair Medisch Centrum Utrecht
Bea Visser- de Heus MSc, fysiotherapeut afdeling Revalidatie, Fysiotherapiewetenschap & Sportgeneeskunde, Hersencentrum Rudolf Magnus, Universitair Medisch Centrum Utrecht
Dr. Vera Schepers, revalidatiearts afdeling Revalidatie, Fysiotherapiewetenschap & Sportgeneeskunde, Hersencentrum Rudolf Magnus, Universitair Medisch Centrum Utrecht
D.Sluiter@umcutrecht.nl
Literatuur en bijlage: www.kngf.nl/fysiopraxis






