22 minute read
Casos de éxito
from Maxillaris 248
by Grupo Asís
Diagnóstico y planificación digital interdisciplinar. A propósito de un caso de ortodoncia y conservadora
Advertisement
Introducción
A día de hoy, nuestra profesión se ve en el compromiso de practicar una Odontología vanguardista que se encuentra enmarcada en el desarrollo digital. Para ello, podemos utilizar un gran número de recursos diagnósticos y terapéuticos de cara a satisfacer los objetivos tanto funcionales como estéticos en nuestros pacientes 1,2,11 . La posibilidad de digitalizar al paciente en tres dimensiones (3D) es una realidad y esto permite un diagnóstico y una planificación tridimensionales completas. Esta revolución diagnóstica posibilita ganar tiempo durante el tratamiento y, lo que es más importante, podemos ser más predecibles que con las metodologías analógicas debido a la mayor integración facial. La fusión de registros 2D y 3D nos permite diseñar nuestro tratamiento a partir de referencias faciales, mejorando la comunicación dentro del equipo interdisciplinar e incluso con nuestro paciente 3 . La planificación digital es aplicable en prótesis, periodoncia, ortodoncia, cirugía ortognática, implantología y odontología estética. Con esta metodología, los equipos pueden establecer una “comunicación asincrónica”, es decir, los profesionales implicados pueden interactuar sin necesidad de encuentros presenciales, lo que agiliza mucho la toma de decisiones. Esta evolución en la forma de trabajar de los equipos interdisciplinares implica una mayor dedicación de tiempo al diagnóstico en detrimento de la ejecución en sí misma, lo cual constituye un cambio de paradigma en la odontología contemporánea 4 . A continuación, vamos a presentar un caso clínico basado en el diagnóstico y la planificación digital interdisciplinar.
Dr. Raúl Ferrando Cascales
Doctor en Odontología por la Universidad de Murcia (UM). • Máster en Ortodoncia y Ortopedia Dentofacial por la UM. • Miembro Diplomado de la Sociedad Española de Ortodoncia y Ortopedia Dentofacial (SEDO). • Profesor responsable de la Unidad de Ortodoncia de la Universidad Católica de Murcia (UCAM) y director del Máster en Ortodoncia Ortopedia Dentofacial con dedicación exclusiva UCAM. • Práctica privada exclusiva en Ortodoncia en Clínica Ferrando. Murcia.

Dr. David Álvarez Martínez
Licenciado en Odontología por la Universidad Alfonso X el Sabio. • Alumno del Máster en Ortodoncia y Ortopedia Dentofacial con dedicación exclusiva UCAM. • Práctica privada en Murcia.
Dr. Álvaro Ferrando Cascales
Doctor en Odontología. Universidad de Valencia. • Profesor coordinador de grado -5º curso- “Odontología Estética y Adhesiva”. Universidad Católica San Antonio de Murcia (UCAM). • Profesor invitado del Máster de Odontología Estética Adhesiva y Mínimamente invasiva de la Universidad de Valencia. • Profesor invitado del Máster Universitario en Implantología Oral de la Universidad Miguel Hernández (Alicante). • Práctica privada exclusiva a odontología restauradora y estética en Clínicas Ferrando. Murcia.
María José Martínez Ballester
Licenciada en Arquitectura. Universidad de Alicante. • Técnico superior en Prótesis Dentales.
Caso clínico
Anamnesis
Se nos remite a la clínica una paciente de 14años, sin antecedentes médicos de interés. Según refiere, su motivo de consulta es “que no le encajan los dientes y, además, tiene una sonrisa fea”.
Diagnóstico
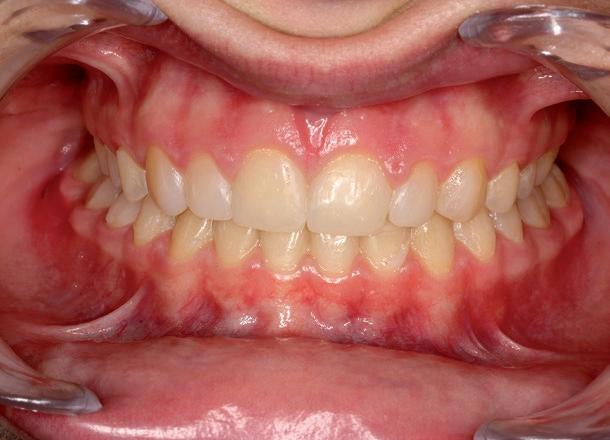
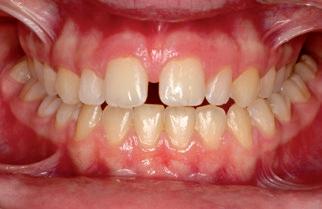
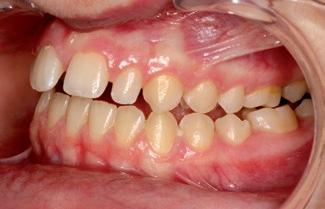
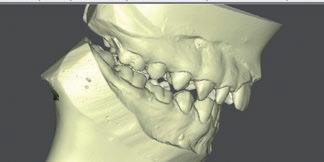
La paciente presenta una mordida abierta producida inicialmente por el hábito de succión digital y perpetuada en el tiempo por el de interposición lingual. A nivel dental, se trata de una clase I canina y molar derecha y clase II canina y molar izquierda; ademas, se aprecia compresión maxilar, resalte aumentado, mordida abierta anterior y discrepancia de Bolton por defecto de tamaño de los seis dientes anterosuperiores 5 . No presenta apiñamiento ni en la arcada superior ni en la inferior. A nivel facial, la paciente presenta un perfil con una leve convexidad (fig. 1). En la fotografía frontal se puede apreciar: una leve desviación del mentón hacia la izquierda, el tercio inferior está ligeramente disminuido, en sonrisa apreciamos corredores bucales aumentados, presencia de un diastema interincisal
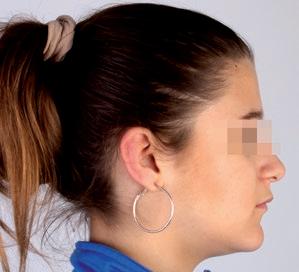

SFIGURA. 1. Fotografías faciales.


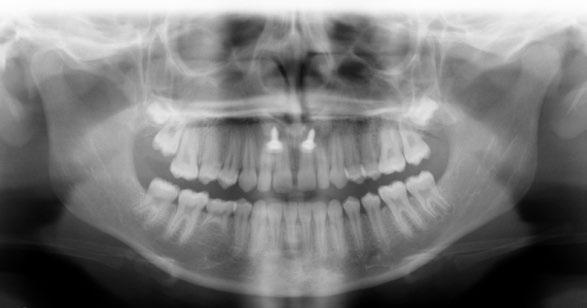
y desviación de la línea media superior hacia la derecha con respecto a la línea media facial. En el plano transversal se aprecia una mordida cruzada bilateral. Cuando llevamos a la paciente a una posición condilar estable, el problema transversal sigue presente (figs.2a, 2b y 2c); sin embargo, existe un contacto prematuro que obliga a la paciente a desplazar la mandíbula para obtener la posición de máxima intercuspidación. En la radiografía panorámica (fig. 3a) observamos agenesia de la pieza 45, así como de los gérmenes de los cordales inferiores. Se realiza montaje en articulador analógico, en SAM 3, y se digitaliza con el escáner de mesa Shining 3D5 para valorar oclu
a
b
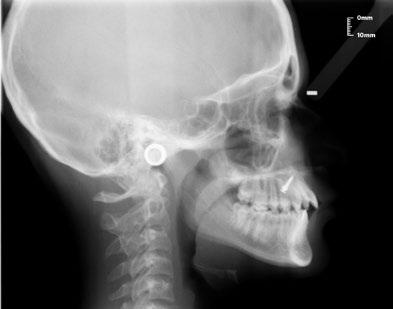
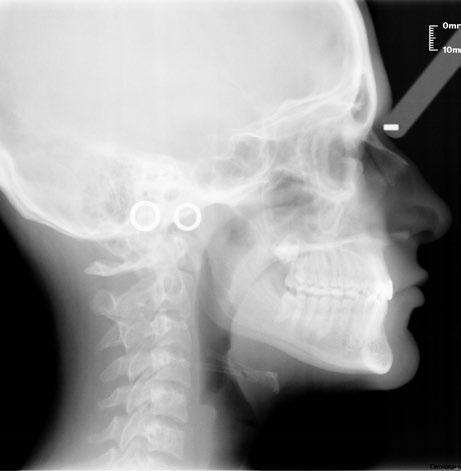
salmente el contacto prematuro y planificar el tratamiento interdisciplinar de ortodoncia y restauradora (fig. 3b). La cefalometría de la paciente revela una clase I esquelética con patrón braquifacial. Analizando la posición de los tejidos blandos en la proyección de perfil, se aprecia una posición adelantada del labio superior con relación a la referencia estética: línea vertical verdadera considerada en nuestro estudio, esto se debe al resalte aumentado por los hábitos de succión digital e interposición lingual. A partir de estos datos, planificamos nuestro VTO (objetivo visual de tratamiento) corrigiendo el resalte aumentado para alcanzar una proporción adecuada de los tejidos blandos (fig. 3c).
c
SFIG. 2, a-c. a) Imagen lateral derecha. b) Frontal. c) Lateral izquierda.
a
b
c
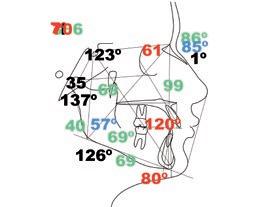
RFIG. 3, a-c. a) Radiografías. b) Montaje en articulador. c) Trazado cefalómetrico y VTO.

Plan de tratamiento
Ortodoncia
Con nuestros registros STL y fotografías extraorales e intraorales 4
procedemos a la realización del segmentado de los dientes
SFIG. 4. Segmentación STL superior.
a
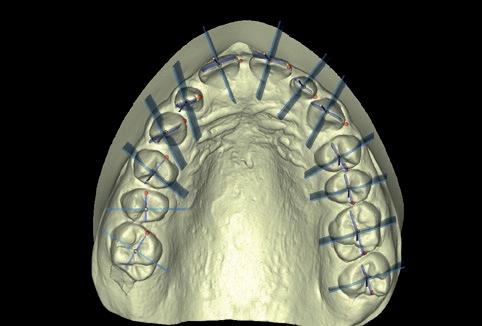
(fig.4) con el programa Nemotec para la realización de un set-up digital, así valoramos la cantidad de disyunción necesaria y la realización de los movimientos ortodóncicos de forma precisa. Realizada la segmentación, podemos alinear ese modelo (fig. 5a) con las fotografías de nuestra paciente en sonrisa (fig. 5b), de esta manera es posible valorar el impacto estético con los movimientos previstos, así como el futuro engranaje funcional. Nuestro primer objetivo consiste en una primera fase de expansión palatina rápida asistida por microtornillos (fig. 6a) para resolver el problema esquelético transversal (fig. 6b) 7 . El siguiente paso en nuestro set-up virtual es lograr un correcto engranaje en clase I canina bilateral, clase I molar izquierda y clase II incompleta molar derecha (fig. 7a, 7b y 7c), con un resalte y sobremordida adecuados y el centrado de la línea media dental superior con la línea media facial (fig. 8). Una vez conseguidos nuestros objetivos funcionales, observamos diastemas de 13 a 23 por la discrepancia de Bolton, por defecto de tamaño de los dientes de 13 a 23 y la necesidad de realizar reconstrucciones estéticas para el cierre de los diastemas (fig. 8).
b
a


b
RFIG. 5, a y b. a) Modelo superior segmentado. b) Superposición del modelo STL con la fotografía facial en sonrisa.
SFIG. 6, a y b. a) Set-up inicial. b) Disyunción planificada.
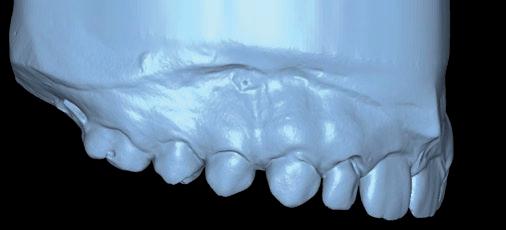
SFIG. 7. Set-up posortodóncico.

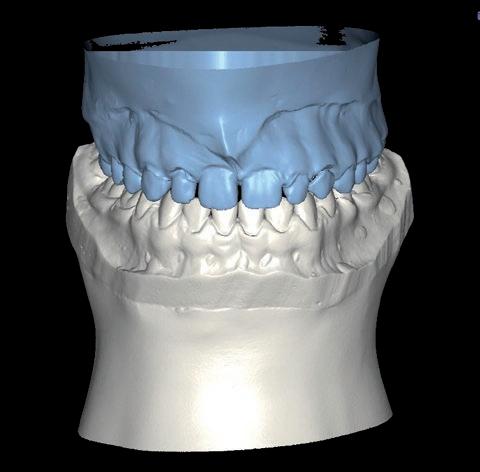
SFIG. 8. Set-up posortodóncico superpuesto con la fotografía 2D.

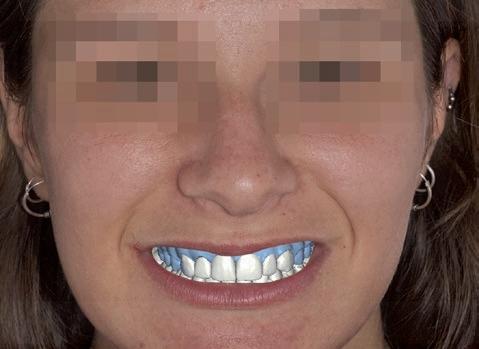
Para ello, planificamos digitalmente un mock-up que nos servirá de guía para la realización de las reconstrucciones (fig. 9) y superponemos nuestro mock-up a la fotografía extraoral de sonrisa para valorar el diseño con las referencias estéticas faciales (fig. 10).
Ejecución del plan de tratamiento
Ortodoncia
Al tratarse de una paciente joven que presenta un problema transversal maxilar superior, realizamos una expansión palatina rápida asistida por microtornillos (MARPE) con el sistema PSM 7-10 . El procedimiento se lleva a cabo con anestesia local mediante infiltración en la zona palatina. S FIG. 9. Mock-up digital sobre el set-up posortodóncico.
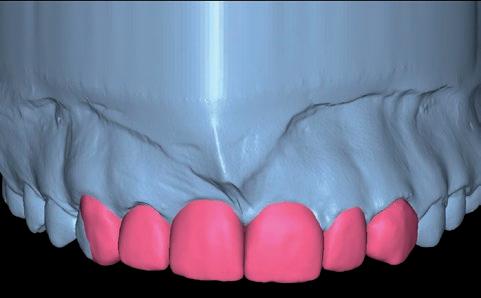
SFIG. 10. Mock-up digital superpuesto en la fotografía facial.
a
b
SFIG. 11. a) Microtornillos colocados. b) Transfer de impresión.
SFIG. 12. Colocación del disyuntor PSM híbrido.

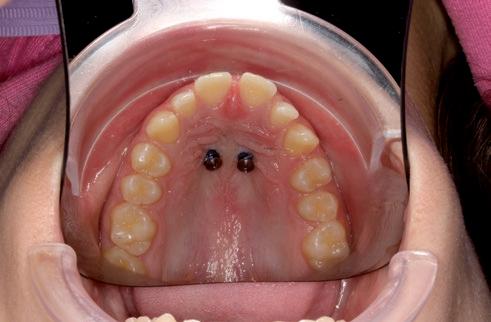
Se colocan dos microtornillos a 2-3 mm de la zona paramedial de la sutura palatina, entre la segunda y tercera rugae palatina a nivel sagital (fig. 11a). Podemos apreciar la colocación de ambos microtornillos y los transfer de impresión con la técnica de impresión con cubeta cerrada (fig. 11b). A continuación, se cementa el disyuntor Hyrax híbrido mediante el acondicionamiento de la superficie de los primeros molares con ácido ortofósforico (DeTrey Conditioner 36 %, Dentsply-Sirona). Seguidamente, aplicamos el adhesivo de quinta generación Prime and Bond NT (Dentsply-Sirona) y cementamos el disyuntor con UltraBand-Lok (Reliance) (fig.12). El protocolo de activación aplicado consiste en realizar dos activaciones por día, una por la mañana y otra a la noche. A la semana (fig.13), se deja de realizar activaciones y comprobamos radiográficamente la sutura palatina (fig.14). Transcurrido un mes, planificamos la colocación de brackets en la arcada inferior. Estos brackets se cementan en la arcada inferior con prescripción Roth 0.022, comenzando con un arco de 0.014 niti. S FIG. 13. Situación clínica tras una semana de disyunción.
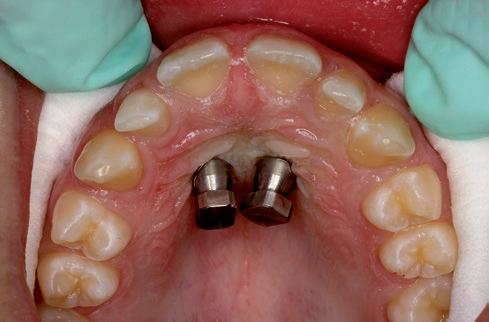
RFIG. 14. Detalle de la disyunción.

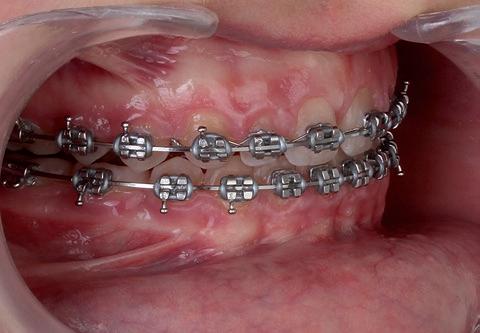
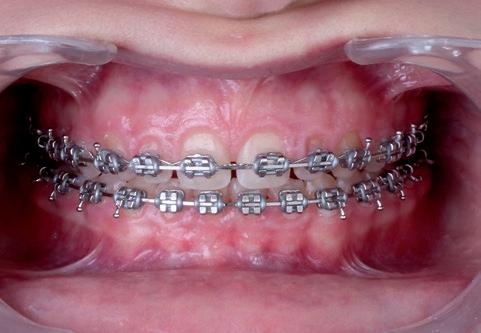
SFIG. 15. Fase final del tratamiento de ortodoncia.
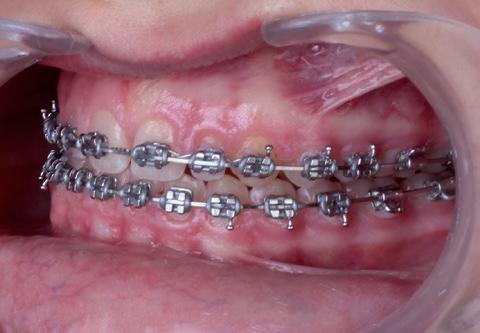
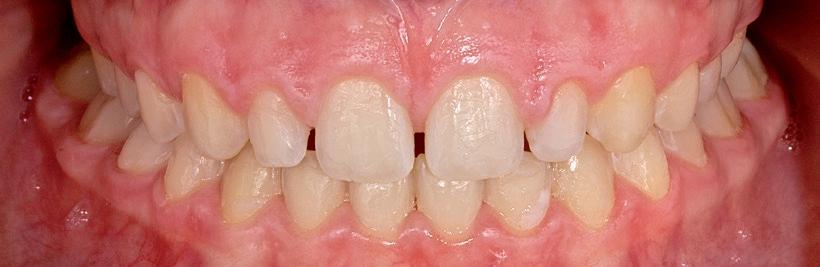
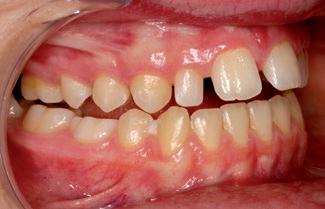
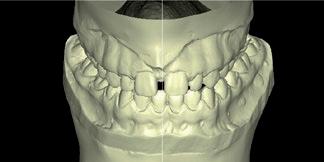
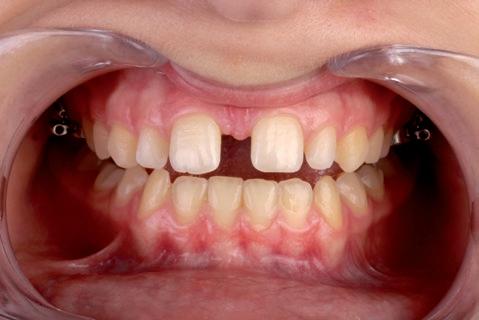
Al mes siguiente procedemos al cementado de la arcada superior manteniendo el disyuntor. En la arcada inferior, como apenas teníamos discrepancia, cambiamos a un arco de 0.017x0.025 de niti, mientras que en la arcada superior colocamos un arco de 0.014. A los ocho meses de la colocación del disyuntor, se retira este y se planifica la colocación de tubos superiores en las piezas 16, 26 y 27, así como de arco de 0.019x0.025 superior neosentaloy 7 . Al mes siguiente, comenzamos con cadenetas de cierre, elásticos de clase II en el lado izquierdo y de clase I en el lado derecho durante 24 horas. Ocho meses después, cementamos el tubo en 17 y colocamos arco de 0.017x0.025 y ligadura metálica para centrar la línea media superior y el cierre de diademas superiores; seguimos con elásticos de clase II en el lado izquierdo. Colocamos arco de acero de 0.019x0.025 superior e inferior y continuamos con elásticos de clase II en el lado izquierdo. Dos años y dos meses después de la colocación del disyuntor, se planifica la retirada de la aparatología fija (fig.15). Después de la retirada de brackets, en la arcada superior se puede apreciar la presencia de diastemas, debido a la discrepancia de Bolton por defecto de tamaño superior (fig. 16). Una vez que en el ámbito ortodóncico hemos llegado a un engranaje correcto, con clase I canina bilateral, clase I molar izquierda y clase II incompleta derecha, y a nivel anterior tenemos un resalte y una sobremordida óptimos, es el momento de planificar el tratamiento restaurador.
Plan de tratamiento
Conservadora
Es innegable que los procedimientos adhesivos junto con resinas compuestas revolucionaron la odontología. Si nos apoyamos en la literatura podemos llegar a la conclusión de que las restauraciones de resina compuestas en el sector anterior presentan una tasa de fracaso de un 4,1 % 11 , teniendo en
RFIG. 16. Retirada de brackets.
cuenta que cuanto mayor es el tamaño de la restauración mayores serán los índices de fracaso. El principal factor no es solo el material sino la calidad del procedimiento y los cuidados del paciente. Consideramos que en este caso, debido a la edad de la paciente, están indicadas restauraciones directas de composite 12-14 . La supervivencia de las restauraciones adhesivas con composite demuestra un alto porcentaje de éxito a largo plazo, unido a una filosofía de tratamiento mínimamente invasivo donde el costo biológico es mínimo o nulo. El cierre de diastemas en la zona estética es una técnica sensible que requiere de un procedimiento adecuado sobre todo a nivel intrasulcular, ya que corremos el riesgo de que en esa área se puedan crear zonas de retención de placa que desencadenen la aparición de futuras caries o inflamación de los tejidos blandos circundantes 14-16 . En nuestro caso clínico, la paciente finaliza el tratamiento de ortodoncia con diastemas en el sector anterosuperior, situación que ya habíamos previsto. Por otra parte, podemos apreciar una gingivitis importante que atribuimos en parte a la higiene deficiente y a la reciente retirada de la aparatología fija. A pesar de ello y teniendo en consideración que la presencia de gingivitis dificulta la realización de restauraciones de composite, llevamos a cabo el procedimiento dado qque no queríamos correr el riesgo de perder los espacios estratégicamente planificados para la rehabilitación final.
Ejecución del plan de tratamiento
Conservadora
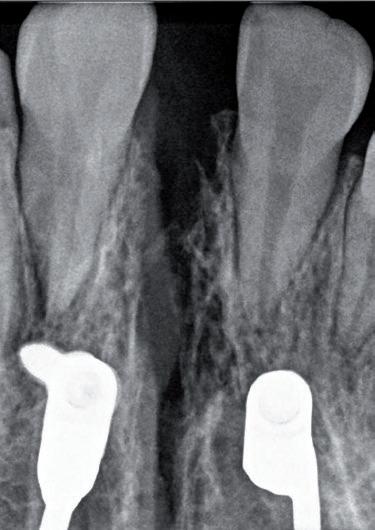
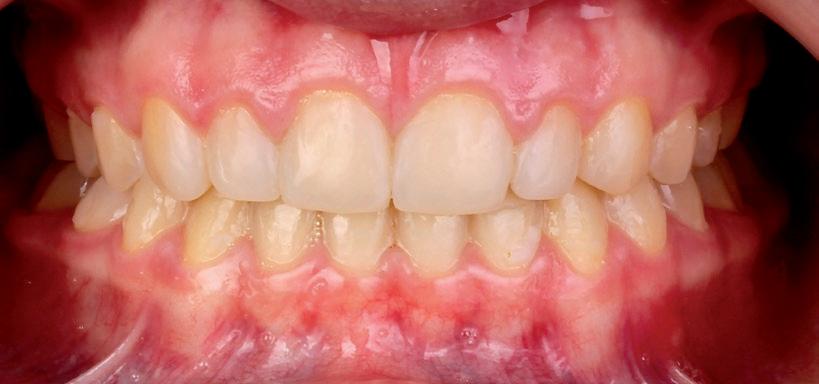
En el procedimiento comenzamos realizando un riguroso aislamiento absoluto de la zona anterosuperior (Optidam, Kerr) (fig.17), en este caso mucho más si cabe debido a la ya mencionada gingivitis. Realizamos un arenado de la superficie con óxido de alúmina de 50 micras (Aquacare, Velopex) a 2 bares de presión para eliminar el biofilm y asegurar la limpieza del sustrato; por otro lado, eliminamos la capa de esmalte prismática incrementando los valores adhesivos 19 . Lavamos con abundante agua y secamos con aire para retirar cualquier tipo de partícula. El siguiente paso es la selección-inserción de la matriz de la marca Bioclear, en este caso para el cierre de diastemas usamos las A101,A102 y A103, respectivamente. Debemos asegurarnos de que la matriz quede insertada correctamente entre el dique y el diente. Es importante proteger los dientes contiguos mediante una barrera como puede ser teflón, para evitar involucrarlos en el momento del grabado del esmalte. Acondicionamos la superficie con ácido ortofósforico (DeTrey Conditioner 36 %, Dentsply-Sirona) (figs. 18a y 18b). Aplicamos el adhesivo de quinta generación Prime and Bond NT (Dentsply-Sirona), soplamos ligeramente para evaporar el solvente y, sin polimerizarlo, aplicamos una capa de composite fluido SDR A1 en una primera capa y, seguidamente, Composite Ceram X Spectra A1 (Dentsply- Sirona), acorde con la técnica descrita por el Dr. Clarck “Injection moulding” 20 , que permite reproducir perfiles de emergencia naturales, con un cierre del diastema total, incluyendo el aspecto palatino y con menor probabilidad de dejar futuros escalones retentivos de placa si lo comparamos con técnicas clásicas de cierre de diastemas 15-17 . Las posibles burbujas que se pudieran generar se evacuan al área vestibular o palatina durante la inyección, donde se pueden eliminar y pulir fácilmente lejos del nuevo perfil de emergencia recreado en la parte intrasulcular y proximal, que ya no se altera en la fase de acabado y pulido (fig. 19). En la figura 20 apreciamos el control radiográfico del tratamiento finalizado. La figura 20a muestra la radiografía panorámica final donde podemos apreciar la presencia del retenedor fijo inferior. En la figura 20b se observa la teleradiografia lateral final.
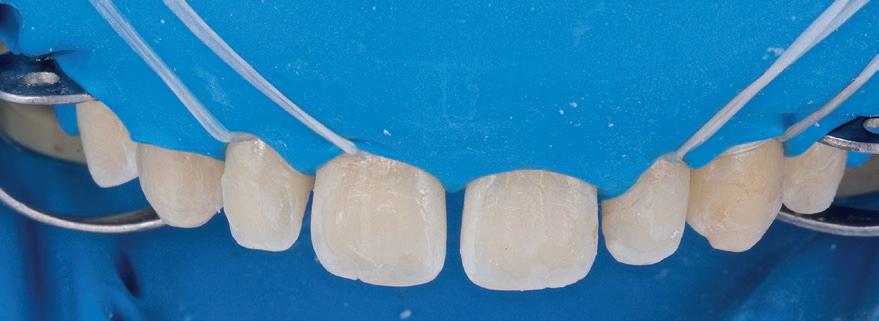
RFIG. 17. Aislamiento absoluto.
a
b
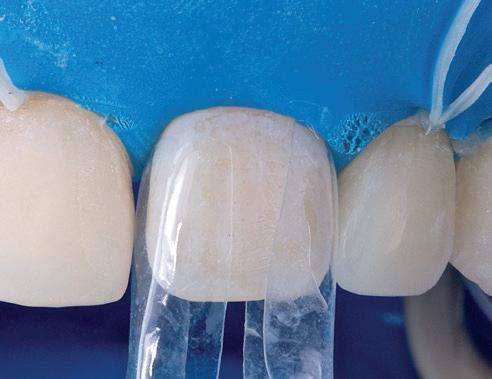
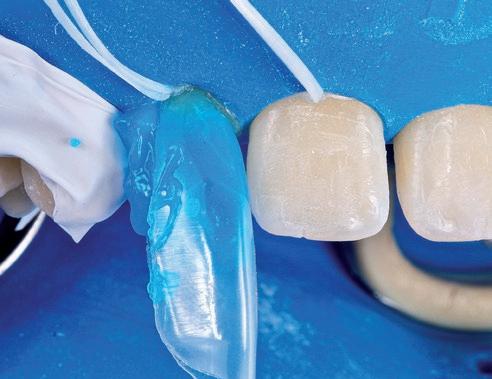
SFIG. 18, a y b. a) Selección de matriz Bioclear. b) Grabado de la superficie con ácido ortofosfórico.
a
b
RFIG. 19. Restauraciones finales de composite.
SFIG. 20, a y b. a) Radiografía panorámica final. b) Telerradiografía lateral final.

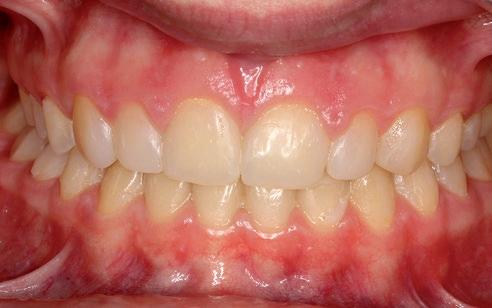
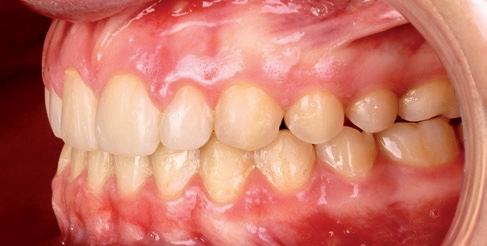
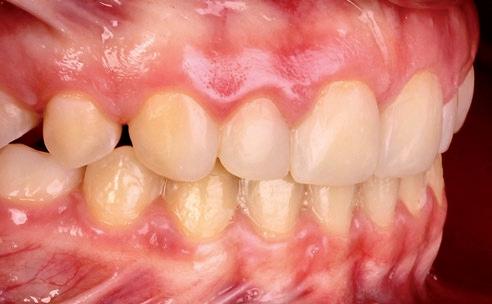
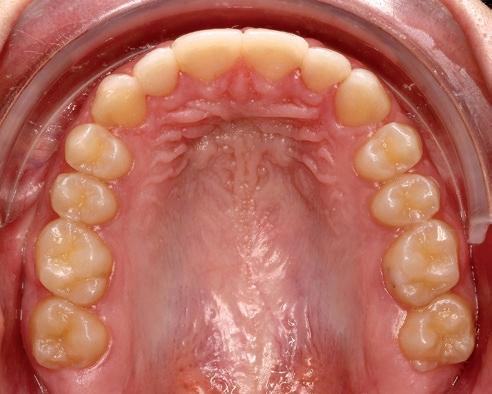
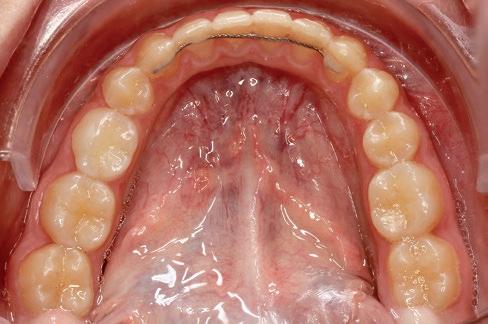
SFIG. 21. Fotografías intraorales en la revisión a los cuatro meses.
Como resultado final, a nivel intraoral hemos obtenido un engranaje en clase I bilateral y guía anterior y canina con un resalte y sobremordida adecuados; facialmente, hemos corregido el perfil y la incompetencia labial debido al aumento del maxilar en el plano transversal y la disminución del resalte. Consideramos haber cumplido los objetivos de tratamiento tanto estéticos como funcionales. La paciente acude a la consulta cuatro meses después para revisión (fig. 21).
Discusión
Parte ortodóncica
Puesto que la paciente presentaba un estadio de maduración esquelética avanzado (CS4), consideramos que las técnicas clásicas de disyunción no solucionarían el problema esquelético y solamente producirían un efecto dentoalveolar. Por este motivo, en pacientes donde el pico de crecimiento puberal ya se ha producido, la corrección del problema transversal es más eficaz realizando una disyunción híbrida mediante la colocación de microtornillos a nivel de la sutura palatina y, aunque el disyuntor vaya cementado a nivel de los primeros molares y tengamos un efecto dentoalveolar, también se consigue un efecto esquelético que solamente es posible mediante este tipo de disyunciones. Otra de las particularidades de este caso es la discrepancia de Bolton presente. Cuando tenemos una diferencia en la proporción de los tamaños dentales entre la arcada superior e inferior a nivel anterior, en el momento de establecer un correcto engranaje en clase I canina con el tratamiento ortodoncia, en la fase de finalización se pondrán de manifiesto
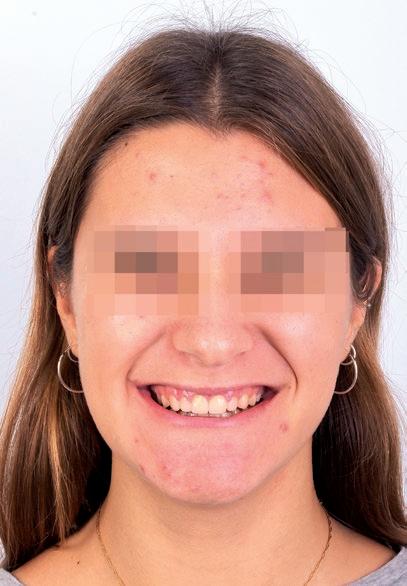

RFIG. 22. Vistas de la sonrisa de la paciente una vez finalizado el tratamiento.
diastemas superiores como es el caso clínico que se presenta. Ante esta circunstancia, el análisis de las proporciones dentales es fundamental, ya que esta situación solamente se soluciona o realizando stripping inferior, es decir, una sustracción de material dentario, o un proceso aditivo para el cierre de diastemas superiores sin dañar la estructura dentaria. En este caso, al tener una relación interincisal alterada –debemos recordar que al inicio del tratamiento el resalte estaba aumentado–, hemos de realizar el protocolo “Resto post”, reconstruyendo después del tratamiento de ortodoncia y no antes o durante el mismo 21 . A pesar de que en nuestra planificación de tratamiento se había indicado la realización de gingivectomías para mejorar la armonía y conseguir un resultado estético más detallado, la paciente optó por no someterse a ese procedimiento, ya que estaba satisfecha con el resultado obtenido. Al presentar agenesia de la pieza 45, y tratándose de una paciente joven, se descartó la extracción de la pieza decidua, dejando una relación oclusal de clase II molar incompleta en el lado derecho. Se consideró una opción perfectamente viable el mantener esa pieza y realizar controles periódicos. Consideramos que es la opción de tratamiento más beneficiosa, ya que una extracción de la pieza temporal provocaría un colapso vertical y horizontal de tejidos duros y blandos hasta que tuviera la edad adecuada para la colocación de un implante osteointegrado. La retención de la parte superior requería de la colocación de una placa Hawley, atendiendo a que en un tratamiento donde se realiza una disyunción a nivel esquelético, si no escogemos un sistema de retención apropiado, podemos correr el riesgo sufrir una recidiva a nivel transversal, lo cual podría conllevar alteraciones tanto a nivel sagital como vertical oclusalmente.
Parte restauradora
El cierre de diastemas es una situación clínica bastante habitual dentro de nuestra práctica diaria. En el caso clínico, la paciente acababa de terminar el tratamiento ortodóncico y, como sucede en muchas ocasiones, los pacientes que presentan diastemas ya rechazan de plano someterse a un tratamiento rehabilitador indirecto con carillas o coronas que sea más invasivo. Es por esta razón que el cierre de diastemas con composites directos debe ser una herramienta que debemos dominar en nuestra práctica habitual, sobre todo cuando nos enfrentamos a pacientes de edades tempranas. La técnica clásica de cierre de diastemas requiere una gran habilidad por parte del operador, si queremos conseguir un resultado estético óptimo y a la vez respetar los tejidos blandos. El manejo del punto de contacto y perfil de emergencia es un paso crítico a tener muy en cuenta. En muchos casos, para restablecer una anatomía correcta es necesario tomar unos registros para enviar al técnico del laboratorio y que nos realice un encerado diagnóstico siguiendo nuestras
indicaciones. La técnica de “Injection moulding” con las matrices Bioclear, al proveer de distintos tamaños y formas individualizadas, permite directamente establecer la altura adecuada de nuestra área de contacto, así como el perfil de emergencia correcto para la integración con los tejidos blandos. Por otra parte, cuando realizamos un cierre de diastemas debemos tener especial cuidado en la unión del material en la zona intrasulcular, con el objetivo de no dejar escalones de retención que puedan servir como nichos para futuras lesiones, tanto en tejidos duros como en tejidos blandos. Este aspecto supone una ventaja respecto a las técnicas clásicas que utilizan bandas de acetato transparentes, que no aportan la rigidez suficiente ni se adaptan perfectamente a la anatomía dental.
Bibliografía
1. Trushkowsky, R. D., Alsadah, Z., Brea, L. M., & Oquendo, A. (2015). The Interplay of Orthodontics, Periodontics, and Restorative Dentistry to Achieve Aesthetic and Functional Success. Dental
Clinics of North America, 59(3), 689–702. 2. Spear, F. M., Kokich, V. G., & Mathews, D. P. (2006). Anterior dental esthetics interdisc management.pdf. 3. Manosudprasit, A., Haghi, A., Allareddy, V., & Masoud,
M. I. (2017). Diagnosis and treatment planning of orthodontic patients with 3-dimensional dentofacial records. American
Journal of Orthodontics and Dentofacial Orthopedics, 151(6), 1083–1091. 4. Coachman C, Calamita MA, Sesma N. Dynamic documentation of the smile and the 2D/3D digital smile design process. Int J
Periodontics Restorative Dent 2017;37:183–193. 5. Ellakwa A1, Elnajar S2, Littlefair D3, Sara G3. A Novel
Methodology to Validate the Accuracy of ExtraoralDentalScanners and Digital Articulation Systems.Eur J Prosthodont Restor
Dent. 2018 May 30;26(2):75-84. 6. Castelo, P. M., Gavião, M. B. D., Pereira, L. J., & Bonjardim,
L. R. (2010). Maximal bite force, facial morphology and sucking habits in young children with functional posterior crossbite. Journal of Applied Oral Science, 18(2), 143–148. 7. Wilmes, B., & Drescher, D. (2008). A Miniscrew System with
Interchangeable Abutments. Journal of Clinical Orthodontics, 42(10), 574–580. 8. Wilmes, B., Nienkemper, M., & Drescher, D. (2010). Application and effectiveness of a mini-implant- and tooth-borne rapid palatino expansion device: the hybrid hyrax. World Journal of
Orthodontics, 11(4), 323–330. 9. Wilmes, B., Nienkemper, M., Ludwig, B., Kau, C. H., &
Drescher, D. (2011). Early Class III treatment with a hybrid hyrax-mentoplate combination. Journal of Clinical Orthodontics: JCO, 45(1), 15–21; quiz 39. 10. Carlson, C., Sung, J., McComb, R. W., MacHado, A. W., &
Moon, W. (2016). Microimplant-assisted rapid palatino expansion appliance to orthopedically correct transverse maxillary deficiency in an adult. American Journal of Orthodontics and
Dentofacial Orthopedics, 149(5), 716–728.
Conclusión
En muchas situaciones, por no decir la gran mayoría, debemos planificar nuestros tratamientos dentro de un enfoque multidisciplinar. Por esta razón, a día de hoy la ortodoncia tiene un enfoque mucho más quirúrgico, la odontología estética requiere de procedimientos menos invasivos que años atrás y por eso creemos que debe ser innegociable la convergencia de las distintas especialidades dentro de nuestra profesión. En estos momentos, gracias a la planificación digital, podemos anticiparnos y ser mucho más predecibles en nuestros tratamientos. Nos ayuda a programar y secuenciar nuestro plan de tratamiento de una forma sencilla, rápida y absolutamente predecible.
11. Demarco, F. F., Collares, K., Coelho-De-Souza, F. H., Correa,
M. B., Cenci, M. S., Moraes, R. R., & Opdam, N. J. M. (2015).
Anterior composite restorations: A systematic review on longterm survival and reasons for failure. Dental Materials, 31(10), 1214–1224. 12. Gresnigt, M. M. M., Cune, M. S., Jansen, K., van der Made,
S. A. M., & Özcan, M. Randomized clinical trial on indirect resin composite and ceramic laminate veneers: Up to 10-year findings.
Journal of Dentistry, 86(April), 102–109. 13. Dietschi D. Optimizing smile composition and esthetics with resin composites and otherconservative esthetic procedures. Eur J
Esthet Dent 2008;3:14–29. 14. Dietschi D, Devigus A. Prefabricated composite veneers: Historical perspectives, indications and clinical application. Eur J
Esthet Dent. 2011;6:178–187. 15. Dietschi D. Current estatus & future perspectives for the use of composite resins in the smile frame—Methods following the “Bio
Esthetics Concept.” J Cosmetic Dent 2011;27(3):112–127. 16. Frese, C., Schiller, P., Staehle, H. J., & Wolff, D. (2013). Recontouring teeth and closing diastemas with direct composite buildups: A 5-year follow-up. Journal of Dentistry, 41(11), 979–985. 17. Goyal, A., Nikhil, V., & Singh, R. (2016). Diastema Closure in Anterior Teeth Using a Posterior Matrix. Case Reports in Dentistry, 2016. 18. Lempel, E., Lovász, B. V., Meszarics, R., Jeges, S., Tóth, Á., &
Szalma, J. (2017). Direct resin composite restorations for fractured maxillary teeth and diastema closure: A 7 years retrospective evaluation of survival and influencing factors. Dental Materials, 33(4), 467–476. 19. Visuttiwattanakorn, P., Suputtamongkol, K., Angkoonsit,
D., Kaewthong, S., & Charoonanan, P. (2017). Microtensile bond strength of repaired indirect resin composite. Journal of Advanced Prosthodontics, 9(1), 38–44. 20. Clark, D. Restoratively driven papilla regeneration: correcting the dreaded black triangle. Tex Dent. 2008;125;1112-5. 21. Raúl Ferrando-Cascales, Álvaro. Ferrando-Cascales (2020).
Temporización en ortodoncia y odontología restauradora para casos de rehabilitación completa en dientes. Ortod. Esp. 2019; 57 (2); 33-41.