Article publié à l’origine dans Pathways, Fall, 2022. Tous droits réservés 2022. Partenariat canadien du lymphœdème. Diffusé avec la permission de l’éditeur.


Article publié à l’origine dans Pathways, Fall, 2022. Tous droits réservés 2022. Partenariat canadien du lymphœdème. Diffusé avec la permission de l’éditeur.

« Pourquoi moi ? » Voilà la question que se posent spontanément les personnes apprenant qu’elles sont atteintes d’une maladie chronique. Bien qu’elle sous-entende souvent « Est-ce que j’ai fait quelque chose de mal ? », cette interrogation n’apporte généralement aucune réponse. Pourtant, cette question est incontournable au début du parcours permettant la prise en charge d’une maladie chronique. Elle vous propulse au fil de nombreuses phases jusqu’à ce que vous trouviez un nouvel équilibre personnel –avec (ou malgré) la maladie chronique.
Vous pouvez être sous le choc ou bouleversé, éprouver des craintes ou de la tristesse. Ce sont des réactions tout à fait naturelles face à un premier diagnostic de maladie chronique et à une situation des plus stressantes. On ne soulignera jamais assez que toutes ces réactions sont normales (si elles s’estompent au fil du temps). L’anomalie (ou du moins la situation inhabituelle), c’est le fait d’être nouvellement diagnostiqué d’une maladie chronique qui chamboule votre vie.
Lors du processus d’adaptation à la maladie, la ques tion « Pourquoi moi ? » entraîne généralement d’autres questions telles que : « Quels sont mes besoins ? » (les miens et non pas uniquement ceux des autres) ; « Qu’estce que cette maladie peut apporter dans ma vie ? » ; « Quelles sont mes nouvelles contraintes et comment puis-je mener une vie intéressante et épanouissante dans le respect de ces limites ? »
Le plus souvent, le lymphœdème chronique ne repré sente qu’un côté de la médaille. Dans le cas du lymphœ dème secondaire, les patients souffrent au départ d’une
autre maladie ayant provoqué ce lymphœdème. Cette affection sous-jacente s’accompagne de divers défis, tels que le traitement d’une maladie pouvant être mortelle comme le cancer, ou la gestion de l’obésité, voire de l’obésité morbide, qui peuvent causer un lymphœdème. Bien que la recherche se soit intéressée principalement au lymphœdème secondaire au cancer, le lymphœdème hors cancer est beaucoup plus fréquent1,2. Les deux causes les plus importantes de lymphœdème secondaire étant l’insuffisance veineuse chronique et l’obésité1,2.
Les conséquences psychosociales ne sont donc pas seulement liées au lymphœdème, mais également à la pathologie sous-jacente. Ainsi, une méta-analyse confirme la présence de liens bilatéraux entre l’obésité et la dépression. La dépression augmente le risque de devenir obèse et l’obésité accroît le risque de présenter une dépression3. En outre, les personnes atteintes de lymphœdème sont plus susceptibles de faire face à des obstacles psychosociaux, tels que des problèmes financiers et professionnels.
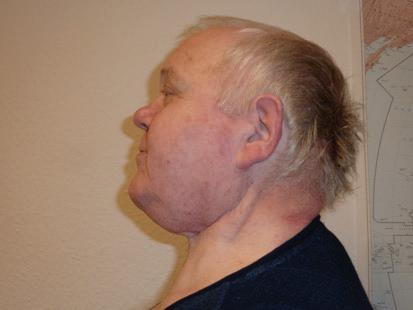
Cette question est centrale pour les personnes atteintes de lymphœdème. La réponse ne se limite pas aux seuls impacts psychologiques. Elle dépend non seulement de la partie du corps atteinte de lymphœdème et de sa gra vité, mais encore du soutien des amis, de la famille et des collègues, ainsi que des ressources personnelles du pa tient comme sa motivation, sa stabilité mentale, ses stra tégies d’adaptation à la maladie4, ses traits de personna lité et son état d’esprit5. On ne saurait négliger ces ressources personnelles pour déterminer à quel point le lymphœdème affectera la vie du patient. Par exemple, un patient atteint d’un lymphœdème secondaire du visage et du cou (Photo 1) sera confronté à des questions telles que : Serai-je capable de parler comme avant ? Pourrai-je poursuivre ma carrière ? Mon partenaire acceptera-t-il ma nouvelle apparence ? Qu’est-ce que je peux faire pour contrôler le lymphœdème ? Ma condition va-t-elle s’amé liorer ou s’aggraver avec le temps ?


atteints de lymphœdème ont déclaré des résultats infé rieurs en matière de santé et de bien-être physique, d’efficacité corporelle, d’hygiène personnelle et d’appa rence physique, de sexualité, d’acceptation physique de soi, d’acceptation physique par autrui et de perceptions de l’apparence physique6,7 par rapport aux patients atteints de traumatismes physiques. Les préoccupations relatives à l’image corporelle sont fréquentes, car les patients sont constamment confrontés à la maladie en raison de sa visibilité6,8,9. Des préoccupations quant à l’image corporelle ont également été relevées chez près de la moitié des femmes atteintes d’un lymphœdème secondaire au cancer du sein9. Cette séquelle peut en traîner un retrait de la vie sociale, ce qui augmente le risque de détresse psychologique se manifestant par des symptômes dépressifs, de la tristesse, de la colère et le sentiment d’être ignoré10. En revanche, une étude a établi que l’incidence de la dépression et de l’anxiété ne diffère pas significativement chez les patients atteints de cancer qu’ils aient ou non un lymphœdème secondaire11 Aux fins d’intervention, il importe de dépister les individus présentant un niveau élevé de détresse. Une recherche menée dans une clinique de réadaptation autrichienne et portant sur 310 patients atteints de lymphœdème a révé lé qu’environ 35 % d’entre eux présentaient un niveau de détresse psychosociale nécessitant une intervention6 et que ces patients avaient obtenu un bon succès thérapeu tique à long terme après avoir bénéficié d’un accompa gnement psychologique intégré.

Pour les personnes atteintes de lymphœdème, deux formes de soutien sont déterminantes : le soutien émo tionnel et le soutien informationnel. Dans cette optique, il est bon de connaître les problèmes psychosociaux que peut entraîner le lymphœdème.
Les problèmes d’image corporelle chez les personnes atteintes de lymphœdème chronique sont nettement plus fréquents que chez les patients présentant des inca pacités physiques transitoires6,7. Dans le cadre d’études utilisant l’échelle de santé et de bien-être physique (SGBK – Scale on Health and Physical Well-being), les patients
Perte de confiance envers son corps : Les personnes atteintes de lymphœdème peuvent remarquer que leur corps ne fonctionne plus comme avant. Elles peuvent craindre que leur corps faille encore à sa tâche. Elles peuvent vivre le lymphœdème comme un handicap chro nique, bien qu’elles soient guéries du cancer10.
Répercussions sur la sexualité : Des problèmes de sexualité9,10 ont été signalés pour la personne atteinte de lymphœdème (par exemple, se sentir moins attirante sexuellement), et également pour le partenaire qui peut être mal à l’aise face à l’apparence du membre ou avoir peur de blesser la personne pendant les rapports sexuels10.
Même si la qualité de vie est souvent diminuée12, un traitement optimal semble bien compenser les pertes pour le lymphœdème inférieur primaire et secondaire13
Photo 1 : Patient atteint de lymphœdème au visage, au cou et à la langueUne étude menée par Chan et ses collègues14 révèle l’existence de symptômes post-traumatiques chez quelque 20 % des patients présentant une détresse psycho logique marquée après un diagnostic de cancer. De tels symptômes peuvent également apparaître chez les patients ayant vécu des traumas au cours de leur traite ment, comme des complications liées au traitement du cancer ou à la chirurgie. Ces symptômes post-trauma tiques peuvent se traduire par des retours en arrière (alors que l’événement traumatique se déroule en pen sée comme dans un film), des cauchemars ou des souvenirs terrifiants. Ils s’accompagnent de peur intense,
d’anxiété ou de dépression. L’évitement de tout élément rappelant l’événement traumatique compte également parmi les symptômes et peut aggraver le problème.
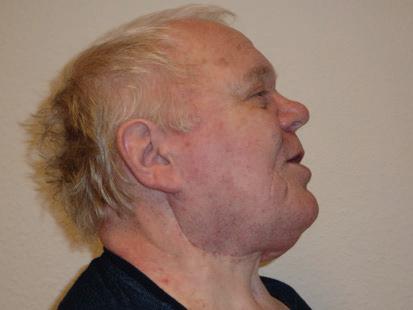
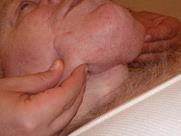
Les effets du toucher pendant le drainage lymphatique manuel (DLM) ne se limitent pas au corps, mais atteignent toute la personne, dont un éventail d’émotions (tant pour le patient que pour le thérapeute). Être conscient de ces effets est tout à l’avantage du patient et du thérapeute. Toutefois, toucher les parties atteintes par le lymphœ dème ou rattachées à l’événement traumatique peut agir comme déclencheur. (Photo 2) Patients et thérapeutes doivent savoir que ces symptômes post-traumatiques sont une réponse normale au stress généré par une situation intense. (La personne demeure normale, alors qu’elle est soumise à une situation anormale !)
• Informez-vous auprès de professionnels pour comprendre votre état, le traitement adéquat et les méthodes d’autogestion. Pour plus d’informations, demandez à votre médecin, à votre infirmière ou à votre thérapeute de vous indiquer de bonnes ressources où trouver des informations scientifiquement fondées.
• Si vous avez peur, demandez-vous ce qui peut vous arriver de pire (que cela se produise ou non). Transformez ensuite votre inquiétude en question et posez-la à un professionnel qui pourra alors vous fournir des renseignements utiles.
• Identifiez vos sources de soutien : des personnes de votre entourage, des professionnels de la santé et/ou des groupes de soutien pour le lymphœdème.
• Donnez-vous du temps pour mettre au point votre routine quotidienne d’autogestion. Réorganisez votre vie avec confiance.
• Soyez indulgent envers vous-même, en accueillant avec attention les émotions qui peuvent surgir. Si vous avez du mal à surmonter des émotions difficiles, n’hésitez pas à demander le soutien de votre entourage et d’un psychologue.
• Les patients présentant une détresse psychologique importante parviennent à de meilleurs résultats avec un soutien psychologique, non seulement pour leur état mental, mais aussi pour leurs symptômes physiques6, 16

• Créez vos propres maximes et images mentales, qui seront à la fois positives et réalistes, pour décrire l’effet du traitement. Ainsi, un de nos patients traités pour des plaies a déclaré pendant le DLM : « La lymphe est le vidangeur de mon corps et m’aide à guérir. »
• Établissez une routine quotidienne qui vous permet de mener une vie la plus normale et la plus épanouissante possible.
Si ces symptômes ne se résorbent pas dans un délai rai sonnable, le soutien professionnel d’un psychologue ou d’un médecin spécialisé en thérapie du stress post-trau matique peut être bénéfique. Il pourrait s’agir, par exemple, de désensibilisation et retraitement par les mouvements oculaires (EMDR - Eye Movement Desensiti zation and Reprocessing) ou de thérapie cognitivo-com portementale axée sur le traumatisme15. Les symptômes post-traumatiques peuvent généralement, en l’absence de contre-indications, être atténués aisément et rapide ment par une psychothérapie spécifique et n’entravent pas la poursuite d’une thérapie lymphatique efficace.

La guérison nous réjouit. Mais dans certains cas, il n’y a pas de guérison possible pour la maladie sous-jacente, comme pour le cancer en phase terminale. Il est néan moins important de poursuivre le traitement du lymphœ dème le plus longtemps possible de sorte à apaiser les symptômes et à améliorer la qualité de vie sur le plan physique et psychologique.
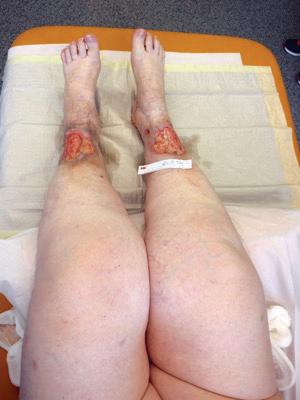
Traitée pour des ulcères aux chevilles et un lymphœ dème secondaire des membres inférieurs, Adele avait atteint le stade palliatif du cancer lorsqu’elle a entamé un traitement multimodal des plaies et une thérapie lymphatique en milieu hospitalier (Photo 3). Surmontant des difficultés émotionnelles telles que la dépression, l’impuissance et le désespoir, et soutenue par une équipe

Photo 3 : Adele présentant des ulcères et un lymphœdème avant traitement
Photo 4 : Adele après un traitement multimodal en milieu hospitalier
Photo 2 : Toucher pendant le DLM.Photo

travail avec des
Photo
attitude : « C’est vous qui décidez de la façon dont on
PHOTO Clinique Foeldi et Centre européen de lymphologie

Dre Gabriele Erbacher est psychologue principale à la clinique Foeldi et au Centre européen de lymphologie. Elle est certifiée en psycho-oncologie (ZIST), membre du conseil d’administration de l’Association internationale mlipœdème et membre comité de travail sur les directives allemandes pour le lipœdème.


Les références complètes peuvent être consultées au https://canadalymph.ca/pathways-references/ Références
1. Keast D, Towers A: The rising prevalence of lymphedema in Cana da: A continuing dialogue. Pathways Spring 2017. 6(2) 5-8.
2. Keast DH, Moffatt C, Janmohammad A. Lymphedema Impact and Prevalence International Study: The Canadian Data. Lymphat Res Biol. 2019 Apr;17(2):178-186. doi: 10.1089/lrb.2019.0014. PMID: 30995190; PMCID: PMC6639111.

3. Luppino FS, de Wit LM, Bouvy PF, Stijnen T, Cuijpers P, Penninx BW, Zitman FG. Overweight, obesity, and depression: a systematic review and meta-analysis of longitudinal studies. Arch Gen Psychia try. 2010 Mar;67(3):220-9. doi: 10.1001/archgenpsychiatry.2010.2. PMID: 20194822.
4. Gerdes N., Weis J. (2000). Zur Theorie der Rehabilitation. In: Benge, J., Koch U. (eds) Grundlagen der Rehabilitationswissenschaf ten. Springer, Berlin, Heidelberg. https://doi.org/10.1007/978-3-64257114-5_3
5. Melcher, Martina: Verlaufsbestimmende Prädiktoren der psy chischen Belastung und des körperlichen Beschwerdedrucks bei Lymphödempatientinnen. 2011 Diplomarbeit zur Erlangung des aka demischen Grades einer Magistra an der Naturwissenschaftlichen Fakultät der Karl-Franzens-Universität Graz.
6. Flaggl F. Psychosoziale Aspekte des Lymphödems. Vasomed 2013, 25 (3) 163-164.
7. Jäger G, Döller W, Roth R. Quality of life and body image impair ments in patients with lymphedema. Lymphology 2006; 39:193-200.
8. Eaton, L.H., Narkthong, N. & Hulett, J.M. Psychosocial Issues Asso ciated with Breast Cancer-Related Lymphedema: a Literature Review. Curr Breast Cancer Rep 12, 216-224 (2020). https://doi.org/10.1007/ s12609-020-00376-x
9. Hoyle E., Kilbreath S. & Dylke E. Body image and sexuality concerns in women with breast cancer-related lymphedema: a cross-sectional study. Support Care Cancer30,3917-3924 (2022). https://doi.org/10.1007/s00520-021-06751-3
10. Ridner SH. The psycho-social impact of lymphedema. Lymphat Res Biol. 2009;7(2):109-12. doi: 10.1089/lrb.2009.0004. PMID: 19534633; PMCID: PMC2904185.
11. Fu MR, Ridner SH, Hu SH, Stewart BR, Cormier JN, Armer JM. Psy chosocial impact of lymphedema: a systematic review of literature from 2004 to 2011. Psychooncology. 2013 Jul;22(7):1466-84. doi: 10.1002/pon.3201. Epub 2012 Oct 9. PMID: 23044512; PMCID: PMC4153404.
12. Stolldorf DP, Dietrich MS, Ridner SH. A Comparison of the Quality of Life in Patients with Primary and Secondary Lower Limb Lymphe dema: A Mixed-Methods Study. West J Nurs Res. 2016 Oct;38(10):1313-34. doi: 10.1177/0193945916647961. Epub 2016 May 5. PMID: 27151079; PMCID: PMC5033662.
13. Huggenberger K, Wagner S, Lehmann S, Aeschlimann A, Amann-Vesti B, Angst F. Health and quality of life in patients with pri mary and secondary lymphedema of the lower extremity. Vasa. 2015 Mar;44(2):129-37. doi: 10.1024/0301-1526/a000419. PMID: 25698391.
14. Chan, C.M.H., Ng, C.G., Taib, N.A., Wee, L.H., Krupat, E. and Meyer, F. (2018), Course and predictors of post-traumatic stress disorder in a cohort of psychologically distressed patients with cancer: A 4-year follow-up study. Cancer, 124: 406-416. https://doi.org/10.1002/ cncr.30980
15. For further information: PTSD Help Guide: https://www.helpguide. org/articles/ptsd-trauma/ptsd-symptoms-self-help-treatment.htm
16. Flaggl, F., Melcher, M., Döller, W. (2010) Auch die Seele braucht Bandagen! Was bringt die klinisch psychologische Mitbehandlung von psychisch belasteten Patienten in der lymphologischen Rehabili tation? LymphForsch, 14 (2), S. 34-38.
17. Starmer, H. M., Drinnan, M., Bhabra, M., Watson, L. J., & Patterson, J. (2021). Development and reliability of the revised Patterson Edema Scale. Clinical Otolaryngology, 46(4), 752-757.
18. Smith, B. G., & Lewin, J. S. (2010). The role of lymphedema mana gement in head and neck cancer. Current opinion in otolaryngology & head and neck surgery, 18(3), 153.