praktijk In de 4
Informatieblad van Solidaris voor de arts 01.2024

Community Health Workers
Dankzij hun outreachend werk bij de meest kwetsbare groepen worden problemen die anders niet aan het licht komen, toch gedetecteerd.
Verkiezingen Van de 12 werken die Solidaris naar voren schuift, zijn de tekorten misschien het dringendst. Hoe werken we de wachttijden weg en garanderen we zekere tarieven?
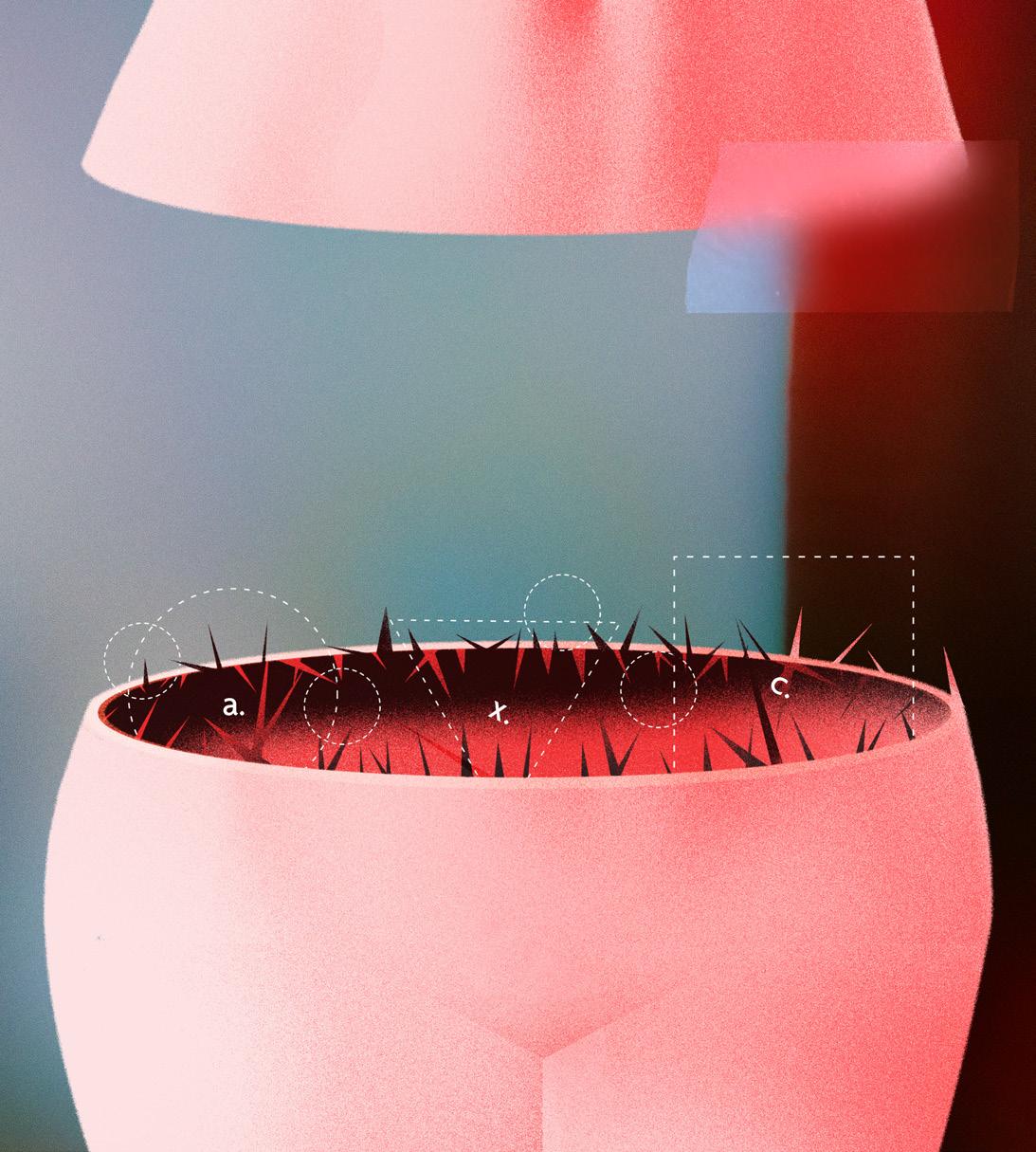
Verborgen leed: Endometriose
Herkennen en erkennen p.6
8
Iedereen mee?
Ben jij mee? Met de vakpers, de omzendbrieven, het laatste nieuws? Werken in de gezondheidszorg vereist een ongebreidelde leergierigheid. Maar met alles mee zijn, dat kan niet, daarvoor is er nooit genoeg tijd. Inzichtelijke stukken riskeren zo in de vergetelheid te belanden. Om aan dit euvel tegemoet te komen, introduceren we een nieuwe rubriek: Iedereen mee?
Op basis van zijn abonnementen op de nieuwsbrieven van wetenschappelijke tijdschriften op het snijvlak van gezondheid, zorg en sociale wetenschappen, selecteert Nathan Wittock voor jou enkele recente, al dan niet ophefmakende publicaties. Nathan is stafmedewerker gezondheidszorgbeleid van onze studiedienst en presenteert jou alles wat je moet weten – met een kwinkslag. En zo is iedereen mee.
Jackson, S. E., Tattan-Birch, H., Shahab, L., Oldham, M., Kale, D., Brose, L., & Brown, J. (2024).
Who would be affected by a ban on disposable vapes? A population study in Great Britain. Public Health.
Eind oktober kwam de minister van Volksgezondheid met een nieuw antitabaksplan. De prijs van de kankerstok ging met de rook de hoogte in, vanaf 2025 mogen de ondertussen mossig-groene pakjes niet meer zichtbaar uitgestald staan, de ruimte waar de roker ongemoeid kan puffen wordt ingeperkt … Maar ook de vapes of e-sigaretten ontsnappen niet aan de aandacht van Vandenbroucke, ware het niet dat hij nog wacht op toestemming van Europa om de wegwerpvapes te verbieden.
Wie zouden we daarmee treffen, met een dergelijk verbod? Dat was exact de vraag die ook Jackson en collega’s zich stelden in Public Health. Zich baserend op een bevraging van 69 973 Britten, onderzochten zij het gebruik van de elektronische sigaret bij verschillende sociodemografische groepen en opgesplitst naar rokerstatus.
De wegwerpvape verbieden is een goede zaak als je het gebruik wil belemmeren voor de 316 000 18- tot 24-jarigen die voorheen geen tabak rookten. 7,1 % onder hen rookt dan wel nooit tabak, ze vapen wel af en toe. Verbied je de wegwerpvapes, dan kan je voorkomen dat een deel van hen al vapend verslaafd raakt aan nicotine. Tegelijkertijd blijft dit gebruik door nooit-rokers eerder beperkt.
Een verbod kan ook kwalijke gevolgen hebben. Want hiermee belet je het gebruik van wegwerpvapes door rokers die willen minderen en ex-rokers die niet willen hervallen in het Marlboro Man-bestaan.
NATHAN WITTOCK
Erbe, A. W., Kendzia, D., Busink, E., Carroll, S., & Aas, E. (2023).
Value of an Integrated Home Dialysis Model in the United Kingdom: A Cost-Effectiveness Analysis. Value in Health.
Op Franks voorzet, weg van de sigaret. Maar bij de actualiteit blijven we. Want eind vorig jaar raakten verzekeringsinstellingen en zorgverleners het eens over een nieuw nationaal akkoord artsen-ziekenfondsen of Medicomut. Traditiegetrouw deden enkele zaken stof opwaaien. Anderen viel minder aandacht te beurt.
Zo voorziet het akkoord in mechanismen om het gebruik van thuisdialyse te stimuleren. Een goed idee? Dat weten we pas over 2 jaar wanneer het KCE met een analyse komen zal. Moeten we daar dan echt op wachten? Wel neen! Erbe en collega’s bestudeerden immers de kosteneffectiviteit van inzetten op thuisdialyse als secundaire behandeling van chronische nierinsufficiëntie na de peritoneale dialyse, in plaats van de huidige standaard, zijnde hemodialyse in gespecialiseerde centra.
Op basis van een ‘Markov cohort model’ (dat wil zeggen een model om de gemiddelde ervaring van een cohorte patiënten te schatten), waarin zij rekening hielden met overlevingskansen en kansen om over te schakelen van peritoneale op alternatieve dialysevormen, levenskwaliteit, kosten voor de gezondheidszorg én kosten voor de samenleving, concludeerden de auteurs dat thuisdialyse niet kosteneffectief is. Niet vanuit het standpunt van de gezondheidszorg, niet vanuit de maatschappelijke kost omwille van een productiviteitsverlies door de noodzakelijke investering van informele zorgverleners.
Tegelijkertijd, zo stellen de auteurs, is geen énkele behandeling van chronische nierinsufficiëntie kosteneffectief! Houden we rekening met het feit dat elke behandeling een hoge kost heeft, dan moeten we vaststellen dat inzet op thuisdialyse wél te verdedigen is omwille van de winst aan kwaliteitsvolle levensjaren.
TL;DR
Vatten we het even samen?
In het kader van het antitabaksplan de wegwerpvape afschaffen? Tuurlijk, mits aandacht voor rookstopbegeleiding voor de puffers onder ons.
Komt het goed als we in lijn met het Medicomutakkoord de thuisdialyse stimuleren? Het is niet kosteneffectief, maar de huidige standaard is dat evenmin. Gezien de winst in kwaliteitsvolle levensjaren lijkt het dus een goed idee.
Redactieadres
In de praktijk, Sint-Jansstraat 32, 1000 Brussel indepraktijk@solidaris.be
Redactie
Hoofdredactie Bart Demyttenaere
Eindredactie Dimitri Neyt
Auteurs Roeland Byl, Bart Demyttenaere, Ruth Lamers, Karolien Mermans, Véronique Mertens, Mathias Neelen, Dimitri Neyt, Nathan Wittock
Vormgeving
Jeroen Migneaux — 3-4-3
Druk
Bredero Graphics
Verantwoordelijke uitgever
Paul Callewaert, Sint-Jansstraat 32, 1000 Brussel
Afgiftekantoor
Brussel X, driemaandelijks tijdschrift, 1ste trimester 2024
Abonneren
www.solidaris.be/abonneren
Adreswijziging of uitschrijven indepraktijk@solidaris.be
In de praktijk is een informatieblad van Solidaris voor de arts. 4 keer per jaar informeren we specialisten en huisartsen over de ziekteverzekering, medische ontwikkelingen en de dienstverlening van ons ziekenfonds voor jou en je patiënt.



Dossier inkijken: wat zeggen
de privacyregels
?
VÉRONIQUE MERTENS
Wat zeggen de Belgische wetgeving en de Europese privacyregels over inzage in het patiëntendossier?
Moet je een patiënt toegang geven tot het volledige dossier? En hoe zit het met je persoonlijke notities? Een opfrisser.
Op 25 mei zal het exact 6 jaar geleden zijn dat de Algemene Verordening Gegevensbescherming of GDPR in werking is getreden. De nieuwe privacyregels moesten het recht op gegevensbescherming van burgers beter verankeren en legden daarbij heel wat verplichtingen op aan bedrijven en organisaties. Ook op dokters en ziekenhuizen hebben deze regels een grote impact gehad.
De GDPR kende een aantal rechten toe aan de betrokkenen, waaronder het recht om je gegevens die verwerkt worden in te kijken. Patiënten hebben dus recht op een kopie van hun patiëntendossier. Geen nieuw recht, want de wet Patiëntenrechten voorzag dat al uitdrukkelijk. De verhouding van deze Belgische wet tot de Europese verordening was daarentegen niet altijd even duidelijk.
De wet Patiëntenrechten voorziet dat er een kostprijs kan verbonden zijn aan het
afschrift. In een uitvoeringsbesluit wordt een maximumbedrag opgelegd per gekopieerd blad. Het Europees Hof van Justitie oordeelde in een recent arrest dat dit in strijd is met de GDPR en dat de 1ste kopie altijd gratis moet zijn. Een aankomende herziening van de wet Patiëntenrechten zou beide alvast beter op elkaar afstemmen en voorziet nu dus uitdrukkelijk dat elk 1ste afschrift gratis is. Voor bijkomende afschriften kan enkel een administratieve kost aangerekend worden, maar nooit méér dan de reële kostprijs.
Persoonlijke notities
Een patiënt heeft ook recht op een volledig afschrift van zijn dossier, maar dit is geen absoluut recht. Om de rechten en vrijheden van derden, zoals de behandeld arts, te beschermen, mag nationaal recht het inzagerecht onder voorwaarden inperken. De bepaling dat persoonlijke notities uitgesloten zijn van het recht op inzage, is met andere woorden níét in strijd met de GDPR, aldus het oordeel van de Belgische Gegevensbeschermingsautoriteit.
Dan moeten ‘persoonlijke notities’ wel restrictief opgevat worden. Artsen kunnen dat niet gebruiken om relevante informatie af te schermen. De Orde heeft in haar advies verduidelijkt dat “elke informatie die nuttig is voor de continuïteit van de zorg of voor de behandeling van de patiënt door een
andere gezondheidszorgbeoefenaar” niet kan beschouwd worden als een persoonlijke notitie. Neemt niet weg dat de patiënt altijd nog over een 2de piste beschikt: die kan namelijk een vertrouwenspersoon aanwijzen, die het volledige dossier kan inkijken, incluis de persoonlijke notities.
Maar wat er nu wel of niet als een ‘persoonlijke notitie’ moet beschouwd worden, blijft een moeilijke kwestie. Dat beseft de Orde ook. Zij wil dat concept afschaffen, einde discussie. De wetgever heeft dat opgepikt en in de nieuwe wet Patiëntenrechten zal het niet meer staan. Inzage zal vanaf dan betekenen: inzage in het hele dossier, met uitzondering uiteraard van de gegevens van derden.
De Gegevensbeschermingsautoriteit oordeelt daarnaast dat een ‘therapeutische uitzondering’ níét in strijd is met de GDPR. Je kan een patiënt een afschrift weigeren als het “klaarblijkelijk ernstig nadeel oplevert voor de gezondheid van de patiënt”. Het spreekt voor zich dat dit een uitzondering moet zijn, die meestal ook eindig zal zijn. Zodra de situatie gestabiliseerd is en er geen “klaarblijkelijk ernstig nadeel” meer is, moet de zorgverlener alsnog inzage geven.
Stap vooruit
De GDPR heeft ons nieuwe verplichtingen opgelegd, maar heeft er ook voor gezorgd dat we bestaande regelgeving aan deze bepalingen moeten aftoetsen. De rechten van de patiënt staan daarbij centraal en het uitgangspunt luidt dat er een principieel recht op inzage bestaat. Beperkingen zijn de uitzondering op de regel. De wijzigingen van de wet Patiëntenrechten zijn alvast een stap vooruit in de vertaling van deze afstemming tussen beide regelgevingen, en dus een stap vooruit voor de rechtszekerheid.
Deze wetswijziging werd gepubliceerd op 6 februari 2024 en trad 10 dagen later in werking.
Informatieblad van Solidaris voor de arts 3
6 veelgestelde vragen: Community Health Workers
MATHIAS NEELEN, COÖRDINATOR COMMUNITY HEALTH WORK VLAANDEREN
Begin 2021 kregen het RIZIV en het Nationaal Intermutualistisch College (NIC) de opdracht van minister Frank Vandenbroucke om het Belgische Community Health Workers-project vorm te geven. De doelstelling van deze Community Health Workers is om mensen in maatschappelijk kwetsbare situaties de nodige begeleiding te geven en de weg te wijzen naar en in onze gezondheidszorg. Nadat ze zich 2 jaar hebben moeten bewijzen, werd het project al verlengd tot eind 2025. Hoog tijd dus om meer te weten te komen over de rol van Community Health Workers in ons gezondheidszorgsysteem.
1
Waar zijn de Community Health Workers actief?
Met het voorziene budget kunnen we nu 50 Community Health Workers inzetten in alle regio’s van ons land. Momenteel zijn we actief in Antwerpen, Brussel, Charleroi, Eupen, Genk, Gent, Luik, Oostende, Tienen en Verviers. Die plaatsen zijn gekozen op basis van armoedecijfers en gegevens over de meest kwetsbare wijken.
Er komen ook vragen vanuit andere steden, gemeenten en eerstelijnszones om een beroep te doen op Community Health Workers. We begrijpen die vraag helemaal, want de noden zijn groot. Jammer genoeg kunnen we op dit moment niet uitbreiden.
2
Wie wordt Community Health Worker?
In ons team zit een grote diversiteit van profielen. We hebben medewerkers die zijn opgeleid als maatschappelijk werker, verpleegkundige, tandarts of psychiater, maar er zijn evengoed medewerkers die geen diploma op zak hebben.
Community Health Workers worden niet aangenomen op basis van hun diploma, maar op kennis van de doelgroep en de dynamiek in de wijken waar we actief zijn. De Community Health Workers begrijpen
als geen ander welke barrières de mensen ondervinden in hun zoektocht en gebruik van gezondheidszorg.
Kenmerkend is ook de grote talenkennis. De realiteit is nu eenmaal dat heel wat mensen onze landstalen niet machtig zijn. In deze context zijn onze medewerkers heel laagdrempelig aanspreekbaar en hebben ze oog voor een cultuursensitieve aanpak
3
Wie kan er een beroep op doen?
Mensen in een kwetsbare situatie die hindernissen ervaren om de juiste zorg te krijgen . Het gaat dan om mensen die op een kruispunt staan van diverse kwetsbaarheden: socio-economisch, opleidingsniveau, familiale situaties, een beperkt sociaal netwerk … Wij komen dan ook in aanraking met mannen en vrouwen van alle leeftijden en achtergronden.
De grote meerwaarde van de Community Health Workers is dat ze outreachend te werk gaan. Ze wachten niet tot de mensen bij hen aankloppen met hun problemen, ze zoeken deze mensen op in de meest kwetsbare wijken. Hierdoor komen problemen aan de oppervlakte die anders niet gedetecteerd zouden worden.
De eerste taak van elke medewerker is
luisteren, het probleem scherpstellen en in dialoog de weg wijzen naar de zorg. De persoon met de hulpvraag staat centraal. Het is de bedoeling om de mensen zelf in hun kracht te zetten en te laten groeien. Een Community Health Worker neemt nooit de zorg over, maar ondersteunt waar nodig en versterkt het individu. Zodat de persoon zich begrepen voelt. Wie een beroep doet op een Community Health Worker, vindt daarin soms de enige of een van de weinige personen waarin zij vertrouwen. En dat maakt hem of haar de noodzakelijke brug met de reguliere samenleving.
4Hoe verloopt de samenwerking met andere zorgverleners? Cruciaal voor het welslagen zijn de samenwerkingen met andere actoren in de eerstelijnsgezondheidszorg en het bredere welzijnsveld. Want om mensen tot bij de juiste hulpverlener te krijgen, moet je banden smeden. In deze samenwerking vragen wij aandacht voor een cultuursensitieve aanpak van kwetsbare groepen. We maken dit thema bespreekbaar zodat zowel de patiënt als de hulpverlener kunnen kiezen voor een aanpak waarbij beide partijen zich comfortabel voelen. Zo werken wij actief samen met wijkgezondheidscentra, huisartsen, psychologen, apothekers, Diensten Maatschappelijke Werk, de ziekenfondsen, SAAMO, OCMW’s, Huizen van het Kind, armoedeverenigingen, en zo kunnen we er nog wel opnoemen.
De Community Health Worker is hierbij de schakel die bijdraagt aan een betere afstemming en meer aandacht voor en bewustwording van de specifieke noden en behoeften van de kwetsbare doelgroep. Dit is belangrijk om te komen tot een persoonsgerichte zorg voor iedereen, ook voor de meest kwetsbare personen.
In de praktijk 4
5
Hoe werkt dat in de praktijk?
In het Gentse was er een huisarts die een oud koppel, afkomstig uit de Balkan, bezocht, waarvan de man palliatief was wegens nier- en hartproblemen. Deze mensen spraken geen Nederlands, alle conversaties gebeurden via de dochter. Maar door haar werk kon de dochter er niet altijd bij zijn. Daarenboven had de dokter het gevoel dat niet alles besproken kon worden tussen de ouders en de dochter.
Daarom vroeg de arts aan onze Community Health Worker Semra of zij, gezien haar ervaring en kennis van de regio, mee kon gaan op huisbezoek. Semra was de ideale brug tussen de dokter en het koppel. Zij hebben Semra snel aanvaard. Het taboe rond palliatief zijn en sterven in de cultuur van het gezin zorgde ervoor dat de dochter hier inderdaad niet alles kon of wilde zeggen.
“
De man ging snel achteruit. Bij een volgend huisbezoek wilde de arts dan ook voorstellen om een wilsbeschikking op te stellen. Maar voor het gezin was de man gewoon zwaar ziek, punt. ”
De man ging snel achteruit en de arts wilde bij het volgende huisbezoek voorstellen om een wilsbeschikking te laten opstellen. Maar voor het gezin was de man gewoon zwaar ziek, punt. Semra gaf aan dat een directe aanpak tot problemen zou leiden. Semra heeft voorgesteld dat zij eerst met het gezin zou bespreken wat een wilsbeschikking is, want in het land van oorsprong kennen ze dit niet, en dat er geen verplichting is. Bij dat gesprek zag ze dat de man zijn ogen echt open gingen. ‘Ga ik dood?’

Semra heeft het gesprek heel rustig aangepakt, door op een cultuursensitieve manier over het thema te spreken. Dat maakte het mogelijk om tijdens het volgende huisbezoek samen met de huisarts de wilsbeschikking stap voor stap te overlopen.
6
Wat willen de Community Health Workers bereiken?
Op individueel niveau willen we vooral kwetsbare groepen ondersteunen in hun gebruik van gepaste zorg. We willen dat iedereen in orde is met de ziekteverzekering (via het ziekenfonds, de hulpkas of – waar dat niet mogelijk is – via een medische waarborg) en vervolgens de mensen op weg helpen bij het vinden van een huisarts, tandarts, apotheek ... Waar nodig gaan we hier ook echt praktisch in begeleiden: samen een afspraak maken, samen naar de eerste raadpleging gaan, enzovoort.
We willen mensen wegwijs maken in het zorgsysteem, en ook doorverwijzen waar nodig. Vaak gaan mensen nu bij een probleem ineens naar de spoeddienst, maar krijgen dan nadien de facturen. De Community Health Worker wijst hen erop dat ze beter eerst naar de huisarts gaan.
Daarnaast willen wij ook werken aan de gezondheidsgeletterdheid, bijvoorbeeld via infosessies in groep rond bepaalde problematieken die in een bepaalde wijk of doelgroep leven, bijvoorbeeld menstruatie-armoede. We geven die sessies niet zelf, maar zoeken partners die dat thema beheersen. De Community Health Worker brengt de deelnemers samen.
Tot slot nemen we ook een signaalfunctie op en kaarten we structurele signalen aan bij organisaties of het beleid. Zoals rond het gebrek aan huisartsen, tandartsen of psychologen in bepaalde wijken, het gebrek aan sociale tolken, of de groeiende digitale kloof.
Informatieblad van Solidaris voor de arts 5
Dr. Isa Levrouw met Community Health Worker Semra Daca. Semra kaartte bij een ouder koppel uit de Balkan op een cultuursensitieve manier een gevoelig onderwerp als wilsbeschikking aan.
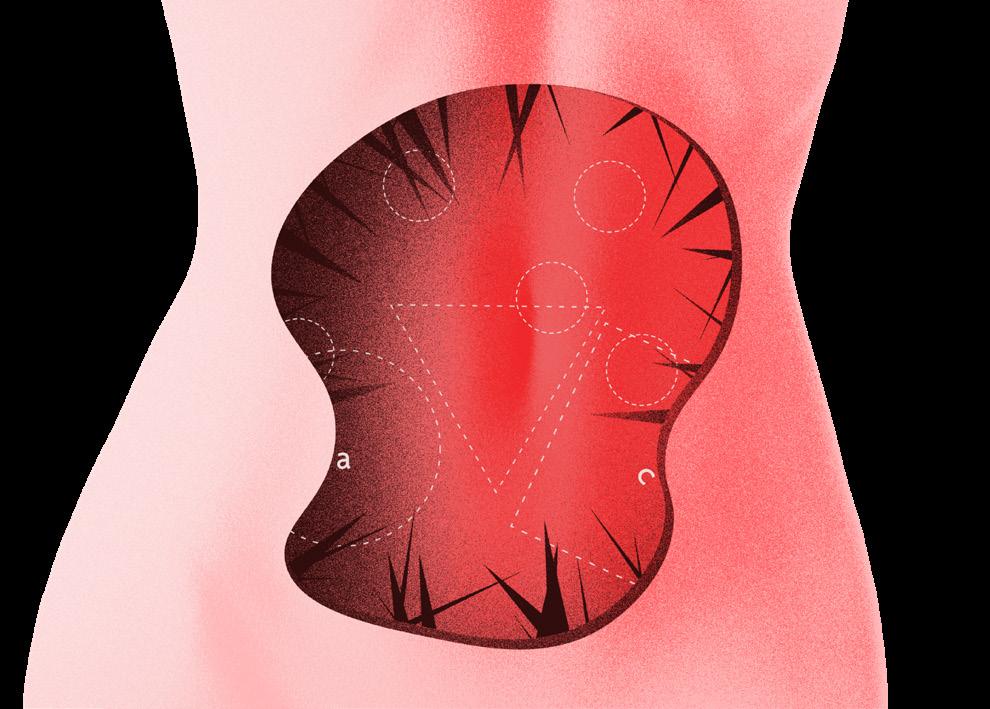
Verborgen leed: endometriose
Voor 1 op 10 vrouwen is endometriose een dagelijkse realiteit. Toch blijft de ziekte onbekend en onderschat. Waar staat endometriose nu juist voor? Wat doet het met je lichaam? En wat moet er gebeuren om deze aandoening in al zijn verschijningsvormen te begrijpen?
Hevige en acute pijn voor, tijdens en na de menstruatie – dat is een van de symptomen van endometriose. Menstruatiepijn wordt vaak weggezet als normaal, iets dat erbij hoort, maar in het geval van endometriose is er toch echt wel meer aan de hand. (En ook als er geen sprake van is, moeten we menstruatiepijn serieus nemen.) Bovendien kan het gepaard gaan met onder andere
vermoeidheid, pijn en/of bloedverlies bij het vrijen en pijn bij het plassen of bij stoelgang maken.
Wat is endometriose dan precies? Het is een gynaecologische aandoening waarbij cellen uit het slijmvlies dat de binnenkant van de baarmoeder bekleedt (het endometrium), ook buiten de baarmoeder voorkomen. Ze worden teruggevonden in de buikholte, op het buikvlies of
10% van alle vrouwen heeft endometriose
in de organen in het bekken. Die cellen zijn, hoewel ze erop lijken, géén baarmoederslijmvlies. Er zijn veel wetenschappelijke studies gedaan waarbij een of meerdere eigenschappen zijn vergeleken, en van 38 eigenschappen is een verschil tussen de 2 weefsels aangetoond. Van 8 eigenschappen is overeenkomst aangetoond.
Geen retrograde menstruatie
Al in 1921 gaf de Amerikaanse dokter John Sampson het ziektebeeld van meerdere oppervlakkige, kleine met bloed gevulde laesies van het buikvlies, op eierstokken en
BART DEMYTTENAERE
In de praktijk 6
darmoppervlak een naam: endometriose. In 1927 lanceerde hij de retrograde menstruatietheorie of refluxtheorie als oorzaak van endometriose.
Zijn theorie werd echter snel ontkracht omdat retrograde menstruatie (naar de buikholte toe) bij véél vrouwen voorkomt, maar dat maar een klein deel van hen endometriose ontwikkelt. Er spelen dus nog andere factoren, waarrond ook heel wat theorieën werden ontwikkeld. Endometriose blijft daarom een beetje een mysterieuze aandoening waarin erfelijke, immunologische, milieu- en andere factoren een rol spelen in niet enkel het ontstaan maar ook de verschijningsvorm van endometriose.
Ontelbare verschijningsvormen
Het feit dat het ‘vreemde weefsel’ in de buikholte gevoelig is voor hormonale veranderingen, maakt dat endometriose zich vaak manifesteert bij of rond de maandstonden en miskend wordt als een meer fysiologisch verschijnsel van pijn bij de maandstonden. Door het grote taboe dat nog in vele culturen bestaat – ook hier in het Westen – blijft endometriose onder de radar. Het kan zich in ontelbare verschijningsvormen presenteren, waardoor sommigen endometriose wel eens als een kameleon voorstellen.
Nochtans komt het veel voor. Schattingen lopen uiteen, maar het zou voorkomen bij 7 à 10 % van de vruchtbare vrouwen. Bij vrouwen met vruchtbaarheidsproblemen zien we een hogere prevalentie: tot wel 20 à 25 %. Het is daarmee een van de belangrijkste oorzaken van onvruchtbaarheid bij vrouwen.
Wereldwijd zouden naar schatting 176 miljoen vrouwen in de vruchtbare leeftijd aan endometriose lijden. Aangezien endometriose je hele leven bij je is, zijn er vermoedelijk ongeveer 400 000 à 500 000 vrouwen met endometriose in ons land. En hoewel zeldzaam, treft het ook mannen.
Lange lijdensweg
Hoe maak je de juiste diagnose van endometriose? Da’s geen sinecure en vraagt in veel gevallen vrij invasieve methodes. Beeldvorming toont alleen de meer ernstige, grote letsels en mist de kleine en sub-
tiele letsels in de buikholte.
Het gevolg is dat veel jonge vrouwen jaren met klachten blijven rondlopen, van her naar der worden gestuurd en tig raadplegingen en onderzoeken ondergaan vooraleer ook maar een diagnose gesteld wordt. Ironisch en tragisch genoeg wordt juist die lange lijdensweg waarin erkenning uitblijft, aangewend om de klachten van de patient weg te relativeren als iets dat ‘tussen de oren’ zit.
De miskenning en onderschatting van endometriose is een oud zeer in de geneeskunde en vindt zijn oorsprong in de medische literatuur van enkele eeuwen geleden, waarin gevallen van endometriose werden afgedaan als ‘hysterie’ (‘hystera’ is het oudGriekse woord voor baarmoeder). In een mannenwereld, wat de westerse geneeskunde altijd is geweest, is er ook minder aandacht voor deze typische ‘vrouwenziekte’. Op die manier is ook dit een slachtoffer van de genderongelijkheid.
Er is dus heel wat aan de hand. Endometriose en de mensen die eraan lijden verdienen beter. Zonder er daarom een aandoening met epidemische of pandemische proporties van te willen maken.
Pano
Op 27 februari was dr. Bart Demyttenaere, directeur Medisch Beleid bij Solidaris, te zien in de Pano-reportage over endometriose. Je kan de aflevering herbekijken op VRT MAX. Informatieblad

Doorbreek het taboe:
8 aanbevelingen
Het bewustzijn hierover moet groeien: bij patiënten, bij zorgverleners, op beleidsniveau, maar ook in scholen, op de werkvloer en in de media. Alleen zo gaan we de vrouwen die ermee te maken op tijd de juiste diagnose kunnen aanmeten en ervoor zorgen dat zij de gepaste zorg op tijd krijgen. Onze aanbevelingen:
1. Maak meisjes meer bewust van hun eigen lichaam en alle veranderingen die plaatsvinden. Het is belangrijk dat ze kunnen praten over pijn bij maandstonden en dat niet negeren omdat ze denken dat het normaal is.
2. Sloop de taboes. Van menstruatie tot seks: zolang we deze onderwerpen verbloemen en verzwijgen, gaat endometriose niet de aandacht krijgen die het verdient. Ook in openbare fora moet gesproken kunnen worden over intieme onderwerpen.
3. Leid zorgverleners in de 1ste én 2de lijn op over endometriose. In de basisopleiding en in permanente vormingen. Zorgverleners moeten de klachten sneller herkennen en ze ernstig nemen.
4. Ondersteun het wetenschappelijk onderzoek naar endometriose, waar het vandaan komt en hoe we het kunnen diagnosticeren. Dat kan leiden tot vlottere diagnoses en betere behandeling.
5. Registreer deze chronische aandoening. Het beleid moet een beter beeld krijgen van endometriose, en registers of aangepaste nomenclatuurverstrekkingen kunnen daarbij helpen. Nu varen we nog te vaak blind.
6. Creëer zorg op maat. Solidaris vraagt ook voor deze patiënten de juiste zorg op de juiste plaats en bij de juiste zorgverleners, die voor elke vrouw met endometriose toegankelijk is.
7. Creëer betere uitwegen voor complexe ziektebeelden. De expertise over de meer complexe vormen van endometriose, in al zijn verschijningsvormen, moeten we bundelen. Waar nodig moet er doorstroming naar de meest deskundige hulp – eventueel zelfs in het buitenland – aangeboden kunnen worden.
8. Sensibiliseer werkgevers, arbeidsartsen en adviserend artsen. Menstruatiepijn moet ernstig worden genomen. Endometriose zit niet tussen de oren. Via voorlichting kunnen we meer empathie creëren bij bedrijven en collega’s. En sensibiliseer adviserend artsen en arbeidsartsen rond deze problematiek zodat ze er rekening mee kunnen houden bij arbeidsongeschiktheid en terug naar werk-trajecten.
van Solidaris voor de arts 7

80% van alle huisartsen kent het zorgtraject niet In
VERKIEZINGEN 2024
Doe iets aan de schaarste in de zorg
ROELAND BYL
In ons memorandum schuiven we 12 werken naar voren om de ziekteverzekering voor te bereiden op de toekomst. We zien dat als een verbeterprogramma, waarmee we het blijvende belang van de solidaire sociale zekerheid onderstrepen. Een van die werken gaat over het aanpakken van de wachttijden. Dat doen we door te investeren in zorgverleners.
Wanneer komt een patiënt met vage klachten in aanmerking voor een zorgtraject long-COVID-19?
RUTH LAMERS
Patiënten die minstens 12 weken na de oorspronkelijke diagnose COVID-19 nog last hebben van symptomen, komen sinds 2022 in aanmerking voor een gepersonaliseerd long-COVID-19zorgtraject. De patiënt krijgt de zorg van een (neuro)psycholoog, kinesist, diëtist, logopedist en/of ergotherapeut binnen dit traject zo goed als volledig terugbetaald. Maar het zorgtraject blijkt niet zo populair bij huisartsen. Hoe komt dat?
Als huisarts stel je de diagnose en start je het zorgtraject door de pseudocode aan te rekenen bij de 1ste raadpleging. Na een anamnese en een klinisch onderzoek maak je een behandelplan op in samenspraak met andere zorgverleners en de patiënt zelf. Afhankelijk van de ernst van de klachten kies je voor een monodisciplinair traject met 1 andere
zorgverlener uit de 1ste lijn of voor een multidisciplinair traject met meerdere zorgverleners uit de 1ste lijn, een neuropsycholoog of een ergotherapeut uit de 2de lijn, of een combinatie. Op ebpnet.be staat de behandelaanpak beschreven.
Het zorgtraject is er voor alle patiënten die 12 weken na de 1ste symptomen van een COVID-19-infectie of na een positieve test nog altijd last hebben van symptomen zoals vermoeidheid, kortademigheid en cognitieve dysfunctie met een impact op hun dagelijks leven.
Enkel de huisarts kan een zorgtraject opstarten. Als huisarts kan je ook de rol van zorgcoördinator op jou nemen, maar dat hoeft niet; een van de andere zorgverleners in de 1ste lijn mag dat ook doen. De zorgcoördinator zorgt dat de patiënt beschikt over alle informatie zoals het behandelplan en de overlegmomenten, en organiseert een teamoverleg.
Wie een controle voor huidkanker wil boeken bij een dermatoloog, doet dat het best lang op voorhand. De wachttijd loopt al snel op van enkele maanden tot bijna een jaar. Voor een behandeling tegen rimpels met botox-inspuitingen kan een afspraak vaak veel sneller, want dan kan de arts flink doorrekenen. Misschien een extreem voorbeeld, maar dat er ruis zit op de verhouding tussen vraag en aanbod in de zorg valt niet meer te ontkennen.
Schaarste is het centrale probleem geworden in de gezondheidszorg. De vraag is groter dan het aanbod. Dat veroorzaakt een spiraal van prijsverhogingen en tariefonzekerheid. Het gevolg is kwaliteitsverlies en onbeschikbaarheid van zorg.
Het aantal steden en gemeenten met minder dan 9 huisartsen per 10 000 inwo -
ners stijgt dan ook. Die 9 op 10 000 is de drempel om als ‘huisartsenarme gemeente’ geklasseerd te worden. 3 op de 4 gemeenten in Vlaanderen flirt met die drempel. Het groeiende huisartsentekort wordt intussen erkend. Al blijven sommige experten het nog steeds afdoen als een spreidingsprobleem.
Tariefzekerheid
Bovendien is er een probleem van tariefzekerheid: als je dan al een zorgverlener vindt, is de vraag of die wel volgens de tariefakkoorden werkt. De conventioneringsgraad staat jammer genoeg onder druk in bepaalde beroepsgroepen. Waardoor snel een geconventioneerde zorgverlener vinden moeilijk is.
Daar komt nog het perverse effect van gedeeltelijke conventionering bovenop. In zijn huidige vorm werkt het systeem cherrypicking in de hand. Zoals het nu werkt heeft dit systeem voor Solidaris geen plaats in onze sociale zekerheid.
Ook de beschikbare tijd per raadpleging staat onder druk. Daarom zijn we bij Solidaris een uitgesproken voorstander 3 4 gemeenten in Vlaanderen is ei- zo-na ‘huisartsenarm’
de praktijk 8
Mager succes
Eind vorig jaar maakte het RIZIV een evaluatie. Het zorgtraject werd 1032 keer opgestart. Zorgcoördinatie bij multidisciplinaire opvolging werd aangerekend voor 90 patienten en bij 40 patiënten werd een teamoverleg georganiseerd waarbij de huisarts aanwezig was. De meeste patiënten werden opgevolgd bij een kinesitherapeut. Daarnaast werd vooral diëtiek en ergotherapie gegeven. De beperkte uptake is ergens verrassend omdat de patiëntenvraag er wel is Enkele conclusies uit de evaluatie:
• 1 jaar na de opstart kenden 8 op de 10 huisartsen het zorgtraject niet.
• Er ontbreekt een duidelijk stappenplan voor de praktische kant, zoals registratie en opvolging, wat er bijvoorbeeld wél is bij het zorgtraject diabetes.
• Omdat huisartsen niet altijd weten naar wie ze de patiënt binnen het zorgtraject gepast kunnen doorverwijzen en het veel tijd vraagt om dit uit te zoeken, lijkt een doorverwijzing naar een neuroloog of longarts in de 2de lijn gemakkelijker.
• De workload is een obstakel. Huisartsen moeten taken verrichten waarvoor ze geen vergoeding krijgen, zoals advies geven via de telefoon, tijdrovende administratie of deelname aan overlegmomenten. De beperkte vergoeding van 120 euro per patiënt
maakt de rol van zorgcoördinator niet zo aantrekkelijk.
Goed nieuws is dat het zorgtraject dit jaar nog bijgestuurd zal worden, om tegemoet te komen aan deze pijnpunten. Zo wordt het multidisciplinaire overleg versoepeld en bezorgt het RIZIV bijkomende informatie over het zorgtraject aan zorgverleners.
Veelbelovend onderzoek naar biomarkers
Een ander pijnpunt is een tekort aan navorming, al dan niet geïntegreerd in bestaande navormingen, over long-COVID-19, de diagnosestelling en behandeling. Voor huisartsen én andere eerstelijnszorgverleners. Het meest voorkomende symptoom van langdurige covid is extreme vermoeidheid of uitputting, maar ook hoofdpijn, geheugen- en concentratieproblemen, spierpijn, ademhalingsproblemen, slaapstoornissen, angst en depressie komen voor. De klachten kunnen variëren van patiënt tot patient. Ze zijn vaag, moeilijk meetbaar en kunnen weken na de infectie optreden, waardoor de link met een covidbesmetting niet eenvoudig te leggen is. Daarbij komt dat de diagnose pas gesteld kan worden na uitsluiting van andere pathologieën. Een complexe klus dus.
Uit de RIZIV-evaluatie blijkt nog dat
sommige huisartsen twijfels hebben over long-COVID-19 als aparte, chronische pathologie. Tot nu toe ontbraken inderdaad biomarkers oftewel ziekte-indicatoren. Er is op dat vlak veelbelovend nieuws in de recente literatuur:
• Een Zwitserse studie ontdekte dat het niveau van een aantal bloedeiwitten bij long covidpatiënten anders is dan bij gezonde mensen.
• Belgische wetenschappers namen bloedstalen van een 100-tal long covidpatiënten en van een controlegroep met dezelfde eigenschappen zonder symptomen. Ook zij konden potentiële biomarkers identificeren. Uit beelden die ze namen van de hersenen bleek verder dat 60 % van de patiënten een verlaagde doorstroming van bloed naar de hersenen had: dit zou symptomen als extreme vermoeidheid en hoofdpijn, geheugen- en concentratieproblemen en de breinmist die patiënten ervaren, kunnen verklaren.
• Nederlandse onderzoekers konden long-COVID-19 aantonen in de spieren. Een andere biomarker dus.
Voor long covidpatiënten betekenen deze onderzoeken een grote opluchting. Het bewijst dat ze zich niets inbeelden. Voor artsen betekent het in de toekomst hopelijk een pak minder twijfel over de diagnose.
van het reduceren van de administratieve belasting en een doordachte taakdelegatie waar mogelijk.
Een voorbeeld van het verlagen van de administratieve belasting was de afschaffing van het ziektebriefje voor 1 dag. Maar ook initiatieven om bijvoorbeeld de Belgische apothekers een meer ondersteunende rol toe te kennen ten opzichte van de huisartsen, vinden we nodig. Door hen toe te staan vaccinaties uit te voeren, in eerste instantie voor covid en sinds kort ook voor de griep, komt er tijd vrij voor raadplegingen bij artsen.
Strijd op 3 fronten
Solidaris vraagt dat de volgende federale regering inzet op 3 fronten om de toegankelijkheid van onze gezondheidszorg te stimuleren en de schaarste aan te pakken:
1. Maak werken in de zorg en welzijnssector aantrekkelijker. Dat kan door in te zetten op duurzamere arbeidscontracten, door de administratieve belasting te verminderen, doordachte zorgsubstitutie door te
voeren en in te zetten op kwaliteitsvolle opleidingen voor nieuwe zorgberoepen. We denken bijvoorbeeld aan mondhygiënisten, zorgkundigen en praktijkverpleegkundigen.
2. Een grotere instroom van huisartsen en tandartsen. Dat is nodig om aan de hoge en allicht snel stijgende zorgvraag tegemoet te kunnen komen. Werken in (tand)artsenarme steden en gemeenten dient te worden gestimuleerd met incentives of desnoods via vestigingsregels.
3. Het verhogen van het aandeel geconventioneerde zorgverleners. We moeten nadenken over een betere beloning voor zorgverleners die de tarieven respecteren. Het sociaal statuut aantrekkelijker maken is een optie, evenals de financiële aantrekkelijkheid opvoeren naarmate men voor een langere periode geconventioneerd blijft.
De 12 werken van Solidaris
Meer weten over de 12 werken van Solidaris? Lees ons memorandum voor de verkiezingen van 9 juni 2024 op www.solidaris.be/12werken

Informatieblad van Solidaris voor de arts 9

Terug naar werk: artsen wijzen de weg
Zijn er mogelijkheden om weer activiteiten op te starten? Dan verwijst de adviserend arts, die deze afweging maakt, door naar de terug naar werk-coördinator van het ziekenfonds. De coördinator gidst de patient door alle mogelijkheden en helpt om een haalbaar parcours uit te stippelen
Wie langdurig ziek is, staat voor een uitdagende weg terug. Re-integratie na arbeidsongeschiktheid is complex en vraagt maatwerk. Gelukkig zijn er in de ziekenfondsen terug naar werk-teams die je patiënten hierbij kunnen begeleiden. Maar ook als behandelaar heb je sleutels in handen.
Vragenlijst re-integratie
Al wie na 10 weken nog arbeidsongeschikt is, ontvangt een vragenlijst van zijn ziekenfonds. Die vragenlijst re-integratie is een belangrijk instrument. De zieke moet ze binnen de 2 weken invullen en terugsturen. Da’s een wettelijke verplichting
mét gevolgen, want wie hem niet (op tijd) invult en terugstuurt, verliest 2,5 % van de ziekte-uitkering
Heeft je patiënt hier vragen over? Dan mag die zeker contact opnemen met het ziekenfonds. Bij Solidaris staat er een terug naar werk-team klaar om onze leden hierbij te helpen. We contacteren leden die de bevraging niet spontaan invullen ook zelf om ze ertoe aan te sporen.
De vragenlijst peilt naar iemands opleidingen en beroepsloopbaan, maar heeft ook een medisch luik waarin gevraagd wordt naar de inschatting van het lid zelf om weer aan de slag te gaan en of er nog lopende behandelingen zijn. Op basis van deze vragenlijst en het medisch dossier gaat de adviserend arts een eerste inschatting maken of iemand mogelijkheden heeft om weer aan het werk te gaan. Kan men terug naar het laatste beroep dat men deed, heeft men hulp of begeleiding nodig of is het nog te vroeg om een traject of begeleiding op te starten?
Terugkeren is gelukkig géén kwestie van volledig thuis blijven of volledig het oude werk hervatten. Deeltijds kan een optie zijn, of aangepast werk, of ander werk bij een andere werkgever. Maar ook een heroriëntering en opleiding, of andere zinvolle activiteiten als werken niet kan, zoals vrijwilligerswerk.
Vlot samenwerken
Is het nog te vroeg, dan kan er op een later moment een nieuwe inschatting gemaakt worden door onze adviserend arts. Re-integratie is een dynamisch proces met regelmatige evaluaties. De patiënt wordt uitgenodigd tijdens de 4d, 7de en 11de maand arbeidsongeschiktheid en in de invaliditeitsperiode na 1 jaar.
Advies van de behandelend arts, via het delen van medische en andere relevante informatie of telefonisch contact met de adviserend arts, is noodzakelijk om een juiste inschatting te kunnen maken. Waar we vlot samenwerken met behandelaars, helpt dat patiënten écht vooruit.
KAROLIEN MERMANS EN DIMITRI NEYT
In de praktijk 10


We geven opnieuw perspectief: wat kan
je wél nog?
Dorien Schildermans is terug naar werk-coördinator bij Solidaris. “Coördinator, en geen coach,” benadrukt ze, “want we gaan niet op pad met de patiënt, maar houden eerder het overzicht over het dossier.”
“Voor veel mensen is arbeidsongeschiktheid het begin van een vicieuze cirkel. Je bent ziek, je kan je werk niet meer doen, je zit dan maar thuis … Dat kunnen we helpen doorbreken. Je kan je vorige job niet meer doen, maar er is veel dat je wél nog kan doen. Daar gaan we samen naar op zoek.”
“Ik had laatst iemand uit de bouw. ‘Ik kan mijn job niet meer uitvoeren, maar ik ben het thuiszitten beu en wil iets doen,’ zei hij. Hij wist niet waar te beginnen. Dus zijn we op zoek gegaan naar een deeltijdse job. Hij werkt nu in een klusjesdienst. Perfect voor hem: veel sociaal contact, buitenlucht in de zomer, en niet meer zo zwaar als de bouw.”
Ook voor de behandelend arts is een rol weggelegd. Dorien benadrukt dat het helpt als de huisarts ook mee is in het verhaal, en de patiënt helpt om in te zien dat arbeidsongeschikt niet hetzelfde is als afgeschreven “Mensen vertrouwen heel hard op wat hun dokter zegt. Als de huisarts erkent dat de huidige taken niet meer haalbaar zijn, maar dat de patiënt wel een grote restcapaciteit heeft – nog veel kan – dan maakt dat een wereld van verschil.”
Als arts kan je altijd doorverwijzen naar een terug naar werk-coördinator van het ziekenfonds. “Benadruk gerust dat zo’n bezoek vrijblijvend en gratis is,” voegt Dorien eraan toe.


Hier wordt vaak gehuild, da’s een teken van vertrouwen
Ook Mats Wosky is intussen 1 jaar aan de slag in een van de terug naar werk-teams. “Ik zeg altijd: wij werken met vertrouwen. We bouwen een vertrouwensrelatie op met onze leden die langskomen.”
“Vaak komen ze hier héél nerveus binnen,” vertelt Mats. “En al na een paar minuutjes voel je de stress wegvallen. Door te luisteren, tijd te maken voor een persoonlijk gesprek. Mensen geven zich hier een stukje bloot, da’s niet gemakkelijk! Zeker omdat ze hun verhaal vaak al een paar keer hebben moeten vertellen. Maar de toon is meestal snel gezet. Je voelt dat het vertrouwen groeit en dat je samen open kan praten. Dat er hier vaak traantjes vallen, beschouw ik als een teken dat ze ons in vertrouwen nemen.”
De terug naar werk-coördinatoren hebben een steeds grotere rol te spelen, vindt Mats. “We naderen de 500 000ste langdurig zieke in ons land. Tegelijkertijd zijn er minder adviserend artsen. Hun workload is enorm. Zij hebben niet altijd de tijd. En dan kan een terug naar werk-coördinator optreden als aanspreekpunt voor alle partijen: voor ons lid, voor de VDAB, voor de therapeut of arts … Wij gaan in dialoog over en mét onze leden.”
Nieuw: multidisciplinaire obesitaszorg voor kinderen
RUTH LAMERS
Een jonge patiënt met obesitas in je spreekkamer?
Die kan je nu een gepersonaliseerd, multidisciplinair zorgtraject voorstellen. Want willen we dat de behandeling werkt, dan moet er ruimer gekeken worden dan enkel naar wat het kind eet en drinkt. Het is daarom ook niet enkel het BMI maar de EOSS-P-schaal die vandaag richting geeft aan de behandeling.
Vroeger was het eenvoudig: obesitas was een kwestie van gewicht. Je maat bepaalde of je obesitas had en op dieet moest. Nu weten we dat het een complexe ziekte is en dat kinderen met obesitas heterogene profielen hebben. Gratis zorgtraject voor jonge patiënten Sinds eind vorig jaar maakt een nieuw zorgtraject een integrale benadering en multidisciplinaire aanpak makkelijker. Als huisarts, CLB-arts of kinderarts heb je dankzij de 21 pediatrische multidisciplinaire obesitascentra (PMOC) een speelveld dat zich situeert tussen ambulante monodisciplinaire zorg door een diëtist en een opname in het Zeepreventorium. In Vlaanderen zijn er centra in Brugge, Roeselare, Gent, Eeklo, Antwerpen, Malle, Genk, Hasselt, Leuven en Brussel.
Voor doorverwijzing naar een PMOC gebruik je de EOSS-P-schaal. Die stelt een ernstinschatting van de obesitas voor op basis van metabole, biomechanische en psychologische gezondheidsinformatie en de sociale omgeving en familiale situatie van het kind met obesitas. Er zijn 4 stadia (0-3). Het kind met obesitas krijgt het stadium toegekend van het domein waarbinnen het de meest ernstige risico’s vertoont. Meer over de EOSS-P-schaal op de website van Eetexpert: www.eetexpert.be/Infofiche-EOSS-P.
Informatieblad van Solidaris voor de arts 11
Een kind met een inschaling 0 of 1 volg je in de eerste lijn op, maar als behandelend huisarts of kinderarts kan je een expertise-advies vragen aan een PMOC voor de opmaak van het behandelplan. In de eerste lijn wordt zorg door diëtisten (max. 9 behandelconsultaties op 2 jaar) nu volledig terugbetaald van 2 jaar tot en met 17 jaar. Via de conventie eerstelijnspsychologische zorg kunnen kinderen 10 keer per jaar gratis terecht bij een psycholoog.
Kinderen van 2 tot en met 17 jaar met inschaling 2 en 3 kan je als arts doorverwijzen naar het PMOC. Het kind wordt in een PMOC begeleid door een team met bijzondere expertise in kinderobesitas: een kinderarts, gespecialiseerde diëtist, gespecialiseerde psycholoog, kinesitherapeut, sociaal werker of verpleegkundige en een administratief assistent. De patiënt betaalt niets.
Om het traject op te starten onderteken je als huisarts of kinderarts een ‘zorgtrajectcontract obesitas’, dat ook door de ouders en de arts-specialist van het PMOC ondertekend moet worden.
One size does not fit all
Obesitas is het gevolg van cumulatieve risicofactoren zoals genetica en maternale obesitas of hormonale factoren zoals een leptine-ghreline-onevenwicht. Maar ook stress, slaap, depressie, verstoorde inhibitiecontrole of emotieregulatie en ADHD kunnen een rol spelen. Elk kind doorloopt een ontwikkelingstraject met specifieke factoren die het ontstaan van de obesitas in de hand werken (risicofactoren) of er net tegen beschermen (beschermende factoren). Willen we een gezondere patient, dan moeten we zijn obesitas dus aanpakken met een flexibel en individueel gepersonaliseerd interventiemodel.
Wil het kind zonder hijgen de trap op of coolere kleren dragen?
Elk kind met problematisch overgewicht groeit op in een specifieke en unieke context. In een familie, met een eigen voedingsstijl, tradities, eventuele psychiatrische pathologie bij een ouder, een school en een al dan niet obesogene maatschappelijke omgeving. Leeft het in een context waarin je niet veel hoeft te bewegen of kan dit kind bijvoorbeeld met de fiets naar school? Ook de maatschappelijke verwachtingen en schoonheidsidealen in de media en op sociale media kunnen doorwegen.
Door de context bij de jonge obesitaspatiënt in kaart te brengen, krijg je als behandelaar een goed idee van de beschikbare hulpbronnen en kan je de focus leggen op het versterken van wat goed gaat. Voor heel

jonge kinderen kan de interventie exclusief op de ouders/zorgfiguren gericht worden. Voor oudere kinderen behandel je ook het kind.
Hou daarbij rekening met diens eigen ideeën over wat er nodig is om zijn levenskwaliteit te vergroten. Wil dit kind zonder hijgen een trap op kunnen, minder vaak ziek zijn, of een potje voetbal kunnen spelen? Of wil het niet meer gepest worden en coolere kleren kunnen dragen? Achterhalen wat de motivatie van de jonge patiënt is, is een efficiëntere weg naar gedragsverandering dan sensibiliseren met medische risicofactoren.
Waarom een psycholoog?
Een efficiënte behandeling van obesitas focust op metabole, mechanische, omgevingsaspecten én op de mentale kant. De mentale aspecten kunnen bij obesitas zowel oorzaak als gevolg zijn. Voor iedere jongere in volle groei zijn er uitdagingen, zoals leren lichaamstevreden zijn, eigenwaarde uitbouwen en leren omgaan met emoties die tevoorschijn komen via het ontwikkelen van de amygdala. Maar hoe doe je dat allemaal bij een maatje buiten het plaatje? Kinderen met obesitas hebben het veel moeilijker om eigenwaarde, lichaamstevredenheid en een goede emotieregulatie uit te bouwen en krijgen het sociaal ook moeilijker door stigmatisering – helaas ook vanwege zorgverleners – en dat zorgt voor bijkomend psychisch lijden. Vaak wordt het een vicieuze cirkel: je voelt je onze -
ker, wordt uitgesloten vanwege je uiterlijk, isoleert je thuis achter het scherm en gaat emotie-eten als copingmechanisme.
“
Vaak wordt het een vicieuze cirkel: je voelt je onzeker, wordt uitgesloten vanwege je uiterlijk, isoleert je thuis achter het scherm en gaat emotie-eten als copingmechanisme.
”
De comorbiditeiten van obesitas kunnen leiden tot stress en er is een grote link tussen obesitas en eetstoornissen. Je hebt 8 keer meer kans op een eetstoornis wanneer je restrictieve diëten begint te volgen. Bij de start van een obesitasbehandeling screen je het risico op een eetstoornis aan de hand van de SCOFF-vragenlijst. Worden 2 of meer vragen positief beantwoord, gaan de alarmbellen af.
Meer info voor zorgverleners over het zorgtraject obesitas bij kinderen vind je op de website van het RIZIV.
In de praktijk 12














