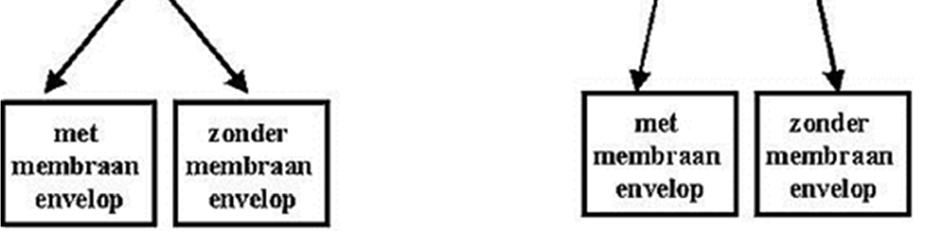Fysiologie van virussen
4.2.1 De vermenigvuldiging (of replicatie) van een virus verloopt in fasen
(De nummering hierna stemt overeen met de afbeelding van de powerpoint.)
1 Vasthechting aan de celwand
Een virus bindt aan de celwand van de waardcel. Dit is specifiek, met andere woorden, niet elk virus past op elke cel. De spikes van een virus passen enkel op receptoreiwitten van hun gastheercel ( sleutel-slot-reactie)
Voorbeelden:
- menselijke verkoudheidsvirussen kunnen bij mensen in de cellen van de luchtwegen binnendringen, maar ze kunnen honden niet verkouden maken. Bovendien kan het verkoudheidsvirus alleen cellen van de luchtwegen aanvallen en niet die van het darmkanaal of de spieren.
- Het vogelgriepvirus maakt vogels ziek, o.a. kippen. Als door een verandering in het erfelijk materiaal (= een mutatie) de envelop van het vogelgriepvirus wijzigt, is het mogelijk dat het mensen wel ziek maakt. Het virus dat AIDS veroorzaakt bij de mens (HIV) is afkomstig van het virus SIV dat bij apen wordt aangetroffen, die er niet of nauwelijks ziek van worden. S in SIV komt van het Engelse woord simian, dat aapachtig betekent. Het is aannemelijk dat het op mensen is overgedragen doordat Afrikanen in aanraking kwamen (en nog steeds komen) met besmette apen door ze op te eten en om er huisdieren van te maken; er is risico op besmetting door contact met het bloed van de apen, bij het doodmaken van de apen, als het vlees in stukken wordt gesneden, als het vlees rauw wordt opgegeten.6
- HIV past enkel op cellen van het immuunsysteem; HIV gaat enkel bij bepaalde witte bloedcellen naar binnen.
- Het poliovirus past enkel op gastro-intestinale cellen en op zenuwcellen.
2 Penetratie
Het virus dringt de cel binnen of “dumpt” zijn genetisch materiaal in de waardcel. Meestal wordt het virus opgenomen door de gastcel via fagocytose. Opname via membraanfusie is ook mogelijk.
3 en 4 Synthese
De waardcel werkt als “slaaf” voor het virus, en moet nieuwe viruscomponenten (nucleïnezuren en eiwitten) aanmaken: voor de aanmaak van nieuwe virussen worden bouwstoffen van de waardcel gebruikt daardoor raakt deze uitgeput en kan hij zijn eigen functie niet meer uitoefenen.7
5 Rijpingsproces met vorming van nieuwe virussen.
6 http://www.10voorbiologie.nl/index.php?cat=9&id=945&par=946&sub=947 en http://www.kennislink.nl/publicaties/de-oorsprong-van-aids
7 http://www.10voorbiologie.nl/index.php?cat=9&id=945&par=946&sub=947
6
Als de cel vol nieuwe virussen zit, barst hij open en gaat hij dood vrijlating van de nieuwe virussen. De nieuwe virusdeeltjes gaan elk op zoek naar een nieuwe cel om in binnen te dringen.8 De nieuwe virussen kunnen nu zelf andere waardcellen “besmetten”.
4.2.2 Kenmerken van een virus
Onthou dat virussen obligaat intracellulaire parasieten zijn, zonder eigen stofwisseling! D.w.z. ze kunnen alleen leven en zich vermenigvuldigen in een (gastheer)cel. Ze hebben de enzymen en het eiwitsynthetiserend materiaal van die (gastheer)cel nodig.
Virussen onderscheiden zich van bacteriën door hun bouw en wijze van vermenigvuldiging:
- ze bevatten slechts één type nucleïnezuur, hetzij DNA hetzij RNA
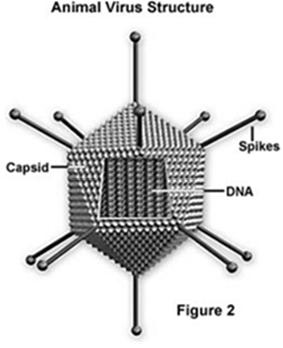
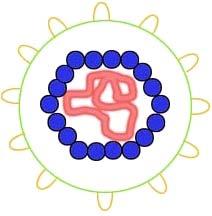
- ze hebben een capside die hen beschermt (soms omgeven door een enveloppe van lipiden, eiwitten en koolhydraten)
- ze hebben geen cel, geen ribosomen, weinig of geen enzymen voor hun eigen stofwisseling; zo missen ze de enzymen voor de eiwitsynthese en ATP-productie. Om zich te vermenigvuldigen nemen ze in de gastheercel de controle over van de stofwisselingsfabriek (synthesestructuren) van die cel. Want die hebben ze zelf niet!
Gevolg:
Dit alles maakt het erg lastig om medicijnen te vinden of te ontwikkelen tegen virusinfecties; om zich te vermenigvuldigen maken de virussen gebruik van onze stofwisseling, zodat stoffen (geneesmiddelen) die de groei van virussen in het lichaam remmen ook ingrijpen op onze eigen stofwisseling.9 De mogelijkheden om de stofwisselingsfuncties te boycotten zonder schade voor de gastheer zijn zeer beperkt. Bacteriën zijn daarentegen relatief grote organismen, die zich normaal gesproken onafhankelijk van cellen vermenigvuldigen en over veel ‘eigen' stofwisselingsfuncties beschikken waartegen antibiotica kunnen worden ingezet.10
Antibiotica werken alleen tegen bacteriën, en zijn niet effectief tegen virusinfecties.11
Want AB zijn gericht tegen processen die alleen bij bacteriën voorkomen.12 Doch, als een patiënt zowel een bacteriële infectie als een virusinfectie heeft, kan een antibioticum wel nodig zijn.13 Ons lichaam kan wel virussen onschadelijk maken met antistoffen (en natural killercellen). Als de gastheercel wordt geïnfecteerd met een virus, gaat de gastheer antistoffen vormen om het virus te inactiveren en de infectie te stoppen. Sommige virussen kunnen echter aan de menselijke afweermechanismen ontsnappen omdat de genen die de code bevatten voor de oppervlakteeiwitten van het virus gemakkelijk muteren. Deze mutante virussen veranderen hun oppervlak zodat de antistoffen van de gastheer niet (meer) in staat zijn met het virus te reageren. Sommige mutante virussen zijn ook resistent tegen antivirale middelen
8 http://www.10voorbiologie.nl/index.php?cat=9&id=945&par=946&sub=947
9 http://www.microbiologie.info/Verschil%20tussen%20bacterie%20en%20virus.html
10 http://www.merckmanual.nl/mmhenl/sec17/ch198/ch198a.html
11 http://www.microbiologie.info/Verschil%20tussen%20bacterie%20en%20virus.html
12 http://www.microbiologie.info/antivirale%20middelen.html
13 http://www.merckmanual.nl/mmhenl/sec17/ch198/ch198a.html
(virostatica) 14 Vb. Het influenzavirus/rhinovirus verandert heel vaak de chemische samenstelling van zijn spikes. Dit is er de oorzaak van dat je meerdere keren griep/verkoudheden kunt krijgen.15
Wat kun je tegen een virus beginnen?: Beter voorkomen dan genezen! 16 - Voorkomen van besmetting. Is de juiste maatregel om de snelle uitbreiding van een virusepidemie te voorkomen, bvb. bij varkenspest, vogelpest, griepepidemieën. Immers, door de nationale en internationale transporten van levende dieren is de verspreiding snel gebeurd. - Vaccineren. Vooraf mensen of dieren immuun maken zodat ze bij een besmetting snel de juiste antistoffen maken die het virus direct bestrijden. Dit helpt ook tegen verdere verspreiding.
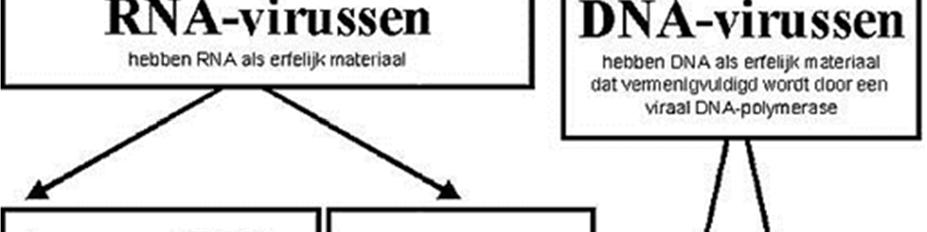
4.3 Classificatie van virussen
Klassiek worden de virussen ingedeeld in DNA-virussen en RNA-virussen. De retrovirussen worden vaak als aparte klasse gezien, maar eigenlijk zijn ze een subklasse van de RNA-virussen.
Afbeelding: classificatie van virussen (indeling niet te kennen).
De indeling van virussen op grond van hun biologische eigenschappen: erfelijk materiaal (RNA of DNA), de vermeerdering van RNA en het wel/niet hebben van een envelop.
14 http://www.gezondheidsnet.nl/medisch/nieuws/2692/virussen-resistent-tegen-tamiflu
15 http://www.microbiologie.info/bouw%20van%20een%20virus.html
16 http://www.microbiologie.info/antivirale%20middelen.html
4.3.1 DNA virussen
4.3.1.1 Papovavirussen
Het bekendste papovavirus is het humaan papillomavirus (HPV), waarvan heel wat subtypes bestaan. Sommige veroorzaken huidwratten, vnl. op de handen (verruca vulgaris) en op het gelaat (vlakke wratjes, verruca planae), andere veroorzaken genitale wratten (zowel uitwendig op de vulva en penis/eikel, als inwendig op de baarmoederhals) en behoren tot de SOA. De HPV-types 16, 18, 31, 33, 35 en 39 kunnen de baarmoederhals aantasten en na jaren (gemiddeld 20 jaar) baarmoederhalskanker veroorzaken.17 2 types HPV (type 16 en 18) veroorzaken ± 70 % van alle gevallen van baarmoederhalskanker. Daartegen is vaccinatie mogelijk.18 Ook keelkanker wordt almaar vaker veroorzaakt door HPV. Bij 1 op 3 keelkankers is orale seks de schuldige. Elk jaar komen er in België zo'n 100 patiënten bij, en dat aantal stijgt.19
Sedert het schooljaar 2010-11 krijgen alle meisjes van het eerste jaar secundair onderwijs in Vlaanderen gratis vaccins (3 inspuitingen) tegen het humaan papillomavirus (HPV). De vaccinatie is niet verplicht. Vaccinatie is vooral doeltreffend vooraleer meisjes of vrouwen met het virus in aanraking zijn geweest. Aangezien besmetting mogelijk is door seksueel contact, wordt vaccinatie best zo vroeg mogelijk gestart.20
Via de terugbetalingsregeling van de federale overheid worden zowel Cervarix® als Gardasil® terugbetaald. De terugbetaling geldt voor alle meisjes van 12 tot en met 18 jaar. Meisjes die ouder zijn en al een eerste vaccin kregen vóór hun 19de verjaardag, komen ook in aanmerking voor terugbetaling. Een gewone verzekerde betaalt dan nog slechts 11,60 euro per vaccin.21
4.3.1.2 HepaDNAvirussen
Het gaat om het hepatitis B-virus, dat ernstige hepatitis veroorzaakt 6 weken tot 6 maanden na besmetting (belangrijkste symptoom is geelzucht). Vaak zijn er levenslange lichte tot ernstige leverfunctiestoornissen.
Complicaties: chronische hepatitis, die zelfs kan leiden tot levercirrose (onherstelbare beschadiging van het leverweefsel) of leverkanker.
Besmetting: het hepatitis B-virus wordt overgedragen bij:
• bloedcontact;
• onveilig seksueel contact;
• de geboorte.
Gezondheidswerkers (door prikaccidenten), druggebruikers en personen met wisselende seksuele contacten lopen een groot risico op besmetting. Tegenwoordig worden kinderen hiertegen standaard gevaccineerd. Ook bij reizen naar minder hygiënische landen wordt het vaccin sterk aangeraden.
17 S. BIESEMAN, Medische microbiologie Inleiding voor studenten verpleeg- en vroedkunde , Leuven, Acco, 2012, 124.
18 http://www.zorg-en-gezondheid.be/hpv/
19 http://www.hln.be/hln/nl/35/Seks-Relaties/article/detail/1879850/2014/05/08/Ook-bij-Belgen-grotetoename-keelkanker-door-orale-seks.dhtml
20 http://www.demorgen.be/dm/nl/1344/Onderwijs/article/detail/1147730/2010/08/21/Gratis-vaccinstegen-baarmoederhalskanker-voor-meisjes-eerste-jaar-secundair.dhtml
21 http://www.zorg-en-gezondheid.be/hpv/
Hepatitis (algemeen)
Hepatitis = ontsteking van de lever.
Mogelijke oorzaken zijn: virusinfectie, alcoholmisbruik en stofwisselingsziekte.
Meerdere typen virussen kunnen een ontsteking van de lever geven:
- 2 herpesvirussen: cytomegalovirus en Epstein-Barr virus
- 9 hepatotropische virussen: ze kregen een letter: HAV, HEV, HBV, HCV en HDV
o Hepatitis A en hepatitis E virus: overdracht via besmet water en voedsel
acute hepatitis: symptomen verdwijnen meestal spontaan na enkele weken tot maanden
nooit chronische ontsteking van de lever.
o Hepatitis B, C en D virussen: overdracht door direct contact met bloed* (bij hepatitis B volstaat minimale hoeveelheid bloed)
acute leverontsteking
virus kan aanwezig blijven
chronische leverontsteking.
* Bv. bij bloedtransfusie, gemeenschappelijk gebruik van injectienaalden, tandenborstels, scheermesjes, tatoeagenaalden, onveilige seks of tijdens de geboorte.
4.3.1.3 Herpesvirussen
Kenmerkend voor alle herpesvirussen is: bij besmetting met een herpesvirus treedt eerst een primo-infectie op, waarna het virus latent (in rust) en levenslang aanwezig blijft in de gastheer. Hierdoor zullen vroeg of laat recidieven of opflakkeringen ontstaan.
1) Herpes simplex type1: HSV-1
Wordt via direct contact van mens tot mens overgedragen.
De primo-infectie zorgt voor een koortslip beginnend met jeuk en een branderig gevoel. Daarna zwelt de huid op en ontstaan er kleine blaasjes. De blaasjes drogen in een paar dagen in tot korstjes. Na ongeveer 10 dagen is de lip weer helemaal genezen.22
Na een primaire infectie gaat het virus naar het trigeminale zenuwganglion, waar het in latente staat voor het leven van de persoon blijft.
Afbeelding: Nervus trigeminus = 5e hersenzenuw, verantwoordelijk voor de zintuiglijke waarneming in het gezicht. Ganglion = verzameling van zenuwvezels en zenuwcellen die een tussenstation vormen in de zenuwprikkeloverdracht.
Stressvolle stimuli zoals fel zonlicht, koorts, trauma, kilte, emotionele stress en hormonale veranderingen (menstruatie) kunnen het virus reactiveren. Wanneer het gereactiveerd is, gaat het virus langs het trigeminale ganglion naar beneden naar de perifere zenuwen van de lippen om koortsblaasjes te veroorzaken.
Primaire of terugkerende infecties kunnen ook in de ogen voorkomen, dat zorgt voor herpes keratitis.
22 http://baby-op-komst.nl/209/gevaar-koortslip.html
Besmetting: herpes is zeer besmettelijk. Wie een koortsblaasje aanraakt of iemand kust met koortsblaasjes, kan besmet worden. Koortsblaasjes zijn besmettelijk tot ze helemaal ingedroogd zijn. Het virus kan ook verspreid worden via handdoeken, een scheermachine, kortom alles wat in aanraking is geweest met de blaasjes.23
Zeker altijd de handen wassen na het aanraken van de lippen wanneer er koortsblaasjes op voorkomen! Om verdere uitbreiding - naar het gezicht of op de handen - te voorkomen, moet men vermijden aan het koortsblaasje te prutsen of te krabben. Dit kan overigens ook leiden tot ontsteking van de blaasjes.
Andere preventieve maatregelen zijn: je lippen goed te beschermen, zowel tijdens bijtende koude als in de zomer. Tijdens het wintersporten gebruik je best een lippenbeschermende crème met zonnefilter.24
Personen met koortsblaasjes mogen geen contact hebben met pasgeborenen, moeders met koortsblaasjes mogen hun baby niet knuffelen en dragen een masker, borstvoeding wordt afgeraden (omdat het virus ook een infectie kan veroorzaken van tepels en tepelhof).
Voor baby’s is een herpes infectie zeer gevaarlijk en soms zelfs dodelijk. Het afweersysteem van baby's is nog niet optimaal ontwikkeld en zij lopen kans op een meningitis (hersenvliesontsteking) of op een ontsteking van het hersenweefsel (necrotiserende herpes encefalitis), die dodelijk kan aflopen.25
Een beruchte complicatie van een HSV-1-infectie is necrotiserende herpes encefalitis, voorkomend vanaf de leeftijd van 50 jaar (piekincidentie van 60-64 jaar), met als symptomen koorts, bewustzijnsdaling, uitvalsverschijnselen,en eventueel ataxie en epilepsie. Deze vorm van herpes encefalitis berust op een reactivatie van HSV-1. Onbehandeld is deze vorm van HSV-1-encefalitis in de meerderheid van de gevallen fataal.26
2) Herpes simplex type 2: HSV-2
Is verantwoordelijk voor genitale herpes, maar kan ook slijmvliezen in en rond de mond aantasten.
Wordt via seksueel contact van mens tot mens overgedragen; via geslachtsgemeenschap of orale seks.27
Bij de primo-infectie zijn er symptomen rond de geslachtsorganen: er ontstaan pijnlijke zweren op de penis en t.h.v. de baarmoederhals. Daarna blijft het virus latent aanwezig in de plaatselijke zenuwknopen, waardoor recidieven kunnen optreden. Het virus verwekt dan pijnlijke blaasjes op de uitwendige geslachtsorganen. Condoomgebruik voorkomt de overdracht.
Het gebeurt dat een zwangere vrouw HSV-infectie overbrengt op haar kind (neonatale herpes). Overdracht (transmissie) vindt meestal bij de geboorte plaats, wanneer het kind in het geboortekanaal met geïnfecteerd slijmvlies in contact komt. Infectie van het kind is het meest waarschijnlijk wanneer de vrouw in het vaginale gebied zichtbare herpesblaasjes heeft. In zeldzame gevallen kan HSV tijdens de zwangerschap op de foetus worden overgebracht. Pasgeborenen met HSV-infectie worden zeer ziek. De ziekte kan door het gehele lichaam optreden of leiden tot hersen- of huidinfectie. De prognose is ongunstig.28
23 http://www.gezondheid.be/index.cfm?fuseaction=art&art_id=48#6
24 http://www.gezondheid.be/index.cfm?fuseaction=art&art_id=48#6
25 http://baby-op-komst.nl/209/gevaar-koortslip.html
26
27 http://www.gezondheid.be/index.cfm?fuseaction=art&art_id=728
28 http://www.merckmanual.nl/mmhenl/sec17/ch198/ch198d.html
Opmerking:
HSV-1 veroorzaakt vooral herpes labialis, maar is in toenemende mate ook verantwoordelijk voor herpes genitalis: circa 50% van de eerste-episode herpesgenitalisinfecties wordt tegenwoordig veroorzaakt door HSV-1. HSV-2 is de belangrijkste verwekker van herpes genitalis (recidieven), maar kan ook in het gelaat herpesinfecties veroorzaken.29
3) Varicella-zoster virus: VZV
2 uitingen van infectie: Waterpokken (varicella)
De besmetting met varicella-zostervirus verloopt via 1) druppels op korte afstand en 2) aërogeen via druppelkernen op grotere afstand. De druppels of druppelkernen van een patiënt komen dan terecht in de slijmvliezen van een ander persoon.
3) Besmetting is ook mogelijk 3) door direct (slijmvlies-)contact met de inhoud van de blaasjes van een patient met waterpokken of gordelroos.
4) Daarnaast is er bij zwangeren de mogelijkheid van placentaire overdracht van het virus naar de foetus.30
Bij de primo-infectie verspreidt het virus zich via de bloedbaan en leidt het tot een blaasjesuitslag over heel het lichaam (water- of windpokken). Daarna blijft het virus latent aanwezig in de zenuwcellen van het ruggenmerg, bij voorkeur zenuwcellen die in verbinding staan met de huid.
Bij besmetting van de zwangere gedurende de eerste helft van de zwangerschap is er een risico voor de foetus: zie voetnoot31
Verwikkelingen zijn:32
een surinfectie van de huidletsels door stafylokokken veroorzaakt impetigo bullosa;
in 1/4000 gevallen treedt binnen 2 weken na varicella encefalitis op.
Gordelroos of zona
29 Richtlijnen Infectieziektebestrijding Vlaanderen, Herpessimplexvirusinfecties 2013, http://www.zorgen-gezondheid.be/v2_default.aspx?id=29378&terms=herpessimplexvirusinfecties
30 http://www.passionsante.be/index.cfm?fuseaction=volglink&lk_id=1890
31 Het congenitale varicellasyndroom wordt gekenmerkt door ernstige littekens op de huid en/of hypoplasie van een lidmaat, een laag geboortegewicht en soms afwijkingen van het zenuwstelsel. Hypoplasie (Oudgrieks: hypo = laag, onder, plassein = vormen) is een term die in de geneeskunde wordt gebruikt voor de onvolledige ontwikkeling van een orgaan of weefsel - meestal tijdens de embryonale fase - dat hierdoor te klein uitvalt. In de praktijk komt hypoplasie neer op een te kleine hoeveelheid aanwezige cellen in het betreffende orgaan of weefsel. http://nl.wikipedia.org/wiki/Hypoplasie
32 Aanbevelingen van de Hoge Gezondheidsraad betreffende het gebruik van het vaccin tegen varicella in België, september 2005, HGR 8156, http://www.health.belgium.be/eportal : http://www.health.fgov.be/internet2Prd/groups/public/@public/@shc/documents/ie2divers/7428387.pdf
Herpes zoster (gordelroos) is het recidief van varicella (waterpokken).33 De heropflakkering van het virus met uitslag langs één zenuwbaan op de huid veroorzaakt de pijnlijke zonauitslag op één dermatoom (= huidgebied dat door een specifieke zenuwbaan vanuit het ruggenmerg wordt bezenuwd). Op de romp en in het gelaat zijn de afwijkingen typisch halfzijdig gelocaliseerd.
In welke omstandigheden het virus terug actief wordt is nog niet volledig bekend. Men vermoedt dat het gebeurt wanneer het afweersysteem verzwakt is door ouderdom, stress, ziekte of emotionele factoren of door immunosuppressieve behandeling. Er kan postherpetische neuralgie ontstaan (letterlijk vertaald: een zenuwpijn na herpes): een lang aanhoudende pijn (weken of maanden) op de plaats van een inmiddels genezen aanval van gordelroos.34 Postherpetische neuralgie kan leiden tot allodynie, pijn die veroorzaakt wordt door heel licht contact van bvb. kleding of luchtstroming.35
Een persoon met gordelroos kan kinderen besmetten waardoor deze de waterpokken krijgen. Andersom kan bij ouderen die in contact komen met kinderen met een waterpokken infectie een gordelroos worden uitgelokt.36 15-20 % van de personen die varicella doormaakten lopen het risico om later zona te krijgen.
VZV-infectie tijdens de zwangerschap kan leiden tot een asymptomatische intra-uteriene infectie van de foetus (812%). Bij een subgroep van de geïnfecteerde foetussen kan VZV-infectie leiden tot het congenitaal varicellasyndroom (CVS); bestaat uit huiddefecten, oogafwijkingen en hypoplastische ledematen, al of niet in combinatie met afwijkingen van het centraal zenuwstelsel. De kans op dit syndroom is het grootst (2%) als de infectie optreedt tussen de 13e en 20e zwangerschapsweek. Treedt de infectie op vóór de 13e week dan is de kans kleiner, namelijk 0,4%. Ná de 24e week is geen CVS beschreven.37
Merk op:
Zona krijgt men niet via directe besmetting omdat het een lokale endogene reactivering van het eigen latent aanwezige virus betreft. Herpes zoster (gordelroos) is het recidief van varicella (waterpokken).38
4) Cytomegalovirus: CMV
Is frequent bij kleine kinderen (onschuldig) aanwezig. Wordt via transplantaties, transfusies, en transplacentair naar de foetus overgedragen. De primo-infectie verzwakt bij volwassenen het immuunsysteem waardoor extra infecties en slepende vermoeidheid kunnen optreden. Er kan ook pneumonie optreden en lever- en miltvergroting.
33 http://www.passionsante.be/index.cfm?fuseaction=volglink&lk_id=1890
34 http://www.medicinfo.nl/%7Bd5d12bcf-6cd9-4280-8f10-dcb4a5afe028%7D
35 http://www.farmamozaiek.be/farmamozaiek/?q=book/export/html/4349
36 http://anthemis.nl/probleem/gordelroos.htm
37 http://www.rivm.nl/Documenten_en_publicaties/Professioneel_Praktisch/Richtlijnen/Infectieziekten/LCI _richtlijnen/LCI_richtlijn_Varicella_en_herpeszostervirusinfectie
38 http://www.passionsante.be/index.cfm?fuseaction=volglink&lk_id=1890
Bij foetale besmetting kunnen zware neurologische afwijkingen ontstaan die mentale retardatie, doofheid, leverstoornissen,… veroorzaken.
Het virus blijft latent aanwezig in de lymfocyten en recidiveert als het immuunsysteem onderdrukt wordt.
5) Epstein-barr virus: EBV
EBV’s worden vooral overgedragen rechtstreeks, via speeksel voorbij bij zoenen. Vandaar dat EBV in de volksmond ook wel de kusjesziekte wordt genoemd.
Indirecte overdracht via handen of voorwerpen is ook mogelijk: voorwerpen die in aanraking zijn gekomen met besmet speeksel kunnen je besmetten: bestek, bekers, glazen, tandenborstel, kinderspeelgoed …
Het virus wordt niet overgebracht via aërosolen (aërogeen).
Het virus zal bij kleine kinderen vaak alleen een keelontsteking veroorzaken, maar bij (jong)volwassenen kan het mononucleosis infectiosa – ook ziekte van Pfeiffer en “klierkoorts” genoemd – veroorzaken met als verloop: - beginstadium: gewone griep met koorts, keelpijn, hoofdpijn, en cervicale lymfeklierzwelling; - na één week: matige tot hoge koorts met ernstige keelontsteking, opkomst van een vlekkig exantheem (rode huiduitslag), hepatitis zonder geelzucht; - uiteindelijk treedt spontane genezing op met echter vaak een periode van enkele weken tot maanden waarin iedere inspanning leidt tot een sterk uitgesproken gevoel van vermoeidheid.
4.3.2 RNA-virussen
4.3.2.1 Picornavirussen
1) Poliovirus
Bevindt zich in menselijke faeces en wordt dus via besmet drinkwater en voedsel (bij slechte hygiënische omstandigheden) overgedragen.
De grens tussen Pakistan en Afghanistan is een van de weinige plaatsen op de wereld waar nieuwe polio-gevallen voorkomen. In de eerste zeven maanden van 2019 waren er in Pakistan 45 gevallen en in Afghanistan 11.39
Hierdoor kan poliomyelitis (kinderverlamming) ontstaan waarbij het zenuwstelsel wordt aangetast (Grieks: polio = grijs, myelitis = ontsteking van het ruggenmerg) nl. een ontsteking van de grijze stof in het ruggenmerg.40 In ongeveer 2 % van de gevallen is polio zo ernstig dat het de spieren aantast en verlamming van de ledematen veroorzaakt... en van de spieren
39 https://www.vice.com/nl/article/vb543m/grens-pakistan-afghanistan-polio; http://polioeradication.org/where-we-work/afghanistan/ en https://www.grunge.com/259929/themessed-up-history-of-polio/
40 https://nl.wikipedia.org/wiki/Poliomyelitis
4.3.2.2
Orthomyxovirussen
1) Influenzavirus
Het capside van het griepvirus is omgeven door een envelop waarop twee soorten glucoproteïne-uitsteeksels (antigenen) bevinden: hemagglutinine en neuramidase.43
Er bestaan drie groepen: A, B en C.
De A-groep is het meest pathogeen en het meest verspreid. Groep A wordt in 3 subgroepen onderverdeeld naargelang de aanwezige antigenen op de membraanenveloppe.
De antigene samenstelling van de spikes verandert constant door: - mutaties: door kleine foutjes tijdens het kopiëren van hun genen (van de chromosomen) ontstaan er langzaam wijzigingen in de antigenen op het virusmembraan. Dit proces wordt antigene drift genoemd - combinatie van de verzameling genen van twee virussen van verschillende typen influenzavirussen. Dit proces heet antigene shift
Bij beide processen zijn de antigenen op het oppervlakte van de virussen zodanig veranderd, dat het immuunsysteem van het lichaam deze slecht of niet herkent.44
Dat is ook de reden waarom vaccins kortdurend werken, meestal maar één seizoen. Elk jaar zijn nieuwe influenzavirussen in omloop, waaraan de vaccins moeten aangepast worden. Een vaccinatie tegen griep zal ook nooit 100% bescherming bieden.
Overdracht gebeurt hoofdzakelijk door overdracht via druppelkernen < 5 μm die lang blijven zweven, maar overdracht via druppels ≥ 5 μm over korte afstand en overdracht via direct contact is ook mogelijk.45
Na respiratoire overdracht vestigt het virus zich in het epitheel van de ademhalingswegen. Vervolgens wordt door necrose het luchtwegenepitheel aangetast wat secundaire infecties (met bacteriën) in de hand werkt. De bacteriële bijbesmettingen kunnen leiden tot bronchitis en pneumonie.
4.3.2.3 Paramyxovirussen
1) Bofvirus
Het virus wordt van mens op mens overgedragen door direct contact met droplets van een besmette persoon door hoesten, niezen, praten. Ook via handen of besmet speelgoed kan het virus zich verspreiden. 46
43 http://www.ronnieschuurbiers.nl/2011/05/biotechnologie-productie-van-influenzavirusvaccins/
44 http://www.ronnieschuurbiers.nl/2011/05/biotechnologie-productie-van-influenzavirusvaccins/
45 http://www.kiza.nl/content/transmissie-54
46 http://www.kindengezin.be/Themas/Vaccineren/Infectieziektes/wat_is_bof.jsp en https://lci.rivm.nl/richtlijnen/bof
Het rabiësvirus veroorzaakt progressieve hersenontsteking (encefalitis), het is erg gevaarlijk voor mensen en onbehandeld leidt het tot de dood.49 De behandeling houdt zowel actieve als passieve immunisatie in.
Besmette dieren kunnen gevaarlijk gedrag vertonen, maar minder duidelijke veranderingen in gedrag is waarschijnlijker. Nachtdieren (vleermuizen, vossen) die geïnfecteerd zijn met rabiës kunnen overdag tevoorschijn komen zonder hun normale schuwheid voor mensen te vertonen. In 1989 is België begonnen met de vaccinatie van vossen. In 2001 werd België officieel vrij van rabiës verklaard. Eind 2007 en begin 2008 werden in ons land twee gevallen van rabiës vastgesteld. In beide gevallen werd een besmette hond, die geen symptomen vertoonde, illegaal ingevoerd vanuit Marokko. Toen maanden later de symptomen zichtbaar werden, moesten een noodvaccinatie en een antiserum worden toegediend aan in totaal bijna 100 mensen.50
Het risico dat de ziekte opnieuw geïntroduceerd wordt, mag zeker niet onderschat worden. Sinds 27 oktober 2016 gelden nieuwe maatregelen om verdachte gevallen van hondsdolheid te melden en af te handelen. De verantwoordelijke (houder of eigenaar) die vermoedt dat zijn dier met hondsdolheid is besmet moet onmiddellijk beroep doen op een erkende dierenarts. De dierenarts heeft dan een aantal verplichtingen. Sinds 1 maart 2016 is de verplichte vaccinatie in België opgeheven. Enkel honden, katten en fretten die buiten België reizen of vanuit het buitenland naar België komen, moeten nog gevaccineerd worden.51
4.3.2.5 Coronavirussen
De meeste van deze virussen zijn ‘banale’ bovenste-luchtwegen-infectie virussen, maar ook het ernstige SARS-virus behoort tot deze groep. Dit veroorzaakt het Severe Acute Respiratory Syndrome, dat bij ongeveer 1/10 tot een dodelijke pneumonie leidt.
4.3.2.6 Togavirussen
Rubellavirus
Wordt respiratoir overgedragen door druppelinfectie.
De ziekte veroorzaakt een lichtrode fijnvlekkerige huiduitslag: rodehond. Het kind is er meestal niet erg ziek van.
Ernstiger is dat transplacentaire overdracht van moeder op kind tijdens de eerste vier zwangerschapsmaanden kan optreden. Zo kan congenitale rubella bij het kind neurologische stoornissen, doofheid, blindheid en hartafwijkingen veroorzaken Liefst vóór er zwangerschapswens is, zal men bij de vrouw controleren of ze voldoende rubella-antistoffen heeft. Wanneer een meisje/jonge vrouw geen natuurlijke immuniteit heeft opgebouwd, zal men vaccineren. Het combinatievaccin bof-mazelen-rubella wordt aanbevolen aan de leeftijd van 15 maanden.
49 http://www.merckmanual.be/index2.html?pid=2&hid=186&oid=2449
50 http://www.favv.be/dierengezondheid/rabies/#belgie
51 http://www.savab.be/nl/nieuws/nieuws-cat/nieuwe-maatregelen-hondsdolheid.htm
4.3.2.7 Retrovirussen
Humaan-immunodeficiëntievirus (HIV)
Infectie met HIV is een infectie die wordt veroorzaakt door één van de twee HIV-virussen: HIV-1 of HIV-2. De vernietiging van een type witte bloedcellen (de CD4+-lymfocyten = helper-T-lymfocyten) door deze virussen wordt steeds ernstiger. Wanneer lymfocyten worden vernietigd, wordt het lichaam gevoelig voor een aanval door veel andere infectieuze organismen. Veel complicaties van een HIV-infectie zijn het gevolg van deze andere infecties en niet van de HIV-infectie zelf. Deze (andere) infecties doen zich meestal niet voor bij mensen met een gezond afweersysteem en worden ‘opportunistische infecties' genoemd (voorbeelden in de tabel). Voor een persoon met AIDS zijn ze dodelijk.
In het verloop van een HIV-besmetting zijn 4 à 5 fasen te onderscheiden:
1. Seroconversie
Gemiddeld 2 tot 12 weken na de besmetting met HIV, grijpt de seroconversie plaats. Seroconversie houdt in dat het lichaam antistoffen tegen het HIV maakt. De aanwezigheid van de antistoffen kan door tests worden vastgesteld. De mensen die op de test positief zijn uitgekomen, zijn seropositief. Meestal zijn er geen verschijnselen, behalve lymfadenopathie (verdikking van lymfeklieren op meerdere plaatsen).52
De periode tussen de besmetting en de seroconversie heet “window-periode”, en is heel verraderlijk, aangezien dan niet kan aangetoond worden of iemand besmet is of niet.53
De seroconversie gaat vaak gepaard met koorts, moeheid en het opzwellen van de lymfeklieren.
2. Latentieperiode
Na de seroconversie volgt de vaak lange latentieperiode. Tijdens deze periode lijkt het virus relatief onactief. De latentieperiode kan een aantal jaren duren (gemiddeld 6 tot 8 jaar). Tijdens de latentieperiode zijn de meeste mensen met het HIV helemaal niet ziek.
Ze hebben geen lichamelijke ongemakken en kunnen hun werk blijven doen. Deze periode heet de asymptomatische periode
3. De eerste symptomen
Deze periode wordt ook wel de symptomatische periode genoemd. In deze fase duiken de eerste symptomen van de ziekte op zonder dat de persoon die met HIV besmet is echt ziek wordt. Het zijn vooral allerlei kleine infectieziektes: verschillende soorten herpes (op schaamlippen en geslachtsorganen), aften in de mond, hairy leukoplakie (een soort schimmelhaartjes op de tong), eczeem. Ook kan een latente tuberculose opduiken. Dit komt vooral doordat het lichaam nu moeilijkheden heeft met het verdedigen tegen micro-
52 http://www.verdec.com/geneesk/ziektes/aids.htm
53 Verwar niet met de incubatietijd!
Soa’s kennen een zogenaamde window-periode. Dit is de periode tussen het moment van besmetting en het positief worden van de test om besmetting aan te tonen.
(https://www.24gezondheid.nl/c-4035506/wat-u-verder-moet-weten/) Terwijl de incubatietijd de asymptomatische tijd is tussen de besmetting en het optreden van de eerste symptomen.
organismen waarmee het normaal geen problemen heeft. Deze fase duurt gemiddeld 1 tot 2 jaar.54
4. ARC
ARC staat voor Aids Related Complex. Het is een geheel van symptomen dat nauw met AIDS is verbonden. De seropositieve vermagert en voelt zich moe. Zij of hij lijdt aan chronische diarree en heeft aanhoudende koorts. In de mond komen allerlei schimmels voor en de symptomen uit de vorige fase worden alsmaar erger. Het immuunstelsel verzwakt nu snel. Het ARC-stadium duurt gemiddeld ½ tot 1 jaar. Sommige patiënten slaan de ARC-periode over en belanden na de symptomatische periode onmiddellijk in de AIDS-fase.
5. AIDS of verworven immunodeficiëntiesyndroom (afgeleid van de Engelse naam acquired immune deficiency syndrome of acquired immunodeficiency syndrome)55 is het stadium van een HIV-besmetting waarin het afweersysteem zo verzwakt is dat het lichaam zich niet langer kan verdedigen tegen ziekteverwekkers. Als de opportunistische infecties of tumoren doorbreken is de patiënt in het AIDS-stadium beland. De gezondheidstoestand van de zieke gaat snel achteruit, ook al zijn er langere periodes waarin het weer beter gaat. Het AIDS-stadium kan zeer kort duren, maar ook heel lang. De patiënt ligt dan vaak lange tijd in het ziekenhuis. Als het immuunstelsel het heeft begeven sterft de patiënt.56
Voor overdracht van HIV is contact nodig met een lichaamsvloeistof die het virus of die geïnfecteerde cellen bevat. HIV kan in bijna elke lichaamsvloeistof voorkomen, maar overdracht vindt meestal plaats via bloed, sperma, vaginale afscheiding en moedermelk. Lage concentraties HIV zijn ook aanwezig in traanvocht, urine en speeksel. Overdracht via deze laatste vloeistoffen komt echter uiterst zelden voor. HIV wordt op de volgende manieren overgedragen:
seksueel contact met een geïnfecteerde persoon, waarbij het slijmvlies dat de mond, vagina, penis of endeldarm bekleedt in aanraking komt met besmette lichaamsvloeistoffen (bij onveilig vrijen);
injectie of infusie van besmet bloed, zoals bij bloedtransfusies, gemeenschappelijk gebruik van naalden of een prikaccident met een met HIV besmette naald;
overdracht van het virus van een geïnfecteerde moeder op een kind vóór of tijdens de geboorte of na de geboorte via de moedermelk.
Iemand die werkzaam is in de gezondheidszorg en zich per ongeluk prikt aan een met HIV besmette naald, heeft een risico van ongeveer 1 op 300 om besmet te worden. Het risico neemt toe als de naald diep binnendringt of als er besmet bloed wordt geïnjecteerd. Als geïnfecteerde vloeistof in de mond of ogen spat, is de kans 1 op 1000 dat er infectie ontstaat. Aangeraden wordt zo snel mogelijk een combinatie van antiretrovirale middelen in te nemen. Dit lijkt het risico van infectie wel te verkleinen, maar niet uit te sluiten.57
54 http://aidsspace.wikispaces.com/De+symptomatische+periode en http://www.scholieren.com/werkstuk/5763
55 http://nl.wikipedia.org/wiki/Aids
56 http://www.scholieren.com/werkstukken/7243
57 http://www.merckmanual.nl/mmhenl/sec17/ch199/ch199a.html
HOOFDSTUK 4. HANDHYGIËNE
De handen vormen de belangrijkste overdrachtsweg van micro-organismen.
Handhygiëne wordt bijgevolg beschouwd als de meest doeltreffende maatregel van de algemene voorzorgsmaatregelen ter preventie van infecties bij de zorgverlening en ter preventie van de verspreiding van multiresistente micro-organismen.
Handhygiëne = elke actie die te maken heeft met reiniging/ontsmetting van de handen.
Duidelijk inzicht in de huidflora en de wijze van overdracht van micro-organismen tijdens de zorgverlening, heeft zeker een stuwende kracht in het beter naleven van de handhygiëne die in de praktijk soms nog onvoldoende is.1
4.1 Huidflora
De huid bevat micro-organismen.
Deze kunnen in twee groepen ingedeeld: de residente en de transiënte flora.
De transiënte flora op de handen is de belangrijkste oorzaak van kruisinfecties!
4.1.1 Residente flora
= micro-organismen die resideren (permanent verblijven) onder de oppervlakkige cellen van het stratum corneum en ook op het huidoppervlak.2 3 ‘bewoners van de huid’
Ze ontwikkelen zich in de microscopische huidplooien en in de schacht van talgklieren, zweetklieren en haarfollikels. Van daaruit groeien ze naar de oppervlakte toe.
Residente flora die is doorgegroeid vanuit de huidplooien naar de oppervlakte toe, vermengt zich daar met de transiënte flora die zich op de oppervlakkige epitheellagen bevindt.4
Residenten zijn micro-organismen die op de huid leven, overleven en zich vermenigvuldigen. Ze horen daar thuis. Ze leven in evenwicht met hun milieu: onze huid. Ze verblijven permanent op de huid en zijn relatief stabiel qua aantal en samenstelling. De residente flora wordt nauwelijks verstoord door normale wasbeurten en herstelt zich na enkele uren.5
Deze diepe flora wordt niet overgedragen door gewoon huidcontact.
1 HOGE GEZONDHEIDSRAAD, Aanbevelingen inzake handhygiëne tijdens de zorgverlening, HGR NR 8349, 2009, 7.
2 Stratum corneum = het buitenste gedeelde van de opperhuid: het is waterdicht; mits het onbeschadigd is zorgt deze laag ervoor dat de meeste bacteriën, virussen en lichaamsvreemde stoffen niet kunnen binnendringen in het lichaam.
3 http://www.skillslab.ugent.be/leerpadHH/01.htm
4 C. VAN MEENEN, Fysisch infectieus hospitalisme, Kortrijk, KATHO-HIVV, 2011-12, 23.
5 http://www.hebe.be/hebe%20123/p09.pdf
De virulentie van de residente flora is laag.6 Zij is zelden oorzaak van infecties tenzij zij in een steriele plaats binnengebracht wordt bij invasieve procedures, zoals een heelkundige ingreep, een punctie, een sondage… of indien de weerstand van de patiënt sterk gedaald is.
Om welke kiemen gaat het? 7
De residente flora bestaat uit micro-organismen die voornamelijk behoren tot de conditioneel pathogenen (zijn potentieel pathogeen). Dit zijn micro-organismen, die aan gezonde mensen, onder normale omstandigheden geen schade berokkenen. Ze kunnen slechts infecties veroorzaken onder bepaalde omstandigheden (bv. bij patiënten waarvan de weerstand sterk verminderd is door ziekte of behandeling) of wanneer ze binnengebracht worden in het lichaam (bv. invasieve technieken).
Het zijn vooral Gram+ kiemen; zijn in normale omstandigheden, weinig schadelijk.
Het zijn voornamelijk:
Staphylococcus epidermidis
Candida albicans (een gist)
Staphylococcus aureus – t.h.v. perineum en neus – vb. MRSA veroorzaakt soms zware longontsteking bij beademde patiënten.
In mindere mate: Gram- kiemen. Zijn schadelijker dan Gram+ (het lipopolysaccharide in hun celwand is giftig = endotoxine). Ze zijn vooral pathogeen bij verzwakte personen. Gram- komen meer voor:
bij ouderen
bij verzwakten
bij personen met vochtige huid
op vochtige en warme huidzones, bv. onder de oksels en in de liesplooien.
Het zijn voornamelijk:
Enterobacteriën:
Salmonella
Shigella
Yersinia
Proteus
Klebsiella
Enterobacter
Serratia
Escherichia coli
Taak van de residente flora
6 Virulentie = de kracht van het ziekmakend vermogen van het micro-organisme. Virulentie is het vermogen van een micro-organisme om te wedijveren met de omgevende microflora, weefsel te beschadigen en/of de verdedigingsmechanismen van de gastheer te weerstaan.
7 C. VAN MEENEN, Fysisch infectieus hospitalisme, Kortrijk, KATHO-HIVV, 2011-12, 23 en M. VANDE PUTTE, Hygiëne in het ziekenhuis, Leuven, Acco, 2009, 54.
Deze flora produceert stoffen die toxisch zijn voor andere micro-organismen.
Nut: Zweet, talg en commensalen (zoals Stapylococcus epidermidis) vormen een beschermende factor tegen lichaamsvreemde micro-organismen. Normale pH op het oppervlak van volwassen huid ligt tussen de 5,4 en 5,9.8 Voor hun werking: zie microbiologie, 2.1.1 Eerste afweerlinie.
Factoren die de residente flora beïnvloeden
De residente flora verschilt van persoon tot persoon, naargelang:
de leeftijd: meer Gram- en Candida albicans bij ouderen
de gezondheidstoestand: meer Gram- bij verzwakten
de medicatie inname: medicatie kan de pH van de huid beïnvloeden en antibiotica beïnvloeden de bacteriële flora
de algemene hygiëne van de persoon.
Beschadiging van de huid kan verandering in de samenstelling van de residente flora met zich meebrengen!
MO groeien gemakkelijker in vochtige, beschadigde huid.
4.1.2 Transiënte flora
= micro-organismen die de oppervlakkige afschilferende epitheellagen van de huid koloniseren.9 ‘bezoekers van de huid’
De transiënte flora omvat, naast de opgestegen residente flora, ook micro-organismen die worden opgenomen tijdens de zorgverlening of bij huidcontact met personen en/of voorwerpen in de omgeving. De samenstelling van de transiënte flora (aard en hoeveelheid van de transiënten) is dus afhankelijk van de contacten die de huid heeft en is bijgevolg erg wisselend. Vooral deze transiënten geven aanleiding tot kruisinfecties.
De transiënten overleven slechts kortstondig en kunnen zich normaal nauwelijks vermenigvuldigen. Maar als het evenwicht van de huid verstoord is, bv. bij beschadiging van de huid of bij hoge vochtigheid, kunnen de kiemen wel koloniseren: ze kunnen overleven en zich zelfs vermenigvuldigen.10
De transiënten zijn grotendeels te verwijderen door de handen te wassen.11
Vergelijking:12
8 http://www.ntvw.nl/Digitaal_Supplement/DSM1_2010.pdf
9 http://www.skillslab.ugent.be/leerpadHH/01.htm
10 HOGE GEZONDHEIDSRAAD, Aanbevelingen inzake handhygiëne tijdens de zorgverlening, HGR NR 8349, 2009 en en M. VANDE PUTTE, Hygiëne in het ziekenhuis, Leuven, Acco, 2009, 55.
11 http://www.skillslab.ugent.be/leerpadHH/01.htm
12 http://www.skillslab.ugent.be/leerpadHH/08.htm
RESIDENTE FLORA
Voornamelijk GRAM+ en GRAMbacteriën
Beschermende flora
Overleeft en vermenigvuldigt
Op huidoppervlak, in huidplooien, talgklieren, haarfollikels
Afhankelijk van persoon (geslacht, ras, leeftijd)
Lage virulentie, tenzij zij in een steriele plaats worden binnengebracht of indien de weerstand van een patiënt sterk verminderd is.
Blijvend karakter
Worden niet overgedragen door huidcontact
TRANSIËNTE FLORA
GRAM+ en GRAM- bacteriën, virussen en gisten
Opgestegen residente MO en MO opgenomen uit de omgeving
Vermenigvuldigt nauwelijks, tenzij bij beschadiging van de huid of bij hoge vochtigheid
Op oppervlakkig, afschilferend epitheel
Afhankelijk van de contacten van de huid
Ziekmakend vermogen is afhankelijk van:
- soort kiemen
- aantal kiemen
- virulentie
- gastheer
Tijdelijk karakter (kunnen slechts korte tijd overleven op de huid)
Worden wel overgedragen door huidcontact
Ongeacht de methode van het wassen of ontsmetten van de handen kan de huid van de handen nooit steriel worden gemaakt. Als men een goed product en een goede techniek toepast, verwijdert men de transiënte flora en beperkt men de residente flora.
4.2 Hoe gebeurt de overdracht van micro‐organismen via de handen? 13
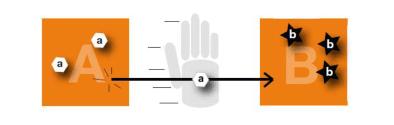
Vijf voorwaarden moeten worden vervuld opdat een micro-organisme van de ene patiënt naar de andere wordt overgedragen.14
Het onderstaand schema geeft een theoretische en simplistische voorstelling! De realiteit is complexer! Er is doorgaans bidirectionele overdracht (in beide richtingen)!
5 stappen of voorwaarden voor overdracht van micro-organismen
Er zijn 5 stappen waaraan moet worden voldaan:
1. Eerst moeten de micro-organismen op de huid van de patiënt of op oppervlakken in de onmiddellijke nabijheid van de patiënt aanwezig zijn.15
1. MO zijn aanwezig...
… op de huid van de patiënt of op een voorwerp/oppervlak in de directe omgeving van de patiënt
13 http://www.skillslab.ugent.be/leerpadHH/04.htm
14 HOGE GEZONDHEIDSRAAD, Aanbevelingen inzake handhygiëne tijdens de zorgverlening, HGR NR 8349, 2009, 7.
15 HOGE GEZONDHEIDSRAAD, Aanbevelingen inzake handhygiëne tijdens de zorgverlening, HGR NR 8349, 2009, 7.
oppervlak "A" --------------------oppervlak "B" --micro-organismen "a" -------------micro-organismen "b"
Waar?
Vb. Staphylococcus aureus koloniseert de huid en slijmvliezen van mensen en van verschillende diersoorten. Ondanks verschillende lichaamszones bij mensen gekoloniseerd kunnen zijn, is het anterieure nokje van de neusholte de meest frequente plaats voor dragerschap van Staph. aureus. Naast de neusholte, kunnen ook andere zones deze kiem herbergen: de huid, het perineum en de pharynx zijn vaak voorkomende plaatsen. In het maag-darmstelsel, de vagina en de oksels daarentegen komt de kiem minder frequent voor. Mensen die drager zijn in de neus, dragen de kiem eveneens op andere plaatsen van het lichaam.
2. Vervolgens worden de micro-organismen op de handen van de zorgverlener overgebracht. 16
2. Overdracht van MO van de patiënt... ...naar de handen van de zorgverstrekker
M.a.w. de micro-organismen waarvan de patiënt drager is besmetten de handen van de zorgverstrekker door direct of indirect contact
micro-organismen "a" van A naar de handen
3. Het micro-organisme moet ook gedurende minstens enkele minuten op de handen van de zorgverlener kunnen overleven. 17
16 HOGE GEZONDHEIDSRAAD, Aanbevelingen inzake handhygiëne tijdens de zorgverlening, HGR NR 8349, 2009, 7.
17 HOGE GEZONDHEIDSRAAD, Aanbevelingen inzake handhygiëne tijdens de zorgverlening, HGR NR 8349, 2009, 7.
3. Overleving van MO... ...op de handen van de zorgverstrekker (minstens gedurende enkele minuten).
Micro-organismen overleven op de handen van de zorgverlener. Onder ideale omstandigheden (temperatuur, vochtigheid, afwezigheid van handhygiëne) kunnen micro-organismen zich zelfs vermenigvuldigen op de handen van de zorgverlener.
vb. Vancomycine resistente Enterokokken (VRE) overleven minstens 60 minuten op de vingertoppen (onafhankelijk van handschoenengebruik)18
4. De zorgverlener leeft de aanbevelingen inzake handhygiëne niet na. 19
4. Geen handhygiëne... ...of inadequate toepassing van handhygiëne.
Door het niet of inadequaat toepassen van handhygiëne blijven de handen van de zorgverstrekker gecontamineerd (besmet) met micro-organismen.20
5. Tenslotte moeten de besmette handen van de zorgverlener in rechtstreeks contact komen met een andere patiënt of met een voorwerp dat in rechtstreeks contact met de patiënt zal komen. 21
5. Direct contact... ...tussen de gecontamineerde handen van de zorgverstrekker en een andere patiënt of tussen de gecontamineerde handen van de zorgverstrekker en een voorwerp dat in contact zal komen met een andere patiënt.
Besmette handen brengen micro-organismen over.
micro-organismen "a" van de handen naar B
18 http://www.skillslab.ugent.be/leerpadHH/09.htm
19 HOGE GEZONDHEIDSRAAD, Aanbevelingen inzake handhygiëne tijdens de zorgverlening, HGR NR 8349, 2009, 7.
20 Gecontamineerd betekent: aanwezigheid van levende MO in/op voorwerpen/weefsels. vb.: eigen MO op een wonde, deze zijn nodig voor de genezing van de wonde. C. VAN MEENEN, Inleiding op het fysisch infectieus hospitalisme, Kortrijk, KATHO-HIVV, 2011-12, 9.
21 HOGE GEZONDHEIDSRAAD, Aanbevelingen inzake handhygiëne tijdens de zorgverlening, HGR NR 8349, 2009, 7.
Ter info (geen examenleerstof):
Ignaz Semmelweis heeft in 1847 (Semmelweis, 1891), zonder dit te weten, het eerste epidemiologisch bewijs geleverd van het belang van handhygiëne in de preventie van de overdracht van infecties. Er werd inderdaad een significante daling van de sterfteratio te wijten aan kraamvrouwenkoorts vastgesteld vanaf het ogenblik dat hij de verloskundigen, die ook autopsieën uitvoerden, verplicht heeft de handen met een 4% oplossing van calciumchloride te ontsmetten vooraleer zwangeren te onderzoeken.
Andere meer recente studies hebben het rechtstreeks effect van een betere naleving van handhygiëne aangetoond, niet alleen op het infectiepercentage maar ook op het beheersen van de resistentie. De meest gekende studie is deze van Didier Pittet en zijn team, waarin hij aantoont dat de verbetering van het naleven van de handhygiëne met 30%, gepaard gaat met een daling van 41% van de prevalentie van infecties en met een daling van 56% van de attack rate van MRSA.22
4.3 Handhygiëne
4.3.1 DOEL van handhygiëne
Preventie van kruisbesmetting
Preventie van ziekenhuisinfecties
Hiervoor werd een simplistische voorstelling gegeven van de overdracht van microorganismen aan de hand van 5 stappen. De realiteit is uiteraard complexer: eigenlijk verloopt deze ‘overdracht van micro-organismen’ in twee richtingen (‘bidirectional’) tijdens ELK contact tussen hand en oppervlak. Er kan zelfs gesproken worden van een ‘uitwisseling van micro-organismen’. Op die manier verandert de samenstelling van de transiënte flora, die de belangrijkste oorzaak is van kruisinfecties, constant tijdens de verschillende contacten.
Deze ‘uitwisseling/overdracht van micro-organismen’ kan worden beïnvloed door het toepassen van handhygiëne tussen het aanraken van oppervlak A en oppervlak B moet adequate handhygiëne toegepast worden: d.i. de juiste vorm van handhygiëne + volgens de juiste techniek). Op die manier wordt overdracht van micro-organismen vermeden / voorkomen.
22 HOGE GEZONDHEIDSRAAD, Aanbevelingen inzake handhygiëne tijdens de zorgverlening, HGR NR 8349, 2009, 8.
4.3.2 Basisvereisten handhygiëne23
Een goede voorbereiding is cruciaal voor een adequate handhygiëne. De basisvereisten omvatten eisen i.v.m. juwelen, nagels, doktersjas (voor de arts), wondjes t.h.v. de handen.
1) Juwelen
- Het dragen van juwelen aan handen, polsen en voorarmen is niet toegelaten.
Reden: De juwelen verhinderen een effectieve handhygiëne. Het dragerschap van gisten en gram- wordt bevorderd.
2) Nagels
- Kortgeknipte en zuivere nagels zijn standaard.
- Lange nagels en kunstnagels zijn niet toegelaten.
- Nagellak is eveneens een bron van micro-organismen, in het bijzonder indien de nagellak beschadigd is.
3) Doktersjas
- De polsen moeten vrij zijn van kledij.
- Korte mouwen zijn aan te bevelen.
4) Wondjes
- Wondjes t.h.v. de handen dienen afgedekt te zijn.
4.3.3 Wat houdt handhygiëne in? 24
De componenten van handhygiëne zijn de volgende:
1) Handen wassen:
Het doel ervan is de handen te reinigen, nl. te ontdoen van (al of niet) zichtbaar vuil. Bij dit zgn. ‘sociaal handen wassen’ wordt de transiënte flora van de huid gedeeltelijk verwijderd.
Gebruik van water en niet medicamenteuze zeep niet-medicamenteuze zepen zijn detergenten die geen antiseptische agentia bevatten
Mechanisch verwijderen van vuil (= reinigen) wrijven/water dat vuil + zeep wegspoelt
GEEN kiemdoding, wel verwijderen, wel reductie tot 50% van transiënte flora
23 http://www.skillslab.ugent.be/leerpadHH/12.htm
24 http://www.skillslab.ugent.be/leerpadHH/11.htm en M. VANDE PUTTE, Hygiëne in het ziekenhuis, Leuven, Acco, 2009, 60-65.
Gebruik van antimicrobiële of antiseptische zeep om de handen te wassen geeft een iets grotere reductie dan water en niet-medicamenteuze zeep
antiseptische zepen zijn detergenten die een antiseptisch agens bevatten
2) Handen ontsmetten:
Ontsmetten of desinfecteren is het behandelen met een ontsmettingsstof (OS), zodat kiemen gedood worden of geremd worden in hun ontwikkeling (groei en vermenigvuldiging).
het aantal micro-organismen op of in het materieel of weefsel daalt
overdracht van micro-organismen wordt gehinderd.
Hiertoe worden antiseptische producten gebruikt.
Een antisepticum ≠ een desinfectans: het zijn allebei antimicrobiële stoffen, maar er is een verschil in toepassing:
- desinfectie van levend weefsel gebeurt met een antisepticum (mv. antiseptica)
- desinfectie van een dood voorwerp gebeurt met een desinfectans (mv. desinfectantia).
Antiseptica en desinfectantia:25
Sommige stoffen kunnen als beide gebruikt worden: Bv. Dettol, met als actief bestanddeel chloroxylenol, wordt als schoonmaakproduct en als handzeep verkocht. Veel desinfectantia zijn echter te agressief om op levend weefsel te gebruiken.
Iso-betadine gebruik je o.a. om wondjes te ontsmetten, en is dus een antisepticum. De typisch rode kleur (Isobetadine werkt op basis van jodium) maakt dat het geen ideaal product is om als desinfectans te gebruiken. Het ideale antisepticum heeft een zo breed mogelijk werkingsspectrum, een zo laag mogelijke cytotoxiciteit en lokt zo weinig mogelijk intoleranties uit. Verder mag er maar een geringe inactivatie door organisch materiaal (o.a. bloed) zijn, alsook moet het een stabiel product betreffen (vijf jaar houdbaar).26
Het doel van de handeling ‘handen ontsmetten’ is dus de antimicrobiële werking.
Er is een onderscheid:
hygiënische handontsmetting: doodt de transiënte flora (er is een secundair effect op de residente flora, maar dit is niet noodzakelijk); het doel ervan: na contact met een (potentieel) besmet voorwerp of besmette patiënt zo vlug mogelijk de micro-organismen die overleven op de handen verwijderen, zodat de zorgverstrekker geen infectie ontwikkelt en de besmetting niet overdraagt op een ander voorwerp of persoon;
chirurgische handontsmetting of preoperatieve ontsmetting van de handen: doodt niet alleen de transiënte flora, ook de residente flora wordt aangetast; Naast een onmiddellijk bactericide effect beoogt deze handontsmetting een
25 http://www.ikhebeenvraag.be/vraag/2605
26 http://www.infal-derm.be/nontsmet.htm
verlengde werking gedurende twee tot vier uur en een vermindering van het risico van besmetting van de operatiewonde via de handen van de uitvoerders van de ingreep.
Vaak worden voor beide vormen van handontsmetting soortgelijke producten gebruikt. Het onderscheid berust op de wijze van uitvoering.
Gebruik van handalcohol, er zijn ook handgels in de handel.
Snelle werking
Effect:
meer dan 99,99% reductie van transiënte flora
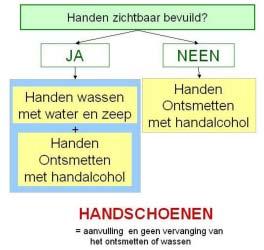
verliest zijn werking in aanwezigheid van organisch materiaal bij zichtbare bevuiling: EERST handen WASSEN
3) Dragen van handschoenen:
Handschoenen worden gedragen voor de preventie van overdracht van micro-organismen op de handen van de zorgverlener, alsook ter bescherming van de handen van de zorgverlener tegen chemische stoffen die schadelijk zijn voor de huid.27
Handschoenen dienen om besmetting van de handen te vermijden: door het dragen van handschoenen wordt een barrière gecreëerd tussen het milieu en de handen.
Zijn een aanvulling en geen vervanging van handontsmetting.
4.3.4 Indicaties voor handhygiëne: Wat is DE STANDAARD?
1) Wanneer handen wassen?28
a. Sociaal handen wassen: De “sociale indicaties” voor het wassen van de handen met water en gewone zeep zijn:
Voor aanvang van het werk
Voor rustpauze en maaltijdpauze
Voor aanvang van het werk na een rustpauze, de maaltijdpauze
Na het toiletgebruik.
Dit stemt overeen met de normale persoonlijke hygiëne.
27 http://www.skillslab.ugent.be/leerpadHH/15.htm
28 M. VANDE PUTTE, Hygiëne in het ziekenhuis, Leuven, Acco, 2009, 60-65 en C. VAN MEENEN, Fysisch infectieus hospitalisme, Kortrijk, KATHO-HIVV, 2011-12, 26.
b. Handen wassen in een zorgsituatie:
In de medische en paramedische praktijk worden de handen niet gewassen maar wel ontsmet of eerst gewassen en daarna ontsmet. In een zorgsituatie wordt het handen wassen vervangen door handontsmetting.
Handen wassen wordt enkel aanbevolen in volgende situaties:
Bij zichtbare bevuiling (vb. na contact met biologische vloeistoffen) of bij geur of als de handen plakkerig aanvoelen.
Na contact met een patiënt met één van volgende infecties: Clostridium difficile, norovirus, scabiës:29 eerst handen wassen, daarna ontsmetten. Want, handalcohol heeft geen reinigende werking en kan dus ook niet voor handreiniging worden gebruikt!30
2) Wanneer handen ontsmetten?31
Een hygiënische handontsmetting is de standaardtechniek voor handhygiëne tijdens de zorgverlening in het algemeen:
Zorgverlening in het ziekenhuis
Zorgverlening in woonzorgcentra
Zorgverlening thuis
Bereiding en manipulatie van medicatie in de apotheek
Werkzaamheden in het labo, de sterilisatie-afdeling, de melkkeuken
Paramedische activiteiten: pedicure, manicure, aanbrengen van tatoeage en piercings… Overzicht ‘wat is de standaard’?:32
29 Norovirus is een zeer besmettelijk virus dat 'buikgriep' veroorzaakt (een ontsteking van het maagdarmkanaal).
30 http://www.hartmann-academie.nl/handhygiene/handhygiene/reiniging
31 M. VANDE PUTTE, Hygiëne in het ziekenhuis, Leuven, Acco, 2009, 62 en C. VAN MEENEN, Fysisch infectieus hospitalisme, Kortrijk, KATHO-HIVV, 2011-12, 27.
32 http://www.skillslab.ugent.be/leerpadHH/11.htm
Handen ontsmetten! (zelfs indien handschoenen gebruikt)
EN
Bij zichtbare bevuiling: eerst handen wassen met water en zeep!
CAVE: bij Clostridium difficile, norovirus, scabiës altijd handen wassen!
Waarom is handontsmetting beter dan handen wassen? sneller
beter beschikbaar
effectiever
minder uitdrogend
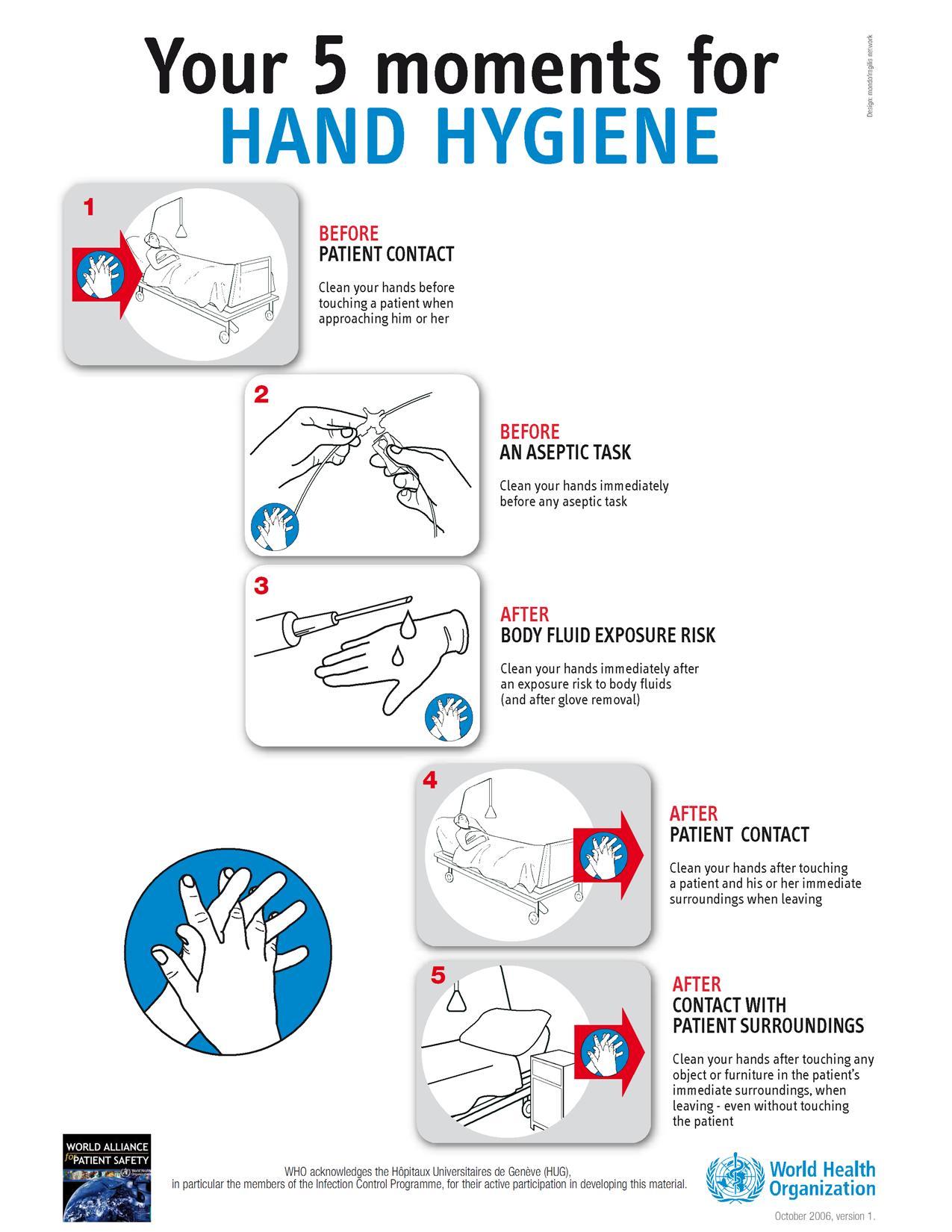
Handontsmetting moet toegepast worden in alle hierna vermelde indicaties ongeacht het al of niet dragen van handschoenen. Ze wordt uitgevoerd op 5 momenten:33
Indicaties
Wanneer?
In welke gevallen/situaties?
1. Onmiddellijk voor rechtstreeks contact (aanraking) met de patiënt
Reden Voorbeelden
2. Onmiddellijk voor een zuivere of invasieve handeling dwz onmiddellijk voor de handeling
Om de P te beschermen tegen de transiënte flora van de handen van de zorgverlener
Om de P te beschermen tegen de transiënte flora van de handen van de zorgverlener
Gebaren van beleefdheid: hand schudden, arm aanraken.
Rechtstreeks fysiek contact: P helpen bij het stappen, het wassen, kiné. Klinisch onderzoek: pols/RR meten, beluisteren van thorax/abdomen.
- Contact met slijmvliezen: mondzorg, toedienen van oogdruppels, aspireren van secreties.
- Contact met niet-intacte huid: zorg aan huidletsels, wondzorg/wondverband, inspuiting.
- Plaatsen van katheter, openen van een vasculaire toegangsweg of openen van een drainagesysteem.
33 HOGE GEZONDHEIDSRAAD, Aanbevelingen inzake handhygiëne tijdens de zorgverlening, HGR NR 8349, 2009, 8.
3. Na blootstelling aan biologische vloeistoffen (= lichaamsvochten) of slijmvliezen, ongeacht het al of niet dragen van handschoenen (na het uittrekken van de handschoenen moeten de handen ontsmet worden!)
Om de zorgverlener en de omgeving te beschermen.
- Voorbereiden van voeding, medicatie, steriel materiaal.
- Contact met slijmvliezen en met nietintacte huid, zoals vermeld in de indicatie “voor zuivere of invasieve handeling”.
- Contact met medische instrumenten of voorwerpen en klinische stalen: afname of manipulatie van om het even welk staal van lichaamsvochten, openen van een drainagesysteem, plaatsen en verwijderen van een endotracheale tube.
- Opruimen van urine, stoelgang, braaksel.
- Manipulatie van afval (verbanden, linnen, luiers, incontinentieluiers), reinigen van besmet en visueel bevuild materiaal en omgeving (toiletten, medische instrumenten).
4. Na het laatste contact met de patiënt, als men hem verlaat.
Om de zorgverlener en de omgeving te beschermen.
5. Na contact met de nabije omgeving van de patiënt, zelfs zonder contact met hem.
maw na aanraking van voorwerpen of oppervlakken in de onmiddellijke omgeving van de patiënt
Merk op:
Om de zorgverlener en de omgeving te beschermen.
- Na gebaren van beleefdheid: hand reiken, arm aanraken.
- Na rechtstreeks fysiek contact: P helpen bij het stappen, het wassen, massage.
- Na klinisch onderzoek: pols/RR meten, beluisteren van thorax/abdomen.
- Na vervangen van bedlinnen, aanpassen van de infuussnelheid, uitschakelen van een alarm, vastnemen van de onrusthekkens, reinigen van het nachtkastje.
Het betreden van een kamer vormt op zich geen indicatie voor handontsmetting.
Handontsmetting waarborgt de veiligheid van de patiënt, vooral bij toepassing voor elk rechtstreeks contact met de patiënt en voor een zuivere of invasieve handeling.34
Voorbeelden op een tweepersoonskamer: Binnenkomen van de kamer
• Patiënt helpen bij het aannemen van een comfortabelere houding (indicatie voor handhygiëne: voor patiëntencontact) + erna (na patiëntencontact)
• Oogdruppels toedienen bij patiënt (indicatie voor handhygiëne: onmiddellijk voor een zuivere / invasieve handeling) + erna (na patiëntencontact)
• Losgekomen verband fixeren (indicatie voor handhygiëne: onmiddellijk voor een zuivere / invasieve handeling) + erna (na patiëntencontact)
34 C. VAN MEENEN, Fysisch infectieus hospitalisme, Kortrijk, KATHO-HIVV, 2011-12, 28-29.
• Urinecollector van patiënt leegmaken (indicatie voor handhygiëne: na contact met lichaamsvochten / slijmvliezen)
• Patiënt installeren om onderzoek te ondergaan in bed (indicatie voor handhygiëne: voor en na patiëntencontact)
• Het nachttafeltje en het oproepsysteem binnen handbereik van patiënt plaatsen alvorens de kamer te verlaten (indicatie voor handhygiëne: na contact met de directe patiëntenomgeving)35
Overzicht:36
35 C. VAN MEENEN, Fysisch infectieus hospitalisme, Kortrijk, KATHO-HIVV, 2011-12, 32.
36 http://pphhc.com/pphhc/contentfiles/5MomentsOfHandHygiene.jpg
3) Wanneer handschoenen dragen?
Wat betreft gebruiksindicatie zijn er twee soorten handschoenen:
niet-steriele handschoenen: vooral gebruikt om de zorgverlener te beschermen: lichaamsvochten, slijmvliezen of materiaal bevuild met lichaamsvochten kunnen grote aantallen kiemen bevatten die mogelijks pathogeen zijn om te vermijden dat de zorgverlener mogelijks pathogene MO op de handen krijgt, afkomstig van de patiënt of van voorwerpen die in contact waren met de patiënt;
steriele handschoenen: vooral gebruikt om de patiënt te beschermen: om direct contact van de handen met steriele weefsels, en met steriel materiaal op aseptische wijze mogelijk te maken vnl. bij daling van zijn weerstand en bij invasieve procedures.37
a. Indicaties voor het dragen van niet-steriele handschoenen:
Indicatie
Als algemene voorzorgsmaatregel bij potentiële blootstelling aan bloed, lichaamsvochten, secreties of excreties, slijmvliezen, nietintacte huid en voorwerpen (zichtbaar) bevuild met deze vochten.
Dus ook voor het aanraken van visueel bevuild (verpleeg)materiaal en omgevingsoppervlakken die (mogelijk) in aanraking kwamen met bloed, lichaamsvochten en slijmvliezen.
Als specifieke voorzorgsmaatregel bij contact met een besmette patiënt of besmet materiaal (uitsluitend bij overdracht via contact)
Bij protectieve isolatie: (= omgekeerde = beschermende) besmetting met banale kiemen kan een infectie teweegbrengen enkel indien er daarvoor een indicatie is (algemene voorzorgsmaatregel)38
Reden
Om de zorgverlener te beschermen.
Om de besmetting van de handen van de zorgverlener te verminderen en zo de overdracht van de ene patiënt naar de andere te voorkomen
Ter preventie van exogene besmetting van de pt door de zorgverlener
Voorbeelden
- Rechtstreeks patiëntencontact: contact met bloed, contact met slijmvliezen of niet-intacte huid, prik-of snijrisico, bloedafname, plaatsen/verwijderen van een perifeer infuus, vaginaal en anaal onderzoek, intiem toilet, endotracheale aspiratie.
- Onrechtstreeks patiëntencontact: opruimen van lichaamsvochten, ledigen van een recipiënt met lichaamsvochten (bedpan, urinaal), manipulatie of reiniging van gebruikte instrumenten (pincet, schaar…) en van voorwerpen bevuild met lichaamsvochten (compres), manipulatie van afval.
Bij pten met Clostridium difficile, MRSA… (zie hfst. 6)
Salmonella enteritidis, Escherichia coli, Enterobacter, Streptococcus pyogenes, luizen, scabies, Clostridium perfringens
Bij pten met uitgebreide huiddefecten (brandwonden), pten met extreem lage leukocytose, pten onder immunosuppressiva (na transplantatie), prematuren
37 C. VAN MEENEN, Fysisch infectieus hospitalisme, Kortrijk, KATHO-HIVV, 2011-12, 32-33.
38 www.monica.be/documents/ZHH_procedure_beschermende_isolatie.doc
Merk op:
Niet-steriele handschoenen worden aangetrokken onmiddellijk voor gebruiksindicatie.
Niet-steriele handschoenen verwijderen of vervangen: Handschoenen worden verwijderd of vervangen onmiddellijk:
na iedere patiënt
bij eenzelfde patiënt na contact met elke soort lichaamsvocht
bij eenzelfde patiënt bij overgang van een besmette zone naar een andere zone bv. nadat je een fluim hebt weggenomen, neem je bij diezelfde patiënt de bloeddruk
Wanneer handelingen in volgorde van vuil naar schoon plaatsvinden, is het noodzakelijk om de handschoenen tussendoor te vervangen. Gebeuren handelingen van schoon naar vuil dan is het vervangen van handschoenen tussendoor niet nodig.
Voorbeeld: wanneer eerst een urinezak wordt vervangen en vervolgens het infuus wordt verzorgd, is tussentijdse vervanging van handschoenen nodig. Gebeuren deze handelingen in omgekeerde volgorde, dan is het vervangen van de handschoenen tussendoor niet nodig.39
na contact met voorwerpen bevuild met lichaamsvochten;40
wanneer de activiteit onderbroken wordt worden de handschoenen onmiddellijk verwijderd en vervangen; handschoenen mogen tijdens het dragen niet in contact komen met omgevingsmaterialen zoals telefoons, deurknoppen, apparatuur, toetsenborden, patiëntendossiers, schrijfgerei etc.41 bv. je bent bezig met het verversen van incontinentiemateriaal en ondertussen rinkelt de telefoon van de patiënt je wil opnemen eerst de handschoenen verwijderen! Anders wordt de telefoon besmet die later door de patiënt/ander personeel met blote handen wordt aangeraakt. Er moeten dus wegwerphandschoenen aanwezig zijn in elk lokaal waar contact mogelijk is met een patiënt of met materiaal gebruikt bij een patiënt.42
als de handschoenen beschadigd zijn en/of als de handschoenen sterk bevuild zijn.43
Opmerking:
Handschoenen worden niet ontsmet, noch gewassen. Ontsmettingsmiddelen tasten de integriteit van de handschoenen aan.
b. Indicaties voor het dragen van steriele handschoenen (geen examenleerstof):
Indicatie Reden Voorbeelden
Bij rechtstreeks contact met steriele weefsels of lichaamsvochten
Om overdracht van de flora van de zorgverlener naar de
- chirurgische ingreep; - bevalling;
- invasieve medische (bv. plaatsen blaassonde, centraal veneuze katheter,
39 WERKGROEP INFECTIEPREVENTIE, Persoonlijke beschermingsmiddelen, Vastgesteld: juli 2008
Revisie: juli 2013, www.rivm.nl
40 C. VAN MEENEN, Fysisch infectieus hospitalisme, Kortrijk, KATHO-HIVV, 2011-12, 34 en HOGE GEZONDHEIDSRAAD, Aanbevelingen inzake handhygiëne tijdens de zorgverlening, HGR NR 8349, 2009, 21.
41 WERKGROEP INFECTIEPREVENTIE, Persoonlijke beschermingsmiddelen, Vastgesteld: juli 2008
Revisie: juli 2013, www.rivm.nl
42 M. VANDE PUTTE, Hygiëne in het ziekenhuis, Leuven, Acco, 2009, 65
43 http://www.nvkvv.be/file?fle=316389
patiënt te voorkomen.
hechten van een wonde) en radiologische procedures (bv. arteriografie);
- steriele bereidingen (bv. parenterale voeding, chemotherapie).
Bij rechtstreeks contact met steriel materiaal dat steriel moet gebruikt worden
Opmerking:
Om overdracht van de flora van de zorgverlener naar de patiënt te voorkomen.
Bij ingrepen met een hoog risico van beschadiging van de handschoenen (scheur, perforatie, enz.), is een dubbel paar handschoenen aangewezen.
Steriele handschoenen moeten worden vervangen in geval van: - accidenteel contact met niet-steriel materiaal, - perforatie van de handschoenen; het risico op perforatie neemt toe naarmate de ingreep langer duurt.44
c. Wanneer is er GEEN indicatie voor handschoenen:45
Rechtstreeks patiëntencontact: parameters meten, injecties geven, patiënt aankleden of wassen (uitgezonderd intiem toilet), patiënt vervoeren, ogen of oren zonder secreties verzorgen, vasculaire katheter manipuleren (als geen contact met bloed), gebruik van steriele instrumenten bij wondzorg.
Onrechtstreeks patiëntencontact: telefoneren, gegevens noteren in dossier, orale medicatie toedienen, dienbladen open afdienen, bedden opmaken, O2 en aërosol toedienen, contact met patiëntenmeubilair.
Uitzonderingen:
o in aanwezigheid van een patiënt die drager is van besmettelijke microorganismen die overdraagbaar zijn via contact; o of bij mogelijke blootstelling aan lichaamsvochten en voorwerpen (zichtbaar) bevuild met lichaamsvochten.
4.3.5 Technieken van handhygiëne
Voor studenten verpleegkunde: dit onderdeel wordt ingeoefend tijdens de verpleegkundige vaardigheidslessen.
44 HOGE GEZONDHEIDSRAAD, Aanbevelingen inzake handhygiëne tijdens de zorgverlening, HGR NR 8349, 2009, 21.
45 http://www.skillslab.ugent.be/leerpadHH/15.htm
1) Handen wassen 46
Hoe handen wassen?
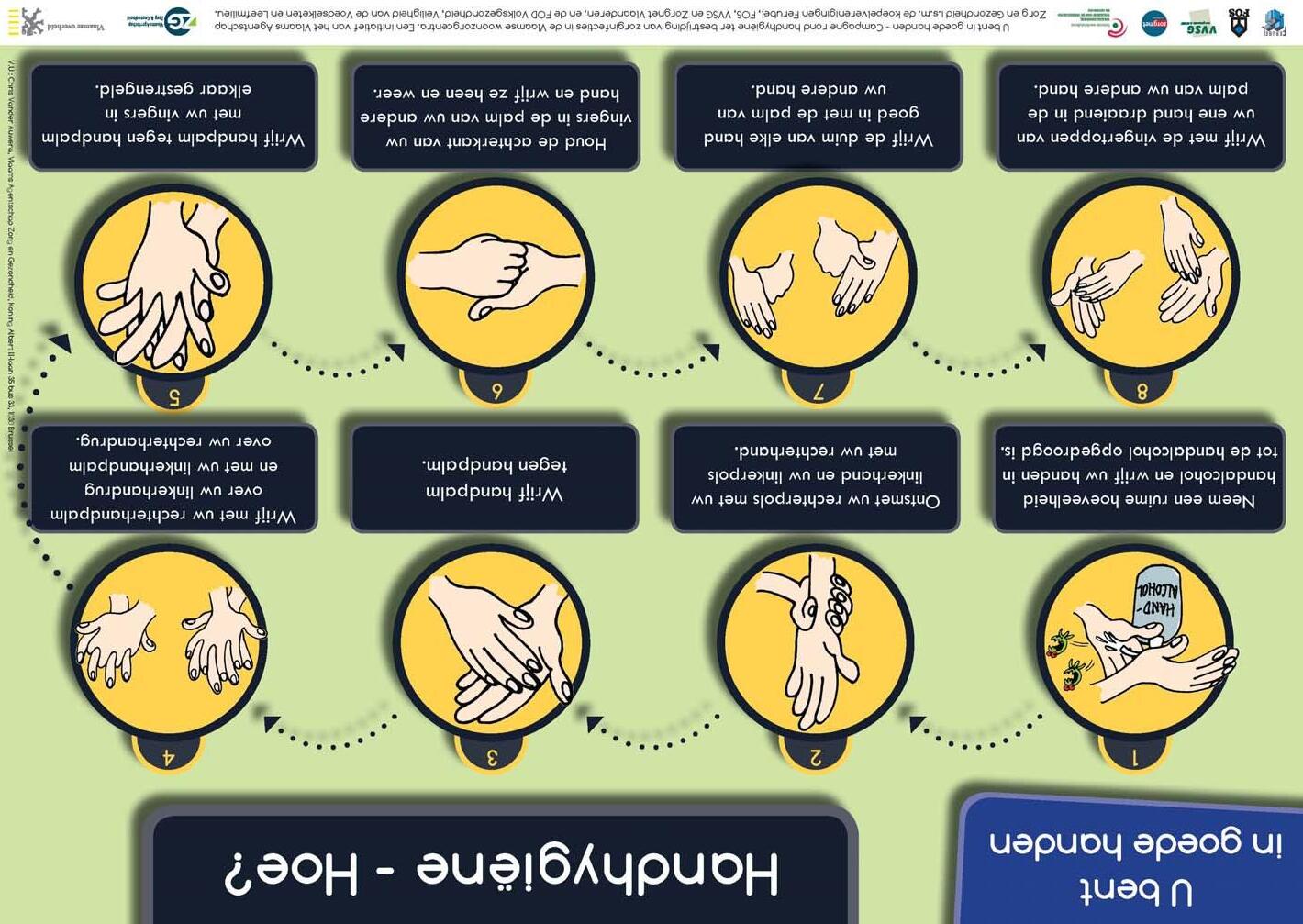
Het schema op de powerpoint geeft de verschillende stappen weer:
- Bevochtig de handen met water (koud water is minder belastend dan warm water)
- Neem een voldoende hoeveelheid zeep door de hendel van de dispenser éénmaal in te drukken, bij voorkeur met de elleboog, en wrijf de handen in als volgt:
o handpalm tegen handpalm;
o rechter handpalm over linker handrug en linker handpalm over rechter handrug en tussen de vingers;
o handpalm tegen handpalm met de vingers van beide handen tussen elkaar;
o achterkant van de vingers in de tegenovergestelde handpalm brengen en de vingers tegen deze handpalm heen en weer wrijven;
o de duim van elke hand goed inwrijven met de palm van de andere hand;
o de vingertoppen van elke hand draaiend inwrijven in de palm van de andere hand.
‐ Spoel de handen goed af om alle zeepresten te verwijderen.
‐ Dep de handen droog met een wegwerphanddoekje (deppen is beter dan wrijven, doe het ook grondig om huidirritatie te vermijden)
‐ Als de kraan met de handen gesloten moet worden, sluit de kraan met het wegwerphanddoekje zodat de handen niet besmet worden. Is er een hendel gebruik dan uw elleboog.
Aandachtspunten:
handen wassen duurt langer (40-60 seconden) dan handen ontsmetten met handalcohol (20-30 seconden);
vloeibare zeep wordt aanbevolen;
maak gebruik van een huidbeschermende crème als je de handen een tijdje niet hoeft te wassen (bv. als je het werk verlaat) om huidirritatie te voorkomen.
2) Handen ontsmetten47
De hygiënische handontsmetting omvat het volledig inwrijven van de handen, de polsen, ev. de voorarmen met een ruime hoeveelheid ontsmettingsmiddel gedurende de benodigde
46 C. VAN MEENEN, Fysisch infectieus hospitalisme, Kortrijk, KATHO-HIVV, 2011-12, 26-27; http://www.skillslab.ugent.be/leerpadHH/13.htm en http://www.publichealthgreybruce.on.ca/Communicable/Handwashing/MOHLTC%20Hand%20Washing%20&%20 Sanitizer.pdf
47 M. VANDE PUTTE, Hygiëne in het ziekenhuis, Leuven, Acco, 2009, 63 en C. VAN MEENEN, Fysisch infectieus hospitalisme, Kortrijk, KATHO-HIVV, 2011-12, 30-32 en http://www.zorginfecties.be/defaultsubsite.aspx?id=26217#Affiche 'Basis voor goede handhygiëne'
inwerkingstijd (min. 30 sec.). Na de ontsmetting laat men de handen aan de lucht drogen. Onderstaande afbeelding geeft de verschillende stappen weer bij handontsmetting:
Aandachtspunten:
neem voldoende HANDALCOHOL (is ethanol 70 à 80% met glycerine, een vettig, huidbeschermend product): 3 ml, komt gemiddeld overeen met 2 x pompen op de dispenser; De hoeveelheid moet voldoende zijn om alle delen van de hand goed nat te maken
30 sec. laten drogen aan de lucht (= contacttijd);
klinisch relevante delen: met name de vingertoppen en duimen zijn van klinisch belang omdat:
die het meest direct in contact komen met patiënten en mogelijk besmette voorwerpen;
op de vingertoppen leven meer bacteriën dan op andere delen van de hand.48
Fouten die frequent tegen deze techniek gemaakt worden zijn:
niet lang genoeg ontsmetten (moet 20 à 30 sec.);
de handen zijn niet droog na het ontsmetten;
bepaalde huiddelen niet ontsmetten;
te weinig handalcohol gebruiken.
Voordelen van handontsmetting met handalcohol:
Het is een eenvoudige en snelle procedure.
Bij ontsmetting met handalcohol worden meer MO gedood dan bij eenvoudig wassen met water en zeep.
Daar het een snelle techniek is, is de compliance groter (zie verder).
Ontsmetten is toegankelijker dan handen wassen. Want je bent niet afhankelijk van de aanwezigheid van een wastafel, handalcohol kan in elke zorgsituatie voorhanden zijn. vb. handalcohol in kleine “zakflacons”
Minder belastend voor de huid dan wassen met water en zeep.
3) Gebruik van handschoenen49
Techniek aantrekken niet steriele handschoenen:
1. Kies het juiste type en de juiste maat van handschoenen
2. Neem de handschoenen uit de doos (zonder de doos en de inhoud te contamineren) (fig. a).
3. Trek de niet-steriele handschoen aan de linker- of rechterhand aan, zodat deze past in de palm (fig. b).
4. Trek de manchet van de niet-steriele handschoen goed tot over de pols aan (fig. c).
5. Herhaal dezelfde procedure voor de andere hand (fig. d, e en f).
48 http://www.hartmann-academie.nl/handhygiene/handhygiene/handdesinfectiemethode
49 http://www.skillslab.ugent.be/leerpadHH/15.htm
6. Controleer of de niet-steriele handschoenen naadloos passen (fig. g).50
Techniek verwijderen steriele/niet steriele handschoenen:
Door de handschoenen volgens onderstaande methode uit te trekken wordt contact met de buitenkant van de handschoenen en contaminatie met daar aanwezige stoffen vermeden.51
1. Neem de buitenkant van de handschoen bij de pols vast zonder daarbij de huid te raken (fig. a).
2. Trek de handschoen binnenste buiten uit (fig. b).
3. Vouw de handschoen tot een bal op en hou de handschoen in de andere (gehandschoende) hand vast (fig. c).
4. Schuif de (wijs)vinger onder de rand van de nog aanwezige tweede handschoen (binnenzijde) (fig. d).
5. Wikkel af vanuit de binnenzijde, waarbij een zak wordt gemaakt voor beide handschoenen. (fig. e en f)
6. Werp de handschoen in het juiste afvalrecipiënt! (fig. g)
7. Pas handhygiëne toe (zie verder) (m.a.w. handen ontsmetten).
Reden afwikkelen: beschouw de buitenkant van de handschoen als ‘gecontamineerd’ & binnenkant van de handschoen als (relatief) ‘proper’ → belangrijk om dit in het achterhoofd te houden bij het verwijderen van handschoenen, zodat de handen niet extra gecontamineerd worden. Een bevuild voorwerp (vb. een bebloed bedekkend verband…) kan je veilig verwijderen terwijl je tegelijkertijd je niet steriele handschoenen uittrekt:
‐ Neem het voorwerp in je nog gehandschoende rechter/linkerhand.
‐ Trek de rechter/linkerhandschoen uit, raak hierbij je hand niet aan. Het voorwerp komt in de handschoen terecht.
‐ Idem voorgaande.
Aandachtspunten:
handschoenen dragen is geen alternatief voor het toepassen van handhygiëne
redenen om handhygiëne toe te passen na gebruik van handschoenen: contaminatie van de handen kan steeds optreden: a) door beschadiging van handschoenen:
Handschoenen zijn niet altijd 100% ondoordringbaar voor MO. Je moet rekening houden met een lekkagepercentage dat afhankelijk is van de kwaliteit van de handschoenen. Via miniscule scheurtjes kunnen MO binnendringen: zgn. “pinholes”. De vorming van ‘pinholes’ (= kleine gaatjes) is sterk variabel (moleculaire structuur van de handschoen), afhankelijk van het productieproces & het gebruik.
Het dragen van handschoenen schept een “serre-effect” (= warm en vochtig milieu) met als gevolg toename van de MO die op de handen aanwezig zijn (want bevordert de groei van de MO die op de handen aanwezig zijn)
50 http://www.nvkvv.be/file?fle=316389
51 http://www.nvkvv.be/file?fle=316389
Handschoenen kunnen kapot gaan tijdens het gebruik.
b) tijdens het uittrekken van de gebruikte handschoenen:
handschoenen op een verkeerde manier uittrekken: er kan onnauwkeurig gehandeld worden (techniek niet juist toepassen).
niet op het gepaste moment handschoenen verwijderen of vervangen transmissie van micro-organismen
o van de ene naar de andere patiënt (kruisbesmetting)
o bij de patiënt zelf (bv. bloedname na leegmaken urinecollector / wondzorg na intiem toilet / mondtoilet na hygiënische zorg)
handschoenen onmiddellijk na de zorg verwijderen en handhygiëne toepassen Welke handhygiëne?
o Handen ontsmetten
o Bij bevuiling met bloed of lichaamsvochten: handen eerst wassen, daarna ontsmetten.
latexvrije handschoenen gebruiken bij latexallergie!
handschoenen worden nooit gewassen of ontsmet! Reden: dit tast de kwaliteit van de handschoenen aan.
voorkom besmetting van de voorraad niet steriele handschoenen (in een kartonnen verpakking met bovenaan een uitscheuring):
o een doos in een klem aan de muur is veiliger dan een doos die ergens staat (wordt bevuild door het oppervlak);
o vermijd om een nieuwe verpakking te vroeg te openen: de inhoud van een doos die te lang is blootgesteld aan de omgevingslucht is niet meer veilig;
o voorkom besmetting van de handschoenen in de doos door je vingers. niet in de doos gaan met je vingers