
www.unannoinsieme.it


www.unannoinsieme.it
Le infezioni urinarie non complicate si osservano in un tratto urinario connotato da una normalità anatomo-funzionale. Mentre, quelle complicate, sono diagnosticate in presenza di un apparato genito-urinario con alterazioni morfo-funzionali, in un paziente che abbia subito manovre strumentali, interventi chirurgici distrettuali o in pazienti con un’alterazione della risposta immunitaria, come i soggetti di età avanzata, i diabetici, quelli con insufficienza renale cronica o patologie uro-genitali e i pazienti affetti da patologie cardiovascolari. Alla luce di queste condizioni di fragilità che aumentano il rischio infettivo e ne peggiorano la prognosi, è fondamentale riconoscere immediatamente l’infezione e individuare l’approccio gestionale-terapeutico più appropriato, considerando che le IVU nei pazienti fragili e/o comorbidità possono dar luogo a complicanze serie.
Il presente corso vuole essere un percorso di aggiornamento per la classe medica che affronti la gestione delle IVU in particolari setting di fragilità come il grande anziano, il paziente diabetico e quello affetto da patologie cardiovascolari e uro-ginecologiche attraverso consigli e suggerimenti di pratica clinica che possono ottimizzare il management al fine di ridurre il rischio infettivo e migliorare la prognosi.

Antonio Briozzo Responsabile
SS Infettivologia, SC Medicina Interna, Ospedale Mauriziano Umberto I di Torino
Il Corso FAD è fruibile sul sito www.unannoinsieme.it fino al 31 dicembre 2024.
È stato accreditato per la categoria di Medico Chirurgo (tutte le specializzazioni) e Farmacista territoriale e sono stati attribuiti 15 crediti ECM. Una volta visionati online i moduli formativi il discente, per ricevere i crediti ECM, dovrà compilare i questionari direttamente sul sito e successivamente potrà scaricare l’attestato ECM. Il materiale didattico del Corso è disponibile in versione PDF.
Le Infezioni delle vie urinarie (UTIs) rappresentano la principale causa infettiva nel paziente anziano fragile e spesso sono correlate all’eccessiva prescrizione antibiotica. Una delle maggiori problematiche riscontrate, sia in comunità che in ambito ospedaliero, è quella del trattamento delle batteriurie asintomatiche (colonizzazioni), prescrizione non necessaria che coincide con il rischio di acquisizione di patogeni multi-resistenti. A questo scenario si sovrappone inoltre la condizione di fragilità del paziente anziano che spesso non manifesta la caratteristica sintomatologia delle UTIs e ciò è conseguenza di molteplici fattori: il sistema immunitario senescente, la presenza di comorbidità (malattie cardiovascolari, diabete mellito, BPCO e insufficienza renale cronica su tutte), le terapie spesso multiple e complesse e la sarcopenia (Figura 1 e Tabella 1, Journal of Gerontology 2001, Vol. 56A, No. 3, M146–M156).
Le donne rappresentano il sesso più colpito (Figura 2). La menopausa e altri fattori di rischio contribuiscono alla maggiore predisposizione femminile di sviluppare infezioni del tratto genito-urinario (EAU Guidelines on Urological Infections, 2023 - Tabella 2).
Nell’anziano, a causa della ridotta capacità termoregolatrice e della ridotta risposta ai pirogeni endogeni, la febbre non è presente nel 30-50% delle UTIs. In questi casi viene consigliata una singola rilevazione della temperatura corporea orale >37.2°C o rettale >37.5°C o l’evidenza di incremento >1.1°C rispetto alla temperatura corporea basale. I patogeni responsabili di UTIs sono in primis E.coli, quindi altri Enterobacteriales (K.pneumoniae, P.mirabilis) e P. aeruginosa per alcune categorie di pazienti a rischio. Gli ultimi dati di sorveglianza del 2021 dell’European Centre for Disease Prevention and Control (ECDC) riportano in Italia tassi di resistenza di E.coli a fluorochinoli del 35% e alle aminopenicilline del 58.9% (Figura 3-4), di K.pneumoniae a fluorochinoli del 50% e
Fattori intrinseci (ospite)
Risposta immunitaria ridotta (immunosenescenza)
Atrofia cutanea
Massa muscolare ridotta (sarcopenia)
Fattori estrinseci (ambientali)
Figura 1
Funzione della mucosa ridotta
Background genetico
Adulti in età avanzata
Comorbilità Dieta
Associazione delle caratteriste
Attività fisica
Trattamento farmacologico
Stress Fragilità
Tabella 1
1%
Prostatismo
Gravidanza Donne UominiAnomalie anatomo-funzionali delle vie urinarie
Attività sessuale
Menopausa
Picollo R et al., Azneim Forsch/Drug Res 2003; 53: 201
Figura 2
alle cefalosporine del 53.3% (Figura 5-6) e di P. aeruginosa a fluorochinoloni del 18.5% (Figura 7).
I fattori di rischio maggiormente frequenti
Storia UTI prima della menopausa
Incontinenza urinaria
Vaginite atrofica dovuta a insufficienza di estrogeni
Cistocele
Volume urinario aumentato dopo minzione
Stato secretorio dell’antigene del gruppo sanguigno
Cateterismo vescicale e deterioramento dello stato funzionale nelle donne anziane istituzionalizzate
UTI: infezioni del tratto urinario
Tabella 2
per acquisizione di multiresistenza sono rappresentati da antibiotico terapia nei 90 giorni precedenti, ospedalizzazione nei 5 giorni precedenti la comparsa di infe-
zione o l’ospedalizzazione per almeno 2 giorni nei 90 giorni precedenti (Raman et al. Antimicrobial resistance and Infection Control, 2028 7:79).
1%
1%
5-<10% 10-<25%
25-<50%
50-<75%
La sintomatologia delle UTIs nei pazienti diabetici è spesso simile a quella della popolazione non diabetica (disuria, frequenza e urgenza, con o senza febbre) ma l’alterato controllo metabolico (ipoglicemia/iperglicemia) può compromettere ulteriormente la capacità di difesa dell’organismo e complicare l’infezione.
Infatti le linee guida dell’European Association of Urology del 2023 classificano come complicata l’infezione urinaria nei pazienti con diabete mellito con urinocoltura positiva. Il diabete mellito è associato ad un aumento di circa 3-4 volte del rischio di batteriuria asintomatica (ASB), in particolare nelle donne in insulino-terapia e in quelle con una durata della malattia superiore ai 10 anni. Nei pazienti con nuova diagnosi di diabete mellito tipo 2, la cardiopatia ischemica, lo stroke, la neuropatia sono variabili indipendenti di rischio per UTIs (Alex Z Fu et al. Journal of Diabetes and Its Complications, 2014. Figura 1).
Complicazioni del diabete mellito
Malattia cerebrovascolare
Danno renale permanente
Infezioni del piede diabetico
Retinopatie e cecità
Infarto miocardico
Neuropatia periferica
Nel medesimo studio viene inoltre dimostrato che il tasso di UTIs aumenta in maniera statisticamente significativa nei pazienti diabetici con età maggiore a 75 anni con una prevalenza maggiore nel genere femminile (Figura 2).
La glicosuria, l’elevato valore di emoglobina (HbA1C), le anomalie vescicali, la capacità di adesione dei batteri all’urotelio e la risposta immunitaria dell’ospite concorrono attivamente alla patogenesi delle UTI nel paziente diabetico (Ajay Kumar Prajapati, Urinary
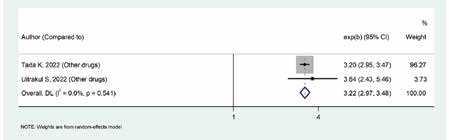
Tract Infect ion in Diabetics http://dx. doi.org/10.5772/intechopen.79575). Tra le terapie raccomandate nelle linee guida nel trattamento del paziente diabetico, in mono o duplice o triplice combinazione, gli SGLT-2i (empaglifozin, dapaglifozin e canaglifozin), sono associati alla comparsa di UTIs (Haghighi et al., J Renal Inj Prev. 2024; 13(1): e32276). In particolare empaglifozin sembra essere associato ad un maggior rischio infettivo rispetto agli altri farmaci (Figura 3).
L’eziologia nel diabetico è lievemente più variegata. Gli uropatogeni definiti UPEC (Enterobacteriales, P.aeruginosa ed in particolare K.pneumoniae e E.coli ) rimangono i batteri maggiormente responsabili di UTI ma emergono anche Gram positivi quali Enterococcus ( faecium e faecalis ), Stafilococcus spp e Streptocuccus agalactiae come rappresentato nella Figura 4 (Journal of Diabetes Research Volume 2022).
(Altri farmaci)
L’infezione è una causa comune di ospedalizzazione nei pazienti con insufficienza cardiaca (HF). L’impatto delle infezioni sull’outcome cardiovascolare a lungo termine (qualsiasi evento viene definito MACE), ed in particolare nello scompenso cardiaco, non è stato ben studiato. Nel 2023 è stato pubblicato su Nature uno studio retrospettivo (ChaoYu-Chen et al. Nature 2023;13:6941) in cui è stata valutata una coorte di pazienti ricoverati per infezione entro un anno da un precedente ricovero per scompenso cardiaco e confrontati con pazienti senza infezione. I pazienti sono stati valutati fino al verificarsi di un evento cardiovascolare. In un tempo medio di follow-up di 4,29 ± 2,92 anni, l’86,19% dei pazienti nel gruppo con infezione e il 63,63% dei pazienti nel gruppo di controllo aveva segni di scompenso cardiaco (Figura 1).
L’analisi multivariata ha mostrato che il gruppo con infezione aveva un rischio più elevato di MACE (HR 1.760, IC 95% 1.714–1.807), comprese tutte le cause mortalità (HR 1.587, IC 95% 1.540–1.636), infarto miocardico (HR 1.332, IC 95% 1.224–1.450), ictus (HR 1,769, IC 95% 1,664–1,882) e ospedalizzazione per scompenso cardiaco (HR 1,993, IC 95% 1,922–2,066). In particolare i pazienti con UTIs e polmonite avevano un esito cardiovascolare peggiore dopo la
Endpoint primario composito Mortalità
Ricovero per scompenso cardiaco
Infarto miocardico
Ictus ischemico 14,601 (74.91)
1
al follow-up (anni)
1
riammissione rispetto a quelli senza alcuna infezione (Tabella 1).
La motivazione per la quale l’infezione causerebbe un peggioramento dell’outcome legato ad eventi cardiovascolari starebbe nello storm citochinico (IL-1, IL-6, IFN-γ) capace di compromettere il sistema immunitario e diminuire i meccanismi omeostatici attraverso l’attivazione del sistema simpatico, la compromissione del microcircolo, l’attivazione della cascata coagulativa con conseguente di-
sfunzione (Sofia Bezat et al. Heart Failure Reviews 2023; 51:417-424. Figura 2).
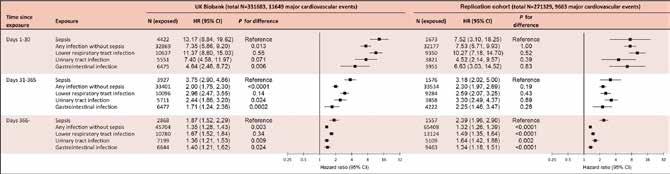
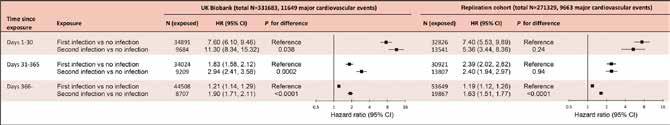
In conclusione le UTIs e le sepsi in partenza dalle vie urinarie rappresentano, insieme alle infezioni delle basse vie respiratorie, le patologie infettive a maggior rischio per la comparsa di eventi cardiovascolari. Inoltre, le recidive di infezione sono statisticamente correlate ad outcomes peggiorativi, nel breve periodo, come rappresentato rispettivamente nelle Figure 3 e 4. (Pyry N. Sipilä et al. Circulation. 2023;147:1582–1593).
(1.091-1.192)
(0.923-1.155)
(0.921-1.074)
DISFUNZIONE ENDOTELIALE
NO ROS
tono vascolare alterato maldistribuzione del flusso ematico ipossia tissutale trombogenicità perfusione periferica
TEMPESTA CITOCHINICA
TNF-α,IL-1,IL-6,INF-γ
contrattilità ventricolo sx ipertrofia fibrosi dilatazione ventricolare
IPERATTIVAZIONE DEL SISTEMA SIMPATICO
catecolamine inappropriata attivazione di RAAS
post-carico stress della parete ventricolare Ischemia miocardica
TROMBOGENICITÀ
Attivazione del sistema di coagulazione
Attivazione delle molecole di adesione
MICROCIRCOLAZIONE ALTERATA
Ischemia miocardica regionale Ibernazione Ipossia citopatica
disfunzione cardiaca reversibile
Giorni 1-30
Giorni 31-365
Sepsi Qualsiasi infezione senza sepsi Infezione del tratto respiratorio inferiore Infezione del tratto urinario Infezione gastrointestinale Tempo dall’esposizione Esposizione
Giorni 366-
Sepsi Qualsiasi infezione senza sepsi Infezione del tratto respiratorio inferiore Infezione del tratto urinario Infezione gastrointestinale
Sepsi Qualsiasi infezione senza sepsi Infezione del tratto respiratorio inferiore Infezione del tratto urinario Infezione gastrointestinale
Riferimento
Riferimento
Riferimento
Esposizione
Giorni 1-30
Giorni 31-365
Giorni 366
Riferimento
Riferimento
Riferimento
Riferimento
Riferimento
Riferimento
Riferimento
Riferimento
Riferimento
Le infezioni delle vie urinarie complicate si manifestano in pazienti con patologie, anomalie o condizioni favorenti. Sono distribuite egualmente in entrambi i sessi, in genere in pazienti di età superiore ai 65 anni e sono caratterizzate da persistenza o ricorrenza di UTIs, insuccesso terapeutico, da microrganismi non comuni o microrganismi multiresistenti. Le condizioni e/o anomalie del tratto genito-urinario (Figura 1) maggiormente rappresentate sono anomalie strutturali o funzionali delle vie urinarie (uropatie ostruttive, calcolosi–nefrite, chirurgia urologica o trapianto renale, cateterismo vescicale.
A queste si aggiungono anomalie correggibili quali:
• Calcoli infetti
• Prostatite batterica cronica
• Rene atrofico infetto monolaterale
• Doppio uretere ed uretere ectopico
• Corpi estranei
• Diverticoli uretrali e ghiandole parauretrali infette
• Spongiosi renale midollare monolaterale
• Monconi ureterali infetti non refluenti dopo nefrectomia
• Cisti infette dell’uraco
• Cisti comunicanti infette dei calici renali
• Necrosi papillare
• Ascesso paravescicale con fistola vescicale
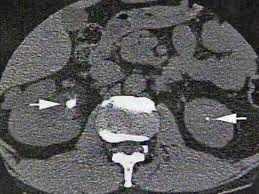
Le metodiche diagnostiche utilizzate per l’identificazione delle condizioni sovracitate comprendono l’ecografia (metodica poco costosa ma operatore-dipendente), la TC (Figura 2) e l’urografia
EV. Occasionalmente sono necessarie la cistouretrografia minzionale, l’uretrografia retrograda o la cistoscopia. Nelle donne con cistite sintomatica o con cistiti asintomatiche ricorrenti, non sono necessarie indagini urologiche di routine, perché questi reperti non influenzano la terapia. La nefrolitiasi è molto frequente, specie in età adulta e si classifica per la formazione di calcoli organici (Figura 3) (per malformazioni delle vie urinarie) e funzionali (per squilibrio metabolico). Nello specifico, per i pazienti di età pari o superiore a 65 anni, le condizioni correlate con formazione di calcoli includono la ridotta mobilità, la carenza di assunzione di liquidi, le infezioni croniche, la menopausa per diminuzione dei livelli di estrogeni endogeni, la riduzione della densità
ossea e l’obesità. Inoltre, un punto non ancora chiarito e ancora molto dibattuto nel mondo scientifico è quello relativo all’ipotesi che un maggiore apporto dietetico di calcio e un apporto farmacologico di calcio, frequente prescrizione negli anziani per prevenire l’osteoporosi, possano aumentare la formazione di calcoli per i livelli più elevati di calcio urinario. In realtà, diversi studi internazionali, hanno successivamente dimostrato che un aumentato introito di calcio con l’alimentazione non si associa ad un aumento della quantità di calcio filtrata dai reni ed escreta con le urine, ma anzi diminuirebbe il rischio di calcoli sintomatici.
2

Le linee guida dell’European Association of Urology (EAU) del 2023 sulle infezioni del tratto urinario raccomandano l’implementazione dei programmi di Antimicrobial Stewardship al fine di ottimizzare la terapia antibiotica nelle UTI. Uno dei punti cardine delle strategie di trattamento è la gestione della batteriuria asintomatica definita come individuo senza sintomi urinari e un’urinocoltura positiva con carica batte-
Raccomandazioni
rica ≥ 105 cfu/mL in due consecutivi campioni nelle donne e in un unico campione negli uomini. In questo caso la raccomandazione è quella di non eseguire esami colturali in assenza di fattori di rischio e di non trattare un’eventuale urinocoltura positiva (Tabella 1).
Le UTI associate a catetere (CAUTI) rappresentano un’altra situazione in cui viene fortemente raccomandata l’astensione dal trattamento, a meno di presenza di sintomi
Non controllare o trattare la batteriuria asintomatica nei seguenti casi:
• donne senza fattori di rischio;
• pazienti con diabete mellito ben controllato;
• donne in post-menopausa;
• pazienti anziani istituzionalizzati
• pazienti con tratto urinario inferiore disfunzionale e/o ricostruito;
• pazienti con trapianto renale;
• pazienti prima della chirurgia artroplastica;
• pazienti con ricorrenti infezioni del tratto urinario.
Controllare e trattare la batteriuria prima delle procedure urologiche che oltrepassano la mucosa.
Controllare e trattare la batteriuria nelle donne in gravidanza con trattamenti standard di breve durata.
1
Raccomandazioni per il trattamento delle UTI complicate
Uso della combinazione tra:
• amoxicillina e un aminoglicoside;
• una cefalosporina di seconda generazione e un aminoglicoside;
• una cefalosporina di terza generazione per via endovenosa come trattamento empirico delle UTI complicate con sintomi sistemici.
Uso della sola ciprofloxacina purchè le percentuali di resistenza locale siano <10% quando:
• il trattamento è somministrato per via orale;
• i pazienti non richiedono ospedalizzazione;
• il paziente presenta anafilassi per gli antimicrobici beta-lattamici.
Non utilizzare ciprofloxacina e altri fluorochinolonici per il trattamento empirico delle UTI complicate in pazienti del reparto di urologia o quando i pazienti hanno usato fluorochinolonici negli ultimi 6 mesi.
Trattare le alterazioni urologiche e/o le complicanze sottostanti.
Tabella 2
sistemici o segni/sintomi urinari di cui la piuria non fa parte. In caso di sintomatologia riconducibile ad infezione, la raccomandazione è quella di sottoporre il paziente a trattamento antibiotico, come indicato per le UTI complicate (Tabella 2), e di differenziare sempre la colonizzazione dalla possibile infezione, come indicato in Figura 1 (Barbara W. Trautner et al. Infect Dis Clin North Am. 2014 March; 28: 15–31).
ForteForza
Forte
Forte
Forte
Forte
UTI associate al catetere (CAUTI vs batteriuria asintomatica)
(Paziente con catetere urinario o uso di catetere entro 48 ore)
Inizio Febbre Ematuria acuta Delirio
Rigidità Dolore ai fianchi
Disturbi pelvici
Urgenza Frequenza Disuria Dolori sovrapubici
Il paziente presenta sintomi di CAUTI
Fattori di rischio per infezione del tratto urinario associata al catetere
Fattori di rischio a livello dell’ospite
• Sesso femminile
• Età >50 anni
Fattori di rischio modificabili
• Durata della cateterizzazione (prevalente)
• Mancata aderenza alla pulizia asettica del catetere (es. apertura del dispositivo chiuso)
Diagnosi di non-UTI probabilmente responsabile dei sintomi NO NO
Non inviare l’urinocoltura
SI SI
Inviare l’urinocoltura
Considerare la terapia empirica con antibiotici per CAUTI
Rivalutare i risultati dell’urinocoltura
Figura 1
Verificare altre cause
I fattori di rischio per CAUTI sono stati ben identificati e descritti in letteratura. In particolare in uno studio del 2018 (Emily K Shuman, Infect Dis Clin N Am) vengono indicate le strategie di prevenzione dell’insorgenza di tali infezioni (Tabella 3 e 4). Per quanto riguarda le pielonefriti, i fluorochinoloni e le cefalosporine sono gli unici antimicrobici raccomandati dalle linee guida EAU per il trattamento empirico orale delle malattie non complicate, sia nel paziente ospedaliero sia in quello ambulatoriale.
Il paziente anziano è spesso affetto da prostatite batterica. La prostata è un santuario estremamente complesso da raggiungere in cui gli antibiotici possano penetrare in concentrazioni tissutali efficaci e il trattamento della prostatite batterica acuta dovrebbe sempre, in presenza di un patogeno sensibile, prevedere un regime comprendente un fluorochinolonico, come indicato in Tabella 5. Il ruolo dei fluorochinoloni come farmaci di prima linea è stato confermato senza differenze significative tra levofloxacina, ciprofloxacina e prulifloxacina in termini di eradicazione microbiologica, efficacia clinica e tollerabilità. Nel corso degli anni l’uso eccessivo di terapia antibiotica (spesso fuori indicazione), in particolare di fluorochinoloni e cefalosporine, ha determinato l’incremento dell’incidenza di Enterobacteriales produttori di beta-lattamasi a spettro esteso (ESBL).
Nella Tabella 6 vengono riportati i maggiori fattori di rischio, anche in pazienti non ospedalizzati, per l’insorgenza di questo marker di resistenza (Ben-Ami et al. Clinical Infectious Diseases 2009; 49:682–90).
• Grave malattia sottostante
• Malattia non chirurgica
• Diabete mellito
• Creatinina sierica >2 mg/dl
Tabella 3
• Scarsa formazione professionale dell’operatore
• Inserimento del catetere fuori dalla sala operatoria
• Inserimento del catetere dopo il 6° giorno di ricovero
Strategie chiave per la prevenzione delle infezioni del tratto urinario associate al catetere
• Evitare l’uso di cateteri urinari a permanenza (indwelling)
• Seguire solo le specifiche indicazioni
• Usare le alternative alla cateterizzazione permanente quando necessario (cateterismo a intermittenza, catetere esterno a condom o scanner vescicale portatile)
• Rimuovere tempestivamente i cateteri indwelling
• Ricorrere all’assistenza infermieristica
• Usare un promemoria elettronico
• Usare tecniche corrette per l’inserimento e il mantenimento dei cateteri
• Attenersi a procedure di inserimento sterili
• Usare un sistema di drenaggio chiuso
• Evitare il normale lavaggio della vescica
Tabella 4
Regimi suggeriti per la terapia antimicrobica della prostatite batterica cronica
Antimicrobico
Fluorochinolone
Doxiciclina
Azitromicina
Metronidazolo
Tabella 5
Variabile
Tabella 4
Dose giornaliera
Dose orale ottimale giornaliera
100 mg BID
500 mg una volta al giorno
500 mg TID
Tutti i pazienti (n=983) Dipendenza funzionale
Sesso maschile
Età ≥65 anni
Ricovero in strutture residenziali
Punteggio McCabe >1
Recente ospedalizzazione
Malattia polmonare
Malattia cardiovascolare
Diabete mellito
Malattia renale
Malattia cerebrovascolare
Tumore
Catetere vescicale
Intervento chirurgico
Durata della terapia
Note
4-6 settimane
10 giorni
3 settimane
14 giorni
Solo per infezioni da C. trachomatis o micoplasma
Solo per infezioni da C. trachomatis
Solo per infezioni da T. vaginalis
(0.98–2 9) .06
(1 0–3 8) .05
(1.06–5.1) .04
(0.6–2.2) 6
(2 8–6 7) ! .001
(0 8–1 5) .3 Dialisi
Uso recente di qualsiasi antibiotico
Uso recente di un fluorochinolonico
Uso recente di una cefalosporina
Pazienti senza alcun recente contatto con strutture sanitarie
Sesso maschile
Età ≥65 anni
Uso recente di qualsiasi antibiotico
Uso recente di una cefalosporina
(0 7–22 5) .18
(1 1–2 0) .02 1.8 (1 2–2 6) .001
(0 8–1 7) .2
(1 8–4 9) ! .001
(1 1–2 5) .009 2.9 (1 8–4 7) ! .001
(2 5–5 1) ! .001
(1.08–2 4) .02
(2 5–5 6) ! .001
(1 8–7 3) ! .001 3.6 (1 8–7 3) ! .001
Dipendenza funzionale 3.6 (1.5–8 7) .004
Catetere vescicale 3.3 (1 7–6 5) .001
Tabella 6
Come ottenere i crediti ECM
Il corso FAD è fruibile sul sito www.unannoinsieme.it.
Una volta visionati i moduli formativi il discente, per ricevere i crediti ECM, dovrà compilare i questionari di valutazione e gradimento direttamente sul sito e scaricare poi l’attestato ECM.
Per eventuali informazioni contattare il provider ECM via mail all’indirizzo assistenza@unannoinsieme.it

Progetto realizzato con il contributo non condizionante di