

IMPLANTOLÓGIA
„A hivatásom iránti rajongásom semmit sem csökkent az évek során…”
Az atrofizált maxilla 3D rekonstrukciója
Implantátum körüli lágyszövet defektus kezelése „Kígyótechnikával”
Szóló foghiányok pótlása kerámiaimplantátumokkal



















































































E-Journal VIII. évfolyam, 2025. 4. szám
Kiadja: DP Hungary Kft. 1012 Budapest, Kuny Domokos u. 9.
Felelős kiadó: Laczkó Tamás
Főszerkesztő: Dr. Sidó Levente
Előkészítés:
DP Hungary Kft., Sárközi András e-mail: grafika@dental.hu
Információ, hirdetésfelvétel: Bárdos Veronika, telefon: 06-30-472-0030, 06-1-793-1874
Az újság e-mail címe: info@dental.hu
Az újság internetcíme: www.dental.hu
Terjesztés: E-mail hírlevél formájában.
A tudományos közleményeket a szerkesztőség lektoroknak adja át véleményezésre. Közlés csak egyetértő lektori vélemény, illetve a javasolt módosítások elvégzését követően lehetséges.
A cikkek szerzői vállalják, hogy az általuk elküldött írás saját forrásból származik, illetve a felhasznált anyagokat (publikációkat, illusztrációkat, képeket stb.) mindenkor pontosan feltüntetik. Írásaiknak jogi és egyéb adatvédelmi kérdéseiben felelősséget vállalnak.
A német nyelvű szakmai cikkeink magyar fordítását az Oemus Media AG Kiadó engedélyével szerkesztettük lapunkba. A fel nem használt kéziratokat, fotókat nem őrizzük meg, és nem küldjük vissza.
A hirdetések tartalmáért nem vállalunk felelősséget. A gyártó, illetve forgalmazó cégek kérésére közzétett cikkeket keretbe foglalva közöljük és (x)-szel jelöljük, azok szakmai tartalmáért a szerkesztőbizottság nem vállal felelősséget.


EARLY BIRD JEGYEK 2025. MÁJUS 31-IG 30%
Dr. Radánovics-Nagy Dániel
„A HIVATÁSOM IRÁNTI RAJONGÁSOM SEMMIT SEM CSÖKKENT AZ ÉVEK
SORÁN…”
Beszélgetés dr. Joób-Fancsaly Árpáddal professzori kinevezése
alkalmából
Újságíró fogorvosként különleges élményként élem meg, hogy az elmúlt nyolc évben negyedszer van alkalmam és lehetőségem hosszabb-rövidebb interjút készíteni dr. Joób-Fancsaly Árpáddal. Annyi kulisszatitkot elárulhatok, hogy Győrből tartottunk vissza Budapestre – mindketten a Rába-menti városban adtunk elő - Árpád vezetett, én pedig a kérdező szerepét töltöttem be az anyósülésen. Ez az „autós interjú” műfaj számomra is új volt, de ezúttal is tartalmasan telt az idő.
Interjúalanyom 1994-ben szerzett diplomát a Semmelweis Egyetem Fogorvostudományi Karán, ez egyetem Szájsebészeti és Fogászati Klinikáján helyezkedett el, 2004-ben egyetemi doktor (PhD) fokozatot szerzett, 2010 óta a Klinika Dento-alveoláris Sebészeti Osztályát vezeti. 2006-ban Master of Implantology fokozatot szerzett a Münsteri Egyetemen, a Magyar Fogorvosok Implantológiai
Társaságának (MAFIT) elnöke, a Magyar Arc-, Állcsont- és Szájsebészeti Társaság alelnöke, az
Európai Csontintegrációs Társaság és az International Team of Implantology (ITI) tagja. Házas, három gyermek édesapja, szabadidejében szívesen teniszezik, síel és horgászik. 2025. január 1-jén kapta meg professzori kinevezését; ennek apropóján beszélgettünk újra.

Miként éli meg a mindennapokban, hogy professzori fokozatot szerzett, melyek voltak az ide vezető út mérföldkövei?
Néhányan kedvesen megkérdezték, hogy: „Már annyi idős vagy, hogy professzor lettél (nevetés)?” Mintha ez valamiféle korral járó automatizmus volna. A dolog ennél jóval bonyolultabb. Szeretném leszögezni, hogy a bonyolultsága ellenére én vágytam, akartam ezt a címet; bizonyos dolgokban konok tudok lenni, ilyen célkitűzés volt a professzori cím is, amit én szerettem volna elérni. Ez most sikerült, ami boldoggá tesz és elégedettséggel tölt el, de azt gondolom, hogy mint embert, nem szabad, hogy megváltoztasson.
Talán kevesen tudják, de egy professzori cím odaítélése egy igen komoly kritériumrendszernek való megfelelést követően történhet meg. Leegyszerűsítve ez egy 200 pontos szisztéma, amelyben 100 pontot jelent az illető oktatói tevékenysége, további százat pedig a tudományos teljesítménye. Ezeket kiegészítendő lehetnek különféle társadalmi funkciókból adódó pontok, de összességében elmondható, hogy a tudományos mércerendszernek vannak nehezen, csak igen komoly munka árán elérhető elvárásai. Egyet említek a sok közül: az ún. független idézettség a nemzetközi szakirodalomban. A szakmai lapokat klasszifikálhatjuk ún. impakt faktor tekintetében. A szempontrendszernek része, hogy az embernek hány magas impakt faktorú (D1-es) platformon jelenik meg publikációja, abban első és utolsó szerző-e? Az
Dr. Leandro Soeiro Nunes (Brazília)
FELSŐ NAGYŐRLŐFOG PÓTLÁSA
IMPLANTÁTUM ÉS AZONNALI
IDEIGLENES PÓTLÁS SEGÍTSÉGÉVEL


A hiányzó fogak pótlására szolgáló implantátumok bevezetése teljesen átformálta a protetikai eljárásokat. Azáltal, hogy lehetőség nyílik a hiányzó fog rögzített pótlással történő helyettesítésére, nem a szomszédos fogakon támaszkodik a pótlás. Az implantációs fogászat korszakának kezdetén, a kétlépcsős eljárásokat a műtét napjától a terhelésig tartó három-hat hónapos várakozási idő követte [1]. Annak érdekében, hogy a páciensek számára jobb kezelési élményt érhessünk el, fejlődött a gyártási technológia, in-

3. ábra: Preoperatív CBCT felvétel, mely elegendő vertikális és horizontális csontállományt mutat.
novatív eljárások jöttek létre, illetve a klinikai és preklinikai vizsgálatok révén sikerült a biológiai tudástárat is bővíteni. Az implantátumok azonnali terhelése ma már elterjedt kezelési eljárásnak számít, és gyakran alkalmazzák az elülső maxilláris régióban. A fogászati implantátumok ideiglenes pótlásokkal egyidejű beültetése azonban a hátsó régióban is előnyökkel járhat, ideértve a rágási funkció helyreállításához szükséges idő csökkenését [1]. Ehhez elengedhetetlen a kezelés kockázatának mérlegelése és egy hatékony kezelési terv kialakítása. Döntő fontosságú a páciens egészségi állapotának, a rendelkezésre álló csontállomány és lágyszövetek, illetve az elérni kívánt fogformának elemzése, valamint a páciens szükségleteinek és elvárásainak figyelembe vétele. A következő esetleírásban egy felső őrlőfog pótlását mutatjuk be, amelyet az új Straumann TLX implantátummal végeztünk azonnali ideiglenes pótlással a már teljesen gyógyult kezelési területen (International Team for Implantology 4-es típusú implantátumbeültetés).
Kiindulási helyzet
Egy egészséges, nem dohányzó, 40 éves nőpáciens a hiányzó felső őrlőfoga miatt jelentkezett a klinikánkon. Legfőbb panasza az volt, hogy problémát okozott számára az evés, ez rontotta az életminőségét, valamint a rágófunkció mielőbbi helyreállítására vágyott. A konzultáció során kiderült, hogy a pótolandó fogat több hónappal ezelőtt, egy vertikális törés következtében vesztette el. Ez a COVID-19 korlátozások alatt történt, ezért a páciens nem részesülhetett teljes körű kezelésben. Az intraorális vizsgálat igazolta, hogy hiányzik a jobb felső őrlőfog. A páciens parodontális állapota egészséges volt, szájhigiéniáját jónak minősítettük (1. és 2. ábra). A preoperatív CBCT-vizsgálat elegendő vertikális és horizontális csontállományt mutatott az implantátumbeültetéshez a kezelendő területen #16, illetve a környező anatómiai képletek károsodásának veszélye sem állt fenn (3. ábra)
Kezelési terv
A protetika által meghatározott tervezéshez elengedhetetlen a páciens, a fogpótlást végző szakorvos és a fogtechnikus közötti megfelelő kommunikáció. A konzultációt követően a páciens implantátumbeültetés és ideiglenes pótlás mellett döntött. A klinikai és radiográfiai vizsgálatok alapján a gyógyult terület alkalmasnak bizonyult az implantátum beülte-
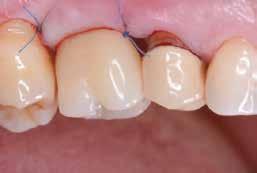
1-2. ábra: A páciens parodontális állapota, látható a hiányzó felső, jobb egyes nagyőrlő.






19. ábra: Egyszerű csomós öltések az implantátum körül. — 20. ábra: A pótlás okkluzális képe. — 21-22. ábra: Scan body az implantátumhoz csatlakoztatva. — 23. ábra: A fémmentes pótlást az RT Variobase felépítményre ragasztottuk.
24. ábra: A pótlás a felépítményhez cementezve. — 25-26. ábra: A pótlás a helyén.

27. ábra: A csavarnyílás zárása kompozit segítségével.
határozott pozícióba helyeztük be. Az implantátumváll és a szomszédos fog között legalább 1,5 mm távolságot hagytunk.
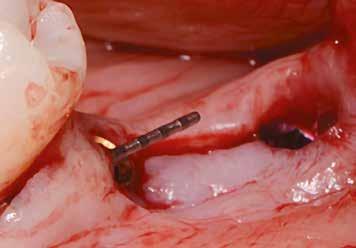
Az implantátum önmetsző tulajdonsága miatt az implantátumágy nem ígényelt különösebb előkészítést. A fúrókat az óramutató járásával megegyező forgásirányban, szakaszos fúrási technikával és előhűtött (5°C) steril sóoldattal használtuk. Ehhez először a hegyes előfúró segítségével (átmérő: 1,6 mm) megjelöltük az implantátum helyét, ezután pilot fúrót (átmérő: 2,2 mm) alkalmaztunk teljes implantátumhoszszig (10,0 mm; 5. ábra). A csontsűrűséget az előfúráskor ellenőriztük, ezt követően egy második fúrót (átmérő: 2,8 mm) használtunk (6. ábra). Majd egy orientációs pint helyeztünk el, hogy ellenőrizzük az oszteotómia 3D helyzetét és az előkészítés mélységét (7. és 8. ábra) Ezen túlmenően, mivel az implantátum behelyezését kissé mélyebbre terveztük, a megfelelő profilfúrót alkalmaztuk (9. ábra) Az implantátumot sebészeti racsni segítségével helyeztük be 35 Ncm-t meghaladó nyomatékkal, így optimális primer stabilitást értünk el (10-12. ábra)
A protetikai eljárás
Mivel elértük az optimális primer stabilitást, folytathattuk az ideiglenes pótlás elkészítését a páciens eredeti kérésé-
nek megfelelően. Az ideiglenes pótlás kialakításához egyenes ideiglenes titán műcsonkot és a minta alapján előre kiválasztott fogat használtunk (13-18. ábra) Az ideiglenes titánfelépítményt egy koronggal redukáltuk, hogy az antagonistával történő érintkezést elkerülhessük. Az előre kiválasztott fogat előkészítettük, hogy illeszkedjen a műcsonkhoz, és folyékony kompozittal rögzítettük. A végső kontúrozást és a polírozást dr. Cristiane Juchem végezte. 5-0 nejlon egyszerű csomós varratokat alkalmaztunk az implantátum körüli zárásra (19. és 20. ábra). A műtét után fájdalomcsillapítót írtunk fel, és egy héttel későbbre terveztük az első kontrollt és a varrateltávolítást.
Az utánkövetési időpontokat a műtét utáni 30-adik és 60-adik napra terveztük. Két hónapos gyógyulási idő után egy monotípus scan bodyt csavartunk az implantátumba, és digitális lenyomatot vettünk Virtuo Vivo intraorális szkenner segítségével (Straumann) (21. és 22. ábra). A CAD feldolgozáshoz a coDiagnostiX szoftvert (Dental Wings) használtuk, majd egy fémmentes pótlást (cirkónia) cementeztünk (RelyX U200, 3M) az RT Variobase felépítményre (átmérő: 5 mm, magasság: 6 mm; Straumann) a csavarral rögzített pótlásnál. A felépítmény magassága ennek megfelelően lett beállítva (23. és 24. ábra). Az implantátum gyártójának ajánlásai szerint a pótlást 35 Ncm nyomatékkal húztuk meg (25. és 26. ábra). Végül a csavarnyílást kompozittal zártuk (27. ábra)
Eredmények
Egyetlen fog pótlása a hátsó régióban azonnali terheléssel számos kihívást von maga után. Az egyik legfontosabb tényező, hogy tisztában legyünk vele, hogy az adott személy esetén lehetséges-e ezen kezelés elvégzése, ebben pedig a páciens kiválasztása döntő szerepet játszik. Ebben az esetben a páciens kérésének megfelelően rövid időn belül jó és kiszámítható eredményeket kaptunk. A Straumann TLX implantátumrendszer azonnali terhelést tesz lehetővé, ami esetünkben egészségi, esztétikai és funkcionális szempontból is nagy elégedettséget hozott.
Forrás: Implants 2022/1.













PORTRÉ „A páciens panasza az elsődleges, törekedjenek azt lehetőleg gyorsan és humánusan megoldani…”
ÚJ GENERÁCIÓ
„A folyamatos tanulás és kutatás kulcsfontosságú a szakmai fejlődésben”

MED. DENT
Interdiszciplináris fogászati kezelés myofunkcionális készülék, alignerek és protetikai ellátás alkalmazásával
MED. DENT Abradált frontfogakkal rendelkező felnőtt páciens interdiszciplináris kezelése


CÍMLAPSZTORI
Florin Stoboran egy világhírű fogtechnikus mester román és magyar vérrel

FOGTECHNIKUSOK SZAKMAI LAPJA Életet lehelni monolit megoldásokba
Egy labortulaj, aki mert változtatni, és sikeres lett! LABORBEMUTATÓ LABORATÓRIUM
LABORATÓRIUM
A leplezőkompozitok (analóg) világa








































Dr. Livio Lo Faro, dr. Francesco Giachi Carù, prof. Tiziano Testori (Olaszország)
AZ ATROFIZÁLT MAXILLA 3D REKONSTRUKCIÓJA
A graftban bekövetkező térfogatváltozások
A fogak implantátummal történő pótlása mára egy elterjedt eljárásnak számít [1]. Az implantációs pótlások pedig alternatívát nyújtanak a hagyományos hidakkal, illetve a kivehető fogsorral szemben a részben, illetve teljesen fogatlan páciensek esetén. A maxilla hátsó része azonban rendszerint kihívást jelent a sebészek számára a fogeltávolítást követő csontfelszívódás miatt [2–3]. Mi több, a maxilla főleg szivacsos csontból áll, ami az egyik legkevésbé sűrű struktúra a szájüregben [4]. Az atrófia kompenzálására és a csonttérfogat növelésére különféle technikákat fejlesztettek ki [5]. Az arcüregemelés egy kiszámítható és jól dokumentált módszer a csontvolumen növelésére az olyan implantátumbeültetések esetén, amelyek a maxilla hátsó régióját érintik [6–7]. Az arc üregemelés során akár a csontminőség is javulhat, mivel a csontpótló anyag sűrűbb csontállományt eredményez. Szabványos arcüregemelés módszere során az íny feltárásával a felső állcsont külső falán csontablakot preparálunk és azon keresztül az arcüreg nyálkahártyáját


óvatosan megemeljük. Az így keletkezett teret a nyálkahártya alatt csontpótló anyaggal töltjük fel. A csontképződést alapul véve már 1980 óta kimutatható, hogy a módszer kiszámítható és biztonságos, illetve alacsony szövődményarányt, és magas implantátumbeültetési sikerességet [8–9] lehet általa elérni, függetlenül az adott kresztális csontmagasságtól [10].
A kisebb-nagyobb horizontális csontdefektusok helyreállítására az irányított csontregeneráció (guided bone regeneration – GBR) kínál lehetséges megoldást, a csont eredeti architektúráját csontpótló és az azt védő, stabilizáló barrier membrán segítségével lehet helyreállítani [11]. Legújabban már az ún. penge vastagságú állcsontgerincet is helyre lehet állítani felszívódó membránnal végzett GBR műtéttel [12–14]. A PASS ( P rimary wound closure – primer zárás, A ngiogenesis – angiogenezis, S pace maintenance – helyfenntartás és S tability of the blood clot – a vérrög stabilitása) elv továbbra is a siker kulcsát jelenti a GBR technikánál [15].


1. ábra: Kiindulási helyzet.
3. ábra: A csontablak kialakítása piezo készülékkel.
2. ábra: Kiindulási röntgen.
4. ábra: Az arcüreg nyálkahártyájának leválasztása.



8. a–b. ábra: Második horizontális augmentáció a jobb oldalon (a) és a bal oldalon (b) az implantátum behelyezve.
9. ábra: Lebeny az implantátumok felszabadításához.
helyeztünk közvetlenül a jobb oldali arcüregben kialakított helyre (5. a. ábra) és egy előre hidratált heterológ csontpótlót (OsteoBiol mp3, Tecnoss) a bal oldali sinusba (5. b ábra) , mindkettőt tömörítettük. A kollagén membránt (OsteoBiol Evolution, Tecnoss) mikrocsavarokkal rögzítettük az ablakok felett (6. ábra) , a jobb oldalon egy réteg csontpótlót vittünk fel a sinus bukkális falára a horizontális atrófia kompenzálása végett, majd a membránt ráhajtottuk a palatinális falra. Varrás előtt PRF membránokat helyeztünk a területre, hogy védjük a régiót és fokozzuk a gyógyulást. Mindkét oldalon per primam sebzárást végeztünk. A nagyon kevés vertikális csontkínálat miatt, három hónapot vártunk az implantációval. CBCT-vizsgálatot végeztünk, hogy megnézzük a csontosodás állapotát és két további mérést végeztünk mindkét oldalon, hogy legyen egy kiindulási pont a későbbi, a csontpótlókban bekövetkező térfogatváltozások követéséhez. A páciens három hónap után visszatért egy CBCT-vizsgálatra, hogy eldöntsük, vajon a gyógyulás optimális volt-e ahhoz, hogy implantátumokat helyezzünk be. Sajnos egészségügyi okok miatt elhalasztotta

a műtétet. Amikor 3 hónappal később visszatért, egy újabb CBCT-felvételt készítettünk, hogy megvizsgáljuk a további bioanyagokban bekövetkező térfogatváltozásokat és megtervezzük az implantációt.
Teljes vastagságú lebenyt preparáltunk, hogy megnézzük a korábbi augmentációnk eredményét, mind a jobb (7. a. ábra) , mind a bal oldalon (7. b. ábra) . Nyolc darab implantátumot raktunk be és egy újabb réteg csontpótlót (GTO) helyeztünk fel bukkálisan mindkét oldalon. A kollagénes sticky bioanyag tulajdonságainak köszönhetően nem volt szükséges előtte hidratálni, mivel odatapadt, ahová helyeztük, ezáltal nem kockáztattuk, hogy egyes szemcséket elvesztünk az eljárás alatt (8. a–b. ábra) . A csontpótlót ezután mindkét oldalon membránnal (OsteoBiol Evolution) fedtük és zártuk a sebet.
Négy hónappal később a pácienst előjegyeztük az utolsó műtétre: az implantátum-felszabadításra. Ezelőtt egy utolsó CBCT-felvételt készítettünk, hogy ellenőrizzük az implantátumok helyzetét, és hogy a megemelt arcüreg fala milyen viszonyban van a behelyezett implantátu-

10. ábra: Félvastag lebeny a felszabadításkor a behelyezett ínyformázókkal. — 11. ábra: Varratok az utolsó műtétnél.


mokhoz képest. Az implantátum-felszabadítással egy időben a keratinizált íny és a vesztibulum helyreállítását is terveztük. Ezúttal félvastag lebenyt preparáltunk, ezt palatinális irányból kezdtük (9. ábra) , hogy felfedjük a zárócsavarokat, de a kötőszövetet meghagyjuk az implantátumok körül. A zárócsavarokat eltávolítottuk és a megfelelő magasságú gyógyulási csavarokat behelyeztük (10. ábra).
A lebenyt zártuk, az összes keratinizált szövetet a vesztibuláris oldalra tolva, mindeközben a palatinális oldalt hagytuk, hogy másodlagosan gyógyuljon (11. ábra) . Nyolc héttel később a szövetek teljes gyógyulását követően lenyomatot vettünk és egy ideiglenes pótlást készítettünk a páciensnek. Négy hónappal később a szövetek teljes érését követően újabb lenyomatvétel következett, a laborban elkészült a végleges pótlás, amit át is adtunk (12. a–b. ábra)
Eredmények
Az utolsó sebészi lépés előtt (implantátum-felszabadítás) a CBCT megmutatta az implantátum pontos pozícióját és
az új arcüreg alapmagasságát. A sinus lift sikeresnek bizonyult ahhoz, hogy megfelelő körülmények mellett helyezhettük be az implantátumokat. Négy hónapos gyógyulást követően a CBCT alapján mindkét oldal szépen gyógyult. A gyógyulási időszak alatt nem volt semmilyen váratlan esemény, nem volt panasz, fájdalom, és nem volt gyulladásra utaló jel. Ugyanezt a pozitív eredményt támasztják alá az időnként készített kontroll radiológiai felvételek. Az összes mérést két táblázatba gyűjtöttük ös zsze, attól függően, hogy melyik bioanyagot használtuk és annak térfogata mennyit változott az idő függvényében. Az augmentált arcüregek magassága hasonló ütemben csökkent. A posztoperatív és a gyógyulást követő CBCT között (harmadik, illetve a hatodik hónap) eltelt idő alatt a jobb oldali arcüregben, ahol GTO-t használtunk, a magasság 22,20 mm-ről 15,61 mm-re (29,7%-os térfogatcsökkenés), majd 12,88 mm-re csökkent (42,0%-os térfogatcsökkenés), illetve 21,61 mm-ről 15,40 mm-re (29,7%os térfogatcsökkenés), majd 13,20 mm-re (38,9%-os térfogatcsökkenés) csökkent. Hasonlóan a bal oldali arcüregben, ahol mp3-at alkalmaztunk 21,80 mm-ről 17,60 mm-re (19,3%-os volumencsökkenés), majd 14,60 mm-re (33,0%-os térfogatcsökkenés), valamint 25,50
12. a–b ábra: Intraorális fotó (a) és periapikális röntgenek (b) a végleges pótlásról.


mm-ről 17,82 mm-re (29,3%-os volumencsökkenés), majd 14,82 mm-re (41,2% térfogatveszteség). Az adatokból látszik, hogy így is elégséges volt a csonttérfogat az implantátumok behelyezéséhez. Fontos tudnunk, hogy a csont remodelling (átépülés) nem ér véget az implantátum behelyezését követően sem. Amikor az utolsó CBCT készült, 10 hónap gyógyulást követően (a felszabadítás előtt), további reszorpciót figyeltünk meg az implantátumok vége körül, ez 55% körüli felszívódást jelentett (1–2. Táblázat). Mindazonáltal elismerendő, hogy a bioanyagokkal mennyire jól sikerült a gerinc magasságának visszaállítása, valamint a GTO még a gerinc szélességét is helyreállította. Ezeknek a csontpótlóknak a morfológiája nagyon hasonlít a természetes csontéhoz. Valójában nehéz volt elkülöníteni a behelyezett csontpótlót a páciens saját csontjától. Azonban ki kell emelnünk, hogy a GTO egy kicsivel nagyobb reszorpciót mutatott, mint az mp3, feltehetőleg a magasabb kollagéntartalommal hozható összefüggésbe.

2. eset: Arcüregemelés egyidejű implantációval
Az alábbi pácienst szintén a Lake Como Insitute-ba utalta egy kolléga, a kérés a fogatlan maxilla hátsó részének helyreállítása volt, lehetőleg rögzített pótlás segítségével. Alapos klinikai vizsgálatot (13. a–c. ábra) és CBCT szkent (14. a–b. ábra) követően elkezdődhetett a tervezés. A páciens szerette volna, ha minél kevesebb műtéten kell átesnie és minél rövidebb a teljes kezelés időtartama. Kétoldali arcüregemelést, kétoldali laterális augmentációval és egyidejű implantációval terveztünk. Az eljárás hasonló volt, mint az első páciensnél: a két teljes vastagságú lebeny preparálása két vertikális segédmetszéssel, hogy feltárjuk az arcüreg laterális falát, majd két csontablak preparálása piezo készülék segítségével. A sinus membránokat leválasztottuk és megemeltük figyelve arra, hogy elkerüljük egy esetleges perforáció kialakulását.




14. a–b. ábra: Digitális implantátumtervezés: kétdimenziós (a) és háromdimenziós (b) nézet.
15. ábra: Az implantátumok behelyezése.
16. ábra: A kötőszöveti graft a perioszteumhoz történő rögzítése varratokkal, a gyógyulási csavarok behelyezése.
13. a–c ábra: Kiindulási fotók.
MI Diagnosztika
Új dimenzió a CBCT, a fogászati röntgenek és a kefalometriai felvételek diagnosztikájában a MESTERSÉGES
INTELLIGENCIA erejével csak a VIP DENTALBAN!


Dentális státusz elemzése mesterséges intelligencia által CBCT felvételen.


Panorámaröntgen elemzése mesterséges intelligencia által.





Kefalometriai elemzés és pontbejelölés mesterséges intelligencia által.
Legyen az Ön rendelője a fogászati ellátás innovatív központja, és velünk együtt biztosítsa a legmagasabb szintű diagnosztikai szolgáltatást az MI által támogatott elemzésünkkel.
4,8-as átlag



17. a–c ábra: Klinikai és radiológiai utánkövetés 5 évvel később.

Medentika® ÉLETHOSSZIG TARTÓ GARANCIA
Két kollagén szivacs került a disztális recessusokba, hogy megemelve tartsák a nyálkahártyát a hátsó részen, ez segítette az implantátumok előfúrását. A bioanyagot (GTO) behelyeztük az ablakokon keresztül és tömörítettük. Az implantátumokat beraktuk, mivel ennél az esetnél magasabb reziduális csontmagasság állt rendelkezésre (15. ábra) , majd egy réteg csontpótló segítségével igyekeztünk kompenzálni a horizontális atrófiát. A bioanyag stabilizálásához két rétegben használtunk kollagén membránt (Evolution), majd egy utolsó réteg L-PRF (leukocyte- and platelet-rich fibrin – fehérvérsejtben és vérlemezkében gazdag fibrin) membránnal fedtük, hogy szebb lágyszöveti gyógyulást kapjunk. A sebet zártuk, majd kontroll CBCT-felvételt készítettünk, hogy megvizsgáljuk a vertikális és horizontális augmentáció fokát. A pácienst előjegyeztük az utolsó műtétre, 4 hónap múlva. A felszabadításkor két félvastag lebenyt képeztünk, feltárva az alatta lévő implantátumokat, majd kötőszöveti graftot vettünk, vékonyítva a palatinális lebenyeket. Az implantátumok zárócsavarjait kicseréltük ínyformázó csavarokra, majd a kötőszöveti graftot a vesztibuláris oldalra helyeztük, hogy tovább vastagítsuk a gerincet (16. ábra) . Még egy pluszrétegként egy L-PRR is került a gyógyulási csavarok köré, majd a lebenyt zártuk. Ezután a páciens visszakerült a beküldő orvoshoz a kezelés befejezésére.
Eredmény
MÁR MAGYARORSZÁGON IS ELÉRHETŐ IPS
MEDENTIKA IMPLANTÁTUMOK
Magas Precizitású Implantációs RendszerInnovatív Komponensek
Az implantátumok és a lágyszövet probléma nélkül gyó gyultak, a páciens mindösszesen két műtéten esett át. Az implantátumok 5 évvel az átadás után is stabilnak bizo nyultak (17. a–c. ábra)
Megbeszélés

A két eset bemutatja, hogy milyen opciók léteznek az implantáció tökéletes időzítéséhez az első műtétet (arcüregemelés) követően (vagy azzal egy időben). A koncepció része, hogy ne hagyjuk, hogy a csontpótló túl nagy átépülésen menjen keresztül, hogy könnyebb legyen az implantátumok behelyezése és megfelelő hosszúságú implantátumokkal megfelelő implantátumkorona arányt érhessünk el. Talán, ahogy az a két táblázatban látszik, négy hónap után lenne optimális behelyezni az implantátumokat, mivel a csontpótlók is úgy viselkednek, mint a saját csont: amennyiben nincsenek stimulálva, okkluzális erők által a remodelling következtében csökkenhet a mennyiségük. Ezzel ellentétben, amikor az implantátu -
PRECIZITÁS
Német mérnökök és fogászati szakemberek dolgoznak együtt, hogy tökéletes protetikai rendszert alkossanak.
GYORSASÁG
Idő- és pénzmegtakarítás a fogtechnikusok és a fogorvosok számára.
mokat az arcüregemeléssel egy időben helyezzük be, az implantátumok úgy viselkednek, mint a sátortartó oszlopok és megfelelő megtámasztást biztosítanak a Schneider membránnak, és feltartóztatják a fiziológiás csontfelszívódást. Ezért, amikor csak lehetséges, a legjobb kezelési opció, ha az implantátumokat egy időben helyezzük be az arcüregemeléssel. A fogatlan maxilla számos anatómiai és fiziológiai korláttal rendelkezik, ilyen a spongiosus alveoláris csont hiánya és az arcüregek fokozott pneumatizációja. Ezen tényezők igen megnehezíthetik a kezelést. Az alábbi két esetnél a külső arcüregemelést sikeresen elvégeztük GTO vagy mp3 csontpótlók segítségével. Ezekkel az anyagokkal megnövelhető a vertikális csontmagasság, valamint a horizontális csontszélesség, és lehetővé válik az implantátumok behelyezése. A pótlás átadásakor kontroll panorámaröntgen készült, amin jól látszódott, hogy az implantátumok apexei körül új csont képződött. Fontos kiemelni, a GBR és az arcüregemelés segítségével végzett augmentáció előnyeit más kezelési stratégiákkal szemben (pl. autológ csontblokk átültetés): nincsen donorterület, ahol komplikációk léphetnek fel, nincs szükség kórházi ellátásra és kevesebb a posztoperatív panasz. A jelenlegi eredmények alapján, amelyek megegyeznek korábbi tanulmányokéval [21–22], csakúgy, mint azt, ahogy a szisztematikus áttekintések [23–24] is bizonyítják, az implantátumok túlélési ideje, és a marginális csont szintje augmentált csont és saját csont esetén igen hasonló. Ugyanezt az eredményt figyelték meg aug -
MADE IN GERMANY Tradicionálisan magas minőség.
A GBR által mind horizontálisan, mind vertikálisan nyerhetünk csontot, ezt kétoldali arcüregemeléssel, GTO és mp3 csontpótlókkal kiegészítve, az atrofizált maxilla rekonstrukcióját sikerrel végezhetjük el. Az így megemelt arcüregek morfológiája igen hasonló a természetes arcüregekéhez, a csontosodás az implantátumok vége körül hasonló megjelenést mutat, mint a páciens saját csontja. Úgy tűnik, hogy az implantátumok behelyezéséhez az optimális időpont (amennyiben egyszerre nem végezhető el) 4 hónap körül van, ezáltal biztosítható, hogy minél kevesebb graft szívódjon fel. A marginális csont a teljesen rekonstruált maxilla esetén minimális változást mutatott. A megfelelő képzés kemény- és lágyszövet augmentáció terén elengedhetetlen ahhoz, hogy sikeres eredményt érhessünk el, és elkerüljük a lehetséges szövődményeket.
PIACVEZETŐ MÁRKAKOMPATIBILIS GYÁRTÓ
Az összes ismert implantátum rendszerrel kompatibilis.
Forrás: EDI Journal 2022/1.


MÁR MAGYARORSZÁGON IS ELÉRHETŐ IPS
MEDENTIKA IMPLANTÁTUMOK
Magas Precizitású Implantációs RendszerInnovatív Komponensek


Ne hagyj ki egy ilyen lehetőséget! Óriási kedvezmények induló készletünkre!
Dr. Máthé Levente
AZ ALSÓ BÖLCSESSÉGFOGAK ELTÁVOLÍTÁSÁNAK
IDEÁLIS IDŐPONTJA
A praxisunkban nap mint nap szembesülünk a bölcsességfogak okozta panaszokkal. Úgy gondolom, hogy ennek a témakörnek van egy olyan szegmense, mely nem kap elég figyelmet, pedig a pácienseink életét és a saját munkánkat is nagyban meg tudnánk könnyíteni.



A CT metszetekben a 48-as gyökerei körbeölelik a canalis mandibularist, amelyet piros nyíllal jelöltünk a fotókon.
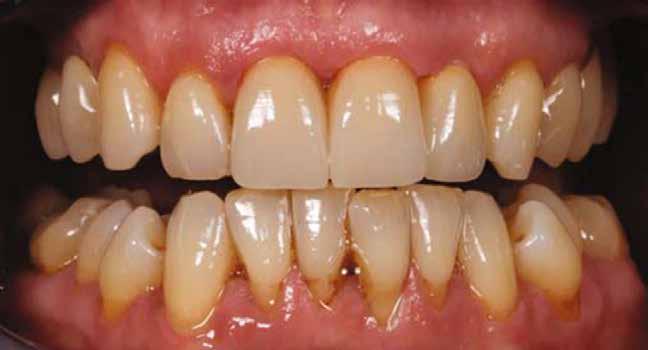
Mindenki tisztában van azzal, hogy a mandibulában sajnos nagyon ritkán van akkora helykínálat, hogy a bölcsességfogak a megfelelő pozícióban előtörhessenek. A többi fog kifejlődése után, az adott fogív hossza sokszor már nem engedi meg, hogy az utolsóként fejlődő bölcsességfogak is elférhessenek. Az utolsó molárisok, növekedésük befejeztével, számtalan variációban, a normálistól eltérő helyzetbe kerülhetnek, emiatt több probléma is kialakulhat. Ha a korona nem teljesen hozzáférhető, és emiatt plakkretentív területek jönnek létre, akkor caries és pericoronitis alakulhat ki. A második molárist a bölcsességfog meziális irányba tolhatja, illetve annak disztális gyökerét traumatizálhatja. A TMI-t is túlterhelheti, ha az occlusiot kórosan befolyásoló helyzetbe kerül.
Mi lehet az ideális megoldás? Napjainkban az a protokoll, hogy a már kialakult probléma miatt döntünk a bölcsességfogak eltávolításáról. A tünetek jelentkezése a legtöbb esetben nem kamaszkorban, nem a fogak gyökereinek teljes kifejlődése előtt történik, hanem később, amikor a gyökérfejlődés sajnos már befejeződött.
A fogak fejlődési üteme nagy szórást mutat, így mindenkinél egyéni az az életkor, amikor az optimális idősávban tudunk
operálni. A két legfontosabb tényező, amit sebészeti szempontból figyelembe kell venni, a gyökér helyzete a nervus alveolaris inferiorhoz képest, illetve a korona mandibula felszínéhez viszonyított pozíciója.
Általában a csíra növekedésével a gyökér egyre közelebb kerül az ideghez, közben a korona egyre jobban felemelkedik a csontfelszín irányába. Az idő előrehaladtával bekövetkező változások az első tényezőt tekintve folyamatosan veszélyesebbé, a másodikat számításba véve viszont folyamatosan könnyebbé teszik a fog eltávolítását. Ideális esetben, ezeket mérlegelve választunk időpontot. A túl későn elvégzett műtéteknél magasabb a kockázata a nervus alveolaris inferior sérülésének, a túl korai beavatkozások esetén viszont nagyon mélyről kell eltávolítani a fogat, így a feltárásához több csontot kell preparálni.
Saját gyermekeimnek már kb. 10 éves korukban készítettem OPT-ket a bölcsességfogak helyzetének ellenőrzése céljából. Mindkettejüknek 60-70°-os szögben mezioanguláltak a fogaik, tehát biztos, hogy nem fognak normál pozícióban az erupciós síkig emelkedni, ezért az eltávolításuk indokolt. Ezzel addig várok, amíg egyrészt a lehető legkisebb prepa-

Az implantátum körüli lágyszövet defektusok teljes sodik műtéttel elvégzett lágyszövet augmentációval.
technika jelentősen javított az implantátum körüli
tekintetében egy, kettő és öt évvel a műtét után
Dr. Cosmin Dima, Iulia Florea (Románia)
IMPLANTÁTUM KÖRÜLI LÁGYSZÖVET DEFEKTUS
KEZELÉSE „KÍGYÓTECHNIKÁVAL”
Az implantátum körüli lágyszövet defektusok (papilla hiánya, csökkent lágyszövettérfogat, ínyrecesszió, dehiszcencia, színeltérés) kialakulása viszonylag gyakori komplikációnak számít és befolyásolja az implantátum hosszú távú stabilitását, valamint az esztétikai eredményt (1, 2). Számos tényező befolyásolhatja az ilyen defektusok kialakulását. Csontvesztés a faciális falon, illetve a vékony biotípus elősegítheti egy esetleges implantátum körüli recesszió kialakulását (3). A két milliméternél vékonyabb lágyszövet pedig fokozottabb marginális csontvesztést okozhat (4, 5), amelynek következményeképpen az implantátum szabaddá válhat. Ha az ínyrecesszió mellett nem elegendő a keratinizált íny mennyisége, úgy nehezebb azt megfelelően tisztítani, ami gyulladáshoz és esztétikai problémákhoz vezethet (6). Lágyszövet augmentációt alkalmazhatunk az implantátum felszabadításakor, azonnali implantációval együtt, papillák rekonstrukciójához, keratinizált ínyszélesítéshez, biotípus vastagításhoz és a gerinckontúr helyreállításához egyaránt (7).
Egyre nagyobb az igény az implantátum körüli lágyszövet defektusok kezelésére, mivel azonnali implantáció után gyakran alakulhat ki ínyrecesszió, a szövetek átépülése miatt. Vékony lágyszövet (< 2 mm) esetén szürkésen áttűnhet az implantátum vagy a felépítmény, illetve a lágyszövet hegesen gyógyulhat, ami egyaránt lágyszövet-korrekciót tehet szükségessé (8, 9, 10).

1. ábra: A műtét előtti szituáció, megfigyelhető az implantátumok közötti konkáv terület, ahova könnyen beragad az ételmaradék, és könnyen kialakul a periimplantitis.
Számos sebészi technikát, valamint sebészi és protetikai módszerek kombinációját leírtak már az ilyen defektusok kezelésére. Sok érvet találhatunk, amely az implantátum felszabadításakor (second-stage surgery) a periimplantáris nyálkahártyán végzett beavatkozások mellett szól. Az irodalmi áttekintés leszögezi, hogy esztétikai régióban, illetve a megfelelő plakk-kontroll érdekében szükséges a keratinizált íny regenerációja, hogy az implantátum körüli szövetek stabilitása biztosított legyen (11). A lebeny kialakítása a következőktől függ: az ínyrecesszió kiterjedése, a vesztibulum mélysége, a nem elmozduló nyálkahártya szélessége és az interproximális szövetek térfogata (1). A klasszikus sebészi módszereknél általában apikálisan vagy laterálisan eltolt lebenyeket használunk az implantátum felszabadításakor. Ezeket a technikákat kombinálhatjuk szabad ínylebeny (free gingival graft) átültetéssel, amikor a keratinizált mukóza szélessége minimális. Az apikálisan eltolt lebeny vagy vesztibulumplasztika kombinálása szabad ínylebennyel vagy szubepiteliális kötőszöveti grafttal az egyik legjobban kutatott technika. Az eredmények alapján 1,15 ± 0,81 mm és 2,57 ± 0,50 mm közötti keratinizált ínyszélesség nyerhető, valamint megfelelően fedhető a szabaddá vált implantátumfelszín (12). A keratinizált íny szélesítéséhez apikálisan eltolt lebeny kollagén mátrixszal kombinálva kisebb morbiditást jelent és a műtét ideje is rövidebb, illetve szinte ugyanolyan hatékony, mint a szabad ínylebennyel végzett műtétek (13). Szuprakresztális és/vagy dehiszcencia típusú defektusok esetén is alkalmazhatóak a szabad autológ epiteliális graftok (14). Az autológ graftot alkalmazó módszerek sokkal hatékonyabbak az implantátum körüli lágyszövet-vastagításban és az esztétika javításában, mint a graft nélküli eljárások (15, 16). Egy szisztematikus irodalmi áttekintés megállapította, hogy az ínyvastagításra alkalmazott autológ graftok jelentősen csökkentik a marginális csontvesztést hosszú távon, valamint apikálisan eltolt lebennyel kombinálva megnövelik a keratinizált íny szélességét, ami jobb szondázási vérzésindexet eredményez és a marginális csontszintváltozás sem lesz annyira drasztikus (17). Az imént leírt technikákkal kiváló eredmény érhető el az implantátumok körül, azonban figyelembe kell vennünk a velük járó morbiditást (seb a donorterületen, ami leggyakrabban a szájpadlást jelenti), a dinamikus lágyszöveti változásokat (recidíva) és a hosszabb gyógyulási időt. Ezekkel a technikákkal kompenzálható a volumenveszteség és kezelhetők a kisebb recessziók, azonban kevésbé egyértelmű mélyebb vagy nagyobb recessziók és a papillavesztések kezelése (1). Ezeket a nehézségeket elkerülhetjük nyeles epitelizált vagy nyeles kötőszöveti lebenyekkel kollagén mátrix alkalmazásával vagy anélkül (18). A

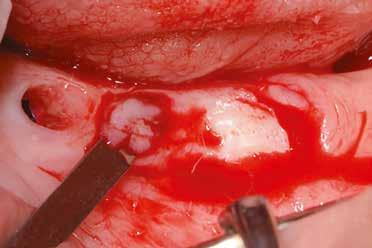




nyelezett lebeny technikák egy viszonylag új, minimálinvazív eljárásnak minősülnek. Ilyen műtétet el lehet végezni az implantációkor vagy a felszabadításkor, egy vagy több implantátum esetén is és front- vagy hátsó területen egyaránt (18). A nyelezett lebeny azoknál az eseteknél javasolt főleg, ahol már volt valamilyen sikertelen implantációs kezelés, illetve teljesen fogatlan pácienseknél, ahol több implantátum mellett is szükséges kötőszövet-átültetést végezni (18). Pandolfi leír egy módosított lebenykialakítást (ómega görgetett borítéklebeny), ahol kombinálja a görgetett lebenyt a módosított zsebtechnikával, hogy korrigálja a helyi horizontális gerincdefektust, és hogy megnövelje az implantátum körüli lágyszövet vastagságát (20). Ezzel az eljárással elkerülhető az autológ kötőszövetvétel, így nincs szükség donorterületre, azáltal, hogy az implantátum feletti szuprakresztális kötőszövetet használjuk fel. Tabanella leír egy bukkális nyelezett lebeny technikát, ami mind front-, mind moláris területen használható legalább két szomszédos implantátum esetén (18). Ez a technika egy lingválisan/palatinálisan vezetett parakresztális metszéssel indul, majd egy-egy paraszulkuláris metszéssel folytatódik meziálisan és disztálisan.
Ezután félvastag lebenyt preparálunk, amit apikálisan eltolunk, így a szövettöbblet egy kissé felgyűrődik, ezáltal vastagítva a bukkális szövetet.
Moreno Rodriguez és Caffesse egy ún. laterális elforgatott lebenyt javasol a defektusok fedésére (21). A technika magába foglalja egy recipiens terület kialakítását a bukkális


defektustól apikálisan, ezt követően az ettől disztálisan és kresztálisan lévő keratinizált ínyt forgatjuk be kb. 90 fokkal (diszto-palatinális irányból), majd rögzítjük az implantátum bukkális oldalán (21, 22). Az alábbi írás célja, hogy bemutasson egy új sebészi eljárást, a „Kígyó” módosított nyelezett lebenyt, az implantátum körüli lágyszövet-kondicionálásra osszeointegrálódott implantátumok körül, a mandibula hátsó részén.
Esetleírás
Egy 47 éves páciens jelentkezett nálunk egy alsó, hátsó foghiánnyal, ahol jelentős csontfelszívódást tapasztaltunk a moláris fogak korábbi eltávolítása miatt (1. ábra). Két implantátum körül is volt ínyrecesszió, illetve a keratinizált íny mennyisége minimális volt (kevesebb, mint 1 mm). 4 hónappal az implantációt követően ínykorrekciót végeztünk.
Sebészi technika
Helyi érzéstelenítést végeztünk a műtéti területen artikain és 1:100 000 adrenalin segítségével. A recipiens területet előkészítettük, élesen disszekciót végeztünk, hogy egy izomtapadástól mentes periosteum ágyat képezhessünk. Ettől disztálisan két párhuzamos parakresztális metszést végeztünk egy 15C-s szikepengével, majd a metszéseket egy
2–5. ábra: A metszések és a deepitelizáció. – 6–9. ábra: Félvastag lebeny. – 10. ábra: A nyelezett ínylebeny „bepróbálása”.
lebenyt szubepiteliális kötőszöveti grafttal vagy allogén lágyszövetpótló anyaggal alkalmaztak, illetve félvastag lebennyel és szubepiteliális kötőszöveti grafttal végzett műtét esetén (12).
A klasszikus apikális vagy laterálisan eltolt lebeny technika (epitelizált grafttal kombinálva) megbízhatósága ellenére számos komplikációt jelentettek (graft elhalás, zsugorodás, recesszió recidívája) (17). Ezenfelül a kötőszöveti graftot vagy kollagén mátrixot alkalmazó technikák is eredményezhetnek mobilis implantátum körüli szöveteket, ezáltal veszélyeztetve a implantátum és a körülötte lévő szövetek stabilitását, ami biológiai komplikációkhoz vezethet (26).
Ezek a lágyszövet-korrekciós technikák többnyire invazív jelleggel és morbiditással bírnak, ezért számos nyelezett lebeny technikát javasolnak különböző szituációban. Ezeket általában esetleírások kapcsán láthatjuk sematikus ábrázolással szemléltetve (18, 20–22).
Moreno Rodriguez és mtsai. az esetbemutatást egy kísérleti tanulmánnyal ötvözték (22). A tesztcsoportban olyan páciensek szerepeltek, akik a felső állcsontba már korábban kaptak implantátumokat és valamilyen lágyszövet defektussal (keratinizált íny hiánya vagy 2 mm-nél kisebb ínyvastagság és/ vagy szélesség) rendelkeztek az osszeointegrálódott implantátumok körül és a plakk és vérzési index 30% alatti volt. A kutatók átlagosan 1,37 mm-es bukkális tapadás nyereségét, 3,06 mm-es lágyszövet-vastagodást és 4,69 mm-es keratinizált ínyszélesítést jelentettek. Más kutatók is alkalmaztak nyelezett lebeny technikákat olyan pácienseknél, ahol az ínyvastagság és/vagy szélesség nem érte el a 2 mm-t. Eredményeik alapján mind a keratinizált ínyszélességben, mind az


ínyvastagságban legalább 2 mm-t sikerült nyerniük (18, 20).
A rövid és középtávú eredményeket figyelembe véve, egy tanulmány javulást mutatott be az első három hónap alatt a lágyszövet térfogat és a keratinizált íny esetében, azonban az 1 éves kontrollon 42,4%-os térfogatveszteséget regisztráltak (14). Szisztematikus irodalmi áttekintések nem találtak elegendő adatot azzal kapcsolatban, hogy melyik technika lenne a legideálisabb vagy milyen lebenyt és graftot kellene alkalmazni lágyszövet augmentációhoz (15–17, 27).
A Kígyótechnika abból az elhatározásból született, hogy a lehető legkisebb traumával járó módszert ajánlhassunk pácienseink részére, akik vékony, sérülékeny implantátum körüli lágyszövettel rendelkeznek. Én mindig is úgy gondolok mind a kezelési tervre, mind a kezelésre, mintha én magam lennék a páciens, és ha én lennék a páciens, szeretném, ha lehetőleg csak egy műtéten kellene átesnem, ami nem jár nagy fájdalommal és minél gyorsabban gyógyul a műtét után. A Kígyótechnikának pontosan ezek az előnyei, és van még egy további előnye: csak egy sebbel jár, nem pedig kettővel. Látva az augmentálandó terület melletti keratinizált szövet mennyiségét és minőségét, azon gondolkodtam, hogy miért vennék szövetet a szájpadlásból, amikor a közvetlenül rendelkezésre álló szövetet is felhasználhatom az augmentációhoz. Amikor a palatumból veszünk valamilyen graftot, annak mindig megszakítjuk a vaszkularizációját, ezzel szemben a Kígyó graft mindig vaszkularizált marad, ami jelentősen csökkenti a graftelhalás kockázatát. A disztális donorterület – ahonnan a lebenyt leválasztjuk az alapjáról – biztosítja a recipiens terület augmentációjához szükséges keratinizált szövetet és kötőszövetet (28).

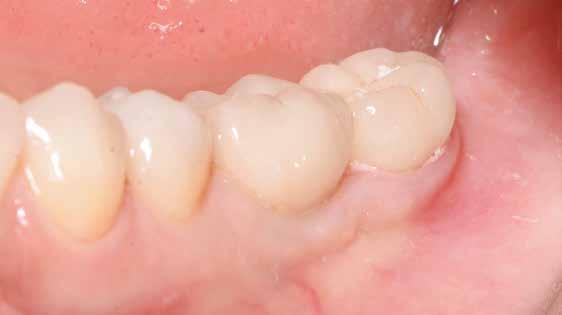
16. ábra: Klinikai kép az implantátumok körüli lágyszövetről a végleges pótlásátadás után. – 17. ábra: Klinikai kép az implantátumok körüli lágyszövetről egy évvel az átadást követően. – 18. ábra: Klinikai kép az implantátumok körüli lágyszövetről két évvel az átadást követően. – 19. ábra: Klinikai kép az implantátumok körüli lágyszövetről öt évvel az átadást követően.



20–22. ábra: 2017-es, 2019-es és 2022-es panorámaröntgen-felvételek.
A lebeny 180 fokos elforgatásával mobilizáljuk azt anélkül, hogy csökkenne a vesztibulum mélysége vagy az izmokat akadályoztatnák, mindez alatt a meziális implantátum körüli terület vérellátása akadálytalan (22). A félvastag lebeny technika biztosítja a flexibilitást, ami által megnövelhető a lágyszövet térfogata, és segít egy esetleges implantátum körüli áltasak kialakulásában, ami bakteriális kolonizáció
kockázatát hordozná magával (18).
A páciens mobilis implantátum körüli lágyszövettel rendelkezett, a keratinizált íny szélessége kevesebb volt, mint 1 mm és a nyálkahártya vastagsága nem érte el a 2 mm-t. Az ínyszél az implantátum platform vonalában volt. Az alábbi műtéti technikával jelentős javulást sikerült elérnünk az implantátum körüli lágyszövetek minőségében és a nem elmozduló keratinizált szövet szélesedett 4 mm-rel. A Kígyótechnikánál alkalmazott elforgatott lebeny a szabad keratinizált íny lebeny előnyeivel növeli a nem elmozduló nyálkahártya szélességét az implantátum körül. Biztosítja továbbá a jó vérellátást és a nyeles lebeny stabilitását, ami kisebb mértékű zsugorodást eredményez, mint egy szabad lágyszövet lebenyátültetésnél (29).
Konklúzió
Az implantátum körüli lágyszövet defektusok teljes rehabilitációját sikeresen elérhetjük egy második műtéttel elvégzett lágyszövet augmentációval. A javasolt módosított, nyelezett Kígyó lebeny technika jelentősen javított az implantátum körüli lágyszöveteken, mind szélesség, mind vastagság tekintetében egy, kettő és öt évvel a műtét után is egyaránt tartós maradt az eredmény. Az előnyei a következők: nincs szükség második sebre (távoli donorterületre), jobb a vaszkularizáció, nincs nekróziskockázat, gyorsabb a gyógyulás mind a donor, mind a recipiens területen, nincs nagyobb fájdalom vagy diszkomfort. Hosszú távú utánkövetéses, randomizált kontrolltanulmányokra van szükség ahhoz, hogy megállapítsuk, hogy valóban egy tartós, megbízható módszerről van szó.
Forrás: Implants 2022/4








PRÉMIUM







BEFEKTETÉS 20+ ÉVRE PRÉMIUM GARANCIÁVAL!
Legalacsonyabb üzemeltetési költség (1,97%) Leghosszabb garancia (10 év) Stabil, folyamatos, megbízható működés - digitális vagy más fejlesztések stabil háttere











A-dec/NSK elektromos, nyomaték szabályozott LED-es, ENDO funkciós mikromotor, rpm 100-40000



























Ebben az A-dec páratlan!
10 év garancia
Varrott kárpit
Varrás nélküli kárpit
Érintés nélkül is működik
Prof. Curd Bollen, prof. Paul Tipton (Egyesült Királyság)
SZÓLÓ FOGHIÁNYOK PÓTLÁSA KERÁMIAIMPLANTÁTUMOKKAL
Esetbemutatások




1. a–d. ábra: Műtét előtti állapot mind a négy páciensnél. 1. eset (a). 2. eset (b). 3. eset (c). 4. eset (d).
Bevezetés
A fogászati implantátumok hozzájárulnak pácienseink életminőségének javításához. Az implantátumok anyaga továbbra is IV-es típusú titán, amely igazolt mechanikai és biológiai tulajdonságokkal rendelkezik (1). Ennek ellenére ez az anyag is okozhat komplikációkat. Az ilyen fémimplantátumok használata során esztétikai korlátokba ütközhetünk, kiváltképp olyan esetben, ha az elülső régióban alkalmazzuk őket, különösen vékony biotípusú pácienseknél. Példaként említhető a fémes szegély lehetséges megjelenése ínyrecesszió esetén, illetve az implantátum körüli nyálkahártya áttetszősége miatt szürkés elszíneződést mutathat (2, 3). Különböző vizsgálatok titánrészecskékre adott immunológiai reakciókról is beszámoltak, amelyek biológiai szövődményekhez vezettek (4). Más vizsgálatok titánnal szembe-
ni allergiás reakciókat igazoltak, és 0,6%-os prevalenciáról számoltak be (5). Azt is figyelembe kell venni, hogy az elmúlt években nőtt a fémmentes implantátumot igénylő betegek száma. Az első kerámiaimplantátumok több mint 40 éve érkeztek a piacra (6). Alumínium-oxidból készültek, amelyek kedvezőtlen terhelés esetén hajlamosak voltak a törésre, így már nem kaphatók a piacon (7). Újabban ittrium-tetragonális cirkónium-oxid polikristályt (Y-TZP) használnak a kerámiaimplantátumok gyártásához. Nagy törésállóság, alacsony rugalmassági modulus, alacsony plakk-affinitás és magas biokompatibilitás jellemzi (8, 9).
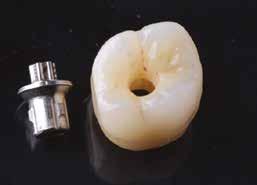
Az alábbi – négy esetből álló – sorozatban a CERALOG rendszert (BioHorizons Camlog) alkalmaztuk, és szóló foghiányok kerültek ellátásra. A CERALOG implantátumok Y-TZP-ből készülnek (10). A CERALOG rendszer minden szükséges elemet biztosít ahhoz, hogy bármilyen típusú pótlás megtartását lehetővé tegye ezeken az implantátumokon, az egyedi koronáktól a teljes ívre kiterjedő pótlásokig.
Esetek bemutatása
Az alábbi esettanulmányhoz négy pácienst választottunk ki (1. táblázat). Minden esetben egy, vagy több fog pótlására volt szükség, amelyhez kerámiaimplantátumokat használtunk. Valamennyi páciens általános egészségügyi állapota jó volt.
Vizsgálatok
A pótlásra szoruló fogat, vagy fogakat minden esetben legalább egy évvel a fogpótlást megelőzően eltávolítottuk. Ezen esetek egyikében sem végeztünk alveolus vagy állcsontgerinc prezervációt az eltávolítás során, illetve minden páciens jó szájhigiéniával rendelkezett. Egy kivételével minden páciensnél radiológiai analízist végeztünk CBCT-vel, amelyet
Eset 1 Férfi 52 ASA I Nem Egészséges #35
Eset 2 Férfi 43 ASA I Nem Egészséges #25 & 26
Eset 3 Férfi 57 ASA I Nem Egészséges #16 & 26
Eset 4 Férfi 61 ASA I Nem Egészséges #26 1. táblázat: A páciensek adatai.
Eset 2
Nem
Nem
2. táblázat: Az implantátum tulajdonságai.
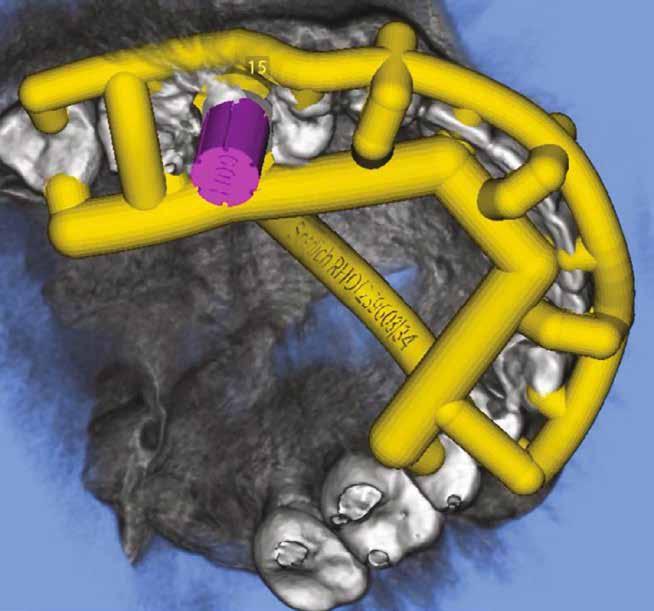
digitális implantátumtervezés követett (SICAT és Sidexis, mindkettő Dentsply Sirona; 1. ábra).
A sebészeti eljárás
Mind a hat implantátum esetén kétlépcsős műtétet végeztünk. Minden sebészeti eljárást bódítás, illetve preoperatív szisztémás antibiotikus terápia nélkül végeztünk. A négy eset közül kettőnél leukocitában és vérlemezkében gazdag fibrint (L-PRF) alkalmaztunk a beavatkozás során (IntraSpin, BioHorizons; 2. táblázat). Minden esetben a pontos CERALOG menetvágási (maximum 15 ford./perc) és fúrási (maximális fúrási fordulatszám: 550–800 ford./perc) protokollt követtük. Az összes implantátumot manuálisan helyeztük be 35 Ncm maximális nyomatékkal. Az implantátumokba PEEK zárócsavar került (2. ábra). A lágyszövetet atraumatikus, felszívódó varrattal, szorosan zártuk/összevarrtuk. A műtétek után szövődmények nem jelentkeztek. A pácienseket arra kértük, hogy a műtét utáni héten naponta kétszer öblögessenek klórhexidinnel (PERIO-AID, 0,05%, DENTAID). Az alsó állcsontnál három hónapos, a felső állcsontnál öt hónapos gyógyulási időt vettünk figyelembe. Három hónap (1. eset) és öt hónap (2., 3. és 4. eset) elteltével a műtétek második stádiumát helyi érzéstelenítés mellett végeztük. A gyógyu-


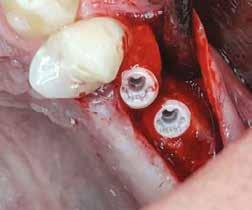

lási csavarokat (PEEK titáncsavarral) maximum 15 Ncm-rel húztuk meg (3–6. ábra). Az összes implantátum kiváló stabilitást mutatott (a mérésekhez Periotestet használtunk, a Medizintechnik Gulden jóvoltából), és teljesen osszeointegrálódott. Ezt a radiológiai vizsgálatok is megerősítették.
Digitális intraorális scan
Egy héttel a második műtét után intraorális szkennelést végeztünk Medit i500 scannerrel (Medit), a gyártó szkennelési protokollját követve (7. ábra). A gyógyulási csavarok eltávolítása után CERALOG scanbodykat (PEEK-titánötvözet csavar) helyeztünk el az implantátumokba. A fogszín meghatározását digitálisan, a Rayplicker (Borea) segítségével végeztük. A protetikai pótlás tervezéséhez poliphenilszulfon felépítményeket alkalmaztunk. Minden koronát digitálisan rendeltünk ugyanabból a fogászati laboratóriumból, és kerámiakoronákat választottunk minden esetben.
A koronák átadása
Átlagosan két héttel a szkennelés után a koronákat felhelyeztük, PEEK felépítményeket használtunk. Az összes koro-




2. a–d ábra: PEEK zárócsavarok az implantátumokba helyezve, 1. eset (a). 2. eset (b). 3. eset (c), 4. eset (d).
3. a–b ábra: Röntgenfelvételek három hónap után (a) és a gyógyulási csavarok behelyezve (b, 1. eset).
4. a–b ábra: Röntgenfelvételek öt hónappal később (a) és a gyógyulási csavarok behelyezve (b, 2. eset).

6 fejezet 49 szakmai cikk 388 oldal 1980 színes kép

Róth Lajos
tottuk (az okklúziós koncepciók alapján az implantációs pótlások nem voltak vezető fogak, és csak könnyű érintkezéseket alakítottunk ki, amelyeket artikulációs papírral ellenőriztünk). A páciensek instrukciókat kaptak a megfelelő szájhigiénére vonatkozóan, összpontosítva a fogköz kefékkel történő tisztítására. Végső kontroll röntgenfelvétel készült. A PEEK felépítmény nem radioopák, így az implantátum és a korona közötti távolság könnyen meghatározható a röntgenfelvételen: a felépítmény megfelelően illeszkedik az implantátumban, ha az implantátum válla és a korona alsó széle közötti rés 0,55 mm a röntgenfelvételen (8–11. ábra)
Összegzés


a–b. ábra: Végső röntgenfelvétel az implantátum helyzetéről (a) és a szájon belüli végső szituáció a 4. esetről (b).
Minden páciens elégedett volt a kezelés eredményével, a funkcionális és az esztétikai eredmény egyaránt kielégítő volt. Az egyetlen megjegyzés – a teljes kezelés hosszú időtartama – a felső állkapocs esetében volt. A meghosszabbított, öt hónapos csontintegrációs periódus miatt, a teljes
eljárás több mint hat hónapig tartott. A kezelő szemszögéből a gyártó szigorú előírásainak betartása mellett nem volt jelentős különbség a titánimplantátumok használatához képest. A felső és alsó állcsont fogainak pótlásában a CERALOG implantátumok megfelelő és stabil alternatívának tűnnek a titánimplantátumokkal szemben.
Forrás: EDI Journal 2022/2

11.








KIZÁRÓLAGOS MAGYARORSZÁGI FORGALMAZÓ




Dr. Dominik Nischwitz (Németország)
AZ OSSZEOINTEGRÁCIÓ TÁMOGATÁSA KERÁMIA IMPLANTÁTUMOK ESETÉN
A hagyományos szájsebészetben és implantológiában nagy hangsúlyt fektetünk az implantátumok megfelelő gyógyulására, illetve hogy a csont- és lágyszöveteket megőrízzük, vagy egy esetleges augmentációhoz megfelelő feltételek álljanak rendelkezésre. Hagyományosan a csontképződés négy lehetséges mechanizmusát különböztetjük meg: oszteoindukció (növekedési faktorok), oszteokondukció (csontpótló anyagok, amelyek egy vázat biztosítanak a csontosodáshoz), oszteogenezis, valamint irányított szövetregeneráció (membránok, héjtechnika stb.) (1).

1. ábra: A csontgyógyulási protokoll (Bone Healing Protocol) áttekintése.

2. ábra: A műtét előtt készült panorámaröntgen-felvétel.
A biológiai fogászatban a funkcionális orvostudományból és táplálkozástudományból szerzett tapasztalatainkra és tudásunkra támaszkodunk, és célzott mikrotápanyag-terápiákat alkalmazunk a tervezett műtétek előtti szisztémás előfeltételek megteremtésére, valamint az azt követő csont- és szövetregenerációhoz.
Lokális előfeltételek
Az intelligens csont- és lágyszöveti regeneráció helyi előfeltételei közé tartozik a műtéti terület dekontaminálása (és a helyi növekedési faktorok (IGF–1, oszteoblasztok, plazmafehérjék stb.) aktiválása fúrással, illetve vérző pontok biztosításával a csontregeneráció stimulálásához, valamint fontos az olyan intelligens bioanyagok használata, mint például a vérlemezkében gazdag fibrin membránok (PRF), amelyek javítják az extracelluláris mátrixot, és optimalizálják a csont- és lágyszöveti állapotot.
Az olyan mikroinvazív technikák, mint például a piezosebészet, ózon alkalmazása, navigált implantátumbehelyezés és modern képalkotási technológiák (mint például a cone beam komputertomográfia, CBCT) óriási előrelépést hoztak a fogászatban. A tendencia egyértelműen az esztétika és az egészség felé mutat. A kerámia implantátumok korántsem számítanak tabutémának, mi több, az implantológia jövőjét jelentik. Ennek ellenére a sebészek mindössze körülbelül egy százaléka helyez be kerámia implantátumot. Tízéves klinikai tapasztalat alapján (több mint 4000 behelyezett kerámia implantátummal) a szerző nyugodtan állíthatja, hogy több sebészeti, de különösen szisztematikus, áttekintő publikációkból származó adatra van szükség a még nagyobb gyógyulási ráta eléréséhez.
A kerámia implantológiában fontos beépíteni a funkcionális orvoslás, a táplálkozás és a mikrotápanyagokról
szerzett ismereteket, hogy felkészítsük a szervezetet az „átalakítási fázisra”, ezért nagy hangsúlyt fektetünk pácienseink életmódjának javítására. Mind a műtéti beavatkozás szisztémás előkészítése, mind a célzott nyomonkövetés rendkívül fontos.
Intelligens csont- és lágyszövetkezelés
Szisztémás előfeltételek: változtatások az adott étrenden. A nem megfelelő étrend, amely cukrot, gabonát, finomított főzőolajokat, hagyományos tejtermékeket („a négy fő betegség kórokozója”) tartalmaz, elősegíti a szervezet általános hajlamát gyulladásos reakciókra, illetve makro- és mikrotápanyag-hiányosságokat idéz elő. Ez azt jelenti, hogy nem lesz elegendő fehérje és aminosav, zsírban oldódó A-, D 3-, E- és K-vitaminok, vízben oldódó C-, illetve B-vitaminok és ásványi anyagok, mint például a cink és a magnézium, valamint egészséges omega-3 és omega-6 zsírsavak, amelyek helyes diéta esetén a szövet és csont felépítését, továbbá a regenerálását szolgálják (2). Célunk a páciensek minél hatékonyabb felkészítése a műtétre. A középpontban a megfelelő makrotápanyagok biztosítása és a stresszfaktorok elkerülése áll. Szigorúan kerülni kell a „négy alapbetegség okozóját”. Több mint száz évvel ezelőtt dr. Weston Price különböző népcsoportoknál végzett kutatást. Kutatásait a „Táplálkozás és fizikai degeneráció” című könyvében dokumentálta (3). Azok az emberek, akik megfelelő étrendet követtek, gyakorlatilag immunisak voltak a fogszuvasodásra. Utódaik, akik már korábban is iparilag feldolgozott élelmiszereket fogyasztottak, már a tápanyaghiány miatti degeneráció jellegzetes jeleitől szenvedtek. A szövetek (csontok, lágyszövetek, izmok stb.) felépítésének legfontosabb makrotápanyaga a fehérje.
Fehérjék és aminosavak –az élet építőkövei
Húsz emberi fehérjét alkotó aminosav létezik, de csak nyolcat szükséges étrend -



3. ábra: Intraorális helyzet a műtét előtt.
4. ábra: Felkészülés az implantátum behelyezésére.
5–6. ábra: A pótlás átadása után közvetlenül.

del biztosítani. Ezek az ún. esszenciális aminosavak: izoleucin, leucin, lizin, metionin, fenilalanin, treonin, triptofán és valin. A szervezet ebből a nyolc aminosavból bármilyen fehérjét képes felépíteni – feltéve, hogy elegendő nyersanyag áll rendelkezésére. Számos tanulmány kimutatta a kapcsolatot, miszerint a fehérjék és aminosavak hiánya kapcsolatban áll a nem megfelelő csontképződéssel, a csökkent csontsűrűséggel, illetve a törések késleltetett gyógyulásával. Minél idősebbek a páciensek, annál szignifikánsabb az összefüggés. Dayer és munkatársai (2006) egy állatkísérletben azt állapították meg, hogy a titán implantátumok kevésbé könnyen csontosodtak be fehérjehiányos patkányokban (< 1 g/ttkg) (4, 5). Az implantátumnak a patkány csontjából hat-nyolc hét elteltével történő eltávolításához szükséges nyomaték körülbelül 43%-kal alacsonyabb volt fehérjehiányos patkányokban, mint azoknál az állatoknál, amelyek tápláléka elegendő fehérjét tartalmazott (= 1 g/testtömeg-kg) (4). Hannan és munkatársai A Framingham Osteoporosis Studyban részt vevő 391 nő és 224 férfi adatai alapján, négy év alatt egyértelmű összefüggést találtak a csontvesztés és az elégtelen állati fehérjebevitel között (6). Minél nagyobb a fehérjehiány, annál kifejezettebb a csonttömeg vesztesége combcsontban és gerincben. A többlet fehérje csontgyógyulásra gyakorolt negatív hatását nem figyelték meg (6). Következésképpen, a fő hangsúly a megfelelő fehérjebevitelen van. Mivel az akut regenerációs fázisban makro- és mikrotápanyag-hiány nem fordulhat elő, napi 1,5-2 g/ttkg fehérjebevitelt javasolunk. A szervezet lúgosításához minden étkezéshez ajánlott egy adag zöldség fogyasztása. Egészséges zsírok, mint az omega-3 és egy változata az egyszeresen telítetlen és többszörösen telítetlen zsírsavaknak is fontos, hogy a táplálkozásunk része legyen. A kollagénporok, az es zszenciális aminosavak, a csontlevesek és a fehérjeturmixok megkönnyítik a páciensek napi fehérjeszükségletének kielégítését (7–17). Praxisunkban a páciensek szisztémás támogatása célzott táplálkozással és a megfelelő tápanyag-kiegészítőkkel mára bevett gya -
korlattá vált, a sikeres sebészeti kezelés létfontosságú feltétele.
Mikrotápanyagok
A csontgyógyulási protokoll (Bone Healing Protocol) alapja a nagy dózisú D 3-vitamin. A műtét előtt megmérjük a beteg vérének D 3-vitaminszintjét. Az optimumon tartás érdekében legalább 60 ng/ml preoperatív szintre törekszünk (18). Számos tanulmány kimutatta, hogy a D 3-vitamin kritikus tényező a csontok állapotában (19–23). Ez a vitamin két olyan enzimet aktivál, amelyek kritikusak a csont mineralizációjához: az oszteokalcint (BGP) és a mátrix Gla proteint (MGP). Ahhoz, hogy a kalcium által az artériák elmeszesedése elkerülhető legyen, ezeket az enzimeket egy másik fontos kofaktor, a K 2-vitamin (MK-7) aktiválja (24). Egy másik kofaktor a magnézium, amely több mint 400 anyagcsere-folyamatban vesz részt (25). A cink egyaránt részt vesz az immunrendszeren belül a D 3-vitamin receptor aktiválásának kofaktoraként (26). A bór nyomelem megduplázza a D 3-vitamin felezési idejét (27). Mivel a mikrotápanyagok szinergikusan működnek, nem lehet hiány B-vitaminokból, C-vitaminból vagy emésztőenzimekből, valamint az omega-3 zsírsavakból a posztoperatív időszakban.
Összegzés
A fogászatban a klasszikus sebészeti mesterség mellett a funkcionális orvoslás és a táplálkozástudomány tapasztalatait is hasznosítjuk. Ezzel támogatjuk a szervezet saját gyógyító erejét, és biztosítjuk a jobb szövetés csontgyógyulást, és ezáltal természetesen a kerámia implantátumok jobb integrációját is. Az eredmény: kevesebb kudarc, egészségesebb és boldogabb páciensek!
(Az irodalomjegyzék szerkesztőségünkben elérhető.)
Forrás: EDI Journal 2022/2
7. ábra: Röntgenfelvétel a behelyezett pótlással.


előnnyel jár, beleértve a maximális elégedettidőt és a meglévő szövetek optimális megőrkövetelmények szigorú betartásától és a megfelelő evidenciaszintű tudományos tanulmány szükséges, konszolidáljuk ezeket az eredményeket.
Dr. Markus Sperlich, dr. Mathias Sperlich (Németország)
AZONNALI IMPLANTÁCIÓ-
ÉS RESTAURÁCIÓKÉSZÍTÉS –A PONTOSSÁG ÚJ SZINTJE
A páciensek egyre inkább keresik a rövidebb és kevésbé invazív kezeléseket. Ezt friss kutatások és prospektív analízisek (1) is megerősítik, felhívva a figyelmet arra, hogy a hatékony, azonnali implantációra és restaurációra egyre nagyobb az igény. Rengeteg információ elérhető az interneten, ezért a páciensek manapság sokkal jobban informáltak a lehetséges kezelési opciókról. Az alábbi cikkben két fogorvos, Markus Sperlich és Mathias Sperlich átbeszélik az azonnali implantáció koncepcióját.
1. ábra: Háromdimenziós implantátumpozíció-tervezés a SMOP Swissmedia szoftverrel.
Az azonnali implantáció- és azonnali restaurációkészítés implantológiai koncepciója rendkívül előnyös, ugyanis a páciens pszichésen sem szenved akkora sérülést, és a szöveteket is sokkal jobban meg lehet tartani. Ez a módszer jelentősen lerövidíti a kezelést és a költségeket is csökkenti (2). A kezelés minimálinvazív, csökkenti a gyógyulási időt és gyors rehabilitációt tesz lehetővé, ezáltal jobb lesz a páciensek életminősége is. A kezelési eljárás jelentősen csökkenti a csontban a fogeltávolítást követően létrejövő dimenzionális változásokat (3–4).
Azonnali
implantáció –klinikai esetsorozat
Egy esetsorozatban 20 reménytelen prognózisú fogat távolítottunk el és azonnali implantációt végeztünk Straumann BLX implantátumok segítségével, amelyeket előre legyártott CAD/CAM koronákkal láttunk el közvetlenül az implantáció után. A műtétek előtt háromdimenziós, préoperatív tervezést végeztünk, minden esetben a SMOP Swissmedia tervezőrendszer segítségével (1. ábra), hogy meghatározzuk a protetikai szempontból ideális implantátumpozíciót az azonnali restaurációhoz. A sebészi sablont megterveztük és a szuprastruktúra dimenziót meghatároztuk a felépítmény geometriája alapján. A leendő implantátumpozíciók STL-adatát az SMOP háromdimenziós tervezőszoftverrel készítettük el és importáltuk a CAD-szoftverbe (exocad). Ezt követően a megfelelő restaurációkat legyártottuk (CAM) az exocad tervek alapján. Minden esetben csavarozható, akrilát szólókoronákat gyártottunk le a műtét előtt.
Klinikai munkamenet
Kezdésnek atraumatikusan eltávolítottuk az érintett fogakat (3. ábra), ezt követően előkészítettük az alveolust és azonnali implantációt végeztünk a megfelelő implantátummal (4. ábra). Amennyiben a behajtási nyomaték nagyobb volt, mint 35 Ncm, az implantátumra azonnal felcsavaroztuk az előre legyártott csavarozható koronát. Ehhez a beavatkozáshoz az előfeltételek: sértetlen posztextrakciós alveolus, egészséges lágyszövetek, gyulladásmentes környezet, valamint együttműködő páciens (5). A háromdimenziós tervezés nélkülözhetetlen az alább bemutatott munkamenet kivitelezéséhez (6–8). Csak a sablon által vezetett implan-


tátumbehelyezés teszi lehetővé, hogy a vertikális magasság és az implantátum belső kapcsolatának orientációja megegyezzen a digitális tervezéssel. Ezért a TorcFit kapcsolattal rendelkező Straumann BLX implantátumot pontosan úgy kell behelyezni, ahogy azt terveztük. A H07/H09/H11 behelyezőeszközök (5–6. ábra) speciálisan a mi praxisunkban lettek kifejlesztve, hogy meghatározzák a megfelelő vertikális implantátumpozíciót a sebészi sablon perselyeinek stop magassága által, valamint az angulációt és TorcFit belső kapcsolat megfelelő állását a pozicionálómarkerek segítségével (7. ábra). Az alábbi eljárás segítségével a későbbiekben kevesebb korrekcióra, becsiszolásra szorul az ideiglenes pótlás, ezáltal nincs szükség a műtéti terület mechanikai és kémiai manipulációjára, amely segíti a kezdeti zavartalan gyógyulást. A behelyezett korona felületét a laboratóriumban kialakított végső polírozott textúra adja (8.

ábra), a pácienst megkíméljük az egyéb, protetikai beavatkozásoktól (9). A következő paraméterek kulcsfontosságúak a siker érdekében (10): a páciensek megfelelő kiválasztása, a csont minősége és mennyisége, az implantátum dizájnja, 35 Ncm-nél nagyobb behajtási nyomaték (11), H07/09/H11 behelyezőeszközök és természetesen megfelelő sebészi tapasztalat. A digitális munkamenethez alapvető feltétel a digitális tervezés, amint azt bemutattuk (7).
Az előre legyártott pótlások sikeressége
Az alábbiakban bemutatott esetsorozatnál az előre legyártott pótlások illeszkedési pontossága elérte a 95%-ot, ahol bármilyen intraoperatív módosítás, alakítás vagy becsiszo-

2. ábra: Az előre legyártott pótlás tervezése az exocad szoftverben.
3. ábra: Atraumatikus fogeltávolítás.
4. ábra: Azonnali implantáció.




5–6. ábra: H07/H09/H11 behelyezőeszközök (prototípusok).
7. ábra: A TorcFit belső kapcsolat pozicionálás a H07 behelyezőeszköz segítségével.


lás vált szükségessé, azt sikertelenségnek vettük. Az implantátumok sikerességi aránya 100%-os volt 18 hónap után (9–10. ábra). A előre legyártott azonnali pótlások protetikai sikerességi aránya 90%-os volt. Két esetben a korona levált a felépítményről az első hat hónap során. Egy összefoglaló elemzésben a szerzők összehasonlították a különböző implantátumbehelyezési és terhelési protokollokat (12). A cikkben az azonnali implantáció és azonnali terhelés 98,4%-os
sikerességi aránnyal szerepel. A hagyományos protokollok, ahol a késői implantációt hagyományos késői terhelés követi, a sikerességi arány 97,7%. Meg kell jegyeznünk azonban, hogy a szisztematikus áttekintésbe bevont cikkek között a bizonyítékok szintjében néha lényeges különbségek voltak, amikor az egyes protokollokat összehasonlították. Az azonnali implantáció adatai klinikailag dokumentált adatokra korlátozódtak.

8. ábra: Az előre legyártott 25 CAD/CAM korona.


Konklúzió
Az alábbiakban leírt munkamenet számos előnnyel jár, beleértve a maximális elégedettséget a páciens részéről, rövidebb kezelési időt és a meglévő szövetek optimális megőrzését.
A sikeres kimenetel a felsorolt követelmények szigorú betartásától és a megfelelő tapasztalattól függ. Számos magas evidenciaszintű tudományos tanulmány szükséges, hogy megerősítsük és konszolidáljuk ezeket az eredményeket.
Forrás: EDI Journal 2022/2


...és ami mögötte van biztos megoldás a fogászati szakma elérésére
9. ábra: Különböző stádiumnál készített röntgenfelvételek.
10. ábra: Kontroll 18 hónappal később.
vagy lokálisan alkalmazott antibiotikumokkal, valamint helyi antiszeptikumokkal (pl. klórhexidin) történő egyidejű kezelés előnyös lehet mind a szondázási vérzés, mind a tasak mélységének csökkentése szempontjából (31, 32).
Újraértékelés
Az implantátum körüli szövetek állapotának újraértékelése a nem-sebészi előkezelést követő 1–2 hónapon belül ajánlott (30). Az enyhébb fokú periimplantitis egyes esetei a nem-sebészeti kezelést követően megszűnhetnek, de a legtöbb esetben a korrekció csak megállíthatja, vagy a legjobb esetben is csak lassíthatja a betegség előrehaladását. A csontdefektustól és az implantátum osszeointegrációjától függően, a betegek folytathatják a fenntartó terápiát, de lehetséges, hogy sebészeti kezelésre, esetleg az implantátum eltávolítására szorulnak.
Korrekciós fázis – sebészeti kezelés
Ha a periimplantitis az újraértékelés idejére nem szűnt meg, sebészeti beavatkozás javasolt. Ha a nem-sebészi kezelés nem segítette elő az osszeointegrációt az exponált implantátumhelyeken, sebészeti beavatkozásokra lehet szükség a periimplantáris tasak újrafertőződési kockázatának minimalizálása érdekében, amely vagy reszekciós műtéttel, vagy regeneratív, csontpótló eljárásokkal érhető el (9).
Irányelvként: az iniciális kezelési fázisnak a szondázási vérzés jelentős csökkenését, valamint a gennyesedés megszűnését kell eredményeznie. Ennek megfelelően a sebészeti kezelés nem javasolható mindaddig, amíg a kezelésnek ez az elsődleges célja nem érhető el (9).
A műtéti eljárás első lépése és egyik fő célja, hogy hozzáférést biztosítson a fertőzött implantátum felületének a tisztításához és a fertőtlenítéséhez. A sebészi kezelés magában foglalja a teljes nyálkahártyalebeny kiemelését és a gyulladásos, granulációs szövet eltávolítását, hogy lehetővé váljon az implantátum felületének alapos fertőtlenítése (30).
A biofilmet és a fogkövet el kell távolítani, hogy csökkenjen a betegség további progressziójának vagy az újrafertőződés-
KÜRETTEK* VAGY AIRFLOW**


nek a kockázata (33). Az implantátum felületének fertőtlenítésére a következő technikák javasoltak: helyileg alkalmazott vegyszerek, sóoldattal vagy antiszeptikummal átitatott géz, kézi eszközök, levegőporos fúvóeszközök (Airflow), Er:YAG lézer, fotodinamikus terápia és az implantátum felületének módosítása (2. ábra), (30). Eddig egyetlen felületi fertőtlenítési módszer sem bizonyult a legjobbnak (34, 35).
Reszektív megközelítés
A sebészi reszektív terápia koncepciója a hiperplasztikus vagy patológiás periimplantáris tasakok méretének csökkentéséből vagy a tasakok megszüntetéséből áll, amelyek ellenálltak az iniciális kezelésnek, és/vagy túl nehezen voltak elérhetők a páciens számára a megfelelő szájhigiénia érdekében (9). A reszektív kezelés a csontdefektus csökkentésére irányuló csontplasztikával és a nyálkahártyaperem apikálisan történő újrapozicionálásával érhető el, ezáltal növelve a tisztítható felületet (36). Egyes klinikusok implantoplasztikát végeznek, kisimítva és polírozva az összes szuprakresztális vagy transzmukozális implantátumfelületet. Ez az eljárás csökkenti a lepedék felhalmozódását, és megkönnyíti a páciens szájhigiénéjét. Két tanulmány is kimutatta, hogy a reszektív műtét és az implantoplasztika kombinációja 3 év alatt klinikai és radiológiai javulást eredményez (37, 38). Mivel a reszektív műtét az íny jelentős apikális elmozdulásával és az implantátum endoszteális részének feltárásával jár, alkalmazása a nem esztétikai zónára korlátozódhat (9). Nem szabad elfelejteni, hogy az implantátumok bármilyen manipulációja érvénytelenítheti a gyártó garanciáját, és csak a teljes implantátum elvesztésének utolsó alternatívájaként jöhet szóba.
Regeneratív megközelítés
A szisztematikus parodontális terápiához hasonlóan a periimplantitis regeneratív kezelését nem szabad fontolóra venni, amíg az iniciális terápia nem csökkenti az akut gyulladás jeleit (9). A regeneratív terápia két fő célja a periimplantáris csont regenerációja és az implantátum új osszeointegrációja. Preklinikai vizsgálatok kimutatták, hogy az implantátumfelszín
ANTIBIOTIKUMOS KEZELÉS OSZCILLÁLÓ TITÁNKEFE ER:YAG LÉZER IMPLANTOPLASZTIKA

A képek Prof. A. Sculean jóvoltából készültek

A képek Prof. F. Schwarz jóvoltából készültek

A
2. ábra: Technikák az implantátum felületének dekontaminálására: * pl. műanyag, szénszál; ** pl. nátrium-bikarbonát vagy glicinpor.


képek Prof. F. Schwarz jóvoltából készültek
A képek Dr. J.-L. Giovannoli jóvoltából készültek
A képek Prof. F. Schwarz jóvoltából készültek
A képek Prof. F. Schwarz jóvoltából készültek
reosszeointegrációja lehetséges a regeneratív megközelítést követően, de a valódi (szövettani) reosszeointegráció embereken történő bizonyítása még várat magára (39). A szisztematikus irodalmi áttekintés szerint a periimplantitis-defektusok sebészeti kezelési módokat követő defektusfeltöltése csontpótló anyagok egyidejű behelyezésével lehetséges (40). Ha a periimplantitis-defektusok feltöltése szükséges, a natív csont ásványi anyag kollagénmembránnal vagy anélkül történő alkalmazása hosszú távon jelentős klinikai javulást eredményezett (3. ábra), (41–44). A Geistlich Bio-Oss® röntgen alapján stabilabb csontosodást biztosít, mint az autogén csont (45), és egy nemrégiben készült áttekintés szerint a membránok használata hatékonyabb lehet (4. ábra), (46). A kezelés eredményét azonban nagyban befolyásolja a beteg szisztémás egészségi állapota, a defektus jellemzői, az implantátum felszíne és az alkalmazott csontpótló anyag (46). Egyes klinikusok a regeneratív és reszektív megközelítéseket kombinálják. Matarasso és mtsai. kimutatták, hogy a kombinált regeneratív és reszektív megközelítés 12 hónap után pozitív eredményeket hozott a tasakmélység csökkenése és a röntgenfelvételen látható defektuskitöltés tekintetében (36). Az íny apikális pozicionálása ellensúlyozható egyidejű lágyszöveti augmentációval, kötőszöveti graft (50) vagy sertés kollagénmátrix – Geistlich Mucograft® (51) – segítségével, hogy az anterior zónában esztétikus eredményt érjenek el.
A zárt, csonton belüli defektusok, ahol a csontfalak maradványai támogatják a csontpótlást, alkalmasabbak a regeneratív megközelítésre, mint a nem zárt defektusok (47).
Támogató fázis –fenntartó terápia
Az utolsó kezelési fázisban egy személyre szabott, fenntartó és ápolási program kerül kidolgozásra. Rendszeres klinikai
A TASAKMÉLYSÉG (PD) HOSSZÚ TÁVÚ NYOMONKÖVETÉSE
Geistlich Bio-Oss® +
Geistlich Bio-Gide®
NHA (nanokristályos hidroxiapatit)
3. ábra: A Geistlich Bio-Oss® és Geistlich Bio-Gide® sebészeti regeneratív kezelés 4 év alatt nagyobb PD csökkenést és CAL növekedést eredményezett, mint az NHA (53).
ellenőrzés ajánlott, amely szükség szerint megfelelő röntgenvizsgálattal egészíthető ki. A szupportív, fenntartó terápiát, beleértve a hatékony szájhigiéne fenntartását és a biofilm szakszerű eltávolítását, rendszeresen – általában 3–6 havonta – kell biztosítani, a szájüregi egészségi állapot és a kockázati profil függvényében. A legfontosabb szempontok közé tartoznak a dohányzási szokások, a parodontális állapot, a cukorbetegség és a szájhigiénés anamnézis (30).
Explantáció
A klinikus az implantátum eltávolítását a periimplantitis kezelésének minden szakaszában megfontolhatja (30). Az implantátum eltávolítására vonatkozó döntésnek az abszolút vagy a relatív tüneteken kell alapulnia (5. ábra), (9).
Abszolút tünetek Relatív tünetek
Az implantátum mobilitása az alveoláris csont előrehaladott reszorpciója miatt.
– Az implantátum hoszszának kétharmadánál nagyobb csontvesztés;
– Hengeres implantátumok;
– Terápiarezisztens periimplantáris gyulladások;
– Implantátumok orvosilag veszélyeztetett betegeknél (pl. daganatok, biszfoszfonát-asszociált medication-related stb.).
5. ábra: Abszolút és relatív tünetek az implantátum eltávolításáról.
Ha az eltávolításról szóló döntés megszületett, számos további tényezőt, például az implantátum geometriáját, átmérőjét, hosszát és a meglévő osszeointegráció mértékét kell figyelembe venni. A geometriai formától és a meglévő
CAL GAIN (MM)
Csontátültetések vagy csontpótló anyagok
Graftok + membránok
4. ábra: Egy nemrégiben készült áttekintés megállapítása szerint: a regeneratív megközelítés hatékonyabb lehet a membránok esetében (46). A periimplantitisre vonatkozó tudományos bizonyítékok még mindig korlátozottak. 21 tanulmányt (8 RCT) tekintettek át.
Parodontális / szájüregi egészség
A PERIIMPLANTITIS DIAGNÓZISAKOR SEBÉSZETI KEZELÉS UTÁN
Fogazat / szájüreg állapota Jó Jó
Parodontális állapot
Periimplantáris állapot
Egészséges
Egészséges
Vérzés az implantátum vizsgálatakor (BOP) Igen Nem
Tályogképződés
1.
osszeointegráció mértékétől függően az implantátumokat ki lehet hajtani. Más esetekben speciális, explantációs eszközöket kell alkalmazni, és gondoskodni kell a megmaradó alveoláris csont megőrzéséről (9).
A feltárást csontpótlás kísérheti, az új implantátum behelyezéséhez szükséges alveoláris gerinc előkészítése érdekében (9).
A regeneratív periimplantitis kezelése
A páciens szájüregi egészségi állapotának a felmérése (1 táblázat).
Kockázati tényezők: túl sok cementet tartalmazó kötőanyag szubmukozálisan.
Implantátum hely: 2.1; Straumann, lágyrész-szint, átmérő: 4,1 mm, hossz: 10 mm, Standard Plus, nyaki rész 1,8 mm. Gyógyszeres kezelés: Amoxicillin 500 mg és Metronidazol 400 mg naponta háromszor 7 napig.
A műtét után klórhexidin szájöblítés (0,2%) történt naponta kétszer 1 percig, 4 héten keresztül, majd 6 hónapos fenntartó gondozás.
Célok
1. Az implantátum funkciójának fenntartása.
2. A periimplantáris gyulladás megszüntetése.
3. Az implantátum körüli intraosszeális defektus regenerálása.
4. A periimplantáris gyulladás kiújulásának megelőzése érdekében sebészi hozzáférést terveztek a röntgenfelvételen jól látható, felesleges rögzítőcement eltávolítására.
Összefoglalás
A regeneratív kezelést követő 3 hónap után a gyulladás megszűnt. A kezelés előtt a középső periimplantáris nyálkahártyán észlelt, sinus felőli szivárgás megszűnt. A klinikai vizsgálat 12 hónap múlva a periimplantáris szondázási mélység csökkenését mutatta, a periimplantáris gyulladás megszűnésével együtt.
Anyagválasztás:
Geistlich Bio-Oss csontpótló granulátum (méret: 0.25–1 mm), Geistlich Bio-Gide membrán (méret: 13 mm x 25 mm).

1 évvel a kezelés utáni állapot. A kezelés előtti állapot.

táblázat


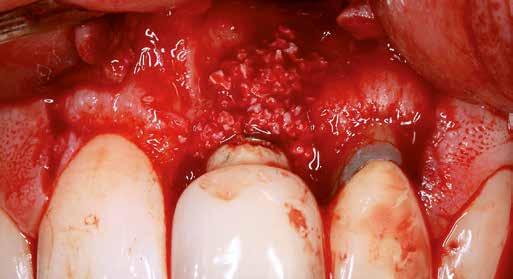






6. ábra: Klinikai helyzet a kezdeti vizsgálat során. 9 mm mély periimplantáris szondázási mélység, szondázási vérzéssel. Az arc periimplantáris nyálkahártyáján sinus felőli szivárgás figyelhető meg. A periimplantitis diagnózisának felállítása előtt körülbelül 4 évvel, amikor a pácienst kezelésre utalták, cementált fogpótlást helyeztek el ezen a Straumann lágyrész-szintű implantátumon.
7. ábra: Röntgenfelvétel a marginális csontszintekről az implantátumnál a kezelés előtt. Meziális és disztális csontvesztés figyelhető meg, amely az implantátum második menetéig terjed. Figyelje meg az implantátum disztális felszínén lévő radioopak anyagot (felesleges rögzítőcement)! Figyelje meg a 11-es fog meziális felszínén lévő fogkövet is!
8. ábra: A csonton belüli defektus palatinális nézete. Vegyük észre, hogy a szájpadlás felőli csontfal ép, így ez a defektus alkalmas a regenerációra!
9. ábra: Felvétel az implantátumról és a csontdefektusról a lebenyképzés után, az implantátum és a korona felszínén lévő felesleges rögzítőcement eltávolítása előtt.
10. ábra: A gyulladásos granulációs szövet eltávolítása és az implantátum felületének dekontaminálása után a defektus csonton belüli részét Geistlich Bio-Oss® granulátummal töltjük fel. Megjegyzendő, hogy a korona kontúrja és marginális illeszkedése nem ideális, azonban a páciens nem kívánta a korona eltávolítását.
11. ábra: Az augmentált területet a Geistlich Bio-Gide® natív kollagénmembránnal fedjük be.
12. ábra: Posztoperatív nézet a varratszedés után. A mukoperioszteális lebeny lezárása a membrán fedésére és a varratok elhelyezése. 13. ábra: Klinikai helyzet 4 hónappal az implantátum regeneratív sebészeti kezelése után. 14. ábra: A 12 hónappal a műtét után készült ellenőrző röntgenfelvétel stabil csontszintet mutat, a defektus teljesen feltöltődött.
A hivatkozott irodalomjegyzék listája szerkesztőségünkben elérhető.
Forrás: Peri-Implantitis Treatment Concepts – Geistlich Biomaterials
6.
8.
10.
12. 13.











alphaimplant. hu
Könyvajánlataink














ERŐS FOGAK ÉS EGÉSZSÉGES SZÁJ – MEGGYŐZŐ MOSOLY
A száj és a fogak nemcsak a táplálkozás és az emberi kommunikáció fontos részei, de esztétikai szempontból is jelentős szerepük van. Az egészséges fogak és fogíny egészségünk meghatározó elemei, a hibátlan, derűs mosoly pedig minden egyén kívánsága.

Nem csak a fogak fájnak
Az íny leggyakoribb gyulladásos megbetegedése a gingvitis vagy fogínygyulladás, mely legtöbbször a rossz szájhigiénia következményeként jön létre. A begyulladt és vérző fogíny a rossz lehelet mellett a betegség első jele. A gingvitist tehát gyógyítani kell, mert különben a gyulladás előrehaladott állapotában a gyulladt íny gócként szerepel, mely gócbetegségeket okozhat.
Az egészséges ember szájában folyamatosan jelen vannak mikroorganizmusok, amelyek szaporodása az íny gyulladásához vezet, és idővel a fogágy többi része is érintett lesz, paradontitis jelentkezhet. A tasakok mélyebbek lesznek, ezért a gyulladás ráterjed a mélyebb paradontális szövetekre is. A fogágygyulladás következtében a fogakat rögzítő szövetek elbomlanak, a betegség pedig átterjedhet az állkapocs csontszövetére is. Ennek együttes következménye, hogy a fog tartószerkezete meggyengül, elbomlik, így a fogak meglazulnak, majd kihullanak.
A hialuronsav a fogágy kötő- szövetének fontos kompo- nense
A hialuronsav a szervezet természetes anyaga és az egészséges fogíny fontos komponense. Alkalmazása a fogászatban: – csökkenti a szájnyálkahártya-irritációt
– megvéd a fertőzésektől
– felgyorsítja a sebgyógyulást és szövetregenerációt
– csökkenti a fogínyvérzést, a foggyulladást és a duzzanatot
A kutatások kimutatják, hogy a hialuronsav fogászati alkalmazása jelentős mértékben hozzájárul az ínybetegségek megakadályozásában és gyógyításában.
Ínybetegségek megelőzése és gyógyítása hialuronsavval
A gyógyszertárakban és speciális üzletekben különböző formákban és kiszerelésben már 3 éve kapható a Gengigel, ami az egyedüli hialuronsav-alapú készítmény.
A termékcsalád használata egyszerű, gyermekek, terhes nők és cukorbetegek egyaránt használhatják. A hialuronsav tartalma miatt hatékony megoldás az alábbiakra:
– ínyvérzés
– gingivitis (fogínygyulladás)
– parodontitis (fogágybetegség)
– megsértett íny (sebészeti beavatkozás, foghúzás, fogpótlás után)
– korona, híd, fogprotézisek miatt irritált szájnyálkahártya
Ezen tulajdonságai alapján bátran állíthatjuk, hogy a Gengigel az egészséges fogíny receptje.
(X)
Forrás: Medis sajtóanyag

Viz Dental Implant Kft. 1052 Bp., Váci utca 23. 1. em. 1/a Tel.:/fax: 06-1-318-4939, E-mail: office@vizdental.hu, www.vizdental.hu


SGS International Ltd. European Logistic Center 1047 Budapest, Károlyi István u. 1–3.
Tel.: +36 1 328 0427
Fax: +36 1 348 0428
E-mail: info@sgs-dental.com www.sgs-dental.com

ai_hird_47x69.indd



Implant Solution
Tel.: 06-20-326-0579
e-mail: info@implantsolution.hu Web: www.cowellmedi.hu





Dent-East Kft. 1112 Budapest, Rétkerülő út 51 www.dent-east.com • mail@dent-east.com

















klinikai tapasztalat és tudományos háttér. Folyamatos fejlesztés 16 éve. A LEGINNOVATÍVABB, PIACVEZETŐ


Kompressziós és bikortikális egyfázisú implantátumok választhatóan multiunit fejjel. Csavarozható stégekhez, overdenture felépítményekhez. Azonnali implantáció és azonnali terhelés meghatározott szakmai protokoll szerint. Folyamatos, többlépcsős kurzusok, praxistréning, felhasználótalálkozók. ISO, CE, nemzetközi klinikai tapasztalat és tudományos háttér. Folyamatos fejlesztés 16 éve.




CS 3700 CAD/CAM a piacvezető oralkamera Szkennelés kompromisszum nélkül Kompressziós





Bővebb felvilágosítás és






web: www.sofortimplant.com



