
Edición I Volumen I Año 2024
Lo que se desconoce no se reconoce, y se ignora por completo, porque simplemente “no me afecta, no es conmigo”. Estas palabras que suenan tan peyorativamente, engloban la realidad de muchísimas personas que viven con una enfermedad neuromuscular y desmielinizante y que luchan diariamente por tener una vida con calidad.
Esta Herramienta Interactiva, es u homenaje a todos aquellos que parecen no tener voz ante muchas instancias, pero claman por tener un trato digno, acceso y sobre todo humanidad. Porque la enfermedad no los define, ni minimiza esa fuerza interior que sirve de aliciente para luchar y seguir adelante, por ellos, por sus familias, por sus sueños ...

interactiva para el diagnóstico, tratamiento, manejo y seguimiento de la Esclerosis Múltiple, Neuromielitis Óptica, Miastenia Gravis
Atrofia Muscular
Herramienta
y
Espinal profesionalesdelsalvador.com/asenm
Herramienta interactiva para el diagnóstico, tratamiento, manejo y seguimiento de la Esclerosis Múltiple, Neuromielitis Óptica, Miastenia Gravis y Atrofia Muscular Espinal
Contenido
Capítulo I Capítulo II
• ¿Qué son las enfermedades neuromusculares y desmielinizantes?
Esclerosis Múltiple
• ¿Qué es?
• ¿Por qué surge?
• Manifestaciones clínicas
• Banderas rojas, ¿cómo diferenciarlas?
• Detección y proceso diagnóstico
• Manejo y seguimiento
• Tratamiento
• Seguimiento
• Cuidados
Herramienta interactiva para el diagnóstico, tratamiento, manejo y seguimiento de la Esclerosis Múltiple, Neuromielitis Óptica, Miastenia Gravis y Atrofia Muscular Espinal
Presentación
Porque todo sueño comienza con una simple idea, con mucha gratitud, optimismo y esperanza, les presentamos la primera edición de la “Herramienta Interactiva para el diagnóstico, Tratamiento, Manejo y Seguimiento de la Esclerosis Múltiple, Neuromielitis Óptica, Miastenia Gravis y Atrofia Muscular Espinal producida por nuestra organización. Con información de primera mano recopilada a partir de diversas entrevistas y foros con diversos médicos especialistas de El Salvador y de otros países de América Latina, esta herramienta recopila material acorde a nuestras realidades y necesidades, pero también refleja el expertise y trayectoria de muchos especialistas que han adoptado nuestro sueño, como propio, al facilitar mecanismos y herramientas que acercan el conocimiento de las enfermedades neuromusculares y desmielinizantes a la región, visibilizando la existencia de estas con el firme propósito de alcanzar una detección pronta y un diagnóstico oportuno. Porque en la medida que logremos una mayor capacidad resolutiva de nuestros niveles de atención en salud, mejoraremos la calidad de vida de todos los pacientes y por ende de sus seres queridos.
Porque lidiar con una patología de esta índole no solo afecta a quien carga con ella sino a todo su entorno familiar a nivel social, económico y sobre todo afectivo. De ahí que nuestra organización estableció como meta no solo empoderar a los pacientes sino ir más allá, a las aulas universitarias, a los centros de salud para difundir y capacitar con evidencia y bases científicas, todo ese conocimiento que permita salvaguardar la vida de los pacientes. Sin duda, una labor titánica pero no imposible de lograr y sobrepasar.
Sabemos que el camino que nos hemos trazado no es fácil pero con el trabajo que hemos venido desarrollando estamos sembrando para el mañana.
De parte de nuestra organización, agradecemos el apoyo de los médicos especialistas: Dr. Daniel Enrique Pereira, neurólogo salvadoreño, médico internista y, presidente de la Asociación Salvadoreña de Neurología; Dra. Ericka López Torres, neuróloga salvadoreña; Dr. Hugo Gálvez, neuropediatra guatemalteco, especialista en enfermedades neuromusculares; Dr. Carlos Ortes González, neuropediatra salvadoreño, especialista en enfermedades neuromusculares; Dr. Andrés Nascimento Osorio, neuropediatra venezolano, especialista en enfermedades neuromusculares y al Dr. Alfonso Gutiérrez, neuropediatra costarricense, especialista en enfermedades neuromusculares, quienes abrieron un espacio en sus ajetreadas agendas para poder recopilar toda la información necesaria para que esta Herramienta Interactiva sea hoy una realidad.
Mil gracias y en Asenm seguimos construyendo ...
Ana Silvia Barahona Rosales
Presidente
Asenm El Salvador
+506 2236-6610
506+8814-8891
www.alteacomunicacion.com
Editora General
Msc. Ma. Martha Mesén Cepeda mmesen@alteacomunicacion.com
Redacción e investigación
Licda. Claudia Pineda Herrera cpineda@alteacomunicacion.com
Nadia Aguilar Chinchilla naguilar@alteacomunicacion.com
Coordinación de Diseño Natalia Valverde Vega nvalverde@alteacomunicacion.com
Gestión de proyecto
Mtr. Ronny Garro Ureña rgarro@alteacomunicacion.com
Ana
+503 7769 6656
asenm.elsalvador19@gmail.com
profesionalesdelsalvador.com/asenm
Junta Directiva Presidente y Directora Ejecutiva
Silvia Barahona Rosales
Agradecimiento a los médicos especialistas






Neuropediatra
Neuropediatra
Dr. Daniel Enrique Pereira Contreras Neurólogo
Dr. Carlos Ortez González
Dra. Ericka López Torres Neuróloga
Dr. Andrés Nascimento Osorio
Dr. Hugo Gálvez Quiñones Neuropediatra
Dr. Alfonso Gutiérrez Mata Neuropediatra
Herramienta interactiva para el diagnóstico, tratamiento, manejo y seguimiento de la Esclerosis Múltiple, Neuromielitis Óptica, Miastenia Gravis y Atrofia Muscular Espinal
Introducción
Esta Herramienta Interactiva para el diagnóstico, tratamiento, manejo y seguimiento de la Esclerosis Múltiple, Neuromielitis Óptica, Miastenia Gravis y Atrofia Muscular Espinal, constituye un reto personal y profesional para nuestra organización, dado que es la primera vez que una organización de pacientes, de América Central va más allá de su labor de empoderamiento y de divulgación, para facilitar un documento que involucre a diversos especialistas que de una forma llana y didáctica abordan cada capítulo y temática de manera comprensible para todos. Porque el conocimiento empodera y debe de estar al alcance de nuestros países latinoamericanos, esta primera edición constituyó todo un desafío para nosotros. No solo por lograr los espacios con cada especialista participante durante las entrevistas o con sus participaciones durante el I Foro Centroamericano que realizamos sino en el procesamiento de la información.
Sin duda, esta primer edición, es un gran paso, en todo lo que hemos venido construyendo desde Asenm El Salvador y que nos enorgullece al convertirnos en un generador de espacios para el debate, el intercambio y la retroalimentación de conocimiento en el área neurológica de todo lo que involucra las patologías de origen neuromuscular.
De ahí que cada capítulo lleva un hilo conductor, comenzando por qué son las enfermedades neuromusculares y
desmielinizantes, hasta abordar los cuidados, manejo y tratamiento de cada una de las patologías que como organización acogemos.
Asimismo en cada uno de los ocho capítulos que complementan esta guía encontrarán audiovisuales que los llevarán al criterio del especialista en mención.
De esta manera se plasma cada una de las manifestaciones y características clínicas de estas enfermedades, que son de vital importancia poderlas detectar en la primera infancia (en muchos de los casos) con el fin de mejorar la calidad de vida de quien lo padece así como de sus familias.
En Asenm El Salvador estamos comprometidos por seguir desarrollando más espacios que abran el conocimiento. Agradecemos a cada uno de los pacientes, parientes y amigos que han confiado en nuestro trabajo y a su vez en los profesionales de la salud que nos han brindado su apoyo en todo momento. Así como a la casa farmacéutica Roche quien por medio de su programa “Juntos Mejor” hizo posible que pudiéramos desarrollar esta Herramienta Interactiva.
Gracias infinitas a todos esos valientes que son parte de nuestra organización y nuestra razón de seguir luchando.
Herramienta interactiva para el diagnóstico, tratamiento, manejo y seguimiento de la Esclerosis Múltiple, Neuromielitis Óptica, Miastenia Gravis y Atrofia Muscular Espinal
Capítulo I
La lucha contra la desconexión: una mirada profunda a las enfermedades neuromusculares
9 Capítulo 1
Herramienta interactiva para el diagnóstico, tratamiento, manejo y seguimiento de la Esclerosis Múltiple, Neuromielitis Óptica, Miastenia Gravis y Atrofia Muscular Espinal
Las enfermedades neuromusculares
Las enfermedades neuromusculares representan un porcentaje significativo del diagnóstico de hipotonía neonatal, llegando a ocupar el 20% de los casos. Es importante destacar que existen causas no relacionadas con estas patologías que también pueden desencadenar este síntoma, tales como la sepsis o la asfixia perinatal.
Si pudiéramos dar una definición acerca de ellas, son trastornos que afectan la salud del sistema nervioso y del sistema muscular, interrumpiendo la comunicación normal entre ambos sistemas y dando lugar a una variedad de síntomas y complicaciones.
Las enfermedades neuromusculares pueden ser causadas por una variedad de factores, incluyendo problemas genéticos, enfermedades autoinmunitarias, infecciones y lesiones. Además, estas patologías pueden ser muy diversas en términos de su presentación clínica, la gravedad de los síntomas y el pronóstico.
Entre las más de 170 enfermedades neuromusculares que se han tipificado se encuentran la Atrofia Muscular Espinal (AME), la Miastenia Gravis así como la Esclerosis Lateral Amiotrófica conocida como (ELA).Cada una de estas condiciones tiene síntomas y características únicas, pero todas tienen un común denominador, la afectación de la función neuromuscular.
En resumen, las enfermedades neuromusculares son trastornos que afectan la unidad motora, lo que puede provocar una variedad de síntomas y complicaciones. Estos trastornos son diversos en términos de su presentación clínica y su causa subyacente, pero comparten el hecho de que son condiciones crónicas y que requieren un enfoque multidisciplinario para su manejo y tratamiento.
10 Capítulo 1
Herramienta interactiva para el diagnóstico, tratamiento, manejo y seguimiento de la Esclerosis Múltiple, Neuromielitis Óptica, Miastenia Gravis y Atrofia Muscular Espinal
El tono muscular se refiere a la contracción basal de los músculos que producen una postura, mientras que la fuerza muscular se refiere a la capacidad de los músculos de generar movimiento, por ejemplo, de una articulación.
En el abordaje de las enfermedades neuromusculares, es importante diferenciar el tono de la fuerza muscular.
A su vez, las enfermedades neuromusculares pueden asociar un compromiso de otros órganos y sistemas, por
ejemplo, el sistema nervioso central, el sistema digestivo entre otros.
La edad de inicio de estas enfermedades neuromusculares es variada ya que existe evidencia de cuadros de presentación neonatal, infantil o adulta que genéticamente tienen una presentación mendeliana, que puede ser dominante, recesiva, ligada al cromosoma X o incluso de transmisión mitocondrial.
Los tres signos guías son la presencia de:
hipotonía; debilidad y; fatigabilidad.
11 Capítulo 1
Herramienta interactiva para el diagnóstico, tratamiento, manejo y seguimiento de la Esclerosis Múltiple, Neuromielitis Óptica, Miastenia Gravis y Atrofia Muscular Espinal
Cuando la enfermedad neuromuscular se presenta en etapas tempranas, su impacto suele ser más severo y, en algunos casos, puede ser fatal. No obstante, es importante destacar que existen posibilidades de tratamiento para mejorar la calidad de vida del paciente. Dado que la mayoría de estas enfermedades son crónicas, es muy importante un diagnóstico temprano y oportuno que permita implementar un abordaje mulltidisciplinario así como tratamientos modificadores de evolución en aquellas patologías para las cuales se han desarrollado (p.e en la atrofia muscular espinal). El objetivo de un enfoque multidisciplinario es mejorar la calidad de vida a travez de intervenciones que entre otras cosas, permitan aminorar la sintomatología.
Las enfermedades
neuromusculares las podemos agrupar en cuatro grandes grupos:
Enfermedades del asta anterior de la médula espinal;
Enfermedades del nervio periférico;
Enfermedades de la unión neuromuscular; y
Enfermedades primarias de la bra muscular.
12 Capítulo 1
Herramienta interactiva para el diagnóstico, tratamiento, manejo y seguimiento de la Esclerosis Múltiple, Neuromielitis Óptica, Miastenia Gravis y Atrofia Muscular Espinal
Si una enfermedad no tiene una cura etiológica no significa que no tenga tratamiento. El abordaje del tratamiento se basa en disminuir el impacto negativo que tiene esta patología en el paciente.
En el año 2020, habían más de mil enfermedades neuromusculares, agrupadas en 16 grandes grupos. Habitualmente, cuando pensamos en enfermedades neuromusculares, la primera patología que se nos viene a la mente es la distrofia muscular de Duchenne. Sin embargo, es importante tener en cuenta que existen muchas otras, como los síndromes miotónicos, enfermedades del músculo relacionadas con los canales de ionos y diversas distrofias musculares. Afortunadamente, el progreso en el número de estas enfermedades ha ido aumentando, gracias a la identificación de nuevos genes y a una mejor comprensión de los fenotipos clínicos y los aspectos genéticos de estas afecciones.
Debemos entender que dentro de esa clasificación de enfermedades neuromusculares hay una
fundamentación guiada, basada en la anatomía. En efecto, comprender cómo se afectan las diferentes partes del sistema nervioso y muscular nos permite entender mejor las posibles causas y manifestaciones de estas patologías. Por ejemplo, cuando se produce una afectación del asta anterior, se pueden presentar enfermedades como la Atrofia Muscular Espinal o la Atrofia Muscular Espinal con distrés respiratoria. En cambio, cuando la afectación se encuentra en el nervio periférico, ya sea debido a la pérdida de la vaina de mielina o al daño de la fibra nerviosa, se habla de neuropatías. Muy importante también entender que podemos tener afectaciones de la unión neuromuscular
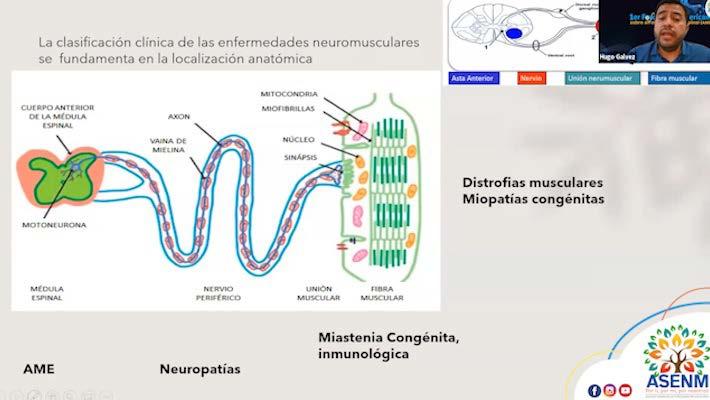
CLICK PARA VER VIDEO 13 Capítulo 1
Herramienta interactiva para el diagnóstico, tratamiento, manejo y seguimiento de la Esclerosis Múltiple, Neuromielitis Óptica, Miastenia Gravis y Atrofia Muscular Espinal
y que esta afectación puede dar como resultado una miastenia congénita o una miastenia inmunológica. El comprender este segmento anatómico es de gran relevancia, ya que todas las pruebas diagnósticas deben ser guiadas por la semiología. Desde el punto de vista clínico, la semiología es la que nos proporciona orientación acerca del tipo de enfermedad y es la que guía la búsqueda de un tratamiento apropiado.
orientan en la etiología, por ejemplo el signo de Gowers en la Distrofia Muscular de Duchenne, los pies cavos y la amiotrofia distal son muy frecuentes de encontrar en las neuropatías periféricas hereditarias (enfermedad de Charcot-Marie-Tooth), la presencia de fasciculaciones, arreflexia y debilidad proximal en el caso de la Atrofia Muscular Espinal. En estos casos, es importante prestar atención a los puntos semiológicos claves para orientar el diagnóstico y el tratamiento de manera adecuada.
Los fenotipos clásicos de las enfermedades neuromusculares, presentan signos y síntomas que nos
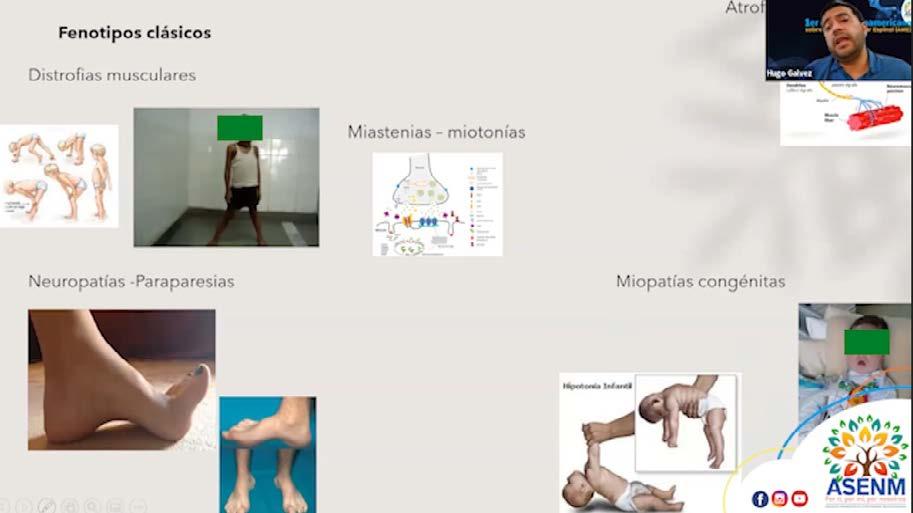
CLICK PARA VER VIDEO 14 Capítulo 1
Herramienta interactiva para el diagnóstico, tratamiento, manejo y seguimiento de la Esclerosis Múltiple, Neuromielitis Óptica, Miastenia Gravis y Atrofia Muscular Espinal
Es fundamental realizar una adecuada diferenciación entre tono muscular y fuerza muscular. El tono muscular se refiere a la contracción basal del músculo en reposo que está determinada por mecanismos centrales y periféricos. Por otro lado, la fuerza muscular se refiere a la capacidad de movimiento activo, condicionado principalmente por mecanismos periféricos.Por lo tanto, es necesario realizar una evaluación exhaustiva para determinar la causa subyacente de los síntomas y establecer un plan de tratamiento adecuado.
Atención a la debilidad muscular
El patrón de debilidad es muy importante entenderlo, si la debilidad es proximal, podría estar afectada la fibra muscular o la motoneurona del asta anterior. Si el patrón de debilidad es distal, podría pensarse en neuropatías. Para esto es importante entender que nos referimos a proximal cuando la afectación es entre el hombro y el codo o entre la pelvis y la rodilla, mientras que distal se refiere a la afectación entre el codo y las manos o entre las rodillas y los pies.
Los signos cardinales de la enfermedad neuromuscular: hipotonía, debilidad, fatigabilidad y hiporreflexia, sin olvidar que muchas enfermedades tienen afectaciones multisistémica.
Si el predominio o el patrón de debilidad es de cintura, o es proximal vamos a tener a un niño (a) reptando para poder hacer la bipedestación, pero si la debilidad es de predominio distal, el paciente tendrá una marcha en steppage.

CLICK PARA VER VIDEO 15 Capítulo 1
Herramienta interactiva para el diagnóstico, tratamiento, manejo y seguimiento de la Esclerosis Múltiple, Neuromielitis Óptica, Miastenia Gravis y Atrofia Muscular Espinal
Atención a la hipotonía
Si el paciente presenta hipotonía, es necesario realizar una adecuada diferenciación entre hipotonía central, mixta o periférica.
La hipotonía central se debe a una lesión en el sistema nervioso central, mientras que la hipotonía periférica se produce como resultado de una lesión en la unidad motora (motoneuronas del asta anterior de la médula espinal, nervios periféricos, unión neuromuscular o músculo). La hipotonía mixta, por su parte, implica la presencia de ambos tipos de lesiones.
Las enfermedades neuromusculares representan alrededor del 20 % de las causas de hipotonía neonatal. Dentro de las causas de origen central, la encefalopatía hipóxica isquémica, la sepsis y las alteraciones metabólicas son de las más prevalentes.
La evaluación de los reflejos y la identificación de su presencia o ausencia son elementos clave para distinguir entre hipotonía central y periférica, lo cual es vital para la adecuada toma de decisiones terapéuticas.
CLICK PARA VER VIDEO 16 Capítulo 1
Herramienta interactiva para el diagnóstico,
manejo y seguimiento de la Esclerosis Múltiple, Neuromielitis Óptica, Miastenia Gravis y Atrofia Muscular Espinal

CLICK PARA VER VIDEO 17 Capítulo 1
tratamiento,
Herramienta interactiva para el diagnóstico, tratamiento, manejo y seguimiento de la Esclerosis Múltiple, Neuromielitis Óptica, Miastenia Gravis y Atrofia Muscular Espinal
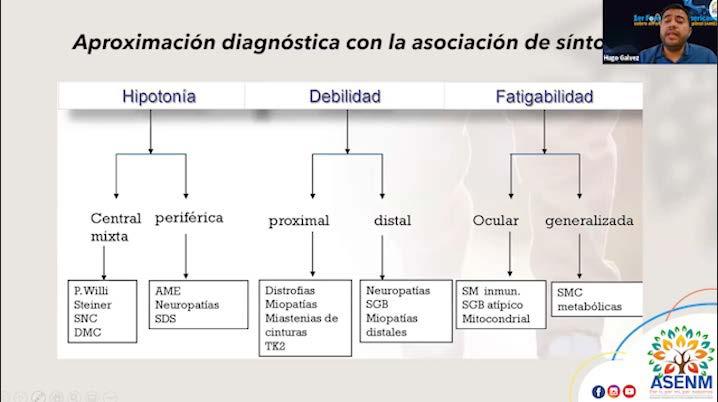
APROXIMACIÓN DIAGNÓSTICA CON LA ASOCIACIÓN DE SÍNTOMAS
Hipotonía Debilidad Fa�gabilidad
Central mixta
Sindrome de Prader Willi
Enfermedad de Steinert Compromiso de SNC
Periférica Proximal Distal Ocular Generalizada
Atrofia Muscular Espinal (AME)
Neuropa�as
Miopa�as
Distrofias musculares
Distrofias
Miopa�as
Miastenias de cinturas
TK2
Neuropa�as
SGB
Miopa�as
Distales
SM: síndrome miasténico inmu: inmunológico
SGB: síndrome de Guillain Barré
SMC Metabólicas
Fuente: Dr. Hugo Gálvez, epileptólogo guatemalteco, Máster en investigación en ciencias clínicas de la Universidad de Barcelona. Se desempeña actualmente como especialista en los servicios de neurología infantil en su país.
18 Capítulo 1
Herramienta interactiva para el diagnóstico, tratamiento, manejo y seguimiento de la Esclerosis Múltiple, Neuromielitis Óptica, Miastenia Gravis y Atrofia Muscular Espinal
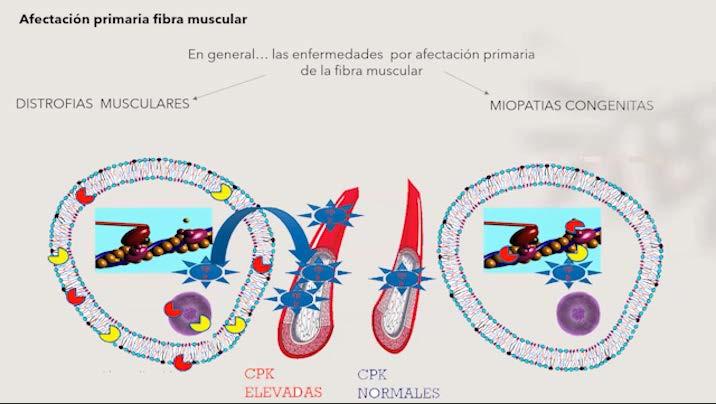
Enfermedades primarias de la fibra muscular La creatina-fosfocinasa (CPK por sus siglas en inglés)
Dentro de las enfermedades musculares primarias, se encuentran las distrofias musculares congénitas, las distrofias de cintura, el fenotipo Duchenne Becker y las miopatías congénitas. Estas enfermedades pueden afectar diferentes partes del músculo, aunque las distrofias musculares suelen ser más comunes en la membrana muscular. A pesar de que este grupo de enfermedades es heterogéneo, todas ellas afectan el músculo estriado y presentan un patrón de necrosis y regeneración que puede ser observado.
Es importante destacar que existen más de 500 proteínas que desempeñan funciones críticas en el músculo, lo que significa que cualquier alteración en una sola proteína puede tener consecuencias graves. Dichas alteraciones pueden tener lugar en diferentes sitios, como en la membrana de la unión neuromuscular
o en las proteínas del sarcómero, lo que puede limitar o afectar la contracción muscular.
En términos prácticos, es fundamental entender que las enfermedades causadas por una afectación primaria del músculo se dividen en dos grupos principales: -Las miopatías, en las cuales en general se afectan proteínas del aparato contractil preservando la membrana muscular (sarcolema), en consecuencia los valores de creatin fosfoquinasa (CPK) en suero son normales o con aumentos leves. Las distrofias musculares en las cuales se afectan las proteínas del sarcolema o de unión del sarcolema a la fibramuscular o la membrana basal, en consecuencia los valores de CPK en suero se encuentran muy elevados.
La determinación de la CPK es un método útil para identificar si hay daño en la estructura de la membrana muscular. En caso de una distrofia muscular, por ejemplo, el músculo sufre una degeneración progresiva que provoca la liberación de creatina fosfoquinasa, una molécula intracelular, y como resultado, los niveles de CPK se elevan significativamente.
19 Capítulo 1
Herramienta interactiva para el diagnóstico, tratamiento, manejo y seguimiento de la Esclerosis Múltiple, Neuromielitis Óptica, Miastenia Gravis y Atrofia Muscular Espinal
20
Fuente: Dr. Hugo Gálvez, epileptólogo guatemalteco, Máster en investigación en ciencias clínicas de la Universidad de Barcelona. Se desempeña actualmente como especialista en los servicios de neurología infantil en su país.
Capítulo 1
Herramienta interactiva para el diagnóstico, tratamiento, manejo y seguimiento de la Esclerosis Múltiple, Neuromielitis Óptica, Miastenia Gravis y Atrofia Muscular Espinal
El diagnóstico genético se basa en el fenotipo clínico, lo que nos permite clasificar y diferenciar cada una de estas enfermedades. Es importante destacar que la genética nos da un espectro clínico específico para cada enfermedad, permitiéndonos identificar patrones diferentes en las distrofias musculares. Estas enfermedades suelen presentar debilidad muscular proximal y elevación de la creatina quinasa (CPK). La herencia cromosómica recesiva es la forma más común de herencia, aunque también existe la herencia dominante.
En resumen, las distrofias musculares son un grupo heterogéneo de enfermedades que afectan el músculo estriado con un patrón de necrosis y regeneración que puede ser observado. El diagnóstico genético se basa en el fenotipo clínico y nos permite identificar patrones diferentes en las diferentes formas de distrofia muscular. La debilidad muscular proximal y la elevación de la CPK son signos comunes, y la herencia cromosómica recesiva es la forma más común de herencia.
El inicio de las distrofias musculares puede variar desde el periodo neonatal hasta la edad adulta, lo que hace que el espectro fenotípico no esté necesariamente relacionado con la edad, sino más bien con la presentación clínica.
En caso de que un paciente presente debilidad muscular, fracturas, niveles elevados de CPK y transaminasas, se recomienda realizar un electromiograma (EMG) y una biopsia muscular. En los centros médicos con personal capacitado, también se puede considerar una resonancia magnética cerebral y una muscular, eventualmente, un estudio genético para evaluar el perfil genotípico del paciente.
Si no se cuenta con los recursos necesarios para realizar estos estudios en una unidad médica, es importante recurrir a un estudio básico para evaluar al paciente.

CLICK PARA VER VIDEO 21 Capítulo 1
Herramienta interactiva para el diagnóstico, tratamiento, manejo y seguimiento de la Esclerosis Múltiple, Neuromielitis Óptica, Miastenia Gravis y Atrofia Muscular Espinal
Revisar lo congénito
La clínica, junto con la lectura de estudios genéticos, brinda la seguridad de un diagnóstico preciso. Esto resulta beneficioso tanto para el personal médico como para las familias, ya que ayuda a comprender mejor la enfermedad y al paciente. Además, es especialmente útil para superar el proceso de duelo, en el que las personas pueden auto-culpabilizarse o lastimarse al no comprender la verdadera causa de la enfermedad.
Es importante tener en cuenta que las miopatías congénitas afectan principalmente a las fibras musculares. A diferencia de las distrofias musculares, en las miopatías congénitas se observa un patrón más típico de debilidad, y la creatina fosfoquinasa (CPK) suele ser normal.
En el caso de que se detecten niveles normales de CPK, se recomienda la realización de una biopsia muscular para poder orientar el diagnóstico y clasificarlo genotípicamente. Con cada biopsia realizada y evaluada, se adquiere mayor experiencia y se pueden identificar
patrones específicos en la presentación de estas miopatías.
Es importante destacar que la biopsia muscular es una herramienta valiosa para el diagnóstico y la clasificación de las miopatías congénitas, y que su realización puede proporcionar información crucial para un tratamiento adecuado y una mejor comprensión de la enfermedad. Aunque en la mayoría de los países de Centroamérica no se disponga de todas las atenciones adecuadas, como la inmunohistoquímica, que se utilizan en otros países, no se debe subestimar el valor de esta herramienta. La inmunohistoquímica es capaz de orientar hacia el tipo de patrón que está dañando la fibra muscular y, por lo tanto, no debe ser pasada por alto.
Aunque en algunos países de la región centroamericana no existan todos los recursos diagnósticos necesarios, la inmunohistoquímica sigue siendo una herramienta valiosa para orientar el diagnóstico y clasificación de las enfermedades musculares. Su uso puede proporcionar información crucial para el tratamiento adecuado y la mejora en la comprensión de estas enfermedades.
22 Capítulo 1
Herramienta interactiva para el diagnóstico, tratamiento, manejo y seguimiento de la Esclerosis Múltiple, Neuromielitis Óptica, Miastenia Gravis y Atrofia Muscular Espinal
Existen varias enfermedades que afectan la asta anterior de la médula espinal, entre ellas la atrofia muscular ligada al gen de la supervivencia de la motoneurona uno, que representa el 95% de los casos, mientras que las atrofias musculares espinales no ligadas al gen SMN1 representan el 5% restante. En general, se clasifican en tres formas clínicas (tipo 1, tipo 2 y tipo 3), basadas en los hitos del desarrollo alcanzados y el momento de aparición de los síntomas. Además, también podemos encontrar neuropatías hereditarias y adquiridas, como las neuropatías autoinmunes, siendo el síndrome de Guillain-Barré una causa frecuente de este último tipo de neuropatías.
Es fundamental considerar los antecedentes familiares cuando sospechamos de una neuropatía periférica en un paciente. Si observamos un fenotipo de debilidad distal, donde el predominio de la marcha o la debilidad son evidentes, y el paciente camina arrastrando los pies, antes podía agarrar objetos y ya no, además presenta manos en garra y dificultad para movilizarlas, es probable que se trate de una neuropatía periférica. Además, si
se observa hiporreflexia o hipereflexia, esto refuerza aún más la sospecha. Los datos obtenidos a través de la historia clínica son fundamentales en nuestra orientación diagnóstica, ya que nos guían en el examen clínico y en la búsqueda de hallazgos electrofisiológicos y estudios genéticos. Debemos recordar que una evaluación integral es crucial para un diagnóstico preciso y un plan de tratamiento efectivo.

CLICK PARA VER VIDEO 23 Capítulo 1
Herramienta interactiva para el diagnóstico, tratamiento, manejo y seguimiento de la Esclerosis Múltiple, Neuromielitis Óptica, Miastenia Gravis y Atrofia Muscular Espinal
Además, es importante considerar el factor de consanguinidad en el diagnóstico y manejo de las neuropatías hereditarias. Para ello, es fundamental realizar una exhaustiva investigación genealógica, que permita identificar posibles casos previos de la enfermedad dentro de la familia del paciente. En caso de existir dudas respecto a la similitud de las características fenotípicas entre los afectados, es necesario llevar a cabo una exploración detallada, que permita diferenciar entre presentaciones crónicas, subagudas o agudas.
En definitiva, la consideración de la consanguinidad es un aspecto clave en el diagnóstico y manejo de las neuropatías hereditarias, lo que puede permitir un abordaje más efectivo de la enfermedad y un mejor pronóstico para el paciente.
Resulta relevante destacar la figura del Dr. Jean Martin Charcot, quien es considerado el padre de la neurología moderna y quien describió la enfermedad de Charcot-Marie-Tooth. Es importante destacar que esta enfermedad es altamente compleja, ya que involucra múltiples genes y su abordaje puede resultar desafiante. No obstante, existen ciertos datos clínicos que son cruciales en su diagnóstico y manejo, tales como el tipo de neuropatía (sensitiva o motora) y el tipo de afectación (desmielinizante o axonal). Para diferenciar entre ambas, se puede realizar un electromiograma que permita medir la velocidad de conducción nerviosa. Una velocidad de conducción nerviosa por debajo de 37 metros por segundo indica una afectación desmielinizante, mientras que una velocidad por encima de dicho valor sugiere una afectación axonal. En definitiva, aunque la enfermedad de Charcot-Marie-Tooth es compleja, es posible abordarla de manera práctica mediante el uso de herramientas clínicas específicas.
24 Capítulo 1
Herramienta interactiva para el diagnóstico, tratamiento, manejo y seguimiento de la Esclerosis Múltiple, Neuromielitis Óptica, Miastenia Gravis y Atrofia Muscular Espinal
Hay que tomar en cuenta que las velocidades de conducción nerviosa en las enfermedades desmielinizantes pueden variar significativamente, llegando a ser tan lentas como 20 o 25 metros por segundo. En este contexto, resulta fundamental preguntar al paciente acerca de su árbol genealógico para determinar si existen casos previos de la enfermedad en su familia. Si se observa una tendencia familiar hacia
la afectación nerviosa, es posible que se trate de una enfermedad de transmisión dominante. Por lo tanto, es fundamental considerar tanto las velocidades de conducción nerviosa como los antecedentes familiares para un diagnóstico preciso y un manejo efectivo de las enfermedades desmielinizantes.
Los síndromes miasténicos por daño en la unión neuromuscular, que afecta la planificación de la transmisión del impulso nervioso. Esta planificación implica la liberación y el desgaste de neurotransmisores
en la unión neuromuscular, y la disponibilidad de sistemas de recaptación para preparar al cuerpo para una nueva función diagnóstica.
Las causas de los síntomas miasténicos pueden ser inmunológicas, como la presencia de anticuerpos, y pueden tratarse con terapias inmunomoduladoras. Sin embargo, es importante tener en cuenta que la miastenia inmunológica es menos común en los niños pequeños, por lo que es más probable que se trate de una miastenia congénita, en la que pueden estar involucrados más de treinta genes diferentes.
En resumen, los cuadros miasténicos pueden tener diferentes causas y deben ser evaluados cuidadosamente para determinar el mejor curso de tratamiento. Es importante trabajar en colaboración con un médico especialista para garantizar un diagnóstico y tratamiento precisos.
25 Capítulo 1
Herramienta interactiva para el diagnóstico, tratamiento, manejo y seguimiento de la Esclerosis Múltiple, Neuromielitis Óptica, Miastenia Gravis y Atrofia Muscular Espinal
Miastenias: conceptos generales
Algunos pacientes presentan debilidad de cinturas asociada.
En la edad pediátrica, predominan los síndromes miasténicos congénitos. Predomina fatigabilidad, ptosis y oftalmoplejía.
La característica principal de la miastenia es la fatigabilidad muscular, que puede manifestarse como cuadros miasténicos. Algunos pacientes pueden presentar debilidad en la cintura escapular, mientras que otros no, pero los síntomas que suelen ser más indicativos son la fatigabilidad, la ptosis y la oftalmoplejia. Es importante destacar que la presencia de anticuerpos anti-acetilcolina (AChR) en la miastenia gravis es poco común en personas menores de 50 años. Por lo tanto, en caso de que un niño(a) presente un cuadro miasténico, es necesario evaluar cuidadosamente las posibles causas antes de considerar la miastenia inmunológica, aunque no se puede descartar por completo. En general, los casos inmunológicos son menos frecuentes que otros tipos de miastenia en los niños.
En conclusión, la fatigabilidad muscular es el síntoma principal de la miastenia y puede presentarse de diversas formas. En los niños, es importante considerar todas las posibles causas antes de realizar un diagnóstico de miastenia inmunológica, teniendo en cuenta la prevalencia de cada tipo de miastenia en la población infantil. Es fundamental trabajar en colaboración con un médico especialista para garantizar un diagnóstico preciso y un tratamiento adecuado.
26 Capítulo 1
Herramienta interactiva para el diagnóstico, tratamiento, manejo y seguimiento de la Esclerosis Múltiple, Neuromielitis Óptica, Miastenia Gravis y Atrofia Muscular Espinal
Desde el punto de vista clínico, las enfermedades neuromusculares, se dividen:
Enfermedades primarias de la fibra muscular.
Enfermedades del sistema nervioso periférico. Enfermedades del asta anterior.
Enfermedades de la unión neuromuscular.
Signos clínicos guías: Hipotonía.
Debilidad. Fa�gabilidad.

La enfermedades primarias de la fibra muscular se dividen en: Distrofias musculares. Miopa�as congénitas.
Puntos clave de las enfermedades neuromusculares
El biomarcador que diferencia las distrofias de las miopa�as congénitas es: La crea�nquinasa.
27 Capítulo 1
Fuente: Dr. Hugo Gálvez, epileptólogo guatemalteco, Máster en investigación en ciencias clínicas de la Universidad de Barcelona. Se desempeña actualmente como especialista en los servicios de neurología infantil en su país.
Herramienta interactiva para el diagnóstico, tratamiento, manejo y seguimiento de la Esclerosis Múltiple, Neuromielitis Óptica, Miastenia Gravis y Atrofia Muscular Espinal

Dr. Hugo Galvez, neurólogo epileptólogo guatemalteco con especialidad en pediatría realizada en el Hospital San Juan de Dios de Barcelona.
CLICK PARA VER VIDEO 28 Capítulo 1
Fuente:
Herramienta interactiva para el diagnóstico, tratamiento, manejo y seguimiento de la Esclerosis Múltiple, Neuromielitis Óptica, Miastenia Gravis y Atrofia Muscular Espinal
Capítulo I.I
Desentrañando la mielina: una perspectiva médica sobre las enfermedades desmielinizantes
29 Capítulo 1
Herramienta interactiva para el diagnóstico, tratamiento, manejo y seguimiento de la Esclerosis Múltiple, Neuromielitis Óptica, Miastenia Gravis y Atrofia Muscular Espinal
Enfermedades desmielinizantes
Las enfermedades desmielinizantes son un conjunto diverso de trastornos que comparten una característica fisiopatológica fundamental: la afectación de la mielina del Sistema Nervioso Central (SNC). La mielina es una sustancia que recubre los axones de las neuronas y les permite transmitir los impulsos eléctricos de manera rápida y eficiente. Cuando la mielina es dañada, ya sea por una respuesta autoinmune o por otros mecanismos, se producen trastornos en la conducción nerviosa que pueden dar lugar a una amplia variedad de síntomas neurológicos.
Entre las enfermedades desmielinizantes más conocidas se encuentran la esclerosis múltiple, la enfermedad de Devic (también conocida como neuromielitis óptica o NMO) y la leucoencefalopatía multifocal progresiva. Cada una de estas patologías tiene características clínicas y evolutivas distintas, lo que hace que su diagnóstico y tratamiento requieran de una atención personalizada.
A pesar de su heterogeneidad, las enfermedades desmielinizantes comparten algunos síntomas comunes como trastornos de la sensibilidad, debilidad muscular, problemas de equilibrio y coordinación, alteraciones visuales y cognitivas, entre otros. El abordaje terapéutico se basa en el uso de fármacos que modulan la respuesta inmunológica y/o en el control de los síntomas específicos de cada enfermedad.
En resumen, las enfermedades desmielinizantes son un grupo de trastornos complejos que afectan el sistema nervioso central y que se caracterizan por la pérdida de mielina. El conocimiento de las distintas enfermedades, sus síntomas y tratamientos es esencial para brindar una atención médica de calidad y mejorar la calidad de vida de los pacientes.
30 Capítulo 1
Herramienta interactiva para el diagnóstico, tratamiento, manejo y seguimiento de la Esclerosis Múltiple, Neuromielitis Óptica, Miastenia Gravis y Atrofia Muscular Espinal
¿Qué es la mielina?
La mielina es una sustancia esencial para el correcto funcionamiento del Sistema Nervioso Central (SNC). Se trata de una estructura compleja, formada por una mezcla de lípidos y proteínas, que envuelve los axones de las neuronas y les proporciona un recubrimiento protector. Este recubrimiento se compara a menudo con el aislamiento de un cable eléctrico, ya que permite que los impulsos eléctricos viajen de manera rápida y eficiente a lo largo de la neurona.
La mielina también tiene un papel importante en la plasticidad neuronal, es decir, en la capacidad del cerebro para adaptarse y cambiar en respuesta a nuevas experiencias o aprendizajes. Esto se debe a que la mielina ayuda a regular la excitabilidad de las neuronas
y a controlar la liberación de neurotransmisores. Las enfermedades desmielinizantes, como la esclerosis múltiple, afectan directamente a la mielina del SNC, provocando una degradación de la misma y alterando la comunicación entre neuronas de diferentes regiones. Esto puede dar lugar a una amplia variedad de síntomas neurológicos, que dependen de la localización y la gravedad de las lesiones desmielinizantes.
En resumen, la mielina es una estructura esencial para el correcto funcionamiento del SNC, que actúa como un recubrimiento protector de los axones de las neuronas y facilita la transmisión de los impulsos eléctricos. Su alteración o degradación, como ocurre en las enfermedades desmielinizantes, puede dar lugar a síntomas neurológicos graves y afectar la calidad de vida de los pacientes.
31 Capítulo 1
Herramienta interactiva para el diagnóstico, tratamiento, manejo y seguimiento de la Esclerosis Múltiple, Neuromielitis Óptica, Miastenia Gravis y Atrofia Muscular Espinal
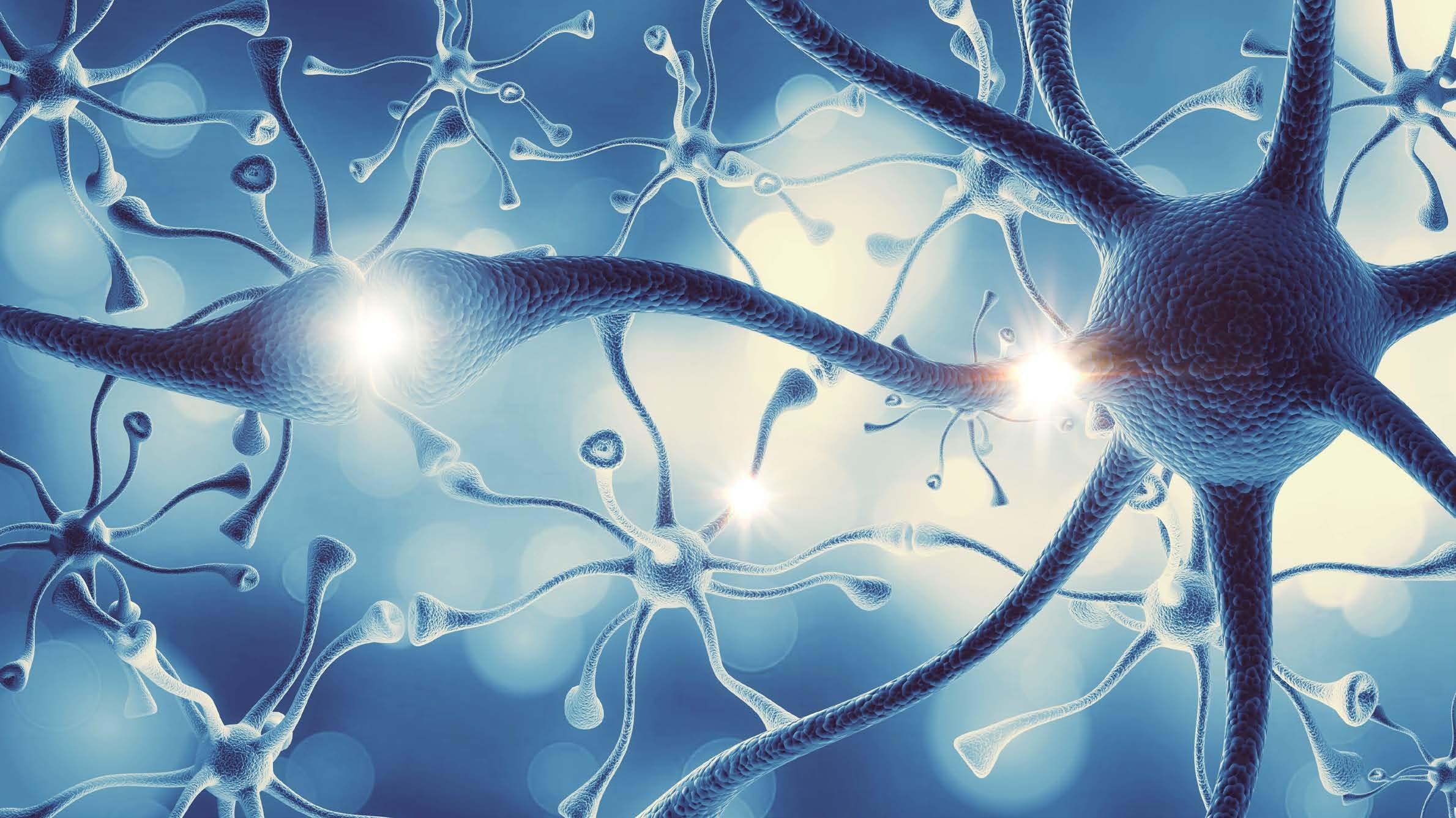
Cerebelo
Médula espinal
Fuente: Dr. Daniel Enrique Pereira Contreras, médico neurólogo salvadoreño, máster en trastornos del movimiento. Actualmente es el Presidente de la Asociación de Ciencias Neurológicas de El Salvador.
Cerebro
Tallo encefálico
32
1
Capítulo
Herramienta interactiva para el diagnóstico, tratamiento, manejo y seguimiento de la Esclerosis Múltiple, Neuromielitis Óptica, Miastenia Gravis y Atrofia Muscular Espinal
Cada enfermedad desmielinizante puede afectar diferentes regiones del Sistema Nervioso Central (SNC), lo que puede dar lugar a una amplia variedad de síntomas neurológicos. Por ejemplo, la esclerosis múltiple, una de las enfermedades desmielinizantes más comunes, puede afectar cualquier región del SNC, incluyendo el cerebro, la médula espinal, el tronco del encéfalo y el cerebelo. Dependiendo de la ubicación de las lesiones desmielinizantes, los síntomas pueden variar ampliamente.
Si la mielina se ve afectada en el cerebelo y el tallo encefálico, puede provocar problemas de equilibrio, alteraciones en los movimientos oculares y sensibilidad facial. Por otro lado, si la mielina se afecta en una región específica del cerebro, puede dar lugar a alteraciones de la movilidad, la sensibilidad e incluso afectar las funciones cognitivas.
En general, las enfermedades desmielinizantes pueden causar una amplia variedad de síntomas, que pueden afectar tanto la función motora como la sensorial, cognitiva y emocional. Es importante tener en cuenta
que cada enfermedad desmielinizante tiene sus características clínicas y evolutivas específicas, lo que hace que el diagnóstico y el tratamiento sean un proceso personalizado y multidisciplinario.
En resumen, las enfermedades desmielinizantes pueden afectar diferentes regiones del SNC, lo que puede provocar una amplia variedad de síntomas neurológicos.
El conocimiento de las características clínicas de cada enfermedad es fundamental para establecer un diagnóstico preciso y un plan de tratamiento efectivo para los pacientes afectados.

CLICK PARA VER VIDEO 33 Capítulo 1
Herramienta interactiva para el diagnóstico, tratamiento, manejo y seguimiento de la Esclerosis Múltiple, Neuromielitis Óptica, Miastenia Gravis y Atrofia Muscular Espinal
En las enfermedades desmielinizantes, como la esclerosis múltiple y la neuromielitis óptica, el sistema nervioso central es el principal centro de la alteración. Estas enfermedades son adquiridas en la edad adulta, principalmente en jóvenes de entre 20 y 40 años, aunque también pueden afectar a niños en casos menos frecuentes.
Es importante destacar que existen otras enfermedades desmielinizantes del sistema nervioso central, además de la esclerosis múltiple y la neuromielitis óptica, que también pueden presentar síntomas neurológicos similares. Cada enfermedad desmielinizante tiene sus propias características clínicas y evolutivas específicas, lo que hace que el diagnóstico y tratamiento sean personalizados y multidisciplinarios.
Por otro lado, es necesario hacer una distinción con las enfermedades dismielizantes, que son enfermedades de origen congénito, relacionadas con alteraciones del metabolismo y la producción de mielina. En estas enfermedades, la mielina no se genera adecuadamente, lo que puede provocar síntomas neurológicos similares a las enfermedades desmielinizantes adquiridas.
En resumen, en las enfermedades desmielinizantes adquiridas, el sistema nervioso central es el centro de la alteración, principalmente en enfermedades como la esclerosis múltiple y la neuromielitis óptica. Sin embargo, existen otras enfermedades desmielinizantes con características clínicas y evolutivas específicas. Por otro lado, las enfermedades dismielizantes son de origen congénito y están relacionadas con la producción inadecuada de mielina.
Orígenes
Existen diversas teorías acerca de los orígenes de estas enfermedades, pero es importante destacar que la predisposición genética juega un papel crucial en su desarrollo. Es decir, existe una alteración en el sistema inmunológico de la persona, que hace que este reconozca de manera errónea sus propias células y las ataque.
34 Capítulo 1
Herramienta interactiva para el diagnóstico, tratamiento, manejo y seguimiento de la Esclerosis Múltiple, Neuromielitis Óptica, Miastenia Gravis y Atrofia Muscular Espinal
Esta alteración suele estar relacionada con el complejo mayor de histocompatibilidad, que es el encargado de presentar los antígenos a las células inmunitarias para que estas puedan reconocer y atacar a los agentes externos.
Cuando este complejo está alterado, se pueden producir reacciones inmunitarias inadecuadas y el sistema ataca a las células propias del organismo.
Además de la predisposición genética, existen otros factores que pueden desencadenar la enfermedad, como infecciones virales, cambios hormonales, exposición a ciertas toxinas y factores ambientales, entre otros.
Es importante señalar que existen ciertas presentaciones clínicas que pueden ayudarnos a identificar enfermedades desmielinizantes como la esclerosis múltiple y la neuromielitis óptica. En estos trastornos, la capa protectora que recubre las fibras nerviosas en el sistema nervioso central se ve comprometida, lo que puede dar lugar a una amplia variedad de síntomas neurológicos.
En el caso de la esclerosis múltiple que es una enfermedad autoinmunitaria, puede presentarse de diferentes
maneras, lo que hace que su diagnóstico a menudo sea un desafío. Algunos pacientes pueden experimentar debilidad muscular, problemas de coordinación, cambios en la visión, entumecimiento u hormigueo en diversas partes del cuerpo, mientras que otros pueden tener dificultades para hablar o problemas de memoria. En la mayoría de los casos, los síntomas aparecen y desaparecen en episodios recurrentes (denominados recaídas y remisiones), aunque en algunos pacientes pueden ser más constantes.
Por otro lado, la neuromielitis óptica se caracteriza por la inflamación de los nervios ópticos y la médula espinal, lo que puede provocar ceguera, debilidad muscular y problemas de control de la vejiga. A diferencia de la esclerosis múltiple, la neuromielitis óptica tiende a presentarse de forma más aguda y progresiva, sin periodos de remisión significativos. Ahora, en el caso de las enfermedades desmielinizantes secundarias, que pueden surgir como resultado de otras afecciones como la diabetes, la enfermedad de Lyme o el VIH. En estos casos, la desmielinización puede ser un síntoma secundario de la afección subyacente, y el tratamiento debe centrarse en el manejo de la causa subyacente.
35 Capítulo 1
Herramienta interactiva para el diagnóstico, tratamiento, manejo y seguimiento de la Esclerosis Múltiple, Neuromielitis Óptica, Miastenia Gravis y Atrofia Muscular Espinal
Las enfermedades
desmielinizantes primarias
Son aquellas que se originan directamente en el sistema nervioso central y afectan a la mielina, una sustancia que recubre las fibras nerviosas y es crucial para el correcto funcionamiento del sistema nervioso.
La esclerosis múltiple y la neuromielitis óptica son ejemplos de enfermedades desmielinizantes primarias.
Las enfermedades
desmielinizantes secundarias se desarrollan como consecuencia de otra afección subyacente que causa daño en el sistema nervioso central. Algunos ejemplos de enfermedades desmielinizantes secundarias incluyen la neuropatía diabética, la enfermedad de Lyme, el VIH y ciertos trastornos autoinmunitarios.
36 Capítulo 1
Herramienta interactiva para el diagnóstico, tratamiento, manejo y seguimiento de la Esclerosis Múltiple, Neuromielitis Óptica, Miastenia Gravis y Atrofia Muscular Espinal

Las enfermedades desmielinizantes primarias y secundarias pueden presentar síntomas similares, tales como debilidad muscular, problemas de coordinación y alteraciones visuales. Por tanto, es esencial realizar pruebas diagnósticas exhaustivas para determinar la causa subyacente de los síntomas y proporcionar el tratamiento adecuado.
La generación de autoanticuerpos en la producción de anticuerpos puede desencadenar la aparición de estas enfermedades. En algunos casos, estos anticuerpos propios del organismo están presentes en la mielina del
sistema nervioso central, lo que produce una respuesta inmunológica y la producción de más anticuerpos. Aunque todavía no se ha identificado el anticuerpo responsable en la Esclerosis Múltiple.
Es lamentable que no podamos detectar la enfermedad en su fase inicial. En algunos casos, los procesos inflamatorios que ocurren en el sistema nervioso central son lo suficientemente grandes o se localizan en un lugar específico, lo que provoca la aparición de síntomas neurológicos evidentes, a los que llamamos brotes. Estos brotes pueden provocar discapacidades variadas, tales como alteraciones visuales, pérdida de sensibilidad o fuerza muscular, y problemas de coordinación.
Cuando el paciente experimenta estos síntomas por primera vez, a menudo los considera como algo pasajero o no les da importancia. Sin embargo, es importante reconocerlos como posibles síntomas de una enfermedad neurológica y buscar atención médica de inmediato. En algunos casos, existen síndromes clínicos específicos, como la neuritis óptica, que es un proceso inflamatorio del nervio óptico que puede causar dolor
CLICK PARA VER VIDEO 37 Capítulo 1
Herramienta interactiva para el diagnóstico, tratamiento, manejo y seguimiento de la Esclerosis Múltiple, Neuromielitis Óptica, Miastenia Gravis y Atrofia Muscular Espinal
ocular, disminución de la agudeza visual y cambios en la percepción de los colores.
Cuando se nos presenta un paciente con manifestaciones clínicas como debilidad transitoria en un brazo o pierna, alteración de la fuerza en ambos miembros inferiores, entre otros síntomas, es fundamental considerar la posibilidad de que se trate de Esclerosis Múltiple o un primer brote de esta enfermedad. Es importante destacar que existen otros síntomas menos específicos de la enfermedad, lo que aumenta la complejidad de su diagnóstico.
En la mayoría de los casos, los pacientes mejoran espontáneamente después de dos semanas con los primeros brotes, siempre y cuando las lesiones no sean muy grandes o el cuerpo pueda controlar el proceso inflamatorio. Sin embargo, en algunos casos, estos brotes dejan secuelas en el paciente. Por lo tanto, es fundamental llevar un seguimiento de los síndromes recurrentes del Sistema Nervioso Central (SNC) para descartar la posibilidad de una esclerosis múltiple.
Para diagnosticar esta enfermedad, se debe realizar un estudio del cerebro, como una Resonancia Magnética (RM) del cerebro o de la médula espinal, dependiendo del sitio donde se crea que está la afección. No obstante, es importante recordar que no todas las lesiones desmielinizantes del SNC son esclerosis múltiple, ya que pueden existir otras causas que se deben descartar.
Al realizar una resonancia magnética (RM) podemos identificar las lesiones desmielinizantes características de la enfermedad en diversas regiones del sistema nervioso central (SNC). Estas lesiones pueden presentar ciertas características que nos permiten orientarnos hacia el diagnóstico de esta patología.
PARA VER VIDEO 38 Capítulo 1
CLICK
Herramienta interactiva para el diagnóstico, tratamiento, manejo y seguimiento de la Esclerosis Múltiple, Neuromielitis Óptica, Miastenia Gravis y Atrofia Muscular Espinal
Las enfermedades desmielinizantes, como la esclerosis múltiple, tienen una prevalencia significativamente mayor en mujeres, con una relación de 3 a 4 veces más que en los hombres. Las edades más afectadas son las mujeres jóvenes y los hombres menores de 30 años de edad, aunque puede haber un segundo pico en la incidencia alrededor de los 30 a 40 años. Es
importante señalar que la distribución geográfica de esta enfermedad es particular, siendo más común en países cercanos a los polos, como Noruega, Islandia y Dinamarca, donde su frecuencia puede llegar a ser de hasta 150 por 100 mil habitantes, en comparación con una prevalencia de 4 por 100 mil habitantes en otros países ubicados en latitudes más cercanas al Ecuador.
CLICK PARA VER VIDEO 39 Capítulo 1
Herramienta interactiva para el diagnóstico, tratamiento, manejo y seguimiento de la Esclerosis Múltiple, Neuromielitis Óptica, Miastenia Gravis y Atrofia Muscular Espinal

Esto se debe, en parte, a la exposición a la luz solar y la vitamina D, que se ha propuesto como un factor preventivo de la enfermedad.
Además, existen otras causas y factores que pueden desencadenar enfermedades desmielinizantes, como enfermedades inmunológicas, la exposición a ciertos agentes agresores, la exposición a la luz solar insuficiente y la falta de contacto con algunos agentes infecciosos que pueden protegernos contra estas enfermedades. También se ha demostrado que el riesgo genético juega un papel importante en la susceptibilidad a estas enfermedades. En conclusión, es necesario considerar diversos factores y enfoques para comprender mejor la epidemiología y los mecanismos de las enfermedades desmielinizantes y así poder prevenir, diagnosticar y tratar eficazmente estas condiciones.
Fuente: Dr. Daniel Enrique Pereira Contreras, médico neurólogo salvadoreño, máster en trastornos del movimiento. Actualmente es el Presidente de la Asociación de Ciencias Neurológicas de El Salvador.
Encuentre esta guía en: https://issuu.com/asenm
40 Capítulo 1
Herramienta interactiva para el diagnóstico, tratamiento, manejo y seguimiento de la Esclerosis Múltiple, Neuromielitis Óptica, Miastenia Gravis y Atrofia Muscular Espinal
Capítulo II
La lucha contra la desconexión del cuerpo y la mente
Esclerosis Múltiple
41 Capítulo 2
Herramienta interactiva para el diagnóstico, tratamiento, manejo y seguimiento de la Esclerosis Múltiple, Neuromielitis Óptica, Miastenia Gravis y Atrofia Muscular Espinal
¿Qué es?
Esclerosis Múltiple
Es fundamental comprender que la esclerosis múltiple es una enfermedad autoinmune que afecta el sistema nervioso central, incluyendo el cerebro y la médula espinal. Esta enfermedad se caracteriza por la pérdida de la mielina, que es el sostén de las neuronas.
Cuando una persona con esclerosis múltiple entra en contacto con ciertas sustancias ambientales, principalmente virus, su sistema inmunológico genera una respuesta cruzada contra sus propios órganos, en este caso el cerebro y la médula espinal, lo que provoca una manifestación clínica que varía según la zona del cerebro que esté desmielinizada. Por esta razón, la esclerosis múltiple también se conoce como esclerosis en placas (La destrucción de la mielina da lugar a la formación de cicatrices o placas, lo que lleva
a una interrupción en la comunicación entre las células nerviosas. Por lo tanto, la esclerosis múltiple también se conoce como esclerosis en placas, porque la formación de estas placas o cicatrices es una característica distintiva de la enfermedad. Estas placas pueden aparecer en diversas áreas del cerebro y la médula espinal y pueden causar una amplia variedad de síntomas neurológicos, que pueden variar según la ubicación de las placas y la extensión del daño).
Manifestaciones clínicas
Las manifestaciones clínicas de la esclerosis múltiple son diversas y pueden variar en cada paciente. Algunos pacientes pueden experimentar síntomas después de años de haber desarrollado la enfermedad, mientras que otros pueden presentar un síndrome clínico aislado como su primera manifestación. Los sitios más comunes
42 Capítulo 2
Herramienta interactiva para el diagnóstico, tratamiento, manejo y seguimiento de la Esclerosis Múltiple, Neuromielitis Óptica, Miastenia Gravis y Atrofia Muscular Espinal
de compromiso y pérdida de mielina son el nervio óptico y el cerebelo, lo que puede causar síntomas como pérdida de la agudeza visual, vértigo, entumecimiento o adormecimiento de extremidades, y fatiga.
Es importante señalar que los síntomas clínicos dependerán de la zona del cerebro afectada y las características genotípicas del paciente. Por esta razón, es fundamental que los pacientes con esclerosis múltiple reciban una evaluación clínica exhaustiva para determinar el tratamiento más adecuado para su caso.
¿Por qué surge?
La esclerosis múltiple es una enfermedad multifactorial que puede ser detonada por diversos elementos ambientales, infecciosos o por virus, además de la ubicación geográfica y el clima. Aunque se considera que la enfermedad tiene mayor prevalencia en climas templados, es importante destacar que también puede manifestarse en regiones tropicales, y que la predisposición genética a la enfermedad se mantiene en los pacientes aún cuando estos se mudan de un área geográfica establecida.
La esclerosis múltiple es una enfermedad que afecta predominantemente al sexo femenino
Con una relación de 7 a 8 mujeres por hombre. Esta patología se presenta en la población económicamente ac�va entre los 25 y 45 años de edad,
por lo que un diagnós�co temprano es fundamental para limitar la discapacidad en los pacientes que aún se encuentran en su vida laboral o son el sostén de sus familias.
43 Capítulo 2
Herramienta interactiva para el diagnóstico, tratamiento, manejo y seguimiento de la Esclerosis Múltiple, Neuromielitis Óptica, Miastenia Gravis y Atrofia Muscular Espinal
Existen cuatro tipos de clasificaciones de esclerosis múltiple, siendo la esclerosis múltiple recurrente la más frecuente, representando el 85% de los pacientes con esta patología. Los pacientes pueden experimentar recaídas que afectan tanto a ellos como a su entorno. Algunas personas con EM pueden tener su primera manifestación o crisis y, dependiendo de la clasificación en la que se encuentren, pueden volver a su estado basal con el tratamiento y regresar a sus actividades cotidianas. En otros casos, pueden presentarse síntomas adicionales que pueden llevar a una discapacidad progresiva.
La resonancia magnética es una herramienta fundamental para el seguimiento y tratamiento de la esclerosis múltiple, ya que permite visualizar la diseminación de la enfermedad en tiempo y espacio, lo que es especialmente importante en el caso de pacientes que experimentan recaídas.
Es importante comprender que el sistema inmunológico de los pacientes con esclerosis múltiple está debilitado, lo que los hace vulnerables a agentes externos, como virus, bacterias, parásitos y protozoos. En lugar de atacar a estos agentes externos, su sistema inmunológico
reacciona de manera equivocada y genera una reacción cruzada hacia sus propios nervios, causando daño a sus neuronas, axones, la sustancia blanca y los oligodendrocitos (un tipo de célula glial presente en el sistema nervioso central (SNC) que se encarga de producir y mantener la vaina de mielina que rodea los axones de las neuronas. La mielina es una sustancia que actúa como aislante eléctrico y permite la transmisión rápida y eficiente de los impulsos nerviosos a lo largo del axón. Los oligodendrocitos también están involucrados en la regulación del equilibrio iónico en el entorno extracelular de las neuronas y en la reparación de las lesiones en el SNC. Las disfunciones de los oligodendrocitos pueden provocar enfermedades desmielinizantes, como la esclerosis múltiple, que se caracterizan por la pérdida de mielina en el SNC y la disminución de la capacidad de transmisión de los impulsos nerviosos), productores de mielina. Esto se debe a que su sistema inmunológico ataca sus propios órganos en lugar de luchar contra los agentes externos, lo que conduce a una enfermedad desmielinizante.
En cuanto a la inflamación en la esclerosis múltiple, esta comienza con el contacto con un virus y provoca la pérdida de mielina en el sistema nervioso central, que incluye
44 Capítulo 2
Herramienta interactiva para el diagnóstico, tratamiento, manejo y seguimiento de la Esclerosis Múltiple, Neuromielitis Óptica, Miastenia Gravis y Atrofia Muscular Espinal
el cerebro y la médula espinal. Esto desencadena un proceso inflamatorio que luego se cicatriza, y finalmente se forma una placa que reemplaza las neuronas o los axones. Estas placas pueden sustituir el tejido cerebral que tiene funciones básicas, lo que conduce a diversos síntomas según las áreas afectadas del cerebro.
Los pacientes pueden tener recaídas, lo que afecta a los pacientes y su entorno.
meses después aparezcan nuevos síntomas, como adormecimiento en la mano o en la pierna. Estos cambios en la sintomatología pueden deberse a la progresión de la enfermedad, por lo que es importante realizar un seguimiento estrecho y una evaluación completa del paciente para determinar la mejor estrategia terapéutica. De ahí la importancia de tener un diagnóstico y manejo oportuno de la enfermedad, es un elemento crucial para mejorar la calidad de vida de los pacientes afectados por esta patología crónica.
Banderas rojas ¿Cómo diferenciarlas?
Al ser la esclerosis múltiple una patología caracterizada por manifestaciones clínicas que ocurren en el tiempo y en el espacio. En términos temporales, los brotes o crisis representan una manera de precisar el curso de la enfermedad. En algunos casos, la primera manifestación puede ser una neuritis óptica, que se manifiesta como pérdida visual y que se recupera completamente con el tratamiento adecuado. Sin embargo, es posible que
CLICK PARA VER VIDEO 45 Capítulo 2
Herramienta interactiva para el diagnóstico, tratamiento, manejo y seguimiento de la Esclerosis Múltiple, Neuromielitis Óptica, Miastenia Gravis y Atrofia Muscular Espinal
Detección y proceso diagnóstico
La detección temprana y el proceso diagnóstico de la esclerosis múltiple son fundamentales para lograr un tratamiento oportuno y eficaz para los pacientes que padecen esta enfermedad crónica y debilitante.
Dado que los síntomas pueden variar ampliamente entre los pacientes, la detección temprana y el diagnóstico preciso son esenciales para identificar la enfermedad y establecer un plan de tratamiento personalizado para cada paciente.
Problemas de visión;
Puede tener una variedad de síntomas
Esclerosis Múltiple
Debilidad muscular; Problemas de equilibrio y coordinación; Fa�ga y problemas cogni�vos.
46 Capítulo 2
Herramienta interactiva para el diagnóstico, tratamiento, manejo y seguimiento de la Esclerosis Múltiple, Neuromielitis Óptica, Miastenia Gravis y Atrofia Muscular Espinal
El proceso diagnóstico de la esclerosis múltiple generalmente incluye una evaluación exhaustiva de los síntomas del paciente, junto con una serie de pruebas de diagnóstico, como resonancia magnética, análisis de líquido cefalorraquídeo y pruebas neurológicas. El objetivo es descartar otras posibles causas de los síntomas y confirmar la presencia de la enfermedad.
Una vez que se ha realizado un diagnóstico preciso, es importante comenzar el tratamiento lo antes posible. El tratamiento puede incluir una variedad de opciones, como medicamentos inmunomoduladores, terapia física y ocupacional, y otros tratamientos para controlar los síntomas individuales. Un tratamiento temprano y efectivo puede ayudar a prevenir o retrasar la discapacidad y mejorar la calidad de vida del paciente. En caso de sospechar de esta enfermedad, es importante realizar una evaluación exhaustiva y un plan de tratamiento personalizado.
¿Qué ocurre en el sistema inmunológico de estas personas?
Si bien se desconoce la causa exacta de la Esclerosis Múltiple (EM), se sabe que el sistema inmunitario juega
un papel clave en su desarrollo.
Los pacientes con EM experimentan una respuesta inmunitaria anormal que puede provocar la destrucción de la mielina que rodea las fibras nerviosas. Esta degradación de la mielina se llama desmielinización, lo que resulta en la interrupción de la señalización nerviosa y la aparición de síntomas que pueden variar desde trastornos visuales y motores hasta problemas cognitivos y emocionales.
Es importante destacar que el sistema inmunológico en pacientes con EM no está necesariamente "debilitado", sino que está mal regulado, lo que puede llevar a una respuesta inmunitaria excesiva e inapropiada. La EM es una enfermedad autoinmune, lo que significa que el sistema inmunológico ataca por error al propio cuerpo del paciente.
En lugar de reconocer y atacar a los agentes externos, como los virus y las bacterias, el sistema inmunológico del paciente con EM puede identificar erróneamente a las células y tejidos sanos del cuerpo como invasores y lanzar una respuesta inmunitaria que puede provocar daño a las células nerviosas.
47 Capítulo 2
Herramienta interactiva para el diagnóstico, tratamiento, manejo y seguimiento de la Esclerosis Múltiple, Neuromielitis Óptica, Miastenia Gravis y Atrofia Muscular Espinal
Tratamiento, seguimiento y cuidados
Es importante destacar que el tratamiento de la EM se centra en la regulación del sistema inmunológico del paciente, y no en su fortalecimiento. Los tratamientos actuales, como los modificadores de la enfermedad y las terapias biológicas, tienen como objetivo disminuir la actividad del sistema inmunológico del paciente para reducir la inflamación y prevenir la degradación de la mielina.
La EM es una enfermedad autoinmune del sistema nervioso central que se caracteriza por la desmielinización y la respuesta inmunitaria excesiva e inapropiada del paciente. Si bien el sistema inmunológico del paciente no está necesariamente "debilitado", es necesario regularlo adecuadamente para tratar la enfermedad.
Es fundamental el soporte familiar para la evolución del paciente, dado que la esclerosis múltiple puede afectar las funciones neurocognitivas y emocionales. Los pacientes necesitan apoyo psicológico y terapia neuropsicológica para enfrentar mejor las complicaciones de la enfermedad. También, es importante seguir una dieta balanceada que incluya legumbres, leguminosas o semillas, verduras y proteínas magras, mientras se limita el consumo de carnes rojas y carbohidratos complejos. Es igualmente importante evitar el tabaco, el alcohol y sustancias con colorantes.
Hay opciones de tratamiento para las crisis y para modificar la enfermedad en sí. Para las crisis, se utilizan metilprednisolona en grandes dosis y pulsos intravenosos cada cinco días. En cuanto a los tratamientos modificadores de la enfermedad, existen opciones de anticuerpos y elementos orales. Es necesario evaluar los riesgos y beneficios de cada tratamiento para cada paciente en particular.
48 Capítulo 2
Herramienta interactiva para el diagnóstico, tratamiento, manejo y seguimiento de la Esclerosis Múltiple, Neuromielitis Óptica, Miastenia Gravis y Atrofia Muscular Espinal
En cuanto a los abordajes en El Salvador, existen tratamientos para las crisis y también modificadores de la enfermedad que se dividen en aquellos para una enfermedad altamente activa, como los anticuerpos y otros elementos orales. Además, los pacientes pueden recibir tratamiento para los síntomas, como la fatiga y el dolor, utilizando sulfato de amantadina y antiepilépticos, respectivamente.
Fuentes consultadas
Dra. Erika López Torres, médico neuróloga, del Hospital Nacional Rosales en San Salvador
Dr. Daniel Enrique Pereira Contreras, médico neurólogo salvadoreño, máster en trastornos del movimiento. Actualmente es el Presidente de la Asociación de Ciencias Neurológicas de El Salvador.
CLICK PARA VER VIDEO 49 Capítulo 2





























