Apuntes de Tanatología




Apuntes de Tanatología




Dra. María Teresa Alicia
Silva y Ortiz 1
Silva y Ortiz, María Teresa Alicia. Cuidados paliativos
Aquiensededicaaayudaracomprenderlaspérdidasporqueéstas sonalalargagananciaaldejarespacioparaunnuevoamanecer… y aconfortaraquienprontonosdejaráaldarleunsentidoasu muerteporquehacomprendidoparaquéhavivido.
Contenido: Palabraspreliminares.

1.1Introducciónaloscuidadospaliativos.
1.2Repasohistórico.
1.3Lamuerte.
1.4Negacióndelamuerte.
1.5Elmédicoanteelmoribundo.
1.6Medicinapaliativa.
1.6.1Elequipointerdisciplinario.
1.6.2Laatencióndebesercontinuada.
1.7Lasetapasofasesdelenfermoterminalysusfamiliares.
1.8Cómodarlasmalasnoticias.
1.8.1 Pasosparadarlelanoticialapacienteyasufamiliadirecta.
1.8.2 Elementosdeorientación.
1.8.3 Atenciónalaagonía.
1.9Elduelo.
1.9.1 Fasesdelduelo.
1.9.2 Objetivosdelduelo.
1.9.3 Factoresderiesgodelduelo.
1.9.4 Factorespreexistentesalaenfermedadmortal.
1.9.5 Dolorcrónico.
1.9.6 Soportealaspersonasenduelo.
1.10Preguntasycomentariosfrecuentes. Actividades. Bibliografía.
Silva y Ortiz, María Teresa Alicia. Cuidados paliativos
Estos apuntes están basados en mi experiencia en el curso de cuidados paliativos impartidoenel Hospital General Dr.EduardoLiceagadelaCiudaddeMéxicocomopartede mipreparaciónentanatologíaconelfindevereltemadelacompañamientodelosenfermos terminalesyelapoyoalpersonaldesaludenhospitales,enespecialalmédicotratante.
El objetivo deestetrabajoescontarconunmaterialdeapoyoqueinvitealareflexión yalencuentrodeconductassaludablesenestosmomentosdifícilesparatodos.Esporello queseinvitaallectoratomarenconsideraciónestecontenidobásicoyprofundizarlocon lecturasdeestaespecialidad.
Si bien el orientador familiar no tiene que ser forzosamente tanatólogo, sí debe conocerlobásicodeestadisciplinaenvistadequelasfamiliasafrontanproblemasdesalud dediversaintensidad,yhastalamuerte.
Tambiénesimportantequesepalasbasesdeloscuidadosqueseledebenbrindara los enfermos terminales ylosdeberesdelosmédicosyenfermerasenlaatencióndeestos pacientes,puesesposiblequetengaqueparticiparenelequipodetrabajo.
Al final del escrito se anexa una amplia bibliografía de libros relacionados con la especialidad en tanatología y con artículos que se pueden encontrar en Internet para profundizarsobreestetema.Serecomiendanespecialmenteloslibrosdel Dr. Marco Gómez Sáncho, pueslasideascentralesqueaquísecomentanestántomadasdesusobras.
Unapersonaconenfermedadgraverequiereatenciónpaliativaydebeincluirseensu tratamiento,esunderechodelenfermo.Tambiénpuedesernecesarioparaalguienqueesté enremisión.Sihaydudas,sepuedeconsultar: www.getpalliativecare.org
1. Introducciónaloscuidadospaliativos.
2. Magnituddelproblemaynecesidades.
3. Lasociedadyelproblemadelasaludantelamuerte.
4. Criteriosdeinclusiónaloscuidadospaliativos.
5. Comprendiendolasituacióndelenfermoterminal.
6. Elsufrimientodelpacienteylafamilia.
7. Lacomunicaciónconelpaciente:víasytécnicas.
8. Cómodarlasmalasnoticias.
9. Problemaséticosylamedicinapaliativa.
10.Morircondignidad.
11.Elprocesodedueloysutratamiento.
“Si puedes curar, cura. Si no puedes curar, alivia. Si no puedes aliviar, consuela”. Imhotep, médico egipcio
Silva y Ortiz, María Teresa Alicia. Cuidados paliativos
1. Introducción a los cuidados paliativos
¿Qué son los cuidados paliativos?
Loscuidados paliativos forman parte del tratamiento integral, es decir, el apoyo lasatenciones, los cuidados, los tratamientos médicos y farmacológicos que se dan a los enfermosen fase avanzada y enfermedad terminal con el objetivo de mejorar su calidaddevidayconseguirqueelenfermoestésindolor.
Loscuidadospaliativosayudanacontrarrestarlasmolestias,lossíntomasyelestrés detodaenfermedadgrave.Noreemplazaneltratamientoprimario,sinolocomplementan. Su meta es evitar y aliviar el sufrimiento al enfermo, para mejorarle su calidad de vida. Loscuidados paliativosnoadelantanniretrasanlamuerte,sinoqueconstituyenunverdaderosistemade apoyo y soporte integral paraelpacienteysufamilia.
¿Cuál es el objetivo de brindar cuidados paliativos a los enfermos?
Elobjetivodeloscuidadospaliativosesayudaralospacientesconunaenfermedad graveasentirsemejor.
• Para la prevención o tratamiento de los síntomas y efectos secundarios de la enfermedadylosmedicamentos.
• Para tratar aquellos problemas emocionales, sociales, prácticos y espirituales que la enfermedadplantea.
• Paramejorarla calidad de vida delpaciente.
• Pueden ayudar a los familiares del enfermo, en especial en el área emocional, para sabercómomanejarsusmiedos,ansiedad,desesperanzay/odepresión.
¿Sólo los moribundos reciben cuidados paliativos?
Esnecesarioaclararquequienrecibecuidadospaliativosnoimplicanecesariamenteque se esté muriendo, pues puede estar solamente enuna fase de mucho dolor o enremisión. Tampocodependedesilaenfermedadescurableono.
¿En que ayudan los cuidados paliativos? Haymuchasformasdeayudaralpacienteduranteestedifícilmomentoydependerá desusnecesidadespersonales;sinembargo,losmásfrecuentesson:
• Cuandohaydificultadpararespirar,demasiadodoloronáuseasfrecuentes.
• Mejorarlacomunicaciónentrelosespecialistasdelasalud,lafamiliayelenfermo.
• Apoyoemocionalparaelpacienteysufamilia.
• Tomarcomocentrolosdeseosdelpacienteparabrindarlelaatenciónquerealmente élnecesita.
• Disminuirelestrés,tomardecisionesconmayorobjetividadsobreloqueelpaciente necesita.
• Satisfacernecesidadesemocionalesyespiritualesdelpacienteysusfamiliares.
• Ayudanafijarmetasparaelfuturoafindellevarunavidaplacenterayprovechosa mientrasserecibeeltratamiento.
¿En qué momento se dan los cuidados paliativos?
Los cuidados paliativos se pueden dar simultáneamente a los tratamientos para atenderlaenfermedaddelpaciente,desdequeselediagnostica,durantetodoelproceso,el periododecontrolyhastaelfinaldesuvida.

¿Qué tipo de profesionistas otorga los cuidados paliativos?
Quieneslosotorguendebenprepararseformalmenteenestaespecialidad.
Silva y Ortiz, María Teresa Alicia. Cuidados paliativos
• Losmédicos.
• Lasenfermeras.
• Nutricionistascertificados
• Capellanesyreligiosos.
• Consejerosespirituales.
• Trabajadoressociales.
• Psicólogos.
• Masajistasterapéuticos.
• Tanatólogo.
• Farmacéuticos.
• Losfamiliarestambiénpuedencolaborar.
¿Qué tipo de enfermedades son las que generalmente requieren cuidados paliativos?
Generalmenteseotorganapacientesconenfermedadesgraves,como:
• Cáncer
• Enfermedadespulmonares
• Demencia
• VIHoSIDA
• ELA(esclerosislateralamiotrófica).
• Insuficienciaorgánica:cardiopatía,renal,hepática.
¿En dónde se brindan estos servicios?
Generalmente en los hospitales, las agencias de atención médica a domicilio, las clínicasoncológicasylasdeconvalecencia.
¿Qué diferencia hay entre cuidados y tratamientos paliativos?
Ambosseaplicanparadarlebienestaralpacienteterminal.
• Cuidados paliativos: sepuedendardesdequesediceeldiagnósticoyalmismotiempo queeltratamientomédico.
• Tratamiento paliativo: comienza cuando se ha suspendido el tratamiento médico porque es claro de que no va a sobrevivir, pero se considera que todavía va a durar algunosmesesmás.
¿Qué caracteriza a una enfermedad terminal?
Laenfermedadterminalsecaracterizapor:
• Estarenungradoavanzado,esprogresivaeincurable.
• Norespondealtratamientoespecífico.
• Secombinaconnumerososproblemasosíntomasintensos,multifactorialesy cambiantes.
• Impactaseveramentealenfermoyasufamilia.
• Altoriesgodemorirencualquiermomento.
• Elpronósticodevidaesinferioralosseismeses.
¿Cuáles son las bases de la terapéutica en pacientes terminales?
Lasbasesdelaterapéuticaenpacientesterminalesson:
a) Atención integral. Se toman en cuenta los aspectos físicos, emocionales, sociales y espiritualesdelpaciente.Setratadeunaatenciónindividualizadaycontinua.
b) El enfermo y la familia son la unidad a tratar. Lafamiliaeselnúcleofundamentalde apoyo al enfermo, y adquiere una relevancia especial en la atención domiciliaria. La familianecesitamedidasespecíficasdeayudayeducación.
c) Promover la autonomía y la dignidad al enfermo. Éltienederechoaintervenirenlas decisionesterapéuticas.
d) Actitud terapéutica positiva. Enfocadaenlarehabilitaciónylavidaactiva,encontraste conlaideadesalentadoradeyanohaymásquehacer.
e) Crear un ambiente cálido y tranquilo. Derespeto,confort,soporteycomunicaciónpues ayudaenelcontroldesíntomas.
f) Hablar con la verdad. Explicarlealpacientesusituación,aclararsusdudas,invitarloa colaborarparaoptimizarsusrecursos.
¿Por qué es necesario aprender a hablar de las pérdidas y enfermedades graves?
Enel mundo moderno es fácil hablar sobre las cosas agradables, lo que da felicidad, pero es difícil prepararse para platicar temas que causan tristeza; esto dificulta la comunicacióny,enmuchasocasiones,obstaculizalacalidaddevidadelaspersonasquehan sufrido alguna pérdida o enfermedad grave, al igual que sus seres queridos. Algunas situaciones son difíciles de tratar porque las actitudes adoptadas ante las enfermedades peligrosas,puessetieneunapercepciónnegativaporsufatalpronóstico.

¿Cómo se han percibido las enfermedades graves a través de la historia?
Sólosecomentanalgunasresaltadaspordiversosautoresatravésdeltiempo:
a. La epilepsia, por ejemplo, en la antigüedad era considerada como una enfermedad maldita,propiadeldemonio.
Enelsiglopasado,todavíaduranteladécadadelossetenta,enlosEstadosUnidosno se permitía en diez y seis estados la entrada de estos enfermos a establecimientos públicosy,muchomenos,selesautorizabaacasarse.
EnInglaterra,elrechazohaciaestospacientesera abiertohastaenladécadadelos cincuentadelsigloXX.
b. En1798sellamabahospitaldeapestadosalosquetenían lepra. Siaalguienseledecía leproso,seconsiderabainsultadoypodíapedirunasanciónmonetariaalapersonaque loagredieracondichapalabraenpúblico.Losleprososvivíanencuevasy,siporalgún motivoteníanqueiralaciudad,debíananunciarsupresenciaconcampanasparaquela poblaciónsepudieraretiraratiempodesupresenciaynosercontagiados.
c. Ante el SIDA y la sífilis se tiene una actitud de rechazo marcada y abierta, en especial porquesonenfermedadesadquiridas,enprincipio,portransmisiónsexual,lascualesen generalestánsatanizadasporlasociedad,enespeciallaconservadora.
d. La locura eraotracondiciónfrancamenteatemorizante,puesseconsiderabanposeídosporel demonio,porellorecluíanalosenfermosenmanicomios,dondeeranmaltratadosyolvidados porsusfamiliares.
e. Muchos oligofrénicos (deficientes mentales) eran recluidos junto con los locos al considerarlosinútilesymotivodedesprestigioparalafamilia.Ahorasesabequesiseles da una educación especial adecuada pueden ser útiles a sí mismos y a la sociedad. En términosgenerales,secalculaquehabíaun30%deestetipodepoblación.
f. Ahorasetiendearecurrirmenosalasinstitucionespuessehavistoquelafamiliaesla mejorcuidadora:enel Alzheimer,porejemplo,el90%deloscuidadoslosadministrala familia.
g. La tuberculosis hasidootraenfermedadquehacausadogranrechazosocial.
h. El cáncer esunapalabraprohibida,susolamencióncausagrantensiónydolorpormiedo a que el diagnóstico sea fatal. Los médicos prefieren decir neoplasia o tumor. Esta enfermedad,engeneral,espenosaylarga.
Silva y Ortiz, María Teresa Alicia. Cuidados paliativos
Estacoplaexpresaestedolorosorechazo:
“Nadie se acerca a mi cama, que estoy lleno de pena. Al que muere de ese mal, hasta las ropas le queman”. Copla popular
“Roldán es un cáncer del PSOE, que además ha hecho metástasis”.
Alfredo Pérez Rubalcaba¿Por qué hay tanto temor hacia el cáncer?
Elcáncersepercibecomounasentenciademuertecuandosediagnostica.
• Lapalabracáncerimplica temor, dolor y muerte. Apesardedisponerdeunamedicina excelente y efectivas, muchos enfermos mueren en condiciones infrahumanas: conectados a tubos y aparatos, aislados, si son atrapados por el hospital; o sin ningún serviciosinosetomaelcaso.
• El cáncer produce un dolor intenso hasta en un 80 %. Éste se puede disminuir con medicinahastaun90%.Sielmédiconoproporcionaestaatención,hayqueacudircon otro oncólogo inmediatamente.
• La mitad de los pacientes que tienen cáncer muere por esta enfermedad, por lo tanto, algunasvariantesnosontanfatalescomoseteme.Esporelloquesedebedarsujusta dimensiónadichacondiciónyseguirelprocesodecercaparairhaciendolosajustesen eltratoafectivodelpacienteysufamilia.
• Elcomportamientoquesetieneantelamuerteessimilaralaactitudquesemuestraante elcáncer: de terror.
3. La muerte
¿Por qué se percibe a la muerte como desgracia?
Esdifícildespedirsedelosseresqueridosydelos bienesmaterialesquesetienen.
Muerte en familia: LopedeVegaexpresamuybien lo que significa morir en el hogar acompañado de los suyosencontrastedetenerlaenelhospital,conectado ysolitario.
“Dichoso el que vive y muere en su casa, pues si ahí se muere, hasta los pobres son reyes”.
¿Qué sucede cuando el moribundo se muere?
Lope de Vega
El moribundo y sus familiares tienen una serie de confusiones que dificultan ese momento.Lasociedadtampocoayuda.
• Alahorademorirnadienecesitaunpalacionilujos,sinoun medio amable, conocido y lleno de amor.
• Los hospitales,engeneral,sonagresivosydeshumanizados,puesrestringenlaentrada delosfamiliaresy,enmuchasocasiones,éstosdejanabandonadosasusseresqueridos.
• La política de la mayoría de los hospitales es cruel porque no permite la visita de la familiadirecta,pueslarestringeadospersonas,nodejanentraralosniñosyelenfermo nosepuedadespedirdesusseresqueridoscomoesdebido.
Silva y Ortiz, María Teresa Alicia. Cuidados paliativos
• Esmuybuenoqueelenfermosea atendido en casa. Hacecreceratodosyéldescansaen pazenunclimaamableyafectuoso.
• Aunqueseestéenun hotel de lujo durantelasvacaciones,despuésdedosotresdías,se desea regresar a casa, estar con los seres queridos y las cosas que son familiares: se extrañalacamayelolordelassábanas.
Hay un punto en la tierra, especialmente bendito; Un lugar más querido y dulce que todos los demás.
Montgomery
• Tradicionalmente,el sacerdote ledabala extremaunción alosenfermosterminales.Se hacía todo unritual enépocas antiguas. El sacerdote ibaacompañado conacólitos que tocabanlacampanaylagentedelpueblo,paramostrarsusolidaridadalenfermo.
• Ahora,serestringelarecepcióndelsacerdoteparaqueelenfermo no se asuste nipiense queestámuygrave.Estohahechoqueestesacramentoseapliqueacadáveres,porello laiglesiahacambiadoelnombredeextremaunciónporeldesacramentodelosenfermos ysepresentacomoun auxilio espiritual.
• Morir en casa crea momentos mágicos, puessemanifiestangrandesamores,sedanlos últimosconsejos,seotorganperdones,seaclaraelrepartodebienes,porejemplo.Esto era lo que sucedía en otras épocas, lo cual tenía muchas ventajas. Ahora difícilmente sucede.
• Antes los niños tenían algún contacto con la muerte ylagentelaveíacomounproceso naturaldelavida.Ahorahaymuchaspersonasquenuncahantenidoestaexperiencia, portanto,laprimeravezpuedesersupropiamuerte,locualhacemásdifícilquellegue alaaceptación,puesnolaentiendeylecaedesorpresa.
• Estosecomplicatodavíamásporlasideasquesehanformadoatravésdelatelevisión: la muerte anónima y constante, día tras día, al ver distintos programas, pues es una anestesiasobreloqueeslamuertenatural.Haysituacionesactualesabsurdasporfalta depreparación.Porejemplo:
Lasadolescentespueden abortar embarazos nodeseadosmientrasnoveandecerca personasmuertasynosepanenquéconsisteesteprocedimiento. Se protege tanto a los niños de la muerte que cuando les toca esta experiencia de cerca,esuna auténtica sorpresa.
• Los países en desarrollo todavíaeducandemaneranaturalsobrelamuerte.Loshijos visitanloscementeriosylesllevanfloresasusseresqueridos.Sehacenalgunosrituales eldíademuertos.
• Anteshabía entierros solemnes, dondesepaseabaporelpuebloelataúd,acompañados delosdolientes,queibanacompasados,conpasolentoyapie.Elcortejoibaprecedido por tres niños que llevabanuna grancorona. Esto ahora está prohibido por la ley y es impensableenlospaísesdesarrollados.Sóloseaceptaalgotanpúblicocuandosetrata deungranmandatario,perovaenuncochecerrado.
• En Coruña, por ejemplo, se hace cada año una ceremonia donde van cuatro niños cargandounpequeñoataúdvacíoy,enlapartedeatrás,vauna madreconunbebé.De estamanerarecuerdanlamuertecadaaño.
• Anteserarepudiadala muerte súbita o instantánea, ahoralaprefierelamayoríadelas personas.
“A subitanea et improvisa morte libera nos Dómine”
San Andrés Avelino
Silva y Ortiz, María Teresa Alicia. Cuidados paliativos
¿Por qué se habla de una negación de la muerte? Hoyendíasecuentaconmuchosprocedimientosparaconservarloscadáveresypoder esperarotrosmomentospararevivirlosenunaépocaposterior.Porejemplo:
a) Criocongelación: secongelaalpacientehasta130grados.EnEUAsepracticaestocon muchafrecuencia,pueslagentepudienteseniegaairsedeestemundo.WaltDisneyes uncasoconocido.
b) Cementerio sideral: envían al espacio las cenizas de la persona para que gire en el espacioeternamente.
c) Abolición de la muerte: hayunaasociaciónfrancesaquesededicaaestaopción.
d) Tanatopraxis: seretocaalcadáverdemaneraquelapersonanoparezcaquehamuerto.
e) Ataúdes con aire acondicionado: esunaopciónparaqueelcadáverestémáscómodoy nohuelamal.
f) Ataúdes con dispositivos: paraqueelmuertopuedaavisaralexteriorsillegaaresucitar.
g) Nobel,elgraninventordeladinamitaydeotrascosas,diseñóun ataúd hidráulico para poderavisaralexteriorencasodequesalieradesuestadomortuorio.
h) Muchaspersonastienenmiedodeser enterradas vivas.Chopinesunejemplo.Pidióquese leextrajeraelcorazónconelfindequeseasegurarandesumuerte.

i) Tanatofobia eselmiedoalamuerte.
SetieneunaactitudtannegativaconelSIDAquesehacreado una opción cómoda: colocarlos en ataúdes especiales, donde no se vea el cuerpo, y se les ubica en los sótanos, alejados de los otros muertos.
¿Qué implica aceptar la muerte?
Esimportanteconsiderarqueelduelonopuedecomenzarsinoseaceptalarealidad: el ser querido ha muerto.
• Históricamente, todas las culturas se han ocupado de sus muertos de alguna manera. Antessepreparabaaloscadáveresparainiciarsumuerteysupasohaciaotravida.Ahora selesarregladetalformaquenosepercibanlesionesni rigor mortis: selesmaquillaen exceso,selesponerellenosyselesreparalasheridas,selesponesumejortraje,etc.
¿Qué papel juega la medicación de la muerte?
Lamedicacióndelamuertehacaídoagrandesextremos:
Nacimiento
Medicalización
Cuandoelserhumano nace, tieneasudisposiciónlosmedicamentosnecesariospara favorecer susalud. Estáacompañado de variosespecialistas. Encontraste,elpaciente que muere enhospitalesgeneralmenteestásolo,conectadoatubosyaparatos.Estacondición estandeplorablequelagenteletemeynoquiereterminarasí.
¿Necesariamente sucede este trato inhumano en los hospitales? Legalmente ya se permite que el paciente decida si quiere o no que se le conecte a aparatos y tubos. Están los documentos vitales voluntarios que anticipan los deseos del enfermosobrelostratamientosalosquedeseaonosersometido. No confundir: elprolongarlavidaconloscuidadosqueseledanalosenfermos.
¿Qué ejemplos se pueden dar sobre el abuso médico al enfermo terminal?
Es inhumano que al enfermo agonizante se le esté operando una y otravez,loponganenbolsasdehieloy transfusiones de sangre cuando ya prácticamentenotieneremedioyestá en sus últimos momentos. Se le está negando el derecho a tener una muerte serena, apacible y digna. Hay quecompadecersedeestacondicióny ayudarloabienmorir.
¿En manos de quién debe estar el momento de la muerte?
El instante de la muerte nodebeestarenmanosdelmédicosinodelenfermo. Por ejemplo:
Losgrandespersonajespuedenestarenmás riesgodequenoselesdejemorircon tranquilidad,puesselesquiereprolongarlavida. Esútillaideadeesteproverbio:
“Si una persona está muriendo y alguien está cortando leña cerca de su casa, se le deberá apartar al leñador que perturba a su alma y no le permite partir con tranquilidad”.
¿A qué se debe este cambio radical de la medicina?
En1940,AlexanderFlemmingdescubrióla penicilina ylamedicinadioungrangiro alempezarasercurativa.
• Desdeelpuntodevista ético, estemedicamentotuvounatrasodedosañosparaqueel públicosefavorecieradesusbondadesdebidoainteresesfarmacéuticos.Variosmillones depersonasmurieronpornohaberrecibidolassulfamidasquenecesitaban.
• Esunarealidadque los intereses de la industria farmacéutica estánporencimadelos pacientesysusnecesidades.Enrealidad,ellosnosonlosimportantessinolasganancias quedejan.
• En1995lamedicinadiootrograngirocon los trasplantes y órganos artificiales. Enun deliriodeinmortalidad,lospudientesqueseniegana morirrecurrenaestaalternativa. Losmédicostienenundeliriodegrandezaypotencia.
¿Cuál es la realidad ante la muerte?
Lamalanoticiaparatodosesquelamortalidaddelserhumanoesde100%ysólose otorgaunamuerteporpersona.
¿Qué es la resucitación y que actitud se suele tener ante ésta?
Resucitar significadevolverlelavidaaunmuerto.Esundeseoobsesivoparamuchas personas. Así, por ejemplo, se ven noticias en el periódico cuyos encabezados son muy atractivos: “La resucitación con base a la evidencia ‘Levántate y anda’ da esperanzas a parapléjicos”.
Se han escrito muchos libros sobre resucitación. Entre médicos circula una revista que se llama Resuscitation y se considera como un oficial journal of the european resuscitation council.
Silva y Ortiz, María Teresa Alicia. Cuidados paliativos
EnlosEstadosUnidossegastandiezmilmillonesdedólaresalañoencuranderos,en EspañacienmilyenFranciahaydoscuranderosporcadamédico.
¿Cuál es el índice de esperanza de vida?
Lasexpectativasdevidahanaumentadoconcreces.MientrasenelsigloXIXerade35 añosenpromedio,enelXXseincrementarondiezaños.Hoyendíaesde80años.Lamedia actualmundialesde71años.Sinembargo,hayunanuevaamenazaquepuedemermarla: la obesidad.
¿Por qué se ha incrementado tanto la esperanza de vida?
Losmédicosadjudicanlasaludybienestardelpacientealamedicinatecnológica;sin embargo,larealidadesquehamejoradolosnivelesdesaludpúblicademaneradrástica:hay máshigiene,mejoresviviendas,másserviciosdesaluddisponiblesparalaclasepopular,por ejemplo.
Esto se puede apreciar mejor conlo que sucede enel continente africano. Ahímueren muchosniñosmenoresdecincoañosporenfermedadespropiasdelaEdadMedia.Secalculaque 40milniñosapenaslogranvivirsólocincoañosyesacantidadmuerencadaaño.Lesfaltacomida, higiene, atención y cuidados médicos, pues aunque los hay, la mayoría de la gente tiene poco accesoaellos.
¿Cuál es la diferencia entre países pobres y ricos?
Lafronteraentrelariquezaylapobrezaesmuyestrecha.Haymuchospaísesricos quetienenpoblacionesextremas,yhaymuchagentequepertenecealasgrandespotencias peroviveencondicionesinfrahumanas.Seviveenunmundomuyinjusto.
¿Realmente es una bendición alargar tanto la vida?
La esperanza de vida se ha alargado significativamente, pero esto tiene consecuencias pues hay más probabilidades de morir por alguna enfermedad degenerativa, lo que implica una agonía lenta y larga: “si no tienes un accidente de circulaciónodecarro,tumuerteserálenta,sediceenbroma”,peroesunatristerealidad.
¿Pero se les puede atender a un centro sanitario?
Esunriesgoacudiraloscentrossanitariosporquesisediagnosticacomoenfermedad curable, el personal mete mano y usa todos los recursos para regresarle la salud; sin embargo, si no hay remedio, se le manda de regreso a casa y no se la ayuda porque se le consideraquenadasepuedehacer. Latanatologíacontradiceestaactitudpuesselepuede ayudar con el dolor y otros paliativos que le den confort y calidad de vida. Es increíble la insensibilidaddeloscentrosdesalud,enespecialcuandoselesniegatodotipodeapoyo.

“Los miserables no tienen otra medicina que la esperanza”.
William Shakespeare¿Cómo suele ser la relación médico-enfermo?
La relación que tenían los médicos con sus pacientes en otras épocas era muy cuidadosa, se consideraba como una amistad médica. Con esta actitud, los doctores
Silva y Ortiz, María Teresa Alicia. Cuidados paliativos
otorgaban unamejor condición al enfermoalterminar laconsulta porqueseocupaban de infundirlesconfianzayfe.Elmédicoerasumejormedicamento.
Ahorasehadeterioradomuchoestarelación,puessehaimpuestolatecnologíayhay unaactitudprepotenteydeshumanizadaenestosprofesionistas.Lospacientessoncasos,en lugardepersonas.
La máquina ha venido a calentar el estómago del hombre. Pero ha enfriado su corazón.
¿Cómo debe comportarse el médico?
M. DebberlEl médico tiene la obligación de estar bien formado y de manejar bien sus herramientas y recursos médicos. Ha de estar consciente que las necesidades de los enfermos son las mismas de todos los siglos. Los debe tratar con dignidad y respeto, despertarenellossuconfianzaalasegurarleselmejordesusservicios. Todo fenómeno humano es siempre, y al mismo tiempo, biológico, psicológico y social.
Nosiempreseentiendebienestatríada.Hayquedarlemáspesoaladimensiónsocial delaenfermedad,puestienequeverconsuaparición,cursoydesenlace.
¿Quién ha de responsabilizarse de la parte social de estos enfermos?
Eltrabajadorsocialhadeayudaralenfermoaresolverlosproblemasdetiposocial queselepresenten.
¿Qué es la salud?
Antessedefiníaala salud comolaausenciadeenfermedad.Ahoraseleconsideraque vamásalládeestacondición.LaOMSdicequeesbienestarfísico,psicológicoysocial.
Paraqueunapersonaseconsiderequeestébien,surelaciónconlafamilia,losvecinos yconocidosesclave.
¿Por qué hay esta crisis?
Actualmenteelmundosufreunacrisisdevalores.Porejemplo: En Estados Unidos se gastan cinco billones de dólares en cosméticos y productos rejuvenecedores,sinembargo,sóloseinvierteunbillónencuidarancianos. Esimportante reflexionarsobreestosconceptos:
Antes Ahora
• Paciencia
• Clemencia
• Valor
• Resignación
• Autocontrol
• Perseverancia
• Humildad
¿Qué tipo de filosofía predomina actualmente?
• Competitividad
• Agresividad
• Eficiencia
• Poder
• Dinero
• Belleza
• Juventud
La filosofía de hoy endíaesseraltamentecompetitivo,fuerte,condinero,juvenily guapo. Quien no entra en este modelo, no es aceptado. Los medios de comunicación promuevenalosjóvenes,guaposyricos: beautiful people.
“Una mujer bonita mejora la imagen del pueblo y la fea estropea el paisaje”. Alcalde italiano.
Silva y Ortiz, María Teresa Alicia. Cuidados paliativos
¿Qué impacto tiene todo esto en la salud?
Es digno de considerarse. Por ejemplo, el 80 % de las mujeres han seguido alguna dieta para controlar su peso a pesar de que sean ineficientes. Son capaces de arriesgar su saludporconseguirestacondiciónquelaconsideranunvalorprioritario.
A través de la historia se encuentran muchos ejemplos de gentequehaantepuestosuvidaen arasdeunvalorocreencia, como la virginidad, la patria, la religión, la supervivencia, entre otros
• Los mineros sabíanquesólotenían25añosdetrabajoenlasminasyquesemorirían por estar ahí constantemente; sin embargo, lo hacían porque no tenían otra forma de sostenerasusfamilias.
• Lasdietassonlos homicidas blancos quematanalaspersonasporinaniciónestética.
• El cáncer de piel haaumentadoenun7%cadaañodebidoaquelagentesetuestaenla playahastatenerlapielmorenayapesardelosdoloresquesufreporlasquemadas.Esta enfermedaderapropiadelosagricultores.
5. El médico ante el moribundo

¿Cuál es la actitud del médico ante el moribundo?
La mayoría de los médicos no están preparados para tratar a los moribundos adecuadamente.
a. Falta de formación: no sabe qué hacer con el enfermo terminal. Por ejemplo, en una encuestahechaporelDr.GómezSancho,Antelapregunta:
¿Ha recibido información específica en la universidad para tratar al enfermo terminal y a sus familiares?
No 93.63 % No contestó 0.28 %
Sí 6.09 %
Debidoaqueelmédiconocuentaconlosrecursosparaatenderbienalospacientes terminales y sus familiares desde el punto de vista emocional, el 32 % de los doctores españolesprefierenmostrarsefríosydistantes.
b. Fracaso profesional: sielmédicosóloesenseñadoacurar,noaceptalamuertepuesla toma como un fracaso. Esta situación se ha agravado por la intervención legal. Por ejemplo:
• En las pinturas de siglos atrás se representaba a los enfermos graves con alguna alegoríaespecífica:calaveras,esqueletos,etc.
• Hoy en día se consideran los hospitales y médicos un peligro. Cuando el paciente muere,lafamiliatiendea denunciar amédicosyhospitalespornegligencialaboralo erroresprofesionales,puesnoaceptansumuerte
c. Angustia ante la propia muerte: los médicos son seres humanos de carne y hueso, tienen dificultad para acompañar a los moribundos, en especial si el paciente tiene su mismaedad,oalgoconloqueambosseidentifiquen.Hayenfermosmuyespecialesque losenganchanylesesdifícildejarlosir.
¿Qué se puede hacer? Esnecesarioprepararseycontarconrecursosinternosquepermitanliberarsedela tanatofobia.
“Ni como hombre ni como médico podrá acostumbrarse a ver morir a sus semejantes”. Albert
CamusSilva y Ortiz, María Teresa Alicia. Cuidados paliativos
¿Cómo suele reaccionar la gente ante la muerte?

Elmiedoantelamuertelehacereaccionaralaspersonas:

Negación ➔ encarnizamiento. Rechazo ➔ abandono. Aceptación ➔ cuidados.
“Con tres heridas viene: La de la vida, la del amor y la de la muerte”. Miguel
HernándezEl médico: Si puedes curar, cura. Si no puedes curar, alivia. Si no puedes aliviar, consuela.
¿Qué espera el enfermo terminal?
Es crucial que el enfermo vea que ni el médico ni los enfermeros lo abandonen. Es indispensablequelovisiten,leplatiquen,ledenlamano,seocupendesubienestarydesus familiares.
Elenfermoterminalnoesperaquelocuren,sinoquelo acompañen duranteesteproceso tandifícil.Paraelmédico,estosenfermossonsuspacienteshastaelfinal.
“Cuando ya no queda la posibilidad de curar, sólo queda la de confortar y acompañar”. Basado en la idea de Areteo de Capadoia
“El médico está sometido a las mismas leyes que sus pacientes”.
Sydenham, 1666¿Por qué el médico debe comprometerse hasta el final?
Hoy en día es común que el médico diga con frialdad “lo siento, no hay nada que hacer”. Estoesalgoquenuncadeberíadepronunciarse,enparticularporqueesfalso,pues siemprehayalgoquesepuedehacerenbeneficiodelpaciente,aunqueyanohayacuración.
“Si no podemos dar días a la vida, proporcionemos vida a los días”.
Claude Renard¿Qué es lo que más importa al final de la vida? Loqueinteresanoescuántotiempoquedadevida,sino cómo va a vivir eltiempoquelequedaalpaciente.
¿Qué es la medicina paliativa?
La medicina paliativa se define como la atención total, activa y continuada de los pacientes y su familia por un equipo multiprofesional cuando la expectativa ya no es la curación.
• La meta fundamental es la calidad de vida de los pacientes y sus familiares, sin alargarsupervivencias.
• Su función es cubrir las necesidades físicas,psicológicas,socialesy espiritualesdel pacienteysusfamiliares.
• Siesnecesarioel apoyo, debeincluir el proceso de duelo.
Silva y Ortiz, María Teresa Alicia. Cuidados paliativos
¿Cuál es el rol de los familiares en la medicina paliativa? Losfamiliaresson:
a) Dadores de cuidados.
b) Receptores de cuidados.
• Son dadores de cuidados porque nadie va a querer más al paciente que sus seres queridos, por eso son los mejores cuidadores, pero deben ser entrenados por profesionalesparaquepuedancumplirconeficienciasumisión:cómodarlacomida, hacerlahigienedelenfermo,tendersucama,porejemplo.
• Son receptores de cuidados porqueesmásdifícillaatenciónalosfamiliaresqueal enfermo. A veces se emplean más recursos a los familiares. La mayor parte del sufrimientodelenfermoesporlafamiliaquelavesufrir.Sepreocupaporlapareja quedejaysushijos,porejemplo

Es un hecho que la familia estará bien si percibe que su enfermo está bien. Si lo ven con hemorragias,vómitos,etc.,lafamiliasesientemal.
¿Cuál es el equipo interdisciplinario ideal y cuál es su función? Debe darse la atención total, activa y continuada por un equipo multiprofesional cuandolaexpectativanoeslacuración.
A) Voluntarios: muchas personas le tienen miedo a la soledad. Los programas de voluntariadosonmuyvaliososporelservicioqueprestan.Esimportantequeelenfermo nosemuerasolo,esunatragediamorirsincompañía,sinquenadieledeseeeldescanso eterno.
El voluntariado promueve:
• Solidaridad humana.
• Solidaridad sanitaria.
“Permaneced aquí y velad”. Mc 14, 35b
• Duranteelparto,lapacienterecibemuchasatencionesyhayungranpersonalquela acompaña.Encontraste,lapersonaqueestámuriendoseencuentrasolo.
• Haygentequemuereynadiesabequiénes.EnSevillahayunatumbadeunapersona desconocidaalaquealguienlehapuestofloresdebidoaquesehaconmovido.
Gabriel CelayaB) Auxiliares de enfermería: enlajerarquíamédicasonelgrupoqueocupaelrangomás bajo;sinembargo,esinjusto,puesgraciasaelloslospacientesrecibenconfortatravésde suscuidadosintensivos.
,
“Cuando se vean de frente los vertiginosos ojos verdes de la muerte, se dicen las verdades...”
Silva y Ortiz, María Teresa Alicia. Cuidados paliativos
¿Qué significado tienen la cama y la dependencia para el enfermo terminal? Paralapersonaqueyanosevaavolveralevantar,lacama es su mundo. Éstacondicionasucalidadde vida.Esimportantequeestéenunlugar dondeelclimanoseanifríonicaliente,selepuedadarconcomodidad sucomidayseleatiendaensusnecesidades.
Paraelpacienteterminalleesmuyimpactantedependerdeotrosensusúltimosmomentos: para comer, para sus necesidades fisiológicas. Sin embargo, esto no es tan pesado si se le trataconamorysecuidaquenodecaigasuautoestima.
6.2 La atención debe ser continuada Enfermo y familia
¿Qué es lo que más necesita el paciente terminal?
Lafamiliadebesaberaquiénpuedeacudircuandoseencuentreenunmomentocrítico, puessielpacienteterminaenunasaladeurgencias,laatenciónqueledennoserálaadecuada, pueslosespecialistasqueahítrabajansiguenunarutinaparatratarsituacionesdeemergencia poraccidentesynoporenfermedadcrónicaoterminal.Esposiblequelosometanaunaserie deprocedimientosyestudiosinútilesyhayunaltoriesgoqueelpacientesemuerasoloenel pasillo,mientrassusfamiliaresesperanangustiadosfueradesualcance.Loquemásnecesita enesosmomentosesla compañía desusseresqueridos.
¿Cuáles son las principales causas del fracaso profesional ante el enfermo terminal?
Lasprincipalescausasdelfracasoprofesionalson:

a) Faltadecontinuidad.
b) Necesidadesnoreconocidas.
c) Elsoportesocialnoesconsideradocomopartedeltratamiento.
d) Nosesabetrabajarenequipo.
Físico económico social
Espiritual burocrático psíquico
a) Económico: aveceselquetienemásbienesleesmásdifícildesprendersedeellos.
“Se murió y se llevó las llaves de la despensa”.
MarkTwainEsmuyduroparaelenfermollevarselapreocupacióndeldesamparodesusfamiliares, pueséleraelsosténdesufamiliaysabequealmoriryanotendrándinero.
b) Social: abandono,aislamiento.Muchosamigosnovanaverloporquenosabenquédecir ynoloquierenverensituaciónvulnerable,concicatrices,deformacionesomutilaciones. Paradójicamente,loqueelenfermonecesitaessupresencia.
c) Psíquico: lostrámitesqueavecessedanparaqueloacompañencuandohayproblemas paraveniroentrar.
Silva y Ortiz, María Teresa Alicia. Cuidados paliativos
d) Espiritual: las imágenes y estampas religiosas. Algunos pacientes las dejan para otros al reestablecerse y otros se las llevan. Sería interesante estudiar los motivos de estas conductas.Algunosintercalanfotosfamiliaresde personas que son significativas en su vida, algunasyahanpartido.


¿Cuál es la diferencia entre lo religioso y lo espiritual? No confundir lo religioso con la dimensión espiritual: no son sinónimos. Entrelasprincipales necesidadesespiritualesestán:
a) Amaryseramado.
b) Perdonaryserperdonado.
c) Reconciliarseydarlefinalospendientes.
“El cuerpo dominado por el espíritu, la angustia venerada por la confianza, la plenitud del destino cumplido meditará”.
San Doroteo de Gaza.
“El hombre no se destruye por sufrir sino por sufrir sin ningún sentido”. Viktor Frankl.
¿Cuáles son las necesidades espirituales? Lasnecesidadesespiritualesmásfrecuentesson:
• Pasadorevisiónynecesidaddecontarlascosas.
• Sentimientosdeculpa.
• Perdonaryserperdonados.
• Reconciliación.
• Terminarproyectosinacabados.
• Haceralgoquesehabíahechoperonoterminado.
• Encontrarsentidoenelsufrimiento.
• Crecimientopersonal.
• Creenciasreligiosas.
• Esperanzadeamaryseramado.
• Darleunsignificadoasuvida.
• Miedoalamuerteyalaotravida.
• Noserabandonado.
A. Físicas: elpacienteterminalpuedetenerunaseriedereaccionesfísicascomo:dolor, anorexia,estreñimiento,vómito,diarrea,disnea.Puedepresentárseleentretresydiez yochosíntomassimultáneamente.Elpromedioesdediez
• “Y no habrá más dolor”. Eso se dijo hace 150 años, cuando se hizo la primera intervenciónquirúrgicabajonarcosisoanestesiageneral.
• El dolor ocasionadoporcirugíaopostoperatorio,durade48a72horas.Esmuyfácilde controlarsisesabeadministraradecuadamentelosanalgésicos.Es diatrógeno porquees provocadoporelcuchillo.Deberásersuprimidoinmediatamente.
Silva y Ortiz, María Teresa Alicia. Cuidados paliativos
• El médico común no ve más allá de los fármacos, pues no cree en el poder de las palabras.
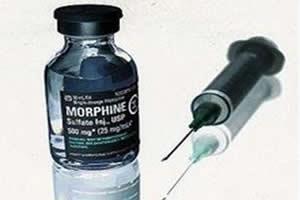
¿Qué pasa con el uso de la morfina en medicina? Haymuchos mitos y leyendas alrededordelamorfina,porlotanto,dificultasuuso adecuado:queelpacientesevuelvedrogadicto,queselapuedenrobar,porejemplo.
El consumo de morfina se ha incrementado diez mil quinientos por ciento:
1986 37.46 gr. 0 % oral
1987 48.63 gr. 0 % oral
1991 3913.89 grs. 92 % oral
• Laorganizaciónmundialdelasalud(OMS)señalaquesemidelacalidaddeatencióndelos enfermosporel consumo demorfina.
• Hay trabas burocráticas que penalizan al enfermo, familiares y médicos por usar morfina. El 25 de abril se cambió la ley de aplicación de este medicamento favoreciendoalenfermo.
• Difieremuchoelusodemorfinaydelosopioscomoanalgésicosdelaconductadel drogadicto.
Escalera de analgésicos de la OSM:
a) Noopioides:analgésicos.
b) Opioidesdébiles.
c) Opioidespotentes.
Noopioides
Opioidespotentes Opioidesdébiles
¿Cuál ha de ser la actitud del médico bien preparado?
Elmédicoquehacomprendidobiensumisiónhadeprocuraraliviareldolordelpaciente ysufamiliaatravésde:
a) Atenciónalafamilia.
b) Soporteemocional.
c) Comunicación.
Muchascosasdependendelafe,confianzayrelaciónconelmédico.
SeconsideraqueJesúsfuetorturadoyasesinado.Aunquenosonsuspalabras,sehautilizado lasiguienteidea:
“...y por esto nadie ha de ser admitido en el cielo, si no es por la puerta de la tribulación. No rehúse los padecimientos presentes y momentáneos, pues es condición...”
“Padre mío, si es posible que se aleje de mi este trago”. (Mt. 26, 39).
EsimpensablequeunpadrequieraquesuhijosufratantodolorcomolepasóaJesús.
B. Psicológicos: Serefierealosmiedosquesetienenantelamuerte:
a. Alodesconocido. b. Alaangustia.
c. Alasoledad. d. Aldoloryalsufrimiento.
e. Alapérdidadelcuerpo. f. Alapérdidadeidentidad.
g. Aperderelcontrol. h. Alasregresiones.
Silva y Ortiz, María Teresa Alicia. Cuidados paliativos
7. Las etapas o fases del enfermo terminal y sus familiares
¿Cuáles son los estadios por los que pasa el paciente terminal?
ElizabethKübler-Ross,médicasuiza,señalalosestadiosporlosque pasaelpacienteterminalalhacerunainvestigaciónenZurich,pues quería indagar de cerca lo que sucedía con ellos. Fue la primera investigadoraqueestudióestetema.Lasfasesson:

a) Negación: primerareaccióndelpaciente.Esunmecanismodedefensaprimitivo.“Noquiero morirme”,“noquieroquererlo”,“quierovivirsiempre”,sonpensamientosydeseosquetratan decontrarrestarlasituaciónnoaceptada.
b) Ira: La enfermera no puede responder también con enojo cuando el paciente es agresivo y está malhumorado. Ella puede no ser capaz de comprender su estado emocional y por qué está rabioso contra el mundo. Este tipo de respuesta es normal dentro del proceso de adaptación, pero patológicasiseextiendedemasiado.
c) Pacto: nuncaeselmomentodemorir.Losacuerdossehacenconelsacerdoteopromesas conladivinidad.
“Buena cuenta daríamos a Dios de nuestro gobierno. ¡Oh!, si el cielo quisiera prolongar mi vida, cuan diferente ésta sería”. Iglesia Luterana
d) Depresión: debedistinguirselaquevaaparejadaconlamuertedelaclínica.Laprimera norespondeconlosfármacos,perosíalafecto,lacompañía,elcariño,lacercanía.
“Ayer me dieron la extremaunción. El tiempo para vivir es breve. Las ansias por seguir crecen...”
Cervantes – El Quijote
e) Aceptación: notodoslosenfermoslaconsiguen.Esmásdifícilparaaquellosquetienen muchasresponsabilidades,oquepiensanquesusfamiliaresquedarándesamparados.
¿Cómo saber que ha llegado a la aceptación?
Cuandoelespecialistahahechobiensutrabajoypuedeplaticarconunpacienteque hallegadoalaaceptación,recibemuchascosasdelenfermoyleesmuygratificante.
“Señor, os recomiendo y entrego mi alma en vuestras manos”. Carlomagno
¿Qué es la decatexis?
La decatexis escuandoelenfermoyanoquieresabernadademédicos,enfermeras, ni familiares. No es una retirada del afecto, sino que comienza la transición hacia la desconexióndeestemundo,puesprontomorirá.
¿Se presentan todas las fases en los enfermos terminales?
ElizabethKübler-Rossafirmabaque:
a) Notodoslosenfermosatraviesanporlasmismasfases,aunmismoritmoyorden.
b) Lasfamiliastambiénatraviesanporlasfasesquelosenfermos,sinembargonosiguenel mismoritmo,niorden.
c) Puedesucederqueelpacienteestéenunafasediferentealadesufamilia,yentoncesse creantensionesmásfuertesyhayamalosentendidos.
¿Cómo evitar que se presente el síndrome del quebrantamiento en los profesionales?
Paraprevenirloserecomiendaespecialmente:
a) Cuidar al equipo de trabajo, es decir, a los compañeros, pues es difícil que se les reconozca algo que han hecho bien. Lo que más previene el síndrome del quebrantamiento en los profesionales es el reconocimiento de su labor, en lugar de esperaraqueseequivoqueparacriticarlo.
Silva y Ortiz, María Teresa Alicia. Cuidados paliativos
b) Cuidarse uno mismo, porque si no es así, ¿cómo podríamos cuidar a los demás con eficiencia?
“Si quieres la vida, prepárate para la muerte.” (Sivispacemparabellum).
Sigmund Freud“No hay nada que nos acerque más a la vida que rozar las alas negras de la muerte”.
Carlos Cano“Hay que aprender a vivir de otra manera, a escalar los valores mejor. Añorar ser más solidarios, jugar más con los niños. Si acompañamos a los enfermos, aprendemos a vivir mejor. Los muertos descontentos no pueden regresar para lamentarse del descuido con que han sido tratados”.
Hinton“Cuando a una idea le llega su momento en la historia, nada ni nadie puede detenerla”.
Víctor Hugo¿Qué futuro tienen los cuidados paliativos en el sector salud?
Cadavezsonmáslaspersonasqueaboganporloscuidadospaliativos,porelloyanoseva adetenerestamarchaqueluchacontrala frialdad y desconsideración, puesesunanecesidadde losenfermos:sertratadoscondignidadyutilizarlamedicinaalserviciodesusnecesidades:no sonsujetosdeexperimentación.
• Ciencia y calidad: lamedicinasincienciaesunfraude,perosincalidadnoeshumana.
8. Cómo dar las malas noticias
¿Cuál es la actitud general ante las malas noticias?

Todomundoessusceptiblealrecibirnoticiasnogratas.Almédicoletocadarlasdiariamente. Sinembargo,nosiempreesmuyafortunadalaformacomolasdice,puescadapersonatienesu opiniónpersonalalrespecto:algunosdeseansabertodoloquesucede;enelotroextremoestánlos quenisiquieraquierenhablardeltema.
¿Está preparado el médico para dar las malas noticias a los familiares?
Elmédicodedicamuchotiempoparaaprenderahacerunbuendiagnóstico,perole dedicapocoasupreparaciónparasabercuáleslamejorformadetransmitiralpacienteya susfamiliaresmalosresultados,enespecialsielpronósticoesfatal.
¿Cuáles son los pasos adecuados para dar malas noticias?
Noexisteunafórmula.Cadaenfermoesdistinto.Noselespuededecirdelamismamanera atodos.Sinembargo,esrecomendableconsiderarlossiguientespuntos:
Silva y Ortiz, María Teresa Alicia. Cuidados paliativos
a) Estarabsolutamente seguro deloqueestásucediendoconelpaciente.
b) Impedirquelainformación sea impulsiva, puesgeneralmenteesdistorsionadaollega confusaparaelenfermo.
c) Lacomunicación no verbal dicemuchomásquelaspalabras.Cuandoseviveunasituaciónde estrés,lacomunicaciónnoverbaleslaqueaflora.Elpacienteleprestamayoratenciónaestetipo decomunicaciónyobservaconcuidadolosdetalles.
d) A veces el personal puede decir cosas directas sin pensar y que pueden tener consecuencias paraelenfermoysusfamiliares.
e) Cuandosehacen cambios repentinos en el tratamiento,estodesconciertaalpaciente porquesesaledeloacordado,porlotanto,seledebeavisaroportunamente
f) Enocasioneselpacientesehaceun autodiagnóstico porquehaleídolibrosmédicos,historias clínicas, cuenta con notas personales, le han informado amigos, la familia, el sacerdote o el abogado.Esfundamentalcuidarlamaneracomoelpacienteconocesusituación.Aunenfermo terminalqueselehadadoundiagnósticosobresucondicióndemanerabrusca,puedecausarle un impacto queleseadifícilsuperar.
g) Elpacientepuedenotarcambiosenlaconductadelosdemás.Eldiagnóstico no debe ser un secreto para elpaciente y sufamilia directa. Lo que no debe hacerse es decírselo a todoelmundo.Esalgoprivado,deellos;perosísedebencomunicarlosprofesionalesy lafamiliaentresí,sóloconlosmáscercanosconelpaciente.
h) Los comentarios de otros enfermos pueden alertar al paciente o desconcertarlo más, puescadapersonatieneuncuadroclínicodiferente,aunquelaenfermedadseadelmismo tipo,poresonoesbuenoquelainformaciónlellegueporotropacienteopersonaquela hayapadecido.
i) Elpropio cuerpo envíamensajesdealarmaalenfermo,inclusoqueseestámuriendo.
j) Se sabe que muchos familiaresretiranlos espejos delascasas paraque el enfermo no puedaversudeterioro,sinembargo,sillegaaverseenalgunaocasión,elimpactolees másdifícildebidoaquenosefueacostumbrandoaloscambios.Nosereconoce.
¿Qué tanto suele saber el enfermo de su enfermedad? Escomúnqueelenfermosepamuchomásdesuenfermedaddeloquegeneralmente selehadicho.Porejemplo
El enfermo piensa en el cáncer mucho antes que el médico:
a) Anteunahemorragiamayordelohabitual.
b) Antelapérdidarepentinayrápidadepeso,asícomodedoloresintensos.
c) Cuando le dan el diagnóstico, no es una sorpresa absoluta, pero le es difícil aceptar la confirmacióndeloqueyasospechaba.
¿Es prudente que el enfermo sepa su diagnóstico?
EnlaencuestaquehizoelDr.Sanchoa6.783médicossobresielenfermoquieresaber loquelepasa.Larespuestaesafirmativa.
¿Quería usted ser informado de su enfermedad?
Sí = 85 %
No = 8.09 %
No contestó = 6.13 %
¿Por qué no da las malas noticias el médico?
Todos disfrutan de dar buenas noticias, pero el médico evade los malos pronósticos y tiendeadisculparsediciendoqueelpacientenodeseasabersucondición.
¿Cuáles son los pasos para notificar al paciente y familia directa de su condición? Serecomiendatomarencuentalossiguientesaspectos:
A. Averiguar primero qué tanto sabe el enfermo a través de un cuidadoso interrogatorio. Algunosejemplospuedenser:
• ¿Estápreocupadoporsusalud?¿Enquégrado?
• ¿Cuálessusentiroactitudantelaposibilidaddequelaenfermedadseagrave?
• ¿Quépensócuandotuvoporprimeravezproblemaspararespirar?
B. Averiguar cuánto quiere saber: detrás de las respuestas directas puede haber algo oculto que no desea conocer.
• Durantelaprimeraconsultanoesrecomendabledecirlesucondición,pueshaymás riesgodeunamalareacciónodequeelmédicoseequivoqueeneldiagnóstico.
• Laprimeraconsultahadeservirmásparaestablecerunabuenarelaciónconelenfermo. Hayquehacersuhistoriaclínica,antecedentes,etc.,ydarleunaprórrogaaldiagnóstico pidiendolosanálisisyestudiosnecesariosquerespaldeneldiagnósticoyelpronóstico: “por los datos que tenemos hasta el momento, parece que se trata de algo serio, pero debemosdeconfirmarestoconunosestudiosoanálisis”.
• “Sienalgúnmomentosellegaraaconfirmarundiagnósticogravedelaenfermedad, ¿desearíaserinformado?”
• “¿Le gustaría que le explicara su enfermedad con detalle o prefiere que pasemos directamentealtratamientoaseguir?”
• “¿Legustaríacontarconunaampliainformaciónoprefierequemelimiteahablarle sóloagrandesrasgos?”
C. Valorar si está en condiciones de poder escuchar.
• Escoger el mejor momento para informarle y no después de una operación o tratamientoagresivo.
• Elcirujanopuedeestarimpactadoydecepcionadoporlopocoquepuedehacer.
• Alenfermolemolestaquelediganenlasaladerecuperaciónoporcartacuálessu situación.
D. El enfermo tiene derecho a conocer su enfermedad.
• Elmédicodebeproporcionareldiagnóstico,pronósticoytratamiento,tantoenforma oralcomoporescrito.
• Ningunaleyobligaainformaralosfamiliares.Sóloalenfermo,yesélquiendecidea quiénmásselepuedeinformar.
• Enlaprácticasucedealrevés.Elenfermoesgeneralmenteelqueseenterahastael final.
Silva y Ortiz, María Teresa Alicia. Cuidados paliativos
• Almédicoselepercibecomoverdugoyalenfermocomoreo.
• Eldecirlasnoticiascomoesdebidoesunactohumano,ético,médicoylegal.
¿Qué debe considerar el médico específicamente?
Elmédicodebeconsiderarlosiguiente:
a) Siledicealpacientequesusposibilidadesdevidaestánmuylimitadas,leestá quitando toda esperanza. Lehadeinformardeunamaneramáshumanayayudarloapensaren otrascosasquepuedehacer,aunquesuenfermedadseaterminal.
b) Noeséticoseguirunmodelopaternalista.Sedebepropiciar la autonomía y la actividad, en la medida de lo posible. El médico informa al enfermo para que tome la decisión adecuada.
“Conoceréis la libertad por la verdad y ésta os hará libres”.
Juan 8:32
c) Elnotificaralpacientedesuenfermedadterminalesun acto muy difícil, porellonose debeimprovisarsinoprepararseconcuidado,asesorarseencasonecesario,paraquese hagabien;delocontrariopuedesermuydañinoyconconsecuenciasnefastas.
¿Siempre ha habido la misma actitud ante las malas noticias?
Enladécadadelos50,el50%delospacientesqueríasabersusituación.Enlos70y 80cayóun50%debidoaqueporleyselesconectabaalasmáquinasylosmédicostenían quehacertodoloposibleparasalvarlos,puesporleyerasuobligación.Estapresiónhizoque elmédicosevolviesefríoycalculador.Lasdemandasestabanalaordendeldía.
E. Buscar un lugar tranquilo.
• Nosepuededarunanoticiaasíenelpasillooenunlugartransitado,tampocoenlasala de recuperación. Elmédicohadetomarse el tiempo yescoger unlugaradecuado para notificaralgotandelicado.Siesensuconsultorio,debepedirleasusecretariaquenole pase llamadas ni lo interrumpa, poner pañuelos desechables al alcance del paciente, y considerar que la persona puede tener una explosión emocional al enterarse, la cual podráexpresarconplenalibertadysinmiedoalridículo.
F. Evitar las palabras mal sonantes.
• Hayqueubicaralenfermosincausarlemiedosinnecesarios.
G. No quitar las esperanzas.
• Elenfermogeneralmentecreequesóloestálaesperanzadecurarseodequeelmédico se haya equivocado y se puedan tener diferentes resultados al hacer nuevas pruebas. Tambiénescomúnesperaraquesurjaunnuevotratamientoqueloalivieenelúltimo momento.
• Paraelpacienteesdifícildependerdelosdemásdesdesusnecesidadesmáselementales: paraacostarse,vestirse,comer.
• Elenfermoquehapasadoalgúntiempoenelhospital,loquemásdeseaesregresarasu casa.
• Elenfermoestápendientedequesuesperanzasearedefinidademaneraadecuada.
• El especialista ha de tener cuidado de no dar falsas esperanzas. Lo que debe hacer es potenciarlasesperanzasquetiene.
• MuchospacientesrecurrenaHoustonparaversiselescambiaeldiagnósticooselesda un mejor tratamiento. Esto ya no es una realidad. La verdad es que la mayoría de los hospitalesutilizanprocedimientossemejantes.Loquevaríaeselprecio.
• Otraopciónmuyfrecuenteesrecurriralcurandero.
¿Cómo centrar al paciente que busca otras opciones?
Elmédicohadeexplicarlealpacientequeentodoslos hospitales delmundoyase siguen tratamientos similares. Respecto a los curanderos, la medicina, en términos generales, no tiene confianza en sus procedimientos y los considera de riesgo cuando el
Silva y Ortiz, María Teresa Alicia. Cuidados paliativos
enfermo está delicado de salud; sin embargo, tanto la familia como el paciente tienen el derechodedecidirloquemejorlesconvenga. Elmédicodebepermitirquelafamilia consulte a otros doctores, einclusoirconel curandero. Sólo ha de convencerlos de no quitarle determinados medicamentos que son necesarios para mantenerlo de alguna manera en cierto nivel. Así mismo, han de tomar ciertasprecaucionesbásicas.
“En compensación de la naturaleza humana, el cielo le ha otorgado al hombre tres dones: el sueño, la sonrisa y la esperanza”.
Emmanuel Kant.“¿Dónde ha quedado mi esperanza? Mi esperanza, ¿quién la ha visto? Bajará conmigo hasta la tumba”.
Job.
“Abandona todo tipo de esperanza, tú que llegas al infierno”.
¿En qué aspectos debe prepararse especialmente el médico?
Elmédicohadeprepararserespectoa:

a) Elementosparalaorientación.
b) Impactoafectivosobrelaparteenferma.
c) Tipodetratamiento.
d) Rolsocialyfamiliar.
¿Qué tomar en cuenta si se trata de cáncer?
Laspersonasqueconocensudiagnóstico,comoelcáncerdemamatendrán:
a) Mayorimpactoafectivo.
b) Eltipodetratamientotumoral.
c) Hayqueexplicarlelosmotivosporloscualessedebehacerlamastectomía.
d) Esuntratamientoquemutila
8.2. Elementos de orientación
¿Qué elementos de orientación hay que tomar?
a) Equilibriopsicológico.
b) Gravedaddelaenfermedad.
c) Edad.
Dante.
¿Cuál sería un ejemplo?
Elcáncer,porejemplo,puedetener distintos grados de gravedad. Tantoeldepáncreas comoeldepulmónnoseconsiderantanagresivosporpartedelpaciente;sinembargo,sonde losquetienenpeorpronóstico,yelenfermodurapocotiempo.
El equilibrio psicológico debeestarbienconstatadoporelenfermoylosfamiliares. Elespecialistahadeexplorarlo,sehadeinformarsielpacientehatenidodepresiones,eltipo de tratamiento que ha seguido, si ha presentado alguna manifestación de desequilibrio psiquiátrico, si en su historial ha habido despido laboral y cuál fue su reacción ante el desempleo,entreotrosproblemasgraves.
¿Qué tan conveniente es que el enfermo se entere detalladamente de su estado de salud?
Estetemaesmuydelicadoycontrovertido.Cadacasoesúnicoyesimportantequeel especialistaanaliceconcuidadolasituaciónparatomarlasdecisionesmásconvenientes.
• Muchasvecesla familia noquierequeelenfermoseenteredesucondiciónpues teme queéstaempeoreosureacciónseanegativa
Silva y Ortiz, María Teresa Alicia. Cuidados paliativos
• Acualquieredades impactante elcáncer:silapersonaesjoven,levaasermásdifícil poder aceptar suenfermedad. Sin embargo, hay que alentarlo para que luche por salir adelante con su tratamiento y estar consciente de los efectos secundarios de la quimioterapia.
• Las leyes hancontribuidoaempeorarlasituación,puesahoralospacientestienenmiedo delprivilegioterapéutico,pueseldiagnósticolepuedehacermásdañoquebeneficio.El médicohadeponerloconclaridadporescritoenlahistoriadelpaciente.
“La medicina sin ciencia es peligrosa, y sin caridad es inhumana”.
¿Cuál es entonces la alternativa?
J. Sanz OrtizEsperar a que el paciente pregunte: ¡darle la oportunidad! Eltipoderelaciónque setengaconelpacienteysufamiliaesdefinitivo. Elmédicodebeestardisponibleydecirlequepuede preguntar todoloquequiera. Tambiénselepuede aclarar queunolediráhastadondeéldeseesaber:“sinoquiere queledigacondetalleloquesucede,pasaréaotracosa”.
¿Qué tipo de obstáculos se presentan?
La familia y la conspiración del silencio. Es el problema número uno porque el pacientesabe,peronoquierequesusfamiliaresseenteren,ylafamiliasabeperonoquierequeel enfermoseentere.

La negativa familiar sepresentageneralmente:
• Pormiedoalestrés.
• Paraprotegeralenfermo.
• Paraprotegerseasímisma.
• Las familias latinas son el prototipo de estas reacciones: son muy protectoras. En contraste,las sajonas suelensermásautónomas.
• La familia que conspira con el silenciocree que está protegiendo a su enfermo, sin embargo, esta actitud no le ayuda. Es más, puede perjudicarlo al no hacerse responsabledesutratamientoyempeorarlascosas,enespecialsiviveenestadode angustia.
¿Cuáles son los riesgos cuando hay silencios y confusiones?
Elmédico no puede mentir. Podráomitirlaverdadopartedeella,perotodoloquedigaha desercierto.
• Es malo para el enfermo que su familia se enfrente con el doctor. Si esto sucede, el tanatólogohadehablarconambaspartesyreconciliarlas.
• Hayquetenerclaroquelosenfermosgravesgeneralmentenosesuicidan,perosíllegan adeprimirse Siselepreparabien,seledatiempoparallevarsuprocesoconserenidad.
• Hay riesgos mayores cuando el enfermo se entera al final: el impacto será peor y no contaráconeltiemposuficienteparaarreglarsuspendientes.
• Cuandoelenfermohadescubiertoquelehanmentido,pierdela confianza ensufamilia yensumédico,locualesgrave.
• Sitodosestánaltanto,podrán trabajar en equipo ybeneficiaralenfermo,haciéndole másllevaderasuenfermedad.
• El síndrome de la taza de café serefiereaestaprotecciónatravésdelsilencio.Laesposa ledicealmédicoquenotomacaféelenfermoporquelehacedañoyelenfermonotoma caféparanoangustiarasuesposa.
• La conspiración del silencio lleva al aislamiento a todos los participantes porque la comunicaciónquedatrunca.
• Cuandose rompe estaconspiración,elaislamientoseeliminapuesyasepuedendecirlas cosasquenosehabíandicho.
Silva y Ortiz, María Teresa Alicia. Cuidados paliativos
• El tiempo quelequedaalenfermoyasufamiliaesmuyescaso,porlotanto,lodeberán aprovecharalmáximo.
• Sedicencosasimportantesenestosmomentos.Hayquedarlelaoportunidadatodospara quehaganeste diálogo ytodosquedensinpendientes.
¿Qué hacer si hay distintas posturas en la familia?
El familiar “heroico” Loshijosnoquierenqueelpadreenfermosepasusituacióny lamadretampocoporqueestáenfermadelcorazónodedepresión.
• Si esta es la situación, con mayor razón se le debe ir preparando, pues cuando suceda el deceso,seimpactarámásdelonecesario,puesserádesorpresa.
• Elsilencionoeslaformadeproteger.A nadie lesirve.
¿Qué otras reacciones familiares suelen presentarse?
a) Negligenciaanterior.
b) Abandonodelafamilia.
c) Asuntosnoarreglados.
d) Viejasrencillas.
e) Estarencontradelosprofesionales.
f) Incapacidaddecreer.
g) Decisionestomadas.
h) Querermataralmensajerodemalasnoticias.
i) Pérdidadeinfluencia.
j) Déficitenlacomunicación.

k) CentrarseenDios.
l) Noesunactoúnico.
¿Qué deben aprender las familias durante estos momentos tan difíciles y tensos?
Las familias deben aprender con la duda. Elpacienteesquienmuestraelcaminoy elritmoaseguir.Lasdecisionesdetrascendenciahandeserdelenfermo,nodelmédico.
¿Realmente se puede saber cuánto tiempo le queda de vida al paciente?
Daruntiempolímitedevidaes inseguro, inútil e irreal. Sólocausamásangustiaen todos.Haymuchoscasosquesirvendeejemplo:elmédicodicequesólodurarátresmeses, hapasadounaño,yelpacientesiguevivo.
¿Cómo notificar entonces?
Selepuededeciralgocomolosiguiente:“comprendoquedebesermuyduronosaber quévaapasarycuándo;sinembargo,debenaprenderavivirconladuda,puesnadiesabe estoconcerteza”.
• Las notificaciones han de regirse por la simplicidad, además de extremar la delicadezaconelenfermoysusfamiliares.
• Esreprobabledarnoticiastandelicadasenlapuertadelquirófano,enelpasilloo enlasaladerecuperación.
• Darlasnoticiasenunlugartranquilo,conprivacidadyalgodecomodidades
• En contraste, cuando hay una buena comunicación, el paciente suele cooperar más.
“Haz Señor que seamos sinceros al aconsejar, diligentes en el decir, ajenos al engaño y sinceros al anunciar el misterio de la muerte”.
Pío XII
¿Qué los puede tranquilizar?
Ofrecer algo a cambio puedeserdemuchaayuda,Porejemplo:
• El paciente y su familia han de estar conscientes que el especialista va a continuar cuidándolosconesmero.
• Nolosvaadejarsolosysininformación.
Silva y Ortiz, María Teresa Alicia. Cuidados paliativos
• Iráaverloconregularidadylededicaráuntiempoasufamilia.
• Alguiendelequipohadeestarsiempredisponibleparaatenderloqueseanecesario.
• Esimportanteatendercualquierproblemaquesepresente.
• Aliviar el dolor y dar mejoría a los síntomas. Esto es lo que más percibe la familia y el enfermoalseratendido.
• Nuncamentir,siempredecirlaverdad.
El paciente terminal está vulnerable, inseguro, indefenso. Necesita dedicación, apoyo, acompañamiento, comprensión.
¿Qué tipo de preguntas se le pueden hacer al paciente? Selepuedenplantearpreguntascomolassiguientes:
• ¿Quéesloquemáslemolesta?
• ¿Quéesloquemáslepreocupa?
• ¿Necesitamásinformación?
• ¿Cuálessonsusdeseos?
¿Qué puede ayudar para tomar este tipo de decisiones? Hayqueaprenderamanejarlaverdadconelpacienteysusfamiliares.Paraello,tomar encuentalossiguientespuntos:
A. Como especialista:
• ¿Quéverdadquieredecir?
• ¿Cuándoycómodecirlaverdad?
• ¿Aquiéndecírselayparaqué?
B. Al paciente
• Hablarconelpacienteenprivado,contranquilidad,conpacienciayafectuosamente.
• Ponersedeacuerdosobreelsignificadodelaverdad.
• Preguntarlequéverdadquieresabersobresucondiciónyquétipodeverdadquiere queledigan.
• Reflexionarjuntosquéutilidadtieneesteconocimientoen sutratamientoycalidad devida.
C. Para la familia
• Respetareldolorysufrimientodecadamiembro.
• Entendersusangustiasytemores.
• Conversarconelloscontranquilidadypaciencia.
• Explicarlestodoslosprocedimientosrealizados.
• Comentarlasformascomopuedenapoyarasuenfermo.
Estos pensamientos puedenayudarareflexionarsobrelasituaciónqueseestápasando paratomardecisionesmásacordes:
“La verdad es el antídoto del miedo. Laverdadesunpotenteagenteterapéutico. Laverdadnoshacelibresyautónomos. Loterribleyconocidoesmuchomejorqueloterribleydesconocido” Pensamientos
“El agua es un vaso que está lleno de destellos. El agua del mar es oscura. Del mentir surgen los remordimientos”.
Silva y Ortiz, María Teresa Alicia. Cuidados paliativos
¿Cuáles son los derechos de los enfermos terminales?
En México, losderechosde los enfermos terminales están contenidos en la Ley General de Salud ybuscansalvaguardarsudignidadduranteelfinaldesuvidaparapermitir quemantenganunacalidaddevidaaceptableduranteestetrance.Éstosson:
1. Recibir atención médica integral.
2. Ingresaralas instituciones de salud cuandorequieraatenciónmédica.
3. Dejar voluntariamente lainstitucióndesaludenqueestéhospitalizado,deconformidad alasdisposicionesaplicables.
4. Recibir un trato digno, respetuoso y profesional procurando preservar su calidad de vida.
5. Recibir información clara, oportuna y suficiente sobrelascondicionesyefectosdesu enfermedadylostiposdetratamientosporloscualespuedeoptarsegúnlaenfermedad quepadezca.
6. Dar su consentimiento informado por escritopara la aplicación o no detratamientos, medicamentosycuidadospaliativosadecuadosasuenfermedad,necesidadesycalidad devida.
7. Solicitaralmédicoqueleadministremedicamentosque mitiguen eldolor.
8. Renunciar, abandonar o negarse en cualquier momento a recibir o continuar el tratamientoqueconsidereextraordinario.
9. Optarporrecibirlos cuidados paliativos enundomicilioparticular.
10.Designar,aalgúnfamiliar, representante legal oaunapersonaldesuconfianza,parael caso de que, con el avance de la enfermedad, esté impedido a expresar su voluntad, lo hagaensurepresentación.
11.Arecibirlos servicios espirituales, cuandolosoliciteél,sufamilia,representantelegalo personadesuconfianza.
¿Qué derechos tienen los enfermos de cáncer terminal?
SegúnelManualdesíntomasenelenfermodecáncerterminaldeldoctorMarcos GómezSancho,laatenciónmédicadepacientesterminalesdebeestarbasadaensus derechos.Considerarlossiguientes:
1. Ser tratado comoserhumanovivohastaelmomentodesumuerte.
2. Demanteneruna esperanza, cualquieraqueéstasea.
3. Poder expresar a su manera sus sufrimientos y emociones por lo que respecta al acercamientodesumuerte.
4. Obtenerla atención demédicosyenfermeras,inclusosilosobjetivosdecuracióndeben sercambiadosporlosobjetivosdeconfort.
5. Tieneelderecho de no morir solo, aislado,niolvidado.
6. Derecibirlonecesarioparaser liberado del dolor.
7. Derecibir respuestas honestas asuspreguntas.
8. De no ser engañado.
9. Recibir ayuda desufamiliayparasufamiliaenlaaceptacióndelamuerte.
10. Tienederechode morir en paz ycondignidad.
11.De conservar suindividualidad,ydenoserjuzgadoporsusdecisiones,quepuedenser contrariasalascreenciasdeotros.
12. De ser cuidado por personas sensibles, competentes, que vana intentar comprender susnecesidadesyqueseráncapaces deencontraralgunassatisfaccionesayudándoloa enfrentarseconlamuerte.
13. Tieneelderechoaquesu cuerpo searespetadodespuésdesumuerte.
¿Cuáles son entonces los objetivos de los cuidados paliativos que se le ofrecen al paciente con cáncer terminal?
Con base en la guía de la Organización Mundial de la Salud (OMS), los cuidados paliativosparalaspersonasconcáncerterminalson:
• Alivian eldoloryotrossíntomasangustiantes.
• Afirmanlavidayconsideranlamuertecomoun proceso normal.
Silva y Ortiz, María Teresa Alicia. Cuidados paliativos
• Nointentan ni acelerar ni retrasar lamuerte.
• Integranlosaspectos psicológicos y espirituales delcuidadodelpaciente.
• Ofrecen un sistema de apoyo para ayudar a los pacientes a vivir tan activamente comoseaposiblehastalamuerte.
• Ofrecen un sistema de apoyo para ayudar a la familia a adaptarse durante la enfermedaddelpacienteyensupropioduelo;
• Utilizanun enfoque de equipo pararesponderalasnecesidadesdelospacientesy susfamilias,incluidoelapoyoemocionalenelduelo,cuandoestéindicado;
• Mejoranla calidad de vida, ypuedentambiéninfluirpositivamenteenelcursodela enfermedad;
• Pueden dispensarse en una fase inicial de la enfermedad, junto con otros tratamientosquepuedenprolongarlavida,comolaquimioterapiaolaradioterapia, e incluyen las investigaciones necesarias para comprender y manejar mejor las complicacionesclínicasangustiosas
En esta sección se tratan dos aspectos clave:
a) Morir con dignidad.
b) El proceso del duelo.
¿Qué preguntas giran en torno a la muerte?
“¿Cómo será la muerte? ¿Qué síntomas se presentarán? ¿Habrá vómito, asfixia, convulsiones? ¿Cómo reconoceré que ha muerto? ¿Cuál es el procedimiento por seguir despuésdeldeceso?”. Éstasyotrassonlaspreguntasqueseplanteanelmédico,lafamiliay elenfermoterminal.
• El tanatólogo hadeentendertodoestecuadrocríticoytener paciencia parapoder atenderadecuadamentealaspersonasinvolucradas.
• La familia tendrá dificultades emocionales que no le permitirán reconocer con facilidadquesuserqueridohafallecido.
¿Qué aspectos deben tratarse con la familia una vez fallecido su familiar?
Muchas familias tienen seguro de deceso, el cual le cubre los gastos del entierro y otrosservicios,perootrasno,porlotanto,hayquehablarsobreestoantesdequeocurrala muerte,puescuandoéstallega,lafamiliaesincapazdehacertareassencillas.
¿Qué se necesita saber sobre el proceso de la agonía?
El tanatólogo ha de comprender con profundidad esta difícil etapa para los involucrados.Ponerespecialcuidadoa:
a) Es progresiva, con cambios rápidos y frecuentes: todoelcuadropuedemodificarseen díasoenhoras,porlotanto,hayqueestarmuyatentosaellosparapoderhacerlesfrente yatenderalpacientelomejorposible.
b) Es necesario redefinir objetivos: habrá que hacer cambios en la alimentación, suero, tratamiento,porejemplo.Loquemáslepreocupaalafamiliaesquesupacientenose alimente.
• Elenfermo,alpercibirsuangustia,muchasveces come forzado. Tambiénpuedehacerlo porque piensa que así estará más fuerte y podrá resistir la enfermedad; sin embargo, comeralafuerzaescausaldevómito.
Silva y Ortiz, María Teresa Alicia. Cuidados paliativos
• Seledebepermitiralenfermoque coma lo que le apetezca ensusúltimosmomentos pues,debidoalaevolucióndesuenfermedad,elfinyanoserálanutrición;sucondición nosedebealafaltadealimentosinoalestadodesuorganismo.
• Debenemplearse técnicas sencillas: servirpocacomidaenplatosmuygrandes;nodar otro platillo si antes no se ha retirado el anterior. El hospital generalmente hace lo contrario.
• En casa hay que poner al enfermo lejos de la cocina, que no huela la comida y se le permitacomerpocacantidad,cuandoloapetezcaylosalimentosquequiera.
• El suero no es mágico. Entérminosgeneralesestácompuestodeagua,porlotanto,siel enfermo puede beber, es mejor suministrarle tomas pequeñas de agua con cierta frecuencia.
• Los sueros pueden ser dañinos porque si la persona tiene otras complicaciones, puede agudizar el cuadro: losestertoresdelmoribundoseincrementaríansiseleponesueroal igualquelaobstrucciónintestinal,porejemplo.
• Esnecesario explicar a la familia lafuncióndelsuerovariasveces.Siinsiste,puedeponérsele paraquenopiensenquesuenfermohasidoabandonado.
c) Intensificar el confort: esta tarea es principalmente de las enfermeras. Ellas han de empleartécnicasmuysencillasqueayudanmuchoalenfermoenesteúltimotrance.
• Elmédicohadedar instrucciones precisas antelaaparicióndeposiblesproblemas.
• Los especialistas han de interesarse por las necesidades religiosas y espirituales del paciente.
• Alafamiliahayquedarle consejos prácticos paracuandosemueraelenfermo.
• Selepuedenhacer prescripciones deúltimomomentoalenfermocomolaaplicaciónde morfina. Si esto sucede, se le ha de explicar a la familia que manifestará mucho sueño durantecuatroocincodías,despuésestarámásenvigilia.
¿Cómo pueden ser las formas de morir?
• Del 2a 3% de los enfermos presentanuna hemorragia masiva: por ejemplo, sitiene tumoresenlacarótida,queestáenelcuello.
• Hayque explicarle a la familia loquehasucedido,puesseimpresionamuchoalverla sangre.
• Enloshospitalesselespone sábanas verdes alosagonizantes,comolasqueseusanen losquirófanos,debidoaquecontrarrestaelimpactodelasangreenloblanco.
• Las hemorragias masivas son muy impactantes para todos: paciente, familiares y profesionales.
¿Qué hacer para atender la parte religiosa y /o espiritual? Es necesario que se cuente con un sacerdote, pastor, rabino o guía espiritual para atenderalpacientesegúnsuscreenciasenlosúltimosmomentos.
¿Qué consejos prácticos hay que considerar? Entreellosseresaltan:
• Elenfermopuedetener percepción, aunqueyanosecomuniqueconelexterior,porlo tanto,hayquetenercuidadodelcontenidodelaspláticasquesehagancercadesucama.
• Los últimos sentidos quedejandefuncionarsoneltactoyeloído.Estohayquetenerlo presentealestarloacompañando.
• Si alguien está cuchicheando cerca del enfermo, lo más seguro es que lo perciba y se imaginecosasqueleangustiarán.
• Es recomendable sentarse muy cerca de él y acariciarlo, decirle palabras amorosas al oído.
“El silencio es la última ayuda médica ante el espectáculo de la última alucinación humana”.
Stanislav GrofSilva y Ortiz, María Teresa Alicia. Cuidados paliativos
¿Qué facilidades hay que dar en estos últimos momentos?
• Durante los últimos momentos del paciente, se ha de permitir visitas de familiares directos para que lo puedan acompañar. Hay que calibrar cuánto sería prudente en duraciónynúmerodevisitantesalmismotiempo.
• Hay que considerar cuáles serían las medidas útiles que lo ayudarían: físicas y ambientales.
• Flexibilizar la disciplina, según sea la situación particular del enfermo, sus deseos y necesidades.
• Quitarle los fármacos que son inútiles. Avecesselesiguenponiendoysólosirvenpara molestarlo,puesyanosurtenefecto.Handeretirarseconprecaución,pocoapocosies necesario.Tambiénhayqueconsiderarcuálessonlasvíasparasuadministraciónmás adecuadasymenosmolestas.Unmismomedicamentotienedistintasmodalidades.
• Losfamiliarespuedenpensarquesehaabandonadoasupacientesiselequitatodotipo de medicamento. Es importante ser prudentes en este sentido y manejarlo con tacto. Hacerloconcariñoydarexplicacionesaquienespreguntenencasonecesario.
• Conla dieta tambiénhayqueteneruncuidadomuyespecialensuadministración,puesla familiaestámuysensiblealrespecto:darlelascomidasquequieraelpaciente,asícomoel tabaco y alcohol. Generalmenteestosdosúltimosseretirarondurantelaenfermedad,porlo tanto,enlosúltimosmomentosyanoharádiferencia.Suefectodañinotardacuatrosemanas.
• Hayqueponer poca luz paraquenolemoleste,sincaerenlapenumbra,niqueseforme unambientefúnebre.
• Lasvisitasserestringiráncuandoya incomoden alenfermo.
• Sólodebepermitirsela entrada delafamiliadirecta,noladelosamigosyvecinos,que sólovanacuriosearyaplaticar.
• Losfamiliaresnosonvisitantes.Formanpartedela estructura y dimensión delenfermo.
• Loqueinteresaesla calidad de vida, porlotanto,sóloserestringiráaquelloquelalimite.
Lasvíasdeadministracióndemedicamentosson:
a) Oral: eslamásnobleysepuedeutilizarprácticamentehastalosúltimosmomentos.Sóloseve restringidapordebilidaddelpacienteoestadodecoma.
b) Subcutánea: todoslosfármacosparaquitareldolorsepuedenponerporestemedio.Al paciente ya no le duele porque carece de músculos. No hace falta expertos para administrarla.Lafamiliapuedehacersecargo,sinembargo,muchosdeellosseniegana pincharlo,enespecialporquelovendelicadoyquesufre.Esrecomendableponerleuna tapitaparaqueahícoloquelajeringayatravésdeltuboentreelmedicamento.

c) Las ampolletas: lablancaesparaafeccionesnerviosas,lacanelaparaeldolor(morfina).
¿Qué dificultades afronta la familia?
SegúneldoctorMarcoGómezSancho,entrelasprincipalesdificultadesqueafronta lafamiliaestán:
• Dificultadparacompartirelafectoycariñoconelmoribundo.
• Dificultadparaactuarconnaturalidadanteelenfermo.
• Dificultadparaaceptarquesuserqueridorealmenteseestámuriendo.
• Dificultadparaasumirlasresponsabilidadesqueteníaelenfermo.
Silva y Ortiz, María Teresa Alicia. Cuidados paliativos
• Dificultadparacuidaralpaciente.
• Dificultadpararepartirselasresponsabilidadesdelcuidadodelqueestápormorir.
• Dificultad para aceptar que su enfermo escogió como persona significativa a alguien ajenoalafamilia.
• Dificultadparacontinuarsusrelacionesconelmundoexterno.
• Dificultadparadespedirsedesuserqueridoydarlepermisoparamorir.
¿Cuáles son las necesidades de la familia?
ContinuandoconlasideasdelDr.GómezSancho,lasfamiliasnecesitan:
• Informaciónclarayconcisa,realistayrespetuosa.
• Asegurarsedequeseestáhaciendotodoloposibledesuserquerido.
• Contarconladisponibilidad,comprensiónyapoyodel equipodecuidadospaliativosy tanatología.
• Estartodoeltiempoconsuserquerido.
• Intimidadyprivacidadparaelcontactofísicoyemocional.
• Participarenelcuidadodesuenfermo.
• Repararlarelación,depoderexplicarseyperdonarse.
• Compañíayapoyoemocional.
• Echarfuerasusemocionesnegativas:tristeza,rabia,temores,etcétera.
• Conservarlaesperanza.
• Apoyoespiritual,
¿Qué factores estresan a la familia?
SegúnAnnaNovellasyPajueloelestrésfamiliaraumentapordiversosmotivos,como:
• Lostrámitesylalentitudparaaccederalosrecursos:tramitacioneslargas,listasde espera,dificultadesparapedirpermisoslaboralesoaccederaunabaja.
• Ladeficientegestióndeestos
• Ladiscapacidademocionalparahacersecargodelasituación.
• Enfermedadesodificultadesfísicasdeloscuidadores.
• Elagotamientofísicoy/oemocional.
• Lacronicidadnoprevistadelaenfermedad.
• Dificultadesseriasenelcontroldesíntomas.
• La precaria sensibilidad de la sanidad en general ante determinadas situaciones externas.
¿Cómo tratar a la familia durante la agonía?
Durante esta etapa, la familia está muy sensible y con gran dolor, por lo tanto, es importantemanejarlaconsumaprudencia.
• Todossusmiembrosseencuentranen altos niveles de estrés psicológico–emocional.
• Tenercuidadodenohacer recomendaciones terapéuticaspocorealistas.
• Ser preciso enlas indicaciones, pues la familianecesita recibirinformaciónconcreta y práctica.
• Gran demanda de atención y soporte sinlimitacionesdetiempoyespacio.
• Las decisiones sobreeltratamientodebensertomadasporelpropiopacientequien,asu vez,hadecompartirlasconsusfamiliares.
• Losfamiliareshande “autorizar” alpacienteapartirconlibertadysinculpas.
• El enfermo que está enla fase de aceptación ya ha asumido que va a morir, pero sila familiaseencuentraenlafasede negación entoncesnolodejarápartir,loharánsentirse culpableporsumuerte.
• Siestosucede,eltanatólogohadeapartaralosfamiliaresdelenfermo,sentarseconellos y convencerlos dequedeberándejarloircondignidad.
• Decir palabras de aliento alenfermoqueagoniza:“tuimagen,memoria,recuerdo,nos sirvedeejemploynosmotivaaseguiradelante”.
Silva y Ortiz, María Teresa Alicia. Cuidados paliativos
¿Cuáles son los signos clínicos de la agonía?
• Doloresevidentesyprogresivosdelestadofísico.
• Pérdidadeltonomuscular.
• Afectaciónsensorial.
• Hipedermia.
• Retenciónurinaria.
• Dificultadoincapacidaddeingesta.
• Síntomaspsicosomáticos.
¿Cuál es la prioridad en los momentos de agonía?
Lo importante es que el paciente se encuentre acompañado en estos últimos momentosdesusfamiliares.
“Morir al lado de mi amor”.

“Si tengo que morir, querré que estés ahí… Entonces diré a otros, sin modo y sin dolor… Ahora cruzaré el umbral, no deseo nada más… El tiempo que pasó, jamás nos separó… A la hora del final, solo quiero tu mirar Con tu perfume alrededor Morir al lado de mi amor Me dormiré mirándote”.
Canción de Demis Roussos
Consultar:https://www.youtube.com/watch?v=crBf0Ea9SmI
“La soledad y el sentimiento de no ser querido es la más terrible pobreza”.
Madre Teresa de Calcuta
¿Cómo manejar las visitas?
Dependedelbienestarycomodidaddelpaciente,nodelafamilianidelhospital.

• Elenfermoquees muy visitado puedesentirunagranpresiónyagobiodesusfamiliares yamigosque,enafándeatenderlo,ledicenquenosemueva,quenohagaesfuerzos,en fin,nolodejanenpaz.
• Hay que buscar el equilibrio entre la miseria de morir en la soledad y el no tener el espacioparasalir.
¿Cuáles son las trampas de la tecnología y adelantos médicos?
Los adelantos modernos pueden poner al enfermo en una situación de morir con desigualdadyendesventaja:
• Porunladoestámorircon tecnología paraganarhorasbiológicas
• Sin dolores atroces quemonopolicentodalaenergíayconcienciadelmoribundo.
• Esurgente quitar eldolor.
• Porelotroestáelpacientequemuere sin asistencia, consumidoporeldolorylafaltade atenciónprofesional.
“Los caballos, he escuchado sus pisadas, golpeando hacia mí en oleadas, como un viento de crines hacia el frío”.
Marín Descalzo“Morir en un entorno digno y propio para vivir su hora más hermosa. Mantener personas cercanas como un acto consciente. Espíritu abierto aceptando que muchas interrogantes quedarán abiertas”.
Antonio Pérez Esclarín“Cerca del ocaso bendigo. Vida nunca me diste esperanzas fallidas”. Amado Nervo
Silva y Ortiz, María Teresa Alicia. Cuidados paliativos
“Morir con los ojos abiertos, dando la cara de frente. Cierra tú mis ojos cuando yo me muera. Para que en mis párpados todavía sienta la cercanía viva. De tus manos que tiemblan. Morir con el corazón abierto”.
Alfonso Suárez Illana“Mis generales me honran funerales sangrientos”.
“Padre, salimos a morir. No lo lamentamos por nosotros mismos Sino por los que dejamos”.
Alejandro Magno
Alejandro Magno
“Cercana la hora deberíamos aun tener dos días: Uno para reunirnos con los deudores y otro para los que amamos A unos pedir perdón por el odio. A otros dar amor que alivie a ambos. Para dirigirnos ligeros a la frontera”.
Arguellos
Canción Sólo le pido a Dios
“Sólo le pido a Dios que el dolor no me sea indiferente. Que la reseca muerte no me encuentre. Vacía y sola sin haber hecho lo suficiente”.
Mercedes SosaConsultar:https://www.youtube.com/watch?v=Gvyl_zdji2k
“Cuando Dios nos da la vida, también nos condena a la muerte. Por eso el que es malo en esta vida, se arrepiente en su última agonía”.
Camarón de la isla
“La verdad no puede descender sobre nosotros sino matándonos”.
Lucas DietrichMuchasobrasdeartegiranalrededordeltemadelamuertecomo:
• “La muerte del pecador”: aquellaspinturasconunaiconografíapopularmuyparticular: diablosjalándoloparallevarloalinfierno.
• “La muerte del justo”: los ángeles triunfantes recogen con bondad al moribundo, mientraslosdiabloshuyenasustadosyhumillados.
¿Qué es el síndrome del hijo de Bilbao?
Se utiliza esta expresión para hacer referencia a las personas que no visitan al enfermoporquedicenestarmuyocupados.ElhijodeBilbaosefueatrabajarfueray no cuidó a su padre agonizante, quien quedó a cargo de sus hermanas. Él les pide que le avisen cuandoloveanyamuymal.Cuandoélregresaacasasólosededicaacriticarlas.
¿Con qué personas se trabaja todo esto?
Se trabaja con los familiares que están. Cuandollegalapersonaqueestuvoevadiendola situaciónvendráconmuchossentimientosdeculpa,loscualestratarádecanalizaragrediendoalos demásyarmandolíos.Estogeneralmentecreamuchaangustiaentreelpersonal,puescriticasu trabajoydaunaseriedeórdenesconfusasyencontradas.Enelambienteseproduceunaseriede sentimientosdesagradables.
“¿Cómo será al final? Como el actor de un drama, que hace lo que quiere el amo: corto, si lo quiere corto o largo, si lo quiere largo; del final, yo escojo”. “¡Cuánto cuesta morirse!”. Azarín
“Venid a mí los cansados y agobiados y yo os daré el descanso”.
Jesús de Nazaret
Silva y Ortiz, María Teresa Alicia. Cuidados paliativos
“Por primera vez hoy tu nombre escribo, muerte que me lames los talones. Por primera vez entre mis versos pones tu negro luto”.
“Decid a los sacerdotes que no hablen de sufrimiento”.
 Cardenal Verilut
Cardenal Verilut
“Consoladores molestos, palabras vanas. El enfermo pertenece a un mundo diferente de los vivos. He oído muchas cosas como éstas. Consoladores molestos sois vosotros. ¿No acabarán esas palabras vanas? También yo podría hablar como vosotros. Si me encontrara yo en vuestro lugar”. Job
NoesraroqueelenfermodigaquehavistoaDiosoaunfamiliarqueyamurió.Cuandoesto sucede, los enfermos están muy conscientes, por lo tanto, no hay que desengañarlos ni decirlesquesoncosasraras.Siestosucede,nosevanavolveracomunicar.
“Cientos emprendieron la larga marcha. Ni uno volvió para aclarar el misterio”.
Oscar Wilde“Morir es sólo morir. Morir se acaba en una hoguera ficticia. Es abrir una puerta y encontrar lo que se buscaba”.
Martín Descalzo¿Qué servicio se puede prestar al momento de la muerte?
Almomentodelamuerteselepuededarungranapoyo:
a) Ofrecerse para realizar tareas: hacer llamadas, llenar papeles, consolar al que llora, acompañar,porejemplo.
b) Dar apoyo aotrosenfermosyasusfamiliares.
c) Respetarlas manifestaciones de dolor delosfamiliares.
d) Permitiralasfamiliassu comportamiento particular Hayfamiliasqueseponenarezar yseacompañanconmúsica,ponenvelasysereúnenvariaspersonasparaexpresarsu doloratravésderitualesycostumbrespropias.
“Todos debemos respetar”. Celléra
e) Frases hechas: “lo acompaño en el sentimiento”. Se deben evitar los comentarios impertinentes.Hayquedecirpalabrasconfortantesytenerunaactituddecontención,de escucha,deafectoodesilencio,sieselcaso.
f) Avecessehacen comentarios fueradelugarporqueseimprovisaenmomentosdifíciles, haymuchasprobabilidadesdeequivocarse,pueslatensiónnodejapensarconclaridad.
g) Consolo estar presente puedesersuficiente.Noesnecesariodeciralgo.Sepuede abrazar odarunbeso.Hacersentiralosdolientesqueseessolidario.
h) Lafamilia agradece lapresenciadelosespecialistasqueatendieronasuserqueridoen lafuneraria.
“Ante la muerte sólo vale el silencio”.
León Felipe“Se han acabado las palabras. Sólo hay silencio”. Gala
“Las pocas fuerzas que tenía ya las gastaste con tu sonrisa”.
Juan Ramón Jiménez“No me cierren los ojos aun después de muerto. Los necesitaré aun para aprender, para mirar y comprender mi muerte”
Pablo NerudaSilva y Ortiz, María Teresa Alicia. Cuidados paliativos
¿Qué tareas son las más frecuentes en esta etapa?
Destacanlassiguientes:
1) Firma del certificado de defunción. A veces es difícil encontrar a alguien que se responsabilice legalmente, pues es la constatación de los límites que se tienen y de la impotenciaalnopoderlaevitar.
• Nadiepuedeobligaralmédicoa firmar elcertificadodedefunción.
• Sinadielofirma,sedeberánotificaral forense paraquerecojanelcuerpoylehaganla autopsia.
• Todoeltrabajoquesehizopor reconfortar alosdolientessepierdesivaelforense porquenosepuedeponerenmarchalashonrasfúnebres.
2) Acoger a la familia. Darelpésameacadamiembropresente.
• Permitirque expresen sudolorypela.
• Facilitarsus ritos segúnsuscreencias.
• Facilitarla visión delcadáversiasílodesealafamilia.Comoeselcasodelfallecimiento poraccidenteuhomicidio.
• Informaryexplicartodoloquesedebehacer después dehaberobtenidoelcertificado dedefunción.
• Reforzar y disculpabilizar alosdolientes.
• Evitarla sensación deprisaolentitud.
• Mantener actitudes y conductas decuidadoalcadáverporrespetoasusfamiliares.
3) Reacciones. Sonimpredecibles,perolasmáscomunesson:
• De desorientación ybloqueo:agresividad,choque.
• Indiferencia,alivio.
• Dolor: segúnseaelgradodeaceptación:mayoromenor.
• No juzgar a la familiasiparece que nohan sentido el hecho, pues estánenla primera fasedelduelo,envistadequenohanasumidoesamuerte.
4) Otros enfermos. Estepuntogeneralmenteesolvidado,enespecialsielpacientemurióen unasalacomún.
• Los pacientes que compartieron lasalaconel fallecidosellenande angustia debidoa queelhecholesenfatizaqueencualquiermomentoellospuedenmorir.
• Algunos pacientes pueden morir más de angustia y tristeza que de su misma enfermedad,alverquesuscompañerossevanmuriendounoauno.
• Tener en cuenta dos aspectos: garantizarlaentidaddelprocesodemoriryprotegera losotrosenfermos.
• Aunquenohayallantosnilamentos,losenfermosdeotrashabitacionespueden alterarse porquedetectanestehechoaunquenadielesdigalosucedido.
5) Soporte a los profesionales Tambiénpuedensufrirunquiebreporlamuertedeunode suspacientes,segúnestésuestadodeánimoylarelaciónquellevaronconél.
• Lapuedenpasarmalsilospacientessonmuyjóvenesoseenganchanconalguienporque no han resuelto sus propios duelos, son de edades parecidas, tienen algunas característicasencomún,lerecuerdaaotroserqueridoqueyafalleció,porejemplo.
• Hayqueencontrarel equilibrio enlarelaciónconelpaciente:nimuyfría,quecongele; niextremadamentecálidaquequeme
6) Cadáver. Aunque el muerto ya no sienta nada, los familiares están muy sensibles y les irritaríaelmaltratoqueperciban.
• Prepararlocon cariño yamortajarloconcuidado.
“Una paz desconocida en la tierra: la dulce paz de los muertos, la dulce paz de los enfermos”.
Silva y Ortiz, María Teresa Alicia. Cuidados paliativos
“Enterradla. Hay muchos hombres quietos que han de cuidarla. No la dejéis aquí”.
Jaime SabinesTú importas por ser tú: importas hasta el último momento y haremos todo lo posible no sólo por ayudarte a morir mejor, sino a vivir hasta el final.
Dame Cicely Saunders9. El duelo
¿Qué es el duelo?
El duelo es una reacción emocional ante la pérdida significativa de alguien o algo importanteparauno.Estareacciónesnormalynecesariaparapoderadaptarseavivirsin esapérdida. Porejemplo:lamuertedeunserquerido,larupturadeunarelación,eldespido laboral,elincendiodesucasa,unaenfermedadgrave,unadisminuciónoincapacidadfísica obiológica,entreotros.
¿Cómo se afronta el duelo?
Cada persona afronta este proceso necesario de manera diferente y depende del apoyoquesetengaparamanejarlasemociones,loscambiosqueimplican,etc.,parapoderlo superar.
¿Cuáles son las características del duelo?
Elduelosuelecaracterizarsepordistintasconductasquevanyvienenendiferentes momentos:
• Negaciónemocionaldelapérdida,desuirrecuperabilidad.
• Expresionesderabia,tristezaprofunda,síntomasdepresivos.
• Lanecesidadderestableceralgúntipoderelacióninternaconelfallecido.
• Interrupcióndelarutina,costumbres,actividadeshabituales.
• Lanecesidaddereestructurarlascreenciasyactitudesantelavida.
“¡Tanto amor y no poder contra la muerte!”. Carlos vallejo
¿Cuáles son las etapas del duelo?
Según la teoría del apego de John Bowlby, psiquiatra británico, el duelo pasa por distintasfases,lascualesnosonlinealesniexactasparatodos.Puedenpresentarsetodaso sóloalgunasydemaneradiferente;sinembargo,lasmáscomunesson:
1. Desconcierto, aturdimiento, embotellamiento: esta etapa suele ser breve y es un mecanismodedefensa.Semanifiestaconlasensacióndenosentir,nopensar,nopercibir la realidad, con síntomas somáticos y la negación del suceso con el fin de darse más tiempoparaprocesarlapérdida.Sinosesuperaestafase,lasemocionesseconfunden provocandouncierre.
2. Tristeza profunda y anhelo de búsqueda: pueshayconcienciadelvacíoquehadejado lapérdida.Hayunfuertedesalientoparaelfuturo,pérdidadeconfortporlaausenciadel fallecido.Setiendeabuscarrecordatoriosconstantesyformasdeestarmáscercadeesta persona.Surgenemocionesintensascomo:pena,dolor,miedo,ira,culpa,resentimiento, sentimientos de culpa, frustración, irritabilidad que pueden canalizarse contra uno mismo,hacialosdemásohacialapersonaquesehaidoporsentirseabandonado.Sino sesuperaestaetapa,sepasalavidaintentandollenarelvacíodeestapérdidapensando constantementeeneseserquerido.
3. Desorganización-desesperación: setomaconcienciadelapérdidayseaceptaquetodo ha cambiado y no volverá a ser como antes. Se pierde el sentido de vida al aparecen síntomasdedepresión,apatíaydesinterés,tristezasostenida,soledad,fragilidadfísicay faltadeobjetivos.Sinosesupera,latristezaydepresiónconsumenaldoliente,suactitud antelavidaesdedesesperanzaynegación.
Silva y Ortiz, María Teresa Alicia. Cuidados paliativos
4. Reorganización-recuperación: enestaúltimaetapasevarecuperandolafeenlavida, seaceptalarealidaddelapérdida,perotambiénlaesperanzayadaptaciónalarealidad. Surgennuevosobjetivosyrelaciones.Serestablecelaconfianzapocoapoco.Aunquela pérdidasigue,yanoestáenprimeralínea.
¿Cuáles son los síntomas del duelo?
Lossíntomasdelduelosonprincipalmentefísicosypsicológicos:
a) Físicos: malestargeneral,sensacióndeestómagovacío,faltadeenergía,agotamiento, llanto, alteraciones del sueño como insomnio o sueño excesivo, pérdida de peso, inapetencia,opresiónenelpecho,pérdidadeldeseosexual.
b) Psicológicos: confusión, irritabilidad, incredulidad, extrañeza ante el mundo habitual, alucinaciones relacionadas con la pérdida, preocupación por lo que se ha perdido, falta de interés, desilusión, sentimientos de culpa y reproches, ansiedad, rabia,alivioyliberación,sentimientosdeabandono,soledad,entreotros.
¿Cómo se manifiesta el duelo?
Generalmenteelduelosemanifiestadentrodedosáreas,laespiritualylasocial:
a) Manifestaciones espirituales: quien lo padece toma conciencia de las propias limitaciones, de ser mortal, resentimiento del Ser Supremo o Dios, indiferencia, desconfianza,enbuscadelsentidodevida.
b) Manifestaciones sociales: sevadeunextremoaotrocomo:resentimientohaciala realidadsocial,deseosdeaislamiento.Seelaboraunanuevaidentidadyseasumen nuevosrolessociales.
¿Qué factores influyen en el proceso de duelo?
Cadapersonasufresuduelodemanerapersonal,perotambiénhayfactoresquelo agravanycomplicanoleayudanasuperarloenuntiemporazonable:
• La cercanía con la persona fallecida. Haymástristezacuantomáscercanaeraelser querido.
• Tipo de relación con la persona fallecida. Se complica ente más fricciones, ambivalenciasydependenciahabía,pues desatasentimientosdeculpaodeseosde haberhechootracosa.
• Poco apoyo social. Secarecedeunaredsocial.Elverselimitadoparaexpresarsus emociones,nosecuentaconlafamiliaohaypocacohesiónfamiliar.
• Si ha habido preparación o no. Si hubo una enfermedad crónica, la familia tiene tiempoparairsepreparandoantelapérdida,haciendodeldueloalgomásllevadero, perosifuerepentinalamuerte,entonceselduelosevuelvemásdifícil.
• Las creencias religiosas. Sisonsólidas,puededarsemásfácillaresignaciónalhaber confianza de que el alma estará con Dios. La cultura también influye en cómo se percibelamuerte.
• Problemas psicológicos previos. Si los hay, es un factor de riesgo que puede complicarelduelo.
¿Qué tipos de duelo hay?
Elduelopuedeserdediferentestipos:
• Duelo retardado. Semejante al normal, pero aparece varios meses después del fallecimiento debido a que se han suprimido las reacciones emocionales por circunstanciasopresionesfamiliaresy/olaborales.
• Duelo ausente. Aparentementenohayningunareacciónemocional.Escomosinada hubiesepasado,puessehaquedadoenelprocesodenegación.
• Duelo crónico. Cuando el duelo se extiende más de la cuenta, es excesivo, hay ansiedad, depresión, preocupacióncontinua y obsesiva por la persona fallecida. No tratarlopuedellevaralabusodesustancias,autolesiones,depresióneinclusohasta elsuicidio.
• Duelo inhibido. Hayincapacidadparaexpresarlatristezaylapena,porlimitaciones personales o sociales, volviéndose su manifestación psicosomática: dolores de cabeza,problemasdigestivos,gripasfrecuentes,entreotras.
• Duelo desautorizado. Cuando el entorno descalifica la expresión de tristeza o se minimiza la importancia de la pérdida, por la forma como era la relación con el fallecido:tirante,demaltrato,dedeterioro.
Silva y Ortiz, María Teresa Alicia. Cuidados paliativos
• Duelo acumulativo. Sucedecuandoocurrenvariaspérdidasenunperiododetiempo corto,pueseldolientenotienetiempodeterminardeprocesarunamuertecuantoya sucedeotra.
¿Cuánto suele durar el duelo normal?
Si bien es diferente en cada persona, lo usual es entre 3 y 6 meses en promedio. Algunas personas necesitan más tiempo. Todo esto depende de la personalidad de cada quien,susredesdeapoyo,circunstanciasenlasqueseencuentra,edad,responsabilidades, suscreencias,entreotras.
¿Cuándo el duelo se vuelve problemático?
El duelo se comienza a complicar cuando la persona se estanca en el proceso y no consigueirevolucionandohacialassiguientesfases. Estoes,siguesumidaeneldoloremocionalyparecequesuvidasehadetenido.Aesteduelo selellamapatológico.
¿Cómo afronta el médico el duelo de la familia?
En la encuesta que el Dr. Gómez Sancho hizo a los médicos hubo algunos reactivos quehacíanreferenciaalduelo:
¿Ha visto usted problemas físicos o psicológicos en los familiares que atraviesan un duelo?
¿Qué implica el duelo?
Eldueloimplicareaccionesemocionalesydecomportamientoquedealgunamanera reflejanlaformadesufriryafectaciónanteelsuceso.
¿Cuándo comienza el duelo?
Eldueloempiezaconel diagnóstico. Implicasufrimientoyestrés,esadaptarsealo quesucede.Enestecasoes anticipatorio yesfundamentalparaquelafamiliapuedahacer todaslastareasquelecorrespondenantesdequesemueraelpaciente.
¿Cómo puede apoyar el tanatólogo?
El tanatólogo ha de orientar a los familiares para que hagan cosas por el paciente y puedanquedarse tranquilos dequehicierontodoloposibleporagradarlesusúltimosdías yreconciliarseencasodequeseanecesario.Puedenecesitarse:
• Vigilarlos sentimientos de culpa altenerlapercepcióndenohaberhechotodoloposible paraqueelpacientesalgaadelante.
• Esimportantequetodoslosmiembrossesientan útiles.
• Hay que hacer el interrogatorio correspondiente para poder indagar qué es lo más adecuadoparacadaquienyqueestéensusposibilidadesllevarloacabo.
Silva y Ortiz, María Teresa Alicia. Cuidados paliativos
¿Qué acciones podrían ser convenientes después del deceso?
Elmédicoysupersonalpuedenhaceruna carta personalizada paralosfamiliares conelfinmanifestarsuscondolenciasydarleselpésameunavezocurridoeldeceso.Este detalle reconforta muchoalafamilia.Hacerlossentirquegraciasaelloselpacientetuvoun buenfinalpuestodoshicieronsustareascondiligenciayexactitud.
¿Qué tipo de contenido llevaría la carta?
Algoquesepuedeescribirenlacartaeslosiguiente:“creemosquedebenestarorgullosos con la entrega y abnegación que le prestaron a su familiar (nombre de la persona), pues le colmarondealegríaensusúltimosmomentos.Enestaetapatandifícil,elpersonalyyo(elmédico titular)quedamosasudisposiciónparaayudarlosenloqueseanecesario.Podránllamarnoso venir,paradarlesunespacio”.
¿Por qué la carta se vuelve terapéutica?
Este tipo de cartas y actitudes son terapéuticas porque ayudan a la familia en muchas formas,poresosedicequesondocumentosdeenormepesoterapéutico.
¿Cuándo se dificulta el duelo?
Elduelosedificultaconlossentimientosdeculpa,alcreerquenohicierontodoloque eranecesarioporelpaciente:estopuedesucedertantoalosfamiliarescomoalpersonal.
“No me entierres entonces cuando muera en ningún camposanto. Llévame tapado con camelias a ese mar que amo tanto”.
“Ya se la come la tierra y yo, que soy un mal hombre, aún no me he muerto de pena”.

¿Cuáles son las fases del duelo según Gómez Sancho?
SegúneldoctorMarcosGómezSancho,lasfasesdelduelosontres:
Primera fase: de choque
La persona que está en esta fase puede manifestar sudoración, estar en las nubes, impactado,nosedacuentadeloquesucede.Porlogeneraldura24horasyterminaconlas honras fúnebres. Este ritual permite dar la despedida al ser querido y acompañarlo en su última morada, concretizándole en la realidad. Facilita la expresión de apoyo, amor y solidaridaddelacomunidadycumplelafuncióndesepararalosmuertosdelosvivos.
Segunda fase: de depresión
Latristezahacequeunobusquealapersonaamada,laveensueños,causadesinterés ysoledad.
“Ayer en sueños te vi. ¡Qué triste cosa es soñar y que triste es despertar de un sueño!… ¡ay de mí!”.
R. de CastroSilva y Ortiz, María Teresa Alicia. Cuidados paliativos
Tercera fase: aceptación
Yaesmirarhaciaelfuturo,tenernuevosdeseos,nuevasrelacionessociales.Surgela capacidaddevolveraamar.
“Cuando hayas terminado de aceptar que tus muertos se mermen, dejarás de llorarlos y los revivirás en el recuerdo”.
Trossero¿Por qué el tanatólogo ha de apoyar a la familia durante el proceso del duelo? Es importante que el tanatólogo tenga presente los objetivos del duelo al estar orientandoalafamiliaquehasufridolapérdida:
a) Reequilibrar y restaurar la dinámica familiar. Empezar a reanudar su vida de la mejor maneraalritmoqueellosnecesiten,peroconesperanzaycrecimiento.
b) No comenzar a obsesionarse con los acontecimientos de la muerte, sino apoyarlos paraqueasimilenelhechodelamejormaneraposible.
c) Tener conocimiento profundo de los factores de riesgo del duelo patológico. Prevenir situacionesquepuedanpropiciarlo.
d) Tomarmedidaspara atenuarlos y/o resolver dichosfactores.
¿Qué medidas se pueden poner en práctica?
Entrelasmedidasquepuedenponerseenprácticaestán:
a) Elprocesohadellevarseenun sentido progresivo durantesuelaboracióneircuidado losmomentosderetroceso,paraquesepuedantomarmedidasderecuperaciónlomás prontoposible.
b) Estarconscientesqueesteproceso requiere de tiempo y paciencia.
“Dios ha ordenado al tiempo que consuele a los desgraciados”.
J. Jouvertc) Hace falta poner a las personas en tiempo activo para la elaboración de su duelo. Lo necesitantrabajardemaneraparticipativa,delocontrario,sequedanenalgunapartey surgelafijación.
d) Esdifícilparalaspersonas aprender a vivir sin la persona queestuvoconellostanto tiempo.Hayqueconsiderarlo.
e) Ningunaterapiaserádeayudasieldolientenohacesu trabajo personal.
“El mar se mide por las olas, el cielo por las alas y nosotros por las lágrimas”. Jaime
Sabinosf) Elduelorequierede continuidad terapéutica, puesloslazossonintensos.
g) Sepuedeutilizarlamodalidadde grupos de familias
h) La experiencia es positiva si se aprovecha para el crecimiento personal de los cuidadores.
i) Seguir reforzando el papel efectuadoporlafamiliaenlaatenciónalpaciente.
Elterapeutahadeestarconscientequejuegaunpapelmuyimportanteenelprocesodel duelofamiliar.Loslazosseestrechanentremáshayaparticipado.Haentradoasusvidasen unmomentode alta vulnerabilidad, conocesussecretos,lostrapossucios,etc.
Envariospaísessehautilizadolos gruposdefamilias paramanejarelduelo.Entrelossajones esbastanteefectivo,peronoconlosespañolesnilatinosengeneral.
Silva y Ortiz, María Teresa Alicia. Cuidados paliativos
¿Cuáles factores pueden ser de riesgo para el duelo? Losdolientespuedenprocesarunduelomásomenosnormalovolversepatológicosegún loquehayasucedidoentornoalamuerte:
a) Factoresrelacionadosalcursodelapropiaenfermedad.
b) Duraciónyagonía.
c) Edaddelapersonafallecida.
d) Carácterdelamuerte:dolor,delirio.
e) Aspectodelcadáver:sereno,mutilado,porejemplo.
• Cuandohasido mutilado selesugierealafamiliaquemejornolovea,peroellostoman ladecisiónfinal.
• Cuandoestá sereno, parecedormido.Esmásfácilquelosfamiliaresseleacerquenylo despidan.
• Es importante que haya un cadáver. Cuando la persona se pierde o desaparece, el procesodedueloesmuydifícil.
“Puedes mirar hasta el fin con los ojos amorosos y tristes y lo puedes besar”.
Susan March• Es muy doloroso cuando el fallecido es un bebé. Este pensamiento refleja esa gran pérdida.
“Hijo del alma que viniste al mundo a colmar a tus padres de recreo; y al verlos tan llenos de miserias, al cielo partes para pedir por ellos”.
Marcos Gómez Sancho“Ya se mordió el ministro del Señor ─visita de cumplido─ y su hisopo lleno de rutina. Tú creías que era un sonajero y te quedaste muerto con la lluvia”.
Marco Gómez Sancho¿Qué factores hay que considerar ante la enfermedad mortal?
Es importante considerar el contexto del enfermo y sus familiares desde que empieza todoelproceso:
a) Relaciónafectivaconeldifunto.
b) Parentesco.
c) Dependenciapsicológica.
d) Dependenciaeconómicaysocial.
e) Sentimientosdeculpa:infidelidad,faltadecomunicación.
¿Qué situaciones se pueden presentar?
En épocas anteriores, cuandolamujersecasabadependíatotalmentedelmarido.Hoy endíaestohacambiadomucho,perotodavíahayfuertesdependenciasenciertoscírculos sociales.
La mujer en la antigüedad hacíadeladoasusamistadesyserelacionabaconlasdesu marido.Almoriréste,ellaquedabatotalmentedesvalida.
Tambiénestálaposturadelapersonaque desea se muera suparejaporlavidaquelleva oporunarelaciónclandestina.
El ver sufrir en demasía alpacientepuededespertardeseosdequemueraenalgunos miembrosdelafamilia,inclusoporcompasión.
Silva y Ortiz, María Teresa Alicia. Cuidados paliativos
Cuando se muere un ser querido generalmente surgen sentimientos de culpa que son difícilesdesuperar.Eltanatólogohadeexplicarlesqueesnormaltenerestossentimientosy ayudarlosaqueterminenestabatallaquelosdesgastatantoemocionalmente.

¿Qué otros factores hay que considerar?
Esnecesariotomarencuenta:
• Sexodelossobrevivientes.
• Clasesocial.
• Recursoseconómicos.
• Presenciaoausenciadedolientespreviosydurantelosritualesfinales.
• Factoresculturalesquepermitanlaexpresióndelduelo.



• Elniveldedependenciaqueexistía.Estepuedellegaraserunfactordealtoriesgosi lahayendemasíaolapersonanolapuedesuperar.
¿Qué es el dolor crónico?
Secaracterizaporteneruna duración muy larga, devariosaños.Lapersonatiene recuerdosconstantesyhayincapacidaddeinserciónsocial.
Hubounpoetaaustriacoqueperdióasusdoshijos.Suduelocrónicoseestancóysevio manifestadoenlos448poemasquelesdedicó.
Deestapoesía,elgrancompositorGustavMalherhizocincocancionesparalos niñosmuertos;sinembargo,parecequelediomalasuerte,porelloenlasexta sinfoníaprohibióquesetocaraelúltimodelostresacordesquehabíaindicado, puesfuerondemalagüeroyaquesupequeñamurióenesetiempo.



A su muerte, pidió que lo enterraran con su hijita con una canción que hizo sobre el sufrimientoenlatierra.
LaviudadeMalheryahabíatenidootrarelación.Alfallecerelcompositor,sevolvióa casarytuvootrahijaquemurióalos15años.Enunapresentación,ellainterrumpióelacto paradedicárseloasuotrahija.
¿Qué tipo de soporte hay que dar a las personas en duelo?
Eltanatólogohadeayudaralasfamiliasen:
Silva y Ortiz, María Teresa Alicia. Cuidados paliativos
a) Aceptar larealidaddelapérdida.
b) Importanciadel cadáver

• Los dolientes necesitan verlo, tocarlo y darle un beso, si pueden. En contraste, si no cuentan con él, es difícil que avance el proceso pues queda la esperanza de que ande perdidoodequeregresealgúndía.
• Sehavistoquelasfamilias buscan a la persona perdida cuandohaocurridounsiniestro ounaguerra,puesnecesitantenerevidenciadequeestohasucedido.Silolleganatener, eldueloseempiezaaprocesar.
c) Es necesario dar expresión al dolor: hayquellorarporlomenos.
“El pesar oculto como un horno cerrado, quema el corazón”.
William Shakespeare“Los órganos lloran las lágrimas que los ojos se niegan a derramar”.
Osler• Sinoseprocesaadecuadamenteelduelo,surgen las enfermedades psicosomáticas.
• Al vestirse de luto laspersonasdenuncianpúblicamentesuderechoaestartristes.
• Antes, la propia sociedad provocaba que el doliente pudiese expresar su pena, al preguntarle,visitarlo,acompañarlo.
• Ahoraya nadie escucha aquienestáconestedolor.Sideseahablarlo,lagentelediceque sesobrepongayprocuranalejarselomásprontoposibledeestetipodeconversaciones.
• HastalaIglesia ha prohibido el negro. Ensulugar,ahorautilizaelmorado.
• Eldolientehade adaptarse al nuevo ambiente quetieneahora,puessudifuntoyano estápresente.
“Hay algo suyo en estas paredes que sintieron apagarse su última palabra en silencio”.
Villalpesa
• Muchaspersonasprefierenqueelpacientesemueraenelhospitalporquenoquieren que en su casa sequedelaimagendelapersonaquesevaamorir.
• Es común que las personas no acepten irse a vivir a una casa donde tuvo lugar el decesodealgunapersona.
• No es fácil para nadie adaptarse al medio donde el difunto ya no está. Así, por ejemplo,unaviudapuederodearlascallescontaldenopasarporenfrentedeledificio dondetrabajabasumarido.
d) Invertirla energía emotiva enotraspersonasoenhacernuevasrelaciones.
“Que mi recuerdo no envenene tus futuras alegrías; Pero no permitas que tus alegrías destruyan mi recuerdo; No olvides lo que hemos compartido”.
George Sands¿Qué se debe lograr en el tratamiento?
Esimportantequeeneltratamientoselogrendoscosas:
a) Lacapacidaddehablaryrecordarsinllorar.
b) Lacapacidaddeestablecernuevasrelacionesyretos.
“Adiós, Paula mujer; bienvenida, Paula espíritu”. Lecturas al viento para ti
Silva y Ortiz, María Teresa Alicia. Cuidados paliativos
¿Qué se concluye de todo esto?
Ensuma,seconcluyequelamanerademorirdeunapersonaquedacondicionadapor tresgruposdefactores:
a) La personalidad del sujeto, suhistoriadeaprendizajesyestilodevida,
b) La naturaleza de la noxa letal, suduración,tipodesíntomas,gradodedolor,entre otros.
c) La asistencia proporcionada anivelfísico,social,afectivo,psicológico,religiosoy/o espiritual.
1. Enlos hospitales haymuchadeshumanización.Serequiereincursionarconelpersonal ydarlescursosqueloscapaciteneneltratoconlospacientesysusfamiliares.
2. Las personas que guardan mucho resentimiento se enferman de cáncer; sin embargo, los médicos no tienen la menor idea para hacer esta relación. El Dr. Gómez Sancho comentóqueestainformaciónnosehadetomarcomociertanirechazarsepuesnose saberealmenteconcerteza,nohaynadadefinitivoalrespecto.
3. Besaralcadáveresalgomuypersonal.Serecomiendacomoun ritual dedespedida,pero noseledebeforzaranadie,enespecialsisonniños.
4. Es importante que los niños participen de alguna manera en las honras fúnebres; sin embargo, si no quieren ir al cementerio, no hay que obligarlos. Se debe respetar esta decisión.
5. Serecomiendaverla película francesa“Elúltimodíademivida”o C’est la vie. (2001) UnfilmedeJeanPierreAméris.Tratadeunemigranterusoquesufredeunaenfermedad terminalyseescapadelhospital.Conoceaunamujerdelaqueseenamora.
6. Actualmentehaymáspersonaslatinasinteresadasen prepararse enesteterreno.Hayvarios cursosydiplomadosenInternetsobreestetema.Sepuedentomarenlíneaosonpresenciales.
7. Los albergues paradarcuidadospaliativosalosenfermossonfrecuentesenlospaíses sajones.Setratadesitiosmuypequeñosparaquelosfamiliaresdejenahíasuenfermoy estébienatendido,debidoaquenolopuedencuidar:tienenquetrabajar,lasdistancias sonmuygrandes,porejemplo.
8. Se han dado estas opciones porque las necesidades sociales obligan a tener sitios especiales.
9. Paraprotegeralpersonaldel síndrome de Bilbao esimportanteplaticarconlapersona quelopresentayquitarlelacargadeculpabilidadpornohaberestadopresentecuando lapersonatodavíavivía.
10.Las reuniones deprofesionalesevitanprevenirelquemamientoprofesional.Eldolorque sientenesreal.
11.Los hospitales deben seleccionar con cuidado a su personal para que no afecten a los demásalexperimentarunquiebre.
12.Laselecciónyformacióndelpersonaldebeser continuada, pueslosquiebresvienenal nocontarconrecursosparadarrespuestasalosenfermosysusfamiliares:
• Recursostécnicos.
• Reflexiones.
• Paraquemarselomenosposible.
13.El SIDA esmuyestresante,puescuestatrabajodefinircuandoyanosirvenlasmedicinas.
Silva y Ortiz, María Teresa Alicia. Cuidados paliativos
14.El cáncer es la enfermedad que más ilustra la necesidad de dar cuidados paliativos. Cuandoyanosirveeltratamiento,loúnicoquequedaesdarconfortalpaciente.
15.Los tratamientos quesondealtocosto:
• El SIDA, especialmente si la enfermedad se presenta en drogadictos y homosexuales, puesesunapoblaciónquedeporsíesdifícildeabordardesdesucondición.
• Esclerosislaterales.
• Afeccionespulmonares.
• Reducirtemoralasmismasnecesidadescancerosas.
16.Lospacientes abandonados porsufamiliasonlosquemásprontosevanporquemueren principalmentedetristeza,notantodelaenfermedadquepadecen.
17.Hayfamiliaresque dejan todo por cuidar asuenfermo:trabajo,hijos,pareja,etc.Enel otroextremoestánaquellosque se olvidan deél,loevadenolodejansolo.
18.Cuandoel cadáver estácalcinadoomutiladohadeprepararsealafamilia,puessibien esunespectáculodifícil,esmejorquesísepanquehayrestosyquelospuedenversiasí lo desean que no hacerlo. Sin embargo, su impacto puede ser tal que desencadene problemaspsicológicosyemocionales.
19.La donación de órganos deenfermoscancerososestáprohibida.Nosepuedenutilizar porque su enfermedad es de tipo sistémico, por lo tanto, los órganos ya están contaminadosysepondríaenriesgolasaluddeldonado.
20.EddieClaxonhizounhermoso poema llamado“Lágrimasdesdeelcielo”.
21.Esdifícilserhijoymédicoalmismotiempo.Deporsí no es fácil quesemueraelpaciente. Poneentensiónalpersonal.
22.Silapersonaestá muy afectada, sólopodráregresaraltrabajocuandohayaresueltosu duelo.
23.¿Quécuidadospaliativossedanaunenfermonoterminal?Enprimerlugar,haydificultad para definir sielenfermohadeserconsideradoterminalono.Lareglaesquesedélo mejorposiblealolargodelproceso.Conformesevaponiendomásgraveelpaciente,los paliativosvansiendocadavezmásgrandes.
24.Los conocimientos de cuidados paliativos no se dan en la facultad de medicina. En algunasescuelasapenasformanpartedeunamateriaoptativa,comosucedeenEspaña. EnlaactualidadseestátrabajandoparaquelaTanatologíaseaunaasignaturaobligatoria ytroncal.
25.En Europa está difícil que esto suceda en estos momentos porque la Unión Europea piensa unificar todoslosplanesyprogramasdelascarreras.Aunqueyasehabíalogrado muchoenEspaña,elministeriodeeducaciónnopermitióhacerloscambios.
26.Secarecetodavíadeuna estructura organizada paraloscuidadospaliativosenniños.
Silva y Ortiz, María Teresa Alicia. Cuidados paliativos
Adultos mayores en pleno. (2011). Derechos de los enfermos en situación terminal.
https://www.adultomayorpleno.com/2011/02/derechos-de-los-pacientes-enfermos-en.html
Armendáriz, R.(2001). Aprendiendo a acompañar.México:Pax.
Bullit, D.(1997). De la tristeza a la serenidad. España:Paidós. Celaya, G.(1955). Algunos poemas. Cantos Ibéricos. EnlaURL: http://www.gabrielcelaya.com/documentos_algunospoemas.php
Cognifit. (2017) Guía completa sobre el duelo. Qué es, fases, síntomas, tipos, consejos. https://blog.cognifit.com/es/duelo/
Dumay, M.G.(2000). El principio del camino.México:Plazajanés.
Gala León,F.J.yotros(2002). Actitudes psicológicas ante la muerte y el duelo. Revisión conceptual.RevistaScielo.EnlaURL:
http://scielo.isciii.es/scielo.php?script=sci_arttext&pid=S1135-76062002000400004
Gómez Sancho,M.(2012). El médico ante la muerte. EnlaURL: http://anm.org.uy/documents/ELM%C3%89DICOANTELAMUERTE.pdf
Gómez Sancho,M.(1992). Manual de síntomas en el enfermo de cáncer terminal. España: MEDA.
Gómez Sancho,M.(2004). La pérdida de un ser querido: el duelo y el luto. España:Arán.
Gómez Sancho,M.(2005). Morir con dignidad. España:Arán.
Gómez Sancho,M.(2006). Cómo dar las malas noticias en medicina.España:plataforma editorial.
Gómez Sancho,M.(2006). Dolor y sufrimiento al final de la vida. España:Arán.
Gómez Sancho,M.(2017). Morir en paz. España:ElManualModerno.
Gómez Sancho,M.yOjedaMartín,M.(2016). Cuidados paliativos. Control de síntomas. España:Plataforma.
Grof, S.(2008). El viaje definitivo. La conciencia y el misterio de la muerte.
https://es.scribd.com/document/343380356/Stanislav-Grof-El-viaje-definitivo-clean-pdf

INEGI (2012) Esperanza de vida de la población mexicana
http://cuentame.inegi.org.mx/poblacion/esperanza.aspx?tema=P
Kübler-Ross,E.(2002). Sobre la muerte y los moribundos.México:Grijalbo.
Külber-Ross,E.(1985). Una luz que se apaga.México:Pax.
Külber-Ross,E.(1999). Los niños y la muerte.España:Luciérnaga. Longaker,C.(1997). Afrontar la muerte y encontrar la esperanza.México:Grijalbo. National InstituteofNursing(2018). Cuidados paliativos. Maruyland: NIH #18-NR-6415S
Novellas, A. y Pajuelo, M. (2012). Cuidados paliativos. La familia del enfermo. envejecimiento.csic.es/documentos/documentos/novellas-familia-01.pdf
O’Connors,N.(1990). La aceptación del duelo.México:Trillas. Organización MundialdelaSalud(2002). Escalera de la morfina http://es.wikipedia.org/wiki/Escalera_analg%C3%A9sica_de_la_OMS Organización mundialdelaSalud(2008). Cuidados paliarivos. http://www.who.int/cancer/palliative/es/ Pérez, A.(2013). Aprender a vivir con pasión y compasión. España:SanPablo. Roy, D.(1983).L’ethiquefacealamort.PrêtreetPasteurs,1983.10:585-591
Sherr, L.(1992). Agonía, muerte y duelo. México:ElManualModerno. Viorst,J.(1990). El precio de la vida. Argentina:Emecé.