
13 minute read
Fagartikkel: Virtuelt raster ved røntgen thorax
from Hold Pusten 06 2020
by Hold Pusten
Hva skjer med bildekvalitet og stråledose ved bruk av virtuelt raster ved røntgen thorax?
DANIEL AADNEVIK, SILJE FLATABØ, ANETTE GULENG OG KIRSTEN BOLSTAD, SEKSJON FOR MEDISINSK FYSIKK, HAUKELAND UNIVERSITETSSJUKEHUS
Sammendrag:
Innen konvensjonell radiografi benyttes ofte et raster for å fjerne spredt stråling som ellers ville truffet detektor og bidratt til økt bildestøy, og resultatet blir forbedret bildekvalitet. Bruk av raster er også forbundet med en økning i stråledose. De siste årene har virtuelle rastre blitt tilgjengelig hos flere leverandører av radiologisk utstyr. Dette er en programvare som matematisk fjerner støy fra bildet, og målet er å oppnå samme bildekvalitet som ved bruk av et fysisk raster uten å gi pasienten ekstra stråledose. I 2017 ble det installert en skjelettlab med virtuelt raster ved Haukeland universitetssjukehus: Carestream DRX-Evolution Plus. Algoritmen kalles SmartGrid, og kan justeres i flere nivåer avhengig av hvor mye spredt stråling man ønsker å fjerne fra røntgenbildet.
Målet med studien var å vurdere hvilke innstillinger av SmartGrid som må benyttes for å gi et resultat som er mest mulig likt et røntgenbilde tatt med fysisk raster. Stråledose ble også vurdert. Prosjektet tar for seg røntgen thorax (AP) og benytter et antropomorft fantom i to ulike størrelser.
Introduksjon
Innen konvensjonell radiografi benyttes ofte et rastre for å fjerne spredt stråling som ellers ville truffet detektor og bidratt til økt bildestøy. Bruk av raster bidrar også til forbedret kontrast i bildet sammenlignet med et bilde tatt uten raster. Selv om rasteret forbedrer bildekvaliteten, er det også forbundet med en økning i stråledose. Det er fordi de fleste røntgenundersøkelser benytter automatisk eksponeringsteknikk som skal sørge for at detektoren får en forhåndsbestemt dose. Ettersom rasteret absorberer deler av strålingen, vil automatikken kompensere for dette ved å øke stråledosen. Resultatet blir høyere pasientdose. Doseøkningen avhenger av spesifikasjonene til rasteret, valg av protokoll og krav til detektordose. (1-3) De siste årene har såkalte virtuelle rastre blitt tilgjengelig hos de fleste leverandørene av radiologisk utstyr. Virtuelt raster er en programvare som matematisk fjerner den spredte strålingen og støyen i et røntgenbilde som er tatt uten fysisk raster. Hensikten med virtuelt raster er å oppnå tilsvarende bildekvalitet som ved bruk av et fysisk raster uten å gi pasienten ekstra stråledose.
I 2017 ble det installert en skjelettlab med virtuelt raster på Radiologisk avdeling ved Haukeland niversitetssjukehus: Carestream DRX-Evolution Plus. Det virtuelle rasteret «SmartGrid» kan justeres i flere nivåer, avhengig av hvor mye spredt stråling man ønsker å fjerne fra røntgenbildet. Denne parameteren kalles SmartGrid-value (SGV) og fastsetter forholdet mellom spredt stråling og primærstråling. Algoritmen SmartGrid har støtte for bruk av virtuelt raster på frontbilder av thorax, abdomen, pelvis, hofte og lumbalkolumna, men kunne ikke benyttes til sideprojeksjoner da prosjektet ble utført. Denne studien vurderer derfor utelukkende thorax-bilder anterior-posterior (AP) ettersom SmartGrid-algoritmen er tilpasset nettopp denne projeksjonen. Prosjektet ble utført høsten 2018 i samarbeid med en masterstudent innen medisinsk fysikk fra NTNU.
Parameteren SGV lar brukeren justere forholdet mellom spredt stråling og primærstråling relativ til fabrikkinnstillingen. Fabrikkinnstilling er SGV = 0, og kan justeres på en skala fra -30 til +30. Anbefalingen fra leverandør er at SGV holdes mellom -15 og +15. Dersom røntgenbildene tatt uten raster har lav kontrast og mye spredt stråling, kan verdien økes, og for røntgenbilder med høy kontrast og lite spredt stråling kan den senkes. I denne studien ble det kun testet verdier mellom 0 og +15, ettersom bildene tatt uten raster hadde lavere kontrast enn ønskelig for undersøkelsen.
Det finnes ingen standardisert metode for å sammenligne bildekvaliteten mellom et virtuelt og fysisk raster, verken subjektivt eller objektivt. Målet med studien var å prøve ut en enkel metode for å vurdere hvilke innstillinger av SGV som må benyttes for å gi et resultat som er mest mulig likt et røntgenbilde tatt med fysisk raster. I tillegg ønsket vi å finne ut om SGV bør tilpasses pasientstørrelse. Stråledose ble også vurdert.
Materiell og metode
Et antropomorft lungefantom (Lungman, Kyoto Kagaku) ble brukt til å vurdere bildekvalitet og stråledose. Opptakene ble gjort med to ulike fantomstørrelser; normal og stor pasient. Normal pasient tilsvarte kun Lungman fantom. For å simulere en stor pasient benyttes vevsekvivalente plater som legges utenpå fantomet. Disse har en tykkelse på til sammen 6 cm. Oppsettet er vist i figur 1.
Dagens thorax-protokoll med fysisk raster ble valgt som «gullstandard». For hver av de to fantomstørrelsene ble det gjort tre opptak; med fysisk raster, med SmartGrid og uten raster. Opptaksparameterne er beskrevet i tabell 1. Alle eksponeringene ble tatt med utgangspunkt i standard protokoll med doseautomatikk og 125 kV. Begge lungekamrene ble brukt for å regulere doseautomatikken, og avstand mellom rør og detektor (SID) var 180 cm. Fantomet ble ikke flyttet mellom eksponeringene. Feltstørrelsen var også den samme for alle eksponeringene.
Eksponeringene tatt med SmartGrid og uten raster gir samme stråledose, ettersom SmartGrid kun er en postprosessering av et bilde tatt uten raster. Eksponeringen
Figur 1: Foto som viser oppsett av fantom ved eksponering av «stor pasient», altså Lungman fantom med vevsekvivalente plater som legges utenpå fantomet. Foto: Anna Rekdal.
gjort med SmartGrid ble postprosessert med fire ulike innstillinger; SGV = 0, 5, 10, 15. Disse fire innstillingene ble sammenlignet med bildet tatt med fysisk raster.
DICOM-bildene ble først sendt til PACS, deretter eksportert og analysert i ImageJ(4).
Det finnes ingen standardisert metode for å sammenligne bildekvaliteten mellom et virtuelt og fysisk raster. Sammenligning av bildestøy eller kontrast-støy-forhold kan gjøres, men det vil ikke gi en helhetlig beskrivelse av bildekvaliteten, ettersom kontrasten varierer i hele røntgenbildet.
For å vurdere hvor kontrasten i bildet økes eller reduseres ved bruk av raster, kan man se på differansen mellom gråtonene i bildet. Hver piksel i røntgenbildet har en gråtoneverdi som indikerer lysstyrken til pikselen. Mørke piksler representerer områder med lav attenuasjon, for eksempel lungevev, mens lyse piksler representerer områder med høy attenuasjon, for eksempel skjelettet. Gråtonene påvirkes både av eksponeringen og postprosesseringen.
Ved å bruke verktøyet ImageJ kan man subtrahere to bilder med ulik eksponering eller postprosessering. Det ene bildet subtraheres fra det andre, piksel for piksel, for å beregne et nytt bilde som viser absolutt differanse i gråtoneverdi. Absolutt differanse sier ikke noe om hvorvidt gråtoneverdien har økt eller blitt redusert sammenlignet med utgangspunktet, men hvor mye verdien har endret seg. Det nye bildet, heretter kalt differansebildet, indikerer hvilke deler av bildet som har endret gråtoneverdi som følge av rasterbruk. Prosessen er illustrert i figur 2. Denne metoden forutsetter at fantomet ikke er flyttet mellom hver eksponering.
Tabell 1: Oversikt over fantomstørrelse, eksponeringsparametere, DAP og relativ dosereduksjon sammenlignet med dagens protokoll tatt med fysisk raster
Fantomstørrelse Raster mAs DAP [mGycm2] Relativ dosereduksjon
Normal Fysisk 1,5 11,2 SmartGrid 0,5 3,3 71%
Stor Uten 0,5
3,3 Fysisk 4,5 30,9 SmartGrid 1 6,5 71%
79%
Uten 1 6,5 79%
Figur 2: Figuren illustrerer metoden for beregning av et differansebilde. Ett bilde subtraheres fra det andre for å indentifisere endring i gråtoneverdi som følge av endring i eksponering eller postprosessering. I dette eksemplet er det vist hvordan bruk av fysisk raster påvirker gråtoneverdien i hver piksel sammenlignet med et røntgenbilde tatt uten raster. Differansebildet (høyre) er fargekodet slik at lyse farger (gult) indikerer stor endring i gråtoneverdi mellom de to røntgenbildene, mens mørke farger (lilla) indikerer liten endring i gråtoneverdi. Langs ryggsøylen ser vi størst endring i gråtoneverdi (gul fargekode) mens områder i diafragma og hjertet indikerer liten endring i gråtoneverdi (lilla fargekode).
Figur 3: Differansebilder for fysisk raster (øverst) og SmartGrid (nederst) for ulike SGV. Fantomet tilsvarer en normal pasient. Målet er å finne hvilken SGV-innstilling som gir et liknende differansebilde som differansebildet tatt med raster (øverst), altså tilsvarende fargekoder i ulike deler av bildet. Innstillingen SGV = 10 ble valgt fordi endringen i skulderpartiet ble vurdert som for stor ved SGV = 15.

Først lages et differansebilde for opptaket gjort med og uten fysisk raster for å se hvilke områder av bildet som endrer gråtone ved bruk av fysisk raster. Deretter lages differansebilder for opptakene gjort uten raster og med SmartGrid. Det ble beregnet totalt fem differansebilder; ett med fysisk raster og ett for hver av de fire SGV-innstillingene. Bildet tatt uten raster var utgangspunktet for alle differansebildene som ble laget.
Differansebildet fremhever områder og nyanser i hele røntgenbildet som har endret gråtone som følge av fysisk raster og SmartGrid. Ved å sammenligne differansebildene istedenfor røntgenbildene var det lettere å vurdere hvilken innstilling av SGV som best etterligner det fysiske
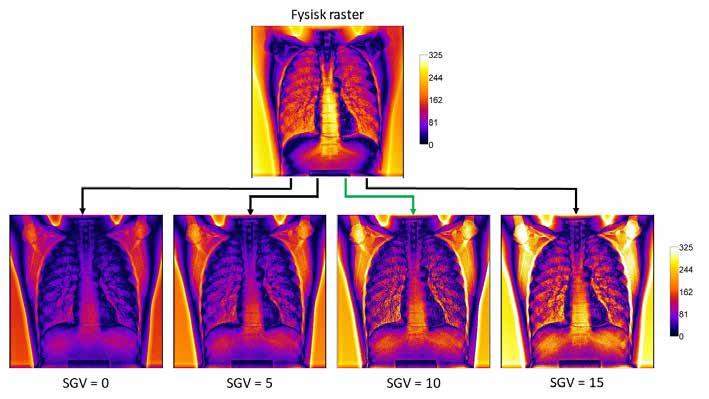
Figur 4: Differansebilder for fysisk raster (øverst) og SmartGrid (nederst) for ulike SGV. Fantomet har to vevsekvivalente plater og tilsvarer en stor pasient. Målet er å finne hvilken SGV-innstilling som gir et liknende differansebilde som differansebildet tatt med raster (øverst), altså tilsvarende fargekoder i ulike deler av bildet. Innstillingen SGV = 15 ble valgt fordi endringen i gråtoneverdi i lungevevet liknet mest på det fysiske rasteret for denne verdien, til tross for lyse områder i skulderpartiet.

rasteret, altså det differansebildet hvor fargekodene i de ulike delene av bildet samsvarer best med differansebildet for det fysiske rasteret.
En annen fordel med differansebilder er at vurderingen ikke trenger å gjøres på diagnostisk skjerm, hvor subjektiv oppfatning av bildekvalitet avhenger av lysforhold og skjermoppløsning. Det er også lettere å vurdere bildene uavhengig av radiolog, ettersom differansebildene er fargekodet. Det ble ikke utført statistiske tester, kun subjektiv sammenligning av differansebilder.
Den potensielle dosebesparelsen ved bruk av SmartGrid ble også vurdert ved å sammenligne dose areal produkt (DAP) for eksponeringene.
Resultater
Figur 3 viser differansebildene for fysisk raster og SmartGrid for normal pasientstørrelse. Basert på disse bildene ble det foretatt en visuell sammenligning for å finne hvilken SGV som best korresponderte med det fysiske rasteret. Ingen av differansebildene med SmartGrid var helt like som differansebildet med fysisk raster. Spesielt var endring i gråtoneverdi i ryggsøylen mindre med SmartGrid enn med fysisk raster. Differansebildene for SGV = 0 og SGV = 5 var mørk lilla i store deler av lungene, altså liten endring i gråtoneverdi, og derfor forskjellig fra differansebildet med fysisk raster. Metoden viser at SGV = 10 og SGV = 15 vil være nærmere det fysiske rasteret når det gjelder endring i gråtoneverdi. Innstillingen SGV = 10 ble valgt som den mest optimale verdien ettersom endringen i gråtoneverdi i skuldrene ble for stor ved SGV = 15, og fremstod med lys farge i differansebildet.
Tilsvarende ser vi i figur 4 at SGV = 15 er den mest optimale innstillingen for stort fantom hvor tilleggsplater er benyttet. Større fantom betyr mer spredt stråling, så det er naturlig å forvente at en høyere SGV vil gi bedre effekt. Både SGV = 10 og SGV = 15 kompenserer sterkt for spredt stråling i skuldrene, men SGV = 15 ble valgt ettersom endringen i gråtoneverdi i lungevevet var mest lik bildet tatt med fysisk raster.
Basert på vurdering av differansebildene og valg av SGV-innstilling for hver fantomstørrelse kan man sammenligne røntgenbildene og vurdere om bildene har akseptabel kvalitet sammenlignet med røntgenbildet tatt med fysisk raster. Røntgenbildene tatt med fysisk raster og optimal SGV-innstilling for hver pasientstørrelse er vist i figur 5.
Stråledosen ble redusert med 71 % ved bruk av SmartGrid sammenlignet med fysisk raster for normal pasientstørrelse. For stor pasient ble stråledosen redusert med 79 % ved bruk av SmartGrid, se tabell 1.
Diskusjon
Ved innføring av nye programmer som påvirker bildekvaliteten, er det viktig at radiografer og radiologer vet hvordan algoritmen fungerer og hvordan den påvirker bildekvalitet og eventuelt stråledose til pasienten. SmartGrid har en tendens til å overkompensere for spredt stråling i skuldrene sammenlignet med et fysisk raster, og radiologen som vurderer bildene, må være klar over denne forskjellen slik at endringen ikke feiltolkes som patologi.
Et viktig funn er at fabrikkinnstillingen (SGV = 0) ikke var optimal sammenlignet med det fysiske rasteret. SGV-innstillingen bør justeres for å
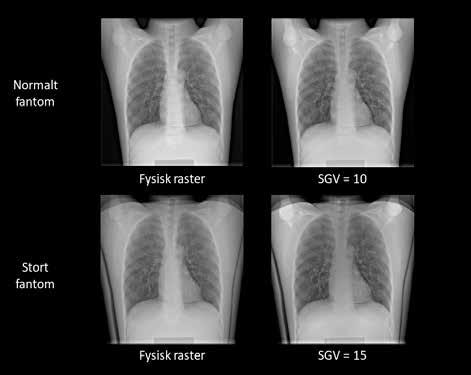
Figur 5: Røntgenbilder av fantomet tatt med fysisk raster (venstre) og «beste match» av SGV-innstilling (høyre) for ulike fantomstørrelser basert på likhet mellom differansebilder. Endring i gråtoneverdi er synlig i skulderleddet for begge fantomstørrelsene, noe som også var godt synlig i differansebildene (se figur 3 og figur 4).
finne optimal kontrast sammenlignet med dagens protokoll, og SGV bør endres avhengig av pasientstørrelse. Større pasienter gir mer spredt stråling, og en høyere SGV er nødvendig for å kompensere for dette. En mulighet er å ha to protokoller, for normal og stor pasient, med ulik forhåndsinnstilling av SGV. Et annet alternativ er å manuelt justere SGV etter at undersøkelsen er utført. Dette kan gjøres så lenge rådata er tilgjengelig på modaliteten.
En thoraxundersøkelse består vanligvis av to røntgenbilder, front og side. Algoritmen SmartGrid kunne ikke benyttes til sidebilder da studien ble utført, noe som gjør det utfordrende å implementere SmartGrid i daglig rutine. Frontbilder kan tas med SmartGrid, men radiograf må sette inn et fysisk raster for å ta sidebildet. Denne logistikken er tidkrevende og brukerfeil kan lett oppstå.
Sammenligning av differansebilder er ikke en etablert metode for å vurdere bildekvalitet, men er nyttig for å visuelt forsterke forskjellene mellom de ulike SGV-bildene. Fordelen med differansebilder er at de fremhever endring i gråtoner i hele bildet og er relativt intuitivt å forstå. Det er også lettere å finne optimal SGV-innstilling ved å sammenligne differansebildene fremfor røntgenbildene.
Denne studien har flere svakheter. Metoden er ment til å finne de innstillingene av SGV som best etterligner det fysiske rasteret. Resultatet er ikke nødvendigvis entydig, men kan redusere antall aktuelle alternativer som vurderes av radiolog. Vår studie mangler en systematisk vurdering fra radiolog(er) for å bekrefte at bildekvaliteten er akseptabel, samt hvilket SGV-alternativ som skal være gjeldene for protokollen. Målingene er utført på et antropomorft fantom, og det er usikkert om resultatene er direkte overførbare til kliniske bilder.
I utgangspunktet er røntgen thorax en lite dosekrevende undersøkelse. I denne studien ga bruk av SmartGrid en dosebesparelse på 71–79 % avhengig av pasientstørrelse. Dette er en vesentlig reduksjon i stråledose sammenlignet med et fysisk raster, selv om stråledosen er lav i utgangspunktet.
SmartGrid kan være mer praktisk for røntgenundersøkelser av barn, spesielt i tilfeller hvor raster vanligvis ikke benyttes. Da kan SmartGrid forbedre bildekvaliteten uten at stråledosen økes. Ettersom det er mulig å bruke SmartGrid etter at røntgenbildet er tatt, kan det også hindre at et bilde må tas på nytt dersom det viser seg at bildekvaliteten ikke var god nok. Et annet bruksområde hvor SmartGrid kan være fordelaktig er på stuerøntgen, hvor det kan være vanskelig å posisjonere røntgenrøret i riktig vinkel og avstand til et fysisk raster. Feilposisjonering av fysisk raster kan også gi artefakter i bildet, noe man unngår ved bruk av SmartGrid.
Konklusjon
Bildene tatt med SmartGrid er betydelig bedre enn bildene tatt uten raster, men likevel ikke på nivå med et fysisk raster. SmartGrid overkompenserer for spredt stråling i skuldrene sammenlignet med fysisk raster, og det er viktig at radiolog er klar over dette slik at endringen ikke feiltolkes som patologi.
Studien vår viste en dosebesparelse på nærmere 80 % ved bruk av SmartGrid på røntgen thorax AP sammenlignet med et fysisk raster når doseautomatikk benyttes. En systematisk, klinisk vurdering er nødvendig for å kunne fastslå om SmartGrid gir god nok bildekvalitet til å erstatte et fysisk raster for røntgen thorax. Vurderingen bør også ses i sammenheng med potensiell dosegevinst.
Vår metode ved å sammenligne differansebilder gjør det enklere å vurdere endring i gråtoneverdi og kontrast for ulike SGV-innstillinger, ettersom forskjellene i kontrast blir forsterket og fargekodet. Målingene i studien vår indikerer at SGVinnstilling bør tilpasses pasientstørrelse. n post@holdpusten.no
Referanser
1. Uffmann M, Schaefer-Prokop C. Digital radiography: the balance between image quality and required radiation dose. European journal of radiology. 2009;72(2):202-8. 2. Roberts JA, Evans SC, Rees M.
Optimisation of imaging technique used in direct digital radiography. Journal of
Radiological Protection. 2006;26(3):287. 3. Chan CTP, Fung KKL. Dose optimization in pelvic radiography by air gap method on CR and DR systems–A phantom study.
Radiography. 2015;21(3):214-23. 4. Rasband WS. ImageJ. U S National
Institutes of Health, Bethesda,
Maryland, USA, https://imagejnihgov/ij/. 1997-2018.










