












Prof. Univ.
Dr. Daniel Mureșan
UMF „Iuliu Hațieganu“ Cluj-Napoca, președinte SOGR, Președinte SRMFN
Prof. Univ.
Dr. Radu Vlădăreanu
UMF „Carol Davila“ București, președinte Departament OG în UMF ”Carol Davila”
Prof. Univ.
Dr. Mircea Onofriescu
UMF „Grigore T. Popa“ Iași
Prof. Univ.
Dr. Sas Ioan
UMF „Victor Babeș” Timișoara
Prof. Univ.
Dr. Petre Cornel Brătilă
UMF „Carol Davila”, Parteneriat Academic
Prof. Univ.
Dr. Elvira Brătilă
UMF „Carol Davila“, Președinte Congres Endometrioză 2024
Prof. Univ. Dr. Patriciu Andrei Achimaș-Cadariu
Institutul Oncologic „Prof. Dr. Ion Chiricuță” Cluj-Napoca, UMF „Iuliu Hațieganu” Cluj-Napoca
Prof. Univ.
Dr. Claudiu Mărginean
UMF Târgu Mureș, Co-Presedinte SRUOG 2024


















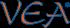

Citește mai mult
Obstetrică Ginecologie
Revista profesioniștilor din Sănătate

Prof. Univ.
Dr. Costin Berceanu
UMF Craiova, șef Departament „Mama și Copilul“
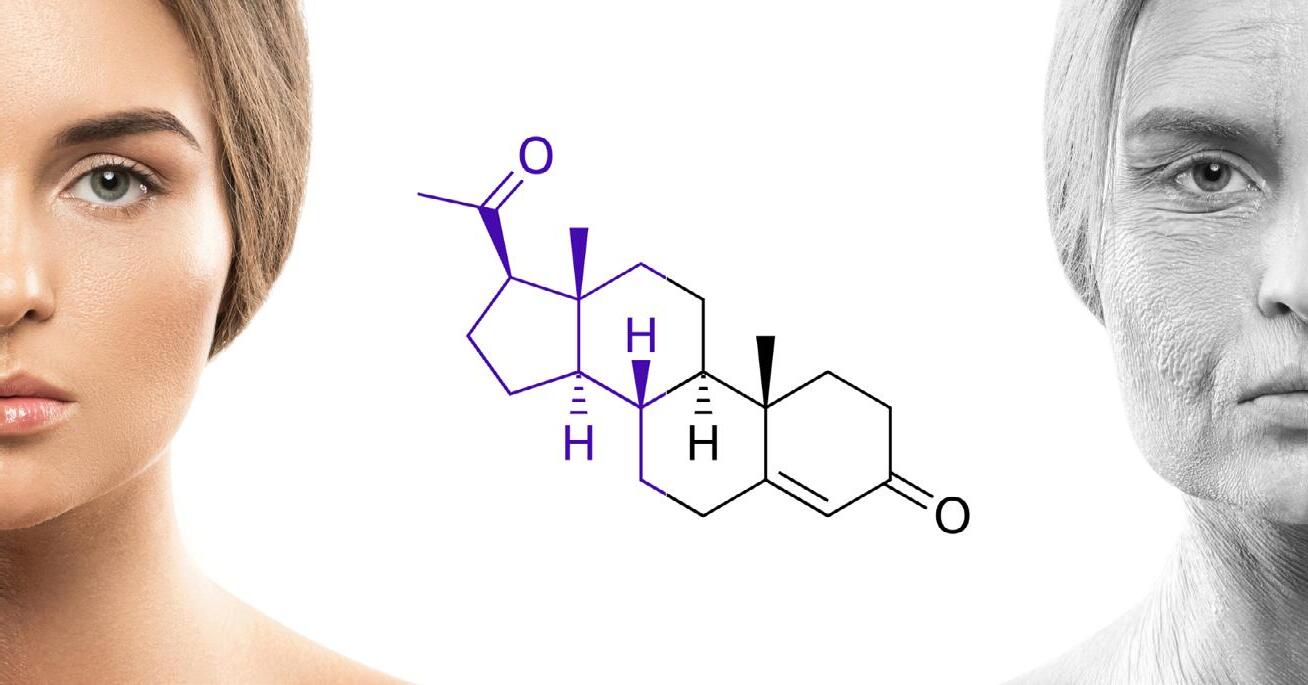


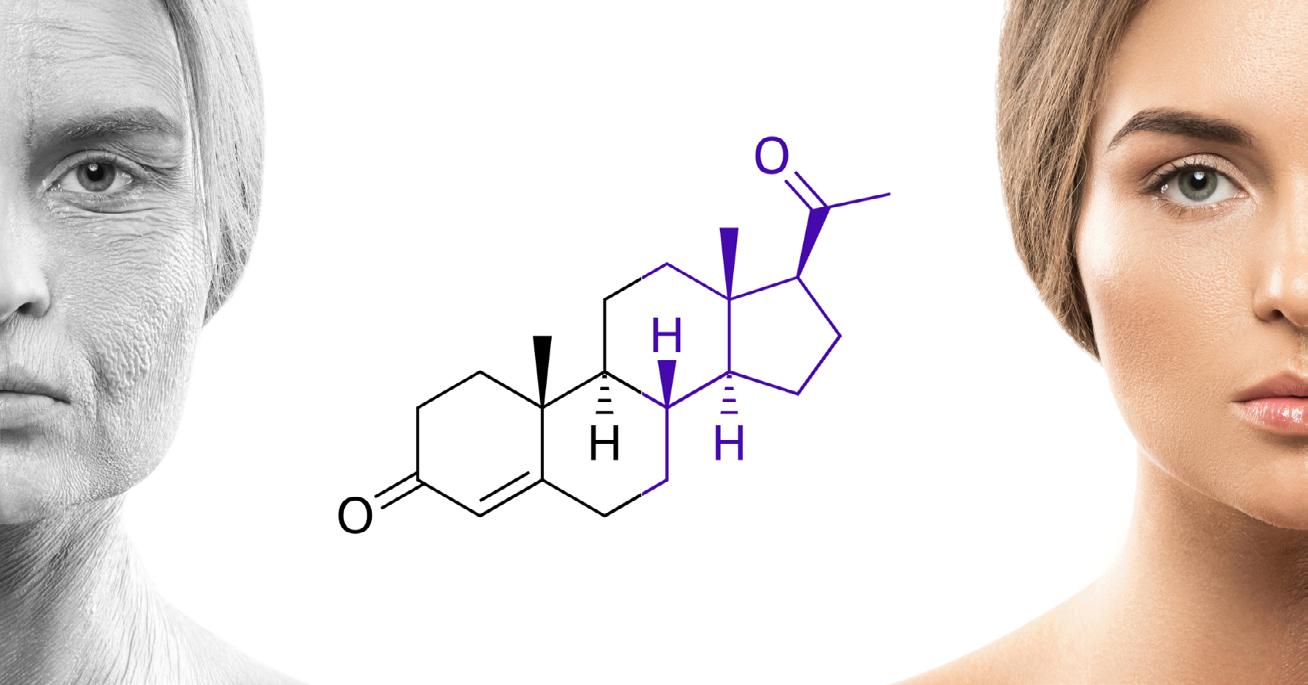
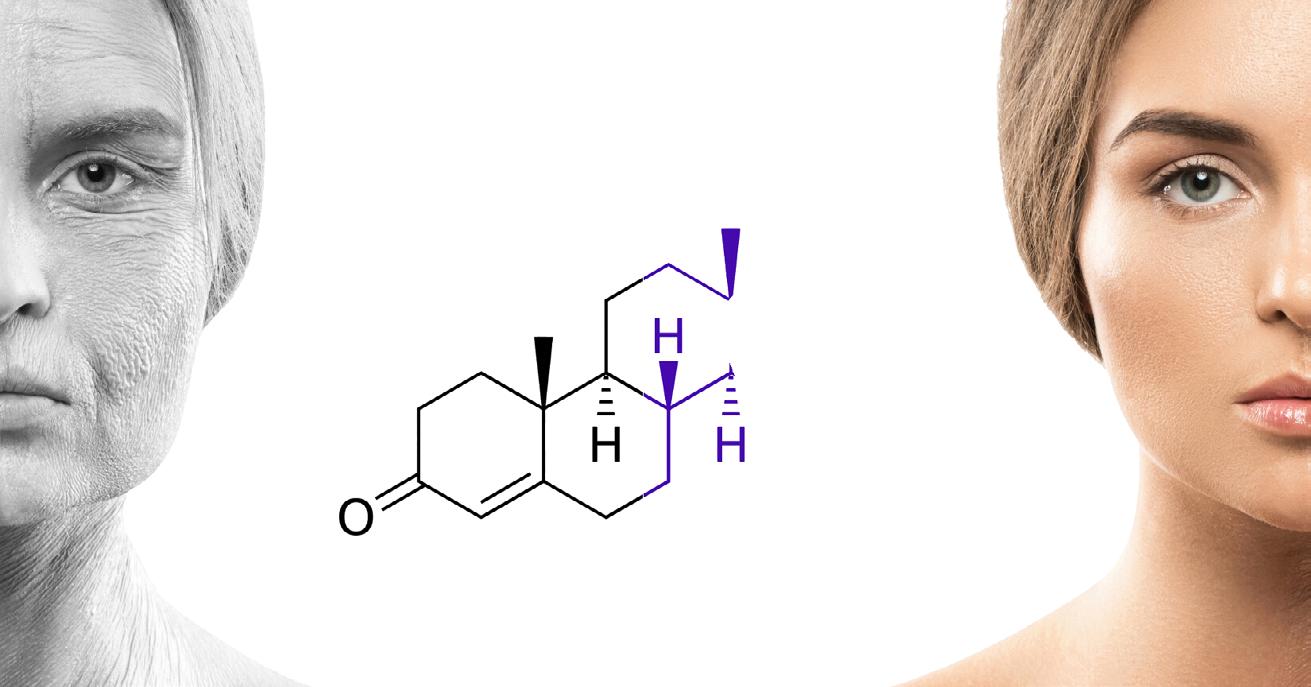
T R A T A M E N T E P E R S O N A L I Z A T E C U H O R M O N I B I O I D E N T I C I c B H R T
R A T A M E N T C U R M c
T
2024 - 2025
creditată B+ conform
•
• Publicație









PENTRU CĂ TOTUL ÎNCEPE CU TINE

CITOLOGIA ÎN MEDIU LICHID
Noul standard de calitate pentru sănătatea femeii.
Un singur recipient mai multe teste
TESTUL BABES PAPANICOLAU
HPV genotipare
HPV ARNmesager E6/E7 Clamydia trachomatis
Trichomonas vaginallis
Mycoplasma genitalium
Neisseria Gonorrhoeae
O singură recoltare mai multe rezultate.
„Medicina este Long Life Learning - învățăm toată viața“
Interviu cu dr. Daniel Mureșan
Primul vaccin RSV pentru a proteja sugarii cu vârsta de până la 6 luni și adulții în vârstă Interviu cu dr. Radu Vlădăreanu
Sindrom Rokitansky debutat prin prolaps de boltă vaginală
6








As. Univ. Dr. Drăgușin Roxana Cristina
Disciplina OG, UMF Craiova, Clinica OG II Spitalul Clinic Județean de Urgență Craiova
Dr. Marilena Băluță
Medic primar Obstetrică Ginecologie, medic supraspecializat în Oncofertilitate
As. Univ. Dr. Tudor-Andrei Butureanu
Spitalul Clinic OG „Elena Doamna“, Iași, UMF „Gr. T. Popa“ Iași, Departamentul Mamei și Copilului
Asist. Univ. Dr. Tomescu Larisa
UMF ”Victor Babeș” Timișoara
Dr. Anca Maria Manta
Medic specialist OG, Compartiment Uroginecologie, Spitalul Euroclinic, București
Dr. Alexandra Nicoleta Păun
Medic specialist OG, Compartiment Uroginecologie, Spitalul Euroclinic, București
Dr. Tudor Raica
Medic rezident OG, Spitalul Clinic de Obstetrică și Ginecologie „Prof. Dr. Panait Sîrbu“, București
Dr. Saba Nahedd
Medic primar OG, Doctor în științe medicale, Cercetător științific gr.II, Institutul Național pentru Sănătatea Mamei și Copilului „Alessandrescu - Rusescu“ Dep. OG - Spital Clinic Polizu
Copierea fără acordul scris al editurii a oricăror elemente de grafică sau conținut editorial apărute în revistele editurii sunt considerate furt de proprietate intelectuală și intră sub incidența legii.
Trimite email pe adresa redactie@finwatch.ro, solicită un abonament la revista Medical Market și primești 10 puncte EMC.


Dr. Maria Stratan
Medic specialist Genetică medicală
2 www.revistamedicalmarket.ro Obstetrică Ginecologie Sumar
Consultant medical: Dr. Aurora Bulbuc, medic primar Medicină de familie Editor Calea Rahovei, nr. 266-268, Sector 5, București, Electromagnetica Business Park, Corp 01, et. 1, cam. 4 Tel: 021.321.61.23 e-mail: redactie@finwatch.ro ISSN 2286 - 3443
8
Prof. Univ. Dr. Petre Cornel Brătilă, Dr. Anca Maria Manta, Dr. Alexandra Nicoleta Păun, Dr. Tudor Raica 14 Importanța diagnosticului precoce al adenomiozei - afecțiune frecvent subevaluată Prof. Univ. Emerit Dr. Mircea Onofriescu 20 Imagistica intraoperatorie
resturilor
cu verde de indocianină Patriciu Andrei Achimaș-Cadariu, Paul Milan Kubelac, Andrei Pașca, Gâta Vlad Alexandru, Bogdan Fetica, Eva Fischer-Fodor, Ovidiu Bălăcescu, Monica Focșan, Simion Astilean, Catalin Ioan Vlad 26 Hemostaza prin ligaturi vasculare în hemoragiile obstetricale Prof. Univ. Dr. Sas Ioan, Asist. Univ. Dr. Tomescu Larisa 30 Chist paratubar gigant tratat miniminvaziv As. Univ. Dr. Tudor-Andrei Butureanu 34 Oncofertilitatea, un domeniu în extindere la frontiera între specialităţi conexe ginecologiei și oncologiei Dr. Marilena Băluță 38 Reeducarea uro-perineală 40 Polipii endometriali - aspecte curente și puncte cheie Prof. Univ. Dr. Costin Berceanu 48 Inteligența artificială și ecografia fetală Prof. Univ. Dr. Claudiu Marginean 50 Ultrasonografia, o nouă metodă în estimarea prognosticului nașterii la gravidele la termen înainte de debutul travaliului As. Univ. Dr. Drăgușin Roxana Cristina 52 Tratamentul chirurgical al prolapsului uterin prin „Procedeu Saba Nahedd“ Dr. Saba Nahedd 56 Tratamentul cu PRP Plasmogel al cicatricilor postnatale Dr. Diana Mihai 64 Receptivitatea endometrială și microbiomul aparatului reproducător Dr. Maria Stratan, Dr. Radu Truică, Dr. Biol. Andreea Țuțulan-Cuniță, Dr. Biol. Danae Stambouli 68
a
tumorale de cancer ovarian post chimioterapie cu ajutorul fluorescenței
„Medicina este Long Life Learning - învățăm toată viața”
Stăm de vorbă cu dr. Daniel Mureșan, Medic primar Obstetrică-ginecologie, Profesor la UMF „Iuliu Hațieganu“
Cluj-Napoca, Doctor în Științe medicale, Competență în ecografie, chirurgie laparoscopică și histeroscopică, colposcopie, și competență în Medicină materno-fetală, Președintele Societății de Obstetrică – Ginecologie din România.
Domnule doctor Daniel Mureșan, referitor la partea de investigații din activitatea medicului ginecolog, cât de mult înseamnă azi ecografia în activitatea acestuia?
În ziua de azi nu se poate practica această meserie fără aportul imagisticii și mai ales a ecografiei. Din ce cauză este ecografia cea mai utilizată? Pentru că un examen ecografic îl realizează chiar medicul specialist în obstetrică ginecologie, ceea ce aduce un câștig major: același medic vede imaginea și tratează pacienta și astfel poate integra informațiile clinice, operatorii, imagistice, are confirmarea intraoperatorie a diagnosticului și astfel are o abordare mai completă și mai eficientă a bolii.
Pe de altă parte, în ultimii 30 de ani am asistat la o evoluție fulgerătoare a tehnologiilor imagistice, în particular a ecografiei, ajungându-se azi la ecografia în 3 și 4 dimensiuni, plus toate tehnicile derivate. Unde se aplică ecografia? În toate aspectele specialității noastre: în urmărirea sarcinilor normale, a sarcinilor cu risc, în patologia sarcinii, în detectarea malformațiilor și a anomaliilor structurale fetale. Utilizăm de asemenea ecografia în ginecologie, în depistarea malformațiilor uterine, în patologia din sfera genitală, tumori uterine, tumori ovariene, în investigarea sterilității. Este o tehnică care ne ajută la efectuarea procedurilor de fertilizare in vitro deoarece ecografia ne ajută să dirijăm tratamentul, dozele de medicamente pe care le aplicăm și ne permite chiar și o selectare a metodelor pe care le folosim, pentru a fi cât mai eficienți.
Progresele ecografiei tridimensionale și calitatea imaginii ne permit azi să depistăm malformațiile cardiace, să evaluăm inima copilașului care în perioada sarcinii are dimensiunea de la 0,5 până la 2 cm și funcționează la 160 bătăi/minut, o frecvență dublă față de cea a unui adult. Apoi, softurile care sunt pe aceste aparatele moderne ne permit, pe lângă inimă,

să diagnosticăm ultima redută – sistemul nervos central, creierul copilașului. Putem să depistăm anomalii structurale, malformații, boli care apar în timpul sarcinii, pentru că pot exista multe probleme care pot apărea în cele 9 luni și care depistate la timp ne permit un tratament adecvat. Tehnicile de ecografie au evoluat foarte mult, calitatea imaginii prin abord trans-abdominal sau pe cale trans-vaginală a crescut foarte mult, putem vedea azi imagini care acum 20 de ani nu ne gândeam că vor fi posibile, pe care acum 10 ani speram să le vedem dar astăzi, efectiv, lucrăm cu ele. Ecograful de azi realizează și achiziția volumetrică, prin care stocăm volume de informații pe care le putem procesa ulterior. Putem astfel analiza funcția, structura și vascularizația organelor fetale și materne.
Mai nou, inteligența artificială (AI) își face locul și în ecografie pentru că poate să facă măsurători, poate să arate dacă parametrii se încadrează în limite normale sau, în cazul unui bilanț de structură, la capătul examinării, AI ne sesizează dacă nu sunt identificat clar unele structuri fetale și dacă trebuie să le reanalizăm. Probabil, cu timpul, se va ajunge ca în unele situații standardizate și clare AI să poată să sugereze un diagnostic. Niciodată diagnosticul nu este numai imagistic dar AI poate să ne ajute.
Ce progrese s-au făcut în rezolvarea situațiilor în care se descoperă ecografic anumite anomalii la mamă sau făt?
Cel mai mare progres de care ne bucurăm deja de câțiva zeci de ani, și noi medicii, dar și femeile gravide este reprezentat de urmărirea precisă și continuă a sarcinii. Faptul că o gravidă poate merge la control regulat este elementul cel mai important pentru o evoluție bună a sarcinii. Există un program național care permite o urmărire corectă si completă a sarcinilor. Toate gravidele, dacă doresc, pot să fie cuprinse în acest sistem. În ziua de azi există proceduri care permit prezentarea gravidelor la control cu o formalități minime. Desigur, lucrurile în sarcină pot să evolueze foarte rapid, bolile pot să evolueze, de la nimic astăzi, la boală gravă mâine, la boală și mai gravă poimâine. Din acest motiv, controalele regulate permit o conduită profilactică, depistarea problemelor și dacă acestea apar le putem trata. Există standarde în România, la nivelul celor europene care prevăd numărul de consultații de care o gravidă poate beneficia pe parcursul sarcinii și care dacă sunt respectate permit o depistare precoce a celor mai multe complicații potențiale. Există metode care permit depistarea tot mai precoce a anomaliilor fetale, anomalii de structură, malformații, anomalii genetice pentru care s-au dezvoltat teste, teste noninvazive care depistează ADN-ul fetal în sângele matern. În cazul depistării unor anomalii, lucrăm în echipă cu neonatologi, cu geneticieni și cu alți specialiști și putem trata unele anomalii în timpul sarcinii, altele se vor trata după nașterea nou-născutului, dar este foarte important să le cunoaștem din perioada antenatală pentru a nu pierde momentul optim de intervenție. Monitorizarea sarcinii, care se realizează de către medicul ginecolog împreună cu medicul de familie este elementul esențial, de pornire, care deschide drumul către toate tehnicile moderne de diagnostic și tratament.
4 www.revistamedicalmarket.ro Obstetrică Ginecologie Interviu
Text integral pe: revistamedicalmarket.ro
BIBERONUL Anti-Colici

utilizat cu sau fără sistemul de ventilație

Folosind sistemul intern de ventilație, beneficiile sunt:
• Ajută la reducerea problemelor legate de hrănire Biberoanele noastre sunt recunoscute pentru reducerea colicilor, eructatului, espectoratului și gazelor
• Dovedit că ajută la conservarea nutrienților din lapte* Vitaminele C, A și E sunt esențiale pentru creșterea sănătoasă în copilărie
• Hrănirea fără vid ajută digestia O bună digestie este esențială pentru copii, în special pentru nou-născuți
• Design complet ventilat al biberonului
Asemănător cu hrănirea la sân
• Sistemul de ventilare internă și tetina din silicon funcționează împreună
Flux controlat, astfel încât bebelușii se hrănesc în propriul ritm
• Ajută la digestie pentru un somn mai bun
* În urma unui studiu universitar. Aflați mai multe aici: drbrownsbaby.com/nutrient-study
Dar, este minunat să avem opțiuni atunci când hrănirea bebelușului se dezvoltă
• Puteți să eliminați sistemul de ventilație - nu este necesar să introduceți alte biberoane
• Experiența de hrănire este similară cu cea a majorității biberoanelor ventilate prin tetină




Sistemul intern de ventilație
Aerul intră prin gulerul biberonului și este direcționat prin sistemul intern de ventilație
Aerul circulă prin tubul sistemului ocolind laptele, până în capătul biberonului
Sistemul elimină vidul și bulele din lapte, presiunea negativă și strângerea tetinei
Bebelușul se hrănește mai confortabil, în timp ce laptele curge liber prin tetină, asemănător alăptării
Vezi cum funcționează aici: drbrownsbaby.com 1 2 3 4

Sistemul intern de ventilație
Dr. Brown’s® elimină bulele de aer din lapte, astfel se minimizează oxidarea, ajută la păstrarea substanțelor nutritive din lapte.
Vitamina C în laptele matern
Afla mai mult: nutrientstudy.com

Biberonul cu Gat Larg
Dr. Brown’s® Opțions + ™ dispune de un nou model al tetinei, similar cu mamelonul, pentru a încuraja hrănirea la sân, comportamentul alimentar natural. Împrumutat de la natură, designul corect conturat ajută în alăptare. Copilul se atașează confortabil și se evită confuzia mamelonului.
Brown’s® Other Bottles 1 2 3 4 BABY BOTTLE IN THE U.S. Pediatrician Recommended
Dr
i gnedtogrowwithba al e Dovedit clinic că reduce colicii, eructatul, espectoratul și gazele
Susţinem recomandarea OMS de alăptare exclusivă până la 6 luni și continuarea alăptării cât mai mult timp posibil. Recomandăm folosirea biberoanelor la nevoie, pentru copii cu vârste de peste 12 luni.
Primul vaccin RSV pentru a proteja sugarii cu vârsta de până la 6 luni și adulții în vârstă
În avanpremiera Congresului Național de Medicină Fetală și Neonatală din 25-27 aprilie 2024 de la Cluj-Napoca, Prof. dr. Radu Vlădăreanu a făcut o scurtă declarație pentru revista Medical Market: „Aș menționa două noutăți de pe piața medicală și obstetricală din România din primăvara acestui an.
Prima noutate o reprezintă un vaccin care trebuie făcut la femeia gravidă și anume vaccinul Abrysvo împotriva virusului sincițial respirator (RSV). Acest vaccin este nou, este pus pe piața românească recent și previne infectarea nou născutului încă din momentul nașterii, protejându-l în primele 6 luni de viață de această boală dată de virusul sincițial respirator, care poate să fie o boală fatală pentru că pruncul nu are anticorpi împotriva acestei boli, decât dacă mama se vaccinează în trimestrul 3 de sarcină. Deci, vorbim de un vaccin care trebuie făcut femeii gravide în a 2-a parte a sarcinii și care va proteja nou născutul. Este un mare pas înainte în sfera vaccinologiei, trebuie să știm de el și trebuie să-l promovăm, cu tot curentul antivaccinist din România.
Al 2-lea lucru important care se întâmplă în această primăvară în România este lansarea unui dispozitiv de contracepție pe termen îndelungat, care se introduce subcutanat și care realizează contracepția pentru cel puțin 3 ani. Implantul contraceptiv este reprezentat de o mică tijă flexibilă, care se plasează subcutanat, în partea superioara a bratului și care elibereaza un progestativ similar cu progesteronul natural pe care femeile îl produc la nivel ovarian. Implantul contraceptiv este o forma de prevenire a sarcinilor nedorite, foarte eficientă, convenabilă și sigură. Este nevoie de o intervenție chirurgicală simplă, sub anestezie locală, pentru a introduce implantul sub piele.
Aceste două lucruri, vaccinul împotriva RSV și dispozitivul de contracepție subcutanat, se vor lansa, se vor discuta începând cu primăvara acestui an, în toate manifestările noastre științifice” a mai menționat profesorul dr. Radu Vlădăreanu.
EMA a recomandat acordarea unei autorizații de punere pe piață în Uniunea Europeană (UE) pentru Abrysvo, un vaccin de protecție împotriva bolilor cauzate de virusul respirator sincițial (RSV).

Abrysvo este primul vaccin RSV indicat pentru imunizarea pasivă a sugarilor de la naștere până la vârsta de 6 luni, după administrarea vaccinului mamei în timpul sarcinii. Acest vaccin este, de asemenea, indicat pentru imunizarea activă a adulților cu vârsta de 60 de ani și peste. RSV este un virus respirator comun care provoacă de obicei simptome ușoare, asemănătoare răcelii, dar poate provoca consecințe grave pentru copii și adulții în vârstă. De fapt, la copii RSV este o cauză principală de spitalizare pediatrică în Europa. Poate provoca bronșiolită și pneumonie și poate duce la detresă respiratorie fatală. Infecția cu RSV poate fi gravă și pentru adulții cu vârsta de 50 de ani și peste, deoarece poate provoca infecție respiratorie acută, boli asemănătoare gripei sau pneumonie dobândită în comunitate. Abrysvo este un vaccin bivalent compus din două glicoproteine de suprafață de fuziune de RSV recombinant selectate pentru a optimiza protecția împotriva tulpinilor A și B de RSV. Aceste proteine sunt esențiale pentru ca RSV să infecteze organismul și sunt, de asemenea, principalele ținte ale anticorpilor generați pentru a lupta împotriva infecției. Abrysvo a fost evaluat în cadrul mecanismului de evaluare accelerată al EMA, deoarece prevenirea bolii RSV este considerată a fi de interes major pentru sănătatea publică.
Când unei persoane i se administrează vaccinul, sistemul său imunitar generează anticorpi specifici și celule T (celule ale sistemului imunitar) care ajută la prevenirea infecției cu RSV. În cazul persoanelor gravide, anticorpii neutralizanți traversează placenta, oferind sugarilor protecție până la 6 luni de la naștere. Avizul Comitetului pentru medicamente de uz uman (CHMP) al EMA se bazează pe datele din două studii pivot randomizate, controlate cu placebo. Într-un studiu, 3.695 de persoane gravide în 24-36 de săptămâni au primit Abrysvo, în timp ce 3.697 au primit un placebo (injecție inactivă). Evaluarea a arătat că vaccinul a fost eficient în reducerea atât a bolilor severe ale tractului respirator inferior, asistate medical, cât și a bolilor tractului respirator inferior, care au apărut în decurs de 180 de zile de la naștere. În celălalt studiu, 18.488 de adulți cu vârsta de 60 de ani și peste li s-a administrat vaccinul, în timp ce 18.479 au primit un placebo. Rezultatele studiului au demonstrat eficacitatea pentru Abrysvo în reducerea bolilor tractului respirator inferior asociate cu RSV cu 2 (sau mai multe) simptome și cu 3 (sau mai multe) simptome. Cele mai frecvente reacții adverse raportate la persoanele între 24 și 36 de săptămâni de sarcină au fost durerea la locul de vaccinare, cefaleea și durerea musculară. La persoanele cu vârsta de 60 de ani și peste, efectul secundar raportat cel mai frecvent a fost durerea la locul de vaccinare. Avizul adoptat de CHMP este un pas intermediar în calea lui Abrysvo către accesul pacienților. Avizul va fi trimis acum Comisiei Europene pentru adoptarea unei decizii privind o autorizație de punere pe piață la nivelul UE. Odată ce o autorizație de punere pe piață a fost acordată, deciziile privind prețul și rambursarea vor avea loc la nivelul fiecărui stat membru, ținând cont de potențialul rol/utilizarea acestui medicament în contextul sistemului național de sănătate al țării respective.
6 www.revistamedicalmarket.ro Obstetrică Ginecologie Interviu


• Procedură minim invazivă, ce stimulează producţia proprie de colagen
• Prima opţiune chirurgicală în tratamentul
incontinenței urinare de stress (grad ușor până la grad mediu), cu agent de injectare total resorbabil și biocompatibil www.urolon.com

Distribuitor unic in Romania: PHARMA TELNET S.R.L. Str Arefu nr.55, Lot 1/2, Sp Com.2, Sector 5, Bucuresti Tel: 021 2500620; 021 2246585; Mob: 0731 10 22 10; Email: office @pharmatelnet.ro Policaprolactona, Carboximetilceluloza, Glicerina, Ser fiziologic DEMONSTRATII LIVE HANDS-ON Inscrieri gratuite la: Mobil: 0726 14 15 97 urolon@pharmatelnet ro
®

Dear colleagues and friends,

We are happy and honored to invite you to visit the 7th European Endometriosis Congress which will be held from 6-8 of June 2024 in Bucharest, Romania.
We will continue our tradition to show the latest trends and innovations in diagnosis and treatment of endometriosis.
The recent dynamic of endometriosis research in molecular pathology, genetics, robotic surgery, imaging and artificial intelligence will be discussed with experts from all around the world.
We have prepared a program with 4 pre-congress courses induing our partner societies, with live-surgery, live ultrasound, debates, keynote lecture, best video sessions and cutting-edge lectures.
We invite you to join us for three days full of exchange and discussions, friendship and networking in the beautiful heart of Bucharest.



8 www.revistamedicalmarket.ro Articole de specialitate Obstetrică Ginecologie
Congress President Prof. Elvira Brătilă
EEL President Dr. Harald Krentel
Honorary President Prof. Jörg Keckstein





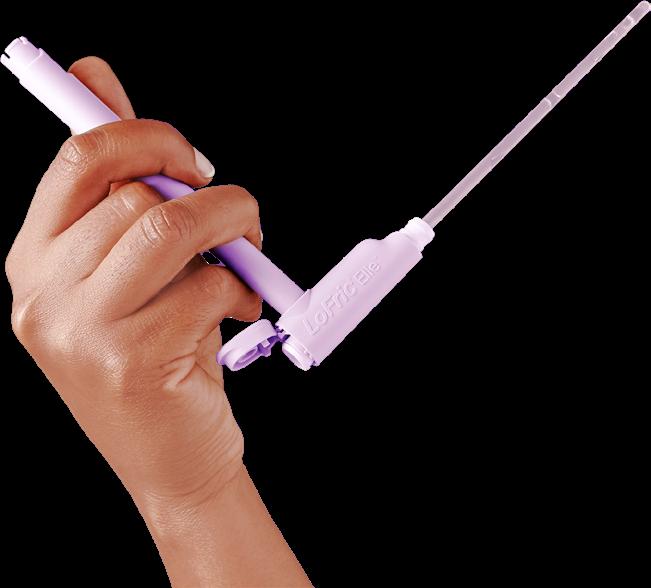
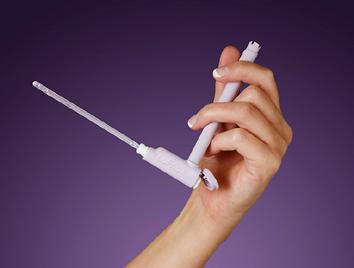
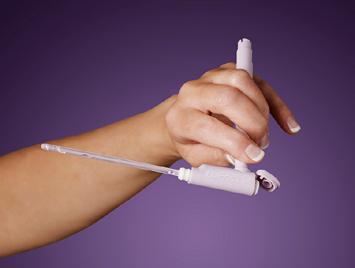


A REVOLUTION IN YOUR HANDS The world’s first intermittent catheter with an L-shaped handle Cateter urinar INTERMITENT pentru AUTOSONDAJ vezical Distribuitor unic in Romania: PHARMA TELNET S.R.L. www.pharmatelnet.ro • www.lofric.com Str. Arefu nr. 55, Lot 1/2, Sp.Com. 2, Sector 5, Bucuresti; Telefon: 021 250 06 20; Mob: 0731 10 22 10; Email: office@pharmatelnet.ro

CINE SUN T EM NOI
Încă din 1999, pentru a crește calitatea vieții din România, am căutat să ne extindem perspectivele și direcțiile de dezvoltare pentru a răspunde la cât mai multe nevoi din sectorul medical. Prin urmare, am reușit să devenim un lider de piață și un partener de încredere pentru toți clienții noștri, prin oferirea de soluții integrate la cheie, a căror performanță a fost demonstrată în cadrul a mai multor proiecte de amploare și medii spitalicești la nivel național.
Totodată, societatea noastră a implementat și menține cu succes sistemele de management al calității în domeniul dispozitivelor medicale și al mediului, o activitate garantată și acreditată prin standardele ISO 9001, ISO 13485 și ISO 14001.

CELE 3 DOMENII DE ACTI VI TAT E


Proiectarea și implementarea de camere curate
Distribuția și integrarea de echipamente medicale de înaltă performanță

Proiectarea, execuția și instalarea sistemelor de gaze și fluide medicale


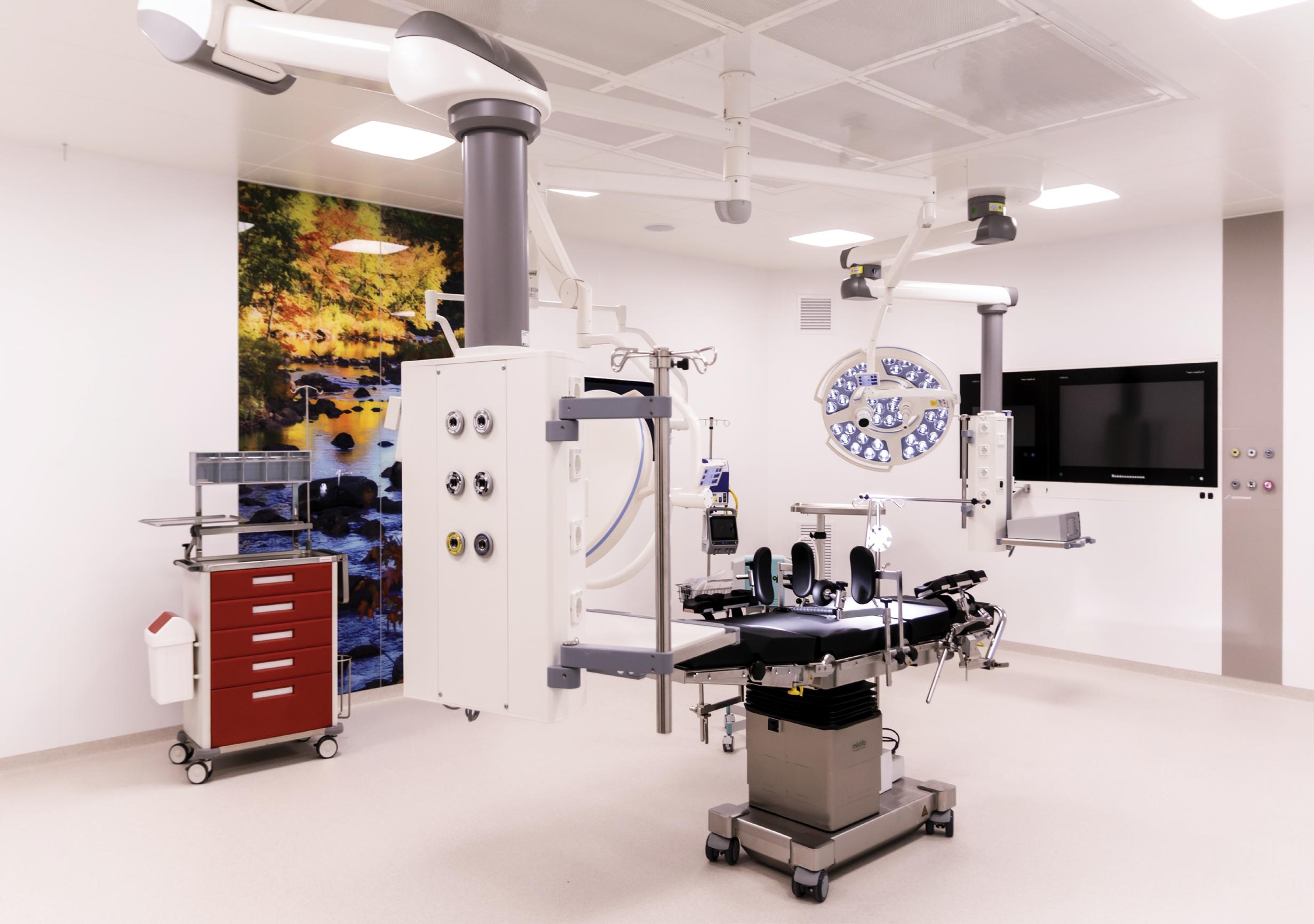
SOLUȚ IA COMPLE TĂ
PEN T RU EF ICIEN ȚĂ ÎN
OBSTET RICĂ-GINECOLOGIE

Conf igurația pentru ef iciență în intervențiile abdominale și vaginale, design-ul modular asigurând o vizualizare optimă asupra câmpului de operare:
• design modular cu articulații sferice, ce se adaptează ușor la orice anatomie sau morfologie a pacientului
• structură din oțel inoxidabil pentru durabilitate și stabilitate în timpul intervenției
• compatibil cu o gamă extinsă de accesorii pentru sporirea ef icienței și confortului

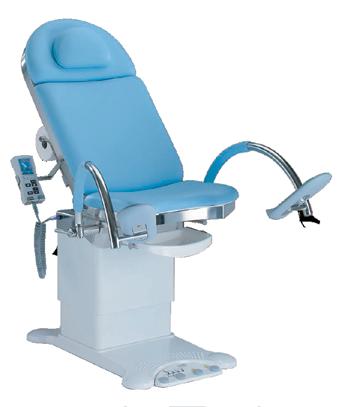
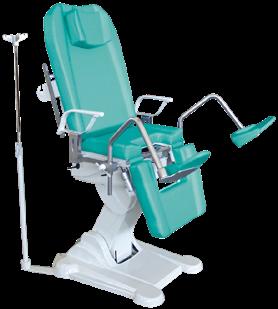
MEDIFA 4000 GYN SCAUN DE EXAMINARE

Conceput pentru ef iciența procedurii și confortul medicului și pacientului, scaunul pentru examinări și tratamente ginecologice Medifa 4000 schimbă standardul actului medical în cadrul unei game largi de proceduri:
• prof il din oțel inoxidabil ce tolerează greutăți de până la 200 kg
• memorie a până la 12 poziționări de pacient și 4 prof iluri de utilizator, pentru accelerarea fluxului de lucru
• control ergonomic al reglajului scaunului din pedale și telecomandă
• reglaj prin motor electric și ajustare a înălțimii între 550 și 1130 mm
DR MACH 150F
LAMPĂ CHIRURGICALĂ
Pentru vizualizarea optimă a medicului în timpul examinărilor ginecologice, Dr. Mach 150F este soluția de 110.000 Lux, cu durată de viață de peste 60.000 de ore, ce răspunde diverselor provocări în iluminarea chirurgicală, cu un design durabil, igienic și ușor de ajustat:
• capacitate superioară de distingere a nuanțelor țesuturilor vizualizate, cu un indice de redare a culorilor 97 Ra
• tehnologie LED ce reduce la minim radiația termică pentru confortul utilizatorului
• control direct de la corpul lămpii, prin mânerul sterilizabil integrat, a poziționării, intensității și focalizării luminii






CONDOR GOLDLINE RET RACTOARE CHIRURGICALE
Sindrom Rokitansky debutat prin prolaps de boltă vaginală
Sindromul Mayer-Rokitansky-Kuster-Hauser (MRKH) este o afecțiune congenitală rară, cu o incidență de 1 la 5000 de nou-născuți de sex feminine (1,2) caracterizat prin aplazia congenitală a uterului și cele 2/3 superioare ale vaginului la femei cu caractere sexuale secundare normal reprezentate și un cariotip normal 46, XX (3). Pacientele pot prezenta fie aplazie utero-vaginală izolată (tipul I), fie pot asocia diferite malformații extragenitale (tipul II) (4). Principalul simptom care trădează MRKH este amenoreea primară la o pacientă cu organe genitale externe și caractere sexuale secundare normal reprezentate (5). Impactul pe care îl are această afecțiune asupra pacientelor este unul semnificativ, atât fizic cât și psihologic, cauzat în principal de afectarea fertilității (6,7) .




AProf. Univ. Dr. Petre
Cornel Brătilă
Compartiment Uroginecologie, Spitalul Euroclinic, București
Dr. Anca Maria Manta
Medic specialist OG, Compartiment Uroginecologie, Spitalul Euroclinic, București
Dr. Alexandra
Nicoleta Păun
Medic specialist OG, Compartiment Uroginecologie, Spitalul Euroclinic, București
Dr. Tudor Raica
Medic rezident OG, Spitalul Clinic de Obstetrică și Ginecologie
„Prof. Dr. Panait Sîrbu“, București
cest articol are ca scop prezentarea unui caz rar de sindrom MRKH diagnosticat într-un mod necaracteristic, având ca motiv principal al prezentării în clinică prolapsul de boltă vaginală.
Prezentare caz clinic
Pacienta se prezintă pentru prima dată în clinica noastră la vârsta de 23 de ani, cu senzație de presiune la nivelul introitului vaginal, senzație de protuzie a pereților vaginali, dispareunie și durere sacrală la
ortostatism prelungit. Din anamneză nu reținem antecedente heredo-colaterale semnificative.
Istoricul medical al pacientei este complicat. La vârsta de 10 ani a fost diagnosticată cu tiroidită cronică autoimună cu hipotiroidism. La 14 ani se stabilește diagnosticul de amenoree primară, fără istoric familial asemănător, fiind infirmate afecțiuni materne pe timpul sarcinii sau expunerea intrauterină la tratament cu efect teratogen.
La vârsta de 22 de ani, pacienta dezvoltă prolaps de boltă vaginală în urma primului contact sexual. Se prezintă la consult și este diagnosticată cu sindrom MRKH prin examen IRM abdomino-pelvin.
În martie 2017 se practică în altă clinică colposuspensia sacrospinoasă, pe cale laparoscopică cu fire, cu evoluție nefavorabilă și recidiva prolapsului. Se reintervine chirurgical și se practică colposacrosuspensie laparoscopică, urmată în evoluție de un episod de sepsis cu etiologie neelucidată. La o lună de la intervenție, se intervine chirurgical pentru chist pilonidal abcedat. Două luni mai târziu, investigațiile imagistice relevă UHN dreapta grad II-III, sacrodiscită, spină bifidă incompletă. Se montează sondă ureterală dreapta JJ.
La internarea în clinica noastră, examenul clinic general relevă pacienta normoponderală, cu caractere sexuale secundare stadiul 5 Tanner, corespunzătoare vârstei. Sistemul musculo-scheletal este integru, fără modificări.
Examenul clinic local pune în evidență prezența unui vagin scurt, de 4 cm (prezintă doar vaginul inferior cu pliuri parțial păstrate), prolabat la nivelul vulvei, care se termină în fund de sac.
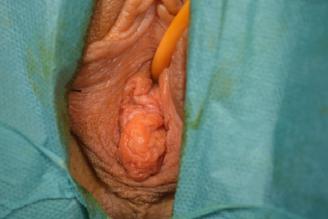
Imagine 1. Prolaps de boltă vaginală
Se efectuează RMN abdomino-pelvin nativ și cu CIV ce arată acumulare neomogenă cu aspect fibrotic inflamator situată presacrat (anterior de spațiul intervertebral L5-S1 paramedian drept) ce interesează în marginea ei și ureterul drept pe o lungime de cca 3 cm, prezintă modificări aderențiale față de ovarul drept și o comunicare cu o colecție situată posterior de ligamentul prevertebral la nivelul spațiului discal L5-S1, spondilodiscită L5-S1, uter cu dimensiuni mult reduse, ovare si trompe uterine prezente.
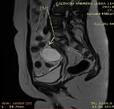

Imagine 4. IRM pelvin
În urma corelării elementelor clinco-imagistice se stabilește diagnosticul actual de prolaps boltă vaginală recidivat, stenoză ureterală dreaptă protezată cu stent pentru UHN gr. II-III, sacrodiscită, malformație complexă utero-cervico-vaginală U5bC4V4 (Sindrom MRKH).
Se intervine chirurgical și se practică ureteroliză dreaptă, excizia meșei de polipropilena pe cale abdominală (pentru rezolvarea focarului infecțios și consecințe-
12 www.revistamedicalmarket.ro Articole de specialitate Obstetrică Ginecologie









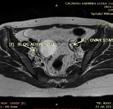
lor sale) și colposuspensia la ligamentele sacrospinoase pe cale vaginală, pentru rezolvarea prolapsului genital.
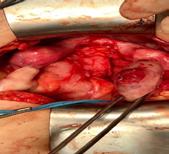
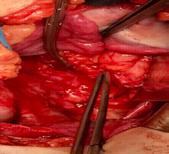
Imaginile 5 și 6: Aspect intraoperator
Sonda ureterală se extrage cistoscopic în octombrie 2017. Un an și jumatate mai târziu, debutează o nouă simptomatologie, manifestată prin stare subfebrilă, urmată 2 săptămâni mai târziu de apariția durerii în regiunea pelviană și de secreții vaginale cu caracter purulent. Starea pacientei s-a agravat cu 48 de ore înainte de prezentarea în clinica noastră prin alterarea marcată a stării generale, febră (40oC), apariția de secreție purulentă fetidă în vagin, semne inflamatorii vulvare drepte, oligurie, fatigabilitate și inapetență.
La examenul ginecologic se constată vulva cu edem important al labiei drepte, cu semne celsiene prezente, bont vaginal normal situat, cu 2 orificii fistuloase la nivelul peretelui vaginal drept și la nivelul boltei vaginale, prin care se exteriorizează puroi galben-cenușiu, fetid. Biologic se constată leucocitoză 31300/mm3. Corelarea cu examinarea IRM pune diagnosticul de abces paravaginal fistulizat, cu extensie la nivelul foselor obturatorii bilateral, intervezicomezorectal și vulvar. Evoluția sub triplă terapie antibiotică sistemică, reechilibrare hidroelectrolitică și lavaj local cu soluții antibiotice este favorabilă, cu remiterea totală a simptomatologiei.
În noiembrie 2019, pacienta se prezintă cu simptome identice episodului precedent. Examenul ginecologic relevă vulva de aspect normal, bont vaginal bombat, cu prezența a două orificii fistuloase la nivelul peretelui vaginal drept și la nivelul boltei vaginale, prin care se exteriorizează puroi. Biologic se constată leucocitoză 29200/mm3 Corelarea cu examinarea IRM pune, pentru a doua oară, diagnosticul de abces paravaginal fistulizat, cu extensie la nivelul foselor obturatorii bilateral, intervezicomezorectal și vulvar. Se decide tratament conservator prin triplă terapie antibiotică sistemică, reechilibrare hidroelectrolitică și lavaj local cu solutii antibiotice, cu evoluție ulterioară rapid favorabilă și remiterea totală a simptomatologiei.
În februarie 2021, pacienta se prezintă pentru secreții vaginale purulente. Examenul ginecologic relevă vulva de aspect normal, bont vaginal normal situat, cu orificiu fistulos în comisura dreaptă, prin care se exteriorizează puroi gălbui și meșa de polipropilenă. După obținerea consimțământului informat se practică excizia meșei de colposuspensie, cu evoluție favorabilă până în prezent.
Discuții
Din perspectivă embriologică, uterul, colul uterin și cele două treimi superioare ale vaginului se formează din ductele paramezonefrice Mülleriene, în timp ce treimea inferioară a vaginului se dezvoltă din sinusul urogenital, în jurul săptămânii 5-6 de gestație (8,9). Anumite anomalii genetice pot afecta dezvoltarea embrionară, provocând agenezia sau aplazia completă a ductelor paramezonefrice, ceea ce duce la fenotipul sindromului MRKH (6) .
Etiologia sindromului a fost o lungă perioadă de timp incertă. Inițial, a fost considerată o afecțiune sporadică, fiind luați în considerare factori de mediu non-genetici (10), diabetul gestational (11) sau medicamente cu efect teratogen precum Talidomida sau Dietilsilbestrolul (12,13), teorii infirmate ulterior prin analiza retrospectivă a istoricului sarcinilor (14,15,16). Rudele de gradul I ale pacienților cu sindrom MRKH au un risc de 1-5% de dezvoltare a unor anomalii congenitale uterine (17,18) sau renale (15,19), cu o limitare a transmiterii cu caracter autozomal dominant cu penetranță incompletă la sexul feminin, sugerând că defectul genetic este transmis pe linie paternă (20,21)
Caracteristicile principale ale sindromului MRKH sunt absența congenitală a uterului și a 2/3 superioare ale vaginului la paciente cu un cariotip normal (46, XX) (22) și funcție ovariană normală (4,23) fără asocierea hiperandrogenismului (24), toate aceste caracteristici fiind valabile și în cazul pacientei noastre: organe genitale externe normale și caracterele secundare sexuale normal reprezentate, sâni și păr pubian (stadiul 5 pe scala Tanner), vagin închis în fund de sac, cu o lungime de 2-7 cm.
Din punct de vedere anatomic, tipul I este caracterizat prin aplazia uterului și prezența a două relicvate a cornurilor uterine, conectate printr-un fald peritoneal, cu ovare și salpinge de aspect normal. Aspectul intraoperator, corelat cu datele imagisti-
ce și clinice, a fost sugestiv în cazul nostru pentru sindrom MRKH tip I. Tipul II este caracterizat de hipoplazie simetrică sau asimetrică a uterului, asociat cu aplazia unuia dintre cornurile uterine sau asimetrie de dimensiune dintre cele doua cornuri și malformatii ale salpingelor (3,25). Prezența relicvatelor uterine poate fi asociată cu manifestări catameniale, pelvialgii, hematometrie, criptomenoree (26), cauzate de activitatea endometrială (27,28), sau leziuni specifice endometriozei (29,30). Tipul II asociază cel mai frecvent malformații renale, scheletale sau ale urechii și rareori cardiac (31,32,33)
IRM pelvin este standardul de aur pentru diagnosticarea MRKH, evidențiind agenezia totală a structurilor Mülleriene, sau prezența relicvatelor și a endometrului de la nivelul acestora, prezența ovarelor, precum și alte eventuale malformații associate (34). În cazul nostru, examenul IRM a fost efectuat abia la 22 de ani, deși pacienta prezenta amenoree primară neinvestigată până la această vârstă.
Diagnosticul diferențial se face între afecțiuni ce cauzează amenoree primară la paciente cu caractere sexuale secundare normal reprezentate și include atrezia vaginală izolată, agenezia uterului și a vaginului și sindromul de rezistență la hormonii androgeni (35). Septul vaginal transvers sau himenul imperforat, care pot mima aspectul sindromului MRKH, prezintă uter și col indemne, ce pot fi palpabile transrectal sau pot fi vizualizate ecografic (3) .
În prezent, malformațiile genitale se clasifică conform CONUTA-ESHRE.
Malformația prezentă a fost încadrată conform acestei clasificari după următoarele criterii:
• U5b- uter displazic (clasa 5) cu rudiment uterin bilateral fără cavitate (sub-clasa b)
• C4- aplazie cervicală
• V4- aplazie vaginală
• Particularitatea acestui caz constă în apariția prolapsului de boltă vaginală ca prim simptom ce a determinat prezentarea la medic.
Agenezia uterină, a colului uterin și a celor 2/3 superioare ale vaginului implică absența nivelelor I și II de susținere (36,37) . Nivelul I implică suspensia pereților vaginali laterali din porțiunea cefalică la pereții pelvini laterali prin intermediul fibrelor lungi de țesut conjunctiv ale paracolposului. În regiunea medie, fibrele paracolposului se scurtează, dar își păstrează funcția (38) .
14 www.revistamedicalmarket.ro
de specialitate Obstetrică Ginecologie
Articole
integral pe: revistamedicalmarket.ro
Text
Testul ACTIM® PROM este cel mai precis și mai rapid test din lume pentru iden��carea rupturii premature de membrane la gravide
- foarte u�or de u�lizat
- rezultate disponibile în 5 minute
- se poate u�liza la orice vârstă gestațională
- NU este influențat de prezența sângelui, a infecțiilor, etc.
- detectează inclusiv microrupturile care sunt clinic invizibile (mai puțin de ��l de lic�id amnio�c�

u�lizat în peste
70 de țări

Testul ACTIM® Partus iden��că riscul de naștere prematură începând cu săptămâna 22 de sarcină
- foarte u�or de u�lizat
- fără tratamentele inu�le
- permite intervenții în �mp u�l
- rezultate disponibile în 5 minute
- rezultatele testului nu sunt influențate de tratamente medicale vaginale, infecții sau spermă
Testele ACTIM® PROM și Testul ACTIM® Partus sunt produse de compania Ac�m O� ��inlanda� � parte a Medix Biochemica Group.

Actim Oy – parte a Medix Biochemica Group
Klovinpellontie 3, FI-02180 Espoo, Finlanda www actimtest com
Distribuitor pe teritoriul României:
Jensen Pharma SRL, Tel. +40 771 464 977
office@jensenmed.ro
www.jensenmed.ro,
Strălucește în orice rol și la orice vârstă
Cu o formulă special concepută din aminoacizi esenţiali și vitamina B12, TONOTIL-N susţine concentrarea și rezistenţa la stres, crește tonusul și grăbește recuperarea la copii, adulţi activi și vârstnici!


Pulbere și soluție pentru soluție orală
L-fosfotreonină, L-glutamină, clorură de hidroxocobalamină, L-fosfoserină, clorhidrat de arginină
SINGURA COMBINAȚIE DE AMINOACIZI ȘI VITAMINA B12 ÎNREGISTRATĂ CA MEDICAMENT
Referinţă: 1. Rezumatul Caracteristicilor Produsului
Acest medicament se poate elibera fără prescripție medicală. Se recomandă citirea cu atenție a prospectului sau a informațiilor de pe ambalaj. Dacă apar manifestări neplăcute, adresați-vă medicului sau farmacistului. Medicamentele expirate și/sau neutilizate se consideră deșeuri periculoase.
Strălucește în orice rol și la orice vârstă
Cu o formulă special concepută din aminoacizi esenţiali și vitamina B12, TONOTIL-N susţine concentrarea și rezistenţa la stres, crește tonusul și grăbește recuperarea la copii, adulţi activi și vârstnici!

Pulbere și soluție pentru soluție orală
L-fosfotreonină, L-glutamină, clorură de hidroxocobalamină, L-fosfoserină, clorhidrat de arginină
DENUMIREA COMERCIALĂ A MEDICAMENTULUI
Indicat în stări de convalescenţă1:
• După inter venţii chirurgicale
• Ca tonic în stări de slăbiciune, anorexie, anemie, surmenaj fizic și intelectual (fenomen de Burnout)
• După evenimente vasculare acute
• În dereglări metabolice și ca adjuvant în terapia angiovasculară
Asigură supor tul organismului în boli cronice1:
• Reglează metabolismul celular (toate maladiile sunt cauzate de disfuncţii ale metabolismului celular)
• În boli neurologice
• În boli cardiovasculare
• Determină sinteza mediatorilor chimici
SINGURA COMBINAȚIE DE AMINOACIZI ȘI VITAMINA B12 ÎNREGISTRATĂ CA MEDICAMENT
TONOTIL-N pulbere şi soluţie pentru soluţie orală
COMPOZIŢIA CALITATIVĂ ŞI CANTITATIVĂ
Pulbere pentru soluţie orală (conţinută în dop)
170 mg pulbere pentru soluţie orală conţin
L-fosfotreonină 20 mg,
Chirurgie: Este un tonic pentru organism; se recomandă în convalescenţă după intervenţii chirurgicale
Acest medicament se poate elibera fără prescripție medicală. Se recomandă citirea cu atenție a prospectului sau a informațiilor de pe ambalaj. Dacă apar manifestări neplăcute, adresați-vă medicului sau farmacistului. Medicamentele expirate și/sau neutilizate se consideră deșeuri periculoase.
L-glutamină 75 mg, clorură de hidroxocobalamină 0,5 mg
Soluţie orală (conţinută în flacon)
10 ml soluţie orală conţin L-fosfoserină 60 mg, clorhidrat de arginină 150 mg
Excipient cu efect cunoscut: sorbitol (E 420)
Pentru lista tuturor excipienţilor, vezi prospectul
FORMA FARMACEUTICĂ
Pulbere şi soluţie pentru soluţie orală
Soluţie: limpede, de culoare roşu-cireaşă, cu miros plăcut, caracteristic de vişine şi gust dulce Pulbere: granulată, de culoare albă
DATE CLINICE
Indicaţii terapeutice
Tonotil N este indicat în stări patologice, de exemplu: boli somatice şi psihice, demenţă senilă, boli în care intervine o disfuncţie în metabolismul neuronal Tonotil N stimulează activitatea cerebrală, producerea de energie şi posibilităţile de utilizare a oxigenului la nivel celular Tonotil N completează componentele biologice celulare deficitare fără să genereze produşi de degradare Tonotil N este folosit ca tonic în stări de slăbiciune, anorexie şi în convalescenţă Datorită indicaţiilor de mai sus
Tonotil N poate fi administrat în următoarele
"Specialităţi Medicale": Pediatrie: Retardare psihosomatică, convalescenţă, anorexie, oboseală în urma unui efort intelectual prelungit Medicină internă: Surmenaj fizic şi intelectual, convalescenţă, stări de slăbiciune (anemie, anorexie) Geriatrie: Depresie senilă sau demenţă senilă, dereglări psihosomatice ale vârstei a III-a, în pierderea memoriei la persoane vârstnice, în scăderea performanţelor intelectuale, în dereglări metabolice şi ca adjuvant în terapia angiovasculară Neurologie: Tensiuni nervoase, oboseală asociată cu
Oftalmologie: Oboseală oculară, miopie progresivă, boli ale retinei datorate dereglărilor metabolice, irigare sangvină deficitară la nivel ocular, ambliopie datorată fumatului, atrofia nervului optic, şi ca aditiv în tratamentul combinat cu medicaţie anticataractă, pentru a preveni cataracta senilă
(datorită efectelor asupra reglării metabolismu-
lui celular şi aprovizionării organismului cu
aminoacizi esenţiali)
Obstetrică-ginecologie:
Convalescenţă, tensiune nervoasă, slăbiciune, climacteriu
Ortopedie-traumatologie: Ca un tonic al organismului şi ca un tonic pentru
pacienţii ce urmează a fi operaţi Convalescenţă
(după intervenţii chirurgicale, traumatisme, etc )
Medicină sportivă
Recuperarea psihosomatică a atleţilor
DOZE ŞI MOD DE ADMINISTRARE
Se îndepărtează sigiliul de metal al flaconului, prin extragere Apoi se împinge dopul roşu în aşa
fel încât să se golească conţinutul acestuia în partea lichidă din flacon Se agită bine flaconul
Se înlătură dopul şi se transvazează conţinutul
flaconului într-un pahar
Tonotil N este uşor de administrat şi are gust plăcut
Se poate dilua cu apă
Tonotil N poate fi administrat şi la diabetici, deoarece nu conţine zahăr Soluţia se administrează imediat după constituire
Adul ţi: doza recomandată este de 1-2
flacoane dimineaţa, înainte de micul dejun
Copii: doza recomandată este de 1 flacon dimineaţa, înainte de micul dejun
CONTRAINDICAŢII
Hipersensibilitate la substanţele active sau la oricare dintre excipienţi Tumori maligne, stări neoplazice datorită prezenţei hidroxocobalaminei Pentru mai multe amănunte, citiţi cu atenţie prospectul
ATENŢIONĂRI ŞI PRECAUŢII SPECIALE
NTRU UTI
IZ
insuficienţă renală sau hepatică severă sau cu acidoză metabolică sau la pacienţii cu tulburări ale metabolismului aminoacizilor. Deoarece conţine sorbitol, pacienții cu afecțiuni ereditare rare de intoleranță la f ructoză, nu trebuie să utilizeze acest medicament
Interacţiuni cu al te medicamente şi al te forme de interacţiune
Nu s-au efectuat studii privind interacţiunile.
Fertilitatea, sarcina şi alăptarea
Tonotil N poate fi administrat în timpul sarcinii și în perioada de alăptare.
Efecte asupra capacităţii de a conduce vehicule şi de a folosi utilaje
Tonotil N nu influenţează capacitatea de a conduce vehicule sau de a folosi utilaje.
Reacţii adverse
Reacţii alergice în cazul hipersensibilităţii la unul dintre componenţii produsului.
Raportarea reacțiilor adverse
Dacă manifestaţi orice reacţii adverse, adresaţi-vă medicului dumneavoastră sau farmacistului. Acestea includ orice reacţii adverse nemenţionate în acest prospect. De asemenea, puteţi raporta reacţiile adverse direct prin intermediul sistemului naţional de raportare, ale cărui detalii sunt publicate pe web-site-ul
Agenţiei Naţionale a Medicamentului şi a Dispozitivelor Medicale http: //www anm.ro/ Raportând reacţiile adverse, puteţi contribui la furnizarea de informaţii suplimentare privind siguranţa acestui medicament
Supradozaj
Nu au fost raportate cazuri de supradozaj.
DEŢINĂTORUL AUTORIZAŢIEI
DE PUNERE PE PIAŢĂ: VIANEX S.A
8, Varibobi street, Nea Erythraia, 146 71 Kifisia, Greece
Distribuitor/Reprezentant: S C. IMEDICA S A
Șoseaua București – Ploiești nr. 141 D, sector 1, București
Tel: 021 301 70 10; 20; 30 / Fax: 021 319 77.51 office@imedica.ro / www.imedica.ro
NUMĂRUL AUTORIZAȚIEI DE PUNERE PE PIAȚĂ: 9360/2016/0
DE PUBLICITATE: 6
04 2024 Acest mater
este
prof
do
1 VIZĂ
351/02
ial promoțional
destinat
esioniștilor din
meniul sănătății.
ş
l
S
ecoma
de
PE
L
ARE Produsul nu trebuie lăsat la vederea
i îndemâna copii
or
e r
ndă pru
nţă la pacienţii cu
administrar
de med
camente sedative Ca supliment în tratamentul cu antidepresive şi anxiolitice
ea
i
Referinţă: 1. Rezumatul Caracteristicilor Produsului
Importanța diagnosticului precoce al adenomiozei - afecțiune frecvent subevaluată
Adenomioza este o afecțiune ginecologică benignă caracterizată prin prezența de țesut en-dometrial ectopic, în grosimea miometrului (glande și stromă endometriale aberante), asociată frecvent cu hiperplazia miometrului (Rokitansky - 1860).

EProf. Univ. Emerit
Dr. Mircea Onofriescu
Prof. Univ. Dr. Mircea Onofriescu, UMF ”Grigore T. Popa” Iași
tiopatogenie. Afecțiunea își are originea în capacitatea metastazantă și invazivă a țesutului endometrial, facilitată de o predispoziție genetică și imunologică a pacientei.
Prevalența adenomiozei este foarte variabilă. 5 - 70% din histerectomiile efectuate pentru diverse afecțiuni prezintă focare de adenomioză. În 70% din cazuri coexistă cu endometrioza și în peste 50% din cazuri cu fibromatoza uterină.
Anamneza trebuie să fie corectă și completă și să identifice factorii de risc pentru apariția adenomiozei. Cei mai frecvent factori de risc identificați sunt multiparitatea, antecedente de avorturi și endometrioza pelvină. Prevalența s-a constatat că este mai ridicată la femeile cu un istoric de pierderi recurente de sarcini (38.2%; p < 0.005) și eșec anterior al procedurilor de ferti-lizare in vitro (34.7%; p < 0.0001). Sunt de luat în considerație și antecedente de naștere prin operație cezariană sau miomectomie, avorturi induse medicamentos sau chiuretajele uterine efec-tuate postabortum sau postpartum.
Există o relație strânsă între adenomioză și endometrioză. De fiecare dată când avem cazuri de endometrioză profundă, endometrioză ovariană, trebuie să ne gândim că este foarte probabil să ex-iste leziuni de adenomioză. Așa cum a fost prezentat la Congresul Mondial de Endometrioză de la Paris (2019) este evident că asocierea adenomioză - endometrioză determină o scădere a ratei de sarcină și o incidență a avortului mult mai crescută. Sunt cunoscute în prezent modificările ecografice care sunt foarte sugestive pentru adenomioză, dar din nefericire cred în continuare că adenomioza este subevaluată.
În aproximativ 1/3 din cazuri adenomioza poate fi asimptomatică.
În cazul formelor simptomatice cel mai frecvent simptom este meno-metroragia (50%), urmată de dismenoree (30%) și metroragia (20%). Dispareunia și infertilitatea sunt frecvent con-statate.
Meno-metroragia
Cu toate că este dificil de demonstrat originea sângerării uterine anormale în cazul ade-nomiozei, clasificarea PALM-COEIN (polip (P), adenomioză (A), leiomiom (L), malignitate sau hiperplazie endometrială (M) și independente de anomalii structurale, respectiv coagulopatii (C), disfuncții ovulatorii (O), disfuncții endometriale (E) și cauze iatrogene (I); o clasă separată cu-prinde entitățile neclasificate (N)) a inclus adenomioza ca o cauză meno-metroragiilor la femeile aflate la vârstă reproductivă.

Clasificarea hemoragiilor uterine după clasificare FIGO.
Pe studiile anatomo-patologice efectuate pe utere posthisterectomie la paciente cu sângerări uterine, prevalența adenomiozei a fost de 34,3%–49%. În absența patologiei concomitente, adenomioza a determinat meno-metroragii la 27%–65% dintre pacienți. Meno-metroragiile pot fi determinate de volumul uterin mult crescut, vascularizația crescută, contracțiile uterine neregulate și producția crescută de estrogeni și prostaglandine. Levgur et al. a descoperit ca nu există o corelație între numărul focarelor adenomiotice și severitatea sângerărilor uterine, și că sângerarea menstruală abundentă este corelată cu adâncimea penetrării focarelor de adenomioză.
Dismenoreea
Problema dismenoreei și durerea pelvină nu este bine înțeleasă încă la femeile cu adenom-ioză, dar prostaglandinele pot juca un rol important. În contrast cu endometrioza profundă, prezența fibrelor nervoase ca explicație posibilă pentru durere a fost descrisă în adenomioză. Prezența fibrelor nervoase în adenomioza uterină este încă o temă de dezbatere.
La pacientele cu adenomioză, hiperperistaltismul uterin și nivelurile crescute ale expresiei receptorilor de oxitocină pot să contribuie la severitatea dismenoreei.
Pacientele cu adenomioză asociată cu fibromatoza semnalează cicluri menstruale mai lun-gi, dismenoree mai severă, dureri pelvine fără legătură cu ciclul menstrual mai accentuate, astenie mai accentuată comparativ cu pacientele care au numai fibromatoză uterină.
Infertilitatea
Miometrul este compus din două structuri: miometrul exterior și cel interior, numit și strat endometrial sau zonă joncțională (ZJ). ZJ se aseamănă mai mult cu endometrul și suferă schimbări dependente de ciclu, este de origine mulleriană, în timp ce miometrul exterior este de origine me-zenchimală, non-mulleriană.
Așa cum adenomioza poate fi prezentă sub diverse forme și în diverse localizări și poate avea dimensiuni variate, o descriere clară a acestor leziuni în raportarea rezultatelor este obligato-rie. Este neclar dacă leziunile localizate în miometrul interior vor avea același impact asupra im-plantării și fertilității ca leziunile localizate în miometrul exterior. Poate fi considerată hiperplazia de zonă joncțională drept patologie și dacă da, ce nivel cutoff de grosime a ZJ este relevant? În plus față de această heterogenitate de fenotipuri ale adenomiozei și lipsa unei descrieri adecvate a leziunilor, se constată folosirea de diverse protocoale de stimulare ovariană, de unde apare o foarte mare variabilitate
18 www.revistamedicalmarket.ro Articole de specialitate Obstetrică Ginecologie
Cepheid GeneXpert® Systems
Analizor RT-PCR complet automat: extracție, amplificare,detecție
Rapid și sigur: rezultate PCR în mai puțin de o oră pentru majoritatea testelor
Design compact și scalabil
Tehnologie tip cartuș: risc redus de contaminare, acces random, testare mix-and-match.
Panel teste Oncologie & Genetică
VIRCLIA® LOTUS
Revoluția în serologia infecțioasă: orice test, orice probă, oricând. Analizor CLIA cu acces aleatoriu complet automatizat și încărcare continuă. Permite rularea a peste 90 de markeri infecțioși
Primele rezultate sunt disponibile în 70 de minute
Tuburi de probă primare.
Funcția STAT: gestionarea urgentă a probelor


Biomedica Medizinprodukte Romania SRL 020335 Bucharest • B-dul Dimitrie Pompeiu nr. 5-7, Sector 2 • T +40 37 276 68 44 www.bmgrp.ro Cod produs Descriere produs Impachetare CE-GXCT/NGX-CE-10 GeneXpert CT/NG 10 tests CE-GXHPV-CE-10_RO Xpert HPV 10 tests CE-GXGBS-100N-10 Xpert GBS (intrapartum detection for Group B Streptococcus) 10 tests CE-GXTV-CE-10 Xpert TV (Trichomonas vaginalis) 10 tests CE-S2A-2000410 ResistancePlus MG FleXible (M. genitalium and macrolide resistance) 10 tests Sexually Transmitted Infections Cod produs Descriere produs Impachetare VC-VCM012 CHLAMYDIA TRACHOMATIS IgA MONOTEST 24 Teste VC-VCM013 CHLAMYDIA TRACHOMATIS IgG MONOTEST 24 Teste VC-VCM015 CHLAMYDIA TRACHOMATIS IgM MONOTEST 24 Teste VC-VCM085 SYPHILIS VIRCLIA IgG MONOTEST 24 Teste VC-VCM086 SYPHILIS VIRCLIA IgG+IgM MONOTEST 24 Teste VC-VCM032 SYPHILIS VIRCLIA IgM MONOTEST 24 Teste Torch Infections VC-VCM038 CYTOMEGALOVIRUS VIRCLIA IgG AVIDITY MONOTEST 12 Teste VC-VCM021 CYTOMEGALOVIRUS VIRCLIA IgG MONOTEST 24 Teste VC-VCM022 CYTOMEGALOVIRUS VIRCLIA IgM MONOTEST 24 Teste VC-VCM031 HERPES SIMPLEX 1 VIRCLIA IgG MONOTEST 24 Teste VC-VCM039 HERPES SIMPLEX 1 VIRCLIA IgM MONOTEST 24 Teste VC-VCM034 HERPES SIMPLEX 1+2 VIRCLIA IgG MONOTEST 24 Teste VC-VCM036 HERPES SIMPLEX 1+2 VIRCLIA IgM MONOTEST 24 Teste VC-VCM037 HERPES SIMPLEX 2 VIRCLIA IgG MONOTEST 24 Teste VC-VCM041 HERPES SIMPLEX 2 VIRCLIA IgM MONOTEST VC-VCM083 RUBELLA VIRCLIA IgG MONOTEST 24 Teste VC-VCM084 RUBELLA VIRCLIA IgM MONOTEST 24 Teste VC-VCM025 TOXOPLASMA VIRCLIA IgG AVIDITY MONOTEST 12 Teste VC-VCM087 TOXOPLASMA VIRCLIA IgG MONOTEST 24 Teste VC-VCM088 TOXOPLASMA VIRCLIA IgM MONOTEST 24 Teste
• • • •
în privința ratelor de sarcini raportate în caz de fertilizare in vitro. Re-zultatele raportate și înțelegerea adenomiozei sunt influențate de lipsa unei terminologii unitare sau consens asupra clasificării leziunilor.
În două meta-analize recente, adenomioza a fost asociată unei scăderi cu 30% în apariția sarcinii. Folosirea unui protocol lung cu agoniști de Gn-Rh în stimulare ovariană aduce beneficii pacientelor care beneficiază de tehnici de reproducere umană asistată.
Pe baza ultrasonografiei transvaginale bidimensionale (EEV), trăsăturile considerate a fi asociate cu adenomioza sunt, după cum urmează: a) Uter mărit de volum cu asimetrie de grosime a pereților uterine (de exemplu, peretele anterior mai gros decât peretele posterior sau invers), fără legătură cu o posibilă prezență a unui nodul fibromatos; b) Chisturi intramiometriale; c) Insule hiperecogene intramiometriale; d) Umbre liniare fine (“în eventai”) determinate de modificările de structură intramiometrială; e) Striații liniare care pleacă de la nivelul zonei joncționale; f) Vas-cularizație intralezională evidențiată prin examen Doppler; g) Zonă joncțională neregulată; h) Zonă joncțională întreruptă. (1)
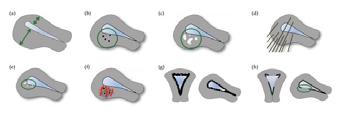
Identificarea a cel puțin trei semne ecografice din cele opt descrise este sugestivă pentru diagnosticul de adenomioză. Sensibilitatea, specificitatea și acuratețea diagnosticului ecografic endovaginal pe baza semnelor descrise variază între 80–86%, 50–96% și respectiv 68–86%. For-ma difuză de adenomioză este dificil de diferențiat de fibromatoza uterină mai ales în cazul ex-istenței unor fibroame de dimensiuni reduse.
Prin asocierea „question-mark sign“ cu cele opt criterii ecografice desemnate pentru di-agnosticul adenomiozei, sensibilitatea, specificitatea, valoarea predictivă pozitivă și valoarea pre-dictive negative ajung la 92%, 88%, 88% și respective la 92%. (2)
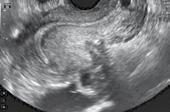

Di Donato Question mark
Orice semn ecografic din cele amintite scade rata de sarcini prin fertilizare in-vitro. Cu cât găsim mai multe semne ecografice cu atât rata de sarcină obținută in-vitro este mai scăzută. În unele studii statistice se afirmă că dacă există doar 3 semne dintre cele enumerate, posibilitatea existenței adenomiozei este foarte mare. Există încă multe capcane privind clasifi-carea adenomiozei și există anumite etape pe care trebuie să le urmărim pentru susținerea di-agnosticului de adenomioză. (3)
Trebuie precizată localizarea, dacă este o adenomioză focală sau difuză sau dacă este un adenomiom, dacă există leziuni chistice sau nu, care strat al miometrului este afectat, gradul de extensie care trebuie să fie cuantificat. Folosind ecografie 2D trebuie să facem distincția între adeomioză difuză sau focală sau adenomioame și în funcție de leziunile pe care le găsim și le descriem se poate stabili un scor și în acest fel putem aprecia mult mai exact rezultatele FIV pe care le obținem. Ecografia 3D oferă multiple avantaje care să precizeze forma de adenomioză și mai ales se poate face o analiză a modificărilor zonei joncționale. Zona joncțională apare ca un halou hipoecoic în jurul endometrului. A fost dovedit că o zonă joncțională ≥ 8 mm), sau neomogenă (diferența dintre grosimea maximă și cea minima mai mare de 4 mm) sugerează diagnosticul de adenomioză. Examinarea Doppler a leziunilor miometriale este necesar să fie utilizată. (4,5)
Rezonanța magnetică nucleară (RMN)
Deși EEV este prima opțiune de imagistică în diagnosticarea adenomiozei, RMN poate contribui cu informații utile și crește performanța de diagnostic în cazurile dificile, spre exemplu în cazul coexistenței altor leziuni de tipul fibroamelor.
Apariția RMN-ului a revoluționat imagistica pelviană la femei. Tehnica este cea mai fiabilă modalitate imagistică pentru evaluarea patologiei uterine. Este mai puțin dependentă de operator și poate oferi imagini standard și reproductibile de la o examinare la alta. RMN poate defini atât anatomia internă normală a uterului, cât și monitoriza diverse schimbări fiziologice. Numeroase studii au descris datele RMN și au evaluat capacitatea de diagnostic a RMN-ului în evaluarea pacien-
telor cu adenomioză, precum și secvențele optime utile unei astfel de evaluări.
Imaginile care sugerează invazia endometrială și neregularitățile din zona joncțională, ob-servate la RMN, sunt utilizate în mod obișnuit pentru diagnosticarea adenomiozei, dar sunt preferabile criteriile obiective. S-au identificat trei parametri obiectivi pentru diagnosticul RMN al adenomiozei:
1. îngroșarea ZJ de cel puțin 8-12 mm; 2. raportul grosime maximă a ZJ/grosimea totală a miometrului peste 40% și
3. diferența dintre grosimea maximă și cea minimă din zona joncțiunii (JZmax-JZmin = JZ dif) mai mare de 5mm.
Deși primele două criterii au fost criticate din cauza modificării grosimii ZJ in funcție de starea hormonală și a ciclului menstrual, a treia pare a fi mai independentă de starea hormonală, fiind o diferență de două măsurători luate în aceeași fază hormonală (6) .
Imagistica prin RMN este o modalitate precisă, neinvazivă pentru diagnosticarea ade-nomi- ozei cu o specificitate (85% -95%) și o sensibilitate ridicată (67% -99%).
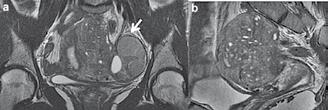
RMN la un caz cu adenomioză. Imagini T2
- (a) plan coronal și (b) plan sagital.
Focarele de adenomioză apar evident ca zone rău delimitate și cu semnal acăzut. Chisturile apar ca zone hiperecogene care corespund cu endometrul ectopic. În zona anexei stângi se observă hidrosalpinx (săgeata albă).
Histeroscopia
Permite evaluarea exactă a endometrului și poate evidenția leziuni minime endometriale (hipervascularizație mai ales în condițiile în care cavitatea uterină nu este complet destinsă, aspec-tul de căpșună al mucoasei endometriale, mici orificii de deschidere a chisturilor de adenomioză prin care se poate exteriorize sânge închis la culoare, chisturi hemoragice submucose) care pot fi sugestive pentru diagnosticul de adenomioză. La EEV se pot identifica chisturi submucoase care la histeroscopie se pot identifica ca o deformare a mucoasei.
20 www.revistamedicalmarket.ro Articole de specialitate Obstetrică Ginecologie
Text integral pe: revistamedicalmarket.ro




Re -echilibrează microbiota vaginală saprofită Împiedică aderarea uropatogenilor
Reduce inflamaţia

Schemă:1-2 plicuri/pe zi timp de 10 zile
Pauză 20 de zile. Se repetă de încă 2 ori

* Demonstrat în studii clinice că după administrare orală, colonizează mucoasa vaginală.


URIFECT
PREVINE RECURENȚA UTIs of ficero@adexilis.com +40 729 169 587
extract
or
Reduce s mnifi nţa inf
www.diamondlily.ro PROBIOTIC CU 12 MILIARDE L.paracasei LPC-S01* D-manoză și
de mer iș

ÎNVINGE-ȚI TEAMA!


Într-un studiu clinic cu combinația orală multicomponentă din
erupțiile recurente de herpes genital la 60 de bărbați și 60 de femei, care aveau mai mult de 7 episoade/an, NU au recidivat la 42 bărbați și 55 femei.
Într-un studiu clinic pe 19 pacienți bărbați și 40 femei, diagnosticați cu infecție cu HPV 1 2
,virusul a fost eliminat la toți subiecții după 12 luni, iar perioada de eliminare s-a redus de la 6,1 luni la 3,5 luni.
Schemă:
Timp de minim 3 luni, 2 comprimate pe zi, după masă, cu multe lichide. Recomandat a se trata și partenerul.
1.Polansky et al, Clinical study of Gene-Eden-VIR/Novirin in genital herpes: suppressive treatment safely decreases the duration of outbreaks in both severe and mild cases, Clinical and Translational Medicine, 2016.
2.Polansky et al, Human papillomavirus (HPV): systemic treatment with Gene-Eden-VIR/Novirin safely and effectively clears virüs, Drug Design, Development and Therapy, 2017.


of ficero@adexilis.com +40 729 169 587 www.diamondlily.ro
Eficiență în herpesul genital și infecția cu H P V
SUPLIMENT ALIMENTAR

Echipamente medicale și infrastructură
Instrumentar și consumabile Consultanță specializată
Fotoliu ginecologic GYNEX & taburet SPD/A (Euroclinic - Italia)

GYNEX – Fotoliu ginecologic pentru examinări și mici intervenții chirurgicale. Acționat cu unul, două sau trei motoare (în funcție de model) pentru reglarea înălțimii și a înclinării secțiunilor. Ajustarea electrică se face de la panoul cu pedale de pe podea sau prin telecomandă (în funcție de model). În funcție de configurație, poate dispune
de: • suporturi ginecologice Goepel reglabile și detașabile; • recipient din inox pentru colectare secreții, culisant pe șine; • suport metalic pentru rolă de hârtie; • roți cu sistem de frânare; • posibilitate atașare colposcop; • diverse alte accesorii disponibile. SPD/A – Taburet pentru specialist Structură solidă din oțel, bază
Lampă de consultații ultrareglabilă
ACEMST1 are un design compact și funcțional. Aceasta are o suprafață netedă, fiind ușor de curățat, dezinfectat și de întreținut. Lampa este ușor de manevrat, iar cu ajutorul sistemului dublu de echilibrare, odată poziționată, asigură stabilitate și precizie pe toată durata de utilizare. ACEMST1 are o rază mare de rotație și mișcare
Prin panoul de control tactil (sau modul „Gesture Control” disponibil la varianta ACEMST1.3) este posibilă gestionarea tuturor funcțiilor lămpii:
• Pornit / Oprit
• Reglarea intensității luminii (continuă, fără trepte fixe)
• Reglarea temperaturii de culoare (continuă, fără trepte fixe, disponibilă la varianta ACEMST1.3)
de susținere pe cinci picioare cu roți pivotante. Inel metalic pentru sprijinirea tălpilor. Înălțimea reglabilă cu arc pneumatic. Spătar cu rotire de 180° și înălțime reglabilă.
Caracteristici set fotoliu & taburet: capitonat cu material rezistent la soluții acide și agresiuni mecanice; disponibil în 24 de culori mate și 10 metalizate.
ACEMST1 (Acem - Italia)
Disponibilă cu temperatura de culoare fixă (4.300K – varianta ACEMST1.1) sau ajustabilă
între 3.000 K si 5.500 K. Intensitate mare: 60.000 lux @ 50cm Lămpile ACEMST1 sunt disponibile într-o varietate de culori, în configurații cu fixare pe troliu mobil, pe tavan, pe perete, pe birou/masă sau pe șina de accesorii euro-rail.
Fotoliu ginecologic SUPREMA (Euroclinic - Italia)
Confort & performanță SUPREMA G-200 este un fotoliu ginecologic profesional destinat utilizării în cabinete sau clinici cu cerințe foarte înalte de performanță și confort, atât pentru pacient cât și pentru medic. Construcție solidă și stabilă, cu aspect elegant. 4 motoare de putere mare ce operează electric și individual mișcările sus/jos și
mișcările pentru secțiunea spate, șezut și picioare, inclusiv poziționarea Trendelenburg (-20°). Pentru fiecare mișcare a fotoliului, acționarea se face de la pedală (opțional wireless). Memorarea a 4 poziții, dintre care 3 alese de către utilizator, iar a patra fiind poziția 0. Mișcările sunt însoțite de semnale acustice. Dispune de: • suporturi ginecologice anatomice

multi-reglabile pentru picioare; • pedală multifuncțională (opțional wireless);
• suport pentru montare colposcop;
• șine laterale pentru accesorii; • suport metalic pentru rolă de hârtie; • recipient din inox pentru colectare secreții, culisant pe șine; • stativ IV. Capitonat cu material rezistent la soluții acide și agresiuni mecanice. Disponibil într-un număr mare de culori mate și metalizate.
Pat de nașteri cu 4 motoare OBSTETRA (Optium - Turcia)
Pat de nașteri cu 3 secțiuni pentru un confort deosebit. Piesele metalice sunt acoperite cu fosfat de zinc și sunt vopsite în câmp electrostatic. Suprafața saltelei este laminată și compactă, în 3 secțiuni ușor de curățat. Patul este dotat cu roți pivotante având diametrul de 125 mm,
cu sistem de blocare centralizată și blocare direcțională. Poziția spătarului, suportul pentru picioare și înălțimea se reglează electronic. De asemenea, pozițiile Trendelenburg se actionează și ele electronic, variind între 0°-12°. Patul este echipat cu 4 motoare puternice, marca Linak. Accesoriile
București, Str. Giuseppe Garibaldi
nr. 8-10 sector 2, 020223
Tel.: +40 314 250226/27
Fax: +40 372 560250
office@medicalmall.ro
www.medicalmall.ro
sunt fabricate din oțel inoxidabil pentru prevenirea coroziunii. O dotare importantă o reprezintă bateria de rezervă pentru funcționarea optimă și continuă în caz de întrerupere a curentului. Patul se livrează cu suport separat pentru accesorii. Greutatea maximă suportată este de 250 kg.
Timișoara, Str. Martir Cernăianu, nr. 18, jud. Timiș, 300361
Tel.: +40 720 393269
Fax: +40 356 110233
office@medicalmall.ro
www.medicalmall.ro

Iași, Str. Pepinierii nr. 36C, bloc C1, parter, loc. Valea Adâncă, 707317
Tel: +40 725 119393
Fax: +40 372 560250
office@medicalmall.ro
www.medicalmall.ro
Imagistica intraoperatorie a resturilor tumorale de cancer ovarian post chimioterapie cu ajutorul fluorescenței cu verde de indocianină
Cancerul ovarian este printre cele mai fatale neoplasme din sfera ginecologica. Majoritatea pacientelor sunt diagnosticate in stadii tardive ale bolii (1) avand in vedere lipsa simptomatologiei specifice, dar si a instrumentelor adecvate de screening (2). Prin urmare, controversa modalitatii optime de tratament ale acestei boli este de actualitate. Citoreducția chirurgicală a cancerului ovarian în stadii avansate a fost mereu privită ca piatra de temelie a tratamentului corect. Reducerea completă a resturilor tumorale vizibile este scopul final al oricărei intervenții chirurgicale pentru tumorile maligne ovariane (3). Cu toate acestea, rezecția completă macroscopică necesită adesea intervenții chirurgicale complexe cu rezecții multiviscerale, ce poate fi realizată la până la doar 60% dintre pacienți (4). Astfel de rezultate pot fi obținute numai în centrele cu experiență, cu un număr mare de pacienți tratati anual, unde a fost observat un impact semnificativ asupra supraviețuirii (5). Utilizarea chimioterapiei neoadjuvante urmată de intervenția chirurgicală de citoreductie în cancerul ovarian avansat este insa o alternativă viabilă, având o rată mai mare de rezecție completa și o morbiditate mai mică, fără a influenta semnificativ rezultatele oncologice (6). Se ridica totusi problema referitoare la selectarea clonelor rezistente la chimioterapie după tratamentul neoadjuvant, potential nedectabile in spectrul vizibil pentru chirurg (7). Imagistica cu fluorescență în infraroșu apropiat (NIR) vine astfel in ajutorul chirurgului prin evidentierea potentialelor resturi tumorale nedetectabile. Fluorescența verdelui de indocianina (ICG) poate fi utilizată pentru a evalua perfuzia tisulară, insa aceasta substanta se atașează si de proteinele din sânge, funcționand ca o macromoleculă care se concentrează în celulele tumorale din cauza permeabilității vasculare îmbunătățite și a drenajului afectat, efectul numit permeabilitate și retenție îmbunătățită.
Prof. Univ. Dr. Patriciu
Andrei Achimaș-Cadariu
Institutul Oncologic „Prof. Dr. Ion Chiricuță” Cluj-Napoca, UMF „Iuliu Hațieganu” Cluj-Napoca
Paul Milan Kubelac 1
Andrei Pașca 1,2
Gâta Vlad Alexandru 1,2
Bogdan Fetica 1
Eva Fischer-Fodor 1
Ovidiu Bălăcescu 1
Monica Focșan 3
Simion Astilean 3
Catalin Ioan Vlad 1,2
1 Institutul Oncologic „Prof. Dr. Ion Chiricuță” Cluj-Napoca
2 UMF „Iuliu Hațieganu” Cluj-Napoca
3 Univ. „Babeș-Bolyai” Cluj-Napoca î
n prezenta serie de cazuri, au fost incluse pacientele din Institutul Oncologic „Prof. Dr. Ion Chiricuță” Cluj-Napoca cu carcinom seros ovarian de grad inalt in stadiul initial al bolii III sau IV (avansat). Toate pacientele au fost chimiotratate neoadjuvant in institutie si ulterior au beneficiat de secventa chirurgicala a tratamentului oncologic
prin citoreductie de interval. În condiții sterile, produsul verde indocianină (Verdye, 25 mg sub formă de pulbere) a fost reconstituit cu 5 ml apă distilata și utilizat imediat. Administrarea ICG a fost efectuată intravenos sub formă de bolus rapid de 0,1 mg/kg greutate corporală. Sistemul de imagistică utilizat a fost Zeiss Opmi Pentero 800 echipat cu modul de fluorescență intraoperator Infrared 800. După fiecare bolus de ICG, suprafața peritoneală a fost inspectată pentru anomalii în intensitatea fluorescenței, definite ca zone de fluorescență hipointensă sau hiperintensă. care au fost excizate și trimise pentru examinare histopatologica.
Cincisprezece paciente din Institutul Oncologic „Prof. Dr. Ion Chiricuță” Cluj-Napoca cu varsta mediana de 56 de ani (38-71 de ani) au fost incluse in prezenta serie, din care 10 cazuri au fost clasificate ca stadiul IIIB-C (66,7%), iar 5 au fost clasificate ca stadiul IVA-B (33,3%). După caracterizarea moleculară, 7 paciente aveau o mutație BRCA1 sau BRCA2 (46,6%), iar 8 pacienți erau de tip wild-type (fara alele cu semnificatie patologica). Opt pacienti au fost catalogati ca purtatori a unui deficit de recombinare omoloaga (HRD pozitive) (53,3%). Toți pacienții au beneficiat de 4 pana la 7 cicluri de chimioterapie neoadjuvanta in cadrul Institutului. Durata operativă medie a interventiilor chirurgicale a fost de 135 minute. Citoreductia completa a fost realizata la 11 pacienți (73,3%).
După fiecare bolus, timpul mediu de fluorescență intraoperatorie pentru identificarea zonelor suspecte a fost de 3,59 minute. Fiecare pacient a avut un timp mediu de fluorescență combinat de 5,74 minute. Pentru fiecare caz, o medie de 2,6 probe peritoneale suspecte suplimentare au fost identificate, cu dimensiunea medie de 15,9 mm. Au fost identificate un număr suplimentar de 39 de probe peritoneale suspecte, 16 (41%) dintre acestea confirmând focare maligne microscopice de cancer ovarian seros de grad înalt. Prin urmare, numărul total de leziuni rezecate a crescut cu 38%, iar numărul total de leziuni maligne confirmate histologic rezecate a crescut cu 25%. Patru din 13 (30,8%) zone ICG hiperintense și 12 din 26 (46,2%) zone ICG hipointense au fost confirmate ca fiind maligne. Pentru subgrupul de pacienti BRCA1/2 pozitivi, rata de pozitivitate pentru focarele maligne a fost de 3 din 7 (42,9%) zone ICG hiperintense și 6 din 10 (60%) zone ICG hipointense. În mod similar, pacientelor cărora li s-a administrat bevacizumab neoadjuvant pozitivitatea reală pentru focarele maligne a fost de 3 din 4 (75%) zone ICG hiperintense și 8 din 11 (72,7%) zone ICG hipointense. Durata mediană de urmărire a fost de 36,6 luni, timp in care 7 pacienți au recidivat (46,7%) și 3 pacienți au murit (20%). Supraviețuirea medie fără progresie a fost de 34,2 luni iar supraviețuirea globală medie a fost de 42,4 luni.


24 www.revistamedicalmarket.ro Articole de specialitate Obstetrică Ginecologie
Text integral pe: revistamedicalmarket.ro





Îmbunătățește-ți Sănătatea Intimă în 8 Minute!
Cel mai rapid tratament non-invaziv cu radiofrecvență pentru sănătatea zonei intime.

#EMFEMME360 | EMFEMME360.COM



©Grupul de Companii BTL. Toate drepturile sunt rezervate.
Procedură Non-chirurgicală Confort Maxim FĂRĂRECUPERARE NON-INVAZIV
Tratament Simplu și Ușor
SPUNE ŢI DA SĂNĂTĂŢII INTIME
Inovație în domeniul sănătăţii intime
RĂMÂNEŢI COMPLET ÎMBRĂCATĂ

ÎMBUNĂTĂŢIREA SATISFACŢIEI INTIME*
TRATAMENT RAPID FĂRĂ PERIOADĂ DE RECUPERARE




EMSELLA.COM | VANZARI@BTL.RO
*Data on file. ©2024 Grupul de Companii BTL. Toate drepturile sunt rezervate. BTL®, EMSELLA® și HIFEM® sunt mărci comerciale înregistrate în Statele Unite ale Americii, Uniunea Europeană și în Europa și/sau în alte țări. Produsele, metodele de fabricație sau de utilizare pot face obiectul unuia sau mai multor brevete americane sau străine sau cereri în curs de examinare. Mărcile comerciale EMSCULPT®, EMSELLA®, EMTONE™, EMBODY® și HIFEM® fac parte din familia de produse EM™.
Hemostaza prin ligaturi vasculare în hemoragiile obstetricale
Prof. Univ. Dr. Sas Ioan 1,3
Asist. Univ. Dr. Tomescu Larisa 1,2,3
1 Department of Obstetrics and Gynecology, Victor Babes University of Medicine and Pharmacy,300041 Timisoara
2 Doctoral School in Medicine, Victor Babes University of Medicine and Pharmacy, 300041 Timisoara, Romania
3 Departament of Obstetrics and Gynecology, County Hospital Timișoara
n ciuda progreselor în terapiile medicale și chirurgicale, hemoragia obstetricală rămâne o problemă medicală semnificativă atât pentru țările în curs de dezvoltare, cât și pentru cele dezvoltate. În funcție de definiția utilizată, hemoragia postpartum (HPP) complică până la 18% din toate nașterile. Este una dintre cele mai importante cauze de mortalitate maternă la nivel mondial, reprezentând 25–30% din toate decesele materne (1). În plus, 64,7% (2) din morbiditatea maternă severă este rezultatul hemoragiei obstetricale. Se estimează că peste 125000 de femei din întreaga lume mor în fiecare an din cauza hemoragiei obstetricale (3), iar 75–90% dintre aceste victime sunt rezultatul atoniei uterine. Cel puțin un studiu a indicat că 90% dintre decesele cauzate de hemoragia postpartum ar putea fi prevenite cu o îngrijire medicală mai bună (4) Fertilitatea este păstrată la 46% dintre aceste femei prin embolizare arterială reușită fără histerectomie (5). Suturile de compresie uterine au succes în evitarea histerectomiei în 82% dintre aceste femei (6). Dintre cele mai multe tehnici diferite notate în literatură, sutura B-Lynch (7), care a fost raportată pentru prima dată în 1997, a câștigat cea mai mare popularitate, cu o serie de publicații ulterioare care atestă eficacitatea sa. Cu toate acestea, au fost ridicate îngrijorări cu privire la riscul potențial de ocluzie a cavității uterine și de captare a sângelui, deoarece uterul trebuie să fie transfixat din față în spate pentru a plasa sutura. Deoarece celelalte tehnici de sutură cu compresie uterină sunt relativ noi,
datele privind siguranța și eficacitatea lor sunt limitate la câteva rapoarte de caz (8) Hemoragia postpartum este o cauză majoră a mortalității materne la nivel mondial, de la 13% în țările dezvoltate la 34% în țările în curs de dezvoltare (9). Este încă asociată cu o morbiditate semnificativă și reprezintă o preocupare majoră pentru moașe și obstetricieni. Diagnosticul prompt și tratamentul eficient sunt pietrele de temelie ale managementului și sunt cruciale pentru a preveni hemoragia maternă fatală. PPH apare de obicei în mod imprevizibil și nicio femeie nu este scutită de riscul de PPH. Factorii de risc cunoscuți pentru HPP atonică includ antecedente de HPP, antecedente de reținere a placentei, desprindere a placentei, placenta praevia, fibrom uterin, hidramnios, sarcini multiple, creșterea travaliului, travaliu prelungit și naștere instrumentală. Odată cu creșterea ratei de operație cezariană și natura emergentă a majorității PPH, există o nevoie constantă de intervenție eficientă. Îmbunătățirile pentru managementul conservator al acestei afecțiuni care pune viața în pericol în ultimul deceniu includ inventarea suturii B-Lynch (7)și modificările acesteia (10–14). Motivul pentru toate metodele îmbunătățite se bazează pe studii hemodinamice, (15) care au arătat că uterul suturile de compresie au redus fluxul sanguin pelvin și presiunea pulsului, ducând la presiuni venoase în circuitul arterial și astfel au promovat hemostaza; rațiunea se bazează și pe sutura de compresie uterină care reduce rapid suprafața peretelui uterin de care s-a desprins placenta; iar al treilea raționament se bazează pe lipsa sângelui pentru a stimula contracțiile uterine, care ar trebui studiată și clarificată în continuare.
Majoritatea suturilor de compresie uterine încercate au avut succes în controlul HPP și evitarea ca femeia să fie supusă histerectomiei, dar toate necesită o evaluare atentă (16) Toate aceste tehnici punctează pereții uterini. Majoritatea au suturat direct pereții uterini anteriori și posteriori, au obliterat cavitatea și, prin urmare, au controlat eficient PPH ca urmare a atoniei uterine. Au fost raportate complicații rezultate din aceste suturi, cum ar fi piometrul, (17) sinechiile uterine (18), necroza uterină (19) necroza
ischemică parțială (20–23) și, în câteva dintre proceduri, histerectomia nu a fost evitată deoarece suturile au alunecat la fundul uterului și epiploonul introdus în el sau avulsia uterină a apărut după ce nodurile au fost legate prea strâns.
Ligatura arterei hipogastrice (HAL) este o procedură chirurgicală care a fost introdusă pentru prima dată la sfârșitul secolului al XIX-lea pentru a controla hemoragia intratabilă din uter la femeile cu cancer de col uterin avansat. Astăzi, este folosit ca una dintre metodele operative pentru a controla hemoragia postpartum care pune viața în pericol.
Procedura HAL implică ligatura (legarea) arterelor hipogastrice, care sunt artere majore care alimentează uterul. Prin ligatura acestor artere, fluxul de sânge către uter este redus, controlând astfel sângerarea.
Eficacitate:HAL sa dovedit a fi eficient în gestionarea hemoragiei postpartum. Într-un studiu de cohortă retrospectiv pe 113 pacienți cărora li s-au efectuat HAL pentru a controla hemoragia postpartum, hemoragia a fost controlată eficient în majoritatea cazurilor. De fapt, 60 din 113 pacienți nu au suferit o histerectomie prin cezariană. Uterul a fost conservat chiar și în cazurile de placentă morbid aderență (24)
Complicațiile legate de HAL sunt relativ rare. În afară de un caz de leziuni uretrale și patru cazuri de leziuni ale vezicii urinare, nu au fost observate complicații în studiul menționat anterior1. Morbiditatea tardivă a fost reprezentată de necesitatea unei reintervenții tardive din cauza hemoperitoneului, sepsisului sau trombozei în 6 din 113 cazuri (23)
Concluzie: HAL este o procedură importantă folosită ca ultimă etapă în sângerarea obstetricală, în special în intervențiile chirurgicale care economisesc fertilitatea2. Poate fi utilizat în siguranță de către chirurgi experimentați2. Ar trebui să se pună mai mult accent pe această metodă chirurgicală în procesul de pregătire a rezidențiatului de ginecologie și obstetrică de astăzi.
SuturaB-LynchsauproceduraB-Lynch este o formă de sutură de compresie utilizată în obstetrică. Este folosit pentru comprimarea mecanică a uterului aton în fața unei hemoragii severe postpartum. A fost
28 www.revistamedicalmarket.ro Articole de specialitate Obstetrică Ginecologie
Î



Utilizat pentru pro laxia imunizării Rh(D) la femeile cu antigen Rh(D) negativ
Pro laxia antepartum plani cată
Pro laxie postpartum, după nașterea unui copil cu antigen Rh(D) pozitiv
Pro laxia antepartum, după complicații
Perioada de valabilitate: 3 ani. Precauții speciale pentru păstrare: A se păstra la frigider (temperaturi între +2 și +8°C).
A se păstra seringa preumplută în folia originală în cutie pentru a protejată de lumină. Deținătorul autorizației de punere pe piață: CSL Behring GmbH, Emil-von-Behrin-Strasse 76, 35041 Marburg, Germania. Numărul APP - 9966/2017/01 din 16 Mai 2017. Pentru mai multe informații consultați Rezumatul Caracteristicilor Produsului (varianta revizuita în Noiembrie 2019).
Distribuit în România prin: Prisum Healthcare SRL, Clădirea Globalworth Square, Str. Gara Herăstrău nr. 6, et. 3, sector 2, București, 020334, Tel.: 021 322 0171/72, fax: 0213217064, E-mail: o ce@prisum.ro, www.prisum.ro
Acest material este destinat profesioniștilor din domeniul sănătății. Medicament eliberat pe bază de prescripție medicală PR.
dezvoltat de Christopher B-Lynch, un medic consultant obstetrician și chirurg ginecologic cu sediul la Spitalul General Milton Keynes, Milton Keynes, Buckinghamshire, Anglia. B-Lynch s-a născut în 1947 în Sierra Leone cu numele de naștere Christopher Balogun-Lynch.
Tehnica a fost descrisă pentru prima dată în 1997. Poate opri hemoragia postpartum fără a fi nevoie de o intervenție chirurgicală pelviană și poate menține fertilitatea. Este considerată „cea mai bună formă de abordare chirurgicală pentru controlul PPH atonică, deoarece ajută la păstrarea integrității anatomice a uterului”.
Sutura absorbabilă poate fi lăsată in situ și, de obicei, nu ar duce la probleme cu viitoarele sarcini.
Tehnica B-Lynch, cunoscută și sub denumirea de sutură B-Lynch, este o procedură chirurgicală utilizată pentru tratarea hemoragiei severe postpartum. Aceasta implică plasarea unei suturi asemănătoare unui aparat dentar peste uter pentru a-l comprima și a controla sângerarea2.
Tehnica B-Lynch ( figura 1) poate fi aplicată dacă compresia bimanuală a uterului scade semnificativ pierderea de sânge2. După laparotomie, dacă pacienta nu a suferit o operație cezariană, se efectuează o incizie transversală inferioară a uterului. Aceasta este pentru a elimina produsele de concepție și pentru a examina cavitatea pentru ruptură deciduală sau placenta accreta.
La doi până la trei centimetri sub incizie, sutura este la început dusă în uter la stânga sau la dreapta. În continuare, sutura este scoasă din uter la 2-3 cm deasupra inciziei și apoi este adusă peste partea anterioară a uterului, ca un bretele, spre partea posterioară a uterului.
Eficacitate: tehnica B-Lynch a avut succes în obținerea hemostazei în mai multe cazuri. În patru cazuri, tehnica B-Lynch a fost prima linie de tratament. În trei cazuri, B-Lynch a fost utilizat după sau în combinație cu ligatura arterelor sau a altor vase.
Concluzie: tehnica B-Lynch este o metodă eficientă de gestionare a hemoragiei
postpartum. Oferă o opțiune pentru oprirea sângerărilor abundente cauzate de atonia uterină. Cu toate acestea, ca și în cazul oricărei proceduri chirurgicale, necesită o aplicare atentă și trebuie efectuată de un profesionist medical calificat.
Cu siguranță, în afară de tehnica B-Lynch, există câteva alte tehnici și intervenții folosite pentru gestionarea hemoragiilor postpartum. Aici sunt câțiva dintre ei:
1. Masaj uterin: Acesta este un tratament de primă linie pentru hemoragia postpartum cauzată de atonia uterină. Se masează uterul prin abdomen pentru a stimula contracțiile și a controla sângerarea.
2. Uterotonice: Acestea sunt medicamente, cum ar fi oxitocina și prostaglandinele, care provoacă contractarea uterului, reducând astfel sângerarea.
3. Îndepărtarea țesutului placentar reținut: Dacă părți ale placentei rămân în uter după naștere, acestea pot împiedica uterul să se contracte corect, ducând la hemoragie. În astfel de cazuri, țesutul reținut este îndepărtat manual.
4. Repararea lacerărilor tractului genital: Dacă hemoragia se datorează rupturii sau laceraților tractului genital, acestea sunt reparate chirurgical pentru a controla sângerarea.
5. Ambalare uterină: Aceasta implică împachetarea uterului cu tifon pentru a aplica presiune și a controla sângerarea.
6. Ligarea arterelor: în această procedură chirurgicală, arterele care furnizează uterul sunt legate pentru a reduce fluxul sanguin și a controla sângerarea.
7. Embolizarea arterelor uterine: Aceasta este o procedură minim invazivă în care particulele mici sunt injectate în arterele uterine pentru a le bloca, reducând astfel fluxul de sânge către uter și controlând sângerarea.
8. Tamponada cu balon: Un balon este introdus în uter și umflat, aplicând presiune pe pereții uterin și controlând sângerarea. Este important de reținut că alegerea tehnicii depinde de cauza și severitatea hemoragiei, de sănătatea generală a femeii și de resursele disponibile. Toate aceste tehnici ar trebui efectuate de profesioniști medicali instruiți.
Concluzie
Ligaturile vasculare joacă un rol crucial în gestionarea hemoragiilor vasculare. Acestea oferă un mijloc eficient de control al sângerării și pot salva vieți în cazurile de hemoragii severe. Cu toate acestea, alegerea ligatu-
rii și abordarea managementului depind de tipul și localizarea hemoragiei, precum și de starea generală de sănătate a pacientului. Ca atare, este esențial ca furnizorii de asistență medicală să fie bine versați în diferitele tipuri de hemoragii și utilizarea adecvată a ligaturii vasculare în gestionarea acestora.
Surse bibliografice:
1. Devine PC. Obstetric hemorrhage. Semin Perinatol, 2009; 33: 76–81.
2. Baskett TF, O’Connell CM. Severe obstetric maternal morbidity: a 15-year population-based study. J Obstet Gynaecol, 2005; 25: 7–9.
3. Koh E, Devendra K, Tan LK. B-Lynch suture for the treatment of uterine atony. Singapore Med J, 2009; 50: 693–7.
4. Berg CJ, Harper MA, Atkinson SM, Bell EA, Brown HL, Hage ML, et al. Preventability of pregnancy-related deaths: results of a state-wide review. Obstet Gynecol, 2005; 106: 1228–34.
5. Zwart JJ, Dijk PD, van Roosmalen J. Peripartum hysterectomy and arterial embolization for major obstetric hemorrhage: a 2-year nationwide cohort study in the Netherlands. Am J Obstet Gynecol, 2010; 202: 150.e1–7.
6. Baskett TF. Uterine compression sutures for postpartum hemorrhage: efficacy, morbidity, and subsequent pregnancy. Obstet Gynecol, 2007; 110: 68–71.
7. B-Lynch C, Coker A, Lawal AH, Abu J, Cowen MJ. The B-Lynch surgical technique for the control of massive postpartum haemorrhage: an alternative to hysterectomy? Five cases reported Br J Obstet Gynaecol, 1997; 104: 372–5.
8. Allam MS, B-Lynch C. The B-Lynch and other uterine compression suture techniques. Int J Gynaecol Obstet, 2005; 89: 236–41.
9. Khan KS, Wojdyla D, Say L, Gulmezoglu AM, Van Look PF. WHO analysis of causes of maternal death: a systematic review. Lancet, 2006; 367: 1066–74.
10. Cho JH, Jun HS, Lee CN. Hemostatic suturing technique for uterine bleeding during cesarean delivery. Obstet Gynecol, 2000; 96: 129–31.
11. Hayman RG, Arulkumaran S, Steer PJ. Uterine compression sutures: surgical management of postpartum hemorrhage. Obstet Gynecol, 2002; 99: 502–6.
12. Hwu YM, Chen CP, Chen HS, Su TH. Parallel vertical compression sutures: a technique to control bleeding from placenta praevia or accreta during caesarean section. BJOG, 2005; 112: 1420–3
13. Ghezzi F, Cromi A, Uccella S, Raio L, Bolis P, Surbek D. The Hayman technique: a simple method to treat postpartum haemorrhage. BJOG, 2007; 114: 362–5.
14. Marasinghe JP, Condous G. Uterine compression sutures for post-partum bleeding with atony; modification of the B-Lynch suture. Aust N Z J Obstet Gynaecol, 2009; 49: 67–70.
15. Wax JR, Channell JC, Vandersloot JA. Packing of the lower uterine segment—new approach to an old technique. Int J Gynaecol Obstet, 1993; 43: 197–8.
16. El-Hamamy E, Wright A, B-Lynch C. The B-Lynch suture technique for postpartum haemorrhage: a decade of experience and outcome. J Obstet Gynaecol, 2009; 29: 278–83.
17. Ochoa M, Allaire AD, Stitely ML. Pyometria after hemostatic square suture technique. Obstet Gynecol, 2002; 99: 506–9
18. Wu HH, Yeh GP. Uterine cavity synechiae after hemostatic square suturing technique. Obstet Gynecol, 2005; 105: 1176–8.
19. Treloar EJ, Anderson RS, Andrews HS, Bailey JL. Uterine necrosis following B-Lynch suture for primary postpartum haemorrhage. BJOG, 2006; 113: 486–8.
20. Treloar EJ, Anderson RS, Andrews HS, Bailey JL. Uterine necrosis following B-Lynch suture for primary postpartum haemorrhage. BJOG, 2006; 113: 486–8.
21. El-Hamamy E. Partial ischemic necrosis of the uterus following a uterine brace compression suture. BJOG, 2005; 112: 126
22. B-Lynch C. Partial ischemic necrosis of the uterus following a uterine brace compression suture. BJOG, 2005; 112: 126–7
23. Joshi VM, Shrivastava M. Partial ischemic necrosis of the uterus following a uterine brace compression suture. BJOG, 2004; 111: 279–80.
30 www.revistamedicalmarket.ro
de specialitate Obstetrică Ginecologie
Articole
Figura 1: Tehnica B-Lynch

Chist paratubar gigant tratat miniminvaziv
Chisturile paratubare reprezintă aproximativ 10% din toate masele anexiale. Interesant, în majoritatea cazurilor de chist paratubar acestea sunt, initial, diagnosticate greșit ca fiind chisturi ovariene, cu o suspiciune ridicată doar în 1 din fiecare 15 paciente înainte de a fi supuse unei intervenții chirurgicale.

Î
As. Univ.
Dr. Tudor-Andrei Butureanu
Spitalul Clinic OG „Elena Doamna“, Iași, UMF „Gr. T. Popa“ Iași, Departamentul Mamei și Copilului
n situația de față raportăm cazul unui chist paratubar gigant ce imită un chist ovarian la o femeie în vârstă de 21 de ani. Cazul este susținut de câteva imagini reprezentative împreună cu o revizuire a literaturii. Managementul terapeutic al chistului a fost îndepărtarea chirurgicală a adnexei, iar diagnosticul histopatologic postoperator final a fost acela de chist paratubar benign. Introducere
Un chist paratubar este o formă de chist adnexal care se dezvoltă din mezoteliu în ligamentul larg care conectează trompa uterină și ovarul. Chisturile paratubare sunt în general asimptomatice, reducându-se în dimensiune și reprezentând aproximativ 10% din toate masele adnexale [1]. Un chist paratubar gigant este rar și complicațiile precum torsiunea ar putea fi o cauză a durerii abdominale.
Un chist paratubar este un sac umplut cu lichid aliniat cu epiteliu de tip tubular ciliat care se dezvoltă în mod tipic în apropierea ovarului și este adesea conectat la trompa uterină. Se consideră că originea acestor chisturi este probabil în ductele Müllerian (paramesonephric) și Wolffian (mesonephric), structuri tubulare embriologice care coexistă în stadiile timpurii ale dezvoltării embrionare și care sunt remodelate ulterior pentru a da naștere organelor genitale. În timpul dezvoltării embriologice, acești ducte sau porțiuni ale acestor ducte pot invagina și forma dilatări chistice, ducând la formarea chisturilor paratubare sau paraovariene [2]
Prezentare de caz
O pacienta virgină, nulipară, în vârstă de 21 de ani s-a prezentat în Departamentul de Gastroenterologie cu debut
acut de durere în etajul abdominal superioar, fără alte simptome precum durere cronică, creștere în greutate sau presiune intraabdominală. Nu avea antecedente medicale. Mai mult, pacienta nu prezenta niciun simptom urinar sau intestinal. Ciclul menstrual era regulat și normal, ultima menstruație având loc cu 3 săptămâni înainte de internare în spital. Hemoleucograma era normală, iar examenul microscopic al sedimentului de urină și cultura de urină nu au evidențiat nicio infecție a tractului urinar. Un test de sarcină nu a fost efectuat din cauza faptului că nu avusese niciodată raporturi sexuale. Greutatea pacientei era de 79 kg. La inspecția abdominală acesta arăta ca și cum ar fi avut o sarcină la termen (Fig. 1).

Fig. 1 Patienta preoperator
Examenul pelvian bimanual nu a fost efectuat. Ecografia abdominală realizată în altă unitate medicală a relevat o masă chistică simplă, dificil de măsurat, fără fluxul Doppler color, fără septuri sau proiecții papilare, și nu a existat ascită. Ovarul stâng părea normal, prezentând doar un folicul de 20 mm. Nivelurile markerilor serici CA125, CEA și CA 19-9 se încadrau în limitele normale. Pacienta nu a avut acces imediat la imagistică prin rezonanță magnetică (IRM), așa că a fost îndreptată către tomografie computerizată (TC), care a descris o masă chistică abdominală, gigantă, de 150/ 300/ 360 mm (antero- posterioară/ transversală/ cranio-caudală), cel mai probabil de origine ovariană, cu o perete subțire fără septuri sau calcificări, care deplasează structurile retroperitoneale și comprimă intestinul. Ovarul drept
nu a putut fi observat. Ovarul stâng măsura 39/26 mm și prezenta câțiva foliculi, cel mai mare având 26 mm. Nu au fost identificate anomalii uterine, lichidul intraperitoneal absent și nu au fost identificați ganglioni limfatici anormali. Toate celelalte structuri se încadrau în limitele normale (Fig. 2A și 2B).
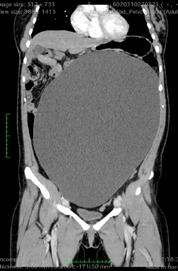
Fig. 2A CT: chist ovarian gigant de 360/300/150 mm.
(A) secțiune sagitală
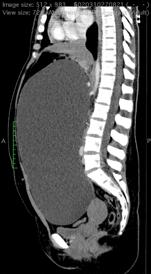
Fig.2B CT Scan: chist ovarian gigant de 360/300/150 mm.
(B) secțiune coronală
Am efectuat o anexectomie laparoscopică după ce tumora a fost drenată prin incizia laparoscopică deschisă ombilicală. Deoarece suntem obișnuiți cu tehnica de laparoscopie deschisă Hasson, am efectuat o incizie laterală umbilicală prin care am aspirat și 10,5 litri de lichid din chist și am efectuat o sutură a inciziei tumorale pentru a evita orice vărsare ulterioară a lichidului rămas. Drenajul masei a fost fără incidente, fără sindrom de compartiment după evacuare. Explorarea cavitații abdominale a evidențiat un chist paraovarian parțial torsionat, mare, pe partea dreaptă, care era bine vascularizat și, după o inspecție atentă a abdomenului, a fost efectuată anexectomia dreaptă.
Din ce știm noi, acesta este cel mai mare chist paratubar sau masă anexială descrisă în literatură până în prezent ce a fost tratată prin chirurgie minim invazivă luând toate măsurătorile în considerare și având cel mai mare volum de lichid aspirat. O altă particularitate a cazului nostru este asocierea chistului paratubar gigant cu un chistadenom ovarian mucinos.
32 www.revistamedicalmarket.ro Articole de specialitate Obstetrică Ginecologie
Acest material promoțional este destinat profesioniștilor din domeniul sănătății








Haemocomplettan P 1g pulbere pentru soluție injectabilă/perfuzabilă. Produsul conține 20 mg/ml brinogen uman, după reconstituire cu 50 ml apă pentru preparate injectabile pentru Haemocomplettan P 1g. Indicații terapeutice: Pentru terapia și pro laxia diatezelor hemoragice ca tratament de substituție în hipo brinogenemie, dis brinogenemie sau a brinogenemie congenitală la pacienții cu tendință la sângerare, pentru pro laxia preoperatorie; ca terapie adjuvantă pentru tratamentul sângerărilor care pot pune viața în pericol în caz de hipo brinogenemie dobândită cum sunt următoarele condiții: hipo brinogenemie de diluție în cazul pacienților cu traumatisme și pierderi severe de sânge, tulburări ale sintezei factorilor de coagulare, de exemplu: distrugerea marcată a parenchimului hepatic cu de cit de brinogen consecutiv, creșterea consumului de brinogen asociat cu alte tipuri de sângerări necontrolate terapeutic, care pot pune viața în pericol, în caz de sindrom de coagulare intravasculară diseminată și în caz de hiper brinoliză. Doze și mod de administrare: Tratamentul trebuie inițiat sub supravegherea unui medic specializat în terapia tulburărilor de coagulare. Dozele și durata terapiei de substituție depind de severitatea tulburării, localizarea și extinderea sângerării, precum și de statusul clinic al pacientului. Doza de brinogen (g) = nivelul dorit (g/l) - nivelul de bază (g/l)x1/0,017 (g/l / g/kg) x greutatea corporală (kg). Viteza de injectare sau perfuzie nu trebuie să depășească 5 ml/min. Contraindicații: Hipersensibilitate la substanța activă sau la oricare dintre excipienții enumerați la punctul 6.1 din RCP. Tromboză manifestă sau infarct miocardic, cu excepția hemoragiilor care pot pune viața în pericol. Atenționări speciale: În cazul în care apar reacții alergice sau de tip ana lactic, injectarea sau perfuzarea trebuie oprite imediat. În caz de șoc ana lactic se inițiază tratamentul standard al șocului. Reacții adverse: Rar s-au observat reacții alergice sau de tip ana lactic (precum urticarie generalizată, rash, scăderea presiunii sanguine), creșterea temperaturii corporale și foarte rar s-au observat episoade tromboembolice, incluzând infarctul miocardic și embolismul pulmonar. Grupa farmacoterapeutică: antihemoragice, brinogen uman, codul ATC: B02BB01. Perioada de valabilitate: 5 ani. Stabilitatea zico-chimică a soluției reconstituite a fost demonstrată pentru 8 ore la temperatura camerei (max. +25 °C). Precauții speciale pentru păstrare: A se păstra la frigider (2 °C-8 °C). A nu se congela! A se păstra aconul în cutie pentru a protejat de lumină. Deținătorul autorizației de punere pe piață: CSL Behring GmbH, Emil-von-Behring-str. 76, 35041 Marburg, Germania. Numărul APP - 7708/2015/01, 28.05.2015. Pentru mai multe informații, consultați rezumatul caracteristicilor produsului medicamentos (varianta revizuită în ianuarie 2020). Medicament eliberat pe bază de prescripție medicală PR.
Distribuit în România prin:
Prisum Healthcare SRL
Clădirea Globalworth Square, Str. Gara Herăstrău nr. 6, et. 3
Sector 2, București, 020334
Tel.: 021.322.01.71/72, Fax: 021.321.70.64
E-mail: office@prisum.ro
www.prisum.ro
HEALTHCARE Dedicated to Life. Naturally.












CEL MAI RAPID DE A LUPTA ÎMPOTRIVA ANEMIEI FERIPRIVE
Fe + Mn + Cu.5
Asorbabil imediat + Bine tolerat.1, 4
Până în ziua 30, normalizarea nivelului de hemoglobină
la toate tipurile de pacienți.1, 2, 3
1
2 S.Y Anmouth, O.B. Saneeva and A.V Tchouprova. Les nouveautés dans le traitement de l’anémie sidéropénique chez les enfants. Le journal des « Maladies des Nouveaux Nés et des Enfants ». 2001. 1 : 68-70
3 -
with other liquid or solid formultaions containing bivalent or trivalent iron. Minerva ginecologica. 1996. 48 : 511-518
4 Raport ul din anul 2017 privind siguranța, actualizat periodic (1 Iulie 2010 - 30 Iunie 2017)
5 Rezumatul caracteristicilor produsului pentru Tot’héma®. Rezumatul caracteristicilor produsului pentru Tot’héma® este disponibil la stand la cerere. 5
M O DU L N OST R U
Acest material este destinat profesioniştilor din domeniul sănătății.
INNOTECH INTERNATIONAL
Avenue Aristide Briand
Arcueil - France
LABORATOIRE
22
94110
TOTEM_INNO_TOTH_RO_06-2022-3455_V2
Ma rele clasic în ginecologia infe c ț ioas ă

INFEC ȚIE VAGINALĂ
TRATAMENT EMPIRIC
LOCAL CU SPECTRU LARG
Sulfat de neomicină 35000 U.I.
Sulfat de polimixină B 35000 U.I.
Nistatină 100000 U.I.
Reducerea simptomelor clinice
Studiul clinic “PRISM”1 1
European multicentric, randomizat, dublu-orb, cu grupuri paralele, comparativ cu miconazolul, studiu faza IIIb.
2019 publicat în Medicine and Infectious Diseases journal.
Satisfacţia globală la nivelul grupului POLYGYNAX®1

Toleranţa1
Apreciată ca “ BUN Ă ”
= 302
B
(Miconazol) n = 309 p = 0.0906
Complianţa la tratamentul cu POLYGYNAX®1
= 302 PACIENTE n = 302
PO LY G Y N AX ® C apsul e moi v aginal e
I n d icaţii t er ap e utic e : 2
Polygynax capsule moi vaginale este indicat:
• În tratamentul local al vaginitei cauzate de germeni sensibili (vaginita bacteriană, vulvo-vaginita cauzată de Candida albicans și Candida non-albicans, vaginită mixtă) și vaginoza bacteriană.
• Profilactic:
- înainte de intervenţii chirurgicale în zona micului bazin;
- înainte de naştere;
- înainte şi după electrocoagularea colului uterin;
- înaintea investigaţiilor uterine (histerografie).
• Exclusiv pentru femei adulte.
• 1 capsulă vaginală seara timp de 12 zile
• Formulă fără corticosteroizi
• Disponibil în cutii cu 12 capsule vaginale.
• A nu se întrerupe tratamentul în timpul ciclului menstrual
• Tratamentul se va asocia cu recomandări de igienă și pe cât posibil, de eliminare a factorilor favorizanți.
• Tratamentul partenerului variază în funcţie de caz.
Trebuie avute în vedere ghidurile terapeutice în vigoare cu privire la utilizarea adecvată a antibioticelor LABORATOIRE
1. Bohbot JM et al. PRISM study: Comparison of a nystatin-neomycin-polymyxin B combination with miconazole for the empirical treatment of infectious vaginitis.

Pentru RCP complet, scanați Codul QR sau accesați următoarea adresa:
https://www.innothera.fr/en/smpc/
T OTEM_INNO_PO L Y_PRISM_2022_RO_08-2022-3587 V2
2. Summary of Product Characteristics of Polygynax vaginal capsule updated in September 2019. Acest material promoţional este destinat profesioniştilor din domeniul sănătăţii.
88.3% 81.8% n =
INVESTIGATORI PACIENTE
302
96.6% n
86.7% 91.1% POLYGYNAX® Polimixină
Neomicină Nistatină
AZOLE
n
VAGINALE SENZA
IA DE ARSURI VAGINALE DURERI VAGINALE IRITAȚIE VAGINALĂ VAS (mm) -80.5% *** Z1 Z14 -83.7% *** Z14 Z1 -77.8% *** Z14 Z1 -82.3% *** D14 Z1 10 20 30 40 50 *** p<0.001 n = 302
LYGYNAX® 1 96.4% VAGINOZĂ BACTERIANĂ n = 28 85.4% VAGINITĂ BACTERIANĂ n = 41 94.4% VAGINITĂ CU CANDIDA n = 72 87.7% INFECȚII VAGINALE MIXTE n = 57
LYGYNAX®
1 SCURGERI
Ț
Ameliorarea simptomelor începând din ZIUA 2 sfârșitul tratamentului în grupul PO
a infecției vaginale la nivelul grupului PO
INNOTECH INTERNATIONAL 22,
Aristide
94110
–
avenue
Briand
Arcueil
France
Oncofertilitatea, un domeniu în extindere la frontiera între specialități conexe ginecologiei și oncologiei
Introdus în România din 2011 de Dr. Marilena Băluță, subiectul Oncofertilităţii constituie un domeniu în extensia tehnicilor de prezervare a fertilității și tehnicilor RUA, gândit în beneficiul pacienților diagnosticați cu diferite tipuri de cancer care prezintă un grad sporit de risc în ce privește capacitatea de reproducere. Oncofertilitatea oferă o opțiune terapeutică, dar mai ales o soluție în cazul pacienților oncologici, aflați în etapa premergătoare unor proceduri medicale de eradicare a cancerului, de tipul chirurgiei radicale, imunoterapiei sau altor terapii adjuvante, chimio- sau radioterapie, care pot astfel beneficia de această șansă în plus de a își planifica un viitor fertil, atunci când redobândirea sănătății și calitatea vieții le va permite acest lucru.
Dr. Marilena Băluță, Medic primar Obstetrică Ginecologie, medic supraspecializat în Oncofertilitate, Embriolog Senior cu competenţă în tehnici de Reproducere Umană Asistată/RUA: „Am adresat pacientului oncologic această nouă specialitate, informând asupra domeniului de activitate și beneficiilor sale. Pacienții care au venit inițial pentru prezervarea fertilității mi s-au adresat citind articolele scrise de mine în media sau pe rețele de socializare. Am considerat necesară, într-o prima etapă, educarea-informarea publicului pentru a conștientiza necesitatea acestei noi specializări, oncofertilitatea, un domeniu deja consacrat peste tot în lume. În locul în care mi-am făcut formarea în acest domeniu, în Bohn, în anul 2011, în urma dialogului cu colegii embriologi, în cadrul unui curs de congelare de țesut ovarian, i-am întrebat care a fost cel mai tânăr pacient al lor și de când congelează țesut ovarian. Am înțeles că acolo se congela țesut ovarian din 1999, cel mai tânăr pacient fiind o fetiță de 3 ani, diagnosticată cu neuroblastom, care a beneficiat pentru prezervarea fertilității prin congelarea ovarului. Am fost uimită și totodată, am văzut beneficiile acestui domeniu spectaculos, în planul posibilităților și beneficiilor pe care le pot avea categorii de pacienți aflați în situații de risc din pricipa infertilității generate de boală sau aflaţi în terapii care ar putea afecta funcția sau mecanismul reproductiv.”
Cu trecerea timpului, domeniul oncofertilităţii a început să prindă contur și în România, prin informarea comunității medicale, medici specialiști de specialități conexe oncologiei și ginecologiei, asupra acestui domeniul subiacent infertilității și tehnicilor de Reproducere umană asistată. Nu numai aceste două prime comunități specializate trebuie informate asupra progreselor acestui domeniu al oncofertilităţii, ci întreaga comunitate medicală care tratea-

ză diferite tipuri de cancere, pentru că fiecare domeniu are propria experiență în aria vastă a oncologiei cu toate ramificaţiile sale.
Dr. Marilena Băluță, în calitate de Medic Fondator al Societății de Oncofertilitate din România propune comunității medicale abordare și colaborare multidisciplinară, precum și integrarea specialistului de Oncofertilitate în cadrul Tumor Board-ului oncologic, care evaluează alternativele terapeutice și opțiunile pe care pacientul oncologic le are în momentul diagnosticării cu o formă de cancer, care poate afecta fertilitatea.
Specialistul în oncofertilitate vine în completarea echipei oncologice, pentru a continua traseul terapeutic al pacientului cu o opțiune asupra prezervării potențialului fertil, care este de luat în considerare, atâta vreme cât prognosticul cancerului este unul permisiv în configurarea unui viitor și cât timp calitatea vieții pacientului, după tratarea cancerului, permite această gândire pe termen lung.
Deși sună a „sentința”, cancerul nu mai este o sentință definitivă, întrucât există multiple posibilități de tratament. Progresul medicinei, mijloacele de diagnoză performante și tratamentul avansat al cancerului, precum
și nivelul de expertiză al medicilor cu competență în zona oncologiei, toate acestea ne dau suficiente motive și speranțe în configurarea unor planuri terapeutice bine gândite pentru acești pacienți, în orizontul planificării unui viitor fertil, pe care cu ajutorul specialistului în oncofertilitate îl putem regândi împreună.
Ce categorii de pacienți pot fi adresaţi medicului specializat în oncofertilitate?
Pentru pacienții diagnosticați cu cancer în stadii precoce, pacienții tineri care au în față un viitor reproductiv și în genere, pentru orice pacient care își planifică un viitor reproductiv, dar din diferite motive amână decizia de a procrea (alte patologii care intrică fertilitatea, cauze economico-sociale, prioritizarea unei cariere profesionale înainte de a lua decizia conceperii unui copil), prezervarea fertilității este o opțiune terapeutică de considerat și adresat specialistului în Oncofertilitate.
Adresarea pacientului către specialistul în Oncofertilitate trebuie să fie realizată din prima etapă de evaluare a pacientului diagnosticat cu un cancer, de către tumor board-ul oncologic. Pacientul oncologic este tratat multidisciplinar, iar în momentul în care se decide un plan terapeutic integrat, acel pacient intră într-un tumor board, format din oncolog, chirurg, radioterapeut și alţi specialiști, potrivit schemei terapeutice, echipa care ar trebui să includă și specialistul în oncofertilitate.
Decizia de prezervare a fertilității ia în considerare mai mulți factori, ce depind de tipul de cancer, de stadiul bolii, de opțiunile de tratament al cancerului. Pentru a adresa pacientul și a configure protocolul terapeutic de manieră personalizată, care să integreze și opțiuni în ce privește prezervarea fertilității, se vor cumula și evalua toți acești factori și oncologul, împreună cu specialistul în oncofertilitate, vor lua o decizie consultativ-participativă în sensul includerii/nu a pacientului într-un protocol de prezervare a fertilității. Text integral pe: revistamedicalmarket.ro
36 www.revistamedicalmarket.ro Articole de specialitate Obstetrică Ginecologie
Filme GYNO V
Ovul vaginal pe bază de Vitamina E



Film hidratant, protector și reparator pentru mucoasa vaginală
Indicații:
- Crește si restabilește lubrifierea vaginală
(ex: la menopauză, după intervenții, după spălări agresive, vaginite etc)
- favorizează creșterea Lactobacillus acidophilus (a Döderlein)
Fără arome, coloranți, conservanți, uleiuri esențiale
Testat pentru Nichel și Gluten
Ingredient ovul: Tocopheryl acetate 500 mg
Blister cu 6 / 12 ovule
Filme NASALE
Irigator nazal pe bază de Vitamina E
Ulei hidratant, protector și reparator pentru cavitatea nazală
Indicații:
- rinită alergică
- cruste nazale / uscăciune nazală
- Epistaxis
Fără arome, coloranți, conservanți, uleiuri esențiale
Testat pentru Nichel și Gluten
Compoziție: Tocopheryl acetate, Caprylic/Capric Trigliceride
Flacon 20 ml, Fără gaz, apx. 280 de jeturi
Vea OLIO
ULEI DE BAZĂ - 100% VITAMINA E
film lipidic protector, un singur ingredient fără excipienți
acțiune protectoare, reparatoare și antioxidantă, reduce biofilmul cutanat
Adjuvant cosmetic pentru:
Buze și zona periorală
- roșeață, iritație și fisuri din cauza agenților externi
Cavitatea bucală (comestibil)
- iritație și roșeață a gingiilor și mucoaselor
- iritație de la dentiție
- uscăciunea cavității bucale

Față, corp și membre
- fisuri ale mameloanelor în timpul alăptării (ragade)
- fisuri și ragade localizate
- înțepături de insecte: calmează mâncărimea și roșeața
Zona genitală și anală
- iritație balano-vulvo-anală sau ragade din cauza agenţilor externi
- sinechie vulvară, aderențe balanoprepuțiale
Vea ORIS
Spray oral indispensabil pe bază de Vitamina E cu acțiune antioxidantă
Protejează și menține mucoasa bucală în stare bună
Indicații:
- pentru igiena și sănătatea cavității bucale, în special în timpul sarcinii
- în caz de reacții alergice sau hiperactivitate a mucoasei, idiosincrazie
Fără arome, coloranți, conservanți, uleiuri esențiale
Testat pentru Nichel și Gluten
Compoziție: Caprylic/Capric Trigliceride,Tocopheryl acetate
Flacon 20 ml, Fără gaz, apx. 280 de jeturi
Distribuitor: Iulius Pharma SRL - Tel: 0748.017.017 - www.vealine.eu
Reeducarea uro-perineală
La Kineto Consult, ne dedicăm îmbunătățirii sănătății pelvine prin programul nostru de reeducare uroperineală, esențial pentru susținerea organelor interne și ameliorarea funcțiilor urinare, genitale și digestive.
Planșeul Pelvin
Cunoscut și ca diafragma pelvină, acest grup de mușchi joacă un rol crucial în susținerea organelor interne, controlul urinar și funcția genitală. Disfuncțiile pot apărea sub formă de incontinență urinară la efort, dureri pelvine sau dificultăți la golirea vezicii.
Rolul Perineului
în Biomecanica
Lombro-Abdominală
Perineul este esențial în menținerea echilibrului presiunilor abdominale, fiind afectat direct de postura corporală. Tulburările de statică vertebrală, precum cifoza sau hiperlordoza, pot tensiona inutil planșeul pelvin.
Prolapsul Genital
Această condiție, caracterizată de coborârea organelor pelvine, poate fi combătută eficient prin întărirea musculaturii
pelvine. La Kineto Consult, programele noastre targetează prevenirea și ameliorarea simptomelor prolapsului, îmbunătățind calitatea vieții pacientelor.
Perineul în Sarcină
Un perineu tonifiat nu doar că sprijină fătul în timpul sarcinii, dar reduce semnificativ riscul de prolaps și incontinență postnatală. Recomandăm începerea antrenamentelor perineale din prima

jumătate a sarcinii, concentrându-ne pe exerciții de contracție și relaxare.

Tipuri de Incontinență
Urinară și Vezica Neurogenă
Abordăm incontinența de efort, de urgență și cea mixtă printr-o varietate de tehnici, incluzând electrostimularea și exerciții specifice. Vezica neurogenă este tratată printr-un program complex de kinetoterapie pentru a restabili funcția normală a vezicii.
Kinetoterapia pentru
Disfuncțiile Perineale
La Kineto Consult, folosim o combinație de stretching, masaj, termoterapie și electroterapie pentru a trata durerile perineale. Programul include și educație pentru utilizarea dilatatoarelor și antrenamente specific orientate către îmbunătățirea musculaturii pelvine și lombare.
Echipa Kineto Consult
www.kinetoconsult.ro
38 www.revistamedicalmarket.ro Articole de specialitate Obstetrică Ginecologie
recuperare şi reeducare medicală

Antrenamentul
Kinetic Progresiv
Programul se desfășoară pe durata a 12 săptămâni și include:
primul pas pentru un corp echilibrat și
terapie manuală de reechilibrare / reposturare
cu programare
cea mai bună îngrijire!
La Kineto Consult dispunem de aparatură medicală profesională şi terapeuţi cu experienţă, pregătiţi să se adapteze fiecărui pacient în parte, indiferent de vârstă.
Ne concentrăm atenţia asupra tratamentului individual atent monitorizat de către personalul specializat, menit să îmbunătăţească simţitor calitatea vieţii.
Iar pentru că suntem buni parteneri, abonamentele serviciilor noastre pot fi decontate prin CASMB, OPSNAJ sau asigurări private SIGNAL IDUNA.

0727 843 402 Str. Argentina nr. 5 Str. Siriului nr. 42-46, etajul 5 0799 866 240 facebook.com/kinetoconsult youtube.com/@kinetoconsult instagram.com/kinetoconsult
DE
CENTRU





Acest material promoţional este destinat profesioniştilor din domeniul sănătăţii. Pentru informaţii suplimentare vă rugăm să consultaţi Rezumatul caracteristicilor produsului complet. Medicament eliberat pe bază de prescripţie medicală-PRF Profesioniștii din domeniul sănătăţii sunt rugaţi să raporteze orice reacţie adversă suspectată sau reclamație cu privire la acest medicament la adresa de e-mail: Drugsafety.alfasigma@addenda.ro sau la Agenţia Naţională a Medicamentului și a Dispozitivelor Medicale din România https://adr.anm.ro/ DAPP - Alfasigma S.p.A.
Stratacel este conceput pentru o vindecare mai rapidă și o reducere semnificativă a timpului de recuperare.
Stratacel este conceput pentru o vindecare mai rapidă și o reducere semnificativă a timpului de recuperare.
Stratacel este cu 50% mai eficient în reducerea timpului de recuperare, cu rezultate vizibile începând cu ziua 2.1
Stratacel este cu 50% mai eficient în reducerea timpului de recuperare, cu rezultate vizibile începând cu ziua 2.1
ro.stratacel.com
ro.stratacel.com
Stratamed este conceput pentru o vindecare mai rapidă și pentru prevenirea precoce a cicatricilor anormale.
Stratamed este conceput pentru o vindecare mai rapidă și pentru prevenirea precoce a cicatricilor anormale.
Stratamed ajută rănile să se vindece mai repede și ajută la prevenirea infecțiilor.3,4
Stratamed ajută rănile să se vindece mai repede și ajută la prevenirea infecțiilor.3,4
ro.stratamed.com
ro.stratamed.com
Strataderm este un gel profesional de terapie a cicatricilor pentru prevenirea și tratarea formării anormale și excesive a acestora.
Strataderm este un gel profesional de terapie a cicatricilor pentru prevenirea și tratarea formării anormale și excesive a acestora.
Resurfacing laser corectiv - Faţă2
Resurfacing laser corectiv - Faţă2
Dr. Marini, SDC The Skin Doctors Center, Trieste, Italy
Dr. Marini, SDC The Skin Doctors Center, Trieste, Italy

Chirurgie MOHS5 - Buza superioară Monoterapie cu Stratamed
Chirurgie MOHS5 - Buza superioară Monoterapie cu Stratamed
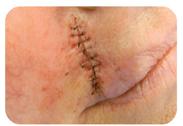
pansament inovator pentru proceduri fractionale
pansament inovator pentru proceduri fractionale

pansament avansat tip film pentru plagi

Cicatrice hipertrofică liniară după excizia chirurgicală a unui nev7 - Torace gel pentru terapia cicatricilor
Cicatrice hipertrofică liniară după excizia chirurgicală a unui nev7 - Torace
Vârsta cicatricilor înainte de tratament: 14 luni Cicatricea din stânga a rămas netratată, cicatricea din dreapta a fost tratată timp de 2 luni.
Strataderm este cel mai de încredere gel de terapie a cicatricilor din Australia.6
Strataderm este cel mai de încredere gel de terapie a cicatricilor din Australia.6
Vârsta cicatricilor înainte de tratament: 14 luni Cicatricea din stânga a rămas netratată, cicatricea din dreapta a fost tratată timp de 2 luni.

ro.strataderm.com
ro.strataderm.com
Începerea tratamentului cu Stratamderm
Stratamark este dovedit clinic pentru prevenirea și tratamentul vergeturilor. 8,9
Stratamark este dovedit clinic pentru prevenirea și tratamentul vergeturilor. 8,9
Stratamark poate fi utilizat și în combinație cu alte tratamente pentru vergeturi, inclusiv terapia cu laser, doar cu recomandare medicală.
Stratamark poate fi utilizat și în combinație cu alte tratamente pentru vergeturi, inclusiv terapia cu laser, doar cu recomandare medicală.
Atenție:
Atenție:
ro.stratamark.net
ro.stratamark.net
întotdeauna
numai conform
Numai
Stratamark a fost aplicat de la naștere, până la 6 luni post-partum.8 Pacientul avea atât antecedente personale, cât și familiale de vergeturi.
Stratamark a fost aplicat de la naștere, până la 6 luni post-partum.8 Pacientul avea atât antecedente personale, cât și familiale de vergeturi.
gel pentru terapia cicatricilor



pentru prevenirea si tratamentul vergeturilor
pansament avansat tip film pentru plagi pentru prevenirea si tratamentul vergeturilor


dumneavoastră. Dacă apare iritația, întrerupeți utilizarea și consultați medicul dumneavoastră. Poate păta hainele dacă nu este complet uscat. În cazul în care apar pete, curățarea chimică ar trebui să fie capabilă să le îndepărteze fără a deteriora țesătura. Pentru o depozitare corectă, vă rugăm să închideți tubul bine cu capacul. A nu se lăsa la îndemâna copiilor. Nu utilizați după data de expirare (EXP) imprimată pe tub. Data de expirare (EXP) nu se modifică odată ce tubul a fost deschis. A se evita contactul cu ochii. Nu este adecvat pentru plăgi umede, foarte exsudative, răni tunelizate sau arsuri de gradul 3. În cazul în care rana dumneavoastră prezintă semne de infecție sau nu se vindecă după 30 de zile, consultați medicul dumneavoastră. Nu necesită metode speciale de eliminare. Vă rugăm să respectați reglementările locale de eliminare la deşeuri a materialelor de ambalare. Referințe: 1. Gold, M., et al. (2019). J of Cosmetic Dermatology, 18(2), pp. 524-529. 2. Prin amabilitatea lui Leonardo Marini, MD - SDC The Skin Doctors Center Trieste, Italia, 2017. 3. Lucattelli, E., et al. (2021). Annals of Burns and Fire Disasters, 34(1), pp. 53-57. 4. Sandhofer, M., Schauer, P. (2012). SKINmed, 10, S1-S7.
5. Prezentat în cadrul Societății Internaționale de Chirurgie Dermatologică (ISDS) 2015 (primăvară) de Dr. Benedetto, Cartagena (Columbia). 6. Date Iqvia MAT Nov 2021. 7. Date la dosar, 2010 (Studiul Dr. A. Irwin). Stratpharma AG. 8. Malkova, S. (2014). Noua revistă de medicină a UE, 1-4/4, pp. 1-7. 9. Hughes, CD, Hedges, A. (2018). Australasian Journal of Dermatology, 60(1), pp. 78-80. Fabricat de: Stratpharma AG, Aeschenvorstadt 57, CH-4051 Basel, Elveția Distribuit
uz extern. Nu trebuie aplicat peste alte tratamente pentru piele fără sfatul medicului dumneavoastră. Dacă apare iritația, întrerupeți utilizarea și consultați medicul dumneavoastră. Poate păta hainele dacă nu este complet uscat. În cazul în care apar ar trebui să fie capabilă să le îndepărteze fără a deteriora țesătura. Pentru o depozitare corectă, vă rugăm să închideți tubul bine cu capacul. A nu se lăsa la îndemâna copiilor. Nu utilizați după data de expirare (EXP) imprimată pe de expirare (EXP) nu se modifică odată ce tubul a fost deschis. A se evita contactul cu ochii. Nu este adecvat pentru plăgi umede, foarte exsudative, răni tunelizate sau arsuri de gradul 3. În cazul în care rana dumneavoastră prezintă infecție sau nu se vindecă după 30 de zile, consultați medicul dumneavoastră. Nu necesită metode speciale de eliminare. Vă rugăm să respectați reglementările locale de eliminare la deşeuri a materialelor de ambalare. Referințe: 1. Gold, M., et al. (2019). J of Cosmetic Dermatology, 18(2), pp. 524-529. 2. Prin amabilitatea lui Leonardo Marini, MD - SDC The Skin Doctors Center Trieste, Italia, 2017. 3. Lucattelli, E., et al. (2021). Annals of Burns and Fire Disasters, 34(1), pp. 53-57. 4. Sandhofer, M., Schauer, P. (2012). SKINmed, 10, S1-S7. 5. Prezentat în cadrul Societății Internaționale de Chirurgie Dermatologică (ISDS) 2015 (primăvară) de Dr. Benedetto, Cartagena (Columbia). 6. Date Iqvia MAT Nov 2021. 7. Date la dosar, 2010 (Studiul Dr. A. Irwin). Stratpharma AG. 8. Malkova, S. (2014). Noua revistă de medicină a UE, 1-4/4, pp. 1-7. 9. Hughes, CD, Hedges, A. (2018). Australasian Journal of Dermatology, 60(1), pp. 78-80. Fabricat de: Stratpharma AG, Aeschenvorstadt 57, CH-4051 Basel, Elveția Distribuit în România: Meditrina Pharmaceuticals SRL, Intrarea Măguricea Nouă, nr. 7-7A,


 Începerea tratamentului cu Stratamed După 2 luni de tratament cu Stratamed
Citiți întotdeauna prospectul, utilizați numai conform instrucțiunilor. Numai pentru uz extern. Nu trebuie aplicat peste alte tratamente pentru piele fără sfatul medicului
Începerea tratamentului cu Stratamed După 2 luni de tratament cu Stratamed
Citiți întotdeauna prospectul, utilizați numai conform instrucțiunilor. Numai pentru uz extern. Nu trebuie aplicat peste alte tratamente pentru piele fără sfatul medicului
în România: Meditrina Pharmaceuticals SRL, Intrarea Măguricea Nouă, nr. 7-7A, Sector 1, Bucuresti, Romania, tel: +4 021 211 71 83 Strataderm şi Stratamark sunt dispozitive medicale de clasa I, cu marcaj CE pentru Europa, înregistrate TGA și FDA. Stratacel şi Stratamed sunt dispozitive medicale de clasa IIa, cu marcaj CE pentru Europa, înregistrate TGA și FDA. Urmăriți-ne pe rețelele sociale Stratpharma Romania stratpharma_romania
2 luni post-partum, 2 luni de tratament cu Stratamark 6 luni post-partum, 6 luni de tratament cu Stratamark
După 2 luni de tratament cu Strataderm
Înainte de procedură Post procedură, începerea tratamentului cu Stratacel După 9 zile de tratament cu Stratacel
Sector 1, Bucuresti, Romania, tel: +4 021 211 71 83 Strataderm şi Stratamark sunt dispozitive medicale de clasa I, cu marcaj CE pentru Europa, înregistrate TGA și FDA. Stratacel şi Stratamed sunt dispozitive medicale de clasa IIa, cu marcaj CE pentru Europa, înregistrate TGA și FDA. Urmăriți-ne pe rețelele sociale Stratpharma
Începerea tratamentului cu Stratamed După 2 luni de tratament cu Stratamed
Citiți
prospectul, utilizați
instrucțiunilor.
pentru
Romania stratpharma_romania
După
2 luni post-partum, 2 luni de tratament cu Stratamark 6 luni post-partum, 6 luni de tratament cu Stratamark
Începerea
tratamentului cu Stratamderm
2
luni de tratament cu Strataderm
Înainte de procedură Post procedură, începerea tratamentului cu Stratacel
După 9 zile de tratament cu Stratacel
Polipii endometriali - aspecte curente și puncte cheie
Polipii endometriali (PE) reprezintă o afecțiune ginecologică frecventă. Incidența acestora pare a fi estimată în diferite studii la aproximativ 25%. Înaintarea în vârstă, hiperestrogenismul, hipertensiunea arterială și utilizarea tamoxifenului sunt recunoscute ca elemente de risc obișnuite pentru dezvoltarea PE. Din punct de vedere morfologic, PE sunt protuberanțe endometriale individualizate ce cuprind, în diferite grade stromă, glande și vase sanguine.

PProf. Univ.
Dr. Costin Berceanu
Departamentul OG, Facultatea de Medicină, UMF din Craiova, Clinica I OG, Spitalul Clinic Județean de Urgență Craiova
olipii simptomatici determină în mod obișnuit sângerări uterine anormale, volumul acestei sângerări fiind de obicei redus, de tip spotting în pre- și postmenopauză, manifestându-se mai rar ca sângerare intermenstruală abundentă, dar pe de altă parte, pot constitui etiologia unei pierderi semnificative de sânge menstrual.
În multe dintre cazuri PE sunt însă asimptomatici, fiind diagnosticați prin evaluarea ginecologică de rutină sau în cazul pacientelor care se adresează pentru infertilitate.
Riscul de apariție a PE crește de la momentul menarhăi până la sfârșitul vârstei reproductive. Etiopatogenia PE nu este elucidată cu acuratețe, dar anumite condiții precum diabetul zaharat, factorii hormonali sau hipertensiunea arterială sunt considerate a avea o contribuție semnificativă.
Recidiva este de asemenea caracteristică PE, în special în cazul terapiei susținute cu tamoxifen.
Atât pentru femeile în pre-, cât și pentru cele în postmenopauză, prezentând PE, hemoragia uterină anormală survine la aproximativ 68% dintre paciente și este cel mai obișnuit simptom în aceste cazuri.
Ecografia transvaginală (TVUS) este explorarea primară standard în diagnosticul PE. Semiologia ultrasonografică a PE presupune de obicei o imagine hiperecogenă cu contururi uniforme în interiorul cavității uterine, înconjurată de un contur hiperecogen fin. Zonele chistice reprezentate de componenta glandulară pot fi observate în interiorul polipului, sau acestea pot apărea ca o hipertrofie endometrială nespecifică, relativ focală, la nivelul lumenului endometrial. Desigur,
utilizarea funcției Doppler poate crește sensibilitatea diagnostică la 91-97%.
Ultrasonografia tridimensională (3D-TVUS) are capacitatea de a reconstrui imagini multiplanare ale uterului și ale marginilor sale exterioare, aducând în plus acuratețea planului coronal.
TVUS și 3D-TVUS cu perfuzie salină de contrast (SIS) reprezintă alte tehnici suplimentare și complementare pentru diagnosticul PE.
După etapa evaluării ultrasonografice, histeroscopia și biopsia ghidată reprezintă cea mai bună tehnică de diagnostic în contextul PE, oferind sensibilitatea și specificitatea maximă pentru managementul conservator.
Astfel, histeroscopia cu biopsie ghidată este considerată standardul de aur în diagnosticul PE, permițând vizualizarea directă, localizarea exactă și posibila rezecție simultană.
Polipectomia histeroscopică este eficientă și fiabilă atât din punct de vedere diagnostic, cât și ca metodă terapeutică.
De asemenea, histeroscopia permite recuperarea rapidă, revenirea la un mod de viață obișnuit și spitalizarea scurtă.
Desigur, individualizarea fiecărui caz, medicina pesonalizată sau raportul riscuri-beneficii, pot aduce în discuție tehnicile chirurgicale radicale și în cazul PE.
Astfel, histerectomia este tratamentul definitiv pentru PE, excluzând riscul de recidivă sau malignizare. Cu toate acestea, tehnica trebuie utilizată precaut și numai după consilierea corespunzătoare a pacientelor.
Rezultatele clinice după tratamentul PE sunt în general favorabile, iar ameliorarea simptomatică este excelentă după polipectomia histeroscopică. Polipectomia determină remisiunea hemoragiei, îmbunătățește calitatea vieții și fertilitatea. Puncte cheie
• PE reprezintă o afecțiune ginecologică frecventă.
• Hiperestrogenismul, hipertensiunea arterială, și utilizarea tamoxifenului
sunt factori de risc pentru apariția PE.
• Polipii simptomatici cauzează de obicei hemoragii uterine anormale.
• TVUS este investigația primară în PE.
• Polipectomia histeroscopică este standardul de aur pentru tratarea PE.
• Histerectomia este tratamentul definitiv pentru PE, dar necesită o indicație judicioasă și consiliere adecvată.
• Chiar dacă majoritatea PE sunt benigni, aceștia pot deveni hiperplazici, cu transformare malignă.
• Riscul de hiperplazie și malignitate în PE este mai mare la femeile în postmenopauză care prezintă hipertrofie endometrială.
Bibliografie
1. Berceanu C, Cernea N, Căpitănescu RG, Comănescu AC, Paitici Ş, Rotar IC, Bohîlţea RE, Olinca MV. Endometrial polyps. Rom J Morphol Embryol. 2022; 63(2):323-334. https://doi: 10.47162/ RJME.63.2.04.
2. Bohîlțea RE. Diagnosticul patologiei endometriale. Editura Universitară„Carol Davila”, București, Romania, 2018, 71-177.
3. Clark TJ, Stevenson H. Endometrial Polyps and Abnormal Uterine Bleeding (AUB-P): What is the relationship, how are they diagnosed and how are they treated? Best Pract Res Clin Obstet Gynaecol, 2017, 40:89-104. https://doi: 10.1016/j.bpobgyn.2016.09.005 PMID: 27914969
4. Salim S, Won H, Nesbitt-Hawes E, Campbell N, Abbott J.Diagnosis and management of endometrial polyps: a critical review of the literature.J Minim Invasive Gynecol, 2011, 18(5):569-81. https:// doi: 10.1016/j.jmig.2011.05.018 PMID: 21783430
5. American Association of Gynecologic Laparoscopists. AAGL practice report: practice guidelines for the diagnosis and management of endometrial polyps. J Minim Invasive Gynecol, 2012, 19(1):310. https://doi:10.1016/j.jmig.2011.09.003 PMID: 22196255
6. Vitale SG, Haimovich S, Laganà AS, Alonso L, Di Spiezio Sardo A, Carugno J; From the Global Community of Hysteroscopy Guidelines Committee. Endometrial polyps. An evidence-based diagnosis and management guide. Eur J Obstet Gynecol Reprod Biol, 2021, 260:70-77. https://doi: 10.1016/j.ejogrb.2021.03.017 PMID: 33756339
7. Raz N, Feinmesser L, Moore O, Haimovich S. Endometrial polyps: diagnosis and treatment options - a review of literature. Minim Invasive Ther Allied Technol, 2021, 30(5):278-287. https://doi: 10.1080/13645706.2021.1948867 PMID: 34355659
8. Ciscato A, Zare SY, Fadare O. The significance of recurrence in endometrial polyps: a clinicopathologic analysis. Hum Pathol, 2020, 100:38-44. https://doi: 10.1016/j.humpath.2020.03.005 PMID: 32334830
9. Ludwin A, Lindheim SR, Booth R, Ludwin I. Removal of uterine polyps: clinical management and surgical approach. Climacteric, 2020, 23(4):388-396. https://doi: 10.1080/13697137.2020.1784870 PMID: 32648824
46 www.revistamedicalmarket.ro Articole de specialitate Obstetrică Ginecologie

Ce este procedura de ablație cu Radiofrecvență a fibromului uterin?
Ablația fibromului uterin cu Radiofrevență este cea mai nouă metodă de intervenție care păstrează structura funcțională a uterului. Radiofrecvența produce un efect termic în interiorul fibromului care are ca rezultat trei modificări histologice:
Distrugerea celulelor tumorale
Sigilarea vaselor de sânge care irigă țesutul tumoral

Inactivarea receptorilor hormonali din interiorul fibromului, fapt care va împiedica dezvoltarea țesutului tumoral
➊ ➋ ➌
Link YoutubeProcedura de Ablație cu Radiofrecvență a fibromului uterin BIOTECHNICS IMPLANT SRL Adresa: Str. Romulus, Nr. 16, Sector 2, București Mobil: 0726.573.905 Email: office@biotechnics.ro
Inteligența artificială și ecografia fetală
Inteligența artificială reprezintă în ultima perioadă un subiect plin de interes, cu o dezvoltare rapidă, care a suscitat foarte multe controverse. Organizația Națiunilor Unite a adoptat, în luna martie a acestui an, prima rezoluție globală privind inteligența artificială (AI) ce statuează protecția umană și a datelor personale.

Î
Prof.Univ.
Dr. Claudiu Marginean
Co-Presedinte SRUOG, UMF Tg. Mureș, Medic primar obstetrică ginecologie
n materie de diagnostic medical, primii pași AI au fost făcuți în imagistica ficatului, a sânului și a tiroidei. În ultimii ani cercetarea și producătorii de aparatură de diagnostic cu ultrasunet s-au axat pe dezvoltarea AI și în ecografia fetală. Această zonă a fost și rămâne o provocare pentru diagnostic, cu dificultățile inerente legate de poziția și mobilitatea fetală, mărimea fetală variabilă, de diferențele între cantitatea de lichid amniotic și poziția placentei, particularitățile țesuturilor materne.
Beneficiile unei ecografii fetale asistate de AI sunt foarte tentante, deoarece ultimele 2 decenii au adus o standardizare a secțiunilor ecografice fetale de screening, a biometriei, a curbelor de estimare
a greutății și a multor altora. Publicarea de astfel de ghiduri de către societățile de profil, a stimulat cercetătorii în domeniu, ca urmare au apărut publicații și soft-uri care arată direcția clară a implementării AI în practica zilnică. Literatura de profil a ultimilor 3-5 ani indică date concrete, ce sugerează utilizarea AI în ecografia de prim trimestru, de la măsurarea automată a translucenței nuchale până la biometrie automată , secțiunea sagitală corectă, depistarea numărului de saci amniotici și altele. Diferite publicații descriu utilizarea AI în zone cum ar fi =: placentația de la normal la patologic, biometria fetală , anatomia fetală - în special cea craniană și cardiacă, evaluarea pulmonară, recunoașterea patologiilor. Chiar dacă există limite importante ale utilizării ca diagnostic, asistența AI este clar demonstrată.
Pe de altă parte, progresul aparaturii, a calității imaginii ecografelor, a permis producătorilor de profil lansarea pe piață de noi soft-uri cu AI. Dacă în urmă cu circa 15 ani cei interesați de ecografia fe-
tală erau bucuroși să utilizeze ecografele cu primele măsurători automate, astăzi AI identifică secțiunile standard și le salvează automat real-time, sau prelucrează automat un volum 3D cu indicarea secțiunilor standardardizate prin ghiduri. AI indică calitatea secțiunilor achiziționate de ecografist, crește eficiența, indică numărul omisiunilor, reduce variabilitatea interobservațională, sugerează anomaliile fetale și în general ridică calitatea ecografiei obstetricale. Dacă la aceasta adăugăm aparatele de simulare cu AI, ce pot avea o multitudine de anomalii congenitale pe care ecografistul le scanează virtual, putem înțelege impactul în training pentru generațiile tinere.
Este evident că suntem doar într-o etapă de creștere exponențială a implicației AI în domeniul ecografiei fetale, cu beneficii clare de diagnostic și pentru formarea tinerilor specialiști.

48 www.revistamedicalmarket.ro Articole de specialitate Obstetrică Ginecologie

Propess este indicat pentru inițierea maturării colului uterin la femeile gravide cu sarcina ajunsă la termen (după 37 de săptămâni încheiate de sarcină)2
Referințe: 1.Witter Study et al, 1996; 2. Propess, Rezumatul caracteristicilor produsului, mai 2023.
Acest medicament se eliberează pe bază de prescripție medicală PR.
Acest material promoțional este destinat profesioniștilor din domeniul sănătății.
Pentru informații suplimentare, consultați Rezumatul Caracteristicilor Produsului disponibil la cerere sau pe website-ul www.anm.ro
RO-OBS-2400002
Ferring Pharmaceuticals România S.R.L. Str. Independenței nr. 2, camera 3, 300207 - Timișoara Tel: +40 356 113 270, Fax: +40 356 113 278 www.ferring.ro • office@ferring.ro
CONTROL ȘI PRECIZ I E ÎN MATURAREA CERVICA L Ă 1
Ultrasonografia, o nouă metodă în estimarea prognosticului nașterii la gravidele la termen înainte de debutul travaliului
Ultrasound, a new evaluation method for the prediction of delivery mode in pregnant women at term before the onset of labor
Abstract: The main goal of obstetrics is ensuring the birth of a healthy foetus to a healthy mother and for that, it is fundamental to fully understand the complex mechanism of birth. For several decades, many research groups have attempted to develop an easy-to-use, high resolution and objective method, which can be implemented in real-time in order to assist and facilitate the decision-making process during labor. Thus, since the 1990s, ultrasonographic evaluation has been berought forward with the aim of planning and monitoring of labor, since it enables an accurate determination of fetal head engagement (ACF) and the proper moment when instrumental delivery is required. In adition, the prediction of prognosis and mode of delivery, preferably before the onset of labor, has become a suplimentary objective in modern obstetrics, as emergency caesarean delivery is associated with high morbidity and mortality for both foetus and mother.

Rezumat
As. Univ. Dr. Drăgușin
Roxana Cristina
Disciplina OG, UMF Craiova, Clinica OG II Spitalul Clinic Județean de Urgență Craiova
Obiectivul principal al obstetricii este reprezentat de asigurarea nașterii unui făt sănătos în condiţii de siguranţă pentru parturientă, iar pentru aceasta este fundamental ca mecanismul complex al nașterii să fie pe deplin înțeles. De câțiva ani, mai multe grupuri de cercetare au încercat utilizarea unei metode obiective, facile și de înaltă rezoluție, practicată în timp real, pentru a asista și facilita procesul decizional în timpul travaliului. Astfel, evaluarea ultrasonografică a fost propusă, încă din anii ’90, în planificarea și monitorizarea obiectivă a travaliului pentru că permite stabilirea cu acurateţe a angajării craniului fetal și determinării momentului oportun în situațiile când este necesară o intervenție instrumentală. În plus, predicția prognosticului și căii de naștere, preferabil înainte de debutul travaliului, a devenit o țintă suplimentară a obstetricii moderne, deoarece nașterea prin operaţie cezariană de urgenţă, este asociată cu o morbiditate și mortalitate considerabile atât pentru făt, cât și pentru parturientă.
Obstetrica, considerată cea mai primitivă formă de medicină clinică, are ca obiectiv principal asigurarea nașterii unui făt sănătos în condiţii de siguranţă pentru parturientă. Este fundamental ca mecanismul nașterii să fie înțeles pe deplin, cu potențialele anomalii – denumite distocii și metodele corespunzătoare de gestionare a acestor situaţii. În practica obstetricală, fiecare medic are obiectivul de a evita nașterea vaginală dificilă, deoarece aceasta poate determina complicații serioase materno-fetale. În ultimul trimestru de sarcină, examenul ultrasonografic și-a dovedit pe deplin capacitatea de a oferi informații valoroase despre localizarea placentei, prezența circularelor pericervicale a cordonului ombilical sau vasa praevia, statusul fetal, estimarea greutății fetale, bunăstarea fetală, gradul de prematuritate/semnele de sarcină prelungită, înainte de a intra în sala de naștere. Toate aceste elemente pot orienta cu privire la riscul de suferinţă fetală intrapartum.
Predicția prognosticului și căii de naștere, preferabil înainte de debutul travaliului, a devenit o țintă suplimentară a obstetricii moderne, deoarece nașterea prin operaţie cezariană de urgenţă, este asociată cu o morbiditate și mortalitate considerabile atât pentru făt, cât și pentru parturientă. Cercetătorii încearcă însă să găsească o metodă eficientă pentru diferențierea femeilor gravide cu risc scăzut, de cele gravide cu risc înalt, pentru anomalii ale mecanismului
travaliului și o naștere vaginală laborioasă, preferabil înainte de debutul travaliului. Și în această direcție, ecografia s-a dovedit a fi un instrument fiabil în mâinile personalului medical instruit. Multiple studii au investigat rolul unor parametrii sonografici în descrierea situației craniului fetal și mai important, pentru a stabili utilitatea acestora în predicția tipului de naștere, încă dinaintea debutului travaliului. Un astfel de instrument de evaluare a riscului, ar îmbunătăți considerabil nevoile de planificare a spitalelor și ar minimiza riscurile fetale și materne.
Investigaţia ecografică se poate realiza facil la patul pacientei, cu ajutor echipamentelor compacte și mobile, nu presupune capabilităţi tehnice deosebite ale echipamentelor implicate, ci doar o dotare bazală, bi-dimensionale (2D) Gray-scale, iar pregătirea specială a personalului utilizator este sumară și rapidă, procesul fiind intuitiv. Chiar dacă, frecvența nașterilor prin operație cezariană este în creștere, femeile, în special primiparele, ar trebui să primească informații adecvate despre probabilitatea unei nașteri vaginale fără incidente, pentru a-și păstra autonomia în deciziile cu privire la modul de naștere. Rolul ultrasonografiei în planificarea travaliului spontan
În trecut, evaluarea pelvisului osos matern, a fost considerată cheia principală pentru a prezice un rezultat favorabil în procesul nașterii vaginale (1). Au fost propuse
50 www.revistamedicalmarket.ro Obstetrică Ginecologie
Natural pentru sindromul premenstrual

Soluţia germană – 100% natural, 100% fără hormoni!
Femiplante® acționează asupra cauzelor care determina apariția problemelor menstruale și are o dublă acțiune, atât una imediată asupra manifestărilor sindromului premenstrual, cât și una pe termen lung, prin reglarea echilibrului hormonal și a ciclului menstrual.
Femiplante® face toate acestea în mod natural, fără nici un fel de hormoni!
Substanţa activă este extract uscat de fruct de scai de tufă mare (vitex agnus castus sau în tradiţia populară cunoscut și ca fructul castităţii sau piperul călugărului).
Femiplante® este fabricat în Germania și se găsește acum și în farmaciile din România!
51 Obstetrică Ginecologie 2024 - 2025
diferite metode de evaluare ale pelvisului, precum radio-pelvimetria, computer-tomograful și rezonanța magnetică, dar s-au dovedit a fi imprecise, nesigure, scumpe și cu disponibilitate redusă. Tehnologia cu ultrasunete a depășit toate aceste limitări și a permis o vizualizare corespunzătoare a structurilor pelvine.
Manualele și ghidurile de obstetrică afirmă că angajarea craniului fetal (ACF), considerată etapa cheie a mecanismului nașterii vaginale, se poate constata la termen la majoritatea nuliparelor cu feți unici în prezentație cefalică anterior de debutul travaliului (2). Cu toate acestea, studiile clinice au arătat o rată importantă de neangajare a craniului fetal (NACF) la termen, între 31% și 88% (3). O determinare precisă a acestei rate în populația generală și în cazuri individuale este importantă, deoarece NACF a fost asociată cu tulburări în travaliu și naștere prin operație cezariană (4)
Mai mulți parametri măsuraţi prin ultrasonografia transperineală, au fost studiați pentru a stabili valorile cut-off-urile pentru ACF. Dintre acești parametrii fac parte distanța craniu-perineu (DCP) (Figura 1.), distanța de progresie a craniului (DP) (Figura 2.)și unghiul de progresie (UdP) (Figura 3.). O distanță craniu-perineu (DCP) de 36mm, o distanță de progresie a craniului (DP) de 30mm și un unghi de progresie (UdP) de 116-120° au fost corelate cu ACF (stația 0) pe baza evaluărilor comparate cu examinarea vaginală digitală (5) .
O informație potențial importantă poate fi obținută din determinarea situației craniului fetal la termen, deoarece unele date sugerează că un UdP<95°, la femeile nulipare care au născut în decurs de o săptămână, este asociat cu o rată ridicată de naștere prin operație cezariană, respectiv de 89% (5). Un UdP mai mare, a fost semnificativ asociat cu debutul spontan al travaliului în decursul următoarelor 7 zile. Rolul ultrasonografiei în planificarea inducției travaliului
În prezent, un alt domeniu de mare interes este identificarea strategiilor de îmbunătățire a succesului inducției travaliului și prognosticul acestuia. Inducția travaliului este o procedură obișnuită, în obstetrica modernă, utilizată pentru a stimula contracțiile uterine în timpul sarcinii, înainte de debutul natural al travaliului.
În primul rând, examinarea ecografică s-a dovedit a fi utilă în stabilirea indicației pentru inducția travaliului. Una din cinci
sarcini sunt induse din diferite motive, în special atunci când există un motiv de îngrijorare pentru sănătatea mamei sau a fătului. Indicația pentru inducția travaliului poate influența rata de eșec. Inducția travaliului, în absența unei indicații medicale, crește riscul complicațiilor de prematuritate, incluzând dificultăți respiratorii, infecții, dificultăți de alimentație, icter neonatal, internare în unitățile de terapie intensivă neonatală precum și moarte perinatală. Colegiul American al Obstetricienilor și Ginecologilor recomandă inducția electivă a nașterii în sarcinile depășite cronologic, după 41 de săptămâni sau atunci când există o indicație medicală, cum ar fi diabetul zaharat, preeclampsie, sângerare, corioamnionită, restricție de creștere intrauterină sau ruptura prematură a membranelor. Un studiu recent indică faptul că, inducția travaliului la termen sau post-termen, reduce nașterile prin operație cezariană cu 12%, dar și riscul de deces fetal (6). S-a demonstrat că asocierea evaluărilor ecografice de lungime cervicală și a bunăstării fetale la sfârșitul celei de-a 40-a săptămâni de sarcină sau în timpul celei de-a 41-a săptămâni de gestație, poate întârzia inducția travaliului cu 7-10 zile până la apariția spontană a travaliului și nașterii în 80% din cazuri. Mai mult, s-a constatat că femeile multipare, care sunt supuse inducției travaliului fără indicație medicală, sunt predispuse la naștere prin operație cezariană (7) .
În al doilea rând, rata de naștere prin operație cezariană după inducția travaliului, este de 20% pentru inducție eșuată, lipsă de progresiune a travaliului și suferință fetală. Cercetătorii au propus o varietate de factori materni și fetali pentru a anticipa inducția cu succes a travaliului. Anumite caracteristici materne (paritatea, vârsta, greutatea, înălțimea și indicele de masă corporală) și a fătului (greutatea estimată și vârsta gestațională) pot ajuta la predicția intervalului de inducție-naștere, probabilitatea de naștere vaginală în 24 de ore și probabilitatea de naștere prin operație cezariană (8). Cu toate acestea, un status favorabil al cervixului, are un impact substanțial asupra succesului potențial al oricărei inducții a travaliului, iar un cervix nefavorabil, este frecvent asociat cu o inducție prelungită, spitalizare prelungită sau inducție necorespunzătoare. Scorul Bishop (dilatația, consistența, poziția colului uterin și stația craniului fetal), deși
Figura 1. În planul transperineal transvers (la nivelul tuberozității ischiatice) se poate măsura distanța craniu-perineu (DCP).

Figura 2. În planul transperineal infrapubic sagital, cu pacienta poziționată în decubit dorsal si cu membrele inferioare flectate, se poate măsura distanța de progresie (DP) definită ca distanța minimă dintre partea prezentată și o linie verticală la axul central al simfizei pubiene (Dietz HP, Lanzarone V, Measuring engagement of the fetal head: validity and reproducibility of a new ultrasound technique, Ultrasound Obstet Gynecol. 2005 Feb;25(2):165-8).
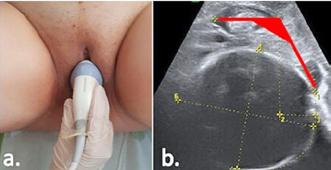
Figura 3. În planul transperineal infrapubic sagital, cu pacienta poziționată în decubit dorsal si cu membrele inferioare flectate, se poate măsura unghiul de progresie definit ca unghiul dintre axul lung al simfizei pubiene si tangenta de la punctul inferior al simfizei la craniul fetal (Barbera A.F., Pombar, X, Perugino G. Lezotte D.C., Hobbins J.C. A new method to assess fetal head decent in labor with transperineal ultrasound. Ultrasound Obstet Gynecol 2009, 33: 313-319).
este o evaluare foarte subiectivă, limitată și dureroasă, este încă standardul de aur pentru evaluarea prognosticului inducției travaliului (9). Mai multe studii au avut rolul să demonstreze o modalitate obiectivă de a prezice un rezultat corect al inducției travaliului, iar rezultatele unora sunt discordante. În 2010, s-a concluzionat că absența/prezența formei fosforilate a proteinei-1, care leagă factorul de creștere al insulinei (phIGFBP-1) în secrețiile cervicale, nu a influențat prognosticul inducției nașterii, cum era considerat (10) și nu ar trebui să fie utilizat ca screening de rutină în predicția nașterii vaginale.
52 www.revistamedicalmarket.ro Articole de specialitate Obstetrică Ginecologie
Text integral pe: revistamedicalmarket.ro


COMPLEX DE ULEIURI ESENȚIALE PUTEREA TERAPEUTICĂ A ULEIURILOR ESENŢIALE 100% naturale, 100% pure.
Infecțiile Urinare în Ginecologie: Provocări și Necesitatea Soluțiilor Eficiente
În lumea ginecologiei, abordarea infecțiilor urinare este crucială pentru sănătatea și confortul pacientelor. Ginecologii sunt mereu în căutare de soluții eficiente și inovatoare pentru a oferi îngrijire de calitate superioară. Olioseptil Voies Urinaires reprezintă un pas înainte în această direcție, oferind o soluție naturală și eficientă pentru gestionarea infecțiilor urinare.
Olioseptil Voies Urinaires: Inovație și Eficiență în Ginecologie Olioseptil Voies Urinaires este o inovație în gestionarea infecțiilor urinare, oferind multiple avantaje pentru practica ginecologică. Olioseptil Voies Urinaires conține o combinație perfect echilibrată de uleiuri esențiale, recunoscute pentru proprietățile lor antimicrobiene și antifungice puternice. Uleiurile esențiale de mărar, ienupăr, cuișoare și rozmarin acționează în mod sinergic pentru a elimina infecțiile și a restabili echilibrul florei vaginale și urinare.
• ulei esențial de mărar și de ienupăr, folosite în mod tradițional pentru drenarea lichidelor corporale și funcționarea corespunzătoare a sistemului urinar;
• ulei esențial de cuișoare și rozmarin contribuie la protejarea împotriva stresului oxidativ;
• ulei esențial de cimbru-de-iarnă și de Malaleuca – ajută la eliminarea substanțelor toxice de metabolism. Conține substanțe antibacteriene și antivirale puternice antiseptic potent, cu un spectru larg de activitate.
Uleiul esențial de mărar: Proprietățile diuretice ale uleiului esențial de mărar fac din acesta un aliat de preț în lupta cu o infecție urinară. Uleiul de mărar facilitează eliminarea bacteriilor din tractul urinar, grăbind vindecarea infecției (bineînțeles, acesta va fi utilizat pe lângă tratamentul indicat de medic, cu acordul acestuia, nu în locul tratamentului).
Uleiul esențial de cuișoare: Bogat în compuși activi cu efect antifungic, ajută la combaterea ciupercilor, inclusiv a Candida Albicans, contribuind la restabilirea echilibrului natural al florei vaginale.
Uleiul esențial de cimbru-de-iarnă și de Malaleuca esențial de lavandă: Cu proprietăți antibacteriene și calmante, ajută la
ameliorarea inflamației și a disconfortului asociat infecțiilor urinare și ginecologice.
În lumina beneficiilor sale evidente și a compoziției naturale, Olioseptil Voies Urinaires este soluția ideală pentru pacienții dvs. care se confruntă cu infecții urinare și ginecologice. Recomandarea acestui produs poate aduce un plus de eficiență și confort în tratamentul și prevenirea acestor afecțiuni.
Eficiență clinic demonstrată
Studiile au arătat că Olioseptil Voies Urinaires este eficient în combaterea infecțiilor urinare, oferind un tratament rapid și eficient pentru pacientele dumneavoastră.
Siguranță și toleranță
Cu ingrediente naturale și un profil de siguranță ridicat, Olioseptil Voies Urinaires este bine tolerat și poate fi utilizat cu încredere în practica clinică.
Integrare facilă în protocolul de tratament
Olioseptil Voies Urinaires vine sub formă de capsule ușor de administrat, facilitând integrarea în protocolul de tratament al pacientelor cu infecții urinare.
Recomandări pentru Utilizare și Integrare
în Practica Ginecologică
Ca medic ginecolog, puteți recomanda cu încredere Olioseptil Voies Urinaires pacientelor dumneavoastră pentru gestionarea infecțiilor urinare. Produsul poate fi utilizat numai de adulți și adolescenți cu vârsta de peste 15 ani. Câte o capsulă dimineața, la prânz și seara, înainte de masă, timp de 5 zile. Pentru persoanele care prezintă un teren sensibil, se recomandă o capsulă/zi, în cure de 15 zile și reluarea acestora de mai multe ori pe an. Concluzie
Olioseptil Voies Urinaires reprezintă o inovație în gestionarea infecțiilor urinare în practica ginecologică. Cu beneficii dovedite clinic și un profil de siguranță excelent, acest supliment oferă o alternativă atractivă și eficientă pentru tratamentul și prevenirea infecțiilor urinare în rândul pacientelor. Alegeți Olioseptil Voies Urinaires pentru a oferi îngrijire de calitate superioară și pentru a asigura sănătatea și confortul pacientelor dumneavoastră.
PEDIAKID® este o marcă înregistrată a Laboratoires INELDEA / Franța Distribuitor Exclusiv: Montana Nutraceuticals SRL, Str. Serdarului nr. 9, bl. 46B, ap. 3, sect. 1, București Tel: 0729 600 073 / www.farma-mall.ro • www.pediakid.ro
Tratamentul chirurgical al prolapsului uterin prin „Procedeu Saba Nahedd“
Surgical treatment of uterine prolapse through the „Saba Nahedd Procedure“

Abstract
Introduction
Pelvic static disorders are the result of the imbalance between the propulsive abdominal force and gravity on one side and the resistance force opposite them (results from the combined action of the means of orientation, support and support of the uterus).
The symptoms due to pelvic static disorders create a biological and social discomfort for patients.
Material and method
This paper aims to evaluate the stage covered over a period of 11 years and 5 months, of the 225 cases operated on for uterine prolapse, the immediate and late accidents and incidents, eventual recurrences of uterine prolapse, cystocele, as well as other compartments: urethrocele, rectocele, elytro-rectocele.
From 25.10.2012 to 01.03.2024 they were hospitalized and operated on in the Polizu Clinical Hospital with the help of the new procedure „Anchoring the uterine isthmus with Bandettes - Saba Nahedd procedure“.
The technique is based on: the anchoring of the isthmic tape on the posterior face of the uterine isthmus, and the free part of the tape is fixed on the anterior face of the isthmus to prevent it from sliding, thus all the weight of the uterus is supported by the tape like a hammock, the second tape the suburethral is fixed
at the level of the urethral junction and then anchored to the sheath of the rectus abdominis muscles.
Conclusions
The technique presents the advantage of a complete and effective surgical treatment of genital prolapse gr. II and III and cystocele per magna because:
• Resolves genital prolapse and cystocele per magna and brings it to its anatomical position.
• Resolves stress urinary incontinence by using the suburethral tape.
The use of polypropylene material and non-absorbable threads that are fixed to the sheath of the rectus abdominis, hormone-independent tissue, makes the chances of recurrence as low as possible or almost non-existent, where in the 203 cases the recurrence in this compartment was 0.
Introducere
Prolapsul genital, denumit și coborârea de organe este o coborâre progresivă, în micul bazin a vaginului (sau a unei părți din vagin) și/sau a uterului, prin slăbirea musculaturii și a țesuturilor fibroase inextensibile ale perineului, precum și a mijloacelor de susținere a organelor micului bazin (ligamente rotunde, ligamente largi, ligamente uterosacrate). Prolapsul uterin poate fi însoțit de prolapsul vezicii urinare (cistocel), de uretră (uretrocel), de rect (rectocel) precum și prolabarea fundului de sac Douglas (elitrocel).
Cauzele și factorii de risc care determină această patologie sunt:
• nașteri multiple, nașterea dificilă a unui copil cu greutate mare, constituie prin-
cipala cauză a relaxării și slăbirii mușchilor care duc la prolaps uterin.
• pierderea tonusului muscular asociată cu înaintarea în vârstă și reducerea post menopauză a cantității de estrogen, surplusul ponderal, tusea cronică, constipația cronică pot contribui sau agrava prolapsul uterin.
Acest fapt explică hernierea, respectiv prolapsul uterin în afara comisurii vulvare în diferite grade cu apariția simptomatologiei clinice, care constă în senzația de greutate în porțiunea inferioară a pelvisului, durere lombară, la mers, desurie, dispareunie, senzație că “ceva cade în afară/stă pe o minge“, iritația introitului și ulcerații ale organelor prolabate, incontinență urinară la efort (IUE).
Consecințele psiho–sociale constau în tulburări sexuale; dispareunie; tulburări de anxietate; tulburări depresive; tulburări psiho–somatice; izolare socială; afectarea relațiilor actuale (divorț) și viitoare; dificultatea sau imposibilitatea rezolvării unor probleme.
Consecințele psihice ale afecțiunii constau în starea de tensiune; starea de încordare; starea de disconfort cu semnificație negativă; starea de frustare sau de deprimare.
Toate aceste simptome creează un disconfort biologic și social pentru paciente.
Prolapsul uterin este deseori asociat cu incontinența urinară la effort, pierderea câtorva picături de urină la efort, uneori mascată de prolabarea excesivă a uterului, prin cudarea uretrei.
În practica clinică, atât cistocelul cu IUE cât și pierderea suportului peretului vaginal anterior contribuie la hipermobilitate uretrală și în consecință la condiționarea etiopatogenica a IUE (De LANCEY, 2002).
54 www.revistamedicalmarket.ro Articole de specialitate Obstetrică Ginecologie
Dr. Saba Nahedd
Medic primar Obstetrică - Ginecologie
Doctor în științe medicale, Cercetător științific gr.II, Institutul Național pentru Sănătatea Mamei și Copilului „Alessandrescu - Rusescu“
Departamentul de Obstetrică - Ginecologie - Spital Clinic Polizu, Email:sabanahedd@gmail.com
Material și metodă
Această lucrare își propune evaluarea etapei cuprinsă pe o perioadă de 11 ani și 5 luni a celor 225 de cazuri operate de prolaps uterin, accidentele și incidentele imediate și tardive, eventual recidive ale prolapsului uterin, cistocelului, precum și a altor compartimente: uretrocel, rectocel, elitro-rectocel.
Din data de 25.10.2012 până în data de 01.03.2024 au fost internate și operate în Spitalul Clinic Polizu cu ajutorul noului procedeu, 225 cazuri.
Aceste cazuri au fost internate cu diagnosticul de prolaps uterin gr. II – III, cistocel per–magna, la care după investigațiile clinice și paraclinice:“cistografie micțională“, chiuretaj biopsic fracționat, rezecția cu ansă diatermică a colului uterin pentru a exclude patologia asociată, în special cea neoplazică, au beneficiat de această tehnică.
Pentru cele 225 cazuri s-a practicat o nouă metodă terapeutică de corectare a prolapsului uterin „Ancorarea istmului uterin cu bandeletă la teaca mușchilor drepți abdominali procedeul Saba N„
Pentru acest procedeu am inventat un kit „Bandelete SABA“ (Fig.1) având aprobările de la OSIM prin Hotărârile nr. 23012, 23013/30.12.2013, Brevet nr. 020476, și aprobare USA cu nr. US2015/0335413A1,Certificat European nr. 2914196 care conține:
• O bandeletă istmică specială (Fig.2) din material de polipropilenă lungă cu lățimea de 1.2 cm, la capetele căreia se leagă câte un fir din material nerezorbabil, la unul din capetele bandeletei pleacă o altă bandeletă liberă făcând o formă de Y.
• O bandeletă suburetrală (Fig.3) tot din același material cu lungimea de 10 cm și lățimea de 1.2cm la capetele ei sunt legate câte un fir.
• O pensă S&N pentru ancorarea istmului uterin (Fig.4) care are 2 brațe sudate între ele, în vârf are 2 orificii. Pensa este prevazută cu un inel suplimentar pentru a reda unghiul necesar formării tunelelor. Mai este prevazută cu 2 brațe de 2.5 cm (drept și stâng) care ne arată înclinarea pensei față de meatul uretral. Problemele tehnice pe care le rezolva





acest procedeu constau în ancorarea bandeletei istmice pe fața posterioară a istmului uterin, cât și partea liberă a bandeletei se fixează pe fața anterioară a istmului pentru a împiedica alunecarea lui, astfel toată greutatea uterului este menținută de bandeletă ca un hamac, cea de a doua bandeletă suburetrală se fixează la nivelul joncțiunii uretrale și apoi se ancorează la teaca mușchilor drepți abdominali printr-o incizie orizontală de aproximativ 7 cm suprapubiană. Astfel se repoziționează uterul în poziția sa anatomică intermediană fără a deschide spațiul rectovaginal pentru a nu antrena elitro-rectocel.
Bandeletele inventate intervin în spijinul Teoriei integrale a lui Popa Petros, conform căreia apariția prolapsului se datorează alterării țesutului conjunctiv care trebuie întărit cu aceste implanturi de polipropilenă.
Bandeleta suburetrală formează stâlpul principal și ancorează ligamentele pubouretrale slăbite iar bandeleta istmică formează al II–lea stâlp important în teoria podul și ancorează ligamentele uterosacrate.
Rezultate și discuții
Lipsa unui consens privind existența în actualitate a unui procedeu chirurghical optim și eficient într-un asemenea context anatomo-clinic morbid m-a condus la elaborarea acestei tehnici chirurgicale cu următorii timpi operatori:
• Incizia în „T„ inversat la 1.5 cm de orificiul cervical extern până la tuberculul uretral (Fig.5)

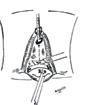
• Decolarea vezicii de pe peretele anterior al vaginului și a vezicii de pe col (Fig.6).


• Continuarea inciziei circulare pe fașa posterioară a colului uterin și decolarea mucoasei vaginale de pe rect (Fig.7)
• Pensarea, secționarea și ligaturarea ligamentelor cardinale de aproximativ 1 cm (Fig. 8)
• Fixarea bandeletei istimice „lungă“ pe fețele laterale și cea posterioară a istmului uterin (Fig.9)
• Se fixează partea liberă „scurtă“ a bandeletei istmice pe fața anterioară a istmului uterin (Fig.10)
55 Articole de specialitate Obstetrică Ginecologie 2024 - 2025
Fig.1 Kit „Bandelete Saba“
Fig.2 Bandeletă istmică specială
Fig 4 Pensă S&N pentru ancorarea istmului uterin
Fig.3 Bandeletă suburetrală
Fig.6. Decolarea vezicii de pe peretele anterior al vaginului şi a vezicii de pe col
Fig.5. Incizia în “T“ inversat la 1.5 cm de orificiul uterin extern până la tuberculul uretral

• Crearea tunelelor retropubiene (Fig.11)
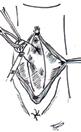
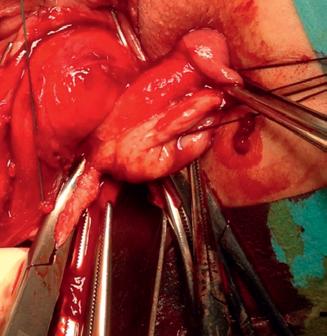

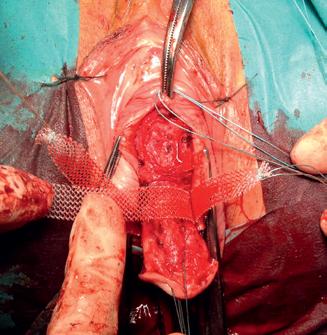
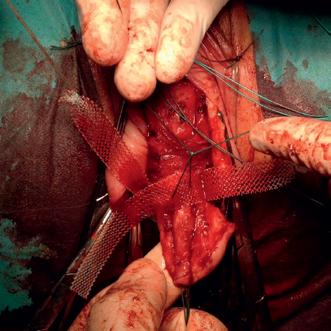
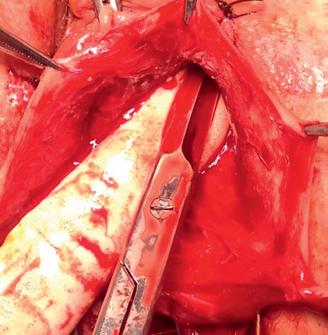
• Incizia suprapubiană transversală de 5 cm
• Cu pensa S&N se montează capetele firelor bandeletei suburetrale în orificiul superior iar capetele firelor bandeletei istmice în orificiul inferior care se trec prin cele două tunele anterior formate (Fig.12)
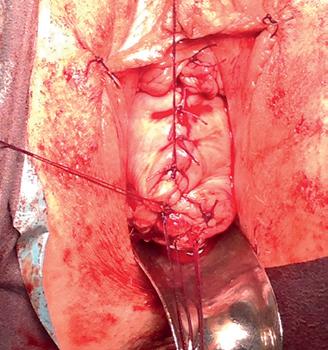
• Ancorarea mediană a capetelor firelor bandeletei istmice la teaca mușchilor drepți abdominali (Fig.15)
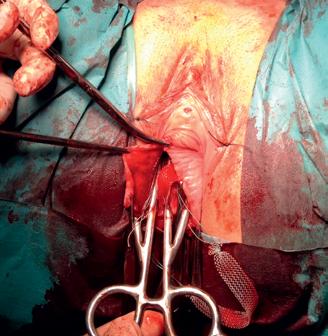

• Ancorarea și ligaturarea firelor de pe bandeleta suburetrală la extremitățile laterale ale aponevrozei mușchilor drepți abdomininali, sub ghidajul unei sonde urinare gradate până când se obține o alungire a uretrei cu 1.5cm (Fig.13)
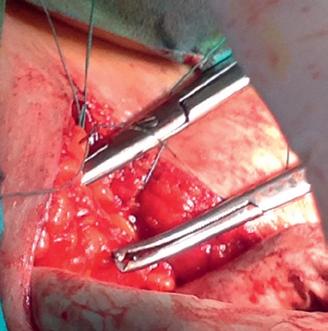
• Tracționarea și ligaturarea firelor de pe istmul uterin (Fig.16)
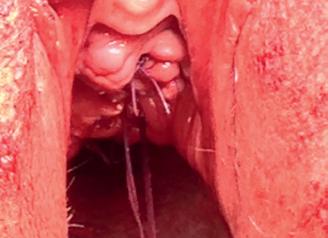
• Sutura inciziei suprapubiene
• Colpoperineorafie posterioară cu miorafia ridicătorilor anali (Fig.17)


• Colpectomia anterioară urmată de colporafia anterioară și sutura inciziei posterioare a colului uterin (Fig.14)
La această tehnică se poate efectua și amputația colului uterin când avem leziuni colposcopice sau alungirea hipertrofică a colului uterin apoi se continuă cu timpii operatori anterior mentionați.
Cele 225 cazuri operate au avut vârsta cuprinsă între 31-81 ani cu predominența vârstei de peste 60 ani (vârsta a treia).
Din totalul de cazuri operate cu procedeul „Ancorarea istmului uterin la teaca mușchilor drepți abdominali“, în 69 cazuri
56 www.revistamedicalmarket.ro Articole de specialitate Obstetrică Ginecologie
Fig.8. Pensarea, secţionarea şi ligaturarea ligamentelor cardinale de aproximativ 1cm
Fig.9. Fixarea bandeletei istimice “lungă” pe feţele laterale şi cea posterioară a istmului uterin
Fig.7. Continuarea inciziei circulare pe faţa posterioară a colului uterin şi decolarea mucoasei vaginale de pe rect
Fig.10. Se fixează partea liberă “scurtă” a bandeletei istmice pe faţa anterioară a istmului uterin
Fig.14. Colpectomia anterioară urmată de colporafia anterioară şi sutura inciziei posterioare a colului uterin
Fig.16.Tracţionarea şi ligaturarea firelor de pe istmul uterin
Fig.15. Ancorarea mediană a capetelor firelor bandeletei istmice la teaca muşchilor drepţi abdominali
Fig.11. Crearea tunelelor retropubiene
Fig.12. Cu pensa S&N se montează capetele firelor bandelentei suburetrale în orificiul superior iar capetele firelor bandeletei istmice în orificiul inferior care se trec prin cele două tunele anterior formate.
Fig. 13. Ancorarea şi ligaturarea firelor de pe bandeleta suburetrală la extremităţile laterale ale aponevrozei drepţilor abdomininali, sub ghidajul unei sonde urinare gradate până când se obţine o alungire a uretrei de 1.5cm

a fost necesară amputația colului uterin datorită unei leziuni colposcopice marcate sau alungirea hipertrofică a colului uterin.
Pacientele s-au externat în ziua a-6-a, a-7-a cu contenție vezicală bună și cu rezidiu vezical între 0-40ml, cu dispariția tuturor simptomelor pe care le acuzau la internare.
În perioada post operatorie imediată s-a menținut sonda urinară tip Folley 3-4 zile, primele 24 ore cu drenaj permanent apoi cu drenaj intermitent „adică cu o fiolă la capătul sondei Folley“ pentru a redresa vezica urinară. În același timp s-a practicat instilație vezicală cu Ampicilină 1gr, Hemisuccinat de hidrocortizon 1fiolă, Xilină 1 fiolă iar în ultimele 48 ore s-a adăugat și o fiolă de Miostin în instilația vezicală și o fiolă de Miostin intramuscular pentru a stimula contracția musculaturii vezicii urinare.
Toate pacientele au fost chemate la control la 1 lună, 3 luni, 6 luni apoi la 1 an.
Din analiza chestionarelor completate pre-operator rezultă 95% din femei – facias trist, posomorât; 100% din femei – cu sentimente profunde de îngrijorare și panică
Preoperator

privind afecțiunea lor și mai ales privind intervenția chirurgicală și spitalizarea; 80% din femei – cu stima de sine scazută datorită disconfortului și patologiei în sine; 48% din femei – au inceput să absenteze la locul de muncă; 90% din femei – și-au redus viața socială, preferând să stea mai mult în jurul casei; 20% din femei – și-au întrerupt viața sexuală, colul uterin se afla în poziție intermediană, cu păstrarea contenției și în momentul manevrei Valsalva.
De menționat că nu a fost nici un caz de recidivă a prolapsului uterin și a cistocelului până în prezent.
Recidive în alte compartimente au fost: uretrocel - 1 caz (0.44%); elitrocel 4 cazuri (1.78 %) care au fost operate. Și alte 11 cazuri (4.89%) de rectocel dintre care 1 singur caz a necesitat operație restul de 3 cazuri prezintă rectocel incipient care până în momentul de față nu necesită intervenție chirurgicală.
În 3 cazuri (1.34%) ne-am confruntat cu complicația alunecării bandeletei istmice, aceasta provocând sângerare minimă pe cale vaginală și a necesitat tăierea marginii alunecate.
Leziuni vezicale în 4 cazuri (1.78%) unde a necesitat verificarea cistoscopică apoi păstrarea sondei Folley timp de 2 săptămâni.
Dificultate la micțiune 2 cazuri (0.89%) complicație post operatorie imediată, care au necesitat la 3 săptămâni secționarea bandeletei suburetrale. În cursul următoarelor 2 săptămâni cazurile și-au reluat micțiunea fiziologică. Un singur caz de incontinență urinară la efort apărut la 1 an și 2 luni de la operație, pacienta a fost tratată cu Vesicare 5 mg o perioadă de 3 luni, după care simptomatologia s-a ameliorat.
Folosirea bandeletei istmice și suburetrale este mai eficientă datorită formei și
cantității materialului de polipropilenă reduse comparativ cu alte mese. Aceasta nu determină cartonări ale pereților vaginali, eroziuni vaginale sau dificultăți majore sexuale, dispareunie, lubrefiere.
De menționat că nu au fost complicații intraoperatorii de tipul sângerări din tunelele retropubiene sau leziuni vezicale.
Concluzii:
• Tehnica prezintă avantajul unui tratament chirurgical complet și eficient al prolapsului uterin gr.II - III și a cistocelului per magna întrucât:
• Rezolvă prolapsul uterin și cistocelul per magna pe care le aduce în poziția lor anatomică.
• Punerea uterului în poziție anatomică normală, evită mărirea spațiului rectovaginal și în consecință împiedică apariția rectocelului și elitrocelului.
• Rezolvă incontinența urinară la efort prin folosirea bandeletei suburetrale.
• Folosirea materialului de polipropilenă și fire nerezorbabile care se fixează la teaca mușchilor drepți abdominali, țesut independent hormonal, face ca șansele de recidivă să devină cât mai mici sau aproape inexistente unde în cele 225 cazuri recidiva în acest compartiment a fost „zero“.
• Rejetul în folosirea Kit Bandelete SABA respectiv bandeleta istmică și cea suburetrală a fost 1 caz datorită formei acesteia și cantitatea redusă de material de polipropilenă.
• Abordarea chirurgicală este în exclusivitate pe cale vaginală evitându-se incidentele și accidentele în cazul deschiderii cavității peritonale.
• Îmbunătățirea marcabilă a calității vieții femeilor.

Postoperator după 5 ani și 4 luni
Bibliografie
1. Nicolae Poiana Nahedd George Saba - Incontinența urinară de efort la femei, Editura Universitară Carol Davila, Bucuresti, 2003
ISBN 973-8047-98-6
2. Bratilă Petre, Ovidiu Nicodin, Nicolae Niculescu, Alina Ursuleanu – Anatomia chirurgicală a pelvisului, Editura Universitară Carol Davila, Bucuresti, 2002
3. Rus O. – Îndreptar practic de chirurgie ginecologie, 131-184, 1980
4. Ellerkmann RM, Cundiff GW, Melick CF, Nihira MA, Leffler K, Bent AE. Correlation of symptoms with location and severity of pelvic organ prolapse. Am J Obstet Gynecol. 2001; 185: 1332 - 7; 1337 - 8.
5. DeLancey JO, Trowbridge ER, Miller JM, Morgan DM, Guire K, Fenner DE, Weadock WJ, Ashton-Miller JA. Stress urinary incontinence: relative importance of urethral support and urethral closure pressure. J Urol. 2008; 179: 2286 - 90.
57 Articole de specialitate Obstetrică Ginecologie 2024 - 2025
Fig.17. Colpoperineorafie posterioară cu miorafia ridicătorilor anali
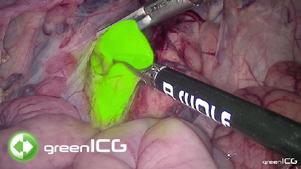
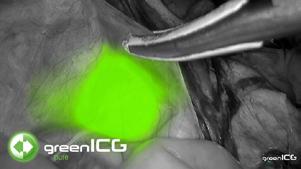

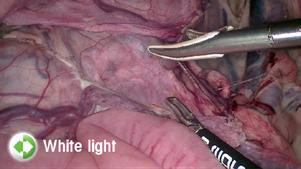
Real-time fluorescence imaging with the ENDOCAM Logic 4K camera platform



Str. Nisipari, nr. 27, sector 1, București; tel/fax
e-mail: office@vavian.ro
021.317.91.88/89,

Ergonomic & efficient morcellation
i-Cut is the user-friendly single-use morcellator with reliably high cutting performance. Ideal for extracting large tissue masses in LASH and myomectomy. Convenient. Powerful. Economical.
Increase Safety in Power Morcellation
The first commercially available solution that demonstrates to significantly increase safety against cell spillage in power morcellation.




Str. Nisipari, nr. 27, sector 1, București; tel/fax 021.317.91.88/89, e-mail: office@vavian.ro

Crește numărul de spermatozoizi
Restabilește mobilitatea spermatozoizilor
Îmbunătățește morfologia spermatozoizilor

Acțiunea sinergică a componentelor din Andrositol® influențează pozitiv cazurile de capacitate reproductivă redusă.
MIO-INOZITOL, VITAMINA E, L-CARNITINĂ, L-ARGININĂ, ACID FOLIC, SELENIU
Acest produs este un supliment alimentar și nu trebuie să înlocuiască
o dietă variată și un stil de viață sănătos.
Acest material este destinat profesioniștilor din domeniul sănătății
MLD-V Limited SRL › Bd. Unirii 4, Sector 4, București, România
office-ro@mldtrading-bg.com
425 7577 www.mldtrading.eu
+031
Inofolic® Line High P f mance


Restabileşte parametrii metabolici şi hormonali la pacientele cu SOPC
Paciente supraponderale cu IMC ≥25 diagnosticate cu SOPC
Ajută la reducerea semnelor şi simptomelor SOPC ,cum ar fi ciclurile menstruale neregulate, acneea, hirsutismul.
Îmbunătăţeşte parametrii metabolici în caz de rezistență la insulină
Restabilește echilibrul hormonal și ovulația
Îmbunătățește absorbția inozitolului
Prezintă tolerabilitate și complianță crescută
ALFA–L ACTALBUMINA
îmbunătățește absorția inozitolului
MLD-V Limited SRL › Bd. Unirii 4, Sector 4, București, România
office-ro@mldtrading-bg.com
+031 425 7577
www.mldtrading.eu
 PLICURI CAPSULE 1 x 2/zi 1 x 2/zi
Mio-inozitol, Alfa-Lactalbumină, Acid folic
Mio-inozitol, Alfa-Lactalbumină, D-Chiro-Inozitol, Acid folic
PLICURI CAPSULE 1 x 2/zi 1 x 2/zi
Mio-inozitol, Alfa-Lactalbumină, Acid folic
Mio-inozitol, Alfa-Lactalbumină, D-Chiro-Inozitol, Acid folic
Acest material promoțional este destinat profesioniștilor din domeniul sănătății.
Tratamentul cu PRP Plasmogel al cicatricilor postnatale
Nașterea naturală poate fi o experiență traumatică pentru o femeie, cu urmări fiziologice și psihologice care își pot lăsa amprenta permanent asupra vieții ei intime și sociale dacă nu sunt tratate la timp. În timpul travaliului, mai mult de 85% dintre femei întâmpină o formă de traumă a perineului și 60-70% au nevoie de suturi. În unele cazuri, în urma epiziotomiei (incizie efectuată de obstetrician la nivelul perineului pentru a evita ruptura de perineu) pot apărea complicații care, tratate corespunzător, dispar după un timp. Rămân totuși cicatricile. Din fericire, tratamentul cu PRP Plasmogel poate elimina țesutul cicatricial în mod permanent și promova regenerarea celulelor sănătoase.
Perineul este mușchiul localizat între vagin și anus. Lacerațiile (rupturile) de perineu sunt comune în timpul nașterilor naturale. 9 din 10 femei experimentează o formă de ruptură de perineu în timpul primei sale nașteri, la nivelul căreia medicul ginecolog intervine printr-o epiziotomie. La a doua naștere, o astfel de ruptură este mai puțin întâlnită. Potrivit studiilor, trauma perineală poate fi una dintre complicațiile postnatale severe și trebuie urmărită îndeaproape.
Lacerațiile grave de perineu pot fi evitate prin masaj perineal. Aplicarea masajului poate începe după a 35-a săptămână de sarcină și poate fi aplicat de către partener. În timpul nașterii, medicul se va ocupa de acest lucru și va efectua epiziotomia. Prin intermediul masajului, riscul de lacerații de grad 3 sau 4 (care implică sfincterul anal) poate fi evitat.
Recuperarea după o epiziotomie este foarte importantă. Suturile sunt reabsorbite după aproximativ 6 săptămâni. În timpul acesta, pacienta este instruită la o rutină strictă. Unele analgezice precum paracetamolul pot fi prescrise pentru a ușura durerile asociate intervenției. Plasarea cuburilor de gheață înfășurate într-un
prosop asupra zonei afectate este recomandată. Pacienta trebuie să urmeze niște pași stricți privind mersul la toaletă, ridicarea de greutăți sau contactul sexual, până când zona se vindecă complet. Exerciții pentru întărirea musculaturii perineale sunt și acestea recomandate.

Dr. Diana Mihai, medic specialist obstetricăginecologie
Luarea acestor măsuri face evident faptul că urmările lacerațiilor de perineu pot fi grave și pot duce la disfuncții semnificative, de lungă durată, care afectează viața persoanlă a femeii. Cea mai des întâlnită complicație pe termen lung este incontinența urinară, care poate începe să apară în urma unor eforturi mici, precum strănutul sau tușitul. Unele femei ignoră acest simptom care evoluează ani la rândul, motiv pentru care această afecțiune capătă numele de „ruptură veche de perineu”, atunci când femeia ajunge într-un final în cabinetul ginecologic. O altă complicație poate fi dispareunia (durerea în timpul contactului sexual), însă cea mai gravă complicație este prolapsul genital, adică migrarea organelor genitale feminine în afara vaginului. Pacienta se prezintă deoarece simte o protruzie la nivelul vaginului sau vulvei. În acest caz, vezica urinară, colul uterin și uterul sau pereții rectali pot ajunge, în timp, să migreze în treimea superioară a vaginului, apoi să ajungă între labii, sau chiar să iasă împreună cu pereții vaginali, prin vagin, in exterior.
62 www.revistamedicalmarket.ro Articole de specialitate Obstetrică Ginecologie


PRP Plasmogelul este bine-cunoscut pentru proprietatea acestuia de a accelera vindecarea tisulară, de aceea este folosit în situații în care este nevoie ca țesuturile să se vindece rapid, precum în cazul nașterii naturale, pentru a fi evitate eventualele complicații.
Plasma bogată în trombocite (PRP Plasmogel) este un amestec de plasmă cu o concentrație mai mare de trombocite și factori de creștere decât concentrația normală din sânge. O persoană sănătoasă are în jur de 150.000 - 450.000 trombocite pe microlitru de sânge integral. Cu ajutorul metodei actuale de preparare a PRP Plasmogelului, se poate obține un concentrat trombocitar de 3-7 ori mai mare decât volumul inițial sanguin.


Odată injectate în zona deteriorată, trombocitele încep să se degranuleze, eliberând factori de creștere benefici care stimulează angiogeneza (formarea de noi vase sanguine), fibroza (cicatrizarea) și sinteza colagenului.
Injectat imediat după naștere, PRP Plasmogelul este eficient pentru a preveni pierderile mari de sânge, durerile după
naștere și garantează o rată mai mică a infecțiilor. De asemenea, aspectul estetic este îmbunătățit și vindecarea mai rapidă.
Așadar, cicatricile inestetice din zona perineului pot fi îndepărtate cu ușurință prin tehnica PRP, chiar și după mult timp de la naștere. Factorii de creștere eliberați de trombocite ajută la crearea de noi vase de sânge în timp ce regenerează țesuturile. Acest lucru are ca rezultat îmbunătățirea texturii pielii. Terapia cicatricilor postnatale prin injectări cu PRP Plasmogel minimizează sau elimină cicatricile prin stimularea celulelor țesutului conjunctiv numite fibroblaste și a celulelor epidermice numite keratinocite. Când aceste celule ale pielii sunt produse într-o cantitate mai mare, se creează colagen nou. Colagenul este o proteină care are rolul de a produce țesut cutanat nou și sănătos. Acest nou colagen produs în jurul locului de injectare înlocuiește țesutul cicatricial deteriorat pe măsură ce se dezvoltă. Pe măsură ce pielea este regenerată în zona afectată, cicatricile devin mai puțin vizibile. www.plasmogel.com
Tel: 0736.627.525
63 Articole de specialitate Obstetrică Ginecologie 2024 - 2025

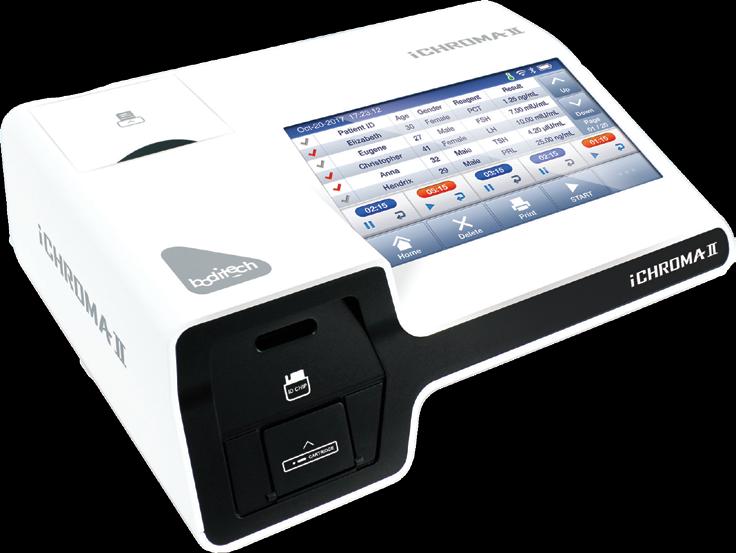

Receptivitatea endometrială
și microbiomul aparatului reproducător
Trebuinţa de a avea urmași este o caracteristică umană fundamentală, cu reverberaţii profunde atât la nivel individual, cât și social, în întreaga lume, de la începuturile timpurilor. Literatura vedică sugera injectarea manuală a spermei în tractul reproducător feminin. Spre sfârșitul sec. al XVIII-lea, Lazzaro Spallanzani a realizat prima inseminare manuală la câini, fiind urmat, la om, de medicul scoţian John Hunter. Tot Spallanzani, demonstrând că spermatozoizii pot fi răciţi fără a-și pierde proprietăţile, a deschis drumul către băncile de spermă devenite disponibile la jumătatea secolului trecut, perioadă în care clinicile de fertilitate încep să ia avânt. Tratamentele hormonale concepute în anii 1940, hormonii artificiali, precum și numeroasele alte progrese tehnologice au culminat în 1978 cu succesul lui Robert Edwards și Patrick Steptoe - nașterea Louisei Joy Brown, primul copil conceput in vitro, pe 25 iulie 1978. De atunci până în prezent se estimează că s-au născut prin FIV peste 8 milioane de copii.

Dr. Maria Stratan
Medic specialist
Genetică medicală
Dr. Radu Truică
Medic rezident
Genetică medicală
Andreea Țuțulan-Cuniță
Dr. Biol.
Danae Stambouli
Dr. Biol.
Necesitatea de a maximiza șansele de obţinere a unei sarcini după fertilizare in vitro a condus la căutarea markerilor predictivi, cum ar fi: vârsta maternă, rezerva ovariană, receptivitațea endometrială etc. Endometrul uman, țesut complex format din diferite tipuri de celule (stromale, vasculare, imune, epiteliale), format din două straturi, funcțional și bazal, joacă un rol esențial în medierea interacțiunii complexe dintre mamă și embrionul în curs de dezvoltare. Stratul funcţional este stratul superficial al endometrului, care suferă modificări ciclice în funcție de diferitele faze ale ciclului menstrual, predominant reglementate de hormonii steroizi ovarieni - estradiol și progesteron. Stratul bazal este un strat subțire, format din stroma permanentă și glande endometriale, care nu tind să sufere modificări ciclice regulate.
Receptivitatea endometrială reprezintă starea endometrului optimă pentru implantare, consecinţa unui proces com-
plex care oferă embrionului oportunitatea de a se atașa, invada și dezvolta, rezultând o sarcină. Înțelegerea proceselor moleculare responsabile pentru coordonarea ferestrei de implantare este esențială pentru dezvoltarea testelor de diagnostic și a tratamentelor pentru defectele de receptivitate, care contribuie la eșecul implantării, la pierderea recurentă a sarcinii și la infertilitate. Receptivitatea endometrială și interacţiunea embrion-endometru suboptime sunt considerate a fi responsabile pentru circa două treimi din sarcinile cu eșec de implantare, treimea rămasă fiind atribuită defectelor embrionare. Aproximativ 20-30% din femeile care urmează proceduri FIV au o fereastră de implantare deviată de la momentul tipic reprezentat de zilele 19-21 ale unui ciclu menstrual regulat de 28 de zile, ceea ce poate reprezenta o explicaţie a eșecului recurent de implantare. Un procent similar suferă de un dezechilibru în flora bacteriană vaginală și/sau endometrială, ori poartă microorganisme patogene în organele aparatului reproducător.
În scopul sporirii eficienţei FIV, numeroase studii au condus la crearea testelor genetice de receptivitate endometrială și de evaluare a microbiomului vaginal și uterin.
Testul de receptivitate endometrială oferit de CytoGenomic Medical Laboratory este recomandat cu precădere pacientelor cu eșec recurent de implantare și analizează expresia a peste 300 de gene care controlează funcţionarea endometrului. Testul necesită prelevarea unei probe de endometru în mediu pentru stabilizarea ARN, procesarea acesteia, secvențierea și analiza datelor, se obţi-
nându-se direct clasificarea endometrului ca prereceptiv, receptiv sau postreceptiv, astfel permiţând personalizarea programului de implantare. Deși rezultatele obţinute în diverse metaanalize privind evaluarea receptivităţii endometriale pe baza profilului de expresie genică nu sunt pe deplin în consens, metoda este considerată a reprezenta o măsură comparativ mai obiectivă a stării endometrului, faţă de metodele clasice.
Evaluarea microbiomului aparatului reproducător (vaginal și endometrial) ţintește compoziţia florei bacteriene din aceste regiuni, considerată a fi un factor modulator al răspunsului proinflamator local, relevant pentru implantarea embrionului, pentru formarea și buna funcţionare a placentei. Pe baza unei probe de secreţie vaginală, respectiv a unei biopsii de endometru, se evaluează abundența relativă a unor specii ale genului Lactobacillus, a căror prezenţă este favorabilă sănătăţii reproductive și implantării (L. iners, L. crispatus, L. gasseri s.a.), respectiv se detectează prezenţa unor specii patogene sau disbiotice precum: Atopobium, Prevotella, Bifidobacterium, Sneathia, Shigella, Gardnerella, Streptococcus, Enterococcus, Staphylococcus, Escherichia, Klebsiella, Neisseria, Chlamydia, Ureaplasma, Mycoplasma
Dedicat excelenței, CytoGenomic Medical Laboratory oferă o paletă largă de analize genetice și genomice, de screening și de diagnostic prenatal și postnatal (www.cytogenomic.ro).



Articole de specialitate






















Un act medical de cea mai bună calitate este dependent şi de aparatura şi consumabilele medicale utilizate. De aceea, la MedAZ vă punem la dispoziție o ofertă generoasă de produse şi consumabile
consumabile medicale şi de laborator cu experiență. Echipa noastră vă oferă tot suportul necesar pentru achiziționarea produselor de
Asigurăm calitatea şi diversitatea produselor, prețuri accesibile şi oferte avantajoase.
Suntem atenți la nevoile şi la dorințele tale şi venim în sprijinul actului medical cu o gamă variată de produse şi consumabile medicale de calitate excepțională. Răspundem cu promptitudine soluții pentru reuşita în activitatea desfăşurată.
L a MedAZ – consumabile medicale de la A la Z, găsiți, aşa cum sugerează şi numele, consumabile medicale de la A la Z. Fie că sutură, produse chirurgicale, măşti de protecție, halate medicale, recipiente pentru prelevarea şi depozitarea probelor biologice, seringi, ace sau branule, aici găsiți soluția integrată. Dispunem de consumabile medicale pentru orice fel de spațiu, domeniu medical. Asigurăm promptitudine în preluarea comenzilor, tot suportul de care ai nevoie la alegerea produselor şi realizarea comenzii, disponibilitatea produselor, seriozitate şi profesionalism.
Vă invităm să consultați portofoliul nostru de produse pentru a vă convinge de calitatea şi diversitatea produselor noastre şi vă aşteptăm cu drag comenzile.

C ontact: www.me daz.ro 0771 449 961

Un
nou standard de îngrijire medicală
Testarea prenatală non invazivă (NIPT), cunoscută și ca screening pe bază de ADN liber circulant (cfADN) este o modalitate de testare prenatală pentru aneuploidii.
Cu o simplă recoltare de sânge matern, NIPT permite screeningul non-invaziv pentru aneuploidii cromozomiale fetale începând deja din săptămâna 10.
Călătoria către oportunități
Cu o combinație inovatoare de tehnologie avansată și expertiză în domeniul optic, sistemul Nikon cu statia ICSI de la Narishige îmbină ingineria de vârf cu precizia japoneză pentru a crea un instrument de neegalat în fertilizarea in vitro.
Fiecare detaliu al acestei stații este fin ajustat pentru a asigura manipularea delicată și precisă, oferind astfel rezultate superioare în procedurile de fertilizare in vitro.
Cu Narishige și Nikon, viitorul fertilității este luminos și plin de promisiuni!
office@elta90mr.ro www.elta90mr.ro +4 021 232 26 94


























































































































































































































 Începerea tratamentului cu Stratamed După 2 luni de tratament cu Stratamed
Citiți întotdeauna prospectul, utilizați numai conform instrucțiunilor. Numai pentru uz extern. Nu trebuie aplicat peste alte tratamente pentru piele fără sfatul medicului
Începerea tratamentului cu Stratamed După 2 luni de tratament cu Stratamed
Citiți întotdeauna prospectul, utilizați numai conform instrucțiunilor. Numai pentru uz extern. Nu trebuie aplicat peste alte tratamente pentru piele fără sfatul medicului






























































 PLICURI CAPSULE 1 x 2/zi 1 x 2/zi
Mio-inozitol, Alfa-Lactalbumină, Acid folic
Mio-inozitol, Alfa-Lactalbumină, D-Chiro-Inozitol, Acid folic
PLICURI CAPSULE 1 x 2/zi 1 x 2/zi
Mio-inozitol, Alfa-Lactalbumină, Acid folic
Mio-inozitol, Alfa-Lactalbumină, D-Chiro-Inozitol, Acid folic






































