Referenzwerte Labor (Erw.)
Material
Blutbild
Leukozyten
4,0–11,0 G/l
Lymphozyten 1,0–3,5 G/l
Granulozyten 1,8–7,5 G/l
Erythrozyten
Hb
MCH
MCV
Hkt
F: 12–16 g/dl
M: 14–18 g/dl
26–32 pg
F: 38–43%
M: 42–48%
Thrombozyten 140–350 G/l
Blutgase (art.)
pH
pCO2
pO2
F: 35–46 mmHg
M: 32–43 mmHg
4.000–11.000 /µl
1.000–3.500 /µl
1.800–7.500 /µl
F: 4,2–5,4 T/l
M: 4,6-5,9 T/l
F: 7,4–9,9 mmol/l
M: 8,7–11,2 mmol/l
1,6–2,0 fmol
80–100 fl
F: 0,38–0,43
M: 0,42–0,48
140–350 /nl
7,37–7,45
F: 4,7–6,1 kPa
M: 4,3–5,7 kPa
71–104 mmHg 9,5–13,0 kPa
Standardbikarbonat 21–26 mmol/l
Basenüberschuss –2 bis +2 mmol/l
Blutsenkung
BSG (1. h)
F < 50 J.: ≤ 20 mm
F > 50 J.: ≤ 30 mm
M < 50 J.: ≤ 15 mm
M > 50 J.: ≤ 20 mm
Gerinnung
Quick (PTZ) / INR Quick: testabhängig INR: ca. 1,0
PTT ca. 25–36 s
Thrombinzeit (TZ) ca. 16–22 s
Fibrinogen 180–350 mg/dl 1,8–3,5 g/l
Serum/Plasma
Albumin ca. 3,5–5,0 g/dl ca. 35–50 g/l
Ammoniak ca. 27–90 μg/dl ca. 16–53 μmol/l
α-Amylase < 110 U/l
AP
F: 35–103 U/l
M: 40–130 U/l
Bili (gesamt) < 1,2 mg/dl < 21 μmol/l
BZ (nüchtern) 55–100 mg/dl 3,0–5,5 mmol/l
CK testabhängig
Abkürzungen
Symbole
® Handelsname
↔ normal, im Normalbereich
↑ hoch, erhöht
↓ tief, erniedrigt
→ vgl. mit, daraus folgt
ø durchschnittlich, Durchmesser
µg Mikrogramm
A
A./Aa. Arteria/Arteriae
Abb. Abbildung
ACA Arteria cerebri anterior
ACC Arteria carotis communis
ACE Arteria carotis externa
ACI Arteria carotis interna
ACM Arteria cerebri media
ACP Arteria cerebri posterior
ADC apparent diffusion coefficient
ADL activities of daily living
ADR Adduktorenreflex
AEP akustisch evozierte Potenziale
AICA Arteria cerebelli inferior anterior
AION anteriore ischämische Optikusneuropathie
AK Antikörper allerg. allergisch allg. allgemein
Amp. Ampulle
Angio Angiografie, Angiogramm
ant. anterior
a. p. anterior-posterior
Appl. Applikation (Dosierung)
art. arteriell
ASR Achillessehnenreflex
AT III Antithrombin III Ätiol. Ätiologie
aut.-dom. autosomal-dominant aut.-rez. autosomal-rezessiv
AV arteriovenöse(r)
AZ Allgemeinzustand
B
bakt. bakteriell
BB Blutbild
bds. beidseits, beidseitig
BE Broteinheit, Base Excess
bes. besonders, besondere(r)
BGA Blutgasanalyse
BGB Bürgerliches Gesetzbuch
Bili Bilirubin
BSG Blutkörperchensenkungsgeschwindigkeit
Bsp. Beispiel
BSR Bizepssehnenreflex
BtMVV Betäubungsmittel-Verschreibungsverordnung
BW Brustwirbel
BWK Brustwirbelkörper
BWS Brustwirbelsäule
BZ Blutzucker bzw. beziehungsweise
C
C1–8 Zervikalsegmente 1–8
Ca Karzinom
Ca2+ Kalzium
cCT kraniales Computertomogramm
chir. chirurgisch/e/er/es
Chr. Chromosom(en) chrom. chromosomal chron. chronisch
CK Kreatinkinase
Cl Chlorid
cMRT kraniales Magnetresonanztomogramm
CO Kohlenmonoxid
CO2 Kohlendioxid
CRP C-reaktives Protein
CT Computertomogramm, Computertomografie
CTA CT-Angiografie
Cu2+ Kupfer
D d Tag(e)
D Deutschland
DD Differenzialdiagnose, Differenzialdiagnostik
d. F. der Fälle
d. h. das heißt
post. posterior postop. postoperativ präop. präoperativ prim. primär/e/er/es
Progn. Prognose
prox. proximal/e/er/es
PSR Patellarsehnenreflex
R
R. Ramus re rechts
rez. rezessiv rezid. rezidivierend/e/er/es
RF Raumforderung
RM Rückenmark
Rö Röntgen
RPR Radiusperiostreflex
RR Blutdruck nach Riva-Rocci
S
s Sekunde/n
s. c. subkutan
s. l. sublingual
S1–5 Sakralsegmente 1–5 seitl. seitlich sek. sekundär/e/er/es serolog. serologisch
SHT Schädel-Hirn-Trauma
SLE systemischer Lupus erythematodes
SNAP sensibles Nervenaktionspotenzial
sog. sogenannte/r/s
Sono Sonografie, Sonogramm
SPECT Single-Photon-EmissionsComputertomografie
SSEP somatosensibel evozierte Potenziale
SSW Schwangerschaftswoche/n
StGB Strafgesetzbuch
Stör. Störung/en
StPO Strafprozessordnung
sup. superior/superius
Supp. Suppositorium
Sy. Syndrom/e
Sympt. Symptom/e, Symptomatik
Syn. Synonym
syst. systolisch
T
t Zeit (time)
Tbl. Tablette/n
TCD transkranielle DopplerSonografie
tgl. täglich/e/er/es
Th1–12 Thorakalsegmente 1–12
Ther. Therapie
therap. therapeutisch/e/er/es
tox. toxisch
Tr. Tropfen
TSR Trizepssehnenreflex tw. teilweise
typ. typisch
U
u. und u. a. unter anderem uln upper limit of normal Unters. Untersuchung
Urs. Ursache/n
u. U. unter Umständen
V V./Vv. Vena/Venae
v. a. vor allem
V. a. Verdacht auf vask. vaskulär
VEP visuell evozierte Potenziale Vgl. Vergleich
Vit. Vitamin/e
VK Vitalkapazität vs. versus
W
W Watt
Wdh. Wiederholung
WK Wirbelkörper
Wo. Woche/n
WS Wirbelsäule
WW Wechselwirkung/en
X
X-chrom. X-chromosomal
Z
z. A. zum Ausschluss
z. B. zum Beispiel
Z. n. Zustand nach
ZVD zentraler Venendruck ZVK zentraler Venenkatheter
Tipps für die Stationsarbeit
Jürgen Klingelhöfer und Daniela Klaus
1.1 Neurologische Anamnese und Untersuchung 2
1.1.1 Vorgehen 2
1.1.2 Anamnese 2
1.1.3 Inspektion 3
1.1.4 Untersuchung des Kopfs 3
1.1.5 Untersuchung der Hirnnerven 3
1.1.6 Untersuchung der Reflexe 8
1.1.7 Untersuchung der Muskulatur 13
1.1.8 Untersuchung der Koordination 14
1.1.9 Untersuchung der Sensibilität 15
1.1.10 Nervendehnungszeichen 18
1.1.11 Primitivreflexe 19
1.1.12 Neuropsychologische Untersuchung 19
1.1.13 Untersuchung vegetativer Funktionen 20
1.2 Psychiatrische Untersuchung 21
1.2.1 Psychiatrisches Untersuchungsgespräch 21
1.2.2 Neuropsychologische und psychologische Testverfahren 24
1.2.3 Der psychiatrische Notfallpatient 25
1.3 Rechtliche Aspekte der medizinischen Behandlung 26
1.3.1 Die Geschäftsfähigkeit des Patienten 26
1.3.2 Einwilligung 27
1.3.3 Betreuung, Vorsorgevollmacht 28
1.3.4 Unterbringung 29
Sensibilität des Gesichts
Mimik
sensibel
vordere 2/3 der Zunge, weicher Gaumen
Hören Gleichgewicht
Schlucken
sensibel
hinteres 1/3 der Zunge, Mittelohr, Pharynx
Parasympathikus Stimmritzenöffnung
Riechen Sehen Augenbewegung Pupillenmotorik
N. oculomotorius N. trochlearis N. abducens
Kaumuskeln
motorisch
Ggl. submandibularis, sublingualis, lacrimalis
N. trigeminus N. facialis
N. vestibulocochlearis
N. glossopharyngeus N. vagus
N. opticus
Mm. sternocleidomastoideus, trapezius
accessorius
Zungenbewegung
N. olfactorius
hypoglossus
Abb. 1.1 Funktion der Hirnnerven [L106]
N. opticus (II)
Visusprüfung: Augen getrennt prüfen; orientierend vorlesen o. Finger zählen lassen; Visustafel nutzen.
Gesichtsfeldprüfung: Fingerperimetrisch alle Quadranten prüfen. Schreiben lassen: homonymer Gesichtsfeldausfall? (Gesichtsfelddefekte ▶ 3.1.2).
Direkte Spiegelung des Augenhintergrunds:
• Normale Papille: Scharfe Begrenzung, rötlich gelbe Farbe (vital).
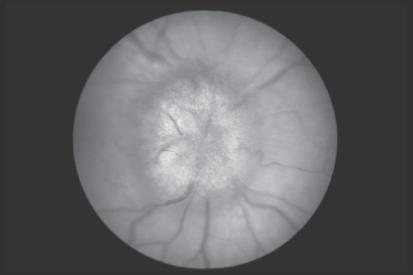
• STP (▶ Abb. 1.2): Unscharf begrenzt, erhaben, später radiäre Blutungen.
• Optikusatrophie: Temporales Abblassen der Papille.
• Optikusneuritis: Normale Papille!
• Hypertensive o. diabet. Retinopathie: Lumeneinengung der Netzhautgefäße, Hämorrhagie, diffuses Netzhautödem.
streifige Blutungen
Abb. 1.2 Stauungspapille [M139]
Durch Weitstellen der Pupillen Maskierung einer Anisokorie möglich!
N. oculomotorius (III), N. trochlearis (IV), N. abducens (VI)
Lidspalten:
• Seitengleich.
• Enger bei Ptose.
• Weiter bei Fazialisparese.
• Exophthalmus o. Enophthalmus? Anamnestisch Doppelbilder (Diplopie): Hinweis auf paralytischen Strabismus
Stellung der Bulbi:
• Konjugiert geradeaus.
• Blickparesen: Lähmung der Blickzielbewegung zu einer Seite.
• Motilitätsunters.: Pat. soll Finger des Untersuchers in horizontaler u. vertikaler Richtung folgen.
• Strabismus paralyticus: Doppelbilder bei Augenmuskellähmungen (▶ 3.1.3) mit Zunahme bei Bewegung in Richtung des paralytischen Muskels.
• Konvergenzparese bei Akkommodation.
Pupillen:
• Seitenunterschied? Anisokorie (▶ 3.1.4); Mydriasis, Miosis; Horner-Sy. (▶ 3.1.5); Entrundung DD: Augen-OP (häufig), Glasauge, Trauma.
• Lichtreaktion (direkt und indirekt; Afferenz HN II, Efferenz HN III; Licht von der Seite an Pupille heranführen).
• Wechselbelichtungstest: Alternierende Belichtung beider Augen → jedes Mal Miosis.
• Afferente Pupillenstör. (z. B. Optikusatrophie): Erweiterung des belichteten Auges, das zuvor durch die konsensuelle Lichtreaktion des anderen Auges verengt war.
• Prüfung der Miosis bei Konvergenz (Schielen auf die Nasenspitze). Nystagmus (▶ 3.1.7): Rhythmische, gerichtete Zuckungen der Augen, meist schnelle u. langsame Komponente. Physiol.: rasch erschöpflicher Endstell-Nystagmus.
• Registrierung: Unter Fixation (z. B. beim Untersuchen der Augenmotilität)? Unter Ausschalten der Fixation (mit Frenzelbrille)? Beim Augenspiegeln? Gegebenenfalls Elektronystagmografie (▶ 2.7).
• Beurteilung: Spontan? Provozierbar (Lagerung o. Blickrichtung)? Richtung (schnelle Komponente), Dauer (erschöpflich – unerschöpflich), Ausgiebigkeit (feinschlägig – grob), Symmetrie (synchron – dissoziiert).
• Provokation: Durch rasche passive Kopfbewegungen (z. B. Drehstuhl) o. rasches Hinlegen u. Aufrichten (Lagerungsprüfung) sowie ggf. thermische Prüfung (Spülung der äußeren Gehörgänge bei um 30° rekliniertem Kopf erst mit warmem, dann kaltem Wasser u. Auswertung mit Frenzelbrille o. Elektronystagmografie).
• Unters. des physiol. optokinetischen Nystagmus (OKN): Drehtrommel langsam vor Pat. drehen → Augen folgen langsam den Objekten der Drehtrommel, springen danach rasch zurück. Läsion eines Parietallappens → OKN vermindert o. ausgefallen, wenn Drehtrommel in diese Richtung gedreht wird. Nachweis des OKN schließt Blindheit aus. DD: Psychogene Blindheit.
N. trigeminus (V)
• Motorisch: Palpation der Mm. masseter u. temporalis bei festem Kieferschluss. Einseitige Parese des M. pterygoideus → Unterkieferabweichung beim Öffnen des Mundes zur betroffenen Seite.
Masseterreflex (MER). Mund leicht u. entspannt geöffnet. Schlag auf den dem Kinn aufliegenden eigenen Finger → Kieferschluss (▶ Abb. 1.3). Wichtig zur Diagn. hoher Halsmarkläsionen mit gesteigerten Extremitätenreflexen u. normal bis schwachem Masseterreflex.
• Sensibel: Periphere Läsion → Sensibilitätsstör. entsprechend dem Ausbreitungsgebiet der 3 TrigeminusHauptäste; zentrale Läsion → Sensibilitätsstör. perioral zwiebelschalenförmig entsprechend der zentralen Repräsentation im Nucleus tractus spinalis V in der Medulla oblongata.
• NAP: Durch kräftigen Fingerdruck auf Schmerzhaftigkeit prüfen (▶ Abb. 1.4).
• Kornealreflex: Mit ausgezogener Watte seitl. Rand der Kornea berühren (▶ Abb. 1.5). Lidschluss u. Berührungsintensität seitengleich? Reflektorischer Lidschluss fehlt bei Fazialisparese (Afferenz V, Efferenz VII).
Abb. 1.3 Prüfung des Masseterreflexes [L106]
N. facialis (VII)
Keine Seitendifferenzen bei bds. Fazialisparese!
Befunde bei Fazialisparese
• Anamn.: Hyperakusis, Geschmacksstör., evtl. verminderte Speichel- u. Tränensekretion.
• Inspektion: Gesichts- oder Lidspaltenasymmetrie, Stirn- o. Nasolabialfalten verstrichen.
Foramen supraorbitale
Foramen infraorbitale
Foramen mentale
Abb. 1.4 Sensible TrigeminusVersorgungsgebiete der Gesichtshaut u. TrigeminusAustrittspunkte [L106]
• Mimik: Stirnrunzeln, Augen zusammenkneifen (Wimpern i. d. R. nicht mehr sichtbar), Zähne zeigen, Pfeifen, mimische Minderbewegung u. Dysarthrie beim Sprechen (▶ Abb. 1.6) wichtige DD: Hypomimie, z. B. bei Morbus Parkinson (▶ 15.2.3).
• Glabellareflex (▶ 1.1.6) bei bds. Fazialisparese.
DD Periphere u. zentrale Lähmung: Stirnast ist bei zentraler Lähmung nur minimal betroffen (▶ 12.5.1).
Watte
Abb. 1.5 Prüfung des Kornealreflexes [L106]
Abb. 1.6 Stirnrunzeln u. Lidschluss bei peripherer Fazialisparese li [L106]
C3
V3
V2
Tab. 1.1 Physiologische Muskeleigenreflexe (▶ Abb. 1.9, ▶ Abb. 1.10, ▶ Abb. 1.11, ▶ Abb. 1.12) (Forts.)
MER Wurzel Vorgehen
Adduktorenreflex
TibialisposteriorReflex
Achillessehnenreflex (ASR)
RossolimoReflex
L2/L4
Schlag auf die distale Adduktorensehne
L5 Schlag auf die Sehne des M. tibialis post. unterhalb des medialen Malleolus
S1/S2 Bei leicht gebeugten Knien Fuß dorsalflektieren, Schlag auf die Achillessehne
S1/S2 Schlag von plantar gegen die Zehenballen
Reflexantwort Bemerkung
Adduktion in der Hüfte
Bewertung
• Physiol.: Individuell verschieden starke Ausprägung.
• Path.: Seitenunterschiede; Unterschied zwischen: Arm- u. Beinreflexen, Extremitäten- u. Masseterreflex; Verbreiterung von Reflexzonen.
Supination u. Inversion des Fußes
Bei lebhaftem Reflexniveau o. Pyramidenbahnschädigung Kontraktion der Hüftadduktoren der Gegenseite
Nur bei hohem Reflexniveau auslösbar
Plantarflexion Gleichzeitig auf Kloni achten
Prüfung der BSR
Plantarflexion der Zehen
Entspricht TrömnerReflex an der Hand
Trömner-Reflex
Knipsreflex
Abb. 1.9 Prüfung des BSR [106]
Abb. 1.10 Trömner u. Knipsreflex [L106]
Prüfung der PSR bei gleichzeitigem Jendrassik-Handgriff
Prüfung der ASR
Abb. 1.11 Prüfung des PSR bei gleichzeitigem JendrassikHandgriff [L106]
Klonus
Wiederholte, rasche Abfolge von MER, die sich selbst unterhalten. Ausdruck einer gesteigerten Reflextätigkeit. Path. sind nur unerschöpfliche u. seitendifferente erschöpfliche Kloni. Testung:
• Fußklonus: Fuß bei gebeugtem Knie ruckartig dorsalflektieren u. kräftig gegenhalten: Rhythmische Plantarflexion im Wechsel mit Dorsalflexion (▶ Abb. 1.13).
• Patellarklonus: Am liegenden Pat. Patella bei gestrecktem, entspannten Bein ruckartig nach kaudal verschieben.
Abb. 1.12 Prüfung des ASR [L106]
Prüfung der ASR-Kloni
Abb. 1.13 Prüfung des ASRKlonus [L106]
Funktionsstör. der Pyramidenbahn u. des kortikalen Neurons führen zur Steigerung, Schäden peripherer Nerven u. der Nervenwurzel zu Abschwächung o. Verlust der MER.
Maskierte Reflexsteigerung bei gleichzeitiger Polyneuropathie!
Fremdreflexe
Physiol., polysynaptisch (▶ Abb. 1.8). Sensible Reizung führt zur Kontraktion der dem betreffenden Dermatom zugeordneten Muskeln (z. B. Kremasterreflex; ▶ Tab. 1.2).
• Beinvorhalteversuch: Pat. liegt auf dem Rücken, Beine sind in Hüft- u. Kniegelenken 90° gebeugt → Absinktendenz, Schweregefühl bei Parese.
Psychogene Lähmung: Pat. bei der Unters. ablenken (z. B. Rechenaufgabe), auf spontane Bewegungen achten. Verdacht bei:
• kein Versuch einer Bewegung.
• Gleichzeitige Innervation von Agonist u. Antagonist o. anderen Muskelgruppen.
• Plötzliches Nachgeben bei der Prüfung.
• artistische Bewegungen bei der Gangprüfung, um Parese zu demonstrieren.
• auffallende Diskrepanz zwischen Ausmaß der angeblichen Lähmung u. fehlender Atrophie bzw. erhaltenen MER.
! Häufig liegt einer psychogen anmutenden Lähmung eine leichtere organische Stör. zugrunde.
1.1.8 Untersuchung der Koordination
Zeigeversuche
Auf Zielsicherheit, Flüssigkeit der Bewegung, Intentionstremor u. Ataxie achten!
• Finger-Nase-Versuch: Im weiten Bogen erst mit offenen, dann mit geschlossenen Augen den Zeigefinger zur Nasenspitze führen.
• Finger-Folge-Versuch: In weitem Bogen beide Zeigefingerspitzen berühren lassen. Pat. soll im Wechsel auf eigene Nasenspitze u. auf den Finger des Untersuchers deuten. Position des Fingers rasch ändern.
• Knie-Hacken-Versuch: Ferse des einen Beins auf Patella des anderen aufsetzen u. die Schienbeinkante herunterfahren lassen.
• Bárány-Zeige-Versuch: Zuerst mit offenen, dann geschlossenen Augen: Pat. senkt gestreckt gehobenen Arm bis Zeigefinger auf Untersucherhöhe ist. Abweichen zur kranken Seite bei einseitigen vestibulären u. zerebellären Läsionen.
Diadochokinese (rasche alternierende Bewegungen) Schnell abwechselnd mit Handrücken u. Handflächen auf eine Unterlage klopfen o. Hände schnell im Wechsel supinieren u. pronieren: Dys- o. Bradydiadochokinese bei Kleinhirnläsionen, extrapyramidalen Stör., zentralen Paresen u. Stör. der Tiefensensibilität.
Rebound-Phänomen
• Pat. drückt die nach vorn gestreckten Arme gegen den Widerstand des Untersuchers nach oben.
• Bei plötzlichem Nachlassen des Gegendrucks schlagen bei Pat. mit Kleinhirnläsionen die Arme nach oben aus (path. Rebound), der Gesunde federt durch Innervation der Antagonisten schnell ab (Rebound).
• Cave: Pat. kann dabei nach hinten kippen.
Romberg-Versuch
• Zur DD sensible u. zerebelläre Ataxie.
• Pat. steht mit geschlossenen Füßen zunächst mit offenen, dann mit geschlossenen Augen.
1 N. frontalis (V1)
2 N. occipitalis
major
3 N. occipitalis
minor
4 N. auricularis
magnus
5 Rr. dorsales nn. cervicalium
6 Nn. supraclaviculares
7 N. cutaneus brachii lateralis superior (N. axillaris)
8 Rr. dors. nn. spin. cervic., thorac., lumb.
9 Rr. cutanei laterales nn. intercostalium
10 N. cutaneus brachii posterior
11 N. cutaneus brachii medialis
12 N. cutaneus antebrachii posterior
13 N. cutaneus antebrachii medialis
14 N. cutaneus antebrachii lateralis
15 R. superficialis n. radialis
16 R. dorsalis n. ulnaris
17 N. medianus
18 N. iliohypogastricus (R. cut. lat.)
19 Nn. clunium superiores
20 Nn. clunium medii
21 Nn. clunium inferiores
22 N. cutaneus femoris lateralis
23 N. cutaneus femoris posterior
24 N. obturatorius (R. cut.)
25 N. cutaneus surae lateralis
26 N. suralis (n. tib.)
27 N. saphenus
28 N. plantaris lateralis (n. tib.)
29 N. plantaris medialis (n. tib.)