GRANDE ENTREVISTA
Diretor do Hospital das Forças Armadas quer implementar uma nova cultura na instituição, com “mais inovação e irreverência criativa”
A RUTURA DE MEDICAMENTOS nos hospitais e nas farmácias deixa profissionais de saúde e cidadãos apreensivos.
“O SNS está numa Encruzilhada”, afirma Julien Perelman
O Congresso Mundial dos Hospitais 2023 é em Portugal e junta APDH, APAH e APHP

ANO VI, Nº 31 // JAN'22 - ABR'22
ANO VII, Nº 32 // JAN'23 - ABR'23
CIÊNCIA

Vivemos numa era fantástica para a medicina. Na Lilly, utilizamos a inovação na ciência para satisfazer as necessidades médicas nas áreas da diabetes, oncologia, imunologia, doenças neurodegenerativas e da dor. Estamos empenhados em utilizar os avanços mais recentes da ciência para melhorar a vida das pessoas em todo o mundo.
Ouça as histórias de cientistas da Lilly que estão a transformar o mundo com descobertas inovadoras, em lillyforbetter.com.
LILLY A INOVAR PELA
PP-LILLY-PT-0014/MAR2019
Lilly Portugal - Produtos Farmacêuticos, Lda. Torre Ocidente, Rua Galileu Galilei, n.º 2, Piso 7, Fração A/D, 1500-392 Lisboa. Matriculada na Conservatória do Registo Comercial de Cascais, sob o número único de matrícula e de pessoa coletiva 500165602. Sociedade por quotas com o capital social de €1.650.000,00.
Índice
04 EDITORIAL
Constantino Sakellarides recebeu o Prémio Nacional de Saúde 2019. Merecidíssimo! A Direção da APDH analisa a homenagem e relembra o conselho do Professor sobre a necessidade de o SNS precisar de mais capital Humano, tecnológico e financeiro.
06 ATUALIDADE
A rutura de medicamentos, nas farmácias comunitárias e mesmo hospitalares, está a deixar preocupados os profissionais de saúde em geral e os farmacêuticos em particular. O bastonário da Ordem dos Farmacêuticos, Helder Mota Filipe, analisa a situação e deixa soluções, tal como a presidente da ANF, Ema Paulino.
10 ANÁLISE
Julian Perelman, professor da Escola Nacional de Saúde Pública, fala das dificuldades relacionadas com o SNS e das razões e das consequências desta situação. Falta de autonomia, baixa produtividade e o crescimento do setor privado são três fatores a ter em atenção. Mas há outros.
12 GRANDE ENTREVISTA
O presidente do Hospital das Forças Armadas, Comodoro Francisco Gamito Ferreira, quer mudar a instituição e a inovação é um dos pontos que quer dinamizar. Mas há muitos outros e, pelo que nos disse, muito trabalho a fazer para que o Hospital das Forças Armadas fique mais próximo de todos nós.
22 IDEIAS
A 15ª edição do Prémio de Boas Práticas em Saúde merece destaque nesta edição de O Hospital com a apresentação de dois dos trabalhos vencedores. Um vem de Matosinhos e outro de Almada Seixal.
28 TRATAR
O papel do enfermeiro em hospital de dia é crucial para as pessoas com doenças autoimunes. A proximidade, a confiança e a dedicação são alguns dos pontos que fazem a diferença e que podem ter um impacto positivo na evolução da patologia. A enfermeira Carina Cruz explica as razões.

30 APDH
A APDH tem diversificado as suas ações e pode rever alguns dos pontos altos que são apresentados nesta edição, entre os quais o 9º Congresso Internacional dos Hospitais, que se realizou no final do ano, e o anúncio da concretização, em outubro e em Lisboa, do Congresso Mundial dos Hospitais 2023.
36 CONGRESSO
O Instituto de Higiene e Medicina Tropical vai realizar o seu 6º Congresso nacional sob o lema do desenvolvimento sustentável. A professora Filomena Martins, presidente do evento, explica o que vai acontecer e como.
REVISTA DA ASSOCIAÇÃO PORTUGUESA PARA O DESENVOLVIMENTO HOSPITALAR
DIRETORA
ANA ESCOVAL
COORDENADORA
MARINA CALDAS
REDAÇÃO
MARINA CALDAS, ANTÓNIO SANTOS, ANA TITO LÍVIO, SARA ROZMAN
EDITORA DE ARTE E PAGINAÇÃO JOANA CÂMARA PESTANA (MYLOGO)
FOTOGRAFIA
DANIEL PEGO
REVISÃO
ANA ESCOVAL, ANA TITO LÍVIO, ANTÓNIO SANTOS, SARA ROZMAN, RITA SANTOS
IMPRESSÃO
UE
TIRAGEM
4.000 EXEMPLARES
DISTRIBUIÇÃO
GRATUITA
PERIODICIDADE
TRIMESTRAL
PROJETO
Rua Gomes Freire no9 A r/c 1150-175 Lisboa
Tel: 213 530 719
geral@fdc.com.pt
PROPRIEDADE
ASSOCIAÇÃO PORTUGUESA PARA O DESENVOLVIMENTO HOSPITALAR (APDH)
Gabinete HOPE&IHF Portugal
Alameda das Linhas de Torres, 117 1769-001 lisboa
Tel. 963 668 745 / 910 069 346
Email: geral@apdh.pt
HOPE: hopemail@hope.min-saude.pt
IHF: ihf@ihf.min-saude.pt
website: www.apdh.pt
O capital humano do SNS
Anúncio
Não é um livro em branco: é um livro cheio do que penso e não penso, do que vou escrever e não vou. Ei-lo que veio à minha mente agora, eis que chegou.
É um começo: talvez fique em meio, talvez seja o que nunca se acabou. Far-se-á de quê? – Não sei, eu encontrei-o como coisa que nunca se buscou.
Prefácio, apenas, quando muito. O resto é uma hipótese vaga que se perde numa linha longínqua do horizonte.
Fico parado a olhar: é manifesto o sonho ao longo da planície verde, ouço a água correr, canta uma fonte.
Armando Pinheiro (2001)
O que há de comum. Porto: Caixotim Edições, p. 187
Constantino Sakellarides foi, muito justamente, agraciado com o Prémio Nacional de Saúde de 2019, em cerimónia que teve lugar no INFARMED, em 31 de janeiro de 2023, pelo prestígio inspirado e inspirador que sempre consigna às organizações de saúde do serviço nacional de saúde, no exercício de papéis ativamente relevantes e mobilizadores dos saberes comum e científico avançados e da ação e inteligência coletiva que, acima de tudo, privilegia.
Três dias depois está a dizer-nos, no semanário Expresso, que o serviço nacional de saúde precisa de mais capital humano, tecnológico e financeiro, mas que, todavia, não basta acrescentar, é também necessário transformar (...).
Todos sabemos a dificuldade que os sistemas de saúde nacionais, especialmente os europeus, têm no campo do reforço de recursos humanos para fazerem face ao aumento da procura permanente ou de picos, num esforço constante de assegurar a sustentabilidade demográfica dos profissionais da saúde que passa, naqueles países mais avançados, por abordagens de adoção de skill mix eficiente, de respostas com mais qualidade e melhor coordenação funcional local entre prestadores de cuidados saúde e sociais.
No caso do serviço nacional de saúde português, este é um campo onde a necessidade de transformação é muito reconhecida mas a decisão pública de a levar à prática permanece muito limitada.
Na mais recente legislação reformadora da saúde, a enunciação das respostas de cuidados de saúde e sociais de proximidade aponta para processos de implementação a ocorrerem brevemente, com a transferência ou partilha de atribuições entre órgãos regionais e locais, bem como a dinamização de sistemas locais de saúde que põem diferentes serviços em comunicação efetiva.
4
EDITORIAL
É incontornável a transformação urgente do status quo na área da gestão de recursos humanos em relação pelo menos a três questões que têm sido evitadas nos últimos vinte e cinco anos, pondo em evidência a perpetuação de um custo de oportunidade gerador de aumento de risco na área da segurança clínica e de limitação em maximizar as competências dos profissionais da saúde.
A urgência da administração do serviço nacional de saúde empreender um plano de desenvolvimento da combinação eficiente de competências profissionais na saúde, designadamente visando a melhoria do rácio persistentemente baixo de enfermeiros por médico (1,3), dos mais baixos no âmbito dos países da OCDE (2,6), mesmo considerando a conhecida sobrestimação de médicos registados em Portugal; bem como a atribuição de práticas avançadas aos enfermeiros, mormente na saúde materna, saúde infantil e na urgência, entre outras. Também a urgência de dotação das equipas de saúde com mais técnicos superiores de diagnóstico e terapêutica, de psicólogos, de assistentes sociais, de farmacêuticos e nutricionistas.
E bem assim, a urgência da abertura à integração de novas profissões nas equipas de saúde, como a de técnicos auxiliares de saúde, de podólogos, biólogos, sociólogos, estatistas e outras.
Os principais resultados a obter com estes reforços de recursos humanos são o ajustamento de competências profissionais à satisfação das necessidades dos utentes e dos serviços, a redução do desvio de funções sobretudo dos médicos e enfermeiros, a estabilização de rácios da combinação eficiente de competências profissionais e, maxime, a redução de riscos de iatrogenia sempre associados à escassez da quantidade e qualidade de recursos humanos.

5
A Direção
HÉLDER MOTA FILIPE
Bastonário da Ordem dos Farmacêuticos
Falta de medicamentos nos hospitais
FARMACÊUTICOS PREOCUPADOS DIZEM QUE
“ANTECIPAR AS RUTURAS É A SOLUÇÃO”
Para o bastonário da Ordem dos Farmacêuticos (OF), Helder Mota Filipe, a questão da falta de medicamentos nos hospitais tem acontecido, realmente, e é uma preocupação para a instituição. Mesmo assim, acrescenta, até este momento a situação ter sido superada pelos próprios farmacêuticos, no local, que conseguem substituir os fármacos em falta por outros, ou mesmo optando pela entreajuda com outros hospitais.
Seja como for, há fornecedores que já reportaram ruturas em injetáveis de grande volume, em várias instituições hospitalares e, para Helder Mota Filipe, é importante pensar mais longe e antecipar. Só dessa forma podemos “acionar os mecanismos mais adequados à prevenção/resolução daquela rutura específica, desde a importação, autorizações de utilização excecionais ou partilha de medicamentos entre serviços farmacêuticos”.

A falta de medicamentos considerados essenciais está a faltar também nos hospitais. Fala-se até que começam a faltar soros. Qual a real situação nestes locais?
Verifica-se de facto um aumento de episódios de ruturas em diversos medicamentos utilizados nos hospitais, alguns facilmente substituíveis, outros com maior dificuldade, como por exemplo a linezolida, um antibiótico de uso exclusivo hospitalar. A maior parte das ruturas atinge medicamentos de baixo
custo (à semelhança do que acontece nas farmácias comunitárias) e com diversos titulares de Autorização de Introdução no Mercado (AIM), o que pode facilitar a substituição.
Estão mesmo a faltar soros?
Alguns fornecedores têm de facto reportado ruturas em injetáveis de grande volume. Nestes casos, não se registou ainda nenhuma rutura que não pudesse ter sido substituída por outra apresentação. Como exemplo,
6 ATUALIDADE
há uma semana estava em falta polielectrolitico com glucose de 500 ml, mas estavam disponíveis outras capacidades, de 1000 ml, por exemplo.
A Ordem dos Farmacêuticos tem chamado a atenção para a situação da falta de medicamentos, na generalidade, mas não relativamente aos hospitais. Porquê?
O aumento das ruturas de medicamentos é um problema que justifica a nossa preocupação, tanto nas farmácias comunitárias como nas farmácias hospitalares. A realidade é que muitos hospitais suprimem falhas com uma entreajuda assinalável de outros hospitais. Por outro lado, os serviços farmacêuticos hospitalares têm maior agilidade no contacto com o médico prescritor, o que facilita também a substituição terapêutica.
De qualquer forma, a perceção da OF é transversal às farmácias hospitalares e comunitárias e está focada no risco de não se poder garantir o acesso a medicamentos aos doentes que deles necessitam.
O que fazer para, nestes casos e quando formos confrontados com falhas em internamentos e para doentes graves, ultrapassar a situação?
Primeiro devemos ter ou criar as condições para antecipar situações e atuar a montante da prescrição. Se anteciparmos os problemas, podemos acionar os mecanismos mais adequados à prevenção/resolução daquela rutura específica, desde a importação, autorizações de utilização excecionais ou partilha de medicamentos entre serviços farmacêuticos.
Como estão a reagir os farmacêuticos hospitalares?
Os farmacêuticos hospitalares tentam a adaptarse e a contribuir ativamente para a redução do risco destas situações antecipando problemas, partilhando informação, sinalizando o INFARMED e adotando estratégias de mitigação das consequências das faltas de medicamentos.
Tem havido contactos entre a OF, os Conselhos de Administração dos hospitais e a tutela?

Julgo que todos os agentes estão sensibilizados para o agravamento dos problemas associados às ruturas de medicamentos. O tema tem estado presente, de forma transversal, em todos os encontros e iniciativas com o Governo, com as autoridades de saúde, parceiros e administradores hospitalares. Vemos também todos os intervenientes a tomarem iniciativas para enfrentar e minimizar o problema.
As medidas tomadas recentemente, no que respeita aos preços dos medicamentos mais baratos, demostram que o Governo está atento ao problema.
Que medidas devem ser tomadas?
A OF tem vindo a defender um conjunto de medidas para mitigar o problema. Defendemos publicamente o aumento do preço de alguns medicamentos, para garantir a sua viabilidade económica. Defendemos também a definição de uma lista de medicamentos críticos e emergentes, algo que o INFARMED está também atento.
Além disto, como é do conhecimento geral, propusemos a criação de uma reserva estratégica de medicamentos dinâmica, com a participação dos operadores, nomeadamente da distribuição farmacêutica, assegurando a validade do stock dos medicamentos considerados essenciais. É necessária a criação de mecanismos que permitam identificar precocemente potenciais problemas, acionando as medidas adequadas parra minimizar o risco de rutura de medicamentos.
A perspetiva da farmácia comunitária em contexto de escassez de medicamentos
EMA PAULINO Presidente da Associação Nacional de Farmácias

A escassez e as ruturas de medicamentos são um problema global complexo, que cria dificuldades para as pessoas no acesso aos seus tratamentos, e aos profissionais de saúde na implementação dos seus planos terapêuticos.
As causas destas faltas são multidimensionais, no contexto de uma complexa cadeia de abastecimento global, cujos impactos foram tornados mais visíveis, e mesmo amplificados, pela pandemia de COVID-19 e o atual contexto geopolítico.
Na grande maioria dos casos, existem alternativas às indisponibilidades verificadas. A principal questão prende-se com o transtorno causado na vida das pessoas e dos próprios profissionais de saúde, que em alguns casos têm de repetidamente ver a mesma pessoa para dar resposta a uma necessidade que se mantém.
De acordo com um estudo realizado em 2019 nas farmácias comunitárias a mais de vinte mil pessoas,
mais de 50% das pessoas experienciaram situações de escassez de medicamentos, cerca de 21,5% tiveram de consultar um médico para alterar a prescrição e 5,7% declaram a interrupção do tratamento devido à falta do medicamento. O impacto económico estimado da escassez relacionada com consultas médicas adicionais variou entre 2,1 e 4,4 milhões de euros para os utentes e 35,3 a 43,8 milhões de euros para o Serviço Nacional de Saúde1.
Os farmacêuticos, intervindo na etapa final do circuito, assumem um papel importante na gestão da procura de medicamentos em risco de escassez. E, deviam poder assumir ainda mais responsabilidades na garantia da continuidade das terapêuticas.
Foi neste sentido que a Agência Europeia do Medicamento publicou uma orientação para organizações de pessoas que vivem com doença e profissionais de saúde, com princípios-chave e exemplos de boas práticas para apoiá-los na prevenção e gestão da escassez de medicamentos humanos, na
8
OPINIÃO
qual defende um alargamento das competências do farmacêutico, entre outras medidas2.
A rede de farmácias em Portugal possui, atualmente, uma média de 3,9 farmacêuticos que, através da sua competência técnico-científica, intervêm junto das pessoas aquando da falta ou rutura de determinado medicamento, procurando mitigar as consequências nos tratamentos em curso.
Contudo, ainda subsistem limitações legais, regulamentares e/ou tecnológicas que obstam à adoção de medidas mais eficazes que permitam responder às necessidades das pessoas e evitar deslocações desnecessárias aos serviços de saúde, provocadas pela inexistência das terapêuticas prescritas.
Quando existem alternativas dentro da mesma substância ativa, a prescrição por Denominação Comum Internacional (DCI) permite ao farmacêutico comunitário identificar e sugerir à pessoa um medicamento dentro do mesmo grupo homogéneo, não perdendo o direito à comparticipação. Noutras circunstâncias, podem existir alternativas terapêuticas para o mesmo fim, mas ser necessária uma nova prescrição.
A consolidação das competências dos farmacêuticos comunitários para lidar com as falhas no momento da dispensa, através da possibilidade de, por exemplo, alterar a forma farmacêutica, a dose ou o tamanho da embalagem prescrita em caso de indisponibilidade, em nada fere o princípio da prescrição, e deveria ser tornado possível através do atual sistema de dispensa das prescrições eletrónicas, devidamente justificado.
Outra medida passa por possibilitar a substituição terapêutica por um princípio ativo similar ao prescrito, em condições devidamente estabelecidas. Esta possibilidade tem sido implementada com sucesso noutros países, como o Reino Unido, a Austrália e a Nova Zelândia.
No Reino Unido, por exemplo, encontra-se implementado um mecanismo denominado Serious Shortage Protocol (SSP) para gerir e mitigar a escassez de medicamentos e dispositivos médicos em circunstâncias excecionais. Um SSP permite aos farmacêuticos comunitários dispensar um determinado medicamento ou dispositivo médico de acordo com um protocolo aprovado, com o consentimento da pessoa e sem necessidade de obter autorização prévia do prescritor. Os protocolos são desenvolvidos por médicos e farmacêuticos especialistas, e são ouvidas as
instituições que representam as duas profissões, assim como sociedades médicas e associações de pessoas que vivem com doença relevantes para o protocolo em causa. A elaboração dos protocolos é feita em prazos muito curtos, para facilitar a emissão atempada dos SSPs para garantir o acesso das pessoas ao tratamento. Cada protocolo define claramente que ação pode ser tomada pelo farmacêutico comunitário, descrevendo as circunstâncias, pessoas a quem se dirige, período definido e região geográfica, se aplicável. Um SSP pode abranger a dispensa de uma quantidade alternativa, uma forma farmacêutica alternativa, uma dose diferente, um equivalente genérico ou uma alternativa terapêutica do medicamento prescrito. No caso de dispositivos médicos, pode ser dispensado um produto diferente.
Nestas circunstâncias, os farmacêuticos podem exercer a sua avaliação profissional para determinar se é apropriado aplicar o protocolo, sendo que se houver preocupações com base no histórico clínico ou circunstâncias individuais, as pessoas devem ser encaminhadas para o médico.
Mecanismos como o aqui descrito podem permitir ao farmacêutico expandir as situações a que consegue dar resposta, sem que a pessoa tenha de se deslocar novamente ao médico para a emissão de uma nova prescrição.
Neste sentido, as farmácias portuguesas reafirmam o seu compromisso em colaborar com os outros profissionais e instituições de saúde na procura de soluções para a mitigação dos impactos da escassez do medicamento, que protejam os cidadãos e o interesse público, reforçando a disponibilidade para uma intervenção profissional mais alargada neste âmbito.
1 Romano, S., Guerreiro, J. P., & Teixeira Rodrigues, A. (2022). Drug shortages in community pharmacies: Impact on patients and on the health system. Journal of the American Pharmacists Association, 62(3), 791-799.e2.
2 EMA/HMA (2022). Good practice guidance for patient and healthcare professional organisations on the prevention of shortages of medicines for human use.
9
Julian Perelman e as mudanças necessárias no SNS
Julian Perelman é professor Associado com Agregação, em Economia, na Escola Nacional de Saúde Pública (ENSP) e conversou com a revista O Hospital sobre temas que estão na ordem do dia e que têm sido abordados em várias publicações e estudos sobre o setor da saúde, particularmente no último Relatório de Primavera.
A questão do futuro do serviço público, da falta dos profissionais no setor e a sentida fuga para o privado, assim como a baixa produtividade no Serviço Nacional de Saúde deram o mote para a conversa.
No capítulo dedicado aos RH é referido no Relatório de Primavera que o aumento de profissionais de saúde, entre 2016 e 2022 é real, mas não se tem traduzido num aumento proporcional dos serviços prestados, aumentando em paralelo os custos dos mesmos. Alias, acrescenta ainda que “se a situação se deteriorou mais durante a pandemia, a tendência negativa já era observada anteriormente”.
É indispensável criar um corpo de profissionais, para o SNS, mais restrito do que o atual, mas plenamente dedicado ao serviço público, e altamente motivado. Este objetivo poderá ser conseguido através de uma indispensável gestão de proximidade, da parte dos gestores hospitalares e diretores de ACES, junto dos profissionais. Esta gestão de proximidade implica envolver os profissionais na definição da missão da instituição; reconhecimento do trabalho de forma financeira, através de remunerações mais atrativas e possibilidades de progressão; reconhecimento não financeiro, através de autonomia, flexibilidade e atenção aos interesses profissionais; e responsabilização, com possibilidade de penalização em caso de contributo insuficiente para a missão da instituição. O futuro do serviço público já está muito comprometido, e dificilmente poderá ser salvaguardado sem uma mudança radical na gestão dos recursos humanos.
A questão da baixa produtividade está relacionada com que fatores?
São precisos estudos para identificar estes fatores, pelo que a minha resposta apenas decorre do que é transmitido pelos profissionais do terreno. Podemos apontar para medidas tomadas ao longo dos últimos anos que, apesar de muito positivas, não foram geridas da melhor forma para garantir a continuidade das equipas e dos cuidados (passagem para as 35 horas, possibilidade de não realizar urgências ou de diminuir as horas de urgência para os médicos mais velhos). Podemos apontar, também, para as inúmeras saídas do SNS para o privado ou para o estrangeiro, de médicos experientes que foram substituídos por especialistas mais jovens, menos experientes e pouco enquadrados. De forma mais genérica, a falta de autonomia, responsabilização e reconhecimento dos gestores, assim como a desadequação dos orçamentos, tem levado gradualmente a uma falta de acompanhamento das equipas no terreno, a uma gestão do dia a dia com dificuldades em desenhar estratégias a mais longo prazo, e a uma desmotivação a todos os níveis do serviço. Isto era o quadro antes da pandemia – aliás a produtividade já estava a piorar antes de 2020 – sendo que a pandemia agravou esta situação de forma dramática.
10 ANÁLISE
A fuga de profissionais de saúde para o setor privado é também acentuada no Relatório. Qual o impacto que este fenómeno tem tido nos dois setores (publico e privado)?
Durante muitos anos, o setor privado não foi muito problemático para o SNS. Permitia ao SNS manter profissionais altamente qualificados, que completavam a sua remuneração através do trabalho em consultórios privados. Também o privado captava utentes que estavam dispostos a pagar cuidados de menor valor não disponíveis no público.
A situação se altera com a crise de 2009, com uma forte consolidação e crescimento do setor privado, concentrado em 3 ou 4 grandes grupos com uma importante capacidade de investimento. O setor privado ganha capacidade para atrair equipas em tempo completo, com condições de trabalho atrativas, e possibilidade de tratamentos mais diferenciados e complexos. Assim, o setor privado passa a ser um verdadeiro concorrente do SNS, que concorre por recursos humanos limitados. O SNS, perdendo a capacidade em atrair e manter equipas, vê-se obrigado a comprar serviços ao privado (às instituições ou às pessoas individualmente), por vezes a preços muito elevados.
O SNS está agora numa encruzilhada. Ou assume que está em concorrência com o privado, e faz a tal revolução na gestão dos recursos humanos para ser concorrencial
Julian Perelman é doutorado em Economia da Université catholique de Louvain.

Autor de mais de 60 publicações em revistas científicas indexadas, os seus principais interesses de investigação são as desigualdades em saúde e nos cuidados de saúde, o financiamento da saúde e as modalidades de pagamento dos prestadores, e a avaliação económica em saúde.
É vice-presidente da Comissão de Avaliação de Tecnologias de Saúde, foi coordenador da Estrutura de Missão para o Programa Orçamental da Saúde entre março 2018 e julho 2020.
- isto implica forte vontade política e aumento da despesa, pelo menos no curto prazo - ou assume que não poderá concorrer com o privado, a quem passa a comprar serviços, mudando radicalmente a estrutura do sistema de saúde. Isto implica negociar com os privados para que ofereçam todos os serviços, incluindo os mais complexos e mais caros, que ainda não fornece por não serem rentáveis. Exige uma forte capacidade de negociação e regulação por parte do Estado, além de também levar certamente a um aumento da despesa.
O Privado tem beneficiado com a incapacidade do Público e em que áreas? Quais as consequências para o futuro?
O privado tem beneficiado tradicionalmente nas áreas mais rentáveis, nas quais pode cobrar preços elevados para intervenções de menor complexidade, incluindo por vezes de pouco valor, como as consultas e as pequenas cirurgias (oferecendo principalmente tempos de espera inferiores ao do SNS). Ora vemos que neste momento o privado tem desenvolvido a sua atuação em áreas de maior complexidade, como por exemplo a oncologia ou as doenças cardiovasculares, embora ainda não tenha interesse em áreas particularmente caras e pouco rentáveis (cancros em fases mais avançados, doenças raras, traumas de maior gravidade).
As consequências foram elencadas na resposta à pergunta anterior.
11
Comodoro Francisco Gamito Ferreira, Diretor do HFAR:
“O Hospital das Forças Armadas tem de otimizar a sua capacidade de resposta”
O comodoro Francisco Gamito Ferreira é, desde 2021, o presidente do Hospital das Forças Armadas (HFAR). Com um currículo invejável, este pneumologista tem ideias precisas para o trabalho a fazer no HFAR, que reconhece não ser fácil, mas também diz não ser impossível de concretizar.
Simpático, direto e …militar, o comodoro Francisco Gamito Ferreira quer colocar o hospital que dirige mais próximo das pessoas e criar condições para tal, principalmente no que se refere a profissionais de saúde. Neste momento, os dois Polos do HFAR contabilizam 1386 profissionais, repartidos por 457 militares, 585 elementos do Quadro Orgânico de Pessoal Civil e 344 civis em regime de prestação de serviços.
Como está dimensionado e estruturado, hoje, o Hospital das Forças Armadas (HFAR)?
O Hospital das Forças Armadas (HFAR), criado em 2014, iniciou o seu caminho como uma unidade inovadora altamente diferenciada, com todas as valências médicas estruturadas, uma dimensão humanizada, funcional e acolhedora para doentes e colaboradores. Esta moderna unidade hospitalar tem um papel fundamental na formação de quadros técnicos especializados, e na definição de modelos de melhores práticas. Hoje, é um parceiro reconhecido na área da prestação de cuidados de saúde e continua a inovar e desenvolver uma prática clínica que se pretende de excelência.
Em termos de modelo de organização, o HFAR tem uma Direção e uma Estrutura Executiva de Apoio à Direção, dois Polos hospitalares (o Polo de Lisboa, vulgarmente designado como HFAR-PL e o Polo do Porto, conhecido como HFAR-PP) que possuem 4 Departamentos inseridos na Área Clínica, englobando diversas valências médicas, cirúrgicas e de Meios Complementares de
Diagnóstico e Terapêutica, possuindo ainda, ambos os polos, Serviços de Suporte.
Existem ainda 3 unidades especializadas – o Centro de Epidemiologia e Intervenção Preventiva (CEIP), a Unidade de Tratamento Intensivo de Toxicodependência e Alcoolismo (UTITA) e a Unidade Militar de Toxicologia (UMT) – que estão integrados no HFAR, dependendo hierarquicamente do Diretor.
No futuro próximo, o Centro de Medicina Aeronáutica (CMA) e o Centro de Medicina Subaquática e Hiperbárica (CMSH) – dois Centros especializados que se encontram localizados no Campus de Saúde Militar do Lumiar, adjacentes ao HFAR – serão integrados no HFAR.
O HFAR tem por Missão, prestar cuidados de saúde diferenciados aos militares das Forças Armadas, bem como à família militar e aos deficientes militares, podendo, na sequência de acordos que venha a celebrar, prestar cuidados de saúde a outros utentes.
A Política da Qualidade do nosso Hospital representa
12
ENTREVISTA
ENTREVISTA: Marina Caldas
GRANDE
o compromisso público, da nossa visão, dos nossos valores e do nosso comprometimento para com a Qualidade do serviço que prestamos, centrado nos nossos utentes, tendo com referência a norma NP EN ISO 9001 e o foco permanente na melhoria contínua dos nossos processos.
Nesta análise da sua dimensão e estrutura, importa ter presente que o HFAR, sendo um hospital de pequenas dimensões, apresenta características muito particulares que o distinguem das demais unidades hospitalares. Essa Singularidade manifesta-se em 3 (três) dimensões:
1) Singularidade numa dimensão Histórica e Cultural:
Apesar de ser um Hospital jovem, pois decorreram apenas 8 anos desde a publicação do decreto-lei que procedeu à sua criação, está, no entanto, alicerçado numa
história secular e numa multiculturalidade que herdou dos antigos Hospitais da Marinha, do Exército e da Força Aérea. Como herdeiro histórico desses Hospitais, deles recebeu a sua História, as suas Tradições e Valores, que constituem a sua base de sustentação e contribuem para o reforço do seu Património Institucional e da sua Identidade Coletiva.
2) Singularidade nas suas atribuições:
Pois, além da tradicional atividade assistencial desenvolvida nos hospitais, tem um importante papel no âmbito da saúde operacional, nomeadamente no aprontamento e apoio aos militares que integram as Forças Nacionais Destacadas (FND) ou outras missões fora do território nacional e empenhando profissionais de saúde do seu quadro orgânico em missões de carácter operacional.

"Deve ser acautelada a sustentabilidade orçamental e financeira do HFAR, promovendo a diversificação de fontes de receita e a aprovação de um novo modelo de financiamento menos suportado em receitas próprias”
GRANDE ENTREVISTA
3) Singularidade a nível Organizacional e Funcional:
Na esfera de atividade do HFAR gravitam várias Unidades – CEIP, CMA, CMSH, UMT e UTITA – que dotam este Hospital de capacidades técnicas diferenciadoras, sem paralelo a nível nacional.
A quem serve e de que forma?
O Decreto-Lei n.º 19/2022, de 24 de janeiro, que estabelece a Lei Orgânica do Estado-Maior-General das Forças Armadas e altera as Leis Orgânicas dos três ramos das Forças Armadas, prevê, no seu artigo 51.º, que o Hospital das Forças Armadas (HFAR) pode prestar cuidados de saúde a outros utentes, para além dos que presta a militares das Forças Armadas, à família militar ou aos deficientes das Forças Armadas, na sua capacidade sobrante, mediante celebração de acordos com outras entidades ou, quando tal não for possível, por despacho do Chefe do Estado-Maior-General das Forças Armadas (CEMGFA).
Neste âmbito, importa evidenciar o apoio já concedido à Guarda Nacional Republicana, à Polícia Judiciária, à Polícia de Segurança Pública, à Autoridade Marítima Nacional, ao Serviço de Informações da República Portuguesa, a militares estrangeiros, a Hospitais Civis, a outras entidades públicas e privadas e a cidadãos durante emergências civis.
Acresce que o Centro de Medicina Subaquática e Hiperbárica (CMSH) e o Centro de Medicina Aeronáutica (CMA), que serão brevemente integrados no HFAR, sempre colaboraram com a sociedade civil ao longo da sua existência, prestando cuidados de saúde a outros utentes, referenciados ou a título individual, que não são militares das Forças Armadas, membros da família militar ou deficientes das Forças Armadas.
Para além da prestação de cuidados de saúde diferenciados a diferentes tipologias de utentes, constitui-se como elemento de retaguarda do sistema de saúde militar no âmbito do apoio à saúde operacional.
Qual a evolução que o HFAR tem tido ao longo dos tempos e que mudanças tem sofrido nos últimos anos?
No ano 2010, foi aprovado o programa funcional do HFAR-PL (despacho 10825/MDN, 16JUN) e em 2012 foi criado o HFAR-PL, na dependência do Ministro da Defesa Nacional (DL 187/2012, 16AGO), por fusão dos 4 hospitais militares localizados em Lisboa.
Pelo Decreto-Lei n.º 84/2014, de 27 de maio, foi criado
o Hospital das Forças Armadas (HFAR) enquanto estabelecimento hospitalar militar, constituído como elemento de retaguarda do sistema de saúde militar em apoio da saúde operacional, encontrando-se na direta dependência do Chefe do Estado-Maior-General das Forças Armadas e constituído pelo Polo de Lisboa (HFAR/PL) e pelo Polo do Porto (HFAR/PP).
O HFAR foi criado enquanto hospital militar único consagrado na Lei Orgânica de Bases da Organização das Forças Armadas, aprovada pela Lei Orgânica n.º 1-A/2009, de 7 de julho, tendo surgido como corolário do processo de reestruturação hospitalar das Forças Armadas preconizado pela Resolução do Conselho de Ministros n.º 39/2008, de 28 de fevereiro.
Tendo um percurso ainda curto, o HFAR tem vindo a efetuar, na sua curva de crescimento, um esforço gradual para a adoção e implementação de práticas de gestão estratégica, que muito têm contribuído para a otimização de procedimentos a diferentes níveis.
No entanto, volvidos mais de oito anos, verifica-se que a estrutura organizativa do HFAR, assente num modelo altamente hierarquizado, típico das estruturas do meio militar, necessita otimizar a sua capacidade de resposta às necessidades de flexibilidade e autonomia que o funcionamento de um hospital exige, para o desenvolvimento eficiente da sua atividade.
No momento presente, está em fase de aprovação superior, a evolução da estrutura e do funcionamento do HFAR para um modelo de organização mais flexível e mais autónomo, onde se congreguem as componentes clínica e de gestão hospitalar, num alinhamento entre processos e recursos, reforçando a atuação de todos os profissionais na satisfação do utente, que deve constituir a sua principal prioridade.
Preconizando uma melhoria contínua dos cuidados de saúde prestados, o desempenho do HFAR deverá estar, indissociavelmente, correlacionado com os resultados, cujo suporte reside, em primeiro lugar, na qualidade e quantidade dos atos e procedimentos médicos realizados. Para o efeito, destaca-se como vital o compromisso entre as áreas executivas de apoio e as áreas clínicas e técnicas do HFAR.
Tendo sido recomendada a obtenção de formação específica em gestão em saúde e experiência profissional adequada, pelos elementos responsáveis pela gestão de topo, e tendo diversos estudos aconselhado a aproximação à estrutura interna dos hospitais do Serviço Nacional de Saúde (SNS), sem
14
prejuízo das especificidades inerentes à realidade militar, os diplomas referentes ao futuro modelo de gestão do HFAR preveem a criação do conselho estratégico e do conselho consultivo, que integram a estrutura interna do HFAR.

No novo modelo de gestão, a direção executiva passa a integrar o diretor financeiro e o diretor coordenador, este último como elemento responsável pelas áreas de gestão de operações, recursos humanos, logística, comunicações e sistemas de informação. Passam, ainda, a existir departamentos únicos para Lisboa e para o Porto, de forma a assegurar uma gestão centralizada.
Ao nível das infraestruturas, importa dar corpo a um conjunto de projetos ainda por concretizar desde a criação do Hospital. Em junho de 2014, foi aprovado o plano diretor do HFAR-PL, cujo financiamento foi repartido por duas fases.
A primeira fase foi autorizada pela Resolução de Conselho de Ministros n.º 39/2014, com uma programação a 3 anos, não tendo existido financiamento para a 2.ª fase. Considerando a programação orçamental da RCM n.º 39/2014 e a necessidade de realização dos projetos e construção das empreitadas públicas, apenas houve oportunidade para utilizar uma pequena parte do financiamento previsto, existindo um saldo não transitado na Direção-Geral do Orçamento, em relação
ao qual se aguarda a sua viabilização.
Assim, o HFAR, ainda não terminou a edificação das capacidades estabelecidas no plano diretor, estando em falta a edificação de diversas estruturas que urge concretizar.
Há dados sobre o número de pessoas tratadas?
O HFAR, através do Gabinete de Análise Prospetiva e Controlo de Gestão, recolhe e efetua o tratamento dos dados referentes à atividade clínica desenvolvida, por forma a mensurar os Indicadores de Produtividade Clínica.
No domínio do Gabinete da Qualidade, estes Indicadores são tratados e integrados nos objetivos de gestão estratégica, permitindo avaliar a taxa de concretização dos objetivos estabelecidos.
Adicionalmente à análise dos Indicadores de Produtividade Clínica, no HFAR está implementado um Sistema de Gestão da Qualidade, com Certificação de acordo com a Norma ISO 9001-2015, sendo neste domínio aferida a Informação relativa à Satisfação do Utente, através do Tratamento a que são sujeitos os dados referentes a Reclamações e Elogios.
No âmbito dos Indicadores de Produtividade Clínica, é trabalhada a informação referente às Cirurgias,
15
GRANDE ENTREVISTA
centrada no combate à Pandemia, condicionando a suspensão de atividade em áreas como a cirurgia ou a realização de consultas), denunciando os gráficos uma retoma no ano 2021, a qual se tem vindo a acentuar ao longo ano de 2022.
Quais as principais concretizações que gostava de introduzir no HFAR, no presente?
Como Hospital jovem, que é, o HFAR tem vindo a percorrer a sua Curva de Aprendizagem, sentindo as naturais dores de crescimento, mas procurando robustecer cada vez mais a sua estrutura organizacional, otimizar os seus processos, por forma a aumentar os seus níveis de resiliência e a sua capacidade de superação das adversidades.
Essa resiliência e capacidade de superação ficou bem patente, nas fases mais críticas da Pandemia da COVID-19, através do importante contributo do HFAR no apoio à família militar e ao Serviço Nacional de Saúde (SNS), que permitiu elevar o nome do HFAR e da Saúde Militar e que foi merecedor de amplo reconhecimento externo.
No entanto, existe ainda um longo caminho a percorrer. Não querendo ser muito exaustivo, gostaria neste momento, de salientar alguns aspetos relevantes, a propósito de perspetivas futuras.
Múltiplos desafios se apresentam num futuro próximo, desde logo associados à reforma da Saúde Militar e à Implementação do Novo Modelo de Gestão.
Consultas, Internamentos, Meios Complementares de Diagnóstico e Terapêutica (MCDT) e Urgências efetuadas.
A título de informação complementar, através da análise comparativa dos Indicadores referentes ao período situado entre 2019-2021 e ao primeiro semestre de 2022, é possível aferir os dados da atividade clínica desenvolvida no período pré-pandemia, verificar o impacto que a Pandemia teve na atividade hospitalar e, por último, comparar com os dados referentes à retoma da atividade clínica após a passagem da fase pandémica mais crítica.
Em termos globais, poderá dizer-se que o trajeto foi similar em praticamente todos os indicadores, evidenciando uma queda na produtividade clínica do ano 2019 para o ano 2020 (num período alargado do ano 2020 a atividade clínica desenvolvida esteve muito
No âmbito da reforma da Saúde Militar, o HFAR vai absorver na sua estrutura o Centro de Medicina Aeronáutica (CMA) e o Centro de Medicina Subaquática e Hiperbárica (CMSH) no início do ano de 2023.

O HFAR tem, também, a responsabilidade de integrar na sua estrutura o antigo Hospital Militar de Belém. Este antigo Hospital, foi alvo de obras de reabilitação no contexto da Pandemia COVID-19, cabendo futuramente ao HFAR a responsabilidade de garantir a sua manutenção, como estrutura de reserva estratégica de internamento, entre outras capacidades que aí ficarão alocadas.
Todos estes desígnios têm vindo a ser preparados no seio da estrutura do HFAR, pois são um dos desafios que importa concretizar de forma assertiva. No caso dos centros especializados (CMA e CMSH) é fundamental que o processo de integração decorra de forma cuidada e criteriosa, criando as condições para o funcionamento harmonioso destes dois Centros, na premissa de que é
16
Deve ser estimulado no HFAR um clima de inovação, de irreverência criativa, que constitua uma mola dinamizadora para a dinâmica renovadora que se pretende que esteja presente na cultura do HFAR”
fundamental continuar a manter o apoio à componente operacional dos Ramos (respetivamente Força Aérea e Marinha), garantindo os atuais níveis de proficiência na atividade assistencial e acarinhando e estimulando a ampla atividade formativa em que ambos os Centros estão empenhados.
No âmbito da Diretiva Estratégica do Estado-MaiorGeneral das Forças Armadas (EMGFA) para o triénio 2021-2023, o HFAR concorre para uma Linha de Ação – Implementar o Novo Modelo de Gestão do HFAR. O Modelo de Gestão proposto, acerca do qual já tive oportunidade de me referir atrás nesta entrevista, configura uma mudança de paradigma relativamente ao Modelo de Gestão atual, preconizando a evolução para um modelo mais flexível e mais autónomo. A implementação do referido Modelo de Gestão representa um dos grandes desafios que se colocam para o futuro próximo do HFAR e que importa também concretizar.
Na Área dos Recursos Humanos o desígnio é o de garantir um quadro orgânico de pessoas – necessárias e adequadas ao funcionamento do HFAR, contribuindo para uma política de estabilidade na dotação de colaboradores, quer militares quer civis – neste contexto é crucial a resolução de questões que se encontram a aguardar decisão político-financeira, que autorizem a contratação de 160 colaboradores, das diversas categorias profissionais.
Na Área Administrativo-Financeira importa manter a dinâmica que nos habilite a enfrentar o próximo desafio, que se carateriza pelo ganho da autonomia administrativa, e cujos requisitos legais cobram uma reestruturação funcional na área orçamental, Financeira e contabilística, apoiando 8 órgãos cuja integração se insere na transformação do Sistema de Saúde Militar. O ganho da autonomia administrativa aporta, naturalmente, a necessidade acrescida de recursos humanos para fazer face às novas tarefas.
Deve ser acautelada a sustentabilidade orçamental e financeira do HFAR, promovendo a diversificação de fontes de receita e a aprovação de um novo modelo de financiamento menos suportado em receitas próprias.
No setor da Logística, deverão ser introduzidas medidas que aumentem a eficiência de processos, por forma a otimizar o funcionamento de toda a cadeia logística.
Na Área das Infraestruturas e Equipamentos, está em marcha um conjunto de projetos tendentes a modernizar os espaços físicos e o parque de equipamentos
do Hospital, que apresentam diferentes níveis de execução. Importa continuar o esforço já desenvolvido e concretizar, entre outras, a reestruturação do Serviço de Imagiologia e da Cozinha, ambas no Polo de Lisboa e a aquisição de um novo equipamento de TAC para o Polo do Porto.
Ao nível dos Serviços de Comunicações e Informática deve ser consolidada a capacidade de telemedicina, que nos permita garantir o apoio à atividade assistencial diária mas, também o apoio à componente operacional, suportando a resposta às necessidades clínicas dos nossos militares em missão no exterior.
Na Área da Qualidade é objetivo estimular a política de Certificação da Qualidade de vários serviços do HFAR, concretizando em breve a Certificação de mais 7 serviços do Hospital.
Ao nível da Política de celebração de protocolos e de estabelecimento de parcerias estratégicas, deverá ser prosseguido o caminho que tem vindo a ser trilhado e que levou o Hospital a estabelecer recentemente múltiplos protocolos na área assistencial e na área do ensino e da Investigação.
Por último – inserido numa lógica de humanização crescente dos cuidados assistenciais prestados, que se deseja seja um cartão de visita do Hospital – perseguir políticas de proximidade e apoio ao utente. Para além dos canais tradicionais de comunicação, constitui um objetivo próximo, a realização periódica das Jornadas do Utente, que viabilizem o contacto direto entre os utentes e as estruturas de topo e intermédias do Hospital, no sentido de fomentar essa proximidade e contribuir para a literacia em saúde dos utentes.
E no futuro?
Como dizia Fernando Pessoa, “o homem é do tamanho do seu sonho”. Atrever-me-ia a dizer que, também as organizações são do tamanho daquilo que sonhamos para elas e que procuramos no dia-a-dia concretizar.
Sendo impossível nesta entrevista explicitar todos os projetos que julgo importantes para o HFAR no futuro, elejo algumas áreas de intervenção que correspondem, não apenas a sonhos, mas que na minha apreciação serão concretizáveis.
Um ponto que me parece prioritário é a obtenção do financiamento para a conclusão do plano de expansão do HFAR, nomeadamente a edificação do Edifício H-05 do HFAR-PL, que viabilizará novas capacidades no que diz respeito ao Bloco Operatório, ao aumento
17
GRANDE ENTREVISTA
do número de camas de internamento, ao Hospital de Dia de Hemodiálise e à Farmácia Hospitalar. Também a realização de obras nas enfermarias dos pisos de internamento do HFAR-PP é um projeto importante a concretizar.
No âmbito do parque de equipamentos, seria importante iniciar o processo de renovação de equipamentos pesados, nomeadamente do Serviço de Medicina Nuclear, e avançar para a concretização de um sonho já antigo de adquirir um equipamento de Ressonância Magnética Nuclear.
No âmbito do Ensino e da Formação, estreitar os laços de cooperação com instituições das Forças Armadas, nomeadamente com o Instituto Universitário Militar (IUM) e com a Unidade de Ensino, Formação e Investigação em Saúde Militar (UEFISM) e prosseguir a política de estabelecimento de protocolos com instituições académicas externas, como são exemplos recentes os Protocolos firmados com a Faculdade de Medicina da Universidade de Lisboa, com a faculdade de Ciências Médicas – Nova Medical School e o Acordo de Colaboração Institucional que vai ser assinado brevemente com a Faculdade de Medicina da universidade do Porto.
Reforçar a abertura à sociedade civil, não apenas ao nível do atendimento de utentes – disponibilizando para o efeito a capacidade sobrante do Hospital (mantendo a prioridade do atendimento aos militares, à família militar e aos deficientes das Forças Armadas), mas também através da criação de parcerias estratégicas com entidades externas, que viabilizem a existência de fontes de receitas supletivas e contribuam para a rentabilização dos recursos materiais do Hospital e para a proficiência dos profissionais de saúde.
Ao nível da qualidade, obter certificação e idoneidade formativa para um número crescente de serviços e de áreas de especialidade.
Ao nível da Comunicação Externa, otimizar a forma como o Hospital interage com o utente, comunicando através de modelos mais tradicionais e digitais, de acordo com o público-alvo, garantindo horários de atendimento alargado e alargando o leque de funcionalidades que possam ser efetuadas por telefone ou on-line
Colocar um enfoque muito particular na Inovação. Deve ser estimulado no HFAR um clima de inovação, de irreverência criativa, que constitua uma mola dinamizadora para a dinâmica renovadora que se pretende que esteja presente na cultura do HFAR.
Por falar em cultura, fazemos aqui a ponte para um objetivo menos tangível, para o qual gostaria de dar o meu contributo. A criação de uma cultura organizacional HFAR, que resulte naturalmente da simbiose entre as culturas transportadas dos ramos e que aglutine e potencie as melhores características e tradições daquelas instituições, servindo os propósitos da Missão do HFAR.
Aos utentes do HFAR, gostaria de deixar uma mensagem - este é o nosso Hospital, “um hospital de todos e para todos os militares, bem como para a família militar”, não esquecendo naturalmente o importante papel reservado para o apoio aos Deficientes das Forças Armadas e aos Antigos Combatentes (bem como aos utentes civis, que gradualmente aumentam em expressão numérica). Queremos um Hospital no qual se revejam, com políticas de melhoria da acessibilidade, capaz de Fidelizar os seus utentes.
Pretende-se um HFAR capaz de criar mais valor, que coloque o utente no centro do sistema e que saiba dignificar a sua Divisa “Que Glória Alcance Por Saber Cuidar”.
Relativamente aos profissionais de saúde, como é que estão os vossos quadros (têm o número de todos quantos precisam – médicos, enfermeiros, farmacêuticos?)
Ter um quadro de recursos humanos preenchido e dotado de elementos tecnicamente diferenciados, é uma preocupação que rotularia de transversal a qualquer dirigente organizacional.
Nas organizações de saúde, em particular, fruto da constante evolução do conhecimento científico, associada à introdução vertiginosa de soluções tecnológicas inovadoras, o corpo de profissionais que integra a organização é um elemento diferenciador e preponderante para o cumprimento da Missão.
O HFAR tem vindo a conviver com um défice significativo nos recursos humanos, tanto a nível de militares, como de civis, encontrando-se a respetiva estrutura orgânica preenchida apenas com 62% do seu efetivo total.
Relativamente ao pessoal civil, apesar do diferencial não ser tão relevante como nos militares, o seu efetivo encontra-se preenchido a 78%, situação esta que se deve, às restrições orçamentais comuns à Administração Pública.
O défice de recursos humanos também se insere nos
18
quadros especiais de saúde, e particularmente no pessoal militar, sendo de relevar as carreiras Especial Médica, de Enfermagem, Técnicos Superiores de Diagnóstico e Terapêutica (TSDT) e Socorristas. Destacam-se ainda outras carreiras não relacionadas com a saúde, em que o respetivo défice também é significativo, quer para o pessoal militar, quer para o pessoal civil.
No sentido de colmatar este défice, e para garantir a continuidade assistencial no HFAR, tem-se recorrido à contratação de Prestadores de Serviços, nas carreiras suprarreferidas, a qual representa cerca de 25% do total das existências.
No presente momento, os dois Polos do HFAR contabilizam 1386 profissionais, repartidos por 457 militares, 585 elementos do Quadro Orgânico de Pessoal Civil e 344 civis em regime de prestação de serviços.
A iniciativa de Acesso Rápido à Consulta de Oftalmologia implementada no Centro Hospitalar Universitario Lisboa Norte (CHULN), teve por objetivo diminuir o tempo de espera dos doentes até ao primeiro contacto médico, pretendendo também reduzir o número de idas ao hospital para exames ou consultas até à primeira decisão informada.
forma intensa, desde a 1.ª vaga.
À semelhança de outras instituições de saúde, teve de se adaptar profundamente ao contexto de incerteza que se vivia a nível global, reinventando-se na sua forma de atuação e flexibilizando toda a sua estrutura, de modo a dar resposta ao incremento substancial da procura por cuidados assistenciais.
Foi necessário estabelecer circuitos específicos para profissionais, doentes, material e resíduos, reestruturar vários espaços hospitalares, como refeitórios, gabinetes de consulta e auditórios, de modo a aumentar progressivamente a capacidade de internamento para doentes COVID-19.
O Hospital viveu um momento de enorme pressão, que conseguiu superar através do brio, esforço e dedicação dos seus profissionais, consolidando a importância estratégica desta Instituição como apoio de retaguarda ao Serviço Nacional de Saúde (SNS).
Desta forma, conseguiu-se aumentar a eficiência dos cuidados oftalmológicos prestados aos doentes.
Não obstante as limitações em recursos humanos, apraz-me registar o elevado nível de cumprimento da missão que o HFAR tem conseguido concretizar, ao qual está associado o esforço, dedicação e capacidade de desempenho dos seus profissionais, nas diferentes vertentes de atuação do Hospital – seja na área assistencial, na área do ensino e na área da formação, não descurando a participação cada vez mais intensa de profissionais do HFAR em missões de cariz operacional.
A consulta virtual foi disponibilizada de forma universal, a todos os doentes que foram referenciados à sub-especialidade de Glaucoma, garantindo a realização dos vários exames complementares de diagnóstico na mesma vinda ao hospital (“one-stop-shop” model).
A capacidade de adaptação, prontidão na resposta, liderança e facilidade de mobilização de recursos humanos e materiais, bem como a capacidade de formação de novos colaboradores, constituiu-se desde a fase inicial da pandemia, como preponderante na resposta disponibilizada à sociedade civil, seja a estruturas do SNS, seja a instituições de solidariedade social.
Como é que o HFAR viveu a Pandemia? Que ensinamentos ficaram?
O HFAR, nos seus dois Polos – Lisboa (HFAR-PL) e Porto (HFAR-PP) – vivenciou a Pandemia da COVID-19 de
Foi o primeiro hospital do país, através do Polo do Porto, a acolher doentes infetados por SARS-CoV-2 provenientes de lares – designadamente de Famalicão, Vila Real e Albergaria-a-Velha – na primeira vaga da Pandemia.

GRANDE ENTREVISTA
Durante as vagas pandémicas subsequentes, houve um incremento das capacidades de internamento hospitalar para 326 camas, mantendo-se permanentemente a disponibilidade de 60 leitos em articulação com a ARS Norte (para os hospitais da região Norte), e um número superior a 200 camas disponibilizado aos Hospitais da ARS-LVT. O HFAR desempenhou, assim, um papel fulcral como estrutura hospitalar de retaguarda no apoio aos Hospitais do SNS, permitindo a libertação de camas nesses hospitais.
No período mais crítico de atividade pandémica, contabilizaram-se mais de 200 doentes internados em simultâneo, a saber, cerca de 150 no HFAR-PL e 55 no HFAR-PP.
Decorrente da necessidade de reforço de recursos humanos para dar resposta ao esforço no tratamento de doentes no âmbito da pandemia do COVID-19, o HFAR recebeu pessoal de saúde proveniente dos ramos das Forças Armadas, num verdadeiro esforço sinérgico de capacitação.
Contabilizaram-se, no período de esforço máximo, 513 Militares dos Ramos, designadamente 56 Médicos, 168 Enfermeiros, 181 Socorristas, 4 Farmacêuticos, 2 TSDT de Farmácia, 5 TSDT de Fisioterapia, 2 TSDT de Análises Clínicas e 95 Militares para a área de apoio.
Esta capacidade de reforço de pessoal das Forças Armadas possibilitou, no âmbito do combate à pandemia pelo SARS-CoV-2, para além do aumento da capacidade hospitalar de internamento, a diversificação do apoio à população militar e à população civil, por outras tipologias de atividades.
Destacou-se, a este nível, o papel desempenhado pelo Centro de Epidemiologia e Intervenção Preventiva (CEIP) do HFAR, designadamente no apoio à campanha de vacinação do SNS, com a abertura de 1 posto de vacinação no HFAR para os utentes do HFAR, para altas entidades do Estado e como reserva estratégica do SNS, e, a implementação da linha COVID para apoio à doença, rastreabilidade de surtos, triagem, dúvidas e apoio psicológico.
A título de súmula informativa referente ao internamento de doentes COVID no HFAR, no conjunto dos anos 2020 e 2021, esteve internado no Hospital um total de 1.065 doentes – 800 do SNS (oriundos de 25 hospitais da área Metropolitana de Lisboa e do Porto) e 265 militares ou do universo da família militar e das forças de segurança.
No ano de 2022, até ao momento presente, contabilizaram-se 302 internamentos COVID – 110 doentes do SNS, 137 militares ou elementos da família militar e 55 das Forças de Segurança.
O quadro pandémico vivido representou uma ameaça para as instituições de saúde, mas, como elemento novo e disruptivo, constitui-se também como uma enorme oportunidade de aprendizagem e como uma via para a otimização ou implementação de novos procedimentos e formas de atuação.
Ao nível dos ensinamentos, observou-se que o processo de organização e decisão militar é adequado para dar resposta a situações de exceção, no âmbito do combate à pandemia pelo SARS-CoV-2, tendo ficado bem patente a importância do HFAR e da Saúde Militar.
Nesta assertividade na capacidade de resposta foi fundamental a Centralização da Gestão dos Recursos Humanos numa única entidade - a Direção de Saúde Militar - que é aliás um dos desígnios da Reforma da Saúde Militar em curso.
A centralização da gestão dos recursos humanos possibilitou uma maior flexibilidade, rapidez e eficiência na sua mobilização, garantindo a capacitação do HFAR com pessoal proveniente dos Ramos, que assim atuaram de forma sinérgica, fundamental para suplantar esse momento de “crise sanitária”.
De entre as lições aprendidas, importa salientar também a necessidade da existência a nível nacional (em particular nas Forças armadas) de reservas estratégicas de internamento, de medicamentos, e de equipamentos de proteção Individual (EPI).
Como ensinamento, releva-se ainda a necessidade de promover uma melhor articulação e colaboração futura entre o SNS e o Sistema de Saúde Militar, que permita a rentabilização e otimização dos recursos disponíveis e a sinergia de esforços.
Não poderia deixar passar esta oportunidade sem mencionar o acelerador de mudança que a Pandemia representou na adoção de práticas de trabalho remoto, nomeadamente a validação da Teleconsulta, que foi relevante na Pandemia, e que era até então menos consensual no seio dos utentes e dos próprios profissionais de saúde.
Por último, julgo que seria importante mencionar que este período nos obrigou a revisitar e rever os procedimentos associados à cadeia de abastecimento logístico, e evidenciou a importância de dotar as
20
instituições da capacidade de planeamento flexível, por forma a aumentar a sua resiliência e a incrementar os níveis de adaptação a desafios futuros que exijam um reajustamento do seu modelo de atuação.
Sabemos que o HFAR faz parte da APDH. Qual a importância de estar integrado nesta associação?
A Associação Portuguesa de Desenvolvimento Hospitalar (APDH), ao longo dos seus 20 anos de existência, tem pugnado por desenvolver, apoiar e participar ativamente nas iniciativas e atividades que contribuem para a promoção do desenvolvimento dos hospitais e das organizações de saúde.
A existência de organizações como a APDH é, naturalmente. o garante de um contributo efetivo para a partilha e criação de conhecimento, para a implementação da adoção de boas práticas e de modelos de governação adequados nas instituições de saúde, nomeadamente Hospitais, que partilham dos seus valores.
Num mundo de grande volatilidade e incerteza, com desafios múltiplos e constantes, potencialmente causadores de vulnerabilidade e disrupção nas diferentes tipologias de organizações, ser membro integrante de um grupo que assume preocupações nesta matéria, reforça a nossa capacidade de atuação e a capacidade de resposta adequada e atempada aos referidos desafios.
Para a afirmação do HFAR no seio do Ecossistema da Saúde em Portugal, é fundamental ter assento nos grandes fóruns de discussão sobre as temáticas atuais da saúde, poder beneficiar da partilha de conhecimentos, ter a possibilidade de beber de soluções inovadoras. É também crucial conhecer com proximidade os atores do universo da saúde, estreitar laços de cooperação e estabelecer parcerias estratégicas.
O HFAR revê-se nas preocupações da APDH com o desenvolvimento de políticas de inovação no âmbito da gestão, organização e atividade dos hospitais, bem como na promoção do incremento da humanização dos cuidados de saúde.
O HFAR tem vindo gradualmente a concretizar os seus desígnios, assentando a sua atuação em três eixos – Assistencial, Ensino e Investigação – definindo objetivos que intersetam os valores e objetivos da APDH para a Atividade Assistencial, Investigação e Formação em saúde.
A Pandemia veio demonstrar a importância de explorar sinergias e reforçar políticas de atuação conjunta entre a Saúde Militar e o SNS. A presença do HFAR na APDH poderá contribuir para reforçar os laços de proximidade entre estas instituições.
Por todas as razões anteriormente elencadas o HFAR entende como relevante fazer parte integrante deste conjunto de atores da saúde nacional.
FRANCISCO GAMITO
Francisco Manuel Gamito Ferreira Quaresma Guerreiro é Licenciado em Medicina pelo Instituto de Ciências Biomédicas de Abel Salazar, da Universidade do Porto. Efetuou a especialidade de Pneumologia no Hospital Pulido Valente, e posteriormente adquiriu o grau de Consultor na área profissional de Pneumologia. Possui ainda Competência em Medicina Hiperbárica e Subaquática, pela Ordem dos Médicos, tendo efetuado também o Curso de Medicina Aeronáutica.
Efetuou o Executive Master em Gestão de Serviços de Saúde no INDEG-ISCTE Executive Education, sendo pósgraduado em Gestão de Serviços de Saúde. Ingressou por Concurso Público no Quadro Permanente dos Oficiais da Marinha de Guerra Portuguesa, Classe de Médicos Navais, em setembro de 1994.
Presentemente tem o posto militar de Comodoro. Desempenhou os cargos de Diretor Clínico do Hospital da Marinha (período de 2011- 2012) e Diretor do Centro de Medicina Subaquática e Hiperbárica (2011-2020).
Desde 22 de dezembro de 2021 desempenha o cargo de Diretor do Hospital das Forças Armadas (HFAR). No âmbito da sua carreira de médico militar, frequentou vários cursos, nomeadamente o Curso de Promoção a Oficial General. É docente convidado da Faculdade de Medicina da Universidade de Lisboa (FMUL) e membro da Comissão Científica do Mestrado em Medicina Hiperbárica e Subaquática (organizado em parceria entre a Escola Naval e a FMUL). Integra a Direção da Comissão da Competência de Medicina Hiperbárica e Subaquática da Ordem dos Médicos.
Tem várias publicações como autor ou coautor em Revistas Científicas nacionais e internacionais, sendo co-autor de dois livros. É membro associado do Centro de Investigação Naval (CINAV). É membro de diferentes Sociedades Científicas, nomeadamente da Sociedade Portuguesa de Pneumologia, da European Respiratory Society e da European Underwater and Bar medical Society
21
IDEIAS
Suporte de doentes crónicos complexos
UNIDADE LOCAL DE SAÚDE DE MATOSINHOS
O vencedor da 15ª Edição do Encontro do Prémio de Boas Práticas em Saúde®, na categoria de Melhor Projeto, organizado pela Associação Portuguesa para o Desenvolvimento Hospitalar (APDH), a Direção-Geral da Saúde, a Administração Central do Sistema da Saúde, as Administrações Regionais de Saúde e as Direções Regionais da Saúde dos Açores e da Madeira, foi conhecido e apresentado no dia 23 de novembro de 2022, no Auditório do Edifício-sede da Altice Portugal, em Lisboa, durante o Congresso da APDH.

Trata-se de um projeto da equipa de Suporte Doentes Crónicos Complexos da Unidade Local de Saúde de Matosinhos, que nos apresentam seguidamente o projeto vencedor:
A Equipa de Suporte Doentes Crónicos Complexos (ESDCC) da Unidade Local Saúde (ULS) de Matosinhos, criada em outubro de 2016, é formada por médicos de Medicina Interna (MI) e enfermeiros Gestor de Caso (GC), com apoio de nutricionista e serviço social. Tem por base a gestão de caso, o uso do Plano Individual de Cuidados (PIC) partilhado e um apoio de proximidade da MI. Trata-se de um conceito inovador em Portugal e sem modelo definido a nível internacional. Atualmente, a Equipa dá apoio a todo o concelho de Matosinhos, servindo uma população de 173000 habitantes. Nestes 6 anos foram acompanhados 444 utentes e atualmente estão a ser 216.
Os utentes que cumpram pelo menos 3 de 5 critérios (idade ≥ 75 anos; ≥5 episódios de urgência nos 365 dias prévios; ≥3 internamentos hospitalares nos 365 dias prévios; ≥3 das seguintes comorbilidades: doença pulmonar obstrutiva crónica/insuficiência respiratória crónica, insuficiência cardíaca, doença renal crónica, doença hepática crónica, neoplasia ativa, diabetes e
doença cerebrovascular; ≥6 medicamentos habituais) e que tenham pedido de observação, são avaliados no domicílio pelo enfermeiro e médico, na presença do utente e cuidador. O objetivo é fazer uma avaliação global, com vista a determinar a importância de cada dimensão da complexidade do utente (clínica, social, familiar, adesão ao regime terapêutico, expetativas face à saúde e doença). A informação recolhida verte para o PIC que é negociado com o utente/cuidador e partilhado com a Equipa de Saúde Familiar (ESF) e que inclui os principais problemas identificados, estratégias propostas e respetivos objetivos para cada um dos problemas.
O GC trabalha com o utente e cuidador vários parâmetros como a vigilância clínica, a adesão ao regime terapêutico, a literacia em saúde e o empoderamento para a auto-gestão das doenças crónicas. O internista faz o acompanhamento de forma programada ou urgente (em caso de agravamento clínico), quer em visita domiciliária ou em consulta aberta (CA).
22
Os utentes são distribuídos por 4 níveis de acompanhamento. O apoio do internista é comum a todos, bem como o acesso à CA. No nível 1 acresce a visita domiciliária do GC, no nível 2 o acompanhamento é telefónico por parte do GC. No nível 3 ocorrem consultas médicas de 3/4 vezes ano, sem a intervenção do GC. O nível 4 funciona como regime de consultadoria às ESF, com disponibilidade permanente para discussão destes utentes. Os níveis são dinâmicos e o avanço nível 1 -> nível 4 é feito mediante o atingimento dos objetivos do PIC e a ausência de descompensação das doenças que se reflitam em episódios de urgência e/ou internamento. Em sentido oposto, a transição de nível 4 até nível 1 ocorre caso haja uma agudização ou nova incapacidade de gestão do regime terapêutico por parte do utente/ cuidador.
A articulação com as ESF é constante através de reuniões regulares para discussão de cada um dos utentes. Há também uma parceria e partilha de informação com as especialidades médicas hospitalares e com os serviços de internamento. Esta proximidade reduz a fragmentação de cuidados. Por outro lado, as parcerias com Câmara Municipal, Polícia Municipal e grupos de voluntários são um contributo importante para suprir as necessidades sociais dos utentes.
As estratégias de acompanhamento dos utentes foram aperfeiçoadas com o adquirir da experiência. Aos ganhos iniciais na redução de episódios de urgência e internamentos, foram adicionados instrumentos que avaliam a presença de sintomas depressivos, adesão ao regime medicamentoso, qualidade de vida e a satisfação global dos utentes. Esta intervenção estruturada permitiu aumentar em 74,5% os doentes que classificam a sua qualidade de vida como melhor; de 50.5% para 84,5% os doentes que classificam como boa ou satisfatória a sua saúde; de 69% para 87,4% os doentes que não apresentam sinais de depressão ou apresentam de depressão ligeira; de 53,2% para 85,1% os utentes que cumprem a totalidade dos fármacos; reduzir em cerca de 64,7% o número de episódios de urgência e em 66,1% os dias de internamento, quando comparamos o desempenho dos doentes no 1º ano de acompanhamento com o desempenho nos 365 dias anteriores à admissão.
Este é um modelo de organização de cuidados de integração e proximidade a implementar em ULS. No entanto, sendo uma unidade funcional dentro do departamento de medicina da ULS Matosinhos, é possível reproduzir também em centros hospitalares ou qualquer outro modelo de organização.


23 IDEIAS
Via Verde Saúde Almada-Seixal
A Menção Honrosa na categoria de “Melhor Projeto”, do Prémio de Boas Praticas foi atribuído, na sua 15ª edição, ao projeto Via Verde Saúde - Concelho do Seixal do ACeS Almada-Seixal.

A equipa é composta por Alexandra Fernandes, João Batalheiro, Paula Salinas, Joana Estrela Reis, Filipe Bacalhau, Diana Coelho, Cristiana Antunes, Francisco Silva, Diogo Miragaia, Diogo Prates, Pedro Rosário, Rafaela Santos, Olívia Matos, Claúdia Guerreiro, Engrácia Santos, José Alberto Rodrigues, Eulália Cabaço, Ana Galvão Santos, Sofia Raposo, Ana Fernandes, Alexandra Velosa, Fátima Costa, André Torcato, Vítor Pereira, Vanessa Brunido, Ana Semanas, Leopoldina Coelho, Inês Assunção, Raquel Mendonça, Rui Costa, Justina Silva e Francisca Santos.
Segue a apresentação do projeto pela equipa vencedora:
O ACES Almada-Seixal tem cerca de 366.000 utentes frequentadores, 56.000 dos quais não têm equipa de família. Muitos destes cidadãos (25%) são imigrantes estrangeiros, com dificuldades socioeconómicas de vária ordem, características culturais específicas e pertencendo a uma faixa etária jovem, com uma taxa de natalidade muito elevada.
Estes utentes eram anteriormente acompanhados nas UCSP, recebendo cuidados de insuficiente qualidade prestados por médicos não especializados contratados através de empresas de outsourcing e enfermeiros sobrecarregados, uma vez que também tinham de prestar cuidados aos utentes das suas próprias «listas». Isto gerava um inequidade inaceitável entre cidadãos no que concerne o acesso e qualidade dos cuidados.
Esta situação intolerável levou alguns médicos e enfermeiros do ACeS Almada-Seixal a propor um novo modelo para prestar cuidados de saúde adequados a estes cidadãos, até que lhes seja atribuída equipa de família, como a Lei consagra. Esta proposta foi imediatamente apoiada pela equipa diretiva do ACeS.
Assim, em janeiro 2022, entraram em funcionamento
dois projetos «gémeos»: A Via Verde Saúde Seixal (SAUSM AS Amora), que serve cerca de 40.000 utentes + cerca de 5.000 pessoas em situação irregular e a Via Verde Saúde Almada (SAUSM AS Almada), que serve cerca de 15.000 utentes + 2.000 pessoas em situação irregular.
Estes projetos pretendem prestar os melhores cuidados de saúde possíveis com os recursos humanos e materiais disponíveis, num contexto de carência de médicos de família.
Isto é conseguido com um modelo de organização e prestação de cuidados alternativo ao modelo habitual. No modelo habitual, a cada equipa de família (médico+enfermeiro) é atribuída uma lista de 1650 a 2000 utentes, aos quais presta cuidados personalizados e longitudinais.
No nosso modelo, uma equipa fixa de médicos especialistas em MGF, enfermeiras especialistas e generalistas e assistentes técnicos serve a totalidade dos utentes (45.000 no Seixal e 17.000 em Almada). Essa «equipa âncora» congrega e supervisiona um grupo maior de especialistas em MGF aposentados, internos de MGF, médicos não especializados contratados, médicos doutras unidades de saúde do ACES, enfermeiras
24 IDEIAS
contratadas e enfermeiras doutras unidades de saúde do ACES.
Esta grande equipa presta cuidados dum modo que é também diferente do habitual:
• Walk-in clinic para as consultas médicas

• Vigilância de grupos vulneráveis (grávidas, crianças, planeamento familiar) partilhada entre enfermeiro especialista e médico
• Vigilância de doentes crónicos complexos por equipaenfermeiro especialista + médico + outros profissionais de saúde
• Teleconsulta sempre
que adequado
Os Projetos Via Verde Saúde foram avaliados internamente e parecem ser eficientes e efetivos. Estão a conseguir assegurar acompanhamento adequado a todas as grávidas e crianças até aos dois anos, planeamento familiar a todos os casais interessados, tratamentos de enfermagem e vacinação sempre que indicado, renovação de todo o receituário crónico e mais de 250 consultas de medicina geral e familiar por dia. Os profissionais de saúde estão satisfeitos, exceto em relação ao pagamento e os utentes também estão satisfeitos, exceto em relação ao acesso a consultas médicas da iniciativa do utente. Há, no entanto,
necessidade duma avaliação externa, mais detalhada e isenta, que vai provavelmente ser realizada por investigadores da Nova SBE.
Em Portugal, há cerca de 1.400.000 utentes sem equipa de família, com problemas de acesso e qualidade de cuidados semelhantes aos que tinham os utentes no ACES Almada Seixal. E, infelizmente, por razões de demografia médica, não parece possível que haja médios de família suficientes para todos nos próximos 5 a 10 anos.
Portanto, um novo tipo de unidade de saúde com as características dos projetos Via Verde Saúde poderia ser uma boa alternativa temporária para estes cidadãos.
Isso provavelmente explica o facto da VVS ter recebido uma menção honrosa no Prémio Boas Práticas em Saúde, promovido pela Associação Portuguesa para o Desenvolvimento Hospitalar, e de ter recentemente recebido a atenção do Ministro da Saúde e da Direção Executiva do SNS, com vista a uma potencial disseminação do projeto. Explica também o interesse doutros ACeS da ARSLVT (Arco Ribeirinho, Arrábida, Sintra, Loures) na implementação de serviços semelhantes. De referir que já foi, entretanto, criada a Via Verde Saúde Montijo, no ACeS Arco Ribeirinho.
DIAGNÓSTICO
Análises Clínicas e Genética
Humana: desafios
do farmacêutico especialista
RUI MANUEL PINTO
Farmacêutico especialista em análises clínicas e em genética humana pela Ordem dos Farmacêuticos; membro da direção nacional da Ordem dos Farmacêuticos
As análises clínicas, onde se inclui a genética humana, enquanto meios complementares de diagnóstico, influenciam em cerca de 70% das decisões clínicas, fornecendo informação crucial e com benefício direto no bem-estar e qualidade de vida dos utentes. Esta informação permite uma intervenção muito além do diagnóstico, dado o enfoque cada vez mais relevante na predição e prevenção, prognóstico, e monitorização de patologias, bem como na personalização dos tratamentos. A assertividade na obtenção e transmissão desta informação tornou-se, por isso mesmo, um dos principais objetivos dos Serviços de Análises Clínicas/Patologia Clínica e de Genética Humana. Nos laboratórios do Serviço Nacional de Saúde (SNS), os farmacêuticos especialistas em análises clínicas e em genética humana têm desenvolvido um trabalho de complementaridade e parceria com os médicos patologistas clínicos,
que se tem revelado de grande importância, por contribuir para a promoção e consolidação de um serviço de excelência nestas áreas laboratoriais. Contudo, a evolução do conhecimento a que estamos a assistir diariamente no campo das análises clínicas requer um compromisso sério dos especialistas com a atualização e desenvolvimento profissional contínuo, mantendo assim um papel preponderante no processo de decisão clínica.
As evoluções científicas e tecnológicas ocorridas nas últimas décadas, associadas às transformações económicas, estão a promover mudanças substanciais nos meios complementares de diagnóstico, em particular na área das análises clínicas. Apesar de estarmos a viver uma fase de grande progresso nestas áreas, os especialistas confrontam-se com questões relacionadas com a sua intervenção no futuro dos laboratórios clínicos, já que algumas tarefas podem ser realizadas (se já não são), por modernos equipamentos

26
“auto-suficientes”, que produzem resultados com um rigor e rapidez compatíveis com os mais exigentes padrões de qualidade. Esta visão pessimista sobre o papel do farmacêutico especialista no laboratório clínico tem sido mitigada por alguns autores que se têm dedicado ao estudo da medicina laboratorial no século XXI. Desmond Burke, um reputado investigador e patologista clínico, assegurava que a investigação laboratorial irá predominar nas próximas décadas. O advento de novas metodologias de diagnóstico em patologia clínica iria exigir dos especialistas novas aprendizagens para manterem os seus serviços competitivos.
A evolução no campo da medicina laboratorial tem sido tão evidente que alguns autores já têm publicado estudos que mostram que alguns clínicos que prescrevem testes laboratoriais fora da sua área de especialidade têm dificuldade na escolha dos testes mais adequados para a situação clínica em estudo, revelando igualmente problemas com a interpretação dos resultados associados a alguns testes. De facto, para melhorar os cuidados de saúde, evitar erros médicos e reduzir custos, um outro reputado médico patologista de nome Mauro Panteghini, ex-presidente da Federação Europeia de Química Clínica e Medicina Laboratorial, sugere que o laboratório clínico deve apostar num serviço de consultadoria prestado por especialistas que inclua, entre outros aspetos, um comentário aos resultados analíticos e a indicação, sempre que se justifique, de um protocolo que apoie o clínico na sua decisão.
Se diferentes autores mostram, como ficou atrás ilustrado, que a presença dos especialistas continua a ser insubstituível no laboratório do futuro, também não devemos esquecer que a formação de base dos farmacêuticos constitui, desde logo, uma mais-valia para o desenvolvimento e consolidação de novas valências nas análises clínicas. Com efeito, a sólida formação académica do farmacêutico em farmacologia, métodos e técnicas laboratoriais, permite ao especialista apostar em novas áreas emergentes dentro do laboratório, como a farmacogenómica, novas técnicas para identificar e monitorizar biomarcadores associados a tratamentos com fármacos inovadores ou medicamentos biológicos, entre outros. Deste modo, o trabalho dos farmacêuticos especialistas em Análises Clínicas e/ou em Genética Humana está longe de se resumir a valências clássicas destas áreas laboratoriais,
como a Bioquímica, Microbiologia, Hematologia, entre outras. Assume-se assim que os especialistas não podem ser simplesmente substituídos por equipamentos e devem cultivar uma atualização permanente de conhecimentos para aplicação na atividade laboratorial.
A convicção de que os farmacêuticos especialistas em análises clínicas e/ou em genética humana vão estar presentes nos laboratórios do futuro não pode, contudo, esbater numa significativa redução no número de farmacêuticos a exercer atividade nestas áreas laboratoriais, que se tem verificado ao longo dos últimos anos e que importa resolver. A recém-criada Residência Farmacêutica, que se iniciará, pela primeira vez, em janeiro de 2023, será uma oportunidade de excelência para formar jovens farmacêuticos na área das análises clínicas e da genética humana. Apostar na formação qualificada de jovens trará benefícios não só para o SNS, que ficará mais rico em recursos humanos altamente qualificados, como também para a sociedade, que terá, certamente, acesso a melhores cuidados de saúde. Contamos para este efeito com todos especialistas envolvidos na formação destes farmacêuticos, pois são eles os responsáveis pela qualificação e motivação de uma nova geração de especialistas.
Nas próximas décadas, os farmacêuticos especialistas em análises clínicas e/ou em genética humana vão continuar a ter um papel nuclear na medicina laboratorial. As universidades, os laboratórios e institutos públicos, mas também do setor privado e social devem continuar a apostar numa atividade eminentemente farmacêutica, que fornece informação essencial para os cuidados de saúde prestados aos cidadãos e que a todos interessa defender e presevar, hoje e amanhã.
27
O papel do Enfermeiro na Educação para a Saúde -
o exemplo do Hospital de Dia na DII
CARINA CRUZ
Enfermeira especialista em doença Inflamatória Intestinal, Hospital Garcia de Orta, Almada
O que é a DII?
A Doença Inflamatória Intestinal (DII), na qual se inclui a Colite Ulcerosa e a Doença de Crohn, é um problema de Saúde Pública, cuja prevalência tem aumentado ao longo dos anos, prevendo-se que tal se continue a verificar.
Trata-se de um grupo de doenças crónicas e, de acordo com a Organização Mundial de Saúde (OMS), as doenças crónicas são a principal causa de morte e incapacidade no Mundo. Constituem um problema de grande relevância na sociedade moderna pois tendem a ser progressivas e a afetar cada vez mais diferentes aspetos do quotidiano do doente.
Apesar da etiologia destas doenças não estar ainda esclarecida, acredita-se que a sua fisiopatologia resulta de uma interação entre uma predisposição genética, alterações da resposta imunológica, disfunção do epitélio intestinal e da microbiota, bem como de fatores ambientais.
Estas doenças crónicas são clinicamente caracterizadas por períodos de exacerbação e de remissão e afeta de forma impactante a vida dos doentes.
Afeta maioritariamente jovens adultos em idade ativa, o que contribui para o impacto acentuado na qualidade de vida dos doentes e das suas famílias.
Como tratar?
Os objetivos do tratamento estão centrados no controlo sintomático, na modificação do processo da doença e na promoção de qualidade de vida, tentando minimizar o impacto da DII na vida dos doentes.

O acompanhamento e tratamento destas doenças é realizado por uma equipa multidisciplinar composta por médicos de Gastrenterologia, médicos de Cirurgia Digestiva, enfermeiros, nutricionistas, psicólogos, coadjuvados por médicos de Anatomia Patológica, imagiologistas e farmacêuticos.
Nesta equipa multidisciplinar o enfermeiro assume um papel fundamental no apoio e cuidado ao doente
28 TRATAR
com Doença Inflamatória do Intestino, sendo uma figura de referência na gestão global dos cuidados prestados.
Importa referir que, sendo o enfermeiro o elemento que passa mais tempo junto do doente neste processo, desenvolve uma relação de maior proximidade e confiança, fomentando um elo de ligação entre o doente e a equipa multidisciplinar.
O acompanhamento em consulta de Gastrenterologia é programado desde o momento do diagnóstico e, em conformidade com as necessidades especificas de cada doente, muitos são também seguidos em contexto de Hospital de Dia.
Como funciona o Hospital de Dia?
O Hospital de Dia é uma unidade de saúde com um espaço físico próprio, onde se concentram meios técnicos e humanos qualificados e se realizam procedimentos clínicos, diagnósticos e terapêuticos, de forma programada, a doentes de ambulatório.
Oferece mais conveniência, segurança e economia aos doentes e, além disso, proporciona um atendimento mais humanizado.
Quando encaminhado para o Hospital de Dia, é feita uma consulta de enfermagem de admissão, prévia ao início do tratamento. A consulta pressupõe a apresentação da equipa e acolhimento ao doente/ família, colheita de dados e identificação das principais preocupações e necessidades do doente, fornecimento de informação para uma melhor capacitação na adaptação à doença e o direcionamento para grupos de apoio quando necessário.
Note-se que esta proximidade e demonstração de disponibilidade para o doente e a sua família promove igualmente uma melhor gestão e adesão ao regime terapêutico.
A atividade do Hospital de Dia prende-se com a administração e monitorização de terapêutica biológica, por via endovenosa e/ou subcutânea; com o ensino relativo a administração de terapêutica biológica via subcutânea; administração de hemoderivados e ferro endovenoso; vigilância da evolução do perfil sintomático de todos os doentes com Doença Inflamatória Intestinal e realização de ensino - nomeadamente acerca da gestão do regime terapêutico, da adoção de estilos de vida saudáveis e
técnicas de autocontrolo do stress, uma vez que os fatores emocionais têm um impacto acentuado no controlo sintomático da doença.
O ensino e treino relativamente à administração de terapêutica biológica subcutânea decorre em contexto hospitalar até que os doentes se encontrem autónomos na administração e na gestão do fármaco no domicílio. Posteriormente, é ainda realizado um contacto telefónico de monitorização da administração do fármaco no domicílio até o doente se sentir totalmente autoconfiante.
Todos os doentes podem aceder diretamente à equipa através da via telefónica ou por email.
Como é feita a avaliação?
Em cada sessão de hospital de dia o doente é submetido a uma anamnese realizada pelo enfermeiro, com foco na avaliação da atividade da doença e na deteção de possíveis complicações, investigando a existência de dor abdominal, febre, tosse, queixas urinárias, emagrecimento, astenia, sudação nocturna, alterações cutâneas, alterações articulares, alterações perianais, adenopatias periféricas, existência de tumefação abdominal e o número e características das dejeções.
É também realizada uma avaliação analítica periódica, sempre que a situação clínica do doente o justifique, sendo igualmente realizada a monitorização de imunogenicidade de anti-TNF.
Durante a administração do fármaco biológico endovenoso o doente permanece em repouso no cadeirão, sob monitorização de parâmetros vitais e vigilância de possíveis reações adversas ao fármaco em perfusão. Em caso de reação adversa a intervenção deverá ser imediata por parte da equipa de enfermagem e médica, existindo um protocolo de atuação estabelecido.
Assim, e como se percebe, o enfermeiro assume um papel fundamental no acompanhamento destes doentes, pois o facto de ser o elemento da equipa de saúde que passa mais tempo junto dele e da família torna-o, inevitavelmente, no mais capacitado na abordagem holística do mesmo e na construção de uma relação consolidada a qual, a médio prazo, se traduz em ganhos para a saúde através da prevenção de complicações e da educação e empowerment do doente na gestão da sua doença.
29
Atividades APDH
A Associação Portuguesa para o Desenvolvimento Hospitalar (APDH), como é habitual, tem realizado as suas atividades a nível nacional e internacional. Recordamos, em baixo, as mais importantes de 2022.
JANTAR DEBATE “SAÚDE EM PROXIMIDADE”
Continuar pelo SNS”, que decorreu a 4 de abril de 2022, no Auditório do IPO de Lisboa Francisco Gentil em formato híbrido.
Os oradores convidados refletiram sobre o papel que reconhecem no desempenho da APDH, nestes 20 anos e deram a sua visão de que papel poderá a Associação desempenhar no futuro. Poderá rever as mensagens dos nossos sócios e amigos no canal de Youtube da APDH.
No dia 22 de março de 2022, foi realizado, com a parceria da SINASE, no Restaurante Altitude em Lisboa, o Jantar Debate subordinado ao tema “Saúde em Proximidade”, no qual estiveram presentes 48 profissionais ligados às mais diversas áreas relacionadas com o tema em discussão.

O evento promoveu o debate sobre a importância do processo de descentralização de competências para as autarquias locais no domínio da saúde (cuidados saúde primários) e o seu impacto na prestação de cuidados de saúde e no acesso dos doentes, bem como as potenciais oportunidades para a comunidade, organizações e sistema de saúde português.
SESSÃO COMEMORATIVA DOS
20 ANOS DA APDH
Para assinalar os seus 20 anos, a APDH preparou um conjunto de atividades, incluindo a sessão comemorativa “20 anos com a APDH. Criar Laços.

CURSO “AVANÇOS NO TRATAMENTO DA PATOLOGIA ONCOLÓGICA DA TIRÓIDE”
Decorreu, entre 27 e 28 de junho de 2022, no Hotel Mercure em Lisboa, o Curso “Avanços no tratamento da Patologia Oncológica da Tiróide”, organizado pela APDH em parceria com o Serviço de Cirurgia de Cabeça e Pescoço do IPO Lisboa, com o apoio da Ethicon.
O curso contou com a presença de 30 participantes, de entre médicos cirurgiões gerais e cirurgiões dedicados à cirurgia da cabeça e pescoço e de internos da especialidade, tendo sido considerado um êxito.
30
APDH
Foram igualmente selecionados o melhor poster e comunicação oral.
apurados 24 finalistas, dos quais 13 foram candidatos à categoria de “Melhor Projeto” e 11 de “Melhor Poster”.
O Encontro da 15.ª Edição do PBPS, que culmina na última de quatro fases de avaliação, ocorreu a 23 de novembro de 2022, no Auditório do Edifício-sede da Altice Portugal, em Lisboa, no formato híbrido, e acolheu as apresentações dos projetos finalistas, sendo os mesmos submetidos à apreciação de um júri.
Os projetos vencedores:
Vencedor na categoria de “Melhor Projeto”: "Equipa de Suporte Doentes Crónicos Complexos", Unidade Local de Saúde de Matosinhos
PRÉMIO DE BOAS PRÁTICAS EM SAÚDE®
Menção Honrosa na categoria de “Melhor Projeto”: "Via Verde Saúde - Concelho do Seixal", ACeS AlmadaSeixal
Vencedor na categoria de “Melhor Poster”: "Consulta de Ostomias de Alimentação", Unidade Local de Saúde de Matosinhos
Menção Honrosa na categoria de “Melhor Poster”: "Unidade do Doente Frágil (UDF)", Serviço de Saúde da RAM, EPERAM
Agradecemos às entidades promotoras do PBPSDireção-Geral da Saúde, a Administração Central do Sistema da Saúde, as Administrações Regionais de Saúde e as Direções Regionais da Saúde dos Açores e da Madeira -, membros da Comissão Organizadora e Científica, bem como a profissionais e equipas de saúde que apresentaram projetos ao PBPS em 2022. Poderá rever o Encontro no canal de Youtube da APDH.
Foi realizada pela APDH, conjuntamente com as entidades promotoras, a 15.ª edição anual do Prémio de Boas Práticas em Saúde® (PBPS), centrada na temática “SNS em Mudança: Saúde Sustentável”. Retoma global de cuidados de saúde garantindo a equidade.

Este ano, pudemos contar com 42 candidaturas submetidas, das quais resultou a pré-seleção de 30 projetos, que foram submetidos a uma avaliação científica documental e in-loco. Destas avaliações foram

31
Atividades APDH
9.º CONGRESSO INTERNACIONAL DOS HOSPITAIS “TEMPO PARA AGIR”

especializados em temáticas ligadas à atualidade, como o Impacto da Digitalização, a Psiquiatria e Saúde Mental e a Cibersegurança na Saúde. Os webinares possibilitaram interessantes momentos, só enriquecidos pelo envolvimento alargado de um vasto número de participantes em todos eles.
Entre os três dias, os eventos reuniram cerca de 190 participantes que assistiram presencialmente e 1345 que acederam em direto.
Apresentamos a nossa gratidão, pelo Patrocínio Institucional, à Federação Europeia dos Hospitais (HOPE) e à Federação Internacional dos Hospitais (IHF), especialmente ao Ronald Lavater, CEO desta última, que esteve presente em Lisboa, bem como à Altice Portugal e APIFARMA pela colaboração especial e à FDC Consulting pela parceria.
Decorreu, entre 23 e 25 de novembro de 2022, no Auditório do Edifício-sede da Altice Portugal, em Lisboa, no formato híbrido (presencial e livestreaming), 9.º Congresso Internacional dos Hospitais da APDH.
Este ano, a temática “Tempo para Agir” centrou a discussão em seis grandes dimensões orientadoras:
1. Prevenção e Saúde Mental; 2. Saúde Pública e Integração de Cuidados; 3. Investir na Saúde: Financiamento, Inovação e Tecnologia; 4. Doenças Crónicas e Morbilidade Múltipla: Percurso de Vida e Envelhecimento; 5. Inteligência Artificial e os Dados ao Serviço da Saúde e; 6. Capital humano da Saúde: Como Reter os Profissionais no SNS.
Além das sessões dinamizadas por 31 intervenientes de renome, entre gestores de topo, profissionais de excelência na área da saúde e académicos, o evento contou com três Webinares, realizados em parceria com a STADA, Irmãs Hospitaleiras, Serviços Partilhados do Ministério da Saúde, Polícia Judiciária e NTT Data. Este dia de pré-congresso contou com 11 intervenientes,
Apresentamos também o nosso apreço e sentido agradecimento aos Patrocinadores Bristol Myers Squibb, Viatris (Mylan), Astellas, Lilly, Gilead, Takeda, MSD, STADA, Datalogic-Slidelog-CMC-ID e IQVIA, e os generosos Apoios da Adega Cooperativa Vidigueira, Cuba e Alvito, Quinta do Avelar e Herdade da Mingorra. Pode assistir aos três dias de evento no canal de Youtube da APDH
CERIMÓNIA DE HOMENAGEM AOS SÓCIOS DE MÉRITO E HONORÁRIOS
No âmbito das comemorações de 20 anos de existência da APDH, foram homenageados 15 sócios, aos quais foi atribuída a distinção de sócio de mérito e a três ilustres personalidades, às quais foi atribuída a distinção de sócio honorário.
A Cerimónia de Homenagem foi realizada enquanto ato final do 9.º Congresso Internacional dos Hospitais, a 25 de novembro de 2022.
32
APDH
Sócios de Mérito
• Adalberto Paulo da Fonseca Mendo
• Álvaro Andrade de Carvalho
• António Duarte Arnaut
• Artur Diogo Teles de Araújo
• Carlos Alberto Vaz
• Daniel dos Santos Pinto Serrão
• Horácio de Carvalho Flores
• José António Menezes Correia
• José Carlos Lopes Martins
• Maria de Fátima Baptista Pinheiro Nogueira
• Maria do Carmo Perloiro
• Pedro Alexandre de Matos Barosa
• Ramiro Vitorino Pereira Goulart Ávila
• Teresa Maria da Silva Sustelo
• Victor Manuel Mateus Ribeiro da Fonseca
Sócios Honorários

• Alcindo Salgado Maciel Barbosa
• António Correia de Campos
• Constantino Theodor Sakellarides
Poderá rever a as sessões do 9.º Congresso Internacional dos Hospitais, os Webinares e as apresentações do Encontro da 15.ª Edição do PBPS, bem como vídeos de celebração da APDH no nosso canal de Youtube.
PLANO DE FORMAÇÃO APDH 2019-2022
Foi possível concretizar dos 15 cursos definidos no nosso plano de formação 2019-2022, 73 ações de formação (que incidiram nas mais variadas temáticas, desde as questões jurídicas à segurança do doente), das quais usufruíram, gratuitamente, 1 351 profissionais de saúde oriundos de 297 organizações, nas regiões Norte, Centro e Alentejo, entre as quais hospitais públicos e privados, ACeS, organismos centrais e regionais, instituições académicas, e IPSS com prestação direta de cuidados de saúde.
A APDH colaborou igualmente noutras atividades nacionais, das quais se destacaram duas:
• Prémio Hologic Saúde da Mulher com a sua 1ª edição, que visa distinguir o melhor trabalho de investigação básica dedicado a promover a saúde da mulher e que conta com a parceria institucional e científica da APDH, representada na pessoa de Armandina Antunes, Vogal da Direção.
• 6.ª Edição Prémio de Jornalismo em Saúde, que pretende contribuir para promover a qualidade e a profusão do trabalho jornalístico dedicado à Saúde e contou com a participação da APDH, na pessoa de António Santos, Vogal da Direção, que integrou o júri. Conheça os vencedores no site da APDH.
Em representação de Portugal na HOPE e IHF, realçam-se os mais importantes eventos e ações que tiveram o envolvimento da APDH.
39.º PROGRAMA DE INTERCÂMBIO HOPE 2022
O Programa, que decorreu entre 9 de maio e 5 de junho de 2022 e terminou com a Conferência Final, em Bruxelas, Bélgica, foi organizado pela HOPE e promovido em Portugal pela APDH, através do seu Gabinete HOPE Portugal, em parceria com a ACSS, sob o tema “Boas práticas em gestão da saúde baseada na evidência”.
33
Atividades APDH
Portugal recebeu seis profissionais de saúde europeus, oriundos de Espanha, Suécia, Grécia, Holanda, Suíça e Reino Unido, os quais fizeram o seu estágio em seis hospitais anfitriões, conhecendo exemplos de projetos e das boas práticas que se praticam em Portugal. A APDH organizou, sob a coordenação da Coordenadora Nacional, Sofia Oliveira, e seis coordenadores locais, quatro reuniões nacionais e várias visitas técnicas.
Participaram neste Programa 10 portugueses, que foram recebidos em vários países, entre os quais Espanha, França, Dinamarca, Itália, Polónia e Reino Unido.
Atividades no âmbito da Federação Internacional dos Hospitais (IHF)
A APDH tem colaborado na organização do 46º Congresso Mundial dos Hospitais, que irá decorrer de 25 a 27 de outubro de 2023, em Lisboa, com o Alto Patrocínio de Sua Excelência O Presidente da República



PUBLICAÇÃO 2022 HOSPITAL HEALTHCARE
EUROPE
Foi lançada, no final de dezembro de 2022, a publicação anual “Hospital Healthcare Europe 2022”, preparada com a parceria da HOPE e com o contributo do Governador para Portugal, Carlos Pereira Alves, Presidente da Direção da APDH.
A Hospital Healthcare Europe representa um recurso essencial para os profissionais de saúde hospitalares europeus.

A pandemia de Covid-19 trouxe, sem sombra de dúvida, o maior desafio de saúde pública dos nossos tempos. Veio expor inúmeras fragilidades e pôr à prova a capacidade de resposta dos sistemas de saúde, mas veio também reforçar alguns pontos essenciais: a importância da Saúde, a necessidade de mais investimento no Serviço Nacional de Saúde (SNS), o valor da inovação, o papel da Indústria Farmacêutica e a vantagem das sinergias e parcerias.
O consórcio português, constituído pela APDH, Associação Portuguesa de Hospitalização Privada (APHP) e Associação Portuguesa de Administradores Hospitalares (APAH), tem tido assim muitas atividades no contexto de preparação deste evento. Da parte da APDH participaram ativamente, em 2022, Margarida Eiras, Vogal da Direção, e as colaboradoras Sara Rozman e Ana Lívio.
Hoje é indiscutível a importância da saúde para o indivíduo, para a sociedade e para a economia. Ficou comprovada a inequívoca interligação entre a saúde das populações e o desenvolvimento económico e social de cada país e do mundo globalizado em que vivemos. Não existe saúde sem economia, da mesma
34
APDH
No 45º Congresso Mundial dos Hospitais, que ocorreu de 9 a 11 de novembro de 2022, no Dubai, EAU, teve lugar a passagem de testemunho para a realização do próximo Congresso, em Lisboa, bem como outras atividades do consórcio neste âmbito: a organização do stand de Lisboa, realização da sessão paralela em português, coorganização da Sessão de Encerramento e receção à delegação portuguesa pelo Sr. Embaixador de Portugal em Abu Dhabi.

Os Prémios da IHF de 2022, que se destinam exclusivamente aos sócios institucionais da APDH, reconheceram novamente boas práticas e projetos excecionais e inovadores de hospitais e prestadores de serviços de saúde em todo o mundo. Na sua 7.ª edição, foram submetidas mais de 400 candidaturas de 35 países/territórios, entre os quais 20 de Portugal. O júri, do qual fez parte Carlos Pereira Alves, Presidente da Direção da APDH, selecionou vencedores em sete categorias. Receberam a menção honrosa quatro hospitais portugueses.


Para além desta colaboração, a APDH enquanto membro de pleno direito da IHF tem participado ativamente ao longo do ano e no próprio Congresso, no Dubai, em várias atividades e iniciativas, bem como nas reuniões do Governing Council e do Executive Committee da IHF, na pessoa de Margarida Eiras, Vogal da Direção da APDH, que integrou, até novembro de 2022, os dois órgãos.
No âmbito da 4.ª edição do programa “Young Executive Leaders (YEL)”, cujo objetivo é incrementar capacidades e relações entre jovens líderes hospitalares em todo o mundo, a APDH participou no júri seleção, integrado por Margarida Eiras, e na divulgação e promoção da iniciativa junto dos hospitais portugueses. Foram selecionados dois portugueses: Vanessa Ribeiro da ACSS e Luís Andrade Moniz do Centro Hospitalar do Médio Ave.
Margarida Eiras, em representação da APDH e IHF, participou igualmente, enquanto oradora, na sessão “Healthcare Evolution for the Next 50”, organizada pela IHF no âmbito da 4.ª edição do Dubai Health Forum, a 3 de março de 2022.
Finalmente, destacamos ainda o relatório VIOLENCE AGAINST HEALTH CARE: Current practices to prevent, reduce or mitigate violence against health care”, resultado de um estudo internacional sobre a violência na Saúde, realizado pela IHF, juntamente com a Associação Médica Mundial (WMA), o Conselho Internacional de Enfermeiros (ICN) e o Comité Internacional da Cruz Vermelha (ICRC). O contributo português, conduzido por André Biscaia, Coordenador do Plano de Ação para a Prevenção da Violência no Setor da Saúde, e pela sua equipa, foi facilitado pela APDH.
35
FILOMENA MARTINS PEREIRA Presidente do 6º Congresso Nacional de Medicina Tropical

Congresso Nacional de Medicina Tropical
MEDICINA TROPICAL E DESENVOLVIMENTO SUSTENTÁVEL
O 6º Congresso Nacional de Medicina Tropical, organizado pelo Instituto de Higiene e Medicina Tropical (IHMT), da Universidade NOVA de Lisboa, vai realizar-se em Lisboa nos dias 20 e 21 de abril de 2023. Após quatro anos de interregno devido à pandemia COVID19 e como Presidente deste Congresso é-me muito grato anunciar a sua realização, em formato presencial, permitindo o contacto humano muitas vezes necessário para a transmissão do conhecimento científico e para contactos entre pares que podem gerar este mesmo conhecimento.
Em 2023, a Universidade NOVA de Lisboa faz 50 anos e o congresso do IHMT insere-se nesta celebração, sendo um dos acontecimentos, entre muitos outros, que marcam esta data de que nós, como Comunidade NOVA, nos orgulhamos.
O Instituto de Higiene e Medicina Tropical NOVA (IHMT NOVA) foi criado em 1902, muito antes da criação da Universidade NOVA de Lisboa, sendo a sua Unidade Orgânica mais antiga.
Durante toda a sua existência, o IHMT NOVA tem-se dedicado ao ensino, investigação, prestação de serviços à comunidade (clínicos, laboratoriais e de saúde pública), cooperação para o desenvolvimento e
divulgação do conhecimento científico. O IHMT NOVA contribui assim para a resolução de problemáticas de vital importância para a saúde global em geral, e das regiões tropicais em particular, com grande ligação aos países da Lusofonia e com ênfase na sustentabilidade na saúde.
E serão precisamente a saúde global, a medicina tropical, e a sustentabilidade que se pretende sejam o foco deste 6º Congresso Nacional de Medicina Tropical – Medicina Tropical e Desenvolvimento Sustentável e que serão a base do seu programa que poderá consultar em https://6cnmt.admeus.pt. Um programa que engloba cursos pré-congresso sobre Malária, Infeções Sexualmente Transmissíveis, Medicina do Viajante e Carga Global de Doenças que oferecem visões práticas, os últimos conceitos científicos e os desafios que se colocam nas áreas que versam e que serão uma mais-valia profissional para quem os frequentar. As atividades pré-congresso como o "IV Encontro Luso Brasileiro de Avaliação em Saúde”, a reunião sobre os “Biobancos na Lusofonia” e o Workshop “Mulheres em Saúde Tropical” oferecem aprendizagem científica e partilha de conhecimentos, além de poderem ser consideradas como agregadoras de profissionais com interesse nestas matérias e potenciadoras de colaborações futuras.
36
CONGRESSO
O programa do congresso dos dias 20 e 21 foca-se na saúde global, com enfoque especial no que afeta as regiões tropicais e no desenvolvimento sustentável como a COVID 19, a tuberculose e o VIH-SIDA, as doenças tropicais negligenciadas, os síndromas febris nos trópicos, as doenças emergentes, surtos e epidemias, as doenças não transmissíveis e oncológicas, a medicina point-of-care nos trópicos e os acidentes ofídicos.
Leia o programa, entusiasme-se com o seu conteúdo e inscreva-se no congresso e/ou num ou mais dos cursos pré-congresso e pense em frequentar as atividades que se realizam a 18 e 19 de abril.
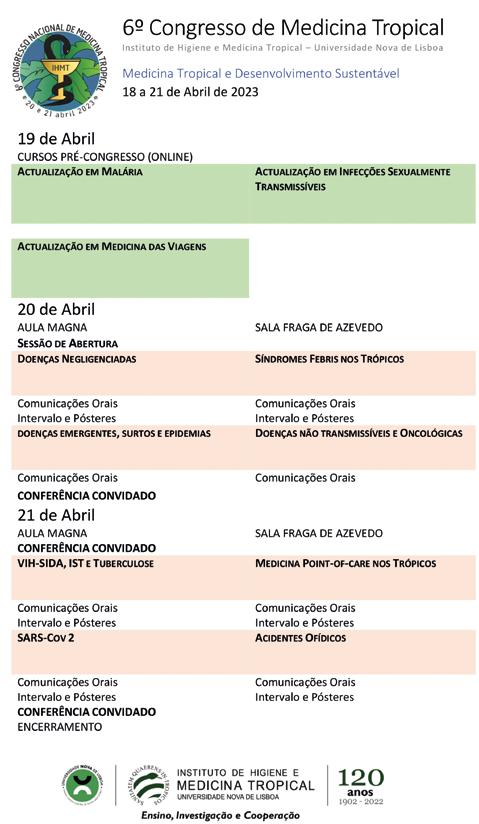
Este congresso é também uma oportunidade de convívio entre pessoas que falam a mesma língua e de enriquecimento pessoal, tendo em conta a diversidade cultural na lusofonia.
No contexto da definição de saúde global, esta é responsabilidade de todos, não só dos profissionais de saúde, pelo que desde já convidamos todos os que de outras profissões possam estar interessados nos temas do nosso congresso.
Para quem não reside em Lisboa, esta é um oportunidade para visitar a capital, situada à beira rio, com vários museus e espetáculos à sua espera. Se ainda não teve oportunidade de o fazer, a descoberta dos imensos locais históricos desta cidade é uma aventura que recordará para sempre quando percorrer a típica calçada portuguesa. Convidamo-lo a degustar a gastronomia lisboeta, o que pode fazer nos muitos restaurantes espalhados cidade.
Bem-vindo ao 6º Congresso Nacional de Medicina Tropical.
37








































