Wrzesień 2025 | poradnikdlarodziny.pl

NIE PRZEGAP:
EKSPERT
Polisa na zdrowie dziecka s.04-05
SPRAWDŹ
Mikrobiom a niepłodność s.06
WYZWANIA
Padaczka – co warto wiedzieć? s.19

Wrzesień 2025 | poradnikdlarodziny.pl

NIE PRZEGAP:
EKSPERT
Polisa na zdrowie dziecka s.04-05
SPRAWDŹ
Mikrobiom a niepłodność s.06
WYZWANIA
Padaczka – co warto wiedzieć? s.19


Lek. Marcin Król Jesienne infekcje gardła

Aniela Amorim Coelho Klucz do spokojnego snu dziecka

Dr hab. n. med. Ewa Krzystanek Czym jest stres oksydacyjny?
Project Manager: Małgorzata Strzechmińska (malgorzata.strzechminska@mediaplanet.com,
+48 570 849 500) Business Developer: Iza Bolczak Content and Production Manager: Izabela Krawczyk Managing Director: Krystyna Miłoszewska Skład: Mediaplanet Opracowanie redakcyjne: Izabela Rzepecka, Aleksandra Podkówka-Poźniak Fotografie: stock.adobe.com, zasoby własne Kontakt e-mail: pl.info@mediaplanet.com Adres:
MEDIAPLANET PUBLISHING HOUSE SP. Z O.O., ul. Zielna 37, 00-108 Warszawa
mediaplanetpl
poradnikdlarodzinyPL
Mediaplanet.Poland

mediaplanet


Początek ciąży to czas, w którym warto szczególnie zadbać o zdrowie – zarówno fizyczne, jak i emocjonalne. Wczesna opieka lekarska, odpowiednie badania oraz profilaktyka mogą znacząco zmniejszyć ryzyko powikłań i zapewnić dziecku najlepsze warunki do rozwoju.

Dr n. med. Natalia Mazanowska Specjalistka w dziedzinie perinatologii, związana z Instytutem Matki i Dziecka w Warszawie, gdzie sprawuje opiekę nad pacjentkami z ciążą powikłaną
Jakie badania i konsultacje są kluczowe na początku ciąży i dlaczego wczesna opieka lekarska ma tak duże znaczenie? Już w pierwszych tygodniach ciąży kluczowa jest wizyta u ginekologa-położnika – najlepiej do 10. tygodnia. Podczas wizyty potwierdza się ciążę w USG, ustala jej wiek i wyklucza ciążę ektopową. Lekarz zleca podstawowe badania: morfologię, grupę krwi i Rh, poziom glukozy, TSH, badanie moczu i testy w kierunku chorób zakaźnych. W przypadku chorób przewlekłych pacjentka kierowana jest do odpowiednich specjalistów. Wczesna opieka – najlepiej już na etapie planowania ciąży – pozwala wprowadzić suplementację (kwas foliowy, jod), omówić zdrowy styl życia i zadbać o prawidłową masę ciała. Dzięki temu zmniejsza się ryzyko powikłań i zapewnia optymalne warunki rozwoju dziecka.
Jakie są najczęstsze zagrożenia zdrowotne w ciąży i jak im zapobiegać?
Równie istotna jest szybka reakcja na objawy alarmowe, takie jak krwawienie, silne bóle brzucha czy zmniejszone ruchy płodu. Regularna opieka i edukacja pozwalają wcześnie wychwycić nieprawidłowości.
Już w pierwszych tygodniach ciąży kluczowa
jest wizyta u ginekologa-położnika – najlepiej do 10. tygodnia.
Dlaczego dbanie o dobrostan emocjonalny jest równie ważne jak badania medyczne?
Czytaj więcej na stronie: poradnikdlarodziny.pl


Do najczęstszych powikłań należą: nadciśnienie ciążowe, cukrzyca ciężarnych, niedokrwistość i infekcje dróg moczowych. Profilaktyka opiera się na regularnych wizytach kontrolnych – początkowo co 4 tygodnie – podczas których mierzy się ciśnienie, monitoruje masę ciała i wykonuje badania. Ogromne znaczenie ma zdrowy styl życia: zbilansowana dieta, aktywność fizyczna i rezygnacja z używek. Ważna jest też ocena ryzyka stanu przedrzucawkowego w I trymestrze – u kobiet z wysokim ryzykiem zaleca się małe dawki ASA przed 16. tygodniem ciąży, co zmniejsza ryzyko powikłań.

Stan psychiczny w ciąży ma ogromne znaczenie. Przewlekły stres i lęk zwiększają ryzyko zaburzeń snu, nadciśnienia, a nawet depresji poporodowej, co może wpływać na rozwój dziecka. Dlatego zaleca się regularną aktywność fizyczną, stosowanie technik relaksacyjnych, udział w zajęciach jogi prenatalnej i spacery. Rozmowa z partnerem, szkoła rodzenia czy grupy wsparcia obniżają poziom lęku. W razie nasilających się objawów warto skorzystać z pomocy psychologa, położnej lub psychiatry – wczesne wsparcie zapobiega poważnym skutkom depresji i lęków.





















Krew pępowinowa to cenne źródło komórek macierzystych o dużym potencjale leczniczym. Warto poznać, jak przebiega proces jej pobierania podczas porodu oraz w jakich schorzeniach może znaleźć zastosowanie.

Dr hab. n. o zdr.
Agnieszka M. Bień
Prof. uczelni, prezes
Polskiego Towarzystwa
Położnych, kierownik
Katedry Rozwoju
Położnictwa, Wydział Nauk o Zdrowiu, Uniwersytet
Medyczny w Lublinie
Czym są komórki macierzyste pobierane z krwi pępowinowej? Jakie dokładnie są ich właściwości?
Komórki macierzyste pozyskiwane z krwi pępowinowej to niewyspecjalizowane komórki, które posiadają zdolność samoodnawiania się przez nieograniczony czas. Dodatkowo charakteryzują się zdolnością różnicowania w wyspecjalizowane komórki potomne, takie jak komórki krwi czy komórki układu odpornościowego. W wyniku tego procesu osiągają one właściwości morfologiczne i biochemiczne niezbędne do wykonywania specjalistycznych funkcji. Komórki macierzyste z krwi pępowinowej wykazują większą skuteczność niż te pozyskane od dawców dorosłych i stanowią cenne źródło komórek macierzystych o dużym potencjale do namnażania.
W którym momencie pobierana jest krew pępowinowa i czy jest to odczuwalne dla pacjentki?
Krew pępowinowa jest pobierana po porodzie, po zaciśnięciu i przecięciu pępowiny. Procedura pobrania krwi pępowinowej jest prostym, nieinwazyjnym zabiegiem, wykonanym w warunkach sterylnych. Może być wykonana zarówno po porodzie naturalnym, jak i podczas cięcia cesarskiego. Pobranie jest bezbolesne i nie powoduje dyskomfortu u pacjentki, ponieważ odbywa się po urodzeniu dziecka.
Jak wygląda proces pobrania krwi pępowinowej podczas porodu? Czy jest koniecznie wcześniejsze odpępnienie? Pobranie krwi pępowinowej nie wymaga wcześniejszego przecięcia
pępowiny. Po porodzie, po ustaniu tętnienia pępowiny, zaciska się ją i przecina. Następnie za pomocą sterylnej igły i specjalnego worka pobiera się krew pozostałą w naczyniu pępowiny. Procedura jest aseptyczna, aby zapobiec zanieczyszczeniu pobranego materiału. Proces ten zajmuje tylko kilka minut i jest bezpieczny dla matki i dziecka.
Co dzieje się z pobraną krwią pępowinową po porodzie?
W trakcie porodu położna odpowiada za prawidłowe i sterylne pobranie krwi pępowinowej, przygotowanie zestawu do transportu oraz zapewnienie jego dostarczenia do laboratorium. Bankowanie krwi pępowinowej to proces, który obejmuje jej pobieranie, preparatykę i zamrożenie w oparach ciekłego azotu do późniejszego zastosowania w leczeniu. Zabezpieczona podczas porodu krew pępowinowa trafia do banku komórek macierzystych, gdzie przechodzi rygorystyczne badania w celu wyeliminowania obecności potencjalnych bakterii, wirusów i grzybów. Następnie wyizolowane z niej komórki macierzyste są zamrażane i przechowywane w bardzo niskich temperaturach w oparach ciekłego azotu do czasu, aż będą potrzebne do ewentualnego leczenia.
Jakie choroby można leczyć komórkami macierzystymi z krwi pępowinowej? Aktualnie znajdują one zastosowanie w leczeniu różnych chorób w hematologii, onkologii i neurologii. Wśród tych, które można leczyć komórkami macierzystymi, znajdują się
m.in.: białaczka, niektóre nowotwory, schorzenia układu krwiotwórczego i odpornościowego, a także choroby metaboliczne. W Polsce stosowanie komórek macierzystych z krwi pępowinowej jest standardową procedurą leczenia w ponad 80 jednostkach chorobowych i finansowaną przez Narodowy Fundusz Zdrowia.
Należy pamiętać, że krew pępowinową można zabezpieczyć tylko raz – w trakcie porodu.
Zastosowania kliniczne komórek macierzystych pochodzących z krwi pępowinowej prowadzą do powstawania nowych badań, których wyniki odkrywają coraz to większy potencjał ich zastosowania w medycynie. Krew pępowinowa znajduje także zastosowanie w eksperymentalnych terapiach, np. mózgowym porażeniu dziecięcym czy zaburzeniach ze spektrum autyzmu.
Należy pamiętać, że krew pępowinową można zabezpieczyć tylko raz – w trakcie porodu. Dlatego tak ważne jest, aby każdy przyszły rodzić zapoznał się z tą możliwością i podjął decyzję, czy chce zabezpieczyć komórki macierzyste podczas porodu.


Droga do macierzyństwa bywa pełna wzruszeń, nadziei i trudnych doświadczeń. Nasza rozmówczyni szczerze opowiada o poronieniach, determinacji i radości z upragnionej ciąży. Dzieli się także decyzją o zabezpieczeniu krwi pępowinowej i sznura pępowinowego, które traktuje jak inwestycję w zdrowie swojego dziecka i jego przyszłość.
Wokalistka REDLIPS, polska piosenkarka i autorka tekstów, była modelka
Jak wyglądała pani droga do macierzyństwa i jakie emocje towarzyszyły pani w czasie starań o ciążę?
Nasza droga do rodzicielstwa była długa i trudna. Zanim pojawiła się ciąża, która została z nami na dobre, przeszliśmy przez kilka poronień. To był bardzo emocjonalny czas – pełen nadziei, ale też bólu i rozczarowań. Myślę, że dopiero po takim doświadczeniu człowiek naprawdę rozumie, jak wielką wartością jest nowe życie. Teraz, z perspektywy czasu, patrzę na to wszystko z ogromną wdzięcznością – za to, że się nie poddaliśmy i że to się w końcu udało.
Skąd wziął się pomysł, aby zabezpieczyć krew pępowinową i co zadecydowało o podjęciu takiej decyzji?
Pomysł pojawił się naturalnie, kiedy z mężem zaczęliśmy myśleć o tym,
jak możemy zatroszczyć się o przyszłość naszego dziecka. Wiedzieliśmy, że moment porodu to jedyna szansa, żeby pobrać krew pępowinową. Z jednej strony zadziałała intuicja – chcieliśmy dać naszemu dziecku coś naprawdę cennego. Z drugiej: świadomość, że to może być jego własna, biologiczna polisa na zdrowie.
Czym jest dla pani idea bankowania krwi pępowinowej – czy traktuje to pani jako formę dodatkowego zabezpieczenia zdrowia dziecka na przyszłość? Tak, zdecydowanie. Dla mnie to forma troski i bardzo konkretnego wsparcia na przyszłość. Kupujemy mnóstwo rzeczy, z których dziecko szybko wyrasta – a to jest coś, co może zostać z nim na całe życie. Bankowanie krwi pępowinowej traktuję jak wyjątkową polisę – nie taką na dom
czy samochód, ale na zdrowie mojego dziecka. Mam nadzieję, że nigdy nie będziemy musieli z niej korzystać, ale czuję się spokojniejsza, wiedząc że ona jest.
Czy zdecydowała się pani na pobranie także sznura pępowinowego czy łożyska?
Tak, zdecydowaliśmy się również na pobranie sznura pępowinowego. Chcieliśmy w pełni wykorzystać ten jedyny moment, kiedy można to zrobić. Sznur i łożysko zawierają inne rodzaje komórek niż krew – to poszerza możliwości terapeutyczne. To jak dodatkowe rozszerzenie tej naszej polisy – dające szansę pomocy nie tylko dziecku, ale i jego najbliższym. Po tak długiej i emocjonalnej drodze do rodzicielstwa to była dla nas po prostu decyzja z serca – jeśli los daje szansę, warto ją wykorzystać.


Przywrócenie równowagi mikrobioty w jamie macicy powinno być pierwszym krokiem w leczeniu niepłodności.
Odpowiednia modulacja składu flory bakteryjnej zwiększa szanse na zajście w ciążę, zmniejsza ryzyko poronień i ma znaczenie w terapii endometriozy.

Dr n. med. Jarosław Janeczko
Specjalista ginekologii i położnictwa oraz specjalista endokrynologii ginekologicznej i rozrodczości; współzałożyciel Grupy Parens – kliniki leczenia niepłodności w Krakowie, Rzeszowie i Opolu
Dlaczego równowaga mikrobiomu w jamie macicy jest istotna dla płodności kobiety?
Zaburzenie mikrobioty, czyli na przykład infekcje zarówno w pochwie, jak i w jamie macicy, wywołuje reakcje immunologiczne. To czynnik, który znacząco zmniejsza szanse na zagnieżdżenie się zarodka w endometrium, a ponadto zwiększa ryzyko poronienia. Dlatego ponad wszelką wątpliwość przed rozpoczęciem leczenia niepłodności należy zadbać o florę bakteryjną w pochwie i jamie macicy. Dopiero jeśli stwierdzimy, że mikrobiota jest prawidłowa (nie ma dysbiozy albo infekcji), to powinniśmy rozpocząć leczenie hormonalne.
W jaki sposób zaburzenia mikrobioty, na przykład związane z endometriozą, mogą utrudniać zajście w ciążę?
Połowa z pacjentek leczących się z powodu niepłodności to kobiety
z endometriozą. Często w przypadku endometriozy mięśnia macicy, czyli adenomiozy, występuje zjawisko dysbiozy. Jest to stan pomiędzy prawidłową florą bakteryjną a infekcją. Jeśli kobieta chce szybko i bezpiecznie zajść w ciążę, to musimy za sprawą naszego leczenia spowodować dominację Lactobacillus crispatus we florze bakteryjnej jamy macicy, jak i pochwy.
W jakim kierunku idą badania nad mikrobiomem jamy macicy? Czy w przyszłości mogą one pomóc w leczeniu niepłodności?
To już pomaga. Potrafimy zdiagnozować problem i leczyć. Wiemy, kiedy pacjentka osiąga optymalne warunki do bezpiecznego zajścia w ciążę, i potrafimy oznaczać tą prawidłową wartość. Największa szansa na zagnieżdżenie zarodka występuje wtedy, kiedy 80 proc.


wszystkich bakterii jamy macicy stanowi Lactobacillus crispatus
To jest oczywiście ważne: tak dla
Przed rozpoczęciem leczenia niepłodności należy zbadać o florę bakteryjną w pochwie i jamie macicy.
pacjentek, jak i dla nas, lekarzy. Ponieważ naszym wspólnym celem, do którego dążymy, jest zdrowa ciąża, a ostatecznie urodzenie zdrowego dziecka.
Czytaj więcej na stronie: poradnikdlarodziny.pl


Parens Centrum Leczenia Niepłodności al. 29 Listopada 155C 31-406 Kraków
parenskrakow@parens.pl tel.: +48 12 665 37 77
Edukacja przed porodem i późniejsze wsparcie daje mamie poczucie bezpieczeństwa. Im więcej wiesz, tym pewniej się czujesz.
Dorota Jaworska-Kaźmierczak

Odnalezienie się w roli mamy nie zawsze jest łatwe. Pierwsze dni po porodzie to często huśtawka emocji i dużo zaskoczeń, a przede wszystkim wiele obaw i wątpliwości. Jak sobie z nimi poradzić?
Dorota Jaworska-Kaźmierczak
Mama Psycholog, wykładowca akademicki, autorka Świadoma
Mama® i BoboNavi® Łączy pasję do pomagania z praktycznym wsparciem dla rodziców. Współautorka książki „Pamiętnik Ciąży – zapiski spod serca” i pomysłodawczyni kampanii „Świadoma Mama – stop depresji”. Posiada bogate doświadczenie w pracy z przyszłymi i świeżo upieczonymi rodzicami. Pomaga kobietom w odkrywaniu potencjału w świadomym rodzicielstwie.
Jakie emocje najczęściej pojawiają się u mamy w pierwszych dniach po porodzie?
Pierwsze chwile po porodzie to wielka huśtawka emocji. Wynika to z faktu, że wówczas organizm kobiety przechodzi najróżniejsze zmiany hormonalne, a do tego dochodzi ogromne zmęczenie. Poród to bardzo intensywne doświadczenie – porównuje się go z przebiegnięciem maratonu. Normalne jest, że pojawiają się: radość, euforia, wielkie wzruszenie, wrażliwość, ale też irytacja. Mama może mieć poczucie, że sobie z czymś nie poradziła. Obserwujemy to zwłaszcza u kobiet, u których poród siłami natury zakończył się jednak cesarskim cięciem. Są one nadwrażliwe i ich niepewność jest dużo większa. Wskazane jest, by otaczać mamę jeszcze większą opieką i wsparciem.
Co może najbardziej zaskoczyć rodziców w pierwszych dobach z maluszkiem w domu? Rodziców dziwi intensywność płaczu dziecka. Pierwszego dnia po porodzie maluszek dłużej śpi. W kolejnych dobach okazuje się natomiast, że cały czas płacze, potrzebuje opieki. Niestety, na samym początku trudno się „dogadać” z dzieckiem i pogodzić
jego rytm ze swoimi potrzebami. Żeby poczuć się pewniej, ważne jest, aby sobie uświadomić, że to nie będzie trwało wiecznie, że nie będzie tak do osiemnastego roku życia dziecka (śmiech). To się zmienia wraz z cyklem snu malucha, który jest inny, gdy dziecko ma miesiąc, inny w wieku trzech miesięcy… Kolejny duży problem, o jakim mówią mamy, to kryzys laktacyjny. Karmienie piersią to jednak dla wielu kobiet wyzwanie. Dobrym rozwiązaniem jest zbudowanie wokół siebie tak zwanej wioski. Chodzi o zgromadzenie w swoim otoczeniu ludzi, którzy dadzą wsparcie. To może być partner, przyjaciółka, członkowie rodziny. Dzięki wsparciu da się znaleźć czas na odpoczynek. Lepiej wykorzystać każdą wolną chwilę na drzemki, a nie na przykład na sprzątanie – w tym niech pomogą bliscy.
Jakie obawy zazwyczaj towarzyszą młodym mamom po powrocie z dzieckiem ze szpitala?
Martwią się o to, czy dziecko się najada. Inne niepokoje dotyczą mycia i pielęgnacji. Często słyszę pełne wątpliwości pytanie: „Czy dobrze zmieniam pieluszkę?”. Mamy zastanawiają się też, czy dziecko wystarczająco dużo śpi albo co oznacza dany płacz: senność, brudną pieluchę czy głód. Jest dużo
obaw związanych z rozwojem malucha. Te niepokoje obserwujemy głównie na początku, później w mamie wzrasta pewność siebie i z każdym dniem następuje redukcja stresu.
W jaki sposób położna lub inny specjalista może wesprzeć mamę w tym nowym czasie?
Mamy skupiają się przede wszystkim na bezpieczeństwie maluszka. Zapewnia im to chociażby możliwość zadzwonienia do położnej środowiskowej, która potwierdzi, że wykonują dane czynności prawidłowo i że wszystko z dzieckiem jest dobrze. Znam mnóstwo położnych, które mają w telefonach multum zdjęć najróżniejszych wysypek czy kupek. Edukacja przed porodem i późniejsze wsparcie daje mamie poczucie bezpieczeństwa. Im więcej wiesz, tym pewniej się czujesz. Dlatego tak ważne jest, żeby mieć położną, której się ufa. Inna kwestia to wsparcie psychologiczne i nie mam na myśli od razu terapii. Wystarczy krótka konsultacja, porozmawianie o nastrojach, niepokojach, wypełnienie testu sprawdzającego stan emocjonalny, zbadanie, czy mama nie cierpi na depresję. Nawet jeśli potrzebne będzie leczenie, to można dobrać bezpieczne środki również dla mam karmiących.

Okres planowania ciąży, ciąży i połogu to wyjątkowy czas w życiu kobiety, który wymaga szczególnej troski o zdrowie i dobre samopoczucie. Odpowiedni styl życia, właściwa suplementacja oraz codzienna pielęgnacja skóry mogą znacząco wspierać organizm mamy, zapewniając optymalne warunki dla rozwoju dziecka i komfort samej kobiety.

Katarzyna Płaza-Piekarzewska
Położna, certyfikowany doradca laktacyjny, autorka portalu
ZapytajPolozna.pl i kursu online „Szkoła Rodzenia z położną Kasią”. Na Instagramie dzieli się wiedzą, prowadząc „Wyzwania wiedzowe” oraz autorski cykl live’ów – „Poranek z położną Kasią”
Jakie są najważniejsze potrzeby organizmu kobiety w okresie planowania ciąży, ciąży i połogu?
Najważniejsze to zadbać o zdrowy tryb życia. Szczególnie w okresie planowania ciąży ten aspekt dotyczy zarówno kobiet, jak i mężczyzn. Taki czas to dobry moment na weryfikację swoich nawyków żywieniowych, nałogów i dobry moment, by je rzucić. Mowa tu o paleniu zarówno papierosów, jak i e-papierosów czy spożywania alkoholu bądź innych używek.
Jeśli chodzi o potrzeby organizmu, to mamy Rekomendacje Polskiego Towarzystwa Ginekologicznego mówiące, czego kobiety potrzebują przed planowaną ciążą, jak również w ciąży czy połogu. Niemniej warto w okresie planowania ciąży zrobić badania kontrolne dopasowane do nas (zarówno kobiety, jak i mężczyźni) i wtedy dobrać potrzeby stricte do swojego organizmu. Z klasycznych potrzeb, to u kobiet


planujących ciążę dobrze będzie przyjmować kwas foliowy.
W jaki sposób odpowiednia suplementacja może wspierać zdrowie mamy i rozwój dziecka?
Odpowiednia suplementacja dostosowana do indywidualnych potrzeb będzie dbać, aby organizm mamy otrzymywał wszystko, czego potrzebuje, a także wspierał prawidłowy rozwój dziecka. Dlatego ważne jest, by przyjmować ją odpowiednio do danego etapu życia (planowania ciąży, w ciąży – tutaj zwrócić uwagę na tygodnie ciąży oraz czas połogu, karmienia piersią).
Jak pielęgnacja skóry w ciąży pomaga zapobiegać rozstępom i dbać o komfort kobiety?
Warto pamiętać, że każda kobieta ma indywidualne predyspozycje genetyczne do powstawania rozstępów. Jeśli
Warto w okresie planowania ciąży zrobić badania kontrolne dopasowane do nas (zarówno kobiety, jak i mężczyźni).
chcemy zadbać o skórę, to miłym rytuałem może być dbanie o nawilżenie skóry. Taki czas, w którym przyszła mama znajduje czas dla siebie i dziecka i rozmawia z nim, a przy okazji nawilża skórę. Należy pamiętać o odpowiednim nawodnieniu organizmu, to bardzo wspiera kondycję skóry, oraz o zdrowym odżywianiu.
polozna_kasia
Czytaj więcej na stronie: poradnikdlarodziny.pl













Kompleksowe wsparcie dla kobiet










Mamy taką rutynę, że codziennie
opowiadamy sobie o tym, co dobrego i co złego się wydarzyło w ciągu dnia.
wracamy do rozmowy później. Mamy taką rutynę, że codziennie opowiadamy sobie o tym, co dobrego i co złego się wydarzyło w ciągu dnia. Naszym rytuałem jest też czytanie – to buduje więź psychiczną. Czasem kreatywnie wykorzystujemy do tego chatbota, który tworzy historie na podstawie naszych pomysłów.
W jaki sposób dba pani o zdrowie i dobrostan dzieci? Jak wprowadza pani zdrowe nawyki?
Staramy się dbać o ruch: spacery, aquapark, place zabaw. Naszą ulubioną aktywnością są wycieczki rowerowe. Ostatnio jedną z nich połączyliśmy z piknikiem, na który wzięliśmy kosz ze zdrowym jedzeniem. Wszystkim się to bardzo podobało.
Syn ma zacięcie sportowe. Chyba nie ma charakteru sportowca, jednak nie jest to najważniejsze. Liczy się to, że wzrasta w duchu sportu, a uważam, że sport jest trzecim rodzicem – uczy dyscypliny, a przede wszystkim pozytywnie wpływa na zdrowie. Dietę dostosowuję do preferencji dzieci. Nie zabraniam Enzosiowi jedzenia słodyczy. Za to oferuję mu takie zdrowe produkty, które lubi. Jeśli już mam coś przemycić, to staram się to ładnie podać: układam buźki, robię jakieś wzorki. Dobrze sprawdza się u nas wspólne sporządzanie posiłków. Robimy tzw. talerzyki – z owocami i serami. Poza tym pozwalam synowi podejmować drobne decyzje, na przykład czy chce farsz w naleśniku, czy osobno. Dzięki temu je chętniej.
Codzienne szczere rozmowy, wycieczki rowerowe, spacery i wspólne gotowanie – Małgorzata Tomaszewska udowadnia, że zdrowie rodziny to suma prostych zasad, nawyków i drobnych rytuałów. Prezenterka jest mamą malutkiej Laury i ośmioletniego Enzo. W rozmowie z nami opowiada, jak troszczy się o najbliższych i co w relacji z dziećmi sprawia jej najwięcej radości.
Co dla pani oznacza „zdrowie rodziny”?
Czytaj więcej na stronie: poradnikdlarodziny.pl
Na zdrowie rodziny składają się nawyki, zasady, które zaczynam od siebie. Dziecko przecież bierze przykład z nas. Jeżeli będziemy mówić, że trzeba jeść marchewki i brokuły, a sami opychamy się chipsami, to nic dobrego z tego nie wyjdzie. Jednocześnie uważam, że nie można popadać w skrajności. U nas wszystko jest dozwolone, ale z zasadą złotego środka, czyli jak już słodycze, to po obiedzie.
Jak łączy pani obowiązki zawodowe z wychowaniem dzieci? Jak wygląda codzienna rodzinna rutyna? Długo to wszystko układałam, żeby dobrze funkcjonowało. Jestem z wykształcenia psychologiem, więc bardzo skupiam się na dobrostanie psychicznym moich dzieci. Zależy mi, żebym była pierwszą osobą, do której zwracają się z nawet drobnym problemem. Jeżeli akurat wtedy mam jakieś pilne obowiązki zawodowe, to zawsze
Małgorzata Tomaszewska Prezenterka telewizyjna stacji TVN oraz psycholog, mama 8-letniego Enzo i 1,5-rocznej Laury malgorzata_ _tomaszewska
Jak ważna jest dla pani autentyczność w relacjonowaniu swojej codzienności? Jakie wartości chciałaby pani przekazać? Jest dla mnie kluczowa, ponieważ buduje wiarygodność w całym przekazie. Uważam, że trzeba pokazywać życie takim, jakie jest – nie zawsze cukierkowe, czasem z bałaganem w kuchni, błędami wychowawczymi, które da się naprawić... Nie jestem jednak za podkreślaniem rzeczy, które akurat wymknęły się spod kontroli – każdy z nas czasem robi coś, co niekoniecznie by polecał. Lepiej uwypuklać to, co z czego jesteśmy dumni. Staram się więc pokazać takie wartości, jakimi sama się kieruję. Uważam, że macierzyństwo jest cudowne, aczkolwiek mam też świadomość, że trzeba bardzo kochać dzieci, żeby czasami mieć tę siłę, bo bywa ciężko.
Co ostatnio sprawiło pani najwięcej radości w codziennym życiu?
Najwięcej radości sprawia mi, kiedy mój synek do mnie podchodzi i mówi: „Jesteś najlepszą mamą na świecie, lepszej mamy sobie nie mogłem wymarzyć”.

W okresie jesienno-zimowym obserwuje się wzmożoną zachorowalność na infekcje górnych dróg oddechowych, w tym zapalenie gardła, głównie z powodu zwiększonej aktywności wirusów, takich jak rynowirusy, adenowirusy, koronawirusy, wirusy grypy i paragrypy oraz wirus syncytialny (RSV).

Lek. Marcin Król
Rezydent medycyny rodzinnej z pasją do zdrowego stylu życia i holistycznego podejścia do pacjenta
Dlaczego oraz jak w sezonie jesienno-zimowym można zapobiegać infekcjom gardła? W chłodniejszych miesiącach ludzie spędzają więcej czasu w zamkniętych, często słabo wentylowanych pomieszczeniach, co sprzyja rozprzestrzenianiu się patogenów. Dodatkowo suche powietrze ogrzewane w pomieszczeniach może wysuszać śluzówki nosa i gardła, osłabiając naturalną barierę ochronną i ułatwiając infekcje. Regularne mycie rąk, unikanie dotykania twarzy, zwłaszcza nosa i ust, oraz stosowanie środków dezynfekujących ogranicza transmisję wirusów i bakterii. Ponadto starajmy się ograniczyć kontakt z osobami wykazującymi objawy infekcji dróg oddechowych – to na pewno zmniejszy ryzyko zakażenia. Dbajmy o prawidłowe nawodnienie, dietę bogatą w witaminy (szczególnie witaminę D), regularną aktywność fizyczną oraz odpowiednią ilość snu – to wspomoże nasz układ odpornościowy.
Co to znaczy działanie antyseptyczne?
W jaki sposób połączenie działania przeciwbólowego i antyseptycznego może wpływać na szybszą ulgę w bólu gardła u dorosłych i dzieci w sezonie przeziębień?
Działanie antyseptyczne oznacza zdolność do niszczenia lub hamowania rozwoju drobnoustrojów na powierzchni błon śluzowych, co pomaga w ograniczeniu infekcji i zapobiega jej rozprzestrzenianiu się. W sezonie przeziębień, gdy infekcje wirusowe gardła są najczęstsze,
stosowanie preparatów łączących działanie antyseptyczne i przeciwbólowe może być korzystne, ponieważ:
• zmniejsza ryzyko nadkażeń bakteryjnych,
• łagodzi ból i dyskomfort, co ułatwia przyjmowanie pokarmów i płynów,
• wspomaga nawilżanie i ochronę śluzówki gardła,
• pozwala ograniczyć stosowanie ogólnych leków przeciwbólowych i przeciwzapalnych, co jest istotne zwłaszcza u dzieci.
Jakie składniki powinien zawierać preparat na ból gardła, by nie tylko łagodzić ból, ale także zwalczać przyczynę infekcji?
Pamiętajmy, że 90-95 proc. infekcji dróg oddechowych, w tym gardła, będą stanowić infekcje wirusowe. Te choroby mają charakter samoograniczający się, co oznacza, że nasze leczenie nakierowane jest głównie na łagodzenie objawów. Nasze ciało przez ten czas zwalcza wirusa. Możemy stosować produkty, które zmniejszają podrażnienie i ból, ułatwiają odkrztuszanie i nawilżają śluzówkę. Dostępne są również preparaty ze środkiem znieczulającym miejscowo lub substancjami przeciwzapalnymi. Dobór konkretnego preparatu zawsze należy ustalić indywidualnie z lekarzem, nie każdy lek można stosować we wszystkich grupach wiekowych. Zdarzają się też uczulenia na poszczególne składniki preparatów. To, co sprawdziło się komuś innemu, nie zawsze sprawdzi się nam.
Na co rodzice powinni zwracać uwagę przy wyborze preparatu na ból gardła dla dzieci?
Przede wszystkim na wiek dziecka i postać leku. Tabletki i pastylki do ssania są zalecane dla dzieci powyżej 6. roku życia. U dzieci do 12 lat należy stosować je pod kontrolą osoby dorosłej.
Starajmy się ograniczyć kontakt z osobami
wykazującymi objawy infekcji dróg oddechowych – to na pewno zmniejszy ryzyko zakażenia.
Preparaty mogą być zarejestrowane dla różnych kategorii wiekowych. Zawsze należy zwrócić uwagę na skład preparatu pod kątem alergii lub nietolerancji na składniki. Preparaty bogate w cukry mogą sprzyjać rozwojowi próchnicy u dzieci, zwłaszcza przy niedostatecznej higienie jamy ustnej. Dostępne są produkty, które nie zawierają cukru. W razie wątpliwości zawsze skonsultuj wybór preparatu ze swoim lekarzem rodzinnym.
Czytaj więcej na stronie: poradnikdlarodziny.pl





















Niedrożność nosa powoduje oddychanie ustami, co może prowadzić do suchości gardła, chrapania, kaszlu, a nawet zaburzeń w rozwoju zgryzu.

Dlaczego regularna higiena nosa jest tak ważna u niemowląt i małych dzieci – zwłaszcza podczas infekcji lub w sezonie alergicznym?
Regularna higiena nosa u niemowląt i małych dzieci jest niezwykle ważna z kilku kluczowych powodów, które wynikają z fizjologii, immunologii oraz specyfiki chorób nosa w tej grupie wiekowej.
Przede wszystkim ułatwienie oddychania przez utrzymanie drożności. U niemowląt i małych dzieci obrzęk błony śluzowej i nadmiar wydzieliny (np. podczas infekcji wirusowych lub alergii) prowadzą do znacznego ograniczenia drożności nosa. Ponieważ niemowlęta oddychają głównie przez nos, niedrożność utrudnia oddychanie, co może powodować problemy z karmieniem i snem. Regularne oczyszczanie nosa pomaga usunąć nadmiar wydzieliny, ułatwiając swobodne oddychanie i przyjmowanie pokarmów.
Płukanie nosa i higiena nosa pozwalają na mechaniczne usunięcie z błony śluzowej nosa kurzu, pyłków, alergenów wziewnych oraz drobnoustrojów
(wirusów, bakterii), które mogą nasilać stan zapalny i objawy chorobowe. W przypadku alergicznego nieżytu nosa (ANN) jest to podstawowa metoda ograniczająca ekspozycję na alergeny i czynniki drażniące, co pomaga w kontroli choroby.
Higiena jest najprostszym sposobem wspomagania naturalnych mechanizmów obronnych nosa. Błona śluzowa ma swoje mechanizmy obrony i walki z patogenami, np. białka ochronne na powierzchni, rzęski ułatwiające usuwanie wydzieliny, ale te mechanizmy u dzieci nie są w pełni dojrzałe, dlatego musimy pomagać dzieciom w jej oczyszczaniu.
Jakie mogą być potencjalne krótkoterminowe i długoterminowe konsekwencje niewłaściwego lub niewystarczającego oczyszczania nosa u dzieci?
Obrzęk błony śluzowej i zaleganie wydzieliny sprzyjają rozwojowi infekcji bakteryjnych, zapaleniu zatok przynosowych oraz zapaleniu ucha środkowego. Regularne oczyszczanie nosa zmniejsza ryzyko tych powikłań poprzez usuwanie patogenów i alergenów.
U niemowląt i małych dzieci obrzęk błony śluzowej i nadmiar wydzieliny prowadzą do znacznego ograniczenia drożności nosa.
W jaki sposób skuteczne usuwanie wydzieliny z nosa wpływa na komfort oddychania, jakość snu i ogólne samopoczucie dziecka?
Zalegająca wydzielina i brak drożności nosa pogarszają ogólne samopoczucie, komfort i sen dziecka. Niedrożność nosa powoduje oddychanie ustami, co może prowadzić do suchości gardła, chrapania, kaszlu, a nawet zaburzeń w rozwoju zgryzu. Lepszy sen przekłada się na lepszą koncentrację, wyniki w nauce oraz funkcje poznawcze – bardzo ważne elementy rozwoju dziecka.
Czytaj więcej na stronie: poradnikdlarodziny.pl


Światło dzienne, zwłaszcza poranne, pomaga ustawić rytm dobowy i wspiera produkcję kortyzolu – hormonu odpowiedzialnego za energię i aktywność.

Założycielka portalu
Sleeplikeababy.eu wspiera rodziców w odzyskaniu spokojnych nocy, opierając się na łagodnych i szanujących dziecko metodach
sleeplikeababy.pl
Jak światło wpływa na jakość snu dzieci – i dlaczego jego kolor oraz intensywność są tak istotne?
Światło jest jednym z kluczowych regulatorów zegara biologicznego. U dzieci ma to szczególne znaczenie, ponieważ ich organizmy są wyjątkowo wrażliwe na bodźce. Światło dzienne, zwłaszcza poranne, pomaga ustawić rytm dobowy i wspiera produkcję kortyzolu – hormonu odpowiedzialnego za energię i aktywność. Z kolei wieczorne światło sztuczne, szczególnie jasne i niebieskie (np. z ekranów lub białych lamp LED), hamuje wydzielanie melatoniny – hormonu snu.
Dlatego tak ważne są kolor i natężenie oświetlenia: ciepłe, przyciemnione światło sygnalizuje organizmowi, że nadchodzi pora odpoczynku, podczas gdy jasne i chłodne pobudza i utrudnia wyciszenie.
Czy lampki nocne mogą wspierać wieczorne wyciszenie i rytuały? Jakie cechy są najważniejsze?
Odpowiednio dobrana lampka nocna może być doskonałym wsparciem w budowaniu spokojnej rutyny przed snem. Najważniejsze elementy:
Barwa światła – najlepiej ciepła, w odcieniach czerwieni, pomarańczy lub bursztynu. Należy unikać światła białego i niebieskiego.
Natężenie – delikatne, przygaszone, wystarczające, by czuć się bezpiecznie, ale nie rozświetlające całego pokoju.
Stałość – światło powinno być stabilne, nie migotać i nie zmieniać kolorów, aby nie stymulować dziecka.
Umiejscowienie – lampka powinna dawać światło pośrednie, które nie świeci bezpośrednio w oczy, lecz delikatnie rozświetla przestrzeń.
Element rytuału – włączanie lampki o stałej porze może stać się sygnałem dla dziecka, że rozpoczyna się wieczorna rutyna i czas przygotować się do snu.
Co zrobić, gdy dziecko ma trudności z zasypianiem mimo przestrzegania rutyny?
Rutyna jest podstawą zdrowego snu, ale czasami sama w sobie nie wystarcza.
Warto zwrócić uwagę na kilka aspektów:
Warunki w pokoju – zapewnij odpowiednie zaciemnienie, temperaturę oraz spokojne, ciche otoczenie.
Światło – wieczorem używaj ciepłego, przygaszonego oświetlenia, a rano zapewnij dostęp do naturalnego światła dziennego.
Aktywność w ciągu dnia – dzieci, które spędzają czas aktywnie i mają kontakt ze światłem dziennym, łatwiej zasypiają.
Plan dnia – sprawdź godziny drzemek i przerwy między nimi a snem nocnym.
Często to nie rutyna, lecz źle dobrany harmonogram jest problemem.
Regulacja emocji – unikaj nadmiernej stymulacji i ekscytujących zabaw przed snem. Rytuał powinien być spokojny, przewidywalny i powtarzalny.
Nawyki zasypiania – zwróć uwagę, w jaki sposób dziecko zasypia. Jeśli wymaga określonych warunków (np. kołysania), może budzić się w nocy i ponownie ich potrzebować, aby zasnąć.
Jeżeli pomimo przestrzegania powyższych zasad trudności ze snem się utrzymują, warto indywidualnie przeanalizować sytuację dziecka lub skonsultować się z konsultantem ds. snu dziecięcego.

Czytaj więcej na stronie: poradnikdlarodziny.pl
WYWIAD

Jako 21-letnia dziewczyna zostałam zapytana w gabinecie: „A pani chce mieć dzieci?”.
Nie sądziłam, że w tym wieku będę musiała się tym martwić.
Sandra Kubicka przyznaje, że zawsze marzyła o byciu mamą i o szczęśliwej rodzinie. Udało jej się to osiągnąć, mimo że nie brakowało trudności. W rozmowie z nami opowiada, dlaczego nie słucha rad dotyczących rodzicielstwa i jak diagnoza zespołu policystycznych jajników (PCOS) wpłynęła na jej postrzeganie macierzyństwa i zdrowie.
Co tak naprawdę najbardziej zaskoczyło panią w macierzyństwie?
Wszystko (śmiech). Najbardziej to, że te rady, które się słyszy, nie mają nic wspólnego z rzeczywistością, ponieważ każde dziecko jest zupełnie inne. Rodzicielstwo wymaga uczenia się na bieżąco. Jak już myślisz, że doskonale znasz swoje dziecko, to za trzy miesiące możesz się zdziwić, bo wgrywa mu się nowy „system” i wszystko zaczyna wyglądać zupełnie inaczej. Uznałam, że będę wychowywać Leosia na swoich zasadach, kierując się swoją intuicją. W kwestii odżywiania po prostu opieram się na własnej wiedzy. Są tego efekty: Leoś je wszystko, nawet warzywa, z ogromną chęcią. Macierzyństwo to suma prób i błędów oraz swoich własnych doświadczeń.
Jako znana osoba jest pani szczególnie narażona na niekonstruktywną krytykę… Ostatnio odezwała się do mnie influencerka, która we łzach opowiadała, że nie radzi sobie z tym, że gdy pokazuje szczegóły dotyczące wychowania swojego dziecka, spotyka ją hejt. Powiedziałam jej: ogranicz to do minimum. Ja przedstawiam swoje życie jako Sandry Kubickiej, ale ograniczam pokazywanie tego, co wiąże się z dzieckiem: co mu daję do jedzenia, jakie kremy stosuję... Im mniej ludzie wiedzą, tym mają mniejsze pole do obrażania nas i mądrowania się.
Co jest dla pani największym wyzwaniem jako dla mamy?
Zdecydowanie brak snu. Ponieważ cierpię na PCOS i insulinooporność, aby
funkcjonować i nie czuć się tragicznie, muszę się dobrze zregenerować. Doskonale rozumiem i akceptuję to, że trzeba się opiekować dzieckiem, zabawiać, karmić, nosić, natomiast na brak snu nie byłam się w stanie przygotować. Nie ma żadnej książki, żadnego poradnika, który to ułatwi, bo nigdy nie wiesz, jakie twoje dziecko będzie.
PCOS to dla kobiety bolesna diagnoza. Jak na panią wpłynęła?
Wychowałam się w rozbitej rodzinie i dlatego zawsze chciałam stworzyć swój dom, być mamą. Jak usłyszałam diagnozę, to ten obraz na jakiś czas legł mi w gruzach. Było to winą lekarzy, na jakich wtedy trafiłam. Jako 21-letnia dziewczyna zostałam zapytana w gabinecie: „A pani chce mieć dzieci?”.
Sandra Kubicka Modelka, influencerka i mama, znana z kampanii światowych marek. W swoich mediach społecznościowych inspiruje kobiety do dbania o zdrowie i otwarcie mówi o macierzyństwie oraz wyzwaniach, takich jak PCOS.

Nie sądziłam, że w tym wieku będę musiała się tym martwić. Tułałam się troszeczkę po świecie, musiałam trochę wypłakać, trochę się postresować i w końcu wziąć sprawy w swoje ręce. Zaczęłam szukać informacji na grupach, na których są dziewczyny z PCOS. Dziś mam też świetną panią doktor, która potrafi wszystko wytłumaczyć. Poszłam swoim kierunkiem i zaczęłam wprowadzać zmiany w stylu życia, które mi pomogły i dzisiaj się tym dzielę, bo chcę pomóc innym. Nie lubię natomiast, gdy na temat PCOS wypowiadają się osoby na Instagramie, które nie doświadczyły tej choroby. Nie mogą wiedzieć, jak ciężko jest takiej kobiecie wstać z łóżka, jakie ma stany depresyjne, kiedy ma bolesne wulkany podskórne, gdy jest spuchnięta, gdy musi golić brzuch czy wąsik.
Co daje pani najwięcej radości na co dzień? To uczucie, gdy budzę się rano i widzę tego uśmiechniętego człowieczka, który się na mnie kładzie i się przytula. Dzięki temu wiem, że jest ktoś, kto mnie zawsze potrzebuje. Daje mi to takie poczucie radości, spokoju i bezpieczeństwa. Uwielbiam obserwować kolejne etapy rozwojowe Leosia, oboje z Alkiem bardzo przeżywaliśmy na przykład jego pierwsze kroki. Poza tym cieszą mnie podróże do miejsc, w których już kiedyś byłam, ale dzięki Leosiowi, przez pryzmat jego oczu, odkrywam je na nowo.
Jakie są, oprócz podróży, pani ulubione sposoby na spędzanie wspólnych chwil z bliskimi?
Nasz styl życia bardzo się zmienił, odkąd wyprowadziliśmy się poza Warszawę i zamieszkaliśmy przy lesie. Uwielbiamy chodzić na spacery, zostawić telefony w domu i wyciszyć się na łonie natury.
Jak zarządzacie czasem, żeby znaleźć go i dla dziecka, i dla siebie? Niczego nie planujemy, u nas po prostu jest „go with the flow” (śmiech). Dziecko uczy tego, że trzeba być elastycznym. Na bieżąco ustalamy, co kto robi i kto zajmuje się Leosiem. Niektóre rzeczy udaje się robić razem. Na przykład, gdy mam coś szybko załatwić w biurze, jedziemy tam wszyscy. Ważne jest, żeby dzielić się obowiązkami. Dziecko ma przecież dwoje rodziców, nie tylko mamę, i powinno budować silną więź także z ojcem. Leoś jest tego pięknym przykładem – to taki synek tatusia. Jest bardzo za Alkiem, właśnie dzięki temu, że obaj mają ten swój czas, sam na sam.
A udaje się pani znaleźć czas dla siebie? Kiedy mam coś zrobić dla siebie, zawsze zastanawiam się, czy na pewno jest to konieczne, a jeśli już mam tę przestrzeń, to zdecydowanie wybieram podróże. Niedawno Alek zaopiekował się Leosiem, żebym mogła pojechać z przyjacielem na cztery dni do Grecji, a wcześniej na dwa dni do Szwecji. To krótko, ale super, że udało się coś takiego zrobić.

Szczególnie w okresie okołoporodowym kobieta potrzebuje poczucia bezpieczeństwa i zrozumienia ze strony bliskich. W tym czasie mogą wystąpić wahania nastrojów oraz początkowy brak więzi emocjonalnej z noworodkiem.

Lek. Tomasz Ptak Specjalista psychiatrii dzieci i młodzieży, certyfikowany psychoterapeuta i superwizor Sekcji Naukowej Psychoterapii Polskiego Towarzystwa Psychiatrycznego, inicjator projektu „Gabinet Wczesnego Rodzicielstwa” realizowanego w Wojewódzkim Specjalistycznym Szpitalu Dziecięcym im.
św. Ludwika w Krakowie, wspieranego przez Fundację Zdrowie Dziecka
Szczegóły dostępne na: dzieciecyszpital.pl
Jakie konkretnie sygnały mogą świadczyć o stanach depresyjnych u kobiety po porodzie?
Poród oraz okres okołoporodowy jest przeżyciem na ogół bardzo wycieńczającym, zarówno fizycznie, jak i psychicznie. Krótkotrwałe momenty niepokoju czy obaw, które mogą się pojawić, nie są więc niczym patologicznym, lecz raczej naturalną koleją rzeczy, szczególnie w przypadku kobiety, która urodziła pierwsze dziecko. Natomiast jeśli nietypowe objawy trwają przez kilka tygodni czy wręcz miesięcy, jeżeli są uporczywe i nawracające, to jest już to sygnał, że pomoc specjalistów jest niezbędna. Takimi symptomami mogą być: problem z nawiązaniem emocjonalnej więzi z dzieckiem, przewlekle obniżony nastrój, nasilone objawy lękowe czy ogólna apatia kobiety.
Z czego wynikają sytuacje, w których mama nie czuje więzi emocjonalnej z dzieckiem zaraz po jego narodzinach? W naszej kulturze oczekujemy, że każda matka wykaże się bezwarunkową i nagłą miłością do swojego nowonarodzonego dziecka, przez co czasami kobiety wstydzą się przyznać, że mają początkowo problem z nawiązaniem więzi emocjonalnej z noworodkiem. Dlatego tak ważne jest przełamanie tego tabu i otwarte mówienie, że tego typu sytuacje się zdarzają i wymagają specjalistycznego wsparcia. Brak więzi emocjonalnej to często efekt wcześniactwa, czyli sytuacji, w której noworodek tuż po porodzie jest oddzielony
fizycznie od mamy i przebywa pod respiratorem. Negatywny wpływ na relacje może mieć też ciężki przebieg porodu, powodujący u kobiety traumę. W takich sytuacjach czasami najlepszym lekarstwem jest po prostu czas lub konsultacja z lekarzem specjalistą.
Jakie formy wsparcia po porodzie, zarówno fizycznie, jak i psychicznie, są najbardziej pomocne dla młodych mam? Pomoc może mieć dwa wymiary. Pierwszy dotyczy wsparcia psychicznego, którego może udzielić lekarz specjalista bądź bliska, zaufana osoba. Takiej interwencji nierzadko potrzebują też ojcowie nowonarodzonych dzieci, a nawet ich starsze rodzeństwo, które może poczuć się odstawione przez rodziców na boczny tor. Drugą formą pomocy jest farmakologia. Dzięki nowoczesnym metodom leczenia jesteśmy w stanie pomóc młodej mamie lekami, nie narażając ani jej, ani dziecka – będącego jeszcze w brzuchu lub karmionego piersią. W działaniach, które podejmujemy w ramach projektu Gabinet Wczesnego Rodzicielstwa, podkreślamy też rolę, jaką w początkowych etapach rodzicielstwa odgrywa personel szpitala. Staramy się uczulić lekarzy i położne, że dla młodych rodziców są oni autorytetami i pierwszymi przewodnikami w tej nowej roli i muszą wykazywać się szczególną empatią.
Jak bliscy mogą wspierać kobietę po porodzie i pomagać jej w codziennych obowiązkach?
Okres połogu to bardzo specyficzny stan emocjonalny u kobiety. Jej uwaga prawie w całości poświęcona jest niemowlęciu, więc siłą rzeczy jest nieco wyłączona z prozaicznych spraw dotyczących życia codziennego. W takich momentach potrzebuje poczucia bezpieczeństwa i zrozumienia ze strony innych domowników.
Staramy się uczulić lekarzy i położne, że dla młodych rodziców są oni autorytetami i pierwszymi przewodnikami w tej nowej roli i muszą wykazywać się szczególną empatią.
Oczywiście wsparcie dotyczy też fizycznej pomocy przy obowiązkach związanych z prowadzeniem domu czy opieką nad dziećmi. Zapewnienie pełnego komfortu kobiecie w tych pierwszych dniach i tygodniach po porodzie jest bardzo ważne też dla samego noworodka, bo stan emocjonalny mamy ma bezpośrednie przełożenie na funkcjonowanie i rozwój noworodka.
Przewlekłe zmęczenie, senność i problemy z koncentracją to nie tylko skutek stresu czy braku snu.
Czasem to wołanie o pomoc ze strony układu nerwowego. Dowiedz się, jak naturalnie wspierać mózg i nerwy, by odzyskać energię i mentalną klarowność.

Dr hab. n. med. Ewa
Krzystanek
Specjalistka neurologii
i rehabilitacji
medycznej, profesor
Uniwersytetu
Medycznego, pracownik
Katedry Neurologii
Za co odpowiada nasz układ nerwowy?
Jakie sygnały mogą sugerować, że potrzebuje on dodatkowego wsparcia?
Układ nerwowy to swoiste centrum dowodzenia organizmu. To on odpowiada za odbieranie bodźców ze świata zewnętrznego – dzięki niemu widzimy, słyszymy czy odczuwamy dotyk. Kieruje również procesami wewnętrznymi: oddychaniem, pracą serca czy regulacją ciśnienia, których nie kontrolujemy świadomie. Z drugiej strony warunkuje naszą aktywność ruchową, procesy poznawcze i emocje. Pierwsze sygnały ostrzegawcze bywają niespecyficzne: przewlekłe zmęczenie, spadek koncentracji, zwiększona potrzeba snu czy bóle głowy. Mogą wystąpić także zaburzenia pamięci, pogorszenie nastroju, mrowienia lub drętwienia kończyn. Wszystko to powinno zwrócić naszą uwagę i skłonić do zadbania o układ nerwowy.
Czym jest stres oksydacyjny i jak wpływa na kondycję układu nerwowego? Każda komórka naszego organizmu potrzebuje energii, która produkowana jest w komórce przez tzw. mitochondria. W trakcie tego procesu powstają reaktywne formy tlenu – cząsteczki, które w nadmiarze mogą uszkadzać struktury komórkowe, białka czy DNA. Gdy dochodzi do zachwiania równowagi między ich liczbą a mechanizmami obronnymi, mamy do czynienia ze stresem oksydacyjnym. Jego skutki uwidaczniają się szczególnie w układzie nerwowym, prowadząc do pogorszenia sprawności umysłowej i zwiększając ryzyko chorób neurodegeneracyjnych, takich jak choroba Alzheimera czy Parkinsona. Antyoksydanty – naturalne związki obecne m.in. w warzywach, owocach czy zielonej herbacie – pomagają neutralizować wolne rodniki, chroniąc funkcje mózgu i nerwów.
Jak naturalnie wspierać naszą energię i jasność myślenia?
Podstawą jest styl życia. Odpowiednia dieta bogata w witaminy, polifenole czy kwasy: alfa-liponowy i gamma-linolenowy, które wspierają prawidłowe funkcjonowanie układu nerwowego i przyczyniają się do utrzymania dobrej sprawności umysłowej. Istotne są także: rezygnacja z używek, aktywność fizyczna oraz odpowiednia ilość snu. Pomagają one zachować, jak ważną dla nas, równowagę psychiczną. Warto rozważyć również suplementację – szczególnie witaminami z grupy B, wit. E z selenem oraz związkami o właściwościach antyoksydacyjnych. Na uwagę zasługuje honokiol, wyciąg z magnolii znany w medycynie naturalnej od wieków, o potwierdzonym działaniu wspierającym układ nerwowy i zmniejszającym konsekwencje stresu oksydacyjnego.
Czytaj więcej na stronie: poradnikdlarodziny.pl
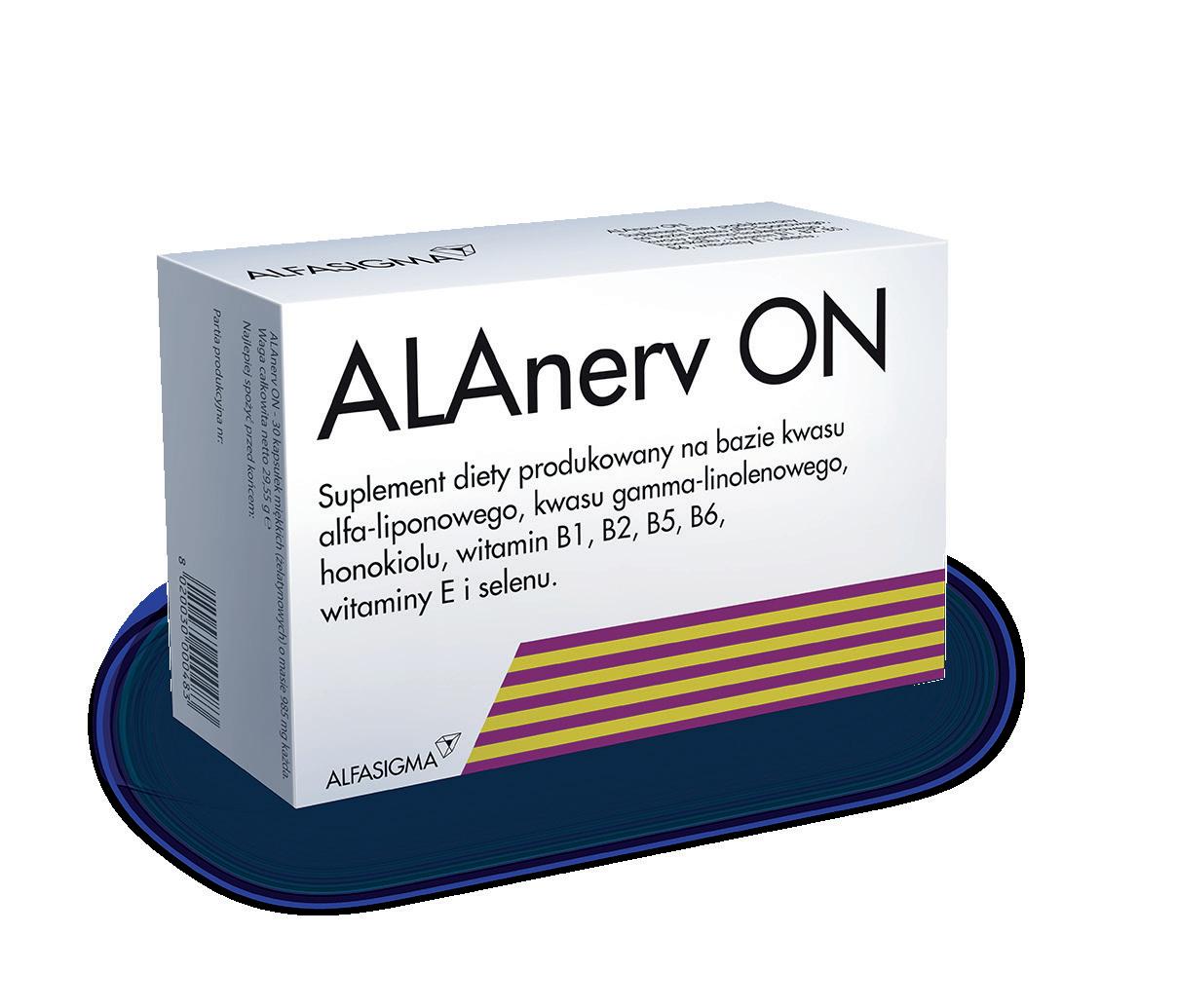

* Witaminy B1, B2, B6 pomagają w prawidłowym funkcjonowaniu układu nerwowego.
ALAnerv® ON Suplement diety. Wartość odżywcza w 1 kapsułce: kwas alfa-liponowy 300 mg; kwasy tłuszczowe nienasycone (kwas linolowy, kwas gamma-linolenowy) 180 mg; honokiol 27 mg; witamina E naturalna 7,5 mg (62,5%*); kwas pantotenowy 4,5 mg (75,0%*); witamina B6 1,4 mg (100,0%*); ryboflawina 1,2 mg (85,7%*); Tiamina 1,05 mg (95,5%*); Selen 25 μg (45,4%*). *Referencyjne wartości spożycia. SKŁADNIKI: Kwas alfa-liponowy (tiooktanowy); Olej z ogórecznika lekarskiego (Borago officinalis) standaryzowany na zawartość wielonienasyconych kwasów tłuszczowych, zawierający 22% kwasu gamma-linolenowego; żelatyna spożywcza; Substancja utrzymująca wilgotność: Glicerol; Triglicerydy kwasów tłuszczowych; Suchy wyciąg z Magnolii (Magnolia officinalis, kora) standaryzowany na 90% zawartości honokiolu; Emulgator: Lecytyna sojowa (E322); Substancja przeciwzbrylająca: Sole magnezowe kwasów tłuszczowych (E470b); Substancja utrzymująca wilgotność: Estry kwasów tłuszczowych i poliglicerolu (E475); Witamina E naturalna (d-α-tokoferol w oleju słonecznikowym); Kompleks witamin grupy B: Witamina B5 (D-pantotenian wapnia), Witamina B6 (chlorowodorek pirydoksyny), Witamina B1 (monoazotan tiaminy), Witamina B2 (ryboflawina); Barwnik: węglan wapnia (E170), Kurkumina (E100); Tlenki i wodorotlenki żelaza (E172); Selenin sodu. SPOSÓB UZYCIA: 1-2 kapsułki raz dziennie, najlepiej podane jednorazowo, w trakcie posiłku. OSTRZEŻENIA: Wskazane jest zachowanie ostrożności w przypadku osób stosujących terapie insulinowa lub doustne leki hipoglikemizujace, gdyż kwas alfa-liponowy może nasilać efekt hipoglikemiczny równolegle stosowanych leków, dlatego przed zażyciem ALAnerv ON należy skonsultować się z lekarzem. Nie przekraczać porcji zalecanej do spożycia w ciągu dnia. Preparaty uzupełniające
WYZWANIA

Padaczka jest najczęstszą przewlekłą chorobą układu nerwowego i dotyka około 1 proc. dzieci. Uczniowie z epilepsją mają prawo uczęszczać do zwykłej szkoły. Niestety, placówki edukacyjne często nie potrafią się zmierzyć z potrzebami takich dzieci. Brakuje dobrej komunikacji z lekarzami, a wiele ścieżek rodzice muszą wydeptywać sami. Jak to zmienić?

Iwona Sierant
Prezes Polskiego
Stowarzyszenia na Rzecz Dzieci
Chorych na Padaczkę, nauczycielka edukacji wczesnoszkolnej
Jak szkoły i przedszkola powinny przygotować się na przyjęcie dziecka z padaczką, aby zapewnić mu bezpieczeństwo i poczucie akceptacji? Dobrze by było, żeby nauczyciele zostali przeszkoleni z udzielania pierwszej pomocy w napadzie padaczkowym i wiedzieli, z czym się mogą spotkać, mając pod opieką takiego ucznia. Nasze stowarzyszenie w tym pomaga. Szkoła powinna ściśle współpracować z rodzicami, zebrać od nich dokładny wywiad i na tej podstawie wypracować sobie system postępowania wobec konkretnego dziecka. Nauczyciele muszą wiedzieć, kiedy mogą się pojawić napady, jak przebiegają, kiedy podać lek. Wiosną ważną zmianę przyniosła nowelizacja ustawy o ratownictwie medycznym. W nagłych, dramatycznych sytuacjach każdy może podać lek z zasobów chorego.
Poza tym przydałby się jakiś kącik z materacem i kocykiem z myślą o dzieciach, którym zdarzają się napady z utratą świadomości, aby mogły się przespać, odpocząć.
Jak wygląda idealna współpraca pomiędzy rodzicami, nauczycielami i personelem medycznym, aby dziecko z padaczką mogło w pełni uczestniczyć w życiu szkolnym?
Problemem jest to, że łącznikiem między lekarzami a szkołą są rodzice, bo te środowiska nie kontaktują się bezpośrednio ze sobą. To takie dwa
światy, które zupełnie nic o sobie nie wiedzą. W wielu krajach europejskich jest inaczej, to rodzice dostają plany działania – kolejne kroki rozwojowe dziecka są prowadzone w systemie. A u nas rodzic sam tę ścieżkę wydeptuje.
Współpraca idealna to taka, gdzie szkoła przekazuje informacje rodzicowi o tym, jak dziecko funkcjonuje. Te obserwacje rodzic może przekazać lekarzowi, co jest bardzo ważne w procesie leczenia. Liczy się też komunikacja w drugą stronę. Od lekarza powinna pójść rzetelna informacja do szkoły. Jeśli potrzeba zaświadczeń, powinien je bez problemu wystawiać. Szkoła nie może jednak wymagać dokumentów, które są niezgodne z przepisami i niepotrzebne, jak to ma często miejsce, np. kiedy klasa zaczyna chodzić na basen, placówka domaga się zgody lekarza.
Jakie są najczęstsze wyzwania emocjonalne, z jakimi mierzą się dzieci z padaczką?
Te dzieci są często straumatyzowane. W środowisku szkolnym mają przeświadczenie, że są obserwowane bardziej niż rówieśnicy, więc czują się piętnowane. Boją się swoich napadów padaczkowych: może się zdarzyć oddanie moczu lub wymioty (przy napadach toniczno-klonicznych), skręty tułowia, zwrot gałek ocznych (dziecko ma świadomość, ale nie może na to wpłynąć).
Pojawiają się stany depresyjne. Pobyty w szpitalu też emocjonalnie rozbijają dzieci. Tych negatywnych emocji w chorobie przewlekłej jest mnóstwo.
Jak edukować rówieśników, aby zmniejszyć stygmatyzację i obawy w grupie? Ważna jest integracja. Warto wzmacniać dobre strony dzieci z padaczką i pokazywać grupie, że każdy jest w czymś lepszy, w czymś gorszy, ale tworzymy zespół, a zespół się wspiera.
Problemem jest to, że łącznikiem między lekarzami a szkołą są rodzice, bo te środowiska nie kontaktują się bezpośrednio ze sobą.
Bardzo liczyliśmy na edukację zdrowotną, ale jak już wiadomo, sukcesu nie będzie. Widzę za to potencjał w lekcjach języka polskiego, na których można omawiać odpowiednią literaturę jako zaczątek do dyskusji. Wiele inspiracji i gotowych scenariuszy znajduje się na stronie Instytutu Matki i Dziecka.
Padaczka jest chorobą, u której podłoża leżą różne czynniki etiologiczne (np.: urazy, udary, czynniki metaboliczne, genetyczne itd.). Ze względu na swój przebieg dla wielu pacjentów jest wyzwaniem. Jednak w większości przypadków padaczka nie powinna oznaczać wycofania się z życia zawodowego, sportowego czy społecznego.

Prof. dr hab.
n. med. Halina
Sienkiewicz-Jarosz
Neurolog i profesor nauk medycznych, kieruje
I Kliniką Neurologiczną w Instytucie
Psychiatrii i Neurologii
w Warszawie, specjalizuje
się w leczeniu padaczki, chorób neurodegeneracyjnych
i udarów mózgu
Jakie mity wciąż pokutują na temat padaczki?
Powszechnie uważa się, że napady padaczkowe to zawsze drgawki całego ciała, choć w rzeczywistości mogą one przyjmować różne formy, takie jak szybkie mruganie, krótkie okresy „zawieszenia” świadomości czy ruchy ograniczone do jednej strony ciała. Kolejnym rozpowszechnionym mitem jest utożsamianie padaczki z niepełnosprawnością intelektualną – choć istnieją ciężkie encefalopatie padaczkowe, to zdecydowana większość osób chorych nie ma takich deficytów. Wciąż pokutuje błędne przekonanie, że podczas napadu należy wkładać coś do ust, co jest bardzo niebezpieczne. Istnieje także mit, że kobiety z padaczką nie powinny mieć dzieci, co oczywiście nie jest prawdą, a współczesne leki przeciwnapadowe są znacznie bezpieczniejsze i wiążą się ze stosunkowo niskim ryzykiem wad płodu. Padaczka nie oznacza też konieczności rezygnacji z pracy czy
sportu. Większość osób z padaczką może prowadzić satysfakcjonujące życie rodzinne, zawodowe i towarzyskie. Ograniczenia dotyczą wykonywania zawodów zagrażających bezpieczeństwu, jak pilot, kierowca zawodowy czy praca na wysokości. Sport jest zalecany, ale również z uwzględnieniem bezpieczeństwa chorego, np. zalecane jest bieganie, tenis, a jeśli pływanie – to raczej pod kontrolą, unikanie sportów kontaktowych.
W jaki sposób rodzina i bliscy mogą wspierać chorego, a jak może robić to społeczeństwo?
Wsparcie rodziny i bliskich jest kluczowe – przypominanie o regularnym zażywaniu leków, uczestnictwo w wizytach lekarskich, pomoc w prowadzeniu dzienniczka napadów, a także edukacja pacjenta i rozwijanie jego samodzielności to elementy wspierające proces leczenia.
Bardzo ważna jest edukacja – informowanie, czym jest padaczka, jak należy
postępować podczas napadu oraz jak aktywnie przeciwdziałać stygmatyzacji osób chorych. Dzięki wiedzy i wsparciu osoby z padaczką i ich bliscy mogą funkcjonować pełniej i czuć się bezpieczniej w codziennym życiu.
Jak właściwie wygląda nowoczesne leczenie padaczki?
Najczęściej stosowaną metodą jest farmakoterapia. Obecnie dostępnych jest coraz więcej skutecznych terapii w padaczkach lekoopornych, w tym leki przeznaczone do konkretnych zespołów padaczkowych. Oprócz tego dostępne są metody chirurgiczne (klasyczne i mało inwazyjne), neurostymulacja czy dieta ketogenna. W Polsce wciąż istnieje potrzeba lepszej dostępności do niektórych form terapii oraz kompleksowej opieki interdyscyplinarnej. W tej chwili nadal nie jest finansowana przedoperacyjna diagnostyka inwazyjna, a leczenie operacyjne jest stosowane bardzo rzadko. Jest zatem jeszcze wiele do zrobienia!
Czytaj więcej na stronie: poradnikdlarodziny.pl

WYWIAD


Kiedy otrzymałem diagnozę jako dziecko, nie do końca wiedziałem, czym jest padaczka. Powiedziano mi, że muszę przyjmować leki. Pamiętam, że byłem zmartwiony faktem, że jestem chory, ale nie zdawałem sobie jeszcze sprawy, jakie konsekwencje będzie miała ta choroba w przyszłości.
Mikołaj Mongiało Aktor z ponad 10-letnim doświadczeniem w filmie i telewizji. Występował w produkcjach dramatycznych, scenach akcji i projektach kostiumowych, stale rozwijając swój warsztat. Prywatnie mierzy się z padaczką i otwarcie mówi o tym, jak choroba wpłynęła na jego życie zawodowe i osobiste – promując świadomość i edukację na temat epilepsji. mikolajmongialo
Jak właściwie wyglądała pana droga do diagnozy – kiedy pojawiły się pierwsze objawy i jakie emocje towarzyszyły panu, gdy usłyszał pan rozpoznanie?
Pierwszy napad padaczki miałem w dzieciństwie – podczas wizyty u kuzyna, kiedy graliśmy na komputerze. Miałem wtedy 8-10 lat, dokładnie nie pamiętam. Straciłem przytomność i nie rozumiałem, co się ze mną dzieje.
Kiedy otrzymałem diagnozę jako dziecko, nie do końca wiedziałem, czym jest padaczka. Powiedziano mi, że muszę przyjmować leki. Pamiętam, że byłem zmartwiony faktem, że jestem chory, ale nie zdawałem sobie jeszcze sprawy, jakie konsekwencje będzie miała ta choroba w przyszłości. Lekarz mówił, że jeśli będę przyjmował leki, powinno być dobrze – to trochę mnie uspokoiło. Najtrudniejsze było jednak to, że musiałem spędzić tydzień w szpitalu na obserwacji, z dala od domu i rodziców. To przeżycie zrobiło na mnie większe wrażenie niż sama diagnoza.
Jak padaczka wpływa na pana codzienne funkcjonowanie – życie zawodowe, rodzinne i społeczne? Czy są obszary, w których musiał pan wprowadzić szczególne zmiany?
Na szczęście w moim przypadku padaczka przebiega łagodnie. Jeśli dbam o sen i unikam nadmiernego spożycia alkoholu, ataki zdarzają się rzadko. Najczęściej występowały, gdy miałem 25-30 lat – po imprezowych, nieprzespanych nocach. Teraz wiem, że kilka piw jest bezpieczne, ale przesada może skończyć się napadem.
Padaczka wpływa na moje życie zawodowe – brak prawa jazdy ogranicza wybór ról, ale mogę je odzyskać po kilku latach bez napadu, więc cierpliwie czekam. Najważniejsza zmiana to dbanie o sen i regenerację. Lekarz żartował, że mam dwie opcje – pić albo być zdrowym – wybrałem to drugie. Doceniam, że dzięki dyscyplinie mogę prowadzić w miarę normalne życie.
Jak ważne w pana przypadku okazało się wsparcie rodziny i przyjaciół? Jak bliscy reagowali na pana chorobę i jak dziś uczestniczą w pana życiu z padaczką?
Wsparcie rodziny i przyjaciół ma dla mnie ogromne znaczenie. Wiedzą o mojej chorobie, pytają, jak się czuję, a przy rodzinnych
uroczystościach ktoś zawsze przypomina: „Mikuś, dla ciebie mam jedno piwko – najlepiej bezalkoholowe!”.
Moi przyjaciele potrafią troszczyć się o mnie z humorem. Pamiętam wesele jednego z nich – wszyscy bawili się w najlepsze, a ja piłem tylko bezalkoholowe napoje. Wtedy mój najlepszy przyjaciel podszedł i zażartował: „Z tobą to ani się napić, ani nie odwieziesz, bo prawa jazdy nie masz. Ale i tak cię kocham”. Ten humor mi pomaga, bo pokazuje, że choroba nie definiuje naszych relacji.
Mam szczęście, że otaczają mnie ludzie, którzy mnie rozumieją i akceptują. Dzięki nim czuję się bezpieczny i wspierany.
Jak radzi sobie pan ze stresem i niepewnością, które mogą towarzyszyć chorobie? Czy korzysta pan z pomocy psychologa lub grup wsparcia?
Ze stresem radzę sobie całkiem dobrze, głównie dlatego, że w pracy aktora jest on właściwie codziennością – nieustannie wysyła się nagrania na castingi i czeka na decyzję, czy zostało się wybranym. To nauczyło mnie dystansu i odporności. Nie korzystam na co dzień z pomocy psychologa ani grup wsparcia, choć raz byłem u specjalisty i otrzymałem receptę na medyczną marihuanę. Stosuję ją okazjonalnie – tylko wtedy, gdy pojawiają się tzw. lęki przednapadowe. Na szczęście zdarzają się one rzadko, ponieważ dziś prowadzę znacznie spokojniejszy tryb życia niż kilka lat temu. Przykładowo, podczas pracy na planie serialu „Fundacja”, gdy mieliśmy nocne zdjęcia od 18:00 do 5:00 rano, po powrocie do domu byłem mocno niewyspany i wtedy właśnie pojawiły się lęki. W takiej sytuacji
jednorazowe użycie medycznej marihuany pomogło mi się wyciszyć i odzyskać spokój. Czasami wystarczy mi po prostu zajęcie głowy czymś innym, żeby nie nakręcać się negatywnymi myślami. U mnie działa to trochę jak błędne koło – im bardziej boję się napadu, tym większy stres odczuwam, a to samo w sobie może wywołać lęk. Dlatego w takich momentach unikam ryzykownych sytuacji – nie ćwiczę z ciężarami i nie wychodzę sam w miejsca, w których upadek mógłby skończyć się poważnym urazem.
Na szczęście takie epizody zdarzają się coraz rzadziej. Świadomość swoich ograniczeń, dbanie o odpoczynek i regenerację sprawiają, że mogę spokojnie funkcjonować na co dzień.
Co chciałby pan powiedzieć osobom, które niedawno usłyszały diagnozę padaczki – jakie rady lub słowa wsparcia mogą pomóc im w odnalezieniu się w nowej sytuacji?
Chciałbym powiedzieć wszystkim osobom, które niedawno usłyszały diagnozę padaczki, że to absolutnie nie jest koniec życia. Można normalnie funkcjonować, realizować swoje marzenia i prowadzić satysfakcjonujące życie.
Warto pamiętać, że nie jesteście sami – macie rodzinę i bliskich, którzy z pewnością będą was wspierać. A jeśli z różnych powodów nie możecie liczyć na wsparcie najbliższych, istnieją organizacje i stowarzyszenia, które pomagają osobom z padaczką odnaleźć się w nowej sytuacji.
Najważniejsze to nie zamykać się w sobie i nie tracić nadziei – z czasem nauczycie się żyć z tą chorobą i znajdziecie własny sposób, by cieszyć się każdym dniem.

Moczenie nocne dotyka nawet kilkanaście procent dzieci w wieku szkolnym i może wpływać na ich zdrowie psychiczne oraz relacje rówieśnicze. Ekspert wyjaśnia, jak je rozpoznać, kiedy szukać pomocy i jakie są dostępne metody terapii.

Lek. Karolina Oskroba Specjalistka chirurgii i urologii dziecięcej, starszy asystent w IPCZD w Warszawie, ekspertka w diagnostyce i leczeniu zaburzeń układu moczowo-płciowego u dzieci
Czym jest moczenie nocne?
Moczenie nocne to nieświadome oddawanie moczu w czasie snu u dziecka, które ukończyło 5 lat lub które wcześniej opanowało trening czystości. W zależności od czasu wystąpienia objawów choroby, obecności lub braku dodatkowych zaburzeń ze strony układu moczowego moczenie nocne dzielimy na:
• pierwotne – gdy dziecko nigdy nie miało co najmniej półrocznego okresu suchości,
• wtórne – gdy problem pojawia się po minimum 6 miesiącach suchości,
• jednoobjawowe (monosymptomatyczne) – bez objawów dziennych, • wieloobjawowe (niemonosymptomatyczne) – z dodatkowymi objawami, jak popuszczanie moczu czy częstomocz.
Kiedy udać się do lekarza?
Moczenie nocne może być objawem chorób takich jak cukrzyca, niewydolność nerek, przerost migdałków,
zaparcia. Często występuje u dzieci z ADHD, zaburzeniami koncentracji czy depresją. Może prowadzić do izolacji i stygmatyzacji, dlatego nie należy zwlekać z wizytą.
Jak wygląda diagnostyka?
Podstawą rozpoznania jest szczegółowo zebrany wywiad. Następnie każdego pacjenta badamy przedmiotowo. Diagnostykę standardowo rozpoczynamy od przygotowania dwudniowego dzienniczka mikcji. Kolejnym punktem jest przygotowanie 14-dniowego dzienniczka moczenia nocnego. Prawidłowe i szczegółowe wypełnienie dzienniczka mikcji dziennego i nocnego oraz dzienniczka stolców pozwala na jak najszybsze rozpoznanie istniejących zaburzeń występujących w dzień i ocenę moczenia nocnego oraz zaparć.
Jakie są metody leczenia? Podstawą jest uroterapia – proste zalecenia dotyczące nawyków mikcyjnych, które pozwalają osiągnąć suchość


u 70 proc. dzieci. W przypadku braku pozytywnych efektów uroterapii zaleca się wprowadzenie odpowiednio dobranego leczenia. Obecnie mamy
Podstawą jest uroterapia – proste zalecenia dotyczące nawyków mikcyjnych, które pozwalają osiągnąć suchość u 70 proc. dzieci.
do wyboru dwie możliwości terapii moczenia nocnego: farmakologiczną lub z użyciem alarmu nocnego. Terapia moczenia nocnego prowadzona jest zawsze równocześnie z zachowaniem zasad uroterapii.

Czytaj więcej na stronie: poradnikdlarodziny.pl


Z wiekiem nasza chrząstka stawowa staje się mniej elastyczna z uwagi na zaburzenia w tworzeniu kolagenu.
Zwiększa to ryzyko jej uszkodzenia – mówi dr Agata Skwarek-Szewczyk, specjalistka chorób wewnętrznych i reumatologii. Co zrobić, aby zahamować ten proces i zapewnić zdrowie stawów na lata?

Dr Agata Skwarek-Szewczyk
Specjalistka reumatologii, na co dzień wspiera pacjentów w walce z bólami stawów i propaguje wiedzę na temat chorób reumatycznych
reumatolog_agata
Jakie składniki odżywcze są niezbędne dla zdrowia stawów?
Stawy wymagają wielu składników odżywczych do budowy i regeneracji. Należą do nich wapń, fosfor, białko, kwasy omega-3, witamina C, D, E, cynk. Ważna jest także dieta. Z pewnością najlepsza jest dieta śródziemnomorska lub odpowiednio zbilansowana dieta wegetariańska.
A jak kolagen wpływa na funkcjonowanie stawów?
Kolagen jest białkiem, które nasz organizm produkuje naturalnie. Wyróżnia się kilkanaście jego typów. Na przykład kolagen typu pierwszego tworzy kości, ścięgna i więzadła, a ten typu drugiego dominuje w chrząstce. Egzogenny kolagen, który przyjmujemy, to nic innego jak białko, które przez enzymy jest rozkładane do aminokwasów. Tym samym, jeśli przyjmiemy kolagen, to
jest on w 90 proc. trawiony do podstawowych elementów, które mogą być wykorzystywane do ponownej jego syntezy. Pozostałe 10 proc. jest ciętych na dipeptydy i tripeptydy. Te mniejsze substancje są w stanie zahamować rozkład naszego naturalnego kolagenu.
Jakie znaczenie dla zdrowia stawów ma witamina C i w jaki sposób wspiera produkcję kolagenu?
Witamina C odgrywa ważną rolę w ogóle w utrzymaniu dobrostanu człowieka. Bierze udział w syntezie kolagenu. Najważniejsze jest to, że pomaga lizynie i prolinie przekształcić się w kolagen.
Dlaczego stawy z wiekiem tracą elastyczność i jak można temu zapobiegać?
Z wiekiem nasza chrząstka stawowa staje się mniej elastyczna z uwagi
na zaburzenia w tworzeniu kolagenu. Zwiększa to ryzyko jej uszkodzenia. Aby temu zapobiegać, najważniejsza jest regularna i dostosowana
Kolagen
jest białkiem, które nasz organizm produkuje naturalnie.
do możliwości aktywność fizyczna, która wzmacnia również mięśnie wokół stawów. Ważna jest kontrola masy ciała, bo redukujemy obciążenia stawów. Nie można zapominać też o zdrowej diecie i profilaktyce osteoporozy.


Czytaj więcej na stronie: poradnikdlarodziny.pl



