

MICROBIOLOGÍA II
Parásitos Intestinales Unicelulares
AMEBAS
Parásitos Intestinales Unicelulares
AMEBAS PATÓGENAS
E n t a m o e b a h i s t o l y t i c a E n t a m o e b a d i s p a r E n t a m o e b a g i n g i v a l i s E n t a m o e b a h a r t m a n i i
Entamoeba histolytica
7 Epidemiología y Ciclo de Vida:
Familia: 1
Entamoebidae



4 2
Generalidades:
Es un protozoointestinal. Ameba patógena.
Origina el 90% de los casos infecciosos asintomáticos.
Las amebas se caracterizan por la presencia de ecto y endoplasma y por su locomoción mediante la formación de seudopodios.
Principales Enfermedades:
Presenta tres formas: trofozoito que mide ente 10 60 µm, prequistes que pueden tener uno o dos núcleos y que miden entre 5 20 µm y quistes que por mitosis se transforman y que tienen cuatro núcleos.
Es la única ameba del humano capaz de fagocitar eritrocitos.
Tiene una forma magna y carece de mitocondrias, además, tiene un retículo endoplasmático poco desarrollado.
Amebiasis Intestinal. Las amebas penetran por el fondo de las criptas, siendo las más afectadas la región cecoascendente y la rectosigmoidea. Hay formas agudas como la rectocolitis amebiana o disentería amebiana, la colitis fulminante, la forma diarreica, la tifloapendicitis amebiana en donde solo la presencia de diarrea sugiere sospechar el diagnóstico. Las formas crónicas son atípicas o asindrómico.
hombre es el único hospedero con importancia epidemiológica. El quiste es la forma infectante y es capaz de resistir al cloro. Los quistes se destruyen por cocción. Los trofozoítos se destruyen rápidamente en el ambiente.
Presenta gran cantidad de partículas de glucógeno en el citoplasma, lo que le confiere el carácter de ser esencialmente anaeróbico, obteniendo su energía mediante glucólisis anaeróbica.
Amebiasis Hepática. Es la más frecuente de las secundarias o extraintestinales. También se encuentran: la peritoneal, la pleuropulmonar, la cerebral, la pericárdiaca y la cutánea.
Tratamiento:
Todo el citoplasma presenta abundantes lisosomas, algunos de los cuales llegan hasta la membrana celular. Su membrana celular es muy compleja.
3 Diagnóstico
El núcleo se observa mediante tinciones vitales como verde de metilo, o bien, mediante frotis teñidos con hematoxilina férrica o en preparaciones fijadas y teñidas según técnica de PVA y PAF.
La persona se infecta al ingerir quistes maduros tetrágenos. La puerta de entrada es la oral y una vez que los quistes llegan al intestino delgado, si las condiciones les son desfavorables, se eliminarían como quistes.
El quiste para ser infectante, debe salir al medio ambiente, y que el desenquistamiento sólo se produce en el intestino delgado, y si, el trofozoito encuentracondicionesfavorablesparasu desarrollo, se transforma en la forma magna penetrando la mucosa intestinal.
Utilizar fármacos que actúen sobre las formas trofozoíticas en los tejidos y deberá completarse con terapia sintomática de acuerdo a los síntomas.
Entre los amebicidas tisulares derivados del 5 nitroimidazólicos están el metronidazol, nimorazol, ornidazol, tinidazol y secnidazol.
Entamoeba histolytica

Los quistes y los trofozoítos se eliminan por las heces.
Los quistes se encuentran típicamente en las heces formadas, mientras que los trofozoítos se encuentran típicamente en las heces diarreicas. Los quistes pueden sobrevivir de días a semanas en el ambiente externo y permanecer infecciosos en el ambiente debido a la protección que les confieren sus paredes.
La infección se produce a través de la ingestión de quistes maduros de alimentos, agua o manos contaminados con heces.

La exquistación se produce en el intestino delgado y los trofozoítos se liberan y migran al intestino grueso.
Los trofozoítos pueden permanecer confinados a la luz intestinal y los individuos continúan eliminando quistes en las heces. Los trofozoítos pueden invadir la mucosa intestinal o los vasos sanguíneos, alcanzando sitios extraintestinales como el hígado, el cerebro y los pulmones.
Los trofozoítos se multiplican por fisión binaria y producen quistes. Ambas etapas se excretan en las heces.
 Microbiología II Licda. Martha Sigal
Microbiología II Licda. Martha Sigal
Entamoeba dispar
Familia: 1
Generalidades:
Fue descubierta por Brumpt en 1925.
Desde el punto de vista morfológico es idéntica a Entamoeba histolytica, tanto el trofozoíto como el quiste, pero este último es más pequeño, de menos de 10 µm, es decir, igual al quiste pequeño de su similar.
Principales Enfermedades:
7 Epidemiología y Ciclo de Vida:
La hematofagia siempre se asocia con infección por Entamoeba histolytica, aunque Entamoeba dispar a veces es patógena, pero sin invasión de tejidos


Se reporta un caso de enteritis por Entamoeba dispar, en un paciente que vive en una zona no endémica. El diagnóstico se realizó mediante la identificación de ADN. Después de estudiar muchas muestras de abscesos hepáticos amebianos, informaron que Entamoeba dispar comenzó a mostrar una faceta diferente.
La mayoría de los ensayos de PCR para la diferenciacióndela Entamoebahistolytica y la Entamoeba dispar utilizan como gen diana 18S rRNA.
La identificación de Entamoeba dispar en una muestra de heces depende del reconocimiento de los estadios de quiste o trofozoítos o de ambos.
Otras características incluyen: Trofozoitos de tamaño variable (10 60, µm), con las formas no-invasivas usualmente más pequeñas.
Los quistes miden de 10 20 µm y poseen núcleos con las mismas características descritas arriba.

Cepas específicas de Entamoeba dispar están asociadas con colitis humana no disentérica y absceso hepático amebiano, por lo tanto, la no patogenicidad de la Entamoeba dispar es cuestionable.
Se diferencia de Entamoeba histolytica por la pectina específica de esta última que se puede objetivar mediante isoenzimas,testsqueutilizananticuerpos monoclonales, por ejemplo, ELISA y mediante la pesquisa de parte del DNA por PCR.
: Prevención:
VIASURE Entamoeba dispar Real Time PCR Detection Kit está diseñado para la identificación específica de Entamoeba dispar en muestras de heces humanas procedentes de pacientes con signos y síntomas de infección por Entamoeba dispar.
Dadas las discrepancias en la microscopia, la reacción en cadena de la polimerasa (PCR) puede ser un método de elección debido a su sensibilidad y su especificidad.
La higiene personal que incluye lavarse las manos antes y después de comer e ir al baño. Evitar comerse las uñas. Ingerir alimentos bien lavados y cocidos. Beber agua potable. 5



6
Entamoeba dispar
La desenquistación se produce en el intestino delgado
Se liberan trofozoítos, que migran al intestino grueso.
Los trofozoítos se multiplican por fisión binaria y producen quistes, y ambas etapas se eliminan en las heces.
Debido ala protección quelesconfieren susparedescelulares,losquistespueden sobrevivir díaso semanas en elambiente externo
Microbiología II Licda. Martha Sigal7 Epidemiología y Ciclo de Vida:
Entamoeba gingivalis





Entamoeba
4 2
Generalidades:
Es un protozoo que existe sólo bajo la forma de trofozoíto.
Es una ameba no patógena que habita en la cavidad oral humana y ocasionalmente en otros sitios.
Suhábitateslabocadelhombre,de monos y otros animales vertebrados.
Mide 20 µm de diámetro, presenta un endoplasma granuloso y un ectoplasma claro.
El núcleo es esférico con un cariosoma central yunamembrana nuclearremarcada por gránulos de cromatina.
Se multiplica por fisión binaria.
Se transmite directamente de persona a persona a través de gotitas de Pflüegge y por estrecho contacto con individuos infectados a través de besos.
Aunque no es patógena, se le ha encontradojuntoa Trichomonastenax enel sarro dental y en las encías.
Principales Enfermedades:
Se observa con frecuencia en las bolsas periodontales de pacientes con periodontitis
La periodontitis es una enfermedad infecciosa causada por los microorganismos que forman parte de la microbiota oral.
Ocasionalmente, también se han informado trofozoítos de Entamoeba gingivalis en el tracto genital femenino, particularmente en asociación con el uso de un dispositivo intrauterino (DIU).

Se efectúa por la observación de trofozoítos del borde de las encías o del sarro dental, en preparaciones al fresco y/o con coloración vital.
Se ha elaborado una sonda genética DNA específica con fines diagnósticos.
En preparaciones permanentes teñidas con Giemsa se aprecian mejor las características del núcleo.
: Prevención:
La identificación generalmente se realiza mediante el hallazgo de trofozoítos en raspados de encías y dientes; se pueden observar trofozoítos que ingieren glóbulos blancos y núcleos de células epiteliales.
Se puede encontrar en el esputo en raras ocasiones o se puede detectar en las pruebas de Papanicolaou cervical.
Está dirigida a una buena higiene bucal. Erradicar la falta de control odontológico periódico ya que la placa bacteriana específica con mayor patogenicidad, la diabetes descompensada, actúan y aceleran el proceso destructivo periodontal. 5
6
Los trofozoítos viven en la cavidad bucal de los seres humanos, residiendo en las bolsas gingivales cerca de la base de los dientes.
No se consideran patógenos y se alimentan de bacterias y otros desechos.
Los trofozoítos se transmiten de persona a persona por vía oral a través de besos o fómites (como utensilios para comer).
El estadio de trofozoíto de Entamoeba gingivalis es morfológicamente similar al de Entamoeba histolytica
Los dos deben diferenciarse, ya que ambos pueden toser en muestras de esputo (si es Entamoebahistolytica está presente en los abscesos pulmonares).
Los trofozoítos también pueden extender pseudópodos agranulares mientras que el citoplasma de la célula principal permanece en apariencia granular.
Entamoeba hartmanii


7 Epidemiología y Ciclo de Vida:



Familia: 1
Entamoebidae
4 2 Principales Enfermedades:
Generalidades:
Pertenece a los rizópodos, este género Entamoeba es con quistes con cuatro núcleos, llamado grupo Histolytica
El trofozoíto mide de 5 12 µm.
Los quistes miden menos de 10 µm.
Se suele confundir con la forma minuta de Entamoeba histolytica y con Entamoeba dispar
No es patógena y por consiguiente los trofozoítos no fagocitan glóbulos rojos, sin embargo, pueden llegar a desencadenar ciertas patologías.
Presentandiferenciasentreelectoplasmay endoplasma, especialmente al emitir seudópodos.
Se divide por fisión binaria.
Los quistes son esféricos y contienen dos o cuatro núcleos con numerosos cuerpos cromatoidales (más que Entamoeba histolytica) y con una vacuola de glucógeno.
Se transmite por fecalismo.
Los quistes maduros contienen cuatro núcleos que tienen un cariosoma pequeño, discreto, ubicado en el centro y cromatina periférica distribuida uniformemente. Los quistes pueden no ser visibles en muestras no teñidas. El citoplasma de los quistes maduros puede contener glucógeno difuso y puede tener cuerpos cromatoides redondeados o alargados con extremos redondeados.
Diagnóstico
En preparaciones teñidas con hematoxilina férrica se aprecia el núcleo con un cariosoma central y puntiforme como el de Entamoeba histolytica con cromatina en la periferia del núcleo.
El diagnóstico morfológico se logra mediante la identificación de quistes o trofozoítos característicos de una ameba intestinal no patógena particular en muestras de heces (ya sea en preparaciones húmedas concentradas o frotis con tinción permanente).
Se aplican las precauciones estándar para el procesamiento de muestras de heces. Aunque estas especies no son patógenas, se indican precauciones para evitar la posible exposición a patógenos que puedan estar presentes en las heces no fijadas.
Ninguna de estas amebas causa enfermedad sintomática en humanos; la colonización no es invasiva. Sin embargo, la presencia de trofozoítos o quistes de amebas no patógenas en las heces indica quelapersonadequien se tomó lamuestratuvoexposiciónfecal, por lo tanto; puede desencadenar una serie de patologías oportunistas.
Guarda estrecha relación con Entamoeba histolytica, capaz de colonizar el tracto intestinal y provocar amebiasis, una de las principales causas de muerte por enfermedad parasitaria a nivel mundial.
Si la amebiasis se presenta, las amebas penetran por el fondo de las criptas, siendo las más afectadas la región cecoascendente y la rectosigmoidea.
El tratamiento dependerá mucho de lo que las bacterias y/o parásitos realicen gracias a que se disminuye el sistema inmunológico.
Utilizar fármacos que actúen sobre las formas trofozoíticas en los tejidos y deberá completarse con terapia sintomática de acuerdo a los síntomas.
Los quistes se encuentran típicamente en las heces formadas, mientras que los trofozoítos se encuentran típicamente en las heces diarreicas.
La colonización intestinal con amebas no patógenas ocurre después de la ingestión de quistes maduros en alimentos, agua o fómites contaminados con heces
La exquistación se produce en el intestino delgado y se liberan trofozoítos, que migran al intestino grueso.

Los trofozoítos se multiplican por fisión binaria y producen quistes, y ambas etapas se eliminan en las heces
Debido ala protección quelesconfieren susparedescelulares,losquistespueden sobrevivir díaso semanas en elambiente externo y son los responsables de la transmisión.
Los trofozoítos que pasanenlas heces se destruyen rápidamente una vez fuera delcuerpo y, si seingieren, no sobrevivirían a la exposición al ambiente gástrico.
Microbiología II Licda. Martha SigalAMEBAS COMENSALES
E n t a m o e b a p o l e c k i
n t a m o e b a m o s h k o v s k i i
n t a m o e b a c o l i
n d o l i m a x n a n a
o d a m o e b a b ü t s c h l i i
Familia: 1
Entamoeba polecki
Principales Enfermedades:
7 Epidemiología y Ciclo de Vida:
Generalidades:
Es una ameba parasita habitualmente a cerdos y monos, excepcionalmente infecta al hombre

Su morfología es similar ala de Entamoeba histolytica, tanto la forma de trofozoíto como la de quistes. Estos últimos se diferencian por presentar un solo núcleo.
Como es una ameba apatógena, los trofozoítos no fagocitan glóbulos rojos.
El citoplasma presenta granos finos y con mucha frecuencia se observan una o varias vacuolas de glicógeno, alrededor de las cuales se colocan casi constantemente numerosos grupos cromatoides pequeños de bordes redondeados que se agrupan en filas paralelas a la membrana quística.
Los quistes binucleados son muy pocos frecuentes.
Escasos trofozoítos se encuentran en las preparaciones teñidas. El tamaño es de 12 a 22 micras y el citoplasma es vacuolado y de apariencia granulosa.
diagnóstico es difícil, su morfología poco se ha divulgado, y para su identificación es necesario el empleo de técnicas de tinción permanentes, que raras veces se utilizan. en el estudio coprológico de rutina.
Rara vezseencuentraen humanos, es más común en cerdos,perros,monos y cabras.Es de tamaño intermedio,uninucleada y no es patógena.
La prevalencia se concentra en Nueva Guinea, con distribución también registrada en áreasdel sureste de Asia, Francia y los Estados Unidos y que sus principales síntomas inespecíficos son: náuseas, vómitos, diarrea, heces con sangre y fiebre.
El cariosoma es pequeño, central o ligeramente excéntrico Los trofozoítos no se observan con frecuencia en las heces excepcionalmente predominan.



3 Diagnóstico
Se confirma por la presencia de quistes uninucleados en heces preservados con formol sal y procesados con técnica de Telemann modificado.
Se han utilizado técnicas de hibridación e identificación basadas en el análisis de 18S rRNA en el diagnóstico de esta protozoosis.

La mayoría de los quistes teñidos con hematoxilina férrica tienen un diámetro de 8,5 a 13 micras, y la forma es esférica, subesférica, ovoide o piriforme.
En muchos trofozoítos el núcleo se asemeja al de Entamoeba histolytica y el diagnóstico diferencial de las dos especies debe basarse en el estudio de las formas quísticas.
Aunque su papel patógeno es probablemente nulo, el hecho de que pueda confundirse con facilidad con Entamoeba histolytica y de que persista en las heces después de la administración de amebicidas, le confiere importancia en la práctica médica.
No es necesario ningún tratamiento; estos protozoos son inofensivos.
Existe considerable evidencia de que Entamoeba polecki es resistente a la acción de los amebicidas conocidos.
6
La higiene personal es un pilar importante en todos los aspectos de la vida.
Entamoeba polecki
Los quistes se encuentran típicamente en las heces formadas, mientras que los trofozoítos se encuentran típicamente en las heces diarreicas. La colonización de la ameba no patógena ocurre después de la ingestión de quistes maduros en alimentos, agua o fómites contaminados con heces

La desenquistación se produce en el intestino delgado
Se liberan trofozoítos, que migran al intestino grueso.
Los trofozoítos se multiplican por fisión binaria y producen quistes, y ambas etapas se eliminan en las heces.
Debido ala protección quelesconfieren susparedescelulares,losquistespueden sobrevivir díaso semanas en elambiente externo
Microbiología II Licda. Martha Sigal
Entamoeba moshkovskii
4 2
Generalidades:
En un comienzo se clasificó como Entamoeba histolytica tipo Laredo, pero en la actualidad, en base a su genoma, se le considera como un comensal.
Principales Enfermedades:
7 Epidemiología y Ciclo de Vida:
La morfología, tanto del trofozoíto como del quiste, es similar a la de Entamoeba histolytica
Su distribución es restringida, a diferencia de Entamoeba histolytica.
Mientras que Entamoeba histolytica se cultiva a temperatura de 35.5 grados centígrados, Entamoeba moshkovskii se desarrolla entre 10 37 grados centígrados.
La Entamoeba moshkovskii es una entameba de quistes tetranucleados, perteneciendo por lo tanto al grupo histolytica. Es la única especie conocida del género Entamoeba que no es parásita; sin embargo, desde el punto de vista morfológicoescasiidénticaala Entamoeba histolytica
Al tomar en cuenta que es una ameba no patógena, se debe considerar que el personal que labora en la sección de parasitología debe mantenerse informado sobre las técnicas emergentes que permiten la diferenciación entre estas las distintas amibas y procurar la aplicación de alguna metodología que permita, al menos, identificar específicamente a Entamoeba histolytica que es la amiba patógena; por ejemplo: la detección de antígenos de Entamoeba histolytica en heces mediante ELISA, entre otros.
Lamentablemente hasta la fecha, persisten los problemas técnicos en cuanto al hallazgo de un método rápido, sencillo y poco costoso que permita a los laboratorios de rutina distinguir estas amebas.
De una revisión de la literatura existente sobre el tema, se desprende que es muy posible que el primer investigador que observó a esta interesante ameba fuera Lackey en 1925.
3 Diagnóstico



Se diferencia de Entamoeba histolytica, mediante técnicas isoenzimáticas, de anticuerpos monoclonales(ELISAe IFI) y mediante PCR cuali y cuantitativa (PCR absoluto) para Entamoeba histolytica.
La microscopia óptica sigue siendo la técnica de diagnóstico más utilizada en los laboratorios de rutina.
En la preparación con Solución Salina Fisiológica (SSF) se pueden detectar quistes y los trofozoítos mótiles de las amibas; también se puede observar la presencia de algunas otras células como leucocitos o glóbulos rojos que refieren infección intestinal.
En Bangladesh, hay estudios en los que se emplearon técnicas moleculares
Elclínicodebetratardemanejar terapéuticamente de la manera más efectiva, a una persona infectada con el complejo Entamoeba, tomando en consideración aspectos importantes como, contexto epidemiológico del paciente, presencia o no de síntomas y descarte de otros enteropatógenos, para la aplicación del tratamiento.
Entamoeba moshkovskii generalmente se consideran no patógenos y residen en el intestino grueso del huésped humano.


Tanto los quistes como los trofozoítos de estas especies se excretan en las heces y se consideran diagnósticos

Los quistes se encuentran típicamente en las heces formadas, mientras que los trofozoítos se encuentran típicamente en las heces diarreicas. La colonización de la ameba no patógena ocurre después de la ingestión de quistes maduros en alimentos, agua o fómites contaminados con heces
La desenquistación se produce en el intestino delgado
Se liberan trofozoítos, que migran al intestino grueso.
Los trofozoítos se multiplican por fisión binaria y producen quistes, y ambas etapas se eliminan en las heces.
Debido ala protección quelesconfieren susparedescelulares,losquistespueden sobrevivir díaso semanas en elambiente externo.
Entamoeba coli


Generalidades:
Es sin lugar a dudas la ameba no patógena más frecuente de observar en el intestino grueso del hombre.
El trofozoíto mide 20 50 µm de diámetro con un citoplasma granuloso.
Al fresco emite seudópodos anchos y cortos, presentando movimientos lentos.
En preparaciones permanentes se observa el núcleo con un cariosoma grueso, excéntrico y la cromatina nuclear se distribuye en la periferia en forma regular.
El prequiste tiene dos núcleos y una vacuola de glucógeno.
El quiste mide 15 25 µm, presenta 6 a 8 núcleos y contiene numerosas inclusiones citoplasmáticas.
Se transmite por fecalismo ambiental.



Mediante el análisis de cuatro nuevas subunidades de genes RNA, se ha investigado la filogenia de esta y otras especies de amebas comensales.
Entamoeba
3
:
El diagnóstico se realiza mediante un análisis directo de las heces.
También se puede identificas a través de métodos de concentración y/o tinciones especiales (tricrómica, hematoxilina férrica, entre otras).
Las bacterias pueden cultivarse para confirmar el diagnóstico e identificar toxinas específicas, tales como las producidas por Entamoeba coli O157:H7.
Entamoeba coli se transmite en forma de quiste viable que llega a la boca por contaminación fecal y se deglute.

Esunparásitodelaluzintestinal,además es No patógeno y no produce síntomas, pero la historia clínica y una buena anamnesis ayudará al diagnóstico.
Principales Enfermedades:
7 Epidemiología y Ciclo de Vida:
Esta especie es muy importante en medicina, porque a menudo es confundida durante el examen microscópico de heces, con la especie patogénica Entamoeba histolytica.
6
Los quistes se encuentran típicamente en las heces formadas, mientras que los trofozoítos se encuentran típicamente en las heces diarreicas.
La desenquistación se produce en el intestino delgado
Se liberan trofozoítos, que migran al intestino grueso.
Los trofozoítos se multiplican por fisión binaria y producen quistes, y ambas etapas se eliminan en las heces.
Debido ala protección quelesconfieren susparedescelulares,losquistespueden sobrevivir díaso semanas en elambiente externo
7 Epidemiología y Ciclo de Vida:
Endolimax nana
Familia: 1
Entamoebidae



4 2 Principales
Generalidades:
Los trofozoítos midenmenos de 12 µm.
Tiene un núcleo pequeño, vesicular, con una membrana nuclear nítida, sin cromatina periférica.
El cariosoma es grande, compacto e irregular, por lo general excéntrico.
Los quistes son elípticos u ovalados, pequeños, con 6 - 10 µm de diámetro, contienen uno a cuatro núcleos; esto último es lo más frecuente.
Esta ameba no es patógena para el hombre.
Su hábitat es el intestino grueso y se transmite por fecalismo.
Es una ameba comensal exclusivo del intestinohumano y deotros vertebrados,es decir, vive a expensas del hospedero, mas no le ocasiona daño.
Su presencia es un buen marcador de contaminación oral fecal por los alimentos, el agua o la higiene de las poblaciones en las que se detecte esta ameba.
Endolimax nana, como el nombre de la especie pareciera sugerir, es una ameba enana, rara vez mide más de 10 μm.
Enfermedades:
Las amebas como Endolimax nana son importantes porque pueden confundirse con Entamoeba histolytica en las investigaciones diagnósticas y producir confusión y no atender prontamente la amebiasis que esté cursando el paciente.


Aunque en la gran mayoría de las personas infectadas no causa enfermedad su patogenicidad para el hombre es un tema discutido, ya que periódicamente se notifican casos clínicos de diarreas crónicas o enterocolitis o urticarias asociadas a su presencia
Algo muy importante para recalcar es que las infecciones humanas se deben a la ingestión de quistes viables; la infección por esta ameba indica contaminación de alimentos y bebidas o mala higiene personal.
Tiene dos estados de desarrollo, uno el trofozoíto y elotroel quiste. Losquistesson las formas de reconocimiento más importantes.
En ciertas circunstancias de inmunosupresión puede llegar a producir gastroenteritis.
3 Diagnóstico
En preparaciones húmedas teñidas con Lugol, es difícil visualizar el núcleo; en preparaciones permanentes teñidas con hematoxilina férrica el núcleo se observa bien, con un cariosoma condensado adherido a la membrana nuclear.
Tiene forma ovoide o redondeada de color caoba intenso cuando es coloreado con Lugol, mide de 5 a 10 μm a lo largo de su eje mayor.
Lo más común es observar en el endoplasma 4 núcleos, sin cuerpos cromatoideos y glucógeno considerablemente difuso.
Se confirma por la presencia de quistes uninucleados en heces
Tratamiento:
Al no conocerse ninguna patología de esta ameba en humanos inmunocompetentes no se le ha descrito ningún tratamiento hasta el momento.
Es importante mencionar que este microorganismo puede causar cierto daño, es por ello que siempre se debe tener presenteeltratamientodetodos los signos y síntomas que presente el paciente, hasta que sedescartelapresenciaonode otro microorganismo.
Prevención:
Los quistes se encuentran típicamente en las heces formadas, mientras que los trofozoítos se encuentran típicamente en las heces diarreicas.
La colonización intestinal con amebas no patógenas ocurre después de la ingestión de quistes maduros en alimentos, agua o fómites contaminados con heces.
La exquistación se produce en el intestino delgado y se liberan trofozoítos, que migran al intestino grueso.

Los trofozoítos se multiplican por fisión binaria y producen quistes, y ambas etapas se eliminan en las heces.
Debido ala protección quelesconfieren susparedescelulares,losquistespueden sobrevivir díaso semanas en elambiente externo y son los responsables de la transmisión.
Los trofozoítos que pasanenlas heces se destruyen rápidamente una vez fuera delcuerpo y, si seingieren, no sobrevivirían a la exposición al ambiente gástrico.
Microbiología II Licda. Martha Sigal
Iodamoeba bütschlii
7 Epidemiología y Ciclo de Vida:
distribución geográfica mundial es muy amplia, teniendo un gran valor epidemiológico como un importante indicador de salud y de las condiciones del medio ambiental de donde procede el individuo estudiado.
Familia: 1
Entamoebidae


4 2 Principales Enfermedades:
Generalidades:
Los trofozoítos miden de 10 a 20 µm de diámetro.
Se reproducen por fisión binaria.

Los quistes miden de 6 a 12 µm, son redondos u ovalados, conuna gran vacuola de glucógeno que se tornade color castaño oscuro con el Lugol. Por tal motivo, se le da el nombre de iodamoeba.
Se transmite por fecalismo, y la prevención se basa en medidas de higiene personal y colectiva.
Es importante porque puede confundirse con Entamoeba histolytica en las investigaciones diagnósticas.
Los quistes y los trofozoítos se eliminan en las heces
Es un parásito comensal exclusivo del intestino humano, es decir,vive a expensas del hombre; mas no le ocasiona daño.
Es un poco mayor que la pequeña Entamoeba nana
Tiene dos estados de desarrollo, uno trofozoíto y otro quiste.
En el trofozoíto el núcleo tiene apariencia de vesícula, sin cromatina periférica, con cariosoma esférico y central ocupando casi todo el núcleo.
El estadio vegetativo del parásito, se aloja en el intestino grueso alimentándose de bacterias y hongos.
Debido al rol del quiste en el laboratorio clínico, es menester recordar que son las formas de reconocimiento más importantes.
Los quistes tienen forma generalmente ovalada, aunque puede ser formas muy variadas pero características: romboidal, triangular, cuadrada, elipsoide, etc., lo que facilita distinguirlo de otros protozoarios.
Diagnóstico
El diagnóstico se realiza mediante el examen parasitológico seriado de heces con técnicas de concentración y tinción ricas en yodo que permiten teñir la vacuola de glucógeno.
En preparaciones húmedas teñidas con Lugol, el núcleo se presenta bien nítido, con la cromatina en una gran masa central o excéntrica.
Aunque en la gran mayoría de las personas infectadas no causa enfermedad su patogenicidad para el hombre es un tema discutido, ya que periódicamente se notifican casos clínicos de diarreas crónicas o enterocolitis o urticarias asociadas a su presencia.
Generalmente noseencuentrannivelesimportantesde Iodamoebabütschlii en comunidades urbanas,mientrasque se puede encontrar en cerca del 5% de los habitantes de poblaciones rurales.
la ameba más común en los cerdos.
ameba sirve como un tipo de marcador de contaminación oral fecal de alimentos y agua en estado no higiénico.
Algo muy importante para recalcar es que las infecciones humanas se deben a la ingestión de quistes viables; la infección por esta ameba indica contaminación de alimentos y bebidas o mala higiene personal.
Aunquenocausaenfermedades en el ser humano, es un buen marcador de contaminación oral fecal por los alimentos o agua en las poblaciones en donde sus habitantes se les detecten el parásito.
Al no conocerse ninguna patología de esta ameba en humanos inmunocompetentes no se le ha descrito ningún tratamiento hasta el momento.
Es importante mencionar que este microorganismo puede causar cierto daño, es por ello que siempre se debe tener presente el tratamiento de todos los signos y síntomas que presente el paciente, hasta que se descarte la presencia o no de otro microorganismo.
Prevención:
Los quistes se encuentran típicamente en las heces formadas, mientras que los trofozoítos se encuentran típicamente en las heces diarreicas.
La colonización intestinal con amebas no patógenas ocurre después de la ingestión de quistes maduros en alimentos, agua o fómites contaminados con heces.
La exquistación se produce en el intestino delgado y se liberan trofozoítos, que migran al intestino grueso.

Los trofozoítos se multiplican por fisión binaria y producen quistes, y ambas etapas se eliminan en las heces.
Debido ala protección quelesconfieren susparedescelulares,losquistespueden sobrevivir díaso semanas en elambiente externo y son los responsables de la transmisión.
Los trofozoítos que pasanenlas heces se destruyen rápidamente una vez fuera delcuerpo y, si seingieren, no sobrevivirían a la exposición al ambiente gástrico.
Microbiología II Licda. Martha SigalDE
LIBRE
Naegleria fowleri




Familia: 1
Generalidades:
Pertenece al género Naegleria
Sonprotistasheterolobosea,esdecir,ensu ciclo de vida presentan un estado ameboideo y frente a determinadas variables ambientales y nutricionales.
Presentan un estado flagelar, con un cuerpo flexible y con emisión de seudópodos como bombeos eruptivos monopodiales.
Es una de las amebas pequeñas no mayor de 30 µm.
Suelen ingresar como flagelados a través de las fosas nasales.
Es una ameba flagelar que presenta tres estadíos: trofozoito ameboideo, trofozoíto flagelar y quiste. Los tamaños de los trofozoítos oscilan entre 15 a 25 µm.
La temperatura normal de crecimiento es a 37 grados centígrados, pero se desarrollan sin problemas a temperaturas más altas.
Principales Enfermedades:
El daño más significativo que produce Naegleria fowleri es la meningoencefalitis amebiana primaria.


7 Epidemiología y Ciclo de Vida:
3 Diagnóstico :
La puerta de entrada es la aspiración de aguas contaminadas, en donde las amebas alcanzan el techo de la cavidad nasal hasta llegar a la mucosa olfatoria, migran al nervio olfatorio, atraviesan la lámina cribiforme y avanzan hasta el espacio subaracnoideo.
Si el diagnóstico es oportuno en etapas iniciales de la infección, el tratamiento con el antimicótico anfotericina B, podría tener éxito.
La mayoría de los casos se reconoce en la autopsia debido a que las características clínicas son muy poco diferenciadas de la meningoencefalitis bacteriana o viral y porque en clínica hay poco conocimiento de esta patología. La muestra de LCR se estudia con métodos que previamente fijan la muestra a la placa de vidrio y al utilizar tinciones de Wright, Giemsa o hematoxilina eosina, que permiten visualizarelcitoplasmateñidodeazulyel núcleo de color rosa.
Al centrifugar, las amebas se observan redondeadas yplanas sinseudópodos,lo cual también tiene el inconveniente de no diferenciar con otras células que también pueden aparecer en el LCR.
6
Los trofozoítos pueden convertirse en una etapa flagelada temporal que no se alimenta (10 16 µm de longitud) cuando son estimulados por cambios ambientales adversos, como una fuente de alimento reducida.
Los quistes no se ven en el tejido cerebral.
Microbiología II Licda. Martha Sigal
Acanthamoeba spp



Familia: 1
Acanthamoebidae
4 2
Generalidades:
Esta ameba presenta dos estadíos: trofozoíto o forma vegetativa y quiste o etapa de resistencia.
La forma vegetativa presenta un diámetro entre 20 y 55 µm.
En preparaciones frescas los trofozoítos presentan un movimiento torpe, lento, irregular, y sus seudópodos toman aspecto de verdaderas púas, finas, filamentosas, denominadasacantopodiosoacantápodos.
Emiten lobópodos hialinos y de gran tamaño, que les permiten movimientos unidireccionales, que son más lentos comparados con los de otras amebas.
Elnúcleoescentral,claroyesférico,conun nucléolo redondo, tupido.
Los trofozoítos tienen forma irregular: redondeados, rizados, con gran cantidad de seudópodos sin ramificaciones. Son mononucleares,pero enalgunas ocasiones se advierten formas binucleadas; el núcleo es vesicular y presenta varios nucléolos.
El quiste presenta triple pared: una delgada capa externa irregular o ectoquiste; una interna densa y gruesa o endoquiste; y una porción media fibrilar amorfa o mesoquiste.
Diagnóstico
El diagnóstico clínico es bastante difícil de realizar, siendo muy importante la anamnesis y la historia clínica del paciente.
Utilizando tejido como diagnóstico, la biopsia cerebral puede ser útil para establecer el diagnóstico y para excluir otras lesiones tratables, tales como meningoencefalitis por herpes simple.

Las biopsias permiten realizar técnicas de tinción y reacciones histoquímicas o inmunohistoquímicas, las cuales llevan a la identificación de quistes o trofozoítos.
El examen de líquido cerebroespinal puede ser efectuado en pacientes con diagnóstico presuntivo de Acanthamoeba; el LCR debe ser centrifugado a 250 g durante 10 minutos para concentrar las amebas.
7 Epidemiología y Ciclo de Vida:
Principales Enfermedades:
La encefalitis amebiana granulomatosa es una infección silenciosa, de lenta progresión, oportunista, que se presenta con mayor frecuencia en sujetos inmunodeficientes.
La llegada de las amebas al SNC es por vía hematógena, aunque también existe la posibilidad de que lo hagan directamente por el neuroepitelio olfatorio.
El daño al SNC se caracteriza por necrosis hemorrágica, trombos de fibrinaeinflamación; se observan edema y lesiones multifocales en el cerebro, tallo cerebral, cuerpo calloso y cerebelo.
Es importante decir que en individuos inmunosuprimidos, estos parásitos pueden diseminarse a los pulmones, riñones, glándulas suprarrenales, tráquea, oído interno y tejido óseo.
Los medicamentos más ensayados, solos o en combinación, han sido ketoconazol, rifampicina y cotrimoxazol, o bien, la pentamidina, clorhexidina y otros fármacos. Deben considerarse las complicaciones que estos medicamentos pueden ocasionar en pacientes que están inmunodeficientes.
Acanthamoeba tiene dos etapas;quistes1 ytrofozoítos2 en suciclode vida ycarecedeunaetapaflagelada.Lostrofozoítos se replican por mitosis (la membrana nuclear no permanece intacta) 3.

Los trofozoítos son las formas infecciosas, aunque tanto los quistes como los trofozoítos pueden ingresar al cuerpo 4 por varios medios. Entrada puede ocurrir a través del ojo 5, las fosas nasales hacia el tracto respiratorio inferior 6 o la piel ulcerada o rota 7.

Cuando Acanthamoeba spp entra en el ojo puede causar queratitis grave en personas sanas, especialmente en usuarios de lentes de contacto 8. Cuando ingresa al sistema respiratorio o a través de la piel, puede invadir el sistema nervioso central por diseminación hematógena causando encefalitis amebiana granulomatosa (GAE) 9 o enfermedad diseminada 10, o lesiones cutáneas 11 en individuos con sistemas inmunes comprometidos.
Tanto Acanthamoeba spp se encuentran quistes y trofozoítos en los tejidos.
Microbiología II Licda. Martha SigalBalamuthia mandrillaris
7 Epidemiología y Ciclo de Vida:
Balamuthiamandrillaris es una ameba de vidalibre (un organismo vivo unicelular) que se encuentra naturalmente en el medio ambiente.
Familia: 1
Balamuthiidae
4 2 Principales Enfermedades:
Generalidades:
Tiene diámetro mayor de Acanthamoeba
En la fase ameboidea miden entre 12 y 60 µm,yalgunasvecespuedenalcanzarhasta 60 y 120 µm de largo, lo que implica que son claramente mayores que Acanthamoeba y Naegleria

La encefalitis amebiana granulomatosa es una infección silenciosa, de lenta progresión, oportunista, que se presenta con mayor frecuencia en sujetos inmunodeficientes.
Balamuthia se ha encontrado en el polvo y el suelo en muchos lugares del mundo. Balamuthia también se ha encontrado en el agua.
La infección por Balamuthia mandrillaris puede ocurrir en cualquier época del año.
La enfermedad puede parecer leve al principio, pero puede volverse más grave durante semanas o varios meses. A menudo, la enfermedad es fatal, con una tasa de mortalidad del 90%.
En general, las perspectivas para las personas que contraen esta enfermedad son malas, aunque el diagnóstico y el tratamiento tempranos pueden aumentar las posibilidades de supervivencia.
Los trofozoítos tienen forma irregular, es decir, son redondeados, rizados, con gran cantidaddeseudópodossinramificaciones.
Son mononucleares, pero en algunas ocasiones se advierten formas binucleadas
El núcleo es vesicular y presenta varios nucléolos.
Se desplazan lentamente por medio de seudópodos anchos y aplanados, que algunos autores denominan lamelopodios, tienen forma de lámina.
El daño al SNC se caracteriza por necrosis hemorrágica, trombos de fibrinaeinflamación; se observan edema, lesiones multifocales en el cerebro, tallo cerebral, cuerpo calloso y cerebelo.
Los casos provocados por Balamuthia mandrillaris se caracteriza por fiebre, cambios en la personalidad, rigidez de cuello, ataxia cerebral.
El quiste presenta triple pared: una delgada capa externa irregular o ectoquiste; una interna densa y gruesa o endoquiste; y una porción media fibrilar amorfa, llamada mesoquiste. Sus medidas oscilan entre 6 y 30 µm y no tiene poros.
3 Diagnóstico
Balamuthia mandrillaris es una ameba de vida libre que es morfológicamente similar a Acanthamoeba en secciones de tejido observadas al microscopio óptico. GAE a menudo se diagnostica solo después de la muerte. Sin embargo, también se puede diagnosticar examinando muestras de tejido de un paciente vivo. El diagnóstico de GAE en un paciente vivo esmenos común porque las amebas son difíciles de identificar bajo el microscopio, incluso con las tinciones de uso común.
Se postula que la vía de infección más frecuente es la aspiración o inhalación de amebas a través de los conductos nasales, pero puede ser intranasal, lo que permite a las amebas migrar al sistema nervioso central directamente, o puede ser a través de una rotura en la piel o a través de las vías respiratorias. 6
En individuos inmunosuprimidos, como alcohólicos crónicos, embarazadas, personas positivas al HIV SIDA, o lupus eritematoso sistémico, estos parásitos pueden diseminarse a los pulmones, riñones, glándulas suprarrenales, etc.
5 Tratamiento:
Las recomendaciones de tratamiento incluyen el uso de una combinación de varios medicamentos.
:
Existen tres tipos de pruebas que pueden ayudar a confirmar el diagnóstico de GAE. El ensayo de inmunofluorescencia indirecta (IFA), la inmunohistoquímica (IHC) y la tinción de inmunofluorescencia indirecta (IIF), además, prueba PCR.
Los planes de tratamiento actuales se basan en estudios de laboratorio de la ameba y los pocos casos en los que los pacientes han sobrevivido.




Se utilizan combinaciones de varios fármacos: azólicos, isetionato de pentamidina, 5 fluorocitosina, claritromicina o rifampicina, y sulfadiazina.
Prevención:
Se cree que Balamuthia ingresa al cuerpo cuando la tierra que contiene Balamuthia entra en contacto con heridas y cortes en la piel, o cuando se inhala polvo que contiene Balamuthia hacia los pulmones. Una vez dentro del cuerpo, las amebas pueden viajar a través del torrente sanguíneo hasta el cerebro, donde provocan GAE.
Balamuthia mandrillaris tiene solo dos etapas, quistes y trofozoítos, en su ciclo de vida. No existe una etapa flagelada como parte del ciclo de vida. Los trofozoítos se replican por mitosis.
Los trofozoítos son las formas infecciosas, aunque tanto los quistes como los trofozoítos ingresan al cuerpo a través de varios medios.
La entrada puede ocurrir a través de las fosas nasales hacia el tracto respiratorio inferior, o piel ulcerada o rota
Cuando Balamuthia mandrillaris ingresaal sistema respiratorioo através dela piel, puedeinvadir elsistema nervioso central por diseminación hematógena causando encefalitis amebiana granulomatosa (GAE), o enfermedad diseminada, o lesiones cutáneas en individuos inmunocompetentes, así como en aquellos con sistemas inmunológicos comprometidos.
Se encuentran quistes y trofozoítos de Balamuthia mandrillaris en los tejidos.
 Microbiología II Licda. Martha Sigal
Microbiología II Licda. Martha Sigal
protozoos
Parásitos Intestinales Unicelulares
Giardia lamblia

7 Epidemiología y Ciclo de Vida:
Familia: 1



Hexamitidae
4 2
Generalidades:


Sus sinónimos son Giardia intestinalis y Giardia duodenalis.
Es un protozoo flagelado que presenta dos formas a la microscopia de luz: el trofozoíto y el quiste. El primero es piriforme.
El trofozoíto posee simetría bilateral y su cuerpo aparece dividido en mitades por un engrosamiento citoplasmático compuesto por microtúbulos, el axostilo, el que es un esqueleto axial.
Principales
Enfermedades:
El daño producido por Giardia lamblia varía, oscilando desde los pacientes que presentan alteraciones mínimas de la mucosa intestinal, a aquellos que cursan con alteración parcial moderada de las vellosidades del intestino delgado.
Los quistes son ovalados y miden de 8 12 µm y de 7 10 µm respectivamente; en observación a la microscopia directa aparecen como cuerpos muy refrigerantes, con una membrana quística de doble pared y, en su interior, se aprecian cuatro núcleos y una serie de filamentos, los que constituyen los restos flagelares y cuerpos parabasales.
La Giardiasis es la infección causada por este protozoo y es predominante en los niños e inmunosuprimidos y se caracteriza por la producción de cuadros diarreicos agudos y crónicos, de intensidad variable; puede complicarse, originando un síndrome de malabsorción intestinal. En el adulto inmunocompetente suele ser asintomática.
Posee una gran variedad de endosimbiontes, entre ellos inclusiones de bacterias, micoplasmas y virus.
En relación con la respuesta inmune, algunas personas se infectansinllegaraenfermar,en tanto que otras se enferman de modo severo.
El hábitat de este protozoo es el intestino delgado, en su porción proximal: duodeno y segmentos altos del yeyuno. El desenquistamiento se da por acidez.
3 Diagnóstico
Se debe sospechar en pacientes con una disminución notoria del apetito, peso estacionario, dolor abdominal predominante en el epigastrio si se trata de niños, además diarrea crónica recidivante o intermitente, con deposiciones esteatorreicas.
Seconfirmaconelexamenparasitológico seriado de deposiciones, en donde se encuentran quistes de este microorganismo.
Se ha utilizado la serología como otro elemento diagnóstico, En nuestro medio, laRIFIalcanzaunasensibilidadde82.3% y una especificidad de 86.9%.
Recientemente se ha demostrado la utilidad del estudio mediante coproantígenos en deposiciones detectados por exámenes inmunocromatográficos.
Se dispone en la actualidad de diversos fármacos eficaces tales como: metronidazol en dosisde20mg/kg/día.Tinidazol que tiene el96%de rendimiento en una dosis única. Con el uso de derivados nitroimidazólicos, no es recomendable la ingestión de alcohol durante el tratamiento por tener efecto antabuse.
Los quistes son formas resistentes y son responsables de la transmisión de la giardiasis. Tanto los quistes como los trofozoítos se pueden encontrar en las heces (etapas de diagnóstico) 1. Los quistes son resistentes y pueden sobrevivir varios meses en agua fría. La infección se produce por la ingestión de quistes en agua contaminada, alimentos, o por vía fecal oral (manos o fómites) 2. En el intestino delgado, la desenquistación libera trofozoítos (cada quiste produce dos trofozoítos) 3. Los trofozoítos se multiplicanporfisiónbinarialongitudinal,permaneciendoenlaluzdelintestino delgadoproximal dondepueden quedarlibres o adheridos a la mucosa por un disco de succión ventral 4. El enquistamiento ocurre cuando los parásitos transitan hacia el colon. El quiste es la etapa que se encuentra más comúnmente en las heces no diarreicas. 5
Debido a que los quistes son infecciosos cuando se excretan en las heces o poco después, es posible la transmisión de persona a persona. Si bien los animales están infectados con Giardia, su importancia como reservorio no está clara.
Microbiología II Licda. Martha Sigal
Dientamoeba fragilis
Familia: 1
Generalidades:
Existe sólo bajo la forma de trofozoíto, éste mide 3 12 µm.
Principales Enfermedades:
7 Epidemiología y Ciclo de Vida:
Tiene un ectoplasma y un endoplasma.
Numerosas vacuolas alimentarias.
Por lo general presenta dos núcleos cuya cromatina está formada por cuatro a seis gránulos en forma de cruz o círculo.
La membrana nuclear carece de cromatina periférica.
Su hábitat es el intestino grueso.
Se sugiere que el parásito puede ser transportado por larvas o huevos de nematodos, especialmente Enterobius vermicularis
Durante tiempo fue considerado como una pequeña ameba por su movilidad mediante seudópodos. Posteriormente se observó que algunas de sus características morfológicas eran más propias de un flagelado
Hay portadores sanos, pero habitualmente las personas parasitadas presentan diarrea aguda o crónica, con fluctuaciones temporales.
La dientamebiasis podría ser una zoonosis.
Prácticamente un siglo después de su primera observación, y aunque ha sido identificado en todas las regiones del mundo en que se le ha prestado atención diagnóstica, continúa presentando importantes lagunas científicas sobre su ciclo.
Ocasionalmente los pacientes pueden presentar anorexia y flatulencias.
La dientamoebosis o dientamoebiasis es la parasitación causada por el protozoo Dientamoeba fragilis.

3 Diagnóstico :
El diagnóstico se efectúa mediante examen parasitológico seriado de heces, tomado día por medio en muestras frescas o fijadas con alcohol polivinílico, o formol o fenol alcohol formaldehído.
En muestras permanentes teñidas con tinción tricrómica, hematoxilina férrica o Giemsa, se observan bien los trofozoitos.
La detección del DNA del parásito mediante reacción en cadena de polimerasa PCR cualitativa y cuantitativa PCR absoluto, tiene una especificidad de 100% y alta sensibilidad.
Es importante recalcar que la variación sintomatológica se correlaciona siempre con las variaciones en el número de organismos identificados en las heces
Se utiliza paromomicina, que actúa directamente sobre las amebas en la luz intestinal, además; interfiere con la síntesis de proteínas bacterianas por unión a la subunidad ribosómica 30S de microorganismos sensibles.
6
El ciclo de vida completo de Dientamoeba fragilis aún no se ha dilucidado; se han hecho suposiciones sobre la base de observaciones clínicas y la biología de especies relacionadas (en particular, Histomonas meleagridis, un parásito de las aves galliformes).





Dientamoeba fragilis
Los trofozoítos se encuentran en la luz del intestino grueso, donde se multiplican por fisión binaria y se excretan en las heces.
Históricamente, solo se había detectadola etapa de trofozoíto de Dientamoebafragilis. Sin embargo, se han descrito formas raras de quistes y prequistes putativos en muestras clínicas humanas; aún no se sabe si la transmisión a los seres humanos se produce mediante la ingestión de tales formas en contraste o además de otras rutas de transmisión fecal oral y en qué entornos.
Se ha postuladola transmisión através dehuevos dehelmintos, porejemplo, atravésdehuevos de Enterobiusvermicularis
Microbiología II Licda. Martha Sigal
Chilomastix mesnili
Principales Enfermedades:
7 Epidemiología y Ciclo de Vida:
Generalidades:
Son pequeños flagelados comensales.
El trofozoíto mide 10 15 µm de diámetro.
Tienen forma piriforme con un gran citostoma.

Tiene cinco flagelos que salen de la parte anterior.
Cuatro flagelos son libres y uno está unido a la membrana, directamente en el fondo del citostoma que se extiende por todo el cuerpo del protozoo, excepto la cola.
Se reproduce por fisión binaria.
El núcleo es esférico con uno o varios acúmulos de cromatina.
El quiste mide 7 9 µm de diámetro y tiene aspecto de pepa de uva con un núcleo esférico que presenta gránulos de cromatina toscos y un filamento grueso.
Tiene una prominencia en el extremo anterior en forma de pezón.
Los quistes son infectantes desde el momento en que se eliminan. La transmisión es por fecalismo.
Chilomastix mesnili se considera no patógeno. Sin embargo, la presencia de quistes y/o trofozoítos en muestrasdehecespuedeserun indicador de contaminación fecal de una fuente de alimentos o agua y, por lo tanto, no descarta otras infecciones parasitarias.
3
:
Chilomastixmesnili seidentificamediante la detección de quistes y/o trofozoítos en muestras de heces, tanto preparaciones húmedas concentradas como frotis con tinción permanente (p. ej., tricrómico).
Es importante recalcar que se deben aplicar todas las precauciones estándar para el procesamiento de muestras de heces. Si bien Chilomastix mesnili no es patógeno, se debe tener cuidado para evitar otros patógenos entéricos potencialmente en las heces no fijadas.
Las heces son de tipo sólido pero discontinua en forma de grumos a excepción de ciertas diarreas debidas a la irritación de la mucosa intestinal cuando aumentan de forma considerable los niveles de parasitación.




6
La etapa de quiste es resistente a las presiones ambientales y es responsable de la transmisión de Chilomastix
Tanto los quistes como los trofozoítos se pueden encontrar en las heces (etapas de diagnóstico)
infección se produce por la ingestión de quistes en agua contaminada, alimentos, o por vía fecal oral (manos o fómites).

Trichomonas hominis
Familia: 1
Trichomonadidae




4 2 Principales Enfermedades:
Generalidades:
Fue descubierta por Devaine en 1854.
Se conoce también como Pentatrichomonas hominis
La familia Trichomonadidae tiene en su polo apical 4, 5 o 6 flagelos, un flagelo recurrente que bordea la membrana ondulante.
Los protozoos de esta familia tienen axostilo, penta, costa y cuerpos parabasales que le sirven como citoesqueleto.
Todos los representates son anaerobios y tienen hidrogenosomas.
El sistema enzimático de estos corpúsculos es diferente al de las mitocondrias, ya que metabolizan piruvato de la glucólisis a acetato CO2 y H2. Esto diferencia a los flagelados de los ciliados, ya que estos últimos tienen hidrogenosomas y mitocondrias.
Este organismo ha sidoasignado como una especie del género Pentatrichomonas, puesto que la mayoría presenta cinco flagelos anteriores a diferencia del género Trichomonas con cuatro
Es un comensal del tracto intestinal del hombre, de otros primates y de varios animales domésticos.
Su tamaño es de 8 a 20 µm de largo por 3 a 14 µm de ancho.

7 Epidemiología y Ciclo de Vida:
Pentatrichomonas hominis se considera no patógena. Sin embargo, la presencia de trofozoítos en muestras de heces puede serunindicadorde contaminación fecal de una fuente de alimentos o agua y, por lo tanto, no descarta otras infecciones parasitarias.
Es importante tomar en cuenta de que al ser considerado Trichomonas hominis un microorganismo apatógeno, no hay patologías relevante o que sean específicamente de dicho parásito, sin embargo; es menester mencionar que si la infección es severa y el número de trofozoitos en el intestino aumenta considerablemente puede contribuir y llegar a provocardiarreaporirritaciónde la mucosa y provocar serios daños al portador.
Tratamiento:
distribución geográfica es en todo el mundo.
prevalencia está relacionada con deficientes condiciones sanitarias del medio, con cifras que oscilan desde menos de 1 hasta 14%.
La infección es encontrada más frecuentemente en climas cálidos y en niños menores de diez años.
Habita exclusivamente en el lumen del intestino grueso y región cecal, sobreviviendo a las condiciones ácidas del estómago.
La transmisión del trofozoíto ocurre a través del consumo de alimentos o agua de bebida contaminados con deposiciones o a través de vectores mecánicos.
3 Diagnóstico
El diagnóstico depende de la identificación del parásito móvil en muestras de deposiciones diarreicas frescas.
En deposiciones formadas, el organismo es difícil de identificar.
Uno de los flagelos se continúa como un largo flagelo libre. 6
La identificación de este microorganismo se logra mejor mediante preparaciones húmedas directas que revelan el movimiento espasmódico característico de los organismos.
Como esta especie se considera no patógena, no hay recomendaciones de tratamiento para este organismo.
Es importante mencionar que este microorganismo puede causar cierto daño, es por ello que siempre se debe tener presenteeltratamientodetodos los signos y síntomas que presente el paciente, hasta que sedescartelapresenciaonode otro microorganismo.
Prevención:
También pueden identificarse en frotis con tinción permanente, aunque sus afinidades por la tinción son inconsistentes y, debido a su pequeño tamaño, a menudo se pasan por alto.
Trichomonas hominis
Solo los trofozoítos de Pentatrichomonas hominis se eliminan en las heces, ya que no se conoce un estadio de quiste para esta especie.
La infección ocurre después de la ingestión de trofozoítos en alimentos o agua contaminados con heces, o en fómites
Pentatrichomonas reside en el intestino grueso, donde se considera un comensal y no se sabe que cause enfermedades.
No se conoce un estadio de quiste para Pentatrichomonas hominis
por fagocitosis y pinocitosis de restos de alimento y bacterias del intestino grueso.
 Microbiología II Licda. Martha Sigal
Microbiología II Licda. Martha Sigal
7 Epidemiología y Ciclo de Vida:
Trichomonas tenax
Familia: 1
4 2 Principales Enfermedades:
Generalidades:
La familia Trichomonadidae tiene en su polo apical 4, 5 o 6 flagelos, un flagelo recurrente que bordea la membrana ondulante.
Los protozoos de esta familia tienen axostilo, penta, costa y cuerpos parabasales que le sirven como citoesqueleto.
Todos los representates son anaerobios y tienen hidrogenosomas.
El sistema enzimático de estos corpúsculos es diferente al de las mitocondrias, ya que metabolizan piruvato de la glucólisis a acetato CO2 y H2. Esto diferencia a los flagelados de los ciliados, ya que estos últimos tienen hidrogenosomas y mitocondrias.

Es un flagelo de aspecto piriforme, que mide 5 16 µm de longitud y 2 15 µm de ancho, con cuatro flagelos libres de aproximadamente iguallongitud y un quinto sobre la membrana ondulante, la cual no alcanza el extremo posterior del cuerpo.
Presenta un citostoma cerca del extremo anterioryenelladoopuestoalamembrana ondulante, un grueso axostilo que se extiende una distancia considerable detrás del cuerpo; además, posee un núcleo ovoide con escasos gránulos de cromatina y cariosoma excéntrico, su citoplasma es finalmente granular.




3 Diagnóstico
El diagnóstico se hace por el hallazgo de tricomonas, desde muestras obtenidas de tártaro entre los dientes, desde los márgenes gingivales de las encías o de las criptas amigdalinas, mediante examen directo o por cultivo en medios especiales.
Estos protozoarios son identificados a través de la observación directa de morfotipos flagelados que crecen en los mediosdecultivo,medianteelempleodel microscopio de luz.
El segmento terminal del flagelo recurrente, forma una especie de onda o curva denominada loop, la cual es la manera característica de identificar esta especie
Trichomonas tenax es considerado como un parásito apatógeno e inofensivo, ya que no produce ningún síntoma aparente y desaparece fácilmente de la boca si se mantiene una correcta higiene bucal. Sin embargo, está presente en todas las enfermedades agresivas y más dolorosas de las encías.
Estudios realizados han permitido demostrar la incidencia de este microorganismo en pacientes con periodontitis marginal crónica, así como en otras patologías periodontales
Sonnumerososlosestudiosque revelan que se ha podido aislar a partir de muestras de cálculo dental yplaca dental subgingival de pacientes con problemas periodontales (principalmente Gingivitis y Periodontitis Marginal Crónica), por lo que su incidencia en este tipo de patologías ha sido claramente demostrada.
Tratamiento:
No se requiere de tratamiento en específico y sólo está indicado mejorar la higiene bucal para disminuir o eliminar la infección.
Es importante mencionar que este microorganismo puede causar ciertodañoanivel bucal, es por ello que siempre se debe tener presente el tratamiento de todos los signos y síntomas que presente el paciente
tenax puede vivir solamente en la cavidad bucal y aparentemente no sobrevive al pasaje a través del tracto digestivo.
Son protozoos comensales inocuos, que se alimentan de microorganismos y detritus celulares; son más abundantes en individuos con deficiente higiene bucal, ubicándose entre los dientes y encías, en cavidades de caries dentales y criptas tonsilares.
Hoy en día se sabe que Trichomonas tenax, que se había observado en abscesos pulmonares en pacientes inmunocompetentes e inmunosuprimidos, nocorrespondea estaespeciesino probablemente a tricomónidos deanimales que pueden parasitar al hombre, es decir; zoonosis.
Trichomonas tenax

La transmisión de un individuo a otro es directa, por medio de las gotitas de Pflügge desde la boca, a través del beso y del uso común de utensilios de comida y bebida contaminados.
Este organismo es muy resistente a cambios de temperatura y sobrevive varias horas en el agua.
Trichomonastenax viveexclusivamenteenlacavidadbucaldelossereshumanos,perrosygatos,dispersoentrelosdientes, las encías, la lengua y la saliva del hospedador.
trofozoitos, al no presentar estado de quiste, son infectantes en todo momento.
vía de transmisión esla saliva y lainfección puede producirse de forma directa, a travésde un beso, o de forma indirecta, a través del contacto con un vaso, cubierto o cualquier cosa que pueda tener restos de saliva infectada.
Una vez establecidos en el nuevo hospedador los trofozoítos se dividen y se extienden por toda la cavidad bucal.
Microbiología II Licda. Martha Sigal
Trichomonas vaginalis
Familia: 1
Generalidades:
Protozoo flagelado de forma globular.
Mide 10 30 µm de longitud por 7 µm de ancho.
Presenta cinco flagelos, cuatro anteriores libres y uno adherido al borde de su superficie, constituyendo parte de la membrana ondulante.
Tiene un citoplasma pequeño y un axostilo grueso con gran cantidad de gránulos siderófilos a su alrededor.
Una fila de microtúbulos constituyen el penta y la costa.
El complejo blefaroplástico es único y se encuentra en el extremo anterior del cuerpo; está constituido por un cinetonúcleo y un corpúsculo basal del cual emergen los flagelos.
Existe bajo la forma de trofozoíto.
La transmisión se realiza de persona a persona, fundamentalmente a través del acto sexual.
Existe transmisión directa a través de toallas, piscinas temperadas, material quirúrgico mal desinfectado, etc.
Este tipo de transmisión es infrecuente, ya que el trofozoíto no se reproduce en este medio.
3 Diagnóstico
Puede evolucionar de aguda a crónica.
7 Epidemiología y Ciclo de Vida:
La infección tiene mayor prevalencia en mujeres con múltiples parejas sexuales.
En elhombrelaincidenciadelainfecciónes menorqueenla mujer, y porlogeneralla tricomoniasisnoorigina sintomatología.
En el hombre aparentemente sano, la prevalencia fluctúa entre 1.5 1.7%, y en pacientes con uretritis y prostatitis se han encontrado prevalencia de 10 a 30%.
Trichomonas vaginalis, un flagelado, es el protozoario patógeno más común de humanos en países industrializados.


:
El diagnóstico se basa en demostrar el parásito por exámenes de laboratorio. La confirmación diagnóstica se realiza mediante técnicas directas e indirectas.
Los métodos directos se basan en la observación del parásito en secreción vaginal uretral, prostática y en muestras de orina por examen directo al fresco, cultivos, inmunofluorescencia directa y PCR.
El cultivo es más sensible que el examen directo al fresco, pero es una técnica de mayorcosto.Susensibilidadfluctúaentre 97 y 98%. Esta técnica es capaz de detectar 5 a 10 parásitos por mililitro.
La tricomoniasis origina anticuerpos tipo IgG, IgM e IgA. Todos ellos se pueden detectar en el suero de mujeres infectadas.




6
Trichomonas vaginalis
El cultivo del parásito es el método más sensible, pero los resultados no están disponibles hasta después de 3 a 7 días.
En las mujeres, el examen debe realizarse en las secreciones vaginales y uretrales. En los hombres, se deben examinar las secreciones prostáticas o de la uretra anterior.
La infección por Trichomonas vaginalis en mujeres suele ser sintomática.
La vaginitis con secreción purulenta es el síntoma prominente y puede acompañarse de lesiones vulvares y cervicales, dolor abdominal, disuria y dispareunia.
Microbiología II Licda. Martha SigalPROTOZOOS CILIADOS
B a l a n t i d i u m c o l i
7 Epidemiología y Ciclo de Vida:
Balantidium coli
Familia: 1
Balantidiidae
4 2 Principales Enfermedades:
Generalidades:
Los principalesreservoriossonlosporcinos y esla enfermedad se transmite alhumano, principalmente, en regiones donde existe crianza de dichos animales; por lo tanto, la presencia de la infección humana es muy antigua; la primera información sobre su presencia en seres humanos fue dada por Malmstein.
Es el único ciliado que se ha encontrado parasitando el intestino grueso del hombre.
Los principales reservorios del parásito son loscerdos,perotambiénsehanencontrado primates y roedores naturalmente infectados, pero de menor importancia epidemiológica.
Es un ciliado que presenta en su ciclo evolutivo dos formas: el trofozoíto y el quiste.
El trofozoíto es una célula de forma ovoide que puede medir de 50 a más de 150 µm de diámetro.
El cuerpo está cubierto por cilios, dispuestos ordenadamente en hileras; los cilios más grandes están alrededor del citoplasma.
En el citoplasma se distinguen vacuolas, unas alimenticias con sustancias nutritivas o de desecho y algunas de ellas vacías.
El quiste tiene forma redondeada y mide de 40 a 60 µm, está cubierto de una doble membranaquísticaycontieneuntrofozoíto.
3 Diagnóstico
El diagnóstico clínico se basa en la sintomatología y el antecedente epidemiológico.

El diagnóstico de balantidiasis se plantea cuando hay síntomas y signos de disentería en personas que crían o comercializancerdosoprocedendezona rural, donde la crianza del cerdo es parte de la actividad de la comunidad.
El diagnóstico de laboratorio se realiza por el examen de las heces mediante observación directa para identificar los trofozoítos.
La biopsia, con las tinciones habituales, permite identificar a los trofozoítos, las únicas formas invasivas del parásito, por su gran tamaño.


La balantidiasis es una zoonosis parasitaria causada por el protozoario Balatidium coli.
El hombre adquiere la infección al ingerir agua o alimento contaminado con quistes de Balantidium coli.
Balatidium coli no produce lesiones en el intestino grueso delcerdo ypuedeproducrilasen el humano.
La disentería balantidiana o balantidiasis aguda se caracteriza por un cuadro agudo de diarrea con mucosidad, sangre, pujo y tenesmo que semeja a la disenteríaamebaina o bacilar.
La diarrea balantidiana o balantidiasis crónica, con sintomatología digestiva variada, ya que pueden presentarse episodios de diarreacono sinmoco o sangre, periodos de estreñimiento, dolor abdominal, náuseas, vómitos, malestar general, etc.
Tratamiento:
El fármaco de elección en adultos es la tetraciclina, dando 500 mg, cuatro veces al día por 10 días.
Contraindicada en gestantes y niños menores de 8 años.
Metronidazol en adultos: 750 mg, tres veces al día por 5 días.
Sulfato de paromomicina, en adultos hasta 1.5 g diarios por 5 días.
En casos leves o asintomáticos, dos tabletas de aminosidina de 250 mg. Repetido a las seis horas.



importante para la infección humana, encontrándose zonas con prevalencia en cerdos de 20 a 100%, como ocurre en zonas tropicales de Perú; sin embargo, en áreas con alta prevalencia de infección humana, como lo observado en niños de comunidades aymaras del altiplano boliviano, de 1.0 a 5.3%, el hombre es otro importante reservorio. En áreas de crianza abierta de cerdos, como ocurre en las zonas rurales del mundo, los quistes dejados en el suelo por los cerdos pueden ser vehiculizados por el agua de lluvia, el viento en suelos secos o los vectores mecánicos como las moscas y cucarachas hasta el alimento humano.
La distribución de la infección humana es cosmopolita, asociada a la crianza de cerdos o su comercialización; así se han descrito casos humanos en Suecia, Finlandia, norte de Rusia, Irán y brotes epidémicos en regiones tropicales y subtropicales como América Central, Sudamérica, Filipinas, Papúa Nueva Guinea, Asia Central y algunas islas del Pacífico.
Balantidium coli
Los quistes son la etapa responsable de la transmisión de la balantidiasis.
El huésped suele adquirir el quiste a través de la ingestión de alimentos o agua contaminados
Después de la ingestión, se produce el desenquistamiento en el intestino delgado y los trofozoítos colonizan el intestino grueso
Los trofozoítos residen en la luz del intestino grueso y el apéndice de humanos y animales, donde se replican por fisión binaria, durante la cual puede ocurrir la conjugación
Los trofozoítos se enquistan para producir quistes infecciosos.
Algunos trofozoítos invaden la pared del colon y se multiplican, provocando patología ulcerosa en la pared del colon.
Algunos regresan a la luz y se desintegran.
Los quistes maduros se expulsan con las heces.
Microbiología II Licda. Martha SigalCryptosporidium
7 Epidemiología y Ciclo de Vida:
La criptosporidiasis es un problema de salud pública, con prevalencia variable, en función de las características culturales y económicas de la población.
Género: 1
Cryptosporidium
4 2 Principales Enfermedades:
Generalidades:
El nombre del género se refiere al hecho de que los ooquistes infectantes son muy pequeños y por lo tanto pueden fácilmente pasar inadvertidos en las muestras diarreicas de las personas o animales durante los análisis parasitológicos.
Este género fue establecido en 1907 por Ernest Edward Tyzzer, quien también reconoció su naturaleza zoonótica.
La infección se produce por ingestión de ooquistes, esféricos o elípticos, de 3 a 8 µm, por vía fecal oral.
Se localizan en la superficie apical de las células epiteliales, principalmente en el intestino. Pueden extenderse a otras localizaciones extracelulares, tales como glándulas anexas, tracto respiratorio, urinario o genital.
El desarrollo del parásito es intracelular y extracitoplasmático.
Una especie de túnel formado durante la internalización conecta el parásito a la célula, lo que constituiría el primer paso en el subsiguiente desarrollo del orgánulo trófico, estructura multimembranosa única en Cryptosporidium, aparentemente involucrada en su alimentación, asemejándolo a los gregarínidos que se aliemntan de forma similar.
Tienen ciclo monoxeno, ooquistes con cuatro esporozoítos, gamontes y trofozoítos extracelulares.
Diagnóstico



La detección de ooquistes de Cryptosporidium en muestras de heces, secreciones o tejidos, muestras de agua, alimentos y medioambientales, se ha basado principalmente en la microscopia.
Los métodos de tinción de rutina se basan en el hecho de que los ooquistes de Cryptosporidium son ácido alcohol resistentes. Se prefieren muestras diarréicas, ya que por lo general contienenun mayor número de parásitos.
También pueden usarse las muestras fijadas y tienen la ventaja de reducir el riesgo biológico para el personal de laboratorio.
Las técnicasde tinción más comunes son Ziehl Neelsen modificado o la técnica de Kinyoun.
La criptosporidiasis es una infección intestinal protozoaria transmitidaprincipalmenteporel consumo de agua o alimentos contaminados, que ocasionan infecciones gastrointestinales prolongadas, pero autolimitadas en inmunocompetentes, e infecciones oportunistas y graves en hospedadores inmunocomprometidos.

Cryptosporidium ataca la superficie apical de la célula hospedadora.
Provoca citólisis al multiplicarse.
La presentación clínica típica incluye diarrea acuosa y cólicos abdominales, vómitos, fiebre y anorexia.
La evolución clínica depende de factores inmunológicos del hospedador: mientras que en personasinmunodeprimidas,los criptosporidios actúan como patógenos oportunistas.
Es másfrecuenteenlugaresconproblemasdeinfraestructuraenlascanalizacionesdeaguapotable,enaguasrecreacionales como ríos, lagos y piscinas.
En los países en vías de desarrollo, la enfermedad ejerce su mayor impacto probablemente en la salud pediátrica; además de la diarrea, se han atribuido a la criptosporidiasis la desnutrición y el escaso crecimiento.
Las diferencias locales en la prevalencia y en los patrones de transmisión, están determinadas por múltiples factores relacionados con el hospedador, el agente, el ambiente y la conducta humana.
Tratamiento:
Las opciones de tratamiento para la criptosporidiasis son limitadas, lo que puede estar asociado con el hábitat único del parásito, intracelular pero extracitoplasmático.
La nitazoxanida puede ser el fármaco de elección.
En pacientes inmunocompro metidos, se han utilizado diversosmedicamentoscomola paromomicina, espiramicina, macrólidos, nitazoxanida, entre otros.


Cryptosporidium
Los ooquistes esporulados, que contienen 4 esporozoítos, son excretados por el huésped infectado a través de las heces (y posiblemente por otras vías, como las secreciones respiratorias).
La transmisión de Cryptosporidium spp. ocurre principalmente a través de la ingestión de agua contaminada con heces o alimentos, o después del contacto directo con animales o personas infectadas.
esporozoítos se liberan y parasitan las células epiteliales del tracto gastrointestinal
Trasla fertilización delos macrogamontes porlos microgametos que se rompen del microgamonte, se desarrollan ooquistes y esporulan en el huésped infectado. Los cigotos dan lugar a dos tipos diferentes de ooquistes (de paredes gruesas y de paredes delgadas).
ooquistes de paredes gruesas se excretan del huésped al medio ambiente, mientras que los ooquistes de paredes delgadas participan en el ciclo autoinfeccioso interno y no se recuperan de las heces
ooquistes son infecciosos al excretarse, lo que permite la transmisión fecal oral directa e inmediata.
Se han informado etapas extracelulares, pero su relevancia en el ciclo de vida general no está clara.
Microbiología II Licda. Martha SigalCystoisospora belli
7 Epidemiología y Ciclo de Vida:
Familia: 1
Sarcocystidae
4 2 Principales Enfermedades:
Generalidades:
Los ooquistes de Cystoisospora belli son entre ovoides y alargados; miden 20 a 33 µm de longitud y 10 a 19 µm de anchura.
Cuando se depositan en heces, por lo general tienen un esporoblasto, que cuando queda expuesto al ambiente a temperatura ambiental se divide en dos esporoblastos y se desarrolla hacia dos ooquistes, cada uno de los cuales contiene cuatroesporozoítoseneltranscursodeuno a dos días.
El enorme número de quistes unizoicos, 10,000 por gramo de tejido en el caso de Michiels, sugiere su derivación de los esporoblastos.
En teoría, algunos esporozoítos podrían originarseapartirdeooquistesesporulados ingeridos; sin embargo, no tantos como los observados en el paciente Michiels.
En biopsias de intestino delgado, se encontraron estados esquizogónicos, gametogónicos y ooquistes en las células epiteliales.
En individuos inmunocompetentes la infección es muy rara.
En pacientes con SIDA, la cistoisosporiasis se observa con cierta frecuencia; las infecciones pueden durar muchos meses y acompañarse de diarrea, cólicos abdominales, malabsorción, fiebre y pérdida de peso, que pueden llevar a la muerte en ausencia de tratamiento.
Diagnóstico



Los ooquistes pueden observarse en biopsias, no así en las heces.
Debe sospecharse en pacientes con diarrea y con cólicos abdominales, con fiebre o sin ella.
El examen de heces completas con concentración de ooquistes, mediante flotación, de preferencia en una solución de 53 g de sacarosa en 100 ml de agua.
Para preparaciones teñidas, la capa superior de la capa flotante se puede aspirar y diluir con cuatro o más volúmenes de agua y centrifugar; el sedimento se aplica en una laminilla y se seca.
Una prueba de tira duodenal y biopsia duodenal son útiles como procedimientos para el diagnóstico de infección por Cystoisospora belli.
Cystoisospora belli puede provocar cistoisosporiasis, una infección intestinal de seres humanos que puede producir una diarrea aguda o crónica, dependiendo del estado inmunitario del huésped.


La duración de la infección es variable, desde semanas hasta meses o años.
Es probable que casi todas las infecciones sean asintomáticas porque casi ninguna infección clínica se relaciona con otros pacientes con esas infecciones.
Se observa eosinofilia frecuentemente en clínica, con cristales de Charcot Leyden en las heces; este es un signo diagnóstico útil porque no se encuentra en otras enfermedades diarreicas, excepto ocasionalmente en la amebiasis.
Hay presencia de fiebre y diarrea.
La mayoría de pacientes con esta infección se pueden tratar eficazmente con 160 mg de trimetoprim y 800 mg de sulfametoxazol por vía oral, cuatro veces al día durante 10 días.
En pacientes alérgicos al sulfametoxazol, pueden administrarse 50 a 75 mg de pirimetamina a diario por vía oral, durante dos a cuatro semanas.
Otro fármaco para utilizar es la nitazoxanida.
Cystoisospora belli
En el momento de la excreción, el ooquiste inmaduro contiene normalmente un esporoblasto (más raramente dos)
En la maduración posterior a la excreción, el esporoblasto se divide en dos (el ooquiste ahora contiene dos esporoblastos); los esporoblastos secretan una pared de quiste, convirtiéndose así en esporoquistes; y los esporoquistes se dividen dos veces para producir cuatro esporozoítos cada uno.
La infección se produce por la ingestión de ooquistes que contienen esporocistos: los esporocistos se desenquistan en el intestino delgado y liberan sus esporozoítos, que invaden las células epiteliales e inician la esquizogonía.

Al romperse los esquizontes, se liberan los merozoítos, invaden nuevas células epiteliales y continúan el ciclo de multiplicación asexual.
Los trofozoítos se convierten en esquizontes que contienen múltiples merozoítos. Después de un mínimo de una semana, comienza la etapa sexual con el desarrollo de los gametocitos masculinos y femeninos.
La fertilización da como resultado el desarrollo de ooquistes que se excretan en las heces.
Microbiología II Licda. Martha Sigal
Género: 1
Cyclospora
Cyclospora
Generalidades:
El ciclo monoxénico se inicia al ingerir por la vía fecal oral, ooquistes esporulados, esféricos, de 8 a 10 µm, de doble membrana, que contienen dos esporoquistes ovoidales con dos esporozoítos cada uno.
El desenquistamiento se produce en presencia de bilis, tripsina y otros factores.
Al inicio, los esporozoítos infectan las células para formar merontes tipo I con 8 a 12 merozoítos, y éstos forman merontes tipo II con 4 merozoítos, los que se liberan al lumen, infectan nuevas células e inician la etapa sexuada del ciclo.
El microorganismo fecunda el macrogametocito para convertirse en un cigoto y diferenciarse como ooquiste fértil no esporulado, uniformemente esférico, de 8 a 10 µm de diámetro y que es eliminado junto con las heces del hospedador.
7 Epidemiología y Ciclo de Vida:
y



La esporulación se produce en el medio ambiente, en 1 a 2 semanas, en condiciones de temperaturas cálidas, humedad y alta concentración de oxígeno.
Ataca el extremo luminal de la célula hospedadora, observándose formas asexuales y sexuales de Cyclospora en el citoplasma e interior de vacuolas parasitóforas apicales y supranucleares.
Una especie muy particular e importante es Cyclospora cayetanensis, esta infecta los enterocitos del intestino delgado.
El diagnóstico puede efectuarse, en muestras seriadas de deposiciones, mediantemicroscopiadirectaopormedio de la tinción de un extendido fecal obtenido de una muestra concentrada, mediante la esporulación o la detección molecular en muestras frescas, congeladas o preservadas en dicromato de potasio al 2.5%.
La microscopia de epifluorescencia permite observar la autofluorescencia de los ooquistes de Cyclospora, azul neón o verde fluorescente.
Otra tinción utilizada es Ziehl Neelsen.
La tinción mediante azul de algodón lactol fenol en muestras frescas ha resultado ser un sustitutivo útil, más sencillo ymenos oneroso, enlaboratorios de zonas rurales y países desarrolados.

En las zonas de alta endemicidad, los síntomas clínicos se manifiestan en los niños más pequeños.
5
6
La higiene adecuada para reducir al mínimo la ingestión de ooquistes mediante alimentos o agua contaminados. Normas para la prevención de las infecciones transmitidas por el agua.
Cyclospora

Los ooquistes esporulados pueden contaminar los productos frescos y el agua que luego se ingieren
Los ooquistes se desenquistan en el tracto gastrointestinal, liberando los esporozoítos, que invaden las células epiteliales del intestino delgado.
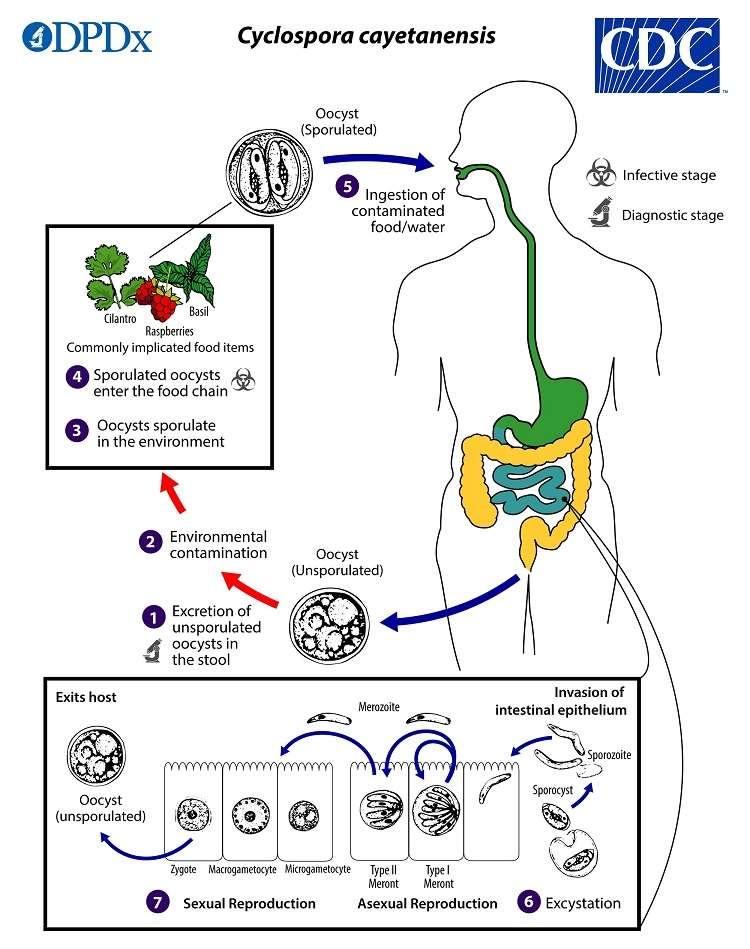
Los merozoítos de merontes de tipo I probablemente permanecen en el ciclo asexual, mientras que los merozoítos de merontes de tipo II se desarrollan sexualmente en macrogametocitos y microgametocitos tras la invasión de otra célula huésped.
Ocurre la fertilización y el cigoto se convierte en un ooquiste que se libera de la célula huésped y se elimina en las heces.
Microbiología II Licda. Martha Sigal
Blastocystis hominis
Familia: 1
Blastocystidae
Generalidades:
Existe bajo diferentes formas, una de ellas enlavacuolar:eslaformacelulartípicaque seeliminaenlashecesysepresentaenlos medios de cultivo. Mide aproximadamente 2 20 µm de diámetro y presenta una gran vacuola central que ocupa 50 95% de la célula, restringiendo el citoplasma a una bandaperiféricaque contienelosorganelos citoplasmáticos.

La forma multivacuolar, mide de 5 8 µm y presenta dos o más vacuolas.
La forma granular, mide de 6 8 µm, presenta múltiples gránulos en la vacuola central que corresponderían a mitocondrias.
La forma ameboidea que mide de 2.6 a 7.8 µm y presenta seudópodos y actividad fagocitaria.Eslaformapredominanteenlos medios de cultivo. Se elimina también en las heces.
Laformaquística,esunaformapequeñade resistenciaque mide de 3 10µmque deriva por esquizogonia de una forma vacuolar o multivacuolar. Hay dos tipos de quistes, los de pared delgada, que se rompen dentro del tubo digestivo en la autoinfección interna y los de pared gruesa, que salen al medio ambiente.
La sintomatología asociada a este organismo comprende diarrea, dolor abdominal, que incluye cólicos, incomodidad o molestia abdominal, náuseas, flatulencias, anorexia y fatiga.
7 Epidemiología y Ciclo de Vida:
El metronidazol se usa en dosis de 500 750 mg c/8 h por 5 días.
:
El diagnóstico se realiza mediante el examen parasitológico de heces con técnicas corrientes como: o PAF o SAF.
La técnica de formol éter (Teleman) no es la más adecuada, ya que puede destruir las formas vacuolares, que son las más frecuentes.
Frotis de heces teñidos con Giemsa, hematoxilina férrica, tinción tricrómica, etc, permiten obtener preparaciones permanentes para mejor observación de los protozoos.
Algo muy importante es que sin lugar a dudas el protozoario que con más frecuencia se observa en muestras de heces humanas.
6
Prevención: Las medidas colectivas tienden a evitar la contaminación fecal del suelo, de aguas y hortalizas que crecen a ras del suelo con heces de humanos infectadas. Buena eliminación de excretas. Ingerir alimentos cocidos o crudos, pelados, lavándose previamente las manos.



Blastocystis hominis


Se postula que la forma del quiste (3 5 µm) es una etapa infecciosa, pero no está confirmada.
La forma predominante que se encuentra en muestras de heces humanas se denomina forma vacuolar (o cuerpo central) y es de tamaño variable (5 a 40 µm, en ocasiones mucho más grande).
La replicación parece ocurrir a través de la fisión binaria.
También se han observado otras formas morfológicas (p. ej., formas ameboides y granulares) en muestras y/o cultivos de heces; su papel biológico y su eventual destino de desarrollo requieren más investigación.
Microbiología II Licda. Martha SigalMICROBIOLOGÍA II
Parásitos Intestinales Helmintos
Nemátodos
Parásitos Intestinales Helmintos
HELMINTOS NEMÁTODOS
H e l m i n t o s
N e m á t o d o s
A s c a r i s l u m b r i c o i d e s
T r i c h u r i s t r i c h i u r a U n c i n a r i a s A n c y l o s t o m a d u o d e n a l e N e c a t o r a m e r i c a n u s
L a r v a m i g r a n s L a r v a m i g r a n s c u t á n e a A n c y l o s t o m a b r a z i l i e n s i s
A n c y l o s t o m a c a n i n u m
L a r v a m i g r a n s v i s c e r a l
T o x o c a r a c a n i s
B a y l i s a s c a r i s p r o c y i o n i s
S t r o n g y l o i d e s s t e r c o r a l i s
E n t e r o b i u s v e r m i c u l a r i s
Ascaris lumbricoides




7 Epidemiología y Ciclo de Vida:
Familia: 1
Ascaridae
4 2 Principales
Generalidades:
Se conoce desde la antigüedad y los griegos la denominaban Elnus strongyle
Se localiza en el intestino delgado, donde puedepermanecersinprovocarsíntomas, o bien producir cuadros digestivos inespecíficos, o una enfermedad grave con desnutrición y complicaciones que pueden ser fatales.

Es el nematodo intestinal de mayor tamaño que parasita al humano.
Enfermedades:
Laslarvas,cuandoexistenenun número reducido, no provocan alteraciones en su paso por el hígado y pulmón.
Las formas adultas tienen un color rosado o blanco nacarado, y presentan en su extremo anterior una boca triangular con tres labios finamente dentados.
El macho mide de 15 a 30 cm de longitud por 2 a 4 mm de diámetro; su extremo posterior es encorvado hacia la parte ventral.
Cuando la infección se origina por un gran número de larvas, se presentan pequeñas formas hemorrágicas en el hígado por lesiones que dependen además de la sensibilidad del hospedero; es decir, personas que han tenido contacto con los parásitos presentan alteraciones importantes.
Anivelpulmonar la migraciónde laslarvasproduceroturacapilar, de las paredes y tabiques alveolares y microhemorragias.
La hembra es de mayor tamaño y mide 35 a 40 cm de largo y en ocasiones puede alcanzar 50 cm o más.
Su extremo posterior termina en forma recta.
Se calcula que las formas adultas tienen una longevidad de 12 a 19 meses.
Los huevos no fecundados oinfértiles son más largos que los fecundados y no presentan membrana vitelina interna.
3 Diagnóstico :
Se debe sospechar en pacientes que viven en zonas rurales endémicas, en especial en niños que tienen geofagia.
Se confirma por el hallazgo de huevos en heces mediante técnicas de concentración como Teleman modificado, Kato Katz, etc.
Debido a lo prolífero de la hembra, por lo general basta un estudio seriado de tres muestras tomadas día por medio.
Un examen negativo no descarta la ascariasis debido a que el paciente puede estar cursando el periodo prepatente o porque sólo presenta ejemplares machos.
La ecografía y la tomografía axial computarizadatambién son herramientas útiles para su diagnóstico.
En la fase pulmonar se han utilizado reacciones serológicas de precipitación.
Las formas adultas se mantienen en el lumen del intestino delgado. Expolian proteínas, carbohidratos, etc.
Aumenta la desnutrición en niños policarenciados relacionada con la cantidad.
Los derivados benzoimidazólicos como mebendazol o albendazol, actúan impidiendo la absorción de glucosa por los microtúbulos de las mitocondrias.
La piperazina es efectiva a dosis de 100 mg/kg/día.
Actualmentesedemostróquela nitazoxanidaes efectivaen esta parasitosis.
La
de los huevos a condiciones ambientales adversas contribuye para que la ascariasis sea una parasitosis extendida en el globo terráqueo.

La temperatura, humedad ambiental y características fisicoquímicas del suelo son factores importantes en el desarrollo de su ciclo vital.
La carga parasitaria es determinante no sólo de la repercusión clínica, sino de la contaminación del medio ambiente.
Los gusanos adultos viven en la luz del intestino delgado. Una hembra puede producir aproximadamente 200.000 huevos por día, que se eliminan con las heces.
Los huevos no fertilizados puedeningerirse, pero no son infecciosos. Laslarvas se desarrollan hasta lainfectividad dentro de los huevos fértiles después de 18 días a varias semanas, dependiendo de las condiciones ambientales (óptimas: suelo húmedo, cálido y sombreado). Después de tragar los huevos infecciosos, las larvas eclosionan, invaden la mucosa intestinal y son transportadas a través del portal y luego por la circulación sistémica a los pulmones. Las larvas maduran aún más en los pulmones (10 a 14 días), penetran las paredes alveolares, ascienden por el árbol bronquial hasta la garganta y se tragan.
Al llegar al intestino delgado, se convierten en gusanos adultos. Se requieren entre 2 y 3 meses desde la ingestión de los huevos infecciosos hasta la oviposición de la hembra adulta. Los gusanos adultos pueden vivir de 1 a 2 años.
Microbiología II Licda. Martha SigalTrichuris trichiura




Familia: 1
Generalidades:

Es un nematodo blanquecino.
La hembra mide 35 50 y el macho 30 45mm.
Tiene una forma característica muy delgadaenlas3/5partesanterioresymás gruesa en los 2/5 posteriores; semeja una fusta o látigo, de ahí su nombre tricho que es pelo.
La extremidad anterior está constituida por el orificio bucal que no presenta labios,y el esófago, cuya parte anterior es untubomusculardelgadoylaposteriorun tubo capilar rodeado por una capa única de células secretoras, los estrocitos.
Principales Enfermedades:
7 Epidemiología y Ciclo de Vida:
La parte posterior del gusano contiene el aparato genital, que se encuentra enrollado varias veces sobre sí mismo.
El recto en la hembra y en el varón está enroscado en sentido ventral.
Su hábitat es el ciego, al cual queda enhebrado por su parte anterior delgada.
En los casos masivos, el diagnóstico clínico se basa en los antecedentes epidemiológicos de vivir en zona endémica y presentar la sintomatología y signología antes descrita.
Mebendazol, este impide la captación de glucosa y aminoácidos por el gusano. Se utilizan 100 mg 2 veces al día.
En los casos con infecciones escasas o moderadas, el diagnóstico se basa en exámenes de laboratorio.
Se utiliza el examen seriado de deposiciones con técnicas de enriquecimiento, siendo suficientes tres muestras tomadas en días alternados.
El diagnóstico parasitológico se puede efectuar por medio de la observación directa.
El hemograma es normal en las infecciones leves, pero en los casos masivos revela anemia microcítica hipocroma y eosinofilia.
En la fase pulmonar se han utilizado reacciones serológicas de precipitación.
6
Los
Las

gusanos adultos (aproximadamente 4 cm de longitud) viven en el ciego y el colon ascendente.
gusanos adultos se fijan en ese lugar, con las porciones anteriores ensartadas en la mucosa.
Microbiología II Licda. Martha Sigal
Ancylostoma duodenale




7 Epidemiología y Ciclo de Vida:
Familia: 1

Ancylostomatidae
Generalidades:
Sus dimensionesson, elmacho, de 8 a 11 mm por 0.5 mm y en la hembra 10 13 mm por 0.7 mm.
Presenta una extremidad anterior con la cápsula bucal con dientes.
Los órganos genitales están bien desarrollados,enelmomentodelacópula se forma una V en Ancylostoma duodenale.
La cápsula bucal sirve como una bomba aspirante para la succión de sangre, la que pasa por el esófago al intestino, que desemboca en la cloaca.
Se calcula que las hembras oviponen entre 10,000 y 20,000 huevos al día.
4 2 Principales Enfermedades:
Los huevos son ovalados y miden 60 x 40 micras, la cáscara es delgada y translúcida y contienen 4a 8 blastómeros, salen con las materias fecales al exterior; en el medio ambiente, en el suelo, en condiciones de humedad y temperatura adecuadas, en uno o dos días se forma una larva que emerge, la larva rabditiforme, que mide unas 250 micras de largo por 20 micras de ancho, con un esófago musculoso, característico.
Estas larvas, se movilizan y se alimentan activamente. Al tercer día sufren una muda.
El diagnóstico clínico se basa fundamentalmente en la sintomatología descrita en personas que proceden de zonas endémicas, especialmente de la selva.
Se confirma por el hallazgo de huevos característicos de uncinarias en heces.
Son útiles el examen directo,los métodos de concentración, Willis, Faust; las técnicas cuantitativas de Stoll, Kato, que indican el número de huevos por gramo de heces.
El coprocultivo por el método de Harada Mori permite identificar estas especies a través de la morfología de las larvas filariformes.
La evaluación de la anemia y el estado hematológico se realiza mediante hemogramas y exámenes de coagulación.
Se puede observar sangre oculta en heces.
Los dientes les sirven como órganos cortantes y de fijación en la mucosa intestinal, ocasionando lesiones que sangran porque segregan una sustancia anticoagulante.
En la patogenia de la anquilostomiasis se deben considerar las alteraciones ocasionadas por las formas larvarias, como una fase invasiva, y una fase de migración por los pulmones y por los parásitos adultos o fase de fijación en el intestino.

Las larvas filariformes penetran en el organismo a través de la piel, especialmente de los pies o de las manos, ocasionando eritema, a veces vesículas, edema y prurito.
En la fase de migración de las formas larvarias a los pulmones, las larvas rompen los capilares, ocasionando pequeñas hemorragias.
Se realiza después del hallazgo de huevos de anquilostomas en heces.
Los medicamentos más utilizados son: albendazol, pamoato de pirantel, tiabendazol.
Si hay anemia, después del tratamiento antihelmíntico, se administra por vía oral sulfato ferroso, a la dosis de 3 a 5 mg/kg/día.
Los huevos se eliminan en las heces y, en condiciones favorables (humedad, calor, sombra), las larvas eclosionan en 1 a 2 días y se vuelven de vida libre en suelo contaminado. Estas larvas rabditiformes liberadas crecen en las heces y/o en el suelo imagen, y después de 5 a 10 días se convierten en larvas filariformes que son infecciosas
Estas larvas infecciosas pueden sobrevivir de 3 a 4 semanas en condiciones ambientales favorables. Al entrar en contacto con el huésped humano, normalmente descalzo, las larvas penetran en la piel y son transportadas a través de los vasos sanguíneos hasta el corazón y luego hasta los pulmones. Penetran en los alvéolos pulmonares, ascienden por el árbol bronquial hasta la faringe y se tragan. Las larvas alcanzan el yeyuno del intestino delgado, donde residen y maduran hasta convertirse en adultos. Los gusanos adultos viven en la luz del intestino delgado, generalmente en el yeyuno distal, donde se adhieren a la pared intestinal con la consiguiente pérdida de sangre por parte del huésped. La mayoría de los gusanos adultos se eliminan en 1 o 2 años, pero la longevidad puede alcanzar varios años.
Microbiología II Licda. Martha SigalNecator americanus
7 Epidemiología y Ciclo de Vida:
Familia: 1
Ancylostomatidae




4 2
Generalidades:
Sus dimensiones son, el macho, de 5 a 9 mm por 0.3 mm y la hembra 9 11mm por 0.4mm.
Presenta placas o láminas cortantes y en el extremo distal la bolsa copulatriz, ensanchamiento radial en los machos y que terminan en punta en las hembras.
Principales Enfermedades:
Se considera que el humano es la única fuente de infección humana, que está relacionada con las condiciones del medio ambiente adecuado para el desarrollo de los huevos.
Los órganos genitales están bien desarrollados,enelmomentodelacópula se forma una Y en Necator americanus
Se calcula que las hembras oviponen entre 10,000 y 20,000 huevos al día.
La cápsula bucal sirve como una bomba aspirante para la succión de sangre, la que pasa por el esófago al intestino.
En la patogenia de la anquilostomiasis se deben considerar las alteraciones ocasionadas por las formas larvarias, como una fase invasiva, y una fase de migración por los pulmones y por los parásitos adultos o fase de fijación en el intestino.


Los huevos son ovalados y miden 60 x 40 micras, la cáscara es delgada y translúcida y contienen 4a 8 blastómeros, salen con las materias fecales al exterior; en el medio ambiente, en el suelo, en condiciones de humedad y temperatura adecuadas, en uno o dos días se forma una larva que emerge, la larva rabditiforme, que mide unas 250 micras de largo por 20 micras de ancho, con un esófago musculoso, característico.
Estas larvas, se movilizan y se alimentan activamente. Al tercer día sufren una muda.
Las larvas filariformes penetran en el organismo a través de la piel, especialmente de los pies o de las manos, ocasionando eritema, a veces vesículas, edema y prurito.
En la fase de migración de las formas larvarias a los pulmones, las larvas rompen los capilares, ocasionando pequeñas hemorragias.
El diagnóstico clínico se basa fundamentalmente en la sintomatología descrita en personas que proceden de zonas endémicas, especialmente de la selva.
Se confirma por el hallazgo de huevos característicos de uncinarias en heces.
Son útiles el examen directo,los métodos de concentración, Willis, Faust; las técnicas cuantitativas de Stoll, Kato, que indican el número de huevos por gramo de heces.
El coprocultivo por el método de Harada Mori permite identificar estas especies a través de la morfología de las larvas filariformes.
La evaluación de la anemia y el estado hematológico se realiza mediante hemogramas y exámenes de coagulación.
Se puede observar sangre oculta en heces.
Se realiza después del hallazgo de huevos de anquilostomas en heces.
Los medicamentos más utilizados son: albendazol, pamoato de pirantel, tiabendazol.
Si hay anemia, después del tratamiento antihelmíntico, se administra por vía oral sulfato ferroso, a la dosis de 3 a 5 mg/kg/día.
Los huevos se eliminan en las heces y, en condiciones favorables (humedad, calor, sombra), las larvas eclosionan en 1 a 2 días y se vuelven de vida libre en suelo contaminado. Estas larvas rabditiformes liberadas crecen en las heces y/o en el suelo imagen, y después de 5 a 10 días se convierten en larvas filariformes que son infecciosas
Estas larvas infecciosas pueden sobrevivir de 3 a 4 semanas en condiciones ambientales favorables. Al entrar en contacto con el huésped humano, normalmente descalzo, las larvas penetran en la piel y son transportadas a través de los vasos sanguíneos hasta el corazón y luego hasta los pulmones. Penetran en los alvéolos pulmonares, ascienden por el árbol bronquial hasta la faringe y se tragan. Las larvas alcanzan el yeyuno del intestino delgado, donde residen y maduran hasta convertirse en adultos. Los gusanos adultos viven en la luz del intestino delgado, generalmente en el yeyuno distal, donde se adhieren a la pared intestinal con la consiguiente pérdida de sangre por parte del huésped. La mayoría de los gusanos adultos se eliminan en 1 o 2 años, pero la longevidad puede alcanzar varios años.
Microbiología II Licda. Martha Sigal
Larva migrans cutánea
7 Epidemiología y Ciclo de Vida:
Familia: 1
Sus dos especies pertenecen a Ancylostomatidae.
4 2 Principales Enfermedades:
Generalidades:
Sus dos especies más importante son Ancylostoma braziliensis que es un nematodo parásito del intestino de perros y gatos y Ancylostomacaninum que es un parásito del perro.

Los parásitos adultos se encuentran en el intestino de perros y gatos, los que eliminan los huevos con las heces; en el suelo húmedo y a temperaturas de 20 a 30 grados centígrados.
En uno o dos días liberan las larvas rabditoides, a la semana se mudan, crecen y se desarrollan las larvas filariformes, que son las infectantes.
Miden 850 micras de longitud por 35 micras de diámetro y se encuentran en el suelo.
Cuando entran en contacto con la piel de los animales, van a seguir su ciclo evolutivo hacia los pulmones (ciclo de Loos) yluego por tráquea y esófago van a llegar al intestino, donde adquieren la forma adulta.
Las larvas filariformes de Ancylostoma braziliensis y de Ancylostoma caninum, que se encuentran en el suelo húmedo, penetran activamente la piel de los pies, manos, nalgas del humano y como éste es el hospedero específico, migran a través de la epidermis ocasionando trayectos lineales, tortuosos, serpiginosos, eritematopapulosos de 1 2 mm de ancho, avanzando 1 a 3 cm por día; producen una reacción inflamatoria con eosinófiolos.

El cuadro clínico varía desde una dermatitis no específica a una erupción típica progresiva.
La lesión inicial es papular, eritematosa y pruriginosa.
Lainfecciónpuededurarmeses.
Puede haber edema, excoriaciones y a veces infección bacteriana.
Cuando las larvas filariformes que se encuentran en el suelo se ponen en contacto con la piel humana, penetran por erosiones o soluciones de continuidad de lapiel,especialmenteporlospies,manos, glúteos.
Eminentemente clínico, por la historia clínica y las características de las lesiones cutáneas lineales eritematopapulosas migratorias.
Cuando se hace biopsia de piel, la lesión muestra un túnel vacío con infiltrado celular, polimorfonuclear, con eosinófilos y queratinocitos necróticos en la epidermis; si se encuentra la larva, difícilmente es identificada.
En el diagnóstico diferencial se incluirá escabiasis, urticaria, fotodermatitis, eritema crónico migratorio y picadura de medusas.
Muy rara vez en infecciones severas y masivas, algunas personas pueden tener muchos trayectos como disposición lineal, serpiginosa, errática, labrando un túnel, entre otros.
El tratamiento consiste en la congelación con un chisguete de cloruro de etilo o nieve carbónica.



Los antihelmínticos son tiabendazol VO a la dosis de 25 mg/kg/día por 1 5 días.
El albendazol a la dosis de 400 800 mg/día.

Ivermectina en dosis única de 150 a 200 mg/kg ha dado buenos resultados.
Las larvas rabditiformes liberadas crecen en las heces y/o en el suelo, y después de 5 a 10 días (y 2 mudas) se convierten en larvas filariformes (tercera etapa) que son infectivas. Estas larvas infecciosas pueden sobrevivir de 3 a 4 semanas en condiciones ambientales favorables.
Al entrar en contacto con el huésped animal, las larvas penetran en la piel y son transportadas a través de los vasos sanguíneos hasta el corazón y luego hasta los pulmones.
Penetran en los alvéolos pulmonares, ascienden por el árbol bronquial hasta la faringe y se tragan.
Las larvas llegan al intestino delgado, donde residen y maduran hasta convertirse en adultos. Los gusanos adultos viven en la luz del intestino delgado, donde se adhieren a la pared intestinal.
Algunas larvas quedan atrapadas en los tejidos y sirven como fuente de infección para las crías a través de rutas transmamarias (y posiblemente transplacentarias).
Los seres humanos se infectan cuando las larvas filariformes penetran en la piel.
Microbiología II Licda. Martha Sigal
Larva Migrans Visceral
Familia: 1
es Ascarididae, Toxona canis es


Generalidades:
Son nematodos de perros y gatos.

Principales Enfermedades:
7 Epidemiología y Ciclo de Vida:
El hábitat es el intestino delgado, sus hospederos definitivos.
La hembra habitualmente coloca alrededor de 200 000 huevos/día, los que son eliminados en las heces del animal y se vuelven infectantes.
Los huevos larvados en el suelo, son viables por varios meses, incluso por más de un año, dependiendo de la zona ya sea tropical o subtropical y del tipo de ambiente en que se encuentren.
El perro, si es de pocos meses, se puede infectaralingerirloshuevos,liberándoseen su intestino la larva que atraviesa la pared y, por vía sanguínea, llega al hígado y a los pulmones.
Se pueden presentar síntomas generales, como anorexia, astenia e irritabilidad; fiebre, manifestaciones cutáneas como eccema, urticaria, erupciones pruriginosas o eritema del tronco y extremidades inferiores.
En los perros mayores y en el hombre, las formas larvarias arriban a los capilares pulmonares y de allí van a la circulación general, alcanzando a diferentes parénquimascomola musculaturaestriada, el hígado, los pulmones, los ojos con pérdida severa de la visión, produciéndose incluso la amaurosis total del ojo afectado.
La toxocariasis emergente o atípica se caracteriza por cursar con sintomatología difusa e inespecífica.



3 Diagnóstico
Se basa en la sospecha clínica, antecedentes de geofagia y contacto con cachorros, leucocitosis y eosinofilia.
La confirmación diagnóstica se logra mediante la reacción de ELISA, cuya sensibilidad alcanza entre el 70 y 91.3%
En los cuadros oculares, la prueba de ELISA puede ser negativa o positiva a títulos bajos en suero; es de utilidad el examen de fondo de ojo, y el examen de ELISA es positivo en humo vítreo o acuoso.
Cuando existe compromiso del SNC puede efectuarse medición de anticuerpos en LCR, aparte de la serología.
Resulta de utilidad el empleo de imágenes como ecotomografía o tomografía axial computarizada o bien una resonancia.
6
Después de la ingestión por un huésped definitivo, los huevos infecciosos eclosionan y las larvas penetran en la pared intestinal.
Las larvas detenidas se reactivan en perras durante la gestación tardía y pueden infectar a las crías por vía transplacentaria (mayor) y transmamaria (menor) en cuyo intestino delgado se establecen los gusanos adultos
El ciclo de vida se completa cuando los huéspedes definitivos consumen larvas dentro del tejido paraténico del huésped
Microbiología II Licda. Martha SigalStrongyloides stercoralis




Familia: 1
Generalidades:
Presenta diversas formas evolutivas, tanto parasitarias como de vida libre.
Existen dos estados larvales, la larva rabditoide y la larva filariforme.

Hay hembras parásitas y machos y hembras de vida libre.
La larva rabditoide emerge del huevo que ha sido colocado por hembras tanto parásitas como de vida libre. Puede alcanzar un tamaño de 380 micrones de largo por 20 micrones de ancho.
Principales Enfermedades:
7 Epidemiología y Ciclo de Vida:

La larva filariforme es la forma o elemento infectante para el hospedero. Surge a partir del desarrollo de la larva rabditoide y es inmediatamente infectante.
El macho de vida libre es la larva de primer estadio o rabditoide, debe sufrir cinco mudas para dar origen al macho de vida libre en el medio ambiente. Mide 1 mm de largo.
La hiperinfección se ha descrito asociada a varias condiciones que disminuyen la inmunidad del infectado, especialmente la celular, como la malnutrición, lepra lepromatosa, distintos tipos de cáncer y otras afecciones similares.
Debe investigarse en todas aquellas personas que presenten eosinofilia sanguínea moderada con o sin síntomas digestivos como dolor abdominal y especialmente diarrea.
Los métodos directos, tienen rendimiento variable.
Métodos de concentración de elementos parasitarios mediante centrifugación de las muestras preservadas en formalina con el método de Ritchie o de Burrows o de SAF ayudarán a detectar larvas.
Suele emplearse ELISA o inmunoelectrotransferencia para detectar inmunoglobulinas específicas.
Se complementa con la prueba molecular de reacción en cadena de la polimerasa. PCR.
Los fármacos considerados de elección para infecciones agudas o crónicas en inmunocompetentes son la ivermectina, 200 microgramos /kg/día por dos días para niños y adultos.
6
Una vez que las larvas filariformes reinfectan al huésped, son transportadas a los pulmones, la faringe y el intestino delgado como se describió anteriormente, o se diseminan por todo el cuerpo.
Las larvas filariformes en suelo contaminado penetran la piel humana cuando la piel entra en contacto con el suelo y migran al intestino delgado Se ha pensado que las larvas L3 migran a través del torrente sanguíneo y los vasos linfáticos hacia los pulmones
Microbiología II Licda. Martha SigalEnterobius vermicularis
Familia: 1
Oxyuridae



Principales Enfermedades:
Generalidades:
Conocido coloquialmente en Chile como pidulle.
Se localiza en ciego y apéndice.
Gusano pequeño de color blanquecino, delgado como un hilo, tienen dimorfismo sexual.
El macho mide 0.5 cmde largo y la hembra 1 cm con un diámetro de 0.4 0.6 mm, respectivamente.
Su extremo anterior presenta una expansión cuticular, la cual se puede llenar confluidostisulares,sirviendocomoórgano de fijación del verme.

En el extremo posterior del macho está enrollado en sentido ventral y presenta una espícula.
El extremo posterior de la hembra es recto y termina en una punta alargada fina.
La mayor parte de su estructura interna está formada por un aparato genital muy desarrollado.
El prurito se origina por hipersensibilidad del hospedero a sustancias excretadas y secretadas por el parásito.
Las manifestaciones nerviosas se podrían deber al mecanismo antes mencionado.
7 Epidemiología y Ciclo de Vida:
El prurito anal y/o nasal provoca intenso rascado que origina la contaminación de manos y uñas, lo que facilita el ciclo ano mano boca durante el sueño.
Los huevos larvados son sensibles a la luz solar, a la desecación y a temperaturas elevadas. Habitualmente en el ambiente intradomiciliario los huevos mantienen su capacidad infectante por varias semanas o meses.

Los huevos son traslúcidos, de 50 a 60 µm de largo por 30 µm de ancho.
Tienen una cara plana y una convexa, y contienen en su interior una larva.
En la mujer los oxiuros pueden penetrar la vulva y la vagina, produciendo intenso prurito y colpitis con leucorrea. En casos excepcionales pueden llegar al útero,trompasydesdeallípasar al peritoneo.
3
:
El antecedente epidemiológico de presentar prurito anal nasal o vulvar en varios miembros de una familia orienta al diagnóstico, que se confirma por el hallazgo de huevos en la región perianal detectados por la técnica de Graham o del celofán transparente sobre un portaobjetos.
La persona en la mañana antes de efectuar el aseo, desprende el scotch y lo aplica en los márgenes del ano y posteriormente coloca de nuevo el scotch sobre el portaobjetos. El ideal es realizar el procedimiento diariamente durante 5 días.
Muchas veces se efectúa el diagnóstico al observar ejemplares adultos, gusanos pequeños como hilos, blanquecinos, que han quedado adheridos al scotch.
6

Enterobius vermicularis
En
Las hembras grávidas migran de noche fuera del ano y ovipositan mientras se arrastran sobre la piel del área perianal
Las larvas contenidas dentro delos huevos sedesarrollan (loshuevosse vuelveninfecciosos) en 4a 6horasen condiciones óptimas.
Microbiología II Licda. Martha Sigalcéstodos
Parásitos Intestinales Helmintos
HELMINTOS CÉSTODOS
H e l m i n t o s C é s t o d o s
T a e n i a s o l i u m T a e n i a s a g i n a t a H y m e n o l e p i s n a n a H y m e n o l e p i s d i m i n u t a D y p i l i d i u m c a n i n u m
Taenia solium
7 Epidemiología y Ciclo de Vida:
Taeniidae



4 2
Generalidades:
La teniasis humana se conoce desde las culturas antiguas egipcia y griega.
Se desarrolla en el intestino delgado del hombre, su único hospedero definitivo.
Las personas se infectan por accidente con cisticercos que pueden provocar un cuadro clínico grave.
El parásito está formado por una cabeza o escólex con una doble corona de ganchos.
Contiene hasta 1,000 proglótides.
En países en vías de desarrollo con frecuencia se permite que los cerdos deambulen libremente e ingieran material fecal humana en áreas en donde existe el fecalismo al ras del suelo; es más, en algunas áreas se permite que los cerdos tengan acceso directo a letrinas, lo que facilita que ingieran proglótidos o huevos.
La neurocisticercosis causa entre 20 y 50% de epilepsia de aparición tardía a nivel mundial; también se reporta comúnmente en la epilepsia juvenil en ciertas áreas, en particular en Sudáfrica.
La cisticercosis porcina lleva indirectamente a la epilepsia humana, lo que reduce el valor de mercado de los cerdos
Principales Enfermedades:
Teniasis y cisticercosis por Taenia solium.
La patología de la neurocisticercosis, tanto en sereshumanoscomoencerdos, muestra varias etapas en el desarrollo de los parásitos.
La etapa encefálica se asocia a una reacción inflamatoria local con edema cerebral que rodea al parásito, que puede producir dolores de cabeza y, en algunos casos, crisis convulsivas focales.
La etapa de seudotumor cerebral.
La etapa quística se debe a cisticercos viables, que han evadido la respuesta inmune del hospedero.
La etapa de degeneración parcial en donde hay una reacción inflamatoria que, por lo general, produce distintos síntomas clínicos.
El albendazol, un derivado benzimidazólico, es un fármaco antihelmíntico potente y de amplio espectro.
El diagnóstico de teniasis se realiza por exámenes coproparasitoscópicos con el propósito de identificar huevos del parásito en la materia fecal.
Existen varias técnicas para la detección de huevos en heces; las que se utilizan con más frecuencia son la flotación de Faust y la sedimentación de Ritchie.
Es necesario recuperar los escólices o las proglótides grávidas para establecer las especies que están causando la infección.
El diagnóstico de especie se realiza de rutina cuando se encuentran proglótides grávidas en buenas condiciones.
Los Taenia solium tienen 7 a 14 ramas uterinas laterales que nacen del canal central del útero y luego se subdividen.

El albendazol y el praziquantel son fármacos efectivos contra los cisticercos.
La dexametasona es el fármaco de elección para controlar la inflamación, y la prednisona puede reemplazarla perfectamente.
Taenia solium

Los seres humanos son los únicos huéspedes definitivos. Los huevos o los proglótidos grávidos se excretan con las heces; los huevos pueden sobrevivir de días a meses en el medio ambiente.
El ganado y los cerdos se infectan al ingerir vegetación contaminada con huevos o proglótidos grávidos. En el intestino del animal, las oncósferas eclosionan, invaden la pared intestinal y migran a los músculos estriados, donde se convierten en cisticercos. Un cisticerco puede sobrevivir varios años en el animal.
Los seres humanos se infectan al ingerir carne infectada cruda o poco cocida

En el intestino humano, el cisticerco se desarrolla durante 2 meses hasta convertirse en una tenia adulta, que puede sobrevivir durante años. Las tenias adultas se adhieren al intestino delgado por su escólex y residen en el intestino delgado
Losadultosproducenproglótidosquemaduran,sevuelvengrávidos,sedesprendendelateniaymigranalanooseeliminan en las heces.
7 Epidemiología y Ciclo de Vida:
Taenia saginata
Familia: 1
4 2



Generalidades:
La teniasis humana se conoce desde las culturas antiguas egipcia y griega. En la cultura egipcia antigua la infección probablemente se debía a Taenia saginata, ya que los egipcios no comían carde de cerdo.
Se desarrollan en el intestino delgado del hombre, su único hospedero definitivo.
Los hospederos intermediarios naturales que presentan los metacestodos son el vacuno en esta especie.
El parásito adulto, comúnmente llamado solitaria intestinal, se alberga de manera exclusiva en el intestino de los seres humanos, mide hasta 12 m en Taenia saginata.

Los hospederos intermediarios adquieren la parasitosis después de ingerir huevos liberados con la materia fecal del hospedero definitivo, que es exclusivamente el ser humano.
En la musculatura del ganado vacuno se aloja Taenia saginata.
El parásito está formado por una cabeza o escólex con una doble corona sin ganchos y la tenia se llama desarmada.
Principales Enfermedades:
Taenia saginata, aunque es un parásito cosmopolita, no causa una enfermedad con daños severos sino más bien una sensacióndesagradablecuando se liberan segmentos del parásito a través del ano.
La mayor parte de los portadores de Taenia saginata son asintómáticos, se percatan de la infección sólo cuando notan movimiento espontáneo de los proglótides a través del ano. Esto puede ocasionar una sensación desagradable al sentir un cuerpo extraño arrastrándose en la entrepierna, así como comezón intensa en la zona perianal einclusoenla piel que recorre el parásito en las piernas.
El dolor abdominal se localiza vagamente en la línea media de la región epigástrica o umbilical y varía en intensidad.
La náusea puede presentarse.
El albendazol, un derivado benzimidazólico, es un fármaco antihelmíntico potente y de amplio espectro.
El diagnóstico de teniasis se realiza por exámenes coproparasitoscópicos con el propósito de identificar huevos del parásito en la materia fecal.
Existen varias técnicas para la detección de huevos en heces; las que se utilizan con más frecuencia son la flotación de Faust y la sedimentación de Ritchie.
Es necesario recuperar los escólices o las proglótides grávidas para establecer las especies que están causando la infección.
El diagnóstico de especie se realiza de rutina cuando se encuentran proglótides grávidas en buenas condiciones.
Se ha desarrollado una forma más rápida en tira reactiva que requiere de instalaciones mínimas y es un método muy usado.
También se puede emplear la paromomicina, cuando los otros fármacos no están disponibles, en una dosis única de 75 mg/kg conumáximode4gdespuésde la comida. Su uso debe reservarse para casos refractarios.
Taenia saginata
Los seres humanos son los únicos huéspedes definitivos. Los huevos o los proglótidos grávidos se excretan con las heces; los huevos pueden sobrevivir de días a meses en el medio ambiente.
El ganado y los cerdos se infectan al ingerir vegetación contaminada con huevos o proglótidos grávidos. En el intestino del animal, las oncósferas eclosionan, invaden la pared intestinal y migran a los músculos estriados, donde se convierten en cisticercos. Un cisticerco puede sobrevivir varios años en el animal.
Los seres humanos se infectan al ingerir carne infectada cruda o poco cocida.


En el intestino humano, el cisticerco se desarrolla durante 2 meses hasta convertirse en una tenia adulta, que puede sobrevivir durante años. Las tenias adultas se adhieren al intestino delgado por su escólex y residen en el intestino delgado.
Losadultosproducenproglótidos quemaduran,sevuelvengrávidos,sedesprendendelateniaymigranalanooseeliminan en las heces
Microbiología II Licda. Martha SigalFamilia: 1
Hymenolepis nana
Principales Enfermedades:
Generalidades:
Es el cestodo más pequeño que parasita el intestino humano, mide 2 a 4 cm de largo por 1 mm de ancho.

En su fase adulta se aloja en el lumen del intestino delgado del hospedero definitivo (hombres, ratas, ratones).
En el estado adulto, desde el punto de vista morfológico se reconocen tres segmentos: escólex, cuello y cuerpo.
Las proglótides más cercanas al cuello son inmaduras; éstas van madurando hacia distal, donde se encuentran las proglótides maduras y por último las proglótides grávidas.
Los huevos son esféricos o ligeramente elípticos, de aspecto hialino, y miden 30 50 micras de diámetro; contienen una oncosfera o embrión hexacanto encerrado en una envoltura interna llamada embióforo, que presenta dos engrosamientos polares de los cuales se originan cuatro a ocho filamentos polares que se dirigen al ecuador del huevo.
El estado adulto puede vivir 4 a 6 semanas, pero puede producir autoinfección, por lo cual puede perpetuar la parasitación.
En la himenolepiasis se producen dos tipos de ciclo de vida: directo e indirecto.
3 Diagnóstico :

El diagnóstico se realiza con el hallazgo de huevos en las deposiciones del hospedero definitivo a través del estudio parasitológico de deposiciones con técnicas clásicas como PAF o Burrows y Telemman, lo que confirma la infección.
Se considera un parásito como un agente oportunista.
7 Epidemiología y Ciclo de Vida:




6
Cuando los huevos son ingeridos por un huésped intermediario artrópodo (varias especiesde escarabajos y pulgas pueden servircomohuéspedesintermediarios),sedesarrollanencisticercos,quepuedeninfectarahumanosoroedoresalingerirlos y convertirse en adultos en el intestino delgado.
Una variante morfológicamente idéntica, infecta roedores y utiliza artrópodos como huéspedes intermediarios.
Cuando se ingieren los huevos (en alimentos o agua contaminados o de manos contaminadas con heces), se liberan las oncósferas contenidas en los huevos.
Las oncósferas (larvas de hexacanto) penetran en las vellosidades intestinales y se convierten en larvas cisticercoides
Microbiología II Licda. Martha Sigal7



Hymenolepis diminuta
Familia: 1
Generalidades:
La tenia de Hymenolepis diminuta Hymenolepis de rata adultas miden de 20 a 60 cm de longitud


Hymenolepis diminuta es un cestodo de roedores que se ve con poca frecuencia en humanos y se encuentra con frecuencia en roedores.
Es una especie de céstodo del orden Cyclophylidea.
El cuerpo tiene 3 regiones bien definidas.
El escólex, que es un órgano de fijación, carece de ganchos.
Los individuos adultos pueden medir entre 20 y 90 cms. de longitud. Su cuerpo suele ser cilíndrico y alargado.
Sus huevos suelen ser ligeramente ovalados, con un tamaño que oscila entre 60 y 80 micras.
Es un parásito de roedores, e infecta de manera incidental al humano, mediante la ingesta de artrópodos hospederos intermediarios infectados con la forma larvaria (cisticercoides).
Los huevos de Hymenolepis diminuta se eliminanenlashecesdelhuéspeddefinitivo infectado (roedores, hombre)
Principales Enfermedades:
Epidemiología y Ciclo de Vida:
Los índices de frecuencia en países americanos son elevados, ya que se hallan entre 0 a más de 50%, sobre todo, en Argentina, Brasil, Ecuador, sur de Estados Unidos y México.
Los síntomas inducidos por este cestodo son mínimos e inespecíficos debido a que las infecciones son leves y es raro que se presenten parasitosis masivas
:
El diagnóstico se basa en el hallazgo de los huevos característicos en las heces.
Los huevos casi esféricos (70 80 micras de diámetro, cáscara transparente y ligeramente amarillenta, con embrióforo no estriado con forma de limón y sin filamentos).
La serología como método diagnóstico tiene poca aplicación por los raros casos de infección humana que se presentan.
Los estudios inmunológicos que se realizan con este cestodo en los murinos exploran diferentes campos de la reacción inmunitaria.
La detección de huevos de este parásito mediante estudios coproparasitoscópicos confirma el diagnóstico con certeza.
6 3
La serología como método diagnóstico tiene poca aplicación por los raros casos de infección humana que se presentan.

ratones del entorno 5 Tratamiento:
Hymenolepis diminuta
Las especies del género Tribolium son huéspedes intermedios comunes de Hymennolepis diminuta. Las larvas de cisticercoide persisten a través de la morfogénesis del artrópodo hasta la edad adulta.
Microbiología II Licda. Martha SigalDypilidium caninum


7 Epidemiología y Ciclo de Vida:



zoonosis de perros más prevalentes en algunas regiones del mundo.
Dilopidiidae
4 2
Generalidades:
Se clasifica dentro del phylum de los platelmintos.
Es considerado dentro del orden Cyclophyllidae.
Es un gusano hermafrodita plano de color blanquecino, en forma de cinta.
Tiene simetría bilateral y está formado por tres segmentos: el escólex o cabeza; el cuello, segmento que genera el resto del organismo,yelcuerpo,queestáconstituido por segmentos denominados proglótides y que en su conjunto se denominan estróbila.
Las proglótides semejan una cadena de granos de arroz o pepas de zapallo o semillas de calabaza.
En su escólex posee un rostelo apical cónico y retráctil y ventosas.
En sus proglótides tiene poros sexuales que se abren lateralmente.
El género Dipylidium se caracteriza porque las proglótides grávidas presentan dos poros.
En su ciclo evolutivo presenta diferentes etapas de desarrollo, el huevo en las larvas de pulgas y piojos. La fase larvaria y la fase adulta o tenia en los animales infectados.
Los huevos son microscópicos, de 25 a 40 µmdediámetro,esféricos,conunacubierta delgada hialina.
En su interior existe la oncosfera, en la que están los ganchos. Los huevos alcanzan el medio ambiente en paquetes. Su clase es Cestoda, su expecie es caninum, su género es Dipylidium, su Phylum es Plathyhelminthes, su subclase es encestoda, Se clasifica dentro del phylum de los platelmintos.
Principales Enfermedades:
Dipilidiasis. Es una infección parasitaria de importancia en medicina humana y medicina veterinaria.
Los hospederos naturales son perros, gatos y animales silvestres, como zorros, hienas, chacales o felinos.
El hombre es un hospedero accidental, por lo que es considerada una zoonosis; generalmente son niños los que ingieren en forma accidental un artrópodo con el cisticercoide del parásito.
Por lo general las lesiones son mínimas, ya que la infección habitualmente es única y se originan por la adhesión del escólex en la mucosa intestinal.
Esta infección a menudo es asintomática; en algunos pacientes puede haber anorexia, dolor abdominal, disminución de peso o diarrea.
En Santiago de Chile, en un estudio de 21 perros y gatos sintomáticos por los que se consultó al médico veterinario, 6.9% tenía Dipylidium caninum.
En Uberlandia, Brasil, 14% de 50 gatos estudiados estaban infectados.
En los seres humanos los casos seobservanen forma aislada yla mayoría delos casosreportados sepresentan enlactantes y preescolares, lo que sugiere una mayor exposición a los hospederos intermediarios, por el estrecho contacto con las mascotas, que pueden lamer la cara y manos del niño, sus juguetes y utensilios de alimentación.
A nivel mundial se hacen campañas de concientización para saneamiento.
El fármaco de elección es el praziquantel. Es un antihelmíntico de amplio espectro, que actúa aumentando la permeabilidad de la membrana celular en los helmintos susceptibles, produciendo pérdida de calcio.
Es un fármaco bien tolerado y se administra en forma oral, y en el caso de animales domésticos es parenteral.
Por lo general, el diagnóstico de certeza se realiza a partir del hallazgo de huevos en las deposiciones, o del hallazgo de proglótides características.
Enterobius vermicularis
Los proglótides grávidos se excretan intactos en las heces o emergen de la región perianal del huésped. En el medio ambiente, las proglótides se desintegran y liberan paquetes de huevos, que ocasionalmente también se encuentran libres en las heces
El huésped intermedio (la mayoría de las veces, estadios larvarios de la pulga del perro o del gato Ctenocephalides spp.) ingiere paquetes de huevos y la oncosfera interna se libera en el intestino de la pulga larvaria.
La oncósfera penetra en la pared intestinal, invade el hemocele (cavidad corporal) del insecto y se convierte en un cisticercoide. El cisticercoide permanece en la pulga a medida que madura de larva a adulto
El huésped vertebrado se infecta al ingerir la pulga adulta que contiene el cisticercoide. En el intestino delgado del huésped vertebrado, el cisticercoide se convierte en la tenia adulta después de aproximadamente un mes.
Las tenias adultas (que miden hasta 60 cm de largo y 3 mm de ancho) residen en el intestino delgado del huésped, donde cada una se adhiere por su escólex

MICROBIOLOGÍA II
Parásitos Tisulares Unicelulares
protozoos
Parásitos Tisulares Unicelulares
TISULARES





MICROBIOLOGÍA II
Parásitos Tisulares Multicelulares
Nemátodos
Parásitos Tisulares Multicelulares
PARÁSITOS TISULARES MULTICELULARES
N e m á t o d o s O n c h o c e r c a v o l v u l u s M a n s o n e l l a s p p . L o a l o a W u c h e r e r i a b a n c r o f t i B r u g i a s p p . D r a c u n c u l u s m e d i n e n s i s T r i c h i n e l l a s p i r a l i s







Tremátodos
Parásitos Tisulares Multicelulares
PARÁSITOS TISULARES MULTICELULARES
T r e m á t o d o s F a s c i o l a h e p a t i c a






Ectoparásitos MICROBIOLOGÍA II
ectoparásitos
Comentario General
COMENTARIO GENERAL
Los ectoparásitos son patógenos que generalmente infectan solo las capas superficiales de la piel, además; las enfermedades parasitarias en este grupo tienen la característica de que en las interacciones parásitohuésped se limitan a las capas superiores de la piel.
Los parásitos externos o ectoparásitos abarcan muchos organismos de artrópodos, entre ellos: ácaros (garrapatas y ácaros) o insectos (pulgas, piojos picadores y chupadores, mosquitos, moscas y flebótomos).
Las seis principales enfermedades epidérmicas parasitarias de la piel son sarna, pediculosis (capitis, cuerpo y pubis), tungiasis y larvas migratorias cutáneas relacionadas con anquilostomas. Son frecuentes en entornos de escasos recursos y se asocian con una importante morbilidad.

