Spis treści
1.1. Endoprotezoplastyka stawu biodrowego – rys historyczny
1.1.1. Początki – od resekcji
1.1.2.
1.1.3.
1.2. Endoprotezoplastyka stawu biodrowego – materiały, technologie i narzędzia
1.2.1.
1.2.3.
1.2.5.
1.3. Wpływ innowacji na opiekę okołooperacyjną
1.3.1.
1.3.2.
1.4.1.
1.4.2.
1.4.3. Główne warianty dostępów małoinwazyjnych
1.5.1. Era maksymalnej ostrożności (3–4 tygodnie)
1.5.2. Era optymalizacji i wczesnej mobilizacji (7–10 dni)
1.5.3. Era protokołów kompleksowej opieki okołooperacyjnej i chirurgii jednego dnia (1–3 dni)
1.6. Znaczenie postępu dla rehabilitacji – zmiana paradygmatu
2. Kwalifikacja ortopedyczna do endoprotezoplastyki stawu biodrowego – wskazania i zasady postępowania .....................................
2.1. Definicja i cel zabiegu
2.2. Wskazania do endoprotezoplastyki stawu biodrowego
2.2.1. Wskazania
2.3. Kryteria kwalifikacji – podejście kompleksowe
2.4. Przeciwwskazania
2.5. Optymalny moment operacji
2.6. Znaczenie kwalifikacji do zabiegu endoprotezoplastyki
3. Kompleksowe przygotowanie pacjenta do endoprotezoplastyki stawu biodrowego
4.
6.1.
6.2. Kinezyterapia przygotowawcza ......................................
6.2.1. Terapia ułożeniowa ............................................
6.2.2. Nauka prawidłowego chodu o kulach
6.2.3. Ćwiczenia czynne w postępowaniu przedoperacyjnym
6.3. Metody wspomagające kinezyterapię
6.3.1. Terapia
6.3.2. Kinesiotaping
6.3.3. Fizykoterapia ..................................................
6.3.4. Terapia powięziowa i masaż funkcyjny mięśni
7. Dieta przygotowawcza i suplementacja przed endoprotezoplastyką stawu biodrowego
7.1. Rola żywienia i ocena ryzyka niedożywienia
7.2. Główne cele interwencji żywieniowej
7.3. Filary diety przygotowawczej
7.3.1. Białko – budulec dla regeneracji
7.3.2. Węglowodany o niskim indeksie glikemicznym
7.3.3. Tłuszcze – wsparcie przeciwzapalne
7.3.4. Kluczowe witaminy i minerały
7.4. Suplementacja celowana oparta na dowodach
7.5. Protokół ERAS – przedoperacyjne ładowanie węglowodanami
7.6. Nowoczesne wsparcie farmakologiczne – agoniści receptora GLP-1 ...
7.7. Strategia redukcji masy ciała – klucz do bezpieczeństwa
7.8. Znaczenie nawodnienia .............................................
8. Współczesne
8.1. Nowoczesny implant – inżynieria w służbie biologii
8.1.1. Typy mocowania i konstrukcji implantu
8.1.2. Artykulacja – serce endoprotezy ...............................
8.1.3. Znaczenie dla fizjoterapii ......................................
8.2. Precyzyjna technika operacyjna .....................................
8.2.1. Wpływ dostępu chirurgicznego na rehabilitację ................
8.2.2. Technologie wspierające precyzję zabiegu
8.3. Zintegrowana opieka okołooperacyjna
8.3.1. Endoprotezoplastyka w trybie jednodniowym
8.4. Wyzwania i przyszłość endoprotezoplastyki w trybie jednodniowym .............................................
8.5. Implikacje dla fizjoterapeutów – podsumowanie
9. Wczesna aktywacja ruchowa po wymianie stawu biodrowego
9.1. Fizjoterapia na sali pooperacyjnej
9.2. Fizjoterapia na oddziale ortopedycznym
9.3. Instruktaż
10. Fizjoterapia w warunkach domowych (po opuszczeniu oddziału ortopedycznego)
12. Powrót do aktywności rekreacyjnych, sportowych i seksualnych
13. Wizyta kontrolna po endoprotezoplastyce stawu biodrowego
13.1. Cel i znaczenie wizyty
13.3.3.
generacje ceramiki są znacznie bardziej odporne na pęknięcia niż ich poprzednicy – w praktyce wyeliminowano już ryzyko takiego powikłania.
Cement kostny
Cement kostny (PMMA) również uległ ewolucji. Dziś standardem jest stosowanie cementów z dodatkiem antybiotyków (np. zawierających gentamycynę), które są uwalniane miejscowo po operacji. Stanowi to niezwykle skuteczną formę profilaktyki PJI, szczególnie u pacjentów z grupy podwyższonego ryzyka.
Augmenty tantalowe do uzupełnień ubytków panewki kostnej
Augmenty tantalowe mają zastosowanie w operacjach rewizyjnych polegających na wymianie obluzowanego implantu. Zamiast próbować wypełniać ubytki panewki przeszczepami kostnymi, co jest obarczone dużą nieprzewidywalnością, wykorzystuje się augmenty. Są to precyzyjnie dopasowane do kształtu ubytku „rusztowania” o porowatej strukturze przypominającej kość. Augmenty działają jak kliny, które wypełniają ubytek i tworzą solidny fundament dla standardowej panewki rewizyjnej. Porowata powierzchnia tych implantów stymuluje proces osteointegracji, czyli wrastania w nie tkanki kostnej pacjenta, co prowadzi do trwałej, biologicznej rekonstrukcji brakującej kości.
1.2.2
Technologie cyfrowe i personalizacja
Druk 3D
Druk 3D w chirurgii biodra to technologiczny skok, który przeniósł ortopedię z ery implantów „jeden rozmiar dla wielu” do medycyny w pełni spersonalizowanej. Umożliwia on tworzenie implantów idealnie dopasowanych do unikalnej anatomii pacjenta, co jest kluczowe w najbardziej skomplikowanych przypadkach.
1. Operacje pierwotne – idealne dopasowanie w trudnej anatomii Choć u większości pacjentów można z powodzeniem stosować standardowe implanty, istnieją sytuacje, w których gotowe rozwiązania zawodzą.
Najlepszym przykładem jest zaawansowana dysplazja stawu biodrowego (developmental dysplasia of the hip, DDH), charakteryzująca się płytką, zdeformowaną panewką oraz nieprawidłową budową bliższego końca kości udowej.
Problem: standardowe, półkuliste panewki nie mają w takiej sytuacji odpowiedniego oparcia kostnego, co grozi ich wczesnym obluzowaniem.
Rozwiązanie 3D: na podstawie tomografii komputerowej pacjenta tworzony jest wirtualny model jego miednicy. Następnie projektowana jest customowa (szyta na miarę) panewka, której kształt idealnie pasuje do zdeformowanej kości, maksymalizując powierzchnię kontaktu. Taki implant zapewnia doskonałą stabilizację pierwotną i pozwala na odtworzenie prawidłowego centrum obrotu stawu, co jest kluczowe dla jego długoletniej żywotności. Również w ten sposób projektowany jest trzpień, który nie jest prosty jak w standardowym wykonaniu, uwzględnia kształt deformacji bliższego końca kości udowej.
2. Operacje rewizyjne – wymiana obluzowanego implantu
Kolejne operacje rewizyjne to rosnący i niezwykle trudny problem. Każda reoperacja wiąże się z utratą cennego kapitału kostnego, pozostawiając duże ubytki, w których nie da się stabilnie osadzić nowego, standardowego implantu. To tak, jakby próbować wkręcić śrubę w kruszącą się ścianę. Problem: masywne ubytki kostne panewki uniemożliwiają stabilne mocowanie nowej protezy przy zastosowaniu standardowych implantów.
Rozwiązanie 3D: w operacjach rewizyjnych panewki stawu biodrowego, szczególnie w przypadkach rozległych ubytków kostnych, coraz częściej stosuje się indywidualizowane implanty drukowane w technologii 3D. Takie spersonalizowane komponenty panewkowe projektowane są na podstawie badań obrazowych (np. tomografii komputerowej) konkretnego pacjenta, co pozwala na precyzyjne dopasowanie implantu do istniejących ubytków i kształtu kości. Dzięki idealnemu przyleganiu implantu do zdrowej tkanki kostnej udaje się uzyskać lepszą stabilizację protezy i zmniejszyć ryzyko jej obluzowania w porównaniu ze standardowymi rozwiązaniami. Implanty custom-made stanowią często jedyną opcję leczenia, w sytuacji gdy
będący jednocześnie zginaczem i rotatorem zewnętrznym stawu biodrowego. Jego skrócenie i utrwalony przykurcz potęgują typowe zmiany w chodzie osoby ze zwyrodnieniem stawu biodrowego, czyli: skrócenie fazy podporu na skutek ograniczenia wyprostu biodra, rotację zewnętrzną kończyny dolnej po stronie chorej, asymetrię rotacji obręczy biodrowej i zaburzenie jej pracy względem obręczy kończyn górnych, brak pełnego wyprostu stawu kolanowego w fazie podporu z pełnym obciążeniem, brak lub znaczne ograniczenie propulsji stopy po stronie chorej.
Ocena kompensacji
W prowadzeniu fizjoterapii pacjentów ortopedycznych terapeuta powinien sprawnie identyfikować patologiczne kompensacje. Są one naturalną i często nieuświadomioną odpowiedzią organizmu na miejscowe ograniczenie funkcji jednego z czterech uzupełniających się elementów wpływających na jakość aparatu ruchu. Należą do nich: jakość tkanki kostnej, aparat więzadłowy, mięśniowy i nerwowy. Równoważenie sił występujących w aparacie ruchu ilustruje rycina 6.1. Ograniczenie sprawności jednej składowej, na przykład
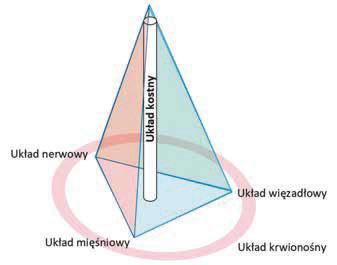
RYCINA 6.1
Równoważenie się elementów układu ruchu
Etap
na skutek anemizacji, powoduje przeciążenie pozostałych elementów, tworząc nowe synergie między nimi, zwane kompensacjami. Zazwyczaj powodują one dalsze przeciążenia sąsiadujących struktur, a nawet narządów, jednak bywają też niezwykle istotnym narzędziem w pracy świadomego fizjoterapeuty.
Hipomobilność stawu biodrowego
Bólowe ograniczenie ruchomości związane z wyprostem stawu biodrowego powoduje zmniejszenie zakresu nutacji stawu krzyżowo-biodrowego po tej samej stronie.
W czasie naturalnego poruszania się człowieka ruchom stawów biodrowych towarzyszą przeciwstawne ruchy talerzy miednicy. Związane są one z kilkustopniowym ruchem kątowym stawów krzyżowo-biodrowych. W fazie pełnego przeniesienia masy ciała przez kończynę dolną następuje napięcie mięśni stabilizujących miednicę i staw biodrowy, czego następstwem jest obniżenie kolców kulszowych i uniesienie kolców biodrowych przednich górnych. Ruch ten, zwany nutacją, dodatkowo napina torebkę stawu biodrowego oraz większość więzadeł stawu krzyżowo-biodrowego, powodując jego zwarcie. Po przeciwnej stronie w czasie chodu kończyna dolna jest w fazie przenoszenia, a wzajemny układ stawów rozluźnia aparat więzadłowy. W tym momencie można zaobserwować towarzyszącą rotacji zewnętrznej uda kontrnutację, przebiegającą z obniżeniem kolców biodrowych przednich górnych i podniesieniem guzów kulszowych po stronie przenoszonej kończyny dolnej. Naprzemienny ruch nutacji i kontrnutacji w stawach krzyżowo-biodrowych ma istotne znaczenie w amortyzacji sił reakcji podłoża biegnących od stóp do kręgosłupa lędźwiowego i dalej do potylicy. Wzajemna gra stawowa tych połączeń zwiększa również efektywność chodu poprzez ograniczenie amplitudy ruchów środka ciężkości w płaszczyźnie strzałkowej, zmniejszając tym samym wydatek energetyczny związany z mięśniowym hamowaniem sił bezwładności pochodzących z naprzemiennego ruchu kończyn.
Zmniejszenie ruchomości stawu biodrowego na skutek bólu po jednej stronie powoduje stopniowe wygaszenie ruchów w stawie krzyżowo-biodrowym. Brak aktywności tego połączenia stawowego wraz ze skróceniem mięśnia biodrowo-lędźwiowego sprawia, że rozbudowany układ więzadłowy –na skutek zmniejszenia sił rozciągających – skraca się, prowadząc do zwężenia pofałdowanej szpary stawowej i jego unieruchomienia w kontrnutacji.
tkanek poprzez odruchowe skurczenie naczyń krwionośnych oraz do blokowania przewodnictwa nerwowego synaps receptorów czuciowych tkanek miękkich. W fazie drugiej po upływie 20–30 minut dochodzi do rozszerzenia naczyń krwionośnych, w następstwie czego uzyskuje się efekt lepszego odżywienia i regeneracji tkanek miękkich okolicy wcześniej schłodzonej. W związku z powyższym krioterapię miejscową można wykorzystać do pracy na mięśniach mocno skróconych, z dużym napięciem spoczynkowym wywołanym przewlekłym bólem. W celu bezbolesnego rozciągnięcia tych grup mięśniowych i poprawy dystrybucji zwrotnej uwięzionych w nich metabolitów stosuje się kriostretching. Polega on na przeprowadzeniu krioterapii miejscowej, ukierunkowanej na brzuśce danej grupy mięśniowej, i bezpośrednio po niej relaksacji poizometrycznej zwiększającej elastyczność tych mięśni. Po zakończeniu rozciągania następuje odruchowe rozszerzenie się naczyń krwionośnych, co przyspiesza regenerację tkanek poddanych intensywnej kinezyterapii. U pacjentów kwalifikowanych do endoprotezoplastyki stawu biodrowego kriostretching stosuje się na tylnej grupie mięśni uda oraz na przywodzicielach. Dodatkowo, w przypadku znacznie pogłębionej lordozy, technikę tę wykorzystuje się również w obrębie mięśni czworobocznych lędźwi.
W fazie pooperacyjnej związanej z fizjoterapią ambulatoryjną krioterapię miejscową stosuje się w celu zmniejszenia obrzęku kończyny dolnej i napięcia obronnego długich mięśni dwustawowych przechodzących nad operowanym stawem biodrowym, czyli mięśnia prostego uda, naprężacza powięzi szerokiej i grupy kulszowo-goleniowej.
Radiofrekwencja
Radiofrekwencja jest stosunkowo nową metodą fizykoterapii z liczną reprezentacją w literaturze, wykazującą pozytywne efekty działania regeneracyjnego na tkanki miękkie, również u pacjentów leczonych onkologicznie. Terapia wykorzystuje prąd wysokiej częstotliwości (448 kHz) powodującej miejscowe podniesienie temperatury i poprawę przenikalności błony komórkowej tkanek miękkich. W efekcie zwiększa metabolizm i modyfikuje zapotrzebowanie komórek na tlen, co przyczynia się do przyspieszenia regeneracji tkanek. W odróżnieniu od krioterapii może być ona stosowana na mięśnie głębokiej warstwy tkanek, takie jak mięśnie biodrowo-lędźwiowe, krótkie rotatory stawu biodrowego czy mięśnie przykręgosłupowe odcinka lędźwiowego. Dodatkową zaletą stosowania radiofrekwencji jest możliwość połączenia jej z ruchem biernym pacjenta oraz
Etap przygotowawczy
terapią powięziową. Sprawia to, że odblokowanie skróconych przez wiele lat tkanek miękkich jest bardzo efektywne i bezbolesne.
6.3.4
Terapia powięziowa i masaż funkcyjny mięśni
W procesie przygotowania pacjenta do zabiegu wymiany stawu biodrowego ważne jest takie przeprowadzenie kinezyterapii, aby była ona jak najmniej bolesna, a jej efekt utrzymywał się możliwie długo. W tym celu konieczne jest właściwe przygotowanie zarówno powierzchownych tkanek miękkich, jak i mięśni. Zabiegi terapii manualnej oraz intensywniejszego rozciągania tkanek poprzedzane są terapią powięziową oraz masażem funkcyjnym (ryc. 6.15).
W odróżnieniu od masażu klasycznego, uwielbianego przez bywalców placówek sanatoryjnych na całym świecie, mają one konkretne zastosowanie przygotowawcze do przeprowadzenia efektywnej kinezyterapii. Odtworzenie funkcji stawu bez uruchomienia powięzi byłoby mało efektywne ze względu na dalsze hamowanie czuciowego sprzężenia zwrotnego przez zanemizowane i unieruchomione tkanki miękkie. W przypadku pacjentów z wielomiesięcznym zwyrodnieniem stawów biodrowych terapii powięziowej wymagają okolice: odcinka lędźwiowego kręgosłupa, kości krzyżowej, krętarza większego i pasma bocznego uda. W celu przywrócenia prawidłowej statyki ciała dodatkowo należy
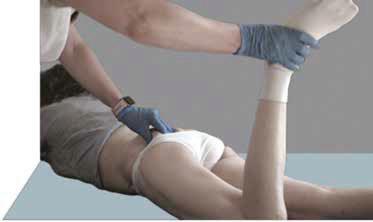
RYCINA 6.15
Masaż funkcyjny mięśni rotujących staw biodrowy
6.3. Metody wspomagające
Po rozsunięciu tych mięśni ukazuje się torebka stawowa – bez konieczności przecinania jakichkolwiek mięśni.
Implikacje dla fizjoterapii
Przy dostępie przednim pacjent nie ma typowych „tylnych” restrykcji ruchowych, co znacząco ułatwia wczesną edukację prozdrowotną i reedukację chodu. Ta technika umożliwia najszybszą pionizację pacjenta i najszybszy powrót podstawowych funkcji lokomocyjnych. Należy jednak pamiętać o ochronie gojącej się przedniej części torebki stawowej – przez pierwsze 4–6 tygodni unika się forsownego łączenia maksymalnego wyprostu biodra z rotacją zewnętrzną (np. przy wykonywaniu wykroku w tył).
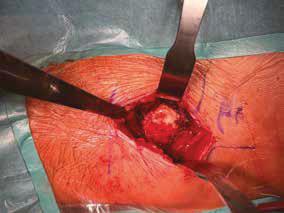
8.1
Dostęp DAA – pomiędzy mięśniem naprężaczem powięzi szerokiej a mięśniem krawieckim uwidoczniona zdeformowana głowa kości udowej
Znaczenie dla fizjoterapii Świadomość, z jakiego dostępu operacyjnego został wykonany zabieg, pozwala fizjoterapeucie precyzyjnie określić, które struktury mięśniowe zostały naruszone, a które oszczędzone podczas operacji. Dzięki temu możliwe jest stworzenie celowanego planu terapii – na przykład skoncentrowanie uwagi na wzmacnianiu rotatorów zewnętrznych po dostępie tylnym lub na stabilizacji miednicy po dostępie bocznym.
8. Współczesne metody endoprotezoplastyki stawu biodrowego
8.2.2
Technologie wspierające precyzję zabiegu
Współczesna sala operacyjna coraz bardziej przypomina centrum zaawansowanych technologii, których celem jest zwiększenie precyzji, powtarzalności i bezpieczeństwa operacji. Poniżej przedstawiono najważniejsze z rozwiązań tego typu.
Chirurgia wspomagana robotycznie
Ramię robota sterowane przez chirurga staje się ultraprecyzyjnym narzędziem. Na podstawie trójwymiarowego planu operacji (opracowanego na bazie przedoperacyjnej tomografii komputerowej) robot asystuje w wykonaniu kluczowych etapów zabiegu z dokładnością do ułamków milimetra, optymalizując biomechanikę wszczepu i minimalizując ryzyko błędu.
Druk 3D
Od wirtualnego planu do fizycznej precyzji – ta technologia umożliwia tworzenie modeli anatomicznych do planowania skomplikowanych operacji oraz produkcję spersonalizowanych implantów („szytych na miarę”).
Druk 3D znajduje zastosowanie zwłaszcza w przypadku złożonych deformacji, podczas operacji rewizyjnych z dużymi ubytkami kostnymi, a także w endoprotezoplastyce onkologicznej.
Chirurgia nawigowana z wykorzystaniem rozszerzonej/mieszanej rzeczywistości (AR/MR)
Działa jak intuicyjny system nawigacyjny 3D. Chirurg, używając specjalnych okularów, widzi pole operacyjne z nałożonym na nie w czasie rzeczywistym hologramem planu operacji. Pozwala to precyzyjnie naprowadzać narzędzia i weryfikować położenie implantów bez odrywania wzroku od pola operacyjnego (nie ma potrzeby spoglądania na zewnętrzny monitor).
Sztuczna inteligencja (AI) – integracja i analiza danych
Sztuczna inteligencja (artificial intelligence, AI) nie jest oddzielnym urządzeniem, lecz „inteligentnym rdzeniem” integrującym powyższe technologie. Jej rola na sali operacyjnej polega m.in. na: – zasilaniu systemów robotycznych i AR/MR – AI w czasie rzeczywistym analizuje położenie narzędzi względem zaplanowanych struktur i dostarcza precyzyjnych wskazówek nawigacyjnych chirurgowi;
Precyzyjna technika operacyjna
Do skróconych grup mięśniowych najczęściej należą: mięśnie biodrowo-lędźwiowe po obydwu stronach ciała; mięsień prosty uda po stronie operowanej; mięśnie brzuchate łydek; tylna grupa mięśni uda; przywodziciele stawów biodrowych; mięśnie czworoboczne lędźwi.
Uelastycznianie powyższych mięśni powinno być przeprowadzane przy użyciu technik relaksacji poizometrycznej w taki sposób, aby jak najmniej obciążać operowany staw. Jeżeli rozciąganie mięśni dotyczy bezpośrednio okolicy biodra, nie powinno być ono prowadzone do końca zakresu ruchu ze względu na zwiększone ryzyko zwichnięcia w pierwszych trzech miesiącach po endoprotezoplastyce stawu biodrowego z dostępu tylnego lub bocznego.
W przypadku relaksacji poizometrycznej u pacjentów w zaawansowanym wieku lub z sarkopenią powinno się stosować 10–20-procentowe napinanie rozciąganej grupy mięśniowej. Siła ta jest wystarczająca do efektywnego zwiększania zakresu ruchu przy jednoczesnym zabezpieczeniu pacjenta przed zerwaniem osłabionego ścięgna.
Ćwiczenia czynne oporowe powinny dotyczyć takich mięśni, jak: pośladkowy wielki; czworogłowe ud; skośne i prosty brzucha; mięśnie najszersze grzbietu.
Są to najczęściej osłabione mięśnie na skutek nieprawidłowej postawy ciała wynikającej z ograniczenia ruchomości stawów biodrowych przed operacją. Ćwiczenia tych mięśni mogą być wykonywane izometrycznie lub koncentrycznie – w zależności od koordynacji ruchowej pacjenta oraz występowania chorób towarzyszących (zwłaszcza kardiologicznych). Tak jak w przypadku innych procedur fizjoterapeutycznych stosowanych w ortopedii, początkowo ćwiczenia wykonywane są w pozycjach niskich. Wraz z doskonaleniem się kontroli mięśniowej oraz przywracaniem wydolności krążeniowo-oddechowej przechodzi się do coraz wyższych pozycji statycznych, kończąc ćwiczeniami w pozycjach dynamicznych.
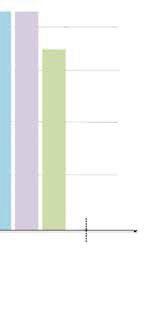
Czas chodu o kulach oraz sposób odciążania kończyny jest zależny od rodzaju zabiegu operacyjnego oraz sprawności funkcjonalnej mięśni wokół operowanego stawu (ryc. 11.1).
W zależności od rodzaju dojścia operacyjnego stosowane jest 4–8-tygodniowe odciążanie kończyny operowanej z możliwością poruszania się na małym dystansie bez użycia kul. Po 6–8 tygodniach należy stopniowo odstawiać kule poprzez zwiększanie dystansu chodu z pełnym obciążaniem kończyn dolnych.
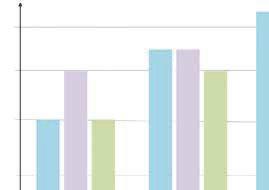
Czas po zabiegu operacyjnym w tygodniach

Aloplastyka pierwotna
Czas chodzenia o dwóch kulach
Aloplastyka wtórna
Aloplastyka poresekcyjna
Czas chodzenia po schodach z oszczędzaniem operowanej kończyny Zakaz prowadzenia samochodu
RYCINA 11.1
10–12 tygodni
6 tygodni
4 tygodnie
2 tygodnie
Zestawienie czasu odciążania kończyny w zależności od typu endoprotezoplastyki stawu biodrowego
Modyfikowanie postępowania pooperacyjnego zazwyczaj dotyczy pacjentów: po reoperacji stawu biodrowego (realoplastyce stawu) z użyciem przeszczepów kostnych;
