












Una membrana de colágeno reabsorbible para los procedimientos de regeneración tisular guiada y regeneración ósea guiada.








Descubre más sobre las soluciones regenerativas creos
1. Gasser A, et al. J Dent Res 2016,95(Spec Iss A):1683
2. Wessing B, et al. Clin Oral Impl Res; 2017;28(11):e218-e226
3. Omar O , et al. Clin Oral Impl Res; 2018;29(1):7-19`











GMT 98610 ES 2507 © Nobel Biocare Ibérica, 2025. Reservados todos los derechos. Nobel Biocare, el logotipo de Nobel Biocare y todas las demás marcas comerciales son, a menos que se especi�ique lo contrario o se deduzca claramente del contexto en algún caso, marcas comerciales de Nobel Biocare. Para obtener más información, visitar nobelbiocare. com/trademarks. Las imágenes de los productos no están necesariamente reproducidas a escala. Todas las imágenes de producto están destinadas solamente a servir como ilustración y pueden no ser una representación exacta del producto. Puede que no se permita poner a la venta algunos productos en algunos países según su normativa. Contacta con la subsidiaria local de Nobel Biocare para conocer la gama de productos actual y su disponibilidad. Consulta toda la información sobre la prescripción, incluidas las indicaciones, contraindicaciones, advertencias y precauciones en las instrucciones de uso. creos™ xenoprotect está fabricado por Matricel GmbH, Kaiserstrasse 100, 52134 Herzogenrath, Alemania y distribuido por Nobel Biocare Services AG.
PUBLICADO POR
Redacción Dentista Moderno www.eldentistamoderno.com
Versys Ediciones Técnicas S.L.
C/ Invierno, 17
28850 Torrejón de Ardoz (+34) 912 972 000

Nobel Biocare Ibérica
C/ Valgrande, 8 - 1ª Planta
Edificio Thanworth II 28108 Alcobendas (Madrid)
Contacto:
Atención al cliente: 935 088 829 atencion.clientes@nobelbiocare.com www.nobelbiocare.com/es-es
H2
ENTREVISTA
“Desde el descubrimiento de la osteointegración por el profesor Brånemark hasta el desarrollo del sistema N1™, Nobel Biocare ha transformado la implantología”
Vasco Afonso, Regional Director Iberia de Nobel Biocare
6
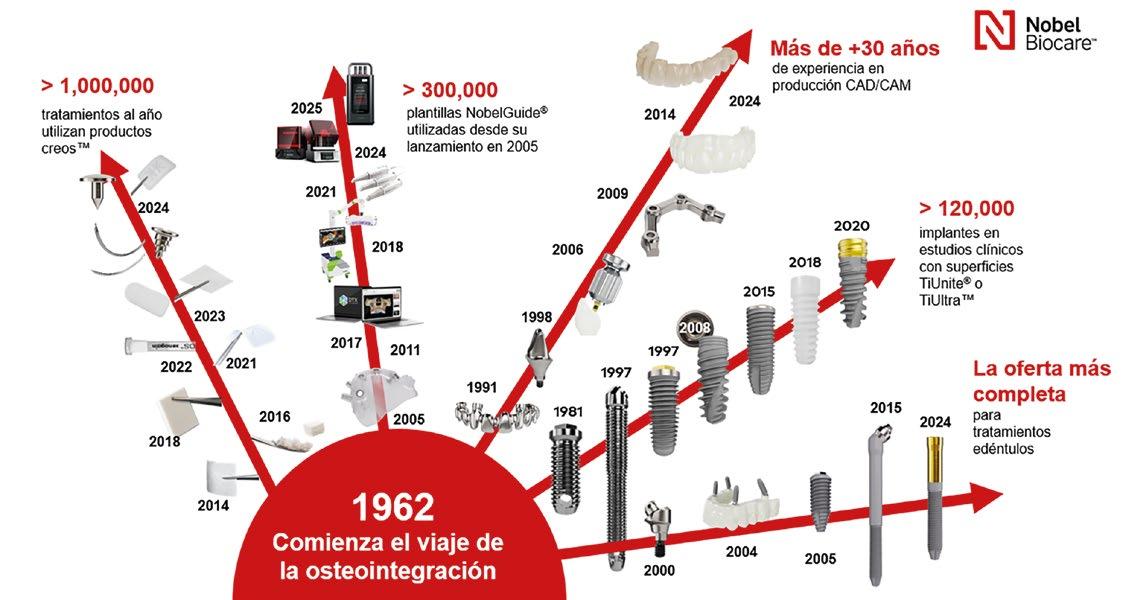
CRONOLOGÍA DE LOS IMPLANTES UNITARIOS
Seguimiento a 38 años de implantes unitarios
Autor: Dr. José Manuel Navarro
10
WORKFLOW DIGITAL EN IMPLANTOLOGÍA
El poder del workflow digital en implantología: precisión y control en tus tratamientos
Autor: Dr. Didier Delmas
16
IMPLANTOLOGÍA
Importancia de los implantes transnasales y pterigoideos anexos a los implantes cigomáticos superiores. A propósito de un caso clínico
Autores: Dr. Iñaki Mayo y Dr. Antonio Macías
20
IMPLANTOLOGÍA
Pilar Multi-unit, un clásico imprescindible que evoluciona y se adapta a las nuevas necesidades
Autor: Dr. Nacho Ginebreda

ablar de implantología dental es hablar de innovación, excelencia y compromiso con la salud bucodental. Es hablar de Nobel Biocare, una compañía que transformó la odontología moderna gracias a la visión del profesor Per-Ingvar Brånemark, pionero del concepto de la osteointegración, y que desde entonces ha marcado un antes y un después en la práctica clínica. Con más de seis décadas de historia, Nobel Biocare ha sido sinónimo de innovación, ciencia y compromiso con el bienestar del paciente. La compañía ha liderado avances que han redefinido la práctica odontológica: desde el primer implante de titanio hasta conceptos pioneros como el tratamiento All-on-4®, la cirugía guiada y navegada en 3D, el sistema N1 o la era de la Mucointegration™, que va más allá de la osteointegración al favorecer también la adhesión del tejido blando. Lo que distingue a Nobel Biocare es su enfoque integral, que une clínica y laboratorio en un ecosistema digital único. Sus soluciones basadas en la ciencia abarcan desde sistemas de implantes reconocidos mundialmente hasta prótesis personalizadas, superficies avanzadas, biomateriales y herramientas para flujos digitales que permiten diagnóstico y planificación virtual precisos y resultados altamente predecibles.
La innovación es el motor constante de Nobel Biocare. Sus sistemas y soluciones de carga inmediata son prueba de cómo la investigación se traduce en herramientas que simplifican la práctica clínica y refuerzan la confianza del profesional. Además, su apuesta por la digitalización ha permitido una colaboración fluida entre odontólogos y técnicos de laboratorio, optimizando tiempos y elevando la calidad del tratamiento.
Pero Nobel Biocare va más allá de la tecnología: su compromiso con la formación continua y el avance científico es igualmente decisivo. A través de congresos, programas educativos y colaboraciones con universidades y sociedades científicas, la compañía impulsa el progreso de la profesión y refuerza una comunidad global de conocimiento.
Hoy, con más de 20 millones de rehabilitaciones realizadas en todo el mundo, Nobel Biocare representa el presente y el futuro de la implantología. Una marca que, fiel a su espíritu pionero, sigue acompañando al profesional de la odontología en el reto de ofrecer tratamientos seguros, eficaces y duraderos. Porque transformar vidas a través de la odontología no es solo parte de su historia: es su propósito.
“Desde el descubrimiento de la osteointegración por el profesor Brånemark hasta el desarrollo del sistema N1™, Nobel Biocare ha transformado la implantología”
Siempre a la vanguardia de la implantología moderna, en Nobel Biocare siguen apostando por la innovación científica, la experiencia clínica y el compromiso con la excelencia para ofrecer una experiencia más cómoda, eficiente y predecible, tanto para el profesional como para quien recibe el tratamiento. Así lo relata en esta entrevista Vasco Afonso, Regional Director Iberia de la compañía, desde la que ofrecen un flujo digital completo, acompañando al profesional en cada paso de su evolución hacia el futuro de la odontología.

DM.- Nobel Biocare sigue marcando el paso en implantología digital. ¿Cómo definiría su posicionamiento actual y hoja de ruta?
Vasco Afonso (V.A.).- Nobel Biocare nació con una misión clara: transformar la ciencia en soluciones clínicas reales. Desde nuestros inicios, apoyando el trabajo pionero del profesor Brånemark, hemos estado a la vanguardia de la implantología moderna. Hoy seguimos liderando gracias a una combinación única de innovación científica, experiencia clínica y compromiso con la excelencia. Nuestra hoja de ruta se basa en ofrecer soluciones digitales integradas, respaldadas por evidencia, que permiten a los profesionales avanzar con confianza hacia el futuro de la odontología.
DM.- ¿Qué soluciones digitales ofrece Nobel Biocare para tratamientos con implantes, desde unitarios hasta arcadas completas?
V.A.- En Nobel Biocare ofrecemos un flujo digital completo que permite abordar desde casos unitarios en zona estética hasta rehabilitaciones completas con el protocolo All-on-4®. Todo empieza por la recopila-
Nuestra hoja de ruta se basa en ofrecer soluciones digitales integradas, respaldadas por evidencia, que permiten a los profesionales avanzar con confianza hacia el futuro de la odontología”
ción de datos en DTX Studio™, tales como CBCT, escaneado intraoral y escáner facial relacionados, con el fin de planificar el caso para cirugía guiada o cirugía navegada. Gracias a la fotogrametría es posible entregar provisionales de arcada completa en una hora y media, impresas directamente a Multi-unit, con materiales como OnX. La fotogrametría también nos permite asegurar el ajuste de las restauraciones definitivas, reduciendo visitas, pruebas y evitar roturas. Esto representa una mejora significativa frente a las técnicas convencionales, reduciendo el número de citas, el tiempo en sillón y el estrés para el paciente. El resultado es una experiencia más cómoda, eficiente y predecible, tanto para el profesional como para quien recibe el tratamiento.
DM.- ¿Qué hitos destacaría en los 60 años de evolución científica de Nobel Biocare?
V.A.- Desde el descubrimiento de la osteointegración por el profesor Brånemark hasta el desarrollo del sistema N1™, Nobel Biocare ha transformado la implantología. La introducción de la cirugía guiada y navegada, el protocolo All-on-4® y la integración digital con DTX Studio™ han sido puntos de inflexión que han redefinido la práctica clínica.
Invitaría a todos los profesionales del sector a ver la serie de 9 episodios que hemos lanzado este año, con el motivo del 60 aniversario del primer implante colocado en una persona, para conocer la historia de Nobel Biocare: nobelbiocare.com/es-es/nuestra-historia.
En Nobel Biocare ofrecemos un flujo digital completo que permite abordar desde casos unitarios en zona estética hasta rehabilitaciones completas con el protocolo All-on-4 ® ”
Nuestro enfoque en I+D, respaldado por evidencia científica sólida, es lo que realmente nos diferencia y nos permite ofrecer soluciones que no solo responden a los desafíos actuales, sino que también preparan a los profesionales para el futuro de la odontología”
DM.- ¿Cómo influye la evidencia científica en el desarrollo de nuevas soluciones?
V.A.- Cada innovación nace de una base científica sólida. Más de 4.500 publicaciones respaldan nuestras soluciones, lo que garantiza que cada avance tecnológico esté validado clínicamente antes de su implementación. Esta rigurosidad nos permite ofrecer soluciones seguras, eficaces y alineadas con las necesidades reales del profesional.
DM.- El reto para el clínico es el de trasladar la teoría a la práctica. ¿Qué recomendaciones le dan desde Nobel Biocare para integrar, paso a paso, desde el escaneado hasta la restauración final sin sacrificar la productividad?
V.A.- Recomendamos una adopción progresiva y planificada. El primer paso suele ser la incorporación del escáner intraoral y la planificación digital del caso. Sobre esta base, herramientas como DTX Studio™ permiten integrar en una sola plataforma los datos radiológicos, las imágenes intraorales y la planificación protésica, reduciendo pasos manuales y errores. Para el salto a la cirugía guiada dinámica, o cirugía navegada, la combinación con X-Guide® aporta precisión dinámica en la colocación de los implantes, lo que facilita protocolos de carga inmediata y acorta los tiempos quirúrgicos.
Nuestra experiencia muestra que el éxito depende menos de la tecnología aislada que de un plan de formación continua y acompañamiento clínico : guías de flujo de trabajo, soporte presencial y remoto, y la posibilidad de integrar el laboratorio y el equipo restaurador en la misma plataforma digital. Este enfoque escalonado permite al clínico mantener la productividad, mientras incorpora progresivamente cada elemento del flujo digital —desde el escaneado hasta la restauración final—, y optimizar los beneficios para el paciente.
DM. ¿Qué formatos de formación están funcionando mejor para acompañar a los profesionales?
V.A.- Los cursos presenciales, webinars a la carta y mentorías clínicas son los formatos más valorados. Nobel Biocare ofrece formación adaptada a todos los niveles, desde básicos hasta expertos, con más de 14.000 profesionales formados cada año. Además, contamos con comunidades clínicas y centros de excelencia que facilitan el aprendizaje colaborativo. Todo con un objetivo claro: acompañar al profesional en cada paso de su evolución. Porque su desarrollo es un viaje, no un destino.
DM.- ¿Qué innovación y novedades tiene previsto lanzar Nobel Biocare de cara a 2026?
V.A.- De cara a 2026, en Nobel Biocare estamos preparando una serie de innovaciones que reflejan nuestro compromiso continuo con la excelencia clínica, la ciencia aplicada y la mejora constante de los flujos de trabajo odontológicos. Entre las principales novedades destacan: nuevos perfiles de emergencia en la parte protésica, avances en la integración de plataformas de implantes, nuevo software e innovaciones en cirugía navegada, y más.
Todo esto se desarrolla bajo una filosofía clara: escuchar activamente las necesidades del mercado y anticiparnos a su evolución. Nuestro enfoque en I+D, respaldado por evidencia científica sólida, es lo que realmente nos diferencia y nos permite ofrecer soluciones que no solo responden a los desafíos actuales, sino que también preparan a los profesionales para el futuro de la odontología.
DM.- ¿Cuándo veremos la robótica integrada en clínicas dentales en España?
V.A.- La robótica de manos de X-Nav, presentado en Las Vegas, representa el futuro de la cirugía dental. Aunque aún está en fase de desarrollo, su integración dependerá de superar barreras como la inversión, la formación y la adaptación de los flujos clínicos. En Nobel Biocare trabajamos para que esta tecnología sea una realidad accesible, intuitiva y útil en la práctica diaria.
DM.- Imagine que estamos en 2030. ¿Qué titular le gustaría leer sobre Nobel Biocare Ibérica?
V.A.- “Nobel Biocare Ibérica sigue impulsando la evolución de la odontología digital, mejorando la experiencia de profesionales y pacientes”. Nos gustaría que en 2030 celebremos nuestros logros y cómo hemos acompañado al sector en su transformación. Que hayamos contribuido a que más clínicas accedan a flujos digitales eficientes, que los tratamientos sean más cómodos y predecibles, y que sigamos haciendo lo que nos define desde el principio: innovar con propósito, siempre al lado del profesional.

Rediseñado con la biología y la practicidad en mente
Diseñado para – aumentar el espacio para tejidos blandos y duros – permitir la colocación de implantes subcrestales – reducir la necesidad de fresado óseo – y mejorar el manejo en la zona posterior





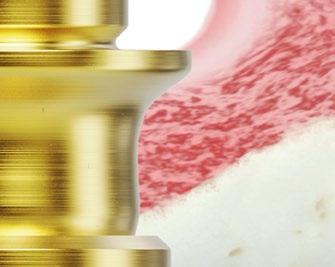
Presenta Xeal™, una super�icie pionera para el proceso de la mucointegration™. nobelbiocare.com/mua Descubre el nuevo pilar



A lo largo de este artículo, el Dr. José Manuel Navarro, Director Médico en el Centro Branemark de Las Palmas e implicado en Implantología Quirúrgica y Protésica desde 1981, nos relata una cronología desde los primeros casos con implantes osteointegrados en la década de 1980, siguiendo el protocolo de Brånemark, hasta la actualidad. A pesar de las múltiples variaciones y avances que han contribuido a perfeccionar los procedimientos y optimizar los resultados; sin embargo, la esencia permanece inalterada y los principios fundacionales de la implantología desarrollados por Brånemark continúan plenamente vigentes.

Introducción
• Implicado en Implantología Quirúrgica y Protésica desde 1981.
• Director Médico en el Centro Branemark de Las Palmas.
• Autor y coautor de publicaciones sobre su especialidad, es también ponente nacional e internacional de conferencias y cursos de implantología dental.
En la década de 1980, algunos médicos estomatólogos que ya conocíamos las investigaciones y resultados de P. I. Brånemark nos desplazamos a Gotemburgo para recibir formación sobre los procedimientos osteointegrados, que en esa época estaban dirigidos exclusivamente a la rehabilitación de pacientes totalmente edéntulos. La Clínica Brånemark de la Universidad de Gotemburgo impartía cursos a los primeros profesionales que, desde diferentes partes del mundo, acudíamos a Suecia con la intención de incorporar los tratamientos osteointegrados a nuestro armamentarium clínico. En aquellos años iniciales, era condición sine qua non para poder acceder al instrumental, componentes e implantes, la asistencia en equipos formados por un cirujano y un prostodoncista. Estos profesionales recibían en diferentes cursos, formación quirúrgica y protésica, respectivamente.
El objetivo del profesor Brånemark era garantizar que los resultados obtenidos en sus investigaciones pudieran ser reproducidos en otros centros del mundo. Para ello, se aseguraba de que la formación de quienes nos iniciábamos en la técnica fuese rigurosa y estandarizada.

En esa época todas las rehabilitaciones se realizaban mediante puentes fijos sobre 4, 5 o 6 implantes en mandíbula o maxilar, o bien mediante sobredentaduras soportadas por 2 o 3 implantes en mandíbula. En todos los casos, los implantes debían estar ferulizados, ya fuese mediante infraestructuras metálicas para prótesis híbridas oro/acrílicas o mediante barras del mismo metal, con el fin de que los implantes se brindaran soporte mutuo. Además de lo mencionado anteriormente, una vez completados los cursos y obtenida la autorización para adquirir el material, la empresa fabricante (Nobelpharma) enviaba a un cirujano y a una instrumentista de la Clínica Brånemark al lugar donde trabajara el nuevo equipo. Su función era guiar y asistir en la realización de los primeros casos clínicos.
Brånemark con su habitual sentido del humor y pragmatismo, comentaba que a nadie se le entrega un avión para pilotarlo por primera vez, sin que un piloto experimentado estuviera sentado a su lado.
En nuestro caso, al igual que en la aviación, quien nos dio la “suelta” fue el Dr. Bertil Friberg. Así pues, en la década de 1980 tratamos nuestros primeros tres casos con implantes osteointegrados. Dos puentes fijos mandibulares (uno sobre 4 implantes y otro sobre 5) y una sobredentadura con una barra soportada por tres.
Primeros casos unitarios
En 1987 y a pesar de que las rehabilitaciones unitarias no ferulizadas eran aún consideradas experimentales, tratamos a dos pacientes jóvenes no fumadores que habían perdido un solo diente.
En la literatura científica, los dos primeros artículos que describen implantes unitarios —es decir, no ferulizados a otros implantes— se publicaron en 1986:
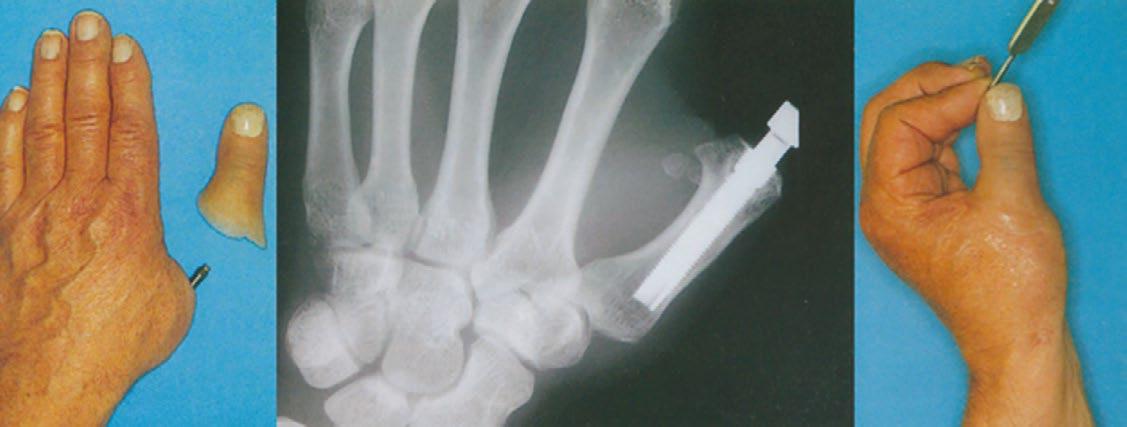
1. Hagert, Brånemark y col. en la Scandinavian Journal of Plastic and Reconstructive Surgery presentaron un caso de artroplastia de la articulación metacarpofalángica del pulgar izquierdo utilizando un implante osteointegrado. Gracias a ello, el paciente recuperó la función de pinza con la mano. (Figura 2)
2. T. Jemt, en el Journal of Prosthetic Dentistry, publicó por primera vez en 1986 la descripción de la sustitución de dientes unitarios mediante implantes osteointegrados en pacientes parcialmente edéntulos. (Figura 3)
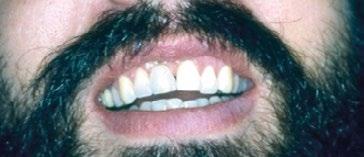
El primero de nuestros pacientes, de 32 años, había perdido su incisivo central superior derecho a los 12 años y el segundo, de 29 años, había perdido su incisivo lateral superior izquierdo en un accidente de tráfico ocurrido siete años antes. (Figura 4)

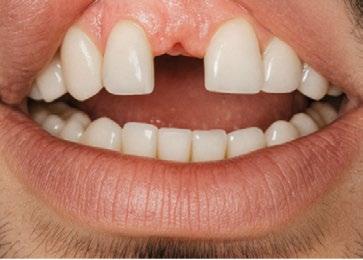
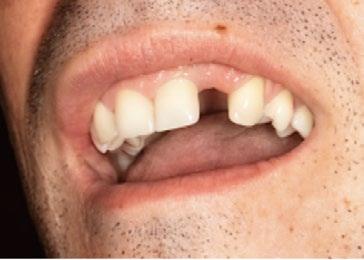
Estos primeros pacientes fueron tratados siguiendo estrictamente los pasos que, en aquellos años iniciales, establecía el protocolo de Brånemark:
• Colocar los implantes únicamente en zonas donde las extracciones se hubieran realizado al menos un año antes.
• Montar campo quirúrgico y realizar la incisión en el fondo de vestíbulo, procurando alejar lo más posible el tornillo de cierre de la línea de sutura, de modo que el implante quedara aislado de la saliva y de los microorganismos durante la cicatrización.
• Utilizar fresas de diámetro progresivo, con irrigación abundante y revoluciones controladas durante la osteotomía.
• Evitar en todo momento el contacto de la superficie del implante con sustancias proteicas o metálicas que no fueran de titanio.
• Mantener un periodo de al menos seis meses en el maxilar superior antes de someter los implantes a carga funcional. En ambos casos se utilizaron fijaciones de titanio mecanizado de 15 mm de longitud y 3,75 mm de diámetro (Nobelpharma). (Figura 5)
Transcurrido el periodo de cicatrización, se procedió en un segundo tiempo quirúrgico a retirar el tornillo de cierre y a colocar un pilar estándar —habitualmente empleado en prótesis híbridas—, utilizándolo como pilar de cicatrización. (Figura 6)
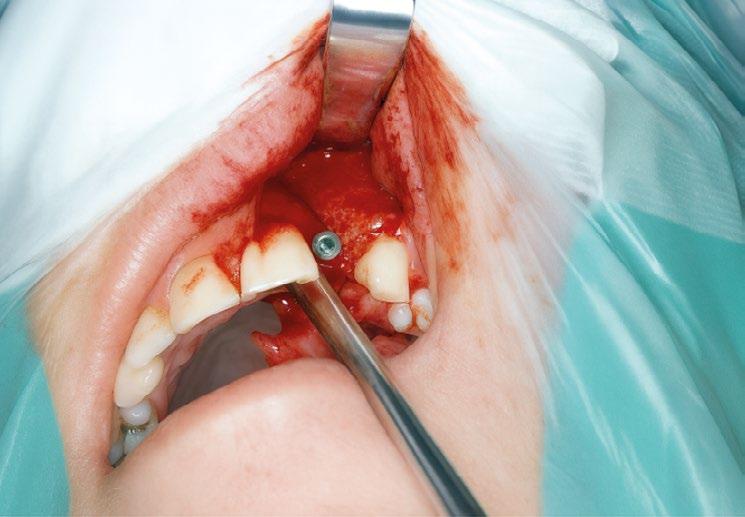
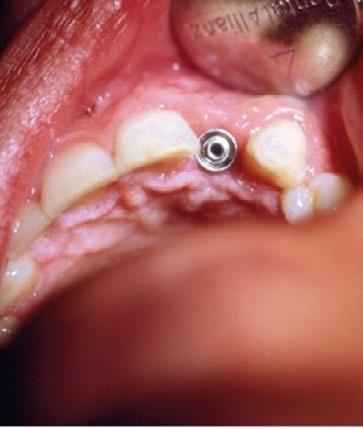
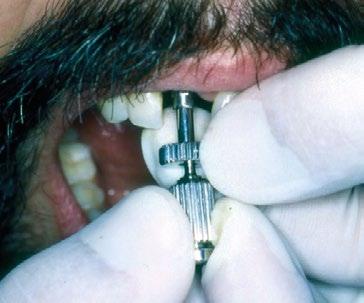
Ya estabilizados los tejidos, se procedió a la toma de impresiones y a la rehabilitación de ambos incisivos mediante coronas metalcerámicas. Para ello se utilizó el pilar para unitarios diseñado por Torsten Jemt, que, junto con un dispositivo también desarrollado ad hoc, permitía atornillar el pilar ejerciendo un cierto contratorque que hoy en día sabemos innecesario en un implante integrado. (Figura 7)
Cronología de los implantes unitarios:
Authors
Hagert CG. et al. 1986
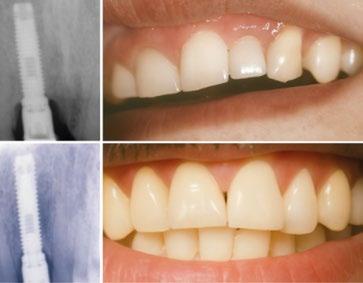
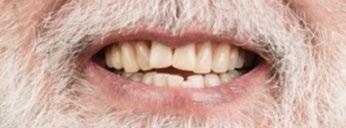
Durante los 17 años siguientes, ambos implantes funcionaron de manera satisfactoria, cumpliendo correctamente su cometido tanto en el plano funcional como en el estético. Sin embargo, en 2005 fue necesario sustituir la corona del incisivo central debido a una nueva fractura. Para ello se recurrió a la tecnología disponible en ese momento: se diseñó un pilar en resina acrílica, que posteriormente fue escaneado y fresado en zirconio (Procera), sobre el cual se confeccionó una corona totalmente cerámica en alúmina. (Fig. 9 y 10)
Dos años después de la colocación de esta nueva restauración, observamos que el nivel óseo, que se había mantenido estable durante 17 años, mostraba una mejora notable tras la colocación del nuevo pilar y la nueva corona. Este cambio se aprecia claramente al comparar las radiografías de 2005 con 2007, situación que se ha mantenido hasta la actualidad. (Fig. 11) Es muy probable que el cambio óseo observado se deba a que, para la nueva restauración, se utilizó un pilar mecanizado mediante
Case Report Experimental Jemt T. 1986
Lewis SG. et al.
Navarro J.M. et al.
Asavanant S. et al.
Lazzara RJ. et al.
Jemt T. et al.
Jemt T, Pettersson P.
Henry et al.
Scheller et al.
Case Report Experimental
Case Report Experimental
Case Report Experimental
Case Report Experimental
Case Report Experimental
Case Series Under Development
Case Series Under Development
Multicenter Standard of Care
Multicenter Standard of Care

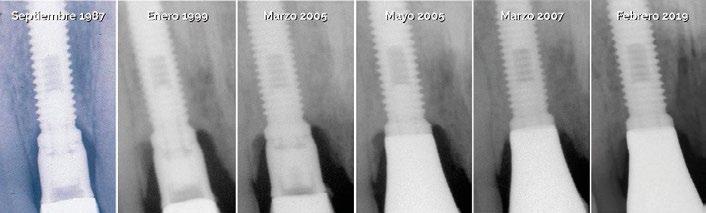
maquinaria de precisión en zirconio (Procera), lo que permitió reducir significativamente el espacio en la interfase pilar-implante (gap). Asimismo, no es descartable que a este cambio también haya contribuido la disminución de los micromovimientos del pilar sobre la cabeza del implante, al haberse utilizado un tornillo TorqTiite (Nobel Biocare) ajustado con llave dinamométrica a 35 Ncm, en lugar de hacerlo manualmente a 10–15 Ncm, como se había realizado con el pilar original de Jemt.
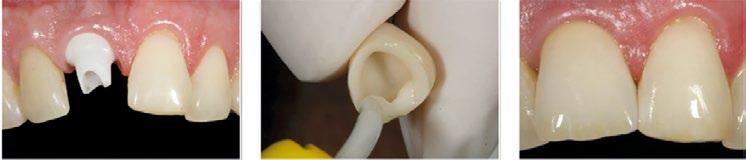
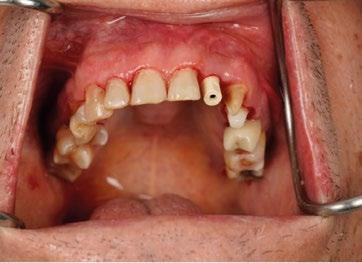
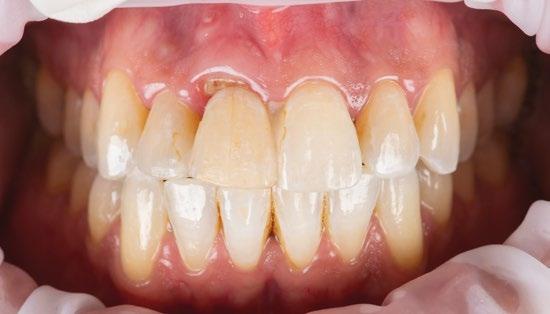
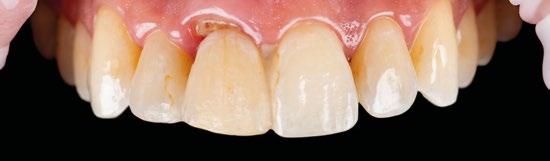
También la corona del lateral se volvió a rehacer en el año 2025 al mismo tiempo que se restauraron 23 y 24, utilizando la tecnología disponible hoy en día mediante impresión digital. (Fig. 12 a 16)
Para concluir creo que podemos afirmar que, a pesar de haber sido tratados ambos pacientes en 1987 —cuando nuestra curva de aprendizaje era aún incipiente—, estos dos casos documentan de manera inequívoca que los principios fundacionales de la implantología desarrollados por P. I. Brånemark continúan plenamente vigentes. Naturalmente, en las últimas décadas hemos sido testigos de múltiples variaciones y avances que han contribuido a perfeccionar los procedimientos y optimizar los resultados; sin embargo, la esencia permanece inalterada.
La estabilidad clínica, la integración ósea y la predictibilidad pueden mantenerse durante décadas si se seleccionan cuidadosamente los casos, se respetan los protocolos y, por supuesto, se lleva a cabo un seguimiento clínico riguroso.
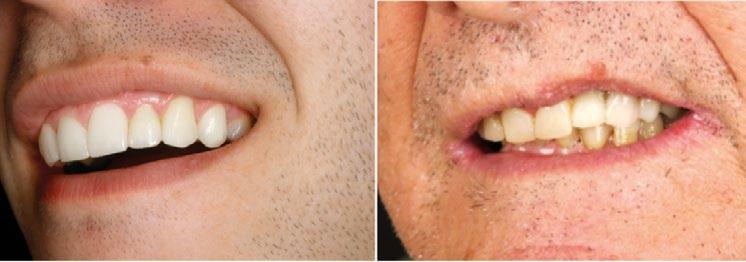
La digitalización es una realidad hoy en día en nuestra profesión. En este caso clínico se ha llevado a cabo un tratamiento complicado en una zona de alto valor estético, utilizando un protocolo 100% digital y pudiendo imprimir a nivel local todos los elementos necesarios para hacerlo real.

Introducción
Didier Delmas
• Odontología por la Universidad UAX. Postgrado en Implantología Oral y Prótesis sobre Implantes por el FIE.
• Postgrado en Ortodoncia por el Centro Europeo de Ortodoncia. Oclusión y Rehabilitación Oral con el Dr. Aníbal Alonso. Diploma Odontología Restauradora Estética por la Universidad de Valencia.
• Cursos formativos: Clínica en Maló Clinic, rehabilitación de maxilares técnica All-on 4 - Paulo Maló (Lisboa), el curso Cirugía Avanzadaen implantología y regeneración ósea con el Dr. Sasha
• Jovanovich o el curso Advanced bone and soft tissue regeneration con el Dr. Istvan Urban en su clínica de Budapest.
La digitalización es una realidad hoy en día en nuestra profesión, por lo tanto, es imprescindible que el odontólogo sepa sacar el máximo partido de todas las tecnologías disponibles con el fin de realizar tratamientos mucho más efectivos y predecibles. Las soluciones digitales en implantología cubren todas las etapas del tratamiento desde el diagnóstico, la planificación hasta la prótesis definitiva. Todos sabemos que el aspecto más crítico a la hora de realizar un tratamiento implantológico y de obtener un buen resultado es sin duda la posición 3D de nuestro implante.
Para ello es imprescindible tener bajo control todas aquellas variables que pueden influir en dicha posición tal como la proximidad a dientes vecinos, margen de la futura restauración, volumen de hueso existente, emergencia protética, profundidad del implante, aditamentos protéticos… Un sinfín de factores a tener en cuenta en
los cuales las herramientas digitales van a jugar un papel crucial al permitir, controlar todos esos aspectos antes de abordar el caso, pudiendo verificarlos y cambiarlos, incluso antes de afrontar la cirugía.
La implantología digital nos va a aportar por tanto control y seguridad a la hora de tratar a nuestros pacientes.
Por lo tanto, hoy en día es prácticamente impensable que un odontólogo no considere la utilización de todas estas herramientas.
Una de las aportaciones más útiles que nos ofrece la implantología digital es poder afrontar un caso sin necesidad de tener el paciente ante nosotros. Para ello es imprescindible capturar todos aquellos datos que nos permitan recrear de forma digital la situación inicial del paciente. No solo se trata de saber si tenemos suficiente hueso como se hacía antiguamente, afortunadamente la evolución en cuanto a filosofía y tratamiento nos ha permitido
dar importancia a otros elementos fundamentales como los tejidos blandos y la futura prótesis a la hora de planificar nuestros tratamientos implantológicos.
Tenemos que definir un protocolo de primeras visitas que nos permita adquirir todos estos datos necesarios para la creación de nuestro club digital.
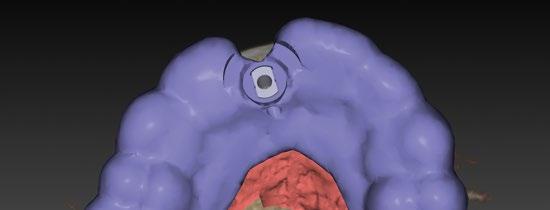
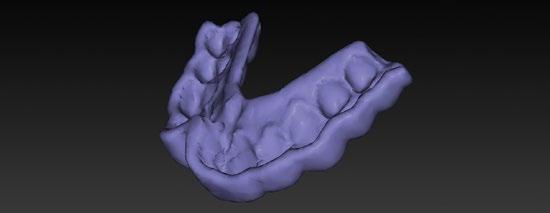
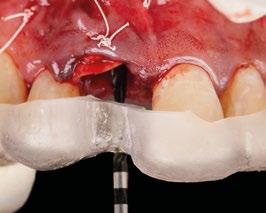
Empezaremos por un protocolo de fotografía intraoral que nos permita ver la situación inicial del paciente y que a su vez nos sirva de prueba legal ante cualquier tipo de reclamación. (Figuras 1 a 3)
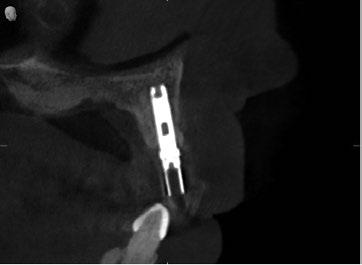
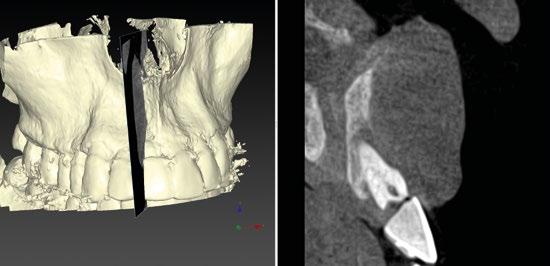
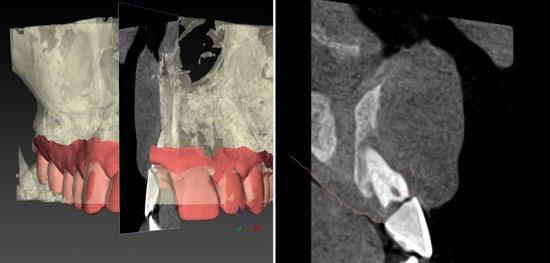
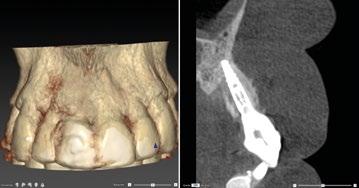
Por otro lado, es imprescindible y fundamental realizar un CBCT de la arcada a tratar para poder visualizar los tejidos duros y hacer una primera valoración del lecho implantario y de la patología existente. (Figura 4)
Otra prueba imprescindible hoy en día para nosotros es la realización de un escaneado intraoral que nos aporte la información de los tejidos superficiales y fusionado con el CBCT nos permita valorar los tejidos blandos del paciente. (Figura 5)
Para manejar todos estos datos vamos a necesitar de un software de diagnóstico y planificación digital como es el de DTX
StudioTM Implant en el cual vamos a abrir tanto el CBCT como el escaneado intraoral y nos va a permitir fusionar ambas mayas utilizando la herramienta SMARTFUSION. En un caso como éste, donde tenemos un incisivo central, superior, derecho, fracturado que vamos a extraer debemos realizar previamente la extracción Virtual
en el modelo digital para poder incorporarlo a la planificación de nuestro software. (Figuras 6 y 7)
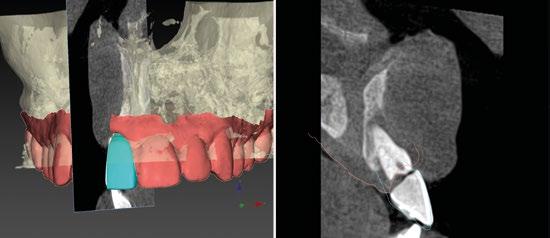
Con todos estos datos fusionados en el DTX StudioTM Implant, lo que vamos a hacer es utilizar la función SMARTSETUP para tener un encerado Virtual que nos permita determinar la posición de la futura restauración del paciente, en función de la cual colocaremos nuestro implante y el aditamento más adecuado. (Figura 8)
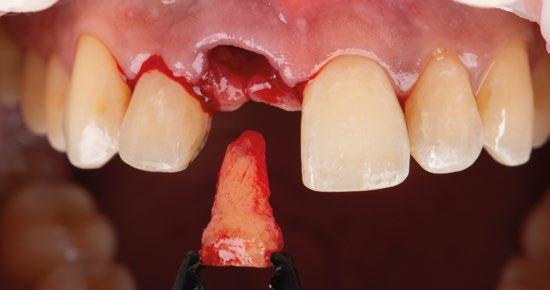
En este caso, podemos ver que tenemos un defecto óseo vestibular, se trata de un defecto de una sola pared de la zona a implantar.
Intentamos planificar un implante inmediato y observamos la posibilidad de tener un buen anclaje apical por lo tanto nuestra primera opción va a ser la realización de un implante post extracción con regeneración de la pared vestibular mediate xenoinjerto óseo e injerto de tejido conectivo para mejorar el biotipo. (Figura 9)
En el caso de obtener suficiente torque, podríamos incluso valorar la opción de cargar dicho implante. En este caso lo que hacemos es planificar también un pilar con el fin de trabajar nuestra prótesis a nivel gingival, siguiendo la filosofía de “One Abutment-One Time (OAOT)”.
Lo realmente extraordinario de este software de diagnóstico y planificación es que en una sola imagen tenemos total control de la posición de nuestro implante y de nuestro pilar, en función del hueso de la encía y de la futura restauración. Por lo tanto vamos a realizar una implantología protética, y biológicamente guiada. (Figura 10)
Planificación
Una vez tenemos todos los datos, decidimos como primera opción realizar una cirugía guiada post extracción con regeneración y carga inmediata.
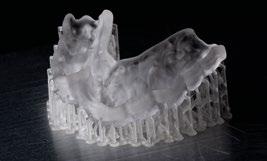
Otra de las ventajas que nos ofrece el software de diagnóstico y planificación DTX
StudioTM Implant es la posibilidad de diseñar una férula quirúrgica y exportarla con el fin de poder imprimirla de manera local y acortar así los tiempos de preparación. (Figuras 11 y 12)
A la hora de imprimir nuestra férula localmente, apostamos por utilizar la impresora SprintRay, que de manera muy fácil e intuitiva nos permite imprimir un sinfín de materiales de forma predecible, obteniendo resultados muy precisos y rápidos, es sin duda nuestra impresora de elección por tecnología y materiales. (Figuras 13 y 14) Aparte de ello, la función TempShellTM nos permite también exportar el diseño de la futura restauración con el fin nuevamente de poder tener un provisional impreso preparado el día de la cirugía.
Se trata sin duda de una revolución en cuanto al control de todos nuestros procesos, y en cuanto a eficiencia a la hora de preparar y realizar una cirugía tan compleja.
Con toda nuestra cirugía perfectamente diagnosticada y planificada solo nos queda ejecutarla.
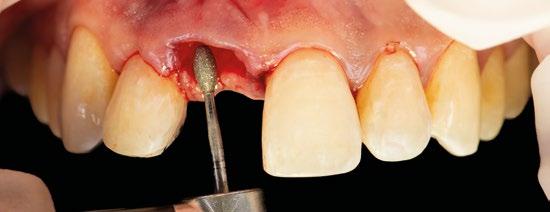
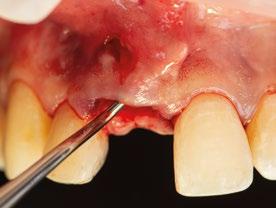
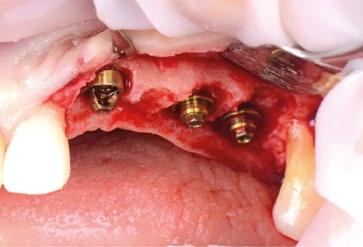
1.- Quitamos la corona ferulizada. (Figura 15)
2.- Extraemos de manera meticulosa la raíz del diente afectado. (Figura 16)
3.- Legramos toda la zona del lecho implantario con el fin de poder eliminar cualquier resto de tejido de granulación.
4.- Desepitelizamos en margen gingival. (Figura 17)
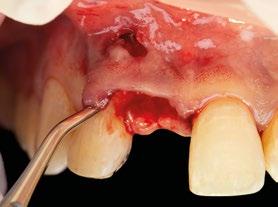
5.- Tunelizamos el defecto vestibular para alojar el injerto de tejido conectivo. (Figura 18)
6.- Colocamos injerto de tejido conectivo. (Figura 19)
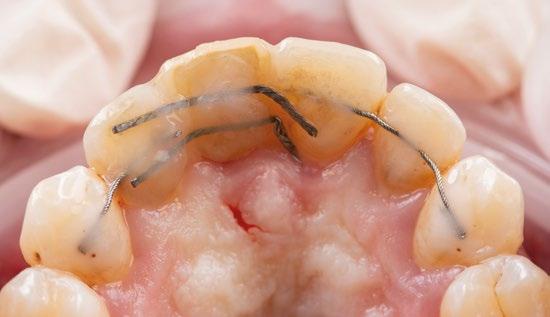
7.- Interponemos membrana reabsorbible entre tejido conectivo y alveolo. (Figuras 20 y 21)
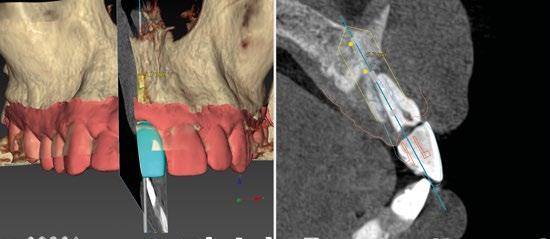
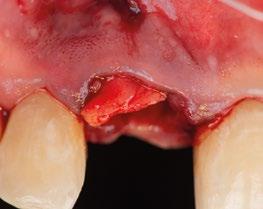
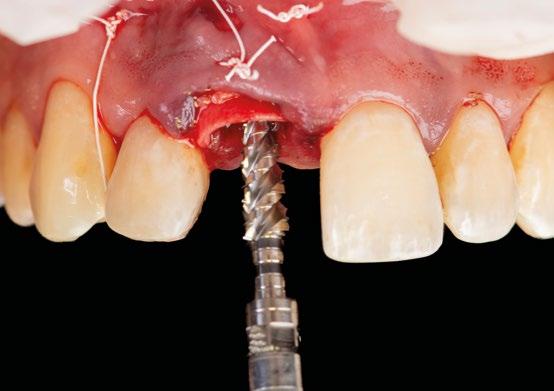
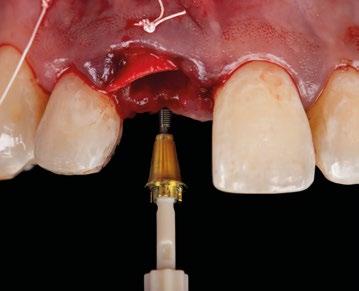
8.- Realizamos osteotomía mediante férula quirúrgica utilizando fresa piloto. (Figuras 22 a 24)
9.- Seguimos preparando el lecho utilizando fresado biológico con la OsseoShaperTM. (Figura 25)
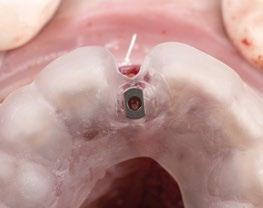
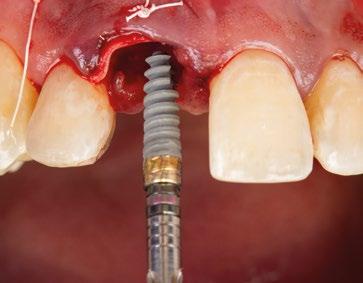
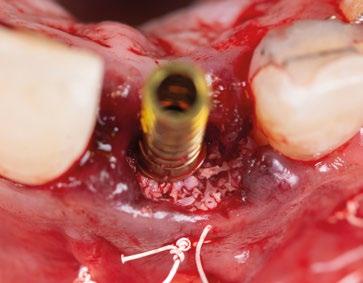
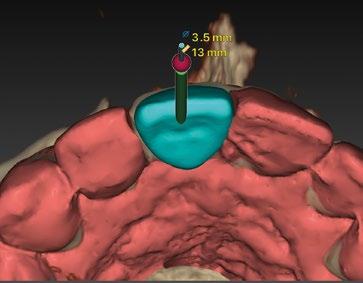
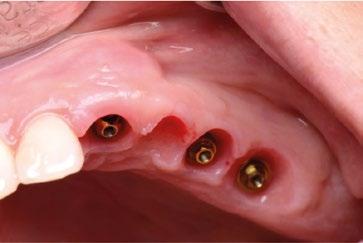
10.- Colocamos implante Nobel Biocare N1TM TiUltra de 3,5x13. (Figura 26)
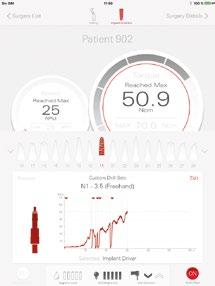
11.- Observamos el torque obtenido de 50N por lo tanto podemos realizar carga inmediata. (Figura 27)
12.- Colocamos aditamento N1TM Base XealTM con el fin de trabajar la prótesis a nivel gingivall. (Figura 28)
13.- Colocamos pilar provisional.
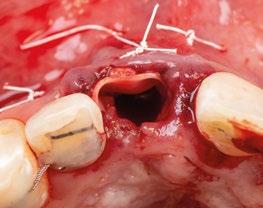
14.- Rellenamos el gap con creos xenogainTM, compactando para que el hueso llegue lo más apical posible y cubra la superficie implantaria expuesta. (Figura 29)
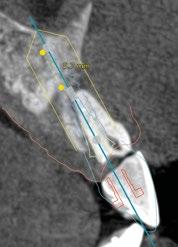
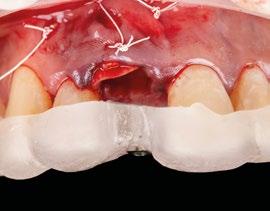
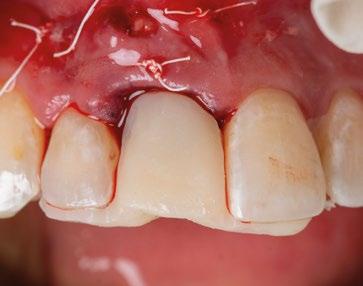
15.- Cortamos pilar provisional y adaptamos el TempShellTM con composite. Podemos comprobar la predictibilidad en cuanto a la posición 3D planificada de nuestro implante. (Figuras 30 a 32)
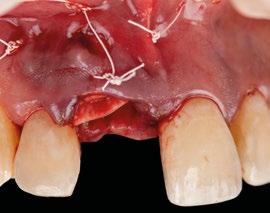
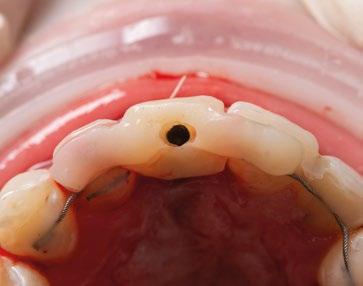
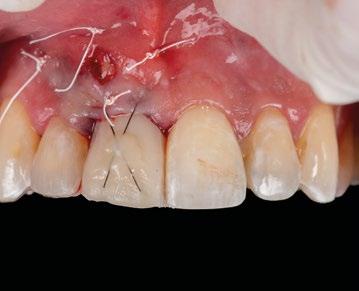
16.- Colocamos restauración provisional atornillada y fuera de oclusión y traccionamos hacia coronal de los tejidos. (Figura 33)
17.- Verificamos nuestro tratamiento con CBCT. (Figura 34)
Resultados
Tal vez no sea la primera opción para este tipo de casos con este tipo de defecto, pero debido a las circunstancias personales de nuestro paciente y gracias a nuestro diagnóstico y planificación tan detallados, así como por la ausencia de contratiempos durante el acto quirúrgico, hemos conseguido llevar a cabo un tratamiento bastante complicado en una zona de alto valor estético, utilizando un protocolo 100% digital y pudiendo imprimir a nivel local todos los elementos necesarios para hacerlo real.
Conclusiones
No podemos obviar las tecnologías que tenemos a nuestro alcance y cada uno es responsable de empujar hasta el límite que consideremos razonable.
También es un gran error pensar que la tecnología sustituye al conocimiento, por lo tanto, tenemos que considerar todas estas herramientas como una ayuda en nuestro día a día que nos permite ser mucho más eficientes y predecibles siempre y cuando las utilicemos con sentido común. Por lo tanto, esta era que ya no es tan nueva ofrece un sinfín de ventajas para lo más importante que es nuestro paciente, pero también para el odontólogo que domina de antemano cualquier aspecto del tratamiento.




Referencias bibliográficas
- Chen ST, Buser D. Esthetic outcomes following immediate and early implant placement in the anterior maxilla--a systematic review. Int J Oral Maxillofac Implants. 2014;29 Suppl:186-215. doi: 10.11607/jomi.2014suppl.g3.3. PMID: 24660198.
- Gómez-Meda R, Rizo-Gorrita M, Serrera-Figallo MA, Esquivel J, Herraez-Galindo C, Torres-Lagares D. Dimensional Changes in the Alveolus after a Combination of Immediate Postextraction Implant and Connective Grafting and/or Socket Shield Technique. Int J Environ Res Public Health. 2022 Feb 27;19(5):2795. doi: 10.3390/ijerph19052795. PMID: 35270486; PMCID: PMC8910222.
- De Angelis N, Felice P, Pellegrino G, Camurati A, Gambino P, Esposito M. Guided bone regeneration with and without a bone substitute at single post-extractive implants: 1-year post-loading results from a prag-
matic multicentre randomised controlled trial. Eur J Oral Implantol. 2011 Winter;4(4):313-25. PMID: 22282729.
- Liu R, Yang Z, Tan J, Chen L, Liu H, Yang J. Immediate implant placement for a single anterior maxillary tooth with a facial bone wall defect: A prospective clinical study with a one-year follow-up period. Clin Implant Dent Relat Res. 2019 Dec;21(6):1164-1174. doi: 10.1111/cid.12854. Epub 2019 Nov 11. PMID: 31709704.
- Jivraj S, Reshad M, Chee WW. Critical appraisal. Immediate loading of implants in the esthetic zone. J Esthet Restor Dent. 2005;17(5):320-5. doi: 10.1111/ j.1708-8240.2005.tb00138.x. PMID: 16225798.
- Rai S, Rai A, Kumar T, Kumari M, Somanna MK, Bandgar S. Immediately Loaded Single Unit Dental Implants: A Clinical Study. J Pharm Bioallied Sci. 2020 Aug;12(Suppl 1):S245- S253. doi: 10.4103/jpbs.JPBS_72_20. Epub 2020 Aug 28. PMID: 33149465; PMCID: PMC7595488.
Consigue sonrisas bonitas para tus pacientes el mismo día de la cirugía con nuestro �lujo digital en la zona estética
Predictibilidad 97.6% ratio de supervivencia del implante1






E�iciencia 40% menos tiempo de sillón2



















Experiencia del paciente 25% menos visitas del paciente2









Desde el escaneado al provisional personalizado en 60 minutos3





















3. Calculado en base a la medición del tiempo de cada paso.












1. Tasa media de supervivencia con un seguimiento de hasta 15 años utilizando provisionalización inmediata. Datos en archivo.

























2. Calculado frente al �lujo de trabajo digital anterior utilizando el software DTX Studio™ Implant con la solución TempShell, o soluciones de plani�icación de tratamiento similares.




incluidas las indicaciones, contraindicaciones, advertencias y precauciones en las instrucciones de uso




























La colocación combinada de implantes cigomáticos con implantes transnasales y pterigoideos permite una rehabilitación fija completa incluso en maxilas altamente atróficas sin necesidad de injertos óseos. Esta estrategia, junto con el uso de las bolsas de Bichat, mejora la predictibilidad a largo plazo, disminuye la necesidad de cirugías reconstructivas previas y amplía el espectro de pacientes que pueden beneficiarse de una rehabilitación fija tipo All-on-6 modificada sin injertos. A través de un caso, se describen sus ventajas y el porqué es tan importante tanto la planificación como la correcta distribución en la colocación de implantes “anexos o auxiliares” a la colocación de implantes cigomáticos.

Introducción
Dr. Iñaki Mayo
• Lic. Odontología UIC Barcelona.
• Especialista en Cirugía Bucal e Implantes Universidad de Sevilla.
• Máster en prótesis bucal y ATM UIC Barcelona.

La rehabilitación de arcadas superiores atróficas o severamente reabsorbidas ha evolucionado notablemente gracias al uso de implantes cigomáticos. Sin embargo, la colocación exclusiva de implantes cigomáticos puede no ser suficiente para garantizar estabilidad tridimensional y distribución óptima de cargas. Por ello, la asociación de implantes transnasales y pterigoideos como soporte anterior y posterior resulta clave para mejorar la biomecánica protésica y la longevidad de la rehabilitación fija. Asimismo, la utilización de las bolsas adiposas de Bichat para recubrir y proteger los pilares cigomáticos disminuye complicaciones en tejidos blandos y favorece una integra-
Dr. Antonio Macías
• Lic. Odontología UIC Ciudad de México.
• Máster en Implantología Bucal y Rehabilitación Oral ESIRO Barcelona.
ción más predecible. En este trabajo queremos describir sus ventajas y el porqué es tan importante tanto la planificación como la correcta distribución en la colocación de implantes “anexos o auxiliares” a la colocación de implantes cigomáticos, mostrando un caso con esas características.
Descripción de la técnica
Planificación digital
La planificación comienza con un CBCT para evaluar la densidad ósea del cuerpo cigomático, región pterigoidea y pared lateral de la cavidad nasal. Se realiza incisión crestal o vestibular extendida con colgajo mucoperióstico para exponer el reborde residual. Los implantes
cigomáticos se colocan con angulación hacia el cuerpo del cigoma desde el sector premolar, con perforación bicortical. Es esencial el estudio imagenológico con CBCT y escaneado intraoral para confeccionar una guía quirúrgica específica. En este caso se realizó una planificación virtual con software 3D para determinar la trayectoria ideal de los implantes transnasales y cigomáticos, asegurando que los ejes emergentes coincidan con el futuro diseño protésico.
Para los implantes transnasales se diseñó una guía quirúrgica impresa en resina que permite perforaciones precisas desde la cresta alveolar hacia la pared lateral nasal a una angulación de 30–45°, evitando penetración hacia la cavidad nasal sin dejar de despegar sus respectivas membranas y su correspondiente injerto. Esta guía se soporta en el reborde maxilar remanente con base en biomodelos impresos también en 3D.
Procedimiento quirúrgico
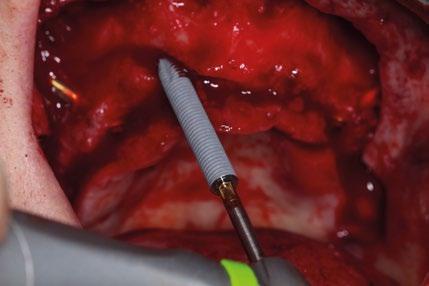
Se levanta un colgajo de espesor total con incisiones vestibulares amplias. Se exponen las zonas de reborde alveo -
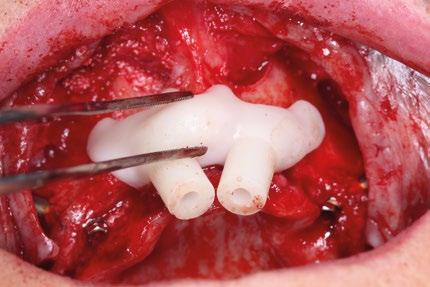
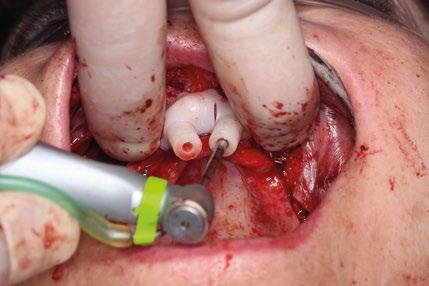
lar, tuberosidad y cuerpo cigomático. Se despega la membrana nasal bilateralmente para evitar perforaciones de esta y se coloca creos™ xenogain de Nobel Biocare, un material de injerto óseo hecho de hueso bovino purificado. Con ayuda de la guía, se realizan las perforaciones transnasales hasta alcanzar la cortical nasal, obteniendo estabilidad tricortical. Posteriormente, se retira la guía y se colocan los implantes.
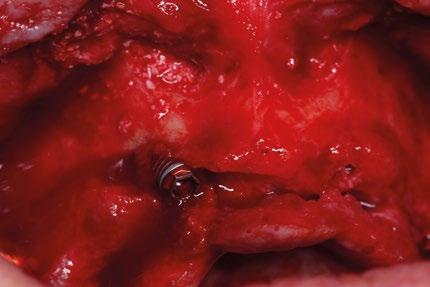
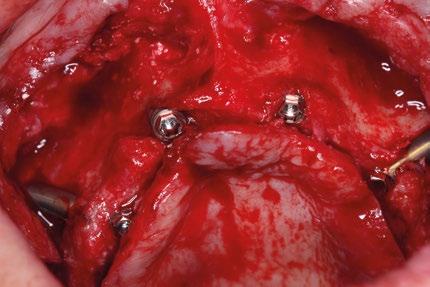
Para los implantes cigomáticos NobelZygoma, se realiza osteotomía bicortical con fresas de bola y calibradas hasta alcanzar el cuerpo del cigoma. El implante se introduce con torque elevado, asegurando anclaje en la cortical cigomática. Los implantes pterigoideos se colocan posteriormente con angulación de 70–75° hacia la placa pterigoidea, favoreciendo estabilidad tricortical.
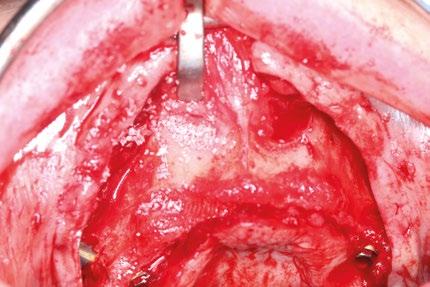
Uso de bolsas de Bichat
Se acceden mediante una pequeña incisión en la mucosa yugal y se disecan cuidadosamente para avanzar el tejido adiposo hacia el cuello de los implantes cigomáticos y parte de los cigomáticos, sirviendo como almohadilla biológica. Esta cobertura previene exposición y mejora la vascularización local. Antes de la sutura final, es cuando se rotan las bolsas de Bichat a través de pequeñas incisiones para cubrir los implantes.
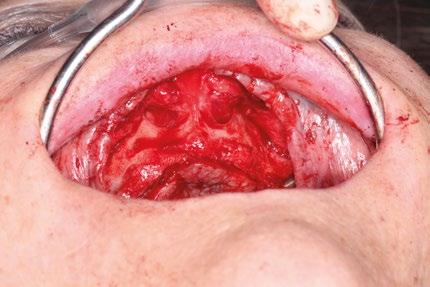

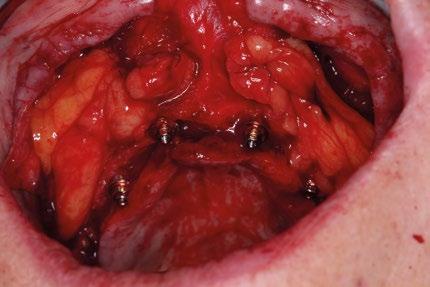
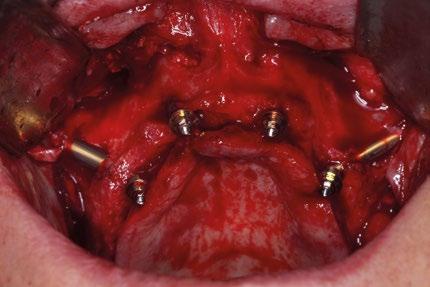
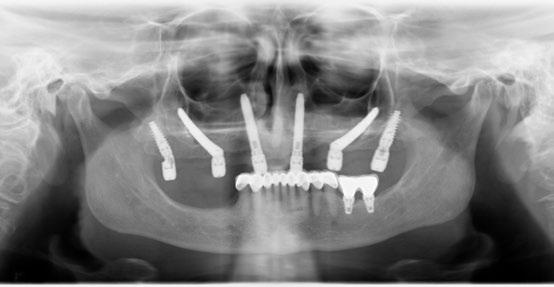
La combinación de implantes cigomáticos con apoyos auxiliares transnasales y pterigoideos proporciona una rehabilitación más distribuida biomecánicamente. Los implantes cigomáticos aportan soporte principal en zonas posteriores, mientras que los transnasales actúan como pilares anteriores, reduciendo cantilevers protésicos. Los implantes pterigoideos permiten anclaje tricortical en región basal, mejorando estabilidad primaria en maxilas extremadamente neumatizadas. Por otro lado, la cobertura de los implantes cigomáticos con las bolsas adiposas de Bichat ofrece varias ventajas: aumenta el grosor de tejido blando periimplantario, reduce riesgo de mucositis por exposición y mejora la cicatrización en zonas sometidas a tensión. Diversos estudios han demostrado que esta técnica reduce la aparición de fístulas oroantrales y exposición de pilares cigomáticos. La literatura coincide en que la rehabilitación con múltiples vectores implantarios distribuidos disminuye las complicaciones mecánicas y biológicas, mejorando el pronóstico a largo plazo frente a configuraciones cigomáticas aisladas.
Conclusiones
La colocación combinada de implantes cigomáticos con implantes transnasales y pterigoideos permite una rehabilitación fija completa incluso en maxilas altamente atróficas sin necesidad de injertos óseos. Al añadir hasta 4 implantes adicionales (2 transnasales anteriores y 2 pterigoideos posteriores), se crea una distribución hexagonal de pilares que brinda una estabilidad extraordinaria a la prótesis inmediata. Esta configuración re-
duce significativamente los cantilevers, distribuye mejor las fuerzas masticatorias y ofrece mayor resistencia rotacional, aportando una mayor sensación de seguridad tanto para el clínico como para el paciente. Otra ventaja clave es que esta técnica admite carga inmediata con altos niveles de éxito, favoreciendo la función estética y psicológica del paciente desde el primer día. El uso de las bolsas de Bichat para cubrir los cuellos de los implantes cigomáticos y transnasales, contribuye adicionalmente a la protección de tejidos blandos y a la disminución de complicaciones postoperatorias.
En conjunto, esta estrategia mejora la predictibilidad a largo plazo, disminuye la necesidad de cirugías reconstructivas previas y amplía el espectro de pacientes que pueden beneficiarse de una rehabilitación fija tipo All-on-6 modificada sin injertos. Se puede considerar como una alternativa sólida al uso exclusivo
de cigomáticos, aportando mayor seguridad biomecánica y mejor integración protésica. Esta combinación proporciona mayor estabilidad, mejor distribución de cargas y reduce cantilevers, lo que se traduce en tratamientos más predecibles y longevos.
La utilización de las bolsas de Bichat como cobertura, especialmente sobre los cuellos cigomáticos constituye una solución eficaz para mejorar el manejo de tejidos blandos, disminuir complicaciones y optimizar el confort del paciente. Con todo ello podemos decir, que es un procedimiento que en manos altamente cualificadas y con vasta experiencia, es una alternativa predecible y de mucha ayuda para tratar casos con reabsorciones severas del maxilar. Siempre de la mano de una planificación exhaustiva del caso mediante CBCT e imagenología anexa para obtener un plan de tratamiento certero, que sea exitoso y predecible a mucho más largo plazo.
comparativa: Técnica con solo cigomáticos vs cigomáticos + transnasales + pterigoideos
Aspecto evaluado Solo implantes cigomáticos Cigomáticos + 4 implantes auxiliares
Estabilidad primaria Alta, pero limitada a 2-4 pilares Muy alta gracias a 6 pilares distribuidos
Distribución de cargas Cantilever posterior frecuente Distribución uniforme, menor cantilever
Cantidad de pilares protésicos 2–4 6
Necesidad de injerto óseo Baja Baja
Carga inmediata Frecuente Más favorable y estable
Complejidad quirúrgica Media-alta Alta (requiere guía y experiencia)
Reabsorción ósea residual Estable Estable
Complicaciones de tejidos blandos
Mayor exposición de pilares cigomáticos
Henry et al. 1995
Scheller et al. 1998
Menor exposición gracias a bolsas de Bichat
Multicenter
Multicenter
Referencias bibliográficas
1. Aparicio C, Manresa C. New strategies in zygomatic and transnasal implantology. Clin Implant Dent Relat Res. 2019.
2. Felice P, Barausse C, Pistilli R. Digital planning and guided surgery for transnasal implants: a prospective clinical study. J Oral Implantol. 2020.
3. Davó R, Pons O. Pterygoid and transnasal implants as adjuncts to zygomatic implants: a 5-year outcome. Int J Oral Maxillofac Implants. 2018.
4. Alonso-García M, Ruiz M. Use of buccal fat pad in covering zygomatic implants: a clinical evaluation. J Prosthet Dent. 2017.
5. Maló P, Nobre MA. Guided placement of zygomatic and pterygoid implants using printers: accuracy and outcomes. J Clin Med. 2021.
6. Aparicio C, Ouazzani W, García R, et al. Zygomatic implants: indications, techniques and outcomes. Periodontology 2000. 2014.
7. Davo R, Pons O, Busquets J. Rehabilitation with zygomatic implants in partially edentulous patients: a pilot study. J Prosthet Dent. 2012.
8. Malo P, de Araújo Nobre M. The use of pterygoid implants in the rehabilitation of the atrophic maxilla. Int J Oral Maxillofac Implants. 2016.
9. Rosenlicht JL. Use of Bichat fat pads for soft tissue coverage in zygomatic implant surgery. Oral Maxillofac Surg Clin. 2019.
10. Chrcanovic BR, Abreu MH. Survival and complications of zygomatic implants: a systematic review. Oral Maxillofac Surg. 2013.
Imprescindible. Si se tuviese que definir con una palabra lo que significa el pilar Multi-unit para la práctica clínica diaria en implantología, sería imprescindible.
Un pilar que en su día revolucionó la manera de afrontar la rehabilitación de casos complejos y que abrió una ilimitada posibilidad de configuración de tratamientos para los clínicos y nuevas alternativas para pacientes condenados a dentaduras completas o a grandes reconstrucciones con injertos.

Introducción
Nacho Ginebreda
• Odontología por la Universitat Internacional de Catalunya (UIC).
• Residencia Clínica en Implantología Oral, UIC.
• Diplomado en Periodoncia en Clínica.
• Clinica Aparicio & University of Gothenburg.
• Internship Advanced Education in Implant Dentistry, Loma Linda University, California.
• Graduate Certificate Advanced Clinical Training Program in Surgical Implant Dentistry, University of California, Los Angeles (UCLA).
Desde su inicio, los pilares Multi-unit han transformado y han formado una parte importante en la evolución de los protocolos y tratamientos en implantología de prótesis múltiple y de arcada completa. A lo largo de los años, la tecnología de los pilares ha evolucionado para mejorar su diseño, aumentar la precisión del ajuste de las restauraciones, la durabilidad y la biocompatibilidad.
Con el desarrollo de estos pilares no solamente se logra mejorar la distribución de las cargas, sino que ayudan a proporcionar una mejor inserción y ajuste de las estructuras protésicas. Así como también permiten un acceso más fácil para la limpieza y el mantenimiento. El verdadero potencial, es que gracias a los pilares Multi-unit se abre la posibilidad de realizar restauraciones más complejas gracias a su versatilidad y adaptabilidad, ofreciendo distintas alturas gingivales y varias angulaciones (17º y 30º) que ha permitido
su uso en una amplia variedad de configuraciones protésicas. Tanto es así que los pilares Multi-unit han sido fundamentales en el desarrollo de tratamientos como el concepto All-on-4®, que en su día revolucionó la manera de abordar la rehabilitación dental completa optimizando el uso del hueso disponible y reduciendo la necesidad de injertos óseos a expensas de inclinar los implantes. En resumen, los pilares Multi-unit han pasado de ser una innovación técnica para convertirse en un estándar en la implantología moderna, proporcionando soluciones efectivas y eficientes para la rehabilitación de casos complejos y mejorar significativamente la calidad de vida de los pacientes. Sin embargo, hoy en día, el pilar Multi-unit se ha convertido en un pilar exigido. Originalmente fue creado para ser rehabilitado a nivel yuxtagingival en tramos edéntulos donde existía una configuración “plana” de la encía. Para seleccionar la colocación del pilar simplemente se debía medir la al-
tura de la encía y calcular la angulación del implante con respecto a la emergencia de los dientes para determinar la necesidad de utilizar un pilar angulado. Con la evolución de la implantología, los conceptos de planificación protésicamente guiada, las filosofías de “cero pérdida ósea” (zero bone loss concepts, Linkevicius [Ref.1]) y los conocimientos de la estética actual sobre implantes están presentes a la hora de colocar los implantes y rehabilitarlos. El objetivo ya no es buscar una rehabilitación funcional, sino que también es lograr una apariencia estética natural duradera y estable a lo largo del tiempo evitando problemas como la recesión gingival o la pérdida ósea marginal e interproximal. El nivel de conocimiento que existe en implantología unitaria implica tal cantidad de conceptos y detalles a nivel biológico y protésico que dificulta mucho y hace prácticamente imposible la utilización de los pilares Multi-unit clásicos para situarlos en la zona transgingival y lograr emergencias estéticas adecuadas. Como siempre, Nobel Biocare ha comprendido estas necesidades y se ha adaptado a estos requisitos introduciendo nuevos diseños de perfiles que se adaptan mucho mejor a este tipo de situaciones y resultados. El objetivo de esta publicación es presentar las características de los nuevos pilares Multi-unit y sus finalidades, así como también las indicaciones de su utilización.
Limitaciones de los pilares Multi-unit clásicos en la zona transgingival
La importancia en la preservación del hueso crestal alrededor de los implantes y de las distintas estructuras del fenotipo periimplantario es vital para el mantenimiento y éxito funcional y estético a largo plazo (Ref.2). La utilización de conexiones cónicas robustas, mecánicamente estables y con cambio de plataforma como las de NobelActive® y NobelParallel™ pueden ayudar al mantenimiento del hueso crestal (Ref.3). Sin embargo, también es importante asociar este tipo de conexiones con la posición tridimensional del implante (Ref.4). Concretamente en el plano apico-coronal, la colocación de los implantes en posiciones subcrestales va a ayudar no solo a mantener el hueso, sino que va a permitir generar el espacio necesario para establecer una zona de transición biológica y protésicamente necesaria para desarrollar los perfiles de emergencia adecuados hasta llegar a la anatomía del margen gingival de la corona o perfil crítico (Ref. 5). Según las publicaciones, este espacio está establecido 3,5-4mm del margen gingival (Ref.6, Ref.7). Desde el punto de vista restaurador en implantes unitarios, es conocido que estos perfiles de emergencia deben ser diseñados con una transición suave. Partiendo desde un diámetro estrecho que progresivamente se va ensanchando. Siempre que el implante esté bien colocado tridimensionalmente el resultado será un perfil de emergencia cóncavo en el área subgingival. (Refs.8,9,10). La finalidad del concepto es proporcionar el máximo espacio horizontal para el crecimiento de tejido conectivo supracrestal alrededor de la interfase de titanio o pilar personalizado ofreciendo protección al implante a costa de maximizar el grosor y estabilidad a las estructuras del fenotipo periimplantario (Ref.11).
El verdadero reto surge en situaciones en las que es posible crear una prótesis múltiple del tipo FP1 (Ref.12), donde siempre se debe utilizar un pilar Multi-unit. Cuando se utiliza un implante asociado a este tipo de pilar para crear una emergencia natural desde la encía, éste se debe planificar teniendo en
cuenta que el volumen del pilar va a ocupar prácticamente toda el área de la altura de tejido supracrestal (“Suprecrestal tissue height” Ref. 11) y debe estar “camuflado” en dicha zona de transición ocupando gran parte del espacio para el tejido conectivo supracrestal y del perfil de emergencia de la restauración (Ref. 13). Ya sea un pilar recto o angulado, debido a sus formas robustas y perfiles anchos, resulta difícil de planificar su colocación en zonas estéticas ya que el complejo implante-pilar se va a comportar como un implante tipo “tissue level” (Ref.14)
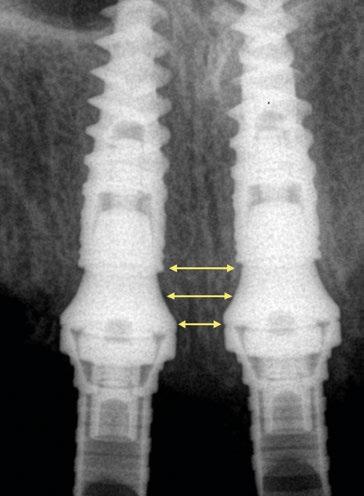
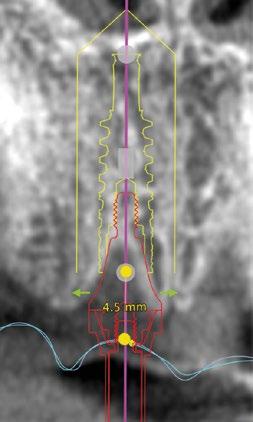
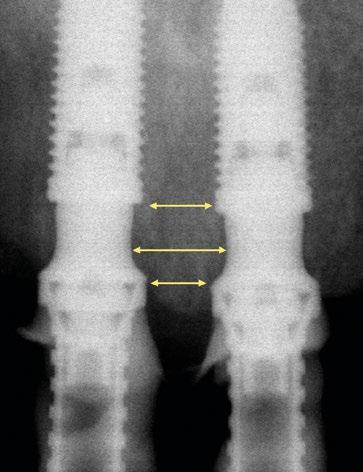
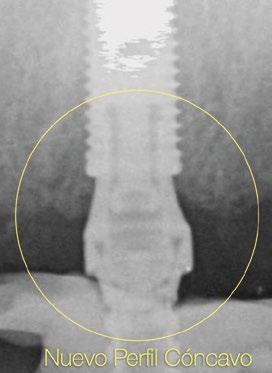
(Fig.1). Con los diseños clásicos de pilares no se van a poder respetar las concavidades subgingivales deseadas y siempre va a implicar la eliminación de hueso, sobre todo a nivel interproximal y vestibular en la zona del cenit del diente (Ref.15) (Fig.2). Las consecuencias automáticas serán picos de hueso interproximales reducidos, papilas más cortas y dientes con cenits más planos y anchos en el tercio gingival. Incluso en situaciones de implantes adyacentes puede provocar la pérdida o ausencia total de papila interimplantaria (Ref.7) (Fig.3).
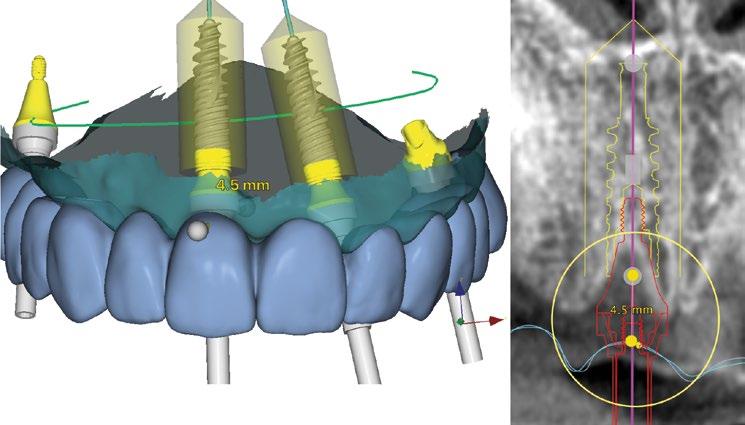
Innovaciones y características del nuevo pilar Multi-unit: perfiles para preservar Debido a esta compleja situación, se ha desarrollado una nueva línea de pilares Multi-unit que rompe con los diseños clásicos y que se presenta a continuación: (Figs. 4,5).


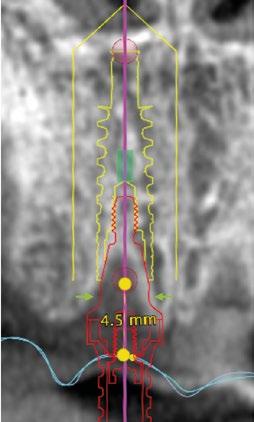
Con respecto al Multi-unit recto, su principal característica es la emergencia desde la plataforma del implante con un perfil completamente cóncavo. Por una parte, va a maximizar el efecto de “cambio de plataforma” en su parte más crestal a nivel de la plataforma del implante y por otra va a facilitar mucho más espacio para la creación de tejido conectivo supracrestal a lo largo de toda la transición hasta la plataforma restauradora. El perfil cóncavo del pilar también respetará en mayor medida los espacios comprendidos entre el pilar y el hueso interproximal (en el caso de una colocación subcrestal entre 1,5 y 2mm) para poder preservar al máximo las estructuras anatómicas presentes que soportarán las papilas periimplantarias.
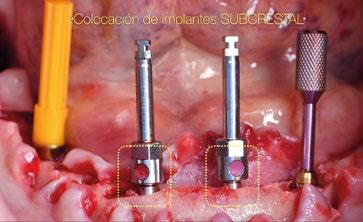
Así como el diseño clásico de pilar hacía prácticamente imposible la colocación de implantes inmediatos en zona estética, el nuevo perfil cóncavo del pilar Multi-unit hace que se convierta en un pilar ideal para estas situaciones. La altura de pilar de 3 ,5 mm, hace que se pueda colocar la plataforma del implante en la posición corono-apical deseada con respecto al margen gingival sin involucrar el hueso adyacente y permitiendo desarrollar un mínimo perfil de emergencia restaurador más horizontal para soportar cenit y tejido interproximal. (Fig.6-7) Otra característica de diseño importante es la reducción del bisel de la plataforma res-
tauradora tanto en los pilares rectos como en los pilares angulados. Sin cambiar su diámetro clásico de 4,8mm ni su compatibilidad para atornillar y asentar cualquier aditamento restaurador de toda la gama Multi-unit, el nuevo pilar presenta una plataforma mucho más fina y estilizada que facilitará también su inserción incluso sin necesidad de utilizar la fresa “bone mill” o molinillo de hueso. De esta manera no solo se seguirá incrementando la preservación ósea, sino que también se reducirán los tiempos quirúrgicos al evitar tener que atornillar y desatornillar la guía del molinillo o “Bone Mill Guide”. (Figs. 8-12)
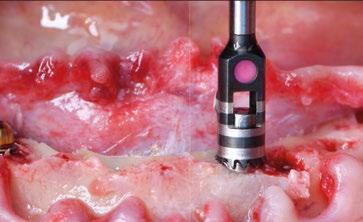

Multi-unit angulado: “de tractor a deportivo”
Sin duda, los perfiles mejorados del Multi-unit recto aportan beneficios claros e inmediatos que facilitarán la práctica clínica, pero el pilar que realmente revoluciona e innova es el nuevo pilar angulado. (Fig.13)

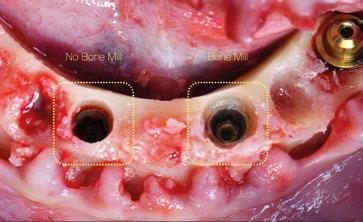
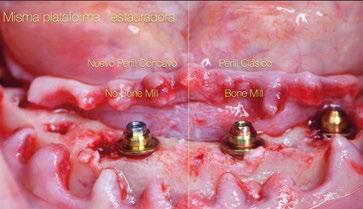
En esta ocasión se ha logrado reducir el tamaño del robusto pilar original a la mínima expresión, obteniendo líneas suaves, finas y redondas. De nuevo, esta forma comulga mucho más con los conceptos mencionados anteriormente. Además, proporcionará un verdadero impacto en la manera de planificar y en los resultados a largo plazo. Seguidamente se describen algunos ejemplos clínicos para las angulaciones de 30º y 17º respectivamente:
La colocación del implante inclinado de 30º siempre implica que la zona más mesial de la plataforma se encuentra en posición yuxtaósea y la zona distal en posición subcrestal. Clásicamente se debe utilizar el instrumento “bone mill” de 5,2mm (NP) o 6,2mm (RP) para poder insertar el pilar en la posición deseada. En la figura 14 (Fig.14) se observa una situación clínica comparativa donde se han colocado implantes inclinados con una orientación de 30º aproximadamente en dirección hacia los rebordes piriformes en una premaxila. Claramente se puede observar la cantidad de remodelación ósea provocada por el molinillo versus la preservación que ofrece la colocación el nuevo Multi-unit sin necesidad de acondicionar la cresta ósea. En configuraciones de tipo All-on-4®, en los implantes distales se produce una situación similar. El inconveniente que se puede producir en estos casos es la posibilidad de la aparición de una recesión de la mucosa periimplantaria alrededor del pilar precisamente por la combinación de quedar la zona sin soporte óseo y por el propio volumen excesivo que ocupa el pilar. Por el contrario, mediante la utilización de los nuevos perfiles no existe necesidad de remodelar el reborde alveolar y conjuntamente al menor volumen que ocupan los pilares, el tejido (si es suficiente) será capaz de mantenerse en mayor medida. En las figuras 15 a 18 (Fig.15-18) se describe una situación común donde se utiliza el pilar Multi-unit de 17º. En pacientes edéntulos o futuramente edéntulos en la zona de la premaxila. Para maximizar el hueso disponible en esta
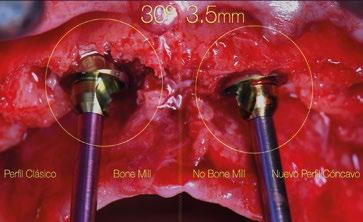
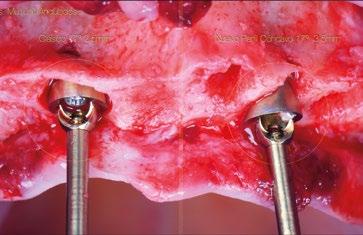
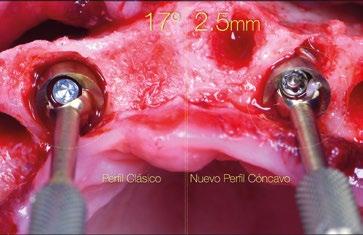
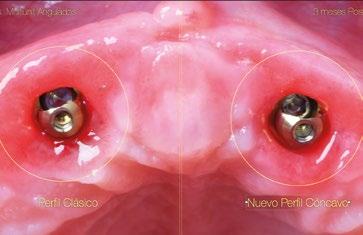
zona y poder lograr un adecuado torque de inserción es recomendable colocar los implantes en la orientación del hueso, que la gran mayoría de veces discurre en la misma dirección de los bordes incisales de los dientes anteriores. Para compensar y llevar la emergencia de los accesos de los tornillos protésicos hacia palatino se utiliza un pilar Multi-unit de 17º. El dilema en esta zona recae en qué altura de pilar utilizar. Si se utili -
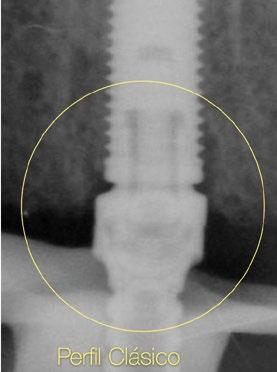
za un pilar de 3,5mm de altura, existe el riesgo de reducir el espacio protésico y de nuevo que aparezca una recesión gingival si el implante se coloca a nivel crestal o ligeramente subcrestal (1-1,5mm). Independientemente de la altura seleccionada (2,5mm o 3,5mm), de nuevo, esta situación implica la remodelación ósea mediante bone mill para acomodar el pilar. En la Fig.10 se observa cómo queda la remodelación
Referencias bibliográficas
circular en el implante en posición #1.2 versus la no remodelación de un pilar de nuevo perfil de altura 3,5mm en un implante colocado 2mm subcrestal. La limitación de los pilares de 17º clásicos es que emergen muy rápidamente hacia el diámetro de 4,8mm de la plataforma restauradora y de nuevo no existe espacio suficiente para el establecimiento biológico de la altura de tejido supracrestal. Claramente se observa en las
1. Linkevicius T. Zero Bone loss Concepts 1st Edition. Quintessence Publishing. 2019.
2. Atieh MA, Ibrahim HM, Atieh AH. Platform switching for marginal bone preservation around dental implants: a systematic review and meta-analysis. J Periodontol. 2010 Oct;81(10):1350-66.
3. Rodrigues VVM, Faé DS, Rosa CDDRD, Bento VAA, Lacerda MFLS, Pellizzer EP, Lemos CAA. Is the clinical performance of internal conical connection better than internal non-conical connection for implant-supported restorations? A systematic review with meta-analysis of randomized controlled trials. J Prosthodont. 2023 Jun;32(5):382-391.
4. Esquivel J, Meda RG, Blatz MB. The Impact of 3D Implant Position on Emergence Profile Design. Int J Periodontics Restorative Dent. 2021 JanFeb;41(1):79-86.
5. Su H, Gonzalez-Martin O, Weisgold A, Lee E. Considerations of implant abutment and crown contour: critical contour and subcritical contour. Int J Periodontics Restorative Dent. 2010 Aug;30(4):335-43.
6. Kan JY, Rungcharassaeng K, Umezu K, Kois JC. Dimensions of peri-implant mucosa: an evaluation of maxillary anterior single implants in humans. J Periodontol. 2003 Apr;74(4):557-62. doi: 10.1902/ jop.2003.74.4.557. PMID: 12747463.
7. Mesquida J, Kan J, García H, Fien M, Puterman I, Ginebreda I, Bauzá G, Lozada J. Long term evaluation of interproximal papillae around dental implants: A two case report. Perio Clinica 2024.
radiografías periapicales comparativas a los 3 meses de la colocación como el implante en posición #1.2 tiene signos de remodelación fisiológica. Hecho que no ocurre en los pilares con nuevos perfiles al ofrecer transiciones más suaves que respetan los principios biológicos.
Conclusión
Los nuevos diseños de perfiles cóncavos de los pilares Multi-unit han llegado al mercado para quedarse. En esta publicación se han descrito detalladamente las limitaciones de los pilares actuales con respecto a las necesidades modernas en implantología. A pesar de carecer de evidencia científica sólida y experiencia clínica a largo plazo, los conceptos básicos sobre diseño de perfiles de emergencia en implantes unitarios y estética periimplantaria se han aplicado al diseño de los nuevos pilares Multi-unit para respetar y preservar las estructuras anatómicas periimplantarias, aportando los beneficios para los profesionales y provocando un impacto real en el mantenimiento de la salud oral de los pacientes.
8. Rompen E, et al. Soft tissue stability at the facial aspect of gingivally converging abutments in the esthetic zone: A pilot clinical study. Journal of Prosthetic Dentistry, 20027. Volume 97, Issue 6, S119 - S125.
9. Chee WW. Provisional restorations in soft tissue management around dental implants. Periodontol 2000. 2001;27:139-47.
10. Rodríguez X, Navajas A, Vela X, Fortuño A, Jimenez J, Nevins M. Arrangement of Peri-implant Connective Tissue Fibers Around Platform-Switching Implants with Conical Abutments and Its Relationship to the Underlying Bone: A Human Histologic Study. Int J Periodontics Restorative Dent. 2016 Jul-Aug;36(4):533-40.
11. Avila-Ortiz G, Gonzalez-Martin O, Couso-Queiruga E, Wang HL. The peri-implant phenotype. J Periodontol. 2020 Mar;91(3):283-288. doi: 10.1002/JPER.19-0566. Epub 2020 Feb 21.
12. Misch C. Contemporary Implant Dentistry 4th Edition. Elsevier. 1993.
13. Gomez-Meda R, Esquivel J, Blatz MB. The esthetic biological contour concept for implant restoration emergence profile design. J Esthet Restor Dent. 2021 Jan;33(1):173-184. doi: 10.1111/jerd.12714. Epub 2021 Jan 20.
14. Chen ST, Buser D, Sculean A, Belser UC. Complications and treatment errors in implant positioning in the aesthetic zone: Diagnosis and possible solutions. Periodontol 2000. 2023 Jun;92(1):220-234.
15. Kan J et al. Inter implant papila preservation in the esthetic zone. Int Journal of Perio and Restorative dent. 2003. Vol 23 (3).




Diseñados para la salud y estabilidad del tejido blando para minimizar complicaciones.
Marcas de referencia adicionales para mejorar el uso y el manejo.
Versátil en una variedad de indicaciones.

Descubre más sobre nuestros implantes NobelZygoma

97.0%
Tasa de supervivencia de implante*
Implantes cigomáticos de Nobel Biocare respaldados por ciencia real
Más de 25 años de experiencia clínica.1
Publicaciones 81

>2.700
>6.500
Pacientes

Implantes
* Tasa media de supervivencia en todas las publicaciones y seguimiento máximo de más de 20 años.


GMT96568 ES 2504 © Nobel Biocare Services AG, 2025. Reservados todos los derechos. Nobel Biocare, el logotipo de Nobel Biocare y todas las demás marcas comerciales son, a menos que se especi�ique lo contrario o se deduzca claramente del contexto en algún caso, marcas comerciales de Nobel Biocare. Para obtener más información, visitar nobelbiocare. com/trademarks. Las imágenes de los productos no están necesariamente reproducidas a escala. Todas las imágenes de producto están destinadas solamente a servir como ilustración y pueden no ser una representación exacta del producto. Puede que no se permita poner a la venta algunos productos en algunos países según su normativa. Contacta con la subsidiaria local de Nobel Biocare para conocer la gama de productos actual y su disponibilidad. Precaución: La ley federal de Estados Unidos puede limitar la venta de este dispositivo a clínicos o profesionales médicos autorizados, o por prescripción facultativa. Consulta toda la información sobre la prescripción, incluidas las indicaciones, contraindicaciones, advertencias y precauciones en las instrucciones de uso.



































































































La implantología dental, tal y como la conocemos hoy, puede atribuirse directamente al trabajo pionero de Per-Ingvar Brånemark y Nobel Biocare.















1981





1965










Descubrimiento de la osteointegración por Per-Ingvar Brånemark

















Brånemark coloca el primer implante dental de titanio en un paciente









Lanzamiento del primer sistema de implantes con éxito, el Brånemark System®, de Bofors Nobelpharma, que se convierte en Nobel Biocare 15 años después











Nobel Biocare continúa innovando y apoyándote para proporcionar la mejor atención posible a tus pacientes.

















































