




munn-
Til behandling av blant annet krupp, alvorlig astma og akutte allergiske reaksjoner.1

Løser seg raskt opp i munnen, uten vann.1
Zeqmelit finnes i styrkene 4 mg, 6 mg og 8 mg.1

To filmer per pakke. Tre års holdbarhet.1
1 SPC godkjent SLV/EMA 17.03.2025 som finnes på www.felleskatalogen.no
Forsiktighetsregler: Vær observant på binyrebarkinsuffisiens, infeksjoner, vaksiner, meslinger, vannkopper og pasienter med diabetes mellitus, osteoporose, alvorlig hjertesvikt, hypertensjon, psykiske lidelser, tarmperforasjon, anafylaktiske reaksjoner, myasthenia gravis, hypotyreose/ levercirrhose, effekt på kalium- og natriumnivå, tumorlysesyndrom, magesår, trangvinkelglaukom, åpenvinkelglaukom, sår/skader på hornhinnen. Eldre: mer sensitive for risikoene ved deksametasonbehandling. Barn og ungdom: deksametason vurderes med fokus på nytte-/risikoforholdet.
Bivirkninger: se preparatomtale for bivirkninger generelt rapportert for deksametason.
Zeqmelit «AcuCort AB (Unimedic Pharma AB)» Glukokortikoid. MUNNSMELTENDE FILM inneholder henholdsvis: Deksametason 4 mg, resp. 6 mg og 8 mg, hypromellose og glyserol. Indikasjoner: Tilstander som krever antiinflammatorisk og immunsuppressiv behandling, blant annet: Akutt alvorlig astma. Innledende behandling av akutte alvorlige hudsykdommer. Krupp. Allergiske reaksjoner, inkl. akutte allergiske reaksjoner. Dosering: Nødvendig dose avhenger av sykdommens alvorlighetsgrad og individuell respons. Generelt gis høyere doser i den innledende fasen. Pasienten evalueres jevnlig av lege, og dosen skal gradvis trappes ned til lavest effektive dose. Anbefalt dose til voksne: Akutt alvorlig astma: 16 mg daglig i opptil 2 dager. Akutt alvorlig hudsykdom: 8-40 mg daglig avhengig av sykdomstype og varighet, etterfulgt av gradvis dosenedtrapping. Allergiske reaksjoner (inkl. akutte): 4-10 mg initialt, etterfulgt av dosenedtrapping. Maksimal enkeltdose er 12 mg. Barn og ungdom: Anbefales kun til barn >3 måneder og >7 kg. Maksimal enkeltdose er 16 mg. Akutt alvorlig astma: 0,6 mg/kg (maks. 16 mg daglig) i opptil 2 dager. Krupp: Ved mild til moderat krupp: 0,15-0,6 mg/kg som 1 enkeltdose. Kan om nødvendig gjentas 1 gang etter 24-48 timer. Ved alvorlig krupp anbefales 0,6 mg/kg i kombinasjon med andre behandlingsalternativer. Allergiske reaksjoner (inkl. akutte): 0,15-0,6 mg/kg. Spesielle pasientgrupper: Nedsatt leverfunksjon: Ved alvorlig nedsatt leverfunksjon kan dosejustering være nødvendig. Administrering: Ikke klipp i doseposen eller i filmen. Åpnes ved å rive langsomt av avrivningsfliken. Plassèr 1 film om gangen på tungen i tom munn med tørre fingre. Filmen løser seg raskt opp i munnen uten vann. Kontraindikasjoner: Overfølsomhet for innholdsstoffene. Forsiktighetsregler: se preparatomtale for utfyllende kjent informasjon om Dexametason. Interaksjoner: bruk interaksjonsanalyse. Graviditet, amming og fertilitet: Graviditet: Behandling skal kun igangsettes etter at mulige risikoer/fordeler er evaluert. Amming: brukes kun dersom strengt nødvendig. Reseptgruppe C. Pakninger og priser: 4 mg: 2 stk, kr 359,30 6 mg: 2 stk, kr 359,30 8 mg: 2 stk, kr 359,30. Basert på SPC godkjent av DMP/EMA: 17.03.2025.
Thomas Möller, leder NBF, leder@barnelegeforeningen.no
Etter å ha skrevet forrige lederordet sammen med min forgjenger Hege Kristiansen er det på tide å stå på egne bein og skrive en hilsen til hele Nbf. Det er litt skummelt og veldig spennende.
Når dette skrives er det fortsatt september og et nytt styre har nylig hatt sine første møter. Noen har en eller flere styreperioder bak seg og noen er helt ferske i styrearbeid. Jeg ser at vi er en flott miks av positive og engasjerte folk med pågangsmot og nye ideer. Det er allerede en god tone og livlige diskusjoner i et styre som fremover skal forme foreningen til det beste for medlemmene og for faget.
I forkant av forrige styreperiode ble vi utfordret på å være mer synlige og hørbare. Barnelegene burde ha en stemme som høres og lyttes til i viktige debatter. Det avgåtte styret har vært veldig fornøyd med hva vi hadde fått til i løpet av to år, mye takket være iherdig skrive- og kommunikasjonsinnsats av leder Hege, men også av andre i styret og i foreningsledd ellers. Vi skal fortsette den ferden. Vi må følge med i tiden og være gode kommunikatorer.
God kommunikasjon til medlemmer betyr også at jeg ikke skal bruke spalteplass her for å ramse opp hva styret har drevet med siden forrige Paidos og hva som venter de nærmeste månedene. Ideelt sett skal styret og leder være så aktive på nett og i sosiale medier at de fleste medlemmer skal ha et inntrykk av hva vi driver med og vite hvordan man kan finne oppdatert informasjon om våre aktiviteter. Les gjerne styrereferater på PedWeb, følg oss på sosiale medier og del det som legges ut.
Paidos kommer ut med et hovedtema som farger hele nummeret. Den forrige utgaven var viet «Kjønn», et på mange måter utfordrende tema i vår tid, før det igjen skrev vi om

«Døden», det mørkeste av alle temaer i vårt fag og i våre liv. Denne gangen slipper redaksjonen lyset inn og skriver om «Håp», et av de mest positive begrepene som kan prege vår profesjon og de som vi møter. Kanskje er håpet aller mest tilstedeværende i vår medisinske disiplin som favner starten av livet.
Håpet finnes i flere former, både blant pasienter og deres nærmeste. Håpet lever, både om å bli bedre, bli frisk, komme seg hjem og møte venner. Vi må tørre å snakke om håpet selv når alt ser mørkt ut, og ikke bli fristet til å la all tenkelig informasjon komme i veien for det. . Htrenger plass, er klar over rer.
Våre egne hverdager er fulle av håpefulle øyeblikk hvis vi tenker oss om. Det kan være det banale håpet at vi treffer blink med første veneflon eller det store om at barnet vi behandler må overleve og få et bra liv. Verden rundt oss kan se ganske håpløs ut om dagen. Mange er bekymret for hvor den er på vei. Vi holder nesten ikke ut å tenke på hva barn utsettes for i krigssoner rundt i verden. Maktesløsheten og frustrasjonen over menneskeskapt lidelse og død spiser opp håpet og framtidstroen. Kanskje er det nettopp vår stemme som barneleger vi kan bidra med. Styret jobber med saken, ikke minst sammen med våre nordiske søsterforeninger. Mer om dette skal dere høre i styrets time på Pediaterdagene.
Jeg vil avslutte lederordet med en musikkanbefaling. Hvem kan finne bedre ord om håpet enn en god poet og musikker, som for eksempel Ola Bremnes. Når du nå skal lese Paidos fra perm til perm; sett deg på en behagelig plass, ha noe godt og varmt i koppen, gå til dit du hører musikk og finn fram sangen «Har du fyr?». En varm og klok sang om selve håpet i livet. For alle - alltid.


Dosering og administrering1
RA: Voksne inkl. eldre: Anbefalt dose er 100 mg 1 gang daglig CAPS: Voksne inkl. eldre, ungdom og barn ≥8 måneder og ≥10 kg: Anbefalt startdose 1-2 mg/kg dag.
FMF og Stills sykdom: Anbefalt dose 100 mg/dag ved kroppsvekt ≥50 kg. Ved kroppsvekt <50 kg justeres dosen etter kroppsvekt, med startdose 1-2 mg/kg/dag. Hos barn med utilstrekkelig respons kan dosen økes opptil 4 mg/kg/dag.
Kineret skal gis subkutant i daglige injeksjoner.
Utvalgte advarsler og forsiktighetsregler1
Hepatiske hendelser: I kliniske studier har det blitt observert forbigående økning i leverenzymer. Rutinemessig testing av leverenzymer i løpet av den første måneden bør vurderes, særlig hvis pasienten har predisponerende faktorer eller utvikler symptomer som antyder leverdysfunksjon. Alvorlige infeksjoner: Kineretbehandling skal ikke initieres hos pasienter med aktive infeksjoner. Med nøye overvåking kan behandlingen med Kineret fortsettes også ved en alvorlig infeksjon. Behandling med Kineret for covid 19 kan fortsette til tross for (sekundære) infeksjoner. Nøytropeni: Kineret bør ikke initieres hos pasienter med nøytropeni (ANC < 1,5 x 109/l).
Annet: Varier injeksjonssted for å unngå tegn og reaksjoner på injeksjonsstedet.
Swedish Orphan Biovitrum AS Dronning Eufemias gate 16, 0191 Oslo Tlf.: 66 82 34 00 mail.no@sobi.com www.sobi.com/norway

Revmatoid artritt: Voksne med revmatoid artritt (RA) i kombinasjon med metotreksat hos de som ikke oppnår tilstrekkelig effekt med metotreksat alene. Autoinflammatoriske periodiske febersyndromer hos voksne, ungdom, barn og spedbarn (≥8 måneder med kroppsvekt ≥10 kg): Cryopyrinassosierte periodiske syndromer (CAPS) inkl. NOMID/CINCA , MWS og FCAS.
Familiær middelhavsfeber (FMF), hvis hensiktsmessig i kombinasjon med kolkisin. Stills sykdom: systemisk juvenil idiopatisk artritt (sJIA) og Stills sykdom i voksen alder (AOSD), med aktive systemiske trekk av moderat til høy sykdomsaktivitet, eller ved fortsatt sykdomsaktivitet etter behandling med NSAID eller glukokortikoider. Kan gis som monoterapi eller i kombinasjon med andre antiinflammatoriske legemidler og DMARD.
Svært vanlige: Reaksjon på injeksjonsstedet, hodepine.
Vanlige: Nøytropeni, trombocytopeni, alvorlige infeksjoner.
For fullstendig oversikt over bivirkninger og forsiktighetsregler: se godkjent SPC på www.felleskatalogen.no
Varenummer: 418642 Styrke: 100mg/0,67 ml
Pakning: 7 x 0,67 ml (ferdigfylt sptøyte) Pris (AUP): 2875,30 Refusjon: H-resept, R.gr.: C
For mer informasjon om Kineret: www.kineret.no eller scan QR-koden PP-27823- april 2025

Katrine Engen, paidos@barnelegeforeningen.no
Det var en sånn dag.
En av de som ble til en av kveldene med overtid, sildrende novemberregn gjennom goretex, nært forestående vakansvakt og grå valører av voksenliv. Øverst i nabolagets kommunalt forordnede samlepostkasse lå den. Årets første fargerike påminnelse om fortrengt pliktleveranse til fjern og nær - og aller mest fjern. Det første av sesongens julekort.
Om du aldri har fått dårlig samvittighet per brevpost før kan jeg fortelle deg at den kommer med løkkeskrift. Sirligere enn sirligst, helst kalligrafert løkkeskrift, på folierte, dobbeltfalsede pappkort, så pent, delikat og pyntelig at bare gravferdsbransjen kan matche dem. Det kunne den for så vidt ha gjort, dersom det hadde vært allment akseptabelt å sende begravelsesprogram i posten til folk for å gni inn dårlig samvittighet for all den tiden de ikke prioriterte på Oldemor. I stedet kommer julekortene som små håndgranater av forsømt kvalitetstid, snikende mellom vinduskonvolutter og kjøpefestlige reklamebrosjyrer.
Like sikkert som at jeg ikke rekker å skrive julekort i år heller får jeg en bunke pappkort med glansbilledlige unger, mer eller mindre frivillig oppstilt foran en stabel med ved, iført enda mindre frivillige lag på lag med hjemmestrikk som ønsker «fredelig jul» og enda fredeligere nytt år. Det er alltid hjemmestrikk, alltid ved – og alltid løkkeskriftlig ønske om fredelig avvikling av julehelgen. Uansett om man går til krig eller til vakt i svarteste RS-sesongen er det ønske om fred. Ett etter ett får bilder av smårollinger i mariusgenser og lusekofte kjøleskapsdøren min til å ligne en tiltalebenk for et middels norsk ranslag.
Noen tar det enda lenger. Iblant dumper det ned A4-ark med maskinskrevne oppsummeringer av siste års viderverdigheter fra husstandsmedlemmene. Det kalles «Julebrev» - og dem er det skrevet doktoravhandlinger om.
Det er nemlig forsket frem at det er nokså strikse rammebetingelser hva gjelder skikk og bruk i juleposten. Hovedvekten skal ligge på de yngste representantene og deres daglige virke, og helst skal det ha et gjennomgående positivt fokus. Det er sjangerkorrekt å fortelle at Lille Gnure stortrives på SFO og går på fotball, håndball, korps og ski. Man nevner

sjelden henvisningen til Barneavdelingen for «IKA utmattelse» i samme slengen. Selv om både sykdom og forholdsvis store operasjoner kan falle inn under julebrev-mandatet, særlig hvis det dreier seg om avrevne idrettsskader, har jeg til gode å lese om at onkel Erik har vært innlagt til avrusning i hele november. Til og med de som helst ville sortert foregående kalenderår i glemmekassa pålegges visse minimumskrav i julebrevene. Skilsmisser kan for eksempel enkelt omskrives til «ny og spennende, personlig reorientering». Iblant ligger det alt annet enn fred mellom linjene i julebrevene.
Årets siste utgave av Paidos inneholder en pen liten bunke julekort om temaet håp. Foreningens Æresmedlemmer sender sine håp og ønsker for det nye året. Noen av pasientene våre har tegnet seg selv og forteller om hva de håper på; for verden, for sykehuset og for sin egen helse. Ketil Størdal sender julekort om å bevare håpet i Gaza og Dagfinn Skrede spør nyvalgt leder Thomas Möller om det er noen vits i å tro på håpet, mens de analyserer historiens første maleri av et hjertebarn. Du kan lese om hvordan Barnevaksinasjonsprogrammet har gitt barn håp om en bedre fremtid i 50 år og Torstein Baade Rø forteller om hvordan diabetes ikke lenger er en fryktet dødsdom, men fortsatt en sykdom der mange håper på en kur. Psykolog Ragnhild Fretland skriver om håpets plass i barnepalliasjonen, mens Sykehusklovnene spør barneleger om det går an å fargelegge håpet. Alf Meberg analyserer håpløsheten i Edvard Munchs bilde «Arv», og Nettverk for legemidler til barn skriver om håpet i en liten flaske. I tillegg får du reisebrev fra kollegaer som har vært på EAP-kongress og på søvnkonferanse i Italia – og som skriver så du skulle ønske du var der.
Med fare for å bli strøket av mottakerlisten; redaktøren setter faktisk stor pris på julekort. Til og med de kopierte A4-sidene med lett kokettering uten linjeavstand. De er faktisk etterlengtet analog oppmerksomhet i en tid der vi ser hverandre gjennom blå tomler på bursdagene våre. Og selv om den glansede, ull- og vedbefengte idyllen kanskje ikke representerer den hele og fulle sannheten er det tross alt menneskelige relasjoner det handler om. På sett og vis gir det håp – om fred, varme og tid sammen - og det trengs i novemberregnet. Jeg håper jeg klarer det neste år.




VIKTIG: Morsmelk er spedbarnets beste føde og om ammingen avbrytes kan det være vanskelig å fortsette. Bruk av morsmelkerstatning kan minske tilgangen til morsmelk. Tenk på fordelene med amming før du introduserer morsmelkerstatning. Et variert kosthold er gunstig for ammende mødre. Foreldre skal informeres av helsepersonell når det gjelder barnets kost. Det er meget viktig å følge instruksjoner for tilberedning. Feil håndtering kan påvirke barnets helse. Nutramigen produktene er næringsmidler til spesielle medisinske formål og skal brukes under medisinsk tilsyn. Produktene skal ikke gis parenteralt.
*Varemerke tilhører Mead Johnson og Company, LLC. ©2024 Mead Johnson & Company, LLC. Alle rettigheter forbeholdes

Paidos 2025
Fagpressens redaktørplakat ligger til grunn for utgivelsen. Signerte artikler og innlegg står for forfatterens egen regning, og samsvarer ikke nødvendigvis med redaksjonens eller Norsk barnelegeforenings synspunkter. Paidos forbeholder seg retten til å oppbevare og publisere artikler og annet materiale også på internett.
Paidos skal
• Sette fokus på viktige barnemedisinske tema
• Være et vindu for samfunn og media mot norsk barnemedisin
• Jobbe for økt interesse for barnehelse i et nasjonalt og internasjonalt perspektiv
• Være et medlemsblad for Norsk Barnelegeforening
ISSN: 1503-5360 Norsk barnelegeforening
Redaktør
Katrine Engen (Lillehammer) (paidos@barnelegeforeningen.no)
Redaksjonsmedarbeidere
Erle Kristensen (OUS, vararedaktør)
Kari Holte (Kalnes)
Kristoffer Brodwall (Haukeland)
Anatol Grosse (Stavanger)
Kontaktpersoner
Ingrid Wæraas Rønning (Hammerfest)
Martin Hotvedt (UNN)
Eva Brekke (Bodø)
Alexander Aalberg (Levanger)
Beate Horsberg Eriksen (Ålesund)
Anders Bjørkhaug (Førde)
Therese Visted (Haukeland)
Ida Hausken Haugann (Haugesund)
Jon Grøtta (Elverum)
Ina Hartløff Helland (Ahus)
Kristoffer Hochnovski (Drammen)
Ingebjørg Hagen Agøy (Skien)
Jon Skranes (Arendal)
Anne Kathrine Olsen (Kristiansand)
Henrik Underthun Irgens (Nettverket)
Layout, annonser og produksjon
Apriil Media AS media@apriil.no www.apriil.no
Tlf. 988 19 348
Materiellfrister/utgivelse:
Frister oppdateres på pedweb.no
Opplag: 1600
Antall utgivelser per år: 3
Paidos på nett: www.paidos.no
Abonnement
210 kr pr år/3 nr.
95
97
100
Lederen har ordet
Redaktøren har ordet
Oppslagstavle 101
Æresmedlemmenes julekort 102
Barnas julekort 104
Born i bilete – Von og venleik
Dagfinn Skrede 108
Vindu mot verden – Verdens Barnevaksinasjonsprogram: Fremtidshåp gjennom 50 år
Thorkild Tylleskä
Diabetes – fra frykt til håp
Torstein Baade Rø
Kan vi fargelegge håpet?
Elisabeth Helland Larsen
Håp i Gaza
Ketil Størdal
Pediatrisk fremtidshåp
Kristoffer Brodwall
Håp i barnepalliasjonen
Ragnhild Fretland
Edvard Munch «Arv» - en refleksjon over håpløshet
Alf Meberg
Nytt fra Nettverket – Håp i en liten flaske
Henrik Underthun Irgens
LISar på kongress i Warzawa
Kasper Schei
Reisebrev fra ESRS Paediatric Sleep School
Martin Hotvedt
FUBU: Spesialistutdanningen: Fundamentet i det offentlige helsevesenet
Thea Vinger
Presentasjon av nytt styre
Highlights from Acta paediatrica
Bokomtale - “Naboens barn”
Stefan Kutzsche


Etter et historisk Vårmøte i Loen jobber kollegaene ved Ahus/ OUS på spreng for å gi oss inspirerende faglig påfyll og et forrykende sosialt program i januar.
Sett kursen mot Soria Moria
Paidos retter – husk Pediaterdagene 28. – 30. januar.

Neste tema blir «Tekno» Dødlinje er 2. februar
Skriv til oss på e-post paidos@barnelegeforeningen.no Paidos takker for alle flotte bidrag i 2025

Ragna Stendal:
Mitt håp for 2026 og framover - for barnemedisinen og samfunnet- at vi må hegne om menneskeverdet!

Guro Lillemoen Andersen:
At alle barn og unge får leve i en fredeligere verden med plass for lek og livsglede. At barn og unge med funksjonsnedsettelser, på lik linje med alle får lik tilgang til mat, medisiner, skole og lek.
Paidos spurte noen av æresmedlemmene om hva de håper på for 2026

Alf Meberg:
«Fred på jorden» har vært det klassiske juleønsket gjennom alle tider, og er også mitt ønske og håp for barn i dagens mørke verden. Men, for å sitere Henrik Ibsen, «håpet er skjørt som markens blomster.»

Thor Willy Ruud-Hansen (med verdens beste barnebarn, Theo): «Så blir de da stående disse tre: tro, håp og kjærlighet - men størst av dem er kjærligheten» (1.Kor. 13;13). Beste hilsen Thor Willy
Erik Bøhler:
Mine tre viktigste håp for fremtiden gjelder klima, rettferdighet og fred. Klimaforverringene rammer de fattigste hardest og bidrar stadig mer til konflikter, derfor setter jeg håpet om å snu klimautviklingen øverst. Jeg håper at dagens voksne skal ta til vettet og slutte med å ødelegge fremtidens klima for våre barn og barnebarn. Vi må greie å snu utviklingen, og redusere naturødeleggelser og utslipp av klimagasser. Jeg håper på rettferdighet. Fremdeles lider og dør mange barn i fattige land av sykdommer som ville vært enkle og billige å forebygge eller behandle, som infeksjoner, ernæringsproblemer, fødselssekveler, skader, etc. Jeg håper vi i Norge vil se at de bor i samme verden som oss, har samme rett til helse, og at de angår oss. Jeg håper på fred. Krig er enda verre for barn enn for voksne, og gjør det vanskelig eller umulig å gi barn helsetilbudene de trenger.


Ada 6 år
1. Å være frisk.
2. Jeg håper at sykehuset skal få sykehushunder og kyllinger.
3. For de som ikke har noe, så håper jeg at de får masse mat og masse leker og masse ting. Også ønsker jeg at alle barn skal være friske.
Paidos stilte noen barn i poliklinikkgangen de samme spørsmålene. Hva håper du på for deg selv og helsen din, hva håper du på for sykehuset og hva håper du på for verden? Barna ble også spurt om å tegne seg selv.
Leyal 13 år
1. Jeg håper at helsen min blir bedre og at jeg får oppfylt alle drømmene mine.
2. Jeg håper at sykehuset blir større for å hjelpe mere folk som trenger det.
3. Jeg håper at hele verden lever i frihet og at det ikke skal være no krig i verden.


Ruben 10 år
1. At medisinen jeg tar hjelper meg
2. Jeghåperatdetnye sykehuset har ny Playstation med mange kjekke spill
3. At krigen skal bli slutt. At mat skal bli billigere.

DSogTSC: EPIDYOLEX®finansieres avsykehus(H-resept) ogerinnførtav Beslutningsforum.2,11

EPIDYOLEX® er en tilleggsbehandling av anfall forbundet med LGS, DS og TSC.1–10
EPIDYOLEX® – betydelig og vedvarende reduksjon av anfall forbundet med LGS, DS og TSC.#1–8
EPIDYOLEX® kan forbedre pasienters ikke-anfallsrelaterte utfall, som kognisjon, atferd og kommunikasjon, slik det er rapportert av omsorgspersoner†7
EPIDYOLEX® tolereres generelt godt, med en konsistent tolerabilitetsprofil. Bivirkninger oppstår vanligvis tidlig i behandlingen og har vært forbigående og konsistente i alle LGS-, DS- og TSC-studier. De vanligste bivirkningene assosiert med EPIDYOLEX® er nedsatt appetitt, somnolens, oppkast, pyreksi, diaré og utmattelse.‡1–6
EPIDYOLEX® er indisert til bruk som adjuvant behandling av anfall i forbindelse med LGS eller DS, gitt sammen med klobazam*, hos pasienter som er 2 år og eldre. Epidyolex® er indisert til bruk som adjuvant behandling av anfall i forbindelse med TSC hos pasienter som er 2 år og eldre.2
* Klobazam er for tiden ikke markedsført i Norge. # EPIDYOLEX® demonstrerte klinisk signifikante reduksjoner i LGS-, DS- og TSC-assosierte anfall vs. placebo i kliniske studier, samt reduksjon i alvorlighetsgrad av anfall fra baseline.2,5 † Ikke-anfallsrelaterte utfall ble evaluert ved hjelp av den globale undersøkelsen BECOME.7 ‡ For mer detaljert sikkerhetsinformasjon, se preparatomtalen.2 DS, Dravet syndrom; LGS, Lennox-Gastaut syndrom; TSC, tuberøs sklerosekompleks. Referanser: 1. Thiele EA, et al. JAMA Neurol. 2021;78(3):285–292. 2. Epidyolex® Summary of Product Characteristics. Godkjent: mai 2023. 3. Patel AD, et al. Epilepsia. 2021;62(9):2228–2239. 4. Scheffer IE, et al. Epilepsia. 2021;62(10):2505–2517. 5. Privitera M, et al. Epilepsia. 2021;62:1130–1140. 6. Cohen JM, et al. Epilepsia. 2021;62:2218–2227. 7. Berg A, et al. Epilepsy Research. 2023;107280:0920–1211. 8. Thiele EA, et al. Epilepsia. 2021;62(9):2228–2239. 9. Marchese F, et al. SN Compr Clin Med. 2021;3:2167–2179. 10. Raga S, et al. Epileptic Disord. 2021;23(1):40–52 11. https://nyemetoder.no/metoder/cannabidiol-epidyolex (Dato for tilgang: 08/2025) Dato for utarbeidelse: august 2025. NO-EPX-2500030.
Epidyolex «Cannabidiol» mikstur
Reseptgruppe: A Indikasjoner: Brukes som tilleggsbehandling, sammen med klobazam, mot anfall forbundet med Lennox-Gastaut syndrom (LGS) eller Dravet syndrom (DS) hos pasienter ≥ 2 år. Tilleggsbehandling mot anfall forbundet med tuberøs sklerose-kompleks (TSC) hos pasienter ≥2 år.
Dosering: Behandling skal initieres og følges opp av lege med erfaring i behandling av epilepsi. Doseøkninger til mer enn 10 mg/kg/dag må gjøres basert på nytte og risiko og i samsvar med den fullstendige overvåkingsplanen. LGS og DS: Anbefalt startdose: 2,5 mg/kg to ganger daglig (5 mg/kg/dag) i 1 uke. Vedlikeholdsdose: 5 mg/kg to ganger daglig (10 mg/kg/dag). Maksimaldose: 10 mg/kg to ganger daglig (20 mg/kg/dag). TSC: Anbefalt startdose: 2,5 mg/kg to ganger daglig (5 mg/kg/dag) i 1 uke. Vedlikeholdsdose: 5 mg/kg to ganger daglig (10 mg/kg/dag). Maksimaldose: 12,5 mg/kg to ganger daglig (25 mg/kg/dag). Seponering: Dosen skal reduseres gradvis. 10 % reduksjon per dag i 10 dager er undersøkt, men langsommere eller raskere nedtitrering kan være nødvendig. Glemt dose: Ved én eller flere glemte doser, skal disse ikke kompenseres for. Dosering gjenopptas ihht. behandlingsplan. Ved glemte doser i mer enn 7 dager skal det opptitreres til terapeutisk dose. Spesielle pasientgrupper: Nedsatt leverfunksjon: Forsiktighet utvises med moderat eller alvorlig nedsatt leverfunksjon (Child-Pugh B el. C) og lavere startdose, vedlikeholdsdose og maks. dose anbefales. Se SPC for doseringsanbefalinger. Nedsatt nyrefunksjon: Ingen erfaring ved terminal nyresykdom. Ikke kjent om cannabidiol kan fjernes ved dialyse. Barn: LGS og DS: Ikke relevant for barn < 6 måneder. Sikkerhet og effekt hos barn ≥ 6 måneder til < 2 år er ikke fastslått. TSC: Ikke relevant for barn < 1 måned. Sikkerhet og effekt hos barn ≥ 1 måned til < 2 år er ikke fastslått. Eldre: Ikke fastslått om personer > 55 år har annen effekt enn yngre. Startdose bør være i nedre doseområde pga. høyere forekomst av nedsatt lever-, nyre- eller hjertefunksjon og samtidig sykdom eller annen legemiddelbehandling. Annet: Behov for dosejusteringer av cannabidiol eller samtidig antiepileptika bør evalueres med tanke på interaksjoner. Administrering: Til oral bruk. Mat kan øke konsentrasjonen og dosene må derfor tas konsekvent enten med eller uten mat, med lik sammensetning, også under ketogen diett. Kontraindikasjoner: Overfølsomhet overfor noen av innholdsstoffene Transaminaser > 3xULN og bilirubin > 2xULN. Forsiktighetsregler: Hepatocellulær skade: Kan gi doserelatert økning av levertransaminaser, vanligvis i løpet av de første 2 mnd., men er sett opptil 18 mnd. etter behandlingsstart, særlig ved bruk av valproat. Klobazam kan også øke levertransaminaser. Dosejustering eller seponering
Mer informasjon finner du på www.epidyolex.no
av valproat eller dosejustering av klobazam skal vurderes. Økte transaminasenivåer på > 3xULN sammen med bilirubin > 2xULN uten alternativ forklaring, er en viktig prediktor på alvorlig leverskade og behandling må evalueres. Se SPC for informasjon om overvåkning av leverfunksjonen. Ved kliniske tegn eller symptomer på nedsatt leverfunksjon, skal serumtransaminaser og total bilirubin måles umiddelbart, og behandlingen avbrytes eller seponeres. Cannabidiol skal seponeres hos alle som får transaminaser > 3xULN og bilirubin > 2xULN, samt ved vedvarende forhøyning på > 5xULN. Somnolens og sedasjon: Kan forekomme, vanligvis tidlig i behandlingen og kan forsvinne ved fortsatt behandling. Høyere forekomst ved samtidig bruk av klobazam. Kan potenseres av andre CNS-dempende midler, inkl. alkohol. Økt anfallsfrekvens: Kan forekomme, noe som kan kreve dosejustering av cannabidiol og/ eller samtidig antiepileptika, eller seponering av cannabidiol ved negativt nytte/risikoforhold. Suicidal atferd og selvmordstanker: Er sett ved bruk av antiepileptika. Pasienter bør overvåkes for tegn på suicidal atferd og selvmordstanker, og hensiktsmessig behandling vurderes. Pasienter/omsorgspersoner bør søke hjelp ved tegn på suicidal atferd og selvmordstanker. Vekttap: Kan forårsake vekttap eller redusert vektøkning, noe som kan gi redusert høydevekst. Sjekkes regelmessig. Inneholder etanol og benzylalkohol: Henholdsvis 79 mg/ml etanol og 0,0003 mg/ml benzylalkohol. Inneholder sesamolje: Kan i sjeldne tilfeller gi alvorlige allergiske reaksjoner. Interaksjoner: Dosejustering kan bli nødvendig ved samtidig bruk av CYP3A4- eller CYP2C19-induktorer, UGT-hemmere og antiepileptika. Epidyolex kan også påvirke andre legemidler, inkludert CYP-, UGT- og P-gp-substrater. Bivirkninger: Svært vanlige: Nedsatt appetitt, diaré, oppkast, fatigue, feber, somnolens Vanlige: Kvalme, utslett, pneumoni, urinveisinfeksjon, økte leverenzymer, hoste, letargi, krampeanfall, aggresjon, irritabilitet, vekttap. Se felleskatalogtekst eller preparatomtale (SPC) for mer informasjon. Innehaver av markedsføringstillatelsen: Jazz Pharmaceuticals Ireland Ltd., For mer informasjon kontakt Jazz Pharmaceuticals: medinfo-int@ jazzpharma.com Pakninger og priser 07.04.2025: 100 ml (1 × 100 ml flaske): kr. 15544,90 (priser og ev. refusjon oppdateres hver 14. dag). Refusjon: H-resept: N03A X24 Cannabidiol Refusjonsberettiget bruk: Der det er utarbeidet nasjonale handlingsprogrammer/nasjonal faglig retningslinje og/eller anbefalinger fra RHF/LIS spesialistgruppe skal rekvirering gjøres i tråd med disse. Vilkår 216: Refusjon ytes kun etter resept fra sykehuslege eller avtalespesialist. Dato for utforming: April 2025 Basert på SPC godkjent av DMP/EMA: September 2024
Er det vits i å tru på håpet? Thomas Möller, presteson og agnostikar, meiner det.
Tekst: Dagfinn Skrede, Barnekardiologisk avdeling, Rikshospitalet
Byrjinga på intervjuet kunne knapt blitt meir prosaisk: Etter å ha forstyrra fire-fem pasientkonsultasjonar, finn den utsende medarbeidaren frå Born i bilete-redaksjonen endeleg eit ledig poliklinikkrom med nokre slitne kontorstolar og ein PC som ikkje vil slå seg på. Thomas Möller – leiar i Norsk barnelegeforening og nybakt bestefar – kjem etter, rett frå eit møte. Han er kledd i svart dongeribukse og ditto skjorte, og minner i grunn litt om Bjørn Eidsvåg der han, umiddelbart etter fyrste spørsmål, legg det prosaiske frå seg og går i refleksjonsmodus:
- Kva er håp?
- Framtida er uviss. Håp er å vere trygg på at framtida kan vere godarta – meir godarta enn det ein sjølv og dei rundt ein forventar. Eller sagt på eit anna vis: Det er ei positiv forventning til det som kjem, uavhengig av om du håpar med god grunn eller mot alle odds.


Sjølv om barnelegelivet er fullt av små og store lyspunkt, er det ikkje mykje tvil om at mange av dei vi møter går mot ei brokete framtid. Mange born med alvorleg autisme, som det støtt vert fleire av, vil ha store vanskar i vaksenlivet. Hjå dei som overlever alvorlege diagnosar som kreft eller medfødd hjartefeil, kan seinskadar eller psykisk komorbiditet kaste ein skugge over kvardagen. Lista er lang. Er det då rimeleg å likevel ha håp om ei god framtid?
- Eit gamalt uttrykk seier at von er vaken manns draum. Er det vits i å håpe mot alle odds?
- Mi innstilling vart endra etter å ha arbeidd med vaksne med medfødd hjartefeil. Då møtte eg unge menneske som levde med store avgrensingar, men som likevel utstrålte positivitet og som hadde det fint. Det tenkjer eg på når eg møter born med ei vanskeleg prognose – kanskje kan dei kome dit at livet faktisk er bra, trass alt? Slik blir håpet til ei livshaldning, lausrive frå tru og religion.
Dette må vi få høyre meir om. Men fyrst: I alt drøset må ein ikkje gløyme det denne spalta eigentleg handlar om, nemleg biletkunst. Overredaktør Engen har nemleg forordna ein refleksjon over von i kunsten saman med Thomas Möller. Etter intense diskusjonar internt i Born i bilete-redaksjonen vart det bestemt at intervjuobjektet skulle få velje bilete, og Möller fann altså dette: Sankt Lukas lækjer det hydrope barnet
- Kvifor har du, barnekardiolog med spesialkompetanse på hjartesvikt, valt akkurat dette biletet?
- Eg googla aktuelle målarstykke, og Google sin KI kunne fortelje meg at dette kanskje var den fyrste framstillinga av eit sjukt barn. At diagnosen faktisk er hjartesvikt, var reint tilfeldig.
Tilfeldig? Neppe. Heldigvis for Möller fokuserer denne spalta mindre på kritisk journalistikk og meir på nysgjerrig utforsking av kunsten. Biletet vi tek for oss i dag vart måla av den

ikkje ukjende, men heller ikkje vidgjetne italienske barokkmålaren Giovanni Lanfranco (1582–1647). Han var læresvein av dei meir kjende Carracci-brørne, som la grunnlaget for den barokke målarstilen i Italia saman med m.a. Caravaggio – ein gamal kjenning av trufaste Paidos-lesarar. Motivet, skal vi tru tittelen, er ei kvinne som viser eit hjartesjukt barn til Sankt Lukas. At barnet er hjartesjukt kan ein god klinikar slå fast utifrå den gustne, grå hudfargen og den spente buken som verkar å vere full av ascites. Dei av oss med eit meir sløra klinisk blikk kan jukse og sjå på tittelen, der barnet er skildra som idropico, altså hydropt. Dette ordet finn vi att i bibelverset der Jesus på sjølvaste sabbaten lækjer ein mann med hjartesvikt – på bibelnorsk vatersott – som i den originale greske teksten vert omtalt som hydrópikos. Og kvar finn vi denne teksten? Jau, sjølvsagt i evangeliet etter Lukas (Lukas 14:2) – mannen som i Pauli brev til Kolossarane (4:14) vert omtala som medicus carissimus – den kjære legen. Tilfeldig? Neppe.
- Kva ser du i dette biletet?
- Det fyrste som møter meg er det skeptiske blikket barnet kastar på legen. Dette barnet har ikkje særskilt høge forventningar til det som skal skje. Det kan eg kjenne meg att i: Kva for eit barn håpar vel på noko godt når det går inn på eit legekontor fullt av framande folk og truande utstyr?

Tre kjenneteikn på eit barokkmåleri
Drama: Motivet er ofte ei dramatisk scene og viser gjerne handlinga i sitt klimaks.
Chiaroscuro og tenebroso: Kraftige kontrastar mellom lys og skugge lagar perspektiv, djupne og dramatikk i biletet.
Diagonalkomposisjon: Narrativet i biletet kan følgjast gjennom biletet i ei diagonal linje.
- Og vidare?
Når ein gjennom eit langt liv møter menneske frå andre religionar, så ser ein at det må vere noko som foreiner mennesket i trang til det gode og til kjærleiken – i motsetnad til det onde som skil oss
- Vidare blir eg trekt vidare inn i ein trekant av blikk og forventningar. Mora peikar på barnet – som om det skulle vere naudsynt å presisere kven pasienten er? – medan ho ser håpefullt på legen. Legen, derimot, ser oppover mot høgare makter, og i blikket hans sporar eg ein viss skepsis. Han er ikkje overtydd om at dette kjem til å gå bra. Samstundes held han i det sjuke barnet med handa si, og palperer pulsen, som dei gode klinikarane gjorde også den gongen. Og då er trekanten slutta.
Forventningar, håp, eit dramatisk samspel mellom tre karakterar – kanskje er det meir enn hjartesvikt å finne i dette biletet. Thomas Möller held fram:
- Så utvidar narrativet i biletet seg. Legekontoret er enkelt innreidd med ei bok av Hippokrates og eit nokså enkelt måleri av Jomfru Maria. Det er som om legen har valet mellom desse to: teknikken eller trua. Slik er det vel for oss òg. Vi kan velje mellom dei mjuke, relasjonelle verdiane og det tekniske og vitskapelege. Kanskje overser vi dette valet for ofte, og gløymer at vi kan velje Maria?
- Er du sjølv religiøs?
- Biografisk er eg ein agnostisk spire av ein familie gjennomsett av prestar. Men når ein gjennom eit langt liv møter menneske frå andre religionar, så ser ein at det må vere noko som foreiner mennesket i trang til det gode og til kjærleiken – i motsetnad til det onde som skil oss frå kvarandre. Slik er det også med vona: Ho er allmennmenneskeleg. Eg er altså ikkje religiøs, men tvilar ikkje på andre menneske si evne til å håpe, å tru og ha kjærleik.
Vi må attende til mora. Mellom henne og Maria-portrettet nedst til høgre går det ei implisitt, diagonal linje. Slike diagonale linjer er viktige i det barokke måleriet, og kan vere ein nøkkel til korleis biletet skal lesast. Den barokke diagonalen går frå venstre til høgre – i dette tilfellet frå mora til Jomfru Maria. Kva betyr Jomfru Maria for denne mora? Ho kan sjølvsagt vere eit trøystande bilete på nåde og frelse,
men ho kan like gjerne tolkast som eit varsel om at barnets prognose er dårleg – for Maria, mater dolorosa, er også mora som miste barnet sitt og har blitt ståande, særskilt i musikk og visuell kunst, som symbol for tap og sorg. Identifikasjonen mellom mora og Maria vert endå sterkare når vi ser kor like dei to er reint målarteknisk: Begge andleta er enkle og fattige på detaljar, Maria-portrettet i så stor grad at det nesten verkar barnsleg og parodisk. Er dette skjult sjølvkritikk frå Lanfranco si side? Ein lengt vekk frå den detaljrike barokken og tilbake til det enkle og reine i dei religiøse måleria frå tidleg renessanse?
Og no til sjølvaste tittelkarakteren, Sankt Lukas, som også er skytshelgen for kunstnarane og som i følgje tradisjonen skal ha vore den fyrste ikonmålaren. Han sit trygt plassert på det gylne snitt i biletet, med eit opplyst og detaljrikt andlet som sug blikket til sjåaren mot seg. Arbeidstøyet hans er heller ikkje vondt å kvile auga på: Dei lette, delikate tekstilane ligg ekstravagant drapert rundt legen, omlag som noko Jan Thomas ville gått med om han var Nerdrum-elev. Fargevalet, med lyseblått, lyseraudt og napoligult som forsterkar kvarandre, er lege artis og ein anakronist ville ha mistenkt Lanfranco for å kunne sin Goethe.
Helgenlækjaren er altså ein mann i sekstiåra med et rikt skjegg, ein edel gråstenk i håret og eit blikk mot det høgare. Minner det oss om nokon? Om ein byter ut barokke gevantar med svarte jeans og skjorte, kjem det fram ein slåande likskap mellom intervjuobjekt og motiv.
- Kva tek du med deg frå dette biletet, Thomas?
- Eg identifiserer meg med behandlaren og det krysspresset han står i: På den eine sida dikotomien mellom Hippokrates og Maria, altså mellom dei instrumentelle og dei åndelege sidene av yrkesutøvelsen. På den andre sida triangelet mor, barn og lege. Mora som håpar, barnet som fryktar og legen som både skal lækje og trøyste. Dette kompliserte samspelet må vi ikkje gløyme.
Takk til Halvard Hiis for korrekturlesing.









WHOs barnevaksineprogram Expanded Programme on Immunization (EPI) har blitt 50 år og har spart over 154 millioner liv. Det er kanskje verdens beste medisinske tiltak.
Tekst: Thorkild Tylleskär, barnelege og professor, Senter for Internasjonal Helse, Institutt for global helse og samfunnsmedisin, Universitetet i Bergen
«Mødrene har grett»
I Norge er det lett å glemme at spedbarnsdødeligheten før 1 års alder har vært i størrelsesorden 25-30% gjennom hele menneskehetens mangetusenårige eksistens. Ett av tre til fire barn overlevde ikke til sin egen ettårsdag helt til ganske nylig i historien, også her i Skandinavia. En av mine formødre, Anne Kiestine Bertelsdatter, ble født 200 år før meg, i 1758 på den danske vestkysten. Hun giftet seg 23 år gammel og paret fikk 5 barn. Det ene barnet døde etter 5 dager, et annet etter 10 dager og det tredje etter 8 måneder. Mødrene har virkelig grett.
Frykten for kopper
På midten av1700-tallet skrev den svenske legen Nils Rosén von Rosenstein; også kalt den moderne pediatriens far at en tiendedel av svenske barn døde i kopper.
Da jeg begynte på barneskolen på midten på 1960-tallet var kopper fortsatt en fryktet sykdom både for gammel og ung i store deler av verden. I 1967 startet Verdens Helseorganisasjon (WHO) Pox Eradication Program. Gjennom en kombinasjon av oppsporing og vaksinering kunne man på få år redusere antallet land som hadde utbrudd fra et 30-tall til kun en håndfull. I 1980 kunne man erklære kopper for utryddet. Senere har man også sluttet med koppevaksinasjonene i hele verden.
Infeksjoner hovedårsak til barnedødsfall Historisk har infeksjoner stått for brorparten av dødsfallene. Omkring 1970 døde cirka16 millioner barn i verden årlig, og av dem omtent ¼ av meslinger, ¼ av diarré, ¼ av lungebetennelse og den siste fjerdedelen av andre ting. Da den danske legen Halfdan Mahler ble ny generalsekretær for WHO i 1973 foreslo han allerede året etter å starte et nytt
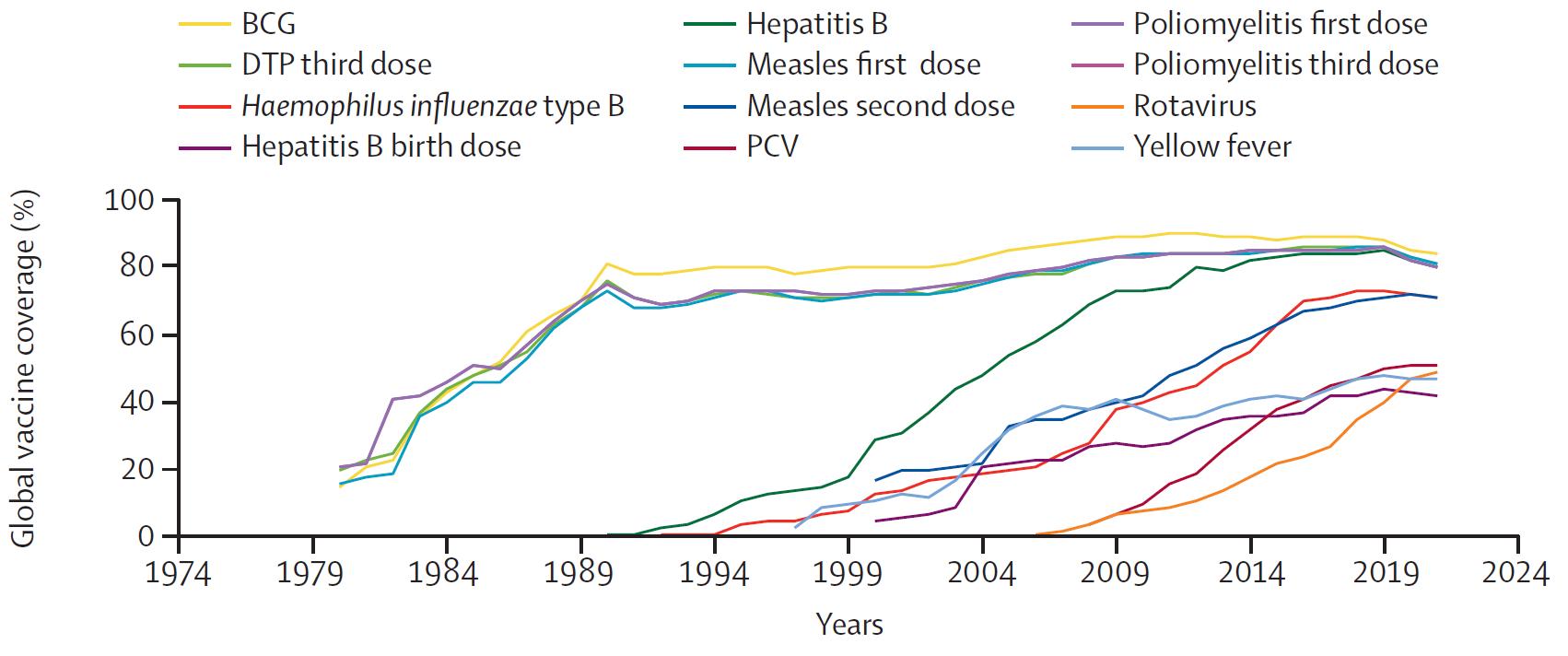
Figur 1. Global vaksinedekning. (DPT difteri-kikhoste-stivkrampe) (ref 2)
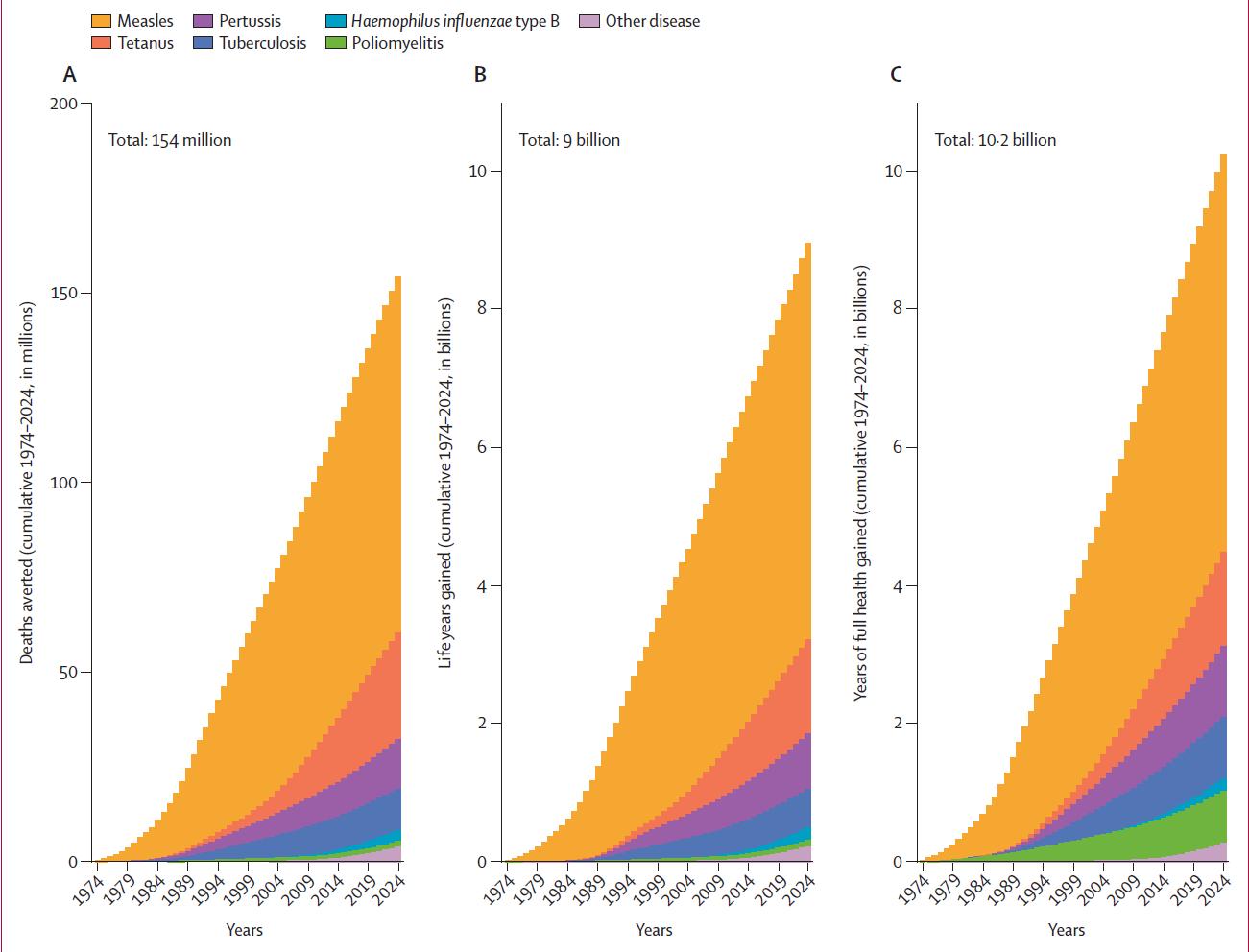
Figur 2. Takket være vaksinasjon har vi: A. Antall sparte liv, i sum 154 millioner; B. Antall sparte leveår, i sum 9 milliarder; C. Antall vunne leveår med full helse, i sum 10,2 milliarder. Kumulative data fra 1974–2024. (ref 2)
HPV er meget utbredt i lav-inntektsland og HPV-vaksinasjon forebygger at unge mødre dør mens barna er små.
globalt barnevaksineprogram: Expanded Programme on Immunization (EPI). Resolusjon WHA27.57 (1) ble antatt: The Twenty-seventh World Health Assembly RECOMMENDS that Member States develop or maintain immunization and surveillance programmes against some or all of the following diseases: diphtheria, pertussis, tetanus, measles, poliomyelitis, tuberculosis, smallpox, and others, where applicable …
Den spede begynnelsen
Det ble en forsiktig start på det globale barnevaksineprogrammet. Det var egentlig først i 1980-årene, etter at man utryddet koppene og da WHO fikk solid støtte av UNICEF-sjef Jim Grant, at vaksineprogrammet begynte å ta riktig fart. På et tiår klarte man å heve vaksinedekningen globalt fra 20% til 80% for de første vaksinene mot BCG, DPT (difteri-kikhostestivkrampe), polio og meslinger (figur 1).
Vaksiner virker
På midten av 1980-tallet var jeg med å gjøre en tverrsnittsstudie i daværende Zaïre, nåværende Demokratiske Republikken Kongo. Da gikk vi fra hus til hus i en rekke kongolesiske
landsbyer hvor det nesten ikke fantes noen barn mellom 1 og 2 år, men fullt av yngre barn. Ett år tidligere hadde et meslingutbrudd gått over landet og tatt livet av nesten alle spedbarn.
Noen år senere hadde man fått på plass et fungerende vaksineprogram også langt ute på landet. Sykehusene hadde fått parafin-drevne kjøleskap og tidlig i morgentimene hentet helsepersonell en transportboks med vaksiner fra kjøleskapet og syklet av gårde på en forutbestemt rute. Landsbyene fikk besøk en gang per måned. Dødeligheten i meslinger stupte på få år.
Stadig flere vaksiner tilbys
Etter hvert har man utvidet vaksineprogrammet i alle land og i mange land tilbyr man nå opp til et dusin. I tillegg til de første seks nevnt over har vi hepatitt B, haemophilus influezae B, pneumokokker og rotavirus. Noen steder tilbyr man vaksinasjon mot gulfeber og man har startet HPVvaksinasjon i en stor del av verdens land. Vaksinasjon mot kusma og røde hunder er fortsatt ikke så utbredt.
Kampanjeoppslag: Forebygg meslinger! Få ditt barn under 5 år (mellom 9-59 måneder) vaksinert mot meslinger ved din nærmeste klinikk eller helsestasjon
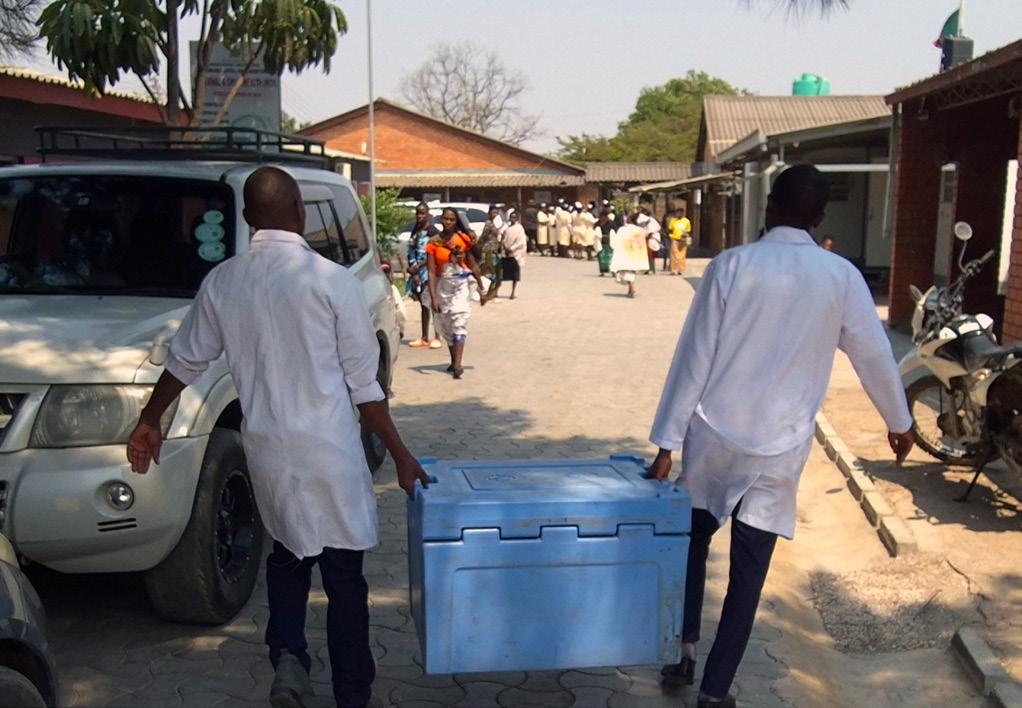
Kampanjevaksinene leveres til klinikkene i fryseboks og må flyttes fra bilen til klinikkens fryser.

Inngangen til helsestasjonen (Maternal and child health (MCH) med oppslag om kampanjen som pågikk 23.-28. september 2024
Vaksiner har dessuten en spesiell egenskap sammenlignet med andre helseintervensjoner: det fungerer like godt på fattig som rik, når det først blir gitt!
Resultatet er utvilsomt – for både fattig og rik
I en Lancet-artikkel i forbindelse med 50-årsmarkeringen av EPI beregner man at cirka 154 millioner liv er spart med vaksiner (figur 2). I dag dør cirka 5 millioner barn per år. Det er under en tredjedel enn for 50 år siden, på tross for at verdens befolkning har firedoblet seg i samme tidsrom. Kun noen tusen barn dør av meslinger. Vaksiner har dessuten en spesiell egenskap sammenlignet med andre helseintervensjoner: det fungerer like godt på fattig som rik, når det først blir gitt!
Fra virus til kreftvaksiner
Barn i dag vaksineres ikke bare mot virus og bakterier, nå vaksinerer vi også mot kreft. Hepatitt B-vaksinasjon forhindrer hepatocarcinom, en ikke uvanlig dødsårsak for menn og kvinner i 40-60 årene i Afrika. Vaksinasjon mot
humant papillomavirus prepubertalt forebygger livmorhalskreft og også noen andre kreftformer. HPV er meget utbredt i lav-inntektsland og HPV-vaksinasjon forebygger at unge mødre dør mens barna er små.
Å forhindre skepsis og bevare tilliten
Nå, 50 år etter beslutningen om å starte barnevaksineprogrammet, kan vi se resultatet: det er sannsynligvis det enkeltstående medisinske tiltak som har spart flest liv noensinne. Derfor er det så vanskelig å forstå den faktanekt og vaksineskepsis som brer om seg i mange deler av verden. Vi som helsepersonell har en viktig oppgave å opprettholde tiltroen til vaksiner som en ekstremt effektiv måte å forebygge både sykdom og død.
Referanser: Se Paidos.no
Siden 1971 har Leger Uten Grenser gitt medisinsk hjelp i humanitære kriser. Vi har rundt 68.000 ansatte og prosjekter i over 70 land. Over 80 prosent av kollegaene våre er lokalt ansatte, mens resten er rekruttert fra land over hele verden, deriblant Norge. Rundt 50 prosent av de ansatte har medisinsk bakgrunn, men vi trenger også folk som jobber med forsyning, logistikk, bygg- og anlegg, HR og finans med mer. Her kan du lese om to av våre ansatte med ulik bakgrunn som begge har jobbet i grensebyen Renk i Sør-Sudan, hvor Leger Uten Grenser gir helsehjelp til mennesker som har flyktet fra krigen i Sudan.

Ane Maren Rambjør Supply Chain
I september 2024 reiste jeg til SørSudan. Der skulle jeg jobbe som leder for supply-teamet i Leger Uten Grenser sitt prosjekt i Renk. Det er en grenseby helt nord landet, nærmest omringet av Sudan. Siden 2023 har over én million mennesker flyktet fra krigen i Sudan og krysset grensen til Sør-Sudan – en stor andel av dem via Renk.
I desember kom krigen nærmere grensen, og i løpet av én uke kom over 200 skadde til sykehuset. Vi hadde knapt plass til pasientene som kom til vanlig, og vi hadde kun én lokal kirurg som hadde kalenderen full av keisersnitt da antallet skadde og syke økte dramatisk.
De første dagene føltes det hele nesten håpløst. Vi hadde hverken senger eller husly til alle. Pasientene lå ute på området foran sykehuset, og vi hadde ikke medisinsk utstyr til å dekke behovene. Men innen den første uken var omme, hadde vi fått fraktet inn både senger, telt og medisinsk utstyr fra hovedlageret vårt i hovedstaden
Juba – og ikke minst kirurger. Vi fikk også støtte fra de andre prosjektene Leger Uten Grenser har i Sør-Sudan, som sendte både ansatte og utstyr til vårt prosjekt. Med flere kirurger og kollegaer på plass, samt nødvendig utstyr, fikk vi satt opp telt, senger og operasjonssal, og dermed kunne vi gi pasientene den behandlingen de trengte.
Det var helt fantastisk å overvære stå-på-viljen til våre lokalt ansatte, samarbeidet som oppsto i krisen, kreativiteten i måten vi løste utfordringene på, og viljen til å hjelpe. Dette er mennesker som selv har følt krigen på kroppen og opplevd den på nært hold, likevel var det ingen tvil om at de skulle være der for å hjelpe.

Line K. Bjartan Barnelege
I vinter jobbet jeg som barnelege på sykehuset i Renk i Sør-Sudan. En dag møtte jeg en ny pasient som umiddelbart traff meg midt i hjertet. Gutten var bare skinn og bein, han lå helt stille i sengen og det eneste som
avslørte at han var i live, var de store redde øynene som beveget seg sakte, sakte rundt i rommet.
«Hassan» var to år og veide 4,4 kilo, bare litt mer enn et gjennomsnittlig nyfødt barn i Norge. Gutten var redd og gråt, og moren hans fortalte meg historien deres. Frem til for tre måneder siden, da de ble tvunget på flukt, hadde Hassan vært en sunn og aktiv gutt som likte å leke med ball.
Da jeg spurte henne hva som hadde skjedd de siste månedene, fikk jeg det samme svaret om og om igjen: «Ingen mat, ingen mat, ingen mat» mens tårene presset på. Moren hadde så dårlig samvittighet da hun så ned på gutten sin, som nå bare var et skall av seg selv.
Jeg visste ikke om vi kom til å klare å redde «Hassan», men oppmuntret likevel moren hver dag – mødre er kanskje den viktigste faktoren for at alvorlig syke barn skal bli friske. Hun gjorde en fantastisk innsats og fulgte opplegget vårt med opptrapping av spesialtilpasset diett. Og «Hassan» gikk ikke bare opp i vekt – han fikk tilbake språket, bevegelsene og viljen.
Den dagen jeg kom inn og så ham sitte oppreist i sengen og spise selv, måtte jeg gå meg en runde rundt sykehuset for å ta inn den utrolige lettelsen og lykken jeg kjente på.
Leger Uten Grenser har kontinuerlig behov for folk med både medisinsk og ikkemedisinsk bakgrunn. Kan det være deg? For mer informasjon om de ulike rollene, scan QR-koden eller gå til www.legerutengrenser.no/jobb-for-oss
I 2009 var jeg på min første diabeteskonferanse i Ljubljana, arrangert av International Society for Pediatric and Adolescent Diabetes (ISPAD. Organisasjonen arbeider for å bedre livene til barn, ungdom og unge voksne med diabetes gjennom forskning og opplysningsarbeid. Åpningsforedraget var om stamcellebehandling, og for meg hørtes det ut som om en kurativ behandling av type 1 - diabetes var nærmest klart til å rulle ut i klinikkene. Ved siden av meg satt barnediabetesnestor Hans Jakob Bangstad som sikkert hadde vært på de fleste tidligere ISPAD-konferansene. Tørt kommenterte han at et liknende foredrag med samme optimisme hadde han også hørt 20 år tidligere.
Tekst: Torstein Baade Rø, overlege St. Olavs Hospital
Håpet om en kur er sterkt hos oss som behandlere, men selvfølgelig enda sterkere hos barn, ungdommer og foreldre. «Kommer det en kur mot diabetes?» er et av de første spørsmålene vi får fra familiene når barn eller ungdom er innlagt med nyoppdaget diabetes. Ofte kommer spørsmålet på kontrolltimene også fra de som har hatt diabetes en stund. «Er det ikke noe nytt da?» Selv om vi fortsatt står uten en kurativ behandling har det skjedd store fremskritt i diabetesbehandlingen de siste 100 årene.
Fra sultekur til nobelpris
Før 1920årene var streng karbohydratrestriksjon, ofte ned mot 450 kcal per dag, den eneste «behandlingen» for diabetes. Den kjøpte tid, men ikke liv, og barn døde gjerne innen uker eller måneder etter diagnosen. Da 14 år gamle Leonard Thompson fikk de første insulininjeksjonene i januar 1922 gikk type 1diabetes fra å være en sikker dødsdom til en sykdom en kunne leve med. Det skjedde etter at Frederick Banting og Charles Best klarte å fremstille et brukbart insulinpreparat.
I løpet av 1923 var insulin gjort allment tilgjengelig, og Banting og John Macleod mottok Nobelprisen samme år. Nobelkomiteen prioriterte seniorforskere på den tiden, og Macleod, som ledet forskningslaboratoriet og hadde skaffet finansieringen fikk derfor prisen sammen med Banting. De delte likevel prispengene med Best som var medisinerstudent
og James Collip,biokjemikeren som sto for rensingen av insulinet. Forskningsgrupper og tverrfaglighet var like viktig på 1920-tallet, som det er i dag.
Langtidsvirkende insulin og blodsukkermålinger Insulin ble først masseprodusert fra storfe og svin, men hadde ujevn virketid. I 1946 kom Hans Christian Hagedorn med sin NPHinsulinformulering som forlenget insulineffekten ved å kombinere insulin med protamin. Dermed fikk vi langtidsvirkende insulin i verktøykassen. vi pasientermed dyre Prototyper av insulinpumper ble utviklet allerede på 1960–70tallet.Tryggere og mer brukervennlige utgaver ble tatt i bruk på slutten av 80-tallet. Fra 90-tallet har vi også fått både hurtigvirkende og langtidsvirkende insulinanaloger som gjør at regulært hurtigvirkende insulin og NPH-insulin nesten ikke brukes lenger.
Banebrytende behandlingsmål Fra 1960-årene gikk glukosemonitoreringen fra urinprøver til de første blodglukosestripsene, og blodglukosemålere som kunne brukes av pasientene selv kom på 1970-tallet.
Parallelt ble HbA1c etablert som både behandlingsmål og kvalitetsindikator. Dette muliggjorde The Diabetes Control and Complications Trial (DCCT)-studien, publisert i 1993 og som fortsatt hyppig siteres. Studien viste 35–76 % risikoreduksjon for retinopati, nefropati og nevropati ved HbA1c rundt

Norske deltakere på ISPAD, Lisboa 2024
Ofte kommer spørsmålet på kontrolltimene også fra de som har hatt diabetes en stund. «Er det ikke noe nytt da?
53 mmol/mol kontra 75 mmol/mol. Den satte sammen med oppfølgingsstudien standarden for behandling av barne og ungdomsdiabetes i tiårene som fulgte. om
Ut med fingerstikk – inn med sensor
Kontinuerlig blodglukosemåling (CGM) ble introdusert som et verktøy for behandlere i poliklinikken på slutten av 90-tallet, men erstattet ti år senere fingerstikk hos de pasientene som ønsker det. Fra 2018 kunne CGM også kombineres med insulinpumper, noe som muliggjorde automatisert insulinlevering (AID), eller «closed-loop».
En imponerende utvikling
Selv om vi ikke har fått en kur mot diabetes, har utviklingen i insulintyper og behandlingshjelpemidler vært imponerende de siste ti-årene. Frykten for alvorlige hypoglykemier og senkomplikasjoner er for mange erstattet av håpet om et liv uten akutte komplikasjoner og senkomplikasjoner, både
i barndom, ungdom og voksenliv. Foreldrene sover bedre, barna har en tryggere fritid og skolehverdag.
Godt kvalitetsarbeid – ikke bare teknologi
Forbedringen vi har sett de siste tiårene skyldes ikke bare ny og avansert teknologi. Vi må også skryte litt av oss selv – det har skjedd et formidabelt kvalitetsarbeid i diabetesteamene de siste årene som også skal ha noe av æren for at det går bedre med pasientene våre. Mye av det strukturerte kvalitetsarbeidet har vært initiert av Nasjonalt medisinsk kvalitetsregister for barne- og ungdomsdiabetes (BDR), og vi har et svært godt faglig nasjonalt nettverk som gjør at vi alltid kan tilby pasientene våre evidensbasert, god oppfølging. Derfor er det lite variasjon i oppfølgingen. Har du diabetes og er under 18 år får du samme oppfølging uansett hvor du bor i Norge. Det er også en stor forskningsaktivitet innen barnediabetes i Norge, noe som gjør at vi vet mye om alt fra livskvalitet til spiseforstyrrelser, medfødte sjeldne diabetesformer og sykdomsutvikling.
Martha May Eliot (1891-1978)
Håpet om en kur er sterkt hos oss som behandlere, men selvfølgelig enda sterkere hos barn, ungdommer og foreldre.
• ISPAD publiserer blant annet ISPAD Clinical Practice Consensus Guidelines, som er anerkjente internasjonale retningslinjer for behandling av diabetes hos barn og ungdom. Retningslinjene er integrert i våre pediatriveiledere
• Hele diabetesteamet kan være medlem av ISPAD
• Hvis du er nysgjerrig på hvordan barn og ungdom med diabetes har det på ditt sykehus, ta gjerne en kikk på www.kvalitetsregistre.no og årsrapporten til Nasjonalt medisinsk kvalitetsregister for barneog ungdomsdiabetes (BDR), eller artikkelen i The Lancet Diabetes & Endocrinology (2025) vol 13:1, s. 47-56.
Diabetes er fortsatt tøft å leve med For på tross av teknologi og kvalitetsmessig god oppfølging, er diabetes fortsatt en tøff sykdom å leve med. Den tar mye tid og krefter, både for pasientene og familiene - og dette vises ikke så godt utenpå, alltid. Teknologi, inkludert kunstig intelligens, vil ikke fjerne behovet for strukturert opplæring og psykososial støtte fra diabetesteamet. Forekomsten av type-1 diabetes øker fortsatt, om enn ikke like mye som tidligere. Så når kommer det en kur? Hva kan vi vente oss i årene foran oss?
Bedret forståelse
De siste årene har vi fått en utvidet forståelse av stadier ved type 1diabetes: fra autoimmunitet (stadium 1) til dysglykemi (stadium 2) og klinisk manifest sykdom (stadium 3). Autoimmunitet kan påvises via antistoffer i blodet, og vi vet at hvis det påvises to eller flere diabetesrelaterte antistoffer i stadium 1, så er progresjon videre til klinisk manifest sykdom nærmest obligat i løpet av de neste 5-10 årene. Immunmodifiserende behandlinger som Teplizumab, en medisin som retter seg mot T-celler, har vist resultater som tyder på at overgangen til klinisk manifest sykdom kan forsinkes, kanskje med flere år. Det betyr at screening, i første omgang av førstegradsslektninger, kombinert med sykdomsmodifiserende behandling kan bli innført i løpet av de neste årene. Det kreves imidlertid flere studier før dette blir rutine i klinikken, og det vil fortsatt ikke være en definitiv kur mot diabetes.
Teknologi som endrer celler
Både for øycelletransplantasjoner og stamcellebehandling har det skjedd fremskritt. Vi har teknologien til å endre celler, enten det er å lage stamceller fra kroppsegne celler for så å differensiere dem i en ny retning til betaceller, eller å geneditere immunceller så de ikke angriper betacellene. Kost-nytte faktoren er foreløpig for høy, enten en ser på kostnad i kroner eller på balansen mellom effekt og bivirkninger. Det er flere lovende studier på dette, også noen få i fase 3.
Tilbakeblikk gir håp
Når vi ser oss tilbake er linjen fra «sultedietter» til AIDsystemer og sykdomsmodifiserende terapi svimlende. Glukosekontroll er bedre og behandlingstrykket for familiene har blitt lavere med nye AID (Smart-) pumper. Vi ser konturene av nye medikamenter til forebygging og kurative tilnærminger. Selv om det fortsatt er utfordringer med tilgang til ny behandling, kostnader og opplæring, særlig for barn og ungdom med diabetes i det globale sør, er retningen klar. I møtet med barn og ungdom med diabetes kan vi fortelle om en fantastisk utvikling i behandling de siste årene, og formidle et velbegrunnet håp om en enda bedre hverdag med diabetes, og kanskje til og med uten, i årene som kommer.
Godkjent i beslutningsforum2
Revestive er indisert til behandling av pasienter i alderen 4 måneder korrigert gestasjonsalder og eldre med kort tarm-syndrom (Short Bowel Syndrome, SBS). Pasienter bør være stabile etter en periode med intestinal adapsjon etter kirurgi1
Kontraindikasjoner: Overfølsomhet for innholdsstoffene eller spor av tetrasyklinrester. Aktiv eller mistenkt malignitet. Malignitet i mage-tarmkanalen, inkl. lever- og gallesystemet samt pankreas i løpet av de siste 5 årene1
NB! Kan tas i bruk (med vilkår) fra 01.11.20252*

* Vilkår for bruk: Før oppstart: Pasienten har hatt behov for parenteral ernæring i minst 12 måneder. Pasienten trenger parenteral ernæring minst 3 ganger ukentlig. Stoppkriterier: Behandlingen skal evalueres etter 6 måneder, og skal avsluttes dersom ukentlig behov for parenteral ernæring ikke er redusert med minst 20 % i volum eller med minst 1 dag.
UTVALGT PRODUKT- OG SIKKERHETSINFORMASJON 1
REVESTIVE (teduglutid)
1,25 mg og 5 mg pulver og væske til injeksjonsvæske, oppløsning
Forsiktighetsregler: Kolorektale polypper: Koloskopi med fjerning av polypper bør gjennomføres ved behandlingsstart. En oppfølgingskoloskopi (eller annen bildediagnostikk) anbefales i løpet av de 2 første behandlingsårene, deretter minst hvert 5. år. Utvikling av tynntarmspolypper er sett. Pga. dette anbefales øvre gastrointestinal endoskopi eller annen bildediagnostikk før og under behandling. Før behandlingsoppstart hos barn bør det tas prøver for okkult blod i avføringen, deretter årlige prøver. Ved symptomer relatert til galleblæren eller galleganger, bivirkninger i pankreas, gjentagende tarmobstruksjon skal behovet for fortsatt behandling med Revestive revurderes. Bør ikke brukes under graviditet og amming. Hyppigst rapporterte bivirkninger: Abdominal smerte og distensjon, luftveisinfeksjoner (inklusiv nasofaryngitt, influensa, øvre luftveisinfeksjon og nedre luftveisinfeksjon), kvalme, reaksjoner på injeksjonsstedet, hodepine og oppkast. Pasienter med gastrointestinal stomi opplevde komplikasjoner med stomien.
Dosering: Preparatnavn og produksjonsnr. skal noteres i pasientjournalen. Behandling av voksne og barn skal startes opp under veiledning av helsepersonell med erfaring i behandling av hhv. SBS og pediatrisk SBS. Optimalisering og stabilisering av intravenøs væske og ernæring bør være gjennomført før behandlingsstart. Voksne inkl. eldre >65 år: Hetteglass 5 mg: 0,05 mg/kg kroppsvekt 1 gang daglig. Forsiktig nedtitrering av daglig dose kan vurderes for å optimere toleransen av behandlingen. Rekonstituert Revestive gis som s.c. injeksjon i magen, ev. i låret hvis dette ikke er mulig. Skal ikke gis i.v. eller i.m. Barn og ungdom 4 mnd korrigert gestasjonsalder-17 år: 0,05 mg/kg kroppsvekt 1 gang daglig. Kroppsvekt >20 kg: Hetteglass 5 mg brukes.
Pakninger, priser og finansiering: 1,25 mg: 1 sett (28 hettegl. m/pulver + 28 ferdigfylte sprøyter m/oppløsningsvæske) kr. 114 720,20. H-resept. 5 mg: 1 sett (28 hettegl. m/pulver + 28 ferdigfylte sprøyter m/oppløsningsvæske) kr. 235 585,70. H-resept: Oppført pris er før rabatten som er gitt i forbindelse med godkjenning i Beslutningsforum sept. 2025.
Reseptgruppe: C.
For fullstendig preparatomtale, se Revestive SPC www.legemiddelsok.no
REFERANSER
1. Revestive SPC (godkjent 04.07.2024) avsnitt 4.1-4.6 og 4.8. Se www.legemiddelsok.no
2. Møte i Beslutningsforum for nye metoder 22.09.2025, https://www.nyemetoder.no/metoder/teduglutid-revestive/ (sist sett 04.11.2025)
For å snakke om håp må vi snakke om barn og barneperspektiv - fordi barn er fremtiden.
Uten noe som er i bevegelse, spirer eller vokser, er det umulig å snakke om håpet.
Tekst: Elisabeth Helland Larsen, Forfatter og senior faglig rådgiver i Sykehusklovnene. Foto: Sykehusklovnene (benyttes med tillatelse)
Voksne har tatt patent og eierskap til de fleste sannheter og domener i samfunnet, men i barneperspektivet er det barn som er spesialister og de voksne som må frigjøre seg fra forutinntatte strukturer, ferdigtygde svar og løsninger. I helsevesen og skolevesen har vi handlet ut fra en hierarkisk struktur, hvor den voksne vet best og barnet skal lære av den voksne. I barneperspektivet er det omvendt. Den voksne må tune seg inn, lytte, improvisere, lære, sanse og være likeverdig, i samhandling med barnet.
For å forstå barns kraft og kompetanse er forestillingsevnen et nøkkelord. Fantasi er en ferskvare som påvirkes av miljø, samfunn og kultur, men den står også på egne ben og tar i bruk hele den menneskelige verktøykassen. Humor, poesi, kreativitet, impulsivitet, musikalitet, følelser, tanker og sanser er noen av fantasiens bestanddeler.
Vi kan styrke barns identitet gjennom å anerkjenne all den kompetansen barnet allerede innehar. I møte med liv, død, sykdom og kriser er barns forestillingsevne et undervurdert verktøy og blir ofte sett på noe som kan gjøre oppfattelsen av virkeligheten verre. I Sykehusklovnene ser vi på forestillingsevnen som en verdifull ressurs for å møte, utforske og forstå verden fra barns eget perspektiv. De unike evnene barn har til å leke, være kreative og fantasifulle er nøkkelverdier i deres identitet og bør ivaretas under alle omstendigheter.

Menneskers identitet bør aldri gå i ett med diagnose, tilstand eller medisinske behandling.
Sykehusklovnene har i løpet av sine 25 år beveget seg fra å være «et forstyrrende element» til å bli en viktig aktør for barn og unge på norske sykehus. Det er et historisk mirakel, at klovner har fått innpass på en av de viktigste institusjonene i Norge. Kanskje er det fordi vi har vært kompromissløse i 25 år, at vi alltid har vært på barnas parti. Vi har etterstrevd å iaktta miljøet, forstå omstendighetene og løse oppgavene i barnehøyde. Derfor har vi blitt dyktige i å skape alternative språk som kommuniserer med barn og unge og er med på å skape håp i alle slags situasjoner. Vi tar barn og unge på alvor, ikke bare med ord, men med aktiv deltakelse, energi og samhandling som vi gjerne lærer bort til andre fagfelt. Sykehusklovnenes deltakelse og samarbeid med helsepersonell kan bidra til færre traumer, mindre bruk av tvang og medisin for enkle prosedyrer.
Kunst som klovning, teater, figurteater, musikk og litteratur har alltid stilt spørsmål, undret seg over påståtte sannheter og sett verden fra nye vinkler. Kunsten har gjennom tusener av år opparbeidet form, språk og kompetanse rundt det å leke, improvisere, drømme, fantasere og være sanselige i nuet. Derfor bør estetiske fag inkluderes tydeligere i tverrfaglige miljøer som for eksempel barnepalliasjon. Kunsten bør ikke anses som noe ekstra, men som en sentral aktør som skaper mulighetsrom til å utrykke seg og oppleve mestring i møte med det ukjente.
Sykehusklovnene har mobile klovneteam over hele landet som reiser hjem til barn i palliative forløp eller behandling. Vi bidrar til å styrke barns livsglede uansett situasjon. Så lenge det er pust, kan vi skape bevegelse, sanse og reise langt av gårde i fantasien. Kjærlighet til de nærmeste kommer ofte til overflaten i improvisert lek i terminalfasen og skaper sterke minner for alle involverte. Alle barn bør få muligheten til å leke, også når kroppen forandrer seg og vi må finne nye måter å være sammen på, alt er mulig. Livet og håpet finnes i øyeblikkene og lever videre i hjertene våre.

Vi lever i en krevende samtid hvor klimautfordringer, internasjonale kriger og generelt tidspress er med på å øke stressnivået for barn og unge. I en digital hverdag er det umulig å skjerme barn og unge fra en brutal virkelighet og mange opplever kriser i egne liv. Derfor burde vi bruke større ressurser på å styrke barns medfødte kvaliteter som kan bidra til at de står tryggere i seg selv, i møte med en kaotisk verden. En bevisst integrering av kunstfag, i både skoleverk og helsevesen, kan være med på å styrke barn og unges værekraft, ventilere og regulere traumer. Det vil samfunnet tjene på, akkurat nå og i det lange løp.
Barn kan ikke rustes opp med våpen, men de kan rustes opp i å være den beste utgaven av seg selv, med hele sin
fantastiske verktøykasse som kan øke forståelsen av seg selv og andre. Uten innblanding av voksne evner ofte barn å leke sammen, også uten felles språk og kultur. De møtes i improvisasjoner som krysser alle grenser. De bruker sin medfødte forestillingsevne og nullstiller seg gang på gang i fantasien. En slik nullstilling og evne til å møtes er noe voksenverdenen bør inspireres av. Tiden er inne for å snakke om barneperspektiv i møte med både liv og død, fred og krig, sykdom og hverdag.
Vi voksne har mye å lære og mye å ta vare på. Uten barneperspektivet forsvinner kanskje håpet og vår evne til sameksistens. Men det som er positivt, er at vi alle har vært barn engang og fortsatt har evnen til å være i nuet. Håpet finnes overalt, for den som evner å se det; i de små øyeblikkene, i hånden på skulderen, i kaffekoppen fra en du ikke kjenner, i smil som deles, i den lille leken som reiser helt ut i verdensrommet, i innpustet du tar for å skape balanse i nuet og i lyset som faller i løvet på vei til jobb. Håpet bor i oss alle og når vi tviler på det, bør vi vende oss mot barn og unge for å lære og bevege oss fremover, sammen.
Fantasi er en ferskvare som påvirkes av miljø, samfunn og kultur, men den står også på egne ben og tar i bruk hele den menneskelige verktøykassen.
«Hurra – vi blir ikke utryddet!» jublet palestinske kollegaer under et morgenmøte på sykehuset i Gaza. Natten hadde gitt ny rekord for antall fødsler, og hele seks barn var kommet til verden. Kan mennesker finne håp under ekstreme forhold? Ketil Størdal har reist med Røde Kors og sett det mørkeste av det umenneskeligste – og samtidig den umiddelbare gleden over barna som ble født.
Tekst: Katrine Engen

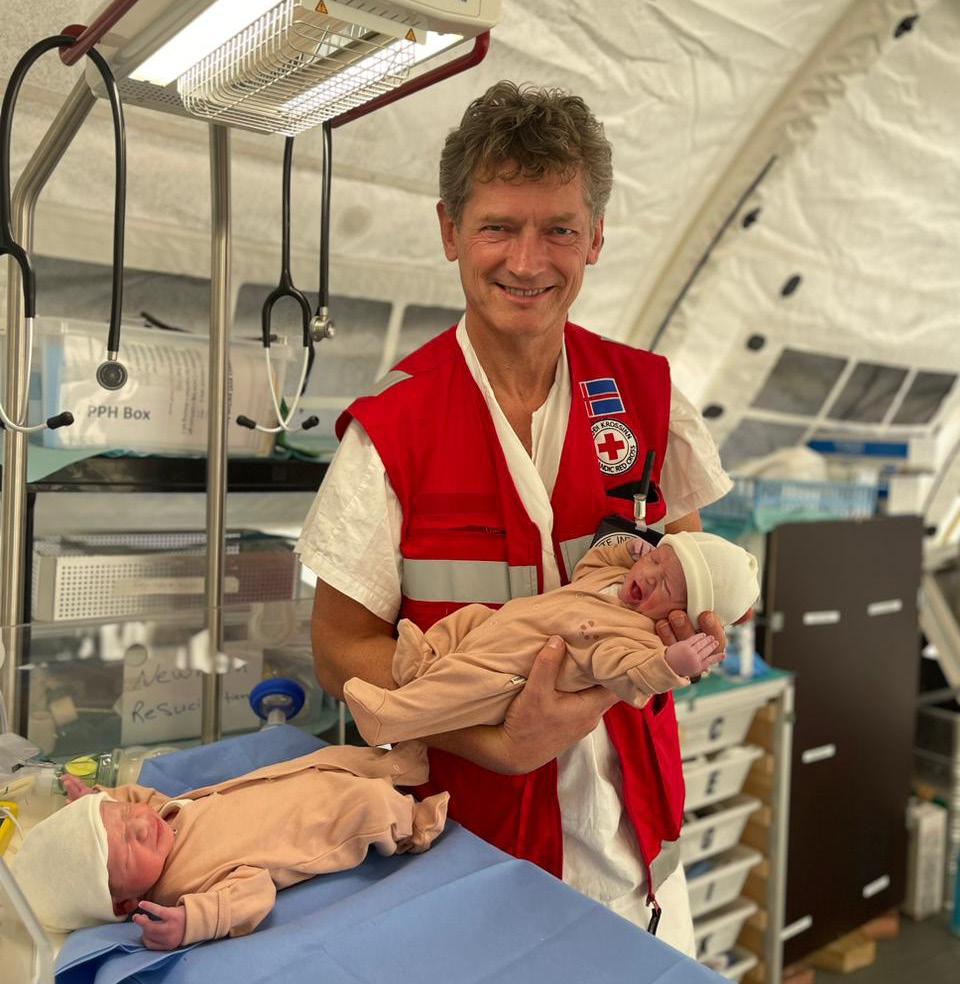
Det var forrige førjul at videoen gikk nesten viralt – og blant barneleger tilnærmet RS-viralt. Professoren og barnelegen ved Universitetet i Oslo holdt et nyfødt barn tett inntil Røde Kors-vesten, og viste at helsehjelpen ved sykehuset i Gaza innebærer mer enn grusomme krigsskader. Påminnelsen om nettopp håpet kunne neppe vært tydeligere, ektere og enklere.
- Jeg tenker at en overlevelsesstrategi for alle som jobber der er hva du kan gjøre for den enkelte, der og da. Vi opplevde små eksempler hele tiden, fra gruppetrådene på WhatsApp med historier om pasienter med store skader som hadde kommet seg, til de som til og med kom tilbake og takket.
Gaza har en ung befolkning. Daglig fødes det over 150 barn. Hjemmefødsler er uvanlig, og nesten alle føder på klinikker og i sykehus. I en krigssituasjon prøver man å tilby det samme. Å jobbe med alvorlig syke og skadde og begrensede ressurser kan være en mental påkjenning. Han understreker at det gjelder spesielt de som jobber der hele tiden.
- Det meste av helsehjelpen ytes av dem som bor der og er der. Vi andre bidrar i noen uker.
Barn fødes også i krig. Han tror det å bevare håpet bidrar til å bevare mening og optimisme.
- Det å se at barn ble født og den umiddelbare gleden hele familien, selv om de var bekymret for fremtiden ga håp. Det blir faktisk gitt liv – selv om liv går tapt.
Det blir faktisk gitt liv – selv om liv går tapt.

Aminosyrebasert ernæring med unike alderstilpassede løsninger for kostbehandling ved kumelkallergi og multimatvareallergi
Neocate LCP fra 0-12 mnd.
Neocate Spoon tilskudd fra 6 mnd., konsistens for skje
Neocate Junior fra 1 år, tre gode smaker for bedre compliance1




innhold, nytt design


Enhver tid er en brytningstid og det gjelder absolutt for tiden vi lever i. Det store buzz-ordet det siste året – og det som på nok i størst grad endrer samfunnet nå for tiden – er inntoget av KI (kunstig intelligens) på alle områder. For eksempel var det første som møtte meg da jeg åpnet word for å skrive denne teksten, et tilbud om at Microsoft Copilot kunne gjøre jobben og skrive teksten for meg. Vi har ikke merket så mye til KI i den medisinske hverdagen ennå, men man trenger ikke hete Nostradamus for å skjønne at dette vil endre seg. Det kan bli til det bedre, eller til det verre.
Tekst: Kristoffer Brodwall, Barneavdelingen Haukeland Universitetssjukehus
Siden temaet for denne utgaven av Paidos er «håp», ble jeg bedt om å ha Jørn Hoel og «Har en drøm om et ainna land…» i tankene da jeg skulle skrive denne teksten. Men jeg er redd det blir for passivt å ønskedrømme – vi må nok være mer proaktive.
Hvem skal sette agendaen? Hvis ikke vi leger selv er tidlig ute med å definere hvilken plass KI skal ha i faget vårt, så vil andre gjøre det for oss. Det er viktig for alle leger, men det gjelder kanskje i enda større grad for oss barneleger. For mens alle leger lar seg diktere av politikere og byråkrater så må vi nemlig også forholde oss til en annen gruppe pårørende – foreldrene – som både er resurssterke nok og motiverte nok til å sette agendaen.
Veien til dystopi er brolagt med KI-genererte prosedyrer Litt forenklet er det to måter KI kan påvirke vår fremtidige arbeidshverdag. Den første er som en beslutningsstøtte. Utviklingene de siste tiårene tilsier at det er denne måten som vil bli dominerende, og veien dit er brolagt med gode prosedyrer. I mine øyne er dette en dystopi, som vi bør gå aktivt inn for å hindre, eller i det minste styre. Hvis ikke risikerer vi å bli brikker i et mer og mer dehumanisert system.
Fra legekunst til kunstig lege
For omkring 25 år siden hørte jeg om et doktorgradsarbeid som skulle definere hva som ligger i begrepet legekunst. Det vekket debatt i min omgangskrets. Mens noen mente at dette
For hvilken sykepleier, pasient eller forelder vil høre på det legen sier, hvis KI-systemet sier noe annet
var et spennende arbeid kalte andre det for meningsløst og sa at legens vurderinger alltid skulle være forskningsbaserte og objektive, uten plass for skjønnsmessige hensyn. Denne holdningen har blitt den enerådende. Det er mange år siden jeg har hørt særlig snakk om ordet legekunst. Og det er ikke bare ordet som har forsvunnet – det er også måten å tenke på.
Pediatriveilederne er fantastisk gode verktøy. Som alle andre barneleger er jeg en flittig bruker av dem, og veilederne er noe vi som fagmiljø kan være – og er – stolte av. Men hvis vi ikke finner en form for motvekt kan disse veilederne – supplert av haugevis med prosedyrer i lokale og regionale elektroniske kvalitetshåndbøker - bli den spaden som vi graver vår egen grav med. Logikken bak hvordan en prosedyre skrives, og leses, er nemlig veldig enkel å kopiere for et KI-program.
Sannsynligvis vil man allerede i dag kunne genere en ganske god prosedyre med ChatGPT. Fortsatt er ikke disse KI-verktøyene pålitelige nok til at man kan stole blindt på en slik KI-generert prosedyre, men det er nok bare spørsmål om tid før de blir det. Det er minst like enkelt for en KI-tjeneste å slå opp på riktig sted i en eksisterende prosedyre, hvis den blir matet med pasientens symptomer og funn. Da kan KI-tjenesten forteller oss både diagnose og tiltak.
Beslutningsstøtte eller beslutningstaker?
En slik KI-basert beslutningsstøtte kan fort bli en KI-basert beslutningstaker. For hvilken sykepleier, pasient eller forelder vil høre på det legen sier, hvis et KI-systemet sier noe annet? Og hva trenger vi da egentlig legen til? Kun til én ting: Å administrere de oppgavene som prosedyren sier at skal gjøres. Dette vil kunne gjelde for alle typer leger – allmennleger har antagelig allerede begynt å kjenne på det – men vi barneleger er særlig utsatt. Mens syke folk ofte er for svekkede til å bruke slike verktøy selv, vil nemlig våre pasienter ledsages av foreldre som i de fleste tilfeller er oppegående nok til at de kan fore KI-systemer med symptomer de har observert, uten vår hjelp, og dermed vil oppsøke oss med en diagnose og bestilling på tiltak i hånden.
Skal vi eller KI administrere?
Den andre måten KI kan bli en del av vår arbeidshverdag på er som en administrativ støtte. Tidsbruken vår på dokumentasjonsarbeid har vokst og vokst, år for år, i løpet av de samme 25 årene som har gått siden jeg sist hørte en heftig debatt om legekunst. Det er nok ikke tilfeldig, for hvis det ikke er noen kunst å gjøre den jobben vi gjør, så er det bare en jobb som skal gjøres -nærmest av hvem som helst, altså administrasjonsarbeid. Vi følger oppskrifter og prosedyrer når vi rekvirerer blodprøver og røntgenbilder, når vi skriver journalnotater og resepter, eller når vi koder og takster. Å få
en datamaskin til å gjøre dette for oss, burde egentlig ikke være så vanskelig. Hvis man går inn for det.
Må vi lage verktøyene selv?
Men det skjer ikke av seg selv. Det vi kaller for KI er egentlig bare språkmodeller. Bare spør ChatGTP, hun innrømmer selv at det er en språkmodell hun er. Språkmodeller handler om å finne ord som hører sammen i en gitt rekkefølge i en tekst, basert på hvilke ord som vanligvis står sammen. Så KI er – slik det fungerer i dag – en mester på å skrive og sammenfatte tekster, men ikke nødvendigvis til å utføre alle andre logiske oppgaver. Sagt med en metafor: Hvis KI er en hammer, så er skriving av og oppslag i prosedyrer en spiker. Fremskrittene som KI medfører, er altså ikke nødvendigvis de fremskrittene vi har mest bruk for, men de som er tekstbaserte. Skal vi få verktøyene vi virkelig trenger, må vi med andre ord gjøre mer enn å vente på det som kommer av seg selv.
Baklengs inn i visittgangen – kanskje ikke så dumt For å definere hvilke elektroniske verktøy vi trenger i fremtiden, tror jeg vi bør se litt tilbake i tid, og hvordan man da jobbet. Noen er kanskje fristet til å forklare dette ønsket som uttrykk for vår alles tendens til å forherlige fortiden, eller som et bevis på forgubbing av undertegnede. Men jeg har – i likhet med en del lesere av dette bladet – vært så heldig å jobbe på et sykehus på Zanzibar, der man fortsatt praktiserer den forhistoriske metoden som jeg nå vil romantisere: såkalte «major rounds»
Det innebærer at hele staben går i felles følge på visitt til alle pasientene på sin sengepost. Og mens man går rundt og diskuterer diagnoser og legger planer, så dikterer man ut i luften hva man vil gjøre. For at dette skal fungere (som det ikke alltid gjør), må noen medarbeidere notere ned og senere utføre de planlagte tiltakene. Og det er denne oppgaven jeg ønsker meg at vi får elektroniske verktøy til å gjøre. Dette burde ikke være umulig. Det var jo tross alt en tid da man gikk rundt med en diktafon i lommen, og kunne lese inn instrukser der som en sekretær senere ville utførte. Og siden sekretærene har blitt en mangelvare på norske sykehus, er det her KI virkelig burde fylle et tomrom.
Intelligente legekunstnere – eller slaver av beslutningsstøtte?
Det store spørsmålet er følgende: Vil vi bruke kunstig intelligens til å gi oss selv tid og rom til å utøve vår intelligente legekunst? Eller velger vi heller å bli slaver av den KI-baserte beslutninger, og løpe enda litt fortere, så vi skal rekke å gjøre alt systemet forteller oss at vi må gjøre? Vi er i ferd med å ta et ubevisst valg allerede. Men vi kan fortsatt håpe at det ikke er for sent.

Når et barn skal dø har barnelegen en helt unik mulighet: De kan være ærlige med foreldrene, og samtidig gi dem håp.
Tekst: Ragnhild Avdem Fretland, psykologspesialist S-BUP, Oslo universitetssykehus
«Hvordan kan du spørre meg om håp når alt håp er ute?»
Mammaen setter øynene i meg, de lyser av fortvilelse, sinne, smerte, bunnløs sorg.
Hun har nettopp fått vite at 5-åringens kreft er tilbake. Denne gangen går det ikke. MR-bildet gir ingen rom for håp om at gutten hennes skal bli frisk. Han skal aldri få se lillesøstrene vokse opp. Kanskje han ikke engang får begynne på skolen.
Og så spør jeg om det finnes noe hun kan håpe på nå?
Når vi alt håp er ute
En av barnelegens vanskeligste oppgaver er å fortelle foreldre at barnet deres mest sannsynlig ikke overlever. Det er lett å kjenne på ansvaret for at man burde gjort mer for barnet –forsøkt noe annet, kanskje i utlandet – alt annet enn å gi opp.
Foreldres sterke emosjonelle reaksjon kan sitte i lenge og man kan sitte igjen med maktesløshet.
Hvor ærlig skal man være? Er det ikke bedre å la foreldre bevare et håp om at det kan gå bra, selv når du egentlig ikke tror på det?
Håp gir retning
Usikkerhet er normalen i barnepalliasjon. Vi må ofte balansere flere viktige hensyn samtidig: lengst mulig levetid, usikker prognose og minst mulig lidelse. Midt i dette skal vi kommunisere på en måte som hjelper foreldrene å stå på beina gjennom en svært vanskelig tid. I slike situasjoner blir håp helt sentralt.
Håp er en viktig kilde til styrke og mestring for foreldre som har livstruende syke barn. En oversiktsartikkel slår fast at ulike nyanser av håp er vesentlig for at foreldre skal finne
«Mamma, ta i mot!» Pasienttegning, brukes med tillatelse.
en retning gjennom palliative sykdomsforløp (Silveira et al., 2023). En stor nederlandsk studie blant foreldre som har mistet et barn viser at mange av dem rapporterer å ha beholdt et håp om kurasjon gjennom hele forløpet, til tross for at de har fått ærlig kommunikasjon om dårlig prognose (van der Geest et al., 2015). Fem år etter barnets død har disse foreldrene ikke større grad av komplisert sorg eller depresjonssymptomer enn andre.
Den vanskelige ærligheten
Skal vi holde dårlig prognose skjult for foreldrene? Nei, overhodet ikke. Her er litteraturen entydig: Ærlig, åpen, empatisk informasjon til foreldre om at barnets liv trolig ikke står til å redde tar ikke bort foreldrenes håp. Faktisk ser det ut til at tillitsfulle samtaler rundt prognose kan styrke foreldrenes følelse av håp (Mack et al., 2007).
Slik ærlighet er ikke lett. En studie som filmet samtaler mellom barneonkologer og foreldre viste at legen var betydelig vagere når de snakket med foreldrene om barnets prognose enn når de beskrev den til forskerne etterpå (Porter et al., 2023). Legene balanserer tilsynelatende mellom frykten for å knuse alt håp og frykten for å gi foreldre falske forhåpninger.
Hva kan håp være?
Løsningen ser ut til å ligge i samtaler der foreldre og lege finner rom for å utforske håp og frykt sammen.
Dersom behandlingsteamet vurderer at kurasjon blir vanskelig, må foreldre informeres så tidlig som mulig. Her kommer et helt avgjørende moment: at samtalen ikke stopper der. Foreldre skal få rom til å skrike ut sin fortvilelse når beskjed om dårlig prognose er gitt. Men i neste samtale, og samtalen etter den, kan legen våge å spørre: «Hva er det viktigste håpet for dere nå? Og hvordan kan vi hjelpe dere å nå det?»
Ærlig, åpen, empatisk informasjon til foreldre om at barnets liv trolig ikke står til å redde tar ikke bort foreldrenes håp
Foreldre kan håpe på mange ting selv om håpet om kurasjon er ute. I den nederlandske studien rapporterte foreldre for eksempel håp om meningsfull tid med barnet sitt (76%), og en smertefri død for barnet (65%). Dette understreker noe helt sentralt: Det som virkelig knuser foreldrenes håp, og øker faren for komplisert sorg, er når dyrebare dager går med til at barnet deres lider av smerter eller andre symptomer.
Hvis vi ikke klarer å lindre tilstrekkelig, mister også foreldrene muligheten til å håpe på gode stunder. Barnelegens kompetanse på symptomlindring er derfor grunnsteinen for alt annet barnepalliativt arbeid. Et barn med tilfredsstillende livskvalitet gir foreldre enormt mye glede og styrke, til tross for dårlig prognose. I en studie rapporterte foreldre at den viktigste kilden deres til håp var barnet selv (70%) (van der Geest).
Mirakelet
Hva med foreldre som insisterer på at deres eneste håp er en mirakelkur? Mange har opplevd å formidle dårlig prognose på en empatisk, modig og ærlig måte. Likevel kan det skje at foreldrene ikke helt tror på det du sier, men heller legger sitt håp i hendene på en gud eller i mirakuløs medisinsk teknologi. Behovet for å realitetsorientere blir da på nytt stort, ofte forsterket av press fra kollegaer som hører foreldrenes håpefulle utsagn.
Så lenge du vet at foreldrene har forstått budskapet ditt, og barnet får den behandlingen du og teamet rundt mener er riktig, så kan dere trygt støtte foreldrenes håp om et mirakel. Det kan være styrkende for foreldrene å høre at du håper på et mirakel sammen med dem. Mantraet til en av nestorene i barnepalliasjon, den amerikanske barnelegen Joanne Wolfe, er nettopp: Vi kan alltid håpe på det beste, så lenge vi parallelt får forberede oss på det verste.
Trygghet gir håp
Alt i alt kan vi oppsummere med at barnelegen gir foreldre i barnepalliasjon håp ved å gi trygghet.
Gi trygghet på at du tar ansvar for å snu alle steiner, slik at alle tenkelige behandlingsmuligheter er vurdert. Det gir foreldre håp om ro rundt viktige beslutninger – også når spørsmålene om avgrensing av behandlingstiltak kommer.
Gi trygghet på at barnet skal ha best mulig symptomlindring, gjennom hele forløpet og helt til slutten. Det gir foreldre håp om at det fortsatt skal finnes gode dager.
Gi trygghet på at vi som er helsepersonell håper sammen med dem, selv om vi vet at barnet ikke overlever. Det gir foreldrene håp om at de ikke står alene.
Da foreldre som har mistet barn ble spurt om hvordan barneleger kan støtte håp i palliativt forløp, svarte en av dem: «Gi familien trygghet på at du skal være der sammen med dem, uansett hvordan dette blir.» (Superdock et al., 2025)
Rett øyeblikk
Hva med mammaen som ikke ville høre snakk om håp?
Jeg bommet på timingen. Samtaler om håp passer ikke alltid. Noen ganger, særlig rett etter dårlige nyheter, er det viktigste å tåle å være til stede i det stummende, smertefulle mørket sammen med foreldrene. Først når man har vært i mørket en stund kan man få øye på nyansene.
Heldigvis gav hun meg ikke opp. Den samme mammaen lærte meg nemlig noe av det viktigste jeg kan om håp i barnepalliasjon:
«Det er tro, håp og kjærlighet, vet du. Legene kan ta fra oss troen på at det skal gå. Håpet, det holder vi på, så lenge det er pust. Og kjærligheten slutter aldri.»
Referanser: Se Paidos.no








Hei, jeg heter



Det er en varm sommerdag, Finn gamer med vennene sine. De er travelt opptatt med spillet.
“Jeg svetter ikke i det hele tatt, det gjør jeg aldri. Ikke engang i Spania.... Men jeg er veldig varm og jeg har vondt i hendene mine“


og jeg er 8 år!
Finn kommer tilbake fra ferie i Spania hvor han har vært sammen med foreldrene sine og hunden
Frikk. Han har kost seg med deilig mat og morsomme ting de har gjort sammen. Men solen var for varm!!!
Nå er han tilbake i Norge og gamer med vennene sine...
“Puh, jeg er så svett. Kontrollen min glapp nesten ut av hendene mine!”
han tenker tilbake: det var brennende





















En morgen, oppdager han også lilla flekker nær navlen!



Legen spør Finn om symptomene hans.
“ Jeg har smerter i magen og i hendene, lilla flekker rundt navlen, og jeg svetter aldri, ikke en gang når jeg gamer med vennen mine eller sparker fotball! “












































































“Se mamma”



Etter en rekke undersøkelser og tester finner de endelig frem til rett diagnose:
“ Finn, du har Fabry sykdom . “



“De flekkene... kjenner jeg igjen. Jeg har også slike. La oss ta en tur til legen.”






























Edvard Munch (1863-1944) er vår mest kjente billedkunstner. Som ekspresjonist vektla han det subjektive, følelser og opplevelser, fremfor en farge- og tegnemessig korrekt fremstilling av motivet. I en av sine tekster skriver han: «Sykdom, galskap og død var de sorte engle som stod vakt ved min vugge, og siden har de fulgt meg gjennom livet» (1). Det var nettopp «sykdom, galskap og død» som ble tema for mange av bildene hans.
Av: Alf Meberg, Tønsberg
Han møtte det allerede som barn i nærmeste familie og senere i bohem- og kunstnermiljøene han beveget seg i som voksen. Moren og søsteren døde av tuberkulose da Edvard var henholdsvis 5 og 14 år gammel og han skildrer disse tapene i bilder som «Døden og barnet» (1899), «Døden i sykeværelset» (1893) og «Det syke barn» (1885-6).
Barndomstraumer
Psykopatologiske tilstander med angst, sjalusi, fremmedgjorthet, og mental sykdom, var motiv i bilder som «Skrik» (1910), «Aften på Karl Johan» (1892), «Sjalusi» (1896) og «Melankoli» (1900-01).
Munch fikk ideen til bildet «Arv» (1897-99) da han besøkte et hospital for veneriske sykdommer i Paris på 1890-tallet. Her fikk han se en kvinne som nettopp hadde fått vite at barnet; «befengt med Fædrenes Synde», kom til å dø (2). På bildet ser man en gråtende mor med lommetørklet foran ansiktet og et nakent spedbarn på fanget. Barnet er blekt og dystrofisk. Blekheten kan tyde på anemi, og et hemorrhagisk exanthem er trolig forårsaket av et lavt blodplatetall. Diagnosen er medfødt syfilis.
Arvelighet var i tiden
Temaet «arv» var høyaktuelt på denne tiden, kun få år etter at Charles Darwin hadde lansert sin utviklingslære med boken «Artenes opprinnelse» (1859). Tittelen på Munchs bilde sikter til at sykdommen er «nedarvet» fra moren. Trolig er hun prostituert, og hennes tristhet ikke bare betinget i at hun forstår at barnet er døende, men også fordi hun føler skyld for å ha påført barnet tilstanden (3). Munch beskriver:
«barnet stirrer med store dype øyne inn i den verden det ufrivillig er kommet inn i. Sykt og engstelig spørrende ser det ut i rommet – forundret over det smerteriket det er kommet inn i og spørrende «Hvorfor? Hvorfor?» Det er den alminnelige Gjengangerfornemmelse og foreldrenes forpliktelse jeg vil ha frem» (4).
Munch kjente Henrik Ibsen, og bildet «Arv» har tilknytning til Ibsens drama «Gjengangere» (1881), som også omhandler temaet arvelig sykdom (5,6). Hovedpersonen Osvald, lider av en tilstand som gjør at han er i ferd med å miste forstanden. Trolig dreier det seg om nevrosyfilis. Han sier til moren: «Jeg har ikke bedt deg om livet. Og hva er det for et slags liv du har givet meg? Jeg vil ikke ha det. Du skal ta det igjen» (7).
Datidens kvinnesyn la skylden på kvinnen for barnets medfødte sykdom, men Munch mente at også mannen var ansvarlig. Han har smittet sin hustru etter utenomekteskaplige forhold, og hun har i sin tur overført sykdommen til barnet. Det er fedrenes synder som hjemsøker etterkommerne.
Et kontroversielt kunstverk «Arv» er et sosialmedisinsk bilde med sakrale overtoner. Det gir assosiasjon til «pieta» (italiensk: fromhet) – motivet i malerier og skulpturer hvor Maria holder den døde Kristus i armene, og til kirkelige ikoner av Maria med barnet (3). Munch stilte ut bildet med titlene «Moderen» eller «Gjengangere.» Det vakte sterke reaksjoner. Mange mente at Munch hadde overskredet en grense for hva som var akseptabelt å sette på et lerret.

På Munchs tid var syfilis en vanlig sykdom. Fattigdom drev kvinner ut i prostitusjon med høy risiko for kjønnssykdommer. De som ble, eller allerede var, gravide kunne overføre syfilisbakterien til fosteret. Prostitusjon var riktignok forbudt, men den generelle oppfatningen var at prostitusjon var et nødvendig onde for å beskytte samfunnet, hjemmet og familien (8). Christian Krohg, Munchs mentor, adresserer problematikken i romanen «Albertine» (1886) og med bildet «Albertine på politilegens forværelse» (1885-7).
Fortsatt et tema
Antall tilfeller av smittsom syfilis i Norge har vist en svakt stigende tendens de siste årene. Økningen er størst blant
menn som har sex med menn (9). En økning har også skjedd hos kvinner. I 2016 ble 7 av 14 kvinner som ble diagnostisert med syfilis, funnet ved testing under graviditet (10). Klinisk medfødt syfilis som på Munchs bilde forekommer imidlertid svært sjeldent i Norge. Siste tilfelle ble meldt Folkehelseinstituttet i 1998 (10). I den fattige del av verden er et slike sykdomsbilder ikke uvanlig (11).
Referanser: Se Paidos.no
Det er noe barnslig ved en 5 ml. sprøyte med rosa mikstur. Den ser uskyldig ut, men kan inneholde både håp og helbred. For oss som jobber med legemidler til barn er det nettopp håpet som driver oss – håpet om at barn skal få tilgang til behandling som virker, som er trygg, og som faktisk finnes i en formulering de kan ta uten å gråte, brekke seg eller nekte.
Tekst: Henrik Underthun Irgens, Nettverket for legemidler til barn og Haukeland Universitetssjukehus
Barn er ikke små voksne, og det gjelder i aller høyeste grad for legemidler. Likevel er det fortsatt slik at mange medikamenter som gis til barn ikke er godkjent for bruk i den aktuelle aldersgruppen. Vi doserer etter tilgjengelig kunnskap, knuser tabletter, lager miksturer, og håper at virkningen er god og bivirkningene få. Det er ikke perfekt, men det er ofte eneste løsning.
Men det er også her håpet kommer inn. Vi ser nå en økende interesse fra industrien for å utvikle legemidler til barn. Det er håp om at pediatriske studier ikke skal være et pålagt onde, men en integrert del av legemiddelutviklingen. Kanskje regulatoriske insentiver faktisk starter å virke, og EMA og FDA sine krav gir resultater. Det er da håp om at vi i Norge får legemidler som er tilpasset barnas behov.
Men håpet må også ha en kanal. I Norge har vi Beslutningsforum. Her avgjøres hvilke legemidler som skal tilbys i spesialisthelsetjenesten. Det er et viktig og nødvendig system, men det tar ofte litt tid. For barn med sjeldne sykdommer, der tiden er knapp og alternativene få, kan ventetiden være frustrerende. Vi håper at prosessene kan gå fortere, at dokumentasjon fra industrien kommer raskere, og at barn ikke skal havne bakerst i køen fordi studiene er små og dataene spredte.
Vi har sett eksempler på håp som blir virkelighet. Barn med spinal muskelatrofi får tilgang til genterapi og utvikler seg slik at motoriske milepeler oppnås. Eller barn med alvorlige former for epilepsi som får muligheten til å prøve ut cannabidiol, og dermed kanskje får bedre anfallskontroll og plutselig klarer å sove gjennom natten.

Vi ser nå en økende interesse fra industrien for å utvikle legemidler til barn.
Så hva håper vi på, helt konkret?
• At flere legemidler utvikles med barn i tankene fra starten.
• At beslutningsprosesser tar hensyn til barns behov og tidsperspektiv.
• At legemidler til barn blir gratis, slik de er i Sverige.

• At klinikere får bedre verktøy og støtte til å velge og dosere riktig.
• At barn får behandling som er trygg, effektiv og tilpasset deres liv.
Og så er det håpet om rettferdighet. I Sverige får barn under 18 år gratis reseptbelagte legemidler. Det er ikke bare en økonomisk støtte, det er et signal om at barns helse er et felles ansvar. I Norge har vi blåreseptordningen som sikrer gratis behandling til barn med kronisk og langvarige sykdommer. Det finnes imidlertid en rekke alvorlige sykdommer som ikke blir dekket av blåreseptordningen. Et godt eksempel er bakterielle infeksjoner der familien må dekke kostnaden selv. For å holde barneformuleringene på markedet har man godtatt en høyere pris, noe som gjør at behandling av barn fort blir 10 ganger dyrere enn behandling av voksne. Det kan være vanskelig å betale 2000 kroner for en antibiotikakur når dette kommer på toppen av alle andre utgifter en barnefamilie har. Vi håper at dette kan endres og at Norge kan følge Sveriges eksempel.
Nettverket jobber for økt tverrfaglig samarbeid og kunnskapsdeling. Vi samler kunnskap, deler erfaringer, og prøver å gjøre det lettere for klinikere å velge riktig legemiddel til riktig barn. Vi samarbeider med farmasøyter, sykepleiere, barneleger, regulatoriske myndigheter og industrien. Det å håpe er ikke naivt. Vi må høre på barna og deres familier. Fagfolk må fortsette å snakke sammen og beslutningstakere trenger gode råd. Håp kan være en drivkraft. Og når det kommer i en liten flaske med rosa mikstur, kan det faktisk gjøre en stor forskjell.
Når håpet kommer i en liten flaske med rosa mikstur, kan det faktisk gjøre en stor forskjell.

Vil du til neste års barnelegekongress i Georgia? Les her korleis vi smatt gjennom nålauga til årets EAP-konferanse i Warszawa.
Den europeiske barnelegeforeininga, EAP, arrangerer kvart år den europeiske pediatrikongressen for å knyte europeiske barnelegar tettare saman. I år skulle Barnelegeforeininga sende fem lisar dit, og vi var skamlause: Samanknyting er noko vi brenn for, ropte vi, da vi alle fem augna ein sjanse for gratis konferanse og tur til Polen.
Vi må innrømme at konferanse var stas. Vi, altså Kari (Haukeland), Sunniva (Tromsø), Karoline (Elverum), Eva (Førde) og Kasper (Ålesund/St. Olav), møttest på eit Hiltonhotell (!) i Warszawa og vennskapet florerte. Dette var Gran Canaria-effekten – det er alltid mye lettare å bli venner når ein treffer nordmenn i utlandet. Av internasjonale vennskap kjenner vi òg no:
- lisen Steven frå Indonesia som tener det dobbelte av oss, - småbarnsfar og avdelingsleiar Tomasz som har gått på ei aldri så lita midtlivskrise, - fleire polske lisar med umenneskelege arbeidstilhøve, og - ukrainske lisar som alle klager over manglande legemiddeltilgang i heimlandet.
Lat oss seie at norske barnelegar kanskje ikkje tener like godt som resten, men at vi har ein merkbart betre kvardag.
Fagleg sett er programmet på EAP-konferansen variert slik som Pediaterdagane, berre med eit europeisk tilsnitt og fylt med halvgod austeuropeisk engelsk. Ei oppdatering på siste
europeiske resusciterings-retningslinjer, eit kurs i illraude nevrologiske flagg, fokus på POCUS og framsyningar over kule tropesjukdommar. Det er godt å sjå at Europa gjer det meste på same viset, og vi har lært mye som vi tar med oss heim. Vi kan òg med glede melde om enorme mengder gåver (les: merch frå sponsorar), mellom anna ei kosedyr-geit, gratis geitemjølkbasert morsmjølkerstatning, nokre Duracellbatteriar, og fleire barneklistremerke. Vi var i himmelen.
Festmessig var konferansen ein katastrofe. Det var oss fem og to kule bosniske damar som dreiv dansegolvet etter festmiddagen – barnelegar på kontinentet kan verkeleg ikkje danse. Sånn sett står Vårmøtet i Loen i år i særklasse i europeisk samanheng, og det kan vi (og Førde) vere stolt over.
Alt i alt, ein fin tur. Til slutt var det korleis du skulle klare å søke deg til neste års kongress. Våre beste tips er nok - 1) å søke innan fristen - 2) å sleike Farhan oppetter ryggen, sidan det er han som vel ut kven som får dra.
Varme helsingar, Kasper Schei
Kari Mestvedthagen
Karoline Hanevik
Eva Robert
Sunniva Langeland
Lisdeksamfetamin 10 mg/ml mikstur
Silarosa gir muligheten for persontilpasset behandling som kan sikre stabil symptomkontroll og kan muliggjøre god etterlevelse for barn ≥6 år med hyperkinetiske forstyrrelser (ADHD) når respons på tidligere metylfenidatbehandling ikke anses som klinisk tilstrekkelig.1 Legemiddelmyndighetene vurderer det som positivt med flere tilgjengelige formuleringer for barn og ungdom.2
Utforsk mer på silarosa.no
Referanser
1. Silarosa SPC avsnitt 4.1
2. https://www.dmp.no/globalassets/documents/offentlig-finansiering-og-pris/metodevurderinger/l/lisarol_adhd_2024.pdf
Silarosa «FrostPharma». Sentralt virkende sympatomimetikum. ATC-nr.: N06B A12. MIKSTUR, oppløsning 10 mg/ml: 1 ml oppløsning inneh.: Lisdeksamfetmindimesilat 10 mg tilsv. deksamfetamin 2,95 mg, natriummetyl- og natriumpropylparahydroksybenzoat (E 219 og E 217), natriumdihydrogenfosfatdihydrat, dinatriumhydrogenfosfatdihydrat, propylenglykol, sakkarinnatrium, saltsyre/natriumhydroksid (til pH-justering), renset vann. Indikasjoner: Som del av omfattende behandlingsprogram hos barn ≥6 år med hyperkinetiske forstyrrelser (ADHD) når respons på tidligere metylfenidatbehandling ikke anses som klinisk tilstrekkelig. Dosering: Behandlingen skal initieres under tilsyn av en egnet spesialist innen atferdsforstyrrelser hos barn/ungdom. Barn: Doseringen bør individualiseres mht. terapeutisk behov og respons. Nøye dosetitrering er nødvendig ved oppstart. Startdosen er 30 mg 1 gang daglig om morgenen, ev. 20 mg 1 gang daglig om morgenen dersom lavere startdoser er egnet. Dosen kan økes med 10 eller 20 mg ca. 1 gang i uken. Gis i laveste effektive dose. Maks. anbefalt dose er 70 mg/døgn. Høyere doser er ikke undersøkt. Behandlingen må avbrytes hvis symptomene ikke bedres etter dosejustering over 1 måned. Ved paradoksal forverring av symptomene eller andre uholdbare bivirkninger, bør doseringen reduseres eller avbrytes. Voksne: Hos ungdom med vedvarende symptomer i voksen alder og som har vist klar nytte av behandlingen, kan det være hensiktsmessig å fortsette behandlingen inn i voksen alder. Administrering: Tas om morgenen. Ettermiddagsdoser bør unngås pga. fare for søvnløshet. Til oral bruk. Tas med eller uten mat. En gradert oral sprøyte og en flaskeadapter med trykkfeste følger med produktet, for instruksjoner se pakningsvedlegget . Kontraindikasjoner: Overfølsomhet for innholdsstoffene eller sympatomimetiske aminer. Samtidig bruk av MAO-hemmere eller <14 dager etter slik behandling (kan medføre hypertensiv krise). Hypertyreose eller tyreotoksikose. Urotilstander. Symptomatisk kardiovaskulær sykdom. Fremskreden arteriosklerose. Moderat til alvorlig hypertensjon. Glaukom. Forsiktighetsregler: Kardiovaskulære bivirkninger: Kardiomyopati: Kardiomyopati er sett ved kronisk amfetaminbruk, og ved bruk av lisdeksamfetamindimesilat. Plutselig død: Plutselig død er sett hos barn og ungdom som tar sentralstimulerende legemidler, inkl. hos de med strukturelle hjertefeil eller andre alvorlige hjerteproblemer. Selv om alvorlige hjerteproblemer alene innebærer en økt risiko for plutselig død, bør stimulerende legemidler vanligvis ikke brukes til barn eller ungdom med kjente alvorlige strukturelle hjertefeil, kardiomyopati, alvorlige hjerterytmeforstyrrelser eller andre alvorlige hjerteproblemer som kan gi økt følsomhet for sympatomimetiske effekter av stimulerende legemidler. Langtids vekstpåvirkning (høyde og vekt): Stimulerende legemidler er forbundet med forsinket vektøkning og redusert høydevekst. Pakninger og priser: 100 ml (glassflaske) kr 1016,30. Reseptgruppe A. Refusjon: Blå resept: Hyperkinetisk forstyrrelse (ADHD) hos barn og ungdom (fra 6 til og med 17 år) som del av et behandlingsopplegg når respons på tidligere metylfenidatbehandling ikke anses som klinisk tilstrekkelig. Sist endret: 15.01.2025. Basert på SPC godkjent av SLV/EMA: 03.01.2025. Se Felleskatalogen for fullstendig tekst. Ved spørsmål, rapportering av bivirkninger eller reklamasjoner – kontakt regulatory@frostpharma.com

DEN NORSKE DELEGASJONEN (f.v): Berit Hjelde Hansen, avdeling for sjeldne diagnoser, Oslo Universitetssykehus, Hege Brinch, Øre-, Nese Halsavdelingen Lovisenberg Diakonale Sykehus, Martin Hotvedt (Barne- og Ungdomsavdelingen, Universitetssykehuset Nord-Norge), Kirsten Wedervang-Resell, avd. for sjeldne diagnoser OUS, Ragnhild Berling Grander, avd for sjeldne diagnoser OUS, Britt Øverland, Lovisenberg Diakonale Sykehus
Tidlig i november reiste en norsk delegasjon bestående av barnelege, barnepsykiater, nevrofysiolog, ØNH-lege og nevrolog til Italia for å delta på European Sleep Research Society (ESRS) Paediatric Sleep School 2025. Kurset fant sted i den historiske universitetsbyen Bertinoro, et vakkert sted på en høyde mellom Bologna og Adriaterhavet. Her samlet deltakere fra over 21 nasjoner seg for å utveksle erfaringer og få den nyeste kunnskapen om barns og ungdoms søvn.
Tekst: Martin Hotvedt, Barneavdelingen UNN Tromsø
Gjennom fire dager ble det undervist av ledende europeiske forskere og klinikere innen pediatrisk søvnmedisin. Temaene spente bredt – fra normal søvnfysiologi og modning av døgnrytmen, til de mange fasettene av søvnforstyrrelser i barnealder.
Blant høydepunktene var:
• Ny forskning på insomni hos barn og ungdom, inkludert bruk av melatonin og betydningen av døgnrytmetilpasning.
• Søvnapné og snorking hos barn – siste nytt om diagnostikk, PSG-tolkning og behandling.
• Parasomnier og epilepsi under søvn – hvordan skille mellom de to, og hvordan de kan opptre sammen.
• Nevroutviklingsforstyrrelser og søvn, med særlig fokus på ADHD, autisme og Angelman syndrom.
• Praktiske kurs i tolkning av polysomnografi (PSG) og aktigrafi hos barn

Kursformen var dialogbasert, med smågrupper, casediskusjoner og tid til refleksjon. Det ga et unikt læringsmiljø – både faglig og sosialt. For mange ble det også et sjeldent innblikk i hvordan søvnfeltet nå utvikler seg internasjonalt, og hvor mye mer systematisk og integrert tilnærmingen til barnesøvn har blitt.
Søvn er en av de mest grunnleggende biologiske funksjonene vi har, og søvnforstyrrelser påvirker nesten alle pediatriske fagområder – fra vekst og hormonregulering til atferd, kognitiv utvikling og psykisk helse. Barn med dårlig søvn kan fremstå som hyperaktive, ukonsentrerte eller emosjonelt ustabile. Derfor bør søvn alltid inngå i en barneleges vurdering, på linje med kosthold, fysisk aktivitet og skolefungering.
Kunnskapen og inspirasjonen fra Bertinoro tas nå med hjem til Norge. Erfaringene danner grunnlaget for Barnesøvnkurset 2026 på Sommarøy utenfor Tromsø, der vi ønsker å samle et bredt spekter av fagpersoner – barneleger, psykologer, nevrofysiologer, ØNH-leger, barnepsykiatere og forskere – for å utvikle søvnfeltet videre i norsk kontekst. Påmeldingen til Sommarøy-konferansen er nå åpen!
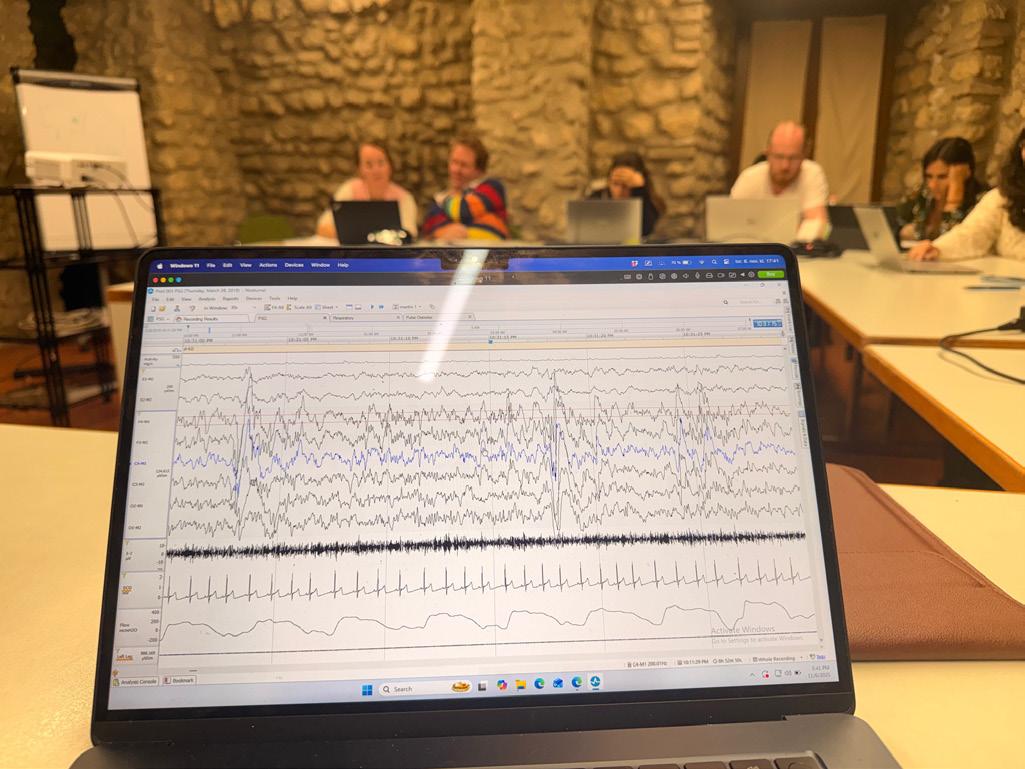
Kurset byr på faglig fordypning, kasuistikker og praktiske økter – men også ro, utsikt og arktisk inspirasjon. Vi håper mange barneleger benytter anledningen til å delta, lære mer om barns søvn og bidra til at søvnfaget får en naturlig plass i norsk pediatri. PÅMELDING:
https://bit.ly/barnesovn
Eller bruk QR koden:


Spesialistutdanningen er en viktig grunn til at leger velger å arbeide i det offentlige sykehusvesenet og utdanningsløpet for å bli sykehusspesialist er det kun offentlige sykehus som tilbyr. Helsepersonellkommisjonen (1) peker på at for å møte morgendagens behov for legespesialister, må det opprettes nok utdanningsstillinger. Samtidig mangler det 850 legespesialister (2) og i 2024 ble halvparten av de som søkte LIS1 ikke ansatt (3). I lys av dette, burde spesialistutdanning vært en høyere prioritet?
Tekst: Thea Vinge, LIS Barneavdelingen Levanger og leder i FUBU
Gratis arbeidskraft eller lønnet utdanning?
Helt siden Legeforeningen ble opprettet i 1886 har spesialistutdanning av leger vært gjenstand for en drakamp mellom politiske og faglige interesser. Dette viste seg for eksempel på 1930-tallet, da mangel på utdanningsstillinger resulterte i at mange leger heller hospiterte ulønnet for å skaffe seg nødvendig kompetanse. Sosialdepartementet foreslo at man i stedet for å lønne assistentlegene skulle benytte seg av den gratis arbeidskraften som hospitantene utgjorde. Legeforeningen svarte med å vedta hospitantregler for å regulere praksisen. Disse reglene representerer viktige prinsipper også i dagens utdanning av leger (4).
Politisering av spesialistutdanningen
Da Sosialdepartementet tok over det formelle ansvaret for utdanningen i 1980 fikk Legeforeningen delegert myndighet til å godkjenne spesialister. Frem til dette hadde Legeforeningen, siden de første spesialitetene ble vedtatt i 1918, hatt formelt ansvar for og myndighet over utdanningen. Denne overføringen av myndighet fra Legeforeningen til staten ga rom for at politiske interesser fikk en større plass i utdanningen enn tidligere. Rundt årtusenskiftet var politisering av legenes spesialistutdanning en økende bekymring.
I 1999 ble det opprettet et nasjonalt råd for spesialistutdanning av leger. Det bestod av politikere, rådgivere,
akademikere og leger og skulle rådgi Helse-og Omsorgsdepartmentet i spørsmål rundt utdanningen. Frykten var at politiske interesser skulle veie tyngre enn faglig baserte råd. Imidlertid viste det seg at rådet, til dels grunnet byråkratiske prosesser, hadde liten gjennomføringsevne (4).
Dagens utfordringer ved spesialistutdanningen
Med Spesialistforskriften fra 2016 reiste Legeforeningen to hbekymringer; driftshensyn og lokale og regionale forskjeller i utdanningene (5). Medvirkende til dette var at spesialistutdanningen gikk fra å ha tidskrav til kompetansekrav. Kompetansen ble nedfelt i læringsmål som beskrev hva legen skulle kunne, sammen med læringsaktiviteter, som beskrev hvordan de legen skulle oppnå dem. Helsedepartementet fremmet daglig drift som et argument for at utdanningsaktiviteter skulle nedprioriteres, og foreslo å fjerne nasjonale krav til obligatoriske kurs, aktiviteter, prosedyrer og teoretisk undervisning (5). Legeforeningen mente at utdanning ikke kunne prioriteres bort, og at å fjerne nasjonale krav til utdanning kunne gi store forskjeller mellom LiS-utdanning fra sted til sted (5,6).
FUBU sin spørreundersøkelse har siden 2022 kartlagt utdanning av LiS i pediatri. Denne viser at driftshensyn stadig prioriteres til fordel for utdanning, og at det er stor variasjon i hvordan man oppnår læringsmål og hvordan kompetanse vurderes.
Veiledning nedprioriteres ved behov for LiS eller veileder i klinisk drift i avdelingen, fordypningsdager forsvinner til papirarbeid og kontorarbeid og mange har for lite internundervisning. Fokus på drift går utover muligheten til å involvere seg i spennende pasientkasus og praktiske prosedyrer. Simulering og parallellpoliklinikk brukes i varierende grad og det er behov for mer øvelse i praktiske prosedyrer. Flere ønsker samarbeid om bruk av læringsmetoder og læringsaktiviteter mellom sykehusene.
Håp for fremtiden
For tiden pågår et arbeid med å gjøre læringsmålene i spesialistutdanningen i pediatri nasjonale. Dette kan bidra til at utdanning må prioriteres over daglig drift for å sikre progresjon i utdanningen og minke forskjeller mellom de ulike sykehusene. I tillegg skal Helsereformutvalget utrede organisering av helsetjenestene i fremtiden (7). Kanskje finnes det en modell som gir større rom for utdanning enn Helseforetaksmodellen? I så fall kan spesialistutdanning i fremtiden bli et større trekkplaster for rekruttering av leger til det offentlige helsevesenet og dermed bidra til å øke antall legespesialister.
FUBU gleder seg til å høre om endringene i spesialistutdanningen på Pediaterdagene i januar 2026!
Referanser: Se Paidos.no


Bakgrunn: Født og oppvokst i Schleswig-Holstein, Tyskland, nær grensen til Danmark, midt mellom Østersjøen og Nordsjøen. Således heller en havets mann enn fjellkar. Studert i Kiel og som eventyrlysten gjestestudent i 1989/90 i Trondheim hvor jeg fant kjærligheten som fikk meg permanent til Norge. Har bodd og jobbet siden 1992 i Norge flere steder mellom Hammerfest og Tønsberg, bare avbrutt av to perioder i Toronto, Canada. Gift med en radiologkone, 3 barn, 1 barnebarn (veldig gøy!). Fattet som ass.lege/LIS raskt interesse for barnekardiologi. Jobbet i mange år i kombinert overlege/forskerstilling på Barnekardiologisk avdeling på Rikshospitalet med fagansvar for hjertetransplantasjon og arbeidsfysiologi. Forskningsfokus: univentrikulære hjertefeil og pasienter med Fontan sirkulasjon.
Aktuelt: For tiden frikjøpt fra klinisk stilling, i 40 % som Nbf-leder og i 60 % ut året for å jobbe med en nasjonal organdonasjonsprotokoll for barn.
Vurdering/ videre plan: Fortsatt i en spennende og travel orienteringsfase omkring hva ledervervet i Nbf byr på av utfordringer og muligheter. E-postinnboksen min er «veltrent», men har aldri vært SÅ full!
Bakgrunn: Født i Trondheim, oppvokst på landsbygda i Trøndelag. Utdannet som lege ved NTNU. Jobbet i ambulansen på fritiden og syntes at barn var de skumleste pasientene, skulle derfor aldri bli barnelege. Tilfeldigheter førte meg likevel til barneavdelingen på St.Olavs Hospital, og der har jeg blitt værende. Barnelege har jeg også blitt.
Aktuelt: Jobber som overlege ved Nyfødt Intensiv og Barn Intensiv på St.Olavs Hospital. Jeg er Høringsansvarlig i Barnelegeforeningen fra høsten 2025, og skal sørge for at barn og barnemedisin har en stemme inn i planer og retningslinjer.
Vurdering/videre plan: Inngrodd trønder av oppvekst og utdanning, men med 50% danske gener. Nærsynt frossenpinn som snakker for mye og er evig tidsoptimist. Har alltid minst ett pågående strikkeprosjekt. Trives til tross for de danske genene godt i kupert terreng, gjerne med ryggsekk og termos.

Bakgrunn: Født på Riksen og sped begynnelse på Bestum, deretter i hvalbyen Sandefjord. Oppfostret på Disney, Harry Potter, Roald Dahl, Tolkien og gode engelske mordgåter. Liker spenning og å lære nye ting, og har derfor svømmeknappen, dykkerlappen, båtførerprøven, lett motorsykkel-lappen, livredderbeviset, brattkort, våttkort, tappebevis på skikkelig Guinnes, deltagerbevis fra Bergens Quiz Champions League og NM-sølv i hiphop-dans. Har flere ganger vært skipslege på fullriggeren Christian Radich. Cand. Med. fra universitetet i Pécs i Ungarn. Drømmer fortsatt om å bli havfrue når jeg blir stor.

Aktuelt: Ble frelst av Bergen etter et halvt år på Ortopeden. Etter turnustjeneste i Stavanger og Strand kommune fikk jeg jobb som LIS på Barne- og Ungdomsklinikken på Haukeland Universitetssjukehus. På fritiden bruker jeg alle sparepengene på å reise og synger i Bergens Kvinnelige Studentersangforening. Wannabe-synkronsvømmer og isbader så lenge det er badstu. Sluker cirka én hyllemeter skjønnlitteratur i året.
Vurdering/ videre plan: Værsyk østlending i Bergen. Nylig begynt i styret i Nbf som kasserer og skal bli Young EAP delegat så jeg kan reise enda mer. Gjentakende nyttårsforsett om å bli mer ryddig og bedre trent.

Bakgrunn: Født og oppvokst på hurtigrutens hjemplass, og vassekte Nordlænding. Brukte tre år på å komme meg gjennom førstegangstjenesten før jeg kom i gang med medisinstudiet. Det ble gjennomført i Krakow bestående av intensiv pugging, jobb i studentorganisasjon og noen fuktige sjøslag. LIS 1 fullført hjemme i Vesterålen, med overflytting til høyere kompetansesenter i Bodø for pediatri.
Aktuelt: LIS 3 ved barneavdelingen NLSH Bodø. Spirende barnenevrolog med hjerte for barnevennlig sykehus og kloke valg. Er også klinikktillitsvalgt og engasjert i arbeidslivet for leger. Treningsglad, hobbygartner og uoffisiell mester i squash ved NLSH Bodø.
Vurdering/ videre plan: Høylytt, snakkesalig nordlænding fra Bæsterålen, med overraskende lite banning. Planer om å teste ut pappaperm, kombinert med verv i NBF som potet (aka styremedlem), hovedfokus, høringer og enkelte samarbeidsprosjekter. Håp om gruppe 1 i Oslo for å kutte ned reisetid til Nbf-møter primært, og bli barnenevrolog sekundært.
Bakgrunn: Jeg er født og oppvokst på vakre Sunnmøre, nærmere bestemt i Ålesund. Livet tok noen kreative og akademiske omveier før jeg heldigvis fant veien til Tromsø og det første fantastiske året på medisinstudiet. De siste 5 studieårene i Oslo frem til cand. med skuffet heller ikke. Etter bare 6 uker på barneavdeling under turnustjenesten var jeg pediatrifrelst. Spesialisering ble gjennomført i Ålesund og på Ullevål, OUS
Aktuelt: I dag jobber jeg som nyfødtlege og barnekardiolog i Ålesund - med hjerte for begge fagfelt. Jeg har en ph.d. i ekkokardiografisk metode og er førsteamanuensis II ved NTNU. Jeg er engasjert i flere forskningsprosjekter, de siste årene særlig knyttet til optimal avnavling. Jeg brenner for en klok forvaltning av barnehelsetilbudet og for at alle barn skal ha lik tilgang til nødvendig helsehjelp uavhengig av sosioøkonomi og geografi. Jeg heier også på fagutvikling blant barneleger og på at vi sammen skaper rom for et godt og langt legeliv i denne fantastiske spesialiteten. Jeg trives ellers med ski under føttene på vinteren, og i robåten på sommeren, men aller best i sosiale lag med familie og gode venner.

Vurdering/ videre plan: Samarbeide med det flotte nye styret i Nbf og være lutter øre for innspill fra barnelegekolleger fra nord til sør. Lære av, og være en støtte for, leder i Nbf, med håp om å være klar til å overta ledervervet i 2027.

Bakgrunn: Født og oppvokst i Arendal, men med to striler til foreldre fikk man raskt høre at man ikke var en ekte Arendalitt (man blir jo ikke en hest bare fordi man er født i en stall). Litt vansker med dobbel konsonant, og atonalitet til tross, kom jeg meg gjennom forventet skolegang på normert tid. Et par år her og der i verden med og uten foreldre på slep for å lære språk jeg senere har glemt, før jeg fant ut hva jeg ville bli. Legestudent ved universitetet i Bergen (litt nærmere mitt strilske opphav), hvor jeg lærte å bøye mine diagnoser på latin. Arendal lokket meg tilbake for turnustjenesten- de kunne friste med lavest lønn i landet, men jysla fint vær – og jeg var solgt.
Aktuelt: Spesialist i barnesykdommer, men jobber nå i kommunen hvor målet er å få ned antall barnepasienter som søker hjelp ved sykehusene. Trives med å tenke stort og lete etter gode løsninger. Jeg sparer på kjøkkendubetitter, og blir lykkelig når jeg får tid til å bruke de. Jeg stortrives som sekretær i fagforeningen vår. Visste du at referater fra styremøtene våre ligger tilgjengelig på pedweb for alle?
Vurdering/videre plan: Bekymret for kreativ informasjonsspredning av ulike helseproffitører, og lurer på hvordan vi kan øke robusthet mot kroppslig ubehag? Spent på det økende gapet mellom befolkningens forventninger og redusert kapasitet i helsetjenestene, gitt dagens demografiske utfordringer. Hva blir resultatet? Nylig begynt i ny lis- utdanning som samfunnsmedisiner, og håper kombinasjonen av dette og pediatri vil gi meg svar på alt jeg lurer på.

Bakgrunn: Norskpakistaner født i Porsgrunn til termin (ja, jeg kom presis!) og oppvokst på Rjukan. Hardbarka Manchester United-fan. Fotballtalentet mitt kom litt sent, men jeg fikk likevel æren av å være kaptein for ”Pulsen” i bedriftserien i Ålesund.
Aktuelt: Jobber i en fordypningsstilling innen barneonkologi på Rikshospitalet. Sterkt engasjement for internasjonal barnehelse. Jeg har lagt fotballskoene på hylla og gått over til en ny rolle som hovedtrener for min 6 år gamle datter. Jeg håper å pensjonere meg tidlig gjennom hennes fotballkarriere så jeg kanskje kan slippe å skrive elektive innkomster. Når jeg ikke er på jobb finner du meg nok på reise et sted; jeg elsker å ta med min kone og to små jenter utenfor vår lille boble.
Vurdering: Etter gjenvalg i NBF fortsetter jeg som både internasjonalt ansvarlig og EAP-representant, i tillegg til å ha påtatt meg møtesekretærfunksjonen. Sammen med resten av styret og innkjøp av nytt SoMe-utstyr skal jeg bistå med å lage content til våre digitale kanaler. Jeg er stolt av å være en del av NBF og ser frem til å bidra til både profesjonell utvikling og en tryggere fremtid for våre yngste pasienter.
Bakgrunn: Barnelege på to hjul med broket fortid og hjertet i nord.
Aktuelt: Styreveteran med særlig ansvar for sosiale medier, NBF på verdensveven og for at vi ikke skal gjøre gamle tabber om igjen.
Vurdering/ videre plan: Gleder seg til nye år i tjeneste for foreningen som gir så mye tilbake.


Bakgrunn: Født i Fredrikstad, for det meste oppvokst i Plankebyen. Lærte språket på Lillehammer, derav mangel på østfolddialekt, med unntak for sporadiske underholdningsinnslag i lystig legelag. Noen år med halvstuderende røveri på Blindern, litteraturanmelderi og som nyhetsjournalist i radio. Cand.med. fra Tromsø, pediatriutdannet fra Lillehammer og Rikshospitalet.
Aktuelt: Overlege ved Sykehuset Østfold. Nyfødtmedisiner med én arm på ekkoproben. Driver forskningsprosjektet «Sweet Baby» som prøver å finne ut av hva nyfødte har i blodsukker. Engasjert i debatten om frifødsler. Graver i hagen, leser bøker og rusler i fjellet ved anledning.
Vurdering/ videre plan: Høyhælt, lavmælt, nærsynt og dårlig i gym. Har tatt gjenvalg som redaktør for Paidos; det morsomste vervet i barnelegeforeningen.
Anna Käll, Hugo Lagercrantz E-mail: anna.kall@actapaediatrica.se

mothers and
A Swedish register study by Voss et al investigated whether advanced maternal age was associated with adverse neonatal outcomes, by comparing mothers aged 35–39 years to those aged 40–44 and 45 plus (1). Severe adverse neonatal outcomes were uncommon, but were higher in the advanced and very advanced maternal age groups than the youngest group. These included stillbirths, preterm births, hypoglycaemia, infants being born small for gestational age and Apgar scores below seven at five minutes. https://doi. org/10.1111/apa.70185
Using medication for attention deficit hyperactivity disorder (ADHD) was associated with an increased risk of cardiac events in children and young adults. Elmowafi et al carried out a Swedish case–control study that used national register data to identify individuals aged 5–30 years who received their first diagnosis of a cardiac event (2). Undefined arrythmias had the strongest association with ADHD medication, but no difference was seen when individuals with congenital heart disease were compared with controls. https://doi.org/10.1111/apa.70215

The Swedish Society of Paediatric Infectious Diseases worked with paediatric societies for emergency medicine, anaesthesia and intensive care to produce the 2025 recommendations for the initial management of suspected sepsis. They cover children from 28 days of corrected age to 18 years. A clinical overview by Malmgren et al presents the guidelines, including a flowchart for suspected paediatric
sepsis, with or without shock, and a checklist for initial management https://doi.org/10.1111/apa.70247. Meanwhile, Nordström Carlsson et al explored the accuracy of inflammatory biomarkers for ruling out invasive bacterial infections in young febrile infants https://doi.org/10.1111/apa.70201.

Gelander et al used computerised algorithms to compare the performance of growth assessment criteria recommended in Sweden with those used in Finland and established by the International Obesity Task Force. Historical data from 3214 Swedish children at four, six and eight years of age were compared with five Finnish screening parameters. The authors concluded that the Finnish algorithm could identify abnormal increases in the height and body mass index of Swedish children, using the country’s own national growth references. The algorithm is stricter than the current cut-off criteria used in Sweden and it remains to be seen whether these criteria would result in more accurate referrals https://doi.org/10.1111/apa.70196.

Using the diuretic drug bumetanide improved symptoms in 25–30% of children with autism in a small waitlist controlled study. Fernell et al focused on 15 children with autism, who were treated for two three-month periods, with one medication-free period https://doi.org/10.1111/apa.70204. In a different view paper, Coleman et al say that it is time that child psychiatry and child neurology worked together https://doi.org/10.1111/ apa.70254. Meanwhile, a population-based study by Kanina et al found that an association between neonatal jaundice and autism was confounded by gestational age and birth weight. The authors say this highlights the need to consider perinatal factors in causal analyses https://doi.org/10.1111/apa.70191.
Anna Käll, Hugo Lagercrantz E-mail: anna.kall@actapaediatrica.se

type 1 diabetes still elevates the risk of poorer neonatal outcomes
Newborn infants of mothers with type 1 diabetes had increased odds of stillbirths, congenital malformations, preterm births, hypoglycaemia and neonatal deaths. The findings come from Goldberg et al, who used data from the Swedish Medical Birth Register on all singleton births from 22 weeks of gestation during 2010- 2022 https://doi.org/10.1111/apa.70230. Brismar Wendell comments on the findings https://doi.org/10.1111/ apa.70323. Meanwhile, Al Abed et al report that there was an increase in the incidence of type 1 diabetes in Sweden in 2021 and a gradual shift towards younger age at onset over time https://doi.org/10.1111/apa.70226. Their findings suggest a possible pandemic-related trigger.

Skin-to-skin contact (SSC) has been shown to stabilise newborn infants, by improving respiration, heart rates and glucose levels and increasing breastfeeding rates. Wickström et al studied an educational programme about SSC for healthcare professionals and parents. The average time spent in maternal SSC rose from 12.9 to 14.6 hours on the first day, while almost continuous SSC increased from 33% to 58% https://doi.org/10.1111/apa.70219. Meanwhile, Blair et al have identified nine elements that were significantly related to effective breastfeeding https://doi.org/10.1111/apa.70261.
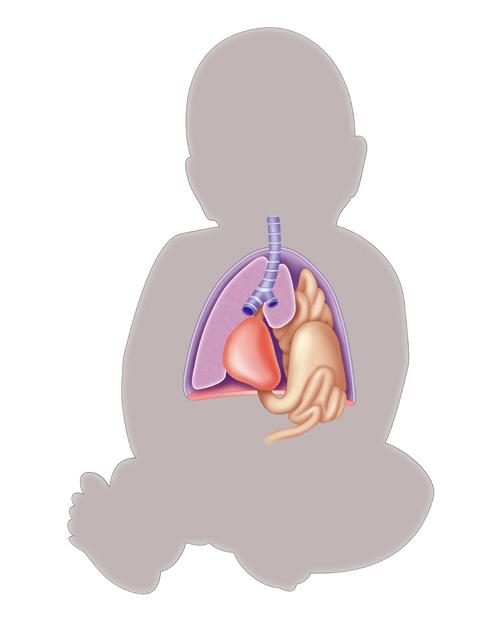
The prevalence of congenital diaphragmatic hernias (CDH) in Denmark was stable at 1.60 per 10 000 livebirths from
1994-2021, according to a nationwide study by Lausten-Thomsen et al. The majority (89.3%) had non-syndromic phenotypes: 79.4% of these had isolated CDH and 20.6% had CDH with co-occurring malformations, predominantly cardiac malformations. Syndromic CDH was observed in 10.7%, but its prevalence declined significantly over the study period, possibly due to improved prenatal screening and increased terminations. The authors concluded that the high proportion of major, co-occurring malformations emphasised the need for continued monitoring. https://doi.org/10.1111/apa.70251

The use of electronic cigarettes, also known as e-cigarettes and vapes, has become increasingly popular in recent years, as they have been advertised as safe alternatives to smoking. O’Connell et al performed a systematic review and meta-analysis to investigate what impact prenatal electronic cigarette exposure during pregnancy had on the neurodevelopment of human and animal offspring. Only one human study included electronic cigarettes, but the combined findings suggested that traditional combustible and electronic cigarettes had overlapping influences on self-regulation and motor domains. https://doi.org/10.1111/apa.70285
Malamitsi-Puchner et al have raised concerns about the increase in Caesarean section (Csection) rates in many countries, particularly Greece, where the rate reached 62 % in 2023. They discuss the role that medical professionals play in shaping whether a woman decides to have a C-section, even if it is not medically indicated. The authors suggest that one reason for the increase may be that hospitals and doctors are paid more for C-sections. They point out that obstetricians and midwives need to provide extensive information about the risks and benefits of C-section for both the mothers and their infants. https://doi.org/10.1111/apa.70289
Av Pål Christian Bergstrøm og Willy Tore Mørch
Kolofon Forlag 2024
ISBN: 978-82-300-2805-6
176 sider
Pris 399.- kroner
Tekst: Stefan Kutzsche
I mer enn to ti år har Norge samarbeidet med Russland for å bedre utsatte barn og unges levevilkår i nordområdene. Sosial og økonomisk ustabilitet i Russland etter oppløsningen av Sovjetunionen bidro til en radikal forverring av barns oppvekstsvilkår. Dysfunksjonelle familiestrukturer, mangel på tillit og krenkelser kunne føre til alvorlig adferdsavvik hos barn og unge. En helhetlig tverrfaglig tilnærming og samarbeide rundt det enkelte barns livssituasjon manglet ofte.
Forfatterne beskriver hvordan de arbeidet med å skape tillit mellom Norge og Russland for å kunne ta opp spørsmål om barns levevilkår og utvikle familieverdier og en demokratiforståelse som styrker barns rettigheter. En del av samarbeidsprosjektene i perioden 2000-2018 var «Children and Youth at Risk» (CYAR) og «De utrolige årene» (DUÅ), et gruppebasert behandlings- og forebyggingsprogram for barn med adferdsvansker der foreldre og terapeuter arbeider sammen. Målsetningen var utveksling av erfaring og kompetanse. Dette har bidratt til forebygging av kriminalitet, bruk av alternativer til fengselsstraff og vellykket reintegrering i samfunnet.
Boken er ikke en dokumentar, men en skildring av forfatternes opplevelser og fortelling av historier knyttet til prosjektet gjennom årene. Samtidig gir boken barna en stemme, og en unik mulighet til innsyn i dels meget vanskelige oppvekstog levevilkår. Boken er delt i 37 små kapitler, med narrativer, anekdoter og reisebeskrivelser om utfordringene forfatterne møtte under sitt arbeide. Kapittelet om «KGB som barnevakt» som ble bokens undertittel, henviser til Justisministeriet og Kriminalomsorgen og samarbeidet med det nasjonale barneombudet. Man får et detaljert innblikk i de ulike posisjonene og ulike innsatsstedene DUÅ utførte i nordvestlige Russland. Forholdet mellom prosjektledere og de russiske samarbeidspartnere ble bygget på gjensidig respekt og tillit.

Hvorfor bør du lese boken?
Boken berører barnas rettigheter, menneskerettigheter, solidaritetsspørsmål samt etisk forsvarlig handling og lærer oss at samarbeid, tillit og kunnskapsdeling kan gjøre en forskjell for mange. Selv om den norske bistanden her er blitt avbrutt av krigen mellom Russland og Ukraina, så gagner prosjektene fortsatt barn, unge og samfunnet med all kunnskap og kompetanse man har delt over mange år.
Boken er lettlest, og historiene flyter godt slik man kan forstå både konteksten og detaljene. Illustrasjonene med fotografier tatt av Hanne Johnsen er inspirerende for leseren på denne reisen. Boken anbefales varmt til alle som arbeider med utsatte barn og unge, barnevernsstudenter, barnevernspedagoger, sosionomer, barnepsykologer og barneleger og andre interesserte.

ITALFARMACO Rare Disease Nordics arbeider for å forbedre livene til dem som lever med sjeldne sykdommer Vi forsker og utvikler legemidler innen nevromuskulære sykdommer bland annet Duchennes muskeldystrofi.
Les mer på vår nordiske nettside italfarmaco.no
HMO*: det store fremskrittet innen spedbarnsernæring

Med laktose og 2 HMO*
God smak

Færre infeksjoner 1,2

*2’-FL og LNnT, ikke fra morsmelk
Kun for helsepersonell

Økt mengde bifidobakterier i tarmen 3


2’-FL og LNnT øker bifidobakteriene - en effekt som styrkes ytterligere av laktose4
2’-FL og LNnT utgjør mer enn 30 % av den totale mengden HMO i morsmelk 5

2’FL & LNnT

Effektiv symptomlindring1

Betydningen av humane melkeoligosakkarider hos spedbarn
De humane melkeoligosakkaridene utgjør mer enn en tiendedel av morsmelken. Forskning over 50 år har vist at de gir flere fysiologiske fordeler:
• Prebiotisk effekt 3-4
• Støtter immunforsvaret 1-3, 6,7
• Motvirker patogene bakterier 3, 6
• Styrker tarmveggen 6
REFERANSER: 1. Vandenplas, et al. Nutrients 2022, 14(3), 530. 2. Puccio G, et al. J Pediatr Gastroenterol Nutr 2017;64(4):624-31. 3. Boulangé CL et al. Int J Mol Sci. 2023 Jul 13;24(14):11422 4. Van den Abbeele P, et al. Benef Microbes. 2024 Oct 25:1-15. 5. Newburg DS, et al. Glycobiology. 2004 Mar;14(3):253-63. 6. Bode L. Glycobiology. 2012 Sep;22(9):1147-62. 7. Lönnerdal, B. Am J Clin Nutr, 2003. 77(6): p. 1537S-1543S. 8. Kunz, C. and B. Lönnerdal, Acta Paediatr, 1992. 81(2): p. 107-12. VIKTIG INFORMASJON: Mødre skal oppmuntres til å fortsette amming selv om barnet har kumelkproteinallergi. Dette krever ofte rådgivning av kvalifisert helsepersonell, for å utelukke kumelkprotein i kosten til mødrene.Dersom det besluttes å bruke spesialnæring, som kostbehandling til spedbarnet er det viktig å gi korrekte tilberedningsinstruksjoner hvor det vektlegges at ukokt vann, usteriliserte flasker eller feilaktig blanding kan føre til sykdom. Næringsmidler til spesielle medisinske formål (FSMP) som er utviklet for å oppfylle ernæringsbehovet til spedbarn skal brukes under medisinsk tilsyn. Althéra® er et næringsmiddel til spesielle medisinske formål for kostbehandling av melkeproteinallergi. Skal brukes under medisinsk tilsyn.