




Ved falsk krupp, akutt alvorlig astma
Løser seg raskt opp i munnen, uten vann.
Zeqmelit finnes i styrkene 4 mg, 6 mg og 8 mg.

For voksne og barn, fra 3 måneder og over 7 kg.1

Tre års holdbarhet.1
1 SPC godkjent SLV/EMA 17.03.2025 som finnes på www.felleskatalogen.no
Forsiktighetsregler: Vær observant på binyrebarkinsuffisiens, infeksjoner, vaksiner, meslinger, vannkopper og pasienter med diabetes mellitus, osteoporose, alvorlig hjertesvikt, hypertensjon, psykiske lidelser, tarmperforasjon, anafylaktiske reaksjoner, myasthenia gravis, hypotyreose/ levercirrhose, effekt på kalium- og natriumnivå, tumorlysesyndrom, magesår, trangvinkelglaukom, åpenvinkelglaukom, sår/skader på hornhinnen. Eldre: mer sensitive for risikoene ved deksametasonbehandling.
Barn og ungdom: deksametason vurderes med fokus på nytte-/risikoforholdet.
Bivirkninger: se preparatomtale for bivirkninger generelt rapportert for deksametason.
Zeqmelit «AcuCort AB (Unimedic Pharma AB)» Glukokortikoid. MUNNSMELTENDE FILM inneholder henholdsvis: Deksametason 4 mg, resp. 6 mg og 8 mg, hypromellose og glyserol. Indikasjoner: Tilstander som krever antiinflammatorisk og immunsuppressiv behandling, blant annet: Akutt alvorlig astma. Innledende behandling av akutte alvorlige hudsykdommer. Krupp. Allergiske reaksjoner, inkl. akutte allergiske reaksjoner. Dosering: Nødvendig dose avhenger av sykdommens alvorlighetsgrad og individuell respons. Generelt gis høyere doser i den innledende fasen. Pasienten evalueres jevnlig av lege, og dosen skal gradvis trappes ned til lavest effektive dose. Anbefalt dose til voksne: Akutt alvorlig astma: 16 mg daglig i opptil 2 dager. Akutt alvorlig hudsykdom: 8-40 mg daglig avhengig av sykdomstype og varighet, etterfulgt av gradvis dosenedtrapping. Allergiske reaksjoner (inkl. akutte): 4-10 mg initialt, etterfulgt av dosenedtrapping. Maksimal enkeltdose er 12 mg. Barn og ungdom: Anbefales kun til barn >3 måneder og >7 kg. Maksimal enkeltdose er 16 mg. Akutt alvorlig astma: 0,6 mg/kg (maks. 16 mg daglig) i opptil 2 dager. Krupp: Ved mild til moderat krupp: 0,15-0,6 mg/kg som 1 enkeltdose. Kan om nødvendig gjentas 1 gang etter 24-48 timer. Ved alvorlig krupp anbefales 0,6 mg/kg i kombinasjon med andre behandlingsalternativer. Allergiske reaksjoner (inkl. akutte): 0,15-0,6 mg/kg. Spesielle pasientgrupper: Nedsatt leverfunksjon: Ved alvorlig nedsatt leverfunksjon kan dosejustering være nødvendig. Administrering: Ikke klipp i doseposen eller i filmen. Åpnes ved å rive langsomt av avrivningsfliken. Plassèr 1 film om gangen på tungen i tom munn med tørre fingre. Filmen løser seg raskt opp i munnen uten vann. Kontraindikasjoner: Overfølsomhet for innholdsstoffene. Forsiktighetsregler: se preparatomtale for utfyllende kjent informasjon om Dexametason. Interaksjoner: bruk interaksjonsanalyse. Graviditet, amming og fertilitet: Graviditet: Behandling skal kun igangsettes etter at mulige risikoer/fordeler er evaluert. Amming: brukes kun dersom strengt nødvendig. Basert på SPC godkjent av DMP/ EMA: 17.03.2025. Reseptgruppe C. Pakninger og priser: 4 mg: 2 stk, kr 359,30 6 mg: 2 stk, kr 359,30 8 mg: 2 stk, kr 359,30. Sist endret: 13.10.2025
Thomas Möller, leder NBF, leder@barnelegeforeningen.no
Du holder et nytt, rikholdig nummer av Paidos i hendene. Tittelen «Tekno» vekker kanskje blandede assosiasjoner: fra journalsystemfadeser til dansemaraton i ecstasy-rus, kunstige organer, lyttende journalsystemer som skriver notater mens vi snakker eller kanskje kunstig intelligens som tar over jobbene våre? Yrket vårt er blant dem som er nærmest mennesket. Likevel er arbeidshverdagen gjennomsyret av teknologi som lytter, logger og leger, eller tilsynelatende skal hjelpe oss med det.
Etter flere tiår med digital revolusjon og utvikling er det ikke lenger snakk om å assistere, men om å erstatte oss. Under avdelingsledermøtet på Soria Moria i januar fikk vi et lite innblikk i hvor fort utviklingen faktisk går mot mer eller mindre selvstendige, digitale helsetjenester. KI-ansvarlig for DIPS Arena, Harald Dobloug demonstrerte hvor raskt vi nærmer oss autonome digitale systemer, utviklet for å erstatte menneskestyrte tjenester i spesialisthelsetjenesten. Det ga nok en blanding av fascinert forventning og grøssende gåsehud i salen.
Gjennom mine 60 leveår har jeg reist fra en helanalog verden på 60- og 70-tallet til dagens gjennomdigitaliserte liv. Underveis har vi sett menneskets rolle endre seg, fra utvikler og utforsker til konsument og selvopplært bruker.
Min første datamaskin var en britisk(!) Sinclair ZX81 med folietastatur, arbeidsminne på 64 kilo(!)byte, datalagring på musikkassetter* og analog, sort/hvit TV-utgang. På den kunne jeg skrive egen programvare for å, for eksempel, arrangere en sportsturning. For ordens skyld var det ikke ski det var snakk om her, dette var tross alt på kontinentet, men den noe mindre utbredte grenen idrettsdans.
Som studenter i Trondheim noen år senere fikk vi oppleve barnekardiologen som brukte egenprogrammerte hjertebilyder på en Apple Macintosh i undervisningen. På den tiden var vi som brukere fortsatt kreative utviklere. Nesten 40 år senere har vi ennå ingen app som kan gjenkjenne og diagnostisere disse bilydene med en viss sikkerhet. Det kunne spart oss for utallige unødvendige bilydsundersøkelser.

Utviklingen fortsatte på 90-tallet, fortsatt med helsepersonell som drivkrefter og sentrale aktører i den digitale fornyelsen helt til tidlig 2000-tallet. På min daværende arbeidsplass, Vestfold Sentralsykehus, skulle et digitalt journalsystem innføres. Kollegiale «datanerder» fra forskjellige medisinske profesjoner hadde tatt en pause fra klinikken og blitt med i prosjektgruppen. Systemet var ikke ferdigutviklet ennå, men skulle evalueres og ferdigstilles underveis i implementeringen. Sammen med resten av «nerdene» var jeg blant de første som skulle få klasseromsopplæring i systemet. Det ble en uforglemmelig dag! Feil etter feil ble oppdaget, og stemningen blant elevene skiftet fra usikkerhet, til irritasjon og etter hvert oppgitt munterhet. Hos lærerne skjedde det samme, i omvendt rekkefølge. Undervisningsdagen ble avsluttet tidlig, om jeg husker riktig. Det hele endte i total fadese, sykehusledelsen trakk i nødbremsen og prosjektet ble stoppet.
Tjue år etter en modig bråstopp i Vestfold er vi vitne til at mangelfulle kliniske systemer innføres, på tross av advarsler, opplagt svikt og kostnadseksplosjon. Kreftene og investeringene bak er så enorme at man ikke kan tillate seg å lytte til brukerne i særlig grad. Av kostnadsgrunner finnes selv ikke nødbremsen lenger. Klasseromsundervisning, der pinlige systemsvakheter avsløres, er erstattet av egenlæring med videoer på Intranett. Samtidig er alle tidslommer i arbeidsdagen til å gjennomføre slik læring systematisk eliminert. Vi har lært oss å leve med stadig nye datasystemer, enorm tidsbruk for å mestre oppgavene våre og en oppgaveglidning feil vei. Arbeidsdager, supplert av timesvis med uregistrert overtid, fylles med oppgaver som tidligere ble utført av stolte og hyggelige helsesekretærer. Det vi mener vi kan best, nemlig å drive medisin i møte med mennesker, virker å overtas av chatboter og kunstig intelligens.
Men alt er ikke bare dystert.
Vi kan bruke KI-systemene til å fri oss fra sekretæroppgaver. Vi kan, sammen med KI, bruke teknologien til bedre beslutningsstøtte. Samtidig må vi være klare til å kjempe neste store kamp i helsevesenet. Vi må skjerme den gjenvunne arbeids-
*Jeg er menneske og intet menneskelig er meg fremmed (Terenz, 163 f.Kr.).

tiden til det vi også i overskuelig fremtid kommer til å være mye bedre på enn maskiner; nemlig menneskelig kontakt med pasienter og pårørende som søker trøst og informasjon, ofte lindring og noen ganger helbredelse. Intet menneskelig er oss fremmed, heller ikke i 2026.
Informasjonsteknologien har ført til enorme endringer i hvordan vi som profesjon kommuniserer med hverandre og storsamfunnet. Jeg håper dere har lagt merke til økt tilstedeværelse av Nbf i det digitale rommet, for tiden mest på Facebook og Instagram, men vi er forberedt på at plattformene nok vil kunne endre seg med tiden. Vær med og følg oss! Bli med, kommenter utspillene våre og hjelp oss å spre viktige nyheter fra pediatrien ut i verden. Om noen av dere savner en oppsummering av siste halvårs aktiviteter og noe om det som kommer finner dere det i presentasjonen «Nytt fra styret» i Teams OUSHF-X Barneleger i Norge under «Nbf informasjonskanal».
Jeg avslutter også denne lederspalten med en musikkanbefaling som passer til utgavens tema. Som tyskfødt datanerd med ungdomstid på 70- og 80-tallet burde jeg selvsagt anbefalt Kraftwerks «Wir sind die Roboter». Men nei!
Mitt musikktips er fra 1989, det året jeg kom som eventyrlysten gjestestudent til Trondheim og fant både kjærligheten og et nytt hjemland. Låten tematiserer spenningen mellom vår følelsesstyrte menneskelighet og vår søken etter å
gjenfinne den samme menneskeligheten i møte med maskinen – og hvordan det kan bli et skummelt kaninhull å forsvinne i. Akkurat som for Terentz, akkurat som på 80-tallet og akkurat som nå.
Finn fram artisten Kate Bush i din favoritt streamingtjeneste og hør på «Deeper Understanding». Kos deg samtidig med dette flotte nummeret av Paidos. Rigg deg til analogt, tenn et stearinlys og ha noe godt i koppen før du glir inn i Paidos sitt Tekno-kaninhull. God lesing!
*Til de yngste blant kollegaene: en «musikkassett» er en firkantet gjenstand med lydbånd inni som man brukte til å spille inn lyd på i gamle dager. Vi hadde også slike til å diktere journaler (aldrende red.anm.).
Tuzulby er indisert som en del av et omfattende behandlingsprogram for oppmerksomhets-/hyperaktivitetsforstyrrelse (ADHD) hos barn og ungdom 6-17 år når avhjelpende tiltak alene viser seg å være utilstrekkelige1


Vanedannende legemidler. Utvis særlig forsiktighet ved forskrivning av dette legemidlet
Tuzulby (metylfenidat), depottyggetabletter 20 mg, 30 mg og 40 mg.
Indikasjoner: Indisert som en del av et omfattende behandlingsprogram for oppmerksomhets- / hyperaktivitetsforstyrrelse (ADHD) hos barn og ungdom 6-17 år når avhjelpende tiltak alene viser seg å være utilstrekkelige. Behandling må være under tilsyn av en spesialist i adferdsforstyrrelser hos barn. Diagnosen bør stilles i henhold til kriteriene i Diagnostic and Statistical Manual of Mental Disorders Fourth Edition (DSM-IV) eller retningslinjene i International Classification of Diseases, Tenth Revision (ICD-10) og bør være basert på en fullstendig historikk og evaluering av pasienten. Diagnose kan ikke stilles utelukkende ved tilstedeværelse av ett eller flere symptomer. Dosering og bruk: Behandling må innledes under tilsyn av en spesialist på adferdsforstyrrelser hos barn og/eller ungdom. Depottyggetablettene består av en komponent med umiddelbar frisetting (30 %) og en depot-komponent (70 %). Det er utviklet for å levere terapeutiske plasmanivåer i en periode på ca. 8 timer etter administrering. For bytte fra legemidler med umiddelbar frisetting til depottyggetabletter, se SPC. Dosetitrering: Nøye dosetitrering er nødvendig ved oppstart. Det bør startes med lavest mulig dose. Behandling av hyperkinetiske forstyrrelser / ADHD hos barn og ungdom (fra 6-17 år): Anbefalt startdose 20 mg gitt oralt én gang daglig om morgenen. Dosen kan titreres opp eller ned ukentlig i trinn på 10 mg, 15 mg eller 20 mg. Dosen bør individualiseres i henhold til pasientens behandlingsbehov og respons. Maks daglig dose er 60 mg. Langtidsbruk (>12 måneder) hos barn og ungdom (fra 6-17 år): Sikkerheten og effekten av langtidsbruk har ikke blitt systematisk evaluert i kontrollerte studier. Behandlingen bør ikke og trenger ikke være på ubestemt tid. Behandling avbrytes vanligvis under eller etter puberteten. Ved langtidsbruk bør man revurdere langtidsnytten med jevne mellomrom for den enkelte pasient med prøveperioder uten medisin for å vurdere pasientens funksjon uten farmakoterapi. Det anbefales at metylfenidat fjernes minst én gang årlig for å vurdere barnets tilstand (fortrinnsvis i skoleferier). Forbedring kan opprettholdes når legemidlet seponeres enten midlertidig eller permanent. Dosereduksjon og seponering: Behandlingen må avbrytes hvis symptomene ikke bedres etter passende dosejustering over en periode på en måned. Dersom det oppstår paradoksal forverring av symptomer eller andre alvorlige bivirkninger, skal dosen reduseres eller seponeres. Administrasjonsmåte: Oral bruk. En gang daglig om morgenen med eller uten mat. Må tygges og ikke svelges hel eller knuses. Utvalgt sikkerhetsinformasjon: Kontraindisert ved overfølsomhet for virkestoffet eller noen av hjelpestoffene (aspartam (E 951)). Grønn stær. Fekromocytom. Under behandling med MAO-hemmere, eller innen minimum 14 dager etter seponering av disse legemidlene, på grunn av risiko for hypertensiv krise. Hypertyreose eller tyreotoksikose Diagnose eller historikk med alvorlig depresjon, anoreksia nervosa / anorektiske lidelser, selvmordstendenser, psykotiske symptomer, alvorlige stemningslidelser, mani, schizofreni, psykopatisk / borderline personlighetsforstyrrelse. Diagnose eller historie med alvorlig og episodisk (type 1) bipolar (affektiv) lidelse (som ikke er godt kontrollert). Eksisterende kardiovaskulære lidelser inkludert alvorlig hypertensjon, hjertesvikt, arteriell okklusiv sykdom, angina, hemodynamisk signifikant medfødt hjertesykdom, kardiomyopatier, hjerteinfarkt, potensielt livstruende arytmier og kanalopatier (lidelser forårsaket av dysfunksjonen til ionekanalene). Eksisterende cerebrovaskulære lidelser, cerebral aneurisme, vaskulære abnormiteter inkludert vaskulitt eller hjerneslag eller kjente risikofaktorer for cerebrovaskulære lidelser. Advarsler og interaksjoner: Kardiovaskulær status bør overvåkes nøye. Blodtrykk og puls bør registreres på centildiagrammet ved hver dosejustering og deretter minst hver 6. måned. Pasienter som utvikler symptomer, slik som hjertebank, anstrengende brystsmerter, uforklarlig synkope, dyspné eller andre symptomer som tyder på hjertesykdom under behandling, bør gjennomgå en umiddelbar hjerteevaluering av spesialist. Plutselig død: sentralstimulerende legemidler anbefales ikke hos barn eller ungdom med kjente strukturelle hjerteavvik, kardiomyopati, alvorlige hjerterytmeforstyrrelser eller andre alvorlige hjerteproblemer som kan gjøre dem mer sårbare overfor de sympatomimetiske effektene av legemiddelet. Utvikling av nye eller forverring av eksisterende psykiatriske lidelser bør overvåkes ved hver dosejustering, deretter minst hver 6. måned og ved hvert besøk. Hos psykotiske pasienter kan administrering forverre symptomene på atferdsforstyrrelser og tankeforstyrrelser. Utvikling av nye psykotiske eller maniske symptomer. Forekomst av eller forverring av aggressiv eller fiendtlig oppførsel. Selvmordstendens. Utbrudd av eller forverringen av motoriske og verbale tics. Forverring av allerede eksisterende angst, agitasjon eller spenning. Moderat redusert vektøkning og veksthemming er rapportert ved langtidsbruk. Brukes med forsiktighet hos pasienter med epilepsi. Brukes med forsiktighet hos pasienter med kjent narkotika- eller alkoholavhengighet på grunn av en mulighet for misbruk, feilbruk eller ulovlig bruk. Langvarige og smertefulle ereksjoner er rapportert. Økt intraokulært trykk (IOT) og glaukom (inkludert åpenvinklet glaukom og trangvinklet glaukom) er rapportert. Inneholder natrium og aspartam. Aspartam er en kilde til fenylalanin. Fenylalanin kan være skadelig hvis du har PKU (fenylketonuri/Føllings sykdom). Skal ikke brukes under graviditet. En risiko for nyfødte/spedbarn kan ikke utelukkes ved amming. Moderat påvirkning på evnen til å kjøre bil og bruke maskiner. Det er rapporter som indikerer at metylfenidat kan hemme metabolismen av antikoagulanter av kumarintypen, antikonvulsiva (f.eks. fenobarbital, fenytoin, primodon) og noen antidepressiva (trisykliske antidepressiva og selektive serotoninreopptakshemmere). Interaksjoner: Kan redusere effektiviteten til legemidler som brukes til å behandle hypertensjon. Forsiktighet anbefales ved andre legemidler som også kan øke blodtrykket, klonidin og dopaminerge legemidler, inkl. antipsykotika. Alkohol anbefales ikke. Ved et planlagt kirurgisk inngrep anbefales ikke metylfenidat samme dag. Generelt er de vanligste bivirkningene som er rapportert i forbindelse med metylfenidatbehandling med en svært vanlig frekvens nedsatt appetitt, søvnløshet, nervøsitet, hodepine, kvalme og munntørrhet. Pakning og pris: Depottyggetabletter 20 mg 30 stk, 323,70 kr, 30 mg 30 stk, 413,30 kr, 40 mg 30 stk, 587,50 kr Reseptgruppe: A. Refusjon: Blåresept. For mer informasjon, se Tuzulby SPC godkjent 12/2025 Innehaver av markedsføringstillatelsen: Neuraxpharma Pharmaceuticals, SL, Barcelona, Spania Kontakt: Neuraxpharm Sweden AB, www.neuraxpharm.com/se

Katrine Engen, paidos@barnelegeforeningen.no
«Må jeg?»
Nikket fra sjefen var ikke til å misforstå. Kort og konsist, akkompagnert av et smil som avslørte en slags fordekt sympati til slutt.
«Du vet det er fellesferie. Kom igjen, alle klarer det her!»
Scenen kunne vært hentet fra en hvilken som helst poliklinikk i utkant-Norge. Er nevrologen bortreist kan du ikke gjemme deg i skittentøyskurven og sutre at du er femstjernersspesialist i sjeldenmedisin. I bunn og grunn er du generalistspesialist du også, og fullstendig kapabel til å bedømme sånn høvelig hvor skakk toåringen er i grovmotorikken. Psykiatri har du også hatt, med fullt gangbar doktorlisens til å snakke om hodepinen til fjortisen med vondt i livet. Du.Har.Bare.Ikke.Lyst!
Det hadde ikke jeg heller, den sommerferien på desken i lokalavisen, da den ansvarlige for spalten «På tråden» hadde pikkpakket seg og grilldressen av gårde til tre fellesferieuker på campingplassen. Tilbake lå det lydisolerte, lille avlukket han brukte som kontor, med en fryktinngytende fasttelefon plassert midt på bordet. Beistet glodde olmt tilbake på meg, som om den fantaserte om å gnage seg inn i øret mitt og kvele meg med den ekle telefontråden sin.
«Du får ringe hvis døm bli helt gærne, da», sa redaktøren. «Trusler og sånt ærn´te greit, vettu».
Jeg vet ikke helt hvor grensen går for «helt gæren» i resten av Norge. Ikke rakk jeg å reflektere nevneverdig rundt det heller, før lyden av beistet skar gjennom stratosfæren. Jeg antar det var den samme ringetonen Hitler brukte da han annekterte Tsjekkia. Det var bare å hoppe i det – og ta røret.
«Det er høl i veien der hvor du bor ja...og det er jævlig for deg, sier du. Også har du lang vei til postkassa og du er forbannet på kommunestyret».

De tre ukene ga et representativt inntrykk av typen henvendelser til lokalavisens «Si din ærlige mening»-spalte. Det gikk mye i kommunale tjenester, primært sortert innunder parkvesenet, gjerne i form av trafikkfarlige busker og kratt, forsøpling og selvsagt slageren «høl i veien». Lokalpatriotisme, i form av til dels graverende beskrivelser av «Særpingær» (folk fra Sarpsborg, red.anm.) og lokale fotball- og ishockeylag var faste innslag. Bompenger, parkeringsplasser og katter som gjør fra seg på steder de ikke skal utgjorde også egne kategorier. Ellers var klager på pris eller kvalitet en gjenganger.
«Du har kjøpt ei Jerrykanne med etterbarberingsvann til 19.90 på Svinesund der korken datt av i bilen din. Det hørtes veldig kjedelig ut! Og prisen på bacon på rull er for dyr, og du hater bomstasjonen, sier du»
Selv om det ofte var trivielle saker som ble påpekt var det ingenting i veien for å løfte de store politiske eller eksistensielle linjene.
«Dere ringer fra Himmelropet Bibelcamping for å si at Gud hater servo-styring, ja. For uten den hadde bilene vært så tungkjørte at




kvinner ikke kunne kjøre dem og da hadde vi sluppet kvinnfolk bak rattet. Kvinner bør ikke ha stemmerett heller, og forresten skal dere ha koselig basar på lørdag. Nettopp!».
Det ble selvfølgelig ikke tettet et eneste hull på østfoldske riksveier gjennom spalten «På tråden» i Fredrikstad Blad. Derimot ble et ganske betydelig antall østfoldinger hørt, lyttet til, validert og iblant trøstet litt også. Retrospektivt har jeg lurt på om sykehus-Norge sitter på et uforløst potensial akkurat her.
Den moderne hverdagen gir ikke bare rom for tvil om egne evner, men også ganske mye frustrasjon. Hadde det ikke vært fint å kunne ventilere fortvilelsen over håpløse journalsystemer, uberegnelig programvare og New Public Management i ny og ne? Kanskje kunne det bufret noen av de dagene der doktorlivet virkelig har tårnet seg opp? Med fare for å trivialisere på linje med lokalavisene; trenger vi kanskje en tålmodig stemme som kan trøste og anerkjenne oss, enten det handler om rullebacon eller helsepolitikk? En som er trygg, nær og lokal – bare åtte tastetrykk unna på fasttelefonen?
Paidos starter 2026 med en utgave om de teknologiske mulighetene som er i ferd med å vokse frem i faget vårt. Du kan lese om hvordan biomedisinsk forskning har gått fra primitive proteser til teknologiske muligheter vi bare aner konturene av. Du får en statusrapport om kunstig intelligens i barnekardiologien av Henrik Brun, og kan lese om prosjektet Hjertesang som tar hjertelyden inn i sorgarbeid
gjennom høyteknologisk musikkterapi. Helge Ræder skriver om hvordan vi forholder oss til dingser som skjønner at barnet er sykt før vi gjør det, og ergoterapeut Tone Mjøen gir en grundig innføring i teknologien bak alternativ supplerende kommunikasjon (ASK). Johannes Rolin tar deg med på et personlig og pediatrisk safari til Zanzibar med tanker de fleste av oss kan kjenne seg igjen i, og Nettverk for legemidler til barn forteller om 3D-printing av legemidler som sikrer tryggere og bedre behandling – og at barna for en gangs skyld er først i køen.
Det er lett å undervurdere både egen og lokalmedienes betydning. I et samfunn der vi stadig avanseres, utvikles og subspesialiseres kan noen og enhver begynne å tvile på seg selv. I stedet burde vi kanskje fremelske lokalavisenes eksistensprinsipp; det finnes alltid en sak! Alle har noe å bidra med. Ingen kan alt. Alle kan noe. Alt er faktisk nærmere enn vi tror.
Kirkegården er full av uunnværlige superspesialister. Med den globale teknologiske utviklingen bestemmer noen kanskje at fasttelefonene skal flytte dit også. Trøst og kollegastøtte vil vi trenge likevel – og er noe vi alle kan bidra med. Helt lokalt, der vi er. Enn så lenge har vi nok av fasttelefoner. Bare ring meg, du.




Fordi de fleste sped - og småbarn med kumelkproteinallergi er sensibilisert mot kaseinproteinet 1-3


Referanser:
1. Bartuzi Z, et al. Curr Allergy Asthma Rep. 2017 Jul;17(7):46. “Contribution of Molecular Allergen Analysis in Diagnosis of Milk Allergy”
2. Ito K, et al. Clin Mol Allergy. 2012 Jan 2;10(1):1. “The usefulness of casein-specific IgE and IgG4 antibodies in cow’s milk allergic children”
3. Vila L, et al. Clin Exp Allergy. 2001 Oct;31(10):1599-606. “Role of conformational and linear epitopes in the achievement of tolerance in cow’s milk allergy”
VIKTIG: Morsmelk er spedbarnets beste føde og om ammingen avbrytes kan det være vanskelig å fortsette. Bruk av morsmelkerstatning kan minske tilgangen til morsmelk. Tenk på fordelene med amming før du introduserer morsmelkerstatning. Et variert kosthold er gunstig for ammende mødre. Foreldre skal informeres av helsepersonell når det gjelder barnets kost. Det er meget viktig å følge instruksjoner for tilberedning. Feil håndtering kan påvirke barnets helse. Nutramigen produktene er næringsmidler til spesielle medisinske formål og skal brukes under medisinsk tilsyn. Produktene skal ikke gis parenteralt.
*Varemerke tilhører Mead Johnson og Company, LLC. ©2026 Mead Johnson & Company, LLC. Alle rettigheter forbeholdes
02/2026 RKT- M 80750


Paidos 2026
Fagpressens redaktørplakat ligger til grunn for utgivelsen. Signerte artikler og innlegg står for forfatterens egen regning, og samsvarer ikke nødvendigvis med redaksjonens eller Norsk barnelegeforenings synspunkter. Paidos forbeholder seg retten til å oppbevare og publisere artikler og annet materiale også på internett.
Paidos skal
• Sette fokus på viktige barnemedisinske tema
• Være et vindu for samfunn og media mot norsk barnemedisin
• Jobbe for økt interesse for barnehelse i et nasjonalt og internasjonalt perspektiv
• Være et medlemsblad for Norsk Barnelegeforening
ISSN: 1503-5360 Norsk barnelegeforening
Redaktør
Katrine Engen (Lillehammer) (paidos@barnelegeforeningen.no)
Redaksjonsmedarbeidere
Erle Kristensen (OUS, vararedaktør)
Kari Holte (Kalnes)
Kristoffer Brodwall (Haukeland)
Anatol Grosse (Stavanger)
Kontaktpersoner
Ingrid Wæraas Rønning (Hammerfest)
Martin Hotvedt (UNN)
Eva Brekke (Bodø)
Beate Horsberg Eriksen (Ålesund)
Anders Bjørkhaug (Førde)
Therese Visted (Haukeland)
Ida Hausken Haugann (Haugesund)
Jon Grøtta (Elverum)
Ina Hartløff Helland (Ahus)
Ingebjørg Hagen Agøy (Skien)
Jon Skranes (Arendal)
Anne Kathrine Olsen (Kristiansand)
Anatol Grosse (Stavanger)
Ingebjørg Hagen Agøy (Skien)
Henrik Underthun Irgens (Nettverket)
Layout, annonser og produksjon
Apriil Media AS media@apriil.no www.apriil.no
Tlf. 988 19 348
Materiellfrister/utgivelse:
Frister oppdateres på pedweb.no
Opplag: 1600
Antall utgivelser per år: 3
Paidos på nett: www.paidos.no
Abonnement
210 kr pr år/3 nr. Kan bestilles ved mail til: paidos@barnelegeforeningen.no
06
10
12
14
18
22
24
Leder har ordet
Redaktøren har ordet
Oppslagstavla
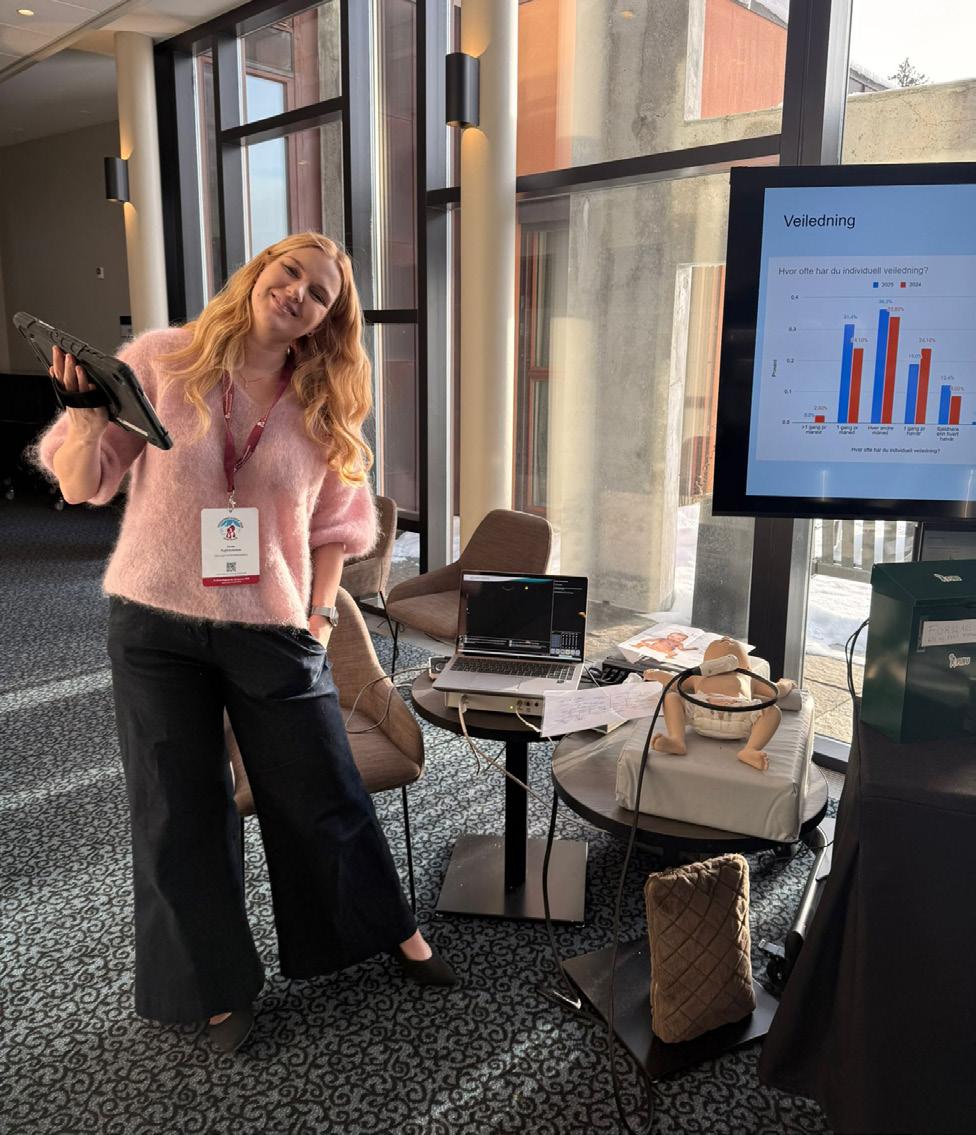
Pediaterdagene Oslo 2026 – stemningsrapport i bilder
KI i barnekardiologien – hvor er vi?
Henrik Brun
Hjertesang
Jens Erik Asmundseth og Merethe Wolf Lindvall
Når klokka vet at barnet er sykt før barnelegen
Helge Ræder
Fremtidens teknologi i barneavdelingen
Adrián M. Llop. Recha
28 Øyestyrt talemaskin
30
34
38
41
Tone Mjøen
Alternativ supplerende kommunikasjon
Tone Mjøen
Vindu mot verden: En personlig og pediatrisk safari
Johannes Rolin
Nytt fra Nettverket: 3D-printede legemidler – Ny teknologi for tryggere, mer presis og barnevennlig behandling
Gunn Therese Sørland, Ragnhild Haugse og Henrik Irgens
Når systemsvikt øker barnas risiko: Post-eksponeringsprofylakse til barn født av mødre med Hepatitt B Margrethe Greve Isdal, Robert Whitaker og Ane-Kristine Finbråthen
45
Nytt fra Acta Paediatrica
Handle slik at virkningene av din handling er forenlige med fortsatt ekte menneskelig liv på jorden
Hans Jonas
Forsiden: Ikke teknologiens uendelige muligheter, men snøvær i Tromsø. Foto: Katrine Engen

Barneombudet og Barnelegeforeningen gratulerer foreldreinitiativet «Smarttelefonfri barndom» med Barnehelseprisen 2025 Smarttelefonfri barndom er et foreldredrevet nettverk som inviterer til dialog, erfaringsdeling og frivillig samarbeid mellom foreldre som ønsker å utsette smarttelefoner til etter barneskolen. Les mer om dette på smarttelefonfribarndom.no
Hold av datoene 3. – 5. juni! Barneavdelingen
Elverum er vertskap for årets Vårmøte, og lover spennende faglig program. Bli med på Skibladner-cruise på Mjøsa til historiske omgivelser på Hoel gård.
Ta det med ro – spalten «Born i Bilete» er ikke lagt ned. Denne gangen har kunstjournalist Dagfinn og redaktør Katrine gått sammen om et tverrkulturelt prosjekt – og anmelder
Jakob Strids barnebok; «Den fantastiske bussen». Dessverre er bussen litt forsinket, med forventet ankomsttid neste nummer.
Vi oppfordrer alle barneleger til å lese den helt spesielle boka. I tillegg utfordrer vi alle med spørsmålet; hva feiler den ene hovedpersonen, lille Timo?
Trond Markestads skrev i Paidos 2020;38(3):158 og uttrykte bekymring for treffsikkerheten til PEVS, med spesielt fokus på vurdering av allmenntilstanden til barn. Håvard Trønnes, Mette Engan og undertegnede svarte. Trønnes skrev om Yale-skjemaet som har blitt oversatt og modifisert av Markestad og beskriver vurdering av barns allmenntilstand i større detalj enn det PEVS gjør. Trønnes henviste også til en UKOM-rapport der det anbefales at fagmiljøene utarbeider en mer enhetlig forståelse av hvordan allmenntilstand hos barn beskrives og vurderes. Debattantene var enige om at «atferd» og «bevissthet» bedre beskriver det vi snakker om enn ordet «allmenntilstand». Etter denne meningsutvekslingen har Norsk forening for allmennmedisin ved Faggruppe Legevakt, Nasjonalt kompetansesenter for legevaktmedisin og Norsk barnelegeforening ved Kvalitetsutvalget utarbeidet revidert «adferdskategorien» i PEVS-skjema der elementer fra Yale er tatt med. Markestad har blitt konsulert og Unni Tveit Hinna, tidligere leder av Nasjonalt PedSAFE nettverk har bidratt. I Helse Sør-Øst har vi kontaktet Metavision for oppdatering av skjemaet i elektronisk pasientkurve.
Anne Lee Solevåg, Kvalitetsutvalget Nbf


Neste utgave –og konkurranse!
Er det VM-feber på avdelingen din? Årets sommerutgave har fått tittelen «Lagspill». Dødlinja denne gang er 3. mai.
Vi håper alle barneavdelinger vil markere årets «Fotballtrøyefredag» 29. mai og sende sitt bidrag til bladet. Mest kreative innslag vinner premie Skriv til oss på e-post paidos@barnelegeforeningen.no

DSogTSC: EPIDYOLEX®finansieres avsykehus(H-resept) ogerinnførtav Beslutningsforum.2,11

EPIDYOLEX® er en tilleggsbehandling av anfall forbundet med LGS, DS og TSC.1–10
EPIDYOLEX® – betydelig og vedvarende reduksjon av anfall forbundet med LGS, DS og TSC.#1–8
EPIDYOLEX® kan forbedre pasienters ikke-anfallsrelaterte utfall, som kognisjon, atferd og kommunikasjon, slik det er rapportert av omsorgspersoner†7
EPIDYOLEX® tolereres generelt godt, med en konsistent tolerabilitetsprofil. Bivirkninger oppstår vanligvis tidlig i behandlingen og har vært forbigående og konsistente i alle LGS-, DS- og TSC-studier. De vanligste bivirkningene assosiert med EPIDYOLEX® er nedsatt appetitt, somnolens, oppkast, pyreksi, diaré og utmattelse.‡1–6
EPIDYOLEX® er indisert til bruk som adjuvant behandling av anfall i forbindelse med LGS eller DS, gitt sammen med klobazam*, hos pasienter som er 2 år og eldre. Epidyolex® er indisert til bruk som adjuvant behandling av anfall i forbindelse med TSC hos pasienter som er 2 år og eldre.2
* Klobazam er for tiden ikke markedsført i Norge. # EPIDYOLEX® demonstrerte klinisk signifikante reduksjoner i LGS-, DS- og TSC-assosierte anfall vs. placebo i kliniske studier, samt reduksjon i alvorlighetsgrad av anfall fra baseline.2,5 † Ikke-anfallsrelaterte utfall ble evaluert ved hjelp av den globale undersøkelsen BECOME.7 ‡ For mer detaljert sikkerhetsinformasjon, se preparatomtalen.2 DS, Dravet syndrom; LGS, Lennox-Gastaut syndrom; TSC, tuberøs sklerosekompleks. Referanser: 1. Thiele EA, et al. JAMA Neurol. 2021;78(3):285–292. 2. Epidyolex® Summary of Product Characteristics. Godkjent: mai 2023. 3. Patel AD, et al. Epilepsia. 2021;62(9):2228–2239. 4. Scheffer IE, et al. Epilepsia. 2021;62(10):2505–2517. 5. Privitera M, et al. Epilepsia. 2021;62:1130–1140. 6. Cohen JM, et al. Epilepsia. 2021;62:2218–2227. 7. Berg A, et al. Epilepsy Research. 2023;107280:0920–1211. 8. Thiele EA, et al. Epilepsia. 2021;62(9):2228–2239. 9. Marchese F, et al. SN Compr Clin Med. 2021;3:2167–2179. 10. Raga S, et al. Epileptic Disord. 2021;23(1):40–52 11. https://nyemetoder.no/metoder/cannabidiol-epidyolex (Dato for tilgang: 08/2025) Dato for utarbeidelse: august 2025. NO-EPX-2500030.
Epidyolex «Cannabidiol» mikstur
Reseptgruppe: A Indikasjoner: Brukes som tilleggsbehandling, sammen med klobazam, mot anfall forbundet med Lennox-Gastaut syndrom (LGS) eller Dravet syndrom (DS) hos pasienter ≥ 2 år. Tilleggsbehandling mot anfall forbundet med tuberøs sklerose-kompleks (TSC) hos pasienter ≥2 år.
Dosering: Behandling skal initieres og følges opp av lege med erfaring i behandling av epilepsi. Doseøkninger til mer enn 10 mg/kg/dag må gjøres basert på nytte og risiko og i samsvar med den fullstendige overvåkingsplanen. LGS og DS: Anbefalt startdose: 2,5 mg/kg to ganger daglig (5 mg/kg/dag) i 1 uke. Vedlikeholdsdose: 5 mg/kg to ganger daglig (10 mg/kg/dag). Maksimaldose: 10 mg/kg to ganger daglig (20 mg/kg/dag). TSC: Anbefalt startdose: 2,5 mg/kg to ganger daglig (5 mg/kg/dag) i 1 uke. Vedlikeholdsdose: 5 mg/kg to ganger daglig (10 mg/kg/dag). Maksimaldose: 12,5 mg/kg to ganger daglig (25 mg/kg/dag). Seponering: Dosen skal reduseres gradvis. 10 % reduksjon per dag i 10 dager er undersøkt, men langsommere eller raskere nedtitrering kan være nødvendig. Glemt dose: Ved én eller flere glemte doser, skal disse ikke kompenseres for. Dosering gjenopptas ihht. behandlingsplan. Ved glemte doser i mer enn 7 dager skal det opptitreres til terapeutisk dose. Spesielle pasientgrupper: Nedsatt leverfunksjon: Forsiktighet utvises med moderat eller alvorlig nedsatt leverfunksjon (Child-Pugh B el. C) og lavere startdose, vedlikeholdsdose og maks. dose anbefales. Se SPC for doseringsanbefalinger. Nedsatt nyrefunksjon: Ingen erfaring ved terminal nyresykdom. Ikke kjent om cannabidiol kan fjernes ved dialyse. Barn: LGS og DS: Ikke relevant for barn < 6 måneder. Sikkerhet og effekt hos barn ≥ 6 måneder til < 2 år er ikke fastslått. TSC: Ikke relevant for barn < 1 måned. Sikkerhet og effekt hos barn ≥ 1 måned til < 2 år er ikke fastslått. Eldre: Ikke fastslått om personer > 55 år har annen effekt enn yngre. Startdose bør være i nedre doseområde pga. høyere forekomst av nedsatt lever-, nyre- eller hjertefunksjon og samtidig sykdom eller annen legemiddelbehandling. Annet: Behov for dosejusteringer av cannabidiol eller samtidig antiepileptika bør evalueres med tanke på interaksjoner. Administrering: Til oral bruk. Mat kan øke konsentrasjonen og dosene må derfor tas konsekvent enten med eller uten mat, med lik sammensetning, også under ketogen diett. Kontraindikasjoner: Overfølsomhet overfor noen av innholdsstoffene Transaminaser > 3xULN og bilirubin > 2xULN. Forsiktighetsregler: Hepatocellulær skade: Kan gi doserelatert økning av levertransaminaser, vanligvis i løpet av de første 2 mnd., men er sett opptil 18 mnd. etter behandlingsstart, særlig ved bruk av valproat. Klobazam kan også øke levertransaminaser. Dosejustering eller seponering
Mer informasjon finner du på www.epidyolex.no
av valproat eller dosejustering av klobazam skal vurderes. Økte transaminasenivåer på > 3xULN sammen med bilirubin > 2xULN uten alternativ forklaring, er en viktig prediktor på alvorlig leverskade og behandling må evalueres. Se SPC for informasjon om overvåkning av leverfunksjonen. Ved kliniske tegn eller symptomer på nedsatt leverfunksjon, skal serumtransaminaser og total bilirubin måles umiddelbart, og behandlingen avbrytes eller seponeres. Cannabidiol skal seponeres hos alle som får transaminaser > 3xULN og bilirubin > 2xULN, samt ved vedvarende forhøyning på > 5xULN. Somnolens og sedasjon: Kan forekomme, vanligvis tidlig i behandlingen og kan forsvinne ved fortsatt behandling. Høyere forekomst ved samtidig bruk av klobazam. Kan potenseres av andre CNS-dempende midler, inkl. alkohol. Økt anfallsfrekvens: Kan forekomme, noe som kan kreve dosejustering av cannabidiol og/ eller samtidig antiepileptika, eller seponering av cannabidiol ved negativt nytte/risikoforhold. Suicidal atferd og selvmordstanker: Er sett ved bruk av antiepileptika. Pasienter bør overvåkes for tegn på suicidal atferd og selvmordstanker, og hensiktsmessig behandling vurderes. Pasienter/omsorgspersoner bør søke hjelp ved tegn på suicidal atferd og selvmordstanker. Vekttap: Kan forårsake vekttap eller redusert vektøkning, noe som kan gi redusert høydevekst. Sjekkes regelmessig. Inneholder etanol og benzylalkohol: Henholdsvis 79 mg/ml etanol og 0,0003 mg/ml benzylalkohol. Inneholder sesamolje: Kan i sjeldne tilfeller gi alvorlige allergiske reaksjoner. Interaksjoner: Dosejustering kan bli nødvendig ved samtidig bruk av CYP3A4- eller CYP2C19-induktorer, UGT-hemmere og antiepileptika. Epidyolex kan også påvirke andre legemidler, inkludert CYP-, UGT- og P-gp-substrater. Bivirkninger: Svært vanlige: Nedsatt appetitt, diaré, oppkast, fatigue, feber, somnolens Vanlige: Kvalme, utslett, pneumoni, urinveisinfeksjon, økte leverenzymer, hoste, letargi, krampeanfall, aggresjon, irritabilitet, vekttap. Se felleskatalogtekst eller preparatomtale (SPC) for mer informasjon. Innehaver av markedsføringstillatelsen: Jazz Pharmaceuticals Ireland Ltd., For mer informasjon kontakt Jazz Pharmaceuticals: medinfo-int@ jazzpharma.com Pakninger og priser 07.04.2025: 100 ml (1 × 100 ml flaske): kr. 15544,90 (priser og ev. refusjon oppdateres hver 14. dag). Refusjon: H-resept: N03A X24 Cannabidiol Refusjonsberettiget bruk: Der det er utarbeidet nasjonale handlingsprogrammer/nasjonal faglig retningslinje og/eller anbefalinger fra RHF/LIS spesialistgruppe skal rekvirering gjøres i tråd med disse. Vilkår 216: Refusjon ytes kun etter resept fra sykehuslege eller avtalespesialist. Dato for utforming: April 2025 Basert på SPC godkjent av DMP/EMA: September 2024










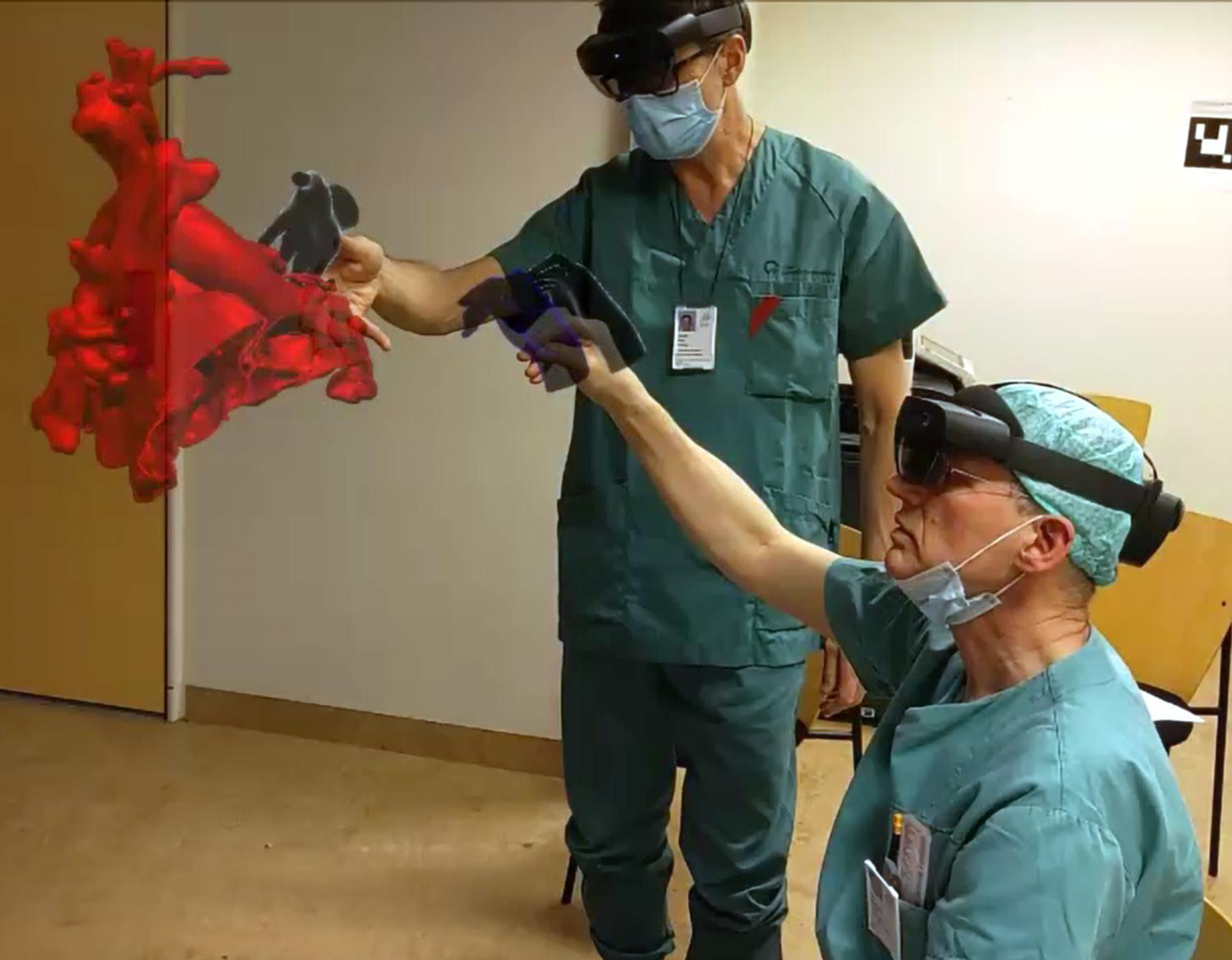
Kunstig intelligens (KI) har de siste årene gått fra å være et futuristisk begrep til å bli en konkret del av den kliniske hverdagen i medisinen, og voksenkardiologien baner vei. I barnekardiologien har utviklingen vært mer forsiktig. Det skyldes ikke mangel på potensiale, men kanskje heller særskilte utfordringer knyttet til små pasientpopulasjoner, stor heterogenitet i data og strenge krav til sikkerhet og dokumentasjon. Spørsmålet er likevel ikke OM KI vil få en rolle i barnekardiologien, men HVORDAN og HVOR RASKT.
Tekst: Henrik Brun, overlege Barnekardiologisk avdeling OUS og Professor, Universitetet i Oslo
Hva mener vi med kunstig intelligens?
US Food and Drug Administration (FDA) godkjenner medisinsk KI for det amerikanske markedet slik CE merking gjelder i Europa. FDA definerer KI som maskinbaserte systemer som kan oppfatte, lære av data og generere prediksjoner, anbefalinger eller beslutninger for å oppnå menneskedefinerte mål. I medisinsk sammenheng innebærer dette blant annet programvare som analyserer medisinske bilder, fysiologiske signaler eller journaldata for å støtte eller gjøre kliniske vurderinger og bidra til beslutninger om behandling.
Det er viktig å understreke at dagens KI-systemer ikke «tenker» selv, men er avanserte statistiske modeller som er trent på store mengder data. Kvaliteten på det man får ut er derfor direkte avhengig av kvaliteten, bredden og representativiteten i treningsdataene – et særlig viktig poeng i pediatrien og barnekardiologien med sin store individuelle variasjon i morfologi, behandlingsløsninger og funksjon.
KI i kardiologi – barn henger etter voksne
Per 2025 var over 1200 KI-baserte medisinske produkter FDA-godkjent, hvorav rundt 10 % innen kardiologi. Kun et fåtall KI-verktøy er spesifikt godkjent for pediatrisk bruk, og svært få innen barnekardiologi.
Kunstig intelligens vil ikke erstatte barnekardiologen – men kan, brukt riktig, bli en verdifull og ansvarlig samarbeidspartner
De fleste pediatriske FDA-godkjenningene bygger på såkalt «510k»-prosedyre, der man viser til likhet med allerede godkjente KI-verktøy, ofte fra voksenkardiologi og med begrenset pediatrisk validering.
Dette illustrerer et sentralt paradoks: Barn med medfødte hjertefeil kunne hatt stor nytte av KI-støtte, nettopp fordi man særlig i de sjeldne og komplekse tilfellene mangler godt beslutningsgrunnlag og kunne trengt hele verdens erfaring som beslutningsgrunnlag - men mangelen på tilstrekkelig store, standardiserte pediatriske datasett bremser utviklingen.
Ekkokardiografi
Ekkolaboratoriet er et av områdene der enkel KI har vært i bruk en god stund til automatisering av bildeanalyse. Kommersiell programvare kan i dag tilby automatisk måling av volum, ejeksjonsfraksjon, strain og Doppler-parametre. Nye verktøy, for eksempel kvantitering av klaffelekkasje, er lansert. Disse verktøyene kan redusere tidsbruk, inter- og intra-observatørvariabilitet, men de fleste er utviklet og validert på voksne pasienter. Pediatrisk bruk krever derfor kritisk vurdering og lokal validering. Automatiserte analyser stiller like store krav til kvaliteten på bildeopptakene som manuell analyse.
Innen fosterekkokardiografi har KI-baserte «Viewfinder»systemer vist lovende resultater for automatisk gjenkjenning av standardprojeksjoner og også enkelte strukturelle avvik. Dette kan på sikt bidra til bedre og mer ensartet kvalitet, særlig i miljøer med begrenset volum og erfaring.
MR og CT av hjertet
Innen hjerte-MR brukes KI hovedsakelig til automatisert segmentering av ventrikler for volumberegning og ejeksjonsfraksjon, oftest som utgangspunkt for manuell redigering. KI kan også gjøre flow-analyse og vevskarakteristikk av for eksempel arr og fibrosepåvisning i myokard. For CT og MR
muliggjør KI-basert segmentering også effektiv konvertering til tredimensjonale modeller som kan brukes i kirurgisk planlegging og simulering ved komplekse medfødte hjertefeil.
Elektrokardiografi
KI-basert analyse av EKG er etablert for voksenkardiologi, blant annet for arytmideteksjon i langtids-EKG og såkalte «event recorders». Risikoprediksjon fra standard 12-kanals EKG er et område der det forventes fremskritt. På samme måte som bilde-algoritmer kan se en tumor tidligere enn radiologens øye kan EKG-algoritmene gi diagnostisk og prognostisk informasjon som ellers ikke fanges opp. I pediatrien er utviklingen mer fragmentert. Variasjon med alder, hjertefrekvens og anatomi gjør modellering mer krevende. Likevel viser nyere studier at forklarbar KI (XAI) kan identifisere subtile EKG-mønstre, for eksempel ved prediksjon av diagnosen ASD secundum basert på tilsynelatende normale EKG. Kommersielle langtids-EKG analyseverktøy finnes også godkjent for barn.
Overvåkning og intensivmedisin
I nyfødt- og barneintensivavdelinger genereres store mengder kontinuerlige data. KI-baserte multimodale overvåkningssystemer som kombinerer puls, oksygenmetning, blodtrykk og respiratoriske data, utvikles og testes nå i nordiske miljøer. Målet er tidligere deteksjon av klinisk forverring og bedre beslutningsstøtte. Løsninger for strømming av monitordata til forskningsservere for AI-analyse i sanntid en viktig del av slike prosjekter i Norden.
Små datasett – store løsninger?
En grunnleggende utfordring i barnekardiologien er små og heterogene datasett. En lovende tilnærming er samarbeid om såkalt «federated learning», der flere sykehus, gjerne på tvers av landegrenser trener felles KI-modeller uten å dele rådata. Dataene forblir lokalt, mens modellparametere deles. Dette har utfordringer for eksempel når det gjelder eierskap til
Spørsmålet er likevel ikke OM KI vil få en rolle i barnekardiologien, men HVORDAN og HVOR RASKT.
løsninger, men muliggjør internasjonalt samarbeid innenfor personvern- og lovverksrammer. Et stort internasjonalt initiativ (pediatricmoonshot.com) handler nettopp om måter å dele data på globalt for en mer rettferdig utnyttelse av ny teknologi.
Etikk, tillit og forklarbarhet
KI i pediatrien stiller særlige etiske krav. Beslutninger angår barn, ofte med livslange konsekvenser. Klinikerens tillit til systemene forutsetter transparens og forklarbarhet. «Svar uten forklaring» er vanskelig å akseptere i klinisk praksis. Forklarbar KI (XAI) er derfor ikke et akademisk tilleggspoeng, men en forutsetning for implementering. KI-modeller må både være grunnleggende valide, solide og generelt appliserbare, men også lokalt tilpasset med lokale data for å kunne brukes på den enkelte (sub) populasjon.
Hvor er vi på vei?
På kort sikt vil KI først og fremst fungere som et verktøy for automatisering av tidkrevende oppgaver (for eksempel lese av 24 timers EKG) og som beslutningsstøtte. På lengre sikt peker utviklingen mot multimodal dataintegrasjon og digitale tvillinger – dynamiske modeller som kan simulere sykdomsforløp og behandlingseffekter hos det enkelte barn, etter hvert også i sanntid.
Utviklingen bør skje kontrollert, i tett samarbeid mellom klinikere, teknologer og myndigheter. Behovet for forskningsarenaer der teknologer og medisinere møtes er derfor større enn noen gang og medisinutdanningen bør tilby kurs i forståelse av KI i medisinsk praksis. Barnekardiologien bør ikke være en sen mottaker av voksenverktøy, men en aktiv premissgiver for etisk og klinisk relevant KI.
KI i norsk barnekardiologisk praksis
I Norge har barnekardiologien gode forutsetninger for ansvarlig KI-utvikling. Vi har et offentlig finansiert barnehelsevesen, høy grad av digitalisering og sterke nasjonale registre. Samtidig er fagmiljøene små og oversiktlige, med
ett felles kirurgisk og intervensjonelt senter, noe som til sammen fasiliterer tverrfaglig samarbeid mellom klinikere, teknologer og beslutningstakere for lokal utvikling og tilpasning av KI-verktøy.
Flere norske og nordiske initiativ peker i retning av økt KI-bruk, blant annet innen EKG-analyse, ekkostøtte, intensivovervåkning og bildebasert 3D-modellering. Likevel er klinisk implementering fortsatt begrenset. En viktig årsak er at mange kommersielle løsninger mangler pediatrisk validering, og at ansvaret for lokal kvalitetssikring i praksis faller på kliniske avdelinger. Tilliten til nye verktøy er grunnleggende for implementering.
Norske barnekardiologiske miljøer bør ha en aktiv rolle i evaluering av KI-verktøy, inkludert deltagelse i multisenterstudier og nordisk samarbeid. Federated learning representerer en særlig relevant modell, der norske pasientdata kan bidra til robust modelltrening uten at data forlater institusjonen.
Etiske og regulatoriske utfordringer – et barneperspektiv Bruk av KI i pediatrien reiser særegne etiske spørsmål. Barn har begrenset mulighet til informert samtykke, og konsekvensene av feil kan få livslange følger. Dette stiller høye krav til dokumentert nytte, transparens, sikkerhet og rettferdighet.
En sentral utfordring er manglende transparens i mange KI-modeller. For klinikere er det avgjørende å forstå «hvorfor» et system foreslår en bestemt klassifikasjon eller et risikoestimat. Forklarbar KI (XAI) er derfor ikke bare ønskelig, men nødvendig for klinisk ansvarlighet og tillit.
Regulatorisk er det et økende gap mellom teknologisk utvikling og godkjenningsprosesser. EU sitt nye regelverk for kunstig intelligens (AI Act) klassifiserer medisinsk KI som høyrisikosystemer, med krav til dokumentasjon, risikohåndtering og menneskelig kontroll. For pediatrisk bruk bør det stilles eksplisitte krav til aldersspesifikk validering, ikke bare ekstrapolering fra voksne data.
«Vil du vite mer? Les videre!»
1. Brewster R et al. US FDA Approval of Pediatric Artificial Intelligence and Machine Learning-Enabled Medical Devices JAMA Pediatrics 2024.
2. Papunen I et al.. Automated analysis of heart sound signals in screening for structural heart disease in children European Journal of Pediatrics. 2024
3. Leone DM et al. Artificial Intelligence in Pediatric Electrocardiography: A Comprehensive Review. Children. 2025.
4. Nguyen M et al. Artificial intelligence in echocardiography: Current applications and future directions. Frontiers in Radiology. 2022.
5. Mayourian J et al. Pediatric Electrocardiogram-Based Deep Learning to Predict Secundum Atrial Septal Defects. Pediatric Cardiology. 2024.
I norsk sammenheng må også ansvarsforhold avklares: Hvem har ansvar når KI-baserte beslutningsstøttesystemer tas i bruk og selvsagt også vil feile – leverandør, institusjon eller behandlende lege? Slike spørsmål må adresseres før bred implementering.
Fremtidsperspektiver – fra verktøy til samarbeidspartner
På kort sikt vil KI primært fungere som støtte for automatisering av tidkrevende og repeterende oppgaver, som målinger, segmentering og overvåkning. På lengre sikt peker utviklingen mot integrasjon av multimodale data – bilde, signaler, genetikk og journalinformasjon – i helhetlige modeller.
Et fremtidsmål er utvikling av såkalte digitale tvillinger: dynamiske, pasientspesifikke modeller som kan simulere sykdomsutvikling og behandlingsrespons. For barn med komplekse medfødte hjertefeil kan dette gi helt nye muligheter for individualisert oppfølging, men forutsetter både teknologisk modenhet og grundig etisk refleksjon.
Konklusjon
KI har allerede funnet sin plass i deler av barnekardiologien, også i norsk klinisk praksis, men potensialet er langt fra fullt utnyttet. Veien videre krever nasjonalt og nordisk samarbeid, gode pediatriske data, tydelig regulering og aktivt klinisk eierskap. Kunstig intelligens vil ikke erstatte barnekardiologen – men kan, brukt riktig, bli en verdifull og ansvarlig samarbeidspartner.
Det er viktig å understreke at dagens KI-systemer ikke «tenker» selv, men er avanserte statistiske modeller som er trent på store mengder data.
I prosjektet ”Hjertesang” ved Haukeland Universitetssjukehus bygger digital teknologi bro mellom medisinsk overvåking og musikkterapeutisk omsorg for barn og familier i krise og sorg.
og
Erik Aasmundseth og Merethe Wolf Lindvall, musikkterapeuter ved Haukeland Universitetssjukehus
Teknologi som fundament for relasjonell forankring Den moderne barneavdelingen er preget av et høyteknologisk miljø der medisinsk overvåking og teknologiske støttesystemer er integrerte forutsetninger for behandling og diagnostikk. Sykehusets lydmiljø domineres ofte av maskinelle lyder og alarmsekvenser som representerer institusjonens nødvendige fokus på fysiologisk monitorering.
Samtidig har den teknologiske utviklingen, spesielt innen digital stetoskopi, åpnet for nye metodiske muligheter i skjæringspunktet mellom medisin og musikkterapi. Ved å transformere biometriske data, barnets hjerterytme, fra et
rent klinisk parameter til et estetisk og relasjonelt fundament, utfordres det tradisjonelle skillet mellom teknologi og omsorg. Vi utforsker her teknologiens potensial som et verktøy for eksistensiell støtte og musikkterapeutisk minnearbeid («legacy work»).
Klinisk implementering og prosjektbakgrunn
Prosjektet «Hjertesang» ble etablert ved Barne- og ungdomsklinikken på Haukeland universitetssjukehus i 2021, etter inspirasjon fra den amerikanske musikkterapeuten Brian Schreck. Kjernen i metoden er bruken av et digitalt stetoskop for å ta opp pasientens hjerterytme som deretter transformeres til et rytmisk fundament i en musikkproduksjon. Siden starten har prosjektet resultert i rundt 70 unike hjertesanger produsert i samarbeid med familier til barn i hovedsakelig palliative forløp og prematurfødte barn. Denne praksisnære erfaringen danner nå grunnlaget for et Ph.D.-prosjekt som skal utforske nyanser av metodens terapeutiske mekanismer og betydningen av minnearbeid for etterlatte og familier i krise.

Fra hjerteslag til ferdig sang
Ved hjelp av det digitale stetoskopet kan vi enkelt spille inn barnets hjerteslag direkte på en telefon eller datamaskin. Opptaket importeres til en programvare for musikkproduksjon (DAW) hvor det stødigste strekket av hjerteslagene klippes ut og kopieres
Metode
1. Kjent melodi
2. Ny tekst til kjent melodi
3. Ny melodi og tekst
4. Improvisasjon
Beskrivelse
Bruk av eksisterende favorittsanger, med eller uten tekst.
Tekstendring på en kjent sang (fra enkle ord/navn til helt ny tekst).
Fullstendig nyskriving av en sang eller låt
Fritt spill, ofte over barnets hjerterytme.
utover. Oftest består et slikt strekk av 6-10 sammenhengende hjerteslag før det repeteres. Med digitale verktøy som equalizer og transient shaper fjernes unødvendig støy, eksempelvis bråk fra maskiner eller surkling fra lungene. Hjertefrekvensen og den rytmiske kvaliteten av hjerteslagene blir førende for musikkproduksjonen.
For noen familier vil det ha stor verdi å få opptak av barnets hjerterytme uten musikk, mens for andre oppleves det meningsløst å ikke lage musikk til. Familiene velger selv hvilken melodi de ønsker, ofte etter barnets preferanse. Musikken lages i samarbeid mellom musikkterapeuten og familiene, og vi legger til rette for deltakelse uten krav om forkunnskaper gjennom bruk av enkle instrumenter som klangtrommer eller annen melodisk perkusjon. Som regel lager musikkterapeuten et musikalsk rammeverk ved å for eksempel spille inn akkorder på piano til de ulike bestanddelene av sangen (intro, vers, refreng) som familien ønsker. Musikken blir til på en av fire ulike arbeidsmetoder (tabell 1)
Felles for disse fire metodene er at familiene deltar med stemme, instrumenter og tekst på sine premisser og etter eget ønske. Vi presser aldri noen, men presenterer mulighetene de har. Vi forsøker også å inkludere barnets stemme når det lar seg gjøre, enten ved å spille inn med mikrofon eller ved å hente lyd fra videoer foreldrene tidligere har tatt av barnet i lek. Familiens bidrag, store som små, gjør at hver hjertesang blir personlig og unik. Den moderne teknologien lar oss lage hjertesanger hvor som helst, på pasientens rom, i familiens hjem, eller på sykehusets musikkrom.
“Vidunderlig perfekt”- et case eksempel Anne ble født ekstremt prematur i uke 23 med en fødselsvekt på 390 gram. I ukene som fulgte svevde hun mellom liv og død. Hun ble henvist til musikkterapi da hun var mer stabil, rundt uke 35. Familien takket ja til å lage en hjertesang til Anne. Etter opptak av hjerteslagene startet vi prosessen med selve sangen. De valgte en låt av Ed Sheeran som de var veldig glad i og vi bestemte oss for å skrive en ny tekst på norsk. Sangen gjenspeilte både gleden ved at Anne var kommet
Bruk og Fordeler
Skaper trygghet. Kan fremføres instrumentalt, som fellessang eller av musikkterapeut.
Familiene gir stikkord; terapeuten hjelper med sammenstilling. Personliggjør opplevelsen.
Særlig aktuelt for ungdom. Fremmer mestring, bearbeiding og eierskap til egen historie.
Bruker klangfulle instrumenter og synth-bakteppe. Krever ingen forkunnskaper, bare her-og-nå-samspill.

til verden, men også frykten for at de nesten mistet henne. De ønsket ikke å synge selv, så vi spilte inn sangen for dem. Sangen fikk tittelen “Vidunderlig perfekt” og her er refrenget fra sangen:
Elskede venn, vi har danset inn i mørke, med deg i vår favn Visste ikke hvor veien skulle gå Men tenk nå er du her, sterkere enn få Du er vidunderlig perfekt

Det å lytte til den stødige, gjentakende rytmen fra hjerte- slagene gjør også noe med oss rent fysiologisk ved at pulsen senkes og vi puster dypere. Av den grunn brukes hjertesangene ofte som vuggevise
Arbeidet med sangen bidro til en meningsfull og personlig prosess i en sårbar og emosjonell periode i livene deres. Sangen står igjen som et varig minne fra den spesielle tiden på sykehuset
Betydningen av det digitale minnet («Legacy work»)
Der den kreative prosessen underveis tilbyr noe terapeutisk og meningsfullt, har den ferdige sangen også en stor verdi for
Equalizer:
Equalizer er en enhet som justerer frekvensresponsen i et elektrisk lydsignal eller annet elektrisk signal.Brukes for å justere lydbildet til et ønsket resultat, for eksempel ved bass- og diskantkontrollene (tonekontroll) på et vanlig musikkanlegg eller mer avanserte justeringer i et lydstudio. Kilde: snl.no
Transient shaper:
En transient shaper justerer kraften i anslag og sustain i en lyd, eksempelvis ved å gjøre hjerteslag kortere og mer tydelig.
mange av familiene vi får møte. Sangen, som et evigvarende minne, er noe familiene kan lytte til når de selv ønsker. For mange er sangen et fint og gledelig minne fra en tid hvor hele familien opplevde en stor krise og sorg, der de fikk noen friminutt fra sykdommen og mulighet for å være i øyeblikket i fellesskap. Ikke minst er barna stolt over sangen sin og ønsker å vise den til andre:
«Nå er det en liten stund siden vi har hørt hjertesangen til “x”, men i dag kom h*n på den selv. H*n ba meg om å få lov til å vise den til barna i barnehagen, fikk lov til dette og så har vi hørt den på repeat hele dagen. Denne har betydd så mye for oss og vi er så takknemlige for hva du har gjort for oss der! Så tusen tusen takk igjen! Hilsen “x” og foreldrene.
- E-post fra en mamma
Familier som har mistet barn sier at de opplever hjertesangen som en støtte i sorgen og en hjelp til å beholde tilknytning til den de har mistet uten at den forlenger eller forsterker sorgen. Det å lytte til den stødige, gjentakende rytmen fra hjerteslagene gjør også noe med oss rent fysiologisk ved at pulsen senkes og vi puster dypere. Av den grunn brukes hjertesangene ofte som vuggevise, og mange foreldre benytter også sangen til å selv finne ro.
Avslutning
Siden oppstarten vår i 2021 har vi bistått flere sykehus i innland og utland i å etablere Hjertesang som et musikkterapitilbud i barnepalliasjon. Aasmundseth’s Ph.D-arbeid sikter mot å undersøke flere nyanser av metoden, blant annet familier og fagpersoners refleksjoner og erfaringer rundt etiske perspektiver som barnets samtykke, Hjertesang som et åndsverk, og hva som må være til stede for å ivareta alle involverte parter i prosessen på best mulig måte.
Ønsker du å høre mer om “Hjertesang” har vi spilt inn en podcastepisode som kan streames på Soundcloud eller Spotify: Musikkterapodden, episode 21: “Hjertesang til etterklang”
Referanser: Se Paidos.no
“Hei, jeg
«Jeg klarer ofte å følge med i timen. Men noen dager blir jeg veldig urolig, og andre dager føler jeg meg bare sliten.»
«I dag skal jeg til legen med pappa. Det er fint å snakke med en som hører på meg.»
«Så fint å se deg, Emma!»
«Det viktigste er at du fungerer i hverdagen. Vi følger med på hvordan du har det på skolen, hvordan du sover og om noe føles ubehagelig.»
«Noen ganger justerer vi litt på dosen. Små endringer kan gjøre det lettere å konsentrere seg.»
«I dag klarte jeg å følge med helt til skoledagen var over.»
«Og etterpå hadde jeg fortsatt energi til å være med vennene mine.»
Silarosa «FrostPharma». Sentralt virkende sympatomimetikum. ATC-nr.: N06B A12. MIKSTUR, oppløsning 10 mg/ml: 1 ml oppløsning inneh.: Lisdeksamfetmindimesilat 10 mg tilsv. deksamfetamin 2,95 mg, natriummetylog natriumpropylparahydroksybenzoat (E 219 og E 217), natriumdihydrogenfosfatdihydrat, dinatriumhydrogenfosfatdihydrat, propylenglykol, sakkarinnatrium, saltsyre/natriumhydroksid (til pH-justering), renset vann. Indikasjoner: Som del av omfattende behandlingsprogram hos barn ≥6 år med hyperkinetiske forstyrrelser (ADHD) når respons på tidligere metylfenidatbehandling ikke anses som klinisk tilstrekkelig. Dosering: Behandlingen skal initieres under tilsyn av en egnet spesialist innen atferdsforstyrrelser hos barn/ungdom. Barn: Doseringen bør individualiseres mht. terapeutisk behov og respons. Nøye dosetitrering er nødvendig ved oppstart. Startdosen er 30 mg 1 gang daglig om morgenen, ev. 20 mg 1 gang daglig om morgenen dersom lavere startdoser er egnet. Dosen kan økes med 10 eller 20 mg ca. 1 gang i uken. Gis i laveste effektive dose. Maks. anbefalt dose er 70 mg/døgn. Høyere doser er ikke undersøkt. Behandlingen må avbrytes hvis symptomene ikke bedres etter dosejustering over 1 måned. Ved paradoksal forverring av symptomene eller andre uholdbare bivirkninger, bør doseringen reduseres eller avbrytes. Voksne: Hos ungdom med vedvarende symptomer i voksen alder og som har vist klar nytte av behandlingen, kan det være hensiktsmessig å fortsette behandlingen inn i voksen alder. Administrering: Tas om morgenen. Ettermiddagsdoser bør unngås pga. fare for søvnløshet. Til oral bruk. Tas med eller uten mat. En gradert oral sprøyte og en flaskeadapter med trykkfeste følger med produktet, for instruksjoner se pakningsvedlegget . Kontraindikasjoner: Overfølsomhet for innholdsstoffene eller sympatomimetiske aminer. Samtidig bruk av MAO-hemmere eller <14 dager etter slik behandling (kan medføre hypertensiv krise). Hypertyreose eller tyreotoksikose. Urotilstander. Symptomatisk kardiovaskulær sykdom. Fremskreden arteriosklerose. Moderat til alvorlig hypertensjon. Glaukom. Forsiktighetsregler: Kardiovaskulære bivirkninger: Kardiomyopati: Kardiomyopati er sett ved kronisk amfetaminbruk, og ved bruk av lisdeksamfetamindimesilat. Plutselig død: Plutselig død er sett hos barn og ungdom som tar sentralstimulerende legemidler, inkl. hos de med strukturelle hjertefeil eller andre alvorlige hjerteproblemer. Selv om alvorlige hjerteproblemer alene innebærer en økt risiko for plutselig død, bør stimulerende legemidler vanligvis ikke brukes til barn eller ungdom med kjente alvorlige strukturelle hjertefeil, kardiomyopati, alvorlige hjerterytmeforstyrrelser eller andre alvorlige hjerteproblemer som kan gi økt følsomhet for sympatomimetiske effekter av stimulerende legemidler. Langtids vekstpåvirkning (høyde og vekt): Stimulerende legemidler er forbundet med forsinket vektøkning og redusert høydevekst. Pakninger og priser: 100 ml (glassflaske) kr 1016,30. Reseptgruppe A. Refusjon: Blå resept: Hyperkinetisk forstyrrelse (ADHD) hos barn og ungdom (fra 6 til og med 17 år) som del av et behandlingsopplegg når respons på tidligere metylfenidatbehandling ikke anses som klinisk tilstrekkelig. Sist endret: 15.01.2025. Basert på SPC godkjent av SLV/EMA: 03.01.2025. Se Felleskatalogen for fullstendig tekst. Ved spørsmål, rapportering av bivirkninger eller reklamasjoner – kontakt regulatory@frostpharma.com

Tema:
Tema: Tekno
De siste årene har smartklokker og andre bærbare sensorer beveget seg fra å være forbrukerteknologi for spesielt interesserte til å bli en del av hverdagen for mange familier. Stadig flere barn og ungdommer går med klokker som kontinuerlig måler puls, aktivitet og søvn – og noen ganger også hudtemperatur og oksygenmetning. For oss som barneleger reiser dette et viktig spørsmål: Kan slike data bidra til tidligere oppdagelse av sykdom, og i så fall hvordan?
I pediatrien er vi vant til å lene oss tungt på foreldrenes observasjoner og klinisk blikk. «Han er ikke seg selv», «hun sover mer», «pulsen virker høy». Dette er ofte de første tegnene på sykdom. Det interessante med moderne wearables er at de i praksis kan gjøre noe lignende – bare kontinuerlig, objektivt og over tid. En klokke som kjenner barnets normale puls, søvnmønster og aktivitetsnivå, kan også oppdage når disse avviker fra det vanlige.
Allerede i dag finnes det studier – og erfaringer fra klinisk praksis – som viser at økt hvilepuls, redusert hjertevariabilitet og endret søvnmønster kan komme før tydelige symptomer på infeksjon. Flere voksne har opplevd at klokken varsler «uvanlig høy puls» eller «dårlig restitusjon» dagen før de selv føler seg syke. Det er ingen grunn til å tro at barns fysiologi er fundamentalt annerledes i så måte – snarere tvert imot, gitt deres raske fysiologiske responser.
For barn med kronisk sykdom kan dette være særlig relevant. Barn med diabetes, hjertesykdom, lungesykdom eller endokrine tilstander følges tett, men likevel ofte punktvis: en konsultasjon her, en blodprøve der. Wearables åpner for et helt annet perspektiv – et kontinuerlig bilde av barnets fysiologiske «hverdagsliv». Små endringer som ellers ville blitt oversett, kan fanges opp tidlig; kanskje før et astmaanfall, før ketoacidose, eller før en infeksjon tipper barnet over i alvorlig sykdom.
Samtidig må vi være nøkterne. Wearables er ikke medisinsk utstyr i tradisjonell forstand. Dataene er støyende, ufullstendige og påvirket av alt fra løping i skolegården til dårlig klokkepassasje. Risikoen for falske alarmer er reell. En konstant strøm av varsler kan skape uro hos foreldre og føre til unødvendige henvendelser til helsetjenesten. I verste fall kan teknologien forsterke engstelse snarere enn trygghet.
En
konstant strøm av varsler kan skape uro hos foreldre og føre til unødvendige henvendelser til helsetjenesten. I verste fall kan teknologien forsterke engstelse snarere enn trygghet.

Her ligger en viktig oppgave for oss som barneleger: å bidra til at denne teknologien brukes klokt. Wearables bør ikke erstatte klinisk vurdering, men kan fungere som et supplement – et tidlig varslingssystem som peker på når det er grunn til å følge ekstra nøye med. På samme måte som foreldre lærer å tolke barnets gråt og atferd, må både foreldre og helsepersonell lære å tolke digitale signaler i riktig kontekst.
Et annet viktig spørsmål er hvordan barn selv forholder seg til å bli kontinuerlig målt. For tenåringer kan dette oppleves som invaderende, særlig hvis dataene brukes til overvåkning snarere enn støtte. Pediatrien har alltid hatt et særlig ansvar for barnets autonomi og beste, og dette må også gjelde i en digital tidsalder. Bruk av wearables bør skje med tydelig formål, åpenhet og – når barnet er gammelt nok – aktiv involvering.
Til tross for disse utfordringene tror jeg vi bare har sett begynnelsen. Kombinasjonen av kontinuerlige sensordata og kunstig intelligens gjør det mulig å gå fra enkeltmålinger
til mønstergjenkjenning: ikke bare «høy puls», men «et mønster som tidligere har vært forbundet med infeksjon hos dette barnet». Dette er særlig spennende i pediatrien, hvor normalvariasjonen er stor og «one size fits all»-grenser ofte kommer til kort.
Smartklokker vil neppe bli et diagnostisk verktøy i seg selv. Men de kan bli et nytt «stetoskop” – ikke som erstatning for klinisk skjønn, men som et hjelpemiddel som gir oss en ekstra sans. For oss som jobber med barn, kan dette bety tidligere oppdagelse av sykdom, mer individualisert oppfølging og –kanskje viktigst – økt trygghet for barn og familier i hverdagen.
Spørsmålet er derfor ikke om wearables vil påvirke pediatrien, men hvordan vi velger å ta dem i bruk. Her bør barneleger være i førersetet, ikke bare som brukere av teknologi, men som tydelige stemmer i diskusjonen om hva som faktisk gagner barnet.




Teknologiske gjennombrudd har gjort elektroniske komponenter mer effektive og pålitelige, år etter år. Fremskritt innen biokompatible materialer bringer teknologien nærmere menneskekroppen. Det åpner døren for helt nye medisinske muligheter.
Tekst: Adrián M. Llop. Recha, PhD i elektronikk, med forskningsspesialisering innen RF-biomedisinske sensorer, institutt for Informatikk, Universitetet i Oslo, oversatt av Anatol Grosse etter tillatelse


Innen nyfødtmedisinen har trådløse, bærbare sensorer som mål å erstatte ledningstilkoblede elektroder og prober med lette, batteridrevne enheter.
Til sammen har dette forandret biomedisinsk teknologi. Feltet som en gang var begrenset til det mest grunnleggende, for eksempel kirurgiske verktøy og protester, inkluderer nå avanserte medisinske bildesystemer og livreddende teknologi som pacemakere.
Løpet er langt fra ferdig løpt. Fortsatt forskes det på innovative ideer som til slutt kan finne veien inn i klinisk praksis. I denne artikkelen ser vi nærmere på noen av dem, og på utfordringene de står ovenfor.
KI-momentumet
Kunstig intelligens (KI) har etablert seg i mange aspekter av livene våre. Biomedisinsk teknologi er intet unntak. Her brukes KI-modellene som regel til å analysere sensorsignaler og medisinske bilder for å forbedre kvaliteten og dermed støtte mer presis diagnostikk.
Trenden er synlig innen forskning, også på pediatrisk bildediagnostikk. Tallrike studier på pediatrisk ultralyd rapporterer lovende resultater ved bruk av KI-modeller trent på ultralydbilder som dekker flere tilstander, for eksempel akutt blindtarmbetennelse, lungebetennelse eller hydronefrose. Spart tid, kostnadsreduksjon og forbedret diagnostisk støtte er potensielle fordeler ved å integrere disse modellene med ultralydsystemer [1].
Likevel er det fortsatt viktige utfordringer som må løses. Evnen KI-verktøyene har til å fungere pålitelig på tvers av ulike kliniske settinger er fortsatt begrenset. Det skyldes hovedsakelig mangel på store, standardiserte datasett, variasjon i pasient- og bildeopptaksforhold, samt juridiske og etiske begrensninger. Foreløpig hindrer dette klinisk implementering i stor skala [1].
Til tross for utfordringene utforskes KI fortsatt i mer kontrollerte former, slik som innen tumoravbildning. Blant de mest bemerkelsesverdige eksemplene er MammoWave-prosjektet, utviklet ved Universitetet i Perugia [2,3]. Initiativet har som mål å utvikle en avbildningsenhet for brystkreft basert på ikke-ioniserende stråling kombinert med KI-drevet programvare. Røntgenavbildning er klinisk standard, men dette innebærer eksponering for ioniserende stråling. I mange år har forskere undersøkt alternativer, og mikrobølger har vist seg å være en lovende kandidat.
Mikrobølgeavbildning er ikke-ioniserende, men gir lavere oppløsning enn røntgen. MammoWave-enheten håndterer denne begrensningen ved å bruke KI til å forbedre bildetolkningen og rapporterer lovende resultater sammenlignet med konvensjonell mammografi. På tidspunktet denne artikkelen skrives gjennomgår teknologien kliniske studier. Dersom den lykkes kan den bidra til utviklingen av en ny generasjon avbildningsenheter basert på ikke-ioniserende stråling.
Nytenkende overvåkning: bærbar og kontaktfri teknologi «Miniatyriseringen» av kretser og sensorer har muliggjort bærbare “wellness-enheter», for eksempel smartklokker og aktivitetsarmbånd som kan overvåke vitale tegn som hjertefrekvens, oksygenmetning, samt en rekke livsstilsparametere. Parallelt har forskningen vært rettet mot å «miniatyrisere» kliniske overvåkningsteknologier.
Konvensjonell pasientovervåkning er avhengig av ledningstilkoblede elektroder, selvklebende prober og klumpete utstyr som kan skade sårbar hud eller begrense bevegelse. Som respons på dette er en ny generasjon sensorteknologier i ferd med å vokse frem, med mål om å tilby kontinuerlig, presis og mer skånsom overvåkning. Samtidig endrer de det kliniske miljøet. Teknologien deles generelt inn i to kategorier: kroppsnære enheter og kontaktfrie sensorer.
Kroppsnære enheter er vanligvis basert på direkte, ikkeinvasiv kontakt med kroppen og bæres ofte på håndleddet, festes på brystet, utformes som plasterbaserte løsninger eller integreres i klær. Typiske målemetoder er fotopletysmografi for hjertefrekvens og oksygenmetning, elektrokardiografi, akselerometre og gyroskoper for bevegelse og respirasjon, temperatursensorer og elektrodermal aktivitetsmåling for stress eller autonom funksjon. Hos barn og ungdom har disse teknologiene blitt undersøkt for kardiovaskulær overvåkning, psykiatrisk og nevrologisk utviklingsvurdering, anfallsdeteksjon, ganganalyse og utviklingsoppfølging, ofte med god overensstemmelse med standardmålinger [4,5,6].
Innen nyfødtmedisinen har trådløse, bærbare sensorer som mål å erstatte ledningstilkoblede elektroder og prober med lette, batteridrevne enheter som overfører data via Bluetooth eller lignende protokoller. Disse systemene overvåker vanligvis hjertefrekvens og respirasjonsfrekvens, noen
I stedet for bare å gjenskape funksjonene til tradisjonelle monitorer, kan disse systemene bidra til å oppdage tidlige tegn på forverring
ganger kombinert med oksygenmetning eller temperatur. Sammenlignet med tradisjonelle monitorer reduserer de mengden rot med kabler og ledninger, forenkler håndtering av barnet og hud-mot-hud-kontakt, og kan støtte foreldrebondingen på nyfødtavdelingen [4,7].
Parallelt med bærbare enheter er kontaktfrie teknologier et aktivt forskningsområde, særlig for nyfødte. Disse systemene bruker vanligvis RGB- eller infrarøde kameraer eller radar for å hente ut fysiologiske signaler som respirasjonsfrekvens eller hjertefrekvens fra subtile brystbevegelser eller endringer i hudfarge. Siden de ikke krever fysisk kontakt, eliminerer de risikoen knyttet til sårbar nyfødthud og skader forårsaket av klebende materialer [7].
Håndleddsbaserte bærbare enheter brukes i økende grad hos eldre barn og ungdom for å registrere aktivitet, hjertefrekvens og søvn, og et mindre antall medisinsk godkjente armbånd har vist lovende resultater i sykehusstudier. I nyfødtmedisinen er trådløse bærbare monitorer fortsatt hovedsakelig på forsøksstadiet: noen få er testet i pilotstudier og kan måle hjertefrekvens og respirasjon pålitelig, men større studier er nødvendige før de kan tas i rutinemessig bruk [5,7].
De fleste kontaktfrie teknologier befinner seg derimot fortsatt i en tidlig utviklingsfase. Selv om de har betydelige potensielle fordeler, kreves det mer forskning for å dokumentere sikkerhet, pålitelighet og klinisk effekt under reelle forhold [7].
Fremover forventes det at kombinasjonen av flere typer sensorer med kunstig intelligens og individtilpassede data vil øke verdien av både bærbare og kontaktfrie systemer betydelig. I stedet for bare å gjenskape funksjonene til tradisjonelle monitorer, kan disse systemene bidra til å oppdage tidlige tegn på forverring, tilpasse

overvåkningen til hver enkelt pasient og forlenge kontinuerlig oppfølging ut forbi sykehuset og hjem med pasienten.
Diabetesovervåking uten nål?
Avslutningsvis er det verdt å rette oppmerksomheten mot et forskningsområde som har vært studert i mange år: nye tilnærminger til diabetesbehandling. Diabetes er en av de mest utbredte kroniske sykdommene på verdensbasis og blant de ti hyppigste dødsårsakene globalt. Det anslås at rundt 11 % av verdens befolkning lever med diabetes, inkludert omtrent 300 000 barn og unge i Europa. Forekomsten er nesten doblet de tre siste tiårene og forventes å øke i årene som kommer. Det gjør diabetes til en stor og voksende, global helseutfordring [8,9].
I dag finnes to hovedmetoder for blodsukkermåling i hjemmet. Den første er kapillærmåling, som baserer seg på en liten blodprøve fra fingertuppen tatt med en lansett og analysert med et glukometer. Den andre er kontinuerlig glukosemåling (CGM), som bruker en bærbar sensorplaster med et tynt filament som settes inn under huden for å måle glukosenivået i interstitiell væske og sende dataene til en smarttelefon eller annen bærbar enhet.
Selv om begge metodene har revolusjonert diabetesbehandlingen er de fortsatt minimalt invasive og kan medføre ubehag. De innebærer også en økonomisk belastning, ettersom de krever jevnlig utskifting av forbrukskomponenter: engangsteststrimler ved kapillærmåling og sensorplastre ved CGM, som degraderes og slites over tid. For å redusere denne belastningen har forskere lenge forsøkt å oppnå det som ofte omtales som «den hellige gral» innen diabetesteknologi: ikke-invasiv blodsukkermåling.
De vanligste ikke-invasive strategiene som er beskrevet i litteraturen kan grovt deles inn i tre kategorier: elektrokjemiske, optiske og mikrobølgebaserte sensorer [10]. Elektrokjemiske tilnærminger fokuserer vanligvis på kroppsvæsker som kan nås eksternt, som svette, tårer eller spytt. Disse sensorene kombinerer ofte miniatyrisert elektronikk med enzymatiske elektroder som reagerer med glukose og muliggjør måling av konsentrasjonen. Gjennom årene har en rekke prototyper blitt utviklet, blant annet hudplastre for analyse av svette, kontaktlinser designet for å måle glukose i tårevæske og sensorer montert i tannbeskyttere som analyserer spytt [10].
Innen det optiske området er infrarød absorpsjonsspektroskopi en mye undersøkt metode. Her belyser en lyskilde vevet med bestemte bølgelengder, og en detektor måler hvor mye lys som absorberes. Endringer i absorpsjonen relateres deretter til glukosekonsentrasjonen [10].
Mikrobølgesensorer baserer seg på endringer i blodets dielektriske egenskaper. Forenklet beskriver dielektrisk permittivitet hvordan et materiale samhandler med et elektrisk felt. Variasjoner i blodsukkerkonsentrasjon rapporteres å føre til små endringer i disse egenskapene, som kan måles ved hjelp av mikrobølgesignaler. Sensorer basert på denne tilnærmingen er vanligvis antenner eller hudmonterte plastre som sender ut mikrobølger som interagerer med underliggende vev [10].
Til tross for mange års forskning og utvikling av en rekke prototyper har ingen løsning ennå blitt etablert som et modent klinisk alternativ. Selv om enkelte enheter har nådd markedet eller fått begrenset godkjenning, har målingene ikke oppnådd nøyaktigheten og påliteligheten til dagens minimalt invasive glukosesensorer. Ikke-invasiv glukosemåling er derfor fortsatt et aktivt forskningsfelt.
En viktig årsak til denne begrensningen ligger i menneskekroppens kompleksitet. I elektrokjemiske tilnærminger er glukosenivåene i væsker som svette, spytt eller tårer mye lavere enn i blod, og målingene kan variere med faktorer som temperatur, hydrering eller hudtilstand. Optiske og elektromagnetiske teknikker står overfor andre utfordringer: glukose forårsaker kun svært subtile endringer i lysabsorpsjon og dielektriske egenskaper, som må detekteres gjennom lag av biologisk variert vev. Forskjeller i vevssammensetning eller -tykkelse kan påvirke målingene ytterligere.
Kjernen i problemet er et grunnleggende spørsmål: hvordan kan vi være sikre på at vi faktisk måler glukose – og ingenting annet? Å finne pålitelige metoder for å skille glukoserelaterte signaler fra andre fysiologiske effekter er et avgjørende skritt mot å gjøre ikke-invasiv glukosemåling til en praktisk realitet. Å løse denne utfordringen kan bane vei for enklere, mer skånsom og mer tilgjengelig diabetesbehandling, med betydelig innvirkning på hverdagen til personer som lever med sykdommen.
Mot neste generasjon helsetjenester
Den stadig voksende listen over innovative ideer er et positivt tegn på styrken i biomedisinsk teknologiforskning. Over hele verden utforskes og utvikles nye løsninger for å forbedre diagnostisk nøyaktighet, optimalisere behandlinger, øke pasienters livskvalitet og redusere smerte og ubehag. Utviklingen understreker behovet for tettere samarbeid mellom ingeniører og klinikere for å overvinne tekniske barrierer og bringe nye teknologier inn i klinisk praksis. Samtidig oppfordrer den til viktige diskusjoner om juridiske og etiske rammeverk, særlig i en tid preget av kunstig intelligens. Selv om fremskritt tar tid, vil en jevn strøm av nye ideer og samarbeid bidra til å bringe mange innovasjoner inn i klinisk praksis – til nytte for pasienter og helsepersonell over hele verden.
Referanser: Se Paidos.no

For å redusere denne belastningen har forskere lenge forsøkt å oppnå det som ofte omtales som «den hellige gral» innen diabetesteknologi: ikke-invasiv blodsukkermåling
Barn med ukontrollerte bevegelser kan ikke, eller strever med, å trykke på en skjerm eller en bryter. Da kan blikkpeking være en alternativ metode. En del ASK-språklige bruker en talemaskin der grafiske symboler eller tekst formidles via talesyntese. Det er viktig for helsepersonell å vite om.
Tekst: Tone Mjøen, pensjonert ergoterapispesialist, tidligere habiliteringssenteret i Vestfold
Flere norske barn og unge betjener talemaskinen sin ved hjelp av øyebevegelser som avleses av kamera på talemaskinen. Navigasjonen stiller store krav til oppmerksomhet, hukommelse og arbeidsminne. Det tar tid for barnet å utforme det de ønsker å formidle, særlig hvis man skal bokstavere.
Mange ASK-språklige barn har annen setningsoppbygging enn den vi bruker i norsk tale. Derfor kan det være nyttig å sjekke ut om man har forstått. Det kan være behov for å stille oppklarende spørsmål – ett av gangen.
I Habiliteringssenteret spør vi gjerne om barnet har noen spørsmål til oss eller om hen har noe å fortelle i begynnelsen av konsultasjonen. Noen ganger har ungdommen forberedt spørsmål på forhånd, men andre ganger ønsker de å komme med et utsagn spontant under konsultasjonen. Da er det viktig at man som helsepersonell stopper opp og venter, før man snakker videre eller stiller flere spørsmål.

University College London (UCL) har utarbeidet en skala for klassifikasjon av blikkpeking i 5 nivåer (www.ucl.ac.uk/gaze/ eye-pointing-classification ). På nivå I observerer man veksling mellom fiksering av blikket fra gjenstand/ansikt til ansikt/gjenstand og tilbake. Funksjonell bruk av øyestyring for kommunikasjon forutsetter at man har utviklet blikkpeking på nivå I eller II. Det finnes også en norsk guide for vurdering (https://www.statped.no/content/ uploads/2025/09/Guide-forvurdering-av-oyestyring-.pdf).
Blikkpeking og øyestyring åpner muligheter for ASK-språklige barn som ikke kan bruke hendene sine til kommunikasjonsløsninger.
Det er avgjørende at disse barna gjennomgår en grundig utredning tidlig, slik at man kan begynne prosessen med å lære seg ferdigheten som skal til. Det å utvikle dette kan være viktig for barn som ikke har andre måter å peke på.
Det tar tid for barnet å utforme det de ønsker å formidle






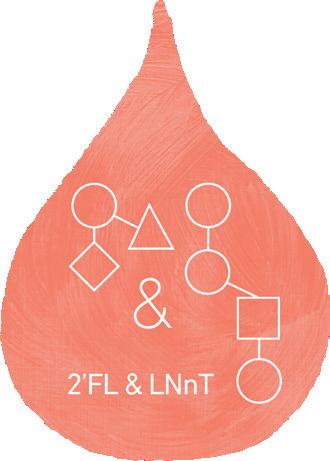





Det kan være utfordrende å vite hvordan man skal kommunisere når pasienten ikke snakker. Mange ikke-talende barn og ungdommer forstår og bruker ulike former for alternativ og supplerende kommunikasjon (ASK). Barn og unge med multihandikap kan ha vansker med å formidle smerte eller ubehag. Deres kroppslige uttrykk kan skille seg mye fra andres uttrykk for smerte. Det stiller krav til oss som helsepersonell.
Tekst: Tone Mjøen, pensjonert ergoterapispesialist, tidligere habiliteringssenteret i Vestfold
Kontaktetablering og informasjon
Barnelege Annette SH Krøglid, Habiliteringssenteret i Vestfold setter seg ned på gulvet i litt avstand fra barnet, tar seg tid og forsøker å få felles oppmerksomhet om en leke. Deretter bruker hun håndtegn og viser barnet grafiske symboler for hva som skal skje i konsultasjonen.
Kommunikasjon er viktig for alle Som helsepersonell og kommunikasjonspartnere må vi ha kjennskap til og forståelse for hvordan den ASK-språklige kommuniserer. I korte konsultasjoner på sykehus er det urealistisk at alle skal beherske alle kommunikasjonsformer som finnes. Likevel er det viktig at du kan supplere tale med noen ASK-språklige former som håndtegn og grafiske symboler – for å ivareta ASK-språklige barns rettigheter.
Barnekonvensjonen understreker barnets rett til å få og å gi informasjon. Alle barn har rett til å si sin mening og bli hørt. Dette fastslås i FNs konvensjon om rettigheter for mennesker

med nedsatt funksjonsevne, CRPD. I artikkel 7 fremheves det at «barn med nedsatt funksjonsevne har rett til fritt å gi uttrykk for sine synspunkter i alle forhold som berører dem, og at deres synspunkter tillegges behørig vekt i samsvar med barnas alder og modenhet». I den engelskspråklige versjonen av CRPD defineres språk – «Languages includes spoken and signed languages and other forms of non-spoken languages». I CRPDs kapittel 25 om helse vises det til at «medisinsk personell gir mennesker med nedsatt funksjonsevne like god behandling som den som gis til andre, herunder at behandlingen skal skje på grunnlag av fritt og informert samtykke».
I praksis innebærer dette at helsepersonell er forpliktet til å tilrettelegge for bruk av ASK for barn, unge og voksne som ikke snakker.
Hva er Alternativ og supplerende kommunikasjon (ASK)? ASK er en språklig kommunikasjonsform som inkluderer ikke-hjulpet- og hjulpet kommunikasjon. Det er et alternativ til tale for personer som ikke kan snakke, men det kan også være


Hva skal vi gjøre med barnet, hva snakker vi med barnet om, og hvilke ord trenger vi?
et supplement til talespråket. Ved ikke-hjulpet kommunikasjon lages språklige uttrykk med kroppen i form av håndtegn, ofte i kombinasjon med mimikk, gester og lyder. Ved hjulpet kommunikasjon uttrykkes språket med grafiske symboler eller skrift. Noen benytter papirbaserte kommunikasjonshjelpemidler eller teknologiske hjelpemidler som kan betjenes med direkte peking eller ved hjelp av øyestyring.
De fleste ASK-språklige vil utvikle forståelse for tale, men på grunn av ulike funksjonsvariasjoner må de benytte ASK for å uttrykke seg, enten i stedet for tale eller som et supplement. De er avhengig av et tilrettelagt språkmiljø hvor både ASK og tale brukes for at de skal kunne utvikle ferdighetene til å selv uttrykke seg. Barn og unge med alvorlig nedsatt kognitiv eller språklig funksjon kan streve med å forstå tale, og for dem kan ASK bli deres morsmål. De vil være avhengige av at andre bruker ASK i kommunikasjon med dem.
Store forskjeller
Ikke -talende barn og ungdommer kan ha normale kognitive evner, utviklingshemming eller multifunksjonshemming. Gode språkstrategier er nyttig i møte med alle barn, for eksempel å sørge for at du har barnets oppmerksomhet før du snakker. Mange barn med funksjonsvariasjoner har økt latenstid, så snakk sakte, gi tid til å prosessere informasjonen og bruk korte, enkle setninger. Gode kommunikasjonspartnere for ASK-språklige barn og unge tar seg tid, viser positive forventninger og lar barnet ta initiativ. Dersom man i tillegg tar i bruk noen tegn og bruker grafiske tegn i konsultasjonen vil man raskere etablere en relasjon og undersøkelser kan være lettere å gjennomføre.
Erfaringer viser at når helsepersonell selv bruker ASK i kommunikasjon med pasienter, senkes automatisk tempoet og setningene blir ofte kortere og enklere. Dette er nyttig for alle barn og unge med funksjonsvariasjoner.

Erfaringer ASK i informasjon og kommunikasjon
Etter inspirasjon fra bl.a. HABU Telemark har HABU Vestfold laget vedlegg til innkallinger med symboler, håndtegn og løse tegn til bruk i konsultasjoner og tematavler som støtte til samtaler. Dersom poliklinikken sender ut et vedlagt informasjonsskriv med symboler i innkallingen kan det gjøre det lettere for foreldre å forberede barnet på hva som skal skje på sykehuset (figur 1).
ASK trenger ikke være unikt for barn med funksjonsvariasjoner. I SVTs program Rapport KomHIT Operationsbildbok kan man se og høre erfaringene fra Norrköping i Sverige, der grafiske symboler brukes rutinemessig som støtte i kommunikasjon med alle barn som skal fjerne mandlene.

1: Eksempel på symboler vedlagt innkallingsbrev til Botoxbehandling


Hei
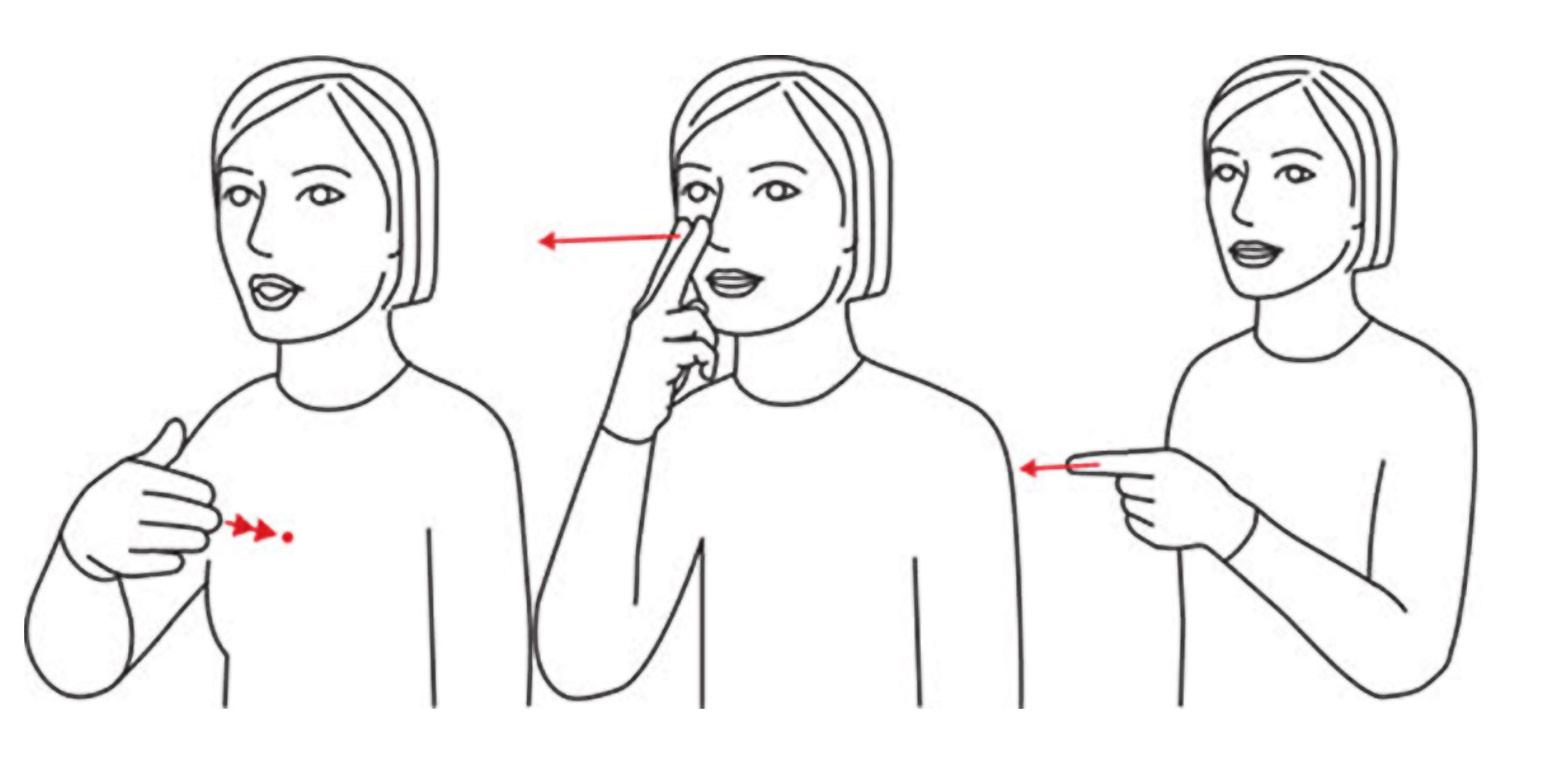
hyggelig (å)se deg
Håndtegn
Mange ASK-språklige barn og unge lærer og bruker håndtegn. Vi erfarer at det betyr mye at vi som helsepersonell bruker noen tegn når vi kommuniserer med barna. Da ser vi ofte at barna også bruker tegn med oss. Vi kan for eksempel bruke noen enkle håndtegn når vi hilser på barnet verbalt og/eller med grafiske symboler; «hei, hyggelig å se deg» (figur 2).
Ved Habiliteringssenteret i Vestfold har vi funnet fram til viktige ord i ulike deler av konsultasjonene og samlet et ordforråd med håndtegn. Som støtte for at personalet skal lærer seg og ta i bruk noen håndtegn i konsultasjonene er det viktig å kjenne til at det er bilder og video av tegn tilgjengelig. Enkle tegn kan søkes opp på www.tegnbanken.no.
Løse grafiske tegn
I Vestfold er ulike grafiske symboler tilgjengelig i konsultasjonsrommene på Habiliteringssenteret.
Leger og annet helsepersonell har en liten boks med løse grafiske tegn for sentrale ord i konsultasjonen. Man velger så ut viktige begreper for det som skal skje og presenterer disse symbolene for barnet. Hva som skjer først og sist er viktig for mange, og hvilken rekkefølge det skal skje i, kan man kanskje diskutere med barnet med tegnene som hjelpemiddel.
Hvis man er redd eller noe er vondt, er det viktig at barnet får mulighet til å si fra. Det er viktig for barnet å få tydelig informasjon om at hen kan si stopp! Grafiske tegn for redd, vondt og stopp bør vises til barnet og man bør forklare at de kan si fra. Ofte trenger vi en prat om hvordan barnet kan uttrykke stopp med tegn, gest, mimikk eller annet (figur 3).
For små barn kan det være vanskelig å ta inn mye informasjon. Da viser man kanskje bare ett til to symboler av gangen. Når konsultasjonen er helt ferdig er det nyttig å bruke både grafiske symbol og håndtegn for ferdig. Mange venter spent på en premie til slutt (figur 4).


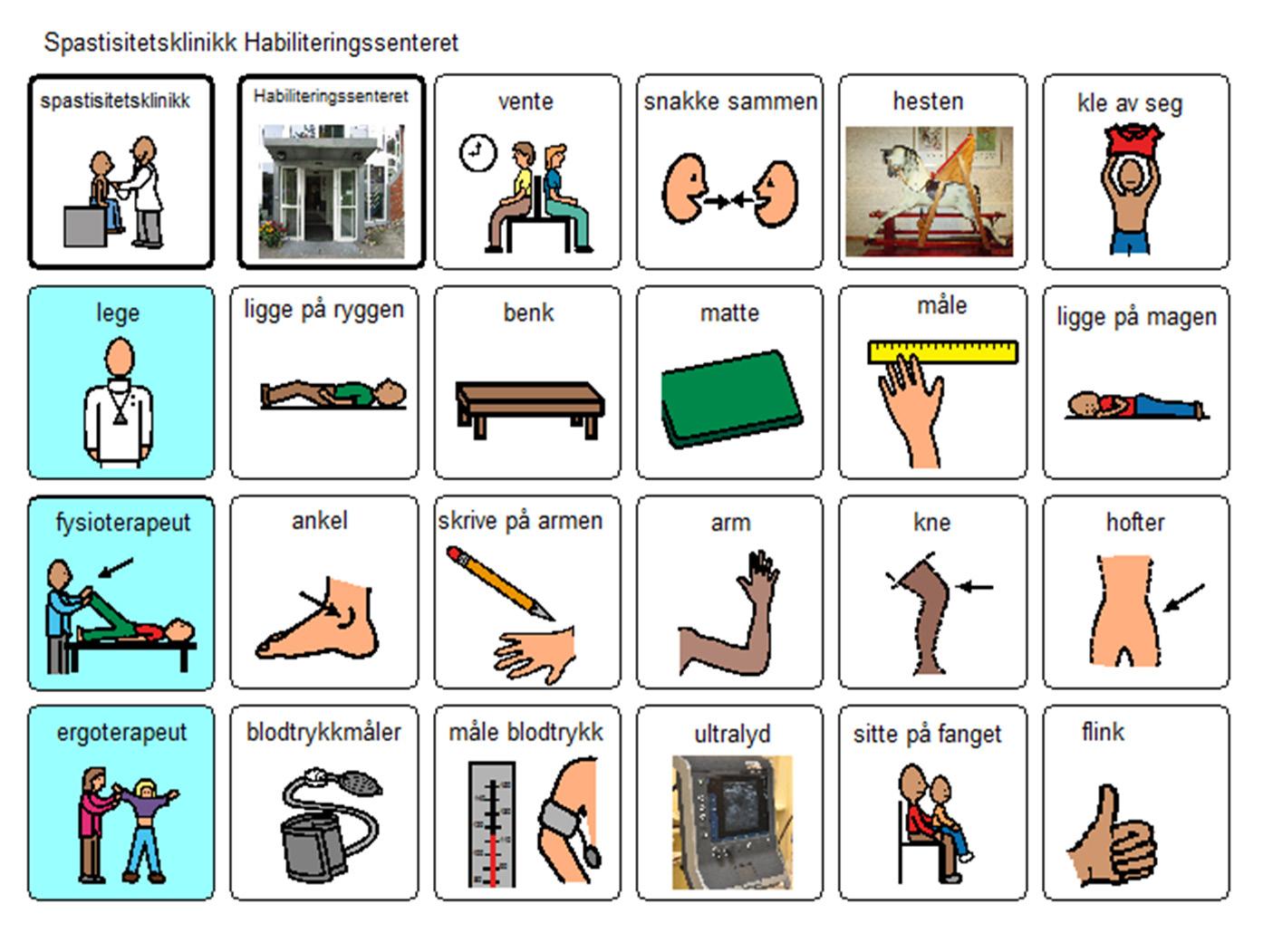
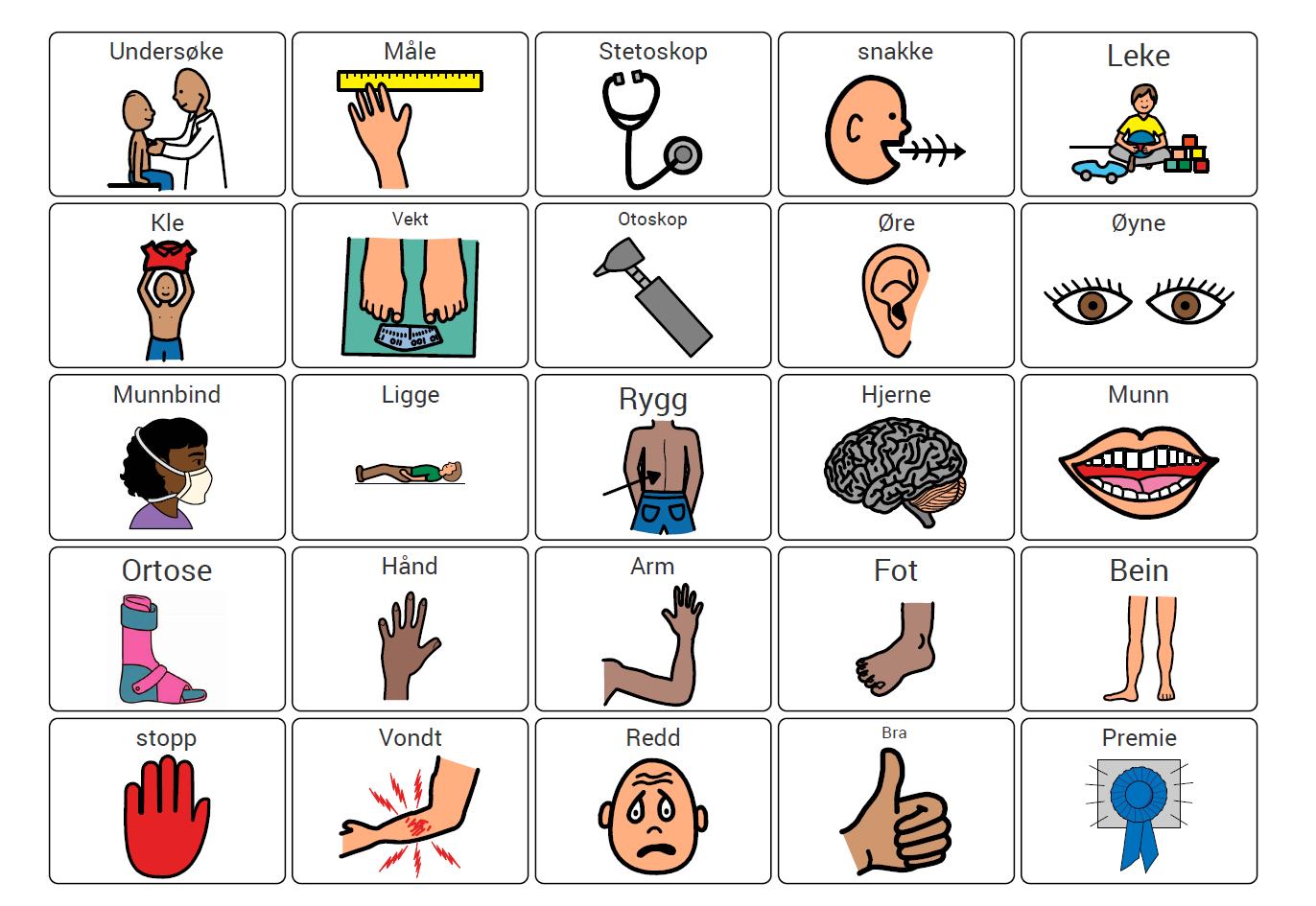

Tematavler
Dersom barnet kan forholde seg til mer ett og ett grafisk symbol av gangen kan tematavler med flere grafiske symboler være nyttig i kommunikasjonen (figur 5).
Disse grafiske tegnene er klippet og laminert som løse tegn og brukes i konsultasjoner på HABU.
Hvordan gå fram med ASK i poliklinikken?
Det kan være aktuelt å tilpasse ordforrådet forskjellige yrkesgrupper. Det er lurt å starte med å identifisere hvilket ordforråd man trenger. Hva skal vi gjøre med barnet, hva snakker vi med barnet om, og hvilke ord trenger vi?
Når begrepene er identifisert trenger man tilgang til en programvare der man kan finne grafiske symboler. Det finnes flere symbolsystemer i bruk i Norge. Vi har valgt å bruke Picture Communication Symbols (PCS) i vårt

kommunikasjonsmateriale, fordi svært mange barn og unge bruker disse symbolene i sine kommunikasjonshjelpemidler. For at informasjonen skal være lett å oppfatte har vi valgt å bruke symboler som mange av barna har kjennskap til fra før.
Kanskje har sykehuset allerede lisenser til ett eller flere program, for eksempel via felles avtale om ASK-programvare i Helse Sør-Øst eller Bildstöd (www.bildstod.se) som benyttes i Helse Nord. Man kan også ta kontakt med HABU eller ergoterapeut/ spesialpedagog for mer informasjon.

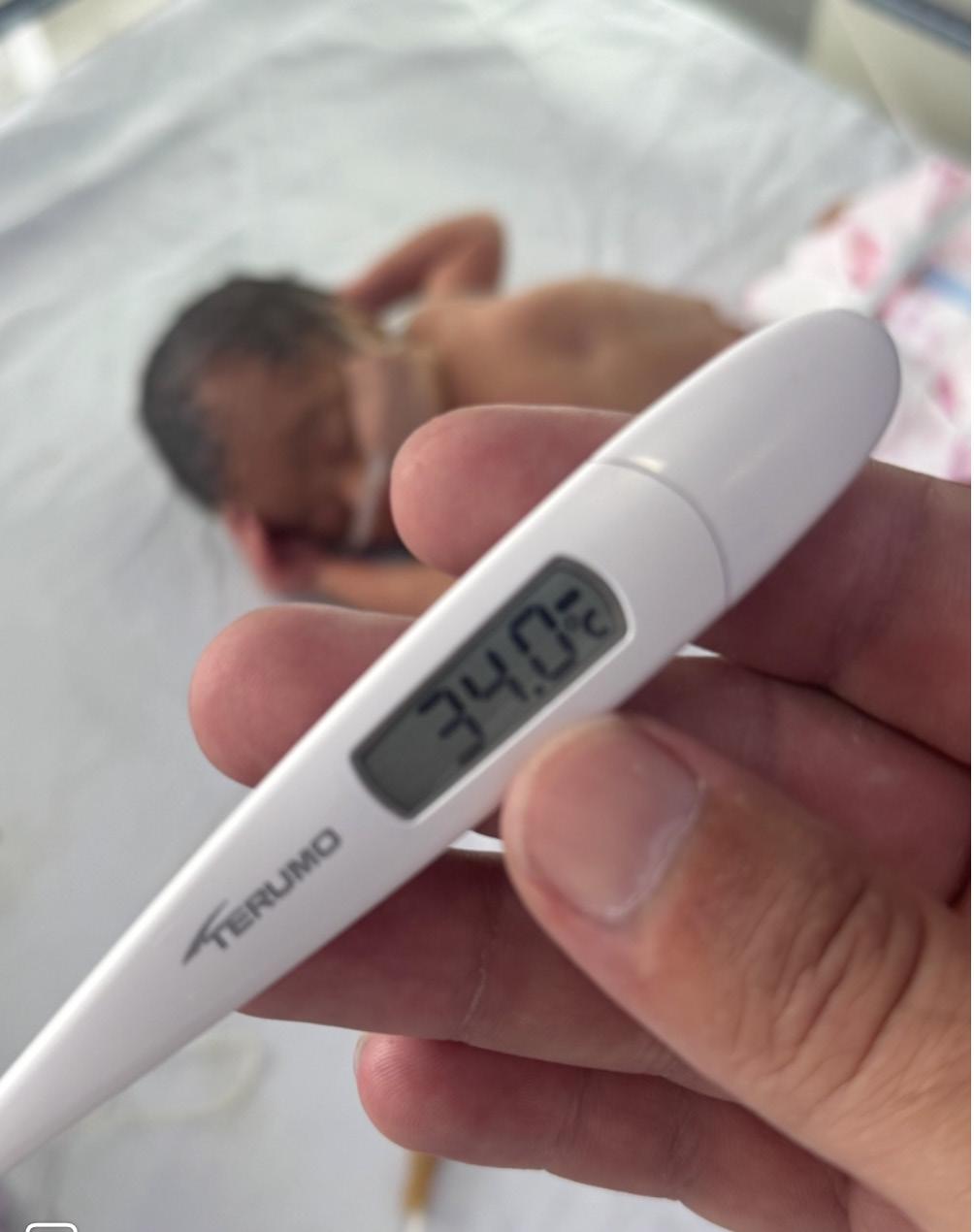
Iskald baby på Nyfødt intensiv. Etter mye arbeid er det nå innført tiltakskort og observasjonsskjema på avdelingen
Det har gått 20 år siden jeg startet på medisinstudiet og 10 år siden første dag på barneavdelingen i Tønsberg. Halve livet har jeg hatt doktoridentitet, og tiårsdagen som barnelege markeres på overlegepermisjon i Afrika. Like deler av eventyrlyst og behov for å reise langt bort førte min familie til Tanzania denne vinteren.
Tekst: Johannes Rolin, overlege Tønsberg
Fra trygghet til samlebånd
De første årene som LIS i pediatri husker jeg som en trygg og meningsfull tid. Det var mye å lære, jeg fylte stadig nye kunnskapshull og ble raskt trygg i rollen. Så ble jeg med ett ‘ung overlege’.
Fem år med stadig gråere hår senere spør jeg meg nå: hva skjedde? Jeg har erfart å få jobbe effektivt, fleksibelt og mye, med stadig nye utfordringer. Det har vært en glede, men allikevel ble det på et tidspunkt for mye. De siste par årene har det buttet og det har ikke manglet på fysiske symptomer på overbelastning. Faglig nysgjerrighet og engasjement forsvant. Senere gradvis også tålmodigheten og empatien for pasienter, pårørende og kolleger. Jeg var nok ingen god bakvakt. Jobben ble et sted å møte opp for å kunne betale regninger, ikke en inspirasjon slik som tidligere.
Jeg spør meg jo om jeg burde jeg ha stoppet, lyttet til rådene fra fastlegen og andre? Hvem vil vel det, når man endelig mestrer jobben?
Min opplevelse beskrives godt av psykologen Liv Sulland som «høyt fungerende utbrenthet», der stadium 1 er nettopp hvetebrødsdagene, kjennetegnet først og fremst av engasjement, interesse og energi. Dessuten har man lett for å ta på seg noe ekstra. Jeg har surfet på stadium 1 – bølgen i mange år. Stadiene 2 «debut av stress» og 3 «kronisk stress» derimot, gjenkjennes av uro, irritabilitet, kroppslige plager, tretthet, manglende motivasjon og tap av produktivitet. Jeg har lært meg å se på elementer av dette som min egen «stress–aura»; plager som kommer før selve utmattelsen melder seg.
Jeg har vært heldig, med en god sjef og gode mentorer. Uten dem ville jeg ha sluttet i jobben for lenge siden; jeg har usendte oppsigelsesbrev og jobbsøknader liggende. Jeg så hva som var i emning og sa tidlig ifra om at jeg trengte en lang pause. Da det virkelig begynte å røyne på var det heldigvis tid for å bestille billetter til Afrika.
Bort – men til hva?
Jeg kom til Zanzibar i august sammen med to barn og tannlegekone for å tilbringe åtte måneder i solen, og med et ønske om å få et større perspektiv på lege – og tannlege-
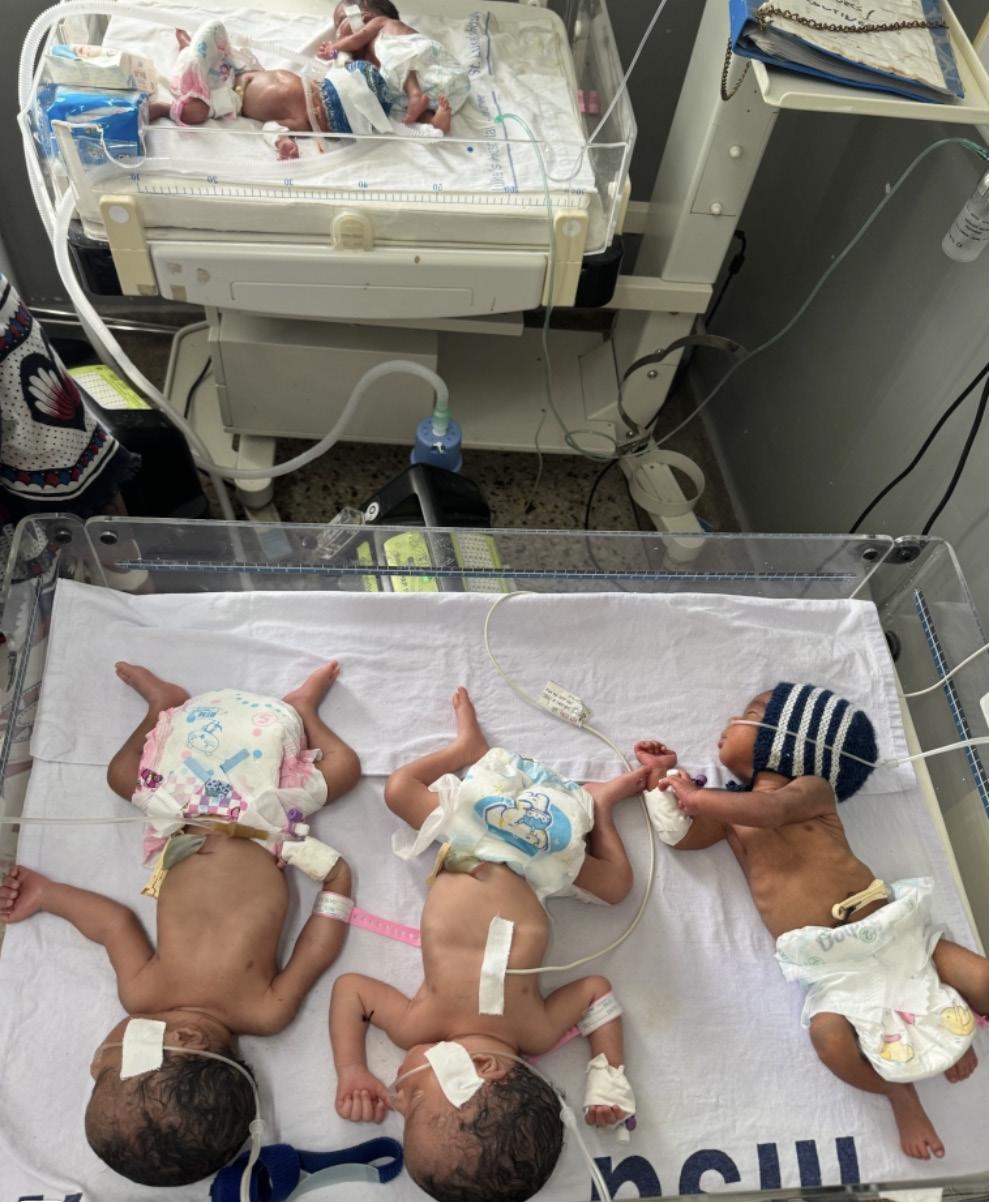

gjerningen. Vi hadde sittet et par år med verdenskartet på bordet, alle dører åpne og en fantastisk visshet om at vi kunne dra hvor vi ville – og det ville være behov for oss. Jeg trodde lenge reisen skulle bli en forlengelse av spesialiseringen, helst til London. Men etter år med mange vakter og mye jobb måtte det bli en reise på familiens betingelser med mål om menneskelig utvikling heller enn pappas faglige fordypning. Målet ble snarere å finne en hverdag under en annen himmel, der barna kunne utvikle seg og der det var bruk for meg. En telefon til Avdeling for Internasjonalt Samarbeid på Haukeland bidro til at alt falt på plass. Bolig, skole, og et prosjekt å gå inn i ventet på Zanzibar.
Åtte måneder var langt mer enn opptjent overlegepermisjon, og så lenge at min Ane måtte si opp tannlegejobben og barna skrives ut av skolen. Utgiftene ved et slikt prosjekt er det hyggeligst å ikke snakke om, la oss bare si at det er verdt det!
Min permisjonstid, og familiens Afrika–eventyr, har vært det mest slitsomme, dyreste, men også det mest givende og deilige jeg har gjort.
Mangelvare: personvern og overleger Jeg jobber nå i et helsevesen som vanskelig kan beskrives med ord. Følelsen av å være på medisinsk safari la seg etter noen uker, men fortsatt kommer bølger av undring, fortvilelse, frustrasjon, fascinasjon, nysgjerrighet, håp, iver, pågangsmot, faglig inspirasjon og – oppgitthet.
I snart femten år har Haukeland Universitetssjukehus samarbeidet med hovedsykehuset Mnazi Mmoja på Zanzibar Hvert år reiser flere titalls norske helsepersonell hit til øya på seks grader sør som har to millioner innbyggere, men kun et fåtall legespesialister. På barneavdelingen er det en turnuslege og en LIS på vakt; de to spesialistene ved avdelingen er sjelden på jobb
Helsetjenester på Zanzibar er gratis, i motsetning til i resten av Tanzania, og de siste fire årene er det bygget ti

nye distriktssykehus. Haukeland – prosjektene har nå flyttet til Jitimai lokalsykehus mens Mnazi Mmoja pusses opp. Det er brukbart bemannet, godt hjulpet av et stort antall internasjonale frivillige. Det er senger nok til pasientene, så fremt de ligger to i hver med hver sin mor. På en syv-sengsstue med femten pasienter blir det så som så med personvern. Enten det er råd om hygiene, amming eller et dødsbudskap blir hele landsbyen på fellesrommet tilskuere. Å resuscitere med palliative pasienter i nabosengene gjør inntrykk.
Sykehusene har til tross for variabelt ressursnivå digitale pasientjournaler og resepter, og apoteket gir ut gratis medisiner. Radiologi og laboratorieundersøkelser finnes i begrenset omfang, med unntak av mikrobiologisk diagnostikk som ikke er tilgjengelig. Barneavdelingen har tilgang til én forstøver, men mangler pulsoksymeter, det finnes tre CPAP-maskiner, men kun ett slangesett som må vaskes mellom hver pasient. Alt i alt er ressursnivået begrenset, men samtidig ikke helt ille. Den viktigste utfordringen er manglende kunnskap og opplæring.
Teori, skikk og praksis
Diagnostikk og behandling virker å henge tettere sammen med hva man tror er forventet enn hva blodprøver, klinikk og retningslinjer tilsier. En rekke hindringer bidrar til at man må trå forsiktig. Afrikanske samfunn er hierarkiske både i det synlige og usynlige.
Det er ikke alltid lett å forsone seg med lokale skikker og forestillinger, som da en liten gutt kom utblødd til sykehuset etter å ha fått drøvelen klippet av den lokale «doktoren» på grunn av langvarig hoste. Eller da min kollega ville gi en blodtransfusjon til den bleke babyen - som hadde sluttet å puste. Lokal skikk går foran retningslinjer, og forestillinger om hva en overordnet kollega forventer eller ønsker går foran egen kunnskap. Slik logikk synes ikke for det utrente norske doktorøyet. Det har tatt måneder å jobbe med meg selv for å forstå hva som skjer i mine mange kulturelle blindsoner.


Selv om termometer og spedbarnsvekt står på benken på Nyfødt intensiv blir barna 34 grader kalde og taper 30 % vekt uten at noen reagerer. På den ene siden fylles jeg av frustrasjon og avmakt over manglende vilje til å gjøre det som så åpenbart kan og bør gjøres. Samtidig er det også gledelig å se at det faktisk finnes muligheter for å gjøre mye mer for mange flere, med veldig enkle midler.
Overbehandling – også i Afrika Jeg var mentalt forberedt på å skulle jobbe med alvorlig ressursbrist, men ikke på å møte overbehandling og manglende evne (eller handler det om vilje?) til å gjøre de enkle tingene som å lytte på lungene eller å legge et teppe over den premature. Alle fremmedlyder over lungene betegnes «crackles» og tilskrives «alvorlig pneumoni». Væskeregnskap mangler, også ved de mange sigdcellekrisene, som virker å behandles mer med dyrebart blod enn klare væsker. Det er tradisjon for at «alt» behandles som sepsis, med «Ampiclox + Gentamicin», gjerne også Ceftriaxon ved det minste tegn til sitringer og Metronidazol dersom barnet gulper. Uten noensinne å ha sett et dyrknings – eller resistenssvar er det vanskelig å ta den prinsipielle diskusjonen.
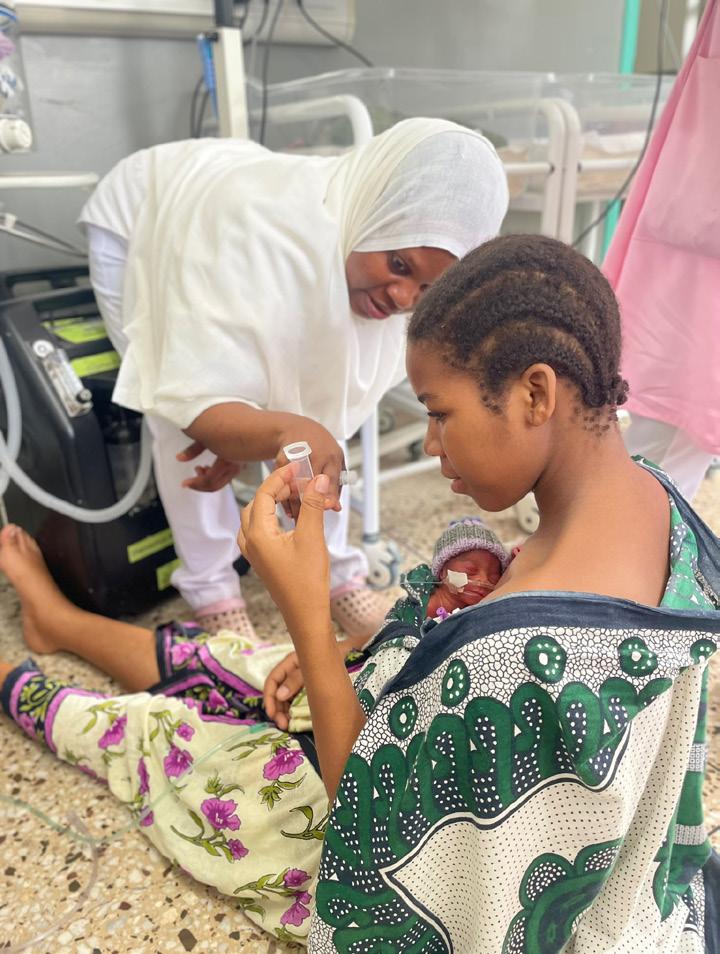
Døden blir hverdagslig Det første barnet som døde på min vakt som LIS var like gammel som sønnen min. Den vakten bærer jeg med meg, akkurat som vakten med et krybbedødsfall da datteren min var noen måneder gammel. Dødsfall kan prege en lege. Lenge.
Her bader jeg med barna under palmene hver dag - og møter døden flere ganger i uka. Ikke sjelden terminfødte som over natten er døde på
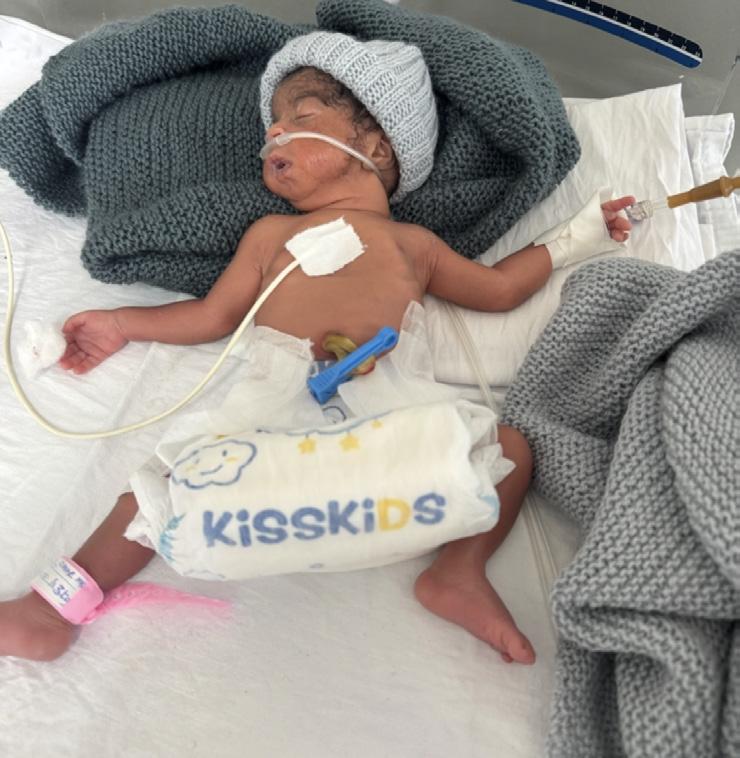
Sykehuset har en del utstyr, men ikke alltid i riktig størrelse...
grunn av… ja, det hadde ingen overskudd til å involvere seg i. Et barn med åpenbar hjertesvikt og trolig septisk sjokk døde før vi var halvveis med de øvrige på visitten, i fellesrommet med syv senger og femten andre pasienter. Etter rapport gikk vi raskt til de to nyfødte som var meldt å være alvorlig syke. Én var allerede død uten at noen hadde merket seg med det, den andre fikk for syns skyld noen timer på CPAP, men var for lengst på vei over i det hinsidige. Det gjør noe med en norsk lege å se en alvorlig syk pasient, og vite at deg kan jeg ikke gjøre noe for – fordi vi er på Zanzibar.
Kvalitetsforbedring nytter
Vårt mandat som frivillig helsepersonell gjennom Norec/ Haukeland er å jobbe for å bidra til kvalitetsforbedring i det kliniske arbeidet. Vi inngår ikke i vaktlinjene, men er med i alt klinisk arbeid og veileder og hjelper etter beste evne. Jeg er her for å bidra, men ikke for å gjøre jobben så andre kan gå hjem.
Voluntører og studenter fra fjern og nær som aldri har sett en nyfødt, langt mindre en prematur, kan læres opp i klinisk undersøkelse. Unge leger kan inspireres til å tenke selv, kan bli hørt på det de ser og vurderer, på det de kan og ikke hva de tror de burde si. De kan få opplevelsen av å følge opp behandling vi ble enige om sammen - og se at det var rett –eller at vi må tenke på nytt.
Det tar tid å lære å lese rommet, og jeg leter fortsatt etter innganger for å påpeke kunnskapshull, vrangforestillinger, forenklinger, iblant latskap og mangel på rutiner. Smått om senn begynner kollegene å spørre om ikke jeg også vil undersøke etter at de har gjort det, om jeg støtter deres vurdering; hva ville den norske legen ha gjort?
Forsiktig, stille og i partnerskap med utvalgte kolleger, til tross for motstand hos de fleste i starten, har vi innført observasjonsskjema og tiltakskort på nyfødt intensiv. For siden ingen ble veid eller målt temperatur på fikk de bare ligge i fred og krepere. Da hypotermien og vektnedgangen var dokumentert var det også belegg for at man måtte gjøre noe med det.
Det er hyppige resusciteringer på sengepostene, og vi har observert både manglende kunnskap og ferdigheter rundt



HLR og resuscitering. Alle ansatte ved barnepostene har nå fått øve på HLR, og på feilsøking av det ofte mangelfulle utstyret. Sykehusledelsen har gledelig også anerkjent dette behovet, og alle ansatte ved sykehuset får nå opplæring.
Hjem igjen – uten «aura»
Det er hverdager det er flest av, selv under palmene. Alt blir kjedelig til slutt, selv å krangle med grønnsaksselgere om prisen på frukt og krydder.
I mars reiser jeg hjem igjen etter å ha møtt en ny generasjon afrikanske leger, sultne på kunnskap og som stiller spørsmål ved en rekke gamle forestillinger. Jeg gleder meg til den gamle hverdagen og jeg gleder meg til å jobbe med barnemedisin i det kongelige norske helsevesen, en følelse jeg ikke har hatt på lenge. For meg kom avstanden og en annen hverdag i tide, og mine sjefer forstod at jeg trengte en lengre permisjon enn det som passet for avdelingen. Det er jeg takknemlig for. Etter å ha vært på vei mot utbrenthet de siste årene ser jeg lysere på arbeidet som barnelege både hjemme og forhåpentligvis utenlands igjen en gang.
Fra skumlesing av intranett og jobbmail har jeg fått med meg at det er rekruttert et nytt korps med avdelings– og klinikksjefer på sykehuset og at vi har fått nye, strenge regler for parkering av sparkesykler inne på avdelingen. Det kan jo få den mest motiverte raskt ned på jorda, men jeg skal gjøre mitt for å bidra til å holde «auraen» borte – og til å ta vare på de ferske spesialistkollegaene.
Til alle som måtte kjenne seg igjen i min historie: Hvis du trenger ett avbrekk, ikke vent!
Tusen takk til Norsk Barnelegeforening for at jeg fikk foreningens Stipend for global helse 2025, det kom godt med.
P.S.: Jeg tror ikke en samtale i fagmiljøet om ivaretakelse av unge spesialister ville være sløsing med tid.

Resusciteringsbordet på Fødeavdelingen brukes ofte som oppbevaringsplass for de sist fødte barna...
Haukeland og Norec
• Haukeland universitetssykehus har med støtte fra Norec og Trond Mohn samarbeidet med Mnazi Mmoja sykehus siden 2010
• En ny barneavdeling, bygget med norske midler, åpnet i 2016
• Helsepersonell utveksles mellom sykehusene årlig
• Haukeland House utenfor Stone Town på Zanzibar eies av Haukeland universitetssykehus og har ti leiligheter til bruk for kort – og lang tid
Tanzania og Zanzibar (Kilde wikipedia)
• Navnet er en sammensmelting av de tidligere to landene Tanganyika og Zanzibar, som ble én republikk i 1964
• 70 millioner innbyggere, 2 av disse på Zanzibar
• Ca halve befolkningen lever i fattigdom
• Tidligere tysk og britisk koloni, Zanzibar har også vært under omansk styre
Barnedødeligheten er fortsatt
• Ca 800.000 østafrikanske slaver ble solgt på slavemarkedet på Zanzibar i siste halvdel av 1800-tallet
• Kristendommen mest utbredte religion, men Zanzibar er strengt muslimsk
Overlegepermisjon (Kilde DNLF)
• Regulert i A2 § 4.2
• Gir rett til minimum 4 måneders lønnet utdanningspermisjon til overleger/legespesialister per 5 års periode
• LIS konstituert i overlegestilling opparbeider også rett til permisjon
• Rett til uttak av oppspart overlegepermisjon følger legen ved bytte av arbeidsgiver
Mangelen på alderstilpassede legemidler til barn er et velkjent problem. For barnelegen, sykepleieren, farmasøyten og ikke minst pasienten innebærer dette ofte en hverdag preget av kompromisser. Tabletter må deles eller knuses og blandes ut for å få rett dose. Ny teknologi omtalt som 3D-printing av legemidler vil kunne endre denne hverdagen fundamentalt
Tekst: Gunn Therese Sørland, farmasøyt Sjukehusapoteket i Bergen, Ragnhild Haugse, farmasøyt Sjukehusapoteka Vest HF, Henrik Irgens, overlege Barneavdelingen Haukeland. Forfatterne representerer Nasjonalt kompetansenettverk for legemidler til barn
Et reelt gjennombrudd for barnemedisinen
Dagens metoder som brukes for å manipulere legemidler til barn, deling, knusing og oppløsing, gir risiko for betydelig dosevariasjon, men også feildosering (1). Med 3D-printing kan hver tablett produseres med helt nøyaktig dose, tilpasset det enkelte behovet. Internasjonale studier har vist at 3D-printede legemidler kan oppfylle kravene til både europeiske og amerikanske legemiddelmyndigheter (2).
For barneleger betyr dette at man kan stole på at barnet får akkurat den dosen man foreskriver – ikke mer, ikke mindre.
Behandling som faktisk kan tas
Mange barn sliter med å få i seg legemidler på grunn av størrelse, smak og form. Resultatet er dårlig etterlevelse, avbrutt behandling eller i verste fall bruk av tvang. 3Dprinting åpner for produksjon av mini-tabletter, sugetabletter, oppløselige filmer og gummilignende formuleringer i ulike
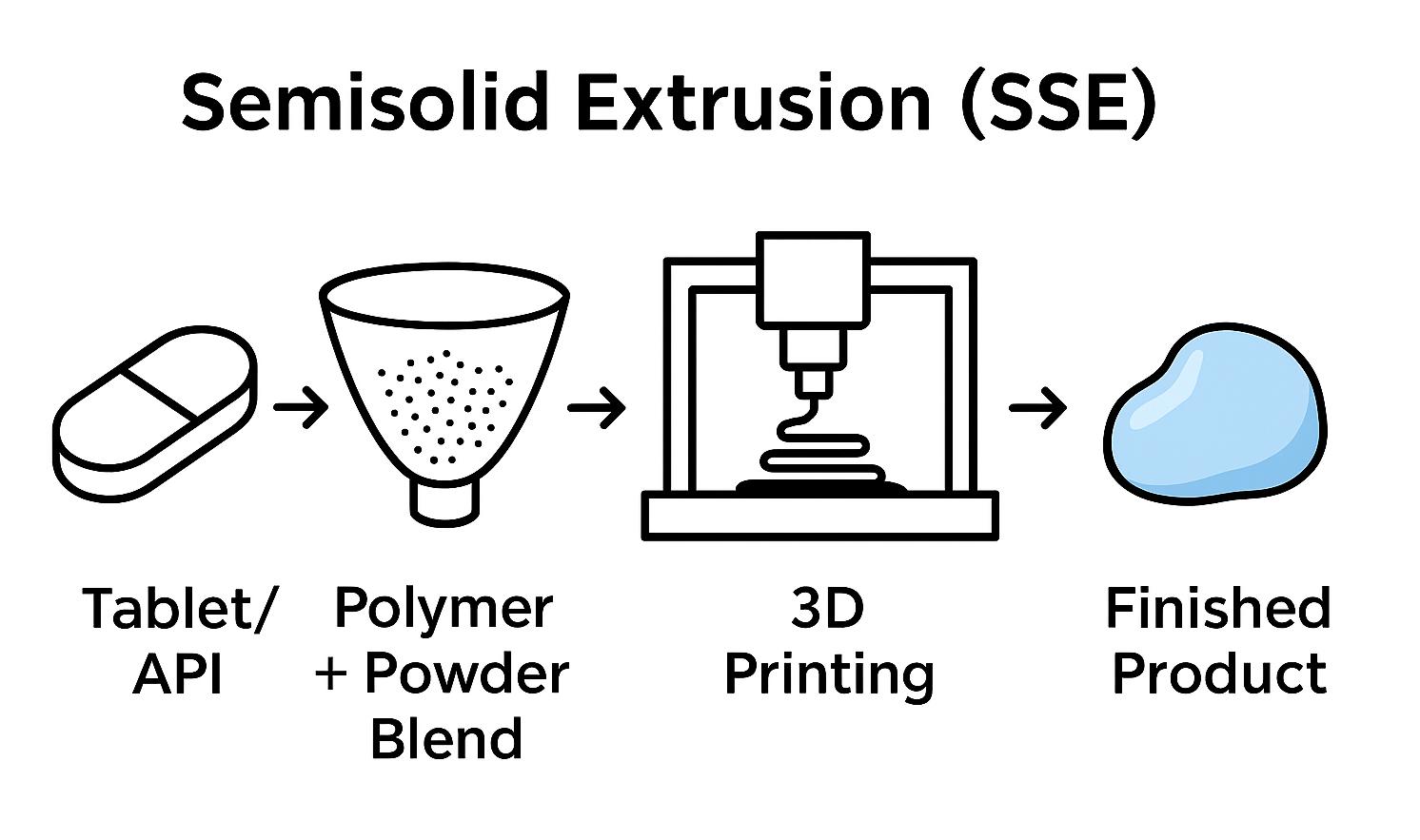
3D print ved semisolid-extrusion, SSE eller på norsk halvfast ekstrudering.
smaker og former som kan tilpasses barnets preferanser. Denne typen barnevennlige formuleringer brukes allerede i deler av Europa, og internasjonale fagmiljøer peker på økt aksept og bedre etterlevelse som en viktig gevinst (3).
Håndtering av «toksiske» legemiddel
Det er også kjent at det foregår manipulering av legemidler som krever spesiell håndtering, eksempelvis cytostatika eller andre legemidler med immunsuppresive effekter. Dette har betydelige HMS-utfordringer for både helsepersonell og pårørende som må stå med dette i hjemmet (4). Med 3D-printing vil legemidlene være klare til bruk når de leveres ut fra apoteket og videre håndtering og administrasjon har betydelig mindre risiko.
Rask respons ved legemiddelmangel
Legemiddelmangel er et økende problem, rammer ofte smale preparater og styrker og barnepasienter er spesielt utsatt.
I Sverige vurderes 3D-printing nå som løsning nettopp for å dekke hull når tabletter til barn forsvinner fra markedet (5).
Etablering av 3D-printteknologi i norske sykehusapotek vil potensielt kunne styrke legemiddelberedskapen også i Norge, fordi det blir mulig å lage 3D-printede tabletter på sykehusapotekene.
Teknologi som vil dekke barnets behov 3D-printing gjør det mulig å designe formuleringen ut fra barnets kliniske behov. Tablettens størrelse, oppløsningstid, smak, form og styrke kan tilpasses både alder, vekt, svelgevansker og smakspreferanser.

Det finnes ulike former for 3D-printteknologi og utviklingen har gått over flere år allerede. Det første industrifremstilte og markedsførte 3D-printede legemiddelet (Spirtam®) kom allerede i 2015. De siste årene er det utviklet printere som også gjør det mulig å kunne 3D-printe legemidler til den enkelte pasient på det enkelte apotek.
Teknologien som peker seg ut som aktuell for produksjon i apotek er i hovedsak basert på et prinsipp som omtales som «semisolid-extrusion, SSE» (på norsk: «halvfast ekstrudering») som går ut på å blande virkestoff med en halvfast base av hjelpestoffer og deretter printe tabletter med ønsket størrelse og dose (ofte omtalt som «printlets»). Noen 3D-printere gjør det også mulig å printe tabletter med ønsket form, mens andre er begrenset til å printe tabletter med ønsket størrelse og dose.
Mot en trygg og regulert implementering GMP-kompatible 3D-printere er allerede på markedet i Europa, og er tatt i bruk i produksjon til pasienter iblant annet Tyskland, Spania, Frankrike og Estland. Også i andre nordiske land er 3D-printing under etablering. Den svenske apotekprodusenten APL annonserte i januar 2026 at de har levert sitt første 3D-printede legemiddel (6).
I 2026 ble det også publisert en større internasjonal faglig gjennomgang som beskriver krav til kvalitet, stabilitet, dosefleksibilitet og sikker produksjon av 3D-printede pediatriske legemidler — alt i tråd med regulatoriske forventninger (7)
Status i Norge – vi står på terskelen til noe nytt Utviklingen internasjonalt har gått raskt. Nettverkets seminar i 2024 samlet mange interessenter og det kom frem at flere nordiske miljøer jobber for at teknologien skal bli tilgjengelig (8). Ved UiO har forskningsgruppen PersDrug flere prosjekter
med mål om å utvikle nye doseringsformer og teknologier for å kunne gi persontilpassede medisiner (9).
Per i dag har både Sykehusapoteket i Bergen og Sykehusapotekene HF prosjekter for å etablere teknologien. Sjukehusapoteka Vest fikk i 2025 innovasjonsmidler fra Helse Vest spesifikt for prosjektet «3D-printing av legemiddel – ny teknologi for sikrare og enklare legemiddelbehandling til barn». Målet med prosjektet er å finne ut hva som skal til for å bli i stand til å produsere persontilpassede legemiddel til barn ved å sette opp og pilotere 3D-printing av legemiddel i Norge, tilpasset norsk regelverk og kliniske behov (10).
Dette kan altså gjøre at barneavdelinger på Vestlandet blir blant de første i landet som får tilgang til å bestille barnespesifikke styrker av 3D-printede legemidler.
Samarbeid mellom helseregionene vil være en viktig forutsetning for å lykkes med få rullet ut den nye teknologien. Deling av erfaringer vil sikre raskere fremgang og bidra til at man organiserer seg smartere. Produksjon nær klinikk og pasient vil gjøre dialogen mellom produksjonsavdeling og kliniker enklere, og sikre at det ferdige produktet er tilpasset det enkelte barn.
Status i Norden
Den nordiske faglige enigheten er tydelig: dette er ikke lenger et fremtidsprosjekt, men en teknologi på vei inn i klinikken. Flere apotek i Norden er allerede i ferd med å ta den i bruk. Norske sykehusapotek er med i det nordiske samarbeidet. Målet er å gjøre 3D-printing til en del av hverdagen – og denne gangen vil barna være de første som får gevinsten av ny teknologi.
Referanser: Se Paidos.no









































190 000–320 000 nordmenn har anslagsvis en sjelden diagnose eller tilstand1

Gjennomsnittlig diagnosetid for en sjelden diagnose er 4,7 år2

Hepatitt B er et stort globalt helseproblem. Det er estimert at over 250 millioner mennesker lever med kronisk infeksjon. Disse har ofte lite symptomer i mange år og kan dermed smitte andre uten å være klar over det. Over tid kan kronisk hepatitt B føre til alvorlig leversykdom, vanligvis etter flere tiår. Hvert år dør over en million mennesker pga. hepatitt B-relaterte komplikasjoner.
Tekst: Margrethe Greve-Isdahl, overlege og spesiailst i Barnesykdommer, Robert Whittaker, forsker og sykdomsansvarlig for hepatitt B, Ane-Kristine Finbråten, overlege og spesialist i Infeksjonssykdommer. Alle: Avdeling for smittevern og vaksine, Folkehelseinstituttet
I Norge er forekomsten lav, og det er beregnet at mindre enn 0,5 % av befolkningen bærer viruset. Hvorfor er det likevel avgjørende at barneleger er spesielt oppmerksomme på denne sykdommen?
Perinatal smitte med store konsekvenser
Smitte fra mor til barn regnes som den viktigste smitteveien for viruset. Spedbarn som smittes med hepatitt B er oftest asymptomatiske, har ikke kliniske tegn på leversykdom og har normal vekst og utvikling. Ubehandlet har disse likevel en høy livstidsrisiko for alvorlige senkomplikasjoner, med 20 – 30 % risiko for død som følge av cirrhose eller hepatocellulært karsinom.
Det finnes per i dag ingen kurativ behandling for kronisk hepatitt B. Pasienter som oppfyller kriterier for behandling, må som regel stå på langvarig – ofte livslang – antiviral terapi for å redusere risikoen for progresjon til alvorlige komplikasjoner (1,2). Korrekt og tidsriktig post-eksponeringsprofylakse (PEP) til spedbarn reduserer imidlertid risikoen for kronisk infeksjon med 85 – 95 %.
I land med høy forekomst av hepatitt B infeksjon anbefales hepatitt B-vaksine til alle nyfødte innen 24 timer etter fødsel, og dekker dermed både behov for PEP og pre-eksponeringsvaksinasjon. I Norge anbefales PEP målrettet til alle barn født av mødre med hepatitt B. Som beskrevet på FHI.no, anbefales hepatitt B-immunglobulin (HBIG) og hepatitt B-vaksine innen 24 timer etter fødsel. En studie fra Vietnam har vist viktigheten av en tidsriktig fødselsdose for å hindre smitteoverføring perinatalt, da forsinkelse utover 72 timer etter fødsel gir en betydelig økt risiko for at barnet smittes, på nivå med barn som ikke får fødselsdosen i det hele tatt (3).
Dette har vært anbefalt siden 1984 da vaksine først ble tilgjengelig. Deretter vaksineres barnet med andre dose ved 4-ukersalder, før det videre skal følge barnevaksinasjonsprogrammet og testes for hepatitt B og vaksinerespons 1 – 3 måneder etter fullført vaksinasjon.
Først i 2018 ble det anbefaling om universell screening for hepatitt B i svangerskapet for å sikre påvisning av sykdom og gå bort fra individuell risikovurdering. Siden da har det blitt påvist hepatitt B hos mellom 88 og 179 kvinner årlig med registrert fødsel i Medisinsk fødselsregister (MFR). Over 95 % av meldte tilfeller av kronisk hepatitt B påvises hos innvandrere smittet før ankomst til Norge, og mødre med kronisk hepatitt B har ofte ikke norsk som førstespråk, eller har/har hatt en sårbar livssituasjon av andre årsaker.
Lav vaksinasjonsdekning av fødselsdosen i Norge I 2024 ble det for første gang gjort kobling av MFR med smittevernregistrene Meldingssystem for smittsomme sykdommer (MSIS) og Nasjonalt vaksinasjonsregister (SYSVAK) for å undersøke nærmere vaksinasjonsdekningen for PEP blant barn født av mødre med hepatitt B (HBsAg-positive). Analysen ble gjort for perioden fra 2018 – 2023 og året etter for 2024 (4,5). Resultatene er nedslående; bare om lag 60 % av nyfødte er registrert med hepatitt B-fødselsdosen, og rundt 70 % med dosen som skal gis ved 4-ukersalder. Det er ingen bedring å spore i perioden. Dette betyr at det er omlag 40 – 80 barn hvert år som ikke får den avgjørende, første vaksinedosen i tide for å hindre en kronisk sykdom som kan gi betydelig morbiditet og mortalitet i ung voksen alder.
De siste årene har inntil tre personer født i Norge og ikke fått riktig PEP eller blitt testet etter fullført vaksinasjon blitt meldt





Det er omlag 40 – 80 barn hvert år som ikke får den avgjørende, første vaksinedosen i tide.
til MSIS med kronisk hepatitt B-infeksjon årlig. I de fleste tilfellene er infeksjonen påvist mange år og tiår etter fødsel, men i 2023 ble det også meldt ett tilfelle som var født i 2020, dvs. etter innføring av universell screening i svangerskapet.
Mange aktører og ulike nivå av helsetjenesten er involvert En ny norsk studie har kartlagt hindringer og fremmende faktorer for å få gitt korrekt PEP til disse barna (6). Fokusgruppeintervju med helsesykepleiere på kommunale helsestasjoner og jordmødre på korresponderende fødselsavdelinger i sykehus viser at det er uklarhet rundt ansvarsforhold. I tillegg beskrives manglende kunnskap, manglende rutiner for dokumentasjon, bruk av ulike journalsystemer og dårlig kommunikasjon mellom de ulike yrkesgruppene både innen primær- og spesialisthelsetjenesten, og mellom tjenestene. Konsekvensen er at informasjon om at barnet skal ha PEP både ved fødsel og 4-ukersalder ikke når frem, og barn ikke blir fulgt opp etter fullført vaksinasjon for å sjekke om barnet ble smittet. Faktorer som bidrar til lette arbeidet er enighet om dokumentasjonsrutiner i journalsystemer og ved overflytting til ny avdeling i sykehus (for eksempel fra barsel
til nyfødtintensiv), godt samarbeid mellom de ulike helsepersonell og mellom tjenestene, og registrering i SYSVAK.
Barnelegene har en nøkkelrolle
Det kreves en systematisk forbedring av dagens praksis for å sikre at alle nyfødte får korrekt PEP. PEP er juridisk sett et legeansvar. Barnelegene undersøker barnet på barsel oftest etter at det har gått 24 timer, men må sørge for å etablere rutiner for at barn som skal ha PEP blir identifisert av jordmødrene som tar imot den fødende og varsler barnelege. Videre må kommunikasjon med helsestasjonen og fastlege sikres bedre, slik at avgjørende informasjon om PEP ikke overses.
Vi oppfordrer alle barneavdelingene i Norge til å gå gjennom lokale rutiner for å bedre oppfølgingen av disse barna, og vil følge spent med på tallene fremover. Vi utfordrer dere til å vurdere om hepatitt B-eksponerte barn bør få samme oppfølging som barn født av hiv-positive mødre, med kontroll på Barnepoliklinikken etter fullført spedbarnsvaksinasjon i stedet for hos fastlegen.











tilstrekkelig

Autoinflammatoriske periodiske febersyndromer hos voksne, ungdom, barn og spedbarn (≥8 måneder med kroppsvekt ≥10 kg):
Cryopyrinassosierte periodiske syndromer (CAPS) inkl. NOMID/CINCA , MWS og FCAS. Familiær middelhavsfeber (FMF)

Dosering og
Hos barn med utilstrekkelig respons kan dosen økes opptil 4 mg/kg/dag. Kineret skal gis subkutant i daglige injeksjoner.
Dosering og administrering1
Utvalgte advarsler og forsiktighetsregler1
RA: Voksne inkl. eldre: Anbefalt dose er 100 mg 1 gang daglig
RA: Voksne inkl. eldre: Anbefalt dose er 100 mg 1 gang daglig CAPS: Voksne inkl. eldre, ungdom og barn ≥8 måneder og ≥10 kg: Anbefalt startdose 1-2 mg/kg dag.
CAPS: Voksne inkl. eldre, ungdom og barn ≥8 måneder og ≥10 kg: Anbefalt startdose 1-2 mg/kg dag.
FMF og Stills sykdom: Anbefalt dose 100 mg/dag ved kroppsvekt ≥50 kg. Ved kroppsvekt <50 kg justeres dosen etter kroppsvekt, med startdose 1-2 mg/kg/dag.
FMF og Stills sykdom: Anbefalt dose 100 mg/dag ved kroppsvekt ≥50 kg. Ved kroppsvekt <50 kg justeres dosen etter kroppsvekt, med startdose 1-2 mg/kg/dag. Hos barn med utilstrekkelig respons kan dosen økes opptil 4 mg/kg/dag. Kineret skal gis subkutant i daglige injeksjoner.
Hepatiske hendelser: I kliniske studier har det blitt observert forbigående økning i leverenzymer. Rutinemessig testing av leverenzymer i løpet av den første måneden bør vurderes, særlig hvis pasienten har predisponerende faktorer eller utvikler symptomer som antyder leverdysfunksjon.
Hos barn med utilstrekkelig respons kan dosen økes opptil 4 mg/kg/dag. Kineret skal gis subkutant i daglige injeksjoner.
Utvalgte advarsler og forsiktighetsregler1
Utvalgte advarsler og forsiktighetsregler1
Alvorlige infeksjoner: Kineretbehandling skal ikke initieres hos pasienter med aktive infeksjoner. Med nøye overvåking kan behandlingen med Kineret fortsettes også ved en alvorlig infeksjon. Behandling med Kineret for covid 19 kan fortsette til tross for (sekundære) infeksjoner.
Hepatiske hendelser: I kliniske studier har det blitt observert forbigående økning i leverenzymer. Rutinemessig testing av leverenzymer i løpet av den første måneden bør vurderes, særlig hvis pasienten har predisponerende faktorer eller utvikler symptomer som antyder leverdysfunksjon.
Hepatiske hendelser: I kliniske studier har det blitt observert forbigående økning i leverenzymer. Rutinemessig testing av leverenzymer i løpet av den første måneden bør vurderes, særlig hvis pasienten har predisponerende faktorer eller utvikler symptomer som antyder leverdysfunksjon.
Revmatoid artritt: Voksne med revmatoid artritt (RA) i kombinasjon med metotreksat hos de som ikke oppnår tilstrekkelig effekt med metotreksat alene. Autoinflammatoriske periodiske febersyndromer hos voksne, ungdom, barn og spedbarn (≥8 måneder med kroppsvekt ≥10 kg): Cryopyrinassosierte periodiske syndromer (CAPS) inkl. NOMID/CINCA , MWS og FCAS.
Familiær middelhavsfeber (FMF), hvis hensiktsmessig i kombinasjon med kolkisin.
Stills sykdom: systemisk juvenil idiopatisk artritt (sJIA) og Stills sykdom i voksen alder (AOSD), med aktive systemiske trekk av moderat til høy sykdomsaktivitet, eller ved fortsatt sykdomsaktivitet etter behandling med NSAID eller glukokortikoider.
glukokortikoider.
Vanlige:
Kan gis som monoterapi eller i kombinasjon med andre antiinflammatoriske legemidler og DMARD.
Nøytropeni, trombocytopeni, alvorlige infeksjoner.
Kan gis som monoterapi eller i kombinasjon med andre antiinflammatoriske legemidler og DMARD.
Svært vanlige:
Svært vanlige:
For fullstendig oversikt over bivirkninger og forsiktighetsregler: se godkjent SPC på www.felleskatalogen.no
Reaksjon på injeksjonsstedet, hodepine, økt blodkolesterol
Reaksjon på injeksjonsstedet, hodepine, økt blodkolesterol
Vanlige: Nøytropeni, trombocytopeni, alvorlige infeksjoner.
Vanlige: Nøytropeni, trombocytopeni, alvorlige infeksjoner.
NYE retningslinjer for Stills sykdom fra PReS og EULAR
For fullstendig oversikt over bivirkninger og forsiktighetsregler: se godkjent SPC på www.felleskatalogen.no
For fullstendig oversikt over bivirkninger og forsiktighetsregler: se godkjent SPC på www.felleskatalogen.no
Alvorlige infeksjoner: Kineretbehandling skal ikke initieres hos pasienter med aktive infeksjoner. Med nøye overvåking kan behandlingen med Kineret fortsettes også ved en alvorlig infeksjon. Behandling med Kineret for covid 19 kan fortsette til tross for (sekundære) infeksjoner.
Alvorlige infeksjoner: Kineretbehandling skal ikke initieres hos pasienter med aktive infeksjoner. Med nøye overvåking kan behandlingen med Kineret fortsettes også ved en alvorlig infeksjon. Behandling med Kineret for covid 19 kan fortsette til tross for (sekundære) infeksjoner.
Nøytropeni: Kineret bør ikke initieres hos pasienter med nøytropeni (ANC < 1,5 x 109/l).
Nøytropeni: Kineret bør ikke initieres hos pasienter med nøytropeni (ANC < 1,5 x 109/l).
DRESS: Ved bruk etter markedsføring er legemiddelreaksjon med eosinofili og systemiske symptomer (DRESS) rapportert i sjeldne tilfeller hos pasienter behandlet med Kineret, hovedsakelig hos pediatriske pasienter med Stills sykdom.
Nøytropeni: Kineret bør ikke initieres hos pasienter med nøytropeni (ANC < 1,5 x 109/l).
DRESS: Ved bruk etter markedsføring er legemiddelreaksjon med eosinofili og systemiske symptomer (DRESS) rapportert i sjeldne tilfeller hos pasienter behandlet med Kineret, hovedsakelig hos pediatriske pasienter med Stills sykdom.
Annet: Varier injeksjonssted for å unngå tegn og reaksjoner på injeksjonsstedet.
DRESS: Ved bruk etter markedsføring er legemiddelreaksjon med eosinofili og systemiske symptomer (DRESS) rapportert i sjeldne tilfeller hos pasienter behandlet med Kineret, hovedsakelig hos pediatriske pasienter med Stills sykdom.
Annet: Varier injeksjonssted for å unngå tegn og reaksjoner på injeksjonsstedet.
Annet: Varier injeksjonssted for å unngå tegn og reaksjoner på injeksjonsstedet.
Swedish Orphan Biovitrum AS Dronning Eufemias gate 16, 0191 Oslo Tlf.: 66 82 34 00 mail.no@sobi.com www.sobi.com/norway
Swedish Orphan Biovitrum AS Dronning Eufemias gate 16, 0191 Oslo Tlf.: 66 82 34 00 mail.no@sobi.com www.sobi.com/norway
gate 16, 0191 Oslo
Tlf.: 66 82 34 00 mail.no@sobi.com www.sobi.com/norway



NYE retningslinjer for Stills sykdom fra PReS og EULAR
Scan QR koden* og hør podcast med to av hovedpersonene bak disse: Sebastian Vastert og Eugen Feist
NYE retningslinjer for Stills sykdom fra PReS og EULAR
Scan QR koden* og hør podcast med to av hovedpersonene bak disse: Sebastian Vastert og Eugen Feist

*Linker til vår side: https://pro.sobi.com/no-no/products/kineret/resources- for helsepersonell
Scan QR koden* og hør podcast med to av hovedpersonene bak disse: Sebastian Vastert og Eugen Feist

*Linker til vår side: https://pro.sobi.com/no-no/products/kineret/resources- for helsepersonell
*Linker til vår side: https://pro.sobi.com/no-no/products/kineret/resources- for helsepersonell
Varenummer: 418642 Styrke: 100mg/0,67 ml
Pakning: 7 x 0,67 ml (ferdigfylt sptøyte)
Varenummer: 418642
Styrke: 100mg/0,67 ml
Pris (AUP): 2875,30 Refusjon: H-resept, R.gr.: C
Pakning: 7 x 0,67 ml (ferdigfylt sptøyte)
Varenummer: 418642 Styrke: 100mg/0,67 ml
Pris (AUP): 2875,30 Refusjon: H-resept, R.gr.: C
Pakning: 7 x 0,67 ml (ferdigfylt sptøyte)
Referanser: 1.Kineret SmPC- 09/2025 2. Dinarello CA, et al. Nat Rev Drug Discov. 2012;11:633–652.
Pris (AUP): 2875,30 Refusjon: H-resept, R.gr.: C
PP-30139- oct 2025
PP-30139- oct 2025
PP-30139- oct 2025

Anna Käll, Hugo Lagercrantz
E-mail: anna.kall@actapaediatrica.se

A substantial proportion of paediatric drug administrations require manipulation of dosage form due to the lack of age-appropriate formulations. This poses a number of risks, including dose inaccuracies and altered pharmacokinetics, and raises safety concerns. In a previous issue, a narrative review by Paulsson et al highlights key risk and compile recommendations for oral drug manipulation to support the safety, efficacy and patient outcomes in paediatric patients https://doi.org/10.1111/apa.70199. Andersson comments on the recommendations by Paulsson et al and explain why their review is required reading for everybody handling paediatric drugs https://doi.org/10.1111/apa.70331.

Increasing sedentary behaviour at nine years of age, at the expense of physical activity and sleep, was associated with higher systolic and diastolic blood pressure, according to a study by Nilsson et al. Greater sedentary behaviour at four years of age was associated with higher diastolic blood pressure and lower high-density lipoprotein at nine years of age. Swedish screen time guidelines recommend limiting recreational screen time to a maximum of two hours per day for children aged 6–12 years. The study showed that children who adhered to screen time guidelines had a lower metabolic syndrome score, low-density lipoprotein and triglycerides https:// doi.org/10.1111/apa.70276 .
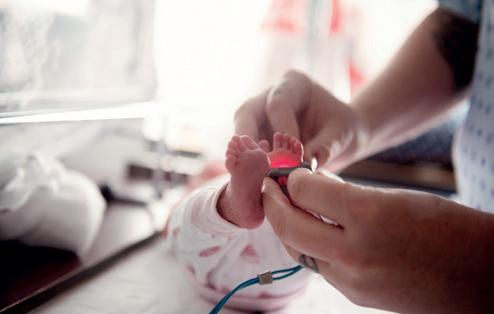
Licia et al conducted a multicentre prospective study that included very low birth weight infants born in Italy from 2016-2020. The authors enrolled 1381
patients with a median gestational age of 29.1 weeks and 136 (9.8%) of those died. Severe functional disability was observed in 8.9% of the survivors, including neuropsychological impairment (59.1%), cerebral palsy (4.2%), deafness (1.0%) and blindness (0.2%). The multivariate analysis showed that male gender, advanced resuscitation, periventricular leukomalacia and periventricular-intraventricular haemorrhage predicted severe functional disability https://doi.org/10.1111/apa.70292.

reduced the duration of continuous positive airway pressure for
The potential impact of caffeine on infants with bronchiolitis was investigated in a French study. Caffeine was found to reduce the duration of, and need for, nutritional support in infants who required ventilatory support. The authors concluded that caffeine could be a promising therapeutic option for infants with bronchiolitis, but said that randomised trials are needed to confirm the efficacy and safety of this treatment https://doi.org/10.1111/apa.70279.

A new joint consensus statement from European paediatric societies provides practical, evidence-based guidelines for safe and effective physical activity for children and adolescents with chronic health conditions. It covers conditions such as juvenile idiopathic arthritis, asthma, cystic fibrosis and diabetes. The recommendations, which are presented by Wyszyńska et al, are primarily intended for paediatric healthcare professionals, but can also be accessed by parents and caregivers. Their aim is to improve quality of life, promote safe participation in sports and support long-term health outcomes https://doi.org/10.1111/apa.70311.
Images: 1. M Karlén, 2-5: istockphoto.
Anna Käll, Hugo Lagercrantz E-mail:
anna.kall@actapaediatrica.se
Gene expression differed in newborn infants after Caesarean and vaginal births
A study by Carpén et al found significant differences in gene expression when they compared newborn infants after Caesarean and vaginal births https://doi.org/10.1111/apa.70343. They report that 95 genes were significantly upregulated in the infants in the vaginal group, compared with those in the Caesarean group, including those related to immune and stress responses. Lagercrantz discusses whether the benefits of vaginal births are being lost due to rising Caesarean deliveries https:// doi.org/10.1111/apa.70366.
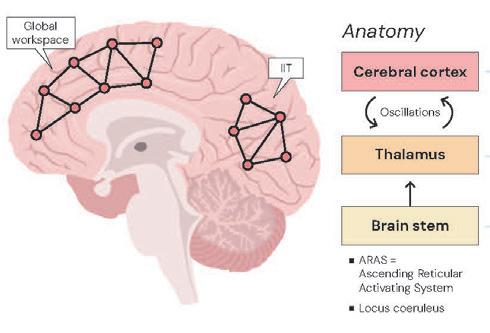
A narrative review by Broomé and Mathiesen discusses how evaluating consciousness in intensive care is pivotal to prognoses and diagnoses and relieving suffering with analgesic or sedative drugs. Consciousness in clinical care is usually equated with patients’ responsiveness, assumed functional motor responses and sympathetic activity. Clinically diagnosed comas may be incorrect in more than 15% of cases and are particularly challenging in neonates and paediatric patients. The review includes monitoring techniques, possible treatments and the ethical implications of disorders of consciousness. It also describes models for understanding the origin of consciousness, based on functional neuroanatomy and information processing theory. https:// doi.org/10.1111/apa.70372

Bray et al report that 3.1% of Danish children aged 0-5 years were switched to amoxicillin three days after they were initially prescribed oral forms of phenoxymethylpenicillin between 1997-2023 https://doi.org/10.1111/apa.70350. The proportion that switched varied with the children›s age, birth order and their parents› economic and immigration status. The authors
concluded that the unpleasant flavour of phenoxymethylpenicillin may have played a role. Meanwhile, Kitsos et al share the result from a five-year follow-up study of children who had undergone antibiotic allergy evaluations at a tertiary paediatric allergy centre and conclude that delabelling was safe https://doi.org/10.1111/apa.70340.


An Australian survey has revealed inconsistencies in forensic and coroner care processes and policies following sudden unexpected child deaths https://doi.org/10.1111/apa.70345. Tiemensma et al concluded that this may have led to variations in standards of care and advocacy for the affected families. Such discrepancies make it challenging for families to understand the coroners’ processes, access bereavement support and participate in much-needed research to prevent future cases. Delays may have posed health risk to relatives in the rare instance when genetic causes were associated with sudden arrhythmias.


Risk-stratified observations for Scorpion stings cut emergency department stays
Scorpion stings are a worldwide public health concern, as more than one million cases are reported each year. Children are particularly vulnerable and exhibit higher morbidity and mortality. Kestenbom et al studied 287 children with mild (83%) and more severe (17%) stings and found that a risk-stratified approach could safely reduce emergency department observation stays. Factors considered included age, time since the attack, a history of allergies and symptom severity. The authors concluded that children with mild symptoms from Scorpion venom had a low risk of developing significant delayed complications https://doi.org/10.1111/apa.70310.
Figures: 1, 3-5: istockphoto, 2: M Karlén
• Støtter muskelfunksjonen2
• Forsinker sykdomsprogresjonen2
• Reduserer betennelse og fibrose2
Duvyzat er indisert for behandling av Duchennes muskeldystrofi (DMD) hos ambulerende pasienter i alderen 6 år og eldre, og med samtidig kortisonbehandling.1
Oral formulering 2 ganger/dag3
Referanser: 1. Duvyzat preparatomtale, 06/2025, pkt. 4.1. 2. Duvyzat preparatomtale, 06/2025, pkt. 5.1. 3. Duvyzat preparatomtale, 06/2025, pkt. 4.2.
Dette legemidlet er underlagt særlig overvåking Duvyzat (givinostat) 8,86 mg/ml mikstur, suspensjon. Indikasjon: Indisert for behandling av Duchennes muskeldystrofi (DMD) hos ambulerende pasienter i alderen 6 år og eldre, og med samtidig kortisonbehandling. Dosering: Den anbefalte dosen er basert på kroppsvekt og skal administreres oralt to ganger daglig. Se preparatomtalen for fullstendig doseringsinformasjon Administrasjonsmåte: Rist flasken før bruk. Tas sammen med mat. Kontraindikasjoner: Overfølsomhet overfor virkestoffet eller overfor noen av hjelpestoffene. Advarsler og forsiktighetsregler: Kontroller trombocyttall og triglyserider før og under behandling. Behandling med givinostat skal ikke startes hos pasienter med trombocyttall under 150 × 109/l. Dosejustering kan være nødvendig ved trombocytopeni, hypertriglyseridemi eller diaré. Se preparatomtalen for mer informasjon. Forlengelse av QTc-intervall kan forekomme. EKG bør vurderes før og under behandling. Forsiktighet bør utvises ved samtidig bruk av legemidler som forlenger QT-intervallet. Bivirkninger: De vanligste bivirkningene omfatter trombocytopeni, hypertriglyseridemi, feber, diaré, magesmerter og oppkast. Se preparatomtalen for mer informasjon. Interaksjoner: Det er risiko for QT- forlengelse ved samtidig bruk av legemidler som anestetika, klasse III antiarytmika, antiemetika, antibiotika, antipsykotika og antihistaminer. Forsiktighet bør utvises ved samtidig administrering med antitrombotiske midler og legemidler som er kjent for å øke triglyseridverdiene. Svak hemming av CYP3A4 kan påvirke legemidler som er substrater av CYP3A4 og haret smalt terapeutisk vindu. Mulig hemming av P-gp- og OCT2-transportproteiner kan ikke utelukkes. Kjente substrater for disse transporterne, som har et smalt terapeutisk vindu, skal brukes med forsiktighet med givinostat. Inneholder sorbitol og natriumbenzoat. Pasienter med arvelig fruktoseintoleranse skal ikke ta Duvyzat. Graviditet og amming: Bør unngås under graviditet og amming. Påvirkning av evnen til å kjøre bil og bruke maskiner: Kan ha en mindre påvirkning på evnen til å kjøre bil og bruke maskiner. Svimmelhet og utmattelse kan oppstå etter inntak. Pakning og pris: Flaske som inneholder 140 ml mikstur, suspensjon, med en sprøyteadapter. Hver pakke inneholder en gradert oralsprøyte på 5 ml. 243 105,60 NOK Reseptgruppe C. For fullstendig informasjon, se www.felleskatalogen.no Innehaver av markedsføringstillatelse: Italfarmaco S.p.A., Italia Markedsførers av: Italfarmaco Nordics/ CampusPharma AB, nordics@italfarmacogroup.com, www.italfarmaco.no NO-DVZ-25-00001 Oct 2025

Aminosyrebasert ernæring med unike alderstilpassede løsninger for kostbehandling ved kumelkallergi og multimatvareallergi
Neocate LCP fra 0-12 mnd.
Neocate Spoon tilskudd fra 6 mnd., konsistens for skje
Neocate Junior fra 1 år, tre gode smaker for bedre compliance1

Bestill oppskriftsbrosjyrer med melkefrie oppskrifter og nyttig informasjon til foreldre





Referanse: 1. Miraglia M et al. Ital J Pediatr; 2015; 41(4)
Neocate er næringsmiddel for spesielle medisinske formål ved kostbehandling av kumelkallergi. Neocate skal brukes under medisinsk tilsyn etter nøye vurdering av øvrig ernæringsbehandling, inkludert amming.
c/o Danone