

ENCUENTRA TU PROTECTOR SOLAR DE EUCERIN EN:





ENCUENTRA TU PROTECTOR SOLAR DE EUCERIN EN:




Bienvenidos a SkinMagazine, la primera y única revista con enfoque específico en el cuidado de la piel en Guatemala.
Ya pasados dos años de ser el único medio dermatológico del país, llegamos a la décima edición, agradeciendo a todos nuestros lectores por la confianza que nos han tenido para brindarles la mejor información de los cuidados de la piel.
En esta edición tratamos todo lo relacionado al Cáncer de piel. En las siguientes páginas podrás encontrar toda la información necesaria para reconocer de manera temprana, acudir a tu médico dermatólogo o dermatóloga especialista para un tratamiento temprano, así como todo lo relacionado con la prevención.
Seguimos ampliando el equipo de profesionales nacionales e internacionales que nos colaboran para poder brindarles la información más relevante desde todos los ámbitos de la medicina, nutrición y psicología.
Esperamos que esta nueva edición sea de gran ayuda en la salud de su piel y la de su familia.
Reconocer los primeros signos de advertencia del melanoma y autoexaminarse de manera regular la piel puede ayudar a detectarlo a tiempo y es más probable que se pueda curar la enfermedad.
La autoevaluación para detectar el cáncer de piel incluye la técnica del ABCDE es una regla nemotécnica que ayuda a identificar lesiones sospechosas con mayor facilidad mientras se revisan sus lunares.
Por lo que si en la piel encontramos un lunar con las siguientes características debemos considerarlo como sospechoso y acudir al dermatólogo(a) especialista:
Asimetría de un lunar en cualquiera de sus ejes
Bordes irregulares
Color variado, no uniforme
Diámetro mayor de 6 mm
Evolución, si detectamos que uno de nuestros lunares cambia durante el tiempo
En la consulta dermatológica se realiza una evaluación dermatoscópica en la que podemos evaluar estos cambios en un lunar de inicio reciente o antiguo.

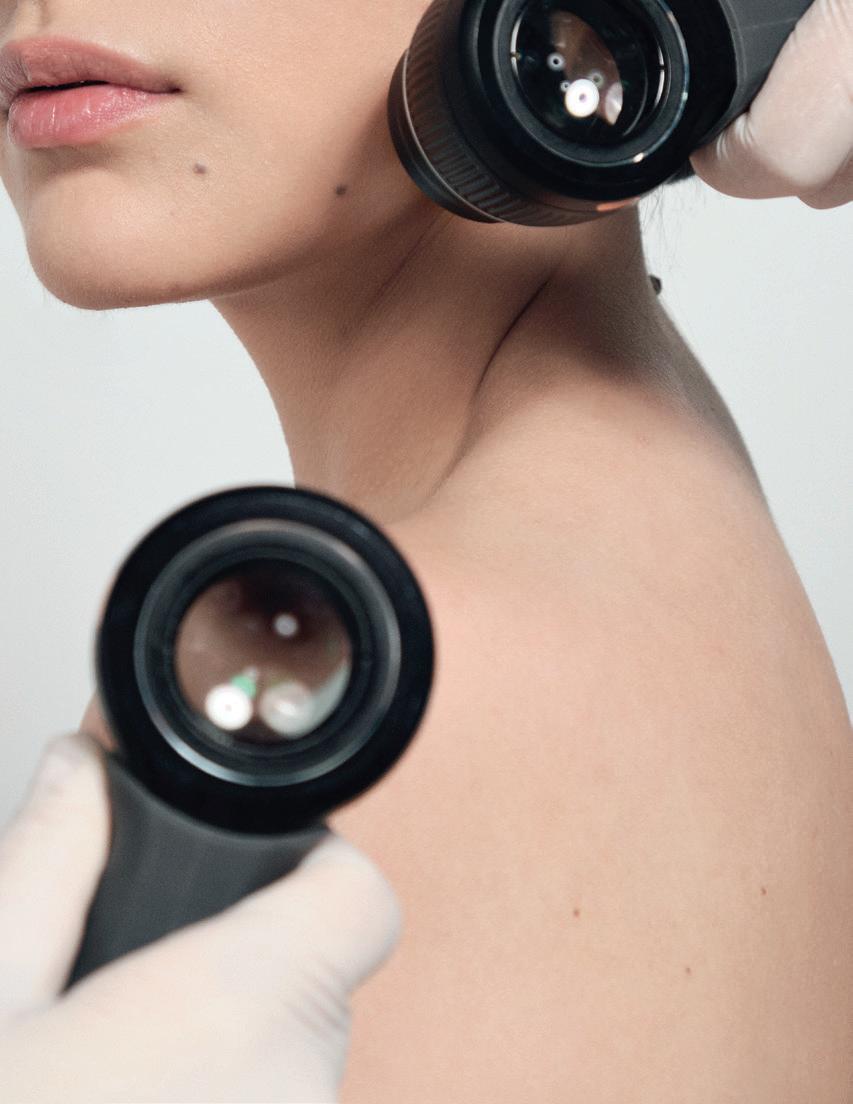
En la actualidad existen otros tipos de pruebas con mayor alcance y tecnología que realizan los dermatólogos, esta prueba médica que se utiliza para evaluación y diagnóstico temprano de cáncer de piel es el Dermoscan X2.

Es un equipo médico profesional desarrollado en Alemania que realiza un mapeo corporal total de lunares. Consiste en tomar fotografías de alta definición a toda la superficie corporal del paciente, complementandose con el seguimientos dermatoscópico digital de uno o más lunares que se decidan estudiar con el fin de detectar cambios en estos y poder tomar la decisión de removerlo de ser necesario.
CON DERMOSCAN X2
• Ayuda a seleccionar los lunares con riesgo de malignidad para lograr una detección temprana de cáncer de piel tipo melanoma.
• Investigación completa de todos los lunares del cuerpo y rostro.
• Evaluación rápida y precisa.
• Documentación confiable de cada revisión.
• Comparación automática entre evaluaciones mediante un software profesional, preciso y confiable.
INDICACIONES PARA REALIZAR DERMOSCAN X2
• Personas con múltiples lunares.
• Lunares de diferentes formas o con colores muy variables.
• Antecedente familiar de cáncer de piel.
• Personas que se exponen mucho al sol.
• Personas de piel blanca, ojos claros, cabello rubio que se queman por el sol con facilidad.
El cáncer de piel es el cáncer que podemos observar a simple vista en la superficie de nuestra piel. A diferencia de los cánceres que se desarrollan dentro del cuerpo. Por esto es que los exámenes de la piel, tanto en casa como con un dermatólogo (a) son de vital importancia.
Recuerda consultar con tu dermatóloga o dermatólogo de confianza ya que la detección temprana salva vidas.

RADIOTERAPIA
El melanoma es una forma agresiva de cáncer de piel que se origina en las células productoras de pigmento, llamadas melanocitos. Aunque existen diversos enfoques para el tratamiento del melanoma, la radioterapia ha demostrado ser una herramienta eficaz en la lucha contra esta enfermedad. En este artículo, exploraremos el papel de la radioterapia en el tratamiento del melanoma y destacaremos su eficacia en el combate contra esta enfermedad devastadora.
¿AMIGOS O ENEMIGOS?
Históricamente, se ha establecido una relación entre la radiación y el desarrollo de melanomas. La exposición prolongada a la radiación ultravioleta (UV) proveniente del sol o de fuentes artificiales, como las camas de bronceado, ha sido reconocida como un factor de riesgo importante para el desarrollo de melanomas cutáneos. Sin embargo, es importante destacar que la radioterapia utilizada en el tratamiento del melanoma es diferente de la radiación UV. La radioterapia emplea haces de radiación ionizante de alta energía que se dirigen específicamente a las células cancerosas, minimizando el daño a los tejidos sanos circundantes.
RADIOTERAPIA COMO TRATAMIENTO DE MELANOMA
La cirugía sigue siendo el tratamiento estándar en los estadios iniciales del melanoma. Sin embargo, en la enfermedad avanzada, tanto la radioterapia como los nuevos tratamientos sistémicos han demostrado su valía y han cambiado significativamente el pronóstico de los pacientes. Aunque la radioterapia se utiliza en diferentes situaciones, es importante destacar sus indicaciones específicas en el tratamiento del melanoma. Estas incluyen:
TERAPIA ADYUVANTE: Después de la cirugía para extirpar el melanoma, la radioterapia adyuvante se utiliza para eliminar cualquier célula cancerosa residual en la zona tratada, disminuyendo el riesgo de recurrencia local.
RADIOTERAPIA ESTEREOTÁCTICA (SBRT): Esta técnica de alta precisión utiliza dosis altas de radiación en pocas sesiones, focalizada en un área pequeña y precisa. Se ha demostrado que la SBRT es especialmente efectiva para tratar metástasis de melanoma en el cerebro y otros órganos, donde la cirugía puede ser limitada o inadecuada. Además, combinar la SBRT con la inmunoterapia ha mostrado beneficios significativos en pacientes con enfermedad resistente a tratamientos sistémicos, mejorando los resultados y controlando la progresión de la enfermedad. En un estudio publicado en el Journal of Clinical Oncology,
evaluó el uso de la SBRT en pacientes con melanoma metástasico. Se observó una tasa de control local del 85% a los 2 años, lo que indica una respuesta favorable de los tumores tratados con radiación.
¿QUÉ ESPERAR DE LA RADIOTERAPIA ESTEREOTÁCTICA ABLATIVA (SBRT) EN LA ERA DE LOS NUEVOS TRATAMIENTOS SISTÉMICOS EN EL MELANOMA AVANZADO Y METASTÁSICO?
Los tratamientos sistémicos, como la terapia dirigida e inmunoterapia, han revolucionado el manejo del melanoma avanzado al aumentar la supervivencia y mejorar el control de la enfermedad. Estos enfoques se dirigen a las células cancerosas en todo el cuerpo, como terapia efectiva cuando el melanoma que se ha diseminado a otros órganos.
La radioterapia también desempeña un papel crucial. Aunque se considera un tratamiento localizado, la radioterapia puede ser especialmente beneficiosa en la enfermedad avanzada, donde se presentan metástasis o la enfermedad es resistente a dichos tratamientos sistémicos. Al combinar la radioterapia con la inmunoterapia, en particular utilizando la técnica de SBRT, se ha observado un sinergismo potencial que mejora los resultados y controla la progresión de la enfermedad en pacientes previamente no respondedores a la terapia sistémica.
En conclusión, la radioterapia desempeña un papel fundamental en el tratamiento del melanoma, tanto en combinación con la cirugía como con los nuevos tratamientos sistémicos. La técnica de SBRT, en combinación con la inmunoterapia, muestra resultados prometedores en pacientes con enfermedad resistente a los tratamientos sistémicos convencionales. La radioterapia proporciona control local y alivio de los síntomas, mientras que los tratamientos sistémicos ofrecen esperanza en el melanoma metastásico. La combinación de radioterapia y terapias sistémicas abre nuevas oportunidades para mejorar los resultados y proporcionar opciones de tratamiento más efectivas. El campo de la radioterapia continúa evolucionando, brindando esperanza y mejor calidad de vida a los pacientes con melanoma.
EVALUA LOS LUNARES DE TU CUERP O PARA PREVENIR EL CÁNCER DE PIEL CON

ÚNICO EN TODO CENTROAMÉRICA


El cáncer de piel es una enfermedad que afecta a millones de personas a nivel mundial. Sin embargo, muchos de estos casos pueden prevenirse siguiendo algunos consejos sencillos.
04.
Examina regularmente tu piel en busca de cambios en tus lunares o lunares nuevos. Presta atención a cualquier lunar, mancha o protuberancia que sea nueva, que haya cambiado de tamaño, forma o color, o que te cause picazón, sangrado o dolor. Si notas algo sospechoso, consulta a un dermatólogo de inmediato. 02.
Evita la exposición solar excesiva ya que esta es uno de los principales factores de riesgo para el cáncer de piel. Utiliza siempre un protector solar con un factor de protección solar (SPF) de al menos 30, aunque el día este nublado. Aplica el protector solar generosamente y vuelve a aplicarlo cada dos horas, especialmente si estás nadando o sudando. Además, busca sombra, utiliza ropa protectora como sombreros de ala ancha y lentes de sol, y evita exponerte al sol durante las horas pico de radiación ultravioleta (10 AM a 3PM).
La exposición solar excesiva a temprana edad puede aumentar el riesgo de desarrollar cáncer de piel en el futuro. Asegúrate de proteger adecuadamente la piel de los niños mediante el uso de protector solar especial para la infancia, ropa protectora y limitando su exposición al sol.
05.
Consulta a tu dermatólogo o dermatóloga: Realiza visitas regulares a tu dermatólogo o dermatóloga para realizar chequeos de la piel y recibir orientación personalizada sobre la prevención del cáncer de piel.
03.
Nunca utilices cámaras de bronceado, el uso de estas aumenta significativamente el riesgo de desarrollar cáncer de piel. Debido a que las mismas emiten radiación ultravioleta que puede dañar la piel y aumentar la posibilidad de desarrollar cáncer.
06.
Pide a tu dermatólogo la realización de mapeo anual de lunares si tienes más de 50 lunares, historia personal o familiar de cáncer de piel. Idealmente si este mapeo se realiza con un sistema digital especializado (ej. DermoScan).
Recuerda que la prevención es fundamental para reducir el riesgo de cáncer de piel.

¿ES POSIBLE DESARROLLAR CÁNCER EN NUESTROS OJOS?

La respuesta es sí.
El cáncer ocular puede ser primario, eso significa que aparece en la piel de los párpados, en las glándulas que producen las lágrimas en la superficie ocular y dentro del ojo (intraoculares). Los cánceres oculares secundarios son más frecuentes y son resultado de tumores de otras partes del cuerpo que se propagan al ojo.
Hay muchos tipos diferentes de cánceres oculares, pero el más común y más maligno en los ojos de adultos es “Melanoma Ocular”.
El melanoma ocular es un tipo de cáncer que se desarrolla en las células que producen melanina (pigmento que da el color a nuestra piel). Los ojos también tienen células que producen melanina y es por esta razón puede existir este tipo de cáncer en nuestros ojos.
La mayoría de los melanomas oculares no pueden verse al mirarte en un espejo, por lo general son tumores intraoculares
esto significa que crecen dentro del globo ocular lo que hace muy difícil su diagnóstico sumándole a que este tipo de tumores no suelen generar síntomas en su etapa temprana. Es por eso que es importante visitar al oftalmólogo/a con frecuencia.
El melanoma ocular suele presentarse en el medio de las tres capas del ojo. La capa exterior del ojo se llama esclerótica, la capa interna es la retina y la capa intermedia se llama úvea y es en esta capa donde se encuentran las células encargadas de producir el pigmento. La úvea tiene tres partes y todas ellas pueden ser afectadas por el melanoma ocular:
• El iris (color del ojo)
• La coroides que es la capa de los vasos sanguíneos
• El cuerpo ciliar que se encuentra por detrás del iris y es el encargado de producir el líquido dentro del ojo.
Los melanomas oculares pueden tratarse, pero el diagnóstico temprano es fundamental, el tratamiento de melanomas pequeños pueden no interferir en la visión aunque si ocurren en partes importantes del ojo es posible que ocasionen pérdida de visión. Los melanomas oculares grandes pueden causar incluso ceguera en el ojo afectado y complicaciones como glaucoma y desprendimiento de retina que también provoca pérdida de la visión. Los melanomas intraoculares presentan metástasis hasta en un 50% siendo el sitio más frecuente el hígado seguido por pulmones y huesos donde crecen a pesar de tratamientos invasivos y pueden conducir a la muerte.
También pueden producirse en la capa frontal del ojo llamada conjuntiva, en la cavidad que rodea el ojo (órbita) y en los párpados, aunque estos tipos de melanoma son muy poco frecuentes.
No se conoce con certeza por qué se desarrollan los melanomas oculares, hay personas que tienen trastornos hereditarios de la piel como el síndrome del nevo displasico que provoca lunares anormales y aumenta el riesgo de desarrollar melanoma en la piel y en los ojos, tener los ojos de color clarotambién aumenta el riesgo, la exposición a la luz solar natural o artificial durante periodos prolongados aumenta el riesgo de melanomas superficiales (melanoma conjuntival).
Los melanomas oculares por lo general no causan signos ni síntomas pero cuando aparecen los pacientes pueden percibir destellos de luz o cuerpos flotantes, una mancha oscura en el iris que se agranda con el tiempo, cambio en la forma de la pupila (circulo negro en el centro del ojo), visión borrosa o deficiente en un ojo o perdida de la visión periférica.
El problema del melanoma ocular es que la mayoría se forman en la parte del ojo que no se puede ver al menos que se realice una evaluación oftalmológica donde se evalúa la retina con la pupila dilatada.
El tratamiento del melanoma ocular depende de la ubicación y tamaño, este puede ser radiación o cirugía. El tipo más común de radioterapia utilizada para tratarlo es braquiterapia la cual consiste en una placa de oro cargada de semillas radioactivas que se sutura de forma directa al globo ocular al lado del tumor. La cirugía consiste en extirpar el tumor y parte de tejido saludable alrededor de él y en casos de tumores grandes que provocan dolor o tumores que afectan el

nervio óptico la cirugía consiste en extirpar en su totalidad el ojo (enucleación). Tanto la radiación como la cirugía pueden dañar de forma permanente la visión del ojo.
“Recuerda que la prevención es clave para tu salud, realiza tu evaluación oftalmológica anual con dilatación pupilar incluida”.








El cáncer de cuello uterino o cervix (cáncer cervicouterino) se origina en las células de esta región del útero. El cuello uterino es la porción final, inferior y estrecha del útero (matriz) que conecta el útero con la vagina (canal del parto).
El cáncer de cuello uterino se forma, por lo general, de manera lenta a lo largo del tiempo. Antes de que este cáncer se forme, las células del cuello del útero sufren ciertos cambios conocidos como displasia y se convierten en células anormales. Con el tiempo, si las células anormales no se destruyen o se extraen, es posible que se vuelvan cancerosas, se multipliquen y se diseminen a partes más profundas del cuello uterino y a las áreas que lo rodean.
El cáncer de cuello uterino es el cuarto tipo de cáncer más frecuente en las mujeres de todo el mundo, con una incidencia estimada de 604,000 nuevos casos y 342,000 muertes en 2020.
¿QUÉ LO CAUSA?
El cáncer cervicouterino resulta de la infección por el virus del papiloma humano (VPH) El VPH es ahora reconocido como el principal factor causante del desarrollo de cáncer cervical. Más de 150 tipos de VPH han sido identificados hasta la fecha, y se clasifican en dos categorías: “alto riesgo” y “bajo riesgo”. Los estudios demuestran que el VPH de alto riesgo se encuentra en el 99.7% de los casos de cáncer cervical. Los tipos de “bajo riesgo” no están asociados con cáncer cervical, pero algunos son conocidos por causar verrugas genitales.
Cuando se expone al VPH el sistema inmunitario del cuerpo generalmente evita que el virus haga daño. Sin embargo, en un pequeño porcentaje de personas, el virus sobrevive durante años, contribuyendo al proceso que hace que algunas células del cuello uterino se conviertan en células cancerosas.
FACTORES DE RIESGO
• Muchas parejas sexuales.
• Actividad sexual a edad temprana.
• Tener otras infecciones de transmisión sexual, como la clamidia, la gonorrea, la sífilis y el VIH/ sida, aumenta el riesgo de contraer el virus del papiloma humano.
• Sistema inmunitario debilitado.
• Tabaquismo. Las pruebas de detección incluyen:
DIAGNÓSTICO
• PAPANICOLAOU: Cepillado para tomar células del cuello uterino, que luego se examinan en un laboratorio para detectar anormalidades.
• PRUEBA DE ADN DEL VIRUS DEL PAPILOMA
HUMANO: Consiste en analizar las células recolectadas del cuello uterino para detectar la infección con cualquiera de los tipos de virus del papiloma humano que tienen más probabilidades de provocar cáncer de cuello uterino.
Si se obtienen resultados anormales y se sospecha de cáncer de cuello uterino hay que realizar otro estudio que se llama colposcopia. Y luego se toma alguna muestra (biopsia) del tejido que es enviado para analizar.
Luego, con los resultados de las pruebas se puede conocer el tipo de cáncer cervical y en qué estado se encuentra, el tratamiento varía dependiendo el momento en el cual se hace la detección de la lesión, esto puede incluir: cirugía, radiación, quimioterapia, inmunoterapia. Recuerda que cada caso es individualizado a la paciente.
• Vacunación: Recibir una vacuna para prevenir la infección por virus del papiloma humano puede reducir tu riesgo de cáncer de cuello uterino y otros cánceres relacionados con el virus del papiloma humano.
• Pruebas de papanicolaou de rutina. Las pruebas de Papanicolaou pueden detectar afecciones precancerosas del cuello uterino, por lo que pueden ser monitoreadas o tratadas para prevenir este tipo de cáncer. Desde el inicio de las relaciones sexuales se recomienda por lo menos una vez al año realizar la prueba, y si es necesario hay otras pruebas para su detección.
• Mantén relaciones sexuales seguras: limitar el número de parejas sexuales que tengas.
• No fumes.
• Mantén tu sistema inmunológico sano.
El cáncer de cuello uterino es prevenible y por eso es muy importante tus consultas ginecológicas y realizar las pruebas que sean necesarias para detectar lesiones tempranas.


+71% FORTALECIDA (2)
+21% TONIFICADA (3)


LA PIEL ES EL ÓRGANO MÁS GRANDE DEL CUERPO. EL FACTOR DE RIESGO MÁS IMPORTANTE PARA EL CÁNCER DE PIEL ES LA EXPOSICIÓN A LOS RAYOS ULTRAVIOLETA DEL SOL. TENER TEZ BLANCA, PELO RUBIO O ROJIZO, OJOS VERDES O AZULES, O PECAS SON OTROS FACTORES DE RIESGO PARA EL CÁNCER DE PIEL.
Clásicamente, los cánceres de piel se dividen en dos tipos:
MELANOMA: Es raro pero muy agresivo porque tiene un alto potencial de extenderse a otras partes del cuerpo (metástasis).
NO MELANOMA: (que incluye carcinoma de células escamosas y carcinoma de células basales). Son mucho más comunes, menos agresivos y casi siempre se pueden curar (95%) con el tratamiento local.
No todas las manchas en la piel son cáncer. Ponga atención al siguiente Neumotécnico (ABCDE):
A: ASIMETRÍA Una mancha/lunar debe crear sospecha cuando no es igual una mitad de la otra mitad.
B: BORDES Los bordes de una mancha/ lunar sospechosa son irregulares, mal definidos.
C: COLOR El color puede cambiar de un área a otra, o cambiar con el tiempo.
D: DIÁMETRO Cuidado con los que son mayores de 6 mm, o van creciendo.
E: EVOLUCIÓN/EXTENSIÓN Cambios en tamaño, forma, color, etc., con el tiempo o que parecen involucrar otros tejidos o ganglios cercanos.
F: FUNNY LOOKING Lunar que podría verse como el “patito feo” dentro de otras manchas o lunares pues llama la atención por las características descritas arriba.
Otras características pueden ser que la mancha se sienta áspera, elevada, que pique, que sangre fácilmente, que no sane y/o vuelva a salir.
DIAGNÓSTICO: Para confirmar si una lesión, mancha, o lunar en la piel es benigno o maligno se debe sacar una muestra (biopsia) de la misma, idealmente antes de proponer un tratamiento definitivo.
TRATAMIENTO QUIRÚRGICO: La cirugía (cirugía de Mohs o resección amplia) y/o la radioterapia son los tratamientos más utilizados para los cánceres de piel no melanoma, dependiendo del tamaño de la lesión y su localización. La clave de la cirugía en cáncer de piel es obtener márgenes de resección libres. En ocasiones es necesario el apoyo de los cirujanos plásticos para cierres complejos de los defectos de la piel.
Algunas lesiones pequeñas pueden ser tratadas con tratamientos locales como la crioterapia, electrocirugía, o aplicación de cremas tópicas (i.e. 5FU, Imiquimod). La terapia fotodinámica es otra opción
cuando la cirugía no es posible, pero no existe en nuestro país. Solo en casos muy avanzados, está indicado el uso de quimioterapia y/o terapias blanco (i.e. Vismodegib)
El Melanoma es más agresivo y tiene mayor riesgo de metástasis a ganglios regionales y a otros órganos. Los pilares del tratamiento son la cirugía con márgenes libres y la Inmunoterapia.

PREVENCIÓN: Protéjase del sol con bloqueador solar de al menos SPF 50 (llueve, truene o relampaguee). Use gorra o sombrero, lentes oscuros, y ropa con manga larga y que cubra el cuello. Ante cualquier sospecha consulte a su dermatólogo u oncólogo quien discutirá con usted los diversos tratamientos disponibles.
RECUERDE: La prevención es el mejor tratamiento.

El cáncer de piel es una enfermedad cada vez más común en todo el mundo. Varios estudios han investigado la relación entre la vitamina D y el cáncer de piel, y se ha observado que la vitamina D desempeña un papel importante en la prevención y el tratamiento de esta enfermedad.
Numerosos estudios epidemiológicos han encontrado una asociación inversa entre los niveles de vitamina D y el riesgo de desarrollar cáncer de piel. Se ha demostrado que la vitamina D tiene propiedades antiinflamatorias y antiproliferativas que pueden inhibir el crecimiento de células cancerosas en la piel. Además, la vitamina D también ha mostrado tener efectos positivos en la respuesta inmunológica del organismo, lo que puede ayudar a prevenir la progresión del cáncer de piel.
La vitamina D ejerce su actividad biológica a través de la unión a su receptor nuclear, el receptor de vitamina D (VDR). Este receptor se expresa en una amplia variedad de células de la piel, incluyendo los queratinocitos y los melanocitos. La activación del VDR por la vitamina D desencadena una serie de respuestas celulares, incluyendo la regulación de la proliferación celular, la diferenciación y la apoptosis, que son fundamentales en la prevención del cáncer de piel.
Varios estudios clínicos y experimentales han investigado los efectos de la vitamina D en el cáncer de piel. Por ejemplo, se ha observado que la suplementación con vitamina D puede reducir
ALIMENTOS RICOS EN VITAMINA D
• Aguacate
• Bacalao, salmón y otros tipos de pescado
• Cereales como el germen de trigo
• Hígado
• Huevos
• Mariscos
• Productos de soya
• Productos lácteos
• Setas u hongos
el riesgo de recurrencia del cáncer de piel en pacientes con antecedentes de esta enfermedad. Además, estudios in vitro y en modelos animales han demostrado que la vitamina D puede inhibir la proliferación y la invasión de células cancerosas en la piel.
En resumen, la vitamina D desempeña un papel importante en la prevención y el tratamiento del cáncer de piel. Los estudios han demostrado una asociación inversa entre los niveles de vitamina D y el riesgo de desarrollar esta enfermedad, y se ha sugerido que la vitamina D puede tener efectos antiproliferativos e inmunomoduladores en las células de la piel. Sin embargo, se necesita más investigación para comprender completamente los mecanismos subyacentes y desarrollar estrategias terapéuticas basadas en la vitamina D para el cáncer de piel. Recuerden que esta revisión no es una invitación a suplementarse, es una invitación a hacerse revisiones regulares guiadas de la mano de un profesional.

























Existe un fuerte impacto emocional en los pacientes diagnosticados con cáncer en la piel por la percepción de rechazo social y familiar, la vergüenza o la pérdida de autoestima. Estos pueden incluir sobrellevar emociones difíciles, como la tristeza, la ansiedad o el enojo, o manejar su nivel de estrés.
En muchas ocasiones, para las personas es difícil expresar a sus seres queridos como se sienten. Para algunas, hablar con un trabajador social en oncología, un asesor o un miembro del clero puede ayudarles a desarrollar formas y maneras más eficientes de sobrellevar el cáncer y hablar sobre él para un desahogo y malestar.
El cuidado de un ser querido con un diagnóstico de este tipo incluye familiares y amigos que desempeñan un papel muy importante en el cuidado de dicha persona. Estas personas que reciben el nombre de cuidadores pueden proporcionar apoyo físico, práctico y emocional al paciente, incluso si viven lejos.
Estas personas llamadas cuidadores pueden tener diversas responsabilidades diarias o según sea necesario, que incluyen:
• Proporcionar apoyo y aliento al paciente
• Conversar con el equipo
• Administrar medicamentos
• Ayudar a manejar los síntomas y efectos secundarios
• Coordinar las citas médicas
• Llevar al paciente a las citas
Según el doctor Hamer el cáncer es un programa biológico especial que se desencadena a partir de haber vivido un trauma o choque emocional fuerte que se vive en soledad y afecta la mente, al cerebro y al cuerpo.
El cáncer en la piel es un conflicto que nos genera exponernos al sol, por una aparte lo necesitamos, pero por el otro, nos da un miedo terrible sufrir un cáncer de piel.
Simbólicamente la piel refleja nuestra manera de ser con los demás. Si somos dulces, nuestra piel también lo será, si somos sensibles, nuestra piel también lo será, y si tenemos un carácter duro, la piel también lo será.
Los problemas de la piel se traducen como un conflicto de límites, así como los pequeños necesitan de los límites para sentirse protegidos, nuestra piel marca el límite con el mundo y también nos hace sentir seguros.
Al nacer los bebés necesitan ser tocados para sentirse protegidos y amados, si un bebé no siente el tacto de su madre y no es acariciado puede incluso morir.
Muchos de los problemas de la piel en personas adultas son el resultado de una infancia herida, falta de roce o de sentirse amados.
Por otro lado, una vez que las personas aceptan que tienen cáncer, a menudo sienten esperanza. Hay muchas razones para sentir esperanza. Millones de personas que han tenido cáncer están vivas hoy en día. Sus posibilidades de vivir con cáncer —y de sobrevivir al cáncer— son mejores ahora que nunca antes, y las personas con cáncer pueden llevar vidas activas, aún durante el tratamiento.
Algunos médicos consideran que la esperanza puede ayudar al cuerpo a superar el cáncer. De modo que, los científicos hoy en día hablan acerca de que un pronóstico optimista y una actitud positiva ayuda a que las personas se sientan mejor. Enseguida, algunas sugerencias con las que puede fortalecer un sentido de esperanza:
• Planifique sus días como lo ha hecho siempre.
• No limite lo que le gusta hacer solo porque tiene cáncer.
• Busque razones para tener esperanza. Si le ayuda, anótelas o hable de esas razones con otras personas.
• Pase tiempo en la naturaleza.
• Reflexione sobre sus creencias religiosas o espirituales.
• Escuche historias sobre personas con cáncer que están llevando vidas activas.
Asimismo, hablando del impacto emocional que puede tener este diagnóstico, muchas veces, las personas con cáncer se sienten a menudo solas o distanciadas de los demás. Esto se puede deber a varias razones:

• Es difícil para los amigos abordar el tema del cáncer y pueden no visitarlo ni llamarle por teléfono.
• Usted puede sentirse muy mal como para participar en los pasatiempos y en las actividades que solía disfrutar.
• Y, a veces, aun cuando está con las personas que quiere, es posible que sienta que nadie entiende por lo que está pasando.
También es normal sentir soledad después del tratamiento y es posible que extrañe el apoyo que recibía de su equipo de atención de salud. Muchas personas tienen la sensación de que le han retirado su red de seguridad y de que reciben menos atención. Es común que aún se sienta sin conexión con algunos amigos o familiares. Puede ser que algunos de ellos piensen que ahora que el tratamiento ha finalizado, usted pronto volverá a la vida normal aunque tal vez esto no sea cierto. Es posible que otros quieran ayudar pero no sepan cómo hacerlo.
Busque apoyo emocional de diferentes maneras. Podría ayudarle hablar con otras personas que tienen cáncer o unirse a un grupo de apoyo el cual hoy en día existen muchos para apoyar a dichas personas. O bien, puede sentirse mejor si habla solo con un amigo cercano o un familiar. También puede ser con un consejero o psicolog@ o a un miembro de su comunidad religiosa o espiritual. Haga lo que usted crea más conveniente para su salud tanto, mental, como emocional.
El sol nos brinda bene cios invaluables. Nos aporta vitamina D, esencial para fortalecer nuestros huesos y mantener un sistema inmunológico saludable. Además, su cálido resplandor nos llena de energía y mejora nuestro estado de ánimo. Sin embargo, es crucial recordar que una exposición desprotegida al sol puede tener consecuencias perjudiciales, especialmente cuando se trata de la salud de nuestra piel.
En países como Guatemala, el cáncer de piel se ha convertido en uno de los tipos de cáncer más comunes, afectando a personas de todas las edades. Nuestro "capital solar", la cantidad de sol acumulada a lo largo de nuestra vida, ahora se agota a edades más tempranas debido a la sobreexposición al sol sin protección. Esto signi ca que incluso en la juventud, ya hemos acumulado una carga considerable de daño solar en nuestra piel. La radiación UV daña las bras de colágeno y elastina en nuestra piel, lo que conduce a arrugas, manchas y acidez.
Aquí es donde los productos de protección solar de BABÉ entran en juego. Su línea de productos no solo brinda una protección efectiva contra los rayos UV, sino que también nos protege de los efectos dañinos de la luz azul emitida por dispositivos electrónicos. Esta luz azul puede causar envejecimiento prematuro y a la aparición de manchas oscuras.
No esperes a tener problemas para comenzar a proteger tu piel. La prevención es clave, y con los productos de BABÉ, puedes disfrutar de los bene cios del sol y estar protegido frente a la luz azul de tus dispositivos electrónicos. Protege tu piel hoy para un mañana saludable y radiante.


DRA. FRANCES SÁNCHEZ DE KORIS
Dermatóloga y Cirujana de Piel
Neoderm Dermatología & Cosmética
www.neodermgt.com
drasanchez@neodermgt.com
Tel: (+502) 22789681 al 83 / @drasanchezkoris
DR. ESTUARDO CIFUENTES
MONTENEGRO
Ginecólogo- Obstetra
Tel: (+502) 22783965 / @ginecologoobstetra
LICDA. VICTORIA BEER
Psicóloga Clínica
Vimocional
Tel: (+502) 42160445 / @vimocional
DR. EDUARDO GHARZOUZI
Cirujano Oncólogo
Integra Cancer Institute
@integracancerinstitute
DR. YUDEL KORIS
Dermatólogo y Cirujano de Piel
Neoderm Dermatología & Cosmética www.neodermgt.com
drkoris@neodermgt.com
Tel: (+502) 22789681 al 83 / @drkoris
LICDA. PAULINA CONLLEDO
Nutricionista
www.paulinaconlledonutricion.com
Tel: (+502) 42132106 / @nutricionpaulinaconlledo
DR. RODOLFO CHICAS SETT
Oncólogo Radioterápico
@dr.rodolfochicas
DRA. LUCIA FALLA
Oftalmóloga Subespecialista en Segmento Anterior
Clínica Intevisa www.intevisa.com
Tel: (+502) 24100300 / @dra.lucia_falla
TO EVERYONE INVOLVED
DIRECTORES GENERALES
Dra. Frances Sánchez de Koris
Dr. Yudel Koris
MERCADEO Y VENTAS
Josely Izeppi mercadeo@skinmagazine.gt
SOCIAL MEDIA
Gabriela Chiu
DISEÑO Y DIAGRAMACIÓN
Alejandro Diemek
PORTADA
Fotografía: Rony Orozco
MUA: Orietta Abad
MÁS INFORMACIÓN
info@skinmagazine.gt
www.skinmagazine.gt
@skinmagazine.gt
