ISSN: 1733-4101 | e-ISSN: 1733-7607
Zeszyt 4 | Tom 19 | 2022 | Kwartalnik





















































ISSN: 1733-4101 | e-ISSN: 1733-7607
Zeszyt 4 | Tom 19 | 2022 | Kwartalnik
Oficjalne czasopismo naukowe Polskiego Towarzystwa Leczenia Ran, członka Europejskiego Towarzystwa Leczenia Ran












OFICJALNE PISMO NAUKOWE POLSKIEGO TOWARZYSTWA LECZENIA RAN członka Europejskiego Towarzystwa Leczenia Ran
ISSN: 1733-4101 | e-ISSN: 1733-7607 http://ptlr.org/

Redaktor naczelny Ark A diusz J Awień
Katedra i Klinika Chirurgii Naczyniowej i Angiologii Szpital Uniwersytecki Nr 1 im. dr. A. Jurasza ul. Marii Skłodowskiej-Curie 9 85-094 Bydgoszcz tel.: (52) 585 40 40, faks: (52) 585 40 51 e-mail: ajawien@ceti.com.pl
Sekretarz Redakcji
WARSZAWA | 22 lutego 2020 r.
Zastępcy redaktora naczelnego M A ri A T. s zewczyk
Katedra Pielęgniarstwa Zabiegowego Collegium Medicum UMK Szpital Uniwersytecki nr 1 im. dr. A. Jurasza ul. Marii Skłodowskiej-Curie 9 85-094 Bydgoszcz tel.: (52) 585 40 40, faks: (52) 585 40 51 e-mail: mszewczyk@cm.umk.pl
Be ATA Mrozikiewicz- rA kowsk A
Klinika Diabetologii i Chorób Wewnętrznych Warszawski Uniwersytet Medyczny ul. Banacha 1a 02-097 Warszawa tel. (22) 599 25 83, faks: (22) 599 25 82 e-mail: klindiab@wum.edu.pl
Katedra i Klinika Medycyny Paliatywnej Hospicjum Stacjonarne Uniwersytetu Medycznego im. K. Marcinkowskiego os. Rusa 25A 61-245 Poznań tel.: (61) 873 83 22, faks: (61) 873 83 03 e-mail: maciej.sopata@skpp.edu.pl
Szpital Uniwersytecki w Krakowie Oddział Kliniczny Chirurgii Naczyniowej ul. Botaniczna 3 31-503 Kraków tel.: (12) 424 86 44, (12) 424 86 42 e-mail: mkozka@interia.pl
TERMEDIA Wydawnictwo Medyczne ul. Kleeberga 2 61-615 Poznań tel./faks +48 61 822 77 81 e-mail: termedia@termedia.pl
Prezes Zarządu Wydawnictwa J A nusz Mich A l A k
kATA rzyn A c ierzni A kowsk A Katedra Pielęgniarstwa Zabiegowego Collegium Medicum UMK Szpital Uniwersytecki nr 2 im. dr. J. Biziela ul. Ujejskiego 75 85-168 Bydgoszcz tel.: (52) 365 52 32, faks: (52) 365 57 82 e-mail: katarzyna.cierzniakowska@biziel.pl
Konsultant ds. statystyki Andrze J Tukiendorf Pracownia Biostatystyki Klinicznej Zakład Radioterapii Instytutu im. Marii Skłodowskiej-Curie ul. Wybrzeże Armii Krajowej 15 44-101 Gliwice e-mail: a.tukiendorf@po.opole.pl
Dariusz Bazaliński – Rzeszów Piotr Ciostek – Warszawa Eugenia Gospodarek – Bydgoszcz Finn Gottrup – Kopenhaga Tomasz Grzela – Warszawa Tomasz Karpiński – Poznań
Anna Korzon-Burakowska – Gdańsk Maria Kózka – Kraków
Anna Kundro – Elbląg
Christine J. Moffatt – Londyn Paulina Mościcka – Bydgoszcz
Andrea Pokorna – Czeskie Budziejowice Angelo Scuderi – Sao Paulo
Anna Spannbauer – Kraków Elżbieta Tomaszewska – Poznań Tomasz Urbanek – Katowice Peter Vowden – Bradford
Sekretarz Redakcji
M A rzen A d e M sk A e-mail: m.demska@termedia.pl
KONFERENCJA NAUKOWO-SZKOLENIOWA POLSKIEGO TOWARZYSTWA PIELĘGNIARSTWA ANGIOLOGICZNEGO
BYDGOSZCZ | 18–19 MAJA 2023 R.
KIEROWNICTWO NAUKOWE prof. dr hab. n. med. Maria T. Szewczyk

PATRONATY MERYTORYCZNE I NADZÓR NAUKOWY
IX OGÓLNOPOLSKA
KONFERENCJA NAUKOWO-SZKOLENIOWA POLSKIEGO TOWARZYSTWA
PIELĘGNIARSTWA ANGIOLOGICZNEGO
BYDGOSZCZ | 18–19 MAJA 2023 R.
Katedra Pielęgniarstwa Zabiegowego, Zakład Pielęgniarstwa Chirurgicznego i Leczenia Ran Przewlekłych CM w Bydgoszczy UMK w Toruniu Katedra i Klinika Chirurgii Naczyniowej i Angiologii CM w Bydgoszczy UMK w Toruniu Polskie Towarzystwo Pielęgniarstwa Angiologicznego ORGANIZATOR Wydawnictwo Termedia
IX OGÓLNOPOLSKA
KONFERENCJA NAUKOWO-SZKOLENIOWA POLSKIEGO TOWARZYSTWA
PIELĘGNIARSTWA ANGIOLOGICZNEGO
BYDGOSZCZ | 18–19 MAJA 2023 R.
LECZENIE RAN 2022; 19 4: 119140
WARSZAWA | 22 lutego 2020 r.
Magdalena Wyrzykowska Sulfatiazol S rebrowy w leczeniu oparzeń – opi S przypadku Silver sulfathiazole in the treatment of burn wounds – case report 119
Arletta Kozłowska, Anna Surówka, Andrzej Jaworek, Anna Wojas-Pelc p iodermia zgorzelinowa u pacjentki z ze S połem d owna Pyoderma gangrenosum in a patient with Down syndrome 123
Bartosz Woźniak, Jakub Marczuk, Wojciech Przywara, Zuzanna De Donder, Jolanta Węgłowska r ozwój piodermii zgorzelinowej w owrzodzeniu na tle niewydolności żylnej – opi S przypadku
Development of pyoderma gangrenosum in chronic venous ulcer – a case report 129
Kamila Stopińska, Adrianna Marzec, Anita Olejek l eczenie powikłanej rany pooperacyjnej u otyłej pacjentki ze wznową raka S romu – opi S przypadku
Treatment of a complicated postoperative wound in an obese patient with recurrent vulvar cancer –a case report 133
List d O redakcji

Monika Szymor Sprawozdanie z kongreSu polSkiego towarzyStwa leczenia ran j ubileu S z 20-lecia ptlr Sopot, 8–10 września 2022 r. 136
© Polskie Towarzystwo Leczenia Ran, 2022
Szanowni Państwo, niech ten wyjątkowy czas wypełni ciepłem i radością Wasze serca Życzę Państwu wesołych i spokojnych Świąt Bożego Narodzenia, odpoczynku od codziennego zabiegania oraz chwili zadumy, aby ten czas skłaniał do refleksji oraz planów na Nowy Rok Z całego serca życzę zadowolenia z podejmowanych wyzwań, by w nadchodzącym Roku spełniły się Państwa zamierzenia i dążenia zawodowe oraz by przyniósł wiele satysfakcji z własnych dokonań

hab. n. med., prof. CMKP



























































DOI: https://doi.org/10.5114/lr.2022.122551
LECZENIE RAN 2022; 19 4: 119122
MAGDALENA Wy RZ y KOWSKA Indywidualna Praktyka Lekarska, MichałowiceWARSZAWA | 22 lutego 2020 r.
O PIS PRZ y PADKUSól srebrowa sulfatiazolu (krem Argosulfan) jest jednym z najczęściej stosowanych preparatów w miejscowym leczeniu ran oparzeniowych. Ze względu na dwutorowy mechanizm działania wykorzystujący właściwości przeciwbakteryjne srebra i chemioterapeutyku z grupy sulfonamidów lek jest skuteczny w leczeniu ran zagrożonych lub objętych zakażeniem. W przedstawionym opisie przypadku ukazano skuteczność leku Argosulfan w skojarzniu z opatrunkami chłonnymi w leczeniu miejscowym oparzeń stopnia IIa i IIb. Po 16 dniach stosowania opatrunków uzyskano zagojenie ran oparzeniowych i nie stwierdzono działań niepożądanych leczenia. s ŁO wa k LU czO we oparzenia, sulfatiazol srebra, leczenie ran
Silver sulfathiazole (Argosulfan cream) is one of the most commonly used topical drugs for skin burn treatment. The dual mechanism of action of Argosulfan, based on antibacterial activity caused by silver and sulfonamide chemotherapeutic, provides efficacy in the treatment of wounds at risk of infection and ones that are already infected. This case report shows the efficacy of Argosulfan combined with absorbent dressings in the treatment of IIa and IIb skin burns. The healing was achieved in 16 days, and no adverse events were observed.
key wO rds burns, silver sulfathiazole, wounds treatment a dres d O kO resp ON de N cji dr n. med. Magdalena Wyrzykowska, Indywidualna Praktyka Lekarska, ul. 11 Listopada 6, 05-816 Michałowice, e-mail: magdawyrzykowska@go2.pl

Opatrunki zawierające srebro są jedną z podstawowych grup leków stosowanych w terapii ran zagrożonych infekcją i zakażonych, w tym ran oparzeniowych. Jony srebra katalizują utlenianie materiału genetycznego komórki bakteryjnej, co stanowi podstawowy mechanizm ich działania bakteriostatyczngo i bakteriobójczego na bakterie Gram-dodatnie i Gram-ujemne, a także grzybobójczego [1]. Duży asortyment dostępnych obecnie preparatów srebrowych daje możliwość dopasowania opatrunku do potrzeb i preferencji pacjenta. Zarówno srebro jonowe, metaliczne, nanokrystaliczne, jak i siarczan srebra oraz sole srebrowe są wymieniane w wytycznych postępowania terapeutycznego Stowarzyszenia Naukowego Leczenia Ran z 2020 r. [2]. Opatrunki hydrowłókniste i piankowe poza działaniem przeciwbakteryjnym mają właściwo -
ści chłonne, regulują wilgotność rany i wypełniają jej łożysko. W ranach bez dużego wysięku lub w przetokach można stosować opatrunki siatkowe z włókien poliamidowych pokrywane srebrem metalicznym. W przypadku leczenia rozległych i nieregularnych ran oparzeniowych, szczególnie w miejscach, w których trudno jest umocować opatrunek, bardzo korzystnym rozwiązaniem są kremy i maści stosowane w opatrunkach otwartych, np. sól srebrowa sulfatiazolu.
Sulfatiazol jest chemioterapeutykiem aktywnym wobec bakterii Gram-dodatnich i Gram-ujemnych, w tym Pseudomonas aeruginosa. Sulfatiazol srebrowy działa także przeciw wirusom opryszczki pospolitej, ospy wietrznej i półpaśca. W Polsce sól srebrowa sulfatiazolu jest dostępna w postaci kremu Argosulfan. Krem przyspiesza gojenie, zmniejsza ból i świąd w ranie, może być stosowany w opatrunkach otwartych
Artykuł jest dostępny na zasadzie dozwolonego użytku osobistego. Dalsze rozpowszechnianie (w tym druk i umieszczanie w sieci) jest zabronione i stanowi poważne naruszenie przepisów prawa autorskiego oraz grozi sankcjami prawnymi.
sulfathiazole in the treatment of burn wounds – case report
i zamk niętych. Słaba rozpuszczalność w wodzie zapewnia stałe stężenie leku w opatrunku [3].
Oparzenia termiczne są jednym z najczęstszych urazów spotykanych w codziennej praktyce lekarskiej zarówno w ambulatorium, jak i w szpitalu. Klasyczny czterostopniowy podział głębokości oparzeń jest następujący:
• I (oparzenia powierzchowne) – uszkodzenie naskórka manifestujące się rumieniem i bólem; goi się szybko i samoistnie, nie pozostawiając śladów; • IIa (oparzenia pośredniej głębokości) – uraz obejmuje naskórek i niepełną grubość skóry właściwej, poza rumieniem pojawiają się pęcherze surowicze; goi się bez pozostawienia blizny w ciągu 2–3 tygodni;
• IIb (oparzenia głębokie) – oparzenie obejmuje całą grubość skóry właściwej, również nerwy czuciowe i naczynia, czego objawem jest zbielenie rany i brak odczuwania bólu; gojenie przebiega z wytworzeniem blizny i trwa kilka tygodni;
• III (oparzenie bardzo głębokie) – uszkodzeniu ulegają tkanka podskórna, podskórne naczynia i nerwy;
• IV – zwęglenie tkanek głębokich [4].
Rany oparzeniowe są szczególnie narażone na zakażenie – stanowią niezależny, nieimmunologiczny czynnik ryzyka rozwoju infekcji w ranie [5]. W oparzeniach IIa i IIb ranę należy przemyć antyseptykiem (np. oktenidyną), w warunkach jałowych zdjąć pęcherze i założyć chłonny opatrunek specjalistyczny ze srebrem jonowym [6]. W leczeniu ran zagrożonych infekcją i zakażonych należy używać produktów leczniczych, anty-
septyków i opatrunków z zawartością substancji przeciwbakteryjnej [5].
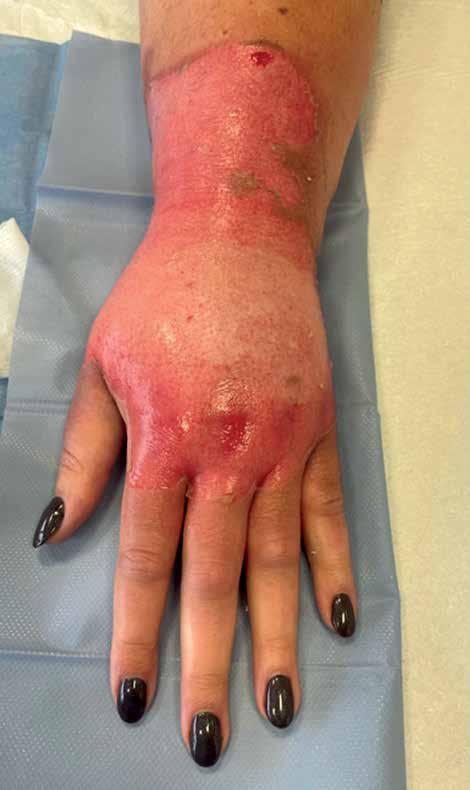
Kobieta 47-letnia zgłosiła się do ambulatorium chirurgicznego w 3. dobie po oparzeniu wrzątkiem lewego przedramienia i ręki. Oparzenia stopnia IIa i IIb zajmowały ok. 2% powierzchni ciała (według zasady 1 dłoń = 1%). Opatrunek był intensywnie przesiąknięty treścią surowiczo-ropną, z zielonawym zabarwieniem i o nieprzyjemnym zapachu, rana silnie bolesna, pokryta tkankami martwiczymi, towarzyszył jej obrzęk ręki (ryc. 1). Pacjentka nie gorączkowała, ale zgłosiła, że jest w trakcie leczenia immunosupresyjnego z powodu stwardnienia rozsianego.
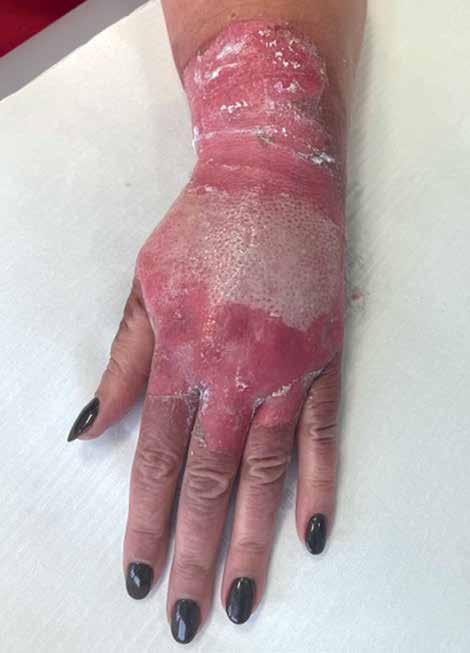
Ranę umyto roztworem oktenidyny, opracowano chirurgicznie, usuwając wszystkie tkanki martwicze (ryc. 2), a następnie zaopatrzono kremem Argosulfan (warstwa ok. 2 mm) i wtórnym opatrunkiem z gazy. Ze względu na objawy infekcji w ranie i wywiad immu -
ryc. 3. Badanie kontrolne po 48 godzinach
nosupresji włączono leczenie antybiotykiem doustnym (amoksycylina 875 mg z kwasem klawulanowym 125 mg co 12 godzin przez 7 dni). Zalecono także elewację kończyny i leczenie przeciwbólowe.
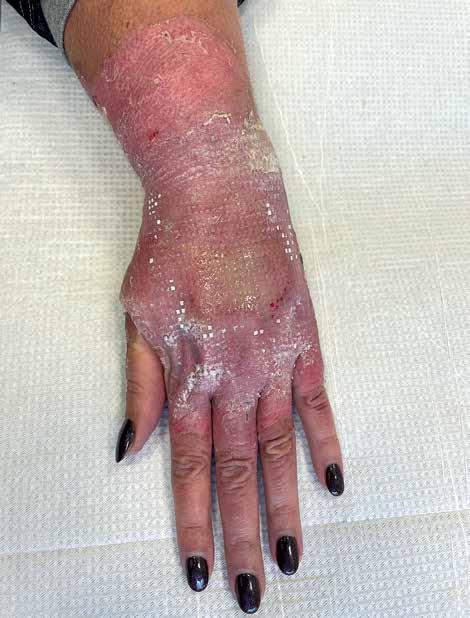
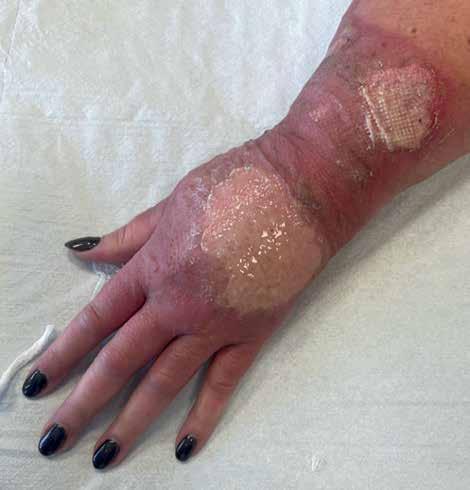
Badanie kontrolne odbyło się po 48 godzinach. Utrzymywał się obfity wysięk ropny w ranie, bez ogólnych objawów infekcji. Rana ogniskowo pokryta była włóknikiem, na śródręczu w obszarze najgłębszego oparzenia obecne były demarkujące się tkanki martwicze (ryc. 3). Obrzęk ręki był widocznie mniejszy. Po oczyszczeniu rany wyraźnie odznaczała się granica pomiędzy oparzeniem stopnia IIa i IIb (ryc. 4). Ranę tak jak poprzednio zaopatrzono kremem Argosulfan, ale ze względu na obfity wysięk opatrunek gazowy zmieniono na opatrunek hydrokoloidowy w technologii lipidowo-koloidowej. Pacjentka zmieniała opatrunki co 2 dni w gabinecie zabiegowym.
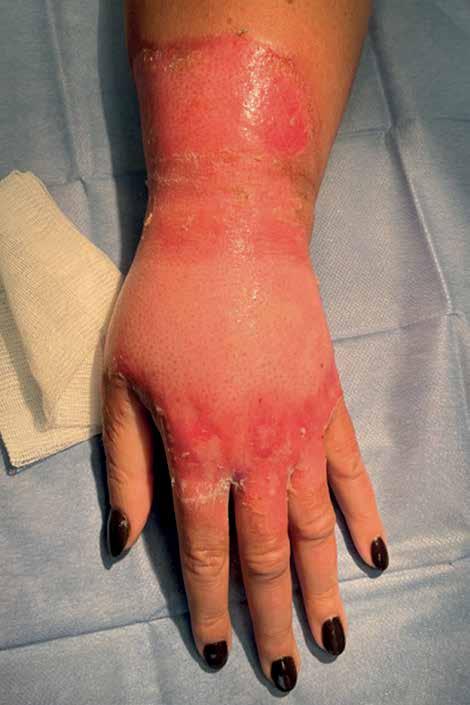
Podczas kolejnej kontroli (w 10. dobie po urazie) pacjentka zgłaszała znaczne zmniejszenie bólu w ranie. Obrzęk ręki ustąpił. Opatrunki były lekko przesiąknięte surowiczo, ustąpiły makroskopowe objawy zakażenia. W obszarze oparzenia IIb obecne było ognisko martwicy, poza tym rana czysta, od brzegów zauważalne było naskórkowanie (ryc. 5).
ryc. 4. Stan po oczyszczeniu rany podczas badania kontrolnego po 48 godzinach
ryc. 5. Kontrola w 10. dobie po urazie
6.
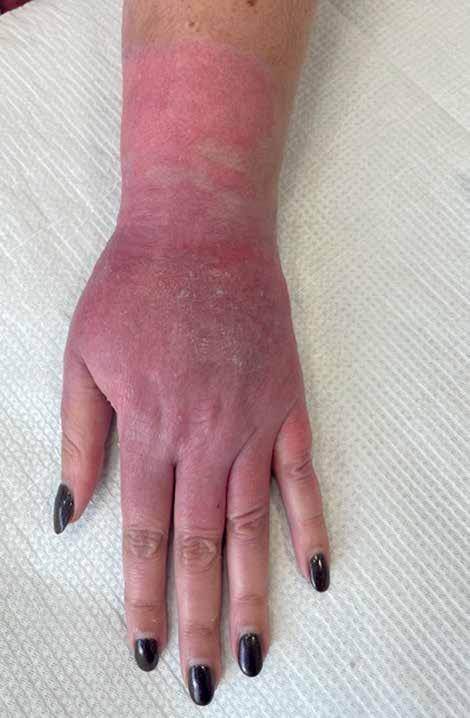
Ostatnia kontrola chirurgiczna w 16. dniu po rozpoczęciu leczenia (19 dni od urazu) ukazała prawie pełne wygojenie ran oparzeniowych. Pacjentka negowała ból i inne dolegliwości. Rana nie wymagała chirurgicznego oczyszczania (ryc. 6). Zlecono odstawienie opatrunków specjalistycznych, natłuszczanie skóry i ćwiczenia zapobiegające powstawaniu przykurczów.
Sól srebrowa sulfatiazolu jest lekiem powszechnie stosowanym w większości ambulatoriów i oddziałów chirurgicznych. Łatwa dostępność i skuteczność w leczeniu ran zakażonych i zagrożonych infekcją czyni go jednym z najczęściej stosowanych opatrunków w leczeniu oparzeń. Wysoka aktywność wobec P. aeruginosa stanowi istotny element podczas wyboru leku w przypadku ran z makroskopową infekcją [7]. Stosując krem, należy pamiętać o ogólnych zasadach pielęgnacji rany według schematu TIMERS (time, infection, moisture, edge, repair, social and individual-related factors) [8]. Zgodnie z zaleceniami producenta zawartymi w charakterystyce produktu leczniczego krem powinien być aplikowany na ranę 2–3 razy dziennie, jednak w opisa-
nym przypadku uzyskano dobre efekty leczenia przy zmianie opatrunku co 2. dzień przy połączeniu kremu Argosulfan z chłonnym opatrunkiem hydrokoloidowym. Istotny może być również fakt, że preparaty wskazane przez producenta do płukania rany, np. roztwór kwasu bornego lub chlorheksydyny, nie są obecnie zalecane i zasadne wydaje się ich zastąpienie roztworem oktenidyny lub podchlorynów [3].
Oświadcze N ie
Autorka nie zgłasza konfliktu interesów.
1. Wzorek Z, Konopka M. Nanosrebro – nowy środek bakteriobójczy. Czasopismo Techniczne. Chemia 2007; 108: 175-181.
2. Kucharzewski M, Szkiler E, Krasowski G i wsp. Algorytmy i wytyczne postępowania terapeutycznego w ranach trudno gojących się. Forum Leczenia Ran 2020; 3: 95-116.
3. Charakterystyka produku leczniczego Argosulfan. http://chpl. com.pl/data_files/2012-12-21_argosulfancreamspc.pdf.
4. Kozłowska E, Popow A, Cierzniakowska K, Kiełbasa L. Oparzenia jako problem leczniczo-pielęgnacyjny. W: Leczenie ran przewlekłych. Szewczyk MT, Jawień A (red.). Wydawnictwo lekarskie PZWL, Warszawa 2019: 217-244.
5. Sopata M, Jawień A, Mrozikiewicz-Rakowska B i wsp. Wytyczne postępowania miejscowego w ranach niezakażonych, zagrożonych infekcją oraz zakażonych – przegląd dostępnych substancji przeciwdrobnoustrojowych stosowanych w leczeniu ran. Zalecenia Polskiego Towarzystwa Leczenia Ran. Leczenie Ran 2020; 17: 1-21.
6. Jędrys J, Chrapusta A. Oparzenia. Pierwsza pomoc i leczenie oparzeń termicznych. Medycyna Praktyczna 2015. https://nagle. mp.pl/chirurgia/118094,oparzenia-pierwsza-pomoc-i-leczenie -oparzen-termicznych.
7. Mańkowski B. Leczenie oparzeń i ran z zastosowaniem soli srebrowej sulfatiazolu/sulfadiazyny. Lekarz POZ 2020; 6: 163-166.
8. Szewczyk MT, Cwajda-Białasik J, Mościcka P i wsp. Leczenie odleżyn – zalecenia Polskiego Towarzystwa Leczenia Ran. Część II. Leczenie Ran 2020; 17: 151-184.
DOI: https://doi.org/10.5114/lr.2022.122552
LECZENIE RAN 2022; 19 4: 123128
1Katedra i Klinika Dermatologii, Uniwersytet Jagielloński Collegium Medicum w Krakowie
2Studenckie Koło Naukowe, Katedra i Klinika Dermatologii, Uniwersytet Jagielloński Collegium Medicum w Krakowie
WARSZAWA | 22 lutego 2020 r.
O PIS PRZ y PADKUPiodermia zgorzelinowa (PG) to rzadka, potencjalnie śmiertelna choroba skóry przebiegająca z tworzeniem się bolesnego, szybko postępującego (dynamicznego), martwiczego owrzodzenia z podminowanymi brzegami, barwy niebiesko-fiołkowej. U 50–70% pacjentów PG współistnieje z innymi chorobami układowymi: nieswoistymi chorobami zapalnymi jelit (najczęściej), zapaleniami stawów (najczęściej reumatoidalnym zapaleniem stawów – RZS), nowotworami narządów wewnętrznych, zespołami mieloproliferacyjnymi, a także innymi dermatozami. Trisomia 21. chromosomu (zespół Downa – ZD) jest najczęstszą autosomalną mutacją genomową wśród żywo urodzonych noworodków. Z uwagi na współwystępowanie wad wrodzonych osoby z ZD mają większą skłonność do zakażeń, chorób autoimmunologicznych i większe ryzyko rozwoju chorób nowotworowych. Z tego powodu wymagają wielodyscyplinarnego nadzoru lekarskiego. Celem pracy było przedstawienie opisu 22-letniej pacjentki z ZD i współistniejącą PG hospitalizowanej na Oddziale Klinicznym Dermatologii Szpitala Uniwersyteckiego w Krakowie. Przypomnienie tej rzadkiej i groźnej dermatozy wydaje się celowe i przydatne, szczególnie dla specjalistów zajmujących się terapią ran przewlekłych.
s ŁO wa k LU czO we zespół Downa, piodermia zgorzelinowa, diagnostyka, leczenie
Pyoderma gangrenosum (PG) is a rare, potentially fatal skin disease with the formation of a painful, rapidly progressing (dynamic) necrotic ulcer with undermined blue-violet margins. PG in 50-70% of patients coexists with other systemic diseases: inflammatory bowel diseases (most frequent), arthritis (most often rheumatoid arthritis – RA), cancer of internal organs, myeloproliferative syndromes, and other dermatoses. 21-chromosome trisomy (Down’s syndrome – DS) is the most common autosomal genomic mutation among liveborn infants. Due to the coexistence of congenital defects, greater susceptibility to infections, autoimmune diseases, and greater risk of developing neoplastic diseases, patients suffering from DS require multidisciplinary medical supervision.
The aim of the study was to present a 22-year-old patient with DS and coexisting PG hospitalized at the Clinical Department of Dermatology, University Hospital in Krakow. The reminder of this rare and dangerous dermatosis seems to be purposeful and useful, especially for specialists dealing with the treatment of chronic wounds.
key wO rds
Down syndrome, pyoderma gangrenosum, diagnostics, treatment
Arletta Kozłowska, Katedra i Klinika Dermatologii, Uniwersytet Jagielloński Collegium Medicum, u. Botaniczna 3, 31-501 Kraków, tel. 12 424 86 62, e-mail: arletta.kozlowska@wp.pl
w stęp
Trisomia 21. chromosomu (zespół Downa – ZD) jest najczęstszą autosomalną mutacją genomową wśród żywo urodzonych noworodków [1]. Z uwagi na współwystępowanie wad wrodzonych osoby z ZD mają większą skłonność do zakażeń, chorób autoimmunologicznych i większe ryzyko rozwoju chorób nowotworo-

wych, dlatego wymagają wielodyscyplinarnego nadzoru lekarskiego. Pacjenci z ZD częściej chorują także na powszechne i rzadkie dermatozy (tab. 1) [2–5].
Celem pracy było przedstawienie opisu pacjentki z ZD i współistniejącą piodermią zgorzelinową (pyoderma gan-
Artykuł jest dostępny na zasadzie dozwolonego użytku osobistego. Dalsze rozpowszechnianie (w tym druk i umieszczanie w sieci) jest zabronione i stanowi poważne naruszenie przepisów prawa autorskiego oraz grozi sankcjami prawnymi.
A RLETTA KOZ łOWSKA1, A NNA S UR ó WKA2, A NDRZEJ J AWOREK1, A NNA W OJAS -P• trądzik zwykły
• rogowacenie słoneczne • nieczerniakowe nowotwory skóry • brodawki łojotokowe • atopowe i kontaktowe zapalenie skóry • brodawki wirusowe
grenosum – PG) hospitalizowanej na Oddziale Klinicznym Dermatologii Szpitala Uniwersyteckiego w Krakowie wraz z omówieniem tej zagrażającej życiu dermatozy.

Opis przypadk U
Kobieta 22-letnia z ZD została przekazana ze Szpitalnego Oddziału Ratunkowego (SOR) na Oddział Kliniczny Dermatologii w celu przeprowadzenia diagnostyki i terapii rozległego, szybko postępującego, bolesnego owrzodzenia lewego dołu pachowego i lewego ramienia.
Zmiany pojawiły się 2 miesiące przed przyjęciem na SOR, początkowo miały morfologię kilku drobnych pęcherzyków układających się linijnie wzdłuż dermatomu Th2. Podczas wizyty w poradni dermatologicznej rozpoznano półpasiec i rozpoczęto leczenie acyklowirem (3 razy dziennie 800 mg p.o. ), które kontynuowano przez miesiąc. Z uwagi na narastający naciek zapalny
•
zapalenie mieszków włosowych • trądzik odwrócony (hidradenitis suppurativa – HS) • atopowe zapalenie skóry • łojotokowe zapalenie skóry • łysienie plackowate • bielactwo nabyte
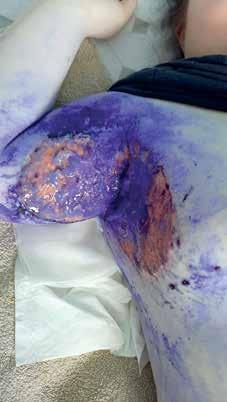
do leczenia włączono kolejno klindamycynę (odstawiono po 1 dobie z powodu biegunki) oraz amoksycylinę (2 razy dziennie 1 g przez 10 dni) – bez poprawy. Miejscowo pacjentka stosowała fiolet gencjany (ryc. 1).
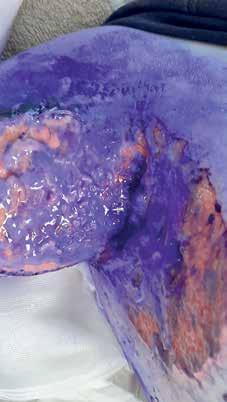
Przy przyjęciu na oddział widoczne było rozległe owrzodzenie w obrębie lewego dołu pachowego (10 cm × 15 cm) i wewnętrznej powierzchni lewego ramienia (10 cm × 15 cm) z surowiczym wysiękiem, miejscami pokryte włóknikiem, o wyraźnie nacieczonych brzegach (ryc. 2).
Według mamy chorej w 2014 r. pacjentka była leczona z powodu trądziku odwróconego ( hidradenitis suppurativa – HS) – zmiany skórne obecnie w remisji. Dodatkowo od wieku niemowlęcego obecne były odbarwione plamy w okolicy karku. W dzieciństwie była diagnozowana w kierunku niedoborów odporności komórkowej z wysokim poziomem IgA (pozostaje pod opieką poradni immunologii) i podejrzenia choroby zapalnej jelit (w chwili hospitalizacji bez objawów klinicznych). Pacjentka chorowała na chorobę Hashimoto (stała opieka endokrynologa).
r yc. 2. Owrzodzenie lewego dołu pachowego i wewnętrznej powierzchni lewego ramienia z surowiczym wysiękiem, miejscami pokryte włóknikiem, o wyraźnie nacieczonych brzegach ryc. 1. Owrzodzenie lewego dołu pachowego pokryte fioletem gencjany
W badaniach laboratoryjnych przy przyjęciu stwierdzono podwyższone parametry stanu zapalnego (CRP 11,50 mg/l, niewielka leukocytoza – WBC 4,90 × 103/µl) i niedokrwistość makrocytarną (RBC 3,54 × 10 6 / µl, Hgb 11,8 g/dl, HCT 34,1%, MCV 96,3 fl) z obniżeniem poziomu kwasu foliowego (2,19 ng/ml).
W badaniach obrazowych (RTG klatki piersiowej, USG jamy brzusznej, USG piersi) nie stwierdzono patologii. Z uwagi na podejrzenie niedoboru odporności pacjentkę konsultowano immunologicznie (bez przeciwwskazań do systemowego leczenia immunosupresyjnego).
W badaniach immunologicznych stwierdzono podwyższone miano przeciwciał przeciwko peroksydazie tarczycowej (ATPO) – 121,0 IU/ml, obecność przeciwciał przeciwjądrowych (ANA) – ziarniste w mianie 1:640, cytoplazmatyczne w mianie 1:640 i homogenne w mianie 1:160. Przeciwciała przeciwko cytoplazmie granulocytów (ANCA) o typie świecenia p-ANCA w mianie 1:40, o typie świecenia atypowe ANCA w mianie 1:20, anty-MPO++ oraz przeciwciała przeciwko Saccharomyces cerevisiae (ASCA IgA w mianie 13,0 U/ml, ASCA IgG w mianie 14,0 U/ml).
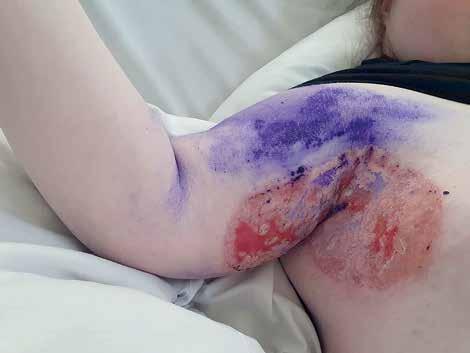
Przy przyjęciu pobrano biopsję z brzegu owrzodzenia, w której stwierdzono liczne neutrofile. Na oddziale rozpoczęto leczenie metyloprednizolonem w dawce 70 mg i.v. (1 mg/kg m.c.) ze stopniową redukcją dawki i uzyskano znaczną poprawę kliniczną (ryc. 3). Miejscowo stosowano okłady z poliheksanidyny i betainy, takrolimus oraz opatrunki specjalistyczne.
Z uwagi na wzrost parametrów stanu zapalnego i podejrzenie zakrzepicy żył głębokich kończyny górnej lewej do leczenia dołączono empirycznie enoksaparynę i ceftriakson. Po konsultacji angiologicznej wykluczono zakrzepicę żył głębokich. W USG uwidoczniono wykrze -
pienie w obrębie żyły powierzchownej kończyny górnej prawej od dołu łokciowego do ramienia prawego. Leczenie przeciwkrzepliwe kontynuowano.
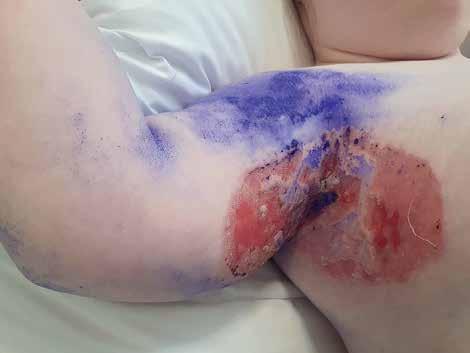
W 16. dobie hospitalizacji kobietę wypisano do domu z zaleceniem dalszej stopniowej redukcji dawki metyloprednizolonu i stosowania preparatów miejscowych.
Pacjentka pozostaje pod stałą opieką poradni dermatologicznej. Z uwagi na szybką indukcję remisji i znaczną poprawę w obrębie zmian chora nie wymagała dołączenia innych leków immunosupresyjnych. Obecnie oczekuje na konsultację gastroenterologiczną w celu dalszej diagnostyki choroby zapalnej jelit.
Omówie N ie
Piodermia zgorzelinowa to rzadka, potencjalnie śmiertelna choroba skóry, opisana po raz pierwszy przez jednego z koryfeuszy dermatologii Louisa Brocqa w 1908 r. [6, 7]. Co ciekawe, w 1930 r. Louis A. Brunstig i wsp. nadali nowej dermatozie nazwę pyoderma gangrenosum, błędnie uznając jej etiologię za bakteryjną (misnomer) [8].
Piodermia zgorzelinowa występuje najczęściej między 50. a 70. rokiem życia i charakteryzuje się obecnością na skórze bolesnego, szybko postępującego (dynamicznego), martwiczego owrzodzenia z podminowanymi brzegami, barwy niebiesko-fiołkowej, szerzącego się obwodowo. Warta podkreślenia jest możliwość wystąpienia pozaskórnych lokalizacji PG, manifestujących się jako jałowe ropnie narządów wewnętrznych (płuc, wątroby, śledziony, kości) [9, 10]. Patofizjologia choroby nie została w pełni poznana, ale przyjmuje się, że należy ona do spektrum chorób autozapalnych. W przeciwieństwie do zaburzeń autoimmunologicznych choroby autozapalne nie charakteryzują
Polskie Towarzystwo Leczenia Ran, 2022
się specyficznymi celami antygenowymi ani wysokimi mianami autoprzeciwciał [11]. Piodermia zgorzelinowa jest klasyfikowana jako dermatoza neutrofilowa i związana ze wzmożoną produkcją czynnika martwicy nowotworów α ( tumor necrosis factor α – TNF-α) oraz innych cytokin prozapalnych (IL-1, IL-6, IL-8). Istnieją również teorie dotyczące udziału autoreaktywnych limfocytów T, które niszczą jednostki włosowo-łojowe, ponieważ owrzodzenia w przebiegu PG nie występują w obszarach pozbawionych włosów (okolica brodawki piersiowej – otoczki, powierzchnia dłoniowa rąk i podeszwy stóp) [12]. Opisano kilka typów klinicznych PG (tab. 2) [13, 14].
U 50–70% pacjentów PG współistnieje z innymi chorobami układowymi: nieswoistymi chorobami zapalnymi jelit (najczęściej), zapaleniami stawów (najczęściej reumatoidalnym zapaleniem stawów – RZS),
nowotworami narządów wewnętrznych, zespołami mieloproliferacyjnymi, a także innymi dermatozami [15]. U prezentowanej chorej wywiad oraz wyniki badań dodatkowych skłaniały do podjęcia dalszej diagnostyki w kierunku choroby zapalnej jelit. Piodermia zgorzelinowa też jest składową licznych zespołów autozapalnych (tab. 3) [16].
W przebiegu choroby u 20–30% pacjentów występuje objaw patergii, czyli pojawienie się nowych owrzodzeń w miejscach uszkodzenia skóry [17]. Podczas hospitalizacji u opisywanej chorej nie obserwowano tego symptomu, niemniej wywiad wskazywał na możliwość jego pojawienia się na początku choroby (prowokacja owrzodzeń w miejscu zmian po przebyciu półpaśca).
Z uwagi na rzadkie występowanie, brak wystandaryzowanych kryteriów diagnostycznych i swoistych
dolnych, początkowo krosta lub grudka, która przekształca się w głębokie, szybko poszerzające się owrzodzenie z podminowanym, sinym brzegiem i zmianami martwiczymi w centrum; współistnieje z chorobami zapalnymi jelit, stawów oraz zespołami mieloproliferacyjnymi krostkowa najczęściej występuje przy zaostrzeniu chorób zapalnych jelit; liczne krosty otoczone rumieniem zapalnym pojawiają się zazwyczaj na wyprostnych częściach kończyn górnych i tułowiu pęcherzowa powierzchowne pęcherze krwotoczne z fioletowo-niebieską obwódką, przekształcające się w powierzchowne owrzodzenia; zazwyczaj zmiany lokalizują się na twarzy i ramionach; szczególnie często współistnieje z chorobami mieloproliferacyjnymi bujająca (powierzchowna) najłagodniejsza postać; wolno postępujące, brodawkujące owrzodzenia bez podminowanych brzegów, umiejscowione na tułowiu okołoprzetokowa u pacjentów ze stomią, wariant wynika najprawdopodobniej z patergii* spowodowanej podrażnieniem kałem *Objaw patergii – wystąpienie zmian o morfologii piodermii zgorzelinowej prowokowane przez urazy.
ta B e L a 3. Zespoły autozapalne związane z piodermia zgorzelinową (PG) [16] zespół jednostki chorobowe wchodzące w skład zespołu
PAPA PG, acne, pyogenic arthritis PG, ropne jałowe zapalenie stawów, trądzik skupiony
PASH PG, acne, suppurative hidradenitis PG, trądzik, HS
PAPASH pyogenic arthritis, PG, acne, suppurative hidradenitis
PsA-PASH psoriatic arthritis, PG, acne, suppurative hidradenitis
PASS PG, acne, spondyloarthitis
PAC PG, acne, ulcerative colitis
HS (hidraddenitis suppurativa) – trądzik odwrócony
PG, trądzik, HS, ropne jałowe zapalenie stawów
łuszczycowe zapalenie stawów, PG, trądzik, HS
PG, trądzik skupiony, osiowa spondyloartropatia
PG, trądzik, wrzodziejące zapalenie jelita grubego
© Polskie Towarzystwo Leczenia Ran, 2022
cech histopatologicznych diagnostyka PG jest trudna i opiera się głównie na obrazie klinicznym i doświadczeniu lekarza. W ostatnich latach powstały trzy systemy punktacji usprawniające proces diagnostyczny (tab. 4–6) [18–20]. Retrospektywne badanie kohortowe przeprowadzone w 2021 r. przez Haaga i wsp. wykazało, że kryteria PARACELSUS były najskuteczniejszym narzędziem diagnostycznym w identyfikacji PG (czułość 89% vs 74% kryteria diagnostyczne Mayo i Delphi) [21]. Prezentowana pacjentka spełniła kryteria rozpoznania PG według wszystkich ww. kryteriów.
Leczenie PG stanowi wciąż wyzwanie terapeutyczne gdyż nie opracowano złotego standardu postępowania ani wystandaryzowanych rekomendacji. Pierwszą linią terapeutyczną PG są glikokortykosteroidy (GKS) podawane ogólnoustrojowo (prednizon 0,5–1 mg/kg m.c./ dobę lub pulsy metyloprednizolonu 1 g/dobę przez 5 dni, ewentualnie z innymi lekami immunosupresyjnymi, m.in. cyklosporyną A) [22]. Inne opcje leczenia obejmują azatioprynę, dapson, metotreksat, mykofenolan mofetylu, sulfasalazynę, kolchicynę, talidomid, cyklofosfamid oraz wlewy dożylnych immunoglobulin [23–26].
W doniesieniach z ostatnich lat coraz częściej podkreśla się znaczenie inhibitorów TNF-α (infliksimab, etanercept, adalimumab) w leczeniu PG (zwłaszcza w przebiegu zespołów PASH i PAPASH) [26–30].
Leczenie miejscowe stanowi uzupełnienie ogólnego i obejmuje stosowanie takrolimusu, bardzo silnych GKS (także w postaci iniekcji w nacieczone brzegi zmian), specjalistycznych opatrunków i terapię podciśnieniową [31–33]. Należy dbać o odpowiednie nawilżenie i zapobiegać nadkażeniom bakteryjnym rany.
Do nietypowych cech PG u prezentowanej pacjentki, oprócz obciążenia ZD, należy młody wiek, lokalizacja zmian oraz poprzedzający epizod półpaśca, który najprawdopodobniej był czynnikiem indukującym wystąpienie choroby. W dostępnym piśmiennictwie autorzy odnaleźli pojedyncze doniesienia opisujące występowanie PG w następstwie reaktywacji infekcji wirusem
w 2017 r.
ta B e L a 6. Kryteria diagnostyczne
i podminowanym brzegiem
Wykluczenie innej przyczyny owrzodzenia kryteria mniejsze
Szybka odpowiedź na ogólnoustrojową steroidoterapię (poprawa 50% w ciągu 1 miesiąca)
Patergia lub obraz siateczkowatego bliznowacenia
Współistnienie choroby autozapalnej
Potwierdzenie histopatologiczne PG – jałowa neutrofilia skórna i/lub mieszane zapalenie, i/lub limfocytarne zapalenie naczyń Rozpoznanie PG – spełnienie 2 kryteriów większych i minimum 2 mniejszych. PG (pyoderma gangrenosum) – piodermia zgorzelinowa
© Polskie Towarzystwo Leczenia Ran, 2022
Historia choroby zapalnej jelit lub zapalenia stawów
Grudka, krosta lub pęcherzyki 4 dni przed pojawieniem się owrzodzenia
Obwodowy rumień, podminowany brzeg i bolesność w obrębie owrzodzenia
Mnogie owrzodzenia, w tym 1 w obrębie przedniej powierzchni podudzia
Blizny sitowate lub o charakterze „pomarszczonego papieru” po wygojeniu zmiany
Zmniejszenie rozmiaru owrzodzenia po 1 miesiącu leczenia immunosupresyjnego Rozpoznanie PG – spełnienie kryterium większego i co najmniej 4 mniejszych.
PG (pyoderma gangrenosum) – piodermia zgorzelinowa
dek 68-letniego pacjenta z historią raka płaskonabłonkowego przełyku, u którego w trakcie leczenia doszło do rozwoju półpaśca w obrębie dermatomu C2, C3 z następczym rozwinięciem się niegojących owrzodzeń [34].
W 2007 r. Mehta i wsp. opisali przypadek 43-letniego mężczyzny, u którego owrzodzenia typowe dla PG rozwinęły się na podłożu polimorficznych zmian powstałych w przebiegu wcześniej rozpoznanej ospy [35].
pO ds U m O wa N ie
Każdy pacjent z PG wymaga wielodyscyplinarnej, holistycznej oceny i stałego nadzoru pod kątem współwystępowania innych chorób. Właściwe rozpoznanie i szybkie włączenie efektywnego leczenia jest kluczowe, ponieważ minimalizuje ryzyko zagrażających życiu powikłań, wtórnych infekcji i szpecących blizn. Przypomnienie tej rzadkiej i groźnej dermatozy wydaje się celowe i przydatne, szczególnie dla specjalistów zajmujących się terapią ran przewlekłych.
Oświadcze N ie
Autorzy nie zgłaszają konfliktu interesów.
p iśmie NN ictwO1. de Graaf G, Buckley F, Skotko BG. Estimation of the number of people with Down syndrome in the United States. Genet Med 2017; 19: 439-447.
2. Wentworth AB, Hand JL, Davis DM i wsp. Skin concerns in patients with trisomy 21 (Down syndrome): A Mayo Clinic 22-year retrospective review. Pediatr Dermatol 2021; 38 Suppl 2: 73-78.
3. Rork JF, McCormack L, Lal K i wsp. Dermatologic conditions in Down syndrome: A single-center retrospective chart review. Pediatr Dermatol 2020; 37: 811-816.
4. Chenin R, Kishore V, Leah B. Dermatologic conditions in Down syndrome. Pediatr Dermatol 2021; 38: 49-57.
5. Wilmer E, Gustafson C, Ahn C i wsp. Most common dermatologic conditions encountered by dermatologists and nondermatologists. Cutis 2014; 94: 285-292.
6. Maverakis E, Marzano A, Le S i wsp. Pyoderma gangrenosum. Nat Rev Dis Primers 2020; 6: 81.
7. Hobbs MM, Ortega-Loayza AG. Pyoderma gangrenosum: From historical perspectives to emerging investigations. Int Wound J 2020; 17: 1255-1265.
8. Maverakis E, Ma C, Shinkai K. Diagnostic criteria of ulcerative pyoderma gangrenosum: a Delphi consensus of international experts. JAMA Dermatol 2018; 154: 461-466.
9. Brown T, Marshall G, Callen J. Cavitating pulmonary infiltrate in an adolescent with pyoderma gangrenosum: a rarely recognized extracutaneous manifestation of a neutrophilic dermatosis. J Am Acad Dermatol 2000; 43: 108-112.
10. Vadillo M, Jucgla A, Podzamczer D i wsp. Pyoderma gangrenosum with liver, spleen and bone involvement in a patient with chronic myelomonocytic leukaemia. Br J Dermatol 1999; 141: 541-543.
11. Alberts B, Johnson A, Lewis J i wsp. Molecular Biology of the Cell. 4th ed. Garland Science, New York, NY, USA 2002.
12. Skopis M, Bag-Ozbek A. Pyoderma gangrenosum: a review of updates in diagnosis, pathophysiology and management. J 2021; 4: 367-375.
13. George C, Deroide F, Rustin M. Pyoderma gangrenosum – a guide to diagnosis and management. Clin Med (Lond) 2019; 19: 224-228.
14. Binus A, Qureshi A, Li V i wsp. Pyoderma gangrenosum: a retrospective review of patient characteristics, comorbidities and therapy in 103 patients. Br J Dermatol 2011; 165: 1244-1255.
15. Saternus R, Schwingel J, Müller CSL i wsp. Ancient friends, revisited: Systematic review and case report of pyoderma gangrenosum-associated autoinflammatory syndromes. J Transl Autoimmun 2020; 3: 100071.
16. Pompeo M. Pyoderma gangrenosum: recognition and management. Wounds 2016; 28: 7-13.
17. Powell FC, Schroeter AL, Su WP i wsp. Pyoderma gangrenosum: a review of 86 patients. Q J Med 1985; 55: 173-186.
18. Ahn C, Negus D, Huang W. Pyoderma gangrenosum: a review of pathogenesis and treatment. Expert Rev Clin Immunol 2018; 14: 225-233.
19. Su W, Davis M, Weenig R i wsp. Pyoderma gangrenosum: clinicopathologic correlation and proposed diagnostic criteria. Int J Dermatol 2004; 43: 790-800.
20. Maverakis E, Ma C, Shinkai K i wsp. Diagnostic criteria of ulcerative pyoderma gangrenosum. A Delphi consensus of international experts. JAMA Dermatol 2018; 154: 461-466.
21. Haag C, Hansen T, Hajar T i wsp. Comparison of three diagnostic frameworks for pyoderma gangrenosum. J Investig Dermatol 2021; 141: 59-63.
22. Goshtasby P, Chami R, Johnson M. A novel approach to the management of pyoderma gangrenosum complicating reduction mammaplasty. Aesthet Surg J 2010; 30: 186-193.
23. Song H, Lahood N, Mostaghimi A. Intravenous immunoglobulin as adjunct therapy in refractory pyoderma gangrenosum: Systematic review of cases and case series. Br J Dermatol 2018; 178: 363-368.
24. Cummins D, Anhalt G, Monahan T i wsp. Treatment of pyoderma gangrenosum with intravenous immunoglobulin. Br J Dermatol 2007; 157: 1235–1239.
25. Walters J, Glover S. IVIG treatment for refractory pyoderma gangrenosum in patients with inflammatory bowel disease. Am J Gastroenterol 2012; 107: S503.
26. Reguiaï Z, Grange F. The role of anti-tumor necrosis factor-alpha therapy in pyoderma gangrenosum associated with inflammatory bowel disease. Am J Clin Dermatol 2007; 8: 67-77.
27. Argüelles-Arias F, Castro-Laria L, Lobatón T i wsp. Characteristics and treatment of pyoderma gangrenosum in inflammatory bowel disease. Dig Dis Sci 2013; 58: 2949-2954.
28. Groleau PF, Grossberg A, Gaspari A. Hidradenitis suppurativa and concomitant pyoderma gangrenosum treated with infliximab. Cutis 2015, 95: 337-342
29. Reddick C, Singh M, Chalmers R. Successful treatment of superficial pyoderma gangrenosum associated with hidrad-enitis suppurativa with adalimumab. Dermatol Online J 2010; 16: 15.
30. Hsiao J, Antaya R, Berger T i wsp. Hidradenitis suppurativa and concomitant pyoderma gangrenosum. Arch Dermatol 2010; 146: 1265-1270.
31. Dillingham CS, Jorizzo J. Managing ulcers associated with pyoderma gangrenosum with a urinary bladder matrix and negative-pressure wound therapy. Adv Skin Wound Care 2019; 32: 70-76.
32. Brooklyn T, Dunnill G, Probert C. Diagnosis and treatment of pyoderma gangrenosum. BMJ 2006; 333: 181-184.
33. George C, Deroide F, Rustin M. Pyoderma gangrenosum –A guide to diagnosis and management. Clin Med 2019; 19: 224-228.
34. Alani A, Ahmad K. Pyoderma gangrenosum of the scalp: pathergic response to herpes zoster infection. Clin Exp Dermatol 2017; 42: 218-219.
35. Mehta A, Woodrow S, St John A. Pyoderma gangrenosum on varicella lesions. Clin Exp Dermatol 2006; 32: 215-217.
© Polskie Towarzystwo Leczenia Ran, 2022

S z a n o w n i P a ń s t w o , w imieniu Polskiego Towarzystwa Leczenia Ran mam zaszczyt zaprosić Państwa do udziału w kolejnej edycji Warsztatów Dobrej Praktyki Leczenia Ran.



Cel Warsztatów Dobrej Praktyki Leczenia pozostaje niezmienny - jest podnoszenie kwalifikacji zawodowych oraz przekazanie praktycznych umiejętności związanych z diagnostyką i leczeniem ran przewlekłych. Warsztaty doszkalające mają wymiar praktyczny i dedykowane są wszystkim, którzy chcą pogłębić wiedzę w zakresie leczenia ran, jak i tym, którzy pragną rozpocząć pracę w tym obszarze

W 2023 roku nasze wszystkie spotkania będą odbywały się pod hasłem, w które wierzymy i które jest dla nas motywacją do działania, bo #RazemMożemyWięcej! dr hab. n. med. Beata Mrozikiewicz-Rakowska Prezes Polskiego Towarzystwa Leczenia Ran

DOI: https://doi.org/10.5114/lr.2022.122553
1Oddział

2Uniwersytecki
O PIS PRZ y PADKUPiodermia zgorzelinowa jest rzadką chorobą zapalną, która może sprawiać trudności w diagnostyce i leczeniu ran przewlekłych. Często jest mylnie rozpoznawana jako owrzodzenie na tle naczyniowym, bakteryjne zapalenie skóry czy zapalenie naczyń. Najczęstszą postacią kliniczną jest postać wrzodziejąca, spotykana głównie na kończynach dolnych. Piodermia zgorzelinowa często współistnieje z innymi chorobami, takimi jak wrzodziejące zapalenie jelita grubego, choroba Leśniowskiego-Crohna czy reumatoidalne zapalenie stawów. Etiopatogeneza tej choroby nie jest do końca poznana, jednak znaczącą rolę odgrywa w niej układ immunologiczny. W pracy przedstawiono przypadek 59-letniego mężczyzny leczonego z powodu owrzodzenia żylnego, u którego rozpoznano piodermię zgorzelinową z charakterystycznym objawem patergii. Rozpoznanie ustalono na podstawie charakterystycznego obrazu klinicznego oraz nacieku neutrofilowego w badaniu histopatologicznym. Ponadto omówiono metody diagnostyczne i terapeutyczne mające zastosowanie w tej jednostce chorobowej.
s ŁO wa k LU czO we piodermia zgorzelinowa, objaw patergii, owrzodzenie żylne, rana przewlekła, dermatoza neutrofilowa, leczenie ran
Pyoderma gangrenosum (PG) is a rare inflammatory disorder that may be a great masquerader in chronic wound diagnosis and treatment. PG is frequently misdiagnosed as venous insufficiency, arteriosclerosis, bacterial or fungal infection, or even vasculitis. The most common clinical variant is its ulcerative form, mainly found on lower legs. In many cases, PG may coexist with other inflammatory disorders like ulcerative colitis, Crohn’s disease, or rheumatoid arthritis. The aetiopathogenesis is unclear, but the immunological system plays a key role. We present a 59-year-old patient treated for several years for a venous ulcer that was finally diagnosed with pyoderma gangrenosum with characteristic pathergy phenomenon. The diagnosis was established based on clinical appearance and histopathological findings. Also, diagnostic and therapeutic methods were much discussed.
pyoderma gangrenosum, pathergy phenomenon, venous ulcer, chronic wound, neutrophilic dermatosis, wound care
Wojewódzki Szpital Specjalistyczny we Wrocławiu, e-mail: barwoz91@gmail.com
Piodermia zgorzelinowa (pyoderma gangrenosum –PG) jest rzadką chorobą zapalną, występuje z częstością ok. 1/100 000 osób. Dokładna etiologia nie została wyjaśniona, jednak pewne jest, że znaczącą rolę odgrywa układ immunologiczny [1]. Charakterystyczną cechą tej choroby jest masywny naciek neutrofilowy i wtórne uszkodzenie naczyń. Piodermia zgorzelinowa może występować w kilku postaciach klinicznych: wrzodziejącej,
pęcherzowej, krostkowej oraz wegetatywnej. Najczęściej występuje postać wrzodziejąca, nazywana także klasyczną [2]. Około 70% zmian w tej postaci rozwija się na kończynach dolnych, dlatego bardzo ważna jest znajomość jej obrazu klinicznego i różnicowanie m.in. z owrzodzeniami na tle żylnym, tętniczym czy cukrzycowym.
Piodermia zgorzelinowa może być związana z innymi chorobami ogólnoustrojowymi, takimi jak choroba
Artykuł jest dostępny na zasadzie dozwolonego użytku osobistego. Dalsze rozpowszechnianie (w tym druk i umieszczanie w sieci) jest zabronione i stanowi poważne naruszenie przepisów prawa autorskiego oraz grozi sankcjami prawnymi.
B ARTOSZ W O ź NIAK1, J AKUB MARCZUK1, W OJCIECH P RZ y WARA1, Z UZANNA D E D ONDER2, J OLANTA Wę G łOWSKA1 Dermatologiczny z Pododdziałem Dermatologii Dziecięcej, Wojewódzki Szpital Specjalistyczny we Wrocławiu Szpital Kliniczny we Wrocławiu a dres d O kO resp ON de N cji lek. Bartosz Woźniak, Oddział Dermatologiczny z Pododdziałem Dermatologii Dziecięcej,Leśniowskiego-Crohna, wrzodziejące zapalenie jelita grubego, białaczka szpikowa, reumatoidalne zapalenie stawów, autoimmunologiczne zapalenie tarczycy czy toczeń rumieniowaty układowy [2]. W przebiegu PG zmiany występują głównie w obrębie skóry, rzadko dochodzi do zajęcia narządów wewnętrznych, takich jak płuca, wątroba, śledziona, kości [3].
Mężczyzna 59-letni został przyjęty na Oddział Dermatologiczny w lutym 2022 r. w celu leczenia owrzodzenia podudzia prawego (ryc. 1). W wywiadzie stwierdzono nadciśnienie tętnicze, otyłość III stopnia oraz niewydolność żylną. Badanie USG dopplerowskie z 2018 r. wykazało refluksową niewydolność żył odpiszczelowej i podkolanowej prawej bez istotnych zaburzeń hemodynamicznych w obrębie naczyń tętniczych. Przez 4 lata pacjent był wielokrotnie konsultowany chirurgicznie oraz leczony z powodu owrzodzenia na tle niewydolności żylnej z zastosowaniem opatrunków specjalistycznych oraz kompresjoterapii. Mechaniczne oczyszczanie rany i stosowane opatrunki specjalistyczne nie przyniosły poprawy klinicznej, a od kilku miesięcy w miejscach po interwencji chirurgicznej dochodziło do progresji zmian (ryc. 2).
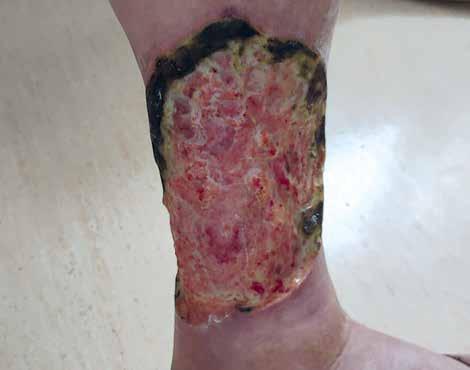
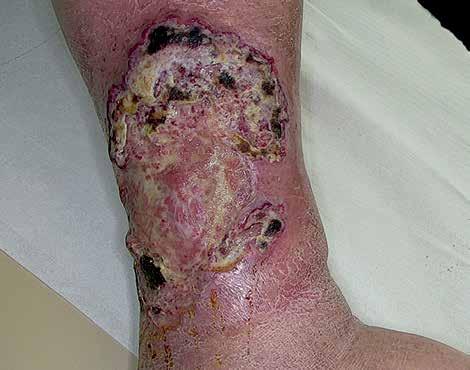
W badaniu przedmiotowym przy przyjęciu pacjent był w stanie ogólnym dobrym, bez ogólnoustrojowych cech infekcji, miejscowo stwierdzono na podudziu prawym owrzodzenie o średnicy ok. 15 cm z masywnym, bujającym brzegiem oraz zaczerwienieniem wokół rany. W wykonanych badaniach laboratoryjnych poza lekką anemią normocytarną, nieprawidłową glikemią na czczo i podwyższonym poziomem trójglicerydów
nie odnotowano nieprawidłowości. Parametry stanu zapalnego były w granicach normy. Pobrano posiew treści ropnej z owrzodzenia, z którego wyizolowano szczepy: Enterobacter cloacae , Klebsiella oxytoca , Serratia marcescens , Acinetobacter baumannii . Pobrano również wycinek z brzegu oraz dna owrzodzenia do badania histopatologicznego, w którym stwierdzono masywny naciek zapalny składający się głównie z granulocytów obojętnochłonnych, limfocytów, histiocytów oraz ogniska martwicy. Obraz histologiczny potwierdził braną pod uwagę klinicznie piodermię zgorzelinową. W leczeniu ogólnym zastosowano prednizon w dawce 0,5 mg/kg m.c., silne miejscowe preparaty steroidowe (acetonid fluocynolonu) na otoczenie oraz Microdacyn żel na owrzodzenie i uzyskano stopniową poprawę stanu miejscowego. Mężczyznę w stanie ogólnym dobrym wypisano do domu.
W kwietniu 2022 r. pacjent został ponownie przyjęty na Oddział Dermatologiczny z powodu progresji opisywanego owrzodzenia oraz pojawienia się zmiany naciekowo-martwiczej na lewym podudziu. Bezpośrednią przyczyną zaostrzenia był uraz mechaniczny. Przy przyjęciu zmiany były bolesne, w górnych i bocznych biegunach zauważalne było duże nawarstwienie włóknika. Uwagę zwracały także ciastowate obrzęki w okolicy obu stawów skokowych. W wykonanych badaniach laboratoryjnych stwierdzono podwyższone stężenie potasu, kreatyniny oraz parametrów stanu zapalnego. Ponownie wykonano posiew treści z owrzodzenia, z którego wyizolowano szczepy: Clostridium perfringens, Peptostreptococcus anaerobius, Citrobacter freundii, Morganella morganii . Zastosowano antybiotykoterapię celowaną zgodną z posiewem, steroidoterapię ogól -
noustrojową, płynoterapię, leki moczopędne i przeciwbólowe. Ponadto do leczenia ogólnego dołączono dapson w dawce 100 mg/dobę. Miejscowo aplikowano maści keratolityczne oraz preparaty odkażające. Po uzyskaniu redukcji stanu zapalnego zastosowano kompresjoterapię, elewację kończyn dolnych oraz delikatnie oczyszczono mechanicznie owrzodzenie. Po uzyskaniu poprawy stanu miejscowego i normalizacji parametrów stanu zapalnego pacjenta wypisano do domu w celu dalszego leczenia ambulatoryjnego. W maju podczas wizyty kontrolnej w poradni dermatologicznej zanotowano ponownie progresję zmian. Zdecydowano wówczas o odstawieniu dapsonu oraz dołączeniu do steroidoterpii ogólnoustrojowej metotreksatu podawanego podskórnie w dawce 15 mg na tydzień. Nie włączono do leczenia cyklosporyny rozważanej jako leczenie drugiego rzutu ze względu na podwyższoną kreatyninę, zaburzenia jonogramu oraz nadciśnienie tętnicze.
Mężczyzna został ponownie przyjęty do szpitala w czerwcu 2022 r. Stwierdzono stabilizację stanu miejscowego, bez istotnej klinicznie poprawy. Ze względu na brak adekwatnej odpowiedzi na klasyczne leki immunosupresyjne oraz pojawiające się działania niepożądane steroidoterapii ogólnoustrojowej (obrzęki, zaburzenia jonogramu) zdecydowano o rozpoczęciu kwalifikacji chorego do leczenia biologicznego inhibitorem TNF-α – adalimumabem.
Rozpoznanie PG opiera się w głównej mierze na obrazie klinicznym i wywiadzie [4]. Początkowo badanie histopatologiczne miało charakter pomocniczy, jednak nowsze badania i analizy wskazują na jego większe znaczenie [5]. Czas i miejsce biopsji muszą być starannie wybrane, ponieważ jeżeli materiał zostanie pobrany za wcześnie lub za późno w przebiegu choroby, zmiany w tkankach będą niespecyficzne, a biopsja nie okaże się pomocna w ustaleniu ostatecznego rozpoznania [6]. Nie zaleca się wykonywania biopsji sztancowej, najlepszym wyborem jest biopsja wycinająca, zawierająca aktywny brzeg zmiany oraz część dna owrzodzenia. W obrazie histopatologicznym skóra właściwa i tkanka podskórna jest nacieczona przez neutrofile. Dochodzi do nekrozy naczyń i zakrzepów. W ok. 25% przypadków PG występuje zjawisko patergii (nadwrażliwości i nadmiernej reaktywności na bodziec, jakim może być zranienie, otarcie, ukłucie), dlatego bardzo ważne jest unikanie urazów oraz nadmiernych interwencji chirurgicznych mogących za -
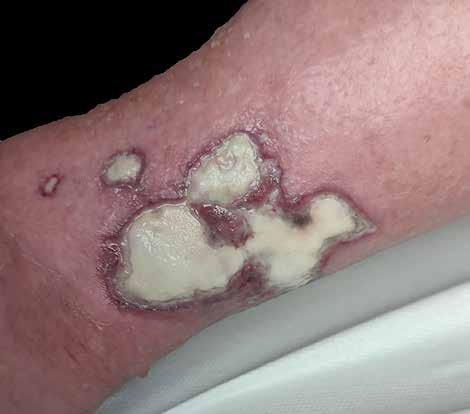
ostrzać istniejące zmiany (ryc. 3). U podstawy zjawiska patergii leży aktywacja neutrofilów wielojądrzastych [7]. Leczenie PG jest ukierunkowane na zminimalizowanie stanu zapalnego, uważanego za główną przyczynę powstawania i progresji owrzodzeń. Brakuje obecnie leczenia uznawanego za złoty standard. Leczenie miejscowe może być zastosowane w przypadku niewielkich zmian (mniejszych niż 2 cm2) [8]. W takiej sytuacji zastosowanie znajdują kortykosteroidy miejscowe, które powinny być aplikowane w aktywnym obszarze otaczającym owrzodzenie. W przypadku bardziej zaawansowanych zmian wybór leku zależy od nasilenia choroby, rozległości zmian, chorób towarzyszących, doświadczenia lekarza oraz dostępności leków, w szczególności leczenia biologicznego. Przyjęło się stosowanie jako terapii pierwszego rzutu doustnych glikokortykosteroidów w dużych dawkach (np. prednizon 0,5–2 mg/kg m.c.) [9]. Poprawę powinno się zaobserwować w ciągu kilku dni – dochodzi wówczas do zatrzymania progresji zmian, redukcji stanu zapalnego wokół owrzodzenia oraz spłaszczania jego brzegów i zmniejszenia dolegliwości bólowych. Terapia steroidowa trwa z reguły 6–12 miesięcy. W większości przypadków stosuje się dodatkowy lek immunosupresyjny, co pozwala na obniżenie dobowej dawki steroidu. W terapii ogólnej zastosowanie znajdują: cyklosporyna, dapson, mykofenolan mofetylu, metotreksat, azatiopryna, cyklofosfamid, talidomid oraz inhibitory TNF-α. W przypadkach opornych lub w razie wystąpienia działań niepożądanych podczas leczenia ogólnoustrojowego można wykonać wlewy dożylne z immunoglobulin [10].
Polskie Towarzystwo Leczenia Ran, 2022
Niewątpliwie obowiązkowym elementem opieki nad pacjentem jest pielęgnacja ran. Należy zapewnić odpowiednie opatrunki, kontrolować występowanie stanu zapalnego, obrzęków oraz ewentualnych cech nadkażenia bakteryjnego. W przypadku nasilonych obrzęków zastosowanie znajdują kompresjoterapia i elewacja kończyn. Na otoczenie zmian można zastosować maści steroidowe lub neutralne preparaty okluzyjne, np. wazelinę. Integralną częścią leczenia jest zapewnienie pacjentowi komfortu w postaci odpowiedniego leczenia przeciwbólowego, ponieważ zmianom często towarzyszą silne dolegliwości bólowe.
W początkowych stadiach choroby należy unikać interwencji chirurgicznych ze względu na możliwość wystąpienia zjawiska patergii, jednak kiedy leki immunosupresyjne zaczną być skuteczne, można wykonać delikatne mechaniczne opracowanie ran.
pO ds U m O wa N ie
Zaprezentowany przypadek pokazuje, że rozpoznanie PG ciągle stanowi wyzwanie, a sama choroba może się rozwinąć we wcześniej istniejących ranach powstałych w przebiegu innych zaburzeń, co może znacząco opóźnić postawienie diagnozy. Ponadto wprowadzenie odpowiedniego leczenia immunosupresyjnego i miejscowego nie zawsze przynosi natychmiastowe efekty kliniczne, a proces terapeutyczny wymaga czasu i cierpliwości zarówno ze strony pacjenta, jak i lekarza.
Oświadcze N ie
Autorzy nie zgłaszają konfliktu interesów.
p iśmie NN ictwO
1. Schmieder SJ, Krishnamurthy K. Pyoderma Gangrenosum. StatPearls Publishing, Treasure Island (FL), 2022.
2. Ye MJ, Ye JM. Pyoderma gangrenosum: a review of clinical features and outcomes of 23 cases requiring inpatient management. Dermatol Res Pract 2014; 2014: 461467.
3. Wojas-Pelc A, Sułowicz J, Solecki R i wsp. Zjawisko patergii w przebiegu pyoderma gangrenosum: opis przypadku. Post Dermatol Alergol 2009; 26: 550-554.
4. Su WP, Davis MD, Weenig RH i wsp. Pyoderma gangrenosum: clinicopathologic correlation and proposed diagnostic criteria. Int J Dermatol 2004; 43: 790-800.
5. Maverakis E, Ma C, Shinkai K i wsp. Diagnostic criteria of ulcerative pyoderma gangrenosum: a Delphi consensus of international experts. JAMA Dermatol 2018; 154: 461-466.
6. Su WP, Schroeter AL, Perry HO i wsp. Histopathologic and immunopathologic study of pyoderma gangrenosum. J Cutan Pathol 1986; 13: 323-330.
7. Bhat RM. Pyoderma gangrenosum: an update. Indian Dermatol Online J 2012; 3: 7-13.
8. George C, Deroide F, Rustin M. Pyoderma gangrenosum – a guide to diagnosis and management. Clin Med (Lond) 2019; 19: 224228.
9. Miller J, Yentzer BA, Clark A i wsp. Pyoderma gangrenosum: a review and update on new therapies. J Am Acad Dermatol 2010; 62: 646-654.
10. Cummins DL, Anhalt GJ, Monahan T i wsp. Treatment of pyoderma gangrenosum with intravenous immunoglobulin. Br J Dermatol 2007; 157: 1235-1239.
© Polskie Towarzystwo Leczenia Ran, 2022
LECZENIE RAN 2022; 19 4: 133135
DOI: https://doi.org/10.5114/lr.2022.122554
Katedra i Klinika Ginekologii, Położnictwa i Ginekologii Onkologicznej w Bytomiu, Śląski Uniwersytet Medyczny w Katowicach
WARSZAWA | 22 lutego 2020 r.
OPIS PRZ y PADKUstreszcze N ie
Leczenie ran pooperacyjnych po rozległych zabiegach chirurgicznych u otyłych i obciążonych pacjentów stanowi duże wyzwanie dla personelu medycznego. W pracy opisano proces powikłanego gojenia rany operacyjnej po chirurgicznym usunięciu wznowy raka sromu. Ze względu na otyłość pacjentki i rozciąganie przez nawis tkanki tłuszczowej na brzuchu doszło do rozejścia się rany pooperacyjnej, co skutkowało kolonizacją rany przez bakterie i utrudnionym gojeniem. Otyłość olbrzymia dodatkowo komplikowała czynności pielęgnacyjne. Utrudnione gojenie można także wiązać z tym, że pacjentka była obciążona cukrzycą i nadciśnieniem tętniczym.
s ŁO wa k LU czO we rak sromu, higiena rany, gojenie rany
The treatment of postoperative wounds after major surgery in obese and overburdened patients is a major challenge for medical personnel. This case report describes the process of complicated healing of a surgical wound after surgical removal of recurrent vulvar cancer. Due to the obesity of the patient and the stretching of the fatty tissue on the abdomen, the postoperative wound de-split, which resulted in bacterial colonization of the wound and hindered healing. Huge obesity made nursing activities more difficult. Difficult healing may also be related to the fact that the patient was burdened with diabetes and arterial hypertension.
vulvar cancer, wound hygiene, wound healing
w stęp
a

cji Kamila
Katedra i Oddział Kliniczny Ginekologii, Położnictwa i Ginekologii Onkologicznej Śląskiego Uniwersytetu Medycznego w Katowicach, ul. Batorego 15, 41-902 Bytom, e-mail: kamilastopinska1995@gmail.com
Rak sromu stanowi 3–5% wszystkich nowotworów w ginekologii. Podstawową metodą jego leczenia jest interwencja chirurgiczna z ewentualną późniejszą radioterapią w zależności od cech guza pierwotnego i zajęcia węzłów chłonnych [1, 2]. Najczęstszym objawem raka sromu jest świąd. Mniej powszechne objawy to krwawienie ze skóry sromu, krwawienie lub upławy z pochwy, dyzuria i ból. W zaawansowanych przypadkach guz może znajdować się na powierzchni skóry sromu. Guz może być owrzodzony, leukoplaktyczny lub brodawkowaty [1].
Niespecyficzność objawów powoduje, że nowotwór często jest wykrywany dopiero w zaawansowanym stadium [3], kiedy konieczne jest przeprowadzenie rozległego zabiegu chirurgicznego [2]. Operacje mogą się wiązać z szeregiem powikłań, do których należą zakażenie i rozejście się rany pooperacyjnej [4]. Na ryzyko wystąpienia powikłań pooperacyjnych szczególnie narażeni są pacjenci otyli i obciążeni wieloma chorobami [5]. Otyłość wpływa niekorzystnie na gojenie się ran. Badania wskazują, że otyłość olbrzymia znacząco zwiększa ryzyko powikłań pooperacyjnych i infekcji rany [6]. Czas gojenia ran u osób chorujących na cu -
Artykuł jest dostępny na zasadzie dozwolonego użytku osobistego. Dalsze rozpowszechnianie (w tym druk i umieszczanie w sieci) jest zabronione i stanowi poważne naruszenie przepisów prawa autorskiego oraz grozi sankcjami prawnymi.
K AMILA S TOPI ń SKA, A DRIANNA MARZEC, A NITA O LEJEKl eczenie powikłanej rany pooperacyjnej u otyłej pacjentki ze wznową raka S romu – opi S przypadku
of a complicated postoperative wound in an obese patient with recurrent vulvar cancer – a case reportdres d O kO resp ON de N Stopińska,
krzycę jest opóźniony z powodu wielu czynników, takich jak zmniejszona podaż tlenu, większe narażenie na infekcje, zmniejszony przepływ krwi, upośledzona produkcja czynników wzrostu, upośledzona proliferacja i migracja keratynocytów oraz zmienione mediatory śródbłonka naczyniowego [7].
Opis przypadk U
Pacjentka 65-letnia, z otyłością, cukrzycą i nadciśnieniem tętniczym, została przyjęta do Kliniki Ginekologii, Położnictwa i Ginekologii Onkologicznej w Bytomiu z powodu wznowy raka sromu po radykalnej operacji metodą Hackera i radioterapii. Na sromie nie było widocznych cech wznowy, natomiast zmieniona nowotworowo tkanka znajdowała się w skórze podbrzusza, ok. 8 cm poniżej pępka.
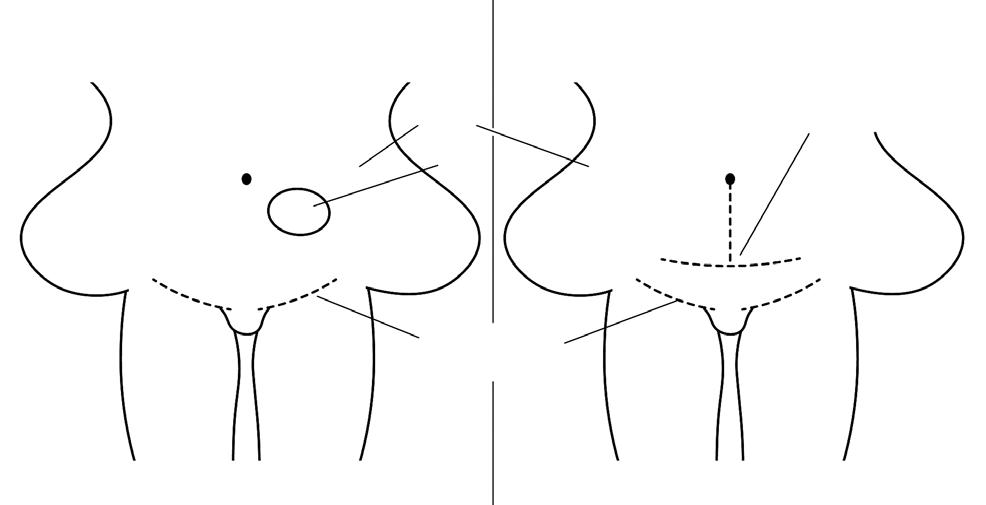
Po konsultacjach specjalistycznych chora została zakwalifikowana do zabiegu chirurgicznego. Zmianę wycięto, wykonując nacięcie nad wejściem do pochwy, a następnie wzdłuż pachwiny po obu stronach do przednich górnych kolców biodrowych. Usunięto też zmianę ze skóry podbrzusza (nisza z rozpadającą się tkanką nowotworową, która była ograniczona jedynie do tkanki tłuszczowej i nie naciekała powięzi, nie znaleziono przerzutów w węzłach chłonnych). Wykonano operację plastyczną z transpozycją płata skórno-tłuszczowego z okolic brzucha (ryc. 1). Zmianę usunięto na granicy makroskopowo zdrowych tkanek (usunięto ok. 5 kg tkanki tłuszczowej z marginesem 5–6 cm) i pobrano materiał
do badania histopatologicznego. W badaniu histopatologicznym stwierdzono, że usunięty guz to carcinoma planoepitheliale partim keratodes exulceratum G2.
Przebieg pooperacyjny był powikłany rozejściem się rany. Zastosowane opatrunki nie przyniosły oczekiwanego efektu. Z rany pooperacyjnej pobrano wymaz i w wykonanym posiewie wyhodowano dużą ilość bakterii Pseudomonas aeruginosa. Szesnastego dnia po zabiegu pobrano kolejny wymaz i z posiewu wyhodowano bakterie Escherichia coli oraz Enterococcus faecalis. Na postawie antybiogramu wdrożono antybiotykoterapię celowaną. Ze względu na rozejście się rany pooperacyjnej i brak poprawy po leczeniu zachowawczym podjęto decyzję o chirurgicznym opracowaniu rany w sali operacyjnej. Tydzień później podjęto kolejną próbę chirurgicznego oczyszczenia rany po irygacji. Irygacje były wykonywane podczas zmiany opatrunku preparatem Microdacyn 60 Wound Care.
Leczenie zachowawcze przebiegało zgodnie z rekomendacjami Polskiego Towarzystwa Leczenia Ran z 2020 r. [8]. Pacjentka była dwukrotnie poddana podciśnieniowej terapii rany przy użyciu zestawu Vivano założonego podczas chirurgicznego oczyszczenia rany. W 36. dobie po zabiegu podjęto decyzję o usunięciu nadmiaru tkanki bliznowatej z nadbrzusza. Następnie wycięto i rozcięto tkankę bliznowatą nad powięzią. Zmobilizowano płaty i zamknięto wnękę.
Chora pozostawała pod opieką internisty (wyrównanie glikemii i kontrola ciśnienia tętniczego krwi).
Przed operacją Po operacji brzuch guz
blizny po wycięciu tkanki tłuszczowej i zaszyciu tkanek
blizny po operacji raka sromu
© Polskie Towarzystwo Leczenia Ran, 2022
Została wypisana w 45. dobie po zabiegu z zaleceniem dalszej obserwacji.
Rany w okolicy sromu goją się długo ze względu na wilgoć, mały dostęp powietrza do operowanego obszaru oraz bliskość części ciała fizjologicznie skolonizowanych przez bakterie. Dodatkowo opisywana pacjentka była otyła, co utrudniało czynności pielęgnacyjne i przyczyniało się do kolonizacji rany przez bakterie. Trudności w gojeniu się ran można zaobserwować u chorych na cukrzycę. Podwyższony poziom glikemii u pacjentki z pewnością przyczynił się do zaburzeń gojenia się rany. Poprawa stanu nastąpiła po wyrównaniu glikemii. Duża ilość tkanki tłuszczowej na brzuchu odciągała ranę na boki, a w konsekwencji spowodowała jej rozejście się.
Wiele nowotworów sromu jest początkowo błędnie diagnozowanych jako stany zapalne, co opóźnia rozpoznanie i pogarsza rokowanie. Opóźnienie w rozpoznaniu, zwłaszcza u pacjentów z innymi schorzeniami, może zwiększać prawdopodobieństwo powikłań pooperacyjnych. U osób otyłych, obciążonych cukrzycą i nadciśnieniem, po rozległych zabiegach chirurgicznych należy szczególnie starannie pielęgnować ranę pooperacyjną i jak najszybciej reagować w razie zaobserwowania nieprawidłowości w gojeniu. Tacy pacjenci wymagają także pilnej kontroli chorób towarzyszących, co wymaga interdyscyplinarnego podejścia i współpracy wielu specjalistów. Dodatkowo należy jak najbardziej ograniczać długość pobytu pacjenta w szpitalu ze względu na ryzyko kolonizacji lekoopornymi szczepami bakterii.
W placówce, w której pacjentka była hospitalizowana, standardowo przy przyjęciu wypełniany jest formularz subiektywnej globalnej oceny stanu odżywienia ( Subjective Global Assessment – SGA). Pomimo prawidłowego odżywienia chorej przy przyjęciu na oddział, w trakcie trwania hospitalizacji stan ten się zmienił, co było spowodowane wielokrotnymi interwencjami chirurgicznymi i badaniami diagnostycznymi, które wymagały dłuższego pozostawania na czczo. W przypadku komplikacji i trudności w gojeniu ran należy zwrócić uwagę także na stan odżywienia pacjenta, w szczególności gdy jest długo hospitalizowany.
Oświadcze N ie
Autorki nie zgłaszają konfliktu interesów.
Polskie Towarzystwo Leczenia Ran, 2022
1. Merlo S. Modern treatment of vulvar cancer. Radiol Oncol 2020; 54: 371-376.
2. Michalski BM, Pfeifer JD, Mutch D i wsp. Cancer of the vulva: a review. Dermatol Surg 2021; 47: 174-183.
3. Tan A, Bieber AK, Stein JA i wsp. Diagnosis and management of vulvar cancer: a review. J Am Acad Dermatol 2019; 81: 1387-1396.
4. Kolasiński W. Surgical site infections – review of current knowledge, methods of prevention. Pol Przegl Chir 2018; 91: 41-47.
5. Schetz M, Jong A de, Deane AM i wsp. Obesity in the critically ill: a narrative review. Intensive Care Med 2019; 45: 757-769.
6. Di Domenico M, Pinto F, Quagliuolo L i wsp. The role of oxidative stress and hormones in controlling obesity. Front Endocrinol (Lausanne) 2019; 10: 540.
7. Pawar KB, Desai S, Bhonde RR i wsp. Wound with diabetes: present scenario and future. Curr Diabetes Rev 2021; 17: 136-142.
8. Sopata M, Jawień A, Mrozikiewicz-Rakowska B i wsp. Wytyczne postępowania miejscowego w ranach niezakażonych, zagrożonych infekcją oraz zakażonych – przegląd dostępnych substancji przeciwdrobnoustrojowych stosowanych w leczeniu ran. Zalecenia Polskiego Towarzystwa Leczenia Ran. Leczenie Ran 2020; 17: 1-21.
S z a n o w n i P a ń s t w o ,
w i m i e n i u C e n t r u m M e d y c z n e g o J o l a n t a D y n a r s k a o r a z P o l s k i e g o T o w a r z y s t w a L e c z e n i a R a n m a m y o g r o m n ą p r z y j e m n o ś ć z a p r o s i ć P a ń s t w a n a I I Z a c h o d n i o p o m o r s k ą W s z e c h n i c ę L e c z e n i a R a n 2 0 2 3 .


S p o t k a n i e o d b ę d z i e s i ę w p e ł n y m m a l o w n i c z y c h t e r e n ó w , p o r t o w y m m i e ś c i e S z c z e c i n w d n i u 2 1 s t y c z n i a 2 0 2 3 r o k u . Z a c h o d n i o p o m o r s k a W s z e c h n i c a L e c z e n i a R a n o t w i e r a c y k l s t a c j o n a r n y c h s p o t k a ń w r a m a c h W a r s z t a t ó w D o b r e j P r a k t y k i L e c z e n i a R a n o r g a n i z o w a n y c h p r z e z P o l s k i e T o w a r z y s t w o L e c z e n i a R a n .
N a s z y m c e l e m j e s t p o p u l a r y z a c j a w i e d z y z z a k r e s u l e c z e n i a r a n w ś r ó d p r z e d s t a w i c i e l i w s z y s t k i c h z a w o d ó w m e d y c z n y c h o r a z ś r o d o w i s k z a w o d o w y c h n a u k o z d r o w i u .
S e r d e c z n i e z a p r a s z a m y !

b n m e d B e a t a M r o z i k i e w i c z - R a k o w s k a
e s P o l s k i e g o T o w a r z y s t w a L e c z e n i a R a n

D l a c z e g o w i e d z a o l e c z e n i u r a n j e s t w a ż n a ? – m g r J o l a n t a D y n a r s k a W y k ł a d s p e c j a l n y - d r h a b n m e d B e a t a M r o z i k i e w i c z - R a k o w s k a , p r o f C M K P C z y z a s t o s o w a n i e a n t y b i o t y k u w r a n i e p r z e w l e k ł e j m o ż e s t a n o w i ć o p t y m a l n e r o z w i ą z a n i e ? - d r n . m e d . M a r l e t a Z i e n k i e w i c z R ó ż n e o b l i c z a o w r z o d z e ń p o d u d z i – l e k . K a j e t a n B a t u r o R a n y ( n i e ) o n k o l o g i c z n e – d r n . o z d r . A g n i e s z k a K i s i e l s k a W s p ó l n y m i a n o w n i k w l e c z e n i u r a n - m g r B o g u m i ł a A z i e w i c z - G a b i s F i z j o t e r a p i a w r a n a c h – p r e h a b i l i t a c j a i k i n e s i o t a p i n g – m g r A n e t a S o w a S t o p y p a c j e n t a z c u k r z y c ą - r a n a - C h a r k o - p o a m p u t a c j i . . . B I O M E C H A N I C Z N Y M O K I E M – d r n . o z d r . i n ż . A l e k s a n d r a B i t e n c - J a s i e j k o M i e s z k a n i e m o d e l o w e R e g i o n a l n e g o O ś r o d k a P o l i t y k i S p o ł e c z n e j w S z c z e c i n i e j a k o m i e j s c e e d u k a c j i o p i e k u n ó w w z a k r e s i e p r o f i l a k t y k i p o w s t a w a n i a o w r z o d z e ń – m g r A n e t a B a n e k - T a b o r P r a k t y c z n e w a r s z t a t y – p r a k t y k a , p r a k t y k a i j e s z c z e r a z p r a k t y k a

DOI: https://doi.org/10.5114/lr.2022.122555
LECZENIE
2022; 19 4: 136139
 L IST DO REDAKCJI
L IST DO REDAKCJI
WARSZAWA | 22 lutego 2020 r.
Sprawozdanie z kongreSu polSkiego towarzyStwa leczenia r an j ubileu S z 20-lecia ptlr Sopot, 8–10 września 2022 r.
W dniach 8–10 września w Sopocie odbył się Jubileuszowy Kongres Naukowo-Szkoleniowy Polskiego Towarzystwa Leczenia Ran (PTLR), działającego od dwudziestu lat. Głównym celem tegorocznego spotkania było zaprezentowanie nowej perspektywy leczenia trudno gojących się ran.




Motywem organizacji przedsięwzięcia było także podziękowanie za wspólne projekty i rozwój dziedziny, kiedyś mało znanej, a dziś dzięki działaniom PTLR zauważonej w Ministerstwie Zdrowia. Potrzeba edukacji i determinacja specjalistów do podejmowania wyzwań w leczeniu ran zebrały na Kongresie niemal 600 osób.
Jubileuszowy zjazd w czwartek, 8 września, zainaugurowała dr hab. n. med. Beata Mrozikiewicz-Rakowska wraz z prezesem Pomorskiego Centrum Reumatologicznego w Sopocie Tomaszem Augustyniakiem. Goście honorowi: mgr Zofia Małas (prezes Naczelnej Rady Pielęgniarek i Położnych), prof. dr hab. n. med. Arkadiusz Jawień, prof. dr hab. n. med. Maria Szewczyk, dr hab. n. med. Maciej Sopata, mgr Irena Samson – wspominali historię PTLR. Zaproszony na Kongres prof. David Armstrong z USA w swojej prezentacji przedstawił najnowsze technologie wykorzystywane w leczeniu stopy cukrzycowej. Sesja I, która odbyła się tego samego dnia, dotyczyła leczenia ran pourazowych.
Artykuł jest dostępny na zasadzie dozwolonego użytku osobistego. Dalsze rozpowszechnianie (w tym druk i umieszczanie w sieci) jest zabronione i stanowi poważne naruszenie przepisów prawa autorskiego oraz grozi sankcjami prawnymi.
Uczestnikami byli: prof. Christian Willy (Military Academic Hospital in Berlin), chory z raną pourazową mł. chor. Grzegorz Fedorowicz (Wojskowe Centrum Rekrutacji Biała Podlaska), Ihor Vitenko, Inna Kozachenko (Szpital w Winnicy).
Wspominali oni doświadczenia leczenia poszkodowanych, m.in. w wojnie w Ukrainie. O specyfice urazów opowiedział gość specjalny – medyk bojowy, a o pacjentach z posocznicą i raną dr hab. n. med. Jarosław Woroń.

Wieczorną Galę Jubileuszową 20-lecia PTLR, podczas której wręczono nagrody „Zasłużeni dla Leczenia Ran” dla specjalistów, praktyków, naukowców, przedstawicieli instytucji i biznesu, którzy przysłużyli się rozwojowi dziedziny leczenia ran, umilił recital Piotra Polka wraz z zespołem (ryc. 1–4).


Drugiego dnia Kongresu sesję II rozpoczęła przewodnicząca dr hab. n. med. Beata Mrozikiewicz-Rakowska, a prelegentami byli: prof. Karen Ousey z University of Hudersfield (online), dr hab. n. med. Hanna Tomczak, mgr Marta Bakowska, mgr Krzysztof Sumiński. W wystąpieniach poruszali kwestie dotyczące nowoczesnego

miejscowego leczenia ran w dobie antybiotykooporności, innowacyjnych rozwiązań w zakresie leczenia ran trudno gojących się i silikonowej rewolucji.
Sesja III, poświęcona leczeniu stopy cukrzycowej, skupiała uwagę na problematyce przygotowania chorego do operacji oraz technik używanych w leczeniu. Sesje zostały przygotowane przez dr hab. n. med. Beatę Mrozikiewicz-Rakowską, lek. Andrzeja Belowskiego, dr. Sebastiana Borysa, lek. Marcina Tusińskiego, dr. Łukarza Drelicharza, prof. dr. hab. n. med. Zbigniewa Krasińskiego, prof. dr. hab. n. med. Arkadiusza Jawienia, dr. hab. n. med. Michała O. Zembalę.
Pytanie „Czy jesteśmy już gotowi na nową pandemię? Superbugs w natarciu!” rozpoczęło sesję IV, w której prof. dr hab. n. med. Tomasz Karpiński, dr n. o zdr. Paulina Mościcka, lek. Marcin Malka, mgr Sylwia Rogowska opowiedzieli o oporności na substancje przeciwdrobnoustrojowe, roli oczyszczania skóry i rany, które może przyspieszać gojenie, oraz skuteczności klinicznej substancji antybakteryjnych.
W sesji V prof. dr hab. n. med. Tomasz Banasiewicz i dr n. o zdr. Paulina Mościcka skupili uwagę uczestni-
ków Kongresu na proaktywnym leczeniu ran i praktycznej wymianie doświadczeń (ryc. 5–9).
„Sky is the limit – walka o utlenowanie rany” to temat sesji VI podczas drugiego dnia Kongresu. Gdzie jest granica poziomu rewaskularyzacji? Kiedy powiedzieć stop? W trójgłosie diabetologa, chirurga oraz angiologa wystąpili: dr hab. n. med. Beata Mrozikiewicz-Rakowska, prof. dr hab. n. med. Arkadiusz Jawień, lek. Andrzej Belowski, jak również dr n. med. Wojciech Derwich z Frankfurtu. Dr hab. n. med. Anna Korzon-Burakowska zaprezentowała metody zapobiegania problemom w neuropatii cukrzycowej i ich leczenia. Końcowy wykład o miejscowym utlenowaniu ran poprowadziła dr hab. n. med. Beata Mrozikiewicz-Rakowska.

W sesji VII dr hab. n. med. Beata Mrozikiewicz-Rakowska, dr hab. n. med. Anna Korzon-Burakowska, lek. Przemysław Lipiński i mgr Sylwia Rogowska opowiadali o przełożeniu wytycznych PTLR w zakresie leczenia trudno gojących się ran na codzienne postępowanie u chorych z owrzodzeniami goleni, w zespole stopy cukrzycowej oraz z odleżynami i ranami nowotworowymi, gdzie praktyka idzie w parze z teorią.
Po zakończeniu sesji VIII na temat świadomego doboru opatrunków i racjonalnego wykorzystania opatrunków ze srebrem, poprowadzonej przez lek. Marcina Tusińskiego, rozpoczęły się warsztaty. Firmy Hartmann, AspironiX, Smith & Nephew, Arjo, URGO, Schülke prezentowały nowoczesne rozwiązania opatrunkowe, wspomagające leczenie ran (ryc. 10).
Po warsztatach odbyło się sprawozdawczo-wyborcze Walne Zgromadzenie Członków Polskiego Towarzystwa Leczenia Ran, na którym wyłoniono władze na kolejną kadencję. Na czele PTLR pozostają dr hab. n. med. Beata Mrozikiewicz-Rakowska jako prezes zarządu oraz prof. dr hab. n. med. Arkadiusz Jawień jako
wiceprezes. Dr hab. n. med. Maciej Sopata będzie pełnił funkcję skarbnika, natomiast sekretarza mgr Marta Bakowska. Na pozostałych członków zarządu wybrano mgr Irenę Samson oraz dr n. o zdr. Paulinę Mościcką. Komisji rewizyjnej w kolejnej kadencji przewodniczyć będzie mgr Jolanta Dynarska, której zastępcą została mgr Beata Góralska. Do składu komisji rewizyjnej weszły również mgr Lidia Czwakiel oraz mgr Paulina Szymańska. Wieczór zakończył się bankietem.

Ostatni dzień Kongresu, 10 września, rozpoczął się drugą serią warsztatów. Firmy Hartmann, Olimp Labs, Kikgel m.in. prezentowały terapie podciśnieniowe, prehabilitację, opatrunki z macierzy pozakomórkowej. Swoje wystąpienia mieli również: prof. dr hab. n. med. Maria Szewczyk, prof. dr hab. n. med. Arkadiusz Jawień, dr n. o zdr. Paulina Mościska, dr Krzysztof Karaś, lek. Marcin Tusiński, dr hab. n. med. Beata Mrozikiewicz -Rakowska, prof. Christian Willy, prof. dr hab. n. med. Michał O. Zembala, piel. Aneta Zymon, lek. Przemysław Lipiński, mgr Paulina Szymańska.
Po warsztatach odbyła się sesja IX skupiona wokół tematu kompleksowego i farmakologicznego leczenia owrzodzeń żylnych goleni w świetle najnowszych badań. Wystąpili prof. dr hab. n. med. Maria Szewczyk oraz prof. dr hab. n. med. Arkadiusz Jawień.
W sesji X przedstawiono zagadnienia dotyczące terapii podciśnieniowej (NPWT) i kompresjoterapii. Omówiono wskazania do tego typu leczenia, przygotowanie rany do NPWT, zaprezentowano dobór systemu, opatrunków oraz rozważano miejsca, w których można podejmować leczenie. W sesji uczestniczyli: prof. dr hab. n. med. Tomasz Banasiewicz, lek. Marcin Malka, lek. Przemysław Lipiński, mgr Sylwia Rogowska (ryc. 11).
Temat odleżyn podniesiono w sesji XI. Podczas wykładu, który poprowadził dr hab. n. med. Maciej Sopata, pojawiły się pytania, czy umiemy zapobiegać
powstawaniu odleżyn. Następnie dr hab. n. o zdr. Dariusz Bazaliński, prof. UR, oraz dr n. med. Bartłomiej Mańkowski skupili się na zapaleniu kości związanym z odleżyną, diagnostyce oraz perspektywach w leczeniu. Mgr Izabela Kuberka zaprezentowała, jak leczyć odleżynę krok po kroku, a mgr Maria Brzegowy opowiedziała o obrazie wyniszczenia wewnętrznego przy odleżynie oraz wsparciu żywieniowym w leczeniu ran i odleżyn.
Podczas sesji XII dr hab. n. med. Joanna Czuwara, mgr Monika Aleksy-Polipowska i dr n. med. Dorota Kiprian mówiły o mechanizmach powstawania ran nowotworowych, ich opracowywaniu i pielęgnacji skóry po radioterapii. Prof. dr hab. n. med. Tomasz Banasiewicz wygłosił wykład o prehabilitacji pacjentów onkologicznych.
Multidyscyplinarne leczenie ran było tematem sesji XIII. O współpracy pielęgniarki/pielęgniarza z lekarzem, o wspólnym leczeniu stopy cukrzycowej, postępowaniu pielęgniarskim z raną po urazie u chorych w podeszłym wieku, a także o profesjonalnym prowadzeniu zdalnej opieki nad chorym z raną opowiedzieli dr n. med. Arkadiusz Krakowiecki, spec. leczenia ran Michał Dziarnowski, lek. Maciej Łabuz, mgr Marta Bakowska, mgr Ewa Mędrek i mgr Beata Góralska. Końcowe prelekcje poprowadziły mgr Joanna Litewska i Anna Ciemińska, skupiając się na edukacji chorego i przygotowaniu do samoopieki, jak również na profilaktyce i leczeniu odleżyn na oddziale intensywnej opieki medycznej.
Ostatnia, XIV sesja dotyczyła roli podiatry w leczeniu ran. O nowym zawodzie medycznym i propozycjach Ministerstwa Zdrowia rozmawiała z uczestnikami posłanka Barbara Dziuk. Kompetencje podologa i podiatry opisały mgr Justyna Kapuściok i mgr Edyta Falińska.
Tematyka Kongresu wzbudziła ogromne zainteresowanie, co znalazło odbicie w dużej frekwencji oraz różnorodności zawodowej uczestników tego wydarzenia. Potwierdzały to zajęte miejsca w salach, rozmowy w kuluarach, uczestnictwo w warsztatach, liczna reprezentacja firm medycznych oraz bezpośrednie dyskusje i spotkania. Głównym atutem Kongresu, który podkreślało wielu uczestników, była nie tylko wysoka jakość merytoryczna wystąpień i prezentacji, lecz także możliwość bezpośredniego spotkania i wymiany poglądów naukowych, co po okresie COVID-19 cieszyło się wielkim zainteresowaniem. Kongres odbudował wiedzę i świadomość w zakresie leczenia ran przewlekłych, pokazał realną dostępność nowoczesnego leczenia ran
© Polskie Towarzystwo Leczenia Ran, 2022

ryc. 11. Trzeci dzień obrad, prof. dr hab. n. med. Tomasz Banasiewicz
oraz podkreślił aktualne przesłanie dbałości o dobro każdego pacjenta.
Po owocnej, trzydniowej wymianie poglądów naukowych i praktycznych obserwacji w interdyscyplinarnym gronie specjalistów prezes PTLR dr hab. n. med. Beata Mrozikiewicz-Rakowska dokonała uroczystego zakończenia Jubileuszowego Kongresu Naukowo- Szkoleniowego, dziękując wszystkim za przybycie. Jednocześnie zaprosiła do dalszych działań na rzecz podniesienia poziomu naukowego i klinicznego w zakresie nowoczesnych metod leczenia ran w Polsce. Polskie Towarzystwo Leczenia Ran kontynuuje swoje działania i bez wątpienia już niebawem usłyszymy o kolejnych projektach zarówno realizowanych przez Towarzystwo, jak i tych, w których PTLR bierze aktywny udział. Zgodnie z hasłem, które wybrzmiewało nie tylko podczas wystąpień, lecz także w kuluarach – „razem możemy więcej”. Mamy nadzieję, że za dwa lata spotkamy się na kolejnej edycji Kongresu, a już w przyszłym roku na Ogólnopolskiej Konferencji Polskiego Towarzystwa Leczenia Ran.
Monika SzymorLECZENIE RAN to kwartalnik skierowany do szerokiego grona specjalistów zajmujących się wszelkimi aspektami zagadnień związanych z procesem gojenia ran, od podstaw patofizjologicznych, poprzez metody diagnostyczne i nowe technologie po praktyczne i kliniczne sposoby leczenia.
Czasopismo przyjmuje do druku: prace oryginalne, prace poglądowe, opisy przypadków, sprawozdania z konferencji naukowych, recenzje książek i listy do Redakcji.
Przedstawienie do publikacji pracy opisującej doświadczenia na ludziach jest jednoznaczne z oświadczeniem autorów, że zastosowane postępowanie było zgodne z wymogami deklaracji helsińskiej (dotyczącej etyki lekarskiej i pielęgniarskiej, zabraniającej podawania imienia i nazwiska pacjenta, inicjałów lub numeru ewidencji szpitalnej) oraz zgodne ze standardami etycznymi ustanowionymi przez odpowiednią komisję etyczną. Treść pracy powinna być pozbawiona wszelkich informacji dotyczących Autorów oraz ośrodka, z którego pochodzi praca. Wszystkie te informacje powinny znaleźć się w osobnym pliku opisanym jako „Strona tytułowa”
Prace oryginalne powinny być przygotowane według schematu: Wprowadzenie, Cel pracy, Materiał i metody, Wyniki, Wnioski. Opisy przypadków powinny być podzielone według następującego schematu: Wprowadzenie, Opis przypadku, Wnioski.
Streszczenie powinno być przygotowane i przesłane w dwóch językach: polskim i angielskim. W pracach oryginalnych powinno zawierać od 200 do 250 słów i być podzielone na: Cel pracy, Materiał i metody, Wyniki, Wnioski. W pracach kazuistycznych i poglądowych powinno zawierać od 100 do 150 słów.
Dla każdej pracy należy przygotować od 3 do 6 słów kluczowych (w wersji polskiej i angielskiej) opisujących przedmiot pracy (zgodnie z Index Medicus Medical Subject Headings – MESH).
Skróty, jednostki miary
W pracy należy stosować tylko standardowe skróty. Należy unikać skrótów w tytule i streszczeniu. Pierwsze użycie skrótu w tekście musi być wyjaśnione, chyba że jest to standardowa jednostka miary. Miary długości, wysokości, ciężaru i objętości należy podawać w systemie jednostek metrycznych (metr, kilogram, litr) lub ich ułamków dziesiętnych. Temperatury podaje się w stopniach Celsjusza, ciśnienie tętnicze w milimetrach słupa rtęci. Wszystkie wyniki pomiarów hematologicznych lub biochemicznych zamieszcza się wraz z podaniem norm w systemie metrycznym według Międzynarodowego Systemu Jednostek (SI).
Tabele, ryciny
Tabele i ryciny powinny być przygotowane, ponumerowane i załączone w osobnych plikach. Podpisy pod rycinami należy przesłać w osobnym pliku. Ryciny powinny być zapisane w jednym z wymienionych formatów: .cdr, .tif, .jpg, .ai, .bmp lub .eps.
Autorzy wykorzystujący materiały pochodzące z innych źródeł powinni uzyskać zgodę na ich wykorzystanie od autorów pracy lub od wydawnictwa, w którym się one ukazały, a w podpisie zaznaczyć ich pochodzenie.
Prace cytowane w tekście powinny być numerowane według kolejności cytowań; odwołania do piśmiennictwa w tekście pracy prosimy umieszczać w nawiasach kwadratowych. Każda pozycja musi zawierać nazwisko i pierwszą literę imienia autora (autorów), tytuł pracy, tytuł czasopisma według skrótów używanych w lndex Medicus oraz kolejno rok, numer tomu, pierwszą i ostatnią stronę pracy (np. Weber AS, Haidinger G. The prevalence of atopic dermatitis in children is influenced by their parents’ education: results of two cross-sectional studies conducted in Upper Austria. Pediatr Allergy Immunol 2010; 21: 1028-1035). W przypadku książek należy podać ponadto pełny tytuł dzieła, wydawcę, miejsce i rok wydania (np. Korzeniewska-Rybicka I. Niesteroidowe leki przeciwzapalne w leczeniu bólów kręgosłupa. W: Bóle kręgosłupa i ich leczenie. Koszewski W (red.). Termedia, Poznań 2010; 79-91).
Przekazanie praw autorskich, konflikt interesów Każda praca nadesłana do redakcji musi zawierać dołączone oświadczenie podpisane przez wszystkich autorów o przekazaniu praw autorskich i wydawniczych do artykułu na rzecz Wydawnictwa Termedia, z deklaracją, że praca nie została już opublikowana (w całości lub fragmentach) albo oddana jednocześnie do druku w innym wydawnictwie.
Wymagane jest również przesłanie oświadczenia o braku lub istnieniu konfliktu interesów, ze wskazaniem, jaki konflikt interesów zachodzi, oraz wskazanie ewentualnego źródła finansowania badań do publikacji (grant, instytucja naukowo-badawcza, stowarzyszenie, inny podmiot) lub o ich braku. Wzory oświadczeń dostępne są na stronie internetowej czasopisma. Po wypełnieniu i podpisaniu oświadczeń prosimy o ich załączenie w mailu wraz z przesyłaną pracą.
Prace nadesłane do redakcji zgodnie z przedstawionymi zasadami podlegają ocenie recenzentów. Redakcja dokonuje wyboru recenzentów, kierując się tematyką przedstawioną w artykule. Każda praca jest recenzowana przez niezależnych recenzentów, w modelu, w którym autor/autorzy i recenzenci nie znają swoich tożsamości (double-blind review process). Recenzent ocenia pracę na podstawie pytań przygotowanych dla czasopisma. Recenzent może również załączyć indywidualne uwagi odnoszące się do treści artykułu. Praca jest akceptowana do publikacji po otrzymaniu pozytywnych opinii ekspertów przez Redaktora Naczelnego.
Ograniczenie odpowiedzialności Redakcja oraz Wydawca dokładają wszelkich starań, by informacje opublikowane w czasopiśmie „Leczenie ran” były wiarygodne i dokładne. Jednak opinie wyrażane w artykułach czy reklamach są publikowane na wyłączną odpowiedzialność autorów lub reklamodawców. W związku z tym ani Redakcja, ani Wydawca nie ponoszą odpowiedzialności za konsekwencje wykorzystania jakichkolwiek nieścisłych informacji.
Prace do publikacji należy zgłaszać drogą mailową na adres: katarzyna.cierzniakowska@biziel.pl





O R G A N I Z A T O R Z Y :
O R
W A R S Z A W A I 1 0 G R U D N I A 2 0 2 2 I H O T E L S O U N D G A R D E N
S z a n o w n i P a ń s t w o , z a p r a s z a m y d o u d z i a ł u w k o l e j n e j e d y c j i M i ę d z y w o j e w ó d z k i e j K o n f e r e n c j i P o l s k i e g o T o w a r z y s t w a L e c z e n i a R a n , w t y m r o k u o r g a n i z o w a n e j w e w s p ó ł p r a c y z P o l s k ą F e d e r a c j ą E d u k a c j i w D i a b e t o l o g i i " P a c j e n t z c u k r z y c ą w c e n t r u m o p i e k i k o o r d y n o w a n e j "

T o I V e d y c j a w y d a r z e n i a d e d y k o w a n e g o l e k a r z o m i p i e l ę g n i a r k o m z c a ł e j P o l s k i , o s o b o m k t ó r e p o d e j m u j ą w s p ó l n e p r o b l e m y w y s t ę p u j ą c e w k a ż d y m m i e j s c u p r a c y o r a z d e m a s k u j ą m i t y w l e c z e n i u r a n . W t y m r o k u n a s i e k s p e r c i p o d z i e l ą s i ę z P a ń s t w e m w i e d z ą z z a k r e s u n o w o c z e s n y c h f o r m m o n i t o r o w a n i a g l i k e m i i , n a j n o w s z y c h t r e n d a c h t e r a p e u t y c z n y c h w c u k r z y c y , l e c z e n i a t r u d n o g o j ą c y c h s i ę r a n , w t y m z e s p o ł u s t o p y c u k r z y c o w e j , a l e t a k ż e o w r z o d z e ń g o l e n i i o d l e ż y n . W i e d z a t a n i e z b ę d n a j e s t d l a s k u t e c z n o ś c i i n t e r d y s c y p l i n a r n y c h z e s p o ł ó w m e d y c z n y c h p r a c u j ą c y c h z p a c j e n t a m i z c u k r z y c ą .
P r z e d s t a w i m y n o w o ś c i d o t y c z ą c e m i n m o n i t o r o w a n i a g l i k e m i i , s t o s o w a n i a n o w y c h c z ą s t e c z e k w t e r a p i i c u k r z y c y i o t y ł o ś c i , z a s a d l e c z e n i a p r z e w l e k ł e j n i e w y d o l n o ś c i ż y l n e j i z m i a n m i a ż d ż y c o w y c h , ł ą c z e n i a r ó ż n y c h m e t o d t e r a p e u t y c z n y c h p o d c z a s l e c z e n i a o w r z o d z e ń n p j e d n o c z e s n e g o s t o s o w a n i a t e r a p i i p o d c i ś n i e n i o w e j i r o ż n y c h f o r m o d c i ą ż a n i a w p r z y p a d k u z e s p o ł u s t o p y c u k r z y c o w e j c z y k o m p r e s j o t e r a p i i w p r z y p a d k u o w r z o d z e ń ż y l n y c h g o l e n i .

N a s z y m c e l e m j e s t z w i ę k s z a n i e k o m p e t e n c j i z e s p o ł ó w p r a c u j ą c y c h z p a c j e n t e m , t a k a b y z c u k r z y c ą b y ł d o s t r z e g a n y j u ż u l e k a r z a p i e r w s z e g o k o n t a k t u , c o p o z w o l i z m i n i m a l i z o w a ć r y z y k o i n a s i l e n i e p o w i k ł a n i a t e j c h o r o b y .

S e r d e c z n i e z a p r a s z a m y w i m i e n i u P o l s k i e g o T o w a r z y s t w a L e c z e n i a R a n o r a z P o l s k i e j F e d e r a c j i E d u k a c j i w D i a b e t o l o g i i .

B ą d ź c i e P a ń s t w o z n a m i ! d r h a b . n . m e d . B e a t a M r o z i k i e w i c z - R a k o w s k a P r e z e s P o l s k i e g o T o w a r z y s t w a L e c z e n i a R a n
 m g r A l i c j a S z e w c z y k
m g r A l i c j a S z e w c z y k