5 minute read
Dr. Emilio Rodríguez
from Maxillaris 280
by Grupo Asís
Fernández (PhD, DDS, MSc)
Doctor en Odontología. Universidad Alfonso X el Sabio de Madrid. Máster en Cirugía Regenerativa en Implantología. Universidad de Szeged. Máster en Cirugía Bucal e Implantología. Universidad de León. Profesor del Máster de Implantología. Universidad de Córdoba. Práctica privada con dedicación exclusiva en cirugía bucal, periodoncia e implantes. Madrid.
Advertisement
Dr. Tomás Beca-Campoy (DDS, MSc)
Licenciatura en Odontología. Universidad Europea de Madrid. Experto en implantología oral y prótesis sobre implantes. Universidad San Pablo C.E.U. Experto en clínica periodontal. Universidad Complutense de Madrid.
Dr. Luis Sánchez-Labrador (DDS, Msc)

Grado en Odontología. UCM. Máster en Cirugía Bucal e Implantología. UCM
Dr. Mario Alvarado-Lorenzo (PhD, DDS, Msc)
Doctor en Odontología
Académico corresponsal de la Real Academia de Medicina y Cirugía de Valladolid. M á ster en Cirugía Bucal, Implantología y Periodoncia. Universidad Alfonso X el Sabio. Máster en Implantología, Salud bucodental y alimentación. Universidad Politécnica de Madrid. Diplomado en Implantología clínica. UCM.
Una extracción dental está indicada cuando un diente no puede mantenerse desde el punto de vista funcional, estético e higiénico a largo plazo. Además, la pérdida de un diente, especialmente en la zona anterior del maxilar, tiene un impacto emocional que puede afectar a la calidad de vida de las personas1
La pérdida de un diente induce la remodelación de los tejidos blandos y del hueso alveolar2. Tradicionalmente, la realización de un implante inmediato se considera todo un reto o una contraindicación cuando el lecho alveolar tiene una infección activa. Y especialmente si dicha extracción se localiza en el área estética. Sin embargo, este tipo de situaciones comprometidas pueden tratarse con éxito utilizando la técnica de la restauración dentoalveolar inmediata3. Esta opción terapéutica permite que la extracción, implantación y provisionalización dentales ocurran durante el mismo procedimiento que una reconstrucción ósea sin colgajo, utilizando injerto de hueso corticoesponjoso extraído de la tuberosidad maxilar4.
La obtención del injerto óseo plantea la realización de un campo trapezoidal a espesor total siguiendo el contorno distal del segundo molar. Acto seguido, con ayuda de un escoplo y siguiendo la forma del campo quirúrgico, se logra extraer la porción principal y todas las virutas óseas posibles3
Según el protocolo original descrito por Da Rosa y colaboradores, al injerto se le debe dar forma en base al defecto óseo alveolar y se tiene que insertar entre el implante y el tejido blando remanente sin abrir el colgajo. Acto seguido, el hueso restante en partículas se utiliza para rellenar los huecos existentes entre el injerto y la superficie del implante5
Además, para la preparación del lecho del implante, conviene emplear el kit de fresas de Oseodensificación Densah® diseñadas por el Dr. Salah Huwais (Versah-Spain) . Este tipo de fresas no cortan, compactan el hueso mediante una deformación plástica que ejercen gracias a su diseño, al movimiento de bombeo controlado que se aplica al utilizarlas. Es importante que las fresas roten en sentido antihorario, a alta velocidad y estén siempre bien refrigeradas para evitar el calentamiento excesivo del hueso; siendo clave la irrigación profusa. Esta preparación permite alcanzar la estabilidad primaria del implante mejorando las propiedades biomecánicas del lecho6.
El objetivo de este trabajo es exponer una modificación de la técnica descrita por Da Rosa en cuanto al abordaje y resolución mediante la realización de implantes inmediatos en alveolos dentales comprometidos en la zona anterior del maxilar superior.
Presentación del caso
Se trata de una mujer de 60 años con una línea de sonrisa alta que acudió de urgencia a la consulta por dolor y movilidad de un incisivo central superior izquierdo.
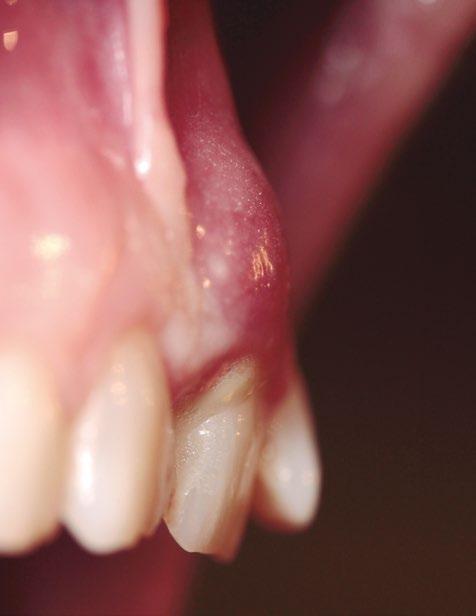
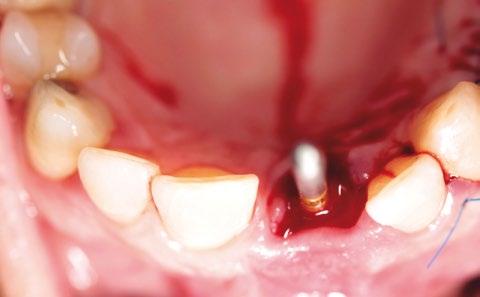
En el examen clínico, el diente estaba parcialmente extruido, la encía estaba inflamada y de color rojo oscuro, presentaba dolor a la palpación digital, ausencia de la cortical vestibular, sin fístula y un exudado seropurulento (fig. 1).
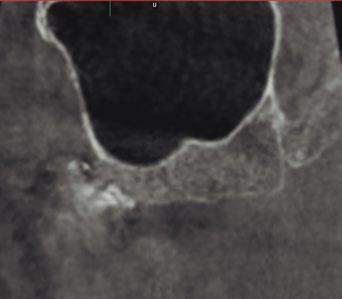
El examen radiográfico mostró la presencia de tratamiento endodóntico, una reabsorción total de la cortical vestibular, ausencias dentales de los premolares y molares maxilares izquierdos, y más de 5 milímetros de hueso por encima del ápice dental del diente susceptible de extracción. Se observó un reborde alveolar ancho y voluminoso en la zona de molares y tuberosidad, con el seno maxilar en una posición alejada (fig. 2).
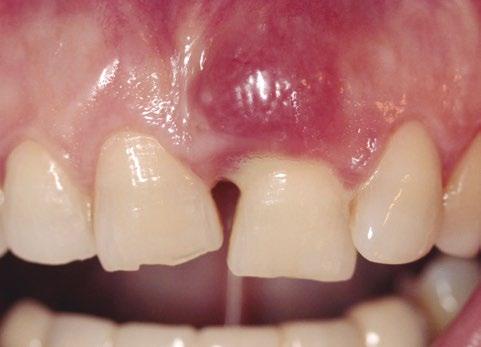
El tratamiento propuesto consistió en la colocación de tres implantes, dos en las posiciones del primer premolar y primer molar en el maxilar izquierdo, aumento óseo horizontal simultáneo mediante regeneración ósea guiada con elementos barrera, xenoinjerto y elementos de fijación. Mientras que para el incisivo central se propuso realizar la técnica IDR (fig. 3).
Siete días antes de la fecha programada para la intervención, a la paciente se la administró una terapia antibiótica con Amoxi- cilina 750 mg cada ocho horas, un analgésico menor tipo Metamizol magnésico de 575 mg cada 6 horas y dieta blanda estricta a base de líquidos. El tratamiento consistía en realizar un abordaje mínimamente invasivo, la extracción dental, desbridamiento y descontaminación del lecho alveolar, la colocación de tres implantes, la regeneración ósea guiada y la técnica IDR en la zona de mayor compromiso estético.

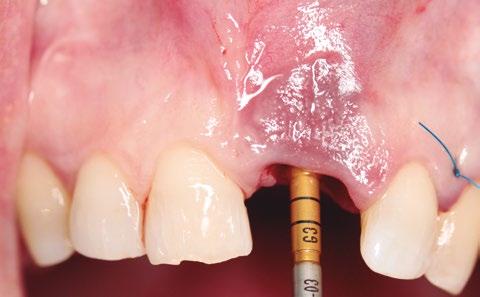
Para todo ello, se realizó una única incisión longitudinal a espesor total desde distal del canino superior izquierdo hasta la tuberosidad del maxilar. Aprovechando la anatomía del reborde, con ayuda de sierras de disco se obtuvo un trozo con forma piramidal, hueso autólogo particulado y un injerto de tejido conectivo. Además, se regularizó el reborde alveolar en la zona de los molares maxilares con el fin de facilitar una anatomía favorable (figs. 4-13). El hueso obtenido y el tejido se sumergieron en una solución de suero salino estéril y en recipientes independientes. Las fresas de oseodensificación se emplearon según fabricante (Versah-Spain) para preparación de los lechos de los tres implantes. Los tres implantes alcanzaron la estabilidad de primaria de 45N y 40N para los implantes (Neodent GM, Helix ø3, 75 x 11,5 mm) instalados en las posiciones 24 y 26. Y de 60N para el implante instalado en la posición del 21 (Neodent, GM, Helix ø3, 75 x 13 mm). Con la ayuda de una pinza mosquito y un bisturí, se manipuló y se dio forma al in- jerto obtenido, que fue alojado cuidadosamente entre el implante y el tejido blando vestibular existente en la zona de la extracción. La regeneración ósea guiada se realizó con membrana de colágeno nativo (20 x 30 mm, JASON, BotiSS Pharma), pins de fijación (Biohorizons) y xenoinjerto (Botiss). El relleno del alveolo se hizo íntegramente con hueso autólogo, se estabilizó el injerto de tejido conectivo en vestíbulo de la extracción y se utilizó la corona clinica del diente para confeccionar el provisional inmediato (torque


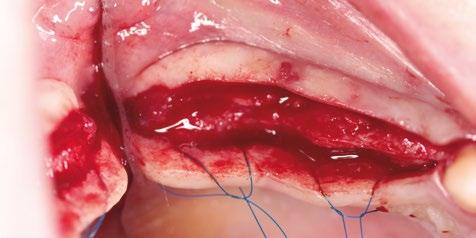






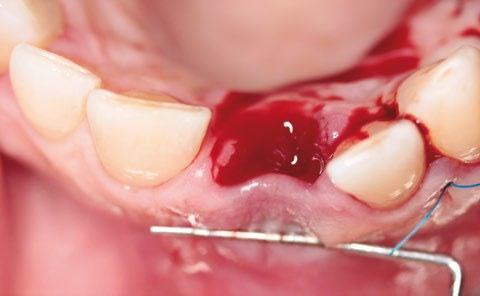
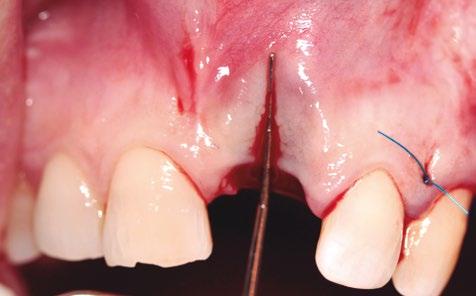
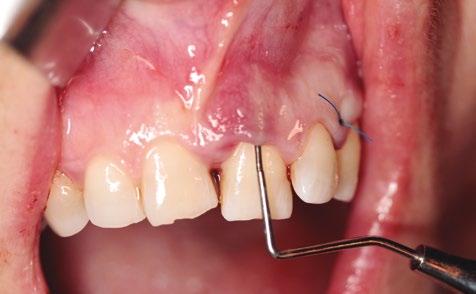
20N) libre de oclusión y para dar soporte a los tejidos blandos. La estabilización y pasividad del injerto de tejidos blandos, así como el cierre del reborde alveolar, se logró con puntos simples de Nylon de 4/0 (Seralon, Osteógenos) en la zona de extracción y en dos planos en el tramo edéntulo de mayor longitud (figs. 14-16).

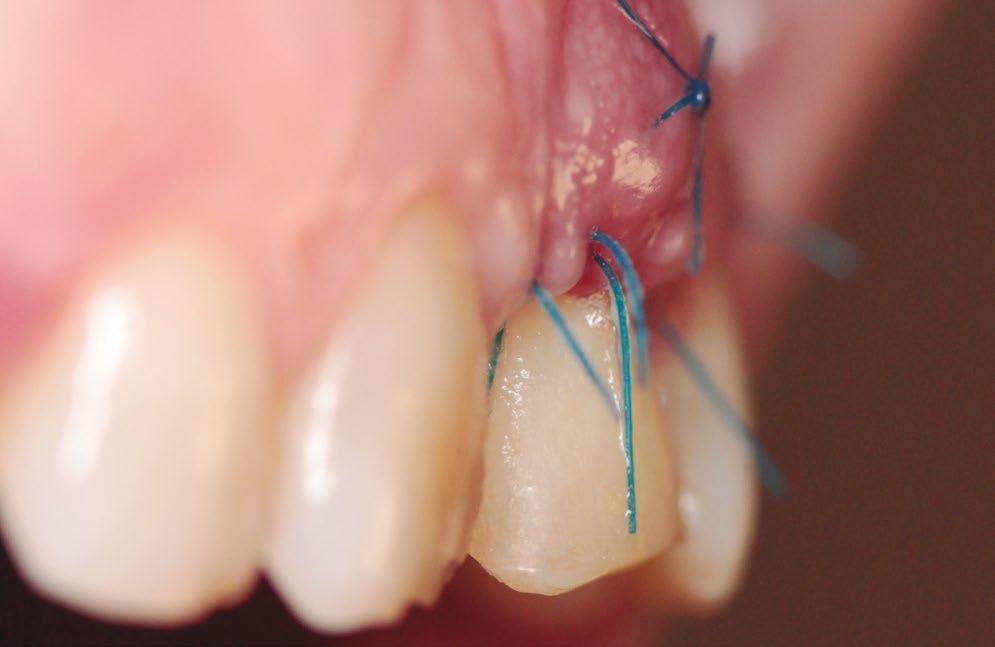


Finalizada la intervención, a la paciente se le hizo entrega de todas las normas postoperatorias comunes a cualquier proce - dimiento quirúrgico y se amplío el consumo de la Amoxicilina de 750 mg cada ocho horas, durante siete días más. Como analgésico, se pautó el metamizol magnésico de 575 mg y el ibuprofeno cada 6 horas, durante cinco días. Transcurridas tres semanas, los puntos fueron retirados cuidadosamente. Y se establecieron citas de control y seguimiento cada 6 semanas hasta alcanzar los seis meses de maduración (figs. 17-23).