Lesen Sie mehr unter www.dergesundheitsratgeber.info
Frauengesundheit

Postmenopausale Blutungen
Silvia Gamper (55) im Interview
„Ich wollte eine schnelle, sichere Abklärung ohne Operation –der Test war genau das, wonach ich gesucht habe.“
Seiten 8-9
IN DIESER AUSGABE VORWORT
Gemeinsam für Frauengesundheit: Vielfalt und Zusammenhalt stärken uns

OA PD Dr. Markus Hutterer, Neurologe und Psychoonkologe am Konventhospital der Barmherzigen Brüder Linz über die Momente nach der Diagnose Brustkrebs und dem damit verbundenen emotionalen Stress
Dr. David Kuczer, Facharzt für Radioonkologie und Strahlentherapie beim Strahlentherapiezentrum
Amethyst in der Wiener Privatklinik über Strahlentherapie und individuelle Behandlungskonzepte bei Krebs
Dr.in med. univ. Andrea Lederer, Fachärztin für Gynäkologie und Geburtshilfe, über eine gesunde Scheidenflora und welche Bakterien es besonders braucht, um diese aufrechtzuerhalten
Project Manager: Julia Stempfer, MA
Business Development Manager: Paul Pirkelbauer, BA
Lektorat: Sophie Müller
Design und Layout: Daniela Fruhwirth
Managing Director: Bob Roemké
Bildcredits, sofern nicht anders angegeben: Shutterstock
Medieninhaber: Mediaplanet GmbH, Bösendorferstraße 4/23,1010 Wien, ATU 64759844 · FN 322799f FG Wien
Impressum: https://mediaplanet.com/at/impressum/ Distribution: Der Standard Verlagsgesellschaft m.b.H Druck: Mediaprint Zeitungsdruckerei
Ges.m.b.H. & Co.KG
Kontakt bei Mediaplanet: Tel: +43 676 847 785 253
E-Mail: julia.stempfer@mediaplanet.com ET: 20.12.2024
Bleiben Sie in Kontakt:
In der vorliegenden Kampagne Frauengesundheit geht es um frauenspezifische Erkrankungen, Innovationen und Lebensphasen. Obwohl jede von uns ihre eigene Geschichte und Herausforderungen zu bewältigen hat, zeigt sich, dass wir durch Zusammenhalt und Dialog stärker werden. Wir sind unterschiedlich, aber wir sind nicht allein – und gemeinsam können wir uns für eine bessere Frauengesundheit und mehr Wohlbefinden einsetzen.
Wir wünschen Ihnen eine spannende Lektüre!



Sabine, Christine, Lisa – Was ist für euch das Wichtigste, wenn ihr an die Gesundheit von Frauen denkt?
Sabine K. (53): Ich glaube, dass die Selbsteinschätzung des eigenen Gesundheitszustandes mehr Aufmerksamkeit braucht. In den letzten beiden Jahren fühlte ich mich aufgrund der hormonellen Veränderungen in meinem Körper sehr müde und ausgelaugt. Das hatte einen negativen Einfluss auf mein Umfeld. Einige Ärzt:innen taten das einfach ab und meinten, es würde schon vorbei gehen. Doch im 21. Jahrhundert haben Frauen die Möglichkeit, mit Hilfe von Spezialist:innen die Beschwerden in den Wechseljahren zu lindern und somit die Lebensqualität wieder zu erhöhen. Christine L. (79): Sehr wichtig ist die regelmäßige Vorsorgeuntersuchung bei Frauenärzt:innen und Internist:innen. Und auch die empfohlenen Impfungen sollten stets aufgefrischt werden. Dabei wäre es sehr hilfreich, wenn Impfungen gegen Pneumokokken und Gürtelrose kostenlos wären. Altersgerechte Bewegung in Turngruppen, Wandern und Schwimmen sind gut für die Gesundheit, auch die Pflege von Kontakten im Alter hilft dir, körperlich und geistig fit zu bleiben.
Lisa S. (30): Frauen sind oft von Ungleichheit betroffen, etwa durch unzureichende medizinische Forschung, vor allem bei frauenspezifischen Krankheiten, durch Verzögerungen bei der Diagnose oder eine schlechtere Behandlung in bestimmten Gesundheitsbereichen. Zusätzlich erhalten insbesondere junge Frauen oft nicht die nötige Information über Menstruation, Menstruationsstörungen, den Umgang mit PMS, Endometriose oder hormonellen Veränderungen. Die Förderung einer offenen Gesprächskultur trägt dazu bei, Stigmatisierungen zu überwinden und sicherzustellen, dass Menstruation als normaler, gesunder Bestandteil des Lebens anerkannt wird. Auch die Bereitstellung von Menstruationsprodukten und der Abbau von Armut im Zusammenhang mit Menstruation sind wichtige Aspekte, um eine bessere Unterstützung zu gewährleisten.
Welchen Rat würdet ihr eurem jüngeren Ich in Bezug auf das Frausein gerne geben?
Sabine K. (53): Meinem jüngeren Ich würde ich gerne sagen, dass es auf seinen Körper hören und eine Balance zwischen Job, Familie und Freunden finden soll: kleine Veränderungen im Körper wahrnehmen und auch auf das Umfeld hören, wenn sie das Gefühl haben, dass es einem nicht gut geht. Ich glaube, wenn frau sich gesund und wohlfühlt, strahlt sie das auch aus und das Umfeld profitiert ebenso.
Christine L. (79): Sei schon als junge Frau selbstbewusst. Triff deine Entscheidungen zu Beruf und Familiengründung selbst und lass dich nicht beeinflussen. Schau in deiner Partnerschaft auf Verständnis und innere Werte, nicht nur auf Finanzielles oder Äußerlichkeiten. Tu was du liebst und liebe was du tust.
Lisa S. (30): Sei stolz auf deine Stärke und Einzigartigkeit. Akzeptiere deinen Körper und deine Emotionen, ohne dich von gesellschaftlichen Erwartungen oder Vergleichen mit anderen unter Druck setzen zu lassen. Höre auf dich selbst, deine Bedürfnisse und Wünsche, und setze dich für deine Rechte ein. Pflege deine Gesundheit – sowohl körperlich als auch mental – und sei nicht zögerlich, Hilfe zu suchen, wenn du sie brauchst. Feiere deine Erfolge, egal wie klein sie erscheinen mögen, und erinnere dich daran, dass du wertvoll bist, so wie du bist.


Wechseljahre: Fasten bietet Vorteile für Körper und Seele
Mit den Wechseljahren ändert sich häufig auch die Figur von Frauen. Dr.in med. Ulrike Göschl, ärztliche Leiterin des Gesundheitsresorts Marienkron, gibt Aufschluss über die Gründe für eine Gewichtszunahme und spricht als Fastenexpertin über die Vorteile von Fasten im Wechsel.

Dr.in med. Ulrike Göschl Fachärztin für Physikalische Medizin und Allgemeine Rehabilitation und ärztliche Leiterin des Gesundheitsresorts Marienkron
Im Jänner zum Kennenlernen -10 % mit dem Buchungscode: FG0125 Entgeltliche Einschaltung
Warum nehmen Frauen im Wechsel zu?
In dieser Zeit drosseln die Eierstöcke die Produktion der weiblichen Sexualhormone Östrogen und Progesteron und der Anteil des männlichen Sexualhormons Testosteron steigt. Diese hormonellen Veränderungen sind natürlich am Ende der Reproduktionsphase einer Frau. Sie sind mit ein Grund dafür, dass sich die Figur von der „Birne“ zum „Apfel“ ändert: Neue Fettpölster lagern sich nicht mehr nur vorzugsweise an Bauch, Po und Oberschenkeln an, sondern auch an der Taille.
Weil außerdem mit zunehmendem Alter die Muskelmasse schwindet, verbraucht der Körper in Ruhe weniger Energie. Dieser sinkende Energiebedarf führt über die Jahre zu einer Gewichtszunahme selbst wenn Frauen im Wechsel jedoch genauso viel essen wie zuvor. Dieser Prozess wird durch den im Alter verlangsamten Stoffwechsel noch gefördert. Auch der wegfallende Eisprung senkt zusätzlich den Energieverbrauch. Außerdem kann es im Rahmen der psychischen Veränderungen im Wechsel wie Schlafstörung und Stimmungsschwankungen auch zu Heißhungerattacken kommen. In Kombination mit sinkendem Östrogen fördert das Bauchfett leider entzündliche Prozesse wie Fettleber und Gefäßerkrankungen.
Was können Frauen tun, denen das Mehr an Gewicht zu schaffen macht?
Da der Körper im Ruhezustand weniger Energie umsetzt (geringerer Grundumsatz) als vor den Wechseljahren, sollte frau zunächst ihre Ernährung checken. Die Ernährung in Richtung energieärmerer, aber nährstoffreicher Kost mit ausreichend Eiweiß und Kalzium zu ändern.
Lässt sich der geringere Energiebedarf mit Bewegung ausgleichen? Dazu wäre viel Bewegung nötig – oft mehr, als Frauen im Alltag unterkriegen. Die Wechseljahre starten bei den meisten in den 40ern, wenn Frauen mitten im Leben stehen und ihre Tage mit Arbeit, Familie und mehr prall gefüllt sind. Die Praxis zeigt: Nur wenige können ihr Wohlfühlgewicht im Wechsel allein mit Sport erreichen und/oder halten. Bewegung ist aber nicht nur in Sachen Gewicht wichtig, sondern allgemein für die Gesundheit. Sie hilft auch gegen Stress. Es gilt: Je stressiger es wird, desto mehr Bewegung braucht es, um entgegenzuwirken. Deshalb rate ich zu mehr alltäglicher Bewegung wie Stiegen steigen und flottem Gehen.
Wie kann Fasten helfen, das Gewicht in den Griff zu bekommen?
Fasten ist ein zeitlich begrenzter Verzicht auf bestimmte oder alle Nahrungsmittel. Das heißt, dem Körper wird dabei weniger oder keine Energie zugeführt. Das Fasten stößt gewisse Stoffwechsel- und Recyclingprozesse im Körper an. Verschiedene Rezeptoren werden dabei neu sensibilisiert – es findet eine Art Reset statt.
Demzufolge ist Fasten keine Diät zum Abnehmen. Es eignet sich vielmehr als Initialzündung für eine Umstellung der Ernährung. Es ist die Weiche, die zu neuen Gewohnheiten führt – und damit meine ich nicht nur Ernährungsgewohnheiten. Es geht auch um die gewohnte Bewegung und das

gewohnte Bewältigen von Stress. Beim Reset von Körper und Geist hilft es, das Fasten ganzheitlich anzugehen, beispielsweise innerhalb einer Fastenwoche mit passenden Angeboten zu Bewegung und Meditation, wie wir sie unseren Gäst:innen bieten. Gerade Frauen im Wechsel profitieren davon, ihren oft aufreibenden Alltag hinter sich zu lassen und sich einmal ganz auf sich und die eigenen Bedürfnisse zu fokussieren. Die ruhige Lage unseres Resorts im Neusiedler Seewinkel hilft, sich mit allen Sinnen zu spüren.
Welche Fastenmethoden gibt es?
Man unterscheidet zwischen mehrtägigem Heilfasten und den verschiedenen Formen des Intervallfastens. Beim Intervallfasten wird in festen Zeitspannen gefastet, zum Beispiel 14 oder 16 Stunden, und in den verbleibenden zehn oder acht Stunden werden zwei bis drei Mahlzeiten eingenommen. Auf den Teller kommt dann bestenfalls energieärmere Kost in kleineren Portionen als gewohnt. Anstatt der Stundenintervalle 14:10 oder 16:8 sind auch Tagesintervalle wählbar, zum Beispiel 1:1 oder 2:5, das heißt, ein Fastentag (unter 500 kcal) und ein Esstag beziehungsweise zwei Fastentage und fünf Esstage wechseln sich hier ab. Eine andere Fastenmethode ist das Auslassen von Mahlzeiten wie Frühstück oder Abendbrot. All diese Fastenmethoden kann man ein Leben lang praktizieren. Ganz wichtig ist dabei: Zumindest das erste Fasten sollte immer von Fachleuten begleitet werden, um Risiken und Nebenwirkungen auszuschließen und eine hohe Wirksamkeit zu erzielen.
Mehrtägiges Heilfasten in einem Haus wie Marienkron sollte maximal 2x im Jahr im Idealfall ärztlich begleitet durchgeführt werden und kann dann leichter in eine dauerhafte Ernährungsumstellung münden. Was bringt Fasten langfristig? Wer beim Fasten weniger und pflanzenbetonter isst als zuvor, erlebt anfangs oft einen raschen Gewichtsverlust. Danach
Wie ernährt frau sich im Wechsel richtig? Eine bunte, pflanzenbetonte, eher energiearme Ernährung aus frischen Zutaten ist ratsam. Sie liefert viele Nährstoffe und geschmackvolle Abwechslung. Volles Korn und Hülsenfrüchte liefern wertvolles Eiweiß. Auch Nüsse und gesunde Öle sowie Fisch, Fleisch und Obst in Maßen dürfen auf den Teller. Ganz wichtig für Frauen im Wechsel ist eine ausreichende Versorgung mit Vitamin D in Kombination mit Kalzium, um die Knochen zu stärken und so einer Osteoporose vorzubeugen.
pendelt sich das Gewicht häufig auf einem bestimmten Niveau ein. Will frau dann noch mehr abnehmen, muss sie die Ernährung dauerhaft umstellen und sich mehr bewegen – und zwar regelmäßig. Dazu muss sie entsprechende Routinen entwickeln, die alltagstauglich sind. Wir beobachten, dass eine Fastenwoche gut ein halbes Jahr nachwirkt – zumindest sehen wir viele Gäst:innen zweimal im Jahr. Wenn sich das zweite Fasten im Jahr nicht ausgeht – zur Fastenwoche gehören auch Vor- und Nachbereitung daheim, sodass das Ganze etwa 10–14 Tage beansprucht – kann bei uns auch ein kurzes Refreshing gemacht werden (siehe Kasten).
Hilft Fasten auch bei wechseltypischen Stimmungsschwankungen und Stress? Fasten sorgt für einen Kick in Richtung Gesundheit – körperlich und seelisch, wenn u.a. auch die Serotoninrezeptoren positiv beeinflusst werden und die Fastentage - wie bei uns im Resort Marienkron- mit Ruhe, Meditation und Bewegung in der Natur verbunden werden. Die dabei erlernten Methoden zum Umgang mit den eigenen Herausforderungen und mit Stress lassen sich gut in den Alltag mitnehmen und weiterführen.
Fasten-Refresher: Drei Tage Fasten im Marienkron Abseits von Fastenkuren bietet das Resort Marienkron auch einen dreitägigen Fasten-Booster an, der sich gut eignet, um die körperlichen Weichen erneut in Richtung Wohlbefinden zu stellen oder auch das Fasten kennen zu lernen. Der Fasten-Refresher umfasst:
• einen Fasten-Schalttag mit Mahlzeiten, die mit den Mediziner:innen und der Diätologie des Resorts abgestimmt werden,
• einen Entlastungs- und einen Aufbautag mit Marienkroner Reduktionskulinarik
• 2 entspannende Leberwickel am Zimmer Hinzu kommen je ein ärztlicher und diätologischer Check, Kräutertees über den Tag hinweg als wohltuende Begleitung sowie Bewegungs- und Meditationsimpulse und natürlich der entspannende Spa-Bereich. Wer will, kann weitere Treatments von Massage bis Beauté dazubuchen.
Mehr „MenoSupport“ für Frauen am Arbeitsplatz
Dr.in Veronika Pelikan, Gründerin des Wechseljahre-Portals wechselweise.net, erklärt, wie Frauen in Österreich von ihren Wechseljahren am Arbeitsplatz beeinflusst werden. Sie zeigt zudem auf, wie sich Wechselbeschwerden individuell auf Frauen und gesamtgesellschaftlich auswirken – und gibt eine Anleitung zum „MenoSupport“ mit.

Veronika
Journalistin und Medienmacherin, Gründerin des Internetportals Wechselweise.net
Wie kam es zur Studie MenoSupport Austria1? Welchen Anteil hatte wechselweise.net an ihrem Zustandekommen?
Nach alarmierenden Ergebnissen britischer Studien zum Erleben der Wechseljahre am Arbeitsplatz nutzten wir unsere ‚Portalkraft‘ und halfen der Hochschule für Wirtschaft und Recht Berlin zunächst beim Verbreiten einer entsprechenden deutschen Studie. Anschließend initiierten wir die österreichische Version – MenoSupport Austria –, für die Anfang 2024 1.720 Arbeitnehmerinnen mit Wohnsitz in Österreich online nach dem Erleben ihrer Wechseljahre am Arbeitsplatz befragt wurden.
Können Sie uns die drei wichtigsten Ergebnisse der österreichischen Studie erläutern?
Die Austro-Studie zeigt ein ähnlich dramatisches Bild wie die britische:
1. Mehr als zwei Drittel der befragten Frauen werden an ihrem Arbeitsplatz von Wechselbeschwerden beeinträchtigt – in der betriebsärztlichen Betreuung spielen die Wechseljahre allerdings nur bei 6,5 Prozent der Befragten eine Rolle.
2. Rund 20,8 Prozent der Teilnehmerinnen reduzieren wegen Wechselbeschwerden ihre Arbeitszeit (Stichwort: Kurzarbeit).
3. 14,4 Prozent der Ü55-jährigen Frauen erwägen, in Frühpension zu gehen, oder sind bereits in Frühpension. Dadurch verlieren Unternehmen in Zeiten des Fachkräftemangels sehr gut ausgebildete und berufserfahrene Mitarbeiterinnen. Und all diese Frauen geben aufgrund ihrer Wechselbeschwerden Karriere- und Verdienstchancen auf. So
verlieren sie nicht nur Lebensqualität, sondern auch wichtige Versicherungsjahre für die Pension.
Wie können Frauen einander unterstützen und auch den Support der Gesellschaft einfordern?
Wie so oft ist Kommunikation der Schlüssel – wir müssen über die Wechseljahre an sich und über das Bewältigen konkreter Beschwerden sprechen. Es gibt wirkungsvolle Hilfe: Unser Portal ist hier eine Anlaufstelle für Informationen und bietet zudem die Möglichkeit, sich Rat von Expert:innen einzuholen.
Jede Frau sollte die Chance nützen, in den Wechseljahren den Grundstein für ein gesundes Altern zu legen. Unsere Gesellschaft wird immer älter. Gesundheit im Alter spart also auch enorme Kosten – das sollten alle auf dem Schirm haben. In der Studie wurden die Frauen auch nach dem Wunsch nach Unterstützung am Arbeitsplatz gefragt. Der häufigste Wunsch war das Sensibilisieren der Führungskräfte für das Thema Wechseljahre am Arbeitsplatz (72,2 Prozent); gefolgt von flexiblen Arbeitszeitmodellen (70,0 Prozent) und dem Etablieren einer wechseljahresfreundlichen Arbeitskultur (69,1 Prozent). Genau das müssen wir wechselbewusst von Arbeitgeber:innen einfordern!
Wie wird ein Arbeitsplatz wechselfreundlicher?
Für einen offenen und zugleich sensiblen Umgang mit dem Thema Wechseljahre brauchen Führungskräfte ebenso wie Kolleg:innen Aufklärung, beispielsweise anhand von Schulungen. Betroffene, die








Eine Frau steckt ab der Lebensmitte zehn bis 15 Jahre in der Menopause. Beschwerden der hormonellen Umstellung können die Frau auch beruflich stark beeinträchtigen. Aber: Es gibt Wege zu mehr medizinischem und beruflichem Support – die müssen nur geebnet werden!
Dr.in Veronika Pelikan, Gründerin von wechselweise.net
nur ungern mit Vorgesetzten über das Thema sprechen, sollten konkrete Ansprechpartner:innen bekommen, zum Beispiel in der Personalabteilung oder in Form von Betriebsärzt:innen. Am Arbeitsplatz können Ventilatoren für individuelle Abkühlung sorgen, ebenso kühles Trinkwasser oder Kühlakkus. Das alles kann das Unternehmen bereitstellen. Selbstverständlich sollten die sanitären Anlagen sauber und benutzer:innenfreundlich sein, damit sich Frauen dort frisch machen und umziehen können. Und auch die Arbeitsmuster, also Schicht- und Nachtdienst, sowie die Arbeitsbelastung müssen überdacht werden, denn Stress verstärkt Wechselbeschwerden.
Wie lauten Ihre drei persönlichen Tipps für Frauen zur Bewältigung der Wechseljahre?
1. Informieren!
2. Austauschen!
3. Medizinische Hilfe holen!
Ich lade schon heute zum 3. Wechselweise MenoDay2 2025 nach Wien ein: Das Event ist eine tolle Gelegenheit für Information, Austausch und Support!
1 Studienergebnisse: https://www.wechselweise.net/rte-images/Files_fuer_ Download/MenoSupportAustria_2024.pdf
2 MenoDay 2024: https://www.wechselweise.net/menoday
Lesen Sie mehr unter www.wechselweise. net/ www.wechselweise. net/experts








Das RETTER Bio-Natur-Resort ist die TopLocation für Longevity und für alle die Wellness, Entspannung, Natur und Fitness lieben.
Das neue BIO | ORGANIC | SPA ist speziell auf die Bedürfnisse von Frauen abgestimmt. Es bietet 8 Saunen, Blätterdachtepidarium, Infrarotkino, Walddom mit Wasserbetten und großzügige Ruhebereiche. Besonders gefragt sind der 25 m Waldpool und der Naturschwimmteich - ideal zum Eisschwimmen. 100% Bio-Kulinarik sorgt für die Stärkung des Mikrobioms und die täglichen Yoga und Zen-Einheiten für Entspannung.
Wechselweise Winterretreat 12. bis 15. Jänner 2025
Arthrose-Auszeit 21. bis 23. Februar 2025
Retter Longevity Woman Retreat 07. bis 09.03.2025
EXPERTISE
Wechseljahre geh‘n uns alle an!
Univ.-Prof.in Dr.in med. Bettina Toth, Direktorin der Universitätsklinik für Gynäkologische Endokrinologie und Reproduktionsmedizin der Med Uni Innsbruck und Präsidentin der Österreichischen Gesellschaft für Gynäkologie und Geburtshilfe (OEGGG) erklärt im Interview, was Wechseljahre sind, mit welchen Beschwerden sie einhergehen und warum sie für uns alle als Gesellschaft relevant sind.

Univ.-Prof. in Dr. in
med. Bettina Toth
Direktorin der Universitätsklinik für Gynäkologische Endokrinologie und Reproduktionsmedizin der Med Uni Innsbruck und Präsidentin der Österreichischen Gesellschaft für Gynäkologie und Geburtshilfe (OEGGG)
FOTO: ZVG
Sind Menopause und Wechseljahre ein- und dasselbe?
Von Menopause spricht man, wenn ein Jahr lang keine Regelblutung erfolgte. Laut „Menstruationsgesundheitsbericht 2024“1 sind Frauen in Österreich zu diesem Zeitpunkt im Durchschnitt 49 Jahre alt. Damit ist die Menopause ein Ereignis innerhalb der Wechseljahre (Klimakterium). Die Beschwerden beginnen meist vier bis fünf Jahre vorher, bei 5 % der Frauen bereits vor dem 40. Lebensjahr. Diese Phase bis zur Menopause ist die Perimenopause und im Anschluss an die Menopause startet die Postmenopause.
Was passiert während der Wechseljahre im Körper?
Das Zusammenspiel der Hormone verändert sich. Während der fruchtbaren Jahre, die mit dem Einsetzen der Menstruation in der Pubertät bis zur Menopause anhalten, produzieren die Eierstöcke die weiblichen Geschlechtshormone Östrogen und Progesteron. Mit Beginn der Wechseljahre stellen die Eierstöcke ihre Hormonproduktion nach und nach ein. Das ist jedoch kein geradliniger, sondern ein sehr schwankender Prozess mit vielen möglichen Begleiterscheinungen.
Wie sehen diese Begleiterscheinungen aus?
Der erwähnte Menstruationsgesundheitsbericht gibt uns einen guten Überblick über mögliche Symptome: Rund 70 % der befragten Frauen berichten von Hitzewallungen, 60 % von Nachtschweiß und Schlafproblemen. Mehr als 50 % nehmen zu, knapp 50 % klagen über trockene Vaginalschleimhäute. Zudem treten Beschwerden wie Stimmungsschwankungen und Einschränkungen der Lebensqualität auf. Einige fühlen sich verunsichert und im Arbeitsalltag oder bei Freizeitaktivitäten beeinträchtigt. Mehr als 20 % ziehen sich teilweise zurück oder erleben negative Auswirkungen auf ihr Sexualleben. Mehr als die Hälfte fühlt sich körperlich oft unwohl. Knapp 30 % belasten die Veränderungen zusätzlich psychisch. Auffallend ist, dass vor allem der sinkende Östrogenspiegel in der Perimenopause
häufig neuroendokrine Probleme wie Stimmungsschwankungen, Reizbarkeit und Gedächtnisprobleme verursacht. In der Menopause sind vor allem Hitzewallungen und Schlafstörungen vorhanden. Und in der Postmenopause macht vielen Osteoporose (Knochenschwund) Probleme. Hinzu kommen hier oft auch Haut- und Schleimhautprobleme. Wir wissen heute auch, dass Frauen, die ihr Leben lang eine stärkere Reaktion auf die zyklischen Hormonschwankungen zeigten –Stichwort PMS (prämenstruelles Syndrom) –, meist auch stärkere Wechselbeschwerden haben.
Das heißt, nicht alle Frauen haben Beschwerden mit den Wechseljahren?
Die oben aufgezählten Beschwerden zeigen, wie vielfältig die Wechseljahre verlaufen können. Wichtig zu wissen ist, dass diese Beschwerden von Frau zu Frau und auch über die Jahre individuell variieren. Einen gewissen Effekt des Hormonabfalls spürt sicher jede Frau. Dieser wird jedoch unterschiedlich wahrgenommen. Manche Frauen haben sehr starke Beschwerden und können ihrer beruflichen Tätigkeit nicht mehr nachgehen, für andere ist dies problemlos möglich.
Was kann frau gegen die Wechselbeschwerden tun?
Gegen Wechselbeschwerden gibt es eine Vielzahl an hormonellen und nicht hormonellen Behandlungsmöglichkeiten. Neben pflanzlichen Wirkstoffen kann eine Hormontherapie die wegfallenden Hormone ersetzen: mit synthetischen Hormonen, oder mit bioidentischen Hormonen, die sowohl als Tablette als auch als Gel, Spray, oder Pflaster zur Verfügung stehen. Ebenso stehen mit den NK-Antagonisten neue Therapieoptionen zur Verfügung.
Auch der individuelle Lebensstil – also Ernährung, Schlaf, Bewegung und Stresspegel – wirkt im Zusammenspiel mit den Wechselbeschwerden. Das heißt, wer gesund lebt, kann so manche Beschwerden lindern.

Hormonersatztherapien haben den Ruf, ... ... das Brustkrebsrisiko zu erhöhen. Das führt dazu, dass viele Frauen davor zurückschrecken. Deshalb braucht es gute Aufklärung und den Schulterschluss von uns Mediziner:innen: Das individuelle Brustkrebsrisiko jeder Frau sollte dabei beurteilt werden –anhand sämtlicher Risikofaktoren, darunter Gewicht (Stichwort Body-Roundness-Index, BRI), familiäre Vorbelastung, Stillzeit und weitere Faktoren. Das tatsächliche Risiko und die Vorteile einer Hormonersatztherapie sind schließlich gegeneinander abzuwägen.
Warum sind Wechselbeschwerden nicht nur für die betroffene Frau von Bedeutung, sondern auch für ihr Umfeld und die Gesellschaft?
Die Beschwerden beeinträchtigen das Wohlbefinden der Frauen teils erheblich. Das wirkt sich in weiterer Folge auf deren soziale Teilhabe am gesellschaftlichen Geschehen aus: Gemäß MenoSupport Austria2 reduzieren mehr als 20 % der Frauen in den Wechseljahren ihre Arbeitszeit, knapp 15 % gehen früher in Pension. Das sind Frauen im Alter zwischen 40 bis Mitte 50, die mitten im Leben, mitten in ihrer Kraft stehen. Sie tragen die Gesellschaft mit und fehlen dann an vielen Stellen.
Was muss sich in unserer Gesellschaft ändern, damit Frauen im Wechsel besser gesehen und als wertvoll geschätzt werden?
Wir müssen für Frauen in den Wechseljahren einen Safe Space schaffen. Statt Tabuisierung brauchen sie Verständnis und Rücksicht, wenn ihnen ihre Beschwerden zu schaffen machen: in der Familie, in der ärztlichen Praxis und, ganz wichtig, auch am Arbeitsplatz. Wir alle müssen uns mit den Wechseljahren auseinandersetzen. Den Frauen rate ich, sich zu vernetzen – der Austausch zeigt jeder Frau, dass sie nicht allein ist. Deshalb haben wir in der OEGGG die Kampagne #wirsind1mio3 ins Leben gerufen und sind auch bei MenoDay4 dabei.
https://broschuerenservice. sozialministerium.at/Home/Download ?publicationId=803&attachment Name=Menstruationsgesundheits bericht_2024.pdf 2 https://www.wechselweise.net/news/ wechseljahre-am-arbeitsplatz-dassind-die-alarmierenden-studien ergebnisse #wirsind1mio https://oeggg.at/ wirsind1mio/ 4 MenoDay https://www.wechselweise. net/menoday
DIE MENOPAUSE ALS CHANCE
Die Wechseljahre sind ein Neuanfang – für viele Frauen eine oft sehr fordernde Zeit der Veränderung und Chancen. Im Park Igls Medical Spa Resort in InnsbruckIgls verstehen wir die Herausforderungen und begleiten Sie auf Ihrem Weg zu mehr Lebensqualität. Mit modernster medizinischer Diagnostik, ganzheitlichen Behandlungen und immer ganz individuell auf Sie abgestimmt. So stärken wir Ihre Gesundheit und fördern Ihr Wohlbefinden bestmöglich.
MENOPAUSE-FIT Programm-Highlights
Ganzheitliche Diagnostik
Medizinische Erst- und Abschlussuntersuchung, Hormon- und Blut-Screening
Therapien für Körper & Seele Massage, Shiatsu, Gesprächstherapie, Lavendel-Brustkompresse
Individuelle Beratung
Personaltrainings, Kräuterworkshop, Do-in-Körperübungen
Alles für Ihre Gesundheit, Balance und Lebensfreude. Das vielfach ausgezeichnete Park Igls Medical Spa Resort zählt zu den führenden privaten Gesundheitseinrichtungen weltweit. Neben präventiv-medizinischen Programmen bietet das Park Igls seit vielen Jahren auch spezialisierte Angebote im Bereich der Gendermedizin – für Frauen, die sich in jeder Lebensphase wohlfühlen möchten. Jetzt informieren und persönlich beraten lassen: +43 (0)512 377 305 park-igls.at
Brustkrebs: Den Umgang mit der Erkrankung lernen
Patientinnen erleben die Diagnose „Brustkrebs“ oft als Sturz aus der Realität, als Lebenskrise und Kontrollverlust. Warum, erklärt der Neurologe und Psychoonkologe OA PD Dr. Markus Hutterer.

OA PD Dr. Markus Hutterer Neurologe und Psychoonkologe – Konventhospital Barmherzige Brüder Linz, Abteilung für Neurologie mit Akutgeriatrie bzw. Österreichische Gesellschaft für Psychoonkologie (ÖGPO)
Welche Wege, mit einer Krebsdiagnose umzugehen, gibt es?
Wird der Begriff „Krebs“ ausgesprochen, ist oft die erste Assoziation „Tod und Sterben“. Dieses intensive Gefühl einer plötzlichen und realen Bedrohung des eigenen Lebens kann zur ausgeprägten Not führen. Die Diagnose ist ein kritischer Zeitpunkt für die Patientin selbst und ihren weiteren Krankheitsverlauf. In diesem Schockzustand kommt es häufig zu Benommenheit, Ungläubigkeit, Verzweiflung, Hoffnungslosigkeit und Angst – Denken, Sprechen und Merken fallen unglaublich schwer. Dabei kann die Anwesenheit einer Vertrauensperson für die Patientin emotional sehr entlastend und stabilisierend sein, aber auch Nachgespräche erleichtern. Dieser Zustand kann bis zu zehn Tage andauern. Um der Entwicklung psychischer Erkrankungen vorzubeugen und als Unterstützung in einer solchen Lebenskrise braucht es klärende – entlastende – Gespräche mit dem behandelnden Team, insbesondere durch die Psychoonkologie. Etwa 20–40 % aller Krebspatient:innen erleben durch die Erkrankung ausgeprägte psychische Belastungen wie Angst- und Schuldgefühle oder eine Depression. Werden diese nicht erkannt und behandelt, beeinflussen sie nicht nur den Krankheitsverlauf negativ, sondern auch das körperliche sowie seelische Wohlbefinden und damit die Beziehung zu uns nahestehenden vertrauten Menschen.
Wie geht es weiter, wenn Patientinnen die Diagnose akzeptiert haben? Das erste Gefühl ist oft: Ich will überleben! Mit dieser Emotion kommen aber noch viele andere zum Vorschein: Angst vor der Erkrankung, den körperlichen Symptomen wie Schmerzen, aber auch vor dem Tod und Sterben, Sorgen um Partner:in, Familie und Beruf, Scham und Schuld- bzw. Verlustgefühle oder Zukunftsängste. Viele Patientinnen erleben auch einen Kontrollverlust: Sie können sich nicht mehr auf ihren Körper verlassen, denken sie. Verstärkt können diese Gefühle durch die fremdbestimmten diagnostischen und therapeutischen Prozesse werden: „die Patientin als Passagierin ihrer Erkrankung“. In dieser Krankheitsphase ist das Vermitteln von Fachinformationen sehr wichtig.
Deshalb sollte die Patientin mit Empathie in ihrem subjektiven Erleben der Erkrankung –mit Ideen, Sorgen, Ängsten und Erwartungen – abgeholt werden. Dafür werden einerseits körperliche, seelische und soziale Belastungsfaktoren, und andererseits auch individuelle Stärken, Ressourcen und Resilienzfaktoren zur Bewältigung gemeinsam identifiziert. So können im Sinne einer Hilfe zur Selbsthilfe mittelfristig Strategien zur selbständigen Bewältigung der Lebenssituation erarbeitet werden. Die Krebsdiagnose als Teil des Lebens zu akzeptieren ist für die meisten Betroffenen recht schwierig. Die Erkrankung „annehmen zu lernen“ und optimistisch in die Zukunft zu

blicken – das gelingt häufig besser. Das ist die Basis dafür, wieder ins aktive Handeln zu kommen und die Kontrolle über das eigene Leben wiederzuerlangen. Dafür ist auch notwendig, lösungsorientiert zu denken und sich Ziele zu setzen, die realistisch erreichbar sind. Aber Achtung: Wenn

Ich hoffe, dass ich ihm meine Liebe noch lange zeigen kann.
Gemeinsam Menschen Hoffnung geben.
Dafür setzen wir uns täglich ein – mit unseren Therapien, unserer Forschung und unserem Verständnis für die Bedürfnisse von Patient:innen, Angehörigen sowie dem betreuenden Team. www.lilly.com/at/
Erwartungen und Realität bzw. Möglichkeiten zu weit auseinanderklaffen, dann sind Unzufriedenheit und Stress unvermeidbar. Welche Veränderungen des Körperbildes gehen mit der Therapie einher? Die weibliche Brust gilt als Sinnbild der Weiblichkeit, Fruchtbarkeit und Mütterlichkeit. Sie nimmt daher bei vielen Frauen einen entscheidenden Stellenwert in ihrem Körperbild ein. Wenn bei der Diagnose „Brustkrebs“ operiert wird, erfolgt nach Möglichkeit eine brusterhaltende Entfernung des Tumors. Im Falle einer Brustamputation wird diese meist mit einer Brustrekonstruktion kombiniert. Beide OP-Techniken sind daher für die Erhaltung des eigenen Körperbilds sehr hilfreich. Die Eingriffe hinterlassen aber auch Narben. Diese bleiben bestehen und können immer wieder belastende Erinnerungen an die Erfahrung „Krebserkrankung“ hervorrufen. Auch die körperlichen Folgen einer Chemotherapie wie Gesichtsblässe, Haarausfall, ungewollter Gewichtsverlust und Veränderung des Körpergeruchs beeinflussen das Körperbild oftmals negativ. Häufig werden diese von Fatigue begleitet, ein ausgeprägtes Müdigkeits- und Erschöpfungsgefühl, das nicht nur rein körperlich ist, sondern sich auch kognitiv – Aufmerksamkeit, Konzentration, Gedächtnisleistung, Denken, Sprechen – äußert. Es gibt also eine Vielzahl von Auswirkungen, die unzählige Lebensbereiche betreffen: Leistungsfähigkeit im Alltag, Freizeit und Beruf, aber auch Partnerschaft und damit Intimität und Sexualität. Gerade Patientinnen, die stark auf ihr Körperbild fokussiert sind und hohe Ansprüche an ihre eigene Leistungsfähigkeit stellen, fühlen sich oftmals durch die Symptome stark eingeschränkt und belastet.
Was bedeutet die Erkrankung für die Partnerschaft?
Eine Partnerschaft muss sich in Lebenskrisen ganz besonders bewähren und stellt gleichzeitig einen wichtigen Unterstützungsfaktor dar. Auch, wenn die Diagnose „Brustkrebs“ die Frau ereilt hat, der/die Partner:in ist ebenso von der Erkrankung betroffen – und spürt die gleiche Angst, Verzweiflung und Ohnmacht. Das heißt, auch die Lebenswirklichkeit, die Aufgaben und das Rollenbild der anderen Person ändern sich fundamental. Zudem kann ein verändertes Körperbild der Patientin sehr
scham- und angstbesetzt sein und zu einem reduzierten Selbstwertgefühl führen. Das hat meist auch einen starken Einfluss auf Intimität und Sexualität. Gerade Berührungen sind dabei zentral und können mit vielen Missverständnissen verbunden sein. Partner:innen befürchten, der Patientin weh zu tun, was meist nicht der Fall ist. Umgekehrt können manche Berührungen als Folge von Krebstherapien, etwa bei OPNarben, tatsächlich Schmerzen auslösen. Hier spielt eine offene und empathische Kommunikation in der Partnerschaft mit gegenseitigem Austausch über Probleme und Belastungen, aber auch ein gemeinsames Erarbeiten von Lösungen und Zielen, eine entscheidende Rolle. Durch die insgesamt sehr belastende Situation aller Betroffenen gelingt diese Kommunikation teilweise aber nicht (gut). Es kommt zu gegenseitigem Unverständnis. Hier kann die Psychoonkologie mittels „Psychoedukation“ sehr gut weiterhelfen, denn es braucht klare Informationen über die Erkrankung und deren Auswirkungen, damit Angehörige das Verhalten der Patientin richtig einordnen und verstehen können. Zudem sollten Probleme, Belastungen und Bedürfnisse – und die damit einhergehenden Gefühle – aller beteiligten Personen angesprochen werden. Voraussetzungen dafür sind gegenseitige Ehrlichkeit und Mut, Dinge anzusprechen – auch gemeinsamen Kindern gegenüber.
Was würden Sie Patientinnen mit auf den Weg geben?
Eine Krebsdiagnose ist eine Lebenskrise und führt häufig zu verschiedenen körperlichen, seelischen und sozialen Belastungen und Bedürfnissen. In dieser schwierigen Situation ist es daher essenziell, sich die eigenen Stärken, Ressourcen und Resilienzfaktoren bewusstzumachen, um die Erkrankung gut zu meistern und die Lebensqualität zu steigern. Gerade am Anfang einer Erkrankung oder bei Rückschlägen kann es schwierig sein, diese Grundpfeiler der Krankheitsbewältigung zu sehen und umzusetzen. In diesen Situationen kann eine vertrauensvolle psychoonkologische Begleitung mit Entlastung und Erarbeitung von Lösungs- und Unterstützungsmöglichkeiten sehr wichtig sein. Und vergessen Sie dabei nicht, sich die Frage zu stellen: „Was kann ich für mich selbst Gutes tun?“
Brustkrebs: Wie du deine Brust richtig abtastet
Untersuche deine Brüste einmal im Monat, idealerweise sieben bis zehn Tage nach Beginn deiner Periode. Wenn du keine Periode hast, wähle einfach einen festen Tag im Monat.
Beginne die Selbstuntersuchung, indem du deine Brüste zunächst mit erhobenen Armen betrachtest, dann mit den Händen auf den Hüften und schließlich mit entspannten Armen.
Drücke anschließend sanft auf jede Brustwarze, um auf Schmerzen oder Flüssigkeitsabsonderungen zu prüfen.
Um die Brüste abzutasten, hebe einen Arm und benutze die Fingerkuppen der anderen Hand. Untersuche zuerst die Achselhöhle, bevor du dich systematisch von der äußeren Brustkante in Richtung Brustwarze vorarbeitest.
Achte dabei auf sichtbare Veränderungen wie Knoten, Schwellungen, Rötungen, Ausschlag oder veränderte Form und Position der Brustwarzen.
Danach in kreisenden Bewegungen.
Wiederhole diese Schritte auch im Liegen. Lege ein Kissen unter deine Schulter, wenn es dadurch bequemer für dich ist.
Bewege deine Finger dabei in kleinen Bewegungen von außen nach innen.
Bei Fragen oder Unsicherheiten suche deine:n Ärztin/Arzt auf. Ab dem Alter von 40 Jahren wird zudem eine jährliche Mammographie empfohlen. Kümmere dich regelmäßig um deine Brustgesundheit!

Gemeinsam Menschen Hoffnung geben.
Dafür setzen wir uns täglich ein – mit unseren Therapien, unserer Forschung und unserem Verständnis für die Bedürfnisse von Patient:innen, Angehörigen sowie dem betreuenden Team. www.lilly.com/at/
INSPIRATION

Endometriumkarzinom: Innovation in der Früherkennung
Ein neuer Test ersetzt die meisten bisher notwendigen, aber für Frauen unangenehme chirurgische Eingriffe zur Abklärung.

Prof. Dr. Martin
Widschwendter Gynäkologischer Onkologe und Pionier im Bereich primärer und sekundärer Prävention von gynäkologischem Krebs unter Verwendung epigenetischer DNAMethylierungsmaker.
FOTO: ZVG
Das Endometriumkarzinom ist eine bösartige Zellwucherung, die sich aus der Gebärmutterschleimhaut, dem Endometrium, entwickelt. Es ist die weitaus häufigste Form gynäkologischer Krebserkrankungen – in unseren Breiten, gibt es verglichen mit dem Gebärmutterhalskrebs, rund dreimal so viele Fälle von Gebärmutterkörperkrebs.
Im Österreich, Deutschland und der Schweiz erkranken jährlich etwa 15.000 Frauen an diesem Tumor. Dabei ist nur jede zwanzigste Patientin jünger als vierzig Jahre, denn das Karzinom tritt vor allem nach, manchmal auch während der Menopause auf: Bevor die Wechseljahre einsetzen, erneuert sich die Schleimhaut jeden Monat.
Die Veränderungen, die mit der Menopause eintreten, können das Entstehen von Tumorzellen begünstigen. Familiäre Vorbelastung, Störungen des Hormonhaushalts, Diabetes, Bluthochdruck oder Übergewicht gelten ebenso als Risikofaktoren. Zentrales Symptom des Endometriumkarzinoms sind abnorme Blutungen – nach der Menopause oder zwischen der Monatsblutung –, die bereits in der Frühphase auftreten. Diese sollten daher immer rasch gynäkologisch abgeklärt werden. Wird das Karzinom früh erkannt, kann es in den meisten Fällen gut behandelt werden. Allerdings gestaltet sich die Diagnose häufig komplex. Es fehlt an treffsicheren Diagnoseverfahren, und die Effektivität der vorhandenen ist maßgeblich von der Erfahrung der Untersuchenden abhängig und bei etwa einem Drittel der Frauen nicht aussagekräftig. Vor allem die anfängliche Ultraschalluntersuchung liefert viele falsche Verdachtsmomente: Von 40 untersuchten Patientinnen weisen 20 eine auffällige Verdickung der Schleimhaut auf. In der folgenden feingeweblichen Untersuchung wird aber nur bei einer dieser 20 Proben ein Tumor nachgewiesen. Um das Gewebe untersuchen zu können, muss zuerst meist der Gebärmutterhalskanal aufgedehnt werden, um dann den oberflächlichen Anteil der Gebärmutterschleimhaut auszuschaben. Dieser Eingriff findet unter Vollnarkose statt und kann zu Verletzungen der Gebärmutter, Blutungen und Infektionen führen. Dazu kommen die bekannten Risiken der Anästhesie. Das bedeutet, dass sich neben einer an Krebs erkrankten Frau, auch 19 nicht erkrankte Patientinnen dieser Prozedur unterziehen müssen. Um diesen – oftmals körperlich, psychisch und emotional belastenden – Eingriff großteils unnötig werden zu lassen, wurde intensiv an innovativen Lösungen gearbeitet.
Entgeltliche Einschaltung

Postmenopausale Blutungen: Exakte Diagnose statt belastender Abklärung
Postmenopausale Blutungen sind ein zentrales Symptom des verbreiteten Endometriumkarzinoms. Das Abklären und der Weg bis zur richtigen Diagnose sind oft belastend. Patientin Silvia Gamper hat nach Alternativen gesucht – erfolgreich.

Wie hat sich dieses Verdachtsmoment für Endometriumkarzinom dargestellt?
Ich wurde im April 2023 von einer postmenopausalen Blutung überrascht. Weil ich schon öfter gehört oder gelesen hatte, dass eine Blutung, die mehr als zwölf Monate nach der letzten Monatsblutung auftritt, ein Anzeichen einer Krebserkrankung sein kann, hat mich das dann doch recht erschrocken. Ich habe daraufhin meine Gynäkologin kontaktiert und binnen weniger Tage einen Termin bekommen. Bei einer Ultraschalluntersuchung meiner Gebärmutterschleimhaut waren Unregelmäßigkeiten und Verdickungen erkennbar. Für meine Ärztin war, in Kombination mit der Blutung, daher klar, dass es weiterer Abklärung bedarf: Aufdehnung des Gebärmutterhals-Kanals, Spiegelung der Gebärmutterhöhle sowie Ausschabung der Gebärmutter unter Vollnarkose. Der Gedanke war sehr belastend. Ich habe aber zur Sicherheit rasch einen Termin im Krankenhaus vereinbart und auch bekommen.
Hatten Sie die Gelegenheit, die Diagnose mit Ihrer Ärztin davor zu besprechen?
Instinktiv hatte ich das Gefühl, dass ich das nicht machen will und wollte diesen Eingriff abwenden. Deswegen habe ich noch im Gespräch mit meiner Gynäkologin darüber nachgedacht, was noch die Ursache sein könnte. Ich habe ihr erzählt, dass ich an einer Kalkschulter laboriere und viele, leider wenig wirksame Medikamente eingenommen habe. Als meine Gynäkologin gefragt hat, ob ich auch mit Kortison behandelt worden bin, und ich das bejahte, sagte sie: „Na, da haben wir es schon.“ Ich habe mir den Beipacktext organisiert, um nachzulesen und mich selbst nochmal davon überzeugt. Auch in der facheinschlägigen Literatur werden Blutungen als Nebenwirkung von Kortison im Zusammenhang mit orthopädischen Beschwerden ausführlich besprochen.
Was hat aus Ihrer Sicht gegen eine Ausschabung gesprochen?
Ich habe eigentlich keine große Angst vor dem Eingriff oder der Narkose. Wenn es wirklich notwendig wäre, würde ich es machen. Nachdem meine Gynäkologin mich aber aktiv auf die Kortison-Behandlung angesprochen hat und ich es auch selbst nachgelesen hatte, waren für mich der hohe Aufwand und die Belastung durch den Eingriff in Anbetracht des wahrscheinlich geringen Nutzens nur schwer zu rechtfertigen: Ein operativer Eingriff unter Vollnarkose erschien mir reichlich exzessiv, um eine höchstwahrscheinlich harmlose und vorübergehende Blutung abklären zu lassen. Das war für mich auf jeden Fall eine Hürde. Gleichzeitig wollte ich aber auch, dass die Blutung professionell abgeklärt wird. Gerade bei Gebärmutterkörperkrebs sind eine Früherkennung und ein rascher Behandlungsbeginn sehr wichtig. Zwischenzeitlich hatten die Blutungen auch wieder aufgehört und ich hätte einfach so weiterleben können. Aber es bleibt dann doch im Hinterkopf und einen ärztlichen Rat so einfach in den Wind zu schießen, ist keine Lösung.
Wie haben Sie diese Situation damals wahrgenommen?
Das war schon belastend. Ich habe aber in meinem sozialen Umfeld sehr offen darüber sprechen und mich austauschen können. Das Verständnis, das ich von Familie und Freunden erfahren habe, hat gutgetan, aber sie haben mir natürlich auch keine fachlichen Ratschläge erteilen können. Ein Freund hat erzählt, dass seine Mutter an einem Endometriumkarzinom verstorben ist. Das hat meine Situation realer und einschneidender gemacht. Ich habe zwar keine genetische Vorbelastung, aber mit Blick auf mein Alter bin ich Teil der Risikogruppe.
Das war dann auch der Zeitpunkt, wo Sie zu recherchieren begonnen haben?
Ich hätte nach etwa zwei Wochen einen Operationstermin im Krankenhaus gehabt. Dort habe ich auch die Voruntersuchungen absolviert, damit ich keine Zeit verliere und bereit für die OP bin, sollte sich nichts anderes ergeben. Dabei habe ich auch auf das Kortison
hingewiesen. Man hat mir aber erklärt, dass man die Behandlung entsprechend der Leitlinie – also Gebärmutterspiegelung und Curettage - durchführen müsse, was ja auch nachvollziehbar ist. An meinem Dilemma hat das aber nichts geändert. Ich habe mir gedacht, dass es doch eine Alternative geben muss – etwas, das genauer als eine Ultraschalluntersuchung ist, vielleicht ein MRT oder eine Blutuntersuchung? Schließlich gibt es bei anderen Krebserkrankungen auch Tumormarker, die im Blut nachgewiesen werden können. Ich habe zu recherchieren begonnen und bin dann auf Professor Widschwendter und sein Forschungsteam an der Uni Innsbruck gestoßen, die gerade einen solchen Test entwickelt haben. Im Frühjahr 2023 war dieser aber noch nicht am Markt verfügbar. Ich habe dann den Mut der Verzweiflung zusammengenommen und Prof. Widschwendter angerufen. Er hat auch tatsächlich abgehoben. Er war sehr freundlich und verständnisvoll, während ich ihm meine Situation geschildert habe. Der Test war genau das, wonach ich gesucht hatte. Ich wollte ihn unbedingt, auch wenn er noch nicht am Markt verfügbar war. Prof. Widschwendter hat auch gemeint, dass eine Abklärung auf jeden Fall wichtig sei und er mir die Anwendung des Tests ermögliche. Dazu hat er den Kontakt mit dem zuständigen Labor hergestellt.
Wie verlief die Durchführung des Tests? Ich habe von Prof. Widschwendter entsprechende Informationen für meine Gynäkologin erhalten und diese mit ihr besprochen – auch, ob sie den Test durchführen würde. Sie war sofort sehr offen und hielt das für eine gute Sache. Das Labor hat dann ein Test-Kit an meine Ärztin geschickt. Das funktioniert wie ein PAP-Abstrich – ist also völlig schmerzfrei, unkompliziert und dauert nur ein paar Sekunden. Er wurde anschließend an das Labor geschickt. Binnen weniger Tage konnte ich den Befund mit meiner Gynäkologin besprechen: Der Test war eindeutig negativ. Nachdem auch die Blutung vorbei war, haben wir vereinbart, regelmäßige Ultraschallkontrollen durchzuführen. Meine Gebärmutterschleimhaut hat
sich mittlerweile wieder komplett normalisiert und weitere Blutungen sind ausgeblieben. Damit hat sich alles in Wohlgefallen aufgelöst und ich mache wie gehabt meine regelmäßigen Vorsorgeuntersuchungen.
Wie erging es Ihnen beim Warten auf das Testergebnis?
Für mich war das so eine Schrödingers Katze Situation – also ein Schwebezustand zwischen zwei Extremen: Entweder ist die Katze tot oder lebendig – bzw. entweder bin ich gesund oder ich habe Krebs. Mit dem Testergebnis tritt einer der beiden Zustände dann ein. Es war natürlich sehr erleichternd, dass sich meine Vermutung bestätigt hat. Auch wenn das Ergebnis offen war, hatte ich aber ein gutes Gefühl mit dem Test, weil ich damit genau das gefunden habe, was ich mir gewünscht hatte: Eine Möglichkeit der schnellen, sicheren Abklärung ohne Operation. Ich glaube, auch wenn ich den Test nicht gefunden hätte, hätte ich mich gegen den Eingriff und für regelmäßige Ultraschalluntersuchungen entschieden. Was würden Sie Frauen in einer vergleichbaren Situation mitgeben? Das Wichtigste ist sicherlich, abnormale oder postmenopausale Blutungen immer rasch abklären zu lassen. Bei Innovationen der Frauengesundheit dauert es oft lange, bis sie zum Einsatz kommen: Der PAP-Test hat zu massiven Verbesserungen in der Frauengesundheit geführt. Es hat aber fast 40 Jahre gedauert, bis er flächendeckend eingesetzt wurde. Es freut mich außerordentlich, dass die Arbeitsgemeinschaft Gynäkologische Onkologie (AGO) der Österreichischen Gesellschaft für Gynäkologie und Geburtshilfe (ÖGGG) der engagierten Molekularmedizinerin Frau Dr.in Chiara Herzog dieses Jahr den AGO Young Scientist Award für die Mitentwicklung des Tests verliehen hat. Ich hoffe einfach, dass das bei diesem Test schneller passiert, damit Frauen ohne potenziell unnötige Eingriffe schnell eine verlässliche Diagnose erhalten.

• Zur Früherkennung von Gebärmutterkörperkrebs gibt es einen epigenetischen Test für Frauen, die an peri- bzw. postmenopausalen Blutungen leiden.
• Der Test erspart vielen Frauen mit abnormalen Blutungen einen operativen Eingriff, um zu erkennen, ob Krebs die Ursache der Blutungen ist.
• Für den Test ist lediglich ein einfacher vaginaler Abstrich notwendig.


Weitere Informationen und welche Ärzt:innen diesen Test durchführen finden Sie hier
Entgeltliche Einschaltung

Amethyst: Strahlentherapie im Kampf gegen Brustkrebs
Rund 50 % aller Krebspatient:innen unterziehen sich einer Strahlentherapie. Das Expert:innenteam des Strahlentherapiezentrums Amethyst in der Wiener Privatklinik bietet strahlenonkologische Leistungen an.

Facharzt für
Radioonkologie & Strahlentherapie
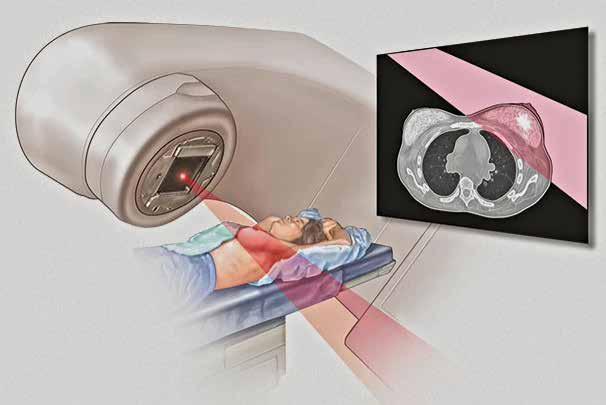
Bei der Strahlentherapie wird eine hohe Strahlendosis auf den Krebsherd gerichtet, die die DNA der erkrankten Zellen und die Durchblutung im Tumor schädigt. Krebszellen, deren DNA irreparabel geschädigt wurde, stellen daraufhin ihre Vermehrung ein und sterben ab. Im Anschluss baut sie der Körper ab. Dieser Prozess wirkt auch noch Wochen oder Monate nach Beendigung der Strahlentherapie nach.
Radioonkologe Dr. David Kuczer, Kooperationspartner der Amethyst, sagt dazu: „Es ist wichtig, sich Zeit für die Patient:nnen zu nehmen, um ein individuelles Behandlungskonzept nach neuesten
Erkenntnissen anzubieten, das optimale Ergebnisse in medizinischer und ästhetischer Hinsicht bringt.
Brustkrebs ist die häufigste Tumorerkrankung bei Frauen und gehört zu den am besten erforschten Krebsarten. Was sollte frau darüber wissen, Herr Dr. Kuczer?
Durch Früherkennung und moderne Therapien ist die Prognose in den letzten Jahrzehnten deutlich besser geworden, die Erkrankung gilt mittlerweile als gut kontrollierbar.
Weil Brustkrebs so häufig ist, sind regelmäßige Vorsorgeuntersuchungen sowie das eigenständige Abtasten wichtig, um eine Erkrankung möglichst frühzeitig erkennen und erfolgreich behandeln zu können. Der zeitliche Ablauf nach einer Diagnose spielt ebenso eine Rolle: Rascher Zugang zu Operation und Bestrahlung ca. 4–6 Wochen danach sind wichtig für ein optimales Ergebnis.
Interdisziplinäre Diagnostik und Therapie An der Diagnose und Behandlung sind mehrere medizinische Fachdisziplinen beteiligt. Ein koordiniertes Vorgehen und Besprechen aller Erkrankten in einem Tumorboard sichern einen zeitnahen und effizienten Ablauf auf hohem Niveau am Cancer Center der Wiener Privatklinik.
Erfahrene Ärzt:innen gewährleisten, dass auch schwierige Situationen routiniert gemeistert werden.
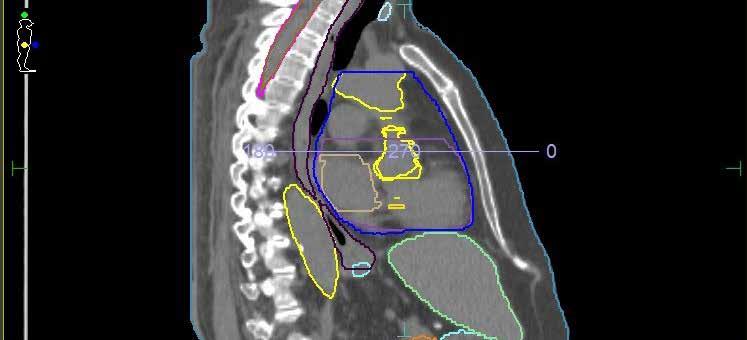
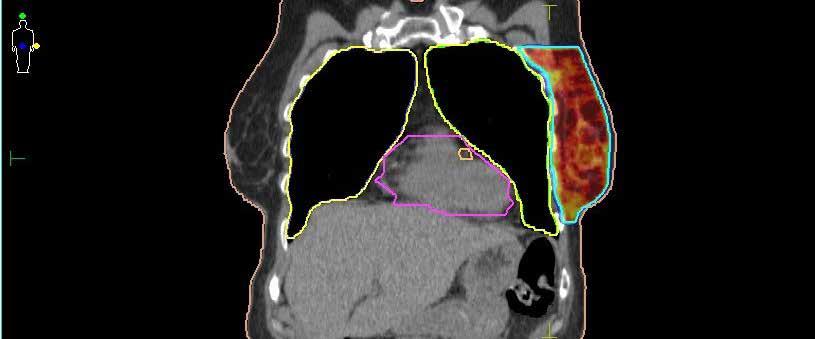
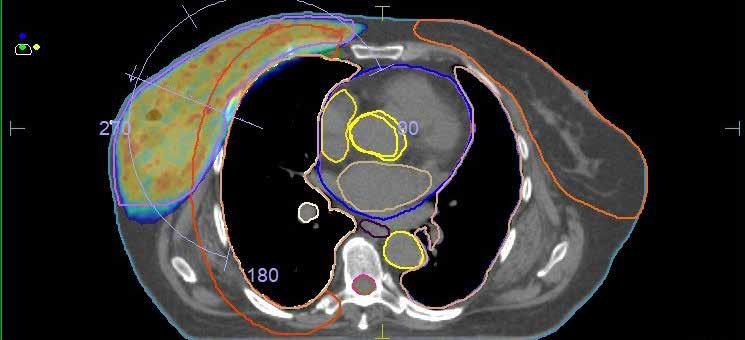
Wozu dient die Bestrahlung des Brusttumors? Wie viele Sitzungen sind erforderlich?
Die Bestrahlung ermöglicht, dass nur der Tumor entfernt werden muss. Das heißt, es muss nicht die gesamte Brust abgenommen werden. Das primäre Ziel der Behandlung ist jedoch die Elimination mikroskopischer Tumorreste in der Brust, um ein erneutes Auftreten des Tumors (Rezidiv) zu verhindern, was sehr gut gelingt.
Um die Behandlung gut zu vertragen, wird die Bestrahlung auf mehrere Sitzungen aufgeteilt. Dank moderner Technik konnte die Therapie je nach Situation von bis zu 30 Sitzungen über 6 Wochen auf nunmehr 5–20 Behandlungen binnen 1–4 Wochen verkürzt werden. Eine Sitzung dauert etwa zehn Minuten und erfolgt ambulant.
Wie hoch ist der Preis für die Behandlung?
Je nach Aufwand und Anzahl der benötigten Sitzungen beläuft sie sich auf ca. 8.000 bis 12.000,00 €.
Sie waren viele Jahre an einem öffentlichen Krankenhaus als Oberarzt tätig. Warum haben Sie in die Privatmedizin gewechselt?
Ich habe sehr lange gerne im Krankenhaus gearbeitet, aber in den letzten Jahren ist es für mich immer schwieriger geworden, den zeitnahen medizinischen Service zur Verfügung zu stellen, den ich bislang gewohnt war. Wir reden immer von Personalmangel in den Spitälern. Das bedeutet, dass viele

Frau Margit Goldberger (83) aus Wien Wir haben mit einer Patientin über ihre Erfahrungen gesprochen. Vor eineinhalb Jahren wurde bei Margit Goldberger (83) aus Wien bei einer Routine-Mammographie ein maligner Tumor in der linken Brust diagnostiziert. Nach der chirurgischen Operation wurde sie im Amethyst bei Dr. David Kuczer bestrahlt. „Die Behandlung war völlig schmerzfrei. Ich spürte überhaupt nichts, weder bei der Behandlung, noch danach. Es gab auch keine Rötungen oder andere Hautreaktionen. Während der Bestrahlung konnte ich meiner täglichen Routine nachgehen, ich spürte keine Nebenwirkungen. Das Wichtigste war für mich, dass die Ergebnisse am Ende keine bösartigen Zellen mehr in meiner Brust zeigten“, spricht Frau Goldberger über ihre Erfahrungen.
Was mir aber besonders wichtig ist: Ich habe Zeit für die Patient:innen und kann mir Gedanken machen und mit Kolleg:innen interdisziplinäre Behandlungsoptionen diskutieren. Auch unsere Medizin-Physik hat ausreichend Zeit, alle technischen Möglichkeiten für die Erstellung hochqualitativer Behandlungspläne zu nutzen. Davon profitieren letztlich auch die Patient:innen.
Dr. David Kuczer Facharzt für Radioonkologie & Strahlentherapie
Maßnahmen zum logistischen Alptraum werden, wenn kaum jemand verfügbar ist, um einen Eingriff durchzuführen oder zu assistieren. Das war sehr frustrierend für mich. In der Privatmedizin habe ich diese Ressourcen wieder. Es ist sehr befriedigend, ausreichend Zeit zu haben, um hochwertige Behandlungen auf dem neuesten Stand der Medizin durchzuführen zu können. Einzig über die Kassen ärgere ich mich, die versuchen, ihre Kosten möglichst gering zu halten, indem sie die Patient:innen hauptsächlich in öffentlichen Krankenhäusern behandeln lassen wollen, weil dort das Land den Löwenanteil der Kosten trägt. In Deutschland zahlt die Krankenkasse die Bestrahlung im niedergelassenen Bereich routinemäßig. Das sollte man meiner Meinung nach in Österreich ebenso handhaben, weil es die Versorgung krebskranker Menschen zusätzlich verbessern würde.
Gibt es auch Schwierigkeiten oder Komplikationen im Bereich der Tumorbestrahlung bei Brustkrebs?
Bei Brustkrebs auf der linken Seite kann die Schonung des Herzens schwierig werden. Spezielle Bestrahlungstechniken und Atemübungen (Bauchatmung) können hierbei hilfreich sein.
Auch der immer häufiger angewandte Brustaufbau mit Implantaten nach der Operation großer Tumore stellt die Bestrahlung vor eine Herausforderung. Wichtig ist in diesen Fällen, nur das schmale Restgewebe der Brustdrüse um das Implantat herum zu behandeln und dabei so umsichtig vorzugehen, dass keine Vernarbungen um das Implantat entstehen. Diese könnten zu Verformungen, Schmerzen oder gar Schäden führen. Auch hierbei helfen komplexe Bestrahlungstechniken, die einer intensiven Planung bedürfen.
Wie überall in der Medizin ist es deshalb wichtig, Erfahrung und Sorgfalt walten zu lassen und jeden betroffenen Menschen als Individuum wahrzunehmen. Man sollte
sich Gedanken dazu machen, wie man in der jeweiligen Situation am besten vorgeht. Sie erstellen für alle Patient:innen individuelle Behandlungskonzepte? Das erfordert doch viel Zeit und Erfahrung. Ja. Das ist auch der Grund, warum ich mich vor einigen Jahren dazu entschlossen habe, meine Patient:innen im Umfeld der Amethyst und Wiener Privatklinik zu behandeln: Es gibt einen raschen Zugang zu Diagnostik und Therapie; alle Kolleg:innen sind erfahren. Viele haben auch Abteilungen an Universitätskliniken geleitet. Das ist optimal für ein Cancer Center. Wir besprechen unsere Patient:innen gemeinsam im wöchentlichen Tumorboard und jede:r teilt die eigene Erfahrung mit der Gruppe. Was mir aber besonders wichtig ist: Ich habe Zeit für die Patient:innen und kann mir Gedanken machen und mit Kolleg:innen interdisziplinäre Behandlungsoptionen diskutieren. Auch unsere Medizin-Physik hat ausreichend Zeit, alle technischen Möglichkeiten für die Erstellung hochqualitativer Behandlungspläne zu nutzen. Davon profitieren letztlich auch die Patient:innen.
Mehr Informationen: Pelikangasse 15 1090 Wien www. amethyst-radiotherapy.at Tel.: 01/4027757












































Anzeige


























































Laktobazillen, Scheidenpilz und Co. –Wie eine gesunde Scheidenflora aufrechterhalten bleibt
Expertin Dr.in med. univ. Andrea Lederer klärt im Interview über gute Bakterien zum Aufrechterhalten des gesunden Scheidenmilieus, Scheidenpilz und bakterielle Infektionen und deren Unterscheidung auf.
Was versteht man unter einer gesunden Scheidenflora? Warum ist sie wichtig für die Frauengesundheit?
Unter einer gesunden Vaginalflora versteht man die mikrobielle Besiedelung der Vagina. D. h., die Scheide der Frau ist mit guten Bakterien ausgestattet, die verhindern, dass andere pathogene Keime überhandnehmen. Eine Gruppe der wichtigsten Scheidenbakterien sind die Laktobazillen, auch Milchsäurebakterien oder Döderlein-Stäbchen genannt. Sie sorgen durch das Aufrechterhalten eines sauren Scheidenmilieus für die Gesundheit der weiblichen Geschlechtsorgane. Die Laktobazillen vergären unter dem zyklischen Einfluss der weiblichen Hormone Östrogen und Progesteron das Glykogen zu Milchsäure. Der pH-Wert einer gesunden Scheide sollte 3,8–4,5 betragen. Die überwiegende Zahl (potenziell) krank machender Bakterien kann unter solchen Bedingungen nicht gedeihen. Gegen vaginale Pilzinfektionen bietet der niedrige pH-Wert aber nur teilweise Schutz. Das vaginale Mikrobiom verfügt





































































– verglichen mit Darm-/Oralflora – über eine geringere Vielfalt an Bakterien, man kennt derzeit trotzdem mehr als 250 verschiedene Bakterienarten, die die Vagina besiedeln. Nicht immer lösen diese eine Entzündung aus. Vielmehr kommt es auf die Zusammensetzung der „guten“ und „schlechten“ Bakterien an. Die Forschung hat gezeigt, welche wichtigen Auswirkungen auch ein gesunder Darm auf das Scheidenmilieu hat. Der Darm liefert nützliche Bakterien für die vaginale Besiedlung, da die Darm- und Scheidenflora über die Schleimhaut miteinander in Verbindung stehen. Viele der Bakterienspezies, die im Darmmikrobiom zu finden sind, kommen so auch in der Scheidenflora vor. Der Weg von oral aufgenommenen Bakterien über den Darm in die Scheidenflora ist damit ein natürlicher Prozess der bakteriellen Besiedlung. In entsprechenden Studien hat man nachgewiesen, dass mithilfe von Kapseln supplementierte Laktobazillen nach 1–2 Wochen auch in der Vagina identifizierbar waren.
Auf der anderen Seite können durch die anatomische Nähe von Enddarm, Anus und Scheideneingang Krankheitserreger aus dem Darm übertreten und Scheidenoder Blaseninfektionen begünstigen. Eine gesunde Zusammensetzung der Vaginalflora verhindert das Eindringen von pathogenen Keimen und Entzündungen. Letztere zu schwerwiegenden Komplikationen vor allem im Urogenitaltrakt führen.
Was sind die häufigsten Ursachen für ein Ungleichgewicht der Scheidenflora und Scheidenpilz?
Eine Pilzinfektion der Vagina entsteht oft nach Einnahme eines Antibiotikums. Die Wirkung der meisten Antibiotika zielt auch auf die „guten“ Bakterien, die Laktobazillen der Scheide ab – dadurch kommt es zu Infektionen. Als Prophylaxe sollte man deshalb spätestens nach Absetzen des Antibiotikums mit der Regeneration des Scheidenmilieus mit LaktobazillenOvula beginnen. Auch oral supplementierte Milchsäurebakterien, wie erwähnt,


Linderung unangenehmer
Symptome wie Juckreiz & Brennen
Rezeptfrei in der Apotheke erhältlich
Mit Milchsäure – Zur Stärkung der natürlichen Keimbarriere

































Dr. in med. univ. Andrea Lederer Fachärztin für Gynäkologie und Geburtshilfe, Kinderund Jugendgynäkologin
Gyn_Doci
Gyn.Doci www.dr-lederer.com

können die Vagina in ausreichendem Maße besiedeln.
Eine weitere häufige Ursache sind Hormonschwankungen. So sind vor der Pubertät und in den Wechseljahren Entzündungen der Scheide häufiger. Durch das fehlende oder zu niedrige Östrogen ist die Vaginalschleimhaut dünner und es fehlt an ausreichend Glykogen für die Milchsäurebildung. Das Resultat ist ein erhöhter, also basischer pH-Wert, der eindringende Keime begünstigt. Frauen in der Menopause leiden wesentlich öfter unter Blasenentzündung oder bakterieller Vaginose. Die Ansäuerung durch Milchsäurepräparate und die hormonelle Ergänzungstherapie mit bioidenten Hormonen bieten Schutz.
Die Pille – also synthetische Hormone, die zur Suppression der Ovarien und damit verminderten Produktion von Östrogen und Progesteron führen – hat als Nebenwirkung oft vaginalen Juckreiz.
Sexuelle Aktivität gilt ebenso als Risikofaktor für Infektionen der Scheide: Durch fremde Bakterien vom Hautmikrobiom im Genitalbereich oder den Händen des Gegenübers, das eigene Anogenitalmikrobiom und das Abschilfern von Schleimhautzellen als Nährboden für „böse“ Bakterien kann es zu Entzündungen kommen.
Übertriebene und mangelnde Intimhygiene verändern die mikrobielle Balance im Urogenitaltrakt. Tägliches Duschen mit pH-neutralem oder speziellem Intimduschgel ist vollkommen ausreichend.
Wo liegen die Unterschiede zwischen Scheidenpilz und bakterieller Infektion?
Die Unterscheidung ist gar nicht so einfach.
Da Frauen hier gerne zur Selbstbehandlung greifen, kommt es leider häufig zu Fehltherapien und der Entstehung von resistenten Keimen. Die ärztliche Konsultation ist
FOTO: SABINE HOLZNER
daher angezeigt, wenn andauernder Juckreiz, Brennen im Vaginalbereich oder beim Wasserlassen, graugelber oder übelriechender dünner Ausfluss oder weißlicher, topfiger Fluor bemerkt wird; spätestens aber, wenn Ziehen im Unterbauch, Übelkeit, Fieber oder starke Schmerzen auch bei der Periode auftreten.
Typisch für einen Pilz sind mehr das Brennen und Jucken im Bereich der Schamlippen und eine Schwellung und Rötung der Labien. Der vaginale Ausfluss ist eher dick, weiß bröckelig und nicht unangenehm riechend. Die Haut im Genitalbereich und die vaginale Schleimhaut am Scheideneingang können kleine Risse aufweisen und Geschlechtsverkehr wird äußerst schmerzhaft. Antibiotika, Diabetes mellitus und Östrogendomianz sind zusätzliche Indizien für eine Pilzinfektion.
Dagegen fällt Frauen mit bakterieller Vaginose, Chlamydien etc. oft gar nichts auf. Sie sind bei der Untersuchung überrascht über die Entzündung. Auf Nachfrage können sie aber vermehrten Juckreiz und dünnflüssigen, fischig riechenden Ausfluss bestätigen. Auch Zwischenblutungen und vermehrte Regelschmerzen können bei einer bakteriellen Scheideninfektion auftreten. Diese muss mit Antibiotika und einem Präparat für die Wiederherstellung des sauren Vaginalmilieus behandelt werden.
Welche Maßnahmen können die Scheidenflora stärken und Infektionen vorbeugen?
Die moderate Intimhygiene ist zu empfehlen, mit passenden Produkten. Duftstoffe für alle in der Intimzone verwendeten Produkte sind zu vermeiden. Die Scheide braucht Luft, so gilt zuhause: Weniger ist mehr; Slip oder unten ohne schlafen. Weniger atmungsaktive Kleidung sollte
vermieden werden. Gerade bei Frauen mit rezidivierenden Infektionen sollten täglich frische Unterwäsche und Slipeinlagen aus Baumwolle tragen. Vor dem Geschlechtsverkehr empfehle ich die gründliche Händedesinfektion beider Partner:innen und danach das sofortige Entleeren der Harnblase. In weiterer Folge können vor dem Schlafengehen ein Mannose-Gel im äußeren Intimbereich und Zäpfchen mit vaginalem Desinfektionsbestandteil und Döderlein-Bakterien vor allem Blasenentzündungen vorbeugen. Hier gibt es auch schon Gels für zwei, drei Tage nach dem Sex. Da Stress ein häufiger Auslöser für die gestörte Vaginalflora ist, sind stressreduzierende Maßnahmen wie Atemtechniken, Yoga, Reduktion von Koffein und Zucker und genügend Schlaf wichtig. Bitterer Geschmack kann das Eindringen von Keimen verhindern, weshalb „Neem“ zu den besten Präparaten gehört, um wiederkehrende Infektionen vorzubeugen.
Welche Mythen rund um Scheidenpilz gibt es? Vaginalmykosen können nicht auf fremden WCs „aufgeschnappt“ werden. Da die hinteren Oberschenkel auf der Klobrille aufliegen und die Vulva selbst gar nicht Kontakt damit hat, ist keine Übertragung möglich. Wäscht man sich danach jedoch nicht gründlich die Hände und hantiert im Intimbereich, kann es sehr wohl zum Einschleppen von Bakterien oder Pilzen kommen.
Stichwort Joghurt-Tampon: Er kann Scheideninfektionen nicht verhindern, ist unpraktisch und kann eine Infektion sogar verschlimmern. Außerdem unterscheiden sich die Milchsäurebakterien in Milchprodukten von jenen in der Scheide. Viel effektiver als prophylaktische „Besäuerung“ sind die erwähnten Milchsäurekapseln. Wichtig ist auch, während der Periode den Tampon alle paar Stunden zu wechseln. Ein vergessener Tampon kann schwere, sogar lebensbedrohliche Infektionen auslösen. Die schädlichen Bakterien können sich allmählich darin vermehren. Das Tragen von Einlagen oder einer Menstruationstasse ist sicherer. Außerdem wird die Scheide nicht so ausgetrocknet. Zucker führt nicht zu einer Vaginalmykose – doch wer sehr viele zuckerhaltige Lebensmittel isst, erhöht das Risiko, an Diabetes zu erkranken. Und Diabetes wiederum kann die Scheidenflora aus dem Gleichgewicht bringen, was Pilzinfektionen begünstigt. Natürliche Zucker in Lebensmitteln müssen sicherlich nicht gänzlich gestrichen werden, wobei zu viel Zucker generell zu einer Fehlbesiedelung des Darms führt. Oft wird empfohlen, Joghurt, Sauerkraut oder Kombucha-Tee zu sich zu nehmen, weil sie die Bildung von Milchsäurebakterien unterstützen. Fakt ist: Nach einer Antibiotika-Behandlung macht eine vorübergehende probiotische Ernährung durchaus Sinn. Grundsätzlich gilt aber: Für eine gesunde Scheidenflora reicht eine ausgewogene Ernährung.
Wenn der Zyklus Körper und Geist belastet
Viele Frauen im gebärfähigen Alter leiden Monat für Monat an den Tagen vor Einsetzen der Regelblutung am Prämenstruellen Syndrom (PMS), weitere drei bis acht Prozent an dessen ausgeprägterer Form, der Prämenstruellen dysphorischen Störung (PMDS)1. Letztere belastet Betroffene in der zweiten Zyklushälfte vor allem psychisch. Im Interview erklärt die Fachärztin für Gynäkologie und Geburtshilfe Dr.in med. Jael Bosman, wie sich PMS und PMDS unterscheiden, diagnostizieren und behandeln lassen.

Fachärztin für Gynäkologie und Geburtshilfe
PMS und PMDS –Zu welchen Symptome kann es kommen?
Bei etwa 75 % der Frauen im gebärfähigen Alter kündigt sich in der zweiten Zyklushälfte die Menstruation spürbar mit folgenden Symptomen an: Heißhunger
• Blähbauch
Wassereinlagerungen
• Müdigkeit
Gereiztheit
• Kopfweh
• Durchfall
Verstopfung
• Unwohlsein Missstimmungen. Viele Frauen kommen damit klar – auch dank Strategien wie Ruhe, Wärme und Heilkräuter, z. B. Schafgarbe, Frauenmantel und Mönchspfeffer. Bei einigen Frauen sind diese allmonatlichen Vorzeichen der Blutung jedoch so stark, dass sie dadurch im Alltag beeinträchtigt und eingeschränkt werden. Diese Frauen fühlen sich nicht nur unfit, sondern krank. Trotz Überschneidungen gilt eine wichtige Unterscheidung: Beim PMS belasten vor allem körperliche Beschwerden, bei der PMDS mentale. Ich sehe die PMDS als eine Feinfühligkeit auf neurochemischer Ebene.
Würden Sie die PMDS näher erklären? Der weibliche Körper ist ein Wunderwerk der Natur. Das Leben einer Frau verläuft in immer neuen Zyklen, die ihr System rhythmisch schwanken lassen: Los geht es mit der Pubertät als Teenie. Es folgt in den 20ern und 30ern die reproduktive Phase mit der Periode – gegebenenfalls mit Schwangerschaft(en), Wochenbett und Stillzeit. Ab etwa 40 beginnt die Perimenopause. Mit Anfang 50 bis 55 Jahren haben Frauen hierzulande ihre Menopause2 Wer diese Wellen nur hormonell betrachtet, schaut zu kurz: Die Wissenschaft hat auch zyklisch wiederkehrende, biochemische Schwankungen und superfeine neurochemische Phasen festgestellt. Es sind also nicht nur Hormone ursächlich, sondern auch die Neurobiochemie. Ich bin gespannt, was die Forschung hier noch
zutage bringt!
Wichtig ist, zu verstehen, dass im Körper der Frau äußerst komplexe Zyklen stattfinden, die Körper und Psyche beeinflussen und von vielen Faktoren abhängen. Die PMDS ist demnach nicht nur ein hormonelles, sondern ein multifaktorielles Ereignis (siehe Grafik).
Aus der Vielzahl der Faktoren ergibt sich für jede Frau ein individuelles Bild ihrer PMDS. Zudem zeigen die Faktoren auch eine gewisse Anfälligkeit für eine PMDS auf. Wir wissen inzwischen, dass sich die Beschwerden von Frauen mit PMDS in Wochenbett und Wechseljahren verstärken können, bis hin zur Depression.
Wie stellen Sie eine PMDS fest? Ein Blutbild liefert spannenderweise oft unauffällige Hormonwerte. Die Frauen sind körperlich gesund. Deshalb werden zur Diagnose einer PMDS fünf klar definierte Kernsymptome herangezogen – angelehnt
an das amerikanische Klassifikationssystem
DMS-5:
1. Stimmungsschwankungen
2. Wut/Gereiztheit
3. Hoffnungslosigkeit
4. Angst/Anspannung
5. Kontrollverlust. Begleitend können Konzentrationsprobleme, Energieverlust und Schlafstörungen auftreten.
Für die Diagnose einer PMDS gilt, dass mindestens eines der fünf Kernsymptome und insgesamt fünf Symptome in der Mehrzahl der monatlichen Zyklen auftreten – und mit der Blutung wieder verschwinden.
Wie behandeln Sie eine PMDS?
Das ist klar geregelt, denn die PMDS hat seit 2019 einen ICD-Code. Das ist ein Meilenstein, weil die zugehörigen Beschwerden damit endlich weltweit einheitlich anerkannt, benannt und eindeutig zugeordnet
Biologische Faktoren
• Hormone
• Botenstoffe
• Stress
• Genetik
Psychologische Faktoren
• Resilienz
• Erwartungen
• Erfahrungen
• Stressfaktoren
Soziale Faktoren
• Familiäre Situation
• Berufliche Situation
• Wohnsituation
• Soziales Umfeld
INSPIRATION
werden – und zwar einer gynäkologischen Erkrankung und nicht einer psychischen.
Warum ist die Anerkennung als gynäkologische Erkrankung relevant?
Weil es die wunderbare Biologie der Frau endlich enttabuisiert. Das Tabu hat eine lange Geschichte: Leider wurden die in der Antike bereits dokumentierten Beschwerden, die der monatliche Zyklus Frauen mitunter beschert, schon damals als krank bewertet – und zwar als psychisch krank. Im
„Der Zyklus ist Ausdruck wundervoller Weiblichkeit. Zu wissen, dass er nicht nur ein hormonelles, sondern multifaktorielles Ereignis ist, hilft beim Behandeln von Frauen, die an PMS und PMDS leiden.
Dr.in med. Jael Bosman
19. Jahrhundert kam gar der Begriff „menstruelles Irresein“3 auf. Und auch heute noch wird Frauen ihre monatliche Blutung oft als eine Zeit körperlicher, geistiger und mentaler Schwäche unterstellt. Das zeigt, dass Frauen seit Ewigkeiten aufgrund ihrer Natur, (psychisch) krank geredet‘ werden. Das führt dazu, dass all das wunderbar Weibliche noch immer tabuisiert wird. Bis heute kommen viele Frauen in meiner Praxis der ihnen gesellschaftlich auferlegten Erwartung nach, nicht aufzufallen, wenn es um ihre Biologie geht. Ihre körperlichen Vorgänge sollen möglichst unsichtbar sein. Dabei geht es leider auch immer noch um Attribute wie „unsauber“ und „unrein“. Das Frausein wird nicht wertgeschätzt. Für die der Weiblichkeit fälschlicherweise zugeschriebene physische wie psychische Schwäche ist in unserer Leistungsgesellschaft kein Platz. Frauen machen diese Erfahrung früh und deshalb viel mit sich und unter sich aus. Viele nehmen Zyklusbeschwerden schweigend hin. Schlimmer noch: PMDS-Patientinnen berichten mir, dass sie in der 2. Zyklushälfte neben sich stehen. Sie sind dann wütend, gereizt, können sich selbst nicht leiden. Mit
NATÜRLICH. WIRKSAM.
der einsetzenden Blutung fällt das Ganze wie Grauschleier von ihnen ab. Das Befinden und Verhalten unter dem Einfluss der PMDS belastet die Frauen selbst und auch ihre zwischenmenschlichen Beziehungen. Viele schämen sich dafür. Die Scham macht die Frauen noch leiser.
Zum Glück beobachte ich aber auch, dass das Wissen um die natürlichen, zyklischen Vorgänge im Körper und der Psyche der Frau öffentlicher wird. Sportlerinnen beispielsweise zeigen ihre Regel offen und trainieren inzwischen abgestimmt auf ihren Zyklus.
Wie sieht die Behandlung der PMDS aus? Wichtig ist: Frauen müssen ihre PMS- und PMDS-Beschwerden nicht Monat für Monat hinnehmen. Diese lassen sich behandeln, angefangen bei Lifestyle-Maßnahmen wie Sport: Bewegung stärkt den Körper physisch und psychisch. Wer dabei ins Schwitzen kommt, kurbelt Kreislauf und Stoffwechsel an. Auch Licht ist wichtig für Körper und Seele, ebenso wie guter Schlaf. Der lässt sich mit der passenden Schlafumgebung und Entspannungstechniken wie Meditation fördern. Bei leichten Schlafstörungen helfen pflanzliche Mittel mit Melatonin. Zudem braucht der Körper Mikronährstoffe wie Vitamin D, Magnesium, Omega-3 und Vitamin B6. Denn diese beeinflussen biochemische Abläufe.
Zum Behandeln einer PMDS stellt die Medizin entweder das Hormonsystem mit Ovulationshemmern, die einen Eisprung verhindern, ruhig; oder sie wirkt auf die Stressverarbeitung im Gehirn ein, und zwar mit Psychopharmaka, die die Aufnahme von Serotonin verbessern.
Was hat Serotonin mit PMDS zu tun? Das auch Glückshormon genannte Serotonin hat großen Anteil daran, wie wir Stress bewältigen (Stichwort: Resilienz). Bei PMDS-Patientinnen wird in der zweiten Zyklushälfte außergewöhnlich viel Serotonin von seinem Wirkort abtransportiert, sodass ein Mangel entsteht. Dieser soll ausgeglichen werden. Manchen Betroffenen hilft es dann schon, Nüsse, Tofu, Soja, dunkle Schokolade und Bananen zu essen, in denen eine Vorstufe von Serotonin, das Tryptophan, enthalten ist.
Wann ist es Zeit, mit Zyklusbeschwerden ein:e Ärztin/Arzt aufzusuchen?
Zu mir kommen die Frauen sehr spät. Viele leiden seit Langem, teilweise Jahrzehnte! Sie haben alles Erdenkliche ausprobiert und medizinischen Rat gesucht, vergebens – doch nicht umsonst. Denn Versuche, die Beschwerden mit diesem und jenem Mittel zu lindern, gehen ins Geld! Auch deshalb ist die erwähnte ICD-Kodierung der PMDS wichtig, denn sie regelt auch die Kostenübernahme der PMDS-Behandlung seitens der Krankenkassen.
Frauen sollten sich gynäkologisch untersuchen lassen, wenn
• ihre vor allem mentalen Beschwerden zyklisch schwanken und sich mit der Regelblutung jedes Mal wieder legen, sodass sie diese als befreiend empfinden.
• sie sich immer wieder ohnmächtig, ängstlich oder wütend fühlen und diese Gefühle nicht (mehr) kontrollieren können.
• sie ihren Alltag nur noch mit viel Anstrengung bewältigen.
• sanfte Gegenstrategien wie Sport, Meditation, Ernährung & Co. nicht (mehr) greifen.
1 https://pmc.ncbi.nlm.nih.gov/articles/PMC10914875/
2 https://www.sozialministerium.at/Services/Neuigkeiten-und-Termine/praesentationmenstruationsgesundheitsbericht-2024.html
3 Bartel, Beitrag zur Lehre vom menstruellen Irresein. Inaug.-Diss. Berlin 1887.
Hochdosiert mit 20 Mönchspfemger








FÜR DIE TAGE VOR DEN TAGEN



HILFT BEI






























Was ist Neurodermitis?
Was ist Neurodermitis?
bieten wir Patient:innenorganisationen, Betroffenen und Expert:innen eine Bühne um Patient:innenmündigkeit zu fördern und Bewusstsein für Krankheiten zu schaffen.
Neurodermitis (atopische Dermatitis) ist eine nicht ansteckende, chronisch-entzündliche Hauterkrankung, die schubweise auftritt. Durch die gestörte Hautbarriere ist man anfällig für viele Einflüsse und Reize von außen; die Haut ist sehr trocken, gerötet, nässt und juckt meist sehr stark.
Was ist Neurodermitis?
Neurodermitis (atopische Dermatitis) ist eine nicht ansteckende, chronisch-entzündliche Hauterkrankung, die schubweise auftritt. Durch die gestörte Hautbarriere ist man anfällig für viele Einflüsse
juckt meist sehr stark.

Wie wichtig sind dir bei der Hautpflege die Inhaltsstoffe von Produkten und warum? Worauf achtest du?

Neurodermitis ist (noch) nicht heilbar. Aber: Mit dem richtigen Therapiemix lassen sich die Sym ptome lindern – bestenfalls bis hin zu langfristiger Beschwerdefreiheit, wie ich sie erlebe. Die Behandlung sollte immer in Absprache mit der Dermatologin oder dem Dermato logen erfolgen, denn die Neuro dermitis zeigt sich bei jeder Person anders, sodass auch die Behand lung individuell sein muss. Basis der Neurodermitis-Therapie ist die tägliche Hautpflege, die die Haut reinigt, rückfettet und befeuchtet. Sie hält die gestörte Hautbarriere halbwegs intakt und sollte auch in erscheinungsfreien Zeiten konse quent weitergeführt werden, da so neuen Schüben vorgebeugt werden kann.




Wie wichtig sind dir bei der




Neurodermitis (atopische Dermatitis) ist eine nicht ansteckende, chronisch-entzündliche Hauterkrankung, die schubweise auftritt. Durch die gestörte Hautbarriere ist man anfällig für viele Einflüsse und Reize von außen; die Haut ist

Was ist Neurodermitis?

Hautpflege die Inhaltsstoffe von Produkten und warum? Worauf




























siehterbessererhieltmitachtJahrendieDiagnose „MorbusStargardt“.DieseErkrankungführte schließlichzurErblindung.WieNikoseinenAlltag



Grundsätzlich sollte man hautrei zende Inhaltsstoffe wie Farb- und Duftstoffe sowie ein Zuviel an Konservierungsstoffen meiden. Ratsam ist außerdem ein niedriger Wasser- und hoher Ölanteil bei Cremes. Bewährt hat sich das Vitamin B12, um die Entzündung und den mit ihr einhergehenden Juckreiz zu hemmen. Glycerin befeuchtet die Haut, Dexpanthenol hilft ihr, sich zu regenerieren. Harnstoff (Urea) stärkt die Fähig keit der Haut, Wasser zu speichern. Aber Vorsicht: Auf akut entzünde ter Haut sollte Harnstoff nicht verwendet werden, da dieser dann brennt.






















Neurodermitis (atopische Derma titis) ist eine nicht ansteckende, chronisch-entzündliche Hauter krankung, die schubweise auftritt. Durch die gestörte Hautbarriere ist man anfällig für viele Einflüsse und Reize von außen; die Haut ist sehr trocken, gerötet, nässt und juckt meist sehr stark.







lung individuell sein muss. Basis der Neurodermitis-Therapie ist die tägliche Hautpflege, die die Haut reinigt, rückfettet und befeuchtet. Sie hält die gestörte Hautbarriere halbwegs intakt und sollte auch in erscheinungsfreien Zeiten konse quent weitergeführt werden, da so neuen Schüben vorgebeugt werden







Grundsätzlich sollte man hautrei zende Inhaltsstoffe wie Farb- und Duftstoffe sowie ein Zuviel an Konservierungsstoffen meiden. Ratsam ist außerdem ein niedriger Wasser- und hoher Ölanteil bei Cremes. Bewährt hat sich das Vitamin B12, um die Entzündung und den mit ihr einhergehenden Juckreiz zu hemmen. Glycerin befeuchtet die Haut, Dexpanthenol hilft ihr, sich zu regenerieren. Harnstoff (Urea) stärkt die Fähig keit der Haut, Wasser zu speichern. Aber Vorsicht: Auf akut entzünde ter Haut sollte Harnstoff nicht verwendet werden, da dieser dann




Dipl.-Ing.SiegfriedGierlinger WasmussmanbeiderAuswahl neuertechnischerGeräte
Univ.-Prof.Dr.Dr. WilfriedvonEiff Herausforderungenstehtdas Beschaffungsmanagementin



















Wie wichtig sind dir bei der Hautpflege die Inhaltsstoffe von Produkten und warum? Worauf achtest du?




Univ.-Prof.Dr.RudolfLikar DerLeiterderSektionSchmerzinderÖGARI überaltbekannteFragenimGesundheitssystem unddievielschichtigenAntwortendarauf.













Neurodermitis ist (noch) nicht kann.


















heilbar. Aber: Mit dem richtigen Therapiemix lassen sich die Symptome lindern – bestenfalls bis hin zu langfristiger Beschwerdefreiheit, wie ich sie erlebe. Die Behandlung sollte immer in Absprache mit der Dermatologin oder dem Dermatologen erfolgen, denn die Neuro dermitis zeigt sich bei jeder Person anders, sodass auch die Behand lung individuell sein muss. Basis der Neurodermitis-Therapie ist die tägliche Hautpflege, die die Haut reinigt, rückfettet und befeuchtet. Sie hält die gestörte Hautbarriere halbwegs intakt und sollte auch in erscheinungsfreien Zeiten konsequent weitergeführt werden, da so neuen Schüben vorgebeugt werden























Grundsätzlich sollte man hautreizende Inhaltsstoffe wie Farb- und Duftstoffe sowie ein Zuviel an Konservierungsstoffen meiden. Ratsam ist außerdem ein niedriger Wasser- und hoher Ölanteil bei Cremes. Bewährt hat sich das Vitamin B12, um die Entzündung und den mit ihr einhergehenden Juckreiz zu hemmen. Glycerin befeuchtet die Haut, Dexpanthenol hilft ihr, sich zu regenerieren. Harnstoff (Urea) stärkt die Fähigkeit der Haut, Wasser zu speichern. Aber Vorsicht: Auf akut entzündeter Haut sollte Harnstoff nicht verwendet werden, da dieser dann

Grundsätzlich sollte man hautrei zende Inhaltsstoffe wie Farb- und Duftstoffe sowie ein Zuviel an brennt.
