NLVisie



NLVisie is een uitgave van de Nederlandse Leverpatiënten Vereniging. Ons verenigingsblad verschijnt viermaal per jaar en wordt toegezonden aan de leden van de Nederlandse Leverpatiënten Vereniging.
José Willemse, Sacha Brakel, Karin van Eijk, Marianne Michielen (Impress1st, PR, communicatie en eindredactie)
Opmaak en druk Grafisch Ontwerp en Productiebureau The Happy Horseman, Rotterdam
Adres
Van Boetzelaerlaan 24 J 3828 NS Hoogland 085 27 34 988
info@leverpatientenvereniging.nl www.leverpatientenvereniging.nl Leverpatienten https://www.facebook.com/leverpatienten/ Bank: NL44 INGB 0000361038
Overname van inhoud van NLVisie is toegestaan, mits met bronvermelding. De redactie draagt geen verantwoordelijkheid voor ingezonden artikelen en behoudt zich het recht voor om artikelen in te korten.

Bij verhuizing of onjuiste adressering kunt u de gegevens wijzigen door in te loggen in uw eigen NLV dossier en zelf uw adres te wijzigen. U kunt ook een e-mail sturen naar secretariaat@leverpatientenvereniging.nl

Opzeggen lidmaatschap: vóór 1 december van het lopende jaar. U bent dan voor het lopende jaar nog wel contributieplichtig.
Oplage: 2500
Deadline NLVisie 2023 nummer 1: 14 februari 2023 Voor advertentiemogelijkheden en tarieven kunt u contact opnemen met de directeur, José Willemse, info@leverpatientenvereniging.nl Disclaimer AVG NLVisie:
persoonsgegevens in de NLVisie zijn behandeld volgens de wet AVG.
De rol van voeding bij kinderen (Foto:
Iemand vroeg laatst: wat waren de hoogte- en de dieptepunten van de NLV in 2022? Als we naar de hoogtepunten kijken, waren er verschillende successen. Om te beginnen waren dat de Webinars die we hebben georganiseerd. Artsen, artsen in opleiding en andere zorgverleners wilden graag gastspreker zijn. Onze achterban woonde de Webinars in groten getale bij en de reacties naderhand waren positief. Met de Webinars gaan we volgend jaar zeker door.

Een ander hoogtepunt, maar tegelijkertijd een klein dieptepuntje, is de NLVisie. Aan de ene kant hebben we weer voor vier zeer gevarieerde NLVisies gezorgd en ben ik blij met iedereen die op vrijwillige basis artikelen voor ons heeft geschreven. Een klein dieptepunt is dat we om financiële redenen het aantal pagina’s van de NLVisie hebben moeten verminderen.
Na dit dieptepuntje is het weer tijd voor een hoogtepunt, waarvan ik er nog vele kan noemen. Zoals mijn presentatie op het grote internationale levercongres in Londen, bij de lancering van de vernieuwde internationale richtlijnen PSC. Ik vertelde daar hoe ons internationale onderzoek een beeld gaf hoe de zorg voor PSC-patiënten is georganiseerd.
Een heel groot hoogtepunt is ook dat we het afgelopen jaar ouders van kinderen met een leverziekte (onder de 12 jaar) nu bijeen hebben gekregen. Met behulp van een aantal ZOOM-bijeenkomsten hebben we een goed beeld gekregen van waar zij behoefte aan hebben, bijvoorbeeld qua informatievoorziening. Zo was er de wens voor een impactvideo over wat zij meemaken als ouders. Ook als hun kind is getransplanteerd, de omgeving denkt dan vaak dat dat alles koek en ei is en dat alle zorgen voorbij zijn. Maar niets is minder waar.


Het maken van zo’n video kost veel geld. Het is teveel om uit onze eigen gelden te financieren. Daarom heb ik meegedongen naar een internationale subsidiemogelijkheid voor projecten met impact. Want ons videoplan leek me toch wel iets met impact. Ik kan niet beschrijven hoe blij ik was dat een internationale jury dat ook vond en ons een mooi bedrag heeft toegewezen om in 2023 de video te kunnen maken.
Uiteraard hopen we, dat er ook meer ouders lid zullen worden van de NLV, nu meer zichtbaar wordt wat we voor deze doelgroep doen. Maar daar heb ik alle vertrouwen in. Het is fijn dat ook in 2022 mensen de weg naar de NLV hebben weten te vinden. Soms omdat ze net de diagnose van een leverziekte hebben gekregen en soms omdat ze na jaren toch behoefte hebben aan meer informatie en saamhorigheid. En saamhorigheid is wel een woord dat voor mij de NLV kenmerkt.
Voordat we het nieuwe jaar ingaan, ontvouwen we nog even onze plannen voor 2023: nog meer Webinars, een impactvideo, nog meer samenwerking bij wetenschappelijk onderzoek naar onder meer behandelingen en alles wat er op ons pad komt.
Ik heb zin in het nieuwe jaar!
Ik wens u mooie dagen toe en een goed 2023!
Evenals directeur José Willemse kijkt het bestuur terug op een jaar dat zich kenmerkt door ‘vooral doorgaan’. Mooie successen zijn geboekt, denk bijvoorbeeld aan de Webinars. Hier en daar zijn er ook zorgen over de financiën voor de toekomst en daar zijn we nog druk mee aan het puzzelen.


Wat we wel zeker weten, is dat we onveranderd op u mochten rekenen en ook kunnen blijven rekenen. Dank daarvoor.
Als bestuur zijn we na anderhalf jaar samenwerken een geolied team geworden, samen met de directeur. Natuurlijk is een bestuur met drie personen kwetsbaar en uitbreiding is dan ook gewenst. Maar eerst willen wij scherp krijgen wat voor type bestuurder er nog nodig is in ons bestuur. Natuurlijk moet deze persoon de vereniging een warm hart toedragen, maar ook vaardigheden en interesses hebben die nog meer toevoegen. Dat is één van de onderwerpen die wij in 2023 verder zullen uitwerken.
Als bestuur willen wij iedereen die, op welke wijze dan ook een bijdrage heeft geleverd aan de NLV, heel hartelijk dank zeggen. We hopen ook in 2023 weer te mogen rekenen op de steun en het vertrouwen dat we samen de NLV vooruit helpen.
Wij zeggen ‘dank u wel’ tegen:
• onze leden en donateurs
• de gulle gevers die ‘zomaar’ een bijdrage aan de NLV schonken
• de vrijwilligers
• leden van de Medisch Adviesraad
• de gastsprekers van de Webinars




• de sponsors
• en iedereen die wij vergeten te noemen
Sven van der Gijp, voorzitter Véronique Klaassen, secretaris Erik Adriaans, penningmeester
Ditmaal een bericht van het voltallige bestuur!
Wij wensen iedereen een mooi uiteinde en een zo gezond mogelijk 2023!Sven van der Gijp Véronique Klaassen Erik Adriaans
Voor een internationale bijeenkomst op 17 en 18 maart 2023 in Gent (België), zijn we op zoek naar twee Nederlandse jongeren/jongvolwassenen die in het Engels hun ervaringen willen delen over de overgang van de kinderarts naar de arts voor volwassenen, iets dat transitie heet. Hoe verliep dat proces, wat heb je je gemist of mis je misschien nog steeds? Of wat ging er heel erg goed?
Bij de bijeenkomst spelen de verhalen van de groep internationale jongeren een hoofdrol. Het zijn verhalen die de aanwezige artsen voor kinderen/jongeren en (jong) volwassenen, patiënten-vertegenwoordigers en verpleegkundigen graag willen horen.


De bijeenkomst is weliswaar in het Engels, maar je hoeft echt geen perfect Engels te spreken. We helpen je om je verhaal goed over te brengen. Behalve dat we benieuwd zijn naar alle verhalen, willen we ook internationaal jongeren met elkaar in contact brengen! Dat is niet alleen leuk voor jullie zelf, maar we hopen dat jullie ons kunnen informeren over wat belangrijk is bij transitie, maar ook zaken als bezoek aan je arts, behandelingen (als die er zijn), hoe je het regelt met je studie of
werk als je te moe bent, je sociale leven: eigenlijk zo’n beetje alles wat op jullie pad komt.
Misschien wil je niet alleen komen, maar helaas kunnen we dit maar alleen voor jou financieren. Je zult merken dat iedereen het fantastisch vindt dat je er bent en je op wil nemen in de groep.
We bieden je: ✔ reiskosten van huis naar Gent en van Gent naar huis ✔ twee nachten in een hotel, beginnend op 16 maart ✔ ontbijt (2x), lunch (bij de bijeenkomst) en een diner op vrijdagavond ergens in Gent.
En veel gezelligheid en mogelijk vriendschap met andere jongvolwassenen.
Heb je interesse of wil je er eerst eens over praten, stuur dan een mail naar j.willemse@leverpatientenvereniging.nl
Mochten er meerdere gegadigden zijn, dan kijken we wie er naar Gent wordt afgevaardigd. Als je niet de gelukkige bent, dan wil de NLV graag in gesprek met je blijven om een jongerengroep op te zetten. Met deze groep willen we graag kijken wat we voor jullie kunnen organiseren.


In de vorige NLVisie hebben we uitgelegd hoe leververvetting ontstaat, welke ernstige vormen het kan aannemen, hoe die kunnen worden opgespoord en welke zorgverbeteringen er nodig zijn. In deze editie gaan we dieper in op het ontwikkelen van een zorgpad.
Van links naar rechts: Koen van Son, Stan Driessen, Maarten Tushuizen en Onno Holleboom. Dit onderzoeksteam werkt vanuit het Amsterdam UMC, LUMC en het Radboudumc met Prof. Joost Drenth aan het ontwikkelen van een zorgpad voor nietalcoholische leververvetting.

Eén op de vijf Nederlanders heeft niet-alcoholische leververvetting of Non-Alcoholic Fatty Liver Disease (NAFLD). Veel mensen weten niet dat ze leververvetting hebben, maar kunnen uiteindelijk wel ernstige stadia van de ziekte, zoals fibrose, cirrose en soms leverkanker krijgen. Als de ziekte vroeg wordt ontdekt, kan er eerder ingegrepen worden en kunnen ernstige gevolgen worden voorkomen. Een goed zorgpad kan helpen bij deze vroege opsporing.
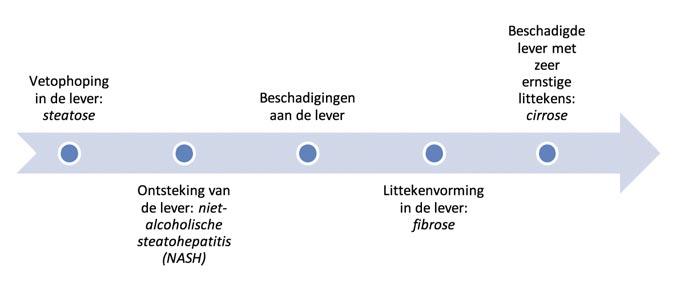
Ontstaan van leververvetting
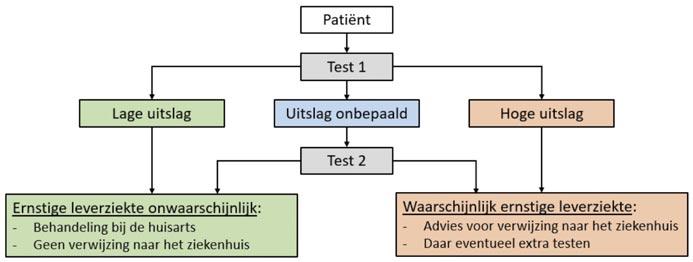
Wat heeft de patiënt aan een zorgpad? Een zorgpad is een stappenplan voor patiënten, artsen en andere zorgverleners. Door een zorgpad te volgen, worden de verschillende stappen in de opsporing (diagnostiek) en de behandeling eenvoudiger. Zo kan snel duidelijk worden of je beginnende leververvetting hebt of een ernstiger stadium, en welke behandeling daarbij past. Ook verbetert een duidelijk zorgpad de samenwerking en communicatie tussen de medisch specialisten en huisartsen.
Zoals we in de vorige editie al hebben benoemd, zijn er verschillende testen die ons meer vertellen over de vervetting en de verlittekening van de lever. De waarde van deze nietinvasieve testen in een zorgpad wordt onderzocht. Het gaat om de FIB4-score en de ELF-test, voor beide wordt een buisje bloed afgenomen, en de FibroScan, een speciaal soort echo van de lever.

Een zorgpad zou er bijvoorbeeld zo uit kunnen zien:
Zorgpadonderzoek: van Engeland naar Nederland
Uit onderzoek in Engeland is gebleken dat een zorgpad tot betere opsporing van leververvetting leidt. Dit biedt de mogelijkheid om eerder met de juiste behandeling te starten. Zonder zorgpad zou het waarschijnlijk lang geduurd hebben voordat de diagnose bij deze mensen zou zijn gesteld.
Verschillende Nederlandse ziekenhuizen zijn nu bezig met de ontwikkeling van een zorgpad dat werkt voor het Nederlandse zorgsysteem. Daarvoor moet onder meer worden onderzocht welke opeenvolgende testen dat zorgpad moet bevatten. We kijken ook naar andere manieren om de ziekte vroeg op te sporen en het verloop van de ziekte te voorspellen. We zoeken onder meer naar de redenen waarom de ziekte bij de ene persoon ernstiger is en zich sneller ontwikkelt dan bij de andere persoon.
Door niet-alcoholische leververvetting eerder vast te stellen, hopen we ernstige gevallen van de ziekte te voorkomen en gerichter te kunnen behandelen, bijvoorbeeld door leefstijlaanpassingen beter op de individuele situatie af te stemmen. Ook hopen we op deze manier te voorkomen dat mensen onnodig naar het ziekenhuis worden verwezen.
Meer weten over zorgpadonderzoek?
NAFLD-NL is een nieuw platform gestart vanuit een samenwerking van ziekenhuizen met steun van de Nederlandse Maag-Lever-Darm-stichting. Hierin delen wij kennis over leververvetting en onderzoek naar leververvetting. Op de website www.NAFLD-NL.nl kunt u meer lezen over zorgpadonderzoeken en andere onderzoeken op het gebied van niet-alcoholische leververvetting.
De link naar de website zal op de NLV-website worden geplaatst, maar deze NLV draagt geen verantwoordelijkheid voor de inhoud. De website www.NAFLD-NL.nl is namelijk geen eigendom van de NLV.

Sinds 2019 hebben 33 mensen in het Rotterdamse Erasmus MC een lever ontvangen van een levende donor. Met goede resultaten voor zowel donor als ontvanger. Vaak zijn de donoren naasten van de ontvanger, zoals partner of familielid. Maar de donor kan ook iemand zijn die geen relatie heeft met de ontvanger. In dat geval spreken we over een altruïstische donor. Juul Rijkschroeff, medisch maatschappelijk medewerker, Leonieke Kranenburg, GZ-Psycholoog en Alicia Chorley, transplantatie coördinator bij het Erasmus MC, geven uitleg over de gesprekken tijdens het donortraject.

‘Er altijd veel respect en waardering voor het feit dat iemand wil doneren’
Als iemand heeft besloten om levende leverdonor te worden, volgt een gesprek met de medisch maatschappelijk werker en de psycholoog van het levende leverdonatieteam. Het gesprek met maatschappelijk werk wordt gevoerd met de donor en zijn/haar partner. Als de donor geen partner heeft, dan is dit gesprek met degene die de donor opvangt na de donatie.
Bij het gesprek ligt de nadruk op de relatie van de donor, het gezin, de wederzijdse familie en het sociale netwerk. Uiteraard is er altijd veel respect en waardering voor het feit dat iemand wil doneren. Maar we merken soms ook dat men niet altijd voldoende stil staat bij de mogelijke gevolgen van een donatie.
Tijdens het gesprek worden daarom nogmaals de mogelijke complicaties na donatie besproken. Ook gaan we in op de beleving van de verschillende gezinssleden en of deze onderwerpen met elkaar zijn besproken. Verder is er aandacht voor loyaliteit; zo wordt er bijvoorbeeld gevraagd wie de partner steunt na de donatie. Tevens worden praktische zaken en de financiële situatie besproken. Zoals de opvang van de kinderen en de situatie voor het werk van donor en partner.
Tot slot bespreken we de bestaande financiële regelingen waar je als donor een beroep op kan doen. Als er nog punten nader moeten worden besproken, dan volgt een tweede gesprek.
Bij het gesprek met de psycholoog wordt
Een levertransplantatie met een gedeelte van de lever van een levende donor heeft een aantal voordelen boven een transplantatie waarbij de lever van een overleden donor wordt gebruikt. Zo is de kwaliteit van een levend donororgaan beter en de transplantaatoverleving langer. Daarnaast is het een planbare operatie en ben je als ontvanger niet afhankelijk van een wachtlijst.
Bij een levende leverdonatie doneert de donor ongeveer 30-70% van zijn/haar lever. Het achterblijvende deel van de lever in de donor groeit in 4 tot 6 weken na donatie weer volledig aan. Maar dat neemt niet weg dat het doneren van een deel van de lever een ingrijpende procedure is voor de donor. Daarom worden de donoren bij het Erasmus MC zorgvuldig gescreend om te onderzoeken of een donatie voor hen wel voldoende veilig is. Die onderzoeken bestaan onder andere uit bloedonderzoeken, CT en MRI-scans en een leverbiopt.
een vragenlijst ingevuld, die speciaal is ontworpen voor mensen die bij leven een orgaan (een nier, of gedeelte van hun lever) afstaan. Daarna volgt een gesprek, waarin een aantal vaste onderwerpen aan bod komen. Bijvoorbeeld hoe de donor tot zijn/haar beslissing om te doneren is gekomen en wat voor hem/haar belangrijke redenen zijn om te willen doneren. Daarnaast is er aandacht voor de relatie tussen donor en ontvanger.
In het gesprek komt ook aan de orde of de donor zich onder druk gezet voelt om te doneren, en of hij/zij twijfels heeft ten aanzien van de donatie. Ook de impact van de donatie op iemands leven wordt besproken; het is belangrijk te weten of iemand kan zien wat er op hem/haar
afkomt. Niet alleen als alles goed gaat, maar ook wanneer dit niet zo zou zijn. In dat kader is er ook aandacht voor hoe de donor normaal gesproken omgaat met tegenslag. Op die manier kan een idee worden gevormd hoe hij/zij zou omgaan met eventueel tegenvallende resultaten van een donatie.
Ook wordt gevraagd of iemand ooit psychische klachten heeft gehad en daarvoor is behandeld. Wie psychische klachten heeft gehad, wordt niet per definitie uitgesloten van donatie. Maar er wordt daarbij wel een inschatting gemaakt of eventuele psychische klachten momenteel voldoende onder controle zijn, om de donatie ook op dit vlak goed te laten verlopen.
Wilt u meer informatie over levertransplantatie bij levende donor of leverdonatie? Meer informatie vindt u op www.levendedonor.nl of via de levende donorcoördinator levendedonor@erasmusmc.nl
U kunt de Nederlandse Leverpatiënten Vereniging meer schenken, zonder dat dit u meer geld kost. Als u ons vijf jaar met een vast bedrag steunt, is uw gift volledig aftrekbaar. Dat noemen we een periodieke schenking. Een periodieke schenking is aftrekbaar van de eerste tot de laatste euro.
De hoogte van de gift bepaalt u zelf. Hoe hoger de schenking, hoe hoger het bedrag dat u van uw belastbaar inkomen mag aftrekken.
De enige voorwaarde is dat u de schenking aan de Nederlandse Leverpatiënten Vereniging voor minimaal vijf jaar schriftelijk vastlegt. Dit kan middels een modelovereenkomst van de Belastingdienst. Een link naar dit formulier vindt u op onze website: https://www.leverpatientenvereniging.nl/word-donateur.
Na het invullen van het formulier stuurt u het in tweevoud naar de Nederlandse Leverpatiënten Vereniging. Wij vullen dan de rest van het formulier in en sturen de overeenkomst weer terug. Meer informatie over periodiek schenken kunt u opvragen bij uw fiscalist of vinden op de website van de Belastingdienst.

Alle belangrijke informatie op een rij voor belastingvrij schenken:
• Kies voor een periodieke schenking van minimaal 5 jaar.
• Elk jaar krijgt u een deel van het bedrag terug via de Belastingdienst.
• Zo kunt u méér onderzoek steunen voor hetzelfde geld.
• Een notariële akte is niet meer verplicht, u legt de gift eenvoudig vast via een schriftelijke overeenkomst.
Heel wat mensen denken vaak al jaren na over hun nalatenschap, maar zijn er nog niet aan toe gekomen om daadwerkelijk een testament te laten opstellen. Met een testament bepaalt u wat er straks gebeurt met uw erfenis. In het testament is het mogelijk om een goed doel op te nemen.

Overweegt u om de Nederlandse Leverpatiënten Vereniging geld na te laten? Mensen met een chronische leverziekte zijn u er dankbaar voor. Uw nalatenschap betekent voor ons extra financiële ondersteuning waarmee we onze activiteiten nog beter kunnen uitvoeren. Kiest u ervoor om de Nederlandse Leverpatiënten Vereniging in uw testament te begunstigen, dan komt het gehele bedrag ten goede aan onze activiteiten. Uw nalatenschap aan de Nederlandse Leverpatiënten Vereniging is namelijk vrij van erfbelasting, omdat we door de Belasting worden erkend als Algemeen Nut Beogende Instelling (ANBI).
Een vraag over nalaten? Als het gaat om uw erfenis, gaat het om uw dierbaren en bezittingen. Beide liggen u na aan het hart. Natuurlijk beslist u weloverwogen wat u met uw erfenis gaat doen. Wij willen u graag helpen met deze belangrijke beslissing. U kunt hiervoor contact opnemen met directeur José Willemse, per e-mail j.willemse@leverpatientenvereniging.nl of via telefoonnummer 085 27 34 988.
Met de actie Eet mee steun je de NLV!

Meer dan ooit heeft de Nederlandse Leverpatiënten Vereniging uw steun hard nodig. De NLV heeft ambities en dit kost geld. We hebben nog zoveel wensen voor onze achterban! Er zijn vele manieren om de NLV te steunen. U kunt een actie op touw zetten, of meedoen aan ‘eet mee voor de NLV’.
Organiseer een etentje Met de kerst in aantocht is samen zijn en samen eten een onderwerp dat in vele families meer speelt dan anders. Maar het hoeft niet een groot diner te zijn. Samen eten is altijd leuk!


Bijna iedereen heeft weleens vrienden of familie uitgenodigd om te komen eten. Of je organiseerde een barbecue voor een grote groep mensen. De ervaring leert dat de gasten graag komen en dan een bloemetje meenemen, een fles wijn of doos bonbons. Misschien heeft u weer eens zin om zo’n etentje te organiseren en tegelijk de NLV te steunen. Als u wilt
meedoen aan ‘Eet mee voor de NLV’, vraag dan of ze, in plaats van een bloemetje of een fles wijn, geld willen doneren aan de NLV.

Dit vraagt natuurlijk om uitleg aan de mensen die je uitnodigt. Daarom staat op de website van de NLV een toolkit. Ga naar onze homepage www.leverpatientenvereniging.nl en hier vind je meer informatie en een bewerkbare uitnodiging.
U kunt u w gast vragen om het geld contant mee te nemen en dan maakt u het totaalbedrag zelf over aan de NLV.
Of u vraagt mensen of ze het bedrag over willen maken. De NLV heeft hier een speciaal rekeningnummer voor via de organisatie GEEF.nl. Zij maken maandelijks het totaalbedrag over naar de NLV. Op de website staat hoe u dit kunt doen.
Problemen met downloaden van de informatie en uitnodiging? Neem dan gerust contact met ons op en wij helpen u verder.
We wensen u een fijn etentje toe en danken u hierbij alvast enorm voor u inzet.
Als iemand kanker in de lever heeft, kan het aangetaste stuk van de lever chirurgisch worden verwijderd omdat de lever aangroeit. Maar dat kan alleen als er minimaal 30% lever overblijft. Voor veel patiënten met een te kleine restlever betekent dit dat ze tot nu toe niet geopereerd kunnen worden. Maar dankzij internationaal onderzoek vanuit het Maastricht UMC+ zijn de behandelmogelijkheden van kanker in de lever nu aanzienlijk uitgebreid.
DOOR REMON KORENBLIK, ARTS-ONDERZOEKER MAASTRICHT UMCSinds 1986 kan bij patiënten die een leveroperatie nodig hebben en een te kleine rest-lever hebben, de aanvoer van bloed worden afgesloten in het aangetaste deel van de lever. Het gezonde deel gaat dan groeien. Op deze manier ontstaat uiteindelijk voldoende ‘rest’-lever om het zieke gedeelte operatief veilig te verwijderen. Maar helaas werkt deze aanpak bij slechts 60% van de patiënten goed genoeg.
Nieuwe aanvullende techniek Arts en onderzoeker Remon Korenblik onderzoekt samen met hoofdonderzoeker chirurg-oncoloog Ronald van Dam en interventieradioloog Christiaan van der Leij een extra behandelmogelijkheid bij kanker in de lever.
“Het nieuwe idee van dit zogenaamde DRAGON-onderzoek was om niet alleen de aanvoer af te sluiten, maar om tegelijk ook de afvoer van bloed vanuit de zieke zijde van de lever te blokkeren. In de hoop dat er dan sneller meer nieuwe lever zou gaan groeien. Uit ons onderzoek blijkt dat dit inderdaad het geval is: Waar voorheen 60% van de patiënten binnen zes weken geopereerd konden worden, kan dit nu al vaak al veel sneller. Uit de eerste resultaten blijkt dat ongeveer 95% van de patiënten met een aanvankelijk te kleine restlever de uiteindelijke operatie kunnen ondergaan ”
Dit is natuurlijk heel goed nieuws en een grote stap vooruit. In 42 ziekenhuizen, verspreid over 17 landen, is deze techniek inmiddels meer dan 100 patiënten succesvol toegepast. Inmiddels hebben zich 70 ziekenhuizen bij de onderzoeksgroep aangesloten. Maar Remon is nog niet klaar: “De volgende stap is
om in een gerandomiseerd onderzoek, ’de DRAGON 2 trial’, de veiligheid en effectiviteit van deze behandelingen verder te onderzoeken. Want pas dan komen er wereldwijde richtlijnen voor en kan deze techniek als standaardzorg worden ingevoerd. Ook willen we nog onderzoeken voor welke andere soorten van kanker in de lever deze behandeling effectief is. Ik verwacht dat we over pakweg vijf jaar zeker weten of deze techniek zo succesvol wordt als we nu denken en hopen. Want dan zou dit echt een enorme vooruitgang betekenen in de behandeling van patiënten met uitzaaiingen in de lever en patiënten met primaire leverkanker.”
Een nieuwe bladzijde toegevoegd Voor zijn onderzoek won Remon Korenblik onlangs de ‘Ziedses des Plantesprijs’ van de Nederlandse Vereniging voor Interventie Radiologie en Philips. Deze prijs wordt jaarlijks uitgereikt voor het meest innovatieve onderzoek binnen de interventieradiologie. “De prijs voelt voor mij als een enorme opsteker en extra motivatie om door te gaan met het onderzoek. We zijn immers nog lang niet bij het eindpunt.”
Remon hoopt aankomend jaar te promoveren en daarna in opleiding tot chirurg te komen. Maar ook dan blijft hij bij het leveronderzoek betrokken: “Met onze eerste 70 ziekenhuizen vormen we een krachtig netwerk, waardoor we hard vooruit kunnen gaan. We hebben samen een nieuwe bladzijde aan de behandeling van kanker in de lever toegevoegd.”

Cezar Oroviceanu (49) liet zijn gezin in Roemenië achter om in Maastricht als elektromonteur te werken. Nadat er een tumor in de darmen met uitzaaiïngen in de lever werden ontdekt, kwam hij uiteindelijk terecht bij het Maastricht MUMC+ en onderging de behandelmethode van drs. Korenblik, dr. Van der Leij en dr. Van Dam. Hieronder vertelt hij zijn verhaal.

“Op 28 januari 2020 kreeg ik op het werk plotseling hevige buikpijn. Met een ambulance werd ik naar het Maastricht UMC+ gebracht. Daar kreeg ik tot mijn verbijstering te horen dat ik een grote tumor in mijn darmen had met onbehandelbare uitzaaiingen in de lever. Volgens de arts had ik nog maar twee weken tot maximaal twee maanden te leven. Mijn wereld stortte in elkaar. Ik wilde niet geloven dat de arts gelijk had en liet me in mijn vaderland opnieuw onderzoeken. De diagnose was helaas precies dezelfde. Mijn vrouw liet me beloven om tot het einde te vechten omwille van onze zoon. En van mijn ouders heb ik geleerd dat je je altijd aan je beloften moet houden. Ik begon in Roemenië gelijk aan mijn eerste chemokuur, in de hoop dat dit de groei van de kanker zou afremmen.
Op advies van mijn vriend Peter Lijsen, die zelf helaas ook al ervaringsdeskundige op het gebied van kanker was, kwam ik voor mijn tweede chemokuur terug naar het MUMC+. Peter regelde ondertussen dat het uitzendbureau mij niet ontsloeg en dat mijn zorgverzekering bleef doorlopen.
Na de chemo ging het beter met me en inmiddels was ik toch al mooi 9 maanden verder. De tumoren waren gekrompen maar de uitzaaiingen in mijn lever waren te groot om op de gebruikelijke manier te opereren. Ik kreeg het aanbod om mee te doen aan het door het MUMC+ geleide onderzoek naar de nieuwe behandel-
methode van drs. Korenblik, dr. Van der Leij en dr. Van Dam, in een ultieme poging om sneller voldoende gezonde lever te laten groeien. Daar ben ik in overleg met Peter op ingegaan. Ik wilde me immers aan de belofte aan mijn vrouw houden: ik zou vechten! Voor haar en voor onze zoon.
Het werd een zware tijd. Bij mijn eerste operatie op 3 december werd de linkerzijde van mijn lever schoongemaakt van kanker. Op 18 december werden in een tweede, beperktere procedure, de aan- en afvoerende bloedvaten van het nog aangetaste deel van mijn lever
afgesloten, zodat de schone linkerkant van mijn lever sneller zou bijgroeien. Op 8 februari 2021 kreeg ik mijn derde en grootste operatie: de aangetaste 70% van mijn lever werd verwijderd. Mijn herstel na deze operatie ging heel moeizaam, maar mijn vrouw, mijn zoon en Peter hebben me hier samen doorheen geholpen. Toen ze in april tenslotte mijn darmtumor gingen verwijderen, bleek de darmkanker dankzij de chemo al vrijwel helemaal verdwenen te zijn en werd ik kankervrij verklaard.
Vanaf dat moment begon ik stapje voor stapje, aan een nieuw leven. Het gevecht is nooit ten einde, maar deze ervaring heeft mijn leven wel totaal en ten goede veranderd. Ik heb nog veel last van de gevolgen van de chemo. Door de zenuwpijnen in mijn voeten loop ik soms als een dronkaard en heb ik altijd pijn in mijn handen. Maar ik ga nog steeds heel langzaam vooruit. Uiteindelijk hoop ik weer voldoende te kunnen gaan werken, zodat ik mijn gezin straks naar Nederland kan halen en ze een beter leven kan bieden. Dat was immers vanaf het begin mijn droom.
Ik ben mijn dierbare vriend Peter ontzettend dankbaar, want zonder hem en zijn praktische en mentale steun had ik het nooit gered. Ook de artsen, verpleegkundigen en chemo-makers van het MUMC+ waren echt geweldig voor me. Ik kan ze niet genoeg bedanken. Want ik besef heel goed dat ik in Roemenië geen schijn van kans had gehad.”


Nooit ziek geweest, nooit een huisarts nodig gehad. Tot die dag dat ik hoorde dat ik COVID-positief was.
Ik had een nieuwe huisarts en dit was mijn eerste kennismaking. Doordat ik long COVID ontwikkelde, zag ik mijn huisarts regelmatig
Ik voelde me verre van optimaal. Beter gezegd: ik voelde me ziek, moe en kon niets onthouden. Ik had nog nooit zo’n angstig gevoel meegemaakt. De enige oplossing zag ik in het aanpakken van de symptomen en er volgde een scala aan hulpverleners, onder meer een fysiotherapeut en een ergotherapeut. Tijdens deze revalidatieperiode vroeg mijn huisarts of ik wilde deelnemen aan de Leverstudie; een studie naar leververvetting.
Waarom niet, dacht ik. Ik moest bloed laten prikken en een echo van de lever laten maken. Mooi meegenomen. Ik zag het als een algehele gezondheidscheck. Afgelopen jaar waren mijn cholesterol en leverfuncties nog normaal bij een check i.v.m. hooikoorts. Dat mijn BMI ver boven de grens van normaal was, linkte ik niet aan leververvetting. Ik had me er zelfs nooit in verdiept. En toen kreeg ik de uitslag van de fibroscan: mevrouw heeft leververvetting en leverfibrose in categorie 4.
Ik kreeg de uitslag op een uitdraai naar me toe gedraaid en zag dat er geen hogere categorie was. De grond zakte onder mijn voeten weg en ik kon niet meer helder denken. Laat staan adequate vragen stellen. Het was nog geen levercirrose, maar wel een voorloper ervan en er was ook een groot risico op leverkanker en hart- en vaatziekten, werd gezegd. En ik moest afvallen en wel meteen. Het zal vast meer genuanceerd zijn gezegd, maar dit heb ik onthouden. Ik wilde weg uit de spreekkamer.
Ik zie me nog zitten in mijn auto bij de huisartsenpraktijk, ontredderd en helemaal in paniek. Ik belde een vriendin die me tot rust bracht en ben naar huis gegaan. Hoe kon ik zo stom zijn om te denken dat mij dit niet zou overkomen. Er kwam ook een enorm schaamtegevoel over me heen. Ik schaamde me voor het feit dat ik me dit zelf had aangedaan door mijn overgewicht niet onder controle te houden. Het roer moest om. Ik kan niet omschrijven hoe geschrokken ik was.
Gezonde
Omdat gewichtsreductie een deel van de aanpak naar een gezondere lever is, heb ik het internet afgestruind op zoek naar de aanpak van leververvetting via gezonde voeding. Vervolgens heb ik alle Cola Zero en Slimpie aanmaaklimonade de deur uitgezet. Samen met een diëtiste heb ik de balans gevonden in gezonde voeding en afvallen. En inmiddels ben ik ruim 20 kilo kwijt.
Ik drink water met gember en munt of citroen als plaatsvervanger, reduceer mijn inname van koolhydraten en denk twee keer na of een uitspatting, wat voeding betreft, wel de moeite waard is. Alcohol dronk ik alleen sociaal, maar dat doe ik ook niet meer. Niet dat ik een leveraandoening heb vanwege het drinken van teveel alcohol, maar het helpt om geen alcohol meer te drinken. Voorheen greep ik naar de paracetamol bij het minste hoofdpijntje of spierpijn, nu drink ik extra water en het helpt echt.
Mijn laatste fibroscan liet al resultaat zien van mijn inspanningen, de mate van vervetting en leverfibrose is aan het dalen. Ik ben er nog lang niet, maar ik zie resultaat en voel me veel beter.
2021 is een jaar om nooit meer te herhalen, eerst long COVID en toen leververvetting. Ik heb geluk gehad dat mijn huisarts betrokken is bij onderzoeken die via de universiteit worden gedaan, onder meer naar de studie naar leververvetting van dr. Koek. Anders had ik nooit geweten dat ik leververvetting had en was het doorgegaan.
Leververvetting verdient meer aandacht Deze aandoening verdient veel meer aandacht. Overgewicht met als gevolg leververvetting zou vroeg ontdekt moeten worden, zodat je zelf iets kunt ondernemen, kunt gaan afvallen. Natuurlijk is het ook belangrijk om te voorkomen dat je overgewicht krijgt. Maar dat is niet altijd simpel en is vaak complex.
Bij mij kwam de diagnose als een donderslag, of liever als een mokerslag binnen. De angst die daarop volgde, kan ik niet omschrijven. Dankzij de begeleiding van dr. Koek, het beantwoorden van mijn vragen, zowel medisch als praktisch, probeer ik mijn gezonde leven op de rails te krijgen. Ik wil nog verder afvallen; net zoveel als ik tot nu toe aan gewicht ben kwijtgeraakt. Ik heb nog een lange weg te gaan maar je ziet resultaat: niet alleen qua uiterlijk, maar ook qua lever.
Dit is een persoonlijk verhaal; een ziektebeeld kan bij iedereen anders verlopen. Neem bij medische vragen vooral contact op met een arts. Behoefte aan meer informatie of wil je je verhaal kwijt? Stuur dan een mail naar info@leverpatientenvereniging.nl
Wil je jouw ervaringsverhaal over je leverziekte delen met de lezers van de NLVisie? Neem dan contact op met info@leverpatientenvereniging.nl


Wanneer je langdurig ziek wordt, krijg je te maken met de Wet verbetering Poortwachter. In deze en komende NLVisies besteden we aandacht aan deze wet, die verlangt dat werkgever en werknemer zich samen met arbodienst of bedrijfsarts inspannen om de werknemer zo snel mogelijk weer aan het werk te krijgen. Deze keer arbeidsdeskundige Raymond Kuster.
DOOR KARIN VAN EIJKAls je met de wet verbetering poortwachter te maken krijgt, komt er veel op je af. “Je wordt gedwongen om op een andere manier naar jezelf te kijken”, zegt arbeidsdeskundige Raymond Kuster. “Er gebeurt een hoop. Het is ook best lastig om allemaal te overzien. Dat is logisch. Het betekent nogal wat als je je eigen werk niet meer kunt doen. Zoek vooral hulp, als je het niet alleen aankunt.”
Aan de hand van een aantal vragen geeft Raymond tips zodat je weet wat je te wachten staat. Zo kan je voorkomen dat je – naast je ziek zijn – ook nog eens wordt overvallen door de verplichte stappen die wettelijk moeten worden gezet.
Wat gebeurt er als ik me ziek meld bij mijn werkgever?
Raymond “De bedrijfsarts roept je uiterlijk zes weken na ziekmelding op. Samen bespreek je wat er aan de hand is en kijk je ook naar de behandeling. Is die er al of moet je nog worden doorverwezen? Samen met de bedrijfsarts kijk je ook wanneer je weer aan de slag zou kunnen en wat je re-integratiedoel is. Is dat terugkeer naar je eigen werk en zo ja, wat heb je daarvoor nodig?”

Wat moet ik doen als ik langere tijd mijn eigen werk niet meer kan oppakken omdat het me echt niet lukt?
“Het is belangrijk dat je zelf de regie houdt over je re-integratieproces. Je zou bijvoorbeeld tijdelijk ander werk kunnen doen bij je werkgever. Of wellicht kun je taken thuis doen. Bij alles wordt vooral gekeken naar wat je nog wèl kunt. Jij maakt daarvoor een plan met je werkgever en de bedrijfsarts geeft daarbij medisch advies.”
Wordt er van mij verwacht dat ik elke week contact met mijn werkgever heb?
“Dat kan. Samen spreken jullie af wanneer jullie contact hebben. Dat kan elke week, maar moet in ieder geval 1 x per twee weken. Het gaat er om dat jullie contact houden en dat er sprake is van een gezamenlijke verantwoordelijkheid en dat jullie samen blijven zoeken naar de mogelijkheden. In het begin zullen collega’s betrokkenheid tonen, maar dat kan veranderen als jouw ziekte langer gaat duren. Bij leverziektes is er vaak sprake van onbekendheid en jij kunt hier een rol in spelen door informatie te geven. Door onwetendheid gaan mensen (ver)oordelen en dat is niet

nodig. Maar let wel: jij beslist wat je wel en niet zegt over je ziekte. Ik heb wel de ervaring dat bij goed vertrouwen het goed is om te vertellen wat er aan de hand is. Dat kan zorgen voor begrip en ondersteuning.”

Nu ik ziek ben geworden, weet ik niet meer wat ik kan. Hoe moet dit nu?
“De bedrijfsarts kan een goede inschatting maken van wat past bij je klachten en medische informatie opvragen bij jouw behandelaar. Wat de bedrijfsarts zegt/adviseert, is de leidraad voor je werkgever. Ben je het er niet mee eens, bespreek het dan met de bedrijfsarts en/of met je werkgever. Kom je er niet uit, dan kun je altijd een second opinion aanvragen bij een andere bedrijfsarts of een deskundigenoordeel bij het UWV.”
Wat zijn dan de volgende stappen volgens de Wet verbetering poortwachter?
“Als je na 52 weken niet bent teruggekeerd in je eigen werk bij je werkgever ziet het ernaar uit dat je verder moet gaan kijken. Tijdens een evaluatie wordt gevraagd wat er het afgelopen jaar is gedaan, wat er aangepast kan worden en wat er kan worden gedaan richting passend werk. Welk werk is er mogelijk met je huidige klachten?
De bedrijfsarts stelt een Functie Mogelijkheden Lijst (FML) op en de arbeidsdeskundige stelt een Arbeidsdeskundig Re-integratie Onderzoek op. Vervolgens komt de arbeidskundige in beeld. Hij komt naar het werk en gaat met jou en je werkgever in gesprek. Je krijgt een vragenlijst en de arbeidsdeskundige onderzoekt aan de hand van de FML en je functieomschrijving of je eigen functie passend of nog passend te maken is. Aan de hand van functieomschrijvingen wordt gekeken of er nog andere functies binnen de organisatie mogelijk zijn. Uit ervaring weet ik dat er veel meer mogelijk is dan je zou denken. Belangrijk is wel dat je hiervoor open kunt en wilt staan. Het uitgangspunt van de Wet verbetering poortwachter is de kortste route naar ander werk en werk gaat boven uitkering. Als blijkt dat je binnen 3 maanden in het 2e ziektejaar niet kunt terugkeren bij je eigen werkgever, adviseert de arbeidsdeskundige een spoor-2 traject in te zetten bij een re-integratiebedrijf. Dat betekent dat je met een reintegratieadviseur aan de slag gaat om het antwoord te vinden op wat jouw kortste route naar ander werk is.”’
Hoe weet ik dat de arbeidsdeskundige niet aan de kant van de werkgever staat?
“De arbeidsdeskundige is gecertificeerd, niet in dienst van jouw werkgever en moet kunnen aantonen dat hij onafhankelijk zijn werk doet.”
Hoe moet ik een arbeidsdeskundig rapport en een FML zien?
“Het zijn momentopnames. Als er wat in je gezondheidssituatie verandert, wordt een en ander aangepast.”
Hoe kun je je goed voorbereiden op het gesprek met de arbeidsdeskundige?
“Dat kan je samenvatten in vier punten.
Je gaat terugkijken wat er het afgelopen jaar allemaal gebeurd is;
1. vertel je verhaal dan zoals het is, verman je niet. En neem iemand mee – iets dat je wel vooraf moet aangeven – zodat je gesprekspartner je kan aanvullen. Op die manier krijgt de arbeidsdeskundige het eerlijke verhaal. Vergeet niet: hij ziet je alleen maar tijdens dit gesprek. Iets dat ook voor de bedrijfsarts geldt; die ziet je ook niet de hele dag.
2. Houd een logboek bij; schrijf de vragen die je hebt van tevoren op.
3. Laat alvast je gedachten gaan over wat je zou kunnen doen; ga er serieus mee om, de gevolgen voor je inkomen kunnen groot zijn.
4. Wat is realistisch en haalbaar in de huidige arbeidsmarkt? Wat is jouw nieuwe baan die je weer met plezier uit zou kunnen voeren?”
Het is belangrijk dat dit proces goed wordt doorlopen. Want ook al kom je niet meer aan het werk; het is de poortwachter om je inkomen veilig te stellen.
Meer weten over Raymond Kuster? Kijk dan op kuster-loopbaanmanagement.nl
Raymond Kuster werkt als zelfstandig arbeidsdeskundige en loopbaanadviseur. Na zijn studie aan de HAS in Den Bosch heeft hij gewerkt in de kwaliteitszorg als levensmiddelentechnoloog. Al snel kwam hij tot de ontdekking dat zijn interesse meer uitging naar mensen, dan naar producten. Daarom volgde hij de deeltijdopleiding HBO Personeel & Arbeid, aangevuld met de opleiding tot arbeidsdeskundige. Vervolgens heeft hij zich gespecialiseerd in de sociale wetgeving.

Martine en Ane zijn de ouders van Adri. Tot de eerste kraamweek leven ze op een blauwe wolk. Maar die kleurt al snel donkergrijs. Op dag vier begint Adri geel te zien en op dag vijf wordt dat nog veel meer. Het is het begin van een lange weg langs diverse ziekenhuizen. Na een Kasai-operatie - waarbij een kunstmatige verbinding wordt gemaakt tussen lever en dunne darm – blijkt de kleine Adri alsnog relatief snel een nieuwe lever nodig te hebben; moeder Martine is de levende donor. Om haar gevoelens te verwerken, houdt ze een blog bij. Aan de hand daarvan vertelt ze in de NLVisie het verhaal van ‘haar kleine strijder’.


Langzaam groeit Adri en eindelijk is hij boven de 4 kg. Daarom wil ik Adri een mooi pakje aandoen. Omdat het warm is, laat ik de romper uit. Daarna neem ik Adri op schoot en begin met Ane aan een spel. Dan ruik ik een vage lucht. Voor de zekerheid wil ik even kijken, maar dat is niet meer nodig. Er ligt een hoopje op mijn schoot. Zo bovenuit de luier gespoten. KAK! Ik zie de verpleging naar ons kijken en hoor een paar onderdrukte lachjes. Ane ligt in een deuk. Snel kleed ik mij om, terwijl Ane voor Adri zorgt. Ik heb een les geleerd: liever een romper aan dan een leuk pakje.
De volgende ochtend is de verpleegster druk bezig met Adri, omdat hij het bed had ondergepoept tijdens het verschonen. De luier erna twijfelen we over de poepkleur. Juist op dat

moment komen de artsen binnen. Nog voor ze wat kunnen zeggen, spuit Adri het bed onder. Er∞was geen twijfel meer: ontkleurde poep. Nu∞heeft de verpleegkundige nog meer op te ruimen.
Een paar dagen na het plaatsen van de duodenumsonde krijgen we de mededeling dat we kleine flesjes mogen geven. Nu ze weten dat de darmen goed doorstromen, kan het. Alleen heeft Adri geen hongergevoel door de continue voeding. De voeding die hij drinkt, spuugt hij weer uit. Het is enorm frustrerend! Dus komt de logopediste langs. Adri zet het op een krijsen na de eerste slok, terwijl de logopediste luistert naar hoe hij drinkt met een stethoscoop. Zij stelt voor

Het
boord geweest. Adri heeft de Kasai-operatie ondergaan.
Maar om de operatie de beste kans van slagen te geven, moet er iets gebeuren aan zijn voedingsconditie volgens de artsen.
om Adri te laten oefenen met de fopspeen zonder fles. Schijnbaar schrikt hij van een druppel in zijn mond. Er volgt een mix van gevoelens, want het normaal is geen normaal meer voor ons. Gaan we ooit weer naar dat normaal toe of moeten wij ons hierbij neerleggen?
Een week later mogen we ombouwen naar een maagsonde. Een kleine overwinning! Ook gaan ze kijken of we naar het WKZ kunnen, zodat we dichterbij huis zijn.
bedank ik de verpleegkundige voor het telefoontje. Het voelt fijn om direct op de hoogte te zijn en af te kunnen stemmen. Tijdens de echo wordt er gekeken of Adri last heeft van cholangitis en zijn er geen vergrote galwegen te zien. Aan de ene kant lijkt dat positief, maar het zegt weinig. Voor de zekerheid maken ze de antibioticakuur af.

Elke keer kijken we of de poep gekleurd is. Ane probeert hoopvol te zijn, maar mijn voorgevoel zegt wat anders. De verpleger kan mijn voorgevoel goed verwoorden: ‘Hoop niet meer op gekleurde poep bij deze lever, maar hoop op gekleurde poep bij zijn nieuwe lever.’ Ik zie teleurstelling bij Ane. Voor hem is het een bevestiging van iets wat hij niet wil, niets aan kan doen en dat hij Adri niet kan helpen. Bij voorbaat is hij afgekeurd als levende leverdonor door iets waar hij niets aan kan doen, voor iets waar hij niets aan kan doen. Het toppunt van machteloosheid als ouder.
snelheid. Al moeten we allemaal bijkomen van de schrik.
Bij elke voeding waar Adri wat teruggeeft, zakt de moed me in de schoenen. Ane probeert te redeneren dat baby’s dat nu eenmaal doen.


Aangekomen in het UMCG is het bloed prikken en wachten op het oordeel of we door moeten naar de transplantatie-screening of dat we nog tijd krijgen.
Na het wegen en meten komt een onbekende arts binnen. Hij stelt zich voor en vraagt of wij Adri willen uitkleden. Dan begint hij te tikken op Adri zijn buik. Conclusie is dat de lever iets
Dan is het zover; Adri mag naar het WKZ Hij wordt met Maxi-Cosi op de brancard gezet. We rijden het ziekenhuis door en halverwege begint Adri te brullen. Het lijkt net of hij hard ‘NEE’ brult. Zou hij dan hier willen blijven? In mijn hoofd hoop ik tot over een hele lange tijd, maar in mijn hart voel ik dat het allemaal sneller zal gaan.

Bij binnenkomst in het WKZ zwaait Adri op zijn manier naar iedereen en maakt een kraaiend geluid dat klinkt als Hai!
’s Nachts gaat mijn telefoon. Adri heeft koorts en klinkt vol in zijn neus. Er zijn testen gedaan en er is een infuus geprikt voor vocht en antibiotica. De volgende ochtend is een echo gepland. Half slaperig
Na een week wordt de duodenumsonde verwijderd en heeft Adri alleen de maagsonde nog. Een paar dagen later mogen we met de sonde, een voedingspomp en de fles naar huis!
We genieten van het thuis zijn na een lange en slopende tijd. Langzaam mogen we de snelheid van Adri’s pomp ophogen. Dan kijk ik naar Adri in de box en zie voeding uit zijn mond en neus komen. In een reflex til ik hem op, hou hem op zijn zij en zet de pomp uit. Ik voel zijn lijfje verkrampen en overstrekken. Gelukkig krijgen we zijn mond en neus snel vrij en laat Adri een oorverdovende schreeuw horen. Dan maar weer een tikje terug qua
meer vergroot is. Als de chirurg binnenkomt, voelt het fijn een vertrouwd gezicht te zien. Al snel slaat dat gevoel om. De chirurg is niet zo hoopvol meer en kijkt naar de bloedwaardes. De bilirubine is gedaald, maar niet genoeg om een oordeel te kunnen geven. Ze willen het even aankijken en volgende maand moeten we terugkomen voor controle. Juist op het moment dat we onszelf mentaal aan het voorbereiden zijn op het oordeel dat de Kasai niet werkt, komt er zo’n verrassing.
Als kinderen een levertransplantatie moeten ondergaan, hebben ze een specifiek voedingsadvies nodig. Daarom heeft het Beatrix Kinderziekenhuis van het UMG Groningen – het enige ziekenhuis in Nederland waar kinderen een levertransplantatie kunnen ondergaan – vier gespecialiseerde kinderdiëtisten in huis. Tietie Dijkstra is één van hen. In onderstaand artikel gaat ze in op de voedingsproblematiek bij cholestatische leverziekten en specifiek op Galgangatresie.
 DOOR TIETIE DIJKSTRA, DIËTIST KINDERGENEESKUNDE BEATRIX KINDERZIEKENHUIS, UMC GRONINGEN
DOOR TIETIE DIJKSTRA, DIËTIST KINDERGENEESKUNDE BEATRIX KINDERZIEKENHUIS, UMC GRONINGEN

Er zijn tientallen ziektebeelden die tot een levertransplantatie kunnen leiden met ieder hun eigen dieetbehandeling. Het gaat te ver om deze allemaal te bespreken, daarom beperk ik me tot de dieetinterventie bij cholestatische leverziekten en Galgangatresie in het bijzonder.
Cholestatische leverziekten zijn ziekten waarbij de galaanmaak of de galafvloed worden belemmerd waardoor er onvoldoende gal in de darm beschikbaar is voor de vertering van de vetten uit de voeding. Hierdoor gaat veel vet verloren met de ontlasting. Daardoor is de baby vaak onverzadigbaar, sommige baby’s drinken wel twee keer zoveel als maximaal wordt geadviseerd.
Door het verlies van vet groeit het kind slecht en kan het onvoldoende vet oplosbare vitamines uit de voeding opnemen. Onvoldoende opname van vitamine K kan leiden tot bloedingen en te weinig vitamine D tot botontkalking. De stapeling van gal in de lever leidt tot ontsteking en beschadiging van de lever waardoor uiteindelijk een levertransplantatie nodig kan zijn.
De meest voorkomende cholestatische leverziekte is Galgangatresie. Bij deze ziekte zijn de galwegen van de lever naar de darm verschrompeld en niet goed aangelegd waardoor de galafvloed wordt belemmerd.
Door middel van een Kasai-procedure, een operatie waarbij een darmlis aan de lever wordt gehecht, wordt toch afvloed van gal naar de darm bewerkstelligd. Deze operatie heeft echter niet bij iedereen het gewenste effect, 50% van de kinderen heeft op jonge leeftijd een levertransplantatie nodig. Zonder deze transplantatie overlijden zij vaak al voor hun tweede verjaardag.
Veel honger en veel poepen Kinderen met galgangatresie presenteren zich al op jonge leeftijd, vaak trekken ouders al bij het consultatiebureau of de huisarts aan de bel als de baby tussen 4 en 6 weken oud is met klachten als veel honger, veel poepen, niet groeien, geel zien en soms blauwe plekken of ontkleurde ontlasting. Omdat niet iedere zorgverlener de klachten herkent en de noodzaak voor verder onderzoek inziet, kan het dan nog wel enkele weken duren voor het kind terecht komt bij een kinderarts en uiteindelijk in het UMCG.
Als diëtisten zijn wij vanaf het moment van opname betrokken bij kinderen met Galgangatresie waardoor geen kostbare tijd verloren gaat. Door de slechte vetvertering wegen de kinderen soms maar een paar honderd gram meer dan hun geboortegewicht, moeders zijn vaak al gestopt met het geven borstvoeding omdat ze denken dat deze niet voldoende voedingsstoffen levert voor hun kind en zijn vaak ten einde raad. Door uitleg te geven over de oorzaak hiervan, voelen de ouders zich vaak voor het eerst tijdens hun zoektocht, begrepen.
Tijdens de opname wijzigen we de flesvoeding in een dieetzuigelingenvoeding met extra calorieën, eiwitten en een deel van de vetten in de vorm van Midden Keten Vetten (MKV’s of MCT’s) , een soort vet waar geen gal voor nodig is voor de vertering. Als moeders nog wel borstvoeding geven en hiermee door willen
gaan, combineren we dit met de dieetzuigelingenvoeding. Binnen enkele dagen zien we dan vaak al een baby die veel beter in zijn vel zit, geen honger meer heeft, minder poept en beter groeit!
Na de Kasai-operatie wordt de voeding opgebouwd volgens een zogenaamd ERAS-protocol, waarbij in eerste instantie sondevoeding wordt gegeven via een darmsonde en wordt de dieetvoeding gecontinueerd; in ieder geval tot de eerste poliklinische controle. Bij ontslag zorgt de diëtist ervoor dat de dieetzuigelingenvoeding wordt vergoed en ouders deze thuisbezorgd krijgen.
passen we ons voedingsadvies op aan. Het kan voorkomen dat het patiëntje in het eindstadium van de leverziekte lage bloedsuikers krijgt of versuft raakt waardoor continu sondevoeding nodig is.

Ook direct na de levertransplantatie wordt sondevoeding gegeven via een darmsonde om eventuele maagontledigingsproblemen voor te zijn. Als voeding via de darmsonde goed wordt verdragen, wordt gestart met voeding op de maag, in eerste instantie per sonde en later mag het kind zelf eten en drinken. Ook na transplantatie kan er nog dieetinterventie nodig zijn.



Een veel voorkomende complicatie vlak na de operatie is het ontstaan van chyl-lekkage door beschadiging van de lymfevaten. Om deze te laten herstellen, wordt gedurende 6 – 8 weken een MCT-dieet wordt voorgeschreven. Om een voedselinfectie met klachten als spugen en diarree te voorkomen, wordt de eerste 3 maanden geadviseerd extra te letten op de voedsel-hygiëne. Spugen en diarree kunnen leiden tot een onvoldoende opname van de afweer onderdrukkende medicijnen en op die manier tot afstoting van de nieuwe lever.
‘De voedingsondersteuning die wij bieden in het Beatrix Kinderziekenhuis, is uniek in de wereld.’
Als blijkt dat de Kasai-operatie niet het gewenste effect heeft gehad, wordt het kind opgenomen voor screening voor een levertransplantatie en zo nodig op de wachtlijst geplaatst. Ook tijdens de wachtlijstperiode ondersteunen wij de ouders bij hun vragen ten aanzien van de voeding en houden we de groei nauwlettend in de gaten. Hierbij kijken we niet alleen naar de toename van lengte, gewicht en schedelomtrek. Door een vergrote lever of milt en de aanwezigheid van vocht in de buik (ascites) is het gewicht vaak niet een betrouwbare maat en gebruiken we aanvullende metingen zoals de arm-omtrek en buik-omvang.
De grote lever en milt en de ascites kunnen tot gevolg hebben dat het kind nog maar kleine porties voeding kan verdragen; daar
Wat we de laatste jaren steeds meer zien is het ontstaan van een allergie, meestal tussen 6 en 18 maanden, na transplantatie. Dit kan zijn voor een voedingsbestanddeel, maar ook voor bijvoorbeeld antibiotica of graspollen. Omdat wij de kinderen in principe tot 3 maanden na de transplantatie volgen, worden ze bij een voedselovergevoeligheid meestal verwezen naar een diëtist in de buurt van hun woonplaats.
De voedingsondersteuning die wij bieden in het Beatrix Kinderziekenhuis, van diagnose tot na de transplantatie, is uniek in de wereld en een belangrijke bijdrage aan een betere overleving na levertransplantatie.
Het begeleiden van kinderen met een leverziekte is een intensieve maar waardevolle taak, zeker als we na maanden de begeleiding ‘zelf etend’ kunnen afsluiten!

Er bestond de wens om een video te maken waarmee ouders van een jong kind met een leverziekte hun omgeving kunnen laten zien hoe hun leven eruit ziet. Wat de impact is van een ziek kind in het gezin, hoe lastig het is als de buitenwereld denkt dat het allemaal wel goed gaat problemen op het werk omdat het begrip van collega’s begint op te raken.
Inmiddels kan de video worden gemaakt, want wij zijn één van de acht projecten met impact waaraan een internationale farmaceut subsidie heeft toegekend. Sipke Jan Bousema, een goede bekende van de NLV, zal de video produceren.
Sluit je aan bij de groep ‘Ouders met een kind met een leverziekte’! We houden circa vierkeer per jaar een Zoom-bijeenkomst. Dat is altijd in de avond vanaf 20.00 uur. De bijeenkomsten zijn bedoeld voor ouders met een kind tussen de 0 en circa 12 jaar
Deelnemen?
Stuur dan een e-mail naar José Willemse, directeur, j.willemse@leverpatientenvereniging.nl
De contributie voor de NLV zal eind februari worden geïnd. U ontvangt van tevoren een factuur per mail of per post.
De NLV is lid van de Patiëntenfederatie. Namens de leden heeft de Patiëntenfederatie aan tafel gezeten bij het opstellen van dit Zorgakkoord. Ook aan tafel zaten bewindslieden van VWS, ziekenhuizen, medisch specialisten, verpleeg- en verzorgingshuizen en tal van andere partijen in de zorg. Directeur van de Patiëntenfederatie Dianda Veldman ziet het Integraal Zorgakkoord als het begin van een grote verandering in de zorg. “Als we niets doen, loopt de zorg helemaal vast.”
Veel zorg wordt voortaan regionaal geregeld, dichtbij huis als het kan, verder weg als het nodig is. Voor kwalitatief goede complexe zorg moet soms worden gereisd, terwijl de nazorg wel dichtbij huis beschikbaar is. Daarbij wordt gekeken wat mensen nodig hebben aan ondersteuning en zorg, in het medische domein of in de eigen leefomgeving. Het gaat dan allereerst om de vraag welke zorg nodig is en dus niet om de vraag hoe die wordt gefinancierd en uit welk potje. Patiënten krijgen ook meer zeggenschap over hoe de zorg in de regio wordt ingericht. De overheid houdt de regie over de totale verandering.
Meer informatie www.patientenfederatie.nl/actueel/nieuws/ patientenfederatie-tekent-het-integraal-zorgakkoord

In 2022 zijn er een aantal succesvolle Webinars geweest. Zoals al in deze NLVisie was te lezen, gaan we daar in 2023 mee door.
Heb je een idee: stuur een email naar José Willemse, directeur, j.willemse@leverpatientenvereniging.nl
Ruim 35 jaar ervaring met de lever, leverziekten en patiënten: een bibliotheek aan informatie, een neus voor actualiteiten op het gebied van nationale en internationale ontwikkelingen betreffende wetenschappelijk onderzoek, medicatie of behandelmethoden en een huis vol ervaringen van leverpatiënten. Met die bagage zet de Nederlandse Leverpatiënten Vereniging (NLV) zich in voor mensen met een leverziekte door een positieve bijdrage te leve-
ren aan de verbetering van de zorg in het algemeen en het zelfmanagement van de leverpatiënt in het bijzonder.
De Nederlandse Leverpatiënten Vereniging is een vereniging voor en dóór leden. Kennis en ervaringen van patiënten zijn cruciaal voor beleidsontwikkeling, onze dienstverlening en inbreng in het zorgtraject. Ga naar www.leverpatientenvereniging.nl