5 minute read
Secțiunea 4

Ihtiozele
Advertisement
Un grup de boli ereditare caracterizate prin acumulare în exces de scuame la nivel cutanat; boala poate fi asimptomatică sau cu manifestări care variază de la ușoare până la potenţial fatale. Există un număr relativ mare de ihtioze ereditare; majoritatea sunt foarte rare și apar în cadrul unor sindroame complexe. Aici se discută despre cele mai frecvente patru forme, iar totodată este inclusă și o prezentare a două sindroame cu ihtioză și a ihtiozei care afectează nou-născutul. Ihtioza dobândită poate fi o manifestare a bolilor sistemice, tumorilor maligne, medicamentelor,

Clasificare
Ihtioză vulgară cu transmitere autozomal dominantă (DIV) Ihtioză X-linkată (XLI)
Caracterizată prin xeroză ușoară generalizată asociată cu formare de scuame, manifestările fiind mai accentuate la membrele inferioare; în formele severe apar scuame extinse cu aspect cadrilat.

Epidemiologie
Vârstă la debut. Între 3 și 12 luni. Sex. Incidenţă egală la bărbaţi și femei. Transmitere autozomal dominantă. Incidenţă. Afecţiune frecventă (1/250).
Patogeneză
Etiologie necunoscută. Reducere sau absenţă completă a filagrinei. Epidermul proliferează afecţiunilor endocrine, bolilor autoimune, infecţiei
HIV, sau a altor infecţii. ■ Există grupuri de suport precum Fundaţia pentru
Ihtioză și Tipuri Cutanate Similare (FIRST =
Foundation for Ichtyosis and Related Skin Types). Pentru o prezentare detaliată a ihtiozelor recomandăm lucrarea P Fleckman, JJ DiGiovanna în L Goldsmith et al (editori): Fitzpatrick’s Dermatology in General Medicine, 8th ed. New York, McGraw-Hill, pp 507-538, 2012.
Ihtioză lamelară (LI) Hipercheratoză epidermolitică (EH)
Accentuarea liniilor cutanate palmo-plantare. Hipercheratoză perifoliculară (cheratoză pilară), de obicei pe membre. Asociată frecvent cu atopie.
normal dar cu retenţie de cheratină, ceea ce determină îngroșarea stratului cornos.
Manifestări clinice
Asociată foarte frecvent cu atopie. Creează probleme estetice pentru mulţi pacienţi, mai ales când hipercheratoza este severă. Leziuni cutanate. Xeroză (piele uscată) cu scuame subţiri prăfoase; uneori apar scuame mari și puternic aderente cu aspect de solzi (Figurile

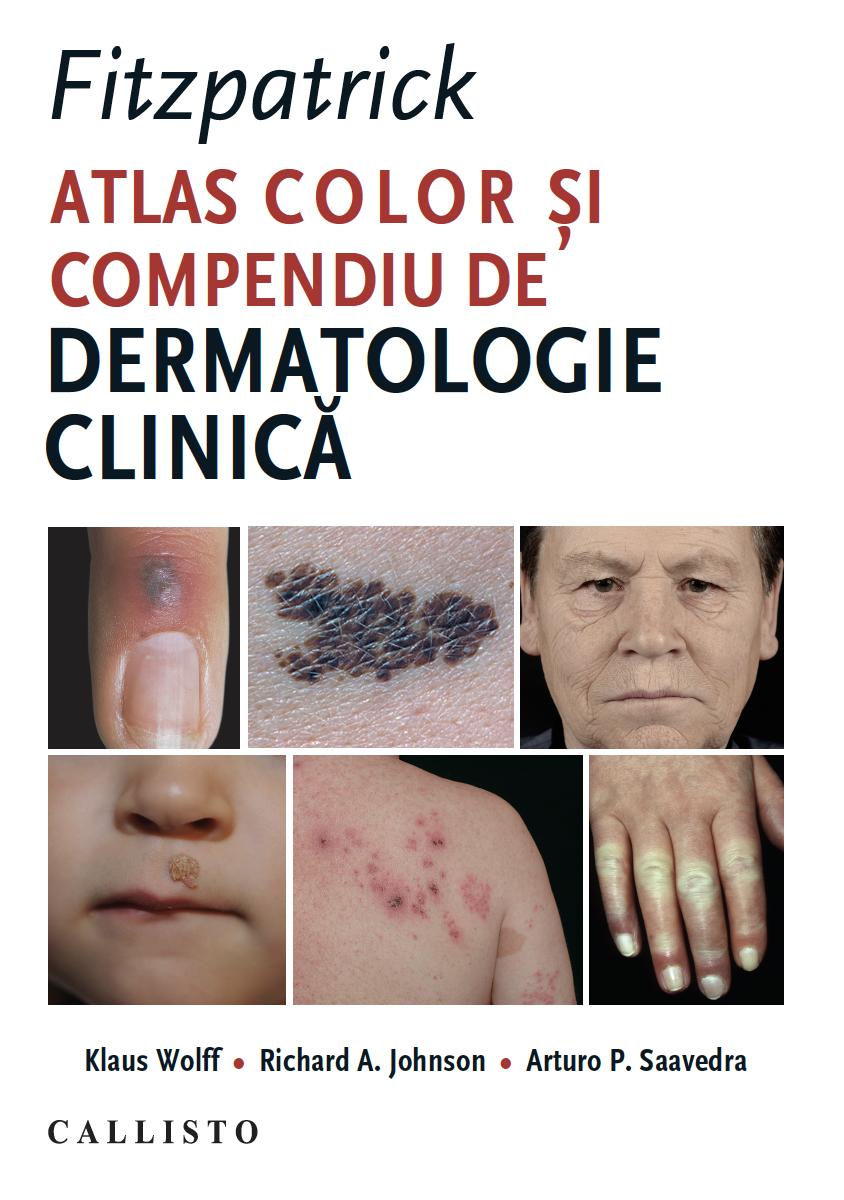
Debutează la naștere, de obicei sub forma bebelușului “collodion” (vezi Fig. 4-12). Afectează în mod egal ambele sexe; incidenţă ≤1:300.000. Transmitere autozomal recesivă. Există trei tipuri: (1) mutaţie a genei care codifică transglutaminaza 1; (2) mutaţie a genei pentru caseta de legare a ATP-ului, subfamilia A, numărul 12; și (3) mutaţie a genei care codifică arahidonat-lipooxigenaza. La scurt timp după naștere membrana “collodion” este eliminată și rămân scuame mari, rugoase, cadrilate care acoperă întregul corp (Figurile 4-7 și 4-9). Scuamele sunt groase, cafenii, mai numeroase pe membrele inferioare și prezente inclusiv în zonele de flexie (Fig. 4-9). Afectarea mâinilor și picioarelor este variabilă; se constată accentuarea șanţurilor palmare și a celor plantare. Figura 4-7. Ihtioză lamelară La acest băiat arab de 6 ani hipercheratoza în pergament lasă impresia că tegumentul de pe faţă este prea întins. Se observă hipercheratoză cu scuame lamelare, ectropion pronunţat și alopecie incipientă. Ochi: ectropion (Fig. 4-7) și eclabium. Scalp: firele de păr apar incluse în scuame; alopecie din cauza cicatricelor (Fig. 4-8). Mucoasele nu sunt afectate. Unghii: uneori apare distrofie secundară inflamaţiei pliului unghial. Intoleranţă la căldură; obstrucţia glandelor eccrine împiedică sudoraţia. Investigaţii de laborator: acantoză, hipercheratoză, strat granular prezent. În subtipul cu deficit de transglutaminază se observă scăderea nivelului acestei enzime. Evoluţie: boala persistă pe toată durata vieţii, fără a se ameliora cu vârsta. Tratament. Nou-născut: a se vedea tratamentul pentru bebelușul “collodion”, p. 81. Adulţi: emolienţi, cheratolitice, retinoizi sistemici (precum în DIV și XLI); pacienţii trebuie informaţi despre riscul de a se supraîncălzi.

Alopecie
Figura 4-8. Distribuția leziunilor de ihtioză
lamelară.


ihtioza la nou-născut eritrodermie ihtioziformă buloasă (bebelușul ■ ◐ “collodion”) ICD-9: 701.1 ° ICD-10: Q 80.2 ■ Includerea întregului corp într-o membrană cu ■ Bebelușul “collodion” poate totodată fi o aspect de pergament (Fig. 4-12A) interferă cu afecţiune care după descuamarea membranei și respiraţia și alăptarea. vindecarea eritemului evoluează spre normalizare ■ Fisurarea și descuamarea membranei “collodion” a tegumentului care va persista tot restul vieţii (Fig. conduce iniţial la dificultăţi de termoreglare și la 4-12B). creșterea riscului de infecţie. ■ Tratament: nou-născutul trebuie ţinut la incubator ■ Tegumentul este roșu-aprins și umed (Fig. 4-12A). monitorizând temperatura și fluidele, concomitent
După vindecare pielea capătă aspect normal cu asigurarea unui aport nutritiv adecvat. Infecţiile pentru un timp, după care apar semnele de ihtioză. cutanate și pulmonare trebuie tratate agresiv cu ■ Bebelușul “collodion” poate fi prima manifestare antibiotice. a ihtiozei lamelare sau a unor forme mai rare de ihtioză despre care nu se discută aici.


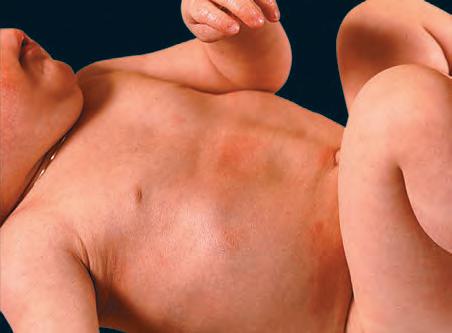
Figura 4-12. Ihtioză la nou-născut (A) Bebeluș “collodion” la scurt timp după naștere, observându-se o membrană ca un pergament care acoperea întregul corp. În unele regiuni membrana este ruptă și desprinsă, lăsând la vedere piele care supurează și are aspect opărit. (B) La 8 luni același sugar a devenit un bebeluș frumos, cu reducerea la minim a scuamelor și un grad foarte scăzut de eritem.


ihtioze dobândite ICD-9: 701.1 ° ICD-10: L 85.0
Apar la adulţi. Asociate cu afecţiuni maligne (boală Hodgkin, dar și limfoame non-Hodgkin sau alte tumori maligne). Asociate cu SIDA. Asociate cu sarcoidoză. Asociate cu lupus eritematos sistemic, dermatomiozită, boală mixtă de ţesut conjunctiv și fasciită eozinofilică. Cheratodermiile palmo-plantare (PPK) reprezintă tulburări de cheratinizare rare și variabile. Există peste 20 tipuri diferite de PKK, acestea afectează doar palmele și plantele, produc concomitent leziuni (similare) și în alte regiuni ale corpului, sau sunt componente ale unor sindroame mai complexe. Baza genetică a majorităţii PPK este reprezentată de mutaţii ale genelor care codifică cheratine sau a genelor pentru conexină sau proteine desmozomale. Clasificarea clinică diferenţiază mai multe forme de PPK: difuză (Fig. 4-17), punctată (Fig. 4-18), striată (Fig. 4-19) și focală (leziuni hipercheratozice circumscrise cu aspect de calozităţi). Asociate cu boală grefă-contra-gazdă. Asociate cu medicamente (acid nicotinic, triparanol, butirofenonă, dixirazină, nafoxidină).

Apar la băutorii de Kava: dermopatie Kava. Distincţia între PPK epidermolitice și PPK nonepidermolitice se realizează pe criterii histologice. Simptomele variază de la inconvenienţă minoră până la impotenţă funcţională. Atât durerea plantară cât și hiperhidroza pot fi invalidante. PPK nu se ameliorează cu vârsta și persistă pe toată durata vieţii. Tratament: debridarea fizică, aplicarea topică de agenţi cheratolitici, tratamentul sistemic cu acitretin, sau administrarea de isotretinoin pot fi asociate cu sensibilitate crescută și dificultăţi la muncă și mers, mai ales în formele epidermolitice de PKK.


