
5 minute read
Covid-19-infektio ja perifeerisen veren verisolujen morfologia
TEKSTI Kirsi Soppa
Covid-19-infektiossa potilailla nähdään muutoksia sekä perifeerisen veren verisolujen määrissä ja määräsuhteissa, että morfologiassa. Morfologiset muutokset sivelyvalmisteissa ovat monimuotoisia ja riippuvaisia infektion vaikeusasteesta. Sekä leukosyyttien mikroskooppista erittelylaskentaa tekevien että verenkuvaanalysaattoreilla työskentelevien laboratoriohoitajien ja bioanalyytikoiden on hyvä tietää Covid-19-infektion vaikutuksista potilaiden verenkuva-arvoihin ja sivelyvalmisteiden morfologiaan.
Advertisement
Näkyvimmät muutokset verisoluissa on raportoitu valkosolumorfologiassa ja erityisesti poikkeavina neutrofiileinä, lymfosyytteinä ja monosyytteinä. Perifeerisen veren neutrofiileissä voidaan nähdä tuman liuskoittumisen häiriöstä johtuvia huonosti liuskoittuneita tumarakenteita, karkeaa granulaa sytoplasmassa ja granulosyyttisarjan varhaismuotoja. Lymfosyyteissä nähdään morfologialtaan vaihtelevia plasmasoluja, reaktiivisiksi luokiteltavia lymfosyyttejä ja LGL-soluja. Monosyyttimorfologiassa huomattavin muutos on sytoplasman runsas vakuolisaatio.
MUUTOKSET VERISOLUJEN MÄÄRISSÄ JA MÄÄRÄSUHTEISSA
Covid-19 potilaiden hematologisten perustutkimusten, kuten TVK ja PVK, arvojen muutokset ovat olleet lukuisien tutkimusten kohteena Covid-19-pandemian kestettyä lähes kaksi vuotta.
Koska potilaiden oireet voivat vaihdella lievistä flunssaoireista tehohoitoa vaativaan akuuttiin hengitysvaikeusoireyhtymään, myös verenkuva-arvot vaihtelevat suhteessa taudin vakavuuteen ja niitä voidaan käyttää myös taudin kulun ennustamiseen. Potilaiden kokonaisleukosyyttimäärä on yleensä normaalialueella tai hieman kohonnut.
Vakavasti oireilevilla potilailla leukosyyttien määrä on merkittävästi korkeampi, kuin lievästi oireilevilla. Leukosyyttimäärän kohoaminen johtuu absoluuttisesta neutrofiliasta liittyen vakavaan virustautiin ja sytokiinimyrskyyn, ja harvemmin virusinfektion lisänä olevaan bakteeri-infektioon. Tehohoitoa vaativien Covid-19 potilaiden leukosyyttimäärät ovat kuitenkin kohonneinakin merkittävästi matalampitasoisia kuin muista syistä tehohoitoa vaativien potilaiden.
Lymfopeniaa tavataan säännöllisesti covid-19 infektioon sairastuneilla ja varsinkin tehohoitoa vaativilla potilailla. Tämän ajatellaan olevan todennäköisesti merkki puutteellisesta immuunivasteesta virusta kohtaan. Neutrofiilien ja lymfosyyttien välinen suhde-ero kasvaa sairaalahoitoa ja erityisesti tehohoitoa vaativilla potilailla. Tätä suhdelukua (NLR, neutrophil-lymphocyte ratio) voidaankin käyttää yhtenä taudin kulkua ennustavana tekijänä. Lymfosyyttien määrä on yleensä hyvin pieni Covid-19-infektioon menehtyneillä potilailla.
Punasolujen määrässä tai morfologiassa ei ole havaittu Covid-19-infektiolle spesifejä muutoksia. Normosyyttinen ja normokrominen anemia on yleinen löydös sairastuneilla. Punasoluindekseistä E-RDW:n eli punasolujen koon vaihtelua kuvaavan arvon on todettu olevan merkittävästi kohonnut vakavasti sairailla potilailla, ja arvoa onkin käytetty yhtenä huonon ennusteen indikaattorina. Yhtenä koon vaihtelua lisäävänä tekijänä pidetään punasolujen fragmentaation lisääntymistä sairauden komplikaatioiden ja/tai hoitojen myötä. Myös joitakin erytroblasteja voi esiintyä. Trombosyyttimorfologiassa nähdään suuria tai jättitrombosyyttejä useilla Covid-19 potilailla.
GRANULOSYYTTIMORFOLOGIA
Covid-19-infektiopotilaiden sivelyvalmisteiden granulosyyttimorfologiassa usein nähtävä piirre ovat hypolobuloituneet eli huonosti liuskoittuneet neutrofiilit. Aliliuskoittuneiden neutrofiilien tumat voivat olla kromatiinirakenteeltaan normaalia kokkareisempia ja muodoltaan esimerkiksi C:n, 1:n, renkaan, sikiön (”fetus like”) tai soikean muotoisia. Kaksiliuskaisia pseudo Pelger- Huët-neutrofiilejä tavataan monissa näytteissä (kuva 1). Myös yliliuskoittuneita neutrofiilejä on raportoitu Covid-19 potilailla useammin kuin terveillä verrokeilla. Näillä potilailla ei havaittu B-12-vitamiinin tai folaatin puutosta.
Covid-19 potilaiden neutrofiilisten granulosyyttien sytoplasmassa on tutkimuksissa raportoitu sekä hypogranulaarisuutta että toksista eli karkeaa granulaa. Hypogranulaarisuutta nähdään erityisesti huonosti liuskoittuneissa neutrofiileissä ja Pelger-Huët-muodoissa sekä lievästi että vakavasti oireilevilla potilailla. Sen sijaan toksiset muutokset liittyvät useammin vakaviin tautitapauksiin, joiden neutrofiilien sytoplasmoissa voi esiintyä karkean granulan lisäksi myös Döhle Body -kappaleita ja vakuolisaatiota. Lisäksi normaalia suurikokoisempia neutrofiilejä saattaa esiintyä.
Myös eosinofiilisissa granulosyyteissä voi esiintyä sytoplasman vakuolisaatiota ja yksittäisillä potilailla on kuvattu huonosti liuskoittuneita ja/tai hypogranulaarisia eosinofiileja. Sauvatumaisia neutrofiilejä ja granulosyyttisarjan varhaismuotoja, kuten metamyelosyyttejä ja myelosyyttejä, on nähtävissä monilla potilailla. Vakavissa Covid-19-infektioissa on tavattu lisääntyvä määrä varhaismuotoja promyelosyytteihin asti ja joillakin potilailla jopa yksittäisiä blasteja.
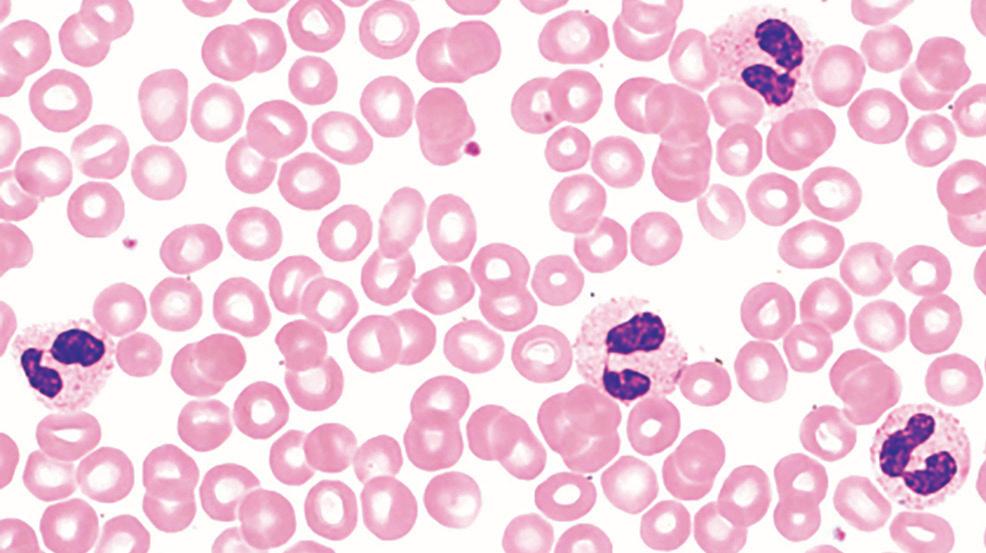
KUVA 1. Covid-19 potilaan pseudo Pelger-Huët-neutrofiileja ja liuskoittumaton kömpelötumainen neutrofiili. Wright -värjäys.
Useassa tutkimuksessa on havaittu Covid-19 potilaiden sivelyvalmisteista löytyvän hajonneita neutrofiilejä (kuva 2). Hajonneita neutrofiilejä tavataan covid-19-infektiota sairastavilla useammin kuin muilla sairaalahoitoa vaativilla potilailla, joilla on samankaltaiset neutrofiiliarvot ja sivelyvalmisteiden teossa on noudatettu samaa protokollaa. Hajonneiden solujen syyksi ajatellaan muun muassa dysplastisten neutrofiilien normaalia hauraampaa rakennetta.
Vaikka poikkeavia neutrofiileja löytyykin lähes kaikkien Covid-19 potilaiden sivelyvalmisteista eli merkittävästi useammin kuin terveiltä verrokeilta, valtaosalla potilaista on dysplastisia muutoksia vain pienessä osassa neutrofiileja. Huomattaviakin dysplastisia muutoksia voi kuitenkin olla vakavasti sairastuneiden sivelyvalmisteiden neutrofiileissä diagnoosin tekohetkellä ennen lääkityksen aloittamista, jolloin lääkityksen mahdollinen vaikutus muutosten muodostumiseen voidaan poissulkea.
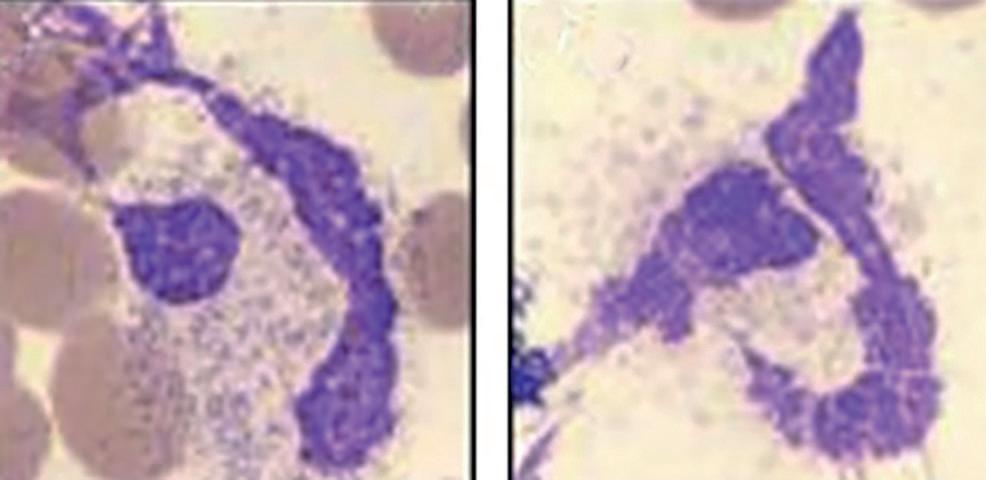
KUVA 2. Covid-19 potilaan hajonneita neutrofiilejä. Ei tietoa käytetystä värjäyksestä.
MONOSYYTTIMORFOLOGIA
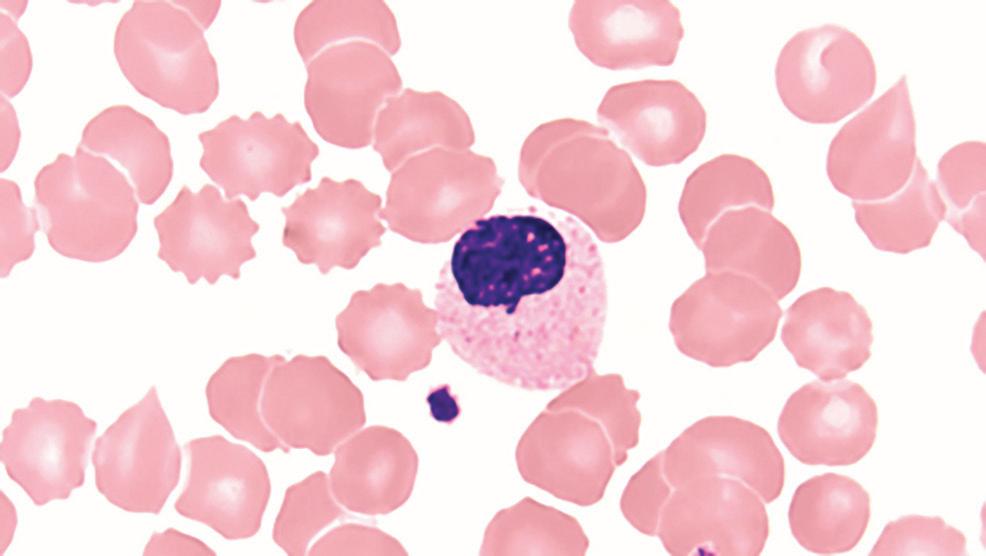
Covid-19 potilaiden monosyyttimorfologian silmiinpistävin piirre on sytoplasman vakuolisaatio (kuva 3). Vakuolit ovat suuria ja ne voivat olla toisiinsa kiinnittyneitä. Aktivoituneet monosyytit voivat olla vaihtelevan kokoisia tai suuria, niiden tumien muoto poikkeava ja kromatiinirakenne normaalia kokkareisempaa. Sytoplasma voi olla normaalia basofiilisempaa ja siinä voi olla nähtävissä granuloita. Vakuolisoituneiden monosyyttien on kuvattu liittyvän potilaan hyvään ennusteeseen. Monosyyttien kokonaismäärä pysyy yleensä normaalirajoissa sairauden eri vaiheissa morfologisista muutoksista huolimatta.

KUVA 3. Covid-19 potilaan runsaasti vakuolisoituneita monosyyttejä. Wright-Giemsa-värjäys.
LYMFOSYYTTIMORFOLOGIA
Covid-19-infektiossa lymfosyyttimorfologian muutokset eivät ole sivelyvalmisteiden huomattavin muutos, kuten monissa muissa virusinfektioissa on. Klassisia morfologialtaan vaihtelevia reaktiivisia lymfosyyttejä, joissa on runsas sinireunainen sytoplasma, nähdään lähinnä yksittäisinä osalla sairastuneista.
Sen sijaan morfologialtaan monimuotoiset plasmasolut ja plasmasytoidit lymfosyytit ovat Covid-19 infektiolle tyypillinen löydös (kuva 4). Näissä soluissa on syvänsininen basofiilinen sytoplasma. Säännöllisen tai munuaisen muotoinen tuma sijaitsee solussa useimmiten eksentrisesti ja sytoplasmassa voi olla vaalentuma tuman vieressä. Näitä lymfosyyttejä havaitaan useimmiten alle 10 % potilaan lymfosyyteistä. Silti ne ovat Covid-19 potilailla merkittävästi yleisempiä kuin terveillä verrokeilla tai covid negatiivisella potilasryhmällä, jolla on samankaltaisia oireita kuin covid-potilailla. Plasmasolujen ja plasmasytoidien lymfosyyttien on havaittu liittyvän hyvään taudinkulun ennusteeseen sairaalahoidossa olevilla potilailla.
Toinen erityisesti Covid-19 potilailla tavattava lymfosyyttityyppi on LGL-solut eli suuret granulaariset lymfosyytit. LGL-soluja tavataan lieväoireisilla potilailla merkittävästi enemmän kuin terveillä verrokeilla tai vakavasti sairailla potilailla. Myös LGL-solujen katsotaan liittyvän aktivoituneeseen immuunivasteeseen ja hyvään ennusteeseen. Vaikka LGL-soluja tavataankin lähes kaikilla Covid-19-infektioon sairastuneilla, vain harvoilla heistä niitä on yli 10 % lymfosyyteistä.
LOPUKSI
Monet covid-19-potilailla tavattavista verenkuvan muutoksista eivät ole spesifejä covid-19-infektiolle. Infektioon liittyvät muutokset, kuten leukoerytroblastinen verenkuva erytroblasteineen ja granulosyyttisarjan varhaismuotoineen, voivat pahimmillaan herättää virheellisesti epäilyksen hematologisesta maligniteetista. Esimerkiksi kömpelötumaisten ja hypogranulaaristen granulosyyttien voidaan ajatella viittaavan myelodysplastiseen syndroomaan.
Yksittäistapauksena covid-19- potilaalla on kuvattu jopa akuutin leukemian kaltainen löydös, jossa perifeerisessä veressä nähtiin 6 % blasteja ja luuytimessä 23 %. Tilanne korjaantui muutamassa viikossa ilman erityistä hoitoa potilaan tilan kohentuessa. Hematologian laboratoriossa työskentelevien bioanalyytikoiden onkin hyvä huomioida Covid-19-infektio verenkuvamuutosten mahdollisena aiheuttajana.
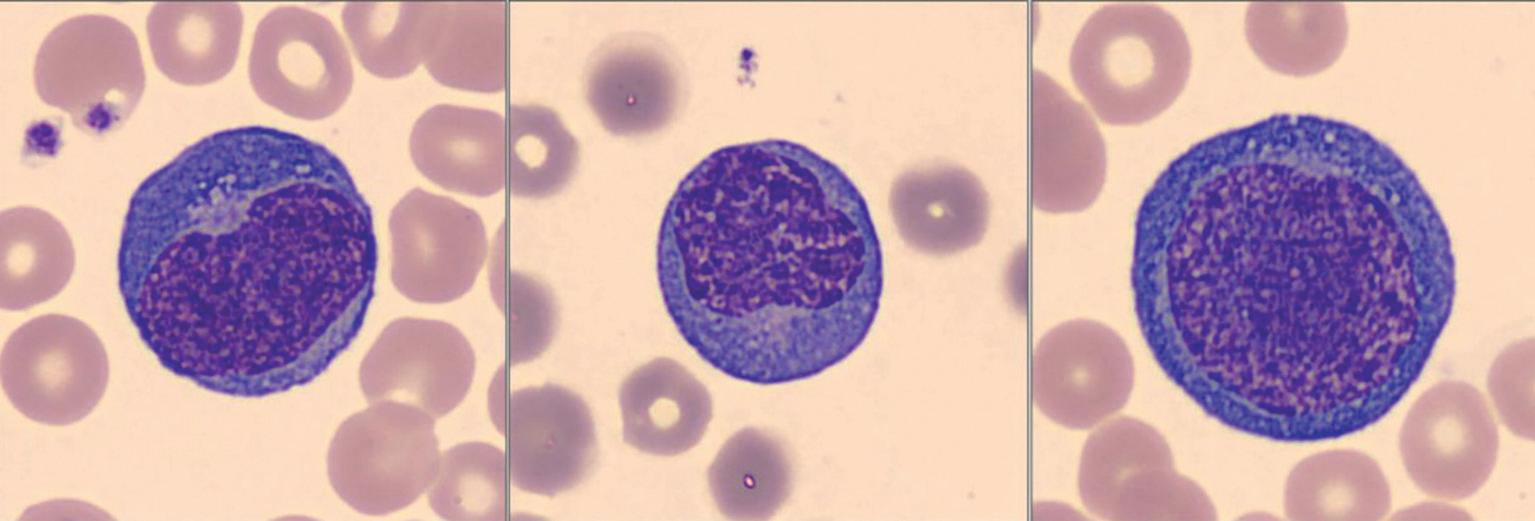
KUVA 4. Covid-19-potilaan lymfosyyttejä. MGG-värjäys.
Kirsi Soppa, laboratoriohoitaja, vastuuhoitaja, Fimlab Laboratoriot Oy, Bioanalytiikan kliininen asiantuntija -opiskelija (YAMK), Tampereen ammattikorkeakoulu.
Tämä katsausartikkeli on tehty osana kliinisen asiantuntijan (YAMK) -koulutusohjelman bioanalytiikan asiantuntijuuden syventäminen -opintojaksoa. Artikkelit haettu Medline (Pubmed), Medline (Ebsco) ja Medline (Web of Science) -tietokannoista. Kaikki valitut artikkelit ovat vertaisarvioituja. Lähdeviitteet on mahdollista pyytää sähköpostitse liiton toimistosta toimisto@bioanalyytikkoliitto.fi.

