side
side 16
side 22

02
ECCO Congress 2023
Referat fra SADE
I GASTROENTEROLOGI
10 Hvordan kan sykepleier bidra til mestring hos pasienter med IBD? NSFs FAGGRUPPE AV SYKEPLEIERE
2023
Fagtidsskrift for sykepleiere innen gastroenterologi Årgang 36

BESØK VÅR NYE HJEMMESIDE FOR PASIENTER MED ALLERGISK SPISERØRSBETENNELSE Skann QR-koden med kameraet på din mobil for å komme direkte til spiserørsbetennelse.com www.spiserørsbetennelse.com NO-NA-2200001 202201
UTGIVER: NORSK SYKEPLEIERFORBUND, FAGGRUPPE AV SYKEPLEIERE I GASTROENTEROLOGI

FORRETNINGSADRESSE:
Tollbugata 22
0152 Oslo
ANSVARLIGE REDAKTØRER 2023-2025: Dag Olav Langeland gastroskopblad@gmail.com dagolavl@gmail.com
Tlf 46 66 96 96
Roy Cato Solheim rocasol@gmail.com
Tlf 99 54 80 03
REDAKSJONSKOMITÉ 2021-2023: Maren Josefine Kvarsnes marenjosefine@hotmail.com
Anne-Kari Løwquist Anne.kari.lowquist@gmail.com
Une Melby Hauge une_hauge@hotmail.com
Tlf 47 29 63 89
Martha Charlotte Pilskog mcpilskog@gmail.com
STYRETS SAMMENSETNING NSF/FSG 2023-2025:
Leder: Julie Hellan ledernsffsg@gmail.com
Tlf 40 28 37 94
Nestleder: Therese Rusten nestledernsffsg@gmail.com
Tlf 99 77 49 81
Sekretær/Webansvarlig: Caroline Dille Båtnes sekretarnsffsg@gmail.com
Tlf 90939858
Redaktørene har ordet Leder
Faglig
Langtidsoverlevelse etter levertransplantasjon for alkoholrelatert leversykdom i Norden
Hvordan kan sykepleier bidra til mestring hos pasienter med IBD?
Kvalitetsforbedring av informasjon til pasienter som har vært til koloskopi/endoskopisk behandling.
Nytt fra gastromiljøet
ECCO Congress 2023


Nettverk for leverinteresserte sykepleiere
Referat fra SADE
Kurs/møter, NSF/FSG
Oversikt kurs og kongresser 2023
NSF/FSG faggruppe av sykepleiere
Forsidefoto: Dag Olav Langeland
Kasserer: Sonja Margrethe Eriksen kasserernsffsg@gmail.com
Tlf 93674752
Programansvarlige: Merethe Lie Seglem programkomiteenfsg@gmail.com
Tlf 40 45 27 73
Marte Eide Jahnsen programkomiteenfsg@gmail.com
Tlf 91 76 64 26
Vararepresentanter: Kristin Kirkestuen kristin_b77@hotmail.com
Tlf 95 42 15 19
Liss Anita Tollefsen lissanita0@gmail.com
Tlf 90 17 38 10
MATERIELLFRISTER FOR REDAKSJONELT INNHOLD 2023: Nr 3 – 2023 27/10
MATERIELLFRISTER FOR ANNONSER 2023: Nr 3 – 2023 3/11
UTGIVELSESPLAN 2023: Nr 3 – 2023 5/12
ANNONSER, LAYOUT OG PRODUKSJON: Apriil Media AS E-post: media@apriil.no
Tlf 98 81 93 48
05 07 08 10 14 16 19 22 30 30 22 16
Innhold
10
Mini ONE® gastrostomiport
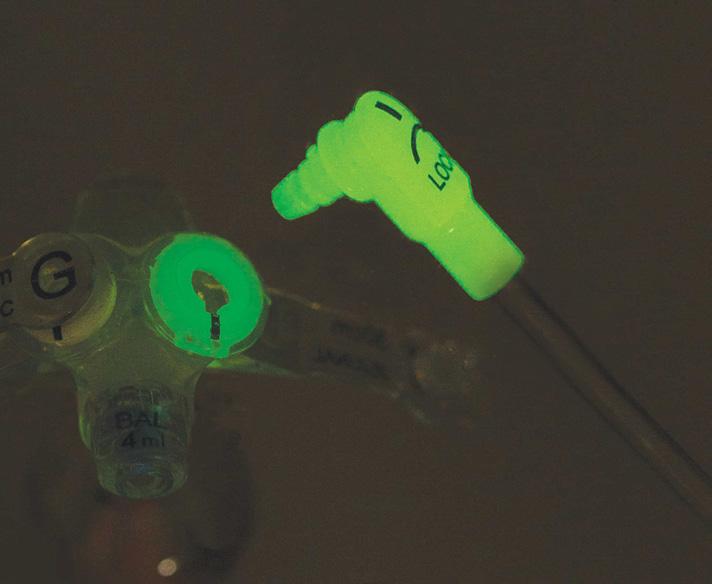
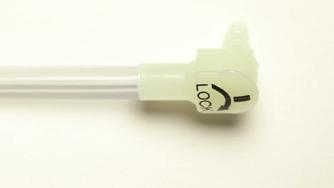
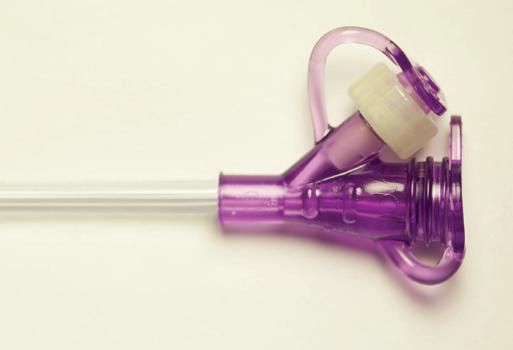

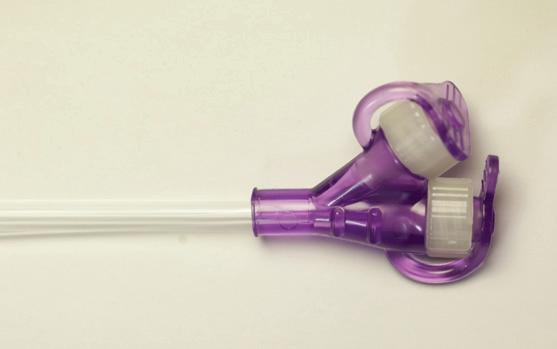

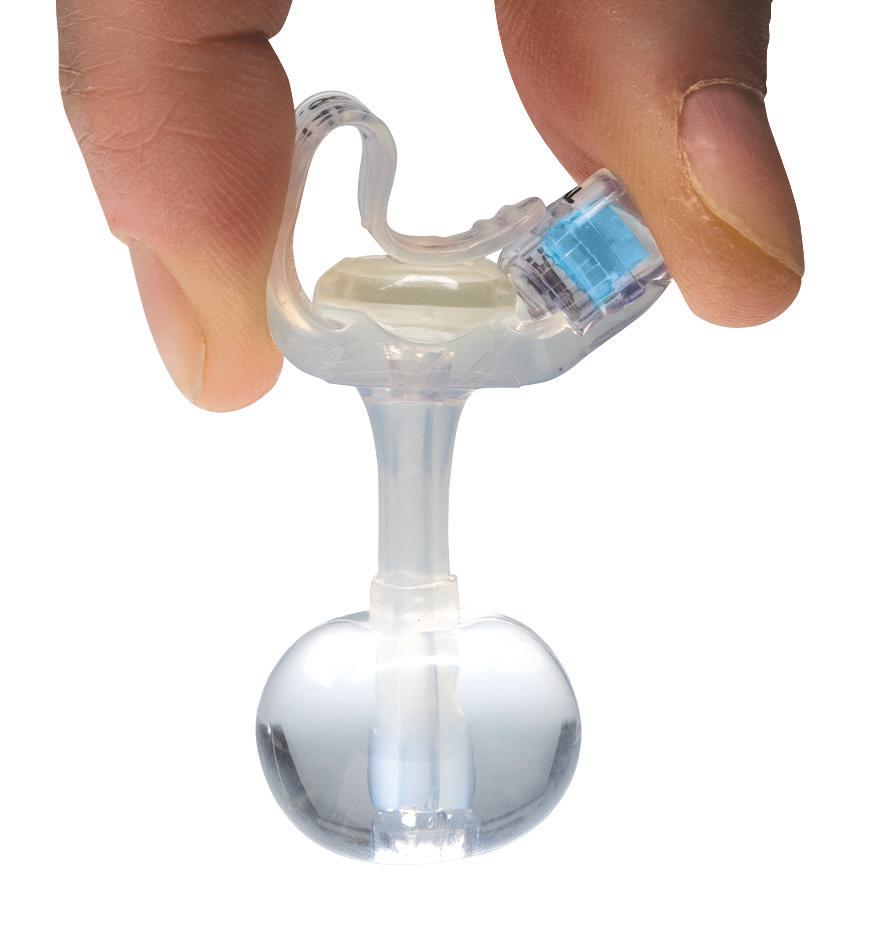
Sikre koblinger på mellomstykkene, både ENFIT og HYBRID
Mellomstykke med vinklet kobling og y-port HYBRID
Bolus med enkelt endestykke
Wedel Jarlbergsvei 31, 1358 Jar
Tlf. 22 72 03, post@kvinto.no
www.kvinto.no
Mellomstykke med vinklet kobling og y-port

LaLy Walldesign
Redaksjonskomiteen
2023-2025
Endelig kom gullet hem!
Da har Gastroskopet fått to nye redaktører som overtar stafettpinnen. Vi vil prøve å videreføre det flotte arbeidet våre forløpere har gjort! For dere som ikke kjenner oss følger en kort presentasjon. De nye redaktørene jobber på gastrolaben på Haukeland Universitetssykehus.
Dag Olav Langeland, var ferdig utdannet sykepleier i 2000 og har jobbet med gastrofaget siden 2003. Først som sykepleier på medisinsk sengepost, noen år som assisterende avd spl og seks år som avdelingssykepleier. De siste fire årene har Dag Olav jobbet på gastrolaben. Tok videreutdanning i Gastrosykepleie i 2012-13.
Roy Cato Solheim, var ferdig utdannet sykepleier i 1999 og har jobbet med gastrofaget siden 2002. Han begynte sin gastrokarriere på sengepost før han i 2007 begynte å jobbe deler av stillingen på gastrolab. I 2010 var han ferdig med videreutdanningen i Gastrosykepleie. Siden 2013 har han vært avdelingssykepleier ved gastrolaben.
Dette nummeret inneholder blant annet gjengivelse av abstrakter fra en studie som ble presentert på Lillehammer i år: Langtidsoverlevelse etter levertransplantasjon for alkoholrelatert leversykdom i Norden. I tillegg kan en lese om hvordan sykepleier bidrar til mestring hos pasienter med IBD.



I dette nummeret vil vi referere fra flere arrangement som er viktige i fagmiljøet.
6754 personer med interesse for inflamatorisk tarmsykdom var samlet på ECCO i København i mars. Dette nummeret inneholder rapport og bilder derfra.
Det 39.SADE kurset ble arrangert i Bergen 22-24 mai. Det var mange spennende tema som ble presentert i tillegg til flotte LIVE-endoscopy prosedyrer, men vi bet oss spesielt merke i hvordan de bruker både Propofol og Remimazolam for å sedere pasienter i Danmark.


I tillegg til fagstoffet over vil dere kunne lese litt om hvordan nettverkssamlingen 9.mai for leverinteresserte sykepleiere forløp.
Da gjenstår det bare for oss å ønske en riktig god sommer, vi er glade for at gullet endelig kom hem til Bergen!
Redaktører 2023-2025 Roy Cato Solheim og Dag Olav Langeland
Maren Josefine Kvarsnes IBD-poliklinikk og medisinsk sengepost, Lovisenberg Diakonale sykehus
Une Melby Hauge Medisinsk poliklinikk, Notodden sykehus
Martha Pilskog Sykepleierdrevet leverpoliklinikk og medisinsk sengepost, Lovisenberg Diakonale Sykehus
Hilsen Redaktørene
5 Redaktørene GASTROSKOPET • 2/2023
Anne Kari Løwquist Diakonhjemmet sykehus
Endotech



For mer informasjon kontakt oss på endotech@endotech.no eller besøk vår nettside www.endotech.no
SHOW Short wire system fra Micro-tech
Kjære medlemmer!
Så var allerede sommeren her!
Først og fremst vil vi i styret gratulere alle dere som nå har fullført videreutdanning i gastrosykepleie, og de aller første som nå har levert sin masteroppgave i gastrosykepleie!
Styret har denne våren startet planlegging av våre to fagmøter som avholdes i løpet av året. Først ut er «Nasjonalt IBD-sykepleiermøte» som avholdes 7. september i Oslo. Der er vi i sluttspurten, og det åpnes for påmelding før ferieavviklingen starter for fullt. Vi er også i gang med planlegging av «Nasjonalt fagmøte på Lillehammer» i februar 2024. Vi håper vi skal få til et godt møte, både faglig og sosialt.

Faggruppen har også vært representert i Sentralt fagforum denne våren, og vil også være representert på NSFs Landsmøte i november.
Det har vært avholdt flere møter og kongresser i løpet av våren. I april ble ESGE Days avholdt i Dublin, og i mai ble SADE arrangert i vakre Bergen, hvor vi håper flere av dere fikk deltatt.
I oktober avholdes ESGENA/UEGW i København. Hele styret og redaktører reiser dit, og vi håper å møte flere av dere også der. Husk at dere kan søke kongresstøtte hos oss og hos NSF.
Ønsker alle våre medlemmer en nydelig sommer og god ferietid!
Hilsen
Julie Hellan Faggruppeleder NSF/FSG




Styremedlemmer
 Sonja Margrethe Eriksen Kasserer
Merethe Lie Seglem Programkomité
Caroline Dille Båtnes Sekretær
Marte Eide Jahnsen Programkomité
Julie Hellan Styreleder
Sonja Margrethe Eriksen Kasserer
Merethe Lie Seglem Programkomité
Caroline Dille Båtnes Sekretær
Marte Eide Jahnsen Programkomité
Julie Hellan Styreleder
Leder 7 GASTROSKOPET • 2/2023
Therese Rusten Nestleder
Langtidsoverlevelse etter levertransplantasjon for alkoholrelatert leversykdom i Norden
Leversykdom står for en stor andel av tapte leveår i Europa før 50 års alder og alkoholrelatert leversykdom (ALD) er den største bidragsyteren til dette (1, 2). For pasienter med sluttstadium ALD er levertransplantasjon eneste kurative behandling (3). De fleste transplantasjonsprogrammer setter strenge krav til pasienter med ALD med seks måneders avholdsperiode før de settes på venteliste for levertransplantasjon.
ALD er blant de vanligste indikasjonene for levertransplantasjon i Europa og Nord – Amerika (4, 5) og tidligere studier har vist god overlevelse de første fem årene etter transplantasjon (6). I dette arbeidet har vi systematisk analysert langtidsoverlevelsen i opptil 25 år etter transplantasjon for pasienter med ALD sammenlignet med en sammenligningsgruppe.
Pasienter
Pasienter med ALD og en sammenligningsgruppe som bestod av pasienter med ikke – viral, ikke – malign og ikke – akutt kronisk leversykdom som hadde blitt transplantert i de nordiske landene mellom 1982 og 2020 ble inkludert. 831 pasienter med ALD og 2979 pasienter i sammenligningsgruppen fylte disse kriteriene. Det var signifikante forskjeller mellom de to gruppene for blant annet alder, kjønn og kroppsmasseindeks. Estimert median oppfølgingstid var 9,1 år for pasienter med ALD (95 % CI 4,3 – 9,9 år) og 11,1 år for sammenligningsgruppen (95 % CI 10,6 – 11,6 år).
Redusert overlevelse
333 (40,1 %) av pasientene med ALD og 1010 (33,9 %) av pasientene i sammenligningsgruppen døde i løpet av oppfølgingsperioden. Totaloverlevelsen var redusert for pasienter med ALD sammenlignet med sammenligningsgruppen (p<0,001). Det ble ikke observert forskjell i overlevelsen de første fem årene etter transplantasjon (p=0,18). Stratifiserte analyser viste at forskjellen i langtidsoverlevelse
Referanser
1. Sheron N. Alcohol and liver disease in Europe – Simple measures have the potential to prevent tens of thousands of premature deaths. J Hepatol. 2016;64(4):957-67
2. Karlsen TH, Sheron N, Zelber-Sagi S, Carrieri P, Dusheiko G, Bugianesi E, et al. The EASL – Lancet Liver Comission: Protecting the next generation of Europeans against liver disease complications and premature mortality. Lancet. 2022;399(10319):61-116.
3. European Association for the Study of the Liver. EASL Clinical Practice Guidelines: Managment of alcohol-related liver disease. J Hepatol. 2018;69(1):154-81.
var til stede for både mannlige og kvinnelige pasienter, pasienter transplantert før og etter 2005 og ble observert i alle aldersgrupper bortsett fra hos pasienter over 60 år. Forskjellene i overlevelse var statistisk signifikant for pasienter som ble transplantert i Sverige, Danmark og Norge og viste en ikke – signifikant trend i Finland. Vi fant ingen forskjeller i dødsårsak mellom de to gruppene.
Faktorer som påvirker overlevelse
For pasientene med ALD fant vi at alder ved transplantasjon, år for transplantasjon og land der transplantasjonen ble utført var assosiert med redusert overlevelse etter transplantasjon. Dessverre hadde vi i denne studien ikke mulighet til å vurdere potensielle årsaksfaktorer som røyking før og etter transplantasjon, tilbakefall til skadelig alkoholforbruk og psykiske og somatiske komorbiditeter.
Behov for tett medisinsk oppfølging
Pasienter med ALD er en pasientgruppe med redusert langtidsoverlevelse sammenlignet med en ikke – viral, ikke – malign og ikke – akutt leversykdom etter transplantasjon. Forskjellen er til stede i de fleste undergrupper av pasienter, og understreker viktigheten av tett oppfølging av levertransplanterte pasienter med ALD med fokus på reduksjon av risikofaktorer for tidlig død.
Abstraktet gjengis med tillatelse fra forfatterne og styret i Norsk Gastroenterologisk Forening.
4. Adam R, Karam V, Delvart V, O` Grady J, Mirza D, Klempnauer J, et al. Evolution of indications and results of liver transplantation in Europe. A report from the European Liver Transplant Registry (ELTR). J Hepatol. 2012;57(3):675-88.
5. Kim WR, Lake JR, Smith JM, Schladt DP, Skeans MA, Noreen SM, et al. OPTN/ SRTR 2017 Annual Data Report: Liver Am J Transplant. 2019;19 Suppl 2:184-283.
6. Burra P, Senzolo M, Adam R, Delvart V, Karam v, Germani G, et al. Liver transplantation for alcoholic liver disease in Europe: A study from the ELTR (European Liver Transplant Registry). A, J Transplant. 2010;10(1):138-48
Thomas Bergsmark og Espen Melum. Seksjon for gastroenterologi, Rikshospitalet og Institutt for klinisk medisin, Universitetet i Oslo.
GASTROSKOPET • 2/2023 8 FAGLIG
Den første og eneste JAK-hemmeren godkjent for både
ULCERØS KOLITT
CROHNS SyKDOM
ULCERØS KOLITT1
1, 2
RINVOQ er indisert til behandling av voksne pasienter med moderat til alvorlig aktiv ulcerøs kolitt som har hatt utilstrekkelig respons, mistet respons eller var intolerante overfor enten konvensjonell behandling eller et biologisk legemiddel.
CROHNS SYKDOM1
RINVOQ er indisert til behandling av voksne pasienter med moderat til alvorlig aktiv Crohns sykdom som har hatt utilstrekkelig respons, mistet respons eller var intolerante overfor enten konvensjonell behandling eller et biologisk legemiddel.
RINVOQ viktig sikkerhetsinformasjon1
•Overfølsomhet overfor innholdsstoffene (se avsnitt 4.4 i SPC).
•Aktiv tuberkulose eller aktive alvorlige infeksjoner
Kontraindikasjoner
• Alvorlig nedsatt leverfunksjon.
•G raviditet (prevensjon under behandling, og minst 4 uker etter siste dose).
Amming Skal ikke brukes ved amming
Advarsler og forsiktighetsregler: RINVOQ bør kun brukes dersom ingen egnede behandlingsalternativer er tilgjengelige hos pasienter:
-6 5 år og eldre, -pasienter med tidligere aterosklerotisk kardiovaskulær sykdom eller andre kardiovaskulære risikofaktorer (slik som nåværende eller tidligere langtidsrøykere), -pasienter med risikofaktorer for malignitet (f.eks. nåværende malignitet eller tidligere malignitet).
Behandling skal ikke initieres ved:
1.Absolutt lymfocyttall (ALC) <0,5 x 10 9 celler/l. 2. Absolutt nøytrofiltall (ANC) <1 x 10 9 celler/l. 3. Hemoglobin (Hb)-nivå <8 g/dl.
Vanligste bivirkninger for ulcerøs kolitt og Crohns sykdom (≥4 % av pasientene)
Øvre luftveisinfeksjon (19,9 %), pyreksi (8,7 %), økt CPK i blodet (7,6 %), anemi (7,4 %), hodepine (6,6 %), akne (6,3 %), herpes zoster (6,1 %), nøytropeni (6,0 %), utslett (5,2 %), pneumoni (4,1 %), hyperkolesterolemi (4,0 %).
Vanligste alvorlige bivirkninger Alvorlige infeksjoner.
Interaksjoner Sterke CYP3A4-hemmere og induktorer: eksponeringen for upadacitinib henholdsvis øker og reduseres ved samtidig administrering.
Anbefalt

er 45 mg én gang daglig i 8 uker for ulcerøs kolitt, og i 12 uker for Crohns sykdom. Se SmPC for info. om forlenget induksjon og vurdering av seponering ved utilstrekkelig terapeutisk nytte Vedlikehold: Anbefalt vedlikeholdsdose er 15 mg eller 30 mg én gang daglig, basert på den enkelte pasientens tilstand, der den laveste effektive dosen bør brukes. 15 mg er anbefalt for de med høyere risiko for venøs tromboembolisme, alvorlige kardiovaskulære hendelser og malignitet. 30 mg kan vere egnet for noen pasienter, f.eks ved høy sykdomsbyrde og som ikke har økt risiko for de forrannevnte risikofaktorene. Eldre ≥ 65 år: Anbefalt vedlikeholdsdose er 15 mg én gang daglig. For utfyllende informasjon om dosering, inkudert dosering ved alvorlig nedsat t nyrefunksjon og samtidig bruk av CYP3A4hemmere, se SmPC.
Priser og pakninger: 15 mg x 28 stk. (blister) kr 9617,70. 15 mg x 98 stk. (blister) kr 33571,20. 30 mg x 28 stk. (blister) kr 19199,10. 45 mg x 28 stk. (blister) kr 28780,50.
Dette er et avtaleprodukt: RINVOQ er foreløpig ikke innført for indikasjonen ulcerøs kolitt. Forhandlinger pågår med Sykehusinnkjøp. RINVOQ er for indikasjonen Crohns sykdom fortsatt under metodevurdering.
For utfyllende informasjon om indikasjoner, dosering, kontraindikasjoner, forsiktighetsregler, bivirkninger, pris og refusjon, se Felleskatalogen.
Referanse: 1 . RINVOQ SmPC avsnitt 4.1, 4.2, 4.3, 4.4, 4.5, 4.6, 4.8, 5.1, sist oppdatert 12.04.2023. 2. Rinvoq SPC avsnitt 4.1 sist oppdatert 12.04.2023, Xeljanz SPC avsnitt
▼ NO-RNQG-220004 v3.0 mai 2023 AbbVie AS • Postboks 565 • 1327 Lysaker • Telefon +47 67 81 80 00. www.abbvie.no
OG
ulcerøs kolitt o g Cro
RINVOQ utvalgt produktinformasjon1 Dosering
hns sykdom: Induksjon:
induksjonsdose
4.1 sist oppdatert 10.03.2023, Jyseleca SPC avsnitt 4.1 sist oppdatert 17.03.2023, Olumiant SPC avsnitt 5.1 sist oppdatert 10.03.2023. Cibinqo SPC avsnitt 5.1 sist oppdatert 10.03.2023.
nY
1
INDIKASJON
Hvordan kan sykepleier bidra til mestring hos pasienter med IBD?

Forskning viser at IBD kan ha stor innflytelse på IBD-pasienters psykologiske velvære og livskvalitet (1). Til tross for økende forekomst av IBD på verdensbasis, er det fortsatt manglende kunnskap og forståelse om belastningen det kan være å leve med en slik sykdom (2).
Vi vet at det kroniske forløpet i sykdommen, fører til betydelig innvirkning på mange IBD-pasienters liv (3), og at de som blir rammet kan oppleve at sykdommen påvirker dagliglivet eller at livet i helhet endrer seg (4).
Sykdommen kan ha negativ innvirkning på både livskvalitet og psykologisk velvære (3, 5, 6,7, 8,9), og depresjon og fatigue sees ofte hos IBDpasienter (10). Sykdomssymptomene kan også bidra til frustrasjon, stress og maktesløshet (3,6, 11). Noen pasienter kan føle at dette er svakhetstegn eller føle seg misforstått, særlig fordi symptomene ikke er synlige. Dette kan igjen forsterke et helhetlig stress hos de som er rammet (6). IBD-pasienter vi møter i klinikken uttrykker ofte at fatigue, trøtthet og utmattelse kan bidra til sykdomsrelatert stress, og at usynligheten til sykdommen styrker dette ytterligere. Manglende forståelse eller aksept fra omgivelsene kan også føre til frustrasjon over at familiemedlemmer, venner eller kolleger tviler på deres tilstand (6).
Det å forsone seg med å ha IBD livet ut kan være vanskelig (3), og mestring av sykdommen utenfor helsevesenet blir derfor en viktig del av hverdagen. Pasientens evne og strategi til å mestre symptomer, behandling, og fysiske og psykiske konsekvenser av sykdommen, spiller en rolle i hvordan livet med IBD utarter (12). Å mestre kronisk sykdom som IBD, innebærer at pasientene må «finne mening i og tilpasse seg og endre livsførsel, samt takle de følelser som oppstår med det faktum at sykdommen ikke kan kureres» (7). IBD-pasienter uttrykker ofte et ønske om normalitet, men sier de har manglende evne å leve et normalt liv.
At vi sykepleiere har kjennskap til stressreaksjoner og hvordan skadevirkninger i lys
av sykdommen kan begrenses, er av betydning i pasientbehandlingen. Forebygging av unødig stress og det å fremme mestring hos pasienter blir derfor en viktig sykepleieroppgave (13). Mestring av eget liv kan være en sentral målsetning for mange pasienter med IBD. For at du som sykepleier skal kunne bidra til mestring av stress ved IBD er det nødvendig at du innehar eller tilegner deg kunnskap om sykdommen (13).
STRESS OG MESTRING
Medisinsk behandling bidrar til å dempe symptomer og forebygge komplikasjoner, men mestring og bedring over tid, forutsetter også at andre ressurser og løsninger blir tatt i bruk i kombinasjon med medisinsk behandling. Et viktig ledd i behandling og rehabilitering vil være å styrke og opprettholde livskvalitet hos pasientene (14).
For å gi god behandling, pleie og omsorg er det viktig at du som sykepleier blir kjent med pasientene og deres identitet. Det kan være vanskelig å gi god hjelp før man har erkjent hvem pasienten egentlig er, hva som er problemet, og hvilke tiltak hver enkelt pasient har behov for. Personsentrert helsearbeid, som bygger på pasientens egne erfaringer, ressurser og nettverk, vil bidra til å fremme identitet og verdighet (15). Vi sykepleiere bør ha som mål å hjelpe pasienten til å finne hensiktsmessige og virksomme mestringsstrategier.
INFORMASJON, HELSEKOMPETANSE OG SAMVALG Når helsesituasjonen endrer seg, blir livet annerledes. Pasienter kan muligvis ha behov for ny kunnskap, eller opparbeide seg nye ferdigheter, og kanskje må vaner eller tidligere livsstil endres. Som pasient kan man ha behov for informasjon, rådgivning, veiledning eller terapi. Støtte, råd, medfølelse, omsorg og empati fra sykepleier er stikkord i god behandling av IBD-pasienter (16).
GASTROSKOPET • 2/2023 10 FAGLIG
Anne Kari Løwquist
Helsefremmende arbeid innebærer blant annet å gi mestringsmuligheter, adgang til informasjon, og egne muligheter til å foreta sunne valg (17), og avhenger av god dialog og samhandling mellom helsepersonell og pasient (18). Samvalg er ofte sett i sammenheng med helsefremmede arbeid, og innebærer at pasienten, sammen med helsepersonell, medvirker til valg av for eksempel behandlingsmetode (19). For å kunne ta informerte valg må pasienten ha god informasjon om sykdom og behandlingsmetoder. Samvalg gir helsepersonell kunnskap om hva som er viktig for pasienten, og bidrar til behandling som tar hensyn til pasientens livssituasjon (19).
Pasienter med IBD har ofte et stort informasjonsbehov (20). Dette behovet kan handle om sykdommen, prognosen, bivirkninger av medisiner, kosthold og livsstil (9). Riktig og kvalitets sikret informasjon kan bidra til at pasienten får innsikt i, og oversikt over egen situasjon, noe som vil skape forutsigbarhet og mening (20). Forskning beskriver at pasienter som er blitt grundig informert kjenner seg tryggere i sykdommen, og føler seg sett og hørt (18). På den annen side er det viktig at sykepleier skiller mellom tilgjengeliggjøring av informasjon og tilbud om opplæring, og pasientens særskilte kunnskapsbehov (9). Et generelt tilbud om informasjon vil nødvendigvis ikke bidra til mestring på lik linje med informasjon pasienten direkte har etterspurt. Det er likevel viktig at pasienter får tilbud om generell informasjon, og at den er tilgjengelig Informasjon er altså viktig for at pasienten skal kunne foreta selvstendige beslutninger i forhold til sykdommen. De av pasientene som ikke har blitt tilstrekkelig informert, uttrykker større vanskeligheter rundt det å være beslutningstager i forhold til sykdommen. Jo mer de vet, jo lettere er det å ta avgjørelser som gjør dem bedre rustet

til å leve med IBD. Pasienter som vet mye om sin sykdom, erfarer at de håndterer sykdommen sin bedre. De som er godt informert har større sannsynlighet for å utvikle bedre mestringsstrategier (5,8).
KOMMUNIKASJON MED PASIENTEN
Mange pasienter med kronisk sykdom vil få et livslangt forhold til helsevesenet og de ansatte som behandler dem. Kommunikasjon er en viktig egenskap for sykepleiere, og spiller en betydelig rolle i møtet med pasienter og deres behov (16). En kan anta at for at pasientene skal oppleve mestring bør relasjonen til sykepleieren være god. At relasjonen mellom sykepleier og pasient er bygd på tillit, respekt og felles forståelse, er en viktig forutsetning for god helsekommunikasjon.
For at sykepleier skal kunne få god kontakt med pasienten er det viktig «å se pasienten bak diagnosen». Til tross for at IBD-pasienter har mange tilsvarende symptomer kan disse oppleves forskjellig fra pasient til pasient. Derfor må sykepleiere sørge for individuell tilnærming til pasienten og forståelse for deres situasjon. Dette synliggjøres i god kommunikasjon, individuelt tilpasset omsorg og informasjon, samt formidling av kunnskap.
Forskning har vist at pasienter ønsker økt forståelse med tanke på de begrensningene de lever med, og at de har behov for kunnskap om sykdommen (2, 9). Pasienter vektlegger at sykepleiere bør kunne lytte, blant annet for å kartlegge behov og bidra til at de får økt forståelse for sin sykdom. Ved å sette seg inn i pasientens største bekymringer i forbindelse med sykdommen, samt forstå hvilken rolle sykdommen spiller i den enkelte pasients liv vil du som sykepleier kunne
GASTROSKOPET • 2/2023 11
kartlegge pasientens evne til mestring (16). Pasientenes spørsmål, bekymringer og tanker, bør være rettesnor for hvilket tema som blir snakket og informert om, og behandlingen bør være tilrettelagt pasientenes forutsetninger. Ved å etterkomme pasientens behov kan vi sykepleiere styrke pasientenes positive identitet og selvfølelse, ved for eksempel å avdekke og oppmuntre til gjøremål som gir pasienten en opplevelse av mestring (22). Målet er at pasienten skal mestre livet med IBD bedre, og bli selvhjulpen i de utfordringene det sykdomsrelaterte stresset påfører dem.
KILDER
1. Mc Combie, A., Swaminathan, A., Mulder, R., Framton, C., Kortlever, T., and Gearry R. (2016). The IBD-Cope:A new instrument for Measuring Coping in Inflammatory Bowel Disease Patients. Journal of Crohns and Colitis, 2016, 678-969.doi.10.1093/ecco-jcc/jjw028
2. Sykes, D.N., Fletcher, P.C. & Schneider M.A. (2015) Balancing my disease: women´s perspectives of living with inflammatory bowel disease. Journal of Clinical Nursing. 24, 2133–2142, doi: 10.1111/jocn.12785
3. Devlen, J., Beusterien, K. Yen, L., Ahmed, A., Cheifetz, A.S. & Moss, A.C. (2014). The Burden of Inflammatory Bowel Disease: A Patient-Reported Qualitative Analysis and Development of a Conceptual Model. Inflamm Bowel Dis. 2014 March; 20(3): 545–552 doi:10.1097/01. MIB.0000440983.86659.81.
4. Gjengedal E. & Hanestad B. (2007). Om kronisk sykdom. I Hanestad (Red.), Å leve med kronisk sykdom, en varig kursendring. (10-26). (2. utg.) Oslo: Cappelen Forlag 10. Grimstad, T. & Norheim, (2016). Fatigue in inflammatory bowel disease. Tidsskrift for denNorske Legeforening nr. 20, 2016, 136 1721-5
5. Moradkhani, A., Kerwin, L., Dudey-Brown, S., & Tabibian, J.H. (2011). DiseaseSpecific Knowledge, Coping, and Adherence in Patients with Inflammatory Bowel Disease. Dig Dis Sci 56:2972–2977 DOI 10.1007/s10620-011-1714-y
6. Kemp, K., Grifths, J. & Lovell, K. (2012). Understanding the health and social care needs of people living with IBD: A meta-synthesis of the evidence. World J Gastroenterol November 21; 18(43): 6240-6249 doi:10.3748/wjg.v18. i43.6240
7. Opheim, R., Fagermoen, M.S.,Jelsness-Jørgensen, L-P, Bernklev, T. and Moum B. (2014). Sense og Coherence in Patients with inflammatory Bowel Disease. Gastroenterology Research and Practice. Volume 2014, Article ID 989038, 9 pages http://dx.doi.org/10.1155/2014/989038
Pasientrettighetsloven. (1999). Lov om pasient- og brukerrettigheter (pasientrettigshetloven) Hentet fra: https://lovdata.no/dokument/NL/ lov/1999- 07-02-63
8. van Erp, S.J.H, Brakenhoff, L.K.M.P, Vollmann, M., van der Heijde, D., Veenendaal, R.A., Fidder,…& Scharloo, M. (2017). Illness Perceptions and Outcomes in Patients with Inflammatory Bowel Disease: Is Coping a Mediator? Int. J. Behav. Med, 2017, 24.205-214. DOI 10.0007/ s12529-016-9599-y
9. Lesnovska, K.P., Börjeson,S. Hjortswang, H., & Frisman, G.H. What do patients need to know? ( 2013). Living with inflammatory bowel disease. Journal of Clinical Nursing, 23, 1718–1725, doi: 10.1111/jocn.12321
For å oppsummere: Sykepleiere i kontakt med IBD-pasienter kan spille en viktig rolle med tanke på hvordan de mestrer den uforutsigbare sykdommen. Det er viktig at du som sykepleier anerkjenner uforutsigbarheten i sykdommen, og kjenner til det sykdomsrelaterte stresset pasientene dine opplever. Du bør gjenkjenne den enkelte pasientens behov for omsorg, støtte, kunnskap og informasjon. Sykepleien du gir bør være individuelt tilpasset dersom målet med behandlingen er å bidra til å forbedre hverdagen til pasientene og samtidig styrke deres mestringsstrategier. Ved bruk av gjensidig anerkjennelse, kontinuitet i omsorg, erfaring, kunnskap og relevant informasjon kan du som sykepleier bidra til økt mestring av sykdomsrelatert stress hos dine IBD-pasienter.
10. Grimstad, T. & Norheim, (2016). Fatigue in inflammatory bowel disease. Tidsskrift for denNorske Legeforening nr. 20, 2016, 136 1721-5
11. Cooper J.M., Collier, J., James V., Hawkey, C.J. Beliefs about personal control and self management in 30–40 year olds living with Inflammatory Bowel Disease: A qualitative study”. International Journal of Nursing Studies 47 (2010) 1500–1509 doi:10.1016/j.ijnurstu.2010.05.008
12. Barlow, C., Cooke, D., Mulligan, K., Beck, E. & Newman S. (2010). A Critical Review of Self-Management and Educational Interventions in Inflammatory Bowel Disease. Gastroenterology Nursing, 2010. Vol.33, no1 11-18
13. Kristoffersen, N. J. (2015). ”Stress og mestring”. I Skaug (Red.) Grunnleggende Sykepleie Bind 3, 2. utg. 131- 196. Oslo: Gyldendal Akademisk
14. Heggdal, K. (2008) Kroppskunnskaping, Pasienten som ekspert i helsefremmende prosesser. (1. utg.) Oslo: Gyldendal Akademisk
15. Ingstad, K. (2013). Sosiologi i sykepleie og helsearbeid: Oslo: Gyldendal akademisk *Jacobsen, D., Kjeldsen S.E, Ingvalsen, B., Buanes, T. og Røise, O. (2010). Sykdomslære. Oslo: Gyldendal Akademiske
16. O’ Connor, M., Bager P., Duncan J., Gaarenstroom J., Younge L., Détré P.,…van de Woude, C.J. ( 2013). N-ECCO Consensus statements on European nursing roles in caring for patients with Crohn´s disease or ulcerative colitis. Journal of Crohn´s and Colitis (2013) 7, 744-764 http://dx.doi.org/10.1016/j. crohns.2013.06.004
17. WHO. (1986). The Ottawa Charter for health promotion. Retrieved from Geneve:
18. Hovde, R., & Smedsrød, M. (2019). Helsefremmende tilnærming. Retrieved from http://mestringforalle.no/helsefremmende-tilnaerming/
19. Helse-og Omsorgsdepartementet. (2019). Strategi for å øke helsekompetansen i befolkningen 2019- 2023. Retrieved from https://www.regjeringen. no/no/dokumenter/strategi-for-a-oke- helsekompetansen-i-befolkningen-2019-2023/id2644707/
20. Eide, H & Eide, T. (2014). Kommunikasjon i relasjoner – samhandling, konfliktløsning, etikk. (2.utg) Oslo: Gyldendal Akademisk
21. Larsson, K., Lööf L., & Nordin K. ( 2016). Stress, coping and support needs of patients with ulcerative colitis or Crohn’s disease: a qualitative descriptive study. Journal of Clinical Nursing, 2016. 26, 648–657, doi: 10.1111/ jocn.13581
22 Berge, T. & Fjerstad, E. (2016). Lev godt med sykdom (1. utg.) Oslo: Gyldendal Akademisk
Ved bruk av gjensidig anerkjennelse, kontinuitet i omsorg, erfaring, kunnskap og relevant informasjon kan du som sykepleier bidra til økt mestring av sykdomsrelatert stress hos dine IBD-pasienter.
GASTROSKOPET • 2/2023 12 FAGLIG
VELPRØVD. ANVENDELIG. ETABLERT.
metex® 7,5-30 mg injeksjonsvæske, oppløsning i ferdigfylt penn (metotreksat)

Indikasjoner: metex® ferdigfylt penn er indisert til behandling av aktiv revmatoid artritt hos voksne pasienter, polyartrittiske former av alvorlig, aktiv, juvenil idiopatisk artritt, hvor respons på ikke-steroide antiinflammatoriske legemidler (NSAIDs) ikke har vært adekvat, moderat til alvorlig psoriasis hos voksne pasienter som er kandidater for systemisk behandling, samt kraftig psoriasisartritt hos voksne og mild til moderat Crohns sykdom, enten alene eller i kombinasjon med kortikosteroider, hos voksne pasienter som ikke reagerer på behandling eller som er intolerante overfor tiopuriner. Dosering: metex® ferdigfylt penn skal injiseres én gang per. uke. Bivirkninger: De mest relevante bivirkningene er hemming av det hematopoetiske system, samt gastrointestinale sykdommer. Pakningsstørrelser:



Ferdigfylte penner som inneholder 0,15 ml (7,5 mg), 0,2 ml (10 mg), 0,25 ml (12,5 mg), 0,3 ml (15 mg), 0,35 ml (17,5 mg), 0,4 ml (20 mg), 0,45 ml (22,5 mg), 0,5 ml (25 mg) eller 0,6 ml (30 mg) oppløsning, er tilgjengelige i pakninger på 1 og 6 ferdigfylte penner. ATC-kode: L04AX03. SPC Oppdateringsdato: 25.03.2022. 1) Preparatomtale, metex® 7,5-30 mg injeksjonsvæske, oppløsning i ferdigfylt penn (metotreksat), 2022-03-25 info@medac.no | www.medac.no NO 302/052023 Konsentrasjon 50 mg/ml1 Lite injeksjonsvolum1 Maks 5 sek injeksjonstid1 7,5 mg 0,15 ml 12,5 mg 10 mg 15 mg 17,5 mg 20 mg 22,5 mg 25 mg 30 mg 0,20 ml 0,25 ml 0,30 ml 0,35 ml 0,40 ml 0,45 ml 0,50 ml 0,60 ml Avtale møte? Skann QR-koden eller kontakt oss på a.persia@medac.no eller +47 97 54 98 11
Kvalitetsforbedring av informasjon til pasienter som har vært til koloskopi/endoskopisk behandling.


Bakgrunn: Endoskopiteamet ble startet på bakgrunn av tilbakemeldinger hentet ut fra Gastronet, (ett nasjonalt kvalitetsregister for koloskopi). En av områdene vi scoret lavt på var informasjon etter koloskopi. Bare 82% av pasientene mente at de hadde fått god nok informasjon etter koloskopi, noe som er nest dårligst av samtlige gastrolabber i landet. Vi ønsket å se på muligheter til å kunne forbedre dette.
Materiale og metode: Vi benyttet oss av Forbedringsmodellen som er en enkel og anerkjent metode for å planlegge og gjennomføre systematisk forbedringsarbeid. Vi hadde en tverrfaglig arbeidsgruppe, sammensatt av leger, sykepleiere og sekretærer.
Funn: Ut ifra problemstillingen ble det indentifisert 4 mulige årsaker til at vi scoret så lavt; Mye sedativa; pasientene glemmer infoen som er gitt. Mangel på lokaler til å ha pasientsamtaler etter endt undersøkelse. (overvåkingsrom der 4-5 andre pasienter ligger) Legene har ett stramt program og liten tid til å informere tilstrekkelig. Mangel på skriftlig informasjon. (vi hadde ett veldig enkelt skjema som ble lite brukt).

Vi startet med å revidere innkallingsbrevet til koloskopi og vi så på arbeidsflyten under koloskopiundersøkelsen. Deretter utarbeidet vi et mer detaljert, standardisert skjema, som pasienten får med seg etter undersøkelsen. Dette laget vi etter inspirasjon fra Sahlgrenska sykehus sitt infoskriv, tilpasset lokale forhold. Etter å ha laget selve informasjonsskjemaet, som kan brukes på alle typer undersøkelser, ble det sendt til høring ved både kirurgiske og medisinske overleger. Reviderte dette etter tilbakemeldinger fra de ulike partene. Deretter ble alle sykepleierne og legene på avdelingen informert ved leder at dette nå skulle implementeres.
Konklusjon: Vi har lært at informasjon glipper mer enn man tror. Man tenker at pasienten ved mange tilfeller er godt nok informert ved muntlig informasjon, men dette viser seg at ikke er tilfelle. Inntrykket fra legene og sykepleierne er at pasientene virker mer fornøyd med å ha ett skriftlig skjema der det står f.eks. når de kan spise, info om videre behandling, medisinering og videre avtaler, samt ett telefonnummer å ringe dersom det skulle oppstå noe akutt første døgn. Det har også vist seg å være ett godt informasjonsskjema oss sykepleierne imellom. I løpet av 2023 vil vi få en ny score fra Gastronet som vil vise om tiltaket virker
etter hensikten.
Inger-Lise Moe, ass.avd spl. Medisinsk undersøkelse, Gro Vigdis Børve, sykepleier Medisinsk undersøkelse, Dag Olav Langeland Gastrosykepleier, Medisinsk undersøkelse. Medisinsk Klinikk, Seksjon for fordøyelsessykdommer, Haukeland Universitetssykehus
PDSA metode Pasientinformasjon GASTROSKOPET • 2/2023 14 FAGLIG
Inger-Lise Moe
TID FOR
Entyvio er indisert til voksne med moderat til alvorlig aktiv ulcerøs kolitt eller Crohns sykdom som har hatt utilstrekkelig respons, mistet respons eller som var intolerante ovenfor konvensjonell behandling eller en TNFα-antagonist. Samt til voksne med moderat til alvorlig aktiv kronisk pouchitt som har gjennomgått proktokolektomi og bekkenreservoarkirurgi for ulcerøs kolitt med utilstrekkelig respons eller mistet respons på antibiotikabehandling1
SIKKERHET
Opptil 9 års sikkerhetsdata på IBD-pasienter2
GEMINI long-term safety (LTS) med 2243 pasienter med Entyvio-behandling viste:
• Lav forekomst av alvorlige og opportunistiske infeksjoner
• Ingen identifiserte tilfeller av PML (progressiv multifokal leukoencefalopati) blant pasienter behandlet med vedolizumab i de kliniske studiene.
• Infusjonsrelaterte reaksjoner forekom hos ≤5 % av pasientene
• Malignitetsforekomst var på samme nivå som for den generelle IBD-populasjonen
UTVALGT PRODUKT- OG SIKKERHETSINFORMASJON 1
Entyvio (vedolizumab)

Injeksjonsvæske, oppløsning i ferdigfylt penn 108 mg
Pulver til konsentrat til infusjonsvæske, oppløsning 300 mg
Sikkerhetsinformasjon:
• Kontraindikasjoner: Aktive alvorlige infeksjoner som tuberkulose, sepsis, cytomegalovirus, listeriose og opportunistiske infeksjoner som progressiv multifokal leukoencefalopati (PML).
• Forsiktighetsregler: Intravenøs vedolizumab skal kun administreres av helsepersonell med tilgang på utstyr for å handtere akutte overfølsomhetsreaksjoner inklusiv anafylaksi.
• Interaksjoner: Levende vaksiner, særlig levende orale vaksiner, skal brukes med forsiktighet.
• Graviditet og amming: Bruk under graviditet bør unngås, med mindre nytten klart oppveier potensiell risiko for mor og foster. Vedolizumab er påvist i human morsmelk, fordel av behandling for mor og potensiell risiko for spedbarnet skal vurderes.
• Hyppigst rapporterte bivirkninger: Infeksjoner (som nasofaryngitt, øvre luftveisinfeksjon, bronkitt, influensa og sinusitt), hodepine, kvalme, feber, fatigue, hoste, artralgi og reaksjoner på injeksjonsstedet (s.c. administrasjon).
Dosering: Intravenøs (300mg). Ulcerøs kolitt: 300 mg ved uke 0, 2 og 6, deretter hver 8. uke. Fortsettelse revurderes nøye hos pasienter som ikke viser effekt innen uke 10. Noen pasienter med redusert respons kan ha nytte av en økning i doseringsfrekvens til 300 mg hver 4. uke. Crohns sykdom: 300 mg ved uke 0, 2 og 6, deretter hver 8. uke. Pasienter uten respons kan ha nytte av en dose ved uke 10. Fortsett behandling hver 8. uke fra uke 14 hos responderende pasienter. Noen pasienter med redusert respons kan ha nytte av økt doseringsfrekvens til 300 mg hver 4. uke. Pouchitt: 300 mg ved uke 0, 2 og 6 og deretter hver 8. uke. Bør initieres parallelt med standardbehandling av antibiotika. Dersom ingen behandlingsfordel observeres innen 14 uker, skal seponering vurderes. Subkutan (108 mg): Etter god opplæring i s.c. injeksjonsteknikk kan en pasient eller omsorgsperson injisere s.c. hvis dette er hensiktsmessig. Ulcerøs kolitt og Crohns sykdom: Anbefalt vedlikeholdsbehandling, etter minst 2 i.v. infusjoner, er 108 mg annenhver uke. Den første dosen skal administreres i stedet for neste planlagte i.v. infusjon og deretter annenhver uke.
Pakninger, priser og refusjon: Pulver til konsentrat til infusjonsvæske: 20 ml (hettegl.) kr 27688,90. Injeksjonsvæske, oppløsning i ferdigfylt penn: 1 stk. (ferdigfylt penn) kr 6881,40. 2 stk. (ferdigfylt penn) kr 13726,60. 6 stk. (ferdigfylt penn) kr 41107,30. H-resept. Besluttet innført av Beslutningsforum 16.11.2015. Inngår i TNF BIO anbefalinger 2023-2024. Reseptgruppe: C.
For fullstendig preparatomtale av Entyvio, se SPC. www.legemiddelsok.no
REFERANSER
1. Entyvio (vedolizumab) SPC (31.01.22) avsnitt 3, 4.1-4.6, 4.8 og 5.1.
2. Loftus E V, Feagan B G, Panaccione R, et al. Long-term safety of vedolizumab for inflammatory bowel disease. Aliment Pharmacol Ther. 2020:52(8): 1353–1365

Takeda AS • Postboks 205 • 1372 Asker • Tlf. 800 800 30 • www.takeda.no • C-APROM/NO/ENTY/0783/14204 • Utarbeidet februar 2023
9
ÅR
ECCO Congress 2023

I mars var 6754 personer med interesse for inflammatorisk tarmsykdom (IBD) samlet på ECCO-kongressen i København.
European Crohn’s and Colitis Organisation Kongressen arrangeres av European Crohn’s and Colitis Organisation (ECCO). Dette er en ideell medisinsk organisasjon som ble grunnlagt i 2001. ECCO er i dag verdens største IBD-organisasjon med over 4000 individuelle medlemmer. Det overordnede målet til ECCO er å forbedre behandlingen av pasienter med IBD gjennom blant annet utvikling av retningslinjer, utdanning og forskning. ECCO Guidelines er retningslinjer som har blitt standardreferanser for IBD-behandling i Europa, men også andre steder i verden. N-ECCO eller «Nurses of IBD» er et internasjonalt nettverk for IBD-sykepleiere. De har blant annet utarbeidet egne retningslinjer for IBD-sykepleiere. N-ECCO tilbyr også utdanning og nettverksmuligheter gjennom N-ECCO School, N-ECCO Network Meeting, N-ECCO Research Forum, podcaster og e-læring. Både N-ECCO School og
N-ECCO Network Meeting arrangeres i forbindelse med den årlige ECCO-kongressen. På kongressen får man en unik mulighet til å opparbeide seg kunnskap, samt få informasjon om den nyeste forskningen innen IBD.
Scientific Programme
Det vitenskapelige programmet på årets ECCOkongress var strukturert rundt temaet «Sequencing in IBD». Det kommer stadig flere behandlingsformer for IBD, spesielt medikamentell behandling. Etter hvert som behandlingsalternativene øker, er det også økende behov for kunnskap slik at man kan gi pasienten optimal behandling. Det første foredraget på årets ECCO-kongress fokuserte derfor på behandlingssekvensering ved moderat til alvorlig Ulcerøs kolitt (UC) og Crohns sykdom (CD). Det var også diskusjoner rundt bedre bruk av
 Maren Josefine Kvarsnes
Maren Josefine Kvarsnes
NYTT FRA GASTROMILJØET 16 GASTROSKOPET • 2/2023
Kongressen ble avholdt fysisk for første gang på to år grunnet pandemien. Årets tema var derfor “Let’s get physical”.
tilgjengelige medikamenter, biotilsvarende legemidler og persontilpasset behandling. Diagnostisering og behandling av IBD krever en livslang, tverrfaglig tilnærming med blant annet lege, kirurg, radiolog, sykepleier og klinisk ernæringsfysiolog. Selv pasienter som er i remisjon kan ha plager i form av magesmerter og diare. Dette skyldes ofte dysbiose, altså en ubalanse i tarmfloraen. Disse plagene øker sannsynligheten for hyppige konsultasjoner og gjentatte undersøkelser. Dette resulterer i en svekkelse av livskvalitet, på lik linje med aktiv inflammasjon. Det er derfor viktig at man forsøker å behandle dysbiose ved for eksempel å henvise pasienten til klinisk ernæringsfysiolog. Endoskopi har lenge vært et viktig verktøy for diagnostisering og evaluering av behandlingsrespons ved IBD. Det utvikles stadig nye endoskopiske teknikker slik at man kan vurdere endoskopisk og histologisk remisjon, samt behandlingsrespons. Bruken av kunstig intelligens ved endoskopi har potensiale til å revolusjonere diagnostisering og behandling av IBD.

N-ECCO School
N-ECCO School er et grunnleggende kurs i IBD for sykepleiere. Målet med kurset er å
forbedre sykepleierutdanningen i hele Europa. I år fikk tre norske sykepleiere muligheten til å delta. N-ECCO School arrangeres dagen før den offisielle åpningen av kongressen. Dagen består av foredrag og workshops fra sykepleiere, gastroenterologer og kliniske ernæringsfysiologer. Temaene består blant annet av anatomi, fysiologi, kirurgi, medikamentell behandling, ernæring og sykepleiers rolle.


N-ECCO Network Meeting
N-ECCO Network Meeting er et nettverksmøte for IBD-sykepleiere. Hensikten med møtet er både undervisning og nettverksbygging. Mange norske sykepleiere deltok på årets møte. N-ECCO Network Meeting arrangeres på kongressens første dag. Dagen består av foredrag fra blant annet sykepleiere, gastroenterologer og gastrokirurger. Temaene ved årets møte var blant annet kvalifikasjoner og opplæring av IBD-sykepleiere, hvordan IBD påvirker hele familien, bruk av videokonsultasjoner, nye medikamenter, kirurgi og seksualitet. Dagen ble avsluttet med en paneldiskusjon om IBD, psykososial trivsel og pasientstøtte.
 Fra en av foredragene på N-ECCO School.
Victoria Mann fra Lovisenberg Diakonale Sykehus var en av sykepleierne som deltok på årets N-ECCO School.
Fra utstillingen til industrien.
Fra en av foredragene på N-ECCO School.
Victoria Mann fra Lovisenberg Diakonale Sykehus var en av sykepleierne som deltok på årets N-ECCO School.
Fra utstillingen til industrien.
17 GASTROSKOPET • 2/2023
Fra «ECCO interaction: Hearts and Minds».


Nettverk for leverinteresserte sykepleiere
Den 9.mai var det første nettverkssamling for leverinteresserte sykepleiere hvor Norgine sammen med styringsgruppen for nettverket hadde laget et spennende og innholdsrikt program for dagen. Det var et dypdykk som omhandlet alt fra anatomien og fysiologien til leveren, til behandling, oppfølgning i ulike former og levertransplantasjon. Her kommer et kortfattet referat fra dagen.
Behandling av kronisk og akutt leversykdom
Hans Lannerstedt, overlege ved gastromedisinsk avdeling ved Lovisenberg Diakonale Sykehus.
Oppsummering
- Avansert leversykdom er en systemsykdom som affiserer hele organismen; hjernen, nyrene, muskelfunksjon, hjertet og sirkulasjonen med lavt blodtrykk og høy puls, lungefunksjon, ernæring, koagulasjon m.m.
- Det er fortsatt ingen medisin mot avansert leversykdom. Vi har medisin for noen av de underliggende faktorene. Vår oppgave er å informere og utdanne pasienten, og hjelpe dem å forebygge forverringer og komplikasjoner.

- Kompenserte pasienter kan klare seg lenge uten komplikasjoner, så det gjelder å unngå dekompenseringer.
- Kunnskapsrike sykepleiere er en svært viktig ressurs som bør brukes strategisk og i større grad enn det som er tilfellet nå, både på sengepost og poliklinikker.
- Akutt leversvikt er svært alvorlig, men en potensielt reversibel tilstand.
- Hyperakutt leversvikt er dramatisk, men ofte god prognose.
- Subakutt leversvikt, det vil si en kronisk leversvikt i bunn, med en akutt leversvikt, går som oftest dårlig.
- All intensivbehandling er egentlig en «bro» for pasienten, enten for at leveren skal hente seg inn, eller at pasienten kan få en levertransplantasjon.
- Tett monitorering av pasienten ved akutt leversvikt, for å vurdere behov av overflytning for transplantasjon eller hemofiltrasjon
- INR, nyrefunksjon, syre/base status og encefalopati er de viktigste prognostiske markørene.
19 GASTROSKOPET • 2/2023
Utredning til levertranplantasjon, sykepleie i ventetiden og etter levertransplantasjon
Mari B. Skage, Fagutviklingssykepleier Oslo Universitetssykehus, Rikshospitalet.
- Første levertransplantasjon i Norge ble utført i 1984, og siden det er det utført over 1500 transplantasjoner.
- +/- 100 transplantasjoner i året.
- PSC, HCC og alkohol er de vanligste årsakene til levertransplantasjon.
- Utredningen kan kreve flere innleggelser ved kronisk leversvikt, ca 1 uke til sammen
- Ventetiden etter at de er satt på venteliste varierer fra timer til 1 år +
- Sykepleie til pasienter i ventetiden og etter transplantasjon handler mye om oppfølgning av undersøkelser og undervisning om eventuelle komplikasjoner, og hvordan ta vare på sitt nye organ.
Ernæring til pasienter med avansert leversykdom
Mina Marie Authen, Klinisk Ernærings Fysiolog Oslo Universitetssykehus.
- Velkjent at ernæring har en sentral rolle i behandling av pasienter med leversykdom. Det er stor variasjon i prevalens av underernæring hos pasientgruppen: 5-92%.
- Symptomer fra leversykdom som ascites og ødemer kan maskere underernæring, og nedsatt ernæring kan gi komplikasjoner.
- Vanlige årsaker til underernæring
o Redusert næringsinntak:
§ Redusert appetitt: restriktive dietter, smaksendringer, pro inflammatoriske cytokiner
§ Kvalme, tidlig metthet: ascites, gastroparese, intestinal dysmotilitet
§ Faste: flere innleggelser, prosedyrer, GI-blødning
o Redusert absorbsjon:
§ Fordøyelsesforstyrrelser: pankreasinsuffisiens ved alkoholmisbruk og/eller kolestase, portal hypertensjon
§ Bakteriell overvekst: intestinal dysmotilitet
§ Diare: redusert transittid, medikamenter (feks lakserende, antibiotika).
o Metabolske forstyrrelser
§ Proteinkatabolisme, inkl økt tap: redusert proteinsyntese, økt proteinnedbrytning, blødning, ascitestapping, proteintapende enteropati
§ Insulinresistens: hyperinsulinemi, mindre glykogenlagre, redusert glykogenolyse (en natt faste for en frisk person tilsvarer tre dager faste for en pasient med levercirrhose).
§ Økt fettforbrenning: Økt lipidoksidering à fett brukes som alternativ energikilde til karbohydrater.
Lene Z. Nilsen og Annette Ranum, sykepleiere ved sykehuset Østfold, og Marte Vangen og Synne Langemo, sykepleiere ved Akershus Universitetssykehus hadde en fin gjennomgang av hvordan sykepleiedrevet leverpoliklinikk blir drevet på de ulike sykehusene. Foredrag om sykepleiedrevet leverpoliklinikk ble trykket i Gastroskopet i fjor, og er derfor utelatt her.
NYTT FRA GASTROMILJØET 20 GASTROSKOPET • 2/2023
Kunnskapsrike sykepleiere er en svært viktig ressurs som bør brukes strategisk og i større grad enn det som er tilfellet nå, både på sengepost og poliklinikker.
Å fastslå en HE diagnose kan være en utfordring og gjøres ofte gjennom utelukkelse1
Screening for HE kan gjøres med animal naming test (ANT). Diagnosen covert (skjult) encefalopati kan settes med psykometriske tester (PSE-test), mens overt (synlig) HE er observerbar1
Viktig med tidlig diagnose av Minimal HE/Covert HE 2
• Kan forutsi fremtidig Overt HE 2,3
• HE-pasienter kan ha dårlig livskvalitet 4
• Pasienter med tidligere HE hadde en betydelig høyere belastning på deres omsorgspersoner, med spesifikke effekter på planlegging, følelsen av innestengthet og den personlige helsen5
Referanser:
1. Nationellt vårdprogram för levercirros 2022. www.svenskgastroenterologi.se.
2. A Das, R K Dhiman, V A Saraswat et al. Prevalence and natural history of subclinical hepatic encephalopathy in cirrhosis. J of Gastro. and Hepa. 2001;16, 531–535. 3. M Romero-Gómez, F Boza, M S García-Valdecasas et al. Subclinical Hepatic Encephalopathy Predicts the Development of Overt Hepatic Encephalopathy. Am J Gastroenterol. 2001;96:2718–23. 4. J S Bajaj. Minimal hepatic encephalopathy matters in daily life. World J Gastroenterol. 2008;14:3609–15. 5. J S Bajaj, J B Wade, D P Gibson et al. The Multi-Dimensional Burden of Cirrhosis and Hepatic Encephalopathy on Patients and Caregivers. Am J Gastroenterol. 2011;106:1646–53.

XIFAXAN® 550 mg tabletter, filmdrasjerte. Virkestoffer: Rifaksimin. Indikasjoner: Indisert for reduksjon av tilbakevendende episoder av manifest hepatisk encefalopati hos pasienter ≥ 18 år. Dosering: Anbefalt dose: 550 mg to ganger daglig som langtidsbehandling. Kontraindikasjoner: Overfølsomhet overfor rifaksimin, rifamycinderivater eller overfor ett eller flere av hjelpestoffene. Tilfeller av tarmobstruksjon. Advarsler og forsiktighetsregler: En potensiell forbindelse mellom rifaksiminbehandling og Clostridium difficileassosiert diaré og pseudomembranøs kolitt kan ikke utelukkes. Samtidig administrasjon av rifaksimin og andre rifamyciner anbefales ikke. Rifaksimin kan forårsake rødfarging av urinen. Nedsatt leverfunksjon: brukes med forsiktighet til pasienter med kraftig nedsatt leverfunksjon (Child-Pugh C) og hos pasienter med MELD-skår (Model for End-Stage Liver Disease) > 25. Forsiktighet utvises hos pasienter med nedsatt nyrefunksjon. Forsiktighet må utvises når samtidig bruk av rifaksimin og en P-glykoproteinhemmer, som ciklosporin, er nødvendig. Rifaksimin inneholder mindre enn
1 mmol natrium (23 mg) per tablett, og er så godt som “natriumfritt”. Bivirkninger: Vanlige: Depresjon, svimmelhet, hodepine, dyspné, smerter i øvre del av magen, abdominal distensjon, diaré, kvalme, oppkast, ascites, utslett, pruritusm, muskelspasmer, artralgi, perifert ødem. Interaksjoner: Hos pasienter med nedsatt leverfunksjon kan det ikke utelukkes at rifaksimin kan redusere eksponeringen for samtidig administrerte CYP3A4-substrater (f.eks. warfarin, antiepileptika, antiarytmika, orale antikonsepsjonsmidler) på grunn av den høyere systemiske eksponeringen sammenlignet med hos friske frivillige. Både økning og senkning i INR har blitt rapportert hos pasienter som fortsatte med warfarin og forskrevet rifaksimin. Dersom koadministrering er nødvendig, bør INR monitorers nøye både når rifaksimin er tillagt og ved eventuell seponering av rifaksimin. Det kan være nødvendig å justere dosen av orale antikoagulanter. En in vitro-studie antydet at rifaksimin er et moderat substrat av P-glykoprotein (P-gp) og metaboliseres av CYP3A4. Graviditet/Amming/ Fertilitet: Graviditet: Som et forsiktighetstiltak er det
anbefalt å unngå bruk av rifaksimin under graviditet. Amming: Ukjent om rifaksimin/metabolitter blir skilt ut i morsmelk. En risiko for barn som ammes, kan ikke utelukkes. Tatt i betraktning fordelene av amming for barnet og fordelene av behandling for moren, må det tas en beslutning om ammingen skal opphøre eller om behandlingen med rifaksimin skal avsluttes/avstås fra. Fertilitet: Dyrestudier indikerer ingen direkte eller indirekte skadelige effekter på fertilitet hos menn og kvinner. Påvirkning av evnen til å kjøre bil og bruke maskiner: Det er rapportert om svimmelhet i kontrollerte kliniske studier. Rifaksimin har imidlertid ubetydelig påvirkning på evnen til å kjøre bil og bruke maskiner. Se mer på www.felleskatalogen.no Pakninger og priser: 56 stk. Pris kr. 3625,70 pr. 23.04.2021. Utlevering og reseptgruppe: Reseptpliktig. Reseptgruppe: C. Blå resept: ja. Innehaver av markedsføringstillatelsen: Norgine BV, Antonio Vivaldistraat 150, 1083 HP Amsterdam, Nederland. Ombud: Norgine Norge AS, 0125, Oslo www.norgine.no. Basert på SmPC: 08.09.2022. NO-HEP-XIF-2200004
0125 Oslo, norgine.no
XIFAXAN® er indisert for reduksjon av tilbakevendende episoder av manifest hepatisk encefalopati hos pasienter ≥18 år Ønskes mer informasjon om ANT og PSE-testen eller bestilling av testmateriell kontakt gjerne Norgine og Idar Bergli på ibergli@norgine.com eller 95949996
@norgine | www.norgine.com Norgine Norge AS Postboks 1935 Vika,
Product under license from Alfasigma S.p.A. XIFAXAN is a registered trademark of the Alfasigma group of companies, licensed to the Norgine group of companies. NORGINE and the sail logo are registered trademarks of the Norgine group of companies. NO-HEP-XIF-2300009. 2023-05 Salabim
Referat fra SADE
Bergen – 22.-24. mai 2023
22-24 mai ble SADE kurset (Scandinavian Association for Digestive Endoscopy) for første gang arrangert i Bergen. Årets SADE kurs er nummer 39 i rekken. Mandagen var ca 40 deltakere samlet ved lærings og mestringssenteret på Haukeland Universitetssykehus for å delta Hands On og få trening i å utføre mange ulike endoskopiske prosedyrer. Tirsdag og onsdag var ca 230 deltakere samlet på Scandic Flesland Airport Hotell der de både fikk ny kunnskap om hva som skjer i fagmiljøet og fikk følge liveoverføring av prosedyrer utført ved Medisinsk undersøkelsesavdeling på Haukeland Universitetssykehus. Industrien bidro med utstillinger og kompetanse og er som alltid viktig å ha med i fagmiljøet.

Det var tre spennende liveprosedyrer som ble overført fra Haukeland. Det var hektisk aktivitet i kulissene ved Medisinsk undersøkelse for å klare å gjennomføre kurset på en god måte. En sykehusavdeling er som regel ikke tilrettelagt for media og teknisk utstyr til å overføre bilder og lyd, så en
måtte være fleksibel for å klare å løse utfordringen. Blant annet satt tekniker på korridor med åpen dør for å kunne styre overføringen på en god måte. Dette hadde ikke vært mulig å få til om ikke det hadde vært for at både aktive deltakere og annet personell ved medisinsk undersøkelsesavdeling hadde vært fleksible og alle bidratt på sin måte for at dette skulle kunne gjennomføres på en god måte.
Tirsdagen ble det overført to LIVE endoscopy prosedyrer. Richard Tomohiko Ohya ved Jikei University School of medicine, Tokyo, Japan utførte en ESD (Endoskopisk Submucosal Disseksjon) i cøkum der han benyttet en traction device som skulle bidra til å løfte vevet i arbeidsområdet. Richard ble assistert av sykepleierne Inger-Lise Moe og Michelle Berge Ellingsen. Jens Aksel Nilsen ved Bærum sykehus demonstrerte en fullveggsreseksjon der han brukte et Ovesco FTRD system. Jens Aksel ble assistert av gastrosykepleier Dag Olav Langeland, Elisabeth Strømsnes og Jorid Tufteland Rekdal. Onsdagen var det Haukelands egen Khan Do-Cong Pham som
NYTT FRA GASTROMILJØET 22 GASTROSKOPET • 2/2023
230 deltakere fulgte med på årets SADE. Foto: Roy Cato Solheim
gjennomførte en G-POEM/Endoskopisk myotomi prosedyre der han demonstrerte hvordan laser kunne brukes i denne prosedyren både til å skjære med og kutte muskelfibre. Pham ble assistert av Inger-Lise Moe og Elisabeth Strømsnes. Casene som var valgt ut var både spennende og krevende for operatørene, men det hele ble løst på en svært god måte. Sykepleierne som bidro, fikk tilbakemeldinger på at de hadde et svært høyt nivå som assistenter til prosedyrene.
Det var svært mange lærerike og spennende tema som ble tatt opp på den teoretiske delen under årets SADE. Under følger utdrag fra noen av temaene som ble forelest om.
CRC screening and the results of the nordic trial
Lise M. Helsingen, Oslo Universitetssykehus
Helsingen snakket om at det kunne være en tendens til å overselge fordelene, men i mindre grad snakke om ulempene. Det er viktig å stille de viktige spørsmålene. Og hun oppfordret til å vurdere risiko for sykdom og fordelene med screening opp mot risiko for komplikasjoner og byrder for pasient og samfunnet.
CRC screening skiller seg fra mange andre screeninger der en har mange ulike tester og prosedyrer for å avdekke kreft. Til forskjell fra for eksempel bryst og lungekreft, der en bruker en test. Videre snakket hun om forskjellene i koloskopiscreening mellom de ulike landene, USA anbefaler koloskopi fra fylte 45, WHO fra 50 år, mens Norge tilbyr fekaltest annet hvert år fra 55 år.
Helsingen snakket også om the NordICC trial som er en studie som inkluderer nesten 85 000 deltakere fra Norge, Polen og
Sverige. Konklusjonen på presentasjonen er at en fortsatt skal tilby coloskopiscreening, men det er ikke en magisk løsning. Det er realistisk at en ser en økning på 20-30% i forekomst, men det er alt for tidlig å si noe om dette vil påvirke dødelighet. All screening har en fin balanse mellom fordeler, potensiell skade og byrder for pasient og samfunn.
TET polyp course


Tanja Owen og Maria Borgen Mathisen, Østfold sykehus, Kalnes
Polyppkurs for endoskopiteamet fokuserer på teamsamarbeid mellom lege og assistent. TET kurset er et undervisningsopplegg som har som mål å gi kunnskap om polyppers morfologi og malignitetspotensiale.
Endoskopiskolen ble grunnlagt i 2014 og har i dag 14 instruktører. Endoskopiskolen er finansiert gjennom kolonscreeningprogrammet. Studier har vist at kvalitet og deteksjonsrate øker som følge av dette treningsprogrammet. Trenger vi dette programmet? Svaret er ja, teamsamarbeid er en forutsetning for suksess med høy deteksjonsrate og forebygging av hendelser.
Første kurs ble holdt i 2021, i 2022 ble det arrangert 10 kurs. Kurset går over to dager der lege og sykepleier jobber i team. Det brukes ulike læringsmetoder, men har særlig fokus på refleksjon og diskusjon i større og mindre grupper.
Hva vet vi om kvaliteten på teamene: Endoskopiassistenter påvirker kvaliteten på koloskopi. Man har et særlig fokus på kommunikasjon innad i teamet og trygg bruk av diatermi. Kursene er åpne for alle, men man må enn så lenge snakke et skandinavisk språk.
Foto: Roy Cato Solheim
23 GASTROSKOPET • 2/2023
Liveoverføring av en ESD i coecum ved Richard Tomohiko assistert av Inger-Lise Moe. Foto: Roy Cato Solheim
Endoscopic diathermy, blue or yellow pedal?
Ole Darre-Næss , Oslo Universitetssykehus
Darre-Næss snakket om utfordringer knyttet til bruk av diatermi ved endoskopi. Skal man bruke blå eller gul pedal?
Diatermiapparatet er trolig det farligste apparatet vi bruker i en endoskopienhet, der potensialet for utilsiktet skade er stort. Brukt riktig er dette et godt redskap. Bruk av diatermi er i stor grad basert på erfaring, det foreligger få studier om hvilke strøminnstillinger som er å foretrekke og er best egnet til de ulike oppgavene.
Viktige læringspunkt: Diatermi er å påføre varme for å oppnå koagulering eller skjæring i vevet. Deles inn i Soft Coagulation, Forced coagulation og har ofte egne polypprogram. Temperatur rundt 70 grader gir koagulering, 100 grader gir skjæring. Dersom det blir varmere oppstår risiko for karbonisering.
Bruk av blå pedal gir soft coagulation. Denne innstillingen har lav volt, gir ingen gnister og leverer strøm kontinuerlig. Dersom effekten er for lav kan det øke fare for at forsinket perforasjon oppstår. Bruk av gul pedal gir forced coagulation. Her har en høy energi (Volt), men det deles opp i pulser slik at en får både skjæring og koagulering. Dersom enheten har egne polypprogram er det gul pedal som brukes her.
Nyere diatermienheter og de forhåndsdefinerte programmene tilpasser energien som er krevd for å fjerne polyppen. Viktig å merke seg at ved polyppfjerning av stilket polypp vil mye av energien gi en oppheting av vevet det det er smalt, eksempelvis dersom en har brukt endoloop for å strupe polyppen på forhånd.
Underwater-EMR
Jens Aksel Nilsen, Bærum sykehus
Nilsen holdt et innlegg om teknikken der en fyller lumen i tarmen med vann i forbindelse med fjerning av polypper og hvilke fordeler dette gir. Han presenterte resultatet av en sammenlignende studie som viste at en hadde signifikant høyere suksessrate ved bruk av uEMR på lesjoner mellom 10-20mm enn ved konvensjonell EMR teknikk. Denne studien var utført ved 5 japanske sentre og inkluderte 210 tilfeller.
uEMR førte til at man kunne ta større lesjoner i en bit og det ga lavere risiko for perforasjoner. uEMR gjør at man har større muligheter ved endoskopiske intervensjoner. Man er ikke i så stor grad som tidligere avhengig av å injisere væske i vevet. Han kom med en del konkrete tips og triks til de som skulle utføre slike prosedyrer. Nilsen sa at denne metoden er enkel å bruke dersom man allerede er vant til å bruke vann i forbindelse med endoskopiske prosedyrer.

 Fullveggreseksjon ved Jens Aksel Nilsen, assistert av Dag Olav Langeland. Foto: Roy Cato Solheim
Fullveggreseksjon ved Jens Aksel Nilsen, assistert av Dag Olav Langeland. Foto: Roy Cato Solheim
NYTT FRA GASTROMILJØET 24 GASTROSKOPET • 2/2023
Behind the scene. Foto: Irene Hitland
Non-anesthesiologist administration of propofol in endoscopy – experience from Denmark
 Peter Vilmann Copenhagen University Hospital Herlev, Denmark
Peter Vilmann Copenhagen University Hospital Herlev, Denmark
Propofol er et hurtigvirkende sedativ (innen 30-40 sek) med kort halveringstid (34-64 min), effekten er doseavhengig. De viktigste bivirkningene er nedsatt åndedrett/pustestans og blodtrykksfall, den eneste «antagonisten» er tid.

En Cochrane Review fra 2008 (20 randomiserte studier som sammenligner propofol med konvensjonell sedasjon med midazolam i kombinasjon med og uten opioider gitt under koloskopi (ASA 1 og 2) viser signifikant høyere tilfredshet både for pasien og endoskopør, bedre deteksjon av lesjoner, gjennomsnittlig 14 minutter raskere recovery tid og 21 minutter raskere utskrivelse av pasientene. Den viste ingen forskjell i forhold til intubasjonstid eller perforasjonsrissiko. Det var heller ingen forskjell med tanke på tilfeller av hypoksi, arytmi eller hypotensjon. Det var heller ingen forskjell i hyppigheten av pustestens og behov for manuell ventilasjon.
Studier som sammenligner Nurse administrated propofol sedation NAPS med konvensjonell sedasjon viser at propofol gir bedre sedasjon, bedre samarbeid med pasient under undersøkelsen, økt kvalitet på undersøkelsen, kortere tid brukt til sedasjon og raskere utskriving av pasientene.
NAPS ble startet opp i Danmark på Gentofte Sykehus i København i 2007. Legene fikk et to dagers teoretisk og praktisk kurs, mens sykepleierene fikk opplæring over en periode på seks uker. Teoridelen omhandler blant annet hjerte/lunge fysiologi, EKG, håndtering av luftveier og mulige komplikasjoner, ABCDE prinsipper, seleksjon av pasienter/ kontraindikasjoner, ASA klassifisering og simuleringstrening i kommunikasjon og teamarbeid. Sykepleierne hadde 2-3 dager med observasjonspraksis, før de utførte NAPS under veiledning på 20 pasienter i løpet av en to ukers periode, deretter hadde de fire ukers praksis der de utførte NAPS med en mentor.
Erfaringene fra Danmark etter 15 år med NAPS er at de kan gjøre flere undersøkelser i samme sekvens (EUS/ERCP), det gir økt produktivitet, høyere suksessrate og nøyaktighet på undersøkelsene, som dermed reduserte behovet for andre undersøkelser som CT-kolon. Det har også gitt mindre behov for narkose/anestesi. I tillegg har det gitt økt pasienttilfredshet og pasientene kunne få informasjon samme dag.
Avdelingen har publisert flere artikler om emnet i løpet av de årene de har utført NAPS.
Trangt om plassen når en skal ha mye personell og utstyr i tillegg til pasient. Foto: Irene Hitland/Inger-Lise Moe
25 GASTROSKOPET • 2/2023
Når det ikke er plass til å sette opp utstyr på rommet tas korridor i bruk som kontrollrom. Foto: Irene Hitland/Inger-Lise Moe
Endoscopist administered sedation with Byfavo (Remimazolam) for EUS and ERCP: A short overview and experience of the first 100 cases


Av: Per Ejstrud, Aalborg University Hospital, Denmark
Remimazolam er en hurtigvirkende form for benzodiazepine (videreutviklet fra Midazolam) med kort virkningstid med Flumazenil som antagonist. Det gir en rask innsettende effekt (full effekt etter ca 3 min) og pasientene er våkne og oppegående 12-14 minutter etter at siste dose er administrert.
Det finnes to RCT studier som sammenligner Remimazolam med Midazolam
Erfaringer fra Aalborg etter 100 pasientene, der Remimazolam var gitt i kombinasjon med et opioid til pasienter som var til ERCP/EUS (prosedyren var forventet å være enkel og vare i mindre en 30 minutter) var som følger: De har ikke hatt behov for å administrere antidot (Flumazenil), det var kun et tilfelle av hypoksi der de hadde gitt for stor dose Alfentanil i kombinasjon med Remimazolam men uten behov for antidot eller ventilasjon av pasienten. De har heller ikke opplevd tilfeller av bradykardi eller hypotensjon i en grad som krevde intervensjon. Alle de 100 pasienter sa at de ville akseptert å gjøre undersøkelsen på nytt med samme type sedasjon. De aller fleste pasientene kunne skrives ut etter mindre enn en time.
Redaktørens anmerkninger:
I Norge har Beslutningsforum for nye metoder (13.03.2023) kommet til følgende konklusjon:
1. Remimazolam (Byfavo) innføres ikke til sedasjon ved diagnostiske eller kirurgiske prosedyrer.
2. Det er ikke dokumentert fordeler med remimazolam (Byfavo) som tilsier at kostnaden kan være høyere enn andre tilsvarende behandlingsalternativ ved sedasjon.
Foto: Roy Cato Solheim
Rollespill for å illustrereviktigheten av god kommunikasjon mellom lege og sykepleier. Foto Roy Cato Solheim
Årets SADE var det 39ende i rekken og det var flott å
kunne samle både fagpersoner og industri både faglig og sosialt. Neste gang SADE arrangeres er det 40 års
NYTT FRA GASTROMILJØET 26 GASTROSKOPET • 2/2023
jubileum og vi ser frem til hva neste kurs vil bringe.
REVESTIVE (teduglutid)
1,25 mg og 5 mg, pulver og væske til injeksjonsvæske, oppløsning
I LIVE ELLER LEVE?
Revestive gir økt frihet 1
63 % av pasientene som ble behandlet med Revestive fikk minst 20 %reduksjon fra baseline i ukentlig PN/IV-volum mot 30 % med placebo etter 6 måneder 1
Revestive gir økt frihet1 63 % av pasientene som ble behandlet med Revestive fikk minst 20 %reduksjon fra baseline i ukentlig PN/IV-volum mot 30 % med placebo etter 6 måneder1
Indikasjon: Til behandling av pasienter ≥1 år med kort tarm-syndrom («short bowel syndrome», SBS). Pasienten bør være stabil etter en periode med intestinal adapsjon etter kirurgi.
Kontraindikasjoner: Overfølsomhet for tetrasyklinrester. Aktivt eller mistenkt malignitet. Malignitet i mage-tarmkanalen, inkl. lever- og gallesystemet samt pankreas i løpet av de siste 5 årene Forsiktighetsregler: En koloskopi med fjerning av polypper bør gjennomføres ved oppstart av behandling. Før behandlingsoppstart hos barn bør det tas prøver for okkult blod i avføringen, deretter årlige prøver. Ved symptomer relatert til galleblæren eller galleganger, bivirkninger i pankreas, gjentagende tarmobstruksjon skal behovet for fortsatt behandling med Revestive revurderes. Bør ikke brukes under graviditet og amming. Hyppigst rapporterte bivirkninger: Abdominal smerte og distensjon, luftveisinfeksjoner (inklusiv nasofaryngitt, influensa, øvre luftveisinfeksjon og nedre luftveisinfeksjon), kvalme, reaksjoner på injeksjonsstedet, hodepine og oppkast. Pasienter med gastrointestinal stomi opplevde komplikasjoner med stomien.
Dosering: Preparatnavn og produksjonsnr. skal noteres i pasientjournalen. Behandling av voksne og barn skal startes opp under veiledning av helsepersonell med erfaring i behandling av hhv. SBS og pediatrisk SBS. Optimalisering og stabilisering av i.v. væske og ernæring bør være gjennomført før behandlingsstart. Voksne inkl. eldre >65 år: Hetteglass 5 mg: 0,05 mg/kg kroppsvekt 1 gang daglig. Forsiktig nedtitrering av daglig dose kan vurderes for å optimere toleransen av behandlingen. Rekonstituert Revestive gis som s.c. injeksjon i magen, ev. i låret hvis dette ikke er mulig. Skal ikke gis i.v. eller i.m. Barn og ungdom ≥1-17 år: 0,05 mg/kg kroppsvekt 1 gang daglig. Kroppsvekt >20 kg: Hetteglass 5 mg brukes.

Pakninger, priser og refusjon: 1,25 mg: 1 sett (28 hettegl. m/pulver + 28 ferdigfylte sprøyter m/oppløsningsvæske) kr. 110 579,10. H-resept. 5 mg: 1 sett (28 hettegl. m/pulver + 28 ferdigfylte sprøyter m/oppløsningsvæske) kr. 226537,10. H-resept. Reseptgruppe: C.
For fullstendig preparatomtale, se Revestive SPC (godkjent 28.02.2023) www.legemiddelsok.no
REFERANSER
1. Jeppesen PB, Pertkiewicz M, Messing B, et al. Teduglutide Reduces Need for Parenteral Support Among Patients With Short Bowel Syndrome With Intestinal Failure. Gastroenterology. 2012;143(6):1473-81
2. Revestive SPC (godkjent 28.02.2023) avsnitt 4.1, 4.3-4.6 og 4.8. Se www.legemiddelsok.no
Takeda AS • Postboks 205 • 1372 Asker • Tlf. 800 800 30 • www.takeda.no • C-APROM/NO/REV/0060/14352 • Utarbeidet juni 2023
UTVALGT
SIKKERHETSINFORMASJON 1
PRODUKT- OG
Asacol® Tillotts Pharma
Antiinflammatorisk middel, aminosalisylsyrepreparat.
TABLETTER MED MODIFISERT FRISETTING 1600 mg: Hver tablett inneh.: Mesalazin 1600 mg, hjelpestoffer. Fargestoff: Gult og rødt jernoksid (E 172).
Indikasjoner: Ulcerøs kolitt. For behandling av mild til moderat akutt sykdom. For vedlikehold av remisjon. Dosering: Voksne: Dosen bør justeres iht. sykdommens alvorlighetsgrad og toleranse. Vedlikeholdsbehandling: 1600 mg 1 gang daglig. Akutt sykdom: Ved forverring kan dosen økes til 4800 mg 1 gang daglig eller fordelt på 2-3 doser. Ved remisjon bør dosen gradvis reduseres til vedlikeholdsdose. Fortsatt behandling bør vurderes nøye hos personer som ikke har respondert ved uke 8. Andre orale mesalazinformuleringer er tilgjengelige hvis en alternativ dose for vedlikeholdsbehandling anses å være mer hensiktsmessig. Glemt dose: Neste dose tas til vanlig tid. Spesielle pasientgrupper: Nedsatt lever-/nyrefunksjon: Se Kontraindikasjoner og Forsiktighetsregler. Barn og ungdom <18 år: Sikkerhet og effekt ikke fastslått. Eldre: Ikke studert. Gis med forsiktighet, og kun til eldre med normal eller mild til moderat nedsatt nyre- eller leverfunksjon. Samme dosering som for voksne. Administrering: Kan tas med eller uten mat. Skal svelges hele med et glass vann. Skal ikke tygges. Skal ikke knuses eller deles. Kontraindikasjoner: Overfølsomhet for innholdsstoffene eller salisylater. Alvorlig nedsatt lever- eller nyrefunksjon (GFR <30 ml/minutt/1,73 m2). Forsiktighetsregler: Blodprøver (differensial blodtelling, leverfunksjonsparametre som ALAT og ASAT, serumkreatinin) bør tas og urinstatus (dip-sticks) sjekkes før og under behandlingen iht. behandlende leges vurdering. Som en veiledning anbefales oppfølgingsprøver 14 dager etter behandlingsstart, og deretter ytterligere 2-3 prøver med 4 ukers intervall. Ved normale funn bør oppfølgingsprøver utføres hver 3. måned. Ved forekomst av ytterligere symptomer skal prøvene utføres umiddelbart. Nedsatt nyrefunksjon: Bør ikke brukes ved nedsatt nyrefunksjon. Mesalazinindusert nyretoksisitet bør mistenkes dersom nyrefunksjonen svekkes under behandlingen, og behandlingen skal seponeres umiddelbart. Nyrefunksjonen bør overvåkes før og gjentatte ganger under behandlingen. Nyrestein: Er sett, inkl. steiner som består av 100% mesalazin. Det anbefales å sikre tilstrekkelig væskeinntak under behandlingen. Alvorlige kutane bivirkninger (SCAR): SCAR, inkl. Stevens-Johnsons syndrom og toksisk epidermal nekrolyse (TEN), er rapportert. Behandlingen bør avbrytes ved første tegn/symptomer på alvorlige hudreaksjoner, slik som utslett, slimhinnelesjoner eller andre tegn på overfølsomhet. Bloddyskrasi: Er sett. Behandlingen skal seponeres umiddelbart ved mistanke om eller bevis på bloddyskrasi (tegn som uforklarlig blødning, blåmerker, purpura, anemi, vedvarende feber eller sår hals), og pasienten skal umiddelbart oppsøke medisinsk hjelp. Nedsatt leverfunksjon: Økte leverenzymnivåer er sett. Forsiktighet anbefales ved nedsatt leverfunksjon. Kardiale overfølsomhetsreaksjoner: Mesalazininduserte overfølsomhetsreaksjoner (myo- og perikarditt) er sett. Ved mistanke om kardial overfølsomhet, må preparatet ikke gis på nytt. Forsiktighet bør utvises ved tidligere myo- eller perikarditt grunnet allergisk bakgrunn uavhengig av årsak. Pulmonær sykdom: Pasienter med pulmonær sykdom, spesielt astma, bør følges opp nøye under behandlingen. Overfølsomhet for sulfasalazin: Pasienter som har fått bivirkningsreaksjoner ved sulfasalazinbehandling bør være under nøye medisinsk overvåkning. Behandling må seponeres umiddelbart ved akutte symptomer på intoleranse, f.eks. magekramper, akutte magesmerter, feber, alvorlig hodepine og utslett. Mage- og duodenalsår: Forsiktighet anbefales ved eksisterende mage- eller duodenalsår. Hjelpestoffer: Inneholder <1 mmol (23 mg) natrium pr. tablett, og er så godt som natriumfritt. Bilkjøring og bruk av maskiner: Ikke studert. Ingen/ubetydelig påvirkning. Interaksjoner: For utfyllende informasjon om relevante interaksjoner, bruk interaksjonsanalyse. Ingen interaksjonsstudier er utført. Mesalazin kan redusere den antikoagulerende effekten av warfarin. Forsiktighet anbefales ved samtidig bruk av mesalazin og kjente nefrotoksiske midler, inkl. NSAID og azatioprin, eller metotreksat, ettersom disse kan øke risikoen for renale bivirkninger. Ved samtidig behandling med azatioprin, 6-merkaptopurin eller tioguanin, bør det tas hensyn til mulig økning i myelosuppressive effekter av disse legemidlene. Livstruende infeksjon kan oppstå. Pasienten bør observeres nøye for tegn på infeksjon og myelosuppresjon. Hematologiske parametre, spesielt celletelling av leukocytter, trombocytter og lymfocytter, bør overvåkes regelmessig (ukentlig), spesielt ved oppstart av slik kombinasjonsbehandling. Graviditet, amming og fertilitet: Graviditet: Ingen adekvate data. Data fra et begrenset antall graviditeter indikerer ingen bivirkninger ved graviditet eller hos foster/nyfødt barn. I et enkelt tilfelle, etter langtidsbruk av en høy dose mesalazin (2-4 g, oralt) under graviditet, ble det rapportert nyresvikt hos en nyfødt. Dyrestudier på oral mesalazin indikerer ingen direkte eller indirekte skadelige effekter mhp. graviditet, embryo-/fosterutvikling, fødsel eller utvikling etter fødsel. Bør bare brukes under graviditet hvis mulig fordel oppveier mulig risiko. Amming: N-acetyl-5-aminosalisylsyre og i mindre grad mesalazin utskilles i morsmelk. Klinisk signifikans ikke fastslått. Begrenset erfaring. Overfølsomhets-
God sommer
Vi håper du får det fint i sommervarmen! Selv om det er ferie, så er det også viktig å tenke litt faglig. Du har kanskje noen spennende planer for høsten eller har du lært noe nyttig i sommer? Del gjerne med oss i redaksjonen slik at vi kan spre ny kunnskap og gode ideer med gode kollegaer. Uansett håper vi du får tid til å slappe av, spise is, drikke bobler og nyte sommeren.

Hilsen Redaktørene
reaksjoner som f.eks. diaré hos spedbarn kan ikke utelukkes. Bør derfor bare brukes under amming hvis mulig fordel oppveier mulig risiko. Hvis spedbarnet utvikler diaré, bør ammingen avbrytes. Fertilitet: Effekt på fertilitet er ikke sett.
Bivirkninger: Vanlige (≥1/100 til <1/10): Gastrointestinale: Dyspepsi. Hud: Utslett. Mindre vanlige (≥1/1000 til <1/100): Blod/lymfe: Eosinofili (som del av en allergisk reaksjon). Generelle: Brystsmerter, feber. Hud: Kløe, urticaria. Nevrologiske: Parestesi. Sjeldne (≥1/10 000 til <1/1000): Gastrointestinale: Diaré, flatulens, kvalme, magesmerter, oppkast. Hjerte/kar: Myokarditt, perikarditt. Hud: Lysoverfølsomhet. Nevrologiske: Hodepine, svimmelhet. Svært sjeldne (<1/10 000): Blod/lymfe: Bloddyskrasi, endrede blodverdier (aplastisk anemi, agranulocytose, pancytopeni, nøytropeni, leukopeni og trombocytopeni). Gastrointestinale: Akutt pankreatitt. Hud: Alopesi. Immunsystemet: Overfølsomhetsreaksjoner som allergisk utslett, legemiddelrelatert feber, erytematøs lupus-syndrom, pankolitt. Kjønnsorganer/bryst: Oligospermi (reversibel). Lever/galle: Endringer i leverfunksjonsparametre (økning i transaminaser og kolestaseparametre), hepatitt, kolestatisk hepatitt. Luftveier: Allergiske og fibrotiske lungereaksjoner (inkl. dyspné, hoste, bronkospasme, alveolitt, pulmonær eosinofili, lungeinfiltrasjon, pneumonitt), eosinofil pneumoni, interstitiell pneumoni, lungelidelse. Muskel-skjelettsystemet: Artralgi, myalgi. Nevrologiske: Perifer nevropati. Nyre/urinveier: Nefrotisk syndrom, nyresvikt (kan være reversibel ved tidlig seponering). Nedsatt nyrefunksjon inkl. akutt og kronisk interstitiell nefritt og nyreinsuffisiens. Ukjent frekvens: Generelle: Intoleranse mot mesalazin og/eller forverring av underliggende sykdom, økt CRP. Hud: Stevens-Johnsons syndrom, toksisk epidermal nekrolyse. Luftveier: Pleuritt. Muskel-skjelettsystemet: Lupuslignende syndrom med perikarditt og pleuroperikarditt som prominente symptomer, samt utslett og artralgi. Nyre/urinveier: Nyrestein. Undersøkelser: Redusert kreatininclearance, redusert vekt, økt SR, økt amylase, økt karbamid i blod, økt kreatinin i blod, økt lipase.
Overdosering/Forgiftning: Symptomer: Mesalazin er et aminosalisylat, og tegn på salisylattoksisitet inkluderer tinnitus, vertigo, hodepine, forvirring, søvnighet, pulmonært ødem, dehydrering som følge av svetting, diaré og oppkast, hypoglykemi, hyperventilering, forstyrrelse av elektrolyttbalanse og pH i blod, og hypertermi. Behandling: Konvensjonell behandling av salisylattoksisitet kan være fordelaktig ved akutt overdosering. Hypoglykemi, væske- og elektrolyttforstyrrelser bør korrigeres med passende behandling. Tilstrekkelig nyrefunksjon bør opprettholdes. Se Giftinformasjonens anbefalinger A07E C02 på www. felleskatalogen.no. Egenskaper: Virkningsmekanisme: Lokal antiinflammatorisk effekt på slimhinneceller i tykktarmen via mekanismer som ikke er fullstendig klarlagt. Hemmer LTB4-stimulert migrering av intestinale makrofager ved å hindre migrasjon av makrofager til betente områder. Produksjonen av proinflammatoriske leukotriener (LTB4 og 5-HETE) i makrofager i tarmveggen blir dermed hemmet. Aktiverer PPAR--reseptorer som motvirker nukleær aktivering av inflammatorisk respons i tarmen Absorpsjon: Frisetting av mesalazin starter ved pH >7, dvs. i terminal ileum og kolon. Biotilgjengelighet ca. 31% (tatt fastende). Cmax og AUC øker 1,5 ganger når en enkeltdose tas fastende sammenlignet med ikke-fastende (hos friske). Proteinbinding: Ca. 43% mesalazin og 78% N-acetyl mesalazin er bundet til plasmaproteiner. Fordeling: Gjennomsnittlig Vd er 12,1 liter/kg. Halveringstid: Median eliminasjons t1/2 av mesalazin er 20 timer (5-77 timer). Metabolisme: I tarmslimhinnen og leveren. Utskillelse: 60 timer etter administrering av en enkeltdose på 1600 mg gjenfinnes ca. 23% (tatt med mat), og 31% (tatt fastende), i urin. Pakninger og priser: 60 stk.1(blister) kr 964,50
Refusjon: 1Se A07E C02_2 i Refusjonslisten.
Sist endret: 08.06.2021
Basert på SPC godkjent av SLV/EMA: 20.05.2021
ATC-nr.: A07E C02. C T PM-Asa-NO-00066. THAU
NSF/FSG
Tabletten med høyest mesalazin-styrke
Dosering i 3 enkle trinn1
utvalgt sikkerhetsinformasjon2
Kontraindikasjoner Overfølsomhet for noen av innholdsstoffene eller for salisylater. Alvorlig nedsatt lever- eller nyrefunksjon. Forsiktighetsregler Blodprøver og urinstatus bør fastslås både før og under behandling. Bør ikke brukes hos pasienter med nedsatt nyrefunksjon. Behandling skal seponeres umiddelbart hvis det er mistanke om eller bevis på bloddyskrasi. Forsiktighet må utvises ved følgende tilstander: Svekket leverfunksjon, pulmonær sykdom spesielt astma, tidligere myo- eller perikarditt, eksisterende mage- eller duodenalsår og hos pasienter som tidligere har hatt bivirkninger av sulfasalaziner. Behandlingen bør avsluttes umiddelbart ved magekramper, akutte magesmerter, feber, alvorlig hodepine og utslett. Alvorlige kutane bivirkninger (SCAR), behandling bør avbrytes ved første tegn på og symptomer i form av alvorlige hudreaksjoner slik som utslett, slimhinnelesjoner eller andre tegn på overfølsomhet. Nyrestein: er sett, sikre tilstrekkelig væskeinntak.
Vanlige bivirkninger (≥1/100 til <1/10) Gastrointestinale: Dyspepsi Hud: Utslett
Ta kontakt med Ann-Elin Selbekk på tlf: 900 82 081 eller Ingunn Skeie på tlf: 900 60 952 Tillotts Pharma AB | Gustavslundsv. 135, 167 51 Bromma | Tel: +46 8-704 77 40 | nordicinfo@tillotts.com | www.tillotts.se
PM-Asa-NO-00066. THAU
Referanser: 1. ASACOL SPC avsnitt 4.2, sist oppdatert 20.05.2021. 2. ASACOL SPC avsnitt 4.3, 4.4 og 4.8, sist oppdatert 20.05.2021.
Høy Lav Moderat SYKDOMSAKTIVITET ved akutt sykdom opptil 3 tabletter en gang daglig som startdose 2 tabletter en gang daglig for å oppnå remisjon
tablett
for å opprett-
remisjon
1
en gang daglig
holde
Kommende kurs og konferanser 2023
JUNI
EASL congress (European association for the study of the liver)
21.06 - 24.06
Wien, Østerrike www.easlcongress.eu
European Pancreatic Club meeting
28.06 - 01.07
Alpbach, Tyrol www.epc2023.eu
September
Nasjonalt IBD-sykepleiermøte
07.09
Oslo
Oktober
UEG Week/ESGENA
14.10 - 17.10
København, Danmark www.ueg.eu
NSF/FSG
NSF/FSG er en faggruppe av sykepleiere som jobber innen gastroenterologi.
Faggruppen ble opprettet i 1978 av sykepleiere som jobbet med endoskopiske undersøkelser. I dag jobber medlemmene innen alle felt av gastroenterologien, på medisinske og kirurgiske sengeposter, på gastrolab og poliklinikker. Fra 2004 har faggruppen vært en del av Norsk Sykepleierforbund.
Målet med faggruppen er å øke kunnskap om undersøkelses- og behandlingsmetoder, samt å stimulere til fagutvikling og sykepleieforskning innen gastroenterologi.
I februar hvert år arrangerer faggruppen Nasjonalt Fagmøte på Lillehammer. Dette er en fagkongress som går over tre dager. Årsmøte i faggruppen avvikles hvert annet år under Nasjonalt fagmøte. I september arrangerer vi nasjonalt IBDmøte for sykepleiere.
Medlemskapet koster kr. 300,- pr år og gir følgende fordeler:
- Medlemsbladet Gastroskopet tre ganger i året
- Redusert kongressavgift ved Nasjonalt fagmøte
- Økonomisk støtte til:
– Deltakelse på kongresser nasjonalt og internasjonalt
– Videreutdanning i gastroenterologisk sykepleie
– Fagutviklingsprosjekter
– Forskning
Innmelding i faggruppen kan gjøres ved å sende SMS med kodeordet gastro til 02409 eller på faggruppens nettside: www.nsf.no/faggrupper/gastroenterologi. På nettsiden finnes også mer informasjon om faggruppen.
Følg oss på Facebook: NSFs faggruppe av sykepleiere i gastroenterologi
KURS OG KONFERANSER
NSF/FSG
30 GASTROSKOPET • 2/2023
Olympus sin nye nettside for infeksjonsforebygging er
nå online!
OLYMPUS HAR FOKUS PÅ
INFEKSJONSFOREBYGGING.
Olympus fortsetter å høyne standarden for endoskopi, men vi beholder vårt fokus på helse og sikkerhet til pasienter og brukere. Vi jobber kontinuerlig med å sikre at du har tilgang til oppdatert informasjon og nyvinninger innen infeksjonsforebygging med pålitelige produkter, omfattende opplæring og støtte som gir deg mulighet til å yte ditt aller beste.
På websiden vil du finne siste nytt fra Olympus innenfor områdene infeksjonskontroll, reprosessering og mikrobiologi. Vi kombinerer praktiske råd og opplæring med klinisk og vitenskapelig forskning.
Olympus er din pålitelige partner innen infeksjonsforebygging, og hjelper deg med å minimere infeksjonsrisikoen slik at dere kan gi god og trygg pasientbehandling, uavhengig av medisinsk applikasjon, geografisk område eller pasienthistorie.
Skann QR koden og gå direkte til nettsiden eller besøk www.infectionprevention.olympus.com

109402
Drengsrudbekken 12, 1383 Asker | www.olympus.no
PENTASA® Sachet 2 g og 4 g – valget er ditt Granulat gir minst like god mucosal tilheling som tabletter1
*Metaanalyse med 43 studier med tabletter og 7 med granulat. Av granulatstudiene var 3 av 7 med Pentasa granulat.
Pentasa «Ferring Legemidler AS»
Pentasa Sachet «Ferring Legemidler AS»
Antiinflammatorisk middel, aminosalisylsyrepreparat.

DEPOTTABLETTER 500 mg og 1 g: Pentasa: Hver depottablett inneh.: Mesalazin 500 mg, resp. 1 g, povidon, etylcellulose, magnesiumstearat, talkum, mikrokrystallinsk cellulose.
REKTALVÆSKE, suspensjon 1 g: Pentasa: 100 ml inneh.: Mesalazin 1 g, natriummetabisulfitt (E 223), natriumacetattrihydrat (E 262), dinatriumedetat, konsentrert saltsyre til pH 4,8, renset vann.


STIKKPILLER 1 g: Pentasa: Hver stikkpille inneh.: Mesalazin 1 g, magnesiumstearat, talkum, povidon, makrogol 6000.
DEPOTGRANULAT 1 g, 2 g og 4 g: Pentasa Sachet: Hver dosepose inneh.: Mesalazin 1 g, resp. 2 g og 4 g, etylcellulose, povidon.
ATC-nr.: A07E C02
Indikasjoner: Depottabletter og depotgranulat: Ulcerøs kolitt og Morbus Crohn. Rektalvæske: Ulcerøs proktosigmoiditt. Stikkpiller: Aktiv ulcerøs proktitt. Dosering: Depottabletter og depotgranulat: Individuell dosering. Ulcerøs kolitt hos voksne: Aktiv sykdom: Opptil 4 g 1 gang daglig eller fordelt på flere doser. Remisjon: Opptil 4 g/dag fordelt på flere doser. Anbefalt vedlikeholdsdose ved mild til moderat sykdom er 2 g 1 gang daglig. Morbus Crohn hos voksne: Aktiv sykdom og remisjon: Opptil 4 g/dag fordelt på flere doser. Ulcerøs kolitt og Morbus Crohn hos barn ≥6-18 år: Begrenset dokumentasjon mht. effekt. Generelt anbefales halv voksen dose til barn ≤40 kg og normal voksen dose til barn >40 kg. Aktiv sykdom: Start med 30-50 mg/kg/dag, fordelt på flere doser. Maks. dose 75 mg/kg/dag, fordelt på flere doser. Total dose bør ikke overskride 4 g/dag. Remisjon: Start med 15-30 mg/kg/dag, fordelt på flere doser. Total dose bør ikke overskride anbefalt voksen dose. Rektalvæske: Ulcerøs proktosigmoiditt: Voksne: 1 klyster hver kveld før sengetid i 2-4 uker. Barn: Liten erfaring og begrenset dokumentasjon mht. effekt. Stikkpiller: Aktiv ulcerøs proktitt: Voksne: 1 stikkpille 1 gang daglig. Barn: Liten erfaring og begrenset dokumentasjon mht. effekt. Spesielle pasientgrupper: Nedsatt lever-/nyrefunksjon: Se Kontraindikasjoner og Forsiktighetsregler. Administrering: Depottabletter: Kan tas med eller uten mat. Kan ev. slemmes opp i litt vann eller juice umiddelbart før inntak for å lette inntaket. 500 mg: Skal ikke tygges. Skal ikke knuses. Kan deles. 1 g: Skal svelges hele. Rektalvæske: Følg bruksanvisning i pakningsvedlegget. Stikkpiller: Følg bruksanvisning i pakningsvedlegget. Depotgranulat: Kan tas med eller uten mat. Inntas umiddelbart etter åpning av doseposen. Depotgranulatet bør tømmes på tungen og svelges med vann eller juice. Alternativt kan innholdet i doseposen tas med yoghurt. Skal ikke tygges. Kontraindikasjoner: Overfølsomhet for innholdsstoffer eller salisylater. Alvorlig nedsatt nyre- eller leverfunksjon. Forsiktighetsregler: Forsiktighet bør utvises ved nedsatt leverfunksjon. Leverfunksjonsparametre bør følges nøye og vurderes før og under behandling. Bør ikke brukes ved nedsatt nyrefunksjon. Nyrefunksjonen bør kontrolleres regelmessig, spesielt i starten av behandlingen. Urinstatus (urinstix) bør kontrolleres før og under behandling. Mesalazinindusert nefrotoksisitet bør mistenkes ved utvikling av nyreinsuffisiens under behandling. Nyrestein (inkl. steiner av 100% mesalazin) er sett; det anbefales å sikre tilstrekkelig væskeinntak. Bør gis med forsiktighet til pasienter som er overømfintlige for sulfasalazin. Alvorlige kutane bivirkninger, herunder legemiddelreaksjon med eosinofili og systemiske symptomer (DRESS), Stevens-Johnsons syndrom (SJS) og toksisk epidermal nekrolyse (TEN) er sett. Ved akutte overfølsomhetsreaksjoner (f.eks. abdominalkramper, akutte abdominalsmerter, feber eller, kraftig hodepine, samt ved første tegn/symptomer i form av hudreaksjoner som utslett, slimhinnereaksjoner eller andre tegn på overfølsomhet) skal behandlingen seponeres umiddelbart. Pasienter med lungesykdommer, spesielt astma, bør overvåkes spesielt nøye under behandling. Ved mistanke om eller påviste tilfeller av mesalazinindusert myo- og perikarditt eller alvorlig bloddyskrasi bør behandlingen avbrytes. Differensiert blodtelling bør utføres før og under behandling. Som en retningslinje anbefales oppfølgingstester 14 dager etter behandlingsstart, og deretter ytterligere 2-3 tester med 4 ukers mellomrom. Ved normale funn, bør oppfølgingstester utføres hver 3. måned. Ved ytterligere symptomer, bør slike tester utføres omgående. Interaksjoner: For utfyllende informasjon om relevante interaksjoner, bruk interaksjonsanalyse. Ved samtidig bruk av andre kjente nefrotoksiske legemidler bør nyrefunksjonen kontrolleres hyppig. Hos pasienter som får azatioprin, 6-merkaptopurin eller tioguanin, kan samtidig mesalazinbehandling øke risikoen for bloddyskrasi og myelosuppressive virkninger. Regelmessig overvåkning av hvite blodceller anbefales, og doseringen av tiopuriner bør om nødvendig justeres. Ved mistanke om eller påviste tilfeller av slike bivirkninger, bør behandlingen avbrytes. Mesalazin kan muligens redusere den antikoagulerende effekten av warfarin. Graviditet, amming og fertilitet: Forsiktighet bør utvises. Bør kun brukes i samråd med lege etter nøye vurdering av fordeler/ulemper. Graviditet: Passerer placentabarrieren. Teratogen effekt er ikke observert i dyrestudier. Adekvate og velkontrollerte studier hos gravide foreligger ikke. Forstyrrelser i blodbildet er sett hos nyfødte barn av mødre som har brukt mesalazin. Ett enkelt tilfelle av nyresvikt hos et nyfødt barn etter langtidsbruk av høy dose mesalazin (2-4 g oralt) under graviditet er rapportert. Amming: Går over i morsmelk. Mesalazinkonsentrasjonen i morsmelk er lavere enn i morens plasma, mens konsentrasjonen av metabolitten acetylmesalazin forekommer i samme eller høyere konsentrasjon. Begrenset erfaring. Overfølsomhetsreaksjoner som diaré hos spedbarn er rapportert og kan ikke utelukkes. Dersom barnet får diaré, bør ammingen avsluttes. Bivirkninger: Vanlige (≥1/100 til <1/10): Gastrointestinale: Abdominalsmerter, diaré, flatulens, kvalme, oppkast. Generelle: Anal kløe1, analt ubehag1, irritasjon på applikasjonsstedet1, rektale tenesmer1. Hud: Utslett (inkl. urticaria og erytematøst utslett). Nevrologiske: Hodepine. Sjeldne (≥1/10 000 til <1/1000): Gastrointestinale: Akutt pankreatitt2, økt amylase. Hjerte: Myokarditt2, perikarditt2. Hud: Fotosensitivitet3. Nevrologiske: Svimmelhet. Svært sjeldne (<1/10 000): Blod/lymfe: Endrede antall blodceller (anemi, aplastisk anemi, agranulocytose, nøytropeni, leukopeni (inkl. granulocytopeni), pancytopeni, trombocytopeni, eosinofili (som del av en allergisk reaksjon)). Gastrointestinale: Pankolitt. Generelle: Legemiddelfeber. Hud: Allergisk dermatitt, erythema multiforme, reversibel alopesi. Immunsystemet: Overfølsomhetsreaksjoner (inkl. anafylaktisk reaksjon). Kjønnsorganer/bryst: Oligospermi (reversibel). Lever/galle: Hepatitt2, hepatotoksisitet (inkl. kolestatisk hepatitt, cirrhose, leversvikt), økt nivå av kolestaseparametre (f.eks. alkalisk fosfatase, γ-GT, bilirubin), økte transaminaser. Luftveier: Allergiske og fibrotiske lungereaksjoner (inkl. dyspné, hoste, bronkospasmer, allergisk alveolitt), interstitiell lungesykdom, lungeinfiltrasjon, pneumonitt, pulmonal eosinofili. Muskel-skjelettsystemet: Artralgi, lupus erythematosuslignende syndrom, myalgi. Nevrologiske: Perifer nevropati. Nyre/urinveier: Akutt og kronisk interstitiell nefritt2, nedsatt nyrefunksjon (inkl. nefrotisk syndrom, nyresvikt). Ukjent frekvens: Hud: DRESS, Stevens-Johnsons syndrom, toksisk epidermal nekrolyse. Nyre/urinveier: Misfarging av urin, nyrestein. Flere av disse bivirkningene kan også være et ledd i den inflammatoriske tarmsykdommen. 1Gjelder kun rektale former. 2Ukjent mekanisme; kan være av allergisk natur. 3 Mer alvorlige reaksjoner er rapportert ved eksiterende hudtilstander som atopisk dermatitt og atopisk eksem.
Overdosering/Forgiftning: Symptomer: Begrenset erfaring, men ingen indikasjon på nyre- eller levertoksisitet. Symptomer på salisylattoksisitet kan forekomme. Behandling: Overvåkning av nyrefunksjon. Symptomatisk og støttende behandling. Se Giftinformasjonens anbefalinger A07E C02 på www.felleskatalogen.no. Egenskaper og miljø: Virkningsmekanisme: Ikke fullstendig klarlagt, men antas å virke lokalt på tarmmucosa. Mekanismer som aktivering av PPAR-γ og hemming av NF-κB i tarmmucosa er trolig involvert. Leukocyttkjemotakse hemmes og dannelsen av cytokiner, leukotriener og frie radikaler reduseres. Absorpsjon: Depottabletter og depotgranulat: Ca. 30%. Tmax 1-6 timer. Steady state nås etter 5 dager. Systemisk eksponering kan øke ved samtidig matinntak. Rektalvæske: Ca. 15-20%. Stikkpiller: Ca. 10%. Proteinbinding: Mesalazin: Ca. 50%. Acetylert metabolitt: Ca. 80%. Fordeling: Depottabletter og depotgranulat frigjør virkestoff kontinuerlig fra drasjert mikrogranulat gjennom hele tarmkanalen, uavhengig av pH-forhold og matinntak. Rektalvæsken frigjør virkestoff i distale deler av tarmen, til og med colon descendens. Stikkpillene frigjør virkestoff i rektum. Halveringstid: Depottabletter og depotgranulat: Mesalazin: Ca. 40 minutter. Acetylert metabolitt: Ca. 70 minutter. Metabolisme: Acetylering, trolig doseavhengig og mettbar, i tarmslimhinnen og i lever samt til en viss grad via tarmbakterier. Andre opplysninger: Mesalazin kan gi rødbrun misfarging av urinen i toalett vasket med blekemidler inneholdende natriumhypokloritt. Pakninger og priser: Pentasa: Depottabletter: 500 mg: 100 stk. (blister) kr 421,90. 3 × 100 stk. (blister) kr 1193,30. 1 g: 60 stk. (blister) kr 499,10. Rektalvæske: 7 × 100 ml kr 299,70. Stikkpiller: 28 stk. (blister) kr 483,90. Pentasa Sachet: Depotgranulat: 1 g: 150 stk. (dosepose) kr 1220,20. 2 g: 60 stk. (dosepose) kr 905,20. 4 g: 30 stk. (dosepose) kr 875,20.

Refusjon: Refusjonsberettiget bruk: Pentasa: Depottabletter: Ulcerøs kolitt og Crohns sykdom. Rektalvæske: Ulcerøs proktosigmoiditt. Stikkpiller: Behandling av aktiv ulcerøs proktitt. Pentasa Sachet: Depotgranulat: Ulcerøs kolitt og Crohns sykdom. Refusjonskode: ICPC: Pentasa: Depottabletter: D94 Kronisk enteritt/ulcerøs kolitt (-). Rektalvæske: D94 Kronisk enteritt/ulcerøs kolitt (-). Stikkpiller: D94 Ulcerøs proktitt (-). Pentasa Sachet: Depotgranulat: D94 Kronisk enteritt/ulcerøs kolitt (-). ICD: Pentasa: Depottabletter: K50 Crohns sykdom (-), K51 Ulcerøs kolitt (-). Rektalvæske: K51 Ulcerøs kolitt (-). Stikkpiller: K51.2 Ulcerøs (kronisk) proktitt (-). Pentasa Sachet: Depotgranulat: K50 Crohns sykdom (-), K51 Ulcerøs kolitt (-).
1. Römkens Tessa E.H. et al. High Mucosal Healing Rates in 5-ASA-Treated Ulcerative Colitis Patients: Results of a Meta-analysis of Clinical Trials. Inflamm Bowel Dis Volume 18, Number 11, November 2012.
Mucosal tilheling hos UC-pasienter behandlet med 5-ASA* Metaanalyse med 6490 pasienter 100 –80 –60 –40 –20 –0 –Mucosal tilheling (%) Oral 5-ASA Rektal 5-ASA Tabletter Skum Granulat Stikkpille Rektalvæske
C T T T T NO-PA-2300006 04/2023 (5235) Ferring Legemidler AS, Postboks 4445 Nydalen, 0403 Oslo. Telefon: 22 02 08 80. Epost: mail@oslo.ferring.com





























 Sonja Margrethe Eriksen Kasserer
Merethe Lie Seglem Programkomité
Caroline Dille Båtnes Sekretær
Marte Eide Jahnsen Programkomité
Julie Hellan Styreleder
Sonja Margrethe Eriksen Kasserer
Merethe Lie Seglem Programkomité
Caroline Dille Båtnes Sekretær
Marte Eide Jahnsen Programkomité
Julie Hellan Styreleder












 Maren Josefine Kvarsnes
Maren Josefine Kvarsnes



 Fra en av foredragene på N-ECCO School.
Victoria Mann fra Lovisenberg Diakonale Sykehus var en av sykepleierne som deltok på årets N-ECCO School.
Fra utstillingen til industrien.
Fra en av foredragene på N-ECCO School.
Victoria Mann fra Lovisenberg Diakonale Sykehus var en av sykepleierne som deltok på årets N-ECCO School.
Fra utstillingen til industrien.








 Fullveggreseksjon ved Jens Aksel Nilsen, assistert av Dag Olav Langeland. Foto: Roy Cato Solheim
Fullveggreseksjon ved Jens Aksel Nilsen, assistert av Dag Olav Langeland. Foto: Roy Cato Solheim
 Peter Vilmann Copenhagen University Hospital Herlev, Denmark
Peter Vilmann Copenhagen University Hospital Herlev, Denmark










