

Δημήτριος Γερογιάννης, MD

χειρουργός – Αθλητίατρος
Tί είναι η αρθρίτιδα του ώμου;
Η αρθρίτιδα του ώμου είναι μια πάθηση που μπορεί να επιβαρύνει σημαντικά την καθημερινή ζωή κάθε ανθρώπου μιας και
ο ώμος είναι η άρθρωση με το μεγαλύτερο εύρος κίνησης στο ανθρώπινο σώμα κι άρα εκείνη που χρησιμοποιούμε περισσό-

τερο από κάθε άλλη.
Ο όρος αρθρίτιδα χρησιμοποιείται για να εκφράσει τη δυσλειτουργία μιας άρθρωσης. Ουσιαστικά πρόκειται για μια μη αναστρέψιμη βλάβη, με κύριο χαρακτηριστικό την καταστροφή του υαλοειδούς χόνδρου, δηλαδή του ιστού που καλύπτει τις επιφάνειες των οστών και επιτρέπει την κίνηση χωρίς πόνο. Όπως ακριβώς και η οστεοαρθρίτιδα του ισχίου και του γόνατος, η αρθρίτιδα του ώμου μπορεί να εμφανιστεί χωρίς σαφή αιτία (οστεοαρθρίτιδα) ή σαν τελικό στάδιο φλεγμονώδους αρθροπάθειας (ρευματοειδής αρθρίτιδα), έπειτα από τραυματισμό (μετατραυματική αρθρίτιδα) ή έπειτα από χρόνια ρήξη του τενοντίου πετάλου (αρθροπάθεια τενοντίου πετάλου). Είναι συχνότερη, δε, σε γυναίκες, συνήθως μεγαλύτερης ηλικίας.
Πώς καταλαβαίνω ότι πάσχω από αρθρίτιδα;
Εκδηλώνεται κυρίως με πόνο κατά την κίνηση, νυχτερινό πόνο και περιορισμό των κινήσεων. Παρουσιάζει υφέσεις και εξάρσεις και τα συμπτώματα κυμαίνονται από ήπια, σε μέτρια ή και σοβαρά. Δυστυχώς, με το πέρασμα του χρόνου η νόσος εξελίσσεται και τα συμπτώματα επιδεινώνονται.
Κάθε άνθρωπος έχει διαφορετική δυνατότητα αντιρρόπησης
των βλαβών που προκαλεί η αρθρίτιδα. Εξ ου και η ποικιλία στην ένταση και τη διάρκεια των συμπτωμάτων από άτομο σε άτομο.
Επειδή, συνήθως, στα αρχικά στάδια της νόσου τα συμπτώματα είναι ήπια, πολύ συχνά ερμηνεύονται ως «κούραση» ή «τενοντίτιδα» και δεν δίνεται η απαραίτητη προσοχή στη διάγνωση της νόσου.
Αρθροσκοπική αντιμετώπιση της αρθρίτιδας
και βιολογικές θεραπείες Τόσο σε αρχικό επίπεδο όσο και στα ενδιάμεσα στάδια της νόσου, η τροποποίηση της δραστηριότητας, η χρήση απλών παυσίπονων, η χρήση μη στεροειδών αντιφλεγμονωδών φαρμάκων (ΜΣΑΦ), ζεστών ή κρύων επιθεμάτων, η φυσικοθεραπεία και οι ενδοαρθρικές εγχύσεις κορτικοστεροειδών ή βιολογικών παραγόντων μπορούν να βελτιώσουν τόσο τον πόνο όσο και τη λειτουργικότητα.
Στα προχωρημένα στάδια ή στις περιπτώσεις που η συντηρη-

τική αγωγή δεν είναι αρκετή για να ανακουφίσει τον ασθενή, τη λύση δίνουν οι επεμβάσεις. Η αρθροσκόπηση είναι αποτελεσματική σε ελαφρύτερες περιπτώσεις και σε μικρότερες ηλικίες.
Στόχος είναι η ύφεση του πόνου και η βελτίωση των συμπτωμάτων για το μεγαλύτερο δυνατό χρονικό διάστημα με σκοπό να καθυστερήσουμε την ολική αρθροπλαστική της κατεστραμμένης άρθρωσης. Η αποτελεσματικότητα δείχνει να αυξάνεται όταν συνδυάζεται με βιολογικές θεραπείες όπως η έγχυση πλάσματος πλούσιου σε αιμοπετάλια (PRP).
Αντιμετώπιση της αρθρίτιδας
με ολική αρθροπλαστική
και ανάστροφη ολική αρθροπλαστική Η αρθροπλαστική αποτελεί ένα από τα μεγαλύτερα επιτεύγματα της ορθοπαιδικής και αφορά την αντικατάσταση του φθαρμένου τμήματος της άρθρωσης με εμφυτεύματα εξαιρετικά ανθεκτικά και απόλυτα συμβατά με τον ανθρώπινο οργανισμό. Για την άρθρωση του ώμου υπάρχουν διάφορες επιλογές όπως η ανατομική ολική αρθροπλαστική, η ημιολική αρθροπλαστική και η ανάστροφη ολική αρθροπλαστική.
Η τελευταία χρησιμοποιείται όλο και περισσότερο από τους χειρουργούς του ώμου, τόσο στην Ευρώπη όσο και στην Αμερική, λόγω της βελτίωσης των υλικών που χρησιμοποιούνται και
ΤΑΧΥΔΡΟΜΟΣ
των τεχνικών που εφαρμόζονται, δίνοντας λύση ακόμη και στα πιο πολύπλοκα προβλήματα που μπορεί να διαγνωστούν. Οι επεμβάσεις αυτές εφόσον γίνουν από εξειδικευμένους χειρουργούς ώμου έχουν άριστα αποτελέσματα, γίνονται πλέον με ιδιαίτερα ατραυματικό τρόπο, η απώλεια αίματος είναι πολύ μικρή, με τους ασθενείς να μένουν στο νοσοκομείο μόνο μία μέρα.
Πόσο σύντομα επανέρχομαι
στην καθημερινότητά μου μετά το χειρουργείο; Η χειρουργική θεραπεία συμπληρώνεται με πρόγραμμα αποκατάστασης, που έχει σκοπό την επανεκπαίδευση της ωμικής ζώνης έτσι ώστε να μπορέσει να ανακτήσει το εύρος κίνησης και τη λειτουργικότητα του μέλους. Ο χρόνος της αποκατάστασης ποικίλλει και είναι ανάλογος των λειτουργικών απαιτήσεων του ασθενούς.
Αποτέλεσμα της επέμβασης και του προγράμματος αποκατάστασης είναι ο πόνος να υποχωρήσει άμεσα την πρώτη, δεύτερη μετεγχειρητική εβδομάδα ενώ ο ασθενής επιστρέφει σταδιακά στην καθημερινή δραστηριότητά του και την αυτοεξυπηρέτηση.
Η οριστική επάνοδος στην πλήρη λειτουργικότητα
επιτυγχάνεται σε διάστημα λίγων μηνών έπειτα από πρόγραμμα ασκήσεων που υποβοηθά την ολική αποκατάσταση.
Γράφει ο
Ορθοπαιδικός
Φυσιολογική ακτινογραφία ώμου Ακτινογραφία ώμου με αρθρίτιδα
Αρθρίτιδακαιπόνοςστονώμο.Τιείναικαιπωςαντιμετωπίζεται

ΤΑΧΥΔΡΟΜΟΣ
Σύνδρομο Long COVID-19
νών που νοσούν από COVID-19 ταλαιπωρούνται στη συνέχεια από «Long COVID-
Γράφει ο Χρήστος Δάενας Πνευμονολόγος
Σύμφωνα με τη διεθνή βιβλιογραφία, το αποκαλούμενο «Long ή Post-COVID-19
Σύνδρομο», αναφέρεται σε άτομα που
αφού νόσησαν από COVID-19 και παρά την
αρνητικοποίηση των σχετικών εργαστηριακών δοκιμασιών εξακολουθούν να έχουν
συμπτώματα που επιμένουν τουλάχιστον
τέσσερις (4) εβδομάδες μετά την νόσηση.
Είναι ενδιαφέρον ότι τα συμπτώματα μπορεί να διαρκέσουν πέραν του εξαμήνου,
ακόμα και πέραν του έτους σε κάποιες περιπτώσεις.
Υπολογίζεται πως 10% με 30% των ασθε-


19» και αυτό αφορά ενήλικες αλλά και παι-
διά. Το σύνδρομο αυτό αφορά εξίσου εμβο-
λιασμένους και μη, ενώ έχει αποδειχτεί
πως είναι ανεξάρτητο της βαρύτητας και
της διάρκειας των συμπτωμάτων στην
οξεία λοίμωξη.
Το σύνδρομο Long Covid είναι ένα πολυ-
συστηματικό νόσημα, ενώ περιλαμβάνει
συνήθως:
● αίσθημα εύκολης κόπωσης
● δύσπνοια στην προσπάθεια
● βήχα με ή χωρίς συνοδό απόχρεμψη
● αίσθημα παλμών
● πόνο στο στήθος
● μυαλγίες και αρθραλγίες
● ανοσμία, αγευσία, και παροσμία
● διαταραχές μνήμης-συγκέντρωσης
(«foggy brain»)

Λιγότερα συχνά συμπτώματα είναι:
● υποτροπή πυρετού
● διάρροια
● διαταραχές στον ύπνο
● ζάλη
● κατάθλιψη
● τριχόπτωση
ενώ σπανιότερα κάποιοι ασθενείς εμφανίζουν:
● μυοκαρδίτιδα
● θρομβοεμβολικά επεισόδια
● ανεξήγητο εξάνθημα
● διαταραχές στην έμμηνο ρύση
● άνοια
Οι μηχανισμοί που εμπλέκονται στο Long Covid είναι περίπλοκοι. Ενδεχομένως να σχετίζονται με τις κυτταροκίνες που εκλύονται από τον οργανισμό στη φάση της φλεγμονής κατά την οξεία νόσηση, ή με τη δράση του ίδιου του ιού και την προσβολή κυττάρων σε ένα μεγάλο εύρος ανθρώπινων ιστών. Μία άλλη θεωρία αφορά μηχανισμό ανοσοθρόμβωσης που μπορεί να πυροδοτήσει ο κορωνοϊός σε μικρά αγγεία.

Δεδομένου του σημαντικού αριθμού νοσούντων με Covid-19, σκοπός είναι η έγκαιρη διάγνωση και η μείωση των μακροπρόθεσμων επιπλοκών .Για το λόγο αυτό
προτείνεται ένα βασικός εργαστηριακός
έλεγχος με σκοπό την διάγνωση και εκτίμηση καταστάσεων που ενδεχομένως χρειάζονται θεραπεία.
● Αιματολογικός έλεγχος
● Βιοχημικός έλεγχος
● Έλεγχος πηκτικότητας αίματος
● Έλεγχος θυρεοειδικής λειτουργίας
● Έλεγχος καρδιακής λειτουργίας
● Γλυκαιμικός έλεγχος
● Ποσοτικός προσδιορισμός
αντισωμάτων έναντι του ιού
Για την ολοκληρωμένη αξιολόγηση των
προαναφερόμενων συμπτωμάτων κι εργαστηριακών ευρημάτων συστήνεται:
● Πνευμονολογική εκτίμηση, η οποία περιλαμβάνει λειτουργικό έλεγχο της αναπνοής
με σπιρομέτρηση, παρακολούθηση μέσω
οξυμετρίας των επιπέδων οξυγόνου στο αίμα και περαιτέρω διερεύνηση με ακτινογραφία ή, αναλόγως της περίπτωσης, με αξονική τομογραφία θώρακα
● Καρδιολογική εκτίμηση, η οποία περιλαμβάνει ηλεκτροκαρδιογράφημα, υπερηχογραφικό έλεγχο της καρδιάς και αναλόγως παρακολούθηση αρρυθμιών με Holter ● Νευρολογική εκτίμηση, με πλήρη κλινικό έλεγχο και αναλόγως εκτέλεση μυοκαρδιογραφημάτων
● Ενδοκρινολογική εκτίμηση και ● Ψυχιατρική εκτίμηση, αναλόγως της περίπτωσης
Η λοίμωξη από COVID-19 αποτελεί συχνό φαινόμενο και θεωρείται κομμάτι πλέον της καθημερινότητάς μας.
Οι περισσότεροι από εμάς προβλέπεται να νοσήσουμε αρκετές φορές στα επόμενα χρόνια. Η πρώτη φάση της λοίμωξης είναι ήπια και συνήθως η εξέλιξή της δεν διαφέρει από αυτήν που παρατηρούμε στις υπόλοιπες εποχιακές ιώσεις. Το διαφορετικό με το κορωνοϊό είναι, ότι πολύ συχνότερα σε σχέση τις υπόλοιπες λοιμώξεις, εμφανίζονται συμπτώματα με καθυστέρηση. Οποιαδήποτε νέα ενόχληση ή σύμπτωμα εμφανίζεται σε ασθενή, τουλάχιστον 4 εβδομάδες μετά τη νόσηση από COVID-19, χρήζει οπωσδήποτε αξιολόγησης από ειδικό ιατρείο.
FUSION
Καρκίνος Προστάτη


Ο καρκίνος του προστάτη είναι ο πιο συχνός καρκίνος στον άνδρα. Όταν τίθεται η οποιαδήποτε αμφιβολία, περί ύπαρξης ή όχι καρκίνου, επιβάλλεται η διενέργεια βιοψίας .
Βιοψία Προστάτη Ιστορικά θα αναφέρουμε ότι η βιοψία του προστάτη ξεκίνησε με τη βοήθεια της δακτυλικής εξέτα-
σης και τυφλά, με μια βελόνη διαμέσου του ορθού. Στη συνέχεια περάσαμε στην καθοδηγούμενη βιοψία, με τη χρήση του υπερηχογραφήματος. Πλέον χρησιμοποιούμε τη Fusion βιοψία του προστάτη.
Πρόκειται για την πιο σύγχρονη και πρωτοπόρο μέθοδο, που αξιοποιεί τις πληροφορίες της πολυπαραμετρικής μαγνητικής τομογραφίας, μέσω σύντηξης των τομών της μαγνητικής με υπερηχογραφικές εικόνες σε αληθινό χρόνο.
ΤΑΧΥΔΡΟΜΟΣ
BIOPSY – ΒΙΟΨΙΑ ΠΡΟΣΤΑΤΗ ΧΩΡΙΣ ΤΟΝ ΚΙΝΔΥΝΟ ΠΡΟΣΤΑΤΙΤΙΔΑΣ

ΤΑΧΥΔΡΟΜΟΣ
Γράφει ο Αντώνιος Κ. Ντάφος Χειρουργος οφθαλμίατρος
Ο διαβήτης είναι μια μεταβολική πάθηση, η οποία προκαλεί διαταραχή στην ρύθμιση των επιπέδων γλυκόζης στον οργανισμό.
Περίπου 346 εκατομμύρια άτομα παγκοσμίως πάσχουν από αυτή και ο αριθμός αυτός αυξάνεται συνεχώς. Βασικά συμπτώματά της είναι τα αυξημένα
επίπεδα σακχάρου στο αίμα, η πολυουρία, η πολυδιψία, η πολυφαγία με συνοδό απώλεια βάρους (διαβήτης τύπου Ι).
Σε βάθος χρόνου οι σημαντικότερες μακροχρό-
νιες επιπλοκές του διαβήτη είναι η νευροπάθεια και η αγγειοπάθεια.
Στον οφθαλμό προκαλείται καταρράκτης, γλαύκωμα, αλλά το κυριότερο πρόβλημα είναι η διαβητική αμφιβληστροειδοπάθεια.
Με τον όρο διαβητική αμφιβληστροειδοπάθεια
εννοούμε τη βλάβη που προκαλείται στα αγγεία του φωτοευαίσθητου χιτώνα, ο οποίος καλείται αμφιβληστροειδής.
Για την εκδήλωσή της συνήθως απαιτείται η παρουσία διαβήτη για αρκετό χρονικό διάστημα (10 χρόνια περίπου).
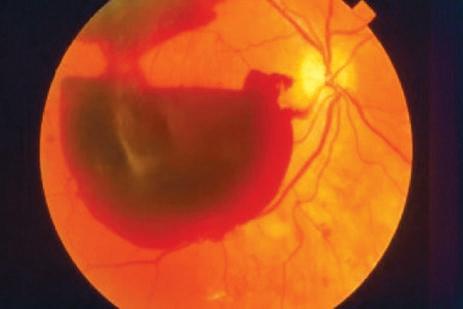
Εμφανίζεται στο 23% περίπου των διαβητικών ασθενών. Οι δύο βασικές μορφές της νόσου είναι η μη παραγωγική και η παραγωγική.
Στην μη παραγωγική μορφή τα αγγεία του αμφιβληστροειδή παρουσιάζουν παθολογικό τοίχωμα
με συνέπεια αυξημένη διαπερατότητα και μικροδιαρροές, μικροανευρύσματα, αιμορραγίες, εξιδρώματα και οίδημα.
Το τελικό αποτέλεσμα είναι η κακή κυκλοφορία και
παροχή αίματος στον αμφιβληστροειδή, τον ιστό του ανθρώπινου οργανισμού με την μεγαλύτερη κατανάλωση οξυγόνου.
Στην παραγωγική μορφή οι παραπάνω βλάβες έχουν προκαλέσει τόσο έντονη ισχαιμία σε περιοχές του αμφιβληστροειδή, που στα όρια αυτών αναπτύσσονται παθολογικά νεόπλαστα αγγεία τα οποία καλούνται νεοαγγεία.
Τα αγγεία αυτά είναι ιδιαίτερα εύθραυστα και ανά
πάσα στιγμή μπορεί να ραγούν προκαλώντας αιμορραγίες στο υαλώδες σώμα (το διάφανο ζελέ που γεμίζει το εσωτερικό του οφθαλμικού βολβού), οι οποίες καλούνται ενδοϋαλοειδικές. Τα νεοαγγεία είναι δυνατόν να αναπτύξουν μεμβράνες, οι οποίες προσφύονται και έλκουν ανώμαλα τον αμφιβληστροειδή με κατάληξη ελκτική αποκόλληση αυτού.
Επιπλέον η παρουσία αυτών των αγγείων στο πρόσθιο τμήμα του οφθαλμού (ίριδα και γωνία αποχέτευσης υδατοειδούς υγρού) προκαλεί αυξημένη ενδοφθάλμια πίεση και νεοαγγειακό γλαύκωμα.
Μια ιδιαίτερη κλινική οντότητα αποτελεί το διαβητικόοίδημα της ωχράς κηλίδας, το οποίο εμφανίζεται στο 7% των διαβητικών ασθενών ( περίπου
>24 εκατομμύρια άτομα παγκοσμίως). Από αυτούς ένα 2,8% περίπου (10 εκατομμύρια περίπου παγκοσμίως) παρουσιάζει έκπτωση όρασης.
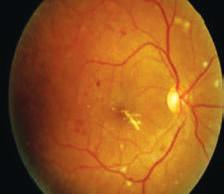

Μπορεί να συνυπάρχει τόσο με μη παραγωγική όσο και με παραγωγική διαβητική αμφιβληστροειδοπάθεια.
Αιτία εκδήλωσής του είναι η διαρροή υγρού στο κέντρο του πίσω τμήματος του οφθαλμού, το οποίο καλείται ωχρά κηλίδα και είναι υπεύθυνο για την κεντική όραση.
Συμπτώματα

Στα αρχικά στάδια της νόσου δεν εκδηλώνονται ιδιαίτερα συμπτώματα. Προχωρώντας όμως οι αλλοιώσεις σε έναν όχι και τόσο καλά ρυθμισμένο ασθενή θα παρουσιαστεί μείωση της όρασης λόγω οιδήματος ωχράς κηλίδας, ενδοϋαλοειδικής αιμορραγίας, αποκόλλησης αμφιβληστροειδή, γλαυκώματος. Ο διαβήτης αποτελεί μια από τις πιο συχνές αιτίες τύφλωσης, όταν παραμεληθεί με σημαντικό κόστος, τόσο για τον ασθενή, όσο και για τα συστήματα υγείας των χωρών.
Διάγνωση
Η διάγνωση της διαβητικής αμφιβληστροειδοπάθειας γίνεται από τον οφθαλμίατρο. Όλοι οι διαβητι-
κοί ασθενείς πρέπει να παραπέμπονται για οφθαλμολογική εξέταση, η οποία θα πρέπει να γίνεται τακτικά και σε συχνότητα η οποία θα καθοριστεί με βάση τη βαρύτητα των ευρημάτων. Ο τρόπος εξέτασης γίνεται με μέτρηση της οπτικής οξύτητας και της ενδοφθάλμιας πίεσης, βυθοσκόπηση, φωτογράφιση βυθού, τομογραφία οπτικής συνοχής (OCT), φλουοροαγγειογραφία.
Πρόληψη
Η διαβητική αμφιβληστροειδοπάθεια όπως προαναφέρθηκε, παραμένει ασυμπτωματική, για τους περισσότερους ασθενείς, για μεγάλο χρονικό διάστημα. Μόνο σε περίπτωση οιδήματος της ωχράς κηλίδας, ή αιμορραγίας του υαλώδους, ο ασθενής παρατηρεί μείωση της όρασης δηλαδή όταν η διαβητική αμφιβληστροειδοπάθεια έχει ήδη προχωρήσει. Η έγκαιρη διάγνωση της διαβητικής αμφιβληστροειδοπάθειας και η αντιμετώπισή της είναι επομένως καθοριστικής σημασίας για τον ασθενή προτού εμφανιστούν σοβαρές για την όραση επιπλοκές. Υπάρχουν αρκετοί παράγοντες κινδύνου, εκ των οποίων άλλοι μπορούν να ελεγχθούν από τον ασθενή και άλλοι όχι. Αυτοί που δεν μπορούν να επηρεαστούν από τον ασθενή είναι η ηλικία και η διάρκεια
ιατρού είναι το υπερβολικό σωματικό βάρος, η υψηλή αρτηριακή πίεση, η υψηλή χοληστερόλη του αίματος, η επάρκεια σωματικής άσκησης, το κάπνισμα, ο γλυκαιμικός έλεγχος ( γλυκοζυλιωμένη αιμοσφαιρίνη < 7).
Θεραπεία
Στη θεραπεία της διαβητικής αμφιβληστροειδοπάθειας περιλαμβάνεται από παλαιά η φωτοπηξία με laser. Εφαρμόζεται κυρίως στην παραγωγική μορφή και στο διαβητικό οίδημα ωχράς κηλίδας. Στις βαριές περιπτώσεις εκτεταμένης ενδοϋαλοειδικής αιμορραγίας ή ελκτικής αποκόλλησης αμφιβληστροειδή απαιτείται εγχείρηση υαλοειδεκτομής
Τα τελευταία χρόνια στη φαρέτρα των θεραπευτικών μέσων έχουν προστεθεί τα σκευάσματα ενδοϋαλοειδικής ένεσης αντιαγγειογενετικών παραγόντων (anti-VEGF) τα οποία εφαρμόζονται ανά μήνα και έχουν εκτοπίσει σημαντικά την χρήση laser. Αυτά δρούν μειώνοντας την αγγειακή διαπερατότητα και τη διαρροή υγρού στην ωχρά κηλίδα (διαβητικό οίδημα). Κατά τον ίδιο τρόπο λειτουργούν και σκευάσματα ενέσιμων κορτικοειδών βραδείας απελευθέρωσης επεμβαίνονοντας στους μηχανισμούς φλεγμονής που εμπλέκονται στη δημιουργία διαβητικού οιδήματος ωχράς κηλίδας.
παρουσίας του διαβήτη. Αυτοί που είναι δυνατόν να ρυθμιστούν από τον ασθενή με τη βοήθεια και του
Διαβητική αμφιβληστροειδοπάθεια
ΤΑΧΥΔΡΟΜΟΣ



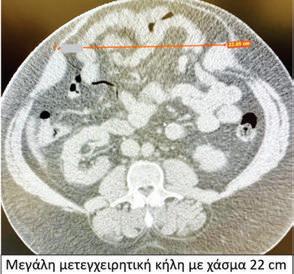
των ανατομικών διαμερισμάτων για μεγάλες μετεγχειρητικές κήλες
Γράφειο Μάριος Κωνσταντίνου Κόκκαλης MD Χειρουργός
Οι κήλες του κοιλιακού τοιχώματος αποτελούν ένα πολύ συνηθισμένο πρόβλημα στην Γενική Χειρουργική.
Κήλη είναι η προβολή ενός σπλάχνου της κοιλιάς μέσα από
ένα κενό στο κοιλιακό τοίχωμα (κηλικό χάσμα). Οι κήλες μπορούν να προκύψουν σε «αδύναμα» σημεία της ανατομίας του κοιλιακού τοιχώματος, που όλοι οι άνθρωποι έχουμε από την γέννα μας. Τέτοια σημεία είναι συνήθως οι βουβωνικές περιοχές και ο ομφαλός, όπου εμφανίζονται αντίστοιχα οι βουβωνοκήλες και οι ομφαλοκήλες.
Αδύναμα σημεία, όμως μπορούν να προκύψουν και κατά την διάρκεια της ζωής μας, μετά από ένα χειρουργείο στην κοιλιά, συνήθως μετά από τομή στην μέση γραμμή. Στην περιοχή της τομής το κοιλιακό τοίχωμα δεν είναι πλέον τόσο ισχυρό, με αποτέλεσμα στο 20 – 30% των ασθενών να εμφανίζονται κήλες, οι λεγόμενες μετεγχειρητικές κήλες.
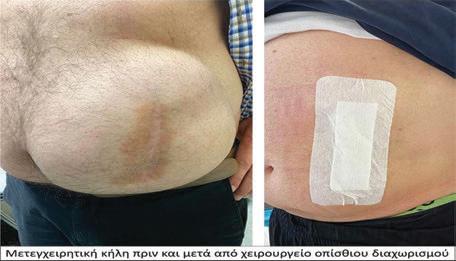
Για τις μετεγχειρητικές κήλες μοναδική λύση είναι το χειρουργείο. Εάν μια μετεγχειρητική κήλη αφεθεί χωρίς θεραπεία, αργά η γρήγορα θα αρχίσει να μεγαλώνει και να δίνει συμπτώματα όπως αίσθημα πίεσης και πόνο, ενώ στην συνέχεια μπορεί να λάβει μεγάλες διαστάσεις και να προκαλεί πόνο στην μέση, δυσκολία στην κίνηση, ενώ δεν είναι λίγες οι πε-
ριπτώσεις κοινωνικής αποξένωσης των ασθενών, κυρίως για αισθητικούς λόγους. Αυτό δε, που φοβόμαστε περισσότερο
σε μια κήλη είναι μία περίσφιξη, όπου ο ασθενής χρειάζεται να χειρουργηθεί επειγόντως.
Σκοπός ενός χειρουργείου κήλης είναι η σύγκλειση του κηλικού χάσματος με τρόπο που να μην υπάρχει στο τέλος τάση και χωρίς να μείνει κενό στο κοιλιακό τοίχωμα. Εάν αυτό δεν επιτευχθεί ο χειρουργός είναι αναγκασμένος, είτε να κλείσει το χάσμα με μεγάλη τάση ή να χρησιμοποιήσει ένα πλέγμα ως γέφυρα (bridging) μέσα στο χάσμα. Και τα δύο αυτά σε-
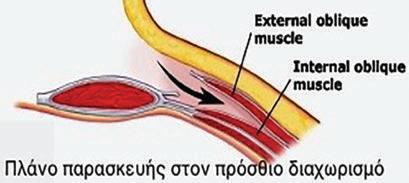
Με τις τεχνικές αυτές ο χειρουργός παρεμβαίνει στην ανατομία του πλάγιου κοιλιακού τοιχώματος, διαχωρίζοντας και απελευθερώνοντας το ένα ανατομικό διαμέρισμα από το άλλο.

Η απελευθέρωση αυτή οδηγεί στην επιμήκυνση των πλάγιων κοιλιακών τοιχωμάτων, με αποτέλεσμα το κενό της κήλης να μικραίνει και στην πλειοψηφία των περιπτώσεων να μπορεί να κλείσει χωρίς τάση ή bridging.
νάρια μπορούν να αποβούν για τον ασθενή μας καταστροφικά, λόγω των αυξημένων ποσοστών σοβαρών επιπλοκών, αλλά και την αυξημένη πιθανότητα επανεμφάνισης της κήλης (υποτροπή).
Σε μικρές και μεσαίου μεγέθους μετεγχειρη-
τικές κήλες η σύγκλειση μπορεί να επιτευχθεί σχετικά εύκολα με την τοποθέτηση ενός πλέγ-
ματος και την χρήση βασικών χειρουργικών τεχνικών.
Σε περιπτώσεις, όμως μεγάλων κηλών, με χάσματα μεγαλύτερα των 10 εκατοστών, οι βασικές τεχνικές συνήθως δεν αρκούν και ο χειρουργός χρειάζεται να επιστρατεύσει προηγμένες τεχνικές, όπως αυτές του διαχωρισμού των ανατομικών διαμερισμάτων.
Επιπλέον οι τεχνικές αυτές διενεργούνται σε ανατομικά πλάνα που δεν περνούν τα αγγεία και τα νεύρα του δέρματος και των μυών του κοιλιακού τοιχώματος με αποτέλεσμα το χαμηλό ποσοστό εμφάνισης σοβαρών επιπλοκών.
Σήμερα χρησιμοποιούνται κυρίως δύο τεχνικές διαχωρισμού των ανατομικών διαμερισμάτων. Οι τεχνικές του πρόσθιου και ο οπίσθιου διαχωρισμού, ή αλλιώς η τροποποιημένη Ramirez και η Transversus Abdominis Release (TAR) αντίστοι-
χα. Η κάθε μία από αυτές τις τεχνικές έχει τα πλεονεκτήματα και μειονεκτήματα της έναντι της άλλης και ο αλγόριθμος επιλογής της μίας έναντι της άλλης είναι πολύπλοκος και δεν αφορά το παρόν άρθρο.
Οι τεχνικές αυτές δίνουν λύση σε δύσκολα περιστατικά πολύ μεγάλων κηλών, είναι ασφαλής και αυξάνουν την ποιότητα ζωής των ασθενών σε σχέση με τους ασθενείς που δεν χειρουργούν την κήλη τους ή έχουν χειρουργηθεί με bridging.
Ενώ κατά κανόνα διενεργούνται ανοιχτά, σήμερα με την πρόοδο της τεχνολογίας, οι τεχνικές αυτές μπορούν, σε επιλεγμένες περιπτώσεις να εφαρμοστούν και λαπαροσκοπικά, μειώνοντας ακόμα περισσότερο το μετεγχειρητικό πόνο και τον χρόνο ανάρρωσης.
Οι τεχνικές διαχωρισμού των ανατομικών διαμερισμάτων είναι ιδιαίτερα απαιτητικές και δύσκολες στην εφαρμογή τους. Για βέλτιστα αποτελέσματα απαιτείται από τον χειρουργό μεγάλη εμπειρία στις τεχνικές αυτές και να κατέχει και τις δύο, προκυμμέ-
νου να μπορεί να κρίνει ποια
τεχνική είναι κατάλληλη για
τον κάθε ασθενή και να προσαρμόζει την θεραπεία στον
ασθενή και όχι τον ασθενή στην θεραπεία, βασιζόμενος στην αρχή της εξατομικευμένης προσέγγισης (tailored approach).
υπηρεσία ιατρών
και ασθενών
Στην ΆΝΑΣΣΑ, στον χώρο των νέων Πολυιατρείων, στην οδό 2ας Νοεμβρίου 86 στον Βόλο, λειτουργεί υπερσύγχρονο Οφθαλμολογικό Ιατρείο εξοπλισμένο με το νέας γενιάς μηχάνημα
OCT-Angio, που αποτελεί εξέλιξη της τεχνολογίας αναφορικά με την απεικόνιση της ωχράς κηλίδας, του οπτικού νεύρου και του βυθού (οπτική τομογραφία).
Πρόκειται για το Ultra high-speed FullRange

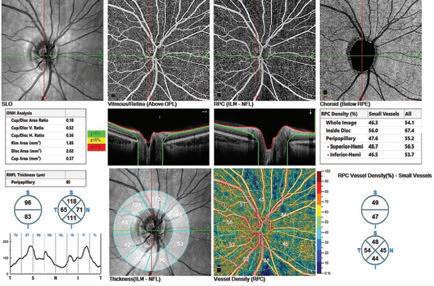


®OCT SOLIX και αποτελεί το νέο διαγνωστικό
όπλο της επιστήμης ενάντια σε μία σειρά οφθαλμολογικών παθήσεων.
Ο ρόλος της OCT-Angio
Με τον συγκεκριμένο εξοπλισμό, ο οφθαλμία-

τρος είναι σε θέση να διερευνήσει όλο το φάσμα των οφθαλμικών παθήσεων από τα πρόσθια μόρια (ίριδα, κερατοειδής, κρυσταλλοειδής φακός, γωνία προσθίου θαλάμου) μέχρι τα οπίσθια μόρια (αμφιβληστροειδής, ωχρά κηλίδα, οπτικό νεύρο, χοριοειδής χιτώνας, αγγειακό πλέγμα αμφιβληστροειδούς).
Πλεονεκτήματα εξέτασης

Με τη συγκεκριμένη εξέταση παρέχονται εικόνες υψηλής ανάλυσης ενώ διενεργούνται τρισδιάστατες αναλύσεις των λεπτών στιβάδων του οφθαλμού με ταυτόχρονη καταγραφή των αμφι-
βληστροειδικών και των παθολογικών χοριοειδικών αγγείων (νεοαγγείων) που βρίσκονται στις στιβάδες του αμφιβληστροειδούς. Με τον τρόπο αυτό, είναι δυνατή η έγκυρη και έγκαιρη διάγνωση ώστε να ακολουθήσει η σχεδίαση της θεραπευτικής προσέγγισης.
Πληροφορίες για την εξέταση
Η OCT-αγγειογραφία (OCT-angio) είναι μια γρήγορη και ανώδυνη, μη επεμβατική μέθοδος και δεν απαιτείται η χρήση σκιαγραφικής ουσίας.

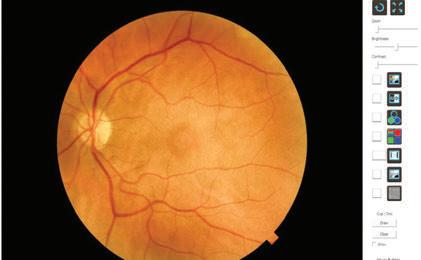
Αυτό έχει σαν αποτέλεσμα την αποφυγή των κινδύνων που οδηγούν σε αλλεργίες και λοιπές ανεπιθύμητες ενέργειες που υπάρχουν με τη χρήση σκιαγραφικών ουσιών. Επιπλέον δεν υπάρχουν αντενδείξεις όπως στην κλασική αγγειογραφία (φλουοροαγγειογραφία με φλουορεσκεΐνη και αγγειογραφία με ινδοκυανίνη).
Η εξέταση διαρκεί 5-10 λεπτά και μπορεί να επαναληφθεί όσο συχνά απαιτηθεί ώστε να υπάρξει σωστή κλινική παρακολούθηση του ασθενή και ορθή αξιολόγηση των θεραπευτικών παρεμβάσεων. Η ΆΝΑΣΣΑ - μέλος της OneHealth - με σύμμαχο την αιχμή της τεχνολογίας και το έμπειρο επιστημονικό προσωπικό, είναι πάντα ένα βήμα μπροστά στην κάλυψη των αναγκών των ασθενών.
ΤΑΧΥΔΡΟΜΟΣ ΑΝΑΣΣΑ
Νέος, πρωτοποριακός
οφθαλμολογικός εξοπλισμός στην



























