
Τόµος 85 | Τεύχος 3 Σεπτέµβριος | Οκτώβριος | Νοέµβριος | ∆εκέµβριος 2022 Τετραµηνιαίο επιστηµονικό περιοδικό της Ελληνικής Παιδιατρικής Εταιρείας Volume 85 | Number 3 September | October | November | December 2022 Four monthly scientific journal of the Greek Paediatric Society







σηµαίνει ανάπτυξη! 12o ΑΠΟΤΟΝ ΜΗΝΑ 100% αγνό ελληνικό φρέσκο γάλα ΟΛΥΜΠΟΣ από επιλεγµένες φάρµες για τη βρεφική και παιδική διατροφή • Ειδικά σχεδιασµένα σύµφωνα µε τις κατευθύνσεις της ESPGHAN • Xωρίς συντηρητικά, ζάχαρη και γλυκαντικές ουσίες • Με υπέροχη γεύση που αρέσει και στα “δύσκολα” παιδιά ΝΕΑ βρεφικά γιαούρτια 6o ΑΠΟ ΤΟΝ ΜΗΝΑ

Περιφερειακό Νοσοκομείο: στοιχεία της τριετίας 2018-2021, μετά την μετάβαση της φροντίδας από τον παθολόγο στον παιδίατρο. Βαλεντίνα Διαμαντίδου, Αλεξάνδρα Τσιφτσάκη, Ελένη Π. Κοτανίδου, Αικατερίνη Παρίση, Τομάζος Σουμάκης, Αιμιλία Κυριακοπούλου, Σοφία Τερεκίδου, Νικολέτα Καζάκου, Σοφία Χρυσοστομίδου
Πρόεδρος
Α. Κωνσταντόπουλος
Συντακτική επιτροπή Διευθυντής
Σ. Αντωνιάδης
Mέλη
Σ. Ανδρονίκου
Ε. Γαλανάκης
Α. Ευαγγελίου
Λ. Θωμαΐδου
Μ. Κανάριου
Α. Καπόγιαννης
Σ. Kίτσιου-Τζέλη
Ε. Μανταδάκης
Π. Παναγιωτοπούλου-Γαρταγάνη Α. Παπαδοπούλου
Β. Παπαευαγγέλου
Α. Παπαθανασίου
Α. Σιαμοπούλου-Μαυρίδου
Α. Συρίγου-Παπαβασιλείου
Περιεχόμενα Τετραμηνιαία έκδοση της Eλληνικής Παιδιατρικής Eταιρείας Τόμος 85 | Τεύχος 3 | Σεπτέμβριος - Οκτώβριος - Νοέμβριος - Δεκέμβριος 2022
162 ΕΠΙΣΤΟΛΗ ΑΠΟ ΤΟΝ ΔΙΕΥΘΥΝΤΗ ΣΥΝΤΑΞΗΣ Στέλιος Αντωνιάδης 164 ΒΡΑΒΕΥΜΕΝΗ ΕΡΓΑΣΙΑ Φροντίδα της υγείας των εφήβων σε ένα Δευτεροβάθμιο
174 ΑΡΘΡΑ ΑΝΑΣΚΟΠΗΣΗΣ Ο ρόλος της πρεσιψίνης και της προαδρενομεδουλλίνης στην διάγνωση και έκβαση λοιμώξεων της νεογνικής και παιδικής ηλικίας. Βασιλική Αντάρη, Εμμανουήλ Χατζηπαντελής, Λεμονιά Σκούρα, Αθανάσιος Τραγιαννίδης 186 Το σύνδρομο Long-Post Covid-19 στα παιδιά και τους εφήβους Κουτσαυτίκη Χρυσή, Σεργεντάνης Θεόδωρος, Μεράκου Κυριακούλα, Κορνάρου Ελένη 200 Η λιθιασική νόσος του ουροποιητικού συστήματος στην παιδική ηλικία Αναστάσιος Βλαδίκας, Αναστασία Αναστασίου, Μιγκουέλ Σκίρα, Γεώργιος Κατσάρας
Υποβολή εργασιών
e-mail: grammateia@e-child.gr
Οδηγίες προς τους συγγραφείς: http://e-child.gr/publications/ instructions-to-authors
Iδιοκτήτης
Eλληνική Παιδιατρική Eταιρεία Μπακοπούλου 15,15451, Ν. Ψυχικό
Tηλ.: 2107771140 e-mail: grammateia@e-child.gr
Eτήσια συνδρομή: €40
Eιδικευόμενοι, φοιτητές: €20
214
ΠΕΡΙΓΡΑΦΗ ΕΝΔΙΑΦΕΡΟΥΣΑΣ ΠΕΡΙΠΤΩΣΗΣ
Συμπτωματική θρομβοπενία ως η αρχική εκδήλωση λοιμώδους μονοπυρήνωσης: Περιγραφή περιστατικού και ανασκόπηση βιβλιογραφίας
Βασιλική Κωνσταντινίδου, Σταυρούλα Καλατζή, Ελπιδοφόρος Μανταδάκης
222
ΙΣΤΟΡΙΚΟΥ ΕΝΔΙΑΦΕΡΟΝΤΟΣ
ΑΡΘΡΟ
Σύνδρομο Klinefelter ή σύνδρομο Λιβαδά; Αριστείδης Γ. Διαμαντής, Λάζαρος Ε. Βλαδίμηρος 226 ΣΥΝΑΔΕΛΦΙΚΑ Στέλιος Αντωνιάδης 228 ΚΡΙΤΙΚΗ ΒΙΒΛΙΟΥ Στέλιος Αντωνιάδης 230 ΟΔΗΓΙΕΣ ΠΡΟΣ ΤΟΥΣ ΣΥΓΓΡΑΦΕΙΣ
President A. Constantopoulos
Editorial board Editor- in- Chief S. Antoniadis
Members
S. Andronikou E. Galanakis A. Evangeliou L. Thomaidou M. Kanariou A. Kapogiannis S. Kitsiou-Tzeli E. Mantadakis
P. Panagiotopoulou-Gartagani A. Papadopoulou
V. Papaevagelou A. Papathanassiou
A. Siamopoulou-Mavridou A. Syrigou-Papavasiliou 162
EDITORIAL
Stelios Antoniadis 164 AWARDED PAPER
Adolescent health care services in a secondary regional hospital: data from the 2018-2021 time period, after the transition of care from internists to paediatricians.
Valentina Diamantidou, Alexandra Tsiftsaki, Eleni P Kotanidou, Aikaterini Parisi, Tomazos Soumakis, Aimilia Kuriakopoulou, Sofia Terekidou, Nikoleta Kazakou, Sofia Chrusostomidou 174 REVIEW ARTICLES
Role of presepsin and proadrenomedullin in the diagnosis and outcome of infections in neonates and children.
Vassiliki Antari, Emmanuel Hatzipantelis, Lemonia Skoura, Athanasios Tragiannidis 186
Long-Post COVID-19 syndrome in children and adolescents
Koutsaftiki Chrysi, Sergentanis Theodoros, Merakou Kyriakoula, Kornarou Eleni 200
Lithiasis of the urinary system in childhood
Anastasios Vladikas, Anastasia Anastasiou, Miguel Shkira, Georgios Katsaras
Contents Four monthly publication of the Greek Paediatric Society
Number 3
October
November
December
Volume 85 |
| September -
-
-
2022
Manuscript submission e-mail: grammateia@e-child.gr
Instructions to authors: http://e-child.gr/publications/ instructions-to-authors
Owner Greek Paediatric Society 15, Mpakopoulou st. GR - 15451, Ν. Psychiko Tel.: +302107771140 e-mail: grammateia@e-child.gr
Annual subscription All foreign countries: US$50
214
CASE REPORT
Symptomatic thrombocytopenia as the initial manifestation of infectious mononucleosis: A case report and review of the literature
Vassiliki Konstantinidou, Stavroula Kalatzi, Elpidoforos Mantadakis 222
FROM THE HISTORY OF MEDICINE
Klinefelter’s syndrome or Livadas syndrome? Aristidis G. Diamantis, Lazaros Vladimiros 2226
BETWEEN COLLEAGUES
Stelios Antoniadis 228 BOOK PRESENTATION Stelios Antoniadis 230 INSTRUCTIONS TO AUTHORS
γαπητοί Συνάδελφοι, εκλεκτοί φίλοι
Τα χρόνια έρχονται και φεύγουν, ο κορονοϊός μένει. Συμπορευόμαστε και φοβόμαστε. Παρηγορία ο αριθμός των εμβολιασμένων που αυξάνεται όπως και δυστυχής παρηγορία ο αριθμός των νοσησάντων που και αυτός αυξάνεται, ευτυχώς στους περισσότερους με ήπια πορεία και καλή έκβαση. Σε όσους με ρωτούν για το τι προβλέπω απαντώ λέγοντας ότι ακολουθώ τις απόψεις των επαϊόντων φίλων μου. Το κακό είναι ότι δεν μας έφτανε η πανδημία αλλά παρουσιάστηκαν και άλλα πολύ σοβαρά συμπεριφορικά προβλήματα όπως π.χ. η βία γενικότερα και ακόμα περισσότερο η βία στους εφήβους. Κλοπές, συμμορίες, άγριοι ξυλοδαρμοί σε συχνότητα που ποτέ δεν είχαμε δει μέχρι τώρα. Ένα αξιοπαρατήρητο και πολύ σοβαρό θέμα που θα πρέπει να απασχολήσει την παιδιατρική κοινότητα και όχι μόνο. Το μέγεθος ενός Editorial δεν μου επιτρέπει να
162
Α
ΕΠΙΣΤΟΛΗ ΑΠΟ ΤΟΝ ΔΙΕΥΘΥΝΤΗ ΣΥΝΤΑΞΗΣ
φοιτητές μου. Πεπεισμένος για τον αρνητικό ρόλο των προγραμμάτων της τηλεόρασης που, κάθε μέρα, μας μαθαίνουν πως να ληστεύουμε τράπεζες, να δολοφονούμε συνανθρώπους μας και άλλα πολλά, είχα βάλει την ερώτηση για το αν πιστεύουν πως στην τηλεόραση υπάρχει υπερβολική βία. Από τις απαντήσεις τους βρέθηκε πως το 50% περίπου πίστευε ότι δεν υπάρχει, κάτι το οποίο περίτρανα αποδείκνυε την εξοικείωση των νέων με τη βία και αυτό πριν από δέκα περίπου χρόνια. Κάπως έτσι πιστεύω ότι φτάσαμε εδώ που φτάσαμε. Δυστυχώς.
επεκταθώ αλλά δεν μπορώ να αποφύγω τον πειρασμό και να μην αναφέρω μία ερώτηση που είχα συμπεριλάβει στο κλειστό ερωτηματολόγιο ερευνητικής εργασίας που είχα οργανώσει απευθυνόμενος στους
Στα παραπάνω δυσάρεστα προστέθηκαν και η παιδική πορνεία - πορνογραφία, οι βιασμοί ανηλίκων και ένα σωρό άλλα που μας προβληματίζουν και πρέπει να μας προβληματίζουν.
Φυσικά υπάρχουν και πολλά άλλα δυσάρεστα που δεν περιμέναμε ότι θα δούμε στον εικοστό πρώτο αιώνα. Δυσάρεστα που αναντίλεκτα αποδεικνύουν ότι ο άνθρωπος δεν μπόρεσε ακόμα να απαλλαγεί από το τέρας που κρύβει μέσα του. Λυπάμαι και πολύ λυπάμαι που σε μια ακόμα επικοινωνία μας σας έγραψα όλα αυτά τα δυσάρεστα κάτι όμως το οποίο νομίζω ότι ήταν αναπόφευκτο.
Ελπίζοντας ότι η γέννηση του Χριστού θα σωφρονίσει έστω και σε ένα μικρό βαθμό τους ανθρώπους, σας εύχομαι Καλά Χριστούγεννα και έναν καλύτερο Καινούργιο Χρόνο.
Με ιδιαίτερη πάντα εκτίμηση και συναδελφική αγάπη
Στέλιος Αντωνιάδης Παιδίατρος - Καρδιολόγος Παίδων Καθηγητής - Διευθυντής
163
Αικατερίνη Παρίση, Τομάζος
Κυριακοπούλου, Σοφία Τερεκίδου, Νικολέτα Καζάκου, Σοφία Χρυσοστομίδου
Αλληλογραφία Σοφία Χρυσοστομίδου Γιαλαμίδη 2, Κιλκίς, 61100 Τ. 2341351461 E. pedia@ghkilkis.gr peadklinkilkis@gmail.com
Περίληψη Εισαγωγή: Από τον Οκτώβριο 2018, η φροντίδα της υγείας των εφήβων ηλικίας 14-16 ετών στην Ελλάδα, ανατέθηκε στον Ειδικό Παιδίατρο. Σκοπός: Η καταγραφή στοιχείων νοσηρότητας εφήβων ηλικίας 14-16 ετών που αναζήτησαν υπηρεσίες υγείας από Δευτεροβάθμιο Νοσοκομείο την τριετία 2018-2021. Υλικό - Μέθοδος: Μελετήθηκαν αναδρομικά, τα αρχεία των Εξωτερικών Ιατρείων (Τακτικών & Επειγόντων) της Παιδιατρικής Κλινικής Δευτεροβάθμιο Νοσοκομείο, την προαναφερόμενη περίοδο. Αποτελέσματα: Την μελετούμενη περίοδο, 791 έφηβοι (48.4% αγόρια) ηλικίας 14.81±0.6 ετών, αναζήτησαν υπηρεσίες υγείας. Η πλειονότητα των εφήβων διέμεναν σε πόλη (63.8%), ενώ 5.1% αφορούσε έφηβους-πρόσφυγες. Ποσοστό 76% (n=608/791) προσήλθε στα Τμήματα Επειγόντων ενώ μόλις 20.5% έφηβοι (n=162/791) προσήλθαν μετά από ραντεβού σε Τακτικό Ιατρείο ενώ 2.6% (n=21/791) παραπέμφθηκαν από Α/βαθμια δομή υγείας. Η συχνότερη αιτία αναζήτησης ιατρικής φροντίδας ήταν η συμπτωματολογία λοίμωξης από το αναπνευστικό (30.4%), ενώ λιγότερο συχνά αίτια ήταν η κοιλιαλγία (9.5%), ο πυρετός (7.3%) και οι αλλεργικές αντιδράσεις (5.6%). Μεταξύ των εφήβων που προσήλθαν σε Τακτικό Ιατρείο η συχνότερη αιτία προσέλευσης ήταν η έκδοση δελτίου υγείας. Εισαγωγή στην Παιδιατρική Κλινική συστήθηκε στο 11.5% των εφήβων που εξετάστηκαν. Συχνότερη αιτία νοσηλείας ήταν το προλιποθυμικό επεισόδιο (19.7%) ενώ ακολούθησαν η μέθη (11.3%), η λοίμωξη γαστρεντερικού (11.3%) και η θωρακαλγία (9.9%). Η μέση διάρκεια νοσηλείας ήταν 2.8±1 ημέρες. Συμπεράσματα: Οι έφηβοι 14-16 ετών αναζητούν στην πλειονότητά
Χρυσοστομίδου
Παιδιατρική Κλινική, Γενικό Νοσοκομείο Κιλκίς, Κιλκίς
164 Φροντίδα της υγείας των εφήβων σε ένα δευτεροβάθμιο περιφερειακό νοσοκομείο: στοιχεία της τριετίας 2018-2021, μετά την μετάβαση της φροντίδας από τον παθολόγο στον παιδίατρο Βαλεντίνα Διαμαντίδου*, Αλεξάνδρα Τσιφτσάκη*,
Π.
Ελένη
Κοτανίδου,
Σουμάκης, Αιμιλία
τους υπηρεσίες υγείας από τα τμήματα Επειγόντων Περιστατικών του νοσοκομείου μας εξ αιτίας λοιμώξεων, όπως παρατηρείται και στην παιδική ηλικία. Ακολουθούν αιτίες σχετιζόμενες με τις ψυχοσωματικές αλλαγές της εφηβείας και τις συμπεριφορές υψηλού κινδύνου. Λέξεις κλειδιά: έφηβος, νέος, εφηβεία, υπηρεσίες υγείας, νοσηλεία, παιδίατρος, παιδιατρική ΒΡΑΒΕΥΜΕΝΗ ΕΡΓΑΣΙΑ Βαλεντίνα Διαμαντίδου* Αλεξάνδρα Τσιφτσάκη* Ελένη Π. Κοτανίδου Αικατερίνη Παρίση Τομάζος Σουμάκης Αιμιλία Κυριακοπούλου Σοφία Τερεκίδου Νικολέτα Καζάκου Σοφία
*Οι συγγραφείς Βαλεντίνα Διαμαντίδου & Αλεξάνδρα Τσιφτσάκη συνέβαλαν εξίσου στην εκπόνηση της παρούσας μελέτης (co-first authorship
Correspondence
Sofia Chrusostomidou
Kilkis, Greece, 61100 Τ. +302341351461 Ε. pedia@ghkilkis.gr peadklinkilkis@gmail.com
Adolescent health care services in a
Valentina Diamantidou*
Alexandra Tsiftsaki*
Eleni P Kotanidou
Aikaterini Parisi
Tomazos Soumakis
Aimilia Kuriakopoulou
Sofia Terekidou
Nikoleta Kazakou
Sofia Chrusostomidou
Department of Pediatrics, General Hospital of Kilkis, Kilkis, Greece
Abstract
paediatricians
Background: Since October 2018, health care of adolescents aged 14-16 years in Greece, was assigned to the Paediatricians.
Aim: The recording of morbidity data in aged 14-16 years who sought health services from a Secondary Hospital in the three years period 2018-2021.
Material - Method: The records of the Outpatient Clinics (Regular & Emergency) of the Pediatric Clinic Secondary Hospital were studied retrospectively, during the aforementioned period.
Results: During the study period, 791 adolescents (48.4% boys) aged 14.81±0.6 years, sought health services. The majority of adolescents lived in cities (63.8%), while 5.1% were adolescent-refugees. Among them 76% (n=608/791) were admitted to the Emergency Departments while only 20.5% of adolescents (n=162/791) came to an Outpatient Clinic after an appointment and 2.6% (n=21/791) were referred by a primary health care center. The most common cause of seeking medical care was the symptoms of a respiratory infection (30.4%), while the less common causes were abdominal pain (9.5%), fever (7.3%) and allergic reactions (5.6%). Among the adolescents who came to the Outpatient Clinic, the most common reason for attending was the issuance of a school health card. Admission to the Paediatric Clinic was recommended to 11.5% of the adolescents who were examined. The most common cause of hospitalization was a fainting/fainting-like episode (19.7%) followed by alcohol intoxication (11.3%), gastrointestinal infection (11.3%) and thoracic pain (9.9%). The mean duration of hospitalization was 2.8±1 days.
Conclusions: The majority of adolescents, aged 14-16, seek health services from the Emergency Departments of our hospital due to infections, as observed in childhood. Causes related to the psychosomatic changes of adolescence and high-risk behaviors are following.
Keywords: adolescent, adolescence, health care, hospitalization, hospital, pediatrician, pediatrics
*Valentina Diamantidou and Alexandra Tsiftsaki have equally contributed to this study (co-first authorship).
165
secondary regional hospital: data from the 2018-2021 time period, after the transition of care from internists to
Valentina Diamantidou*, Alexandra Tsiftsaki*, Eleni P Kotanidou, Aikaterini Parisi, Tomazos Soumakis, Aimilia Kuriakopoulou, Sofia Terekidou, Nikoleta Kazakou, Sofia Chrusostomidou
AWARDED PAPER
Εισαγωγή
Από τον Οκτώβριο του 2018 έως σήμερα, η φροντίδα της υγείας των εφήβων ηλικίας 14-16 ετών στην Ελλάδα, μετατέθηκε από τον Παθολόγο στον Ειδικό Παιδίατρο. Ως εκ τούτου, τα παιδιά στη μέση εφηβική ηλικία εξετάζονται, διερευνώνται, νοσηλεύονται και παρακολουθούνται πλέον σε Παιδιατρικά Ιατρεία, Τμήματα και Κλινικές ανά τη χώρα. Οι αλλαγές αυτές, έχουν επιφέρει νέα δεδομένα στο αντικείμενο του γενικού Παιδιάτρου. Οι έφηβοι αποτελούν μία ξεχωριστή ηλικιακή ομάδα, η οποία απαιτεί κατά την διαχείρισή της από τους επαγγελματίες υγείας έναν διαφορετικό και ιδιαίτερο τρόπο προσέγγισης, συγκριτικά με τα παιδιά. Οι κύριοι παράγοντες που καθορίζουν την ιδιαιτερότητα αυτής της ομάδας του πληθυσμού, είναι οι συναισθηματικές, αλλά και οι σωματικές αλλαγές που επισυμβαίνουν φυσιολογικά στην εφηβεία (1). Για τον νέο ειδικό Παιδίατρο, ο τρόπος της αποτελεσματικής επικοινωνίας με τον έφηβο, αποτελεί πρόκληση όπως και η εξασφάλιση μιας ειλικρινούς θεραπευτικής σχέσης μαζί του καθώς και η διαχείριση των αγωνιών του γονέα & κηδεμόνα, ειδικά στις περιπτώσεις εκείνες όπου κυριαρχεί η αμφισβήτηση κάθε μορφής εξουσίας από τον έφηβο (2). Επιπρόσθετα, στην ηλικία αυτή οι έφηβοι πειραματίζονται σε συμπεριφορές υψηλού κινδύνου, όπως είναι η καπνιστική συνήθεια και η χρήση αλκοόλ ενώ κυριαρχεί επίσης το ενδιαφέρον σχετικά με τις ρομαντικές σχέσεις και την σεξουαλικότητα (1). Η μελέτη όλων των παραπάνω παραγόντων που συνθέτουν το διαφορετικό προφίλ των εφήβων ασθενών, οδηγεί σε χρήσιμα για την παιδιατρική κοινότητα συμπεράσματα, που πιθανώς συμβάλουν στη βελτίωση των παρεχόμενων υπηρεσιών υγείας σε εφήβους από τον παιδίατρο (3). Μελέτες σχετικά με τα χαρακτηριστικά των υπηρεσιών υγείας που αναζητούν οι έφηβοι, καταλήγουν σε συμπεράσματα με μικρές μεταξύ τους διαφοροποιήσεις. Στην πλειονότητα των διαθέσιμων μελετών τα συχνότερα αίτια προσέλευσης του εφήβου στον ιατρό είναι κοινά, με κύρια διαφορά να αποτελούν οι τραυματισμοί (4-6), περιστατικά τα οποία στην χώρα μας αντιμετωπίζονται από άλλες πλην του παιδιάτρου ιατρικές ειδικότητες. Κοινό τόπο ωστόσο μεταξύ των ερευνητών αποτελεί το γεγονός του ότι οι έφηβοι επιλέγουν, ολοένα και συχνότερα, να αναζητούν υπηρεσίες υγείας στα Τμήμα Επειγόντων Περιστατικών, ανεξαρτήτως της αιτίας προσέλευσης (7). Σκοπός της παρούσας μελέτης ήταν η καταγραφή στοιχείων αναζήτησης υπηρεσιών υγείας στο σύνολο των εφήβων ηλικίας 14-16 ετών που εξυπηρετήθηκαν από την Παιδιατρική Κλινική ενός δευτεροβάθμιου περιφερειακού νοσοκομείου, του Γενικού Νοσοκομείου Κιλκίς (Γ.Ν. Κιλκίς), στην τριετία Οκτώβριος 2018 - Αύγουστος 2021. Μέθοδοι Φύση της μελέτης Η παρούσα μελέτη αποτελεί μια μελέτη παρατήρησης
166
(original observational
με σχεδιασμό πρωτοκόλλου αναδρομικού τύπου (retrospective) η οποία έλαβε χώρα στην Παιδιατρική Κλινική του Γενικού Νοσοκομείου Κιλκίς. Η μελέτη πραγματοποιήθηκε σύμφωνα με τη διακήρυξη του Ελσίνκι και έλαβε χώρα κατά την περίοδο Ιούλιος & Αύγουστος 2021. Υλικό Υλικό της μελέτης αποτέλεσαν όλα τα αρχείο της Παιδιατρικής Κλινικής του Νοσοκομείου Κιλκίς, για την περίοδο αναφοράς Οκτώβριος 2018 έως και Αύγουστος 2021. Πραγματοποιήθηκε αναδρομή στο εν λόγω αρχείο και συγκεκριμένα στα βιβλία καταχώρησης των Εξωτερικών Ιατρείων της Παιδιατρικής Κλινικής (Τακτικών και Επειγόντων), στα βιβλία καταχώρησης των Covid Εξωτερικών Ιατρείων του Γ.Ν. Κιλκίς καθώς και στο μητρώο εισιτηρίων και εξιτηρίων της Παιδιατρικής Κλινικής του ιδίου Νοσοκομείου. Η αναδρομή στα ανωτέρω αρχεία έγινε με τον ίδιο δομημένο τρόπο
από
Στην
Φροντίδα της υγείας των εφήβων σε ένα δευτεροβάθμιο περιφερειακό νοσοκομείο: στοιχεία της τριετίας 2018-2021, μετά την μετάβαση της φροντίδας από τον παθολόγο στον παιδίατρο
study)
άντλησης πληροφοριών
όλους τους ερευνητές, με την χρήση λογισμικού προτύπων καταχώρησης στοιχείων.
ομάδα του πληθυσμού μελέτης περιλήφθηκαν όλα τα περιστατικά που αφορούσαν σε άτομα χρονολογικής ηλικίας 14 έως και 16 ετών, που αναζήτησαν υπηρεσίες υγείας από την Παιδιατρική Κλινική του Γενικού Νοσοκομείου Κιλκίς. Κριτήριο αποκλεισμού από την μελέτη ήταν η αναζήτηση υπηρεσιών υγείας στο πλαίσιο κακώσεων, τραυματισμών ή στο πλαίσιο καταστάσεων που άπτονται χειρουργικής ειδικότητας.
Από τις άνω πηγές καταγράφηκαν στοιχεία που αφορούσαν σε δημογραφικά χαρακτηριστικά των εφήβων ασθενών μεταξύ των οποίων το φύλο, η ηλικία, η εθνική προέλευση (πρόσφυγας ή μη), ο τόπος κατοικίας (αστικό περιβάλλον, αγροτικό περιβάλλον, προσφυγική δομή). Ο πληθυσμός της μελέτης αποτελούνταν από 791 εφήβους οι οποίοι συγκρότησαν την ομάδα μελέτης. Στο πληθυσμό αυτό συγκεντρώθηκαν και καταγράφηκαν δεδομένα σχετικά με τον τρόπο προσέλευσης στο υπό μελέτη νοσοκομείο προς αναζήτηση υπηρεσιών υγείας. Πιο συγκεκριμένα καταγράφηκε η προσέλευση των εφήβων στα Τακτικά Ιατρεία, στα Επείγοντα Ιατρεία, στα Επείγοντα Ιατρεία Covid-19, καθώς και η παραπομπή τους στο δευτεροβάθμιο νοσοκομείο μας από Κέντρο Υγείας ή η διακομιδή τους με ΕΚΑΒ. Ακολούθως συγκεντρώθηκαν δεδομένα που αφορούσαν στην αιτία για την οποία οι έφηβοι προσήλθαν ή παραπέμφθηκαν προς αναζήτηση ιατρικής φροντίδας, με τους παραπάνω τρόπους. Οι λόγοι προσέλευσης κατηγοριοποιήθηκαν σε ομάδες οι οποίες αφορούσαν την αιτιώμενη συμπτωματολογία. Ενδεικτικές ομάδες αιτίας προσέλευσης αποτέλεσαν οι εξής: συμπτωματολογία σχετική με το αναπνευστικό σύστημα (για παράδειγμα συμπτώματα βήχα, ρινικών εκκρίσεων, ωταλγίας, φαρυγγαλγίας ή δύσπνοιας), σχετική με το γαστρεντερικό σύστημα (για παράδειγμα συμπτώματα εμέτου, διάρροιας ή δυσκοιλιότητας), σχετική με το ουροποιητικό σύστημα (για παράδειγμα δυσουρικά ενοχλήματα ή αιματουρία), η οξεία μέθη, το κοιλιακό άλγος, το λιποθυμικό επεισόδιο & η ζάλη, η δηλητηρίαση, ο πνιγμός, οι αλλεργικές αντιδράσεις, το θωρακικό άλγος, οι σπασμοί, ο πυρετός, η κεφαλαλγία και η επαφή με επιβεβαιωμένο κρούσμα Covid-19. Σε ότι αφορά τους εφήβους που προσήλθαν στα Τακτικά Ιατρεία, περαιτέρω κατηγορίες αποτέλεσαν η προσέλευση για ανοσοποίηση ή για έκδοση Ατομικού Δελτίου Υγείας Μαθητή.
Ακολούθως, καταγράφηκαν στοιχεία σχετικά με την ιατρική σύσταση εισαγωγής των εφήβων προς νοσηλεία στην Παιδιατρική Κλινική του υπό μελέτη νοσοκομείου, την αποδοχή ή την άρνηση νοσηλείας από τους εφήβους και τους κηδεμόνες τους, καθώς και δεδομένα σχετικά με την διάρκεια των νοσηλειών αυτών και τον αριθμός διακομιδών σε Τριτοβάθμιο κέντρο, όταν κρίθηκε απαραίτητο. Τέλος, καταγράφηκαν πληροφορίες σχετικά με την ανάγκη διενέργειας συμβουλευτικής από άλλες ειδικότητες πλην του παιδιάτρου, στο πλαίσιο της λειτουργία των Εξωτερικών Παιδιατρικών ιατρείων (Επειγόντων και Τακτικών) ή στο πλαίσιο των νοσηλειών των εφήβων του πληθυσμού μελέτης.
Aποτελέσματα Στη μελετούμενη περίοδο, 791 έφηβοι (48.4% αγόρια) ηλικίας 14.81±0.6 ετών, αναζήτησαν υπηρεσίες υγείας από το Γ.Ν. Κιλκίς. Η πλειονότητα των εφήβων διέμεναν σε πόλη (63.8%), ενώ μόλις το 5.1% αφορούσε έφηβους-πρόσφυγες (Διάγραμμα 1). Διάγραμμα 1: Ραβδόγραμμα απεικόνισης της προέλευσης κατοικίας του πληθυσμού των εφήβων
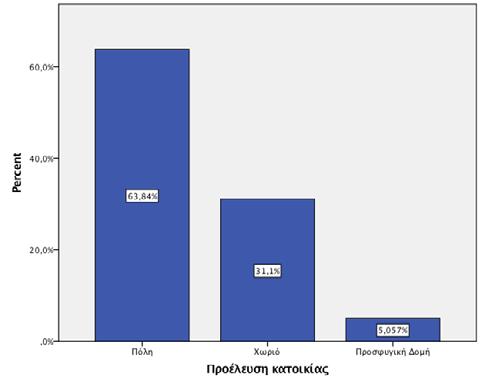
167
της μελέτης Φροντίδα της υγείας των εφήβων σε ένα δευτεροβάθμιο περιφερειακό νοσοκομείο: στοιχεία της τριετίας 2018-2021, μετά την μετάβαση της φροντίδας από τον παθολόγο στον παιδίατρο
Τρόπος αναζήτησης υπηρεσιών υγείας Στο σύνολο του δείγματος, ποσοστό 76% (n=608/791) αναζήτησε υπηρεσίες υγείας με προσέλευση στα Τμήματα Επειγόντων Περιστατικών ενώ μόλις 162/791 έφηβοι (20.5%) προσήλθαν μετά από προγραμματισμένο ραντεβού σε Τακτικό Εξωτερικό Ιατρείο. Μικρό ποσοστό εφήβων (21/791, 2.6%) παραπέμφθηκε στο δευτεροβάθμιο νοσοκομείο μας από πρωτοβάθμια δομή υγείας για περαιτέρω διερεύνηση ή αντιμετώπιση (Διάγραμμα 2). Αιτιολογία αναζήτησης υπηρεσιών υγείας Μεταξύ των εφήβων που προσήλθαν στα Τμήματα Επειγόντων Περιστατικών ή παραπέμφθηκαν σε αυτά από πρωτοβάθμια δομή υγείας (n=629/791), η συχνότερη αιτία αναζήτησης ιατρικής φροντίδας ήταν η συμπτωματολογία από το αναπνευστικό σύστημα (n=234/629, 38.2%) η οποία περιλάμβανε τον βήχα, τις ρινικές εκκρίσεις, την ωταλγία, τη φαρυγγαλγία και τη δύσπνοια. Τη δεύτερη σε συχνότητα αιτία προσέλευσης αποτέλεσε το κοιλιακό άλγος (73/629, 11.9%) ενώ ακολούθησαν λιγότερο συχνά αίτια όπως ο πυρετός (56/629, 8.9%), οι αλλεργικές αντιδράσεις (43/629, 6.8%) και η συμπτωματολογία από το γαστρεντερικό η οποία περιλάμβανε έμετο, διάρροια ή δυσκοιλιότητα (36/629, 5.7%) (Διάγραμμα 3).
Διάγραμμα 2: Ραβδόγραμμα συχνοτήτων του τρόπου αναζήτησης υπηρεσιών υγείας στο σύνολο του δείγματος Διάγραμμα 3: Αίτια αναζήτησης υπηρεσιών υγείας μεταξύ των εφήβων της μελέτης
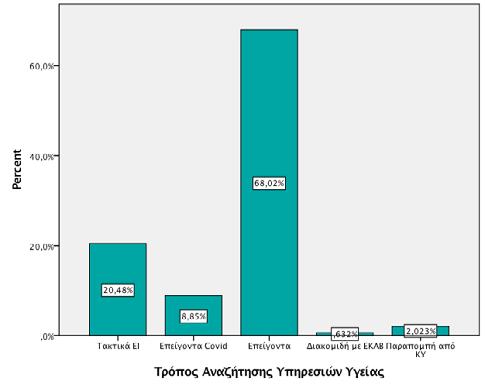
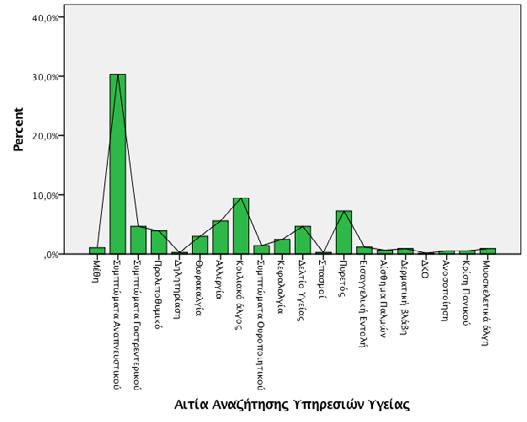
168
Φροντίδα της υγείας των εφήβων σε ένα δευτεροβάθμιο περιφερειακό νοσοκομείο: στοιχεία της τριετίας 2018-2021, μετά την μετάβαση της φροντίδας από τον παθολόγο στον παιδίατρο
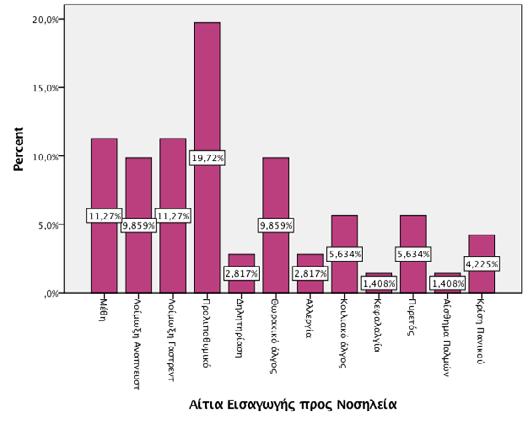
Μεταξύ των εφήβων που προσήλθαν μετά από προγραμματισμένο ραντεβού σε Τακτικό Ιατρείο η συχνότερη αιτία προσέλευσης ήταν η διενέργεια εργαστηριακού ελέγχου (ασυμπτωματικός έλεγχος screening ή εργαστηριακός επανέλεγχος μετά από νόσηση) (95/162, 58.6%) ενώ ακολούθησε η έκδοση ατομικού δελτίου υγείας (35/162, 21.6%). Η ανοσοποίηση αποτέλεσε αιτία προγραμματισμένης προσέλευσης για 9.2% μεταξύ των προγραμματισμένων ραντεβού (n=15/162, ποσοστό που αντιστοιχεί σε μόλις 1.9% του συνόλου των περιστατικών που προσήλθαν). Εισαγωγή προς νοσηλεία Εισαγωγή στην Παιδιατρική Κλινική συστήθηκε στο 11.5% (n=91/791 περιπτώσεις) των εφήβων που αναζήτησαν υπηρεσίες υγείας από το δευτεροβάθμιο νοσοκομείο μας. Από το σύνολο αυτών των εφήβων, τελικώς συναίνεσε προς εισαγωγή για νοσηλεία το 9.4% των περιστατικών (74/791) που προσήλθε, αφού σε 17/791 περιπτώσεις έλαβε χώρα άρνηση εισαγωγής και αποχώρηση από το νοσοκομείο παρά τις αντίθετες ιατρικές συστάσεις με ευθύνη του γονέα και κηδεμόνα. Η συχνότερη αιτία που οδήγησε σε ανάγκη νοσηλείας ήταν το λιποθυμικό & προλιποθυμικό επεισόδιο (n=14/74, 19.7%) ενώ ακολούθησαν η οξεία μέθη (n=8/74, 11.3%), η συμπτωματολογία εμέτου και διάρροιας από το γαστρεντερικό (n=8/74, 11.3%) και το θωρακικό άλγος (n=7/74, 9.9%) (Διάγραμμα 4). Η μέση διάρκεια νοσηλείας ήταν 2.8±1 ημέρες. Εξιτήριο με ιατρική απόφαση και ευθύνη δόθηκε στην πλειονότητα των περιπτώσεων, ωστόσο αυτόβουλο εξιτήριο παρά τις αντίθετες ιατρικές συστάσεις έλαβε χώρα στο 18.9% (n=14/74) των εισαγωγών. Διακομιδή των νοσηλευομένων σε τριτοβάθμιο κέντρο έλαβε χώρα σε ποσοστό 12.1% μεταξύ των ασθενών εφήβων που εισήχθησαν στην Παιδιατρική κλινική (n=9/74). Φροντίδα της υγείας των εφήβων σε ένα δευτεροβάθμιο περιφερειακό νοσοκομείο: στοιχεία της τριετίας 2018-2021, μετά την μετάβαση της φροντίδας από τον παθολόγο στον παιδίατρο
χώρα
169
Παραπομπή σε άλλη ειδικότητα για συμβουλευτική, έλαβε
Διάγραμμα 4: Αίτια αναζήτησης υπηρεσιών υγείας που οδήγησαν σε νοσηλεία, μεταξύ των εφήβων του δείγματος στο 11.4% των εφήβων που εξετάστηκαν συνολικά. Συχνότερη ειδικότητα ιατρών-συμβούλων για τους εφήβους 14-16 ετών ήταν η ειδικότητα της Παιδοχειρουργικής (38.7% των παραπομπών) ενώ ακολούθησαν η ειδικότητα των Παιδοωτορινολαρυγγολόγων (15.1%) και οι ειδικότητες των Παιδοκαρδιολόγων (10.8%), Παιδοδερματολόγων (8.6%), των Παιδοορθοπεδικών Χειρουργών (8.6%) και των Μαιευτήρων-Γυναικολόγων (5.4%). Συζήτηση Η εφηβεία αποτελεί ένα μοναδικό αναπτυξιακό στάδιο με σημαντικές μεταβολές, οι οποίες δημιουργούν ιδιαίτερες ανάγκες στη φροντίδα της υγείας των εφήβων. Στην αναδρομική αυτή
στον παιδίατρο μελέτη παρατήρησης περιεγράφηκαν τα στοιχεία νοσηρότητας των εφήβων ηλικίας 14 έως 16 ετών, που αναζήτησαν υπηρεσίες υγείας σε ένα Δευτεροβάθμιο Νοσοκομείο, το διάστημα Οκτώβριος 2018 - Αύγουστος 2021, μετά τη μετάβαση της φροντίδας αυτής της ηλικιακής ομάδας από τον Παθολόγο στον Ειδικό Παιδίατρο. Οι έφηβοι της παρούσας μελέτης αναζήτησαν στη μεγάλη πλειονότητά τους ιατρικές υπηρεσίες από τα τμήματα Επειγόντων Περιστατικών ενώ ο προγραμματισμός επίσκεψης σε Τακτικό Ιατρείο έλαβε χώρα σε ποσοστό μόλις 20.5%. Τα συχνότερα αίτια προσέλευση εφήβων ήταν η συμπτωματολογία από το αναπνευστικό σύστημα, το κοιλιακό άλγος, ο πυρετός και οι αλλεργικές αντιδράσεις. Εισαγωγή προς νοσηλεία των εφήβων στην Παιδιατρική Κλινική ήταν απαραίτητη σε μικρό μόνο ποσοστό, με πρώτη αιτία το προλιποθυμικό επεισόδιο και δεύτερη την οξεία μέθη. Ένας στους δέκα εφήβους που προσήλθαν στο Παιδίατρο, χρειάστηκαν συμβουλευτική και από άλλη ιατρική ειδικότητα. Στη διεθνή βιβλιογραφία, οι αιτίες και οι προτιμήσεις σχετικά με την αναζήτησης ιατρικής φροντίδας από εφήβους, ποικίλλουν (8, 9, 10). Σημαντικός αριθμός μελετών αναφέρει τους τραυματισμούς ως ένα από τα συχνότερα αίτια προσκόμισης των εφήβων στο Τμήμα Επειγόντων Περιστατικών (4-6). Στην παρούσα μελέτη, οι τραυματισμοί των εφήβων αποτέλεσαν κριτήριο αποκλεισμού από τη μελέτη, αφού στο ελληνικό σύστημα Υπηρεσιών υγείας το τραύμα αντιμετωπίζεται στα Εξωτερικά Ιατρεία χειρουργικών ειδικοτήτων, άλλων πλην της παιδιατρικής. Τα λοιπά αίτια αναζήτησης ιατρικής φροντίδας, ανευρίσκονται ως κοινά στην παρούσα μελέτη και την διεθνή βιβλιογραφία, με μικρές διαφορές στις συχνότητες εμφάνισης. Η μεγάλη πλειονότητα των περιστατικών, και πιο συγκεκριμένα τρεις στους τέσσερις εφήβους της παρούσας μελέτης, προσήλθε προς αναζήτηση ιατρικής φροντίδας σε Τμήμα Επειγόντων Περιστατικών. Το εύρημα αυτό συμβαδίζει με λοιπές μελέτες από την διεθνή βιβλιογραφία (11-12). Οι έφηβοι, καθώς μεγαλώνουν, επιλέγουν για την φροντίδα της υγείας τους τα Τμήματα Επειγόντων Περιστατικών, ακόμα και για καταστάσεις που δεν είναι απαραίτητα επείγουσες (11, 13-14), ενώ παρατηρείται ότι την πάροδο των χρόνων το ποσοστό των εφήβων που επιλέγει το Τμήμα Επειγόντων Περιστατικών αυξάνει, αποτελώντας ένα μεγάλο ποσοστό του συνολικού πληθυσμού (7). Στην Βόρεια Ελλάδα, η απουσία δομών υγείας που να προσφέρουν υπηρεσίες φιλικές προς τους εφήβους, η απουσία εξειδικευμένων ιατρείων εφηβικής ιατρικής αλλά και κέντρων Πρωτοβάθμιας Φροντίδας Υγείας με λειτουργία σύμφωνα με τις κατευθυντήριες συστάσεις του Παγκόσμιου Οργανισμού Υγείας για τους εφήβους, αποτελούν στοιχεία που εξηγούν τα παραπάνω δεδομένα. Οι έφηβοι, μη έχοντας την πρόσβαση σε υπηρεσίες υγείας που να προσφέρονται τις ημέρες της εβδομάδας που δεν έχουν ακαδημαϊκές υποχρεώσεις, και κυρίως μη έχοντας πρόσβαση σε ωράριο απογεύματος, μετά την ολοκλήρωση του ωρολογίου σχολικού προγράμματος, αναγκάζονται να προσφεύγουν στα τμήματα Επειγόντων περιστατικών ολοένα και πιο συχνά, μιας και οι προσφερόμενες εναλλακτικές τους επιλογές από το δημόσιο σύστημα υγείας είναι πλημμελείς. Στο ίδιο πλαίσιο, μικρός αριθμός των εφήβων της μελέτης αυτής, επιλέγει για την τακτική παρακολούθηση της υγείας του το δευτεροβάθμιο
170 Φροντίδα της υγείας των
σε ένα δευτεροβάθμιο
την
της
αντανακλά τις πλημμελείς προσφερόμενες δομές από πλευράς της πολιτείας. Σχετικά με την εθνοτική προέλευση του εφήβων της μελέτης και την επιλογή του τρόπου προσέλευση στο δευτεροβάθμιο νοσοκομείο, αξίζει να αναφερθεί πως η πλειονότητα των μεταναστών επιλέγει το
Περιστατικών
εφήβων
περιφερειακό νοσοκομείο: στοιχεία της τριετίας 2018-2021, μετά
μετάβαση
φροντίδας από τον παθολόγο
Νοσοκομείο και όχι κάποια Πρωτοβάθμια Μονάδα Υγείας, γεγονός που
τμήμα επειγόντων περιστατικών (οι 50 από τους συνολικά 73 πρόσφυγες που προσήλθαν), ωστόσο το ποσοστό αυτό δεν διαφέρει από το ποσοστό του συνολικού πληθυσμού της μελέτης, το οποίο και εκείνο στην πλειονότητά του προσήλθε σε βάση επειγόντων (οι 629 από τους 791). Συνεπώς η προσφυγική προέλευση δεν αποτέλεσε παράγοντα διαφοροποίησης του τρόπου αναζήτησης ιατρικής φροντίδας. Σε άλλες μελέτες καταγράφεται επίσης ότι οι έφηβοι μειονοτικών ομάδων προσέρχονται συνήθως στα τμήματα Επειγόντων
(7). Ωστόσο είναι σημαντικό να αναφερθεί ότι το αποτέλεσμα αυτό πιθανόν επηρεάζεται από την πανδημία Covid-19 που έλαβε χώρα κατά το ήμισυ της μελετούμενης περιόδου, καθώς ένα σημαντικό ποσοστό των εφήβων που εντάχθηκε στη μελέτη είχε ως σκοπό τον έλεγχο της διασποράς της νόσου. Τέλος, σε αρκετές μελέτες η απουσία ασφαλιστικής κάλυψης αποδίδεται ως ένα από τα κύρια αίτια επιλογής του
μετάβαση της φροντίδας από τον παθολόγο στον παιδίατρο Τμήματος Επειγόντων Περιστατικών για τη φροντίδα της υγείας από τους εφήβους, με τα ποσοστά των μη ασφαλισμένων εφήβων να φτάνουν έως και το 48% (13, 15-16). Στη δική μας μελέτη η απουσία ασφάλισης δεν μπορεί να επηρέασε την επιλογή των εφήβων για τη φροντίδα της υγείας τους μίας και οι υπηρεσίες υγείας των δευτεροβάθμιων νοσοκομείων προσφέρονται άνευ αντιτίμου είτε σε επίπεδο τακτικών είτε σε επίπεδο επειγόντων ιατρείων. Ωστόσο, η νοσηλεία και η αποδοχή ή μη της εισαγωγής σε Παιδιατρική Κλινική ενδεχομένως να αποτέλεσε σημείο ενδιαφέροντος σχετικά με την ασφαλιστική κάλυψη ή όχι των εφήβων, αφού στις περιπτώσεις αυτές επισύρεται κάποιου βαθμού οικονομική εμπλοκή. Σχετικά με την διαμονή των εφήβων σε αστικό ή αγροτικό περιβάλλον, είναι γνωστό ότι οι έφηβοι των περιαστικών περιοχών αντιμετωπίζουν ακόμη περισσότερες δυσκολίες στην λήψη υπηρεσιών υγείας, συγκριτικά με τους συνομιλήκους τους που διαμένουν σε πόλεις (1718). Πρόσφατα δεδομένα από τις αγροτικές περιοχές των Ηνωμένων Πολιτειών αναφέρουν ότι ένας στους πέντε εφήβους που διαμένει σε μη αστική περιοχή αντιμετωπίζει δυσκολίες ικανοποίησης των ανησυχιών του σχετικά με την υγεία του. Σε συμφωνία με τα παραπάνω, στην παρούσα μελέτη η μεγάλη πλειονότητα του δείγματος των εφήβων που αναζήτησε υπηρεσίες υγείας διέμενε σε πόλη, ενώ μόλις 31.1% των εφήβων που εξετάστηκαν είχαν προέλευση από αγροτική περιοχή. Νοσηλεία σε Παιδιατρικό τμήμα έλαβε χώρα στη μελέτη μας σε ποσοστό 9.4%, ποσοστό που καταγράφεται ως υψηλότερο από άλλες παρόμοιες μελέτες που συμπεριέλαβαν εφήβους που προσήλθαν αποκλειστικά σε Τμήμα Επειγόντων Περιστατικών οι οποίες αναφέρουν περί το 7.5% ποσοστό νοσηλειών (11, 16). Στη διεθνή βιβλιογραφία οι τραυματισμοί αναγνωρίζονται ως ένα από τα συχνότερα αίτια προσέλευσης που τελικά απαιτεί νοσηλεία και ο κύριος παράγοντας που καθορίζει στο ποσοστό νοσηλειών εφήβων (14, 16). Το εύρημα αυτό παρουσιάζει ενδιαφέρον μιας και στη συχνότητα νοσηλειών της μελέτης μας, δεν συμπεριλαμβάνονται έφηβοι που προσκομίζονται λόγω τραυματισμών, αφού αυτοί φροντίζονται απευθείας από χειρουργικές ειδικότητες.
Οκτώ αίτια ήταν υπεύθυνα για σχεδόν το 80% (77.45%) των νοσηλειών που απαιτήθηκαν μεταξύ του συνόλου των εφήβων της παρούσας μελέτης. Συχνότερη αιτία νοσηλείας ήταν το προλιποθυμικό επεισόδιο σε ποσοστό που αγγίζει σχεδόν το 20% (19.7%) ενώ ακολούθησε η οξεία μέθη (11.27%). Σε μικρότερα ποσοστά υπεύθυνες για νοσηλεία ήταν αιτίες που είχαν σχέση με συμπτώματα από το γαστρεντερικό και το αναπνευστικό σύστημα, το θωρακικό και το κοιλιακό άλγος, ο πυρετός και οι κρίσεις πανικού. Αν και τα διαθέσιμα δεδομένα είναι περιορισμένα, τα συχνότερα αίτια νοσηλείας της μελέτης μας διαφοροποιούνται σε ένα βαθμό από αυτά άλλων μελετών. Κοινός τόπος μεταξύ της βιβλιογραφία και της παρούσας μελέτης αποτελούν οι νοσηλείες εφήβων που σχετίζονται με λοιμώξεις τόσο από το αναπνευστικό όσο και από το γαστρεντερικό σύστημα (16). Οι σχετιζόμενες με συμπτώματα λοίμωξης αιτίες αποτελούν προέκταση της νοσηρότητας της παιδικής ηλικίας στην εφηβική περίοδο. Ωστόσο, στην διεθνή βιβλιογραφία οι τραυματισμοί αναφέρονται ως πρώτιστο αίτιο νοσηλείας, αίτιο που δεν εξετάστηκε στην παρούσα μελέτη. Επιπρόσθετα, παιδιά με χρόνια νοσήματα που χρήζουν νοσηλείας και προσμετρώνται στα ποσοστά άλλων μελετών, δεν ανιχνεύτηκαν στην παρούσα μελέτη (16). Λόγο για αυτή την διαφορά αποτελεί το γεγονός του ότι η παρούσα μελέτη προέρχεται από δευτεροβάθμιο κέντρο, το οποίο παραπέμπει τον έφηβο με το χρόνιο νόσημα προς νοσηλεία σε τριτοβάθμιες μονάδες που διαθέτουν εξειδικευμένα τμήματα. Τέλος, είναι σημαντικό να αναφερθεί ότι αίτια που σχετίζονται με συμπεριφορές υψηλού κινδύνου, όπως η οξεία μέθη, παρότι δεν αποτελούν συχνό αίτιο αναζήτησης ιατρικής βοήθειας στο σύνολο του δείγματος, αποτέλεσαν την δεύτερη αιτία εισαγωγής προς νοσηλεία στο Παιδιατρικό μας τμήμα. Ομοίως, αίτια που σχετίζονται με τις ψυχοσωματικές αλλαγές της εφηβείας όπως είναι η κρίση πανικού, αν και δεν ήταν συχνός λόγος προσέλευση στον ιατρό, συγκαταλέγονται μεταξύ των αιτιών που τελικά έχρηζαν νοσηλείας Το γεγονός αυτό καταδεικνύει το μέγεθος της ανάγκης για συστηματική επιτήρηση της υγείας των εφήβων από τον παιδίατρο προκειμένου να προληφθεί αυτού του είδους η νοσηρότητα, με έγκαιρες
171 Φροντίδα της υγείας των εφήβων σε ένα δευτεροβάθμιο περιφερειακό νοσοκομείο:
την
στοιχεία της τριετίας 2018-2021, μετά
παρεμβάσεις προ της κατάληξης σε νοσηλεία. Η μελέτη μας παρουσιάζει κάποιους περιορισμούς που αξίζει να αναφερθούν. Τα αποτελέσματά της δε μπορούν να συγκριθούν άμεσα με άλλες διεθνείς μελέτες καθώς το
στον παιδίατρο ακριβές μελετούμενο ηλικιακό φάσμα ποικίλλει μεταξύ των ερευνητικών πρωτοκόλλων. Ο σχεδιασμός της παρούσας ανάλυσης, περιορίστηκε στην ομάδα των εφήβων 14 έως 16 ετών μιας και είχε ως στόχο να αντανακλά την αλλαγή στις πολιτικές υγείας που εφαρμόστηκε τα τελευταία δύο έτη. Επιπρόσθετα, η απουσία ενός κοινά αποδεκτού ηλικιακού φάσματος που να ορίζει την εφηβεία μεταξύ των μελετών όπως και τα διαφορετικά ηλικιακά όρια που ορίζουν τους ασθενείς που φροντίζονται από παιδίατρο σε κάθε χώρα, συνιστούν σημαντικές πηγές ανομοιογένειας στις διαθέσιμες μελέτες και δυσχεραίνουν την εξαγωγή συμπερασμάτων μετά από σύγκριση. Τέλος, η παρούσα μελέτη ανέλυσε τα δεδομένα της περιόδου Οκτώβριος 2018 - Αύγουστος 2021, η οποία αποτελούσε περίοδο κατά την οποία έλαβε χώρα η εξέλιξη της πανδημίας Covid-19. Τα μέτρα που ελήφθησαν προκειμένου να διασφαλιστεί η προάσπιση της δημόσιας υγείας, είχαν ως αποτέλεσμα την επιβολή σημαντικών περιορισμών στην λειτουργία των τακτικών Εξωτερικών Ιατρείων της χώρας και σημαντικών αλλαγών στην λειτουργία των Τμημάτων επειγόντων περιστατικών. Ως εκ τούτου η περίοδος μελέτης της παρούσας εργασίας, αποτελεί μια ιδιαίτερη χρονική στιγμή η οποία ίσως δεν αντανακλά τη γενικότερη στάση των εφήβων απέναντι στην φροντίδα της υγείας τους και απέναντι στη σχέση τους με τους επαγγελματίες υγείας. Η παρούσα μελέτη αναδεικνύει περιγραφικά, τον τρόπο με τον οποίο οι έφηβοι ηλικίας 14-16 ετών αναζήτησαν υπηρεσίες υγείας, από ένα δευτεροβάθμιο νοσοκομείο μετά την μετάβαση της φροντίδας τους από τον ειδικό Παθολόγο στον ειδικό Παιδίατρο, από τον Οκτώβριο του 2018 μέχρι και σήμερα. Η ανάγκη για εξειδικευμένες υπηρεσίες υγείας φιλικές προς τους εφήβους, προβάλλει πιο επίκαιρη από ποτέ. Πηγές υποστήριξης Η παρούσα μελέτη δεν έλαβε υποστήριξη, για την διενέργειά της.
Biβλιογραφία
1. Marcdante KJ, Kliegman RM. Nelson, Essentials of Pediatrics, 7th Edition 2016;67:357364.
2. Blake Κ, Mann Κ, Kutcher M. The structured communication adolescent guide (SCAG). The journal of Teaching and Learning Resources 2008. https://doi.org/10.15766/mep_23748265.798 PMID: 15842682
3. Butragueño Laiseca L, González Martínez F, Oikonomopoulou N, Pérez Moreno J, Toledo del Castillo B, González Sánchez MI, et al. Survey of adolescent perception of hospital admission. The importance of hospital humanisation. Rev Chil Pediatr 2016;87(5):373-379.
4. Pileggi C, Raffaele G, Angelillo IF. Paediatric utilization of an emergency department in Italy. Eur J Public Health 2006;16:565-569.
5. Grove DD, Lazebnik R, Petrack EM. Urban emergency department utilization by adolescents. Clin Pediatr 2000;39:479-483.
6. Marsh RH, Mollen CJ, Shofer FS, Baren JM. Characteristics that distinguish adolescents who present to a children's hospital emergency department from those presenting to a general emergency department. Pediatr Emerg Care. 2009;25:376-379.
7. Coleman J, Brooks F, and Threadgold P. Key Data on Adolescence.“Office of National Statistics,” Census Data, 2011.
8. Homere A, Reddy S, Haller L, Richey J, Gefter L. How do underserved adolescents want to learn about health? An exploration of health concerns, preferences, and resources utilized. J Natl Med Assoc. 2022;114:518-524.
9. Vinagre MDG, Barros L. Adolescents' preferences regarding health care. Cien Saude Colet. 2019 May 30;24(5):1627-1636.
10. Brisson J, Ravitsky V, Williams-Jones B. Fostering autonomy for adolescents to access health services: A need for clarifications. J Adolesc Health. 2021;68:1038-1039.
11. Ziv A, Boulet JR, Slap GB. Emergency department utilization by adolescents in the United States. Pediatrics 1998;101:987-994.
12. Wilson KM, Klein JD. Adolescents who use the emergency department as their usual source of care. Arch Pediatr Adolesc Med 2000;154:361-365.
13. Lehmann CU, Barr J, Kelly PJ. Emergency department utilization by adolescents. JAdolesc Health 1994;15:485-490.
14. Krauss BS, Harakal T, Fleisher GR. The spectrum and frequency of illness presenting to
172 Φροντίδα της υγείας των εφήβων σε ένα δευτεροβάθμιο
την
της
περιφερειακό νοσοκομείο: στοιχεία της τριετίας 2018-2021, μετά
μετάβαση
φροντίδας από τον παθολόγο
a pediatric emergency department. Pediatr Emerg Care 1991;7:67-7.
15. KleinJD, McNulty M, Flatau CN. Adolescents' access to care. Arch Pediatr Adolesc Med 1998;152:676-682.
16. Grove DD, Lazebnik R, Petrack EM. Urban emergency department utilization by adolescents. Clin Pediatr (Phila). 2000;39:479-483.
17. Hardin HK, Alchami H, Lee D, Jones MS. Unmet health need and perceived barriers to health care among adolescents living in a rural area. Child Health Care. 2021;50:108-123.
18. Dixon SK, Hoopes AJ, Benkeser D, Grigg A, Grow HM. Characterizing key components of a medical home among rural adolescents. J Adolesc Health. 2016;58:141-7.
173 Φροντίδα της υγείας των εφήβων σε ένα δευτεροβάθμιο περιφερειακό νοσοκομείο: στοιχεία της τριετίας 2018-2021, μετά την μετάβαση της φροντίδας από τον παθολόγο στον παιδίατρο
σηψαιμία συνεχίζουν να αποτελούν σημαντικό αίτιο νοσηρότητας και θνητότητας νεογνών και παιδιών. Ο ρόλος των βιοδεικτών όπως η C-αντιδρώσα πρωτεΐνη που χρησιμοποιείται ευρέως τις τελευταίες δεκαετίες καθώς και η προκαλσιτονίνη που έχει εκτενώς μελετηθεί τις τελευταίες δύο δεκαετίες είναι σημαντικές για την διάγνωση και την παρακολούθηση σοβαρών λοιμώξεων νεογνών και παιδιών. Όμως, κρίνεται απαραίτητη η χρήση νεότερων δεικτών για το screening, τη διάγνωση, την πορεία και την έκβαση της λοίμωξης. Επίσης, οι νεότεροι βιοδείκτες θα μπορούσαν να βοηθήσουν στην κατηγοριοποίηση των ασθενών σε ομάδες κινδύνου και ως απάντηση στην αντιβιοτική αγωγή συμβάλλοντας στην ορθή χρήση αντιβιωτικών. Σκοπός επομένως της παρούσας ανασκόπησης ήταν η μελέτη της βιβλιογραφίας που αφορά σε νεότερους βιοδείκτες όπως η πρεσεψίνη και η προαδρενομεδουλλίνη. Η πρεσεψίνη αποτελεί γλυκοπρωτείνη που εκφράζεται στην επιφάνεια των μονοκυττάρων και των φαγοκυττάρων και αυξάνεται πρώιμα στον ορό των ασθενών, εντός δύο ωρών από την έναρξη της φλεγμονής. Ο ρόλος της έχει μελετηθεί σε νεογνά και παιδιά με σήψη καθώς και σε επεισόδια εμπύρετης ουδετεροπενίας παιδιών με κακοήθη νοσήματα και έχει καταδειχθεί ως αξιόπιστος δείκτης πρώιμης σήψης των νεογνών. Η προαδρενομεδουλλίνη αποτελεί πρώιμο πεπτίδιο της αδρενομεδουλλίνης που παράγεται από διάφορους ιστούς και κυρίως από το αγγειακό ενδοθήλιο ως απάντηση στο stress του οργανισμού ενώ διαθέτει και αντιφλεγμονώδη, αντιμικροβιακή και αγγειορρυθμιστική δράση. Ο ρόλος της έχει μελετηθεί σε λοιμώξεις αναπνευστικού παιδιατρικών ασθενών καθώς και σε επεισόδια εμπύρετης ουδετεροπενίας παιδιών με κακοήθη νοσήματα. Από τη μελέτη επομένως της βιβλιογραφίας προκύπτει ο ρόλος των βιοδεικτών αυτών στην έκβαση και πορεία παιδιών με σοβαρές λοιμώξεις. Λέξεις κλειδιά: νεογνά, παιδική ηλικία, βιοδείκτες, σηψαιμία, πρεσεψίνη, προαδρενομεδουλλίνη.
Αλληλογραφία Αθανάσιος Τραγιαννίδης Σ. Κυριακίδη 1, 54636, Θεσσαλονίκη Τ. 2313303944, 6944944777 Ε. atragian@auth.gr atragian@hotmail.com
174 Ο ρόλος της Πρεσιψίνης και της Προαδρενομεδουλλίνης στην διάγνωση και έκβαση Λοιμώξεων της νεογνικής και παιδικής ηλικίας Βασιλική Αντάρη, Εμμανουήλ Χατζηπαντελής, Λεμονιά Σκούρα, Αθανάσιος Τραγιαννίδης Περίληψη Παρά την πρόοδο που έχει επιτευχθεί
η
ΑΡΘΡΑ ΑΝΑΣΚΟΠΗΣΗΣ Βασιλική Αντάρη Εμμανουήλ Χατζηπαντελής Αθανάσιος Τραγιαννίδης Β’ Παιδιατρική Κλινική ΑΠΘ,
ΑΧΕΠΑ, Θεσσαλονίκη Λεμονιά Σκούρα Πανεπιστημιακό Μικροβιολογικό Εργαστήριο, Νοσοκομείο ΑΧΕΠΑ,
οι λοιμώξεις και
Νοσοκομείο
Θεσσαλονίκη
Correspondence
Athanasios Tragiannidis S. Kyriakidi 1, 54636, Thessaloniki Τ. +302310994804 Ε. atragian@auth.gr atragian@hotmail.com
Role of presepsin and proadrenomedullin in the diagnosis and outcome of infections in neonates and children
Vassiliki Antari, Emmanuel Hatzipantelis, Lemonia Skoura, Athanasios Tragiannidis
Αbstract
Despite the advances in recent years, infections are still a main cause of morbidity and mortality in infants and children. The presence of biomarkers, as C-reactive protein that has widely been used in the last decades and procalcitonin that has been studied in the last 2 decades are helpful for diagnosis and outcome of severe infections in neonates and children. Nevertheless, there is a need for the use of newer biomarkers for screening, diagnosis, course and outcome of infections. Additionally, the role of biomarkers could help in the stratification of patients in risk groups and as monitoring of therapy response and rational use of antibiotics. Therefore, aim of the present review was the study of current literature regarding the newer biomarkers as presepsin and prodrenomedullin. Presepsin is a glycoprotein expressed in monocytes and phagocytes and its levels are increased within 2 hours after initiation of inflammation. Its role has been studied in neonates and children with sepsis and in febrile neutropenia episodes of children with cancer and has been shown that is a reliable marker of early sepsis in neonates. Proadrenomedullin is the precursor peptide of adrenomedullin released from various tissues as vascular endothelium as a response to stress and has an anti-inflammatory, antimicrobial and vasoregulatory effect. Its role has been studied in respiratory infections of pediatric patients and in febrile neutropenia episodes of children with malignancy. According to current literature these biomarkers play a role in outcome and course of severe infections in childhood.
Vassiliki Antari
Emmanuel
Hatzipantelis
Athanasios Tragiannidis
2nd Pediatric Department, Aristotle University of Thessaloniki, AHEPA Hospital, Thessaloniki
Lemonia Skoura University Microbiology Laboratory, AHEPA Hospital, Thessaloniki
βιοδεικτών είναι σημαντική τόσο για την διάγνωση όσο και την πορεία της λοίμωξης [7]. Οι πλέον ευρέως μελετημένοι και χρησιμοποιούμενοι στην κλινική πράξη δείκτες λοίμωξης και σήψης είναι η C-αντιδρώσα πρωτεΐνη (CRP) και η προκαλσιτονίνη (PCT). Η CRP σχετίζεται με χαμηλή ειδικότητα στη διάκριση μεταξύ μικροβιακής και ιογενούς λοίμωξης καθώς και μεταξύ μη λοιμωδών φλεγμονωδών αιτίων. Επίσης, η προγνωστική της σημασία στην διάγνωση της σήψης είναι αμφίβολη και με χαμηλή ευαισθησία [7-10]. Η PCT αποτελεί
175
Key words: neonates, childhood, biomarkers, sepsis,
Εισαγωγή Η σηψαιμία και οι σοβαρές μικροβιακές λοιμώξεις αποτελούν ως σήμερα σημαντικό αίτιο νοσηρότητας και θνητότητας σε παιδιατρικούς ασθενείς [1,2]. Η επιδημιολογία της σήψης μεταβάλλεται διαχρονικά και επίσης διαφέρει ανά γεωγραφική περιοχή [3,4]. Σύμφωνα με πρόσφατα δεδομένα από τις ΗΠΑ υπολογίζεται ότι >70.000 παιδιά νοσηλεύονται με πιθανή σηψαιμία ετησίως και η θνητότητα παραμένει υψηλή αν και <20% [1,5]. Επομένως, η πρώιμη διάγνωση σε συνδυασμό με την υψηλή υποψία και την άμεση έναρξη αντιμικροβιακής αγωγής αποτελούν τους σημαντικότερους παράγοντες για την επιτυχή αντιμετώπιση και έκβαση παιδιών και νεογνών με σοβαρές μικροβιακές λοιμώξεις και σηψαιμία. Είναι επίσης γνωστό
στη
REVIEW ARTICLES
presepsin, proadrenomedullin.
ότι η λήψη επανειλημμένων καλλιεργειών αίματος αποτελεί το gold standard για την διάγνωση εντούτοις πολλές φορές συνοδεύονται από ψευδώς θετικά ή αρνητικά αποτελέσματα και καθυστέρηση
διάγνωση [6]. Προκύπτει επομένως ότι η χρήση
νεότερο δείκτη ευρέως μελετημένο σε ενήλικες, αλλά η ειδικότητά του και η ευαισθησία του σε παιδιατρικούς ασθενείς με σήψη δεν έχει αποσαφηνιστεί πλήρως. Είναι γνωστό ότι ενώ η CRP αυξάνει εντός 4-6 ωρών από την φλεγμονή και αγγίζει τις μέγιστες τιμές εντός 36-72 ωρών, η PCT αυξάνει νωρίτερα (2-4 ώρες) και φτάνει τις υψηλότερες τιμές εντός 24-36 ωρών [11-20]. Η πρεσεψίνη αποτελεί τμήμα γλυκοπρωτείνης που παράγεται από τα μακροφάγα και τα μονοκύτταρα ως απάντηση σε μικροβιακές λοιμώξεις. Χαρακτηρίζεται από ταχύτατη κινητική στον ορό με μέγιστη συγκέντρωση εντός 2 ωρών από την έναρξη της μικροβιακής λοίμωξης και αγγίζει τις μέγιστες συγκεντρώσεις εντός 2-4 ωρών [21-23]. Η προαδρενομεδουλλίνη (pro-ADM) αποτελεί πρόδρομο πεπτίδιο της αδρενομεδουλλίνης (ADM) και δύναται να μετρηθεί στον ορό των ασθενών. Ο ρόλος της έχει μελετηθεί κυρίως σε ασθενείς με μικροβιακές λοιμώξεις όπως του αναπνευστικού, σηψαιμία καθώς και σε ασθενείς με εμπύρετη ουδετεροπενία και κακοήθη νοσήματα [24-26]. Σκοπός επομένως της παρούσας ανασκόπησης ήταν η ανασκόπηση της βιβλιογραφίας σχετικά με το ρόλο των βιοδεικτών αυτών στη διάγνωση, πορεία και έκβαση λοιμώξεων νεογνών και παιδιών.
Πρεσιψίνη Η γλυκοπρωτείνη CD14 αποτελεί μέρος της οικογένειας των toll-like υποδοχέων (TLR) και εκφράζεται στην επιφάνεια μονοκυττάρων και μακροφάγων [27,28]. Αποτελείται από το μεμβρανικό και το διαλυτό τμήμα που κυκλοφορεί στο πλάσμα που ονομάζονται mCD14 και sCD14 αντίστοιχα. Η πρεσεψίνη αποτελεί το αμινοτελικό τμήμα του διαλυτού τμήματος του CD14 και η σύνδεση του με την λιποπρωτείνη σύνδεσης Lipoprotein Binding Protein (LBP) του πολυσακχαρίτη των βακτηρίων προάγει την ενεργοποίηση προφλεγμονώδους καταρράκτη που διαδραματίζει σημαντικό ρόλο στις φλεγμονές από Gram θετικούς και αρνητικούς μικροοργανισμούς και οδηγεί στην παραγωγή φλεγμονωδών κυτταροκινών όπως ο παράγοντας νέκρωσης των όγκων (tumor necrosis factor-α; TNF-α) , η IFN-γ, η IL-1β, η IL-8 και η IL-6) [29]. Ακολούθως το σύμπλεγμα LPS-LBP-CD14 υφίσταται πρωτεόλυση στα μονοκύτταρα και στα μακροφάγα και απελευθερώνεται στην συστηματική κυκλοφορία το αμινοτελικό τμήμα που ονομάζεται πρεσεψίνη. Ο βιολογικός ρόλος της πρεσεψίνης στις λοιμώξεις μελετάται εκτενώς σε όλες τις ηλικιακές ομάδες ασθενών. Έχει αναφερθεί ότι η πρεσεψίνη προάγει την φαγοκυττάρωση και παρόλο που ανιχνεύεται και σε υγιείς εντούτοις οι τιμές της αυξάνουν σημαντικά κατά την αρχόμενη φάση μικροβιακών λοιμώξεων ενώ επίσης από μελέτες έχει συσχετιστεί και με την απάντηση στην θεραπεία και την πρόγνωση αυτών [30]. Τέλος, αν και σαφώς λιγότερο διευκρινισμένος μελετάται ο ρόλος της στις συστηματικές μυκητιασικές λοιμώξεις ασθενών. Η πρώιμή αύξησή της στον ορό, εντός δύο ωρών από την έναρξη της φλεγμονής, πριν από την αντίστοιχη των τιμών της PCT και της IL-6, την καθιστά δυνητικό πρώιμο δείκτη σηψαιμίας [31]. Επιπλέον, φαίνεται να έχει ισχυρή συσχέτιση με βακτηριακές λοιμώξεις, καθώς η πρόδρομη μορφή της εκφράζεται στην επιφάνεια των φαγοκυττάρων [32]. Η διαγνωστική της ακρίβεια έχει μελετηθεί σε ενήλικες ασθενείς με σηψαιμία, σε χειρουργικούς ασθενείς, σε εγκαυματίες και σε πληθυσμούς νεογνών
το όριο του 600 ng/L και σχετίζεται με ειδικότητα
81.4% και το 87.8% αντίστοιχα [40]. Σε μελέτες έχουν καταγραφεί υψηλότερες τιμές πρεσεψίνης σε ασθενείς με σήψη από Gram αρνητικούς μικροοργανισμούς [27,28]. Οι τιμές της όταν είναι χαμηλότερες από 200 ng/L τείνουν να αποκλείσουν την σηψαιμία, όταν κυμαίνονται μεταξύ 300-500 pg/mL θέτουν ισχυρή υποψία σηψαιμίας, ενώ και όταν υπερβαίνουν την τιμή των 1000 pg/mL είναι ενδεικτικές σοβαρής σηψαιμίας [41,42]. Ο ρόλος της τόσο ως δείκτης κατά την έναρξη της λοίμωξης όσο και για την πορεία και έκβασή της έχουν μελετηθεί σε όλες τις ηλικιακές ομάδες ασθενών με διαφορετικά υποκείμενα νοσήματα. Με βάση ευρήματα νέων μελετών προκύπτει ότι η χρήση νεότερων βιοδεικτών όπως η πρεσεψίνη σε συνδυασμό με παλαιότερους όπως η CRP και η PCT μπορούν συμβάλουν και συνδυαστικά σε προγνωστικά μοντέλα πορείας και έκβασης ασθενών με σηψαιμία, εμπύρετη ουδετεροπενία σε ασθενείς με κακοήθη νοσήματα, πνευμονία και άλλες λοιμώξεις αναπνευστικού [41,43,44].
ευαισθησία
176
τις λοιμώξεις της
βρεφών και παιδιών με λοίμωξη ανεξαρτήτων βαρύτητας. Ως τιμή
για τη διάκριση μεταξύ βακτηριακής σήψης
Ο ρόλος της πρεσιψίνης και της προαδρενομεδουλλίνης στην διάγνωση και έκβαση λοιμώξεων της νεογνικής και παιδικής
με σηψαιμία [33-39]. Ωστόσο, με εξαίρεση
νεογνικής ηλικίας δεν έχει μελετηθεί επαρκώς σε πληθυσμούς
cut-off
έχει οριστεί
και
που ανέρχονται στο
ηλικίας
Ο ρόλος της πρεσεψίνης ως δείκτης σηψαιμίας/σήψης σε νεογνά και παιδιά Οι τιμές της πρεσεψίνης είναι γνωστό ότι αυξάνουν τις πρώτες ώρες από την έναρξη της λοίμωξης πριν την αύξηση της CRP και της PCT και αποτελεί επομένως αξιόπιστο δείκτη πρώιμης σήψης των νεογνών [45-48]. Επίσης, από μελέτες καταγράφεται διαφορά μεταξύ των μέσων τιμών της σε τελειόμηνα χωρίς σημεία και συμπτώματα λοίμωξης (μέση τιμή: 649 ng/L) συγκριτικά με τα πρόωρα (μέση τιμή: 720 ng/L) [49]. Σε αντίθεση, σε περίπτωση λοίμωξης ή σηψαιμίας οι τιμές της δεν μεταβάλλονται ανάλογα με την ηλικία κύησης ή άλλους περιγενετικούς παράγοντες [50]. Έχει καταδειχθεί ότι η τιμή της ελαττώνεται μετά την έναρξη χορήγησης αντιβιoτικών και επομένως αποτελεί σύμφωνα με ευρήματα μελετών δείκτη απόκρισης στην αντιμικροβιακή θεραπεία [46,48]. Το γεγονός ότι αποτελεί έναν νέο δείκτη έχει ως αποτέλεσμα τη μη ομοφωνία ως σήμερα της τιμής cut-off με βάση την οποία η εξέταση θα χαρακτηρίζεται θετική και ενδεικτική λοίμωξης του νεογνού. Στη μελέτη τους οι Ruan et al αναφέρουν ότι η τιμή των 722 ng/L αποτελεί το όριο που σχετίζεται με υψηλή ευαισθησία και ειδικότητα χωρίς όμως να διευκρινίζει αν συμβαίνει τόσο στην περίπτωση της πρώιμης όσο και της όψιμης έναρξης νεογνικής σηψαιμίας [46]. Υψηλότερη τιμή cut-off >788 ng/L συνοδεύεται από ευαισθησία της τάξης του 93% και ειδικότητα στο 100% σύμφωνα με μελέτη νεογνών με ηλικία κύησης <34 εβδομάδων και που διακρίθηκαν σε εκείνα με πρώιμης έναρξης σήψη και εκείνα χωρίς λοίμωξη [49,51]. Επιπλέον, τιμή πρεσεψίνης που ανέρχεται στο 539 ng/L συνοδεύεται από ευαισθησία της τάξης του 80% και χαμηλότερη ειδικότητα που ανήλθε στο 75%. Τέλος, υψηλές τιμές πρεσεψίνης σχετίζονται στατιστικά σημαντικά με υψηλότερα ποσοστά θνητότητας 30 ημερών [48]. Σύμφωνα επομένως με τα όσα καταγράφονται στην βιβλιογραφία η πρεσεψίνη αποτελεί έναν δείκτη έγκαιρης διάγνωσης βακτηριακής σήψης των νεογνών κυρίως σε περιπτώσεις λοίμωξης από Gram αρνητικούς μικροοργανισμούς [52,53]. Εντούτοις, το γεγονός ότι αποτελεί έναν σχετικά πρόσφατα δείκτη έχει ως αποτέλεσμα να μην έχει οριοθετηθεί η τιμή διάκρισης μεταξύ σοβαρής ή μη λοίμωξης. Τέλος, σύμφωνα με τα ευρήματα μελέτης των Parri et al που αποτελεί μεταανάλυση της βιβλιογραφίας και περιελάμβανε 11 μελέτες με 783 νεογνά καταδεικνύεται ότι τόσο η ευαισθησία όσο και η ειδικότητα της εξέτασης ήταν υψηλές και ανήλθαν στο 91% [54]. Ο ρόλος της πρεσεψίνης ως δείκτης διάγνωσης σηψαιμίας σε παιδιά και εφήβους έχει μελετηθεί σε μικρότερο βαθμό συγκριτικά με τα νεογνά. Πρόσφατη ανάλυση βάσεων δεδομένων ιατρικών μελετών και ερευνητικών εργασιών είχε ως αποτέλεσμα να αναλυθούν αρχικά τα δεδομένα 129 μελετών εκ των οποίων μόλις 4 μελέτες πληρούσαν τα κριτήρια ένταξης στην τελική ανάλυση. Σύμφωνα με τα αποτελέσματα μελετήθηκαν 308 παιδιατρικοί ασθενείς ηλικίας μεταξύ ενός μηνός και 18 ετών και η ευαισθησία και ειδικότητα της πρεσεψίνης ανήλθαν στο 94% και 71%, αντίστοιχα. Σημαντικό είναι το γεγονός ότι η ευαισθησία της πρεσεψίνης ήταν υψηλότερη εκείνης της CRP και της PCT που ανήλθαν στο 51% και 76% αντίστοιχα, ενώ η ευαισθησία της ήταν χαμηλότερη τόσο της CRP όσο και της PCT (81% και 76% αντίστοιχα) [55]. Τέλος, παρόμοια δεδομένα καταγράφονται και από μεμονομένες μελέτες όσο και μεταναλύσεις σε ενήλικες ασθενείς με σηψαιμία με τιμές ευαισθησίας που κυμαίνονται από 0.78–
και οι κυτταροκίνες όπως η IL-6 αυξάνουν πιο σύντομα συγκριτικά με την CRP και επομένως αποτελούν κυρίως η PCT έναν χρήσιμο και εύχρηστο δείκτη [57]. Οι μελέτες που αφορούν την πρεσεψίνη σε ενήλικες κυρίως ασθενείς έχουν αποδείξει ότι αυξάνει εντός 2 ωρών και έχει τα υψηλότερα επίπεδα εντός 3 ωρών από την έναρξη της λοίμωξης. Επιπλέον, η πρεσεψίνη έχει αποδείχθεί ανώτερη της IL-6, της CRP και της PCT στην διάκριση μεταξύ επιβιωσάντων και μη και σοβαρής έναντι μη σήψης σε ενήλικες ασθενείς [58-62].
177
0.86 και ειδικότητας από 0.73–0.83 [55]. Ο ρόλος της πρεσεψίνης ως δείκτης λοίμωξης σε επεισόδια εμπύρετης ουδετεροπενίας παιδιών με κακοήθη νοσήματα Οι βακτηριακές λοιμώξεις αποτελούν τη συχνότερη επιπλοκή και τη δεύτερη αιτία θανάτου μετά την υποτροπή ή την ανθεκτική νόσο παιδιών με κακοήθη νοσήματα. Βάση βιβλιογραφικών δεδομένων η θνητότητα των επεισοδίων εμπύρετης ουδετεροπενίας παιδιατρικών αιματολογικών/ογκολογικών ασθενών ανέρχεται στο 2% [56]. Μέχρι σήμερα είναι γνωστό ότι η CRP σε μεγαλύτερο και η PCT σε μικρότερο βαθμό αποτελούν χρήσιμους, ευαίσθητους
Αν και
ότι
Ο ρόλος
πρεσιψίνης και της προαδρενομεδουλλίνης
έκβαση λοιμώξεων της νεογνικής και παιδικής ηλικίας ΣΥΝΤΟΜΟΓΡΑΦΙΕΣ CRP: C-αντιδρώσα πρωτείνη PCT: προκαλσιτονίνη TNF: παράγοντας νέκρωσης των όγκων ADM: αδρενομεδουλλίνη Pro-ADM: προαδρενομεδουλλίνη
και ειδικούς δείκτες επεισοδίων εμπύρετης ουδετεροπενίας παιδιών και έχει διαφανεί ότι η CRP σχετίζεται με τη διάρκεια και την κλινική βαρύτητα των επεισοδίων αυτών.
έχουν μελετηθεί λιγότερο προκύπτει
τόσο η PCT όσο
της
στην διάγνωση και
Η μελέτη των Plesko et al κατέγραψε 69 επεισόδια εμπύρετης ουδετεροπενίας 33 παιδιατρικών ασθενών με κακοήθη νοσήματα εκ των οποίων 22 είχαν θετική καλλιέργεια αίματος, 16 κλινική εικόνα σηψαιμίας, 38 πυρετό χωρίς εστία και 2 κατέληξαν. Η πρεσεψίνη είχε χαμηλή ειδικότητα (27%) ως δείκτης βακτηριαιμίας αλλά υψηλή ειδικότητα (84%) [63]. Σε μελέτη των Arikan et al που κατέγραψε 47 επεισόδια εμπύρετης ουδετεροπενίας σε 39 παιδιατρικούς ασθενείς μετρήθηκαν οι τιμές της πρεσεψίνης τις ημέρες 1,3 και 6 από την έναρξη του επεισοδίου σε συνδυασμό με εκείνες των CRP και PCT και συγκρίθηκαν με αντίστοιχες ομάδας ελέγχου. Από την πολυπαραγοντική ανάλυση διαπιστώθηκε ότι η τιμή της πρεσεψίνης κατά την έναρξη του επεισοδίου και/ή της PCT σε συνδυασμό με εκείνη της CRP αποτελούν ευαίσθητους βιοδείκτες βακτηριαιμίας [64]. Τέλος, μελέτη των Baraka et al που μελέτησε 60 παιδιατρικούς ασθενείς με αιματολογικές κακοήθειες στην οποία εκτιμήθηκαν η πρεσεψίνη, η PCT και η CRP σε επεισόδια εμπύρετης ουδετεροπενίας κατέληξε ότι η η τιμή της πρεσεψίνης ήταν υψηλότερη σε ασθενείς με βακτηριαιμία και η ευαισθησία και η ειδικότητά της ήταν υψηλές (100 και 85.7%). Οι συγγραφείς καταλήγουν ότι η πρεσεψίνη αποτελεί πιο ευαίσθητο δείκτη διάκρισης βακτηριαιμίας σε επεισόδιο εμπύρετης ουδετεροπενίας συγκριτικά με την PCT και την CRP [65]. Προαδρενομεδουλλίνη Η αδρενομεδουλλίνη είναι ένα πεπτίδιο που παράγεται από διάφορους ιστούς και κυρίως από το αγγειακό ενδοθήλιο ως απάντηση στο stress του οργανισμού και διαθέτει αντιφλεγμονώδη, αντιμικροβιακή και αγγειορρυθμιστική δράση (αγγειοδιασταλτική, θετική ινότροπη, διουρητική, νατριουρητική και βρογχοδιασταλτική δράση [66]. Μέσω της σταθεροποίησης της μικροκυκλοφορίας και της προστασίας της ακεραιότητας του ενδοθηλίου διαδραματίζει σημαντικό ρόλο στη διαδικασία της φλεγμονής και την εξέλιξη της σηψαιμίας σε σηπτικό σοκ [67]. Τα επίπεδα της αδρενομεδουλλίνης αυξάνονται πολύ γρήγορα κατά τα αρχικά στάδια της σηψαιμίας, σε περιπτώσεις διεισδυτικών μυκητικών λοιμώξεων, σε λοιμώξεις του κατώτερου αναπνευστικού συστήματος και του ουροποιητικού καθώς και σε περιπτώσεις εγκαυμάτων και διαταραχών του κεντρικού νευρικού συστήματος [68-74]. Λόγω της αστάθειας και του εξαιρετικά μικρού χρόνου ημίσειας ζωής της, το ενδιαφέρον έχει στραφεί στην ανίχνευση του πρόδρομου πεπτιδίου της, της προαδρενομεδουλλίνης η οποία είναι ευκολότερα μετρήσιμη λόγω της παραμονής της στην κυκλοφορία [69]. Η αύξηση της τιμής της σε φλεγμονές και σήψη εξηγείται από τους εξής δύο μηχανισμούς που εμπλέκονται: α. H σύνθεσή της αυξάνει κατά τη διαδρομή σοβαρών λοιμώξεων γιατί ως πεπτίδιο σχετίζεται με το γονίδιο της καλσιτονίνης και β. Οι ενδοτοξίνες και οι προφλεγμονώδεις κυτταροκίνες που απελευθερώνονται από τα βακτήρια οδηγούν σε αύξηση των γονιδίων έκφρασής της σε αρκετούς ιστούς [22]. Επιπλέον, ο μειωμένος νεφρικός μεταβολισμός συμβάλλει στην αύξηση των επιπέδων της pro-ADM κατά την φλεγμονή και λοίμωξη [22]. Η τρέχουσα βιβλιογραφία επικεντρώνεται στη μελέτη της προαδρενομεδουλλίνης κατά τη διάρκεια λοιμώξεων ενήλικων ασθενών, με ελάχιστα δεδομένα σε παιδιατρικούς ασθενείς. Μεγάλη πολυκεντρική
αγωγής, είτε με την προσθήκη αντιβιοτικής αγωγής είτε με την αποκλιμάκωση της θεραπείας και το πρόωρο εξιτήριο των ασθενών. Στη συγκεκριμένη μελέτη, οι αυξημένες τιμές της προαδρενομεδουλλίνης, ακόμα και σε ασθενείς με πτωτική
σηπτικών
178 Ο ρόλος της πρεσιψίνης και της προαδρενομεδουλλίνης στην διάγνωση και
της νεογνικής και παιδικής
33
βιοδείκτες ή τη χρήση κλινικών scores σηψαιμίας [75]. Επιπλέον, προτάθηκε η εκτίμησή της στην τροποποίηση της
χειρότερη πρόγνωση των ασθενών. Αντιθέτως, οι χαμηλές τιμές του βιοδείκτη, αντανακλώντας
έχουν διεξαχθεί σε πληθυσμούς ενήλικων ασθενών με αιματολογικές κακοήθειες κατέδειξαν τη χρησιμότητα της
έκβαση λοιμώξεων
ηλικίας
μελέτη η οποία διεξήχθη σε
Μονάδες Εντατικής Θεραπείας ενηλίκων της Γερμανίας και συμπεριέλαβε ασθενείς με σηψαιμία κατέδειξε ότι τα επίπεδα της προαδρενομεδουλλίνης τις πρώτες 24 ώρες μετά τη διάγνωση της σηψαιμίας σχετίζονται σημαντικά τόσο με τη βραχυπρόθεσμη όσο και με τη μακροπρόθεσμη νοσηρότητα, συγκρινόμενη με άλλους
θεραπευτικής
πορεία της PCT, σχετίστηκαν με
τα χαμηλά επίπεδα της αγγειακής βλάβης, είναι δυνατόν να ανιχνεύσουν ασθενείς χαμηλού κινδύνου αποφεύγοντας περιττές διαγνωστικές δοκιμασίες και παρεμβάσεις και οδηγώντας σε μικρότερη διάρκεια νοσηλείας. Μελέτες που
προαδρενομεδουλλίνης στην έγκαιρη ανίχνευση της σηψαιμίας καθώς και στη διάκριση των
επεισοδίων από εμπύρετα επεισόδια άλλης αιτιολογίας, με ενθαρρυντικά αποτελέσματα. Οι Al Shuaibi et al. κατέδειξαν, σε μια προοπτική μελέτη ασθενών με αιματολογική κακοήθεια και πυρετό, την υπεροχή της προαδρενομεδουλλίνης στην πρόβλεψη των εντοπισμένων βακτηριακών λοιμώξεων και
στην διάγνωση και έκβαση λοιμώξεων της νεογνικής και παιδικής ηλικίας στη διάκριση επεισοδίων σηψαιμίας από επεισόδια SIRS [76]. Σε σύγκριση με την PCT, η προαδρενομεδουλλίνη βρέθηκε να έχει καλύτερη συσχέτιση με την πρόβλεψη εντοπισμένων λοιμώξεων, οι οποίες συχνά είναι δύσκολο να ανιχνευτούν σε ανοσοκατεσταλμένους ασθενείς. Επίσης, τονίζεται η χρησιμότητα του βιοδείκτη στη διάκριση του SIRS από τη σηψαιμία, καθώς αφενός ο πυρετός λόγω SIRS απαντάται συχνά σε ασθενείς με αιματολογική κακοήθεια και αφετέρου οι μικροβιακές καλλιέργειες συχνά αδυνατούν να ανιχνεύσουν τη μικροβιαιμία. Στον παιδιατρικό πληθυσμό, ο ρόλος της προαδρενομεδουλλίνης έχει μελετηθεί εκτενώς σε περιστατικά πνευμονίας της κοινότητας. Οι Alcoba et al. μελέτησαν την κινητική της σε 88 παιδιά ηλικίας 0-16 ετών με πνευμονία της κοινότητας και διαπίστωσαν ότι αποτελεί ισχυρό προγνωστικό δείκτη επιπλοκών όπως η βακτηριαιμία και το εμπύημα [77]. Ορίζοντας ως cutoff τιμή την τιμή των 0,16 nmol/L, η MR-pro ADM βρέθηκε ότι μπορεί να αποκλείσει ή να επιβεβαιώσει τη βακτηριαιμία. Παρομοίως, οι Sardà Sanchez et al., σε μικρότερο δείγμα παιδιατρικών ασθενών συσχέτισαν την αύξηση της προαδρενομεδουλλίνης με την εμφάνιση επιπλοκών της πνευμονίας, όπως το εμπύημα και η σηψαιμία [78]. Σε μελέτη 66 παιδιατρικών ασθενών με πνευμονία της κοινότητας καταγράφηκαν οι τιμές της γενικής αίματος, της CRP, της προαδρενομεδουλλίνης και της IL-1β κατά την εισαγωγή των ασθενών και διαπιστώθηκε ότι η τιμές της CRP, της προαδρενομεδουλλίνης και της IL-1β αυξήθηκαν παράλληλα με την βαρύτητα της νόσου. Επίσης, διαπιστώθηκε ότι η προαδρενομεδουλλίνη ήταν ο καλύτερος βιοδείκτης για την κατηγοριοποίηση της σοβαρότητας της νόσου. Συνεπώς, οι συγγραφείς καταλήγουν ότι η προαδρενομεδουλλίνη και η IL-1β αποτελούν χρήσιμους δείκτες εκδήλωσης επιπλοκών και ανάγκης για νοσηλεία σε ΜΕΘ [79]. Σε μελέτη των Baumann μελετήθηκαν 175 παιδιατρικοί ασθενείς σε τμήμα επειγόντων περιστατικών με λοίμωξη κατώτερου αναπνευστικού και μετρήθηκε η προαδρενομεδουλλίνη και η κοπεπτίνη. Οι τιμές και των δύο παραμέτρων βρέθηκαν αυξημένες την ημέρα 1 και ελαττώθηκαν τις ημέρες 3 και 5. Η εισαγωγή σε ΜΕΘ σχετίστηκε με την ημερήσια αύξηση της προαδρενομεδουλλίνης ενώ αντίθετα σε ασθενείς με αρνητικές καλλιέργειες οι τιμές της προαδρενομεδουλλίνης ήταν χαμηλότερες. Επομένως, οι συγγραφείς καταλήγουν ότι η υψηλή τιμή της προαδρενομεδουλλίνης σχετίζεται με την πιθανότητα εισαγωγής σε ΜΕΘ καθώς και με την βαρύτητα της λοίμωξης του κατώτερου αναπνευστικού [80]. Σε πρόσφατες μελέτες σε πληθυσμούς νεογνών καθώς και σε νοσηλευόμενα παιδιά μονάδων εντατικής θεραπείας διαπιστώθηκε η χρησιμότητα της προαδρενομεδουλλίνης ως προς την πρόγνωση της νοσηρότητας και της θνητότητας και τη διάκριση εμπύρετων επεισοδίων βακτηριαιμίας από εμπύρετα επεισόδια άλλης αιτιολογίας [81]. Οι Oncel et al. μελετώντας 76 νεογνά με νεογνική σηψαιμία (31 με αποδεδειγμένη και 45 με κλινική σηψαιμία) διαπίστωσαν ότι η MR-pro ADM αυξάνεται περισσότερο, συγκριτικά με τις CRP και IL-6, στην ομάδα με αποδεδειγμένη σηψαιμία και λιγότερο στην ομάδα με την κλινική, μόνο, εικόνα σηψαιμίας [82]. Ο συγκεκριμένος βιοδείκτης δεν έχει μελετηθεί επαρκώς σε παιδιά με αιματολογικές κακοήθειες και εμπύρετα επεισόδια κατά τη διάρκεια της ουδετεροπενίας. Οι Demirkaya et al. σύγκριναν την προαδρενομεδουλλίνη με τις PCT και CRP και διαπίστωσαν την αύξηση των επιπέδων
επεισοδίων ουδετεροπενικών ασθενών με αιματολογική κακοήθεια. Ανάμεσα στους τρεις βιοδείκτες, η PCT βρέθηκε να έχει την καλύτερη συσχέτιση με τη σοβαρότητα της λοίμωξης, συμπέρασμα που αντιτίθεται σε αντίστοιχες μελέτες ενηλίκων. Σε πρόσφατη μελέτη 36 επεισοδίων εμπύρετης ουδετεροπενίας 26 παιδιατρικών ασθενών που κατηγοριοποιήθηκαν σε ομάδα ασθενών με βακτηριαιμία και πυρετό αγνώστου αιτιολογίας και μετρήθηκαν τόσο η πρεσεψίνη όσο και η προαδρενομεδουλλίνη κατά την έναρξη (Τ0), στις 24/48 ώρες (Τ1) και στις 5 ημέρες (Τ2). Οι δύο παράμετροι της μελέτης ήταν αυξημένες στον χρόνο 0 και ελαττώθηκαν στατιστικά σημαντικά στον χρόνο 2. Οι τιμές της προαδρενομεδουλλίνης δεν διέφεραν σημαντικά μεταξύ των 2 ομάδων. Αντίθετα, διέφεραν σημαντικά οι τιμές της πρεσεψίνης μεταξύ των ομάδων στον χρόνο 1. Τέλος, και οι δύο παράμετροι σχετίστηκαν με τον χρόνο νοσηλείας αλλά όχι την διάρκεια του πυρετού [84].
179
της
και της προαδρενομεδουλλίνης
της πρώτης στην
επιβεβαιωμένης μικροβιαιμίας
μελέτη ήταν η
συμπεριέλαβε την προαδρενομεδουλλίνη, κατέγραψε και συνέκρινε μεταξύ τους τις τιμές MR-pro ADM, CRP και PCT κατά τη διάρκεια εμπύρετων
Ο ρόλος
πρεσιψίνης
ομάδα της
[83]. Η συγκεκριμένη
πρώτη που
Συμπεράσματα Από την ανασκόπηση της τρέχουσας βιβλιογραφίας προκύπτει ότι οι προαναφερόμενοι δείκτες θα μπορούσαν σε συνδυασμό με τους ήδη υπάρχοντες να βοηθήσουν στην κατηγοριοποίηση ασθενών υψηλού κινδύνου για την εκδήλωση σοβαρής μικροβιακής λοίμωξης και/ή σηψαιμίας καθώς και στην πρώιμη διάγνωση αυτών τόσο στην παιδική όσο και στην νεογνική ηλικία. Απαιτούνται σαφώς περισσότερες μελέτες σε μεγάλες ομάδες ασθενών για την τεκμηρίωση του ρόλου τους και το όφελος από την χρήση τους.
Βιβλιογραφία
1. Ruth A, McCracken CE, Fortenberry JD, Hall M, Simon HK, Hebbar KB. Pediatric severe sepsis: current trends and outcomes from the pediatric health information systems database. Pediatr Crit Care Med. 2014; 15(9): 828–838.
2. Hartman ME, Linde-Zwirble WT, Angus DC, Watson RS. Trends in the epidemiology of pediatric severe sepsis*. Pediatr Crit Care Med. 2013; 14(7): 686–693.
3. Kawasaki T. Update on pediatric sepsis: a review. J Intensive Care. 2017; 5(1): 47.
4. Fleischmann-Struzek C, Goldfarb DM, Schlattmann P, Schlapbach LJ, Reinhart K, Kissoon N. The global burden of paediatric and neonatal sepsis: a systematic review. Lancet Respir Med. 2018; 6(3): 2223–2230.
5. Balamuth F, Weiss SL, Neuman MI, Scott H, Brady PW, Paul R, Farris RW, McClead R, Hayes K, Gaieski D, et al. Pediatric severe sepsis in U.S. children's hospitals. Pediatr Crit Care Med. 2014; 15(9): 798–805.
6. Carrigan SD, Scott G, Tabrizian M. Toward resolving the challenges of sepsis diagnosis. Clin Chem. 2004; 50(8): 1301–1314.
7. Markanday A. Acute Phase Reactants in Infections: Evidence-Based Review and a Guide for Clinicians. Open Forum Infectious Dis. 2015; 2(3): ofv098.
8. Henriquez-Camacho C, Losa J. Biomarkers for sepsis. Biomed Res Int. 2014; 2014: 547818.
9. Standage SW, Wong HR. Biomarkers for pediatric sepsis and septic shock. Expert Rev Anti-Infect Ther. 2011; 9(1): 71–79.
10.Sanders S, Barnett A, Correa-Velez I, Coulthard M, Doust J. Systematic review of the diagnostic accuracy of C-reactive protein to detect bacterial infection in nonhospitalized infants and children with fever. J Pediatr. 2008; 153(4): 570–574.
11.Pontrelli G, De Crescenzo F, Buzzetti R, Jenkner A, Balduzzi S, Calo Carducci F, Amodio D, De Luca M, Chiurchiu S, Davies EH, et al. Accuracy of serum procalcitonin for the diagnosis of sepsis in neonates and children with systemic inflammatory syndrome: a meta-analysis. BMC Infect Dis. 2017; 17(1): 302.
12.Rowland T, Hilliard H, Barlow G. Procalcitonin: potential role in diagnosis and management of sepsis. Adv Clin Chem. 2015; 68: 71–86.
13.van Rossum AM, Wulkan RW, Oudesluys-Murphy AM. Procalcitonin as an early marker of infection in neonates and children. Lancet Infect Dis. 2004; 4(10): 6620–6630.
14.Lin SG, Hou TY, Huang DH, He SY, Lin YD, Zhang LY, Hsieh PS. Role of procalcitonin in the diagnosis of severe infection in pediatric patients with fever and neutropenia--a systemic review and meta-analysis. Pediatr Infect Dis J. 2012; 31(10): e182–188.
15.Yo C-H, Hsieh P-S, Lee S-H, Wu J-Y, Chang S-S, Tasi K-C, Lee C-C. Comparison of the test characteristics of Procalcitonin to C-reactive protein and leukocytosis for the detection of serious bacterial infections in children presenting with fever without source: a systematic review and metaanalysis. Ann Emerg Med. 2012; 60(5): 591–600.
16. Volanakis JE. Human C-reactive protein: expression, structure, and function. Mol Immunol. 2001; 38(2–3): 1189–97.
17.Okamura Y, Yokoi H. Development of a point-of-care assay system for measurement of presepsin (sCD14-ST). Clin Chim Acta. 2011; 412(23–24): 2157–2161.
18.Lanziotti VS, Póvoa P, Soares M, Silva JRLE, Barbosa AP, Salluh JIF. Use of biomarkers in pediatric sepsis: literature review. Revista Brasileira de terapia intensiva. 2016; 28(4): 472–482.
19.Meisner M. Update on procalcitonin measurements. Ann Lab Med. 2014; 34(4): 263–273.
20.Becker KL, Snider R, Nylen ES. Procalcitonin in sepsis and systemic inflammation: a harmful biomarker and a therapeutic target. Br J Pharmacol. 2010; 159(2): 2253–64.
21.Zou Q, Wen W, Zhang XC. Presepsin as a novel sepsis biomarker. World J Emerg Med.
180 Ο ρόλος της πρεσιψίνης και της προαδρενομεδουλλίνης στην διάγνωση και έκβαση λοιμώξεων της νεογνικής και παιδικής ηλικίας
2014; 5(1): 16–19.
22.Mussap M, Noto A, Fravega M, Fanos V. Soluble CD14 subtype presepsin (sCD14-ST) and lipopolysaccharide binding protein (LBP) in neonatal sepsis: new clinical and analytical perspectives for two old biomarkers. J Matern Fetal Neonatal Med. 2011; 24(Suppl 2): 12–14.
23.Wu J, Hu L, Zhang G, Wu F, He T. Accuracy of Presepsin in Sepsis diagnosis: a systematic review and meta-analysis. PLoS One. 2015; 10(7): e0133057.
24.Önal U, Valenzuela-Sánchez F, Vandana KE, Rello J. Mid-Regional Pro-Adrenomedullin (MR-proADM) as a Biomarker for Sepsis and Septic Shock: Narrative Review. Healthcare (Basel). 2018; 6(3): 110.
25.Bellia C, Agnello L, Lo Sasso B, Bivona G, Raineri MS, Giarratano A, Ciaccio M. Midregional pro-adrenomedullin predicts poor outcome in non-selected patients admitted to an intensive care unit. Clin Chem Lab Med. 2019; 57(4): 549-555.
26.Jougasaki M, Burnett JC Jr. Adrenomedullin: potential in physiology and pathophysiology. Life Sci. 2000; 66(10): 855-872.
27.Pizzolato E, Ulla M, Galluzzo C, Lucchiari M, Manetta T, Lupia E, Mengozzi G, Battista S. Role of presepsin for the evaluation of sepsis in the emergency department. Clin Chem Lab Med. 2014; 52(10): 1395-400.
28.Zou Q, Wen W, Zhang XC. Presepsin as a novel sepsis biomarker. World J Emerg Med. 2014; 5(1): 16-19.
29.Velissaris D, Zareifopoulos N, Karamouzos V, Karanikolas E, Pierrakos C, Koniari I, Karanikolas M. Presepsin as a Diagnostic and Prognostic Biomarker in Sepsis. Cureus. 2021; 13(5): e15019.
30.Hincu MA, Zonda GI, Stanciu GD, Nemescu D, Paduraru L. Relevance of Biomarkers Currently in Use or Research for Practical Diagnosis Approach of Neonatal Early-Onset Sepsis. Children (Basel). 2020; 7(12): 309.
31.Mohammad Yousef N, Hossein Bannazadeh Baghi, Presepsin: A promising biomarker for the detection of bacterial infections, Biomedicine & Pharmacotherapy. 2019; 11: 649-656.
32.Galliera, E.; Massaccesi, L.; de Vecchi, E.; Banfi, G.; Romanelli, M. Clinical application of presepsin as diagnostic biomarker of infection: Overview and updates. Clin. Chem. Lab. Med. 2019; 44: 21–27.
33.Nagata, T.; Yasuda, Y.; Ando, M.; Abe, T.; Katsuno, T.; Kato, S.; Tsuboi, N.; Matsuo, S.; Maruyama, S. Clinical impact of kidney function on presepsin levels. PLoS ONE 2015; 10: e0129159.
34.Handke, J.; Piazza, O.; Larmann, J.; Tesoro, S.; De Robertis, E. Presepsin as a biomarker in perioperative medicine. Minerva Anestesiol. 2020; 86: 768–776.
35.Nakamura, Y.; Ishikura, H.; Nishida, T.; Kawano, Y.; Yuge, R.; Ichiki, R.; Murai, A. Usefulness of presepsin in the diagnosis of sepsis in patients with or without acute kidney injury. BMC Anesthesiol. 2014; 14: 88.
36.Nakamura, Y.; Murai, A.; Mizunuma, M.; Ohta, D.; Kawano, Y.; Matsumoto, N.; Nishida, T.; Ishikura, H. Potential use of procalcitonin as biomarker for bacterial sepsis in patients with or without acute kidney injury. J. Infect. Chemother. 2015; 21: 257–263.
37.Endo, S.; Suzuki, Y.; Takahashi, G.; Shozushima, T.; Ishikura, H.; Murai, A.; Nishida, T.; Irie, Y.; Miura, M.; Iguchi, H.; et al. Usefulness of presepsin in the diagnosis of sepsis in a multicenter prospective study. J Infect Chemother. 2012; 18: 891–897.
38.Masson, S.; Caironi, P.; Fanizza, C.; Thomae, R.; Bernasconi, R.; Noto, A.; Oggioni, R.; Pasetti, G.S.; Romero, M.; Tognoni, G.; et al. Circulating presepsin (soluble CD14 subtype) as a marker of host response in patients with severe sepsis or septic shock: Data from the multicenter, randomized ALBIOS trial. Intensive Care Med. 2015: 41: 12–20.
39.Ulla, M.; Pizzolato, E.; Lucchiari, M.; Loiacono, M.; Soardo, F.; Forno, D.; Morello, F.; Lupia, E.; Moiraghi, C.; Mengozzi, G.; et al. Diagnostic and prognostic value of presepsin in the management of sepsis in the emergency department: A multicenter prospective study. Crit. Care 2013: 17, R168.
40.Endo S, Suzuki Y, Takahashi G, Shozushima T, Ishikura H, Murai A, Nishida T, Irie Y, Miura M, Iguchi H, Fukui Y, Tanaka K, Nojima T, Okamura Y. Usefulness of presepsin in the diagnosis of sepsis in a multicenter prospective study. J Infect Chemother. 2012; 18(6): 891-897.
41.Maddaloni C, De Rose DU, Santisi A, Martini L, Caoci S, Bersani I, Ronchetti MP, Auriti C. The Emerging Role of Presepsin (P-SEP) in the Diagnosis of Sepsis in the Critically Ill Infant: A Literature Review. Int J Mol Sci. 2021; 22(22): 12154.
181 Ο ρόλος της πρεσιψίνης και της προαδρενομεδουλλίνης στην διάγνωση και έκβαση λοιμώξεων της νεογνικής και παιδικής ηλικίας
42.Chenevier-Gobeaux C, Borderie D, Weiss N, Mallet-Coste T, Claessens YE. Presepsin (sCD14-ST), an innate immune response marker in sepsis. Clin Chim Acta. 2015; 450: 97103.
43.Sakyi S.A., Enimil A., Adu D.K., Ephraim R.D., Danquah K.O., Fondjo L., Baidoe-Ansah D., Adoba P., Toboh E., Afranie B.O. Individual and combined bioscore model of presepsin, procalcitonin, and high sensitive C-reactive protein as biomarkers for early diagnosis of paediatric sepsis. Heliyon. 2020; 6: e04841.
44.Yoon S.H., Kim E.H., Kim H.Y., Ahn J.G. Presepsin as a diagnostic marker of sepsis in children and adolescents: A systemic review and meta-analysis. BMC Infect. Dis. 2019; 19: 760.
45.Sharma, A.; Thakur, A.; Bhardwaj, C.; Kler, N.; Garg, P.; Singh, M.; Choudhury, S. Potential biomarkers for diagnosing neonatal sepsis. Curr. Med. Res. Pract. 2020; 10: 12–17.
46.Ruan, L.; Chen, G.Y.; Liu, Z.; Zhao, Y.; Xu, G.Y.; Li, S.F.; Li, C.N.; Chen, L.S.; Tao, Z. The combination of procalcitonin and C-reactive protein or presepsin alone improves the accuracy of diagnosis of neonatal sepsis: A meta-analysis and systematic review. Crit. Care 2018; 22: 1–9.
47.Van Maldeghem, I.; Nusman, C.M.; Visser, D.H. Soluble CD14 subtype (sCD14-ST) as biomarker in neonatal early-onset sepsis and late-onset sepsis: A systematic review and meta-analysis. BMC Immunol. 2019: 20: 17.
48.Bellos, I.; Fitrou, G.; Pergialiotis, V.; Thomakos, N.; Perrea, D.N.; Daskalakis, G. The diagnostic accuracy of presepsin in neonatal sepsis: A meta-analysis. Eur. J. Pediatrics 2018: 177: 625–632.
49.Memar, M.Y.; Baghi, H.B. Presepsin: A promising biomarker for the detection of bacterial infections.Biomed. Pharmacother. 2019: 111: 649–656.
50.Tzialla, C.; Manzoni, P.; Achille, C.; Bollani, L.; Stronati, M.; Borghesi, A. New Diagnostic Possibilities for Neonatal Sepsis. Am. J. Perinatol. 2018: 35: 575–577.
51.Montaldo P, Rosso R, Santantonio A, Chello G, Giliberti P. Presepsin for the detection of early-onset sepsis in preterm newborns. Pediatr Res. 2017; 81(2): 329-334.
52.Delanghe, J.R.; Speeckaert, M.M. Translational research and biomarkers in neonatal sepsis. Clin. Chim. Acta 2015: 451: 46–64.
53.Memar, M.Y.; Alizadeh, N.; Varshochi, M.; Kafil, H.S. Immunologic biomarkers for diagnostic of early-onset neonatal sepsis. J. Matern. Neonatal Med. 2019; 32: 143–153.
54.Parri, N.; Trippella, G.; Lisi, C.; De Martino, M.; Galli, L.; Chiappini, E. Accuracy of presepsin in neonatal sepsis: Systematic review and meta-analysis. Expert Rev. Anti. Infect. Ther. 2019: 17: 223–232.
55.Yoon SH, Kim EH, Kim HY, Ahn JG. Presepsin as a diagnostic marker of sepsis in children and adolescents: a systemic review and meta-analysis. BMC Infect Dis. 2019; 19(1): 760.
56.Santolaya ME, Alvarez AM, Avilés CL, Becker A, Mosso C, O'Ryan M, Payá E, Salgado C, Silva P, Topelberg S, Tordecilla J, Varas M, Villarroel M, Viviani T, Zubieta M. Admission clinical and laboratory factors associated with death in children with cancer during a febrile neutropenic episode. Pediatr Infect Dis J. 2007; 26(9): 794-798.
57.Phillips RS, Wade R, Lehrnbecher T, Stewart LA, Sutton AJ. Systematic review and meta-analysis of the value of initial biomarkers in predicting adverse outcome in febrile neutropenic episodes in children and young people with cancer. BMC Med. 2012; 10: 6.
58.Olad E, Sedighi I, Mehrvar A, Tashvighi M, Fallahazad V, et al. Presepsin (scd14) as a marker of serious bacterial infections in chemotherapy induced severe neutropenia. Iran J Pediatr 2014; 24: 715–722.
59.Poggi C, Bianconi T, Gozzini E, Generoso M, Dani C. Presepsin for the detection of lateonset sepsis in preterm newborns. Pediatrics 2015; 135: 68–75.
60.Stubjar D, Kopitar A, Groselj-Grenc M, Suhadolc K, Fabjan T, et al. Diagnostic accuracy of presepsin (sCD14-ST) for prediction of bacterial infection in cerebrospinal fluid samples from children with suspected bacterial meningitis or ventriculitis. J Clin Microbiol 2015; 53: 1239–1244.
61.Urbonas V, Eidukaite A, Tamuliene A, Tamuliene I. The predictive value of soluble biomarkers (CD14 subtype, interleukin-2 receptor, human leucocyte antigen-G) and procalcitonin in the detection of bacteremia and sepsis in pediatric oncology patients with chemotherapy-induced febrile neutropenia. Cytokine 2013; 62: 34–37.
182 Ο ρόλος της πρεσιψίνης και της προαδρενομεδουλλίνης στην διάγνωση και έκβαση λοιμώξεων της νεογνικής και παιδικής ηλικίας
62.Osman AS, Awadallah M, El-Mageed T, Abed NT, Goudah E. Presepsin as a Novel Diagnostic Marker in Neonatal Septicemia. Egypt J Med Microbiol 2015; 24: 21–26.
63.Plesko M, Suvada J, Makohusova M, Waczulikova I, Behulova D, Vasilenkova A, Vargova M, Stecova A, Kaiserova E, Kolenova A. The role of CRP, PCT, IL-6 and presepsin in early diagnosis of bacterial infectious complications in paediatric haemato-oncological patients. Neoplasma. 2016; 63(5): 752-760.
64.Arıkan K, Karadag-Oncel E, Aytac S, Cetin M, Cengiz AB, Gümrük F, Kara A, Ceyhan M. Usage of Plasma Presepsin, C-Reactive Protein, Procalcitonin and Proadrenomedullin to Predict Bacteremia in Febril Neutropenia of Pediatric Hematological Malignancy Patients. Lab Med. 2021; 52(5): 477-484.
65.Baraka A, Zakaria M. Presepsin as a diagnostic marker of bacterial infections in febrile neutropenic pediatric patients with hematological malignancies. Int J Hematol. 2018; 108(2): 184-191.
66.Temmesfeld-Wollbruck B, Brell B, David I, et al. Adrenomedullin reduces vascular hyperpermeability and improves survival in rat septic shock. Intensive Care Med. 2007; 33: 703–710.
67.Carrizo GJ, Wu R, Cui X, Dwivedi AJ, Simms HH, Wang P. Adrenomedullin and adrenomedullin-binding protein-1 downregulate inflammatory cytokines and attenuate tissue injury after gut ischemia-reperfusion. Surgery. 2007; 141:245–253.
68.Vigue B, Leblanc PE, Moati F, et al. Mid-regional pro-adrenomedullin (MR- proADM), a marker of positive fluid balance in critically ill patients: results of the ENVOL study. Crit Care. 2016; 20:363.
69.Gille J, Ostermann H, Dragu A, Sablotzki A. MR-proADM: A new biomarker for early diagnosis of sepsis in burned patients. J Burn Care Res. 2017; 38:290–298.
70.Bustamante A, García-Berrocoso T, Penalba A, et al. Sepsis biomarkers reprofiling to predict stroke-associated infections. J Neuroimmunol. 2017; 312: 19–23.
71.Decker SO, Sigl A, Grumaz C, et al. Immune-response patterns and next generation sequencing diagnostics for the detection of mycoses in patients with septic shock - results of a combined clinical and experimental investigation. Int J Mol Sci. 2017;18: 1796
72.Albrich WC, Dusemund F, Ruegger K, et al. Enhancement of CURB65 score with proadrenomedullin (CURB65-A) for outcome prediction in lower respiratory tract infections: derivation of a clinical algorithm. BMC Infect Dis. 2011; 11:112.
73.Albrich WC, Ruegger K, Dusemund F, et al. Optimised patient transfer using an innovative multidisciplinary assessment in Kanton Aargau (OPTIMA I): an observational survey in lower respiratory tract infections. Swiss Med Wkly. 2011;141: w13237.
74.van der Starre WE, Zunder SM, Vollaard AM, van NC, Stalenhoef JE, Delfos NM, van't Wout JW, Spelt IC, Blom JW, Leyten EM, et al. Prognostic value of pro-adrenomedullin, procalcitonin and C-reactive protein in predicting outcome of febrile urinary tract infection. Clin Microbiol Infect. 2014;20(10): 1048–1054.
75.Elke G, Bloos F, Cameron D, Wilson DC, Brunkhorst FM, Briege J, Reinhart K, Loeffler M, Kluge S, Nierhaus A, Jaschinski U, Moerer O, Weyland A, Meybohmand P and the SepNet Critical Care Trials Group. The use of mid-regional proadrenomedullin to identify disease severity and treatment response to sepsis - a secondary analysis ofa large randomised controlled trial. Critical Care 2018; 22: 79
76.Al Shuaibi M, Bahu RR, Chaftari AM, Al. Wohoush I. Shomali W, Jiang Y, Debiane L, Raad, Jabbour J, Al Akhrass F, Hachem RY, Raad I. Pro-adrenomedullin as a novel biomarker for predicting infections and response to antimicrobials in febrile patients with hematologic malignancies. Clin Infect Dis. 2013; 56(7): 943-950.
77.Alcoba G , Manzano S, Lacroix L, Galetto-Lacour A, Gervaix A. Proadrenomedullin and copeptin in pediatric pneumonia: a prospective diagnostic accuracy study. BMC Infectious Diseases 2015; 15: 347.
78.Sarda Sanchez M, Hernandez JC, Hernandez-Bou S, Teruel GC, Rodriguez JV, Cubells CL. Pro-adrenomedullin usefulness in the management of children with community-acquired pneumonia, a preliminar prospective observational study. BMC Res Notes. 2012; 5:363.
79.Korkmaz MF, Güzel A, Açıkgöz M, Okuyucu A, Alaçam H. Reliability of Pro-adrenomedullin and Interleukin 1β in Predicting Severity of Community-Acquired Pneumonia in Pediatric Patients. Ann Clin Lab Sci. 2018 Jan;48(1):81-89.
183 Ο ρόλος της πρεσιψίνης και της προαδρενομεδουλλίνης στην διάγνωση και έκβαση λοιμώξεων της νεογνικής και παιδικής ηλικίας
80.Baumann P, Fuchs A, Gotta V, Ritz N, Baer G, Bonhoeffer JM, Buettcher M, Heininger U, Szinnai G, Bonhoeffer J; ProPAED study group. The kinetic profiles of copeptin and mid regional proadrenomedullin (MR-proADM) in pediatric lower respiratory tract infections. PLoS One. 2022; 17(3): e0264305.
81.Debiane L, Hachem RY, Al Wohoush I, et al. The utility of proadrenomedullin and procalcitonin in comparison to C-reactive protein as predictors of sepsis and bloodstream infections in critically ill patients with cancer. Crit Care Med. 2014; 42: 2500–2507.
82.Oncel MY, Dilmen U, Erdeve O, Ozdemir R, Calisici E, Yurttutan S. Canpolat FE, Oguz SS, Uras N. Proadrenomedullin as a prognostic marker in neonatal sepsis. Pediatric Res. 2012; 72(5): 507-512
83.Demirkaya M, Tugcu D, Akcay A, Aydogan G, Akıcı F, Salcioglu Z, et al. Adrenomedullin-A new marker in febrile neutropenia: comparison with CRP and procalcitonin. Pediatr Hematol Oncol. 2015; 32(7): 482-489.
84.Agnello L, Bivona G, Parisi E, Lucido GD, Iacona A, Ciaccio AM, Giglio RV, Ziino O, Ciaccio M. Presepsin and Midregional Proadrenomedullin in Pediatric Oncologic Patients with Febrile Neutropenia. Lab Med. 2020; 51(6): 585-591.
184 Ο ρόλος της πρεσιψίνης και της προαδρενομεδουλλίνης στην διάγνωση και έκβαση λοιμώξεων της νεογνικής και παιδικής ηλικίας
185 Ο ρόλος της πρεσιψίνης και της προαδρενομεδουλλίνης στην διάγνωση και έκβαση λοιμώξεων της νεογνικής και παιδικής ηλικίας
Το σύνδρομο “Long-Post Covid-19
στα παιδιά και τους εφήβους" Κουτσαυτίκη Χρυσή, Σεργεντάνης Θεόδωρος, Μεράκου Κυριακούλα, Κορνάρου Ελένη Περίληψη Εισαγωγή: H λοίμωξη COVID-19 στα παιδιά, στη συντριπτική πλειονότητα, είναι ήπιας ή μέτριας βαρύτητας και η θνητότητα σχεδόν μηδενική. Όμως, συμπτώματα από διάφορα συστήματα μπορεί να παραμείνουν, να εμφανιστούν εκ νέου ή να υποτροπιάσουν για μήνες μετά την οξεία φάση, συνιστώντας το σύνδρομο της Μακράς COVID που έχει περιγραφεί κυρίως σε ενηλίκους. Σκοπός-Στόχοι: Η παρούσα ανασκόπηση στοχεύει να καταγράψει και να αξιολογήσει τα συμπτώματα-καταστάσεις που περιγράφονται και ορίζονται στη διεθνή βιβλιογραφία ως Long-Post COVID-19 (LPC), καθώς και να αποτυπώσει τη συχνότητα στις διάφορες ηλικιακές ομάδες των παιδιών. Επιπλέον γίνεται προσπάθεια εντοπισμού των πιθανότερων παραγόντων κινδύνου, των πιθανών παθοφυσιολογικών μηχανισμών και θα επιχειρηθεί ανάδειξη τρόπων αντιμετώπισής τους. Μέθοδος: Ανασκοπήθηκαν μελέτες της διεθνούς βιβλιογραφίας, δημοσιευμένες στη βάση δεδομένων PubMed, αλλά και άρθρα από άλλες πηγές. Ιδιαίτερη έμφαση δόθηκε σε συστηματικές ανασκοπήσεις και μετα-αναλύσεις που δημοσιεύτηκαν στο έτος 2022, προκειμένου να υπάρχει περισσότερη καταγεγραμμένη εμπειρία. Η αναζήτηση έγινε τον Σεπτέμβριο 2022. Αποτελέσματα: Τα συχνότερα συμπτώματα είναι κεφαλαλγία, κόπωση, γνωστικές διαταραχές, καθώς και μυαλγίες/αρθραλγίες. Η συχνότητα ποικίλλει αρκετά, ανάλογα με τη μελέτη, ενώ φαίνεται πως σχεδόν όλες παρουσιάζουν αρκετά μεθοδολογικά προβλήματα. Παθοφυσιολογικά, φαίνεται να κυριαρχεί η ενεργοποίηση των κυτταροκινών κι άλλων ανοσολογικών μηχανισμών. Παράλληλα, συμπτώματα από την ψυχική υγεία και έκπτωση των πνευματικών λειτουργιών, παρουσίασαν και παιδιά με αρνητικό ιστορικό λοίμωξης, επηρεασμένα από την πανδημία. Συμπεράσματα: Επιβάλλεται η αποσαφήνιση του συνδρόμου, προκειμένου να αποτυπωθεί ο πραγματικός κίνδυνος που διατρέχουν τα παιδιά, έτσι ώστε και να προετοιμαστούν οι λειτουργοί υγείας για την καλύτερη αντιμετώπισή του, αλλά και για να εκτιμηθεί τόσο η αναγκαιότητα του καθολικού εμβολιασμού των παιδιών
186
κλειδιά: Long-Post COVID-19, παιδιά, έφηβοι ΑΡΘΡΑ ΑΝΑΣΚΟΠΗΣΗΣ Κουτσαυτίκη Χρυσή Παιδιατρικό Τμήμα, Κέντρο Υγείας Ραφήνας, ΡαφήναΑττική Σεργεντάνης Θεόδωρος Μεράκου Κυριακούλα Κορνάρου Ελένη Τμήμα Πολιτικών Δημόσιας Υγείας, Σχολή Δημόσιας Υγείας, Πανεπιστήμιο Δυτικής Αττικής, ΑθήναΑττική Αλληλογραφία Κουτσαυτίκη Χρυσή Σοφ.
έναντι του νέου κορωνοϊού όσο και η αξιολόγηση των μέτρων για τη διαφύλαξη της δημόσιας υγείας. Λέξεις
Βενιζέλου 77, Χαλάνδρι, ΤΚ 15232 Τ. 6970061238 Ε. kochrysa@yahoo.com
Correspondence
Koutsaftiki Chrysi Sof. Venizelou 77, Halandri, PC 15232 T. +306970061238 E. kochrysa@yahoo.com
"Long-Post COVID-19" syndrome in children and adolescents
Koutsaftiki Chrysi, Sergentanis Theodoros, Merakou Kyriakoula, Kornarou Eleni
Abstract
Background: COVID-19 infection in the vast majority of children is of mild or moderate severity and mortality is almost zero. However, symptoms from various systems may persist, re-emerge, or recur for months after the acute phase, representing the Long COVID-19 syndrome that has been described primarily in adults.
Purpose-Objectives: The present review aims to evaluate the symptoms-conditions described and defined in the international literature as Long-Post COVID (LPC), as well as to capture the frequency, in different age groups of children. In addition, an attempt is made to record the major risk factors, the possible pathophysiological mechanisms and to highlight ways of management.
Method: Studies of the international literature, published in PubMed database, as well as articles from other sources were reviewed. Particular emphasis was placed on systematic reviews and meta-analyses published in the year 2022, reflecting accumulated experience. The search was made in September 2022.
Results: The most common symptoms are: headache, fatigue, cognitive disorders as well as myalgias/arthralgias. The frequency varies a lot, depending on the study, while it seems that almost all studies presented many methodological problems. Pathophysiologically, the activation of cytokines and other immunologic mechanisms seem to dominate. At the same time, many children with a negative history of infection also showed symptoms such as anxiety, sleep disturbances, headaches and decline in mental functions, attributed to the pandemic itself.
Conclusions: It is necessary to clarify the syndrome, in order to assess the actual risk that children face, so as to prepare health workers for its best management, but also to assess the necessity of universal vaccination of children against the new coronavirus as well as the evaluation of measures to safeguard public health.
Key Words: Long-Post COVID-19, children, adolescents
Koutsaftiki Chrysi
Paediatric department, “Rafina” Health Care Centre, Rafina-Attika, Greece
Sergentanis Theodoros
Merakou Kyriakoula Kornarou Eleni Department of Public Health Policy, School of Public Health, University of West Attica, Athens, Greece
(Multisystem Inflammatory Syndrome in Children MIS-C) και το σύνδρομο Long-Post COVID-19 (LPC), που ενίοτε αποδίδεται στα ελληνικά ως Μακρά COVID, αλλά και συμπτωματολογία
187
Εισαγωγή H πανδημία του SARS-CoV-2, έχει αφήσει βαθιά χαραγμένο το αποτύπωμά της στην υγεία των παιδιών κυρίως για τις έμμεσες επιπτώσεις της νόσου. Έχουν διαπιστωθεί μεταλοιμώδη φαινόμενα, όπως το πολυσυστηματικό φλεγμονώδες σύνδρομο των παιδιών
με τα
να διερευνηθεί σε βάθος το λεγόμενο LPC σύνδρομο στα παιδιά, να διαφοροδιαγνωσθεί από καταστάσεις που οφείλονται
ιδιαίτερα επειδή η νόσος προκύπτει στην κρίσιμη και καθοριστική διαδικασία της ανάπτυξης και ψυχοσωματικής εξέλιξης (2, 3). Στην ανασκόπηση αυτή δεν θα γίνει αναφορά στο σύνδρομο MIS-C που εμφανίζεται 2-6 εβδομάδες μετά
ως
στα
και η
REVIEW ARTICLES
που σχετίζεται
μέτρα που επιλέχθηκαν για τον περιορισμό της που συχνά αναφέρεται ως Long-Pandemic Syndrome (1). Είναι σημαντικό,
στην πανδημία αυτή καθαυτή και να συνταχθούν κατευθυντήριες οδηγίες διάγνωσης/αντιμετώπισής του,
την οξεία λοίμωξη. Σκοπός-Στόχοι Σκοπός της ανασκόπησης είναι η αξιολόγηση συμπτωμάτων-καταστάσεων που περιγράφονται
LPC
παιδιά
επίπτωση/επιπολασμός τους στις διάφορες ηλικιακές ομάδες.
((long-Covid) OR (long-Covid symptoms) OR (long Hauler*) OR (post-Covid-19) OR (postacute Covid-19 syndrome) OR (post-acute Covid-19 symptoms) OR (Covid-19 sequelae) OR (chronic Covid-19 syndrome) OR (post-infectious Covid-19) OR (post Covid-19 recovery syndrome) OR (Post-acute sequelae of Sars-CoV-2 infection) OR (post Covid-19 recovery syndrome)) AND (pediatr* OR paediat* OR kids OR young OR infant OR adolesc*). Ιδιαίτερη έμφαση δόθηκε σε συστηματικές ανασκοπήσεις και μετα-αναλύσεις που δημοσιεύτηκαν στο έτος 2022 και λιγότερο στις αρχές της πανδημίας, προκειμένου να υπάρχει περισσότερη καταγεγραμμένη εμπειρία και καλύτερη ανάλυση των δεδομένων, χωρίς να αποκλείονται και δημοσιευμένες ενδιαφέρουσες περιπτώσεις.
Επιπλέον θα καταγραφούν οι παράγοντες κινδύνου ανάπτυξης του συνδρόμου, οι πιθανοί παθοφυσιολογικοί μηχανισμοί και τα μακροπρόθεσμα προβλήματα που το σύνδρομο αυτό συνεπάγεται. Τέλος θα επιχειρηθεί ανάδειξη τρόπων αντιμετώπισής τους σε επίπεδο πρωτογενούς, δευτερογενούς αλλά και τριτογενούς πρόληψης. Μεθοδολογία Έγινε ανασκόπηση της διεθνούς βιβλιογραφίας στη βάση δεδομένων PubMed (Medline) αλλά και άλλες πηγές, χρησιμοποιώντας λέξεις κλειδιά του Πίνακα 1. Με τον τρόπο αυτό, προέκυψαν στην αναζήτηση στις 19/9/2022, 2332 τίτλοι άρθρων. Ύστερα από κριτική μελέτη, χρησιμοποιήθηκαν 40 άρθρα που αποτελούν τις βιβλιογραφικές αναφορές της ανασκόπησης αυτής. Αποτελέσματα ΟΡΙΣΜΟΙ: Η οντότητα LPC, αναφέρθηκε για πρώτη φορά τον Μάιο 2020, στο μέσον κοινωνικής δικτύωσης Twitter, από τους ίδιους τους ασθενείς (ενήλικος πληθυσμός), στην προσπάθειά τους να επικοινωνήσουν τα διαφορετικής βαρύτητας συμπτώματά τους, που υποεκτιμούνταν από τους υγειονομικούς λειτουργούς, αλλά επηρέαζαν την καθημερινότητά τους (4). Τον Σεπτέμβριο του 2020, ο Παγκόσμιος Οργανισμός Υγείας (World Health Organization, WHO), δημιούργησε τους κωδικούς U09, στο Διεθνές Σύστημα ICD-10 και ICD-11, για την νέα αυτή κατάσταση (5).
Αρκετά αργότερα, άρχισαν να αναπτύσσονται ορισμοί, επικρατέστεροι εκ των οποίων είναι αυτοί από τους διεθνώς αναγνωρισμένους οργανισμούς WHO, Centers for Disease Control and Prevention (CDC), και τους βρετανικούς National Institute for Health and Care Excellence (NICE), UK National Institute for Health Research (NIHR) καθώς και CLoCk Consortium όπως φαίνεται στον Πίνακα 2. (6,7,8,9).
188
Το σύνδρομο
Πίνακας 1: ΜΕΘΟΔΟΛΟΓΙΑ – ΛΕΞΕΙΣ ΑΝΑΖΗΤΗΣΗΣ ΛΕΞΕΙΣ ΚΛΕΙΔΙΑ ΓΙΑ ΑΝΑΖΗΤΗΣΗ ΒΙΒΛΙΟΓΡΑΦΙΑΣ Εργαστηριακός έλεγχος
“Long-Post Covid-19 στα παιδιά και τους εφήβους"
Centers
of Disease Control and Prevention
Τον Οκτώβριο του 2021, ο WHO, ύστερα από a Delphi Consensus process που συμμετείχαν ασθενείς, ερευνητές ασθενείς, εξειδικευμένοι εξωτερικοί συνεργάτες, μέλη του WHO και άλλοι ,όρισε το σύνδρομο Post-Covid-19 ως «την κατάσταση εκείνη που συμβαίνει σε άτομα με ιστορικό βέβαιης ή πιθανής λοίμωξης από SARS-CoV-2, συνήθως εντός 3 μηνών από την έναρξη της νόσου COVID-19, με συμπτώματα που διαρκούν τουλάχιστον 2 μήνες και δεν μπορούν να αποδοθούν-εξηγηθούν με άλλη διάγνωση» (5). Τα συμπτώματα αυτά μπορεί να ακολουθήσουν ένα αρχικό διάστημα ανάρρωσης ή να επιμένουν από την αρχική λοίμωξη και να έχουν γενικότερα επίπτωση στις λειτουργίες της καθημερινότητας. Στον ορισμό αυτό δεν περιλαμβάνουν τα παιδιά. (5).
Τον Ιούλιο του 2021, το CDC παρουσίασε το PostCovid ως την κατάσταση εκείνη που δεν υπάρχει πλήρης επαναφορά στην προηγούμενη κατάσταση υγείας, δηλαδή πριν τη λοίμωξη από τον SARSCoV-2. O όρος Post-Covid, στον ορισμό του CDC, λειτουργεί ως “όρος ομπρέλα” για μια πλειάδα καταστάσεων όπου ασθενείς όλων των ηλικιών παρουσιάζουν νέα, υποτροπιάζοντα ή επίμονα συμπτώματα, τουλάχιστον 4 εβδομάδες μετά τη λοίμωξη από τον SARS-CoV-2. Τα συμπτώματα μπορούν να επανεμφανιστούν ύστερα από περίοδο ανάρρωσης της αρχικής λοίμωξης και μπορούν να προκύψουν ανεξάρτητα από τη βαρύτητα της οξείας λοίμωξης (6)
National Institute for Health and Care Excellence (NICE)
Τον Φεβρουάριο του 2022, το NICE εξέδωσε κατευθυντήριες οδηγίες όπου προσδιορίζει ως Long-Covid τα σημεία και τα συμπτώματα εκείνα που συνεχίζουν ή αναπτύσσονται μετά την οξεία COVID-19. Δηλαδή επίμονα συμπτώματα της λοίμωξης (ongoing symptomatic COVID-19) που διαρκούν από 4 έως 12 εβδομάδες αλλά και συμπτώματα μετά τη λοίμωξη (post-COVID-19 syndrome) που διαρκούν 12 εβδομάδες ή και περισσότερο (7)
National Institute for Health Research (NIHR)
Tο NIHR έχει προτείνει το Post Covid-19 σύνδρομο, να αποτελείται από διαφορετικά σύνδρομα που να περιλαμβάνουν το post-intensive care syndrome, post-viral fatigue syndrome, long-term COVID-19 syndrome και χρόνια νόσο που μπορεί να προκύπτει από βλάβη οργάνου λόγω της COVID-19, με ασθενείς που είναι πιθανό να πάσχουν από περισσότερα από ένα σύνδρομα και κάποιοι να εμφανίζουν διαφορετικές συστάδες (clusters) συμπτωμάτων ή patterns of symptoms (8)
189 Το σύνδρομο
“Long-Post Covid-19 στα παιδιά και τους εφήβους" Πίνακας 2: ΟΡΙΣΜΟΙ LONG POST COVID ΣΥΝΔΡΟΜΟΥ
World Health Organization
CLoCk Consortium
Τέλη του 2021, η επιστημονική ομάδα από το Ηνωμένο Βασίλειο “CLoCk Consortium” δημοσίευσε ορισμό για τα παιδιά και τους νέους ανθρώπους, κατά αντιστοιχία με τον ορισμό του WHO, καθώς ακολουθήθηκε και σε αυτή την εργασία η μεθοδολογία Delphi Consensus process. Σύμφωνα με την ομάδα αυτή, η PostCovid κατάσταση συμβαίνει σε παιδιά και σε νέους ανθρώπους με ιστορικό επιβεβαιωμένης λοίμωξης SARS-CoV-2, με ένα ή περισσότερα εμμένοντα σωματικά συμπτώματα, για ελάχιστο χρονικό διάστημα 12 εβδομάδων μετά τον αρχικό διαγνωστικό έλεγχο και δεν μπορεί να ερμηνευτεί με άλλη διάγνωση. Τα συμπτώματα πρέπει να επηρεάζουν τις καθημερινές λειτουργίες, μπορεί να συνεχίζονται ή να αναπτύσσονται μετά την COVID-19 νόσο, και μπορεί να έχουν διακυμάνσεις ή να υποτροπιάζουν στην πάροδο του χρόνου (9). ΚΛΙΝΙΚΟ ΦΑΣΜΑ: Υπάρχουν μελέτες που μιλούν για περισσότερα από 40 διαφορετικά συμπτώματα (1), άλλες για 50 (10), και άλλες για περισσότερα από 200 μελετώντας πάντα ενηλίκους (9). Στον Πίνακα 3 αναφέρονται ενδεικτικά κάποια από τα πιο συχνά. Πίνακας 3: ΕΝΔΕΙΚΤΙΚΑ ΣΥΜΠΤΩΜΑΤΑ LONG POST COVID (1, 19, 22, 26, 28, 30, 37) Καρδιαγγειακά
άλγος στο στήθος, αίσθημα παλμών, αρρυθμίες, orthostatic Intolerance
νευρολογικά-νευροψυχιατρικά
δερματολογικά
θόλωση σκέψης, διαταραχές συγκέντρωσης, διαταραχές ύπνου, κεφαλαλγίες, διαταραχές μνήμης, διαταραχές συμπεριφοράς, ευερεθιστότητα, ζάλη, νυχτερινοί ιδρώτες, άγχος, κατάθλιψη, σπασμοί
εξανθήματα, κνίδωση, κνησμός, τριχόπτωση
δυσφαγία, κοιλιακά άλγη, επιγαστραλγία, διάρροιες, έμετοι Μυοσκελετικά μυαλγίες, αρθραλγίες Αναπνευστικά βήχας, δύσπνοια, ρινική συμφόρηση, καταρροή
Γαστρεντερικά
190
διαταραχές σωματικού βάρους, διαταραχές εμμήνου ρύσεως Οφθαλμολογικά ξηροφθαλμία, φωτοφοβία, επιπεφυκίτιδα, θόλωση όρασης, άλγη Ωτορινολαρυγγολογικά ωταλγία, ίλιγγος, διαταραχές όσφρησης-γεύσης, φαρυγγαλγία
Αιματολογικά διαταραχές πήξης, αιμορραγική διάθεση Ενδοκρινολογικά Υπεργλυκαιμία,
Επιπρόσθετα, οι Deer και συν. διέκριναν 287 κλινικά συμπτώματα σε 59 εργασίες από 81 μελέτες κοόρτης. Λόγω της μεγάλης ετερογένειας στην περιγραφή των συμπτωμάτων, με αρκετές αλληλοεπικαλύψεις ή ασάφειες ακόμα και στα σχετικά εργαστηριακά-απεικονιστικά ευρήματα, χαρτογράφησαν τους παραπάνω όρους σύμφωνα με τις αρχές του Human Phenotype Ontology (HPO) προκειμένου να συμβάλουν στην ακριβέστερη αποτύπωση του φαινοτύπου της νέας αυτής κατάστασης (11). Η πρώτη σχετική μελέτη για την ύπαρξη LPC συμπτωμάτων στις ηλικίες <18 ετών, προέρχεται από τη Σουηδία που περιλάμβανε 5 μόλις παιδιά (μέση ηλικία τα 12 έτη), τα οποία συνέχιζαν να έχουν συμπτώματα 6-8 μήνες μετά την οξεία λοίμωξη. Τα παιδιά δεν είχαν χρειαστεί νοσηλεία στα αρχικά στάδια της νόσου (12). Ανασκόπηση 14 εργασιών σε συνολικό δείγμα 19,426 παιδιών-εφήβων (οι 5 δεν είχαν ομάδα ελέγχου) ανέδειξε ως συχνότερα τα συμπτώματα: κεφαλαλγία (3-80%), κόπωση-αδυναμία (3-87%), διαταραχές ύπνου (2-63%), αδυναμία συγκέντρωσης (2-81%), κοιλιακά άλγη (1-76%), μυαλγίες-αρθραλγίες (1-61%), ρινική συμφόρηση-καταρροή (1-12%), βήχα (1-30%), θωρακαλγία (1-31%), απώλεια γεύσης-όρεξης (2-50%), διαταραχές όσφρησης-ανοσμία (3-26%), εξάνθημα (2-5%) (13). Στη μελέτη υπογραμμίστηκαν ιδιαίτερα τα πολλά μεθοδολογικά προβλήματα και οι πολλές αδυναμίες των περισσότερων μελετών. H ίδια ομάδα δημοσίευσε αργότερα ανασκόπηση 27 άλλων εργασιών, για 34.644 παιδιάεφήβους με ιστορικό λοίμωξης COVID-19 και 38.988 παιδιών-εφήβων χωρίς λοίμωξη COVID-19. Οι 11 μελέτες δεν είχαν ομάδα ελέγχου, οι 9 μελέτες από τις 27 είχαν ως ομάδα ελέγχου παιδιά που δεν είχαν νοσήσει από SARS-CoV-2, ενώ 6 μελέτες, ως ομάδα ελέγχου είχαν παιδιά-εφήβους με/χωρίς ένδειξη λοίμωξης από SARS-CoV-2. Διαπίστωσαν μεγάλη διακύμανση του επιπολασμού των συμπτωμάτων από 7,9% - 58,1% και συμπέραναν πως υπάρχει μεγάλη δυσκολία διάκρισης της συμπτωματολογίας του LPC συνδρόμου, από συμπτώματα που έχουν προκληθεί από τις συνθήκες της πανδημίας. Περίπου τα μισά παιδιά, ανεξάρτητα από το ιστορικό Covid-19 νόσου, ανέφεραν παρόμοια σωματικά αλλά και ψυχικά συμπτώματα, κάτι που υποδηλώνει τις σοβαρές συνέπειες της πανδημίας αυτής (14, 15). Δύο εθνικές μελέτες έγιναν στη Δανία (Long COVID Kids DK), από τους Kikkenborg-Berg et al (2022). Η πρώτη σε παιδιά 0-14 ετών, και η δεύτερη σε εφήβους 15-18 ετών για το χρονικό διάστημα Ιανουάριος 2020 – Ιούλιος 2021, χρησιμοποιώντας και ομάδα ελέγχου (1:4, με εξομοίωση ως προς ηλικία και φύλο). Στην πρώτη, τα παιδιά με ιστορικό SARS-CoV-2 λοίμωξης είχαν περισσότερες πιθανότητες να βιώνουν τουλάχιστον ένα σύμπτωμα, ακόμα και 2 μήνες μετά, σε σχέση με τις αντίστοιχες ομάδες ελέγχου ως εξής: ηλικίες 0-3 ετών 40% έναντι 27,2% της ομάδας ελέγχου, ηλικίες 4-11 ετών 38,1% έναντι 33,7% της ομάδας ελέγχου και για τις ηλικίες 12-14 ετών 46% έναντι 41,3%. Στις ερωτήσεις σχετικά με θέματα ποιότητας ζωής, τα παιδιά 4-14 ετών της ομάδας ελέγχου, κατέγραψαν χειρότερα αποτελέσματα για τη συναισθηματική και κοινωνική τους κατάσταση συγκριτικά με τις ομάδες των πασχόντων (16). Στη σύγκριση 10.997 εφήβων με ιστορικό SARS-CoV-2 λοίμωξης με 33.016 εφήβους χωρίς ιστορικό λοίμωξης SARS-CoV-2, προέκυψε πως οι νοσήσαντες είχαν μεγαλύτερες πιθανότητες να έχουν ένα τουλάχιστον σύμπτωμα για περισσότερο από 2 μήνες (61,9% έναντι 57%). Και σε αυτή τη μελέτη, τα παιδιά της ομάδας ελέγχου είχαν περισσότερα αρνητικά αποτελέσματα σε ερωτηματολόγιο για θέματα σχετικά με την ποιότητα ζωής (PedsQL), δηλαδή σε ό,τι αφορά σωματική/φυσική κατάσταση, συναισθηματική κατάσταση, κοινωνική και σχολική δραστηριότητα (17). Στη μετα-ανάλυση 21 μελετών, συνολικά 80.071 παιδιών-εφήβων, διαπιστώθηκαν περίπου 40 συμπτώματα του LPC συνδρόμου. Ο γενικότερος επιπολασμός ανερχόταν στο 25,24%, και συχνότερες κλινικές εκδηλώσεις ήταν οι σχετιζόμενες με την ψυχική διάθεση (16,50%), κόπωση-αδυναμία (9,66%) και διαταραχές ύπνου (8,42%). Επίσης, παιδιά με ιστορικό COVID-19 λοίμωξης είχαν αυξημένη πιθανότητα να εμφανίσουν υποτροπιάζον αίσθημα δύσπνοιας, ανοσμία/αγευσία και/ή πυρετό. Επισημάνθηκαν και εδώ τα πολλά μεθοδολογικά προβλήματα των εργασιών που μελετήθηκαν (1). Οι Morrow et al (2022) ήλεγξαν συμπτώματα όπως καταβολή-αδυναμία, ζάλη, αίσθημα βάρους στο στήθος, αίσθημα παλμών, δυσανεξία στην άσκηση, δύσπνοια, τρόμος, ναυτία,
191
έντονη εφίδρωση στην κόπωση, αναπνευστική δυσκολία και πνευματική δυσλειτουργία, ενώ παράλληλα έγινε προσπάθεια συσχέτισης των συμπτωμάτων αυτών με κλινικές οντότητες όπως είναι η μυαλγική εγκεφαλομυελίτιδα/σύνδρομο χρόνιας κόπωσης (ME/CFS), ορθοστατική δυσανεξία (orthostatic intolerance, OI), Σύνδρομο Ορθοστατικής Ταχυκαρδίας (Postural tachycardia syndrome-POTS), Inappropriate sinus tachycardia και Low orthostatic tolerance (18). Στη δημοσίευση ομάδας του CDC, σχετικά με τη συμπτωματολογία LPC σε παιδιά ηλικίας 0-17 ετών, αξιοποιήθηκαν στοιχεία, από ηλεκτρονικές βάσεις δεδομένων, 781.419 παιδιώνεφήβων με θετικό μοριακό τεστ για SARS-CoV-2, τα οποία συγκρίθηκαν με 2.344.257 παιδιάεφήβους χωρίς ιστορικό SARS-CoV-2 λοίμωξης, με εξομοίωση ως προς ηλικία, φύλο, για τη χρονική περίοδο Μάρτιος 2020 - 31 Ιανουαρίου 2022. Ο χρόνος παρακολούθησης των ασθενών ήταν τουλάχιστον 60 μέρες έως και 365 μέρες μετά τη νόσηση. Συγκρίθηκαν οι προσαρμοσμένες αναλογίες κινδύνου (adjusted hazard ratio, aHR) και συσχετίστηκαν με σοβαρές καταστάσεις όπως η οξεία πνευμονική εμβολή, η μυοκαρδίτιδα, η οξεία νεφρική ανεπάρκεια, και ο σακχαρώδης διαβήτης. Οι συμμετέχοντες της ομάδας ελέγχου, είχαν μεγαλύτερο επιπολασμό προηγούμενης νοσηλείας (4,5%) και σύνθετης χρόνιας νόσου (15,6%) συγκριτικά με τους ασθενείς που νόσησαν από κορωνοϊό (3,6% και 11,7% αντίστοιχα). Συμπτώματα-καταστάσεις που ήταν πιο πιθανό να συμβούν μεταξύ παιδιών με ιστορικό νόσησης παρά χωρίς ιστορικό, περιλάμβαναν: πνευμονική εμβολή (aHR 2,01), μυοκαρδίτιδα και μυοκαρδιοπάθεια (aHR 1,99), φλεβική θρομβοεμβολική εκδήλωση (aHR 1,87), οξεία και απροσδιόριστη νεφρική ανεπάρκεια (aHR 1.32), σακχαρώδη διαβήτη τύπου Ι (aHR 1.23), διαταραχές πήξης και πηκτικότητας- αιμορραγικά επεισόδια (aHR 1,18), σακχαρώδη διαβήτη τύπου ΙΙ (aHR 1,17) και καρδιακές αρρυθμίες (aHR 1,16). Επίσης, διαταραχές στη γεύση και όσφρηση αλλά και της κυκλοφορίας του αίματος, καταβολή και μυοσκελετικά άλγη, ανευρίσκονταν πιθανότερα στα παιδιά που είχαν νοσήσει με aHR 1.17, aHR 1,07, aHR 1,05 και aHR 1,02 αντίστοιχα (19). Για αυξημένες πιθανότητες ανάπτυξης διαβήτη (τύπου Ι, τύπου ΙΙ ή άλλου τύπου), 30 μέρες μετά από την λοίμωξη με Covid-19, αναφέρει επίσης μελέτη που χρησιμοποίησε στοιχεία ηλεκτρονικών βάσεων δεδομένων, ενώ άλλες λοιμώξεις του αναπνευστικού δεν συσχετίστηκαν με παρόμοιο κίνδυνο (20). Τέλος, έχουν δημοσιευτεί μικρές σειρές περιστατικών παιδιών που παρουσίασαν επεισόδια σπασμών ύστερα από λοίμωξη με την παραλλαγή Omicron (21) ή μεμονωμένες αναφορές για παιδιά που εκδήλωσαν Guillain-Barré syndrome, οξεία εγκάρσια μυελίτιδα κ.α (3, 22). Ο επιπολασμός, όσο οι μελέτες πληθαίνουν, φαίνεται να παρουσιάζει πτωτική τάση, αλλά μάλλον παίζει μεγάλο ρόλο το χρονικό διάστημα από την οξεία λοίμωξη αλλά και η καλύτερη ποιότητα-αξιοπιστία των μελετών (1, 23, 24, 25, 26).
Covid-19 και ιδίως όσοι χρειάστηκε να νοσηλευτούν, τα υπέρβαρα/παχύσαρκα, άτομα με αλλεργικά νοσήματα (αλλεργική ρινίτιδα, χρόνια κνίδωση), με νευρολογικά νοσήματα και νευροαναπτυξιακές διαταραχές (πχ Διαταραχή Ελλειμματικής Προσοχής και Υπερκινητικότητας), και ανεμβολίαστα άτομα (1, 2, 24, 28), ενώ σε κάποιες από τις εκδηλώσεις (π.χ. υπεργλυκαιμία) θα μπορούσε να εμπλέκεται και η λήψη κορτικοστεροειδών καθώς και η αύξηση του δείκτη μάζας σώματος λόγω του εγκλεισμού, της έλλειψης σωματικής άσκησης και των ανθυγιεινών
192
την επίδραση του εμβολιασμού των παιδιών επί της LPC. Από πρόσφατες μελέτες ενηλίκων, αναφέρεται πως τα ποσοστά εμφάνισης LPC είναι χαμηλότερα ύστερα από τρεις δόσεις εμβολίου, παρόλα αυτά καταγράφηκε επιπολασμός της τάξης του 5% όσον αφορά λοίμωξη με το στέλεχος Delta και 4,2% για την παραλλαγή Omicron BA.2 (27). ΠΑΡΑΓΟΝΤΕΣ ΚΙΝΔΥΝΟΥ: Οι περισσότερες μελέτες συμφωνούν
ηλικιών,
Το σύνδρομο “Long-Post
στα
και τους εφήβους"
Προς το παρόν δεν υπάρχουν δεδομένα για
πως πλήττονται συνήθως παιδιά μεγαλύτερων
τα θήλεα άτομα, οι σοβαρά νοσήσαντες με
διατροφικών συνηθειών που αναπτύχθηκαν κατά την πανδημία (20).
Covid-19
παιδιά
ΠΑΘΟΦΥΣΙΟΛΟΓΙΚΟΙ ΜΗΧΑΝΙΣΜΟΙ-ΕΡΓΑΣΤΗΡΙΑΚΑ ΕΥΡΗΜΑΤΑ: Οι υποκείμενοι παθοφυσιολογικοί και ανοσολογικοί μηχανισμοί που ευθύνονται για το κλινικό φάσμα της SARS-CoV-2 λοίμωξης είναι ακόμη αδιευκρίνιστοι. Ο ιός συνδέεται με τους υποδοχείς του μετατρεπτικού ενζύμου της αγγειοτενσίνης 2 ACE2 (Angiotensin-converting enzyme 2), που βρίσκονται σε διάφορα όργανα (πνεύμονες, καρδιά, εγκέφαλο, στοματικό και ρινικό βλεννογόνο, γαστρεντερικό σωλήνα, ήπαρ, σπλήνα, νεφρούς, αγγειακό ενδοθήλιο κ.ά.) προκαλώντας άμεσες βλάβες. Για την εξήγηση όμως των μακροχρόνιων επιπλοκών, έχουν προταθεί οι εξής μηχανισμοί: χρόνια ιστική βλάβη, η επίμονη παρουσία του ιού στον οργανισμό και η δυσλειτουργία του ανοσοποιητικού συστήματος με αποτέλεσμα φαινόμενα αυτοανοσίας και χρόνιας φλεγμονής, αλλά ακόμα και ενεργοποίηση EBV παλαιάς λοίμωξης (29, 30, 31).
Άτομα με LPC ύστερα από ήπια νόσο COVID-19, βρέθηκε πως είχαν ελαττωμένους πληθυσμούς CD4+ και CD8+ effector memory cells (EM) λεμφοκυττάρων, και άλλες αλλαγές στα κυκλοφορούντα Τ λεμφοκύτταρα που μπορεί να επιμένουν έως και 400 μέρες μετά την αρχική λοίμωξη (τα CD8+ έχουν προστατευτικό ρόλο μέσω καταστολής της φλεγμονής) (32). Έχει προταθεί ότι ο προσδιορισμός του ανοσοφαινότυπου των Τ λεμφοκυττάρων θα μπορούσε να αποτελέσει μέρος των ανιχνευτικών δοκιμασιών για το LPC σύνδρομο. Η δυσαυτονομία που ακολουθεί άλλες ιογενείς λοιμώξεις, έχει συσχετιστεί με αυτοαντισώματα έναντι αδρενεργικών και χολινεργικών υποδοχέων και η Covid-19 λοίμωξη έχει συνδεθεί με φαινόμενα αυτοανοσίας (32). Ο αιματοεγκεφαλικός φραγμός μπορεί να βλαφθεί από τη φλεγμονή, επιτρέποντας φλεγμονώδεις παράγοντες, όπως κυτταροκίνες και λευκοκύτταρα να διηθήσουν το εγκεφαλικό παρέγχυμα και να προκληθούν ποικίλες κλινικές καταστάσεις, όπως πνευματική δυσλειτουργία. Η σύγκριση του ανοσολογικού προφίλ παιδιών που ανέκαμψαν πλήρως από COVID-19 και παιδιών που παρουσίαζαν μακροχρόνια συμπτωματολογία, ανέδειξε αυξημένα επίπεδα ιντερλευκίνης 6 και 1β (IL-6, IL-1β) στα τελευταία, γεγονός που ενισχύει τον μεσολαβητικό ρόλο της φυσικής ανοσολογικής απάντησης στη διαδρομή της COVID-19. Στα επίμονα αυξημένα επίπεδα των συγκεκριμένων κυτταροκινών, θα μπορούσαν να αποδοθούν τα επίμονα συμπτώματα κόπωσης και κεφαλαλγίας ύστερα από οξεία λοίμωξη (33). Σύνδρομα χρόνιας κόπωσης έχουν περιγραφεί ύστερα από λοιμώξεις όπως από Epstein-Barr Virus, Zika virus, Coxiella burnetii, Borrelia burgdorferi, αλλά και από τους παλαιότερους κορωνοϊούς SARS-CoV και MERS-CoV (11, 23, 25). Η μυαλγική εγκεφαλομυελίτιδα/σύνδρομο χρόνιας κόπωσης (myalgic encephalomyelitis/chronic fatigue syndrome, ME/CFS),νεότερη ονομασία του συνδρόμου χρόνιας κόπωσης, εμφανίζεται συχνότερα σε παιδιά μεγαλύτερων ηλικιών και κυρίως εφήβους, πιθανώς λόγω ορμονικών διαταραχών, ανοσολογικών δυσλειτουργιών, χρόνιας λοίμωξης ή/και προσβολής του νευρικού συστήματος (34), ή λόγω ταυτόχρονης παρουσίας κεντρικών, περιφερειακών και ψυχολογικών παραγόντων. Συνακόλουθη διαταραχή (μείωση) στην εγκεφαλική αιματική ροή, θα ερμήνευε και την εκδήλωση συνδρόμου POTS (18, 31). Παρομοίως, η ενεργοποίηση μεσολαβητών της φλεγμονής, οι διαταραχές στο ενδοθήλιο και ο σχηματισμός μικροθρόμβων, πραγματοποιούν απ΄ ευθείας βλάβες στα όργανα στόχους, που εκφράζουν τους ACE2 υποδοχείς (22). Έτσι, η βλαπτική επίδραση στα παγκρεατικά κύτταρα, η υπεργλυκαιμία από στρες που προκαλεί η απελευθέρωση κυτταροκινών και οι διαταραχές στον μεταβολισμό της γλυκόζης που προκαλεί η λοίμωξη, μπορούν να εξηγήσουν τη μετάπτωση προδιαβήτη σε σακχαρώδη διαβήτη (35). Με αντίστοιχο μηχανισμό μπορεί να ερμηνευτούν συμπτώματα, όπως η ανοσμία/αγευσία, ο επίμονος βήχας κ.α. (25). Η αποκοκκίωση των μαστοκυττάρων, ως εκδήλωση του συνδρόμου ενεργοποίησης των μαστοκυττάρων που έχει συχνά φανεί πως συμβαίνει (Mast Cell Activation Syndrome, MCAS), μπορούν να ερμηνευθούν πολλά από τα αλλεργικής φύσης φαινόμενα τόσο της Covid-19 όσο και της LPC (εξανθήματα, κνίδωση) (18). ΠΡΟΓΝΩΣΗ: Παρά την
193 Το σύνδρομο
και τους εφήβους"
“Long-Post Covid-19 στα παιδιά
επιβάρυνση της καθημερινότητας των παιδιών-εφήβων από τα
LPC,
συνδρόμου στις ηλικίες αυτές είναι καλή
στις προσχολικές
συμπτώματα της
η μακροπρόθεσμη πρόγνωση του
ιδίως
ηλικίες (3, 24, 30, 36, 37)
Συζήτηση
Η LPC φαίνεται πως είναι υπαρκτή οντότητα στον παιδιατρικό πληθυσμό, με απροσδιόριστο ακόμη επιπολασμό (28) και μπορεί να εκδηλωθεί σε παιδιά που υπήρξαν θετικά στον SARSCoV-2 αλλά και ασυμπτωματικά (30). Πιθανώς, τα μικρότερα ποσοστά επιπολασμού (<2-3%), αφορούν παιδιά χωρίς ιστορικό νοσηλείας και ήπια-μέτρια νόσο, ενώ μεγαλύτερα ποσοστά (>10%), καταγράφονται σε παιδιά με σοβαρότερη νόσο, με συννοσηρότητες, που μπορεί και να νοσηλεύτηκαν (10, 26). Συνεπώς, είναι σημαντικό στις διάφορες μελέτες να διευκρινίζεται το επίπεδο βαρύτητας της αρχικής νόσου. Δεν λείπουν όμως οι μελέτες που ανιχνεύουν ίδια ποσοστά στα συμπτώματα, ή ακόμη και μικρότερα, μεταξύ παιδιών-εφήβων που είχαν προσβληθεί από τον SARS-CoV-2 και παιδιών της ομάδας ελέγχου (23, 37). Οι περισσότερες μελέτες έχουν διαφορετικό αριθμό συμμετεχόντων (από 5 έως και εκατοντάδες χιλιάδες), με ή χωρίς ομάδα ελέγχου, και διαφορετικά διαστήματα παρακολούθησης (follow up). Οι ομάδες ελέγχου δεν είναι εξακριβωμένο πως δεν έχουν εκτεθεί στον ιό, καθώς το μόνο κριτήριο ήταν ο αρνητικός αρχικός εργαστηριακός έλεγχος, χωρίς να λαμβάνονται υπ΄όψη τα ψευδώς αρνητικά αποτελέσματα, το αν προσβλήθηκαν από τον ιό κατά τη διάρκεια της μελέτης, αλλά και το γεγονός πως ασυμπτωματικά άτομα μπορεί να μην ελέγχθηκαν εργαστηριακώς ποτέ (13, 37). Επιπλέον, σχεδόν πάντα, συμπεριελήφθηκαν άτομα από τους πρώτους μήνες της πανδημίας, εμπεριέχοντας έτσι κίνδυνο σφαλμάτων ανάκλησης. Όμως το πιο σημαντικό είναι το ότι από τότε μέχρι τώρα έχουν μεσολαβήσει πολλές αλλαγές, κάτι που θα έπρεπε να υπολογίζεται στο πρωτόκολλο των μελετών και στην ερμηνεία των αποτελεσμάτων τους. Αυστηρό-καθολικό απαγορευτικό (lockdown), ανοιχτά ή κλειστά σχολεία, μεγαλύτερης διάρκειας καραντίνα αλλά και απομόνωση των στενών επαφών, περιορισμένη δυνατότητα εργαστηριακής διερεύνησης της COVID-19 στην αρχή και μαζικότερη αργότερα, εμβολιασμός ενηλίκων αρχικά και κατόπιν και των περισσοτέρων παιδιών, φαρμακευτικές παρεμβάσεις, αλλά και το διαφορετικό προφίλ των νέων μεταλλάξεων, είναι κάποιοι από τους παράγοντες που σχεδόν ποτέ δεν συνυπολογίζονται (10, 16, 17). Επίσης, δεν ελήφθησαν υπ’ όψη πιθανές συν-λοιμώξεις στις οποίες θα μπορούσαν να αποδοθούν κάποια από τα συμπτώματα. Μελέτες έχουν αποκαλύψει συν-λοίμωξη με M. pneumoniae σε ποσοστό 58%, με ιό της γρίπης σε ποσοστό 11% και ιό RSV σε ποσοστό 9,7%, αλλά και με άλλα παθογόνα σε μικρότερα ποσοστά, δεδομένα που σίγουρα τροποποιούνταν ανάλογα με τα γενικότερα μέτρα αντιμετώπισης της πανδημίας που εφαρμόζονταν κάθε φορά (38). Στις μεθόδους συλλογής στοιχείων, χρησιμοποιήθηκαν κυρίως ερωτηματολόγια, χωρίς τις περισσότερες φορές να έχει υπάρξει δια ζώσης επαφή και κλινική εξέταση. Τα στοιχεία των συμμετεχόντων προέκυψαν, σε πολύ μεγάλο ποσοστό, από τις ηλεκτρονικές βάσεις δεδομένων των συστημάτων υγείας των διαφόρων κρατών, ενώ η ανταπόκριση των ατόμων στις μελέτες αυτές ποίκιλλε, χωρίς να σημειώνονται μεγάλα ποσοστά συμμετοχής, ακόμα και στις πιο αξιόλογες από αυτές. Η προσέγγιση αυτή, εμπεριέχει μεθοδολογικά σφάλματα, καθώς συμμετοχή-απαντήσεις με χρήση ηλεκτρονικών μέσων έχουν συνήθως, τα υψηλότερα κοινωνικοοικονομικά στρώματα και τα άτομα που θα επιλέξουν να απαντήσουν, είναι συνήθως αυτά που παρουσιάζουν συμπτώματα και θέλουν να τα μοιραστούν (23). Στους ορισμούς του συνδρόμου, δεν εκπροσωπούνται ούτε όλες οι ηλικιακές ομάδες, όπως τα παιδιά (βλ. ορισμό WHO), αλλά ούτε όλες οι γεωγραφικές
194
περιοχές (ορισμοί CDC, NICE, NHIR και CloCK consensus, προέρχονται από χώρες του Δυτικού κόσμου). Επίσης, η έρευνα της LPC, έχει κατ’ εξοχήν ως γνώμονα τις ανάγκες του ενήλικου πληθυσμού παραγνωρίζοντας τις ιδιαιτερότητες των παιδιών σε επίπεδο παθοφυσιολογίας, νοσολογίας και κοινωνικούοικογενειακού πλαισίου που ζουν και δραστηριοποιούνται. Ένα μικρό παιδί εκπροσωπείται από τους γονείς του προκειμένου να δοθεί το ιατρικό του ιστορικό και εναπόκειται στη γονική μέριμνα και ευαισθησία η αναζήτηση ιατρικής συμβουλής. Η μη αναγνώριση του συνδρόμου, εκτός από την έλλειψη
Το σύνδρομο
υποστήριξης-διερεύνησης και αντιμετώπισης, έχει αντίκτυπο στην πλημμελή αντιμετώπιση του παιδιού κατά τις σχολικές, και όχι μόνο, δραστηριότητές του. Για το λόγο αυτό, πολλοί γονείς/επιστήμονες, ίδρυσαν τον διαδικτυακό ιστότοπο Long-COVID Kids, όπου γονείς αλλά και παιδιά βρίσκουν πληροφορίες και υλικό που θα τους βοηθήσει να λάβουν την απαιτούμενη προσοχή και σοβαρή καθοδήγηση (36). Στα πιο πρόσφατα άρθρα, γίνεται προσπάθεια ερμηνείας των πολυποίκιλων συμπτωμάτων
“Long-Post Covid-19 στα παιδιά και τους εφήβους"
“Long-Post Covid-19 στα παιδιά και τους εφήβους" της LPC. Ομαδοποιούνται και αποδίδονται, όπου είναι εφικτό, σε συγκεκριμένες νοσολογικές οντότητες και σύνδρομα (πχ ME/CFS, POTS, OI κλπ) (18). Καθίσταται σαφές ότι θα πρέπει οι ασθενείς να απευθύνονται σε ιατρούς, γνώστες του πολύπλευρου αυτού συνδρόμου, αλλά και ευαισθητοποιημένους στα συμπτώματα που αποδίδονται στην ίδια την πανδημία, προκειμένου να υπάρχει κατά το δυνατό σωστότερη αντιμετώπιση των παιδιών και των εφήβων (3, 18, 27, 39). Επίσης, θα πρέπει να δοθεί μεγάλη βαρύτητα στον ρόλο του εμβολιασμού έναντι του νέου κορωνοϊού. Οι μελέτες στον ενήλικο πληθυσμό εξετάζουν πρωτίστως τη συμβολή των εμβολίων ως προς τη μείωση της βαρύτητας των οξέων συμπτωμάτων. Χαρακτηριστικά είναι τα αποτελέσματα της πρώτης συστηματικής ανασκόπησης γύρω από το θέμα του LPC, στην οποία οι συγγραφείς βρήκαν σύμφωνες όλες τις μελέτες στο ότι ο εμβολιασμός (με όλους τους τύπους των εμβολίων) θα μπορούσε να λειτουργήσει αποτρεπτικά και να μειώσει τον κίνδυνο ανάπτυξης LPC σε άτομα που βίωσαν ήπια έως μέτρια νόσο COVID-19, αλλά με χαμηλό επίπεδο απόδειξης (low level of evidence grade 3- case control, cohort studies). Πιθανολογούνται δύο μηχανισμοί για τη δράση αυτή. Πρώτον, λόγω των εμβολίων η νόσος είναι ηπιότερη, τα οργανικά συστήματα προστατεύονται καλύτερα κι άρα μειώνεται ο κίνδυνος μακροχρόνιων επιπλοκών. Δεύτερον, πιθανολογείται η επίδραση των εμβολίων στην γρήγορη κάθαρση του οργανισμού από ιικά στοιχεία και άρα μικρότερη έκθεση και συνακόλουθη διέγερση των ανοσολογικών μηχανισμών που ενοχοποιούνται για την LPC (40). Σύμφωνα με εθνική μελέτη στη Δανία, που βρίσκεται σε διαδικασία preprint, κατά τη συγγραφή του παρόντος άρθρου, κατά τη διάρκεια της περιόδου που επικρατούσε η παραλλαγή Omicron, μια αναμνηστική δόση εμβολιασμού συσχετίστηκε με λιγότερα συμπτώματα μετά την οξεία λοίμωξη ή/και νέα προβλήματα υγείας, τέσσερις μήνες μετά τη μόλυνση, σε σύγκριση με τις δύο δόσεις του εμβολίου COVID-19(41). Οι Zimmermann et al όμως, πρότειναν έναν επιπλέον λόγο συνεισφοράς του εμβολιασμού στην αποτροπή συμπτωμάτων είτε LPC ή Long Pandemic symptoms. Τα εμβολιασμένα παιδιά μπορούν, με μεγαλύτερη ασφάλεια, να μην υπόκεινται σε συνεχείς διαγνωστικούς ελέγχους, ούτε σε αυστηρά μέτρα απομόνωσης, κοινωνικής αποστασιοποίησης αλλά και διακοπής του σχολικού δια ζώσης προγράμματος γεγονότα που διαμορφώνουν καλύτερες συνθήκες στην καθημερινότητα (14). Είναι φανερό πως χρειάζονται περισσότερα επιστημονικά δεδομένα για τα παιδιά που να μπορούν να υποστηρίξουν είτε θετικά είτε αρνητικά την πραγματική επίδραση των εμβολίων σε όλο το φάσμα εκδηλώσεων του νέου κορωνοϊού, έτσι ώστε να κατοχυρώνεται ο μαζικός ή επιλεκτικός χαρακτήρας της εφαρμογής τους. Η μεγάλη ανομοιογένεια στα αποτελέσματα των μελετών, οι διαφορές στον ακριβή ορισμό του συνδρόμου αλλά και η μεγάλη δυσκολία στην διάκριση των συμπτωμάτων της LPC από τις ψυχοκοινωνικές και γενικότερες επιπτώσεις που προκάλεσαν τα μέτρα για τον περιορισμό της ίδιας της πανδημίας, υποδηλώνουν την ανάγκη για περισσότερη και ακριβέστερη μελέτη του συνδρόμου LPC, προκειμένου να λάβουν τα παιδιά την καταλληλότερη αντιμετώπιση (15, 36, 39). Έχει διαφανεί ότι η οξεία νόσος και η LPC κατάσταση δεν απειλούν σημαντικά την υγεία του συνόλου των παιδιών. Όμως, το αν ελλοχεύει κίνδυνος από μακροπρόθεσμες επιπλοκές, και λαμβάνοντας υπ’όψη τα εκατομμύρια των παιδιών που έχουν νοσήσει ως τώρα παγκοσμίως, ιδίως με τις πιο μεταδοτικές μεταλλάξεις (π.χ. Omicron) και με την πανδημία ακόμα υπό εξέλιξη, είναι κάτι που πρέπει να εξετάζεται στον σχεδιασμό των πολιτικών υγείας (13, 15). Είναι αυτονόητο, πως όλα όσα έχουν ειπωθεί, επιβαρύνουν περισσότερο τα παιδιά πιο ευάλωτων πληθυσμών. Τα υγειονομικά συστήματα, έχοντας υπ’όψη όλα αυτά, θα πρέπει να οργανωθούν κατάλληλα και άμεσα για την αποτελεσματικότερη αντιμετώπιση των θεμάτων αυτών που αναμένεται να απασχολήσουν για πολλά χρόνια ακόμη. ΑΝΤΙΜΕΤΩΠΙΣΗ Προτείνεται να υπάρξει
των παιδιών με ιστορικό λοίμωξης από κορωνοϊό, είτε επιβεβαιωμένης είτε πιθανολογούμενης, 4-12 εβδομάδες μετά την πρώτη λοίμωξη (24, 42). Στην επίσκεψη αυτή θα πρέπει να γίνει κλινική εξέταση και λήψη λεπτομερούς ιστορικού, με σκοπό την ανίχνευση συμπτωμάτων, ακόμα και χαμηλής έντασης, που δυσχεραίνουν την καθημερινότητα των παιδιών και που μπορεί να μην έχουν
195 Το σύνδρομο
κλινική εκτίμηση όλων
αξιολογηθεί ούτε από το παιδί, ούτε από τον φροντιστή του (3, 24, 30). Μετά, θα πρέπει να γίνει περαιτέρω αντιμετώπιση σε εξατομικευμένη βάση, που συνίσταται σε εργαστηριακή διερεύνηση (π.χ. ακτινογραφία θώρακος, έλεγχος βιοχημείας αίματος, αναπνευστικές δοκιμασίες) ή παραπομπή σε κατάλληλη ειδικότητα, προκειμένου να τεθεί σωστά η διάγνωση. Ιδιαίτερη προσοχή πρέπει να δοθεί κατά την αξιολόγηση των εφήβων, προηγουμένως υγιών, που εμφανίζουν συγκεχυμένες διαταραχές, προκειμένου να μη χαρακτηριστούν με ευκολία ως υποχόνδριοι αλλά ούτε να τους ενισχυθεί η πιθανώς λανθασμένη εικόνα που έχουν ότι είναι πάσχοντες (3, 39). Στην περίπτωση που ο εξειδικευμένος έλεγχος (πνευμονολογικός, νευρολογικός, ρευματολογικός, καρδιολογικός, αλλεργιολογικός, ψυχιατρικός) αποκαλύψει συγκεκριμένες καταστάσεις, τότε, εφόσον υπάρχει, θα πρέπει να δοθεί και η κατάλληλη αγωγή (π.χ. εισπνεόμενα βρογχοδιασταλτικά, αντιφλεγμονώδη, β -αναστολείς, αντιισταμινικά, αγχολυτικά) (3, 18, 30).
Τα περισσότερα συμπτώματα υποχωρούν μετά τις 12 εβδομάδες από την λοίμωξη και βασικότερο κριτήριο πως υπάρχει βελτίωση, είναι η μαρτυρία από το ίδιο το άτομο πως αισθάνεται καλύτερα. Είναι ανάγκη να δοθούν άμεσα προς εφαρμογή τα υπό ανάπτυξη ειδικά ερωτηματολόγια και κατευθυντήριες οδηγίες για τα παιδιά και τους εφήβους, για την σωστότερη καθοδήγηση των εμπλεκομένων υγειονομικών (3, 18, 24, 30). Συμπεράσματα Το σύνδρομο LPC μπορεί να αφορά πλήθος συμπτωμάτων από όλα τα οργανικά συστήματα, που στην πορεία θα μπορούσαν να ενταχθούν στο κλινικό φάσμα ήδη υπαρχόντων συνδρόμων, ή να αποτελέσουν νέες διαταραχές, με πιο συχνά τα προβλήματα της χρόνιας κόπωσης, επίμονων πονοκεφάλων, διαταραχών ύπνου, μνήμης, συγκέντρωσης και ψυχικής αστάθειας. Καθώς πρόκειται για υποκειμενικά κυρίως συμπτώματα που εμφανίζονται ύστερα από άλλες ιογενείς, συνήθως, λοιμώξεις αλλά και που μπορεί να αποτελούν σημεία στρεσογόνων καταστάσεων, η διαγνωστική τους προσέγγιση αλλά και η αντιμετώπισή τους πρέπει να γίνεται με ιδιαίτερη προσοχή. Το γεγονός ότι πρόκειται για διαταραχές που αφορούν την ευαίσθητη από πολλές πλευρές παιδική ηλικία και εφηβεία, καθιστά μονόδρομο την περαιτέρω διερεύνηση της LPC, με σταθμισμένα ερωτηματολόγια, μεγάλα δείγματα συμμετεχόντων, κατάλληλη επιλογή ομάδων ελέγχου και κλινικοεργαστηριακή συνεκτίμηση. Τα συμπεράσματα που θα προκύψουν από τις μελέτες αυτές, θα πρέπει να καθοδηγήσουν τις πολιτικές δημόσιας υγείας με γνώμονα το μεγαλύτερο όφελος των παιδιών με το μικρότερο κόστος, για να αρχίσει να διαγράφεται πιο αισιόδοξο το μέλλον όλων. ΒΙΒΛΙΟΓΡΑΦΙΑ
1. Lopez-Leon S, Wegman-Ostrosky T, Cipatli Ayuzo del Valle N, Perlman C, Sepulveda R, et al. Long COVID in children and adolescents: asystematic review and meta-analyses Scientific Reports (2022) 12:9950 https://doi.org/10.1038/ss41598-022-13495-5
2. Merzon E, Weiss M, Krone B, Cohen S, Ilani G, Vinker S, et al. Clinical and socio-demographic variables associated with the diagnosis of Long COVID syndrome in youth: a population-based study. Int.J.Environ.Res.Public Health 2022,19,5993. https:// doi.org/10.3390/ ijerph19105993
3. Pavli A, Theodoridou M, Maltezou H. Post-COVID Syndrome: Incidence, clinical spectrum and challenges for Primary Healthcare Professionals. Archives of Medical Research 52 (2021) 575-581.
4. Callard F, P E. How and why patients made long COVID. Soc Sci Med 2021; 268:113426
5. Soriano JB, Murthy S, Marshall JC, Relan P, Diaz JV, on behalf of the WHO Clinical Case Definition Working Group on Post-COVID-19 condition. A clinical case definition of postCOVID-19 condition by a Delphi consensus. Lancet Infect Dis 2022; 22: e102-07. https://doi. org/10.1016/S1473-3099(21)00703-9
6. Centers for Disease Control and Prevention Post-COVID Conditions: Information for Healthcare Providers. U.S. Dep. Heal. Hum. Serv.2021, 1–3
7. Overview| Covid-19 rapid guideline: managing the long-term effects of COVID-19 | Guidance| NICE [Internet]. Nice.org.uk.2021 [cited 07 June 2021]. Available from: https://www. nice.org.uk/guidance/NG 188.)
8. NIHR Evidence. 2021 [cited 02 October 2021]. Living with Covid-19 Second Review [Internet]. Available from: https://evidence.nihr.ac.uk/themedreview/living-with-covid19-sec-
196
ond-review/ (accessed 02 October 2021)
9. Stephenson T, Allin B, Nugawela M, Rojas N, Dalrymple E, et al. Long COVID (post-COVID-19 condition) in children: a modified Delphi process Arch Dis Child 2022;107:674-680)
10.Nittas V, Gao M, West EA, Ballouz T, Menges D, et al Long COVID through a public health lens: an umbrella review Public Health Rev 2022, 43:1604501. Doi:10.3389/phrs.2022.1604501
11.Deer RR, Rock MA, Vasilevsky N, Carmody L, Rando H, Anzalone AJ, et al. Characterizing Long COVID: Deep phenotype of a complex condition. EBioMedicine 74(2021)103722
12.Ludvigsson JF. Case report and systematic review suggest that children may experience similar long-term effects to adults after clinical COVID-19. Acta Paediatr. 2021,110,914-921.
13.Zimmermann P, Pittet LF, Curtis N. How common is Long COVID in children and adolescents? Pediatr nfect Dis J 2021; 40: e482-e487
14.Zimmermann P, Pittet LF, Curtis N. Long covid in children and adolescents. Risk appears low, but many questions remain. BMJ 2022;376:o143 http://dx.doi.org/10.1136/bmg.o143
15.Zimmermann P, Pittet LF, Curtis N. The challenge of studying Long COVID: an updated review. Pediatr Infect Dis J 2022; 41:424-426
16.Kikkenborg-Berg S, Palm P, Nygaard U, Bundgaard H, Schmidt-Petersen MN, Rosenkilde S, et al. Long COVID symptoms in SARS-CoV-2-positive children aged 0-14 years and matched controls in Denmark (LongCOVIDKidsDK): a national, cross-sectional study. Lancet Child Adolesc Health 2022; 6:614-23 https://doi.org/10.1016/S2352-4642(22)00154-7
17.Kikkenborg-Berg S, Dam Nielsen S, NygaardU, Bundgaard H, Palm P, et al. Long COVID symptoms in SARS-CoV-2-positive adolescents and matched controls (LongCOVODKidsDK): a national, cross-sectional study. Lancet Child Adolesc Health 2022; 6:240-48.
18.Morrow AK, Malone LA, Kokorelis C, Petracek LS, et al. Long-term COVID 19 sequelae in adolescents: the overlap with orthostatic intolerance and ME/CFS Current Pediatric Reports (2022) 10:31-44 https://doi.org/10.1007/s40124-022-00261-4
19.Kompaniyets L, Bull-Otterson L, Boehmer TK, et al Post-COVID-19 symptoms and conditions among children and adolescents-U.S. March 1, 2020–January 31, 2022. MMWR Morb Mortal Wkly Rep 2022; 71:993–999. DOI: http://dx.doi.org/10.15585/mmwr.mm7131a3.
20.Barret CE, Koyama AK, Alvarez AK, Alvarez P, Chow W, Lundeen EA, et al Risk of newly diagnosed diabetes >30 days after SARS-CoV-2 infection among persons aged<18 years United States, March 1, 2020-June 28,2021 MMWR Morb Mortal Wkly Rep. 2022 Jan 14;71(2): 59-65.doi: 10.15585/mmwr.mm7102e2.
21.Ludvigsson JF. Convulsions in children with COVID-19 during the Omicron wave. Acta Paediatr. 2022 May;111(5):1023-1026. doi: 10.1111/apa.16276. Epub 2022 Feb 10. PMID: 35098577
22.Thallapureddy K, Thallapureddy K, Zerda E, Suresh N, et al. Current Pediatrics Reports (2022) 10:11-17 https://doi.org/10.1007/s40124-021-00260-x
23.Benhood SA, Shafran R, Bennet SD, Zhang AXD, O’Mahoney LL, Stephenson TJ, et al. Persistent symptoms following SARS-CoV-2 infection amongst children and young people: A meta-anlysis of controlled and uncontrolled studies. Journal of infection 84 (2022) 158170.
24.Esposito S, Principi N, Azzari C, Cardinale F, Di Mauro G, Galli L, et al. Italian intersociety consensus on management of long covid in children. Italian Journal of Pediatrics (2022) 48:42 https://doi.org/10.1186/s13052-022-01233-6
25.Izquierdo-Pujol J, Moron-Lopez S, Dalmau J, Gonzalez-Aumatell A, Carreras-Adab C, Mendez-Picardo J Post-COVID-19 condition in children and adolescents: an emerging problem. Front. Pediatr. (2022) 10:894294 doi: 10.3389/fped.2022.894294
26.Osmanov IM, Spiridonova E, Bobkova P, Gamirova A, Shikhaleva A, Andreeva M, et al. Risk factors for post -COVID-19 condition in previously hospitalized children using the ISARIC Global follow-up protocol: a prospective cohort study. Eur Respir J 2022; 59: 2101341 [DOI: 10.1183/13993003.01341-2021]
27.Greenhalgh T, Sivan M, Delaney B, Evans R, Milne R Long covid-an update for primary care BMJ 2022; 378: e072117 http://dx.doi.org/10.1136/bmj-2022-072117
28.Deville JG, Song E, Ouellette CP COVID-19: Clinical manifestations and diagnosis in children-UpToDate https://www.uptodate.com/contents/covid-19-clinical-manifestations-...2022
29.Piazza M, Di Cicco M, Pecoraro L, Ghezzi M, Peroni D, Comberiati P. Long COVID-19 in children: from the pathogenesis to the biologically plausible roots of the syndrome. Bio-
197
molelecules 2022,12,556. https://doi.org/10.33390/biom12040556
30.Fainardi V, Meoli A, Chiopris G, Motta M, Skenderaij K, et al Long COVID in children and adolescents Life 2022,12,285. htpps://doi.org/10.3390/life12020285
31.Crook H, Raza S, Nowell J, Young M, Edison P. Long covid-mechanisms, risk factors and management. BMJ 2021, 374, n1648,
32.Glynne P, Tahmasebi N, Gant V, Gupta R Long COVID following mild SARS-CoV-2 infection: characteristic T cell alterations and response to antihistamines. J Investig Med 2022; 70:61-67. (http://dx.doi.org/10.1136/jim-2021-002051)
33.Sante GD, Buonsenso D, De Rose C, Valentini P, Ria F, Sanguinetti M, et al. Immune profile of children with post-acute sequelae of SARS-CoV-2infection (LONG COVID). medRxiv. (2021) [Preprint]. doi: 10.1101/2021.05.07.21256539
34. Simani L, Ramezani M, Darazam IA et al. Prevalence and correlates of chronic fatigue syndrome and post-traumatic stress disorder after the outbreak of the COVID-19. J neurovirol 2021;27: 154-159
35.Bronson SC. Practical scenarios and day-to-day challenges in the management of diabetes in COVID-19—dealing with the ‘double trouble’. Prim Care Diabetes 2021; 15:737-9. PMID: 34039524 https://doi.org/10.1016/j.pcd.2021.05.007
36.Munblit D, Simpson F, Mabbitt J, Dunn-Galvin A, Semple C, O Warner J. Legacy of COVID-19 infection in children: long-COVID will have a lifelong health/economic impact Arch Dis Child 2022; 107: e2.
37.Borch L, Holm M, Knudsen M, Ellermann-Eriksen S, Hagstroem S. Long COVID symptoms and duration in SARS-CoV-2 positive children―a nationwide cohort study. European Journal of Pediatrics (2022) 181:1597-1607 https://doi.org/10.1007/s00431-021-04345-z
38.Hoang A, Chorath K, Moreira A, et al. COVID-19 in 7780 pediatric patients: A systematic review. EClinicalMedicine 2020; 24:100433.
39.Cozzi G, Marchetti F, Barbi E. Clinicians need to be careful that they do not confuse mental health issues and long COVID in children and adolescents. Acta Paediatr. 2022; 00:1-3. Doi:10.1111/apa.16332
40.Notarte KI, Catahay JA, Velasco JV, Pastrana A, Ver AT, et al. Impact of COVID-19 vaccination on the risk of developing long-COVID and on existing long-COVID symptoms: a systematic review. EClinicalMedicine. 2022; 53:101624. doi: 10.1016/j.eclinm.2022.101624. eCollection 2022 Nov.
41.Spiliopoulos L, Vedel Sørensen AI, Bager P, Munk Nielsen N, Vinsløv Hansen J, Koch A, et al. Post-acute symptoms four months after SARS-CoV-2 infection during the Omicron period: a nationwide Danish questionnaire study. medRxiv preprint doi: https://doi.org/10.1101/2022. 10.12.22280990; this version posted October 12, 2022
42.Goldman RD. Long COVID in children. Can Fam Physician 2022; 68:263-5. DOI:10.46747/ cfp.6804263
198 Το σύνδρομο “Long-Post Covid-19 στα παιδιά και τους εφήβους"
199 Το σύνδρομο “Long-Post Covid-19 στα παιδιά και τους εφήβους"
κού συστήματος στην παιδική ηλικία Aναστάσιος Βλαδίκας, Αναστασία Αναστασίου, Μιγκουέλ Σκίρα, Γεώργιος Κατσάρας Περίληψη Εισαγωγή: Η ουρολιθίαση στα παιδιά δεν αποτελεί ένα συχνό φαινόμενο στις ανεπτυγμένες χώρες. Ωστόσο, τα τελευταία χρόνια παρατηρείται ότι η συχνότητά της αυξάνει συνεχώς, ενώ η μη έγκυρη διάγνωση μπορεί να οδηγήσει σε χρόνια νεφρική νόσο. Μέθοδοι: Έλαβε χώρα εκτενής βιβλιογραφική ανασκόπηση, στις διεθνείς βάσεις δεδομένων PubMed και Scopus, στην οποία χρησιμοποιήθηκαν οι όροι-κλειδιά: "pediatric urolithiasis", "epidemiology", "metabolic factors" και "pathophysiology". Αποτελέσματα: Τόσο μεταβολικοί, γενετικοί και ανατομικοί, όσο και διαιτητικοί και περιβαλλοντικοί παράγοντες θεωρούνται υπεύθυνοι για αυτήν την αύξηση. Η τυπική κλινική συμπτωματολογία του κωλικού του νεφρού που χαρακτηρίζει τη λιθιασική νόσο στους ενήλικες είναι παρούσα μόνο στο 50% των παιδιών με ουρολιθίαση. Η μικροσκοπική και η μακροσκοπική αιματουρία είναι το πιο συχνό εύρημα και αναφέρεται στο 90% των ασθενών. Στις μικρότερες ηλικίες το κύριο σύμπτωμα μπορεί να είναι μόνο οι υποτροπιάζουσες ουρολοιμώξεις, ενώ η πλειονότητα των λίθων που απαντώνται στα παιδιά είναι οξαλικού ή φωσφορικού ασβεστίου. Συμπεράσματα: Η ουρολιθίαση αποτελεί ένα σημαντικό πρόβλημα με αυξανόμενη συχνότητα στην παιδική ηλικία, γεγονός που επιβάλλει την εγρήγορση του Παιδιάτρου για την έγκαιρη διάγνωση. Απαιτείται η διερεύνηση πιθανών ανατομικών ανωμαλιών, καθώς και ο ενδελεχής μεταβολικός έλεγχος για την αποφυγή υποτροπών. Οι ασθενείς πρέπει να παρακολουθούνται συχνά από ειδικούς ιατρούς και ανάλογα με την υποκείμενη αιτία να γίνεται η αντίστοιχη παρέμβαση. Λέξεις κλειδιά: παιδική ουρολιθίαση, επιδημιολογία, παθοφυσιολογία, μεταβολικοί παράγοντες
Αλληλογραφία Γεώργιος Κατσάρας Τέρμα Εγνατίας, 58200, Έδεσσα T. 6939193901
E. gkatsaras84@gmail.com
Αναστάσιος Βλαδίκας Μιγκουέλ Σκίρα Γεώργιος Κατσάρας Παιδιατρική Κλινική, Γενικό Νοσοκομείο Πέλλας –Νοσοκομειακή Μονάδα Έδεσσας, Έδεσσα
Αναστασία Αναστασίου Κέντρο Υγείας Έδεσσας, Έδεσσα
Παιδονεφρολογικό Τμήμα, Δ’ Παιδιατρική Κλινική, Αριστοτέλειο Πανεπιστήμιο Θεσσαλονίκης, Γενικό Νοσοκομείο Θεσσαλονίκης “Παπαγεωργίου”, Θεσσαλονίκη
200
Η λιθιασική νόσος του ουροποιητι-
ΑΡΘΡΑ ΑΝΑΣΚΟΠΗΣΗΣ
Correspondence
Georgios Katsaras End of Egnatia Str, 58200, Edessa T. +306939193901 E. gkatsaras84@gmail.com
Lithiasis of the urinary system in childhood
Anastasios Vladikas, Anastasia Anastasiou, Miguel Shkira, Georgios Katsaras
Abstract
Urolithiasis in children is not a common disease in developed countries. However, in recent years its incidence has been steadily increasing, while wrong diagnosis can lead to chronic kidney disease.
Methods: Extensive literature review in the international databases PubMed and Scopus took place, in which the key terms used were "pediatric urolithiasis", "epidemiology", "metabolic factors", "pathophysiology".
Results: Metabolic, genetic, anatomical, dietary, and environmental factors are to blame for this increase. The typical clinical symptomatology of renal colic that characterizes lithiasis in adults is present in only 50% of children with urolithiasis. Microscopic or macroscopic hematuria is the most common finding and affects up to 90% of patients. In younger children the main symptom may be only recurrent urinary tract infections. The majority of renal stones in children are calcium oxalate or calcium phosphate.
Conclusions: Urolithiasis is a significant problem with increasing frequency in childhood, which requires the pediatrician to be alert for early diagnosis. Investigation of possible anatomical abnormalities is required, as well as a thorough metabolic control to avoid recurrences. Patients should be monitored frequently by specialists and depending on the underlying cause, the appropriate intervention should be performed.
Keywords: pediatric urolithiasis, epidemiology, pathophysiology, metabolic factors
Miguel Shkira
Georgios Katsaras
Paediatric Department, General Hospital of Pella - Hospital Unit of Edessa, Edessa
Anastasia Anastasiou Health Care Center of Edessa, Edessa
Pediatric Nephrology Department, 4th Pediatric Department, Aristotle University of Thessaloniki, Papageorgiou General Hospital of Thessaloniki, Thessaloniki
201
Εισαγωγή Ο όρος ουρολιθίαση περιγράφει την ύπαρξη λίθων σε οποιοδήποτε σημείο του ουροποιητικού συστήματος.
με τη νεφρασβέστωση να είναι συνηθέστερη στη βρεφική ηλικία (1–3). Η παιδική ουρολιθίαση είναι σχετικά σπάνια στα ανεπτυγμένα κράτη με τη συχνότητά της να ανέρχεται στο 1-5% των παιδιών με διαταραχές του ουροποιητικού. Αξίζει να αναφερθεί ότι το 15% των λίθων ανακαλύπτονται σε τυχαίο έλεγχο, ενώ η συχνότερη εντόπιση είναι η νεφροουρητηρική
Διάφοροι παράγοντες, όπως μεταβολικοί, γενετικοί, ανατομικοί, διαιτητικοί καθώς και περιβαλλοντικοί θεωρούνται υπεύθυνοι γι’ αυτήν την αύξηση
Επιδημιολογία Η παιδιατρική ουρολιθίαση εμφανίζεται σε 1:1000 έως 1:7600 παιδιατρικούς ασθενείς με ελαφρά υπεροχή στο άρρεν φύλο (3:1) στην παιδική ηλικία, ενώ αντίθετα στην εφηβεία παρατηρείται μικρή υπεροχή στα θήλεα (8). Η πιθανότητα ενός ατόμου να αναπτύξει λίθο στο ουροποιητικό σύστημα κατά την διάρκεια της ζωής του είναι 10-15% (3). Παράγοντες κινδύνου, μεταξύ άλλων, θεωρούνται η γεωγραφική θέση, η κοινωνικοοικονομική
και
Αιτιοπαθογένεια Η δημιουργία
πολυπαραγοντική
REVIEW ARTICLES
Η νεφρολιθίαση είναι η παρουσία λίθου στους νεφρούς, ενώ η νεφρασβέστωση είναι οι εναποθέσεις αλάτων ασβεστίου στα νεφρικά σωληνάρια και νεφρικό παρέγχυμα. Εμφανίζονται καθ’ όλη τη διάρκεια της παιδικής ηλικίας,
(4). Αποτελεί μία εξελισσόμενη κατάσταση με αυξανόμενη συχνότητα κατά τις τελευταίες δυο δεκαετίες.
(5–7).
κατάσταση
η γενετική προδιάθεση (5).
λίθων αποτελεί μια
διαδικασία, καθώς στο 33-95% των
Anastasios Vladikas
περιπτώσεων ευθύνονται οι μεταβολικές διαταραχές, στο 2-24% οι ουρολοιμώξεις και στο 8-32% οι ανατομικές ανωμαλίες του ουροποιητικού, οι δηλητηριάσεις, οι διατροφικοί και οι περιβαλλοντικοί παράγοντες (5). Απαραίτητες προϋποθέσεις για τη δημιουργία λίθων αποτελούν ο υπερκορεσμός των ούρων από φυσιολογικά διαλυόμενα ιόντα (ασβέστιο, οξαλικά, ουρικό οξύ, κυστίνη), η ύπαρξη οργανικού υποστρώματος καθώς και η κατακράτηση των ούρων. Αρχικά, τα άλατα συσσωρεύονται σε κρυστάλλους, που είτε εναποτίθενται στον αυλό, ή στη βασική μεμβράνη των νεφρικών σωληνάριων, είτε οδηγούν σε ελεύθερη κρυσταλλοποίηση στα ούρα. Η σταδιακή συσσώρευση των κρυστάλλων δημιουργεί τους λίθους. Η πλειονότητα των λίθων στα παιδιά είναι οξαλικού (CaOx) ή φωσφορικού ασβεστίου [Ca3(PO4)2]. Αξίζει να αναφερθεί ότι υπάρχουν παράγοντες, οι οποίοι αναστέλλουν την δημιουργία λίθων, όπως η πρωτεΐνη Tamm-Horsfall (THP), οι γλυκοζαμινογλυκάνες (GAGs), οι πρωτεογλυκάνες (Bikunin), η καλγκρανουλίνη και η οστεοποντίνη (OPN) (9–11). Μεταβολικοί παράγοντες κινδύνου Οι κύριοι μεταβολικοί παράγοντες κινδύνου περιλαμβάνουν την υπερασβεστιουρία, την υπεροξαλουρία, την υπερουρικοζουρία, την κυστινουρία, την ξανθινουρία, την υποκιτρουρία και την υπομαγνησιαιμία (Πίνακας 1) (4,5). Πίνακας 1: Μεταβολικοί παράγοντες κινδύνου της παιδικής ουρολιθίασης
Υπερασβεστιουρία
Νορμοασβεστιαιμική υπερασβεστιουρία
Ιδιοπαθής υπερασβεστιουρία
Άπω σωληναριακή νεφρική οξέωση
Χρήση διουρητικών Μονογονιδιακές διαταραχές
Υπερδιέγερση
Μυελώδης σπογγοειδής νεφρός
Υπερασβεστιαιμική υπερασβεστιουρία Πρωτοπαθής υπερπαραθυρεοειδισμός Υπό/υπέρ θυρεοειδισμός Ακινητοποίηση Μεταστατική νόσος των οστών Σύνδρομο Cushing Υπερβιταμίνωση D ή A Επινεφριδιακή ανεπάρκεια και περίσσεια αδρενοκορτικοειδών Ιδιοπαθής υπερασβεστιαιμία
202
της παιδικής ηλικίας Υπεροξαλουρία Πρωτοπαθής υπεροξαλουρία (τύπου Ι, τύπου II και τύπου III) Έλλειψη βακτηρίων που διασπούν τα οξαλικά του εντέρου Διατροφική περίσσεια οξαλικών Σύνδρομα εντερικής δυσαπορρόφησης (κυστική ίνωση, φλεγμονώδεις νόσοι του εντέρου) Υπερουρικοζουρία Διάτα υψηλής περιεκτικότητας σε πουρίνη Διαταραχές παραγωγής της πουρίνης • Έλλειψη της τρανσφεράσης της φωσφοριβόζης της υποξανθίνης • Υπερδραστικότητα του φωσφοριβοσυλ-πυροφωσφορικού • Σύνδρομο λύσης όγκου • Σοβαρά εγκαύματα • Διαταραχή στην αποθήκευση του γλυκογόνου • Μυελοϋπερπλαστικό σύνδρομο Διαταραχές των νεφρικών σωληναρίων • Κληρονομική νεφρική υπερουριχαιμία • Νόσος αποθήκευσης γλυκογόνου τύπου Ι Φάρμακα Η λιθιασική νόσος του ουροποιητικού συστήματος στην παιδική ηλικία
Κυστινουρία
Η ανωριμότητα των νεφρικών σωληναρίων
με Αλοπουρινόλη Κληρονομική Ξανθινουρία Υποκιτρουρία Υπερχλωραιμική μεταβολική οξέωση Ανεπάρκεια καλίου Λοίμωξη Υπομαγνησιουρία
Nature Reviews Urology, 2012;9(3), 138–146.(5)
Υπερασβεστιουρία Η υπερασβεστιουρία αποτελεί την συχνότερη αιτία νεφρολιθίασης στα παιδιά. Ορίζεται ως απέκκριση ασβεστίου στα ούρα μεγαλύτερη από 4mg/kg/24ωρο ή ως κλάσμα ασβεστίου (mg)/κρεατινίνης (mg) σε δεύτερο πρωινό δείγμα ούρων μεγαλύτερο από 0,21 (>2 ετών) (Πίνακας 2) (4,12). Πίνακας 2: Φυσιολογικές τιμές απέκκρισης μεταβολικών λιθογόνων ουσιών στα ούρα. Ηλικία Σε τυχαίο δείγμα: ουσία (mg) / κρεατινίνη (mg) Δείγμα 24h (όλες οι ηλικίες)
Ασβέστιο
0-6 μηνών <0.8 6-12 μηνών <0.6 <4mg/Kg/24h 2-18 ετών <0.21
0–6 μηνών <0.26 7–24 μηνών <0.11 2–5 ετών <0.08 <50mg/1.73m2/24h 5–14 ετών <0.06 >16 ετών <0.03 Κιτρικό 0–5 ετών >0.2–0.42 >180mg/gmάρρεν, >300 mg/gm Θήλυ >5 ετών Κυστίνη >6 μηνών <0.075 <50 mg/1.73 m2
Οξαλικό
Ουρικό οξύ >2 ετών 0.56 mg/dLper GFR <815 mg/1.73 m2 Μαγνήσιο >2 ετών <0.12 <88mg/1.73m2/24h
PediatrNephrol. 2010;25:403-413.(12) Pediatr Clin North Am. 2012 August; 59(4): 881–896.(4)
εντερικού τύπου λόγω αυξημένης απορρόφησης ασβεστίου από το γαστρεντερικό (13). Επιπρόσθετα, διακρίνεται σε ιδιοπαθή που οφείλεται σε πολυγονιδιακές διαταραχές, είναι η συχνότερη και εμφανίζεται σποραδικά ή οικογενώς, σε δευτεροπαθή από αυξημένη λήψη άλατος, ασβεστίου, βιταμίνης D, κατάκλισης καθώς και σε πρωτοπαθή στο πλαίσιο σπανίων κληρονομικών νόσων (5).
203
Κληρονομική
Ξανθινουρία Θεραπεία
Η λιθιασική νόσος
ουροποιητικού συστήματος στην παιδική ηλικία
στα βρέφη
κυστινουρία (τύπος Α, τύπος Β και τύπος ΑΒ)
του
Η υπερασβεστιουρία διακρίνεται σε απορροφητικού τύπου λόγω αυξημένης κινητοποίησης ασβεστίου από τα οστά, νεφρικού τύπου λόγω αυξημένης σωληναριακής απέκκρισης ασβεστίου και φωσφόρου, καθώς και
Η διάγνωση της ιδιοπαθούς υπερασβεστιουρίας τίθεται σε νορμοασβεστιαιμικούς ασθενείς μετά από αποκλεισμό καταστάσεων όπως η προωρότητα, η χρήση διουρητικών και αντιεπιληπτικών φαρμάκων, η κετογονική δίαιτα, οι γενετικές παθήσεις, όπως η νόσος του Dent, το σύνδρομο Barter και η άπω νεφρική σωληναριακή οξέωση (5,9). Η νόσος του Dent διακρίνεται σε δύο τύπους. Η τύπου I, με προεξάρχοντα τα νεφρολογικά συμπτώματα, μεταβιβάζεται με τον Χ φυλοσύνδετο χαρακτήρα και χαρακτηρίζεται από δυσλειτουργία του εγγύς νεφρικού σωληναρίου, πρωτεϊνουρία, νεφρασβέστωση, νεφρολιθίαση, υπερασβεστιουρία και ενδεχόμενη νεφρική ανεπάρκεια. Οι ασθενείς συνήθως παραμένουν ασυμπτωματικοί σε όλη την παιδική ηλικία με την νεφρασβέστωση και την υπερασβεστιουρία να εμφανίζονται πιο συχνά, περιστασιακά στα πλαίσια του συνδρόμου Fanconi. Σε ένα μικρό ποσοστό ασθενών εκτός της εμφάνισης ραχίτιδας, δεν υπάρχουν εξωνεφρικές εκδηλώσεις. Η τύπου II προκύπτει από μετάλλαξη στο γονίδιο OCRL, που εμπλέκεται επίσης στην οφθαλμο-εγκεφαλο-νεφρική δυστροφία του Lowe (9,14). Το σύνδρομο Lowe αφορά μόνο αγόρια. Μεταβιβάζεται με τον Χ φυλοσύνδετο υπολειπόμενο χαρακτήρα και χαρακτηρίζεται από συγγενή καταρράκτη, υποτονία, ραχίτιδα, νοητική υστέρηση, ελαττωματική νεφρική σωληναριακή απορρόφηση διττανθρακικών, φωσφορικών και αμινοξέων. Ορισμένοι ασθενείς θα εμφανίσουν υπερασβεστιουρία και νεφρολιθίαση. Οι ασθενείς που θα εμφανίσουν νεφρική δυσλειτουργία κατά το πρώτο έτος της ζωής τους θα έχουν υπολειπόμενη οστική ηλικία και κοντό ανάστημα (10). Το σύνδρομο Barter αποτελεί μία ετερογενή ομάδα αυτοσωμικών κληρονομούμενων διαταραχών, στη οποία έχουν περιγραφεί 6 τύποι (I-VI). Χαρακτηρίζεται από υποκαλιαιμική αλκάλωση, απώλεια άλατος, υπορενινικό υπεραλδοστερινισμό, αυξημένη σύνθεση προσταγλανδινών, υπερασβεστιουρία και νεφρολιθίαση (9,15). Η οικογενής υπομαγνησιαιμία με υπερασβεστιουρία και νεφρολιθίαση μεταβιβάζεται με τον αυτοσωμικό υπολειπόμενο χαρακτήρα (16). Η βλάβη εντοπίζεται στο παχύ ανιόν σκέλος της αγκύλης του Henle, με συνέπεια την απώλεια μαγνησίου και ασβεστίου (17). Συνήθως, εκδηλώνεται με επιληπτικές κρίσεις και τετανία, συχνές ουρολοιμώξεις, πολυουρία, πολυδιψία, νεφρολιθίαση, προοδευτική νεφρική ανεπάρκεια και αδυναμία ανάπτυξης (18,19). Η πρωτοπαθής άπω νεφρική σωληναριακή οξέωση τύπου Ι χαρακτηρίζεται από αδυναμία των νεφρών να αποβάλλουν τα ιόντα υδρογόνου από το αίμα με αποτέλεσμα τη συστηματική οξέωση και την μη οξινοποίηση των ούρων. Μεταβιβάζεται είτε με αυτοσωμικό επικρατούντα, είτε με αυτοσωμικό υπολειπόμενο τρόπο. Εμφανίζεται στη βρεφική ηλικία κυρίως με πολυουρία, πολυδιψία, νεφρασβέστωση, νεφρολιθίαση, υπερασβεστιουρία, υποκιτρουρία και υποκαλιαιμία (20,21). Η κληρονομική υποφωσφαταιμική ραχίτιδα με υπερασβεστιουρία, μεταβιβάζεται με τον αυτοσωμικό υπολειπόμενο χαρακτήρα. Οδηγεί σε βαριά υποφωσφαταιμία, νορμοασβεστιαιμία, οστικά άλγη και ραχίτιδα (22). Σε περίπτωση υπερασβεστιαιμικής υπερασβεστιουρίας θα πρέπει να διερευνηθεί η μακρόχρονη
204
η ανεπάρκεια του φλοιού των επινεφριδίων, η χρήση κορτικοστεροειδών, η υπερβιταμίνωση D, καθώς και ο υπερπαραθυρεοειδισμός. Τέλος, σε παιδιά με υποασβεστιαιμική υπερασβεστιουρία πρέπει να αξιολογηθεί η λειτουργία των παραθυρεοειδών αδένων (4,9). Υπεροξαλουρία Ως υπεροξαλουρία ορίζεται η απέκκριση οξαλικών στα ούρα και συγκεκριμένα μεγαλύτερη από 45mg/1.73m2/24ωρο (Πίνακας 1). Τα οξαλικά αποτελούν τελικό προϊόν των μεταβολικών οδών του γλυοξυλικού και του ασκορβικού οξέως. Απεκκρίνονται κυρίως από τους νεφρούς, ιδίως με τη μορφή του άλατος ασβεστίου και έχουν την τάση να κρυσταλλώνονται στα νεφρικά σωληνάρια. Η υπεροξαλουρία αφορά στο 10-20% των μεταβολικών διαταραχών
υπεροξαλουρίας είναι η υπερπαραγωγή οξαλικού, κυρίως από το ήπαρ, η οποία οδηγεί σε αυξημένη απέκκριση από τους νεφρούς, ουρολιθίαση Η λιθιασική νόσος του ουροποιητικού συστήματος στην παιδική ηλικία
ακινητοποίηση του ασθενούς, η κακοήθεια, η σαρκοείδωση,
των παιδιών με ουρολιθίαση και διακρίνεται σε πρωτοπαθή, δευτεροπαθή και ιδιοπαθή (5). Η κύρια διαταραχή της κληρονομικής
και νεφρασβέστωση αρχικά, ενώ στη συνέχεια ακολουθεί προοδευτική νεφρική βλάβη και χρόνια νεφρική νόσος. Η βλάβη των νεφρών προκαλείται από συνδυασμό τοξικότητας στα νεφρικά σωληνάρια από τα οξαλικά και της νεφρασβέστωσης και απόφραξης των νεφρών από λίθους (23). Δευτερογενής βλάβη, λαμβάνει χώρα όταν ο ρυθμός σπειραματικής διήθησης (GFR) μειώνεται <30-45 ml/min/1,73m2, οπότε οι νεφροί δεν μπορούν να εκκρίνουν αποτελεσματικά το οξαλικό φορτίο που λαμβάνουν. Σε αυτό το σημείο, τα επίπεδα οξαλικού στο πλάσμα αυξάνονται και υπερβαίνουν τον κορεσμό και το οξαλικό στη συνέχεια εναποτίθεται σε όλους τους ιστούς (συστηματική οξάλωση) (24). Η κλινική εικόνα κυμαίνεται από ήπια έως μέτρια και πολύ σπάνια σοβαρή (25). Η δευτεροπαθής υπεροξαλουρία μπορεί να εμφανιστεί ως αποτέλεσμα υπερβολικής διατροφικής πρόσληψης. Χαρακτηρίζεται από χρόνια διάρροια και δυσαπορρόφηση λίπους. Μπορεί να συμβεί μετά από εντερεκτομή (σύνδρομο βραχέως εντέρου), σε φλεγμονώδη νόσο του εντέρου, σε κοιλιοκάκη, σε ανεπάρκεια της εξωκρινούς μοίρας του παγκρέατος (π.χ. σε κυστική ίνωση) και σε νόσο των χοληφόρων (26). Η ιδιοπαθής υπεροξαλουρία αποτελεί τη συχνότερη μορφή, ενώ συνήθως συνυπάρχει με υπερασβεστιουρία και εμφανίζει ήπια κλινική εικόνα. Άτομα με ιδιοπαθή υπεροξαλουρία έχουν αυξημένη ενδογενή παραγωγή ή αυξημένη απορρόφηση οξαλικών από το γαστρεντερικό (27). Υπερουρικοζουρία Ως υπερουρικοζουρία ορίζεται η έκκριση ουρικού οξέος που είναι μεγαλύτερη από 815mg/24h/1,73m2 (Πίνακας 1) και αποτελεί το 4% των μεταβολικών διαταραχών της παιδικής ουρολιθίασης. Η απέκκριση ουρικού είναι μεγαλύτερη στα παιδιά από ό, τι στους ενήλικες, με την υψηλότερη κλασματική απέκκριση στα ούρα να παρατηρείται στα νεογνά (28,29). Τα αίτιά της μπορούν να διαχωριστούν σε δύο κατηγορίες ανάλογα με τα επίπεδα ουρικού στον ορό. Σοβαρή υπερουριχαιμία παρατηρείται στην πολυκυτταραιμία, τις λεμφοϋπερπλαστικές διαταραχές και τις κληρονομικές διαταραχές του μεταβολισμού της πουρίνης. Στις τελευταίες ανήκει η υπερδραστικότητα της φωσφοριβοσυλικής-πυροφωσφορικής-συνθετάσης (PRPSS). Μεταβιβάζεται με τον Χ φυλοσύνδετο χαρακτήρα με αποτέλεσμα την υπερβολική παραγωγή πουρίνης, η αποδόμηση της οποίας οδηγεί σε υπερουριχαιμία, ουρική αρθρίτιδα, υπερουρικοζουρία και νεφρολιθίαση. Στην ίδια κατηγορία ανήκει και η ανεπάρκεια υποξανθίνης-γουανίνης-φωσφοριβοζυλ-τρανσφεράσης (HPRT) που μεταβιβάζεται με τον Χ φυλοσύνδετο χαρακτήρα και σχετίζεται με την υπερπαραγωγή ουρικού οξέος. Η πλήρης ανεπάρκεια σχετίζεται με το σύνδρομο Lesch-Nyhan, το οποίο χαρακτηρίζεται από νοητική υστέρηση, σπαστική εγκεφαλική παράλυση, χορειοαθέτωση, λίθους ουρικού οξέος και αυτοτραυματισμό. Σπάνια αιτία με χαμηλό ουρικό οξύ ορού είναι η κληρονομική νεφρική υποουριχαιμία, η οποία χαρακτηρίζεται από υπερουρικοζουρία, νεφρολιθίαση και οξεία νεφρική ανεπάρκεια προκαλούμενη από άσκηση (30,31).
Στα άλλα αίτια συμπεριλαμβάνονται φάρμακα (προβενεσίδη, σαλικυλικά, λοζαρτάνη), οι συγγενείς κυανωτικές καρδιοπάθειες και η τοξικότητα από μελαμίνη (32).
κυστινουρία συναντάται στο 6-8% των παιδιών με ουρολιθίαση. Οφείλεται σε διαταραχή
νεφρικής σωληναριακής μεταφοράς των αμινοξέων κυστίνης, ορνιθίνης και αργινίνης
μεταβιβάζεται με τον αυτοσωμικό υπολειπόμενο χαρακτήρα (33). Η διάγνωση της στηρίζεται στην παρουσία χαρακτηριστικών εξαγωνικών κρυστάλλων και στην παρουσία λίθου υψηλών επιπέδων κυστίνης στα ούρα, ενώ μπορεί να καθυστερεί από τη συνύπαρξη υπερασβεστιουρίας, υπερουρικοζουρίας και υποκιτροουρίας. Οι λίθοι κυστίνης μπορεί να εμφανιστούν από τη νεογνική ηλικία. Σε παιδιά σχολικής ηλικίας εμφανίζονται στην ουροδόχο κύστη, ενώ σε μεγαλύτερα πιο συχνοί είναι οι λίθοι των νεφρών, οι οποίοι είναι ελαφρά ακτινοσκιεροί (34,35). Ξανθινουρία Η κλασική ξανθινουρία μεταβιβάζεται
205
τον
υπολειπόμενο χαρακτήρα
χαρακτηρίζεται
δραστικότητα
Η λιθιασική νόσος του ουροποιητικού συστήματος στην παιδική ηλικία
Κυστινουρία Η
της
και
με
αυτοσωμικό
και
από έλλειψη στην
της αφυδρογονάσης της ξανθίνης (XDH)
(36). Το ένζυμο αυτό καταλύει την οξείδωση της υποξανθίνης σε ξανθίνη και της ξανθίνης σε ουρικό οξύ στα τελευταία δύο στάδια της αποδόμησης της πουρίνης με αποτέλεσμα την μείωση των επιπέδων ουρικού οξέος στο αίμα και στα ούρα. Βλάβες προκαλούνται λόγω των αυξημένων επιπέδων ξανθίνης (37). Υποκιτρουρία Τα κιτρικά είναι ο σημαντικότερος φυσικός αναστολέας κρυσταλλοποίησης οξαλικού και φωσφορικού ασβεστίου. Η χαμηλή επίπτωση της ουρολιθίασης στην παιδική ηλικία οφείλεται στην αυξημένη απέκκριση κιτρικών σε σχέση με τους ενήλικες, με την υποκιτρουρία να περιγράφεται σαν ένας σημαντικός παράγοντας κινδύνου για την ανάπτυξη ουρολιθίασης (28). Συνήθως, είναι αγνώστου αιτιολογίας σχετιζόμενη με διατροφή πλούσια σε πρωτεΐνη και φτωχή σε κάλιο και φυτικές ίνες (38). Μπορεί να οφείλεται σε νεφρική σωληναριακή οξέωση τύπου Ι ή να προκαλείται από μεταβολική οξέωση, υποκαλιαιμία και πρόσληψη κάποιων φαρμάκων (αναστολείς της καρβονικής ανυδράσης) (39). Υπομαγνησιαιμία Το μαγνήσιο αντιδρά με το οξαλικό και μπορεί να αποτρέψει την εντερική απορρόφηση οξαλικών καθώς και να μειώσει τον υπερκορεσμό οξαλικού ασβεστίου στα ούρα (40). Η χορήγησή του ως συμπλήρωμα μπορεί να είναι χρήσιμη στη θεραπεία σε παιδιά με δευτεροπαθή υπεροξαλουρία (41). Ανατομικές Ανωμαλίες Ανατομικές ή λειτουργικές ανωμαλίες του ουροποιητικού συστήματος εντοπίζονται στο 8-32% των παιδιών με ουρολιθίαση (Πίνακας 3) (42). Αυτές είναι η στένωση της πυελοουρητηρικής συμβολής, η ουρητηροκήλη, ο πεταλοειδής νεφρός, η αυτοσωμική επικρατητική πολυκυστική νόσος των νεφρών, οι απλές κύστεις των νεφρών και ο μυελώδης σπογγοειδής νεφρός (43–45). Οι καταστάσεις αυτές αυξάνουν την πιθανότητα ανάπτυξης λίθων επειδή προκαλούν στάση των ούρων και λοίμωξη. Στα παιδιά που υποβλήθηκαν σε μεταβολικό έλεγχο διαπιστώθηκε ταυτόχρονα ασβεστιουρία και υποκιτρουρία σε ποσοστό 66-88%, γεγονός που αποδεικνύει ότι σε παιδιά με ουρολιθίαση και δομικές ανωμαλίες ουροποιητικού, θα πρέπει να πραγματοποιείται και μεταβολικός έλεγχος (44,46).
206
Η λιθιασική νόσος του
νεφρός Απόφραξη της κυστεοουρητηρικής συμβολής Πολυκυστική νόσος των νεφρών Κυστεοουρητηρική παλινδρόμηση Λοιμώξεις Βακτήρια που παράγουν ουρεάση
Φάρμακα Διουρητικά της αγκύλης Βιταμίνη D Σουλφαδιαζίνη Θεοφυλλίνη Τριαμτερένη Αναστολείς της καρβονικής ανυδράσης Αμπικιλλίνη Κεφτριαξόνη Ασκορβικό οξύ Ινδιναβίρη Προβενεσίδη Νιμεσουλίδη Τοπιραμάτη Κορτκοστεροειδή Φαινυλβουταζόνη
ουροποιητικού συστήματος στην παιδική ηλικία Πίνακας 3: Μη μεταβολικοί παράγοντες κινδύνου της παιδιατρικής ουρολιθίασης Δομικές ανωμαλίες των νεφρών Μυελώδης σπογγοειδής
(πρωτέας)
Διατροφικοί παράγοντες Υπερβολική πρόσληψη άλατος , οξαλικού, ασβεστίου και πρωτεΐνης
Κετογόνος δίαιτα Περιβαλλοντικοί παράγοντες Κλίμα, υπερθέρμανση του πλανήτη
Nature Reviews Urology, 2012;9(3), 138–146.(5) Proc. Natl Acad. Sci. USA 2008;15: 9841–9846.(54)
Λοιμώξεις Τα μικρόβια που παράγουν ουρεάση (χρυσίζων σταφυλόκοκκος, πρωτέας, κλεμπσιέλλα) αυξάνουν τον κίνδυνο εμφάνισης ουρολιθίασης γιατί η ουρεάση αυξάνει την τιμή του pΗ των ούρων, το οποίο προάγει τον υπερκορεσμό των ούρων σε φωσφορικό μαγνήσιο και φωσφορικό ασβέστιο και την ανάπτυξη λίθων από στρουβίτη και υδροξυαπατίτη αντίστοιχα (47). Οι λίθοι από στρουβίτη αντιπροσωπεύουν το 2,1-24% όλων των περιπτώσεων ουρολιθίασης σε παιδιά και αναφέρονται ως κοραλοειδείς λίθοι λόγω του χαρακτηριστικού σχήματος (48,49). Φάρμακα Εκτιμάται ότι το 1-2% όλων των λίθων του ουροποιητικού συστήματος σχετίζεται με την λήψη φαρμάκων (Πίνακας 3) (50). Όταν η νεφρική απέκκριση των φαρμάκων ή των μεταβολιτών τους υπερβαίνει την διαλυτότητα στα ούρα μπορεί να οδηγήσει στην ανάπτυξη λίθων. Ορισμένα φάρμακα, ειδικά εκείνα με κακή διαλυτότητα στα ούρα και αυτά που απεκκρίνονται από τους νεφρούς, δημιουργούν ένα υπόστρωμα ανάπτυξης λίθων ή αυξάνουν την απέκκριση λιθογόνων ουσιών (50,51). Διατροφή Η αυξημένη πρόσληψη άλατος και ασβεστίου από τις τροφές προκαλεί υπερασβεστιουρία. Αντίθετα, εάν η πρόσληψη ασβεστίου μέσω της διατροφής είναι χαμηλή σε συνδυασμό με τροφές οι οποίες είναι πλούσιες σε οξαλικά άλατα, όπως η γλυκοπατάτα, τα μούρα, το κακάο, το πιπέρι, η σοκολάτα, ο μαϊντανός, το σπανάκι, ο άνηθος, οι ξηροί καρποί και οι χυμοί εσπεριδοειδών, μπορεί να προκληθεί υπεροξαλουρία (52). Η υψηλή πρόσληψη πρωτεΐνης οδηγεί σε αυξημένη συγκέντρωση ουρικού οξέος στα ούρα, αυξημένη απέκκριση ασβεστίου και οξαλικών, μειωμένες συγκεντρώσεις κιτρικών καθώς και χαμηλό pΗ ούρων (6). Αντίθετα, η παχυσαρκία και οι δίαιτες πλούσιες σε λιπαρά, παρόλο που προκαλούν αύξηση των παραγόντων που προκαλούν νεφρολιθίαση από λίθους ασβεστίου στους ενήλικες, στα παιδιά κάτι τέτοιο δεν έχει επαρκώς συσχετιστεί. Η κετογονική δίαιτα έχει επίσης συσχετιστεί με τον κίνδυνο εμφάνισης ουρολιθίασης (29). Περιβάλλον Ένα μεταβαλλόμενο κλίμα μπορεί να συμβάλει στην αυξημένη συχνότητα ουρολιθίασης (53). Περιοχές όπως οι Νότιες Ηνωμένες Πολιτείες
χώρα, το όσχεο ή στο εφήβαιο, ή υποτροπιάζοντος, άτυπου και διάχυτου κοιλιακού άλγους (56). Η αιματουρία, μακροσκοπική ή μικροσκοπική, εμφανίζεται στο 90% των παιδιών με ουρολιθίαση. Μπορεί να συνυπάρχει με το κοιλιακό άλγος ή να αποτελεί και το μοναδικό σύμπτωμα (12). Άλλα συμπτώματα είναι η δυσουρία (10%), η έπειξη προς ούρηση (10%), η λοίμωξη του ουροποιητικού και η άσηπτη πυουρία (57). Από το γαστρεντερικό σύστημα μπορεί να εμφανιστεί ναυτία και έμετος. Άτυπα συμπτώματα αποτελούν η ευερεθιστότητα, η ανορεξία, η δευτεροπαθής ενούρηση και το οίδημα του πέους (58).
207
Η λιθιασική νόσος του ουροποιητικού συστήματος στην παιδική ηλικία
ζουν σε αυτές είναι επιρρεπείς στο σχηματισμό λίθων πιθανών λόγω της υψηλότερης μέσης ετήσιας θερμοκρασίας και της επακόλουθης αφυδάτωσης (54,55). Κλινική εικόνα Στα μικρά παιδιά με ουρολιθίαση η κλινική εικόνα δεν είναι τυπική. Περιλαμβάνει κυρίως το άλγος (50-77%), με τη μορφή νεφρικού κολικού με αντανάκλαση στην οσφύ, την πλάγια κοιλιακή
Αμερικής έχουν χαρακτηριστεί ως «πέτρινες ζώνες», εξαιτίας των υψηλότερων μέσων θερμοκρασιών. Οι ασθενείς που
Διάγνωση Η απόκτηση λεπτομερούς ιατρικού ιστορικού ακολουθούμενη από προσεκτική κλινική εξέταση είναι απαραίτητη για τη διάγνωση (Εικόνα 1) (59). Σημαντικές είναι οι πληροφορίες από το οικογενειακό ιστορικό νεφρολιθίασης (θετικό στο 58%), αιματουρίας και νεφρικής ανεπάρκειας (60). Έμφαση πρέπει να δοθεί στη διατροφή και συγκεκριμένα στη λήψη υγρών, άλατος, βιταμινών D και C, καθώς και στις ειδικές δίαιτες (πχ. κετογονική) (5). Εικόνα 1: Διαγνωστικός αλγόριθμος για την παιδιατρική ουρολιθίαση. Curr Opin Pediatr. 2020 Apr;32(2):265–72.(59) Από το ατομικό ιστορικό ερευνώνται η προωρότητα, οι συχνές ουρολοιμώξεις, οι ανωμαλίες του ουροποιητικού, τα σύνδρομα δυσαπορόφησης και η παρατεταμένη ακινησία. Τέλος, απαιτείται μια προσεκτική κλινική εξέταση με έμφαση στα δυσμορφικά χαρακτηριστικά συνδρόμων (σύνδρομο Williams), τα χαρακτηριστικά ραχίτιδας (νόσος Dent), την καθυστέρηση της ανάπτυξης, την ύπαρξη και την εντόπιση του άλγους, την κερατοπάθεια ζώνης (υπερασβεστιαιμία, υπεροξαλουρία), την τετανία (αυτοσωμική επικρατητική υποασβεστιαιμική υπερασβεστιουρία) και στην ουρική αρθρίτιδα (ανεπάρκεια της υποξανθίνο-γουανίνο-φωσφοριβοσυλτρανσφεράσης) (4). Το ιστορικό και η κλινική εξέταση συμπληρώνεται από τη γενική ούρων,
208
έλεγχο.
κρυστάλλων, μικροβίων καθώς και το pH. Ο αιματολογικός έλεγχος αποκλείει την άπω νεφρική σωληναριακή οξέωση και τους μεταβολικούς παράγοντες κινδύνου. Ο έλεγχος για πιθανή λοίμωξη του ουροποιητικού γίνεται με την καλλιέργεια ούρων. Ο απεικονιστικός έλεγχος περιλαμβάνει το υπερηχογράφημα νεφρών-ουρητήρων-κύστεως (ΝΟΚ), την ακτινογραφία ΝΟΚ, την αξονική και τη μαγνητική τομογραφία (4,61,62). Το πρώτο βήμα σε κάθε παιδί με λοίμωξη του ουροποιητικού συστήματος ή αιματουρία είναι ο αποκλεισμός της ουρολιθίασης με τη διενέργεια υπερηχογραφήματος ΝΟΚ (12). Η ακτινογραφία ΝΟΚ ή η αξονική τομογραφία μπορούν να ανιχνεύσουν ακτινοδιαφανείς λίθους που δεν εντοπίζονται υπερηχογραφικά. Προσοχή απαιτείται στους λίθους ουρικού, οι οποίοι είναι ακτινοδιαφανείς με την απλή ακτινογραφία ενώ απεικονίζονται με την αξονική τομογραφία χωρίς αντίθεση (4). Ενδοφλέβια πυελογραφία πρέπει να διενεργείται σε ασθενείς με υποψία απόφραξης ή ανατομικής ανωμαλίας, ενώ τα δυναμικά σπινθηρογραφήματα εκτιμούν τη λειτουργικότητα του φλοιού και το βαθμό απόφραξης (7). Ο μεταβολικός έλεγχος περιλαμβάνει τη διερεύνηση της συνήθους δίαιτας, της πρόσληψης υγρών και της δραστηριότητας του παιδιού. Επίσης, τα επίπεδα ασβεστίου, φωσφόρου, Η λιθιασική νόσος του ουροποιητικού συστήματος στην παιδική ηλικία
τον αιματολογικό και τον απεικονιστικό
Στη γενική εξέταση ούρων ελέγχεται η ύπαρξη αιματουρίας, πυουρίας,
ουρικού οξέος, μαγνησίου, αλκαλικής φωσφατάσης, pH, νατρίου και κρεατινίνης ορού πρέπει να μετρούνται σε όλους τους ασθενείς. Το επίπεδο της κρεατινίνης ορού είναι απαραίτητο για την αξιολόγηση οξείας νεφρικής βλάβης ή χρόνιας νεφρική νόσου. Περαιτέρω έλεγχος μπορεί να γίνει στον ορό του αίματος για την μέτρηση των μεταβολιτών της βιταμίνης D, της βιταμίνης Α (για ασθενείς με υπερασβεστιουρία) και της παραθορμόνης. Τέλος, μπορεί να ελεγχθεί και η συγκέντρωση των οξαλικών του αίματος. Μοριακός γενετικός έλεγχος πραγματοποιείται σε πρωτοπαθή υπεροξαλουρία (5). Ο έλεγχος των ούρων περιλαμβάνει τις συγκεντρώσεις του γλυκολικού, του γλυκερικού και του γλυκοξαλικού οξέος. Στα βρέφη η διάγνωση της υπερουρικοζουρίας είναι δύσκολη επειδή το ουρικό οξύ χρωματίζει τα ούρα ροζ-πορτοκαλί, γνωστό ως σύνδρομο «ροζ πάνας», που οφείλεται στην ύπαρξη κρυστάλλων στα ούρα και συχνά συγχέεται με αιματουρία. Στη συλλογή ούρων 24ώρου πρέπει να υπολογίζονται οι συγκεντρώσεις ασβεστίου, οξαλικού, ουρικού οξέος, νατρίου, κιτρικών και κυστίνης. Επίσης, πρέπει να υπολογίζονται τα επίπεδα κρεατινίνης ούρων, ο όγκος και το pH (63). Η χημική ανάλυση του λίθου, αποτελεί την καλύτερη διαγνωστική αξιολόγηση. Ωστόσο, η ύπαρξη ή όχι των παραγόντων κινδύνου για την ανάπτυξη λίθων θα πρέπει να ερευνάται ακόμη και αν έχει επιτευχθεί η ανάλυση του λίθου (64). Θεραπεία - Πρόγνωση Ο πρώτος στόχος της αντιμετώπισης θα πρέπει να κατευθύνεται προς τον έλεγχο της οξείας επιπλοκής και την αντιμετώπιση του άλγους. Ο πόνος που σχετίζεται με την διέλευση του λίθου αντιμετωπίζεται με οπιοειδή (μορφίνη) ή με μη στεροειδή αντιφλεγμονώδη. Στην περίπτωση που ο ασθενής κάνει έμετο ή δεν μπορεί να πιει νερό από το στόμα θα πρέπει να γίνεται παρεντερική ενυδάτωση και υπερενυδάτωση με 1,2-2 φορές τα υγρά συντήρησης, εφόσον δεν υπάρχει ολιγο-ανουρική νεφρική ανεπάρκεια ή οξεία πλήρης απόφραξη από τον λίθο, έτσι ώστε να επιτυγχάνεται αυξημένη διούρηση >1,5ml/kg/h (65). Παράγοντες που βοηθούν στην αποβολή του λίθου είναι οι α-αδρενεργικοί αποκλειστές και οι αναστολείς των διαύλων ασβεστίου (Πίνακας 4). Η χορήγηση αντιβιοτικών γίνεται προληπτικά σε περίπτωση οξείας απόφραξής κι αφού πρώτα έχει γίνει λήψη ούρων για καλλιέργεια (66).
Chlorothiazide
Moduretic** (Αμιλορίδη) συνδυασμός με HCTZ Potassium citrate (Κιτρικό Κάλιο) 1-3mEq/kg*** Υπεροξαλουρία
Περιορισμός λήψης οξαλικών. Αποφυγή βιταμίνης C Στεατόρροια: περιορισμός λίπους, αντιμετώπιση γαστρεντερικής νόσου
Chlorothiazide (Χλωροθειαζίδη)10-20mg/kg* Moduretic** (Αμιλορίδη) συνδυασμός με HCTZ
Potassium citrate (Κιτρικό Κάλιο) 1–3mEq/kg Pyridoxine (πυριδοξίνη) (vitamin B6), 5mg/kg****, ||
209
Η λιθιασική νόσος του ουροποιητικού συστήματος στην παιδική ηλικία Πίνακας 3: Πρόληψη και φαρμακευτική αντιμετώπιση των κύριων λιθογόνων μεταβολικών διαταραχών. Τύπος Συστάσεις Φάρμακα, δοσολογία/ημέρα Όλοι οι τύποι λίθων Υψηλή πρόσληψη υγρών 750ml/ημέρα (Βρέφη) 1,000 ml/ημέρα (<5 ετών) 1,500 ml/ημέρα (5–10 ετών) 2,000 ml/ημέρα (>10 ετών) Εξαρτάται από τον τύπο του λίθου και την αιτιολογία Υπερασβεστιουρία Περιορισμός άλατος και αύξηση πρόσληψης καλίου, επαρκής ποσότητα πρωτεΐνης, ασβεστίου και οξαλικού (αποφυγή υπερβολικής πρόσληψης)
(Χλωροθειαζίδη)10-20mg/kg*
Υπερουρικοζουρία
Υποκιτρουρία
Περιορισμός λήψης πουρίνης
από την διατροφή και χαμηλή λήψη νατρίου και πρωτεϊνών
Διατροφή χαμηλή σε νάτριο Κατανάλωση χυμών λεμονιού και πορτοκαλιού
Potassium citrate (Κιτρικό Κάλιο) 1–3mEq/kg*** Allopurinol (Αλοπουρινόλη) 10mg/kg
Potassium citrate (Κιτρικό Κάλιο) 1–3mEq/kg***
Κυστινουρία
Διατροφή χαμηλή σε νάτριο Υψηλή πρόσληψη υγρών και την ημέρα και την νύχτα
Potassium citrate (Κιτρικό Κάλιο) 1–3mEq/kg*** Tiopronin (Τιοπρονίνη) 15mg/kg^ d-Penicillamine (Πενικιλλαμίνη) 30mg/kg# Captopril (Καπτοπτρίλη) 0.5–1.5mg/kgΙΙ Λίθοι από στρουβίτη Αφαίρεση του λίθου Δεν αναφέρεται
Abbreviation: HCTZ, hydrochlorothiazide.
*Διαιρούμενα σε 1–2 δόσεις. **HCTZ και amiloride. ***Διαιρούμενα σε 2–3 δόσεις. ||Σταδιακή αύξηση σε 10–20mg/kg/ημέρα. ^Διαιρούμενα σε 3 δόσεις. #Διαιρούμενα σε 4 δόσεις. ΙΙΗ δόση δίνεται 2–4 φορές/ημέρα (στα βρέφη ξεκινάμε με την χαμηλότερη θεραπευτική δόση).
Pediatr Nephrol. 2009;24:2129–2135.(70) Pediatrics. 2009;124:300–304.(71)
Παρακολούθηση της πορείας του λίθου συνήθως γίνεται με υπερηχογραφικό έλεγχο και πιο σπάνια με ακτινογραφία ΝΟΚ. Η απομάκρυνσή του εξαρτάται από την σύστασή του, το μέγεθος και την θέση (67). Οι θεραπευτικές παρεμβάσεις αφορούν στην εξωσωματική λιθοτριψία, τη διαδερμική νεφρολιθοτομή, την ουρητηρο-νεφροσκόπηση και την χειρουργική αφαίρεση του λίθου. Ο ασθενής παραπέμπεται σε Παιδοουρολόγο σε περίπτωση μη ελεγχόμενης λοίμωξης, όταν το άλγος δεν υποχωρεί παρά τη φαρμακευτική αγωγή, σε εμμένουσα απόφραξη και σε βλάβη του νεφρικού παρεγχύματος (68). Η πρόγνωση της ουρολιθίασης είναι καλή
1. Bitsori M, Galanakis E. Epicurus? death. World J Urol. 2004 Dec 15;22(6):466–9. 2. Tasian GE, Copelovitch L. Evaluation and Medical Management of Kidney Stones in Children. J Urol. 2014 Nov;192(5):1329–36.
Rellum DM, Feitz WF, van Herwaarden AE, Schreuder MF. Pediatric urolithiasis in a nonendemic country: A single center experience from The Netherlands. J Pediatr Urol. 2014 Feb;10(1):155–61. 4. Copelovitch L. Urolithiasis in Children. Pediatr Clin North Am. 2012 Aug;59(4):881–96.
210
Συμπεράσματα Η ουρολιθίαση αποτελεί ένα σημαντικό πρόβλημα με αυξανόμενη συχνότητα στην παιδική ηλικία, γεγονός που επιβάλλει την εγρήγορση του Παιδιάτρου για έγκαιρη διάγνωση. Απαιτείται η διερεύνηση πιθανών ανατομικών ανωμαλιών, καθώς και ο ενδελεχής μεταβολικός έλεγχος για την αποφυγή υποτροπών. Οι ασθενείς πρέπει να παρακολουθούνται συχνά από Παιδονεφρολόγους και Παιδοουρολόγους και ανάλογα με την υποκείμενη αιτία να γίνεται η αντίστοιχη παρέμβαση. Βιβλιογραφία
Η λιθιασική νόσος του ουροποιητικού συστήματος στην παιδική ηλικία
πλην των πρωτοπαθών μορφών (69).
3.
5. Baştuğ F, Düşünsel R. Pediatric urolithiasis: causative factors, diagnosis and medical management. Nat Rev Urol. 2012 Mar 7;9(3):138–46.
6. Clayton DB, Pope JC. The increasing pediatric stone disease problem. Ther Adv Urol. 2011 Feb 8;3(1):3–12.
7. Abhishek, Kumar J, Mandhani A, Srivastava A, Kapoor R, Ansari MS. Pediatric urolithiasis: Experience from a tertiary referral center. J Pediatr Urol. 2013 Dec;9(6):825–30.
8. Novak TE, Lakshmanan Y, Trock BJ, Gearhart JP, Matlaga BR. Sex Prevalence of Pediatric Kidney Stone Disease in the United States: An Epidemiologic Investigation. Urology. 2009 Jul;74(1):104–7.
9. Stechman MJ, Loh NY, Thakker R V. Genetic causes of hypercalciuric nephrolithiasis. Pediatr Nephrol. 2009 Dec 30;24(12):2321–32.
10. Sliman GA, Winters WD, Shaw DW, Avner ED. Hypercalciuria and nephrocalcinosis in the oculocerebrorenal syndrome. J Urol. 1995 Apr;153(4):1244–6.
11. Coe FL, Evan AP, Worcester EM, Lingeman JE. Three pathways for human kidney stone formation. Urol Res. 2010 Jun 22;38(3):147–60.
12. Hoppe B, Kemper MJ. Diagnostic examination of the child with urolithiasis or nephrocalcinosis. Pediatr Nephrol. 2010 Mar 23;25(3):403–13.
13. Pak CY, Kaplan R, Bone H, Townsend J, Waters O. A simple test for the diagnosis of absorptive, resorptive and renal hypercalciurias. N Engl J Med. 1975 Mar 6;292(10):497–500.
14. Devuyst O, Thakker R V. Dent’s disease. Orphanet J Rare Dis. 2010 Oct 14;5:28.
15. Thakker RV. Molecular Pathology of Renal Chloride Channels in Dent’s Disease andBartter’ s Syndrome. Nephron Exp Nephrol. 2000 Sep 15;8(6):351–60.
16. Paunier L, Radde IC, Kooh SW, Conen PE, Fraser D. Primary hypomagnesemia with secondary hypocalcemia in an infant. Pediatrics. 1968 Feb;41(2):385–402.
17. Konrad M, Schaller A, Seelow D, Pandey A V., Waldegger S, Lesslauer A, et al. Mutations in the Tight-Junction Gene Claudin 19 (CLDN19) Are Associated with Renal Magnesium Wasting, Renal Failure, and Severe Ocular Involvement. Am J Hum Genet. 2006 Nov;79(5):949–57.
18. Simon DB, Lu Y, Choate KA, Velazquez H, Al-Sabban E, Praga M, et al. Paracellin-1, a renal tight junction protein required for paracellular Mg2+ resorption. Science. 1999 Jul 2;285(5424):103–6.
19. Vall-Palomar M, Madariaga L, Ariceta G. Familial hypomagnesemia with hypercalciuria and nephrocalcinosis. Pediatr Nephrol. 2021;36(10):3045–55.
20. Smith AN, Skaug J, Choate KA, Nayir A, Bakkaloglu A, Ozen S, et al. Mutations in ATP6N1B, encoding a new kidney vacuolar proton pump 116-kD subunit, cause recessive distal renal tubular acidosis with preserved hearing. Nat Genet. 2000 Sep;26(1):71–5.
21. von Vigier RO, Ortisi MT, La Manna A, Bianchetti MG, Bettinelli A. Hypokalemic rhabdomyolysis in congenital tubular disorders: a case series and a systematic review. Pediatr Nephrol. 2010 May;25(5):861–6.
22. Baroncelli GI, Mora S. X-Linked Hypophosphatemic Rickets: Multisystemic Disorder in Children Requiring Multidisciplinary Management. Front Endocrinol (Lausanne). 2021;12(August):688309.
23. Harambat J, van Stralen KJ, Espinosa L, Groothoff JW, Hulton S-A, Cerkauskiene R, et al. Characteristics and Outcomes of Children with Primary Oxalosis Requiring Renal Replacement Therapy. Clin J Am Soc Nephrol. 2012 Mar;7(3):458–65.
24. Salido E, Pey AL, Rodriguez R, Lorenzo V. Primary hyperoxalurias: disorders of glyoxylate detoxification. Biochim Biophys Acta. 2012 Sep;1822(9):1453–64.
25. Beck BB, Baasner A, Buescher A, Habbig S, Reintjes N, Kemper MJ, et al. Novel findings in patients with primary hyperoxaluria type III and implications for advanced molecular testing strategies. Eur J Hum Genet. 2013 Feb 11;21(2):162–72.
26. Polinsky MS, Kaiser BA, Baluarte HJ. Urolithiasis in childhood. Pediatr Clin North Am. 1987 Jun;34(3):683–710.
27. Monico CG, Rossetti S, Belostotsky R, Cogal AG, Herges RM, Seide BM, et al. Primary Hyperoxaluria Type III Gene HOGA1 (Formerly DHDPSL ) as a Possible Risk Factor for Idiopathic Calcium Oxalate Urolithiasis. Clin J Am Soc Nephrol. 2011 Sep 6;6(9):2289–95.
28. Tekin A, Tekgul S, Atsu N, Sahin A, Ozen H, Bakkaloglu M. A study of the etiology of idiopathic calcium urolithiasis in children: hypocitruria is the most important risk factor. J Urol. 2000 Jul;164(1):162–5.
211
Η λιθιασική νόσος του ουροποιητικού συστήματος στην παιδική ηλικία
29. López M, Hoppe B. History, epidemiology and regional diversities of urolithiasis. Pediatr Nephrol. 2010 Jan 1;25(1):49–59.
30. Becker MA, Puig JG, Mateos FA, Jimenez ML, Kim M, Simmonds HA. Inherited superactivity of phosphoribosylpyrophosphate synthetase: Association of uric acid overproduction and sensorineural deafness. Am J Med. 1988 Sep;85(3):383–90.
31. Park JH, Jo Y-I, Lee J-H. Renal effects of uric acid: hyperuricemia and hypouricemia. Korean J Intern Med. 2020;35(6):1291–304.
32. Riches PL, Wright AF, Ralston SH. Recent insights into the pathogenesis of hyperuricaemia and gout. Hum Mol Genet. 2009 Oct 15;18(R2):R177–84.
33. Clark CS, Gnanappiragasam S, Thomas K, Bultitude M. Cystinuria: An Overview of Challenges and Surgical Management. Front Surg. 2022;9:812226.
34. Cochat P, Pichault V, Bacchetta J, Dubourg L, Sabot J-F, Saban C, et al. Nephrolithiasis related to inborn metabolic diseases. Pediatr Nephrol. 2010 Mar 21;25(3):415–24.
35. Serra-Majem L, Bartrina JA, Pérez-Rodrigo C, Ribas-Barba L, Delgado-Rubio A. Prevalence and deteminants of obesity in Spanish children and young people. Br J Nutr. 2006 Aug 8;96(S1):S67–72.
36. Peretz H, Korostishevsky M, Steinberg DM, Kabha M, Usher S, Krause I, et al. An ancestral variant causing type I xanthinuria in Turkmen and Arab families is predicted to prevail in the Afro-Asian stone-forming belt. JIMD Rep. 2020 Jan 5;51(1):45–52.
37. Akıncı N, Cakıl A, Oner A. Classical xanthinuria: a rare cause of pediatric urolithiasis. Türk Üroloji Dergisi/Turkish J Urol. 2013 Oct 3;39(4):274–6.
38. Hess B, Michel R, Takkinen R, Ackermann D, Jaeger P. Risk factors for low urinary citrate in calcium nephrolithiasis: low vegetable fibre intake and low urine volume to be added to the list. Nephrol Dial Transplant. 1994;9(6):642–9.
39. Gürgöze MK, Sarı MY. Results of medical treatment and metabolic risk factors in children with urolithiasis. Pediatr Nephrol. 2011 Jun 1;26(6):933–7.
40. Curhan GC, Willett WC, Speizer FE, Spiegelman D, Stampfer MJ. Comparison of dietary calcium with supplemental calcium and other nutrients as factors affecting the risk for kidney stones in women. Ann Intern Med. 1997 Apr 1;126(7):497–504.
41. Domrongkitchaiporn S, Stitchantrakul W, Kochakarn W. Causes of Hypocitraturia in Recurrent Calcium Stone Formers: Focusing on Urinary Potassium Excretion. Am J Kidney Dis. 2006 Oct;48(4):546–54.
42. Spivacow FR, Negri AL, del Valle EE, Calviño I, Zanchetta JR. Clinical and metabolic risk factor evaluation in young adults with kidney stones. Int Urol Nephrol. 2010 Jun 4;42(2):471–
5.
43. Gambaro G, Danza FM, Fabris A. Medullary sponge kidney. Curr Opin Nephrol Hypertens. 2013 Jul;22(4):421–6.
44. Garcia-Nieto V, Negrete-Pedraza F, Lopez-Garcia M, Luis-Yanes MI. Are simple renal cysts in childhood associated with kidney stones? Nephrourol Mon. 2012;4(4):596–8.
45. Firinci F, Soylu A, Kasap Demir B, Turkmen M, Kavukcu S. An 11-year-old child with autosomal dominant polycystic kidney disease who presented with nephrolithiasis. Case Rep Med. 2012;2012:428749.
46. Cameron MA, Sakhaee K, Moe OW. Nephrolithiasis in children. Pediatr Nephrol. 2005 Nov 23;20(11):1587–92.
47. Terry RS, Preminger GM. Metabolic evaluation and medical management of staghorn calculi. Asian J Urol. 2020 Apr;7(2):122–9.
48. Milliner DS, Murphy ME. Urolithiasis in pediatric patients. Mayo Clin Proc. 1993 Mar;68(3):241–8.
49. Siener R, Strohmaier WL, Neisius A. [Urolithiasis-Therapy and recurrence prevention taking into account gender-specific aspects]. Urol (Heidelberg, Ger. 2022 Oct;61(10):1076–82.
50. Matlaga BR, Shah OD, Assimos DG. Drug-induced urinary calculi. Rev Urol. 2003;5(4):227–31.
51. Cohen-Solal F, Abdelmoula J, Hoarau MP, Jungers P, Lacour B, Daudon M. [Urinary lithiasis of medical origin]. Therapie. 2001;56(6):743–50.
52. Safaei Asl A, Heidarzadeh A, Maleknejad S, Moradi B. Hypercalciuria in school-aged children of Rasht: a single-center study. Iran J Kidney Dis. 2013 Jul;7(4):265–7.
53. Evans K, Costabile RA. Time to development of symptomatic urinary calculi in a high risk environment. J Urol. 2005 Mar;173(3):858–61.
212
Η λιθιασική νόσος του ουροποιητικού συστήματος στην παιδική ηλικία
54. Brikowski TH, Lotan Y, Pearle MS. Climate-related increase in the prevalence of urolithiasis in the United States. Proc Natl Acad Sci U S A. 2008 Jul 15;105(28):9841–6.
55. Malieckal DA, Goldfarb DS. Occupational kidney stones. Curr Opin Nephrol Hypertens. 2020 Mar;29(2):232–6.
56. Polito C, Manna AL, Signoriello G, Marte A. Recurrent Abdominal Pain in Childhood Urolithiasis. Pediatrics. 2009 Dec 1;124(6):e1088–94.
57. Habbig S, Beck BB, Hoppe B. Nephrocalcinosis and urolithiasis in children. Kidney Int. 2011 Dec;80(12):1278–91.
58. Coward RJM, Peters CJ, Duffy PG, Corry D, Kellett MJ, Choong S, et al. Epidemiology of paediatric renal stone disease in the UK. Arch Dis Child. 2003 Nov;88(11):962–5.
59. Reusz GS, Hosszu A, Kis E. Evaluation of a child with suspected nephrolithiasis. Curr Opin Pediatr. 2020 Apr;32(2):265–72.
60. Safdar OY, Alblowi SS, Aboulola NA, Alharazy DT. Renal Stones and Risk Factors in Jeddah and Riyadh. Saudi J Kidney Dis Transpl. 2021;32(1):191–8.
61. Penbegul N, Hatipoglu NK, Bodakci MN, Atar M, Bozkurt Y, Sancaktutar AA, et al. Role of ultrasonography in percutaneous renal access in patients with renal anatomic abnormalities. Urology. 2013 May;81(5):938–42.
62. Chua ME, Gatchalian GT, Corsino MV, Reyes BB. Diagnostic utility of attenuation measurement (Hounsfield units) in computed tomography stonogram in predicting the radio-opacity of urinary calculi in plain abdominal radiographs. Int Urol Nephrol. 2012 Oct;44(5):1349–55.
63. Castle SM, Cooperberg MR, Sadetsky N, Eisner BH, Stoller ML. Adequacy of a single 24-hour urine collection for metabolic evaluation of recurrent nephrolithiasis. J Urol. 2010 Aug;184(2):579–83.
64. Pricop C, Ivănuță M, Puia D. Active metabolic lithiasis: A condition that requires proper evaluation and monitoring. Exp Ther Med. 2022 Oct 10;24(6):715.
65. Borghi L, Meschi T, Amato F, Briganti A, Novarini A, Giannini A. Urinary volume, water and recurrences in idiopathic calcium nephrolithiasis: a 5-year randomized prospective study. J Urol. 1996 Mar;155(3):839–43.
66. Moe OW, Pearle MS, Sakhaee K. Pharmacotherapy of urolithiasis: evidence from clinical trials. Kidney Int. 2011 Feb;79(4):385–92.
67. Miller OF, Kane CJ. Time to stone passage for observed ureteral calculi: a guide for patient education. J Urol. 1999 Sep;162(3 Pt 1):688–90; discussion 690-1.
68. Caione P, Matarazzo E, Battaglia S. Stone treatment in children: where we are today? Arch Ital di Urol Androl organo Uff [di] Soc Ital di Ecogr Urol e Nefrol. 2010 Mar;82(1):45–8.
69. Naseri M, Sadeghi R. Role of high-dose hydrochlorothiazide in idiopathic hypercalciuric urolithiasis of childhood. Iran J Kidney Dis. 2011 Jul;5(3):162–8.
70. Alon US. Medical treatment of pediatric urolithiasis. Pediatr Nephrol. 2009 Nov;24(11):2129–35.
71. McNally MA, Pyzik PL, Rubenstein JE, Hamdy RF, Kossoff EH. Empiric use of potassium citrate reduces kidney-stone incidence with the ketogenic diet. Pediatrics. 2009 Aug;124(2):e300-4.
213
Η λιθιασική νόσος του ουροποιητικού συστήματος στην παιδική ηλικία
ΠΓΝ
2551351424
emantada@med.duth.gr
συνηθέστερος αιτιολογικός παράγοντας είναι ο ιός Epstein-Barr (EBV). Εκδηλώνεται συνήθως με ήπια ως μέτρια συμπτώματα, όπως εμπύρετο, φαρυγγαλγία, τραχηλική λεμφαδενοπάθεια και μυαλγίες, ενώ συχνή είναι κατά την κλινική εξέταση η ανεύρεση ηπατοσπληνομεγαλίας. Η παρουσία ήπιας ως μέτριας θρομβοπενίας είναι συχνή επιπλοκή της νόσου, καθώς έχει παρατηρηθεί μέχρι και στο ένα τρίτο των παιδιών που νόσησαν με λοιμώδη μονοπυρήνωση. Παρουσιάζεται η περίπτωση ενός αγοριού 6,5 ετών με συμπτωματική θρομβοπενία (εκχυμώσεις, πετέχειες, υγρή πορφύρα), με αριθμό αιμοπεταλίων 5.000/μL, ως αρχική εκδήλωση λοιμώδους μονοπυρήνωσης από EBV και ανασκοπείται η σχετική βιβλιογραφία. Λέξεις κλειδιά: Epstein-Barr virus (EBV), θρομβοπενία, λοιμώδης μονοπυρήνωση, εκχυμώσεις, πετέχειες
Καλατζή
214 Συμπτωματική θρομβοπενία ως η αρχική εκδήλωση λοιμώδους μονοπυρήνωσης: Περιγραφή περιστατικού και ανασκόπηση βιβλιογραφίας Βασιλική Κωνσταντινίδου, Σταυρούλα Καλατζή, Ελπιδοφόρος Μανταδάκης Περίληψη Η λοιμώδης μονοπυρήνωση είναι ένα οξύ λοιμώδες σύνδρομο του οποίου ο
ΠΕΡΙΠΤΩΣΗΣ
Βασιλική Κωνσταντινίδου Σταυρούλα
Ελπιδοφόρος Μανταδάκης Παιδιατρική Κλινική, Πανεπιστημιακού Γενικού Νοσοκομείου Αλεξανδρούπολης Αλληλογραφία Ελπιδοφόρος Μανταδάκης Παιδιατρική Κλινική
Αλεξανδρούπολης Τ.
Ε.
ΠΕΡΙΓΡΑΦΗ ΕΝΔΙΑΦΕΡΟΥΣΑΣ
Correspondence
Elpidoforos Mantadakis Department of Pediatrics, University General Hospital of Alexandroupolis T. +302551351424 Ε. emantada@med.duth.gr
Symptomatic thrombocytopenia as the initial manifestation
infectious mononucleosis: A case report and literature review
Vassiliki Konstantinidou, Stavroula Kalatzi, Elpidoforos Mantadakis
Abstract
Infectious mononucleosis is an acute infectious syndrome that is usually caused by the Epstein-Barr virus (EBV). It usually manifests with fever, sore throat, cervical lymphadenopathy, and myalgias, while the discovery of hepatosplenomegaly during clinical examination is common. The presence of mild to moderate thrombocytopenia is a frequent complication of the disease, as it has been observed in up to one-third of children with infectious mononucleosis. The case of a 6.5-year-old boy with symptomatic thrombocytopenia (ecchymoses, petechiae, wet purpura), with a platelet count of 5,000/μL, as the initial manifestation of EBV-related infectious mononucleosis is presented, and the relevant medical literature is reviewed.
Key words: Epstein-Barr virus (EBV), thrombocytopenia, infectious mononucleosis, ecchymoses, petechiae Εισαγωγή Η λοιμώδης μονοπυρήνωση είναι ένα κλινικό σύνδρομο που προκαλείται συνήθως από τον ιό Epstein-Barr (EBV) ή αλλιώς τον ανθρώπινο ερπητοϊό τύπου 4 (HHV-4), ο οποίος είναι ένας γ-ερπητοϊός και σπανιότερα από τον κυτταρομεγαλοϊό (CMV). Η μετάδοσή του γίνεται μέσω στενής επαφής με τα αναπνευστικά σταγονίδια και το σάλιο (1). Τις περισσότερες φορές μεταδίδεται μεταξύ εφήβων και νεαρών ενηλίκων και σπανιότερα μεταξύ ατόμων μικρότερης ή μεγαλύτερης ηλικίας (1). Στην πλειονότητα των περιπτώσεων, η νόσος χαρακτηρίζεται από ήπια ή μέτρια συμπτώματα και κλινικά σημεία, όπως πυρετό, κόπωση, μυαλγίες, διόγκωση τραχηλικών λεμφαδένων, φαρυγγαλγία και ηπατοσπληνομεγαλία, που διαρκούν από λίγες εβδομάδες έως και μήνες. Σε έναν μικρό
Elpidoforos Mantadakis
Department of Pediatrics, University General Hospital of Alexandroupolis
δοκιμασίες ανεύρεσης των ειδικών αντισωμάτων IgM έναντι του καψιδικού αντιγόνου του EBV (Viral Capsid Antigen, VCA) ή επιτυγχάνεται ενίσχυση του DNA του ιού σε βιολογικά υγρά, μέσω αλυσιδωτής αντίδρασης πολυμεράσης (polymerase chain reaction, PCR) (4). Η μεμονωμένη θρομβοπενία στα παιδιά είναι συνήθως περιφερικής αιτιολογίας, δηλαδή οφείλεται σε καταστροφή ή απομάκρυνση αιμοπεταλίων στην περιφέρεια και η συχνότερη
της είναι η άνοση θρομβοπενία (immune thrombocytopenia, ITP), γνωστή παλιότερα και ως ιδιοπαθής ή άνοση θρομβοπενική πορφύρα, μία αυτοπεριοριζόμενη ασθένεια που εμφανίζεται με εκχυμώσεις και άλλες αιμορραγικές εκδηλώσεις σε παιδιά οποιασδήποτε ηλικίας και φύλου, συνήθως μετά από μη καθορισμένες ιογενείς λοιμώξεις (5).
215
of
αιματολογικές,
και
(3). Η διάγνωση της οξείας λοιμώδους μονοπυρήνωσης γίνεται εργαστηριακά, όταν σε ασθενείς με συμβατά συμπτώματα και κλινικά σημεία ανευρίσκεται θετική η ταχεία εξέταση για ετερόφιλα αντισώματα (Μonospot test), καθώς και οι
αριθμό ατόμων μπορεί να εμφανισθούν
νευρολογικές, ηπατικές, αναπνευστικές
νευροψυχιατρικές επιπλοκές (2). Ενδεικτική λοιμώδους μονοπυρήνωσης είναι η εξέταση του περιφερικού αίματος, που αναδεικνύει άτυπη λεμφοκυττάρωση, την παρουσία δηλαδή διεγερμένων λεμφοκυττάρων, που αντιπροσωπεύουν ενεργοποιημένα Τ-λεμφοκύτταρα
αιτία
Vassiliki Konstantinidou
Stavroula Kalatzi
CASE REPORT
Ο EBV έχει συσχετιστεί με την εμφάνιση θρομβοπενίας, αλλά και άλλες αιματολογικές επιπλοκές, όπως αιμολυτική αναιμία, ακοκκιοκυτταραιμία, απλαστική αναιμία, καθώς και με αιμοφαγοκυτταρικό σύνδρομο (6). Στη λοιμώδη μονοπυρήνωση, η θρομβοπενία τυπικά συμπίπτει ή έπεται της εμφάνισης των υπόλοιπων κλινικών εκδηλώσεων της νόσου. Στην παρούσα εργασία παρουσιάζουμε ένα παιδί σχολικής ηλικίας, στο οποίο η πρώτη εκδήλωση λοιμώδους μονοπυρήνωσης ήταν η εμφάνιση συμπωματικής θρομβοπενίας, για την οποία παραπέμφθηκε στο νοσοκομείο μας και ανασκοπούμε τη σχετική βιβλιογραφία. Περιγραφή ασθενούς Ένα προηγουμένως υγιές αγόρι 6,5 ετών προσήλθε στο ΠΓΝ Αλεξανδρούπολης έπειτα από παραπομπή από ιδιώτη Παιδίατρο λόγω θρομβοπενίας. Το βράδυ της προηγούμενης ημέρας εμφάνισε ρινορραγία, πετέχειες και εκχυμώσεις. Από το ιστορικό ο ασθενής προ εβδομάδας είχε παρουσιάσει εμπύρετο που είχε υφεθεί χωρίς αγωγή, ενώ προ διμήνου είχε μολυνθεί από τον ιό SARS-CοV-2. Κατά την αντικειμενική εξέταση εισαγωγής ανευρέθηκαν πετέχειες στο πρόσωπο, τον κορμό, τα άκρα και τη σκληρή υπερώα και άφθονες εκχυμώσεις στα άκρα, καθώς και ηπίως αυξημένες διαστάσεις ήπατος και σπληνός κατά την ψηλάφηση της κοιλίας. Στον εργαστηριακό έλεγχο εισαγωγής διαπιστώθηκαν λευκά αιμοσφαίρια 16.980/ μl, αιμοσφαιρίνη 12g/dl και αιμοπετάλια 5.000 /μl, σχετική λεμφοκυττάρωση (λεμφοκύτταρα 78%, ουδετερόφιλα 9%, μονοκύτταρα 8%) και ήπια τρανσαμινασαιμία με AST 64 U/L και ALT 75 U/L. Λόγω της κλινικοεργαστηριακής εικόνας (λεμφοκυττάρωση με οργανομεγαλία και θρομβοπενία), τέθηκε στη διαφορική διάγνωση η οξεία λευχαιμία. Όμως η μελέτη επιχρίσματος του περιφερικού αίματος ανέδειξε 11% διεγερμένα λεμφοκύτταρα και απουσία βλαστών. Τη δεύτερη μέρα νοσηλείας, λόγω επιδείνωσης της οργανομεγαλίας στην αμφίχειρη εξέταση της άνω κοιλίας, διενεργήθηκε υπερηχογραφικός έλεγχος, στον οποίο τεκμηριώθηκε ηπατομεγαλία (μέγιστη διάμετρος ήπατος 15,1 cm) και σπληνομεγαλία (μέγιστη διάμετρος σπληνός 12,2 cm). Ακολούθως ελήφθη ορολογικός έλεγχος για αντισώματα έναντι των ιών EBV και CMV, όπου και ανευρέθη θετικός τίτλος αντισωμάτων IgM για τον EBV (VCA IgM), διαγνωστικός οξείας λοίμωξης. Τη δεύτερη ημέρα νοσηλείας, λόγω συμπτωματικής θρομβοπενίας χορηγήθηκε ενδοφλεβίως γ σφαιρίνη (IVIg) 30g, δηλαδή 0,7 g/kg σωματικού βάρους σε έγχυση 9 ωρών. Μετά το πέρας της αγωγής του, ο ασθενής εμφάνισε πυρετική κίνηση με θερμοκρασία ως 38,8οC, επεισόδια εμέτων και διάρροιες, ενώ παρατηρήθηκε για πρώτη φορά αμφοτερόπλευρη διόγκωση αμυγδαλών με πυώδες επίχρισμα. Τα συμπτώματα διήρκησαν τέσσερα 24ωρα, με τα μεσοδιαστήματα των πυρετικών κυμάτων να αραιώνουν σταδιακά και τελικά να απυρετεί την 5η ημέρα νοσηλείας. Στον ασθενή παρατηρήθηκε πλήρης αποκατάσταση της θρομβοπενίας εντός 48 ωρών μετά το πέρας της IVIg, με άνοδο των αιμοπεταλίων στις 142.000/μl. Ο Πίνακας 1 περιγράφει τα εργαστηριακά ευρήματα ενδιαφέροντος του ασθενή μας κατά τη διάρκεια της νοσηλείας του. Τρεις μήνες μετά,
216
παραμένει ασυμπτωματικός και σε άριστη κλινική κατάσταση. Συμπτωματική θρομβοπενία ως η αρχική εκδήλωση λοιμώδους μονοπυρήνωσης Πίνακας 1: Εργαστηριακός έλεγχος ασθενούς κατά τη διάρκεια της νοσηλείας του. 1η ημέρα ΕΠΑ 1ης ημέρας 2η ημέρα ΕΠΑ 2ης ημέρας 3η ημέρα ΕΠΑ 3ης ημέρα 5η ημέρα ΕΠΑ 5ης ημέρα 8η ημέρα Λευκά (K/μl) 16,98 15,9 8.4 9,31 8,53 ΠΜΠ(%) 9,3 19 17,3 16 28,6 31 39,8 45 22,1 Λ (%) 78,3 68 72,1 62 59,8 46 47,7 41 67,2 Μ(%) 7,8 5 8,6 44 9,6 8 10,5 7 9,3 Διεγερμένα Λεμφοκύτταρα (%)* 11 18 15 7 Hb (g/dl) 12 11 10,8 11,1 12,2 Hct (%) 34,3 32,1 31,5 31,4 35,2 Αιμοπετάλια (Κ/μl) 5 10 41 142 350
ΔΕΚ (%) 2,3 1,86
LDH (U/L) 474 455 591
GLU (mg/dl) 120 282 100 95 Ure (mg/dl) 19 11 13 25
Cr (mg/dl) 0,4 0,6 0,4 0,4 K (mEq/L) 4,4 3,7 3,7 4,5 Na (mmol/ L) 138 137 136 141
ALT (U/L) 75 43 36 53
AST (U/L) 64 43 55 66
CRP (mg/dl) 1,7 4,81 γ-GT (IU/L) 66 77 Τριγλυκερίδια (mg/dl) 129
Φερριτίνη oρού (μg/L) 209,6 Αλβουμίνη (g/dl) 3,7
Ινωδογόνο (mg/dl) 361 Δ-διμερή (mg/L) 797
PT (sec) 13,7 APTT (sec) 36,4 INR 1,17
εκδηλώσεις είναι σπάνια και έχει αναφερθεί μόνο σποραδικά, ενώ η θρομβοπενία παρατηρείται συνήθως κατά τη διάρκεια της νόσου και όχι ως πρώτη εκδήλωση, όπως έγινε στον ασθενή μας (12). Οι Sumaya και συν. αναφέρουν ότι μόνο 4 από 113 ασθενείς (3,5%) με λοιμώδη μονοπυρήνωση από EBV εμφάνισαν συμπτωματική θρομβοπενία, δηλαδή με αιμορραγικές εκδηλώσεις (13). Σε μία ανασκόπηση, οι Pipp και συν. περιέγραψαν λιγότερες από 40 περιπτώσεις σοβαρής θρομβοπενίας με αριθμό αιμοπεταλίων <20.000/μL ως επιπλοκή της λοίμωξης από EBV, από
217 Συμπτωματική θρομβοπενία ως η αρχική εκδήλωση λοιμώδους μονοπυρήνωσης
ΕΠΑ 5ης ημέρα 8η ημέρα
ΕΠΑ: Επίχρισμα Περιφερικού Αίματος, ΠΜΠ: πολυμορφοπύρηνα ουδετερόφιλα, Λ: Λεμφοκύτταρα, Μ: Μονοκύτταρα, ΔΕΚ: Δικτυοερυθροκύτταρα, PT: χρόνος προθρομβίνης, aPTT: ενεργοποιημένος χρόνος μερικής θρομβοπλαστίνης, *: Μελέτη ΕΠΑ στο μικροσκόπιο. 1η ημέρα ΕΠΑ 1ης ημέρας 2η ημέρα ΕΠΑ 2ης ημέρας 3η ημέρα ΕΠΑ 3ης ημέρα 5η ημέρα
Συζήτηση H παρουσία θρομβοπενίας στη λοιμώδη μονοπυρήνωση περιγράφηκε για πρώτη φορά από τους Downey και McKinlay το 1923 (7,8). Το 1929 ο Minot επεσήμανε την πιθανή ομοιότητα της λοιμώδους μονοπυρήνωσης με την οξεία λευχαιμία και το 1936 παρουσίασε τρεις ακόμη αναφορές περιστατικών αιμορραγικής πορφύρας με λεμφοκυττάρωση (9,10). H λοιμώδης μονοπυρήνωση ξεκινά τις περισσότερες φορές με κόπωση, που ακολουθείται από πυρετό, φαρυγγαλγία, διογκωμένους τραχηλικούς λεμφαδένες και ηπατοσπληνομεγαλία. Η περίοδος επώασης διαρκεί 4-6 εβδομάδες ή λιγότερο σε νεότερα παιδιά. Μερικοί ασθενείς εμφανίζουν μία απότομη έναρξη που μοιάζει με γριπώδη συνδρομή, με πυρετό,
κατά τη διάρκεια των πρώτων 4
(11).
με αιμοπετάλια
ρίγος, μυαλγίες και κεφαλαλγία. Ήπια έως μέτρια θρομβοπενία εμφανίζεται μέχρι και στο 50% των ασθενών με λοιμώδη μονοπυρήνωση
εβδομάδων της νόσου
Η σοβαρή θρομβοπενία
<10-20.000/μl με αιμορραγικές
τις οποίες οι τέσσερις χρειάσθηκαν σπληνεκτομή και οι δύο κατέληξαν από αιμορραγία (14). Η ITP είναι η συχνότερη αιτία θρομβοπενίας στην παιδική ηλικία και στην γενική αίματος πλην της θρομβοπενίας δεν υπάρχουν άλλες διαταραχές, όπως αναστροφή λευκοκυτταρικού τύπου, μακροκυττάρωση ή συνοδές κυτταροπενίες (αναιμία, λευκοπενία). Επίσης τυπικά δεν υπάρχει σπληνομεγαλία, παρόλο που η καταστροφή των αιμοπεταλίων γίνεται κυρίως στον σπλήνα (5). Ο Παιδίατρος που αντιμετωπίζει ένα παιδί με εμπύρετο νόσημα, λεμφαδενοπάθεια, ηπατοσπληνομεγαλία και αιμορραγικές εκδηλώσεις οφείλει πρώτα να αποκλείσει την οξεία λευχαιμία και για αυτό είναι ζωτικής σημασίας η μελέτη ενός καλά κεχρωσμένου επιχρίσματος περιφερικού αίματος και η διενέργεια μυελογράμματος, δεδομένου ότι μπορεί και να απουσιάζουν οι βλάστες από το περιφερικό αίμα, ώστε να αποκλειστεί η συγκεκριμένη αιματολογική νεοπλασία (10). Η πρωτοπαθής ΙTP είναι διάγνωση εξ’ αποκλεισμού (15). Η διάγνωση τίθεται με βάση το ιστορικό αιφνίδιας εμφάνισης εκχυμώσεων, πετεχειών, επίσταξης ή άλλης αιμορραγίας με συνοδό θρομβοπενία. Η αντικειμενική εξέταση είναι φυσιολογική εκτός από τις αιμορραγικές εκδηλώσεις, ενώ η γενική αίματος είναι τυπικά φυσιολογική εκτός από τη μεμονωμένη θρομβοπενία. Συστηματικές εκδηλώσεις, όπως πυρετός ή απώλεια βάρους, καθώς και η ανεύρεση ηπατομεγαλίας, σπληνομεγαλίας ή λεμφαδενοπάθειας υποδεικνύουν άλλη υποκείμενη διαταραχή, όπως λοιμώδη μονοπυρήνωση, λεμφοϋπερπλαστικά νοσήματα, σύνδρομο επίκτητης ανοσολογικής ανεπάρκειας, συστηματικό ερυθηματώδη λύκο, χρόνια ηπατική νόσο, ή λυσοσωμιακά αθροιστικά νοσήματα, όπως η νόσος Gaucher (5). Η θρομβοπενία σε ασθενείς με λοιμώδη μονοπυρήνωση από EBV μπορεί να οφείλεται σε: (α) Παραγωγή αυτοαντισωμάτων κατά των γλυκοπρωτεϊνών των αιμοπεταλίων, δηλαδή σε διασταυρούμενη αντίδραση παραγόμενων αυτοαντισωμάτων έναντι πρωτεϊνών του ιού προς γλυκοπρωτεΐνες της κυτταρικής μεμβράνης των αιμοπεταλίων, (β) Άμεση αναστολή της παραγωγής αιμοπεταλίων λόγω της λοίμωξης των μεγακαρυοκυττάρων του μυελού των οστών από τον ιό (16) και (γ) Σπληνικό εγκλωβισμό των αιμοπεταλίων λόγω της προκαλούμενης σπληνομεγαλίας. Ο πρώτος μηχανισμός φαίνεται να είναι ο κυριότερος, καθώς όπως και σε ασθενείς με πρωτοπαθή ITP, έχουν ανευρεθεί αυτοαντισώματα έναντι των γλυκοπρωτεϊνών των αιμοπεταλίων IIb/IIIa και Ib/IX σε ασθενείς με θρομβοπενία που σχετίζεται με λοίμωξη από EBV (17). Ωστόσο, η εργαστηριακή ανίχνευση των αντιαιμοπεταλιακών αντισωμάτων δεν έχει διαγνωστική και/ή προγνωστική αξία, ενώ τέτοια αντισώματα στερούνται ειδικότητας, καθώς ανευρίσκονται και σε θρομβοπενικές διαταραχές μη ανοσολογικής αιτιολογίας (18). Σε ασθενείς με EBV λοίμωξη και παρατεινόμενο εμπύρετο θα πρέπει να αποκλειστεί επίσης το αιμοφαγοκυτταρικό σύνδρομο, ένα συστηματικό υπερφλεγμονώδες σύνδρομο που χαρακτηρίζεται από υψηλό και παρατεινόμενο πυρετό, κυτταροπενίες και ηπατοσπληνομεγαλία, σε άτομα με γενετική προδιάθεση και εξωγενείς λοιμώδεις εκλυτικούς παράγοντες, από τους οποίους ο EBV είναι ο συχνότερος. Χαρακτηριστικά εργαστηριακά ευρήματα του συνδρόμου πέραν των κυτταροπενιών είναι η υπερτριγλυκεριδαιμία, η υποϊνωδογοναιμία, η υπερφερριτιναιμία και οι υψηλές τιμές του διαλυτού CD25, σε συνδυασμό με αιμοφαγοκυττάρωση στο μυελό των οστών, το σπλήνα, το ήπαρ και τους λεμφαδένες (19). Στον ασθενή που περιγράφουμε παραπάνω τέθηκε η υπόνοια του αιμοφαγοκυτταρικού συνδρόμου, καθώς μετά τη χορήγηση γ σφαιρίνης εμφάνισε πυρετική κίνηση η οποία διήρκησε τέσσερα 24ωρα. Όμως η πολύ καλή κλινική του κατάσταση, παρά την παρουσία πυρετού, η απουσία συνοδών κυτταροπενιών πλην της θρομβοπενίας, σε συνδυασμό με φυσιολογικά τριγλυκερίδια, έλεγχο πήξης, φερριτίνη ορού και LDH απέκλεισαν τη διάγνωση του συνδρόμου. Η εμφάνιση πυρετού στον ασθενή μας ήταν όψιμη εκδήλωση της υποκείμενης EBV λοίμωξης, παρόλο που αρχικά αποδόθηκε στη χορήγηση της IVIg, της οποίας ο πυρετός
θρομβοπενία, δηλαδή πρωτοπαθή ITP ή δευτεροπαθή άνοση θρομβοπενία θα χορηγηθεί θεραπεία με κορτικοστεροειδή ή IVIg θα πρέπει να λαμβάνονται υπόψιν τα αιμορραγικά συμπτώματα, ο αριθμός των αιμοπεταλίων, το ιστορικό πρόσφατου τραυματισμού,
218
της
της
μετά το
αυτής
Στην απόφαση για το εάν σε ένα παιδί
αιτιολογίας
η ύπαρξη κεφαλαλγίας, η λήψη φαρμάκων, καθώς και θέματα που αφορούν τον τρόπο ζωής και την ασφαλιστική Συμπτωματική θρομβοπενία ως η αρχική εκδήλωση λοιμώδους μονοπυρήνωσης
είναι συχνή παρενέργεια, που εμφανίζεται κατά τη διάρκεια
χορήγησής
ή αμέσως
πέρας
(5).
με ανοσολογικής
κάλυψη του ασθενούς. O ασθενής μας λόγω αιμορραγικών εκδηλώσεων αντιμετωπίστηκε με χορήγηση μίας εφάπαξ χαμηλής δόσης IVIg (0,7g/kg) με άριστα αποτελέσματα, παρόλο που θα μπορούσε να λάβει και ενδοφλέβια ή από του στόματος κορτικοστεροειδή. Τα τελευταία δεν επιλέχθηκαν, επειδή δεν μπορούσε να διασφαλισθεί η συμμόρφωση του ασθενούς για τη λήψη τους μετά την έξοδο από το νοσοκομείο.
Συμπερασματικά, η θρομβοπενία στα πλαίσια λοίμωξης από EBV είναι σχετικά συχνή επιπλοκή, αλλά σπάνια είναι σοβαρή και/ή αποτελεί την πρώτη εκδήλωση λοιμώδους μονοπυρήνωσης, όπως στον ασθενή μας. Στο σημείο αυτό, πρέπει να τονιστεί η μεγάλη διαγνωστική αξία της εξέτασης επιχρίσματος περιφερικού αίματος, μίας γρήγορης και ανέξοδης εξέτασης, που μας κατεύθυνε στη σωστή διάγνωση και απέτρεψε την διενέργεια πιο επεμβατικών εξετάσεων, όπως το μυελόγραμμα.
Βιβλιογραφία
1. Dunmire SK, Hogquist KA, Balfour HH. Infectious Mononucleosis. Curr Top Microbiol Immunol. 2015;390(Pt1):211-240. doi: 10.1007/978-3-319-22822-8_9.
2. Tilden W, Valliani S. Severe thrombocytopenia and recurrent epistaxis associated with primary Epstein-Barr virus infection. BMJ Case Rep. 2015; 9:2015:bcr2014208018. doi: 10.1136/bcr-2014-208018.
3. Naughton P, Healy M, Enright F, Lucey B. Infectious Mononucleosis: diagnosis and clinical interpretation. Br J Biomed Sci. 2021;78(3):107-116. doi: 10.1080/09674845.2021.1903683.
4. Tilden W, Valliani S. Severe thrombocytopenia and recurrent epistaxis associated with primary Epstein-Barr virus infection. BMJ Case Rep. 2015; 2015:bcr2014208018. doi: 10.1136/ bcr-2014-208018.
5. Παπάζογλου Α , Μανταδάκης Ε. Άνοση θρομβοπενία : Επιδημιολογία, διάγνωση και αντιμετώπιση. Παιδιατρική 2021;84(3):224-237.
6. Kanegane H, Miyawaki T, Iwai K, Tsuji T, Taniguchi N. Acute thrombocytopenic purpura associated with primary Epstein-Barr virus infection. Acta Paediatr Jpn. 1994;36(4):423426. doi: 10.1111/j.1442-200x.1994.tb03215.
7. Downey H, McKinlay CA. Acute lymphadenosis compared with acute lymphatic leukemia. Arch Int Med. 1923;32:82.
8. Tidy HL, Morley EB. Glandular fever. BMJ 1921;1: 452.
9. Minot GR. Purpura hemorrhagica with lymphocytosis. Am J M Sc. 1936;192:445.
10. Radel EG, Schorr JB. Thrombocytopenic purpura with infectious mononucleosis. Report of 2 cases and a review of the literature. J Pediatr. 1963;63:46-60. doi: 10.1016/s00223476(63)80301-7.
11. Carter RL. Platelet levels in infectious mononucleosis. Blood. 1965;25:817-821.
12. Likic R, Kuzmanic D. Severe thrombocytopenia as a complication of acute Epstein-Barr virus infection. Wien Klin Wochenschr. 2004;116(1-2):47-50. doi: 10.1007/BF03040424. PMID: 15030124.
13. Sumaya CV, Ench Y. Epstein-Barr virus infectious mononucleosis in children. I. Clinical and general laboratory findings. Pediatrics. 1985;75(6):1003-1010.
14. Pipp ML, Means ND, Sixbey JW, Morris KL, Gue CL, Baddour LM. Acute Epstein-Barr virus infection complicated by severe thrombocytopenia. Clin Infect Dis. 1997;25(5):12371239. doi: 10.1086/516114.
15. Hsiao CC. Epstein-Barr virus associated with immune thrombocytopenic purpura in childhood: a retrospective study. J Paediatr Child Health. 2000;36(5):445-448. doi: 10.1046/ j.1440-1754.2000.00539
16. Smalisz-Skrzypczyk K, Romiszewski M, Matysiak M, Demkow U, Pawelec K. The Influence of Primary Cytomegalovirus or Epstein-Barr Virus Infection on the Course of Idiopathic Thrombocytopenic Purpura. Adv Exp Med Biol. 2016;878:83-88. doi: 10.1007/5584_2015_162.
17. Tanaka M, Kamijo T, Koike K, Ueno I, Nakazawa Y, Kurokawa Y, Sakashita K, Komiyama A, Fujisawa K. Specific autoantibodies to platelet glycoproteins in Epstein-Barr virus-associated immune thrombocytopenia. Int J Hematol. 2003;78(2):168-170. doi: 10.1007/ BF02983388.
18. Vrbensky JR, Moore JE, Arnold DM, Smith JW, Kelton JG, Nazy I. The sensitivity and specificity of platelet autoantibody testing in immune thrombocytopenia: a systematic review and meta-analysis of a diagnostic test. J Thromb Haemost. 2019;17(5):787-794. doi:
219
Συμπτωματική θρομβοπενία ως η αρχική εκδήλωση λοιμώδους μονοπυρήνωσης
Συμπτωματική θρομβοπενία ως η αρχική εκδήλωση λοιμώδους μονοπυρήνωσης
10.1111/jth.14419. 19. Μανταδάκης Ε, Παπαδάκης Β. Αιμοφαγοκυτταρικό Σύνδρομο: Διάγνωση και αντιμετώπιση. Παιδιατρική 2019;82(3):216-229.
220
221 Συμπτωματική θρομβοπενία ως η αρχική εκδήλωση λοιμώδους μονοπυρήνωσης
Spyridon Livadas (1875-1936) was an eminent physician at the Medical Service of the Hellenic Royal Navy. He trained in diving at the beginning of the 20th century in the Aquanaut School of the Russian Navy at Kronstadt. Pioneer in Diving Medicine he worked as physician and as researcher to fight “Diver’s Disease”. At the same time he was an excellent clinical doctor. In 1906, he presented an unknown at that time disease, which today is known as “Klinefelter’s syndrome”.
Στην ιστορία της ιατρικής υπάρχουν πολλές περιπτώσεις, όπου ονομασίες νόσων, συνδρόμων, διαγνωστικών τεχνικών ή θεραπευτικών μεθόδων αναφέρονται στη διεθνή ιατρική βιβλιογραφία τιμητικά με το όνομα ή τα ονόματα των ερευνητών ως οι πρώτοι που τα περιέγραψαν, αν και από αυτούς, αποδεδειγμένα, έχουν προηγηθεί χρονικά άλλοι επιστήμονες. Χωρίς να αμφισβητούμε την ήδη καθιερωμένη και αποδεκτή ιατρική ορολογία, στο παρόν άρθρο παρουσιάζουμε σήμερα ένα γνωστό ενδοκρινολογικό σύνδρομο, όπως αυτό παρουσιάστηκε και δημοσιεύτηκε πολύ νωρίτερα από Έλληνα γιατρό. Στο Πανελλήνιο Ιατρικό Συνέδριο του 1906, ο γιατρός του Βασιλικού Ναυτικού Σπυρίδων Λιβαδάς (1875-1936) παρουσιάζει ενδιαφέρουσα περίπτωση νέου άντρα, που έπασχε από “άγνωστη έως τότε πάθηση” με τίτλο “Περίπτωσις ασπερμίας μετ’ ατροφίας των όρχεων παρ’ εφήβω”.1 Στη συνέχεια, λόγω

222 Σύνδρομο
Λιβαδά; Αριστείδης Γ. Διαμαντής*, Λάζαρος Ε. Βλαδίμηρος**
Klinefelter ή σύνδρομο
ΑΡΘΡΟ ΙΣΤΟΡΙΚΟΥ ΕΝΔΙΑΦΕΡΟΝΤΟΣ
και του ενδιαφέροντος
περιοδικό της εποχής “Ιατρική Πρόοδο” ως κάτωθι:
ηλικίας 22 ετών, καλής κοινωνικής τάξεως, εξ υγιών γονέων καταγομένου, ουδέν εκ του κληρονομικού φέροντος και αδελφούς και αδελφάς εν πλήρει υγεία και ικανότητι έχοντος. Ο νέος ούτος είνε αμύσταξ έτι και άθριξ εν τω σώματι, ευτραφής έχει φωνήν λεπτήν προς την γυναικείαν κλίνουσαν, και εκ πρώτης όψεως παρουσιάζει ολίγον τι το θηλυπρεπές. Αλλ’ όμως η ακριβής των γεννητικών αυτού οργάνων εξέτασις ουδέν το παρά φύσιν δεικνύει, πλην της ατριχότητος και της σχετικώς, μικρότητος του πέους. Προς τούτοις όμως αμφότεροι οι όρχεις αυτού εισί λίαν ατροφικοί και καθίστανται υπό το όσχεον αισθητοί, έχοντες το μέγεθος * Ιατρός-Κυτταρολόγος, Διδάκτωρ Ιατρικής Σχολής ΕΚΠΑ, Ιστορικός της Ιατρικής, Αρχιπλοίαρχος (ΥΙ) ΠΝ ε.α. ** Μαιευτήρας-Γυναικολόγος, Διδάκτωρ Ιατρικής Σχολής ΕΚΠΑ, Ιστορικός της Ιατρικής. 1 Λιβαδάς Σ.: “Περίπτωσις ασπερμίας μετ’ ατροφίας των όρχεων παρ’ εφήβω”, Πρακτικά Ε΄ Πανελληνίου Ιατρικού Συνεδρίου, σελ. 515, Τυπογραφείον Μ. Ι. Σαλίβερου, εν Αθήναις 1906. Στο ίδιο Συνέδριο ο Λιβαδάς συμμετείχε επίσης με άλλες δύο ανακοινώσεις: “Περίπτωσις μεγαλοσπληνίας και η επ’ αυτής επίδρασις της βερβερίνης” και “Περί επιδράσεως του σωσικρέατος Α επί της φυματιώσεως των πνευμόνων” (Πρακτικά του Ε΄…ό.π., σελ. 587-588 και 589-590, αντίστοιχα).
της σπανιότητας
της περίπτωσης, δημοσιεύεται στο έγκριτο ελληνικό ιατρικό
“Πρόκειται περί νέου,
Harry F. Klinefelter, Jr., (1912-1990)
ερεβίνθων. Ο εν λόγω νέος την ασπερμίαν του ταύτην εν ηλικία 17 ετών ησθάνθη, αλλ’ ήλπιζεν ότι διά του χρόνου θα παρήρχετο εις μάτην όμως μέχρι τούδε ανέμενεν. Αιδούς ένεκεν εις ουδένα την κατάστασίν του ταύτην εγνωστοποίησε μέχρι του παρλθόντος έτους, ότε τυχαίως εις εμέ εξεμυστηρεύθη το πράγμα. Ευθύς αμέσως ενόμισα ότι προ ερμαφροδίτου ευρίσκομαι και υπέβαλον αυτόν εις λεπτομερή εξέτασιν, ήτις όμως κατά τούτο αρνητική υπήρξε, και μόνον έδειξε το τελείως άτριχον των γεννητικών οργάνων, σμικρότητα του πέους και ατροφίαν των όρχεων, ως και ανωτέρω είπον υμίν. Συνουσιάζεται, ως μοι είπεν, ευκόλως, αλλ’ αντιλαμβάνεται κάλλιστα την ατέλειάν του εν τω έργω τούτω. Το περιστατικόν τούτον τοσούτον
“Παθήσεις δυτών διά σκαφάνδρου”
την προσοχήν μου είλκυσεν, ώστε εις πάντα τα σχετικά συγγράμματα ανέτρεξα, ίνα όμοια εύρω, αλλ’ ουδαμού το ζητούμενον επέτυχον ακριβώς. Εν τη ιστορία της ιατρικής αναφέρονται δύο μόνον περιπτώσεις,ουχίόμωςπάντηόμοιαιτηπροκειμένη, διότι εν ταις δυσίν εκείναις πρόκειται περί ατόμων, εχόντων τελείαν των γεννητικών οργάνων ατροφίαν και σημεία τινά ερμαφροδιτισμού φερόντων. Ο περί ου ο λόγος νέος την συνδρομήν μου διά την πάθησίν του ταύτην ητήσατο, εγώ δ’ αυτώ τους ηλεκτρισμούς, τας ενέσεις υδροχλωρικής σπερμίνης και εν εγκρατεία πάντοτε την συνουσίαν συνεβούλευσα. Μέχρι τούδε πεντήκοντα ηλεκτρισμούς επί του νέου εξετέλεσα, τον ένα πόλον φέρων επί της οσφυϊκής χώρας του νωτιαίου μυελού και τον άλλον επί του οσχέου. Ήδη δύναμαι να ομολογήσω ότι οι όρχεις αυτού εισίν ευτραφέστεροι και ελπίζω ότι διά του χρόνου η τοιαύτη θεραπεία θέλει καταλήξει εις ευχάριστόν τι αποτέλεσμα”.2

Θεωρούμε ότι η παράθεση ορισμένων πληροφοριών για το επιστημονικό έργο του Λιβαδά είναι απαραίτητη, προκειμένου ο σύγχρονος αναγνώστης να αντιληφθεί το εύρος των ιατρικών του γνώσεων. Ο Κεφαλλονίτης γιατρός ως γιατρός του Ναυτικού ήταν γνωστός στα ιατρικά δρώμενα της εποχής του από προηγούμενη συμμετοχή του στο Β΄ Πανελλήνιο Ιατρικό Συνέδριο του 1903 με μία ενδιαφέρουσα ανακοίνωση επάνω στη δυσεντερία. Η ανακοίνωση αυτή έχει ιδιαίτερη σημασία όχι μόνο γιατί αποδεικνύει την καλή γνώση της διεθνούς βιβλιογραφίας, που κατείχε ο νεαρός γιατρός του Ναυτικού, αλλά κυρίως γιατί παρέχει και μία άλλη ενδιαφέρουσα πληροφορία. Ο γιατρός Λιβαδάς πραγματοποίησε επιστημονικό ταξίδι στην Ευρώπη πριν το 1903 και εκπαιδεύτηκε στο Ναυτικό Νοσοκομείο Saint-Mandrier, στην Τουλόν της Γαλλίας (L’Hôpital maritime de Saint-Mandrier). Στην ανακοίνωσή του, μεταξύ των άλλων, αναφέρει τα εξής: “…Κατά το εσχάτως δε ανά την Ευρώπην ταξείδιόν μου, έλαβον την ευκαιρίαν να παρακολουθήσω την ορροθεραπείαν ταύτην της δυσεντερίας εφαρμοζομένην και εις το μέγα Ναυτικόν νοσοκομείον της Γαλλίας εν Saint-Madrier, εν τη ιδιαιτέρα επί τούτω κλινική του διευθύνοντος αρχιάτρου Galliot…”.3 Είναι ενδιαφέρον, επίσης, να σημειωθεί ότι ο γιατρός Λιβαδάς, με πρωτοβουλία και προτροπή της βασίλισσας Όλγας (1851-1926), μετεκπαιδεύτηκε στη Σχολή Δυτών του Αυτοκρατορικού Ναυτικού της Ρωσίας, στη Ναυτική Βάση της Κροστάνδης (Kronstadt Naval Diving School), ανάμεσα στα 1899 και 1901. Το 1913, ο Λιβαδάς δημοσίευσε την πρώτη
2 Λιβαδάς Σ.: “Περίπτωσις ασπερμίας
της εποχής η αναγραφή του ονόματός του παρουσιάζεται και με τις δύο εκδοχές, “Λιβαδάς” και “Λειβαδάς”.
223 FROM THE HISTORY OF MEDICINE
μετ’ ατροφίας των όρχεων παρ’ εφήβω”, Ιατρική Πρόοδος,
Διατηρήθηκε η πρωτότυπη γραφή του κειμένου χωρίς την παραμικρή ορθογραφική ή συντακτική μεσολάβηση, προκειμένου να μην αλλοιωθεί ο τρόπος και η αυθεντικότητα της
του.
προς το υπόλοιπο κείμενο. 3 Λιβαδάς Σ. “Η ορροθεραπεία κατά της δυσεντερίας”, Πρακτικά B΄ Πανελληνίου Ιατρικού
ανακοίνωση ως “Σ. Λιβαδάς ιατρός Β. Ναυτικού”, ενώ στον πίνακα των συμμετεχόντων αναφέρεται
Ναυτικός ιατρός Αθήναι” (Πρακτικά του Β΄ Πανελληνίου…ό.π.,
1906; 11: 165.
γραφής
Η μοναδική παρέμβασή μας ήταν η μεταφορά του στο μονοτονικό σύστημα γραφής για λόγους ομοιομορφίας
Συνεδρίου, σελ. 789-790, Τυπογραφείον Μ. Ι. Σαλίβερου, εν Αθήναις 1903. Η λέξη “οροθεραπεία” την εποχή εκείνη αναγραφόταν με δύο “ρ”. Αξίζειεπίσηςνασημειωθεί,ότιστονΤόμοΠρακτικώντουΣυνεδρίουτοόνοματουγιατρούγράφηκεστηδημοσιευμένη
ως: “Λειβαδάς Σπυρίδων
σελ. 20). Γενικά στη βιβλιογραφία
ολοκληρωμένη επιστημονική μελέτη “Παθήσεις δυτών διά σκαφάνδρου”, που μέχρι και σήμερα αποτελεί μια από τις πρώτες τεκμηριωμένες προσεγγίσεις πάνω στα αίτια, την παθοφυσιολογία, συμπτωματολογία και θεραπευτική αντιμετώπιση της νόσου των δυτών. Η 88σέλιδη πραγματεία του Λιβαδά κάλυψε
στην εποχή του ένα κενό της ελληνικής βιβλιογραφίας και προσέφερε στον ιατρικό κόσμο της χώρας μας ένα ευσύνοπτο και εύχρηστο εγχειρίδιο για τη νόσο των δυτών. Ο Λιβαδάς θεωρείται ο πρώτος αξιωματικός δύτης του Πολεμικού Ναυτικού της Ελλάδος και ο πρώτος Έλληνας γιατρός, που ασχολήθηκε συστηματικά και σχεδόν αποκλειστικά με την Καταδυτική Ιατρική.4 Παρόλο, που η κλινική περιγραφή του Λιβαδά καταγράφηκε πριν από 116 χρόνια, εντούτοις θα μπορούσε και σήμερα να “χωρέσει” σε κάθε σύγχρονο βιβλίο Ενδοκρινολογίας. Σύμφωνα με τον δεύτερο συγγραφέα του παρόντος άρθρου, η ανακοίνωση του Λιβαδά αποτελεί μία πολύ πρώιμη περιγραφή ενός αγνώστου στην Ιατρική, εκείνη την εποχή, κλινικού συνδρόμου.5 Περιγράφει την κλασική κλινική τριάδα, ατροφία όρχεων, ασπερμία, γυναικομαστία, η οποία πιθανολογείται από τη φράση του κειμένου του Λιβαδά “παρουσιάζει ολίγον τι το θηλυπρεπές” και επιπροσθέτως τη διαταραχή στην τριχοφυΐα του σώματος και των γεννητικών οργάνων, που συχνά απαντάται σε τέτοιες περιπτώσεις του “συνδρόμου Κλαϊνεφέλτερ” (Kline-felter’s Syndrome), όπως επικράτησε να αναφέρεται στη διεθνή ιατρική βιβλιογραφία, μετά την κλασική δημοσίευση του Αμερικανού ενδοκρινολόγου και ρευματολόγου Χάρι Κλαϊνεφέλτερ (Harry Fitch Klinefelter, Jr., 1912-1990) και των συνεργατών του, το 1942, από το Γενικό Νοσοκομείο της Μασαχουσέτης (Massachusetts General Hospital) της Βοστόνης των ΗΠΑ. Σύμφωνα με τους συγγραφείς, το συγκεκριμένο σύνδρομο ξεκινά κατά το 11ο έτος της εφηβείας και χαρακτηρίζεται από αμφοτερόπλευρη γυναικομαστία και ένα πολύ συγκεκριμένο τύπο υπογοναδισμού με μικρούς όρχεις, ασπερματογένεση, ενδείξεις φυσιολογικής έως μέτριας μειωμένης λειτουργίας των κυττάρων Leydig, αυξημένη απέκκριση της ωοθυλακιοτρόπου ορμόνης (FSH) και συνήθως μειωμένη απέκκριση των 17-κετοστεροειδών (17-KS). Η περιγραφή αφορούσε σε 9 περιπτώσεις ασθενών, εκ των οποίων οι 7 ήταν ασθενείς του Γενικού Νοσοκομείου της Μασαχουσέτης και οι 2 ιδιώτες, την τελευταία τετραετία. Οι ίδιοι συγγραφείς επισήμαναν ότι, παρόλο που τα περιστατικά αυτά με την ιδιόμορφη κλινική συμπτωματολογία δεν ήταν ασυνήθιστα και υπήρχαν ελάχιστες αναφορές στη βιβλιογραφία, εντούτοις κανένας ερευνητής δεν τα είχε ομαδοποιήσει μέχρι τότε ως συγκεκριμένη κλινική οντότητα.6 Προφανώς, ο Klinefelter και οι συνεργάτες του δεν είχαν υπόψη τους την πρώτη, ίσως, περιγραφή περίπτωσης με τη συγκεκριμένη κλινική εικόνα, την οποία περιέγραψαν και δημοσίευσαν 36 χρόνια αργότερα από την ανακοίνωση και δημοσίευση του Έλληνα γιατρού Λιβαδά, ο οποίος δεν είχε καμιά γνώση του γενετικού υπόβαθρου του συνδρόμου ή τη δυνατότητα εργαστηριακού μοριακού ελέγχου, δεδομένου ότι εκείνη την εποχή ο κλάδος της Γενετικής βρισκόταν ακόμη σε εμβρυικό στάδιο. Μετά την καθιέρωση της Γυναικολογικής Ενδοκρινολογίας και της Γενετικής μερικές δεκαετίες αργότερα, το σύνδρομο πήρε το όνομά του από τον πρώτο συγγραφέα της δημοσίευσης του 1942.7 Το 1986, ο Klinefelter σε άρθρο του επισήμανε ότι όταν περιγράφηκε πριν από περισσότερα 40 χρόνια το σύνδρομο, που χαρακτηριζόταν από μικρούς όρχεις, στειρότητα, αυξημένη έκκριση της ορμόνης διέγερσης των ωοθυλακίων και συνήθως γυναικομαστία, θεωρήθηκε ότι ήταν μια ενδοκρινολογική διαταραχή.
Ελλάδα”, Ιατρική Επιθεώρηση Ενόπλων Δυνάμεων, 2007; 41: 121-128.
5 Βλαδίμηρος Λ.: “Δύο πρώιμες δημοσιεύσεις ενδοκρινολογικών συνδρόμων από Έλληνες γιατρούς”, Θέματα Μαιευτικής-Γυναικολογίας, 1999; 13: 84-88.
6 Klinefelter H.F., Reinfenstein E.C., Albright F.: “Syndrome characterized by gynecomastia, asper-matogenesis without a- leydigism, and increased excretion of follicle stimulating hormone”, Journal of Clinical Endocrinology & Metabolism, 1942; 2(11): 615-627.
7 Diamantis A., Magiorkinis E., Vladimiros L., Androutsos G.: “An early description of Klinefelter syndrome in the beginning of the 20th century by Spyridon Livadas, an officer of the Medical Corps of the Hellenic Navy”, Journal of Endocrinological Investigation, 2008; 31(10): 941.
224
Μια δεύτερη ορμόνη των όρχεων είχε θεωρηθεί ως πιθανή, η οποία όμως δεν απομονώθηκε ποτέ. Κατά τη διάρκεια των ετών που ακολούθησαν, το σύνδρομο βρέθηκε ότι είναι χρωμοσωμιακή διαταραχή, η οποία εμφανίζεται στο 80% των
μία φορά στις 500
γεννήσεις ανδρών, διαγιγνώσκεται καλύτερα με επίχρισμα που λαμβάνεται από το στόμα. Όσον αφορά στη θεραπευτική αντιμετώπιση, η ανεπάρκεια των ανδρογόνων αντιμετωπίζεται με τεστοστερόνη, 4 Βλαδίμηρος Λ., Διαμαντής Α.: “Σπυρίδων Λιβαδάς
Εβδομήντα
από το
του πρωτοπόρου της Καταδυτικής Ιατρικής στην
ατόμων που έχουν ένα επιπλέον χρωμόσωμα Χ, δηλαδή ΧΧΥ αντί για ΧΥ. Η χρωμοσωμιακή αυτή ανωμαλία, που παρουσιάζεται
έως 1.000
(1875-1936).
χρόνια
θάνατο
ενώ η γυναικομαστία χειρουργικά λόγω του πιθανού κινδύνου εμφάνισης κακοήθειας ή για αισθητικούς λόγους.8 Είναι ενδιαφέρον να αναλογιστούμε με ποια πενιχρά μέσα προσπάθησε ο Λιβαδάς, εκείνη την εποχή, να βελτιώσει τα κλινικά συμπτώματα του νεαρού ασθενή του, εστιάζοντας στη διέγερση των νεύρων του νωτιαίου μυελού και του οσχέου με τη βοήθεια των “ηλεκτρισμών” και τη χορήγηση των ενέσεων “υδροχλωρικής σπερμίνης”. Προφανώς, γνώριζε ότι τα περισσότερα συστατικά του υγρού του προστάτη χρησιμεύουν για τη συντήρηση των σπερματοζωαρίων όταν τα τελευταία βρεθούν έξω από το σώμα. Για εκείνο, όμως, που δεν είμαστε σίγουροι είναι ότι οι γιατροί των αρχών του 20ού αιώνα γνώριζαν με ακρίβεια ότι τα συστατικά του προστατικού υγρού περιέχουν κιτρικό οξύ, όξινη φωσφατάση, κάλιο, ασβέστιο, ψευδάργυρο και σπερμίνη, η οποία παίζει ζωτικό ρόλο στον κυτταρικό μεταβολισμό και επηρεάζει την ανδρική γονιμότητα. Η χορήγηση, βεβαίως, των ενέσεων μας οδηγεί στο συμπέρασμα ότι, έστω και ως εμπειρική γνώση, η σπερμίνη συνέβαλε στην παραγωγή και/ή τη βελτίωση του σπέρματος. Στην παρούσα δημοσίευση στόχος μας δεν ήταν να διαφωνήσουμε για την καθιερωμένη ονομασία του συνδρόμου, αλλά να υπενθυμίσουμε στους σύγχρονους γιατρούς την κλινική παρατήρηση και κλινική εμπειρία καθώς και την ευρεία βιβλιογραφική ενημέρωση, που χαρακτήριζαν τους Έλληνες γιατρούς στις αρχές του 20ού αιώνα. Το σύνδρομο παραμένει και σήμερα μια από τις συχνότερες αιτίες πρωτοπαθούς ανδρικής υπογονιμότητας και ένα από τα πιο υποδιαγνωσμένα από τα κοινά σύνδρομα μη φυσιολογικής σεξουαλικής διαφοροποίησης.
225
8 Klinefelter H.F.: “Klinefelter’s syndrome: historical background and development”, Southern Medi-cal Journal, 1986; 79(9):1089-1093.
εγώ, ότι μόνο εμένα εμπιστεύονταν και ποτέ δεν θα πήγαιναν σε άλλο γιατρό!!). Αιτία του ερχομού της το ότι δυσκολευόταν τελευταία να ανέβει την ανηφόρα που οδηγούσε στο σπίτι της. Στην κλινική εξέταση διαπίστωσα μεγάλη βραδυκαρδία με εικοσιπέντε σφίξεις ανά λεπτό κάτι που για πρώτη φορά έβλεπα. Τις ξαναμέτρησα και πάλι εικοσιπέντε. Το ηλεκτροκαρδιογράφημα έδειχνε τον ίδιο αριθμό. Στο υπερηχοκαρδιογράφημα έβλεπα τη μεγαλύτερη καρδιά που είχα δει ποτέ. Τότε δεν υπήρχαν μαγνητικές και αξονικές, την έστειλα για ακτινογραφία τήλε-καρδίας όπως τη λέγαμε. Την έστειλα και μόλις βγήκαν από την πόρτα με έλουσε κρύος ιδρώτας κατηγορώντας τον εαυτό μου που έστειλα άνθρωπο να πάει σε άλλο ιατρείο με τόση χαμηλή καρδιακή συχνότητα. Με ηρέμησε κάπως το ότι ερχόταν από πολύ μακριά, το ότι συνοδευόταν από τον αδελφό και έναν φίλο τους καθώς και το ότι ο ακτινολόγος βρισκόταν στον επόμενο δρόμο, στην πρώτη παράλληλο, απόσταση πέντε λεπτών με τα πόδια. Μόλις βγήκε η ακτινογραφία ο συνάδελφος με κάλεσε στο τηλέφωνο πολύ ανήσυχος. Όταν μου την έφεραν είδα τη μεγαλύτερη καρδιά που δεν μπορούσα να φανταστώ ότι θα δω ποτέ. Ποιος καρδιοθωρακικός δείκτης, όλος ο θώρακας ήταν καρδιά. Τους παρέπεμψα αμέσως σε νοσοκομείο με την αρχική διάγνωση. Μετά από λίγο με πήρε γιατρός της καρδιολογικής κλινικής λέγοντας ότι κάτι τέτοιο δεν είχαν ξαναδεί και ότι δύσκολα μπορούν να δεχτούν την αρχική μου διάγνωση η οποία βέβαια βασιζόταν στο ότι την είχα δει πριν από χρόνια πρώτού φτάσει σε αυτήν την κατάσταση, Τους είπα ότι με τη θεραπεία τα πράγματα θα ξεκαθαρίσουν και θα φανεί η αρχική πάθηση.
226 E ίχα να τη δω επτά χρόνια. Όταν ρώτησα ποιος είναι ο γιατρός που την παρακολουθεί μου είπε ότι είμαι εγώ για να πάρει φυσικά την απάντηση ότι εάν οι συγγενείς καρδιοπάθειες παρακολουθούνταν κάθε επταετία δεν νομίζω ότι θα είχαμε καλά αποτελέσματα (έχω και δύο περιπτώσεις ρεκόρ,
δεκαπέντε και μου είπαν επίσης
τις παρακολουθούσα
με
στο τηλέφωνο για να
Νοσηλεύτηκε για ένα πολύ μεγάλο χρονικό διάστημα και τελικά βελτιώθηκε σημαντικά. Οι γονείς της με κάλεσαν στο τηλέφωνο για να με ευχαριστήσουν, μου έστειλαν μάλιστα και μερικά προϊόντα του τόπου τους. Δεν την ξαναείδα ποτέ, ποιος να ξέρει γιατί Στέλιος Αντωνιάδης ΣΥΝΑΔΕΛΦΙΚΑ ΣΥΝΑΔΕΛΦΙΚΑ
η μία ήρθε μετά από δεκατέσσερα χρόνια και η άλλη μετά από
ότι
Δεν ξέρω εάν τους έπεισα τότε αλλά αργότερα προς τιμή τους
κάλεσαν
μου πουν ότι είχα δίκαιο.
227 BETWEEN COLLEAGUES
την κοινωνική μας αποκατάσταση, τη δουλειά που θα κάνουμε το σωστό ταίρι που θα διαλέξουμε. Σιγά σιγά έρχονται τα ωραία χρόνια της μεγάλης, μέτριας ή και της έστω και μικρής επιτυχίας. Τα παιδιά μας που μεγαλώνουνε, το σπίτι που αγοράζουμε, πιθανώς το κάποιο εξοχικό, μερικά ταξίδια, κάποιες όμορφες βραδιές με αγαπημένους φίλους και τα χρόνια περνούν χωρίς να δίνουμε σημασία στον χρόνο που ακόμα είναι ή μοιάζει να είναι άφθονος. Κάποια στιγμή όμως αρχίζουμε να συνειδητοποιούμε ότι παύει να είναι άφθονος και όχι μόνο αυτό αλλά και ότι δεν μας αφήνουν πια να τρώμε ό,τι τρώγαμε, να πίνουμε όσο πίναμε, να κάνουμε πολλά από αυτά που κάναμε και απολαμβάναμε. Οι δυνάμεις μας δεν μας επιτρέπουν πολύ κοπιαστικές δουλειές όπως και κουραστικά ταξίδια. Είναι η αρχή μιας πολύ δύσκολης και στενόχωρης πορείας προς το τέλος. Είναι το πρελούδιο της εποχής των απολογισμών, τι κάναμε, τι κατορθώσαμε στα χρόνια που τόσο γρήγορα πέρασαν, τα σωστά και τα λάθη μας, τις επιτυχίες και τις αποτυχίες μας. Και κάπου εκεί δυσκολεύουν ακόμα περισσότερο τα πράγματα όταν οι υπαρξιακές ανησυχίες, οι φόβοι και οι αγονίες φτάνουν σε αφόρητο σημείο. Στη φάση αυτή μπαίνει για κάποιους η βοήθεια που μπορεί να προσφέρει η φιλοσοφία και το βιβλίο της αγαπητής μου συναδέλφου κυρίας Σίδη. Βιβλίο τροφή για σκέψη, τροφή για στοχασμό. Ένα μικρό βιβλίο με μεγάλο και σπουδαίο περιεχόμενο. Καταστάλαγμα εμπειριών ζωής, αποφάσεις ωριμότητας. Υποφώσκει το αίσθημα της προσκαιρότητας, η θλίψη της παρεπιδημίας, το πάρτι που τελειώνει η λύπη που προκαλούν οι φίλοι που χάθηκαν. Στα κείμενα και στις σκέψεις της συγγραφέως υπάρχει η θέληση εξωραϊσμού της αναγκαστικής μοναξιάς, της μοναχικότητας. Γίνεται προσπάθεια αντίδρασης με τη βοήθεια της φιλοσοφίας και περισσότερο από όλα της προστασίας και της αγάπης του εαυτού. Βοηθά η ενδοσκόπηση,

228 Η ΖΩΗ ΕΙΝΑΙ ΜΑΓΙΚΗ Δεκαεπτά βήματα για ν' ανακαλύψεις τη δική σου μαγεία Της ΒΑΣΩΣ ΣΙΔΗ Όταν είμαστε νέοι ασχολιόμαστε με τις σπουδές μας, τα πτυχία μας, τα μεταπτυχιακά, τα φλερτ τις διασκεδάσεις, τα πάρτι, τις εκδρομές μας. Στη συνέχεια το βάρος πέφτει στην επαγγελματική μας αποκατάσταση,
ζωής με τις μάχες που δώσαμε, τις νίκες και τις ήττες μας, τα θετικά και τα αρνητικά τα ναι και τα όχι μας. Και τέλος τα συμπεράσματα, οι αποφάσεις και η συμφιλίωση. Ένα πραγματικά πολύτιμο βιβλίο που διάβασα με πολύ προσοχή αλλά και ευχαρίστηση. Εκτός από τις ιδέες και τις απόψεις της γράφουσας υπάρχει αφθονία γνωμικών από αυτά που είπαν καταξιωμένοι φιλόσοφοι, ποιητές, διανοούμενοι. Υπάρχει ακόμα ο θαυμάσιος και απολαυστικός τρόπος γραφής της συναδέλφου κυρίας Σίδη με πολύ όμορφες λέξεις και φράσεις. Ένα βιβλίο που πρέπει να διαβάσουν όλοι αυτοί που βρίσκονται στην ηλικία των στοχασμών, των προβληματισμών και των αναζητήσεων. Στέλιος Αντωνιάδης ΠΑΡΟΥΣΙΑΣΗ ΒΙΒΛΙΟΥ BOOK PRESENTATION
ο αυτοσεβασμός, η αυτοεκτίμηση, η αυτοπεποίθηση στα χρόνια που γίνεται ένας λεπτομερής απολογισμός
229
A. Γενικές πληροφορίες
Το περιοδικό “Παιδιατρική” είναι η επιστημονική έκδοση και ιδιοκτησία της Ελληνικής Παιδιατρικής Εταιρείας, που διανέμεται στα μέλη της. Έχει ως βασικούς στόχους την αποτύπωση του παιδιατρικού επιστημονικού έργου και τη συνεχή ενημέρωση των Παιδιάτρων. Για το σκοπό αυτό δέχεται για δημοσίευση ποικιλία άρθρων και συγκεκριμένα:
συνεδρίων και επιστημονικών εκδηλώσεων
15. Αναφορές και κριτική νέων εκδόσεων, ελληνικών και ξένων, παιδιατρικού ενδιαφέροντος
Η Συντακτική Επιτροπή διατηρεί το δικαίωμα να δημοσιεύει άρθρα με ιδιαίτερο επιστημονικό ενδιαφέρον, καθώς και άρθρα με επίκαιρα θέματα χωρίς να τηρείται η σειρά υποβολής. Επίσης, μπορεί να αποφασίζει για τη δημοσίευση εργασιών που έχουν παρουσιαστεί στο ετήσιο Παιδιατρικό Συνέδριο, την ολική ή μερική δημοσίευση παρουσιάσεων ιδιαίτερου ενδιαφέροντος και την ολική ή μερική δημοσίευση επιστολών που αναφέρονται σε δημοσιευμένα επιστημονικά άρθρα του περιοδικού. Στις εργασίες με επίκαιρα θέματα πρέπει να αναγράφεται στην πρώτη σελίδα η πρόθεση των συγγραφέων για την αναγκαιότητα της ταχείας δημοσίευσης. Η Επιτροπή Σύνταξης διατηρεί το δικαίωμα της αποδοχής της ταχείας δημοσίευσης. Όλες οι εργασίες πρέπει να μην έχουν εν μέρει ή εξ ολοκλήρου δημοσιευθεί ή υποβληθεί για κρίση σε άλλο περιοδικό. Επιπλέον, στην εργασία θα πρέπει να αναφέρονται τυχόν επιδοτήσεις-χορηγίες ή άλλες πηγές υποστήριξης. Όλες οι κλινικές έρευνες πρέπει να έχουν γίνει μετά από πληροφορημένη συναίνεση των μετεχόντων ή των νομίμων εκπροσώπων τους, σύμφωνα με τις διακηρύξεις του Ελσίνκι και του Τόκιο. Επίσης, πρέπει να έχουν τηρηθεί οι
230 ΟΔΗΓΙΕΣ ΠΡΟΣ ΤΟΥΣ ΣΥΓΓΡΑΦΕΙΣ
1.
2.
3.
4.
5.
6.
7.
8.
Άρθρα σύνταξης (μετά από πρόσκληση της Συντακτικής Επιτροπής)
Ανασκοπήσεις
Βραβευμένες εργασίες
Ερευνητικές μελέτες
Κλινικά κουίζ
Επιλεγμένες συζητήσεις στρογγυλών τραπεζών
Επίκαιρα θέματα
Θέματα εκπαίδευσης και οργάνωσης υγείας 9. Ενδιαφέρουσες περιπτώσεις 10. Σύντομα νέα 11. Βραχείες δημοσιεύσεις 12. Επιστολές προς τη σύνταξη 13. Περιλήψεις της βιβλιογραφίας 14. Ανακοινώσεις προσεχών
μελέτες πρέπει να έχουν εγκριθεί από την επιτροπή Ηθικής και Δεοντολογίας του Νοσοκομείου. Οι απόψεις και τα συμπεράσματα των συγγραφέων που διατυπώνονται στις δημοσιευμένες εργασίες δεν αντικατοπτρίζουν απαραίτητα αυτές του περιοδικού. Η καταχώριση διαφημίσεων στο περιοδικό δεν υποδηλώνει οπωσδήποτε έγκριση των περιεχομένων τους από την Ελληνική Παιδιατρική Εταιρεία, τη Συντακτική Επιτροπή ή από τον εκδότη του περιοδικού. Όλες οι δημοσιευμένες εργασίες θεωρούνται ιδιοκτησία του περιοδικού “Παιδιατρική” και η ολική ή μερική αναδημοσίευσή τους επιτρέπεται μόνο μετά από έγγραφη συγκατάθεση του περιοδικού. Β. Σύνταξη των εργασιών Όλες οι εργασίες πρέπει να ακολουθούν “Κοινές Προδιαγραφές για Χειρόγραφα που υποβάλλονται σε Βιοϊατρικά Περιοδικά” (Uniform Requirements for Manuscripts Submitted to Biomedical Journals), οι οποίες τροποποιήθηκαν πρόσφατα και δημοσιεύονται στις
οδηγίες για τη φροντίδα πειραματόζωων του Εθνικού Ινστιτούτου Υγείας των ΗΠΑ (DHEW Publication, ΝΙΗ, 80-23). Οι κλινικές
διευθύνσεις: www.icmje.org και www.icmje.org/icmje.pdf
Το κείμενο πρέπει να έχει την ακόλουθη διάταξη: σελίδα τίτλου, βραχύς τίτλος, περίληψη στα ελληνικά και τα αγγλικά, κατάλογος συντομογραφιών, κείμενο, ευχαριστίες καθώς και αναφορά σε επιδοτήσεις-χορηγίες ή άλλες πηγές υποστήριξης, βιβλιογραφία, πίνακες, εικόνες, τίτλοι εικόνων.
Η έκταση προσδιορίζεται:
• Για τις ανασκοπήσεις σε 2000-3000 λέξεις.
• Για τις ερευνητικές εργασίες σε 1500-2500 λέξεις και τις ενδιαφέρουσες περιπτώσεις σε 1000-1500 λέξεις.
• Για τις βραχείες δημοσιεύσεις σε 1000-1500 λέξεις.
• Για τις επιστολές σε 250-500 λέξεις.
Σελίδα τίτλου Πρέπει να περιλαμβάνει:
• Τον τίτλο (<14 λέξεις) του άρθρου. Δεν επιτρέπονται συντμήσεις.
• Το όνομα και το επώνυμο κάθε συγγραφέα στην ονομαστική.
• Το επιστημονικό κέντρο (ίδρυμα, κλινική, εργαστήριο) από όπου προέρχεται η εργασία. Σε περίπτωση έλλειψης συνεργασίας με συγκεκριμένα κέντρα, πρέπει να αναφέρεται η ιδιότητα του/των συγγραφέα/ων (π.χ. ιδιώτης παιδίατρος) και ο τόπος διαμονής του/τους. • Την πλήρη διεύθυνση, e-mail και το τηλέφωνο του συγγραφέα με τον οποίο γίνεται η αλληλογραφία. Περιλήψεις Η περίληψη πρέπει να ανακεφαλαιώνει τους στόχους της εργασίας, τη μεθοδολογία, τα κυριότερα αποτελέσματα και τα συμπεράσματα της μελέτης. • Θα πρέπει να περιλαμβάνει τουλάχιστον 200 λέξεις, όμως δεν θα πρέπει να υπερβαίνει τις 250 λέξεις. • Η περίληψη των εργασιών πρέπει να είναι δομημένη στις εξής παραγράφους: εισαγωγή, μέθοδοι, αποτελέσματα και συμπεράσματα.
Στην περίληψη στα αγγλικά πρέπει να αναγράφονται στην αρχή του κειμένου ο τίτλος της εργασίας και τα ονόματα των συγγραφέων στα αγγλικά. Το περιεχόμενο του αγγλικού κειμένου πρέπει να είναι δομημένο σε: εισαγωγή (background), μέθοδοι (methods), αποτελέσματα (results) και συμπεράσματα (conclusions). Η περίληψη στα αγγλικά δεν πρέπει να διαφέρει από την αντίστοιχη στα ελληνικά. Κάτω από την ελληνική και την αγγλική περίληψη σημειώνονται τρεις έως πέντε λέξεις κλειδιά που θα χρησιμοποιηθούν για το θεματικό ευρετήριο. Κείμενο Οι ερευνητικές εργασίες περιλαμβάνουν: εισαγωγή, μεθόδους, αποτελέσματα και συζήτηση. Η εισαγωγή περιλαμβάνει τα τελευταία δεδομένα της έρευνας στο συγκεκριμένο θέμα με τις κυριότερες βιβλιογραφικές παραπομπές και το σκοπό της εργασίας. Η περιγραφή των μεθόδων πρέπει να είναι ακριβής και αρκετά λεπτομερής, ώστε να επιτρέπει την αναπαραγωγή τους από άλλους ερευνητές. Επίσης, πρέπει να αναφέρονται με λεπτομέρειες οι στατιστικές μέθοδοι ανάλυσης και αξιολόγησης των αποτελεσμάτων. Τα αποτελέσματα πρέπει να παρουσιάζονται με σαφήνεια και να συνοδεύονται από την απαραίτητη στατιστική ανάλυση. Η συζήτηση πρέπει να περιλαμβάνει τα συμπεράσματα που προκύπτουν από την εργασία, τη σημασία που μπορεί να έχουν και την πιθανή συσχέτισή τους με παρατηρήσεις άλλων ερευνητών. Οι ενδιαφέρουσες περιπτώσεις περιλαμβάνουν σύντομη εισαγωγή, περιγραφή της περίπτωσης και βραχεία συζήτηση, με έμφαση στη διαφορική διάγνωση. Τα υπόλοιπα θέματα έχουν ελεύθερη δομή κατά την κρίση των συγγραφέων τους.
231 ΟΔΗΓΙΕΣ ΠΡΟΣ ΤΟΥΣ ΣΥΓΓΡΑΦΕΙΣ
Ευχαριστίες ή αναγνωρίσεις (αναφορά σε επιδοτήσεις-χορηγίες ή άλλες πηγές υποστήριξης) θα πρέπει να αναφέρονται στο τέλος του κειμένου και πριν από τις βιβλιογραφικές παραπομπές. Τιμές εργαστηριακών εξετάσεων Οι τιμές των εργαστηριακών εξετάσεων πρέπει να εκφράζονται στο Διεθνές Σύστημα Μονάδων (SI Units) και στο Μετρικό (Conventional-Συμβατικό) Σύστημα μέσα σε παρένθεση. Πίνακες μετατροπής περιλαμβάνονται στις διευθύνσεις: www.icmje.org και www.icmje.org/icmje.pdf. Συντομογραφίες Οι συντομογραφίες που έχουν επιβληθεί διεθνώς, δημοσιεύονται σε κάθε τεύχος του περιοδικού. Σύνθετοι και μακροσκελείς όροι που επαναλαμβάνονται συχνά στο κείμενο μπορούν να αντικαθίστανται από συντομογραφίες που επεξηγούνται από τους συγγραφείς σε ειδικό κατάλογο, ο οποίος υποβάλλεται μαζί με την εργασία. Οι συντομογραφίες αναφέρονται σε παρένθεση μόνο στις περιλήψεις. Βιβλιογραφικές παραπομπές Στο τμήμα της βιβλιογραφίας καταχωρούνται όλες οι βιβλιογραφικές παραπομπές με τη σειρά που αναφέρονται στο κείμενο. Στο κείμενο, οι βιβλιογραφικές παραπομπές αναφέρονται με αραβικούς αριθμούς σε παρένθεση. Οι βιβλιογραφικές παραπομπές δεν πρέπει να υπερβαίνουν: • τις 70 στις ανασκοπήσεις • τις 40 στις ερευνητικές εργασίες • τις 20 στα επίκαιρα θέματα και τις ενδιαφέρουσες περιπτώσεις
• τις 10 στις βραχείες δημοσιεύσεις και τις επιστολές
Η σύνταξη των βιβλιογραφικών παραπομπών γίνεται σύμφωνα με τις πρόσφατα τροποποιημένες προδιαγραφές της International Committee of Medical Journal Editors/Uniform Requirements for Manuscripts Submitted to Biomedical Journals, (www.icmje.org και www.icmje.org/icmje.pdf). Οι συντμήσεις των τίτλων των περιοδικών γίνονται με βάση το Cumulated Index Medicus [List of Journals Indexed in Index Medicus (www.nlm.nih.goν/bsd/ uniform_requirements.html)].
έκδοση περιοδικού: Αντωνίου Δ, Μπάρα Χ, Γιαννάτου Χ. Εμβόλια: επίδραση στην επιδημιολογία των λοιμωδών νοσημάτων και την παιδιατρική πράξη. Παιδιατρική 1999;59:272-279.
Proesmans W. Bartter syndrome and its neonatal νariant. Eur J Pediatr 1997;156:669-679.
Συμπληρωματικό τεύχος περιοδικού: Flyvbjerg Α. Role of growth hormone, insulin-like growth factors (IGFs) and IGF-binding proteins in the renal complications of diabetes. Kidney Ιnt 1997;52 (60 Suppl):S12-S19. Χωρίς συγγραφέα: National Institutes of Health Consensus Deνelopment Conference. Neurofibromatosis conference statement. Arch Neurol1988;45:575-578.
Προσδιορισμός τύπου άρθρου: Schreiner GF, Lange L. Ethanol modulation of macrophage influx in glomerulonephritis [Abstract]. J Am Soc Nephrol 1991;2:562. Should antileukotriene therapies be used instead of inhaled corticosteroids in asthma? [Edi-
232 ΟΔΗΓΙΕΣ ΠΡΟΣ ΤΟΥΣ ΣΥΓΓΡΑΦΕΙΣ
όλοι, ενώ αν είναι επτά ή περισσότεροι, αναγράφονται οι πρώτοι έξι και προστίθεται “et al” ή “και συν”. Τακτική
Παραδείγματα βιβλιογραφικών παραπομπών Ι. ΠΕΡΙΟΔΙΚA Αν οι συγγραφείς είναι έως έξι, αναγράφονται
ΟΔΗΓΙΕΣ
ΣΥΓΓΡΑΦΕΙΣ
ΠΡΟΣ ΤΟΥΣ
torial]. Am J Respir Crit Care Med 1998;158:1697-1701.
Laux-End R, Inaebnit D, Gerber ΗΑ, Bianchetti MG. Vasculitis associated with leνamisole and circulating autoantibodies [Let ter]. Arch Dis Child 1996;75:355-356.
II. ΒΙΒΛΙΑ Κεφάλαιο σε βιβλίο: Clark AG, Barratt ΤΜ. Steroid-responsiνe nephrotic syndrome. Ιn: Barratt ΤΜ, Arner ED, Harmon WE, editors. Pediatric Nephrology. 4th ed. Baltimore: Lippincott William Wilkins; 1999. p. 742.
Σύγγραμμα ή μονογραφία: Gorlin RJ, Cohen ΜΜ, Leνin LS. Syndromes of the head and neck. 3rd ed. New York: Oxford Uniνersity Press; 1990.
Δημοσίευση σε τόμο πρακτικών: Bauer ΑW. The two definitions of bacterial resistance. In: Smith AJ, Rogers CA, eds. Proceedings of the Third International Congress of Chemotherapy; 1962 May 29-31; New York: International Society of Chemotherapy; 1963. p. 484-500.
Διδακτορική διατριβή: Παπαδόπουλος Χ. Η θεραπεία του στραβισμού [διδακτορική διατριβή]. Αθήνα: Πανεπιστήμιο Αθηνών; 1979.
Kaplan SJ. Post hospital home health care: the elderly’s access and utilization [dissertation]. St. Louis (Μο): Washington Univ.;1995.
III. CD-ROM Andersoη SC, Poulsen ΚΒ. Anderson’s electronic atlas of hematology [CD-ROM]. Philadelphia: Lippincott Williams & Wilkins; 2002.
IV. ΣΤΟ ΔΙΑΔΙΚΤΥΟ Άρθρο σε περιοδικό: Abood S. Quality improνement initiatiνe in nursiηg homes: the ΑΝΑ acts in an adνisory role. Am J Nurs [Internet]. 2002 Jun:
Webpage: http://www.nursingworld.org/AJN/2002/june/Wawatch.htm
Μονογραφία: Foley ΚΜ, Gelbaηd Η, editors. Improving palliative care for cancer [Monograph, Internet]. Washington: National Academy Press; 2001.
Webpage: http://www.nap.edu/books/0309074029/html Ιστοσελίδες: Cancer-Pain.org [Webpage, Internet]. New York: Association of Cancer Online Resources, Ιnc.; 2002: http://www.cancer-pain.org/ Πίνακες και
τίτλο και επεξήγηση των συντμήσεων στο κάτω μέρος. Όλο το απεικονιστικό υλικό (σχήματα, διαγράμματα, φωτογραφίες, κ.λπ.) χαρακτηρίζεται ως εικόνες και θα πρέπει να αποστέλλεται σε ηλεκτρονική μορφή και σε αρχεία υψηλής ανάλυσης. Σε περίπτωση που αυτό δεν είναι δυνατό, το υλικό θα αποστέλλεται ταχυδρομικώς και στο πίσω μέρος των εικόνων θα σημειώνεται με μολύβι ο αριθμός της εικόνας και το όνομα του πρώτου συγγραφέα, καθώς και ένα βέλος το οποίο να δείχνει το πάνω μέρος της εικόνας. Στις φωτογραφίες ασθενών δεν πρέπει να αναγνωρίζεται η ταυτότητά τους. Οι ασθενείς δεν πρέπει να αναφέρονται ονομαστικά.
233
Εικόνες Οι πίνακες αριθμούνται με αραβικούς αριθμούς με τη σειρά που εμφανίζονται στο
Περιλαμβάνουν βραχύ
κείμενο.
ΟΔΗΓΙΕΣ ΠΡΟΣ ΤΟΥΣ ΣΥΓΓΡΑΦΕΙΣ
Γ. Υποβολή και Δημοσίευση των Εργασιών Όλες οι εργασίες πρέπει να αποστέλλονται στην ηλεκτρονική διεύθυνση της εταιρείας ( grammateia@e-child.gr). Σε ξεχωριστό μήνυμα θα δηλώνεται ότι η εργασία δεν έχει εν μέρει ή εξ ολοκλήρου δημοσιευθεί ή υποβληθεί για κρίση σε άλλο περιοδικό και ότι οι συγγραφείς εγκρίνουν τη δημοσίευσή της στο περιοδικό “Παιδιατρική”. Επιπλέον, θα πρέπει να αναφέρονται τυχόν επιδοτήσεις-χορηγίες ή άλλες πηγές υποστήριξης. Εφόσον η εργασία γίνει αποδεκτή, το διορθωμένο σύμφωνα με τις υποδείξεις των κριτών κείμενο πρέπει να υποβάλεται στη Συντακτική Επιτροπή μέσω e-mail που να περιλαμβάνει την εργασία σε πρόγραμμα Word. Σε ξεχωριστό αρχείο θα περιλαμβάνεται επιστολή όπου θα αναφέρονται αναλυτικά οι τροποποιήσεις ή οι αντιρρήσεις στις προτάσεις των κριτών. Η καθυστέρηση της επανυποβολής του τροποποιημένου κειμένου πέραν των 30 ημερών συνεπάγεται νέα υποβολή. Τα κείμενα των εργασιών που δε γίνονται αποδεκτές για δημοσίευση, δεν επιστρέφονται. Μπορεί να επιστραφούν, εφόσον ζητηθεί εντός εξαμήνου, τα σχήματα και οι φωτογραφίες που τα συνοδεύουν. Πριν αποστείλετε ηλεκτρονικά την εργασία σας, βεβαιωθείτε ότι το αρχείο περιλαμβάνει:
1. Σελίδα τίτλου που περιέχει:
• τίτλο και βραχύ τίτλο εργασίας
• όνομα και επώνυμο συγγραφέων (ολογράφως)
• επιστημονικό/ά κέντρο/α όπου έγινε η εργασία
• όνομα, διεύθυνση, ηλεκτρονική διεύθυνση και τηλέφωνο συγγραφέα για αλληλογραφία
2. Περίληψη ελληνική-αγγλική (200-250 λέξεις), δομημένη στις εξής παραγράφους: εισαγωγή, μέθοδοι, αποτελέσματα και συμπεράσματα
3. Λέξεις κλειδιά 4. Κατάλογο συντομογραφιών 5. Κείμενο 6. Ευχαριστίες ή αναγνωρίσεις (αναφορά σε επιδοτήσεις-χορηγίες ή άλλες πηγές υποστήριξης) 7. Βιβλιογραφία 8. Πίνακες (ο καθένας σε χωριστή σελίδα) 9. Εικόνες (η καθεμία σε χωριστή σελίδα) 10. Τίτλους εικόνων
234
ΟΔΗΓΙΕΣ ΠΡΟΣ ΤΟΥΣ ΣΥΓΓΡΑΦΕΙΣ
235
236
creative communication services creative communication services

















